Симптомы поясничного остеохондроза – Остеохондроз поясничного отдела позвоночника: симптомы и лечение, что такое хондроз поясницы
симптомы и лечение, диагностика, профилактика
Остеохондроз — дистрофическое изменение в хрящевой ткани, которое возникает из-за процессов старения и неблагоприятного внешнего воздействия. Чаще всего он появляется в межпозвоночных дисках, поэтому наиболее распространенными видами остеохондроза являются поясничный, шейный и грудной. Остеохондроз поясничного отдела приводит к появлению болей и искривлению позвоночника, поэтому нужно как можно раньше начать качественное и квалифицированное лечение. В статье мы рассмотрим основные симптомы и способы лечения остеохондроза поясничного отдела.
Описание заболевания
Остеохондроз поясничного отдела характеризуется дистрофическими изменениями в межпозвоночных дисках (истончение, деформация, потеря эластичности). В итоге возникают боли, теряется работоспособность и подвижность. От заболевания не защищен ни один человек. Человеческий позвоночник постоянно испытывает вертикальную нагрузку. Неблагоприятные факторы (малоподвижный образ жизни, чрезмерная физическая нагрузка) только усугубляют положение. Определенный процент людей после 30-35 лет начинает испытывать дискомфорт в поясничном отделе.
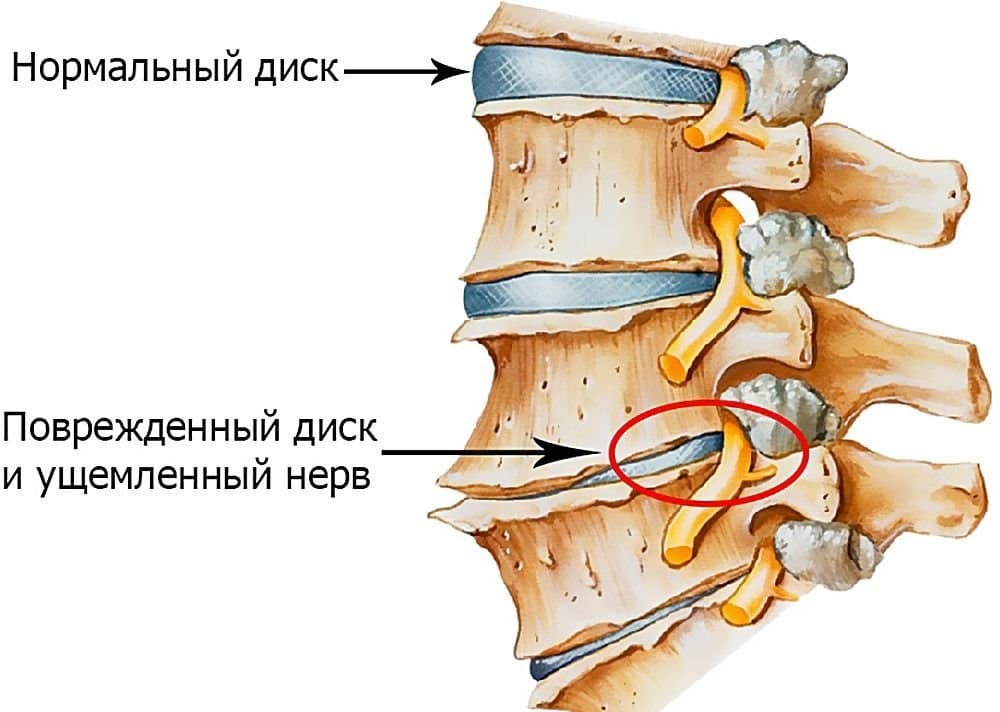

Причины развития
Существует множество факторов, которые могут стать причиной появления остеохондроза. Чаще всего болезнь возникает из-за предрасположенности и неравномерной нагрузки на позвоночник. Помимо этого, причинами появления дистрофических изменений в хрящевой ткани становятся:
- малоподвижный образ жизни;
- присутствие сколиоза;
- слабый мышечный тонус;
- постоянные стрессы;
- недостаток микро- и макроэлементов в питании;
- профессиональное занятие тяжелыми видами спорта .
Присутствие вышеперечисленных факторов в жизни человека значительно увеличивает вероятность возникновения остеохондроза даже в сравнительно молодом возрасте.
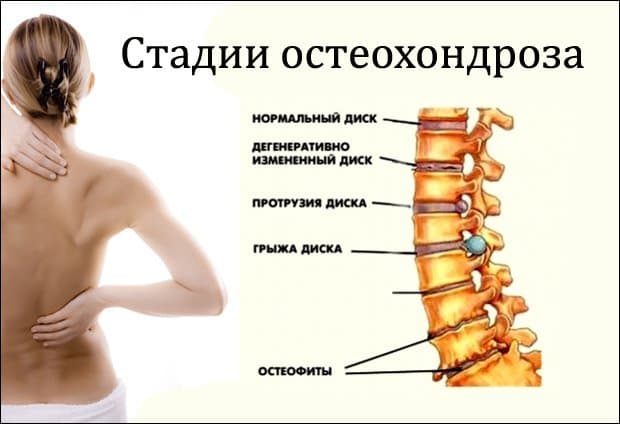
Симптомы
Основным симптомом заболевания является боль в поясничной области. В зависимости от стадии поражения возникают следующие проявления:
- первая стадия — практически полное отсутствие каких-либо признаков, может возникать быстрая утомляемость;
- вторая стадия — периодические боли в пояснице;
- третья стадия — постоянные боли, искривление и появление горба;
- четвертая стадия — выраженный болевой синдром при любом движении, смещение позвонков.
Остеохондроз достаточно легко определить по основному симптому. Если человек периодически сталкивается с болью в пояснице, необходимо посетить врача.

На четвертой стадии заболевания человек может полностью потерять работоспособность и стать инвалидом.
Диагностика
Для выявления болезни используются аппаратные обследования и диагностические тесты. В первую очередь врач проводит визуальный осмотр и тестирование. Важно исключить заболевания со схожими симптомами. Чтобы определить степень поражения используются:
- МРТ;
- рентген;
- КТ.
После осмотра и проведения различных тестов ставится предварительный диагноз. При помощи аппаратного обследования удается точно установить причину недомогания. Остеохондроз на первой стадии может быть обнаружен только при помощи компьютерной или магнитно-резонансной томографии.
Рефлекс Ласега
Рефлекс Ласега представляет собой симптом, который выявляется только при неврологических и дистрофических патологиях позвоночника. Присутствие рефлекса Лагеса определяет невропатолог. Происходит это следующим образом: человек принимает положение лежа; врач поднимает выпрямленную ногу вверх. Если у человека при поднятии ноги более чем на 30 градусов, возникает боль, то проба считается положительной. Для проведения теста не требуется специальных приспособлений, поэтому его проводят даже при первичном осмотре.


Правильно провести тест на выявление симптома Ласега сможет только врач. При помощи данного теста можно почти точно определить область поражения.
Рефлекс Бехтерева
Данную пробу практически всегда проводят при первичном осмотре. Суть рефлекса Бехтерева заключается в том, что, если человек прижимается выпрямленными коленями к плоской поверхности, у него возникает болевой синдром.
Аппаратные методы
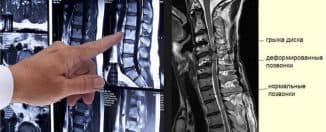
 Аппаратные обследования являются наиболее эффективными в диагностировании остеохондроза. Используется компьютерная или магнитно-резонансная томография. Также в постановке диагноза поможет рентгенологическое обследование поясничной области. Эти методы позволят оценить степень поражения и расстояние между позвонками. Помимо этого, с их помощью могут диагностироваться осложнения, которые часто возникают во время болезни (грыжи, искривления).
Аппаратные обследования являются наиболее эффективными в диагностировании остеохондроза. Используется компьютерная или магнитно-резонансная томография. Также в постановке диагноза поможет рентгенологическое обследование поясничной области. Эти методы позволят оценить степень поражения и расстояние между позвонками. Помимо этого, с их помощью могут диагностироваться осложнения, которые часто возникают во время болезни (грыжи, искривления).Лечение
Лечение остеохондроза должно быть комплексным. При терапии нужно придерживаться следующих принципов:
- исключение провоцирующих факторов;
- устранение сопутствующих патологий;
- снятие воспаления;
- стимулирование восстановления хрящевой ткани.
Успешность лечения зависит не только от врача, но и от человека. Потребуется соблюдать режим, заниматься лечебной физкультурой, ходить на физиопроцедуры. Часть медикаментов используется лишь в острый период.
На протяжении всей терапии необходимо исключить вертикальные нагрузки на позвоночник, так как это может усугубить патологию.
Медикаментозное
Медикаменты используются в острый период течения заболевания. Основной задачей становится избавление от боли и воспаления. Для этого могут применять препараты в форме мазей, инъекций и таблеток. Применяются следующие классы лекарств:
- анальгетики;
- нестероидные противовоспалительные;
- хондропротекторы;
- мышечные релаксанты;
- сосудорасширяющие.
Конкретные лекарства подбирает врач. Быстро снять боль помогут инъекции НПВС в пораженную область. Хондропротекторы поспособствуют в остановке дистрофических изменений и запустят процесс восстановления. При помощи медикаментов можно эффективно бороться с остеохондрозом только первой и второй стадии, для более сложных случаев применяют более сложные методы лечения.


Физиотерапевтические процедуры
Физиотерапия помогает избавиться от незначительных болей и закрепить результат от медикаментозного лечения. Применяются следующие процедуры:
- фонофорез;
- магнитотерапия;
- воздействие вибрацией;
- детензор-терапия.
Большинство процедур могут проводиться только в период ремиссии. Момент, когда использовать физиотерапию целесообразнее всего, определяет врач. Чтобы достичь терапевтического эффекта, потребуется посещать физиотерапевтический кабинет регулярно.
Требуется как минимум 7-10 процедур для получения стойкого улучшения.Мануальная терапия

 При помощи мануальной терапии удается избавиться от скованности, мышечных спазмов и болей. Прямое воздействие на пораженную область руками позволяет создать условия для скорейшего восстановления позвоночника. При остеохондрозе удается снять нагрузку, которая может возникать из-за неправильной осанки. Мануальный специалист воздействует на поясничный отдел и всю спину массажными движениями. Эффект от мануальной терапии заметен уже через несколько процедур.
При помощи мануальной терапии удается избавиться от скованности, мышечных спазмов и болей. Прямое воздействие на пораженную область руками позволяет создать условия для скорейшего восстановления позвоночника. При остеохондрозе удается снять нагрузку, которая может возникать из-за неправильной осанки. Мануальный специалист воздействует на поясничный отдел и всю спину массажными движениями. Эффект от мануальной терапии заметен уже через несколько процедур.Мануальная терапия должна осуществляться только квалифицированным специалистом, который имеет все необходимые сертификаты. Неправильное воздействие на позвоночник усугубит ситуацию.
Лечебная физкультура
Человек с остеохондрозом должен стремиться исправить осанку и укрепить мышечный корсет. Комплекс ЛФК может использоваться в период ремиссии. Могут выполняться следующие упражнения:
- Встать на колени и принять упор лежа. Выполнить подъем головы и прогнуть поясницу, после опустить голову, вернувшись в исходное положение. Повторять 8-10 раз.
- Лечь на спину. Попеременно сгибать ноги в коленном суставе. Повторить 10-12 раз.
По мере укрепления мышц нагрузка может увеличиваться. Для укрепления поясничных мышц могут использоваться статические упражнения. Конкретный комплекс подбирается, исходя из индивидуальных особенностей человека и степени поражения остеохондрозом. После достижения стойкой ремиссии нужно продолжать заниматься физкультурой. Это одна из лучших профилактик заболевания.


Народные рецепты
Для снятия болей и воспаления могут использоваться различные натуральные компрессы. Среди наиболее эффективных рецептов выделяют:
- Компресс из горчицы и водки. Потребуется 50 г сухой горчицы, 100 мл водки и 50 мл камфарного спирта. Компоненты смешиваются и настаиваются в течение 10 часов. В полученной жидкости смачивают тряпку и накладывают на пораженную область на 20-25 минут 2 раза в день. Курс лечения — 7-10 дней.
- Компресс из сырого картофеля и меда. Очистить и измельчить картофелину, после смешать ее с медом. Полученную консистенцию наложить на поясничную область, накрыть полиэтиленом и зафиксировать. Компресс держат в течение 30-45 минут.
Прогревающие компрессы помогут избавиться от болевого синдрома. Стойкое улучшение возможно при комбинировании с другими методами лечения.
Про необходимость физиотерапии при синовите голеностопного сустава можно прочесть в данном материале.
Хирургическое вмешательство
Хирургическое вмешательство — крайняя мера, которая используется при возникновении необратимых изменений в тканях. При помощи операции устраняется причина появления болей. Чаще всего проводится дискэктомия, в ходе которой частично или полностью устраняется межпозвоночный диск, сдавливающий нерв. Конкретный вид хирургического вмешательства подбирается индивидуально. Стоит отметить, что провести любую операцию на позвоночнике достаточно сложно.


Терапевтический эффект от единичного хирургического вмешательства достигается не всегда. Если человек длительное время тянул с лечением, может потребоваться несколько операций.
Профилактика
Человек легко может предотвратить или остановить развитие остеохондроза при помощи профилактики. Потребуется выполнять следующие действия:
- использовать ортопедические матрасы и подушки;
- следить за осанкой, особенно при малоподвижном образе жизни;
- использовать ЛФК;
- заниматься плаванием;
- сбалансировано питаться;
- посещать массажиста.
Также потребуется регулярно проходить профилактические обследования с использованием современных аппаратных методов. А при предрасположенности к остеохондрозу желательно не заниматься тяжелыми видами спорта. Это касается профилактики не только остеохондроза поясничного отдела позвоночника, но и межпозвоночного остеохондроза грудного отдела.
Возможные осложнения
В первую очередь остеохондроз усугубляется сильными болями. В ходе развития болезни уменьшается расстояние между позвонками. В конченом итоге это приводит к защемлению нерва и острому болевому синдрому. Помимо этого, могут появиться следующие осложнения:

- протрузии;
- межпозвоночные грыжи;
- нарушение кровоснабжения спинного мозга;
- паралич.
Чем раньше человек начнет лечение, тем меньше вероятность столкнуться с каким-либо осложнением остеохондроза. Самыми опасными являются протрузии шейного остеохондроза, но это не значит, что в поясничном отделе они менее опасны.
Видео
В этом видео рассказывают про симптомы и способы лечения остеохондроза поясничного отдела позвоночника.
Выводы
- Остеохондроз — дегенеративное заболевание, при котором теряется эластичность и подвижность дисков позвоночника.
- Болезнь запускается на фоне низкой активности, сколиоза тяжелой формы или из-за несбалансированного питания.
- При грамотном терапевтическом подходе можно полностью остановить развитие дистрофических изменений. Однако тяжелые формы заболевания лечатся посредством хирургического вмешательства.
- Для профилактики необходимо вести здоровый образ жизни, следить за осанкой и избегать тяжелых нагрузок.
- Если запустить течение болезни, есть риск развития серьезных осложнений вплоть до паралича.
Также рекомендуем Вам прочитать про применение бициллина при синовите в данной статье.
prooporu.com
Остеохондроз поясничного отдела позвоночника: симптомы и лечение, причины

Остеохондроз поясничного отдела позвоночника – распространенное заболевание, которое снижает качество жизни человека и является одной из причин инвалидности. Патология чаще встречается у людей в возрасте старше 40 лет, она характеризуется постепенным прогрессированием, поэтому требует адекватного консервативного или хирургического лечения.
Механизм развития
Основной механизм развития остеохондроза заключается в нарушении питания хрящевой ткани структур позвоночника. Заболевание включает несколько патогенетических звеньев:
- Дистрофия хрящевой ткани вследствие нарушения питания – основной пусковой механизм патологии.
- Дегенерация (повреждение и разрушение) хрящей позвоночника (межпозвоночные диски, суставные поверхности отростков позвонков).
- Воспалительная реакция с отеком тканей, застоем крови, появлением болевых ощущений.
- Изменение соотношения анатомических структур поясничного отдела хребта (уплощение межпозвоночных дисков с уменьшением их высоты), приводящее к уменьшению диаметра отверстий между позвонками, через которые проходят корешки спинного мозга.
- Сдавливание нервных волокон корешков спинного мозга, приводящее к нарушению прохождения импульсов и последующему развитию соответствующей неврологической симптоматики.
Изменения в хрящевых компонентах развиваются постепенно в течение длительного периода времени. Своевременное начало выполнения профилактических и терапевтических мероприятий дает возможность замедлить прогрессирование заболевания.
Причины
Остеохондроз поясничного отдела хребта является полиэтиологическим заболеванием, которое развивается вследствие воздействия нескольких причин:
- Наследственная предрасположенность, определяющая на генетическом уровне особенности питания хрящевой ткани.
- Заболевания органов эндокринной, пищеварительной, сердечно-сосудистой системы.
- Воспалительные аутоиммунные заболевания, поражающие суставы позвоночника (ревматоидный артрит, системная красная волчанка, ревматизм).
- Обменные нарушения в организме человека.
- Систематическая тяжелая физическая работа с повышенными нагрузками на позвоночник, занятие тяжелой атлетикой.
- Перенесенные травмы позвоночника, особенно в поясничном отделе (причина нарушения соотношения компонентов позвонков с последующей провокацией развития дистрофии и дегенерации).
- Врожденные аномалии или дефекты позвоночника.
Реализация негативного воздействия причины в большей степени возможна на фоне следующих факторов риска:
- Повышенный вес, увеличивающий нагрузку на позвоночник.
- Длительное систематическое нахождение тела человека в положении стоя.
- Неправильная осанка.
- Переохлаждение, в том числе локальное в области спины.
- Систематическое воздействие стрессов, недосыпание, нерациональный режим труда и отдыха.
Знание причин и факторов риска даст возможность проводить эффективные профилактические мероприятия.
Симптомы поясничного остеохондроза
На возможное развитие остеохондроза указывает появление следующих характерных симптомов:
- Боль в области поясницы, которая вначале появляется при повышении нагрузки на позвоночник. Затем она становится постоянной, имеет тянущий или ноющий характер и постепенно усиливается.
- Иррадиация болевых ощущений в ногу на стороне ущемления корешка спинного мозга.
- Повышение тонуса (напряжение) мышц спины в области поясницы.
- Снижение мышечной силы одной или обеих ног.
- Периодические «стреляющие» боли в спине, спровоцированные локальным переохлаждением, физическими нагрузками.
- Нарушение чувствительности кожи на одной или обеих ногах, которое сопровождается онемением, чувством покалывания.
- «Холодные ноги» – кожа становится холодной на ощупь вследствие спазма артериальных сосудов, который вызван сдавливанием вегетативных нервных волокон спинномозговых корешков.
- Нарушение потоотделения – кожа ног становится сухой или наоборот повышается потливость.
- Шелушение кожи в области нарушения чувствительности, вызванное нарушением вегетативной иннервации.
Остеохондроз относится к хроническим заболеваниям. Клиническая симптоматика нарастает постепенно в течение длительного периода времени. Периоды улучшения состояния (ремиссия) сменяются обострением патологии, которое сопровождается усилением клинической симптоматики. После воздействия провоцирующего фактора (переохлаждение, физические и эмоциональные нагрузки, стрессы) возможно резкое приступообразное усиление болевых ощущений, спровоцированное воспалительной реакцией и отеком мягких тканей в области спинномозговых корешков. В зависимости от превалирующей симптоматики выделяется несколько клинических форм заболевания:
- Люмбалгия – периодическая приступообразная боль в пояснице, развивающаяся после воздействия провоцирующих факторов.
- Люмбоишалгия – боль возникает в пояснице и отдает в ягодицу или ноги.
- Радикулит – патологический процесс сопровождается сдавливанием одного или нескольких корешков, при этом в клинической картине преобладает неврологическая симптоматика, включающая нарушение чувствительности кожи и снижение мышечной силы.
- Радикулоишемия – сдавливание затрагивает артериальные сосуды, при этом развиваются выраженные двигательные нарушения.
Каждая клиническая форма остеохондроза не развивается изолированно, обычно они комбинируются между собой. По мере прогрессирования состояние человека ухудшается. Тяжелое разрушение хрящевых структур может привести к инвалидности.
Диагностика
Диагностика остеохондроза поясничного отдела хребта основана на визуализации изменений в позвонках, межпозвоночных дисках и мягких тканях. Для этого назначается несколько методик инструментального исследования:
- Рентгенография – методика, которая позволяет визуализировать грубые изменения. Она получила широкое распространение, что связано с доступностью.
- Компьютерная томография – рентгенологический метод послойного сканирования тканей, который обладает высокой разрешающей способностью и позволяет визуализировать минимальные изменения.
- Магнитно-резонансная томография – визуализация тканей проводится за счет эффекта резонанса ядер органических веществ в магнитном поле. Она подразумевает послойное сканирование, при этом лучевая нагрузка на организм пациента исключается.
Для определения характера и тяжести возможных функциональных изменений в организме назначается дополнительное обследование. Оно включает анализы крови, мочи, печеночные, почечные пробы, электрокардиограмму. На основании анализа всех результатов обследования врач делает заключение и подбирает соответствующее лечение.
Лечение поясничного отдела позвоночника
Терапия остеохондроза поясничного отдела позвоночника является комплексной и включает несколько направлений:
- Общие рекомендации и диета.
- Медикаментозная терапия.
- Хирургическое вмешательство.
Выбор направления лечения проводит врач. На основании результатом проведенного клинического и дополнительного обследования он определяет наиболее оптимальное лечение.
Общие рекомендации и диета
Общие рекомендации должны сопровождать лечение остеохондроза поясничного отдела позвоночника независимо от тяжести течения патологического процесса, они включают:
- Рациональное питание с ограничением жирной жареной пищи, исключением алкоголя из рациона питания.
- Ограничение тяжелых физических нагрузок, включая длительное пребывание тела человека в одном положении.
- Рационализация режима труда и отдыха – через каждый час работы следует обеспечивать небольшой отдых (обычно хватает 10-ти минут). Если работа стоячая или сидячая во время отдыха можно сделать небольшую зарядку.
- Отказ от вредных привычек, так как никотин и алкоголь способствуют ускорению процессов дистрофии и дегенерации хрящевой ткани.
- Исключение воздействия стрессовых факторов, негативных эмоций, которые ухудшают течение любых патологических процессов в организме.
Выполнение общих рекомендаций дает возможность предотвратить прогрессирование патологического процесса, а также повысить эффективность других направлений терапии.
Медикаментозное лечение
Назначение лекарственных средств проводится в ходе консервативного лечения остеохондроза. Используются препараты различных фармакологических групп:
- Нестероидные противовоспалительные медикаменты (нимесил, анальгин, диклофенак) – снижают выраженность воспалительной реакции в тканях и болевых ощущений. Назначаются для снижения интенсивности проявлений обострения остеохондроза.
- Миорелаксанты (мидокалм) – препараты снижают тонус поперечнополосатой мускулатуры в области позвоночника, за счет чего уменьшается натяжение тканей, сдавливание спинномозговых корешков.
- Гормоны надпочечников глюкокортикостероиды (дексаметазон) – снижение воспалительной реакции.
- Мочегонные средства (фуросемид) – снижение выраженности отеков в мягких тканях области пораженных патологическим процессом структур позвоночника. За счет этого уменьшаются проявления патологического процесса и снижается ущемление спинномозговых корешков.
- Хондропртекторы (хондроитин) – средства, которые защищают хрящевую ткань от повреждений, а также способствуют ее частичному восстановлению.
- Витамины группы В (тиамин, рибоксин, пиридоксин, цианокобаламин) – нормализуют обменные процессы в нервной ткани, улучшают функциональное состояние спинномозговых корешков, поврежденных после ущемления.
- Витамин С (аскорбиновая кислота) – улучшение состояния структур микроциркуляторного русла, антиоксидантное действие, которое реализуется за счет связывания и обезвреживания свободных радикалов («осколки» органических молекул, содержащие в себе неспаренный электрон и повреждающие мембранные структуры клеток).
Дозировку, длительность применения препаратов устанавливает лечащий врач на основании результатов исследований, а также эффективности предшествующей терапии.
Хирургическое вмешательство
Выполнение операции при остеохондрозе поясничного отдела позвоночника показано при выраженных изменениях, а также отсутствии необходимого результата после проведенной консервативной терапии. Оно направлено на устранение дефектов в измененной хрящевой ткани с последующей пластикой. В современных медицинских учреждениях оперативное вмешательство проводится при помощи малоинвазивных эндоскопических методик. Одновременно с хирургическим лечением назначаются медикаментозные средства, которые помогают ускорить процесс заживления послеоперационной раны, а также избежать развития осложнений. За счет использования современных малоинвазивных методик удалось существенно сократить время пребывания пациента в медицинском стационаре.
Профилактика
Профилактика развития остеохондроза поясничного отдела хребта включает выполнение несложных рекомендаций. Важно ограничить нагрузки на позвоночник, отказаться от вредных привычек, рационализировать режим труда и отдыха, обеспечить достаточный сон. Диета направлена на ограничение жареной, жирной пищи, достаточное поступление витаминов, минералов и растительной клетчатки. Это даст возможность нормализовать функциональное состояние пищеварительной системы, а также улучшить питание хрящевых структур опорно-двигательной системы, замедлив процессы дегенерации.
Прогноз для жизни при остеохондрозе поясничного отдела позвоночника является благоприятным. Заболевание характеризуется постепенным прогрессированием. При отсутствии терапевтических мероприятий клиническая картина остеохондроза сопровождается усилением симптоматики. Состояние человека при этом ухудшается, а проявления становятся постоянными. Они приносят существенный дискомфорт и снижают качество жизни. Для того, чтобы избежать прогрессирования негативных проявлений следует своевременно обращаться за квалифицированной медицинской помощью.
bezboleznej.ru
симптомы и лечение, что такое хондроз поясницы
Как гласит медицинская статистика, боль внизу спины в 80% случаев вызвана поясничным остеохондрозом. Это происходит в результате дегенеративно-дистрофических изменений этого сегмента, тогда поражаются межпозвонковые диски и прилегающие к нему позвонки. Остеохондроз поясничного отдела позвоночника (ОПОП) проявляется разнообразными симптомами: боль разного характера, ограничение подвижности, нарушение чувствительности нижней части тела и т. д. При длительном отсутствии лечения дегенеративные процессы распространяются на позвонки, снижая трудоспособность, тогда больной может стать инвалидом.
Чтобы избежать опасных осложнений поясничного остеохондроза (ПО), нужно начать комплексное лечение на 1–2 стадии патологии. В запущенных случаях, когда уже присутствуют необратимые изменения диска или позвонков, проводят операцию. Чтобы избежать остеохондроза поясницы, и связанных с ним осложнений, нужно провести его профилактику.
Развитие поясничного остеохондроза
Чтобы понять, что такое остеохондроз ПОП (поясничный отдел позвоночника), нужно изучить структуру позвоночного столба. Он состоит из позвонков, между которыми размещены хрящевые прокладки (межпозвонковый диск). Диск покрыт твердой волокнистой оболочкой (фиброзное кольцо), внутри которого находится пульпозное ядро. Эта структура выполняет амортизирующую функцию, делает позвоночник более гибким.
Справка. Поясничный сегмент позвоночника ежедневно подвергается огромной нагрузке, так как выдерживает вес верхней части тела. Поэтому остеохондроз нижнего отдела позвоночника диагностируется чаще шейного, грудного.
При регулярных нагрузках на позвоночник диски сжимаются, теряют много жидкости, их высота снижается, и расстояние между позвонками уменьшается. Хрящевая прокладка становится хрупкой, на ее поверхности появляются микротрещины, через которые со временем выпячивается пульпозное ядро. При дальнейшей компрессии межпозвоночных дисков происходит разрыв наружной оболочки и выпадение студенистого тела, так образуется грыжа. Тогда возникает патологическая подвижность позвонков, повышается нагрузка на соседние сегменты позвоночника.
Чуть позже на краях тел позвонков начинают формироваться костные наросты (остеофиты). Таким образом, организм пытается стабилизировать позвоночник.
Медики различают 4 стадии остеохондроза поясничного отдела позвоночника:
- 1 степень – начинаются проблемы с дисками, центральная часть обезвоживается, он уплощается, появляются трещинки на наружной оболочке. Имеет стертое течение.
- 2 степень – хрящевая прокладка проседает, позвонки приближаются друг к другу, становятся более подвижными, мышцы и связки вокруг позвоночника провисают. Появляется боль.
- 3 степень – образуются протрузии, грыжи, подвывихи позвонков. Боль усиливается, ограничивается подвижность, нарушается чувствительность нижней части тела.
- Остеохондроз 4 степени характеризуется появлением остеофитов, которые могут повреждать спинномозговые нервы, соседние позвонки. Появляется постоянная боль, выраженные неврологические нарушения и другие осложнения, повышается риск инвалидизации.
Легче всего вылечить хондроз поясницы (1 стадия), однако выявить заболевание на этом этапе очень трудно. Межпозвонковый остеохондроз 2 степени лечат с помощью консервативных методик. На 3–4 стадии может понадобиться операция.
Справка. По статистике, ОПОП чаще выявляют у пациентов после 30 лет. Нередки случаи развития патологии у людей после 20 лет. Примерно 80% пациентов 60 лет страдают от проявлений этого заболевания.
Причины
Чтобы понять, как бороться с остеохондрозом ПКОП (пояснично-крестцовый отдел позвоночника), нужно знать его причины:
- Регулярная статическая или динамическая нагрузка на поясничный сегмент. В группу риска по развитию остеохондроза входят офисные работники, профессиональные спортсмены (тяжелая атлетика), грузчики, строители и т. д.
- Нарушение осанки, длительное нахождение в неправильной позе.
- Генетическая предрасположенность, аномалии формирования тел позвонков. В эту категорию можно отнести юношеский ПО – искривление позвоночного столба, вызванное патологиями тел позвонков.
- Травмы позвоночного столба.
- Гормональный дисбаланс, расстройства обменных процессов, заболевания эндокринных желез, которые нарушают метаболизм в поясничном сегменте.
- Возрастные изменения организма провоцируют изнашивание дисков.
- Туберкулез костей, остеомиелит (гнойное воспаление костной ткани), анкилозирующий спондилоартрит (воспаление позвонков и суставов), ревматоидный артрит и т. д.
Нередко болезнь вызывают сразу несколько причин.
Кроме того, существуют факторы, которые провоцируют развитие поясничного остеохондроза:
- Избыточная масса тела.
- Пассивный образ жизни, длительное сидение.
- Регулярное употребление вредных продуктов (жирная, жареная пища, кондитерские изделия, полуфабрикаты и т. д.).
- Недостаток жидкости, обезвоживание организма.
- Врожденные нарушения строения позвоночника, например, дополнительный позвонок.
- Регулярное ношение неудобной обуви на каблуках.
- Период вынашивания плода, тогда повышается нагрузка на позвоночный столб.
- Резкий отказ от тренировок профессиональных спортсменов или чрезмерные занятия спортом у людей, которые ранее вели пассивный образ жизни.
- Курение, частое и неумеренное употребление алкоголя.
Существует еще много факторов, которые могут запустить дегенеративно-дистрофические процессы в поясничном отделе позвоночника. Например, плоскостопие, частое переохлаждение спины, частые стрессы, расстройства сна и т. д.
Симптомы
Симптомы остеохондроза поясничного отдела позвоночника разнообразны, они зависят от стадии патологии и локализации пораженного участка.
Медики выделяют рефлекторные и компрессионные синдромы (комплекс симптомов) при ОПОП. Первые возникают при раздражении рецепторов наружной оболочки дисков, связок, суставных капсул, а вторые – при сжатии нервных пучков, кровеносных сосудов, спинного мозга.

Люмбаго сопровождается резкой болью, которая усиливается при малейшем движении
Различают такие рефлекторные синдромы поясничного остеохондроза:
- Люмбаго. Простреливающая боль внизу спины при резком движении или напряжении. При малейшей попытке подвигаться, болевой синдром усиливается, поэтому больной застывает в одной позе. Мышцы на поврежденном участке сильно напрягаются, при пальпации болезненные ощущения становятся более выраженными. Эти проявления связаны с перемещением пульпозного ядра внутри наружной оболочки.
- Люмбалгия. Боль ноющего характера развивается несколько часов или дней. Дискомфорт усиливается при движениях, смене положения тела. Он ослабляется, когда человек принимает горизонтальную позу с валиком под поясницей. При поднятии прямой ноги в таком положении боль усиливается (симптом Лассега). Степень напряжения мышц меньше, чем при люмбаго. Ограничивается подвижность поясницы.
- Люмбоишиалгия. Болезненные ощущения (острые или ноющие) распространяются от поясницы до нижней части тела. Наблюдается усиление этого признака при движениях. Боль ослабляется при отдыхе на спине. Мышцы на пораженном участке напрягаются, болевой синдром становится выраженным при пальпации.
Симптомы при компрессионных синдромах зависят от того, какие участки поясничного сегмента повреждены. Характерные признаки связаны со сжатием спинномозговых нервов грыжами, остеофитами, смещенными позвонками. Это состояние называют радикулопатией, при которой боль усиливается при малейшем шевелении, напрягаются мышцы поясницы, ограничивается подвижность.
Клинические проявления компрессионных синдромов в зависимости от поврежденных позвонков поясничного сегмента:
- L1 – L3 – боль и онемение на участке поясницы, передней и внутренней поверхности бедра, больному тяжело сгибать/разгибать ногу в колене.
- L4 – болевой синдром распространяется на переднюю часть бедра, опускает к колену (сзади). На этом же участке нарушается чувствительность.
- L5 – болезненные ощущения иррадируют в ягодицы, наружную часть бедра, опускается по передней части голени к внутренней части стопы и большому пальцу. На этом же участке ощущается онемение, пациенту тяжело сгибать большой палец ноги.
- S1 – боль разливается от поясницы к ягодице, наружной и задней поверхности бедра, опускается к внешней части голени, стопы. На этих же участках ощущается онемение, ослабляются мышцы голени, поэтому больному тяжело стоять на носках.
Существует риск повреждения сразу нескольких нервных пучков, например, L5, S1. Если грыжа смещается назад, то она может сжать спинной мозг.
При компрессии кровеносных сосудов поясницы повышается вероятность ослабления мышц ног, онемения нижних конечностей, нарушение контроля над процессом мочеиспускания и дефекации. У мужчин при ОПОП нарушается эрекция, а у женщин основные симптомы могут дополниться воспалением яичников или матки.
Диагностические мероприятия
Чтобы диагностировать ОПОП, врач осматривает пациента, проводит пальпацию, чтобы определить состояние мышц и выявить искривление позвоночника. Важно подробно рассказать специалисту о своих симптомах, чтобы ему было легче установить диагноз.
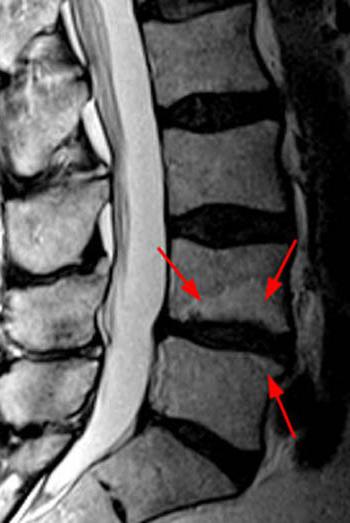
Обнаружить межпозвоночный остеохондроз помогут инструментальные исследования:
- Рентген поясницы (прямая задняя и боковая проекция).
- Компьютерная и магниторезонансная томография.
Рентгенография позволяет оценить структуру ПОП. Чтобы выявить патологическую подвижность позвонков, рентген проводят в положении сгибания и разгибания. Это исследование позволяет заметить, что межпозвоночная щель сузилась, тела позвонков сместились, на их краях появились остеофиты. Однако этот метод диагностики считается устаревшим.
Сегодня все чаще применяют КТ и МРТ для выявления дегенеративно-дистрофических изменений позвоночника. Эти высокоинформативные исследования позволяют оценить состояние позвонков, дисков, межпозвоночных отверстий, спинного мозга. С их помощью выявляют протрузии, направление грыжи, степень сжатия нервных пучков, спинного мозга, сосудов.
Читайте также:
Лечение
Медикаменты при поясничном остеохондрозе
Лечение остеохондроза ПОП длится от 1–3 месяцев до 1 года. Успех терапии зависит от самого больного, который должен строго соблюдать рекомендации доктора. При самолечении обычно состояние пациента ухудшается.
Цели терапии:
- Купировать или ослабить симптомы ПО.
- Выявить причину болезни, постараться исключить ее из жизни.
- Устранить воспалительный процесс.
- Восстановить кровообращение, обменные процессы в поясничном отделе.
- Попытаться улучшить состояние поврежденных хрящевых прокладок, остановить дальнейшие дегенеративные изменения.

При поясничном остеохондрозе применяют НПВС, миорелаксанты,глюкокортикоиды, седативные средства и т. д.
Для достижения таких целей рекомендуется провести комплексную терапию. Начинается она обычно с приема лекарственных препаратов:
- Миорелаксанты: Мидокалм, Сирдалуд, Баклосан. Они расслабляют мышцы, ослабляют боль и воспаление.
- НПВС: Диклофенак, Мелоксикам, Нимесулид, Ибупрофен. Обладают противовоспалительным, болеутоляющим, жаропонижающим действием.
- Спазмолитики: Но-Шпа, Дротаверин. Помогают купировать спазм гладких мышц, ослабить боль.
- Анестезирующие средства: Новокаин, Лидокаин. Применяются при сильном болевом синдроме в виде лечебной блокады.
- Глюкокортикостероиды: Преднизолон, Дексаметазон. Тоже помогают справиться с болью. Однако эти средства способны разрушать кости, поэтому принимают их короткое время и только после одобрения врача.
- Седативные средства: Валериана, Пустырник, Донормил. Снимают нервно-мышечное напряжение, улучшают сон.
- Витамины (группа В, Е, С, А): Мильгамма, Нейромультивит. Восстанавливают состояние пораженных нервов, ослабляют боль.
Осторожно. НПВС запрещено принимать при гастрите или язве желудка, так как они еще больше повреждают слизистые органов ЖКТ.
При обострении пациенту вводят уколы, а после купирования основных симптомов он принимает пероральные средства.
Кроме того, применяются наружные средства (гели, мазы, крема, растирки), например, Диклофенак, Долобене, Вольтарен, Димексид.
Достаточно актуален вопрос о том, что делать при хроническом остеохондрозе поясницы. Если ОПОП перешел в хроническую форму, то после купирования основных симптомов больному назначают хондропротекторы, препараты, восстанавливающие кровообращение (Курантил, Трентал), препараты на основе витаминов В. Они помогают восстановить иннервацию, нормализовать кровоснабжение на пораженном участке, предупредить дальнейшее развитие патологии.
Лечение хондроза поясничного отдела позвоночника (1 стадия) проводится с применением хондропротекторов (Хондроксид, Дона, Артра, Терафлекс), которые замедляют развитие дегенеративных процессов, ускоряют регенерацию хряща. Кроме того, пациенту назначают витаминно-минеральные комплексы (Компливит, Мульти-Табс, Кальций-Д3-никомед). Эту форму остеохондроза легче всего вылечить.
Другие консервативные методики
При ОХЗ (остеохондроз) 1 – 2 степени остановить его развитие помогут следующие лечебные процедуры:
- Ультразвуковая терапия ослабляет боль и воспаление, нормализует ток крови на поврежденном участке.
- Детензор-терапия – это безопасное вытяжение позвоночника за счет веса собственного тела, после чего нормализуется тонус мышц, улучшается подвижность.
- Магнитотерапия уменьшает боль и воспаление мышц вокруг позвоночника.
- Рефлексотерапия (введение иголок в биоактивные точки на теле) ускоряет кровообращение, снимает воспаление и отек.
- Мануальная терапия (воздействие на пораженный участок руками врача) и массаж нормализуют тонус мышц, уменьшают компрессию нервных пучков, улучшают питание межпозвоночных дисков, восстанавливают структуру позвоночника.
- Электрофорез позволяет доставить лекарственные растворы через кожу в костные и хрящевые ткани.
- Драсонвализация с применением препарата Дарсонваль улучшает кровообращение, обменные процессы, снижает боль, восстанавливает чувствительность кожи.
Существует еще множество эффективных процедур, которые помогут улучшить состояние больного за 5–15 сеансов. Главное – перед их проведением получить одобрение врача.
Лечение ПО в домашних условиях
Если вас интересует, можно ли проводить лечение ОПОП дома, то посоветуйтесь с врачом. Если специалист дал разрешение, то начинайте терапию, которая обычно состоит из следующих пунктов:
- Диета. Если поясничный остеохондроз вызван нарушением кровотока или обмена веществ, то исключите из меню жирную, жареную, острую пищу, яйца и т. д. Пополните меню свежими овощами, фруктами, нежирным мясом, рыбой, кисломолочными продуктами. Откажитесь от алкоголя, тонизирующих напитков (чай, кофе). Пейте фильтрованную воду, компоты, травяные чаи.
- Чтобы восстановить циркуляцию крови, выполняйте зарядку или применяйте растирания и компрессы.
- Спите на ортопедическом матрасе, невысокой подушке. Если у вас сидячая работа, то купите стул со спинкой, которая будет поддерживать позвоночник. Время от времени носите специальные корсеты или пояса.
- ЛФК поможет укрепить мышечный корсет, снять часть нагрузки с больного позвоночника. Комплекс для каждого пациента индивидуально составляет врач или инструктор.
- Выполняйте самомассаж поясничной области. Однако узнайте, как это правильно делать у профессионала.
- Применяйте народные средства в форме растираний, компрессов, ванн и т. д.
- Аппликатор Кузнецова – это пластмассовая пластина с множеством шипов, которая улучшает кровообращение, обменные процессы на поврежденном участке, уменьшает боль в мышцах, расслабляет.

Аппликатор Кузнецова можно применять для домашнего лечения остеохондроза
И также дома можно применять примочки с травяными отварами, пластыри.
Справка. Новинка в лечении остеохондроза – это кровать-массажер, которая подходит даже для самых неорганизованных пациентов.
Однако помните, что лечится дома можно только после разрешения лечащего врача.
Хирургическое лечение
Операцию при поясничном остеохондрозе назначают, если консервативные методики оказались неэффективными на протяжении длительного времени. И также хирургическое вмешательство показано при непроизвольном мочеиспускании, дефекации и синдроме конского хоста (защемление нервов нижнего отдела спинного мозга).
При лечении ОПОП применяются такие хирургические методы:
- Спондилодез – сращивание смежных позвонков.
- Фасетэкстомия – удаление межпозвоночных суставов, которые ущемляют спинномозговой нерв.
- Ламинэктомия – удаление пластинки, закрывающей спинномозговой канал, которая сжимает спинной мозг.
- Дискэктомия – полное или частичное удаление межпозвонкового диска, который вызывает компрессию нервного корня или спинного мозга.
- Корпектомия – удаление тела позвонка и прилегающих к нему хрящевых прокладок. Затем пустое место заполняется костным трансплантатом и сращиваются 3 позвоночных сегмента.
Справка. После хирургического вмешательства существует риск осложнений: травмы спинного мозга, нервных пучков, поломка трансплантатов, инфекции и т. д.
После лечения необходимо пройти реабилитацию, чтобы ускорить выздоровление.
Осложнения
При отсутствии грамотной терапии повышается риск таких осложнений поясничного остеохондроза:
- Грыжа диска, защемление нервного корня или спинного мозга.
- Длительные воспалительные процессы повышают вероятность развития радикулита (воспаление нервных корешков).
- Ишиас (воспалительное поражение седалищного нерва), при котором возникает сильная боль и онемение нижней конечности.
- При нарушении кровообращения спинного мозга повышается вероятность компрессионной миелопатии (сжатие спинного мозга различными образованиями: костные осколки, грыжа, опухоли, гематома).
- Синдром конского хвоста – компрессия корешков нижнего отдела спинного мозга, что приводит к нарушению функциональности кишечника, органов малого таза, нижних конечностей.
Чтобы избежать подобных осложнений, нужно начинать лечение как можно раньше.
Профилактика
Чтобы избежать поясничного остеохондроза, соблюдайте такие правила:
- Ведите умеренно активный образ жизни (почаще гуляйте пешком, регулярно делайте зарядку, запишитесь в бассейн).
- При сидячей работе разминайтесь через каждые 1,5 часа.
- Спите на ортопедическом матрасе.
- Избегайте чрезмерных физических нагрузок, поднимайте тяжести только из положения полуприседа, перед этим наденьте специальный пояс на поясницу.
- Покупайте ортопедическую обувь.
- Правильно питайтесь, принимайте витаминно-минеральные комплексы по назначению врача.
- Научитесь расслабляться.
- Старайтесь не переохлаждаться.
- Вовремя лечите болезни, которые могут вызвать ОПОП.
- Откажитесь от вредных привычек.
При соблюдении этих рекомендаций вы сможете избежать дегенеративных изменений позвоночника и улучшите свое состояние здоровья.
Самое важное
Если вы заметили симптомы поясничного остеохондроза, то срочно обращайтесь к врачу. Самостоятельное лечение может усугубить ваше состояние и вызвать осложнения. Хондроз поясницы (1 стадия) лечится с помощью ЛФК, физиотерапии и хондропротекторов. На более поздних стадиях применяются лекарственные препараты, массаж, мануальная терапия и т. д. При отсутствии положительной динамики на протяжении длительного времени или появлении неврологических симптомов врач может назначить операцию. Пациент должен строго соблюдать рекомендации врача, чтобы ускорить выздоровление.
spina.guru
симптомы. Как лечить поясничный остеохондроз :: SYL.ru
Множество людей сталкиваются с диагнозом «остеохондроз поясничного отдела». Симптомы данного заболевания: постоянные боли в области поясницы, а также ограниченность движений, потеря чувствительности и т.д. В любом случае стоит понимать, что данное заболевание при отсутствии лечения может привести к массе неврологических осложнений. Так что же представляет собой болезнь? Каковы ее первые признаки? Какие методы лечения предлагает современная медицина? Эта информация будет полезна каждому читателю.
Что такое остеохондроз?

Остеохондроз представляет собой хронически прогрессирующее заболевание, которое сопровождается дегенерацией соединительных и костных тканей позвоночника. Процесс патологического изменения тканей начинается в межпозвоночном диске. Эта структура состоит из фиброзного кольца, внутри которого расположено гелеобразное пульпозное ядро.
В результате нарушения нормального обмена веществ происходит постепенное высыхание ядра. Наряду с этим наблюдаются и изменения в фиброзном кольце: в тканях образуются разрывы и трещинки, в результате чего ядро может выйти за пределы. Подобный процесс сказывается и на состоянии позвоночных костей, ведь позвонкам приходится выдерживать большие нагрузки. Таким образом, в процесс вовлекаются не только межпозвоночные диски, но и позвонки, связки и межпозвоночные суставы.
Как правило, заболевание начинается в зрелом или пожилом возрасте, хотя известны случаи, когда недуг диагностировался у подростков. Кстати, поясничный остеохондроз является самой распространенной формой данной болезни.
Причины развития заболевания
Данная патология развивается при нарушении нормального обмена веществ и наличии повышенных физических нагрузок. Стоит отметить, что дегенеративный процесс, как правило, запускается под воздействием сразу нескольких факторов. На сегодняшний день поясничный остеохондроз считается мультифакторным заболеванием. Вот лишь наиболее распространенные причины дегенерации.
- В первую очередь нужно отметить наследственную предрасположенность. Причиной могут быть как некоторые врожденные анатомические особенности скелета, так и нарушения обмена веществ, например неправильный метаболизм гликопротеинов.
- К факторам риска можно отнести плоскостопие, так как при данной патологии происходит перераспределение нормальной нагрузки на позвоночник.
- В некоторых случаях остеохондроз развивается на фоне травм позвоночника.
- Статические нагрузки также можно отнести к факторам риска. Например длительное стояние или пребывание в неудобной позе.
- Физическое перенапряжение также может запустить дегенеративный процесс, особенно если речь идет о профессиональных спортсменах.
- Нередко процесс развивается у людей с ожирением, так как позвоночник, равно как и весь скелет, поддается повышенным нагрузкам.
Степени тяжести поясничного остеохондроза
Данное заболевание развивается постепенно. На сегодняшний день принято выделять четыре основных степени остеохондроза поясничного отдела (некоторые врачи выделяют три).
- На первом этапе наблюдается постепенное изменение и перемещение студенистого ядра внутри межпозвоночного диска.
- Поясничный остеохондроз 2 степени характеризуется разрушением фиброзного кольца.
- На третьем этапе, как правило, наблюдается разрыв фиброзного кольца, в результате чего студенистое ядро передвигается за его пределы, так формируется грыжа межпозвоночного диска.
- Четвертая стадия болезни сопровождается дегенерацией позвонков, связок и суставов, в результате чего развивается спондилоартроз.
Остеохондроз поясничного отдела: симптомы и описание первой стадии болезни
Данный этап заболевания сопровождается раздражением нервных волокон, которые находятся в межсуставных связках и фиброзном кольце. Поэтому первым признаком данного заболевания является дискомфорт, скованность и болезненность в поясничном отделе. Стоит отметить, что боль может быть резкой и стреляющей (в медицине этот симптом называют «люмбаго») или же, наоборот, тупой, но постоянной (люмбалгия).
Стоит отметить, что в связи с раздражением нервных окончаний боль может распространяться и на другие ткани, органы или даже системы органов. Например, при нарушении нормальной трофики и кровообращения в связках и сухожилиях возможно появление так называемых энтеропатий, при которых соединительные ткани изменяются и уплотняются в местах крепления к костям.
Поскольку довольно часто у пациентов диагностируют пояснично-крестцовый остеохондроз, то и боль может распространяться на нижние отделы позвоночника и даже отдавать в нижнюю конечность. Сдавливание нервных окончаний и мелких сосудов приводит к развитию нарушений в тканях нижних конечностей.
Вторая степень остеохондроза и ее признаки
На данном этапе появляются и некоторые другие признаки остеохондроза поясничного отдела. Наблюдается появление некой нестабильности между позвоночными связками, в результате чего подвижность позвонков увеличивается.
В свою очередь подобное изменение приводит к возникновению стойкого и практически постоянного напряжения мышц поясницы. Пациенты жалуются не только на боль и дискомфорт, но и на постоянную мышечную усталость.
Клиническая картина при третьей степени заболевания

Какими признаками в данном случае сопровождается остеохондроз поясничного отдела? Симптомы в этот период могут быть разными. Дело в том, что поврежденные межпозвоночные диски начинают сдавливать нервные корешки, что сопровождается так называемыми «корешковыми синдромами».
При этом у пациентов нарушается чувствительность тех зон, которые иннервируются сдавленным нервом. Как правило, сначала возникает небольшое онемение и покалывание, но при отсутствии лечения может произойти и полная потеря чувствительности. Подобное нередко сопровождается и ухудшением двигательной активности, постепенной атрофией мышц, а иногда и полным параличом.
Кстати, исходя из локализации подобных изменений, можно предположить, какие именно позвонки поражены болезнью. Например, если изменение или потеря чувствительности наблюдаются в области пятки, а боль отдает в икроножную мышцу, то вполне вероятно, что у пациента пояснично-крестцовый остеохондроз.
У некоторых больных наблюдается так называемый «синдром конского хвоста», который связан со сдавливанием пучка корешков, который проходит в поясничном и крестцовом отделе позвоночника. Для такого состояния характерны нарушения двигательной функции ног, а также различные расстройства со стороны органов таза.
Остеохондроз поясничного отдела: симптомы четвертой стадии
На данном этапе в процесс уже вовлекаются все суставы и межпозвоночные связки. Более того, наблюдается фиброз межпозвоночного диска, при котором все его элементы замещаются плотной рубцовой тканью.
Кстати, в это время состояние пациентов может улучшиться. Но подвижность позвоночника, поясницы и ног сильно ограничена.
Современные методы диагностики
При наличии постоянной боли и дискомфорта в пояснице стоит обратиться к врачу. Только специалист может определить поясничный остеохондроз позвоночника. Диагностика в данном случае включает в себя несколько этапов.
Для начала врач проведет общий осмотр, проверит рефлексы, наличие корешковых синдромов, а также степень подвижности и т.д. Необходимо собрать полный анамнез, так как в данном случае важно не только поставить диагноз, но и определить причину развития дегенеративного процесса.
Лабораторные методы диагностики в данном случае особого значения не имеют. Поэтому пациента в первую очередь направляют на рентгенографию позвоночника. Рентгеновские снимки позволяют увидеть сужение межпозвоночной щели, а также определить наличии костных наростов и уплотнений на поверхности позвонка.
Для более точной оценки состояния пациента проводится также магнитно-резонансная и компьютерная томография, эти исследования дают боле ясную картину дегенеративных изменений позвоночника.
С какими осложнениями сопряжена болезнь?
Ни в коем случае нельзя воспринимать данное заболевание как что-то несерьезное. При отсутствии своевременной терапии пациенту придется столкнуться не только с болями и ограничением подвижности, но и с более серьезными последствиями.
В частности, дегенерация межпозвоночных дисков приводит к формированию грыжи. Кроме того, сдавливание нервных корешков сказывается на работе многих органов, включая мочевыделительную, половую, а иногда и пищеварительную системы. В некоторых случаях болезнь приводит к полному параличу нижних конечностей и атрофии мышц. Изменения при остеохондрозе практически необратимы, поэтому крайне важно вовремя начать терапию.
Медикаментозное лечение остеохондроза

Только врач знает о том, как лечить поясничный остеохондроз. При подобном заболевании терапия подбирается индивидуально, так как зависит от многих факторов, включая и индивидуальные особенности организма пациента. В любом случае стоит понимать, что лечение остеохондроза — процесс длительный и комплексный.
Безусловно, пациентам назначают прием некоторых лекарственных средств. Наиболее часто при данной болезни используются представленные ниже.
- На начальных этапах для лечения используются хондропротекторы — препараты, которые тормозят процесс дегенерации хрящевых тканей. Наиболее популярными на сегодняшний день являются средства «Терафлекс», «Коллаген ультра», «Флексиново» и некоторые другие.
- На второй стадии лечение пояснично-крестцового остеохондроза может включать в себя использование противовоспалительных препаратов, которые устраняют болезненность и воспалительный процесс. В частности, сегодня используются препараты «Диклофенак», «Индометацин», «Мелоксикам».
- Спазм мышц устраняют с помощью миорелаксантов: «Мидокалм», «Тетразепам», «Толперизон».
- Местные анестетики применяют при сильном болевом синдроме. Например, боль блокируют с помощью инъекций гидрокортизона и новокаина.
- Пожилым пациентам рекомендуют принимать мультивитаминные комплексы.
- Терапия включает в себя и сосудорасширяющие лекарства, которые улучшают кровообращение и трофику тканей: «Пентоксифилин», «Актовегин» и т.д.
Другие способы консервативного лечения

Безусловно, избавиться от недуга с помощью одних лишь препаратов невозможно. Лечение пояснично-крестцового остеохондроза включает в себя и другие мероприятия. В частности, положительный эффект дает лечебный массаж. Регулярные сеансы помогают устранить мышечный спазм и улучшить кровообращение в тканях.
Крайне важной является и гимнастика при поясничном остеохондрозе. Комплекс упражнений подбирает лечащий врач или физиотерапевт. Физкультура помогает вернуть подвижность, улучшить кровообращение, устранить болезненность. Естественно, занятия должны быть регулярными. С другой стороны, при наличии острых болей физические нагрузки противопоказаны, в этот период пациенту необходим строгий постельный режим и ношение специального корсета, который снимает нагрузку с позвоночника.
Кроме того, используются и некоторые методы физиотерапии. В частности, довольно эффективными считаются ультрафиолетовое излучение (устраняет спазм и боль), магнитотерапия, лазеротерапия, электрофорез (помогают снять воспаление и болезненность), а также бальнеолечение.
Когда необходимо хирургическое вмешательство?

К сожалению, далеко не во всех случаях возможно консервативное лечение, особенно если у пациента диагностирована межпозвоночная грыжа. Показаниями к хирургическому вмешательству являются также синдром “костного хвоста”, а также сильное сдавливание нервных корешков.
На сегодняшний день существует множество техник проведения подобных операций. Чаще всего для устранения давления на сосуды и нервы проводятся также называемые микрохирургические, а также эндоскопические процедуры.
www.syl.ru
Остеохондроз поясничного отдела:симптомы, осложнения и лечение

Возможно, Вас заинтересует: Ортопедическая подушка на сиденье при заболеваниях позвоночника
Согласно данным Всемирной организации здравоохранения (ВОЗ) остеохондроз поясничного отдела позвоночника принимает параметр пандемии. Особенно это заболевание распространенно в Америке и Европе, в Азии. Именно на поясничный отдел приходится до 85% случаев остеохондроза и это связано с особенным строением данного участка столба. Пять крупных позвонков образуют прогиб вперед, имеющий форму дуги. Этот прогиб соединяет грудной отдел, который является малоподвижным и крестцовый отдел позвоночника, который является неподвижный вообще.
↑Это интересно знать! В спокойном состоянии поясница человека испытывает нагрузку в сто семьдесят килограммов. Если человек поднимает тяжесть в 90 кг, то нагрузка на поясничный отдел увеличивается до тонны.
Основные причины поясничного остеохондроза
Как принято считать, остеохондроз позвоночного отдела возникает из-за гиподинамии, сидячей работы и нехватки физической нагрузки либо при чрезмерных активностях на этот отдел позвоночника. Вызывать болезнь также может нарушенный метаболизм.
При защемлении кровеносных сосудов образуются застойные явления, которые ухудшают кровообращение и питание тканей позвоночника. Чрезмерные нагрузки усиливаются мышечными спазмами. В результате до тканей межпозвоночных дисков просто не доходит кислород и другие вещества. Это становится причиной дегенеративно-дистрофических изменений позвонков.

выпячивание усохшего диска за пределы позвоночного столба
Диски постепенно как бы расплющиваются и усыхают. В итоге они выпячиваются за пределы позвоночного ствола.
Это интересно! Если говорить простым языком, то поясничный остеохондроз – это постепенное превращение хрящей в кость. Такое изменение провоцирует сильные боли и приводит к плачевным последствиям.
Наиболее распространенные причины остеохондроза поясничного отдела:
- Чрезмерные нагрузки на позвоночник из-за лишнего веса, постоянных физических нагрузок, поднятия тяжестей;
- Малоактивный образ жизни, проблемы с осанкой;
- Травмы спины. Склонны к этому заболевания профессиональные спортсмены и люди, неправильно выполняющие сложные физические упражнения;
- Постоянное неправильное питание и режим дня, регулярные стрессы, недостаточное время сна, нарушение обменных процессов;
- Генетическая предрасположенность. Ученые отмечают, что у некоторых людей структура межпозвоночных дисков рыхлая и пористая, поэтому они быстрее и чаще подвергаются деформации;
- Воспалительные заболевания суставов позвоночного столба;
↑Это интересно! Еще несколько десятилетий назад возраст также относили к причинам болезни, она встречалась у людей после тридцати лет и старше. Но сегодня заболевание помолодела и во многих случаях остеохондроз диагностируется у людей младше тридцати лет.
Главные симптомы и их проявление
Физические перегрузки будут предшествовать началу боли. Болезненная реакция часто возникает не сразу после нагрузки, а в течение суток. Боль может передаваться в ногу, усиливаться при поднимании тяжестей. Все симптомы данного заболевания можно разделить на четыре больших группы.
Остеохондроз поясничного отдела – симптомы:
- Боль или люмбалгия (специальное медицинское название боли при поясничном остеохондрозе). Характеризуется разной интенсивностью, локализацией и происхождением. Первым признаком будет ноющая постоянная боль в поясничной области. Боль становится сильнее при наклонах, долгом хождении или сидении в одной позе. Возникают из-за того, что начался процесс разрушения межпозвоночного диска;
- Корешковый синдром. Когда заболевание прогрессирует, межпозвоночный диск постоянно истончается. Позвонки больше не стабильны, проявляют подвижность. Поднятие тяжестей и резкие движения сдавливают нервные корешки и кровеносные сосуды. В итоге боли в пояснице становятся не такими сильными, но появляются боли в зоне нерва: сильная сверлящая боль в области бедра, голени или даже на стопе. Длительное раздражение корешков нервов вызывает их воспаление, это приводит к венозному застою и отечности. К корешковым болям добавляются такие вегетативные реакции как повышенная потливость, чувство жары, резко сменяющееся зябкостью. Кроме этого данный синдром поясничного остеохондрозы может проявляться в нарушениях чувствительности, легких покалываниях определенных сегментов позвоночника. Конечности истончаются, появляются слабость и атрофия. Больной больше не может долго ходить, подниматься по ступенькам;

Истончение дисков при поясничном остеохондрозе
- Ишемический синдром. Этот признак данного заболевания связан с нарушением кровообращения. Оно возникает из-за сдавливания сосудов, которые находятся рядом с возбужденными нервными корешками. Сначала сужение сосудов небольшое, но вскоре наступают спазмы. Появляются симптомы преждевременной хромоты, во время ходьбы больному требуется частый периодический отдых. Долгий спазм сосудов, которые питают область таза, приводит к болям в ягодицах и промежности, может нарушаться функция тазовых органов;
- Позвоночный синдром. Запущенный остеохондроз поясницы, после появления симптомов из первых трех групп, в итоге приводит к изменению самого скелета. Мышцы атрофируются, появляется сутулость. Другие группы мышц, связки и сухожилия, наоборот, перенапрягаются. Осанка человека изменяется, походка становится неумеренной и напряженной. Весь опорно-двигательный аппарат может быть вовлечен в это заболевание, диски продолжают разрушаться;
Иногда встречается изолированный остеохондроз поясничного отдела, когда симптомы заболевания локализуются только в пояснице. Но, так как позвоночник – это единое целое, то такой вид остеохондроза встречается очень редко. Часто именно с него и начинается данная болезнь.
↑Лечение остеохондроза поясничного отдела
Уже при первых признаках боли в пояснице надо немедленно обратиться к врачу, чтобы узнать причину такого состояния.
Если установлено или точно известно, что причина боли – остеохондроз, сразу же нужно уменьшить нагрузку на позвоночник. В постели придется провести от трех дней до недели.
Чаще всего врач назначает также медикаментозное лечение, основной целью которого является избавление человека от боли. После того, как удалось победить острую боль, необходимо переходить к созданию мышечной фиксации и регулированию процессов регенерации структур, которые уже успели пострадать.
Для этого применяются такие методы лечения остеохондроза поясничного отдела как гимнастика, массаж, рефлексотерапия.
Назначаются специальные препараты, способствующие восстановлению хрящевой ткани, для улучшения состояния сосудов, дополнительные витамины.
↑Это важно! Хондропротекторы для профилактики прогрессирования остеохондроза поясничного отдела и для лечения очень важны. Это препараты, которые содержат хондроитин сульфат. Они помогают восстановить нормальную структуру хряща. Препараты выпускаются в виде растворов и капсул, таблеток, геля для местного применения. Побочных эффектов препарат не имеет, чем больше заболевании прогрессирует, тем менее эффективны эти лекарства.
Комплексные методы лечения
Лечение остеохондроза поясничного отдела обязательно включает в себя широкий перечень физиотерапевтических процедур. Они способствуют уменьшению болей, снятию отеков, стимуляции мышечной фиксации.
Распространенные физиотерапевтические методы (можно сочетать или чередовать):
- Тепловые процедуры;
- Воздействие на ткани высокочастотным импульсным током, который быстро затухает. Процедура проводится на пораженных областях поясницы и конечностях;
- Воздействие магнитным полем;
- Электрофорез;
- Ультразвук;
- Низкоэнергетическое лазерное излучение;
Чтобы восстановить поясничный отдел по максимуму, требуется долгое и упорное лечение. При правильном подходе избавиться от болезни можно уже через полгода. Лечебная терапия обязательно должна быть комбинированной и постоянной.
↑Дополнительные способы лечения остеохондроза поясницы
Так как процесс выздоровления длительный и требуются постоянные процедуры, наблюдение врача, многие проходят санаторно-курортное лечение остеохондроза поясничного отдела. Там можно заказать курс процедур, которые окажут необходимое воздействие и будут способствовать выздоровлению. В первую очередь, это курс массажа.
В санатории можно разучить комплекс упражнений мышцы спины и их растяжку (ЛФК).
Регулярные физические нагрузки этого типа способствуют выздоровлению. Очень полезны будут водные процедуры.

Гимнастические упражнения в воде облегчают болезненность
В санаторных условиях можно также пройти курс ванн: грязевые, сероводородные, парафиновые, скипидарные, сульфидные и другие.
Иногда применяют такие нетрадиционные методы лечения как вакуумный пассаж, постановка пиявок, иглоукалывание.
↑Возможные осложнения
Осложнения поясничного остеохондроза возникают в тех случаях, когда заболевание сильно запущено. Распространенным осложнением является ишемия. Эффект «узкого ложка», когда развивается рефлекторное сужение сосуда, который проходит по зажатому отверстию клапана. Поражение спинного мозга, называемое компрессионной миелопатией.
Грыжа диска TXII-L1- еще одно распространенное осложнение. Сама по себе эта грыжа не относиться к сильно опасным, но она провоцирует грыжу сегментов S1-S2, L2-L-4 позвоночника, которая является сложной в лечении и часто требует хирургического вмешательства. Задняя и наружная поверхность голени и стопы может полностью утратить чувствительность. Практически все осложнения остеохондроза поясничного отдела сложно поддаются лечению поэтому лучше всего заняться лечение самого остеохондроза на начальной стадии.
Остеохондроз позвоночника – это неприятное заболевание, которое доставляет человеку огромный дискомфорт и много боли.
Поясницу надо беречь, потому что именно она обычно травмируется в первую очередь. Если человек почувствовал боль в поясничном отделе, всегда надо обращаться к врачу, чтобы установить причину.
artritdoc.ru

