Профилактика рахита у детей раннего возраста: РАХИТ: МЕТОДЫ ПРОФИЛАКТИКИ – ГБУЗ ЯНАО
Лечение рахита у детей
К нам на сайт продолжают поступать вопросы, связанные с заболеваемостью рахитом у детей раннего возраста: нужно ли давать витамин Д летом, всегда ли позднее прорезывание зубов – признак рахита, каждому ли ребенку показан витамин Д и какую его форму лучше выбрать… Знакомим вас с классической точкой зрения на эту проблему.
Рахит (от греч.rhahis – спинной хребет, позвоночник) – заболевание детей грудного и раннего возраста с расстройством костеобразования и недостаточностью минерализации костей, вызванное нарушением фосфорно-кальциевого обмена вследствие дефицита витамина D и его активных метаболитов.
Немного истории, Рахит известен со времен Сорана Эфесского (98-138г до н.э.) и Галена (131-211 год н.э.) В 1650 году впервые рахит описал английский ортопед Ф.Глиссон и некоторое время рахит называли «английской болезнью». Любопытно, что в настоящее время, по данным английских педиатров витамин Д-дефицитный рахит встречается лишь у выходцев из Азии (англичане называют его «азиатской болезнью») именно в связи с традициями питания по позднему введению прикорма животным белком и профилактического назначения витамина Д.
Рахит встречается во всех странах, но особенно часто в северных районах, где отмечается недостаток солнечного света. Дети, рожденные осенью и зимой, болеют рахитом чаще и тяжелее. Частота Рахита в последние годы в России среди детей раннего возраста колеблется от 54 до 66 %, для примера, в Болгарии, где много солнечных дней, распространенность рахита около 20%. Рахит развивается у детей, имеющих те или иные факторы предрасположенности, спектр которых у каждого ребенка индивидуален. Сочетание различных факторов определяет сроки начала и тяжесть течения рахита. Со стороны матери – это возраст младше 17 и старше 35 лет, токсикозы беременности, обменные заболевания, патология со стороны желудочно-кишечного тракта, почек, дефекты питания во время беременности и лактации (диеты с дефицитом белка, кальция, фосфора, витамина Д, В1, В2, В6, гиподинамия, недостаточная инсоляция, осложненные роды, неблагополучные социально-экономические условия.
Со стороны ребенка – это время рождения (чаще болеют дети, рожденные с июня по декабрь), недоношенность, дети из двоен, морфофункциональная незрелость, крупный плод (более 4 кг), бурная прибавка массы тела в течении первых 3-х месяцев жизни, вскармливание грудным, но «старым» донорским молоком, раннее искусственное и смешанное вскармливание неадаптированными молочными смесями, позднее введение прикорма (1 л женского молока содержит 40-70 МЕ витамина D3, а коровьего 5-40 МЕ, 1г желтка куриного яйца содержит 140-390 МЕ витамина D3), дети, получающие преимущественно вегетарианские прикормы (каши, овощи), недостаточное пребывание на свежем воздухе, недостаточный или ограниченный двигательный режим (тугое пеленание, гипсовые лангеты, ношение шин, отсутствие ЛФК и массажа), перинатальная энцефалопатия с поражением III желудочка, заболевания кожи, печени, почек, синдром мальабсорбции, частые ОРВИ и кишечные инфекции, прием гормонов и противосудорожных препаратов.
В настоящее время установлено, что витамин D3 (холекальциферол) образуется в коже под воздействием ультрафиолетовых лучей (наибольшим «антирахитическим действием обладают лучи с длиной волны между 290-310 ммк – лучи Дорно).
Регуляцию фосфорно-кальциевого обмена кроме витамина Д осуществляют паратгормон и кальцитонин. Представим себе общую схему обмена кальция и фосфора. Физиологические колебания Са и Р поддерживаются в довольно узких границах (Са крови – 2-2,8 ммоль/л). Снижение Са в крови немедленно активирует синтез паратиреоидного гормона, который усиливает выведение Са из костной ткани в кровь, а также выделение фосфора почками, в результате уменьшения его обратного всасывания в почечных канальцах и сохраняется таким образом, нормальное соотношение Са:Р (произведение Са х Р является постоянной величиной). При снижении Са в крови витамин Д3 временно увеличивает вымывание Са из кости, одновременно усиливает всасывание Са из кишечника. После восстановления Са в крови до нормы витамин Д улучшает качество костной ткани: способствует увеличению количества костных клеток-остеобластов, минерализацию кости.
Следует учитывать, что к изменениям костной ткани могут приводить первичные генетически обусловленные и вторичные заболевания органов, участвующих в метаболизме витамина Д: паращитовидных желез, желудочно-кишечного тракта, почек, печени, костной системы. В таких случаях заболевание характеризуется как рахитоподобный синдром основного заболевания (гипопаратиреоза, почечного тубулярного ацидоза, синдрома Де-Тони-Дебре-Фанкони и т.д.). Нарушение Са-Р обмена возникает и при длительном употреблении некоторых лекарственных препаратов (глюкокортикоиды, тиреоидные гормоны, противосудорожные средства, гепарин, тетрациклин и др.). При этих заболеваниях, костные нарушение, как правило, возникают позднее, на 2-м году жизни и бывают более грубыми.
Клиника рахита
Характерная клиническая картина служит основой его диагностики. Являясь общим заболеванием, рахит сопровождается появлением различных симптомов со стороны многих систем. Различают 3 периода заболевания: начальный, период разгара, период реконвалесценции, когда исчезают признаки активного рахита и период остаточных явлений.
- Рахит I степени тяжести характеризуется нарушениями со стороны центральной нервной и вегетативной систем: беспокойство, пугливость, раздражительность, вздрагивание, потливость; мышечной системы: гипотония мышц, появление запоров; и костей: небольшая податливость краев большого родничка.
- Рахит II степени характеризуется выраженными изменениями со стороны костной ткани: формирование теменных бугров, рахитических четок на 5-8 ребрах, деформация грудной клетки, расширение нижней апертуры грудной клетки с втяжением ребер (Гаррисонова борозда), мышц (выраженная гипотония, «лягушачий» живот, разболтанность суставов).
- Рахит III степени – происходит размягчение костей основания черепа, появляется запавшее переносье («седловидный» нос), экзофтальм, «олимпийский лоб», грубая деформация грудной клетки («куриная грудь», «грудь сапожника»), деформация позвоночника (рахитический кифоз), утолщение ростковой части кости предплечья в виде рахитических «браслетов» и фаланг пальцев («нити жемчуга»), деформация трубчатых костей нижних конечностей (Х- или О-образные).
 У детей, больных рахитом, нарушается время появления и порядок прорезывания зубов, дефекты эмали. При рахите наблюдается задержка развития статических, моторных функций, наблюдается нарушение функции многих внутренних органов и систем (легочной, сердечно-сосудистой, гепато-лиенальный синдром). В ряде случаев возможно развитие гипохромной анемии, связанной не только с дефицитом железа, но и со структурно-функциональными изменениями самих эритроцитов.
У детей, больных рахитом, нарушается время появления и порядок прорезывания зубов, дефекты эмали. При рахите наблюдается задержка развития статических, моторных функций, наблюдается нарушение функции многих внутренних органов и систем (легочной, сердечно-сосудистой, гепато-лиенальный синдром). В ряде случаев возможно развитие гипохромной анемии, связанной не только с дефицитом железа, но и со структурно-функциональными изменениями самих эритроцитов. - Острое течение отмечается у детей первого полугодия, родившихся с крупной массой тела (более 4 кг) или у младенцев с большой месячной прибавкой массы. Симптомы нарастают быстро, наблюдается процесс размягчения кости, уплощается затылок, размягчаются кости черепа.
- Подострое течение чаще у детей с внутриутробной или постнатальной гипотрофией, недоношенных детей или у детей первого полугодия, получающих недостаточную дозу витамина Д. Развитие заболевания более медленное, преобладают процессы гиперплазии (разрастания) костной ткани, может перейти в острое состояние, после частых респираторных инфекций.

Рецидивирующее течение рахита характеризуется периодами клинического улучшения и ухудшения заболевания на фоне различной соматической патологии, изменениями вскармливания, ухода. Возможно и непрерывно-рецидивирующее течение.
Для диагностики периода и течения рахита определяют в крови уровень кальция, фосфора, активность щелочной фосфатазы, иногда делают рентгенограмму запястья. Концентрация фосфора в сыворотке крови может снижаться до 0,65 ммоль\л и даже ниже при норме у детей до 1 года 1,5-1,8 ммоль\л, концентрация кальция – до 2,0-2,7 ммоль\л. Соотношение между уровнями Са и Р в сыворотке крови, в норме равное 2:1, в период разгара рахита повышается до 3:1- 4:1. Вместе с тем, в начальном периоде рахита и в разгаре остеомаляционных явлений количество кальция может быть нормальным. В сыворотке крови повыщается активность щелочной фосфатазы ( выше 400 ЕД\л ). С мочой выделяется повышенное количество аминокислот, фосфора и кальциурия (аминоацидурия и кальциурия – выше 10 мг\кг в сутки).
Профилактика и лечение
Профилактика рахита складывается из антенатальной (во время беременности) и постнатальной (после рождения). Бывает неспецифической и специфической. Во время беременности профилактика предусматривает в первую очередь:
- Соблюдение режима дня с достаточным сном днем и ночью. Прогулки на свежем воздухе не менее 2-4 ч ежедневно, в любую погоду.
- Рациональной питание беременной: ежедневное употребление не менее 180 г мяса, 100 г рыбы (3 раза в неделю), 100 г творога, 30-40 г сыра, 300 г хлеба, 500 г овощей, 0,5 л молока или кисломолочных продуктов. Иногда вместо молока рекомендуют применять специальные молочные напитки, предназначенные для женщин во время беременности и кормления грудью (Думил мама плюс, Энфамама, Фемилак и др.), способные предупредить нарушения фосфорно-кальциевого обмена у женщины, плода, младенца во время беременности и кормления грудью или прием поливитаминных препаратов на протяжении беременности и периода лактации.

- Беременным женщинам из группы риска (нефропатии, сахарный диабет, гипертоническая болезнь, ревматизм и др.) необходим дополнительный прием, начиная с 28-32 недели беременности витамина Д в дозе 500-1000 МЕ в течение 8 недель вне зависимости от времени года.
- Применение препаратов кальция, также диета, обогащенная кальцием.
- Вместо препаратов витамина Д можно применять в зимний и весенний периоды года, особенно в северных районах, ультрафиолетовое облучение, способствующее самостоятельному синтезу собственного витамина Д кожей. Курсом 20-30 сеансов.
Постнатальная профилактика рахита:
- Организация правильного питания малыша. При грудном вскармливании особое внимание для успешной и продолжительной лактации кормящая мама должна уделять правильному питанию. Суточный рацион должен быть разнообразным и включать необходимое количество белка, в т.ч. и животного; жира, содержащего полиненасыщенные жирные кислоты, сложные углеводы, витамины и микроэлементы.
 Целесообразно продолжить прием поливитаминных препаратов, начатых еще во время беременности или вышеуказанных специальных молочных смесей.
Целесообразно продолжить прием поливитаминных препаратов, начатых еще во время беременности или вышеуказанных специальных молочных смесей. - При смешанном и искусственном вскармливании рекомендуются адаптированные заменители грудного молока, имеющие сбалансированное соотношение Са-Р не менее 1,2-2) и содержание витамин Д3. При употреблении таких смесей не рекомендуется раннее введение прикормов и дополнительных витаминных препаратов.
- Также следует уделять внимание физическому развитию малыша, прогулкам и закаливанию, гимнастике и массажу.
После рождения профилактика рахита производится витамином Д, минимальная профилактическая доза составляет для здоровых доношенных детей раннего возраста 400-500 ЕД в сут, назначается с 3-4 недельного возраста в осеннее-зимне-весенний периоды с учетом условий жизни ребенка и факторов риска развития заболевания. Если в летний период пасмурно, дождливо, то целесообразно продолжить витамин Д и летом. Дети с малыми размерами родничка имеют лишь относительные противопоказания к назначению витамина Д. Специфическая профилактика рахита им проводится, начиная с 3-4- месяцев жизни под контролем размеров большого родничка, окружности головы, а также с учетом всех параметров клинической картины (чтобы исключить возможную патологию!). Поскольку при малых размерах и закрытом родничке после 6 месяца (вариант нормы) возможно развитие рахита, то профилактическую дозу витамина Д в таких случаях следует заменить лечебной.
Специфическая профилактика рахита им проводится, начиная с 3-4- месяцев жизни под контролем размеров большого родничка, окружности головы, а также с учетом всех параметров клинической картины (чтобы исключить возможную патологию!). Поскольку при малых размерах и закрытом родничке после 6 месяца (вариант нормы) возможно развитие рахита, то профилактическую дозу витамина Д в таких случаях следует заменить лечебной.
Правильная профилактика рахита является обязательным компонентом коррекции нарушений фосфорно-кальциевого обмена у растущего ребенка в современных условиях. Подбор же лечебных доз витамина Д проводится в соответствии с особенностями клиники рахита, степени его тяжести и динамики заболевания. Дозы (от 2500 до 5000 МЕ) и длительность терапии рахита весьма вариабельны и зависят от многих факторов, в том числе и от индивидуальных особенностей организма. Кроме витамина Д3 назначают курсами препараты кальция, магния, витамина Е, А, С, метаболические препараты оротат калия, элькарнитин, АТФ, Акти-5. Восстановительная терапия включает массаж и ЛФК, которые назначаются через 2 недели после начала медикаментозной терапии, курсы хвойно-солевых ванн.
Восстановительная терапия включает массаж и ЛФК, которые назначаются через 2 недели после начала медикаментозной терапии, курсы хвойно-солевых ванн.
Рахит не является противопоказанием для проведения профилактических прививок. Через 2-3 недели от начала терапии возможно проведение вакцинации. Таков взгляд на рахит традиционной медицины. Не можем не напомнить однако, что в лечении каждого заболевания существуют общие принципы и индивидуальные рекомендации. Руководствуясь целостным и индивидуальным подходом к любой проблеме в организме, специалисты нашего Центра отдают предпочтение неспецифическим методам профилактики рахита, считая основными здоровый образ жизни с младенчества, грудное вскармливание, разумную физическую активность, массаж и гимнастику, а при необходимости, гомеопатическую коррекцию и общеукрепляющее лечение.
Автор: Сусенкова Ирина Игоревна, врач-педиатр, невролог.
РАХИТ У ДЕТЕЙ | Запруднов А.М., Григорьев К.И.
Рахит (греч. rhahis – спинной хребет) – заболевание детей раннего возраста, при котором в связи с дефицитом витамина Д нарушены кальциево-фосфорный обмен, процессы костеобразования и минерализации костей, а также функция нервной системы и внутренних органов.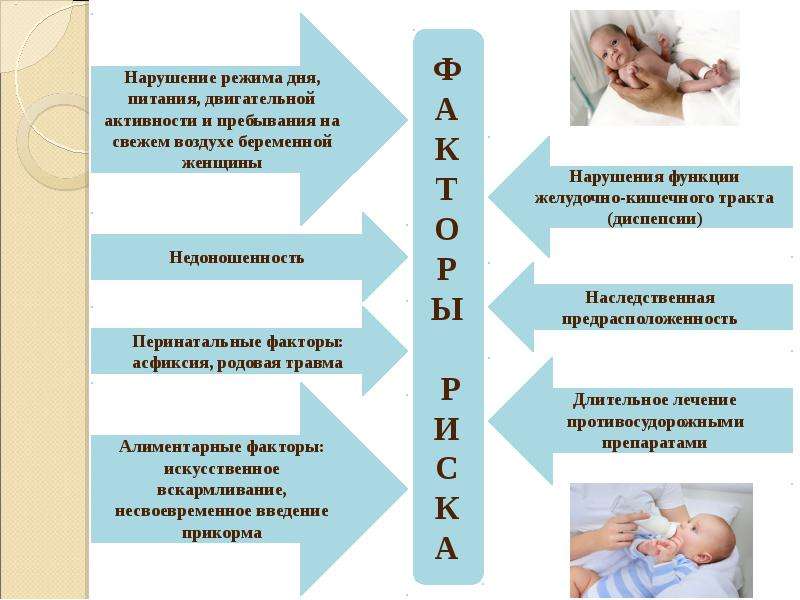
Рахит (греч. rhahis – спинной хребет) – заболевание детей раннего возраста, при котором в связи с дефицитом витамина Д нарушены кальциево-фосфорный обмен, процессы костеобразования и минерализации костей, а также функция нервной системы и внутренних органов.
Распространенность
“Классический” рахит остается весьма распространенным заболеванием. Он поражает младенцев в период быстрого роста в возрасте 2 мес – 2 года с частотой 10-35% [2, 13, 15].
Этиология
Возникновение рахита у детей раннего возраста связано с недостаточным поступлением в организм ребенка витаминов группы Д.
Витамин Д
Название “витамин Д” присвоено группе веществ, представленной более чем 10 структурными аналогами, обладающими антирахитическими свойствами различной активности. Основные из них витамины Д2, или эргокальциферол, и витамин Д3, или холекальциферол.
Источник витамина Д
Витамин Д2, или эргокальциферол, был получен из спорыньи пурпурной, в небольших количествах содержится в растительном масле, маргарине и в ростках пшеницы. Витамин Д3, или холекальциферол, обнаружен в жире трески, тунца, в яичном желтке. Тем не менее витамин Д поступает в организм с пищей в основном в виде предшественников. Главный из них 7-дегидрохолестерин.
Витамин Д3, или холекальциферол, обнаружен в жире трески, тунца, в яичном желтке. Тем не менее витамин Д поступает в организм с пищей в основном в виде предшественников. Главный из них 7-дегидрохолестерин.
Роль питания
Значение питания в получении витамина Д важно в случае нарушения эндогенного синтеза активных форм витамина Д. Поэтому принципиальное значение принадлежит поступлению с едой прежде всего холекальциферола, что осуществляется через продукты животного происхождения.
Физиологические потребности в витамине Д
Повседневное питание небогато витамином Д, который относится к витаминам, мало распространенным в природе, физиологические суточные потребности в витамине Д определяются, по данным ВОЗ, следующим образом:
- для взрослых – 100 МЕ,
- для детей – 400 МЕ,
- для беременной или кормящей женщины – 1000 МЕ.
Эндогенный синтез и трансформация витамина Д в организме
Один предшественник – 7-дегидрохолестерин – под воздействием ультрафиолета в коже превращается в холекальциферол (витамин Д3). Другой предшественник – эргостерин – после облучения превращается в витамин Д2, или эргокальциферол. Витамин Д1 – смесь этих двух витаминов.
Другой предшественник – эргостерин – после облучения превращается в витамин Д2, или эргокальциферол. Витамин Д1 – смесь этих двух витаминов.
Витамин Д3 (холекальциферол) транспортируется в печень, а далее в почки, где гидроксилируется соответственно в позиции 25 и 1 и возникает 1,25-дигидрооксихолекальциферол – 1,25(OH)2Д3. Появление активной формы холекальциферола контролируется паратгормоном околощитовидных желез. Проникая в слизистую оболочку кишечника с током крови, витамин 1,25(ОН)2Д3 ускоряет всасывание ионов кальция из просвета кишечника. Сходным образом потенцируется реабсорбция кальция в почечных канальцах.
В плазме крови витамин Д связан с a2-глобулином – БСВ (белок, связывающий витамин Д). БСВ является формой сохранения витамина Д и его метаболитов.
Для того чтобы стать активным, витамин Д должен подвергнуться обязательным двум окислительным процессам, один из которых происходит на уровне печени, а другой – на уровне почек.
На уровне печени в результате окислительно-восстановительной реакции образуется 25-гидроксивитамин Д, или 25(ОН)Д3. Энзимом, катализирующим этот процесс, является 25-гидроксилаза, находящаяся в гепатоцитах, 25(ОН)Д3 обнаруживается в плазме крови, и уровень его достаточно стабилен. Нормальные значения, отражающие насыщение организма витамином Д, находятся между 10 и 30 нг/мл. Запас накапливается в мышечной ткани и жировом слое, выделение 25(ОН)Д3 через желчь изначально низкое, что приводит к накоплению 25-гидроксивитамина Д в печени.
На уровне почек происходит образование 1,25-дигидрооксивитамина Д, или 1,25(ОН)2Д3, под влиянием фермента 1-гидроксилазы, находящейся в клетках основной части почечных канальцев. Регуляция продукции 1,25(ОН)2Д3 тесно связана с потребностями организма в кальции и фосфоре.
За активацию 1-гидроксилазы отвечают паратиреоидный гормон (ПТГ). Образование ПТГ стимулируется гипокальциемией, наоборот, продукция ПТГ сдерживается высоким уровнем Са. Образовавшийся 1,25(ОН)2Д3 по принципу обратной связи в свою очередь тормозит увеличение количества 1-гидроксилазы.
Образовавшийся 1,25(ОН)2Д3 по принципу обратной связи в свою очередь тормозит увеличение количества 1-гидроксилазы.
Активные биологические проявления действия витамина Д3 на пищевательный тракт, костную ткань и почки вызывают кальциемию и повышенную экскрецию Са с мочой.
Рецепторы 1,25(ОН)2Д3 существуют на уровне паращитовидных желез, что сдерживает секрецию ПТГ. Тем самым предотвращается разрушение кости. Паратиреоидная железа, выделяя избыточное количество ПТГ, освобождает кальций из кости. Поддержание обычного уровня кальциемии приводит у отдельных детей к повреждению кости: развивается нормокальциемический рахит. При недостаточной функции паратиреоидных желез возникает прогрессирующая гипокальциемия: развивается гипокальциемический рахит.
Таблица 1. Клиническая классификация рахита
| Период болезни | Тяжесть процесса | Характер течения |
| Начальный | I степень – легкая | Острое |
| Разгар болезни | II степень – средней тяжести | Подострое |
| Реконвалесценции | III степень – тяжелая | Рецидивирующее |
| Остаточных явлений |
Регуляция обмена кальция
Основной физиологической функцией витамина Д и его метаболитов является поддержание гомеостаза кальция и фосфора в организме, что необходимо для нормального созревания костной ткани, хода обменных и физиологических процессов. Дефицит поступления в организм солей кальция, фосфора, магния, меди, цинка, железа, кобальта и некоторых других микроэлементов, белка и отдельных аминокислот также сопровождается нарушениями фосфорно-кальциевого обмена и возникновением клинической картины рахита.
Дефицит поступления в организм солей кальция, фосфора, магния, меди, цинка, железа, кобальта и некоторых других микроэлементов, белка и отдельных аминокислот также сопровождается нарушениями фосфорно-кальциевого обмена и возникновением клинической картины рахита.
Обеспеченность организма кальцием во многом связана с деятельностью паращитовидных желез, вырабатывающих два гормона – паратгормон и кальцитонин, которые вместе с витамином Д обеспечивают регуляцию кальциевого обмена.
Секреция паратгормона зависит от концентрации ионизированного кальция в сыворотке крови: повышение концентрации ионизированного кальция снижает секрецию, снижение – повышает. Мишени для паратгормона: почки, костная ткань, желудочно-кишечный тракт. Рецепторно-клеточная связь гормона реализуется через мембранно-связанную аденилатциклазу и характеризуется преимущественно изменением обмена кальция.
Действие на почки проявляется увеличением канальциевой реабсорбции кальция и магния, снижением реабсорбции калия, неорганического фосфата и НСО3-. Уменьшается экскреция протонов и ионов аммония. Кроме того, паратгормон повышает способность почечной ткани образовывать активную форму витамина Д – 1,25-дегидрооксихолекальциферол.
Уменьшается экскреция протонов и ионов аммония. Кроме того, паратгормон повышает способность почечной ткани образовывать активную форму витамина Д – 1,25-дегидрооксихолекальциферол.
Действие на костную ткань характеризуется тремя основными эффектами: 1) торможением синтеза коллагена в активных остеобластах; 2) активацией остеолизиса остеокластами; 3) ускорением созревания клеток-предшественников остеобластов и остеокластов. Следствием этих эффектов являются мобилизация кальция из кости (выход в кровь), обеднение матрикса протеингликанами и коллагеном.
Действие паратгормонов на желудочно-кишечный тракт ведет к увеличению всасывания кальция в тонкой кишке, что в свою очередь зависит от обеспеченности организма витамином Д и связано со стимулирующим действием паратгормона на образование активной формы витамина Д.
Секреция кальцитонина также зависит от концентрации ионизированного кальция в крови: увеличивается в ответ на его повышение и снижается при понижении. Кроме того, повышение содержания кальция в диете ведет к повышенной секреции кальцитонина. Этот эффект опосредуется глюкагоном, продукция которого возрастает при высоком содержании кальция в еде. Глюкагон – биохимический активатор секреции кальцитонина.
Кроме того, повышение содержания кальция в диете ведет к повышенной секреции кальцитонина. Этот эффект опосредуется глюкагоном, продукция которого возрастает при высоком содержании кальция в еде. Глюкагон – биохимический активатор секреции кальцитонина.
Мишень кальцитонина – костная ткань, посредник действия – кальцийзависимая АТФаза. Через нее гормон изменяет работу кальциевого насоса. Эффект проявляется уменьшением рассасывания кости, гипокальциемией и гипофосфатемией, уменьшением экскреции кальция с мочой. Последнее связано с торможением активности остеоцитов и остеокластов.
По результатам действия паратгормон и кальцитонин – анатагонисты, хотя и действуют через разные клетки-мишени. Не исключается ингибиторное влияние кальцитонина на образование активной формы витамина Д в почках.
Концентрация кальция в крови (2,5 ммоль/л) меняется не более чем на 3% за счет гормонального контроля, обеспечивающего адсорбцию этого катиона кишечником, выведение из организма и отложение в костях. Основная масса кальция сосредоточена в костном скелете, по крайней мере половина кальция в крови связана с белками плазмы, главным образом с альбумином. В то же время различают три состочния кальция в клетке: Са2+, локализованный внутри клеточных органелл; хелатированный Са2+, т. е. ассоциированный с молекулой цитоплазматического белка, свободный, или ионизированный, Са2+.
Основная масса кальция сосредоточена в костном скелете, по крайней мере половина кальция в крови связана с белками плазмы, главным образом с альбумином. В то же время различают три состочния кальция в клетке: Са2+, локализованный внутри клеточных органелл; хелатированный Са2+, т. е. ассоциированный с молекулой цитоплазматического белка, свободный, или ионизированный, Са2+.
Именно свободный Са2+ является регулятором разнообразных внутриклеточных процессов, обеспечивает проведение специфического трансмембранного сигнала в клетку благодаря изменениям концентрации собственного вещества.
Таблица 2. Наследственные и приобретенные нефропатии и РЗ
| Наследственные нефропатии | Приобретенные нефропатии |
| Врожденный семейный
гипофосфатемический рахит или фосфат-диабет Аутосомно-доминантный Аутосомно-рецессивный Сцепленный с Х-хромосомой |
Гломерулонефрит с
нефротическим синдромом Хроническая почечная недостаточность Дисметаболическая нефропатия с кристаллурией |
| Тубулопатии | |
| Тип 1 – дистальный, синдром
Баттлера – Олбрайта Тип 2 – проксимальный Болезнь де Тони – Дебре – Фанкони Наследственный нефрит |
Патогенез
Развитие заболевания во многом обусловлено анатомо-физиолгическими особенностями детского организма. В частности, интенсивный рост ребенка грудного возраста, требующий поступления большого количества пластического материала, лабильный и напряженный обмен веществ и особое строение костной ткани, представленное не кристаллами оксиапатита, а легкорастворимым кальций-фосфатом, в значительной мере способствуют возникновению рахита.
В частности, интенсивный рост ребенка грудного возраста, требующий поступления большого количества пластического материала, лабильный и напряженный обмен веществ и особое строение костной ткани, представленное не кристаллами оксиапатита, а легкорастворимым кальций-фосфатом, в значительной мере способствуют возникновению рахита.
Таблица 3. Синдром мальабсорбции, болезни печени и РЗ
| Синдром мальабсорбции | Болезни печени |
| Целиакия
Муковисцидоз Экссудативная энтеропатия Энтерит, энтероколит Резекция участка желудка или тонкой кишки |
Атрезия и аномалии развития
желчных путей Гепатиты и циррозы печени Болезни накопления (гликогенозы, болезнь Вильсона – Коновалова) Лекарственные поражения |
Предрасполагающие факторы
Предрасполагают к возникновению рахита многочисленные перинатальные факторы (заболевания матери во время беременности, гестоз, неблагоприятное течение родов и др. ).
).
Благодаря тому что интенсивное поступление кальция и фосфора от матери к плоду происходит в последние месяцы беременности, ребенок менее 30 нед гестации уже при рождении имеет часто остеопению – более низкое содержание минеральных веществ в кости. Этому же способствуют нерациональные питание и режим жизни беременной.
Незрелость ферментных систем печени, почек, кожи, как и их заболевания, провоцируют развитие рахита у детей. Особенно часто рахит возникает у недоношенных детей.
Для нормального процесса окостенения важно достаточное содержание в пище белка, кальция и фосфора при правильном их соотношении, микроэлементов магния и цинка, витаминов группы В и А.
К рахиту приводит недостаточная двигательная активность ребенка, так как кровоснабжение кости и электростатическая напряженность существенно повышаются при мышечной деятельности.
Ведущие звенья патогенеза
Дефицит витамина Д является следствием недостаточного экзогенного потребления или нарушения эндогенной продукции кожных стеролов под действием ультрафиолета.
Риск развития рахита увеличивается зимой при недостаточном уровне инсоляции.
Недостаток витамина Д приводит к уменьшению кальция и всасывания фосфора, что является первопричиной деминерализации кости.
Действие активных форм витамина Д3 на костную ткань ранее объяснялось непосредственным регулированием отложения кальция в кости, т. е. стимуляции синтеза остеонектина, цитратов, гликозаминогликанов и их способности связывать Са в делящихся хондроцитах, повышении активности щелочной фосфатазы. В последнее время при наблюдении с помощью электронной микроскопии за культурой костной ткани установлено существование непосредственного воздействия витамина Д3на процессы резорбции и ремоделирования кости за счет как активации остеокластов, так и синтеза остеоцитами остеокальцита.
Развивающаяся при гиповитаминозе Д гипокальциемия как следствие нарушения всасывания кальция в тонкой кишке ведет к возникновению вторичного гиперпаратиреоза.
Избыточная продукция паратиреоидного гормона обеспецивает снижение реабсорбции фосфатов и аминокислот в почечных канальцах, а также усиленное выведение неорганического кальция из костей. В результате этого процесса быстро развиваются гипофосфатемия, снижение щелочного резерва крови и ацидоз, снижается уровень цитрата крови.
В свою очередь длительный ацидоз ведет к нарушению функции, а затем структуры костно-мышечной системы, нервной системы, желудочно-кишечного тракта, печени, легких и других систем.
Связь витамина Д с инсулином
Недостаточность витамина Д сопровждается задержкой секреции инсулина. Это прямое или косвенное воздействие происходит из-за увеличения кальциемии, так как кальций оказывает стимулирующее действие на выработку инсулина поджелудочной железой. Выяснена корреляция между витамином 1,25(ОН)2Д3 и выделением инсулина; свойство инсулина, способствующее усилению гидроксилирования положения 1 витамина Д3, связанного с паращитовидным гормоном, а также отношение сахарного диабета к активному витамину Д3. 1,25(ОН)2Д3 избирательно дифференцирует и индуцирует клетки системы моноцитов и макрофагов и одновременно с этим подавляет размножение клеток миелогенной лейкемии.
1,25(ОН)2Д3 избирательно дифференцирует и индуцирует клетки системы моноцитов и макрофагов и одновременно с этим подавляет размножение клеток миелогенной лейкемии.
Влияние на гипофиз и щитовидную железу
Витамин 1,25(ОН)2Д3 оказывает прямое влияние на гипофиз и регулирует уровень продукции гормонов щитовидной железы, прежде всего секреции тиреотропного гормона (ТТГ).
Иммуномодулирующее действие витамина Д
Известно иммуномодулирующее действие витамина Д – происходит изменение продукции интерлейкинов. Стимулируется выработка интерлейкина-3, который уменьшает активность остеобластов, и задерживается образование интерлейкина-2, вызывающего активацию лимфоцитов.
Морфогенез
Нарушение оссификации при рахите происходит в эпифизах – рассасывание эпифизарных хрящей, нарушение эпифизарного роста костей, метафизарное разрастание неминерализированного, с нарушенными свойствами остеоида, так называемый “рахитический метафиз” и расстройства процессов обызвествления. Недостаточная минерализация костей приводит к их размягчению, следствием чего является деформация различных частей скелета. При дефиците витамина Д в организме снижается содержание кальция и фосфора в костной ткани. Матрикс кости растет, а отложение солей кальция в кости задерживается.
Недостаточная минерализация костей приводит к их размягчению, следствием чего является деформация различных частей скелета. При дефиците витамина Д в организме снижается содержание кальция и фосфора в костной ткани. Матрикс кости растет, а отложение солей кальция в кости задерживается.
С аномальным накоплением в разных участках костной ткани остеокластов связано повышение в сыворотке крови активности продуцируемого остеокластами фермента щелочной фосфатазы. Кроме того, при рахите у детей отмечается нарушение окислительно-восстановительных процессов в тканях как следствие нарушения обмена целого ряда микроэлементов. Маркером этих процессов является повышение активности металлоферментов в сыворотке крови – церулоплазмина, сукцинатдегидрогеназы и др.
Классификация
В настоящее время предложено много классификаций рахита и рахитоподобных состояний для педиатрической службы. Однако для практического применения используется классификация рахита по С. О. Дулицкому и А.Ф. Туру, согласно которой заболевание характеризуется периодом, степенью тяжести и характером течения болезни (табл. 1).
О. Дулицкому и А.Ф. Туру, согласно которой заболевание характеризуется периодом, степенью тяжести и характером течения болезни (табл. 1).
Клиническая картина
В настоящее время в клинической картине рахита у детей преобладают легкие и подострые формы, что создает определенные трудности в диагностике, особенно при оценке активности и остроты патологического процесса. В связи со сложностью и малодоступностью для практического здравоохранения прямых методов ранней диагностики гиповитаминоза Д с индикацией содержания в крови метаболитов витамина Д используются косвенные методы диагностики, такие как определение в сыворотке крови кальция, неорганического фосфора и активности щелочной фосфатазы.
Начальный период
В начальном периоде у детей первого года жизни изменения отмечаются со стороны нервной и мышечной систем.
Ребенок становится раздражительным, часто беспокойным, вздрагивает при громких звуках, появлении яркого света, тревожно спит. У него появляются потливость, особенно головы, облысение затылка. Через 2-3 нед от начала заболевания обнаруживается мягкость костных краев в области большого родничка, по ходу стреловидного и ламбдовидного швов. Тонус мышц снижается. Содержание кальция в крови остается нормальным, уровень фосфора несколько снижается. При исследовании мочи обнаруживается фосфатурия.
У него появляются потливость, особенно головы, облысение затылка. Через 2-3 нед от начала заболевания обнаруживается мягкость костных краев в области большого родничка, по ходу стреловидного и ламбдовидного швов. Тонус мышц снижается. Содержание кальция в крови остается нормальным, уровень фосфора несколько снижается. При исследовании мочи обнаруживается фосфатурия.
Период разгара
В период разгара болезни прогрессируют симптомы со стороны нервной и мышечной систем. Усиливаются потливость, слабость, гипотония мышц и связочного аппарата, заметным становится отставание в психомоторном развитии. Этому периоду особенно свойственно быстрое прогрессирование костных изменений: размягчение плоских костей черепа, появление краниотабеса, уплощение затылка, асимметричная форма головы. Разрастание остеоидной ткани в точках окостенения плоских костей черепа ведет к образованию лобных и затылочных бугров. Из-за этого голова приобретает квадратную или ягодицеподобную форму. Могут возникнуть деформации лицевой части черепа – седловидный нос, “олимпийский” лоб, нарушения прикуса и пр. Зубы прорезываются позже, непоследовательно, легко поражаются кариесом.
Могут возникнуть деформации лицевой части черепа – седловидный нос, “олимпийский” лоб, нарушения прикуса и пр. Зубы прорезываются позже, непоследовательно, легко поражаются кариесом.
Грудная клетка часто деформируется. На ребрах в местах соединения хрящевой и костной частей образуются “четки”, могут формироваться “куриная грудь”, рахитический кифоз, лордоз, сколиоз. На уровне прикрепления диафрагмы снаружи на грудной клетке образуется глубокое западение – “гаррисонова борозда”, а реберные края нижней апертуры из-за большого живота развернуты вперед в виде полей шляпы.
Период реконвалесценции
В этот период у ребенка не определяются признаки активного рахита, постепенно исчезают вегетативные и неврологические симптомы, улучшается общее самочувствие, нормализуется концентрация кальция и фосфора в крови, хотя уровень кальция может быть и сниженным из-за интенсивного его отложения в костях. Средние сроки – от 6 мес до 2 лет жизни.
Период остаточных явлений
Признаки клинической картины рахита ослабевают по мере того, как замедляется рост ребенка. При выздоровлении в возрасте 2-3 лет остаточные явления, приводящие к выраженным деформациям, продолжают оставаться в позвоночнике и костях конечностей. Лабораторных отклонений показателей минерального обмена от нормы нет. При лечении восстановление минерального состава кости (реминерализация) происходит относительно медленно, в то время как внешние признаки уменьшаются очень прогрессивно.
При выздоровлении в возрасте 2-3 лет остаточные явления, приводящие к выраженным деформациям, продолжают оставаться в позвоночнике и костях конечностей. Лабораторных отклонений показателей минерального обмена от нормы нет. При лечении восстановление минерального состава кости (реминерализация) происходит относительно медленно, в то время как внешние признаки уменьшаются очень прогрессивно.
При рентгенологическом обследовании заметно появление и увеличение объема костных точек роста, утолщение с классическим признаком “черного контура” и очертаний кости, утолщение коркового слоя кости (надкостница, формирующая контурную линию кости) и видимость двойного контура, представляющего собой старую кость, окруженную чехлом новой кости.
Тяжесть течения
Диагноз рахита легкой степени (I) ставят на основании наличия изменений, характерных для начального периода рахита. Средней тяжести рахит (II степень) характеризуется умеренно выраженными изменениями костной системы и внутренних органов. Тяжелый рахит (III степень) диагностируется при обнаружении у ребенка выраженных деформаций костей, тяжелых поражений нервной системы и внутренних органов, анемии, приведших к отставанию в физическом и нервно-моторном развитии. Могут появиться такие осложнения, как вторичные инфекции или тетания, судороги, сердечная недостаточность, ларингоспазм (спазм голосовых связок), гипокальциемия (недостаток кальция) и даже внезапная смерть.
Тяжелый рахит (III степень) диагностируется при обнаружении у ребенка выраженных деформаций костей, тяжелых поражений нервной системы и внутренних органов, анемии, приведших к отставанию в физическом и нервно-моторном развитии. Могут появиться такие осложнения, как вторичные инфекции или тетания, судороги, сердечная недостаточность, ларингоспазм (спазм голосовых связок), гипокальциемия (недостаток кальция) и даже внезапная смерть.
Острый рахит
Острое течение рахита знаменуется признаками остеомаляции костной системы, выраженными неврологическими симптомами.
Подострый рахит
Подострое течение характеризуется выраженными симптомами остеоидной гиперплазии, одновременным наличием у ребенка поражений костей в разные периоды первого года жизни, так как при рахите череп поражается в первые 3 мес жизни, деформации грудной клетки возникают, как правило, в 3-6 мес, а деформации нижних конечностей – во втором полугодии жизни.
Рецидивирующий рахит
Рецидивирующее, или волнообразное, течение рахита устанавливают, если имеются клинические, лабораторные и рентгенологические признаки активного рахита, выявленные у ребенка с клиническими и рентгенологическими указаниями на закончившийся в прошлом активный рахит (наличие полосок обызвествления).
Костные признаки
Ведущими клиническими признаками рахита являются костные изменения.
Голова:
- краниотабес определяется в затылочной или теменной области, где череп размягчается настолько, что поддается сдавливанию. Ряд авторов рассматривают данный симптом как физиологическое явление до 4 мес;
- продолжительность времени, в течение которого роднички и швы между костями черепа зарастают, также должна инерпретироваться как состояние с большими индивидуальными отклонениями;
- запаздавывание появления зубов.
Грудная клетка:
- рахитические “четки” как результат гипертрофии хряща между ребрами и грудиной в форме утолщений по обе стороны грудины;
- деформация грудной клетки.

Позвоночник:
- изменения в костях позвоночника реализуются в отсутствие физиологических изгибов и появлении патологических искривлений по типу кифозов, лордозов и сколиозов.
Конечности:
- классическая эпифизарная припухлость, утолщение эпифиза из-за пролиферации плохо кальцифицированного костного матрикса, что особенно заметно на лодыжках и запястьях;
- деформация развития тазобедренных суставов и костей нижних конечностей, появляющаяся в конце первого и в начале второго года жизни (0-, К- и Х-образные ноги, плоский рахитический таз).
Сопутствующие клинические признаки
Явления мышечной слабости. Гипотония мышц приводит к снижению двигательной активности, отвисанию живота с риском развития грыж. Характерны частые респираторные инфекции. Железодефицитная анемия различной степени тяжести, латентная анемия.
У детей с рахитом часто регистрируются, помимо костной системы, изменения других органов и систем. Появляются глухость тонов сердца, тахикардия, систолический шум, ателектатические участки в легких и развитие затяжных пневмоний, увеличение печени, селезенки. Выработка условных рефлексов замедляется, а приобретенные рефлексы ослабевают или совершенно исчезают.
Появляются глухость тонов сердца, тахикардия, систолический шум, ателектатические участки в легких и развитие затяжных пневмоний, увеличение печени, селезенки. Выработка условных рефлексов замедляется, а приобретенные рефлексы ослабевают или совершенно исчезают.
Рентгенологические признаки
Они могут быть видимы практически в каждой части скелета, что проявляется в виде остеопороза, но наибольший практический интерес представляют изменения прежде всего в эпифизах (головки трубчатых костей).
В костях конечностей:
- рентгенологически видимое затемнение краевой линии кости;
- запаздывание развития костных точек роста;
- снижение плотности, расслаивание надкостницы или искривление диафизов трубчатых костей.
В грудной клетке:
- классические “ пробки шампанского”, относящиеся к припухлостям в виде рахитических “четок”;
- изображение легкого при рахите создает видимость затуманивания обоих легочных полей.

Ультразвуковые признаки
Биологический возраст ребенка и утолщение эпифизов трубчатых костей в последнее время определяют с помощью ультразвукового исследования.
Биохимические изменения
При рахите концентрация фосфора в сыворотке крови может снижаться до 0,65 мкмоль/л и ниже (при норме у детей 1 года 1,3 – 2,3 ммоль/л), концентрация кальция – до 2,0 – 2,2 ммоль/л (при норме 2,4 – 2,7 ммоль/л), повышается активность щелочной фосфатазы (выше 200 ЕД/л), уменьшается содержание лимонной кислоты (ниже 62 мкмоль/л). С мочой выделяется повышенное количество аминокислот – аминоацидурия выше 10 мг/кг в сутки.
У больных рахитом снижено по сравнению с таковым у здоровых детей содержание основных метаболитов витамина Д, свободного и пептидно-связанного оксипролина, кальцитонина, повышен уровень паратгормона в сыворотке крови.
Клинические варианты рахита
Выделяют три варианта течения классического рахита: кальцийпенический, фосфопенический и рахит без изменений концентрации кальция и фосфора в крови [2,7].
При кальцийпеническом варианте рахита наряду с классическими костными ихменениями с преобладанием процессов остеомаляции отмечаются симптомы повышенной нервно-мышечной возбудимости (тремор рук, нарушения сна, немотивированное беспокойство, срыгивания, дисфункции кишечника) и расстройства вегетативного отдела нервной системы (повышенная потливость, тахикардия, белый дермографизм). В крови на фоне значительного снижения кальция в плазме и эритроцитах обнаруживают высокий уровень паратиреоидного гормона и снижение концентрации кальцитонина, в моче – повышенное выделение кальция.
Фосфопенический вариант рахита характеризуется общей вялостью, выраженной мышечной гипотонией и слабостью связочного аппарата, большим животом, признаками гиперплазии остеоидной ткани; в крови – выраженная гипофосфатемия и гиперфосфатурия, очень высокие уровни паратгормона и кальцитонина в сыворотке крови.
При отсутствии выраженных изменений уровней кальция и фосфора в сыворотке крови у больных рахитом обычно не бывает отчетливых изменений нервной и мышечной систем, но обращает на себя внимание подостро протекающий рахит с такими признаками гиперплазии остеоидной ткани, как теменные и лобные бугры.
Течение рахита зависит от возраста ребенка, характера вскармливания, сезона года и метеочувствительности, особенностей режима воспитания и от того, насколько правильно проводится его профилактика. Начало и обострение болезни наблюдаются, как правило, поздней осенью, зимой и ранней весной. Летом процесс затихает и наступает выздоровление. Начинается рахит у младенцев обычно с подострого течения на 2-3-м месяце жизни и к 5-6 мес, если не проводится мероприятия по профилактике и лечению, когда наслаивается выраженный ацидоз, течение болезни становится острым с бурным развитием всех симптомов. В случае если не предпринимаются лечебные меры или они недостаточны, развивается подострое течение рахита с умеренными изменениями со стороны нервно-мышечной и костной систем. Даже легкие формы рахита с малозаметными внешними проявлениями снижают сопротивляемость организма, что создает предпосылки для возникновения других заболеваний (респираторные инфекции, анемия), протекающих нередко с различными осложнениями.
Если ребенок попадает в неблагоприятные условия и прекращается лечение рахита, при неправильном режиме и избыточном углеводном питании, особенно в зимнее время, болезнь принимает рецидивирующее течение.
Рахит новорожденных
Ряд авторов выделяют рахит у новорожденных [9] и недоношенных [8] детей.
Начало и активность рахита зависят от гестационного возраста. Чем меньше срок гестации, тем выраженнее активность заболевания, более поздний переход острого течения в подострое и реконвалесценцию.
У недоношенных детей рахит характеризуется ранним началом (2-3-я неделя жизни), преобладанием костных изменений, слабой неврологической симптоматикой. Костные изменения проявляются локальной остеомаляцией височных областей, уплощением затылка в сагиттальной плоскости, увеличением размеров большого родничка. Потливость, облысение височных областей, беспокойство, слабо выраженные на ранних этапах заболевания, усиливаются к концу 2-3-го месяца жизни. Гипофосфатемия и гипокальциемия зависят от сроков гестации: чем меньше ребенок, тем больше биохимические изменения. Для недоношенных детей с активным рахитическим процессом концентрация фосфора в сыворотке крови составляет от 1,2 до 1,47 ммоль/л, кальция – от 1,7 до 2,15 ммоль/л. К ранним диагностическим признакам рахита у недоношенных относят цитохимические показатели и прежде всего повышение активности митохондриальных ферментов (НАД-Н2-диафораза, b-оксибутиратдегидрогеназа) в лимфоцитах и нейтрофилах периферической крови.
Гипофосфатемия и гипокальциемия зависят от сроков гестации: чем меньше ребенок, тем больше биохимические изменения. Для недоношенных детей с активным рахитическим процессом концентрация фосфора в сыворотке крови составляет от 1,2 до 1,47 ммоль/л, кальция – от 1,7 до 2,15 ммоль/л. К ранним диагностическим признакам рахита у недоношенных относят цитохимические показатели и прежде всего повышение активности митохондриальных ферментов (НАД-Н2-диафораза, b-оксибутиратдегидрогеназа) в лимфоцитах и нейтрофилах периферической крови.
Возникновение рахита у доношенных новорожденных связывают с неблагоприятным течением беременности. Критериями диагностики врожденного рахита считают: 1) увеличение размеров большого родничка более 2,8х3 см; 2) открытый малый родничок; 3) зияние костных швов; 4) открытые боковые роднички; 5) значительное снижение содержания фосфора и кальция в сыворотке крови.
Большую ценность в диагностике рахита у новорожденных имеет ультразвуковое исследование костей с определением степени их минерализации.
Диагноз
Диагноз рахита уточняется на основании клинических проявлений и данных дополнительных методов исследования, прежде всего рентгенологических и биохимических.
Для постановки диагноза следует выполнить программу исследований, которую условно делят на амбулаторную (минимальную) и стационарную (максимальную).
Минимальная программа исследований включает сбор и анализ генеалогического и клинического анамнеза, данных осмотра и физикальных методов исследования, пробу мочи по Сулковичу.
Максимальная программа исследований включает по показаниям определение уровня кальция и фосфора в плазме крови, определение активности щелочной фосфатазы, суточной экскреции кальция и фосфора с мочой, рентгенограмму трубчатых костей предплечья, определение уровня метаболитов витамина Д в плазме крови, определение кислотно-основного состояния.
Важно уметь по основным клиническим признакам и прежде всего характеристикам изменения костной ткани правильно определить фазу развития рахита.
Дифференциальный диагноз с рахитоподобными заболеваниями
В литературе описано большое количество болезней, напоминающих витамин Д-дефицитный рахит. Эти состояния получили название рахитоподобных заболеваний (РЗ), среди которых наибольший удельный вес принадлежит Д-резистентному рахиту, фосфат-диабету, почечному канальцевому ацидозу, болезни де Тони – Дебре – Фанкони.
Диагностическим критерием Д-резистентных форм заболевания служит отсутствие эффекта при использовании витамина Д в дозе 600 000 МЕ на курс лечения [6].
Витамин Д-резистентные формы рахита делятся с учетом преимущественной локализации дефекта или ведущего патогенетического звена в органах желудочно-кишечного тракта, почках, в костной ткани, при нарушениях обмена веществ. Наибольшее клиническое значение имеют две группы заболеваний: 1) с локализацией дефекта в почках, 2) с локализацией дефекта в органах желудочно-кишечного тракта.
Локализация дефекта в почках
Нарушения обмена кальция при заболеваниях почек являются следствием расстройств регуляции обмена электролитов, дефекта a1-гидроксилазы, находящейся в клетках проксимальной части почечных канальцев. Симптомы рахита возникают у детей с различными наследственными и приобретенными нефропатиями (табл. 2).
Симптомы рахита возникают у детей с различными наследственными и приобретенными нефропатиями (табл. 2).
Локализация дефекта в органах пищеваринея
РЗ у детей индуцируются различными расстройствами органов желудочно-кишечного тракта. Причиной их возникновения являются нарушения всасывания пищевых веществ, расстройства метаболизма витамина Д, недостаточность 25-гидроксилазы в гепатоцитах, электролитные сдвиги. Наибольшее значение у детей придают поражению тонкой кишки и печени (табл. 3).
Для дифференцированного лечения рахитоподобных заболеваний важное значение имеет ранняя диагностика “вторичного” рахита при заболеваниях костной системы (множественная дисплазия, мраморная болезнь, нейрофиброматозы и др.), вторичных тубулопатий (цистиноз, тирозиноз, гипофосфатезия и др.) и проведение целенаправленных мер коррекции.
“Лекарственный” рахит
Особая роль отводится рахиту, индуцированному ятрогенными средствами. Прием фенобарбитала, дифенина и других противосудорожных препаратов, ингибирующих цитохром Р-450-редуктазу, приводит к значительному снижению уровня витамина 25(ОН)Д, или гидроксикальциферола. У детей, получающих противосудорожные препараты, развивается гипокальциемия, возможны судороги, переломы костей. Недельный курс лечения фенобарбиталом у новорожденного ребенка приводит к достоверной гипокальциемии, а более длительный прием – к рахитоподобным проявлениям к концу 1-го или началу 2-го месяца жизни [12].
Прием фенобарбитала, дифенина и других противосудорожных препаратов, ингибирующих цитохром Р-450-редуктазу, приводит к значительному снижению уровня витамина 25(ОН)Д, или гидроксикальциферола. У детей, получающих противосудорожные препараты, развивается гипокальциемия, возможны судороги, переломы костей. Недельный курс лечения фенобарбиталом у новорожденного ребенка приводит к достоверной гипокальциемии, а более длительный прием – к рахитоподобным проявлениям к концу 1-го или началу 2-го месяца жизни [12].
Антагонистами витамина Д по действию на транспорт кальция являются глюкокортикостероиды. Длительное лечение глюкокортикостероидами вызывает значительное изменение костной ткани у детей. Подавление всасывания кальция в кишечнике и усиленное его выведение с мочой приводят к вторичному гиперпаратиреоидизму, вызывающему в свою очередь повышенную резорбцию кальция из кости и приводящему к развитию остеопороза. Дети отстают в росте, жалуются на боли в костях.
В педиатрической, преимущественно в нефрологической, практике часто используют гепарин, под влиянием которого возрастает коллагенолитическая активность, препятствующая отложению фосфорно-кальциевых солей в костях, что приводит к возникновению вторичного рахита. В крови уровень кальция и фосфора умеренно снижен; выявляется гиперкальциурия, на рентгенограммах – изменения трубчатых и других костей.
В крови уровень кальция и фосфора умеренно снижен; выявляется гиперкальциурия, на рентгенограммах – изменения трубчатых и других костей.
Подобного рода явления не связывают с назначением низкомолекулярного гепарина – фраксипарина, вызывающего меньше побочных явлений.
В литературе описаны и другие примеры развития РЗ у детей. Это прием фуросемида, гипокальциемия при заменном переливании крови, избыток в пище фосфатов и магния, прием алюминийсодержащих антацидов, лечение гидрокарбонатом натрия и повышенное введение свободных жирных кислот (интралипид).
Все это требует внимания со стороны педиатра при назначении различных лечебных препаратов, способных вызвать формирование обменно-активных форм рахита за счет блокировки сложной цепи метаболизма витамина Д.
Лечение
Лечебные воздействия у детей с рахитом направлены на устранение дефицита витамина Д, нормализацию фосфорно-кальциевого обмена, ликвидацию ацидоза, усиление процессов остеообразования, меры неспецифической коррекции.
Препараты витамина Д
Медикаментозное лечение рахита у детей заключается в назначении витамина Д. Существуют два применяемых у детей типа витамина Д: витамин Д2 (эргокальциферол) растительного происхождения и витамин Д3 (холекальциферол) животного происхождения. Эти два витамина отличаются в плане их химического строения (двойные связи между С22 и С23). Преимущество принадлежит холекальциферолу.
Холекальциферол выпускается в виде масляного раствора для приема внутрь и для инъекций.
Прием препарата следует начинать как можно раньше: до 3 мес препарат назначают в каплях в ежедневной дозе 2000 – 3000 ME, с 3 мес используется ампульный препарат. 5 мг препарата витамина Д3 Б.О.Н. (200 000 ME) назначается каждые 6 мес; допускается увеличение дозировки препарата до 10 мг (400 000 ME), если ребенок редко находится на солнце или если его кожа сильно пигментирована. Продолжают применение витамина Д3 до 2-5-летнего возраста в зависимости от показаний.
При остеопорозе необходимо применять по 1 ампуле каждые 15 дней на протяжении 3 мес.
Масляный раствор витамина Д3 Б.О.Н. в дозе 200000 МЕ назначается и внутримышечно. Однако у детей, не переносящих масляных инъекций, из-за свойств подкожной жировой основы, содержимое ампул назначают перорально.
Следует избегать любых передозировок препарата. Симптомом гипервитаминоза является сочетание анорексии, рвоты, полиурии. При появлении этих признаков следует думать о наличии гиперкальциемии. Причина беспокойства исчезает сразу после прекращения приема витамина Д.
При отсутствии холекальциферола может быть назначен эргокальциферол, производимый отечественной фармацевтической промышленностью в виде 0,125% масляного раствора. В 1 мл витамина Д2 содержится 50 000 ME, в 1 капле – 1000 ME.
В зависимости от периода и тяжести рахита витамин Д2 назначается: в начальном периоде при I стадии рахита суточная доза 1500-2000 ME, на курс лечения – 100 000 – 150 000 ME; в период разгара с выраженностью II и III стадии болезни суточная доза 3000-4000 ME, курсовая доза – 200 000 – 400 000 ME.
Суточную дозу витамина Д2 делят на два приема. Лучше, если ребенок получает лечебную дозу витамина Д2 регулярно, т. е. ежедневно. Критерием окончания курса лечения витамином Д2 является нормализация лабораторных показателей активности рахита: уровень Са и Р, щелочной фосфатазы в сыворотке крови. После окончания лечебного курса витамина Д2 переходят на прием профилактических доз – 400 МЕ/сут.
Для профилактики и лечения рахита у детей могут быть использованы также видехол (соединение витамина Д3 с холестерином) и оксидевит (оксихолекальциферол), близкие по структуре и действию к холекальциферолу, т. е. витамину Д3. Видехол назначают для лечения рахита так же, как эргокальциферол. Оксидевит применяют в дозе 0,001 мг в сутки ежедневно в течение 10 дней. Проводят 3 курса с 2-недельным перерывом между ними.
Отсутствие нормализации показателей кальциево-фосфорного обмена при использовании лечебных доз витамина Д в течение 3-4 нед заставляет думать о витамин Д-зависимых и витамин Д-резистентных формах рахита, а также о вторичных формах рахита.
Препараты витамина Д хранят в условиях, исключающих действие света и воздуха при температуре не выше 10 °С.
Препараты кальция
Под действием холекальциферола возможно возникновение дефицита кальция, который должен быть ликвидирован назначением пищевого рациона, обогащенного кальцием или медикаментозными добавками кальция. Когда недостаток кальция определяется в ранней стадии заболевания, лечение должно начинаться с перфузии кальция в дозе 1000 мг на 1 м2 поверхности тела в течение 24 ч.
При назначении препаратов кальция через рот предпочтение следует отдавать прежде всего биоусвояемым формам, какими являются цитрат кальция, карбонат кальция. Возможно использование глицерофосфата кальция или глюконата кальция. Дозировки в зависимости от формы препарата колеблются от 250-500 мг в первом полугодии жизни до 400-750 мг во втором полугодии жизни.
Для улучшения усвоения солей кальция и фосфора в кишечнике, особенно при назначении малоусвояемых препаратов кальция, повышения реабсорбции фосфатов в почках и усиления процессов остеогенеза используют цитратную смесь (Acidi citrici 2,0; Natrii citrici 3,5; Ag. destillatae ad 100,0) по 1 чайной ложке 3 раза в день на 10-12 дней. С целью нормализации функции паращитовидных желез, устранения гипомагнезиемии в комплексное лечение рахита включают один из магнийсодержащих препаратов (панангин, аспаркам, милк оф магнезия) или 1% раствор сульфата магния из расчета 10 мг магния на 1 кг массы в сутки в течение 3-4 нед.
destillatae ad 100,0) по 1 чайной ложке 3 раза в день на 10-12 дней. С целью нормализации функции паращитовидных желез, устранения гипомагнезиемии в комплексное лечение рахита включают один из магнийсодержащих препаратов (панангин, аспаркам, милк оф магнезия) или 1% раствор сульфата магния из расчета 10 мг магния на 1 кг массы в сутки в течение 3-4 нед.
При показаниях, требующих назначения больших доз витамина Д и многоразовой терапии, необходимо контролировать кальциурию, а также, по-возможности, и кальциемию.
Для выявления кальциурии исследуют мочу по Сулковичу. Техника пробы заключается в следующем: в пробирку наливается 5 мл мочи и добавляется 2,5 мл реактива Сулковича. В реактив Сулковича входят 2,5 г щавелевой кислоты, 2,5 г щавелевокислого аммония, 5 мл ледяной уксусной кислоты и до 150 мл дистиллированной воды. Возникновение насыщенного белого помутнения (+++ или ++++) свидетельствует о гиперкальциурии, что бывает при передозировке витамина Д. Слабо положительная (+) и положительная (++) реакции отмечаются при нормальном выделении кальция с мочой.
Неспецифические методы лечения
Неспецифическая терапия включает в себя организацию правильного санитарно-гигиенического режима с достаточным пребыванием ребенка на свежем воздухе, прогулками в любой сезон года, полноценным сном при условии охраны ребенка от излишних внешних раздражителей (шума, света). В период бодрствования следует стимулировать психическую и двигательную активность ребенка.
Ребенок, страдающий рахитом, нуждается в полноценном питании и в дополнительном назначении витаминов С и группы В (В1, В2, В6). Детям, находящимся на естественном вскармливании, необходимы препараты кальция хлорида 5-10% по 1 чайной ложке 2-3 раза или глюконата кальция по 0,25-0,5 г 2 раза в день. Широко используется цитратная смесь, которая дается по 1 чайной ложке 3-4 раза в день в течение 1-1,5 мес. При выраженной мышечной гипотонии применяются дибазол, прозерин в возрастных дозах.
Диета зависит от возраста ребенка. Лучшим вариантом на первом году жизни является естественное вскармливание или кормление сцеженным грудным молоком хотя бы в первые 3-4 мес, что особенно необходимо недоношенным детям, которые, как правило, болеют рахитом. При смешанном и искусственном вскармливании, когда используются адаптированные смеси, врач-педиатр должен руководствоваться правилами ВОЗ/ЮНИСЕФ по искусственному вскармливанию грудных детей.
При смешанном и искусственном вскармливании, когда используются адаптированные смеси, врач-педиатр должен руководствоваться правилами ВОЗ/ЮНИСЕФ по искусственному вскармливанию грудных детей.
Если ребенок находится на смешанном или искусственном вскармливании и получает адаптированные смеси, витамин Д и другие витамины давать не следует. Так, в состав смеси “Детолакт” входит витамин Д2 в количестве 400 ME на 1 л и т.д.
Лечение РЗ комплексное. Назначают витамин Д3 для коррекции минерализации костей. Дополнительно показаны препараты Са, при фосфат-диабете – фосфаты, при фосфатно-кальциевой кристаллурии – препараты магния. Проводятся коррекция ацидоза, электролитных нарушений, гиповитаминозов А, В1, B2, B5, B6, этиопатогенетическое лечение нефрологических и гастроэнтерологических заболеваний.
Для улучшения энергетического обмена детям с фосфопеническим вариантом рахита назначают аденозинтрифосфорную кислоту (АТФ) по 0,5 мл внутримышечно однократно ежедневно или через день, на курс 15-20 инъекций.
Спустя 2 нед от начала медикаментозной терапии в комплекс лечебных мероприятий всем больным детям включают массаж и лечебную физкультуру. По окончании курса лечения амбулаторно в детской поликлинике в последующем, после обучения родителей технике массажа и комплексу лечебной гимнастики, эти процедуры продолжают в домашних условиях в течение 1,5-2 мес. После курса витамина Д3 может быть назначено облучение ртутно-кварцевой лампой.
Облучение УФ-лампой осуществляется после определения индивидуальной чувствительности к УФ-лучам (биодозы) и назначается ежедневно или через день с 1/2-1/4 до 4 биодоз на отдельные поля при фокусном расстоянии 50 – 100 см и длительности курса лечения 20-25 дней. В период приема витамина Д УФО проводить не следует.
Детям старше полугода целесообразно проведение бальнеолечения в виде лечебных ванн: хвойные, соленые или из отвара трав. Хвойные ванны показаны возбудимым детям. В 10 л воды с температурой 36оС добавляют 1 чайную ложку натурального жидкого хвойного экстракта или стандартную полоску брикета. Первую ванну проводят в течение 5 мин, затем время удлиняют до 6-10 мин, всего на курс рекомендуют 12-15 ванн. Их проводят ежедневно или через день.
Первую ванну проводят в течение 5 мин, затем время удлиняют до 6-10 мин, всего на курс рекомендуют 12-15 ванн. Их проводят ежедневно или через день.
Соленые ванны лучше назначать детям с выраженной пастозностью подкожной жировой основы, вялым, малоподвижным. На 10 л воды с температурой 35-36°С растворяют 2 столовые ложки морской или поваренной соли. Первая ванна длится до 3 мин, последующая – не более 5 мин. Соленые ванны проводят через день, всего 8-10 процедур. После соленой ванны ребенка обливают пресной водой.
Ванны из отваров лечебных трав рекомендуют детям с сопутствующим экссудативным диатезом. Используются листья подорожника, трава череды, ромашки, корень аира, кора дуба, которые смешивают в равных количествах и заваривают из расчета столовая ложка смеси на 1 л воды.
Гипервитаминоз Д
Передозировка витамина Д может повлечь за собой серьезные последствия. Наблюдаются общие симптомы интоксикации и признаки поражения органов пищеварения, мочевой системы, костно-мышечного аппарата, дисметаболические и электролитные расстройства.
Выделяются следующие клинические симптомокомплексы:
цефалгия, астения, анорексия, потеря массы;
- тошнота, рвота;
- мышечная слабость, судороги, остеоартикулярная боль;
- полиурия, полидипсия, обезвоживание.
Важное значение в диагностике гипервитаминоза Д принадлежит исследованию биохимических показателей. Выявляются гиперкальциемия, гипофосфатемия, уменьшение щелочных резервов, гиперкальциурия, гиперфосфатурия.
Гиперкальциемия имеет в таких случаях стойкий характер и регистрируется даже после прекращения введения витамина Д, так как последний высвобождается из жировой ткани в течение длительного времени. Отложение кальциевых солей происходит в основном в почечной ткани (нефролитиаз, нефрокальциноз), а также в кровеносных сосудах, в сердце и в легких.
К серьезным последствиям приводит передозировка витамина Д во время беременности (100 000 ME в день). Может наблюдаться выкидыш или идиопатическая гиперкальциемия, выражающаяся при рождении ребенка в характерных лицевых признаках, отставании в психомоторном развитии, стенозе аортального клапана и аномалиях развития зубов.
Лечение гипервитаминоза Д состоит в обеспечении повышенного диуреза. Только в случае опасной гиперкальциемии решается вопрос о необходимости введения кальцитонина, кортикостероидов или фуросемида.
Профилактика
Недостаточность витамина Д ликвидируется систематическим приемом его в виде лекарственного препарата, начиная с первых недель жизни до 1,5-4 лет. Детям с 3-месячного возраста надо давать ударные дозы величиной 200 000 ME, т. е. 5 мг витамина Д3 каждые 5-6 мес. Риск гипервитаминоза при этом, за исключением случаев повышенной чувствительности к витамину Д, исключительно мал [16].
С другой стороны, профилактику рахита начинают еще до рождения ребенка. При патронаже беременных женщин обращают внимание будущей матери на необходимость соблюдения правильного режима дня с чередованием труда и отдыха, исключения физических перегрузок, достаточного пребывания на свежем воздухе, рационального питания.
Беременные женщины должны употреблять в пищу достаточное количество витаминов, микро- и макроэлементы, продукты, содержащие полноценные белки, ненасыщенные жирные кислоты. Обязательным является соблюдение правил личной гигиены, полезны занятия лечебной физкультурой.
Обязательным является соблюдение правил личной гигиены, полезны занятия лечебной физкультурой.
Во время беременности происходит адаптация фосфорно-кальциевого метаболизма матери к потребностям плода. Общий уровень кальция у беременной женщины уменьшается примерно на 8% по сравнению с содержанием кальция до момента беременности. Между 27-й и 40-й неделей беременности потребление плодом кальция составляет порядка 290 мг/сут, что обеспечивает накопление кальция в организме плода к 40 нед в количестве 30 г.
Транспортировка кальция от матери к плоду – активный механизм. Концентрация общего и ионизированного кальция в плазме крови у плода равна концентрации кальция у матери. Существует много факторов, способствующих уменьшению общей концентрации кальция в крови беременной женщины: увеличение межклеточного объема жидкости, гипоальбуминемия, гиперкальциурия в связи с увеличением проницаемости клубочной гломерулы, потребление кальция плодом. Начиная с 30 нед потребности плода в кальции быстро растут. Материнский кальциевый резерв создается в течение I и II триместров под влиянием витамина Д и используется в последний, III, триместр в момент максимальных потребностей плода.
Материнский кальциевый резерв создается в течение I и II триместров под влиянием витамина Д и используется в последний, III, триместр в момент максимальных потребностей плода.
Поступление кальция лучше всего гарантируется приемом молока и молочных продуктов или осуществляется приемом кальция для женщин, не переносящих молоко. Прием витамина Д обеспечивается либо ежедневным приемом 400 ME во время всего периода беременности, либо приемом 1000 МЕ/сут, начиная с 7 мес, либо единственной ударной дозой витамина Д3 Б.О.Н. в 200 000 ME, применяемой в начале 7-го месяца. Последний способ считается наиболее целесообразным.
Вскармливание ребенка создает дополнительные потребности у матери в витамине Д. Ежедневная потребность кормящей женщины — 1200 мг кальция и 800 ME витамина Д. Предпочтение отдается также однократному приему витамина Д3 в дозе 200 000 ME в начальном периоде вскармливания с учетом сроков предыдущего приема препарата, с перерывом не менее 4 мес.
Постнатальная профилактика рахита у детей связана с организацией правильного питания ребенка с первых дней жизни. Оптимальным для ребенка грудного возраста является естественное вскармливание. Минимально достаточные дозы витамина Д для детей раннего возраста составляют от 150 до 500 МЕ/сут. Это подтверждают данные по определению концентрации витамина в крови при приеме профилактической дозы 400 – 500 МЕ/сут. У всех детей показатели витамина Д находятся на уровне физиологической нормы либо несколько его превышают. Специфическую профилактику витамином Д3 в средней полосе России проводят начиная с 3-4-недельного возраста во все сезоны года, исключая летний период. Неблагоприятные погодные условия, особенно в северных регионах, могут стать показанием к проведению специфической профилактики и в летние месяцы. Дети, находящиеся на вскармливании адаптированными смесями, содержащими все необходимые витамины в физиологических дозах, обычно не нуждаются в дополнительном приеме витамина Д.
Особый контроль за соблюдением профилактических мер предпринимают в отношении детей группы риска. К ним относятся недоношенные, незрелые и дети с небольшой массой тела, дети, страдающие атопическим диатезом, пищевой аллергией, экссудативной энтеропатией; дети, получающие антиконвульсантную терапию. В профилактике рахита нуждаются все дети с синдромом нарушенного кишечного всасывания, со сниженной двигательной активностью. В последнюю группу входят дети с иммобилизацией по поводу, например, дисплазии тазобедренных суставов или нарушений статических функций при некоторых неврологических заболеваниях. К увеличению потребности в витамине Д ведут хронические заболевания печени, обструкция желчевыводящих путей.
Группу риска по гиповитаминозу Д составляют часто болеющие дети из-за недостаточного пребывания на свежем воздухе. То же относится к детям, воспитывающимся в закрытых детских учреждениях, где нет возможности организовать удовлетворительные условия для достаточного пребывания на свежем воздухе в условиях естественной инсоляции.
Противопоказанием к назначению профилактической дозы витамина Д являются идиопатическая кальциурия, гипофосфатазия, органические перинатальные повреждения ЦНС с симптомами микроцефалии, краниостеноза. Дети с малыми размерами большого родничка или его ранним закрытием имеют лишь относительные противопоказания к Д-витаминизации, и опасность гипервитаминоза Д у них следует считать преувеличенной. Им следует проводить отсроченную специфическую профилактику рахита начиная с 3-4 мес жизни.
Диспансеризации подлежат дети, перенесшие среднетяжелый и тяжелый активный рахит. Длительность составляет 3 года. Комплекс профилактических мер включает ежеквартальный осмотр, по показаниям проводятся биохимический контроль, снимки костей. Вторичная профилактика заключается в назначении витамина Д в течение 2-го года жизни, исключая лето, а на 3-4-м году – только в зимний сезон.
Проведение профилактических прививок при рахите не противопоказано, но их следует назначать через 1-1,5 мес после окончания основного курса витаминотерапии.
Критерии эффективности
лечения и профилактики рахита
1. Отсутствие признаков заболевания у детей раннего возраста.
2. Снижение частоты рахита и уменьшение удельного веса среднетяжелых и тяжелых форм заболевания у детей раннего возраста.
3. Положительная динамика показателей физического развития детей раннего возраста, улучшение индекса здоровья, снижение показателей общей детской заболеваемости.
Литература:
1. Антипкин Ю.Г., Омельченко Л.И., Апуховская Л.И. Содержание метаболитов витамина Д при рахите у детей, получавших специфическую профилактику // Педиатрия.1988.-№ 3.-С. 20-3.
2. Баженова Л.К. Детские болезни. Под ред. Л.А.Исаевой. М.: Медицина.-1994.-С.173-91.
3. Баранов А.А., Шиляев P.P., Чемоданов В.В. и др. Болезни детей раннего возраста // М.–Иваново, 1996.-240 с.
4. Вендт В.П., Лукьянова Е.М., Хохол И.Н.
Видеин-З – новый антирахитический препарат холекальциферола, его свойства и применение для профилактики и лечения у детей. // Киев: – Наукова думка.-1974.-46 с.
5. К итогам дискуссии по поводу классификации рахита// Педиатрия. -1991.- № 7.-С. 106-7.
6. Могоряну П.Д. Рахитоподобные заболевания // Педиатрия.-1989.-№ 7.-С. 106-7.
7. Профилактика и лечение рахита у детей раннего возраста: мет. рекомендации. Под ред. Е.М.Лукьяновой и др. //М.: МЗ СССР, 1990. -34 с.
8. Радченко Л.Г. Рахит у новорожденных детей: автореф. канд. дисс. …М.-1993.-21 с.
9. Рахит // Патология детей грудного возраста. Под ред.
В.А.Таболина. М.: 2 МОЛГМИ.-1983.-С. 43-53.
10. Святкина К.А. Решенные и нерешенные вопросы рахита // Педиатрия. -1981.-№ 2.-С. 53-5.
II. Струков В.И. Актуальные проблемы классификациирахита // Педиатрия.-1988.-№ 4.-С. 74-7.
12. Теблоева Л.Т., Федоров А.М. Рахит у детей, индуцированный антиконвульсантной терапией // Педиатрия.1982.-№ 6.- С. 75-77.
13. Шабалов Н.П. Рахит // Детские болезни.-С-Пб.: СоТИС.-1993.-С. 60-72.
14. Шилов А.В., Новиков П.В. Дифференциальная диагностика рахитоподобных заболеваний // Педиатрия.-1979.№ 9.- С. 65-70.
15. Ласфарг Ж. Витамин Д необходим. // Доклад на конференции “Рахит у детей”.- Департамент здравоохр. Москвы. – 10 апреля 1996 г.-7 с.
16. Курпотен К. Необходима профилактика — витамин Д. // Педиатрия. – 1996.-№ 6.- С. 104-7.
17. Fournier A. Vitamin D et maladie des os et du metabolisme mineral. Masson, Paris, 1984.-108 P.
18. Fraser D.R. The physiological economy of vitamin D //Lancet.-1983.-N 1.-P. 969-971.
19. Heyne К., Olaigs H.D. Das hypokalzamisch Spasmophilie. Frahstadium der Vitamin D-Mangel-Rachitis // Padiat. prax.-1987.-Vol. 34.-N 2.- S. 639-41.
.
Еще раз об алиментарном рахите | Плудовски
1. Munns CF, Shaw N, Kiely M, et al. Global Consensus Recommendations on Prevention and Management of Nutritional Rickets. J Clin Endocrinol Metab, 2016, 101: 394-415.
2. Munns CF, Shaw N, Kiely M, et al. Global Consensus Recommendations on Prevention and Management of Nutritional Rickets. Horm Res Paediatr, 2016, 85: 83-106.
3. Munns CF, Simm PJ, Rodda CP, et al. Incidence of vitamin D deficiency rickets among Australian children: an Australian Paediatric Surveillance Unit study. Med J Aust, 2012, 196: 466-8.
4. Robinson PD, Hogler W, Craig ME, et al. The re-emerging burden of rickets: a decade of experience from Sydney. Arch Dis Child, 2006, 91: 564-8.
5. Thacher TD, Fischer PR, Tebben PJ, et al. Increasing incidence of nutritional rickets: a population-based study in Olmsted County, Minnesota. Mayo Clin Proc, 2013, 88: 176-83.
6. Modgil G, Williams B, Oakley G, Burren CP. High prevalence of Somali population in children presenting with vitamin D deficiency in the UK. Arch Dis Child, 2010, 95: 568-9.
7. Ward LM, Gaboury I, Ladhani M, Zlotkin S. Vitamin D-deficiency rickets among children in Canada. CMAJ, 2007, 177: 161-6.
8. Callaghan AL, Moy RJ, Booth IW, Debelle G, Shaw NJ. Incidence of symptomatic vitamin D deficiency. Arch Dis Child, 2006, 91: 606-7.
9. Ashraf S, Mughal MZ. The prevalence of rickets among non-Caucasian children. Arch Dis Child, 2002, 87: 263-4.
10. Goldacre M, Hall N, Yeates DG. Hospitalisation for children with rickets in England: a historical perspective. Lancet, 2014, 383: 597-8.
11. Basatemur E, Sutcliffe A. Incidence of hypocalcemic seizures due to vitamin D deficiency in children in the United Kingdom and Ireland. J Clin Endocrinol Metab, 2015, 100: E91-5.
12. Beck-Nielsen SS, Brock-Jacobsen B, Gram J, Brixen K, Jensen TK. Incidence and prevalence of nutritional and hereditary rickets in southern Denmark. Eur J Endocrinol, 2009, 160: 491-7.
13. Beck-Nielsen SS, Jensen TK, Gram J, Brixen K, Brock-Jacobsen B. Nutritional rickets in Denmark: a retrospective review of children’s medical records from 1985 to 2005. Eur J Pediatr, 2009, 168: 941-9.
14. Bonet Alcaina M, Lopez Segura N, Besora Anglerill R, Herrero Perez S, Esteban Torne E, Seidel Padilla V. [Rickets in Asian immigrants during puberty]. An Esp Pediatr, 2002, 57: 264-7.
15. Ginat-Israeli T, Dranitzki Z, Straus U. Nutritional rickets in infants immigrating to Israel from Ethiopia. Isr Med Assoc J, 2003, 5: 291-2.
16. Bassil D, Rahme M, Hoteit M, Fuleihan Gel H. Hypovitaminosis D in the Middle East and North Africa: Prevalence, risk factors and impact on outcomes. Dermatoendocrinology, 2013, 5: 274-98.
17. Banajeh SM. Nutritional rickets and vitamin D deficiency–association with the outcomes of childhood very severe pneumonia: a prospective cohort study. Pediatr Pulmonol, 2009, 44: 1207-15.
18. Najada AS, Habashneh MS, Khader M. The frequency of nutritional rickets among hospitalized infants and its relation to respiratory diseases. J Trop Pediatr, 2004, 50: 364-8.
19. Bener A, Hoffmann GF. Nutritional Rickets among Children in a Sun Rich Country. Int J Pediatr Endocrinol, 2010, 2010: 410502.
20. Al-Atawi MS, Al-Alwan IA, Al-Mutair AN, Tamim HM, Al-Jurayyan NA. Epidemiology of nutritional rickets in children. Saudi J Kidney Dis Transpl, 2009, 20: 260-5.
21. Fida NM. Assessment of nutritional rickets in Western Saudi Arabia. Saudi Med J, 2003, 24: 337-40.
22. Beser E, Cakmakci T. Factors affecting the morbidity of vitamin D deficiency rickets and primary protection. East Afr Med J, 1994, 71: 358-62.
23. Thacher TD, Fischer PR, Isichei CO, Zoakah AI, Pettifor JM. Prevention of nutritional rickets in Nigerian children with dietary calcium supplementation. Bone, 2012, 50: 1074-80.
24. Muhe L, Lulseged S, Mason KE, Simoes EA. Case-control study of the role of nutritional rickets in the risk of developing pneumonia in Ethiopian children. Lancet, 1997, 349: 1801-4.
25. Braithwaite V, Jarjou LM, Goldberg GR, Jones H, Pettifor JM, Prentice A. Follow-up study of Gambian children with rickets-like bone deformities and elevated plasma FGF23: possible aetiological factors. Bone, 2012, 50: 218-25.
26. Aggarwal V, Seth A, Aneja S, et al. Role of calcium deficiency in development of nutritional rickets in Indian children: a case control study. J Clin Endocrinol Metab, 2012, 97: 3461-6.
27. Craviari T, Pettifor JM, Thacher TD, Meisner C, Arnaud J, Fischer PR. Rickets: an overview and future directions, with special reference to Bangladesh. A summary of the Rickets Convergence Group meeting, Dhaka, 26-27 January 2006. J Health Popul Nutr, 2008, 26: 112-21.
28. Karim F, Chowdhury AM, Gani MS. Rapid assessment of the prevalence of lower limb clinical rickets in Bangladesh. Public Health, 2003, 117: 135-44.
29. Thacher TD, Fischer PR, Strand MA, Pettifor JM. Nutritional rickets around the world: causes and future directions. Ann Trop Paediatr, 2006, 26: 1-16.
30. Priemel M, von Domarus C, Klatte TO, et al. Bone mineralization defects and vitamin D deficiency: histomorphometric analysis of iliac crest bone biopsies and circulating 25-hydroxyvitamin D in 675 patients. J Bone Miner Res, 2010, 25: 305-12.
31. Thacher TD, Fischer PR, Pettifor JM, et al. A comparison of calcium, vitamin D, or both for nutritional rickets in Nigerian children. N Engl J Med, 1999, 341: 563-8.
32. Thacher TD, Fischer PR, Pettifor JM, Lawson JO, Isichei CO, Chan GM. Case-control study of factors associated with nutritional rickets in Nigerian children. J Pediatr, 2000, 137: 367-73.
33. Jones G. Pharmacokinetics of vitamin D toxicity. Am J Clin Nutr, 2008, 88: 582S-6S.
34. Cashman KD, Dowling KG, Skrabakova Z, et al. Standardizing serum 25-hydroxyvitamin D data from four Nordic population samples using the Vitamin D Standardization Program protocols: Shedding new light on vitamin D status in Nordic individuals. Scand J Clin Lab Invest, 2015, 75: 549-61.
35. Mughal MZ, Salama H, Greenaway T, Laing I, Mawer EB. Lesson of the week: florid rickets associated with prolonged breast feeding without vitamin D supplementation. BMJ, 1999, 318: 39-40.
36. Eggemoen AR, Knutsen KV, Dalen I, Jenum AK. Vitamin D status in recently arrived immigrants from Africa and Asia: a cross-sectional study from Norway of children, adolescents and adults. BMJ Open, 2013, 3: e003293.
37. Andersen R, Molgaard C, Skovgaard LT, et al. Pakistani immigrant children and adults in Denmark have severely low vitamin D status. Eur J Clin Nutr, 2008, 62: 625-34.
38. Islam MZ, Viljakainen HT, Karkkainen MU, Saarnio E, Laitinen K, Lamberg-Allardt C. Prevalence of vitamin D deficiency and secondary hyperparathyroidism during winter in premenopausal Bangladeshi and Somali immigrant and ethnic Finnish women: associations with forearm bone mineral density. Br J Nutr, 2012, 107: 277-83.
39. Hogler W. Complications of vitamin D deficiency from the foetus to the infant: One cause, one prevention, but who’s responsibility? Best Pract Res Clin Endocrinol Metab, 2015, 29: 385-98.
40. Madar AA, Stene LC, Meyer HE. Vitamin D status among immigrant mothers from Pakistan, Turkey and Somalia and their infants attending child health clinics in Norway. Br J Nutr, 2009, 101: 1052-8.
41. Thacher TD, Fischer PR, Pettifor JM. The usefulness of clinical features to identify active rickets. Ann Trop Paediatr, 2002, 22: 229-37.
Факторы риска и особенности течения рахита у детей раннего возраста в современных условиях
:рукописи
4846091
ДМИТРИЕВА ЮЛИЯ АНДРЕЕВНА
ФАКТОРЫ РИСКА И ОСОБЕННОСТИ ТЕЧЕНИЯ РАХИТА У ДЕТЕЙ РАННЕГО ВОЗРАСТА В СОВРЕМЕННЫХ УСЛОВИЯХ
14.01.08- Педиатрия
АВТОРЕФЕРАТ
диссертации на соискание ученой степени кандидата медицинских наук
2 6 МАЙ 2011
Москва-2011
4848051
Работа выполнена в ГОУ ДПО Российская медицинская академия последипломного образования Росздрава
Научный руководитель:
доктор медицинских наук профессор Захарова Ирина Николаевна
Официальные оппоненты: доктор медицинских наук
профессор Мухина Юлия Григорьевна
доктор медицинских наук профессор Яцык Галина Викторовна
Ведущая организация:
ГОУ ВПО Московский государственный медико-стоматологический университет
Щу, о в
2011 г. в
/¿>ча
асов на заседании
Защита состоится « диссертационного совета Д.208.071.01 при ГОУ ДПО\Российская медицинская академия последипломного образования Росздрава по адресу: 123955, г.Москва, ул.Баррикадная, д.2/1
С диссертацией можно ознакомиться в фундаментальной библиотеке ГОУ ДПО РМАПО по адресу: 125445, г.Москва, ул.Беломорская, д. 19
Автореферат разослан «
и
-л»оъ
2011 г.
Ученый секретарь Диссертационного совета
Зыков В.П.
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ.
Актуальность проблемы. Рахит в России является одним из самых распространенных заболеваний среди детей первых лет жизни. По данным отечественных исследователей, заболеваемость рахитом к концу XX века составляла от 50 до 70% [Рывкин А.И.(1985), Коровина H.A. с соавт.(1998), Запруднов A.M. с соавт. (1998)]. По данным Минздравсоцразвития РФ, в 2006 году распространенность рахита среди детей раннего возраста не превышала 51,05%.
Не вызывает сомнений, что младенческий рахит является не только педиатрической, но и медико-социальной проблемой. Перенесенный в раннем детстве рахит и связанное с ним нарушение накопления пиковой костной массы может предрасполагать к развитию остеопороза в последующем. Вследствие нарушения абсорбции кальция, фосфора, магния развивается мышечная гипотония, вегетативные дисфункции, нарушения моторики желудочно-кишечного тракта. Выявляемые при рахите иммунологические нарушения предрасполагают к частым инфекционным заболеваниям, нарушая социальную адаптацию ребенка [Коровина H.A. с соавт. (2005), Струков В.И. (2004)].
В соответствии с существующими в России рекомендациями (1991), специфическая профилактика рахита проводится витамином D в дозе от 500 до 1000 ME, хотя отмечаются случаи использования и более высоких доз препарата. Высокая частота заболеваемости рахитом, несмотря на активную специфическую профилактику, требует уточнения его патогенеза в современных условиях и определения возможных причин неэффективности проводимых профилактических мероприятий.
К настоящему времени понимание рахита, как заболевания, обусловленного исключительно недостатком витамина D в организме, нельзя считать обоснованным. Ряд отечественных и зарубежных авторов указывают на то, что клинические проявления рахита у детей первого и второго года жизни недостаточно коррелируют с обеспеченностью организма витамином D [Мальцев C.B. с соавт. (1987), Демин В.Ф. (2003), DeLucia MC et al. (2003)]. Учитывая современные представления о метаболизме и физиологических функциях холекальциферола, значение его
дефицита в патогенезе заболевания, очевидно, следует рассматривать не столько с позиции недостаточного поступления его в организм ребенка, сколько с учетом особенностей обмена витамина D под влиянием совокупности экзо- и эндогенных факторов, предрасполагающих к развитию рахитического процесса. Так, у младенцев, родившихся преждевременно, с задержкой внутриутробного развития ферментативная незрелость может проявляться нарушением фосфорно-кальциевого обмена, метаболизма витамина D и минерализации костной ткани, что определяет развитие клиники рахита даже на фоне проводимой специфической профилактики [Демин В.Ф. (2003), Мальцев C.B. (2010), Яцык Г.В. (2004)]. К развитию рахита могут приводить высокие темпы прибавки в массе и росте в первые месяцы жизни. Немаловажную роль в нарушении обмена холекальциферола D может сыграть наличие патологии со стороны желудочно-кишечного тракта (синдром мальабсорбции), печени, почек [Новиков П.В., (2006), Мухина Ю.Г., (2006)].
Основные факторы риска развития рахита впервые были определены А.И.Рывкиным в 1985 году. Однако в современных условиях исследований, направленных на уточнение структуры факторов риска рахита с учетом изменения социально-экономических условий жизни, состояния здоровья женщин репродуктивного возраста, особенностей физического развития и характера вскармливания младенцев, не проводилось. Открытым остается вопрос относительно того, при каком уровне 25(OH)D3 (печеночного метаболита холекальциферола, отражающего обеспеченность организма ребенка витамином D), возможно развитие рахита и как коррелируют клинические проявления заболевания с биохимическими параметрами фосфорно-кальциевого обмена при сочетанном воздействии экзогенных и эндогенных факторов риска. Не вызывает сомнения, что недостаток данных, характеризующих особенности течения рахита в настоящее время, затрудняет разработку современных рекомендаций по диагностике, профилактике и лечению заболевания.
Цель работы – установить особенности клинических и лабораторных маркеров рахита у детей раннего возраста в современных условиях для оптимизации профилактики и лечения заболевания.
Задачи исследования:
1. Определить факторы риска развития рахита на современном этапе.
2. Установить взаимосвязь между клиническими проявлениями рахита и лабораторными показателями фосфорно-кальциевого обмена в зависимости от степени тяжести и активности патологического процесса.
3. Определить содержание активных метаболитов витамина Э в сыворотке крови у детей с рахитом для уточнения роли гиповитаминоза Б в этиологии заболевания.
4. Оценить эффективность профилактики рахита в зависимости от сочетания факторов риска развития заболевания.
Научная новизна.
Впервые установлены особенности метаболизма витамина Э в зависимости от степени тяжести и активности рахитического процесса. Доказана достоверная прямая корреляционная связь (г=0,8, р<0,001) между печеночным [25(ОН)Оз] и почечным [1,25(0Н)203] метаболитами холекальциферола при рахите у детей, наиболее выраженная в период начальных проявлений заболевания. Установлено, что вегетативные симптомы рахита сопровождаются снижением уровня 25(ОН)Оз у 62,5% младенцев.
Показано, что наибольшее значение в патогенезе рахита в современных условиях играют факторы риска эндогенного происхождения, наиболее значимыми из которых являются ускоренные темпы прибавки в массе и росте на первом году жизни, а также сопутствующие заболевания, обнаруженные более, чем у 50% обследованных. Сравнительный анализ факторов риска рахита, выявляемых в настоящее время и описанных Рыбкиным А.И. 26 лет тому назад, свидетельствует об увеличении доли детей с рахитом, рожденных от патологически протекавшей беременности, имеющих высокие темпы физического развития и находящихся на грудном вскармливании. Анализ клинико-анамнестических сведений младенцев, имевших в анамнезе начальные проявления рахита, показал клиническую эффективность назначения 1000-2000 МЕ витамина Б на данной стадии заболевания.
Практическая значимость.
Показано, что клинические проявления рахита у младенцев могут отмечаться и при нормальном уровне кальция, фосфора и витамина Э, что свидетельствует о необходимости адекватного клинического обследования ребенка для выявления характерных симптомов рахита, включая начальные проявления заболевания.
Выявленные особенности фосфорно-кальциевого обмена и метаболизма витамина О у младенцев, имеющих только вегетативные симптомы рахита, определяют необходимость ранней диагностики и терапии заболевания в период его начальных проявлений.
Доказано, что при сочетанном влиянии неблагоприятных экзогенных и эндогенных факторов рахит у ребенка может развиваться даже при дополнительном назначении препаратов витамина О, что определяет важную роль неспецифической профилактики рахита в современных условиях с коррекцией сопутствующих факторов риска.
Установлено, что костные изменения могут прогрессировать после стихания активности рахитического процесса в условиях недостаточного обеспечения кальцием ребенка второго полугодия жизни. Это указывает на необходимость профилактики нарастания остеопении после перенесенного рахита путем коррекции рациона питания или дополнительного назначения препаратов кальция.
Связь с научными программами, планами, темами.
Диссертация выполнена в соответствии с отраслевой научно-исследовательской программой ГОУ ДПО РМАПО Росздрава, осуществляемой на кафедре педиатрии. Тема диссертации утверждена на заседании Совета педиатрического факультета ГОУ ДПО РМАПО Росздрава (протокол №4 от 14 апреля 2009 года).
Основные положения диссертации, выносимые на защиту:
1. В структуре факторов риска развития рахита в современных условиях преобладают факторы эндогенного происхождения, обуславливающие особенности фосфорно-кальциевого обмена и метаболизма витамина Э в организме ребенка.
б
2. При сочетании определенных факторов риска рахит у детей раннего возраста развивается вне зависимости от характера вскармливания и проведения специфической профилактики препаратами витамина D.
3. Клинические проявления легких форм рахита в современных условиях в большинстве случаев не сопровождаются типичными биохимическими изменениями в виде гипокальциемии и гипофосфатемии и возникают на фоне нормального содержания витамина D в организме ребенка.
4. Особенности метаболизма витамина D на стадии начальных вегетативных проявлений рахита определяют эффективность проведения терапевтических мероприятий в раннем периоде заболевания.
Внедрение результатов исследования в практику.
Результаты проведенного исследования включены в программу лекций, семинаров, практических занятий для специалистов, проходящих обучение на кафедрах педиатрии ГОУ ДПО РМАПО Росздрава. Основные положения работы были представлены на конференциях молодых ученых ГОУ ДПО РМАПО Росздрава и ГОУ ДПО Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию, XVIII Российском национальном конгрессе «Человек и лекарство» (2011), а также на международных конференциях 26th International pediatric association congress of pediatrics (2010) и 4th International Symposium on Trace Elements and Minerals in Medicine and Biology (2010).
Апробация работы. Апробация диссертации состоялась на совместной конференции сотрудников кафедры педиатрии ГОУ ДПО РМАПО Росздрава и врачей Тушинской детской городской больницы г. Москвы 9 марта 2011 года.
Личный вклад автора. Автор лично проводила подбор, клинико-анамнестическое обследование пациентов, забор анализов для лабораторного исследования, оценку полученных данных и их статистическую обработку.
Публикации. По теме диссертации опубликовано 10 печатных работ, в том числе 3 работы – в рецензируемых научных журналах, определённых Высшей аттестационной комиссией. Одна работа опубликована в международном издании.
Объем и структура диссертации. Диссертация изложена на 123 страницах машинописного текста, состоит из введения, обзора литературы, описания методов и объема исследований, результатов собственных исследований, обсуждения результатов, выводов, практических рекомендаций и списка литературы, включающего 40 отечественных и 72 зарубежных источника. Работа иллюстрирована 20 таблицами, 13 рисунками и 4 клиническими примерами.
СОДЕРЖАНИЕ РАБОТЫ Материалы и методы исследования.
Работа выполнена на кафедре педиатрии ГОУ ДПО РМАПО Росздрава с участием лабораторной службы компании «ГЕМОТЕСТ» (Москва) в период с 2008 по 2011 год. Набор детей проводился на базе отделений Тушинской детской городской больницы г. Москвы. Поводом для госпитализации детей в стационар явились острые инфекционные заболевания (ОРВИ, отит, бронхит, пневмония), инфекция мочевой системы, функциональные нарушения желудочно-кишечного тракта, атопический дерматит. Осмотр пациентов и забор анализов для лабораторных исследований производились в течение первых 3 суток от момента госпитализации.
В настоящее исследование было включено 179 детей в возрасте от 2 до 30 месяцев. Критериями включения в исследование явилось наличие у пациентов в анамнезе или при клиническом обследовании симптомов рахита. Диагностика заболевания основывалась на выявлении при клиническом обследовании характерных для рахита вегетативных симптомов (потливость волосистой части головы, разлитой красный дермографизм), мышечной гипотонии и/или признаков остеомаляции и остеоидной гиперплазии со стороны костной системы. Указанные вегетативные симптомы нами относились к проявлениям рахита в том случае, если они отсутствовали у ребенка с рождения, появлялись к возрасту 2-4 месяцев на фоне активного роста и предшествовали
или сочетались с характерными костными изменениями. Дополнительным критерием, позволившим относить симптомы вегетативной дисфункции к проявлениям рахита у младенцев, явилось уменьшение их выраженности или исчезновение при дополнительном назначении ребенку витамина Б. Диагноз разгара рахита устанавливался в случае, если вегетативные и костные проявления заболевания сопровождались повышением уровня щелочной фосфатазы в сыворотке крови. Повышение щелочной фосфатазы является самым ранним лабораторным признаком разгара рахита, что позволяет его использовать в качестве маркера активности заболевания [Шабалов Н.П. (2003), Романюк Ф.П. с соавт. (2002)]. Остаточные явления рахита диагностировались в случае наличия у ребенка костных проявлений при нормальном уровне щелочной фосфатазы. В соответствии с данными клинического осмотра и результатами лабораторных исследований дети были распределены на 4 группы.
Первую группу (п=54) составили дети с рахитом в период разгара заболевания. В составе данной группы было выделено 2 подгруппы:
– подгруппу А (п=16) составили дети, у которых при осмотре были выявлены симптомы вегетативной дисфункции (потливость волосистой части головы, разлитой стойкий красный дермографизм), в ряде случаев – в сочетании с умеренной мышечной гипотонией, при отсутствии признаков остеоидной гиперплазии или остеомаляции;
– подгруппу В (п=38) составили младенцы, у которых клинические симптомы рахита включали в себя проявления как со стороны вегетативной, так и костно-мышечной системы. Среди пациентов данной подгруппы преобладали дети с рахитом легкой степени (73,7%). Доля детей с рахитом средней степени тяжести составила 26,3%, детей с тяжелыми формами рахита в ходе нашего исследования выявлено не было.
Во вторую группу (п=31) вошли дети с остаточными явлениями рахита.
Третью группу (п=32) составили дети, у которых на момент осмотра признаки рахита выявлены не были, однако в анамнезе у них отмечались вегетативные проявления начального периода заболевания, которые были купированы путем коррекции
витамином О, что позволило предотвратить развитие костных проявлений.
Группу сравнения (п=62) составила младенцы, не имеющие симптомов рахита.
” Начальные проявления ■ Разгар рахита с костными изменениями « Остаточные явления
Рис 1. Распределение детей в зависимости от стадии рахита.
Среди детей с разгаром рахита преобладали младенцы первого полугодия жизни, средний их возраст на момент постановки диагноза составил 4,55±0,25 мес. В группе детей с остаточными симптомами заболевания преобладали дети второго полугодия жизни, средний возраст обследованных составил 10,7±1,1 мес. (рис. 1).
Общий объем проведенных исследований представлен в табл. 1.
Таблица 1.
_Объём проводимых исследований. _
Исследования Количество
Клинико-анамнестическое обследование 179
Оценка физического развития 179
Биохимический анализ крови 117
Определение метаболитов витамина О в сыворотке крови 85
Статистическая обработка данных
ВСЕГО: 560
Сбор анамнеза осуществлялся путём опроса родителей и анализа амбулаторных карт детей с занесением полученных данных в специально разработанные индивидуальные карты пациентов. На
10
основании полученной информации проводилась оценка соматического и акушерско-гинекологического анамнеза матерей, условий жизни семьи, особенностей течения беременности, родов и раннего неонатального периода, характера вскармливания, сроков введения прикорма, состояния специфической профилактики рахита витамином D. Фиксировались динамика массо-ростовых показателей ребенка и перенесенные им заболевания. При сборе анамнеза особое внимание уделялось выявлению возможных факторов риска, предрасполагающих к развитию рахита, как со стороны матери, так и со стороны ребенка.
Осмотр детей проводился в отделениях Тушинской детской городской больницы и включал в себя оценку физического развития, общесоматического статуса ребенка с целью выявления у него симптомов рахита. Исследование физического развития детей проводилось с использованием методов антропометрии и анализа полученных результатов в соответствии с центильными таблицами. Помимо оценки физического развития изучалась динамика антропометрических показателей на основании эмпирических формул.
Лабораторные методы исследования включали проведение биохимического анализа крови обследуемых пациентов и определение содержания в сыворотке метаболитов витамина D [25(OH)D3 и l,25(OH)2D3]. Биохимический анализ крови проводился в лаборатории Тушинской детской городской больницы (зав. лабораторией Гавеля Н.В.) и включал определение уровня общего и ионизированного кальция, фосфора и щелочной фосфатазы. Анализ крови проводился натощак. Изучение биохимических параметров младенцев производилось с использованием анализаторов SAPPHIRE 400, SUPER Z Analyzer и RAPID. Уровень общего кальция и фосфора изучался с помощью фотометрического метода. Для определения щелочной фосфатазы использовался кинетический фотометрический тест -оптимизированный стандартный метод в соответствии с рекомендациями DGKS (Германское Общество Клинической Химии). Концентрация ионизированного кальция в сыворотке крови измерялась с помощью ионселективных электродов. Определение метаболитов витамина D проводилось в лаборатории ГЕМОТЕСТ (Москва) методом высокоэффективной жидкостной хроматографии. В качестве основного маркера обеспеченности
11
организма витамином D рассматривался уровень печеночного метаболита витамина D – 25-гидроксихолекальциферола. Содержание витамина D в организме признавалось достаточным при уровне 25(OH)D3 выше 30 нг/мл. Снижение содержания метаболита ниже 30 нг/мл свидетельствовало о недостаточной обеспеченности организма ребенка холекальциферолом, при уровне 25(OH)D3 менее 20 нг/мл констатировался дефицит витамина D.
Полученные результаты исследования обрабатывались статистически с помощью программ “Microsoft Excel 2007” , BIOSTAT. В ходе статистического анализа вычислялись следующие показатели: среднее арифметическое значение (М) и стандартная ошибка среднего (m), доли пациентов с тем или иным показателем и ошибка доли. Статистическая значимость различий изучалась с помощью параметрических критериев (t критерий Стьюдента). При этом статистически значимыми считались отличия при р<0,05. Связь между изучаемыми показателями оценивалась по результатам корреляционного анализа с вычислением коэффициента корреляции Пирсона (г).
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ.
В ходе анализа анамнестических данных пациентов, включенных в настоящее исследование, установлено, что у всех исследуемых детей имелись факторы риска, предрасполагающие к развитию рахитического процесса.
Доказано, что ведущими факторами риска развития рахита на современном этапе являются ускоренные темпы прибавки в массе и росте на первом году жизни (67,5%) и сопутствующие заболевания со стороны органов, участвующих в метаболизме витамина D в организме ребенка (патология ЖКТ и почек) (53,8%). Указанные факторы риска среди детей с рахитом встречались достоверно чаще (р<0,05), нежели в группе здоровых детей. Установлена большая заболеваемость рахитом детей, родившихся от матерей с экстрагенитальной патологией (21,4%), имеющих вредные привычки (23,1%) или проживающих в неблагополучных социально-экономических условиях (25,6%). У 23% детей с рахитом в анамнезе чаще отмечались повторные ОРЗ.
Нами проведено сравнение факторов риска развития рахита в современных условиях с таковыми, выявленными в исследовании А.И.Рывкина в 1985 году. Установлено, что за прошедшие 26 лет
отмечен достоверный (р<0,001) рост числа детей с рахитом, рожденных от женщин старше 25 лет (29,1±1,5% и 42,5±4,6% соответственно). При этом доля младенцев с рахитом, рожденных от молодых матерей, достоверно (р<0,001) уменьшилась (45,6±1,7% и 27,4±4,1%, соответственно). Обращало на себя внимание достоверное (р<0,05) увеличение частоты патологического течения беременности у женщин (42,8±1,7% и 55,5±4,6%). Среди детей с рахитом в настоящее время достоверно (р<0,01) увеличилась доля младенцев, имеющих ускоренные темпы прибавки в массе и росте (53,9±1,7% и 67,5±4,3%).
Анализ состояния специфической профилактики рахита в исследуемой группе продемонстрировал, что заболевание у детей раннего возраста развивалось даже в случае дополнительного приема витамина Б. Специфическая профилактика рахита не проводилась у 45,3±4,6% обследованных, в то время как 54,7±4,6% младенцев регулярно получали препараты холекальциферола. Обращало на себя внимание, что в современных условиях достоверно увеличилась частота рахита среди младенцев, которым регулярно проводилась специфическая профилактика заболевания (31,3±1,6% и 54,7±4,6%, р<0,001). Полученные данные подтверждают положение о том, что в настоящее время ведущую роль в патогенезе рахита играет не столько экзогенный дефицит витамина О, сколько особенности его метаболизма под влиянием совокупности факторов риска эндогенного происхождения.
В ходе проведенного исследования установлено, что рахиту подвержены дети вне зависимости от характера вскармливания. В 51,3±4,6% случаев исследуемые младенцы в первые 6 месяцев жизни вскармливались исключительно или преимущественно грудью, 47,0±4,6% детей находились на раннем искусственном вскармливании адаптированными молочными смесями, 2 ребенка (1,7±1,2%) получали грудное молоко и молочную смесь в равных соотношениях. За прошедшие 26 лет отмечено достоверное снижение частоты рахита среди младенцев, находящихся на раннем искусственном вскармливании (60,1±1,7% и 47,0±4,6%, р<0,01), что, очевидно, связано усовершенствованием рецептуры детских смесей. Современной тенденцией производства молочных смесей является их адаптация по белковому, углеводному и жировому компонентам и обогащение комплексом витаминов и микроэлементов. Большинство современных формул в настоящее
13
время содержат 400 МЕ/л холекальциферола, а также кальций и фосфор в оптимальном соотношении 1,8-2:1, обеспечивающим максимальное усвоение элементов в желудочно-кишечном тракте младенца.
Анализ зависимости тяжести рахита от характера вскармливания и состояния специфической профилактики в современных условиях продемонстрировал, что на фоне грудного вскармливания и дополнительного приема витамина Б рахит имеет тенденцию к более легкому течению. Так, среди детей с начальными проявлениями заболевания половина младенцев (50,0±12,5%) получала дополнительно витамин Б, в то время, как ни одному ребенку с рахитом средней степени тяжести специфическая профилактика рахита витамином Б не проводилась. Среди пациентов с начальными проявлениями заболевания преобладали дети, вскармливаемые грудным молоком (75,0±10,5%). По мере нарастания тяжести рахитического процесса увеличивалась доля детей, находящихся на искусственном вскармливании.
Анализ заболеваемости рахитом в зависимости от календарной даты рождения ребенка продемонстрировал, что наибольшее количество больных рахитом детей родились в июле (18,8%), а наименьшее – в феврале месяце – 0,85%. Большинство (69,2±4,3%) обследованных нами детей с рахитом были рождены в период с июня по ноябрь месяц. Полученные данные согласуются с результатами исследования Рывкина А.И., указавшего на аналогичную зависимость заболеваемости рахитом от активности ультрафиолетового излучения.
В ходе клинического обследования достоверных различий в показателях физического развития в наблюдаемых группах детей нами не установлено. Обращало на себя внимание, что среди 3 группы пациентов, у которых начальные проявления рахита были купированы до развития костных изменений, отсутствовали дети с низким или ниже среднего физическим развитием, в то время как среди пациентов с остаточными явлениями рахита доля детей с данными вариантами физического развития составила 3,2% и 16,1% (соответственно).
В структуре клинических симптомов рахита в период разгара заболевания преобладали вегетативные проявления (96,3%), мышечная гипотония (72,2%) и изменения со стороны костей
14
черепа (68,5%). В 31,5% случаев определялась развернутая нижняя апертура грудной клетки, у 12,9% пациентов – «четки» на ребрах. У одного ребенка 1 группы (1,9%) обнаружены «браслеты» на запястьях. В 40,7% случаев обращало на себя внимание медленные темпы закрытия большого родничка, а у 2 детей второго полугодия жизни (3,7%) отсутствовали зубы. При оценке навыков и умений детей обращало на себя внимание, что 29,6% младенцев отставали в моторном развитии. Клиническая картина рахита в период остаточных явлений характеризовалась преимущественно изменениями со стороны костей черепа в виде лобных и теменных бугров (77,4%) и уплощения затылка (25,8%), а также наличием деформации грудной клетки в виде развернутой нижней апертуры у большинства обследованных детей, которая во второй группе наблюдения встречалась достоверно чаще, чем в первой (87,1% и 31,5%, соответственно, р<0,001). Обращало на себя внимание, что кифосколиотическая деформация позвоночника (16,1%) и деформация нижних конечностей (12,9%) были выявлены нами только в период остаточных явлений заболевания у детей второго полугодия жизни (средний возраст 14,5±3,3 и 16±3,4 месяцев, соответственно). Нельзя исключить, что формирование данных костных изменений происходило уже после купирования активной фазы заболевания в период максимальной нагрузки на данные отделы костной системы к моменту вертикализации ребенка и начала ходьбы.
Анализ биохимических показателей фосфорно-кальциевого обмена был проведен с учетом активности рахитического процесса и степени тяжести заболевания. Обращало на себя внимание отсутствие у большинства обследованных нами пациентов ранее описанных в литературе типичных для рахита биохимических изменений в виде гипокальциемии и гипофосфатемии в период разгара заболевания. Уровень общего кальция в сыворотке крови у подавляющего большинства детей с рахитом оставался в пределах нормы. Более чувствительным маркером нарушений фосфорно-кальциевого обмена при рахите явился уровень ионизированного кальция, снижение которого было зафиксировано у 33,3% детей в период разгара заболевания. Уровень фосфора в сыворотке оставался в пределах нормальных значений у подавляющего большинства детей вне зависимости от активности рахитического процесса. Снижение содержания элемента было выявлено лишь у 5
15
пациентов (9,2%) 1 группы наблюдения, 3 из которых имели клинику начальных проявлений заболевания (рис.2).
■ Разгар ■ Остаточные явления
Рисунок 2. Частота нарушений фосфорно-кальциевого обмена в зависимости от стадии рахита.
Анализируя динамику показателей фосфорно-кальциевого обмена в зависимости от степени тяжести рахитического процесса, нами отмечена тенденция к снижению уровня ионизированного кальция и повышению активности щелочной фосфатазы по мере нарастания выраженности симптомов заболевания (табл.2).
Таблица 2.
Изменения фосфорно-кальциевого обмена в зависимости _ от степени тяжести рахита._
Показатель Группа 1 (п=54)
Подгруппа А Подгруппа В
Начальные Рахит легкой Рахит средне-
проявления степени тяжелой
рахита (п=28) степени
(п=16) (п=10)
Са(общ), ммоль/л 2,24±0,03 2,34±0,03 2,44±0,04
Са (ион), ммоль/л 1,2±0,03 1,19±0,04 1,09±0,05
Р, ммоль/л 1,95±0,16 1,79±0,08 1,89±0,15
ЩФ, ед/л 560,9±25,0 600,2±22,5 712,4±96,7
Исследование содержания метаболитов витамина Б [25(ОН)Б3 и 1,25(ОН)2Ъ3] было проведено у 85 детей с клиническими симптомами рахита на момент включения в исследование.
Установлено, что в период разгара рахита достоверно чаше (р<0,05) отмечалось снижение как печеночного, так и почечного метаболита витамина Б (табл.3). Средний уровень исследуемых метаболитов в первой группе детей был достоверно (р<0,01) ниже аналогичного показателя у детей второй группы наблюдения и составил, соответственно, 29,3±1,6 нг/мл и 40,8±1,9 нг/мл для 25(ОН)Б3 и 30,7±2,4 пг/мл и 43,2±2,5 пг/мл для 1,25(ОН)2Оэ (табл.3). Обращало на себя внимание, что среди детей с уровнем 25(ОН)Б3 менее 30 нг/мл отмечалось снижение среднего уровня метаболита по мере нарастания тяжести рахитических изменений (22,0±1,3 нг/мл – при начальных проявлениях, 18,8±1,2 нг/мл – при легкой степени и 18,0±1,9 – при средней тяжести).
Таблица 3.
Частота снижения уровня 25(ОН)Б3 и 1,25(ОН)2Б3 в
зависимости от степени тяжести и активности рахита.
Группа 1 (п=54)
Подгруппа В
Уровень метаболитов Подгруппа А (п=16) Рахит легкой степени Рахит средне-тяжелой степени (п=10) Всего (п=54) Группа 2 (п=31)
(п=28)
25(ОН)Б3 < 20 нг/мл 4 5 3 12 22,2±5,7%** 1 3,2±3,1%**
25(0Н)03 20-30 нг/мл 6 6 1 13 24,1±5,8% 4 12,9±6,0%
Всего 25(ОН)Бз < 30 нг/мл 10 62,5±12,1%* 11 39,3±7,9%* 4 25±13,7%* 25 46,3±6,8%** 5 16,1±6,6%**
1,25(ОН)2Б3 < 20 пг/мл 5 31,2± 11,6%* 7 25,0±7,8%* 3 30±14,5%* 15 27,8±6,1%** 2 6,4±4,4%**
^примечание: частота снижения уровня 25(0Н)03 указана по отношению к количеству детей в подгруппах
**достоверность различия между показателями р<0,05
С целью оценки влияния экзогенных и эндогенных факторов на метаболизм витамина Б у младенцев с рахитом, нами была
проанализирована структура этих факторов в зависимости от содержания 25-гидроксихолекальциферола в организме детей. Показано, что недостаточное содержание витамина О в организме чаще отмечалось у недоношенных, младенцев, рожденных с признаками внутриутробной гипотрофии, а также среди пациентов, имеющих интеркуррентные заболевания и ускоренные темпы роста (рис.3).
частые ОРЗ
Патология беременности 100,0% Заболевания
матери
недостаточная Д Неблагополучные
инсоляция 50 о°/У \ СЭУ
интеркуррентные I Недоношенность
заболевания вое
гипотрофия ВУ гипотрофия
Патология РНП
Избьлочная прибавка в весе
Ускоренные Затяжное течение
темпы роста желтухи
-«-25(ОН)03<30 нг/мл -в-25(ОН)03>30 нг/мл
Рисунок 3. Влияние факторов риска на метаболизм витамина Б у детей с рахитом.
Учитывая выявленную нами зависимость между тяжестью рахитического процесса и уровнем 25(ОН)Оэ у младенцев со сниженным уровнем метаболита, можно полагать, что эта группа детей предрасположена к более тяжелому течению заболевания и особенно нуждаются в адекватно проводимой специфической профилактике рахита препаратами витамина О.
Анализ зависимости уровня 25-гидроксихолекальциферола от характера вскармливания и состояния специфической профилактики рахита витамином О продемонстрировал, что среди пациентов с низким содержанием 25(ОН)Бз доля детей, не получавших с целью профилактики витамин О, была выше, чем среди детей с достаточным уровнем метаболита (56,7±9,0% и 38,2±6,б% соответственно). Недостоверно чаще (р=0,1) снижение
18
25(0Н)03 отмечалось среди младенцев, находившихся на грудном вскармливании (табл.4).
Таблица 4.
Влияние характера вскармливания и дополнительного приема витамина Б на содержание 25(0Н)03 в организме.
Характер вскармливания 25(ОН)Б3<3() нг/мл (п=30) 25(ОН)Б3> 30 нг/мл (п=55) Р
абс.ч. % абс.ч. %
Грудное вскармливание 7 23,3±7,7% 5 9,1±3,9% >0,05
Искусственное вскармливание 10 33,3±8,6% 16 29,1 ±6,1% >0,05
Грудное вскармливание + витамин О 11 36,7±8,8% 18 32,7±6,3% >0,05
Искусственное вскармливание + витамин Б 2 6,7±4,6% 16 29,1±6,1% <0,05
Установлено, что как в разгар рахита, так и период остаточных явлений заболевания отмечается прямая достоверная корреляция (г=0,8, р<0,001) между уровнем 25(0Н)03 и 1,25(0Н)20з в организме ребенка. Наиболее сильная корреляция между уровнем 25(ОН)Б3 и 1,25(0Н)203 отмечалась на стадии начальных проявлений рахита, что указывает на активность метаболизма витамина Б на ранних стадиях заболевания.
Нами были проанализированы клинико-анамнестические сведения детей 3 группы исследования, имевших в анамнезе характерные начальные проявления рахита, которые были купированы до развития костных изменений путем коррекции витамином Б.
Распределение детей данной группы в зависимости от характера вскармливания и состояния специфической профилактики рахита представлено на рисунке 3.
12,5%
■ Грудное вскармливание
■ Грудное вскармливание+витамин Р
■ Искусственное вскармливание Искусственное вскармливание+витамин й
Рисунок 3. Характер вскармливания и состояние специфической профилактики рахита в 3 группе наблюдения.
Вегетативные нарушения в виде беспокойства, потливости волосистой части головы, отмечающиеся при плаче, кормлении или во время сна ребенка и сопровождающиеся облысением затылка, наблюдались у детей, в среднем, в возрасте 2,3±0,13 мес. Появление указанных симптомов послужило поводом к назначению витамина О или увеличению его дозы до 1000-2000 МЕ (табл.5).
Прием витамина Б в указанной дозировке приводил к купированию вегетативных симптомов заболевания в течение 1-1,5 месяцев.
Таблица 5.
Частота назначения различных дозировок витамина Б
при начальных проявлениях рахита в зависимости от
характера вскармливания
Грудное Искусственное
Дозы витамина Б вскармливание вскармливание
абс.ч. % абс.ч. %
1000 МЕ 7 21,9±7,3% 7 21,9±7,3%
1500 МЕ 8 25±7,7% 2 6,2±4,3%
2000 МЕ 4 12,5±5,8% 4 12,5±5,8%
Полученные данные в сочетании с результатами анализа особенностей фосфорно-кальциевого обмена и метаболизма витамина Б указывают на целесообразность проведения терапевтических мероприятий на стадии вегетативных проявлений
20
рахита и могут лежать в основе дальнейших исследований по отработке эффективных лечебных доз витамина О, показанных младенцам в начальный период заболевания.
Установлено, что в период остаточных явлений рахита у детей преобладают симптомы остеомаляции. Только в данной группе наблюдения нами были выявлены кифосколиотическая деформация позвоночника и деформация нижних конечностей. Средний возраст пациентов с данными симптомами составил 14,5±3,3 мес. и 16±3,4 мес. (соответственно). С целью уточнения возможных причин формирования костных изменений в период стихания рахитического процесса нами был проанализирован рацион питания детей второй группы наблюдения. Установлено, что 40,7±9,5% детей в возрасте старше 6 месяцев не употребляли творог или ели его нерегулярно. Обращало на себя внимание, что деформация позвоночника и нижних конечностей отмечались только среди этих пациентов. В отсутствие творога в рационе у детей чаще определялось снижение уровня ионизированного кальция в сыворотке крови, чем при регулярном употреблении продукта (36,4% и 25% соответственно). Среднее содержание ионизированного кальция при регулярном использовании продукта составил 1,2±0,03 ммоль/л, при отсутствии творога в рационе -1,16±0,04 ммоль/л.
Таким образом, профилактика и лечение рахита могут быть эффективными только если проводятся с учетом существующих факторов риска и особенностей течения данного заболевания. Полученные нами данные определяют необходимость дальнейших исследований с целью разработки современных рекомендаций по ведению данной группы пациентов.
ВЫВОДЫ:
1. В патогенезе рахита в современных условиях ведущую роль играет сочетание факторов риска эндогенного происхождения, определяющих особенности фосфорно-кальциевого обмена и метаболизма витамина Э. Наиболее значимыми факторами риска развития рахита в настоящее время являются ускоренные темпы прибавки в массе и росте на первом году жизни и сопутствующие заболевания со стороны органов, участвующих в метаболизме витамина Э в организме ребенка (патология ЖКТ и почек), отмечающиеся в 67,5% и 53,8% случаев.
21
2. В современных условиях рахиту подвержены дети вне зависимости от характера вскармливания и проводимой специфической профилактики, при этом на фоне грудного вскармливания и дополнительного назначения витамина Э заболевание протекает в более легкой форме.
3. Рахит в современных условиях характеризуется преимущественно подострым течением (78,9%) с преобладанием в клинической картине легких форм заболевания (73,7%). Высокий удельный вес детей с преобладанием симптомов остеомаляции в период остаточных явлений рахита (38,7%) определяет необходимость их динамического наблюдения для обеспечения адекватного поступления в организм кальция с целью профилактики нарастания остеопении в последующем.
4. При рахите у детей раннего возраста отмечается прямая достоверная корреляция (г=0,8, р<0,001) между содержанием печеночного [25(0Н)03] и почечного [1,25(0Н)203] метаболитов холекальциферола, что подтверждает четкую зависимость гормонально активной формы витамина Э от обеспеченности организма холекальциферолом.
5. Выявленные особенности фосфорно-кальциевого обмена и метаболизма витамина О в период вегетативных проявлений рахита [повышение активности щелочной фосфатазы в 100% случаев, снижение уровня 25(ОН)Э3 у 62,5% обследованных, сильная прямая корреляционная связь между 25(0Н)03 и 1,25(0Н)203 (г=0,77, р<0,001)] и положительная динамика клинических симптомов на фоне дополнительного назначения витамина О указывают на эффективность и целесообразность проведения терапевтических мероприятий на стадии начальных симптомов заболевания.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
1. Специфическая профилактика рахита в современных условиях должна проводиться с учетом факторов риска, среди которых особое значение имеют сопутствующая патология ЖКТ и почек, ускоренные темпы прибавки в массе и росте на первом году жизни, а также недоношенность, внутриутробная гипотрофия и патология раннего неонатального периода.
2. Детям второго полугодия жизни с клиническими проявлениями рахита целесообразно проведение
22
профилактики дефицита кальция путем назначения творога. При невозможности введения продукта может потребоваться дополнительное назначение препаратов кальция.
3. При наблюдении за ребенком первых месяцев жизни необходимо обращать внимание на начальные характерные вегетативные проявления рахита в виде потливости волосистой части головы, возникающей при беспокойстве, кормлении или во время сна ребенка, которые требуют своевременного назначения витамина D с целью предотвращения развития костных проявлений.
Список научных работ, опубликованных по теме диссертации
1. Коровина Н.А., Захарова И.Н., Дмитриева Ю.А. Рахит: профилактика и лечение.// Consilium medicum.-2008.-№3.-с.77-82.
2. Коровина Н.А., Захарова И.Н., Дмитриева Ю.А. Современные представления о физиологической роли витамина D у здоровых и больных детей.// Педиатрия.-2008.-т.87.-№4.- с.124-129.
3. Захарова И.Н., Коровина Н.А., Овсянникова Е.М., Дмитриева Ю.А., Суркова Е.Н. Профилактика дефицита кальция у детей первого года жизни.// Вопросы практической педиатрии.-2010.-т.5.-№1. – с.63-68.
4. Захарова И.Н., Коровина Н.А., Дмитриева Ю.А. Роль метаболитов витамина D при рахите у детей.// Педиатрия.-2010.-т.89.-№3.- с.68-73
5. Дмитриева Ю.А. Современные особенности рахита у детей раннего возраста.// Материалы конференции молодых ученых, посвященной 80-летию РМАПО – Москва, 2010 – с. 17.
6. Дмитриева Ю.А. Современный взгляд на рахит у детей раннего возраста.// Материалы юбилейной конференции молодых ученых «Актуальные вопросы клинической и экспериментальной медицины».- СП6МАПО.-2010.-с.316.
7. Дмитриева Ю.А. Рахит и гиповитаминоз D.// Материалы XXXII итоговой конференции молодых ученых. ГОУ ВПО Государственный медико-стоматологический университет,-2010.-С.105-106.
8. Захарова И.Н., Коровина Н.А., Боровик Т.Э., Дмитриева Ю.А. Рахит и гиповитаминоз D – новый взгляд на давно
23
существующую проблему ./Пособие для врачей. – Москва, 2011.-96 с.
9. Zakharova I.N., Dmitrieva Y.A. Vitamin D metabolism in children with rickets.// Trace elements in medicine.-2010.-vol.ll.-№2.-p.39.
10. Zakharova I.N., Dmitrieva Y.A. Rickets as a multifactorial disease.// The 26th International pediatric association congress of pediatrics.- 2010.- A-235-0012-00509
СПИСОК СОКРАЩЕНИЙ 25(OH)D3 – 25-гидроксихолекальциферол (печеночный метаболит витамина D)
l,25(OH)2D3 – 1,25-дигидроксихолекальциферол (кальцитриол, почечный метаболит витамина D) Са общ. – общий кальций Са ион. – ионизированный кальций Р – фосфор
ЩФ – щелочная фосфатаза ЖКТ – желудочно-кишечный тракт
Подписано в печать:
11.05.2011
Заказ № 5503 Тираж – 85 экз. Печать трафаретная. Типография «11-й ФОРМАТ» ИНН 7726330900 115230, Москва, Варшавское ш., 36 (499) 788-78-56 vvww.autoreferat.ru
Рахит – болезнь детей раннего возраста – врач-педиатр высшей категории Марченко Э.Е.
Рахит – болезнь детей раннего возраста, в основе которой лежит нарушение фосфорно-кальциевого обмена, что приводит к расстройству формирования скелета и функции внутренних органов. Рахит распространен повсеместно. Наиболее часто болеют недоношенные дети, дети-близнецы, часто болеющие дети, дети которые получают неадаптированные молочные смеси.
Факторами которые способствуют развитию рахита у детей являются:
- дефицит солнечного облучения и пребывания на свежем воздухе
- длительное естественное вскармливание
- позднее введение прикорма
- осложненное течение беременности
- нерациональное питание и режим беременной
Одним из главных факторов является недостаточное поступление витамина D с продуктами питания и образование его в коже под действием ультрафиолетовых лучей. Существуют продукты питания, которые содержат витамин D, но этот перечень очень ограничен, и ко всему не все перечисленные продукты можно дать ребенку до года. К ним относится: яичный желток который содержит 1,4-3,9 МЕ/г витамина D, растительное масло – 0,08 МЕ/г, икра – 3,2 МЕ/г, рыбий жит -150 МЕ/мл, маргарин – 1 МЕ/г. В грудном молоке содержится около 70 МЕ/л витамина D, а в сутки ребенок должен получать 400 МЕ.
Первые клинические признаки рахита можно заметить уже на 4-5 недели жизни. Ребенок становиться беспокойным, раздражительным, часто вздрагивает во время сна. У него появляется потливость чаще волосистой части головы, которая усиливается вовремя кормления и сна. Также у ребенка отмечаются снижение аппетита, запоры, моча имеет резкий запах аммиака. Если своевременно не оценить данные признаки, и не устранить факторы которые способствуют развитию рахита, то клиническая симптоматика у ребенка будет нарастать и наступит период разгара заболевания. В период разгара у ребенка будут формироваться изменения со стороны скелета в виде:
- деформации костей черепа
- деформации конечностей
- отмечается искривление позвоночника
- искривление грудной клетки по типу «куриной» груди или груди «сапожника»
- позднее прорезывание зубов
- позднее закрытие родничка и др
Помимо изменений костной системы, на фоне мышечной гипотонии, которая проявляется в первую очередь запорами, разболтанностью суставов, «лягушачьим» животом, у детей больных рахитом отмечается отставание формирования моторных функций. Нарушается работа печени, селезенки, формируется анемия.
Клинически диагностика рахита не вызывает сложностей у грамотного врача педиатра. Для подтверждения диагноза проводят лабораторную диагностику и рентгенологическую диагностику. Наиболее часто определяют уровень кальция, фосфора и щелочной фосфатазы в крови, проводят пробу Сулковича.
Профилактика рахита
Профилактика рахита должна начинаться еще до рождения ребенка с 28-32 недели беременности витамином D. Назначение витамина D в более ранние сроки нецелесообразно, так как это может вызвать повреждение плаценты.
В настоящее время рахит является заболеванием, которое можно предупредить. В медицинском центре «ДЕЙЛИ МЕДИКАЛ» работают высококвалифицированные гинекологи и педиатры, которые знают, как своевременно предупредить или вылечить рахит.
Prevention of rickets in children with different sizes of a large fontanel | Shoshina
В последние годы отмечается некоторое увеличение числа детей, рождающихся с закрытым или уменьшенным размером большого родничка. Существуют мнения, что в подобных случаях детям может угрожать развитие краниостеноза или микроцефалии [1 — 3]. Принято считать, что большой родничок у новорожденных бывает в пределах от 1,8 X 2 см до 2,8 X 3 см, который закрывается к концу первого года жизни, иногда позже.
Причины малых размеров большого (лобного) родничка при рождении и более ранних сроков его закрытия у детей остаются неясными. Новые сведения о метаболизме витамина в в организме и его влиянии на фосфорно-кальциевый обмен дали основание некоторым клиницистам предположить связь между ранним закрытием родничка и массовой D-витаминизацией детей раннего возраста. Появилась большая настороженность к использованию витамина D для профилактики рахита, в связи с чем значительная часть детей с малыми размерами большого родничка не получает его, а между тем они нередко заболевают рахитом [4, 6].
В течение года под нашим наблюдением и обследованием в динамике находилось 68 детей, родившихся с закрытым и малым размером лобного родничка. 5 детей имели закрытый родничок при рождении, у 12 его размеры были равны 0,5 X 0,5 см, У 14 — 1X1 см, у 12 — IX 1,5 см и у 25 — 1,5 см X 1,5 см. Для контроля обследован 31 ребенок с размерами родничка при рождении 2X2 см и более.
В анамнезе особо обращали внимание на состояние здоровья матери, сбалансированность ее питания во время беременности и лактации, а также на течение беременности и родов. При объективном обследовании учитывали соматический статус ребенка, физическое и нервно-психическое развитие. Детей осматривали Каждые 3 мес, определяли массу тела, рост, окружность головы и груди, размеры большого родничка. У большинства из них изучали уровень кальция, фосфора, активность щелочной фосфатазы (ЩФ) в сыворотке крови, по показаниям проводили реакцию Сул ковича, рентгенографию дистальных отделов костей предплечья. Наблюдаемые группы детей были идентичными по полу и возрасту, в превалирующем большинстве рождены от молодых и здоровых родителей в результате первой беременности и родов.
Следует указать, что среди матерей, родивших детей с малым лобным родничком, редко встречались женщины до 20 лет, причем в их анамнезе различные отклонения в течении беременности и родов отмечались чаще. Средний возраст матерей, родивших детей с закрытым родничком, равен 26 годам (24—31 год). Мы не выявили зависимости рождения детей с малым лобным родничком от времени года. В обеих группах большинство из них родились в осенне-зимний период.
Более половины новорожденных в основной и контрольной группах находилось на раннем смешанном и искусственном вскармливании (63,2 и 71%).
Мы попытались определить частоту рождения детей с малым размером лобного родничка в зависимости от проводимой антенатальной профилактики рахита, полноценную профилактику в виде 10 сеансов УФ-облучения или курса D-витамини ц (ежедневно 500 ME витамина О в течение 2 последних месяцев беременности) получили 38,2% женщин в основной и 48 4% — в контрольной группе. Неполный КурС (2 4 сеанса УФО) — 26,5 и 22,6% соответственно. 35,3% женщин основной и 29% контрольной группы антенатальную профилактику совсем не проводили.
С закрытым и маленьким лобным родничком при рождении (0,5 X ми не отмене енатальная профилактика рахита была назначена 23,5% матерей. Натальной ппоФи Также зависимость сроков закрытия родничка от проводимой, антена и Рахита. В основной и контрольной группах число детей с рано Лостнатальная (до 6 мес) было примерно одинаковым (57,7 и 69,5%). лобного полншт пр°Филактика рахита реже проводилась детям с малыми размерами большинство из них получали витамин О кратковременно или нерольной группе исключили витамин D у 42,7% детей основной и у 22% конт шогоодничкя 710 важным выявить влияние витамина О на сроки закрытия боль фактически здоровым детям с малым размером большого родничка получали профилактики дробно (500 ME в сутки).
По нашим данным’витамин нанетельной; не была отрицательной или состоянии межкоет. Ускорения темпов закрытия родничка птыхщвов; не нарушен рост головы; физически дети не отставали физической что согласуется с данными других авторов [5].
жнее у 6 лето”«И во всех обследованных было гармоничным (см. табл.). Тем не вы (от 41 до 43 /о) К 1 году установлены несколько уменьшенные размеры голова головного см в окружности) У 4 из них в анамнезе имелись натальная трав родов У одном недоношенность, у их матерей — патология беременности и ребенка мать во время беременности, протекавшей с токсикозом тановипхойл витамив D. Лишь в одном случае не удалось ус в 7 10 мес г> 6° причины. Большой родничок у 3 детей закрылся к 6 мес, у 3 — итамин г этим детям не назначали.
Физическое развитие пртрй нс детей, родившихся с малым размером большого родничка
Показатели физического развития | Группы детей | |
с размером большого родничка до 1,5X1,5 см | с размером большого родничка до 2X2 см и более | |
Окружность головы при рождении, см…………………… | 35,3±0,3 | 35,5±0,2 |
Окружность головы в 6 мес, см | 43,1 ±0,4 | 43,1 ±0,1 |
Окружность головы в 1 год, см | 45,7±0,4 | 46,3±0,2 |
Масса тела при рождении, г | 3426±350 | 3381 ±280 |
Масса тела в 6 мес, г | 7450±210 | 7914±300 |
Масса тела в 1 год, г | 1’0240±320 | 10267±410 |
Сроки появления зубов, мес Развитие статических функций: | 6,7 | 7 |
начали сидеть, мес…………………… | 6 | 6 |
начали ходить, мес | 11,5 | 11 |
На малые размеры родничка при рождении, у 44% наблюдавшихся нами детей он закрылся в 9—12 мес. Характерно, что у некоторых родничок, довольно быстро уменьшаясь в первые месяцы жизни, в дальнейшем на протяжении 3 — 4 мес оставался без изменений (чаще в пределах 0,5 X 0,5 см) и окончательно закрывался к 1 году. У детей, не получавших витамин D ’с целью профилактики, рахит встречался более часто (50%, <0,05). У 13,7% из них выявлен рахит II степени. Установлена определенная зависимость возникновения данного заболевания от возраста ребенка (чаще с 3 до 6 мес), времени года (чаще зимой и весной), характера вскармливания. Как правило, рахит в обеих группах развивался на фоне других сопутствующих заболеваний: экссудативно-катарального диатеза, анемии, острых респираторных заболеваний.
Диагноз рахита ставили на основании анамнеза, наличия не менее 3 клинических признаков, а также показателей фосфорно-кальциевого обмена в крови и рентгенологических данных. В большей степени наблюдались потливость (48%), облысение затылка (68%), теменные бугры (48%),, гипотония мышц (44%). У детей, рожденных с малым размером большого родничка, чаще констатировали явления остеоидной гиперплазии: четки, теменные бугры (<0,02), позднее прорезывание зубов (р<0,05). У детей контрольной группы отмечались признаки остеомаляции: податливость краев большого родничка, упдощение затылка, деформация головы и грудиои клетки (р<0,05). Уровень неорганического фосфора, кальция, активность ЩФ у больных рахитом обеих групп существенно не отличались.
У матерей, дети которых родились с малыми размерами лобного родничка, чаще регистрировались различные отклонения в родах (38,2 и 28%), преждевременные роды (12 и 8,2 /о), перенашивание (8,8 и 6,4%). Следует отметить*и часто встречавшуюся у таких детей различную натальную патологию головного или спинного мозга щ <0,02) причем более чем у половины из них большой родничок закрылся до 6 мес (56,3 /о). Все они в последующем наблюдались невропатологом, у 5,7% детей выявлена пренатальная гипотрофия. Нередко натальная патология мозга сопровождалась недоношенностью или врожденной гипотрофией. У двоих обнаружено сочетание косолапости и врожденного порока сердца. В течение года у части детей основной группы наблюдались небольшие неврологические нарушения в виде косоглазия (у 3), миотонического синдрома (у 2), беспокойства (у 5), повышения сухожильных рефлексов (у 2).
Нервно-психическое развитие всех детей к 1 году соответствовало возрастной норме. Лишь один ребенок, рожденный преждевременно, в асфиксии, с явлениями натальной травмы головного мозга и пренатальной гипотрофией, к 1 году отставал от сверстников в психическом и физическом развитии.
Таким образом, наши наблюдения показывают, что дети с уменьшенным или закрытым большим родничком при рождении развиваются гармонично, соответственно возрастным нормам. Малые размеры большого родничка чаще выявляются у детей с различной патологией в родах и последующим развитием натальной травмы головного или спинного мозга, именно поэтому они нуждаются в тщательном наблюдении педиатра и невропатолога. В связи с возможным развитием микроцефалии с профилактической целью назначать им витамин D не рекомендуется.
При хорошем нервно-психическом и физическом развитии детей с малым размером большого родничка профилактику рахита следует проводить обычным дробным методом (400—500 ME в сутки). По нашим данным, витамин О отрицательного влияния на развитие детей и темпы закрытия родничка не оказывает. Прямой связи между рождением детей с малыми размерами лобного родничка и антенатальной профилактикой рахита не установлено. Одновременное проведение у беременных женщин D-витаминизации и ультрафиолетового облучения противопоказано.
Эффективность профилактики рахита у грудных детей при использовании масляного раствора витамина D: результаты краткосрочного сравнительного исследования | Маргиева
1. Yu C, Fedoric B, Anderson PH, Lopez AF, Grimbaldeston MA. Vitamin D (3) signalling to mast cells: A new regulatory axis. Int J Biochem Cell Biol. 2011;43(1):41–46. doi: 10.1016/ j.biocel.2010.10.011.
2. Lucas Robyn M, Gorman Sh, Geldenhuys S, Hart Prue H. Vitamin D and immunity. F1000Prime Reports. 2014;6:118. doi: 10.12703/p6-118.
3. Norman AW, Henry HH. Vitamin D. In: Bowman BA, Russell RM, eds. Present Knowledge in Nutrition, 9th ed. Washington DC: ILSI Press; 2006.
4. Нормы физиологических потребностей в энергии и пищевых веществах для различных групп населения Российской Федерации. МР 2.3.1.2432-08. М., 2008. [Normy fiziologicheskikh potrebnostei v energii i pishchevykh veshchestvakh dlya razlichnykh grupp naseleniya Rossiiskoi Federatsii. MR 2.3.1.2432-08. Moscow; 2008. (In Russ).]
5. Vieth R, Bischoff-Ferrari H, Boucher BJ, Dawson-Hughes B, Garland CF, Heaney RP, Holick MF, Hollis BW, Lamberg-Allardt C, McGrath JJ, et al. The urgent need to recommend an intake of vitamin D that is effective. Am J Clin Nutr. 2007;85(3):649–650. Erratum in: Am J Clin Nutr. 2007;86(3):809.
6. Holick MF. Vitamin D deficiency. N Engl J Med. 2007;357(3): 266–81. doi: 10.1056/nejmra070553.
7. Захарова И. Н., Мальцев С. В., Боровик Т. Э., Яцык Г. В., Малявская С. И., Вахлова И. В., Шуматова Т. А., Романцова Е. Б., Романюк Ф. П., Климов Л. Я., Пирожкова Н. И., Колесникова С. М., Курьяникова В. А., Творогова Т. М., Васильева С. В., Мозжу хина М. В., Евсеева Е. А. Недостаточность витамина D у детей раннего возраста в России: результаты многоцентрового когортного иследования РОДНИЧОК (2013–2014 гг.) // Вопросы современной педиатрии. — 2014. — Т. 13. — № 6 — С. 30–34. [Zakharova IN, Mal’tsev SV, Borovik ТE, et al. Vitamin D insufficiency in children of tender years in Russia: the results of a multicentre cohort study Rodnichok (2013–2014). Current pediatrics. 2014;13(6):30–34. (In Russ).] doi: 10.15690/vsp.v13i6.1198.
8. Национальная программа оптимизации вскармливания детей первого года жизни в Российской Федерации. Москва, 2011. [Natsional’naya programma optimizatsii vskarmlivaniya detei pervogo goda zhizni v Rossiiskoi Federatsii. Moscow; 2011. (In Russ).]
9. d3vit.ru [интернет]. Инструкция по применению биологически активной добавки к пище Д3 Вит беби [доступ от 21.06.2016]. [Instruktsiya po primeneniyu biologicheski aktivnoi dobavki k pishche D3 Vit bebi. (In Russ).] Доступ по ссылке http://d3vit.ru/instruktsiya.
10. Яцык Г. В., Беляева И. А., Шатская С. Ю. Применение витамина D при рахите у недоношенных детей // Российский педиатрический журнал. — 2013. — № 5 — С. 45– 49. [Yatsyk GV, Belyaeva IA, Shatskaya SYu. Exchange of vitamin D and features rickets in premature infants. Rossiiskii pediatricheskii zhurnal. 2013;(5):45–49. (In Russ).]
11. Benson AA, Toh JA, Vernon N, Jariwala SP. The role of vitamin D in the immunopathogenesis of allergic skin diseases. Allergy. 2012; 67 (3):296–301. doi: 10.1111/j.1398-9995.2011.02755.x.
Рахит – Симптомы и причины
Обзор
Рахит – это размягчение и ослабление костей у детей, обычно из-за сильного и длительного дефицита витамина D. Редкие наследственные проблемы также могут вызывать рахит.
Витамин D помогает организму вашего ребенка усваивать кальций и фосфор из пищи. Недостаток витамина D затрудняет поддержание надлежащего уровня кальция и фосфора в костях, что может вызвать рахит.
Добавление в рацион витамина D или кальция обычно помогает исправить проблемы с костями, связанные с рахитом.Когда рахит вызван другой основной болезнью, вашему ребенку могут потребоваться дополнительные лекарства или другое лечение. Некоторые деформации скелета, вызванные рахитом, могут потребовать корректирующей операции.
Редкие наследственные заболевания, связанные с низким уровнем фосфора, другого минерального компонента костей, могут потребовать приема других лекарств.
Симптомы
Признаки и симптомы рахита могут включать:
- Отсроченный рост
- Задержка моторики
- Боль в позвоночнике, тазе и ногах
- Слабость мышц
Поскольку рахит смягчает участки растущей ткани на концах костей ребенка (пластины роста), он может вызвать такие деформации скелета, как:
- Искривленные ноги или колени
- Утолщенные запястья и щиколотки
- Выступ грудной клетки
Когда обращаться к врачу
Поговорите со своим врачом, если у вашего ребенка появляются боли в костях, мышечная слабость или очевидные деформации скелета.
Причины
Организму вашего ребенка необходим витамин D для поглощения кальция и фосфора из пищи. Рахит может возникнуть, если организм вашего ребенка не получает достаточно витамина D или если его или ее организм испытывает проблемы с правильным использованием витамина D. Иногда недостаток кальция или недостаток кальция и витамина D может вызвать рахит.
Недостаток витамина D
У детей, которые не получают достаточного количества витамина D из этих двух источников, может развиться дефицит:
- Солнечный свет. Кожа вашего ребенка вырабатывает витамин D под воздействием солнечного света. Но дети в развитых странах, как правило, меньше времени проводят на открытом воздухе. Они также чаще используют солнцезащитный крем, который блокирует солнечные лучи, которые вызывают выработку в коже витамина D.
- Еда. Рыбий жир, яичные желтки и жирная рыба, такая как лосось и скумбрия, содержат витамин D. Витамин D также добавлен в некоторые продукты и напитки, такие как молоко, хлопья и некоторые фруктовые соки.
Проблемы с всасыванием
Некоторые дети рождаются с заболеваниями или заболевают ими, которые влияют на усвоение их организмом витамина D.Некоторые примеры включают:
- Целиакия
- Воспалительное заболевание кишечника
- Муковисцидоз
- Проблемы с почками
Факторы риска
Факторы, которые могут увеличить риск рахита у ребенка, включают:
- Темная кожа. Темная кожа содержит больше пигмента меланина, который снижает способность кожи вырабатывать витамин D из солнечного света.
- Дефицит витамина D у матери во время беременности. Ребенок, рожденный от матери с серьезным дефицитом витамина D, может родиться с признаками рахита или развить их в течение нескольких месяцев после рождения.
- Северные широты. Дети, живущие в географических районах, где меньше солнечного света, подвержены более высокому риску развития рахита.
- Преждевременные роды. Младенцы, родившиеся раньше срока, обычно имеют более низкий уровень витамина D, потому что у них было меньше времени для получения витамина от матери в утробе матери.
- Лекарства. Определенные типы противосудорожных и антиретровирусных препаратов, используемых для лечения ВИЧ-инфекции, по-видимому, влияют на способность организма использовать витамин D.
- Исключительно грудное вскармливание. В грудном молоке недостаточно витамина D для предотвращения рахита. Младенцы, находящиеся на исключительно грудном вскармливании, должны получать капли витамина D.
Осложнения
При отсутствии лечения рахит может привести к:
- Отказ от роста
- Анормально искривленный позвоночник
- Деформации костей
- Стоматологические дефекты
- Изъятия
Профилактика
Воздействие солнечного света является лучшим источником витамина D.В большинстве сезонов достаточно 10-15 минут пребывания на солнце около полудня. Однако, если у вас темная кожа, если сейчас зима или вы живете в северных широтах, вы не сможете получить достаточное количество витамина D от пребывания на солнце.
Кроме того, из-за опасений, связанных с раком кожи, младенцев и детей младшего возраста рекомендуется избегать прямых солнечных лучей или всегда носить солнцезащитный крем и защитную одежду.
Чтобы предотвратить рахит, убедитесь, что ваш ребенок ест продукты, которые содержат витамин D естественным образом – жирную рыбу, такую как лосось и тунец, рыбий жир и яичные желтки, – или продукты, обогащенные витамином D, например:
- Детская смесь
- Зерновые
- Хлеб
- Молоко, но не продукты из молока, такие как йогурты и сыр
- Апельсиновый сок
Проверьте этикетки, чтобы определить содержание витамина D в обогащенных продуктах.
Если вы беременны, спросите своего врача о приеме добавок витамина D.
Руководстворекомендует всем младенцам получать 400 МЕ витамина D в день. Поскольку грудное молоко содержит лишь небольшое количество витамина D, младенцы, находящиеся на исключительно грудном вскармливании, должны получать дополнительный витамин D ежедневно. Некоторым младенцам, находящимся на искусственном вскармливании, также могут потребоваться добавки витамина D, если они не получают достаточного количества смеси.
Февраль25, 2021
Профилактика рахита и дефицита витамина D у младенцев, детей и подростков
Abstract
В Соединенных Штатах по-прежнему регистрируется рахит у младенцев, вызванный недостаточным потреблением витамина D и сниженным воздействием солнечного света. Также существуют опасения по поводу дефицита витамина D у детей старшего возраста и подростков. Поскольку естественные пищевые источники витамина D ограничены, а адекватное воздействие солнечного света для кожного синтеза витамина D не легко определить для данного человека и может повысить риск рака кожи, рекомендации по обеспечению адекватного статуса витамина D были пересмотрены. включать всех младенцев, включая детей, находящихся на исключительно грудном вскармливании, а также детей старшего возраста и подростков.В настоящее время рекомендуется, чтобы все младенцы и дети, включая подростков, получали минимальную суточную дозу витамина D в размере 400 МЕ, начиная вскоре после рождения. Текущая рекомендация заменяет предыдущую рекомендацию о минимальном ежедневном потреблении 200 МЕ / день добавок витамина D, начиная с первых 2 месяцев после рождения и продолжая в подростковом возрасте. Эти пересмотренные рекомендации по потреблению витамина D здоровыми младенцами, детьми и подростками основаны на данных новых клинических испытаний и историческом приоритете безопасного введения 400 МЕ витамина D в день детям и подросткам.Новые данные подтверждают потенциальную роль витамина D в поддержании врожденного иммунитета и предотвращении таких заболеваний, как диабет и рак. Новые данные могут в конечном итоге уточнить, что составляет достаточность или дефицит витамина D.
ВВЕДЕНИЕ
Это заявление призвано заменить клинический отчет 2003 года Американской академии педиатрии (AAP), 1 , в котором рекомендовалось ежедневное потребление 200 МЕ витамина D для всех младенцев (начиная с первых двух детей). месяцев после рождения), детей и подростков.Новая рекомендуемая суточная доза витамина D составляет 400 МЕ / день для всех младенцев, детей и подростков, начиная с первых нескольких дней жизни.
ИСТОРИЯ ВОПРОСА
Известно, что рахит, связанный с дефицитом витамина D, можно предотвратить с помощью адекватного пищевого потребления витамина D. 2–6 Несмотря на эти знания, случаи рахита у младенцев, вызванные недостаточным потреблением витамина D и сниженные о воздействии солнечного света по-прежнему сообщают в Соединенных Штатах и других западных странах, особенно в отношении младенцев, вскармливаемых исключительно грудью, и младенцев с более темной пигментацией кожи. 4,7–14 Рахит, однако, не ограничивается младенчеством и ранним детством, о чем свидетельствуют сообщения о случаях рахита у подростков, вызванных недостаточностью витамина D в питательных веществах. 15
Рахит является примером крайнего дефицита витамина D с пиком заболеваемости в возрасте от 3 до 18 месяцев. Состояние дефицита наступает за несколько месяцев до того, как рахит станет очевидным при физикальном осмотре, и состояние дефицита может также проявляться гипокальциемическими припадками, задержкой роста 16–18 , летаргией, раздражительностью и предрасположенностью к респираторным инфекциям в младенчестве. 16–22 В ретроспективном обзоре детей с дефицитом витамина D в Соединенном Королевстве, 16 было 2 типа представлений. Первым была симптоматическая гипокальциемия (включая судороги), возникавшая в периоды быстрого роста с повышенными метаболическими потребностями, задолго до того, как были обнаружены какие-либо физические или радиологические доказательства дефицита витамина D. Вторым клиническим проявлением было более хроническое заболевание с рахитом и / или пониженной минерализацией костей и либо нормокальциемией, либо бессимптомной гипокальциемией.(Для более полного обзора пищевого рахита и его лечения, пожалуйста, обратитесь к недавней публикации по этой теме в Клиниках эндокринологии и метаболизма Северной Америки 23 )
Существуют 2 формы витамина D: D 2 (эргокальциферол, синтезируется растениями) и D 3 (холекальциферол, синтезируется млекопитающими). Основным источником витамина D для человека является витамин D 3 за счет его синтеза в коже, когда УФ-В в диапазоне от 290 до 315 нм превращает 7-дегидрохолестерин в превитамин D 3 .Под воздействием тепла кожи превитамин D 3 далее превращается в витамин D 3 , который затем связывается с белком, связывающим витамин D, транспортируется в печень и превращается в 25-гидроксивитамин D (25-OH- Г) под действием 25-гидроксилазы. 25-OH-D, индикатор питания витамина D, подвергается второму гидроксилированию в почках и других тканях с образованием 1,25-дигидроксивитамина D (1,25-OH 2 -D). Витамин D является важным прегормоном с активными метаболитами (25-OH-D и 1,25-OH 2 -D), которые участвуют во многих метаболических процессах, помимо целостности костей и гомеостаза кальция. 24 Более подробные обзоры физиологии и метаболизма витамина D доступны у Hathcock et al., 25, Holick, 26, Webb, 27, и Misra et al. 23
Важно отметить, что измерение концентрации 1,25-OH 2 -D вместо 25-OH-D для оценки статуса витамина D может привести к ошибочным выводам, поскольку 1,25-OH 2 Концентрации -D будут нормальными или даже повышенными перед лицом дефицита витамина D в результате вторичного гиперпаратиреоза (см. Таблицу 1).Профилактика дефицита витамина D и обеспечение адекватного потребления витамина D и кальция на протяжении всего детства может снизить риск остеопороза, а также других процессов заболевания с длительным латентным периодом, которые были связаны с состояниями дефицита витамина D у взрослых. 28–31
ТАБЛИЦА 1Дефицит витамина D: стадии и клинические признаки
Присутствие витамина D в качестве натурального ингредиента в продуктах питания в большинстве диет ограничено и встречается в относительно значительных количествах только в жирной рыбе и некоторых видах рыбы. масла, печень и жир водных млекопитающих и яичные желтки цыплят, получавших витамин D. 32 У взрослых новые данные свидетельствуют о том, что витамин D играет жизненно важную роль в поддержании врожденного иммунитета 33 и участвует в профилактике определенных болезненных состояний, включая инфекции, 34,35 аутоиммунные заболевания (рассеянный склероз, 28 , 33,36,37 ревматоидный артрит 38 ), некоторые формы рака (груди, яичников, толстой кишки, простаты), 24,30,39–42 и сахарный диабет 2 типа. 43–45 Результаты проспективных обсервационных исследований также показывают, что добавки витамина D в младенчестве и раннем детстве могут снизить заболеваемость сахарным диабетом 1 типа. 46–50
РЕКОМЕНДУЕМЫЙ ЕЖЕДНЕВНЫЙ ПРИЕМ ВИТАМИНА D МЛАДЕНЦАМ И ДЕТЯМ
В 1997 г. в сотрудничестве с Институтом медицины Группа экспертов Национальной академии наук по витамину D рекомендовала ежедневное потребление 200 МЕ витамина D для предотвращения витамина D. Дефицит D у здоровых младенцев, детей и подростков. 51 Эта рекомендация была одобрена AAP в предыдущем клиническом отчете. 1 Рекомендации Национальной академии наук для младенцев были основаны на данных, в основном из США, Норвегии и Китая, которые показали, что потребление не менее 200 МЕ / день витамина D предотвращает физические признаки дефицита витамина D и поддерживает концентрация 25-OH-D не ниже 27.5 нмоль / л (11 нг / мл) †. Эти рекомендации были сделаны, несмотря на 50-летний клинический опыт, демонстрирующий, что 400 МЕ витамина D (концентрация, измеряемая в чайной ложке жира печени трески) не только предотвращает рахит, но и лечит его. 52–55 В первую очередь на основе новой информации о взрослых, связывающей другие биомаркеры (паратироидный гормон [ПТГ], инсулинорезистентность, минерализация костей и абсорбция кальция) с дефицитом витамина D, растет беспокойство по поводу того, что предыдущая рекомендация 200 МЕ / день, поскольку адекватное потребление витамина D недостаточно даже для младенцев и детей. 53,56–61
Эта новая информация привела к определению дефицита витамина D у взрослых как концентрации 25-OH-D <50 нмоль / л и недостаточности витамина D как концентрации 25-OH-D от 50 до 80 нмоль / л. 25,26,62–67 Однако в настоящее время не удалось достичь консенсуса в отношении концентрации 25-OH-D для определения недостаточности витамина D у младенцев и детей. 66–69 Хотя может и не быть точного определения того, что составляет недостаточность витамина D у младенцев и детей, известно, что 200 МЕ / день витамина D не будут поддерживать концентрацию 25-OH-D на уровне> 50 нмоль / л. у младенцев концентрация объясняется достаточностью витамина D у взрослых. 62,67,70–74 С другой стороны, было показано, что 400 МЕ / день витамина D поддерживают сывороточные концентрации 25-OH-D на уровне> 50 нмоль / л у младенцев, находящихся исключительно на грудном вскармливании. 73 Также следует отметить, что жидкие витамины и препараты, содержащие только витамин D, доступные в Соединенных Штатах, обычно содержат 400 МЕ / день, а не 200 МЕ / день, в форме капель или миллилитров.
ВОЗДЕЙСТВИЕ СОЛНЕЧНОГО СВЕТА И ВИТАМИН D
Исторически основным источником витамина D был синтез в коже холестерина после воздействия УФ-В-света.Воздействие на все тело в летние месяцы в течение 10–15 минут у взрослого с более светлой пигментацией приведет к выработке от 10000 до 20000 МЕ витамина D 3 в течение 24 часов; Людям с более темной пигментацией требуется в 5-10 раз больше воздействия для выработки аналогичного количества витамина D 3 . 75–78 Количество УФ-излучения, доступного для синтеза витамина D, зависит от многих факторов, помимо времени, проведенного на открытом воздухе. Эти факторы включают степень пигментации кожи, массу тела, степень широты, время года, количество облачного покрова, степень загрязнения воздуха, количество обнаженной кожи и степень защиты от ультрафиолета, включая одежду и солнцезащитные кремы. 56,77,79–81 В Законе о качестве воздуха в помещениях 1989 года сообщается, что американцы проводят в среднем 93% своего времени в помещении, 82 подтверждая более высокую распространенность более низких концентраций 25-OH-D среди взрослых американцев. 83,84 Совсем недавно появились сообщения о дефиците витамина D (который определяется концентрацией 25-OH-D <25 нмоль / л) среди детей школьного возраста и подростков, что отражает современные изменения образа жизни. 3,6,9,58,85–96
Множество факторов, влияющих на синтез витамина D кожей, 27 наиболее важным из которых является степень пигментации кожи, затрудняют определение того, что является адекватным. воздействие солнечного света на любого младенца или ребенка. 97–99 Кроме того, чтобы ограничить воздействие ультрафиолетового света, Центры по контролю и профилактике заболеваний при поддержке многих организаций, включая AAP и Американское онкологическое общество, в 1998 году начали крупную кампанию в области общественного здравоохранения с целью повышения осведомленности общественности о воздействие солнечных лучей и риски различных видов рака кожи. 100 Косвенные эпидемиологические данные теперь показывают, что возраст, в котором начинается воздействие прямого солнечного света, даже более важен, чем общее воздействие солнечного света в течение всей жизни при определении риска рака кожи. 101–105 Среди дерматологов активно обсуждают риски и потенциальные преимущества пребывания на солнце и / или перорального приема витамина D 97,99,106 ; тем не менее, подавляющее большинство согласится с текущими рекомендациями AAP по снижению воздействия солнечного света, которые включают в себя совет не допускать попадания прямых солнечных лучей на младенцев младше 6 месяцев. Хотя AAP поощряет физическую активность и время, проводимое на открытом воздухе, предпочтительны занятия с детьми, минимизирующие воздействие солнечного света, а на открытом воздухе следует использовать защитную одежду и солнцезащитные кремы. 105 Следуя этим рекомендациям, необходимы добавки витамина D в младенчестве, детстве и подростковом возрасте.
БЕРЕМЕННОСТЬ, ВИТАМИН D И ПЛОД
Институт медицины в 1997 г. 51 и Кокрановский обзор в 2002 г. 107 пришли к выводу, что имеется мало данных о потребностях матери в витамине D во время беременности, несмотря на то, что матери Концентрация витамина D в значительной степени определяет статус витамина D у плода и новорожденного.При ограниченном потреблении витамина D и воздействии солнечного света может возникнуть дефицит у матери, что было задокументировано в ряде исследований. 107–113
Недавние исследования показали, что у мужчин и небеременных женщин пероральный прием витамина D в течение 4–5 месяцев увеличивает концентрацию 25-OH-D в крови примерно на 0,70 нмоль / л на каждые 40 МЕ. витамина D, поступившего внутрь, 114,115 , что согласуется с предыдущей работой, выполняемой беременными женщинами. В этих исследованиях, согласно прогнозам кинетики витамина D, добавление 1000 МЕ витамина D в день беременным женщинам дало результат 12.Увеличение на 5-15,0 нмоль / л концентрации циркулирующего 25-OH-D как в сыворотке крови матери, так и в сыворотке пуповины по сравнению с контрольными препаратами без добавок. 108–110 Материнские концентрации 25-OH-D варьировались от среднего примерно 25 нмоль / л на исходном уровне до 65 ± 17,5 нмоль / л на 230-й день беременности в группе женщин, получавших 1000 МЕ витамина D в день. в течение последнего триместра. Для сравнения, в контрольной группе без добавок концентрации 25-OH-D составляли 32,5 ± 20,0 нмоль / л. Эти данные предполагают, что для достижения концентрации 25-OH-D> 50 нмоль / л у беременных женщин необходимы дозы, превышающие 1000 МЕ витамина D в день. 108–115 Значение этих результатов для тех, кто заботится о педиатрической популяции, заключается в том, что, когда женщина с дефицитом витамина D рожает, ее новорожденный также будет испытывать дефицит.
Важно отметить, что женщины с повышенной пигментацией кожи или женщины, мало подверженные воздействию солнечного света, подвергаются большему риску дефицита витамина D и могут нуждаться в дополнительных добавках витамина D, особенно во время беременности и кормления грудью. 71 В исследовании van der Meer et al., 116 > 50% беременных женщин с более темной пигментацией в Нидерландах имели дефицит витамина D, что определяется концентрацией 25-OH-D <25 нмоль / л.
Исследования на людях показали сильную взаимосвязь между концентрацией 25-OH-D в крови матери и плода. 117–120 При тяжелом дефиците витамина D у матери у плода может редко развиваться внутриутробный рахит, и этот дефицит проявляется при рождении. 71 Добавление 400 МЕ витамина D в день в течение последнего триместра беременности оказывает минимальное влияние на концентрацию 25-OH-D в крови у матери и ее доношенного ребенка. 112 Младенец без добавок, рожденный от матери с дефицитом витамина D, достигнет состояния дефицита быстрее, чем ребенок, мать которого была сыта во время беременности. 71
Достаточный уровень витамина D во время беременности важен для развития скелета плода, формирования зубной эмали и, возможно, общего роста и развития плода. 121 Есть некоторые свидетельства того, что уровень витамина D матери оказывает долгосрочное влияние на ее ребенка. В недавнем канадском исследовании Mannion et al., Сравнивающем параметры роста новорожденных с потреблением молока и витамина D матерью во время беременности, исследователи обнаружили связь между потреблением витамина D во время беременности и массой тела при рождении, но не между окружностью головы ребенка или длиной тела при рождении. 122 С каждыми дополнительными 40 МЕ витамина D, полученными матерью, увеличивалась масса тела при рождении на 11 г. Другое исследование внутриутробного влияния статуса витамина D у матери выявило значительную связь между концентрацией 25-OH-D в пуповине и окружностью головы в постнатальном возрасте 3 и 6 месяцев, которая сохранялась после поправки на вмешивающиеся факторы. 109,111 Исследование, проведенное в Соединенном Королевстве в 1990-е годы, показало, что более высокий уровень витамина D у матери во время беременности был связан с улучшением содержания минералов в костях и массы костной ткани у детей в возрасте 9 лет. 123
Учитывая растущее количество доказательств того, что адекватный уровень витамина D у матери важен во время беременности не только для благополучия матери, но и для развития плода, 71,122,124,125 медицинским работникам, оказывающим акушерскую помощь, следует рассмотреть возможность оценки статуса витамина D матери. путем измерения концентрации 25-OH-D у беременных женщин. В индивидуальном порядке мать должна получать адекватное количество витамина D 3 , чтобы гарантировать, что ее уровень 25-OH-D находится в достаточном диапазоне (> 80 нмоль / л). 25,26,64,66,67 Всем сотрудникам здравоохранения следует сообщить, что пренатальные витамины, содержащие 400 МЕ витамина D 3 , имеют незначительное влияние на концентрацию 25-OH-D в крови матери, особенно в зимние месяцы. специалисты по уходу, занимающиеся уходом за беременными женщинами. 26,64,71,115
ВЛИЯНИЕ ДОБАВКИ МАТЕРИНСКОГО ВИТАМИНА D ВО ВРЕМЯ ЛАКТА НА СОСТОЯНИЕ ВИТАМИНА D МЛАДЕНЦА НА ГРЯДОМ
Содержание витамина D в материнском молоке (исходное соединение витамина D плюс 25-OH-D) связано с к статусу витамина D кормящей матери. 71–74,126 У кормящей матери, получающей 400 МЕ / день витамина D, содержание витамина D в ее молоке колеблется от <25 до 78 МЕ / л. 73,74,126–129 Младенцы, которые находятся на исключительно грудном вскармливании, но не получают дополнительных витаминов D или адекватного воздействия солнечного света, подвергаются повышенному риску развития дефицита витамина D и / или рахита. 7,10–12,14,18,81,130 Младенцы с более темной пигментацией подвержены большему риску дефицита витамина D, 131 факт, объясняемый более высоким риском дефицита при рождении 132 и сниженным содержанием витамина D в молоко от женщин, которые сами испытывают дефицит. 127
В небольшом количестве исследований изучалось влияние более высоких добавок витамина D для матери на концентрацию 25-OH-D у младенцев, находящихся на грудном вскармливании. Добавки от 1000 до 2000 МЕ витамина D в день кормящим матерям мало влияют на статус витамина D у грудного ребенка, измеренный по концентрации 25-OH-D у грудных детей. 81,133,134 В двух недавних пилотных исследованиях с участием кормящих женщин, принимавших высокие дозы витамина D (до 6400 МЕ / день), содержание витамина D в материнском молоке увеличилось до концентрации 873 МЕ / л без каких-либо доказательств. материнской токсичности витамина D. 73,74 Концентрации 25-OH-D у младенцев, находящихся на грудном вскармливании от матерей, которые получали 6400 МЕ / день витамина D, увеличились со средней концентрации 32 до 115 нмоль / л. Эти результаты выгодно сравнивали с младенцами, получающими от 300 до 400 МЕ витамина D в день, у которых концентрации 25-OH-D увеличивались в среднем с 35 до 107 нмоль / л. Хотя концентрация витамина D в молоке кормящих женщин может быть увеличена за счет использования больших добавок витамина D, такие исследования приема высоких доз у кормящих женщин должны быть подтверждены и продемонстрированы как безопасные в более крупных и репрезентативных популяциях женщин в Соединенных Штатах.Рекомендации по универсальному добавлению кормящих матерей высоким дозам витамина D в настоящее время не могут быть сделаны. Следовательно, необходимо давать младенцу пищевые добавки.
ДОБАВКА ВИТАМИНА D ДЛЯ МЛАДЕНЦЕВ НА ГРУДНОМ ВРАЩЕНИИ
Хотя очевидно и неопровержимо, что грудное молоко является лучшим питательным веществом для младенцев в течение первого года жизни, 135–137 высказывались опасения относительно достаточности грудного молока в обеспечении витамином D. 70,138 Таким образом, AAP опубликовал заявление о добавках витамина D за 2003 год, 1 , в котором рекомендуется, чтобы все младенцы, находящиеся на грудном вскармливании, начали получать 200 МЕ витамина D в день в течение первых 2 месяцев после родов.
С улучшением понимания пагубных последствий недостаточного статуса витамина D до появления рахита, исследования в Северной Америке продолжают изучать статус витамина D у детей и соответствующие концентрации 25-OH-D в сыворотке крови. Отчет 2003 года о статусе 25-OH-D в сыворотке здоровых детей в возрасте от 6 до 23 месяцев на Аляске показал, что у 11% были концентрации <37 нмоль / л, а у 20% - от 37 до 62 нмоль / л. 139,140 Тридцать процентов младенцев все еще кормили грудью, и у этих младенцев концентрация 25-OH-D в сыворотке с большей вероятностью была <37 нмоль / л.После этого исследования Специальная программа дополнительного питания Аляски для женщин, младенцев и детей (WIC) начала инициативу по активному выявлению детей, кормящих грудью, и предоставлению им бесплатных витаминных добавок и информационных бюллетеней по витамину D для их матерей. Другое недавнее исследование Зиглера и др. 141 оценило статус витамина D у 84 грудных детей в Айове (41 ° северной широты). Из 34 младенцев, не получавших дополнительных витаминов D, у 8 (23%) младенцев концентрация 25-OH-D в сыворотке крови была <27 нмоль / л в возрасте 280 дней.Из этих 8 низких измерений 7 были выполнены в зимние месяцы (с ноября по апрель). Таким образом, в настоящее время разумно рекомендовать всем младенцам, находящимся на грудном вскармливании, дополнительно вводить витамин D 3 .
В заявлении AAP 2003 г. рекомендовалось принимать 200 МЕ витамина D в день всем младенцам на грудном вскармливании в течение первых 2 месяцев жизни после того, как грудное вскармливание стало хорошо известно. 1 Это согласуется с отчетом Института медицины за 1997 год. 51 Рекомендация в этом отчете по 200 МЕ / день в значительной степени основана на исследовании, которое показало, что среди младенцев на грудном вскармливании в северном Китае, получавших 100 или 200 МЕ витамина D в день, не было случаев рахита. 142 Однако 17 из 47 младенцев и 11 из 37 младенцев, получавших 100 или 200 МЕ витамина D в день, соответственно, имели сывороточные концентрации 25-OH-D <27 нмоль / л. Хотя последующие концентрации в сыворотке крови матери не измерялись, на основании фармакокинетики витамина D предполагается, что статус витамина D у матери был аномально низким, что препятствовало адекватному переносу витамина D в грудное молоко. Когда кормящая мать имеет маргинальный статус витамина D или явный дефицит, концентрация 25-OH-D у детей, не получающих добавок, очень низка, особенно в зимние месяцы в широтах, удаленных от экватора.Понятно, что концентрация 25-OH-D> 50 нмоль / л может поддерживаться у детей, находящихся на исключительно грудном вскармливании, с добавлением 400 МЕ / день витамина D, что составляет количество, содержащееся в 1 чайной ложке жира печени трески 52,54 , и для которого существует историческое первенство в области безопасности, профилактики и лечения рахита. 5,6143
Таким образом, учитывая доказательства того, что (1) дефицит витамина D может возникать в раннем возрасте, особенно при дефиците у беременных женщин, (2) концентрации 25-OH-D очень низки у грудных детей, не получающих добавки, особенно в зимние месяцы, когда матери имеют маргинальный статус витамина D или его дефицит, (3) что количество солнечного света, необходимое для поддержания адекватной концентрации 25-OH-D у любого ребенка в любой момент времени, определить непросто, и (4) концентрация 25-OH-D в сыворотке поддерживается на уровне> 50 нмоль / л у младенцев, находящихся на грудном вскармливании с 400 МЕ витамина D в день, рекомендуется следующая рекомендация: добавление 400 МЕ / день витамина D должно начинаться в течение первые несколько дней жизни и продолжаются на протяжении всего детства.Любой кормящий ребенок, независимо от того, получает ли он или она смесь, должен получать 400 МЕ витамина D, потому что маловероятно, что ребенок, находящийся на грудном вскармливании, будет потреблять 1 л (~ 1 кварту) смеси в день, количество которые обеспечили бы 400 МЕ витамина D.
ФОРМЫ ДОБАВОК ВИТАМИНА D
В качестве добавок использовались 2 формы витамина D: витамин D 2 (эргокальциферол растительного происхождения) и витамин D 3 (холекальциферол, полученный из рыбы).Было показано, что витамин D 3 имеет большую эффективность в повышении концентрации циркулирующего 25-OH-D в определенных физиологических ситуациях. 144 Большинство обогащенных молочных продуктов и витаминных добавок теперь содержат витамин D 3 . В настоящее время в США доступны препараты, содержащие только витамин D, в дополнение к поливитаминным жидкостным добавкам для обеспечения соответствующих концентраций 400 МЕ / мл (см. Таблицу 2). Некоторые также содержат 400 МЕ на каплю, но такие препараты нужно назначать с осторожностью; Подробные инструкции и демонстрация использования важны из-за большей вероятности передозировки витамина D при одновременном применении нескольких капель.
ТАБЛИЦА 2Пероральные препараты витамина D, доступные в настоящее время в Соединенных Штатах (в алфавитном порядке)
Новые препараты, содержащие только витамин D, особенно подходят для детей, находящихся на грудном вскармливании, которые не нуждаются в поливитаминных добавках. Стоимость приобретения и приема витамина D отдельно или в сочетании с витаминами A и C (в их нынешнем виде) минимальна. Педиатры и другие медицинские работники должны сотрудничать со Специальной программой дополнительного питания для женщин, младенцев и детей, чтобы сделать добавки витамина D доступными для грудных детей.Современные препараты, предполагающие правильное введение дозировки лицами, осуществляющими уход, подвергают младенца небольшому риску передозировки и токсичности витамина D, хотя это необходимо учитывать. Медицинские работники должны позаботиться о предоставлении четких инструкций относительно правильной дозировки и введения. 145 Препараты, содержащие более высокие концентрации витамина D, следует назначать только в условиях тщательного наблюдения за статусом витамина D и для тех, у кого есть такая доказанная потребность (например, тем, кто страдает от мальабсорбции жира или кто должен постоянно принимать противосудорожные препараты ).
FORMULA-FED ДЛЯ ДЕТЕЙ И ДОБАВКИ ВИТАМИНА D
Все детские смеси, продаваемые в США, должны иметь минимальную концентрацию витамина D 40 МЕ / 100 ккал (258 МЕ / л смеси 20 ккал / унцию) и максимальное количество витамина D 3 концентрация 100 МЕ / 100 ккал (666 МЕ / л формулы 20 ккал / унция). 146 Все смеси, продаваемые в США, содержат не менее 400 МЕ / л витамина D 3 . 147 Поскольку большинство младенцев, находящихся на искусственном вскармливании, потребляют около 1 л или 1 кварту смеси в день после первого месяца жизни, они достигнут 400 МЕ / день витамина D.Как упоминалось ранее, младенцы, которые получают смесь грудного молока и смеси, также должны получать добавку витамина D в дозе 400 МЕ / день, чтобы обеспечить адекватное потребление. Поскольку младенцев отлучили от грудного вскармливания и / или смеси, следует поощрять потребление обогащенного витамином D молока, чтобы обеспечить по крайней мере 400 МЕ / день витамина D. Любому младенцу, который получает <1 л или 1 кварту смеси в день, нужна альтернатива. способ получать 400 МЕ / день витамина D, например, с помощью витаминных добавок.
ДОБАВКИ ВИТАМИНА D ВО ВРЕМЯ ПОЗДНЕГО ДЕТСТВА И ПОДРОСТКОВ
Как упоминалось ранее, среди экспертов по витамину D ведутся активные дебаты относительно того, что составляет «достаточность», «недостаточность» и «дефицит» витамина D у взрослых и детей, как это определено Концентрации 25-OH-D в сыворотке.‡ Дефицит витамина D не ограничивается младенчеством и ранним детством, но охватывает всю продолжительность жизни с периодами уязвимости, которые отражают периоды ускоренного роста или физиологических изменений. Фактически, дефицит витамина D у детей старшего возраста и подростков продолжает регистрироваться во всем мире. § Недавние исследования статуса витамина D показали, что у 16–54% подростков концентрация 25-OH-D в сыворотке крови составляет ≤50 нмоль / л. 9,85–88,90,94,150–152 В одном исследовании, в котором использовалось определение недостаточности сывороточного 25-OH-D <80 нмоль / л у взрослых, 73.1% подростков продемонстрировали значения ниже этой концентрации. 153 При изучении распространенности дефицита витамина D у подростков исследования в Северной Америке показали, что концентрации 25-OH-D в сыворотке <30 нмоль / л встречаются от 1% до 17% подростков, в зависимости от самих испытуемых, широты и времени года измерения. 3,86,87,151,152 Все эти исследования показали, что чернокожие подростки имеют значительно более низкий статус 25-OH-D, чем люди, не являющиеся чернокожими.Хотя не было больших серий подростков с витамин D-дефицитным рахитом, случаи заболевания продолжают иметь место. 15
Обратная связь увеличения ПТГ со снижением концентрации 25-OH-D была продемонстрирована у детей старшего возраста и подростков. 9,152 Исследование недостаточности витамина D у чернокожих детей в возрасте от 6 до 10 лет в Питтсбурге, штат Пенсильвания, показало, что сывороточные концентрации ПТГ снижались с увеличением сывороточных концентраций 25-OH-D и достигли плато, когда сывороточные 25- Концентрация OH-D составляла ≥75 нмоль / л. 150 В Бостоне, Массачусетс, Гордон и др. 152 обнаружили, что 24,1% здоровых подростков в их поперечной когорте имели дефицит витамина D (концентрация 25-OH-D ≤ 37 нмоль / л), из которых 4,6% были с тяжелым дефицитом (концентрация 25-OH-D ≤ 20 нмоль / л) и 42% были недостаточны витамина D (концентрация 25-OH-D ≤ 50 нмоль / л). Обнаружена обратная корреляция между сывороточными концентрациями 25-OH-D и ПТГ ( R = -0,29). Концентрации 25-OH-D также были связаны с сезоном, этнической принадлежностью, потреблением молока и сока, ИМТ и физической активностью, которые были независимыми предикторами статуса витамина D.
Аналогичные результаты были получены Cheng et al. 89 в их когорте финских девочек пубертатного и препубертатного возраста. Эти исследователи также обнаружили значительно более низкую объемную минеральную плотность костной ткани дистального отдела лучевой кости и диафиза большеберцовой кости у девочек с дефицитом витамина D (по данным концентраций 25-OH-D ≤ 25 нмоль / л). Эти результаты подтверждаются работой Вильякайнена и др. 58 в их исследовании 212 финских девочек раннего подросткового возраста (в возрасте 11–12 лет), которым случайным образом были назначены 0, 200 или 400 МЕ витамина D в день для 12 месяцев.Через 1 год костно-минеральное увеличение бедренной кости было на 14,3% и 17,2% выше у девочек, получавших 200 и 400 МЕ витамина D, соответственно, по сравнению с таковыми в группе плацебо.
О степени дефицита витамина D свидетельствуют отчеты из других регионов мира, включая детей и подростков, живущих в северной Греции 94 и Германии 57 и подростков в Пекине, 153 Турция, 88 Финляндия , 58 и Ирландия. 95 При более низких концентрациях 25-OH-D, коррелирующих с повышенными концентрациями ПТГ, дефицит витамина D может привести к вторичному гиперпаратиреозу. Это состояние приведет к истощению костей минералов, особенно в периоды ускоренного роста костей, и приведет к долгосрочным пагубным последствиям.
При оценке минерализации костей как функции статуса витамина D у подростков, несколько исследований в Соединенных Штатах и Европе продемонстрировали неблагоприятный эффект более низких концентраций 25-OH-D на здоровье костей. 58,89,154,155 Девочки-подростки с концентрацией 25-OH-D в сыворотке> 40 нмоль / л продемонстрировали повышенную минеральную плотность лучевой, локтевой и большеберцовой костей, 152 , хотя исследования показали противоречивые результаты на других участках тела. 154 Необходимы дополнительные исследования для определения статуса 25-OH-D в сыворотке, который способствует оптимальному здоровью костей у детей старшего возраста и подростков.
Хотя потребление 1 кварты (32 унции) обогащенного витамином D молока обеспечивает 400 МЕ витамина D 3 в день, очевидно, что среди подростков потребление обогащенного витамином D молока намного меньше. 155–157 В Соединенных Штатах потребление молока среди девочек-подростков снизилось на 36% с 1977–1978 по 1994–1998 годы. 156 Обогащенные злаки (сухие чашки) и 1 яйцо (желток) содержат примерно 40 МЕ витамина D 3 . Учитывая особенности питания многих детей и подростков, трудно достичь диеты в размере 400 МЕ витамина D. 157 Таким образом, для детей старшего возраста и подростков будет оправданным ежедневный прием поливитаминов или препаратов, содержащих только витамин D, содержащих 400 МЕ витамина D.Необходимы дополнительные исследования, чтобы оценить, каков оптимальный статус витамина D у детей старшего возраста и подростков и можно ли постоянно достигать этого уровня с помощью диеты и добавки витамина D в дозе 400 МЕ / день.
Наряду с адекватным потреблением витамина D необходимо обеспечить потребление кальция с пищей для достижения оптимального формирования костной ткани и моделирования. 87 Диетический анамнез важен для оценки адекватности диетического питания для различных витаминов, минералов и питательных веществ, включая витамин D и кальций. 3,91 Дети и подростки с повышенным риском развития рахита и дефицита витамина D, в том числе с повышенной пигментацией кожи, пониженным воздействием солнечного света, хроническими заболеваниями, характеризующимися мальабсорбцией жира (муковисцидоз и т. Д.), А также те, кому требуются противосудорожные препараты ( которые индуцируют цитохром P450 и другие ферменты, которые могут приводить к катаболизму витамина D), могут потребоваться даже более высокие дозы, чем 400 МЕ / день витамина D. 158–161
КРАТКИЕ УКАЗАНИЯ
Для предотвращения рахита и дефицита витамина D у здоровых младенцам, детям и подросткам рекомендуется потребление витамина D не менее 400 МЕ / день.Чтобы удовлетворить это требование к потреблению, мы делаем следующие предложения:
Младенцам, находящимся на грудном и частично грудном вскармливании, следует добавлять 400 МЕ / день витамина D, начиная с первых нескольких дней жизни. Прием добавок следует продолжать, если младенец не отнимается от груди минимум до 1 л / день или 1 кварты / день смеси, обогащенной витамином D, или цельного молока. Цельное молоко не следует использовать до достижения 12-месячного возраста. Для детей в возрасте от 12 месяцев до 2 лет, у которых избыточный вес или ожирение вызывает беспокойство, или у которых в семейном анамнезе имеется ожирение, дислипидемия или сердечно-сосудистые заболевания, будет целесообразным использование обезжиренного молока. 163
Все младенцы, не находящиеся на грудном вскармливании, а также дети старшего возраста, потребляющие <1000 мл / день смеси или молока, обогащенного витамином D, должны получать добавку витамина D в дозе 400 МЕ / день. Другие диетические источники витамина D, такие как обогащенные продукты, могут быть включены в ежедневное потребление каждого ребенка.
Подростки, которые не получают 400 МЕ витамина D в день через обогащенное витамином D молоко (100 МЕ на порцию 8 унций) и продукты, обогащенные витамином D (такие как обогащенные злаки и яйца [желтки]), должны получать добавка витамина D в дозе 400 МЕ / день.
На основании имеющихся данных, сывороточные концентрации 25-OH-D у младенцев и детей должны быть ≥50 нмоль / л (20 нг / мл).
Дети с повышенным риском дефицита витамина D, например дети с хронической мальабсорбцией жира и хронически принимающие противосудорожные препараты, могут по-прежнему испытывать дефицит витамина D, несмотря на потребление 400 МЕ / день. Для достижения нормального статуса витамина D у этих детей могут потребоваться более высокие дозы витамина D, и этот статус должен быть определен с помощью лабораторных тестов (например, концентрации 25-OH-D и ПТГ в сыворотке крови и показателей минерального статуса костей).Если назначена добавка витамина D, уровни 25-OH-D следует повторять с 3-месячными интервалами до тех пор, пока не будут достигнуты нормальные уровни. ПТГ и минеральный статус костей следует контролировать каждые 6 месяцев, пока они не нормализуются.
Педиатры и другие медицинские работники должны стремиться к тому, чтобы добавки витамина D были доступны для всех детей в их сообществе, особенно для детей из группы повышенного риска.
КОМИТЕТ ПО ПИТАНИЮ, 2007–2008 гг.
* Франк Р.Грир, доктор медицины, председатель
Джатиндер Дж. Bhatia, MD
Stephen R. Daniels, MD, PhD
Marcie B. Schneider, MD
Janet Silverstein, MD
Николас Стеттлер, MD, MSCE
Dan W. Thomas, MD
LIAISONS
Donna -Kemelor, MS, RD
Министерство сельского хозяйства США
Laurence Grummer-Strawn, PhD
Центры по контролю и профилактике заболеваний
Контр-адмирал Ван С. Хаббард, MD, PhD
Национальные институты здравоохранения
Валери Маршанд , MD
Канадское педиатрическое общество
Бенсон М.Сильверман, Мэриленд
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США
ПЕРСОНАЛ
Дебра Л. Берроуз, MHA
РАЗДЕЛ ИСПОЛНИТЕЛЬНОГО КОМИТЕТА ПО ГРУДНОМУ вскармливанию, 2007–2008
Артур Дж. Эйдельман, доктор медицины, председатель политического комитета
, Доктор медицины, председательЛори Б. Фельдман-Винтер, доктор медицины
Джейн А. Мортон, доктор медицины
Одри Дж. Нейлор, доктор медицины, доктор медицинских наук
Лоуренс М. Ноубл, доктор медицинских наук
Лаура Р. Виеманн, доктор медицины
* Кэрол Л.Wagner, MD
СВЯЗИ
Jatinder J.S. Bhatia, MD
Комитет по питанию
Элис Ленихан, MPH, RD, LDN
Национальная ассоциация директоров WIC
Sharon Mass, MD
Американский колледж акушерства и гинекологии
Julie Wood, MD
Американская академия Семейные врачи
Сноски
Все клинические отчеты Американской академии педиатрии автоматически истекают через 5 лет после публикации, если они не были повторно опубликованы.исправлены, пересмотрены или сняты с учета в это время или ранее.
Рекомендации в этом отчете не указывают на эксклюзивный курс лечения и не служат стандартом медицинской помощи. Возможны вариации с учетом индивидуальных обстоятельств.
↵ * Ведущие авторы
↵ † Универсальными единицами измерения для 25-OH-D и 1,25-OH 2 -D являются нмоль / л. Преобразование в нг / мл производится путем деления значения, выраженного в нмоль / л, на 2.496. Таким образом, 80 нмоль / л становится 32 нг / мл.
↵ ‡ Ссылки 6,9,56,64,66,67,94,132 и 148–150.
↵§ Ссылки 9,57,58,85–89,94–96 и 150–154.
СПРАВОЧНИКИ
- ↵
Gartner LM, Greer FR; Американская академия педиатрии, Секция медицины грудного вскармливания и Комитет по питанию.Профилактика рахита и дефицита витамина D: новые рекомендации по потреблению витамина D. Педиатрия.2003; 111 (4): 908– 910
- ↵
МакКоллум Е.В., Симмондс Н., Бекет Дж. Э., Шипли П.Г. Исследования экспериментального рахита. XXI. Экспериментальная демонстрация существования витамина, который способствует отложению кальция. Журнал J Biol Chem.1922; 53 (8): 219– 312
- ↵
Мур С., Мерфи М.М., Кист Д.Р., Холик М. Потребление витамина D в США. J Am Diet Assoc.2004; 104 (6): 980– 983
- ↵
Thacher TD, Fischer PR, Strand MA, Pettifor JM. Пищевой рахит в мире: причины и направления на будущее. Энн Троп Педиатр, 2006; 26 (1): 1– 16
- ↵
Park EA. Терапия рахита. JAMA.1940; 115 : 370– 379
- ↵
Раджакумар К., Томас С.Б. Возрождение пищевого рахита: историческая перспектива. Arch Pediatr Adolesc Med.2005; 159. (4): 335– 341
- ↵
Mylott BM, Kump T, Bolton ML, Greenbaum LA.Рахит в молочном штате. WMJ.2004; 103 (5): 84– 87
Pettifor JM. Пищевой рахит: дефицит витамина D, кальция или того и другого? Am J Clin Nutr, 2004; 80. (6 доп.): 1725S– 1729S
- ↵
Pettifor JM. Рахит и дефицит витамина D у детей и подростков. Endocrinol Metab Clin North Am2005; 34 (3): 537– 553, vii
- ↵
Kreiter SR, Schwartz RP, Kirkman HN, Charlton PA, Calikoglu AS, Davenport ML.Пищевой рахит у афроамериканцев, вскармливаемых грудью. Журнал Педиатр. 2000; 137. (2): 153– 157
Pugliese MT, Blumberg DL, Hludzinski J, Kay S. Питательный рахит в пригородах. J Am Coll Nutr.1998; 17 (6): 637– 641
- ↵
Sills IN, Skuza KA, Horlick MN, Schwartz MS, Rapaport R. Рахит, вызванный дефицитом витамина D: сообщения о его исчезновении преувеличены. Clin Pediatr (Phila). 1994; 33. (8): 491– 493
Ward LM.Дефицит витамина D в 21 веке: постоянная проблема канадских младенцев и матерей. CMAJ.2005; 172 (6): 769– 770
- ↵
Weisberg P, Scanlon K, Li R, Cogswell ME. Пищевой рахит среди детей в Соединенных Штатах: обзор случаев, зарегистрированных в период с 1986 по 2003 год. Am J Clin Nutr, 2004; 80. (6 доп.): 1697S– 1705S
- ↵
Schnadower D, Agarwal C, Oberfield SE, Fennoy I, Pusic M. Гипокальциемические припадки и вторичные двусторонние переломы бедренной кости у подростка с первичным дефицитом витамина D.Педиатрия.2006; 118 (5): 2226– 2230
- ↵
Ladhani S, Srinivasan L, Buchanan C, Allgrove J. Презентация дефицита витамина D. Arch Dis Child.2004; 89 (8): 781– 784
Hatun S, Ozkan B, Orbak Z и др. Дефицит витамина D в раннем детстве. J Nutr.2005; 135. (2): 279– 282
- ↵
Binet A, Kooh SW. Сохранение рахита, вызванного недостаточностью витамина D, в Торонто в 1990-е годы. Can J Public Health, 1996; 87 (4): 227– 230
Наджада А.С., Хабашне М.С., Хадер М.Частота пищевого рахита среди госпитализированных младенцев и его связь с респираторными заболеваниями. Дж. Троп Педиатр. 2004; 50. (6): 364– 368
Stearns G, Jeans PC, Vandecar V. Влияние витамина D на линейный рост в младенчестве. Журнал Педиатр.1936; 9. (1): 1– 10
Поли Н. Дж., Бишоп Н. Пренатальные и младенческие предикторы здоровья костей: влияние витамина D. Am J Clin Nutr . 2004; 80 (6 доп.): 1748S– 1751S
- ↵
Molgaard C, Michaelsen KF.Витамин D и здоровье костей в молодом возрасте. Proc Natl Acad Sci U S A. 2003; 62 (4): 823– 828
- ↵
Мисра М., Пакауд Д., Петрик А., Коллетт-Сольберг П.Ф., Каппи М. от имени Комитета по лекарствам и терапии Детского эндокринного общества Лоусона Уилкинса. Дефицит витамина D у детей и его лечение: обзор современных знаний и рекомендаций. Педиатрия. 2008; 122 (2): 398– 417
- ↵
Holick MF. Витамин D: важность для профилактики рака, диабета 1 типа, болезней сердца и остеопороза.Am J Clin Nutr, 2004; 79. (3): 362– 371
- ↵
Hathcock JN, Shao A, Vieth R, Heaney RP. Оценка риска витамина D. Am J Clin Nutr. 2007; 85 (1): 6– 18
- ↵
Holick MF. Дефицит витамина D. N Engl J Med.2007; 357 (3): 266– 281
- ↵
Webb AR. Кто, что, где и когда: влияет на синтез витамина D в коже. Прог Биофиз Мол Биол.2006; 92 (1): 17– 25
- ↵
Виллер С.Дж., Даймент Д.А., Садовник А.Д., Ротвелл П.М., Мюррей Т.Дж., Эберс Г.К.Время рождения и риск рассеянного склероза: популяционное исследование. BMJ.2005; 330 (7483): 120
Камен Д.Л., Купер Г.С., Буали Х., Шафтман С.Р., Холлис Б.В., Гилкесон Г.С. Дефицит витамина D при системной красной волчанке. Аутоиммунная версия 2006; 5 (2): 114– 117
- ↵
Garland CF, Comstock GW, Garland FC, Helsing KJ, Shaw EK, Gorham ED. Сыворотка 25 (OH) D и рак толстой кишки: восьмилетнее проспективное исследование. Ланцет.1989; 2 (8673): 1176– 1178
- ↵
Giovannucci E, Liu Y, Rimm EB, et al.Проспективное исследование предикторов статуса витамина D, заболеваемости и смертности от рака у мужчин. J Natl Cancer Inst.2006; 98. (7): 451– 459
- ↵
Медицинский институт. Кальций, витамин D и магний. В: Подкомитет по статусу питания и увеличению веса во время беременности, под ред. Питание при беременности. Вашингтон, округ Колумбия: Национальная академия прессы; 1990: 318– 335
- ↵
Лю П.Т., Стенгер С., Ли Х и др. Запуск Toll-подобным рецептором антимикробного ответа человека, опосредованного витамином D.Наука.2006; 311 (5768): 1770– 1773
- ↵
Рехман П.К. Субклинический рахит и рецидивирующая инфекция. J. Trop Pediatr. 1994; 40. (1): 58
- ↵
Martineau AR, Wilkinson RJ, Wilkinson KA, et al. Разовая доза витамина D повышает иммунитет к микобактериям. Am J Respir Crit Care Med, 2007; 176. (2): 208– 213
- ↵
Hayes CE. Витамин D: естественный ингибитор рассеянного склероза. Proc Nutr Soc.2000; 59 (4): 531– 535
- ↵
Munger KL, Zhang SM, O’Reilly E, et al.Потребление витамина D и заболеваемость рассеянным склерозом. Неврология.2004; 62 (1): 60– 65
- ↵
Merlino LA, Curtis J, Mikuls TR, Cerhan JR, Criswell LA, Saag KG. Потребление витамина D обратно связано с ревматоидным артритом: результаты исследования здоровья женщин Айовы. Rheum артрита.2004; 50 (1): 72– 77
- ↵
Garland FC, Garland CF, Gorham ED, Young J.E. Географические различия в смертности от рака груди в Соединенных Штатах: гипотеза, связанная с воздействием солнечной радиации.Предыдущая Med.1990; 19 (6): 614– 622
Lefkowitz ES, Garland CF. Солнечный свет, витамин D и показатели смертности от рака яичников у женщин в США. Int J Epidemiol.1994; 23 (6): 1133– 1136
Грант ВБ. Экологическое исследование связи питания и солнечного ультрафиолета-B с уровнем смертности от рака груди. Рак, 2002; 94. (1): 272– 281
- ↵
Грант ВБ. Оценка преждевременной смертности от рака в США из-за недостаточных доз солнечного ультрафиолетового излучения B.Рак, 2002; 94. (6): 1867– 1875
- ↵
Chiu K, Chu A, Go VL, Soad MF. Гиповитаминоз D связан с инсулинорезистентностью и дисфункцией бета-клеток. Am J Clin Nutr, 2004; 79. (5): 820– 825
Pittas AG, Доусон-Хьюз Б., Ли Т. и др. Потребление витамина D и кальция при диабете 2 типа у женщин. Уход за диабетом.2006; 29 (3): 650– 656
- ↵
Ford ES, Ajani UA, McGuire LC, Liu S. Концентрации витамина D в сыворотке крови и метаболический синдром среди U.С. взрослые. Уход за диабетом.2005; 28 (5): 1228– 1230
- ↵
Исследовательская группа EURODIAB Substudy 2. Добавки витамина D в раннем детстве и риск развития сахарного диабета 1 типа (инсулинозависимого). Диабетология.1999; 42 (1): 51– 54
Hyppönen E, Laara E, Reunanen A, Jarvelin MR, Virtanen SM. Потребление витамина D и риск диабета 1 типа: когортное исследование при рождении. Ланцет, 2001; 358. (9292): 1500– 1503
Харрис СС.Витамин D в профилактике диабета 1 типа. J Nutr.2005; 135. (2): 323– 325
Шехадех Н., Шамир Р., Берант М., Эциони А. Инсулин в грудном молоке и профилактика диабета 1 типа. Педиатр Диабет.2001; 2 (4): 175– 177
- ↵
Fronczak CM, Baron AE, Chase HP и др. Воздействие внутриутробного питания и риск островкового аутоиммунитета у детей. Уход за диабетом.2003; 26 (12): 3237– 3242
- ↵
Постоянный комитет по научной оценке рекомендуемых диетических рационов Совет по пищевым продуктам и питанию, Институт медицины.Кальций, фосфор, магний, витамин D и фторид. В: Рекомендуемые диетические поступления. Вашингтон, округ Колумбия: Национальная академия прессы; 1997: 250– 287
- ↵
Marriott W, Jeans P. Младенческое питание: Учебник по грудному вскармливанию для студентов и практикующих врачей. 3-е изд. Сент-Луис, Миссури: Мосби; 1941
- ↵
Американская академия педиатрии, Комитет по питанию. Профилактическая потребность и токсичность витамина D. 1963; 31 (3): 512– 525
- ↵
Дэвисон В.Комплексный педиатр: практическая, диагностическая, терапевтическая и профилактическая педиатрия. Для использования студентами-медиками, интернами, терапевтами и педиатрами. Дарем, Северная Каролина: издательство Duke University Press; 1943
- ↵
Олдрич К., Олдрич М. Младенцы – люди: интерпретация роста. Нью-Йорк, штат Нью-Йорк: компания Macmillan; 1938
- ↵
Roth DE, Martz P, Yeo R, Prosser C, Bell M, Jones AB. Достаточно ли национальных рекомендаций по витамину D для поддержания адекватного уровня витамина D в крови у детей? Может J Общественное здравоохранение.2005; 96 (6): 443– 449
- ↵
Sichert-Hellert W, Wenz G, Kersting M. Потребление витаминов из пищевых добавок и обогащенных продуктов у немецких детей и подростков: результаты исследования DONALD. J Nutr.2006; 136. (5): 1329– 1333
- ↵
Viljakainen HT, Natri AM, Kärkkäinen MM, et al. Положительный доза-ответный эффект приема витамина D на увеличение минеральных веществ в костях у девочек-подростков: двойное слепое рандомизированное плацебо-контролируемое одногодичное вмешательство.J Bone Miner Res.2006; 21 (6): 836– 844
Канадское педиатрическое общество, Министерство здравоохранения Канады; Диетологи Канады. Грудное вскармливание и витамин D. Оттава, Онтарио, Канада: Канадское педиатрическое общество; 2003
Добреску М.О., Гарсия А.С., Роберт М. Рикетс. CMAJ.2006; 174 (12): 1710
- ↵
Bischoff-Ferrari HA, Giovannucci E, Willett WC, Dietrich T., Dawson-Hughes B. Оценка оптимальных концентраций 25-гидроксивитамина D в сыворотке для различных исходов для здоровья.Am J Clin Nutr, 2006; 84. (1): 18– 28
- ↵
Доусон-Хьюз Б., Хини Р.П., Холик М.Ф., Липс П., Менье П.Дж., Вьет Р. Оценки статуса витамина D. Остеопороз Int.2005; 16 (7): 713– 716
Эль-Хадж Фулейхан Э., Набулси М., Тамим Х и др. Влияние замены витамина D на параметры опорно-двигательного аппарата у школьников: рандомизированное контролируемое исследование. J Clin Endocrinol Metab.2006; 91. (2): 405– 412
- ↵
Vieth R, Bischoff-Ferrari H, Boucher BJ и др.Срочно необходимо рекомендовать эффективный прием витамина D [опубликованные поправки приведены в Am J Clin Nutr. 2007; 86 (3): 809] . Am J Clin Nutr. 2007; 85 (3): 649–650
Hollis BW, Wagner CL, Drezner MK, Binkley NC. Циркуляция витамина D 3 и 25-гидроксивитамина D в организме человека: важный инструмент для определения адекватного нутритивного статуса витамина D. Дж. Стероид Биохим Мол Биол.2007; 103 (3–5): 631– 634
- ↵
Hollis BW.Уровни циркулирующего 25-гидроксивитамина D, указывающие на достаточность витаминов: значение для создания нового эффективного DRI для витамина D. J Nutr . 2005; 135 (2): 317– 322
- ↵
Hollis BW, Wagner CL, Kratz A, Sluss PM, Lewandrowski KB. Нормальный уровень витамина D в сыворотке. Переписка. N Engl J Med.2005; 352 (5): 515– 516
- ↵
Heaney RP, Dowell MS, Hale CA, Bendich A. Абсорбция кальция колеблется в пределах нормального диапазона для сывороточного 25-гидроксивитамина D.J Am Coll Nutr. 2003; 22 (2): 142– 146
- ↵
Need AG. Маркеры костной резорбции при недостаточности витамина D. Clin Chim Acta, 2006; 368. (1–2): 48– 52
- ↵
Greer FR, Marshall S. Минеральное содержание в костях, концентрации метаболитов витамина D в сыворотке и воздействие ультрафиолетового света B у младенцев, вскармливаемых грудным молоком с добавками витамина D и без них 2 . Журнал Педиатр.1989; 114 (2): 204– 212
- ↵
Hollis BW, Wagner CL.Оценка диетической потребности в витамине D во время беременности и кормления грудью. Am J Clin Nutr, 2004; 79. (5): 717– 726
Базиль Л.А., Тейлор С.Н., Вагнер К.Л., Хорст Р.Л., Холлис Б.В. Влияние высоких доз витамина D на уровень витамина D в сыворотке крови и концентрацию кальция в молоке у кормящих женщин и их младенцев. Breastfeed Med.2006; 1 (1): 32– 35
- ↵
Wagner CL, Hulsey TC, Fanning D, Ebeling M, Hollis BW. Высокие дозы витамина D 3 в когорте кормящих матерей и их младенцев: пилотное исследование с последующим шестимесячным наблюдением.Breastfeed Med.2006; 1 (2): 59– 70
- ↵
Hollis BW, Wagner CL. Потребности в витамине D во время кормления грудью: высокие дозы добавок для беременных в качестве терапии для предотвращения гиповитаминоза D как у матери, так и у грудного ребенка. Am J Clin Nutr, 2004; 80. (6 доп.): 1752S– 1758S
- ↵
Holick MF, MacLaughlin JA, Clark MB и др. Фотосинтез витамина D 3 в коже человека и его физиологические последствия. Наука.1980; 210 (4466): 203– 205
Kimlin MC, Schallhorn KA.Оценка УФ-облучения человека «витамином D» в США. Photochem Photobiol Sci.2004; 3 (11–12): 1067– 1070
- ↵
Мацуока Л. Ю., Вортсман Дж., Хаддад Дж. Г., Колм П., Холлис Б. В.. Расовая пигментация и кожный синтез витамина D. Arch Dermatol. 1991; 127 (4): 536– 538
- ↵
Мацуока Л.Ю., Вортсман Дж., Холлис Б.В. Загар и кожный синтез витамина D 3 . J Lab Clin Med.1990; 116 (1): 87– 90
- ↵
Мацуока Л.Ю., Вортсман Дж., Данненберг М.Дж., Холлис Б.В., Лу З., Холик М.Ф.Одежда предотвращает зависимый от ультрафиолетового излучения В-излучения фотосинтез витамина D 3 . J Clin Endocrinol Metab.1992; 75. (4): 1099– 1103
Мацуока Л.Ю., Вортсман Дж., Холлис Б.В. Использование местного солнцезащитного крема для оценки регионального синтеза витамина D 3 . J Am Acad Dermatol.1990; 22. (5 пт 1): 772– 775
- ↵
Уровни Ala-Houhala M. 25 (OH) D во время грудного вскармливания с добавлением витамина D матери или ребенку или без него.J Pediatr Gastroenterol Nutr. 1985; 4 (2): 220– 226
- ↵
Агентство по охране окружающей среды США. Отчет Конгрессу о качестве воздуха в помещениях. Том II: Оценка и контроль загрязнения воздуха в помещениях: Агентство по охране окружающей среды США: Вашингтон, округ Колумбия; 1989. Отчет EPA 400-1-89-001C
- ↵
Nesby-O’Dell S, Scanlon KS, Cogswell ME, et al. Распространенность гиповитаминоза D и его детерминанты среди афроамериканцев и белых женщин репродуктивного возраста: Третье национальное обследование здоровья и питания: 1988–1994 гг.Am J Clin Nutr, 2002; 76. (1): 187– 192
- ↵
- ↵
Looker AC, Dawson-Hughes B, Calvo MS, Gunter EW, Sahyoun NR. Статус 25-гидроксивитамина D в сыворотке крови подростков и взрослых в двух сезонных субпопуляциях из NHANES III. Кость.2002; 30 (5): 771– 777
- ↵
Harkness LS, Cromer BA. Дефицит витамина D у девушек-подростков. Журнал “Здоровье подростков”. 2005; 37. (1): 75
- ↵
Harkness LS, Bonny AE. Статус кальция и витамина D у подростков: ключевые роли в костях, массе тела, толерантности к глюкозе и биосинтезе эстрогенов.J Pediatr Adolesc Gynecol.2005; 18. (5): 305– 311
- ↵
Olmez D, Bober E, Buyukgebiz A, Cimrin D. Частота недостаточности витамина D у здоровых девушек-подростков. Acta Paediatr.2006; 95. (10): 1266– 1269
- ↵
Cheng S, Tylavsky F, Kroger H, et al. Связь низких концентраций 25-гидроксивитамина D с повышенными концентрациями паратироидного гормона и низкой плотностью кортикальной кости у финских девочек в раннем пубертатном и препубертатном возрасте.Am J Clin Nutr, 2003; 78. (3): 485– 492
- ↵
Tylavsky FA, Ryder KA, Lyytikäinen A, Cheng S. Витамин D, паратироидный гормон и костная масса у подростков. J Nutr.2005; 135. (11): 2735S– 2738S
- ↵
DeBar LL, Ritenbaugh C, Aickin M, et al. Вмешательство в образ жизни, основанное на плане здоровья, увеличивает минеральную плотность костей у девочек-подростков. Arch Pediatr Adolesc Med.2006; 160. (12): 1269– 1276
Марваха РК, Тандон Н., Редди Д.Р. и др.Состояние витамина D и минеральной плотности костей у здоровых школьников в северной Индии. Am J Clin Nutr. 2005; 82. (2): 477– 482
- ↵
Lapatsanis D, Moulas A, Cholevas V, Soukakos P, Papadopoulou Z, Challa A. Витамин D: необходим детям и подросткам в Греции. Calcif Tissue Int.2005; 77. (6): 348– 355
- ↵
Hill TR, Flynn A, Kiely M, Cashman KD. Распространенность субоптимального статуса витамина D у молодых, взрослых и пожилых ирландцев.Ир Мед Дж. 2006; 99. (2): 48– 49
- ↵
Первичная недостаточность витамина D у детей. Наркотики Ther Bull.2006; 44 (2): 12– 16
- ↵
Grant WB, Garland C, Holick MF. Сравнение расчетных экономических затрат из-за недостаточного солнечного ультрафиолетового излучения и витамина D и избыточного солнечного УФ-излучения для Соединенных Штатов. Photochem Photobiol.2005; 81 (6): 1276– 1286
Reichrath J. Проблема, возникающая в результате положительного и отрицательного воздействия солнечного света: какое количество солнечного УФ-излучения необходимо для баланса между рисками дефицита витамина D и рака кожи? Prog Biophys Mol Biol.2006; 92 (1): 9– 16
- ↵
Wolpowitz D, Gilchrest BA. Вопросы витамина D: сколько вам нужно и как его получить? J Am Acad Dermatol.2006; 54. (2): 301– 317
- ↵
Национальная коалиция по профилактике рака кожи. Национальный форум по профилактике рака кожи в области здравоохранения, физического воспитания, отдыха и молодежного спорта. Рестон, Вирджиния: Американская ассоциация санитарного просвещения; 1998
- ↵
Marks R, Jolley D, Lectsas S, Foley P.Роль воздействия солнечного света в детстве на развитие солнечных кератозов и немеланоцитарного рака кожи. Med J Aust.1990; 152 (2): 62– 66
Autier P, Dore JF. Влияние пребывания на солнце в детстве и в зрелом возрасте на риск меланомы. EPIMEL и EORTC Melanoma Cooperative Group. Int J Cancer, 1998; 77. (4): 533– 537
Westerdahl J, Olsson H, Ingvar C. В каком возрасте эпизоды солнечных ожогов играют решающую роль в развитии злокачественной меланомы.Eur J Cancer.1994; 30A (11): 1647– 1654
Гилкрест Б.А., Эллер М.С., Геллер А.С., Яар М. Патогенез меланомы, вызванной ультрафиолетовым излучением. N Engl J Med.1999; 340 (17): 1341– 1348
- ↵
Американская академия педиатрии, Комитет по гигиене окружающей среды. Ультрафиолет: опасность для детей. Педиатрия.1999; 104 (2 п. 1): 328– 333
- ↵
Лукас Р., Понсонби А.Л. Принимая во внимание потенциальные преимущества, а также побочные эффекты воздействия солнца: можно ли получить все потенциальные преимущества при пероральном приеме добавок витамина D? Prog Biophys Mol Biol.2006; 92 (1): 140– 149
- ↵
Mahomed K, Gulmezoglu AM. Добавки витамина D во время беременности [Кокрановский обзор]. В: Кокрановская библиотека. Оксфорд, Великобритания: обновление программного обеспечения; 2002
- ↵
Mallet E, Gugi B, Brunelle P, Henocq A, Basuyau JP, Lemeur H. Добавление витамина D во время беременности: контролируемое испытание двух методов. Акушер-гинекол.1986; 68 (3): 300– 304
- ↵
Brooke OG, Brown IRF, Bone CDM и др.Добавки витамина D у беременных азиатских женщин: влияние на кальциевый статус и рост плода. Br Med J.1980; 280 (6216): 751– 754
- ↵
Максвелл Дж. Д., Анг Л., Брук О. Г., Браун IRF. Добавки витамина D улучшают набор веса и улучшают состояние питания у беременных азиатов. Br J Obstet Gynaecol.1981; 88 (10): 987– 991
- ↵
Брук О.Г., Баттерс Ф., Вуд С. Внутриутробное питание с витамином D и постнатальный рост у азиатских младенцев. Br Med J (Clin Res Ed).1981; 283 (6298): 1024
- ↵
Кокберн Ф., Белтон Н.Р., Первис Р.Дж. и др. Материнское потребление витамина D и минеральный обмен у матерей и их новорожденных. Br Med J.1980; 281 (6232): 11– 14
- ↵
Delvin EE, Salle L, Glorieux FH, Adeleine P, David LS. Добавки витамина D во время беременности: влияние на гомеостаз кальция у новорожденных. Журнал Педиатр.1986; 109. (2): 328– 334
- ↵
Vieth R, Chan PCR, MacFarlane GD.Эффективность и безопасность витамина D 3 потребление превышает самый низкий уровень наблюдаемых побочных эффектов (LOAEL). Am J Clin Nutr, 2001; 73. (2): 288– 294
- ↵
Хини Р.П., Дэвис К.М., Чен Т.К., Холик М.Ф., Баргер-Люкс М.Дж. Реакция сыворотки 25-гидроксихолекальциферола на длительное пероральное введение холекальциферола. Am J Clin Nutr, 2003; 77. (1): 204– 210
- ↵
van der Meer IM, Karamali NS, Boeke AJ. Высокая распространенность дефицита витамина D у беременных женщин незападного происхождения в Гааге, Нидерланды.Am J Clin Nutr, 2006; 84. (2): 350– 353
- ↵
Bouillon R, Van Baelen H, DeMoor D. 25-гидроксивитамин D и его связывающий белок в сыворотке крови матери и пуповины. J Clin Endocrinol Metab.1977; 45. (4): 679– 684
Bouillon R, Van Assche FA, Van Baelen H, Heyns W., DeMoor P. Влияние витамин D-связывающего белка на сывороточные концентрации 1,25 (OH) 2 D. J Clin Инвестируйте . 1981; 67 (3): 589– 596
Markestad T, Aksnes L, Ulstein M, Aarskog D.25-гидроксивитамин D и 1,25-дигидроксивитамин D происхождения D 2 и D 3 в сыворотке крови матери и пуповины после добавления витамина D 2 во время беременности у человека. Am J Clin Nutr.1984; 40 (5): 1057– 1063
- ↵
Hollis BW, Pittard WB. Оценка общего количества витамина D плода и матери во время родов: доказательства расовых различий. J Clin Endocrinol Metab.1984; 59. (4): 652– 657
- ↵
Hollis BW, Wagner CL.Пищевой статус витамина D во время беременности: причины для беспокойства. CMAJ.2006; 174 (9): 1287– 1290
- ↵
Mannion C, Gray-Donald K, Koski K. Ассоциация низкого потребления молока и витамина D во время беременности с пониженной массой тела при рождении. CMAJ.2006; 174 (9): 1273– 1277
- ↵
Javaid MK, Crozier SR, Harvey NC, et al. Статус витамина D у матери во время беременности и костная масса в детстве в возрасте 9 лет: продольное исследование [опубликованная поправка появилась в Lancet .2006, 367 (9521): 1486]. Ланцет.2006; 367 (9504): 36– 43
- ↵
Hyppönen E. Витамин D для профилактики преэклампсии? Гипотеза. Нутр Ред. 2005; 63 (7): 225– 232
- ↵
Moncrieff M, Fadahunsi TO. Врожденный рахит из-за недостаточности витамина D у матери. Арч Дис Детский, 1974; 49 (10): 810– 811
- ↵
Specker BL, Tsang RC, Hollis BW. Влияние расы и диеты на витамин D и 25 (OH) D в грудном молоке. Am J Dis Child.1985; 139 (11): 1134– 1137
- ↵
Cancela L, LeBoulch N, Miravet L. Взаимосвязь между содержанием витамина D в материнском молоке и статусом витамина D у кормящих женщин и младенцев, находящихся на грудном вскармливании. Дж. Эндокринол, 1986; 110. (1): 43– 50
Hollis BW, Roos B, Draper HH, Lambert PW. Витамин D и его метаболиты в грудном и коровьем молоке. J Nutr.1981; 111 (7): 1240– 1248
- ↵
Greer FR, Hollis BW, Cripps DJ, Tsang RC.Влияние ультрафиолетового излучения матери B на содержание витамина D в материнском молоке. Журнал Педиатр.1984; 105 (3): 431– 433
- ↵
Даабул Дж., Сандерсон С., Кристенсен К., Китсон Х. Дефицит витамина D у беременных и кормящих грудью женщин и их младенцев. J. Perinatol.1997; 17. (1): 10– 14
- ↵
Крейтер С. Возрождение рахита, вызванного дефицитом витамина D: потребность в добавках витамина D. AMB News Views Newsl.2001; 7 : 1– 5
- ↵
Базиль Л.А., Тейлор С.Н., Вагнер С.Л., Хинонес Л., Холлис Б.В.Неонатальный статус витамина D при рождении на 32 градусе 72 ‘широты: свидетельство дефицита. J Perinatol.2007; 27. (9): 568– 571
- ↵
Saadi H, Dawodu A, Afandi B, Zayed R, Benedict S, Nagelkerke N. Эффективность ежедневных и ежемесячных высоких доз кальциферола у нерожавших и кормящих женщин с дефицитом витамина D. Am J Clin Nutr, 2007; 85. (6): 1565– 1571
- ↵
Ала-Хоухала М., Коскинен Т., Терхо А, Койвула Т., Висакорпи Дж. Материнское питание в сравнении с добавкой витамина D.Arch Dis Child.1986; 61. (12): 1159– 1163
- ↵
Kramer M, Kakuma R. Оптимальная продолжительность исключительно грудного вскармливания: систематический обзор. Женева, Швейцария: Всемирная организация здравоохранения; 2002
Gartner LM, Morton J, Lawrence RA и др. Грудное вскармливание и употребление грудного молока. Педиатрия.2005; 115 (2): 496– 506
- ↵
Chantry C, Howard C, Auinger P. Полная продолжительность грудного вскармливания и связанное с этим снижение инфекции дыхательных путей у детей в США.Педиатрия.2006; 117 (2): 425– 432
- ↵
Greer FR. Вопросы разработки рекомендаций по витамину D для младенцев и детей. Am J Clin Nutr, 2004; 80. (6 доп.): 1759S– 1762S
- ↵
Gessner BD, deSchweinitz E, Petersen KM, Lewandowski C. Нутриционный рахит среди детей чернокожих и коренных жителей Аляски, вскармливаемых грудью. Аляска, 1997; 39 (3): 72– 74, 87
- ↵
Gessner BD, Plotnik J, Muth PT. Уровни 25-гидроксивитамина D среди здоровых детей на Аляске.Журнал Педиатр, 2003; 143. (4): 434– 437
- ↵
Ziegler EE, Hollis BW, Nelson SE, Jeter JM. Дефицит витамина D у младенцев на грудном вскармливании в Айове. Педиатрия.2006; 118 (2): 603– 610
- ↵
Ho ML, Yen HC, Tsang RC, Specker BL, Chen XC, Nichols BL. Рандомизированное исследование воздействия солнечного света и сывороточного 25 (OH) D у младенцев на грудном вскармливании в Пекине, Китай. Журнал Педиатр.1985; 107 (6): 928– 931
- ↵
Мозоловский В. Енджей Снядецкий (1768–1883) о лечении рахита.Природа.1939; 143 (21 января): 121
- ↵
Armas L, Hollis BW, Heaney RP. Витамин D 2 намного менее эффективен, чем витамин D 3 для человека. J Clin Endocrinol Metab.2004; 89. (11): 5387– 5391
- ↵
- ↵
Оценка потребности в питательных веществах для детских смесей. J Nutr.1998; 128 (11 доп.): I– iv, 2059S – 2293S
- ↵
Цанг Р., Злоткин С., Николс Б., Хансен Дж. Питание в младенчестве: принципы и практика.2-е изд. Цинциннати, Огайо: Издательство цифрового образования; 1997
- ↵
Hanley DA, Davison KS. Недостаточность витамина D в Северной Америке. J Nutr. 2005 год: 135 (2) 332– 337
Whiting SJ, Calvo MS. Обзор материалов Симпозиума по экспериментальной биологии 2005 г .: Оптимизация потребления витамина D для групп населения с особыми потребностями: препятствия на пути эффективного обогащения пищевых продуктов и пищевых добавок. J Nutr. 2006; 136 (4): 1114– 1116
- ↵
Rajakumar K, Fernstrom JD, Janosky JE, Greenspan SL.Недостаточность витамина D у афроамериканских детей в подростковом возрасте. Clin Pediatr (Phila) .2005; 44. (8): 683– 692
- ↵
Lanou AJ, Berkow SE, Barnard ND. Кальций, молочные продукты и здоровье костей у детей и молодых людей: переоценка доказательств. Педиатрия.2005; 115 (3): 736– 743
- ↵
Gordon CM, DePeter KC, Feldman HA, Grace E, Emans SJ. Распространенность дефицита витамина D среди здоровых подростков. Arch Pediatr Adolesc Med.2004; 158 (6): 531– 537
- ↵
Du X, Greenfield H, Fraser DR, Ge K, Trube A, Wang Y. Дефицит витамина D и связанные с ним факторы у девочек-подростков в Пекине. Am J Clin Nutr, 2001; 74. (4): 494– 500
- ↵
Abrams SA, Griffin IJ, Hawthorne KM, Gunn SK, Gundberg CM, Carpenter TO. Взаимосвязь между уровнями витамина D, паратиреоидного гормона и абсорбцией кальция у молодых подростков. J Clin Endocrinol Metab.2005; 90 (10): 5576– 5581
- ↵
Bischoff-Ferrari HA, Dietrich T, Orav EJ, Dawson-Hughes B.Положительная связь между уровнями 25 (OH) D и минеральной плотностью костей: популяционное исследование молодых и пожилых людей. Am J Med, 2004; 116. (9): 634– 639
- ↵
Грир Ф. Р., Кребс Н. Ф., Американская академия педиатрии, Комитет по питанию. Оптимизация здоровья костей и потребления кальция младенцами, детьми и подростками. Педиатрия. 2006; 117 : 578– 585
- ↵
Bowman SA. Выбор напитков молодыми женщинами: изменения и влияние на потребление питательных веществ.J Am Diet Assoc. 2002; 102 : 1234
- ↵
Fisher JO, Mitchell DC, Smiciklas-Wright H, Mannino ML, Birch LL. Соблюдение рекомендаций по кальцию в среднем детстве отражает выбор напитков матери и дочери и прогнозирует минеральный статус костей. Am J Clin Nutr. 2004; 79 : 698– 706
Арис Р.М., Меркель П.А., Бахрах Л.К. и др. Руководство по здоровью костей и заболеваниям при муковисцидозе. J Clin Endocrinol Metab. 2005; 90 : 1888– 1896
Mikati MA, Dib L, Yamout B, Sawaya R, Rahi AC, Fuleihan Gel-H.Два рандомизированных испытания витамина D у амбулаторных пациентов, принимавших противосудорожные препараты. Воздействие на кость. Неврология. 2006; 67 : 2005– 2014
- ↵
Валсамис HA, Arora SK, Labban B, McFarlane SI. Противоэпилептические препараты и метаболизм костной ткани. Нутр Метаб (Лондон). 2006; 3 : 36
- ↵
Martínez J, Bartoli F, Recaldini E, Lavanchy L, Bianchetti M. Сравнение вкусовых качеств двух разных жидких препаратов колекальциферола (витамин D 3 ) у здоровых новорожденных и младенцев.Clin Drug Investigation.2006; 26 (11): 663– 665
- ↵
Daniels SR, Greer FR. Скрининг липидов и здоровье сердечно-сосудистой системы в детстве. Педиатрия. 2008; 122 (1): 198– 208
- Copyright © 2008 Американская академия педиатрии
Рахит: что это такое и как с ним лечатся
Обратите внимание: Эта информация была актуальной на момент публикации. Но медицинская информация постоянно меняется, и некоторая информация, приведенная здесь, может быть устаревшей.Для получения регулярно обновляемой информации по различным темам, связанным со здоровьем, посетите familydoctor.org, веб-сайт AAFP по обучению пациентов.
Информация от вашего семейного врача
Am Fam Physician. , 15 августа 2006 г .; 74 (4): 629-630.
См. Соответствующую статью о рахите.
Что такое рахит?
Рахит – это заболевание костей, поражающее детей. Это случается, когда у ребенка неправильно формируются кости.Из-за рахита у вашего ребенка могут болеть кости, которые легко сгибаются и ломаются.
Что вызывает рахит?
Дети могут унаследовать рахит от родителей. Иногда это связано с тем, что ест ваш ребенок. Это называется пищевым рахитом. Это может произойти, когда ваш ребенок не получает достаточно витамина D и кальция для укрепления костей. Для выработки витамина D организму также необходим солнечный свет. Если у вашего ребенка темная кожа и он не проводит много времени на солнце, он может заболеть рахитом.
Если ваш ребенок родился рано или страдает определенными заболеваниями, такими как заболевание почек или кишечника, он или она имеет более высокий риск заболеть рахитом.
Каковы симптомы рахита?
Маленькие дети, страдающие рахитом, могут быть суетливыми и иметь мягкий череп. Младенцы и дети ясельного возраста могут плохо развиваться, ходить или расти. У детей старшего возраста могут быть боли в костях и искривленные ноги, или их запястья и колени могут стать шире. На картинке на следующей странице показаны некоторые симптомы рахита.
Как узнать, болен ли мой ребенок рахитом?
Ваш врач спросит о вашем семейном анамнезе, состоянии здоровья и питании вашего ребенка. Вашему ребенку потребуется полный медицинский осмотр.Анализы крови и рентгеновские снимки рук или ног могут помочь врачу определить, есть ли у вашего ребенка рахит.
Как лечится рахит?
Лечение зависит от типа рахита у вашего ребенка. Ваш врач выяснит, почему у вашего ребенка рахит, и устранит причину. Пищевой рахит лечится витамином D и кальцием. Если ваш ребенок унаследовал рахит или у него есть заболевание, вызывающее проблему, возможно, вам понадобится помощь врача, специализирующегося на рахите.
Как уберечь моего ребенка от пищевого рахита?
Убедитесь, что ваш ребенок получает достаточно витамина D и кальция.Ваш врач скажет вам, нужен ли вашему ребенку дополнительный витамин D или кальций. Если у вас есть маленький ребенок, для которого единственной пищей является грудное молоко, ваш врач может прописать лекарство с витамином D. Если ваш ребенок получает чуть более 16 унций смеси в день, ему или ей понадобится дополнительный витамин D.
Ваш врач также может сообщить вам, нужно ли вашему старшему ребенку больше витамина D или кальция. Ваш врач расскажет вам, сколько времени на солнце безопасно для вашего ребенка. Чтобы убедиться, что ваш ребенок получает достаточно витамина D, вы должны кормить ребенка старшего возраста продуктами с высоким содержанием кальция, такими как молоко, сыр и зелень для салатов.
Рахит – канал улучшения здоровья
Рахит – это заболевание костей, поражающее младенцев и детей младшего возраста. Растущие кости ребенка не могут развиваться должным образом из-за нехватки витамина D. Это может привести к мягким и ослабленным костям, переломам, болям в костях и мышцах и деформациям костей. Вы можете помочь защитить своего ребенка от последствий рахита, изучив факторы риска дефицита витамина D и приняв меры по его предотвращению.
Чаще всего страдают дети с темной кожей от природы или с недостаточным воздействием солнечного света.Наличие матери с дефицитом витамина D также увеличивает риск для ребенка. Другими причинами могут быть недостаточность питательных веществ и заболевания печени, почек или тонкого кишечника. Подобное состояние может возникать и у взрослых, но это называется остеомаляцией.
Рахит, хотя и встречается редко, среди австралийских детей растет. Считается, что чрезмерное использование средств защиты от солнца из-за повышенной озабоченности по поводу риска рака кожи является одной из причин такого увеличения.
Если вы считаете, что у вашего ребенка рахит или риск дефицита витамина D, важно проконсультироваться с семейным врачом или поставщиком медицинских услуг.Они могут помочь вам выбрать подходящий план лечения для вашего ребенка.
Признаки и симптомы
Признаки и симптомы рахита могут включать:
- Болезненные кости, мышечная слабость, судороги и спазмы
- Замедленный рост и развитие
- Повышенный риск переломов костей, включая спонтанные переломы, которые возникают сами по себе без давления или травма
- Стоматологические проблемы, такие как зубы, которые не формируются или медленно появляются, деформированные зубы или мягкая зубная эмаль
- Выступающий лоб и большой передний родничок (мягкое пятно) у младенцев
- Деформации скелета, такие как искривленные ноги, кифоз («горб»), сколиоз (изгибы позвоночника в стороны), выступающая вперед грудина или неправильная форма черепа.
Диапазон причин
Некоторые из факторов и причин рахита включают:
- Недостаточное воздействие солнечного света на кожу
- Цвет кожи – пигмент кожи у детей с от природы темной кожей имеет тенденцию поглощать меньше солнечного света чем светлая кожа
- Недостаток витамина D или кальция в рационе
- Исключительное грудное вскармливание (без добавок витамина D) младенцев, матери которых имеют дефицит витамина D
- Заболевания кишечника, печени или почек, препятствующие усвоению организмом витамина D или преобразование его в активную форму.
- Нарушения, снижающие пищеварение или всасывание жиров, поскольку витамин D является жирорастворимым витамином.
Роль витамина D
Нашему организму необходим витамин D, чтобы он мог усваивать кальций и фосфор. Эти минералы необходимы для роста и развития крепких и здоровых костей. Недостаток витамина D снижает способность организма контролировать уровень этих жизненно важных минералов и увеличивает риск развития у ребенка рахита.
Около 80 процентов витамина D поступает в организм из-за пребывания на солнце. Когда прямые солнечные лучи попадают на нашу кожу, ультрафиолетовое излучение превращает кожное вещество, называемое 7-дегидрохолестерином, в витамин D.В некоторых продуктах также содержится очень небольшое количество витамина D. Однако одних источников пищи обычно недостаточно для поддержания необходимого нашему организму уровня витамина D.
Когда витамин D образуется в коже или всасывается с пищей через кишечник, он превращается в свою активную форму – гормон – в печени и почках. Затем он становится доступным, чтобы помочь нашему телу построить крепкие кости и зубы в процессе «минерализации».
Группы высокого риска
Дети, которые могут подвергаться повышенному риску рахита из-за дефицита витамина D, включают детей, которые:
- Рождаются от женщин с дефицитом витамина D
- Покрывают большую часть своего тела по религиозным или культурным причинам
- Болеют, инвалиды или не могут проводить время на открытом воздухе по другим причинам
- Никогда не выходите на улицу без солнцезащитного крема
- Имеют от природы очень темную кожу
- Имеют какие-либо заболевания, например, определенные заболевания кишечника
- Соблюдают вегетарианство, не употребляют молочные продукты или безлактозные диеты.
Диагноз
Рахит может быть диагностирован с помощью ряда тестов, в том числе:
- Физикальное обследование
- Анализы крови
- Рентгенография длинных костей
- Сканирование костей.
Лечение
Варианты лечения рахита включают:
- Улучшение воздействия солнечного света
- Улучшенная диета, включающая адекватное потребление кальция и витамина D
- Пероральные добавки витамина D – их, возможно, потребуется принимать в течение примерно трех месяцев
- Специальные формы добавок витамина D – для людей, организм которых не может преобразовать витамин D в его активную форму.
- Лечение любого основного заболевания
- Операция по исправлению деформаций костей.
Высокодозированные добавки витамина D доступны в Австралии. Для этого требуется специальный рецепт врача. Использование этой особой формы добавки витамина D может быть наиболее эффективным вариантом лечения рахита. Ваш врач может посоветовать вам об этом.
Долгосрочная перспектива
Кости, которые плохо минерализованы, очень быстро реагируют на пищевые добавки с кальцием и витамином D. Улучшения можно увидеть на рентгеновских снимках уже через несколько дней лечения.
Если рахит лечить в раннем возрасте, есть все шансы, что деформации скелета исчезнут по мере взросления ребенка. Однако деформации и уменьшенный рост будут постоянными, если ребенок пройдет период полового созревания без лечения.
Профилактика
Вы можете помочь защитить своего ребенка от последствий рахита, изучив их факторы риска дефицита витамина D и приняв меры по его предотвращению. Предложения включают:
- Солнечный свет – разумный баланс воздействия солнца и защиты от солнца может защитить от дефицита витамина D, не подвергая вашего ребенка риску рака кожи.Рекомендуемое количество солнечного света каждый день – несколько минут солнечного света до 10 утра и после 15 часов каждый день (с сентября по апрель) и два-три часа пребывания на солнце в течение недели (с мая по август). Всегда защищайте кожу вашего ребенка от солнца в периоды пикового воздействия ультрафиолета одеждой, тенью и / или солнцезащитным кремом.
- Диета – включите в рацион ребенка продукты, богатые витамином D и кальцием. Продукты, естественно содержащие витамин D, включают жирную рыбу (особенно сардины, лосось, сельдь и скумбрию), печень и яичные желтки.Продукты, «обогащенные» витамином D, включают маргарин и молоко (в том числе обогащенное детское молоко).
- Добавки – проконсультируйтесь с лечащим врачом или поставщиком медицинских услуг о том, следует ли назначать ребенку пищевые добавки.
Be SunSmart
Уровни УФ-излучения различаются в зависимости от местоположения, времени года, времени суток, облачности и окружающей среды. Младенцы и маленькие дети нуждаются в дополнительной защите из-за их чувствительной кожи. Высокий уровень УФ-излучения в Австралии означает, что большинство детей получают более чем достаточно витамина D, даже находясь на открытом воздухе в течение очень коротких периодов времени с небольшим количеством обнаженной кожи.
Людям с очень темной кожей может потребоваться в три-четыре раза больше времени на солнце, чем людям со светлой кожей. Это связано с тем, что пигменты темной кожи замедляют химическую реакцию, которая приводит к выработке витамина D.
Детям, которые находятся на открытом воздухе в течение продолжительных периодов времени, с очень светлой кожей или у которых в семейном анамнезе есть рак кожи, возможно, потребуется использовать солнцезащитный крем вне рекомендуемых часов. Поговорите со своим врачом для получения дополнительной информации.
Где получить помощь
- Ваш врач
- Медсестра по охране здоровья матери и ребенка
- Педиатр
- Эндокринолог
- Ассоциация диетологов Австралии Тел.1800 812 942
Что следует помнить
- Рахит – это предотвратимое заболевание костей, поражающее детей грудного и раннего возраста и вызывающее мягкость и ослабление костей.
- Рахит вызывается недостатком витамина D, кальция или фосфора.
- Дефицит витамина D может возникнуть из-за темной кожи, недостаточного воздействия солнечных лучей, недостаточности питательных веществ и заболеваний печени, почек или тонкого кишечника.
- Варианты лечения включают улучшение воздействия солнечного света, диету, витамин D и минеральные добавки.
Информация о здоровье детей: Rickets
Рахит – это предотвратимое заболевание костей, вызывающее ослабление мягких костей. Если у ребенка более мягкие кости, кости могут погнуться и принять неправильную форму. Рахит возникает только в растущих костях, поэтому в основном он встречается у младенцев и маленьких детей, но может возникать и у подростков. Это самый часто встречается, когда дети быстро растут.
Рахит обычно вызывается низким содержанием витамина D, особенно если у детей также низкое потребление кальция или фосфатов.Кальций и фосфат – это минералы, которые в основном содержатся в молоке и молочных продуктах, и они важны для здоровья и прочности костей.
Рахит – не обычное явление. Почти все случаи рахита в Австралии возникают у младенцев и детей, которые мигрировали в Австралию или чьи родители мигрировали в Австралию. Факторы риска развития рахита такие же, как и факторы риска низкого уровня витамина D. Есть состояния, связанные с наследственными заболеваниями. формы рахита, но они встречаются крайне редко. Иногда проблемы с почками вызывают рахит, влияя на то, как организм обрабатывает витамин D, кальций и фосфат.
Признаки и симптомы рахита
Если у вашего ребенка рахит, у него может быть:
- Ноги неправильной формы (чаще всего «кривые ноги», но также могут быть «колени-колени» – нормально, если некоторые кланяются до двух лет, а некоторые – до четырех лет)
- припухлость в запястьях, коленях и лодыжках из-за того, что концы костей больше, чем обычно
- Позднее прорезывание зубов (внешний вид) и проблемы с эмалью зубов
- Позднее закрытие родничка (мягкая часть на верхней части головы ребенка)
- мягкие кости черепа (краниотабы)
- плохой рост
- позднее ползание и ходьба
- переломы костей после незначительных падений или травм.
Младенцы и дети, страдающие рахитом, часто сварливы и раздражительны, потому что их кости болят. Иногда у детей с рахитом могут быть симптомы очень низкого уровня кальция, такие как мышечные судороги или судороги. Судороги из-за низкого содержания кальция в основном случаются у детей младше одного года. старые (но может встречаться и у детей старшего возраста).
Когда обращаться к врачу
Если у вашего ребенка есть какие-либо симптомы рахита или симптомы низкого уровня кальция, как можно скорее обратитесь к терапевту.Ваш ребенок будет срочно направлен к специалисту.
Специалист попросит вашего ребенка сдать анализы крови (чтобы проверить витамин D, баланс кальция, фосфаты, функцию почек и метаболизм костей), анализы мочи и рентген.
- Детям с очень низким содержанием кальция (включая детей с судорогами) потребуется госпитализация для дополнительного мониторинга кальция и сердца, поскольку низкий уровень кальция может повлиять на многие части тела, включая сердце.
- Рахит, вызванный низким содержанием витамина D, лечится добавками витамина D.Часто детям также требуется дополнительный кальций и фосфат за счет увеличения количества молочных продуктов или приема пищевых добавок. Таблетки или смеси витамина D могут иметь низкую дозу (принимать ежедневно) или высокую дозу (принимать ежемесячно или реже). это Важно сначала проверить баланс кальция – иногда детям потребуется дополнительный кальций и / или фосфат, прежде чем они получат высокие дозы витамина D.
- Рахит, вызванный наследственными заболеваниями или проблемами с почками, лечит специалисты по почкам (почек) и гормональные (эндокринные) врачи .
Как предотвратить рахит?
Хотя рахит обычно вызывается низким содержанием витамина D, большинство детей с низким содержанием витамина D не болеют. Рахит чаще встречается у младенцев и детей, которые также мало потребляют молочные продукты, а также у младенцев, которые длительное время кормят грудью, не переходя на твердую пищу в нормальном возрасте. (примерно от четырех до шести месяцев).
Для детей (или будущих младенцев) с риском низкого уровня витамина D, рахит можно предотвратить с помощью:
- обеспечение хорошего уровня витамина D у женщин во время беременности
- выявление детей, которые подвержены риску низкого уровня витамина D (дети, находящиеся на полном грудном вскармливании с хотя бы одним другим фактором риска, например, темной кожей), и начало приема добавок витамина D (400 МЕ в день) от рождения и до достижения им по крайней мере одного года
- введение твердой пищи для детей в возрасте от четырех до шести месяцев
- выявление и лечение низкого уровня витамина D
- проводить время на улице для предотвращения низкого уровня витамина D
- следить за тем, чтобы дети а у подростков в рационе достаточно кальция и фосфатов (две-три порции молочных продуктов в день) – одна порция молочных продуктов – это один стакан молока, одна ванна йогурта или один ломтик сыра.Если у вашего ребенка аллергия на молочные продукты, обратитесь к врачу или диетологу. об альтернативах.
Включение в рацион вашего ребенка продуктов с витамином D может помочь предотвратить рахит. Продукты с витамином D включают свежую жирную рыбу (например, лосось, сельдь, скумбрию и сардины), печень, некоторые грибы и яичные желтки. В некоторые продукты добавлен витамин D, например, маргарин и некоторые хлопья для завтрака или молочные продукты.
Однако продукты питания обеспечивают лишь небольшое количество (10 процентов или меньше) суточной потребности в витамине D для большинства жителей Австралии, и безопасное проведение достаточного количества времени на солнце – лучший способ предотвратить низкий уровень витамина D.См. Наш информационный бюллетень о витамине D.
Дети с темной кожей, живущие в южных частях Австралии, должны получать дополнительные добавки витамина D зимой.
Последующая деятельность
Необходимо регулярное наблюдение педиатра для поддержания здорового уровня витамина D, кальция и фосфата. У вашего ребенка будет:
- регулярные анализы крови для измерения уровня витамина D
- регулярные рентгеновские снимки для определения роста костей
- обзор диетолога, чтобы убедиться, что их диета содержит все правильные группы продуктов.
Ключевые моменты, которые следует запомнить
- Рахит – это заболевание, при котором кости слабые и мягкие.
- Это вызвано недостатком витамина D, а иногда у детей с рахитом также низкий уровень кальция или фосфата.
- Это можно предотвратить и вылечить, если ежедневно проводить безопасное пребывание на солнце и есть продукты, содержащие витамин D и кальций.
Для получения дополнительной информации
- Информационный бюллетень о здоровье детей: Витамин D
- Информационный бюллетень о здоровье детей:
Защита от солнца
- Королевская детская больница Здоровье иммигрантов Ресурсы по витамину D (доступны на разных языках)
- Обратитесь к терапевту, педиатру или медсестре по охране здоровья матери и ребенка.
Общие вопросы, которые задают нашим врачам
Если у моего ребенка кривые ноги, выпрямятся ли они, когда она получает больше витамина D?
Обычно в течение трех месяцев лечения улучшение здоровье и форма костей видны на рентгеновских снимках. С одним лишь лечением большинство Ноги в форме лука значительно улучшаются, и хирургическое вмешательство не требуется. Если там есть недостаточное выпрямление, вашего ребенка направят к специалисту по костям (хирург-ортопед) для ознакомления.
Если у моего ребенка рахит, есть ли у него кости? проблемы в дальнейшей жизни?
За вашим ребенком следует внимательно следить, чтобы
уверен, что у них по-прежнему хороший уровень витамина D, кальция и фосфатов. Один раз
аномалии костей исправляются в детстве, ваш ребенок вряд ли
иметь проблемы с костями в более позднем возрасте.
Разработано отделениями гастроэнтерологии, общей медицины и диетологии Королевской детской больницы.Мы признательны потребителям и опекунам RCH.
Отзыв написан в мае 2018 г.
Kids Health Info поддерживается Фондом Королевской детской больницы. Чтобы сделать пожертвование, посетите www.rchfoundation.org.au.
Рахит и остеомаляция – NHS
Рахит – это заболевание, которое влияет на развитие костей у детей. Это вызывает боль в костях, плохой рост и мягкие, слабые кости, что может привести к деформации костей.
Взрослые могут испытывать подобное состояние, известное как остеомаляция или мягкие кости.
Подробнее о признаках и симптомах рахита и остеомаляции.
Что вызывает рахит?
Недостаток витамина D или кальция – наиболее частая причина рахита. Витамин D в основном поступает из-за воздействия на кожу солнечного света, но он также содержится в некоторых продуктах, таких как жирная рыба и яйца. Витамин D необходим для формирования крепких и здоровых костей у детей.
В редких случаях дети могут родиться с генетической формой рахита.Он также может развиться, если другое заболевание влияет на усвоение организмом витаминов и минералов.
Подробнее о причинах рахита.
Кто пострадал?
Рахит был обычным явлением в прошлом, но в основном он исчез в западном мире в начале 20 века после того, как такие продукты, как маргарин и злаки, были обогащены витамином D.
Однако в последние годы в Великобритании наблюдается рост случаев рахита.Число случаев рахита все еще относительно невелико, но исследования показали, что у значительного числа людей в Великобритании низкий уровень витамина D в крови.
У любого ребенка, который не получает достаточного количества витамина D или кальция ни с пищей, ни с солнечным светом, может развиться рахит. Но это заболевание чаще встречается у детей с темной кожей, поскольку это означает, что им нужно больше солнечного света, чтобы получить достаточное количество витамина D, а также у детей, рожденных недоношенными или принимающих лекарства, которые препятствуют выработке витамина D.
Лечение рахита
Для большинства детей рахит можно успешно лечить, если они едят продукты, содержащие кальций и витамин D, или принимая витаминные добавки.
Некоторые семьи имеют право на бесплатные витаминные добавки в рамках государственной программы Healthy Start – узнайте, имеете ли вы право на участие в программе Healthy Start.
Если у вашего ребенка проблемы с усвоением витаминов и минералов, ему может потребоваться более высокая доза добавок или ежегодная инъекция витамина D.
Подробнее о лечении рахита.
Профилактика рахита
Рахит легко предотвратить, если придерживаться диеты, включающей витамин D и кальций, проводить некоторое время на солнце и, при необходимости, принимать добавки витамина D.
Подробнее о:
Когда обращаться за медицинской помощью
Отведите ребенка к терапевту, если у него есть какие-либо признаки и симптомы рахита.
Ваш терапевт проведет медицинский осмотр, чтобы проверить наличие очевидных проблем. Они также могут обсудить историю болезни вашего ребенка, диету, семейный анамнез и любые лекарства, которые он принимает.
Анализ крови обычно может подтвердить диагноз рахита, хотя вашему ребенку также могут быть сделаны рентгеновские снимки или, возможно, сканирование плотности костей (сканирование DEXA). Это разновидность рентгена, который измеряет содержание кальция в костях.
Если вы взрослый и испытываете боль в костях или мышечную слабость, вам также следует обратиться к терапевту для проверки.
Последняя проверка страницы: 25 мая 2018 г.
Срок следующего рассмотрения: 25 мая 2021 г.
Рахит и остеомаляция – Лечение
Поскольку большинство случаев рахита вызвано дефицитом витамина D и кальция, его обычно лечат за счет увеличения потребления ребенком витамина D и кальция.
Уровень витамина D и кальция можно увеличить на:
- есть больше продуктов, богатых кальцием и витамином D
- Ежедневный прием добавок кальция и витамина D
- получать инъекции витамина D каждый год – это необходимо только в том случае, если ребенок не может принимать добавки внутрь или у него заболевание кишечника или печени
Солнечный свет также помогает нашему организму вырабатывать витамин D, поэтому вам могут посоветовать увеличить количество времени, которое ваш ребенок проводит на улице.
Ваш терапевт посоветует вам, сколько витамина D и кальция необходимо принимать вашему ребенку. Это будет зависеть от их возраста и причины рахита. Если у вашего ребенка проблемы с усвоением витаминов, ему может потребоваться более высокая доза.
См. Раздел «Профилактика рахита» для получения дополнительной информации о пищевых источниках витамина D и кальция, а также о советах по получению витамина D от солнечного света.
Лечение осложнений и родственных состояний
Когда рахит возникает как осложнение другого заболевания, лечение основного заболевания часто излечивает от рахита.
Если у вашего ребенка деформация костей, вызванная рахитом, например искривление ног или искривление позвоночника, ваш терапевт может предложить лечение, чтобы исправить это. Это может включать хирургическое вмешательство.
Генетический рахит
Комбинация фосфатных добавок и особой формы витамина D требуется для лечения гипофосфатемического рахита, когда генетический дефект вызывает аномалии в том, как почки и кости взаимодействуют с фосфатом.
Детям с другими типами генетического рахита требуется очень большое количество специального лечения витамином D.
Добавки побочные эффекты
Очень необычно получить побочные эффекты от добавок витамина D, кальция или фосфата, если они вводятся в правильной дозе. Ваш врач посоветует вам, сколько добавки необходимо, как долго, а также о том, как контролировать лечение.
Если доза витамина D или кальция слишком высока, или лечение продолжается слишком долго или не контролируется тщательно, это может повысить уровень кальция в крови.Это может привести к состоянию, называемому гиперкальциемией.
Симптомы гиперкальциемии включают:
Немедленно обратитесь к терапевту, если у вас или вашего ребенка есть какие-либо из этих симптомов.
Остеомаляция
Если у вас остеомаляция – взрослая форма рахита, вызывающая мягкие кости, – лечение пищевыми добавками обычно излечивает это состояние.


 У детей, больных рахитом, нарушается время появления и порядок прорезывания зубов, дефекты эмали. При рахите наблюдается задержка развития статических, моторных функций, наблюдается нарушение функции многих внутренних органов и систем (легочной, сердечно-сосудистой, гепато-лиенальный синдром). В ряде случаев возможно развитие гипохромной анемии, связанной не только с дефицитом железа, но и со структурно-функциональными изменениями самих эритроцитов.
У детей, больных рахитом, нарушается время появления и порядок прорезывания зубов, дефекты эмали. При рахите наблюдается задержка развития статических, моторных функций, наблюдается нарушение функции многих внутренних органов и систем (легочной, сердечно-сосудистой, гепато-лиенальный синдром). В ряде случаев возможно развитие гипохромной анемии, связанной не только с дефицитом железа, но и со структурно-функциональными изменениями самих эритроцитов.

 Целесообразно продолжить прием поливитаминных препаратов, начатых еще во время беременности или вышеуказанных специальных молочных смесей.
Целесообразно продолжить прием поливитаминных препаратов, начатых еще во время беременности или вышеуказанных специальных молочных смесей.
