Кортикальная дисплазия: Фокальная корковая дисплазия – причины, симптомы, диагностика и лечение – Фокальные кортикальные (корковые) дисплазии – Неврология — LiveJournal
Фокальная корковая дисплазия – причины, симптомы, диагностика и лечение

Фокальная корковая дисплазия — аномалия структуры коры головного мозга, затрагивающая её ограниченный участок. Клинически проявляется фокальными двигательными эпиприступами с потерей сознания, но небольшой продолжительностью. Диагностируется неврологом или эпилептологом по данным ЭЭГ, специально проведённого МР-сканирования, субдуральной электрокортикографии, ПЭТ головного мозга. Как правило, эпилепсия при корковой дисплазии устойчива к проводимой противоэпилептической терапии. Альтернативным методом лечения выступает нейрохирургическая резекция участка дисплазии.
Общие сведения
Фокальная корковая дисплазия (ФКД) — возникшее в период внутриутробного развития локальное нарушение в строении мозговой коры. Является самым частым этиофактором развития эпилепсии у детей. По данным международного исследования ILAE (2005 г.) ФКД была диагностирована у 31% детей с эпилепсией. Отличительными особенностями эпилептических пароксизмов при ФКД являются: устойчивость к проводимой противоэпилептической терапии, агрессивное течение с развитием у детей задержки психического развития и эпилептической энцефалопатии, эффективность нейрохирургических способов лечения.
Локальные диспластические изменения коры располагаются преимущественно в височных и лобных долях. Они слабо заметны на макроскопическом уровне, что затрудняет диагностику ФКД даже при помощи таких современных методов нейровизуализации как МРТ. Проблемы диагностики ФКД особо актуальны в практической неврологии и педиатрии, поскольку её выявление как причины эпилептических пароксизмов имеет решающее значение для выбора эффективной лечебной тактики в отношении резистентных форм эпилепсии.

Фокальная корковая дисплазия
Причины фокальной корковой дисплазии
ФКД обусловлена нарушением окончательных этапов развития церебральной коры (кортикогенеза) во внутриутробном периоде. В результате нарушений миграции и дифференцировки клеток коры образуется участок с аномальными нейронами, патологической утолщенностью, уплощенностью извилин или изменённой архитектоникой (появлением клеток, типичных для одного слоя, в другом слое коры). Формирование фокальной корковой дисплазии происходит незадолго до родов — за 4-6 недель до окончания периода внутриутробного развития. Более тяжёлые формы пороков мозговой коры (например, полимикрогирия, гемимегалэнцефалия) связаны с нарушениями конца 2-го начала 3-его триместра беременности.
Нельзя исключить генетическую природу ведущего к ФКД сбоя в кортикогенезе. Так, у многих пациентов обнаружены изменения в гене TSC1, которые также наблюдаются при туберозном склерозе. В настоящее время проводятся международные исследования по поиску генетического субстрата корковых дисплазий.
Классификация фокальной корковой дисплазии
До недавнего времени выделяли 2 основных типа ФКД. В 2011 г. была разработана новая классификация, в которую включён 3-й тип, ассоциированный с другим основным поражением церебральных структур. Согласно этой классификации выделяют:
ФКД I типа — локальное нарушение архитектоники коры: радиальное (IA), тангенциальное (IB) или смешанное (IC). Выявляется у 1,7% обследованных практически здоровых людей.
ФКД II типа — очаговое нарушение цитоархитектоники с наличием аномальных нейронов (IIA) и так называемых баллонных клеток (IIB). Как правило, дисплазия затрагивает лобные доли.
ФКД III типа — вторичное нарушение корковой архитектоники, обусловленное другой патологией: мезиальным темпоральным склерозом (IIIA), глиальной опухолью (IIIB), мальформацией сосудов головного мозга (IIIC) или другими нарушениями (IIID) — энцефалитом Расмуссена, нейроинфекцией, посттравматическими или постишемическими изменениями и пр.
Симптомы фокальной корковой дисплазии
Ведущим клиническим проявлением ФКД выступает фокальная эпилепсия. Как правило, она манифестирует в детском возрасте. Эпилептические пароксизмы отличаются своей кратковременностью — длятся не более минуты. Среди них преобладают сложные (с расстройством сознания) фокальные моторные приступы, зачастую с автоматизмами в начальном периоде пароксизма. Спутанность сознания в постприступный период выражена незначительно. Характерны двигательные феномены и внезапные падения. Вторичная генерализация эпиприступов происходит заметно быстрее, чем при височной эпилепсии.
Возраст дебюта эпилепсии и сопутствующая клиническая симптоматика зависят от типа, выраженности и расположения очага корковой дисплазии. Ранняя манифестация аномалии обычно сопровождается задержкой психического развития ребёнка и когнитивными нарушениями.
ФКД I типа имеет менее тяжёлое течение и не всегда проявляется эпиприступами. У ряда пациентов она приводит к затруднению в познавательной деятельности и проблемам в обучении. ФКД II типа сопровождается тяжёлыми парциальными и вторично генерализованными эпиприступами. У многих пациентов наблюдается эпилептический статус. Клиника и течение ФКД III типа зависит от характера основной патологии.
Диагностика фокальной корковой дисплазии
Основной метод диагностики ФКД — магнитно-резонансная томография. Она должна выполняться по специальному протоколу с толщиной срезов 1-2 мм. Только такое тщательное сканирование способно выявить минимальные структурные изменения мозговой коры. В МРТ диагностике корковой дисплазии имеет значение опыт и квалификация рентгенолога. Поэтому при необходимости результаты исследования следует показать более опытному в этом вопросе специалисту.
К МРТ признакам ФКД относятся: локальная гипоплазия или утолщение коры, «смазывание» перехода между белым и серым веществом, изменённый ход извилин, повышенный МР-сигнал на ограниченном участке коры при исследовании в режимах Т2 и FLAIR. Каждый тип ФКД имеет свои особенности МРТ-картины.
В обязательно порядке пациентам с ФКД проводится электроэнцефалография. В большинстве случаев она выявляет очаговую эпилептическую активность мозга не только в момент приступа, но и в межприступный период. Во время приступа отмечается повышенная возбудимость и активация зон коры, прилежащих в визуализируемому на МРТ очагу дисплазии. Это связано с наличием аномальных клеток и за пределами основного участка корковой дисплазии, который является лишь «верхушкой айсберга».
Выявление зоны начала эпилептического приступа возможно при помощи ПЭТ, совмещённой с МРТ-изображением. При этом радиофармпрепарат должен быть введён пациенту после первого же пароксизмального разряда. Такое исследование особенно ценно при МРТ-негативных случаях ФКД и при несовпадении очага, визуализируемого на МРТ, с данными ЭЭГ. Для более точного определения расположения эпилептогенного очага проводится инвазивная электрокортикография с установкой субдуральных электродов, требующая краниотомии.
Лечение фокальной корковой дисплазии
Терапию начинают с подбора эффективного противосудорожного препарата и его дозы. Пациента совместно курируют эпилептолог и невролог. Возможно применение карбамазепина, препаратов вальпроевой к-ты, диазепама, леветирацетама, топирамата и др. антиконвульсантов. Однако зачастую эпилепсия при ФКД оказывается резистентной к противосудорожной терапии. В таких случаях ставится вопрос о хирургическом лечении и проводится консультация нейрохирурга.
Поскольку диспластические изменения носят фокальный характер, то хирургическое удаление патологического очага является эффективным способом лечения ФКД. В начале нейрохирургического вмешательства проводится электростимуляция и индивидуальная интраоперационная кортикография с составлением карты функционально важных участков коры, что позволяет избежать их травмирования в ходе операции. Многие нейрохирурги настаивают на целесообразности как можно более радикального удаления диспластического очага для достижения наилучших результатов лечения. Сложность заключается в широком распространении зоны точечно расположенных патологически изменённых клеток вокруг основного очага и невозможности их полного удаления. Распространённые и билатеральные эпилептогенные поражения являются противопоказанием к хирургическому лечению.
В зависимости от локализации и распространённости очага применяется один из 3 видов оперативных вмешательств: селективная резекция эпилептогенной зоны, стандартизированная резекция головного мозга (лобэктомия), тэйлорированная резекция — «выкраивание» зоны дисплазии, определённой в ходе кортикографии. При ФКД III типа зачастую требуется удаление и дисплазии, и основного очага поражения (опухоли, участка склероза, сосудистой мальформации и т. п.).
Прогноз при фокальной корковой дисплазии
Прогноз зависит от типа ФКД, своевременности проведённого лечения, радикальности удаления участка корковой дисплазии. Консервативная терапия, как правило, не даёт желаемого результата. Длительное течение эпилепсии в детском возрасте чревато нарушением нервно-психического развития с исходом в олигофрению.
Хирургическое лечение наиболее эффективно при единичном хорошо локализуемом очаге. По некоторым данным полное отсутствие пароксизмов или их значительное урежение наблюдается у 60% прооперированных пациентов. Однако спустя 10 лет приступы отсутствуют только у 32%. По всей видимости, рецидив эпилепсии в таких случаях связан с неполным удалением эпилептогенных элементов.
Стойкие послеоперационные неврологические расстройства отмечаются в 2% случаев, при распространённых поражениях — в 6%. Риск их развития повышен при проведении лобэктомии и вмешательствах вблизи функционально значимых участков коры.
Фокальная кортикальная дисплазия
Фокальная кортикальная дисплазия – это заболевание из гетерогенной группы аномалий развития коры головного мозга, характеризующееся нарушением пролиферации нейронов и нарушением архитектоники коры. Является одной из наиболее частых причин эпилепсии, может сочетаться с склерозом гиппокампов и кортикальными глионейрональными опухолями.
Клиническая картина
Фокальная кортикальная дисплазия является наиболее частой причиной рефрактерной эпилепсии.
Классификация
С момента первого описания фокальной кортикальной дисплазии Тейлором в 1971 г. Было разработано много различных классификации данной патологии [5].
Наиболее распространенными классификациями, используемыми до недавнего времени, были гистопатологическая классификация Palmini [6] предложенная в 2004 году и генетическая / морфологическая классификация Барковича [2] предложенная в 2005 году.
Наиболее актуальной и широко распространенной в настоящее время считается классификация предложенная Blumcke в 2011 году.
К сожалению, как и в случае многих других классификаций, в разных системах существует дублирование сущностей, а одна и та же терминология может использоваться с разными значениями. Таким образом, необходимо явно указывать, используемую классификацию (напр., «IIB тип по Blumcke»).
Диагностика
Магнитно-резонансная томография
МРТ является модальностью выбора у пациентов с подозрением на фокальную кортикальныю дисплазию. У различных типов фокальной кортикальной дисплазии существет много схожих черт, а отдельные типы при МРТ могут не иметь выявляемых изменений.
Основные черты фокальной кортикальной дисплазии включают [4]:
- утолщение коры
- размытость границ серого и белого вещества с аномальной архитектоникой субкортикального слоя
- гиперинтенсивный МР сигнал от белого вещества на T2/FLAIR взвешенных изображениях с или без признаков трансмантийной дисплазии
- гиперинтенсивный МР сигнал от серого вещества на T2/FLAIR взвешенных изображениях
- изменение структуры борозд и извилин
- долевая гипоплазия или атрофия
При каждом из типов фокальной кортикальной дисплазии эти признаки выражены в разной степени. Нижеприведенные типы относятся к классификации фокальной кортикальной дисплазии Blumcke (2011).
I тип
- локализация
- Ia тип: локализация обычно ограничена височной долей [4]
- при сочетании с атрофией гиппокампов данный тип сейчас относится к IIIa типу по классификации Blumcke
- Ib тип: чаще встречается за пределами височной доли
- Ia тип: локализация обычно ограничена височной долей [4]
- структура
- размытость границ серого и белого вещества (менее выражена, чем при II типе ФКД)
- выраженная “сегментарная” или долевая атрофия / гипоплазия с локальной потерей объема белого вещества
- МР сигнал
- белое вещество
- промежуточно повышенный МР сигнала на T2/FLAIR взвешенных изображениях
- сниженный МР сигнал на T1 взвешенных изображениях
- белое вещество
II тип
- локализация
- часто встречается в лобных долях
- менее часто, по сравнению с ФКД I типа, в височных долях
- структура
- изменение структуры борозд и извилин
- выраженная размытость границ серого и белого вещества
- утолщение коры
- МР сигнал
- белое вещество
- промежуточно повышенный МР сигнал на T2/FLAIR взвешенных изображениях, обычно более интенсивный, чем сигнал от прилежащей коры
- сниженный МР сигнал на T1 взвешенных изображениях
- локально измененненный сигнал может может распространяться за пределы коры по направлению к желудочкам (трансмантийный признак): что не характерно для I типа
- серое вещество
- несколько повышенный МР сигнала на T2 взвешенных изображениях
- кора остается гипоинтенсивной, по отношению к повышеному сигналу от белого вещества на Т2 взвешенных изображениях [4]
- более выраженный чем при I типе
- несколько повышенный МР сигнала на T2 взвешенных изображениях
- белое вещество
III тип
Фокальная кортикальная дисплазия III типа характеризуется наличием ряда сочетанных нарушений нарушений (напр, IIIa – сочетается с атрофией гиппокампов, IIIb – сочетается с глионейрональными опухолями (напр, ДНЭО), IIIc – сочетается с сосудистыми мальформациями; IIId – сочетается с инсультом раннего детского возраста).
Фокальная кортикальная дисплазия: головного мозга у взрослого
Под фокальной кортикальной дисплазией понимают заболевание, при котором возникают изменения в тканях мозга человека. Данная болезнь развивается еще при нахождении ребенка в утробе матери. Как она развивается, и как ее лечат?
Причины
Возникновение фокальной корковой дисплазии происходит еще при внутриутробном развитии плода. Патология обусловлена нарушением окончательного формирования церебральной коры. В результате этого в головном мозге появляются участки с атипичными структурами. Мозговые ткани отличаются утолщенностью, извилины становятся более плоскими.

Патологический процесс развивается примерно за месяц-полтора до рождения ребенка.
Спровоцировать неправильно развитие тканей мозга могут факторы, которые влияют на будущую маму во время вынашивания ребенка, к примеру, вредные привычки, радиация, гормональные сбои и прочее.
Виды патологии
Фокальная корковая дисплазия бывает трех типов:
- Первый. Наблюдается очаговое изменение архитектоники коры головного мозга.
- Второй. Выявляется локальное нарушение цитоархитектоники, при котором появляются атипичные нейроны и баллонные клетки. Такой вид патологии поражает в большинстве случаев левую или правую лобную долю.
- Третий. Вторичная форма изменений архитектоники коры мозга, возникающая как следствие других болезней, к примеру, склероза, энцефалита, инфекционных патологий.
Какой конкретно тип развивается у пациента, доктор определяет при обследовании.
Симптомы
Фокальная корковая дисплазия проявляется в основном приступами эпилепсии. Они характеризуются кратковременностью, так как длятся меньше минуты. Иногда встречаются ложные приступы.
Также у пациентов наблюдается спутанность сознания после окончаний эпилепсии. Возможны внезапные падения, нарушение координации движений.
Диагностика
Для выявления фокальной корковой дисплазии применяют магнитно-резонансную томографию. МРТ осуществляется по специальной методике. Она помогает обнаружить даже минимальные изменения в структуре коры головного мозга. Для правильной расшифровки результатов обследования требуется помощь опытного и квалифицированного рентгенолога.
Также больным назначают электроэнцефалографию. Она позволяет выявить эпилептическую активность головного мозга, как в момент приступа, так и вне него.
Для определения участка, где начинается приступ эпилепсии, используют с помощью ПЭТ, которое совмещают с томографией. При проведении такого обследования больному вводят специальный препарат сразу же после первого пароксизмального разряда.
Лечение
Для лечения фокальной корковой дисплазии используют противосудорожные препараты. Они помогают предотвращать приступы эпилепсии. Но бывает так, что данные медикаменты отказываются недостаточно сильными и не справляются со своей задачей. В этом случае принимается решение о проведении оперативного вмешательства.
В зависимости от того, какая область головного мозга поражена, и насколько распространен патологический процесс, применяют одну из следующих методов хирургического вмешательства:

- Селективная резекция эпилептогенной области.
- Классическая резекция височной доли или иных частей головного мозга.
- Тэйлорированная резекция.
После операции нередко наблюдаются стойкие нарушения неврологического характера. Точных мер по предотвращению развития фокальной кортикальной дисплазии тейлора нет, потому что неизвестно, что именно вызывает это заболевание. Чтобы при внутриутробном развитии не возникало никаких нарушений, будущим мамам следует внимательно следить за своим здоровьем.
Фокальная корковая дисплазия
Узнать больше о других заболеваниях на букву «Ф»: Факоматозы; Фантомная боль; Фибромиалгия; Фокальная корковая дисплазия; Фокальная эпилепсия; Фуникулярный миелоз.
 Фокальная корковая дисплазия – это дефект, проявляющийся в ходе развития клеточных структур головного мозга. Проявляется данная аномалия в виде эпилептических приступов, сопровождающихся полной кратковременной потерей сознания.
Фокальная корковая дисплазия – это дефект, проявляющийся в ходе развития клеточных структур головного мозга. Проявляется данная аномалия в виде эпилептических приступов, сопровождающихся полной кратковременной потерей сознания.
Диагностика заболевания проводится врачом неврологом на основании результатов ЭЭГ, МРТ и ПЭТ исследования. Консервативное лечение данной патологии проблематично, ввиду ее высокой устойчивости к противоэпилептической терапии. В тяжелых случаях может быть показано полное удаление пораженного участка мозга.
Общие данные
Фокальная корковая дисплазия – развивается во внутриутробном периоде и проявляется в виде патологий, локализующихся в отдельных участках мозговой оболочки. ФКД является самым распространённым фактором, провоцирующим появление эпилепсии у детей (по некоторым данным ФКД наблюдается у тридцати процентов детей больных эпилепсией).
Особенности, позволяющие отличить ФКД от обычной эпилепсии, является:
- низкая эффективность стандартного консервативного противоэпилептического лечения;
- большая выраженность симптомов у детей с различного рода умственными или психическими отклонениями.
Большинство патологий при ФКД локализуется в височной и лобной долях. Патологические поражения очень плохо визуализируются, что значительно усложняет проведение МРТ диагностики.
Причины возникновения заболевания
Возникновение ФКД обуславливается внутриутробными нарушениями в развитии церебральной коры, что обуславливает нарушения миграции клеток мозговой оболочки, образуя участок с аномально развитыми нейронами. Формируется ФКД на конечной стадии беременности, приблизительно за шесть недель до родов.
Из-за того, что у некоторых групп пациентов при обследовании были найдены рецессивные дефекты в структуре гена TSC1, нельзя полностью исключить генетическую причину развития заболевания. Большинство современных научных исследований ведется именно в этом направлении.
Усилия ученых сконцентрированы на разработке методик:
- Раннего (внутриутробного) выявления дефектного гена – данная разработка позволит выявить предрасположенность ребенка к возникновению заболевания в будущем.
- Выявления возможности передачи дефектного гена ребенку от одного из родителей – данная разработка позволит выявить риск передачи гена потомству еще на этапе планирования беременности.
- Замены дефектного гена – данная разработка позволит эффективно лечить заболевание (даже на ранних стадиях), что позволит избежать использования травматичного и чреватого развитием тяжелейших осложнений оперативного лечения.
Виды
 До недавнего времени медицинская наука выделяла всего два базовых вида дисплазии, однако, в начале 2011 года был принят новый классификатор, предполагающий деление ФКД на три базовых типа.
До недавнего времени медицинская наука выделяла всего два базовых вида дисплазии, однако, в начале 2011 года был принят новый классификатор, предполагающий деление ФКД на три базовых типа.
Согласно данному классификатору ФКД бывает:
- Первого типа. Характеризуется возникновением одного или нескольких локальных дефектов архитектоники коры головного мозга.
- Второго типа. Характеризуется развитием очаговых поражений архитектоники, с наличием аномалий в развитии нейронов и клеточных балок. В большинстве случаев поражает лобную долю.
- Третьего типа. Развитие дефектов архитектоники спровоцировано негативным воздействием какой–либо мозговой патологии.
Симптомы заболевания
Главным симптомом, опираясь на который можно диагностировать наличие у пациента корковой дисплазии является – краткосрочные эпилептические приступы. Манифестирует заболевания рано, часто еще до достижения пациентом 5 лет.
Приступы заболевания сложные (сопровождающиеся расстройством поведенческих реакций), интенсивные (осложняются потерей равновесия и возникновением спонтанных двигательных реакций) и кратковременные (редко длятся дольше одной минуты). В раннем возрасте при отсутствии должного лечения провоцируют развитие аутизма.
Симптоматика ФКД напрямую зависит от ее типа, локализации, выраженности симптомов, наличии осложнений и заболеваний, провоцирующих ее появление. Ранняя манифестация в большинстве случаев отягчается задержкой психического и умственного развития.
Симптомы дисплазии первого типа менее выражены, однако, в некоторых случаях данный тип ФКД может провоцировать ухудшение когнитивных способностей у пациента.
Симптомы дисплазии второго типа намного более выражены, чем первого. ФКД данного типа сопровождается возникновением тяжелейших эпилептических припадков.
Симптомы дисплазии третьего типа напрямую зависят от характера основного заболевания.
Диагностика заболевания
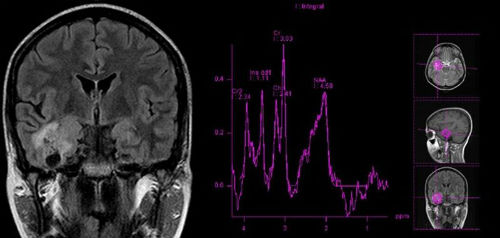
Главным диагностическим методом, позволяющим определить наличие ФКД, является – МРТ диагностика, которая, однако, должна производиться согласно специальному диагностическому протоколу. Толщина среза, согласно которому не должна превышать полутора миллиметров. Только столь тщательное сканирование позволяет выявить даже самые минимальные изменения в коре.
В процессе диагностики значение имеет квалификация и опыт врача рентгенолога, из-за чего интерпретация результатов должна вменяться в обязанность исключительно специалисту.
Проведение МРТ исследования позволяет выявить следующие признаки наличия ФКД:
- Изменение толщины коры, в месте предполагаемой локализации дисплазии.
- Отсутствие четко выраженного перехода между белым и серым мозговым веществом.
- Изменение хода мозговых извилин.
Каждый вид ФКД имеет спектр характерных именно для него симптомов. Уточнить данные полученные при прохождении МРТ позволяет проведение электроэнцефалографии, позволяющей выявить наличие локальной эпилептической активности, не только в момент эпилептического припадка, но и в период после него. Во время приступа отмечается активация участков мозга, расположенных в зонах локализации дисплазии. Данная закономерность объясняется наличием за пределами основной локализации дисплазии аномальных мозговых клеток.
Также обозначить зоны локализации дисплазии можно при помощи ПЭТ диагностики, дополненной МРТ исследованием. Однако у данного диагностического метода существует один значительный нюанс, ПЭТ исследование позволяет локализовать дисплазию только в период эпилептического припадка (контрастное вещество должно быть введено в организм пациента исключительно после первого пароксизмального заряда). Данный вид диагностики особенно ценен, в случае если МРТ диагностика не дала четких и однозначных результатов. Для получения более точного результата может применяться электрокортикография.
Терапия
Лечение больного курируется врачом неврологом, совместно с врачом эпилептологом. Лечение начинается с выбора и определения эффективной дозировки противосудорожного препарата. С данными целями может использоваться карбамазепин, диазепам, леветирацетам, топирамат и препарат вальпроевой кислоты. В большинстве случаев эпилепсия, отягощенная ФКД, оказывается крайне устойчивой к какому-либо противосудорожному лечению.
В указанном выше случае должен быть поставлен вопрос о хирургической резекции пораженного участка. Оперативное лечение проводится исключительно врачом нейрохирургом, совместно с неврологом. В связи с тем, что дисплазия носит фокальный характер, оперативное лечение является эффективным.
Многие специалисты настаивают на целесообразности как можно более полного и радикального удаления пораженного мозгового участка. Данное утверждение спорно, потому что локализация клеток, расположенных вокруг основного очага поражения достаточно обширна, а их полное удаление без нанесения значительного вреда пациенту невозможно.
В зависимости от тяжести симптомов, их локализации и размера пораженного участка может быть использован один из трех вариантов хирургического лечения:
- Селективное удаление зоны локализации дисплазии.
- Стандартное удаление пораженной части головного мозга.
- Точечное удаление зоны поражения корковой дисплазией.
При ФКД третьего типа целесообразно удаление, как самого участка дисплазии, так и главного очага поражения.
Прогноз развития заболевания
 Прогноз развития заболевания напрямую зависит от типа дисплазии, качества проведенной терапии, а также успешности радикального лечения. В большинстве случаев консервативное лечение дисплазии не приносит эффекта.
Прогноз развития заболевания напрямую зависит от типа дисплазии, качества проведенной терапии, а также успешности радикального лечения. В большинстве случаев консервативное лечение дисплазии не приносит эффекта.
Возникновение заболевания в детском возрасте может спровоцировать проявление отклонений в развитии, с постепенным развитием олигофрении.
Оперативное лечение является результативным, при одиночном очаге поражения. Практически у половины пациентов возобновления заболевания не наблюдается. Однако через десять лет после оперативного вмешательства стойкая ремиссия наблюдается только у трети пациентов. Скорее всего, рецидив заболевания в данном случае связывается с неполным удалением поврежденного сегмента.
Возникновение рецидива заболевания непосредственно после проведенного оперативного вмешательства наблюдается приблизительно у двух пациентов их ста, а в случае распространенного поражения, рецидив наступает у шести пациентов из ста прооперированных.
Риск рецидива увеличивается, в случае если оперативное вмешательство проводилось вблизи функционально важных участков головного мозга.
Фокальная кортикальная дисплазия: головного мозга у взрослого
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
Названия
Название: Фокальная корковая дисплазия.
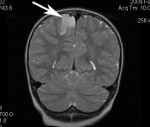
 Фокальная корковая дисплазия
Фокальная корковая дисплазияОписание
Фокальная корковая дисплазия. Аномалия структуры коры головного мозга, затрагивающая её ограниченный участок. Клинически проявляется фокальными двигательными эпиприступами с потерей сознания, но небольшой продолжительностью. Диагностируется неврологом или эпилептологом по данным ЭЭГ, специально проведённого МР-сканирования, субдуральной электрокортикографии, ПЭТ головного мозга. Как правило, эпилепсия при корковой дисплазии устойчива к проводимой противоэпилептической терапии. Альтернативным методом лечения выступает нейрохирургическая резекция участка дисплазии.
Дополнительные факты
Фокальная корковая дисплазия (ФКД) — возникшее в период внутриутробного развития локальное нарушение в строении мозговой коры. Является самым частым этиофактором развития эпилепсии у детей. По данным международного исследования ILAE (2005 г. ) ФКД была диагностирована у 31% детей с эпилепсией. Отличительными особенностями эпилептических пароксизмов при ФКД являются: устойчивость к проводимой противоэпилептической терапии, агрессивное течение с развитием у детей задержки психического развития и эпилептической энцефалопатии, эффективность нейрохирургических способов лечения.
Локальные диспластические изменения коры располагаются преимущественно в височных и лобных долях. Они слабо заметны на макроскопическом уровне, что затрудняет диагностику ФКД даже при помощи таких современных методов нейровизуализации как МРТ. Проблемы диагностики ФКД особо актуальны в практической неврологии и педиатрии, поскольку её выявление как причины эпилептических пароксизмов имеет решающее значение для выбора эффективной лечебной тактики в отношении резистентных форм эпилепсии.
 Фокальная корковая дисплазия
Фокальная корковая дисплазияПричины
ФКД обусловлена нарушением окончательных этапов развития церебральной коры (кортикогенеза) во внутриутробном периоде. В результате нарушений миграции и дифференцировки клеток коры образуется участок с аномальными нейронами, патологической утолщенностью, уплощенностью извилин или изменённой архитектоникой (появлением клеток, типичных для одного слоя, в другом слое коры). Формирование фокальной корковой дисплазии происходит незадолго до родов — за 4-6 недель до окончания периода внутриутробного развития. Более тяжёлые формы пороков мозговой коры (например, полимикрогирия, гемимегалэнцефалия) связаны с нарушениями конца 2-го начала 3-его триместра беременности.
Нельзя исключить генетическую природу ведущего к ФКД сбоя в кортикогенезе. Так, у многих пациентов обнаружены изменения в гене TSC1, которые также наблюдаются при туберозном склерозе. В настоящее время проводятся международные исследования по поиску генетического субстрата корковых дисплазий.
Классификация
До недавнего времени выделяли 2 основных типа ФКД. В 2011 г. Была разработана новая классификация, в которую включён 3-й тип, ассоциированный с другим основным поражением церебральных структур. Согласно этой классификации выделяют:
ФКД I типа. Локальное нарушение архитектоники коры – радиальное (IA), тангенциальное (IB) или смешанное (IC). Выявляется у 1,7% обследованных практически здоровых людей.
ФКД II типа. Очаговое нарушение цитоархитектоники с наличием аномальных нейронов (IIA) и так называемых баллонных клеток (IIB). Как правило, дисплазия затрагивает лобные доли.
ФКД III типа. Вторичное нарушение корковой архитектоники, обусловленное другой патологией – мезиальным темпоральным склерозом (IIIA), глиальной опухолью (IIIB), мальформацией сосудов головного мозга (IIIC) или другими нарушениями (IIID) – энцефалитом Расмуссена, нейроинфекцией, посттравматическими или постишемическими изменениями и пр.
Симптомы
Ведущим клиническим проявлением ФКД выступает фокальная эпилепсия. Как правило, она манифестирует в детском возрасте. Эпилептические пароксизмы отличаются своей кратковременностью — длятся не более минуты. Среди них преобладают сложные (с расстройством сознания) фокальные моторные приступы, зачастую с автоматизмами в начальном периоде пароксизма. Спутанность сознания в постприступный период выражена незначительно. Характерны двигательные феномены и внезапные падения. Вторичная генерализация эпиприступов происходит заметно быстрее, чем при височной эпилепсии.
Возраст дебюта эпилепсии и сопутствующая клиническая симптоматика зависят от типа, выраженности и расположения очага корковой дисплазии. Ранняя манифестация аномалии обычно сопровождается задержкой психического развития ребёнка и когнитивными нарушениями.
Диагностика
Основной метод диагностики ФКД — магнитно-резонансная томография. Она должна выполняться по специальному протоколу с толщиной срезов 1-2 Только такое тщательное сканирование способно выявить минимальные структурные изменения мозговой коры. В МРТ диагностике корковой дисплазии имеет значение опыт и квалификация рентгенолога. Поэтому при необходимости результаты исследования следует показать более опытному в этом вопросе специалисту.
К МРТ признакам ФКД относятся: локальная гипоплазия или утолщение коры, «смазывание» перехода между белым и серым веществом, изменённый ход извилин, повышенный МР-сигнал на ограниченном участке коры при исследовании в режимах Т2 и FLAIR. Каждый тип ФКД имеет свои особенности МРТ-картины.
В обязательно порядке пациентам с ФКД проводится электроэнцефалография. В большинстве случаев она выявляет очаговую эпилептическую активность мозга не только в момент приступа, но и в межприступный период. Во время приступа отмечается повышенная возбудимость и активация зон коры, прилежащих в визуализируемому на МРТ очагу дисплазии. Это связано с наличием аномальных клеток и за пределами основного участка корковой дисплазии, который является лишь «верхушкой айсберга».
Выявление зоны начала эпилептического приступа возможно при помощи ПЭТ, совмещённой с МРТ-изображением. При этом радиофармпрепарат должен быть введён пациенту после первого же пароксизмального разряда. Такое исследование особенно ценно при МРТ-негативных случаях ФКД и при несовпадении очага, визуализируемого на МРТ, с данными ЭЭГ. Для более точного определения расположения эпилептогенного очага проводится инвазивная электрокортикография с установкой субдуральных электродов, требующая краниотомии.
Лечение
Терапию начинают с подбора эффективного противосудорожного препарата и его дозы. Пациента совместно курируют эпилептолог и невролог. Возможно применение карбамазепина, препаратов вальпроевой к-ты, диазепама, леветирацетама, топирамата и тд антиконвульсантов. Однако зачастую эпилепсия при ФКД оказывается резистентной к противосудорожной терапии. В таких случаях ставится вопрос о хирургическом лечении и проводится консультация нейрохирурга.
Поскольку диспластические изменения носят фокальный характер, то хирургическое удаление патологического очага является эффективным способом лечения ФКД. В начале нейрохирургического вмешательства проводится электростимуляция и индивидуальная интраоперационная кортикография с составлением карты функционально важных участков коры, что позволяет избежать их травмирования в ходе операции. Многие нейрохирурги настаивают на целесообразности как можно более радикального удаления диспластического очага для достижения наилучших результатов лечения. Сложность заключается в широком распространении зоны точечно расположенных патологически изменённых клеток вокруг основного очага и невозможности их полного удаления. Распространённые и билатеральные эпилептогенные поражения являются противопоказанием к хирургическому лечению.
В зависимости от локализации и распространённости очага применяется один из 3 видов оперативных вмешательств: селективная резекция эпилептогенной зоны, стандартизированная резекция головного мозга (лобэктомия), тэйлорированная резекция — «выкраивание» зоны дисплазии, определённой в ходе кортикографии. При ФКД III типа зачастую требуется удаление и дисплазии, и основного очага поражения (опухоли, участка склероза, сосудистой мальформации ).
Стойкие послеоперационные неврологические расстройства отмечаются в 2% случаев, при распространённых поражениях — в 6%. Риск их развития повышен при проведении лобэктомии и вмешательствах вблизи функционально значимых участков коры.
Причины
ФКД обусловлена нарушением окончательных этапов развития церебральной коры (кортикогенеза) во внутриутробном периоде. В результате нарушений миграции и дифференцировки клеток коры образуется участок с аномальными нейронами, патологической утолщенностью, уплощенностью извилин или изменённой архитектоникой (появлением клеток, типичных для одного слоя, в другом слое коры).
Формирование фокальной корковой дисплазии происходит незадолго до родов — за 4-6 недель до окончания периода внутриутробного развития. Более тяжёлые формы пороков мозговой коры (например, полимикрогирия, гемимегалэнцефалия) связаны с нарушениями конца 2-го начала 3-его триместра беременности. Нельзя исключить генетическую природу ведущего к ФКД сбоя в кортикогенезе.
Возникновение фокальной корковой дисплазии происходит еще при внутриутробном развитии плода. Патология обусловлена нарушением окончательного формирования церебральной коры. В результате этого в головном мозге появляются участки с атипичными структурами. Мозговые ткани отличаются утолщенностью, извилины становятся более плоскими.
Патологический процесс развивается примерно за месяц-полтора до рождения ребенка.
Спровоцировать неправильно
развитие тканей мозга могут факторы, которые влияют на будущую маму во время
вынашивания ребенка, к примеру, вредные привычки, радиация, гормональные сбои и
прочее.
Виды патологии
Фокальная корковая дисплазия
бывает трех типов:
- Первый. Наблюдается очаговое
изменение архитектоники коры головного мозга. - Второй. Выявляется локальное
нарушение цитоархитектоники, при котором появляются атипичные нейроны и баллонные
клетки. Такой вид патологии поражает в большинстве случаев левую или правую лобную
долю. - Третий. Вторичная форма изменений
архитектоники коры мозга, возникающая как следствие других болезней, к примеру,
склероза, энцефалита, инфекционных патологий.
Какой конкретно тип развивается у
пациента, доктор определяет при обследовании.
Описание
Фокальная корковая дисплазия. Аномалия структуры коры головного мозга, затрагивающая её ограниченный участок. Клинически проявляется фокальными двигательными эпиприступами с потерей сознания, но небольшой продолжительностью. Диагностируется неврологом или эпилептологом по данным ЭЭГ, специально проведённого МР-сканирования, субдуральной электрокортикографии, ПЭТ головного мозга.
Симптомы
Фокальная корковая дисплазия
проявляется в основном приступами эпилепсии. Они характеризуются кратковременностью,
так как длятся меньше минуты. Иногда встречаются ложные приступы.
Также у пациентов наблюдается спутанность
сознания после окончаний эпилепсии. Возможны внезапные падения, нарушение
координации движений.
Ведущим клиническим проявлением ФКД выступает фокальная эпилепсия. Как правило, она манифестирует в детском возрасте. Эпилептические пароксизмы отличаются своей кратковременностью — длятся не более минуты. Среди них преобладают сложные (с расстройством сознания) фокальные моторные приступы, зачастую с автоматизмами в начальном периоде пароксизма.


Спутанность сознания в постприступный период выражена незначительно. Характерны двигательные феномены и внезапные падения. Вторичная генерализация эпиприступов происходит заметно быстрее, чем при височной эпилепсии. Возраст дебюта эпилепсии и сопутствующая клиническая симптоматика зависят от типа, выраженности и расположения очага корковой дисплазии. Ранняя манифестация аномалии обычно сопровождается задержкой психического развития ребёнка и когнитивными нарушениями.
Дополнительные факты
устойчивость к проводимой противоэпилептической терапии, агрессивное течение с развитием у детей задержки психического развития и эпилептической энцефалопатии, эффективность нейрохирургических способов лечения. Локальные диспластические изменения коры располагаются преимущественно в височных и лобных долях.
Они слабо заметны на макроскопическом уровне, что затрудняет диагностику ФКД даже при помощи таких современных методов нейровизуализации как МРТ. Проблемы диагностики ФКД особо актуальны в практической неврологии и педиатрии, поскольку её выявление как причины эпилептических пароксизмов имеет решающее значение для выбора эффективной лечебной тактики в отношении резистентных форм эпилепсии.
Диагностика
Для выявления фокальной корковой дисплазии применяют магнитно-резонансную томографию. МРТ осуществляется по специальной методике. Она помогает обнаружить даже минимальные изменения в структуре коры головного мозга. Для правильной расшифровки результатов обследования требуется помощь опытного и квалифицированного рентгенолога.
Также больным назначают электроэнцефалографию. Она позволяет выявить эпилептическую активность головного мозга, как в момент приступа, так и вне него.
Для определения участка, где
начинается приступ эпилепсии, используют с помощью ПЭТ, которое совмещают с
томографией. При проведении такого обследования больному вводят специальный
препарат сразу же после первого пароксизмального разряда.
Основной метод диагностики ФКД — магнитно-резонансная томография. Она должна выполняться по специальному протоколу с толщиной срезов 1-2 Только такое тщательное сканирование способно выявить минимальные структурные изменения мозговой коры. В МРТ диагностике корковой дисплазии имеет значение опыт и квалификация рентгенолога.
Поэтому при необходимости результаты исследования следует показать более опытному в этом вопросе специалисту. К МРТ признакам ФКД относятся: локальная гипоплазия или утолщение коры, «смазывание» перехода между белым и серым веществом, изменённый ход извилин, повышенный МР-сигнал на ограниченном участке коры при исследовании в режимах Т2 и FLAIR.
Каждый тип ФКД имеет свои особенности МРТ-картины. В обязательно порядке пациентам с ФКД проводится электроэнцефалография. В большинстве случаев она выявляет очаговую эпилептическую активность мозга не только в момент приступа, но и в межприступный период. Во время приступа отмечается повышенная возбудимость и активация зон коры, прилежащих в визуализируемому на МРТ очагу дисплазии.
Это связано с наличием аномальных клеток и за пределами основного участка корковой дисплазии, который является лишь «верхушкой айсберга». Выявление зоны начала эпилептического приступа возможно при помощи ПЭТ, совмещённой с МРТ-изображением. При этом радиофармпрепарат должен быть введён пациенту после первого же пароксизмального разряда.
Такое исследование особенно ценно при МРТ-негативных случаях ФКД и при несовпадении очага, визуализируемого на МРТ, с данными ЭЭГ. Для более точного определения расположения эпилептогенного очага проводится инвазивная электрокортикография с установкой субдуральных электродов, требующая краниотомии.
Лечение
Для лечения фокальной корковой
дисплазии используют противосудорожные препараты. Они помогают предотвращать
приступы эпилепсии. Но бывает так, что данные медикаменты отказываются
недостаточно сильными и не справляются со своей задачей. В этом случае
принимается решение о проведении оперативного вмешательства.
В зависимости от того, какая область головного мозга поражена, и насколько распространен патологический процесс, применяют одну из следующих методов хирургического вмешательства:
- Селективная резекция
эпилептогенной области. - Классическая резекция височной
доли или иных частей головного мозга. - Тэйлорированная резекция.
После операции нередко наблюдаются стойкие нарушения неврологического характера. Точных мер по предотвращению развития фокальной кортикальной дисплазии тейлора нет, потому что неизвестно, что именно вызывает это заболевание. Чтобы при внутриутробном развитии не возникало никаких нарушений, будущим мамам следует внимательно следить за своим здоровьем.


Терапию начинают с подбора эффективного противосудорожного препарата и его дозы. Пациента совместно курируют эпилептолог и невролог. Возможно применение карбамазепина, препаратов вальпроевой к-ты, диазепама, леветирацетама, топирамата и тд антиконвульсантов. Однако зачастую эпилепсия при ФКД оказывается резистентной к противосудорожной терапии.
В таких случаях ставится вопрос о хирургическом лечении и проводится консультация нейрохирурга. Поскольку диспластические изменения носят фокальный характер, то хирургическое удаление патологического очага является эффективным способом лечения ФКД. В начале нейрохирургического вмешательства проводится электростимуляция и индивидуальная интраоперационная кортикография с составлением карты функционально важных участков коры, что позволяет избежать их травмирования в ходе операции.
Многие нейрохирурги настаивают на целесообразности как можно более радикального удаления диспластического очага для достижения наилучших результатов лечения. Сложность заключается в широком распространении зоны точечно расположенных патологически изменённых клеток вокруг основного очага и невозможности их полного удаления.
Распространённые и билатеральные эпилептогенные поражения являются противопоказанием к хирургическому лечению. В зависимости от локализации и распространённости очага применяется один из 3 видов оперативных вмешательств: селективная резекция эпилептогенной зоны, стандартизированная резекция головного мозга (лобэктомия), тэйлорированная резекция — «выкраивание» зоны дисплазии, определённой в ходе кортикографии.
При ФКД III типа зачастую требуется удаление и дисплазии, и основного очага поражения (опухоли, участка склероза, сосудистой мальформации ). Стойкие послеоперационные неврологические расстройства отмечаются в 2% случаев, при распространённых поражениях — в 6%. Риск их развития повышен при проведении лобэктомии и вмешательствах вблизи функционально значимых участков коры.
Классификация
До недавнего времени выделяли 2 основных типа ФКД. В 2011 г. Была разработана новая классификация, в которую включён 3-й тип, ассоциированный с другим основным поражением церебральных структур. Согласно этой классификации выделяют: ФКД I типа. Локальное нарушение архитектоники коры – радиальное (IA), тангенциальное (IB) или смешанное (IC).
Выявляется у 1,7% обследованных практически здоровых людей. ФКД II типа. Очаговое нарушение цитоархитектоники с наличием аномальных нейронов (IIA) и так называемых баллонных клеток (IIB). Как правило, дисплазия затрагивает лобные доли. ФКД III типа. Вторичное нарушение корковой архитектоники, обусловленное другой патологией – мезиальным темпоральным склерозом (IIIA), глиальной опухолью (IIIB), мальформацией сосудов головного мозга (IIIC) или другими нарушениями (IIID) – энцефалитом Расмуссена, нейроинфекцией, посттравматическими или постишемическими изменениями и пр.
Кортикальная дисплазия головного мозга что это такое
Главная » Разное » Кортикальная дисплазия головного мозга что это такоеКортикальная дисплазия головного мозга лечение
Корковая дисплазия головного мозга
Корковая дисплазия включает в себя несколько вариантов нарушения организации нервных клеток в головном мозге. Лиссэнцефалия представляет собой недоразвитие мозговых извилин с гладкой поверхностью мозговых полушарий.
Понятие кортикальной дисплазии объединяет следующие варианты нарушения организации нервных клеток:
- лиссэнцефалия (агирия)
- пахигирия
- микрополигирия
- шизэнцефалия
- трансмантийная дисплазия
Все эти варианты аномалии головного мозга могут носить очаговый и генерализованный характер.
Лиссэнцефалия (агирия) и пахигирия – недоразвитие мозговых извилин с гладкой поверхностью мозговых полушарий, может быть тотальной и очаговой. В целом для лиссэнцефалии характерна умственная отсталость, раннее начало эпилепсии. Встречается одинаково часто как у девочек, так и у мальчиков. Часто регистрируется на эхоэнцефалограмме. Тотальная агирия сопровождается ленточной гетеротопией, известной как синдром двойной коры .
Описаны два морфологических типа лиссэнцефалии.
1-й – тип Bilschowski, для которого характерна 4-слойная кора. Четвертый слой сформирован из гетеротопических нейронов. Этот тип часто ассоциируется с другими аномалиями – гетеротопиями, макро- и микрогириями, шизэнцефалией и др.
У больных отмечается гипотония, умственная отсталость, эпилептические припадки. Данный тип имеет генетическую и хромосомную наследственность. Он является основным морфологическим признаком синдромов Варбурга и Секкеля (карликовость с птицеголовостью), синдромов Miller-Dilker и Norman-Roberts (эпилепсия, умственная отсталость, лицевой дисморфизм и другие стигмы), связанные с делецией (удвоением) 17-й хромосомы.
2-й тип – Walker’s лиссэнцефалия с полным отсутствием кортикального слоя. Сочетается с гипоплазией (недоразвитием) мозжечка, аномалией глаз и другими изменениями мозга.
Микрогирия (микрополигирия) – заболевание, при котором мозг представляет собой множество мелких, коротких, неглубоких извилин. Чаще встречается фокальная (локализованная) микрогирия различной площади. Она может являться структурной основой многих генетических и хромосомных синдромов (Денди-Уокера, Арнольда-Чиари, Цельвегера, неонатальной адренолейкодистрофии и др.). Микрогирия является морфологическим дефектом при синдроме Foix-Chavany-Marie (умственная отсталость и псевдобульбарный паралич).
Микрогирия (полимикрогирия) – еще один вариант корковой дисплазии, обозначающий участок множества мелких, неглубоких извилин с нарушением строения серого вещества. Полимикрогирия получила название врожденный двусторонний перисильвиев синдром . Симптомами ее являются: врожденная центральная диплегия (паралич) лицевой, глоточной и жевательной мускулатуры, 100%-ное нарушение движения языка в сочетании с умственной отсталостью и эпилепсией. Судороги дебютируют, как правило, на первом году жизни. По своему характеру они могут быть как фокальными (локальными), так и генерализованными, не поддаются противосудорожной терапии.
Фокальная корковая дисплазия – частичное нарушение процессов развития нервной системы, результатом чего является образование патологических корковых участков. Область преимущественной локализации фокальной корковой дисплазии – лобные и височные отделы мозга.
Для фокальной корковой дисплазии характерны выраженные, демонстративные и порой необычные двигательные феномены (жестовые автоматизмы (de novo), педалирование по типу топтания на месте), сопровождающие припадки.
По материалам статьи Аномалии головного мозга (миграционные нарушения) у детей: клинико-радиологические проявления
МРТ при эпилепсии: фокальная кортикальная дисплазия
Если у Вашего ребенка обнаружили эпилепсию, необходимо сделать МРТ головного мозга, чтобы исключить изменения структуры мозговой ткани, которые являются причиной эпилепсии.
Одна из таких причин – это фокальная (очаговая) кортикальная (корковая) дисплазия, или ФКД – участок неправильно развитой коры мозга, который вызывает патологическую элект
Диагностика фокальной кортикальной дисплазии (ФКД) с помощью МРТ
Если у Вашего ребенка обнаружили эпилепсию, необходимо сделать МРТ головного мозга, чтобы исключить изменения структуры мозговой ткани, которые являются причиной эпилепсии.
Одна из таких причин – это фокальная (очаговая) кортикальная (корковая) дисплазия, или ФКД – участок неправильно развитой коры мозга, который вызывает патологическую электрическую активность коры. Для выявления фокальной кортикальной дисплазии необходимо выполнять МРТ на высокопольном томографе. При записи на МРТ нужно уточнить, проводится ли в центре сканирование по специальным эпилептическим протоколам. Эти протоколы включают в себя выполнение срезов толщиной 1-2 мм, которые позволяют детально выявить даже минимальные изменения мозговых структур.
К сожалению, многие рентгенологи, работающие на МРТ, плохо знакомы с диагностикой ФКД, а некоторые даже никогда не слышали этот диагноз. Часто ФКД просматривается врачами, и детям ставят другой, неправильный диагноз, например опухоль мозга, глиоз, либо в заключение выносится «норма».
Чтобы разобраться в проблеме яснее, рассмотрим основные МРТ-признаки фокальной кортикальной дисплазии (ФКД).
1. Изменения формы и размеров коры – локальное утолщение коры, нарушение хода извилины, смазанная граница между серым и белым веществом, локальная атрофия/гипоплазия коры
2. Повышение МР-сигнала на Т2 и FLAIR от коры и/или близлежащего белого вещества.
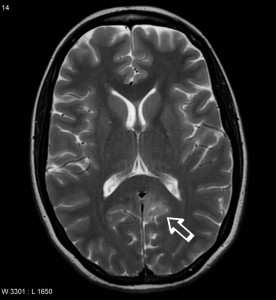
МРТ головного мозга – фокальная кортикальная дисплазия. Локальное повышение МР-сигнала от коры левой затылочной доли, утолщение коры, сглаженность границы серого и белого вещества. Эти МРТ-признаки могут быть пропущены без достаточного владения темой.
Если Ваш врач сомневается в том, есть ли у ребенка ФКД, необходимо найти специалиста, который поможет правильно интерпретировать снимки МРТ. Ведь от этого решения зависит лечение эпилепсии – при подтвержденной ФКД приступы успешно лечатся с помощью операции.
Найти нужного специалиста по МРТ головного мозга помогает Национальная телерадиологическая сеть – всероссийская система консультаций по МРТ, КТ, рентгену и маммографии. С помощью сайта http://rentgen-online.ru вы можете получить Второе мнение по МРТ и удаленно проконсультировать снимки у рентгенолога. Врачи Института мозга человека им. Бехтеревой досконально владеют диагностикой фокальных кортикальных дисплазий и других причин эпилепсии.
Читать подробнее о Втором мнении
Читать подробнее о телемедицине

Кандидат медицинских наук, член Европейского общества радиологов

