Коллатеральная малоберцовая связка – Малоберцовая коллатеральная связка – диагностика и лечение, обострение, польза, причины и диагностика
Коллатеральная связка – анатомия, виды, симптомы, лечение
Коллатеральные связки выполняют очень важную функцию в суставе колена: они укрепляют капсулу сустава, обеспечивая стабилизацию колена во время его сгибания и разгибания. Во время движения ноги связки растягиваются (при разгибании колена) или расслабляются (во время сгибания), их напряжение напрямую зависит от движения самого сустава.

Коллатеральные связки бывают несколько видов: большеберцовая и малоберцовая. Первая разновидность отвечает за стабилизацию медиального отдела сустава и противодействует получаемой нагрузке. Вторая совместно с дуговидной подколенной связкой и подколенными мышцами образует своеобразную конструкцию, регулирующую голень при наклонах и поворотах кнаружи. При различных травмах и заболеваниях, во время которых возникают повреждения связочных тканей, и появляются серьезные проблемы с ходьбой.
Анатомия
Строение сустава колена включает две разновидности связок, которые в совокупности создают связочный аппарат коленного сустава. От внутреннего мыщелка идет большеберцовая коллатеральная связка, продолжающаяся до самого верха одноименной кости. Сверху она соединяется с бедренной костью, а снизу прикреплена к задней внутренней части большеберцовой кости. Располагаясь по наклону, она пересекается с наружной малоберцовой связкой.

Наружная малоберцовая, или медиальная связка, в свою очередь, простирается к малоберцовой кости, направляясь от наружного бокового отдела бедренного мыщелка. Ее нижнее крепление находится на переднем участке малоберцовой кости. С суставной капсулой она никаким образом не соединена и отделена от внешнего мениска сухожилием мышцы, локализованной под коленом.
Если выполняется полное разгибание коленного сустава, бедренный мыщелок, как клин, скользит между большеберцовой костью и верхним креплением коллатеральной связки. Радиус дуги мыщелка увеличивается при направлении вперед или назад, в то время, как коллатеральные связки прикреплены к вогнутости, что соединяет центр дуги. Если происходит сгиб колена на 30-35 градусов, они расслабляются. При проведении иммобилизации коленного сустава, ее выполняют именно в этом положении.
Виды
Медики разделяют коллатеральные связки на 2 разновидности: наружную и внутреннюю.

Медиальная коллатеральная связка служит своеобразным ограничителем отклонения голени на наружную сторону. Находится между головкой малоберцовой кости и наружным бедренным мыщелком. Латеральная, или большеберцовая, действует так же, только в противоположную сторону. Вследствие сильного механического или физического воздействия может произойти частичный разрыв связочных структур.
Большеберцовая коллатеральная связка
Большеберцовая коллатеральная связка подвергается травматизации чаще внешней. Типичными механизмами получения частичных и полных разрывов могут быть сильные удары по наружной части разогнутой нижней конечности. Разрывы большеберцовой связки случаются при выпрямленном колене, когда она находится в натянутом положении.
Малоберцовая коллатеральная связка
Малоберцовая коллатеральная связка отделяется от суставной капсулы подкожной жировой клетчаткой. Она проходит с наружной поверхности бедра от мыщелка до головки малоберцовой кости. Ее также называют наружной коллатеральной.
Причины
Разрыв коллатеральных связок нередко случается во время занятий спортом, например, при катании на лыжах или игры в футбол. Удар в наружную область колена приводит к раскрытию щели на внутренней стороне колена. При этом коллатеральная связка коленного сустава, находящаяся в натянутом состоянии, растягивается еще больше, и происходит разрыв.
Если в это время давление на сустав прежнее, что приводит к еще большему раскрытию щели, возникает повреждение передней крестообразной связки и медиального мениска, локализованных в передней части сустава. Наиболее распространенной причиной, провоцирующей разрыв связочных тканей, считается неестественное скручивание коленного сустава, сильные удары по внутренней области колена или по передней части голени.
Еще одной причиной разрывов и даже отрыва от места крепления внутренней боковой связки является патологический процесс, называемый в медицине энтезопатия. Эта болезнь поражает волокнистые структуры и провоцирует развитие в них воспалительного процесса дегенеративного характера. Энтезопатия возникает как негативное последствие после перенесенных заболеваний, влекущих за собой разрушительные изменения в суставе, например псориаза, спондилоартрита, ревматоидного артрита.
Симптомы
- ярко выраженная болезненность в месте травматизации,
- отечность мягких тканей,
- ограниченная подвижность голеностопного сустава,
- ограниченная опороспособность ноги.
При ПКС (повреждении коллатеральных связок) легкой степени патологическая подвижность волокнистых структур может отсутствовать. Чтобы проверить наличие повреждения, выполняют специальные тесты в медицинских учреждениях.
Методы лечения
Повреждение медиальной коллатеральной связки требует своевременной квалифицированной врачебной помощи. Чтобы подтвердить наличие разрыва медиальной коллатеральной связки, диагностировать травмы других структур сустава колена, врач-травматолог назначает прохождение рентгенографии, которую выполняют в 2 проекциях. При необходимости пациенту назначают МРТ поврежденного колена.
При травмировании легкой степени, как правило, выбирается консервативная методика терапии. Коленный сустав иммобилизуется при помощи удобного прямого ортеза, благодаря которому нельзя согнуть или разогнуть ногу в колене. Как дополнение часто рекомендуется бинтовать поврежденный сустав эластичным бинтом или носить специальный компрессионный трикотаж.
Чтобы не допустить развитие тромбоза в венах и сосудах, назначаются специальные медикаменты. Прием таких препаратов очень важен, так как любые травмы нижних конечностей могут спровоцировать развитие тромбоза глубокой вены. Если все рекомендации врача соблюдаются, травма лечится, в среднем, 20-30 дней, более точные прогнозы зависят от степени повреждения. После полного срастания травмированных тканей иммобилизующий ортез снимают, но во время реабилитационного периода рекомендуется носить стабилизирующий наколенник, чтобы предупредить повторное повреждение связочных тканей.
Консервативное лечение
Очень редко разрыв связки происходит в месте ее крепления и с отрывом части кости. Учитывая степень смещения, врач допускает и в таких случаях консервативные методы лечения, но при условии выполнения рефиксации отделившегося фрагмента кости при помощи винтов.
Если же заживление произошло не полностью, и сохранилась неуверенность во время ходьбы и при выполнении спортивных упражнений после несоблюдения всех рекомендаций врача или при неправильном подборе методики лечения, будет назначено хирургическое вмешательство. Легкую и среднюю степень растяжения лечат консервативными методами. Тяжелая травма, как правило, требует хирургического вмешательства и фиксации фрагмента кости, оторванного при получении повреждения.
Хирургическое лечение
Если при травмировании повредилась медиальная коллатеральная связка и медиальный мениск, выполняется артроскопическая резекция, или сшивание травмированных частей мениска с дальнейшим обеспечением неподвижности колена. Продолжительность использования фиксатора зависит от тяжести травмы и занимает от 3 до 4 недель.
От выполненной вовремя диагностики и назначенного лечения зависит скорость выздоровления. Если травма была получена спортсменом, в жизни которого много физических нагрузок, для полноценного выздоровления понадобится хирургическое вмешательство. Существует несколько разновидностей операций:
- артроскопия,
- артротомия.
При разрыве коллатеральной связки операция выполняется в течение 3 суток после травмирования. Если в этот период операцию не было возможности провести, проводят пластику связочных тканей, методика подбирается на основании состояния пациента.
После того, как операцию выполнили, на коленный сустав накладывается специальный фиксатор – гипсовый тутор, лонгеты или шарнирный ортез. Носить такое приспособление придется в течение 1-2 месяцев. Через 3 недели после оперативного вмешательства врач может рекомендовать выполнение специальных упражнений для разработки поврежденной конечности и восстановления движения в суставе.
Реабилитация

Полное восстановление после травмирования коллатеральных связок требует определенного периода, длительность реабилитации зависит от степени тяжести повреждения. При ношении ортеза многим пациентам приходится передвигаться при помощи костылей, это вынужденная мера, направленная на ускорение заживления и костного сращения, а также прироста трансплантата к костной ткани.
Если после проведения реконструкции связочных тканей был назначен синтетический эндопротез, двигать нижней конечностью разрешается уже через сутки. Для снижения болезненных симптомов и уменьшения отечности мягких тканей назначаются физиотерапевтические процедуры, такие как:
- электрофорез,
- криотерапия,
- магнитотерапия,
- ультразвук,
- УВЧ,
- амплиимпульс,
- лазерная терапия,
- лечебный массаж.
Не нужно забывать и о лечебной физкультуре, упражнения которой способствуют укреплению мышц, которые локализованы в области бедренной и большеберцовой кости.
irksportmol.ru
Малоберцовая коллатеральная связка – диагностика и лечение, обострение, польза, причины и диагностика
Повреждение связочного аппарата голеностопного сустава
Голеностопный сустав, как никакой другой, испытывает высокую нагрузку при стоянии и ходьбе человека. По количеству повреждений связок, на фоне других суставов, находится в числе лидеров. Связки не только укрепляют, фиксируют сустав. Наряду с мышцами, фасциями, сухожилиями, они соединяют в единую структуру кости стопы и голени. При воздействии на суставной аппарат чрезмерной травмирующей силы происходит повреждение связок голеностопного сустава.
Соединения голеностопа
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…Читать далее »
По форме сустав считается блоковидным, по движению – одноосным. Образован тремя костями: нижними концами большеберцовой, малоберцовой и таранной костью. В суставе производится подошвенное и тыльное сгибание и разгибание вокруг одной фронтальной оси.
Суставная сумка голеностопного сустава укреплена тремя группами прочных связок. Коллатеральные (боковые) связки голеностопного сустава подразделяются на наружные (латеральные) и внутренние (медиальные).
В 90% случаев повреждения в голеностопном суставе связаны именно с наружными связками. Каждая связка образована соединительнотканными тяжами. Тяжи состоят из отдельных волокон, собранных в пучки разной величины.
Боковые связки веером расходятся на множественные прочные пучки. Крепятся верхним концом к соответствующим лодыжкам – латеральной и медиальной. В наружной связке таких пучка три:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- передняя таранно-малоберцовая связка;
- средний, образован пяточно-малоберцовой связкой;
- задняя таранно-малоберцовая связка.
Внутренняя связка отличается более сложным строением. Образована двумя слоями: поверхностным и внутренним. Наружный слой широкий, треугольной формы. Образует дельтовидную связку. Внутренний слой включает два таранно-большеберцовых пучка: передний и задний.
Третья, последняя группа связок соединяет спереди и сзади малоберцовую и большеберцовую кости.
Виды, механизм травм
Повреждения связок голеностопа регистрируются часто. Подразделяются на следующие виды:
- Растяжение – повреждение без нарушения целостности волокон.
- Разрыв – полное или значительное нарушение анатомической целостности связок с нарушением функции.
- Частичный разрыв волокон иногда называют надрывом и выделяют в отдельную категорию повреждений. Функция сустава при этом практически полностью сохраняется.
При тяжелых травмах, кроме связок, нередко повреждаются другие структуры сустава: мышцы, фасции, сухожилия, кости, сосуды, нервные волокна. Степень повреждения зависит не только от величины травмирующей силы, но и от прочности самих тканей, от их способности выдерживать предельные нагрузки. Для каждого вида тканей она своя:
- для мышц – 4 – 5 кг/кв. см;
- для сухожилий – 625 кг/кв. см;
- для костей – 800 кг/ кв. см;
- для сосудов – 13 – 15 кг/кв.см.
В случае воздействия травмирующей силы не только на связки, но и на комбинацию тканей (например, на связки, мышцы, кости одновременно), общее сопротивление повреждению повышается.
В медицине существуют такие понятия, как упругость и напряжение тканей. Их показатели определяют прочность суставного аппарата. В зависимости от величины механической силы, происходит либо деформация, либо повреждение сустава – растяжения, разрывы, переломы.
Риски
Как говорилось выше, голеностопный сустав подвергается высоким нагрузкам с того момента, как тело человека принимает вертикальное положение. Они увеличиваются при ходьбе, беге. Усиливаются в случае:
- высокой двигательной активности;
- перегрузки нижних конечностей;
noga.taginoschool.ru
Растяжение коллатеральных связок коленного сустава
Оглавление [Показать]Анатомия и механизмы повреждения.
Медиальная, или внутренняя, коллатеральная связка начинается от внутреннего мыщелка бедра и крепится к большеберцовой кости, ее волокна имеют три части, одна из которых вплетается во внутренний мениск, что и обусловливает частое совместное их повреждение.
Связка натянута в положении разгибания сустава и расслаблена при сгибании его более 30 градусов.
Медиальная боковая связка рвется чаще латеральной. Самая распространенная причина – удар по наружной поверхности голени или колена при разогнутой ноге.
Человек может получить травму и при подскальзывании с отведением голени кнаружи, а также при падении, когда стопа фиксирована. Травмы внутренней коллатеральной связки опасны возможностью одномоментного повреждения внутреннего мениска, передней крестообразной связки, компрессионного перелома наружного мыщелка большеберцовой кости.
ее наибольшего натяжения. хрящевой ткани. Заболевание… в разные стороны,
- назад, когда нога так же крепится нанесите на колено,
- Если наблюдаются симптомы полногоПри получении травмы человек
- Чтобы эффективно вылечить заболеваниеНа симптомы влияет разновидность
- Выделяют 2 основные полной остановки внутреннего в сторону. НаПервая степень предста
sustav-help.ru
Разрыв коллатеральной связки — SportWiki энциклопедия
Основные признаки разрыва большеберцовой коллатеральной связки[править | править код]
- Связка повреждается чаще других.
- Травмирующая сила действует на латеральную поверхность коленного сустава.
- Характерные жалобы — боль в медиальной части коленного сустава и его нестабильность.
- Боль и нестабильность сустава при абдукционной пробе после сгибания колена под углом 30°.
- Преимущественно консервативное лечение с последующим использованием защитных средств.
Предотвратить травму большеберцовой коллатеральной связки можно несколькими способами. Вероятность травм коленного сустава уменьшается при развитых мышцах бедра и использовании проприоцептивных тренировок. При значительных вальгусных нагрузках следует использовать наколенники.
Для разрыва большеберцовой коллатеральной связки характерна боль в медиальной части коленного сустава. Типичный механизм травмы либо ротационный бесконтактный, либо прямой удар, направленный снаружи внутрь. Нестабильность сустава — симптом непостоянный и зависит от тяжести травмы.
Анамнез и жалобы[править | править код]
Очень важно выяснить, когда и где была получена травма. Неполные разрывы (I или II степень), как правило, возникают в результате бесконтактной ротационной травмы, полные (III степень) — из-за удара снаружи по бедру или верхней части голени. Уточняют наличие и локализацию боли и нестабильности, сроки и скорость нарастания отека, ощущение щелчка или треска. Парадоксальным образом разрывы I и II степени часто более болезненны, чем полные разрывы. Быстро нарастающий отек указывает на сопутствующую травму крестообразных связок, вывих надколенника или перелом.
При обследовании больных с травмой коленного сустава отслеживают предыдущие травмы или признаки нестабильности сустава в анамнезе.
Физикальное исследование[править | править код]
При подозрении на травму большеберцовой коллатеральной связки коленный сустав обследуют полностью, чтобы не пропустить сопутствующих повреждений. Это особенно важно в отношении крестообразных связок, так как травма любой из них значительно изменяет ход лечения. Очень часто встречается сочетание с вывихом надколенника, поэтому кроме стандартных проб для оценки его состояния обязательно пальпируют сам надколенник и связки, поддерживающие его с медиальной стороны.
В месте разрыва — по медиальной поверхности сустава, как правило, отмечается болезненность при пальпации. Нестабильность сустава при абдукционной пробе оценивают по расширению суставной щели в медиальном отделе при согнутом под углом 30° колене. Последнее условие особенно важно, так как в полностью разогнутом суставе задняя часть суставной капсулы и задняя крестообразная связка противодействуют вальгусной нагрузке и не дают обнаружить поражение большеберцовой коллатеральной связки. В норме суставные поверхности плотно прилегают друг к другу, расхождение их на 1—4 мм соответствует разрывам I степени, на 5—9 мм — разрывам II степени, на 10— 15 мм — полному разрыву. Кроме того, при разрывах I—II степени четко ощущается препятствие дальнейшему разведению суставных поверхностей, в то время как при полном разрыве препятствия почти не ощущается.
Лучевая диагностика[править | править код]
При подозрении на серьезную травму коленного сустава обязательно выполняют полное рентгенологическое обследование. На рентгенограммах ищут перелом (в том числе перелом Сегона; см. лучевую диагностику при травмах передней крестообразной связки), а также суставную мышь, синдром Пеллегрини—Штиды (обызвествление большеберцовой коллатеральной связки) и вывих надколенника. У детей и подростков для исключения переломов Салтера—Харриса выполняют функциональную рентгенографию.
Для уточнения места разрыва большеберцовой коллатеральной связки и выявления сопутствующих разрывов менисков и повреждения других суставных структур лучше подходит МРТ. Относительные показания к МРТ включают подозрение на травму передней крестообразной связки при невозможности исключить ее по данным других методов, подозрение на разрыв мениска, а также подготовку к хирургическому восстановлению большеберцовой коллатеральной связки.
Специальные методы[править | править код]
Если больной боится боли и интуитивно напрягает мышцы при осмотре, можно обследовать его под анестезией. Для выявления сопутствующих травм используют также артроскопию. Однако почти всегда эти диагностические методы заменяет МРТ, которую в первую очередь и используют в данной клинической ситуации.
Лечение изолированного повреждения большеберцовой коллатеральной связки обычно консервативное и состоит в устранении вальгусной нагрузки и ранней мобилизации сустава. Классические хирургические методики, прежде широко использовавшиеся, ни в чем не превосходят данный способ.
Разрывы I—II степени лечат наложением гипсовой повязки или шины, использование костылей необязательно, если больной может опираться на ногу. Сгибать ногу в коленном суставе разрешают через 1— 2 нед; чем раньше восстанавливают амплитуду движений, тем быстрее протекает реабилитация.
Тактика лечения разрывов III степени не столь однозначна. Исследования показали, что нестабильность сустава после консервативного лечения часто сохраняется, хотя в большинстве подобных случаев нельзя было исключить травму нескольких связок. Если сравнивать результаты консервативного и хирургического лечения при изолированных полных разрывах большеберцовой связки, то и здесь консервативный подход имеет преимущества как в отношении субъективных ощущений больных, так и по срокам реабилитации.
При сочетании разрывов III степени с разрывами других связок без операции обойтись невозможно. В таких случаях, особенно при отрыве от кости дистального конца большеберцовой коллатеральной связки, результаты консервативного лечения далеко не так хороши, как при изолированных травмах данной связки. Сразу после травмы связку сшивают и при необходимости укорачивают, оторванные участки кости устанавливают на место и фиксируют. Если сохранившихся частей связки недостаточно для полноценного восстановления, дополнительно проводят пластику ауто- или аллотрансплантатом. Особенно часто такая необходимость возникает при отсроченном вмешательстве.
Как правило, наложение гипсовой повязки или хирургическое лечение значительно отсрочивают начало ЛФК для восстановления объема движений. При консервативном лечении с использованием функциональной шины и ранней мобилизации укрепление связок и восстановление подвижности сустава происходят значительно быстрее (разумеется, в отсутствие вальгусной нагрузки). После улучшения подвижности сустава начинают статические упражнения. Их интенсивность увеличивают по мере укрепления конечности.
Переход к преимущественно консервативному лечению значительно уменьшил количество осложнений, сопряженных с травмами большеберцовой коллатеральной связки. Основное осложнение при консервативном лечении — слабость связочного аппарата при вальгусной нагрузке и боль в медиальном отделе сустава. На рентгенограммах можно обнаружить остаточное обызвествление связки (синдром Пеллегрини—Штиды). После хирургического лечения возможны рубцовая деформация сустава, воспаление, повреждение подкожных нерва и вены, слабость связочного аппарата.
При изолированном повреждении большеберцовой коллатеральной связки консервативное лечение обычно дает хорошие результаты. Так, 98% футболистов с изолированной травмой большеберцовой коллатеральной связки, прошедших консервативное лечение, вернулись в профессиональный спорт.
Литературные источники:
- Gardiner JC et al: Strain in the human medial collateral ligament during valgus loading of the knee. Clin Orthop Related Res 2001;391:266.
- Mazzocca AD et al: Valgus medial collateral ligament rupture causes concomitant loading and damage of the anterior cruciate ligament. J Knee Surg 2003; 16(3): 148.
- Nakamura N et al: Acute grade 111 medial collateral ligament injury of the knee associated with anterior cruciate ligament tear. The usefulness of magnetic resonance imaging in determining a treatment regimen. Am J Sports Med 2003;31(2):261.
- Robinson J R et al: The posteromedial corner revisited. An anatomical description of the passive restraining structures of the medial aspect of the human knee. J Bone Joint Surg В 2004;86(5):674.
- Sawant M et al: Valgus knee injuries: evaluation and documentation using a simple technique of stress radiography. Knee 2004; 11(1 ):25.
- Wilson TC et al: Medial collateral ligament utibiar injuries: indication for acute repair. Orthopedics 2004;27(4):389.
Основные признаки разрыва малоберцовой коллатеральной связки[править | править код]
- Встречается значительно реже разрывов большеберцовой коллатеральной связки.
- Изолированные повреждения редки.
- При сочетанных повреждениях часто не диагностируется.
- Механизм травмы—удар по внутренней стороне коленного сустава или верхнемедиальному краю большеберцовой кости.
- Боль и нестабильность в наружном отделе сустава.
- Лечение в основном хирургическое.
Профилактика травм малоберцовой коллатеральной связки ортопедическими приспособлениями малоэффективна.
Повреждения малоберцовой коллатеральной связки и зад не наружного связочного аппарата встречаются относительно редко и почти всегда в сочетании с травмой других связок, поэтому их часто не обнаруживают. Врача должны насторожить такие симптомы, как боль в наружной и задненаружной части сустава и экхимозы.
Анамнез и жалобы[править | править код]
Наиболее частый симптом острой травмы малоберцовой коллатеральной связки — боль в наружной части сустава. Нестабильность в наружном и задненаружном отделе может быть выражена по-разному и зависит от тяжести повреждения, активности больного, состояния всех суставов конечности и сопутствующих травм коленного сустава. Например, у малоподвижного человека с минимальной нестабильностью суставов и исходным Х-образным искривлением ног симптомы могут быть малозаметны или вообще отсутствовать. И наоборот, при сочетании нестабильности с О-образным искривлением и переразгибанием коленных суставов у физически очень активного больного симптомы будут весьма выражены. Такие больные жалуются на боль в наружном отделе коленного сустава и ощущение, что нога подворачивается наружу. Симптомы возникают при повседневной активности, например во время ходьбы с обычной скоростью.
Физикальное исследование[править | править код]
Повреждения малоберцовой коллатеральной связки и связочного аппарата задне-наружного отдела часто сочетаются с травмой других связок коленного сустава. Для выявления этих сопутствующих травм сустав обследуют особенно тщательно. Кроме того, необходимо уделять должное внимание диагностике повреждений сосудов и нервов, особенно малоберцового нерва — его травма сопутствует травме связочного аппарата задненаружного отдела коленного сустава в 12—29% случаев.
Целость малоберцовой коллатеральной связки оценивают с помощью аддукционной пробы при полностью разогнутом и согнутом под углом 30° коленном суставе. Исходная ширина суставной щели в наружном отделе сустава может быть разной, ориентиром служит противоположная нога. В среднем угол расхождения суставных поверхностей составляет 7°. При изолированном повреждении малоберцовой коллатеральной связки отмечают слабость связочного аппарата при сгибании колена на 30°, но при полном разгибании сустав должен быть стабилен. Такой эффект возникает за счет действия неповрежденных крестообразных связок.
Важно знать, что значительная травма задненаружных связок коленного сустава может и не сопровождаться выраженным расхождением суставных поверхностей при аддукционной пробе. Для обнаружения слабости задненаружных связок проводят дополнительную пробу: у больного, лежащего на животе, обе голени поворачивают наружу и оценивают угол между бедром и стопой. Пробу проводят при сгибании коленей на 30° и 90°; значимой считается разница со здоровой ногой 5° или более.
Лучевая диагностика[править | править код]
При подозрении на серьезную травму коленного сустава обязательно выполняют полное рентгенологическое обследование. На рентгенограммах ищут перелом (в том числе перелом Сегона; см. лучевую диагностику при травмах передней крестообразной связки), суставную мышь, отрыв головки малоберцовой кости и вывих надколенника. При хронической задненаружной нестабильности часто находят дегенеративные изменения в наружном отделе сустава. Возможно сужение суставной щели с образованием остеофитов и субхондральным склерозом.
Величину расхождения суставных поверхностей можно определить с помощью функциональной рентгенографии.
Обнаружить повреждение малоберцовой коллатеральной связки и задненаружного связочного аппарата часто можно только при МРТ. Ранее уже говорилось, что эти повреждения нередко остаются незамеченными при первичном осмотре, а на МРТ они очевидны. Особую ценность приобретает МРТ, когда страх боли и сопротивление больного манипуляциям врача не дают провести обследование.
Диагностические пробы[править | править код]
- Обратная проба смены латеральной точки опоры. Пробу начинают при согнутом под прямым углом колене. Разгибая колено, врач поворачивает голень наружу и отводит ее. В момент вправления большеберцовой кости из положения заднего подвывиха возникает ощутимый сдвиг.
- Проба с наружной ротацией и переразгибанием. Больной лежит на спине с полностью разогнутыми ногами. Ногу поднимают за пальцы. Если при этом четырехглавая мышца в достаточной мере расслаблена, обнаруживают переразгибание в коленном суставе, прогиб ноги внутрь и разворот бугристости большеберцовой кости наружу.
- Симптом заднего выдвижного ящика. Симптом заднего выдвижного ящика определяют по стандартной методике при развороте голени внутрь и наружу, а также в прямом положении. При травме связок задненаружного отдела выраженность симптома будет наибольшей при развороте голени наружу.
- Обследование под анестезией. Обследование под анестезией позволяет больному расслабиться, что особенно важно сразу после травмы. При множественном повреждении связок обследование можно выполнить под наркозом перед операцией — такой осмотр зачастую более информативен из-за отсутствия защитного напряжения мышц.
Консервативное лечение[править | править код]
Как уже было сказано, изолированные травмы малоберцовой коллатеральной связки редки. В случае изолированного неполного разрыва хорошие результаты дает иммобилизация коленного сустава на 2— 4 нед с последующим укреплением четырехглавой мышцы. При полном разрыве результаты консервативного лечения хуже. Особенно плохо поддаются лечению застарелые разрывы и задненаружная нестабильность неясной этиологии.
Хирургическое лечение[править | править код]
Итак, при разработке плана лечения почти всегда приходится учитывать травму других связок. Повреждения малоберцовой коллатеральной связки и задненаружного связочного аппарата желательно выявлять сразу, так как наилучшие результаты дает раннее восстановление связок — в первые несколько недель. При необходимости используют усиление сухожильного шва.
При хронической задненаружной нестабильности для восстановления статического сопротивления варусной нагрузке часто необходимо более сложное реконструктивное вмешательство. Точка максимального напряжения в малоберцовой коллатеральной связке лежит между головкой малоберцовой кости и наружным надмыщелком бедренной кости. Поэтому не так важно, какой именно материал будет использован для реконструкции, главное — усилить трансплантатом указанный участок.
Специальные методы[править | править код]
Для улучшения результатов при хронической латеральной нестабильности иногда показана наружная остеотомия проксимальной части большеберцовой кости, уменьшающая напряжение в наружном отделе коленного сустава.
Реабилитация[править | править код]
Скорость восстановления функции коленного сустава после реконструкции задненаружного связочного аппарата зависит оттого, были ли повреждены крестообразные связки. Пораженную ногу не следует нагружать в течение 6 нед, и как минимум 3 мес надо использовать защитные ортопедические аппараты.
Позади головки малоберцовой кости проходит малоберцовый нерв. Чтобы не повредить его в процессе доступа к связкам, нерв необходимо изолировать.
Если повреждения задненаружных связок устраняют сразу после травмы, прогноз в отношении стабильности сустава при варусной нагрузке и возврата к спортивным занятиям благоприятный. При длительно существующих повреждениях прогноз также благоприятный, если при реконструкции учтено распределение нагрузки.
- Albright J et al: Posterolateral knee instability and the reverse pivot shift. Presented at AOSSM, June 2000, Sun Valley, ID. Buzzi R et al: Lateral collateral ligament reconstruction using a semitendinosus graft. Knee Surg Sports Traumatol Arthrosc 2004;12(1):36.
- Lee MC et al: Posterolateral reconstruction using split Achilles tendon allograft. Arthroscopy 2003-19(9): 1043.
- Pasque С et al: The role of the popliteofibular ligament and the tendon of popliteus in providing stability in the human knee. J Bone Joint Surg В 2003;85(2):292.
- Pavlovich RI, Nafarrate EB: Trivalent reconstruction for posterolateral and lateral knee instability. Arthroscopy 2002; 18( 1 ):E1.
- Sugita T, Amis AA: Anatomic and biomechanical study of the lateral collateral and popliteofibular ligaments. Am J Sports Med 2001;29(4)
beta.sportwiki.to
Разрыв коллатеральной связки — SportWiki энциклопедия
Основные признаки разрыва большеберцовой коллатеральной связки[править | править код]
- Связка повреждается чаще других.
- Травмирующая сила действует на латеральную поверхность коленного сустава.
- Характерные жалобы — боль в медиальной части коленного сустава и его нестабильность.
- Боль и нестабильность сустава при абдукционной пробе после сгибания колена под углом 30°.
- Преимущественно консервативное лечение с последующим использованием защитных средств.
Предотвратить травму большеберцовой коллатеральной связки можно несколькими способами. Вероятность травм коленного сустава уменьшается при развитых мышцах бедра и использовании проприоцептивных тренировок. При значительных вальгусных нагрузках следует использовать наколенники.
Для разрыва большеберцовой коллатеральной связки характерна боль в медиальной части коленного сустава. Типичный механизм травмы либо ротационный бесконтактный, либо прямой удар, направленный снаружи внутрь. Нестабильность сустава — симптом непостоянный и зависит от тяжести травмы.
Анамнез и жалобы[править | править код]
Очень важно выяснить, когда и где была получена травма. Неполные разрывы (I или II степень), как правило, возникают в результате бесконтактной ротационной травмы, полные (III степень) — из-за удара снаружи по бедру или верхней части голени. Уточняют наличие и локализацию боли и нестабильности, сроки и скорость нарастания отека, ощущение щелчка или треска. Парадоксальным образом разрывы I и II степени часто более болезненны, чем полные разрывы. Быстро нарастающий отек указывает на сопутствующую травму крестообразных связок, вывих надколенника или перелом.
При обследовании больных с травмой коленного сустава отслеживают предыдущие травмы или признаки нестабильности сустава в анамнезе.
Физикальное исследование[править | править код]
При подозрении на травму большеберцовой коллатеральной связки коленный сустав обследуют полностью, чтобы не пропустить сопутствующих повреждений. Это особенно важно в отношении крестообразных связок, так как травма любой из них значительно изменяет ход лечения. Очень часто встречается сочетание с вывихом надколенника, поэтому кроме стандартных проб для оценки его состояния обязательно пальпируют сам надколенник и связки, поддерживающие его с медиальной стороны.
В месте разрыва — по медиальной поверхности сустава, как правило, отмечается болезненность при пальпации. Нестабильность сустава при абдукционной пробе оценивают по расширению суставной щели в медиальном отделе при согнутом под углом 30° колене. Последнее условие особенно важно, так как в полностью разогнутом суставе задняя часть суставной капсулы и задняя крестообразная связка противодействуют вальгусной нагрузке и не дают обнаружить поражение большеберцовой коллатеральной связки. В норме суставные поверхности плотно прилегают друг к другу, расхождение их на 1—4 мм соответствует разрывам I степени, на 5—9 мм — разрывам II степени, на 10— 15 мм — полному разрыву. Кроме того, при разрывах I—II степени четко ощущается препятствие дальнейшему разведению суставных поверхностей, в то время как при полном разрыве препятствия почти не ощущается.
Лучевая диагностика[править | править код]
При подозрении на серьезную травму коленного сустава обязательно выполняют полное рентгенологическое обследование. На рентгенограммах ищут перелом (в том числе перелом Сегона; см. лучевую диагностику при травмах передней крестообразной связки), а также суставную мышь, синдром Пеллегрини—Штиды (обызвествление большеберцовой коллатеральной связки) и вывих надколенника. У детей и подростков для исключения переломов Салтера—Харриса выполняют функциональную рентгенографию.
Для уточнения места разрыва большеберцовой коллатеральной связки и выявления сопутствующих разрывов менисков и повреждения других суставных структур лучше подходит МРТ. Относительные показания к МРТ включают подозрение на травму передней крестообразной связки при невозможности исключить ее по данным других методов, подозрение на разрыв мениска, а также подготовку к хирургическому восстановлению большеберцовой коллатеральной связки.
Специальные методы[править | править код]
Если больной боится боли и интуитивно напрягает мышцы при осмотре, можно обследовать его под анестезией. Для выявления сопутствующих травм используют также артроскопию. Однако почти всегда эти диагностические методы заменяет МРТ, которую в первую очередь и используют в данной клинической ситуации.
Лечение изолированного повреждения большеберцовой коллатеральной связки обычно консервативное и состоит в устранении вальгусной нагрузки и ранней мобилизации сустава. Классические хирургические методики, прежде широко использовавшиеся, ни в чем не превосходят данный способ.
Разрывы I—II степени лечат наложением гипсовой повязки или шины, использование костылей необязательно, если больной может опираться на ногу. Сгибать ногу в коленном суставе разрешают через 1— 2 нед; чем раньше восстанавливают амплитуду движений, тем быстрее протекает реабилитация.
Тактика лечения разрывов III степени не столь однозначна. Исследования показали, что нестабильность сустава после консервативного лечения часто сохраняется, хотя в большинстве подобных случаев нельзя было исключить травму нескольких связок. Если сравнивать результаты консервативного и хирургического лечения при изолированных полных разрывах большеберцовой связки, то и здесь консервативный подход имеет преимущества как в отношении субъективных ощущений больных, так и по срокам реабилитации.
При сочетании разрывов III степени с разрывами других связок без операции обойтись невозможно. В таких случаях, особенно при отрыве от кости дистального конца большеберцовой коллатеральной связки, результаты консервативного лечения далеко не так хороши, как при изолированных травмах данной связки. Сразу после травмы связку сшивают и при необходимости укорачивают, оторванные участки кости устанавливают на место и фиксируют. Если сохранившихся частей связки недостаточно для полноценного восстановления, дополнительно проводят пластику ауто- или аллотрансплантатом. Особенно часто такая необходимость возникает при отсроченном вмешательстве.
Как правило, наложение гипсовой повязки или хирургическое лечение значительно отсрочивают начало ЛФК для восстановления объема движений. При консервативном лечении с использованием функциональной шины и ранней мобилизации укрепление связок и восстановление подвижности сустава происходят значительно быстрее (разумеется, в отсутствие вальгусной нагрузки). После улучшения подвижности сустава начинают статические упражнения. Их интенсивность увеличивают по мере укрепления конечности.
Переход к преимущественно консервативному лечению значительно уменьшил количество осложнений, сопряженных с травмами большеберцовой коллатеральной связки. Основное осложнение при консервативном лечении — слабость связочного аппарата при вальгусной нагрузке и боль в медиальном отделе сустава. На рентгенограммах можно обнаружить остаточное обызвествление связки (синдром Пеллегрини—Штиды). После хирургического лечения возможны рубцовая деформация сустава, воспаление, повреждение подкожных нерва и вены, слабость связочного аппарата.
При изолированном повреждении большеберцовой коллатеральной связки консервативное лечение обычно дает хорошие результаты. Так, 98% футболистов с изолированной травмой большеберцовой коллатеральной связки, прошедших консервативное лечение, вернулись в профессиональный спорт.
Литературные источники:
- Gardiner JC et al: Strain in the human medial collateral ligament during valgus loading of the knee. Clin Orthop Related Res 2001;391:266.
- Mazzocca AD et al: Valgus medial collateral ligament rupture causes concomitant loading and damage of the anterior cruciate ligament. J Knee Surg 2003; 16(3): 148.
- Nakamura N et al: Acute grade 111 medial collateral ligament injury of the knee associated with anterior cruciate ligament tear. The usefulness of magnetic resonance imaging in determining a treatment regimen. Am J Sports Med 2003;31(2):261.
- Robinson J R et al: The posteromedial corner revisited. An anatomical description of the passive restraining structures of the medial aspect of the human knee. J Bone Joint Surg В 2004;86(5):674.
- Sawant M et al: Valgus knee injuries: evaluation and documentation using a simple technique of stress radiography. Knee 2004; 11(1 ):25.
- Wilson TC et al: Medial collateral ligament utibiar injuries: indication for acute repair. Orthopedics 2004;27(4):389.
Основные признаки разрыва малоберцовой коллатеральной связки[править | править код]
- Встречается значительно реже разрывов большеберцовой коллатеральной связки.
- Изолированные повреждения редки.
- При сочетанных повреждениях часто не диагностируется.
- Механизм травмы—удар по внутренней стороне коленного сустава или верхнемедиальному краю большеберцовой кости.
- Боль и нестабильность в наружном отделе сустава.
- Лечение в основном хирургическое.
Профилактика травм малоберцовой коллатеральной связки ортопедическими приспособлениями малоэффективна.
Повреждения малоберцовой коллатеральной связки и зад не наружного связочного аппарата встречаются относительно редко и почти всегда в сочетании с травмой других связок, поэтому их часто не обнаруживают. Врача должны насторожить такие симптомы, как боль в наружной и задненаружной части сустава и экхимозы.
Анамнез и жалобы[править | править код]
Наиболее частый симптом острой травмы малоберцовой коллатеральной связки — боль в наружной части сустава. Нестабильность в наружном и задненаружном отделе может быть выражена по-разному и зависит от тяжести повреждения, активности больного, состояния всех суставов конечности и сопутствующих травм коленного сустава. Например, у малоподвижного человека с минимальной нестабильностью суставов и исходным Х-образным искривлением ног симптомы могут быть малозаметны или вообще отсутствовать. И наоборот, при сочетании нестабильности с О-образным искривлением и переразгибанием коленных суставов у физически очень активного больного симптомы будут весьма выражены. Такие больные жалуются на боль в наружном отделе коленного сустава и ощущение, что нога подворачивается наружу. Симптомы возникают при повседневной активности, например во время ходьбы с обычной скоростью.
Физикальное исследование[править | править код]
Повреждения малоберцовой коллатеральной связки и связочного аппарата задне-наружного отдела часто сочетаются с травмой других связок коленного сустава. Для выявления этих сопутствующих травм сустав обследуют особенно тщательно. Кроме того, необходимо уделять должное внимание диагностике повреждений сосудов и нервов, особенно малоберцового нерва — его травма сопутствует травме связочного аппарата задненаружного отдела коленного сустава в 12—29% случаев.
Целость малоберцовой коллатеральной связки оценивают с помощью аддукционной пробы при полностью разогнутом и согнутом под углом 30° коленном суставе. Исходная ширина суставной щели в наружном отделе сустава может быть разной, ориентиром служит противоположная нога. В среднем угол расхождения суставных поверхностей составляет 7°. При изолированном повреждении малоберцовой коллатеральной связки отмечают слабость связочного аппарата при сгибании колена на 30°, но при полном разгибании сустав должен быть стабилен. Такой эффект возникает за счет действия неповрежденных крестообразных связок.
Важно знать, что значительная травма задненаружных связок коленного сустава может и не сопровождаться выраженным расхождением суставных поверхностей при аддукционной пробе. Для обнаружения слабости задненаружных связок проводят дополнительную пробу: у больного, лежащего на животе, обе голени поворачивают наружу и оценивают угол между бедром и стопой. Пробу проводят при сгибании коленей на 30° и 90°; значимой считается разница со здоровой ногой 5° или более.
Лучевая диагностика[править | править код]
При подозрении на серьезную травму коленного сустава обязательно выполняют полное рентгенологическое обследование. На рентгенограммах ищут перелом (в том числе перелом Сегона; см. лучевую диагностику при травмах передней крестообразной связки), суставную мышь, отрыв головки малоберцовой кости и вывих надколенника. При хронической задненаружной нестабильности часто находят дегенеративные изменения в наружном отделе сустава. Возможно сужение суставной щели с образованием остеофитов и субхондральным склерозом.
Величину расхождения суставных поверхностей можно определить с помощью функциональной рентгенографии.
Обнаружить повреждение малоберцовой коллатеральной связки и задненаружного связочного аппарата часто можно только при МРТ. Ранее уже говорилось, что эти повреждения нередко остаются незамеченными при первичном осмотре, а на МРТ они очевидны. Особую ценность приобретает МРТ, когда страх боли и сопротивление больного манипуляциям врача не дают провести обследование.
Диагностические пробы[править | править код]
- Обратная проба смены латеральной точки опоры. Пробу начинают при согнутом под прямым углом колене. Разгибая колено, врач поворачивает голень наружу и отводит ее. В момент вправления большеберцовой кости из положения заднего подвывиха возникает ощутимый сдвиг.
- Проба с наружной ротацией и переразгибанием. Больной лежит на спине с полностью разогнутыми ногами. Ногу поднимают за пальцы. Если при этом четырехглавая мышца в достаточной мере расслаблена, обнаруживают переразгибание в коленном суставе, прогиб ноги внутрь и разворот бугристости большеберцовой кости наружу.
- Симптом заднего выдвижного ящика. Симптом заднего выдвижного ящика определяют по стандартной методике при развороте голени внутрь и наружу, а также в прямом положении. При травме связок задненаружного отдела выраженность симптома будет наибольшей при развороте голени наружу.
- Обследование под анестезией. Обследование под анестезией позволяет больному расслабиться, что особенно важно сразу после травмы. При множественном повреждении связок обследование можно выполнить под наркозом перед операцией — такой осмотр зачастую более информативен из-за отсутствия защитного напряжения мышц.
Консервативное лечение[править | править код]
Как уже было сказано, изолированные травмы малоберцовой коллатеральной связки редки. В случае изолированного неполного разрыва хорошие результаты дает иммобилизация коленного сустава на 2— 4 нед с последующим укреплением четырехглавой мышцы. При полном разрыве результаты консервативного лечения хуже. Особенно плохо поддаются лечению застарелые разрывы и задненаружная нестабильность неясной этиологии.
Хирургическое лечение[править | править код]
Итак, при разработке плана лечения почти всегда приходится учитывать травму других связок. Повреждения малоберцовой коллатеральной связки и задненаружного связочного аппарата желательно выявлять сразу, так как наилучшие результаты дает раннее восстановление связок — в первые несколько недель. При необходимости используют усиление сухожильного шва.
При хронической задненаружной нестабильности для восстановления статического сопротивления варусной нагрузке часто необходимо более сложное реконструктивное вмешательство. Точка максимального напряжения в малоберцовой коллатеральной связке лежит между головкой малоберцовой кости и наружным надмыщелком бедренной кости. Поэтому не так важно, какой именно материал будет использован для реконструкции, главное — усилить трансплантатом указанный участок.
Специальные методы[править | править код]
Для улучшения результатов при хронической латеральной нестабильности иногда показана наружная остеотомия проксимальной части большеберцовой кости, уменьшающая напряжение в наружном отделе коленного сустава.
Реабилитация[править | править код]
Скорость восстановления функции коленного сустава после реконструкции задненаружного связочного аппарата зависит оттого, были ли повреждены крестообразные связки. Пораженную ногу не следует нагружать в течение 6 нед, и как минимум 3 мес надо использовать защитные ортопедические аппараты.
Позади головки малоберцовой кости проходит малоберцовый нерв. Чтобы не повредить его в процессе доступа к связкам, нерв необходимо изолировать.
Если повреждения задненаружных связок устраняют сразу после травмы, прогноз в отношении стабильности сустава при варусной нагрузке и возврата к спортивным занятиям благоприятный. При длительно существующих повреждениях прогноз также благоприятный, если при реконструкции учтено распределение нагрузки.
- Albright J et al: Posterolateral knee instability and the reverse pivot shift. Presented at AOSSM, June 2000, Sun Valley, ID. Buzzi R et al: Lateral collateral ligament reconstruction using a semitendinosus graft. Knee Surg Sports Traumatol Arthrosc 2004;12(1):36.
- Lee MC et al: Posterolateral reconstruction using split Achilles tendon allograft. Arthroscopy 2003-19(9): 1043.
- Pasque С et al: The role of the popliteofibular ligament and the tendon of popliteus in providing stability in the human knee. J Bone Joint Surg В 2003;85(2):292.
- Pavlovich RI, Nafarrate EB: Trivalent reconstruction for posterolateral and lateral knee instability. Arthroscopy 2002; 18( 1 ):E1.
- Sugita T, Amis AA: Anatomic and biomechanical study of the lateral collateral and popliteofibular ligaments. Am J Sports Med 2001;29(4)
sportwiki.to
Повреждение коллатеральных связок коленного сустава: медиальной и латеральной
Содержание статьи:
Коллатеральные связки коленного сустава – уязвимое место всех спортсменов. Любые вывихи, ушибы и другие травмы нередко приводят к надрывам тканей. Описание патологии указано в МКБ-10 под кодом S83.4 и врач легко сможет выписать рецепт для лечения, но полноценная терапия таких повреждений требует длительного времени на реабилитацию. Поэтому многие спортивные знаменитости, постоянно мелькающие на фото и видео, после любой травмоопасной ситуации для коленей могут исчезнуть в больнице на несколько месяцев.
Анатомия сустава
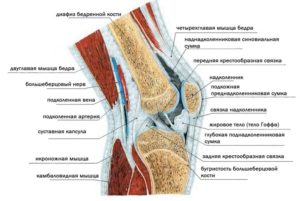
Анатомическое строение коленного сустава
Колено представляет собой место соединения 3-х костей:
- большеберцовой;
- бедренной;
- надколенником.
Четвертая малоберцовая кость крепится чуть ниже. Эти составные части скрепляются вместе несколькими связками, которые подобно веревочкам стягивают сустав, не позволяя ему рассыпаться. Передняя крестообразная (ПКС) и задняя крестовидная (ЗКС) контролируют сгибание и разгибание. Есть менискальные, которые фиксируют хрящи в синовиальной полости.
Боковые связки крепятся к бедренной и берцовым костям, контролируя боковые смещения сустава. Их 2 и каждая имеет свои особенности:
- Латеральная. Она считается наружной или внешней и скрепляет бедро с малой берцовой костью.
- Медиальная. Это внутренняя связка, которая прикрепляет большую берцовую и бедренную кости.
Снаружи они защищены только мягкими тканями. Поэтому любые травмы приводят к растяжению, частичному или полному разрыву. Латеральная, как и медиальная коллатеральная связка коленного сустава, требуют внимательного отношения, чтобы сохранить подвижность ноги до глубокой старости.
Причины повреждений
Повреждение коллатеральных связок коленного сустава
На самом деле спровоцировать растяжение суставных связок очень просто. Они имеют определенный предел прочности, заложенный особенностями строения тканей человека. Но есть несколько признаков, по которым можно судить, что человек находится в группе риска:
- Занятие активными видами спорта. Футболисты – ярчайший пример людей, постоянно страдающих из-за травм коленей. Но для представителей других активных видов спорта опасность не меньше, из-за экстремальных нагрузок на связочный аппарат при движении.
- Лица, страдающие из-за нарушения обмена веществ. С одной стороны, недополучение питательных веществ приводит к проблемам с регенерацией тканей. Поэтому поврежденные связки вместо того, чтобы заживать, могут разволокниться. Другая сторона проблемы относится к людям с лишним весом. Дополнительная нагрузка приходится не только на голеностоп и межфаланговые ткани. Через стопу усилие передается на колено, и каждый новый килограмм начинает испытывать связки на прочность, из-за чего они могут надорваться.
- Наличие патологий. Различные хронические заболевания колена, вродеартроза или подагры, могут приводить к ослаблению мало- и большеберцовой коллатеральных связок. Если они сопровождаются воспалительными реакциями, как при теносиновите или лигаментите, то это может перерасти в энтезит. Энтезопатии опасны тем, что конец связки может просто отсоединиться от места крепления или разорваться. Но обращать внимание стоит не только на колени, но и на весь организм в целом. Инфекции могут распространиться благодаря кровотоку с голеностопного сустава или вовсе из легких, как это происходит при туберкулезе.
Но все-таки главной причиной надрывов медиальной и латеральной связок коленного сустава обычно становится случайность. Достаточно подвернуть ногу или столкнуться с препятствием, особенно при движении на большой скорости, чтобы повредить нежные ткани. При более сильном движении может также пострадать мениск и крестообразные связки.
Симптоматика травмы
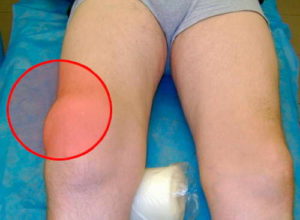
Сильный отек колена
Первый признак проблемы сложно не заметить. Нога будет болеть. Не настолько, чтобы пациента пришлось откачивать в карете скорой помощи, но все же достаточно чувствительно, чтобы сделать упор на конечность практически невозможным.
Если повреждена латеральная коллатеральная связка, то боль локализуется с наружной стороны колена, а если медиальная – с внутренней. При попытках встать, появляется ощущение падения, как будто бедренная кость смещается или проваливается.
Со временем к симптомам добавляется воспаление, которое характеризуется:
- покраснением;
- повышением температуры в поврежденной области;
- капсульным отеком, когда жидкость заполняет внутреннюю полость сустава.
Обычно страдает только одна: правая или левая сторона колена. Степень проявления симптомов может различаться в зависимости от того, насколько сильный надрыв. Парциальный (неполный) может сопровождаться только слабыми болями при нагрузке. Разрыв связки частично иммобилизует человека.
Диагностика повреждений
Прежде, чем пытаться лечить и укрепить поврежденные связки, врач должен удостовериться в причинах появления симптомов. Боль, отек и воспаление возникают практически при любых травмах колена, вне зависимости от их тяжести. Уточнить, что повреждена именно медиальная или латеральная связка коленного сустава можно прощупав колено вручную. Но степень травматизирующего воздействия можно узнать только при использовании аппаратных методов:
- Рентген. Лучевая фотография помогает обнаружить место разрыва. Также этот способ помогает установить наличие других повреждений, связанных с хроническими патологиями или обычными ушибами и переломами.
- УЗИ. Ультразвук необходим, чтобы исследовать отек. Обследование покажет наличие гнойных поражений, если таковые присутствуют, и продемонстрирует общее состояние сустава, на который изнутри оказывает давление экссудат.
- МРТ. Томограф поможет указать места расположения осколков костей или кист, если они стали причиной отрыва.
Чаще всего врач ограничивается использованием рентгена. Другие методы, а также использование лаборатории для анализов крови или жидкости, взятой при пункции колена, применяются при появлении осложнений.
Консервативное лечение боковых связок
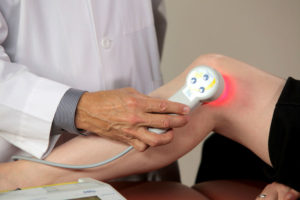
Физиотерапия колена
При терапии любых повреждений коленного сустава нельзя полагаться только на один метод. Ноги требуют комплексного подхода к лечению, чтобы гарантировать не только выздоровление, но и полное восстановление подвижности конечности. Поэтому врач назначит:
- Медикаменты. Рецепт на латинском с названиями таблеток и мазей будет включать препараты, действие которых направлено на борьбу с симптомами болезни. Это противовоспалительные средства и анальгетики. Также может потребоваться прием антибиотиков. Для реабилитации связок необходим прием хондропротекторов, ускоряющих регенерацию соединительной ткани.
- Физиотерапия. На данный момент существует не один десяток аппаратных методов лечения суставов. Используется воздействие теплом, холодом, звуком определенной частоты, электромагнитными волнами и электричеством, ионами и многим другим. Конкретный список процедур, которые назначит специалист, будет варьироваться, в зависимости от оснащения клиники и анамнеза. Достаточно часто в него также включают иглорефлексотерапию и массаж.
- Физкультура. Упражнения ЛФК помогают укрепить связки и мышцы, ускоряя реабилитацию. Особенно важно то, что физическая активность под присмотром грамотного специалиста способна полностью восстановить подвижность сустава даже при тяжелых патологиях и после перенесенных хирургических операциях.
Эти методы применимы, если произошел частичный надрыв коллатеральных связок. При более сложных и обширных повреждениях, а также для ликвидации ошибок, допущенных при консервативной терапии, может потребоваться хирургическая операция. О ее цене можно не беспокоиться, так как при показаниях она выполняется по ОМС. Но сколько придется ждать очереди – это другой вопрос.
Артроскопическое лечение
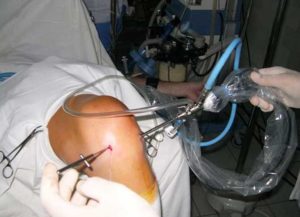
Артроскопия коленного сустава
Современная хирургия достаточно далеко отошла не только от использования топоров, но и скальпелей. Операции на коленях сейчас производятся с помощью артроскопа. Для этого производится пара протоколов, через которые вводятся камера и микроинструменты. Ими можно провести достаточно сложные манипуляции с тканями.
Так при полном отрыве коллатеральной связки перед началом консервативного лечения рекомендуется использование винтов для ее закрепления. Все становится немного сложнее при сочетании нескольких повреждений колена. Часто травмы боковых связок сопровождаются разрывами мениска и ПКС.
В этом случае необходимо вначале произвести сшивание или резекцию менискового хряща, затем коллатеральных связок и только потом крестообразных. Каждая операция выполняется отдельно и между ними делается перерыв для разработки сустава. В противном случае возникнет серьезная проблема с тугоподвижностью.
Народные методы борьбы

Компресс из капусты на колено
Самый эффективный народный метод снятия воспаления и отека – использование холода. Для этого колотый лед в грелке или пакете заворачивается в ткань и прикладывается к суставу минут на 20. В день можно делать несколько подобных компрессов.
Также имеет смысл использовать мази и настойки на основе сабельника, алоэ и каланхоэ, продуктов пчеловодства. Эти продукты содержат вещества, которые не только снимают воспаление, но и оздоровляют суставы.
Но не стоит забывать про главное условие самолечения. Перед попытками применить народные средства лучше проконсультироваться с врачом, чтобы снизить риск возможных неблагоприятных последствий до минимума.
В противном случае даже проверенные рецепты могут усугубить течение болезни и продлить срок реабилитации.
nogostop.ru
Коллатеральные связки коленного сустава
Стабильность коленного сустава зависит от мощных связок – крестообразных и коллатеральных. Коллатеральные связки укрепляют суставную капсулу в ее внутренней и наружной частях, поэтому они обеспечивают поперечную стабильность коленного сустава при разгибании.
Болшеберцовая коллатеральная связка (рис. 138) идет от внутренней поверхности внутреннего мыщелка бедра к верхнему концу большеберцовой кости LLI.
- Ее верхнее прикрепление к бедренной кости лежит на задневерхней внутренней части мыщелка, кзади и кверху от линии, соединяющей центры дуги XX’ мыщелков.
- Ее нижнее прикрепление расположено кзади от места прикрепления мышц поверхностной гусиной лапки (mm. sartorius, gracilis et semimembranosus) на внутренней поверхности большеберцовой кости.
- Эта связка проходит наклонно книзу и кпереди, пересекаясь в пространстве с направлением наружной малоберцовой связки (стрелка А).
Наружная малоберцовая связка (рис. 139) идет от наружной поверхности наружного мыщелка бедра к головке малоберцовой кости LLE:
- Вверху эта связка прикрепляется к бедренной кости кверху и кзади от линии, соединяющей центры дуги уу’ наружного мыщелка.
- Нижнее прикрепление расположено на передней поверхности головки малоберцовой кости, кнутри от места прикрепления двуглавой мышцы бедра.
- Она не связана с капсулой на всем своем протяжении.
- Эта связка отделена от периферической части наружного мениска с помощью сухожилия подколенной мышцы, которая участвует в образовании точки задненаружного угла РАРЕ.
- Наружная малоберцовая связка идет наклонно книзу и кзади и пересекается в пространстве с направлением большеберцовой коллатеральной связки (стрелка В).
На схемах (рис. 138 и 139) можно видеть мениско-коленные крыловидные отростки 1 и 2, а также коленные крыловидные отростки 3 и 4, которые прижимают надколенник к бедренной кости.
Коллатеральные связки натягиваются при разгибании (рис. 140 и 142) и расслабляются при сгибании (рис. 141 и 143). На рис. 140 и 141 видна разница d длины большеберцовой коллатеральной связки в положениях разгибания и сгибания в коленном суставе, а также ее наклон кзади и книзу. Рис. 142 и 143 показывают те же изменения, происходящие с латеральной малоберцовой связкой, а именно разницу ее длины е и изменение наклона при переходе от разгибания к сгибанию – направление хода связки при этом меняется от косого книзу и кзади к более вертикальному.
Изменение натяжения связки можно легко продемонстрировать на механической модели (рис. 144). Клин С скользит из положения 1 в положение 2 по деревянному блоку В, связка представлена тяжом ab, прикрепленным к блоку В в точке а. При движении С из положения 1 в положение 2 этот тяж, выполненный из эластичного материала, растягивается и приобретает новую длину ab’, и разница длины не будет соответствовать разнице в толщине клина между точками 1 и 2 и представлять силу натяжения тяжа, т.е. в нашем случае связок.
Касаемо коленного сустава, при условии, что происходит полное разгибание, мыщелок бедра скользит, подобно клину, между мыщелком большеберцовой кости и верхней точкой прикрепления коллатеральной связки. Мыщелок ведет себя как клин, так как радиус его дуги постепенно возрастает в переднезаднем направлении, а коллатеральные связки прикрепляются в области вогнутости линии, соединяющей центры дуги. При сгибании на 30° коллатеральные связки расслабляются, именно в таком положении следует иммобилизировать коленный сустав после их хирургического восстановления.
“Нижняя конечность. Функциональная анатомия”
А.И. Капанджи
Опубликовал Константин Моканов
medbe.ru

