Физкультура лечебная коленного сустава – Гимнастика при артрозе коленного сустава: комплекс упражнений и лечебная физкультура при 1, 2, 3 степени болезни, контрактуре, которую можно делать дома, видео
Лечебные упражнения для коленных суставов
Лечебная гимнастика для коленных суставов
Коленный сустав является одним из самых сложных и подвижных в организме человека. Он несет на себе большую нагрузку во время ходьбы, бега, прыжков, перемещения по лестнице, статических нагрузок. В результате травм, воспалительных и дегенеративно-дистрофических заболеваний коленных суставов ухудшается кровоснабжение и питание тканей, истончается хрящевая прослойка внутрисуставных поверхностей костей, разрушаются мениски, нарушается работа мышечно-связочного аппарата.
Артриты, остеоартрозы, изменения целостности костей и связок приводят к хроническому прогрессирующему воспалению и нарушению подвижности коленей. Для лечения заболеваний применяют медикаментозное лечение, хирургические методы терапии, физиопроцедуры и упражнения для укрепления коленных суставов. Лечебная физкультура (ЛФК) назначается на разных этапах заболевания и значительно улучшает функцию опорно-двигательного аппарата.
Задачи и правила проведения тренировок
Комплекс лечебной гимнастики назначается врачом в зависимости от характера и тяжести патологического процесса, сопутствующих заболеваний, возраста больного. Полноценные тренировки начинают в период затихания острой фазы болезни – снижения болевого синдрома, нормализации температуры тела, уменьшения местных воспалительных проявлений. Главной задачей гимнастики является:
- повышение эластичности связочного аппарата колена;
- укрепление мышечных групп бедра и голени, участвующих в процессе двигательной активности коленного сустава;
- нормализация кровообращения, в результате чего улучшается обмен веществ, активизируется синтез синовиальной жидкости, восстанавливаются клетки хрящевой ткани;
- улучшение общего самочувствия и эмоционального фона, что благоприятно сказывается на выздоровлении.
При ежедневном выполнении комплекса упражнений функция коленных суставов восстанавливается полностью или частично, в зависимости от степени нарушений анатомических структур.
Во время занятий ЛФК следует придерживаться таких правил:
- тренировки должны быть регулярными, курс лечения составляет от 14 до 30 дней;
- гимнастику необходимо делать 2-3 раза в день по 10-15 минут, общее время упражнений составляет 30-45 минут;
- нагрузка на суставы коленей должна постепенно повышаться, частоту повторов упражнений начинают с 3-4, доводя до 10-15 за один подход;
- амплитуда в начале тренировки низкая с нарастанием к концу гимнастического комплекса;
- каждое упражнение выполняется тщательно, хорошо прорабатываются мышцы и связки;
- после физкультуры следует отдохнуть в положении лежа на жесткой поверхности с разогнутыми коленями, что помогает восстановить кровоток в тренируемых суставах;
- после комплекса упражнений можно принять контрастный душ, провести самомассаж пораженного сустава и окружающих мягких тканей;
- гимнастика не должна приносить неприятных ощущений и боли, при появлении дискомфорта следует прекратить тренировку;
- болевой синдром при последующих тренировках требует обращения к врачу.
Не стоит ждать быстрого положительного эффекта, занятия ЛФК улучшают состояние коленей при артрозе и артрите в результате длительного терпеливого лечения, не исключающего другие виды терапии.
Комплекс упражнений по методу Евдокименко
Эффективный комплекс ЛФК для реабилитации воспалительных и дегенеративных заболеваний коленных суставов создал российский академик, врач-ревматолог и психолог Евдокименко Павел Валериевич. На основании своего многолетнего опыта он разработал упражнения, которые положительно влияют на опорно-двигательный аппарат и улучшают эмоциональный настрой для борьбы с заболеванием.
Наиболее часто нарушение функции коленей встречается при остеоартрозе, который характеризуется разрушением хрящевой и костной ткани, нарушением синтеза синовиальной жидкости, уменьшением амплитуды движений нижних конечностей. Заболевание развивается после травмы, в результате патологии обмена веществ, воспалительного процесса структур коленного сустава (артрит, периартрит, бурсит).
Перед тем, как начать лечебную физкультуру, следует ознакомиться с перечнем противопоказаний к занятиям:
- артериальная гипертензия;
- повышение внутричерепного давления;
- грыжи живота и паховые грыжи;
- острые заболевания крови;
- тяжелые хронические болезни сердца и сосудов;
- острый воспалительный процесс во внутренних органах;
- повышение температуры тела;
- менструальные кровотечения;
- восстановительный послеоперационный период в течение месяца.
Комплекс физкультуры при артрозе коленного сустава включает 9 упражнений, которые необходимо выполнять в предложенной последовательности.
- Лежа на животе, руки расположены вдоль тела. Поочередно поднимаем выпрямленную ногу вверх на расстояние от пола примерно 15 см и задерживаем ее на весу в течение 40 секунд. При этом таз плотно зафиксирован, а движения осуществляются за счет мышц бедер и живота.
- Исходное положение то же. Левую ногу согните в коленном суставе под углом 90 градусов и медленно поднимайте на высоту до 10 см от пола, задержав на весу не менее, чем на 10 секунд. Затем упражнение выполните правой ногой.
- Исходное положение то же. Не спеша поднимите обе ноги на максимально возможную высоту, затем плавно, без рывков разводите ноги в стороны и сводите вместе. Упражнение может способствовать повышению артериального давления, поэтому должно выполняться с осторожностью пациентами, страдающими ишемической болезнью сердца и гипертонией.
- В положении лежа на правом боку согните одноименную ногу, а левую нижнюю конечность выпрямите и поднимите максимально вверх, задержите на 20-30 секунд. Затем упражнение повторите на левом боку.
- Сидя на стуле, поочередно выпрямляйте и поднимайте ногу, задержав ее на весу до минуты. Если при выполнении гимнастики сильно болят колени, снизьте амплитуду движений до прекращения ощущения дискомфорта.
- Повернитесь к спинке стула лицом в положении стоя и, придерживаясь за нее руками, плавно поднимайтесь на носки, задерживайтесь в таком положении на 3 секунды и опускайте стопы на пол.
- Исходное положение то же. Теперь необходимо вставать на пятки, максимально приподнимая стопы вверх.
- Исходное положение то же. Левую ногу поднимайте на носок при неподвижной правой ноге, затем это упражнение делайте другой ногой. Получается перекат с одной ноги на другую. Ощутите прилив крови к коленям.
- В конце комплекса гимнастики проведите самомассаж передне-боковой поверхности бедра от коленного сустава к паху в течение 5 минут. Сначала растирайте кожу, затем разминайте мышцы, в конце процедуры проведите поглаживание. После массажа должно ощущаться приятное тепло.
Упражнения при артрозе колена улучшают его двигательную функцию и снимают болевой синдром уже с первых дней занятий, однако для закрепления положительного эффекта важно пройти полный курс лечебной физкультуры. Для правильного выполнения гимнастики следует обратиться к врачу, который поможет поставить технику тренировок. Кроме того, в интернете размещены многочисленные наглядные видео, подробно объясняющие особенности упражнений при заболеваниях коленного сустава.
ЛФК для коленей эффективно восстанавливает их функциональную активность и являются важной частью комплексного лечения болезней опорно-двигательного аппарата. Правильный подход и следование рекомендациям специалиста при выполнении гимнастики поможет сохранить здоровье коленных суставов и предупредить прогрессирование патологического процесса.
Единственный комплекс ЛФК, который поможет вылечить артроз колена

Главная задача лечебной физкультуры – стимуляция механизмов естественного восстановления суставов. ЛФК при артрозе коленного сустава оказывает весьма благотворное влияние как на больное колено, так и на организм в целом, но критически важно делать ее правильно. Читайте далее подробное описание правильных упражнений, важные правила и неочевидные нюансы действительно эффективных тренировок.
Бесценные плюсы физкультуры
Регулярная качественная гимнастика:
Увеличивает объем движений в суставе.
Снижает мышечный тонус, оказывая таким образом и профилактику развития контрактур (перерождения мышц в рубцовую ткань).
Улучшает кровообращение в больном суставе, улучшает питание разрушенного хряща.
Оказывает положительное воздействие на все тело, делает человека более подвижным и повышает качество его жизни.

Шесть главных принципов правильных тренировок
Физкультура должна выполняться по определенным правилам; самый главный принцип – не навреди.
Не торопите события. Нагрузку и объем движений необходимо увеличивать постепенно, форсирование тренировочной нагрузки только ухудшает ситуацию.
Упражнения не должны вызывать боль, не следует ее преодолевать. Подобные «подвиги» могут сделать вас инвалидом. Выполнять упражнения следует так, чтобы чувствовать усталость в мышечных группах, а не боль в суставах – тогда ЛФК проводится правильно.
Избегайте перегрузок и не гонитесь за быстрым прогрессом. Помните польскую народную мудрость: «цо занадто, то не здраво» (дословный перевод: что слишком, то плохо).
Регулярность. Только ежедневные тренировки помогут вам достичь каких-либо видимых результатов.
Физкультура при артрозе коленного сустава должна проводиться только в период ремиссии. Во время обострения заболевания, когда колено увеличено и отечно, лучше обеспечить ему комфортный покой.
Нагружайте оба сустава одинаково. Многие пациенты задают вопрос: «А как тренироваться, если у меня болит только одно колено?». При одностороннем артрозе больной человек инстинктивно начинает щадить проблемный сустав, при этом нагрузка на здоровый значительно увеличивается. Так в противоположном колене может тоже начать формироваться артроз, поэтому ЛФК должна нагружать оба сустава.

Нажмите на фото для увеличения
Правильный комплекс ЛФК от врача
Итак, мы подошли к главному – созданию комплекса упражнений для больного колена. Задача ЛФК – заставить работать мышцы, не нагружая при этом сустав.
Далее представлены упражнения доктора Евдокименко из его книги «Боль в ногах».
Упражнение 1
Статический вариант. Исходное положение (ИП): лежим на животе с прямыми ногами, руки расположены вдоль тела. Медленно поднимаем выпрямленную в колене ногу на 15 см от пола и фиксируем в этой позиции на 30–40 секунд. Важно, чтобы подъем ноги осуществлялся усилием мышц бедра и ягодицы.
Выполняем каждой ногой по одному разу.
Динамический вариант. Выполняем также, как и статический, но ногу задерживаем над полом на 1–2 секунды. Выполняем каждой ногой 10–12 раз.
Упражнение 2
ИП прежнее, только сейчас одна нога согнута в колене под прямым углом. Не меняя угла сгибания, поднимаем ногу над полом на 10 см и удерживаем в таком положении 30–40 секунд, 1 повторение на каждую ногу. Усилие должно прикладываться исключительно за счет мышц бедра и ягодицы.
Динамический вариант. Удержание производится на 1–2 секунды, делаем 10–12 повторений каждой ногой.
Упражнение 3
Один из вариантов известного упражнения «Ласточка». ИП как в упражнении 1: поднимаем обе ноги на 10–15 см над полом, не торопясь разводим их в стороны, а затем сводим. Не опуская ног повторите 8–10 раз. Необходимо следить, чтобы усилие, как и в предыдущих упражнениях, осуществлялось только мышцами бедра, а не корпуса.
Упражнение 4
ИП: лежим на боку, нижняя нога согнута в колене. Поднимаем прямую верхнюю ногу над полом примерно на 450 и удерживаем в таком положении 30–60 секунд. 1 повторение на каждую ногу.
Упражнение 5
ИП: сидим на стуле. Выпрямляем ногу в коленном суставе и поднимаем ее над полом насколько сможем, удерживаем ее в такой позиции 30–60 секунд. Делаем 2–3 повторения каждой ногой.

Упражнение 6
ИП: стоим, держась руками за спинку стула. Медленно поднимаемся на носки и задерживаемся в таком положении примерно на одну минуту, медленно опускаемся.
Динамический вариант. Делаем 10–12 повторений, задерживаясь в верхней точке на 1–2 секунды.
Упражнение 7
ИП упр. 6. Опираясь на пятки поднимаем стопу вверх, задерживаемся в верхней точке на 1–2 сек и опускаемся на пол; 10–12 повторений.
Упражнение 8
ИП прежнее. Встаем на носок левой ноги, затем правая пятка идет вверх, а левая – вниз – плавно «перекатываемся» на носках 10–12 раз.
Заканчиваться тренировка должна самомассажем, чтобы дополнительно разогреть и расслабить мышцы бедра.
Комплекс упражнений для коленных суставов и мышц – восстанавливаем и укрепляем
Специальные упражнения для коленей – часть реабилитационной программы после травм, переломов, при артритах для восстановления подвижности и силовых качеств мышц, обеспечивающих сгибание и разгибание ног в колене. В этой статье мы не будем рассказывать, как что-то накачать, потому что она посвящается именно реабилитационным вопросам.
Чем грозит травма колена
Обычно к травматологу с болью в колене приходят спортсмены, повредившие мениск, связки. Оставшаяся часть обращается к специалисту после сложных переломов. Иногда перелом нельзя просто загипсовать, особенно в колене. Обычный гипс может навсегда обездвижить ногу.

Чтобы этого избежать, хирурги правильно собирают поломанную кость, вставляют специальные протезы, штифты, чтобы все срослось правильно и быстро.
После снятия гипса нога теряет подвижность. Особенно после перелома колена, двигать ногой не представляется возможным – это больно. Связки потеряли эластичность, гибкость. А человек не может согнуть ногу даже на 90 градусов. Тут и приходит на помощь комплекс лечебных упражнений, который позволит укрепить мышечный аппарат и связки выздоравливающей ноги.
Если пренебречь восстановительными процедурами, травма колена может привести к полной неподвижности ног и, в тяжелых случаях, к инвалидному креслу. Это является обоснованием необходимости в реабилитационных мероприятиях.

Все упражнения для суставов можно выполнять дома, подстелив коврик для фитнеса. Убедитесь, что в комнате нет сквозняков. Колени нельзя подвергать даже кратковременному переохлаждению.
Упражнения и техника выполнения
Как мы уже сказали, вы можете делать все дома. Рекомендуем приобрести обычный детский мяч, а также фитбол. Если у вас проблемы с финансами, достаточно будет детского мяча диаметром 15–20 см, который можно купить в любом детском магазине. Мяч должен быть легким и иметь среднюю жесткость (откроем секрет, вы будете использовать его во время некоторых упражнений). Этого будет достаточно, чтобы восстановить физические характеристики ног.
Реабилитация – процесс многогранный и сложный. Как и сам коленный сустав.
Некоторые элементы, входящие в комплекс, помогают укрепить все мышцы ног, другие же изолированно разрабатывают сустав. Мы разделим упражнения на те, которые восстанавливают тонус мышц, и те, что увеличивают подвижность самого сустава. Что-то одно делать нельзя, ведь движение обеспечивается суммарными качествами коленного сустава, связок и мышц ноги.
Отметим, если у вас не было травм, но начали хрустеть колени, или вы испытываете боль в них, то вам следует перед тренировками или с утра, после пробуждения, уделять особое внимание разминке. Начнем с нее.
Утренняя гимнастика для коленей
Ниже приведен комплекс упражнений для восстановления подвижности коленного сустава после травм и профилактики возрастных изменений.

Этап 1
- Как только вы проснулись, поднимите одну ногу чуть вверх, согните ее в колене, чтобы не было тяжело держать ее в воздухе. Согните ногу до максимально малого угла, выпрямите ее. Носок тянем на себя, чтобы напрягалась икроножная мышца. Сделайте такое упражнение для каждой ноги по 10 раз.
- Теперь из того же положения попробуйте нарисовать носком ноги круг. Старайтесь, чтобы круг был правильный. Внимательно следите глазами за тем, что рисует ваша нога. При этом подвижность должна быть только в колене. Голеностоп не трогаем. Носок тянем вперед, будто перед вами невидимый лист бумаги, и вы рисуете на нем большим пальцем ноги. Нарисуйте 5 кругов по часовой стрелке и 5 против. Повторите все то же самое для второй ноги.
Итак, теперь вы готовы вставать. Приступим к следующей части.
Этап 2
Встаем около кровати, ноги на ширине плеч. Ставим правую ногу на носок, центр тяжести переносим на другую ногу. Отрываем носок от пола, чтобы он свободно повис в воздухе. Выполняем сгибание и разгибание ноги в колене. Максимально сгибаем, касаясь пяткой ягодиц или задней части бедра. Разгибаем до обычного состояния, чтобы не травмировать коленную чашечку. Для каждой ноги повторяем упражнение по 10 раз (движение назад-вперед считается одним разом). Если стоя делать упражнение тяжело, можно сесть на стул или край кровати.

Далее, опускаем ногу на пол. Ноги вместе, наклоняем корпус и беремся двумя руками за колени спереди, упираясь в них ладошками. Теперь ваша задача нарисовать круг коленным суставом при помощи рук. Рисуем 10 кругов в одну сторону и 10 обратно.
И третье упражнение – рисуем круг носком на полу. Для этого нужно чуть приподнять ногу, чтобы носок (а он тянется вниз) свободно висел над полом. Рисуем 5 кругов по часовой стрелке и 5 против нее. Делаем то же самое для другой ноги.
Приведенный комплекс – это мера профилактики возрастного ограничения подвижности колен.
К примеру, в суставе может отложиться соль (нерастворимая) или там может не хватать суставной жидкости. Да и связки со временем уплотняются, теряют эластичность, как и сухожилия. Поэтому такая утренняя разминка позволит вам сохранить колени в нормальном состоянии.
Эти же упражнения вы можете использовать и при восстановлении подвижности.
Мы сказали, что накачать мышцы ног такими упражнениями в обычном смысле невозможно. Но для тех, кто долгое время был без движения, слово «накачать» подходит больше всего, вместе со словом «укрепить». Теперь рассмотрим комплекс упражнений для укрепления мышц и связок коленного сустава.
Лечебный комплекс для восстановления и укрепления коленей
Комплекс содержит упражнения, относящиеся к реабилитационной программе после артроза и травм колен, и помогает укрепить их.

Стелем коврик, ложимся на него спиной:
- Вытягиваем руки вверх за голову, ладони развернуты к потолку, носки тянутся в противоположную сторону. На вдохе носки тянем на себя и начинаем поочередно тянуться каждой пяткой вниз (параллельно полу). В это время немного двигается таз – это нормально. На выдохе носки снова опускаем вниз. Не задерживайте дыхание, просто запомните, когда вдыхать, а когда выдыхать.
- Руки опускаем вниз параллельно корпусу. Поднимаем правую ногу и тянемся носком вверх. На вдохе тянем ее на себя, на выдохе от себя. Делаем так 5 раз для каждой ноги, чувствуя растяжение в колене.
- Из того же положения начинаем делать «велосипед» – поочередно каждой ногой по 10 вращательных движений.
- Затем «велосипед» делается сразу двумя ногами – 20 кругов. Не забываем тянуть носок от себя.
- Теперь опустите ноги, согните их в коленях на 100 градусов (больше прямого угла), колени разведите в стороны. Стопы вместе. Это упражнение называется «бабочка». Разводим колени и сводим их – делаем так 10 раз.
- Из положения лежа тянем колено двумя руками к животу. Прижимаем его и тянемся лицом к колену. Делаем 5 тянущихся движений таким образом.
- Затем обхватываем руками оба колена и делаем то же самое.
- Согнули ноги на острый угол, стопы на ширине плеч. Правую ногу ставим ступней на левое колено и разворачиваем колено правой ноги в сторону и обратно. Делаем по 5–10 тянущихся движений. Затем делаем то же самое для второй ноги.
- Теперь сложнее: когда одна нога на колене другой – силой последней поднимите обе ноги, коснувшись первым коленом груди.
- Стопы на ширине плеч, опускаем правое колено вовнутрь (в левую сторону), касаясь им пола. Повторяем 10 раз для каждой ноги.
- Теперь нам понадобится мяч (или валик). Садимся на стул, мяч помещаем под стопу. Катаем его вперед и назад, вправо-влево за счет движения коленного сустава. Каждой ногой сделайте по 10 движений во все 4 стороны.
- Садимся на пол, делаем «бабочку» из положения сидя. Руками не помогаем, они расположены между ног и удерживают стопы.
Перечисленные упражнения для коленей можно делать как поочередно для каждой ноги, так и связкой, прогоняя по 3–4 упражнения для каждой ноги подряд.
Рекомендации
Напоследок ряд рекомендаций:
- Упражнения при артрозе коленного сустава – те же самые.
- Мы отметили, что это комплекс реабилитации. Естественно, что в нем задействованы не только колени, но и все мышцы ног. Поэтому, кроме приведенных упражнений, есть еще разные варианты сведения-разведения ног, «ножницы» и т. д. Коленного сустава они не касаются, поэтому мы их намеренно опустили.
- Вместо мяча можно использовать валик и делать его перекаты не на стуле, а лежа.
- Упражнения для суставов не обязательны. Они нужны лишь при наличии проблем с коленями. Когда вы почувствуете, что колени начинают приносить вам хлопоты, пора вспомнить этот комплекс.
Понятие «накачать» подразумевает тяжелую нагрузку. Здесь же об этом не может быть и речи. Накачать ноги можно будет тогда, когда пройдут проблемы с коленями – поэтому старайтесь, если эти проблемы у вас уже есть.
Эффективные гимнастические упражнения для лечения коленных суставов
Лечение коленных суставов гимнастическими упражнениями происходит после снятия основных симптомов заболевания, например, артрита или ДОА, при разрыве связок или любой другой травме.
Правильная физкультура для колена

Многие пациенты ревматолога или люди, страдающие после травмы, знают, что ЛФК необходимы, но какие упражнения применять не знают, поэтому инструкции по проведению сеанса ЛФК и видео к ним, будут не лишними. Лечебная физкультура необходима для закрепления терапевтического результата и профилактики рецидивов.
Физические упражнения подбирают специалисты в зависимости от заболевания пациента. Некоторые из комплексов состоят из таких упражнений, которые можно выполнять в качестве разминки или при деформирующем остеоартрозе, когда движения в суставе очень ограничены. Их также можно выполнять в период после операции ликвидации разрыва связок коленного сустава, устранению кисты.
А есть такие, с помощью которых можно укрепить мышцы после ушибов, при растяжении связок или закрепить лечение артроза.
Если использовать упражнения из первой группы для лечения артроза, они будут малоэффективными. И наоборот, если применять усиленные упражнения сразу после операции на суставе можно полностью испортить все результаты длительного лечения.
Подготовка к ЛФК
Любые упражнения для лечения коленных суставов должны начинаться с подготовки. Большинство действий будет выполняться лежа или сидя, поэтому пол должен быть теплым. Необходимо позаботиться о гимнастическом коврике – он не должен быть слишком жестким.
Правильная разминка коленного сустава поможет избежать дискомфорта при выполнении более сложных элементов.
Обычно разминка, если прошло достаточно времени после повреждения, или необходимо укрепить связки и мышцы колена, сводится к выпадам, растяжкам и махам ногами:
- Выпады. Одну ногу согнуть в колене, другую отвести назад, раскачиваться вперед-назад, максимально задействовав мышцы конечностей.
- Растяжка. Для этого упражнения понадобится стул или спортивный снаряд. Необходимо встать так, чтобы стул сбоку был на расстоянии около метра. Отвести ногу в сторону и поднять вверх, так, чтобы ступня оказалась на спинке стул, хорошо потянуть конечность. Затем то же проделать с другой конечностью.
- Обычные махи ногами в стороны и вверх помогут размять сустав.
Разминку выполнять не менее 10 минут.
В качестве разминочных действий можно выполнять комплекс, разработанный Виталием Гиттом – несколько микродвижений, которые минимально воздействуют на сустав, но в то же время хорошо помогают.
Такие упражнения называют «Шалтай-болтай», это название в точности характеризует первое упражнение комплекса:
- Необходимо сесть на высокую кровать или стул. Высота должна быть такой, чтобы ноги не доставали до пола. Необходимо совершать махи ногами вперед и назад, при этом они не должны быть масштабными – всего несколько сантиметров.
- Сев на стул, необходимо упереться чуть отведенными вперед ногами в пол. Попеременно поднимать носок ступни, при этом пятка от пола не отрывается. Затем поднимать пяточную область, носок при этом не задействован.
Движения должны быть легкими, без малейшей боли.
Такого рода зарядку необходимо проводить регулярно, несколько раз в день, но не более 60 минут.
Для справки! Микродинамические комплексы подойдут для лечения ДОА коленных суставов.
Упражнения
После того, как колени хорошо «размяты», можно переходить непосредственно к ЛФК коленного сустава. Тут возможно несколько вариантов – движения при хроническом артрозе или артрите, направленные непосредственно на колени. или ЛФК, который необходим в качестве восстановления.
Если говорить о болях из-за дегенеративных заболеваний, то подойдут такие движения.
Необходимо встать на колени, помочь можно с помощью опоры рук. Совершать ходьбу на коленях на месте. Если боль не сильная, можно не помогать руками, выпрямиться.
Специалист говорит о том, что такое упражнение возможно делать при любых заболеваниях. Однако, например, при ревматоидном артрите врачи не рекомендуют такую активную нагрузку на колени. Упражнения при артрите коленного сустава не должны активно действовать на надколенник.
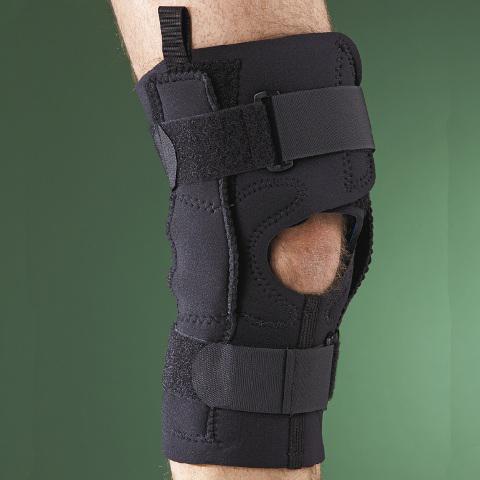
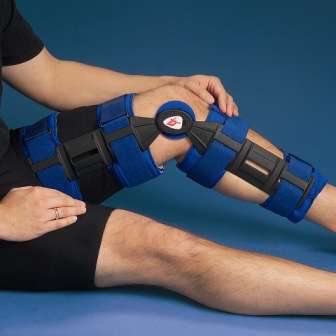
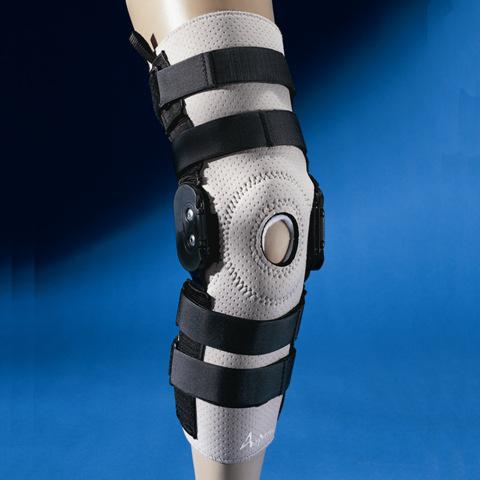
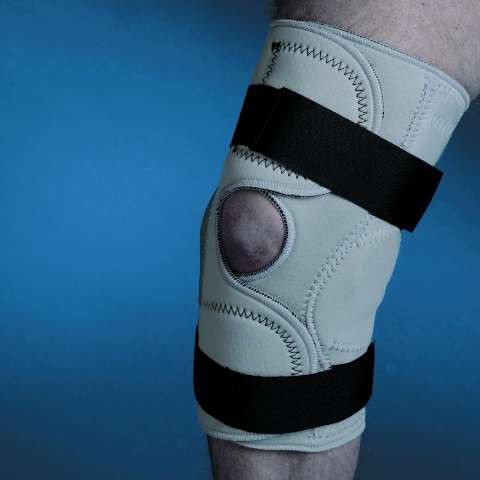
Для справки! После сильного воздействия болезни на сустав, при его нестабильности, необходимо использовать специальные ортопедические бандажи и наколенники.
Гимнастика для коленных суставов поможет справиться с остатками болей после травмы и послужит эффективным средством для восстановления их функции. Применять такой комплекс нужно не менее после 1,5 месяцев после травмы.
Лечебная гимнастика для коленей представлена на видео.
Комплекс 1
Этот ЛФК содержит сразу и разминку, и эффективные движения.
Изначально необходимо сесть и согнуть немного ноги в коленях, хорошо растереть поверхность коленей круговыми движениями, затем промассировать внутреннюю.
После этого необходимо перейти к комплексу упражнений:
Сидя обхватить конечность чуть выше колена, подвести к туловищу. Производить вращательные движения голеностопа, затем произвести движения в обратную сторону.
- Замок из рук поместить на заднюю часть бедра, чуть выше подколенной ямки, затем сгибать и разгибать конечность. Руки при этом должны притягивать ногу к телу.
- Сесть прямо, руками упереться в пол. Ноги выпрямить, носки стоп должны быть вытянуты вверх. Зафиксировать такое положение в течение 30 секунд.
- Развести ноги в стороны, расстояние между ними должно быть как можно больше. Движение «змейка» обоими ногами должно выполняться максимально спокойно, если колено сильно ослаблено.
- Стопы направить к туловищу, напрячь мышцы бедер и коленей, руки для поддержки отвести назад, пытаясь приподнять стопы от пола.
На этом первая часть комплекса закончена. Каждое упражнение для начала необходимо выполнить хотя бы по три раза. Затем можно немного передохнуть, собраться с силами к следующему подходу.
Разминочные упражнения из комплекса можно использовать при ревматоидном артрите.
Комплекс 2

Вторая часть комплекса лечебной физкультуры содержит упражнения в положении стоя:
- Встать, ногу поднять параллельно полу, согнуть в колене, затем разогнуть.
- Ногу, согнутую в колене, подносить к туловищу и отводить вниз.
- Поместить ладони над коленными чашечками, выполнять приседания. На несколько секунд зафиксировать положение на сгибе вперед, ноги должны быть максимально выпрямлены.
- Снова поместить ладони над надколенниками, ноги при этом соединить вместе. Совершать круговые движения коленями сначала в одну сторону, затем в другую. Ноги расставить, ладони над коленями, выполнять круговые движения с внутренней на внешнюю сторону.
- Ноги на ширине плеч, встать на носочки, присесть и встать полной стопой. Спина должна быть прямой, все мышцы максимально напряжены. Затем ноги соединить вместе, на носочках сгибать ноги, колени в стороны.
Движения необходимо выполнять медленно, плавно. Повторить так же, как и в случае с первой частью комплекса, как минимум трижды. При любом дискомфорте в сочленении упражнения стоит прекратить.
Затем приступить к завершающей части комплекса:
- Лечь на живот, руки положить под голову. Ноги сгибать и разгибать на весу.
- Перевернуться на спину, поднять ноги вверх и производить стряхивающие движения.
- Сесть на колени, прогнуться вперед так, чтобы голова и руки были в одной плоскости. Замереть на несколько секунд.
О том, как выполнять комплекс упражнений Джамалдинова, читайте тут.
Этот ЛФК при травме коленного сустава сразу весь выполнять не нужно, можно использовать только те движения, которые на этот момент выполняются без дискомфорта. Но постепенно необходимо пытаться придерживаться всех действий при этом они должны производиться как можно больше раз.
Лечебная физкультура – эффективный метод лечения коленных суставов, помощь от правильно выполняемых упражнений не заставит долго ждать. Уже через 2 – 2,5 месяца результат будет виден наиболее четко и явно.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
{SOURCE}
Лечебная физкультура для суставов колена
Единственный комплекс ЛФК, который поможет вылечить артроз колена

Главная задача лечебной физкультуры – стимуляция механизмов естественного восстановления суставов. ЛФК при артрозе коленного сустава оказывает весьма благотворное влияние как на больное колено, так и на организм в целом, но критически важно делать ее правильно. Читайте далее подробное описание правильных упражнений, важные правила и неочевидные нюансы действительно эффективных тренировок.
Бесценные плюсы физкультуры
Регулярная качественная гимнастика:
Увеличивает объем движений в суставе.
Снижает мышечный тонус, оказывая таким образом и профилактику развития контрактур (перерождения мышц в рубцовую ткань).
Улучшает кровообращение в больном суставе, улучшает питание разрушенного хряща.
Оказывает положительное воздействие на все тело, делает человека более подвижным и повышает качество его жизни.

Шесть главных принципов правильных тренировок
Физкультура должна выполняться по определенным правилам; самый главный принцип – не навреди.
Не торопите события. Нагрузку и объем движений необходимо увеличивать постепенно, форсирование тренировочной нагрузки только ухудшает ситуацию.
Упражнения не должны вызывать боль, не следует ее преодолевать. Подобные «подвиги» могут сделать вас инвалидом. Выполнять упражнения следует так, чтобы чувствовать усталость в мышечных группах, а не боль в суставах – тогда ЛФК проводится правильно.
Избегайте перегрузок и не гонитесь за быстрым прогрессом. Помните польскую народную мудрость: «цо занадто, то не здраво» (дословный перевод: что слишком, то плохо).
Регулярность. Только ежедневные тренировки помогут вам достичь каких-либо видимых результатов.
Физкультура при артрозе коленного сустава должна проводиться только в период ремиссии. Во время обострения заболевания, когда колено увеличено и отечно, лучше обеспечить ему комфортный покой.
Нагружайте оба сустава одинаково. Многие пациенты задают вопрос: «А как тренироваться, если у меня болит только одно колено?». При одностороннем артрозе больной человек инстинктивно начинает щадить проблемный сустав, при этом нагрузка на здоровый значительно увеличивается. Так в противоположном колене может тоже начать формироваться артроз, поэтому ЛФК должна нагружать оба сустава.

Нажмите на фото для увеличения
Правильный комплекс ЛФК от врача
Итак, мы подошли к главному – созданию комплекса упражнений для больного колена. Задача ЛФК – заставить работать мышцы, не нагружая при этом сустав.
Далее представлены упражнения доктора Евдокименко из его книги «Боль в ногах».
Упражнение 1
Статический вариант. Исходное положение (ИП): лежим на животе с прямыми ногами, руки расположены вдоль тела. Медленно поднимаем выпрямленную в колене ногу на 15 см от пола и фиксируем в этой позиции на 30–40 секунд. Важно, чтобы подъем ноги осуществлялся усилием мышц бедра и ягодицы.
Выполняем каждой ногой по одному разу.
Динамический вариант. Выполняем также, как и статический, но ногу задерживаем над полом на 1–2 секунды. Выполняем каждой ногой 10–12 раз.
Упражнение 2
ИП прежнее, только сейчас одна нога согнута в колене под прямым углом. Не меняя угла сгибания, поднимаем ногу над полом на 10 см и удерживаем в таком положении 30–40 секунд, 1 повторение на каждую ногу. Усилие должно прикладываться исключительно за счет мышц бедра и ягодицы.
Динамический вариант. Удержание производится на 1–2 секунды, делаем 10–12 повторений каждой ногой.
Упражнение 3
Один из вариантов известного упражнения «Ласточка». ИП как в упражнении 1: поднимаем обе ноги на 10–15 см над полом, не торопясь разводим их в стороны, а затем сводим. Не опуская ног повторите 8–10 раз. Необходимо следить, чтобы усилие, как и в предыдущих упражнениях, осуществлялось только мышцами бедра, а не корпуса.
Упражнение 4
ИП: лежим на боку, нижняя нога согнута в колене. Поднимаем прямую верхнюю ногу над полом примерно на 450 и удерживаем в таком положении 30–60 секунд. 1 повторение на каждую ногу.
Упражнение 5
ИП: сидим на стуле. Выпрямляем ногу в коленном суставе и поднимаем ее над полом насколько сможем, удерживаем ее в такой позиции 30–60 секунд. Делаем 2–3 повторения каждой ногой.

Упражнение 6
ИП: стоим, держась руками за спинку стула. Медленно поднимаемся на носки и задерживаемся в таком положении примерно на одну минуту, медленно опускаемся.
Динамический вариант. Делаем 10–12 повторений, задерживаясь в верхней точке на 1–2 секунды.
Упражнение 7
ИП упр. 6. Опираясь на пятки поднимаем стопу вверх, задерживаемся в верхней точке на 1–2 сек и опускаемся на пол; 10–12 повторений.
Упражнение 8
ИП прежнее. Встаем на носок левой ноги, затем правая пятка идет вверх, а левая – вниз – плавно «перекатываемся» на носках 10–12 раз.
Заканчиваться тренировка должна самомассажем, чтобы дополнительно разогреть и расслабить мышцы бедра.
Какие упражнения помогут при боли в коленях?
Умеренная физическая нагрузка помогает поддерживать тело в хорошей форме и даже бороться с болевыми ощущениями, так например, специальные упражнения при болях в коленях позволяют существенно улучшить состояние. Вызывать боли в коленном суставе могут различные причины, но в любом случае, физическая активность помогает уменьшить неприятный симптом.
Причины болей в коленях
Почему болят колени? Боль может быть редкая и кратковременная или частая и длительная, ноющая и резкая. Она может сопровождаться другими симптомами – покраснением, опухолью. Причины появления этих болей разнообразны. Можно выделить пять основных причин:
- болезни сустава;
- травмы;
- слишком активные физические нагрузки;
- лишний вес;
- малая физическая активность.
Самая частая причина – травма. Это может быть легкий ушиб или серьезный перелом. В любом случае, травма приводит к возникновению боли в колене. Если перелом или разрыв связок вызывает резкую боль, то ушиб или растяжение обычно проявляется легкой ноющей болью. Конечно, при травме сразу делать упражнения нельзя, но через некоторое время, когда разрешит специалист, необходимо приступить к гимнастике.
Болезни сустав очень разнообразны – от воспаления до разрушения хряща (артрит, артроз). Они могут возникать из-за инфекций или из-за нарушения обмена веществ. При таких болезнях врач назначает обычно медикаментозное лечение, а также лечебную гимнастику. ЛФК обязательно входит в комплекс лечения коленных суставов при различных болезнях. Посещать физкультуру надо регулярно, тогда улучшение будет заметно уже через несколько недель.
Что касается очень больших физических нагрузок, они способствуют возникновению проблем с сухожилиями и хрящами коленных суставов. Постепенно хрящ костенеет, и на нем образуются различные костные выросты, они в свою очередь негативно влияют на окружающие ткани. Малая активность тоже вредна, так как колено не работает в полную силу, ухудшается кровообращение.
Лишний вес дает сильную нагрузку на колени. Поэтому при любых болезнях или травмах суставов следует обратить внимание на вес. Если есть лишние килограммы, обязательно надо избавиться от них с помощью физической нагрузки и диеты или правильного питания. Это существенно улучшит не только состояние коленей, но и всего организма.
Кому можно делать упражнения?

Конечно, зарядка помогает держать тело и организм в тонусе. Однако выполнять упражнения можно не всем. Например, необходимо отказаться от упражнений сразу после травмирования колена. Приступать к специальному комплексу упражнений разрешено только после назначений специалиста, иначе можно только все ухудшить.
Важно! Очень часто назначают зарядку после того, как снимут гипс с ноги. Не стоит игнорировать это назначение, упражнения помогут разработать сустав и убрать чувство скованности.
Когда еще гимнастика запрещена? Следует отказаться от зарядки после операции на коленном суставе. Только через некоторое время можно увеличить физическую активность. А вот еще причины, из-за которых следует отказаться от зарядки:
- повреждение связок;
- травмирование мениска;
- удаление мениска;
- артрит в острой стадии;
- кровоизлияние в суставную полость.
Во всех остальных случаях от боли в коленях помогут специальные упражнения. Лучше всего, если комплекс назначит специалист. Так как сам пациент может выбрать зарядку неправильно. Но это касается случаев сильной боли. Если боль слабая, то можно выбрать комплекс упражнений самостоятельно. Заниматься надо регулярно, но если будет присутствовать дискомфорт, следует отказаться от гимнастики и проконсультироваться со специалистом.
Гимнастика для больных коленей
Чтобы не болели колени, достаточно 15-20 минут занятий физкультурой. Конечно, заниматься надо регулярно. Начинать надо с небольших нагрузок, особенно при сильных болях. И постепенно можно увеличивать активность. Упражнения не должны приносить боль, если есть сильный дискомфорт, значит, упражнение выполняется неправильно.
Какие упражнения лучше всего подходят при болях в суставе? Вот примерный комплекс физических упражнений для коленных суставов из положения – стоя:
- Ходьба на месте – носки от пола отрывать нельзя, делать две минуты.
- Стоя на коленях, потянуть левое колено левой рукой к ягодицам очень медленно – потом повторить с другим коленом.
- Стоя, слегка согнув колени, надо выполнять круговые движения коленями в разные стороны.
Следующие упражнения предназначены для выполнения из положения – лежа:
- Согнуть ноги в коленях, лежа на животе, и подтягивать поочередно к ягодицам.
- Лежа на спине, поднять ноги под углом 90 градусов и задержать на пару секунд.
- Из того же положения, согнуть одну ногу в колене и потянуть к противоположному бедру, затем повторить то же самое с другой ногой.
- Выполнить упражнение «велосипед».
И еще несложные упражнения из положения – сидя:
- Надо сесть высоко от пола и поболтать ногами примерно 1-2 минуты.
- Выпрямить ноги, сидя на полу, и медленно подтягивать ногу к себе, сгибая колено.
- Сесть на пол с ровной спиной сгибать и разгибать ноги.
- Сидя на стуле, поднимать одну ногу параллельно полу, затем повторить со второй ногой.
Гимнастику для коленного сустава можно делать также с шарфом. Достаточно двух упражнений, чтобы колени не болели. Суть первого – заключается в притягивании ног к себе, с помощью шарфа (надо обхватить шарфом стопы ног) из положения сидя. А второе упражнения – в удержании ноги с помощью шарфа, из положения – лежа на спине. Поднимать ногу надо высоко и держать тридцать секунд.
Нюанс! Конечно, можно обойтись и без упражнений с шарфом, если есть возможность и желание посещать тренажерный зал.
Все упражнения следует делать не менее десяти-двенадцати раз. Постепенно можно увеличивать активность. Однако надо следить за своим самочувствием: если появятся боли или дискомфорт, следует снова снизить активность и выполнять упражнения по 7-10 раз. Ведь нагрузка должна избавлять от боли в коленях, а не вызывать ее снова.
Один оригинальный способ убрать боль
Существует китайское упражнение, которое помогает существенно снизить болевые ощущения. Лишь одно упражнение и нет болей в коленных суставах, следует сохранить его и повторять регулярно. Чтобы подготовиться к выполнению упражнения, необходимо приготовить мягкий коврик, одеяло или войлок. Больше ничего не потребуется. Выполнять его следует примерно 2-3 минуты, а через пару дней или недель можно увеличить время.
Как правильно делать упражнение? Во время процесса необходимо почувствовать тепло в коленях, а после выполнения будет ощущаться расслабленность и комфорт. Вот подробная инструкция:
- Встать на колени, если боль сильная, можно опереться на кулаки.
- Двигать коленями, переступая с одного на другое, приподнимая их.
- Передвигаться мелкими шагами вперед-назад.
Избавиться от боли в коленных суставах можно только при регулярных занятиях. Поэтому не стоит избегать зарядки, даже если она дается с трудом. Через некоторое время заниматься станет легче, улучшится состояние суставов, уйдет или уменьшится боль. Гимнастика также улучшит общее состояние организма, поднимет тонус, избавит от плохого настроения.
Мы будем очень благодарны, если вы оцените ее и поделитесь в социальных сетях
Какую гимнастику выполнять для разработки коленного сустава при артрозе?
Занятия гимнастикой при артрозе коленного сустава – важная составляющая лечения. Упражнения подбираются совместно с лечащим врачом. Для достижения результата, комплекс нужно делать правильно, ежедневно, и то количество раз, которое назначил специалист.
Виды упражнений

Упражнения при артрозе коленного сустава необходимы для укрепления коленей в состоянии ремиссии, и для усиления кровообращения, снижения тонуса мышц в состоянии обострения заболевания.
Гимнастика
Все действия выполняются медленно и плавно. Начинают гимнастику с нескольких упражнений и постепенно, за несколько недель, доводят до десяти раз. За один день делают по три подхода длительностью по двадцать минут.
Гимнастический комплекс упражнений содержит ряд движений, которые выполняются лежа:
- Оперевшись на локти, вытянуться и сгибать верхнюю ногу в коленном суставе.
- Оперевшись на локти, отводить выпрямленную ногу в сторону.
- Медленно поднимать ноги вверх, и сгибать колени.
Зарядка при артрозе коленного сустава несложная и подходит для занятий дома. Гимнастика полезна и для профилактики артроза и остеоартроза, и при возникновении дискомфорта в коленях. Как правильно сделать все упражнения, покажут специальные видео уроки.
Лечебная физкультура
ЛФК при артрозе коленного сустава занимаются вместе со специалистом. Важно не перегрузить сустав и не усилить негативные ощущения еще больше. Эффективнее всего начинать лечебную физкультуру, как только возникло заболевание. В этот период можно позволить себе более энергичные движения. В острой стадии артроза или остеоартроза, при разрушении сустава, упражнения могут быть только щадящими и гимнастика весьма ограничена.
Тренер по лечебной физкультуре подбирает комплекс занятий индивидуально, исходя из остроты заболевания и возможностей пациента. Большинство движений делаются сидя или лежа, чтобы максимально разгрузить суставы:
- Лечь на спину поочередно подтягивать согнутые ноги к животу.
- Лечь на спину, поочередно отрывать прямые ноги от поверхности на высоту двадцать сантиметров. Руки должны лежать вдоль туловища.
- Лечь на спину, ноги выпрямить и тянуться пяткой вперед, носки смотрят вверх.
- Сидя на стуле, совершать легкие покачивания согнутыми ногами. Это расслабляет колени.
Также рекомендуется прочесть другую статью про физиопроцедуры.
Упражнения со стулом. Это статические действия в гимнастике, предполагающие фиксацию ноги неподвижно на несколько секунд:
- Сесть на стул, поднять одну ногу и выпрямить ее в суставе, зафиксировать такое положение на полминуты и опустить ногу.
- Держась за спинку стула, стоя, перекатываться с пятки на носок, совершая волнообразные движения.
- Встать и держаться за спинку стула, подняться на носок и стоять минуту.
- Встать и держаться за спинку стула, подняться на пятку и, как в предыдущем упражнении, зафиксировать положение на минуту.
Завершить занятие желательно массажем бедер. Делать его нужно до появления тепла в бедре, не допускать боли или дискомфорта. В видео уроке по самомассажу процесс показан подробнее.
Занятия в бассейне
Занятия в бассейне назначают как дополнение или альтернативу физическим нагрузкам при воспалении коленного сустава. В воде тело испытывает меньшую нагрузку, занятия получаются более щадящими и некоторые упражнения могут использоваться для облегчения воспаления даже в острой фазе артроза или остеоартроза.
Важно! В острой фазе заболевания можно выполнять упражнения, которые не дают нагрузку на пострадавший сустав. Они позволяют снять напряжение мышц и уменьшить отек, то есть, направлены на прекращение болей в колене.
Гимнастика в воде проходит с использованием ряда приспособлений для опоры: подставок, стульев. В острой стадии заболевания показаны занятия в воде в свободной форме. Для физкультуры достаточно простых покачиваний ногой и сгибания коленей. Это дает возможность увеличить радиус движений в суставе и уменьшить болевые ощущения. Для человека, имеющего артроз (остеоартроз) коленей, даже эти движения могут стать трудновыполнимыми.
Гимнастический комплекс в воде при неострой стадии течения артроза:
- Стоя в воде здоровой ногой на скамейке, руками держась за поручень, совершать махи ногой и круговые движения до шести раз.
- Лежа на спине и держась руками за бортик, делать упражнение «велосипед». Длительность тридцать секунд.
- Сидя на стуле и держась за него ногами, в воде, сводить и разводить ноги. До четырех раз.
- Подтягивать согнутые ноги к животу пять раз.
Занятия в бассейне не принесут избавление от дискомфорта мгновенно. Но с течением времени результат будет очевиден. Все подходы нужно выполнять с перерывами в несколько часов. Это даст время хрящевой ткани генерировать новые клетки.
Запрещенные действия

При артрозе и остеоартрозе колена есть ряд упражнений, которые запрещены. Их выполнение приведет к осложнению течения заболевания. Это позы и движения, связанные с чрезмерной нагрузкой на больной сустав:
- бег;
- прыжки;
- ударные аэробные упражнения;
- ассиметричные упражнения;
- приседания;
- упражнения с тяжестями в положении стоя.
Любые упражнения выполняются преимущественно сидя или лежа, возможны упражнения с поддержкой и опорой на здоровую ногу. Не стоит забывать и об упражнениях для здоровой ноги, ведь при заболевании артрозом нагрузка на нее существенно увеличивается, и ее сустав так же может пострадать со временем.
О народных средствах терапии читайте здесь.
Для укрепления мышц ног и лечения артроза и остеоартроза в их неострой стадии полезно использовать некоторые упражнения из йоги. Этот комплекс дает нагрузку на суставы обеих ног, поэтому его нельзя делать, если сустав болит, или если боль возникла во время занятия. В этом случае стоит заменить упражнения или на время отложить их выполнение, поскольку, возможно, сустав пока не готов к такой нагрузке.
Рекомендуется несколько следующих упражнений:
- Расставить ноги на ширину плеч. Потянуться пальцами рук к пальцам ног, колени не сгибать. После этого обхватить колени сзади и оставаться в такой позе полминуты. Упражнение можно делать и сидя.
- Лежа на спине с опорой на локти, поднять прямые ноги и постараться их согнуть, потом разогнуть.
- Сесть на стул и наклоняться вперед к прямым в коленях ногам. Ноги должны оставаться прямыми во время всего упражнения. Выполнять 5-6 таких наклонов.
Такой комплекс желательно выполнять каждый день не менее трех раз. Он помогает вернуть активность суставам, улучшить кровообращение.
Артроз коленного сустава накладывает ряд ограничений на образ жизни человека с этим заболеванием, ему противопоказаны:
- ходьба на большие расстояния;
- долгие подъемы вверх;
- сидение на корточках;
- длительно стоять или сидеть.
Как правильно выполнять все движения, покажет тренер по йоге на занятиях или в видеозаписи занятий.
Деформирующий артроз
Деформирующий артроз колена (остеоартроз) приводит к дегенеративным и дистрофическим изменениям в суставе. Женщины сильнее предрасположены к остеоартрозу, чем мужчины. Помимо стандартных упражнений, которые используются в лечении артрозов, эффективно справиться с развитием заболевания можно, занимаясь гимнастикой на велотренажере.
Современные тренажеры позволяют выбрать разный темп движения в зависимости от степени подготовленности человека и возможностей суставов. Заниматься можно как в спортивном зале, так и в дома.
Факт! Велотренажер дает меньшую нагрузку на сустав чем, например, ходьба.
Велотренажер снимает большую часть нагрузки с сустава за счет того, что человек сидит, и основное давление берет на себя сидение тренажера, а на суставы приходится только давление от нажатия на педали, часть которого еще распределяется по мышцам и связкам ноги. Видео урок поможет сделать упражнения без ошибок.
О комплексе физкультуре Джамалдинова читайте в другой статье.
В борьбе за здоровье суставов важно снизить лишний вес, поскольку он источник постоянной нагрузки на колени. Также полезно принимать витаминные комплексы в случае авитаминоза. Алкоголь и курение негативно влияют на работу всего организма, на обменные процессы и, как следствие, на состояние суставов.
Комплекс разрешенных упражнений, занятия ЛФК наряду с другими способами лечения артроза помогают не только остановить прогрессирование заболевания, но и улучшить состояние больного колена настолько, чтобы вести обычный образ жизни.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Лечебная физкультура при артрозе коленного сустава
В центре восстановительной медицины «ТОП ФИЗИО» вы сможете пройти полный курс лечебной физкультуры при артрозе коленного сустава. Строго дозированные физические упражнения — это один из способов замедлить прогрессирование заболевания и убрать болевой синдром без медикаментозного и оперативного лечения.
Наши специалисты разработают для вас индивидуальную программу и помогут следовать всем ее пунктам с максимальной безопасностью для здоровья.
Нажимая на кнопку «Записаться на прием», вы соглашаетесь с нашей политикой конфиденциальности
Эффективность лечебной физкультуры для коленных суставов
Основной эффект от физических упражнений заключается в стимуляции восстановительных процессов в суставах и костях, за счет улучшения кровообращения и поступления питательных веществ.
При правильном выполнении комплекса происходит:
- увеличение объема движений в суставе;
- снижение болевого синдрома;
- нормализация мышечного тонуса, что в будущем препятствует образованию инвалидизирующих контрактур;
- улучшение трофики хряща и окружающих тканей (костей, связок, сухожилий).
Лечебная физкультура при артрозе благоприятно воздействует не только на колено, но и на весь организм в целом, но при ее проведении существуют противопоказания:
- наличие интенсивного болевого синдрома;
- острые воспалительные заболевания;
- состояния, которые сопровождаются повышением температуры тела.
Поэтому перед выполнением любой оздоровительной процедуры мы рекомендуем записаться к врачу-реабилитологу клиники «ТОП ФИЗИО». Это поможет определить ее необходимость и выбрать режим нагрузки.
Цены 
| Консультация врача первичная (бесплатно при оплате курса/программы) | 5 000 |
| Консультация по правильному питанию | 7 000 |
| Консультация специалиста (сокращенная) | 1 500 |
| Консультация врача повторная по результатам лечения | |
| Консультация специалиста клиники “Villa Stuart” (Рим, Италия) (телемедицина) | 9 500 |
| Реабилитационная сессия (примерное время проведения 1,5 часа) | 7 200 |
| Ватсу | 7 200 |
| Реабилитационная сессия в бассейне (время проведения — до 1 часа) | 7 200 |
| Массаж Ку-Нье общий (традицинный тибетский массаж, 120 минут) | 9 000 |
| Массаж нижней конечности и поясницы | 3 500 |
| Массаж головы | 2 500 |
| Массаж области грудной клетки | 2 500 |
| Массаж спины (все отделов позвоночника) | 3 600 |
| Массаж грудного и поясничного отделов позвоночника | 3 000 |
| Массаж шейно-грудного отдела позвоночника | 2 500 |
| Массаж общий | 4 800 |
| Массаж одной зоны | 1 800 |
| Массаж Ку-Нье спины (традицинный тибетский массаж, 40 минут) | 2 800 |
| Комплексная услуга по коррекции деформации стопы | 7 000 |
| Частичная коррекция деформации стопы | 2 500 |
| Массаж Ку-Нье отдельной зоны (традицинный тибетский массаж, 30 минут) | 2 400 |
| Консультация невролога | 3 000 |
| Комплексное УЗИ печени, желчного пузыря, поджелудочной железы, селезенки | 2 500 |
| Комплексное УЗИ почек, мочеточников, мочевого пузыря | 2 000 |
| УЗИ почек | 1 500 |
| УЗИ почек, мочеточников | 1 500 |
| УЗИ почек (контроль толщины паренхимы) | 1 500 |
| УЗИ – контроль отхождения конкрементов почек, мочеточников | 1 300 |
| УЗИ надпочечников | 1 000 |
| УЗИ мочевого пузыря с измерением объёма остаточной мочи | 1 200 |
| УЗИ поверхностных образований | 1 000 |
| УЗИ слюнных желез: околоушные | 1 000 |
| УЗИ слюнных желез: подчелюстные и подъязычные | 1 000 |
| Комплексное УЗИ печени, желчного пузыря, поджелудочной железы, селезенки, почек | 3 000 |
| УЗИ региональных лимфатических узлов (1 группа) | 1 000 |
| УЗИ печени и желчевыводящих путей и желчного пузыря | 1 700 |
| УЗИ поджелудочной железы | 1 000 |
| УЗИ желчного пузыря и функции желчного пузыря | 1 500 |
| УЗИ селезенки | 1 000 |
| УЗИ молочных желез | 1 500 |
| УЗИ щитовидной железы | 1 500 |
| Комплексное ультразвуковое исследование для женщин | 6 000 |
| Комплексное ультразвуковое исследование | 4 500 |
| Занятие ЛФК (без физиотерапии) (время проведения — до 1 часа) | 4 600 |
| Магнитотерапия 1 поле | 1 200 |
| Магнитотерапия 2 поля | 1 600 |
| Электротерапия гальваническими токами/электрофорез | 1 200 |
| Лазеротерапия (низкочастотный лазер) | 1 200 |
| Электротерапия гальваническими токами/электрофорез | 1 200 |
| Электротерапия гальваническими токами/электрофорез | 1 600 |
| TECAR-терапия, 1 зона | 2 500 |
| TECAR-терапия, 2 зоны | 3 700 |
| Ударно-волновая терапия 1 зоны | 2 500 |
| Ударно-волновая терапия 2 зоны | 3 700 |
| HILT-терапия (высокочастотный YAG-лазер с длиной волны 1064 нм) | 2 500 |
| Инфракрасная терапия | 1 200 |
| Прогревание рефлекторных точек медотом Мокса | 2 500 |
| Масляное прогревание медотом Хорме | 2 500 |
| Вакуум-терапия медными банками Ме-Бум | 2 500 |
| СМТ 1 поле | 1 200 |
| СМТ 2 поля | 1 400 |
| СМТ-форез | 1 200 |
| Интерференц-терапия | 1 200 |
| Терапия диадинамическими токами | 1 200 |
| Электромиостимуляция 1 зоны | 1 200 |
| Электромиостимуляция 2 зон | 1 500 |
| Электромиостимуляция 3 зон и более | 1 700 |
| Ультразвуковая терапия / фонофорез | 1 200 |
| Кинезиотейпирование одной анатомической области | 1 200 |
| Кинезиотейпирование двух анатомических областей | 2 300 |
| Кинезиотейпирование трех анатомических областей | 3 000 |
Условия проведения лечебной физкультуры при артрозе коленного сустава
Специалисты нашего центра при работе с пациентами придерживаются определенных правил:
- перед выполнением физических нагрузок в случае необходимости и по назначению врача производится измерение артериального давления и пульса;
- все упражнения выполняются постепенно, и по мере возрастания силы и выносливости пациента увеличивается их объем;
- лечебная физкультура для коленных суставов не должна приводить к возникновению болезненных ощущений;
- обеспечивается четкое следование плану тренировок, так как регулярность — главный залог успеха;
- все упражнения выполняются на оба колена, даже если болит только одно.
Следуя этим критериям, с помощью наших врачей вы получите максимальный и длительный эффект от занятий.
Наши специалисты

Савадян Карэн Абрикович
Лечебная физкультура при борьбе с артрозом в «ТОП ФИЗИО»
Наш современный центр восстановительной медицины открыт для новых пациентов. Записывайтесь на прием к специалистам-реабилитологам в любое удобное для вас время с помощью формы на сайте или звоните 8(495)432-67-31.
Мы гарантируем, что прохождение курса лечебной физкультуры при артрозе коленного сустава под руководством наших врачей поможет вам существенно улучшить качество жизни. Посмотреть стоимость всех категорий услуг вы сможете в прайс-листе.
{SOURCE}
Упражнения для коленных суставов (коленей, гимнастика, ЛФК): укрепление
Физические упражнения для коленного сустава ограничены в своей вариативности: их не так много, но они эффективны в лечении многих заболеваний, включая артрозы, остеопороз и травмы/переломы мениска.
При этом гимнастика для колена используется и в качестве лечения, и для восстановления травмированного колена. Во время проведения зарядки происходит укрепление не только сустава, но и сухожилий (связок) и коленных мышц.
Лечения для разработки сустава колена без нагрузки не существует: в любом случае требуется хотя бы минимальная разминка с помощью упражнений.
1 Зачем нужна разминка для здоровых коленей?
У некоторых может возникнуть вопрос: зачем выполнять комплекс упражнений для здоровых коленей? Разве повседневного передвижения недостаточно для поддержки их в нормальном состоянии?
Нет, обычно недостаточно. Особенно в современном мире, когда и отдых, и работа так или иначе связаны с малоподвижностью (у большинства людей). Повседневных движений в рамках ходьбе с дома на работу и с работы домой явно недостаточно.

ЛФК показана при болях в коленных суставах
Такой образ жизни рано или поздно приведет к заболеванию коленных суставов, поэтому для них требуется тренировка. За счет тренировки можно укрепить не только сустав, но и мышечно-связочный аппарат. Чем он прочнее, тем меньше шанс на развития болезней/травмы колена.
Здоровым людям достаточно обычной ежедневной гимнастики: хотя бы по 20 минут в день. Рекомендуется выполнение специализированных комплексов ЛФК (например, по Евдокименко или Бубновскому).
Спорт мерой профилактики является не всегда. В некоторых случаях наоборот: он может привести к травмам или заболеваниям сустава из-за чрезмерных физических нагрузок. Поэтому и спортсменам требуется выполнение специальной ЛФК для ног.
Назначать комплекс упражнений должен врач (травматолог, ортопед, или даже терапевт), либо же специалист-реабилитолог.
1.1 Когда и как часто ее нужно делать?
Ограничиваться парой занятий в месяц совсем бессмысленно, от этого никакой пользы не будет. Должен быть систематический подход в занятиях, особенно если речь идет не о профилактике, а о лечении уже имеющихся заболеваний суставов.
Разминка связочного аппарата колена
Без систематического подхода не получится выполнять упражнения по нарастающей. Ведь и для шпагата требуется длительная подготовка и растяжка мышц и сухожилий, то же самое и в плане лечения коленных суставов.
То есть в идеале нужно первый месяц-два выполнять наиболее простые элементы, после чего плавно переходить к наиболее тяжелым. Обратная последовательность крайне опасна травмами и разрывами мышечно-связочного аппарата, да еще и усугублением имеющейся патологии.
Выходит, что для лечения болезней колен следует заниматься ЛФК минимум в течение года, даже если боль и другие симптомы прошли намного раньше (это не гарант выздоровления). Занятия должны проводиться день через день, чтобы у организма было время для отдыха и регенерации поврежденных тканей.
К профилактике меньше требований: достаточно тратить на разминку коленных суставов по 10-15 минут 2-4 раза в неделю. Но занимаются ею нужно постоянно, в течение всей жизни. Это не гарантирует защиты от болезней колен, но существенно снижает риски их возникновения.
2 При каких проблемах коленного сустава применяют ЛФК?
Лечебная физкультура применяется при уже имеющихся заболеваниях или патологических состояниях (например после травм) колен. Естественно в зависимости от болезни подбирается свой индивидуальный комплекс лечебных упражнений.
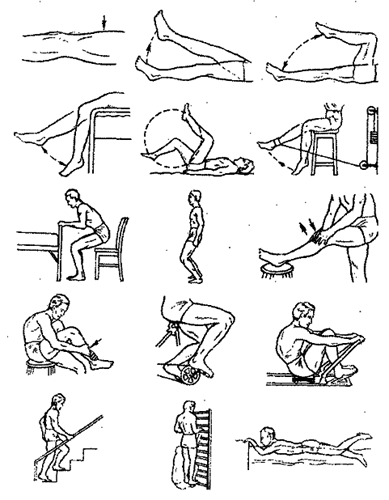
Комплекс упражнений для коленного сустава
ЛФК эффективно при следующих патологиях коленных суставов:
- протекание воспалительных процессов после операции (том числе по замене сустава),
- при последствиях операции (например, при разрыве эндопротезирования, при воспалениях после артроскопии),
- при бурсите, синовите, кисте Бейкера,
- после вывиха или подвывиха коленного сустава,
- при наличии артритов (в том числе псориатического, вторичного), артрозов, гонартроза,
- при частичной иммобилизации после периода длительной неподвижности конечностей (например, если нога долго была зафиксирована гипсом),
- при аутоиммунных заболеваниях суставного аппарата (например, болезни Бехтерева) в качестве способа замедления прогрессирования иммобилизации колена,
- при ушибах колена, ротационных/осевых травм (что часто бывает у спортсменов, особенно у спринтеров), болей после травмы (не только в колене, но и сзади под ним),
- при нестабильности в связочно-мышечном аппарате из-за косолапости или длительно протекающего плоскостопия,
- при деформации нижних конечностей вследствие тяжело протекающего сколиоза.
3 Упражнения для разминки здорового коленного сустава
Первое правило разминки даже для здоровых коленных суставов: перед началом нужно растянуть мышцы, размять и разогреть сустав, и только потом браться за выполнение основных упражнений.
Как делать подготовительную разминку? В большинстве случаев достаточно нескольких медленных приседаний и ходьбы по кругу в течение нескольких минут.
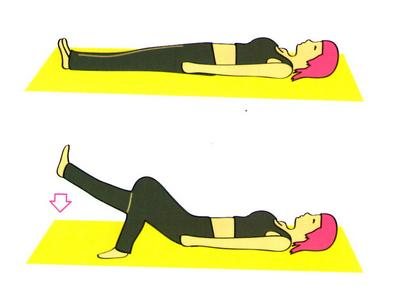
Разминка коленных суставов
Список укрепляющих упражнений для здорового коленного сустава:
- Отойдите от стенки на 20 сантиметров и прижмитесь к ней плечом любой стороны. После этого выполняйте медленные приседания, опуская к земле до тех пор, пока ваше бедро не дотронется до стены.
- Встаньте ровно, правую ногу скрестите с левой выставив ее вперед. После этого медленно наклоняйте левую часть тела в противоположную сторону вытянув руки над собой. Следите за тем, чтобы во время наклона ноги не сгибались в коленях.
- Упритесь руками об стену и приседайте на одной ноге, другую же подожмите. Данное упражнение подходит только для физических крепких людей, в противном случае возможны травмы коленного сустава.
- Выставьте ногу вперед на длину широкого шага. Начните приседать, при этом во время приседания угол в колене выставленной ноги должен составлять примерно 90 градусов. Спину держите ровной, нагрузка должна ложиться преимущественно на пятку, а колено не должно выходить через линию носка.
4 Лечебные упражнения для коленных суставов при болезнях
С уже пораженными заболеваниями суставами дела обстоят несколько сложнее. Здесь нужны более щадящие упражнений, которые гарантировано не приведут к обострению или прогрессированию болезни. Мы представим список нескольких безопасных упражнений, но в идеале нужно обратиться к лечащему врачу для подготовки индивидуального плана занятий.
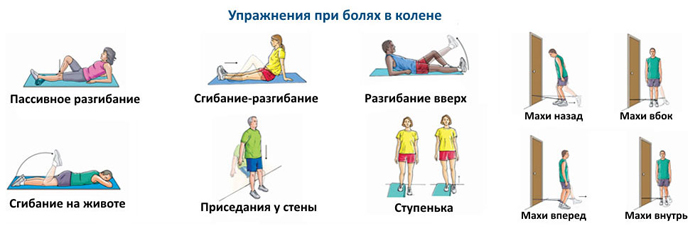
Упражнения при болях в коленных суставах
Список лечебных упражнений:
- очень медленно поднимите прямую в колене правую ногу на 10-15 сантиметров от пола и удерживайте ее в воздухе в течение 30 секунд, после чего медленно опустите ее, немного передохните, и повторите упражнение для другой ноги,
- медленно поднимите прогнутую в колене левую ногу на 10 сантиметров от земли и удерживайте ее в воздухе примерно в течение 30 секунд, после чего медленно опустите ее в исходное положение и дайте немного отдыха, повторив упражнение уже на другую конечность,
- лягте на живот, выпрямите ноги, руки нужно вытянуть вдоль туловища, после чего медленно приподнимите ноги (держа их прямо) на высоту в 15 сантиметров над полом и удерживая их в воздухе разведите в стороны, после чего немного подержите в таком положении и вернитесь в исходное,
- сядьте на стул, выпрямите левую ногу в области колена и поднимите ее в прямом положении как можно выше, после чего удерживайте ее на весу в течение 30 секунд или минуты (в зависимости от вашей выносливости, но не через боль!).
4.1 Упражнения для разработки колена после травм
Упражнения, предназначенные для разработки коленных суставов после травм и ушибов достаточно специфичны и отличаются от лечебных упражнений. Все дело в характере повреждения суставной ткани: при болезнях обычно выражены воспалительные процессы, тогда как при травмах возникают отеки и снижается уровень кровенаполнения.
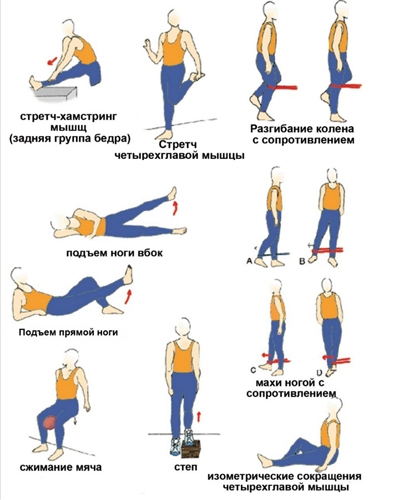
Комплекс упражнений для коленных суставов
Упражнения для колен после травм:
- Лягте на правый бок, после чего согните правую ногу в колене и выпрямите как можно сильнее левую ногу. Далее поднимите левую ногу и держите ее в воздухе под углом в 45 градусов пол-минуты, после чего медленно опустите ее и расслабьтесь. Перевернитесь на другой бок и повторите упражнение на другую сторону.
- Сядьте на стул, как можно медленнее выпрямите правую ногу и приподнимите ее держа прямо. В этом положении и нужно удерживать ногу в воздухе в течение 30 секунд, после чего верните ее в исходное положение и дайте себе отдохнуть. Затем повторите упражнение на левую ногу.
- Встаньте прямо, выпрямитесь, возьмитесь за спинку стула (для равновесия). Обопритесь на пятки, после чего поднимите повыше пальцы ног и задержите их в этом положении на минуту. После этого опустите пальцы и немного отдохните.
- Заканчивайте выполнение гимнастики самомассажем коленной области и области бедра. Выполняйте энергичный самомассаж, массируя верхние слои мышц бедра и предельно аккуратно поверхность коленного сустава. Достаточно 3-5 минут самомассажа.
5 Опасные упражнения для коленей
Существуют крайне опасные упражнения для колена, которые кроме вреда ничего не дадут. Чтобы избежать выполнения таких упражнений, нужно консультироваться с доктором, который определит запреты в каждом случае и подберет только полезные упражнения.
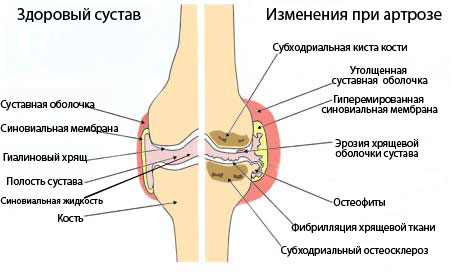
Здоровое и пораженное артрозом колено
Список вредных упражнений для коленных суставов (при наличии заболеваний колена или после его травм):
- Любые методики «закачки» коленных суставов с игнорированием болей или хруста в них во время выполнения этих самых упражнений. Запомните: нельзя заниматься через боль.
- Ротационные и осевые упражнения, подразумевающие скручивание ноги. Такие элементы опасны прежде всего травмой мениска, причем в отдельных случаях столь тяжелой, что может потребоваться дорогостоящая операция.
- Любые упражнения, которые создают дискомфорт. Болит колено во время растяжки или даже разогрева? Значит вы либо что-то делаете не так, либо конкретно эти элементы растяжки или разогрева вам не подходят.
- Прыжковые элементы. То есть запрещены любые упражнения, которые подразумевают прыжки во время их выполнения (например, занятия на скакалке). При уже имеющихся болезнях суставов прыжки просто приведут к деструкции суставной ткани и к прогрессированию основного заболевания.
- Бег. При тяжелых заболеваниях (или после травм) бег, даже медленный, в большинстве случаев противопоказан.
5.1 Гимнастика для лечения коленей (видео)
 Загрузка…
Загрузка…Лечебные упражнения (ЛФК) для коленного сустава при артрозе
Лечебная физкультура при артрозе – важная составляющая терапии. Подобрать удобный комплекс занятий можно для любого человека. Но самое главное – это понять, что только с помощью лечебной физкультуры можно побороть постоянные боли и добиться устойчивой ремиссии.
При постоянном выполнении комплекса упражнений лечебной физкультуры можно добиться улучшения самочувствия. Это проявляется снятием спазма мыщц, снижением болевого синдрома, улучшением объема движений.
 |  |
ПОЛОЖЕНИЕ СИДЯ: сгибать и выпрямлять ногу (свободные спокойные махи ногой) Важно:
|  |
ПОЛОЖЕНИЕ ЛЕЖА НА СПИНЕ:
|  |
ПОЛОЖЕНИЕ ЛЕЖА НА СПИНЕ:
|  |
ПОЛОЖЕНИЕ ЛЕЖА НА СПИНЕ:
|  |
ПОЛОЖЕНИЕ ЛЕЖА НА СПИНЕ:
|  |
ПОЛОЖЕНИЕ СИДЯ, НАГНУВШИСЬ ВПЕРЕД:
|  |
ПОЛОЖЕНИЕ ЛЕЖА НА СПИНЕ:
|  |
ПОЛОЖЕНИЕ СИДЯ:
|  |
ПОЛОЖЕНИЕ ЛЕЖА НА СПИНЕ:
|  |
ПОЛОЖЕНИЕ ЛЕЖА НА ЖИВОТЕ:
|  |
ПОЛОЖЕНИЕ ЛЕЖА НА СПИНЕ:
|  |
При остеоартрозе рекомендуется:

Подробнее…
- нормализация массы тела, соблюдение диеты,
- использование ортезов, повязок, наколенников при необходимости,
- ношение свободной мягкой обуви на толстой подошве с низким (до 5 см)
- устойчивым каблуком и возможностью регулирования объема (эластичные вставки, шнурки, ремешки),
- при начальных стадиях остеоартроза через каждые 40 минут ходьбы отдыхать в течение 5-10 минут,
- при длительном сидении через каждые 40 минут ходить в течение 5-10 минут,
- при переносе тяжестей (более 3 кг) равномерно распределять вес на обе руки,
- использовать вспомогательные приспособления на длинной ручке во время домашней уборки,
- использовать трость при ходьбе (следует носить в руке, противоположной пораженному суставу), при двухстороннем поражении при необходимости можно использовать две трости, ходунки или костыли,
- вставать с кресла, опираясь ладонями на подлокотник,
- избегать сидения «на корточках», при необходимости лучше встать на колени, подложив предварительно что-то мягкое.
Упражнения для укрепления коленного сустава
1. И.п. — стоя, руки — на бедрах, ноги — на ширине плеч. Выполнить в умеренном темпе 10-20 приседаний.
2. И.п. — стоя, руки опущены вдоль тела, ноги вместе. Сделать левой ногой широкий шаг вперед; правая нога остается прямой позади; положив руки на левое колено, прогнуться, как на «шпагате». Вернуться в и.п. Выполнить упражнение 5-6 раз.
3. И.п. — стоя, руки опущены вдоль тела, ноги вместе. Сделать правой ногой широкий шаг вперед; левая нога остается прямой позади; положив руки на правое колено, прогнуться, как на «шпагате». Вернуться в и.п. Выполнить упражнение 5-6 раз.
4. И.п. — сидя на стуле. Делать ногами движения, как при езде на велосипеде. Продолжительность упражнения 2-3 мин.
5. И.п. — стоя, руки — на бедрах, ноги — на уровне плеч. Приседая, свести колени вместе (стопы при этом не отрываются от пола). Вернуться в и.п. Выполнить упражнение 10-12 раз.

Подробнее…
6. И.п. — стоя, руки — на бедрах, ноги — на уровне плеч. Приседая, развести колени максимально широко (стопы не отрывать от пола). Вернуться в и.п. Выполнить упражнение 10-12 раз.
7. И.п. — стоя на коленях (колени вместе), руки — на бедрах. Сесть влево от голеней, вернуться в и.п., затем сесть вправо от голеней, вернуться в и.п. Выполнить упражнение 10-12 раз.
8. И.п. — сидя «по-турецки». Не помогая себе руками, встать. Вернуться в и.п. Выполнить упражнение 5-6 раз.
9. Завершить комплекс упражнений ходьбой на месте (в умеренном темпе 23 мин).

Боли в суставах не только осложняют жизнь, но, как правило, свидетельствуют об опасных воспалительных и разрушительных процессах, которые постепенно сковывают движения
Подробнее…
doclvs.ru 05.06.19
Внимание! информация на сайте не является медицинским диагнозом, или руководством к действию и предназначена только для ознакомления.




























 Гидрокортизон
Гидрокортизон Ультразвук
Ультразвук Кортизон с ультразвуком
Кортизон с ультразвуком Лечение фонофорезом с «Гидрокортизоном» в домашних условиях
Лечение фонофорезом с «Гидрокортизоном» в домашних условиях

 « Предыдущая запись
« Предыдущая запись  Следующая запись »
Следующая запись »



























 Боли в плечевых суставах являются частой причиной обращения пациентов . Возникают они по нескольким причинам, и при отсутсвии лечения приводят к ограничению отведения в плечевых суставах, после этого человек не может поднять руку выше головы. Самая частая причина этих болей – артроз плечевого сустава. Современные методы лечения позволяют замедлить или даже приостановить развитие дегенеративных заболеваний суставов и сохранить жизненную активность у пациентов.
Боли в плечевых суставах являются частой причиной обращения пациентов . Возникают они по нескольким причинам, и при отсутсвии лечения приводят к ограничению отведения в плечевых суставах, после этого человек не может поднять руку выше головы. Самая частая причина этих болей – артроз плечевого сустава. Современные методы лечения позволяют замедлить или даже приостановить развитие дегенеративных заболеваний суставов и сохранить жизненную активность у пациентов.
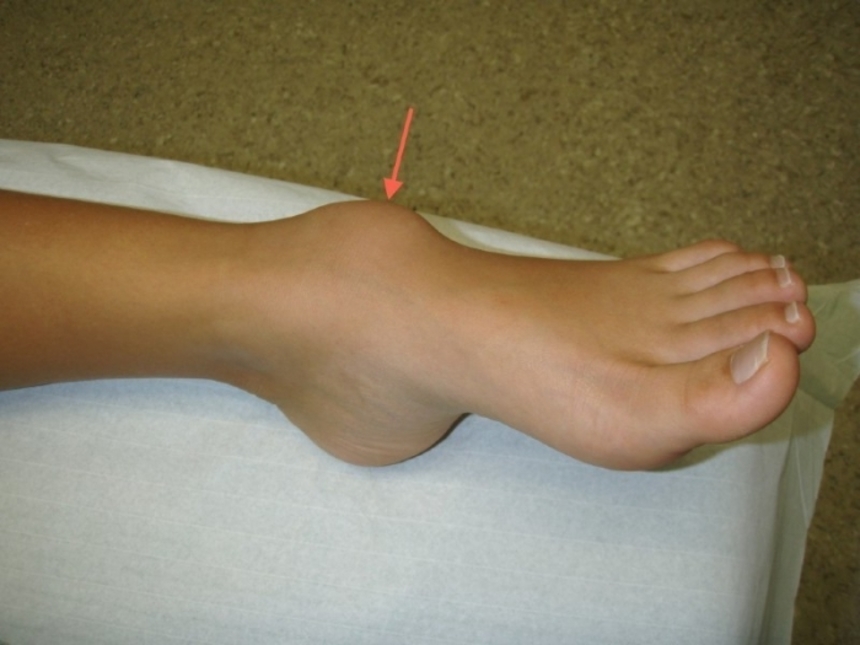
 Гигрома — это кистообразное доброкачественное новообразование, которое состоит из плотной оболочки и жидкого серозного содержимого. В состав жидкости входит белок фибрин и слизь, из-за этого наполняемое кисты может иметь желеобразную форму. Гигрома на голеностопе локализуется вблизи сустава и чаще всего встречается у женщин.
Гигрома — это кистообразное доброкачественное новообразование, которое состоит из плотной оболочки и жидкого серозного содержимого. В состав жидкости входит белок фибрин и слизь, из-за этого наполняемое кисты может иметь желеобразную форму. Гигрома на голеностопе локализуется вблизи сустава и чаще всего встречается у женщин. Гигрома развивается длительное время, при этом симптомы не появляются до тех пор, пока киста не примет достаточно крупные размеры, но в редких случаях возможен быстрый рост опухоли. Обычно гигрома очень заметна, она имеет четко ограниченные формы, при этом киста может быть достаточно плотной или мягкой.
Гигрома развивается длительное время, при этом симптомы не появляются до тех пор, пока киста не примет достаточно крупные размеры, но в редких случаях возможен быстрый рост опухоли. Обычно гигрома очень заметна, она имеет четко ограниченные формы, при этом киста может быть достаточно плотной или мягкой. При консервативном лечении часто показана лечебная пункция, при которой врач вводит в полость кисты иглу и откачивает жидкость. Киста таким образом уменьшается в размерах и перестает болеть, также врач вводит в кисту противовоспалительные препараты. Такая процедура облегчает состояния, но не избавляет от патологии навсегда, гигрома голеностопа в скором времени может снова начать беспокоить.
При консервативном лечении часто показана лечебная пункция, при которой врач вводит в полость кисты иглу и откачивает жидкость. Киста таким образом уменьшается в размерах и перестает болеть, также врач вводит в кисту противовоспалительные препараты. Такая процедура облегчает состояния, но не избавляет от патологии навсегда, гигрома голеностопа в скором времени может снова начать беспокоить.

 Образование хорошо визуализируется во время проведения УЗИ.
Образование хорошо визуализируется во время проведения УЗИ. Лечебный компресс можно делать со спиртом.
Лечебный компресс можно делать со спиртом.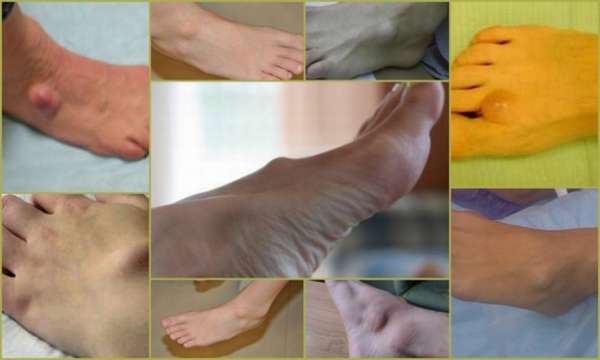














 Загрузка…
Загрузка…
 Ультразвуковое исследование тазобедренных суставов у новорождённых — это самый безвредный неинвазивный метод диагностики, направленный на определение дисплазии ТЗБ и её формы у детей до одного года. Он предусматривает использование акустических ультразвуковых волн и основан на способности тканей человеческого тела, отражать их.
Ультразвуковое исследование тазобедренных суставов у новорождённых — это самый безвредный неинвазивный метод диагностики, направленный на определение дисплазии ТЗБ и её формы у детей до одного года. Он предусматривает использование акустических ультразвуковых волн и основан на способности тканей человеческого тела, отражать их.
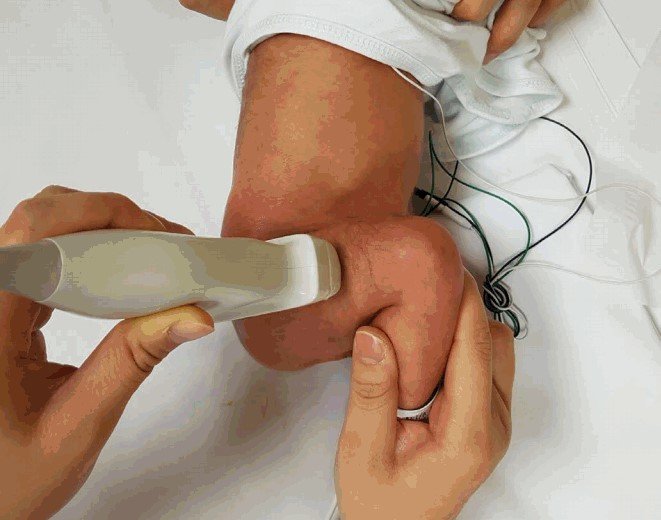 Как уже упоминалось, УЗИ ног ребёнку проводят в возрасте от одного до трёх месяцев в рамках планового осмотра. Вне его диагностику назначают если у малыша выявлены признаки, сигнализирующие о наличии дисплазии:
Как уже упоминалось, УЗИ ног ребёнку проводят в возрасте от одного до трёх месяцев в рамках планового осмотра. Вне его диагностику назначают если у малыша выявлены признаки, сигнализирующие о наличии дисплазии:
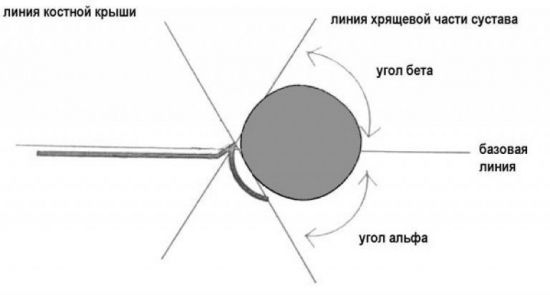
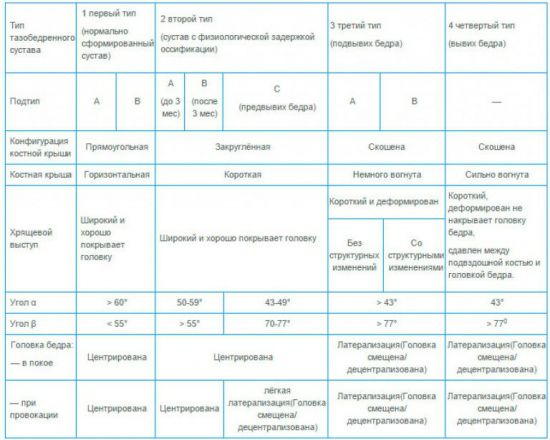
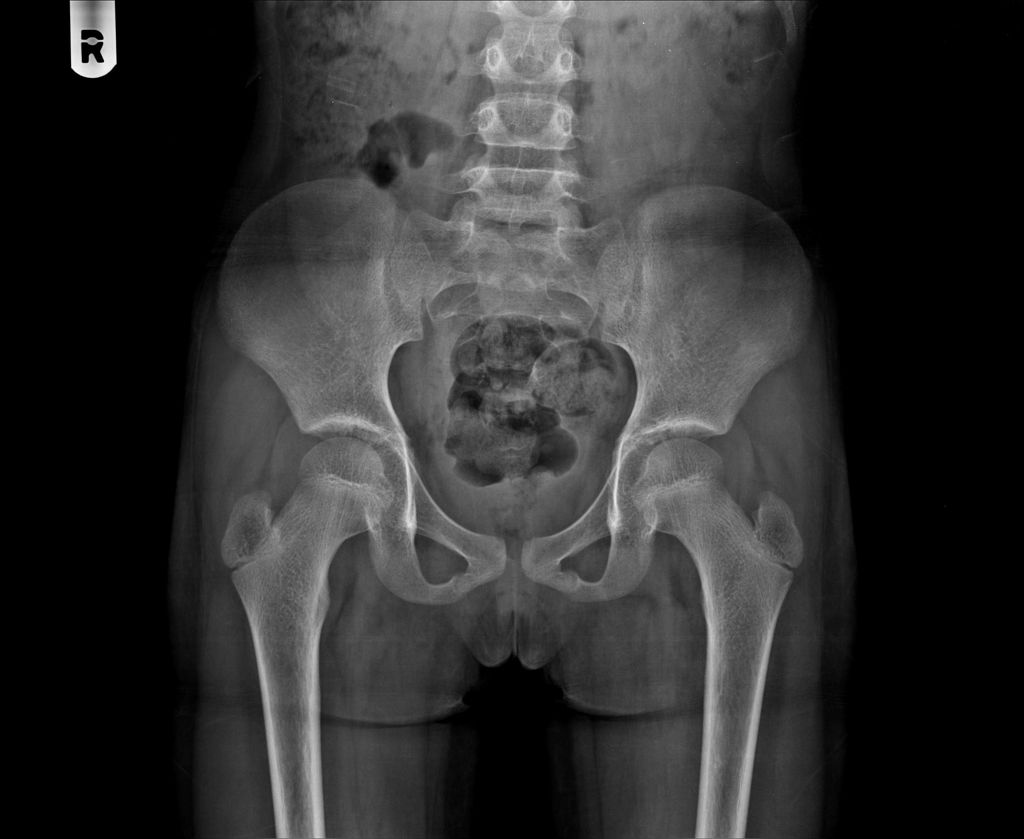 Врач сравнивает усреднённые показатели нормы и полученные результаты по целому ряду параметров, определяя отсутствие или наличие патологии и её стадию. Одним из критериев оценивания является эхогенность структур. Так, если наблюдается гиперэхогенность бедренной кости и купола вертлужной впадины, формирование ТЗБ происходит правильно. В этом случае головка бедра и пластина хряща будут гипоэхогенными.
Врач сравнивает усреднённые показатели нормы и полученные результаты по целому ряду параметров, определяя отсутствие или наличие патологии и её стадию. Одним из критериев оценивания является эхогенность структур. Так, если наблюдается гиперэхогенность бедренной кости и купола вертлужной впадины, формирование ТЗБ происходит правильно. В этом случае головка бедра и пластина хряща будут гипоэхогенными.
 Проведение ультразвуковой диагностики результативно только на первом году жизни, так как после года такая методика исследования оказывается совершенно бесполезной, ведь в суставах происходит замена ядра окостенения на костную головку, через которую не смогут проникать лучи ультразвука.
Проведение ультразвуковой диагностики результативно только на первом году жизни, так как после года такая методика исследования оказывается совершенно бесполезной, ведь в суставах происходит замена ядра окостенения на костную головку, через которую не смогут проникать лучи ультразвука. Процедура занимает примерно час, на протяжении этого времени доктор внимательно осматривает оба сустава. Исследование осуществляется в положении лежа на боку. Ногу нужно притянуть к животу. После завершения обследования выполняют дополнительно функциональную пробу, а именно подтягивают бедро к животу и делают легкий поворот. Для проведения диагностики очень важно правильное положение ребенка. Любые движения во время проведения исследования могут привести к искажению полученных результатов.
Процедура занимает примерно час, на протяжении этого времени доктор внимательно осматривает оба сустава. Исследование осуществляется в положении лежа на боку. Ногу нужно притянуть к животу. После завершения обследования выполняют дополнительно функциональную пробу, а именно подтягивают бедро к животу и делают легкий поворот. Для проведения диагностики очень важно правильное положение ребенка. Любые движения во время проведения исследования могут привести к искажению полученных результатов. Если ребенок находится на грудном вскармливании, то маме на протяжении трех дней до предполагаемого обследования нужно избегать потребления продуктов, провоцирующих кишечную колику.
Если ребенок находится на грудном вскармливании, то маме на протяжении трех дней до предполагаемого обследования нужно избегать потребления продуктов, провоцирующих кишечную колику. При выполнении УЗИ тазобедренных суставов норма у каждого возрастного периода своя собственная. Вертлужная впадина на полученном снимке имеет четкую форму прямоугольника. Внутри нее расположена головка бедренной кости, покрытая хрящевой тканью соответствующего размера и формы. При наличии патологических изменений будут такие параметры:
При выполнении УЗИ тазобедренных суставов норма у каждого возрастного периода своя собственная. Вертлужная впадина на полученном снимке имеет четкую форму прямоугольника. Внутри нее расположена головка бедренной кости, покрытая хрящевой тканью соответствующего размера и формы. При наличии патологических изменений будут такие параметры: Уменьшение этих показателей указывает на подвывих суставов, увеличение параметров говорит о вывихе сустава или протекании врожденных патологий. Точность полученных данных во многом зависит от качества применяемой аппаратуры, а также профессионализма доктора. Стоит помнить, что точность данных определяется и углом наклона монитора, так как неправильно выставленный угол будет искажать изображение.
Уменьшение этих показателей указывает на подвывих суставов, увеличение параметров говорит о вывихе сустава или протекании врожденных патологий. Точность полученных данных во многом зависит от качества применяемой аппаратуры, а также профессионализма доктора. Стоит помнить, что точность данных определяется и углом наклона монитора, так как неправильно выставленный угол будет искажать изображение. До сегодняшнего дня не были отмечены негативные последствия на организм ребенка и развитие внутренних органов. Этот метод завоевал большую популярность благодаря своей безопасности. Эта процедура показана для проведения у детей с рождения, а результаты ее признаны наиболее результативными.
До сегодняшнего дня не были отмечены негативные последствия на организм ребенка и развитие внутренних органов. Этот метод завоевал большую популярность благодаря своей безопасности. Эта процедура показана для проведения у детей с рождения, а результаты ее признаны наиболее результативными. Помимо этого, необходимо провести диагностику, если заметили у ребенка:
Помимо этого, необходимо провести диагностику, если заметили у ребенка:





 При коксартрозе боль может иррадиировать в пах.
При коксартрозе боль может иррадиировать в пах. В детском возрасте причиной симптома может быть дисплазия сочленения.
В детском возрасте причиной симптома может быть дисплазия сочленения. Осмотр сочленения поможет врачу поставить правильный диагноз.
Осмотр сочленения поможет врачу поставить правильный диагноз.





























 По этой же причине симптомы простуды или гриппа всегда проявляются ярче к вечеру и ночью, в ночное время повышается температура тела человека, а к утру снова нормализуется.
По этой же причине симптомы простуды или гриппа всегда проявляются ярче к вечеру и ночью, в ночное время повышается температура тела человека, а к утру снова нормализуется. Неосмотрительно поступают те, кто пытается снять ночные боли в тазобедренном суставе домашними средствами, без точной диагностики и консультации врача.
Неосмотрительно поступают те, кто пытается снять ночные боли в тазобедренном суставе домашними средствами, без точной диагностики и консультации врача. У пациентов пожилого возраста очень часто происходит перелом шейки бедра – травма, опасная в первую очередь тем, что на этом участке сустава отсутствует надкостница, ткани не получают питания и при повреждении практически не восстанавливаются.
У пациентов пожилого возраста очень часто происходит перелом шейки бедра – травма, опасная в первую очередь тем, что на этом участке сустава отсутствует надкостница, ткани не получают питания и при повреждении практически не восстанавливаются.







 Для подтверждения диагноза медики используют специальную классификацию, по которой можно определить степень тяжести патологии.
Для подтверждения диагноза медики используют специальную классификацию, по которой можно определить степень тяжести патологии.

 Хирургическое вмешательство проводится с использованием разных методик. Для частичного или полного удаления хряща применяется менискэктомия.
Хирургическое вмешательство проводится с использованием разных методик. Для частичного или полного удаления хряща применяется менискэктомия.
