Как растянуть мышцы под коленями – Растяжка коленных суставов: эффективные движения при артрозе, упражнения для связок и сухожилий в домашних условиях без дополнительных приспособлений
Как растянуть подколенные связки и сухожилия для шпагата
Содержание статьи:
Связки под коленом – довольно прочная структура, которая испытывает большие нагрузки, поэтому часто травмируется при тяжелой физической работе или занятиях спортом. Есть несколько распространенных методик, помогающих растянуть подколенные сухожилия. Они используются в реабилитационный период после травм или рассчитаны на тех, кто только начинает заниматься спортом. Предусматривают создание постепенных и дозированных нагрузок, которые позволяют профессионально и безопасно разработать подколенный участок.
Что нужно знать о связках и сухожилиях
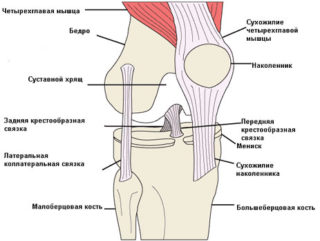
Связки и сухожилия колена
Сложное анатомическое устройство коленного сустава и окружающих его сегментов предназначено не только для ходьбы, бега. Сочленение принимает силовые импульсы: упор, подъем, спуск, выполняет сгибательные и разгибательные движения.
Растяжка связок и сухожилий – необходимое условие профессиональных достижений, в какой бы области они ни проявлялись – в балете, спорте или физической работе. Выведенный из строя коленный сустав – это всегда тяжелый и длительный процесс реабилитации, поэтому растяжка должна выполняться последовательно и дозировано, с учетом степени подготовленности и цели выполняемых упражнений.
Основные правила при занятиях спортом:
- колено не может выполнять неестественные движения без негативных последствий;
- коленные связки укорачиваются из-за интенсивных нагрузок на другие органы;
- причиной травмы сустава может быть не только резкий удар, но и внезапная смена направления;
- коллагеновые волокна обладают только относительной, ограниченной прочностью и эластичностью;
- любая травма сопровождается болью и сопутствующими проявлениями;
- добиваясь результатов и пытаясь растянуть мышцы под коленями в домашних условиях, их можно повредить из-за непрофессионального подхода;
- любое упражнение начинают от простого – к сложному, от минимального количества подходов – к максимальной нагрузке, нельзя тренировать только одну область тела и оставлять без внимания все остальные.
Домашний метод растяжки, применяемый дилетантами, отличается от профессионального, выполняемого тренированным человеком. Чтобы растянуть поврежденное сухожилие, нужно посоветоваться с врачом и подобрать упражнения в зависимости от характера травмы и физической подготовки.
Причины травм
Сложность функционального устройства связок обусловлена степенью и разнообразием принимаемых нагрузок. Здоровый человек редко задумывается о том, как работает коленка, до тех пор, пока механизм не выходит из строя.
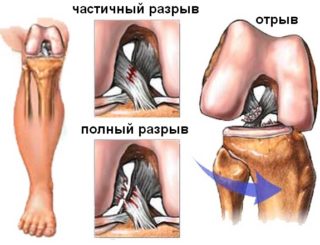
Повреждение крестообразной связки
Боковые связки удерживают голень в необходимой позиции по отношению к колену. Когда при избыточном наклоне возникает чрезмерный импульс, связка рвется с противоположной стороны: внутренняя при наклоне наружу, внешняя – при импульсе вовнутрь. Крестообразные страхуют голень от смещения вперед или назад. При ударе или нагрузке спереди рвется задняя, сзади – передняя.
Легкая степень растяжения — микронадрывы, средняя – рвутся отдельные волокна, тяжелая — полный разрыв.
В попытке растянуть подколенные связки для шпагата, непрофессионально выполненные упражнения приводят к травме с такой же степенью вероятности, как удар, резкое противоестественное движение или спортивная травма. Лечение может занять от 3 недель при легкой степени травмы до полугода в больнице при травме средней тяжести.
Для правильного проведения подобных тренировок, нужен функциональный подбор упражнений, предварительный и завершающий этап:
- разогрев отдельных групп мышц и общая подготовка;
- легкие стартовые упражнения по разработке колена;
- простые и безопасные комплексы: йога, ЛФК, массаж;
- профессионально подобранные сложные упражнения;
- уход за мышцами после окончания занятий.
Упражнения для разных целей
С укороченными, жесткими и скованными, тугими мышцами, ставшими такими после сидячего образа жизни или серьезной травмы, сразу начитать со сложных и длительных нагрузок нельзя. Растянуть колени для шпагата не сможет за неделю даже ребенок, у которого связка и мышца в разы эластичнее и подвижнее.
Стретчинг (растяжка коленей) благотворно влияет на весь организм в целом. Начало занятия в легкой форме требует разогрева всего тела, а по окончании работы — самомассажа, массажа или хотя бы контрастного душа.

Растяжка со стулом
Первые результаты не заставят себя ждать при использовании 6-ти простых базовых упражнений:
- Разработка бедренных мышц и расслабление шеи: руки сцеплены за спиной в замок, медленно поднимаются с одновременным наклоном туловища. Нужно одновременно расслабить область под затылком и тянуть подбородок по направлению к коленям. На начальном этапе в этот момент можно положить руки на бедра, в дальнейшем – строго придерживаться позы в течение 30 секунд.
- Ножницы для растяжки подколенных сухожилий: при шаге назад из положения стойка прямо, ноги вместе, туловище плавно наклоняется вперед, руки касаются пола и на 30 сек. фиксируются в таком положении. На старте тренировок упражнение выполняется 6 раз, ноги чередуются: 3 раза – правой, 3 раза – левой. Показано всем, даже больным остеохондрозом.
- Растяжка со стулом: пятка на стуле, чуть выше колена, корпус опускается при удержании опорной ноги в прямом положении и надавливании руками на коленный сустав ноги на стуле. 3 подхода с каждой ноги, по 30 сек. Упражнение рекомендуют выполнять после сложных тренировок или пробежки, чтобы мышцы отдыхали от основной нагрузки постепенно.
- Базовая растяжка. Выполняется сидя на полу, с одной ногой в согнутом положении, стопой к внутренней части бедра, а второй – максимально выпрямленной. Стопу ровной ноги нужно обхватить рукой, не сгибая колено, и удерживать так полминуты. На первых порах будет достаточно 3-х раз для каждой ноги.
- Наклон вперед из положения сидя: выполняется с согнутой головой и разрабатывает сразу 2 колена. Ноги при этом держатся вместе, руки обхватывают пятки.
- Самое эффективное и простое: ремнем или полотенцем прямая нога подтягивается к голове, удерживается 30 секунд. Время нахождения в таком положении постепенно увеличивается.
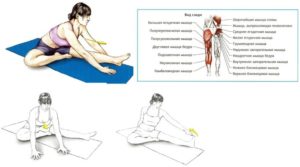
Наклон вперед в положении сидя
Начинать нужно со стретчинга, потом можно перейти плотно на него, заняться йогой или силовыми тренажерами. Самое главное в этом комплексе – универсальность применения, простота и действенность, отсутствие перегрузок и потенциального травматизма.
Упражнения рекомендуют и тем, у кого проблемы со спиной и другими суставными сегментами, страдающими от работы за компьютером, малоподвижного образа жизни и т.д.
Профессиональной разработкой колен можно заниматься только под наблюдением специалиста.
3 позы йоги для мягкой растяжки подколенных сухожилий
Подколенные сухожилия могут стать причиной болей в пояснице, а также проблем с коленными суставами. В йоге есть упражнения растяжку подколенных сухожилий, которые действуют мягко, но эффективно.
Иногда можно услышать такую фразу: «Я не могу заниматься йогой, т.к. не достаю до пальцев ног.» Но, вообще-то, это не обязательное условие для начала занятий йогой. Благодаря постепенной практике вы сможете достать, докуда угодно. 🙂
Тем не менее, если вам нужна растяжка подколенных сухожилий, ниже приводятся позы йоги, которые как раз и помогут вам в этом, т.е. вы сможете достать руками до пола при наклоне вперед. Конечно, это, как бы, не самоцель — просто такая гибкость имеет много плюсов для позвоночника, мышц спины и внутренних органов. Да и вообще, польза растяжки распространяется на весь организм.
Замечание от инструктора йоги Андриа Ферретти (Andrea Ferretti):
Когда вы будете выполнять позы, что приведены ниже, пожалуйста, не зажимайте колени (не запирайте коленные чашечки), поскольку в таком случае подколенные сухожилия будут сокращаться, из-за чего таз будет подаваться вперед, нарушая естественный изгиб поясницы.
Распрямляйте ноги за счет работы четырехглавых мышц бедра. Если они слабые или не разработанные, то будет затруднительно их использовать для поддержания ног прямыми, но так зато вы их натренируете.
Интересно, что есть и другая рекомендация: запирать коленные чашечки, чтобы предотвратить возможные травмы коленного сустава, а также его выгиб в обратную сторону. Так или иначе, старайтесь медленно входить в позу, насколько возможно, полно осознавая то, что происходит с вашим телом во время практики.
Как растянуть подколенные сухожилия при помощи йоги?
1. Супта Падангуштхасана
Если вы только начинаете заниматься йогой, и растяжка у вас никакая (сорри за бестактность 🙂 ), то вам понадобится ремень для йоги либо любое аналогичное приспособление.

Техника:
- Лягте на спину (на одеяло или на коврик для йоги).
- Согните правое колено, подведя его к груди.
- Оберните ремень вокруг правой стопы, захватит его концы руками.
- На выдохе медленно распрямите правую ногу в сторону потолка, держа ремень руками. Распрямляйте ногу, задействуя четырехглавые мышцы бедер.
- Задержитесь в конечном положении на 5-10 вдохов-выдохов, затем медленно согните ногу и опустите на пол.
- Повторите с левой ногой.
2. Уттанасана с использованием стула
Это известный наклон вперед стоя.

Техника:
- Поставьте перед собой стул.
- Встаньте прямо, ноги на ширине бедер, руки на талии.
- Глубоко вдохните, а на выдохе, держа колени немного согнутыми, наклонитесь вперед, к стулу, положив на него перекрещенные руки.
- Голову положите на руки. Спину распрямите.
- Выпрямите ноги, сокращая мышцы бедра.
- Для увеличения растяжки, поднимайте седалищные кости вверх, одновременно давя пятками в пол.
- Задержитесь в этом положении на 5-10 полных дыханий.
- Выходя из позы, согните колени, и волнообразным движением распрямите спину.
 Когда вы натренируетесь со стулом, вы можете выполнять Уттанасану без него, аккуратно наклоняясь к ногам (можно поначалу упираться в ноги руками, постепенно увеличивая наклон).
Когда вы натренируетесь со стулом, вы можете выполнять Уттанасану без него, аккуратно наклоняясь к ногам (можно поначалу упираться в ноги руками, постепенно увеличивая наклон).
3. Прасарита Падоттанасана
За этим необычным названием скрывается наклон вперед с широко расставленными ногами.

Техника:
- Встаньте прямо, ноги расставьте примерно на 90 см. Это исходное положение.
- Поместите руки на талию, вдохните и поднимите грудную клетку.
- Выдыхая, наклонитесь вперед от бедра, а не «изламывайтесь» в нижней части спины.
- При наклоне старайтесь держать поясницу прямой или даже немного прогнутой.
- При достижении максимальной точки наклона, поместите кончики пальцев рук на пол и вдохните, медленно поднимая взгляд к потолку, насколько возможно.
- На выдохе расслабьте тело, давая ему опуститься вниз.
- На вдохе медленно поднимитесь в исходное положение.
Вот и все! Надеюсь, эти упражнения для подколенных сухожилий будут вам полезны. Главное: занимайтесь регулярно и тренируйтесь, постепенно увеличивая нагрузку, чтобы ваша растяжка была безопасной и эффективной.
Читайте также:
Как растянуть мышцы под коленями в домашних
Связки под коленом – довольно прочная структура, которая испытывает большие нагрузки, поэтому часто травмируется при тяжелой физической работе или занятиях спортом. Есть несколько распространенных методик, помогающих растянуть подколенные сухожилия. Они используются в реабилитационный период после травм или рассчитаны на тех, кто только начинает заниматься спортом. Предусматривают создание постепенных и дозированных нагрузок, которые позволяют профессионально и безопасно разработать подколенный участок.
Что нужно знать о связках и сухожилиях

Сложное анатомическое устройство коленного сустава и окружающих его сегментов предназначено не только для ходьбы, бега. Сочленение принимает силовые импульсы: упор, подъем, спуск, выполняет сгибательные и разгибательные движения.
Растяжка связок и сухожилий – необходимое условие профессиональных достижений, в какой бы области они ни проявлялись – в балете, спорте или физической работе. Выведенный из строя коленный сустав – это всегда тяжелый и длительный процесс реабилитации, поэтому растяжка должна выполняться последовательно и дозировано, с учетом степени подготовленности и цели выполняемых упражнений.
Основные правила при занятиях спортом:
- колено не может выполнять неестественные движения без негативных последствий;
- коленные связки укорачиваются из-за интенсивных нагрузок на другие органы;
- причиной травмы сустава может быть не только резкий удар, но и внезапная смена направления;
Домашний метод растяжки, применяемый дилетантами, отличается от профессионального, выполняемого тренированным человеком. Чтобы растянуть поврежденное сухожилие, нужно посоветоваться с врачом и подобрать упражнения в зависимости от характера травмы и физической подготовки.
Причины травм
Сложность функционального устройства связок обусловлена степенью и разнообразием принимаемых нагрузок. Здоровый человек редко задумывается о том, как работает коленка, до тех пор, пока механизм не выходит из строя.

Боковые связки удерживают голень в необходимой позиции по отношению к колену. Когда при избыточном наклоне возникает чрезмерный импульс, связка рвется с противоположной стороны: внутренняя при наклоне наружу, внешняя – при импульсе вовнутрь. Крестообразные страхуют голень от смещения вперед или назад. При ударе или нагрузке спереди рвется задняя, сзади – передняя.
Легкая степень растяжения — микронадрывы, средняя – рвутся отдельные волокна, тяжелая — полный разрыв.
В попытке растянуть подколенные связки для шпагата, непрофессионально выполненные упражнения приводят к травме с такой же степенью вероятности, как удар, резкое противоестественное движение или спортивная травма. Лечение может занять от 3 недель при легкой степени травмы до полугода в больнице при травме средней тяжести.
Для правильного проведения подобных тренировок, нужен функциональный подбор упражнений, предварительный и завершающий этап:
- разогрев отдельных групп мышц и общая подготовка;
- легкие стартовые упражнения по разработке колена;
- простые и безопасные комплексы: йога, ЛФК, массаж;
- профессионально подобранные сложные упражнения;
- уход за мышцами после окончания занятий.
Упражнения для разных целей
С укороченными, жесткими и скованными, тугими мышцами, ставшими такими после сидячего образа жизни или серьезной травмы, сразу начитать со сложных и длительных нагрузок нельзя. Растянуть колени для шпагата не сможет за неделю даже ребенок, у которого связка и мышца в разы эластичнее и подвижнее.
Стретчинг (растяжка коленей) благотворно влияет на весь организм в целом. Начало занятия в легкой форме требует разогрева всего тела, а по окончании работы — самомассажа, массажа или хотя бы контрастного душа.

Первые результаты не заставят себя ждать при использовании 6-ти простых базовых упражнений:
- Разработка бедренных мышц и расслабление шеи: руки сцеплены за спиной в замок, медленно поднимаются с одновременным наклоном туловища. Нужно одновременно расслабить область под затылком и тянуть подбородок по направлению к коленям. На начальном этапе в этот момент можно положить руки на бедра, в дальнейшем – строго придерживаться позы в течение 30 секунд.
- Ножницы для растяжки подколенных сухожилий: при шаге назад из положения стойка прямо, ноги вместе, туловище плавно наклоняется вперед, руки касаются пола и на 30 сек. фиксируются в таком положении. На старте тренировок упражнение выполняется 6 раз, ноги чередуются: 3 раза – правой, 3 раза – левой. Показано всем, даже больным остеохондрозом.

Начинать нужно со стретчинга, потом можно перейти плотно на него, заняться йогой или силовыми тренажерами. Самое главное в этом комплексе – универсальность применения, простота и действенность, отсутствие перегрузок и потенциального травматизма.
Упражнения рекомендуют и тем, у кого проблемы со спиной и другими суставными сегментами, страдающими от работы за компьютером, малоподвижного образа жизни и т.д.
Профессиональной разработкой колен можно заниматься только под наблюдением специалиста.
Как растянуть подколенные сухожилия
Это – самое простое упражнение, которое должны выполнять даже люди с серьезными поражениями сустава.
- Сядьте на стул. Ноги стоят на полу. Руки покоятся на коленях или опущены по бокам тела.
- Медленно поднимите одну ногу, разогнув ее в колене.
- Держите позу 2-3 секунды, затем вернитесь в исходное положение.
- Повторите по 10-15 раз для каждой ноги.
- Встаньте прямо. Можете придерживаться за стену или стул. Однако будет лучше, если вы выполните упражнение без опоры. Это позволит не только дать нагрузку на сухожилие, но и улучшить работу вестибулярного аппарата.
- Медленно согните одну ногу в колене, отведя стопу назад.
- Повторите 20 раз для каждой ноги.
Если у вас нет никаких серьезных проблем с коленями, дайте им дополнительную нагрузку. Для этого поднимайте не свободную ногу, а тяните ею резинку или эспандер.
Если вы хотите иметь хорошую растяжку, вам предстоит сделать немало работы. Для того чтобы растянуть подколенное сухожилие, вам нужно выполнять три упражнения 2-3 раза в неделю. Важно, чтобы интервал между первой и второй тренировкой составлял не менее 5 дней, поскольку первое занятие будет вводным, и после него организму необходимо восстановить эластичность структур, которые вы растягивали.
При помощи йоги
Сухожилие подколенных связок и мышц растягивают при помощи таких упражнений:
- Супта Падангуштхасана,
- Уттанасана с опорой для рук,
- Прасарита Падоттанасана.
Для первого упражнения вам понадобятся:
- ремень для йоги или любой другой похожий аксессуар,
- коврик для йоги.
Чтобы выполнить это упражнение, вам необходимо лечь на спину. Ногу согните в коленном суставе и приведите к груди. Накиньте пояс для йоги или ремень на стопу и, выдыхая, выпрямляйте ногу. Разгибание ноги нужно выполнять при помощи четырёхглавой мышцы бедра. В пиковом положении задержите ногу на 5 секунд. Повторите по два подхода на каждую ногу. Интервал между подходами должен составлять не более 3 минут.
Для второго упражнения необходимо подготовить стул или любую другую подходящую опору для рук. Для выполнения упражнения подойдите к стулу, ноги на ширине плеч, контролируйте дыхание. Опустите руки на стул, держа колени немного согнутыми, распрямите спину, а голову положите на руки. При помощи мышц бедра выпрямляйте на вдохе ноги, не спеша.
Для третьего упражнения вам необходимо поставить широко ноги, примерно на 85-90 см, наклонитесь вперёд, доставая пол ладонями. Важно, чтобы на спине не было изгибов, а наклон был произведён с ровной спиной. Поднимите голову, после чего медленно поднимайте корпус. Наклонитесь так 2-3 раза. После перерыва в 3 минуты повторите подход.
Упражнения
Первое упражнение это наклоны вперёд. Отлично подходит для начинающих. Для выполнения упражнения поставьте ноги на ширине плеч, спину держите ровно. Выполняйте плавные движения вниз, пытаясь достать носочки, после чего возвращайте спину в вертикальное положение. При ощущении боли задержитесь в таком положении на несколько секунд. В руки можно брать небольшой вес для лучшего растягивания.
Если вы новичок, для выполнения второго упражнения вам понадобится помощник. Сядьте на коврик или пол с выпрямленными ногами. Попытайтесь достать руками пятки, а головой колена. Помощник нужен для того, чтобы в момент появления боли зафиксировать ваше туловище на несколько секунд в таком положении. При выполнении такого упражнения нужно стараться держать спину ровно.
Последнее упражнение самое сложное, если вы без проблем выполняете предыдущие два, тогда можете приступать к третьему. Для этого нужно выпрямить одну ногу перед собой, а другую в полусогнутом положении отвести назад. Ногу, которая находится позади, нужно максимально выровнять, после чего делать наклоны вперёд, касаясь руками носочка.
Тренировки по растяжке должны чередоваться с отдыхом для полного восстановления связочно-сухожильного аппарата колена. При занятиях растяжкой помните, что результаты появляются только после хорошо отдыха.
Для того чтобы сухожилия после травмы снова стали нормальными, необходима растяжка подколенных мышц и сухожилий. Начинать выполнять эти упражнения надо постепенно, сразу выполнить их вряд ли удастся. Но если делать гимнастику регулярно, сухожилия перестанут быть жесткими и растянутся.
Вот несколько эффективных упражнений:
- Лежа на спине необходимо поднимать максимально вверх выпрямленные нижние конечности, затем взяться за икры и удержать их, при этом не сгибая колени.
- Пятку необходимо положить на седушку стула (для упражнения высокий стул не подойдет) и, сохраняя первоначальный угол между бедер, плавно наклонить корпус вперед, почувствуется натяжение, необходимо остаться в таком положении пятнадцать секунд.
- Поставив ноги на небольшом рассеянии друг от друга (ширины плеч будет достаточно) ширине плеч, надо слегка присесть и задержаться на десять секунд в этом положении.
- Лежа на спине надо поднять вверх прямые ноги, далее накинуть на них небольшое полотенце и, согнув, подтянуть к груди.
Что еще поможет вернуть сухожилиям форму после повреждений? Вот совсем простые упражнения:
- Одну ногу надо согнуть в коленном суставе, а другую выпрямить и вытянуть вперед, упереться пяткой в пол, наклониться в сторону прямой ноги, разместив руки чуть выше колена и постоять так 30 секунд.
- Сидя на полу с разведенными в стороны ногами, наклониться вперед и коснуться пола.
- В этом же положении надо рукой взяться за лодыжку или ступню, потом осторожно потянуть ногу на себя.
- Стоя, отвести руки за спину и сцепить в замок, сделать наклон вниз, сильно отведя руки назад, и задержаться на полминуты.
Основные причины и степени растяжения
Самые частые проблемы – это разрыв и растяжение подколенного сухожилия. Полный разрыв сухожилий – это когда все волокна одновременно разрушаются. А растяжение характеризуется сильным увеличением длины волокон. Естественно, первая травма подколенного сухожилия – более тяжелая и серьезная, чем вторая, но лечить необходимо оба нарушения.
Основная причина и разрыва, и растяжение сухожилия – это травма. При большой нагрузке или неправильном движении возникает перерастяжение волокон, и они не выдерживают. Фактором, провоцирующим возникновение этой проблемы, является возраст, а также различные болезни сухожилий. С возрастом ткани стареют, поэтому прочность волокон снижается. Что касается заболеваний, то это воспалительные недуги.
- Тендицит – болезнь представляет собой воспаление, возникающее при долгих перегрузках. Постепенно структура волокон меняется, возникают надрывы и трещинки.
- Паратенонит – это воспаление вокруг сухожилия. Появляется из-за травм, которые вызывают кровоизлияние. Образуется отек и уплотнение.

Бывают различные степени растяжения сухожилий:
- Первая – целостность сухожильных тканей не нарушена, повреждено обычно малое количество волокон, и лечение занимает неделю.
- Вторая – разрываются больше пучков, чем при первой степени, есть боль и уплотнение, лечение проходит в течение месяца.
- Третья – полный разрыв сухожилий, резкая боль и сильная опухоль , лечение занимает несколько месяцев.
В результате таких травм подколенные сухожилия становятся жестче. Это может вызвать определенную боль и дискомфорт. Жесткость сухожилия приводит к тому, что человек не может достать пальцами рук до носков при сгибании. Это нарушение приводит к изменению поясничного изгиба (он становится ненормальным), а также к жесткости мышц нижней части спины. В результате возникает напряжение в мышцах бедра и появляется боль, которая может отдавать в лодыжку или поясницу. Возможно даже появление хромоты.
Существует такое понятие, как жесткие подколенные сухожилия. Под этим термином подразумевают плохую способность сухожильных волокон к растягиванию и удлинению.
Травмы подколенных сухожилий и коленных связок встречаются как у спортсменов, так и у людей, ведущих малоактивный образ жизни. Главной причиной повреждения является несостоятельность сухожилий в ответ на сокращение мышц. Фактором, который увеличивает риск разрыва или растяжения сухожилий, является фиксация мышцы или самого сухожилия выше места его крепления к кости.
Для того чтобы понимать патогенез такой травмы необходимо знать, что у мышц, которые образуют подколенные сухожилия, есть две главные функции:
- разгибания бедра в тазобедренном суставе, предавая телу вертикальное положение,
- сгибание голени в коленном суставе, позволяя дотянуться носочком до ягодицы.
Если в момент выполнения действия любая из частей мышцы будет фиксирована, может случиться растяжение или разрыв. Это происходит благодаря тому, что мышцы очень эластичны и могут сильно растягивается в отличие от сухожилий, которые более плотные и менее эластичны.
Травмы связок и сухожилий коленного сустава принято разделять на 3 вида:
- Легкое повреждение с минимальными воспалительными проявлениями, незначительным болевым синдромом. Лечение амбулаторное, срок восстановления 1-2 недели.
- Значительное повреждение, могут быть неполные разрывы. Большая зона воспаления, сильный отёк, боль, которая нарастает по мере увеличения отёка. Над местом травмы может быть локальное повышение температуры и подкожные кровоизлияния.
- Полный разрыв сухожилия или его отрыв от места крепления. Больной ощущает сильное жжение, которое перерастает в нестерпимую боль, сильный отёк и повышение местной температуры появляется в первые минуты после травмы. Визуально выпирания над кожей колена. Лечение только хирургическое в стационаре. При правильном подходе к лечению и реабилитации выздоровление наступает через 4-6 месяцев.
Если произошёл несчастный случай, и есть подозрение на разрыв подколенных сухожилий и связок, необходимо обратиться к врачу. До осмотра врачом или приезда скорой необходимо оказать первую помощь. В перечень действий для оказания помощи входит:
- холод к месту травмы, можно использовать специальные охлаждающие спреи,
- иммобилизация конечности, лишние движения могут усугубить ситуацию,
- обезболивание при ярко выраженном болевом синдроме, сделать это можно при помощи средств, таких как ибупрофен или диклофенак.
Лечение проблем с сухожилиями
Что применяют при лечении растяжения и разрывах? Легкие растяжения сухожилий коленного сустава проходят самостоятельно. Но можно и ускорить лечение с помощью ограничения давления на ногу, а также выполнения упражнений на растяжку волокон.
Хорошо использовать холодный компресс на ногу (делать его в течение трех дней). А при разрыве потребуется операция. Но это всегда решает лечащий врач, он же и подбирает необходимое лечение.
О том как избавиться от скрипа в колене, узнайте тут.
Кроме употребления лекарств потребуется специальная гимнастика, позволяющая расслаблять и растягивать сухожилия. Как правильно их делать, подскажет тренер, или можно обратиться к обучающему видео.
Растяжка голени
- Встаньте лицом к стене, положив на нее ладони.
- Правую ногу отведите назад, а левую выставите вперед и согните в колене, перенеся на него всю массу тела. При этом колено правой ноги должно оставаться выпрямленным, а стопы обеих ног – прижатыми к полу.
- Держите позу 30 секунд.
- Повторите для второй ноги.
- Встаньте прямо, поставив перед собой небольшую скамеечку.
- Поднимите на нее правую ногу, а затем подтяните левую.
- Вернитесь в исходное положение и сделайте подъем на скамеечку, начиная с левой ноги.
- Повторите для каждой ноги по 20 раз.
Для увеличения нагрузки возьмите гантели.
- Встаньте на ступеньку лестницы так, чтобы пятки не имели опоры.
- Приподнимитесь на мыски.
- Вернитесь в исходное положение.
- Повторите три подхода по 10-15 раз каждый.
Для усложнения упражнения можно выполнять его на одной ноге. Для упрощения – делать не на ступеньке, а просто на полу.
- Сядьте на пол.
- Вытяните правую ногу вперед, положив под колено полотенце, свернутое в рулон. Вторую ногу согните в колене, а руки разместите немного позади тела.
- Напрягите бедро правой ноги и с силой вдавливайте рулон внутренней стороной колена в пол.
- Держите позу 5 секунд.
- Повторите по 10 раз для каждой ноги.
Важно помнить, что упражнения для укрепления коленного сустава не должны приводить к усилению болевого синдрома в суставе. От них, как и от любого другого фитнеса, могут болеть мышцы. Но суставу хуже становиться не должно. Если возникают или усиливаются боли именно в суставе, тренировки следует прекратить и немедленно проконсультироваться с врачом.
Подколенное сухожилие сформировано тремя мышцами, которые проходят по задней стороне бедра и под коленом. Они являются обычным источником проблем как у спортсменов, так и у людей, не занимающихся спортом.
Чаще всего из-за повреждений в подколенном сухожилии многие не могут достать пальцами до носков, когда нагибаются вперед. Жесткость подколенного сухожилия приводит к выравниванию нормального изгиба поясницы и делает жесткими мышцы нижней части спины. Эта проблема имеется как у взрослых, так и у детей.
Упражнения для подколенного сухожилия
Вы можете самостоятельно проверить, жесткое ли у вас подколенное сухожилие. Лягте на спину и вытяните ноги. Затем поднимите одну ногу как можно выше, но чтобы колени не сгибались, а низ спины находился на полу. Шея и плечи должны быть расслаблены. Надо поднять ногу так, чтобы носок был направлен в потолок, но даже угол 80° вполне нормален, Вce, что меньше этой нормы, а также вынужденные изгибы спины и согнутые колени говорят о том, что у вас жесткие подколенные сухожилия.
Все три мышцы подколенного сухожилия — двуглавая, полусухожильная и полумембранная— присоединены к седалищным костям таза. Двуглавая мышца бедра снизу соединена с головкой малоберцовой кости. Полумембранная и полусухожильная мышцы также проходят через коленный сустав и присоединяются (одна поверх другой) к головке большеберцовой кости.
Мышцы сгибают ногу в колене и подтягивают пятку к ягодице. Кроме того, они распрямляют бедро (движение, которое особенно важно при подъеме по лестнице) и помогают держать спину в вертикальном положении. Подколенное сухожилие не дает упасть вперед во время ходьбы.
Сдавливание подколенного сухожилия часто становится причиной появления точек напряжения. Так, сиденье стула или автомобиля давит на заднюю сторону бедра, занятия спортом, в которых приходится бегать (футбол, баскетбол, peгби и т. п.), — все это способствует появлению точек напряжения.
Когда точки напряжения возникают в двуглавой мышце бедра, боль ощущается с задней стороны коленного сустава. Когда напряжение присутствует в полусухожильной и полумембранной мышцах, боль ощущается в нижней части ягодиц и верхней части бедер. Боль может распространяться вниз — в заднюю часть бедра и лодыжку. Во время ходьбы боль бывает такая сильная, что может привести к хромоте. В положении сидя тоже проявляется дискомфорт — сдавливание бедер весом тела усиливает боль.
Неудивительно, что точки напряжения в подколенном сухожилии часто принимают за ишиас. Мышцы подколенного сухожилия находятся очень близко от комплекса четырехглавой мышцы бедра, поэтому точки напряжения, имеющиеся в первых, также воздействуют на вторые. Это часто приводит к возникновению боли в передней части колен и бедер. Боль не проходит до тех пор, пока жесткость подколенного сухожилия и комплекса четырехглавой мышцы не будет ослаблена.
Крепление мышц подколенного сухожилия можно нащупать во время сидения на стуле — их верхние концы прикреплены к седалищным костям. Если поместить руки под ягодицы ладонями вверх, а потом подвигаться взад-вперед, то можно почувствовать движение седалищных костей. Для того чтобы ощутить нижние крепления подколенного сухожилия, обхватите правое колено правой рукой с внешней стороны, а левой — с внутренней стороны так, чтобы кончики пальцев оказались в углублении позади коленного сустава в так называемом подколенном пространстве. В этом положении вы сможете нащупать правой рукой сухожилие двуглавой мышцы, а левой — сухожилие полусухожильной мышцы. Сухожилие полумембранной мышцы проходит под полусухожильной мышцей, потому вы не сможете его нащупать.
Над точками напряжения в подколенном сухожилии можно поработать, сидя на стуле или на столе, протянув в сторону от себя ногу. Поместите маленький твердый мячик (такой как теннисный) под бедро в самом мягком месте (где-то посередине, но можно чуть вправо или влево, в зависимости оттого, какая из мышц поражена). Сжатие растянет тугие тяжи мышц и расслабит точки напряжения. Сохраняйте это положение до полного расслабления. Добейтесь расслабления всех точек напряжения. В этом вам поможет и растяжка мышц.
Растяжка 1 подколенного сухожилия
Растяжку 1 можно делать сидя на полу и вытянув ногу в сторону от себя. Можно делать это с одной ногой или с двумя ногами сразу. Не сгибая колена, дотянитесь ладонью до основания стопы. Потяните на себя большой палец (как это показано на рисунке). Сохраняйте это положение в течение 15—20 секунд.
Растяжка 2 подколенного сухожилия
Растяжка 2: точно так же можно растянуть мышцы, поставив пятку на возвышение или на сиденье стула. Следите за тем, чтобы при этом бедро не было вывернуто, а носки были направлены в одну сторону (как это показано на рисунке). Сохраняя угол между бедрами, слегка наклонитесь вперед. Если позиция выполнена верно, вы почувствуете натяжение Сохраняйте это положение 15— 20 секунд. Повторяйте растяжку несколько раз в день.
После того как вы избавитесь от боли с помощью самолечения, необходимо удлинить подколенное сухожилие растяжкой, чтобы избежать повреждений, которые могут принести укороченные мышцы. Вы должны быть терпеливы и упорны — на настоящую растяжку могут уйти недели и месяцы, но она стоит труда и усилий. Поскольку мышцы, формирующие подколенное сухожилие, очень схожи с аддукторами (приводящими мышцами), важно растянуть их до полного расслабления. Для этого используйте приемы растяжки для аддукторов.
Дополнительно. Растяжка подколенных сухожилий в положении стоя
Тренируются:
- Бицепс бедра
- Полусухожильная мышца
- Полуперепончатая мышца
Цель:
Уровень:
Преимущества:
- Помогает повысить гибкость подколенных сухожилий.
Противопоказано:
- При проблемах с поясницей
- При проблемах с коленями
1. В положении стоя согните одну ногу в колене, а другую вытяните перед собой, упираясь пяткой в пол.
2. Наклонитесь в сторону вытянутой ноги, положив обе руки над коленом. Переместите большую часть вашего веса на пятку впереди таким образом, чтобы прочувствовать натяжение мышц на задней стороне бедра. Задержитесь в таком положении на 30 секунд.
3. Поменяйте ноги и повторите упражнение. Сделайте по три 30-секундных подхода на каждую ногу.
Правильно:
- Нога должна быть вытянута.
- Носок вытянутой вперед ноги должен быть натянут по мере растяжения.
Неправильно:
- Спина не должна прогибаться или выгибаться колесом.
- Не следует сутулить плечи.опубликовано econet.ru.
P.S. И помните, всего лишь изменяя свое сознание — мы вместе изменяем мир! © econet
Понравилась статья? Тогда поддержи нас, жми:
Как быстро растянуть мышцы под коленями
Как растянуть подколенные сухожилия
Наиболее эффективные и действенные упражнения для растяжки подколенных сухожилий:
- Тянемся к стопе. Исходное положение – сидя с прямой спиной и одной из нижних конечностей. Вторая нога согнута в колене, стопа при этом примыкает к внутренней поверхности бедра. Удерживая спину в прямом состоянии, необходимо захватывать носок ладонями. На пике упражнения – производить задержку в 10 секунд, после чего медленно принимать исходную позицию. Для каждой из ног нужно выполнить по 15 действий;
Сухожилие колена формируют три мышцы, которые находятся на задней стороне бедра и под коленом. Они присоединяются к седалищным костям таза.
Основное назначение сухожилий – сгибать конечности в коленном суставе и подтягивать пятку к ягодицам. Они также распрямляют бедро и позволяют держать спину прямо. Именно из-за них люди не падают вперед при ходьбе и беге.
Проверить жесткость подколенного сухожилия можно в домашних условиях. Нужно лечь на пол на спину и вытянуть ноги. Затем поднять одну конечность максимально высоко. Делать это нужно так, чтобы колени оставались ровными, а ягодицы прижимались к полу. Шею и плечи необходимо расслабить. Поднимая ногу, носок нужно направлять к потолку, стараясь образовать угол 80-90 градусов. Согнутые колени, изгиб спины или более тупой угол свидетельствуют о том, что подколенные сухожилия жестче, чем должны быть в норме.
К появлению точек напряжения приводит сдавливание сухожилий в области колена. Например, неудобный стул или занятия спортом могут спровоцировать дискомфорт.
Локализация боли
Если напряжение появляется в двуглавой мышце бедра, боль возникает сзади колена. Если в полумембранной или полусухожильной мышце – в нижней области ягодиц и у бедра. Боль может распространиться вниз – к задней части бедра, голени или к передней части колена и бедер.
Болевой синдром иногда бывает настолько сильным, что провоцирует развитие хромоты при ходьбе. Чаще всего боль не утихает до тех пор, пока не будет ослаблена жесткость коленного сухожилия и четырехглавой мышцы.
Внутренняя боковая
Боль во внутренней стороне колена может появиться при травме медиальной коллатеральной связки.

Растянутая медиальная коллатеральная связка характеризуется сильными болезненными ощущениями, которые отмечаются во внутренней стороне колена, но могут и распространяться. Тяжелое растяжение внутренней боковой связки коленного сустава с разрывом нескольких волокон приводит к скоплению кровяной жидкости под кожей. Пациенты с такой травмой жалуются на выскакивание коленки.
Если травмирована латеральная коленная связка, то пациент жалуется на болевые проявления с наружной части колена. При этом быстро мягкие ткани отекают. При разрыве связок в коленном суставе отмечается нестабильность движений, из-за чего у пострадавшего часто подворачиваются нижние конечности при ходьбе. Сильное растяжение наружной боковой связки приводит к повреждению внешнего мениска и малоберцового нерва, локализованного неподалеку.
После растяжения пациента беспокоит резкая и сильная боль, отекает колено. Травмирование крестообразных связок сопровождается вывихиванием голеностопа вперед, а также возникает гемартроз. При скоплении крови в коленном суставе он увеличивается в объеме и повышается местная температура. Пациенту проблематично самостоятельно передвигаться.
Для такой травмы характерно появление гематомы под коленом.
Нередко болят колени при растяжении крестообразной связки, локализованной сзади. В таком случае в районе голени будут ссадины и гематомы в ямке под коленом. Пациент жалуется на сильные болевые приступы в этих местах и отечность небольшого размера. Чтобы подтвердить травму задних крестообразных связок в колене следует обращаться к врачу, который проведет тест «заднего выдвижного ящика».
Фасции
Т.е. фасция — своеобразный чехол, «чулок» для мышц и внутренних органов, придающий им форму. Растяжением фасций очень озабочены культуристы и бодибилдеры, поскольку во многом именно фасции ограничивают рост мышц. У большинства людей фасции толстые и трудно растяжимые, и только у единиц наоборот. Культуристы тянут фасции методом пампинга, или максимальной накачки мышц кровью: при нагрузке мышца разбухает от крови и растягивает обтягивающий ее чехол-фасцию.
Кстати, плохая новость: при постоянном (например фоновом, неосознаваемом) напряжении мышцы, коих предостаточно у практически любого человека, фасция со временем стягивается, укорачивая мышцу. А вот обратно растянуть ее весьма непросто. Что же делать, если вы не хотите становиться качком? В общем-то фасция также тянется при выполнении упражнений на растяжку мышцы. Поскольку она обладает своеобразной памятью формы, то со временем она приспособится к новой форме мышцы, запомнит ее.
Также существует техника так называемого мышечно-фасциального релиза, и миофасциального релиза. Я бы сказала что это особые виды массажа или даже мануальной терапии, выполняемые квалифицированным специалистом, врачом. Это достаточно эффективный способ снятия последствий неконтролируемых спазмов и напряжений мышц. Помимо врачебной помощи есть техники самостоятельного миофасциального релиза (к примеру, тут можно найти описание некоторых упражнений).
Травмы сухожилия
Основными видами повреждений сухожилия является его растяжение, частичный или полный разрыв. В особо сложных случаях травмы требуют немедленного обращения к врачу и лечения в хирургическом стационаре.
С повреждением этой области могут столкнуться люди всех возрастных групп независимо от вида деятельности.
Разрыв сухожилия
Степени разрыва связок и сухожилий
При разрыве мышцы под коленом появляется достаточно глубокий выступ. Если поврежденную конечность обездвижить, боль практически не беспокоит. При попытке согнуть ногу или опереться на нее болевые ощущения возобновляются с новой силой. Травма зачастую сопровождается отеком, гематомой и припухлостью поврежденной области.
В качестве первой помощи необходимо иммобилизовать конечность и принять обезболивающее. Для дальнейшего лечения нужно транспортировать пострадавшего в стационар. Реабилитация может длиться несколько месяцев и включать в себя лечебную физкультуру, массаж и физиопроцедуры.
Основными причинами растяжения становятся возрастные изменения организма, неправильная разминка перед физическими упражнениями и недостаточная подвижность и эластичность самих сухожилий. Неудобная обувь также может привести к растяжению из-за неправильного сгибания ноги.
В зависимости от тяжести травмы различают 3 степени растяжения, которые характеризуются разным уровнем болевых ощущений.
Основные признаки:
- ощущается выраженная боль в коленном суставе спустя несколько часов после травмы;
- появляется отек и гематома;
- развивается мышечная скованность, движения становятся ограниченными;
- нога непроизвольно подворачивается при попытке на нее опереться.
В качестве первой помощи применяются холодные компрессы и обезболивающие препараты. Поврежденную конечность нужно обездвижить и зафиксировать посредством бандажа или тугой повязки.
Психология
Психологическое состояние и состояние ума играют очень большую роль при растяжке. Об этом аспекте я уже писала ранее в
. Как-то так получилось, что это было первое, на что я пристально обратила свое внимание, начав целенаправленные тренировки по достижению заветного шпагата. Да и сложно было не увидеть разницы в результате при паническом состоянии «АААА!!! БОЛЬНО!! ХВАТИТ!!!!» или обреченном «я этого НИКОГДА НЕ СМОГУ» и плодотворном «как приятно чувствовать вытягивание, с каждым разом у меня получается все лучше и лучше!».
Лично я считаю правильный психологический настрой чуть ли не главным фактором достижения успеха в растяжке. Кстати, в книге Майкла Дж. Алтера «Наука о гибкости», упомянутой мной в самом начале, несмотря на общую физиологическую направленность есть весьма примечательные вкрапления информации о влиянии растяжки на мозг и тело с точки зрения формирования настроя и поведения (выброс определенных веществ в кровь, привыкание, удовольствие и т.п.).
В одной книге (Цацулин Павел «Растяжка расслаблением») я прочитала, что существует тесная связь между лимбической системой, отвечающей за эмоции, и нейронной сетью, управляющей длиной мышц и их напряжением. Тревога, страх и боль уменьшают гибкость. Там же было написано, что подвешенный поперечный шпагат — это акт веры (в свои силы и возможности).
Воспалительный процесс в сухожилиях
С воспалением сухожилия между берцовой костью и надколенником часто сталкиваются спортсмены после 35 лет, которые занимались прыжками, и футболисты. Первая стадия заболевания характеризуется еле заметной болью, позже она становится приступообразной во время тренировок и слабых нагрузок. Со временем болевой синдром беспокоит постоянно даже в состоянии покоя.
Помимо боли основными симптомами воспалительного процесса являются опухоль, отек и покраснение кожных покровов в области коленного сустава.
Изначально лечение начинается с обезболивающих и противовоспалительных медикаментов. Используются физиопроцедуры.
Тендинит — воспалительное заболевание, которое провоцирует изменение и разрушение структуры сухожилий.
Вероятные причины:
- чрезмерные нагрузки на мускулы;
- травма, ушиб, разрыв сухожилия;
- иммунные заболевания;
- нарушение обмена веществ;
- возрастные изменения;
- инфекции;
- воспалительные и дегенеративные болезни суставов.
Симптоматика заболевания зависит от степени поражения сухожилий. Чаще всего тендинит проявляется болью, покраснением кожи, отеком и припухлостью. Диагностируется тендинит при помощи рентгенографии, КТ, МРТ или УЗИ.
Лечение недуга назначается, исходя из его формы, степени, места локализации и поражающего фактора. При длительном отсутствии медикаментозной терапии существует высокая вероятность развития осложнений: тендовагинита и теносиновита.
Выводы
Правильный, позитивный настрой, сильные мышцы, коллагеновая подпитка организма, бережное отношение к суставам и упорство в занятиях помогут вам достичь ваших целей в кратчайшие сроки.Желаю вам веры в себя и освоения любых шпагатов!
________________________________________________
PS. Вчера у меня был знаменательный день: я первый раз села на шпагат (левый продольник) самостоятельно, без помощи тренера. Хотя слегка кривовато, однако я так рада! Принимаю поздравления. :о))
UPDATE
Оздоровительные упражнения
Для скорейшего восстановления после травм разработан специальный курс ЛФК. Заниматься нужно ежедневно до полного исчезновения болезненных ощущений. Кроме комплекса упражнений применяется ходьба, разгибание и махи ногами с сопротивлением.
Чтобы расслабить точки напряжения рекомендуется использовать следующие упражнения:
- Сесть на пол и вытянуть ногу в сторону. Нужно постараться дотянуться пальцами рук до стопы. Колено при этом сгибать нежелательно. Сохранять это положение около 20 секунд.
- Поставить пятку на стул. Слегка наклониться вперед. Задержаться в этом положении секунд 20.
Повторять упражнения необходимо несколько раз в день. Они помогут удлинить и укрепить сухожилие, мышцы которого очень схожи с аддукторами (приводящими мышцами). Растянуть их нужно до полного расслабления. Допускается использовать приемы растяжки для аддукторов. Процесс может длиться от недели до нескольких месяцев
Растяжка
Упражнения на растяжку нужно делать медленно и плавно
Растяжка подколенного сухожилия необходима, чтобы вернуть им эластичность и упругость после травмы. Приступать к выполнению упражнений нужно постепенно. Если делать гимнастику систематически, сухожилия со временем растянутся и станут менее жесткими.
Вот несколько эффективных приемов:
- Лечь на спину и поднять прямые ноги. Взяться за икры и держать их, не сгибая конечности в коленях.
- Поставить ноги на ширину плеч, слегка присесть и задержаться на 10-15 секунд в этом положении.
- Встать, завести руки за спину и сцепить их в замок. Наклониться вниз, отвести руки назад. Остаться в такой позе на 30 секунд.
Занятия йогой существенно увеличивают гибкость мышцы, выпрямляющей позвоночник, и подколенного сухожилия. Она также поможет укрепить мышечную ткань и связки, увеличить их эластичность и восстановить подвижность коленных суставов.
Кроме этого, занятия йогой направлены на нормализацию веса, снижение мышечной массы и содержания жидкости в организме. Избыточный вес увеличивает нагрузку на колени и увеличивает вероятность развития многих суставных заболеваний.

Перед началом тренировки нужно проконсультироваться со специалистом. Выбирать комплекс упражнений нужно, исходя из уровня физической подготовки. Не стоит заменять йогой традиционное медикаментозное лечение и откладывать визит к врачу.
Что делать при растяжении связок коленного сустава?
Коленный сустав – один из самых крупных и сложно устроенных суставов нашего тела. К сожалению, он подвержен травмированию. Растяжение или разрыв связок может возникнуть в результате падения, удара, чрезмерной нагрузки или неестественных движений. Насколько это опасно и чем может грозить? Травм, конечно же, лучше избегать, но если произошло растяжение связок коленного сустава – лечение, начатое своевременно, позволит избежать неприятных последствий.
На фото – строение коленного сустава
Растяжение связочного аппарата колена – распространенный вид травм. Особенно это касается спортсменов, в прошлом такое повреждение могло привести к окончанию спортивной карьеры. Однако сейчас в большинстве случаев подобных последствий удается избежать. Повреждения колена чаще возникают в таких видах спорта, как:
- хоккей,
- футбол,
- лыжи,
- баскетбол,
- бег,
- фигурное катание,
- бодибилдинг,
- пауэрлифтинг.
Однако травма случается не только из-за спортивных нагрузок. Резкие сгибания ноги, внезапные остановки и изменения направления во время бега, подъем тяжестей и прыжки – все это может привести к растяжению связок. В таком случае причиной будет сильное и резкое мышечное сокращение.
Связки колена соединяют четыре кости: бедренную, большую и малую берцовые кости голени, а также надколенник – коленную чашечку (см. рисунок выше). Именно они поддерживают целостность структуры сустава и предохраняют его от чрезмерной нагрузки.
- Коллатеральные связки соединяют бедренную и берцовые кости голени по бокам. Их растяжение возникает от бокового удара по колену – из-за чрезмерного смещения костей вправо или влево.
- Крестообразные связки – передняя и задняя. Находятся глубоко в суставной полости. Повреждаются при избыточном сгибании или разгибании колена. А также при падении на него или ударе спереди или сзади.
- Собственная связка надколенника соединяет его с большеберцовой костью голени. Повреждается при падении на колено или в момент приземления при прыжке.
К общим признакам растяжения связок коленного сустава относятся:
- боль, возникшая в момент травмы и не проходящая со временем, особенно сильная при надавливании на колено, сгибании и разгибании, а также при опоре на пострадавшую ногу;
- отек и кровоподтеки, которые часто появляются не сразу;
- скованность и чувство нестабильности в колене, затруднения движений в нем, а в тяжелых случаях – полная невозможность сгибания и разгибания ноги;
- хруст и щелчки в суставе, сопровождаемые болью.
В течении травмы выделяют три степени тяжести.
Легкая или растяжение 1-й степени. Возникает при незначительном повреждении, симптомы носят неярко выраженный характер и быстро исчезают (в течение 1 – 3 недель).
Средняя или растяжение 2-й степени. Структура связок нарушается сильнее, чем при легкой форме повреждения: они уже не способны поддерживать целостность сустава из-за перерастяжения и надрывов. Присутствует значительное затруднение движений в колене.
Тяжелая или растяжение третьей степени. Происходит почти полный или полный разрыв одной или нескольких связок коленного сустава. Характеризуется выраженной болью, вплоть до шокового состояния. Колено утрачивает стабильность: появляется или полная скованность, или разболтанность – возможность движений свыше нормальной амплитуды.
Обычно встречается одновременное повреждение нескольких связок. Наиболее часто травмируются внутренняя коллатеральная связка и передняя крестообразная. В случае растяжения наружной коллатеральной связки, как правило, страдают и другие анатомические структуры колена (сухожилия, мениски), поскольку наружный боковой отдел “устроен” сложнее, чем внутренний.
Тяжелая степень растяжения часто сочетается с разрывом сосудов и нервных волокон, поэтому сопровождается кровотечением в суставную полость и нарушением нервной проводимости в ноге. Также тяжелому растяжению могут сопутствовать разрывы мышечных сухожилий или их полный отрыв от костей.
Смещение костей относительно друг друга может произойти в разных направлениях
Диагностика
Прежде всего, конечно, врач расспросит пострадавшего о характере травмы и произведет визуальный осмотр, чтобы определить степень тяжести и то, какие структуры сустава повреждены. Из дополнительных методов самую полную информацию о суставе помогают получить следующие исследования:
- МРТ (магнитно-резонансная томография) – делает серию послойных снимков в разных проекциях, на которых четко видны все структуры, включая хрящ, связки и сухожилия.
- Компьютерная томография (КТ) – схожий по информативности метод, часто рассматривается как альтернатива МРТ.
- УЗИ колена (ультразвуковое исследование) позволит врачу детально рассмотреть область сустава. Это один из самых доступных методов, но требует профессиональной подготовки врача в области ультразвуковой диагностики, иначе возможны недостоверные результаты.
- Артроскопия – эндоскопический метод исследования суставной полости изнутри. Его относят к малым хирургическим операциям. Применяют с целью как диагностики, так и лечения – например, когда иными способами не удается установить характер травмы и степень повреждения. С помощью артроскопии производят ушивание связок, остановку кровотечения и другие лечебные процедуры.
- Рентген в нескольких проекциях при повреждении связочного аппарата колена применяется как вспомогательный метод, поскольку не позволяет увидеть связки и мягкие околосуставные ткани. Глядя на рентгеновские снимки, врач может судить о характере повреждения только по косвенным признакам.
Лечение
Восстановление полной функции ноги очень важно, особенно для спортсмена. Но, к сожалению, это не всегда возможно. Современные методы малотравматичных операций позволяют восстановить сустав при многих повреждениях, однако порой на это уходит достаточно много времени – может потребоваться не одна, а несколько последовательных операций, а следом – поэтапная реабилитация. Все зависит от тяжести и характера травмы.
Лечение легкой степени растяжения часто ограничивается следующим:
Иммобилизацией – тугим бинтованием колена эластичным бинтом или применением специального бандажа (брейса). Это обеспечивает неподвижность и покой суставу.
Охлаждением – прикладыванием к пораженной области пузыря со льдом или специального охлаждающего пакета. Так уменьшается боль и отек тканей.
Обеспечением поврежденной конечности покоя, то есть, исключением в первое время после травмы любых движений в суставе и опоры на больную ногу. Для ходьбы следует использовать костыли.
Приданием колену возвышенного положения в постели. Большую часть времени пострадавший должен проводить лежа, приподняв больную ногу выше уровня сердца – это способствует уменьшению отека.
При легкой степени растяжения, кроме этих мер, обычно больше ничего не требуется. Хотя иногда врач назначает противовоспалительные и обезболивающие препараты, а также тепловые физиотерапевтические процедуры.
Средняя степень тяжести травмы требует более серьезных мер. Иммобилизация проводится с помощью гипсовой повязки или бандажа сроком на 3 – 4 недели. Назначается медикаментозная терапия с использованием противовоспалительных и общеукрепляющих средств, тепловые физиопроцедуры, а после снятия повязки – массаж и лечебная гимнастика.
Лечение тяжелого растяжения начинается, как правило, с операции, направленной на восстановление структуры сустава. После операции накладывается гипсовая повязка сроком на 2 месяца и более – в зависимости от тяжести повреждения. Больной в острой стадии травмы находится в травматологическом или ортопедическом стационаре, после чего передается на диспансерный учет врачу-ортопеду по месту жительства.
После выписки из стационара обязательно проводится комплекс реабилитационных мер, направленных на разработку колена, восстановления полного объема движений в нем. Реабилитация включает в себя курс массажа, физических упражнений, плавание в бассейне, занятия на тренажерах, а также тепловые процедуры.
Профилактика
Чтобы уменьшить риск повторной травмы или изначально снизить шанс растяжения связок колена, занимаясь спортом, придерживайтесь следующих правил:
- Используйте средства защиты коленных суставов: носите специальную экипировку, предназначенную для занятий конкретным видом спорта.
- Всегда надевайте на тренировки удобную спортивную обувь на пружинящей подошве.
- Укрепляйте мышцы ног, выполняя специальные упражнения.
- Занимаясь силовыми тренировками – наращивайте нагрузку постепенно. Пользуйтесь рекомендациями только опытных инструкторов.
Теперь, зная о причинах и последствиях растяжения связок коленных суставов, вы научитесь избегать травмоопасных ситуаций, а в случае чего – сможете оказать первую помощь себе и окружающим.
Внутренняя боковая
Если растянулась поперечная связка колена, то обращаются к врачу, который после диагностики подберет оптимальное лечение. Когда растянут латеральный или другой участок суставного аппарата, то необходимо использовать специальные повязки, которые максимально обездвиживают конечность. Повязка носится в зависимости от тяжести нарушения, порой пациент обязан ее использовать более месяца. В особо тяжелых случаях может потребоваться оперативное вмешательство. Чем раньше будет выявлена травма, тем меньшая деформация произойдет в подвижном коленном сочленении, и легче проходит лечение.
| Группа медикаментов | Наименование |
| Нестероидные противовоспалительные препараты | «Кетанов» |
| «Кетонал» | |
| «Диклофенак» | |
| «Нурофен» | |
| «Кетопрофен» | |
| «Артрозилен» | |
| Лекарства с обезболивающим действием | «Анальгин» |
| «Баралгин» | |
| «Аспирин» | |
| Венотоники | «Венитан» |
| «Троксевазин» | |
| Средства для скорейшего рассасывания отеков | «Вобэнзим» |
| «Флогэнзим» |
При таком виде травмы эффективен препарат Диклак.
- «Фастум гель»;
- «Диклак»;
- «Диклофенак»;
- «Ревмагель»;
- «Эфкамон».
Болит колено после растяжки
Достаточно часто обычные люди и даже спортсмены жалуются на появление болевого синдрома после растяжки нижних конечностей в целом и коленного сустава в частности. Может существовать несколько причин формирования данной проблемы:
- Отсутствие предварительной подготовки. Если мышцы не были достаточно «прогреты» перед упражнениями, в процессе их выполнения может сформироваться боль;
- Несоблюдение техники проведения мероприятий. При слишком интенсивных нагрузках, осуществляемый быстрее либо медленнее требуемого, формируется ряд неприятных симптомов, одним из которых выступает боль;
- Наличие микротравм. В ряде случаев застарелые микротравмы отдельных компонентов коленного сустава могут «отвечать» на любое физическое воздействие болевым синдромом и прочими патологическими проявлениями;
- Плохая тренированность. Если человек ранее регулярно не занимался активными физическими нагрузками на нижние конечности, в процессе выполнения широкого спектра упражнений сразу после их окончания он может почувствовать достаточно сильную боль.

Что же делать при появлении болевого синдрома? В первую очередь стоит правильно готовиться к упражнениям, соответствующим образом осуществляя предварительную разогревающую гимнастику.
Помимо этого мероприятия должны проводиться на регулярной основе, чтобы избежать резких перегрузок и напряжений. Также не стоит забывать о технике выполнения процедур, а также регулярно проходить медицинский осмотр и выявлять травмы, даже незначительные.
Если болевой синдром проявляется разово и достаточно редко, то в качестве эффективного устранения можно воспользоваться различными местными мазями на основе нестероидного противовоспалительного компонента.
К таковым относятся популярные препараты по типу Диклака, Ибупрофена, Кеторолака, Апизартрона и так далее. Холод в этой ситуации прикладывать нежелательно, чтобы не переохладить кожные покровы и мягкие ткани. В качестве альтернативы иногда используются тёплые компрессы.
Как растянуть подколенные сухожилия быстро — Здоровье ног
Растягивание связок коленного сустава, в рамках дозированных и плавных физических нагрузок и осуществление прочих мероприятий является важным элементом для уменьшения вероятности повторного травмирования соответствующих структур. Как быстро растянуть связки под коленом и подколенные сухожилия? Почему при растяжке болит под коленом? Об этом и многом другом читайте в нашей статье.
Для чего требуется растягивание связок и сухожилий колена?
Мероприятия растягиванию сухожилий и связок коленного сустава (по сути, происходит тренировка близлежащих мягких тканей в виде мышц) несут в себе несколько основных целей:
- В первую очередь это тренировка соответствующих структур обозначенной локализации, которая позволяет в рамках осуществления профилактических мер снизить риски повторного травмирования;
- Во вторую очередь, подобные тренировки, в общем, улучшают состояние гибких эластичных компонентов в обозначенных областях нижних конечностях, что позволяет улучшить спортивные результаты, особенно в тех видах спорта, которые связаны с бегом, ходьбой и так далее.
Противопоказания к упражнениям
Существует ряд ограничений и прямые противопоказания к описанным выше процедурам. Наиболее известные и значимые:
- Пожилой возраст. В большинстве случаев люди старше 40 лет не могут осуществлять полноценные тренировки, ввиду значительного уменьшения эластичности и гибкости соответствующих компонентов коленного сустава. Более того, регулярные динамические физические нагрузки, как для здорового человека, могут значительно увеличить риски травмирования вышеобозначенных структур в виде связок и сухожилий;
- Наличие острых болей и прочих негативных симптомов. Наличие болевого синдрома, ограничения амплитудных и вращательных движений, отечности, прочих признаков любых видов повреждений голеностопного сустава являются прямыми противопоказаниями к проведению физических нагрузок. В данной ситуации необходимо обратиться к травматологу, ортопеду, ревматологу либо же хирургу, пройти диагностику, соответствующую терапию, после чего с согласования физиотерапевта начинать восстановительные мероприятия. После их окончания возможно выполнения полноценных физических упражнений;
- Наличие хронических заболеваний опорно-двигательного аппарата. При наличии артрозов, артритов, плоскостопия, иных видов патологий хронического спектра в отношении опорно-двигательного аппарата в целом и нижних конечностей в частности, мероприятия по растяжению запрещены до особых указаний лечащего врача.
Разминка и техника безопасности
Перед осуществлением любых видов упражнений на относительное растяжение связок и сухожилий необходимо правильно подготовиться к мероприятию. В первую очередь важен лёгкий разогрев, позволяющий привести соответствующие структуры и мышцы в тонус.
Допускается легкая ходьба, активный массаж, осуществление вращательных и поступательных движений без нагрузки, иные необходимые действия вплоть до лёгкой пробежки. При этом в рамках выполнения основных упражнений стоит тщательно придерживаться техники безопасности:
- Соблюдайте необходимые нормативы по длительности процедур и количеству подходов;
- Выполняйте мероприятия плавно, без значительных усилий и рывков;
- При появлении болевого синдрома и иных неприятных ощущений стоит немедленно прекрати
как растянуть мышцы под коленями, растяжка и растяжение
Подколенное сухожилие формируется из трех мышц, которые соединяются в подколенной ямке, по задней поверхности бедра. Это сухожилие необходимо для того, чтобы нога могла нормально сгибаться. Поэтому при травмах этих волокон возникают серьезные проблемы с движением.
Причины и симптомы патологий

Самые частые проблемы – это разрыв и растяжение подколенного сухожилия. Полный разрыв сухожилий – это когда все волокна одновременно разрушаются. А растяжение характеризуется сильным увеличением длины волокон. Естественно, первая травма подколенного сухожилия – более тяжелая и серьезная, чем вторая, но лечить необходимо оба нарушения.
Основная причина и разрыва, и растяжение сухожилия – это травма. При большой нагрузке или неправильном движении возникает перерастяжение волокон, и они не выдерживают. Фактором, провоцирующим возникновение этой проблемы, является возраст, а также различные болезни сухожилий. С возрастом ткани стареют, поэтому прочность волокон снижается. Что касается заболеваний, то это воспалительные недуги.
Основные болезни:
- Тендицит – болезнь представляет собой воспаление, возникающее при долгих перегрузках. Постепенно структура волокон меняется, возникают надрывы и трещинки.
- Паратенонит – это воспаление вокруг сухожилия. Появляется из-за травм, которые вызывают кровоизлияние. Образуется отек и уплотнение.
Бывают различные степени растяжения сухожилий:
- Первая – целостность сухожильных тканей не нарушена, повреждено обычно малое количество волокон, и лечение занимает неделю.
- Вторая – разрываются больше пучков, чем при первой степени, есть боль и уплотнение, лечение проходит в течение месяца.
- Третья – полный разрыв сухожилий, резкая боль и сильная опухоль, лечение занимает несколько месяцев.
В результате таких травм подколенные сухожилия становятся жестче. Это может вызвать определенную боль и дискомфорт. Жесткость сухожилия приводит к тому, что человек не может достать пальцами рук до носков при сгибании. Это нарушение приводит к изменению поясничного изгиба (он становится ненормальным), а также к жесткости мышц нижней части спины. В результате возникает напряжение в мышцах бедра и появляется боль, которая может отдавать в лодыжку или поясницу. Возможно даже появление хромоты.
Интересно! Проверить свое сухожилие на жесткость можно так: лечь на спину и вытянуть ноги, поднять одну ногу, не сгибая в колене. Поясница должна лежать на полу. Образовавшийся угол в 800 нормален, а если он меньше, значит, жесткость существует.
Лечение проблем с сухожилиями
Что применяют при лечении растяжения и разрывах? Легкие растяжения сухожилий коленного сустава проходят самостоятельно. Но можно и ускорить лечение с помощью ограничения давления на ногу, а также выполнения упражнений на растяжку волокон.
В более серьезных растяжениях второй степени потребуются обезболивающие и противовоспалительные препараты. Это могут быть разные формы:
- таблетки;
- мази;
- гели.
Хорошо использовать холодный компресс на ногу (делать его в течение трех дней). А при разрыве потребуется операция. Но это всегда решает лечащий врач, он же и подбирает необходимое лечение.
О том как избавиться от скрипа в колене, узнайте тут.
Кроме употребления лекарств потребуется специальная гимнастика, позволяющая расслаблять и растягивать сухожилия. Как правильно их делать, подскажет тренер, или можно обратиться к обучающему видео.
Как «растянуть» подколенные сухожилия?

Для того чтобы сухожилия после травмы снова стали нормальными, необходима растяжка подколенных мышц и сухожилий. Начинать выполнять эти упражнения надо постепенно, сразу выполнить их вряд ли удастся. Но если делать гимнастику регулярно, сухожилия перестанут быть жесткими и растянутся.
Вот несколько эффективных упражнений:
- Лежа на спине необходимо поднимать максимально вверх выпрямленные нижние конечности, затем взяться за икры и удержать их, при этом не сгибая колени.
- Пятку необходимо положить на седушку стула (для упражнения высокий стул не подойдет) и, сохраняя первоначальный угол между бедер, плавно наклонить корпус вперед, почувствуется натяжение, необходимо остаться в таком положении пятнадцать секунд.
- Поставив ноги на небольшом рассеянии друг от друга (ширины плеч будет достаточно) ширине плеч, надо слегка присесть и задержаться на десять секунд в этом положении.
- Лежа на спине надо поднять вверх прямые ноги, далее накинуть на них небольшое полотенце и, согнув, подтянуть к груди.
Что еще поможет вернуть сухожилиям форму после повреждений? Вот совсем простые упражнения:
- Одну ногу надо согнуть в коленном суставе, а другую выпрямить и вытянуть вперед, упереться пяткой в пол, наклониться в сторону прямой ноги, разместив руки чуть выше колена и постоять так 30 секунд.
- Сидя на полу с разведенными в стороны ногами, наклониться вперед и коснуться пола.
- В этом же положении надо рукой взяться за лодыжку или ступню, потом осторожно потянуть ногу на себя.
- Стоя, отвести руки за спину и сцепить в замок, сделать наклон вниз, сильно отведя руки назад, и задержаться на полминуты.
Также читайте другую статью о болезни гусиной лапки.
Растяжка подколенных сухожилий – прекрасный способ вернуть волокнам прежнюю форму. Надо иметь в виду, что выполнение упражнений не должно приносить боль. Делать их надо очень аккуратно, постепенно увеличивая амплитуду наклонов. Перед упражнениями надо слегка разогреться – выполнить разминку, тогда упражнения будет проще делать.
Важно! В первые дни мышцы и волокна будут плохо тянуться, возможны щелчки и хруст. Это нормально, позже все пройдет.
Расслабление
Важно также выполнять расслабляющие упражнения. Расслабленные мышцы будут более мягкими, и не будут причинять боль. Как расслабить мышцы? Вот очень простое упражнение. Сидя на стуле и протянув немного в сторону от себя дну ногу, необходимо поместить твердый небольшой мячик под бедро посередине. Такая интересная зарядка растянет мышцы и расслабит их. Выполнять упражнение надо до полного расслабления.
От состояния этих волокон зависит возможность нормально передвигаться. Поэтому следует избегать травм и переохлаждений. Нагрузки должны быть умеренными, но регулярными. И очень желательно даже при отсутствии травм сухожилий выполнять гимнастику для растяжки этих волокон.
как растянуть мышцы под коленями, растяжка и растяжение
Напряжение подколенного сухожилия
Если вы хотите иметь хорошую растяжку, вам предстоит сделать немало работы. Для того чтобы растянуть подколенное сухожилие, вам нужно выполнять три упражнения 2-3 раза в неделю. Важно, чтобы интервал между первой и второй тренировкой составлял не менее 5 дней, поскольку первое занятие будет вводным, и после него организму необходимо восстановить эластичность структур, которые вы растягивали.
При помощи йоги
Сухожилие подколенных связок и мышц растягивают при помощи таких упражнений:
- Супта Падангуштхасана,
- Уттанасана с опорой для рук,
- Прасарита Падоттанасана.
Для первого упражнения вам понадобятся:
- ремень для йоги или любой другой похожий аксессуар,
- коврик для йоги.
Чтобы выполнить это упражнение, вам необходимо лечь на спину. Ногу согните в коленном суставе и приведите к груди. Накиньте пояс для йоги или ремень на стопу и, выдыхая, выпрямляйте ногу. Разгибание ноги нужно выполнять при помощи четырёхглавой мышцы бедра. В пиковом положении задержите ногу на 5 секунд. Повторите по два подхода на каждую ногу. Интервал между подходами должен составлять не более 3 минут.
Для второго упражнения необходимо подготовить стул или любую другую подходящую опору для рук. Для выполнения упражнения подойдите к стулу, ноги на ширине плеч, контролируйте дыхание. Опустите руки на стул, держа колени немного согнутыми, распрямите спину, а голову положите на руки. При помощи мышц бедра выпрямляйте на вдохе ноги, не спеша.
Для третьего упражнения вам необходимо поставить широко ноги, примерно на 85-90 см, наклонитесь вперёд, доставая пол ладонями. Важно, чтобы на спине не было изгибов, а наклон был произведён с ровной спиной. Поднимите голову, после чего медленно поднимайте корпус. Наклонитесь так 2-3 раза. После перерыва в 3 минуты повторите подход.
Упражнения
Первое упражнение это наклоны вперёд. Отлично подходит для начинающих. Для выполнения упражнения поставьте ноги на ширине плеч, спину держите ровно. Выполняйте плавные движения вниз, пытаясь достать носочки, после чего возвращайте спину в вертикальное положение. При ощущении боли задержитесь в таком положении на несколько секунд. В руки можно брать небольшой вес для лучшего растягивания.
Если вы новичок, для выполнения второго упражнения вам понадобится помощник. Сядьте на коврик или пол с выпрямленными ногами. Попытайтесь достать руками пятки, а головой колена. Помощник нужен для того, чтобы в момент появления боли зафиксировать ваше туловище на несколько секунд в таком положении. При выполнении такого упражнения нужно стараться держать спину ровно.
Последнее упражнение самое сложное, если вы без проблем выполняете предыдущие два, тогда можете приступать к третьему. Для этого нужно выпрямить одну ногу перед собой, а другую в полусогнутом положении отвести назад. Ногу, которая находится позади, нужно максимально выровнять, после чего делать наклоны вперёд, касаясь руками носочка.
Тренировки по растяжке должны чередоваться с отдыхом для полного восстановления связочно-сухожильного аппарата колена. При занятиях растяжкой помните, что результаты появляются только после хорошо отдыха.
Это – самое простое упражнение, которое должны выполнять даже люди с серьезными поражениями сустава.
- Сядьте на стул. Ноги стоят на полу. Руки покоятся на коленях или опущены по бокам тела.
- Медленно поднимите одну ногу, разогнув ее в колене.
- Держите позу 2-3 секунды, затем вернитесь в исходное положение.
- Повторите по 10-15 раз для каждой ноги.
- Встаньте прямо. Можете придерживаться за стену или стул. Однако будет лучше, если вы выполните упражнение без опоры. Это позволит не только дать нагрузку на сухожилие, но и улучшить работу вестибулярного аппарата.
- Медленно согните одну ногу в колене, отведя стопу назад.
- Повторите 20 раз для каждой ноги.
Если у вас нет никаких серьезных проблем с коленями, дайте им дополнительную нагрузку. Для этого поднимайте не свободную ногу, а тяните ею резинку или эспандер.
Для того чтобы сухожилия после травмы снова стали нормальными, необходима растяжка подколенных мышц и сухожилий. Начинать выполнять эти упражнения надо постепенно, сразу выполнить их вряд ли удастся. Но если делать гимнастику регулярно, сухожилия перестанут быть жесткими и растянутся.
Вот несколько эффективных упражнений:
- Лежа на спине необходимо поднимать максимально вверх выпрямленные нижние конечности, затем взяться за икры и удержать их, при этом не сгибая колени.
- Пятку необходимо положить на седушку стула (для упражнения высокий стул не подойдет) и, сохраняя первоначальный угол между бедер, плавно наклонить корпус вперед, почувствуется натяжение, необходимо остаться в таком положении пятнадцать секунд.
- Поставив ноги на небольшом рассеянии друг от друга (ширины плеч будет достаточно) ширине плеч, надо слегка присесть и задержаться на десять секунд в этом положении.
- Лежа на спине надо поднять вверх прямые ноги, далее накинуть на них небольшое полотенце и, согнув, подтянуть к груди.
Что еще поможет вернуть сухожилиям форму после повреждений? Вот совсем простые упражнения:
- Одну ногу надо согнуть в коленном суставе, а другую выпрямить и вытянуть вперед, упереться пяткой в пол, наклониться в сторону прямой ноги, разместив руки чуть выше колена и постоять так 30 секунд.
- Сидя на полу с разведенными в стороны ногами, наклониться вперед и коснуться пола.
- В этом же положении надо рукой взяться за лодыжку или ступню, потом осторожно потянуть ногу на себя.
- Стоя, отвести руки за спину и сцепить в замок, сделать наклон вниз, сильно отведя руки назад, и задержаться на полминуты.
Анатомия
В области коленного сустава размещается много связок и сухожилий. Связки разделяют на:
- внутрикапсульные (поперечная связка колена, поперечная крестообразная связка, задняя крестообразная связка, передняя и задняя менискобедренные связки),
- капсульные (косая подколенная связка и дугообразная подколенная связка),
- внекапсульные (связка надколенника, медиальная поддерживающая связка надколенника, латеральная большеберцовая и малоберцовая коллатеральная связки).
Роль связок коленного сустава заключается в том, чтобы фиксировать сустав и кости, которые его образуют. Сухожилия более массивные и мощные, они являются продолжением мышц и выступают средством для их крепления к костям.
С задней стороны коленного сустава выделяют три основных сухожилия, вместе они называются «подколенное сухожилие». В формировании последнего принимают участие такие мышцы:
- двуглавая мышца бедра,
- полумембранная,
- полусухожильная.
Травмы связок коленного сустава такие же опасные, как травмы сухожилий. Обе патологии требуют безотлагательной помощи и объёмного лечения.
Причины и симптомы патологий
Существует такое понятие, как жесткие подколенные сухожилия. Под этим термином подразумевают плохую способность сухожильных волокон к растягиванию и удлинению.
Травмы подколенных сухожилий и коленных связок встречаются как у спортсменов, так и у людей, ведущих малоактивный образ жизни. Главной причиной повреждения является несостоятельность сухожилий в ответ на сокращение мышц. Фактором, который увеличивает риск разрыва или растяжения сухожилий, является фиксация мышцы или самого сухожилия выше места его крепления к кости.
Для того чтобы понимать патогенез такой травмы необходимо знать, что у мышц, которые образуют подколенные сухожилия, есть две главные функции:
- разгибания бедра в тазобедренном суставе, предавая телу вертикальное положение,
- сгибание голени в коленном суставе, позволяя дотянуться носочком до ягодицы.
Если в момент выполнения действия любая из частей мышцы будет фиксирована, может случиться растяжение или разрыв. Это происходит благодаря тому, что мышцы очень эластичны и могут сильно растягивается в отличие от сухожилий, которые более плотные и менее эластичны.


Травмы связок и сухожилий коленного сустава принято разделять на 3 вида:
- Легкое повреждение с минимальными воспалительными проявлениями, незначительным болевым синдромом. Лечение амбулаторное, срок восстановления 1-2 недели.
- Значительное повреждение, могут быть неполные разрывы. Большая зона воспаления, сильный отёк, боль, которая нарастает по мере увеличения отёка. Над местом травмы может быть локальное повышение температуры и подкожные кровоизлияния.
- Полный разрыв сухожилия или его отрыв от места крепления. Больной ощущает сильное жжение, которое перерастает в нестерпимую боль, сильный отёк и повышение местной температуры появляется в первые минуты после травмы. Визуально выпирания над кожей колена. Лечение только хирургическое в стационаре. При правильном подходе к лечению и реабилитации выздоровление наступает через 4-6 месяцев.
Если произошёл несчастный случай, и есть подозрение на разрыв подколенных сухожилий и связок, необходимо обратиться к врачу. До осмотра врачом или приезда скорой необходимо оказать первую помощь. В перечень действий для оказания помощи входит:
- холод к месту травмы, можно использовать специальные охлаждающие спреи,
- иммобилизация конечности, лишние движения могут усугубить ситуацию,
- обезболивание при ярко выраженном болевом синдроме, сделать это можно при помощи средств, таких как ибупрофен или диклофенак.
Самые частые проблемы – это разрыв и растяжение подколенного сухожилия. Полный разрыв сухожилий – это когда все волокна одновременно разрушаются. А растяжение характеризуется сильным увеличением длины волокон. Естественно, первая травма подколенного сухожилия – более тяжелая и серьезная, чем вторая, но лечить необходимо оба нарушения.
Основная причина и разрыва, и растяжение сухожилия – это травма. При большой нагрузке или неправильном движении возникает перерастяжение волокон, и они не выдерживают. Фактором, провоцирующим возникновение этой проблемы, является возраст, а также различные болезни сухожилий. С возрастом ткани стареют, поэтому прочность волокон снижается. Что касается заболеваний, то это воспалительные недуги.
Основные болезни:
- Тендицит – болезнь представляет собой воспаление, возникающее при долгих перегрузках. Постепенно структура волокон меняется, возникают надрывы и трещинки.
- Паратенонит – это воспаление вокруг сухожилия. Появляется из-за травм, которые вызывают кровоизлияние. Образуется отек и уплотнение.
Бывают различные степени растяжения сухожилий:
- Первая – целостность сухожильных тканей не нарушена, повреждено обычно малое количество волокон, и лечение занимает неделю.
- Вторая – разрываются больше пучков, чем при первой степени, есть боль и уплотнение, лечение проходит в течение месяца.
- Третья – полный разрыв сухожилий, резкая боль и сильная опухоль, лечение занимает несколько месяцев.
В результате таких травм подколенные сухожилия становятся жестче. Это может вызвать определенную боль и дискомфорт. Жесткость сухожилия приводит к тому, что человек не может достать пальцами рук до носков при сгибании. Это нарушение приводит к изменению поясничного изгиба (он становится ненормальным), а также к жесткости мышц нижней части спины. В результате возникает напряжение в мышцах бедра и появляется боль, которая может отдавать в лодыжку или поясницу. Возможно даже появление хромоты.
Растяжка икроножных мышц на лестнице
- Встаньте лицом к стене, положив на нее ладони.
- Правую ногу отведите назад, а левую выставите вперед и согните в колене, перенеся на него всю массу тела. При этом колено правой ноги должно оставаться выпрямленным, а стопы обеих ног – прижатыми к полу.
- Держите позу 30 секунд.
- Повторите для второй ноги.
- Встаньте прямо, поставив перед собой небольшую скамеечку.
- Поднимите на нее правую ногу, а затем подтяните левую.
- Вернитесь в исходное положение и сделайте подъем на скамеечку, начиная с левой ноги.
- Повторите для каждой ноги по 20 раз.
Для увеличения нагрузки возьмите гантели.
- Встаньте на ступеньку лестницы так, чтобы пятки не имели опоры.
- Приподнимитесь на мыски.
- Вернитесь в исходное положение.
- Повторите три подхода по 10-15 раз каждый.
Для усложнения упражнения можно выполнять его на одной ноге. Для упрощения – делать не на ступеньке, а просто на полу.
- Сядьте на пол.
- Вытяните правую ногу вперед, положив под колено полотенце, свернутое в рулон. Вторую ногу согните в колене, а руки разместите немного позади тела.
- Напрягите бедро правой ноги и с силой вдавливайте рулон внутренней стороной колена в пол.
- Держите позу 5 секунд.
- Повторите по 10 раз для каждой ноги.
Важно помнить, что упражнения для укрепления коленного сустава не должны приводить к усилению болевого синдрома в суставе. От них, как и от любого другого фитнеса, могут болеть мышцы. Но суставу хуже становиться не должно. Если возникают или усиливаются боли именно в суставе, тренировки следует прекратить и немедленно проконсультироваться с врачом.
Боковой подъем ноги
- Лягте на пол на левый бок.
- Приподнимите тело, облокотившись на левое предплечье. Оторвите от пола левое бедро, приняв боковую позу планка.
- Держать позу долго не надо. Можете сразу опускаться назад.
- Сделайте по 30 повторов для каждой стороны тела.
- Лягте на пол на левый бок.
- Приподнимите тело, облокотившись на левое предплечье. Поднимите вверх правую ногу, стараясь не сгибать ее в колене. Поднимайте так высоко, как вы это только можете.
- Сделайте по 30 повторов для каждой ноги.
Поза храма
- Встаньте прямо, разведя ноги на 1.2-1.4 метра.
- Руки сложите перед грудью.
- Медленно сгибайте ноги в коленях. В идеале ваши бедра должны стать параллельны полу. Но если это невозможно, просто сгибайте ноги до той степени, до какой это позволяет ваше физическая подготовка.
- Держите спину прямо, а колени – разведенными в сторону (вам может хотеться свести их, но не поддавайтесь этому желанию).
- Держите позу на протяжении 15 циклов дыхания, а затем медленно вернитесь в исходное положение.
- Повторите 3 раза.



 Причиной развития воспалительного процесса в коленном суставе может быть не до конца вылеченная травма, серьезное переохлаждение и инфекции, которые вызваны различными разновидностями артритов. Воспаление и последующий отек суставов может вызвать и укус насекомого, переносящее какое-либо инфекционное заболевание или может вызвать аллергическая реакция. Воспалившийся сустав нарушает привычный образ жизни, мешает передвигаться, вызывая боль.
Причиной развития воспалительного процесса в коленном суставе может быть не до конца вылеченная травма, серьезное переохлаждение и инфекции, которые вызваны различными разновидностями артритов. Воспаление и последующий отек суставов может вызвать и укус насекомого, переносящее какое-либо инфекционное заболевание или может вызвать аллергическая реакция. Воспалившийся сустав нарушает привычный образ жизни, мешает передвигаться, вызывая боль.



 На развитие коленных чашечек у детей негативно может сказаться нездоровая беременность, болезни, травмы малыша.
На развитие коленных чашечек у детей негативно может сказаться нездоровая беременность, болезни, травмы малыша.














 Выявляемое смещение надколенника в любом возрасте – основной признак его врожденного вывиха. Имеются медицинские данные, что патология связана с изменениями конкретных генов, так как аномалию часто выявляют у родственников.
Выявляемое смещение надколенника в любом возрасте – основной признак его врожденного вывиха. Имеются медицинские данные, что патология связана с изменениями конкретных генов, так как аномалию часто выявляют у родственников.


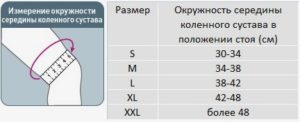







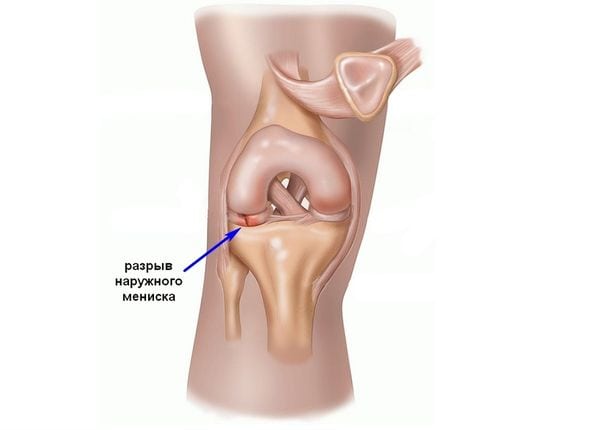

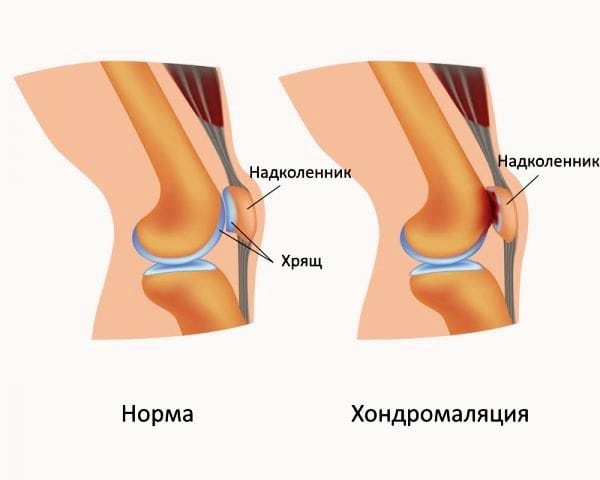
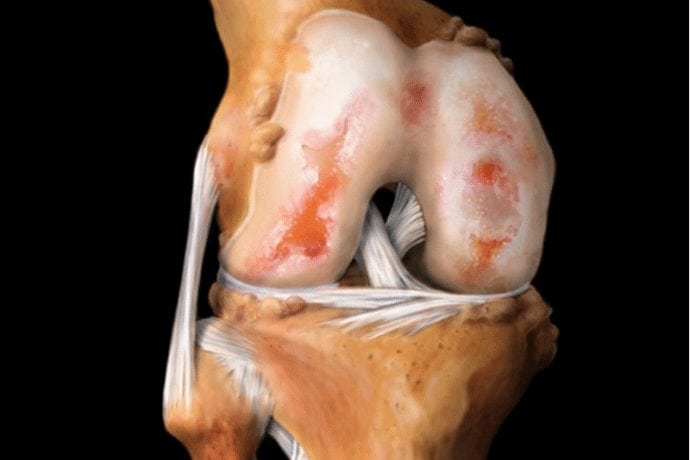
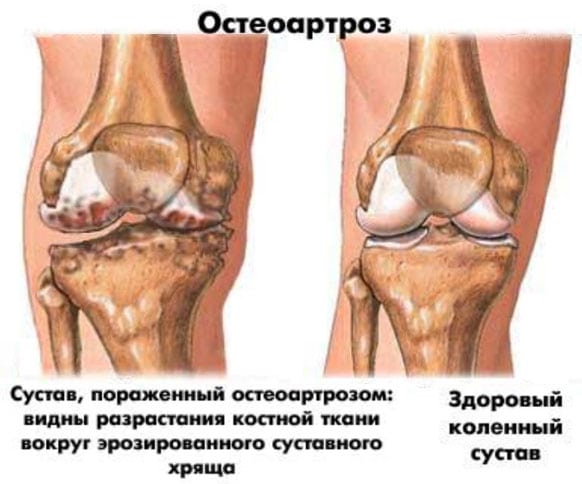
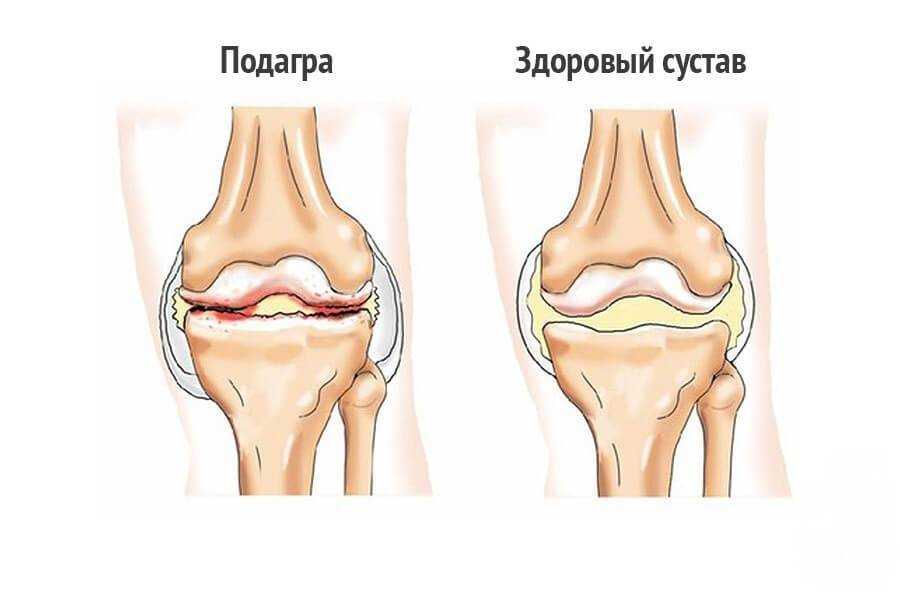





 Возраст;
Возраст;


 Плоскостопие также может спровоцировать боли в коленных суставах. Это можно объяснить тем, что при движениях, коленная чашечка поворачивается вовнутрь.
Плоскостопие также может спровоцировать боли в коленных суставах. Это можно объяснить тем, что при движениях, коленная чашечка поворачивается вовнутрь. Резкие боле в коленях или одном суставе;
Резкие боле в коленях или одном суставе;
 Операции на мениске
Операции на мениске Разрыв мениска
Разрыв мениска Артроскопия
Артроскопия Осложнения после операции
Осложнения после операции Разработка мениска
Разработка мениска Аппликации с озокеритом на колено
Аппликации с озокеритом на колено Автор статьи: Ячная Алина, хирург-онколог, высшее медицинское образование по специальности “Лечебное дело”.
Автор статьи: Ячная Алина, хирург-онколог, высшее медицинское образование по специальности “Лечебное дело”.













 Повреждения этого органа зачастую связаны с различного рода травмами. При этом в значительной степени нарушается двигательная активность, и человек страдает от интенсивной боли.
Повреждения этого органа зачастую связаны с различного рода травмами. При этом в значительной степени нарушается двигательная активность, и человек страдает от интенсивной боли. Артроскопия направлена на восстановление поврежденной части. Процедура проводится с применением специального приспособления. При этом показано сшивание травмированной области и иссечение пораженных тканей.
Артроскопия направлена на восстановление поврежденной части. Процедура проводится с применением специального приспособления. При этом показано сшивание травмированной области и иссечение пораженных тканей. Операция и лечение разрыва мениска коленного сустава даже при соблюдении всех требований могут давать определенные осложнения, именно поэтому в восстановительный период показана реабилитация, которая подразумевает под собой:
Операция и лечение разрыва мениска коленного сустава даже при соблюдении всех требований могут давать определенные осложнения, именно поэтому в восстановительный период показана реабилитация, которая подразумевает под собой: Пациенту назначают противовоспалительные средства, анальгетики, а при скоплении жидкости проводится пункция сустава. Хороший результат дают хондропротекторы, так как они способствуют образованию хрящей в организме. Хорошо зарекомендовали себя в лечении такие препараты, как «Терафлекс», «Артра», «Дона».
Пациенту назначают противовоспалительные средства, анальгетики, а при скоплении жидкости проводится пункция сустава. Хороший результат дают хондропротекторы, так как они способствуют образованию хрящей в организме. Хорошо зарекомендовали себя в лечении такие препараты, как «Терафлекс», «Артра», «Дона». Зачастую назначается применение велоэргометра, который помогает задействовать все группы мышц конечностей. Кроме того, рекомендовано плавание не менее 30 минут в день. При этом нужно часто менять положение тела. Спортивное восстановление подразумевает под собой ходьбу, занятие с мячом и бег.
Зачастую назначается применение велоэргометра, который помогает задействовать все группы мышц конечностей. Кроме того, рекомендовано плавание не менее 30 минут в день. При этом нужно часто менять положение тела. Спортивное восстановление подразумевает под собой ходьбу, занятие с мячом и бег.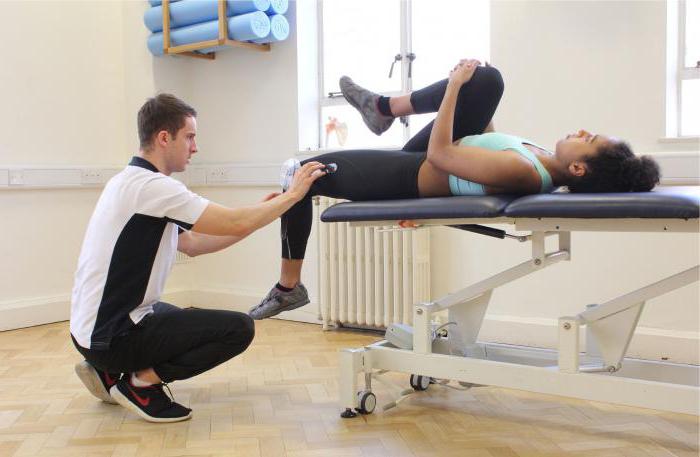 Протезирование проводится при помощи искусственных пластинок. Эндопротезирование назначается только при удалении значительной части хрящевой ткани или сильном разрушении кости. Для обеспечения нормального кровообращения в области проведения операции накладываются швы. Однако такая процедура проводится, если с момента травмирования прошло не более недели.
Протезирование проводится при помощи искусственных пластинок. Эндопротезирование назначается только при удалении значительной части хрящевой ткани или сильном разрушении кости. Для обеспечения нормального кровообращения в области проведения операции накладываются швы. Однако такая процедура проводится, если с момента травмирования прошло не более недели. Стоит отметить, что зачастую возникновение всех этих осложнений связано с допущением врачебных ошибок или несоблюдением указаний специалиста в восстановительный период. Именно поэтому для достижения положительных результатов проведения терапии нужно очень внимательно подойти к вопросу выбора клиники и доктора, а также четко следовать совершенно всем указаниям специалиста.
Стоит отметить, что зачастую возникновение всех этих осложнений связано с допущением врачебных ошибок или несоблюдением указаний специалиста в восстановительный период. Именно поэтому для достижения положительных результатов проведения терапии нужно очень внимательно подойти к вопросу выбора клиники и доктора, а также четко следовать совершенно всем указаниям специалиста. Когда острый период пройдет, нужно выполнять специальную лечебную физкультуру для восстановления подвижности пораженной области. Однако не стоит слишком сильно нагружать ногу. Для лечения можно использовать специальные ванны с лекарственными растениями, компрессы, настойки, мази для устранения болезненных ощущений и воспаления. Желаем вам крепкого здоровья!
Когда острый период пройдет, нужно выполнять специальную лечебную физкультуру для восстановления подвижности пораженной области. Однако не стоит слишком сильно нагружать ногу. Для лечения можно использовать специальные ванны с лекарственными растениями, компрессы, настойки, мази для устранения болезненных ощущений и воспаления. Желаем вам крепкого здоровья!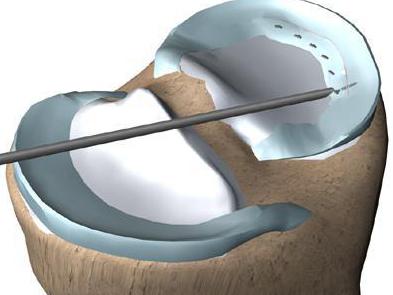 Хрящевые прокладки, которые являются своего рода амортизаторами и стабилизаторами, а также увеличителями его подвижности и гибкости, называют менисками коленного сустава. Если сустав двигается, мениск будет сжиматься и изменять свою форму.
Хрящевые прокладки, которые являются своего рода амортизаторами и стабилизаторами, а также увеличителями его подвижности и гибкости, называют менисками коленного сустава. Если сустав двигается, мениск будет сжиматься и изменять свою форму.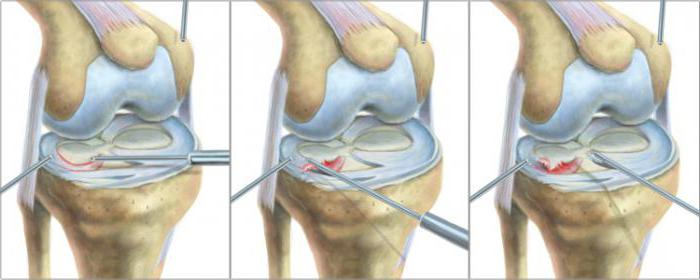 Так почему же происходят их повреждения, и в каких случаях необходима операция на мениске коленного сустава?
Так почему же происходят их повреждения, и в каких случаях необходима операция на мениске коленного сустава?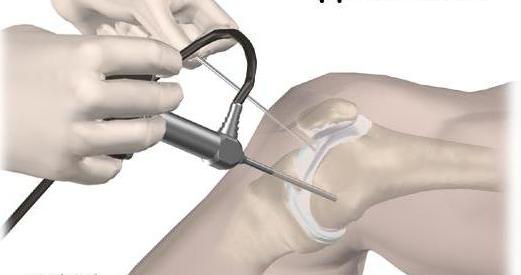 Не во всех случаях показана операция, так как повреждения этой ткани могут быть разными. Существует несколько способов восстановить функциональность мениска. Для этого проводятся физиотерапевтические процедуры, различные медикаментозные средства применяются, а также используются рецепты народной медицины.
Не во всех случаях показана операция, так как повреждения этой ткани могут быть разными. Существует несколько способов восстановить функциональность мениска. Для этого проводятся физиотерапевтические процедуры, различные медикаментозные средства применяются, а также используются рецепты народной медицины.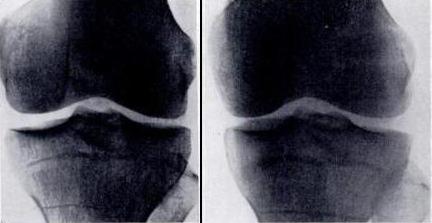
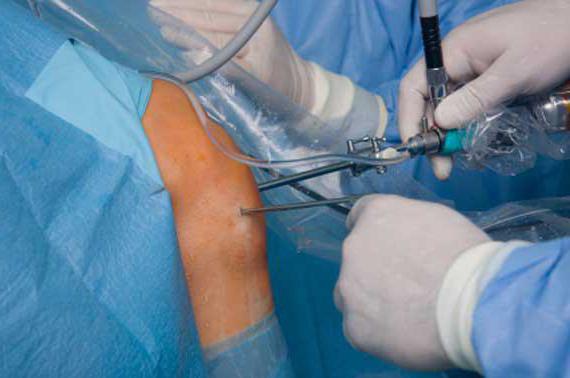 Операции проводятся для сшивания или частичного удаления хряща. Иногда операция по удалению мениска коленного сустава происходит с целью трансплантации этого органа. В этом случае удаляется часть поврежденного хряща и заменяется трансплантатом. Это не является слишком опасным хирургическим вмешательством, хотя некоторые пациенты, по их отзывам, боялись прибегать к помощи трансплантатов. После такой манипуляции мало рисков, так как донорские или искусственные мениски приживаются без особых проблем. Единственным минусом в этой ситуации является длительная реабилитация. В среднем она занимает 3-4 месяца для удачного приживания трансплантанта. После этого постепенно восстанавливается работоспособность человека. Тот, кто не хочет терять столько времени на реабилитацию, прибегает к радикальными методам восстановления разорванного своего хряща.
Операции проводятся для сшивания или частичного удаления хряща. Иногда операция по удалению мениска коленного сустава происходит с целью трансплантации этого органа. В этом случае удаляется часть поврежденного хряща и заменяется трансплантатом. Это не является слишком опасным хирургическим вмешательством, хотя некоторые пациенты, по их отзывам, боялись прибегать к помощи трансплантатов. После такой манипуляции мало рисков, так как донорские или искусственные мениски приживаются без особых проблем. Единственным минусом в этой ситуации является длительная реабилитация. В среднем она занимает 3-4 месяца для удачного приживания трансплантанта. После этого постепенно восстанавливается работоспособность человека. Тот, кто не хочет терять столько времени на реабилитацию, прибегает к радикальными методам восстановления разорванного своего хряща.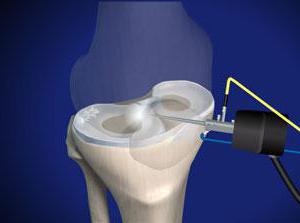 При помощи артроскопии хирург может видеть большинство структур внутри коленного сустава. Коленный сустав можно сравнить с шарниром, который образован конечными отделами большеберцовой и бедренной кости. Поверхности этих костей, прилегающие к суставу, имеют гладкий хрящевой покров, благодаря которому они могут скользить при движениях сустава. В норме этот хрящ белого цвета, гладок и эластичен, три-четыре миллиметра в толщину. При помощи артроскопии можно выявить множество проблем, в том числе разрыв мениска коленного сустава. Операция при использовании артроскопической техники поможет решить эту проблему. После нее человек снова сможет полноценно двигаться. Пациенты отмечают, что на сегодняшний день это наиболее лучшая процедура по восстановлению функции коленного сустава.
При помощи артроскопии хирург может видеть большинство структур внутри коленного сустава. Коленный сустав можно сравнить с шарниром, который образован конечными отделами большеберцовой и бедренной кости. Поверхности этих костей, прилегающие к суставу, имеют гладкий хрящевой покров, благодаря которому они могут скользить при движениях сустава. В норме этот хрящ белого цвета, гладок и эластичен, три-четыре миллиметра в толщину. При помощи артроскопии можно выявить множество проблем, в том числе разрыв мениска коленного сустава. Операция при использовании артроскопической техники поможет решить эту проблему. После нее человек снова сможет полноценно двигаться. Пациенты отмечают, что на сегодняшний день это наиболее лучшая процедура по восстановлению функции коленного сустава. Реабилитация требуется не только после операции на мениске, но также в результате любого лечения этого хряща. Консервативное лечение предполагает двухмесячную реабилитацию с осуществлением следующих рекомендаций:
Реабилитация требуется не только после операции на мениске, но также в результате любого лечения этого хряща. Консервативное лечение предполагает двухмесячную реабилитацию с осуществлением следующих рекомендаций:
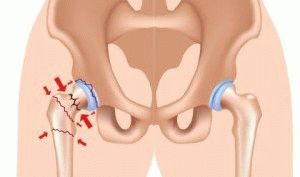
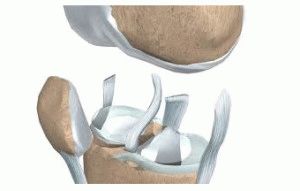





 Для категории данных заболеваний характерными признаками нарушений являются болевые ощущения, жжение, тяжесть и отекание колен. Особенно ярко эти симптомы можно наблюдать при варикозном расширении вен, которое представляет собой удлинение и расширение некоторых участков кровеносных сосудов. Подобному заболеванию могут быть подвержены любые органы человека, но чаще всего они возникают на ногах ниже колен.
Для категории данных заболеваний характерными признаками нарушений являются болевые ощущения, жжение, тяжесть и отекание колен. Особенно ярко эти симптомы можно наблюдать при варикозном расширении вен, которое представляет собой удлинение и расширение некоторых участков кровеносных сосудов. Подобному заболеванию могут быть подвержены любые органы человека, но чаще всего они возникают на ногах ниже колен. Если жжение и зуд возникает по причине деформации коленной чашечки, тогда лечебная терапия должна быть направлена на остановку воспалительного процесса и восстановление поврежденных тканей сустава. Подобные заболевания отличаются медленным прогрессированием, но неумолимо влекут за собой снижение не только двигательной активности, но и трудоспособности с назначением инвалидности. Поэтому с целью недопущения сильных разрушений в коленных суставах необходимо как можно раньше пройти обследование и получить лечение.
Если жжение и зуд возникает по причине деформации коленной чашечки, тогда лечебная терапия должна быть направлена на остановку воспалительного процесса и восстановление поврежденных тканей сустава. Подобные заболевания отличаются медленным прогрессированием, но неумолимо влекут за собой снижение не только двигательной активности, но и трудоспособности с назначением инвалидности. Поэтому с целью недопущения сильных разрушений в коленных суставах необходимо как можно раньше пройти обследование и получить лечение.



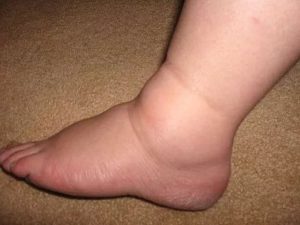


 Повреждение связок и сухожилий сопровождается болью и отеком.
Повреждение связок и сухожилий сопровождается болью и отеком. На начальных стадиях болезни ощущается ноющая слабовыраженная боль при нагрузке на сустав.
На начальных стадиях болезни ощущается ноющая слабовыраженная боль при нагрузке на сустав. Повреждение мениска ограничивает способность нормально двигать коленом, сгибать и разгибать его.
Повреждение мениска ограничивает способность нормально двигать коленом, сгибать и разгибать его. Исследование суставной жидкости установит природу поражения.
Исследование суставной жидкости установит природу поражения. Под воздействием тока лечащее средство действует на клеточном уровне.
Под воздействием тока лечащее средство действует на клеточном уровне. Чтобы избежать развития заболеваний, необходимо снизить нагрузку на колени:
Чтобы избежать развития заболеваний, необходимо снизить нагрузку на колени: При неправильном беге происходит размягчение хрящевой ткани, потеря упругости. В результате развивается хондромаляция надколенника. Эта патология сопровождается сильной болью. Не рекомендуется бегать по наклонной плоскости, подгибая внутрь ступни.
При неправильном беге происходит размягчение хрящевой ткани, потеря упругости. В результате развивается хондромаляция надколенника. Эта патология сопровождается сильной болью. Не рекомендуется бегать по наклонной плоскости, подгибая внутрь ступни. Мышцы бедра поддерживают коленный сустав. Они плохо развиты у тех, кто много времени проводит в сидячем положении. Мышцы задней части бедра используются во время тренировки для разгрузки коленей. Особенно популярны такие упражнения:
Мышцы бедра поддерживают коленный сустав. Они плохо развиты у тех, кто много времени проводит в сидячем положении. Мышцы задней части бедра используются во время тренировки для разгрузки коленей. Особенно популярны такие упражнения: К самым распространенным относятся:
К самым распространенным относятся: Если выполнять приседания с чрезмерной нагрузкой, можно травмировать колени. Резкие глубокие приседания несут дополнительное давление на суставы. Особенно осторожно нужно выполнять эти упражнения людям пожилого возраста.
Если выполнять приседания с чрезмерной нагрузкой, можно травмировать колени. Резкие глубокие приседания несут дополнительное давление на суставы. Особенно осторожно нужно выполнять эти упражнения людям пожилого возраста. При выполнении этого упражнения необходимо контролировать дыхание, следить за ровной осанкой. Предварительно сделать разогревающую разминку.
При выполнении этого упражнения необходимо контролировать дыхание, следить за ровной осанкой. Предварительно сделать разогревающую разминку.











 Боль в колене, возникшая вследствие физической нагрузки
Боль в колене, возникшая вследствие физической нагрузки физические нагрузки на коленный сустав
физические нагрузки на коленный сустав
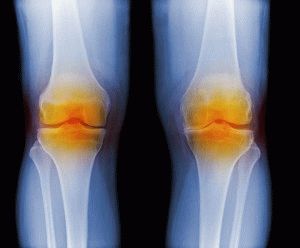

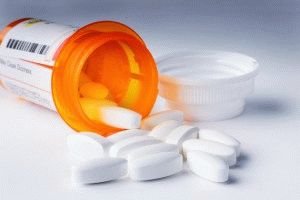





 Лечим боль в колене за 10 минут без таблеток и уколов. Жить здорово!
Лечим боль в колене за 10 минут без таблеток и уколов. Жить здорово!

 Возраст;
Возраст;


 Плоскостопие также может спровоцировать боли в коленных суставах. Это можно объяснить тем, что при движениях, коленная чашечка поворачивается вовнутрь.
Плоскостопие также может спровоцировать боли в коленных суставах. Это можно объяснить тем, что при движениях, коленная чашечка поворачивается вовнутрь. Резкие боле в коленях или одном суставе;
Резкие боле в коленях или одном суставе;
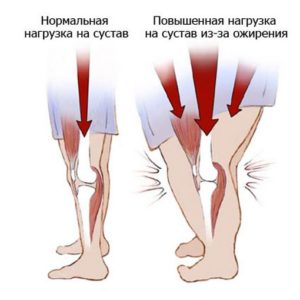 Чтобы избежать развития заболеваний, необходимо снизить нагрузку на колени:
Чтобы избежать развития заболеваний, необходимо снизить нагрузку на колени: При неправильном беге происходит размягчение хрящевой ткани, потеря упругости. В результате развивается хондромаляция надколенника. Эта патология сопровождается сильной болью. Не рекомендуется бегать по наклонной плоскости, подгибая внутрь ступни.
При неправильном беге происходит размягчение хрящевой ткани, потеря упругости. В результате развивается хондромаляция надколенника. Эта патология сопровождается сильной болью. Не рекомендуется бегать по наклонной плоскости, подгибая внутрь ступни. Мышцы бедра поддерживают коленный сустав. Они плохо развиты у тех, кто много времени проводит в сидячем положении. Мышцы задней части бедра используются во время тренировки для разгрузки коленей. Особенно популярны такие упражнения:
Мышцы бедра поддерживают коленный сустав. Они плохо развиты у тех, кто много времени проводит в сидячем положении. Мышцы задней части бедра используются во время тренировки для разгрузки коленей. Особенно популярны такие упражнения: К самым распространенным относятся:
К самым распространенным относятся: Если выполнять приседания с чрезмерной нагрузкой, можно травмировать колени. Резкие глубокие приседания несут дополнительное давление на суставы. Особенно осторожно нужно выполнять эти упражнения людям пожилого возраста.
Если выполнять приседания с чрезмерной нагрузкой, можно травмировать колени. Резкие глубокие приседания несут дополнительное давление на суставы. Особенно осторожно нужно выполнять эти упражнения людям пожилого возраста. При выполнении этого упражнения необходимо контролировать дыхание, следить за ровной осанкой. Предварительно сделать разогревающую разминку.
При выполнении этого упражнения необходимо контролировать дыхание, следить за ровной осанкой. Предварительно сделать разогревающую разминку.