Колени смотрят внутрь как исправить: Колени смотрят внутрь как исправить — Лечение артроза и артрита, лечение подагры – https://www.youtube.com/watch?v=sca6b_kozpi
Колени смотрят внутрь как исправить — Лечение артроза и артрита, лечение подагры

В 2001 г. ведущий российский ортопедический хирург, доктор медицинских наук Александр Артемьев разработал самую популярную на сегодня классификацию формы ног, которая общепризнанна и берется за основу в методиках коррекции нижних конечностей.
Помимо классификации, доктор Артемьев ввел в обиход и такие термины и понятия как идеальные ноги, их истинная и ложная кривизна.
Что обозначают эти понятия, как исправить кривые ноги в домашних условиях? Как определить свою форму? Ответы узнайте прямо сейчас.
Типы кривизны ног (ФОТО)
Красота ног – понятие, которое каждый строит на личном эстетическом восприятии. Просто красиво, и все, скажете вы. Но, оказывается, существуют идеальные ноги, и их форма просчитана математически.
Они должны достигать в длину до 55% вашего роста, также необходимо соблюдение определенных пропорций между ростом тела и объемом бедер и щиколоток. Но главное – правило прямой линии: если провести воображаемую прямую от середины бедра через сомкнутые колени и лодыжки, то по ровному внутреннему контуру конечности будут видны три просвета: от промежности до коленных суставов, под сведенными коленями до икр и от икроножных мышц до лодыжек. Перед вами – идеальные ноги. Но такими природа наградила далеко не всех. Исправлением таких дефектов занимается антропометрическая косметология.
Ногам многих мужчин и женщин присуща кривизна, разная по степени выраженности и разделяющаяся на два вида – ложную и истинную. Что это такое и в чем их принципиальное различие?
1. Истинная
Такое искривление — результат анатомических особенностей или деформации скелетных костей бедра и голени. Нижние конечности при этом как бы образуют дугу. Причиной истинной, то есть, костной кривизны чаще всего являются наследственные гены или перенесенные в юном возрасте заболевания, например, рахит, либо нарушение обмена веществ.
2. Ложная
Такая кривизна — это несоразмерное распределение мягких тканей бедра и голени при ровной, без дефектов, позиции скелетных костей. Можно сказать, что ложная кривизна – это видимость искривления при его реальном отсутствии.
Типы истинного искривления и методика их определения у себя
Истинная кривизна подразделяется на два типа:
О-образная, или варусная
О людях, имеющих такую деформацию костей, говорят, что у них – ноги колесом или как у футболиста. Где бы ни начиналось расхождение – с уровня бедра или области ниже колена, все равно в итоге форма ног будет похожа на букву «О». Из трех идеальных точек соприкасания будут «выпадать» колени – они не смыкаются при такой деформации.
Х-образная, или вальгусная
В этом случае колени, напротив, крепко смыкаются, а вот лодыжки сойтись не могут. В итоге, форма нижних конечностей напоминает букву «Х» и о таких людях говорят, что у них ноги «иксом».
Предлагаем простой проверочный мини-тест:
- Станьте перед зеркалом ровно, согните одну конечность и понаблюдайте за коленной чашечкой прямой опорной ноги. Если она смещена внутрь – у вас О-образная деформация, вовне – Х-образная.
- Руки положите на пояс, сделайте простое приседание в медленном темпе. Следите за коленями: при О-образном искривлении они стремятся в стороны, при Х-образном – хотят соединиться, если ноги ровные – они сгибаются параллельно стопам.
Окончательно поставить точку в этом вопросе поможет рентгенограмма. Ее не обманет ложная кривизна – на снимке ось ноги, какое бы впечатление ни производили непропорционально распределенные мышцы, будет прямой.
Нельзя не сказать, что искажение нижних конечностей – проблема не только эстетики. Это может вредить ногам и спине. Но сегодня практически любое искривление поддается выпрямлению и выравниванию – оно может проводиться самостоятельно или при помощи специальных методик.
Особенность! Бывают случаи, когда вальгус и варус относятся к ложной кривизне. В итоге возрастных изменений или травмы связок не скрепленные ими суставы могут разболтаться, в итоге колени – перестать смыкаться. Самостоятельно бывает трудно разобраться, за счет чего искажена форма ваших ног, и отличить ложную кривизну от истинной.
Ложная кривизна — что предпринять, чтобы победить?
Сразу подчеркнем, что ложная деформация ног не является патологией. Она не причиняет вреда физическому здоровью, а представляет собой лишь эстетический дефект. Это означает, что нам вполне по плечу исправление кривизны ног без операции.
Как исправить и подкорректировать истинное искривление? Начнем мы коррекцию с правильной физической нагрузки. Результат, в зависимости от степени деформации, можно будет увидеть через полгода-год, и даже полностью избавиться от дефекта. Но время и усилия не будут потрачены впустую – ваш организм оздоровится и укрепится в целом, вы станете выглядеть и чувствовать себя намного лучше. А предложенные комплексы можно выполнять не только в спортзале, но даже самостоятельно дома.
Комплекс упражнений для корректировки О-ног
Как сделать ноги ровными при таком типе дефекта? Воздействие должно быть направлено на укрепление приводящих мышц, а также внутренней поверхности бедра и голени. Итак, представляем Вам упражнения для кривых ног в домашних условиях.
- Ходьба на внутренних сводах стопы и на пятках со смотрящими наружу носками, подъем на носки и другие упражнения для икроножных мышц.
- Бег или ходьба вверх по ступенькам с подъемом на носки при каждом шаге. Можно заменить «Зашагиванием на скамью».
- Приседания: максимально глубоко со сведёнными вместе коленями, второй вид – балетное «Плие». Ноги разведены как можно шире, носки смотрят в разные стороны, акцент при движении – на внутреннюю поверхность бедра. Подробнее про все типы приседаний здесь.
- Махи ногой в сторону из положения стоя – свободное или со спортивной резиной.
- Подъемы прямых ног: одной ноги лежа на боку, поочередные из положения сидя с опорой на руки сзади
- «Ножницы» вертикальные и горизонтальные или «Велосипед».
- Выпады. Вес тела перемещайте на пятку работающей конечности, подъем из выпада – без рывка с напряжением ягодиц, а не колена.
- Сведение-разведение. Ноги – на ширине плеч, сближайте и разводите колени без отрыва всей поверхности ступней от пола.
- Поперечный «шпагат». Не только выпрямляет, но и удлиняет конечности.
Занятия необходимо проводить трижды в неделю, через день. Ходьба занимает 5-10 минут, с подключением рук может считаться разминкой. Каждое упражнение – по 3 подхода из 12-15-ти повторений.
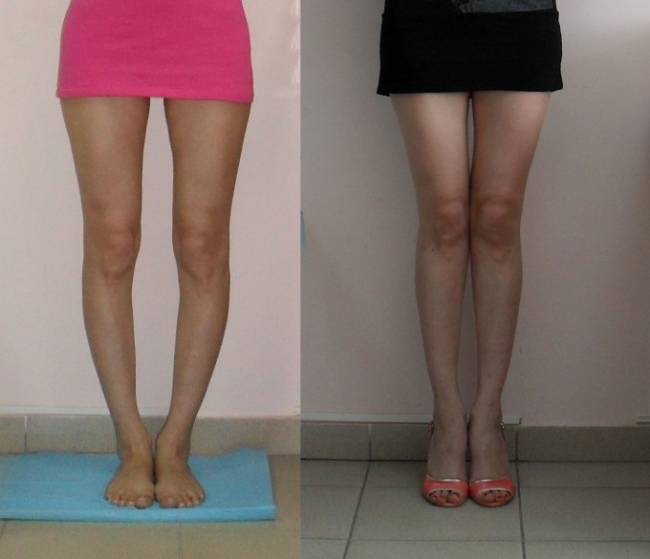
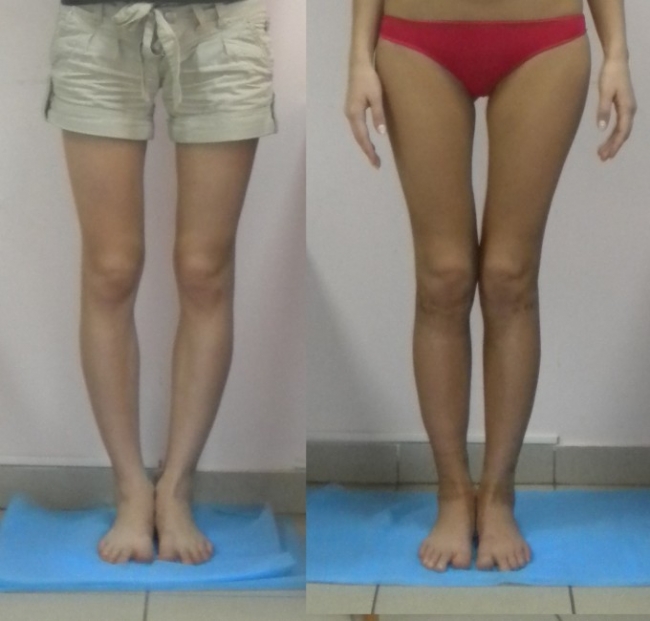
Для исправления О-образной кривизны ног полезно заниматься конькобежным спортом, балетом и плаванием. Также смотрите на видео как выпрямить ноги с помощью упражнений:
Ниже вы можете увидеть фото о-образных типов у женщин до и после тренировок:
Комплекс упражнений для корректировки Х-ног
Проработке подлежат отводящие мышцы внешней поверхности бедра.
- Ходьба на внешних сводах ступни.
- Так называемая «Ходьба на коленях» и другие упражнения для укрепления мышц вокруг колен.
- Утяжеление постепенно увеличиваем от занятия к занятию.
- Махи ногой в сторону с натянутым на себя носком – из положения с упором на колени и локти, лежа на боку или стоя.
- Выпады вбок. Шаг в сторону должен быть широким, руки вытянуты перед собой, пятки от пола не отрываются.
- Приседания – обычные или с мячом, зажатым между коленями.
- Статическое упражнение «Стульчик у стены».
- Отведение колена. Стоя на одной ноге, колено второй подтяните повыше и разверните его на возможный для вас максимум назад (такой элемент можно видеть в балете). Делать поочередно на каждую конечность.
- Присед по-турецки. В этом положении надавливайте на колени, максимально приближая их к полу. То же самое делайте, слегка изменив позу и соединив вместе подошвы.
- Лежа на животе, соедините подошвы, а колени разведите врозь. Продержитесь хотя бы 3 минуты, постепенно доводите время до 10-15 минут.
Такая зарядка также выполняется 3 раза в течение недели, на каждое упражнение – 3 подхода по 12-15 повторений.
Виды спорта, которые принесут пользу при Х-образных ногах, — йога, плавание стилем брасс, конный и велоспорт.
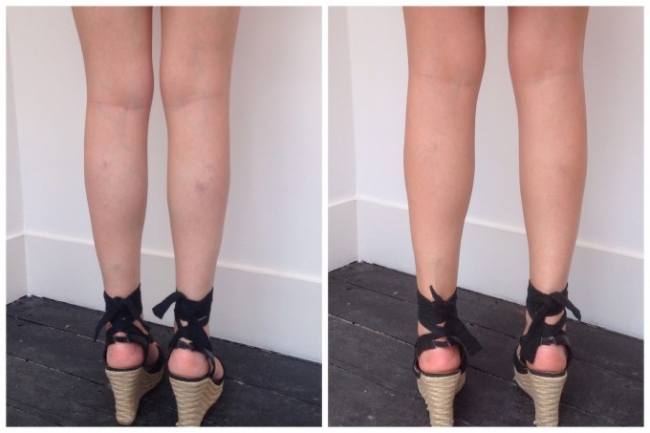
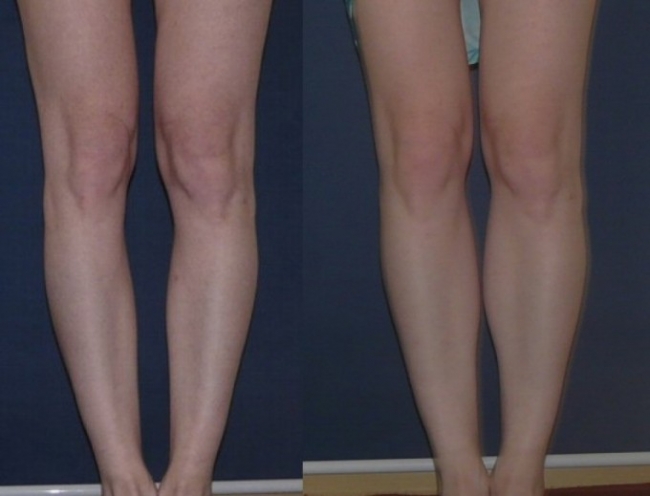
В приведенных комплексах нагрузка направлена на целевые мышцы и в сочетании с растяжкой может увеличить объем икр, скорректировать бедра и форму ног.
Представляем Вам фото х-образных ног у женщин до и после упражнений:
Важно! Самое эффективное упражнение для придания объема икрам – подъемы на носок. Для наращивания мышечной массы нужно делать не по 50 и больше повторений, а по 12-15 в трех подходах, желательно с дополнительным весом в 10-20 кг до легкого жжения в мышцах во время последних повторений. Не забывайте о растяжке, держании коленей во время упражнения чуть согнутыми и правильной постановке ног носками внутрь или наружу, в зависимости от проблемы.
Истинное искривление — 5 способов исправления
В отличие от ложной кривизны ног, где усилия по ее устранению надо направлять на работу с мышцами и жировыми отложениями, истинная – это деформация скелета. И методы тут нужны более действенные, с привлечением медицинских специалистов. Что предлагается для этого сегодня?
1. Оперативное вмешательство
Вариантов ортопедической операции может быть два:
Хирургическое вмешательство с установкой на кости голени аппарата Илизарова.
Спустя 10 суток после установки начинается процесс коррекции кости, который заключается в компрессионном воздействии на кость регулярным подвинчиванием гаек в течение 1,5-2 месяцев.
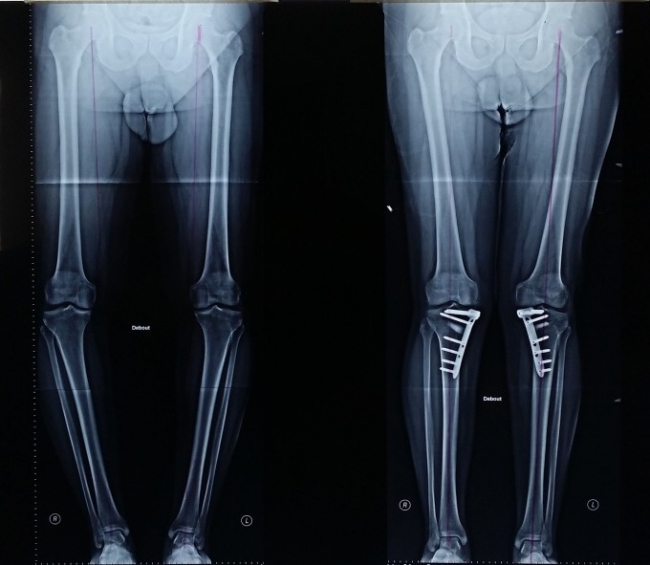
Применение рекомендовано не ранее 14-летнего возраста. После снятия аппарата активные физические нагрузки исключены в течение 4-6 недель. Метод этот можно назвать традиционным, но, по мнению специалистов, его применение дает максимальный результат.
Операция в клинике пластической хирургии под названием круропластика.
Она может проводиться по двум методикам – установки на область голени, в районе икроножной мышцы, корректирующих силиконовых имплантов необходимой формы и размера и липофилинга, когда на той же области ног формируется объем из жировых клеток, откаченных из области живота пациента. Операция длится час-полтора, реабилитация занимает 1,5-2 месяца. К недостаткам можно отнести то, что со временем импланты могут самостоятельно переместиться, исказив форму ноги, а также запрет на занятия спортом.
2. Массаж
Как самостоятельная мера воздействия массаж для коррекции кривизны ног эффективен только для детей в возрасте до трёх лет.
Взрослым пациентам он может помочь только если ключ к проблеме с конечностями лежит в области спины, и дефект взялся устранить опытный мануальный терапевт.
Но все же массаж остается вспомогательной мерой, полностью устранить деформацию костей он не в состоянии.
3. Вытягивающий тренажер
Принцип действия – горизонтальное вытягивание столба позвоночника и ног.
При регулярных занятиях постепенно снимает спазмы и напряжение в костях и суставах, восстанавливает кровообращение, удлиняет конечности.
4. Корректирующие ремни
Это приспособление представляет собой три регулируемых по длине пояса, которыми в трех местах схватываются ноги.
В таком положении следует выполнять ряд упражнений, описанных в инструкции.
5. Визуальный эффект
Его помогут обеспечить несколько маленьких хитростей.
Накладки.
Визуально исправить кривизну и создать видимость увеличения объема икр помогут силиконовые накладки-корректоры телесного цвета. Их необходимо прикрепить прямо к конечности – с внутренней стороны, в районе икроножной мышцы. После этого можно надеть плотные колготки или узкие джинсы.
Правильная одежда.
Чтобы скрыть кривые ноги с помощью одежды, в вашем гардеробе необходимы прямые классические брюки или джинсы, бриджи прямого кроя, юбки или платья длины макси или миди – расклешенные и пышные годе, сапоги со свободным голенищем и ботфорты для ношения с шортами или короткой юбкой.
Ознакомьтесь ниже с фото до и после исправления истинной кривизны различными методами:
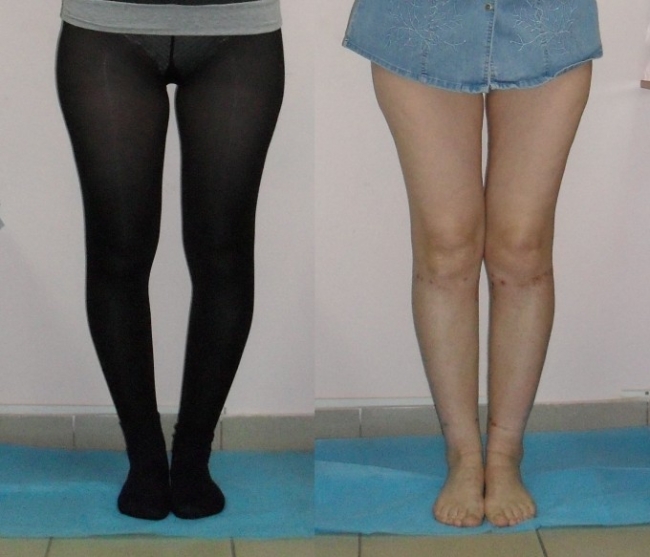
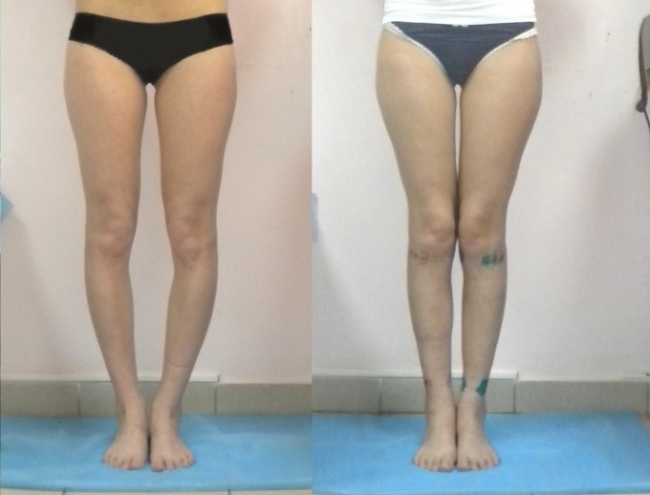
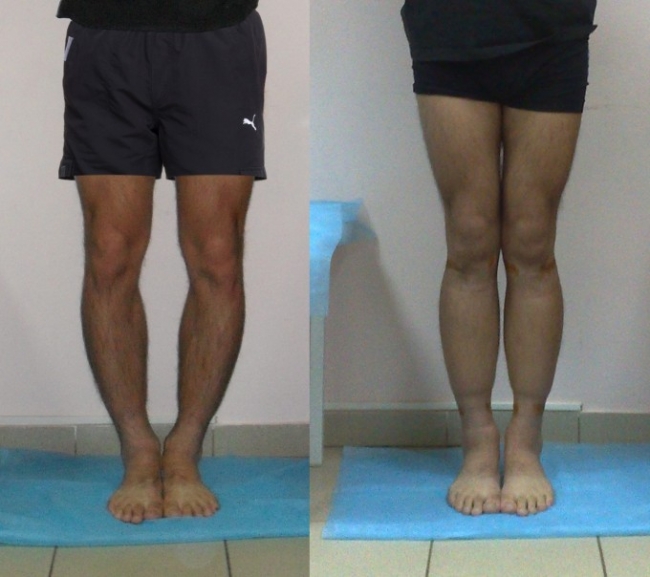
Несколько полезных советов на каждый день
Если вы стали на путь исправления ложной кривизны ног, постарайтесь распрощаться с несколькими вредными привычками:
- спать на животе, ведь в такой позе не отдыхает позвоночник и может сформироваться разница в длине конечностей, но она зачастую совсем незначительная. Эффект от постоянного сна на животе такой же, как от ношения сумки на одном плече;
- закидывать ногу на ногу сидя и скрещивать ноги стоя;
- ходить на высоком каблуке, что постоянно держит мышцы в напряжении. Итог – ухудшение циркуляции крови и тока лимфы, боли и отеки в конечностях, развитие варикоза и формирование целлюлита.
Шаг за шагом – к ногам своей мечты.
Многое, что является для нас трагедией, окружающие воспринимают как нечто малозначительное или даже незаметное. Эффектные красивые ножки – мечта любой девушки. Но не бывает таких людей, в которых вообще не было бы своей особенной красоты. Научитесь правильно расставлять акценты во внешности, быть интересным собеседником и, конечно, не оставляйте своей мечты обладать прекрасными ножками. Исправить дефекты могут даже женщины после сорока. Идите к ней шаг за шагом, добивайтесь поставленной цели, используя наши советы и рекомендации – и у вас обязательно все получится!
Какой бы идеальной фигурой ни обладала женщина, ее колени все равно могут быть предательски некрасивыми. В этом случае можно либо отказаться от коротких юбок и платьев, либо объявить этой проблеме бой. Как исправить некрасивые колени?

Колени внутрь: как исправить
Неидеальная форма коленей может серьезно подпортить внешний вид ног. Как исправить кривые колени? Сделать это можно при помощи ряда упражнений:
• поставьте стопы параллельно на ширине плеч и сделайте 10 глубоких приседаний. Поставьте одну ногу на носок и снова выполните 10 приседаний. Повторите с другой ногой;
• соберите ноги вместе и поднимитесь высоко на носки. В этом положении попробуйте присесть как можно глубже. Выполните 10−15 раз;
• встаньте на колени, поставьте ноги достаточно широко. Попробуйте сесть между ног. Поначалу это упражнение будет вызывать довольно сильный дискомфорт, но со временем станет легче. Оно отлично помогает исправлять кривые колени;
• встаньте ровно, согните одну ногу и притяните ее руками к ягодице. Постойте так некоторое время и повторите со второй ногой;
• в течение нескольких минут бегайте по комнате на носках. После этого сядьте и полностью расслабьтесь на 30−40 секунд, а затем хорошо попрыгайте на скакалке на двух и на одной ноге.
Если вы будете упорно заниматься каждый день или хотя бы через день, то уже спустя месяц заметите первые серьезные изменения формы ваших коленок.
Как убрать валики под коленями
На коленях нет жировых отложений, а вот под ними они могут образовываться, собираясь в так называемые валики. Чтобы исправить колени и убрать эти валики, нужно выполнять сгибания и разгибания ног сидя. Это упражнение можно выполнять на специальном тренажере, а можно делать его на диване, надев на ноги утяжелители.
Кроме того, от валиков помогут избавиться косметические процедуры – антицеллюлитный массаж, мезотерапия, биоревитализация. Ну и конечно же не забывайте про правильное питание. Без него вашим коленкам будет сложно приобрести нормальный вид.
Не стоит отчаиваться, если вы не смогли кардинально изменить состояние ваших коленок. Возможно, вы просто преувеличиваете проблему. Кроме того, множество самых красивых звезд обладают далеко не самыми привлекательными коленями и нисколько не комплексуют по этому поводу. Обратите внимание на Кейт Мосс, Дженнифер Энистон, Деми Мур или Николь Кидман. Все они без стеснения щеголяют в мини, несмотря на свои коленки.
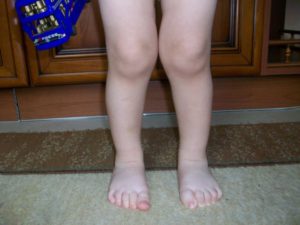
Ноги с икс-образной деформацией сегодня является распространенной патологией у детей разного возраста. Порой искривление остается на всю жизнь. Бытует мнение, что это наследственный фактор, однако медики утверждают, что зачастую это приобретенное явление. Задача родителей – своевременно заметить, что у ребенка вывернуты коленки, и начать исправление патологии вместе с ортопедом и врачами ЛФК.
Начальная диагностика
То, что коленки заваливаются внутрь у ребенка заметно рано, сразу же, как только малыш становится на ножки и пытается сделать первые шаги. Это происходит естественным физиологическим путём – чтобы было легче ходить, ребёнок интуитивно широко расставляет ноги, а колени при этом самопроизвольно сводятся. Если ребенок становится на ноги рано, до того, как полностью сформируется и окрепнет связочно-мышечный аппарат, то колени теряют стабильность, связки и мышцы не подготовлены к хождению, основная нагрузка движения ложится на коленное сочленение. Под нагрузкой коленки у ребенка начинают выпирать вовнутрь, и это уже считается ортопедической патологией развития.
Причинами деформации могут стать разные факторы
Главным фактором анатомической искривления ног у детей зачастую называют рахит, всем известное заболевание, вызванное острой нехваткой витамина D. Его отсутствие нарушает рост костей, формирование их внутренней структуры, и последующую деформацию.
Употребление продуктов с содержанием Ca без рационально сбалансированного питания, с содержанием множества микроэлементов, не дает естественного образования витамина D. Из фруктов и овощей Ca также не усваивается без помощи микроэлементов. Из-за этого с возрастом кости, теряя свою внутреннюю структуру, становятся мягкими, слабые мышцы не держат напряжения костных сочленений.
Деформация ног у детей бывает по причине:
- врожденного дефекта головки бедра;
- врожденной деформации тазового кольца;
- врожденного плоскостопия;
- вывиха головки бедра в ходе родов;
- рано произошедших травм колена при падениях;
- осложнений после перенесенного инфекционного воспалительного заболевания;
- раннего стремления родителей ставить ребнка на ножки, побуждать ходить;
- увлечения ходунками и прыгунками;
- излишней массы тела ребенка, непомерно тяжелой для не окрепших коленных сочленений;
- рахита.
Искривленные ноги – это не просто не красиво, речь идет о здоровье ног – коленного сустава, структуры костей голени, голеностопного сочленения, стопы. Так много костных структур задействовано в формировании стройных, здоровых ног. Само закладывающееся искривление не исправится.
Когда у ребенка от коленей расходятся ножки, надо знать, что вслед за деформацией ног с возрастом всегда начинаются проблемы с позвоночником, с внутренними органами. Чем сильнее деформация ног, тем более проблем создаст она к подростковому возрасту, когда заканчивается формирование скелета.
Практика показывает, что лучше всего деформации ног поддаются корректировке до 3-х лет, когда идет период активного роста костей и структуры тела. Поэтому задача родителей, если у ребенка коленки вместе, а ноги расходятся врозь, следует приложить все усилия, водить ребенка к врачам, на физиотерапевтические процедуры, лечебные массаж и ЛФК. До 5-7 лет – самый сензитивный возраст в плане исправления костных изгибов, даже если для этого придется применять кардинальные меры, носить бандажи, ортезы для коленного сустава, которые бывают мягкими, послеоперационными, детскими наколенниками. Исправить проблему с возможностями современной медицины реально. Но при достижении подросткового возраста, по окончании скелетного формирования, все меры будут бесполезными.
При наследственном заболевании, когда ноги искривлены или деформированы от рождения, лечение может не принести результата. При генетической предрасположенности выровнять кривизну ног сложно, и зачастую врачи прибегают к хирургическому вмешательству.
Выпрямить ноги можно: лечение и ЛФК
Большое значение имеет своевременность лечения. Заниматься такой деформацией надо начиная с 3-х лет, когда имеются все шансы на успех лечения. Привести ноги в норму можно начиная с консервативных методов, однако всегда лечение должно быть разносторонним и комплексным. Родители в первую очередь идут к врачу, где начинается обследование. Врач проводит анатомическое обследование, геометрические замеры искривления, определяет степень деформации, планирует обследование и направление лечения.
Обязательный фактор лечения – назначение витамина D в водном или масляном растворе. При запущенной форме деформации назначается увеличенная дозировка. Препарат принимается внутрь, в каплях, можно запивать водой, чаем, по желанию ребенка. До 2,5-3-х лет при необходимости врач накладывает на коленные суставы гипсовые повязки. Делается это для того, чтобы снизить нагрузку на кости голени. С таким приемом кости растут быстрее, постепенно выравниваются. В таком состоянии деформации гипсовые повязки, со своевременной ее заменой, придется носить длительно, – не менее 1,5 лет. Современные ортезы позволяют заменить гипс съемными ортопедическими приспособлениями.
Отличное вспомогательное средство – ношение ортопедической обуви. Она фиксирует голеностопное сочленение, изгиб подошвы обуви ставит на место мелкие косточки ступни, создавая анатомически правильное размещение стопы, мешая поворачиваться коленям внутрь у ребенка.
Вся обувь в детском возрасте должна иметь анатомические параметры:
- небольшой каблучок;
- супинатор, продавливаемый стопой;
- высокий, жесткий задник, фиксирующий пятку.
В бытовых движениях родителям надо смотреть, чтобы малыш долго не стоял с широко расставленными ногами. Несомненно, ребенку так удобно, но это не правильно, потому что усиливается смещение коленей к середине, а ступни выворачиваются в наружную сторону. Надо постоянно приучать малыша всегда ставить ноги сомкнутыми, объяснить ему, что такое положение правильное для здоровья.
Могут помешать детям правильно ставить сочленения стопы и колена игра на батуте, в бассейнах с шарами, прыжки на мебели с мягким покрытием. Пользу принесут занятия на домашних шведских стенках, надо много плавать, кататься на велосипедах. В теплое время года надо позволять ребенку бегать босиком по газонам, по асфальту – горячему и холодному, сухому и мокрому; по каменистым и песчаным дорожкам.
Если не хочется, чтобы ребенок пачкал ноги, или нет уверенности в чистоте газона, асфальта, надо обеспечить подобные занятия в спортивных залах, где есть ортопедические массажные коврики, поверхности разной степени неровности.
В физкультурных залах специалисты занимаются с ребенком гимнастикой, выполняют специальные комплексы упражнений, нацеленных на выпрямление х- образной деформации голени. Колени вовнутрь у ребенка можно исправить упражнениями. Занятия надо доверить специалистам. Дополнительно к занятиям ЛФК надо 4-5 раз в год проводить лечебный массаж, включающий массаж спины, поясницы, ягодиц и ног. Одновременно ортопед назначает физиотерапию, включающую электростимуляцию.
- стимулируют сокращение мышц;
- улучшают способность правильно двигаться;
- улучшают кровообращение.
Кроме психологического фактора, возникающего у подростка с кривыми ногами, у него возникают еще и физиологические проблемы. Деформация ног, приводит к неравномерному распределению нагрузки на коленный сустав, отчего может развиться остеоартроз суставов коленей и голеностопа.
как исправить упражнениями и причины деформации
Содержание статьи:
Ноги с икс-образной деформацией сегодня является распространенной патологией у детей разного возраста. Порой искривление остается на всю жизнь. Бытует мнение, что это наследственный фактор, однако медики утверждают, что зачастую это приобретенное явление. Задача родителей – своевременно заметить, что у ребенка вывернуты коленки, и начать исправление патологии вместе с ортопедом и врачами ЛФК.
Начальная диагностика
То, что коленки заваливаются внутрь у ребенка заметно рано, сразу же, как только малыш становится на ножки и пытается сделать первые шаги. Это происходит естественным физиологическим путём – чтобы было легче ходить, ребёнок интуитивно широко расставляет ноги, а колени при этом самопроизвольно сводятся. Если ребенок становится на ноги рано, до того, как полностью сформируется и окрепнет связочно-мышечный аппарат, то колени теряют стабильность, связки и мышцы не подготовлены к хождению, основная нагрузка движения ложится на коленное сочленение. Под нагрузкой коленки у ребенка начинают выпирать вовнутрь, и это уже считается ортопедической патологией развития.
Причинами деформации могут стать разные факторы

Фото: коленки внутрь у ребенка
Главным фактором анатомической искривления ног у детей зачастую называют рахит, всем известное заболевание, вызванное острой нехваткой витамина D. Его отсутствие нарушает рост костей, формирование их внутренней структуры, и последующую деформацию.
Употребление продуктов с содержанием Ca без рационально сбалансированного питания, с содержанием множества микроэлементов, не дает естественного образования витамина D. Из фруктов и овощей Ca также не усваивается без помощи микроэлементов. Из-за этого с возрастом кости, теряя свою внутреннюю структуру, становятся мягкими, слабые мышцы не держат напряжения костных сочленений.
Рахит – наиболее распространенная причина деформации ног у детей 1-2-го лет жизни. Всегда вызывается недостатком витамина D, актуальность которого возрастает в осенне-зимний период. Естественный витамин D человек получает прямо от солнечного света. Поэтому такими ценными считаются весенне-летне-осенние утренние прогулки, до 10 часов утра, когда концентрация витамина D в солнечном свете наиболее высока.
Деформация ног у детей бывает по причине:
- врожденного дефекта головки бедра;
- врожденной деформации тазового кольца;
- врожденного плоскостопия;
- вывиха головки бедра в ходе родов;
- рано произошедших травм колена при падениях;
- осложнений после перенесенного инфекционного воспалительного заболевания;
- раннего стремления родителей ставить ребнка на ножки, побуждать ходить;
- увлечения ходунками и прыгунками;
- излишней массы тела ребенка, непомерно тяжелой для не окрепших коленных сочленений;
- рахита.
Искривленные ноги – это не просто не красиво, речь идет о здоровье ног – коленного сустава, структуры костей голени, голеностопного сочленения, стопы. Так много костных структур задействовано в формировании стройных, здоровых ног. Само закладывающееся искривление не исправится.
Когда у ребенка от коленей расходятся ножки, надо знать, что вслед за деформацией ног с возрастом всегда начинаются проблемы с позвоночником, с внутренними органами. Чем сильнее деформация ног, тем более проблем создаст она к подростковому возрасту, когда заканчивается формирование скелета.
Практика показывает, что лучше всего деформации ног поддаются корректировке до 3-х лет, когда идет период активного роста костей и структуры тела. Поэтому задача родителей, если у ребенка коленки вместе, а ноги расходятся врозь, следует приложить все усилия, водить ребенка к врачам, на физиотерапевтические процедуры, лечебные массаж и ЛФК. До 5-7 лет – самый сензитивный возраст в плане исправления костных изгибов, даже если для этого придется применять кардинальные меры, носить бандажи, ортезы для коленного сустава, которые бывают мягкими, послеоперационными, детскими наколенниками. Исправить проблему с возможностями современной медицины реально. Но при достижении подросткового возраста, по окончании скелетного формирования, все меры будут бесполезными.
При наследственном заболевании, когда ноги искривлены или деформированы от рождения, лечение может не принести результата. При генетической предрасположенности выровнять кривизну ног сложно, и зачастую врачи прибегают к хирургическому вмешательству.
Выпрямить ноги можно: лечение и ЛФК

Деформация коленных суставов
Большое значение имеет своевременность лечения. Заниматься такой деформацией надо начиная с 3-х лет, когда имеются все шансы на успех лечения. Привести ноги в норму можно начиная с консервативных методов, однако всегда лечение должно быть разносторонним и комплексным. Родители в первую очередь идут к врачу, где начинается обследование. Врач проводит анатомическое обследование, геометрические замеры искривления, определяет степень деформации, планирует обследование и направление лечения.
Обязательный фактор лечения – назначение витамина D в водном или масляном растворе. При запущенной форме деформации назначается увеличенная дозировка. Препарат принимается внутрь, в каплях, можно запивать водой, чаем, по желанию ребенка. До 2,5-3-х лет при необходимости врач накладывает на коленные суставы гипсовые повязки. Делается это для того, чтобы снизить нагрузку на кости голени. С таким приемом кости растут быстрее, постепенно выравниваются. В таком состоянии деформации гипсовые повязки, со своевременной ее заменой, придется носить длительно, – не менее 1,5 лет. Современные ортезы позволяют заменить гипс съемными ортопедическими приспособлениями.
Отличное вспомогательное средство – ношение ортопедической обуви. Она фиксирует голеностопное сочленение, изгиб подошвы обуви ставит на место мелкие косточки ступни, создавая анатомически правильное размещение стопы, мешая поворачиваться коленям внутрь у ребенка.
Вся обувь в детском возрасте должна иметь анатомические параметры:
- небольшой каблучок;
- супинатор, продавливаемый стопой;
- высокий, жесткий задник, фиксирующий пятку.
Родителям следует тщательно разработать рацион малыша, чтобы лишний вес не мешал общему физическому развитию. Питание должно быть богато витаминами и минералами, набор продуктов должен соответствовать возрасту ребенка.

ЛФК при деформации колен у ребенка
В бытовых движениях родителям надо смотреть, чтобы малыш долго не стоял с широко расставленными ногами. Несомненно, ребенку так удобно, но это не правильно, потому что усиливается смещение коленей к середине, а ступни выворачиваются в наружную сторону. Надо постоянно приучать малыша всегда ставить ноги сомкнутыми, объяснить ему, что такое положение правильное для здоровья.
Могут помешать детям правильно ставить сочленения стопы и колена игра на батуте, в бассейнах с шарами, прыжки на мебели с мягким покрытием. Пользу принесут занятия на домашних шведских стенках, надо много плавать, кататься на велосипедах. В теплое время года надо позволять ребенку бегать босиком по газонам, по асфальту – горячему и холодному, сухому и мокрому; по каменистым и песчаным дорожкам.
Если не хочется, чтобы ребенок пачкал ноги, или нет уверенности в чистоте газона, асфальта, надо обеспечить подобные занятия в спортивных залах, где есть ортопедические массажные коврики, поверхности разной степени неровности.
В физкультурных залах специалисты занимаются с ребенком гимнастикой, выполняют специальные комплексы упражнений, нацеленных на выпрямление х- образной деформации голени. Колени вовнутрь у ребенка можно исправить упражнениями. Занятия надо доверить специалистам. Дополнительно к занятиям ЛФК надо 4-5 раз в год проводить лечебный массаж, включающий массаж спины, поясницы, ягодиц и ног. Одновременно ортопед назначает физиотерапию, включающую электростимуляцию.
Физиотерапевтические процедуры:
- стимулируют сокращение мышц;
- улучшают способность правильно двигаться;
- улучшают кровообращение.
Кроме психологического фактора, возникающего у подростка с кривыми ногами, у него возникают еще и физиологические проблемы. Деформация ног, приводит к неравномерному распределению нагрузки на коленный сустав, отчего может развиться остеоартроз суставов коленей и голеностопа.
Как выпрямить ноги в коленях в домашних условиях: упражнения и способы
Содержание статьи:
Красивые и прямые колени – гордость каждой девушки. Однако, не все девушки отличаются такими природными данными. Кривизна от природы не является катастрофой, но может быть причиной для развития комплекса у девушки. А как известно, внешняя красота — это главное оружие каждой женщины. Многие девушки комплексуют из-за небольшой кривизны и преувеличивают свой дефект, однако, хотят изменить даже эти малейшие недостатки. Их волнует вопрос: как же выпрямить колени.
Кривые ноги приносят женщине страдание и приводят к отказу от ношения платьев и юбок. Спасти положение можно и это не является сложной задачей. При достаточной целеустремленности и настойчивости девушки, страдающей кривизной ног, можно достигнуть желаемого результата. Первоначально необходимо выяснить причину кривизны.
Специалисты утверждают, что кривые колени не влияют на самочувствие и здоровье человека. Однако, это существенно может повлиять на психологическое состояние девушки. Возникают комплексы и неуверенность в себе. При длительном существовании этого комплекса девушка может впасть в состояние депрессии, после которого ей будет необходима специализированная помощь. Кривизна ног может сказаться на личной жизни девушки, поэтому необходимо обратить внимание на эту проблему и решить её.
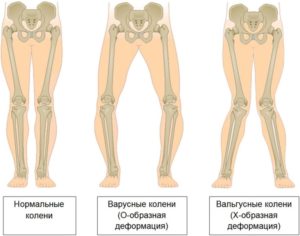
Типы искривления коленей
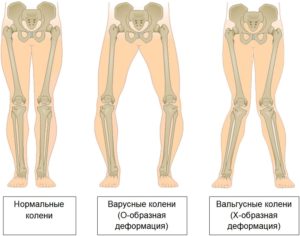
Виды искривления колена
Всего выделяют три типа кривизны ног:
- При первом типе кривизна возникает в области коленей. Колени могут быть либо сведены друг другу, либо разведены в противоположном направлении. Расположены колени внутрь, исправить которые можно порой только оперативным вмешательством.
- Второй тип характеризуется искривлением голеней. Они искривлены кнаружи и между ними образуется некоторое расстояние.
- Третий тип затрагивает область бедра. В этой области бедро направлено наружу.
Способы выпрямления
Тип кривизны коленей очень важен, ведь от этого будет зависеть способ их выпрямления.
Первоначально необходимо стать напротив зеркала и определить свой тип кривизны.
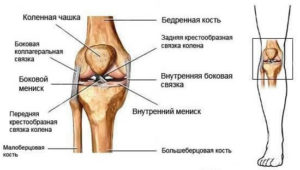
Напомним, что область кривизны может находиться в области бедренной кости, коленей или голеней. Для того чтобы выпрямить коленный сустав дома, первоначально нужно пропальпировать свои колени и найти суставную щель коленного сустава.
Этот способ исправления относится ко второму типу, когда причиной искривления ног являются колени. Ощупав колени, опускаемся ниже коленной чашечки примерно на 5 см, там находится именно то место, куда следует приложить все усилия. Когда мы отмерили 5 см от середины коленной чашечки, находим её боковые стороны, там и будет находиться суставная щель. Коррекция искривления будет направлена именно на это место.
Для выполнения специального упражнения вам понадобится самодельное приспособление. Оно будет состоять из мешочка, наполненного либо песком, либо солью (значения не имеет, но наполнение должно быть твердой консистенции).

Пропальпирование колена
Этот мешочек нужно сшить из куска джинсовой ткани. Размеры ткани должны быть удобны, чтобы данный мешочек помещался в руку и не скользил. Можно взять кусок джинсовой ткани размеров 20 на 20 сантиметров, что является оптимальным. Поместите горсть песка или соли в этот мешочек, сшейте края. Возьмите его в руки и в сидячем положении тела поколачивайте по области коленного сустава вблизи его суставной щели.
Если искривление направлено наружу — то поколачивать необходимо по внутренней его области, если искривление направлено внутрь — по наружной его стороне.
Такое упражнение необходимо выполнять ежедневно на протяжении 6 месяцев (в утренние и вечерние часы) по 1 минуте. Поколачивания необходимо проводить легко, ни в коем случае не применять силу, иначе останутся гематомы и вы только навредите самой себе.
В процессе таких ежедневных упражнений суставная щель расширяется и одновременно происходит стимуляция её роста. В результате этого происходит выпрямление коленей.
Упражнения для голени
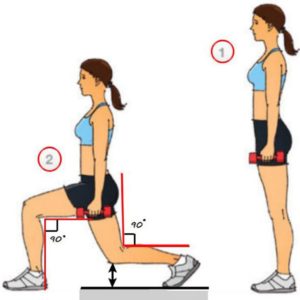
Упражнение выпады
Если причиной искривления являются голени, то такие упражнения абсолютно бесполезны. Кривизна коленей может быть по причине нарушения роста лодыжки. В данном случае помочь можно только с помощью упражнений, укрепляющих мышцы голени, особенно тех, которые находятся в области лодыжки.
Для того чтобы выпрямить колени, помогут следующие упражнения:
- Выполнять выпады поочередно то правой, то левой ногой.
- Приседания по 15 раз (2 подхода).
- Прыжки на двух ногах (по 20 раз — 2 подхода).
- Каждый день необходимо стоять на носочках, выполняя пружинистые движения вверх-вниз. Повторять по 20 раз (3 подхода).
Можно попробовать другой способ при данном типе искривления. Как известно, мышцы можно активизировать к росту с помощью легкого повреждения. Например, можно использовать похожие упражнения с поколачиванием, что и при втором типе.
Эффект от такой процедуры заключается в усилении обмена веществ в мышечной ткани, тем самым происходит её рост. И в результате этого роста возникает закрытие дефекта искривления. Даже из-за одного сантиметра силуэт ноги может поменяться и нога будет казаться стройной и прямой. Такое поколачивание следует выполнять ежедневно на протяжении 3 месяцев по 1 минуте.
Укрепляем бедренные мышцы
При третьем типе искривления, который касается бедренной кости, могут помочь упражнения на укрепление внутренних бедренных мышц. Их действие направлено на закрытие дефекта бедренной кости. Упражнение заключается в использовании резинового мячика. Для этого необходимо взять мячик, сесть на стул и зажать его между коленями. Следует проводить сжатие и разжатие мячика в течение 5 минут. Такое упражнение помогает тренировать внутренние мышцы бедра. Выполнять его следует ежедневно на протяжении 3 месяцев.

Упражнение с мячиком
Кривые колени — это эстетическая проблема для каждой девушки. Так как женщины придают особое внимание внешности, иметь в ней дефект — это быть непривлекательной для мужчин. А это, как мы знаем, катастрофа не только для личной жизни девушки, но и для психического здоровья женщины.
Искривление ног бывает трех типов, каждый из которых имеет свой определенных подход в исправлении кривизны. Для того чтобы понять к какому типы относится ваш дефект, необходимо внимательно осмотреть и пропальпировать колени. Работа над собой — залог успеха и красоты. Поэтому даже при кривизне коленей можно найти выход.
Занятия специальными упражнениями помогут вам достичь желаемого результата и выровнять ноги ниже колен. Однако, следует помнить, что упражнения следует выполнять ежедневно на протяжении длительного периода. Только регулярные тренировки могут помочь вам в борьбе за стройные и красивые ножки. При неэффективности упражнений можно обратиться к специалисту, а именно к хирургу. При этом выполняются эстетические пластические операции по моделированию коленей. Однако, стоит помнить, что данный вид операций дорогостоящий и позволить его себе может не каждая девушка.
Как исправить кривизну ног: упражнения, которые помогут
В этой статье вы узнаете как можно исправить кривизну ног с помощью физических и мануальных воздействий.
Природная кривизна ног вовсе не является катастрофой:
- во-первых, идеальных от природы ног не так уж много;
- во-вторых, вполне возможно, вы просто преувеличиваете свой небольшой дефект.
Сегодня кардинально решить проблему кривизны ног можно либо ортопедической операцией по выпрямлению, либо пластической. Такие операции очень болезненны, долги и дороги, а самое обидное – часто разочаровывают. Но стоит ли прибегать к кардинальным мерам, когда существуют иные методы, намного проще, доступнее и безобиднее. Исправление кривизны ног можно произвести физическим и мануальным воздействием.
Кривые ноги: что делать
- Как определить тип кривизны ног
- Исправление ложной и истинной кривизны
- Упражнения для исправления О-образной кривизны
- Упражнения для исправления Х-образной кривизны
- Выпрямление ног на тренажере
- Мануальное исправление истинной кривизны
- Восстановление биомеханики коленных суставов
- Устранение кривизны голени
- Устранение наружного искривления бедра
Подписывайтесь на наш аккаунт в INSTAGRAM!
Как определить тип кривизны ног
Прежде чем приступить к исправлению ног, обязательно посетите ортопеда. Он поможет определить:
Обладателем какой кривизны вы являетесь (истинной или ложной):
- истинная кривизна определяется отклонением костей от вертикальной оси;
- ложная – несимметричностью или недостаточным развитием мышц икр или бедра.
Тип формы искривления:
- О-образная или Х-образная
Причину кривизны:
- природный дефект,
- особенности мышц,
- биомеханика коленных суставов.
Ложность или истинность кривизны и форму искривления вы можете проверить и самостоятельно, выпрямив ноги до полного соприкосновения коленей и стоп.
В кривизне ног природа часто оказывается ни причем:
В большинстве случаев кривизна ног – это приобретенный во время незаконченного роста костей дефект.
Виноваты могут быть наши привычки:
- привычка стоять в позе, опираясь на одну ногу и ослабляя другую;
- поза, в которой стопы повернуты носками вовнутрь;
- привычка много кушать – в итоге большой вес приводит к искривлению ног.
Также причиной асимметрии или кривизны ног может быть сама жизнь с ее ежедневными нагрузками:
- у спортсменов-прыгунов толчковая нога как правило развита больше;
- у профессиональных жокеев возможна О-образная кривизна ног и т.д.
Причиной Х-образной деформации может быть вальгусная деформация стопы (косолапость)– выворачивание стопы наружу:
- Такой дефект часто формируется еще в раннем детстве, когда развитие мышечно-связочной системы начавшего ходит малыша оказывается недостаточным, либо же у ребенка большой вес.
Исправление ложной и истинной кривизны
Исправление ложной кривизны производится путем накачивания соответственных мышц бедра или голени при помощи физических упражнений и тренажеров – таким образом можно подкорректировать форму ног, закрыв слишком большие «проемы» между ног или сгладив наружный контур.
Подписывайтесь на наш канал Яндекс Дзен!
Однако большая степень кривизны обычно приводит к нарушению биомеханики коленных суставов.
Проверочный тест для коленных суставов:
- при О-образной форме коленная чашечка на выпрямленной ноге смещена вовнутрь;
- при Х-образной – кнаружи;
При проведении теста одну ногу подогните, а на ровной ноге определите смещение коленной чашечки.
- в первом случае колени при приседании уходят в стороны;
- во втором – стремятся соединиться.
При приседании следите, в каком направлении движутся ваши колени.
Возникает уже не ложная, а истинная кривизна, исправить которую путем разработки икроножных мышц не получится.
Истинную кривизну ног по причине смещения коленного сустава можно скорректировать при помощи мануального воздействия на коленный сустав в сочетании с комплексом упражнений для суставов и мышц.
Упражнения для исправления О-образной кривизны
Хорошо при этом типе кривизны помогают следующие упражнения:
Ходьба на внутренних сторонах стопы.
Ходьба на пятках с носками наружу.
Приседания в «балетной» позиции: носки разведены как можно больше.
Упражнения на приводящие (внутренние) мышцы бедра и голени:
- свободное отведение ноги в сторону в положении стоя;
- отведение ноги с амортизатором – резиновым шнуром;
- подъем ноги в сторону в положении стоя боком к опоре;
- подъем ноги лежа на боку.
Поочередные подъемы выпрямленных ног в положении сидя, опираясь руками сзади.
Перекрестные движения прямыми ногами («ножницы») в положении лежа.
Упражнения с соединенными вместе прямыми ногами (ноги соединить ремнями или специальными корректорами):
- Лечь на полу, упершись ступнями в стенку. Садясь, тянуться руками к стене.
- Лечь на пол, вытянувшись, затем потянуть стопы на себя.
- Лежа на спине, медленно, не поднимая туловища и головы, приподнимать ноги на высоту 30 см от пола, затем также плавно опустить.
Поперечная растяжка «шпагат» – очень эффективный способ выпрямления и удлинения ног.
Виды спорта, предпочтительные при О-образных искривлениях:
- конькобежный спорт;
- бегание на лыжах коньковым методом;
- балетные танцы;
- плавание.
Упражнения для исправления Х-образной кривизны
Лучше всего реагирует на упражнения длинный тип голени, в которой камбаловидная мышца и икроножная мышцы имеют низкое расположение и крепятся на коротком ахилловом сухожилии.
Короткая голень с высоким положением мышц и длинным сухожилием хуже поддается коррекции.
Предпочтительны при Х-образной кривизне такие упражнения:
- Ходьба на внешних сторонах ступни.
- Приседания с мячом между коленями.
Сидение «по-турецки»:
- колени разведены, пятки соединены;
- аналогичная асана в йоге – поза «лотос».
Упражнения для внутренней камбаловидной мышцы в положении сидя на стуле:
- В качестве простого тренажера используется черенок от лопаты, который кладется на колени.
- Надавливая на черенок лопаты обеими руками, одновременно медленно приподнимаем обе голени на носки и опускаем.
- Через какое-то время утяжеляем черенок, подвесив по краям грузы, например, пластиковые бутылки или ведра с водой.
Упражнение для тренировки медиальной головки икроножной мышцы:
- Выполняется на ступенях с подстраховкой.
- Стать на нижнюю ступеньку лестницы не на всю стопу (пятки не на ступени), развернув носки наружу.
- Держась за руки помощника, стоящего выше, медленно подниматься на носки и опускаться (пятка не должна уходить ниже уровня ступени, во избежание растяжения ахиллова сухожилия).
Данные упражнения выполняются три раза в неделю:
- в течение занятия делаются три подхода с 15 повторениями.
Виды спорта при Х-образных ногах.
При Х-образной деформации подойдут:
- конный и велосипедный спорт,
- плавание брассом.
Выпрямление ног на тренажере
Цель занятий – тренировка четырехглавой мышцы бедра, но не на наращивание массы, а на проработку ее рельефа и формы.
Для выполнения этого упражнения потребуется простой тренажер для разгибания ног.
Как выполняется упражнение:
- Сядьте на тренажер и вначале проверьте как он выставлен:
при заведении голени под упор, он должен находиться не выше одной трети длины голени
если упор находится выше или ниже, выставьте его по своим антропометрическим данным
- Приступая к упражнению, стопы разместите на расстоянии 30 см друг от друга.
- Плотно прислонясь спиной к спинке и держась за ручки медленно выпрямляем ноги в коленях.
- Для исправления наружного контура ног (при Х-образной кривизне) стопы при разгибании ног поворачивают носками внутрь.
- Для коррекции внутренней части квадрицепса стопы нужно развернуть наружу.
- Нельзя начинать занятия со слишком большого веса на тренажере – набор веса должен быть постепенным.
В домашних условиях такое упражнения можно выполнять на стуле с утяжелителями на голенях.
Мануальное исправление истинной кривизны
Данная очень простая методика предложена мануальным терапевтом, костоправом Виталием Гиттом.
Для подбора способа коррекции определяется тип кривизны ног:
- Искривление из-за слишком сведенных вместе или наоборот чересчур разведенных коленей.
- Искривление голени (в основном наружное О-образное).
- Наружное искривление бедренной кости.
Подписывайтесь на наш канал VIBER!
В соответствии с этими типами дефектов Гитт предлагает следующие способы исправления:
Восстановление биомеханики коленных суставов
- Это происходит путем расширения суставной щели и стимуляции роста внутренней или наружной части мениска (нахождение суставной щели можно определить по углублениям, расположенным на 4 см ниже центра колена, справа и слева от него).
- выпрямление колена
- Для этого ежедневно по минуте утром и вечером нужно поколачивать по этим областям небольшим мешочком из брезента (размер 15х20см), заполненным песком или солью, по внутренней стороне колена при О-образной форме искривления или по внешней – при Х-образной.
- Удары в первые дни должны быть слабыми, затем после адаптации силу ударов нужно увеличивать
Устранение кривизны голени
Дефект устраняется аналогично – постепенным наращиванием ударов по проблемным зонам.
Удары – это своего рода микротравмы, благодаря которым стимулируются кровообращение и обменные процессы, и происходит наращивание мышц, чего не удается сделать при помощи физических упражнений при слишком высоком или слишком низком положении искривления.
Устранение наружного искривления бедра
Это происходит путем наращивания внутренней мышцы:
- в положении сидя на стуле между коленями помещается небольшой 20-сантиметровый мяч;
- мяч сжимается-разжимается в быстром темпе одну-две минуты.
Наращение и мениска, и мышц при таких способах минимально, но даже и несколько миллиметров производят хороший визуальный эффект. Для получения ощутимых результатов эти процедуры необходимо выполнять самое малое полгода.
Как видите, исправление кривизны ног, полностью в ваших руках.опубликовано econet.ru.
Задайте вопрос по теме статьи здесь
P.S. И помните, всего лишь изменяя свое сознание – мы вместе изменяем мир! © econet
15 выводов, сделать которые поможет ваша походка :: Инфониак
ЗдоровьеСтоит любому человеку сделать несколько шагов, как натренированный глаз некоторых специалистов мгновенно сможет рассказать очень многое о данной персоне, или, если быть точнее, о его/ее состоянии здоровья. Как утверждают соответствующие специалисты, практически все при ходьбе – походка, манера передвижения, осанка, шаги – способно предоставить много интересной информации об общем состоянии здоровья человека.
“Многие медики абсолютно уверены в том, что, глядя на идущего по дороге человека, можно даже поставить ему диагноз. Есть возможность узнать здоров человек или нет, а если нездоров – определить несколько характерных признаков, которые укажут конкретную проблему“, – заявляет Чарльз Блицер (Charles Blitzer), ортопедический хирург и представитель Американской академии ортопедических хирургов (American Academy of Orthopedic Surgeons). Предлагаем вашему вниманию 15 специфических признаков, характеризующих походку человека и рассказывающих о его здоровье.
1. Специфический признак: вялый и медленный шаг
О чем это может говорить? Малая продолжительность жизни
Скорость, с которой человек шагает, некоторые специалисты считают надежным показателем того, как долго проживет данный индивидуум. Ученые из Питтсбургского университета (University of Pittsburgh) подвели итог девяти исследованиям, в котором приняло участие 36000 человек старше 65-ти лет. Фактически, предсказывалось сколько человеку осталось и эти предсказания подтверждались последующим анализом возраста человека, его хронических заболеваний, индекса массы тела и так далее.
Средняя скорость, с которой шагали люди, составляла 3 шага в секунду (примерно 3 километра в час). У тех же, кто вышагивал медленнее, чем 2 шага в секунду (два километра в час), риск внезапной смерти в ближайшие годы был гораздо выше. Те же, кто шагал с частотой более чем 3,3 шага в секунду (почти 4 километра в час), жили дольше вне зависимости от возраста, пола и некоторых других признаков.

В 2006-ом году в Журнале Американской медицинской ассоциации (The Journal of the American Medical Association) появилась следующая информация: если человек, будучи в возрасте от 70-ти до 79-ти лет, не в состоянии пройти сразу расстояние в полкилометра, он имеет большие шансы покинуть этот мир в ближайшие шесть лет. Более раннее исследование, проведенное среди мужчин в возрасте от 71-го до 93-ех лет, позволило получить данные, согласно которым, те, кто способен проходить по три километра в день, в два раза меньше рискуют пострадать от сердечного приступа, чем те, кто не может пройти и пятисот метров.

К сожалению, попытки начать вышагивать быстрее и гулять дольше не сделают вдруг таких людей здоровее. Напротив, подобная активность в пожилом возрасте способна даже увеличить риск травм, так что следует подумать об этом задолго до наступления старости. Ясно одно: в пожилом возрасте тело человека само определяет наиболее подходящую для него скорость перемещения, основываясь на собственном состоянии здоровья. И если эта скорость мала, обычно это говорит о сопутствующих проблемах со здоровьем, негативно влияющих на продолжительность жизни.
2. Специфический признак: неширокие взмахи руками при ходьбе
О чем это может говорить? Проблемы с нижней частью спины
По мнению физиотерапевта Стива Бэйли (Steve Bailey), владельца медицинского центра в Ноксвилле, штат Теннеси, человеческий организм имеет крайне удивительное строение. В частности, Бэйли отметил тот факт, что когда мы выставляем левое бедро вперед при ходьбе, позвоночник совершает определенное движение и правая верхняя конечность отходит назад. Подобное координированное функционирование мышц обоих частей тела необходимо для того, чтобы оказывать поддержку нижней части спины.

Если же при ходьбе какой-нибудь человек практически не демонстрирует специфические машущие движения верхними конечностями (или если эти движения слабо выражены), это является тревожным признаком. В частности, это говорит о том, что позвоночнику не оказывается необходимая поддержка ввиду определенной ограниченности подвижности поясничного отдела или спины. Бэйли уверен, что именно маховые движения руками являются индикатором функционирования наших спинных отделов.
3. Специфический признак: одна нога сильно шлепает по полу при ходьбе
О чем это может говорить? Повреждения спинного диска, а также возможный признак инсульта
Некоторым специалистам совершенно не обязательно видеть, как ходит человек, чтобы определить его проблемы со здоровьем. Им достаточно слышать его/ее походку! Явление, которое называют отвислой (свисающей) стопой, или “хлопающей стопой” говорит о том, что вы буквально роняете стопу на землю при ходьбе. Как считает ортопед Джейн Андерсен (Jane E. Andersen), бывший президент Американской ассоциации женщин-ортопедов (American Association for Women Podiatrists), речь может идти об ослаблении передней большеберцовой мышцы.

Так сказать, правильная ходьба здорового человека начинается с опускания на землю пятки, после чего происходит плавное опускание на землю оставшейся части стопы. Затем инициатива по отрыву и поднятию стопы переходит с большого пальца к пятке. Однако при отвислой стопе человек утрачивает контроль над мышцами и стопа не в состоянии плавно возвращаться на землю. Вместо этого она просто шлепается на нее.

“Это может указывать как на инсульт или какую-нибудь другую нервно-мышечную патологию, так и на зажатие нерва”, – объясняет Андерсен. Довольно распространенной причиной является повреждение поясничного диска, так как при этом происходит зажатие нерва, который простирается в нижнюю конечность. Другой, более редкой причиной, которая приводит к явлению отвислой стопы, является защемление малоберцового нерва.
4. Специфический признак: уверенная открытая походка (у женщин)
О чем это может говорить? Способность к сексуальному удовлетворению
По походке можно определять не только проблемы со здоровьем. В 2008-ом году в научном европейском издании “Журнал сексуальной медицины” (Journal of Sexual Medicine) были опубликованы результаты одного из исследований, проведенных бельгийскими и шотландскими учеными. В рамках данного исследования было обнаружено, что походка женщины действительно способна сигнализировать об ее способности легко достигать сексуального удовлетворения.

Иными словами, если у женщины плавная, но в то же время энергичная поступь, то высока вероятность того, что такая женщина довольно легко способна достичь вагинального оргазма. Для того чтобы прийти к подобному заключению, исследователи сравнили походки тех женщин, которые действительно достигают оргазма лишь посредством вагинального проникновения (без стимуляции клитора), с походками женщин, которым тяжело или почти невозможно достичь оргазма лишь посредством вагинальной стимуляции.

Что же, зависимость есть, однако какова подоплека этой связи? Каково научное объяснение данного явления? Согласно одной из теорий, регулярный оргазм влияет на мышцы, которые не становятся ни слабыми, ни чересчур зажатыми. В результате такая женщина демонстрирует более свободную и легкую походку, которая выглядит вполне гармонично на фоне постоянного сексуального удовлетворения и повышенной самооценки.
5. Специфический признак: семенящая походка
О чем это может говорить? Дегенерация коленного или тазобедренного сустава
Когда пятка касается земли в самом начале шага, коленный сустав нормально должен быть распрямлен. Если же это не так, то результатом являются проблемы с длиной перемещения. Иными словами, происходит нарушение способности коленного сустава двигаться должным образом внутри коленной чашечки. “Дегенеративные изменения в коленной чашечке иногда приводят к необходимости применения мануальной терапии, которая разрабатывает сустав и улучшает диапазон перемещения”, – говорит физиотерапевт Стив Бэйли.

Подобную же проблему с семенящей походкой можно объяснить недостаточным вытяжением тазобедренного сустава. Когда человек делает маленькие шаги, он, в принципе, и не нуждается в значительном вытяжении данного сустава. “К сожалению, подобная тактика приводит к увеличению давления на спинной отдел“, – считает Бэйли. По мнению доктора, когда вытяжение тазобедренного сустава осуществляется не полностью, это впоследствии ограничивает подвижность и других суставов, приводя к боли в спине и, к примеру, к той же отвислой стопе.
6. Специфический признак: опускание таза или плеча с какой-либо стороны
О чем это может говорить? Проблемы с позвоночником или недостаточность абдукторов бедра
Так называемые отводящие мышцы, которые называют абдукторами (они расположены на внешней части бедер), фактически поддерживают таз при каждом нашем шаге. Иными словами, когда мы поднимаем одну конечность и подаем ее вперед, опираясь на вторую конечность, абдукторы поддерживают тело в прямом положении. Однако иногда эти мышцы не работают должным образом.

Итак, абдукторы играют роль компенсаторов при перемещении нашего тела. Нарушение их работы приводит к так называемому симптому Тренделенбурга, когда человек сильно заваливается при ходьбе на одну сторону. Происходит это в тот момент, когда пятка со здоровой стороны опускается на землю. Таз провисает с этой стороны, пытаясь скомпенсировать отсутствие силы, которую должны вырабатывать мышцы с другой стороны. Иногда этот провис настолько ярко выражен, что провисает и вся половина тела вместе с плечом. Терминальная стадия этого нарушения проявляется в проблемах с позвоночником.
7. Специфический признак: ноги колесом (“кавалеристская” походка)
О чем это может говорить? Остеоартрит
“Только представьте себе классический образ пожилого, медленного ковбоя с кривыми ногами, – рассказывает ортопедический хирург Блицер. – Возможно, причина такого вида – это артритические колени“. Действительно, примерно 85 процентов людей с остеоартритом (особенно те, которые страдают от старческой формы болезни, приносящей наибольший физический урон) имеют “кавалеристскую” походку.

О-образное искривление ног (или просто О-образные ноги) является следствием того, что тело человека не может поддерживаться должным образом, что приводит, буквально, к искривлению колен наружу. Причиной “кавалеристской” походки может являться такое заболевание, как рахит, или даже определенное сочетание генов. Впрочем, данные причины чаще всего проявляются еще в детском возрасте. Своевременное вмешательство и специальные скобы могут помочь скорректировать данное состояние.
8. Специфический признак: вывернутые внутрь колени
О чем это может говорить? Ревматоидный артрит
Ревматоидный артрит является воспалительным заболеванием, которое действительно очень часто может выражаться в “ногах иксом”, то есть, когда колени буквально выворачиваются внутрь по направлению друг к другу. “Примерно 85 процентов людей, страдающих от ревматоидного артрита, имеют вывернутые внутрь колени”, – констатирует ортопедический хирург Чарльз Блицер.

При “ногах иксом” голени теряют прямое положение, стремясь внутрь. При этом человек демонстрирует специфическую неуклюжую походку, когда колени расположены слишком близко друг к другу, а лодыжки, напротив, значительно отстоят друг от друга. В некоторых случаях и остеоартрит способен проявиться в подобном же нарушении, в зависимости от того, какие суставы повреждены.
9. Специфический признак: укорачивание шага при поворотах и маневрировании
О чем это может говорить? Плохое общее физическое состояние
Балансирование является функцией координирования между тремя системами: зрение, внутреннее ухо и тем, что называют проприоцепцией, то есть, способностью суставов сообщать мозгу о своем положении. Подобная возможность у суставов обусловлена наличием рецепторов в соединительных тканях между ними. Однако качество работы этих рецепторов зависит от того, как много движений совершают суставы. “Если вы – активный человек, в вашей соединительной ткани функционирует больше рецепторов, следовательно ваша проприоцепция лучше”, – объясняет Бэйли.

На деле это обозначает, что вы лучше сохраняете равновесие. Вот почему у болезненного или физически немощного человека существуют проблемы с соблюдением равновесия. “Если у вас есть проблемы с соблюдением равновесия, вы делаете более маленькие шаги, что особенно заметно на поворотах или при маневрировании вокруг различных объектов. Также могут быть проблемы с тем, чтобы долгое время двигаться, так как это требует балансирования на каждой ноге большее количество времени. При этом вы гораздо увереннее чувствуете себя на прямом участке”, – говорит Бэйли.

Ортопедический хирург Чарльз Блицер рекомендует людям, которые нуждаются по болезни в поддерживающей трости при ходьбе, но не торопятся прибегать к ее помощи из-за боязни выглядеть старыми, отбросить предрассудки и гордость. “Лучше начать использовать соответствующие адаптационные устройства и продолжать сохранять активность, чем вести неподвижный образ жизни, который является своеобразным порочным кругом, делая вас еще более неподвижным”, – утверждает Блицер.
Помимо всего прочего, проблемы с удержанием равновесия могут быть связаны с периферической нейропатией, определенным видом повреждения нервных окончаний, вызванных таким заболеванием, как сахарный диабет. Помимо этого в качестве других возможных причин нарушения равновесия американский ортопед Джейн Андерсен называет алкогольную зависимость и нехватку витаминов.
10. Специфический признак: “плоская” походка с невысоким поднятием ног
О чем это может говорить? Плоскостопие, бурсит большого пальца стопы, неврома
Кажется, что плоскостопие легко определить с первого взгляда: у человека, у которого наблюдается данное явление, практически не видна на внутренней части стопы своеобразная арка, из-за чего стопа кажется плоской. Собственно, поэтому и называют данное явление плоскостопием. Однако шаркающая походка возможна и по другим причинам.
Когда человек собирается сделать шаг, его стопа распрямляется как раз в тот момент, когда пятка отрывается от пола. Затем она снова приобретает форму арки. Пятка также немного стремится к внутренней части при поднятии стопы, а большие пальцы могут изгибаться вверх. Все вышеперечисленные сложные движения необходимы для того, чтобы обеспечить лучшую устойчивость.

Иногда это бывает тяжело реализовать из-за болезненного бурсита (аномального нароста кости или ткани рядом с основанием большого пальца). Другой причиной может быть нарушение нервного состояния стопы (неврома). Наиболее распространенным видом невромы, называемым невромой Мортона, является появление болезненного утолщения нерва между третьим и четвертым пальцами. При этом меняется манера ходьбы, что делает шаг менее болезненным и травмирующим.
11. Специфический признак: шарканье
О чем это может говорить? Болезнь Паркинсона
Шарканье при наклоненном вперед теле и на фоне серьезных усилий, прилагаемых для отрыва ступней от земли, является неотъемлемым атрибутом старения организма. Это определенный тип походки, который может указывать на то, что человек страдает от болезни Паркинсона. Больной человек при этом делает мелкие и неуверенные шаги. “Шаркающая походка, которая является одним из наиболее обычных проявлений данного нейромышечного заболевания, обусловлена нейромышечной дисфункцией”, – объясняет Блицер.

Другим ранним признаком данного заболевания является появление тремора конечностей. Люди, которые страдают от запущенной формы слабоумия, вызванной, к примеру, болезнью Альцгеймера, могут также волочить ноги. При этом речь идет о нарушении когнитивного процесса – мозг и мускулатура не могут сообщаться должным образом. Со временем отмечается потеря памяти, и наблюдаются трудности с реализацией мыслительного процесса (причем, речь может идти о самых элементарных вещах).
12. Специфический признак: ходьба на кончиках пальцев обеих ног
О чем это может говорить? Церебральный паралич или травма спинного мозга
Другой примечательной манерой ходьбы является ходьба на кончиках пальцев ног. Кончики пальцев достигают пола раньше пятки, хотя обычно происходит наоборот. Это связано также с повышенным мышечным тонусом, вызванным нарушением функционирования рецепторов мозга. Когда человек наступает лишь на пальцы обеих ног, речь почти всегда идет о нарушении в верхней части спинного или даже головного мозга (церебральный паралич или травма спинного мозга).

Вы наверняка замечали, что дети маленького возраста, которые еще только-только учатся ходить, очень часто встают на носки и даже могут пройти некоторое расстояние на них. Особенно это проявляется тогда, когда дети тянут к кому-то или к чему-то свои ручки, пытаясь встать на носочки. В этом случае речь, конечно, не идет о параличе. Однако если вас одолевают тревога и сомнения, имеет смысл проконсультироваться с доктором, который поможет разобраться в ситуации.
13. Специфический признак: ходьба на кончиках пальцев одной ноги
О чем это может говорить? Инсульт
Действительно, с данным специфическим признаком все более-менее ясно. Но это лишь на первый взгляд, так как только доктора способны определить характер ассиметрии, если человек при ходьбе наступает не полной стопой одной ноги, а лишь кончиками пальцев. В некоторых случаях, даже когда ситуация кажется очевидной, далеко не всегда можно однозначно определить, наступает ли человек на пальцы одной ноги или обеих.

Если же данный признак выражен особенно явно, велика вероятность того, что речь идет о последствиях инсульта, при котором происходит поражение правой или левой части тела. Однако вспоминается ситуация со вспышками в разных концах мира такого заболевания, как полиомиелит. Многих людей эта болезнь буквально иссушала и выматывала, и тогда человек мог демонстрировать походку, при которой он также наступал на кончики пальцев одной ноги.
14. Специфический признак: скачущая походка
О чем это может говорить? Чрезмерно тугие мышцы икр
Одна из наиболее необычных походок – это та, когда человек буквально подпрыгивает при каждом шаге. Специалисты часто отмечают, что при этом так называемая первая фаза нормального шага (когда начинается отрыв пятки от пола) происходит слишком быстро по причине твердости икроножных мышц. Особенно часто данное явление наблюдается у представительниц женского пола, причиной чего, по мнению Андерсен, является постоянное ношение высоких каблуков.

“Я видела женщин лет 60-ти, которым были показаны физические упражнения – причем, некоторым из них впервые в их жизни. Эти упражнения были необходимы им, однако они не могли их выполнять по той простой причине, что были не в состоянии обуть удобную обувь с плоской подошвой, – рассказывает Андерсен. – Однако подобные же вещи можно наблюдать и гораздо раньше в жизни женщин, лет в 25. А все потому, что девушки начинают носить обувь на шпильках еще в подростковом возрасте”.
15. Специфический признак: арка одной ступни более ярко выражена и/или бедро слегка утоплено
О чем это может говорить? Одна нога короче другой
Разность в длине конечностей (в данном случае, ног) может быть выявлена специалистом несколькими способами. Однако чаще всего достаточно бывает понаблюдать за вашей поступью и изучить ступни. Как сообщила ортопед Джейн Андерсен, одна ступня обычно выглядит более плоской, чем другая. Как правило, более плоская ступня соответствует более короткой ноге.
Так как более короткой ноге приходится преодолевать несколько большее расстояние для достижения пола, таз может несколько западать при походке, отмечает физиотерапевт Стив Бэйли. Доктор считает, что можно самостоятельно увидеть специфические изменения в поясничном отделе позвоночника. Для этого необходимо обратить внимание на горизонтальную складку поясничного отдела. Со стороны более длинной конечности эта полоса как бы расправлена, так как спина часто разгибается именно там.
В принципе, человек может быть рожден с конечностями разной длины; или причиной этого может стать операция по замещению коленной чашечки или тазобедренного сустава (если конечности не выровнялись при заживлении после операции). Однако, по мнению ортопедического хирурга Чарльза Блицера, если только эта разница не превышает двух сантиметров, особых негативных последствий для здоровья это не вызовет. В случае, если разница не более шести миллиметров, можно подумать о специальных вставках для обуви, а операционное вмешательство рассматривают в качестве варианта решения проблемы при большей разнице.
колени согнуты и стремятся наружу
> Главная > Структура тайцзи > Колени согнуты >Откорректировав стопу, можно перейти к колену. Колено следующий этаж построения внутренней структуры – постуральной балансировки. Не менее важный. Однако нужно помнить, что работать с коленом необходимо предварительно проработав стопу. Нужна последовательность в освоении принципов постановки тела.
Сущность принципа.
Данный принцип носит название «колени согнуты и стремятся наружу». Когда вы стоите – колени слегка согнуты, мы как бы слегка подседаем, аналогично кошке подседающией перед прыжком. Колени отведены немного наружу – разведены. Таким образом, ноги округлены, как бы формируя арку, вы как бы сидите верхом на стуле или табуретке. В древности для описания принципа использовался образ всадника в седле охватывающего лошадь ногами.
Посадка должна быть удобной и упругой, тазобедренные суставы раскрепощены, колени как бы немного подкручиваются наружу.
Зачем нужен принцип «колени согнуты и стремятся наружу» в практике?
Чаще всего у взрослого человека коленный сустав находится в дисфункции. Основные нарушения положения колена это фиксаж колена и заваливания колена вовнутрь.
Чрезмерное разведение колен, как и чрезмерное сгибание, как дисфункция, встречается относительно редко – на практике автора не было вообще. И скорее возможна при серьезных органических заболеваниях.
Фиксаж колена или выпрямление колена приводит к напряжению четырехглавой мышцы бедра и камбаловидной мышцы. Последняя напрямую не участвуя в фиксаже колена определяет тонус всех мышц фиксирующих колено. При фиксаже колена нога перенапряжена, шаг жесткий, нагрузка на колено возрастает. Поэтому важно чтобы колено было слегка согнуто, следуя естественным изгибам тела.
Заваливание колена вовнутрь связано с перенапряжением приводящих мышц бедра. Как следствие нагрузка на коленный сустав возрастает (она становиться неравномерной, а сам сустав нестабильным), кровообращение в области малого таза нарушается по причине перенапряжения мышц бедра и нижней части живота. Поэтому необходимо чтобы колено слегка стремилось наружу.
Нужно понимать, что коленный сустав является связующим звеном между стопой и бедром. Дисфункция колена сразу отражается на положении стопы и бедра. Если колено согнуто и стремится наружу, мышцы бедра максимально расслаблены, бедренный сустав конгруэнтен, соответственно стопа тоже находиться в благоприятном положении, эффективно распределяя нагрузку на опору. Как только вы освоите принцип «колени согнуты и стремятся наружу» можно будет отметить следующие изменения:
Во-первых, это обеспечивает естественную амортизацию в коленном суставе. Походка становится мягкой, стойка более устойчивой. Это снижает вероятность травматизации коленного сустава.
Во-вторых, это обеспечивает стабилизацию коленного сустава – равномерное распределение нагрузки на сустав. Соответственно сила от опоры (стопы) может продвигаться далее в бедро и выше. Это обеспечивает мощный удар или толчок.
Причины возможных дисфункций и их профилактика.
Колено от рождения обычно находится в «правильном» положении и выполняет важную амортизирующую роль. Но целый ряд факторов связанных с жизнью человека может приводить к нарушениям структурного баланса.
Во-первых – научение. Зачастую нас учат ходить жестко, стоять чересчур прямо, возьмем, к примеру, строевой шаг. Занимаясь тайцзи посмотрите на свою походку – она должна быть мягкой и упругой.
Во-вторых – травмы и заболевания. Могут привести к тому, что человеку больно сгибать колено. Даже вылечившись человек, может «запомнить» такой паттерн движения. Во всех случаях заболеваний нужно обращаться к врачу и лечить колено. Также обязательно нужно давать колену нагрузку, в том числе «угловую» – ходьба, бег, занятия на пересеченной местности.
В-третьих – психологические причины. Сексуальная сдержанность может привести к перенапряжению приводящих мышц бедра – «поза человека желающего по нужде». Человек «жмется». Он не может высвободить свое либидо.
Общая неуверенность приводит к выпрямлению и фиксации коленей – человек боится не удержать нагрузку – в данном случае психологическую. У него как бы «подгибаются ноги».
Зачастую в обеих случаях мы имеем дело со страхами и нужна квалифицированная помощь психолога.
В-четвертых – гиподинамия. Малоподвижный образ жизни приводит к ослаблению мышц бедра и ограничению подвижности коленного сустава, которое человек вынужден компенсировать, как можно меньше сгибая колено. Нужно помнить, что каждому человеку нужна регулярная физическая нагрузка, в том числе в виде ходьбы по пересеченной местности о чем говорилось выше.
Анатомические особенности и диагностика
Анатомически сгибание – разгибание (флексия – экстензия) колена регулируется четырехглавой мышцей бедра и мышцами задней части бедра, в частности двуглавой. Особое влияние оказывает состояние камбаловидной мышцы – ее спазм – ограничивает подвижность в коленном суставе. Нарушение баланса в этих мышцах будет приводить к дисфункции.
Сведение и разведение коленей регулируется приводящими и отводящими мышцами бедра. Также в этом процессе задействованы мышц ротирующие бедро соответственно внутрь и наружу. Естественно нарушение баланса между этими мышцами тоже будет вызывать дисфункцию.
В целом мы чаще всего можем иметь следующую картину:
– сильный спазм (укорочение) приводящих мышц – колени зажаты и сведены – в этом случае нужно осознать и убрать напряжение,
– спазм камбаловидной мышцы – нога прямая и жесткая – опять же нужно осознать и убрать напряжение,
– общее ослабление (гипермобильность) коленного сустава, как следствие дистрофии и мышц и связок его удерживающих – нужны регулярные тренировки направленный на укрепление колена и его «разработку». В частности важна «угловая» нагрузка, когда тренировочная нагрузка на колено подается под разными углами.
Диагностика нарушений принципа.
Диагностику целесообразно проводить в начале работы с принципом «колени согнуты и стремятся наружу», а затем с интервалом один раз в два-три месяца. Обращаем внимание на исходное состояние коленей, взаимосвязь его со стопой. Динамику изменений. Если имеются ярко выраженные проблемы, если нет позитивной динамики, всегда необходимо обратиться к преподавателю, а при необходимости и к врачу.
Тактильная диагностика.Для анализа подвижности суставных сочленений необходимо проверить подвижность колена по следующим направлениям – сгибание и разгибание коленного сустава (флексия – экстензия). А также бедра по направлениям отведение – приведение и ротация внутрь и наружу.
Сгибание и разгибание колена проверяется в стойке для пустой ноги. Например «поднять кисти рук». Нога должна легко сгибаться и разгибаться не разрушая структуру.
Степень подвижности бедра проверяется лежа на спине. Испытуемый разводит и сводит ноги, разворачивает и сводит носки. Должен соблюдаться баланс с легким преобладанием отведения и ротации наружу.
Визуальная диагностика. Человек выполняет формы (комплекс целиком, его часть, линейную форму). Можно просто отсмотреть, как человек ходит. Смотрим на состояния его коленей. Насколько он упруго шагает. Насколько колено свободно от приведения. В норме не должно быть жесткого шага или зажима.
Можно провести диагностику под нагрузкой, когда человек несет что-то тяжелое – посмотреть насколько колено стабильно под нагрузкой.
Стрессовая диагностика. Человек стоит. Просто атакуем его (например, толкание в туйшоу). Смотрим реакцию на атаку. В норме колени сохраняют округление, особенно важна стабильность заднего колена.
Можно отсмотреть реакцию человека на психологическую атаку (например, жесткую критику). Здесь важно отследить возможное сведение коленей (зажим).
Диагностика связи. Отслеживаем взаимосвязь принципов «колени согнуты и стремятся наружи» и «три гвоздя». В позиции тайцзи формируем структуру (плотно ставим стопу, выставляем колени).
1. Затем осознавая стопу, сознательно нарушаем положение колена – фиксируем его. Чувствуем, какие изменения происходят в стопе.
2. Продолжая осозновать стопу, заваливаем колени вовнутрь. Чувствуем изменения в стопе.
Нужно отследить, что нарушение одного принципа тянет за собой нарушение другого и наоборот. Соблюдение одного принципа вызывает приведение в норму другого. Организм – это единое целое.
Коррекция в процессе занятий.
Для постановки принципа «колени согнуты и стремятся наружу» используйте упражнения приведенные ниже. В процессе занятий прорабатывайте упражнения максимально осознанно, постарайтесь прочувствовать принцип. И просто шаг за шагом добивайтесь максимального закрепления принципа.
Ниже даются три вида упражнений, каждое упражнение необходимо чередовать с выполнением формы (комплекса тайцзи-цюань, линейных форм). Таким образом, каждый раз вы будете чувствовать все большее укоренение.
* Упражнения коррекции даются на базовых семинарах
Приведение в положение – Фиксация правильного положения.
Встаньте в позицию тайцзи. Вращайте колено изнутри наружу ощущая скручивание связок и сухожилий в коленном суставе. Зафиксируйте вращение в положении «колени согнуты и стремятся наружу». Осознайте упругое ощущение в коленях. Колени как бы подпружинены, ноги формируют арку. Проделайте тоже самое в позициях нажимания, одиночный кнут, золотой петушок и змея ползет в траве, других позициях
Изометрическое расслабление мышц бедра.
На этой стадии вы должны осознать мышцы бедра – управляющие коленным суставом и тазобедренным. Встаньте в позицию тайцзи.
1. Сильно сведите колени вместе. Осознайте напряжение приводящей мышцы бедра. Удерживайте 10 сек. Затем расслабьте мышцы осознавая как колено выходит в естественное положение.
2. Аналогично, максимально разведите колени. Осознайте напряжение отводящих мышц и удержите его 10 сек. Расслабьтесь осознавая как колено придет в равновесное положение.
3. Сильно выпрямите ноги, осознайте напряжение под коленом, мышц бедра. Удерживайте напряжение мышц 10 сек. Затем расслабьте мышцы осознавая как колено амортизирует и мы слегка подсаживаемся вниз.
Повторите все три пункта три раза подряд.
Осознование арки – Активация связок колена (в парах).
Становимся в правильное положение «арки» – например позиция «тайцзи». Партнер надавливает на колено снаружи. Удерживаем давление около 2-ух минут. Осознаем, как мышцы расслабляются и проявляется сила связок. Вы как бы чувствуете арку, распределяющую усилие на обе ноги. Когда давление уйдет должно проявится яркое ощущение упругой силы.
Реализация «колени согнуты и стремятся наружу» в повседневной жизни.
Освоив принцип на примере отдельных упражнений интегрируйте его во все практики тайцзицюань. Закрепляем его в двигательном стереотипе. Можно использовать перемещение шагом тайцзи при каждом шаге сознательно удерживая колени согнутыми и слегка разводя в стороны. Не спешите – прочувствуйте каждый шаг и каждый перекат. Упражнение можно выполнять в рамках любой техники перемещения.
Отслеживайте возможные ошибки. Типичными ошибками являются выпрямление ноги (фиксаж колена) или заваливания колена вовнутрь. Потеря колена ведет за собой и потерю «трех гвоздей». Очень часто колени заваливаются во внутрь в стойке гунбу. Важно отследить, почему это происходит. Это может быть постановка ног как в стиле чанцюань. При этом хорошо чувствуется перенапряжение мышц.
Обращайте внимание на принцип «колени согнуты и стремятся наружу» во время обычной ходьбы или стояния (когда куда – то идете или стоите в ожидании). Когда стоите, обращайте внимание на округление колен (арку). А когда идете, обращайте внимание на мягкость шага (подпружиненность).
Сложные случаи.
Если не удается реализовать принцип в течении длительного времени, и ошибка продолжает появляться, нужно обратиться к преподавателю, чтобы, во-первых, выяснить причину дисфункции, во-вторых провести ее мануальную коррекцию.
В частности может быть травма колена или сильная психотравма сексуального характера (человек сводит колени, зажимается).
Ложная кривизна ног: как исправить упражнениями
Стройные ножки – мечта всех женщин мира. Вот только далеко не каждая может похвастаться подобной роскошью. Отсюда стеснение, комплексы, дотошный выбор подходящей одежды и т.д. Не совсем стройные ноги – это не приговор. Скорее небольшой недостаток, который в большинстве случаев, вполне искореним.
Какая форма ног у Вас?
Идеальными являются ноги, которые имеют четыре точки касания при сведении:
- первая – в бедрах,
- вторая – в коленях,
- третья – посередине голеней,
- четвертая – в щиколотках (пятках).
Если имеет место хотя бы одно отклонение, значит, обратимся к следующей квалификации:
- Форма Х – ноги имеют точки касания в бедрах и голенях.
- Форма О – ни в голенях, ни в коленях ноги не соприкасаются, только в щиколотках (пятках).
Для того чтобы определить форму ног, нужно встать перед зеркалом сомкнув ноги так, чтобы Вам было комфортно. Если все четыре точки касания хорошо видны в зеркале, значит, ноги смело можно считать образцово-показательными. В случае частичного соприкасания, прежде всего, следует исключить излишнюю полноту, худобу, или неверное расположение жировой ткани. Если ни одна из подобных причин не подходит, значит, на лицо ложная кривизна.
Причиной истинной кривизны выступает неправильное строение костей, как правило, это врожденные травмы, перенесенные заболевания костей и прочих недугов, которые создают дефект строения скелета. В этом случае коррекция ног возможна только при помощи специальных хирургических операций. При ложной кривизне ног, несовершенными являются мягкие ткани. По статистике большинству женщин ставят именно этот диагноз. В подобных случаях способов повлиять на ситуацию предостаточно.
Упражнения, направленные на исправление кривизны ног естественным способом
Правильные физические упражнения, выполняемые регулярно помогают значительно уменьшить, а порой полностью исключить ложную кривизну. Умеренные физические нагрузки увеличивают мышечную массу, что помогает избавиться от визуального дефекта и равномерно распределить мягкие ткани по кости.
Если проблемной зоной являются икры, следует выполнять упражнения:
- Расставить ноги на ширине плеч, руки на пояс и приподниматься на носках 8-10 раз. Со временем можно совершать подъем с грузом.
- Совершайте жимы стопами на специальном тренажере для ног. Следует начать с 20 раз, постепенно увеличивая количество до 40-60
- Равномерный бег вверх и вниз по лестнице или ступенькам, каждый шаг должен осуществляться подъемом на мыски
- Приседания 20-40 раз.
- Сгибание и разгибание ног лежа при помощи тренажера
Совершая работу над икроножными мышцами, нужно помнить: икры мало заметно реагируют на физические нагрузки. От природе плоские голени поддаются коррекции на 1-2 сантиметра. Но даже этого бывает вполне достаточно для достижения отличного результата.
Большую роль в визуальном образе ног играет их постановка при ходьбе. Красивые ровные ноги может искажать неправильная походка. Здесь нужно внимательней проследить, как правильно ставятся ступни при каждом свободном шаге, соприкасаются ли колени при ходьбе. Если обращать на походку особое внимание и регулярно исправлять постановку ног, вскоре это станет привычкой. Также следует следить за осанкой. Ровная красивая осанка и прямая походка смоделируют более стройный красивый образ.
Упражнения для исправления кривизны ног:
- Примите положение лежа, вытяните ровно ноги. Разведите их в стороны, не сгибая в коленях, не отрывая их, и верните в исходное положение. Закиньте ногу на ногу в том же положении лежа и соедините стопы. Соединяйте и разводите колени, стопы должны быть соединены.
- Находясь в лежачем положении, согните ноги в коленях, и начинайте разводить их до ширины плеч и возвращать в исходное положение. Упражнение повторяйте 10-12 раз. Согнутыми в коленях ногами рисуйте в воздухе цифры от одного до десяти. В заключении помассируйте согнутые ноги в области голени и бедра.
- Сядьте на пол и облокотитесь на локти, продолжайте разводить и сводить ноги в разные стороны, переступая с пятки на носок.
- Встаньте, расставив ноги на ширине плеч, сделайте три медленных вдоха и выдоха и переходите к следующим упражнениям. Поднимите согнутую в колене ногу и обнимите ее обеими руками. Плавно поднимайте стопу вверх и опускайте вниз 10-15 раз. Поменяйте ногу. После выполнения упражнения обеими ногами сделайте тоже самое, работая пальцами ног, стараясь не задействовать ступни.
- Встаньте на колени, медленно скользите по полу, раздвигая колени в разные стороны и сводя в исходное положение 10-15 раз.
- Сядьте на стул, разведите и сведите ноги, оказывая руками максимальное сопротивление. Выполняйте упражнение 16-20 раз.
- Сядьте на корточки и разведите колени как можно дальше, при
- этом, носки должны смотреть внутрь. Задержитесь в этом положении как можно дольше. Постепенно увеличивайте время.
- В конце тренировки начинайте медленно ходить на месте, плавно переходя на бег. Бег на месте должен быть размеренным, дыхание спокойным. Как только легкие начнут сбиваться с ритма, упражнение следует прекратить. Старайтесь увеличивать нагрузки плавно.
Выполняя регулярно данный комплекс упражнений, следует помнить, не стоит сразу взвалить на себя максимальные нагрузки. Увеличивайте продолжительность, скорость и количество упражнений постепенно. После трех недель регулярных тренировок в зеркале будет заметен явный результат. Но не стоит думать, что упражнения смогут подарить Вам другие мышцы или кости. Качественная зарядка способна лишь скорректировать форму и немного нарастить мышечную массу.
Маленькие хитрости при ложной кривизне ног
Женщины — бесконечно требовательные к себе создания. Поэтому очень часто даже после визуальной коррекции формы ног, красавица остается не довольна собственным образом. В этом случае можно попробовать прибегнуть к маленьким хитростям при выборе одежды.
- Ножки в форме «П» помогут смоделировать брюки и юбки клеш. Не стоит разбавлять свой гардероб обтягивающими силуэтами и предметами темных оттенков.
- Если ноги все еще отдаленно напоминают букву «О», следует избегать юбки и шорты до колена. Идеальная длина – в пол и до середины лодыжки
- Обладательницам ног имеющих точку касания только в коленях, следует их прикрыть. А также не желательно отдавать предпочтение вещам, клешеным от колена.
- Практически для любого типа ног подойдет следующая обувь: мягкая кожа, замша, сапоги с различным мягким и объемным декором на небольшом каблуке. Высокие каблуки только подчеркнут, а возможно и усугубят дефекты ног.
- Брюки следует выбирать из более плотного материала, который хорошо держит форму и постараться исключить из гардероба жеваные и забелённые джинсы. А вот колготки и легинсы носить можно, однако лучше остановить выбор на крупных геометрических или абстрактных рисунках.
Питание при ложной кривизне ног
Красивые ноги нуждаются в правильном питании! Действительно, для того, чтобы костный скелет и мышечная масса гармонично существовали, им требуется правильное питание. Употребление в пищу белка, углеводов, витаминов группы В,Е, а также комплекса минеральных веществ пойдут на пользу правильному формированию мышечной и костной массы.




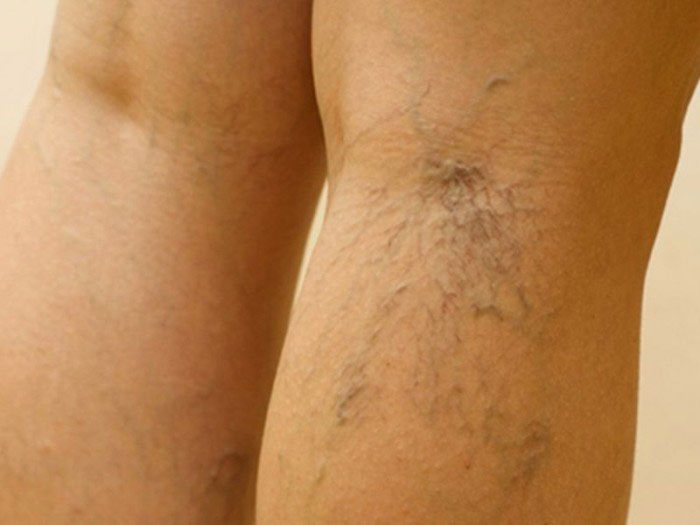






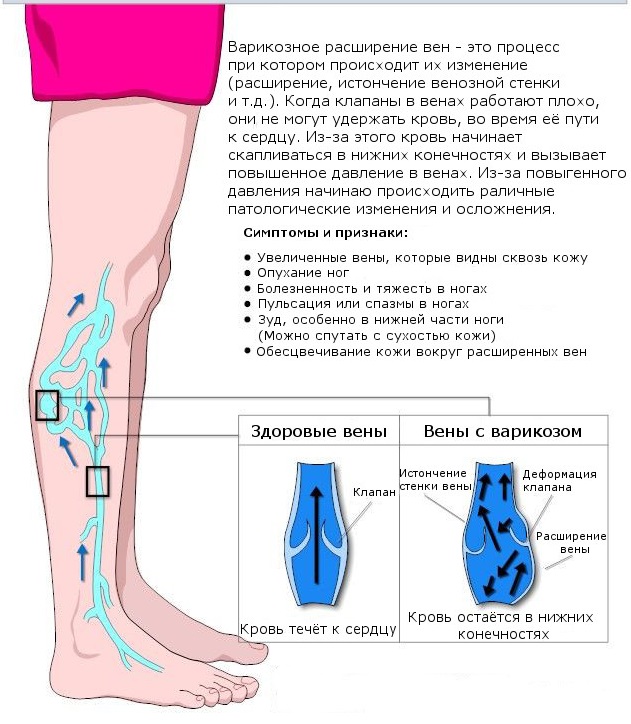
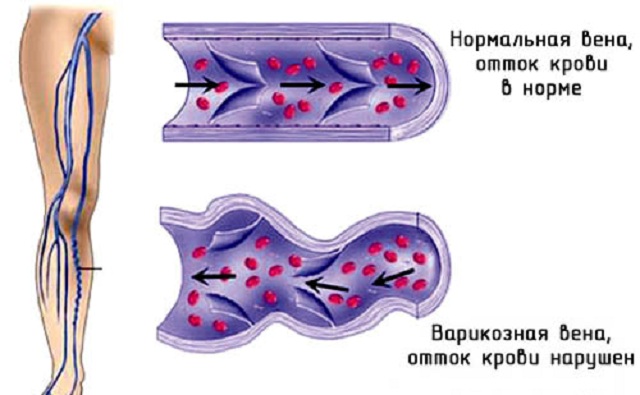


 Врачи назначают ношение тутора взрослым и детям, т.к. это безопасное и практичное изделие обладает многочисленными полезными функциями:
Врачи назначают ношение тутора взрослым и детям, т.к. это безопасное и практичное изделие обладает многочисленными полезными функциями:
 Решение зафиксировать травмированный коленный сустав тутором принимает квалифицированный врач – травматолог-ортопед или хирург. Показания к применению следующие:
Решение зафиксировать травмированный коленный сустав тутором принимает квалифицированный врач – травматолог-ортопед или хирург. Показания к применению следующие:








 У будущей матери позвоночный столб испытывает усиленную нагрузку.
У будущей матери позвоночный столб испытывает усиленную нагрузку. Признаком развития артрита или артроза может быть сопутствующая гипертермия.
Признаком развития артрита или артроза может быть сопутствующая гипертермия. Диагностировать патологию можно с помощью МРТ.
Диагностировать патологию можно с помощью МРТ.
 Получается порочный круг, из которого не так-то просто выбраться. Однако, всё в наших руках.
Получается порочный круг, из которого не так-то просто выбраться. Однако, всё в наших руках.
 Делать их можно прямо в постели. Растяжку для мышц ног и спины можно делать среди дня пока малыш на диване или, даже на руках у мамы.
Делать их можно прямо в постели. Растяжку для мышц ног и спины можно делать среди дня пока малыш на диване или, даже на руках у мамы.








 Боль в пояснице в месте укола может сохраняться в течение нескольких недель. Тяжесть и онемение конечностей — распространенные последствия обезболивания. Тяжелыми осложнениями анестезии являются паралич конечностей и повреждение нервов, что случается редко.
Боль в пояснице в месте укола может сохраняться в течение нескольких недель. Тяжесть и онемение конечностей — распространенные последствия обезболивания. Тяжелыми осложнениями анестезии являются паралич конечностей и повреждение нервов, что случается редко.




 Уменьшить болевые ощущения помогут спиртовые компрессы. Противовоспалительным действием обладают настойки окопника, прополиса. Марлю нужно сложить в несколько слоев, смочить в растворе, приложить к колену. Для лучшего эффекта колено обматывают полиэтиленовой пленкой, а сверху укутывают шерстяным платком.
Уменьшить болевые ощущения помогут спиртовые компрессы. Противовоспалительным действием обладают настойки окопника, прополиса. Марлю нужно сложить в несколько слоев, смочить в растворе, приложить к колену. Для лучшего эффекта колено обматывают полиэтиленовой пленкой, а сверху укутывают шерстяным платком.

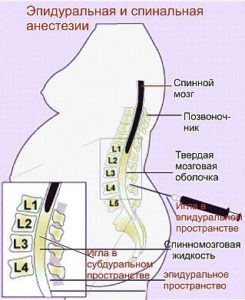 Осложнение анестезии
Осложнение анестезии Неправильная поза во время кормления
Неправильная поза во время кормления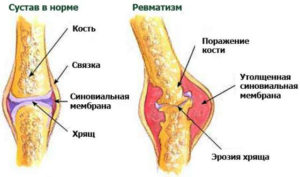 Обращение к врачу никогда не будет лишним, если женщину беспокоит состояние ее здоровья. Специалист выяснит причину дискомфорта и расскажет, что делать дальше.
Обращение к врачу никогда не будет лишним, если женщину беспокоит состояние ее здоровья. Специалист выяснит причину дискомфорта и расскажет, что делать дальше.
















 Бишофит — препарат, используемый для лечения дегенеративно-дистрофических заболеваний позвоночника и артритов различной этиологии (в том числе коленного сустава). Этот препарат содержит ценные минералы, хорошо проникает через кожные покровы, снимает болевой синдром и уменьшает воспаление.
Бишофит — препарат, используемый для лечения дегенеративно-дистрофических заболеваний позвоночника и артритов различной этиологии (в том числе коленного сустава). Этот препарат содержит ценные минералы, хорошо проникает через кожные покровы, снимает болевой синдром и уменьшает воспаление.









 Бишофит — препарат, используемый для лечения дегенеративно-дистрофических заболеваний позвоночника и артритов различной этиологии (в том числе коленного сустава). Этот препарат содержит ценные минералы, хорошо проникает через кожные покровы, снимает болевой синдром и уменьшает воспаление.
Бишофит — препарат, используемый для лечения дегенеративно-дистрофических заболеваний позвоночника и артритов различной этиологии (в том числе коленного сустава). Этот препарат содержит ценные минералы, хорошо проникает через кожные покровы, снимает болевой синдром и уменьшает воспаление.











 Гонартроз – неуклонно развивающееся заболевание коленного сустава, постепенно разрушающее хрящевую и соединительную ткань, что впоследствии приводит к последующей деформации костей. Начальная стадия болезни протекает медленно, и порой незаметно, потому при артрозе коленного сустава, человек может даже не подозревать о его наличии.
Гонартроз – неуклонно развивающееся заболевание коленного сустава, постепенно разрушающее хрящевую и соединительную ткань, что впоследствии приводит к последующей деформации костей. Начальная стадия болезни протекает медленно, и порой незаметно, потому при артрозе коленного сустава, человек может даже не подозревать о его наличии. Используемые компрессы при артрозе, подразделяются на два основных вида: холодные и тёплые. Особое внимание следует обратить на особенности их применения и запомнить, что холодные рекомендованы исключительно при обострениях воспалительного процесса. В остальных случаях преимущественно, при хроническом артрозе коленного сустава используются тёплые компрессы.
Используемые компрессы при артрозе, подразделяются на два основных вида: холодные и тёплые. Особое внимание следует обратить на особенности их применения и запомнить, что холодные рекомендованы исключительно при обострениях воспалительного процесса. В остальных случаях преимущественно, при хроническом артрозе коленного сустава используются тёплые компрессы.





 Суставы
Японский глюкозамин хондроитин инструкция
Суставы
Японский глюкозамин хондроитин инструкция
 Суставы
Японские витамины хондроитин
Суставы
Японские витамины хондроитин
 Суставы
Японские витамины глюкозамин
Суставы
Японские витамины глюкозамин
 Суставы
Япония лечение суставов
Суставы
Япония лечение суставов
 Суставы
Янтарная кислота и ацетилсалициловая кислота
Суставы
Янтарная кислота и ацетилсалициловая кислота
 Суставы
Яндекс болезни суставов
Суставы
Яндекс болезни суставов
 Суставы
Яблочный уксус при болезни суставов
Суставы
Яблочный уксус при болезни суставов
 Суставы
Яблочный уксус при артрозе коленного сустава
Суставы
Яблочный уксус при артрозе коленного сустава
 Суставы
Яблочный уксус для лечения суставов отзывы
Суставы
Яблочный уксус для лечения суставов отзывы
 Суставы
Яблочный уксус для лечения суставов ног
Суставы
Яблочный уксус для лечения суставов ног










 Осложнения могут возникать после хирургического вмешательства.
Осложнения могут возникать после хирургического вмешательства.




 Самая распространенная причина возникновения наростов или шипов – травмы.
Самая распространенная причина возникновения наростов или шипов – травмы. Наличие шипов в коленном суставе условно имеет две стадии – первичную и вторичную. Для них характерны различные симптомы.
Наличие шипов в коленном суставе условно имеет две стадии – первичную и вторичную. Для них характерны различные симптомы. Основной задачей терапии при данном заболевании является недопущение разрушения коленного диартроза. Для этого в первую очередь должны быть максимально исключены физические нагрузки: подъем тяжестей, бег и ходьба.
Основной задачей терапии при данном заболевании является недопущение разрушения коленного диартроза. Для этого в первую очередь должны быть максимально исключены физические нагрузки: подъем тяжестей, бег и ходьба.









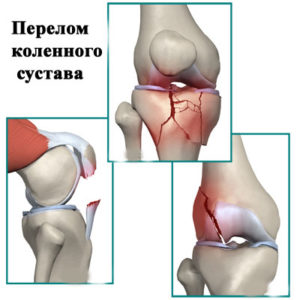
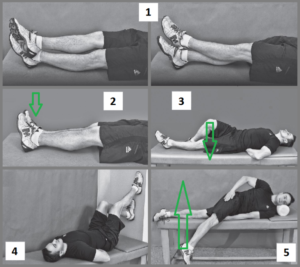
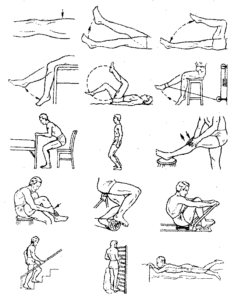
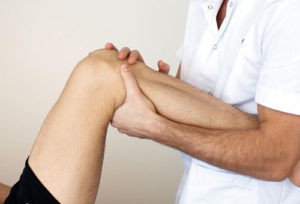










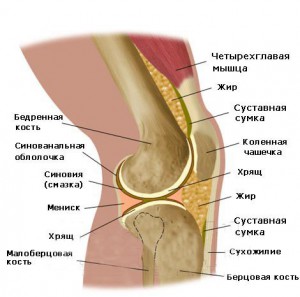 Колено – это место соединения бедренной, берцовой кости и надколенника. Из курса анатомии нам известно, что такое сочленение называется коленным суставом. Это сложный, блоковидно-вращательный сустав, образованный латеральным и медиальным мыщелками. Кости коленного сочленения покрыты гиалиновым хрящом, а по краю суставных поверхностей прикреплена капсула (соединительнотканная оболочка, образующая герметически замкнутое пространство). Это – суставная полость, изолирующая костное сочленение от окружающей среды и не пропускающая туда воздух.
Колено – это место соединения бедренной, берцовой кости и надколенника. Из курса анатомии нам известно, что такое сочленение называется коленным суставом. Это сложный, блоковидно-вращательный сустав, образованный латеральным и медиальным мыщелками. Кости коленного сочленения покрыты гиалиновым хрящом, а по краю суставных поверхностей прикреплена капсула (соединительнотканная оболочка, образующая герметически замкнутое пространство). Это – суставная полость, изолирующая костное сочленение от окружающей среды и не пропускающая туда воздух. Коленный сустав – это очень замысловатая анатомическая структура. Он движется по траектории сложной запятой, и в ходе движения в нем могут самопроизвольно образовываться микрополости, заполненные азотом. Формирование такого газового пузыря происходит с характерным поскрипывающим или похрустывающим звуком. По мнению специалистов, такое состояние – это вариант нормы, а поэтому в данном случае, если суставы и скрипят, оно не требует никакого лечения.
Коленный сустав – это очень замысловатая анатомическая структура. Он движется по траектории сложной запятой, и в ходе движения в нем могут самопроизвольно образовываться микрополости, заполненные азотом. Формирование такого газового пузыря происходит с характерным поскрипывающим или похрустывающим звуком. По мнению специалистов, такое состояние – это вариант нормы, а поэтому в данном случае, если суставы и скрипят, оно не требует никакого лечения.














 Колено – это место соединения бедренной, берцовой кости и надколенника. Из курса анатомии нам известно, что такое сочленение называется коленным суставом. Это сложный, блоковидно-вращательный сустав, образованный латеральным и медиальным мыщелками. Кости коленного сочленения покрыты гиалиновым хрящом, а по краю суставных поверхностей прикреплена капсула (соединительнотканная оболочка, образующая герметически замкнутое пространство). Это – суставная полость, изолирующая костное сочленение от окружающей среды и не пропускающая туда воздух.
Колено – это место соединения бедренной, берцовой кости и надколенника. Из курса анатомии нам известно, что такое сочленение называется коленным суставом. Это сложный, блоковидно-вращательный сустав, образованный латеральным и медиальным мыщелками. Кости коленного сочленения покрыты гиалиновым хрящом, а по краю суставных поверхностей прикреплена капсула (соединительнотканная оболочка, образующая герметически замкнутое пространство). Это – суставная полость, изолирующая костное сочленение от окружающей среды и не пропускающая туда воздух. Коленный сустав – это очень замысловатая анатомическая структура. Он движется по траектории сложной запятой, и в ходе движения в нем могут самопроизвольно образовываться микрополости, заполненные азотом. Формирование такого газового пузыря происходит с характерным поскрипывающим или похрустывающим звуком. По мнению специалистов, такое состояние – это вариант нормы, а поэтому в данном случае, если суставы и скрипят, оно не требует никакого лечения.
Коленный сустав – это очень замысловатая анатомическая структура. Он движется по траектории сложной запятой, и в ходе движения в нем могут самопроизвольно образовываться микрополости, заполненные азотом. Формирование такого газового пузыря происходит с характерным поскрипывающим или похрустывающим звуком. По мнению специалистов, такое состояние – это вариант нормы, а поэтому в данном случае, если суставы и скрипят, оно не требует никакого лечения.
 Скрип в коленном суставе является частой жалобой пациентов, приходящих на прием к ортопеду. Но перед тем как врач назначает лечение, он всегда выясняет истинные причины такого самочувствия. Так почему в суставах появляется характерный треск?
Скрип в коленном суставе является частой жалобой пациентов, приходящих на прием к ортопеду. Но перед тем как врач назначает лечение, он всегда выясняет истинные причины такого самочувствия. Так почему в суставах появляется характерный треск? А что делать, если причина хруста кроется в таком заболевании, как хронический артроз (гонартроз)? В таком случае не обойтись без врачебной помощи. Доктор проведет диагностику, а затем назначит соответствующие лечение.
А что делать, если причина хруста кроется в таком заболевании, как хронический артроз (гонартроз)? В таком случае не обойтись без врачебной помощи. Доктор проведет диагностику, а затем назначит соответствующие лечение. Согревать ногу нужно не больше двадцати минут. После можно отправляться на тренажер, предназначенный для разрабатывания коленей, причем на нем следует установить наименьший вес.
Согревать ногу нужно не больше двадцати минут. После можно отправляться на тренажер, предназначенный для разрабатывания коленей, причем на нем следует установить наименьший вес.