Саркома юинга что это за болезнь сколько живут – виды и причины возникновения заболевания, клинические симптомы и методы диагностики, лечебные мероприятия и восстановительный период, прогноз для жизни
Саркома Юинга – прогноз выживаемости, сколько живут
При Саркоме Юинга прогноз зависит от стадии и общего самочувствия пациента. Если терапия была начата на 1-2 стадии, тогда 70% пациентов выздоравливает. Если у пациента 4 стадия либо есть метастазы, количество выживших пациентов сокращается до 20%.
Медицинские показания
Сколько живут, если выявлены саркомы Юинга? Нельзя дать точный ответ на этот вопрос. Все зависит от стадии и вида недуга, наличия текущих процессов в организме пациента. На прогноз прямое влияние оказывает своевременное и адекватное лечение.
Саркома Юинга — злокачественное новообразование, которое развивается в костных тканях скелета. Это детское заболевание, так как в 95% случаев выявляется у людей, не достигших 25-летнего возраста. Для саркомы Юинга характерно поражение нижних участков длинных костей, ребер, лопаток.
Опухоль, проникшая в кости, быстро захватывает окружающие ткани. Поэтому при отсутствии своевременной диагностики заболевание провоцирует метастазы, которые локализуются в легких и костном мозге. Чаще при первичном обследовании врачи уже выявляют метастазы либо микрометастазы. Это указывает на то, что патология прошла все стадии своего развития. Прогноз в таких случаях неблагоприятный.
Если пациент не достиг 20 лет, тогда патология поражает трубчатые кости нижних и верхних конечностей. У пациентов более зрелого возраста процесс захватывает костные ткани черепа и позвоночника. Прогноз саркомы Юинга зависит от типа недуга:
- Типичный. Поражаются только кости. Чаще патология захватывает подвздошную кость. Рассматриваемое явление в 50% случаев выявляется у детей. Продолжительность жизни маленьких пациентов зависит от их общего самочувствия и степени поражения костной системы.
- Внескелетный. Поражаются мягкие ткани. Если в патологию вовлечено большое количество тканей, прогноз отрицательный.
Стадии и симптомы
На четырех стадиях своего развития заболевание проявляется разными симптомами. Первая стадия характеризуется болью в месте появления опухоли. Синдром носит умеренный характер, периодически затихая и вновь усиливаясь. С ростом опухоли боль прогрессирует, усиливаясь к ночи. Если устранить такую клинику, тогда прогноз будет положительным.
В противном случае ночная боль будет мешать сну. На фоне такой клиники ухудшится общее самочувствие пациента. Участок кожного покрова над опухолью горячий, отекший и красный. Вены, расположенные в этой области, расширены. Ночная боль нарушает работоспособность, повышая раздражительность.
Опухоль, которая образовалась вблизи сустава, со временем провоцирует в нем боль. Это приводит к малоподвижности и образованию контрактуры. В таком случае терапия неэффективна, а патология прогрессирует. Через несколько месяцев опухоль прощупывается. Ее можно увидеть невооруженным глазом. Поздняя стадия недуга характеризуется патологическим переломом.
Для прогрессирующей саркомы Юинга характерна общая онкологическая интоксикация. Пациенты испытывают слабость и полную потерю аппетита. Резко снижается их вес, наблюдается стойкая субфебрильная либо фебрильная температура. Развивается региональный лимфаденит, а в анализах крови выявляется анемия.
Некоторые симптомы саркомы Юинга зависят от локализации опухоли. При поражении ног возникает хромота, а опухоль ребер приводит к дыхательной недостаточности. Пациенты с последним осложнением живут меньше, чем с хромотой.
Локализация опухоли
Выживаемость пациентов зависит от стадии, на которой выявили саркому Юинга:
- 1 стадия — появление маленького новообразования на поверхности кости;
- 2 стадия — проникновение патологического процесса вглубь ткани;
- 3 стадия — появление метастазов в близлежащих органах и мягких тканях;
- 4 стадия — метастазы поражают отдельные участки тела и органы.
Прогноз недуга зависит и от возраста пациента. Юноши и девушки легче поддаются лечению, чем взрослые пациенты. У первой группы больных поражается малоберцовая, большеберцовая и плечевая кости, а у второй — плоские кости ребер и таза. При отсутствии лечения наблюдается метастазирование, что отрицательно сказывается на выживаемости пациента.
Чаще выявляются метастазы в легких, реже — в костной ткани и костном мозге. На позднем этапе поражается ЦНС, что может привести к быстрой смерти пациента. Реже выявляются метастазы в плевру, забрюшинную полость. Так как рассматриваемое заболевание быстро прогрессирует, наличие метастазов подтверждается у 50% пациентов, впервые обратившихся за медицинской помощью. При этом прогноз зависит от пути метастазирования (через кровеносную систему, по лимфатическим сосудам).
Прогнозирование врачей
Прогноз рассматриваемого процесса зависит от квалификации врача, к которому обратился пациент. Чтобы определить выживаемость, врач выявляет степень распространенности патологии. Если метастазы в лимфатических узлах и легких не подлежат удалению, прогноз неблагоприятный.
Выживаемость пациентов, у которых выявлена метастазы в костях и костном мозге, составляет 30%. При этом такие пациенты прошли мощную радиотерапию и последующую трансплантацию костного мозга. Своевременная диагностика (до момента ее распространения по организму) предоставляет возможность полностью избавиться от опухоли в 70% случаев. Такому прогнозу способствуют успехи в области фармакологии.
Новейшие медикаментозные средства, используемые для проведения химиотерапии, имеют меньше побочных эффектов. Поэтому на фоне такой терапии врачи могут предотвратить развитие опасных осложнений, включая рецидив саркомы.
Для устранения онкологии важно не упустить время. При проявлении незначительной симптоматики опухолевого процесса рекомендуется пройти обследование. Врач должен сообщить больному, что саркома Юинга — это не приговор.
Статистика и факторы риска
По статистике, выживаемость больных с таким диагнозом — 5 лет. Относительная пятилетняя выживаемость — прогноз пациентов, у которых рак суставов и костей. Такое заключение ставят врачи в 66% случаев. Это означает, что пациент с диагнозом рак костей и суставов, но при отсутствии метастазов может прожить еще 5 лет после выявления болезни.
На продолжительность жизни пациентов влияют следующие факторы:
- период, когда выявлено заболевание;
- некоторые типы ракового процесса хорошо поддаются терапии;
- сопутствующие патологии.
На долю относительной пятилетней выживаемости пациентов с саркомой Юинга приходится 50,6%. Точное прогнозирование заболевания проводится на основе истории болезни и типа ракового процесса, этапа и класса недуга, характеристики клиники саркомы. При этом учитывается, возможен ли рецидив патологического процесса. Вышеперечисленные факторы рассматривают в сочетании со статистикой по выживаемости. Правильная тактика терапии и выполнение всех рекомендаций лечащего онколога позволят пациенту победить заболевание.
Прогноз при саркоме Юинга
4.3 (86.67%) 3 оценка[ок]Саркома юинга выживаемость детей — ooncologiya
Саркома Юинга – это злокачественное новообразование, поражающая костную систему человека. Она считается достаточно редкой опухолью. Уровень заболеваемости составляет менее один случай на 1 миллион населения. Чаще всего развивается у детей в возрасте 10–15 лет. На этот период приходится пик заболеваемости. Можно выделить некоторые характерные признаки, присущие только этой опухоли:
- Поражает только детей, подростков и молодых людей.
- Развивается преимущественно в трубчатых костях.
- Метастазы обнаруживаются в других костях и лёгких.
- Опухоль весьма чувствительна к воздействию лучевой терапии.
Саркома Юинга отличается быстрым ростом и появлением ранних метастазов.
Особенности заболевания
По своей злокачественности и агрессивности саркома Юинга превосходит многие другие виды новообразований. Когда ещё не было возможности применить комплексную противоопухолевую терапию, метастазы фиксировались почти в 90% случаев. Чаще всего они обнаруживались в костях, лёгких и костном мозге. В некоторых случаях на момент постановки диагноза метастазы уже были. Если выясняется, что распространение опухоли в другие органы происходит через лимфатические сосуды, то прогноз будет неблагоприятный.
Как показывает клиническая практика, саркома Юинга очень редко диагностируется у детей до 5 лет и у взрослых, возраст которых перевалил за 30. Кроме того, учёные выяснили, что географический и этнический факторы играют немаловажную роль в уровне заболеваемости. Дети и подростки белой расы чащи имеют проблемы с опухолями костной системы, чем их сверстники из стран Азии и Африки. Также установлено, что мальчики почти в два раза чаще страдают эти злокачественным новообразованием, чем девочки. Некоторые другие факты про саркому Юинга:
- До 20 лет основная локализация – это трубчатые кости (бедренная, большеберцовая и др.). В то же время у юношей и девушек старше 20 лет наиболее часто поражаются тазовые кости, рёбра, лопатка, позвоночный столб.
- Примерно 70% опухолей развивается из костей нижних конечностей и таза.
- Первичное поражение плечевой кости наблюдается менее чем в 20% случаев.
- Реже всего опухолевый патологический процесс отмечается в костях черепа, кистей рук и стоп.
Причина
.
nyh-novoobrazovanij-300×170.jpg 300w» sizes=»(max-width: 700px) 100vw, 700px»/>
Точная причина возникновения саркомы Юинга неизвестна. Некоторые научные исследования указывают на значение наследственного фактора в появлении новообразования, также как и остеопетроз. Ко всему прочему, во многих случаях прослеживается взаимосвязь между травмой и развитием опухолевого процесса в костной системе у детей и подростков.
Имеются подтверждённые данные о том, что врождённые пороки развития опорно-двигательной и мочеполовой системы могут влиять на возникновения саркомы Юинга. Вместе с тем в отличие от других разновидностей остеосарком, воздействие ионизирующей радиации не провоцирует появление этой опухоли. К факторам риска можно отнести:
- Возраст. Максимальный уровень заболеваемости приходится на 10–15 лет.
- Пол. Мальчики и юноши чаще болеют, чем девочки и девушки.
- Этническая группа. Население с белым цветом кожи подвержено более высокому риску заболеть, по сравнению с людьми других рас.
Несмотря на наличие факторов риска, шансы на то, что у вас может развиться рак костной системы, совсем незначительные.
Клиническая картина
Как уже упоминалось ранее, чаще всего опухоль поражает длинные трубчатые кости. Ведущим симптомом саркомы Юинга считается появление боли локального характера. Какие особенности болевого синдрома:
- В начале заболевания болезненные ощущения слабые и умеренной интенсивности.
- Могут без видимой причины появляться и исчезать.
- Не ослабевают при отдыхе или в покое.
- Иногда усиливаются в ночное время суток.
- Фиксация или иммобилизация (обездвиживание) конечности не способствует облегчению состояния.
- Нередко от возникновения первых болезненных ощущений до постановки правильного диагноза проходит несколько месяцев.
- При прогрессировании и росте опухоли боль приобретает более интенсивный характер, ограничивает подвижность и повседневную физическую активность.
Обычно наблюдаются общие симптомы локального воспаления и опухолевой интоксикации, такие как подъём температуры, потеря массы тела, недомогание, слабость. По мере роста новообразования появляется отёчность, покраснение, болезненность при прощупывании поражённой области.
Стоит заметить, что довольно-таки часто первым симптомом саркомы Юинга у детей является не проходящая локальная припухлость. Кроме того, в зависимости от локализации злокачественного новообразования могут наблюдаться характерные клинические признаки. Некоторые важные симптомы с учётом места развития опухоли:
- Если поражаются кости нижней конечности, иногда развивается хромата.
- При расположении опухоли в позвоночном столбе, может происходить защемление нервных корешков или сдавление спинного мозга, что приводит к появлению радикулита, парезов, параличей, нарушение работы тазовых органов и т. д.
- В случае поражения костей грудной клетки, пациент может предъявлять жалобы на затруднённое дыхание.
Причины возникновения саркомы Юинга
Онкологическая патология может возникнуть в любом возрасте у представителей обоих полов. Саркома Юинга, причины которой до конца не изучены, является одной из самых быстро прогрессирующих опухолей. Заболевание поражает длинные трубчатые кости. Часто диагностируется саркома позвоночника, ключицы, ребер, таза или лопаток. Перед началом терапии врач выясняет возможную причину заболевания. Это дает возможность подобрать максимально эффективный метод лечения. Важно исключить факторы риска, чтобы избежать метастазирования и добиться стойкой ремиссии.Роль наследственности в возникновении саркомы Юинга
Онкологические болезни носят генный характер. Процесс деления клеток нарушается. Здоровые ткани перерождаются в патологически измененный биологический материал. При саркоме Юинга пораженная часть тела увеличивается за счет опухоли, которая произрастает из кости. Заболевание проявляется в периоде от 5 до 30 лет. В зрелом и пожилом возрасте данная опухоль диагностируется редко.
В 5% случаев саркома Юинга носит наследственный характер. Генное нарушение закладывается у ребенка еще в утробе матери. Болезнь может передаваться через несколько поколений. Например, от деда или прадеда к внуку или внучке. Родители, чей ребенок болен саркомой Юинга, также имеют предрасположенность к данному заболеванию. Но вероятность того, что онкологическая патология у них проявится, равна 5%.
Если в семейном анамнезе были случаи заболевания саркомой Юинга, необходимо особенно тщательно следить за развитием и поведением детей. Опухоль кости данного типа развивается стремительно. Симптомы появляются рано. Ребенок становится капризным и вялым, жалуется на боль в пораженных частях тела. Если врач диагностирует у малыша саркому Юинга, родителям также необходимо пройти обследование. Вероятность выявления рака у матери или отца маленькая, но все-таки она существует.
Многие родители интересуются, может ли у их ребенка появиться саркома Юинга, если один из родственников страдал этим заболеванием. Точный ответ дать невозможно. Вероятность наследственного рака кости мала. Однако при малейших подозрениях на развитие болезни необходимо обращаться к хирургу или ортопеду.
Появление саркомы Юинга из-за травмы кости
Онкологический процесс часто развивается на фоне механического повреждения. Кости — это основа опорно-двигательного аппарата. При их повреждении иногда образуются наросты и опухоли, склонные к озлокачествлению. Травмы могут перейти в онкологию, если их не лечить или лечить неправильно. Терапию назначает только профессиональный врач. Доверять народным целителям не стоит, так как это чревато плохими последствиями.
В саркому Юинга могут перерасти следующие типы костных повреждений:
- Переломы. Анатомическая целостность кости нарушается. Возникает боль, появляется отек. Человек не может пошевелить поврежденной конечностью. Переломы бывают разной степени тяжести, открытые и закрытые. Данное патологическое состояние требует немедленного обследования и лечения. В месте перелома могут формироваться наросты, склонные к малигнизации.
- Ушибы. Происходит повреждение хряща. Костная ткань растрескивается, отслаивается или разрывается. При неблагоприятных условиях и отсутствии своевременной терапии может начаться патологическое перерождение здоровых клеток в раковую опухоль.
- Вывихи и подвывихи. Повреждение связок и разрыв капсул сустава влияют на состояние костей. Если больную область не лечить, начинается патологический процесс. При неблагоприятных условиях вывихи и подвывихи становятся причиной появления саркомы Юинга.
- Внутрисуставные травмы. Данные переломы являются одними из самых сложных повреждений. Они требуют повышенного внимания со стороны хирурга и травматолога. Перелом влияет не только на кость, но и на весь сустав. На месте повреждения может формироваться опухоль. Важно следить за тем, чтобы новообразование не переросло в онкологию.
Саркома Юинга часто появляется у людей, попавших в автомобильные катастрофы или переживших падение с высоты. При этом наиболее часто страдает позвоночник. Новообразования могут возникать между позвонками или на самих костях. После удаления опухоли врач обязательно проводит гистологическое исследование, чтобы определить тип поражения. Если диагностируется саркома Юинга, пациента направляют на комплексное лечение. Грыжа позвоночника озлокачествляется редко. Чтобы этого не произошло, пациентам назначают лечебную физкультуру и препараты для улучшения кровообращения.
Скелетные аномалии как причина рака
Саркома Юинга может появиться из-за наличия таких дефектов, как энхондрома и костная киста. Данные патологии являются самыми распространенными скелетными аномалиями, которые могут перерождаться в рак. При диагностировании подобных болезней человек обязательно становится на медицинский учет. Врач наблюдает за развитием новообразований и их влиянием на организм. При необходимости делаются анализы и специальные исследования, чтобы исключить вероятность возникновения саркомы Юинга.
Энхондрома — это новообразование доброкачественного характера. Опухоль состоит из хрящевой ткани. Она локализуется преимущественно на стопах и кистях. Хрящ разрастается там, где в норме его быть не должно. Патологическое состояние не сопровождается болью и дискомфортом. Энхондрома находится внутри кости, может быть единичной или множественной. Опухоль большого размера провоцирует заметную деформацию конечностей и суставов. Избавиться от новообразования можно только хирургическим путем. После операции врач обязательно делает биопсию, чтобы исключить наличие саркомы Юинга. Энхондрома редко озлокачествляется, но затягивать с ее удалением нельзя.
Костная киста — это патология, при которой разрушается костная ткань. Из патологически измененных клеток образуется полость. Заболевание длится 2 года и при благоприятных условиях по истечении этого срока проходит само. Костная киста возникает преимущественно у детей и подростков. Врачи до сих пор не могут объяснить этот феномен. Новообразование лечится консервативно. Пациенту назначаются пункции, физиотерапия, лечебная физкультура, введение фармацевтических препаратов. Костная киста, переходящая в саркому Юинга, диагностируется редко. Как правило, это новообразование носит доброкачественный характер и легко поддается терапии.
Аномалии мочеполовой системы как причина рака
Медики выявили связь между функционированием мочеполовой системы и появлением саркомы Юинга. Функция почек заключается в выведении токсинов из организма. Если их работа нарушена или строение половых органов препятствует нормальному опорожнению мочевого пузыря, шлаки не выводятся и разносятся с кровью по всему телу. Избыток вредных веществ часто приводит к возникновению онкологических патологий, одной из которых и является саркома Юинга.
К раку костей может привести гипоспадия. Это порок мужской половой системы, при котором отверстие уретры смещается к основанию головки или ствола полового члена. Наружный выход может находиться в области мошонки, венечной борозды или промежности. У мужчины с данным пороком нарушается мочеиспускание, повышается риск возникновения почечных патологий и онкологических заболеваний. Чтобы устранить дефект, проводится уретропластика.
К саркоме Юинга приводят следующие почечные болезни:
- Мочекаменная. Эта патология опасна сама по себе и часто приводит к смерти. При отсутствии своевременной терапии МКБ становится причиной онкологических изменений в костных тканях.
- Пиелонефрит. Это инфекционное заболевание почек. Причиной пиелонефрита становятся стафилококки, стрептококки или кишечная палочка. Когда инфекция попадает в почку, развивается воспалительный процесс. Нарушается отток мочи, шлаки скапливаются в организме и приводят к возникновению опухолей в костях.
- Нефроптоз. Это аномальная подвижность одной или обеих почек. Болезнь опасна тем, что при нарушении кровообращения почка отказывает. Токсины выводятся из организма слишком медленно, поэтому повышается риск возникновения злокачественного новообразования.
Саркома Юинга стремительно прогрессирует. При диагностировании данной патологии лечение назначается незамедлительно. Точную причину не всегда удается установить. Несмотря на это, врач пытается исключить все возможные факторы риска. Саркомой Юинга болеют в основном дети и подростки. Представители европеоидной расы более подвержены данному виду злокачественной опухоли. Своевременная диагностика и правильный курс терапии повышают вероятность стойкой ремиссии и преодоления пятилетнего порога выживаемости.
Причины возникновения саркомы Юинга
5 (100%) 1 оценка[ок]Саркома Юинга: симптомы, лечение, прогноз
Саркома Юинга — опасное заболевание онкологического характера, при котором раковые клетки развиваются в костной ткани. Чаще всего (в 70 % случаев) эта болезнь поражает кости нижних конечностей. Код саркомы Юинга по МКБ — 10 С40, С41.
Свое название болезнь получила по фамилии врача Джеймса Юинга, открывшего эту патологию в 1921 году. В своих работах Джеймс описал заболевание как опухоль, возникающую преимущественно в трубчатых длинных костях.
Саркома Юинга: что это за болезнь?
Из всех существующих онкологических заболеваний данная патология считается одной из самых опасных. Объясняется это высокой агрессивностью опухоли: она прогрессирует быстрыми темпами и дает множественные метастазы.
Основная группа пациентов с таким диагнозом — дети в возрасте 10-20 лет. У взрослых саркома Юинга тоже диагностируется, однако значительно реже. При этом у мальчиков данный вид опухоли встречается чаще, чем у девочек. На сегодняшний день врачи не могут объяснить эту зависимость от половой принадлежности.

Клинические и морфологические симптомы костного рака весьма схожи с проявлением круглоклеточной опухоли мягких тканей, единственным отличием является локализация патологических клеток. По этой причине опухоль, затрагивающую скелет, называют классической саркомой Юинга, а ту, что возникает в мягких тканях грудной клетки, позвоночника и забрюшинного пространства — внескелетной саркомой.
Причины болезни
Точных причин развития саркомы этого типа обнаружить не удалось. Однако ведущие онкологи выдвигают ряд предположений, которые базируются на анализе статистики заболевания.
- Генетическая предрасположенность. Саркома Юинга у детей нередко диагностируется у нескольких сестер и братьев, что и стало причиной теории о предрасположенности к костной саркоме.
- Травмы костей. Примерно в 40 % случаев очаг опухоли расположен в том месте, где ранее была травма (перелом, сильный ушиб).
- Некоторые скелетные аномалии. Предположительно на риск развития саркомы влияет наличие аномалий скелета, в том числе: аневризмальная костная киста и энхондрома.
- Патологии и аномалии в мочеполовой системе. Среди них: редупликация почечной системы или гипоспадия.
Важно отметить, что наличие того или иного фактора вовсе не говорит о том, что у человека со временем появится раковая опухоль. Наличие этих признаков только повышает опасность развития болезни.
Факторы риска
Существует и несколько факторов риска, которые требуют повышенного внимания:
- мужской пол — у девочек и женщин саркома Юинга выявляется значительно реже;
- возраст 10-20 лет — большинство пациентов (64 %) относятся именно к этой возрастной группе;
- раса — обладатели белой кожи болеют костной саркомой значительно чаще, чем чернокожие.
Патогенез (что происходит во время болезни)
Опухоль при этом раковом заболевании представлена мелкими округлыми клетками, которые имеют разделения в виде фиброзных прослоек. Отличительными особенностями строения клеток можно назвать правильную форму, наличие овальных или округлых ядер с базофильными нуклеолами и хроматином. Новую костную ткань опухоль не вырабатывает.
Что это за болезнь – саркома Юинга, и как она развивается? Главным образом рост новообразования происходит за счет неконтролируемого деления клеток. По мнению ученых, такая патология бывает спровоцирована генетическими повреждениями особого типа. В числе таких повреждений — мутация гена, отвечающего за кодирование производства рецептора, способного трансформировать фактор роста. В результате усиленное деление патологических клеток не блокируется.
Типы болезни
В медицине саркому Юинга делят на 2 типа:
- локализованную — новообразование, поражающее определенный участок костной ткани и возможно распространяющееся на ближние лимфоузлы и сухожилия;
- метастатическую — саркома, которая распространилась по всему организму и затронула кости, лимфатическую систему, кровеносные сосуды, а также отдаленные внутренние органы.
Стадии развития заболевания
Кроме того, для удобства дифференциации предусмотрено деление на стадии. При постановке диагноза этот показатель обязательно указывают, так как это дает врачам максимально полную картину болезни.
- 1 стадия. Самое начало развития болезни. Патологические клетки в это время располагаются только на поверхности костей и не проникают вглубь. Размеры опухоли достигают всего нескольких миллиметров. Избавиться от новообразования в это время довольно просто, однако болезнь на 1 стадии выявляется крайне редко. Причина — отсутствие симптоматики.
- 2 стадия. Саркома Юинга увеличивается в диаметре и при этом начинает проникать в более глубокие слои костной ткани. Прогноз лечения в этом случае также оптимистичный. При должном лечении около 60-65 % пациентов излечиваются от патологии.
- 3 стадия. В онкологическом процессе участвует не только костная ткань, но и ближние мягкие ткани, лимфоузлы, расположенные рядом. Шансы на удачное лечение несколько ниже — около 40 %.
- 4 стадия. Саркома распространяется по телу и дает вторичные очаги рака. 5-летняя выживаемость при саркоме Юинга и достижение ремиссии возможно в 7-10 % случаев. При хорошей чувствительности опухоли и с учетом пересадки костного мозга на 4 стадии возможно повышение шансов пациента до 30 %.
Важным отличием саркомы Юинга от многих других видов онкологии можно назвать стремительное развитие.
Клиническая картина (симптомы)
На первых этапах развития саркомы Юинга симптомы практически не проявляются, что препятствует ранней диагностике заболевания. Более того, при описании симптоматики следует иметь в виду: в каждом случае признаки могут несколько варьироваться в зависимости от локализации опухоли.
Боль. Болевые ощущения можно включить в число первых проявляющихся симптомов при костных опухолях. Вначале боли характеризуются как кратковременные непостоянные. В ходе прогрессирования болезни они усиливаются, однако такие симптомы больные часто принимают за проявления других патологий. В отличие от болей воспалительного характера, боль при саркоме Юинга не стихает в покое и при жесткой фиксации конечности. Особенно часто пациенты жалуются на усиление болевых ощущений в ночное время.
Обездвиживание сустава. Примерно через 3-4 месяца после первых проявлений симптомов прилежащий сустав начинает плохо функционировать. Это проявляется в трудности сгибания и разгибания конечности, появлении болей вплоть до полного обездвиживания.
Покраснение и боли в мягких тканей. Прогрессирующая опухоль кости постепенно вовлекает в процесс и мягкие ткани, расположенные в непосредственной близости. Кожа в этой области становится покрасневшей, присутствует некоторая припухлость. Во время пальпации больные отмечают болезненность тканей.
Увеличение лимфоузлов. На 1-2 стадии саркомы увеличиваться могут только те лимфоузлы, которые расположены недалеко от опухоли. При 3 и 4 стадии наблюдается увеличение и болезненность шейных, паховых и других лимфоузлов.
Ухудшение общего состояния. При переходе на стадию метастазирования у пациентов наблюдается резкая потеря веса, отсутствие аппетита, полная апатия, быстрая утомляемость. Возможно повышение температуры тела, лихорадочное состояние.

Характерные симптомы
Существуют и некоторые симптомы саркомы Юинга, которые характерны только при поражении определенных костей:
- кости таза и нижних конечностей — развитие хромоты;
- позвоночник — поражение спинного мозга, радикулопатия, появление замедленных рефлексов и мышечного торможения;
- грудная клетка — примеси крови в мокроте, одышка, дыхательная недостаточность.
Лабораторные анализы
В ходе диагностических процедур доктора преследуют сразу несколько целей: выявить очаг заболевания и его природу, а также проверить наличие метастазов в других органах и тканях. Для этого применяют сразу несколько видов лабораторных анализов и аппаратной диагностики.
Анализ крови. При изучении количественного состава крови врачи учитывают показатели эритроцитов, тромбоцитов и лейкоцитов. Отличия от нормы свидетельствуют о патологических процессах в организме и распространении опухоли.
Биопсия. Под этим медицинским термином подразумевают извлечение пробы тканей опухоли или костного мозга. Проводится такая процедура с помощью длинной иглы. Только после гистологического исследования этих тканей доктора могут подтвердить злокачественный характер новообразования.
Аппаратная диагностика
Благодаря аппаратным методам диагностики врачи получают информацию о размерах новообразования, его точной локализации и количестве очагов.
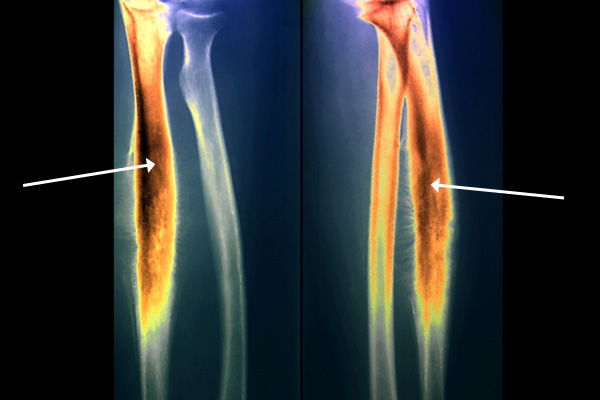
Рентген. Рентгеновские снимки считаются одним из самых важных способов диагностики рака костей. Если необходимо проверить состояние внутреннего костного вещества, то при рентгене используют контрастный раствор. На рентгеновском снимке здоровая кость имеет серый цвет, а пораженная раком — темный.
Компьютерная томография. В ходе этой процедуры выявляется размер опухоли и наличие (или отсутствие) метастазов.
Магнитно-резонансная томография. Она выступает в качестве эффективного способа диагностики.
Лечение химиотерапией
Существует сразу несколько методов лечения. Выбор того или иного подхода основывается на стадии болезни, локализации опухоли, сопутствующих заболеваниях и возрасте пациента.
При этом лечение саркомы Юинга проходит по несколько иному сценарию, нежели лечение других видов рака. Если многие другие формы рака требуют в первую очередь хирургического вмешательства, то при саркоме чаще назначают химиотерапию. Проведение такого курса перед операцией способствует сокращению размеров опухоли.
Принцип химиотерапии заключается в применении очень сильных лекарственных препаратов. Они могут быть представлены в разных формах (таблетках, инъекциях). Попадая в организм человека, эти лекарственные вещества губительно влияют на раковое образование, разрушают структуру его клеток и блокируют развитие саркомы Юинга. Прогноз с высокими шансами на излечение возможен в том случае, если после химиотерапии в организме пациента осталось не более 5 % опухоли.
Проводится такое лечение в несколько подходов через каждые 2 или 4 недели. Самыми частыми препаратами, применяемыми при химиотерапии, являются: вепезид, фосфамид, циклофосфан, винкристин, этопозид и некоторые другие.
Хирургическая операция
Чаще всего хирургические операции включают в комплексное лечение. После уменьшения размеров опухоли под действием химиотерапии, хирурги удаляют пораженную часть тканей (мягких и костных). При удалении больших объемов кости этот участок заменяют трансплантатами. Очень редко для устранения опухоли требуется ампутация конечности (или частичная ампутация).

При необходимости после операции назначают дополнительный курс химиотерапии или радиотерапии. Это даст возможность разрушить остатки патологических клеток (если они имеются) и тем самым предотвратить рецидив (повторное распространение) рака.
Лучевая терапия
Лучевая или радиотерапия — еще один эффективный способ борьбы с саркомой Юинга. В ходе этой процедуры тело пациента подвергается излучению, обладающим разрушительным действием на раковые клетки. Такой способ устранения патологии довольно часто применяют в послеоперационный период, чтобы разрушить те раковые клетки, которые остались в теле пациента.
Каждый из перечисленных методов терапии пациенты переживают довольно тяжело. После операции это долгий восстановительный период, после лучевой и радиотерапии идет период побочных явлений. Объясняется это тем, что радиоизлучение и мощные лекарственные препараты имеют негативное влияние не только на клетки опухоли, но и на абсолютно здоровые ткани (только в меньшем объеме). В это время пациенты могут испытывать частые приступы тошноты и рвоты, резкое падение иммунитета, повышается риск заболевания разными заболеваниями, нарушение работы многих систем организма.
Вместе с тем правильно назначенное комплексное лечение позволяет избавиться даже от такого страшного и тяжелого заболевания, как саркома Юинга. Сколько живут такие пациенты, зависит от индивидуальных особенностей, однако положительного эффекта можно добиться даже на 4 стадии болезни.
Саркома Юинга – особенности развития рака кости и современные методы лечения
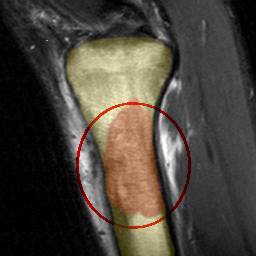
Саркома Юинга является злокачественной опухолью, представленной небольшими круглыми атипичными клетками. Это редкое заболевание, при котором раковые клетки находятся в кости или в мягкой ткани. Наиболее распространенными областями поражения являются кости таза, бедра, плечевой кости, ребер и ключицы. Саркома Юинга встречается наиболее часто среди детей и подростков с гендерным женско-мужским соотношением 1:1,6. Хотя саркома Юинга классифицируется как опухоль костей, заболевание может развиваться не только в костной ткани, что создает определенные трудности в классификации.
Причины возникновения саркомы Юинга у детей и способствующие факторы
Саркомы Юинга, как полагают, происходят от клеток нервного гребня и мезенхимальных стволовых клеток в результате стимуляции постганглионарных холинергических нейронов. Тем не менее, точная причина происхождения саркомы Юинга неизвестна. Кроме того, нет данных о роли хромосомных влияний.
Одним из провоцирующих факторов могут стать травмы, ушибы, переломы костей.
Локализация этого вида рака и особенности метастазирования
Заболевание имеет спорадический характер, хотя было установлено, что родственники больных, страдающих саркомой Юинга, имеют повышенный риск заболеваемости раком нейроэктодермальных слоев и злокачественных новообразований желудка. В редких случаях саркома были представлена как явление вторичной злокачественности — у ряда пациентов были найдены сопутствующие раковые патологии в желудке и кишечнике.
Общая ежегодная заболеваемость саркомой Юинга составляет примерно один случай на миллион в среднем по всему миру.
- Что касается возрастных проявлений, то в период от рождения до возраста 20 лет частота составляет 2,9 случаев на миллион населения.
- Примерно половина всех пациентов в возрасте 10-20 лет на момент постановки диагноза представляют саркому Юинга как второе, наиболее распространенное злокачественное образование в области костей у детей и подростков.
- Были случаи от рождения до 80 лет, хотя и очень редко.
Наличие этих опухолей у представителей белых рас в 9 раз выше, чем среди черных. Это открытие контрастирует с остеосаркомой, которая имеет относительно равное расовое распределение.
Заболеваемость саркомы Юинга у женщин составляет 2,6 случаев на миллион населения, по сравнению с показателем в 3,3 случаев среди мужчин.
Пик заболеваемости этим недугом приходится на конец подросткового периода. В целом, 27 % случаев происходит в течение первого десятилетия жизни, 64 % случаев приходится на вторую декаду и 9% случаев — на третью декаду.
Симптомы заболевания и диагностика саркомы Юинга
Признаки и симптомы саркомы Юинга
- Локализованная боль в области пораженной кости.
- Боль в спине, что может указывать на параспинальную, забрюшинную саркому или опухоль в области глубокого таза.
- Ощутимая масса опухоли.
- Системные симптомы лихорадки и потери веса, которые часто указывают на метастазы.
Объективное исследование состоит из ряда последовательных процедур
- Тщательный осмотр и пальпация болезненных участков. Саркома Юинга может начать свое развитие практически в любом месте. Поражения длинных костей могут сочетаться с патологическими переломами.
- Комплексное неврологическое обследование с целью оценки асимметричной слабости, онемения и болевых ощущений. Опухоли, расположенные близко к кости, часто приводят к невропатической боли.
- Осмотр кожи на наличие петехии или пурпура, что может быть вызвано за счет тромбоцитопении, провоцированной клинически значимыми метастазами костного мозга.
- Легочная аускультация с целью выявления асимметричных звуков дыхания и поражений плевры, которые могут указывать на метастазы в легких.
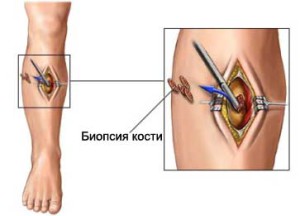
Никакие конкретные анализы крови не являются диагностически полезными для саркомы Юинга. Однако следующие исследования могут быть полезны в идентификации или исключении других заболеваний.
- Клинический анализ крови.
- Бактериальные посевы крови.
- Уровни С-реактивного белка.
- Скорость оседания эритроцитов.
- Уровень лактатдегидрогеназы.
- Цитогенетические и молекулярные исследования.
- Гистология тканей опухоли и окружающих участков.
- Обычная рентгенография в очагах, где пальпируется повышенная костная масса.
- Магнитно-резонансная томография.
- Компьютерная томография.
Если есть подозрение на метастазы, следующие исследования важны для оценки степени опухоли и возможности осложнений.
- Двусторонняя биопсия костного мозга.
- Сканирование КТ грудной клетки.
- Радиоизотопное сканирование костей.
- МРТ всего тела.
- Фтордезоксиглюкозовая позитронно-эмиссионная томография.
Современные методы лечения онкологического заболевания костной ткани
Лечение саркомы Юинга длится около 6-9 месяцев и состоит из чередующихся курсов двух химиотерапевтических режимов:
- винкристин, доксорубицин, циклофосфамид;
- ифосфамид и этопозид.
Химиотерапия может применяться на стационарной или амбулаторной основе, в зависимости от состояния пациента и его терпимости к больничным условиям. Пациенты часто переносят эпизоды лихорадки, сопровождающиеся сильной нейтропенией. Поэтому в течение от 3 до 7 дней между циклами химиотерапии показана госпитализация.
Химиотерапия с укороченным интервалом (вместо стандартного 3-недельного лечения, курс сокращается до 2 недель) улучшает прогнозы для локализованной саркомы Юинга без увеличения токсичности по данным исследований детской онкологии. У пациентов, получавших интервал химиотерапии каждые 2 недели, сроки 5-летнего отсутствия рецидивов, как и выживания, увеличились до 73 %, по сравнению с 65 % у пациентов, получавших химиотерапию каждые 3 недели. Дозы химиотерапии были похожи между группами, и все пациенты получали гранулоцитарный колониестимулирующий фактор, чтобы поддерживать адекватные количество нейтрофилов.
В настоящее время открытое исследование в детской онкологии оценивает эффективность добавления винкристина, топотекана и циклофосфамида с укороченным интервалом для пациентов с неметастатической формой саркомы Юинга.
Получение информированного согласия родителей требуется до начала терапии, если пациент будет зачислен в терапевтические группы, что связано с ранним недееспособным возрастом.
Терапия первичной опухоли имеет решающее значение для долгосрочного лечения. Окончательные хирургические методы крайне рекомендованы, например, удаление малоберцовой кости с целью сохранения больших отрезков конечности. Любая операция должна быть выполнена под руководством опытных хирургов-онкологов, специализирующихся в области тела, где опухоль найдена.
При отсутствии минимально болезненной хирургической процедуры местное лечение может быть основано на лучевой терапии.
Нет стандартизированных планов лечения второй линии для рецидивирующей или резистентной саркомы Юинга. Терапевтические подходы должны быть основаны на вероятности рецидива и предшествующей терапии. Комбинации химиотерапии винкристин + иринотекан + темозоломид, или гемцитабин + доцетаксел рассматриваются в отношении рецидивирующей саркомы Юинга. Радиация или операция могут играть роль местной терапии и паллиативной поддержки.
Пациенты требуют тщательного мониторинга калорийности пищи во время лечения. Услуги диетолога часто необходимы, хотя специальных диет не требуется для лечения. Ограничение активности зависит от расположения первичных и метастатических поражений. Общих ограничений нет.
Медикаментозная терапия изменяется незначительно среди русских, европейских и североамериканских детских врачей. Пациенты должны находиться под постоянным наблюдением педиатра-онколога.
Собственно, для лечения подобного рода болезней у детей требуется многопрофильная команда специалистов, включающая в себя, наряду с детскими онкологами, специалистов по инфекционным заболеваниям.
- Радиационные онкологи.
- Хирурги.
- Радиологи.
- Медсестры.
- Социальные работники.
- Терапевты.
- Специалисты банка крови.
- Психологи.
- Школьные наставники.
- Фармацевты.
Лечащий врач должен быть проинформирован о ходе болезни и возникающих осложнениях пациента. Полное физическое обследование требуется перед каждым циклом химиотерапии и в любое время при подозрительных признаках и симптоматике. К таким признакам относятся те же симптомы, что проявлялись в начале болезни, а также приступы необъяснимой лихорадки и боли.
Первичные и метастатические опухоли контролируются примерно каждые 10-12 недель во время терапии и каждые 3-4 месяца в течение первого года после окончания терапии.
Долгосрочные наблюдения разнесены постепенно на срок 5-6 лет после завершения терапии. Через 5 лет в состоянии ремиссии наблюдение можно приостановить. Однако пациент должен совершать ежегодные последующие визиты к врачу для мониторинга функциональности поврежденной кости и отдаленных последствий терапии, предпочтительно — в условиях стационара.
Что включает в себя последующее наблюдение и лечение?
- Поздние эффекты от химиотерапии требуют регулярного наблюдения.
- Рецидив основного заболевания является основным риском в первые 10 лет после постановки диагноза.
- Вторичное злокачественное течение развивается примерно у 1-2 % пациентов, начиная с 5 лет после постановки диагноза. Наиболее распространенной вторичной злокачественной патологией является острый миелоидный лейкоз.
- Терапевтические токсичности по отношению к сердцу и почкам, нервной и эндокринной системам, а также к психическому состоянию должны контролироваться у больных, перенесших острую интоксикацию, и тех, кто испытал симптомы после терапии.
Прогноз и осложнения при диагнозе саркома Юинга
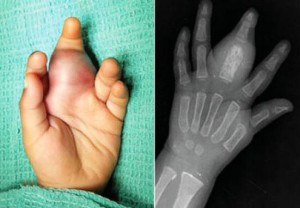
Наиболее существенным фактором в настоящее время является определение прогноза у пациентов с саркомой Юинга, что осложняется скрытой возможностью к метастазированию. Первичная опухоль в дистальных отделах конечностей обладает более благоприятным прогнозом, чем развивающаяся в центре кости или в области костной основы таза. Возраст моложе 15 лет также обуславливает более благоприятный прогноз.
Какие бывают осложнения химиотерапии?
- Винкристин — в первую очередь вызывает нейропатию, в том числе запоры, миалгии, артралгии и холестаз.
- Доксорубицин — становится причиной дисфункции миокарда и панцитопении.
- Циклофосфамид — вызывает панцитопению, а его дозировка обуславливает вероятность развития геморрагического цистита.
- Ифосфамид — по аналогии с циклофосфамидом, часто является причиной геморрагического цистита, который требует использования дополнительного лечения. Пациенты ближе к концу терапии иногда получают синдром Фанкони, по причине нарушений электролитного обмена.
- Этопозид — может привести к панцитопении, а также анафилактическим реакциям. Кроме того, препарат вовлечен в развитие вторичных злокачественных опухолей, особенно — острой миелоидной лейкемии.
- Комбинированная химиотерапия — осложнения в целом выражены в виде алопеции, тошноты, рвоты, диареи, а иногда и повышенного риска заражения инфекционными болезнями вследствие иммуносупрессии, нарушений питания и психологического состояния. Кроме того, у более взрослых пациентов, перенесших эту терапию, необходимо тщательно контролировать патологический эффект химиотерапии, такой как повреждение органов, бесплодие, а также риск вторичной злокачественности.
Хирургические осложнения обычно включают в себя инфекции и кровотечения. Специфические осложнения привязаны к месту расположения опухоли, а также общему состоянию пациента во время операции.
Точно так же осложнения лучевой терапии являются прямым результатом излучения. Пациенты, которые получают большие разовые дозы радиации, часто имеют большие шансы развития панцитопении, истощения и диареи. Кроме того, излучение увеличивает вероятность вторичного злокачественного течения, особенно в области облучения.
Выживаемость больных с саркомой Юинга сильно зависит от начальной стадии выявления заболевания.
- Общая выживаемость пациентов составляет 60 %.
- Для пациентов с локализованным заболеванием данный показатель несколько выше — 70 %.
- Пациенты с метастатическими проявлениями получают долгосрочные шансы выживаемости в 25 %.
«Что такое саркома?» – Яндекс.Знатоки
Саркома встречается примерно в 1% онкологических заболеваний. Это опухоль, которая возникает из соединительных тканей: мышц, сухожилий, хрящей и костей. Соединительные ткани выполняют опорно-двигательную и, как следует из названия, соединительную функцию организма. Именно поэтому наиболее часто саркомы встречаются на конечностях, туловище и реже — во внутренних органах брюшной полости или в грудной клетке. Пациенты, у которых возникла опухоль мягких тканей чаще всего жалуются на появление припухлости, деформации, болезненности в области этой опухоли. Если у пациента развивается саркома кости (остеосаркома), первый симптом — боль, которая носит постоянный характер, и обезболивающие препараты практически не помогают.
Саркомы развиваются медленно, поэтому если опухоль выросла за один или несколько дней, то это, скорее всего, какая-то другая опухоль. Самым важным моментом постановки диагноза саркомы является гистологическое исследование опухоли – исследование небольшого участка ткани под микроскопом. Нужно заметить, что гистологическое исследование напрямую зависит от подготовки патолога (врача, который смотрит препараты), у нас в стране таких специалистов можно пересчитать по пальцам.
Выбор метода лечения также зависит от морфологического исследования, поэтому для проведения лечения нужно выбирать центры, в которых есть хорошая лаборатория патоморфологической диагностики. Саркома крайне сложная опухоль для лечения. Современный подход к лечению подразумевает сочетание сразу нескольких методов лечения. Основным является хирургический – полное удаление опухоли. Также при некоторых видах сарком хирургия не может быть проведена без химиотерапии – системного лечения лекарственными препаратами, а также без лучевой терапии. Сочетание всех этих методов лечения возможно только в больших онкологических центрах, где есть возможность проведения операций, химиотерапии и лучевой терапии. Такой сложный подход к лечению направлен на то, чтобы уменьшить риск рецидива болезни (повторения). Народных методов лечения саркомы не существует. Лечение народными средствами приводит к прогрессированию болезни и ухудшению прогноза заболевания.
Саркома Юинга > Архив – Клинические протоколы МЗ РК
Цели лечения: целью любой стандартизованной терапии должна быть гарантия достаточного локального и системного контроля.
Тактика лечения
Протокол лечения саркомы Юинга у детей:
Неоадъювантная химиотерапия 2-4 цикла с 3-х нед. перерывами, если опухоль изначально нерезектабельная ± Неоадъювантная лучевая терапия Оперативное лечение – полное удаление опухоли, если операция не вызовет значительного нарушения функции или удаление основной массы опухоли, когда полное удаление опухоли приведет к значительному функциональному нарушению адъювантная химиотерапия – 6-8 циклов с 3-х нед. перерывами ± лучевая терапия.
Лечение саркомы Юинга включает мультимодальный подход с применением операции и облучения для контроля над первичной опухолью и химиотерапии для борьбы с субклиническими микрометастазами. При планировании терапии учитываются необходимость сохранения функции конечности и возможные отдаленные последствия лечения.
Оперативное лечение: используется в случаях, когда удаление пораженной кости не приведет к значительному функциональному дефекту и когда технически возможна расширенная резекция опухоли.
Начальным этапом лечения возможна операция при резектабельных опухолях:
1. Опухоль малоберцовой кости.
2. Опухоль лопатки.
3. Опухоль ребер.
4. Опухоль костей кисти и стопы.
Лучевая терапия:
Саркома Юинга – чувствительная к облучению опухоль. Местный контроль над опухолью у большинства больных может быть достигнут с помощью применения достаточных доз облучения и включения в поля облучения адекватного объёма окружающей нормальной ткани. Рекомендуемая доза для облучения первичных опухолей составляют 55-60 гр.
Немедикаментозное лечение: режим, диета по показаниям и возрасту.
Медикаментозное лечение, оперативное и лучевое лечение
Саркома Юинга составляет 10-15% первичных злокачественных опухолей скелета. Опухоль характеризуется быстрым ростом и ранним метастазированием. Заболевание у детей протекает более злокачественно, чем у взрослых.
В настоящее время общепринятым считается комплексное или комбинированное лечение детей с саркомой Юинга с обязательным включением в программу оперативного вмешательства наряду с химиолучевыми методами лечения. Длительность лечения саркомы Юинга составляет от 18 до 24 месяцев.
I этап: неоадъювантная (индукционная) химиотерапия- 4 курса полихимиотерапии с 3-х недельным интервалом между курсами по схеме VАСР:
– винкристин 1.5 мг/м2, внутривенно, струйно, в 1-й день;
– доксорубицин 50 мг/м2, внутривенно, капельно, в 1-й день;
– циклофосфамид 1200 мг/м2, внутривенно, капельно, во 2-й день;
– цисплатин 100 мг/м2, внутривенно, капельно, в 4-й день.
II этап: проведение лучевой терапии в СОД-50-60 гр., с желательным проведением 4-х курсов полихимиотерапии на фоне ЛТ, по схеме:
– винкристин 1,5 мг/м2, внутривенно, струйно, в 1-й день;
– дактиномицин 10-15 мкг/м2, внутривенно, струйно, с 1 по 5 дни.
III этап: для операбельных опухолей (при локализации опухоли в области малоберцовой кости, ребра, ключицы и т.д.) – оперативное удаление опухоли (с оценкой степени терапевтического патоморфоза).
IV этап: полихимиотерапия по схеме VАСР – 4-5 курсов с 4-х недельными интервалами между курсами. При достижении предельно допустимой дозы адриамицина (500 мг/м2) применяют еще 3-4 курса ПХТ с интервалом между курсами 4-5 недель по схеме СА VM:
– винкристин 1,5 мг/м2, внутривенно, струйно; в 1,8 и 15 дни;
– циклофосфамид 600 мг/м2 внутривенно, струйно; в 1, 8 и 15 дни;
– дaктиномицин 10-15 мг/м2, внутривенно, струйно; в 2,5,9 и 14 дни;
– метотрексат 10 мг/м2, внутривенно, струйно; в 2,5,9 и 14 дни.
При локализации саркомы Юинга в области длинных трубчатых костей на первом этапе комплексного лечения проводится 4 курса полихимиотерапии по следующей схеме:
– винкристин 1,5 мг/м2, внутривенно, струйно, в 1-й день;
– циклофосфамид 1200 мг/м2, внутривенно, капельно, в 1-й день;
– цисплатин 100 мг/м2, внутривенно, капельно, в 3-й день;
– доксорубицин 30 мг/м2, внутривенно, капельно, в 4 и 5 дни.
При неэффективности вышеуказанных программ полихимиотерапии возможно использование следующих альтернативных курсов полихимиотерапии с 3-х нед. перерывами до 6 циклов по схемам:
№ 1:
– этопозид 100 мг/м2, внутривенно, капельно, с 1-го по 5-й дни;
– циклофосфамид 300 мг/м2, внутривенно, капельно, с 1-го по 5-й дни;
– цисnлатин 30 мг/м2, внутривенно, капельно, с 1-го по 5-й дни;
– фарморубицин 40 мг/м2, внутривенно, капельно, во 2 и 3 дни;
№2:
– этопозид 100 мг/м2, внутривенно, капельно, с 1-го по 5-й дни;
– ифосфамид 1,5 мг/м2, внутривенно, капельно с месной, с 1-го по 5-й дни;
– доксорубицин 30 мг/м2, внутривенно, капельно, во 2 и 3 дни.
№3:
– этопозид 100 мг/м2, внутривенно, капельно, с 1-го по 5-й дни;
– карбоnлатин 100 мг/м2, внутривенно, капельно, с 1-го по 5-й дни.
№4:
– этопозид 100 мг/м2, внутривенно, капельно, с 1-го по 5-й дни;
– ифосфамид 1,8 г/м2, внутривенно, капельно с месной, с 1-го по 5-й дни.
№5:
– ифосфамид 3 г/м2, внутривенно, капельно с урометоксаном, в 1 и 2 дни;
– доксорубицин 30 мг/м2, внутривенно, капельно, в 1 и 2 дни;
– винкристин 1,5 мг/м2, внутривенно, струйно; в 1, 8, 15 дни;
– дaктиномицин 0,5 мг/м2, внутривенно, капельно, с 1-го по 3-й дни.
№6:
– винкристин 1,5 мг/м2, внутривенно, струйно, в 1-й день;
– циклофосфамид 400 мг/м2, внутривенно, капельно; в 1, 2, 3 дни;
– дактиномицин 450 мкг/м2, внутривенно, капельно; в 1, 2, 3 дни;
– этопозид по 100 мг/м2, внутривенно, капельно; в 1, 2, 3 дни.
№7:
– винкристин 1,5 мг/м2, внутривенно, капельно, в 1 день;
– циклофосфамид 400 мг/м2, внутривенно, капельно; в 1, 2, 3 дни;
– доксорубицин 20 мг/м2, внутривенно, капельно; в 1, 2, 3 дни;
– этопозид по 100 мг/м2, внутривенно, капельно; в 1, 2, 3 дни.
При появлении на фоне лечения метастазов проводится 3-5 альтернирующих курсов полихимиотерапии с интервалом между курсами 3 недели по схеме:
– этопозид 100 мг/м2, внутривенно, капельно, с 1-го по 5-й дни;
– циклофосфамид 300 мг/м2, внутривенно, капельно, с 1-го по 5-й дни;
– фарморубицин 30 мг/м2, внутривенно, капельно, во 2-й и 3-й день;
– цисплатин 20 мг/м2, внутривенно, капельно, с 1-го по 5-й дни.
Для усиления эффективности лечения и с целью достижения операбельности метастазов после окончания полихимиотерапии возможно присоединение лучевой терапии в СОД-30 гр.
При стабилизации процесса в легких планируется проведение оперативного лечения в различных объемах. При патоморфозе I-II степени (в метастазе) назначают препараты интерферон-альфа в течение 1 года в возрастных дозировках. При патоморфозе III-IV степени – продолжение химиотерапии по схемам идентичным предоперационным. В зависимости от переносимости полихимиотерапии возможно назначение 3-4-х курсов препараты интерферон-альфа в возрастных дозировках для консолидации полученного эффекта При отсутствии эффекта от лечения назначается лучевая терапия с паллиативной целью.
В случае дальнейшей диссеминации процесса используют альтернирующие схемы с интервалами между ними 3 недели:
1)
– этопозид по 100 мг/м2, внутривенно, капельно, с 1-го по 5-й дни;
– адриамицин по 30 мг/м2, внутривенно, капельно, во 2-й и 3-й день;
– метотрексат по 0,5-1 мг/кг, внутривенно, струйно, с 1-го по 5-й дни.
2)
– ифосфамид по 1,5 г/м2, внутривенно, капельно с месной, с 1-го по 5-й дни;
– карбоплатин по 100 мг/м2, внутривенно, капельно, с 1-го по 5-й дни;
– винкристин 1,5 мг/м2, внутривенно, струйно, в 1 день.
При стабилизации опухолевого процесса рассматривается вопрос об оперативном лечении.
Протокол EUROEWING-99
Этап индукции – 6 циклов ПХТ по VIDE схеме:
– винкристин – 1,5 мг/м2 – 1-й день;
– ифосфамид – 3 г/м2– 1-3 дни;
– доксорубицин – 20 мг/м2 – 1-2 дни;
– Этопозид – 150 мг/м2– с 1-го по 3-й дни;.
Повторение цикла через 21 дней, считая с 1-го дня предыдущего цикла.
Этап локального контроля: операция + ЛТ на первичный очаг.
Этап консолидации: в зависимости от стадии, объёма опухоли, наличия радикальной операции и степени лечебного патоморфоза проводится различные схемы ХТ.
При локализованных операбельных СЮ, объёмом не более 200 см3 и хорошим лечебным патоморфозом (не более 5% живых опухолевых клетко) проводится 8 курсов ХТ по схеме:
VAI или 1 курс VAI и далее 7 курсов VAC.
При локализованных неоперабельных, с плохим лечебным патоморфозом (более 5% живых опухолевых клетко) и при метастатическом поражении только легких проводится 8 курсов VAI или 1 курс и далее высокодозной ПХТ по схеме: бусульфан+мелфалан.
При метастатических СЮ – внелегочные или комбинированные метастазы – проводится высокодозная ПХТ: бусульфан+мелфалан.
VAI:
– винкристин – 1,5 мг/м2 – 1 день;
– дактиномицин – 0,75 мг/м2 – 1-2 дни;
– ифосфамид – 3000 мг/м2 – 1-2 дни.
VAC:
– винкристин – 1,5 мг/м2 – 1-й день;
– дактиномицин – 0,75 мг/м2 – 1-2 дни;
– циклофосфамид – 1500 мг/м2 – 1-й день.
Схема высокодозной ХТ:
– бусульфан – 600 мг/м2 – в 3-й, 4-й, 5-й, 6-й дни внутрь.
– мелфалан – 140 мг/м2 – в\в – 2-й день
Аутологичная трансплантация ПСК.
Лечение СЮ по протоколу REN-3, в рамках кооперированной итальянской группой по изучению сарком ISG с 1997г.
Индуктивная ПХТ – 3 курса с 3-х нед. перерывами
КУРСЫ – 1, 3 (0-я и 6-я нед.):
– винкристин – 1,5 мг/м2 – 1-й день;
– доксорубицин – 40 мг/м2 – 1–2 дни;
– циклофосфамид – 1200 мг/м2 – 1-й день.
КУРС 2 (3 неделя):
– винкристин – 1,5 мг/м2 – 1-й, 8-й день;
– дактиномицин – 1,25 мг/м2 – 1-й день;
– ифосфамид – 1800 мг/м2 – с 1-го по 5-й дни.
Этап локального контроля: операция + ЛТ – проводится на 9-10 неделе.
Консолидация:
КУРСЫ 4, 6, 8, 10, 12 (11, 17, 23, 29, 35-я недели соответственно):
– винкристин – 1,5 мг/м2 – 1-й день;
– доксорубицин – 40 мг/м2 – 1-2 дни;
– циклофосфамид – 1200 мг/м2 – 1-й день.
КУРСЫ 5, 7 (14, 20-я недели соответственно):
– винкристин – 1,5 мг/м2 – 1, 8 день;
– дактиномицин – 1,25 мг/м2 – 1 день;
– ифосфамид – 1800 мг/м2 – с 1-го по 5-й дни.
КУРСЫ 9, 11, 13 (26, 32, 38-я недели соответствено):
– этопозид – 100 мг/м2 – 1-5 дни;
– ифосфамид – 1800 мг/м2 – с 1-го по 5-й дни.
Протокол скандинавской группой по изучению сарком (SSG) с 1997 г.
Альтернирующие курсы:
VID:
– винкристин – 1,5 мг/м2 – 1, 8 день;
– дактиномицин – 1,25 мг/м2 – 1 день;
– ифосфамид – 1800 мг/м2 – с 1-го по 5-й дни.
PID:
– цисплатнин – 40 мг/м2 – 1, 2 дни;
– дактиномицин – 1,25 мг/м2 – 1 день;
– ифосфамид – 1800 мг/м2 – с 1-го по 5-й дни.
VACA:
– винкристин – 1,5 мг/м2 – 1 день на 4, 7, 10, 13, 16, 19, 22, 25, 28, 31, 34, 37, и 40-й неделях;
– доксорубицин – 20 мг/м2 – 4-часовая инфузия – с 1-го по 3-й дни;
– циклофосфамид – 1200 мг/м2 – в 1 день на 1, 4, 7, 10,13, 16, 19, 22, 25, 28, 31, 34, 37, 40-й неделях;
– дактиномицин – 0,5 мг/м2 – 4-х часовая инфузия – 1-3 дни на 4, 10, 16, 22, 28, 34, и 40-й неделях.
VAIA:
– винкристин – 1,5 мг/м2 – 1 день на 4, 7, 10,13, 16, 19, 22, 25, 28, 31, 34, 37, 40-й неделях;
– доксорубицин – 40 мг/м2 4-х часовая инфузия – в 1-3 дни 1, 7, 13, 19, 25, 31, 37-й неделях;
– ифосфамид – 2 г/м2 – 1-3 дни на 1, 4, 7, 10,13, 16, 19, 22, 25, 28, 31, 34, 37, 40-й неделях;
– дактиномицин – 0,5 мг/м2 – 4-х часовая инфузия – 1-3 дни на 4, 10, 16, 19, 25, 31 и 37-й неделях.
Перечень лечебных мероприятий в рамках ВСМП:
– неоадъювантная, адъювантная химиотерапия;
– лучевая терапия;
– хирургическое лечение.
Профилактические мероприятия
Онкопедиатрическая настороженность врачей общей лечебной сети, педиатров, детских хирургов. Профилактика послеоперационных, цитотоксических, постлучевых осложнении – сопроводительная терапия (антибактериальная, антиэметогенная, колоностимулирующая, дезинтоксикационная и т.д.).
Дальнейшее ведение: реабилитация, протезирование.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
Оценка эффективности лечения по рекомендации ВОЗ, 1977 г.
Критериями эффективности лечения является регрессия основного очага, наличие или отсутствие метастазов в других органах.

