Чем отличается артроз от остеохондроза: Наша Ніва: першая беларуская газета
Заболевания спины и суставов: самолечение не пройдет
По статистике болями в спине и суставах периодически страдает каждый третий человек. Самолечение временно убирает боли, но не искореняет проблему – в итоге заболевание медленно, но прогрессирует.
Специалисты настоятельно советуют при подобных недомоганиях пройти точную диагностику и лечение проблемы за границей, потому что именно там уже применяется современное оборудование, и практикуются инновационные и веками проверенные методы лечения. Где лучшие врачи в области заболеваний спины и суставов? Конечно же, в Китае! Отправиться на лечение туда сегодня очень просто – достаточно позвонить нам, а мы организуем медицинскую программу и возьмем на себя решение всех вопросов!
Традиционное лечение – нетрадиционный для европейца подход
Китайские врачи используют все новейшие методы лечения и оборудование (некоторое еще даже не введено в российскую практику). Однако при этом, добавляется багаж знаний, полученный тысячелетиями.
В Китае с древних времен позвоночник считался «стержнем» организма и тела, поэтому ему уделялось особое внимание. Он вместе со скелетом и суставами образует «вселенную» – именно так рассматривают китайские специалисты человека, излечивая проблемы и все взаимосвязанные с нею неполадки организма.
Большинство болей в суставах вызвано тройкой заболеваний: артрит, артроз и остеохондроз. Несмотря на созвучие названий, причины, течение и подходы в лечении различаются. Ниже приведены основные различия по каждому из заболеваний:
- Возраст. Артроз развивается медленно и считается возрастным заболеванием, чаще всего встречается у пациентов от 47 лет и старше. Артрит же развивается раньше. Остеохондрозом болеет в большинстве еще более молодое поколение – 18-30 лет. Здесь уже причина кроется в неправильной осанке.
- Масштабность. При артрозе задействованы только суставы и их износ или повреждение. Артрит – это воспалительное заболевание во всем организме, при котором боль в суставах – лишь последствие.
 Остеохондроз вызывает поражение участка позвоночника.
Остеохондроз вызывает поражение участка позвоночника.
Для определения заболевания проводятся различные анализы, рентгены, при необходимости – МРТ и КТ. Далее, исходя из этого, назначается лечение – фитолечение, лечебные массажи, иглоукалывание и методы традиционной китайской медицины. Подобрать самое эффективное лечение может только профессиональный врач, а назвать максимально точно стоимость – мы, когда узнаем подробности вашего случая!
Лечат заболевания спины и суставов также в клиниках Чехии, Италии и Щвейцарии, где инновационные методы, современное оборудование под руководством лучших специалистов мира творят чудеса и возвращают пациента к полноценной подвижной жизни.
Остеоартроз и остеохондроз
Если после 50 Вы проснулись утром и у Вас ничего не болит – значит, Вы уже умерли
Народная примета
«Артроз», «остеоартроз», «деформирующий артроз» – это все синонимы одного и того же заболевания суставов, причиной которого является поражение хряща.

Остеохондроз – это то же самое, только в отношении позвоночника. Хрящ в процессе работы любого сустава постоянно изнашивается и разрушается. И все время самовосстанавливается. Казалось бы, поменьше движения и нагрузок, и хрящи будут целее. Но нет, Природу не обманешь, уменьшение нагрузки приводит к уменьшению кровоснабжения органа, соответственно, в него попадает меньше питательных веществ для самовосстановления. При этом питание хряща в суставах и межпозвоночных дисков в позвоночнике осуществляется только за счет синовиальной жидкости. То есть суставы особенно страдают от недостатка кровоснабжения из-за чего возникает остеоартроз (артроз)
А механизм развития артроза прост – старый хрящ разрушается быстрее, чем образуется новый. В какой-то момент хрящ перестает справляться со своей функцией – обеспечивать гладкое скольжение костей в суставе, поверхности повреждаются, начинается воспаление и появляется боль. Боль – этот сторожевой пес здоровья, говорит Организму: «Стоп! Лежать! Покой больному органу!» И мы послушно отвечаем на это: «Ох, мои суставы, ох, моя спина!»
Чем лечить артроз?
- Обезболивающие и противовоспалительные препараты.
 Какие из них лучше – отдельная тема. Нужно разорвать порочные круги болезни, чтобы воспалительный процесс не разрушил сустав.
Какие из них лучше – отдельная тема. Нужно разорвать порочные круги болезни, чтобы воспалительный процесс не разрушил сустав. - Мануальная терапия – существуют две крайние точки зрения: 1)можно вылечить всё и сразу; 2)вообще ни хрена не помогает. Я скажу Вам так, на определенной стадии может помочь. Грамотный мануальщик может буквально творить чудеса. Но в запущенных случаях, особенно в сочетании с низкой квалификацией костоправа, вреда может быть гораздо больше, чем пользы, вплоть до развития параличей.
- Различные виды вытяжения, лечебная физкультура, рефлексотерапия и акупунктура, точечный массаж, чрескожная нейростимуляция, физиотерапия (УФО, дарсонвализация, электро- фонофорез, лазерное облучение и воздействие магнитного поля)
- Русская баня, сауна и лечебные ванны.
- Стимуляторы восстановительных процессов.
Всё это реально помогает при грамотном применении. Но очень важно понять одну простую вещь – следует устранить причину заболевания:
- недостаток поступления с пищей того, что используется для восстановления хряща,
- недостаточное кровообращение в зоне поражения – эти вещества просто не попадают туда, где они нужны.

Поэтому я рекомендую:
Во-первых, холодец (классический или из куриных крылышек) или хаш не менее двух раз в неделю. Как говорил Людвиг Фейербах: «Человек есть то, что он ест!». Мясо, прожилки и хрящики в рационе не заменишь вареной колбасой (кому нравится арбуз – а кому – свиной хрящик).
А во-вторых, ЛонгаДНК. Это улучшит кровоснабжение и доставку необходимых строительных материалов для восстановления хряща и активирует регенерацию сустава.
Меня часто спрашивают об оперативном лечении грыжи межпозвонкового диска. Вопрос очень непростой. Я советую ориентироваться на мнение врача, которому Вы действительно доверяете. Который честно скажет о соотношении шансов при терапии и операции. Все-таки операция – это крайняя мера. Меня учили так: «больной с грыжей диска должен приползти к хирургу на карачках».
P.S.: ЛонгаДНК с недавнего времени успешно используется в комплексной консервативной терапии асептического некроза головки бедренной кости в московском специализированном медицинском центре «Хуанди»:
С уважением, Ваш
Здоровый эндотелий – здоровые сосуды. ЛонгаДНК!
ЛонгаДНК!
ЛонгаДНК – живите долго!
БАД. Не является лекарственным средством
Возврат к списку
Хотите бесплатно
задать вопрос доктору?
?
Почему прогрессирует унковертебральный шейный артроз?
Унковертебральный артроз шейного отдела позвоночника — это патология, которая обычно проявляет себя хроническим течением и поражает суставы позвоночника в области шеи. На позвонках начинают формироваться наросты, вызывающие сильный дискомфорт во время движения головой и шеей.:
Унковертебральный артроз шейного отдела позвоночника представляет собой дистрофическую форму заболевания межпозвоночных дисков и других близлежащих суставных отростков.
Патология влияет на негативные изменения привычного строения поперечного канала. Так происходит защемление нервов, которые расположены внутри него.
Важно! Главная характерная черта заболевания — это проблемы с равновесием тела, шаткость походки, частые боли головы и головокружения, увеличение показателей артериального давления.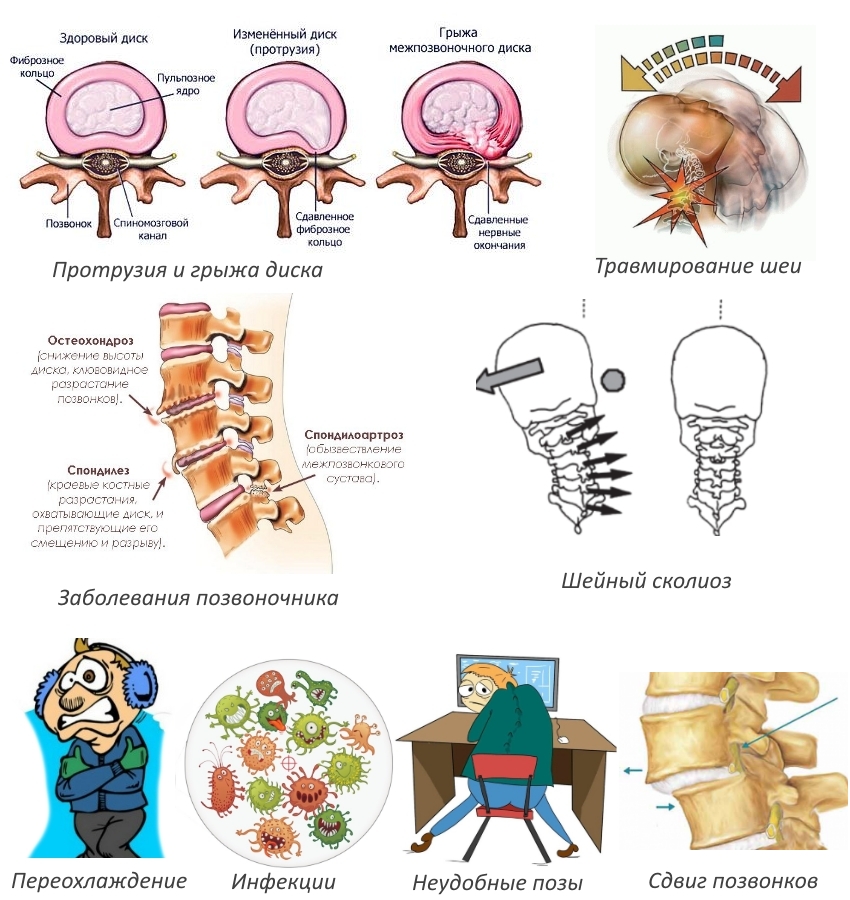
Этиология развития болезни
Главные этиологические факторы, влияющие на поражения позвоночника унковертебральным артрозом — это недостаточные нагрузки на шею и ведение сидячего образа жизни пациента. Помимо этого проявлению признаков артроза способствуют: большая масса тела, непосильные физические нагрузки на шейный отдел, травмирование шейных позвонков, осложнения полиомиелита, остеопороза и плоскостопия.
Часто ункоартроз шеи диагностируется у людей, в работе которых недостаточно двигательной активности и они вынуждены целый день находиться за компьютером с неправильной осанкой. В каждом конкретном случае врач индивидуально устанавливает причины поражения и на этом основании разрабатывает подходящее лечение.
Симптомы развития унковертебрального артроза
Вертебральный ункоартроз на первых стадиях развития почти никак не проявляет себя, и только изредка при подъеме тяжелых предметов и при резких поворотах головы может неожиданно заболеть шея. Эта боль локальная и ощущается только в нескольких позвонках, кроме того, она очень быстро проходит.
Иногда человек просто не обращает внимания на боль такого характера, хотя именно на этом этапе лечение оказывается наиболее эффективным и в большинстве случаев помогает достигнуть хороших результатов. Человеку на лечение потребуется всего пару недель, и развитие патологического процесса будет остановлено.
Важно! При отсутствии правильного лечения симптомы начинают прогрессировать и состояние здоровья усугубляется. Шея болит даже при обычном движении головой, при реакции на плохую погоду. Боли в плохую сырую и ветреную погоду — это тяжелое испытание.
С течением времени боли притупляются, но не прекращаются, а остаются с человеком постоянно даже при полном покое во время отдыха. Ночной сон сильно нарушается, и при каждом повороте головы проявляется характерный хруст.
Чаще всего развивается унковертебральный артроз с4 с6, иногда патология затрагивает и другие позвонки с5 с6 или с6 с7. Если сильно запустить болезнь, то развивается онемение и покалывание в шее, частые головокружения с тошнотой.
Важно! Прогрессирование унковертебрального артроза становится причиной полной утраты подвижности шеи.
Реализация мероприятия по диагностике
Выявить такое заболевание, как шейный артроз унковертебральных сочленений шейного отдела, можно только после реализации большого количества процедур. Изначально врач проводит опрос человека для выяснения характера болевых ощущений, периодичности их проявления и силы. Также специалист проводит пальпацию болезненных мест для диагностики конкретных участков спазмов в мышцах. Но все-таки при проведении общего осмотра не получится точно поставить диагноз.
В дополнение к осмотру нужна организация визуализирующей диагностики: МРТ; компьютерная томография; рентгенологическое обследование.
Важно! Снимки, расшифрованные врачом, помогут ему оценить наличие остеофитов на позвонках шейного отдела, наличие пораженных связок и травм кровеносных сосудов.
Лечебный процесс
Лечение унковертебрального артроза шейного отдела позвоночника потребуется начинать с избавления от этиологических факторов, провоцирующих болезнь. В основном это следующие приемы: выработка привычки держать правильную осанку; соблюдение правил рационального питания для нормализации веса; соблюдение покоя и запрет на подъем непосильных тяжестей; использование ортопедической подушки во время сна. С целью вытяжения скелета пациент должен носить ортопедический воротник — выбор устройства осуществляет врач-ортопед.
В основном это следующие приемы: выработка привычки держать правильную осанку; соблюдение правил рационального питания для нормализации веса; соблюдение покоя и запрет на подъем непосильных тяжестей; использование ортопедической подушки во время сна. С целью вытяжения скелета пациент должен носить ортопедический воротник — выбор устройства осуществляет врач-ортопед.
Обязательный этап лечения — это занятия лечебной физкультурой. Специально подобранный комплекс упражнений поможет восстановить активность позвонков в шейном отделе. Упражнения чаще всего выполняются сидя, медленно для устранения риска возобновления болей.
Лекарственная терапия
Она заключается в приеме по показаниям следующих медикаментозных препаратов: обезболивающие средства — парацетамол, анальгин; противовоспалительные средства —диклофенак; релаксанты для мышц; средства, расширяющие просвет сосудов и улучшающие кровообращение в них; хондропротекторы, осуществляющие дополнительное питание хрящевой ткани; антидепрессанты; лекарственные средства, положительно влияющие на процессы микроциркуляции в тканях. Ранее мы уже писали про лечение артроза шеи, рекомендем ознакомиться с материалом.
Ранее мы уже писали про лечение артроза шеи, рекомендем ознакомиться с материалом.
Массажи и физиотерапия для лечения
Отличных результатов помогут достигнуть массаж и физиотерапевтические процедуры. Если боль уже устранена, то положительно на состоянии здоровья больного скажется иглорефлексотерапия. При наличии болей применяют следующие методы физиотерапии: моделированные токи; фонофорез; электрофорез с добавлением растворов анальгетиков; магнитная терапия.
Совет! Одновременно с физиотерапией, лечебной физкультурой и массажем может назначаться мануальная терапия. Она помогает возвратить больному активность в движениях.
Совсем запущенные случаи болезни можно вылечить только посредством хирургической операции.
Особенности применения физиотерапии для лечения
Лечение унковертебрального артроза физиотерапией оказывает положительное влияние на обменные процессы в пораженной хрящевой ткани и уменьшает активность заболевания. Ниже перечислены наиболее эффективные методики терапии:
Микроволновое лечение — используется на любой стадии заболевания. Лучший эффект дают дециметровые волны, потому что они проникают глубоко в ткани до пораженного сустава, не провоцируя отрицательных результатов.
Лучший эффект дают дециметровые волны, потому что они проникают глубоко в ткани до пораженного сустава, не провоцируя отрицательных результатов.
Ультразвук. Как правило, его назначают только при условии отсутствия синовита, но наличия болей в области шеи и диагностике полиферативных нарушений в тканях. Но такая терапия имеет некоторые противопоказания.
Электрофорез — помогает лечебным волнам проникать в глубокие ткани. Проводится только при условии отсутствия поражения вторичной формой синовита.
Аппликационная терапия и баротерапия — помогают усилить кровообращение в пораженном участке шеи, ускоряя обменные процессы и процессы метаболизма в тканях. К противопоказаниям такого лечения относятся патологии сердечно-сосудистой системы, гипертоническая болезнь и синовит. В основном при поражении шейного отдела позвоночника унковертебральным артрозом назначается лечение в амбулаторных условиях. При сильном запущении болезни необходимо стационарное лечение, а также лечение в санаториях, комплексы процедур в которых отличаются высокой эффективностью. Любая патология или нарушение в работе шейного отдела не должна оставаться без внимания, потому что всегда сохраняется риск влияния её на спинной мозг и важные нервные отростки. Всё это провоцирует серьезные неврологические симптомы.
Любая патология или нарушение в работе шейного отдела не должна оставаться без внимания, потому что всегда сохраняется риск влияния её на спинной мозг и важные нервные отростки. Всё это провоцирует серьезные неврологические симптомы.
#нацпроектдемография89
Самарская городская поликлиника №6 Промышленного района Новости
Анатомия позвоночника
Чтобы понимать проявления остеохондроза, его причины и меры профилактики, рассмотрим общее строение позвоночника.
Он состоит из позвонков, межпозвонковых дисков, связок и коротких мышц, удерживающих позвонки вместе и осуществляющих движение позвоночного столба.
В позвоночнике находится спинной мозг, от него отходят нервные корешки (нервы), которые через межпозвоночные отверстия выходят ко всем частям тела.
Анатомически позвоночник делится на шейный отдел, грудной и поясничный отдел, крестцовую и копчиковую кости.
В связи с вертикальным положением тела, у человека, в отличие от животных, позвоночный столб испытывает значительные перегрузки. Особенно большое давление выпадает на поясничный и шейный отделы позвоночника. Объясняется это тем, что шея и поясница выполняют не только поддерживающую, но и амортизирующую функцию при любых движениях. Поэтому рано, начиная уже со 2-3-го десятилетия жизни, начинается изнашивание шейной и поясничной зон позвоночника. Изнашивание заключается в потере эластичности тканей позвоночника – межпозвонкового диска, связок, фасций и мышц, – а так же в изменении нормальной костной структуры позвоночного столба. Так, из-за статических и динамических нагрузок на позвоночник происходит деформация межпозвоночного диска, межпозвонковых мышц и фиброзных тяжей. Это, в свою очередь, приводит к раздражению рецепторов тканей позвоночника.
Особенно большое давление выпадает на поясничный и шейный отделы позвоночника. Объясняется это тем, что шея и поясница выполняют не только поддерживающую, но и амортизирующую функцию при любых движениях. Поэтому рано, начиная уже со 2-3-го десятилетия жизни, начинается изнашивание шейной и поясничной зон позвоночника. Изнашивание заключается в потере эластичности тканей позвоночника – межпозвонкового диска, связок, фасций и мышц, – а так же в изменении нормальной костной структуры позвоночного столба. Так, из-за статических и динамических нагрузок на позвоночник происходит деформация межпозвоночного диска, межпозвонковых мышц и фиброзных тяжей. Это, в свою очередь, приводит к раздражению рецепторов тканей позвоночника.
Для того, чтобы компенсировать деформацию диска или излишнее напряжение мышцы, в позвоночнике начинается разрастание костной и фиброзной ткани: позвоночник как бы пытается снова “выпрямиться”, стать более устойчивым и перераспределить нагрузку. Разрастание кости проявляется в утолщении отростков позвонков, с помощью которых они соединяются друг с другом; а разрастание фиброзной ткани – в утолщении и потери эластичности связок, идущих вдоль позвоночника. В итоге позвоночный столб становится более ригидным, менее подвижным. Это вторично может приводить к защемлению спинного мозга, находящегося внутри позвоночника, а так же нервных стволов, отходящих от спинного мозга. В результате мы имеем тупые ноющие боли в спине или шее (при деформации позвонковых сегментов и утолщении кости и связок) или же простреливающие боли в каких-либо частях тела – так называемые, радикулиты (при защемлении нервных корешков спинного мозга). Развитие таких изменений, как уже говорилось, происходит в первую очередь в поясничном и шейном отделах. Однако, если процесс уже запущен, то в него так или иначе вовлекается весь позвоночный столб.
В итоге позвоночный столб становится более ригидным, менее подвижным. Это вторично может приводить к защемлению спинного мозга, находящегося внутри позвоночника, а так же нервных стволов, отходящих от спинного мозга. В результате мы имеем тупые ноющие боли в спине или шее (при деформации позвонковых сегментов и утолщении кости и связок) или же простреливающие боли в каких-либо частях тела – так называемые, радикулиты (при защемлении нервных корешков спинного мозга). Развитие таких изменений, как уже говорилось, происходит в первую очередь в поясничном и шейном отделах. Однако, если процесс уже запущен, то в него так или иначе вовлекается весь позвоночный столб.
Если вам поставили диагноз “остеохондроз“, не пугайтесь. От этой болезни еще никто не умирал. Хотя, конечно, когда ни с того, ни с сего начинают болеть шея, плечи и спина, немеют руки-ноги, появляется шум в ушах и головокружения – приятного мало. Сегодня, когда остеохондрозом болеет каждый второй житель Земли, медики всерьез задумались: “Может, это и не болезнь вовсе, а приспособительная реакция организма?”
Несмотря на то, что “хондрос” по-гречески значит “хрящ”, под остеохондрозом чаще всего понимают не все повреждения хрящевой ткани, а только проблемы с хрящами позвоночника. При остеохондрозе межпозвоночные диски – особые хрящевые структуры, которые обеспечивают нашему позвоночнику гибкость и подвижность, становятся дефектными. С этого все и начинается. Когда остеохондроз прогрессирует, необратимые изменения возникают уже и в самих позвонках.
При остеохондрозе межпозвоночные диски – особые хрящевые структуры, которые обеспечивают нашему позвоночнику гибкость и подвижность, становятся дефектными. С этого все и начинается. Когда остеохондроз прогрессирует, необратимые изменения возникают уже и в самих позвонках.
Основная причина остеохондроза – неправильное распределение нагрузки на позвоночник, которое и приводит к изменению хрящевой ткани в местах избыточного давления. Спровоцировать болезнь может все, что угодно: “выбитые” в результате травмы позвонки, ослабленные мышцы спины, сутулость и боковое S-образное искривление позвоночника, перетаскивание тяжестей и просто длительное удержание неудобной позы. Остеохондроз может развиться не только у людей с неправильной осанкой, занятых умственным трудом, но и тех, кто хорошо тренирован физически – например, у спортсменов и грузчиков.
Кроме чисто механических причин, к развитию остеохондроза также приводят нарушения обмена веществ (например, кальция и фосфора), недостаток микроэлементов и витаминов (магния, марганца, цинка, витаминов D и F). Не исключено, что не последнюю роль в этом играет наследственная предрасположенность.
При подъеме тяжестей, прыжках, падениях и тому подобных воздействиях на межпозвоночные диски падает максимальная нагрузка. В результате эти хрящевые диски постоянно травмируются, а вылечиться самим им не под силу. Как известно, хрящевая ткань, как и нервная, практически не восстанавливается. Поврежденные межпозвоночные диски со временем теряют свои эластичные свойства, уплощаются, и расстояние между позвонками уменьшается. А это, значит, что отходящие от спинного мозга нервные корешки зажимаются, возникает боль. Одновременно в области зажима нервно-сосудистого пучка появляется отек, что приводит к еще большему его ущемлению и усилению боли.
Если межпозвоночный диск уже начал разрушаться, он перестает амортизировать, еще больше травмируется, и постепенно позвоночник теряет свою гибкость. В 95% случаев причиной пояснично-крестцового радикулита является остеохондроз межпозвонкового диска.
Для каждого отдела позвоночника существуют собственные клинические синдромы, вызванные остеохондрозом. Так, общеизвестными являются такие названия, как “ишиас”, “люмбаго”,”поясничный радикулит” или “межреберная невралгия”. Менее известные проявления – “синдром плечо-кисть”, “синдром грушевидной мышцы” или “шейный компрессионный синдром”. Каждый из этих синдромов складывается не только из болевых проявлений в позвоночнике, но и вторичных воспалительных изменений в мышцах вблизи пораженного отдела позвоночного столба, а так же симптомов нарушения кровообращения и отека внутренних органов.
Главный признак остеохондроза – боль. В зависимости от того, где находятся поврежденные межпозвоночные диски, болеть могут: шея, плечо, рука, спина и даже грудная клетка. Иногда человек думает, что у него проблемы с сердцем, а на самом деле, это ноет нерв, пережатый в результате остеохондроза. Одновременно с болью человек часто ощущает перенапряжение и онемение мышц. Если сдавлены кровеносные сосуды, питающие мозг, появляется головная боль, головокружения, шум в ушах, двоение в глазах, тошнота и рвота.
Возможно возникновение грудного радикулита, проявляющегося симптомами воспаления или ущемления межреберных нервов. Внезапно появляется пронизывающая боль по ходу ребер, усиливающаяся при чихании и кашле; боль может синхронно усиливаться и ослабевать с дыхательными движениями. Еще одним проявлением остеохондроза грудного отдела может быть боль в области передней брюшной стенки. Боль в этих случаях сопровождается напряжением мышц пресса, усиливается при любом движении и имитирует поражение органов живота. Такой синдром встречается довольно редко.
Заболевание проявляется приступами по 1-2 недели, иногда дольше. В последующем, после ремиссии, которая может оказаться короткой, или, напротив, длиться годами, очередные обострения начинают обрастать все новыми и новыми синдромами – присоединяются радикулиты, наряду с поражением грудного отдела, часто появляются симптомы остеохондроза в смежных зонах позвоночника – шейном или поясничном отделах. Последующие обострения, как правило, протекают более остро и длительно, что характерно для остеохондроза во всех отделах. Как первый приступ, так и последующие провоцируются чаще всего неблагоприятными нагрузками на скелет (неловкое движение. подъем тяжести, продолжительное пребывание в неудобной позе). Несомненная провоцирующая роль и таких факторов, как холод и эмоциональные волнения.
Поясничные боли могут быть различного характера – ноющие, возникающие после длительного сидения или ночного сна, или же острые стреляющие, которые застают в самой неудобной позе и не дают возможности разогнуться. Все они связаны с защемлением нервных корешков, раздражением собственных нервов позвоночного столба, а так же отеком и раздражением мышц и связок в зоне иннервации поясничного отдела позвоночника.
Поясничные боли могут усиливаться при кашле и чихании, при любых движениях, особенно при наклонах туловища вперед. Наряду с болью в пояснице, поясничный остеохондроз может проявляться нарушением чувствительности отдельных участков кожи или мышц нижней половины туловища и ног, ослаблением или исчезновением сухожильных рефлексов ног. Как правило, при остеохондрозе наблюдается искривление поясничного отдела позвоночника. В зависимости от плоскости, в которой происходит искривление, различают сколиозы (искривление вправо или влево), лордозы (выгнутость вперед) и кифозы (сглаживание поясничного отдела или даже выгнутость его назад ). В том случае, если при остеохондрозе происходит защемление спинного мозга, наблюдается нарушение мочеиспускания или дефекации, а так же нарушение чувствительности мочевого пузыря или половых органов.
Однако, наиболее часто поясничный остеохондроз проявляется радикулярными болями – т.е. развивающимися в результате защемления нервных корешков, отходящих от спинного мозга на том или ином уровне. Так, один из широко известных поясничных синдромов – люмбаго. Возникает он в момент физического напряжения или в неловком положении тела, а иногда и без видимой причины. Внезапно в течение нескольких минут или часов появляется резкая простреливающая боль (“прострел”), часто она жгучая и распирающая (“как будто кол воткнули в поясницу”). Больной застывает в неудобном положении, не может разогнуться, если приступ возник в момент поднятия тяжести. Попытки спуститься с кровати, кашлянуть или согнуть ногу сопровождаются резким усилением боли в пояснице и крестце. Если больного попросить встать на ноги. то выявляется резкая обездвиженность всей поясничной области за счет напряжения мышц. Вторым известным синдромом является ишиас, или люмбоишиалгия. Он развивается в результате ущемления корешка, расположенного несколько ниже, чем при люмбаго. Поэтому простреливающие боли возникают в ягодице и по задней поверхности ноги, как правило на одной стороне тела. Как и при люмбаго, они усиливаются при перемене положения тела. На ноге выявляются особо болезненные для прикосновения участки – это костные выступы по нижнему краю ягодицы и в области колена. Наряду с этим обнаруживаются болезненные узелки в самих мышцах бедра и голени. Приступы люмбаго и ишиаса склонны повторяться в течение жизни. Поэтому очень важно выявить тип нагрузки или положения тела, которые провоцируют их появление. Это позволит предотвращать развитие приступов. Острые проявления заболеваний купируются анальгетиками, обезболивающими блокадами в область позвоночника, а так же специальными приемами по растяжению позвоночника и ягодичной области. Лечение синдрома должно быть комплексным.
Остеохондроз шейного отдела позвоночника несколько отличается в своих проявлениях от остеохондроза других отделов. Объясняется это особенностью анатомического строения позвоночника в этой зоне.
Во-первых в области шеи очень много сосудов и нервов, питающих и иннервирующих ткани шеи, черепа, лица. Одна из крупных артерий – позвоночная, – проходит именно в отверстиях отростков позвонков. Поэтому, патологические изменения в них – разрастание костной и фиброзной ткани, смещение позвонка, – неизменно приводят к нарушению нормального хода данной артерии. Проявляться это может стойкими головными болями и повышенной усталостью.
Во-вторых, само строение различно у разных позвонков шейного отдела, в результате чего они более плотно прилегают друг к другу. Поэтому, при любом, даже незначительном патологическом изменении в позвоночнике или повышенной нагрузке на него, происходит нарушение нормального функционирования всего отдела со вдавлением или смещением нервов и сосудов, а так же более частым, чем в поясничном или грудном отделах, сдавление спинного мозга. Причиной его появления является, как правило, грыжа диска позвонка – т.е. ее смешение внутрь, в сторону позвоночного канала, где находится мозг. Отличительной чертой сдавления спинного мозга в шейном отделе является очень большой объем поражения тканей и значительное выпадение функций. Так, наблюдается расстройство чувствительности кожи и мышц не только шеи и лица, но и рук и ног. В руках и ногах так же развивается парез мышц, со слабостью или даже полной невозможностью движения. При этом может возникать чувство свербения или “прохождения электрического тока” вдоль рук и ног при сгибании шеи, что указывает на первичную причину пареза. Расстройства эти возникают внезапно, что отличает их от опухолей позвоночника и спинного мозга.
Другими симптомами шейного остеохондроза могут быть чувство онемения или припухлости в языке, нарушения его движения, боль в области ключицы, слабость и снижение тонуса мышц шеи и плеч. Головные боли и боли в области шеи могут усиливаться при движениях в шее, или наоборот, при длительном однообразном ее положении (перед экраном телевизора, после продолжительного сна, особенно на плотной и высокой подушке). Эти проявления могут быть как односторонние, так и симметрично двухсторонние.
Еще одним частым симптомом шейного остеохондроза является тянущая или давящая боль в левой половине грудной клетки и в левой руке. Она имитирует стенокардию, однако, в отличие от нее, не проходит после приема нитроглицерина. Осложнениями остеохондроза могут быть артрозы плечевых, локтевых или ключичных суставов, с нарушением подвижности в них и болью при движениях руки и плеча.
Грудной отдел позвоночника, в отличие от шейного и поясничного, малоподвижен, в нем нет условий для значительной травматизации позвонковых дисков. Поэтому, физическая нагрузка или другие значительные влияния на позвоночный столб очень редко вызывают смещение позвонков или образование грыж дисков. Типичные проявления остеохондроза грудного отдела – это болезненность по ходу ребер, особенно ближе к местам их прикрепления к позвоночнику. Одновременно с болью, возможно появление скованности и болезненных узелков в межреберных мышцах.
С подобными жалобами обращаться нужно к неврологу или травматологу. Он проведет осмотр позвоночника, а при необходимости назначит рентгенографию, компьютерную или магнитно-резонансную томографию. Проверит, как обстоят дела с мозговым кровообращением.
Лечение остеохондроза – процесс длительный, требующий от человека большой силы воли и свободного времени. Методов борьбы с болезнью достаточно много: лекарственные средства (таблетки), мануальная терапия, массаж и лечебная гимнастика. Кто-то предпочитает лечиться средствами народной медицины – баночным массажем, гирудотерапией (пиявками), вытяжением, иглорефлексотерапией, металотерапией и пчелиным ядом. В тех случаях, когда остеохондроз осложнен грыжей межпозвонкового диска, человека отправляют на операцию.
Наиболее актуальным является снятие болевого синдрома. Для лечения применяется комплексный подход с сочетанием лекарственных и нелекарственных средств.
1) Лекарственные препараты являются основой для комплексной терапии боли в спине. Учитывая широчайший диапазон лекарств и их побочные действия, подбор препаратов должен осуществляться только специалистом.
– Для снятия боли используются нестероидные противовоспалительные средства, выпускаемые в виде таблеток, ампульных форм для инъекций, кремов и гелей. и др.
– При острой боли, связанной с напряжением мышц применяют миорелаксанты. Эти препараты, расслабляя напряженные мышцы спины существенно снижают боль. При необходимости врач может рекомендовать комбинацию препаратов. Назначаются препараты обычно на 7-14 дней.
– Для борьбы с болью широко используют компрессы с лекарственными средствами, медикаментозные блокады, а также новые комбинированные витаминные препараты, обладающие отчетливым антиболевым эффектом.
– Новым способом лечения является применение трансдермальных пластин (пластырей) с обезболивающим средством.
2) Физиотерапевтические процедуры: гидромассаж, лечение в специальной капсуле, в которой, благодаря комплексу физиотерапевтических процедур, можно достичь максимального расслабления напряженных мышц.
3) Мануальная терапия и лечебный массаж благодаря воздействию на все структуры спины – суставы позвоночника, связки и мышцы, позволяют корректировать не только локальную проблему, приведшую к боли, но и исправить осанку, улучшить стереотип движения, т.е. провести профилактику обострений. Следует, однако, помнить, что при острых болях мануальную терапию проводить не следует. Курс мануальной терапии состоит из 10-15 сеансов.
4) Акупунктура (иглоукалывание) с высокой эффективностью уменьшает боль и способствует глубокому мышечному расслаблению. Проводится обычно 10-15 сеансов
Использование корсетов, шейных воротников, поясов позволяет разгрузить позвоночник и обеспечить ему состояние покоя.
5) Лечебная физкультура и наиболее подходящие комплексы упражнения должны быть рекомендованы врачом. Начинать занятия следует лишь по прохождении острого периода.
6) Польза от лечебных мероприятий может сказаться не сразу, поэтому необходимо запастись терпением и выдержкой. Основная цель лечения заключается не только в том, чтобы снять острую боль, но и в предотвращении обострения заболевания в будущем.
Для профилактики радикулита и остеохондроза специалисты советуют следующее:
1. Своевременно проводить коррекцию искривлений позвоночника и нарушений осанки в раннем школьном возрасте.
2. Активно заниматься спортом, что позволит сформировать мышечный корсет. Никакие “стояния” возле стенки и “старания” сидеть прямо не заменят вам мышцы, которые сами должны заботиться о вашей осанке, даже когда вы о ней не думаете.
3. Придерживаться диеты, употребляя продукты с достаточным содержанием кальция и магния (рыба и другие дары моря, капуста, шпинат, бобы, орехи, семечки, горох, хлеб грубого помола и молоко здоровых коров) и полного набора витаминов.
4. Бороться с лишним весом.
5. При переноске тяжестей обеспечить равномерную нагрузку на обе руки, ношение рюкзаков вместо сумок. Поднимать тяжести только с использованием ног, а не позвоночника, как это делают штангисты. Избегать закрута позвоночника при перемещении груза. И – висеть, висеть, висеть на турнике, не только вытягивая позвоночник, но и укрепляя руки.
Профилактика и лечение остеохондроза
Главное — убрать причину стойкого напряжения мышц.
Профилактика и лечение шейного остеохондроза, грудного или поясничного по сути неразделимы.
Задача не в том, чтобы разработать суставы — они придут в норму, если убрать напряжение мышц, стягивающих и искривляющих позвоночник и сформировать правильный «мышечный корсет».
- Первое лечение позвоночника — устраняем причину мышечных зажимов. Убираем беспокойство, страхи, умственное и эмоциональное напряжение.
Наполняем себя состоянием легкости, улыбки, уверенности и свободы. - Второе — устраняем мышечное напряжение: убираем лишний вес и пивной живот, учимся расслабляться.
- Третье — лечебная гимнастика для сохранения гибкости позвоночника и укрепления мышц.
- Четвертое — активный и здоровый образ жизни.
- Пятое — осознанный контроль за осанкой во время работы и в быту.
Начнём с утра. Проснулись, повернитесь на спину, выпрямите ноги, потяните стопы на себя, напрягая все мышцы ног. Расслабьтесь. Повторите несколько раз.
Затем стопы на себя и одна нога вытягивается вниз, расслабились. То же другой ногой. Повторить несколько раз.
Спокойно встаём, потягиваемся, приподнимаясь на носки и вытягивая руки в потолок, опускаемся, наклоняемся вперед, касаясь руками пола, ноги не сгибать. Встаём, спина ровная, плечи расправлены, низ живота подтянут, на лице улыбка и гордой уверенной походкой шествуем в туалет.
Это не шутка — правильная осанка и хорошее настроение весь день (а он начинается с утра) — это 91% успеха; 8% — упражнения, 1% — всё остальное!
Осанку контролируйте вначале перед зеркалом, потому что внутренние ощущения могут не соответствовать реальному положению. При правильной осанке позвоночник сохраняет свои физиологические изгибы, голова должна быть немного вперёд, макушка тянется вверх, шея расслаблена.
При плохой осанке нагрузка на отдельные участки позвоночника увеличивается, что вызывает там стойкое мышечное напряжение со всеми последствиями.
Старайтесь как можно меньше перегружать поясничный отдел позвоночника.
Если приходится долго стоять, поставьте одну ногу позади другой, стопы образуют угол в 40о–45о, вес тела больше приходится на «заднюю» ногу, обе ноги прямые. Эта поза особенно полезна для профилактики боли в пояснице.
Поднимая тяжести, надо приседать, а не наклоняться, спину и голову держать ровно. Груз брать двумя руками и спокойно подниматься за счёт усилий ног.
Введите практику приседания в повседневную жизнь — это хорошее упражнение.
Высота стула, на котором сидите, должна соответствовать длине голени — чтобы нога упиралась в пол, а спина была ровной. Наклоняясь вперёд (читая, печатая и др.), сгибайтесь в тазобедренном суставе, чтобы спина оставалась прямой.
За рулем автомобиля сидите без напряжения, голову держите прямо, спина опирается на спинку сиденья. Если вы подолгу за рулем, периодически выходите из машины, хорошо потянитесь, затем сделайте упражнения: наклоны, приседания, повороты. Если есть возможность, после упражнений полежите на спине 5–10 мин., согнув ноги в коленях.
При просмотре телевизора чаще меняйте позу, вставайте и потягивайтесь. Вообще возьмите за правило, через каждые 40–50 мин. сидения вставать и потягиваться, вытягивая руки вверх, а потом наклон вперед с касанием пола руками (поднимаясь из наклона, поочередно выпрямляйте поясницу, грудной отдел, шею и голову).
Напряжение глаз вызывает рефлекторное напряжение мышц шеи и далее по цепочке всех отделов позвоночника. Поэтому, особенно при работе за компьютером, давайте глазам отдых, делайте специальные упражнения для глаз.
Домашние дела делайте с оптимальным положением тела, чтобы не перегружать позвоночник.
Тяжелую ношу носите в обеих руках, равномерно разделив груз (но лучше, чтобы руки были свободными, а груз в рюкзаке).
Нельзя, держа тяжесть, делать резкие движения. Для переноски тяжестей на большие расстояния используйте рюкзак с лямками на поясе.
Спать лучше на полужесткой постели, чтобы тело сохраняло физиологические изгибы.
Будьте здоровы!!!
Внимание! Имеются противопоказания!
Проконсультируйтесь с врачом!
Плечелопаточный периартрит (ПЛП) и остеохондроз не разделимы
Плечелопаточный периартрит (ПЛП) одно из наиболее неопределенных заболеваний с точки зрения этиопатогенеза, с которым постоянно приходится иметь дело врачам самых различных специальностей. Это наиболее частая форма поражений плечевого сустава. Среди всех заболеваний плечевого сустава ПЛП составляет 80-85 %, а в структуре инвалидности 5,7 %.
В результате особенностей строения и функции плечевого сустава его околосуставные ткани и особенно сухожилия находятся в состоянии большого функционального напряжения, что ведет к раннему развитию в них дегенеративных изменений.
Существует несколько теорий, объясняющих механизм развития ПЛП.
Перенапряжение мышц, макро/микротравматизация, профессиональные перегрузки вызывают реактивное воспаление в периартикулярных тканях и рефлекторные мышечно-тонические реакции в мышцах, фиксирующих сустав, и ведут к развитию дегенеративного процесса. В плохо васкуляризированных тканях в результате постоянного натяжения и микротравматизации наблюдаются разрывы отдельных фибрилл с образованием очагов некроза, гиалинизацией и обызвествлением коллагеновых волокон. Локальное поражение околосуставных тканей в области плеча вполне объяснимо тем, что короткие ротаторы плеча и сухожилия двуглавой мышцы постоянно подвержены большой функциональной нагрузке, причем часто в условиях сдавления, т.к. сухожилия располагаются в узком пространстве.
В клинике ПЛП основным является болевой синдром. Боль возникает спонтанно, иногда ночью, при лежании на больной стороне, ноющего или острого характера. Она усиливается при движениях и иррадиирует в шею или руку. Боль появляется и при отведении руки, и при закладывании руки за спину, за голову. Определяются болезненные зоны в отводящих мышцах: большой круглой и большой грудной. Болезненность возникает и при отведении плеча на 60-90º, что объясняется поражением сухожилия надостной мышцы. Так называемый синдром замороженного плеча(или ПЛП), сопровождающийся болевыми ощущениями и ограничением подвижности в плечевом суставе, может быть также следствием перенапряжения подлопаточной мышцы, массаж которой помогает справится с болью.
Второй важный симптом ПЛП контрактуры в области плечевого сустава. Объем движений резко страдает. Отведение руки сопровождается сразу же движением лопатки (в норме лопатка начинает вращательное движение отведение вокруг своей сагиттальной оси после того, как плечо отведено до 90°. Невозможно удержать руку в положении бокового отведения. Ротация плеча, особенно внутрь, затруднена. Однако маятникообразные движения плеча в пределах 40 остаются свободными.
При рентгенографии сустава определяются остеосклероз, неровность и/или нечеткость контура кости, деформация, остеофиты в местах прикрепления связок к большому бугорку. Выявляется локальный, в области большого бугорка, или околосуставной остеопороз, единичные или множественные кистовидные просветления костной ткани в области большого бугорка и плечевой головки. Нередки кальцификаты в мягких тканях линейной формы под акромиальным отростком лопатки, остеофиты на краях суставных поверхностей в акромиальноключичном сочленении.
Диагноз устанавливается на основании клинических проявлений и рентгенологического обследования плечевого сустава. В наиболее сложных случаях ПЛП необходима магнитнорезонансная томография (МРТ), которая позволяет усилить контрастность изображения, что важно для четкой дифференциации мягкотканных структур.
Лечение ПЛП представляет собой сложную проблему. Несвоевременно начатое и недостаточно эффективное лечение приводит к «хронизации» патологического процесса, к развитию функциональных нарушений с потерей профессиональной трудоспособности, к прогрессированию тяжелых психологических расстройств.
Недостаточно качественное, полноценное лечение ПЛП приводит к росту затяжных и рецидивирующих форм заболевания. У трети больных страдающих плечелопаточным периартритом, имеет место хроническое течение процесса, большинство пациентов уже обращалось за медицинской помощью. Процесс регенерации околосуставных мягких тканей плечевого сустава является длительным и требует комплекса реабилитационных мероприятий, одно из которых воздействие на метаболические процессы.
При этом нужно отметить, что у большинства (до 95%) больных обнаружены дегенеративно-дистрофические изменения межпозвонковых дисков шейного отдела позвоночника, как правило с сужением позвоночного канала.
Лечение ПЛП требует комплексного подхода. Щадящий режим относительнокак самого плечевого сустава, так и шейного отдела позвоночника. В ряде случаев необходима фиксация верхней конечности отводящей шиной, иммобилизация шейного отдела воротником Шанца.
Для уменьшения болевого синдрома и снятия асептического воспаления применяются НПВС, как правило, производные уксусной кислоты (вольтарен, ацеклофенак), которые являются мощными блокаторами синтеза простагландинов. Длительность курса лечения определяется индивидуально, но в среднем 7-10 дней. Целебрекс, относящийся к специфическим ингибиторам ЦОГ2, сводит к минимуму развитие побочных эффектов.
С целью снятия мышечного напряжения показаны сирдалуд, мидокалм. Оптимально применение сирдалуда в дозировке 2 мг утром,4 мг вечером, что позволяет не только купировать патологический мышечный спазм, но и значительно уменьшить болевой синдром.
Сосудистые препараты (кавинтон, пентоксифиллин) показаны улучшения микроциркуляции, обменных процессов, преодоления рефлекторных ангиоспастических реакций.
После купирования болевого синдрома (в среднем 8-12 дней), фиксацию пораженных сегментов приостанавливается и проводится физиофункциональное лечение (синусоидально модулированные токи, НіТор текар терапия, ДДТ, электрофорез эуфиллина, апликации димексида, ЛФК, дозированное вытяжение шейного отдела позвоночника (Ормед профессионал или ДРХ- профессиональные установки, позволяющие осуществлять дозированное вытяжение позвоночника (тракции) и массаж (роликовый и вибрационно-тепловой),что. улучшает процесс реабилитации и лечения при остеохондрозах (поясничного, шейного, грудного, суставного) и др.
В ряде случаев в курс лечения включаются блокады периартикулярных и паравертебральных точек глюкокортикоидами.
Достаточно эффективно лечение при проведениии фонофореза комплекса лекарственных препаратов в виде взвеси, состоящей из ферментного препарата “Карипазим” и мазей “Хондроксид” и “Индометацин”
Для улучшения проводимости нервного импульса и трофической функции нервов дополнительно назначаются нейропротекторы (кортексин), витамины группы В, мильгамма.
Медицинский центр Health partner располагает полным арсеналом технологий для качественного лечения остеохондроза и плечелопаточного периартрита
Коксартроз, гонартроз (артроз суставов), лечение артроза, лечение суставов рук, ног, колена в Екатеринбурге
Наши суставы нуждаются в защите. При неправильном уходе, предрасположенности или при наличии других провоцирующих факторов каждый из нас может столкнуться с такими проблемами, как коксартроз и гонартроз. Что же это такое?
Коксартроз — таким термином именуют проблему в тазобдренных суставах, тогда как гонартрозом называют артроз коленных суставов.
Хотелось бы отметить, что изолированное поражение сустава встречается относительно нечасто. Но мы всегда должны помнить о том, что весь человеческий организм — единый механизм, в котором все взаимосвязано. Когда присутствуют какие-либо «неполадки» в суставах, другие части нашего тела в любом случае страдают, в той или иной степени. Соответственно, обе эти болезни, коксартроз и артроз коленного сустава, можно назвать деформирующими.
Часто боль в области тазобедренного сустава является следствием остеохондроза поясничного отдела позвоночника (сегментов L2-L3 или L3-L4). При этом сдавление корешка, который находится между этими позвонками, автоматически напрягает мышцы вокруг тазобедренного сустава, и это явление перманентное. Когда мышцы напряжены, постоянно происходят процессы нарушения кровообращения в тканях под ними, в частности в тазобедренном суставе, а это в свою очередь приводит к уменьшению подвижности в суставе, нарушению поступления питательных веществ в него. Конечно, поэтому сустав хуже удерживает воду и быстрее изнашивается. Что в дальнейшем грозит заменой сустава на искусственный.
Такая же картина происходит при поражении коленного сустава (только в этом случае чаще всего страдают L3-L4, L4-L5 позвонки поясничного отдела).
Лечение гонартроза и коксартроза необходимо. Какие методы используются для его осуществления? Только качественные и эффективные.
Как устранить проблему
Конечно, современная медицина не стоит на месте, и существует множество средств. НО! Мы можем мазать лекарства, пить таблетки, принимать различные хондропротекторы и другие медикаменты, но пока мы не улучшим кровоток в суставе, пока не перераспределим нагрузку, пролечив поясничный отдел позвоночника, пока не устраним другие проблемы, приводящие к спазмированию мышц вокруг сустава, мы не сможем остановить процесс разрушения суставной поверхности. Именно такое лечение артроза, такой подход к проблеме является наиболее правильным и приводит к наилучшим результатам.
Наша команда профессиональных врачей способна «распутать клубок» даже самых сложных проблем. Мы используем современные схемы диагностики, тестирование. Подберем именно ту последовательность и количество методик, которое необходимо в каждом случае.
Лечение коксартроза возможно, для этого нужно только правильно подобрать клинику, в которой его проведут. Медицинский центр «Команда позвоночника» полностью отвечает всем необходимым требованиям и параметрам, успешно справляется с коксартрозом, гонартрозом и другими видами проблем — в том числе с лицевыми и челюстными артрозами, плечевыми и локтевыми артритами, заболеваниями рук и ног (пальцев, кистей, стоп, голеностопной части и других составляющих), остеохондрозами и т. д.
Если говорить только о суставах, то мы предлагаем решение следующих вопросов:
- лечение суставов ног;
- лечение суставов рук;
- лечение колена и др.;
- лечение шейного отдела (в том числе, и унковертебральных артрозов), поясничного, крестцового и т. п.
Методики, используемые в нашей работе: УВТ, HILT-терапия, медикаментозная блокада, введение гиалуроновой кислоты в сустав и окружающие ткани. Лечение в центре «Команда позвоночника» в Екатеринбурге – мягкое, но эффективное безоперационное воздействие на участки организма с острой и другими видами болей; реабилитация посттравматических пациентов; восстановление здоровья и функциональных свойств человеческого тела.
Мы гарантируем вам удобный и качественный сервис, оптимальные цены и высокий уровень профессионализма наших специалистов!
Звоните: +7 (343) 300-19-77 или +7 (343) 286-80-24
Панические атаки и депрессия при остеохондрозе в Санкт-Петербурге
Повлажнели ладони и участилось сердцебиение, а причин для таких симптомов вроде бы нет? Такие сигналы подает мозг, когда «подступает» паническая атака. Для этой патологии не обязательны психоэмоциональные факторы появления, достаточно, чтобы в шейном отделе позвоночника начал прогрессировать остеохондроз.
«Физиологическая» или «психическая» депрессия: как определиться с причиной болезни
Первое, что следует помнить — панические атаки не появляются на ровном месте, у их «пробуждения» всегда есть причина. Если у человека нет врожденной предрасположенности к депрессивному состоянию, в жизни не произошло значимых событий, которые «выбили из колеи», в 90% случаев речь идет о проблемах с физическим состоянием систем жизнедеятельности — сердечно-сосудистой и кровеносной. Причиной неконтролируемой паники и нежелания радоваться жизни в случае с остеохондрозом является дистрофия позвоночных хрящей в том или ином виде, которая приводит к нарушению работы окружающих нервных корешков и сосудов. Возникшие протрузии, грыжи или другие повреждения межпозвонкового диска приводят к передавливанию сосудов, обеспечивающих кровоснабжение головного мозга. В 60% случаев «запущенный» остеохондроз приводит к кислородному голоданию мозга. Пытаясь нормализировать свое состояния «главный орган» подает тревожные сигналы, в том числе и психологического характера.
Как определить, что патология вызвана остеохондрозом
Для панических атак и депрессии характерна следующая симптоматика:
• спонтанность. Тревожность может появиться без видимых причин;
• изменение характера: повышенная агрессивность или «плаксивость» у уравновешенного пациента, апатия — у активного, нежелание сексуальной близости — у любвеобильного;
• ощущение нехватки воздуха. Таким образом мозг посылает сигнал о недостатке кислорода в органы дыхания.
• нарушение сна и аппетита. Тревожная симптоматика затрагивает нервную систему. Исчезает желание нормально питаться, ночной отдых становится беспокойным, а сновидения — хаотичными, часто кошмарными.
Если такие симптомы вызваны остеохондрозом, то обычно человек может ощутить еще и такие «бонусы»: головокружение, резкие перепады давления (дистония), головная боль, периодическое онемение конечностей и лицевых мышц, нарушение слуха и зрения.
Если совпадает хотя бы 2 симптома из вышеперечисленных, справиться с депрессией и паническими атаками самостоятельно не получится. Необходима помощь врача.
Чем поможет специалист при депрессии?
Депрессия, особенно спонтанная — не повод записываться на прием к психиатру. Начните с простого — визита к терапевту. Хорошему специалисту о многом скажет тщательный визуальный осмотр. Цель врача — поставить правильный диагноз, от которого на 90% зависит эффективность лечения. Если есть подозрения на остеохондроз и симптомы связаны именно с этой патологией, рекомендуется лабораторное исследование биохимии крови и УЗИ сосудов шейного отдела. После изучения результатов, можно будет решить, что вызвало паническую атаку и депрессивное состояние. Лечение назначается в соответствии с физическим и психологическим состоянием пациента, проводится комплексно. Цель — одновременно нормализировать кровоток в суженых сосудах и избавить человека от эмоционального истощения. Терапевтические меры могут быть различными: прием медикаментов для улучшения работы головного мозга, физиотерапия, назначение седативных или антидепрессантных средств.
Самостоятельные действия
Чтобы не «запустить» болезнь и не получить хроническую форму депрессии, необходимы профилактические меры. Прогулки на свежем воздухе, физические упражнения, отказ от вредных привычек и даже простая смена подушки помогут вам вернуть радость жизни быстрее. Что касается эмоционального состояния, то руководствоваться лучше своими интересами. Избавиться от апатии можно ведя активный образ жизни — общение с друзьями, походы в кино, театр, на выставки. Если человек — домосед по своей природе и выйти на улицу для него — подвиг, то для начала обеспечьте хорошую проветриваемость помещений и достаточную физическую нагрузку, это легко сделать и в домашних условиях. Помните, чем раньше вы начнете борьбу с болезнью, тем выше эффективность лечения.
В этой статье мы постарались ответить на Ваши вопросы:- Как распознать депрессию при остеохондрозе?
- Как лечить депрессию при остеохондрозе?
- Можно ли лечить депрессию медикаментозно?
- К какому врачу пойти при депрессии?
Подробнее о связанных заболеваниях и симптомах:
Депрессия при остеохондрозе: Лечение.
Главная причина для повышенной тревожности, апатии и депрессии при остеохондрозе — это кислородное голодание мозга. При сидячей и стрессовой работе, малоподвижности, отсутствии регулярных физических нагрузок происходит деформация костной ткани в области шеи. подробнее »»О причинах депрессии
Несмотря на предупреждения врачей, что боль терпеть нельзя, не все прислушиваются к этому совету. И регулярные боли в совокупности со стрессами, гиподинамией и пагубными привычками приводят к состоянию угнетенности. Это и есть первая фаза депрессивного состояния. подробнее »»Депрессия при остеохондрозе: Причины и предпосылки
Опыт невропатологов показывает, что заболевания физиологического и психологического характера часто взаимосвязаны. Организм не может постоянно работать «как часы», особенно если нет регулярной «подзаводки». Активный образ жизни, физические упражнения, правильное питание, положительные эмоции – этих удовольствий люди лишают себя в погоне за материальным благосостоянием. Результат: дистрофия хрящей, нарушение кровообращения, и связанные с ней последствия: головокружение, неадекватная реакция на психоэмоциональные раздражители, повышенная тревожность, иногда панические атаки. подробнее »»Остеохондроз шейного отдела позвоночника
Клиническая картина остеохондроза шейного отдела позвоночника отличается разнообразием симптомов. Это заболевание всегда переходит в хроническую форму. При остеохондрозе в дисках появляются трещины, формируется патологическая подвижность (нестабильность) позвонков и грыжи межпозвонковых дисков. При этом чаще всего страдают от компрессии не только нервные корешки, но и позвоночные артерии, которые проходят непосредственно в самих поперечных отростках шейных позвонков. подробнее »»Грыжа позвоночника. Все, что вам нужно знать.
Ведущие специалисты Клиники доктора Войта на основе своего многолетнего опыта собрали для Вас всю необходимую информацию по предотвращению, лечению и профилактике грыжи межпозвонкового диска. подробнее »»
Остеопороз и остеоартрит | Остеопороз Канада
Несмотря на то, что остеопороз, артрит и остеоартрит (форма артрита) – это совершенно разные состояния, их часто путают, в частности, остеопороз и остеоартрит, потому что оба названия начинаются с «остео».
Несколько основных фактов:
- Остеопороз – это заболевание костей, при котором уменьшается количество и качество кости, что приводит к переломам (переломам костей).Остеопороз не вызывает боли или других симптомов, если только не произошел перелом.
- Артрит (арт = сустав; itis = воспаление) – заболевание суставов и окружающих тканей. Остеоартрит и ревматоидный артрит – самые распространенные формы артрита.
- Сустав – это место, в котором две или более кости соприкасаются и допускают движение костей.
- Человек может болеть остеопорозом и остеоартрозом одновременно.
- Оба заболевания могут вызывать боль и ограничивать подвижность, но причина этой боли и способы ее лечения совершенно разные.
- Очень важен точный диагноз вашей боли. Установив точный диагноз, вы сможете лучше разработать программу обезболивания, которая подойдет вам.
- Приставка «остео» (что означает «кость») – единственное, что объединяет остеопороз и остеоартрит.
| Остеопороз | Артроз | |
| Определение | Остеопороз – заболевание костей.Слово «остеопороз» буквально означает пористые кости. Это заболевание костей, характеризующееся снижением прочности костей в результате уменьшения количества и качества костей. Человек с остеопорозом имеет повышенный риск легко сломать кость (перелом). | Остеоартрит – наиболее распространенная форма артрита. Это дегенеративное заболевание суставов, которое включает истончение или разрушение гладкого хряща, покрывающего концы костей, а также изменения кости, лежащей в основе суставного хряща.Остеоартрит вызывает боль, скованность и снижение подвижности пораженного сустава, что в конечном итоге влияет на способность выполнять физические упражнения, снижая качество жизни. |
| Симптомы | Остеопороз называют «тихим вором», потому что он может прогрессировать бессимптомно, пока не сломается кость. Когда кости сильно ослабляются из-за остеопороза, простые движения – например, наклонение, чтобы взять тяжелую сумку с продуктами, или сильное чихание – могут привести к переломам костей.Переломы бедра, позвоночника и запястья являются наиболее частыми переломами, связанными с остеопорозом. | Остеоартрит чаще всего поражает бедра, колени, пальцы (т. Е. Основание большого пальца, кончики и средние суставы пальцев), ступни или позвоночник. Он влияет на каждый сустав по-разному, и симптомы легко не заметить. Это может быть болезненно – боль может быть вызвана чрезмерной нагрузкой на сустав, длительной неподвижностью или болезненным ростом костей в суставах пальцев. |
| Диагностика | Остеопороз диагностируется с помощью теста на минеральную плотность костной ткани, простого безболезненного теста, который измеряет количество костной ткани в позвоночнике и бедре. | Остеоартрит диагностируется на основании истории болезни, физического осмотра и рентгеновских снимков пораженных суставов. деятельность, снижающая качество жизни. |
| Факторы риска | Риск остеопороза можно снизить, узнав об этих факторах риска и приняв меры для замедления потери костной массы. Низкая минеральная плотность костной ткани является основным фактором риска переломов, основным последствием остеопороза. Другие ключевые факторы риска включают пожилой возраст, предшествующий перелом с низкой травмой, падения в анамнезе и прием определенных лекарств, таких как кортикостероиды (например, преднизон).Семейный анамнез хрупкого перелома часто является сопутствующим фактором. Узнайте больше о факторах риска остеопороза. >> | Некоторые факторы, которые могут способствовать развитию остеоартрита, включают семейный анамнез, отсутствие физической активности, избыточный вес и чрезмерное использование или травмы суставов. |
| Лечение | Остеопороз можно вылечить, изменив образ жизни и часто применяя рецептурные лекарства. Обращение внимания на диету (адекватное потребление кальция и витамина D) и регулярная физическая активность – важные изменения в образе жизни.Упражнения с весовой нагрузкой и силовые тренировки могут помочь справиться с болью и улучшить силу костей и мышц, что помогает предотвратить падения. Сломанные бедра, вызванные остеопорозом, обычно требуют хирургического вмешательства. Это может включать использование специализированных «штифтов и пластин», но также может включать операцию по замене тазобедренного сустава. Это определяет хирург на основании точного типа произошедшего перелома бедра. Если у вас остеопороз, существуют эффективные лекарства, которые могут снизить риск перелома. | Остеоартрит можно лечить с помощью защиты суставов (уменьшая объем работы, которую должен выполнять сустав), физических упражнений, обезболивающих, лечения теплом и холодом и контроля веса. Тяжелый артрит можно лечить с помощью операции, при которой поврежденные суставы заменяются искусственным имплантатом. Обычно выполняется замена коленного и тазобедренного суставов. |
Если у вас обе болезни
Людям, страдающим остеоартритом и остеопорозом, следует обратиться за помощью в планировании программы по управлению обоими состояниями и уделить особое внимание советам по поводу физических упражнений.
Регулярные упражнения с отягощением обычно рекомендуются людям с остеопорозом, но их может быть трудно выполнять при наличии значительного артрита тазобедренного или коленного сустава. Сохранение подвижности суставов требует особого подхода к упражнениям и движениям. Специально обученный физиотерапевт может помочь убедиться, что упражнения безопасны и полезны для обоих состояний.
Куда обратиться за помощью
Артрит
Общество артрита (TAS) – ведущий источник информации об артрите, включая остеоартрит.За дополнительной информацией об артрите обращайтесь:
. Общество артрита
1-800-321-1433
www.arthritis.ca.
Остеопороз
Osteoporosis Canada (OC) – ведущий источник информации об остеопорозе в Канаде. OC предоставляет лицам, обеспокоенным риском развития этого заболевания, и тем, кому был поставлен диагноз, актуальную информацию по всем аспектам здоровья костей. Наши информационные консультанты по нашей бесплатной линии (1-800-463-6842) также могут помочь вам связаться с отделениями Osteoporosis Canada в вашем районе.
Остеохондроз плеча / локтя у собак
Резюме
Остеохондроз – это заболевание, которое может поражать различные суставы молодой растущей собаки. Заболевание связано с неправильным ростом костей, что приводит к болезненным повреждениям суставов.
В конечном итоге проблема остеохондроза заключается в том, что кость не полностью окостеняет (становится твердой, как это должны быть кости), что приводит к более толстому слою хряща. Более толстый хрящ обеспечивает более мягкую и губчатую поверхность на концах кости.А губчатые концы кости создают нестабильную структуру сустава. Результатом этой нестабильности является дефект поверхности хряща в суставе.
При остеохондрозе плеча и локтя дефекты хряща могут приводить к различным болезненным процессам, при которых хрящевой лоскут (рассекающий остеохондрит или ОКР) или плавающие его части в суставе (суставные мыши, вторичные по отношению к ОКР) вызвать болезненное трение. В конце концов, артрит (остеоартрит) – это неизбежный результат.
Остеохондроз плечевого и локтевого суставов встречается в основном у собак крупных и гигантских пород, хотя иногда могут поражаться и более мелкие породы. Он также может быть диагностирован у редких животных из семейства кошачьих. Причина еще плохо изучена, но с этим связаны генетика, быстрый рост, высокие уровни питания (диеты, богатые белками и жирами), твердые поверхности и избыток кальция в рационе.
Щенки в возрасте от 4 до 12 месяцев являются нашими типичными пациентами, самцы представлены в два раза больше.Хотя один сустав обычно более поражен, чем другой, обе стороны могут быть поражены у 20–80% пациентов с остеохондрозом плеча. В случае локтевой формы остеохондроза от 20% до 50% пораженных собак имеют двустороннее заболевание.
Симптомы и идентификация
Собаки, страдающие остеохондрозом, как правило, хромые собаки молодого возраста и более крупных пород. Хромота в одной или обеих передних конечностях обычно очевидна для владельца, хотя иногда жесткая походка передних конечностей (особенно при вставании) является единственным признаком.У некоторых собак может быть даже так называемая «субклиническая» форма заболевания, при которой отсутствуют какие-либо признаки.
Рентген – лучший способ поставить диагноз. Но характерные дефекты на поверхности сустава могут быть видны только под определенными радиографическими углами. Так что будьте осторожны: для окончательного вывода могут потребоваться седация или анестезия. Поскольку поражения могут быть незаметными, собакам в этих случаях необходимо оставаться неподвижными для эффективного рентгеновского облучения.
В некоторых случаях для более точного диагноза могут быть рекомендованы расширенные процедуры визуализации, такие как компьютерная томография («кошачья») и сканирование костей – или даже хирургическое вмешательство.
Во всех случаях остеоартрит (артрит) является неизбежным результатом, даже если лечение проводится на ранней стадии. Поскольку большинство этих собак должны нести значительную нагрузку на эти суставы, даже микроскопические изменения хряща могут привести к возможному воспалению (отеку) пораженного сустава.
Затронутые породы
Остеохондроз плечевого и локтевого суставов встречается у самых разных собак, но чаще всего у собак крупных и гигантских пород.
Следующие породы чаще всего диагностируются с формой плеча:
В отношении поражения локтевого сустава были определены следующие породы как более подверженные риску:
Бернский зенненхунд
Лабрадор ретривер
Золотистый Ретривер
Лечение
Наиболее часто рекомендуемое лечение последствий остеохондроза включает в себя операцию по удалению нежелательных болезненных лоскутов хряща, которые препятствуют нормальному скольжению поверхностей сустава друг относительно друга.Рекомендуется провести операцию на открытом суставе или артроскопию, чтобы произвести это удаление и вернуть выстилку сустава к более нормальному контуру, тем самым устраняя источник боли.
Консервативное лечение посредством обезболивания также возможно, хотя владельцы должны понимать, что этот подход вряд ли приведет к достижению желаемых результатов (неизменно безболезненный сустав с более низким риском развития артрита в будущем). Лечение в основном является поддерживающим и состоит из обезболивающих, специфичных для домашних животных, включая НПВП (например, мелоксикам и карпрофен) и ненаркотические опиаты (например, трамадол).
Если это заболевание было обнаружено при обычном рентгеновском обследовании и не было очевидно хромоты или боли, тогда не требуется никакого лечения, кроме пищевых добавок для долговременной поддержки хрящевой ткани (например, глюкозамина). Такие добавки теперь считаются обычным делом для всех пациентов с ОК, независимо от степени тяжести.
Ветеринарные расходы
Стоимость зависит от тяжести заболевания. Для собак, у которых нет боли, затраты обычно ограничиваются добавками, которые, возможно, в любом случае должны получать более крупные породы собак.(Я всегда их рекомендую.)
Если, однако, заболевание приводит к хромоте, можно облегчить боль с помощью лекарств. Это может быть дорогостоящим в долгосрочной перспективе (30–100 долларов в месяц), но в настоящее время считается, что их преимущества окупаются значительными расходами.
Раннее хирургическое вмешательство является основным методом лечения собак с заметным хрящевым лоскутом в суставе. Без этого сустав в течение нескольких месяцев станет болезненно артритом. И это не дешевая хирургическая процедура, уверяю вас.Это потому, что сертифицированные хирурги, с их богатой подготовкой и опытом, являются ветеринарами для этой процедуры. Ожидайте, что вы потратите от 2000 до 4000 долларов на соединение. Артроскопические процедуры обычно являются более дорогостоящими из-за стоимости оборудования и дополнительного обучения, которое проводят ветеринары.
Профилактика
Профилактика ОК в первую очередь достигается за счет генетического менеджмента. Другими словами, пораженных собак следует стерилизовать и кастрировать, чтобы не рисковать передачей генетических признаков, которые могут привести к этому состоянию.
Кроме того, владельцы должны понимать, что более медленные темпы роста могут означать меньший риск. Вот почему ветеринары теперь рекомендуют низкокалорийные диеты для растущих собак крупных пород. Также рекомендуется избегать дополнительных добавок кальция, как и предоставление более мягких поверхностей для щенков восприимчивых пород.
Некоторые ветеринары могут также порекомендовать пищевые добавки, нацеленные на сустав (например, глюкозамин), чтобы помочь поддержать нормальный хрящ и попытаться предотвратить любой будущий артрит.В настоящее время это считается целесообразным с хирургическим вмешательством или без него.
Ссылки
[1] Hanna FY. Пояснично-крестцовый остеохондроз: рентгенологические особенности и хирургическое лечение у 34 собак. J Sm Anim Pract 42: 272, 2001
[2] Johnson AL, et al. Рассекающий остеохондрит головки бедренной кости пекинеса JAVMA 187: 623, 1985
[3] Peterson CJ. Рассекающий остеохондрит головки плечевой кости кошки. N Z Vet J 32: 115, 1984
[4] Smith MM, et al.Клиническая оценка собак после хирургического и нехирургического лечения рассекающего остеохондрита таранной кости. JAVMA 187: 31, 1985
[5] ван Бри Х. Оценка прогностической ценности артрографии плеча с положительным контрастом при двустороннем остеохондрозе у собак. Am J Vet Res 51: 1121, 1990
Остеохондроз и артроз свиней
Биркеланд, Р. : Рассекающий остеохондрит плечевой кости собаки. Nord. Вет.-Мед. 1967, 19 , 294–306.
Google Scholar
Bollwahn, W., E. Lauprecht, J. Pohlenz, W. Schultze & E. Werhahn : Untersuchungen über das Auftreten und die Entwicklung der Arthrosis deformans tarsi beim Schwein in Abhängigkeit vom Alter der Tiere. (Исследования заболеваемости и патогенеза деформирующего артроза предплюсны у свиней в зависимости от возраста животного). Z. Tierzüchtg Züchtgsbiol. 1970, 87 , 207–219.
Google Scholar
Christensen, N.O. : Impotentia coeundi у кабанов из-за деформирующего артроза. Proc. XV Междунар. Вет. Congr., Stockholm 1953. Часть I, 2 , 742–745.
Крейг, П. Х. и У. Х. Райзер : рассекающий остеохондрит проксимального отдела плечевой кости собаки. J. Amer. ветеринар. Рад. Soc. 1965, 6 , 40–49.
Артикул Google Scholar
Гарм, О.: Лекция, Oppland Vet. Soc. 1968 г. (не опубликовано).
Grabell, I., H.-J. Хансен, С.-Э. Олссон, К. Орстадиус и Э. Тал : Дискоспондилит и артрит при рожистом воспалении свиней. Acta vet. сканд. 1962, 3 , 33–50.
Артикул Google Scholar
Grøndalen, T. : Анатомическое строение локтевых и коленных суставов в связи с поражениями суставов у молодых свиней.Proc. 2. I.P.V.S. Congr., Hannover 1972, 67.
Hansen, H. J. & S. Reiland : Ledlidanden hos avelssvin. (Поражения суставов у племенных свиней). Lact. Symp. Центр Веннера-Грена, Шток. 1968, 105–111.
Джубб, К. В. Ф. и П. К. Кеннеди : Патология домашних животных. 2-е изд., Акад. Пресс 1970, 1 , 77.
Google Scholar
Lauprecht, E., W. Schulze & W. Bollwahn : Untersuchungen über das Vorkommen von Bewegungsstörungen und Erkrankungen der Gliedmassen bei Fleischschweinen. (Исследования опорно-двигательных нарушений и поражений суставов у свиней). Z. Tierzüchtg Züchtgsbiol. 1967, 83 , 297–311.
Google Scholar
Ljunggren, G. & S. Reiland : Остеохондроз у животных подросткового возраста: эндокринное заболевание? Расчет. Тисс. Res. 1970, 4 , 150–151.
Артикул Google Scholar
Nielsen, N.C. : Arthrose hos svin. (Артроз свиней). Nord. Вет.-Мед. 1973, 25 , 17–27.
CAS Google Scholar
Nordrum, E. : Rakittlignende tilstander hos slaktegris. (Рахитоподобные состояния у беконных свиней). Medlemsbl. норске Вет.-Форен. 1968, 20 , 389–392.
Google Scholar
Olsson, S.-E. : Дегенеративная болезнь суставов (остеоартроз): обзор с особым акцентом на собаке. J. small Anim. Практик. 1971, 12 , 333–342.
CAS Статья Google Scholar
Сабек, Д., Э. Шиллинг и Л. Кл. Schultz : Eine Arthrosis deformans des Sprunggelenkes beim Schwein.(Деформирующий артроз скакательного сустава свиней). Dtsch. tierärztl. Wschr. 1961, 68 , 231–236.
Google Scholar
Smillie, I. S. : Рассекающий остеохондрит. E. & S. Livingstone Ltd., Эдинбург и Лондон, 1960.
Spiegel, P. G., K. W. Kengla, A. S. Isaacson & J. C. Wilson : Воспаление межпозвонкового пространства у детей. J. Bone Jt Surg. 1972, 54 A , 284–296.
Thurley, D. C. : Артропатия у свиней. Proc. Рой. Soc. Med. 1965, 58, , 369–370.
CAS Статья Google Scholar
Thurley, D. C. : Изменения эпифизарного хряща незрелых свиней без клинической хромоты. Дорожка. ветеринар. 1969, 6 , 217–226.
CAS Google Scholar
Vaughan, L.C. : Слабость в ногах у свиней. Вет. Рек. 1971, 89 , 81–85.
CAS Статья Google Scholar
Уокер Т., Б. Фелл, А. С. Джонс, Р. Бойн и М. Эллиотт : Наблюдения за слабостью ног у свиней. Вет. Рек. 1966, 79 , 472–479.
CAS Статья Google Scholar
Zimmermann, W. : Untersuchungen am Femur des Hausschweines.(Исследования на бедре свиней). Z. wissensch. Zool. 1959–60, 162 , 96–127.
Остеохондроз и артроз свиней
Baustad, B., J. Teige jr. & S. Tollersrud : Влияние различных уровней кальция, фосфора и витамина D в корме для растущих свиней с особым акцентом на атрофический ринит. Acta vet. сканд. 1967, 8 , 369–389.
CAS PubMed Google Scholar
Брейрем, К.& T. Homb : Энергетические потребности для роста. In Handbuch der Tierernährung, Band II. Пауль Парей, Берлин и Гамбург, 1972 г.
Браун В. Р., Л. Крук и В. Г. Понд : Атрофический ринит у свиней. Этиология, патогенез и профилактика. Cornell Vet. 1966, 56 , доп. 1, 1–427.
Чепмен, младший, Х. Л., Дж. Кастелич, Г. К. Эштон, П. Г. Хомейер, К. Ю. Робертс, Д. В. Катрон, В. В. Хейс и В. К. Спир : Потребность в кальции и фосфоре свиней на доращивании и откорме.J. Animal Sci. 1962, 21 , 112–118.
Артикул Google Scholar
Комбс, Г. Э., Дж. М. Вандепопульер, Х. Д. Уоллес и М. Роджер : Потребность в фосфоре молодых свиней. J. Animal Sci. 1962, 21 , 3–8.
CAS Статья Google Scholar
Кромвель, Г. Л., В. В. Хейс, К. Х. Чейни и Дж. Р. Оверфилд : Влияние уровня фосфора и кальция в рационе на продуктивность, минерализацию костей и характеристики туши свиней.J. Animal Sci. 1970, 30 , 519–525.
CAS Статья Google Scholar
Кромвель, Г. Л., В. В. Хейс, К. В. Шерер и Дж. Р. Оверфилд : Влияние кальция и фосфора в рационе на характеристики туши, пястных и носовых раковин свиней. J. Animal Sci. 1972, 34 , 746–751.
CAS Статья Google Scholar
Гарм, О.: Личное сообщение, 1973.
Grøndalen, T. : Остеохондроз и артроз у свиней. I. Заболеваемость животных до 120 кг живого веса. Acta vet. сканд. 1974 a, 15 , 1–25
Grøndalen, T. : Остеохондроз и артроз у свиней. II. Заболеваемость у племенных животных. Acta vet. сканд. 1974 б, 15 , 26.
PubMed Google Scholar
Grøndalen, T.: Остеохондроз и артроз свиней. III. Сравнение заболеваемости молодняком норвежских пород ландрас и йоркшир. Acta vet. сканд. 1974 c, 15 , 43.
Google Scholar
Grøndalen, T. : Остеохондроз и артроз свиней. VII. Отношение к форме сустава и внешнему строению. Acta vet. сканд. 1974 г. Дополнение 46. В печати.
Grøndalen, T.: Слабость в ногах у свиней. I. Заболеваемость и связь с повреждениями скелета, уровнем корма, белком и минеральными веществами, физическими упражнениями и внешним видом. Acta vet. сканд. В прессе.
Grøndalen, T. & J. Grøndalen : Остеохондроз и артроз у свиней. IV. Влияние перегрузки на дистальную эпифизарную пластинку локтевой кости. Acta vet. сканд. 1974, 15 , 53–60.
PubMed Google Scholar
Grøndalen, T.& О. Ванген : Остеохондроз и артроз у свиней. V. Сравнение заболеваемости у трех разных линий норвежской породы ландрас. Acta vet. сканд. 1974, 15 , 61–79.
Google Scholar
Günther, K. & G. Rosin : Uber die Ansatz-Kapazität des Fleischschweines für Mineralstoffe im Verlauf des Wachstums. 1. Zusammensetzung des Gesamtskelettes. (О отложении минеральных веществ в организме свиньи во время роста.1. Состав всего скелета). Z. Tierphysiol., Tierernährg Futtermittelk. 1970, 26 , 179–195.
Google Scholar
Hanssen, J. T. : Личное сообщение, 1973 г.
Hanssen, J. T. : Virkningen av ulike ernseringsfaktorer på veksten hos avlssvin. (Влияние различных диетических факторов на рост и развитие молодняка хряков и свинок). Диссертация на кафедре питания животных, Сельскохозяйственный университет Норвегии, 1974 г.В рукописи.
Hanssen, J. T. & K. Breirem : Kalsium- og fosforbehovet hos voksende svin. (Потребность растущих свиней в кальции и фосфоре). Норск вет.Т. 1971, , 83, , 364–371.
CAS Google Scholar
Homb, T. : Использование белка у свиней разного веса. Кафедра питания животных, Сельскохозяйственный университет Норвегии. Отчет № 389, 1972, 61–82.
Кришнарао, Г. В. Г. и Х. Х. Дрейпер : Влияние диетического фосфата на резорбцию костей у стареющих мышей. J. Nutr. 1972, , 102, , 1143–1146.
CAS Статья Google Scholar
Krook, L. : Nyssjuka hos svin – etiologi, patogenes och profylax. (Атрофический ринит свиней – этиология, патогенез и профилактика). Свенск Вет.-Тидн. 1965, 17 , 548–554.
Google Scholar
Kurzweg, W. & K. Winkler : Gesundheitliche Aspekte der Fleischschweinproduktion. Stellungs- und Gliedmasseanomalien. (Здоровые аспекты производства свинины. Аномалии опорно-двигательного аппарата). Энгью. Tierhyg. 1972, Band 3, Gustav Fischer Verlag, Jena, 259 pp.
Liptrap, D. O., E. R. Miller, D. E. Ulbrey, K. K. Keahey & J. A. Hoefer : Уровень кальция для развивающихся хряков и свинок.J. Animal Sci. 1970, 31 , 540–548.
CAS Статья Google Scholar
Ljunggren, G. & S. Reiland : Остеохондроз у животных подросткового возраста: эндокринное заболевание? Расчет. Тисс. Res. 1970, 4 , 150–151.
Артикул Google Scholar
Mohn, S. F. : Личное сообщение, 1973 г.
Månsson, I., Р. Норберг, Б. Ольхаген и Н.-Э. Björklund : артрит у свиней, вызванный диетическими факторами. Микробиологические, клинические и гистологические исследования. Clin. опыт Иммунол. 1971, 9 , 677–693.
Google Scholar
Nielsen, N.C. : Arthrose hos svin. (Артроз свиней). Nord. Вет.-Мед. 1973, 25 , 17–27.
CAS PubMed Google Scholar
Nielsen, N.С., С. Андерсен, А. Мадсен и Х. П. Мортенсен : Соотношение кальция и фосфора в рационе для растущих свиней в зависимости от уровней в сыворотке и развития костей. Acta vet. сканд. 1971, 12 , 202–219.
CAS PubMed Google Scholar
Reiland, S. : Snabb tilväkst ock därav betingad osteochondros – en vanlig orsak till «bensvaghet» hos avelssvin. En preliminaer rapport. (Быстрый рост, приводящий к остеохондрозу – частая причина слабости ног у племенных свиней).Свенск Вет.-Тидн. 1974, 26 , 28–33.
Google Scholar
Reiland, S., S.-E. Olsson & K. Martinsson : Общие изменения костей и суставов у трех свиней с тяжелым атрофическим ринитом. Acta radiol. (Stockh.) Suppl. 319, 1972, 127–136.
Schilling, E. : Rassenunterschiede am Skelett des Beckens und der Hinterextremitäten beim Schwein. (Различия в скелете таза и задних конечностей между породами свиней).Z. Tierzüchtg. Züchtgsbiol. 1963, 78 , 293–324.
Google Scholar
Спенсер, Г. Р., Ф. И. Эль-Сайед, Г. Х. Кроенинг, К. Л. Фелл, Н. Шуп, Д. Ф. Адамс, М. Франке и Дж. Э. Александер : Влияние фтора, кальция и фосфора на свиные кости. Амер. J. vet. Res. 1971, 32 , 1751–1773.
CAS PubMed Google Scholar
Терли, Д.C. : Артропатия у свиней. Proc. Рой. Soc. Med. 1965, 58, , 369–370.
CAS Статья Google Scholar
Thurley, D. C. : Muskulaturentwicklung und Gliedmassenschwäche. (Развитие мышц и слабость ног). Dtsch. tierärztl. Wschr. 1967, 74 , 336–338.
CAS Google Scholar
Уокер, Т., Б.Ф. Фелл, А. С. Джонс, Р. Бойн и М. Эллиотт : Наблюдения за слабостью ног у свиней. Вет. Рек. 1966, 79 , 472–479.
CAS Статья Google Scholar
Aas-Hansen, M. : личное сообщение, 1973 г.
Случаи артрита и остеохондроза
Оценка владельцем боли у собак с хроническим остеоартритом
Анна Хильм-Бьоркман и другие, Университет Хельсинки
Нет надежных способов измерения результатов многих ветеринарных вмешательств, особенно в отношении ортопедических состояний.Авторы разработали метод анкетирования для записи оценки владельцем хронической боли у собак с остеоартритом.
Хельсинкский индекс хронической боли (HCPI), индекс состоит из 11 пунктов, таких как готовность пациента ходить или степень трудности передвижения после длительного отдыха, и предназначен для легкого применения к различным животным и дому. среды. Владельцев 61 собаки опросили пять раз в течение 16 недель, в течение которых они получали лечение карпрофеном или плацебо.
Значительные различия между двумя группами наблюдались только в период активного лечения. Они пришли к выводу, что индекс представляет собой действенный, надежный и эффективный инструмент для оценки реакции на лечение.
Американский журнал ветеринарных исследований 70 (6): 727-734.
Сравнение рентгенографии и ультрасонографии при обнаружении очагов остеохондроза
Fabien Relave и другие, Монреальский университет
Остеохондроз предплюсневого сустава является распространенным заболеванием у лошадей и обычно диагностируется рентгенологически.Авторы исследовали 111 пораженных суставов, зафиксировав наиболее информативную картину поражений в различных областях сустава, а также сравнив результаты с результатами ультразвукового исследования. Вид спины 30º латерально-подошвенно-медиально-косой дает наилучшие изображения поражений на медиальной лодыжке. Ультрасонография была чувствительным методом выявления поражений медиальной лодыжки и дистального промежуточного гребня большеберцовой кости.
Ветеринарный журнал лошадей 41 (1): 34-40.
Экспрессия гена хряща и рентгенологическая серьезность при остеоартрите собак
Дилан Клементс и другие, Ливерпульский университет
Несколько исследований продемонстрировали связь между молекулярными событиями, происходящими при остеоартрите, и результирующими рентгенографическими изменениями. Авторы исследовали изменения экспрессии генов в суставной ткани с помощью рентгенологических свидетельств болезни локтей собак. Обнаружена положительная корреляция между тяжестью структурных изменений и активностью генов COL1A2, COL3A1 и LUM, тогда как экспрессия другого гена структурного белка TIMP2 была ниже в кости с остеоартритом, чем в здоровой ткани.
Ветеринарный журнал 179 (2): 211-218.
Влияние ударно-волновой терапии на экспериментально индуцированный остеоартрит
Дэвид Фрисби и другие, Университет штата Колорадо
Экстракорпоральная ударно-волновая терапия была предложена в качестве потенциального лечения заболеваний суставов в случаях, резистентных к стандартным методам лечения. Авторы описывают исследование, в котором применялась эта технология при лечении экспериментально вызванного остеоартроза среднего запястного сустава у лошадей.У лошадей, получавших EWST, отмечалось значительное уменьшение хромоты по сравнению с плацебо. Однако механизм действия этого метода остается неясным, поскольку никаких изменений в тканях суставов, связанных с лечением, не наблюдалось.
Американский журнал ветеринарных исследований 70 (4): 449-454.Остеоартрит фасеточных суставов как возможная причина боли в спине у лошадей Майлис Жиродру и другие, Animal Health Trust, Ньюмаркет Боль в спине является частым фактором плохой работы у лошадей, хотя конкретную причину может быть трудно идентифицировать.Авторы обследовали 77 лошадей с признаками боли в пояснице на предмет рентгенологических свидетельств поражения грудопоясничных синовиальных межпозвонковых суставов (фасеточных суставов). Остеоартрозные изменения часто присутствовали в фасеточных суставах пораженных лошадей, с признаками склероза, околосуставной новой кости и сужения суставной щели. Конкурные прыгуны менее восприимчивы, чем лошади из других дисциплин.
Ветеринарный журнал лошадей 41 (2): 130-138.
Ультрасонографическая диагностика септического артрита в дистальном межфаланговом суставе крупного рогатого скота
Майке Хеппельманн и другие, Университет ветеринарной медицины, Ганновер
Обычные методы диагностики артроцентеза или зондирования суставной щели часто могут дать неубедительные результаты при исследовании случаев септический артрит дистального межфалангового сустава крупного рогатого скота (SADIJ). Авторы исследуют надежность УЗИ как альтернативного метода.Размер дорсального кармана дистального межфалангового сустава неизменно был больше в случаях септического артрита, чем в непораженных суставах, и был признан надежным методом подтверждения предварительного диагноза SADIJ.
Ветеринарный журнал 179 (3): 407-416.
Рентгенологический анализ склероза трохлеарной выемки в диагностике остеоартрита
Давиния Драффан и другие, Университет Глазго
Болезнь медиального короноидного отростка (БКП) является наиболее частым фактором дисплазии локтевого сустава у собак.Раннее выявление и лечение этого состояния могут помочь предотвратить развитие остеоартрита, но обычная рентгенография имеет ограниченную диагностическую ценность.
Авторы исследуют склероз блокированной язвы как индикатор MCD. Они обнаружили, что оценка склероза блоковой вырезки увеличивает чувствительность рентгеновских лучей при диагностике остеоартрита на ранней стадии, что может быть полезно в клиниках, не имеющих доступа к более совершенным методам визуализации.
Ветеринарная и сравнительная ортопедия и травматология 22 (1): 7-15.
Ультразвуковое исследование для выявления фрагментации медиального короноидного отростка
Дениз Сейрек-Интас и другие, Университет Юстуса-Либиха, Гиссен, Германия
Фрагментация медиального венечного отростка является частым нарушением развития у собак и основным предрасполагающим фактором пациенты с остеоартрозом. В таких случаях радиография часто может предоставить лишь ограниченную полезную информацию, поэтому авторы оценивают ценность ультразвука как диагностического средства. У 102 собак с подозрением на аномалии точность ультразвукового исследования в выявлении свободных и несмещенных фрагментов и других аномалий составила 77 процентов.Таким образом, данная технология не является надежным методом диагностики у таких пациентов.
Журнал Американской ветеринарной медицинской ассоциации 234 (4): 480-485.
Клинические данные в 83 случаях иммуноопосредованного полиартрита у собак
Джейсон Стулл и другие, Университет Саскачевана
Иммуноопосредованный полиартрит является наиболее распространенным заболеванием, поражающим несколько суставов у собак. Авторы сравнивают клинические и лабораторные данные у 83 пациентов с выборкой из общей больничной популяции, контролируемой методом «случай-контроль».Случаи IMPA, как правило, были более старыми и тяжелыми и имели ряд биохимических и гематологических отклонений. IMPA, вызванная системной красной волчанкой, чаще возникала летом и осенью. Артроцентез скакательного сустава, по-видимому, является лучшим местом для диагностики IMPA.
Канадский ветеринарный журнал 49 (12): 1,195-1,203.
Крестцовый остеохондроз у двух немецких овчарок
Карл Матис и другие, ветеринарные специалисты Квинсленда, Стаффорд
Хайтс Остеохондроз – распространенное нарушение развития, обычно связанное с плечом, локтем, скакательным суставом или коленным суставом.Авторы описывают два случая крестцового остеохондроза у немецких овчарок, направленных на оценку периодической боли в задних конечностях. Физикальное обследование показало стеноз пояснично-крестцового отдела, но рентгенограммы и компьютерная томография показали костно-хрящевые фрагменты. Они были удалены хирургическим путем у одной собаки, что позволило устранить клинические признаки. Другой лечился консервативно, и он продолжал испытывать боль.
Австралийский ветеринарный журнал 87 (6): 249-252
Лечение артрита стопы Morgan Hill
Артроз голеностопного сустава
Голеностопный сустав – это часто травмируемый сустав тела.Хотя переломы и растяжения лодыжек заживают довольно хорошо, они могут привести к проблемам в более позднем возрасте. Это связано с износом, который происходит в течение многих лет после травмы. Это состояние называется остеоартрозом или посттравматическим артритом. Термин травма означает травму, а термин посттравматический артрит используется для описания состояния артрита после травмы.
Вырождение – это термин, описывающий состояние, при котором что-то изнашивается со временем.Термин дегенеративный артрит используется врачами для описания состояния, при котором сустав изнашивается, обычно медленно в течение многих лет. Термин артрит означает воспаление сустава, поэтому термин дегенеративный артрит означает воспаление сустава из-за износа. Вы также можете услышать термин «дегенеративный артроз». Некоторые врачи считают, что дегенеративный артрит – это не настоящий артрит, и сбивает людей с толку. Термин артроз используется для описания изношенного сустава.Термин артрит используется для описания истинных воспалительных состояний, таких как подагра, инфекция и ревматоидный артрит.
Остеоартрит обычно считается разновидностью дегенеративного артрита или артрита износа. Врачи обычно считают остеоартрит практически одинаковым независимо от того, появляется ли он спустя годы после травмы сустава или просто появляется без каких-либо травм. За последние несколько лет появилось все больше доказательств того, что остеоартрит является генетическим, а это означает, что он передается в семье.Исследования показывают, что остеоартрит, протекающий без травм, может быть связан с различиями в химическом составе суставного хряща, с которым рождаются люди.
Травма сустава, например сильное растяжение связок или перелом, может вызвать фактическое повреждение суставного хряща. При чрезмерном давлении на хрящевую поверхность сустава хрящ может быть поврежден синяком. Это повреждает хрящ, хотя, если вы посмотрите на поверхность, это может показаться не иначе.Повреждение материала проявляется только через несколько месяцев. Иногда поверхность хряща повреждается еще сильнее, и куски хряща отрываются от кости.
Эти части не заживают обратно и обычно должны удаляться из сустава хирургическим путем. В противном случае они могут плавать в суставе, вызывая защемление и болезненность сустава. Эти фрагменты хряща также могут больше повредить поверхность сустава. Области, где оторваны эти куски хряща, обычно не отрастают.В отличие от кости, отверстия на поверхности не просто заменяются хрящевой тканью вокруг отверстия. Вместо этого дефекты заполняются рубцовой тканью. Образующаяся рубцовая ткань не так хороша для покрытия суставных поверхностей, как хрящ, который она заменяет. Он просто не может выдерживать нагрузку, как настоящий суставной хрящ.
Травма сустава, даже если она не повреждает непосредственно суставной хрящ, может изменить работу сустава. Это верно для перелома, при котором костные фрагменты заживают несколько иначе, чем они были до перелома.Верно и то, что повреждение связок приводит к нестабильности сустава. Когда травма приводит к изменению движения сустава, травма может увеличить силы, действующие на суставной хрящ. Это очень похоже на любое механическое устройство или оборудование. Если механизм разбалансирован, он быстрее изнашивается.
Через много лет этот дисбаланс в механике сустава может привести к повреждению суставной поверхности. Поскольку суставной хрящ не может хорошо зажить, ущерб накапливается.Наконец, сустав больше не может компенсировать увеличивающееся повреждение, и он начинает болеть. Повреждение происходит задолго до начала боли.
Дегенеративный артрит может возникать из-за различий в том, как каждый из нас устроен вместе на основе наших генов; состояние, которое лучше всего описать как остеоартрит. Или дегенеративный артрит может развиться спустя годы после травмы, что приводит к медленному повреждению суставных поверхностей; состояние, вероятно, лучше всего описать как посттравматический артрит.Так или иначе изношен сустав – а болит.
Ревматоидный артрит: симптомы, причины и методы лечения ревматоидной стопы и голеностопного сустава
Ревматоидный артрит – наиболее распространенная форма воспалительного артрита, поражающая около двух-трех миллионов американцев. Ревматоидный артрит – это симметричное заболевание, что означает, что обычно поражаются одни и те же суставы с обеих сторон тела.
Примерно 90 процентов людей с ревматоидным артритом страдают артритом стопы или лодыжки. Боль может помешать больному ходить и даже может привести к деформации, если ее не лечить. Человеческая стопа склонна к развитию ревматоидного артрита, потому что она содержит такое большое количество суставов и подвергается сильному давлению. Голеностопный сустав, который представляет собой шарнирный сустав, соединяющий большеберцовую кость с малоберцовой костью, имеет немного меньшую вероятность развития ревматоидного артрита, но также ежедневно подвергается огромному давлению.
Примерно 8 из 10 американцев однажды в жизни будут страдать от проблем со стопой или лодыжкой. В среднем за свою жизнь люди пройдут около 100 000 миль. Это расстояние эквивалентно четырем кругосветным путешествиям. Исследования показали, что женщины проходят около 10 миль в день, а мужчины – только семь. Кроме того, стопа среднего человека поглощает 500 фунтов давления при каждом шаге. За один день эта сумма составляет около 5 миллионов фунтов. Возможно, неудивительно, что ступня и лодыжка подвержены риску развития ревматоидного артрита.
Причины ревматоидной стопы и голеностопного сустава
Точная причина ревматоидного артрита неизвестна. Однако существует несколько мнений о том, что могло его вызвать. Внезапная травма, например, растяжение связок голеностопного сустава, может в будущем привести к развитию артрита в травмированном суставе.
Некоторые эксперты считают ревматоидный артрит аутоиммунным заболеванием, а это означает, что ткань тела является жертвой иммунного ответа против самой себя.В организме вырабатываются антитела, которые фактически атакуют суставы, вызывая отек и покраснение. Избыточная жидкость будет вырабатываться в суставной щели.
Многие врачи считают, что вирус или бактерия могут вызвать ревматоидный артрит у людей с генетической предрасположенностью к нему. Семь из десяти человек, страдающих ревматоидным артритом, имеют унаследованный химический маркер на своих клетках, что заставляет врачей полагать, что существует корреляция.
Симптомы могут развиваться также в результате многих других факторов, в том числе:
- употребление рецептурных и / или запрещенных наркотиков
- контакт с некоторыми химическими веществами
- Заболевания кишечника, такие как илет и колит
- ожирение, которое часто усугубляет артрит
- тяжелый стресс
Нехирургические варианты
Вспомогательные устройства для пациентов с артритом голеностопного сустава и болью при артрите
Если у вас артрит голеностопного сустава, вам может стать все труднее ходить.К счастью, существуют продукты или вспомогательные устройства, предназначенные для поддержки голеностопного сустава, помогая вам более комфортно ходить и облегчая боль при артрите.
Ваш врач или эрготерапевт может поговорить с вами о решениях для вашей конкретной ситуации. Он или она может посоветовать вам использовать эластичную повязку, обернутую вокруг лодыжки, чтобы обеспечить поддержку. Ваш врач может также посоветовать приобрести новую обувь, которая обеспечит необходимую поддержку.В некоторых случаях вам может понадобиться специальный ортез на голеностопный сустав.
Обувь
При артрите голеностопного сустава подходящая обувь может быть важным вспомогательным устройством, поддерживающим вашу лодыжку. Выбирайте обувь с низким каблуком, мягкой подошвой, прочным сводом и боковой поддержкой. Возможно, вам также понадобится купить вставки для старой обуви, которая у вас уже есть. Если обычная обувь, купленная в магазине, не помогает, возможно, вам придется приобрести специально разработанную обувь или ортопедические стельки.
Ходьба
Если вы испытываете сильную артритную боль из-за артрита голеностопного сустава, вам могут понадобиться костыли, чтобы помочь вам передвигаться. Важно, чтобы ваши костыли измерял квалифицированный специалист. В качестве долгосрочного решения может помочь трость. Существует много разных типов трости, поэтому вам следует искать ту, которая дает вам лучший баланс. Ходунки могут помочь вам, если вы слишком слабы или нуждаетесь в большей устойчивости, чем могут обеспечить костыли или трости.Часто такие вспомогательные устройства имеют колеса спереди и ножки с резиновыми наконечниками сзади.
Вы можете купить большинство этих вспомогательных устройств в универмагах, магазинах медицинских товаров, через специализированные каталоги по почте или на веб-сайтах медицинской помощи.
Прежде чем использовать какое-либо вспомогательное устройство, проконсультируйтесь со своим врачом или физиотерапевтом, чтобы обсудить доступные вам варианты.
- Пяточные шпоры
- Травма Лисфранка (средней части стопы)
- Рассекающий остеохондрит голеностопного сустава
Введение
Рассекающий остеохондрит – это заболевание, вызывающее боль и скованность в лодыжке.Рассекающий остеохондрит может поражать все возрастные группы и обычно возникает после скручивания голеностопного сустава, например, растяжения связок голеностопного сустава. Рассекающий остеохондрит – это нарушение кровоснабжения сегмента кости и хряща голеностопного сустава, которое может привести к небольшому перелому или разрушению суставной поверхности.
Анатомия
Таранная кость – одна из крупных костей стопы, которая формирует голеностопный сустав.Рассекающий остеохондрит возникает в верхней части таранной кости. В зависимости от того, как произошла травма голеностопного сустава, состояние может возникать по бокам таранной кости.
Верхняя часть таранной кости является частью голеностопного сустава и покрыта суставным хрящом. Суставной хрящ – это белый скользкий материал, покрывающий все суставные поверхности. Суставной хрящ на таранной кости имеет толщину около одной восьмой дюйма и позволяет костям голеностопного сустава скользить друг относительно друга без особого трения.
Причины
В большинстве случаев рассекающий остеохондрит вызван реальными переломами типа чипа. Эти переломы часто возникают при сильном растяжении связок голеностопного сустава. Сторона таранной кости, на которой находится чип, зависит от того, как была вывихнута лодыжка во время первоначальной травмы.
Сломанная стружка может быть разной по размеру и серьезности. Если кость под хрящом раздроблена или потрескалась, а суставной хрящ остался неповрежденным, вероятность смещения фрагмента снижается.Однако, если суставной хрящ сломан, фрагменты костной стружки могут сместиться, препятствуя процессу заживления.
Поскольку костная стружка отделена от остальной части таранной кости, кровеносные сосуды, идущие к отколотому фрагменту, разрываются, и кровоснабжение фрагмента прекращается. Если фрагмент смещается, эти кровеносные сосуды не могут расти снова. Фрагмент теряет кровоснабжение и умирает. Это снижает вероятность заживления.
Симптомы
Рассекающий остеохондрит включает симптомы, похожие на травмы растяжения связок голеностопного сустава.Вы можете почувствовать отек и боль, а также с трудом удерживать вес на лодыжке. Постоянные проблемы с фрагментом могут вызвать еще больший отек и общую боль в лодыжке. Вы также можете почувствовать захватывающее ощущение в щиколотке в определенных положениях. Это вызвано тем, что чип при движении застревает в голеностопном суставе. Со временем рассекающий остеохондрит может привести к тяжелому артриту.
Диагностика
Диагноз рассекающий остеохондрит может быть предложен на основании вашей истории болезни и результатов медицинского осмотра.Рентген лодыжки обычно показывает проблему в верхней части таранной кости (иногда называемой куполом таранной кости). Для определения всей площади пораженной области могут потребоваться специальные тесты, такие как компьютерная аксиальная томография (компьютерная томография) или магнитно-резонансная томография (МРТ).
Лечение
Консервативное лечение
Лечение рассекающего остеохондрита зависит от того, когда обнаружена проблема.При обнаружении сразу после травмы лодыжки, вызванной скручиванием, может быть предложена иммобилизация в гипсе на шесть недель, чтобы увидеть, заживает ли травма кости. В этот период иммобилизации вам, возможно, придется снизить вес стопы и использовать костыли.
Хирургия
Если рассекающий остеохондрит не распознан на ранней стадии, костный фрагмент может не зажить и продолжать вызывать проблемы. Затем может потребоваться хирургическое вмешательство для лечения ваших симптомов.
Операция обычно включает удаление оторвавшегося фрагмента хряща и кости из голеностопного сустава и просверливание небольших отверстий в поврежденной кости. При удалении фрагмента в куполе талара остается дефект в виде небольшой кратера (рис. 5). В этой области просверливаются отверстия, позволяющие новым кровеносным сосудам расти и помогать рубцовой ткани формироваться, чтобы заполнить эту область. В конце концов, эта новая рубцовая ткань сглаживает дефект и позволяет лодыжке двигаться более плавно.
Операция может быть проведена несколькими способами. В некоторых случаях операцию можно провести с помощью артроскопа. Артроскоп – это специальная миниатюрная камера, которую можно вставить в сустав через очень маленький разрез. Через другие небольшие разрезы в лодыжку можно ввести специальные инструменты. Пока хирург смотрит на экран телевизора, можно удалить фрагмент и высверлить дефект.
Голеностоп – это небольшой сустав, и артроскоп может с трудом попасть в определенные области сустава.Если дефект трудно обнаружить артроскопом, может потребоваться открытый разрез. Этот разрез обычно делается в передней части лодыжки, чтобы хирург мог увидеть сустав. Опять же, используются специальные инструменты, чтобы удалить костный фрагмент и просверлить поврежденную область.
Реабилитация
Если ваш хирург рекомендует нехирургический уход с использованием гипса или гипсового ботинка, вы можете находиться на костылях до шести недель.Во время последующих визитов в офис, вероятно, будут сделаны рентгеновские снимки, чтобы хирург мог проследить за заживлением фрагмента и определить, потребуется ли операция.
Если требуется операция, заживление костей и мягких тканей займет около восьми недель. В это время вы будете помещены в гипсовый или гипсовый ботинок, чтобы защитить кости, пока они заживают. Возможно, вам понадобятся костыли. Физиотерапевт может помочь вам научиться пользоваться костылями.
Вероятно, вы будете носить повязку в течение недели после процедуры. Швы будут сняты через 10-14 дней после операции. Если ваш хирург использовал рассасывающиеся швы, их снимать не нужно.
Лечение артрита голеностопного сустава
Ваш первый визит к физиотерапевту
Во время вашего первого визита ваш физиотерапевт захочет собрать дополнительную информацию об истории вашей проблемы с лодыжкой.Вам могут дать анкету, которая поможет вам рассказать о повседневных проблемах, которые у вас возникают с лодыжкой. Предоставленная вами информация поможет оценить успех вашего лечения. Вас также могут попросить оценить вашу боль по десятибалльной шкале. Это поможет физиотерапевту оценить, насколько сильно вы болите сейчас и как изменится ваша боль после лечения. Ваш физиотерапевт, вероятно, задаст еще несколько вопросов о вашей проблеме с голеностопным суставом, чтобы начать определение источника и места вашей боли и узнать, что потребуется для ее облегчения.Вот несколько вопросов, которые может задать вам физиотерапевт:
- Как давно у вас болит лодыжка?
- Где вы чувствуете боль?
- Что делает боль лучше или хуже?
- Как ваши симптомы влияют на вашу повседневную деятельность?
- У вас болит голень, колено или бедро?
- Отекает ли лодыжка?
- Чувствует ли когда-нибудь, что ваша лодыжка вот-вот сломается?
- Есть ли у вас онемение или покалывание?
Оценка физиотерапии
Как только вся эта информация будет собрана, ваше состояние будет оценено.
Поза: Ваш физиотерапевт начнет с проверки вашей общей осанки, включая положение ступни и ноги. Неравномерное положение стопы и ноги может оказывать дополнительное давление на лодыжку. Если выравнивание представляет собой проблему, ваш терапевт может провести некоторые измерения, чтобы увидеть, понадобится ли специальная стелька для обуви или ортопедический материал, чтобы снять давление и боль.
Наблюдение: Ваш терапевт заметит, есть ли опухоль в области голеностопного сустава или вокруг него.Если это так, будут проведены измерения, чтобы определить, какая опухоль присутствует. Объемное тестирование проводится путем помещения стопы и голени в емкость с водой и измерения вытеснения воды. Сравниваются результаты для каждой лодыжки и каждой ноги. Другой способ измерить отек – использовать рулетку и сравнить несколько измерений вокруг одной лодыжки, а затем другой. Позже эти измерения можно будет перепроверить, чтобы понять, исчезнет ли опухоль.
Анализ походки: наблюдая, как вы ходите взад и вперед, ваш терапевт может увидеть, может ли ваша походка быть связана с вашим состоянием.Даже незначительные изменения в шаге, положении стопы и колена или движении бедра могут вызвать такие проблемы, как синдром ITB. Диапазон движения (ROM): Затем ваш физиотерапевт проверит ROM в вашей лодыжке. Это измерение того, насколько далеко вы можете двигать лодыжкой в разных направлениях. Движения в голеностопном суставе включают сгибание голеностопного сустава вверх и вниз (тыльное сгибание / подошвенное сгибание), а также внутрь и наружу (инверсия / эверсия). Ваш терапевт также может захотеть получить представление о том, как двигаются другие суставы вокруг лодыжки, включая голень, колено и, возможно, даже бедро.Ваш ROM записан, чтобы сравнить, насколько улучшилось ваше лечение.
Strength: Затем ваш терапевт проверит силу ваших мышц. Вас попросят противостоять сопротивлению, пока терапевт проверяет мышцы вокруг лодыжки. Другие области, которые можно проверить, включают мышцы колена и бедра. Эти измерения сравниваются с другой вашей ногой. Слабость в ключевых мышцах ноги или лодыжки будет устранена с помощью программы укрепления.Тренированные мышцы могут помочь контролировать боль в лодыжке, что облегчит боль и как можно дольше сохранит здоровье сустава.
Ручное обследование: Ваш терапевт проверит силу ваших мышц. Вас попросят противостоять сопротивлению, пока терапевт проверяет мышцы вокруг лодыжки. Другие области, которые можно проверить, включают мышцы колена и бедра. Эти измерения сравниваются с другой вашей ногой. Слабость в ключевых мышцах ноги или лодыжки будет устранена с помощью программы укрепления.Тренированные мышцы могут помочь контролировать боль в лодыжке, что облегчит боль и как можно дольше сохранит здоровье сустава.
Пальпация: Оценка обычно заканчивается пальпацией. При пальпации физиотерапевт прощупывает мягкие ткани вокруг сустава. Это делается для проверки кожи на наличие изменений температуры, болезненных участков и отеков. Пальпация также проводится, чтобы определить, есть ли болезненные точки или спазм в мышцах вокруг лодыжки.Это может помочь вашему терапевту понять, какие методы лечения помогут вам больше всего.
План лечения: после завершения обследования терапевт составит план лечения. В плане лечения перечислены виды лечения, которые будут использоваться для вашего состояния. Он дает представление о том, сколько посещений вам потребуется и как долго вам может понадобиться терапия. В плане также перечислены цели, которые вы и ваш терапевт считаете наиболее полезными для безопасного выполнения ваших занятий с наименьшей болезненностью.Наконец, он будет включать в себя прогноз, который, по мнению вашего терапевта, поможет вам улучшить состояние.
Физиотерапевтическое лечение
Ваш терапевт может выбрать один или несколько из следующих инструментов или методов, чтобы помочь контролировать симптомы, вызванные остеоартритом голеностопного сустава:
Тепло: Тепло увеличивает кровеносные сосуды, что называется расширением сосудов. Это действие помогает смыть химические вещества, от которых болит лодыжка.Это также помогает доставить питательные вещества и кислород, которые способствуют заживлению пораженного участка. Настоящее тепло в виде влажного горячего компресса, грелки, гидромассажной ванны с теплой водой или ванны более полезно, чем кремы, которые просто дают ощущение тепла. Горячие компрессы обычно кладут на больное место на 15-20 минут. Следует проявлять особую осторожность, чтобы ваша кожа не перегревалась и не обгорала. Также плохой идеей будет спать по ночам с электрической горячей подушкой.
Ультразвук: ультразвуковой аппарат излучает высокочастотные звуковые волны, которые направляются к больному месту.Проходя через ткани тела, эти волны вызывают колебания молекул. Это вызывает трение и тепло, когда звук проходит через ткань. Остальной звук меняется на тепло в более глубоких тканях тела. Этот нагревательный эффект помогает промыть больную область и обеспечивает новый запас питательных веществ и богатой кислородом крови. Ультразвуковое лечение – это способ для терапевта добраться до тканей, которые находятся более чем на два дюйма ниже поверхности вашей кожи.
Форез: означает «переносить или передавать.«Есть два метода, которые терапевты могут использовать для передачи веществ через кожу. Фонофорез использует высокочастотные звуковые волны ультразвука, чтобы «протолкнуть» стероидный препарат (кортизон) через кожу. Ионтофорез использует небольшую машину, которая производит небольшой электрический заряд, который используется для переноса лекарства, обычно стероида, через кожу. Стероид – очень сильное противовоспалительное средство, которое фактически останавливает вызывающую боль химическую реакцию в клетках больной ткани вашего тела.Вместо инъекции кортизона можно использовать любой тип фореза.
Электрическая стимуляция: эта процедура стимулирует нервы, мягко пропуская электрический ток через кожу. Некоторые люди говорят, что это похоже на массаж кожи. Электростимуляция может облегчить боль, посылая вместо боли ощущаемые импульсы. Эта процедура основана на теории ворот, которая гласит, что когда вы чувствуете ощущение, отличное от боли, например, трение, массаж или даже легкий электрический импульс, ваш позвоночник фактически «закроет ворота» и не позволит болевым импульсам пройти к мозг.В случае электрической стимуляции электрические импульсы ускоряются по коже и попадают в центральную нервную систему намного быстрее, чем боль. Попадая туда первой, электрическая информация «закрывает ворота» для боли, блокируя ее проход в мозг. Когда боль утихает, мышцы, находящиеся в спазме, начинают расслабляться, позволяя вам двигаться и тренироваться с меньшим дискомфортом. Другие настройки тренажера можно использовать, чтобы помочь организму вырабатывать эндорфины. Это естественные химические вещества, образующиеся в вашем теле, которые действуют как сильнодействующее лекарство, уменьшая восприятие боли на срок до восьми часов за раз.
Мобилизация мягких тканей / Массаж: Физиотерапевты обучены различным формам массажа и мобилизации при лечении шеи. Было показано, что массаж успокаивает боль и спазмы, помогая мышцам расслабиться, обеспечивая свежий запас кислорода и крови, богатой питательными веществами, и очищая область от химических раздражителей, возникающих в результате воспаления. Обработка мягких тканей может помочь расслабить напряженные мышцы, вернув им нормальную длину. Это поможет вам начать двигаться с меньшей болью и большей легкостью.
Совместная мобилизация: это ступенчатые давления и движения, выполняемые квалифицированными физиотерапевтами. Мягкое регулируемое давление помогает смазывать поверхности суставов, уменьшая скованность и помогая вам начать движение с меньшей болью. Боль, которую не сдерживают, может быстро перерасти в неприятный «цикл боли и защиты мышц». Другими словами, боль может привести к спазму ваших мышц, при котором ваши мышцы пытаются защитить больные суставы, не давая вам вообще двигать лодыжкой.Когда движение прекращается, ваш мозг получает непрерывный поток болевых ощущений. Ой! Это приводит к еще большему спазму мышц и боли, потому что ваши мышцы пытаются «защитить» вас от болезненных движений. Применяя легкое давление или мобилизацию, ваш терапевт начнет останавливать поток информации о боли, что помогает мышцам расслабиться. Как только ваши мышцы начнут расслабляться, вы начнете ощущать не только боль, но и другие ощущения. По мере ослабления боли можно использовать более энергичные методы мобилизации, чтобы удлинить ткани вокруг сустава, помогая восстановить движение в голеностопном суставе.
Агенты для местного применения: Некоторые мази для местного применения (например, капсаицин (r)) облегчают боль, блокируя химические вещества, вызывающие боль.
Улучшение диапазона движений: когда движение в суставе ограничено, боль и другие проблемы могут усиливаться. Улучшение движения голеностопного сустава может помочь сохранить поверхность суставов здоровой и уменьшить болезненность. Увеличение количества движений может дать вам облегчение, необходимое для повседневных дел.Если у вас нет полного диапазона движений, у вашего терапевта есть несколько способов добиться большего движения в лодыжке. Ваш терапевт может использовать поэтапную мобилизацию суставов, ручную растяжку и выбирать упражнения. Также могут быть полезны активные движения и растяжка в рамках программы терапии дома или в бассейне.
Укрепление: На ранних стадиях укрепление может быть выполнено с помощью изометрических упражнений. Это упражнения, в которых задействуются мышцы вокруг сустава, но сустав остается в одном положении.Изометрия помогает восстановить силы, защищая от дальнейшей боли и раздражения. По мере того, как ваши мышцы набирают силу, вы можете ощущать меньшую боль, испытывая чувство легкости при ходьбе и других занятиях.
Защита суставов: это способы дать вашему суставу необходимое преимущество, чтобы оставаться здоровым как можно дольше.
Muscular Control: Иногда лодыжка получает дополнительный толчок, когда вы внезапно не попадаете на ступеньку или ушибаетесь пальцем ноги.Нетренированные мышцы ног медленно реагируют на защиту голеностопного сустава, и эти толчки могут нанести больший ущерб более мягкой кости под хрящом. Тренированная мышца быстро генерирует силу. Кондиционирующие упражнения помогают мышцам голеностопного сустава и ног быстрее генерировать силы, подготавливая их к работе в качестве амортизаторов и защиты голеностопного сустава.
Амортизация: хорошая пара обуви также поможет уменьшить удары. Если ходьба – одно из ваших основных упражнений, выберите мягкую поверхность для ходьбы, например, шлак или траву.Избегайте цементированных или других твердых поверхностей. Ограничьте скорость ходьбы, особенно если вы обнаружите, что увеличение скорости ходьбы вызывает раздражение при боли в лодыжке. К другим видам упражнений, которые предотвращают сильное воздействие на суставы, относятся велотренажер и плавание.
Средства для ходьбы: В случае сильной боли или износа суставов вам может потребоваться трость или ходунки, пока ваше состояние не стабилизируется. Использование приспособления для ходьбы может снять часть давления с голеностопного сустава, защищая его от чрезмерного напряжения и напряжения.
Выравнивание: когда нога и лодыжка не выровнены должным образом, вы можете испытывать дополнительное давление вокруг стопы и лодыжки. В этих случаях специальная стелька для обуви или стелька могут помочь уменьшить давление и боль. Иногда в обувь можно поместить небольшой подъемник пятки или подушку, чтобы ограничить давление на жесткий голеностопный сустав, что поможет вам наслаждаться ходьбой на большие расстояния без хромоты.
Прогрессирование упражнений: ваша программа упражнений будет осторожно расширена и будет включать в себя укрепление, баланс, выносливость и другие упражнения, имитирующие вашу повседневную деятельность.Ваша программа будет воздействовать на ключевые группы мышц бедер, бедер, икр и стопы. Вы будете обучены упражнениям, которые помогут стабилизировать и контролировать лодыжку. Другие упражнения можно использовать для имитации повседневных действий, таких как поднятие на цыпочки, съезд с бордюра или спуск по пандусу. Конкретные упражнения также можно использовать для моделирования ваших потребностей в работе или хобби.
Daily Exercise: Поверхности ваших суставов могут оставаться более здоровыми, если вы постоянно прорабатываете лодыжку в полном диапазоне движений и выполняете безопасные упражнения с нагрузкой.Выполняйте предписанные упражнения, чтобы поддерживать мышцы бедер, колен и голеностопных суставов сильными. Избегайте боли, выполняя упражнения безболезненными движениями, ограничивая скорость ходьбы и не переусердствуйте. Если вы чувствуете боль, возможно, вам придется отступить и выполнить плавные движения и изометрические упражнения.
Общий фитнес Главный хирург рекомендует, чтобы каждый занимался умеренной физической активностью не менее 30 минут в день в течение семи дней в неделю. Наряду со снижением риска сердечных заболеваний, снижением стресса, контролем веса тела и продлением жизни общая фитнес-программа также может помочь вам в лечении остеоартрита голеностопного сустава.Умеренная активность может включать ходьбу, плавание, катание на велосипеде или аэробику с низкой нагрузкой. Перед тем, как приступить к такой программе, проконсультируйтесь с врачом.
Долгосрочное лечение: Вот несколько долгосрочных решений, которые помогут контролировать состояние лодыжки:
Снимите боль и воспаление с помощью тепла, холода и лекарств (по назначению врача)
Уменьшите шок, используя приспособления для ходьбы, надев хорошую обувь, выбирая мягкие поверхности и поддерживая мышцы ног в состоянии готовности к неожиданным нагрузкам
Часто выполняйте упражнения для поддержания диапазона движений, силы и состояния сердечно-сосудистой системы
Используйте ортопедические приспособления для обуви в случаях, когда выравнивание ног и ступней затруднено.
Соблюдайте меры предосторожности в повседневной деятельности, чтобы не повредить лодыжку
Домашняя программа: Как только ваша боль будет под контролем, ваш диапазон движений улучшится и ваша сила вернется, вы перейдете к последней домашней программе.Ваш терапевт подскажет, как избавиться от болезненных ощущений в домашних условиях. Вам также будут предложены способы продолжать работать над диапазоном движений и силой. Прежде чем вы закончите физиотерапию, будет проведено больше измерений, чтобы увидеть, насколько хорошо вы себя чувствуете сейчас по сравнению с тем, когда вы впервые начали терапию.
Симптомы артроза голеностопного сустава
Боль – основная проблема остеоартроза любого сустава.Поначалу боль в голеностопном суставе возникает только в связи с физической активностью. После начала занятия боль обычно не возникает, но после отдыха в течение нескольких минут боль и скованность в лодыжке усиливаются. Позже, когда состояние ухудшится, боль может присутствовать даже в состоянии покоя. Боль может мешать сну. Вокруг голеностопного сустава может образоваться припухлость, он может наполняться жидкостью и ощущаться стесненным, особенно после повышенной активности. Когда весь суставной хрящ стирается с поверхности сустава, при движении голеностопного сустава может раздаваться скрипящий звук.Врачи называют этот звук крепитацией. Остеоартрит в конечном итоге повлияет на движение голеностопного сустава, он станет жестким и потеряет способность двигаться.
Определенные движения могут быть болезненными, и может стать трудно доверять голеностопному суставу, чтобы удерживать ваш вес в определенных положениях. У тела есть болевой рефлекс, чтобы гарантировать, что, когда сустав помещен в положение, вызывающее боль, мышцы вокруг сустава могут перестать работать без предупреждения.Этот рефлекс может привести к падению при артрите суставов ног. Когда остеоартрит достигает очень тяжелой стадии, кость под суставным хрящом может изнашиваться. Это может привести к увеличению деформации голеностопного сустава. На заключительных этапах выравнивание стыков может начать образовывать странные углы в местах их пересечения, образуя стык.
Когда боль в спине может означать артрит
Около 80% боли в спине являются острыми и обычно длятся от одного до семи дней.В противном случае это считается хроническим заболеванием и может быть вызвано артритом. Нижняя часть спины – наиболее частое место боли в спине при артрите. Несколько типов артрита являются частью группы состояний, называемых спондилоартропатиями (что означает артрит позвоночника). Спондилоартропатии могут поражать взрослых и детей.
Если вы испытываете боль, отек и скованность в спине, у вас может быть один из следующих типов артрита или связанных с ним состояний.
Аксиальный спондилоартрит
Осевой спондилоартрит (axSpA) – хроническое воспалительное заболевание, которое в первую очередь поражает тазобедренные суставы и сустав, соединяющий кость в нижней части позвоночника с тазом (крестцово-подвздошный).
Существует два типа axSpA: рентгенографический axSpA (также называемый анкилозирующим спондилитом или AS) включает повреждение крестцово-подвздошных суставов и позвоночника, которое можно увидеть на рентгеновских снимках, и нерадиографическое axSpA (nr-axSpA) не включает повреждения, которые вы можете увидеть. на рентгеновских лучах, но может появиться на магнитно-резонансных изображениях (МРТ).
Артроз
Остеоартрит (ОА) – наиболее распространенная форма артрита. ОА, также известное как артрит «изнашивания», представляет собой хроническое заболевание, вызванное разрушением хряща, который смягчает концы костей в местах их соединения, образуя суставы.В результате этого разрушения кости трутся друг о друга, вызывая скованность, боль и потерю подвижности суставов. При ОА позвоночника этот разрыв поражает фасеточные суставы, в которых соединяются позвонки. В результате движение костей может вызвать раздражение, дальнейшее повреждение и образование костных выростов, называемых шпорами. Эти шпоры могут давить на нервы, вызывая боль.
Псориатический артрит
Псориатический артрит – это форма артрита, поражающая суставы и обычно кожу (псориаз).Примерно у 20 процентов людей с ПсА заболевание поражает позвоночник (осевой артрит). В некоторых случаях чрезмерный рост костей может привести к срастанию двух или более позвонков (срастанию), вызывая скованность.
Реактивный артрит
Реактивный артрит часто возникает после инфицирования половых органов, мочевыводящей или желудочно-кишечной системы. Это состояние может вызвать воспаление суставов, глаз, а также кишечника, почек или мочевого пузыря. Могут быть поражены крестцово-подвздошные суставы.
Энтеропатический артрит
Эта форма артрита встречается примерно у пяти процентов людей с воспалительным заболеванием кишечника, включая язвенный колит и болезнь Крона. Обычно поражается крестцово-подвздошный сустав, вызывая боль в пояснице.
Стеноз позвоночного канала
Стеноз позвоночного канала возникает из-за разрастания костной ткани позвонков и утолщения связок. Обычно это происходит вместе с остеоартритом или анкилозирующим спондилитом.Чрезмерный рост может вызвать сужение позвоночника и давление на нервы. Поскольку пораженные нервы выполняют множество функций, это состояние может вызывать множество проблем с нижней частью тела, включая боль в спине, боль или онемение в ногах и проблемы с кишечником.
Другие связанные с артритом состояния, которые могут вызывать боль в спине, включают ревматическую полимиалгию (PMR), фибромиалгию и болезнь Педжета.
Получение правильной диагностики
Другие распространенные источники боли в спине: мышечные спазмы, переломы мышц, аномальное искривление позвоночника (сколиоз), воспаление седалищного нерва (самый большой нерв в организме, который проходит от нижней части спинного мозга через ягодицу и вниз по спине.


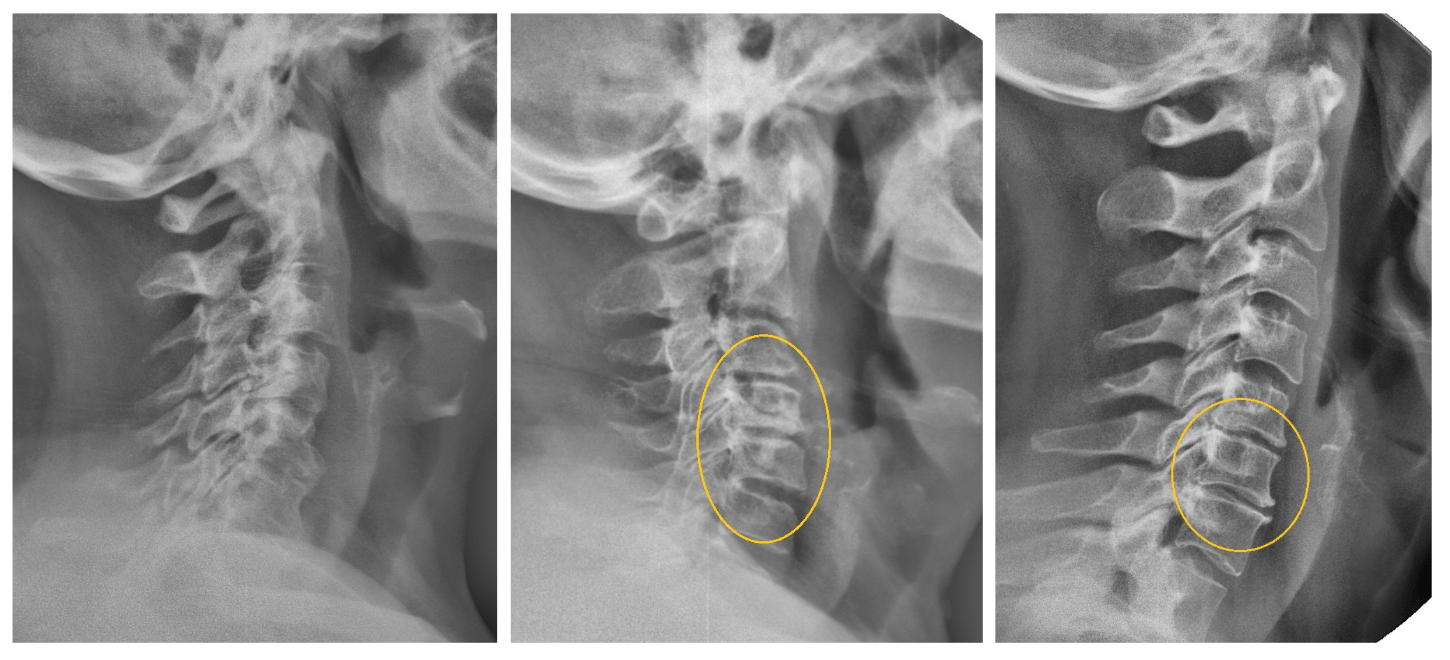 В Китае с древних времен позвоночник считался «стержнем» организма и тела, поэтому ему уделялось особое внимание. Он вместе со скелетом и суставами образует «вселенную» – именно так рассматривают китайские специалисты человека, излечивая проблемы и все взаимосвязанные с нею неполадки организма.
В Китае с древних времен позвоночник считался «стержнем» организма и тела, поэтому ему уделялось особое внимание. Он вместе со скелетом и суставами образует «вселенную» – именно так рассматривают китайские специалисты человека, излечивая проблемы и все взаимосвязанные с нею неполадки организма. Остеохондроз вызывает поражение участка позвоночника.
Остеохондроз вызывает поражение участка позвоночника. Какие из них лучше – отдельная тема. Нужно разорвать порочные круги болезни, чтобы воспалительный процесс не разрушил сустав.
Какие из них лучше – отдельная тема. Нужно разорвать порочные круги болезни, чтобы воспалительный процесс не разрушил сустав.