Лечебная физкультура при шейно грудном остеохондрозе – суть лечебной гимнастики, упражнения Дикуля, зарядка Шишонина, физкультура по Бубновскому и не только
Гимнастика при остеохондрозе шейно грудного отдела позвоночника
При лечении шейно-грудного остеохондроза выполнение физических упражнений является одним из главных компонентов лечения. Они улучшают самочувствие больного, помогают быстро побороть болезнь. Главное условие пи этом – регулярность и правильное выполнение упражнений.
Остеохондроз шейно-грудного отдела характеризует защемление нервов вследствие поражения и деформации межпозвоночных дисков. Симптомы заболевания разнообразны: головные боли, после длительного статического положения тела, ноющие ощущения в области шеи, снижается острота зрения, падает слух, может ощущаться онемение языка.
Основная причина возникновения остеохондроза – гиподинамия, отсутствие регулярных физических нагрузок, длительное пребывание в сидячем положении. Поэтому побороть болезнь можно только, если устранить причину, которая привела к болезни и поменять образ жизни.
Польза гимнастических упражнений
Регулярное выполнение физической гимнастики является основой лечения шейно-грудного остеохондроза. А также профилактикой и других заболеваний позвоночного столба. Только одним приемом медикаментов невозможно вылечить остеохондроз. Скорее, наоборот, с помощью одних только гимнастических упражнений под силу справиться с неосложненным заболеванием.

Подбор упражнения для комплекса лечебной гимнастики должен проводить только врач с ЛФК. Упражнения должны выполняться первые дни под его непосредственным контролем. И только после того, как врач убедиться, что комплекс выполняется правильно, с необходимой нагрузкой и не несет вреда пациенту, то можно переходить на самостоятельные занятия в домашних условиях. Регулярные упражнения приносят большую пользу здоровью:
- Возвращают гибкость позвоночнику;
- Восстанавливает подвижность межпозвоночных дисков;
- Укрепляет мышцы спины и шеи;
- Формирует правильную осанку;
- Препятствует искривлению позвоночника;
- Снимает боли в спине;
- Улучшает кровообращение и нормализует питание головного мозга;
- Занятия физкультурой устраняют главную причину болей в спине и шейном отделе позвоночника;
- Повышают работоспособность и здоровье человека.
Виды упражнений
Существует несколько видов упражнений и гимнастических комплексов, которые положительно влияют на ход лечения шейно-грудного остеохондроза. Все они направлены на укрепление мышц шейного и грудного отделов. Разработаны отдельные гимнастики, действенность которых подтвердило большое количество выздоровевших пациентов.
Гимнастика Шишонина.
В этом комплексе следует четко придерживаться рекомендаций.
Первые две недели занятия проводятся ежедневно. Затем, на третьей неделе выполнения комплекса, надо переходить на три занятия в неделю. Во время выполнения упражнений необходимо следить за правильной осанкой, для этого рекомендуется поставить перед собой зеркало. Необходимо следить за дыханием и сердцебиением. При повышении количества ударов пульса, необходимо снизить нагрузку. К занятиям приступать только в стадии ремиссии.
Комплекс упражнений
Метроном.
Направлено на растягивание боковых мышц шеи.
Голова наклонена вправо, до ощутимого напряжения мышц. Задержать голову в таком положении на 30 секунд. Тоже самое повторить наклонив голову влево. Повторить упражнение по пять раз в каждую сторону.
Пружина.
Упражнение направлено на растягивание задней части шейного отдела.
Опустить голову вниз, дотрагиваясь подбородком до шеи. Зафиксировать голову в таком положении на полминуты. Затем, поднять подбородок как можно выше, задержать голову в таком положении на 30 секунд. Выполнять упражнение надо пять раз.
Гусь.
Упражнение помогает растянуть косые мышцы.
Подбородком надо тянуться то к правому, то к левому плечу. В каждом положении задержаться на 30 секунд. Повторяется упражнение по пять раз в каждую сторону.
Взгляд в небо.
Упражнение направлено на боковые мышцы шеи и спины.
Выполняется сидя. Голова ровно. Поворот в правую сторону, задержаться на полминуты. Снова повернуть голову прямо. Перевести взгляд вверх, запрокинув голову назад. Зафиксировать на 30 секунд. Снова голова прямо. Поворот в левую сторону на те же 30 секунд. Упражнение повторить пять раз.
Рама.
Прорабатываются не только мышцы шеи, но и плечевая зона.
Выполняется сидя. Правая рука находится на левом плече. Голова смотрит вправо. Проделать тоже самое только с другой рукой и другим наклоном головы вправо. В каждую сторону упражнение повторить пять раз, задерживая голову на 30 секунд.
Факир.
Данное упражнение хорошо растягивает мышцы спины и шеи.
Поднять руки над головой, соединив их в ладонях и немного согнув. Повернуть голову влево и побыть в таком положении полминуты. Затем вправо на это же количество времени. Сделать пять раз в каждую сторону.
Цапля.
Ровные руки развести в стороны и немного назад. А подбородок потянуть вперед. Повторить упражнение пять раз.
Данный комплекс имеет свои ограничения. Его не рекомендуется выполнять беременным женщинам, людям с онкологическими заболеваниями, при высокой температуре, инфекционных заболеваниях, при кровотечениях и в стадии обострения остеохондроза.
Комплекс гимнастики
Данный комплекс эффективно лечит остеохондроз на разных стадиях заболевания. Он улучшает циркуляцию крови, улучшает трофику, укрепляет мышцы шеи и спины. Вот 7 волшебных упражнений при шейно-грудном остеохондрозе:
- Повороты головы. Выполняются по 5-7 раз медленно и плавно.
- Опускание головы до максимально возможного состояния (10 раз).
- Отводить голову назад и перемещать вперед (10раз).
- Сидя за столом, локоть поставить на стол, а ладонью коснуться виска. Пытаться наклонять голову, надавливая на ладонь. То же самое проделать и с другой рукой. (10 раз).
- Поднять руку на уровень лица. Лбом прикоснуться к ладони и пытаться преодолеть сопротивление руки. Проделать упражнение 8 раз по 10 – 20 секунд.
- Поднять плечи до максимума и зафиксировать в этом положении на десять секунд. Повторить 10 раз с интервалом на отдых.
- Разминать затылок пальчиками.
При начале выполнения комплекса упражнений следует остановиться на пяти простых заданиях. Выполнять сначала их ежедневно в течение семи дней. После этого можно усложнить комплекс, добавив в него более сложные упражнения.
При регулярном и качественном выполнении гимнастики, здоровая спина будет благодарна и не побеспокоит больше болями.
Рекомендованное видео
Какие выполнять упражнения при остеохондрозе шейно-грудного отдела позвоночника

Упражнения ЛФК помогут снять отёчность, уберут дискомфорт и болезненные ощущения
Остеохондроз шейного и грудного, впрочем, и поясничного отдела позвоночника – это дегенеративно-дистрофические изменения, происходящие в хрящевой ткани межпозвоночных дисков, которые при прогрессировании приводят к возникновению в них протрузий, а затем и грыж. Эта болезнь относится к разряду необратимых.
Вылечить её с помощью медикаментозных препаратов невозможно. Только упражнения при остеохондрозе шейно-грудного отдела позвоночника способны замедлить или приостановить деструктивные процессы.
Содержание статьи
Почему физические упражнения лечат остеохондроз

Межпозвоночный диск
На рисунке показано строение межпозвоночного диска, полужидкое ядро которого у молодых людей состоит на 90% из воды, но с возрастом или при патологиях оно обезвоживается
Позвоночник устроен так, что в межпозвоночных дисках отсутствуют кровеносные сосуды. Обмен веществами и насыщение водой, которая не даёт ядру диска высохнуть и сплющится, происходят диффузно – за счёт межклеточной жидкости. Поэтому первой задачей лечебной физкультуры становится улучшение кровоснабжения глубоких мышц спины, «обслуживающих» проблемную зону, благодаря чему количество тканевой жидкости существенно увеличивается.
Одной из причин развития остеохондроза считают малоподвижный образ жизни, который приводит к дряблости мышц спины и снижению эластичности межпозвоночных связок. Упражнения при грудном и шейном остеохондрозе нацелены на укрепление мышечного корсета, но подбираются они таким образом, чтобы гибкость позвоночного столба при их выполнении не уменьшилась.
На заметку. Доказано, что при протрузиях и грыжах в межпозвоночных дисках лечение витаминами группы «В» малоэффективно. Они назначаются по принципам «инструкция велит» и «цена не кусается, а значит лишними не будут». А вот при остеохондрозе В-витаминотерапия действительно приносит ощутимые результаты.
Правила, предосторожности и запреты

Стоит пропустить занятие ЛФК если есть общее недомогание, высокое артериальное или внутричерепное давление, температура тела поднялась выше 37,5°
При протрузиях и межпозвоночных грыжах комплекс ЛФК должен составить спортивный врач, инструктор ЛФК или вертебролог.
Упражнения для лечения шейно-грудного остеохондроза можно подобрать и самому, но при этом надо знать нюансы:
- Лечение движением возможно только при отсутствии болей в спине и внутренних органах. При наличии болевого синдрома его надо снять обезболивающими или нестероидными противовоспалительными препаратами, например, нурофеном или диклофенаком.
- Выполнение упражнений не должно вызывать ощутимого дискомфорта или болезненности. Если боль всё-таки возникла или общее самочувствие резко ухудшилось, следует немедленно прекратить выполнение гимнастического комплекса. На следующих занятиях возникли те же симптомы? Значит подобраны «неправильные» упражнения или «правильные» выполняются неверно. Необходима консультация специалиста.
- Для того чтобы упражнения при шейном и грудном остеохондрозе оказали лечебное воздействие, комплекс ЛФК нужно выполнять минимум 3 раза в неделю, но лучше ежедневно.
- Помимо гимнастического комплекса необходимы дополнительные физические нагрузки – 2-3 раза в неделю посещать бассейн, ежедневно гулять пешком 45-60 минут, периодически меняя темп ходьбы. При малоподвижной работе надо устраивать ежечасные 5-минутные физкульт-разминки.
- Хоть остеохондроз и считается начальной стадией дегенеративно-дистрофических изменений хрящевой ткани позвоночника, не стоит выполнять упражнения и движения, которые противопоказаны при протрузиях и грыжах . В данном случае, это: бег трусцой, прыжки, подскоки, упражнения на силовых тренажёрах или с утяжелениями более 1,5 кг.
- Нельзя заниматься на полный желудок, а после, сразу же, не кушайте. Временной зазор между принятиями пищи и упражнениями должен быть минимум 1 час. А вот пить воду до, после и во время выполнения (!) комплекса ЛФК, не только можно, но и нужно.
- Стоит приостановить лечение упражнениями ЛФК при острых вирусных инфекциях, пищевых отравлениях, обострениях хронических заболеваний.
Важно! Остеохондроз и ожирение – классическая комбинация. Стоит уделить внимание не только соблюдению питьевого режима, но и привести массу тела в норму, составив диету таким образом, чтобы в её недельное меню входили естественных хондропротекторы – фруктовые желе и холодец.
Многие видео упражнения при шейно-грудном остеохондрозе, размещённые в сети интернет, собраны в «однобокие» комплексы, которые не дают комплексного терапевтического эффекта. Представленная подборка гимнастических упражнений скомпонована из асан йоги, упражнений на изометрическое напряжение и пассивное растяжение.
Такое чередование видов нагрузки оптимально для достижения лечебного эффекта при остеохондрозе. Выполнять упражнения необходимо именно в той последовательности, которая приведена ниже.
Комплекс упражнений при шейно-грудном остеохондрозе
Статические и динамические асаны йоги не только помогут затормозить развитие остеохондроза, но и снимут усталость и стресс. Упражнения из этого комплекса просты, поэтому пояснительное видео в этой статье не выкладывается. Будет достаточно взглянуть на фото и описание к ним.
Разминка суставов

«Разогреваются» суставы круговыми движениями
Любое занятие физическими упражнениями начинается с разминки. Комплексы ЛФК не являются исключением. Начинать лечение надо с вихревой разминки суставов.
Все разминочные движения хорошо известны с детства. Однако, в школе эти упражнения выполнялись в неправильной последовательности – сверху-вниз. На самом деле такая разминка проводится снизу-вверх. Каждое круговое движение следует выполнить 4-8 раз. Данный комплекс отлично подойдет для реабилитации после удаления межпозвоночной грыжи.
Упражнение 1 – проработка перехода между шеей и грудным отделом

Упражнение начинайте из исходного положения – ноги вместе, руки вверх, кисти в замке, скрестив пальцы
Сделайте вдох, и примите положение как на фото. Не сгибайтесь в пояснице. Подбородок уприте в грудь.
Напрягите все мышцы и удерживайте положение на задержке дыхания 3 секунды. Делая медленный выдох и вдох, также медленно и плавно перейдите в положение, указанное на следующем фото.

В такой позиции полу-наклона максимально тянитесь руками вверх-строну
Дышите произвольно. Задержитесь на 3 секунды, а затем сделав глубокий вдох перейдите к следующей позе.

В этой позиции старайтесь прогибаться не в талии, а именно в груди, запрокидывая голову назад, но при этом тянитесь подбородком вверх
Напрягите мышцы тела, задержите дыхание на вдохе на 3 секунды. Медленно, делая глубокий выдох перейдите к следующему положению.

Как и в позиции 2, «вытягивайте позвоночник руками и макушкой», дышите произвольно
Вернитесь в исходное положение. «Встряхните» пару раз руками и ногами. Выполните весь цикл положений по разделениям в другую сторону.
Если «хватает дыхания», то в каждом положении можно задерживаться на большее количество времени, но не более чем на 7 секунд.
Упражнение 2 – скрутка с наклоном и поворотом

Эту позицию надо будет выполнить в 2 стороны
Обратите внимание на то, где расположен «нижний» локоть. Находясь в таком положении тянитесь подбородком вверх. Не опирайтесь плечом на колено!
Время нахождения в позиции – сколько сможете, но не более 1,5 минут. Не забывайте ритмично дышать.
Упражнение 3 – Уштрасана (Верблюд) с динамикой

Опираться на руки нельзя, кисти просто «обнимают» пятки
Исходное положение представлено на левом верхнем фото. Делая глубокий вдох, медленно проведите одной рукой через вперёд и вверх (см. на фото справа). Замрите в этой позиции. Задержите дыхание на 3 секунды.
Делая выдох, опустите руку по той же траектории назад. В исходном положении восстановите дыхание, и выполните движение другой рукой. Повторите движения поочерёдно, по 3 раза каждой рукой. Если позволяет дыхание, то выполняйте упражнение дольше – до 7 секунд.
Упражнение 4 – Шалабхасана (Саранча)
В отличие от традиционного выполнения асаны, для проработки шейно-грудного перехода предлагается следующая схема выполнения упражнения.

Если сложно, то вначале не отрывайте ноги от пола
Исходное положение: лёжа на животе, ноги вместе, руки вперёд. На счёт:
- Оторвите руки и ноги от пола, голову не запрокидывайте.
- Разведите руки в стороны, сведите лопатки вместе, смотрите вниз.
- Соедините руки сзади, «вытянув» подбородок вперёд.
- вернитесь в положение 3 – руки в стороны.
- Вытяните руки вперёд.
- Вернитесь в исходное положение.
Сделайте 8 таких циклов.
После чего поочерёдно замрите в каждом из положений (с задержкой дыхания на вдохе) на 3-7 секунд, сильно напрягая все мышцы тела. Делайте паузы между статическими удержаниями для того, чтобы отдышаться и расслабить мышцы.
Упражнение 5 – Шашанкасана (Заяц)

Колени можно раздвинуть, а под лоб положить валик небольшую подставку или валик
Вытягивайте позвоночник и растягивайте длиннейшие мышцы спины столько сколько сможете, но не более 1,5 минут. Не забывайте ритмично дышать.
Упражнение 6 – Гомукхасана (Голова коровы)

Если захват выполнить не получается, воспользуйтесь ремнём или полотенцем
Сидя на корточках соедините руки в «медвежий захват» так, как показано на фото. Пробудьте в этом положении 10-15 секунд, а затем поменяйте руки местами.
Упражнение 7 – Матсиасана (Рыба) с прямыми ногами

Если были травмы спины, то упражнение лучше пропустить
Положите ладони рядом или под ягодицы, согните руки в локтях и упритесь на предплечья. Прогните весь позвоночник, выполнив упор макушкой в пол. Находитесь в этом положении не более 1-й минуты.
Упражнение 8 – Маричиасана (Мудрец Маричи)

Выполнить упражнение надо в две стороны
Предпоследняя скрутка поможет поставить все позвонки в естественное положение. Находясь в скрутке от 15 секунд до 1,5 минут делайте мягкие ритмичные доскручивания небольшой амплитуды в пояснице, груди и шее. Старайтесь держать спину и шею вертикально.
Финальная релаксация
Заканчивать комплекс упражнений при остеохондрозе шейно-грудного отдела надо в позе Трупа – 3-5 минут.

Если есть необходимость подложите валики под колени, поясницу и шею
Музыкальное сопровождение из медленных композиций или звуков природы поможет выполнять комплекс упражнений с удовольствием и ежедневно.
Лечебная физкультура при шейно грудном остеохондрозе
Упражнения при остеохондрозе шейного, поясничного или грудного отделов позвоночника
Остеохондроз – одно из самых распространенных заболеваний современного человека, которое напрямую не несет угрозы жизни, но значительно ухудшает ее качество. Заболевание многофакториальное, характеризуется разнообразными клиническими симптомами и чаще всего выявляется на стадии активного разрушения межпозвоночных дисков. Может поражать любой отдел позвоночника, чаще страдают шейный и поясничный отделы.
В настоящее время медицинские специалисты всего мира в прямом смысле борются с остеохондрозом, начиная от раннего выявления факторов риска и устранения причин болезни и заканчивая разработкой эффективных методов лечения. Можно ли избавиться от остеохондроза навсегда? К сожалению, это хроническое заболевание, с которым пациенту придется научиться жить. И то, какой будет эта жизнь, во многом зависит от самих пациентов. Только безоговорочное выполнение рекомендаций врача позволит остановить патологический процесс и жить нормальной, активной жизнью до глубокой старости.
В сегодняшней нашей статье речь пойдет о доступном, не требующем материальных затрат методе лечения: физических упражнениях, которые каждый человек может освоить и выполнять дома. Не помешает такая активность и здоровым людям, позволит предупредить это заболевание и укрепить здоровье.
Общие правила выполнения домашней гимнастики
Как и другие методы терапии, упражнения при остеохондрозе имеют свои особенности, противопоказания и ограничения, которые и объединяются в общие правила, требующие безоговорочного соблюдения:
- Нельзя назначать лечение самостоятельно, без посещения врача! Симптомы, которые, казалось бы, указывают на остеохондроз, могут оказаться клиникой другого заболевания, при котором физическая активность способна причинить вред! И постановка диагноза, и назначение лечения находятся в компетенции врача.
- Следует учитывать и другие сопутствующие заболевания, при которых, возможно, физическая активность противопоказана.
- Категорически запрещено проводить тренировки в остром периоде. Заболевание циклическое и характеризуется периодами ремиссии и обострения, и во время острого периода основная задача лечения – как можно быстрее устранить боль и дискомфорт, которые бывают очень значительными. Гимнастика в данном случае только ухудшит состояние пациента. Физическая активность запрещена и на терминальных стадиях патологии, когда разрушается уже костная ткань позвонков. В данном случае лечение может быть только хирургическим.
- Нельзя тренироваться в дни общего плохого самочувствия, не связанного с основным заболеванием, при повышенной температуре, простуде, повышенном давлении и т.д.
- Для тренировок следует подобрать одно и тоже время (лучше утром), свободное и удобное место (оптимально – на полу, на специальном гимнастическом коврике), а также комфортную одежду. Комнату следует хорошенько проветрить до занятий. Тренировки проводятся каждый день в период ремиссии.
- Покушать можно за час до занятий.
- До тренировки можно принять теплый душ: это позволит разогреть мышечную ткань и подготовить ее к предстоящей нагрузке. Альтернатива – теплое полотенце, которое нужно положить на пораженную область на несколько минут.
- Обязательно выполнить легкую разминку: махи руками, круговые движения плечами, активная ходьба на месте, наклоны в стороны и вперед с небольшой амплитудой, подъем и опускание плеч в положении стоя и руки на поясе и другие.
- Все упражнения и приемы выполняются в спокойном темпе, без резких, рывковых движений и сбоя дыхания. Некоторые врачи просят пациентов представить, что выполняют упражнения под водой: настолько плавными должны быть движения.
- Со временем нужно научиться правильно дышать: вдыхать через нос, выдыхать через рот. Очень важно не задерживать дыхание на пике нагрузки – это происходит у 100 % нетренированных людей, поэтому требует времени и отработки.
- Болевые ощущения во время и после тренировок возникать не должны! Если есть боль, значит, гимнастика выполняется неправильно либо превышается допустимая для конкретного организма нагрузка. Мышечная усталость, прилив тепла в мышцам – это нормальные ощущения, которые могут быть после занятий.
- Не стоит сразу стараться выполнить весь комплекс, нужно очень чутко прислушиваться к состоянию организма и внутренним ощущениям. Увеличивать нагрузку и количество подходов следует постепенно и только с разрешения лечащего врача.
- После занятий нужно отдохнуть и хотя бы 1 час не выходить из дома. Можно сделать легкий самомассаж, принять теплый душ.
Помимо описанных правил, для каждого человека врач может дать свои рекомендации, которые также следует учитывать. Каждому пациенту в зависимости от тяжести патологического процесса и анамнеза, назначается индивидуальный комплекс упражнений, который осваивается под руководством врача ЛФК! Очень просим учитывать это и не верить многочисленным рекламам в интернете, что предложенный вам гимнастический комплекс полностью вылечит заболевание.
Что дают упражнения и действительно ли они запускают процесс регенерации хрящевой ткани межпозвоночных дисков
Домашние упражнения при остеохондрозе – это часть комплексного лечения заболевания, которое вносит свой вклад в успешность терапии. Что касается регенерации хрящевой ткани, то способность к самовосстановлению сохраняется только на ранних стадиях заболевания, а в разгаре болезни, когда на дисках уже имеются трещины и деформации, даже самые сильные и дорогие хондропротекторы не могут привести к полному восстановлению данных анатомических структур, однако могут остановить дальнейшее их разрушение.
Регулярные занятия приводят к следующим положительным эффектам:
- Укрепляется мышечная ткань (как поверхностные, так и глубокие мышцы спины), формируется крепкий мышечный корсет, удерживающий позвоночный столб в правильном положении;
- Устраняются застойные явления в тканях, выводится лишняя тканевая жидкость и лимфа;
- Мышцы становятся более эластичными;
- Улучшается осанка, устраняется дисбаланс нагрузки на разные отделы позвоночного столба;
- Снижается нагрузка на поврежденные позвонки;
- Улучшается метаболизм в пораженной области позвоночника за счет активации кровообращения;
- Восстанавливается подвижность позвоночного столба;
- Устраняются или значительно ослабевают хронические боли и прочие неприятные симптомы заболевания;
- Увеличивается период ремиссии.
В целом же, регулярные занятия положительно сказываются на состоянии, делают организм более тренированным, устойчивым к действию неблагоприятных факторов среды обитания. Уже после 1-2 месяцев регулярных занятий заметно улучшается настроение и общее самочувствие, устраняется гиподинамия.
Гимнастика при остеохондрозе шейного отдела позвоночника
Чаще всего остеохондроз поражает шейный отдел позвоночника. С каждым годом болезнь молодеет и встречается практически у каждого человека после 25-30 лет. Причин этому много. Патологический процесс в шейном отделе вызывает массу неприятных симптомов, которые лишают возможности нормально жить и работать.
Регулярные упражнения при шейном остеохондрозе даже в большей мере, чем лекарства, помогают избавиться от неприятной симптоматики. Комплексов гимнастики при остеохондрозе шейного отдела позвоночника и вариантов их комбинации очень много. Приводим 10 эффективных базовых упражнений, которые следует выполнять каждый день в течение 15 минут.
Упражнения при остеохондрозе
В борьбе с остеохондрозом применяется комплексная терапия, главную часть которой занимает лфк при остеохондрозе. Упражнения самый эффективный способ борьбы с недугом. В настоящее время число людей с диагнозом – остеохондроз, растет в геометрической прогрессии. Это связано с ограничение подвижности современного человека. Большинство людей заняты сидячей работой за компьютером, а вечера проводят дома у телевизоров. Разнообразить досуг поможет комплекс упражнений при остеохондрозе позвоночника, он позволит с пользой для здоровья провести свободное время. Гимнастика от остеохондроза имеет свои показания, особенности и правила проведения. Полный комплекс рекомендуется согласовать в индивидуальном порядке с вашим лечащим врачом. Физические упражнения при остеохондрозе назначают после подавления болевого синдрома.

Задачи лечебной гимнастики
Лечебная физкультура при остеохондрозе позвоночника применяется на первых появлениях симптомов, в том ритме, который не причиняет вам дискомфорта. Какие упражнения можно делать при остеохондрозе, а какие упражнения нельзя? Рассмотрим правила применения:
- Начинать любую физическую активность без консультации врача строго запрещено;
- Проводить физические упражнения, без снятого болевого синдрома остеохондроза, запрещено;
- Заниматься зарядкой при наличии медицинских противопоказаний и заболеваний кроме остеохондроза, запрещено;
- При остеохондрозе спины проводить гимнастику лучше в одно и то же время, в свободной легкой одежде, в проветренной комнате;
- Прием пищи рекомендуется, как минимум за час до начала тренировки;
- Для разогрева мышц, можно сходишь в ванну, и прогреть нужную зону теплой водой;
- Комплекс лфк при остеохондрозе стоит начинать с разминки, во избежании травмы или растяжения;
- Зарядка против остеохондроза проводиться в аккуратно, без надрывов и рывков;
- При проявлении любого дискомфорта, зарядку для спины нужно прервать и направиться за корректировкой лечения к своему врачу;
- Избегайте перенапряжения мышц спины при остеохондрозе.
Реабилитация при остеохондрозе – наиболее важный момент. От процедур, назначенных для реабилитации зависит эффект лечения и уровень восстановления организма после заболевания.
Остеохондроз поддается полному излечению лишь при первых симптомах, с помощью упражнения для спины при остеохондрозе, когда нет дефектов и повреждений межпозвонковых дисков.
Если же повреждение уже диагностировали, то терапия и назначенное лечение — лишь остановить этот процесс, не давая недугу прогрессировать дальше. Лфк при остеохондрозе позвоночника помогает достичь максимального эффекта в комплексной терапии и имеет ряд замечательных свойств:
- Общее укрепление мышечного корсета, помогающего позвоночнику занять правильное физиологическое положение. Повышение эластичности мышц;
- Разгоняются застойные процессы в околопозвоночных тканях, что позволяет восстановить питание межпозвонковых дисков и остановить процесс разрушения;
- Улучшение осанки и снятие нагрузки с позвоночного отдела;
- Общее улучшение процессов протекающих в организме, улучшение самочувствия и настроения.
Упражнения для спины при остеохондрозе противопоказаны:
- Гипертония, повышенное артериальное давление;
- Период после операции, травмы или других вмешательств;
- Неврологические болезни;
- Патологические состояния организма, тяжелые формы некоторых заболеваний.
Лечебный комплекс упражнений
Любая зарядка при остеохондрозе позвоночника начинается с разминочной части, это ходьба на месте (5 мин), и подъем рук.
Шейный позвоночный отдел
Большинство случаев остеохондроза поражает именно шею. Для применения упражнения для лечения остеохондроза обязательно консультируйтесь со специалистом. Каждый комплекс занимает не более 20 минут вашего личного времени, это не так много для восстановления здоровья и возвращению к нормальному течению жизни.
Лечебная физкультура при остеохондрозе шеи:
- Делаем повороты головой в одну и другую стороны. Лицо ровно, не наклоняемся. Затем наклоны головой кивая и запрокидывая, не глубоко;
- Двигаем подбородком вперед, в горизонтальной плоскости, как игрушки болтанки в машинах. Пытаемся сделать упражнение, двигая головой в одну и другую стороны. Упражнение получиться не сразу, не надо сильно напрягаться, с опытом все придет;
- Кладем ладошку на лоб и создаем напряжение между рукой и лбом, как в борьбе. Теперь перекладываем ладонь на висок и создаем напряжение, наклоняя голову в упор ладони;
- Руки за голову в замок, локтями прижимаем голову, лицо смотрит вперед. Поднимаем локти выше и выше;
- Подбородок упирается на кулаки, шею тянем вверх. Затем кладем руки на затылок и создаем напряжение сопротивления;
- Садимся на стул, осанку держим ровно, лицо смотрит вперед, необходимо описать подбородком цифры в воздухе от 0 до 9.
Шейно-грудной отдел
Упражнения лфк при остеохондрозе выполняются в порядке от самых простых до сложных.
- Сидим. Одна рука за спиной, другая направляет и притягивает голову в свою сторону, плавно, без рывков;
- Ладошка лежит на височной части лицы, создаем напряжение, поворачивая голову и сопротивляясь руке. Далее другой рукой;
- Стоя, в полностью расслабленном состоянии, руки свисают как плети, движемся плечами приподнимая и опуская;
- Положение спиной вверх, руки по телу. Поднимаем грудной отдел несколько раз. Затем плавно вертим головой в одну и другую стороны;
- Лежим на спине, ноги согнуть в коленках, руки по телу. Поднимаем грудную клетку.
Грудной отдел позвоночника
Остеохондроз поражает грудную часть позвоночника меньше всего, так как дополнительную фиксацию позвонков, создают рёбра. Часто, процесс в этой части идет на пару с другими. Гимнастика для спины при остеохондрозе, снимет напряжение с пораженных болезнью корешков и улучшить мышечный тонус.

Упражнения для укрепления мышц спины:
- Стоим ровно, изображая букву Т. Двигаем торс влево-вправо;
- Стоим расслаблено, подбородок упирается в грудину, затем медленно опускаем плечи, и сползаем руками до пола, при недостатке растяжке достать можно лишь колени;
- Не меняя позы, руки по телу. Качаемся из стороны в сторону с наибольшей амплитудой. Затем сцепляем впереди руки, и поднимаем их над головой. Одной рукой беремся за запястье другой и тянем вверх. Опускаем руки и меняем положение;
- Исполняем упражнение «лодочка» на животе, с захватом руками щиколоток;
- Упражнение с прогибом «кошка и верблюд». Стоя на четвереньках, прогибаемся то в верхнее положение, то в самое нижнее. Это крайне полезное упражнения для позвоночника в целом;
- Садимся на стул или скамью, опираемся на спинку, плавно запрокидываем голову и возвращаемся в исходное положение;
- Используем валик. Располагаем его под грудным отделом, под спиной. Делаем упражнения как на пресс, воздействуя на грудные мышцы;
- Ложимся на живот, изображаем птицу в полете;
- Лежа на животе, делаем упор ногами. Сцепляем руки за головой и постепенно поднимаем грудину;
- Садимся на стул, крепко держимся за сидение и качаемся то в одну сторону, то в другую.
Регулярная зарядка для позвоночника при остеохондрозе поможет высвободить заблокированные позвонки, вернув активность позвоночнику, а постоянная гимнастика снимет болевые ощущения и улучшит общее самочувствие.
Поясничный отдел
Самый сильно нагруженный отдел позвоночника, наиболее часто пациенты жалуются на боли именно в районе поясницы. Лечебная гимнастика при остеохондрозе позвоночника способствует продуцированию белков в мышцах, стимулирующих работу всех внутренних органов. Гимнастика для лечения поясницы не снимет боль, но приостановит разрушительный процесс в позвонках.
Упражнения для позвоночника:
- Лежа делаем упражнение «велосипед», но выпрямляя ноги;
- Не меняя положение, сгибаем ноги в коленках, руки на затылке, приподнимая поясницу надо создавать напряжение;
- Далее, сомкнутыми ногами поворачиваем влево-вправо, так чтобы колени касались пола. Делаем все аккуратно;
- Не меняя позы, руки по телу, плавно приподнимаем тазовую область вверх, так же медленно опускаем;
- Продолжаем лежать, держимся руками за колени. Начинаем притягивать коленки к подбородку;
- Далее, спина прижата к полу, руками притягиваем то одну коленку, то другую;
- Упражнение «кошка и верблюд»;
- Упражнение «лодочка».
Время выполнения, если возможно, лучше подбирать так, чтобы вы могли заниматься постоянно в одно и то же время. Утренняя гимнастика при остеохондрозе благоприятно отразиться на вашем настроении, вы ощутите прилив сил и бодрости.
- Советуем почитать: гимнастика с палкой при остеохондрозе
Упражнения на растяжку позвоночника при остеохондрозе следует проводить с осторожность и под присмотром специалиста. Стоит знать, что сильное перенапряжение мышц и вытягивание позвонков под строгим запретом.
Физические упражнения при остеохондрозе в острой форме запрещены, в индивидуально порядке может быть прописана дыхательная гимнастика, имеющая легкий эффект анестезии.
Для больных остеохондрозом, рекомендуется специальная лечебная диета. Она основана на включении протеинов и жиров и значительным уменьшением углеводов и соли. Комплексная терапия, включающая в себя упражнения для спинного отдела, массаж при остеохондрозе, физиотерапию и медикаментозную поддержку, поможет справиться с недугом или улучшить текущее состояние до приемлемого.

Полезна ли гимнастика для позвоночника?

Какие нужны упражнения при нарушении осанки?

Можно ли висеть на турнике при сколиозе?

Какие используют упражнения для беременных для спины?
Страдаете остеохондрозом шейно-грудного отдела? Лечение с помощью простой гимнастики
Скажите, вы когда-нибудь задавались вопросом — насколько честны с вами врачи? Как хорошо они в действительности осведомлены о человеческом теле? Приема какого огромного количества лекарств можно избежать, если взять ответственность за собственное тело и здоровье на себя? Например, возьмём шейный и грудной остеохондроз. Заболевание, на самом деле пустяковое (не рак и не спид), но неприятностей может доставить массу. А всё от обыкновенного незнания, что гимнастика при остеохондрозе шейно-грудного отдела позвоночника способна за довольно короткий срок полностью излечить вас: вернуть радость полноценного движения!

Возможно, вы пока не сталкивались с этой проблемой и никогда не столкнетесь, но современная жизнь такова, что больше и больше людей испытывают на себе её последствия. А потом бегут в растерянности к первому попавшемуся врачу, который неизменно прописывает таблетки.
Но таблетка этому горю не помощник!
Помогает осознание причин, а затем принятие правильных решений!
“Почему эта напасть случилась со мной?”
Если вам уже поставили подобный диагноз, наверняка, вы задавали себе подобный вопрос. Открываем интернет и читаем — в каждой статье один и тот же ответ: всему виной недостаток двигательной активности. Давайте перестанем обманывать себя — это правда! Можно бесконечно открещиваться от спорта, здорового образа жизни, ставя уколы, пачкаясь медикаментами, но толку от этого не будет. Более того, вы навредите себе.
Лекарства — это способ замазать проблему. Сначала сделайте всё, что лично в ваших руках! А в этих руках жизнь и здоровье!
Так уж вышло, что 21 век — это век программистов, писателей, компьютерных дизайнеров, врачей — стоматологов, которые тоже должны часами ссутулившись и изогнувшись выполнять свою работу. В итоге, на спине образуется горб, а мышцы шеи не выдерживают такую неравномерную на них нагрузку. Позвоночник перестает удерживаться мышцами в природном положении, кровь не имеет возможности свободно течь и доставлять все нужные материалы для межпозвоночных дисков и хрящевой ткани. Образуются зажимы, из-за них кровь не поступает в мозг в нормальном количестве, что приводит к головным болям и ограничению в движениях всего тела.
Эти разрушающие вас процессы часто сопровождаются острой болью, онемением рук, повышенным давлением, ухудшением памяти и зрения, нарушением сна, что делает настроение испорченным, а жизнь неполноценной.
Если у вас нет подобных симптомов — прекрасно! Но обратите внимание, что профилактикой в любом случае стоит заняться, особенно при так называемых “сидячих профессиях”. Этому отлично поможет гимнастика для шеи Шишонина.
“Как мне начать заниматься, если я всё время сижу в офисе?”
Прямо в офисе и начните! Специально для вас разработан комплекс лечебной гимнастики для шеи и груди, прямо не слезая с рабочего места.

1. Осторожно запрокиньте голову, коснитесь затылком спины, после наклоните голову, подтягивая подбородок максимально близко к груди. Повторите это действие 8 раз.
2. Поверните голову направо и налево — 8 раз каждая сторона.
3. Прижмите к правому плечу ухо, затем повторите левым ухом тоже самое — 8 раз каждая сторона.
Сделали профилактические упражнения для шеи? Пора приступить к оздоровительной тренировке для груди. Из можно делать также прямо на собственном рабочем месте.
 1. Для начала пододвиньтесь на край стула подальше от спинки и возьмитесь руками так, как показано слева на картинке. Затем прогните в грудь так, чтобы она выдавалась полностью вперед. Дышите глубоко и сосчитайте до 6 секунд. Потом вернитесь в положение тела, с которого начали и повторите 4 раза.
1. Для начала пододвиньтесь на край стула подальше от спинки и возьмитесь руками так, как показано слева на картинке. Затем прогните в грудь так, чтобы она выдавалась полностью вперед. Дышите глубоко и сосчитайте до 6 секунд. Потом вернитесь в положение тела, с которого начали и повторите 4 раза.
2. Поднимите обе руки так, как показано на картинке справа, держите их так 5 секунд, после поднимите их над  головой в параллели друг к другу и держите столько же, сколько в первом положении. Повторите 5 раз.
головой в параллели друг к другу и держите столько же, сколько в первом положении. Повторите 5 раз.
 3. Сложите руки так, как вы показывает девушка на картинке. Глубоко вдыхайте, выдыхайте и считайте до 15 секунд, потом расслабляйтесь.
3. Сложите руки так, как вы показывает девушка на картинке. Глубоко вдыхайте, выдыхайте и считайте до 15 секунд, потом расслабляйтесь.
Такая простая 10-минутная гимнастика при остеохондрозе шейно-грудного отдела позвоночника для офиса и любой “сидячей” работе, выполняемая хотя бы 2 раза за 8 часов, будет мощнейшей профилактикой, а также спасением во время восстановления после заболевания.
“Что мне делать во время обострения?”
Но что же делать, если обострение уже случилось и вы оказались в кровати с острой болью? Попросите родственников купить вам ортопедический валик. Если рядом с вами сейчас никого нет — плотно скрутите валиком старое покрывало, подложите под ноющее место (под шею или грудь). Лягте на валик, полностью расслабьте все части тела. Если боль вытерпеть сложно, то примите обезболивающее (самым эффективным будет инъекция). Но помните, лекарства — крайняя мера! Как только боли утихнут — приступайте к безопасной дыхательной гимнастике, её можно делать лёжа в своей кровати.
При острой боли в шее:
1. Лежите на спине. Упритесь в подушку задней частью головы и на вдохе мягко вжимайте её затылком в кровать. Задержите дыхание и в такой позиции сосчитайте до 6, отдыхайте. Сделайте тоже самое 3 раза.
2. Перевернитесь на живот и сделайте такое же упражнение 3 раза, при этом вжимая подушку в кровать, лбом.
3. Лёжа также на животе, свесьте голову с кровати, так чтобы шея осталась на ней. Вдохните сильным вдохом и выдохом 6 раз, повторите дыхательный цикл на правом, левом боку и в конце на спине.
При острой боли в груди:
1. Правую руку передвиньте до уровня плеча на вдохе и задержите, мысленно считая до 5, не дышите, после выдохните. Потом поднимите её же на вдохе до уха в прямом положении, задержите, в уме считая до 5 и опустите с выдохом. Сделайте все действия в точном порядке левой рукой. Сделайте ещё по 3 раза с каждой стороны.
2. Лёжа на спине, пожмите плечами и расслабьте их 5 раз.
Эти оздоровительные упражнения при шейном и грудном остеохондрозе значительно ускорят процесс лечения. Они поставят вас на ноги быстрее любых таблеток. Когда все мучения останутся позади — приступайте к более активным тренировкам и начните вести спортивный образ жизни.
“Что делать, чтобы эта проблема больше никогда меня не коснулась?”
- Остановить и полностью предотвратить эти дегенеративные процессы поможет здоровый образ жизни и сбалансированное витаминами питание. Плавание также замечательно скажется на организме, поэтому есть смысл записаться в бассейн, а летом плавать в естественных природных водоемах.
- Купите себе жесткий ортопедический матрац. Используйте валик под шею вместо подушки. Положение тела во время сна очень сильно влияет на позвоночник, поэтому если вы спите на слишком мягкой поверхности — найдите способ заменить её на более жесткую.
- Ешьте больше морской рыбы и зеленых салатов. В этих продуктах содержится большое количество строительных материалов и питательных веществ для восстановления хрящевой ткани и позвоночных дисков.
- Если ваш вес является избыточным более чем на 5 кг от нормы, стоит похудеть, потому что ожирение является причиной многих недугов сердечно-сосудистой системы и сильно влияет на весь скелет. Чем больше масса тела — тем тяжелее скелету её носить! А значит он будет быстрее изнашиваться.
- Займитесь йогой! Мягкая хатха-йога укрепляет и растягивает мышцы и суставы в теле. Йоги никогда не страдают от остеохондроза! Также хорошо подойдет пилатес. Система йоги и пилатеса специально разработана для укрепления и создания уверенного мышечного корсета. Здесь вы найдете отличный комплекс лечебной йоги при остеохондрозе шеи и груди.
- Делайте лечебный массаж или самомассаж. Даже если вы самостоятельно промассируете себе область от затылка до плеч, сидя в офисе или дома за компьютером — это поможет предотвратить процесс затекания и поможет крови спокойно циркулировать. Попросите родственника или друга сделать вам массаж в области плеч и лопаток или запишитесь на сеанс к специалисту.
- Держите спину в прямом состоянии! Ни один врач вам не поможет, если будете постоянно сутулиться и горбиться.
Ну и наконец, если с вами уже случилась эта напасть и вы решили обратится к доктору — вместо того, чтобы бежать в первую ближайшую поликлинику к обычному врачу, лучше обратитесь к медику с дополнительным образованием по специальности лечебная физкультура. Он сможет действительно вылечить вас и вернуть свободу двигательной активности! Кроме этого, советуем вам познакомиться с методиками В.И. Дикуля и Бутримова В.А.
Источники:
http://zdravotvet.ru/uprazhneniya-pri-osteoxondroze-shejnogo-poyasnichnogo-ili-grudnogo-otdelov-pozvonochnika/
Упражнения при остеохондрозе
http://yogarossia.ru/yoga/lechebnaya/stradaete-osteoxondrozom-shejno-grudnogo-otdela-lechenie-s-pomoshhyu-prostoj-gimnastiki.html
Шейно грудной остеохондроз упражнения | Суставы
Упражнения при остеохондрозе
В борьбе с остеохондрозом применяется комплексная терапия, главную часть которой занимает лфк при остеохондрозе. Упражнения самый эффективный способ борьбы с недугом. В настоящее время число людей с диагнозом – остеохондроз, растет в геометрической прогрессии. Это связано с ограничение подвижности современного человека. Большинство людей заняты сидячей работой за компьютером, а вечера проводят дома у телевизоров. Разнообразить досуг поможет комплекс упражнений при остеохондрозе позвоночника, он позволит с пользой для здоровья провести свободное время. Гимнастика от остеохондроза имеет свои показания, особенности и правила проведения. Полный комплекс рекомендуется согласовать в индивидуальном порядке с вашим лечащим врачом. Физические упражнения при остеохондрозе назначают после подавления болевого синдрома.

Задачи лечебной гимнастики
Лечебная физкультура при остеохондрозе позвоночника применяется на первых появлениях симптомов, в том ритме, который не причиняет вам дискомфорта. Какие упражнения можно делать при остеохондрозе, а какие упражнения нельзя? Рассмотрим правила применения:
- Начинать любую физическую активность без консультации врача строго запрещено;
- Проводить физические упражнения, без снятого болевого синдрома остеохондроза, запрещено;
- Заниматься зарядкой при наличии медицинских противопоказаний и заболеваний кроме остеохондроза, запрещено;
- При остеохондрозе спины проводить гимнастику лучше в одно и то же время, в свободной легкой одежде, в проветренной комнате;
- Прием пищи рекомендуется, как минимум за час до начала тренировки;
- Для разогрева мышц, можно сходишь в ванну, и прогреть нужную зону теплой водой;
- Комплекс лфк при остеохондрозе стоит начинать с разминки, во избежании травмы или растяжения;
- Зарядка против остеохондроза проводиться в аккуратно, без надрывов и рывков;
- При проявлении любого дискомфорта, зарядку для спины нужно прервать и направиться за корректировкой лечения к своему врачу;
- Избегайте перенапряжения мышц спины при остеохондрозе.
Реабилитация при остеохондрозе – наиболее важный момент. От процедур, назначенных для реабилитации зависит эффект лечения и уровень восстановления организма после заболевания.
Остеохондроз поддается полному излечению лишь при первых симптомах, с помощью упражнения для спины при остеохондрозе, когда нет дефектов и повреждений межпозвонковых дисков.
Если же повреждение уже диагностировали, то терапия и назначенное лечение — лишь остановить этот процесс, не давая недугу прогрессировать дальше. Лфк при остеохондрозе позвоночника помогает достичь максимального эффекта в комплексной терапии и имеет ряд замечательных свойств:
- Общее укрепление мышечного корсета, помогающего позвоночнику занять правильное физиологическое положение. Повышение эластичности мышц;
- Разгоняются застойные процессы в околопозвоночных тканях, что позволяет восстановить питание межпозвонковых дисков и остановить процесс разрушения;
- Улучшение осанки и снятие нагрузки с позвоночного отдела;
- Общее улучшение процессов протекающих в организме, улучшение самочувствия и настроения.
Упражнения для спины при остеохондрозе противопоказаны:
- Гипертония, повышенное артериальное давление;
- Период после операции, травмы или других вмешательств;
- Неврологические болезни;
- Патологические состояния организма, тяжелые формы некоторых заболеваний.
Лечебный комплекс упражнений
Любая зарядка при остеохондрозе позвоночника начинается с разминочной части, это ходьба на месте (5 мин), и подъем рук.
Шейный позвоночный отдел
Большинство случаев остеохондроза поражает именно шею. Для применения упражнения для лечения остеохондроза обязательно консультируйтесь со специалистом. Каждый комплекс занимает не более 20 минут вашего личного времени, это не так много для восстановления здоровья и возвращению к нормальному течению жизни.
Лечебная физкультура при остеохондрозе шеи:
- Делаем повороты головой в одну и другую стороны. Лицо ровно, не наклоняемся. Затем наклоны головой кивая и запрокидывая, не глубоко;
- Двигаем подбородком вперед, в горизонтальной плоскости, как игрушки болтанки в машинах. Пытаемся сделать упражнение, двигая головой в одну и другую стороны. Упражнение получиться не сразу, не надо сильно напрягаться, с опытом все придет;
- Кладем ладошку на лоб и создаем напряжение между рукой и лбом, как в борьбе. Теперь перекладываем ладонь на висок и создаем напряжение, наклоняя голову в упор ладони;
- Руки за голову в замок, локтями прижимаем голову, лицо смотрит вперед. Поднимаем локти выше и выше;
- Подбородок упирается на кулаки, шею тянем вверх. Затем кладем руки на затылок и создаем напряжение сопротивления;
- Садимся на стул, осанку держим ровно, лицо смотрит вперед, необходимо описать подбородком цифры в воздухе от 0 до 9.
Шейно-грудной отдел
Упражнения лфк при остеохондрозе выполняются в порядке от самых простых до сложных.
- Сидим. Одна рука за спиной, другая направляет и притягивает голову в свою сторону, плавно, без рывков;
- Ладошка лежит на височной части лицы, создаем напряжение, поворачивая голову и сопротивляясь руке. Далее другой рукой;
- Стоя, в полностью расслабленном состоянии, руки свисают как плети, движемся плечами приподнимая и опуская;
- Положение спиной вверх, руки по телу. Поднимаем грудной отдел несколько раз. Затем плавно вертим головой в одну и другую стороны;
- Лежим на спине, ноги согнуть в коленках, руки по телу. Поднимаем грудную клетку.
Грудной отдел позвоночника
Остеохондроз поражает грудную часть позвоночника меньше всего, так как дополнительную фиксацию позвонков, создают рёбра. Часто, процесс в этой части идет на пару с другими. Гимнастика для спины при остеохондрозе, снимет напряжение с пораженных болезнью корешков и улучшить мышечный тонус.

Упражнения для укрепления мышц спины:
- Стоим ровно, изображая букву Т. Двигаем торс влево-вправо;
- Стоим расслаблено, подбородок упирается в грудину, затем медленно опускаем плечи, и сползаем руками до пола, при недостатке растяжке достать можно лишь колени;
- Не меняя позы, руки по телу. Качаемся из стороны в сторону с наибольшей амплитудой. Затем сцепляем впереди руки, и поднимаем их над головой. Одной рукой беремся за запястье другой и тянем вверх. Опускаем руки и меняем положение;
- Исполняем упражнение «лодочка» на животе, с захватом руками щиколоток;
- Упражнение с прогибом «кошка и верблюд». Стоя на четвереньках, прогибаемся то в верхнее положение, то в самое нижнее. Это крайне полезное упражнения для позвоночника в целом;
- Садимся на стул или скамью, опираемся на спинку, плавно запрокидываем голову и возвращаемся в исходное положение;
- Используем валик. Располагаем его под грудным отделом, под спиной. Делаем упражнения как на пресс, воздействуя на грудные мышцы;
- Ложимся на живот, изображаем птицу в полете;
- Лежа на животе, делаем упор ногами. Сцепляем руки за головой и постепенно поднимаем грудину;
- Садимся на стул, крепко держимся за сидение и качаемся то в одну сторону, то в другую.
Регулярная зарядка для позвоночника при остеохондрозе поможет высвободить заблокированные позвонки, вернув активность позвоночнику, а постоянная гимнастика снимет болевые ощущения и улучшит общее самочувствие.
Поясничный отдел
Самый сильно нагруженный отдел позвоночника, наиболее часто пациенты жалуются на боли именно в районе поясницы. Лечебная гимнастика при остеохондрозе позвоночника способствует продуцированию белков в мышцах, стимулирующих работу всех внутренних органов. Гимнастика для лечения поясницы не снимет боль, но приостановит разрушительный процесс в позвонках.
Упражнения для позвоночника:
- Лежа делаем упражнение «велосипед», но выпрямляя ноги;
- Не меняя положение, сгибаем ноги в коленках, руки на затылке, приподнимая поясницу надо создавать напряжение;
- Далее, сомкнутыми ногами поворачиваем влево-вправо, так чтобы колени касались пола. Делаем все аккуратно;
- Не меняя позы, руки по телу, плавно приподнимаем тазовую область вверх, так же медленно опускаем;
- Продолжаем лежать, держимся руками за колени. Начинаем притягивать коленки к подбородку;
- Далее, спина прижата к полу, руками притягиваем то одну коленку, то другую;
- Упражнение «кошка и верблюд»;
- Упражнение «лодочка».
Время выполнения, если возможно, лучше подбирать так, чтобы вы могли заниматься постоянно в одно и то же время. Утренняя гимнастика при остеохондрозе благоприятно отразиться на вашем настроении, вы ощутите прилив сил и бодрости.
- Советуем почитать: гимнастика с палкой при остеохондрозе
Упражнения на растяжку позвоночника при остеохондрозе следует проводить с осторожность и под присмотром специалиста. Стоит знать, что сильное перенапряжение мышц и вытягивание позвонков под строгим запретом.
Физические упражнения при остеохондрозе в острой форме запрещены, в индивидуально порядке может быть прописана дыхательная гимнастика, имеющая легкий эффект анестезии.
Для больных остеохондрозом, рекомендуется специальная лечебная диета. Она основана на включении протеинов и жиров и значительным уменьшением углеводов и соли. Комплексная терапия, включающая в себя упражнения для спинного отдела, массаж при остеохондрозе, физиотерапию и медикаментозную поддержку, поможет справиться с недугом или улучшить текущее состояние до приемлемого.

Полезна ли гимнастика для позвоночника?

Какие нужны упражнения при нарушении осанки?

Можно ли висеть на турнике при сколиозе?

Какие используют упражнения для беременных для спины?
Гимнастика при остеохондрозе шейно-грудного отдела позвоночника: эффективные упражнения

Шейный и грудной остеохондроз встречается часто и проявляется яркими симптомами. Болезнь сложно игнорировать, потому как присутствует яркий болевой синдром. Также имеются другие негативные проявления, которые можно устранить только при правильном лечении.
Эффективна гимнастика при остеохондрозе шейно-грудного отдела позвоночника. С ее помощью можно восстановить мышцы, а также улучшить подвижность проблемной области. Важно вовремя принять меры и выявить болезнь, чтобы можно было максимально быстро избавиться от ее проявлений.
Шейно-грудной остеохондроз – это патология позвонков, при которой происходит окостенение мягких частей. Как итог, пропадает эффект амортизации, из-за чего кости начинают тереться друг от друга. При этом происходит сдавление кровеносных сосудов, а также нервных волокон, которые расположены рядом. Люди жалуются на определенные негативные симптомы, по которым можно распознать заболевание.

- Болевой синдром. Он присутствует во всех случаях и приводит к тому, что человек может даже временно лишиться трудоспособности. Боль может отдавать в разные области: в лоб, в челюсть, в руки, а также локализоваться в грудном отделе.
- Нарушение координации и головокружение. Подобное происходит из-за того, что при остеохондрозе нарушается мозговой кровоток. Подобное явление считается опасным, поэтому крайне важно вовремя принять меры и улучшить состояние кровообращения.
- Тошнота и рвота. Происходят не во всех случаях, при этом не приносят облегчения.
- Скованность шеи и грудной клетки. Чтобы повернуться, человеку приходится разворачивать весь корпус.
- Слабость в руках. Это связано с тем, что есть проблема с корешком, отвечающим за мускулатуру рук. Может происходит его сдавление, что обязательно отразится на состоянии человека.
- Головная боль. Она присутствует в периоды обострения и может быть разного характера. Преимущественно наблюдается односторонняя болезненность. Неприятные ощущения отдают в висок, в глаз, а также в затылок.
- Проблемы со слухом и зрением. Человек может начать хуже видеть, наблюдать яркие вспышки света или мушек. Также часто наблюдается звон в ушах и временно снижается качество слуха.
- Похрустывание шеи и грудной летки. Подобное становится заметно при наклонах и поворотах.

В некоторых случаях возникает одышка, боли в сердце, онемение конечностей. Человеку важно не игнорировать подобные симптомы, а незамедлительно обратиться к врачу. В домашних условиях не удастся поставить точный диагноз, потому как не будет нужного оборудования. Именно поэтому следует посетить больницу, чтобы точно определить имеющуюся патологию.
Остеохондроз появляется по различным причинам, причем нередко сказывается сразу несколько негативных факторов. Болезнь достаточно часто встречается в современном мире, и во многом она связана с неправильным образом жизни. Как правило, она возникает в среднем возрасте, примерно в 35-40 лет. При этом болезнь может возникнуть и у молодых граждан.
Прежде всего, проблема появляется у людей с ожирением. Именно поэтому важно бороться с лишним весом, ведь он вызывает немало проблем. Также сидячий образ жизни приводит к остеохондрозу, особенно если человек часто находится в одной позе. В такой ситуации стоит по возможности выполнять разминку, чтобы поддерживать организм в нормальном состоянии.
Крайне важно правильно питаться и употреблять полезные продукты. Если человек любит копчености, солености, консервы, а также жирные и жареные блюда, тогда состояние позвоночника будет ухудшаться. Важно добавить в рацион больше овощей и фруктов, чтобы не пришлось страдать от остеохондроза.

Травмы тоже достаточно часто приводят к таким осложнениям, как проблемы с шеей и грудным отделом. Поэтому в таких ситуациях важно обращаться к врачу, чтобы он однозначно сказал, имеются ли последствия от серьезного ушиба. При патологиях позвоночника, таких как искривление, сколиоз, стоит соблюдать профилактические меры. Важно не допустить появления остеохондроза, потому как это значительно усугубит состояние.
Даже нервное перенапряжение может поспособствовать тому, что у человека будут болезненные ощущения в позвоночнике. Это объясняется тем, что в стрессовые моменты мышцы чересчур напрягаются, как итог, возникает повышенная болезненность. Стоит по возможности вести спокойный образ жизни, если не хочется потом столкнуться с остеохондрозом. Если же стресса не избежать, тогда после него следует постараться быстро успокоиться, чтобы был нанесен минимальный вред здоровью.
Еще один важный провоцирующий фактор – это наследственность. Если у родителей есть проблемы с шеей и грудным отделом, тогда и ребенок может с ними столкнуться. В такой ситуации стоит заранее предупредить появление недуга, ведя здоровый образ жизни и выполняя полезные упражнения. Тогда будет шанс улучшить сохранить свое здоровье в надлежащем состоянии.

Как можно понять, существует немало причин, которые приводят к остеохондрозу. В некоторых ситуациях виноват сам человек, потому как не следил за своим здоровьем. В любом случае, для лечения болезни придется пересмотреть свой образ жизни, если не хочется усугубить ситуацию.
Также придется делать лечебную гимнастику, которая эффективна при проблемах с позвоночником. Только комплексные меры, включающие в себя физические упражнения, позволят наладить состояние здоровья. В любом случае приступать к терапии нужно только после того, как наличие болезни подтвердит врач.
Польза упражнений
Некоторые люди считают, что лечить остеохондроз можно только при помощи гелей и медикаментов. На самом деле важно делать упражнения, чтобы можно было значительно улучшить самочувствие, а также поддержать организм в нормальном состоянии. При этом важно выполнять именно лечебную гимнастику, которая специально направлена на терапию остеохондроза. Если делать упражнения ежедневно, тогда результат не заставит себя ждать.

Чем полезны упражнения:
- Благодаря повышению физической активности человек может ликвидировать застойные явления в суставах, а также высвободить нервные корешки.
- При регулярном выполнении лечебной физкультуры удастся снизить нагрузку на позвоночник. Человек сразу заметит, насколько улучшилось его самочувствие.
- Гимнастика позволяет ускорить обменные процессы, причем влияет не только на проблемные области, но и на весь организм.
Крайне необходимо придерживаться определенных правил, чтобы от упражнений была только польза. Также нужно обратиться к специалисту, чтобы проконсультироваться по поводу физической нагрузки. Важно убедиться, что можно выполнять гимнастику в конкретной ситуации, потому как она не всегда разрешена.

Когда человек будет делать упражнения, ему следует избегать резких движений. В ином случае усилится болевой синдром, что приведет к негативным последствиям. В том случае, когда при конкретном упражнении появляются неприятные ощущения, стоит отказаться от такого вида нагрузки. Для каждого человека должен быть индивидуально подобрана тренировка, чтобы можно было достичь наилучшего результата.
Зарядка должна выполняться каждый день, чтобы от нее была польза. Постепенно потребуется увеличивать нагрузку, чтобы эффективно укрепить мышцы шеи и улучшить состояние позвоночника. Если человек будет все правильно делать, тогда положительные изменения не заставят себя ждать.
Варианты упражнений
В среднем длительность занятия должна быть от 10 до 20 минут. Важно, чтобы во время упражнений не возникала интенсивная боль. Потому как в такой ситуации занятие придется прекратить и обратиться к врачу.
Для шейного отдела можно выполнять следующие упражнения:
- Начинать нужно с поворотов головы вправо и влево, при этом лицо нужно держать ровно. Далее необходимо делать наклоны головы, но их выполнять стоит осторожно.
- Нужно подвигать подбородком вперед по горизонтальной плоскости.
- Далее следует положить ладошку на лоб и создать напряжение между данными частями тела.
- Руки стоит поместить за голову и сложить в замок. При этом локтями надо прижать голову, а лицо обязано смотреть вперед. Постепенно следует поднимать локти как можно выше.
- Сидя на стуле, нужно держать осанку. При этом подбородком стоит описать в воздухе цифры от 0 до 9.
Для шейно-грудного отдела полезны следующие упражнения:
- Ладонь необходимо положить на височную область лица, при этом следует создать напряжение. Голову необходимо поворачивать, создавая сопротивление руке.
- В положении стоя необходимо расслабиться, при этом руки должны свисать. Важно двигать только плечами, приподнимая их и опуская.
- Нужно лечь на спину, затем согнуть ноги в коленях. Потребуется поднять грудную клетку без помощи рук.
Для грудной области полезны следующие варианты:
- Нужно стоять ровно и при этом двигать торс сначала вправо, а затем влево.
- Стоя на четвереньках, нужно прогибаться то в нижнее положение, то в верхнее.
- Сидя на стуле, необходимо крепко держаться за сидение, а затем начать качаться в разные стороны.
- Лежа на животе, необходимо изобразить птицу в полете.
Самые эффективные упражнения при грудном остеохондрозе в домашних условиях
Для борьбы с заболеванием врач назначает лекарственные препараты, массаж, физиотерапевтические процедуры и ЛФК. Упражнения для позвоночника при остеохондрозе грудного отдела – основа терапии. Лечебная гимнастика дает наибольшую положительную динамику при лечении остеохондроза и других заболеваний спины.
Медикаменты снимают воспаление и боль. Массаж расслабляет мышечную ткань, устраняет спазмы. Физкультура восстанавливает кровообращение, налаживает тканевое питание, возвращает подвижность позвоночнику, увеличивает амплитуду движений, укрепляет мускулатуру.
Этиология заболевания
 При остеохондрозе позвоночника хрящевые и костные структуры претерпевают деструктивные изменения. Межпозвонковые диски в результате трансформации костей и хрящей разрушаются. Эластичные сочленения, которые соединяют один позвонок с другим, на ранних стадиях болезни подвергаются деформациям, а затем разрушаются. В запущенных состояниях развивается межпозвоночная грыжа.
При остеохондрозе позвоночника хрящевые и костные структуры претерпевают деструктивные изменения. Межпозвонковые диски в результате трансформации костей и хрящей разрушаются. Эластичные сочленения, которые соединяют один позвонок с другим, на ранних стадиях болезни подвергаются деформациям, а затем разрушаются. В запущенных состояниях развивается межпозвоночная грыжа.
При возникновении грудного остеохондроза к сильным болям присоединяются неврологические признаки. Деформированный межпозвоночный диск сдавливает кровеносные сосуды и нервные корешки, исходящие из отверстий в суставах позвоночного столба. Тяжелые формы заболевания приводят к инвалидности.
ЛФК при остеохондрозе грудного отдела позвоночника – наилучший метод профилактики и лечения недуга. Разрабатывать комплекс лечебных упражнений для больного должен врач.
Польза лечебной физкультуры
При этом заболевании костная ткань разрастается между позвонками. Тела позвонков сливаются, превращаясь в один неподвижный элемент. По этой причине человек утрачивает легкость движений.
Главное достоинство упражнений для позвоночника при остеохондрозе грудного отдела – увеличение подвижности позвоночного столба. Физкультура расслабляет мускулатуру спины, формирует крепкий мышечный корсет, препятствующий развитию остеохондроза и возникновению тяжелых осложнений.

Упражнения при остеохондрозе грудного отдела позвоночника усиливают вентиляцию легких. Боли, возникающие в позвоночнике, не позволяют делать глубокий вдох. Затрудненное дыхание приводит к недостаточной вентиляции нижних сегментов легких, что провоцирует возникновение пневмонии.
К главным задачам выполнения физических упражнений при грудном остеохондрозе также относят:
- наращивание амплитуды движений;
- снятие мышечной скованности;
- снижение миофиксации позвоночника;
- профилактику возникновения осложнений.
Правила для лечебной гимнастики
- Не делают при грудном остеохондрозе упражнения, причиняющие боль. Если они рекомендованы врачом, их вводят постепенно, по мере отступления болезни и возвращения подвижности.
- В начале занятия делают разминку, в конце – упражнения на растяжку. Разминка способствует расслаблению мышц, устранению скованности, снятию боли. Растяжка позволяет мышцам медленно завершить работу и оставаться в расслабленном состоянии долгое время.
- Контролируют дыхание. Непрерывные глубоки вдохи насыщают ткани и органы кислородом.
- ЛФК при грудном остеохондрозе должна выполняться постоянно, в противном случае добиться положительной динамики не получится.
Пациенты, придерживающиеся несложных правил, избавляются от остеохондроза грудного отдела за короткое время. Заниматься физкультурой лучше под руководством тренера. После усвоения лечебного комплекса, можно делать упражнения при грудном остеохондрозе в домашних условиях.
Здесь мы собрали еще больше упражнений для грудного отдела.
Перед выполнением основного комплекса необходимо разогреть мышцы. Разминка, включающая легкие упражнения, помогает избежать травм. После нее выполнение сложных движений не причиняет боли.
Разминочные упражнения для грудного отдела:
- Встать к стене, прижать к ее поверхности пятки, ягодицы, лопатки и затылок. Удерживая осанку, выполнить 2 шага вперед. Выполнить сведение лопаток, замереть на 5 секунд. Сделать сведение плеч вперед, принять максимально возможную позу, задержаться в ней 5 секунд.
- Расположить ладони на плечах. Совершать круговые вращения поочередно плечами и локтями.
- Выполнять подъем плеч. Приподнимать попеременно вверх правое, левое и оба вместе.
Делая разминку, следят за дыханием. Каждое упражнение выполняют по 10 раз. Завершив разминку, начинают выполнять основной комплекс упражнений при грудном остеохондрозе.
ЛФК при остеохондрозе
Самостоятельно подбирать гимнастический комплекс для лечения остеохондроза нельзя. Его составляет врач, учитывая состояние больного, его физические возможности, а также степень поражения и тяжесть течения недуга.
При остеохондрозе упражнения выполняются из различных исходных поз: стоя, сидя, лежа.
А здесь вы найдете упражнения для всех отделов позвоночника
Комплекс из положения стоя
- Ноги – на ширине плеч, руки – на поясе. Приняв эту позу, делают неполные круговые наклоны. Упражнение дает нагрузку на грудной отдел, тренирует мышцы поясницы.
- Кисти согнутых в локтях рук замыкают. Поворачивая корпус, тянутся им за руками назад.
- Взять длинное полотенце. Обернуть им грудную клетку, взяв концы в руки. Глубоко вдохнуть. Потом глубоко выдохнуть и затянуть полотенце.
- Руки заводят за голову. Наклоняются вправо-влево.
- Делая наклоны впредь-назад, стремятся дотронуться ладонью до пола.
- После наклона перед встают на носочки, вытягивают руки вверх.
Наклоны делают плавно, не совершая рывков. Низкая амплитуда позволяет избежать травм.
Комплекс из положения лежа
- Поза: лежа на полу. Под спину подкладывают валик. Приподнимают корпус.
- Лежа на полу стараются свести лопатки, грудной отдел при этом поднимается вверх.
- Поза: лежа на животе. Руки вытянуть и приподнимать корпус. Удерживать тело навесу, пока есть силы.
- Прижимая руки к корпусу, поднимают его с ногами.
Каждое упражнение повторяется 10 раз.
Комплекс из положения сидя
- Сесть на стул, упереться в его спинку. Прогнуться назад до ощущения натяжения в грудной клетке. Выполнить наклон вперед при прямом подбородке.
- Держась левой рукой за спинку стула с правой стороны, повернуть корпус. Поменять руки и повторить упражнение.
 Завершив основные упражнения для лечения недуга, расслабляют мышцы. Если не выполнить растяжку, мышечная ткань оцепенеет, что вызовет ощущение скованности.
Завершив основные упражнения для лечения недуга, расслабляют мышцы. Если не выполнить растяжку, мышечная ткань оцепенеет, что вызовет ощущение скованности.
Растягивающие упражнения при остеохондрозе грудного отдела позвоночника:
- Руки распахнуть в стороны. Отвести их назад. Заключить себя в крепкие объятия. Ощутить растяжение всех мышц.
- Потянуться кверху. Приподняться на носочки, не запрокидывая головы. Встать на четвереньки, прогнуться в позвоночнике вниз, выгнуть его вверх, прогибая руки, подтянуть корпус на себя.
Избежать ошибочного выполнения гимнастики помогает просмотр видео. В видеороликах записаны лечебные комплексы для устранения остеохондроза в домашних условиях. Закончив тренировку, идут в душ. Теплая вода способствует расслаблению мышц.
ЛФК при обострении
У врачей нет единого мнения, можно ли делать упражнения при обострении остеохондроза в грудном отделе. Обычно доктор советует отложить занятия, пока не пройдет болевой синдром. Боли при остром течении заболевания снимают лекарственными препаратами.
В острый период при выполнении гимнастики от остеохондроза легко получить серьезную травму и усугубить ситуацию. Иногда врач может усмотреть целесообразность выполнения ЛФК несмотря на обострение.
Но тогда лечебная физкультура при грудном остеохондрозе выполняется в специальном учреждении, под присмотром тренера. Пациенту до исчезновения болей рекомендуют делать облегченный комплекс. И только после ухода болевых ощущений наращивать интенсивность тренировок.
Самоорганизация и терпение больного – гарантия выздоровления. Регулярные упорные тренировки полностью избавляют человека от остеохондроза, возникшего в грудном отделе позвоночника.
Источники:
Упражнения при остеохондрозе
Гимнастика при остеохондрозе шейно-грудного отдела позвоночника: эффективные упражнения
http://hondrozz.ru/lechenie/lfk/uprazhneniya-dlya-pozvonochnika-pri-osteohondroze-grudnogo-otdela.html


 На начальной стадии заболевания желательно обратиться к ревматологу, проверить наличие ревматизма, сдать ревмапробы. Если заболевание плотно принялось за суставы и болезнь носит запущенный характер, то необходимо идти к хирургу. Такая болезнь характеризуется затяжными непреходящими болями, которые беспокоят даже в состоянии покоя. Бывает так, что конечность трудно согнуть. После осмотра и диагностики конкретного заболевания может понадобиться операция. Чем раньше вы обратитесь за медицинской помощью, тем, разумеется, лучше!
На начальной стадии заболевания желательно обратиться к ревматологу, проверить наличие ревматизма, сдать ревмапробы. Если заболевание плотно принялось за суставы и болезнь носит запущенный характер, то необходимо идти к хирургу. Такая болезнь характеризуется затяжными непреходящими болями, которые беспокоят даже в состоянии покоя. Бывает так, что конечность трудно согнуть. После осмотра и диагностики конкретного заболевания может понадобиться операция. Чем раньше вы обратитесь за медицинской помощью, тем, разумеется, лучше! Если имеют место продолжительные боли, утомляемость, ощущение давления в суставе, трудности при разгибании суставов, это вторая стадия. Такой артроз врач-ортопед сможет диагностировать и назначит соответствующее лечение: лечебную физкультуру, массаж, соответствующие лекарственные препараты и мази. Также боли в суставах могут возникать не только по причине артрозов, артритов и подагры, это может быть ушиб или вывих. В этом случае профильным врачом будет именно ортопед-травматолог.
Если имеют место продолжительные боли, утомляемость, ощущение давления в суставе, трудности при разгибании суставов, это вторая стадия. Такой артроз врач-ортопед сможет диагностировать и назначит соответствующее лечение: лечебную физкультуру, массаж, соответствующие лекарственные препараты и мази. Также боли в суставах могут возникать не только по причине артрозов, артритов и подагры, это может быть ушиб или вывих. В этом случае профильным врачом будет именно ортопед-травматолог. Не каждый человек при болях в суставе пойдет на консультацию к невропатологу. Но именно этот специалист поможет определить истинную причину длительных болей в суставах. Если присутствуют неврологические проблемы, сможет помочь, диагностировать и вылечить заболевание суставов врач-невропатолог. Причиной болей в таком случае могут быть защемления в позвоночнике или воспаление нерва. Эти проблемы могут возникнуть при переохлаждении, а также неправильном резком движении. После аварий, как следствие переломов, могут защемляться нервные окончания. Также при слабости мышц, удерживающих позвоночник, у человека с лишним весом могут возникать проблемы с расположением и функционированием позвонков, которые имеют свой отклик в суставах.
Не каждый человек при болях в суставе пойдет на консультацию к невропатологу. Но именно этот специалист поможет определить истинную причину длительных болей в суставах. Если присутствуют неврологические проблемы, сможет помочь, диагностировать и вылечить заболевание суставов врач-невропатолог. Причиной болей в таком случае могут быть защемления в позвоночнике или воспаление нерва. Эти проблемы могут возникнуть при переохлаждении, а также неправильном резком движении. После аварий, как следствие переломов, могут защемляться нервные окончания. Также при слабости мышц, удерживающих позвоночник, у человека с лишним весом могут возникать проблемы с расположением и функционированием позвонков, которые имеют свой отклик в суставах.











 При ревматоидном артрите лечение включает в себя применение противовоспалительных средств стероидной и нестероидной природы. Могут быть назначены биологически активные препараты по усмотрению врача.
При ревматоидном артрите лечение включает в себя применение противовоспалительных средств стероидной и нестероидной природы. Могут быть назначены биологически активные препараты по усмотрению врача. Заболевания суставов чаще всего случаются у людей старшего возраста, после 40 лет. Но, как говорят в народе, болезни «помолодели» и воспалительные процессы могут начаться и в более раннем возрасте, а иногда встречаются заболевания костей и у маленьких детей.
Заболевания суставов чаще всего случаются у людей старшего возраста, после 40 лет. Но, как говорят в народе, болезни «помолодели» и воспалительные процессы могут начаться и в более раннем возрасте, а иногда встречаются заболевания костей и у маленьких детей.
 процесса. На первом приеме доктор составляет историю болезни пациента — анамнез, затем осматривает воспаленные суставы, проводит общее обследование: прослушивает дыхание легких, сердце, проверяет живот, затем дает направление на более точную диагностику в лабораторию.
процесса. На первом приеме доктор составляет историю болезни пациента — анамнез, затем осматривает воспаленные суставы, проводит общее обследование: прослушивает дыхание легких, сердце, проверяет живот, затем дает направление на более точную диагностику в лабораторию. суставов.
суставов. Вопрос не простой, так как далеко не во всех больницах действительно работают хорошие специалисты. Но, конечно, они существуют. Для этого Вам нужно обратиться в ведущие современные клиники, которые зарекомендовали себя на практике эффективным лечением, и репутация которых подтверждена отзывами обращавшихся к ним пациентов.
Вопрос не простой, так как далеко не во всех больницах действительно работают хорошие специалисты. Но, конечно, они существуют. Для этого Вам нужно обратиться в ведущие современные клиники, которые зарекомендовали себя на практике эффективным лечением, и репутация которых подтверждена отзывами обращавшихся к ним пациентов.


 Боль в суставе на медицинском языке называется артралгия. Это очень значимый симптом для диагностики множественных заболеваний, является одним из первых симптомов, отражающий поражение сустава на органическом уровне (чаще необратимые биохимические и иммунологические нарушения ), с последующим развитием артрита (за исключением лекарственной и метеопатической артралгии).
Боль в суставе на медицинском языке называется артралгия. Это очень значимый симптом для диагностики множественных заболеваний, является одним из первых симптомов, отражающий поражение сустава на органическом уровне (чаще необратимые биохимические и иммунологические нарушения ), с последующим развитием артрита (за исключением лекарственной и метеопатической артралгии).

















 При остеохондрозе и других патологиях позвоночного столба необходимо ежедневно дополнять привычное питание кальцием, кремнием, магнием, витамином D3, коллагеном, глюкозамином, хондроитином, МСМ, марганцем, серой, селеном и другими элементами.
При остеохондрозе и других патологиях позвоночного столба необходимо ежедневно дополнять привычное питание кальцием, кремнием, магнием, витамином D3, коллагеном, глюкозамином, хондроитином, МСМ, марганцем, серой, селеном и другими элементами. К элемент укрепляет костную ткань и служит формированию новых белковых молекул.
К элемент укрепляет костную ткань и служит формированию новых белковых молекул. Подобрать подходящий под вашу проблему витаминный комплекс можно легко, узнав, чем отличаются аптечные препараты.
Подобрать подходящий под вашу проблему витаминный комплекс можно легко, узнав, чем отличаются аптечные препараты. Препараты глюкозамино-хондроитинового класса позаботятся о здоровье хрящевой ткани, предотвращая травмы, протрузии и грыжи, уменьшая боль при патологиях суставов, способствуют лучшему усвоению кальция.
Препараты глюкозамино-хондроитинового класса позаботятся о здоровье хрящевой ткани, предотвращая травмы, протрузии и грыжи, уменьшая боль при патологиях суставов, способствуют лучшему усвоению кальция.

 Красивая осанка и легкая походка – украшение любой женщины. Обычно в молодом возрасте никто не задумывается о том, что так будет не всегда. К сожалению, костная ткань с возрастом изменяется и деградирует – это естественный физиологический процесс.
Красивая осанка и легкая походка – украшение любой женщины. Обычно в молодом возрасте никто не задумывается о том, что так будет не всегда. К сожалению, костная ткань с возрастом изменяется и деградирует – это естественный физиологический процесс. К затвердеванию артерий, увеличивая риск возникновения бляшек на кровеносных сосудах, тем самым закупоривая их, и в следствии, может спровоцировать:
К затвердеванию артерий, увеличивая риск возникновения бляшек на кровеносных сосудах, тем самым закупоривая их, и в следствии, может спровоцировать: Витамина А – участвует в усвоении фосфора и кальция в костях. Высокое содержание витамина в таких продуктах, как: печень, морковь, тыква, рыбий жир, брокколи, листья салата, абрикосы, сладкий перец, отвар шиповника, черноплодная рябина и прочих продуктах;
Витамина А – участвует в усвоении фосфора и кальция в костях. Высокое содержание витамина в таких продуктах, как: печень, морковь, тыква, рыбий жир, брокколи, листья салата, абрикосы, сладкий перец, отвар шиповника, черноплодная рябина и прочих продуктах;
 Заболевания костей, суставов, связок достаточно широко распространены среди современного населения. Однако мало кто задумывается о здоровье своего организма до появления болевых ощущений, дискомфорта и ощутимого влияния на качество жизни.
Заболевания костей, суставов, связок достаточно широко распространены среди современного населения. Однако мало кто задумывается о здоровье своего организма до появления болевых ощущений, дискомфорта и ощутимого влияния на качество жизни.


 Необходим в процессе синтеза коллагена, который способствует прочности, упругости и эластичности связок, суставов и хрящей.
Необходим в процессе синтеза коллагена, который способствует прочности, упругости и эластичности связок, суставов и хрящей.
 печени, говядине, баранине, чечевице, соевых бобах, арахисе, твердом сыре, овсе, пшенице, ржи, устрицах, анчоусах, карпе, икре, зеленом горошке, кукурузе, финиках, брокколи, свекле, шоколаде, какао-порошке.
печени, говядине, баранине, чечевице, соевых бобах, арахисе, твердом сыре, овсе, пшенице, ржи, устрицах, анчоусах, карпе, икре, зеленом горошке, кукурузе, финиках, брокколи, свекле, шоколаде, какао-порошке. питательными веществами, улучшая их гибкость. Активизирует процессы восстановления хрящей. Содержит витамины С, В6, ниацин, пантотеновую кислоту, магний, цинк, медь, селен, кремний.
питательными веществами, улучшая их гибкость. Активизирует процессы восстановления хрящей. Содержит витамины С, В6, ниацин, пантотеновую кислоту, магний, цинк, медь, селен, кремний.


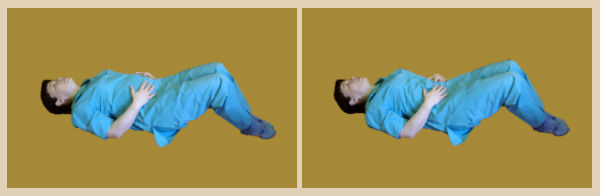
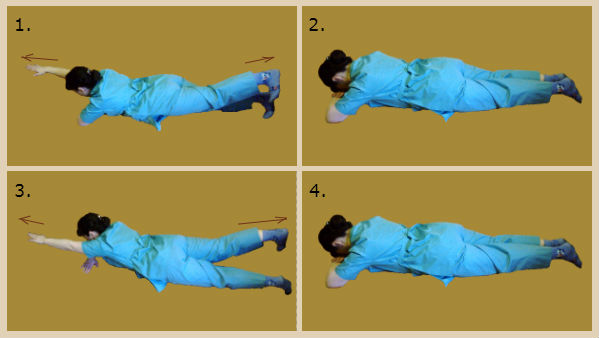






 В последнее время для лечения болезни Бехтерева активно используют ЛФК.
В последнее время для лечения болезни Бехтерева активно используют ЛФК.

 Врачи советуют временно отказаться от выполнения упражнений, если они провоцируют усиление болевых ощущений. Вначале можно попробовать сократить амплитуду движений, уменьшить нагрузку, количество повторов.
Врачи советуют временно отказаться от выполнения упражнений, если они провоцируют усиление болевых ощущений. Вначале можно попробовать сократить амплитуду движений, уменьшить нагрузку, количество повторов.
 Боль в спине
Боль в спине Увеит
Увеит Цигун
Цигун
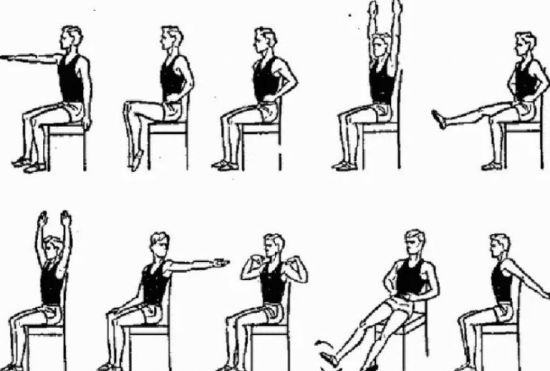









































 Детский невролог – это врач-специалист по диагностике и лечению заболеваний нервной системы, который занимается осмотром детей с рождения и до 18 лет. При этом ребенок, обратившийся на прием к детскому неврологу, может не предъявлять никаких жалоб и быть практически здоровым – при проведении профилактических осмотров.
Детский невролог – это врач-специалист по диагностике и лечению заболеваний нервной системы, который занимается осмотром детей с рождения и до 18 лет. При этом ребенок, обратившийся на прием к детскому неврологу, может не предъявлять никаких жалоб и быть практически здоровым – при проведении профилактических осмотров.


 Обработку раны с помощью антисептического раствора, а также накладывание асептической повязки из стерильных бинтов.
Обработку раны с помощью антисептического раствора, а также накладывание асептической повязки из стерильных бинтов.

 Потеря сознания, которая происходит в момент получения травмы. Она не имеет определенной продолжительности. Может пройти быстро, а может перерасти в кому. Так же возможно наступление просветления, оно происходит кратковременно, и больной вновь впадает в обморок, такое состояние не стоит принимать за симптом легкой травмы, скорее всего оно говорит о развитии внутричерепной гематомы у пациента.
Потеря сознания, которая происходит в момент получения травмы. Она не имеет определенной продолжительности. Может пройти быстро, а может перерасти в кому. Так же возможно наступление просветления, оно происходит кратковременно, и больной вновь впадает в обморок, такое состояние не стоит принимать за симптом легкой травмы, скорее всего оно говорит о развитии внутричерепной гематомы у пациента. Первичная диагностика проводится на месте, по прибытию медицинской помощи. Она заключается в проведение опроса пациента, осмотре участка повреждения и всего больного на возможность наличия сопутствующих травм. Также производится осмотр зрачков, проверяется их реакция на свет. Делается подсчет пульса и определение ритма сердцебиения, проводится краткое неврологическое обследование. Проверяется симметрия лица и вероятность паралитических явлений мимической мускулатуры.
Первичная диагностика проводится на месте, по прибытию медицинской помощи. Она заключается в проведение опроса пациента, осмотре участка повреждения и всего больного на возможность наличия сопутствующих травм. Также производится осмотр зрачков, проверяется их реакция на свет. Делается подсчет пульса и определение ритма сердцебиения, проводится краткое неврологическое обследование. Проверяется симметрия лица и вероятность паралитических явлений мимической мускулатуры. Незамедлительно вызовите скорую медицинскую помощь, после чего приступите к доврачебным процедурам.
Незамедлительно вызовите скорую медицинскую помощь, после чего приступите к доврачебным процедурам. При получении травмы головного мозга, сопряженной с разломом костей основания черепа, высок риск развития гнойных воспалительных процессов головного мозга, так как патогенная микрофлора может легко проникнуть через очаг ранения. Для предупреждения такого состояния всем больным назначается курс антибактериальной терапии, с применением препаратов широкого спектра действия. В случае развития гнойного процесса, возможно введение антибиотиков эндолюмбально.
При получении травмы головного мозга, сопряженной с разломом костей основания черепа, высок риск развития гнойных воспалительных процессов головного мозга, так как патогенная микрофлора может легко проникнуть через очаг ранения. Для предупреждения такого состояния всем больным назначается курс антибактериальной терапии, с применением препаратов широкого спектра действия. В случае развития гнойного процесса, возможно введение антибиотиков эндолюмбально. Процент выживаемости при переломах основания черепа составляет около 70 %. Безусловно, это зависит от тяжести полученной травмы, а также своевременном и квалифицированном оказании медицинской помощи, причем высоко-важным фактором является оказание первой экстренной помощи.
Процент выживаемости при переломах основания черепа составляет около 70 %. Безусловно, это зависит от тяжести полученной травмы, а также своевременном и квалифицированном оказании медицинской помощи, причем высоко-важным фактором является оказание первой экстренной помощи. Загрузка…
Загрузка… 













 Возникновение боли при любом типе движения руки.
Возникновение боли при любом типе движения руки. массаж;
массаж; Изменить питание, обогатив его витаминами и минералами, исключая продукты, вызывающие провоцирующий фактор.
Изменить питание, обогатив его витаминами и минералами, исключая продукты, вызывающие провоцирующий фактор. “Заболело правое плечо, значит, продуло или неловко повернулась”. А знаете ли вы, что так может подавать сигнал тревоги больная печень? А боли в области печени, вполне возможно, вызывает почечная колика. Кстати, заболевания печени нередко проявляются так называемым синдромом хронической усталости, а сама печень, как орган, лишенный нервных окончаний, болеет «молча».
“Заболело правое плечо, значит, продуло или неловко повернулась”. А знаете ли вы, что так может подавать сигнал тревоги больная печень? А боли в области печени, вполне возможно, вызывает почечная колика. Кстати, заболевания печени нередко проявляются так называемым синдромом хронической усталости, а сама печень, как орган, лишенный нервных окончаний, болеет «молча». Наталья Ривкина, руководитель Психотерапевтической клиники Европейского Медицинского Центра:
Наталья Ривкина, руководитель Психотерапевтической клиники Европейского Медицинского Центра:











 [3], [4], [5], [6], [7]
[3], [4], [5], [6], [7]


 Грудной остеохондроз – заболевание позвоночного столба, в результате которого повреждаются межпозвоночные диски, суставы и связки позвонков. Основная причина его возникновения – неравномерное распределение нагрузки на позвоночник (ношение сумки на одном плече, неправильная поза в положении сидя и нарушенная осанка).
Грудной остеохондроз – заболевание позвоночного столба, в результате которого повреждаются межпозвоночные диски, суставы и связки позвонков. Основная причина его возникновения – неравномерное распределение нагрузки на позвоночник (ношение сумки на одном плече, неправильная поза в положении сидя и нарушенная осанка).

















 ЛИТВИНЕНКО Андрей Сергеевич
ЛИТВИНЕНКО Андрей Сергеевич СКРЫПОВА Ирина Викторовна
СКРЫПОВА Ирина Викторовна СИДЕНКОВ Андрей Юрьевич
СИДЕНКОВ Андрей Юрьевич ЖЕЖЕРЯ Эдуард Викторович
ЖЕЖЕРЯ Эдуард Викторович





