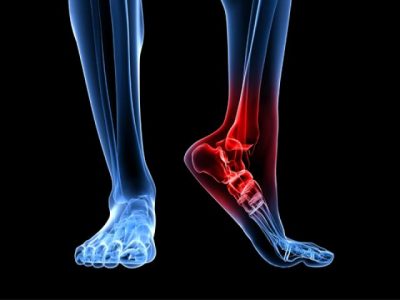
Косточки сзади на пятке – Шишка на пятке сзади – что это и как лечить, диагностика
Шишка на пятке сзади, что это и как лечить, причины возникновения
Из-за больших нагрузок, ношения неудобной обуви наши пятки часто подвергаются повреждениям. К одним из них можно отнести образование шишек сзади на пяточной кости.
Сначала они не причиняют человеку никакого дискомфорта. Но со временем шишка увеличивается и стает причиной возникновения болевых ощущений, дискомфорта во время ходьбы. Также есть опасность разрыва ахиллова сухожилия, что впоследствии грозит препятствиями в передвижении.

Так выглядит шишка сзади пятки
Природа и причины образования
Шишка представляет собой своеобразный нарост, выпирающий сзади пятки. Он может иметь разную природу:
- костное образование;
- воспаление мягких тканей и сухожилий;
- костное образование, сопровождающееся воспалением.
На вид нарост напоминает бугорок. В зависимости от состава, он может быть твердым на ощупь или же наоборот мягким, отекшим, с образованием жидкости.
Симптомы:
- болевые ощущения;
- покраснения кожи;
- отек;
- возможно жжение;
- образование выпирающего от пяточной кости уплотнения.
Причинами возникновения образования могут быть:
- ношение узкой, неудобной обуви;
- обувь с твердыми задниками;
- травмы стопы;
- осложнение от не вылеченных мозолей;
- наличие болезней, провоцирующих образование нароста: плоскостопие, артроз, экзостоз.
Способ лечения нароста зависит от его природы. Поэтому, обнаружив повреждение, необходимо обратиться в медучреждение и пройти рентгенодиагностику. Так как на ощупь не всегда удастся точно определить, из чего состоит нарост, особенно, когда пациент страдает лишним весом. Именно поэтому не следует заниматься и самолечением, поскольку не правильно установленный диагноз сведет все усилия на нет, а затягивание процесса нанесет вред здоровью.
Если на снимке костного образования не обнаружено, пациента отправляют на магнтино-резонансную томографию, чтобы установить степень и причину воспаления сухожилий.

Всем известно выражение «Красота требует жертв». Однако помните, что узкие туфли с жесткими задниками – серьезные провокаторы образования мозолей и наростов. Заслуживает ли Ваше здоровье того, чтобы приносить его в жертву?
Как лечить?
Установив природу образования, врач назначает соответствующие меры лечения.
Лечение воспаления мягких тканей
Если в виде шишки проявилось воспаление сухожилий и мягких тканей пятки, избавиться от нее помогут следующие меры:
- если на пораженном месте образовался отек – снять его поможет прикладывание кусочка льда;
- использование противовоспалительных мазей;
- пластыри;
- лечебный массаж;
- гимнастика стопы.
Убрать воспаление, улучшить кровообращение в пятке и снять болевые ощущение помогут такие средства;
- Левомеколь;
- Индовазин;
- Диклофенак;
- Вольтарен;
- Фастум гель;
- Ибупрофен;
- Кеторол.
Не следует пользоваться разными мазями, так как они имеют противопоказания к комплексному применению.
Мазь необходимо тонким слоем нанести на поврежденный участок и сверху закрепить бинтом. Повязку менять два раза в сутки.
Очень эффективной мерой также будет массаж пятки и нароста, а также гимнастика стопы. Это улучшит кровообращение и поспособствует рассасыванию шишки.
Перед тем, как выходить на улицу, обязательно на поврежденное место наклеивайте пластырь (Compeed, Hyperosteogeny). Он оказывает болеутоляющий эффект, защищает образование от повреждений.
На ранних стадиях болезни можно также попробовать лечить средствами народной медицины. Лучше их использовать как не основные, а вспомогательные средства. Очень хорошим противовоспалительным и болеутоляющим эффектом обладают: мед, прополис, отвары из зверобоя, шиповника, ромашки. Из них можно делать примочки и прикладывать к больному месту, поверх закрепляя бинтом или пластырем.
Также обязательно нужно исключить воздействие на ноги причин образования нароста.

Народные средства помогут устранить воспалительный процесс и болевые ощущения
Лечение костного нароста
Убрать костный нарост с помощью мазей и пластырей уже не получиться. Необходимо пройти специальную терапию.
На сегодня существуют такие способы лечения костных образований на пятке:
- Магнитотерапия;
- Лазеротерапия;
- Ренгенотерапия;
- Ударно-волновая терапия;
- Операция.
Следует отметить, что сам нарост не всегда получается вовсе удалить, особенно, если заболевание запущено. Однако процедуры оказывают на поврежденное место очень положительное влияние благодаря:
- Рассасыванию солевых отложений;
- Улучшению кровообращения;
- Улучшению регенерации клеток;
- Утоление болевых ощущений;
- Устранению воспалительного процесса;
- Размягчению костной ткани нароста.

На фото продемонстрирована процедура лазеротерапии
Благодаря такому воздействию, человек вполне может ужиться с наростом, и последний не будет мешать нормальной жизнедеятельности, причинять дискомфорт и боль. Нарост также значительно уменьшится в размере.
На раннем этапе диагностики и лечения нарост все-таки может рассосаться под воздействием импульсов специальных аппаратов для вышеуказанных видов терапии. Особенно действенны лазеротерапия и ударно-волновой метод.
Однако, если лечить нарост перечисленными методами не получается, он продолжает доставлять боль и неудобства, — избавиться от образования поможет только операция.
В некоторых случаях может возникнуть необходимость в ношении ортеза.
Важно знать
Стоит обратить внимание, что, если даже вам удалось избавиться от нароста, нет гарантии, что он не образуется вновь. Поэтому необходимо не только его лечить, но и в дальнейшем исключить причины возникновения образования, а также принимать профилактические меры:
- Периодически баловать ножки распаривающими ванночками;
- Вечером делать пяточкам массаж;
- Гимнастика для стоп;
- Если Вы обнаружили, что задники обуви твердые и травмируют пятку – используйте пластырь или откажитесь от такой обуви;
- Пользуйтесь увлажняющим кремом для ног.

Если надавили задники – обязательно воспользуйтесь пластырем, чтобы предотвратить повреждение ног
Похожие статьи
zdorovot.ru
Косточка на пятке: причины появления и лечение
Косточка на пятке – это деформация Хаглунда, одна из разновидностей болезней ступней, развивается в течение длительного времени, не заявляя о себе. Только резкие боли заставляют пациента обратиться к врачу.

Причины появления
Нарост на пятке — остеофит, появляется на месте крепления ахиллового сухожилия, приводящего в движение стопу, к пяточной кости. Прогрессирующее заболевание сопровождают боли, отеки, опухоль, краснота, кроме физических неудобств больному сложно подобрать обувь, стопа выглядит не эстетично.
Причинами образования шишек на пятках считают аномалии в строении стопы:
- варусная постановка ног, вальгусная деформация, внешняя / внутренняя косолапость;
- высокий свод ступней;
- плоскостопие;
Внешние факторы нарушения подвижности сухожилий:
- травмы, удары ступней;
- обувь с твердым задником, узкая обувь;
- избыточный вес пациента;
- профессиональная деятельность, связанная с длительным пребыванием на ногах;
- заболевания ног, суставов: артроз, экзостоз.
Шишка на стопе выпирает вследствие костного нароста, воспаления сухожилия, мягких тканей пятки, существует комплексный вариант: костный бугорок с воспалением. Заболевания развиваются вследствие повышенного трения пяточной кости о задник обуви во время ходьбы, множественных микротравм соединительной ткани, сухожилия.
Методы лечения шишки на пятке
Остеофит можно спутать с многократно повторяющимися сухими мозолями на пятке. На ощупь отличия между костным, сухожильным наростом не всегда ощутимы, поэтому некоторые пациенты не торопятся к врачу за диагнозом. Помимо визуального осмотра стоп на предмет вальгусной/варусной деформации пациенту назначают рентгенографию, которая покажет, в чем причина шишки на пальце: остеофит или воспаление сухожилий — ретрокальканеальный бурсит. От диагноза зависит план лечения.
Если рентген не показал признаков костного нароста на пятке, больному назначается магнитно-резонансная томография стоп для уточнения диагноза, установления степени воспаления сухожилий, причин. Шишка на пятке сбоку — основание полагать, что у пациента не остеофит, а воспаление мягких тканей. Избавляться от натертостей на пяточках можно в домашних условиях с помощью отваров из лечебных трав, заменой обуви на комфортную.
При регулярном, правильном уходе бугорки на задней поверхности пятки увеличиваться перестанут. Однако лечение допускается только с разрешения врача.

Консервативное лечение
Консервативное лечение остеофита включает различные методики физиотерапии: лазерное лечение, ударно-волновая техника, магнито- и рентгенотерапия, ультразвук, электрофорез. На ранних стадиях развития костного уплотнения способы лечения имеют высокую степень эффективности при практически полном отсутствии противопоказаний, однако запущенное заболевание требует радикальных мер. Эффект от физиопроцедур наступает за счет:
- улучшения кровообращения в воспаленных тканях;
- растворения солей, кальциевых отложений;
- купирования болевых ощущений, снижения болезненности, отечности тканей;
- увеличения регенеративных свойств тканей;
- размягчения костного образования;
- снятия воспалительного процесса.
Результат лечения — уменьшения нароста в размерах, благодаря чему пациент чувствует себя комфортно, качество жизни улучшается. Вовремя принятые меры в самом начале заболевания помогут полностью избавиться от шишки на пяточной кости.
Народные средства
Народные средства от бугорка на пятке используются дома в качестве вспомогательного лечения, не способны значительно изменить состояние нароста в благоприятную для больного сторону. Лечение косточки на пятке сзади народными средствами допускается к применению после постановки диагноза врачом и с его согласия.
| Рецепт | Приготовление/ применение |
| Овсяная лепешка | Ингредиенты: овсяная мука, мед в равных долях вымешиваются, из полученного теста формируется лепешка, которую необходимо приложить к распаренным ножкам в области выпирающей косточки под полиэтилен, теплый носок на ночь. Процедуру выполнять в течение 2 недель. |
| Куриный желток | Желток одного сырого куриного яйца смешивают с 1 ст. л меда, наносят на предварительно распаренные ноги в области шишки под полиэтилен, фиксирующую повязку, теплый носок на ночь. Длительность терапии не менее 2 недель. |
| Аспирин | Йод, 6 таблеток аспирина растереть до состояния кашицы, полученную смесь наносить на распаренные ножки в области костного нароста под полиэтилен, фиксирующую повязку, теплый носок на ночь. Курс лечения 1 месяц. |
| Прополис | Средство размять, натереть больной участок. Повторять процесс несколько раз в течение дня, сверху наклеивая пластырь. |
| Отвары трав | Зверобой, шиповник, ромашка, пастушья сумка в виде густого отвара, приготовленного на водяной бане, прикладываются к распаренным пяткам на ночь под полиэтилен, теплый носок. Использовать отвары трав можно на постоянной основе. |
| Картофельные очистки | Кожуру отварить, остудить до комфортной температуры полученный отвар, парить ножки 20 минут перед сном. После процедуры смазать пятки кремом, надеть теплые носки. |
При использовании средств народной медицины утром рекомендуется смыть компресс теплой водой, помассировать ступни, смазать кремом.

Операция
Операция по удалению деформации Хаглунда направлена на механическое стачивание выпирающей кости путем эндоскопического/ открытого доступа в зависимости от стадии развития патологии. Радикальный способ применяется, когда использование консервативных методов лечения не имеет смысла с точки зрения эффективности. Операция показана, когда диагностика показала наличие в тканях сухожилия кист. В некоторых случаях при выполнении операции по устранению остеофита на пятке удаляют костный нарост, задне-пяточную слизистую сумку для снижения давления на сухожилие.
При использовании любого метода терапии важными составляющими лечения являются:
- прием нестероидных противовоспалительных препаратов;
- обезболивающих медикаментов;
- использование ледяных грелок;
- массаж стоп, голеностопа, икроножных мышц;
- гимнастика для ног;
- снижение веса;
- ношение удобной обуви без жесткого задника, вовсе без него;
- использование ночных ортезов, жестких бандажей для фиксации стопы в анатомическом положении;
- при плоскостопии, варусной / вальгусной деформациях стоп обязательное ношение ортопедических стелек, коррекция патологий с участием врача — ортопеда;
- постоянное ношение пластырей (обезболивающий компид, магнитный гиперостеоджени) с обувью.
Меры профилактические для поддержания здоровья, красоты ног.
Как быстро снять боль косточки на пятке сзади
Если болят косточки на пятке сзади, необходимокупировать ощущения. Снять боль, воспаление при деформации Хаглунда помогают с препараты:
- для перорального приема: ибупрофен, диклофенак, кеторол, индовазин;
- для местного применения: вольтарен-гель, фастум-гель, траумель-гель;
- инъекции противовоспалительных препаратов в шишку, метод лечения опасен неверно рассчитанной дозировкой, неточным введением лекарства, что чревато некротическими процессами в пяточной кости, что делает менее популярным средством в сравнении с таблетками.
Снизить боль от шишек на пятках помогает отдых от нагрузки на стопы. Если на 15 минут занять горизонтальное положение, чтобы ноги были выше положения тела, болевые ощущения уменьшатся. Щадящий режим нагрузок, обувь без задника, ортопедическая стелька не остановят заболевание, но облегчат состояние больного, параллельно снизив нагрузку на колени, спину.
Возможные осложнения
При отсутствии лечения особенность остеофита заключается в нарастании симптомов. Заболевание не проходит самостоятельно, ухудшая качество жизни больного. Хирургическая коррекция деформации Хаглунда — операция дорогостоящая, на запущенной стадии течения болезни — единственно возможная, врачи единогласны, заболевание, как и другие, легче и дешевле предотвратить, чем лечить.
Статья проверена редакцией2stupni.ru
Шишка на пятке сзади что это и как лечить народными средствами
На протяжении всей жизни человек часто травмирует и нагружает свои ноги. Тесная обувь, высокий каблук, неправильный подъём являются основными причинами нарушения кровообращения в ногах, которое приводит к мозолям и другим серьёзным заболеваниям. Если вы не уделяете время своим ногам, может появиться шишка на пятке. Она может не беспокоить очень долго, но через некоторое время появляются боли. Давайте подробнее рассмотрим, как проводиться лечение возникшей патологии, а также что нужно предпринять, чтобы её избежать в дальнейшем.

Симптоматика
Может воспаляться слизистая сумка, без образования нароста. Такое явление носит название ретрокальканеальный бурсит, который нуждается в совершено другом лечении, чем шишкообразное явление на пятке. Пяточная кость сзади покрывается наростом, который приводит к увеличению пятки в размерах. Кроме этого шишка имеет следующие симптомы проявления:
- Вокруг нароста появляется воспалительный процесс;
- Также отекает задняя поверхность пятки;
- На коже, которая чаще всего соприкасается с обувью, возникает водяной пузырь;
- Очень редко, но всё же, бывает изменение цвета пяточного покрова;
- Нарост имеет мягкую или твёрдую структуру.
Почему появляется шишка
Шишка на пятке может появиться вследствие следующих причин:
- Если человек носит неудобную и тесную обувь;
- Если пятку травмировали, и воспалилась ткань;
- Лишний вес очень сильно нагружает стопы;
- Шишка может появиться, вследствие появления мозоля;
- Плоскостопие, артроз суставов и другие похожие заболевания могут привести к появлению пяточной шпоры.
Перечисленные причины и симптомы появления шишки сигнализируют о том, что нужно провести правильное лечение для устранения дефекта.
Диагностика
Шишку на пятке специалисты называют деформацией Хаглунда. Обследование заключается в том, чтобы определить, нет ли костного элемента в наросте. Для этого нужно сделать рентгенографию. Если после рентгена в образовании не обнаружилась кость, нужно внимательно исследовать мягкие ткани, сухожилия, слизистую сумку. Для этого доктор направляет на магнитно резонансную томографию.
При своевременной диагностике шишки можно предупредить разрыв ахиллова сухожилия, который может возникнуть из-за длительного давления на связку.
Методы лечения шишки на пятке
Лечение шишки на пятке проводиться с помощью таких методов:
- Электрофореза;
- Лазерной терапии;
- Ультразвука;
- Ударно-волнового метода;
- Блокады лекарственными препаратами, которые устраняют боль. Вовнутрь шишки вводят специальный раствор. Но, такое лечение опасно. Оно может привести к развитию некроза кости пятки, если неправильно рассчитать дозу и неправильно сделать инъекцию;
- Ортопедических стелек, которые распределяют нагрузку по всей стопе и уменьшают боли в пятке вовремя хождения;
- Народной медицины;
- Хирургического вмешательства.
Какой именно способ лечения применить в конкретном случае должен определить доктор в индивидуальном порядке.
Читайте у нас на сайте Чем лечить шпору на пятке
Чем лечить шпору на пяткеПри пяточной шпоре воспаляются мягкие ткани, которые окружают пяточный бугор. Шпора в пятке может появиться из-за…
Лечим шишку консервативным способом
Консервативное лечение заключается в том, чтобы снять воспаление в слизистой сумке. Если отёчность успешно снимается, сухожилия перестают страдать от давления.
 Нарост Хаглунда удачно можно вылечить с помощью ледяных компрессов. К появившемуся образованию рекомендуется прикладывать грелку с холодной водой.
Нарост Хаглунда удачно можно вылечить с помощью ледяных компрессов. К появившемуся образованию рекомендуется прикладывать грелку с холодной водой.
Дополнительно доктор может назначить нестероидные противовоспалительные препараты, которые нужно принимать строго по схеме, придерживаясь рекомендованных доз.
Полезно выполнять лечебную гимнастику, которая отлично помогает при тенопатии пяточного сухожилия.
Рекомендуется покупать удобную обувь с низким каблуком и мягким задником.
Чтобы сделать меньшее давление во время ношения обуви, а также унять постоянные боли в пятке можно к самому наросту приклеивать силиконовые пластыри.
Лечим шишку хирургическим методом
При большом наросте, а также когда не помогают консервативные методы лечения, доктор прибегает к хирургическому вмешательству. Операцию проводят и тогда, когда в сухожилиях появилось кистозное изменение. Благодаря вмешательству иссекается костный нарост и убирается воспалённая слизистая сумка. В некоторых ситуациях хирург иссекает и кисту, которая появилась внутри пяточного сухожилия.
Читайте у нас на сайте
Профилактические меры
Чтобы предупредить неприятные и болезненные наросты на пятках важно прислушаться к таким советам специалистов:
- Откажитесь от тесной и неудобной обуви;
- Не носите туфли на очень больших каблуках. Рекомендуется носить обувь с каблучком не более шести сантиметров. Такая высота равномерно распределяет вес по всей стопе;
- Если вы вынуждены очень долго быть на ногах, рекомендуется на работу брать сменную обувь. За рабочим столом можно ненадолго дать свободу ножкам, сняв туфли и сделав маленькую гимнастику пальчикам ног и стопам.
- Ведите активный образ жизни;
- Правильно питайтесь, чтобы удерживать вес на одном уровне;
- Пользуйтесь специальными кремами для ножек;
- Ухаживайте за своими стопами. Для снятия усталости в ногах существуют специальные крема, которые освежат и сохранят молодость нижним конечностям.

Лечение шпор на пятках народными средствами
Шпоры на пятках по-научному называются плантарный фасциит. При этом недуге возникают воспалительные процессы из-за…
Лечим шишки народными средствами
Лечение шишек на пятках с помощью народной медицины нужно проводить только после консультации с доктором. Эффективные рецепты лечения образований на пятках:
- Сварите картошку вместе с кожурой. Измельчив её, смешайте с керосином. В горячую массу поставьте стопы на двадцать минут. По завершению процедуры ноги вытрите тёплым полотенцем и наденьте тёплые носочки. Картофельный компресс можно делать не больше двенадцати раз;
- Сделайте маленькую лепёшку из мёда и овсяной муки (нужно взять по чайной ложечке каждого ингредиента). Распарьте ноги, вытрите насухо полотенцем и приложите лепёшку к шишке. Зафиксируйте повязкой, пакетом и наденьте носки. Курс лечения десять дней;
- Смешайте порошок из шести таблеточек аспирина с йодом (50 мг). Полученной массой смазывайте шишки на пятках дважды в день на протяжении месяца. Параллельно рекомендуется пить активированную кремнием воду;
- Желток куриного яйца смешайте со столовой ложкой мёда. Поставьте массу в холодильник. Перед сном распарьте ноги, вытрите насухо и смажьте появившиеся шишки полученным средством. Наденьте носки и ложитесь спать. Утром масса смывается. Перед каждым применением средство нужно немного подогревать на водяной бане.
Теперь вы знаете, почему возникают шишки на пятках, какие имеют симптомы, а также какими способами их можно вылечить.
Читайте далее:
binogi.ru
Болит косточка над пяткой сзади
Содержание страницы
Нередко у людей появляются шишки на пятках, причины и лечение которых нужно знать, чтобы избавиться от этой проблемы. Существует медицинский термин обозначения этого заболевания — деформация Хаглунда. Образование вызывает определенный дискомфорт, кроме того, приводит к тому, что человек стыдится носить обувь с открытой пяткой.

Причины и симптомы деформации Хаглунда
Шишка на пятке 1 это своего рода нарост, который выпирает за ее пределы, природа его может быть различной. Иногда выпуклость представлена костным воспаленным образованием, а иногда без воспаления в нем. Кроме того, новообразование может быть следствием воспалительного процесса в мягких тканях и сухожилиях. Внешне оно имеет сходство с бугорком. При пальпации таких бугорков можно ощутить, что они твердые или мягкие. Мягкими они становятся, если есть отек и внутри образовалась жидкость.
Шишка над пяткой оказывает давление на слизистую сумку, расположенную между пяточным сухожилием и пяточной костью. Из-за этого возникают болезненные ощущения и отечность. Известно, что не все подобные воспаления приводят к образованию наростов. В некоторых случаях это связано с иной проблемой, симптомы которой устраняются другими способами. При обычном воспалении слизистой также возникают неприятные ощущения.
Причин того, что на пятке появилась шишка, может быть несколько. Однако досконального объяснения медицинские исследования не дают. Есть несколько теорий:

- Причиной наростов часто называют наследственность, склонность к такого рода заболеваниям. Медики отмечают, что часто у человека с новообразованием на каком-то участке пятки родственники тоже сталкивались с подобной проблемой.
- Кроме этого, считается, что повлиять на образование нароста может ношение тесной обуви. Она не только причиняет дискомфорт, но и провоцирует появление мозолей и возникновение более серьезных последствий. Высокий и жесткий задник обуви часто является причиной шишек. Поэтому выбирать обувь нужно с особой внимательностью, иначе последствия пренебрежительного отношения к этому вопросу будет исправить не так уж и легко.
- Среди возможных причин выделяют какие-либо травмы стопы. Неправильное расположение ноги во время ходьбы приводит к деформации стопы, результатом чего становится плоскостопие и шишка над пяткой. К таким последствиям могут привести артроз и экзостоз.
- Проблемы физиологического характера, такие как западание пятки внутрь либо высокий свод ступни, иногда становятся причиной костных новообразований. Зачастую передаются такие нарушения по наследству. Их признаки становятся заметными еще в раннем детстве.
Стоит обращать внимание и на мозоли, не запуская лечить, так как есть предположение о влиянии их на возникновение костных наростов.
 Чтобы отличить деформацию Хаглунда от других болезней, необходимо знать ее симптомы. В первую очередь на ступне должен появиться костный нарост, выпирающий за ее пределы. Его образование сопровождается болевыми ощущениями, покраснениями кожных покровов в пораженном месте, отечностью прилегающих тканей. При этом пятки могут увеличиваться в размерах. Кроме боли, человек может ощущать жжение. Характерным признаком считается то, что происходит изменение цвета ступни сзади, а также образование мозолей.
Чтобы отличить деформацию Хаглунда от других болезней, необходимо знать ее симптомы. В первую очередь на ступне должен появиться костный нарост, выпирающий за ее пределы. Его образование сопровождается болевыми ощущениями, покраснениями кожных покровов в пораженном месте, отечностью прилегающих тканей. При этом пятки могут увеличиваться в размерах. Кроме боли, человек может ощущать жжение. Характерным признаком считается то, что происходит изменение цвета ступни сзади, а также образование мозолей.
Способы диагностики и лечения заболевания
Прежде чем начинать терапию, нужно определить, является ли шишка на пятке деформацией Хаглунда. Для этого проводится рентгенографическое исследование, устанавливающее преобладание костного состава новообразования. При наличии проблемы с отрицательным результатом потребуется дополнительно магнитно-резонансная томография. Данная процедура позволяет выяснить природу косточек на ступне. Объясняется назначение МРТ тем, что одной из предпосылок к образованию нароста может быть наличие жидкости внутри слизистой сумки.

Часто врачи прибегают к такому методу диагностики, как пальпация. Однако с его помощью можно лишь выдвинуть предположение, а поставить точный диагноз нельзя. После установления диагноза шишка над пяткой подвергается незамедлительному лечению. В случае затягивания решения проблемы может возникнуть осложнение, например, разрыв сухожилия на стопе. Такое обстоятельство может привести к обездвиживанию больного на длительный период, а методы терапии будут более радикальными.
Установление предполагаемых причин и стадии заболевания позволяют врачу сделать вывод, как убрать костное новообразование. Методов существует несколько. В зависимости от запущенности проблемы можно прибегнуть к использованию медицинских или народных средств либо к хирургическому вмешательству. Операция назначается в том случае, если консервативные методы не дают желаемого результата. В некоторых случаях операцию можно заменить:

Фото. Ударно-волновая терапия пятки
- магнитотерапией;
- лазеротерапией;
- ударно-волновой терапией (способ применения которой представлен на фото).
Важно знать, что иногда пяточный нарост удалить полностью не представляется возможным. Тогда указанные процедуры назначаются для улучшения состояния. Под их воздействием улучшается кровообращение в пораженном месте, улучшается восстановление клеток, рассасываются соли. Кроме того, сеансы подобных воздействий снимают болезненные ощущения, устраняют отечность и воспаление. Кроме этого, шишка на ноге становится мягче из-за размягчения костной ткани.
Из аптечных препаратов врач может назначить лечение:
Применять различные мази в комплексе не рекомендуется, так как в инструкциях указываются противопоказания к комплексному применению. Назначенную мазь следует наносить тонким слоем на проблемную зону пятки. Для избегания растекания мази ее закрепляют бинтом. Данная повязка должна меняться дважды в сутки.
Кроме мазей назначаются также лечебные пластыри Compeed, Hyperosteogeny. Наклеивая их на косточку, человек частично избавляется от боли. При этом проблемное место защищено от повреждений.
Известны и немедикаментозные способы борьбы с наростами.
Хороший эффект дает массаж всей ступни в комплексе с гимнастикой. Таким образом можно улучшить кровоток в месте поражения и ускорить рассасывание шишки.
Кроме того, рекомендуется носить удобную обувь и применять ледяные компрессы. Доказано, что с помощью холодной воды и льда можно устранить воспаление, тем самым избежать роста шишек.
Иногда врач может предписать метод, при котором пяточное сухожилие обездвиживается.
Методы народной медицины
Известно немало способов, как избавиться от новообразований на ступнях при помощи нетрадиционных средств. Однако при этом следует помнить, что положительный результат в большинстве случаев можно получить, если шишка над пяткой имеет начальную стадию развития. Регулярное применение народных рецептов помогает навсегда забыть о заболевании.
 Доступный антисептик йод в неразбавленном виде станет незаменимым помощником для борьбы с шишками, которые образовались на самой пятке или сбоку ступни. Ежедневно следует наносить йодную сетку. В комплексе с йодом положительное воздействие окажет хозяйственное мыло. Его натирают на терке, накладывают на нарост и оставляют на некоторое время. После этого смывают. Высушив ногу, можно нанести йодную сетку.
Доступный антисептик йод в неразбавленном виде станет незаменимым помощником для борьбы с шишками, которые образовались на самой пятке или сбоку ступни. Ежедневно следует наносить йодную сетку. В комплексе с йодом положительное воздействие окажет хозяйственное мыло. Его натирают на терке, накладывают на нарост и оставляют на некоторое время. После этого смывают. Высушив ногу, можно нанести йодную сетку.- Шишка над пяткой уменьшится или исчезнет окончательно при использовании камфарного масла. Его свойства позволяют устранить болевые ощущения и воспалительные процессы. Так, масло в чистом виде наносится на косточку, сверху рисуют сетку из йода.
Эти манипуляции необходимо совершать каждодневно на протяжении месяца, только тогда эффект будет явным.
 Чтобы шишка исчезла и перестала появляться в дальнейшем, применяют и картофельную кожуру. Для процедуры потребуется вареная кожура, заранее счищенная с овоща. Остуженный до комфортной температуры отвар наливают в таз и парят им ноги. При остывании нужно подливать горячую воду. Таким способом очень удобно бороться с шишками, расположенными снизу стопы. Кроме того, противопоказаний и ограничений данный способ не имеет.
Чтобы шишка исчезла и перестала появляться в дальнейшем, применяют и картофельную кожуру. Для процедуры потребуется вареная кожура, заранее счищенная с овоща. Остуженный до комфортной температуры отвар наливают в таз и парят им ноги. При остывании нужно подливать горячую воду. Таким способом очень удобно бороться с шишками, расположенными снизу стопы. Кроме того, противопоказаний и ограничений данный способ не имеет.
Хорошее обезболивающее действие имеет прополис. Кроме того, он борется с воспалительными процессами. Его можно приобрести в аптеке и натирать им шишку, предварительно размяв шарик. Так необходимо делать ежедневно. Способ удобен тем, что им можно лечить косточку, где бы она ни находилась: с боковой стороны пятки, снизу или наоборот немного выше пятки. При отсутствии возможности использовать прополис в чистом виде, допустимо применение его спиртовой настойки.
Подведем итоги
Таким образом, шишки на пятках поддаются лечению. Чтобы они не причиняли боли и дискомфорта, необходимо бороться с проблемой при первых признаках ее проявления. Во избежание осложнений не стоит заниматься самолечением, рекомендуется обратиться за помощью к квалифицированному специалисту.
Одна из самых распространенных проблем, связанная с болью в ногах – это боль в пятке сзади. Многие сначала даже не обращают внимание на дискомфорт, списывая все на усталость, напряжение, неудобную обувь и даже избыточный вес. Но чаще всего, боль с задней части пятки – это симптом серьезных заболеваний, способных добавить проблем со здоровьем и значительно ухудшить качество жизни человека.
Причины
Пятки могут болеть по многим причинам, в любом случае, для диагностики заболевания рекомендуется обратиться к врачу, который проведет осмотр и комплексное обследование, выявит причину, почему развивается патология, и на этом основании даст заключение и распишет методы лечения. Боль сзади пятки обусловлена целым рядом заболеваний, и у каждого существуют свои причины возникновения и свои способы лечения.
Подошвенный фасциит
Платарный или подошвенный фасциит, а по-простому это обычная пяточная шпора, заболевание достаточно распространенное, его основные причины:
- лишний вес;
- неправильная обувь: тесная, неудобная или каблуки, на которых так любят щеголять женщины;
- ушибы и травмы.
По сути, описанные причины локации боли сзади, в нижней части пятки ведут к деформации стопы, и как следствие к образование костного нароста, который при движении впивается в мягкие ткани и доставляет дискомфорт, а в запущенных состояниях сильнейшую боль. На начальной стадии болевые ощущения появляются с утра или после длительного покоя, как только человек начинает движение. При появлении симптомов следует обратиться к врачу, он назначит консервативные методы лечения, обычно прописывают физиотерапию, массаж, компрессы, мазы и гели.
Если не принять мер, со временем боль с задней части пятки усиливается, появляются сильные отеки, очаг воспаляется, каждый шаг дается с трудом, нога болит нестерпимо и появляется ощущение, что в пятку вбили огромный гвоздь. Здесь уже не обойтись без блокады, а иногда требуется хирургическое вмешательство.
Экзостоз
Еще одной распространенной причиной, почему болит пяточная кость, считается пяточный экзостоз или деформация Хаглунда — это тоже костное образование, но растет он не со стороны подошвы, а с задней части пятки. Визуально появляется припухлость, кость как бы выпирает. Лечение и профилактика идентичны лечению подошвенного фасциита, так же специалисты в этом случае рекомендуют носить обувь без пятки, чтобы ничего не давило на выпирающую кость.

Так выглядит деформация Хаглунда, в простонародье ахиллова шпора, нарост может иметь 2 природы: костную и мягкотканую (воспаленное сухожилие и сумка соответственно)
Пяточный апофизит
Пяточный апофизит характерен для подросткового возраста, наиболее опасный период проявления заболевания — 9-13 лет, болезнь чаще поражает мальчиков. Это воспаление ядра пяточной кости, патология возникает на пятках обеих ног. Родителям следует быть внимательными к жалобам ребенка, обычно боль в задней части пятки возникает после занятий спортом и серьезных нагрузок на ноги. Так же меняется походка, подросток старается поставить стопу под прямым углом относительно голени, избегает естественных перекатов с пятки на носок, так как при естественной постановке стопы нога сильно болит.
Следите за походкой ребенка, при своевременном обращении к специалистам заболевание не влечет за собой последствий, обычно требуется покой до завершения формирования кости. Иногда врачи советуют полностью исключить спортивные нагрузки.
Ахиллодиния или ахиллобурсит
Большие нагрузки на пяточную область – одна из основных причин, которые могут привести к воспалению связок и сухожилий. Самым распространенным заболеваний считается ахиллодиния – воспалительный процесс в пяточной сумке, состоящей из соединительной ткани, расположена вокруг ахиллова сухожилия. Патологии характерна припухлость с задней стороны чуть выше пятки, воспаление сопровождается повышением температуры кожного покрова в очаге боли.
Диагностируется заболевание с помощью МРТ или УЗИ, после чего назначается лечение, обычно это массаж в комплексе с фармакологическими противовоспалительными препаратами.
Ревматоидный артрит
Ревматоидный артрит самое серьезное заболевание из всех рассмотренных, которое может привести даже к летальному исходу, если его не лечить. Боль в задней части пятки может свидетельствовать именно об этом заболевании. Недуг поражает суставы, в организме идет серьезный воспалительный процесс, иммунитет человека уничтожает клетки. Если вовремя не начать лечение, ревматоидный артрит может полностью разрушить суставы, человек испытывает очень сильные боли.
Патология обычно является следствием другого недуга: гриппа, вирусной инфекции, и даже невылеченная вовремя и запущенная банальная простуда может привести к таким серьезным осложнениям. Помимо того, что нога сильно болит, могут проявляться и другие симптомы – слабость, отсутствие аппетита, высокая температура.
Другие причины
Болевой синдром может возникать в чуть выше пятки, причин несколько:
- тендинит – повреждение и воспаление в ахилловом сухожилии;
- эритромелалгия – болезнь сосудов, которая нарушает переферические вазомоторные рефлексы, контролирующие расслабление и сокращение мышечных волокон стенок сосудов;
- последствия инфекционных заболеваний.

Чтобы не было мучительно больно при каждом шаге, проходите ежегодно медицинские обследования и занимайтесь профилактикой заболеваний
Почему у человека болит пяточная кость сзади? Одной из самых распространенных патологий считается подошвенный фасциит. Спровоцировать его развитие могут большой вес и неправильно подобранная обувь.
На пятке возникает костный нарост из-за воспаления плантарной фасции – так называется волокнистая связка, которая поддерживает свод стопы. Когда на стопу идет большая нагрузка или основные связки испытывают растяжение, развивается фациит, в народе – пяточная шпора. Случается, что костный нарост достигает таких размеров, что впивается в мягкие ткани, вызывая болевые ощущения.
Если с этим смириться, то со временем процесс превратится в хронический, боль в пятке будет напоминать о себе очень интенсивно после долгого бездействия или трудового дня, во время которого работник долго просидел в одном положении.
Диагностировать заболевание поможет рентген.
Могут наблюдаться боли, когда возникают костные наросты. Так проявляется пяточный экзостоз. Во время развития патологии возникает боль в задней части пятки. Можно определить процесс по припухлости.
Боли могут быть вызваны тем, что страдают сухожилия или связки, которые воспалились по какой-топричине. Чаще всего это происходит вследствие большой нагрузки. Если воспалилась пяточная сумка, которая расположена вокруг ахиллова сухожилия, то ставят диагноз ахиллодиния.
В месте крепления ахиллова сухожилия появляется заметная припухлость, кожа горячая на ощупь. Назначают для подтверждения диагноза УЗИ или МРТ. Чтобы убрать воспаление, применяются мази и лечебный массаж. При инфицировании суставной сумки прописываются антибиотики.

Ревматоидный артрит может повлиять на заднюю часть пятки. Без лечения его последствия могут вызвать летальный исход, так как заболевание влияет на работу сердечной мышцы. Артрит поражает суставы и затрагивает весь организм. При нем иммунная система начинает бороться с клетками органов и тканей, принимая их за патогенные микроорганизмы. Разрушаются суставы, теряя подвижность. Процесс сопровождается сильной болью.
К этому прибавляется:
- повышение температуры;
- слабость, упадок сил;
- отсутствие аппетита.

Нередко этому процессу предшествует вирусная инфекция, которая провоцирует воспаление суставов с последующим развитием артрита.
Боль в пятке, вызванная инфекцией не распространяется на соседние кости или суставы. Ее локализация достаточно устойчива и находится в очаге поражения.
Остеомиелит пятки возникает, когда начинаются гнойно-некротические процессы. Причиной тому являются патогенные бактерии или вирусы. Они проникают в саму кость, но могут расположиться и в костном мозге, поражают мягкие ткани, которые попали в первичный очаг заражения.
При болезни возникают следующие явления:
- 1. Боль в пятке и выше, бывает сверлящая и стреляющая.
- 2. В зоне пятки возникает отек, в этом месте начинается сильная пульсация.
- 3. Участок отмечен насыщенным багровым цветом.
- 4. Поднимается общая температура до 40°С.
- 5. Развивается общая слабость.
Боль может указывать на развитие туберкулез пяточной кости. Этому способствует туберкулезная палочка, которая проявляют удивительную живучесть и активную деятельность. Пятка из-за этого начинает утолщаться, опухоль достигает больших размеров, начинает болеть постоянно. Кость постепенно разрушается.
Такая патология без лечения приводит к тому, что начинают инфицироваться мягкие ткани, находящиеся рядом, затем они отмирают. После таких опасных процессов, если заболевание не лечится или выбрана неправильная терапия, появляются свищи, многочисленные гнойные нарывы. В этом случае лечение будет продолжительным.
Травмы нижних конечностей вызывают боль. Причем каждая травматическая ситуация влечет за собой разные симптоматику и концентрацию боли.
К причинам возникновения боли в пятке могут относиться:
- 1. Растяжение голеностопного сухожилия или его полный разрыв. Травма может быть прямая – от удара, нанесенного по сухожилиям, или скрытая – если слишком резко сократились мышцы голени.
- 2. Перелом костей стопы, особенно пяточной кости.
Эти повреждения врач определяет на ощупь, по отекам и по тем местам, где возникает боль. Больной не может сгибать конечность в области голеностопного сустава или делает это движение с большим трудом из-за сильных болевых ощущений.
Чаще всего травмируется пяточная кость у спортсменов, в основном это испытывают бегуны и прыгуны, когда неудачное приземление после прыжка происходит со смещением. Сразу же наступает острая боль при попытке перенести тяжесть тела на травмированную ногу. Такое состояние может приводить к воспалению соседних тканей.
При переломе возникают следующие явления:
- появлению боли, гематом и отеков;
- утолщению свода стопы;
- искривлению пяточной кости как внутрь, так и наружу;
- ограничению подвижности.
Болезни Севера способствует разрыв тканей, который случился между телом пяточной кости и его апофизом. У детей происходит формирование пяточной кости, которая разделена на 2 части, соединеные хрящом примерно до 16 лет, после чего происходит замена на костную ткань. Патология заключается в том, что повреждается хрящ – ткань, которая намного мягче, чем кость. Такой процесс может наблюдаться с 9 до 16 лет чаще всего у мальчиков. Это происходит вследствие чрезмерных физических нагрузок или при спортивных травмах.
Болезнь, которую еще называют эпифизит, усиливается, если происходят активные передвижения человека, и икроножные мышцы испытывают большую нагрузку – это бег, езда на велосипеде, быстрая ходьба.
Эта зона может еще и отекать, температура тела при этом повышается, развивается воспаление.
Состояние лечится консервативным или оперативным методом в зависимости от степени заболевания. Способ лечения выбирает врач, исходя из степени заболевания и состояния пациента.
gribkovnet.ru
Косточка на пятке сзади лечение — Здоровье ног
Любое новообразование на теле тревожит оправданными опасениями. Возникновение шишки на пятке, кроме эстетического неудобства вызывает со временем боль и невозможность подобрать обувь.
К тому же, не уточненная природа опухоли способна нанести непоправимый ущерб здоровью.
Что может вырасти на пятке и что этому способствует
Пятка состоит из кости, к костному выступу которой крепится ахиллово сухожилие икроножной мышцы, приводящей в движение стопу. Снаружи пятка покрыта кожей и подлежащей жировой клетчаткой.
Появление на ступне шишки на пятке может быть остеомой или остеобластомой. Выполненная в обязательном порядке рентгенография может опровергнуть эти предположения и выявить растущий остеофит на пяточном выступе позади ахиллова сухожилия – деформацию Хаглунда.
Причиной ее возникновения часто становятся ортопедическая патология голеней и стоп. К ней относятся:
- высокий свод стопы;
- плоскостопие;
- варусная (О-образная) или вальгусная (Х-образная) установка голеней.
Кроме этого, утрата эластичности ахиллова сухожилия (в результате травмы или воспаления), тоже способна привести к данной патологии.
О бурсите голеностопного сустава и ахиллова сухожилия читайте здесь…
Разрешающим моментом для формирования шишки на пятке сзади становится совокупность факторов:
- повышенная нагрузка на стопы, обусловленная либо профессиональной деятельностью, либо избыточным весом;
- неправильно подобранная обувь.
Ношение обуви с высокими, жесткими задниками не только способствует формированию деформации Хаглунда, но и провоцирует постоянное образование шишек от мозолей на пятках, являясь своеобразным индикатором людей, предрасположенных к данной патологии.
Старая кожистая мозоль или все-таки остеофит?
Бесконечное формирование волдырей на одном и том же месте приводит к защитному увеличению слоя роговых клеток эпидермиса, который с течением времени принимает форму шишки на пятках, происходящей от обуви.
Эти кожные пласты, первоначально имея белый цвет, с течением времени приобретают желтоватый оттенок. Они не влекут за собой никаких неприятных последствий и не причиняют боли, но имеют постоянную тенденцию к восстановлению площади нароста по мере его удаления.
Почему растут остеофиты?
Еще задолго до того момента, как на пятке появилась каменистой твердости шишка, возникают боль и отек, который распространяется от пяточного бугра по ахиллову сухожилию вверх.
Причиной этого становится развивающееся воспаление в ответ на постоянную травму слизистой сумки и сухожилия.
Для того, чтобы понять, почему на пятке появилась шишка и болит, необходимо понять механизм травмы.
Предрасполагающие моменты
zdorovienog.xyz
Шишки на пятках сзади с внешней стороны: фото небольшого бугорка и операция по удалению нароста на подошве стопы | Ревматолог
Любое новообразование на теле человека становится причиной его беспокойства. Шишки на пятках — не исключение. Это своеобразные наросты на пяточной кости, твердые или мягкие на ощупь, иногда отекшие, с образованием жидкости внутри.
Возникают такие новообразования по разным причинам, и лечение наростов на пятках сзади зависит от вызвавших их факторов. Главное — не откладывать поход к врачу, чтобы не запустить болезнь.
Из-за чего появляются шишки на пятках
Что это — опухоль на пятке сзади или сбоку? И почему она появляется? Научное название шишки на пятке — деформация Хаглунда. Причины такой деформации могут быть разными.
Основные из них:
- Отсутствие должного ухода за ногами, что ведет к появлению мозолей, которые впоследствии превращаются в натоптыши и шишки. Мозоли вызывает не только натирание обувью, но и повышенная потливость ног.
- Ношение неудобной обуви (тесная, слишком узкая, высокий каблук, жесткие, высокие задники).
- Травмирование тканей ступни с их последующим воспалением.
- Лишний вес, по причине которого суставы сильно нагружаются.
- Заболевания ног (плоскостопие, артроз и прочие), которые провоцируют развитие пяточной шпоры.
- Нагрузка на ноги распределяется неравномерно.
Чаще всего встречаются шишки на пяточной кости сзади или, как их еще называют, — наросты. Они сначала представляют небольшой бугорок на пятке, как на фото, а потом увеличиваются в размерах.
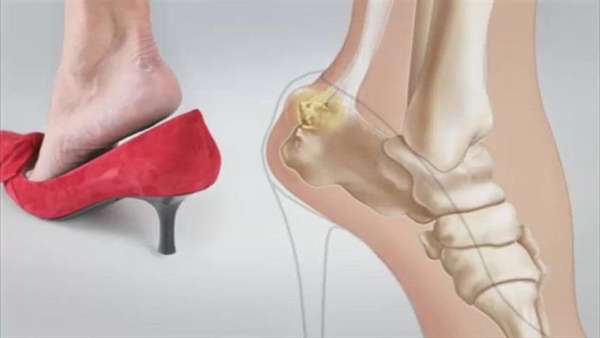
Из-за того, что кость выпирает, на пятке виднеется выпуклость. Она давит на слизистую сумку, приводя к болезненным ощущениям и отечности.
Важно! Встречаются случаи, когда бугорок на пятке вызван не выпиранием кости, а воспалением слизистой оболочки ступни. Пациент при этом также ощущает боль.
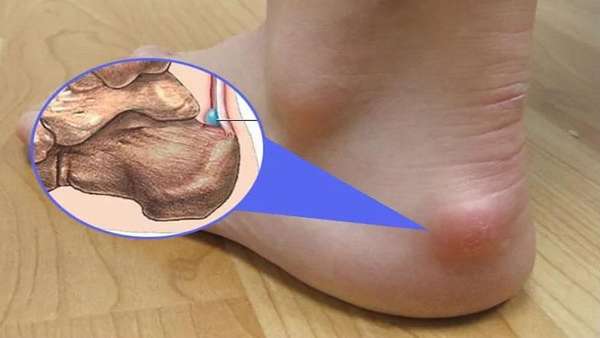
Симптомы
Основная жалоба, с которой к врачу при наростах на пятках обращаются пациенты, заключается в том, что на подъеме ноги появилась шишка, и она болит.
Это доставляет пациенту значительный дискомфорт при движении. На ногу больно наступать. Пораженная поверхность нередко краснеет и отекает. Иногда пациент ощущает жжение. Последние стадии недуга сопровождаются болью в пятке даже в состоянии покоя.
Также заметна трансформация мягких тканей пятки. Ее поверхность грубеет, становится шершавой. В случае травмы и воспаления есть риск развития язвы.
Методы диагностики
Первичный способ диагностики, к которому врач прибегает при осмотре пациента — пальпация, то есть прощупывание пораженного участка. После этого уже делают предположение относительно природы заболевания и приступают к более серьезным методам диагностики.
Для того чтобы диагностировать у пациента деформацию Хаглунда, проводят рентгенологическое исследование. С его помощью выявляют, имеется ли в наросте пятки костная составляющая.
Если кость в образовании отсутствует, приступают к детальному исследованию сухожилий, мягких тканей и слизистой сумки. Для этого прибегают к помощи МРТ (магнитно-резонансной томографии). Она позволяет определить природу косточек на ступне, наличие или отсутствие жидкости в слизистой сумке.
Внимание! Своевременная диагностика очень важна. При запущенном состоянии есть риск разрыва ахиллова сухожилия, если эта связка продолжает подвергаться нагрузке.
Методы лечения
Только после тщательной диагностики и выявления причин образования нароста врач определяет, как избавиться от шишки на пятке сзади. Метод лечения зависит от того, насколько запущена проблема.
На ранних стадиях эффективны медицинские препараты, физиотерапия и средства народной медицины. На последних этапах прибегают к хирургическому вмешательству.
Медикаменты
Возможно удаление шишек на пятках сзади при помощи различных противовоспалительных мазей и таблеток. С их помощью устраняют боль, снимают отек и воспаление.
Рекомендуемые противовоспалительные средства, которые снижают боль и улучшают кровообращение:
- «Левомеколь»,
- «Ибупрофен»,
- «Индовазин»,
- «Вольтарен»,
- «Диклофенак»,
- «Фастум гель»,
- «Кеторол».
В комплексе с лечением мазями и таблетками врачи нередко назначают лечебный массаж, ношение специальных пластырей (Hyperosteogeny и др.) и гимнастику стоп.
Важно! Специалисты не рекомендуют одновременно использовать разные мази. Многие из них имеют противопоказания к комплексному применению.
Если для взрослых есть множество действенных препаратов, то ребенку большинство из них противопоказано. Как лечить шишку на пятке у ребенка?
Большинство шишек на детских ногах — это следствие травм. Заноза или порез способны спровоцировать воспалительный процесс и образование патологических наростов. В случае появления шишки у только что родившегося младенца причина чаще всего кроется в травмировании стопы при родах. Такая проблема обычно проходит сама по себе. Если шишка на детской пятке сопровождается болезненными ощущениями, пораженную область смазывают кремами «Целитель» или «Спасатель».
Народные средства
Как убрать наросты на пятках народными средствами? В первую очередь любое лечение согласовывают с врачом. Действенные методы народной медицины по лечению пяточных шишек существуют, но они дают результат только на начальной стадии проблемы.
Чтобы защитить себя от неэффективного самолечения и не подвергать свое здоровье риску, используйте только те народные рецепты, которые порекомендовал или одобрил ваш лечащий врач.
Средства, которые нередко рекомендуют врачи:
- Мазь из желтка куриного яйца и чайной ложи меда. Ингредиенты смешивают и убирают на 7 дней в холодильник. Готовое средство используется для натирания поврежденного места на ночь. Для лучшего эффекта на ногу надевают носки из хлопчатобумажной ткани. Предварительно нужно вымыть и насухо вытереть ноги. Утром средство смывают.
- Мед и овсяная мука. Из этих ингредиентов делают лепешку. Мед и муку берут в равных пропорциях. Предварительно ноги распаривают и вытирают насухо. Готовая лепешка накладывается на косточку на пятке сзади снизу. Лепешку закрепляют полиэтиленом и укутывают ногу. Рекомендуется проделать 10 таких процедур.
- Мазь из йода и аспирина. Растирают 6 таблеток аспирина и добавляют к ним 50 мл йода. Во время лечения рекомендуется употреблять много минеральной воды с содержанием кремния.
Хирургия
Операцию при шишке на голеностопе с внешней стороны проводят в том случае, когда нарост имеет большие размеры, а от консервативного лечения нет видимого эффекта.
Хирургическое вмешательство осуществляют при появлении в сухожилиях кистозного изменения. Костный нарост иссекают, удаляют воспаленную слизистую сумку.
Есть случаи, когда требуется также удалить кисту внутри пяточного сухожилия. Операция осуществляется эндоскопическим или открытым методом.
Физиотерапия
Из физиотерапевтических процедур при лечении шишек на пятке используются:
- магнитотерапия,
- лазеротерапия,
- ударно-волновая терапия.
Данные процедуры не всегда позволяют полностью убрать шишки на пятках от обуви, так как они больше направлены на улучшение состояния пациента. С их помощью удается улучшить кровообращение в пораженном участке, восстановить клетки, удалить лишние соли. Также сеансы ударно-волновой, лазерной и магнитной терапии способствуют снятию боли, устранению отечности и воспаления и размягчают шишку.
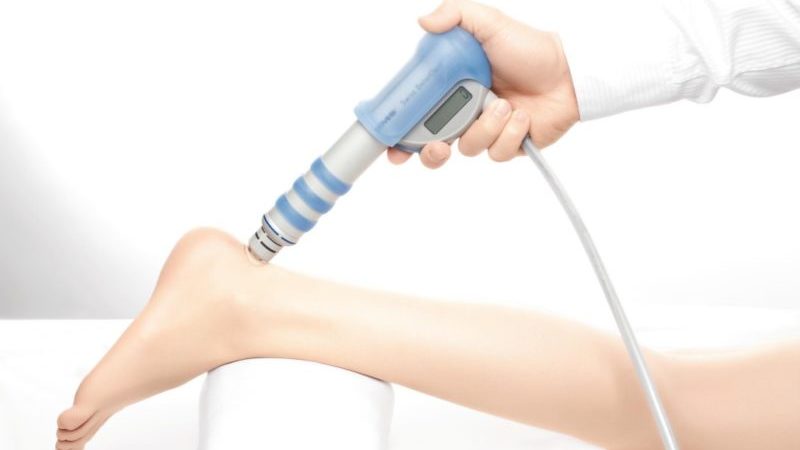
Методы профилактики
Любую болезнь всегда проще предотвратить, чем потом лечить. То же самое и с шишками на пятках.
Для профилактики рекомендуется:
- Отказаться от неудобной и тесной обуви. Даже если продавец утверждает, что она постепенно растянется и станет по размеру. Ведь если это действительно со временем случится, нога уже успеет деформироваться.
- Выбирать обувь с мягким задником.
- Носить обувь с каблуком не выше 6 см. Лишь изредка можно позволить себе надеть высокие каблуки.
- По мере возможности снимать ненадолго обувь на рабочем месте, чтобы ноги отдохнули.
- Придерживаться активного образа жизни. Заниматься спортом, делать зарядку по утрам.
- Ежедневно наносить на ноги крем, который снимает усталость, помогает избавиться от тяжести.
- Удерживать в норме свой вес.
Внимание! Особенно тщательно следует выбирать обувь ребенку, так как детские кости больше всего предрасположены к изменениям.
Заключение
Шишки на пятке не только доставляют физический дискомфорт человеку, но и выглядят непривлекательно. При их появлении следует обратиться к врачу, который назначит лечение народными и аптечными средствами, либо направит на физиотерапевтические процедуры или операцию.
Проблема исправима, однако чем раньше вы приступите к лечению, тем проще и быстрее избавитесь от шишек на пятках.
zaslonovgrad.ru


 Доступный антисептик йод в неразбавленном виде станет незаменимым помощником для борьбы с шишками, которые образовались на самой пятке или сбоку ступни. Ежедневно следует наносить йодную сетку. В комплексе с йодом положительное воздействие окажет хозяйственное мыло. Его натирают на терке, накладывают на нарост и оставляют на некоторое время. После этого смывают. Высушив ногу, можно нанести йодную сетку.
Доступный антисептик йод в неразбавленном виде станет незаменимым помощником для борьбы с шишками, которые образовались на самой пятке или сбоку ступни. Ежедневно следует наносить йодную сетку. В комплексе с йодом положительное воздействие окажет хозяйственное мыло. Его натирают на терке, накладывают на нарост и оставляют на некоторое время. После этого смывают. Высушив ногу, можно нанести йодную сетку.




 До и после проведения блокады
До и после проведения блокады Блокада шпоры
Блокада шпоры Дипроспан
Дипроспан Шпора и блокада
Шпора и блокада При радикулите наблюдается воспаление или защемление нервных корешков, которые находятся в области спинного мозга. В большинстве случаев недуг поражает людей, перешагнувших сорокалетний рубеж. Особенно подвержены заболеванию люди, профессионально занимающиеся спортом или много времени проводящие за монитором компьютера.
При радикулите наблюдается воспаление или защемление нервных корешков, которые находятся в области спинного мозга. В большинстве случаев недуг поражает людей, перешагнувших сорокалетний рубеж. Особенно подвержены заболеванию люди, профессионально занимающиеся спортом или много времени проводящие за монитором компьютера.
 Сок чёрной редьки обладает выраженными противовоспалительными свойствами. Поэтому овощ активно применяется при лечении радикулита. Для приготовления народного средства нужно взять редьку среднего размера. Овощ измельчают до состояния кашицы. В полученную смесь добавляют 2 столовые ложки мёда и рюмку водки.
Сок чёрной редьки обладает выраженными противовоспалительными свойствами. Поэтому овощ активно применяется при лечении радикулита. Для приготовления народного средства нужно взять редьку среднего размера. Овощ измельчают до состояния кашицы. В полученную смесь добавляют 2 столовые ложки мёда и рюмку водки. При радикулите поясницы помогает и обыкновенный картофель. Можно просто отварить пять клубней овоща. Затем картофель необходимо мелко растолочь вместе с кожурой. Перед наложением компресса поясницу смазывают репейным маслом и накрывают марлей. После того как кашица, полученная из картофеля, немного остынет, её кладут на небольшой кусок тёплой ткани. Полученный компресс прикладывают к пояснице. Сверху поражённую область накрывают целлофаном и шерстяным шарфом.
При радикулите поясницы помогает и обыкновенный картофель. Можно просто отварить пять клубней овоща. Затем картофель необходимо мелко растолочь вместе с кожурой. Перед наложением компресса поясницу смазывают репейным маслом и накрывают марлей. После того как кашица, полученная из картофеля, немного остынет, её кладут на небольшой кусок тёплой ткани. Полученный компресс прикладывают к пояснице. Сверху поражённую область накрывают целлофаном и шерстяным шарфом. Бодяга усиливает приток крови к проблемной зоне. Камфара же обладает выраженными согревающими свойствами. Для приготовления смеси нужно смешать по 100 граммов бодяги и камфарного порошка. Полученную смесь высыпают в сливочное масло, которое нужно довести до кипения. Средство тщательно перемешивают. После того как смесь бодяги и камфары остынет, её втирают в поражённую область лёгкими массирующими движениями.
Бодяга усиливает приток крови к проблемной зоне. Камфара же обладает выраженными согревающими свойствами. Для приготовления смеси нужно смешать по 100 граммов бодяги и камфарного порошка. Полученную смесь высыпают в сливочное масло, которое нужно довести до кипения. Средство тщательно перемешивают. После того как смесь бодяги и камфары остынет, её втирают в поражённую область лёгкими массирующими движениями. В трёхлитровую ёмкость помещают горсть предварительно высушенного измельченного корня девясила. Затем добавляют 600 граммов мёда и 100 граммов дрожжей. После этого вливают кипяченую воду: до «плечиков» банки. Средство нужно держать в тёплом помещении на протяжении 2-4 недель. Затем напиток нужно процедить и поставить в холодильник. Принимают по 100 мл средства дважды в день. Для улучшения вкуса в напиток можно положить небольшое количество мёда.
В трёхлитровую ёмкость помещают горсть предварительно высушенного измельченного корня девясила. Затем добавляют 600 граммов мёда и 100 граммов дрожжей. После этого вливают кипяченую воду: до «плечиков» банки. Средство нужно держать в тёплом помещении на протяжении 2-4 недель. Затем напиток нужно процедить и поставить в холодильник. Принимают по 100 мл средства дважды в день. Для улучшения вкуса в напиток можно положить небольшое количество мёда.








 Домашняя терапия радикулопатии допустима в случаях:
Домашняя терапия радикулопатии допустима в случаях: Существует множество народных рецептов, помогающих справиться с радикулитом. Нередко они оказываются даже эффективнее, нежели традиционные терапевтические методики, но самостоятельно заниматься лечением радикулита не стоит.
Существует множество народных рецептов, помогающих справиться с радикулитом. Нередко они оказываются даже эффективнее, нежели традиционные терапевтические методики, но самостоятельно заниматься лечением радикулита не стоит. Весьма эффективным способом лечения радикулопатии является ношение пояса из натуральной шерсти (верблюжьей, собачей или овечьей).
Весьма эффективным способом лечения радикулопатии является ношение пояса из натуральной шерсти (верблюжьей, собачей или овечьей). Если клиническая картина патологии характеризуется наличием острой симптоматики болезненного характера, то показано использование медикаментозного лечения при радикулите с помощью специализированных препаратов:
Если клиническая картина патологии характеризуется наличием острой симптоматики болезненного характера, то показано использование медикаментозного лечения при радикулите с помощью специализированных препаратов:



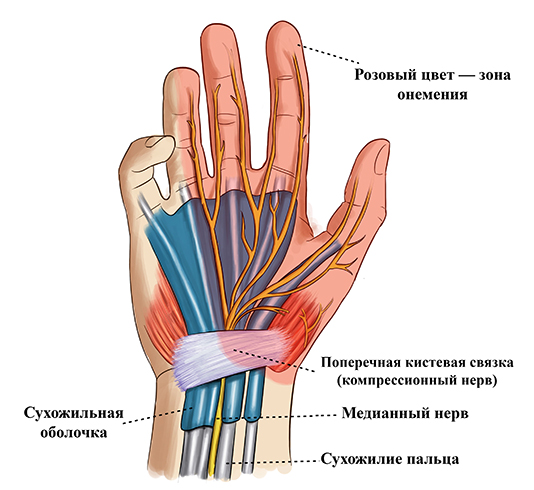








 Почему немеют руки?
Почему немеют руки?
 Подразделяются по степени смещения, месту локализации, а также характеру травмы: открытые, без повреждения поверхности кожи и закрытые.
Подразделяются по степени смещения, месту локализации, а также характеру травмы: открытые, без повреждения поверхности кожи и закрытые. Каждое повреждение индивидуально, но существуют абсолютные признаки, по которым с большой долей вероятности можно предположить, что у пациента вывих сустава или иной тип травмы:
Каждое повреждение индивидуально, но существуют абсолютные признаки, по которым с большой долей вероятности можно предположить, что у пациента вывих сустава или иной тип травмы:
 Основной процент подобных повреждений приходится на последствия травматизма: удары, падения, неправильные и резкие движения. Но существуют состояния и заболевания, которые тоже могут привести к вывихам:
Основной процент подобных повреждений приходится на последствия травматизма: удары, падения, неправильные и резкие движения. Но существуют состояния и заболевания, которые тоже могут привести к вывихам: Далее, если вывих осложнен повреждением кожных покровов и мягких тканей, необходимо обработать раны с помощью перекиси водорода и других антисептических средств.
Далее, если вывих осложнен повреждением кожных покровов и мягких тканей, необходимо обработать раны с помощью перекиси водорода и других антисептических средств. При вывихе в суставе иногда параллельно применяют рецепты народных целителей. Правильно подобранные лекарственные растения и другие домашние средства с успехом снимают воспаление, отек и боль.
При вывихе в суставе иногда параллельно применяют рецепты народных целителей. Правильно подобранные лекарственные растения и другие домашние средства с успехом снимают воспаление, отек и боль. Загрузка…
Загрузка…











 Легкая. Для неё характерна чрезмерная боковая подвижность сустава при разгибании, сам надколенник соскальзывает над боковым мыщелком бедра. Жалобы обычно отсутствуют.
Легкая. Для неё характерна чрезмерная боковая подвижность сустава при разгибании, сам надколенник соскальзывает над боковым мыщелком бедра. Жалобы обычно отсутствуют.












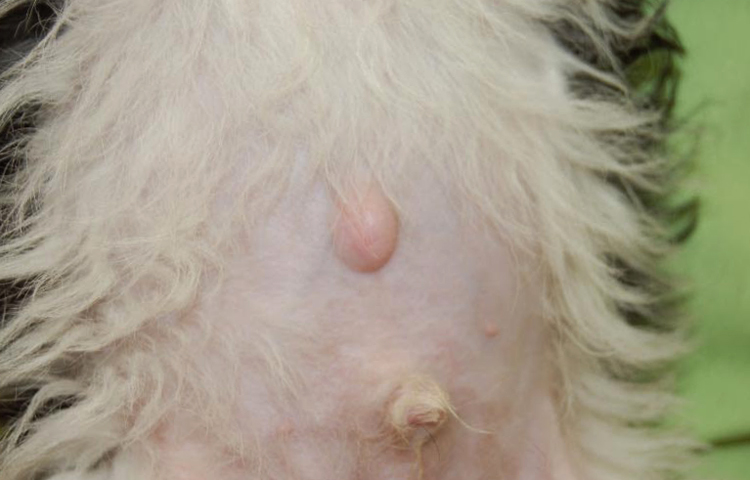
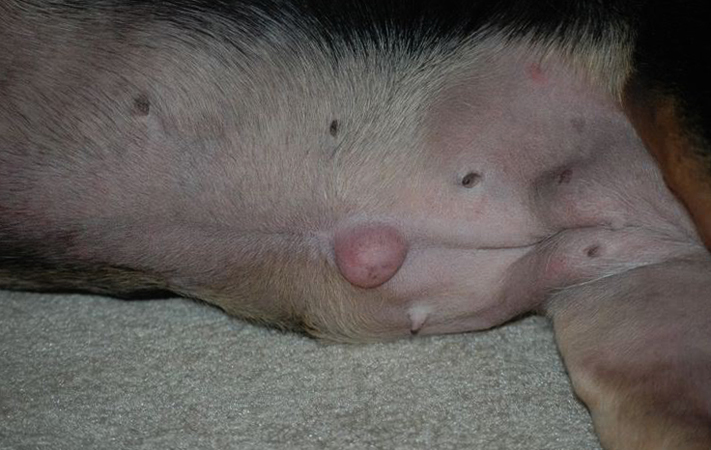





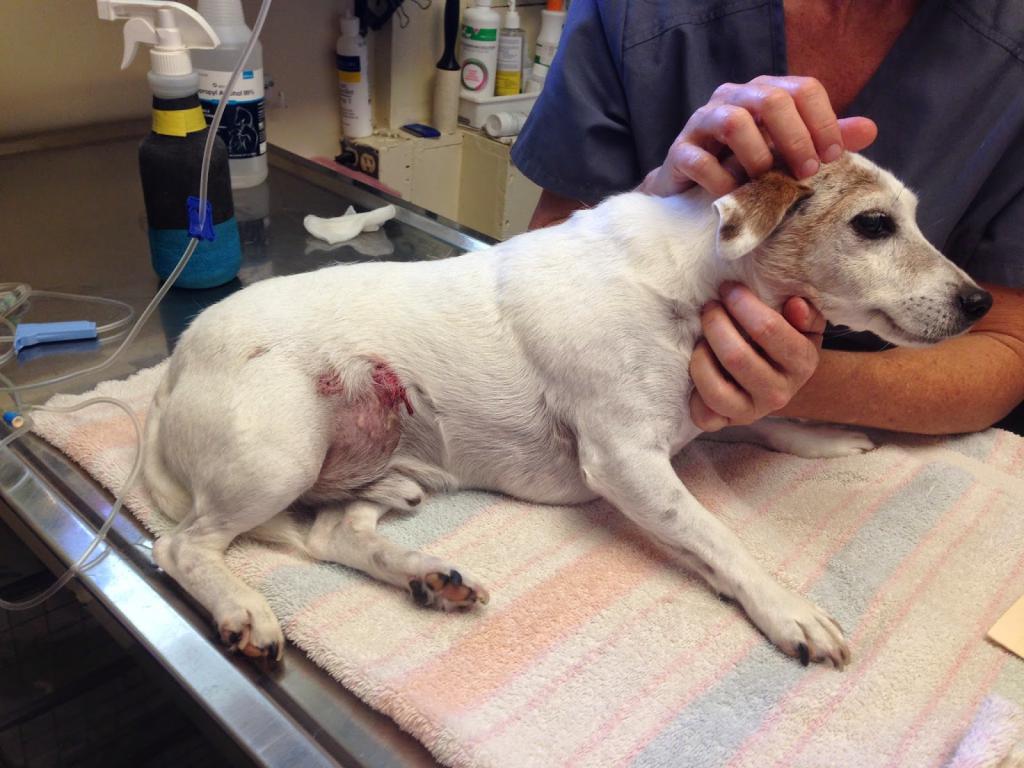







 Пупочная грыжа у собаки
Пупочная грыжа у собаки Удаление грыжи у собаки
Удаление грыжи у собаки Паховая грыжа
Паховая грыжа В некоторых случаях назначают приём иммуностимуляторов для быстрейшего восстановления здоровья
В некоторых случаях назначают приём иммуностимуляторов для быстрейшего восстановления здоровья Грыжесечение у собаки
Грыжесечение у собаки