Ювенильный артрит у детей – Рекомендации по лечению и профилактике ювенильного хронического артрита у детей – Артриту
Ювенильный артрит у детей: симптоматика и лечение
Детские артриты не являются редкостью и занимают важнейшее место в педиатрии. Ювенильный артрит у детей обычно приводит к инвалидности ребенка, однако, появилась стойкая тенденция к успешному излечению такой сложнейшей патологии. Ювенильным артритом называют группу хронических патологических состояний ревматического характера, которым подвержены дети любого возраста.

Заболевание вызывает ограничение возможностей движения и доставляет мучительную боль. Но дети, особенно слишком маленькие, не могут объяснить, что именно болит. Подобная особенность патологии приводит к запоздалому обращению за специализированной помощью, когда воспалительные процессы уже находятся в стадии наивысшей активности.
Почему развивается ювенильный артрит
Чаще всего детский ювенильный артрит обуславливается наследственной предрасположенностью к патологии. Подобная склонность обычно активируется, когда в организм проникают бактериальные или вирусные агенты. Часто детская иммунная система по непонятным для врачей причинам начинает бороться с собственными здоровыми клетками, вызывая при этом суставные воспаления. Тогда диагностируется идиопатический ювенильный артрит.
Пробудить развитие воспалительного процесса могут факторы вроде:
- Агрессивного воздействия внешней среды – сюда относятся различные травмы суставов, инфекционные процессы, переохлаждение, проникновение в организм белковых чужеродных агентов, чрезмерное солнечное воздействие и пр.;
- Негативное влияние внутриорганических факторов вроде особенностей процессов метаболизма, разрушения мембранно-клеточных структур или формирования свободных радикалов.
Ювенильный артрит развивается в двух формах: острой или подострой. Острое суставное воспаление у детей характеризуется ярко выраженными симптомами, а сам патологический процесс отличается рецидивирующим характером, что зачастую приводит к неблагоприятным прогностическим выводам. Для ювенильного артрита характерно начало с поражения одной суставной структуры, преимущественно голеностопной или коленной.
Подострая форма ювенильного артрита отличается стертой симптоматикой, слабо прогрессирующим или ремиссионным характером течения. Когда суставные ткани опухают, то детская походка существенно изменяется, а совсем маленькие дети даже могут перестать ходить.
Развитие детского ювенильного артрита может обуславливаться совокупностью факторов, под влиянием которых поражается суставная синовиальная оболочка, обычно первой попадающая под удар заболевания. Иммунные клетки под влиянием бактериально-вирусных агентов изменяются, отчего организм распознает их в качестве чужеродных и уничтожает. Развивается воспалительная реакция, после чего иммунные комплексы с кровью распространяются по другим системам.
Для ювенильного артрита наиболее характерна частота поражений следующих суставных тканей (по убывающей):
- Голеностоп;
- Колено;
- Тазобедренный сустав;
- Лучезапястные суставы;
- Локти;
- Суставы шеи;
- Височно-челюстные суставы.
Опасность детского ювенильного артрита заключается в распространении воспалительного процесса на такие внутриорганические системы, как легкие, почки, печень, сердце, мелкососудистую сеть и пр. В результате развиваются осложнения вроде плеврита, перикардита, дистрофии и некротических процессов на печени, миокардита, гломерулонефрита и др.
Симптомы развития заболевания
Клиническая картина ювенильного артрита зависит от возрастных особенностей детского организма. У грудничков сложно диагностировать развитие суставного воспаления, поскольку в этом возрасте дети неспособны объяснить наличие боли, а по внешним проявлениям вроде походки родителям трудно что-либо понять, потому как в грудном возрасте дети еще не ходят. Поэтому основными проявлениями ювенильного артрита у грудничков являются:
- Беспокойность, ребенок при движении часто плачет, особенно когда ему делают массаж или перекладывают на другое место;
- В месте суставного воспаления ткани опухают и приобретают красный оттенок;
- Наблюдается общая и местная гипертермия;
- Часто грудничок старается не двигать конечностью, суставы которой поражены артритом;
- Малыш начинает худеть, у него портится аппетит, наблюдается отставание в развитии и недобор массы тела до нормы.

У деток постарше (в дошкольном возрасте) ювенильный артрит характеризуется:
- Ограничением двигательных возможностей сустава и ярко выраженная боль в месте воспаления;
- Отечность, гиперемия и гипертермия над пораженными суставными тканями;
- Повышение общей температуры;
- Повышенная утомляемость, частые капризы, нежелание кушать, слабость;
У детей школьного возраста и подростков симптоматика ювенильного артрита идентична признакам взрослых пациентов.
Ювенильное суставное воспаление отличается двухфазным развитием. Сначала идет экссудативная фаза, во время которой возникает болевой синдром, припухлости. Сначала поражается сустав на одной конечности, затем патологический процесс доходит до симметричной суставной фракции. Вообще, симметричность – это одна из характерных черт, способствующих правильной диагностике ювенильного артрита. Затем наступает пролиферативная фаза, для которой помимо вышеуказанных симптомов характерны проявления суставной деформации и распространения воспалительного процесса на соседние ткани. Общая картина может дополниться мышечной дистрофией, анемией и атрофическими признаками.
Способы лечения
Терапевтические мероприятия при ювенильном артрите обязательно предполагают комплексное воздействие. Назначается прием препаратов анальгетического, противовоспалительного и хондропротекторного действия. Часто лечение детского артрита начинают с приема минимальных доз Метотрексата. Затем суточная дозировка постепенно увеличивается, пока организм ребенка не откликнется на терапию должным образом. Максимальной эффективности подобное лечение достигает через полгода лечения, однако, положительная динамика обнаруживается уже после месячного приема препарата.
Хирургическое вмешательство показано при наличии сильных деформационных поражений, затрудняющих двигательные движения и снижающих качество жизни.
Традиционное лечение ювенильного артрита основывается:
- На приеме НПВП вроде Нимесулида, Диклофенака и пр.;
- Глюкокортикостероидных препаратов – Бетаметазона, Преднизолона и др.
Также показаны занятия ЛФК, массажные сеансы, физиотерапевтические процедуры, криотерапия и др.
Профилактические методы
Специфических профилактических мер не существует, потому как достоверно неизвестны причины развития ювенильного артрита. Чтобы избежать рецидива или обострения, больным следует избегать открытого солнца, соблюдать меры профилактики инфекционных патологий и исключить различные переохлаждения. Наши читатели рекомендуют! Когда боли в спине невозможно уже терпеть. МассажерШиацу для шеи, спины и плеч JinKaiRui представляет собой новейшую усовершенствованную модель 3-го поколения. Массажер JinKaiRui предназначен для расслабляющего и лечебного массажа шейно-воротниковой зоны, спины, плеч, поясницы и других участков тела (живот, руки, ноги, ягодицы, стопы). Просто незаменим для тех, у кого имеется остеохондроз, другие проблемы со спиной Заказать сейчас … »
симптомы и лечение разными группами средств
Ювенильный ревматоидный артрит у детей: что нужно знать
Ювенильный ревматоидный артрит у детей является одним из распространенных ревматических заболеваний в педиатрии. Он классифицируется на 3 типа: олигоартрит, полиартрит и системный артрит. Недуг охватывает возрастную категорию до 16 лет, но чаще всего им страдают малыши до 5 лет. Самый опасным считается системный тип. Наряду с суставами, он затрагивает и внутренние органы: печень, легкие, селезенку. К счастью, он наименее распространенный. Всего 10-15% больных подвержены этой патологии.

Профессор, врач-уролог Тачко А.В.:

В нашей стране огромное количество мужчин не довольны размером члена, говорю вам как врач. Это деликатная проблема, о которой открыто говорить не принято, но я постоянно сталкиваюсь с подобными жалобами.
Вообще уже давно существуют различные упражнения для увеличения члена, но, увы, они требуют колоссального количества времени и, как ни странно, не работают. Есть и более радикальное решение – хирургическое вмешательство, но операции стоят огромных денег, да и далеко не каждый решится на такой шаг.
Но как же тогда быть, если своего размера не хватет? Единственное средство, которое проверено на миллионах мужчин и реально работает – это Python Gel, с которым вы гарантировано прибавите +3-5 см к длине члена уже через месяц. Этот гель не провоцирует аллергические реакции и другие побочные эффекты, не вызывает привыкания, а результат который вы достигли после применения, остается с вами навсегда. К тому же в рамках специальной акции каждый житель РФ может получить его бесплатно.
Узнать больше>>
ОГЛАВЛЕНИЕ
- Причины возникновения ювенильного ревматоидного артрита (ЮРА)
- Отличие ювенильного артрита (МКБ-10) от других видов
- Симптомы
- Диагностика
- Показания для лечения в стационаре
- Этапы лечения ювенильного артрита у детей
- Первый этап
- Противовоспалительные нестероидные препараты
- Второй этап
- Глюкокортикоиды
- Иммуносупрессивная терапия
- Третий этап
- Биологические агенты
- Прогнозы
- Факторы, снижающие риск заболевания ЮРА
Причины возникновения ювенильного ревматоидного артрита (ЮРА)
Артропатология относится к многофакторным заболеваниям. Ее этиология спорная и до конца не изучена. Медики затрудняются дать объяснение, из-за чего конкретно возникает заболевание. Известно только, что его развитие обусловлено сочетанием экзогенных (плохая экология, неблагоприятная окружающая среда) и эндогенных (генетика) факторов.
Среди основных предполагаемых причин выделяют:
- Генетическую предрасположенность. Речь идет о лейкоцитарном антигене, имеющем специфическое обозначение DR4. Маленькие пациенты, у которых он присутствует, имеют повышенную вероятность развития ЮРА. Однако зарегистрированы случаи болезни у детей и без этого антигена.
- Несоблюдение графика профилактических прививок. Зачастую родители отказываются от вакцинации против свинки, кори, рискуя здоровьем своих воспитанников. Артрит может возникнуть как осложнение этих болезней. Но здесь снова все спорно, потому что природу ЮРА иногда констатируют как послепрививочное осложнение.
- Перенесенные бактериальные и вирусные инфекции (например, ОРВИ, грипп, ангина). Болезнетворные микроорганизмы распространяются по кровотоку, попадают в лимфу и вместе с этими жидкостями проникают в суставные полости.
- Нарушения в работе иммунитета. Защитная система под влиянием специфических антител начинает воспринимать клетки собственного организма как чужеродные. Результатом этого становится агрессивная атака соединительных тканей.
- Причины механического характера – различного рода травмы: ушибы, разрыв связок, вывихи, переломы. Воспалительные процессы, возникающие в этих случаях, провоцируют дегенеративные изменения в околосуставных или суставных тканях. Это приводит к диагностированию в будущем ювенильного артрита.
- Перегрев на солнце или переохлаждение зимой тоже могут привести к артопатологии. Такие явления снижают иммунитет, что негативно сказывается на работе суставов.

Информация к размышлению! Последние исследования в области этиологии обнаружили связь между курением беременных женщин и риском возникновения недуга. Кроме этого, тестирование в 2016 году подтвердило, что аллергии в раннем детстве в большинстве случаев приводят к развитию ЮРА.
Отличие ювенильного артрита (МКБ-10) от других видов
Среди главных отличий следует выделить низкий процент заболеваемости. Он составляет примерно 0,015%. То есть из ста тысяч представителей подрастающего поколения патология диагностируется только у 2-15 детей.
Будьте осторожны!
Большинство упражнений для увеличения члена опасны для мужчин, т.к. различные виды растяжений крайне негативно влияют на потенцию.
Если не хотите всю жизнь пить виагру, то делать упражнения для растяжения члена не рекомендуется, к тому же есть абсолютно безопасный и эффективный метод увеличения мужского достоинства – это гель PYTHON GEL. Препарат позволяет добиться увеличение члена до 7 см в длину естественным, а главное безопасным способом в кратчайшие сроки. К тому же сейчас проходит акция, по распространению бренда, при которой каждый житель РФ может получить гель практически бесплатно.
Еще одно отличие – возрастная группа. В медицинской практике не зарегистрированы случаи ювенильной суставной патологии у малышей младше 2-х лет и подростков старше 16 лет. В международной классификации болезнь представлена особой формой. Ювенильный ревматоидный артрит у детей (МКБ-10) имеет общую кодировку М08. Однако к этому обозначению добавляются цифры от 0 до 9 в зависимости от конкретного вида.
Заболевание зачастую поражает крупные и средние суставы ног: колено, голеностоп. Аномалии в тазобедренных сочленениях встречаются реже. Болезнь неоднородна, представлена несколькими разновидностями. Одни из них широко распространены, другие встречаются редко.

|
Код Администрация сайта рекомендует Лучший препарат для увеличения члена – БЕСПЛАТНО  На Российском рынке появился новый препарат
для увеличения члена – Python Gel Мы вышли на производителей и договорились
провести акцию – БЕСПЛАТНО раздать Акция действительна до Осталось бесплатных упаковок – 14 из 70 ПОЛУЧИТЬ БЕСПЛАТНО |
Заболевание |
Клиническая картина |
|
М08.2 |
Системный артрит (болезнь Стилла) |
Самая тяжелая и опасная форма. Воспалительный процесс переходит с сочленений на сердце, легкие, почки и другие внутренние органы. Характерны резкое повышение температуры и кожные высыпания. |
|
М08.3 |
Полиартрит (серопозитивный или серонегативный) |
Поражается более 5 суставов:
· Серопозитивная форма (наличие РФ в крови) протекает тяжело, может давать осложнения на глаза, что приводит к резкому снижению зрения. · Серонегативная. Отличается легким течением. Подкожные узелки – уплотнения диаметром от 3 мм до 3 см – практически отсутствуют. Воспаление редко переходит на другие органы. |
|
М08.4 |
Пауциартикулярный (олигоартрит) |
Отмечаются дегенеративные изменения в одном и более сочленений (до 5). В большинстве случаев первым страдает колено. Патология распространяется на внутренние органы. Часто этот вид недуга приводит к инвалидности, поэтому важно своевременное обращение к доктору. Бывали случаи, когда девочки, благодаря гормональной перестройке организма, перерастали болезнь, она проходила естественным образом. Но такие примеры единичны. |
|
М08.8 |
Посттравматический |
По МКБ-10 отнесен к группе – другие юношеские артриты. Развивается после ушибов, переломов. Причем иногда его очень трудно диагностировать. Воспалительные процессы связывают с остаточными явлениями травм. |
В Международной классификации кодировкой М08 обозначены только аномальные явления различной локализации, длящиеся более 3-х месяцев, то есть затяжные хронические или острые формы, причины которых до конца не выяснены.
Важно! Девочки болеют ЮРА в 2 раза чаще, чем мальчики. Поэтому очень важно не игнорировать их жалобы, а немедленно обратиться к врачу.
Симптомы
При возникновении болезни в первую очередь поражается синовиальная оболочка. Симптомы ювенильного ревматоидного артрита у детей в самом начале могут быть похожи на признаки ОРВИ. В каждом случае они индивидуальны, так как заболевание протекает по-разному.

Можно выделить общие тенденции:
- Болезненность и небольшая припухлость в области сочленений. Особенно ярко проявляются в утренние часы, сразу после пробуждения. Чаще всего страдают колени и голеностоп.
- Ограниченность движений в суставе, вынужденное положение, которое принимает ребенок, так как щадит конечность, не хочет испытывать болезненные ощущения. Сначала это характерно для одного сочленения, но через несколько месяцев поражается и другой сустав. Артрит развивается симметрично. К тому же вынужденная неподвижность может вызвать атрофию мышц. Дистрофия характерна для мышц, расположенных ниже сустава.
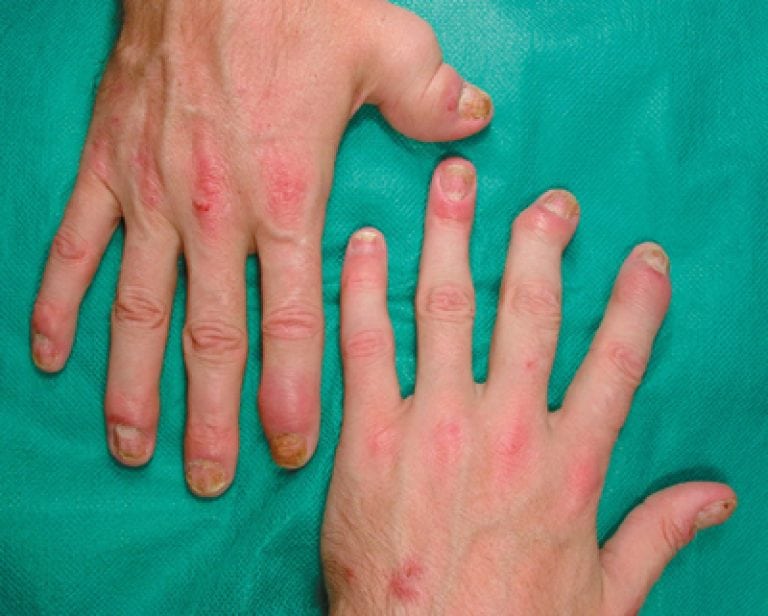
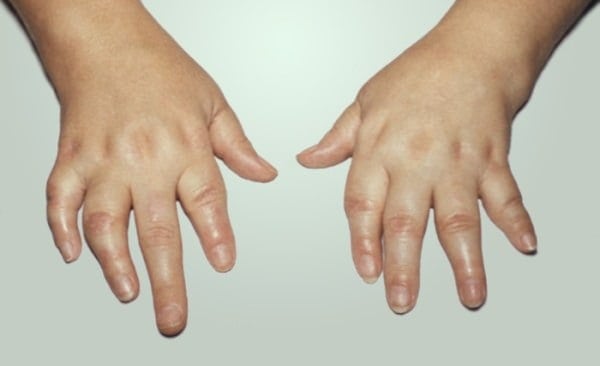
- Деформация и деструкция суставных и хрящевых тканей. Они изменяют свой внешний вид. Колени приобретают шаровидную форму, а кисти напоминают веретено (при поражении межфаланговых или лучезапястных суставов). В связи с этим больному становится трудно выполнять обычные действия: он испытывает сложности с письмом, застегиванием одежды, начинает прихрамывать.
- Шумы и нехарактерные звуки при движении, напоминающие хруст снега.
- Общая усталость, провоцирующая снижение аппетита, что в свою очередь приводит к медленному набору веса и росту ребенка. Малыш не только отстает в физическом развитии (почти не растет), можно заметить, что суставы развиваются неравномерно. Поэтому у таких детей одна рука (или нога) может быть короче другой.
Повышается риск подвывихов и вывихов. К тому же, если пренебрегать лечением, образуются контрактуры, то есть полная неподвижность.
Кроме основных симптомов, есть дополнительные, характерные для отдельных видов.
|
Признаки |
Описание |
|
Лихорадка |
Иногда выражается умеренно, бывают случаи с высокой температурой. Сопровождается сильным потоотделением. Ребенка приходится часто переодевать и менять постельное белье. |
|
Сыпь |
Пятнистая или в виде узелков (папулезная), волдырей (уртикарная). Геморрагическая (кровоизлияния в кожные покровы) встречается редко. Располагается линейно. Кратковременные высыпания усиливаются при высокой температуре. Характеризуется отсутствием зуда. Локализуется в суставных областях, на ягодицах, лице, боковых поверхностях. |
|
Лимфаденопатия |
Практически все группы лимфоузлов увеличиваются до 6 см. Они подвижные, безболезненные, различной консистенции (мягкие или плотные). |
|
Васкулиты |
Поражаются сосудистые стенки. Зачастую наблюдается ладонный или подошвенный. Может развиться цианоз стоп или ладоней, для которого характерен синюшный оттенок кожи. Это обусловлено высокой концентрацией в крови карбгемоглобина. |
|
Серозиты |
Воспаляется плевра, брюшина, возможен перитонит, выражающийся болями в животе. В серозных областях наблюдается небольшое количество жидкости. |
|
Висцериты |
Поражение внутренних органов. Печень и селезенка могут быть увеличены. В некоторых случаях наблюдается светобоязнь, боль в глазах. |
Диагностика
Диагностика ювенильного ревматоидного артрита у детей начинается с физикального осмотра и изучения анамнеза. Врач устанавливает особенности клинической картины и назначает лабораторные и инструментальные исследования, которые помогут определить активность воспалительного процесса, объем поражения суставов.

К основным методам диагностики относятся:
- Общий анализ крови. При воспалении результаты показывают ускоренную скорость оседания эритроцитов (СОЭ до 80 мм/ч), тромбоцитоз, повышение лейкоцитов, а при длительном течении недуга анемию.
- Биохимия. Диагностирует повышенную концентрацию серомукоида.
- Тест на прокальцитонин (при подозрении на бактериальную инфекцию или перед госпитализацией).
- Общий анализ мочи. Исследуются эритроциты, лейкоциты, белок. Выявляется наличие зернистых цилиндров для исключения заболеваний почек.
- Рентгенография. Дает сведения о состоянии суставов, наличии или отсутствии остеофитов, эрозий, размерах суставной щели.
- МРТ. Подробная детальная визуализация костного аппарата. Позволяет установить диагноз на самых ранних стадиях. Процедура безопасная и безболезненная, что особенно важно при обследовании детей.
- УЗИ. Способ дает представление о хрящах, костной системе, а также об околосуставных тканях, сухожилиях, мышцах.
В зависимости от вида заболевания, его скорости прогрессирования назначается эхокардиография и ультрасонография. Также педиатр может направить маленького пациента на консультацию с другими врачами более узкой специальности: к окулисту (при дискомфорте в глазах), эндокринологу (при нарушениях роста), к ортопеду (при недостаточной функциональности суставов).
Показания для лечения в стационаре

Ювенильный ревматоидный артрит у детей можно лечить в домашних условиях, но в некоторых случаях без госпитализации не обойтись. Показаниями служат:
- Сомнения в постановке правильного диагноза.
- Впервые установленный ЮРА (для выработки адекватной программы лечения).
- Отсутствие положительных результатов при амбулаторной терапии.
- Воспалительный процесс со средней или высокой активностью.
- Присоединение интерккурентной (сопутствующей) инфекции.
- Системные артриты, так как они тяжело поддаются лечению.
- Проведение реабилитационной программы.
Отказываться от стационара неразумно, потому что недуг будет прогрессировать, что негативно скажется на развитии детского организма. Обычно используется 3-хэтапная терапия: стационар-поликлиника (амбулаторно)-курорт. Срок госпитализации составляет 25 дней.
Этапы лечения ювенильного артрита у детей
Выделяется 4 стадии заболевания. Главная задача – приостановить ее прогрессирование. Наиболее эффективно лечение на 1-2 стадии. На третьей появляются многочисленные эрозии, подвывихи, дегенеративные изменения. Поэтому важно как можно быстрее начать терапию.Первый этап
Подавить воспалительную реакцию, устранить системные проявления, минимизировать последствия можно с помощью различных медикаментозных средств.Противовоспалительные нестероидные препараты
Лечение должно назначаться с учетом активности протекания, стадия болезни и индивидуальных особенностей. Нужно подбирать препараты, обладающие действенным результатом, но при этом имеющие минимальный набор побочных эффектов.

Хорошо зарекомендовали себя:
- Ибупрофен. Применяется в медицинской практике уже более 40 лет, и ни разу не были зарегистрированы случаи серьезных осложнений. Продается без рецепта врача. Используется для лечения хронических суставных заболеваний, в том числе и ЮРА. При интенсивности болезненных ощущений рекомендуется комбинировать вместе с анальгетиками (баралгин, анальгин). Максимальная суточная доза не должна превышать 1200 мг. Принимать нужно 2-4 раза.
- Кетопрофен. Эффективен, благодаря особой структуре. Молекулы глубоко проникают в пораженные ткани, накапливаются в синовиальной жидкости. Это объясняет длительный эффект от терапии. Кроме того, кетопрофен может проникать в мозг, поэтому его часто назначают при сопутствующем поражении нервных волокон.
- Напроксен. Тоже эффективный препарат, но его назначают только детям после 10 лет. Он избавляет от болевого синдрома и в процессе движения, и в состоянии покоя. Уменьшает утреннюю скованность, убирает припухлость, увеличивает амплитуду движений. Результаты можно заметить после недельного использования. Следует принимать не более 750 мг в сутки. Лучше разбить прием на 2 раза.
- Аспирин. Одно из самых дешевых нестероидных средств. Обладает противовоспалительными свойствами. К тому же хорошо снимает жар, благодаря влиянию на центры терморегуляции в головном мозге. Анальгезирующий эффект обусловлен воздействием на болевые центры. Уменьшает скованность по утрам. Назначается довольно часто при ЮРА, но короткими курсами, так как может вызвать дисфункцию кишечника и желудка. Для подбора дозы следует ориентироваться на уровень салицилата в сыворотке крови. Обычно дозировка увеличивается каждые 5-7 дней, что позволяет не допустить скачков салицилата и предотвратить интоксикацию. Рекомендуется употреблять 3-4 раза в день.
- Диклофенак. Применяется в форме геля, таблеток и инъекций. В последние годы можно купить и ректальные суппозитории. Быстро устраняет острую симптоматику. При умеренных воспалениях используются таблетки, тяжелая форма предполагает применение уколов. Выбирая между гелем и мазью, следует учитывать: в геле концентрация основного вещества выше, однако мазь обладает более длительным эффектом. Но препарат не лечит аутоиммунное заболевание, он только устраняет его признаки. Причем при внутримышечном введении боль проходит практически сразу, при приеме таблеток облегчение наступает через 30-50 минут. Препарат не назначается детям до 14 лет. Дозировка до 100 мг в сутки. Употреблять 2-3 раза в день.
Обратите внимание! Все НПВС принимаются непродолжительными курсами (не более 2-х недель). Затем необходимо делать перерывы.
Второй этап
Если НПВС-терапия оказывается малоэффективной и не дает ожидаемых результатов, применяются другие медикаментозные препараты.

Глюкокортикоиды
Прием этих лекарственных средств вызывает неоднозначное мнение. Они обладают хорошей результативностью, но высокие дозы при длительном использовании приводят к токсическим реакциям. Употребление глюкокортикоидов оправдано только в случаях осложнений, вызванных лечением противовоспалительными препаратами, при наличии симптомов, влияющих на сосуды и сердце, и при высокой активности воспалительного процесса.
Однако их дозировка при раннем артрите (продолжительность заболевания не более 12 месяцев) не должна превышать 20 мг в сутки. Рекомендуются небольшие дозы – до 7,5 мг/сут. Этими препаратами проводится внутрисуставная и пульс-терапия.
Имейте в виду! Длительной прием глюкокортикоидов детьми до 5 лет может привести к остановке в росте.
К назначаемым препаратам этой группы относятся:
- Дексаметазон. Применяется в виде таблеток (от 4 до 16 мг). Рекомендуется разовое употребление утром после приема пищи. Обязательно следует запивать водой. Возможно и внутрисуставное применение (обычно в некрупные суставы) однократно по 2 мг. Но ежедневное употребление более 14 дней может привести к недостаточности коры надпочечников.
- Преднизолон. Перорально употребляют по 20 мг независимо от времени еды. В последующем дозу снижают до 5 мг. Нельзя резко прекращать прием, так как возможен синдром отмены. Норму постепенно уменьшают на 1/8 и следят за самочувствием больного. Инъекции вводятся только в крайних случаях. Во время лечения преднизолоном противопоказана вакцинация.
- Метилпреднизолон (аналоги – Медрол, Метипред). Выпускается в таблетированной и порошкообразной форме, а также в виде растворов для инъекций. Существует несколько терапевтических методик. При непрерывном способе лекарственное средство используют каждый день: 2/3 утром, а 1/3 днем. Альтернирующая схема предполагает принимать назначенную дозу 1 раз в двое суток по утрам. Интермиттирующее лечение метилпреднизолоном требует употребления препарата в течение 3-4 дней, затем перерыв и снова прием по такой же схеме. При пульс-терапии применяется одномоментное введение высоких доз. Курс – 3 суток. Такая методика отличается высокой эффективностью, дает практически мгновенное облегчение, отличается минимальным количеством побочных эффектов, способствует легкому течению заболевания в дальнейшем. Но используют ее только в крайних случаях, так как невозможно предугадать, как отреагирует организм на такую большую дозировку. Противопоказан метилпреднизолон при микозах (поражениях грибком).
- Гидрокортизон. Норму определяет только врач, так как дозировка варьируется в зависимости от тяжести течения болезни. Когда эффект достигнут, постепенно уменьшают дозу. Препарат может вводиться внутримышечно и внутрисуставно. Облегчение наступает через 6-24 часа, причем результат сохраняется в течение 3-х дней, а в некоторых случаях до нескольких недель.
- Бетаметазон. Еще один медикамент, отличающийся эффективностью. Можно употреблять суточную норму (0,25-8 мг) за один раз утром. Но лучше разделить на 3-4 приема. Дозировка для внутримышечного введения составляет 0,02 мг на 1 кг массы тела. Лекарство могут растворять в растворе хлорида натрия и вводить с помощью капельницы. В отдельных случаях бетаметазон вводят внутрисуставно вместе с анестетиками (прокаин, лидокаин). Эффект от такой терапии сохраняется до месяца. Но препарат разрешен только при асептическом воспалении. Если присутствует инфекция, то его применение не рекомендуется.

Обратите внимание! Пероральный прием глюкокортикоидов вызывает больше побочных эффектов, нежели внутрисуставная терапия. Но при последней возможны раздражение кожи и высыпания в месте уколов.
Иммуносупрессивная терапия
Медикаменты этой группы способны приостановить поражение хрящевой ткани, подавить аномальную реакцию иммунной системы. Такую терапию назначают сразу после подтверждения диагноза. Длительность и непрерывность (в течение 3-6 месяцев) – гарантия благоприятного прогноза. Причиной прекращения приема лекарственных средств может служить длительная ремиссия в течение 2 лет. В противном случае немотивированная отмена провоцирует обострение болезни. Иммуносупрессоры назначают и в острый период, и в период затишья.
К этой группе медикаментов относятся:
- Метотрексат. Дает хорошие результаты при олиго- или полиартритах. А вот при системных видах ЮРА не влияет на выраженность симптомов. В этих случаях требуются высокие дозы. При лечении метотрексатом необходимо еженедельно сдавать биохимию и общий анализ крови. Результат заметен не сразу, только через 8-12 недель. Парентеральный способ введения (то есть подкожно или внутримышечно) наиболее эффективен. Он повышает биодоступность. Для предотвращения многочисленных «побочек» рекомендуется прием фолиевой кислоты. Недельная норма – 5 мг.
- Сульфасалазин. Эффективен даже на поздних стадиях. Норма из расчета 40 мг на 1 кг веса в сутки. В течение 3-4 недель дозировка варьируется в зависимости от самочувствия пациента. Результат будет заметен через 1-2 месяца.
- Циклоспорин. Часто назначают при системном виде. Оказывает благоприятное воздействие на течение патологии, тормозит структурные изменения, стимулирует восстановление хрящей и регенерацию костной ткани. Позволяет уменьшить прием пероральных глюкокортикоидов. Эффективен при развитии сопутствующего увеита (воспаления глаз). Результат проявляется через 3 месяца, максимума достигает через полгода-год.
- Лефлуномид. В России этот препарат распространен для применения среди взрослых. Однако зарубежные клинические исследования свидетельствуют о положительном воздействии Лефлуномида при ЮРА. Терапевтическая норма – 0,6 мг на кг веса в сутки. Используется при тяжелой форме и низкой эффективности классических БПВП. Исследования показали, что уменьшение образования эрозий отмечается уже через 6 месяцев. Для сравнения: при терапии метотрексатом – только через год.

Если при приеме иммунодепрессантов, понизился уровень тромбоцитов, лейкоцитов, эритроцитов или повысилась концентрация билирубинов, креатинина, мочевины, лекарства на неделю отменяют. После контрольного анализа с нормальными показателями иммуносупрессивную терапию возобновляют.
Третий этап
Ювенильный ревматоидный артрит у детей лечится и с помощью биологических препаратов, появившихся не так давно. Сначала они применялись, если стандартная терапия глюкокортикоидами и иммунодепрессантами не давала результата. В последние годы медики все больше сходятся во мнении, что эти лекарственные средства должны применяться в комплексе с классическими медикаментами. Они существенно повышают эффективность лечения и способствуют купированию воспалительного процесса, тем самым уменьшая сроки течения заболевания.Биологические агенты
Длительная работа в области генно-инженерной медицины привела к созданию биологических агентов. Это протеины с использованием человеческого гена. Они модифицируют функции некоторых иммунных ферментов, тем самым подавляя воспалительный процесс. Препараты оказывают влияние только на компоненты иммунной системы, поэтому обладают меньшим набором побочных эффектов.
Однако их прием (поскольку до конца их воздействие еще не изучено) связан с некоторым риском. Лечение проводится под строгим контролем врача. В этот период организм будет более уязвим и подвержен всякого рода инфекциям. Поэтому на повышение температуры (даже краткосрочное) нужно сразу отвечать медикаментозным лечением.
Кроме этого, биологические агенты могут вызвать обострение хронических патологий. Но эффективность их высока, из-за чего они и вошли в медицинскую практику. Минусом можно назвать отсутствие пероральных биопрепаратов. Они вводятся методом внутривенного вливания или в виде инъекций.
Сеанс длится не менее 30 минут. Терапия агентами проводится только в стационаре. Перед инфузией (то есть медленным введением средства) необходима премедикация (подготовка ребенка с помощью медикаментов).

На сегодняшний день применяют не так много биологических агентов:
- Энбрел (Этанерцепт). Обладает противовоспалительными свойствами, ингибирует выработку особого фермента, носящего название ФНО (фактор некроза опухоли). Вводится 1-2 раза в неделю подкожно. Часто наблюдается появление раздражения в месте введения препарата. Избежать этого можно с помощью холодного компресса. Не вызывает привыкания, назначается детям, достигшим 4-хлетнего возраста.
- Актемра (другое название – тоцилизумаб). Агент известен с 2011 года. Применяется при средней или высокой активности патологии у детей старше 2-х лет. Этот препарат блокирует интерлейкин-6 – медиатор воспаления, активизирующий дегенеративные процессы. При его угнетении деструкция приостанавливается, что выражается исчезновением отечности, возвращением подвижности. Но есть риск возникновения злокачественных опухолей. Дело в том, что интерлейкин помогает организму избавляться от разрушенных тканей в процессе воспаления. Если иммунная система их не будет уничтожать, они станут бесконтрольно делиться, что приведет ко всякого рода новообразованиям. Поэтому надо строго соблюдать дозировку и режим лечения, назначенные доктором. Обычно раствор вводят раз в 2 недели в течение года.
- Ритуксимаб. Агент, содержащий антитела к В-лимфоцитам. При использовании препарата выработка антител к суставным тканям прекращается, так как лимфоциты погибают. Механизм действия имеет избирательный характер, поэтому заточные формы клеток не уничтожаются. Ритуксимаб вводят 1 раз в неделю в течение месяца. Премедекация проводится такими средствами, как метилпреднизолон (100 мг внутривенно), а также антигистаминными средствами и анальгетиками (дифенгидрамин, парацетомол).
Применяются также бактериофаги, блокирующие активность тканевых ферментов. Они носят название TIMPs. Длительное употребление таких биопрепаратов предотвращает перетекание артрита в артроз, но они зачастую вызывают синовит и бурсит, поэтому назначаются редко.
Прогнозы
Прогноз во многом зависит от особенностей заболевания и времени, когда было начата терапия. Острое начало и генерализованная форма требуют немедленного лечения. Подострая разновидность предполагает поддерживающую терапию, особых ограничений она не вызывает. Ребенок ходит в школу, может играть с другими детьми, но ему нельзя совершать резких движений, стоит избегать ушибов, падений. При обострениях проводится лечение в стационаре.Факторы, снижающие риск заболевания ЮРА
Клинические рекомендации по ювенильному ревматоидному артриту у детей заключаются в следующем, нужно:
- Избегать нахождения на солнце (инсоляций) и переохлаждения.
- Выполнять несложные гимнастические упражнения, возможны занятия ЛФК, рекомендовано плавание.
- Отказаться от профилактических прививок (исключение – манту).
- Не употреблять препараты, влияющие на иммунную систему (интерферон, иммунофан, тактивин).
- Придерживаться диеты. То есть сократить потребление соли, ограничить продукты, выводящие кальций (ревень, шоколад, кофе), ввести в рацион жирную рыбу и растительную пищу.
Придерживаясь этих правил, можно избежать страшной болезни или перевести воспалительный процесс в стадию ремиссии, если он уже возник.

Пономарёв Ефим Лукьянович Врач-андролог
Чем опасен ювенильный артрит у детей?
 Не всегда причиной воспаления в суставах является преклонный возраст. Патология все чаще возникает по ряду других причин. А ювенильный ревматоидный артрит и вовсе поражает лиц, не достигших 16 лет.
Не всегда причиной воспаления в суставах является преклонный возраст. Патология все чаще возникает по ряду других причин. А ювенильный ревматоидный артрит и вовсе поражает лиц, не достигших 16 лет.
Данный воспалительный процесс имеет хроническую форму, прогрессивно развиваясь в течение полутора месяцев. Довольно часто ювенильный артрит становится причиной инвалидности у детей. Девочки заболевают опасным заболеванием в полтора-два раза чаще, чем мальчики.
Причины возникновения патологии у детей
Известно немалое количество факторов, которые являются первопричиной ювенильного артрита у детей. Особенно выделяют следующие:
- наличие вирусной инфекции;
- бактериально-вирусная инфекция;
- любое травмирование сочленений;
- сильное переохлаждение;
- длительное времяпровождение под воздействием агрессивных солнечных лучей;
- профилактическая вакцинация против кори, краснухи, паротита, гепатита В, которая была произведена на фоне ОРВИ, бактериальной инфекции, или сразу после любой из них;
- генетическая предрасположенность;
- аутоиммунные процессы в организме, вызванные незрелостью иммунной системы детей.
Как вовремя узнать о болезни и не запустить? >>
В связи с тем, что изучены не все причины, из-за которых развивается ювенильный артрит у детей, предотвратить патологию не представляется возможным.
Чем опасен ювенильный артрит?
Почти у половины пациентов наступает улучшение состояния или ремиссия продолжительностью в несколько месяцев или даже лет. К сожалению, заболевание снова может заявить о себе, даже через довольно продолжительное время, что наблюдается у трети пациентов.
Если ювенильный артрит оккупирует суставы в совсем маленьком возрасте, это может привести к развитию тяжелой формы. Тяжелая форма лишает детей подвижности и приводит к инвалидности.
К летальному исходу патология приводит довольно редко, в очень запущенной форме и при развитии опасных осложнений инфекционного характера.
Симптомы заболевания
 В процессе развития заболевания у детей, воспаление поражает средние и крупные сочленения. Гораздо реже бывают затронуты мелкие сочленения конечностей. Поражение сочленений проявляются такими симптомами:
В процессе развития заболевания у детей, воспаление поражает средние и крупные сочленения. Гораздо реже бывают затронуты мелкие сочленения конечностей. Поражение сочленений проявляются такими симптомами:
- боль, ночью или на рассвете проявляющаяся особенно сильно;
- отечность в воспаленной области;
- изменение формы сустава;
- ограничение подвижности;
- повышение температуры в области воспаления;
- сухой хруст при любом движении.
Еще о ювенильном артрите у детей >>
Дегенеративно-дистрофические изменения в сочленении становятся причиной разрушения хрящей и костной ткани, а также сужения суставных просветов. Кроме перечисленного выше, для ювенильного артрита характерны следующие внесуставные симптомы:
- существенное повышение температуры тела в утреннее время;
- озноб;
- усиление болевых ощущений в сочленениях;
- высыпания на кожном покрове в области суставов, на лице и всех частях тела, которая становится более заметной при сильном скачке температуры;
- снижение температуры сопровождается обильным потоотделением;
- лихорадка.
Иногда болезнь входит в особо опасную фазу, при которой у детей начинаются такие осложнения :
- Поражение сердца с такой клинической картиной: боли в грудной клетке, в месте расположения сердца; ощущение нехватки воздуха; боли в верхней части живота; бледность; синюшность носогубного треугольника и губ; посинение пальцев на руках; отечность голеней и стоп.
- Поражение легких с такими симптомами: затрудненное дыхание; кашель.
- Поражение брюшной полости заявляет о себе болями в животе.
- Увеличение и болезненность лимфатических узлов.
- Увеличение печени, селезенки.
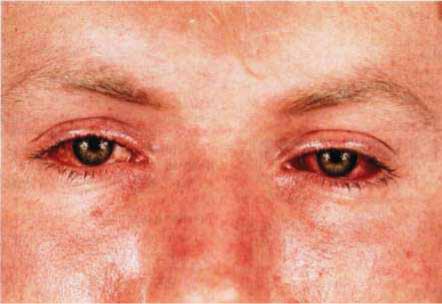
- Поражение органов зрения, которое может привести к абсолютной слепоте или глаукоме, заявляет о себе следующими признаками: слезоточивость; светобоязнь; покрасневшие глаза; деформация контура зрачка; снижение зрения.
- При длительном и прогрессирующем заболевании начинается задержка роста или остеопороз. Остеопороз приводит к ломкости костей, снижая их плотность. У детей начинаются боли в костях. Иногда это становится причиной компрессионного перелома позвоночника.
Родителям следует внимательно относиться к самочувствию подрастающего поколения. Своевременная вакцинация и регулярные плановые обследования помогут обнаружить ювенильный артрит в начальной стадии.
Это станет лучшей профилактикой от всевозможных осложнений, что существенно снизит риск развития инвалидности у детей.

Диагностика
При проявлении симптомов ювенильного воспаления суставов у детей, следует немедленно обратиться на прием к врачу. Квалифицированный специалист произведет осмотр и назначит ряд диагностических мероприятий. К ним относятся:
- анализ периферической крови;
- биохимические показатели;
- иммунологичекие показатели;
- электрокардиография;
- УЗИ брюшной полости, почек, сердца;
- рентген грудной клетки и пораженных сочленений;
- иммуногенетическое обследование (производится в случаях невозможности определения первопричин патологии).
- осмотр окулиста;
- осмотр щелевой лампой.
На основании полученных результатов исследований, врач подбирает соответствующее лечение, отталкиваясь от характера протекания болезни, степени запущенности и особенностей детского организма.
Ювенильный артрит у ребенка и методы лечения – Артриту
Ювенильный переводится с латинского как юношеский. Он является распространенным хроническим воспалительным заболеванием суставов, возникшего по неустановленным причинам, продолжительностью больше 1,5 месяца. Дебют ювенильного артрита у детей возникает в возрасте до 16 лет, однако не встречается у малышей моложе 2 лет.
Какие признаки и причины заболевания
Ювенильный артрит у детей может проходить без определенных признаков, но часто имеет следующие симптомы:
- боль в суставах;
- скованность по утрам;
- апатичность;
- опухание ног и рук;
- покраснения кожи и сыпь;
- прихрамывание при ходьбе;
- повышенная температура;
- похудение и замедление роста;
- изменение длины рук и ног;
- боли, слезоточивость глаз;
- резкая смена настроения.
Недуг имеет возрастные особенности. Основными признаками болезни у новорожденных является безпричинный плач и потеря в весе, а возможно неподвижность или припухлость ручек и ножек. Ювенильный артрит ребенку 12 лет приносит тягостный дискомфорт в суставах, потому симптомы — раздражительность, изменение походки, отказ от прогулок и подвижных игр, отсутствие аппетита.
К причинам недуга можно отнести:
- наследственную предрасположенность к заболеванию;
- инфекционные болезни;
- сбои в иммунной системе;
- повреждения и ушибы суставов;
- сильные охлаждения или перегревание на солнце;
- пропущенный срок вакцинации.
Как лечить ювенильный ревматоидный артрит у детей
Ювенильный артрит у детей является тяжелым недугом и имеет разработанные ревматологами и педиатрами клинические рекомендации. Лечение зависит от вида заболевания и возраста пациента. Ювенильный ревматоидный артрит у детей самое частая и опасная болезнь суставов, и педиатрия во всех странах уделяет ей большое внимание. Ювенильный артрит у детей часто имеет неблагоприятный прогноз: он может привести к необратимым процессам и даже к инвалидности.
Существуют такие формы болезни:
- системный;
- полиартикулярный;
- олиго-(пауци-)артикулярный.
Ювенильный ревматоидный артрит у детей олигоартикулярный вариант является самым распространенным видом суставных заболеваний. Он составляет около 50 % всех диагнозов и поражает менее четырех суставов. Самыми уязвимыми есть колени и голеностопы. Дебют этого вида ювенильного артрита наблюдается у детей до 5 лет и требует начать безотлагательно лечение, которое предполагает противовоспалительные уколы. После 3 лет лечения 70 % детей выздоравливает, а 30 % переходит в группу пациентов с полиартикулярным артритом (многосуставное поражение). К терапии добавляются иммунодепрессанты и антиревматические лекарства.
Системный ювенильный ревматоидный артрит возникает у детей разного возраста, но наиболее распространен до 5 лет. Часто первыми признаками недуга бывают тяжелая лихорадка, зудящая сыпь и воспаление миндалин. Системный ювенильный артрит у детей или болезнь Стилла приводит к поражению многих органов, но инфекционная природа его не доказана. Его труднее всего диагностировать, потому что он не всегда начинается с суставов, и требует комплексной медикаментозной терапии. Лечение этого ювенильного артрита у детей предполагает использование обезболивающих, противовоспалительных, иммуноглобулина, стероидов и антибиотиков.
Ювенильный ревматоидный артрит у детей имеет благоприятный прогноз на будущее. При правильной терапии 50-75% маленьких пациентов получают полное выздоровление, но у страдающих полиартикулярным и системным поражением с ревматоидным фактором менее благоприятные перспективы.
Ювенильный артрит у детей: основы диагностики, курс лечения
В педиатрии проблема воспалительных заболеваний суставов стоит на одном из первых мест и широко обсуждается специалистами. Именно ювенильный артрит у детей обычно становится причиной инвалидности. Но за последнее десятилетие наблюдаются успехи в лечении такой сложной патологии как ювенильный артрит.

Ювенильный артрит – это общее обозначение группы заболеваний носящих ревматический характер в детском и юношеском возрасте включающие в себя: ювенильный хронический артрит, ювенильный анкилозирующий спондилоартрит, ювенильный ревматоидный артрит, артрит возникающий при заболевании кишечника (неспецифический энтереоколит, болезни Уиппла и Крона)
Критериями для постановки диагноза являются:
– длительность суставного синдрома более трех месяцев;
– возраст менее 16 лет;
– исключены другие формы суставных заболеваний
Одной из форм ювенильного артрита является ювенильный ревматоидный артрит. Это заболевание обозначается как самостоятельная нозологическая единица, напоминающая ревматоидный артрит у взрослых людей. Этот термин используется тогда, когда пациент болен артритом более трех месяцев и имеет как минимум 2 из пяти возможных следующих признаков:
наличие под кожей в районе сустава ревматоидных узелков.
симметричный полиартрит с поражением нижних и верхних конечностей.
деструктивный артрит.
поражение мелких суставов кистей рук с типичными деформациями.
позитивность по РФ (ревматоидной фактор)
Этиология ювенильного артрита
Ювенильный ревматоидный артрит у детей – довольно распространенное заболевание. Этиология и механизм, поддерживающий воспалительные процессы в синовиальной оболочке суставов полностью не известен. Но доподлинно известно, что в основе заболевания лежит инфекция, которая была вызвана микроорганизмами неизвестного типа или это аутоиммунная реакция организма на неизвестный стимул. Также причиной могут быть травма сустава, общее переохлаждение организма, введение белковых препаратов. В основе такой неадекватной реакции организма у пациентов с ювенильным ревматоидным артритом лежит гиперчувствительность к различным внешним факторам среды, в результате, возникает сложный иммунный ответ, приводящий к прогрессированию этого заболевания. Некоторую роль играет также наследственная предрасположенность.
Симптомы
Заболевание может иметь острую или подострую форму.
При острой форме развития у ребенка может наблюдаться высокая температура тела, присутствует болезненность, а затем отек в суставах, чаще это бывает симметрично. Но бывает такое, что симметричность проявляется не сразу, а с задержкой по времени от нескольких дней, до нескольких недель. Поражаются обычно крупные суставы, но бывает и так что, с самого начала заболевания страдают мелкие суставы рук и ног. Типично для этой болезни поражение суставов шейной части позвоночника. Суставы становятся болезненны, отечны и в редких случаях кожа вокруг них гиперемирована. Температура тела постоянно растет и может достигнуть 38-39 гр. Нередко на кожном покрове тела и конечностей может появиться полиморфная аллергическая сыпь, могут увеличится переферические лимфатические узлы, а также селезенка и печень. Общий анализ крови показывает наличие анемии, повышение концентрации lg, в основном lgG, увеличение СОЭ до 40-60 мм/ч.
У подострой формы наблюдаются те же симптомы, но в более легкой форме.
Ювенильный ревматоидный артрит у детей лучше диагностировать на ранних этапах заболевания, потому что правильно назначенное лечение у врача ревматолога может сократить последствия его развития. Поэтому, если у ребенка наблюдаются симптомы и жалобы, связанные с болезненностью суставов следует немедленно обратиться к врачу.
Ювенильный идиопатический артрит у детей: диагностика и лечение
Ювенильный идиопатический артрит — прогрессирующая деструктивная патология, поражающая суставы детей. Нередко осложняется внутрисуставной симптоматикой. Характерные клинические проявления заболевания — отечность в области суставов, их деформация, контрактуры конечностей и шейного отдела позвоночного столба. При системной форме могут возникать общие признаки патологии.
Наиболее опасны повреждения внутренних органов, полиморфная сыпь, лихорадочное состояние, воспаление лимфатических узлов, увеличение печени и селезенки. Для постановки диагноза проводится ряд инструментальных и лабораторных исследований, а также анализ пунктата. В терапии используются консервативные методы — прием НПВС, глюкокортикостероидов, иммунодепрессантов, занятия лечебной физкультурой, массаж.
Причины патологии
Важно знать! Врачи в шоке: “Эффективное и доступное средство от АРТРИТА существует…” Читать далее…
Ученые предполагают, что развитие ювенильного идиопатического артрита происходит в результате сочетания определенных внутренних и внешних неблагоприятных факторов. Одно из условий возникновение патологии — повышенная чувствительность организма к их воздействию. То есть ювенильный артрит поражает суставы ребенка из-за определенной предрасположенности к его развитию. В большинстве случаев заболевание провоцируют остро протекающие инфекции, причиной которых стало проникновение в организм возбудителей:
- парвовирусы B19;
- вирусы Эпштейна-Барра;
- ретровирусы.
Толчком к развитию патологического процесса могут стать тяжелые травмы, длительное переохлаждение, сильное ультрафиолетовое облучение. Стимулировать возникновение артрита способны особые коллагеновые белки. Установлена артритогенная активность олигомерных матриксных хрящевых протеинов, а также протеогликанов. Выявлена и генетическая предрасположенность к развитию ревматического заболевания. Ведущее звено патогенеза — нарушение функционирования иммунной системы, провоцирующее аутоиммунные процессы. Она начинает вырабатывать определенные антигены под воздействием неблагоприятных факторов. Их встраивание в иммунные комплексы, циркулирующие в системном кровотоке, и становятся причиной негативных реакций:
- поражения синовиальных оболочек;
- разрушения внутреннего слоя кровеносных сосудов;
- развития негнойного хронического воспалительного процесса.
В результате такого комплексного негативного воздействия суставы начинают постепенно разрушаться. В их полости образуются микроворсинки, накапливается экссудат, разрастается грануляционная ткань. На поверхности хрящей образуются эрозии, что делает невозможным плавное смещение структур относительно друг друга. Рентгенологические снимки отображают сужение суставных щелей, а КТ — атрофию мышечных волокон. Часто происходят вывихи и подвывихи, ограничиваются движения в сочленениях.
На конечной стадии ювенильного идиопатического артрита нередко диагностируется анкилоз — частичное или полное сращивание костей, образующих сустав. Если обездвиженность наступает в порочном состоянии (обычно согнутом), то утрачивается способность к передвижению.
Классификация
Существует несколько подвидов идиопатического ювенильного артрита. Они разнятся симптоматикой, скоростью прогрессирования, степенью поражения суставных тканей. Объединяет их причина развития патологического процесса — выработка иммунной системой антител, атакующих собственные клетки организма ребенка. В медицинской классификации выделено шесть форм заболевания:
- системная. Наиболее тяжелый вид патологии, поражающей не только суставы, но и внутренние органы. При обострениях системного ювенильного идиопатического артрита возникают симптомы общей интоксикации организма — повышается температура, на коже появляются высыпания и отеки, увеличиваются лимфатические узлы;
- олигоартикулярная. Артрит поражает несколько самых крупных суставов опорно-двигательного аппарата — голеностопные, тазобедренные, локтевые, плечевые. Характерные признаки этой формы патологии — воспаление и болезненность глаз. К лечению олигоартикулярного артрита обязательно подключается офтальмолог;

- полиартикулярная. На начальной стадии заболевания поражаются мелкие сочленения, например, лучезапястные. По мере прогрессирования в патологический процесс вовлекаются практически все крупные суставы. При диагностировании отрицательного по ревматоидному фактору артрита прогноз на выздоровление благоприятный;

- псориатическая. В клинической картине этой формы артрита сочетаются местные и внутрисуставные проявления. При развитии острого рецидива ребенок испытывает не только боли в суставах, но и нестерпимый кожный зуд из-за формирования специфических папул и бляшек;

- энтезитная. Артритом поражаются места крепления мышц к костному основанию. Боли возникают при пальпации связок, сухожилий и других соединительнотканных структур. Наиболее часто патологический процесс затрагивает суставы нижней части тела детей — голеностопный, коленный, тазобедренный.
Недифференцированный артрит — аутоиммунная патология, протекающая без характерных симптомов или сочетающая клинические признаки двух-трех различных форм. Считается начальной стадией, так как в 50% случаев развивается в другие подвиды ревматоидного заболевания.
Клиническая картина
Для каждой формы ювенильного идиопатического артрита у детей характерна своя специфическая симптоматика. Но есть и много общих признаков, указывающих на прогрессирование заболевания: оно начинает проявляться утренней припухлостью суставов и скованностью движений. Пока патология только развивается, боли могут стихать в течение дня из-за выработки в организме противовоспалительных гормонов. Но со временем облегчить состояние ребенка позволяет только прием анальгетиков или НПВП. Существуют и другие признаки ревматоидного поражения суставов:
- боли, возникающие вначале в одном сочленении, ощущаются в нескольких суставах, иногда в нижней челюсти;
- поврежденный сустав увеличивается в размере, а его функциональная активность неуклонно снижается;
- боли ослабевают, иногда исчезают вовсе на стадии ремиссии;
- ребенок пытается не нагружать пораженные суставы, что отражается на его походке и осанке;
- при обострении патологии маленькие дети отказываются ходить из-за сильных болей.
При рецидивах клиническая картина артрита напоминает симптоматику острой инфекционной патологии дыхательных путей. Помимо гипертермии, возникает лихорадочное состояние, озноб, усиливается потоотделение, отсутствует аппетит. Увеличиваются лимфоузлы, из-за высокой температуры болит и кружится голова.
Для некоторых форм артрита характерно развитие уевита — состояния, при котором воспаляются различные части сосудистых глазных оболочек (радужки, цилиарные тела). Глаза краснеют, возникает раздражение, ребенок жалуется на боли при моргании и повышенную светочувствительность. Зрение становится нечетким, появляются плавающие пятна, увеличивается выработка слезной жидкости. Обязательно требуется консультация офтальмолога для сохранения зрения. Но в некоторых тяжелых случаях оно может резко снижаться вплоть до полной слепоты.
Диагностика
Для постановки диагноза проводится ряд инструментальных исследований — рентгенография, КТ, МРТ, артроскопия. Необходима консультация иммунолога, аллерголога, офтальмолога. В результате лабораторных исследований устанавливаются значения СОЭ (скорость оседания эритроцитов), наличие в крови ревматоидных факторов, антинуклеарных антител. Врач проводит пункцию для изучения качества экссудата и синовиальной жидкости. Первичный диагноз «ювенильный идиопатический артрит» выставляется на основании следующих обнаруженных факторов:
- продолжительность патологии — свыше 1,5 месяцев;
- возраст пациента — до 16 лет;
- наличие нескольких характерных симптомов заболевания.
Как правило, диагноз подтверждается после проведения рентгенологического исследования. На полученных изображениях хорошо заметно сужение суставной щели, разрежение (снижение плотности) костных тканей, деструктивные изменения хрящей.
Пациентам также показана дифференциальная диагностика для исключения анкилозирующего спондилита, инфекционных артритов, болезни Крона (воспалительная кишечная патология), злокачественных опухолей костей.
Основные принципы лечения
Лечение ювенильного идиопатического артрита у детей заключается в ограничении двигательной активности и внесении изменений в рацион. Ежедневное меню ребенка должно состоять из нежирных кисломолочных продуктов, фруктов, овощей, постных сортов мяса. Дополнительно рекомендован прием комплексов с высоким содержанием никотинамида, аскорбиновой кислоты, витаминов группы B.
Для устранения болей используются нестероидные противовоспалительные препараты, а при их низкой эффективности — глюкокортикостероиды. В качестве патогенетического (устраняющего причину патологии) лечения применяются базисные иммунодепрессанты Метотрексат и Сульфосалазин. Включение их в терапевтическую схему позволяет снижать дозы глюкокортикостероидов и НПВП.
| Методы лечения ювенильного артрита | Фармакологические препараты, лечебные процедуры |
| Курсовой прием препаратов | НПВП — Диклофенак, Мелоксикам, Нимесулид, Кеторолак, Целекоксиб, Кетопрофен, Индометацин. Глюкокортикостероиды — Триамцинолон, Кеналог, Дексаметазон, Преднизолон, Гидрокортизон |
| Физиотерапевтические процедуры | Электрофорез, фонофорез, УВЧ-терапия, магнитотерапия, лазеротерапия, аппликации с озокеритом, парафином, грязелечение |
| Постоянное ношение ортопедических приспособлений | Налокотники, наколенники, бандажи и ортезы для плечевого, тазобедренного, голеностопного сустава, ортопедические вкладыши |
При своевременном диагностировании и соответствующем лечении удается избежать развития осложнений идиопатического артрита. Соблюдение всех врачебных рекомендаций позволяет достичь стойкой, продолжительной ремиссии.
Похожие статьи
Как забыть о болях в суставах и артрите?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРИТА существует! Читать далее >>>
загрузка…
лечение и причины ювенильного детского артрита
Детский артрит коленного сустава или гонартрит опасен ввиду сложности диагностики и высокой вероятности осложнений в виде необратимых деформаций сочленения. Все воспалительные патологии суставов у детей до 16 лет объединяют в группу ювенильных артритов.
Благополучный исход полностью зависит от правильности и своевременности постановки диагноза и проведения корректного лечения. Маленькие дети не всегда могут объективно указать на причину дискомфорта, поэтому родители должны внимательно наблюдать за поведением ребенка и обращаться к специалистам при любых подозрительных симптомах.
Причины
Чаще всего артрит колена у детей возникает как аутоиммунная патология с неустановленной этиологией. Известно, что причиной воспаления могут стать несколько факторов:
- Травма колена.
- Бактериальная и вирусная инфекция.
- Переохлаждение организма.
- Ослабление иммунитета.
- Наследственная предрасположенность.
- Патологии обменных процессов.
- Ранее перенесенное инфекционное заболевание, в том числе ОРВИ.
В нормальных условиях организм ребенка защищен от инфекций работой иммунной системы, которая уничтожает чужеродные агенты. Считается, что при развитии артрита иммунная система слишком резко реагирует на антигены и провоцирует слишком много антител, которые в большом количестве начинают атаковать собственные ткани организма, в том числе и ткани сустава.
Коленное сочленение является одним из самых сложных, оно больше других подвержено нагрузке и риску травмирования, а также имеет большое количество мелких сосудов. Именно поэтому колено чаще воспаляется, при этом артрит коленного сустава выявляется у 30% детей с жалобами на боль.
Классификация
Артрит колена разделяют на виды в зависимости от локализации поражения:
- Моноартрит (в патологический процесс вовлечен один сустав).
- Олигоартрит (поражены оба колена).
- Полиартрит (множественное воспаление суставов по всему телу).
Детский гонартрит разделяют и по характеру течения болезни:
- Острый – возникает внезапно и длится до 3 месяцев. Возможно полное излечение или переход в хроническую форму.
- Хронический – начинается после 3 месяцев болезни, периоды ремиссии чередуются с периодами обострения. Длится всю жизнь.
Помимо этого, ювенильный артрит колена различается по этиологическому фактору. Выделяют:
Симптомы
Признаки гонартрита определяются причиной, вызвавшей патологию. Однако можно выделить несколько основных симптомов, характерных для любой формы:
- Выраженная боль в пораженном суставе.
- Отек.
- Заметная внешне деформация ноги ребенка.
- Ограничение подвижности.
При воспалении суставная оболочка становится толще, усиливается синтез внутрисуставной жидкости, в результате чего появляется отек. Ограничение подвижности связано с укорочением мышц и связок. Для снижения интенсивности болевого синдрома ребенок держит ногу в одном вынужденном положении, полусогнув.
При прогрессировании болезни наступает атрофия мышечной ткани, малышу становится очень трудно сгибать и разгибать конечность. Маленькие дети становятся плаксивыми, постоянно просятся на руки, не интересуются игрушками. Появляется хромота, детям постарше обычно больно вставать с кровати по утрам.
Инфекционный гонартрит сопровождается повышением температуры тела, потерей аппетита (маленькие дети отказываются от груди), появляется тошнота и рвота. Характерны выраженные внешние признаки артрита – гиперемия, отечность, уплотнение и гипертермия кожи над коленом. Даже незначительные движения причиняют боль, которая носит острый распирающий характер и усиливается при ходьбе. При скоплении гноя или жидкости в полости сустава можно выявить «болтание» надколенника – он легко сдвигается при пальпации.

Реактивный артрит коленного сустава у детей всегда начинается спустя некоторое время после перенесенного инфекционного заболевания (в том числе кишечных инфекций). На фоне внешнего благополучия после выздоровления резко начинается артрит с умеренными признаками интоксикации организма. При этом часто возникают сопутствующие патологии глаз – конъюнктивиты, увеиты и другие.
Ревматоидный гонартрит в детском возрасте по частоте возникновения стоит на втором месте после инфекционной формы. Болезнь имеет острое начало. Сопровождается лихорадкой, болью и скованностью в коленном суставе, при этом симптомы выражены в утренние часы и практически исчезают к вечеру. На кожных покровах появляются ревматические узлы. Патология имеет хроническое течение с эпизодами обострения и со временем приводит к деформации колена и потере функции колена у ребенка.
Какой врач лечит артрит колена у детей?
Лечением гонартритов в детском возрасте занимается врач-хирург или ортопед. Дополнительно требуется консультация педиатра, ревматолога, невролога и офтальмолога, в зависимости от причины патологии.
Диагностика
Выявить артрит у детей в некоторых случаях оказывается непросто, так как малыш не может объективно описать свои ощущения. Проводят целый комплекс мероприятий:
- Ультразвуковое исследование сустава (помогает определить количество выпота).
- Рентгенография колена (показывает щели сустава).
- МРТ (при необходимости выявления повреждений связок и сухожилий).
- Лабораторные методы диагностики – общий и биохимический анализ крови и мочи (показывает признаки воспаления).
- Иммунологическое обследование (выявление антител).
Дополнительно ребенку может быть назначена пункция сустава. Полученный экссудат отправляют на микробиологическое исследование для определения возбудителя патологии.
Лечение
У детей лечение артрита коленного сустава всегда включает целый комплекс мероприятий, цель которых – подавить воспаление, предупредить и устранить системное поражение, а также сохранить функцию сочленения. Терапия артритов у детей схожа с лечением болезни у взрослых и включает в себя назначение нескольких групп лекарственных препаратов:
- Нестероидные противовоспалительные средства (НПВС) – снимают боль и подавляют воспаление. Чаще всего применяют Нурофен, Нимесулид, Диклофенак.
- Глюкокортикостероиды – используются только при отсутствии эффекта от НПВС или в период обострения (Преднизолон, Триамцинолон).
- Иммуносупрессоры – способны подавлять синтез иммунокомпетентных клеток, купируя ревматоидное воспаление (Метотрексат). Не назначается при реактивном или инфекционном воспалении.
- Антибактериальные препараты – показаны при инфекционной и реактивной форме артрита после выявления возбудителя, ставшего причиной воспаления (Гентамицин, Азитромицин и другие). Антибиотики назначает только врач.
- Иммуномодуляторы – назначаются одновременно с антибиотиками при реактивной форме гонартрита. Их также подбирает врач в индивидуальном порядке.
Лечить ребенка должен только специалист, так как большинство препаратов имеют внушительный список побочных эффектов. Дозировка рассчитывается исходя из возраста и веса ребенка. Одновременно с основным лечением ребенку дают поливитаминные комплексы.
В период ремиссии или стихания острых явлений воспаления начинают физиотерапию. Для детей наиболее эффективными считаются:
- Фонофорез с лекарственными веществами (чаще с гидрокортизоном) – препарат доставляется внутрь сустава с помощью ультразвука.
- УВЧ – под действием электромагнитного поля синтезируется тепло в тканях, улучшающее кровоснабжение и ускоряющее регенерацию.
- Парафинотерапия – на больной сустав накладывают теплый парафин, стимулирующий приток крови к тканям.
Физиотерапия более эффективна в сочетании с лечебной гимнастикой. Чтобы восстановить подвижность и предупредить дальнейшую атрофию, разработаны специальные комплексы упражнений. Специалист обучает родителей, которые затем самостоятельно занимаются с ребенком.

Можно ли полностью вылечить заболевание?
Еще несколько десятилетий назад ювенильный артрит считался неизлечимым и практически всегда переходил в хроническую форму. В современной медицинской практике с расширением диагностических возможностей и появлением новых препаратов риск появления необратимых изменений гораздо ниже. Вероятность успеха повышается при ранней диагностике.
Профилактика
Для профилактики гонартритов следует соблюдать несложные рекомендации:
- Правильное питание, при этом из рациона исключают продукты, провоцирующие аллергию у ребенка.
- Одежда должна быть подобрана в соответствии с погодными условиями – вредно как переохлаждение, так и перегрев.
- Профилактика вирусных и инфекционных заболеваний.
- Полноценное лечение ОРВИ.
- Укрепление иммунитета – постепенное закаливание, витаминотерапия.
Как и любую другу болезнь, гонартрит у детей гораздо легче вылечить на начальных этапах развития – это значительно увеличивает шанс на полное выздоровление. Важно внимательно наблюдать за своим ребенком и не игнорировать подозрительные симптомы.
Автор: Юлия Хайманова, врач,
специально для Ortopediya.pro