Олигоартикулярный ювенильный ревматоидный артрит – Олигоартикулярный ювенильный ревматоидный артрит: симптомы и лечение
Ювенильный ревматоидный артрит. Олигоартикулярный вариант
Олигоартикулярный вариант
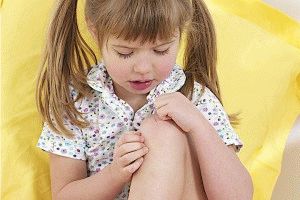
Составляет около 50% случаев. По классификации ILAR подразделяется на 2 варианта:1) персистирующий, при котором суставной синдром с дебюта и на протяжении всего периода заболевания протекает с поражением не более 4 суставов;
2) распространившийся, при котором первые 6 месяцев наблюдается олигоартикулярное поражение суставов, а в дальнейшем вовлекаются «новые» суставы. Субтип с ранним началом (50% случаев олигоартикулярного варианта)
• Развивается в возрасте от 1 года до 5 лет.
• Болеют преимущественно девочки (85%).
• Поражение суставов: артрит коленных, голеностопных, локтевых, лучезапястных суставов, часто асимметричный. В 25% случаев течение быстро развивается деструкция суставов.
• Иридоциклит у 30-50% больных. Лабораторные исследования: воспалительных изменений в крови может не быть; у 80% обнаруживают АНФ, РФ отрицательный.
Субтип с поздним началом (10-15% случаев)
• Встречается преимущественно у мальчиков (90%).
• Поражение суставов: асимметричный артрит суставов преимущественно нижних конечностей — пяточные области, суставы стоп, тазобедренные суставы, возможно поражение крестцово-подвздошных сочленений.
• У 5—10% развивается острый иридоциклит.
Лабораторные исследования: гипохромная анемия, невыраженный нейтрофильный лейкоцитоз (до 15-109/л), СОЭ выше 40 мм/ч. Повышена концентрация СРБ. Может быть АНФ в невысоком титре, РФ отрицательный. Высока частота обнаружения HLA-B27. Осложнения раннего и позднего олигоартикулярных вариантов ЮРА:
• асимметрия роста конечностей в длину;
• осложнения увеита: катаракта, глаукома, слепота;
• инвалидизация по состоянию опорно-двигательного аппарата, глаз.
Другие варианты ювенильного идиопатического артрита
Согласно классификации ILAR, к ювенильному идиопатическому артриту также относят артрит, сочетающийся с энтезитом, и псориатический артрит. • Артрит, сочетающийся с энтезитом: в эту категорию включают детей, у которых артрит сочетается с энтезитом или не менее чем с двумя из следующих критериев: боли в крестцово-подвздошных сочленениях; боли в позвоночнике воспалительного характера; наличие HLA-27; наличие в семейном анамнезе переднего увеита с болевым синдромом, спондилоартропатий или воспалительного заболевания кишечника; передний увеит, сопровождающийся болевым синдромом, покраснением глазного яблока или светобоязнью.• Псориатический артрит: в эту категорию включают детей с псориазом и артритом, детей с артритом и семейным анамнезом, отягощенным по псориазу у родственников первой линии родства, с дактилитом и другими поражениями ногтевой пластинки. Для характеристики артрита используют следующие критерии: возраст начала, характер артрита (симметричный или асимметричный), течение артрита (олиго- или полиартрит), наличие АНФ, увеита.
Диагностические критерии
Диагноз основывается на применении классификационных критериев ЮРА Американской ревматологической ассоциации, K)XA(EULAR) или ЮИА ILAR, которые представлены в таблице 2. В диагноз выносят вариант ЮРА, степень активности, позитивность/негативность по РФ, стадию рентгенологических изменений, функциональный класс, а также осложнения заболевания и терапии.Дифференциальная диагностика
Дифференциальная диагностика ЮРА рассматривается в таблице 3. Таблица 3. Дифференциальная диагностика ЮРА



Показания к консультации других специалистов
Окулист: все больные с поражением суставов, снижение остроты зрения.Эндокринолог: выраженный синдром Кушинга, нарушение роста. Отоларинголог: очаги хронической инфекции в носоглотке. Стоматолог, ортодонт: кариес, ксеростомия, нарушение роста челюстей, зубов и прикуса.
Фтизиатр: положительная реакция Манту, лимфаденопатия, в т.ч. патология внутригрудных лимфоузлов. Гематолог: тяжёлые системные проявления с гематологическими нарушениями. Ортопед: функциональная недостаточность суставов, нарушение роста костей в длину, подвывихи, разработка реабилитационных мероприятий.
Генетик: множественные малые аномалии развития, синдром дисплазии соединительной ткани.
Насонов Е.Л.
Опубликовал Константин Моканов
medbe.ru
Ювенильный идиопатический артрит в вопросах и ответах. Диагностика
1. Осмотр ревматологом. Бывает, родители обижаются: одному ребенку назначают всего три анализа для постановки диагноза, а другого полгода гоняют по исследованиям. Первые считают, что их недообследовали, а вторые — что их зря заставили потратить кучу денег. На самом деле объем диагностики зависит от симптомов, их продолжительности, от количества и места расположения вовлеченных в болезнь суставов. Если ко мне приходит ребенок, у которого симптомы болезни длятся два дня или поражен только один сустав, мне сложно сразу сказать, ЮИА это или нет, и круг диагностики будет широкий. Напротив, если у ребенка поражены несколько суставов или симптомы артрита длятся несколько месяцев — мне и обследования нужны по минимуму, больше для подбора терапии, чем для постановки диагноза.
2. Лабораторные тесты: ревматоидный фактор (РФ), антинуклеарный фактор (АНФ), биохимия крови — носят вспомогательный характер. Это как чаша весов: мы складываем плюсики в чашу весов диагноза — чем больше плюсиков, тем легче поставить ЮИА. До половины детей с ЮИА имеют абсолютно нормальные анализы крови и 95% имеют отрицательный РФ. Врачи не ревматологи уверены: артрит — это воспаление, значит, должны быть изменения в анализах. Приходит такой ребенок к педиатру, ему назначают клинический анализ крови, ну еще ревматоидный фактор и С-реактивный белок могут проверить. Результат — все в норме. Что говорит обычный доктор: «У тебя нет артрита, ищи ортопеда, мануального терапевта и т. п.». Я в этом плане успокаиваю родителей: ЮИА с нормальными анализами прогностически лучше, чем с плохими.
3. Главный маркер ЮИА — это повышение антинуклеарного фактора (АНФ 1:160 и выше), как признак «поломки, сбоя» в иммунной системе. Важно, чтобы анализ крови на АНФ проводился методом иммунофлюоресценции (с определением титра и типа свечения). Не все лаборатории способны делать АНФ, часто его заменяют на АНА (антинуклеарные антитела), который выполняется методом иммуноферментного анализа по другой, более дешевой, технологии. Но это не взаимозаменяемые тесты.
4. МРТ. Однозначное показание к проведению МРТ — это поражение одного сустава (истинный моноартрит): мы исключаем травму, хирургию, ортопедические заболевания, остеомиелит, туберкулез. Но качественный полноценный осмотр у части больных может выявить еще 2–3 воспаленных сустава, которые не заметили родители, и тогда надобность в МРТ резко падает.
5. УЗИ — это метод, который позволяет выявить наличие воспаления в суставе (жидкость, утолщенные синовиальные оболочки), но не даст ответа, какой это вариант артрита. Мы используем этот метод, как скрининговый (ориентировочный), а также для оценки степени выраженности воспаления. Результат сильно зависит от квалификации специалиста, который проводит УЗИ суставов. В идеале это должен быть ревматолог с сертификатом по ультразвуковой диагностике, но таких специалистов по пальцам пересчитать. Также важно знать детские ультразвуковые особенности суставов в норме и при патологии.
6. Костно-мозговая пункция выполняется для исключения заболеваний крови, в первую очередь лейкоза, которые могут напоминать системный артрит. Компьютерная томография — для поиска опухолей в грудной клетке, забрюшинном пространстве: лимфомы, нейробластомы, для исключения туберкулезного или иного поражения легких, поражения костей.
7. Диагностическая пункция сустава — необходима для уточнения характера артрита, например, наличие гноя типично для бактериального воспаления, а крови — для гемартроза, пигментного виллонодулярного синовита. В этих случаях проводится исследование жидкости — посев, микроскопия, исследование на туберкулез. Показанием к диагностической пункции является моноартрит.
Ювенильный идиопатический артрит: олигоартикулярный вариант
Согласно статистическим данным около 300 тысяч детей США страдают ювенильным идиопатическим артритом. В России – около 50 тысяч маленьких пациентов. Наиболее распространен олигоартикулярный вариант.
Что это такое?
Ювенильный идиопатический артрит нижних конечностей – обобщенное понятие для нескольких форм артрита, носящих хронический характер. Указанный вариант имеет схожие с остальными симптоматику, принципы лечения.
Причины возникновения артрита суставов до конца не изучены. Ведутся исследования в этом направлении, от болезни страдают дети. Специалисты выдвигают предположения. Некоторые ссылаются на плохую экологию. Другие – проявление наследственности.

Идиопатический артрит у ребёнка
Какой бы вариант заболевания не присутствовал, происходит поражение суставов с развитием воспалительных процессов. Нарушения в соединительной ткани приносят невыносимую боль малышу.
Факторы риска
В группу риска попадают дети:
- Если у близких родственников обнаружен ревматоидный, другой артрит.
- Если малыш с раннего детства часто болеет простудными, инфекционными заболеваниями.
У малыша с подобным признаком больше шансов перенести заболевание суставов, чем у остальных.
Симптоматика
Ювенильный идиопатический артрит имеет шесть основных форм, имеющих похожую симптоматику.
- Системный ювенильный идиопатический артрит.
- Олигоартикулярный идиопатический артрит.
- Ювенильный ревматоидный артрит.
- Псориатический артрит.
- Артрит, связанный с энтезином.
- Недифференцированный артрит.


Проблемы с суставами у детей
Общими симптомами при развитии артрита являются:
- Сильные боли в коленном суставе;
- Наличие припухлостей, отеков;
- Скованность в движениях сустава по утрам, к вечеру постепенно проходит.
Если рассматривать олигоартикулярный вариант развития, стоит отметить локализацию заболевания. Чаще поражению подвергаются небольшое количество суставов нижних конечностей. Пораженных суставов не больше четырех. Наличие воспаления говорит, что уместен этот вариант артрита. Кроме основной симптоматики заболевания, проявляющейся чаще болями, утренней скованностью движений, этому виду артрита свойственны воспаления радужной оболочки глаз.
При отсутствии лечения, которое может привести к развитию катаракты, глаукомы, в наиболее запущенном варианте наблюдается потеря зрения частично, полностью.
Диагностика
Выявление заболевания одинаково для детей, взрослых. Показателем развития артрита такой формы считается присутствие малокровия, наличие в крови лейкоцитов в большом количестве. Какой бы вид артрита не был, ревматоидный, ювенильный, любой другой, для диагностики используются одинаковые методы:
- Рентгеновское исследование;
- Лабораторные анализы.
Рентген дает составить картину о состоянии суставов в конкретный момент. Благодаря снимкам врач определяет наличие разрастаний, эрозий, эпифизов, сужения суставной щели. Определит наличие анкилоза, остеопороза.
На ранних стадиях по рентгеновским снимкам иногда невозможно назначить точный диагноз, для более точных выводов потребуются результаты лабораторных исследований. Они определят:
- Наличие лейкоцитов;
- Уровень СОЭ;
- Концентрация СРБ;
- РФ;
- Если присутствует олигоартикулярный вариант, важен показатель АНАТ.
Облегчить протекание болезни может ранняя диагностика, своевременное начало лечения. На ранних стадиях установка правильного диагноза сложнее, чем при наличии явных признаков. Идиопатический ревматоидный артрит детей – хроническое заболевание, требующее постоянных консультаций, наблюдений за состоянием суставов.
Установка диагноза проводится до 16 лет, первые признаки начинают проявляться после полугода. Важно исключить все болезни ребенка, которые приводят к развитию ювенильного идиопатического артрита. Врачи часто говорят, что этот вариант артрита заключает все разновидности такого заболевания, в том числе ревматоидный вариант.


Обращение с ребёнком к врачу
Прежде, чем назначить четкий диагноз, доктор сделает следующее:
- Подробно изучит историю болезней ребенка;
- Назначит лабораторные исследования;
- Отправит сделать рентгеновские снимки;
- Проведёт полный медицинский осмотр.
Методы лечения
Изучение ювенильного идиопатического артрита еще ведется, методики для лечения нет. При проведении терапии перед врачом стоят задачи:
- Купирование разрушительных процессов в суставах, других органах;
- Минимизация осложнений;
- Возврат ребенка к нормальной жизни в кругу сверстников.
Препараты, используемые в лечении, направлены на снижение болевых ощущений, воспалительных процессов в суставе. Лечение помогает нормализовать, увеличить подвижность суставов. Иногда при комплексной терапии в лечение внедряются мероприятия, процедуры, предупреждающие деформацию в поврежденных суставах, их разрушение.
Чтобы лечение было эффективным, участвует группа специалистов различных направлений: офтальмолог, хирург, ортопед, физиотерапевт, ревматолог.


Ребёнок у врача
Иногда для лечения артрита единственный вариант – хирургическое вмешательство. В таких случаях используются для замены специальные протезы, способные выполнять функции суставов. Благодаря хирургическим методикам, оборудованию можно восстановить внешний вид, подвижность стопы, колена.
Последствия развития артрита
Чаще из-за протекания в суставах ювенильного ревматоидного артрита, происходит появление, накопление амилоидоза – скопление в суставе белка, вытесняющего соединительные ткани, которые участвуют в построении клеток. Амилоиды в процессе не принимают участия, просто занимают место в суставе.
Результатом становится потеря способности органами, в том числе ногами, выполнять функции. Редко встречаются летальные исходы развития заболевания. Такое возможно при несвоевременном диагностировании, запоздалом лечении.
Спорт и артрит
Основной целью, стоящей перед врачами, родителями, считается возврат ребенка к нормальной жизни. Общение со сверстниками на равных условиях. Основной деятельностью ребенка считается спорт в любом проявлении – любительские игры, профессиональные занятия. Исключать занятия спортом не стоит.
Стоит контролировать степень нагрузок. Лучше предпочесть безопасный вариант занятия – плавание, прогулки на велосипеде. Такие виды положительно сказываются на состоянии суставов. Не стоит полностью избавлять ребенка от нагрузок. Это приведёт к психологической травме ребенка.
Реабилитация
После лечения ювенильного идиопатического артрита, олигоартикулярного ревматоидного варианта, стоит приложить усилия, чтобы не произошло повторное развитие. По этой причине стоит обеспечить ребенка регулярным санаторно-курортным лечением, особенно в период ремиссий. В период восстановления прописываются для ношения специальные приспособления – ортезы. Стоит использовать во время сна. Не будет лишней работа психолога с ребенком.
otnogi.ru
Ювенильный ревматоидный артрит: что нужно знать
Если Вас заинтересовала эта статья, то, вероятно, Ваши дети болеют ювенильным ревматоидным артритом. Она написана именно для Вас, для того, чтобы Вы могли больше узнать о ювенильный ревматоидный артрит и лучше понять диагностику и лечение этого редкого ревматического заболевания. Вместе с врачом, которому Вы доверяете, можно сделать лучший выбор для выздоровления Вашего ребенка. Важно понять, что раннее начало лечения помогает достичь периода стихания болезни и предотвратить серьезным изменениям в суставах.
Ювенильный ревматоидный артрит иногда длится очень долго, на протяжении многих лет. Периоды обострений болезни чередуются с периодами ее стихания, что в сердцах родителей больного ребенка отражается надеждами и разочарованиями.
Ревматическое заболевание ребенка создает проблемы для всей семьи больного. Не только ребенок, болеющий ЮРА, нуждается в помощи специалистов. Целая семья нуждается в поддержке для получения общей победы над болезнью, для оптимистического трактовка ситуации и уверенности в будущем.
Что такое ревматические заболевания?
Понятие ревматического заболевания объединяет группу болезней, которые сопровождаются болями и воспалением в суставах, связках, костях, мягких тканях. Большинство ревматических болезней начинаются во взрослом возрасте. Однако некоторые из них могут возникать и у детей.
высыпания у больных ЮРА
Жалобы детей на боль в суставах очень частыми. Около 5-10% детей школьного возраста выражают жалобы по этому поводу. Однако в большинстве случаев ребенок не ревматического заболевания. Это так называемые «боли роста», которые наблюдаются у маленьких детей и чаще всего проявляются болями в коленных суставах. «Боли роста» могут быть достаточно сильными и продолжаться долго — месяцами, неделями, годами. Эти боли не является признаком повреждения суставов и проходят без последствий.
Ревматические повреждения суставов у детей имеют воспалительный характер.
Главным проявлением ревматического заболевания у ребенка есть воспаление сустава (суставов), то есть появление артрита. Внутри «воспаленного» сустава накапливается жидкость, которую называют выпотом. Артрит проявляется припухлостью сустава, ощущением боли, ограничением движений в нем. В результате развития воспаления в суставах возникают проблемы при движениях, а именно — при захвате предметов, писании, ходьбе. При воспалении многих суставов может развиваться ограничения общей подвижности ребенка.
Различают две большие группы заболеваний, которые проявляются воспалением суставов, — острые и хронические артриты. Существенная разница между этими заболеваниями заключается в том, что при остром артрите воспалительный процесс быстро проходит, а структуры сустава остаются невредимыми. При хроническом воспалении сустава риск серьезного его повреждения, вплоть до полного разрушения.
Чаще развиваются острые ревматические заболевания. Основной причиной их развития в основном являются вирусные инфекции, например, вирус краснухи или такие бактерии, как стрептококк, иерсиния, сальмонелла. Острые ревматические заболевания имеют доброкачественное течение и продолжаются от нескольких дней до нескольких недель. Лечение в этом случае обеспечивает полное выздоровление.
Хронические ревматические повреждения могут иметь инфекционный провоцирующий фактор, однако инфекция не является непосредственной причиной артрита. В большинстве случаев хроническое воспаление суставов начинается по неизвестным внешние причины. Иногда заболевание начинается очень скрытно, развивается медленно, что затрудняет его диагностику.
суставы у больных ЮРА
Наиболее распространенным хроническим ревматическим заболеванием суставов в детском возрасте является ювенильный ревматоидниий артрит (ЮРА). Ювенильный ревматоидный артрит — это хроническое заболевание, которое сопровождается постоянным воспалением одного и более суставов невыясненной причине, что длится более шести недель.
Каковы причины развития ЮРА?
Несмотря на современные достижения в медицине, невыясненными остаются причины развития ЮРА. Исследования последних лет свидетельствуют о роли многих факторов в развитии этого заболевания. Существуют сведения о врожденной склонности к ревматического (аутоиммунного) заболевания. Это подтверждено данными о участившиеся случаи такой болезни в одной семье. Однако склонность к ревматического заболевания не является пусковым механизмом и непосредственной причиной его возникновения.
Многие люди являются носителями генетической предрасположенности к ревматических болезней, однако никогда не болеют них. Вирусы и бактерии считаются «провокаторами» развития ревматических болезней. Вследствие неадекватной реакции иммунной системы на эти возбудители развивается воспалительный процесс в суставах, связках, а иногда во внутренних органах. Развиваются так называемые аутоиммунные болезни, которые возникают вследствие агрессивного воздействия иммунной системы на собственные органы из-за потери иммунитета различать «свои» и «чужие» клетки и ткани. Нередко начало ревматического заболевания наблюдают после перенесенной вирусной или бактериальной инфекции. Однако необходимо подчеркнуть, что ЮРА — неинфекционное заболевание, поэтому противоинфекционное лечения в этом случае больному ребенку не помогает. Ученые считают, что ЮРА является многофакторным заболеванием, которое развивается в результате сочетания генетической предрасположенности и воздействия факторов внешней среды. Однако точные механизмы развития ЮРА еще неизвестны.
Как распознать ЮРА у маленького ребенка?
Главным проявлением ЮРА является артрит, который проявляется отеком одного или нескольких суставов, повышенной температурой кожи над суставом, ограничением движений и болью в нем. Типичным признаком воспаления в суставе является утренняя скованность, которая возникает после длительного отдыха, особенно утром. Для уменьшения боли ребенок предоставляет концовке положение, в котором боль является наименьшим, а это — среднее положение между согнутой и разогнутой концовкой. Длительное пребывание в этом вынужденном положении приводит к сгибательных контрактур и мышечной атрофии конечности (фиксированное положение конечности).
У маленького ребенка не всегда можно заметить воспаление в суставе, поскольку оно проявляется лишь легким отеком вокруг сустава. Даже очень внимательные родители могут не обратить внимание на начало появления артрита. Иногда только такие изменения, как хромота, вынужденное положение конечности с пораженным суставом, ограничение движений в суставе, появление проблем при одевании, письме, рисовании, приеме пищи, отказ от игр могут свидетельствовать о начале заболевания сустава и вызвать подозрение у родителей.
Лучше всего можно обнаружить воспаление, когда в расслабленном состоянии проверять объем движений в суставе. В это время необходимо внимательно наблюдать за реакцией ребенка на движения в суставах. Появление боли при движениях в воспаленном суставе будет сопровождаться плачем, отрицательной реакцией ребенка, сопротивлением при движении в нем.
Что происходит в суставе больного ЮРА?
Сустав формируется из двух костно-хрящевых поверхностей, покрытых с каждой стороны синовиальной оболочкой. Для движения в суставе необходимо наличие синовиальной щели между этими поверхностями. В ней есть синовиальная жидкость, которая служит смазкой для движений в суставе. При ЮРА развивается воспаление синовиальной оболочки сустава. Постоянный воспалительный процесс в этой оболочке ведет к отеку, а впоследствии — к повреждению структур, которые она покрывает, а именно суставного хряща и кости. В результате хронического воспаления происходит образование костных эрозий, сужение межсуставной пространства, вплоть до полного соединения двух суставных поверхностей. Это становится причиной полного обездвиживания сустава.
Клинические формы ЮРА у детей?
В мире пользуются различными названиями ювенильного ревматоидного артрита. В Украине применяют термин ювенильный ревматоидный артрит (ЮРА). С 1997 года в детской ревматологии термин «ЮРА» изменено на более новый — ювенильный идиопатический артрит. Термин «идиопатический» означает, что причина заболевания неизвестна, а «ювенильный» — что заболевание начинается в детском возрасте.
ЮРА объединяет все формы хронического артрита неизвестной причине у детей при отрицании других известных заболеваний суставов детского возраста. На сегодня существует семь вариантов (видов, форм) течения ЮРА: системный, олигоартрит, полиартрит с отрицательным ревматоидным фактором, полиартрит с положительным ревматоидным фактором, артрит, ассоциированный с энтезитом, псориатический артрит, другие артриты. Эти формы ЮРА различают на основании таких особенностей заболевания, как возраст начала болезни, пол, количество и характер повреждения суставов в первые шесть месяцев болезни, результатов проведенных лабораторных исследований.
Системный ЮРА
Это тяжелый вариант течения ЮРА, который наблюдают у 10% больных детей. При системном ЮРА поражаются не только суставы, но и другие органы: сердце, легкие, печень, селезенка, лимфатические железы. Системный ЮРА начинается в возрасте 2-5 лет. Мальчики и девочки болеют с одинаковой частотой. Основным проявлением системного ЮРА является высокая лихорадка, которая длится неделями, а иногда и месяцами. Болезнь начинается с лихорадки, сопровождающейся появлением распространенного высыпания на теле в виде красных пятен.
Клинические формы ЮРА у детей?
В мире пользуются различными названиями ювенильного ревматоидного артрита. В Украине применяют термин ювенильный ревматоидный артрит (ЮРА). С 1997 года в детской ревматологии термин «ЮРА» изменено на более новый — ювенильный идиопатический артрит. Термин «идиопатический» означает, что причина заболевания неизвестна, а «ювенильный» — что заболевание начинается в детском возрасте.
ЮРА объединяет все формы хронического артрита неизвестной причине у детей при отрицании других известных заболеваний суставов детского возраста. На сегодня существует семь вариантов (видов, форм) течения ЮРА: системный, олигоартрит, полиартрит с отрицательным ревматоидным фактором, полиартрит с положительным ревматоидным фактором, артрит, ассоциированный с энтезитом, псориатический артрит, другие артриты. Эти формы ЮРА различают на основании таких особенностей заболевания, как возраст начала болезни, пол, количество и характер повреждения суставов в первые шесть месяцев болезни, результатов проведенных лабораторных исследований.
Системный ЮРА
Это тяжелый вариант течения ЮРА, который наблюдают у 10% больных детей. При системном ЮРА поражаются не только суставы, но и другие органы: сердце, легкие, печень, селезенка, лимфатические железы. Системный ЮРА начинается в возрасте 2-5 лет. Мальчики и девочки болеют с одинаковой частотой. Основным проявлением системного ЮРА является высокая лихорадка, которая длится неделями, а иногда и месяцами. Болезнь начинается с лихорадки, сопровождающейся появлением распространенного высыпания на теле в виде красных пятен.
Во время эпизодов подъема температуры ребенок становится вялым и апатичным. После нормализации температуры общее состояние ребенка быстро нормализуется. У этих больных обнаруживают увеличение лимфатических узлов, печени, селезенки. У каждого третьего ребенка развивается воспаление оболочки сердца (перикардит) или легких (плеврит). Эти изменения можно обнаружить при ультразвуковом обследовании сердца и легких.
Системный ЮРА
- начало до шести лет
- девочки = мальчики
- высокая лихорадка> 2 недель
- высыпания на коже
- увеличение печени и селезенки
- воспаление сердечной сумки, сердечной мышцы и легких
- артрит
Дети жалуются на боли в суставах, мышцах. Часто воспаление суставов отсутствует в начале болезни и развивается позже, иногда через шесть месяцев — один год от начала болезни.
При системной форме ЮРА могут быть повреждены несколько или много больших и малых суставов. В результате повреждения суставов шейного отдела позвоночника у детей часто наблюдают боли в этом отделе позвоночника. При длительном течении болезни могут развиваться тяжелые повреждения тазобедренных суставов.
Системный артрит, как правило, протекает с периодами обострения и стихания (ремиссии) болезни. У половины больных системные проявления могут исчезать, остаются только проявления воспаления суставов.
Олигоартикулярный ЮРА (олигоартрит)
Олигоартикулярный ЮРА (от олиго — немного) характеризуется повреждением менее пяти суставов в первые шесть месяцев болезни и отсутствием системных проявлений. Олигоартрит составляет 50% от всех вариантов ЮРА и начинается у детей до шести лет. В 70% случаев болеют девочки.
У больных с олигоартрите наблюдают несимметричное повреждения крупных суставов. Очень часто более выраженным является повреждение суставов одной стороны тела.
Чаще всего повреждаются коленные и голени ступни суставы. Артриты могут развиваться в локтевом суставах, лучевой-запястных, суставах кистей рук и стоп. У 40% больных с олигоартикулярним ЮРА обнаруживают воспаление только одного сустава.
При олигоартрите высок риск развития воспаления глаз — хронического иридоциклита. В некоторых случаях повреждения глаз может протекать скрыто, то есть, без жалоб. Вовремя распознан и нелеченный иридоциклит может вызвать потерю зрения. Поэтому важны регулярные обзоры офтальмологом с применением щелевой лампы.В диагностике этого вида ЮРА помогают лабораторные исследования с выявлением антинуклеарных антител (АНА), которые являются положительными в 70% случаев. Выявление АНА свидетельствует о более тяжелое течение заболевания и высокий риск развития иридоциклита. Однако отсутствие АНА не возражает диагноза ЮРА.
Различают олигоартрит персистирующий и распространенный.
Олигоартрит персистирующий ограничивается повреждением одних и тех же суставов через шесть месяцев от начала болезни.
Олигоартикулярный ЮРА
- начало <шести лет девочки> мальчики
- асимметричные артриты (коленные, голени ступни)
- хронический иридоциклит
- антинуклеарные антитела в 70-80% положительные
Олигоартрит распространенный характеризуется захватом (распространением) заболевания на другие суставы через шесть месяцев от начала заболевания.
Полиартикулярний ЮРА (полиартрит)
Полиартикулярний ЮРА (от поле — много) характеризуется повреждением пяти и более суставов в течение первых шести месяцев заболевания.
Различают два подтипа полиартикулярного ЮРА: с отрицательным ревматоидным фактором (РФ) и с положительным РФ. Выделяют эти подтипы болезни на основании проведения лабораторных исследований с выявлением определенных аутоантител в крови, которые называют ревматоидным фактором.
Полиартрит, РФ отрицательный (полиартрит, серонегативный) развивается у 15-20% больных ЮРА. Полиартрит с отрицательным РФ может начинаться в любом возрасте. Девочки болеют чаще мальчиков. Основной его чертой является симметричное повреждения большого количества — около 8-10 суставов. Воспалительный процесс обнаруживают в локтевом, лучевой-запястных, тазобедренных, коленных, голеностопного, плечевых и мелких суставах кистей рук и стоп. Иногда в воспалительный процесс вовлекаются суставы шейного отдела позвоночника и суставы челюсти. Могут быть также повреждены сухожилия и связки.
Из-за повреждения большого количества суставов у этих больных наблюдают общее ограничение движений, измененную ходу. Чтобы сохранить нормальную подвижность суставов у ребенка, необходимо своевременно начать ее лечение.
Повреждения глаз у больных при серонегативном полиартрите обнаруживают редко. Но эти больные также нуждаются в наблюдении у офтальмолога.
В общем ход полиартрита у детей имеет доброкачественный характер, в отличие от взрослых.
Полиартрит, РФ положительный случается у 5% больных ЮРА. Это очень редкий вариант течения ЮРА, который считается аналогом взрослого ревматоидного артрита (РА) — так называемый раннее начало взрослого ревматоидного артрита у детей с симметричными повреждениями крупных и малых суставов. Вместе с повреждением суставов могут развиваться воспаление сухожилий. Полиартритом с положительным РФ чаще болеют девочки подросткового возраста (старше 10 лет).
Полиартрит, ревматоидный фактор — положительный
- начало> 10 лет
- девочки> мальчики
- симметричные артриты крупных и малых суставов
- ревматоидный фактор положительный
- антинуклеарные антитела у 50% положительные
Полиартрит, ревматоидный фактор — отрицательный
- начало — разный возраст
- девочки> мальчики
- симметричные артриты крупных и малых суставов
- ревматоидный фактор отрицательный
Энтезит-ассоциированный артрит
- начало> 8 лет
- мальчики> девочки
- асимметричные артриты
- Энтезит
- острый иридоциклит
- сакроилеит
Очень важно вовремя распознать эту форму ЮРА, поскольку ход такой формы заболевания является очень тяжелым и уже через несколько месяцев могут развиться серьезные повреждения суставов.
Артрит, ассоциированный с энтезитом
Артрит, ассоциированный с энтезитом, развивается у ребят школьного возраста и проявляется воспалением преимущественно одного или двух суставов. Особенностью этой формы ЮРА является воспаление сухожилий в месте крепления к кости (энтезиты).
Чаще всего повреждаются коленные и голени ступни суставы. Нередко развивается воспаление в тазобедренном суставе. Поврежденными могут быть суставы отдельных пальцев рук или стоп, локтей, плечо, лопатку суставы.
Можно наблюдать воспаление ахиллова сухожилия и сухожилий задней и нижней поверхности стопы. Это объясняет жалобы больных на боли в пятках и стопах.
Второй особенностью этой формы ЮРА является развитие воспаления глаз (иридоциклита), что проявляется резкой болью в глазах, покраснением и слезотечением.
- псориатический артрит
- начало — разный возраст
- девочки> мальчики
- преимущественно асимметричный артрит
- псориаз кожи
- семейный псориаз
- повреждения ногтей
Третья особенность энтезит-артрита — частое повреждение суставов позвоночника и таза. Тяжесть заболевания определяет появление воспаления подвздошно-крестцового отдела позвоночника (сакроилеита). Сакроилеит может проявляться болями в этой области, иногда распространяется в бедро.
Артрит, ассоциированный с энтезитом, может переходить во взрослом возрасте в болезнь Бехтерева (анкилозирующий спондилит). Речь идет о болезни с воспалением суставов всего позвоночника и формированием его общей штивности. Считают, что в 80-90% случаев энтезит-ассоциированный артрит переходит в болезнь Бехтерева.
Энтезит-ассоциированный артрит характеризуется четко выраженной генетической предрасположенностью. Считается, что в каждой третьей семье больного с этим вариантом ЮРА есть родственники с подобными ревматическими заболеваниями. Эта генетическая предрасположенность характеризуется наличием положительного HLA B27. HLA B27 — это врожденная генетический признак, который в Украине выявляют у 8-10% здоровых людей. Изолированное выявление HLA B27 не подтверждает это ревматическое заболевание. Для его развития необходимы внешние воздействия на организм. У 80-90% детей с энтезит-артритом оказывают положительное HLA B27.
Псориатический артрит
Псориатический воспаление суставов развивается примерно у каждого третьего больного с псориазом кожи. У детей, как правило, сначала появляется воспаление суставов, а псориатические изменения на коже — только через несколько лет. Заподозрить псориатический артрит можно тогда, когда в семье есть случаи псориаза. Псориатический артрит детского возраста протекает с несимметричным воспалением суставов. Типичны поражения одного пальца стопы или руки. Такие воспаления называют дактилит (рис. 12-13). У некоторых детей развивается воспаление многих суставов.
Какие лабораторные обследования важны?
Лабораторные исследования помогают в подтверждении диагноза и в проведении динамического наблюдения за больными с ЮРА. Важно не преувеличивать значение результатов лабораторного обследования для диагностики этого заболевания.
Для подтверждения диагноза ЮРА используют несколько лабораторных исследований. К сожалению, не существует универсального лабораторного исследования, которое могло бы поставить окончательный диагноз: подтвердить или опровергнуть наличие заболевания. Среди важных лабораторных исследований для диагностики ЮРА является выявление антинуклеарных антител (АНА), которые чаще всего обнаруживают при олигоартрите. Подтвердить диагноз энтезит-артрита помогает выявление генетического маркера HLA B27. Исследования ревматоидного фактора помогает только для подтверждения серопозитивного ЮРА, который в детском возрасте случается чрезвычайно редко.
Исследование показателей острой фазы воспаления (ранее называли «Ревмопробы») помогают определить степень активности воспалительного процесса и тяжести болезни при ЮРА. До сих обследований относятся определение уровня скорости оседания эритроцитов (СОЭ), с-реактивного белка (СРБ). У больных с проявлениями активного ревматического заболевания в крови обнаруживают увеличение количества лейкоцитов (белых кровяных клеток), тромбоцитов (кровяных пластинок), снижение уровня гемоглобина (анемия). Причина развития анемии заключается в развитии нарушений в обмене железа. На фоне нормализации воспалительного процесса при ЮРА происходит повышение уровня гемоглобина.
Может болезнь влиять на рост больного ЮРА?
Хронические заболевания ведут к задержке роста. Это касается и ЮРА. Степень задержки роста зависит от тяжести ЮРА.
Такие легкие формы ЮРА, как олигоартрит, не влияют на темпы роста. Наибольшее влияние на снижение темпов роста имеет тяжелая форма ЮРА — системная. В таком случае ребенок вырастает не более чем на 1-2 см в год. Чем дольше продолжается активный воспалительный процесс, тем сильнее отстают в росте от своих сверстников больные ЮРА. После достижения ремиссии заболевания дети быстро восстанавливают темпы роста, догоняя своих ровесников. Темпы роста больного с ЮРА является показателем тяжести самого заболевания. Замедление темпов роста может вызвать лечения, в частности применение ГКС. Важным является снижение дозы или отмена этих медикаментов после достижения периода ремиссии.
Кроме оценки темпов общего роста, у больного с ревматическими заболеваниями необходимо оценивать темпы локального роста костей. Зоны роста в костях расположены у сустава, а при ЮРА здесь злокализований воспалительный процесс, имеющий непосредственное влияние на рост самой кости. Наблюдают как замедление темпов роста отдельных костей, так и ускорения.
У старших детей воспаление мелких суставов кистей рук и стоп приводит к укорочению конечности. Это обусловлено быстрым закрытием зон роста.
Существует связь между степенью физической нагрузки и темпами роста костей. То есть ежедневная нагрузка на кисти рук и стоп стимулирует нормальный рост. Если такая связь нарушается и стопа или кисть имеет недостаточная физическая нагрузка, то происходит замедление роста. Например, при ходьбе нагружается стопа. Однако при наличии воспалительного процесса в тазобедренном, коленном или голеностопном суставе больной предохраняет эту конечность от нагрузки. Поэтому стопа начинает отставать в темпах роста.
Почему нужно регулярно обследоваться у офтальмолога?
Хотя ЮРА является болезнью суставов, однако могут повреждаться внутренние органы и глаза. Повреждение глаз может развиваться как в начале заболевания, так и позже. Важны регулярные обследования у офтальмолога.
Повреждения глаз у больных ЮРА воспалительный характер и проявляется иридоциклитом или увеитом. Воспаление начинается в переднем отделе глаза, поэтому в передней камере глаза появляется жидкость с воспалительными изменениями (рис. 14). Воспаление глаза может вызвать появление спаек (сращение) между радужкой и хрусталиком, которые называют задними синехиями. Эти изменения являются причиной обездвиживания цилиарной мышцы, а соответственно и зрачки — отверстия в центре радужки. Цилиарная мышцу в здоровом глазу меняет положение радужки в зависимости от количества света, попадающего на зрачок. В результате появления синехий у больного с иридоциклитом происходит обездвиживание радужки, в результате чего развиваются неспособность реагировать на свет и потеря зрения.
Повреждения глаз у больных ЮРА может проявляться как дистрофия роговицы и помутнение хрусталика, тоже становится причиной снижения зрения.
Иридоциклит у детей, больных ЮРА, развивается нечасто. Как правило, такое повреждение глаз появляется у детей с олигоартрите. Часто у детей с ЮРА и иридоциклитом жалоб нет. Только обследование с помощью щелевой лампы окулистом могут обнаружить эти изменения. Рекомендуют проводить обследование глаз раз в 3 месяца. Если иридоциклит не развился в течение первых 3-4 лет, то контрольные обследования можно проводить реже.
Появление иридоциклита при энтезит-ассоциированном артрите сопровождается слезотечением, покраснением глаз и резкой болью в глазах.
Какой прогноз у детей, больных ЮРА?
ЮРА различают как по вариантам течения, так и по тяжести течения. В общем прогноз ЮРА у детей является благоприятным по сравнению с прогнозом для взрослых, страдающих ревматоидным артритом. Лечение дает возможность большинству детей с ЮРА достичь ремиссии (затихания) болезни. Прогноз ЮРА зависит от тяжести и формы течения, а также от времени начала лечения. Чем раньше было начато лечение, тем лучшим является прогноз болезни. Речь идет об одновременном начале медикаментозного лечения и применения лечебной физкультуры. Если лечение было начато вовремя, то можно предотвратить развитие хронических повреждений и деформаций суставов у большинства больных.
Достижения медицины в течение последних десяти лет существенно улучшили возможности лечения ревматических болезней, а соответственно, и прогноз для больных ЮРА.
medictionary.ru
Ювенильный ревматоидный артрит у детей: симптомы, лечение, причины

Ювенильный ревматоидный артрит – это сложная системная болезнь, характерной особенностью которой является воспалительное поражение суставов. Вся тяжесть патологии заключается в том, что у больного высокие шансы получить пожизненную инвалидность. У взрослых эта патология встречается в другой форме.
Что представляет собой заболевание
Важно знать! Врачи в шоке: “Эффективное и доступное средство от АРТРИТА существует…” Читать далее…
Итак, заболевание развивается у детей до 16 лет, поэтому он и имеет такое название. Среди всех болезней суставов ревматоидный артрит занимает одно из первых мест. В мире всего 1% детей с таким поражением скелета. Эта патология в основном провоцирует необратимые последствия не только в суставах, но и во внутренних органах.
Заболевание имеет аутоиммунный характер, поэтому лечение является пожизненным. Полностью избавиться от ювенильного ревматоидного артрита невозможно. Точной причины его возникновения специалисты тоже определить пока не могут. Однако уже можно сказать, какие факторы провоцируют его обострение.
Нужно отметить, что заболевание чаще диагностируется у девочек. Кроме того, чем позже оно начнет свое развитие, тем труднее его лечить.

Как развивается ювенильный ревматоидный артрит
Заболевание провоцирует гуморальный иммунитет. Дело в том, что в синовиальной оболочке сустава происходят патологические изменения, вследствие которых нарушается микроциркуляция крови, происходит постепенное разрушение твердых тканей. В этом случае в пораженных сочленениях вырабатываются измененные иммуноглобулины.
Защитная система начинает усиленно вырабатывать антитела, которые и атакуют собственные ткани организма. Из-за этого и начинает развиваться воспалительный процесс, устранить который практически невозможно. Он является хроническим и постоянно поддерживается иммунитетом.
Посредством кровеносной и лимфатической системы антигены распространяются по всему организму, поражая другие структуры.
Классификация заболевания
Юношеский, или ювенильный, ревматоидный артрит – это очень сложная и опасная болезнь. У взрослых она может развиваться медленнее. Лечение патологии должно начинаться незамедлительно – сразу после того, как будут описаны симптомы пациента и проведена дифференциальная диагностика.
Естественно, следует также рассмотреть, какие виды заболевания существуют:
По типу поражения:
- Суставной. Этот ювенильный (юношеский) артрит характеризуется тем, что основной воспалительный процесс локализуется только в суставах, не затрагивая другие структуры.
- Системный. В этом случае патология дополнительно распространяется и на внутренние органы. Эта форма ревматоидного артрита является очень тяжелой и опасной. Она зачастую приводит к стойкой инвалидности.
По распространению поражения:
- Ювенильный олигоартрит (олигоартикулярный). Он характеризуется тем, что у ребенка поражается не больше 4-х суставов. При этом поражаются не только крупные, но и мелкие сочленения. Диагностируется такой ювенильный ревматоидный артрит у детей старше 1 года. Данная форма болезни также может ограничиваться поражением только нескольких суставов, но в некоторых случаях она прогрессирует и распространяется.
- Ювенильный полиартрит. Тут патология поражает верхние и нижние конечности. Количество больных суставов — больше 5-ти. При этом поражаться могут также шейные и челюстные суставы. Чаще всего такой ювенильный артрит встречается у девочек. Лечение болезни в основном производится в стационаре.
По скорости прогрессирования:
- Медленный.
- Умеренный.
- Быстрый.
Узнайте больше о заболевании из данного видео:
По иммунологическому признаку:
- Ювенильный серонегативный ревматоидный артрит. Его особенностью является то, что в крови ревматоидный фактор не обнаруживается.
- Ювенильный серопозитивный ревматоидный артрит. Этот тип заболевания является более тяжелым. При этом обнаружить его можно при помощи наличия ревматологического маркера в крови.
По характеру течения:
- Реактивный (острый). Это злокачественная форма заболевания, которая быстро прогрессирует. Прогноз в этом случае неблагоприятный.
- Подострый. Он характеризуется медленным развитием и течением. Обычно сначала поражает только одну сторону тела. В дальнейшем патологический процесс охватывает и другие суставы. В этом случае прогноз благоприятный, так как болезнь поддается лечению.
Ювенильный ревматоидный артрит может проявляться по-разному. Однако в любом случае его лечение является необходимым, сложным и пожизненным.
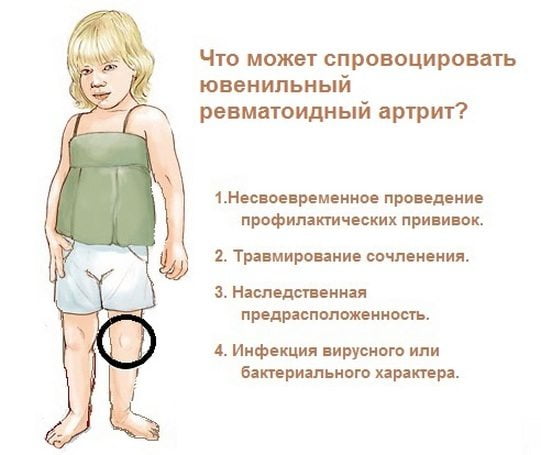
Какие факторы провоцируют заболевание
Несмотря на то что точные причины, вызывающие это заболевание, не установлены до сих пор, можно определить те факторы, которые могут запустить патологический механизм:
- Несвоевременное проведение профилактических прививок.
- Травмирование сочленения.
- Наследственная предрасположенность.
- Инфекция вирусного или бактериального характера.
- Общее переохлаждение организма.
- Продолжительное влияние прямых солнечных лучей.
Симптоматика патологии
Ювенильный ревматоидный артрит проявляется по-разному. Все зависит от его типа. Можно выделить следующие симптомы этого заболевания суставов:
- Достаточно сильные болевые ощущения вокруг сочленения, а также скованность во время движения (особенно в утреннее время).
- Покраснение кожи в области поражения.
- Припухлость сустава.
- Ощущение тепла в пораженном сочленении.
- Боль в суставе чувствуется не только во время движения, но и в состоянии покоя.
- Конечности не могут сгибаться нормально, а в суставах наблюдается появление подвывихов.
- Возле ногтей появляются коричневые пятна.
Эти симптомы являются основными и общими для всех форм патологии. Однако для каждого типа заболевания характерны дополнительные признаки:
Реактивный ювенильный артрит проявляется так:
- Повышение общей температуры.
- Специфическая аллергическая сыпь.
- Увеличение селезенки и печени, а также региональных лимфатических узлов.
- Симптомы этого заболевания являются двусторонними.

Подострый ювенильный артрит у детей имеет следующие клинические признаки:
- Болевые ощущения характеризуются невысокой интенсивностью.
- В области сустава появляется припухлость, а его функциональность серьезно нарушается.
- По утрам у ребенка, так же, как и у взрослых, чувствуется скованность в движениях.
- Небольшое повышение температуры тела, которое появляется крайне редко.
- Слабое увеличение лимфоузлов, при этом селезенка и печень практически не меняют свои размеры.
Олигоартикулярный юношеский артрит имеет такие клинические симптомы:
- Односторонний характер воспаления в суставах.
- Задержка роста ребенка.
- Воспаление внутренних оболочек глазных яблок.
- Асимметричное расположение конечностей.
- Катаракта.
Кроме того, ревматоидный ювенильный артрит сопровождается выраженной слабостью в мышцах, анемией и бледностью кожи. Особой опасностью отличается именно системный вид заболевания.
Диагностика заболевания
Диагностика ревматоидного артрита у детей такого типа должна быть дифференциальной. Чтобы определить заболевание необходимы такие методы исследования:
- Лабораторные анализы крови, которые дадут возможность определить уровень СОЭ, наличие ревматоидного фактора.
- Рентгенография пораженных суставов, которая позволит определить степень развития заболевания, состояние костной и хрящевой ткани.
- УЗИ внутренних органов.
- Сбор подробного анамнеза, который позволит установить наследственную предрасположенность.
- Исследование глазного дна.
- Внешний осмотр больного с фиксацией его жалоб.
Так как ювенильный хронический артрит имеет неспецифические симптомы, то определить его может только дифференциальная диагностика. От ее качества во многом зависит эффективность лечения.
Об особенностях лечения болезни без таблеток смотрите в видео ниже:
Особенности лечения
Ревматоидный ювенильный идиопатический артрит – это сложное заболевание, которое требует комплексного подхода. Терапия призвана не только снять болевой синдром и проявления воспалительной реакции суставов, но и минимизировать последствия патологии.
Кроме самого лечения, ребенку нужно обеспечить нормальный двигательный режим. Естественно, и взрослые (родители), и дети должны соблюдать рекомендации докторов. Ребенку придется научиться жить с этой болезнью. Полного обездвиживания суставов у детей допустить нельзя, так как это только усугубит его состояние и спровоцирует быстрое развитие патологии.
То есть малышу нужно двигаться, но в меру. Например, полезными для него будут пешие прогулки по ровной дороге, езда на велосипеде без лишней нагрузки, плавание. Нельзя прыгать, бегать и падать. Если наступила фаза обострения ревматоидного артрита, то ребенку необходимо стараться держаться подальше от прямых солнечных лучей, не переохлаждаться.
Основу лечения составляет медикаментозная терапия:
- Нестероидные противовоспалительные средства — Пироксикам, Индометацин, Диклофенак, Напроксен, Ибупрофен. Эти препараты нужно принимать после еды. Если необходимо обеспечить быстрый обезболивающий эффект, то доктор может изменить время приема препаратов. После того как ребенок принял таблетку, ему нужно двигаться в первые 10-15 минут, чтобы не развивался эзофагит. НПВС не могут остановить процесс разрушения сустава, они только избавляют от боли и другой неприятной симптоматики.
- Глюкокортикостероиды — Преднизолон, Бетаметазон. Так как ювенильный идиопатический артрит характеризуется сильными болевыми ощущениями, то для быстрого достижения противовоспалительного эффекта используются именно эти средства. При этом лекарство быстро выводится из организма. Однако кортикостероиды имеют большое количество побочных эффектов. Поэтому длительное время их использовать нельзя.
- Иммуносупрессивные препараты — Метотрексат, Циклоспорин, Лефлуномид. Эти лекарства угнетают работу защитной системы организма, поэтому их основная направленность – защита суставов от разрушения. Принимать эти средства при ювенильном ревматоидном артрите необходимо длительное время, на что они и рассчитаны. Однако частота их применения невелика. Ребенку нужно будет пить такие лекарства не более 3 раз в неделю. При этом назначаются препараты с учетом особенностей организма и развития патологии.

Лечить ревматоидный хронический артрит (олигоартикулярный или пауциартикулярный) можно и при помощи немедикаментозных способов:
- ЛФК. Она имеет огромное значение для улучшения двигательной активности ребенка. Такое лечение необходимо производить ежедневно. Естественно, упражнения часто выполняются с помощью взрослого, так как нагрузка на суставы противопоказана. Лечить ревматоидный хронический артрит у детей лучше ездой на велосипеде по ровной дороге, а также при помощи плавания.
- Физиотерапевтическое лечение. Педиатрия в этом случае делает акцент именно на такой терапии, так как она улучшает эффект медикаментозных препаратов. Рекомендации врачей в этом случае таковы: электрофорез с Димексидом, магнитная терапия, инфракрасное облучение, парафиновые аппликации, грязелечение, криотерапия и лазерная терапия. Если лечить ревматоидный хронический артрит такими методами, то прогноз может быть хорошим. Уменьшается интенсивность симптомов, меняется иммунный статус, расслабляются мышцы, вследствие чего суставам возвращается их полная функциональность. Некоторые процедуры способствуют уменьшению воспалительного процесса.
- Массаж. Ювенильный идиопатический артрит характеризуется тем, что периодически, причем достаточно часто, у больного случаются периоды обострения. Физиотерапевтическое лечение в этом случае ограничено. Массаж можно использовать только в период ремиссии. Эта процедура полезна тем, что позволяет восстановить нормальное кровообращение в мышцах и суставах. При этом все движения должны быть такими, чтобы не оказывать какой-либо нагрузки на сочленение.
В некоторых случаях ревматоидный ювенильный хронический артрит лечится при помощи оперативного вмешательства. Операция применяется только в крайнем случае, когда в суставах наблюдаются сильные изменения, существенно ограничивающие его подвижность. Во время операции производится удаление лишних наростов, а также установка протеза.
Читайте также: Лекарства последнего поколения для лечения ревматоидного артрита.

Прогноз и профилактика патологии
В педиатрии ювенильный ревматоидный артрит считается одним из самых сложных и опасных заболеваний опорного аппарата. Его прогноз зависит от степени тяжести, а также скорости течения патологии. При легкой форме развития ювенильного артрита у пациента может не остаться последствий. Однако если у малыша заболевание проходит тяжело, то изменений в скелете не избежать.
Если у детей диагностика подтвердила системный ревматоидный артрит (ювенильный), то прогноз крайне неблагоприятный, так как постепенно внутренние органы откажутся работать. Если маленькому пациенту и удастся выжить, то инвалидом он останется навсегда.
Что касается профилактики ювенильного ревматоидного артрита, то какие бы рекомендации ни выполняла женщина во время беременности, они не всегда дадут положительный эффект. Если же ревматоидный артрит не является врожденным, то тут предупредить его может внимательный уход за малышом: отсутствие травм, стрессов, благоприятная среда воспитания.
Если же симптомы все-таки проявились, а диагноз подтвердился, то лечение откладывать нельзя. Только в этом случае взрослый способен улучшить качество жизни малыша.
Полные сведения о заболевании дает Елена Малышева и ее помощники:
Похожие статьи
Как забыть о болях в суставах и артрите?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРИТА существует! Читать далее >>>
загрузка…
sustavlive.ru
Ювенильный ревматоидный артрит. Олигоартикулярный вариант
Олигоартикулярный вариант
Составляет около 50% случаев. По классификации ILAR подразделяется на 2 варианта:1) персистирующий, при котором суставной синдром с дебюта и на протяжении всего периода заболевания протекает с поражением не более 4 суставов;
2) распространившийся, при котором первые 6 месяцев наблюдается олигоартикулярное поражение суставов, а в дальнейшем вовлекаются «новые» суставы. Субтип с ранним началом (50% случаев олигоартикулярного варианта)
• Развивается в возрасте от 1 года до 5 лет.
• Болеют преимущественно девочки (85%).
• Поражение суставов: артрит коленных, голеностопных, локтевых, лучезапястных суставов, часто асимметричный. В 25% случаев течение быстро развивается деструкция суставов.
• Иридоциклит у 30-50% больных. Лабораторные исследования: воспалительных изменений в крови может не быть; у 80% обнаруживают АНФ, РФ отрицательный.
Субтип с поздним началом (10-15% случаев)
• Развивается в возрасте 8-15 лет.
• Встречается преимущественно у мальчиков (90%).
• Поражение суставов: асимметричный артрит суставов преимущественно нижних конечностей — пяточные области, суставы стоп, тазобедренные суставы, возможно поражение крестцово-подвздошных сочленений.
• У 5—10% развивается острый иридоциклит.
Лабораторные исследования: гипохромная анемия, невыраженный нейтрофильный лейкоцитоз (до 15-109/л), СОЭ выше 40 мм/ч. Повышена концентрация СРБ. Может быть АНФ в невысоком титре, РФ отрицательный. Высока частота обнаружения HLA-B27. Осложнения раннего и позднего олигоартикулярных вариантов ЮРА:
• асимметрия роста конечностей в длину;
• осложнения увеита: катаракта, глаукома, слепота;
• инвалидизация по состоянию опорно-двигательного аппарата, глаз.
Другие варианты ювенильного идиопатического артрита
Согласно классификации ILAR, к ювенильному идиопатическому артриту также относят артрит, сочетающийся с энтезитом, и псориатический артрит.• Артрит, сочетающийся с энтезитом: в эту категорию включают детей, у которых артрит сочетается с энтезитом или не менее чем с двумя из следующих критериев: боли в крестцово-подвздошных сочленениях; боли в позвоночнике воспалительного характера; наличие HLA-27; наличие в семейном анамнезе переднего увеита с болевым синдромом, спондилоартропатий или воспалительного заболевания кишечника; передний увеит, сопровождающийся болевым синдромом, покраснением глазного яблока или светобоязнью.
• Псориатический артрит: в эту категорию включают детей с псориазом и артритом, детей с артритом и семейным анамнезом, отягощенным по псориазу у родственников первой линии родства, с дактилитом и другими поражениями ногтевой пластинки. Для характеристики артрита используют следующие критерии: возраст начала, характер артрита (симметричный или асимметричный), течение артрита (олиго- или полиартрит), наличие АНФ, увеита.
Диагностические критерии
Диагноз основывается на применении классификационных критериев ЮРА Американской ревматологической ассоциации, K)XA(EULAR) или ЮИА ILAR, которые представлены в таблице 2. В диагноз выносят вариант ЮРА, степень активности, позитивность/негативность по РФ, стадию рентгенологических изменений, функциональный класс, а также осложнения заболевания и терапии.Дифференциальная диагностика
Дифференциальная диагностика ЮРА рассматривается в таблице 3. Таблица 3. Дифференциальная диагностика ЮРА



Показания к консультации других специалистов
Окулист: все больные с поражением суставов, снижение остроты зрения.Эндокринолог: выраженный синдром Кушинга, нарушение роста. Отоларинголог: очаги хронической инфекции в носоглотке. Стоматолог, ортодонт: кариес, ксеростомия, нарушение роста челюстей, зубов и прикуса.
Фтизиатр: положительная реакция Манту, лимфаденопатия, в т.ч. патология внутригрудных лимфоузлов. Гематолог: тяжёлые системные проявления с гематологическими нарушениями. Ортопед: функциональная недостаточность суставов, нарушение роста костей в длину, подвывихи, разработка реабилитационных мероприятий.
Генетик: множественные малые аномалии развития, синдром дисплазии соединительной ткани.
Насонов Е.Л.
Опубликовал Константин Моканов
medbe.ru
Исходы и прогноз у пациентов с различными вариантами ювенильного артрита через 10 и более лет от начала болезни | Семенова О.В., Салугина С.О.
На современном этапе развития педиатрической ревматологии одной из актуальных проблем, наряду с вопросами ранней диагностики, совершенствования методов лечения хронических воспалительных заболеваний суставов у детей, является изучение отдаленных исходов и прогноза у пациентов с ювенильным артритом (ЮА). Общепринятое понятие исхода как окончания болезни (смерть или выздоровление) не используется при хронических заболеваниях, т.к. они нечасто являются причиной смерти, а выздоровления практически не наблюдается [1]. Поэтому многие авторы под термином «исход» при ЮА понимают состояние пациента через определенный промежуток времени от дебюта заболевания, как правило, составляющий не менее 7–10 лет [2–6]. При отсутствии определенных стандартов для описания исхода ЮА большинство исследователей применяют такие показатели, как клинические проявления, функциональный статус, лабораторные параметры, а в последние годы – также показатели качества жизни [7–12].
В настоящее время ЮА рассматривается как гетерогенная группа заболеваний, имеющих различные клинические проявления и отличное друг от друга течение патологического процесса [A. Martini 2003, A. Ravelli 2004], следовательно, и исход отдельных вариантов заболевания неодинаков. Ряд авторов считают, что различия в исходе болезни и прогноз напрямую зависят как от формы начала, так и от возраста в дебюте болезни [R.E. Petty 1998, A. Martini 2003]. По мнению других, более важное значение имеет вариант течения патологического процесса, который меняется у 1/3 пациентов с ЮА [G.B. Andersson 1995, Е.Ю. Логинова 2000, B. Flato 2003, A. Ravelli 2003, 2004].
До настоящего времени дискутируется вопрос относительно активности заболевания и возможности формирования ремиссии у пациентов спустя 10 и более лет от начала. Также неоднозначны данные о состоянии опорно–двигательного аппарата и формировании серьезных функциональных нарушений при большой длительности заболевания, хотя в последние годы отмечается четкое снижение числа инвалидизированных пациентов в связи с внедрением тактики раннего назначения базисных противовоспалительных препаратов (БПВП), а также появлением новых противоревматических средств, например, биологических агентов, для лечения ЮА. Кроме того, в работах, посвященных исходам ЮА, представлены разрозненные сведения относительно общего физического развития пациентов, экстраартикулярных проявлений болезни, рентгенологических изменений у пациентов, длительно страдающих хроническими воспалительными заболеваниями суставов.
В настоящее время имеются исследования, посвященные эволюции и исходам ЮА у лиц, достигших взрослого состояния [9,12–15]. Как правило, исход в группе больных, длительно страдающих ЮА, но еще не вышедших за рамки детского и подросткового возраста, оценивается по тем же параметрам, что и у взрослых больных, за исключением заполнения специфичных для детского возраста опросников по функциональному статусу. Однако в литературе последних 10–20 лет исследования, отражающие исход ЮА в детском возрасте, немногочисленны [2,16]. Авторы, как правило, отслеживают эволюцию ЮА у пациентов в разные периоды, не разделяя их на категории детей или взрослых.
Все вышеизложенное послужило основанием для проведения исследования, касающегося эволюции ЮА с большой длительностью болезни в рамках детского возраста, а также особенностей течения различных его вариантов.
Цель исследования:
Оценить эволюцию, исходы ЮА у пациентов с давностью заболевания 10 и более лет в пределах детского и подросткового возраста.
Задачи исследования:
1. Представить клинико–лабораторную характеристику пациентов с различными вариантами ЮА через 10 и более лет от начала заболевания.
2. Провести сравнительный анализ исходов при различных вариантах ЮА.
Материал и методы
Основу работы составили наблюдения за 96 пациентами с ЮА, находившимися на стационарном лечении в детском отделении ГУ Института ревматологии РАМН в период с 2002–2005 гг.
Критериями включения в исследование являлись: наличие ЮА (ювенильный ревматоидный артрит или ювенильный хронический артрит), возраст до 18 лет, длительность заболевания 10 и более лет.
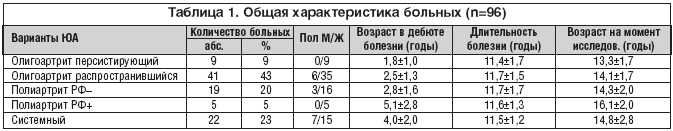
Возраст детей колебался от 11 до 18 лет (средн. 14,3±2,0 лет), это были преимущественно девочки (83%). Длительность болезни составила от 10 до16 лет (сред. 12,0±2,0 лет). Все больные обратились в ГУ Институт ревматологии РАМН в среднем через 2 года от начала заболевания.
При формировании групп были выделены системный, полиартикулярный (РФ+ и РФ–) и олигоартикулярный варианты ЮА, причем последний имел два субтипа: олигоартрит персистирующий (число вовлеченных в процесс суставов не превышало 4 на протяжении всего заболевания) и олигоартрит, распространившийся (5 и более пораженных суставов) через 6 и более месяцев от начала болезни. Общая характеристика больных представлена в таблице 1.
При всех вариантах болезни преобладали девочки (68–88%). Существенных различий между выделенными группами по возрасту на момент обследования и длительности заболевания не отмечалось. В более раннем возрасте первые признаки болезни появились у детей с олигоартритом (1,8±1,0 года), особенно по сравнению с пациентами с РФ–позитивным полиартритом (5,1±2,8 года).
Включенные в исследование пациенты были обследованы по общепринятой в ревматологии схеме. Оценивались клинико–лабораторные параметры, характер дебюта и течения заболевания, степень активности процесса, наличие ремиссии, функциональный и социальный статусы больных ЮА через 10 лет от начала болезни.
Результаты
У большинства пациентов (95%) заболевание с первых дней манифестировало с артрита. У 3% детей отмечались жалобы на артралгии, а впоследствии развился артрит. В дебюте болезни почти у половины больных (41%) в процесс были вовлечены преимущественно крупные суставы, у 1/3 отмечалось поражение суставов нижних конечностей. У 63% пациентов на ранней стадии болезни сформировался симметричный артрит, в большей степени это было характерно для больных системной и полиартикулярной формами. В этих же группах довольно рано в процесс вовлекались тазобедренные суставы и шейный отдел позвоночника (ШОП) (35 детей).
Анализ параметров исхода у детей и подростков, страдающих ЮА 10 и более лет, позволил выявить, что у большинства пациентов, имевших олигоартрит в дебюте (50 детей), в дальнейшем количество пораженных суставов превысило 5 с формированием полиартрита (распространившийся олигоартрит), у остальных детей и подростков суставной синдром рецидивировал, но не прогрессировал в количественном отношении (пациенты с персистирующим олигоартритом). Полиартрит уже на ранней стадии болезни имели 25% больных, среди них серопозитивность по РФ отмечалась только у 5 пациентов. В целом было выявлено, что с течением времени все формы ЮА (олигоартикулярная – у 82% пациентов, полиартикулярная – у 58%, системная – у 45%) имели тенденцию к распространению суставного синдрома и формированию полиартикулярного варианта поражения, что согласуется с результатами зарубежных исследований [2,11,17].
На момент обследования у большинства (55%) пациентов активных артритов выявлено не было, хотя присутствовали функциональные нарушения, связанные с перенесенным ранее артритом. У 43 детей имелись признаки артрита, но число воспаленных суставов не превышало 4. Наличие активного полиартрита (более 4 воспаленных суставов) было более характерным для пациентов с распространившимся олигоартритом и позитивным по РФ полиартритом.
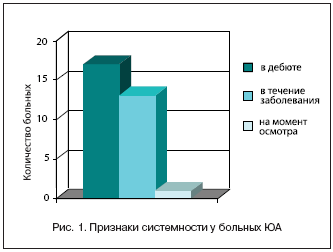
Как показано на рисунке 1, системные проявления заболевания в дебюте ЮА отмечались у 22 детей (23%). В дальнейшем они рецидивировали у 19 пациентов, а на момент исследования присутствовали лишь у 3 больных и были представлены отдельными проявлениями или их сочетаниями. Достоверно чаще имели место такие признаки системности как лихорадка, сыпь, полиадения, гепатоспленомегалия, значительно реже встречались серозиты. Необходимо отметить, что из 76 пациентов с суставной формой ЮА у 6 признаки системности, например, лихорадка и полиадения, появились в течение болезни и отражали активность патологического процесса.
Из других экстраартикулярных проявлений следует обратить внимание на патологию органов зрения. В течение болезни поражение глаз было диагностировано офтальмологом у 37% пациентов (36 детей), преимущественно в виде увеита (35 человек) и трактовалось как проявление основного заболевания. Оно встречалось при олигоартрите (персистирующем и распространившемся) и серонегативном по РФ полиартрите (47–55% больных). Поражение глаз появлялось в среднем через 5,7±3,8 года от дебюта болезни. Были наблюдения развития увеита спустя длительный период от начала артрита (максимально через 11 лет). Следует отметить, что увеит не выявлялся ни у одного больного с РФ позитивным полиартритом или системной формой заболевания. Увеит, как правило, был хроническим и двусторонним. На момент обследования у большинства больных воспалительный процесс в глазах был неактивным или на стадии ремиссии. Осложнения (катаракта, глаукома, синехии и др.) были зарегистрированы у 28 человек. Катаракта у 8 больных системной формой ЮА была связана с приемом ГК препаратов.
Что касается других внесуставных проявлений заболевания, то существенных отклонений со стороны внутренних органов у больных не отмечалось. Самое серьезное осложнение ЮА – вторичный амилоидоз – был диагностирован у 2 мальчиков–подростков, страдавших системной формой.
Оценивая состояние пациентов через 10 лет от начала болезни, следует отметить, что более чем у половины пациентов сохранялась активность заболевания. У 47% больных патологический процесс рецидивировал и прогрессировал, у 24% отмечалась стабилизация. Около 1/3 детей (29%) находились в состоянии ремиссии, причем половина из них продолжала получать противоревматические препараты.
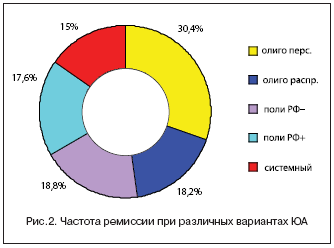
Нами было обращено внимание на то, что у половины детей (55%) отмечались ремиссии и на протяжении болезни, в том числе у 20 пациентов при отсутствии какого–либо лечения. Ремиссии были в различные сроки от дебюта (от 1 года до 12 лет), а продолжительность их варьировала от 1 года до 6,5 лет (сред. 4,0±3,0 года). Полная ремиссия (при отсутствии противоревматического лечения) достоверно чаще регистрировалась у больных персистирующим олигоартритом (30,4%), чем у пациентов с другими формами ЮА (рис. 2). Медикаментозная ремиссия, встречавшаяся у трети (34%) детей с ЮА, у большинства из них (89%) была связана с приемом базисных препаратов (чаще метотрексата) и наступала в среднем через 3,2±2,8 года от начала данного вида терапии (от 6 мес. до 8,5 лет). Средняя длительность ремиссии на фоне лечения составила 3,0±2,0 года (от 1 до 7 лет). Достоверно значимых различий по частоте наступления медикаментозной ремиссии при различных вариантах ЮА выявлено не было.
При обследовании больных через 10 лет от дебюта болезни было констатировано, что наличие сохраняющейся активности или отсутствия таковой не зависело ни от формы дебюта, ни от характера течения ЮА (р>0,05). В группе пациентов с сохраняющейся активностью на момент обследования преобладали больные, имеющие невысокую (I и II) степень активности (84%). Лишь у 16% детей заболевание продолжало быть высокоактивным. Минимальная активность заболевания достоверно чаще определялась у пациентов с олигоартритом по сравнению с системной и полиартикулярной формами ЮА.
Положительный РФ на момент обследования отмечался у 4 пациентов (4%) в титрах 1/40–1/160. Это были больные с распространившимся олигоартритом – 2, полиартритом – 1, системной формой – 1 больной. В течение заболевания РФ регистрировался у 22 больных (23%). АНФ на протяжении болезни выявлялся у 55 детей, причем достоверно чаще у пациентов с распространившимся олигоартритом (47%) и серонегативным полиартритом (22%). Через 10 и более лет от начала ЮА АНФ определялся у 16% детей (в титрах от 1/20 до 1/160). При этом отмечалась достоверная связь между его наличием и поражением глаз, но не было корреляции с формой ЮА.
Анализ рентгенологической картины показал, что I стадию или минимальные рентгенологические изменения в суставах имели треть детей (33%), среди которых преобладали больные с персистирующим олигоартритом. II стадия была выявлена почти у четверти пациентов (25%). Наиболее выраженный деструктивный процесс в области суставов (III и IV стадии) был отмечен у 42% больных, чаще с системной формой и РФ позитивным полиартритом. Рентгенологически подтвержденный анкилоз, преимущественно суставов запястья и ШОП, был диагностирован у 17% больных.
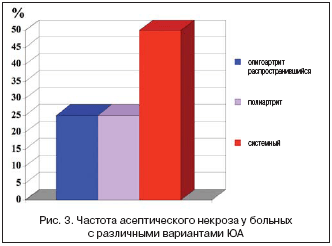
У 35% больных, страдающих ЮА, течение артрита привело к развитию асептического некроза (рис. 3). Наиболее частой его локализацией у подавляющего большинства пациентов (91%) являлись головки бедренных костей, в основном у больных системной формой ЮА.
При изучении рентгенологической картины заболевания при длительном течении ЮА было обращено внимание на признаки остеоартроза (сужение суставной щели + наличие остеофитов) у 68% детей. Они отмечались преимущественно в наиболее пораженных суставах и были расценены нами как вторичные на фоне длительно текущего воспалительного процесса. Чаще выявлялись у пациентов с системной формой и РФ позитивным полиартритом. Наличие признаков вторичного остеоартроза у пациентов имело прямую связь с выраженностью деструктивных изменений в суставах (p<0,02), но не коррелировало со степенью функциональных нарушений в них (R=0,02, p=0,7).
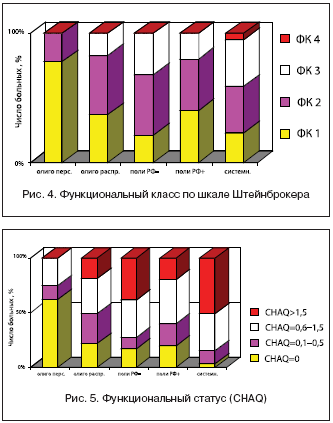
Оценка функционального состояния детей и подростков по шкале Штейнброкера показала, что функциональная способность большинства из них была сохранной (ФК I и II: 34% и 41,6%). У 23% пациентов было возможно только выполнение обычных занятий или самообслуживание (ФК III), и лишь у 1 ребенка к моменту включения в исследование функциональные возможности были ограничены инвалидным креслом. Наиболее сохранными в функциональном отношении были пациенты с персистирующим олигоартритом, а самые выраженные нарушения имели больные полиартикулярной и системной формами ЮА, однако статистически это было недостоверно (рис. 4).
При заполнении русской версии опросника CНAQ 20% больных отметили, что не имеют функциональных нарушений (CHAQ=0), причем большинство из них были пациенты с персистирующим олигоартритом. У 19% детей присутствовали минимальные нарушения (CHAQ=0,1–0,5), у трети – выявлена умеренная степень ФН (CHAQ=0,6–1,5). Значительные функциональные ограничения (CHAQ>1,5) испытывали 28% больных, среди которых преобладали пациенты с системной формой ЮА (рис. 5). Полученные данные свидетельствуют о том, что среди пациентов с олигоартикулярной по дебюту формой наиболее благоприятное течение и исход имели пациенты с персистирующим олигоартритом (средн. CHAQ=0,3 балла), в то время как течение и исход заболевания у больных с распространившимся олигоартритом (средн. CHAQ=0,8 балла) приближались к полиартикулярной (средн. CHAQ=1,0 балл) и системной (средн. CHAQ=1,3 балла) формам ЮА, являясь более серьезными.
76% детей (73 пациента) в связи с заболеванием были признаны инвалидами. У подавляющего большинства это было обусловлено тяжелыми деструктивными изменениями в суставах, приведшими к выраженным функциональным нарушениям (69 человек). 4 ребенка были инвалидизированы по состоянию органов зрения.
Несмотря на длительность заболевания, физическое развитие более половины больных, включенных в исследование, соответствовало возрасту. Однако 48% детей отставали от своих сверстников или значительно отличались от них внешне ввиду диспропорционального развития. Отставание в физическом развитии более часто встречалось у больных полиартикулярной и системной формами заболевания, однако статистически не отличалось от пациентов с другими формами ЮА. В то же время при персистирующем олигоартрите физическое развитие всех пациентов достоверно чаще соответствовало возрасту, в отличие от других групп.
73% детей учились в обычной школе наравне с ровесниками, хотя часть из них занимались по индивидуальной программе. Вынуждены были обучаться на дому или посещать вспомогательную школу 26% детей, в основном страдающих системной формой или серопозитивным полиартритом.
Заключение
Таким образом, в результате проведенного исследования мы установили, что через 10 и более лет от начала ЮА у 71% пациентов детского и подросткового возраста сохранялась воспалительная активность заболевания, однако выраженность ее была невысокой (I и II степени), особенно у больных с олигоартритом. С течением времени все формы ЮА имели тенденцию к распространению суставного синдрома и формированию полиартикулярного варианта поражения. Полиартикулярная и системная по дебюту формы ЮА являлись наиболее неблагоприятными по прогнозу (наличие активности заболевания, экстраартикулярных проявлений, амилоидоз), рентгенологическому (III–IV стадия) и функциональному (ФК III–IV, CHAQ >1,5 баллов) исходам. Среди пациентов с олигоартикулярной по дебюту формой наиболее благоприятное течение и исход имели пациенты с персистирующим вариантом, в то время как течение и исход заболевания у больных с распространившимся олигоартритом приближались к полиартикулярной и системной формам ЮА. Вышеизложенное свидетельствует о том, что определенные категории больных требуют уже с ранних сроков заболевания тщательного наблюдения и активного лечения, чтобы избежать серьезных нарушений со стороны опорно–двигательного аппарата, влияющих на физическую и социальную адаптацию пациента в будущем.
Литература
1. Каратеев Д.Е. Автореф. дисс. на соиск. д.м.н., Москва, 2002
2. Andersson Gare B., Fasth A. The natural history of juvenile chronic arthritis: a population based cohort study. II. Outcome. J. Rheumatol., 1995, 22, 308–319
3. Prahalad S., Passo M.H. Long–term outcome among patients with JRA. Front Biosci., 1998, 21, 3, 13–22
4. Guillaume S., Prieur A.M., Coste J. et al. Long–term outcome and prognosis in oligoarticular–onset juvenile idiopathic arthritis. Arthr. Rheum., 2000, 43(8), 1858–1865
5. Oen K., Malleson P.N., Cabral D.A. et al. Disease course and outcome of juvenile rheumatoid arthritis in a multicenter cohort. J. Rheumatol., 2002, 29(9), 1989–1999
6. Minden K., Niewerth M, Listing J, et al. Long–term outcome in patients with juvenile idiopathic arthritis. Arthr. Rheum., 2002, 46, 2392–2401
7. Ruperto N., Levinson J.E., Ravelli A. et al. Long–term health outcomes and quality of life in American and Italian inception cohorts of patients with juvenile rheumatoid arthritis. I. Outcome status. J. Rheumatol., 1997, 24 (5), 945–951
8. Spiegel L.R., Schneider R., Lang B.A. et al. Early predictors of poor functional outcome in systemic–onset JRA. A multicenter cohort study. Arthr. Rheum, 2000, 43, 2402–2409
9. Packham J.C., Hall M.A. Long–term follow–up of 246 adults with JIA: functional outcome. Rheumatology, 2002, 41, 1428–1435
10. Oen K., Reed M., Malleson P.N. et al. Radiologic outcome and its relationship to functional disability in JRA. J. Rheumatol., 2003, 30, 832–840
11. Ravelli A., Martini A. Early predictors of outcome in JIA. Clin. and Exp. Rheumatol., 2003, 21, suppl. 31, 89–93
12. Логинова Е.Ю., Фоломеева О.М. Клинико–функциональные психосоциальные исходы и трудоспособность при ювенильном идиопатическом артрите у взрослых пациентов. Науч.–практич. ревматол., 2004, 2, 53–58.
13. Koivuniemi R., Leirisalo–Repo M. Juvenile chronic arthritis in adult life: a study of long–term outcome in patients with juvenile chronic arthritis or adult rheumatoid arthritis. Clin Rheumatol., 1999, 18(3), 220–226
14. Zak M., Pedersen F.K. Juvenile chronic arthritis into adulthood: a long–term follow–up study. Rheumatology (Oxford), 2000, 39(2), 198–204
15. Foster H.E., Marshall N., Myers A. et al. Outcome in adults with juvenile idiopathic arthritis: a quality of life study. Arthr. Rheum., 2003, 48(3), 767–775
16. Lomater C., Gerloni V., Gattinara M. et al. Systemic onset JIA: a retrospective study of 80 consecutive patients followed for 10 years. J. Rheumatol., 2000, 27, 491–496
17. Flato B., Lien G., Smerdel A. et al. Prognostic factors in juvenile rheumatoid arthritis: a case–control study revealing early predictors and outcome after 14.9 years. J. Rheumat., 2003, 30(2), 386–393
www.rmj.ru

