Остеосинтез тазобедренного сустава – Остеосинтез при переломе шейки бедра у пожилых: реабилитация
Остеосинтез шейки бедра: осложнения, восстановление
Для быстрого восстановления поврежденного сустава остеосинтез шейки бедра рекомендуется проводить в первый день после получения травмы. Во время операции хирург скрепляет между собой части кости с помощью специальных металлических конструкций, к которым относятся специальные болты, винты, спицы. Это обеспечивает быстрое и правильно сращивание. Повреждения таза особенно опасны из-за того, что на шейке бедра нет надкостницы, благодаря которой сломанные кости срастаются. В этом случае остеосинтез является незаменимым способом терапии.
Суть метода
Для лечения пациентов преклонного возраста из-за высокой вероятности несращения костей остеосинтез винтами заменяют на эндопротезирование.
Перелом бедра чаще всего лечат с помощью остеосинтеза. Методика основана на скреплении частей бедренной кости специальной пластиной или винтами. Нога обездвиживается, а установленные фиксаторы предупреждают даже малейшие смещения осколков. После того как перелом будет устранен, производится снятие всех использовавшихся конструкций. Восстановление целостности костных структур посредством хирургического вмешательства назначают при повреждении трубчатых костей или тяжелых поражениях суставов, к которым относят перелом шейки бедра. Основные преимущества остеосинтеза:
- восстановление целостности поврежденной конечности,
- предупреждение подвижности в месте перелома на длительное время,
- возможность установки фиксации непосредственно в пораженной области,
- сохранение функциональности костной структуры,
- контроль пораженной области до полного восстановления.
Показания к операции
В силу специфики строения и слабого кровоснабжения, травмы шейки бедра долго заживают. У пожилых людей перелом в этой области может стать причиной летального исхода, так как пациенту нужно лежать длительное время. Перелом вертлужной впадины и других образований этого сегмента можно лечить без оперативного вмешательства только у детей. У лиц старше 30-ти лет костные и суставные структуры бедер и таза не могут срастись сами. Основной способ устранить патологию ― остеосинтез.
Выбор метода лечения зависит от возраста пациента, наличия у человека сопутствующих болезней и вредных привычек. Любой из этих факторов может сыграть главную роль в подборе терапии. Основные показания к проведению остеосинтеза:
- базальное нарушение целостности костных структур у подвижных людей,
- трансцервикальные переломы у лиц моложе 60-ти лет,
- субкапитальные травмы у молодых пациентов,
- невозможность проведения эндопротезирования,
- вколоченные травмы.
Особенности проведения
В рамках подготовки к операции на шейке бедра нужно пройти МРТ или КТ. Эти методы диагностики указывают на состояние тканей поврежденного сустава, определяют все особенности перелома, выявляют нарушения кровоснабжения поврежденной области. Кроме этого, пациенту назначают сделать:
- клинический анализ крови и мочи,
- рентгенографию травмированной области,
- процедуру вытяжения,
- исследование на определение уровня минерального обмена организма,
- ЭКГ,
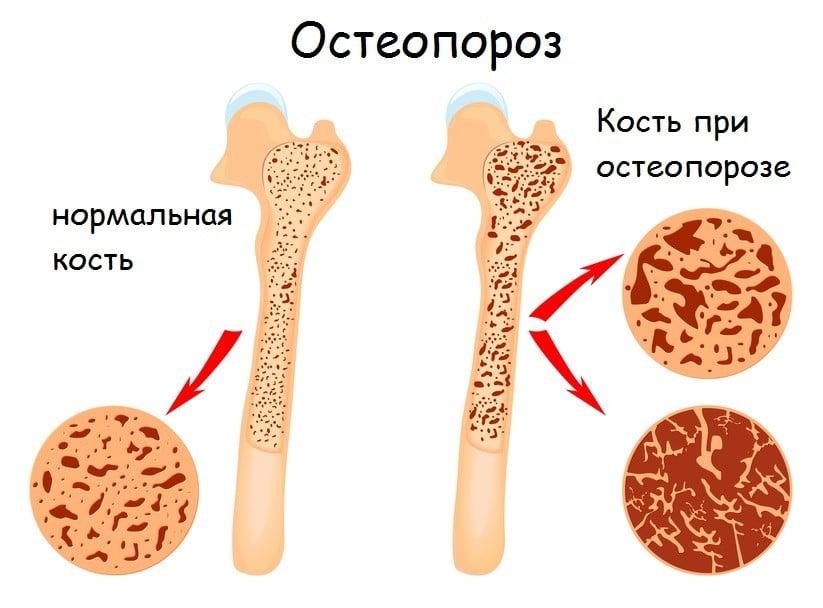
- цифровую денситометрию, определяющую степень остеопороза.
Остеосинтез проводится открытым или закрытым способом. Открытая операция подразумевает обнажение травмированных костных структур. Все осколки соединяются, эластично устанавливаются фиксирующие приспособления. В случае закрытого проведения остеосинтеза повреждение скрепляется через небольшой разрез. Фиксаторы вводятся под контролем рентгена. Этим методом лечат чрезвертельный перелом и проводят остеосинтез вертлужной впадины. Благодаря тому, что мягкие ткани не подвергаются сильному повреждению, исключается вероятность открытия кровотечения. Восстановительный период при закрытом методе терапии должен длиться меньше, чем в случае открытого лечения.
Подбор фиксаторов
Винты для остеосинтеза производят из таких материалов, которые обеспечивают необходимую инертность. Для правильного подбора необходимых инструментов используется классификация Pauwels, учитывающая наклон линии перелома. При высоких углах повышается риск смещения, и снижает вероятность правильного сращивания. Чаще всего остеосинтез осуществляется канюлированными винтами, которые защищают костные осколки от повторного сдвига.
Восстановление после остеосинтезе шейки бедра
Давать нагрузку на поврежденную ногу раньше срока запрещено. В противном случае может произойти телескопическое смещение осколков.
Послеоперационный период занимает около 5-ти месяцев. Этот срок зависит от места и степени повреждения. На следующий день после операции пациент может сесть, а спустя 2—3 разрешается ходить с помощью костылей. После перелома голени или бедра давать нагрузку на больную ногу можно только после разрешения врача. Обычно этому предшествует ряд реабилитационных процедур. Если конечность не болит и костная ткань восстановилась, то спустя 8—12 месяцев проводят удаление остеосинтеза.
Причины, позволяющие вынимать болты из шейки бедра раньше назначенного времени:
- развитие гнойного процесса,
- продолжительная боль,
- аллергия на материал фиксаторов,
- образование ложного сочленения,
- ошибочное скрепление перелома, из-за которого фиксаторы мешают ходить.
Реабилитации пациентов подразумевает ряд процедур и физических упражнений. Больному назначается:
- лечение медикаментами,
- стабильный комплексный уход в условиях стационара,
- коррекция рациона,
- восстановительные упражнения для мышечной ткани поврежденной области,
- физиотерапия или кинезотерапия.
Противопоказания
Остеосинтез нельзя проводить в таких случаях:
- выявлено тяжелое общее состояние человека,
- диагностирован перелом нижней части шейки бедра,
- костные осколки пронзают друг друга,
- пострадавший имеет психические отклонения,
- есть ряд индивидуальных противопоказаний к операции.
Возможные осложнения
Последствия остеосинтеза на шейке бедра зависят от возрастной группы пациента, специфики и причины травмы. Если патология дополняется вывихом бедра, может возникнуть инфекционный воспалительный процесс. Остеосинтез тазобедренного сустава провоцирует такие осложнения, как посттравматический остеоартроз или аваскулярный остеонекроз. Если пациента долго беспокоит боль или отек, велика вероятность того, что сращивание не происходит. Наиболее опасным осложнением оперативного лечения переломов считается легочная тромбоэмболия, способная привести к смерти пациента. Во время реабилитации важно выполнять все назначения врача и не допускать сильных нагрузок. В этом случае выздоровление не займет много времени, а вероятность развития осложнений значительно уменьшится.
Загрузка…xn--h1aeegmc7b.xn--p1ai
Остеосинтез шейки бедра: осложнения, восстановление
Для быстрого восстановления поврежденного сустава остеосинтез шейки бедра рекомендуется проводить в первый день после получения травмы. Во время операции хирург скрепляет между собой части кости с помощью специальных металлических конструкций, к которым относятся специальные болты, винты, спицы. Это обеспечивает быстрое и правильно сращивание. Повреждения таза особенно опасны из-за того, что на шейке бедра нет надкостницы, благодаря которой сломанные кости срастаются. В этом случае остеосинтез является незаменимым способом терапии.

Суть метода
Для лечения пациентов преклонного возраста из-за высокой вероятности несращения костей остеосинтез винтами заменяют на эндопротезирование.
Перелом бедра чаще всего лечат с помощью остеосинтеза. Методика основана на скреплении частей бедренной кости специальной пластиной или винтами. Нога обездвиживается, а установленные фиксаторы предупреждают даже малейшие смещения осколков. После того как перелом будет устранен, производится снятие всех использовавшихся конструкций. Восстановление целостности костных структур посредством хирургического вмешательства назначают при повреждении трубчатых костей или тяжелых поражениях суставов, к которым относят перелом шейки бедра. Основные преимущества остеосинтеза:
- восстановление целостности поврежденной конечности;
- предупреждение подвижности в месте перелома на длительное время;
- возможность установки фиксации непосредственно в пораженной области;
- сохранение функциональности костной структуры;
- контроль пораженной области до полного восстановления.
Показания к операции
 Длительное лежание из-за травмы у пожилого человека может завершиться летальным исходом.
Длительное лежание из-за травмы у пожилого человека может завершиться летальным исходом.В силу специфики строения и слабого кровоснабжения, травмы шейки бедра долго заживают. У пожилых людей перелом в этой области может стать причиной летального исхода, так как пациенту нужно лежать длительное время. Перелом вертлужной впадины и других образований этого сегмента можно лечить без оперативного вмешательства только у детей. У лиц старше 30-ти лет костные и суставные структуры бедер и таза не могут срастись сами. Основной способ устранить патологию ― остеосинтез.
Выбор метода лечения зависит от возраста пациента, наличия у человека сопутствующих болезней и вредных привычек. Любой из этих факторов может сыграть главную роль в подборе терапии. Основные показания к проведению остеосинтеза:
- базальное нарушение целостности костных структур у подвижных людей;
- трансцервикальные переломы у лиц моложе 60-ти лет;
- субкапитальные травмы у молодых пациентов;
- невозможность проведения эндопротезирования;
- вколоченные травмы.
Особенности проведения
В рамках подготовки к операции на шейке бедра нужно пройти МРТ или КТ. Эти методы диагностики указывают на состояние тканей поврежденного сустава, определяют все особенности перелома, выявляют нарушения кровоснабжения поврежденной области. Кроме этого, пациенту назначают сделать:
 Перед оперативным вмешательством больному делают рентгеновский снимок.
Перед оперативным вмешательством больному делают рентгеновский снимок.- клинический анализ крови и мочи;
- рентгенографию травмированной области;
- процедуру вытяжения;
- исследование на определение уровня минерального обмена организма;
- ЭКГ;
- цифровую денситометрию, определяющую степень остеопороза.
Остеосинтез проводится открытым или закрытым способом. Открытая операция подразумевает обнажение травмированных костных структур. Все осколки соединяются, эластично устанавливаются фиксирующие приспособления. В случае закрытого проведения остеосинтеза повреждение скрепляется через небольшой разрез. Фиксаторы вводятся под контролем рентгена. Этим методом лечат чрезвертельный перелом и проводят остеосинтез вертлужной впадины. Благодаря тому, что мягкие ткани не подвергаются сильному повреждению, исключается вероятность открытия кровотечения. Восстановительный период при закрытом методе терапии должен длиться меньше, чем в случае открытого лечения.
Вернуться к оглавлениюПодбор фиксаторов
Винты для остеосинтеза производят из таких материалов, которые обеспечивают необходимую инертность. Для правильного подбора необходимых инструментов используется классификация Pauwels, учитывающая наклон линии перелома. При высоких углах повышается риск смещения, и снижает вероятность правильного сращивания. Чаще всего остеосинтез осуществляется канюлированными винтами, которые защищают костные осколки от повторного сдвига.
Вернуться к оглавлениюВосстановление после остеосинтезе шейки бедра
Давать нагрузку на поврежденную ногу раньше срока запрещено. В противном случае может произойти телескопическое смещение осколков.
 Спустя сутки после вмешательства больному можно сесть.
Спустя сутки после вмешательства больному можно сесть.Послеоперационный период занимает около 5-ти месяцев. Этот срок зависит от места и степени повреждения. На следующий день после операции пациент может сесть, а спустя 2—3 разрешается ходить с помощью костылей. После перелома голени или бедра давать нагрузку на больную ногу можно только после разрешения врача. Обычно этому предшествует ряд реабилитационных процедур. Если конечность не болит и костная ткань восстановилась, то спустя 8—12 месяцев проводят удаление остеосинтеза.
Причины, позволяющие вынимать болты из шейки бедра раньше назначенного времени:
- развитие гнойного процесса;
- продолжительная боль;
- аллергия на материал фиксаторов;
- образование ложного сочленения;
- ошибочное скрепление перелома, из-за которого фиксаторы мешают ходить.
Реабилитации пациентов подразумевает ряд процедур и физических упражнений. Больному назначается:
- лечение медикаментами;
- стабильный комплексный уход в условиях стационара;
- коррекция рациона;
- восстановительные упражнения для мышечной ткани поврежденной области;
- физиотерапия или кинезотерапия.
Противопоказания
Остеосинтез нельзя проводить в таких случаях:
 Психическое отклонение у больного – противопоказание к операции.
Психическое отклонение у больного – противопоказание к операции.- выявлено тяжелое общее состояние человека;
- диагностирован перелом нижней части шейки бедра;
- костные осколки пронзают друг друга;
- пострадавший имеет психические отклонения;
- есть ряд индивидуальных противопоказаний к операции.
Возможные осложнения
Последствия остеосинтеза на шейке бедра зависят от возрастной группы пациента, специфики и причины травмы. Если патология дополняется вывихом бедра, может возникнуть инфекционный воспалительный процесс. Остеосинтез тазобедренного сустава провоцирует такие осложнения, как посттравматический остеоартроз или аваскулярный остеонекроз. Если пациента долго беспокоит боль или отек, велика вероятность того, что сращивание не происходит. Наиболее опасным осложнением оперативного лечения переломов считается легочная тромбоэмболия, способная привести к смерти пациента. Во время реабилитации важно выполнять все назначения врача и не допускать сильных нагрузок. В этом случае выздоровление не займет много времени, а вероятность развития осложнений значительно уменьшится.
ВАЖНО ЗНАТЬ! Даже ‘запущенные’ суставы можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Валентин Дикуль читать рекомендацию…
Судя по тому, что вы сейчас читаете эти строки – победа в борьбе с воспалением хрящевой ткани пока не на вашей стороне…
И вы уже думали о стационарном лечении? Оно и понятно, ведь боли в суставах – очень опасный симтом, который при несвоевременном лечении может закончиться ограниченной подвижностью. Подозрительный хруст, скованность после ночного отдыха, кожа вокруг проблемного места натянута, отеки на больном месте… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать статью о современных методах лечения суставов… Читать статью >>
osteokeen.ru
Остеосинтез бедренной кости в Москве
Остеосинтез является основным методом лечения перелома бедренной кости. Проводить операцию рекомендуется в первый день после получения травмы. Хирург совмещает и фиксирует костные отломки при помощи крепежных конструкций (интрамедуллярные штифты, пластины и др.). Это обеспечивает быстрое и правильное сращивание костей.
Остеосинтез большеберцовой кости рекомендован:
- при базальном нарушении целостности костных структур у подвижных людей;
- трансцервикальных переломах у пациентов до 60 лет;
- субкапитальных травмах у молодых людей;
- невозможности выполнения эндопротезирования;
- вколоченных травмах.
Ограничениями для проведения такого вмешательства являются ситуации, когда:
- общее состояние больного квалифицируется как тяжелое;
- костные осколки пронзают друг друга;
- повреждение локализуется в нижней трети бедра;
- присутствуют индивидуальные противопоказания.
Как проходит остеосинтез?
Вмешательство на шейке бедра может быть открытым и закрытым. В первом случае травмированные костные структуры обнажаются, осколки соединяются, устанавливаются фиксирующие приспособления. Закрытая репозиция отломков сводится к винтовой фиксации. Винты устанавливают в области вертелов, они проходят через шейку и достигают головки кости. Вмешательство проходит под рентгенологическим контролем. Закрытый остеосинтез исключает травмирование мягких тканей и обеспечивает быструю реабилитацию.
Восстановление
Полное выздоровление наступает через 5 месяцев. Ходить на костылях можно уже через 2–3 недели. Реабилитация включает в себя комплекс мероприятий: уход в стационаре, медикаментозную терапию, физиотерапию, кинезитерапию. Через 8–12 месяцев из шейки бедра удаляют крепежные конструкции для остеосинтеза.
Наши врачи
Руководитель Центра реабилитации
Заведующий отделением травматологии и ортопедии 2 ФГБУ ФНКЦ ФМБА России
Врач Спортивной медицины
Врач травматолог-ортопед
Абрамов Андрей
Андреевич
Руководитель группы физической реабилитации
Врач травматолог-ортопед, врач по спортивной медицине Центра восстановительной медицины и реабилитации
Врач травматолог-ортопед
Филина Ирина
Анатольевна
Администратор Центра восстановительной медицины
Отзывы
Казаринова Марина
Хочу выразить искреннюю благодарность команде врачей отделения Травматология-2 ФНКЦ ФМБА России и лично оперирующему хирургу Муханову В.В. Благодаря успешно проведенной операции на колене, я смогла спустя пару месяцев вернуться к привычному ритму жизни. Долго не решалась на операцию. Но оказалось, что мои сомнения и предоперационные волнения были напрасными. Было даже увлекательно наблюдать за слаженной работой профессионалов во время операции, смотреть на экране, как Виктор Викторович выполняет уверенные манипуляции внутри колена, поясняя каждый свой шаг. Пребывание в стационаре также оставило самые приятные впечатления, больница оснащена современным оборудованием, медсёстры внимательные и доброжелательные. Отдельное СПАСИБО лечащему врачу Карпашевичу А.А. за отзывчивость и квалифицированную помощь! Спасибо за то, что помогаете людям справляться с их большими и маленькими недугами! Спасибо за то, что хорошо делаете свою работу! И еще, внутрисуставные инъекции – это не больно, если вы в надежных руках Виктора Викторовича:)
Шулятьева Варвара
актриса театра и кино
О профессионалах и хороших людях. Зная Виктора Викторовича и Александра Александровича уже несколько лет, с уверенностью говорю о доверии к этим Врачам. Сочетание знания и практики, а также внимательности и индивидуального подхода к каждому пациенту – главное волшебство этих докторов. Трансцендентны, обладают интуицией и удивительной способностью логически соединять абсолютно несопоставимую семиотику в теле человека, что важно для постановки диагноза. Врачи одарены силой желания и положительной энергией, что способствует быстрой реабилитации пациента. Подбор команды соответствует уровню, врачи аккуратные и подробные.
Павловский Александр
Заместитель начальника Центра подготовки космонавтов имени Ю.А.Гагарина, генерал-лейтенант запаса
Хочу выразить слова благодарности врачу травматологу Муханову Виктору Викторовичу! К хирургам пациенты попадают в критические для здоровья и жизни моменты. Именно в такой ситуации профессионализм доктора, правильно поставленный диагноз, чуткое и внимательное отношение к больному вселяет уверенность в благополучном исходе лечения. Виктор Викторович делал мне операцию с диагнозом – субакромиальная декомпрессия левого плечевого сустава, релиз левого плечевого сустава. Он спас мою руку, вернул к нормальной жизни, избавил от проблем со здоровьем, которые мучали меня на протяжении многих месяцев. Хочу еще раз выразить ему свою признательность за умелые руки, внимание и поддержку во время лечения! Зная, что есть такие специалисты, у меня есть уверенность на возрождение благородной профессии врача и будущее нашей медицины. Отдельное спасибо руководству федерального научно-клинического центра специализированных видов медицинской помощи и медицинских технологий ФМБА России за то, что формирует свой коллектив из таких высококлассных специалистов, как Муханов В.В., которые, в свою очередь, формируют положительный имидж данному медицинскому учреждению.
Гарибов Эмин
российский гимнаст, капитан сборной России по спортивной гимнастике
Я капитан сборной России по спортивной гимнастике. В течение 2 лет восстанавливался после многочисленных операций проведенных в Мюнхене на оба плечевых сустава, из-за полученных во время тренировок травм. Но продолжать лечение за границей не было возможности, и мне посоветовали Виктора Викторовича Муханова в ФНКЦ кб83, который также успешно прооперировал практически всех ведущих спортсменов России. Имея большой опыт общения и лечения с различными врачами, я сразу отметил большой профессионализм и компетентность, после того как просмотрев только фотографии с операции, он поставил точный диагноз и, учитывая специфику моего вида спорта, а также план подготовки к ОИ Рио-2016, максимально понятно объяснил все детали проблемы, что и внушило доверие к врачу. Затем был назначен и очень эффективно проведен курс prp-терапии. Я остался очень доволен проделанной работой, так как спортсменам бывает очень тяжело найти по-настоящему квалифицированного травматолога. Теперь, если что, только к нему!
Карпович Олеся
сборная России по водному поло
Хочу выразить огромную благодарность врачам 83 больницы ФМБА, травмотологического отделения – Муханову В.В., Советникову Н.Н., Карпашевичу А.А. а также Будашкиной М. В. за высокий профессионализм, чуткое отношение и помощь в реабилитации! Спасибо всему персоналу за отзывчивость и за доброту! Спасибо за возможность продолжения моей спортивной карьеры!!!!!
Хутиев Петр
капитан ЛРК «Московские Драконы»
Будучи игроком в регби с 35-летним стажем, мне приходилось неоднократно получать травмы и проходить через процесс лечения и реабилитации, и должен сказать, что продолжение моей спортивной карьеры в последние три года стало возможно только благодаря отлично переведенной операции на коленном суставе Мухановым Виктором Викторовичем, врачом отделения травматологии и ортопедии ФНКЦ ФМБА России. Прекрасный персонал комфортные условия пребывания и, конечно же, хирургическая операция и последующее восстановление под контролем Виктора Викторовича позволили через 2 месяца возобновить тренировки, через три – кататься на горных лыжах, а через четыре – выйти на регбийное поле и стать чемпионом Москвы в сезоне 2015 года.
Чуракова Татьяна
сборная России, водные лыжи
Уважаемый Виктор Викторович, хочу поблагодарить Вас за проведение операции на ахилловом сухожилие и весь мед. персонал травматологии ФМБА России N-83. Спасибо Вам за Ваш профессионализм, за поддержку, с Вами было совсем не страшно. Несмотря на сложность Вашей работы, Вы заряжаете позитивным настроем и нет никаких сомнений, что что-то не так. Я благодарю Бога, что эту операцию делали именно Вы. Я полностью восстановилась и приступила к тренировкам в полном объёме. Спасибо.
Соловьев Денис
МСМК по спортивной аэробике, чемпион Европы, призер VII Всемирных Игр, призер первых европейских Олимпийских игр
Добрый день, хочу поблагодарить от лица спортсменов сборной РФ по спортивной аэробике, команду докторов и врачей, своевременно оказавших медицинскую поддержку нам на VII Всемирных играх, проходивших в городе Кали (Колумбия). А также за проведение срочной операции Полянских Полине Сергеевне. Лично хочу поблагодарить Муханова Виктора Викторовича за оказанную помощь. С благодарностью и наилучшими пожеланиями – Соловьев Денис Олегович (МСМК по спортивной аэробике, чемпион Европы, призер VII Всемирных Игр, призер первых европейских Олимпийских игр).
Злывко Алиса
сборная России по баскетболу
Сталкивалась со многими врачами, был опыт неудачных операций по восстановлению ПКС. Поэтому с уверенностью могу сказать, что Виктор Муханов – единственный врач, которому я доверяю свое колено! Спасибо за помощь!
Шиманов Андрей
молодежная сборная России по футболу
Выражаю свою сердечную благодарность и всей душой благодарю врача В.В. Муханова за высокий профессионализм, отзывчивость, душевную теплоту. Примите самые добрые пожелания здоровья и успехов в Вашем благородном деле.
Глигор Виталий
Руководителю ФМБА России Уйба Владимиру Викторовичу от Старшего тренера сборной команды России по дзюдо – спорта слепых
Выражаем искреннюю благодарность всему коллективу Отделения Спортивной Травмы и, лично Заведующему отделением, доктору медицинских наук Архипову Сергею Васильевичу и врачу-травматологу Советникову Николаю Николаевичу за проведение операции и последующей реабилитации членов сборной команды России по дзюдо, Чемпиона Паралимпийских игр, 4-кратного Чемпиона мира и многократного Чемпиона Европы Крецула Олега Васильевича и серебряного призёра Чемпионата мира Ванькина Андрея Викторовича. Хотим отметить высокий профессионализм, внимание и заботу к спортсменам со стороны всего персонала отделения, что создаёт домашнюю атмосферу и способствует скорейшему выздоровлению атлетов.
Ванькин Андрей
Старший тренер мужской сборной команды России по дзюдо-спорт слепых России Ванькин Андрей, мастер спорта. Член паралимпийской сборной России по дзюдо (спорт слепых)
От всей души выражаю огромную благодарность всему коллективу отделения травматологии больницы №83. Откровенно говоря, поражен таким уровнем медицинского обслуживания, который имеет место быть в вашем отделении, за теплое доброжелательное отношение к пациентам.
Особую благодарность – Муханову В. В.Файззулина Айгуль
мастер спорта России
Больница замечательная! Обслуживание больных отделения травматологии и поддерживаемая чистота в нем выше всяких похвал. Грамотно подобран коллектив высокообразованных врачей-специалистов, таких как Муханов В. В. и Будашкина М. В., обслуживающие больных бригады мед. сестер, уборщиц помещений и др. Большое Вам спасибо за то, что Вы есть и так беззаветно и успешно лечите больных людей.
Забродская Ольга
член паралимпийской сборной команды России по дзюдо, мастер спорта международного класса
Хотелось бы выразить благодарность врачам и младшему медицинскому персоналу отделения травматологии 83-ей больницы. Вежливое обращение с пациентами, высокий профессионализм врачей, хорошо оборудованные палаты и оснащение тренажёрного зала позволяет спортсменам в кратчайшие сроки восстановиться после травм. Особенно хотелось поблагодарить за профессионализм и внимательное отношение к пациентам хирурга-травматолога Муханова В.В., врача-реабилитолога Будашкину Марию Владимировну.
Кострыкин Ярослав
Некоторое время назад я получил травму колена и мне была необходима операция. Операцию проводил хирург Муханов Виктор Викторович. Во время всего восстановительного периода Виктор Викторович меня консультировал и благодаря его профессионализму мое колено полностью восстановлено и я избежал возможных осложнений. Хочу выразить свою благодарность Виктору Викторовичу за его профессионализм, умение решать проблемы любой сложности и доброе отношение к своим пациентам. Успехов Вам Виктор Викторович! Благодарный пациент.
Ярослав Кострыкин
Фаготы
Контрфагот, регулятор, фагот 2
Родился в Вильнюсе (Литва).
Окончил Московскую государственную консерваторию им.П.И.Чайковского в 1998 г.
В БСО им.Чайковского работает с 1998 г.
www.sporttravma.org
Несросшиеся переломы и ложные суставы шейки бедра
|
|
|
содержание .. 60 61 62 63 64 65 66 67 68 69 70 ..
Несросшиеся переломы и ложные суставы шейки бедра
Несращение аддукционных переломов шейки бедра, почти, как правило, наблюдается вследствие диагностических ошибок и после консервативного лечения. Однако и после остеосинтеза различными видами фиксаторов (трехлопастный гвоздь, винт, болт и др.) в 10-20% случаев костного сращения не наступает. В большинстве случаев несращение после остеосинтеза является результатом оперативно-технических ошибок (плохая репозиция отломков, диастаз между «ими, неправильное введение трехлопастного гвоздя, недостаточная фиксация отломков) и неправильного ведения послеоперационного периода, слишком ранняя нагрузка на поврежденную конечность до сращения отломков и восстановления ее спорности и выносливости). Нужно подчеркнуть, что несращение после остеосинтеза в части случаев возникает вследствие тяжелых расстройств кровоснабжения головки и шейки и интерпозиции сумки между отломками. Симптомы и распознавание. Основными признаками He-сросшихся переломов шейки бедра являются боли в тазобедренном суставе, неустойчивость конечности из-за подвижности на месте перелома, укорочение ее, невозможность передвигаться без костылей, хромота и быстрая утомляемость. Трудоспособность снижена. У большинства больных отмечаются постоянные боли, иногда они ноющие, непостоянные, возникающие преимущественно при ходьбе. Боли могут отсутствовать. Постоянные боли в тазобедренном суставе и невозможность ходить с опорой на конечность нередко превращают больных в беспомощных инвалидов, неспособных даже ксамообслуживанию. Некоторые больные не могут передвигаться даже с помощью костылей; многие из них не покидают свое жилище, а иногда и постель до конца жизни и должны мириться с тяжелой и в определенном смысле беспросветной участью. При плохо леченных или совсем нелеченных переломах рассасывание шейки может произойти настолько быстро, что через 6-8 нед после травмы перелом можно считать несращенным. Однако в большинстве случаев рентгенологически и клинически отличительные черты несращения выясняются лишь через 4-6 мес. Рентгенологическое исследование при несросшихся переломах и ложных суставах шейки бедра имеет исключительное значение как для диагностики этого осложнения, так и для правильного выбора метода лечения. По снимкам необходимо определить истинную величину остатков шейки, состояние головки, степень варусной деформации и взаимную смещаемость отломков. Лечение. При установлении показаний и выборе способа операции важно учитывать ряд обстоятельств и прежде всего общее состояние и возраст больного, хотя сам по себе пожилой возраст не может служить противопоказанием к операции; важнее физическое и психическое состояние больного. Все же, если у пожилого человека отсутствуют боли в тазобедренном суставе или они незначительные и при этом имеется плотное фиброзное сращение отломков, дозволяющее удовлетворительно передвигаться с помощью костылей, от операции следует воздержаться. В настоящее время при несросшихся переломах шейки бедра применяют пять типов операций. Выбирая методику операции, нужно учитывать не только общее состояние больного, но и степень рассасывания шейки бедра (отсутствие ее, незначительное, умеренное и полное рассасывание) и отсутствие или наличие аваскулярного некроза головки.
Асептический некроз головки бедра и остеоартроз тазобедренного сустава после перелома шейки бедра.
Это осложнение может развиться после любой травмы тазобедренного сустава (вывих, ушиб), но в подавляющем большинстве случаев наблюдается после переломов шейки бедра. Асептические некрозы головки после абдукционных (вколоченных) переломах и после остеосинтеза аддукционных (невколоченных) переломов шейки бедра встречаются в 10-15%. Некроз головки и остеоартроз после перелома шейки бедра могут развиться как при сращении, так и при несращении перелома (рис. 126). В головке бедренной кости при любом переломе шейки всегда в большей или меньшей степени нарушается кровоснабжение и возникают трофические расстройства. Однако если после перелома шейки бедра отломки вскоре вправлены и хорошо фиксированы, то в; большинстве случаев кровоснабжение головки восстанавливается. Если кровоснабжение недостаточное, вся головка или отдельные ее участки, лишенные питания, подвергаются некрозу. Восстановление головки бедра после перелома возможно только при условии такой реваскуляризации, которая обеспечивает достаточное кровоснабжение, рассасывание некротизированной кости и замещение ее вновь образованной костной тканью. Чем полнее и быстрее происходит реваскуляризация головки бедра, тем благоприятнее условия для сращения отломков и восстановления спорности и выносливость головки. Процесс этот достаточно длителен и протекает не всегда с одинаковой скоростью. Вновь образованная кость в головке после перелома шейки бедра плохо противостоит давлению. Лишь после того, как костные балки окончательно оформятся и примут соответствующую силовым напряжениям архитектонику, головка бедра может выполнять свою естественную опорную функцию. Остеоартроз тазобедренного сустава может развиться как следствие асептического некроза головки, на почве механического повреждения суставного хряща во время травмы или оперативного вмешательства, нарушения кровоснабжения в подхрящевом слое и в некоторых случаях из-за несоответствия суставных поверхностей, возникающего после сращения перелома с повернутой головкой. Симптомы и распознавание. При развивающемся асептическом некрозе головки бедра, несмотря на сращение отломков, иногда спустя много времени (1-2 года и более) после травмы или остеосинтеза появляются ноющие боли в тазобедренном суставе. С каждым днем становится труднее ходить, уменьшается шаг, нога быстро устает; в покое, особенно при лежании, боли постепенно стихают, но чувство «нытья» не прекращается. Приходится вновь прибегать к оставленной палке и костылям. Появляется приводящая и сгибательная контрактура бедра. Жизнеспособность головки может быть изучена рентгенологически. Хотя этот метод не абсолютно надежен, особенно при начальной степени омертвения, большая плотность участка кости, обычно в верхнем полюсе головки бедра, по сравнению с окружающей структурой указывает на нарушение кровообращения и некроз головки. Крапчатый (испещренный) вид головки, появившийся после длительного наблюдения, свидетельствует о замещении некротизированных участков жизнеспособной костью. Для установления диагноза очень важно сравнительное рентгенологическое исследование.
Рис. 126. Асептический некроз головки бедра при сросшемся вальгусном (абдукционном) переломе шейки бедра.
При некрозах головки после сращенных переломов различаются определенные стадии процесса. В I стадии отмечаются боли ноющего характера в тазобедренном суставе, небольшая хромота, уменьшение размера шагов. На рентгенограмме в этот период изменений не определяется. Во II стадии клинические явления нарастают, под хрящевой тканью головки на ограниченном участке возникает очаг некроза, окруженный более разреженной зоной кости, создается впечатление наличия секвестра. В III стадии отмечается компрессионный перелом головки под очагом некроза. В IV стадии происходит процесс замещения, восстановления и развития деформирующего артроза. Асептический некроз головки бедра встречается не только после остеосинтеза аддукционных переломов шейки бедра, но и в результате абдукционных переломов. Асептические некрозы наблюдаются преимущественно после горизонтальных вальгусных переломов шейки бедра, несмотря на костное сращение. При горизонтальном вальгусном переломе, в особенности при слишком ранней нагрузке, головка находится под влиянием силы давления и как бы зажата под верхней частью вертлужной впадины, что способствует развитию асептического некроза, деструкции и деформации. Окончательная судьба головки выясняется лишь через 1,5-2 года, а иногда и через 3 года после травмы или остеосинтеза. Профилактика деструктивных изменений головки состоит в рациональном лечении, обеспечивающем возможность скорейшего восстановления кровообращения. В некоторых случаях для улучшения кровоснабжения головки бедра остеосинтез дополняют аутопластикой большого вертела на питающей ножке (Ю. П. Колесников, 1969). 3 «переходный период» восстановления опорности и выносливости головки и шейки следует избегать нагрузки на конечность. Слишком ранняя нагрузка до полной перестройки трабекул способствует развитию асептического некроза головки бедра. Лечение. Чрезвычайно важно при подозрении на развивающийся асептический некроз головки и артроз тазобедренного сустава рано начать лечение при слабовыраженных клинических симптомах, когда четких проявлений деструктивного процесса на рентгенограммах еще нет. Прекращение нагрузки на конечность в течение длительного срока, покой, гипсовая иммобилизация тазобедренного сустава, а в ряде случаев легкое вытяжение для разгрузки сустава, лечебная гимнастика и массаж, новокаиновая блокада, физиотерапия и бальнеологическое лечение в начальном периоде могут остановить дальнейшее развитие деструктивного процесса в головке бедра и тазобедренном суставе.При асептическом некрозе головки после остеосинтеза и наступившем сращении перелома шейки показано удаление гвоздя. В далеко зашедших случаях асептического некроза и артроза, сопровождающихся сильными болями, возникает вопрос об оперативном лечении. Однако выбор способа операции, особенно у больных пожилого и старческого возраста, бывает весьма трудным. Наиболее эффективны артродез или восстановительная операция, но для старых людей они слишком травматичны. Заслуживает внимания операция Фосса в разных модификациях для уменьшения болей в тазобедренном суставе при асептическом некрозе головки бедра и деформирующем артрозе. Операция производится под общим, реже местным обезболиванием. Первым продольным разрезом обнажают большой вертел и верхнюю часть бёдра. Широким остеотомом отсекают большой вертел вместе с прикрепляющимися к нему средней и малой ягодичными мышцами. Нижний край отсеченного и смещенного на 2-3 см кверху и назад большого вертела двумя толстыми шелковыми швами пришивают к верхнему краю остеотомированной поверхности кости. Далее широкую фасцию бедра в этой же ране крестообразно рассекают и рану зашивают. Второй разрез делают в области передней нижней ости подвздошной кости. Поперечно пересекают сухожилие m. rectus femoris. Третьим разрезам в области паховой складки пересекают сухожильные прикрепления m. adductor magnus у лобковой и седалищной костей и m. iliopsoas у малого вертела. В послеоперационном периоде целесообразно на 2-3 нед наложить скелетное вытяжение за мыщелки бедра с грузом 2-5 кг. B результате выключения приводящих и отводящих мышц, находившихся в состоянии контрактуры, устраняется давление на головку бедра, несколько расширяется суставная щель, движения становятся свободнее и в преобладающем большинстве случаев уменьшаются, а иногда и полностью исчезают боли. В начальных стадиях асептического некроза в ряде случаев состояние головки улучшается. Однако у некоторых больных отмечается ослабление ее устойчивости. Следует отметить, что эта технически простая операция легко переносится даже пожилыми людьми; она достаточно эффективна, так как обычно снимает или облегчает боли на продолжительное время. У старых людей при тяжелых формах асептического некроза головки бедра, если общее состояние позволяет, можно произвести эндопротезирование или артродез.
содержание .. 60 61 62 63 64 65 66 67 68 69 70 ..
|
|
|
zinref.ru
Остеосинтез бедренной кости: осложнения, реабилитация
Для обеспечения правильного сращивания расколотых костей бедра их фиксируют, выполняя остеосинтез бедренной кости. Процедура помогает обеспечить естественное положение восстанавливаемого после травмы сочленения, и обеспечивает быстрое заживление тканей, дает хороший прогноз на реабилитацию и восстановление двигательной функции. Манипуляция выполняется в больнице и требует высокой квалификации медперсонала.

Суть метода
Когда у пациентов в результате травмы, сопровождающейся переломом костей, образуются костные осколки и края берцовой кости расколоты неровно, для обеспечения их правильного сращивания применяют способ соединения раздробленной большеберцовой кости специальными шинами с пластинами, позволяющими зафиксировать поломанные кости в правильном положении и не допустить их сдвиг. Метод называется комбинированный остеосинтез, и имеет два варианта выполнения:
- Внутренний. Фиксирующие пластины устанавливаются непосредственно на кость бедра или в межкостное пространство. Нет частей шины, выступающих над телом.
- Наружный. Выполняется с помощью внешних аппаратов и приспособлений, в присутствии одного или двух больших костных осколков. Шина накладывается на поверхность бедра, в нее производится вкручивание специального трехлопастного шурупа, который скрепляет и фиксирует кости в нужном положении. Метод более травмоопасный и приводит к солидной кровопотере, повреждает мягкие ткани.
Вернуться к оглавлениюВ 70% случаев при удачном исходе операции по остеосинтезу пациент почти полностью восстанавливает двигательную функцию бедра и колена.
Особенности проведения процедуры
Когда показана?
 Операция необходима при переломе мыщелка бедренной кости.
Операция необходима при переломе мыщелка бедренной кости.Процедура по фиксации осколков костей пластиной возможна при ряде условий, среди них выделяют отсутствие текущего гнойно-воспалительного процесса тканей в месте фиксации и риска кровотечений, а также присутствие перелома нижней части бедренной кости. Операция выполняется только при условии изолированных переломов бедренных мыщелков. При множественных травмах остеосинтезу подвергается малая и большая берцовая кость в случае, когда их осколки угрожают другим органам пациента. При обычных переломах и отсутствии негативных факторов манипуляция выполняется в штатном режиме.
Вернуться к оглавлениюПластины для процедуры
Для выполнения операции используют различные виды шин и штифтов, гвоздей. Подобрать пластины и метод стягивания костей должен опытный хирург. В стандартных случаях используют интрамедуллярный бедренный гвоздь S2, имеющий максимально широкий набор возможности по подстройке под анатомию травмы и не отторгаемый тканями организма.
Вернуться к оглавлениюПроведение манипуляций
Операция при стандартных травмах не относится к числу очень сложных. Манипуляции производятся в положении лежа. Порядок проведения:
 Все манипуляции проводятся через колено.
Все манипуляции проводятся через колено.- Травмированная конечность кладется на операционный стол в свободном положении, колено сгибается под угол 60 градусов.
- Фиксация бедра и доставка к нему частей иммобилизационной шины с гвоздями производится через коленную область.
- Вкручивание и выкручивание гвоздей осуществляется хирургом в зависимости от положения осколков.
- После процедуры нога промывается от слизи и крови, разрезы зашиваются.
Осложнения остеосинтеза бедренной кости
Жировая эмболия является одним из наиболее частых негативных последствий остеосинтеза. Заболевание, вызванное переизбытком жировых частиц в крови, приводит к судорогам, потере ориентации в пространстве, обморокам, нарушениям функционирования ЦНС. Эмболические осложнения, затрагивающие большой круг кровообращения, могут присутствовать с посттравматическим шоком. В этом случае у пациента будет нарушена координация движений и реакция на раздражители, появятся симптомы, сходные с проявлениями инсульта. Диагностировать эмболию должен общий анализ крови. Среди других негативных последствий остеосинтеза выделяют:
- воспаление и контрактуру суставов;
- остеомиелит;
- фантомные боли.
Реабилитация после операции
 Если травма была изолированной, то больной может ходить с помощью ходунков без наложения гипса.
Если травма была изолированной, то больной может ходить с помощью ходунков без наложения гипса.При изолированной бедренной травме реабилитация в послеоперационный период не предполагает полную иммобилизацию. Пациент может передвигаться с помощью костылей и ходунков в объеме, не вызывающем болевой синдром. Период восстановления костей колеблется в диапазоне от 4 месяцев до полугода. Увеличение двигательной нагрузки должно быть постепенным и сопровождаться медикаментозным курсом, направленным на скорейшее заживление тканей и предотвращение возникновения воспалительных процессов в них. График реабилитации рассчитывается исходя из следующих показателей:
- Личные ощущения пациента (характер боли, комфортность движения конечностью).
- Внешние терапевтические осмотры и пальпация травмированной области (присутствие опухоли, гематом, болевого синдрома).
- Рентгенография. Дает оценку деформации фиксирующих шин, правильности оси скрепления, нормальному сращиванию костных осколков.
После того как произойдет сращение костей и будут сняты шины, больному подберут реабилитационный курс, направленный на восстановление полноты двигательной функции. Рекомендованы занятия в кабинете ЛФК, поддерживающая физиотерапия, медикаментозная терапия и народные средства. Необходимы регулярные осмотры у врача, и обращение в больницу при малейших подозрениях на боли, опухоли и трещины в костях.
Вернуться к оглавлениюПротивопоказания
Выполнение операции по соединению осколков костей методом остеосинтеза возможно не для всех. Процедура не рекомендована в младенческом и старческом возрасте. Есть ряд случаев, когда к пациенту не может применяться эта методика ввиду его текущего состояния. Противопоказанием к оперированию является кома, непереносимость наркоза, а также ряд заболеваний, затрагивающих костную структуру и жизненно важные системы организма:
 При сильной пористости кости операция не проводится.
При сильной пористости кости операция не проводится.- последняя стадия остеопороза, когда кости пористые и не выдержат вкручивание винтов;
- хронические патологии сердечно-сосудистой системы;
- тяжелые формы заболеваний нервной системы;
- воспаления и инфекции в месте операции.
Чтобы определить, есть ли противопоказания и факторы риска, больной проходит полное предоперационное обследование, включающее сдачу развернутых анализов, рентгенографию, компьютерную томографию, МРТ и УЗИ. Отдельно проводятся тесты на совместимость и переносимость наркоза. Перед операцией пациент подписывает согласие на проведение операции.
ВАЖНО ЗНАТЬ! Даже ‘запущенные’ суставы можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Валентин Дикуль читать рекомендацию…
Судя по тому, что вы сейчас читаете эти строки – победа в борьбе с воспалением хрящевой ткани пока не на вашей стороне…
И вы уже думали о стационарном лечении? Оно и понятно, ведь боли в суставах – очень опасный симтом, который при несвоевременном лечении может закончиться ограниченной подвижностью. Подозрительный хруст, скованность после ночного отдыха, кожа вокруг проблемного места натянута, отеки на больном месте… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать статью о современных методах лечения суставов… Читать статью >>
osteokeen.ru
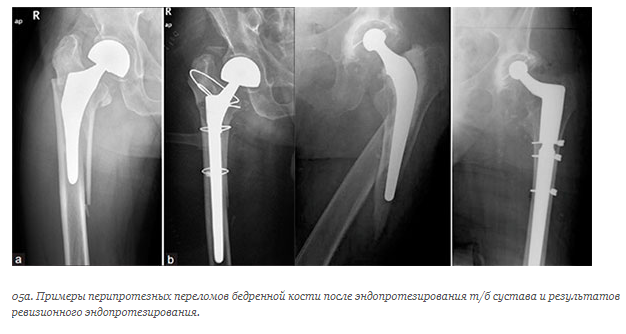
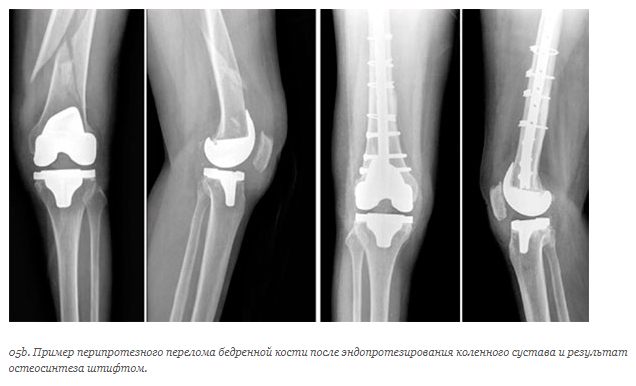
Перипротезные переломы и трещины костей во время эндопротезирования
Переломы и трещины бедренной кости – это тяжелое осложнение, возникающее в ходе операции по замене тазобедренного сустава. Виной этому служат анатомические особенности строения бедра, плохое состояние костной ткани, ошибки врача при подготовке и проведении хирургического вмешательства. Отметим, что кости в области коленного сустава при эндопротезировании ломаются крайне редко в силу анатомических особенностей и техники операции.


Пористая структура импланта для бесцементной фиксации.
Нарушение целостности костей в ходе операции чаще всего возникают при установке бедренного компонента методом press-fit. Имплантация бесцементных ножек осложняется трещинами и переломами в 3-5,4% случаев. Выполнение цементного эндопротезирования приводит к развитию этих осложнений всего у 1,2% пациентов. При ревизионных (повторных) операциях трещины появляются в 18-30% случаев.
Факт! Бедренная и большеберцовая кости могут ломаться и в более отдаленные сроки после операции. Провоцирующим фактором служат травмы и случайные падения. Переломы в области тазобедренного сустава возникают в 0,1% случаев, коленного – в 0,3-2,5%.
Причины нарушения целостности костей
Переломы в позднем послеоперационном периоде (от 1 года) возникают из-за остеопороза или перипротезного остеолиза. Остеопения у таких пациентов приводит к снижению плотности костной ткани и чрезмерной хрупкости бедра. В итоге бедренная кость ломается под действием самого незначительного травмирующего фактора.

Частые причины интраоперационных трещин:
- Неудовлетворительное состояние костной ткани. У многих пациентов с деформирующим остеоартрозом врачи выявляют сопутствующий остеопороз. Низкая плотность костной ткани способствует появлению трещин и переломов.
- Выбор эндопротеза неподходящего размера. Большая ножка импланта требует от хирурга массивного рассверливания костно-мозгового канала. Это ведет к утончению кортикального слоя бедренной кости, из-за чего она с легкостью ломается.
- Ревизионное или онкологическое эндопротезирование. Проведение этих операций сопряжено с массивным повреждением костей. Например, при ревизионной замене суставов хирург извлекает предыдущий имплант из костно-мозгового канала, а при наличии опухолей – удаляет массивные фрагменты костной ткани.


Перелом импланта повлекший деструкцию бедренной кости.


Чем сложнее вмешательство, тем массивнее имплант.
Типы перипротезных переломов
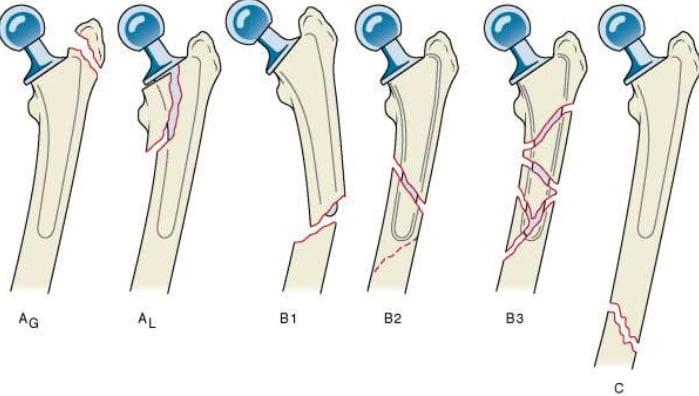
В ортопедии используют Ванкуверскую классификацию Duncan и Masri 1995 года.
Таблица 1. Ванкуверская классификация.
| А – переломы в вертельной области | |
| AL | Нарушение целостности малого вертела |
| AG | Повреждение большого вертела |
| B – переломы в месте проекции или чуть дистальнее ножки эндопротеза | |
| B1 | Сохранение удовлетворительной стабильности протеза |
| B2 | Нестабильность протезной ножки при хорошем качестве костной ткани |
| B3 | Оскольчатый перелом на фоне остеолиза |
| С – переломы, локализованные намного дистальнее ножки протеза | |
При ревизионных операциях нарушение целостности костей более тяжелое. Это объясняется повреждением проксимального отдела бедра при удалении ножки эндопротеза или остеолизом костной ткани. Естественно, такие переломы тяжело поддаются лечению и чаще приводят к развитию осложнений.

Основные подходы к лечению интраоперационных трещин и переломов
Выбор тактики лечения зависит от локализации перелома и стабильности имплантированного эндопротеза. Определенную роль играет возраст пациента, наличие у него сопутствующей патологии, состояние костной ткани и возможность восстановления анатомической целостности бедренной кости.
Консервативное лечение
Допускается при трещинах типа A и B1 без смещения отломков. Поскольку непрерывность кости не нарушена и ножка эндопротеза стабильна, у врачей нет нужды устанавливать дополнительные фиксирующие приспособления.
Суть консервативного лечения заключается в:
- Задержке вертикализации. При отсутствии осложнений пациентам разрешают вставать на следующий день после хирургического вмешательства. Если операция осложнилась расколом бедра – постельный режим длится 10-14 дней.
- Ограничении физической нагрузки. В разных случаях врачи рекомендуют минимализировать нагрузку на прооперированную конечность на срок от 1 до 3 месяцев и использовать костыли. Это замедляет реабилитацию, но позволяет избежать осложнений.
Любопытно! При установке эндопротеза методом press-fit нередко случаются раскалывания бедра ниже его ножки. Обычно их выявляют на послеоперационных контрольных рентгенограммах. При несвоевременной диагностике и лечении такие расколы приводят к развитию гранулем и разрушению проксимального отдела бедра. В этом случае больному требуется плановое ревизионное эндопротезирование.
Остеосинтез серкляжными швами
Проводится при интраоперационных перипротезных переломах типа А. Отколовшийся малый или большой вертел фиксируют 1-2 серкляжными швами из титановой проволоки. Такое лечение дает хорошие отдаленные результаты и обеспечивает удовлетворительное функционирование протеза в будущем.

Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее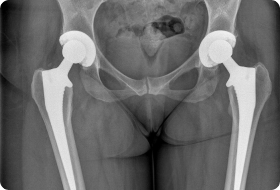

Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнееОстеосинтез пластинами
Необходим при переломах типа B2 и C. Для восстановления целостности бедра используют широкие накостные пластины LC-DCP и DF-LCP. Фиксируют их путем монокортикального введения винтов или наложения серкляжных швов. В ходе операции врачи стараются восстановить форму костно-мозгового канала и обеспечить возможность проведения в будущем ревизионной операции (если она понадобится).
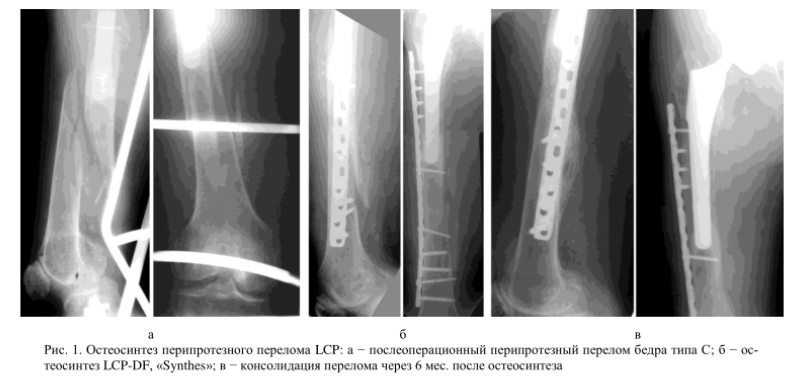

Любопытно! Ранее врачи пытались лечить переломы типа B2 путем фиксации кости серкляжными швами. Подобная тактика вызывала серьезные осложнения почти у половины пациентов. Наиболее частыми их них были глубокие перипротезные инфекции и нестабильность ножки эндопротеза.
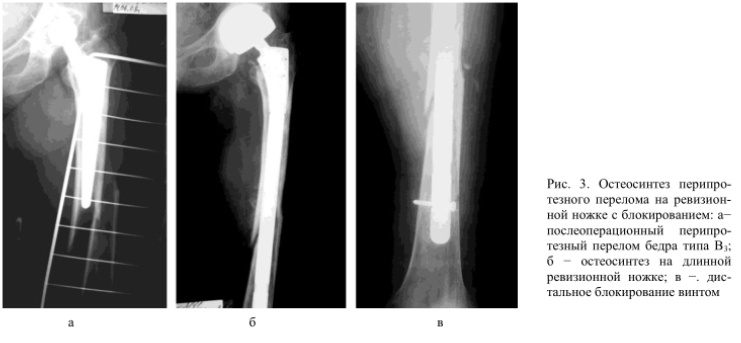
Остеосинтез длинными ревизионными ножками
Проводится при переломах типа В2 (которым предшествовала цементная фиксация протеза) и В3. В наше время хирурги используют ревизионные импланты с ножкой Вагнера, позволяющие зафиксировать костные отломки без применения дополнительных конструкций. Их установка требуется в тех случаях, когда нарушена первичная стабильность ножки эндопротеза.
Отметим, что в ряде случаев врачам не удается восстановить целостность бедренной кости с помощью одной лишь ревизионной ножки. В таких ситуациях они проводят еще и костную пластику. Дистальное блокирование ножки протеза позволяет добиться ее стабильности и препятствует ее дальнейшему проседанию.
Любопытно! При переломах типа В3 некоторые зарубежные авторы советуют применять эндопротезы с искусственным проксимальным отделом бедра. Данный метод лечения приемлем у пожилых пациентов, которым нужно побыстрее встать с постели и начать двигаться.



Профилактика и лечение поздних переломов
Специфической профилактики патологии на сегодня не существует. Однако снизить риск их развития можно с помощью препаратов, которые угнетают остеолизис (алендроновая, клодроновая, памидроновая кислота). Эти лекарства замедляют разрушение костной ткани, тем самым препятствуя асептическому расшатыванию импланта и нарушению целостности кости.
Переломы бедренной и большеберцовой костей без смещения обычно лечат консервативно. При смещении отломков больных показано оперативное вмешательство. Если компоненты эндопротеза стабильны и ориентированы правильно – врачи выполняют открытую репозицию и остеосинтез с применением пластин, винтов и т.д. В противном случае хирурги вынуждены делать одно- или двухмоментное ревизионное эндопротезирование.


msk-artusmed.ru
1. ЧРЕСКОСТНЫЙ ОСТЕОСИНТЕЗ ПРИ ПОВРЕЖДЕНИЯХ ТАЗОБЕДРЕННОГО СУСТАВА
движений в локтевом суставе. Остеотомия плечевой кости делается не на месте бывшего перелома, а на границе проксимального метафиза и диафиза. Исключение составляют лишь те
случаи, когда укорочение сочетается с углообразной деформацией. Дозированная дистракция осуществляется по обычной методике.
Для предотвращения возникновения варусной деформации на месте остеотомии удлинение плеча .проводится «а отводящей шине ЦИТО или другом приспособлении, позволяющем удерживать руку в отведенном положении. С этой целью перед операцией да крылья таза и нижнюю половину живота накладывается гипсовый лояс шириной 20 см. После операции в пояс вгипсовываются втулки телескопических стержней на передней и задней .поверхности. Во втулки вставляются стержни, резьбовые концы которых с ломощью флажков соединяются с дистальным кольцом аппарата. Выдвигая стержни из втулок, плечу с аппаратом можно задать любое необходимое положение ,(рис. 114).
Сопутствующие ротационные и углообразные деформации окончательно устраняются после восстановления длины плеча.
Глава VIII
ЧРЕСКОСТНЫй ОСТЕОСИНТЕЗ
В РЕАБИЛИТАЦИИ БОЛЬНЫХ
С ВНУТРИСУСТАВНЫМИ ПЕРЕЛОМАМИ
ПЕРЕЛОМ ДНА ВЕРТЛУЖНОЙ ВПАДИНЫ С ЦЕНТРАЛЬНЫМ ВЫВИХОМ БЕДРА
Методика остеосинтеза. Больной укладывается на спину на операционный ортопедический стол с тазовой подставКой и лро-межностным упором. За обе стопы осуществляется умеренное продольное вытяжение винтовыми тягами. Обоим бедрам придается -положение отведения под углом 100-110° к биспинальной линии. Через крыло таза в области передневерхней ости проводятся две перекрещивающиеся спицы под углом 30° на равных уровнях со смещением ло длине на 1 ом. На обеих опицах делаются ступенеобразные изгибы, которые втягиваются под кожу до упора в подвздошную кость: один – с внутренней стороны, другой – с наружной. Обе спицы крепятся к дуге по равные стороны и натягиваются. Для стабилизации дуги во фронтальной плоскости в крыло таза с наружной поверхности вводится третья, консольная спица с упорной площадкой. Наружный конец ее с помощью тракционного стержня крепится к дуге. Перемещением стержня кнутри с помощью гаек консольная спица плотно упирается в крыло таза и дополнительно натягивает сквозные спицы. Через дистальную треть бедра проводятся еще две перекрещивающиеся спицы. Они фиксируются к кольцу. Дуга и кольцо по передневнутренней и задневнутренней поверхности соединяются телескопическими стержнями. Через наружную часть большого вертела, предварительно сместив мягкие ткани тснутри, в сагиттальной плоскости проводят еще одну спицу. Она фиксируется ко второй дуге ;или полукольцу соответствующего диаметра и натягивается. Репонирующая дуга соединяется двумя винтовыми тягами с балкой, установленной по наружной поверхности бедра между базисной дугой и кольцом. |Балка соединяется с базисными

опорами с помощью планок так, чтобы было пространство для перемещения репонирующей дуги (рис. 115). Навинчиванием гаек стержней, соединяющих репонирующую дугу с балкой, проксимальный конец бедра одномоментно на операционном столе вытягивается из таза до гиперкоррекции. Вместе с ним репонируются и отломки дна вертлужной впадины. Аппарат удерживается «а конечности до полной консолидации отломков. Достигнутое по-
Рис. 115. Схема остеосинтеза при переломах дна вертлужной впадины
ложение обязательно контролируется рентгенограммой. При необходимости дополнительную коррекцию можно осуществить и в ближайшие дни после остеооинтеза.
ПЕРЕЛОМ КРЫШИ ВЕРТЛУЖНОЙ ВПАДИНЫ С ВЕРХНИМ ВЫВИХОМ БЕДРА
Методика остеосинтеза. Укладка больного на операционном столе и наложение базисного аппарата такие же, как и при переломе дна вертлужной впадины. Наружные опоры соединяются тремя телескопическими стержнями. Дозированной дистракцией по стержням осуществляется одномоментное низведение проксимального конца бедра до уровня вертлужной впадины и уравнивания длины ног. При этом обычно происходит вправление головки бедра, а отколовшийся фрагмент крыши, связанный с капсулой, вместе с бедром опускается на свое место. После контрольной рентгенографии, если отломок впадины не (подошел к своему месту, осуществляется необходимое перерастяжение вплоть до нижнего подвывиха головки бедра. Во вправленном положении одной или двумя консольными спицами с упорными площадками осуществляется чрескожная диафиксация отломка впадины.
Если закрытая .репозиция по каким-либо причинам не удается (интерпозиция, отрыв капсулы от отломка), во вправленном положении головки бедра (с небольшой – до 0,5 см – гиперкоррекцией) осуществляется открытая репозиция. Отломок также фиксируется двумя консольными спицами с упорными площадками,
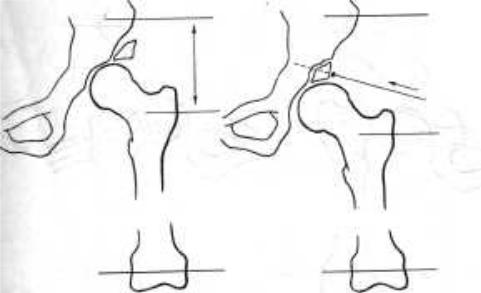
Рис. 116. Схема остеосинтеза при переломах крыши вертлужной впадины
которые располагаются на 1,5-2 ом от режущего края. В таких случаях вместо наружного телескопического стержня устанавливается балка, к которой с помощью тракционных стержней крепятся наружные концы спиц. Перемещением тракциовных стержней кнутри осуществляется компрессия между вертлужной впадиной и отколовшимся фрагментом
(рис. 116).
ПЕРЕЛОМЫ ШЕЙКИ БЕДРА
Методика остеосинтеза. Через крыло таза и дистальную треть бедра проводят спицы и накладывают базисный аппарат. Дистракцией по длине осуществляют одномоментную репозицию отломков .и делают рентгенографию шейки бедра в двух проекциях. Если в аксиальной проекции имеется смещение отломков по ширине, то его устраняют (после полного устранения смещения по длине) дополнительной репозиционной спицей, проведенной через большой вертел в сагиттальной плоскости. В зависимости от смещения дистального отломка (кпереди или кзади) на спице делают ступенеобразный изгиб и погружают его под кожу до упора в кости. Противоположный конец спицы дистракционньш зажимом крепят к балке, которую устанавливают между наружным стержнем по передней или задней поверхности бедра. Дозированным перемещением дистракционного зажима устраняют смещение отломков по ширине. После этого чрескожно со стороны большого вертела вдоль шейки проводят 3-4 параллельные консольные спицы толщиной 2-3 мм с упорными площадками. Упорные площадки должны располагаться на таком расстоянии от режущего края спицы, чтобы после упора их в наружную кортикальную
227
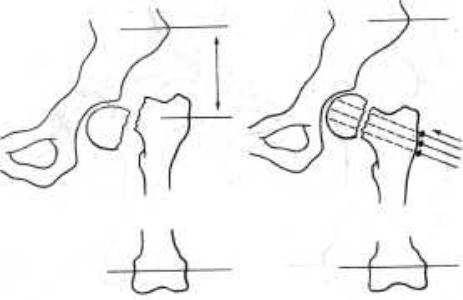
Рис. 117. Схема остеосинтеза при переломах шейки бедра
пластинку режущий конец вошел в головку до кортикальной пластинки, но .не выходил в полость сустава. Для этого консольные спицы изготавливают заранее перед операцией по рентгенограммам. Перед введением кусачками скусывают в косом направлении режущий конец спиц на необходимом уровне.
Наружные концы консольных спиц фиксируют к тракционным стержням и к балке, установленной между базисными опорами по .наружной поверхности бедра. Перемещением тракционных стержней кнутри осуществляют компрессию на стыке отломков шейки бедра и плотный их контакт ((рис. 117). При необходимости чрескостный аппарат может быть снят в любое время, однако исход тем лучше, чем дольше осуществляется постоянная ком-, орессия, которая регулярно поддерживается каждые 5 дней навинчиванием гаек тракционных стержней. Вынужденное преждевременное снятие аппарата превращает компрессирующие консольные спицы в диафиксирующие. В таких случаях наружные концы их либо скусывают и тогда спицы погружаются под хожу, либо соединяют все спицы вместе <в пластинке из самотвердеющей пластмассы.
ЛОЖНЫЕ СУСТАВЫ ШЕЙКИ БЕДРА
Методика остеосинтеза. Оперативное вмешательство осуществляется двухэтапно. Вначале >по описанной выше методике накладывается базисный аппарат и дозированной дистракцией по 0,25 мм 4 раза в сутки восстанавливается длина бедра и большой вертел низводится до своего нормального положения. После контрольной рентгенографии шейки бедра в двух проекциях, в случае
228

Рис. 118. Схема остеосинтеза при ложном суставе шейки бедра
озиции отломков, осуществляется второй этап вмешательства. Под наркозом наружные продольным разрезом в области большого вертела рассекаются мягкие ткани. Через большой вертел и шейку бедра вдоль ее оси проводятся 3-4 консольные спицы с упорными площадками так же, как и ори свежем переломе. Затем долотами осуществляется шарнирная остеотомия бедра сразу под шейкой бедра. Дистальный отломок бедренной кости вдоль шейки смещается кнутри до перекрытия ,щели ложного сустава. Если это одномоментно не удается из-за рубцов, рана зашивается, а в проксимальный конец дистального отломка во фронтальной плоскости вводится еще одна консольная спица толщиной 3 мм. Вместо телескопического стержня на наружной поверхности бедра между наружными опорами устанавливается балка. Наружные концы всех консольных спиц фиксируются тракционны-ми стержнями к балке. Навинчиванием гаек стержней осуществляется продольная .компрессия ложного сустава шейки бедра и дозированное смещение дисталъного отломка вдоль шейки до перекрытия или псевдоартроза (рис. 118).
–
2. ЧРЕСКОСТНЫЙ ОСТЕОСИНТЕЗ
ПРИ ПОВРЕЖДЕНИЯХ КОЛЕННОГО СУСТАВА ОСТЕОСИНТЕЗ ПРИ ПЕРЕЛОМАХ КОСТЕЙ КОЛЕННОГО СУСТАВА
Показания и противопоказания. Показанными для чрескостно-го остеосинтеза являются любые переломы костей, образующих коленный сустав, при хорошем состоянии кожных покровов, позволяющем проведение спиц. Противопоказания – общие к любому оперативному вмешательству. Как правило, репозиция от-
220
ломков и их фиксация осуществляются закрытым способом. Показанными для закрытого остеосинтеза являются переломы одного или обоих мыщелков без дефекта губчатой кости от сми-нания.
Показанием для открытого остеосинтеза служат компрессионные переломы со значительным сминанием губчатой кости, переламы с наличием в суста;ве свободных костных фрагментов.
Остеосинтез мыщелков при переломах производится по экстренным показаниям. Показанием для отсроченного остеосинтеза является повреждение кожных покровов (эпидермальные пузыри, ссадины « т. п.).
При наличии крупных осколков показан остеосинтез с встречно-боковой или продольной компрессией. Если перелом раздробленный, с множеством мелких осколков, жесткая фиксация должна быть достигнута без компрессии.
Особенности обследования и предоперационной подготовки. При выборе способа репозиции и фиксации отломков необходимо учитывать характер перелома и плоскость излома на концах отломков, степень и характер повреждения мягкотканных элементов сустава. По стандартным рентгенограммам определить это не всегда возможно. Поэтому необходима дополнительная рентгенография в положениях внутренней и наружной ротации на 45°. Обязательной является пункция коленного сустава. При необходимости после удаления крови из сустава может быть сделана контрастная артрография или артропневмография, позволяющая оценить состояние и мягкотканных образований. Одним из важных моментов в обследовании пострадавшего является точное выяснение механогенеза травмы.
Переломы мыщелков большеберцовой кости. По совокупности клинических и рентгенографических данных мы различаем 5 типов переломов мыщелков большеберцовой кости.
1.Изолированный перелом (скол, отщеп) одного мыщелка без сопутствующего повреждения связочного аппарата сустава и без подвывиха голени.
2.Изолированный перелом (скол, отщеп) одного мыщелка большеберцовой кости с сопутствующим повреждением связочного аппарата сустава и подвывихом1 или вывихом голени.
3.Т- и У-образные переломы обоих .мыщелков.
4.Многооскольчатые раздробленные переломы проксимального суставного конца большеберцовой кости, нередко с блуждающими внутрисуставными осколками.
5.Компрессионные переломы мыщелков.
Точная диагностика характера перелома мыщелков больше-берцовой кости обуславливает методику остеосинтеза и послеоперационную тактику. От этого во многом зависят и исходы лечения,
Предоперационная подготовка – как общая, так и местная – без особенностей. Выбор метода обезболивания зависит от общего состояния пострадавшего, характера повреждения и сопутствую-
щих заболеваний. Вмешательство может быть выполнено под наркозом, перидуральной «ли местной анестезией. При открытом остеосинтезе предпочтительнее внутрикостная
анестезия в сочетании с нейролептанальгезией.
Для чрескостного остеосинтеза переломов мыщелков больше-берцовой кости необходимо индивидуально подобрать 4 кольца одинакового диаметра с зажимами, 4 телескопических стержня, соразмерных с длиной голени, 8 стержней с винтовой нарезкой длиной 15-20 см. Кроме того, необходим полный набор мелких деталей аппарата, электродрель, спицы и инструменты, применяемые для остеосинтеза диафизарных переломов. Диаметр кольца подбирается соответственно диаметру бедра в нижней трети.
Остеосинтез при изолированных (отщепленных) переломах
мыщелков большеберцовой кости без повреждения связочного аппарата
При всех типах переломов мыщелков больной укладывается на операционный стол так же, как и при диафизарных переломах костей голени. После анестезии за стопу осуществляется скелетное вытяжение, которым устраняется угловая деформация и дислокация по периферии. Одномоментно восстанавливается правильная биомеханическая ось и длина конечности. Делается контрольная рентгенография коленного сустава в двух проекциях. При таких переломах обычно наступает вполне удовлетворительная репозиция мыщелка с небольшим смещением его по ширине. Для окончательной репозиции и создания встречно-боковой компрессии во фронтальной плоскости и перпендикулярно оси большеберцовой кости через середину сколотого мыщелка и метафиз большеберцовой кости проводятся две параллельные спицы с упорными площадками с противоположных сторон. Перед проведением спиц помощник давлением на наружную или внутреннюю поверхность коленного сустава создает положение гиперкоррекции. Обе спицы фиксируются °к кольцу и одновременно натягиваются спиценатягивателями в противоположные стороны. После этого закрепляются и вторые концы спиц.
Для более жесткой фиксаций через сколотый мыщелок и метафиз большеберцовой кости в плоскости кольца проводят еще две обычные перекрещивающиеся спицы. Методика их проведения такая же, как при переломах проксимального метафиза. Добавочные спицы также крепятся к кольту и натягиваются. Таким образам, в проксимальном кольце фиксируются 4 спицы.
На границе нижней и средней третей большеберцовой кости проводят еще две перекрещивающиеся спицы. С соблюдением центроситета они креоятся «о второму кольцу и натягиваются. Оба кольца соединяются телескопическими стержнями. Между ними создается легкая дистракцня. Скелетное вытяжение снима-
231

Рие. 119. Принципиальная схема проведения спиц через проксимальный конец оольшеберцовой кости при внутрисуставных переломах
v
ется, а спица из пяточной кости удаляется. Из коленного сустава эвакуируется кровь, затем накладывается тугая давящая повязка (рис. 119).
1
:
Остеосинтез при многооскольчатых раздробленных переломах проксимального суставного конца болыиеберцовой кости с повреждением связочного аппарата коленного сустава
Как правило, такие переломы сопровождаются большим смещением отломков, подвывихом, а иногда и вывихом голени. При свежих переломах уже на операционном столе скелетным вытяжением добиваются устранения подвывиха, восстановления длины голени и правильной биомеханической оси конечности. Во вправленном положении на границе нижней и средней третей бедра и болынеберцовой кости перпендикулярно биохимической оси конечности проводятся по две перекрещивающиеся спицы. Концы их крепятся к двум кольцам и натягиваются. Кольца с соблюдением центроситета соединяются 4 длинными телескопическими стержнями с иомощью одинаковых планок. Это необходимо для того, чтобы можно было установить внутри аппарата дополнительные кольца одного диаметра с ранее наложенными. Между кольцами осуществляется дистракция. Скелетное вытяжение снимается. Делается контрольная рентгенография коленного сустава.
При устраненном подвывихе и правильной биомеханической оси конечности через мыщелки бедренной кости и болыиеберцовой кости на границе верхней и средней третей во фронтальной
плоскости проводится еще по одной спице толщиной 2 мм. Обе спицы фиксируются к двум кольцам и натягиваются. Каждая пара колец соединяется между собой стержнями:
на голени – телескопическими, на бедрах – .резьбовыми. По наружной и внутренней поверхности коленного сустава обе системы колец соединяются плоскостными шарнирами. Они устанавливаются на уровне осей вращения в суставе. Шарниры, благодаря одному резьбовому концу, обращенному к голени, позволяют регулировать величину щели коленного сустава. Болты шарниров законтрагаивают-ся. Наружные телескопические стержни с планками снимаются.
Если на контрольной рентгенограмме выявлен неустраненный подвывих голени в прямой или боковой проекции, то на тех же уровнях проводят не обычные спицы, а с упорными площадками. Их располагают так, чтобы при встречном натяжении их спиценатяпгвателями устранялся подвывих во фронтальной плоскости,, а при дугообразном их изгибании навстречу друг другу -в сагиттальной.
Остеосинтез заканчивается приданием .голени положения сгибания под углом 150° и затягиванием шарниров.
:.
Остеосинтез при изолированных переломах одного
из мыщелков с повреждением связочного аппарата,
при Т- и У-образных переломах, обоих мыщелков
–
Техника остеосинтеза при таких переломах такая же, как и; при раздробленных шереломах суставного конца, до того момента, как будет устранен подвывих голени. После этого обычно остается устранить смещение отколовшегося мыщелка (или обоих мыщелков) по ширине как во фронтальной, так и в сагиттальной плоскостях. Обычно мыщелки смещаются в стороны и кзади.
Для устранения смещения мыщелков в сагиттальной плоскости иосле соединения систем колец плоскостными шарнирами ди-стальному отломку голени придается положение сгибания под. углом 150°. В этом положении во фронтальной плоскости через оба мыщелка проводятся две параллельные спицы с упорными площадками с противоположных сторон, устанавливается еще одно кольцо и спицы натягиваются навстречу друг другу спицена-тягивателями. Этим устраняется смещение по ширине и создается встречно-боковая компрессия. Для усиления жесткости фиксации во вправленном положении через оба мыщелка .проводятся еще две перекрещивающиеся спицы и фиксируются к последнему кольцу. Дистракторами плоскостных шарниров задается и поддерживается величина щели коленного сустава.
.
Остеосинтез при компрессионных переломах
Сминание губчатой костной ткани одного из мыщелков в момент травмы не позволяет никакими консервативными мероприятиями устранить деформацию суставной поверхности. Общепринятым способом лечения таких переломов является внесуставное оперативное устранение деформации суставной поверхности мыщелка с заполнением клиновидного дефекта костным губчатым аутотрансплантатом. Чрескостный остеосинтез в таких случаях может быть применен с целью обеспечения возможности раннего функционального лечения. Техника его такая же, как и при изолированных переломах мыщелка без повреждения связочного аппарата.
Остеосинтез при переломах мыщелков с блуждающими внутрисуставными осколками
\
Наличие в полости сустава свободных костных осколков является, пожалуй, единственным абсолютным показанием для ревизии его. При этом доступ к суставу определяется .не расположением плоскости излома кости, а степенью травматичное™ и удобством осмотра основных его образований – связок, менисков, хрящевых поверхностей. -Свободные костные фрагменты, лишенные хрящевых покровов, удаляются, бугристость большебер-цовой кости репонируется и фиксируется спицей, проведенной в косом .направлении с передней поверхности коленного сустава. Осколки, покрытые хрящем, укладываются на место и также фиксируются. Поврежденные мениски удаляются. Передняя крестообразная связка и собственная связка надколенника сшиваются. Сустав промывается и раны послойно зашиваются. Все эти манипуляции на суставе делаются при наложенном аппарате и закрытом устранении всех грубых смещений отломков. Основная цель оперативного вмешательства – удаление или репозиция свободных костных осколков, а не вмешательство на мягкотканных элементах сустава, которое делается попутно из того же доступа. Восстанавливать же связочный аппарат лучше после окончания лечения перелома мыщелков, когда достоверно будет доказана неустойчивость коленного сустава.
Переломы мыщелков бедренной кости. В зависимости от характера повреждения мыщелков бедра и связочного аппарата коленного сустава мы различаем три типа переломов:
1.Изолированный перелом одного мыщелка без повреждения связок. Возникает от непрямой травмы. Смещение отколотого мыщелка незначительно и легко устраняется консервативным путем.
2.Изолированный перелом одного из мыщелков с повреждением связочного аппарата. Возникает от прямой травмы. Мыщелок смещается высоко вверх, консервативными способами не репонируется.
3.Переломы Т- и У-образные обоих мыщелков. Наиболее частая причина их – падение с высоты на выпрямленную ногу. Мыщелки расходятся по сторонам, а диафиз внедряется между ними. Оба .мыщелка при этом опрокидываются кзади и могут сдавливать подколенную артерию.
Чрескостный остеосинтез при переломах мыщелков бедра начинается так же, как и при переломах болыпеберцовой кости. Больной укладывается на операционный стол с тазовой
подставкой и промежностным упором. За стопу осуществляется скелетное вытяжение возрастающими грузами до выравнивания длины ног и восстановления биомеханической оси.
При изолированном переломе мыщелка без повреждения окольной связки натяжения ее бывает вполне достаточно для полной репозиции. После контрольной рентгенографии через оба мыщелка во фронтальной плоскости с противоположных сторон проводятся две параллельные спицы с упорными площадками. Перед проведением спиц давлением на боковую поверхность сустава помощник создает положение гиперкоррекции (вальгус «ли варус). Спицы фиксируются в кольца и натягиваются в противоположные стороны. Во вправленном положении через оба мыщелка на том же уровне проводятся еще две крестообразные спицы и закрепляются в том же кольце. Через нижнюю треть диафиза проводятся еще две перекрещивающиеся спицы. Они фиксируются ко второму кольцу. Оба кольца соединяются резьбовыми стержнями и между ними осуществляется легкая дистракция.
При переломах обоих мыщелков, если между ними нет интерпозиции осколков, после устранения смещения по длине через них также проводят две параллельные спицы с упорными площадками. Натяжением спиц в противоположные стороны устраняется смещение мыщелков по ширине. В зависимости от величины запрокидывания мыщелков кзади кольцо поворачивают вокруг параллельных спиц, проведенных на расстоянии 5 мм друг от друга, на угол, равный углу деформации. В плоскости развернутого кольца через Оба мыщелка проводят еще две перекрещивающиеся спицы и в натянутом состоянии фиксируют их. Через верхнюю треть голени и нижнюю треть бедра проводят еще по паре перекрещивающихся спиц. С соблюдением центроситета их фиксируют к кольцам. Все три кольца соединяют между собой резьбовыми стержнями (рис. 120). При развороте среднего кольца автоматически устраняется смещение мыщелков кзади. Для усиления жесткости фиксации в необходимых случаях через конец проксимального отломка бедра можно провести еще одну спицу с упорной площадкой спереди и снутри. Концы ее фиксируют к контрольным планкам с торцевым упором, которые прикрепляют к верхнему кольцу.
Изолированные переломы одного из мыщелков, переломы обоих мыщелков с повреждением связок (крестообразных и, окольной), как и с интерпоэицией костных осколков, закрытой репозиции, как правило, не поддаются. Поэтому после наложения
235
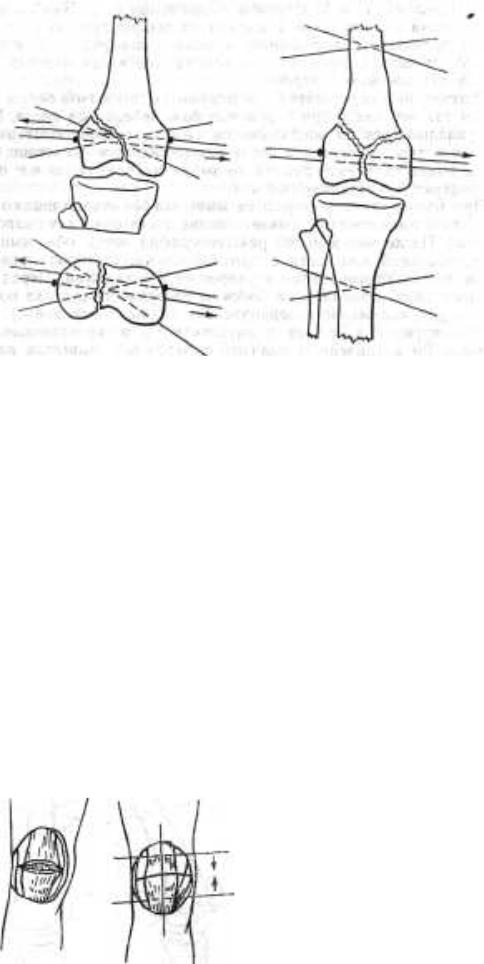
Рис. 120. Принципиальная схема проведения спиц при переломах мыщелков
бедра —
вытяжения их репонируют открыто с последующей фиксацией по описанной методике.
При небольшом смещении одного из мыщелков бедра (2-й тип переломов) кверху можно попытаться низвести его закрытым способом спицами с упорными площадками. Для этого через смещенный мыщелок ,в сагиттальной плоскости проводятся две спицы с упорными площадками. Одна из «их проводится в направлении сверху спереди вниз и кзади под углом 30° к оси бедра, вторая – сверху сзади вниз и кпереди. Через верхнюю треть голени проводятся две перекрещивающиеся спицы >и фиксируются к кольцу. Дистальные концы репозиционных спиц дистракционными -зажимами также фиксируются к этому кольцу. Равномерной дистр акцией мыщелок низводится до своего уровня. Увеличив величину дистракции передней спицы, можно ротировать смещаемый мыщелок кпереди. После низведения мыщелка до своего положения остеосинтез проводится по обычмой методике. Дистракцион-ные спицы удаляются. Эта методика особенно приемлема при несвежих переломах или .когда открытая репозиция по каким-либо причинам невозможна.
Переломы надколенника. Показанием к закрытому чрескост-ному остеосинтезу надколенника являются поперечные переломы с образованием двух или трех крупных осколков без значительных повреждений бокового разгибательного аппарата голени. Раздробленные мелкооскольчатые переломы, разрыв бокового разгибательного аппарата являются показанием к оперативному лечению.
studfile.net

