Доа правого голеностопного сустава – Остеоартроз голеностопного сустава (деформирующий артроз, доа) 1-2 степени: лечение народными средствами и диагностика
ДОА голеностопного сустава: симптомы, причины, лечение
ДОА голеностопного сустава – это дегенеративно-дистрофическое заболевание, характеризующееся патологическими изменениями биохимии и архитектоники суставного хряща с очагами фрагментации хрящевой ткани, влияющими на субхондральную часть кости и вызывающее фибропластические изменения синовиальной оболочки и, в конечном счете, приводящее к болезненной нестабильности и повреждению сустава.
ДОА голеностопного сустава – одна из наиболее сложных и наименее решенных проблем артрологии. Заболевание очень распространено среди болезней опорно-двигательного аппарата. Для обозначения этого патологического процесса различные авторы использовали разные термины: в Германии – деформирующий артрит, в США и Англии – гипертрофический остеоартрит, во Франции – сухой артрит, и дегенеративный ревматизм. Термин «деформирующий артроз» впервые использовал Т. Мюллер в 1911 г., и затем он был использован в работах российскими учеными – Д.Г. Рохлиным, М.О. Фридландом, А. А. Русаковым, В.Д. Чаклиным и т. д.
Деформирующим артрозом поражаются все суставы, но представляет интерес и особую озабоченность медиков поражение этой болезнью крупных суставов, к которым относится и голеностопный сустав. По опубликованным данным, на долю этого заболевания приходится до 80% от всех поражений суставов у лиц старше 60 лет и примерно 1/3 ортопедических болезней. Рентгенологические признаки болезни появляются у лиц моложе 35 лет. Чаще остеоартроз голеностопного сустава встречается у женщин старше 50 лет. В популяциях белых Северной Америки и Северной Европы около 1/3 лиц в возрасте 25-74 года имеют рентгенографические признаки остеоартроза, по крайней мере, одной группы периферических суставов, причем частота поражения суставов встречается в таком порядке: суставы кистей, затем суставы стоп в том числе и голеностопный сустав, затем коленный, затем тазобедренный сустав.
Помимо медицинского значения остеоартроз голеностопного сустава имеет и немаловажную социально-экономическую значимость, так как до 37% пациентов получают инвалидность уже при первичном освидетельствовании. Заболевание требует длительного амбулаторного и стационарного лечения, подготовки высококвалифицированных специалистов, использования высоких технологий для лечения и дорогостоящего оборудования.
Причин для возникновения остеоартроза голеностопного сустава достаточно много. Наиболее значимыми этиологическими факторами являются:
биомеханические;
воспалительные заболевания сустава;
метаболические;
эндокринные;
ишемические;
наследственные.
В связи с этим ДОА иногда делят на первичный и вторичный. Первичный возникает в результате повседневной, многолетней, однообразной нагрузки на сустав в процессе жизни, вследствие появления с возрастом множества заболеваний у человека, приводящих к нарушению питания хряща, и изменению минерального обмена. Вторичный остеоартроз – это болезнь профессионалов – бегунов, футболистов, людей, получающих множественные травмы, обусловленные их занятиями. Такого рода остеоартроз может возникнуть в достаточно молодом возрасте. Частота возникновения посттравматического артроза голеностопного сустава, по наблюдениям различных авторов, находится в пределах от 15% до 60%, от числа людей, получивших травму.
Патогенез
ДОА голеностопного сустава, наблюдающийся после внутрисуставных переломов последнего, часто развивается в прямой зависимости от ошибок, допущенных при диагностике, и недостатков лечения свежего повреждения, в результате которых остаются анатомические дефекты, а также от неправильной тактики ведения пациентов в послерепозиционном и послеоперационном периоде. Вследствие этого нарушается нормальная функция сустава, доказано, например, что на каждые 10° патологической вальгусно-варусной деформации голеностопного сустава нагрузка на костно-связочные элементы сустава возрастает соответственно в 2, 3 и 4 раза, а отсутствие конгруэнтности блока таранной кости и плафона большеберцовой кости всего лишь на 1 мм влечет за собой уменьшение общей суставной поверхности на 30-42%. Таким образом, в результате оставшейся деформации после неудачной репозиции ткани, образующие сустав, оказываются в неадекватных статико-динамических условиях, что приводит к ограничению движений в суставе из-за боли, это, в свою очередь, влечет за собой рефлекторное нарушение периферического кровообращения и приводит к ишемической контрактуре, а затем к дистрофическим изменениям в травмированном суставном хряще. Адаптационно-приспособительные процессы организма постепенно приводят к развитию краевых костно-хрящевых разрастаний сочленяющихся поверхностей сустава – возникновению паннуса, увеличивающего площадь соприкасающихся поверхностей, утолщению костных пластинок эпифизов и нарастанию субхондрального склероза. Необходимо также подчеркнуть неблагоприятное влияние длительной вынужденной неподвижности сустава вследствие иммобилизации его после травмы или операции на развитие ДОА, из-за нарушения кровоснабжения сустава и венозно-лимфатического застоя, возникающего при отсутствии функции мышечного аппарата. По данным Теrner, у трети пациентов, лечащихся по поводу перелома лодыжек, рано или поздно возникает деформирующий посттравматический артроз голеностопного сустава. Вследствие этого успех неоперативного лечения свежих переломов в области голеностопного сустава зависит от ранней, анатомически точной репозиции отломков и надежном удержании их в достигнутом положении в течение срока, необходимого для сращения. Однако в современной практике успех закрытой репозиции достигается только в 53% случаев. Поэтому улучшение результатов лечения внутрисуставных переломов в области голеностопного сустава многие современные авторы видят в расширении показаний к оперативному лечению свежих повреждений.
Признаки
Самыми ранними признаками остеоартроза являются нарушение биосинтеза и фрагментация протеогликанов хрящевого матрикса, что приводит к очаговому размягчению, стиранию и разрушению суставного хряща. Недостаточная полимеризация агрегатов протеогликанов происходит вследствие потери хондроцитами возможности синтезировать нормальные длинные цепи гиалуроновой кислоты и гликозоаминогликанов, что приводит к формированию более мелких образований протеогликанов, которые не удерживаются коллагеновой сетью, хрящевой матрикс размягчается и теряет эластичность. В норме хрящевой матрикс состоит из сети коллагеновых волокон, заполненных и поддерживаемых агрегатами протеогликанов, что придает им прочность и эластичность. При остеоартрозе уменьшение количества протеогликановых агрегатов приводит к истончению и разрыву коллагеновых волокон и снижению прочности хряща. В результате этого в хрящевой ткани, на поверхности, образуются характерные для остеоартроза трещины и дефекты, что при движении приводит к большому трению и истиранию хряща. Вторичные признаки ДОА включают в себя активацию сульфоксидных радикалов, коллагеназы и фосфолипазы, что приводит к еще большему повреждению и разрушению хрящевой ткани и вызывает остеоартрозные реакции сочленяющихся костей.
Течение патологии
В течении артроза различают две основные стадии:
стадия «преартроза», в которой изменения в суставе преимущественно гистологического порядка;
стадия выраженного артроза, в которой изменения выражены макроскопически: суставная сумка уплотнена, на ней видны серовато-белые участки.
Суставная полость «суха» с минимальным количеством синовиальной жидкости, синовиальная оболочка гладкая местами покрыта увеличенными хрящевой плотности и цвета ворсинками. Таранная кость как бы увеличена, уплотнена и уплощена, на вид серо-синюшного цвета, имеется выраженный паннус по краю хрящевой поверхности плафона большеберцовой кости и на блоке таранной кости. Суставная сумка утолщена, особенно по краю плафона большеберцовой кости. Хрящ на блоке таранной кости шероховат, тусклый, серо-желтого цвета, истончен в нагружаемых отделах и утолщен по краям, во всех направлениях испещрен различной глубины бороздками, не проникающими через всю его толщу. Аналогичные изменения, но в меньшей степени, определяются на хряще плафона большеберцовой кости.
Основные макроскопические изменения суставных концов хорошо улавливаются рентгенологически. В большинстве современных работ авторы определяют остеоартроз на основании наличия типичных рентгенологических признаков описанных Kellgren и Lawrence в 1957 г.
Необходимость унификации и совершенствования диагностики ДОА подчеркивалась еще в 1967 г. па Нью-Йоркском симпозиуме по популяционным исследованиям ревматических болезней. В то время эксперты Американской ревматологической ассоциации сочли возможным предложить следующую сумму симптомов остеоартроза, наиболее ценных для диагностики этого заболевания:
ночная боль в суставах;
боль при движении;
боль после состояния покоя;
утренняя скованность суставов;
костные разрастания и утолщения;
ограничение подвижности и хруст в суставе;
краевые остеофиты;
сужение суставной щели;
субхондральный склероз;
кистовидные просветления в эпифизах.
В России для диагностических целей используются несколько перечней ведущих признаков деформирующего остеоартроза. Один из наиболее удачных вариантов принадлежит Э.Р. Агабабовой:
боль в суставе при движении и физической нагрузке;
изменение формы сустава вследствие костных разрастаний;
ограничение функции сустава из-за боли и костных разрастаний;
отсутствие признаков местного воспаления, за исключением случаев реактивного синовита в полость сустава;
хорошее общее состояние больного;
отсутствие изменений лабораторных показателей, указывающих на воспалительный процесс;
медленное прогрессирование болезни.
Н.С. Косинская выделяет три стадии деформирующего остеоартроза, полностью применимые и к ДОА голеностопного сустава.
Первая стадия характеризуется умеренным ограничением движений в суставе. В покое и при небольшой нагрузке боль в суставе отсутствует. Боль и небольшая отечность мягких тканей обычно появляются во второй половине рабочего дня после обычных бытовых нагрузок. Боль, как правило, локализуется по передней поверхности сустава, вдоль линии суставной щели с переходом на боковые поверхности, под лодыжки. Рентгенологически определяется незначительное сужение суставной щели, небольшие костные разрастания и участки оссификации суставного хряща.
Вторая стадия характерна прогрессированием ограничений движений в суставе, болевой синдром резко выражен. Боль приобретает постоянный характер. Появляется синовит, хруст при движении. Возникает контрактура и хромота. Рентгенологически определяется сужение суставной щели в 2-3 раза, по сравнению с нормой, увеличиваются костные разрастания по краям суставной щели. Возникают зоны субхондрального некроза и дистрофические полости.
Третья стадия – сохраняются лишь качательные движения в суставе. Контрактура становится выраженной. Сустав деформирован, резко отечен вместе с дистальной частью голени. На рентгенограммах суставная щель почти отсутствует. Сочленяющиеся поверхности деформированы за счет краевых разрастаний. Остеопороз, кистовидные просветления, выраженный склероз.
Для объективизации степени тяжести поражения голеностопного сустава деформирующим артрозом существуют шкалы количественной и качественной оценки критериев заболевания разработанные за рубежом и в России. В РосНИИТО им Р.Р. Вредена разработана модифицированная 100-бальная шкала числового выражения симптома от его клинического значения.
Таким образом у здорового человека сумма баллов равняется 0, и с увеличением их количества возрастает степень тяжести поражения сустава.
Неоперативное лечение ДОА голеностопного сустава может складываться из общих и местных медикаментозных и немедикаментозных мероприятий. Они преследуют две цели:
тактическую – уменьшить или устранить боль и тем самым улучшить функцию сустава; она реализуется с помощью анальгетиков, нестероидных противовоспалительных препаратов и целого ряда местных процедур;
стратегическую – призванную воспрепятствовать дальнейшей дегенерации хряща и насколько возможно способствовать его регенерации; для этого используются «базисные» средства, к которым относятся прежде всего так называемые хондропротекторы, а также биогенные стимуляторы и хинолиновые производные.
Выбор препарата для общего лечения диктуется конкретной клинической ситуацией: интенсивностью и ритмикой боли, степенью дегенерации хряща.
Анальгетики – в множестве работ доказано, что они показаны прежде всего в раннем периоде остеоартроза, когда боли бывают нерезкими и перемежающимися, либо в позднем периоде, когда они представляют «чисто механическую проблему», будучи самым тесным образом связаны с физической нагрузкой. Преимущество анальгетиков перед НПВП заключается в том, что они не вызывают раздражения ЖКТ.
При преобладании ночных болей к анальгетикам добавляют но-шпу или лекарственные вещества, содержащие комбинацию спазмолитиков. Действие анальгетиков усиливается также при комбинации их с антигистаминными препаратами, или со снотворными средствами в седативных дозах.
НПВП – препараты этой группы, совмещающие обезболивающий и противовоспалительный эффект, при остеоартрозе применяются достаточно широко. Особенно они показаны при возникновении вторичного синовита. Эти препараты назначают короткими курсами, т. е. на период обострения, причем не только из-за опасения вызвать ирритацию желудка, но и потому, что их длительное применение негативно сказывается на трофике хряща.
Базисные средства, в отличие от предыдущих, относятся к средствам патогенетической терапии, способным предотвратить прогрессирующее разрушение хряща и в определенной степени содействовать его восстановлению. Сюда входят несколько групп препаратов.
Все большее значение в лечении ДОА приобретают препараты замедленного действия из которых наиболее изучены глюкозамин и хондроитин сульфат. Хондропротекторы показаны всем пациентам с ДОА голеностопного сустава, у которых есть надежда активизировать репаративные процессы в хрящевой ткани т. е. это больные с I и III рентгенологической стадией болезни, когда суставная щель, хотя и суженая в 2-3 раза, все-таки прослеживается. Препараты этой группы, например, ДОНА практически не имеют противопоказаний для применения. Применение его стимулирует синтез хондроцитами протеогликанов с нормальной полимерной структурой. Глюкозаминсульфат также подавляет активность некоторых ферментов, разрушающих хрящ, а также снижает образование супероксидных радикалов, повреждающих клетки. Таким образом, глюкозаминсульфат не только облегчает симптомы остеоартроза, но также блокирует механизмы, приводящие к дегенеративным изменениям в суставах, и останавливает прогрессирование болезни. Доказанная эффективность глюкозамина и хондроитин сульфата в виде монопрепаратов создала предпосылки для развития нового направления – комбинированной терапии этими препаратами. В пользу преспективности использования комбинации этих препаратов при лечении ДОА говорят экспериментальные данные, свидетельствующие о некоторых различиях в механизме действия компонентов комбинации, а также данные зарубежных клинических исследований. Совместное применение хондроитин сульфата и глюкозамина гидрохлорида на экспериментальной модели увеличивало продукцию гликозаминогликанов хондроцитами на 96,6% по сравнению с 32% на монотерапии. С 2003 г. в России зарегистрирован и используется препарат АРТРА представляющий собой оптимальную комбинацию глюкозамина гидрохлорида и хондроитин сульфата.
Биогенные стимуляторы могут назначаться вместо хондропротекторов, хотя и с меньшим успехом, в расчете на активацию обменных процессов в суставном хряще. Лечение ими рекомендуется проводить два раза в год.
Хинолиновые производные особенно показаны при часто рецидивирующем синовите, в генезе которого играют роль иммунопатологические реакции. Но, что еще важнее, хинолиновые производные способствуют восстановлению хряща. Следовательно, показания к их применению должны быть расширены.
Местное лечение служит существенным дополнением к общей терапии, а порой играет решающую роль в ликвидации объективной симптоматики ДОА голеностопного сустава.
Рациональный выбор локального введения гормонов при остеоартрозе голеностопного сустава заслуживает отдельного рассмотрения. Глюкокортикоиды ингибируют синтез 1Б-1 в культуре синовиальной ткани при ДОА и могут положительно влиять на деструкцию ткани. Наличие суставного выпота служит показанием для внутрисуставного введения глюкокортикоидов. Важно помнить, что перед введением глюкокортикоидов следует удалить синовиальную жидкость, уменьшив давление в суставе. Однако эффект их сохраняется в течение короткого периода 1-3 нед. Необходимость двухкратного введения глюкокортикоидов в один сустав в течение года говорит о неэффективности этого метода лечения. Наиболее эффективен триамсинолон ацетонид. В сустав можно также вводить в строго стерильных условиях гидрокортизон, кеналог, депомедрол и т. д., 1 раз в неделю, в продолжении 3 нед. Число иньекций в один сустав не должно превышать 3-4 в год из-за возможного развития прогрессирующего повреждения хряща и риска поздней инфекции.
Внутрисуставно можно вводить поливинилпирролидон. Препарат обладает противовоспалительным свойством и может применяться не только для «смазки» сустава, но и для лечения синовита.
Введение в сустав ферментных препаратов обусловлено подавлением ими воспалительной реакции в синовиальной оболочке и болевого синдрома.
Деформирующий остеоартроз голеностопного сустава: степени, опасность и лечение
ДОА голеностопного сустава – это тяжелое заболевание, протекающее в хронической стадии. При активном развитии течения заболевания деформирующий остеоартроз поражает большую часть компонентов сустава: капсулу, суставную сумку, кости, которые участвуют в формировании сустава и сухожильный аппарат. Часто проявляется у лиц пожилого возраста и у спортсменов.

Особенности и классификация по МКБ 10
В медицине принято использовать международную классификацию болезней десятого пересмотра (МКБ-10) для кодирования всех существующих болезней по данным ВОЗ. Заболевание костно-суставного аппарата относится к 13 классу. ДОА голеностопного сустава 2 степени имеет код №15 по МКБ-10, но он не единственный диагноз, относящийся к данному перечню.
Классификация и коды заболеваний опорно-двигательной системы:
- М 15 полиартрозы.
- М 15. 1 узелки Гебердена.
- М 15.3 вторичный множественный артроз.
- М 19 другие артрозы.
Данная патология встречается у лиц пожилого возраста (пенсионная группа). Но не стоит полагать, что это единственный критерий появления деформирующего остеоартроза голеностопного сустава 2 степени. Болезнь относится к тем, которые возникают вследствие «снашивания» суставов. Причиной могут являться возрастные изменения и нарушения со стороны метаболизма у молодых людей. Только те, кто входит в состав группы риска могут страдать деформацией голеностопа.
Особенностью артроза считается медленное и постепенное его развитие. Прогрессирует патология в несколько стадий. И первичные проявления могут быть незаметными.
Клиническая классификация согласно МКБ 10:
| Форма патогенеза | Форма в практической медицине | Месторасположение | Стадия (определяется по рентгену) | Синовит |
| Первичная |
| Голеностопный сустав. | Бывает: 0, 1, 2, 3 или 4 стадии | Без наличия синоита. |
| Вторичная |
| Синовит часто рецидивирующий. |
Причины и признаки
Одним из главных факторов, которые влияют на развитие заболевания считается чрезмерная физическая нагрузка. Врачи-травматологи выделяют 3 основные причины возникновения артроза: травмы нижних конечностей, врожденные изменения образования тканей и клеток суставов, воспалительные процессы в стадии ремиссии, в результате которых патология появляется вторично.
Голеностопный остеоартроз бывает:
- Первичным (идиопатическим) – возникает самостоятельно из-за возрастных изменений или нарушений со стороны обмена веществ;
- Вторичный – вызван другими причинами и заболеваниями (например, травмы или ушибы).
Рекомендуем почитать:
- Остеоартроз тазобедренного сустава и его опасность
- Что означает болезнь спондилоартрит
- Лечебная гимнастика при остеоартрозе коленного сустава
Группа риска создана клиницистами для быстрого определения причины появления и риска возникновения болезни:
- Наследственная предрасположенность к заболеванию костей и суставов.
- Нарушения формирования суставной ткани во время внутриутробного развития. Данная группа связана с точечными мутациями в молекуле ДНК.
- Вредное воздействие на производстве (химическая вредность).
- Воздействие экологии и погоды (переохлаждение).
- Перенесенные посттравматические оперативные вмешательства.
- Нарушение обмена паратгормона и кальцитонина (гормоны щитовидной и паращитовидной желез).
- Недостаток витаминов и кальция в результате нарушения мальабсорбции и пищеварения в кишечнике (всасывания).
- Ожирение и сахарный диабет.
- Постоянная нагрузка на суставы.
- Перенесенный ревматоидный артрит.
- Нарушение статики.
Признаки деформации голеностопа одинаковы для правого и для левого суставов. Чаще всего поражение бывает генерализованным на обоих сразу. К деформации восприимчив также колено, в результате распространения патологии.
Начинается все с болезненности в нижних конечностях. Дискомфорт усиливается при ходьбе или подъеме тяжестей. Спадает в покое после 2-х часового отдыха.
Больные отмечают, что во время сна ощущают потягивание со стопы к голени, усиление боли. Врачи это связывают с застоем венозной крови в тканях, которые разрушаются.
В утреннее время дискомфорт достигает пика. Некоторые пациенты сравнивают боль с «пережатием ноги канатом». Это стартовая боль, которая постепенно уменьшается.
Вторым симптомом является скованность в движении. Возникает подобное из-за разрастания ткани сустава и костей.
Степени заболевания
 Степени патологии формируются на основании активности ее развития и распространения. Каждая характеризуется своими клиническими проявлениями и патоморфологическими изменениями.
Степени патологии формируются на основании активности ее развития и распространения. Каждая характеризуется своими клиническими проявлениями и патоморфологическими изменениями.
Выделяют 3 степени деформирующего остеоартроза голеностопного сустава:
Первая степень.
Симптомы практически незаметны на фото рентгена, за счет чего диагностика затруднена. Наличие других патологий смазывает клинические проявления.
Деформирующий остеоартроз 1 степени голеностопного сустава редко бывает обследован из-за нежелания пациентов обращаться к врачу и наличия незначительной боли.
Признаки: боль при физической нагрузке, снижение объема движений.
При 1 степени на рентгене четко видны костные разрастания и начальные этапы склерозирования.
Вторая степень.
Эта степень характеризуется усиленной болью, около 50% больных получают диагноз доа голеностопа 2 степени.
Поступают пациенты с жалобами на уменьшение спектра движений, периодически сильную и постоянно слабую боль.
Признаки: возникает отечность сустава, неприятные ощущения при пальпации. Появление боли в начале любой работы, деформация стопы и суставной поверхности.
На рентгенологическом снимке виды остеофиты, повреждение синовиального хряща в целом.
Третья степень.
Диагностируется часто из-за яркой и выраженной клиники.
Признаки: боль при любых условиях, болезненная пальпация, деформация ноги, скупые движения. Пациенты опираются на различные предметы.
На рентгене видна крупномасштабная деформация.
Методы лечения
Любые методы лечения доа голеностопного сустава не способны полностью избавить пациента от заболевания. Медикаментозная или народная терапия способны лишь частично снять симптомы и замедлить прогрессирование заболевания, ЛФК улучшает качество повседневной жизнедеятельности, а хирургическое лечение оказывает больший эффект, нежели предыдущие способы, но проводится редко в связи со сложностью.

Возможен прием следующих лекарственных средств:
- Диклофенак (Вольтарен, Диклак). Принимается 1 — 2 раза в день в период обострения. Противопоказан людям с эрозивными или язвенными процессами в желудке. Рекомендуется принимать вместе с Фамтодином или Омепразолом для профилактики язвы.
- Мелоксикам. Оказывает меньшее влияние на слизистую желудка, не так эффективен в отношении воздействия на голеностопный сустав.
- Хондропротекторы (Афлутоп, Хондроитинсульфат, Инолтра). Оказывают защитное действие на суставной хрящ лодыжки, замедляя развитие патологического процесса. Лечебный эффект хондропротекторов не доказан и остается под сомнением в течение многих лет.
ЛФК
Проведение лечебной гимнастики удобно из-за того, что не требует специального оборудования и возможно в домашних условиях.
Существуют некоторые ограничения для ЛФК:
- любая степень инвалидности, связанная с доа голеностопа;
- обострение заболевания;
- выраженные болевые или дискомфортные ощущения во время гимнастики или после нее.
Первый способ выполнения упражнений: в положении лежа на спине выполняйте синхронные кругообразные движения стопой. Нога не должна отрываться от кровати или пола.
Второй: не меняя положения, поворачивайте поочередно стопы подошвой внутрь и наружу.
Третий: сядьте на стул так, чтобы между бедром и туловищем, бедром и коленом был угол в 90О и начните имитировать движения стопы при ходьбе.
Хирургическое вмешательство
Лечить доа голеностопа с помощью операции приходится в запущенных и тяжелых случаях. Это могут быть инвалидизирующие формы заболевания, далеко зашедшие степени деформирующего остеоартроза.
Оперативное вмешательство заключается в удалении больного деформированного сустава и костных разрастаний (остеофитов) и установкой эндопротеза из сверхпрочного сплава.
Искусственный металлический сустав позволяет устранить болевые ощущения и вернуть возможность нормальной повседневной жизнедеятельности. После операции противопоказаны занятия спортом (кроме плаванья), подъем тяжестей более 10 кг. Реабилитация проходит дома на протяжении 1 – 3 месяцев.
Профилактика
Специфическая профилактика деформирующего остеоартроза голеностопного сустава невозможна в связи с отсутствием точных данных о причинах заболевания. Возможно проведение профилактики посттравматических форм доа в виде избегания вывихов, травм и переломов в области голеностопа, использовании защиты при занятиях спортом.
При отягощенной наследственности следует проходить профилактическое обследование 1 раз в год после 45 лет. Возможен профилактический курсовой прием хондропротекторов.
Статья проверена редакциейОстеоартроз голеностопного сустава 2 степени лечение
Деформирующий остеоартроз голеностопного сустава – это патология голеностопа, сопровождающаяся повреждением хряща и его ранним разрушением. Как правило, в процесс вовлекается костная ткань, суставная оболочка, связки и мышцы.
Важно! К остеоартрозу имеют склонность женщины, перешагнувшие рубеж 45 лет. Если говорить об общем масштабе болезни, она поражает 15% населения планеты. Остеоартроз голеностопного сустава – наиболее типичная форма данного заболевания, которое занимает одно из ведущих мест по тяжести патологий двигательной функции.
Оглавление [Показать]Причины, приводящие к остеоартрозу
Существуют три основные причины, вызывающие развитие деформирующего артроза голеностопа:
- Самая распространенная причина – травмы голеностопа.
- Дисплазия – врожденная патология формирования тканей сустава.
- Хронический воспалительный процесс, приводящий к развитию вторичного остеоартроза. Вторичным называется остеоартроз, возникший на фоне другой патологии.
Кроме этих непосредственных причин заболевания существуют еще и факторы риска. К ним относятся:
- Врожденные или наследственные заболевания костного аппарата и соединительной ткани, мутации в ДНК.
- Внешние воздействия среды обитания пациента (интоксикации, переохлаждение, хронические микротравмы и операции на суставах).
- Дефицит некоторых элементов в питании и витаминов, метаболические нарушения.
- Ожирение.
- Заболевания эндокринной системы и синтеза гормонов (сюда же относится и период менопаузы у женщин).
Симптомы артроза
Деформирующий остеоартроз голеностопного сустава проявляется болью. При нагрузках на сустав боль усиливается и исчезает в состоянии покоя. Дискомфорт и тупые ноющие болевые ощущения могут беспокоить пациента и ночью. Это объясняется застоем венозной крови в пораженной костной ткани.
Обычно в утренние часы
Деформирующий остеоартроз голеностопного сустава 1,2,3 степени: причины, симптомы, лечение
Такой диагноз, как остеоартроз голеностопного сустава, заставляет больных задуматься о причине возникновения недуга и узнать, есть ли возможность вылечить его. Людей беспокоят дегенеративные изменения хряща, провоцирующие деформацию, что сопровождается порой достаточно сильными болями.


О том, что деформирующий остеоартроз голеностопного сустава является хроническим заболеванием, знает немало людей. Только многие не подозревают, что данное заболевание разрушает хрящ. Не зная о том, что деформирующий остеоартроз голеностопного сустава появляется чаще всего из-за чрезмерных физических нагрузок, люди продолжают носить тяжелые предметы или сильно нагружать свой организм. Врачи, подразумевая данное заболевание, используют аббревиатуру ДОА.
Стадии остеоартроза голеностопного сустава
Этот недуг может приводить к повреждениям даже при умеренных физических нагрузках.
Данное рентгенологически определяемое заболевание имеет 3 степени тяжести:
- Самой легкой стадией является первая. При заболевании человеком деформирующим остеоартрозом голеностопного сустава 1 степени в местах связочных скреплений развиваются заострения. Суставная щель при заболевании ДОА 1 стадии практически не сужена. При своевременном обращении за медицинской помощью больной остеоартрозом голеностопа 1 степени может избежать прогресса заболевания, задержав нынешнее состояние на долгие годы. Сустав и хрящ уже не восстановится даже при 1 степени недуга, но трудоспособность больной сохраняет. Боль обостряется после чрезмерных физических перенапряжений. Лечение остеоартроза голеностопного сустава на начальной стадии осуществимо, операция по замене хряща в данном случае не требуется.
- При деформирующем остеоартрозе 2 степени суставная щель уже подвергается сужению. Это происходит за счет стирания хряща. Осложняется остеоартроз 2 степени уплотнением и склерозом замыкательной пластины, которую покрывал хрящ сустава. При развитии заболевания болевой синдром все чаще обостряется, состояние больного сковывается и он частично не может выполнять движения. Часто остеоартроз 2 степени быстро переходит в 3, а потому больного нужно заранее подготовить к плановой операции по замене сустава и обсудить с ним все плюсы данной операции. При обнаружении второй стадии заболевания обычно люди быстро соглашаются, поскольку боль бывает невыносимой.
- При остеоартрозе голеностопного сустава 3 степени щель между суставами становится чрезмерно узкой. На данной стадии больной испытывает значительное ограничение в движениях, практически всегда сопровождаемое болью. Лечить остеоартроз 3 степени не представляется возможным, всегда встает вопрос об эндопротезировании. Люди, болеющие ДОА 3 стадии, не работоспособны, медработники медико-социальной экспертизы дают таким людям инвалидность.


Каковы причины возникновения ДОА
Заболевание тяжелое, люди испытывают от него много неудобств и неприятных ощущений. Многие задумываются о том, какие причины способствуют возникновению и развитию заболевания.
Основной причиной развития остеоартроза голеностопа является нарушение хрящевого сустава. Это происходит ввиду идиопатических или травматических обстоятельств. Каждый раз, чрезмерно производя на голеностоп нагрузку, хрящ стирается. Потому при возникновении заболевания на начальной стадии требуется срочное лечение остеоартроза голеностопного сустава.


Чтобы боль прошла, человеку нужно обездвижить конечность и некоторое время не нагружать ее. То есть основные симптомы заболевания – это:
- боль при ходьбе;
- ограниченность в движениях, появляется хромота при ходьбе;
- разрастание костных тканей;
- возникновение остеофитов;
- утолщение с деформацией сустава;
- опухание и покраснение в области голеностопа.
Чаще всего испытывают остеоартроз спортсмены, люди, имеющие избыточный вес, или пожилые люди. При притуплении боли после отдыха человек, сделав резкое движение или увеличив нагрузку на голеностоп, провоцирует разрушения хряща, от чего возникает боль с новой силой.
Недуг может развиваться до такой степени, что больному потребуется для отдыха все больше времени, а порой боли могут возникать в ночное время.
Второй причиной развития остеоартроза голеностопа является хрящевое травмирование. Так внутрисуставные переломы часто провоцируют недуг. Запущенное состояние поврежденного мениска также является причиной голеностопного артроза, поскольку голеностопный сустав травмируется, и хрящ стирается.


Белковые нарушения в составе ткани хряща, суставные кровоизлияния, капсульные и связочные надрывы – все эти состояния приводят к остеоартрозу голеностопа. Опасность данного заболевания заключается в том, что 1 стадия может не иметь никаких болевых синдромов, затем хрящ постепенно разрушается и становится рыхлым. Он чешуйками начинает отставать от кости.
Распавшиеся куски хряща попадают в суставную щель, стирают синовиальную оболочку, хрящ и развивают синовит, отчего сустав отекает и болит из-за повреждения капсулы. Развиваются остеофиты, деформирующие сустав и провоцирующие сначала стартовую боль, затем болевые ощущения хронического характера.
Как осуществляется лечение
Перед тем, как назначить правильную терапию, врач диагностирует недуг при помощи рентгенологического исследования сустава. Далее он определяет стадию заболевания, наличие остеофитов, суставную деформацию, а по анализам крови ускорение СОЭ свидетельствует о воспалении.
Определив состояние больного, назначается консервативное лечение либо плановая операция по замене сустава. Если у больного начальная стадия, ему назначают сеансы лечебной физической культуры, физиотерпии и лечение в санаторно-курортных условиях.


Но сначала нужно снять воспалительный процесс. Потому больному назначают нестероидные и противовоспалительные лекарства. Иногда требуются гормональные внутрисуставные блокады.
При осложнении заболевания синовитом в сустав для снятия боли и воспаления вводят кортикостероидные препараты. Для поддержки суставных функций прибегают к методу хондромодулирующего лечения с использованием хондропротекторов. Оксигенотерапия и лазерное лечение тоже очень важны для улучшения состояния больного остеоартрозом голеностопного сустава на начальной стадии.
Также людям требуется поддерживать специальную диету, а тем, кто имеет излишний вес – стараться похудеть. И обязательно нужно бросить пить и курить, эти привычки пагубно влияют не только на суставы, но и на весь организм в целом.
Для улучшения состояния больной может носить наколенники или накладывать на проблемную зону эластичный бинт. Это снизит нагрузку на сустав и облегчит боль.
Самым эффективным методом для людей, болеющих остеоартрозом 2 и 3 степени, является суставное эндопротезирование.
Операция сложная, к ней больному нужно морально подготовиться, осознавая, что других эффективных методов не существует.
В любом случае, если в области голеностопа чувствуется боль или дискомфорт, требуется срочное обращение к ортопеду.
лечение народными средствами и диагностика
Воспалительно-дегенеративные процессы хрящевой и костной ткани могут возникнуть в любом суставе, принося пациенту существенный дискомфорт. Подобные заболевания, как правило, имеют прогрессирующее течение и в случае отсутствия проведения комплексного лечения, могут стать причиной инвалидизации больного.
Выявление и лечение деформирующего остеоартроза голеностопного сустава стопы проводится в лечебных учреждениях, так как диагностика требует различных инструментальных и лабораторных методик. Отметим, что самолечение в случае деформирующего остеоартроза (ДОА) недопустимо.
Содержание статьи
О заболевании
Остеоартроз ступни, в том числе и голеностопного сустава, характеризуется развитием дегенеративно-воспалительных процессов в хрящевой ткани. Подобные изменения характеризуются склонностью к постоянному прогрессированию, приводя к нарушению строения и функционирования суставного сочленения.

 Наиболее часто развитие ДОА отмечается в пожилом возрасте, так как у данных людей отмечаются возрастные изменения в питании внутрисуставных тканей, создающие предпосылку для дистрофических изменений.
Наиболее часто развитие ДОА отмечается в пожилом возрасте, так как у данных людей отмечаются возрастные изменения в питании внутрисуставных тканей, создающие предпосылку для дистрофических изменений.Однако, болезнь может возникнуть и у молодых людей. В данных случаях причины ее развития связаны с травмами и другими факторами, воздействующими на организм.
Отличительная особенность деформирующего остеоартроза – структурные изменения суставных поверхностей, в том числе подлежащей костной ткани, объясняющие тяжесть клинических проявлений и низкую эффективность терапии при артрозе 3 степени.
Возникновение патологии
Развитие ДОА голеностопного сустава и других суставных сочленений наблюдается у людей на фоне определенных причин. Наиболее часто доктора отмечают следующие причинные факторы:
- интенсивная физическая нагрузка на протяжении длительного времени, например, бег на длинные дистанции или посещение тренажерного зала без учета начального уровня подготовки;
- лишний вес или ожирение, так как в этих случаях отмечается увеличение нагрузки на суставы конечностей и позвоночный столб, что может провоцировать дистрофические изменения в хрящевой ткани;
- травматические повреждения суставного сочленения в виде ушибов, ударов и пр.;
- возраст человека более 60 лет;
- сопутствующий артрит, вызывающий выраженное воспаление в тканях сустава;
- генетические особенности, например, повышенная мобильность суставных сочленений.
Указанные факторы приводят к повышенной нагрузке на сустав или же обуславливают его прямое повреждение, что запускает дегенеративно-дистрофические изменения в хрящевой ткани, покрывающей суставные поверхности.
Клинические проявления
Артроз левого голеностопного сустава и правого суставного сочленения проявляется специфическими симптомами, что позволяет заподозрить диагноз уже при сборе имеющихся жалоб. Наиболее часто у больных отмечаются следующие клинические признаки болезни:

 постоянные болевые ощущения, интенсивность которых увеличивается при ходьбе и других видах нагрузки на суставное сочленение;
постоянные болевые ощущения, интенсивность которых увеличивается при ходьбе и других видах нагрузки на суставное сочленение;- при движениях, в пораженном суставе отчетливо слышен хруст;
- двигательная активность сопровождается выраженным локальным утомлением, даже при короткой продолжительности нагрузки;
- мышцы, осуществляющие движение в суставе, подвергаются атрофии;
- нарушение функции сухожилий и мышечных групп может стать причиной подвывихов и вывихов;
- область сустава отечна;
- амплитуда движений в пораженном суставном сочленении снижена, что приводит к нарушениям походки и к Х-, или О-образной деформации голеней;
- интоксикационный синдром, развивающийся на фоне воспаления и характеризующийся повышением температуры тела, общим недомоганием, головной болью и пр.
Клинические проявления остеоартроза пальцев ног, голеностопного сустава и других суставных сочленений проявляются схожими симптомами различной локализации. Однако для назначения эффективного лечения, доктору необходимо выявить степень развития ДОА, так как от этого зависит терапевтическая тактика.
Течение болезни и симптомы
При проведении диагностики остеоартроза, на основании клинической картины болезни и данных рентгенологического исследования лечащий врач выставляет степень развития ДОА. В медицине выделяют три степени заболевания, характеризующиеся последовательным переходом друг в друга.
Начальные проявления
При первой степени артроза, пациенты редко испытывают выраженный дискомфорт и имеют явную клиническую симптоматику. Основная жалоба – быстрая утомляемость ног, возникающая даже на фоне незначительной активности. Возможны болевые ощущения, проходящие после отдыха.
Проведение рентгенологического исследования и других диагностических процедур не выявляет каких-либо патологических изменений в суставах стопы. Как правило, диагноз выставляется по имеющимся жалобам при достаточном опыте лечащего врача.
Вторая степень ДОА
Последующее развитие патологии приводит к формированию стойкого болевого синдрома, который не исчезает после прекращения нагрузки и отдыха.

 При быстром прогрессировании, в связи с воспалительным процессом, область голеностопа гиперемирована, у больного отмечается повышенная температура тела, общая слабость и другие интоксикационные явления.
При быстром прогрессировании, в связи с воспалительным процессом, область голеностопа гиперемирована, у больного отмечается повышенная температура тела, общая слабость и другие интоксикационные явления.При внешнем осмотре, лечащий врач может выявить деформацию голеностопного сустава, которая подтверждается на рентгенограмме. На данном этапе развития патологии, консервативное лечение остеоартроза суставов стопы сохраняет свою эффективность, в связи с чем, пациентам всегда следует обращаться за медицинской помощью при появлении неприятных ощущений в области суставных сочленений.
Терминальная стадия
Третья степень ДОА проявляется выраженной болью, а также ограничением подвижности в суставе, вплоть до его полной блокады. Патологический процесс на данном этапе развития болезни характеризуется тотальным разрушением хрящевой ткани с переходом дистрофических изменений на костные структуры.
Выраженные дегенеративные изменения в суставе приводят к инвалидности человека. На этом фоне, медикаментозные подходы к лечению не эффективны. Больным требуются хирургические вмешательства с проведением эндопротезирования.
Диагностические мероприятия
Диагностика болезни и выявление степени развития дегенеративно-воспалительных изменений в суставном сочленении, позволяет подобрать эффективное лечение остеоартроза голеностопного сустава. Диагностические мероприятия включают в себя следующие подходы:

 Лечащий врач проводит расспрос пациента, выясняя информацию о предшествующих возникновению симптомов травмах, образе жизни человека, имеющихся сопутствующих заболеваниях, способных привести к развитию ДОА.
Лечащий врач проводит расспрос пациента, выясняя информацию о предшествующих возникновению симптомов травмах, образе жизни человека, имеющихся сопутствующих заболеваниях, способных привести к развитию ДОА.- При проведении исследований крови, в биохимическом анализе крови отмечают повышение воспалительных показателей: фибриногена и С-реактивного белка. В клиническом анализе увеличивается число лейкоцитов и скорость оседания эритроцитов.
- Рентгенографическое исследование – «золотой стандарт» выявления деформирующего остеоартроза. Во время процедуры лечащий врач отмечает сужение суставной щели, неровность контура хряща, а также формирование остеофитов, являющихся очагом активного роста костной ткани.
- В сложных диагностических случаях и при наличии повреждения околосуставных структур, больному проводят компьютерную или магнитно-резонансную томографию.
Расшифровка полученных данных проводится только лечащим врачом. При постановке неправильного диагноза, терапия может быть не эффективна, что приведет к прогрессированию патологии и инвалидизации человека.
Подходы к лечению
Терапия ДОА основывается на комплексном подходе, позволяющем не только остановить развитие дегенеративных процессов, но также обеспечить восстановление хрящевой ткани и двигательную реабилитацию пациента.
При артрозе голеностопного сустава 1 и 2 степени, используются консервативные методы терапии, в то время как при терминальном этапе развития патологии, эффективность наблюдается только при хирургических вмешательствах.
Каждому пациенту показаны следующие элементы лечения:

 лекарственные средства с противовоспалительным эффектом, обезболивающие препараты, а также хондропротекторы;
лекарственные средства с противовоспалительным эффектом, обезболивающие препараты, а также хондропротекторы;- лечебная физкультура под наблюдением лечащего врача;
- изменение образа жизни и рациона питания для контроля над массой тела;
- методы физиолечения.
Выбор конкретных лечебных процедур должен осуществлять доктор, так как различные методы физиотерапии и лекарственные препараты имеют показания и противопоказания к своему использованию.
Лекарственные препараты
Среди медикаментозных препаратов, в лечении ДОА голеностопного сустава используют несколько групп лекарств:
- нестероидные противовоспалительные средства (НПВС): Кеторолак, Диклофенак, Найз и др. Данные медикаменты оказывают выраженное обезболивающее действие и блокируют прогрессирование воспалительной реакции внутри сустава. При их не эффективности, больного переводят на прием глюкокортикостероидов – Метилпреднизалона или Преднизолона. Данные препараты подавляют воспаление и снимают отечность в тканях;
- хондропротекторы (Артра, Хондроитин сульфат) защищают хрящевую ткань от дегенеративных изменений, а также ускоряют ее регенерацию. Следует отметить, что использование хондропротекторных медикаментов осуществляется курсами в 4-6 месяцев.
Пациенты, задающие вопрос, как лечить остеоартроз стопы народными средствами, получают от врачей информацию, что подобные подходы не должны использоваться в терапии. Связано это с тем, что альтернативная медицина не имеет доказательств своей эффективности и безопасности в лечении серьезных патологий опорно-двигательного аппарата.
Изменение образа жизни
Важную роль в проведении эффективного лечения имеет изменение рациона питания и образа жизни. На время заболевания, пациентам следует отказаться от любой физической нагрузки, так как она способна привести к прогрессированию дегенеративно-воспалительных изменений в хрящевой ткани.
Правильная диета, с большим количеством питательных веществ, создает биохимическую предпосылку для лучшего восстановления хрящевой ткани. В связи с этим, больным рекомендуется изменить свой рацион питания следующим образом:

 увеличить потребление нежирных сортов мяса: рыба, курица, крольчатина;
увеличить потребление нежирных сортов мяса: рыба, курица, крольчатина;- в течение дня ешьте большое количество фруктов, овощей и ягод, богатых различными микроэлементами и витаминами;
- любые продукты, содержащие большое количество жиров и простых углеводов, следует исключить, так как они способствуют набору массы тела и развитию других патологий.
Получить подробные рекомендации по питанию можно у своего лечащего доктора или у врача-диетолога, который имеется во всех крупных медицинских учреждениях.
Пациентам вне острого периода течения ДОА голеностопа показано проведение физиотерапевтических процедур. Наиболее часто используется магнито- и лазеротерапия, а также электрофорез с лекарственными препаратами, препятствующими образованию внутрисуставных спаек и других осложнений.
При наличии у пациента деформирующего остеоартроза третьей степени, положительный эффект наблюдается только при проведении оперативных вмешательств. Хирургическое лечение основывается на иссечении поврежденных тканей и эндопротезировании суставного сочленения.
Возможные осложнения и профилактика
При неадекватной терапии ДОА голеностопного сустава или позднем обращении за медицинской помощью, у больного могут развиться негативные последствия патологии:
- полная потеря подвижности сустава, приводящая к инвалидности;
- дегенеративно-воспалительные повреждения других суставных сочленений, в связи с развитием аутоиммунной реакции в организме.
Для предупреждения развития болезни, в медицине выделяют ряд профилактических рекомендаций. Профилактика ДОА включает в себя коррекцию рациона питания и снижение веса при его избытке. Помимо этого, людям рекомендуется регулярно заниматься физической активностью, адекватной по уровню своей интенсивности.
Заключение
Заболевания опорно-двигательного аппарата встречаются у людей любого возраста. Возникновение деформирующего остеоартроза голеностопного сустава характеризуется появлением боли и снижением подвижности одноименного суставного сочленения, что приносит существенный дискомфорт для человека.
Эффективная консервативная терапия возможна только на начальных этапах развития патологии, в связи с чем, ни в коем случае не стоит затягивать обращение в лечебное учреждение и заниматься самолечением.
Вконтакте
Одноклассники


Ортопед. Стаж: 4 года.
Образование: Диплом по специальности «Лечебное дело (Лечебно-профилактическое дело) «, Ижевская государственная медицинская академия (2015 г.)
Курсы повышения квалификации: «Ортопедия», Ижевская государственная медицинская академия (2019 г.)
Остеоартроз голеностопного сустава | Всё о суставах
- Деформирующий остеоартроз голеностопного сустава
- Лечение остеоартроза голеностопного сустава
 Сустав теряет свою двигательную подвижность
Сустав теряет свою двигательную подвижность
Остеоартроз голеностопного сустава статистически часто встречается в медицинской практики, хотя это и более редкий случай поражения голеностопного сустава, чем, например, травмы.
Сопровождается он дегенеративными, а также дистрофическими изменениями в хрящах, при этом хрящевая ткань со временем утрачивает прежнюю эластичность, обзаводится плотными ороговениями и костными отростками.
В этом случае сустав теряет свою двигательную подвижность, сгибательные и разгибательные движения на поздних стадиях могут сопровождаться характерным хрустом, поскольку хрящ, истоньшаясь, усиливает трение костей друг о друга. Пациент при этом испытывает болевой синдром, может наблюдать отечность мягких тканей вокруг сустава, воспаление кожи, повышение локальной температуры. Если данное заболевание не подвергнуть своевременному лечению, то последствия могут иметь серьезный характер. Это касается деформации стопы и приобретения инвалидности.
Остеоартроз – хроническое заболевание, которое сказывается на всех элементах сустава, особенно на костных и хрящевых тканях.
Симптомы остеоартроза голеностопного сустава тесно сопряжены с основными стадиями данного заболевания. Медиками принято выделять три основные. Однако присутствуют общие симптомы, которые выражаются в болевых признаках, которые несколько снижаются в состоянии покоя. Также характерна быстрая утомляемость стопы. Основные симптомы, которые характерны для стадий остеоартроза:
- При остеоартрозе голеностопного сустава 1-й степени пострадавший может ощущать скованность в суставе, некоторый дискомфорт, который усиливается после двигательной активности, ходьбы. Однако при этом не предпринимать решительных шагов к поиску первопричины. При этом хрящевая ткань начинает терять свою эластичность, создавая все большую скованность в стопе, однако хруста пациент может не ощущать.
- При остеоартрозе голеностопного сустава 2 степени боль дает о себе знать выражено. Это может быть острая и резкая боль, сопровождающаяся хрустом, а также тупая боль, которая не унимается в состоянии покоя. Стопа при этом становится менее подвижной, отмечается снижение способности к сгибанию и разгибанию, вращательным движениям. Дегенерация хрящей со временем может привести к деформированию стопы.
Деформирующий остеоартроз голеностопного сустава
 Часто болеют женщины от 45 лет
Часто болеют женщины от 45 лет
Деформирующий остеоартроз голеностопного сустава лечение считается наиболее сложной формой артроза, для него характерен невоспалительный патогенез с преждевременным старением и изнашиванием хрящевой ткани.
Эта стадия является практически необратимой, медики предлагают терапевтическое лечение, которое способно лишь создать условия для ремиссии. При этом костная и хрящевая ткань подвергаются сильным изменениям, происходит деформация хряща, его окостенение, образование костных отростков. Все это сопровождается деформацией площадки сустава и изменением в оси конечности в целом.
Наиболее часто данное заболевание поражает женщин от 45 до 55 лет, однако ему подвержены и взрослые и дети обоих полов.
Лечение остеоартроза голеностопного сустава
 Массаж помогает улучшить микроциркуляцию в тканях
Массаж помогает улучшить микроциркуляцию в тканях
На сегодняшний день лечение остеоартроза голеностопного сустава предполагает следующие типы терапии:
- Комплекс физиотерапевтических процедур. Весьма эффективны в этом случае электрофорезы, магнитная терапия, гирудотерапия, лечение грязью и водой.
- Массажные процедуры. Массаж помогает улучшить микроциркуляцию в тканях, приток крови и лимфы к клеткам сосудов, это обеспечит замедление дегенерации хряща.
- ЛФК упражнения ставят задачу увеличение эластичности связок и сухожилий, поддержание в тонусе мышечных тканей. Благодаря этому происходит надежная фиксация сустава голеностопа в правильном положении, позволяя всем его элементам (и костным, и хрящевым, и нервным) питаться правильно.
- Медикаменты – хондропротекторы. Они способны восстанавливать хрящевую ткань, поддерживая ее эластичность и предупреждая процесс изнашивания.
степени, симптомы и лечение :: SYL.ru
Остеоартроз голеностопных суставов – серьезная болезнь, опасная своими последствиями и осложнениями. Она причиняет человеку огромную боль и способствует утрате нормального самостоятельного передвижения, так как деформирует и разрушает хрящи и хрящевую ткань. Тяжелым изменениям могут подвергаться связки, мышцы и даже кости.
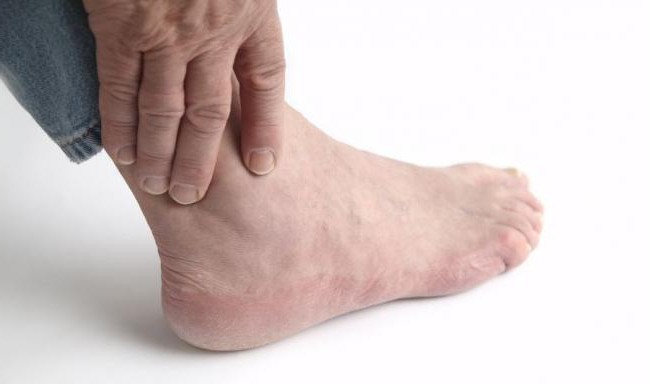
Что является причиной такого опасного недуга? Как его диагностировать и лечить? И существуют ли способы его предотвращения? В данной статье вы найдете исчерпывающие ответы на эти и многие другие интересные вопросы. Также вашему вниманию будут предоставлены наглядные иллюстрации и фото остеоартроза голеностопного сустава.
Голеностопный сустав – что это?
Голеностопный сустав – малозаметный, но очень важный орган человеческого организма. Он соединяет между собой стопу и голень и является одним из самых нагружаемых мест нижней конечности.
Голеностопный сустав выполняет ряд важных функций. Он отвечает за плавность движения во время ходьбы и бега и удерживает тело в прямом, вертикальном положении. Можно только представить, сколько неудобств и неприятностей может причинить деформация столь важного и значимого органа.
Возрастные причины заболевания
Причины появления остеоартроза голеностопных суставов бывают разными, зачастую они не зависят от самого больного.
Нередко патология сустава развивается вследствие его естественного износа, так как голеностоп чаще всех остальных суставов находится в движении и подвергается механическим и физическим нарушениям и нагрузкам. Поэтому многие заболевшие данным видом остеоартроза являются людьми преимущественно среднего и преклонного возраста, старше пятидесяти лет. Примечательно, что остеоартрозу голеностопных суставов более подвержены женщины этой возрастной категории.
Другие причины остеоартроза
Следующими причинами возникновения данного недуга принято считать:
- Травмы (вывихи, переломы и растяжения).
- Хронические воспаления в области голеностопа.
- Врожденные нарушения формирования суставной ткани и самого сустава.
- Нарушение обмена веществ и нехватка полезных витаминов и минералов.
- Наследственные болезни костей и соединительных тканей.
- Потеря эластичности хрящевой ткани.
- Гормональные и эндокринные сбои в организме. Особенно это касается женщин в период менопаузы.
- Избыточный вес.
- Ношение неудобной обуви (высокий каблук, узкая пятка).
- Неблагоприятные внешние условия (переохлаждения, интоксикация).
В соответствии с разными причинами возникновения болезни различают несколько этапов ее проявления.
Основные стадии развития недуга
Степени остеоартроза голеностопного сустава зависят от интенсивности его прогрессирования. Специалисты отмечают такие паталогические стадии болезни:
- Первая степень – начальная.
- Вторая степень – запущенная.
- Третья степень – деформирующая.
Остеоартроз голеностопного сустава 1 степени характеризуется мелкими повреждениями суставов и хрящевой ткани, во время которых к хрящу прерывается доступ необходимых полезных веществ. Из-за этого процесс разрушения происходит быстро, но малозаметно – боль на данной стадии заболевания почти отсутствует.
Остеоартроз голеностопного сустава 2 степени сопровождается необратимыми внутренними процессами и обусловливается большим скоплением жидкости в суставе, а также сильным разрастанием костных новообразований.
Остеоартроз голеностопного сустава 3 степени характеризуется патологическими изменениями, заметными невооруженным взглядом, ярко выраженной деформацией суставных сумок, связок и хрящей.
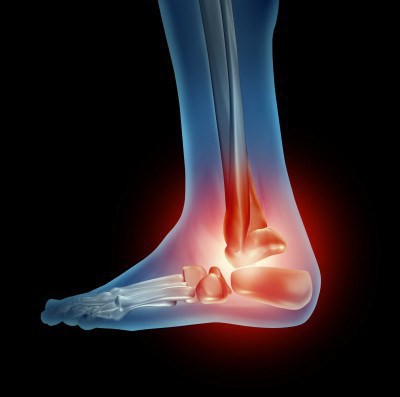 Деформирующий остеоартроз голеностопного сустава очень опасен и причиняет неимоверную боль, поэтому необходимо в срочном порядке начать лечение и придерживаться всех рекомендаций врача.
Деформирующий остеоартроз голеностопного сустава очень опасен и причиняет неимоверную боль, поэтому необходимо в срочном порядке начать лечение и придерживаться всех рекомендаций врача.Однако какими симптомами сопровождаются указанные выше этапы остеоартроза? Давайте узнаем.
Симптоматика каждого этапа
Каждая степень остеоартроза голеностопного сустава сопровождается различными видами симптомов, ухудшение которых может происходить с каждым днем. Поэтому важно как можно раньше выявить заболевание и приступить к лечению.
Например, начальная стадия отмечается незначительными болевыми ощущениями и усталостью стоп во время ходьбы. В покое неприятные ощущения могут быстро исчезать, отчего больной не сразу осознает тяжесть своего недуга.
Второй этап заболевания сопровождается тянущей болью в состоянии покоя. Заболевший может просыпаться ночью от того, что сустав ноет. Подобные ощущения могут возникать и на перемену погоды.
Остеоартроз голеностопных суставов второй степени отмечается небольшим хрустом и щелчками во время ходьбы, небольшой припухлостью и покраснением. По утрам на голеностоп больно наступать, и его приходится длительное время разрабатывать.
Третья стадия заболевания характеризуется видимыми изменениями в голеностопе – стопа искривляется, опухает и отекает, костная ткань разрастается, боль становится невыносимой даже в покое, подвижность сустава полностью отсутствует.
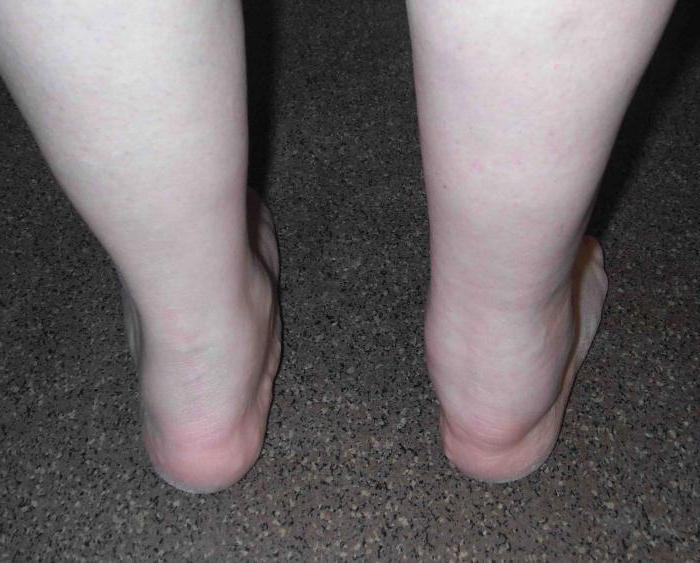
Как видим, очень важно на ранней стадии определить остеоартроз голеностопных суставов и начать лечение, чтобы избежать необратимых процессов.
Как же диагностировать данное заболевание и приступить к срочному терапевтическому вмешательству?
Как определить заболевание?
Если вы обнаружили у себя или своих близких неутешительные симптомы – не отчаивайтесь, но поспешите в квалифицированное лечебное заведение, где врач-терапевт назначит вам обследование и направит на прием к узким специалистам.
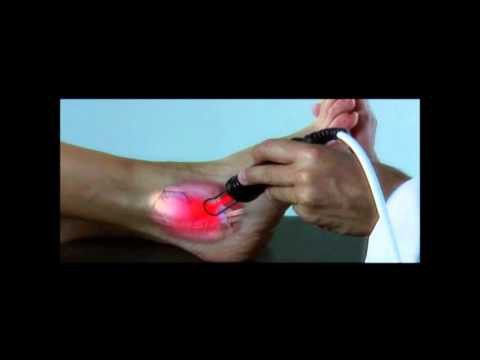
Прежде всего необходимо сдать общий и биохимический анализ крови, а также сделать рентген больной конечности. Затем может понадобиться проведение артроскопии и изучение синовиальной суставной жидкости.
Начало медикаментозного лечения
Как лечить остеоартроз голеностопного сустава? Четкий и исчерпывающий ответ на этот вопрос сможет дать только медик-специалист. Однако можно выделить три особенности, на которые будет обращать внимание врач во время назначения препаратов:
- Прежде всего необходимо обнаружить и установить причины, вызвавшие развитие недуга.
- Следует уменьшить болевые ощущения, сопровождающие человека при движении.
- Обязательно надобно замедлить и предотвратить процесс разрушения в голеностопном суставе.
Первое, на что обратит внимание ваш лечащий врач, – это снижение нагрузки на больной голеностоп. Необходимо будет избавиться от высоких каблуков и лишнего веса, ограничить физическую активность и, возможно, даже временно перейти на костыли или трости.
Лечебные гимнастические упражнения
В то же время доктор может посоветовать проводить специальную лечебную гимнастику, которая помогла бы разработать голеностопный сустав и улучшить его кровообращение, а также может быть рекомендован медицинский массаж для усиления притока полезных веществ и оттока венозной крови.
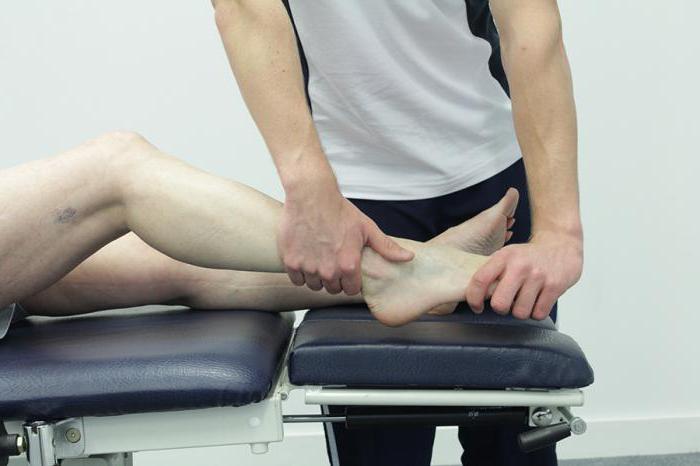
Чем может быть примечательна данная гимнастика? Вот какие полезные упражнения помогут укрепит связочный аппарат:
- Исходное положение – лежа на спине, ноги лежат в расслабленном состоянии. Поочередно вращать стопами по ходу часовой стрелки и против него.
- Исходное положение – сидя на низком стуле. Опускать и поднимать пятки и носки стопы по очереди, словно имитируя ходьбу.
- Исходное положение – стоя. Неглубокое приседание (стопа полностью прилегает к полу, колени смотрят строго вперед).
- Исходное положение – стоя носками на невысокой дощечке. Опустить пятки на пол, затем вновь подняться на носки (желательно придерживаться за что-либо, дабы не потерять равновесие).
Подобные лечебные упражнение необходимо выполнять ежедневно в течении пятнадцати минут три раза в день.
Фармакологические препараты
Помимо гимнастики и массажа, больному могут быть предложены противовоспалительные препараты на нестероидной основе. Однако стоит помнить, что данные лекарственные средства не лечат, а лишь устраняют боль и признаки воспаления.

Конструктивными методами лечения остеоартроза голеностопного сустава является использование лечебных гелей и мазей (“Фастум-гель”, “Ревма-гель”, “Диклофенак-гель” и др.), а также применение витаминных и минеральных комплексов и посещение физиотерапевтического кабинета, где вам могут быть предложены такие процедуры, как:
– магнитотерапия.
– лазерное облучение.
– УВЧ-терапия.
– электрофорез и др.
Кроме того, в соответствии со сложностью и стадией заболевания, могут быть предложены внутримышечные уколы “Алфлутопа” и “Румалона”, вдобавок к инъекциям, вводимым непосредственно в сам голеностопный сустав (используют лекарственные препараты, восстанавливающие структуру хрящевой ткани, такие как “Траумель”, “Цель Т” и другие).
В крайних случаях может быть предложено хирургическое вмешательство по устранению деформированных тканей.
Рецепты народной медицины
Существуют также рецепты народной медицины, которые помогут вам в борьбе с остеоартрозом. Однако следует помнить, что данный вид лечения следует применять как дополнение к медикаментозному и только после консультации в лечащим врачом.
Вот что можно приготовить своим руками из подручных средств, дабы дополнить фармакологическое лечение голеностопа:
- Мазь. Вымочить в воде сырой рис, измельчить, смешать с вазелином и прикладывать на ночь.
- Мазь. Порошок полыни, глицерин и оливковое масло подогреть на водяной бане, дать настояться два дня и процедить. Смазывать ежедневно по утрам и на ночь. Приготовленное средство хранить в холодильнике.
- Крем. До получения однородной массы смешать две ложки хмеля, две ложки зверобоя и пятьдесят грамм ланолина. Втирать в поврежденное место перед сном.
- Отвар. Настоянные на кипятке брусничный лист или лавровый лист употреблять по три ложки за полчаса до каждого приема пищи (использовать десять грамм листьев на один литр воды).
- Внутрь. Перетертый чеснок с оливковым маслом (пропорция 1:10) принимать по чайной ложке ежедневно перед завтраком.
Меры предупреждения и предотвращения
Лучше уже сейчас принять серьезные и последовательные меры для того, чтобы не подвергнуться разрушительному влиянию остеоартроза. Что для этого можно сделать?
- Следить за правильным питанием. В ежедневном рационе всегда должны присутствовать витамины и кальций (овощи, фрукты и молочные изделия), которые необходимы для правильного функционирования костей и хрящевой ткани голеностопа.
- Использовать удобную и качественную обувь.
- Заниматься умеренной физической активностью (бег и ходьбу чередовать с отдыхом и покоем). Уделять время отдыху на свежем воздухе.
- Следить за весом своего тела, чтобы не было лишней нагрузки на стопы и суставы.
- Отказаться от вредных привычек (курение, алкоголь) и уменьшить количество употребляемых кофе и соли.

- Стараться избегать травм, механических повреждений и неоправданных нагрузок на голеностоп.
- Своевременно (желательно раз в полгода-год) посещать медицинские учреждения для наблюдения и осмотра.
И всегда помните, что ваше здоровье – в ваших руках!






