Дегенеративные изменения передней крестообразной связки коленного сустава – признаки патологии и как ставится правильный диагноз, реабилитация после травмы и лечебные мероприятия, особенности правильного питания и помощь народных средств
Дегенеративные изменения крестообразных связок коленного сустава
Крестообразные связки коленного сустава является важным элементом стабильности работы нижних конечностей. В ряде случаев обозначенные структуры подаются дегенеративным изменениям. Что это означает и какие виды патологии бывают? Как лечить проблему и можно ли обойтись без операции? Об этом и многом другом вы прочитаете в нашей статье.
Причины развития патологии
В современной клинической классификации существует несколько типов повреждений крестообразных связок колена. В частности это разволокнение, растяжение, дистрофия, разрыв и дегенерация.
Дегенеративное повреждение передней крестообразной связки коленного сустава может формироваться вследствие травмы, атипичного строения сустава или широкого спектра заболеваний. Явное особенностью является постепенное прогрессирование патологии с изменением структуры связок и нарушением их функции.
Дегенеративные изменения передней или задней крестообразной связки коленного сустава чаще всего диагностируется у мужчин, которые подвержены более мощным физическим нагрузкам на работе и после 40 лет входят в основную группу риска по обозначенной проблеме.
Основными предрасполагающими факторами к развитию патологии являются:
- Избыточная масса тела;
- Наличие хронических патологий суставов, подагры;
- Ревматоидного артрита и сахарного диабета;
- Застарелые травмы нижних конечностей;
- Наличие плоскостопия;
- Неправильно сбалансированные нагрузки в рамках работы либо занятия спортом.
Стадии дегенеративных изменений
Дегенеративные изменения крестообразных связок коленного сустава является одним из вариаций общих патологий данной системы визуализирующихся в общем случае с помощью комплексных методик инструментальных исследований в виде рентгенографии, МРТ, КТ и прямой пальпацией с проведением ручных экспресс-тестов. Стандартная классификация дегенеративной формы патологии крестов колена включает в себя градацию по тяжести от 0 до 3 степени.
Нулевая степень
В целом соответствует норме, поскольку в рамках исследования патологические изменения не выявляются при поражении столь незначительно, что оборудование не в состоянии различить и визуализировать наличие проблемы.Нулевая степень далеко не всегда обозначает, что с коленом человека абсолютно всё хорошо, поскольку среднесрочное ли в долгосрочной перспективе ситуация может измениться ввиду наличия ряда негативных факторов, способствующих длительному развитию дегенерации крестообразных связок колена.
Первая степень
Данная классификационная ниша включает в себя наличие микроразрывов крестов колена. При этом патология может визуализироваться в рамках проведения инструментальных исследований, в виде незначительных очагов патологии.
При первой степени дегенеративных изменений у пациента могут наблюдаться легкие или умеренные внешние и субъективные симптомы в виде слабого либо среднего нерегулярного болевого синдрома.
Частичного ограничения общей подвижности сустава с формированием небольшого отека в указанной локализации. При этом полностью сохраняется анатомическая стабильность структуры и общая функциональность, преимущественно как компенсационная.
полезно
знать!
Вторая степень
Вторая степень дегенеративных изменений в крестообразной передней или задней связки колена обычно выражается в наличии линейных очаговых деструкции, достаточно четко визуализируется в рамках проведения инструментальных методик диагностики.
Следует отметить, что системных осложнений в рамках нарушения базисной работы опорно-двигательного аппарата при второй степени тяжести проблемы, как правило, не проявляется.
Клиническая картина чаще всего аналогична первой степени, однако характеризуется частым многократным повторением патологии (рецидивом) и развитием умеренной отечности, ограничением подвижности сустава.
Третья степень
Наиболее тяжелая степень дегенерация крестов колена характеризуется наличием полного разрыва структуры, который сопровождается выраженным и достаточно сильным болевым синдромом, обширным отеком, затрагивающим не только колено, но и близлежащие локализации.
Помимо этого присутствует сильное ограничение подвижности сустава в целом (вплоть до её отсутствия), а пострадавший при попытке встать на поврежденную нижнюю конечность не может нормально удерживать в равновесии собственное тело.
 При разрыве крестов колена вследствие их дегенерации происходит системное поражение кровеносных сосудов, окружающих структуру и провоцируется кровоизлияние во внутреннее суставное пространство.
При разрыве крестов колена вследствие их дегенерации происходит системное поражение кровеносных сосудов, окружающих структуру и провоцируется кровоизлияние во внутреннее суставное пространство.
При этом базисная опухоль может достигать настолько больших объемов, что мешает произвести полноценный визуальный осмотр колена и даже инструментальное её исследование.
Одновременно с данным видом проблемы часто параллельно формируются иные патологии структуры коленного сустава, в частности страдают межкостные прокладки, внутренние или поперечные боковые связки, хрящи, а также непосредственно кости системы с их отрывом и выпячиванием, сильным ощущением колебаний колена при попытке физиологического воздействия на неё.
Частичное дегенеративное повреждение крестообразной связки
Как было сказано выше, дегенеративное повреждение крестообразной связки является достаточным длительным патологическим, медленно развивающимся процессом, связанным с рецидивом полученных ранее микротравм на фоне ряда негативных предпосылок в виде тяжелой физической работы, интенсивных занятий спортом, недостаточностью квалифицированного лечения и прочими обстоятельствами.
В случае полного отрыва пострадавший подлежит госпитализации в горизонтальном положении и ему требуется длительная терапия с обязательным применением оперативного вмешательства.
При этом, как показывает практика, полный отрыв вышеозначенный структур обычно проявляется исключительно на последней стадии развития проблемы. При частичном дегенеративном повреждение передней или задней крестообразной связки, всё ещё сохраняется общая стабильность сустава, несмотря на ярко выраженный болевой синдром, отечность и ограниченность движений больной может удерживать тело на нижних конечностях без дополнительной опоры.
Симптомы и проявления
Как показывает клиническая практика, в большинстве случаев дегенеративным изменениям крестообразной связки коленного сустава предшествуют различные травмы колена той или иной степени, которые не были вовремя распознаны либо же производились недостаточно квалифицированные манипуляции с пораженной локализацией, например, самолечение, используя рецепты народной медицины.
При этом до последней стадии пострадавший не ощущает слишком острой боли, отечность нарастает постепенно, проявления патологии обычно смазаны и формируются остро только при рецидиве проблемы.
При подозрении на полный отрыв связок следует незамедлительно вызвать скорую помощь!
Практически всегда в случаях тяжелых видов патология происходит излитие крови в полость коленного сустава. Оно сопровождается ограничением либо полным отсутствием двигательной активности. Надколенник становится патологически подвижным, сам больной жалуется на отсутствие нормальной опоры и возможности переноса веса на поврежденную нижнюю конечность.
Диагностические мероприятия
Диагностика является важным этапом будущего выздоровления пациента, у которого существуют риски развития дегенеративных изменений крестов колена. В перечень основных мероприятий, осуществляемых профильным специалистом обычно входит:
- Визуальный осмотр поврежденного колена. Специалист выслушивает жалобы пациентов, производит сбор анамнеза, осуществляет пальпацию проблемной зоны;
- МРТ. Магнитно-резонансная томография является наиболее точной методикой подтверждения диагноза в отношении дегенерации связок колена с вероятностью до 95%;
- Рентгенография. Может подтвердить или опровергнуть перелом в области колена, а также иные визуально четкие признаки патологии;
- Тест переднего выдвижного ящика. Нога пациента сгибается прямым углом, а колено подтягивают в сторону врача. А в общем случае оценивается степень смещения по сравнению со второй здоровой конечности. В дополнение осуществляется мониторинг внутреннего и наружного вращения стопы. При получении неявного результата, который не может однозначно подтвердить или опровергнуть наличие первичной патологии может быть использован артрометр. Данное устройство является прибором, позволяющим в автоматическом режиме точно определить степень подвижности. Информация фиксируется, базовые показатели сравниваются с идентичными для второй здоровой конечности;

- Тест Лахмана. Альтернативой тестированию, описанному выше, является данное исследование. В рамках его проведения повреждённая нога сгибается в колене под углом от 20 до 30 градусов. При этом профильный врач оценивает степень смещения голени вперед и мониторит субъективное ощущение больного до манипуляции и после неё. В дополнении осуществляется также пальпация, однако в случае очень сильного болевого синдрома, мощной отечность и либо гемартроза данный этап пропускается либо же проводиться только после аспирации крови из сустава.
Лечения дегенеративного изменения связок колена
Поскольку дегенеративное изменение крестообразной связки коленного сустава в подавляющем большинстве случаев проявляется как хроническая патология, то вне зависимости от обстоятельств, комплексная терапия, включающая в себя:
- Прием медикаментов;
- Оперативное вмешательство;
- Визиопроцедуры и ЛФК ;
- Иные мероприятия в рамках периода реабилитации, назначается исключительно профильным специалистом.
Среднее время лечения вплоть до полного выздоровления колеблется в достаточно широких пределах – от 2 месяцев вплоть до полугода.
При дегенеративных изменениях крестообразных связок коленного сустава хирургическое вмешательство обычно не назначается и показано лишь в случае 3 стадии патологии.
При этом основным показанием к проведению операции выступает явная нестабильность голени в области колена. В случае частичного надрыва либо растяжения связок осуществляются общие лечебные мероприятия, заключающиеся в существенном ограничении двигательной активности, прикладывании холодного компресса, фиксации зоны поражение специальным бандажом, а также к консервативной терапии.
Консервативное лечение
В острый период патология назначается пероральный или инъекционный ввод противовоспалительных и обезболивающих средств. Как правило, применяются нестероидные противовоспалительные лекарства, в отдельных случаях при очень сильном болевом синдроме рациональное использовать наркотические анальгетики.
В дополнение к обезболиванию могут назначаться также миорелаксанты и хондропротекторы. 
После окончания острого периода, связанного с дегенеративными изменениями крестов колена назначается комплексные физиопроцедуры в виде магнитотерапии, электрофореза, УВЧ, бальнеопроцедур и иных мероприятий. В дополнение к ним линейно наращивается нагрузки в контексте ввода упражнений ЛФК, сначала пассивных, а позже и полноценных.
Оперативное лечение
Как было сказано выше, активное хирургическое вмешательство показано лишь при тяжелых формах дегенеративных изменений крестов колена, когда речь идёт о полном разрыве структур и необходимости их реконструкции.
В современной практике используются три основные методики проведения подобных операций:
- Закрытая. Пластика осуществляется через небольшие разрезы в локализации крестообразных связках с малой инвазией;
- Открытая. Классическая аутопластика с полным вскрытием суставной полости и применением полусухожильных мышц в качестве имплантатов;
- Внесуставные операции. Выполняются без прямого проникновения соответствующую полость. Последний тип операции достаточно сложен и может быть использован лишь при неблагополучном исходе предыдущих типов мероприятий, также в случае наличия осложнение в виде гонартроза.
В случае проведения оперативного вмешательства основным материалом для восстановления связок выступают трансплантаты, поскольку прямое восстановление структур путем сшивания не даёт необходимого эффекта.
В данном контексте применяются:
- Синтетические компоненты. Преимущественно лавсановые либо капроновые имитаторы;
- Аллотрансплантаты. Донорские натуральные крестообразные связки из колена, соответствующим образом обработанные и законсервированные. Наиболее эффективны и просты в применении, но существует вероятность их отторжение организмом;
- Аутотрансплантаты. Биоматериал из подколенной части непосредственно пациента, который обеспечивает стопроцентную приживаемость устанавливаемых протезов.
Общие рекомендации
Процедура терапии дегенеративных изменений крестов колена является достаточно длительным комплексным мероприятием, которое порой занимает от 2 месяцев до полугода.
При подозрении на патологию стоит в обязательном порядке обратиться к профильному специалисту травматологу, ортопеду либо хирургу.
Пройти комплексное обследование и получить окончательный диагноз, на основании которого и будет прописана индивидуальная схема лечения.
В подавляющем большинстве случаев от проблемы можно избираться консервативным путём, также соблюдая ряд необходимых рекомендаций, тщательно придерживаясь всех назначений врача по физиотерапии и ЛФК.
Однако при тяжелой патологии и полном разрыве связок единственным эффективным механизмом борьбы с потенциально возможными осложнениями уже в краткосрочной перспективе является хирургическое вмешательство и восстановление соответствующих структур при помощи имплантатов.
Дегенеративные изменения крестообразной передней связки — Все про суставы
Крестообразная связка коленного сустава является одной из самых крупных в организме человека. В то же время эта связка достаточно часто подвергается повреждениям.
Содержание статьи:
Анатомия и функции крестообразной связки
Крестообразная связка входит в состав коленного сочленения. Коленный сустав является достаточно сложным по строению. В его состав входят три кости:
- Большеберцовая (снизу).
- Бедренная (сверху).
- Надколенник (спереди).
Между берцовой и бедренной костью расположены 2 мениска – хрящи полулунной формы, выполняющие ряд важных функций. Мениски, в частности, увеличивают стабильность коленного сустава и улучшают амортизацию суставных поверхностей костей. Стабильность сустава обеспечивается связками. Самой большой из них является крестообразная связка. Она удерживает голень от смещения назад (задняя крестообразная связка) и от смещения вперед (передняя крестообразная связка).
Передняя крестообразная связка (ПКС) и задняя крестообразная связка (ЗКС) располагаются перпендикулярно друг другу, и если смотреть на сустав спереди, то можно увидеть образованный ими крест. Отсюда и общее название – крестовидная. Передняя крестообразная связка занимает центральную часть сустава. Она образована двумя пучками прочных коллагеновых волокон: передне — внутренним и задне — наружным. В длину связка около 30 мм, а в ширину — 7–12.
Причины повреждения
В силу своих анатомических особенностей крестообразная связка достаточно часто подвергается различным повреждениям (ушибы, растяжения, разрывы). Механизмы травмы следующие:
- Резкое разгибание в голенном суставе. Наиболее часто это встречается, когда быстро бегущий человек пытается резко остановиться.
- Сильный удар по передней поверхности колена. Такой механизм возможен при автодорожной аварии или падении на согнутое колено.
- Резкое разгибание согнутого колена при отклонении сустава кнаружи. Это происходит при резком подъеме тяжестей.
- Перенапряжение связки при падении на прямые ноги с небольшой высоты.
Как видно, наиболее часто повреждение передней крестообразной связки встречается у людей, занимающихся профессиональным и любительским спортом. Особенно подвержены этой травме футболисты, горнолыжники, тяжелоатлеты. Реже связка может травмироваться из-за дегенеративных изменений в опорно-двигательном аппарате, что встречается у пожилых пациентов.
Разрыв крестообразной связки
Из всех видов травм связок колена наиболее часто встречается разрыв передней крестовидной связки.
Классификация
Если волокна связки избыточно растянуты, но нет их разрывов, то такой вид травмы относят к растяжению ПКС. Если растяжение волокон превышает 2 мм, то это приводит к их надрыву или полному разрыву. Разрыв крестообразной связки колена может быть неполный (частичный разрыв волокон), полный (нарушена целостность всех волокон). По степени тяжести выделяют:
- 1 степень. Порвана меньшая часть волокон. Коленный сустав сохраняет свои функции.
- 2 степень. Порвано более полвины волокон, образующих связку. Выраженное нарушение функции сустава.
- 3 степень. Полный разрыв связки. Активные движения в коленном суставе невозможны.
Также разрывы классифицируют по степени давности:
- Свежий. С момента травмы прошло не более трех дней.
- Несвежий. Давность разрыва от нескольких дней до полутора месяцев.
- Застарелый. Такой диагноз ставится, если с момента повреждения прошло более полутора месяцев.
Признаки повреждения
В момент травмы раздается характерный хруст или щелчок. После травмы выявляются следующие основные симптомы:
- Боль в колене. Интенсивность боли зависит от степени выраженности повреждения. Боль варьируется от умеренной (при растяжении) до очень сильной (при полном разрыве связки).
- Отечность мягких тканей колена.
- Чувство неустойчивости в колене.
- Ограничение подвижности сустава. При 1 степени тяжести подвижность ограничена минимально, а при 3 степени (полный разрыв связки) движения в суставе невозможны.
Кроме этого, возможно покраснение кожи над коленом, повышение местной температуры и симптом флюктуации (при скоплении жидкости в полости сустава).
С чем может сочетаться травма передней крестообразной связки?
Изолированная травма встречается гораздо реже, чем ее сочетание с травмами других анатомических структур колена. Чаще всего разрыв передней крестовидной связки сочетается с разрывом наружной боковой связки и внутреннего мениска. Эта так называемая «несчастливая триада» коленного сустава (триада Турнера).
Диагностика
Для диагностики травмы используют как инструментальные методы, так и клинические тесты. Одним из самых показательных является тест «переднего выдвижного ящика». Пациент находится в положении лежа на спине, нога согнута в коленном суставе под углом 90 градусов. Врач, находясь спереди от травмированного, обхватывает голень двумя руками и тянет на себя. Если голень смещается на 5 см и более, то тест считают положительным.

Важно учитывать, что при скоплении жидкости в полости коленного сустава тест «переднего выдвижного ящика «может быть ложноотрицательным, так как выдвижению голени вперед препятствует выпот
Из инструментальных методов чаще всего используют:
- Рентген. Этот метод позволяет точно оценить состояние костей и косвенно выявить признаки разрыва связки.
- Магнитно-резонансная томография (МРТ). Очень информативный метод оценки не только плотных тканей (костей), но и мягких тканей (связки и мышцы), окружающих сустав. Согласно исследованиям, его чувствительность от 78–100%.
- УЗИ. С помощью этого метода можно визуализировать поврежденные связки, а также определить наличие жидкости в полости сустава.
- Артроскопия. Это наиболее точный метод, позволяющий определить особенности повреждения всех структур сустава. Артроскопия относится к малоинвазивным операциям и ее используют как для диагностики, так и для лечения.
Читайте также:
Лечение
При получении травмы колена очень важно оказать пострадавшему первую помощь:
- Исключить любую нагрузку на ногу. Это необходимо, чтобы частичное повреждение волокон не перешло в полный разрыв.
- Приложить холод для снижения отека и уменьшения боли.
- Иммобилизировать колено с помощью повязки или подручных средств.
- Как можно быстрее обратиться к врачу.
Тактика лечения определяется травматологом и зависит от тяжести повреждения. При растяжении или разрыве 1–2 степени применяют консервативное лечение. При разрыве 3 степени – используют хирургический метод.
Консервативное лечение
Лечение без операции возможно при растяжении связки или при неполном ее разрыве. Терапия включает иммобилизацию и лекарственные средства.
Иммобилизация
Основой консервативной терапии является иммобилизация колена. При растяжении это возможно с помощью специальных фиксирующих накладок (ортезов) или путем фиксации эластичным бинтом. При неполном разрыве чаще прибегают к наложению гипсовой повязки. Длительность иммобилизации составляет от 2 до 6 недель.
Лекарственные средства
Для уменьшения боли и воспаления врач может назначить препараты из группы нестероидных противовоспалительных средств (Нимесулид, Ибупрофен, Найз). Если болевой синдром выражен значительно, то применяют новокаиновые блокады. Для восстановления тканевых структур рекомендован прием хондропротекторов (Глюкозамин с Хондроитином). И также используют местные средства в виде согревающих мазей (в период после полного спадания отека).
Хирургическое лечение
В настоящее время наиболее широко используется артроскопический метод оперативного лечения. В области сустава делаются небольшие разрезы, через которые в полость вводят артроскоп и специальные хирургические мини-инструменты. После осмотра всех тканей и уточнения степени и характера их повреждения, проводят тот или иной метод хирургической коррекции.
Если связка была оторвана от кости, то выполняют чрезкостный шов и связке возвращают ее анатомическое положение. Если разрыв произошел на протяжении связки, то выполняют пластику. В качестве протеза могут использоваться собственные ткани пациента (мышцы и связки) или для реконструкции применяют протез из искусственного материала.

Артроскопический метод позволяет провести вмешательство с минимальной травматизацией тканей
Реабилитация после травмы
Любая травма крестовидной связки требует обязательного реабилитационного периода. Целью этого этапа лечения является укрепление связочного аппарата, наращивание атрофированной мышечной массы и восстановление полного объема движения в суставе.
Реабилитация при растяжениях
Несмотря на то что растяжения не относят к опасным травмам, проведение реабилитационным мероприятий является необходимым. Если этого не сделать, связочный аппарат останется ослабленным и в дальнейшем возрастает риск травматизма. Причем травмы, как правило, носят более тяжелый характер. Программа восстановления включает в себя полноценное питание, физиотерапию и лечебную физкультуру (ЛФК).
Сбалансированное питание
В рацион рекомендуется ввести достаточное количество продуктов, способствующих выработке коллагена (мясные и рыбные бульоны, холодец, желе) и продукты, содержащие Омега-3 полиненасыщенные жирные кислоты (морская рыба, авокадо, льняное масло). По рекомендации врача можно принимать минеральные комплексы, содержащие кальций, магний, цинк и селен.
Физиотерапия
Для улучшения процессов микроциркуляции в зоне травмы назначают специальный лечебный массаж и физиотерапевтические процедуры. Особенно эффективны:
- Ультравысокочастотная терапия.
- Магнитотерапия.
- Лазеротерапия.
Лечебная физкультура
Обычно на начальном этапе комплекс упражнений включает:
- Выполнение сгибания и разгибания в голеностопном суставе с максимальной амплитудой.
- Изометрическое сокращение 4-главой мышца бедра. При правильном выполнении надколенник смещается вверх-вниз.
- Плавные круговые движения в коленном суставе с небольшой амплитудой.
Постепенно комплекс расширяется, а интенсивность нагрузок увеличивается. Через 1,5-2 месяца, как правило, сустав готов к привычным спортивным нагрузкам.
Реабилитация после разрывов
План реабилитационных мероприятий обусловлен тем, что иммобилизация конечности заняла довольно продолжительное время и мышечная масса бедра значительно атрофировалась. Также учитывается, что высок риск развития мышечно-сухожильных контрактур.
- Питание. Пациенту очень важно следить за весом и не набирать лишние килограммы, чтобы не нагружать сустав дополнительно. Пища должна быть богата коллагеном, белком и минералами.
- Физиотерапия. Из методов физиотерапии приоритетным является воздействие волнами ультравысокой частоты. Такие сеансы проводят раз в три дня. Метод позволяет улучшить кровообращение, а также способствует восстановлению функций костной ткани. Также назначается лечебный массаж.
- Лечебная физкультура. Учитывая, что большинство пациентов с разрывами ПКС коленного сустава — это спортсмены, важно добиться восстановления прочности связочного аппарата и полного объема движения в суставе. Необходимо соблюдать этапность наращивания физических нагрузок. Ранний послеоперационный этап (около 8 недель) включает в себя упражнения на статическое напряжение мышц и пассивное сгибание-разгибание колена. Постепенно нагрузка увеличивается и с 12 недели разрешается плавание и работа на велотренажере. Полное восстановление травмированного сустава занимает обычно 5–6 месяцев.
При своевременном лечении и грамотной реабилитации функции крестообразной связки можно восстановить полностью даже после полного разрыва.
Source: elemte.ru
Читайте также
Дегенеративные изменения передней крестообразной связки лечение — Здоровье ног
Мениском называют прослойку в коленном сочленении, без которой невозможно было бы осуществлять распределение нагрузки. Это образование имеет форму полумесяца и по составу является хрящом.
Коленный сустав содержит два мениска по бокам. Каждый мениск состоит из трех частей: переднего, заднего рога и тела. Когда возникают дегенеративные изменения менисков коленного сустава, следует сразу начинать лечение.
Какова причина нарушения
Дегенеративные процессы в хрящевой ткани провоцируются частыми травмами, избыточными перегрузками, нарушением периферического кровообращения и недостаточным поступлением питательных веществ. Часто патологическое состояние бывает связано с хроническими воспалительными и разрушительными процессами в самом суставе.
Этиологическим фактором заболевания прежде всего выступает гонартроз, или деформирующий артроз колена. Возникает он чаще всего у лиц старше 50-60 лет. Приданном заболевании отмечаются дегенеративные и деструктивные изменения во всех тканях сочленения.
В результате нарушения кровоснабжения и питания, а также постоянной травматизации разрушенными тканями коленного сустава возникает повреждение мениска. На поздней стадии гонартроза практически у каждого пациента отмечается такое отклонение.
Спровоцировать начало деструкции могут частые травмы, ушибы, удары. Мениск разрушается в результате резкого поворота голени при сохранении неподвижного бедра. Когда причиной выступает травматизация, защемление мыщелками бедренной кости происходит во внутреннем мениске.
В качестве причины может также выступать ревматоидный артрит или подагра, специфические инфекции (туберкулез, бруцеллез). Провоцирующими недугами являются системные патологии с поражением сосудов, болезни соединительной ткани, снижение активности выработки гормонов щитовидки.
Когда поражение менисков является результатом хронических болезней, то в этом случае отклонение носит название менископатии.
Симптомы
При любой формы дегенерации менисков наблюдается следующая характерная симптоматика:
- болезненность в зоне поражения;
- отечность;
- ощущение инородного тела при сгибании;
- щелчки и хруст во время движения;
- блокада сочленения при согнутом колене.
Травма
Существуют некоторые отличия проявлений при травматическом поражении и дегенерации мениска. Сразу после ушиба или удара возникает резкая боль, незначительный отек мягких тканей.
Поражение красной зоны хряща приводит к кровоизлиянию в суставную полость. Интенсивность болевого синдрома наблюдается разная. Иногда человек не может даже наступать на ногу, а в ряде случаев неудобства ощущаются только при определенных движениях.
Если нарушается целостность внутреннего мениска, то больной ощущает при сгибании конечности болезненность вдоль протяжения большеберцовой связки. А при пальпации мышцы передней части бедра отмечается снижение тонуса.
Когда подвергается повреждению наружный мениск, то боль при этом значительно усиливается при попытке повернуть голень вовнутрь, и отдает в наружную часть сустава. Если происходит отрыв мениска, то его отделившаяся часть может сильно затруднять движение.
Большой кусок хряща может даже заблокировать сустав в оп
Дистрофические изменения передней крестообразной связки коленного сустава
Крестообразные связки коленного сустава является важным элементом стабильности работы нижних конечностей. В ряде случаев обозначенные структуры подаются дегенеративным изменениям. Что это означает и какие виды патологии бывают? Как лечить проблему и можно ли обойтись без операции? Об этом и многом другом вы прочитаете в нашей статье.
Причины развития патологии
В современной клинической классификации существует несколько типов повреждений крестообразных связок колена. В частности это разволокнение, растяжение, дистрофия, разрыв и дегенерация.
Дегенеративное повреждение передней крестообразной связки коленного сустава может формироваться вследствие травмы, атипичного строения сустава или широкого спектра заболеваний. Явное особенностью является постепенное прогрессирование патологии с изменением структуры связок и нарушением их функции.
Дегенеративные изменения передней или задней крестообразной связки коленного сустава чаще всего диагностируется у мужчин, которые подвержены более мощным физическим нагрузкам на работе и после 40 лет входят в основную группу риска по обозначенной проблеме.
Основными предрасполагающими факторами к развитию патологии являются:
- Избыточная масса тела;
- Наличие хронических патологий суставов, подагры;
- Ревматоидного артрита и сахарного диабета;
- Застарелые травмы нижних конечностей;
- Наличие плоскостопия;
- Неправильно сбалансированные нагрузки в рамках работы либо занятия спортом.
Стадии дегенеративных изменений
Дегенеративные изменения крестообразных связок коленного сустава является одним из вариаций общих патологий данной системы визуализирующихся в общем случае с помощью комплексных методик инструментальных исследований в виде рентгенографии, МРТ, КТ и прямой пальпацией с проведением ручных экспресс-тестов. Стандартная классификация дегенеративной формы патологии крестов колена включает в себя градацию по тяжести от 0 до 3 степени.
Нулевая степень
В целом соответствует норме, поскольку в рамках исследования патологические изменения не выявляются при поражении столь незначительно, что оборудование не в состоянии различить и визуализировать наличие проблемы.
Нулевая степень далеко не всегда обозначает, что с коленом человека абсолютно всё хорошо, поскольку среднесрочное ли в долгосрочной перспективе ситуация может измениться ввиду наличия ряда негативных факторов, способствующих длительному развитию дегенерации крестообразных связок колена.
Первая степень
Данная классификационная ниша включает в себя наличие микроразрывов крестов колена. При этом патология может визуализироваться в рамках проведения инструментальных исследований, в виде незначительных очагов патологии.
При первой степени дегенеративных изменений у пациента могут наблюдаться легкие или умеренные внешние и субъективные симптомы в виде слабого либо среднего нерегулярного болевого синдрома.
Частичного ограничения общей подвижности сустава с формированием небольшого отека в указанной локализации. При этом полностью сохраняется анатомическая стабильность структуры и общая функциональность, преимущественно как компенсационная.
Вторая степень
Вторая степень дегенеративных изменений в крестообразной передней или задней связки колена обычно выражается в наличии линейных очаговых деструкции, достаточно четко визуализируется в рамках проведения инструментальных методик диагностики.
Клиническая картина чаще всего аналогична первой степени, однако характеризуется частым многократным повторением патологии (рецидивом) и развитием умеренной отечности, ограничением подвижности сустава.
Третья степень
Наиболее тяжелая степень дегенерация крестов колена характеризуется наличием полного разрыва структуры, который сопровождается выраженным и достаточно сильным болевым синдромом, обширным отеком, затрагивающим не только колено, но и близлежащие локализации.
Помимо этого присутствует сильное ограничение подвижности сустава в целом (вплоть до её отсутствия), а пострадавший при попытке встать на поврежденную нижнюю конечность не может нормально удерживать в равновесии собственное тело.
 При разрыве крестов колена вследствие их дегенерации происходит системное поражение кровеносных сосудов, окружающих структуру и провоцируется кровоизлияние во внутреннее суставное пространство.
При разрыве крестов колена вследствие их дегенерации происходит системное поражение кровеносных сосудов, окружающих структуру и провоцируется кровоизлияние во внутреннее суставное пространство.
При этом базисная опухоль может достигать настолько больших объемов, что мешает произвести полноценный визуальный осмотр колена и даже инструментальное её исследование.
Одновременно с данным видом проблемы часто параллельно формируются иные патологии структуры коленного сустава, в частности страдают межкостные прокладки, внутренние или поперечные боковые связки, хрящи, а также непосредственно кости системы с их отрывом и выпячиванием, сильным ощущением колебаний колена при попытке физиологического воздействия на неё.
Частичное дегенеративное повреждение крестообразной связки
Как было сказано выше, дегенеративное повреждение крестообразной связки является достаточным длительным патологическим, медленно развивающимся процессом, связанным с рецидивом полученных ранее микротравм на фоне ряда негативных предпосылок в виде тяжелой физической работы, интенсивных занятий спортом, недостаточностью квалифицированного лечения и прочими обстоятельствами.
При этом, как показывает практика, полный отрыв вышеозначенный структур обычно проявляется исключительно на последней стадии развития проблемы. При частичном дегенеративном повреждение передней или задней крестообразной связки, всё ещё сохраняется общая стабильность сустава, несмотря на ярко выраженный болевой синдром, отечность и ограниченность движений больной может удерживать тело на нижних конечностях без дополнительной опоры.
Симптомы и проявления
Как показывает клиническая практика, в большинстве случаев дегенеративным изменениям крестообразной связки коленного сустава предшествуют различные травмы колена той или иной степени, которые не были вовремя распознаны либо же производились недостаточно квалифицированные манипуляции с пораженной локализацией, например, самолечение, используя рецепты народной медицины.
При этом до последней стадии пострадавший не ощущает слишком острой боли, отечность нарастает постепенно, проявления патологии обычно смазаны и формируются остро только при рецидиве проблемы.
Практически всегда в случаях тяжелых видов патология происходит излитие крови в полость коленного сустава. Оно сопровождается ограничением либо полным отсутствием двигательной активности. Надколенник становится патологически подвижным, сам больной жалуется на отсутствие нормальной опоры и возможности переноса веса на поврежденную нижнюю конечность.
Диагностические мероприятия
Диагностика является важным этапом будущего выздоровления пациента, у которого существуют риски развития дегенеративных изменений крестов колена. В перечень основных мероприятий, осуществляемых профильным специалистом обычно входит:
- Визуальный осмотр поврежденного колена. Специалист выслушивает жалобы пациентов, производит сбор анамнеза, осуществляет пальпацию проблемной зоны;
- МРТ. Магнитно-резонансная томография является наиболее точной методикой подтверждения диагноза в отношении дегенерации связок колена с вероятностью до 95%;
- Рентгенография. Может подтвердить или опровергнуть перелом в области колена, а также иные визуально четкие признаки патологии;
- Тест переднего выдвижного ящика. Нога пациента сгибается прямым углом, а колено подтягивают в сторону врача. А в общем случае оценивается степень смещения по сравнению со второй здоровой конечности. В дополнение осуществляется мониторинг внутреннего и наружного вращения стопы. При получении неявного результата, который не может однозначно подтвердить или опровергнуть наличие первичной патологии может быть использован артрометр. Данное устройство является прибором, позволяющим в автоматическом режиме точно определить степень подвижности. Информация фиксируется, базовые показатели сравниваются с идентичными для второй здоровой конечности;

- Тест Лахмана. Альтернативой тестированию, описанному выше, является данное исследование. В рамках его проведения повреждённая нога сгибается в колене под углом от 20 до 30 градусов. При этом профильный врач оценивает степень смещения голени вперед и мониторит субъективное ощущение больного до манипуляции и после неё. В дополнении осуществляется также пальпация, однако в случае очень сильного болевого синдрома, мощной отечность и либо гемартроза данный этап пропускается либо же проводиться только после аспирации крови из сустава.
Лечения дегенеративного изменения связок колена
Поскольку дегенеративное изменение крестообразной связки коленного сустава в подавляющем большинстве случаев проявляется как хроническая патология, то вне зависимости от обстоятельств, комплексная терапия, включающая в себя:
- Прием медикаментов;
- Оперативное вмешательство;
- Визиопроцедуры и ЛФК ;
- Иные мероприятия в рамках периода реабилитации, назначается исключительно профильным специалистом.
Среднее время лечения вплоть до полного выздоровления колеблется в достаточно широких пределах – от 2 месяцев вплоть до полугода.
При этом основным показанием к проведению операции выступает явная нестабильность голени в области колена. В случае частичного надрыва либо растяжения связок осуществляются общие лечебные мероприятия, заключающиеся в существенном ограничении двигательной активности, прикладывании холодного компресса, фиксации зоны поражение специальным бандажом, а также к консервативной терапии.
Консервативное лечение
В острый период патология назначается пероральный или инъекционный ввод противовоспалительных и обезболивающих средств. Как правило, применяются нестероидные противовоспалительные лекарства, в отдельных случаях при очень сильном болевом синдроме рациональное использовать наркотические анальгетики.
В дополнение к обезболиванию могут назначаться также миорелаксанты и хондропротекторы.  Помимо этого производят частичную либо полную иммобилизацию колена в частности и ноги в целом, накладывание холода на пораженную локализацию для уменьшения отека первые несколько суток острой фазы проблемы, применение иных лекарственных средств по назначению врача.
Помимо этого производят частичную либо полную иммобилизацию колена в частности и ноги в целом, накладывание холода на пораженную локализацию для уменьшения отека первые несколько суток острой фазы проблемы, применение иных лекарственных средств по назначению врача.
После окончания острого периода, связанного с дегенеративными изменениями крестов колена назначается комплексные физиопроцедуры в виде магнитотерапии, электрофореза, УВЧ, бальнеопроцедур и иных мероприятий. В дополнение к ним линейно наращивается нагрузки в контексте ввода упражнений ЛФК, сначала пассивных, а позже и полноценных.
Оперативное лечение
Как было сказано выше, активное хирургическое вмешательство показано лишь при тяжелых формах дегенеративных изменений крестов колена, когда речь идёт о полном разрыве структур и необходимости их реконструкции.
В современной практике используются три основные методики проведения подобных операций:
- Закрытая. Пластика осуществляется через небольшие разрезы в локализации крестообразных связках с малой инвазией;
- Открытая. Классическая аутопластика с полным вскрытием суставной полости и применением полусухожильных мышц в качестве имплантатов;
- Внесуставные операции. Выполняются без прямого проникновения соответствующую полость. Последний тип операции достаточно сложен и может быть использован лишь при неблагополучном исходе предыдущих типов мероприятий, также в случае наличия осложнение в виде гонартроза.
В данном контексте применяются:
- Синтетические компоненты. Преимущественно лавсановые либо капроновые имитаторы;
- Аллотрансплантаты. Донорские натуральные крестообразные связки из колена, соответствующим образом обработанные и законсервированные. Наиболее эффективны и просты в применении, но существует вероятность их отторжение организмом;
- Аутотрансплантаты. Биоматериал из подколенной части непосредственно пациента, который обеспечивает стопроцентную приживаемость устанавливаемых протезов.
Общие рекомендации
Процедура терапии дегенеративных изменений крестов колена является достаточно длительным комплексным мероприятием, которое порой занимает от 2 месяцев до полугода.
Пройти комплексное обследование и получить окончательный диагноз, на основании которого и будет прописана индивидуальная схема лечения.
В подавляющем большинстве случаев от проблемы можно избираться консервативным путём, также соблюдая ряд необходимых рекомендаций, тщательно придерживаясь всех назначений врача по физиотерапии и ЛФК.
Однако при тяжелой патологии и полном разрыве связок единственным эффективным механизмом борьбы с потенциально возможными осложнениями уже в краткосрочной перспективе является хирургическое вмешательство и восстановление соответствующих структур при помощи имплантатов.
Виктор Системов — эксперт сайта 1Travmpunkt
Мениском называют прослойку в коленном сочленении, без которой невозможно было бы осуществлять распределение нагрузки. Это образование имеет форму полумесяца и по составу является хрящом.
Коленный сустав содержит два мениска по бокам. Каждый мениск состоит из трех частей: переднего, заднего рога и тела. Когда возникают дегенеративные изменения менисков коленного сустава, следует сразу начинать лечение.
Какова причина нарушения
Дегенеративные процессы в хрящевой ткани провоцируются частыми травмами, избыточными перегрузками, нарушением периферического кровообращения и недостаточным поступлением питательных веществ. Часто патологическое состояние бывает связано с хроническими воспалительными и разрушительными процессами в самом суставе.
Этиологическим фактором заболевания прежде всего выступает гонартроз, или деформирующий артроз колена. Возникает он чаще всего у лиц старше 50-60 лет. Приданном заболевании отмечаются дегенеративные и деструктивные изменения во всех тканях сочленения.
В результате нарушения кровоснабжения и питания, а также постоянной травматизации разрушенными тканями коленного сустава возникает повреждение мениска. На поздней стадии гонартроза практически у каждого пациента отмечается такое отклонение.

Спровоцировать начало деструкции могут частые травмы, ушибы, удары. Мениск разрушается в результате резкого поворота голени при сохранении неподвижного бедра. Когда причиной выступает травматизация, защемление мыщелками бедренной кости происходит во внутреннем мениске.
В качестве причины может также выступать ревматоидный артрит или подагра, специфические инфекции (туберкулез, бруцеллез). Провоцирующими недугами являются системные патологии с поражением сосудов, болезни соединительной ткани, снижение активности выработки гормонов щитовидки.
Когда поражение менисков является результатом хронических болезней, то в этом случае отклонение носит название менископатии.
Симптомы
При любой формы дегенерации менисков наблюдается следующая характерная симптоматика:
- болезненность в зоне поражения;
- отечность;
- ощущение инородного тела при сгибании;
- щелчки и хруст во время движения;
- блокада сочленения при согнутом колене.
Травма
Существуют некоторые отличия проявлений при травматическом поражении и дегенерации мениска. Сразу после ушиба или удара возникает резкая боль, незначительный отек мягких тканей.
Поражение красной зоны хряща приводит к кровоизлиянию в суставную полость. Интенсивность болевого синдрома наблюдается разная. Иногда человек не может даже наступать на ногу, а в ряде случаев неудобства ощущаются только при определенных движениях.
Если нарушается целостность внутреннего мениска, то больной ощущает при сгибании конечности болезненность вдоль протяжения большеберцовой связки. А при пальпации мышцы передней части бедра отмечается снижение тонуса.
Когда подвергается повреждению наружный мениск, то боль при этом значительно усиливается при попытке повернуть голень вовнутрь, и отдает в наружную часть сустава. Если происходит отрыв мениска, то его отделившаяся часть может сильно затруднять движение.
Большой кусок хряща может даже заблокировать сустав в определенном положении. Симптоматика при травме зависит также и от того, какая часть мениска разрывается. Отторжение заднего рога заканчивается затруднением сгибательных движений, а повреждения тела и переднего рога сопровождается нарушением разгибания.
Поскольку мениск редко повреждается изолированно, то часто встречается нарушение его структуры с дегенеративными изменениями передней крестообразной связки. Сопровождается такая патология резко возникающим выраженным отеком.

Дегенерация
Дегенерация мениска в чистом виде чаще всего отмечается у людей после 40-45 лет. Это связано с появлением хронических заболеваний суставов и возрастных изменений тканей. Значительное нарушение структуры ткани приводит к тому, что для развития патологии не обязательно получение травмы.
Проблема возникает после обычного действия в виде приседания, подъема с кресла или кровати.
Это важно! Выраженность болевого синдрома зависит от многих факторов. Он определяется степенью повреждения, наличием в полости сустава кусочков мениска болевым порогом пациента. Для заболевания характерным является постепенное образование отечности в области коленного сустава, также может развиваться блокада.
Диагностика
Для постановки правильного диагноза следует обратиться к ортопеду-травматологу. Только он достоверно знает все о дегенеративно-дистрофических изменениях коленного сустава, что это такое и как они связаны с менисками.
После опроса и пальпаторного исследования проводятся специальные тесты, позволяющие с высокой степенью вероятности определить патологию менисков:
- Тесты Штеймана. Пациент сгибает ногу в суставе на 90 градусов, а врач совершает ротацию голени вовнутрь и наружу. В зависимости от положения при котором усиливается боль, определяется нарушение медиального или латерального мениска.
- Симптом Байкова. Заключается в появлении боли при пассивном разгибании колена из положения под прямым углом.
- Признак Мак-Мюррея. Пациента укладывают на ровную поверхность на спину и просят согнуть ноги в коленях. Потом проводят ротацию с выявлением локализации патологии.
Если требуется определить степень деструкции, то в этом случает используются дополнительные методы:
- С помощью ультразвука определяется наличие разрывов вокруг суставной капсулы, повышенная подвижность мениска, образование кист, травмирование и дегенерация. Если специалист выявляет нарушение линии контура образования, наличие гипоэхогенных включений, выпота в полости колена, отечность и смещение латеральных связок, то в этом случае можно говорить о наличии косвенных признаков патологии менисков.
- Еще более достоверным методом, позволяющим с высокой точностью поставить диагноз дегенерации, является КТ или МРТ. В этом случае можно определить все отклонения в исследуемой области, которые затрагивают твердые и мягкие ткани.
- Иногда при поражении мениска проводится рентгенография, но она обычно осуществляется в нескольких проекциях, но не считается информативной.
Лечение
Когда развивается дегенеративное повреждение менисков коленного сустава 1 и 2 степени, лечение заключается в купировании боли, улучшении кровотока и питания в суставе, восстановлении функциональности сочленения.
На начальных стадиях применяется консервативная терапия с использованием лекарственных препаратов, физиотерапии, ЛФК. При тяжелых состояниях и отсутствии эффективности обычной терапии приходится прибегать к операции.
Больному следует передвигаться с помощью костыля или палочки, в период реабилитации после хирургического лечения, или во время обострения и приема медикаментов. соблюдать полупостельный режим.
Хороший результат для временного щажения сустава дает ношение повязки или бандажа. При наличии выпота или крови в полости суставной сумки проводится пункция и эвакуация содержимого.

Медикаментозное лечение
Для купирования боли пациенту следует принимать НПВС, анальгетики (Анальгин, Ибупрофен, Вольтарен). При сильном дискомфорте врач может применять местное введение новокаина или глюкокортикоидов (Преднизолон, Гидрокортизон).
В редких случаях используются опиоидные препараты коротким курсом (Промедол). Восстановить хрящевую ткань помогает длительное использование хондропротекторов. При наличии выявленной причины болезни следует соблюдать ограничение питания, принимать иммунокорректоры.
Физиотерапия
В острый период физиотерапевтические методы не используются. Но они оказывают положительное действие для ускорения реабилитации и предупреждения повторного обострения. Обычно применяется:
- УВЧ или СВЧ;
- озокерит;
- ударно-волновая терапия.
Методики способствуют притоку крови к области поражения, ускоряют заживление и восстановление хрящевой ткани.
Для укрепления мышц ног, снятия с них избыточного напряжения, а также предупреждения венозного застоя в больной конечности используются специальные упражнения. Первое время после снижения остроты патологического процесса движения следует проводить плавно и медленно.
Нагрузка увеличивается постепенно, изо дня в день, за счет количества повторов и подходов. Если во время движений возникает боль, напряжение или сильная усталость, следует прекратить упражнения и дать ноге отдых.
Операция
Оперативное вмешательство используется при полных разрывах менисков или безуспешном лечении препаратами, когда заболевание прогрессирует. Хрящевая прокладка удаляется через небольшие надрезы в колене. Потом проводится ее замена имплантантом. Хирургический способ используется только при условии отсутствия признаков острого воспаления.

Профилактика
Риск появления дегенерации мениска снижается во много раз, если соблюдать следующие рекомендации:
- заниматься физкультурой, но не превышать допустимых нагрузок;
- использовать при длительном стоянии или хождении удобную обувь;
- проводить тренировки правильно, предваряя их упражнениями на разогревание и растяжку;
- при тяжелом физическом труде и во время занятий спортом защищать колено с помощью бандажа или ленты.
Заключение
Дегенерация менисков считается частой патологией. И при ее появлении следует сразу пойти на прием к ортопеду, чтобы получить своевременное лечение. Только в этом случае есть возможность сохранения функциональности коленного сустава.
Передняя крестообразная связка (сокращенно в ортопедии это образование называется ПКС) относится специалистами как наиболее часто травмируемым. ПКС расположена в центральной части коленного сустава. Нормальная, без патологических изменений, крестообразная связка может вращаться на 110°.
Механизм развития травмы часто связывают с занятиями спортом. Как правило, она заключается в вальгусном или Х-образном искривлении голени. Определить разрыв передней крестообразной связки коленного сустава можно различными диагностическими методами, наиболее информативное – магнитно-резонансная томография. Нестабильность, неприродная подвижность сустава – главный клинический признак патологии.
Длительное игнорирование состояние приводит к тому, что разрыв передней крестообразной связки коленного сустава провоцирует ранний артрит. Для лечения могут применяться разнообразные методики.
Статистика повреждений
Полный или частичный разрыв передней крестообразной связки коленного сустава – часто встречающаяся травма у спортсменов.
Как показывают исследования Стива Боллена, проведенные в 2000 году, нарушения целостности ПКС встречаются чаще, чем даже травмы менисков.
На 100 000 человек в год приходится в среднем 30 случаев травм передней связки.
В работах других исследователей утверждается, что патология чаще встречается у женщин, занимающихся спортом в сравнении с мужчинами.
Причины возникновения патологии
Функционально ПКС коленных суставов помогает удерживать голень от смещения к внутренней части или вперед. Учитывая это становится более понятным механизм травмы, вызывающей растяжение или разрыв связки. Причины ее повреждения формулируют следующим образом:
- прямая травма в следствии удара по бедру, голени;
- непрямая травма (кручение на одной книги совмещенное с резким торможением).
Такой механизм разрыва ПКС как одновременное отклонение голени кнаружи и кручение бедра в противоположную сторону является самым распространенным. Часто такого рода повреждения диагностируются у игроков в баскетбол, волейбол и футбол. Во время игры спортсменам приходится во время бега резко разворачиваться или после совершения прыжка они вынуждены резко развернуть корпус в сторону, противоположную той, в которую развернута опорная нога.
При условии, что описанное движение будет иметь большую амплитуду, будет иметь место нарушение целостности одновременно трех структур:
- передняя крестообразная связка;
- внутренний мениск;
- внутренняя боковая связка.
Противоположный вышеописанному механизм травмирования, предполагающий отклонение голени и кручение бедра в разные относительно друг другу стороны, может привести к разрыву наружного мениска.
Еще один механизм разрыва встречается у людей, занимающихся горными лыжами. Травмирование происходит на фоне падения. Результатом пронации голени является изолированное повреждение – разрыв, полный или частичный, передней крестообразной связки.
Важно: повреждение не сопровождается нарушением целостности менисков или иных структур аппарата коленного сустава.
Еще один механизм, который часто встречается у горнолыжников, обусловлен лыжным ботинком. К примеру, во время падения нагрузка с верхней части ботинка передается в верхние участки голени. Движение костей напоминает то, как выдвигается ящик в столе. Из-за того, что ПКС сильно натягивается, она легко разрывается.
Провоцирующие факторы
В ортопедии и травматологии выделяется множество провоцирующих факторов, приводящих к развитию повреждения передней крестообразной связки.
Угол между голенью и бедром
Специалистами он называется Q-углом. Его размер напрямую зависит от ширины таза. У женщин последний показатель больше, чем у мужчин, поэтому и Q-угол у них больше. В этом случае если голень отклоняется в наружную сторону, нагрузка на ПНС повышается, что приводит к ее разрыву.
Ширина межмыщелковой вырезки
ПКС анатомически расположена в межмыщелковой вырезке. У женщин показатель этой части больше чем у мужчин. Кроме того, во время движения пространство вокруг связки уменьшается, что заставляет наружный край тереться о мыщелок бедренной кости. Как следствие – разрыв. Во время одновременного вращения голени и выпрямления ноги в колене узкая межмыщелковая вырезка зажимает связку, что также приводит к ее разрыву.
Сила бедренных мышц
Не только связки, но и бедренные мышцы помогают удерживать коленный сустав, исключая неприродную подвижность. Мышечная сила у женщин значительно ниже, именно поэтому в вопросе обеспечения стабильности колена у ни главную роль играет передняя крестообразная связка.
Существуют и другие провоцирующие факторы. Специалисты отмечают, что при постановке диагноза и установке причины состояния нельзя ориентироваться исключительно на половой фактор. Практике известно немало случаев, когда у мужчин встречалась женские анатомические особенности элементов коленного сустава.
Виды повреждений
Передняя крестообразная связка анатомически способна к растягиванию, но не больше чем на 4-5% от длины. Если приложить нагрузку большей силы, произойдет надрыв волокон связки. Усиление силы увеличивает количество надорванных волокон и приводит к полному разрыву.
Классификация повреждений передней крестообразной связки американской медицинской ассоциации спортивных травм
(American Medical Association for Athletic Injuries)
Приведенные в таблице виды повреждений – не полный список. Дополнительно специалисты других ортопедических и травматических школ называют разрыв одного из двух пучков передней крестообразной связки. Оторвавшись, это образование начинает свободно перемещаться в полости коленного сустава и, следовательно, блокировать движение.
Отзывы специалистов показывают, что достаточно часто встречается разрыв ПКС менисков, называемый также переломом Сегонда. Патологическое состояние получило название по имени доктора, который впервые описал этот перелом.
Клиническая картина патологии
Повреждению ПКС чаще всего предшествует травма колена. Пострадавший ощущает острую боль и отмечает реактивное развитие отека. Разрыв связки часто сопровождается треском. Однако этот признак отмечается и при разрыве иных связок колена. Ощущение вывиха голени вперед или вбок – повод немедленно обратиться к врачу.
Разрыв передней крестообразной связки сопровождается излитием крови в полость коленного сустава – гемартроз. На протяжении первых нескольких дней после травмы, это состояние настолько ярко выражено, что исключает вероятность пальпации.
Повреждение сопровождается ограниченностью или даже полным отсутствием двигательной активности. Пострадавший жалуется на отсутствие возможности опираться и переносить вес тела на поврежденную конечность. Надколенник становится патологически подвижным.
Диагностирование патологии
После ознакомления с механизмом развития травмы, врач проводит тестирование коленных суставов. Первоначально осмотр проводится на здоровой конечности – так получают информацию для сравнения. В травматологии используется два теста для определения передне-внутренней нестабильности коленного сустава. А именно:
Тест переднего выдвижного ящика
Ногу пострадавшего сгибают под прямым углом, голень оттягивается на проводящего тест. Степень смещения сравнивается со здоровой конечностью. Дополнительно вращается внутрь и наружу стопа.
В случае получения сомнительного или неточного результата, на голень фиксируется артрометр – специальный прибор, позволяющий оценить степень подвижности в автоматическом режиме.
Полученные цифры также сравниваются с показателями, снятыми со здоровой конечности.
Тест Лахмана
Нога сгибается в колене. Строго соблюдается угол в 20-30°. Специалист оценивает насколько голень смещается вперед, а также ощущения пострадавшего до и после манипуляции. Выделяется три степени недостаточности функций ПКС. Первая – смещение голени увеличивается на 1-5 мм. Вторая – показатель в пределах 6-10 мм. Третья – смещение составляет более чем 10 мм.
Проведению тестов предшествует пальпация. Однако из-за гемартроза и ярко выраженного болевого, отечного синдрома это затруднительно. Чтобы устранить эти явления пострадавшему проводят аспирирование или удаление шприцом крови из сустава.
Традиционно, внешнего осмотра, а также проведения тестов достаточно для постановки точного диагноза. Однако повреждения передней крестообразной связки достаточно часто сопровождается травмами других частей голеностопа. Исключить или подтвердить это можно иными диагностическими методами:
Рентгенография
Позволяет исключить или подтвердить диагноз «перелом». Особенно, если предполагается перелом Сегонда. Чаще всего эта патология диагностируется у детей, а также подростков.
Точность в плане постановки диагноза у этого метода – 95%. Помогает обнаружить гематомы близ мыщелка бедренной кости, а также наружной части этого костного образования.
Лечебная тактика
В случае разрыва ПКС хирургическое вмешательство является исключительным, а не обязательным методом. Главное показание для проведения операции – нестабильность голени в области колена.
При частичном надрыве связки лечение заключается в таких мероприятиях:
- ограничение двигательной активности;
- применение холодных компрессов в первые несколько дней;
- фиксирование сустава эластичным бинтом или специальным бандажом;
- удерживание пострадавшей конечности на небольшом возвышении;
- прием нестероидных противовоспалительных средств;
- физиотерапевтические мероприятия;
- согревающие мази, а также компрессы;
- массаж;
- ЛФК.
Своевременное обращение за медицинской помощью и строгое соблюдение всех рекомендаций врача позволяет исключить вероятность развития тяжелых осложнений. Например, ограниченность свободы подвижности сустава. Оперативное вмешательство, проведенное не по показаниям или из-за ошибочно поставленного диагноза
| I степень | микроразрывы передней крестообразной связки. Характерна боль, умеренность ограничения подвижности суставе, умеренный отек коленного сустава, сохранение анатомической стабильности сустава. |
| частичные разрывы связки. Клиническая картина аналогична первой степени. Однако такого рода травма склонна к многократным повторением, так как частичные разрывы связки снижают природную прочность. | |
| III степень | полные разрывы. Сопровождаются ярко выраженной болью, отеком, ограниченностью движений, часто больному тяжело удерживать тело. |
Дегенеративные изменения менисков коленного сустава: что это такое, лечение 2 степени, передней крестообразной связки | Ревматолог
Самый большой сустав в теле человека —, это коленный. Его сложная структура и постоянные нагрузки быстро изнашивают его и приводят к болевым ощущениям. Причин боли множество, но их основой будут дегенеративные изменения менисков коленного сустава. Встречается эта патология у людей всех возрастных категорий. Однако, чаще всего этой болезнью страдают люди после 40 лет.
Нарушение нормальной функции колена у человека требует обращения к специалистам.
Причины дегенеративных изменений
Мениск коленного сустава это хрящ, располагающийся между костями колена.
Благодаря ему сустав имеет стабильность, есть амортизация при ударах и присутствует подвижность в соединении. Существует 2 вида мениска: медиальный и латеральный. Разрыв заднего рога медиального мениска или повреждения внутреннего мениска это одна из популярных групп травмирования.
Дегенеративно-дистрофические изменения коленного сустава, что это такое подробно рассмотрим ниже. Каковы же причины их появлений:
- травмирование колена,
- излишний вес,
- ревматизм, артрит, остеоартроз,
- плоскостопие (так как нагрузка на коленный сустав увеличена из-за того, что стопа не справляется с функцией амортизации),
- инфекционные заболевания (туберкулёз, сифилис, бруцеллёз),
- воспаления по причине сбоя работы кровеносной системы,
- врожденные заболевания строения суставов (дисплазия,
- патологии соединительных тканей (красная волчанка) и т.д.
В группе риска также люди, которые ведут сидячий образ жизни, и те, работа которых связана с вибрацией. Спортсмены и танцоры, испытывающие сильные физические нагрузки на нижние конечности. Пожилые люди страдают от этого заболевания потому что структура коленного сустава уже изношена.
Дегенеративные изменения передней крестообразной связки обычно связаны с травмой. При которой человек может услышать или ощутить отрывистый звук и одновременно с этим колено как бы выгибается и происходит падение.
Симптомы
Дегенеративно-дистрофические изменения происходят постепенно и лучше при появлении первых симптомов обратиться к врачу, чтобы избежать необратимых последствий или дополнительных осложнений. Дегенеративные изменения менисков начинаются с:
- появления своеобразной усталости в суставе,
- щелчки или хруст в коленной чашке,
- боли после нагрузок.
Если не обратить внимание на первоначальные сигналы, то болезнь начинает прогрессировать и симптоматический круг начнет расширяться:
- наступает структурное изменение в суставе,
- происходит сужение суставной щели, что приведет к появлению отёков и покраснению,
- произойдёт ограничение подвижности,
- сам сустав может заклинивать (вплоть до полной блокировки).
В таком развитии болевые ощущения будут сопровождать пациента постоянно, практически приводя к остановке движения. В некоторых случаях болевые ощущения будут появляться при поднятии или спуске по ступеням или приседаниях.
Диагностика
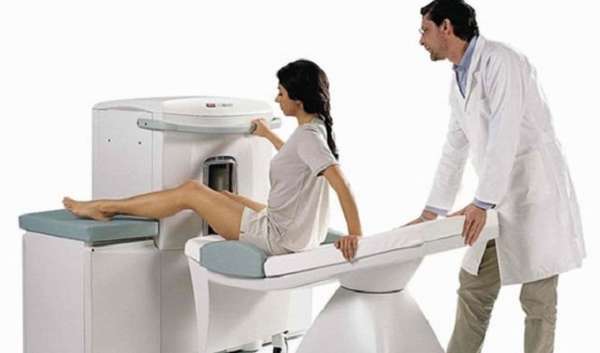
Чтобы поставить диагноз специалисты используют ряд исследований:
- Способом МРТ (магнитно-резонансная томография). Благодаря ей можно получить полное представление о процессах, происходящих в коленном суставе. По ней можно определить 4 стадии болезни:
- 0 степень —, здоровый мениск,
- 1 степень —, небольшие очаговые поражения, не выходящие на поверхность мениска,
- 2 степень —, небольшие продольные участки, также не выходящие на поверхность,
- 3 степень —, разрыв мениска.
- УЗИ диагностика.
- Компьютерная томография.
- Рентген.
- Диагностическая артроскопия.
Чтобы поставленный диагноз был точным и верным, специалист, после того как выслушает все жалобы и обстоятельства боли пациента, назначит соответствующие исследования коленного сустава.
Проведение исследований
Врач, после осмотра, всегда назначает рентген колена в трех проекциях:
- боковой,
- прямой,
- осевой.
Исходя из увиденного, доктор назначит следующий вид исследования. Передовым и самым информативным считается метод МРТ. Так как позволяет рассмотреть состояние хрящевой ткани во всех плоскостях и может оценить положение других околосуставных образований. Точность этого вида исследования близка 100%.
Лечение
Только комплексный подход к лечению дегенеративных изменений менисков принесет видимый результат. Методы лечения выбирает лечащий врач, исходя из анамнеза пострадавшего. Это может быть консервативное лечение или хирургическое вмешательство. Например, разрыв задней крестообразной связки лечат консервативным путём.
Сразу после получения травмы необходимо обеспечить полный покой коленному суставу и положить холодную повязку. Для уменьшения нагрузки, на поврежденный сустав накладывают гипсовую повязку или ортопедический фиксационный аппарат. Если происходит накапливание жидкости, то её удаляют с помощью пункции, после чего коленный сустав промывают антисептиком.
Медикаментозное лечение

Первым делом, при медикаментозном лечении назначаются обезболивающие препараты (Диклофенак, Ибупрофен, Кетонал и другие). При ярко выраженном болевом синдроме пациенту прописывают наркотические анальгетики.
Самый быстрый способ снять боль это ввести препарат внутрь сустава. Гормональные препараты оказывают негативное влияние на хрящевую ткань, поэтому их назначают краткими курсами. Хондопротекторы сокращают время восстановления мениска. Также назначаются препараты для купирования мышечного спазма и уменьшения нагрузки на коленный сустав.
Медикаментозное лечение сопровождается диетой, физиотерапией и режим. Двигательную активность полностью исключать не стоит, чтобы не снизить кровообращение в менисках.
Физиотерапевтические методы
Чтобы восстановительный процесс шел быстрее, пациенту назначается курс ЛФК и массаж. Гимнастика нижних конечностей направлена на выздоровление сустава. Сначала нагрузка слабая, с последующим увеличением.
Цель ее это:
- снижение болевых ощущений,
- нормализация кровообращения,
- приведение в порядок мышечного тонуса,
- возвращение нормального функционирования коленного сустава.
Комплекс упражнений разрабатывается индивидуально каждому пациенту. Гимнастика и массажи назначаются через 2 недели после получения травмы менисков при консервативном методе лечения. Если же было хирургическое вмешательство, то не ранее, чем через 2 месяца.
Лечебная физкультура
Упражнений для реабилитации коленного сустава после дегенеративных изменений огромен. Врач выберет и назначит именно те, которые необходимы при каждой конкретной ситуации.

Это бывает:
- ходьба в обратном направлении в медленном темпе (лучше всего на беговой дорожке),
- приседания (ближе к концу курса, делаются с небольшим наклоном назад),
- езда на велотренажере (главное, чтобы больная нога имела возможность полностью выпрямиться),
- активные движения коленом сидя на кушетке,
- подъем ног лежа (одна нога параллельно полу, вторая согнутая и наоборот),
- занятия с эластичной лентой (стоя на больной ноге, выполнять мах здоровой),
- прыжки на одной ноге (ближе к завершению реабилитации),
- бег приставными шагами и многое другое.
Главное, это выполнять все упражнения строго под наблюдением врача.
Самостоятельно расширять круг занятий не следует, чтобы не свести на нет весь курс лечения и не получить еще большую травму.
Оперативное лечение
Если консервативный метод лечения не дал результатов или травма оказалась серьёзной (например, полный разрыв внутреннего мениска, отрыв тела и рогов мениска, раздавленность его), то необходимо оперативное вмешательство. При диагнозе дегенеративное повреждение менисков коленного сустава 2 степени лечение осуществляется исключительно путем оперативного вмешательства.
Это позволит избежать негативных последствий.
Хирургическое вмешательство делится на два типа:
- открытые операции (артротомия, полость сустава вскрывается),
- эндоскопические операции (артроскопия, тут инструменты вводятся в саму полость через маленькие разрезы).
Противопоказаниями таких вмешательств является беременность, период менструации и в случае наличия острых воспалительных и/или инфекционных заболеваний. При благополучном исходе операции, функционирование коленного сустава восстановится через 3 месяца. Если же был метод артроскопии, то срок сдвигается до 6 недель.
Профилактика

Чтобы не стать пациентом с диагнозом дегенеративного изменения мениска коленного сустава, следует относиться к своему организму бережно:
- спортом заниматься только в устойчивой обуви,
- при больших нагрузках фиксировать колени с помощью эластичного бинта,
- объем и степень нагрузок увеличивать постепенно, давая возможность мышцам и сочленениям разогреться,
- следить за массой тела и правильно питаться.
При появлении боли в колене следует немедленно обращаться к специалистам за получением соответствующей терапии.
Заключение
Разрыв рога медиального мениска или повреждения передней крестообразной связки может случиться с любым человеком. Не важно, занимаетесь вы спортом или нет. Это достаточно частая и опасная травма, которая может давать неприятные осложнения и привести к потере трудоспособности.
Относиться к своему здоровью нужно бережно и своевременно обращаться к врачам за выявлениям отклонений и получения комплексного лечения.
что это такое, лечение 2 степени, передней крестообразной связки
Мениском называют прослойку в коленном сочленении, без которой невозможно было бы осуществлять распределение нагрузки. Это образование имеет форму полумесяца и по составу является хрящом.
Коленный сустав содержит два мениска по бокам. Каждый мениск состоит из трех частей: переднего, заднего рога и тела. Когда возникают дегенеративные изменения менисков коленного сустава, следует сразу начинать лечение.
Содержание статьи
Какова причина нарушения
Дегенеративные процессы в хрящевой ткани провоцируются частыми травмами, избыточными перегрузками, нарушением периферического кровообращения и недостаточным поступлением питательных веществ. Часто патологическое состояние бывает связано с хроническими воспалительными и разрушительными процессами в самом суставе.
Этиологическим фактором заболевания прежде всего выступает гонартроз, или деформирующий артроз колена. Возникает он чаще всего у лиц старше 50-60 лет. Приданном заболевании отмечаются дегенеративные и деструктивные изменения во всех тканях сочленения.
В результате нарушения кровоснабжения и питания, а также постоянной травматизации разрушенными тканями коленного сустава возникает повреждение мениска. На поздней стадии гонартроза практически у каждого пациента отмечается такое отклонение.


Спровоцировать начало деструкции могут частые травмы, ушибы, удары. Мениск разрушается в результате резкого поворота голени при сохранении неподвижного бедра. Когда причиной выступает травматизация, защемление мыщелками бедренной кости происходит во внутреннем мениске.
В качестве причины может также выступать ревматоидный артрит или подагра, специфические инфекции (туберкулез, бруцеллез). Провоцирующими недугами являются системные патологии с поражением сосудов, болезни соединительной ткани, снижение активности выработки гормонов щитовидки.
Когда поражение менисков является результатом хронических болезней, то в этом случае отклонение носит название менископатии.
Симптомы
При любой формы дегенерации менисков наблюдается следующая характерная симптоматика:
- болезненность в зоне поражения;
- отечность;
- ощущение инородного тела при сгибании;
- щелчки и хруст во время движения;
- блокада сочленения при согнутом колене.
Травма
Существуют некоторые отличия проявлений при травматическом поражении и дегенерации мениска. Сразу после ушиба или удара возникает резкая боль, незначительный отек мягких тканей.
Поражение красной зоны хряща приводит к кровоизлиянию в суставную полость. Интенсивность болевого синдрома наблюдается разная. Иногда человек не может даже наступать на ногу, а в ряде случаев неудобства ощущаются только при определенных движениях.
Если нарушается целостность внутреннего мениска, то больной ощущает при сгибании конечности болезненность вдоль протяжения большеберцовой связки. А при пальпации мышцы передней части бедра отмечается снижение тонуса.
Когда подвергается повреждению наружный мениск, то боль при этом значительно усиливается при попытке повернуть голень вовнутрь, и отдает в наружную часть сустава. Если происходит отрыв мениска, то его отделившаяся часть может сильно затруднять движение.
Большой кусок хряща может даже заблокировать сустав в определенном положении. Симптоматика при травме зависит также и от того, какая часть мениска разрывается. Отторжение заднего рога заканчивается затруднением сгибательных движений, а повреждения тела и переднего рога сопровождается нарушением разгибания.
Поскольку мениск редко повреждается изолированно, то часто встречается нарушение его структуры с дегенеративными изменениями передней крестообразной связки. Сопровождается такая патология резко возникающим выраженным отеком.


Дегенерация
Дегенерация мениска в чистом виде чаще всего отмечается у людей после 40-45 лет. Это связано с появлением хронических заболеваний суставов и возрастных изменений тканей. Значительное нарушение структуры ткани приводит к тому, что для развития патологии не обязательно получение травмы.
Проблема возникает после обычного действия в виде приседания, подъема с кресла или кровати.
Это важно! Выраженность болевого синдрома зависит от многих факторов. Он определяется степенью повреждения, наличием в полости сустава кусочков мениска болевым порогом пациента. Для заболевания характерным является постепенное образование отечности в области коленного сустава, также может развиваться блокада.
Диагностика
Для постановки правильного диагноза следует обратиться к ортопеду-травматологу. Только он достоверно знает все о дегенеративно-дистрофических изменениях коленного сустава, что это такое и как они связаны с менисками.
После опроса и пальпаторного исследования проводятся специальные тесты, позволяющие с высокой степенью вероятности определить патологию менисков:
- Тесты Штеймана. Пациент сгибает ногу в суставе на 90 градусов, а врач совершает ротацию голени вовнутрь и наружу. В зависимости от положения при котором усиливается боль, определяется нарушение медиального или латерального мениска.
- Симптом Байкова. Заключается в появлении боли при пассивном разгибании колена из положения под прямым углом.
- Признак Мак-Мюррея. Пациента укладывают на ровную поверхность на спину и просят согнуть ноги в коленях. Потом проводят ротацию с выявлением локализации патологии.
Если требуется определить степень деструкции, то в этом случает используются дополнительные методы:
- С помощью ультразвука определяется наличие разрывов вокруг суставной капсулы, повышенная подвижность мениска, образование кист, травмирование и дегенерация. Если специалист выявляет нарушение линии контура образования, наличие гипоэхогенных включений, выпота в полости колена, отечность и смещение латеральных связок, то в этом случае можно говорить о наличии косвенных признаков патологии менисков.
- Еще более достоверным методом, позволяющим с высокой точностью поставить диагноз дегенерации, является КТ или МРТ. В этом случае можно определить все отклонения в исследуемой области, которые затрагивают твердые и мягкие ткани.
- Иногда при поражении мениска проводится рентгенография, но она обычно осуществляется в нескольких проекциях, но не считается информативной.
Лечение
Когда развивается дегенеративное повреждение менисков коленного сустава 1 и 2 степени, лечение заключается в купировании боли, улучшении кровотока и питания в суставе, восстановлении функциональности сочленения.
На начальных стадиях применяется консервативная терапия с использованием лекарственных препаратов, физиотерапии, ЛФК. При тяжелых состояниях и отсутствии эффективности обычной терапии приходится прибегать к операции.
Больному следует передвигаться с помощью костыля или палочки, в период реабилитации после хирургического лечения, или во время обострения и приема медикаментов. соблюдать полупостельный режим.
Хороший результат для временного щажения сустава дает ношение повязки или бандажа. При наличии выпота или крови в полости суставной сумки проводится пункция и эвакуация содержимого.


Медикаментозное лечение
Для купирования боли пациенту следует принимать НПВС, анальгетики (Анальгин, Ибупрофен, Вольтарен). При сильном дискомфорте врач может применять местное введение новокаина или глюкокортикоидов (Преднизолон, Гидрокортизон).
В редких случаях используются опиоидные препараты коротким курсом (Промедол). Восстановить хрящевую ткань помогает длительное использование хондропротекторов. При наличии выявленной причины болезни следует соблюдать ограничение питания, принимать иммунокорректоры.
Физиотерапия
В острый период физиотерапевтические методы не используются. Но они оказывают положительное действие для ускорения реабилитации и предупреждения повторного обострения. Обычно применяется:
- УВЧ или СВЧ;
- озокерит;
- ударно-волновая терапия.
Методики способствуют притоку крови к области поражения, ускоряют заживление и восстановление хрящевой ткани.
ЛФК
Для укрепления мышц ног, снятия с них избыточного напряжения, а также предупреждения венозного застоя в больной конечности используются специальные упражнения. Первое время после снижения остроты патологического процесса движения следует проводить плавно и медленно.
Нагрузка увеличивается постепенно, изо дня в день, за счет количества повторов и подходов. Если во время движений возникает боль, напряжение или сильная усталость, следует прекратить упражнения и дать ноге отдых.
Операция
Оперативное вмешательство используется при полных разрывах менисков или безуспешном лечении препаратами, когда заболевание прогрессирует. Хрящевая прокладка удаляется через небольшие надрезы в колене. Потом проводится ее замена имплантантом. Хирургический способ используется только при условии отсутствия признаков острого воспаления.


Профилактика
Риск появления дегенерации мениска снижается во много раз, если соблюдать следующие рекомендации:
- заниматься физкультурой, но не превышать допустимых нагрузок;
- использовать при длительном стоянии или хождении удобную обувь;
- проводить тренировки правильно, предваряя их упражнениями на разогревание и растяжку;
- при тяжелом физическом труде и во время занятий спортом защищать колено с помощью бандажа или ленты.
Заключение
Дегенерация менисков считается частой патологией. И при ее появлении следует сразу пойти на прием к ортопеду, чтобы получить своевременное лечение. Только в этом случае есть возможность сохранения функциональности коленного сустава.
Вконтакте
Одноклассники


Ортопед. Стаж: 4 года.
Образование: Диплом по специальности «Лечебное дело (Лечебно-профилактическое дело) «, Ижевская государственная медицинская академия (2015 г.)
Курсы повышения квалификации: «Ортопедия», Ижевская государственная медицинская академия (2019 г.)
разрывы полные и частичные, дегенеративные изменения
Содержание статьи:
Передняя крестообразная связка (сокращенно в ортопедии это образование называется ПКС) относится специалистами как наиболее часто травмируемым. ПКС расположена в центральной части коленного сустава. Нормальная, без патологических изменений, крестообразная связка может вращаться на 110°.
Механизм развития травмы часто связывают с занятиями спортом. Как правило, она заключается в вальгусном или Х-образном искривлении голени. Определить разрыв передней крестообразной связки коленного сустава можно различными диагностическими методами, наиболее информативное – магнитно-резонансная томография. Нестабильность, неприродная подвижность сустава – главный клинический признак патологии.
Длительное игнорирование состояние приводит к тому, что разрыв передней крестообразной связки коленного сустава провоцирует ранний артрит. Для лечения могут применяться разнообразные методики.
Статистика повреждений
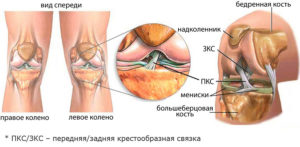
Передняя и задняя крестообразная связка
Полный или частичный разрыв передней крестообразной связки коленного сустава – часто встречающаяся травма у спортсменов.
Как показывают исследования Стива Боллена, проведенные в 2000 году, нарушения целостности ПКС встречаются чаще, чем даже травмы менисков.
На 100 000 человек в год приходится в среднем 30 случаев травм передней связки.
В работах других исследователей утверждается, что патология чаще встречается у женщин, занимающихся спортом в сравнении с мужчинами.
Причины возникновения патологии
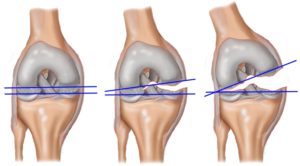
Повреждение коленного мениска
Функционально ПКС коленных суставов помогает удерживать голень от смещения к внутренней части или вперед. Учитывая это становится более понятным механизм травмы, вызывающей растяжение или разрыв связки. Причины ее повреждения формулируют следующим образом:
- прямая травма в следствии удара по бедру, голени;
- непрямая травма (кручение на одной книги совмещенное с резким торможением).
Такой механизм разрыва ПКС как одновременное отклонение голени кнаружи и кручение бедра в противоположную сторону является самым распространенным. Часто такого рода повреждения диагностируются у игроков в баскетбол, волейбол и футбол. Во время игры спортсменам приходится во время бега резко разворачиваться или после совершения прыжка они вынуждены резко развернуть корпус в сторону, противоположную той, в которую развернута опорная нога.
При условии, что описанное движение будет иметь большую амплитуду, будет иметь место нарушение целостности одновременно трех структур:
- передняя крестообразная связка;
- внутренний мениск;
- внутренняя боковая связка.
Такого рода повреждение неофициально называется «взрывом коленного сустава». Впервые состояние было описано в 1950 году.
Противоположный вышеописанному механизм травмирования, предполагающий отклонение голени и кручение бедра в разные относительно друг другу стороны, может привести к разрыву наружного мениска.
Еще один механизм разрыва встречается у людей, занимающихся горными лыжами. Травмирование происходит на фоне падения. Результатом пронации голени является изолированное повреждение – разрыв, полный или частичный, передней крестообразной связки.
Важно: повреждение не сопровождается нарушением целостности менисков или иных структур аппарата коленного сустава.
Еще один механизм, который часто встречается у горнолыжников, обусловлен лыжным ботинком. К примеру, во время падения нагрузка с верхней части ботинка передается в верхние участки голени. Движение костей напоминает то, как выдвигается ящик в столе. Из-за того, что ПКС сильно натягивается, она легко разрывается.
Провоцирующие факторы
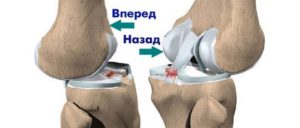
После операции сшивания связок коленного сустава
В ортопедии и травматологии выделяется множество провоцирующих факторов, приводящих к развитию повреждения передней крестообразной связки.
Угол между голенью и бедром
Специалистами он называется Q-углом. Его размер напрямую зависит от ширины таза. У женщин последний показатель больше, чем у мужчин, поэтому и Q-угол у них больше. В этом случае если голень отклоняется в наружную сторону, нагрузка на ПНС повышается, что приводит к ее разрыву.
Ширина межмыщелковой вырезки
ПКС анатомически расположена в межмыщелковой вырезке. У женщин показатель этой части больше чем у мужчин. Кроме того, во время движения пространство вокруг связки уменьшается, что заставляет наружный край тереться о мыщелок бедренной кости. Как следствие – разрыв. Во время одновременного вращения голени и выпрямления ноги в колене узкая межмыщелковая вырезка зажимает связку, что также приводит к ее разрыву.
Сила бедренных мышц
Не только связки, но и бедренные мышцы помогают удерживать коленный сустав, исключая неприродную подвижность. Мышечная сила у женщин значительно ниже, именно поэтому в вопросе обеспечения стабильности колена у ни главную роль играет передняя крестообразная связка.
Существуют и другие провоцирующие факторы. Специалисты отмечают, что при постановке диагноза и установке причины состояния нельзя ориентироваться исключительно на половой фактор. Практике известно немало случаев, когда у мужчин встречалась женские анатомические особенности элементов коленного сустава.
Виды повреждений
Передняя крестообразная связка анатомически способна к растягиванию, но не больше чем на 4-5% от длины. Если приложить нагрузку большей силы, произойдет надрыв волокон связки. Усиление силы увеличивает количество надорванных волокон и приводит к полному разрыву.
Классификация повреждений передней крестообразной связки американской медицинской ассоциации спортивных травм (American Medical Association for Athletic Injuries) | |
| I степень | микроразрывы передней крестообразной связки. Характерна боль, умеренность ограничения подвижности суставе, умеренный отек коленного сустава, сохранение анатомической стабильности сустава. |
II степень | частичные разрывы связки. Клиническая картина аналогична первой степени. Однако такого рода травма склонна к многократным повторением, так как частичные разрывы связки снижают природную прочность. |
| III степень | полные разрывы. Сопровождаются ярко выраженной болью, отеком, ограниченностью движений, часто больному тяжело удерживать тело. |
Приведенные в таблице виды повреждений – не полный список. Дополнительно специалисты других ортопедических и травматических школ называют разрыв одного из двух пучков передней крестообразной связки. Оторвавшись, это образование начинает свободно перемещаться в полости коленного сустава и, следовательно, блокировать движение.
Отзывы специалистов показывают, что достаточно часто встречается разрыв ПКС менисков, называемый также переломом Сегонда. Патологическое состояние получило название по имени доктора, который впервые описал этот перелом.
Клиническая картина патологии
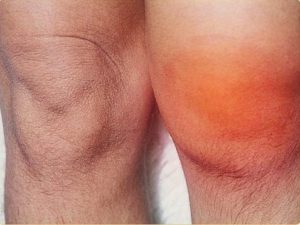
Отек колена
Повреждению ПКС чаще всего предшествует травма колена. Пострадавший ощущает острую боль и отмечает реактивное развитие отека. Разрыв связки часто сопровождается треском. Однако этот признак отмечается и при разрыве иных связок колена. Ощущение вывиха голени вперед или вбок – повод немедленно обратиться к врачу.
Разрыв передней крестообразной связки сопровождается излитием крови в полость коленного сустава – гемартроз. На протяжении первых нескольких дней после травмы, это состояние настолько ярко выражено, что исключает вероятность пальпации.
Повреждение сопровождается ограниченностью или даже полным отсутствием двигательной активности. Пострадавший жалуется на отсутствие возможности опираться и переносить вес тела на поврежденную конечность. Надколенник становится патологически подвижным.
Диагностирование патологии
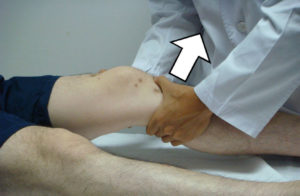
Тест Лахмана
После ознакомления с механизмом развития травмы, врач проводит тестирование коленных суставов. Первоначально осмотр проводится на здоровой конечности – так получают информацию для сравнения. В травматологии используется два теста для определения передне-внутренней нестабильности коленного сустава. А именно:
Тест переднего выдвижного ящика
Ногу пострадавшего сгибают под прямым углом, голень оттягивается на проводящего тест. Степень смещения сравнивается со здоровой конечностью. Дополнительно вращается внутрь и наружу стопа.
В случае получения сомнительного или неточного результата, на голень фиксируется артрометр – специальный прибор, позволяющий оценить степень подвижности в автоматическом режиме.
Полученные цифры также сравниваются с показателями, снятыми со здоровой конечности.
Тест Лахмана
Нога сгибается в колене. Строго соблюдается угол в 20-30°. Специалист оценивает насколько голень смещается вперед, а также ощущения пострадавшего до и после манипуляции. Выделяется три степени недостаточности функций ПКС. Первая – смещение голени увеличивается на 1-5 мм. Вторая – показатель в пределах 6-10 мм. Третья – смещение составляет более чем 10 мм.
Проведению тестов предшествует пальпация. Однако из-за гемартроза и ярко выраженного болевого, отечного синдрома это затруднительно. Чтобы устранить эти явления пострадавшему проводят аспирирование или удаление шприцом крови из сустава.
Традиционно, внешнего осмотра, а также проведения тестов достаточно для постановки точного диагноза. Однако повреждения передней крестообразной связки достаточно часто сопровождается травмами других частей голеностопа. Исключить или подтвердить это можно иными диагностическими методами:
Рентгенография
Позволяет исключить или подтвердить диагноз «перелом». Особенно, если предполагается перелом Сегонда. Чаще всего эта патология диагностируется у детей, а также подростков.
МРТ
Точность в плане постановки диагноза у этого метода – 95%. Помогает обнаружить гематомы близ мыщелка бедренной кости, а также наружной части этого костного образования.
Лечебная тактика

Массаж коленного сустава
В случае разрыва ПКС хирургическое вмешательство является исключительным, а не обязательным методом. Главное показание для проведения операции – нестабильность голени в области колена.
При частичном надрыве связки лечение заключается в таких мероприятиях:
- ограничение двигательной активности;
- применение холодных компрессов в первые несколько дней;
- фиксирование сустава эластичным бинтом или специальным бандажом;
- удерживание пострадавшей конечности на небольшом возвышении;
- прием нестероидных противовоспалительных средств;
- физиотерапевтические мероприятия;
- согревающие мази, а также компрессы;
- массаж;
- ЛФК.
Своевременное обращение за медицинской помощью и строгое соблюдение всех рекомендаций врача позволяет исключить вероятность развития тяжелых осложнений. Например, ограниченность свободы подвижности сустава. Оперативное вмешательство, проведенное не по показаниям или из-за ошибочно поставленного диагноза

