Жизнь после эндопротезирования обоих тазобедренных суставов: Реабилитация после эндопротезирования тазобедренного сустава
Реабилитация после эндопротезирования тазобедренного сустава
- Главная /
- Статьи /
- Восстановление после протезирования тазобедренного сустава
Реабилитация после замены тазобедренного сустава делится на три послеоперационных периода: ранний, поздний и отдаленный. На первом этапе пациент делает простую гимнастику, учится передвигаться с костылями и принимать правильные положения. На втором этапе восстановления пациент занимается дома самостоятельно и посещает занятия.
Реабилитация после замены тазобедренного сустава делится на три послеоперационных периода: ранний, поздний и отдаленный:
- Ранний период – стационар, первые две недели.

- Поздний – до двух месяцев после операции. Пациент занимается реабилитацией самостоятельно дома и посещает занятия. В этот период усилия направлены на восстановление мышц и обретение навыков решения бытовых задач.
- Отдаленный – до полугода после операции. Продолжается работа с реабилитологом, физиотерапевтом. Пациент занимается ЛФК, восстанавливает работоспособность ноги, учится ходить без опоры.
Рассмотрим процесс реабилитации подробнее.
Как разрабатывается курс восстановления?
Первичную программу реабилитации обычно разрабатывает тот врач, который наблюдает пациента в послеоперационном периоде. После выписки она корректируется. Любые занятия, упражнения должны проходить только по той программе, которую назначил врач. Перед этим пациента обязательно осматривают, изучают рентгенограмму и результаты МРТ.
Не бывает стандартного реабилитационного курса для всех. Всегда программа составляется строго индивидуально, под каждого пациента.
В медицинских центрах для реабилитации используются медикаментозные и немедикаментозные методы восстановления. Чтобы предотвратить осложнения после операции, назначают противовоспалительные средства, антибиотики, обезболивающие.
Основная часть курса реабилитации – это ЛФК и терапия. Реабилитолог проводит тренировки, которые начинаются с простых упражнений с постепенным наращением нагрузки. Пациент от простых движений переходит к тренажерам и другому спортивному инвентарю.
Терапия включает много методик, самые эффективные из которых – физиотерапия, массаж, иглоукалывание, рефлексотерапия. Все это направлено на снятие мышечного напряжения, ускорение восстановительных процессов, избавление от боли, нормализацию сна и предотвращение осложнений.
Тазобедренный сустав – один из самых крупных опорных. При его замене удаляются связки, рассекаются и заново сшиваются мышцы, которые и буду удерживать эндопротез. Чтобы мышцы справлялись со своей функцией, их нужно тренировать и усиливать. Иначе протез может сместиться, что приведет к плохим последствиям.
При его замене удаляются связки, рассекаются и заново сшиваются мышцы, которые и буду удерживать эндопротез. Чтобы мышцы справлялись со своей функцией, их нужно тренировать и усиливать. Иначе протез может сместиться, что приведет к плохим последствиям.
Общие рекомендации на период реабилитации
- В стационаре человек должен получить навыки безопасного передвижения и принятия положений тела, которые не вредят протезу. Так, нельзя класть ногу на ногу, поджимать ноги к туловищу во время сна, опираться на больную ногу, сводить колени во время сидения, совершать вращательные и сгибательные движения в области эндопротеза.
- Нельзя сгибать бедро в оперированном суставе больше чем на 90°. Это представляет опасность вывиха.
- В одной позе нельзя сидеть дольше 20-ти минут. Тазобедренные суставы во время сидения должны быть выше колен или на уровне. Не рекомендуется сидеть на очень мягких креслах. Стул должен быть твердый, прочный, со спинкой и подлокотниками, опираясь на которые, надо вставать.

- Ложиться в кровать нужно следующим образом: сесть на кровать, потом приподнять ноги и повернуть их вместе с торсом к середине кровати.
- Спать лучше на спине, а прооперированную ногу отводить на 20°, это расслабит мышцы.
- Чтобы предотвратить нежелательные движения и повороты во время сна, между бедрами следует класть подушку или валик.
- Во время занятий ЛФК нельзя принимать анальгетики. Пациент должен заранее настроиться на боль, через которую нужно будет совершать все упражнения. В противном случае можно просто не почувствовать, когда что-то пойдет не так.
- В первые 1,5-2 месяца не рекомендуется водить машину.
- Нельзя поднимать и переносить тяжести.
- В первые недели после операции важно не допускать падения. Следует передвигаться очень осторожно, желательно, чтобы кто-то находился в эти моменты рядом и страховал.
Рекомендации, которые касаются ходьбы:
- ходить медленно, по ровным и нескользким поверхностям;
- делать одинаковые по длине шаги, время опоры на трость или ходунки – одинаковое для каждой ноги;
- порядок подъема по лестнице: перед первой ступенькой ноги стоят вместе, далее – здоровая нога, оперированная нога, опора.

- спуск по лестнице: опора, оперированная нога, здоровая нога.
Жизнь после эндопротезирования тазобедренного сустава
Рассмотрим подробнее три основных периода реабилитации после протезирования сустава, а также методы восстановления.
Важно! Раннее начало восстановительных процедур – залог высокого качества жизни, защита от осложнений и травм.
Предоперационный этап
Еще до операции пациент готовится к реабилитации после нее: учится ходить с костылями и применять предметы для опоры, тренирует дыхательную и сердечно-сосудистую систему. Очень важно укрепить мышцы здоровой ноги, потому что после замены сустава на нее ляжет высокая нагрузка.
Ранний послеоперационный период
Главная цель в этом периоде – предотвратить осложнения, улучшить подвижность протеза. В первые три дня можно только лежать и только на спине. Оперированную конечность фиксируют в положении немного отведя в сторону с помощью валика. Стопа должна быть перпендикулярна голени, пальцы должны «смотреть» вверх. Три-четыре раза в день положение коленного сустава на 10-20 минут меняют при помощи валика. На бок можно поворачиваться только на здоровую сторону, это разрешается делать с четвертого дня. С пятого-восьмого дня можно лежать на животе.
Стопа должна быть перпендикулярна голени, пальцы должны «смотреть» вверх. Три-четыре раза в день положение коленного сустава на 10-20 минут меняют при помощи валика. На бок можно поворачиваться только на здоровую сторону, это разрешается делать с четвертого дня. С пятого-восьмого дня можно лежать на животе.
Чтобы не спровоцировать сосудистые патологии, в первые семь дней после операции обе ноги обматывают эластичными бинтами, а потом еще семь дней повязку накладывают только на дневное время.
В первые недели пациент постепенно включается в двигательный режим, ему назначаются щадящие программы ЛФК. В этот период также нужно принимать антибиотики, а для улучшения качества жизни – обезболивающие и при необходимости седативные препараты.
Поздний период
Основной упор на этом этапе делается на повышение силы мышц ног, обучение подъему и спуску по лестнице с последующей отработкой техники, укрепление походки. В первые 1,5-2 месяца нужно передвигаться с костылями, чтобы организм «принял» эндопротез.
Отдаленный период
Через три месяца после операции начинаются реабилитационные мероприятия, направленные на то, чтобы максимально укрепить мышцы оперированной ноги и адаптировать пациента к обычной жизни и ежедневным делам.Срок полного восстановления индивидуален. Он зависит от первоначальной патологии, из-за которой потребовалось менять сустав, возраста, общего состояния и др. В среднем на это уходит год.
Методы реабилитации, применяемые в процессе восстановления
- Лекарственная терапия – антибиотики для профилактики инфекции в раннем периоде, обезболивающие, противовоспалительные. После этого – витаминные комплексы, препараты кальция, иммуностимулирующие лекарства.
- Физиотерапия – методики для улучшения циркуляции крови, стимуляции обменных процессов, снижения боли и повышения тонуса мышц.
- Гидрокинезитерапия – водные упражнения для того, чтобы разработать сустав, ускорить восстановление и снизить риск осложнений.

- Криотерапия – холодолечение. Специальные формы, наполненные гидрогелем, охлаждают и на 15 минут накладывают на месторасположение эндопротеза. Это облегчает боль, снимает отечность.
- Магнитотерапия – аппаратная методика для стимуляции микроциркуляции в тканях и ускорения заживления.
- Электростимуляция – на ткани воздействуют переменным слабым током, благодаря чему мышцы сохраняют тонус даже при ограниченности двигательной активности. Улучшается лимфо- и кровоток.
- Лазерная терапия для противовоспалительного эффекта, снятия боли и отечности.
- Применение ортезов, если сустав нужно дополнительно стабилизировать. Ортез (бандаж) подбирает врач ортопед-травматолог. Это приспособление фиксирует сустав, разгружает его и корректирует функцию ноги. Нагрузка перераспределяется на здоровые участки, сроки лечения сокращаются.
- Кинезитерапия – комплекс упражнений, который подбирается с учетом анамнеза, состояния пациента и ряда других факторов.
 Нагрузка постепенно увеличивается, используются ходунки, костыли, тренажеры. Эта методика позволяет вернуть двигательную функцию.
Нагрузка постепенно увеличивается, используются ходунки, костыли, тренажеры. Эта методика позволяет вернуть двигательную функцию. - ЛФК, которой лучше заниматься под наблюдением тренера. Но в отдаленном периоде отработанные упражнения можно делать дома.
- Массаж – показан при отсутствии острой боли. Проводится для того, чтобы усилить кровоток и насытить ткани кислородом для лучшей регенерации.
Читайте также
Оперативное лечение грыж передней брюшной стенкиГрыжа – это отверстие или «слабое» место в мышцах передней брюшной стенки – так называемые «грыжевые ворота», – через которое под кожу выходят органы или жировая тк…
Мы используем cookie. Это позволяет нам анализировать взаимодействие посетителей с сайтом и делать его лучше. Продолжая пользоваться сайтом, вы соглашаетесь с использованием файлов cookie.
Принять
Восстановление после эндопротезирования тазобедренного сустава
Процедура эндопротезирования занимает несколько часов, однако после неё следует период восстановления. Чтобы вернуть объем движений в мышцах, окружающих сустав, с первых дней после операции нужна комплексная реабилитация.
Чтобы вернуть объем движений в мышцах, окружающих сустав, с первых дней после операции нужна комплексная реабилитация.
При поступлении в реабилитационный центр команда специалистов должна оценить состояние пациента по шкале FIM (Functional Independence Measure). Она позволяет определить самостоятельность пациента, его двигательную активность, состояние когнитивных функций, уровень социальной адаптации. Также оценка состояния пациента проводится перед выпиской, чтобы точно определить, каких результатов удалось достичь во время реабилитации.
Реабилитация проходит при участии специалистов: лечащего врача, физического терапевта, эрготерапевта, психолога. Дополнительно к занятиям со специалистами пациенту могут назначить массаж, акватерапию и занятия на тренажёрах, таких как мотомед и артромот. Комплекс восстанавливающих процедур позволяет предотвратить осложнения после эндопротезирования тазобедренного сустава (в том числе тромбозы и тромбоэмболию), улучшить самочувствие пациента и подготовить человека к повседневной жизни после операции. Помощники по уходу в медицинском центре обеспечат должный комфорт и уход.
Помощники по уходу в медицинском центре обеспечат должный комфорт и уход.
Программа реабилитации разрабатывается индивидуально и зависит от:
- возраста пациента,
- общего состояния здоровья,
- тонуса мышц,
- сложности проведённой операции,
- реакции организма на хирургическое вмешательство,
- наличия инфекционных заболеваний в суставах.
Наиболее важную функцию в реабилитации пациентов с эндопротезами выполняет физическая терапия. Физический терапевт подберёт упражнения, позволяющие аккуратно «нагружать» травмированную ногу, технику ходьбы, а также технические средства для опоры при ходьбе (например, канадские трости, ходунки, костыли). Со временем от них можно будет отказаться, если нога будет готова к нагрузке. Физический терапевт покажет, как после операции подниматься и спускаться по лестницам, и проследит за тем, чтобы сформировался правильный рисунок ходьбы. Также физический терапевт расскажет, каких положений тела следует избегать в первое время после операции.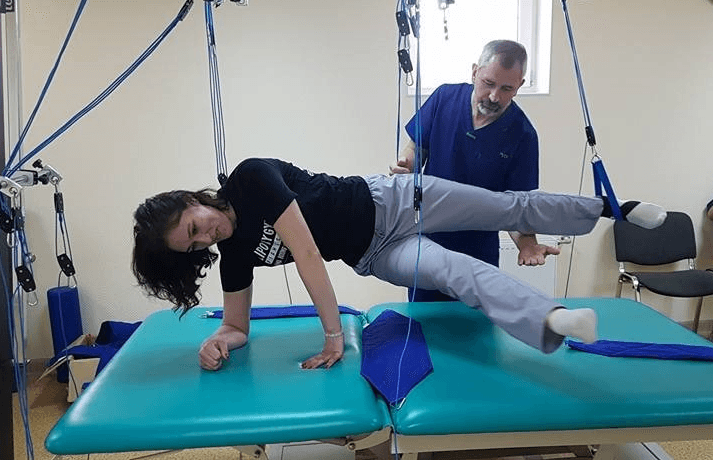 Например, после эндопротезирования нельзя сгибать тазобедренный сустав больше чем на 90 градусов, скрещивать ноги, выворачивать ступни внутрь или наружу.
Например, после эндопротезирования нельзя сгибать тазобедренный сустав больше чем на 90 градусов, скрещивать ноги, выворачивать ступни внутрь или наружу.
Важно, чтобы специалисты реабилитационного центра соблюдали рекомендации хирурга, проводившего операцию по установке эндопротеза. Как правило, пациентам в течение 2-3 месяцев после операции следует:
- избегать возможных ударов, резких махов и движений,
- при ходьбе ограничить нагрузку на оперированную ногу,
- отказаться от посещения сауны или бани, вождения автомобиля, от обуви на каблуке, поднятия тяжестей.
Особенно опасны падения, так как они могут привести к повреждению сустава или вывиху головки протеза. В таком случае операцию придется провести повторно.
Реабилитация после эндопротезирования суставов
Методическое пособие для пациентов, перенесших эндопротезирование тазобедренного и коленного суставов.
Первые шаги
Цель этого периода реабилитации после эндопротезирования тазобедренного и коленного суставов — научиться вставать с кровати, стоять, сидеть и ходить так, чтобы Вы смогли проделывать это безопасно сами. Надеемся, что наши простые советы помогут Вам в этом.
Надеемся, что наши простые советы помогут Вам в этом.
Уже в первый день после операции, при условии отсутствия каких-либо осложнений, Вы можете садиться в постели, опираясь на руки. На вторые сутки Вам необходимо начинать садиться в постели, опуская ноги с кровати. Это следует делать в сторону неоперированной ноги, поэтапно отводя здоровую ногу и подтягивая к ней оперированную. При этом необходимо сохранять умеренно разведенное положение ног. Для передвижения оперированной ноги можно применять приспособления по типу петли полотенца, ремня или любой плотной ткани, а также костыля и т.п. Вынося прооперированную ногу в сторону, сохраняйте тело прямым и следите, чтобы не было наружного поворота стопы. Сядьте на край постели, держа оперированную ногу прямо и впереди. Медленно поставьте обе ноги на пол. Сразу необходимо запомнить, что перед тем, как садиться или вставать, Вы должны забинтовать ноги эластическими бинтами, или надеть специальные эластические чулки для профилактики тромбоза вен нижних конечностей!
Вставать разрешают на второй день после операции. В это время Вы еще чувствуете слабость, поэтому в первые дни кто-то обязательно должен помогать Вам, поддерживая Вас. Вы можете ощущать легкое головокружение, однако постарайтесь опираться на свои силы настолько, насколько это возможно. Помните, чем быстрее Вы встанете, тем быстрее начнете сами ходить. Медперсонал может лишь помочь Вам, но не более. Прогресс полностью зависит от Вас.
В это время Вы еще чувствуете слабость, поэтому в первые дни кто-то обязательно должен помогать Вам, поддерживая Вас. Вы можете ощущать легкое головокружение, однако постарайтесь опираться на свои силы настолько, насколько это возможно. Помните, чем быстрее Вы встанете, тем быстрее начнете сами ходить. Медперсонал может лишь помочь Вам, но не более. Прогресс полностью зависит от Вас.
Итак, вставать с постели следует в сторону неоперированной ноги. Сядьте на край постели, держа оперированную ногу прямо и впереди. Перед тем, как встать, проверьте, не скользкий ли пол и нет ли на нем ковриков! Поставьте обе ноги на пол. Опираясь на костыли и на не оперированную ногу, постарайтесь встать. (Ухаживающие родственники или медперсонал в первые дни должны помогать Вам). Первый раз вставать можно только в присутствии инструктора по лечебной физкультуре или врача. Опираясь на здоровую ногу, выдвиньте два костыля вперед. Затем на уровень костылей перенесите оперированную ногу, слегка сгибая во всех суставах. Опираясь на костыли и перенеся на них вес тела, продвиньте вперед здоровую ногу. Повторите все движения в том же порядке.
Опираясь на костыли и перенеся на них вес тела, продвиньте вперед здоровую ногу. Повторите все движения в том же порядке.
При ходьбе в первые дни можно лишь касаться оперированной ногой пола. Затем несколько увеличьте нагрузку на ногу, пытаясь наступать на нее с силой, равной весу вашей ноги или 20 % веса вашего тела. Ходить можно так долго, как позволяет Ваше самочувствие, состояние ноги, не уменьшая время лечебной гимнастики. Если Вы занимаетесь гимнастикой недостаточно, неправильно, злоупотребляете ходьбой, отек ног к концу дня будет увеличиваться. В этом случае обратитесь за разъяснением к врачу. Поддерживать отек ног могут сопутствующие заболевания.
Основная цель лечебной физкультуры — улучшение циркуляции крови в оперированной ноге. Это очень важно, чтобы предупредить застой крови, уменьшить отеки, ускорить заживление послеоперационной раны. Важная задача лечебной физкультуры — восстановление силы мышц оперированной конечности и восстановление нормального объема движений в суставах. Помните, что в оперированном суставе сила трения минимальна. Он представляет собой шарнирное соединение с идеальным скольжением, поэтому все проблемы с ограничением объема движения в суставе решаются не с помощью его пассивной разработки по типу раскачивания, а за счет активной тренировки окружающих сустав мышц.
Помните, что в оперированном суставе сила трения минимальна. Он представляет собой шарнирное соединение с идеальным скольжением, поэтому все проблемы с ограничением объема движения в суставе решаются не с помощью его пассивной разработки по типу раскачивания, а за счет активной тренировки окружающих сустав мышц.
В первые недели после операции лечебная физкультура проводится лежа в постели. Все упражнения надо выполнять плавно, медленно, избегая резких движений и чрезмерных напряжений мышц. Во время занятий лечебной физкультурой важное значение имеет и правильное дыхание — вдох обычно совпадаете с напряжением мышц, выдох с их расслаблением.
Первое упражнение — для икроножных мышц
Отклоняйте с легким напряжением Ваши стопы на себя и от себя. Упражнение надо выполнять обеими ногами по несколько минут до 5-6 раз в течение часа. Можно начинать это упражнение сразу после пробуждения после наркоза. Через сутки после операции добавляются следующие.
Второе упражнение — для мышц бедра
Прижимайте обратную сторону коленного сустава к кровати и удерживайте это напряжение 5-6 секунд, затем медленно расслабляетесь.
Третье упражнение
Скользя ступней по поверхности кровати, поднимайте бедро к себе, сгибая ногу в тазобедренном и коленном суставах. Затем медленно скользите ногой к исходному положению. В начале выполнения этого упражнения можно помогать себе с помощью полотенца или эластичного жгута. Помните, что угол сгибания в тазобедренном и коленном суставах не должен превышать 90 градусов!
Четвертое упражнение
Положив под колено небольшую подушечку (не выше 10-12 сантиметров), старайтесь медленно напрягать мышцы бедра и выпрямлять ногу в коленном суставе. Удерживайте выпрямленную ногу 5-6 секунд, а затем также медленно опускайте ее в исходное положение.
Все перечисленные упражнения необходимо делать в течение всего дня по несколько минут 5-6 раз за час.
После того, как Вы научились уверенно стоять и ходить без посторонней помощи, лечебную физкультуру необходимо расширить следующими упражнениями, выполняемыми в положении стоя.
Подъем коленей
Стоя на двух ногах, медленно согните прооперированную ногу в тазобедренном и коленном суставах на угол, не превышающий 90 градусов, ступня должна подняться над полом на высоту 20-30 см. Старайтесь несколько секунд удерживать поднятую ногу, затем также медленно опустите ступню на пол.
Старайтесь несколько секунд удерживать поднятую ногу, затем также медленно опустите ступню на пол.
Отведение ноги в сторону
Стоя на здоровой ноге и надежно удерживаясь за спинку кровати, медленно отведите оперированную ногу в сторону. Убедитесь в том, что бедро, колено и ступня «смотрят» вперед. Сохраняя ту же позу, медленно верните ногу в исходное положение. Отведение ноги назад. Опираясь на здоровую ногу, медленно двигайте оперированную ногу назад, положив одну руку сзади на поясницу и следя за тем, чтобы поясница не прогибалась. Медленно вернитесь в исходное положение.
Перечисленные выше упражнения мы рекомендуем делать до 10 раз в день по несколько минут. Они помогут Вам значительно ускорить период реабилитации после эндопротезирования суставов, и быстрее начать ходить без посторонней помощи.
Подъем и спуск по лестнице
Итак, Вы довольно уверенно ходите на костылях по палате и коридору. Но этого в повседневной жизни явно недостаточно. Почти у каждого больного возникает необходимость ходить по лестнице. Попробуем дать некоторые советы. Если у Вас заменён один сустав, то при движении вверх начинать подъем следует с неоперированной ноги. Опираясь на костыли, перенесите неоперированную ногу на вышестоящую ступеньку. Оттолкнитесь костылями, перенесите вес тела на неоперированную ногу. Затем движется оперированная нога — поднимите и приставьте ее на эту же ступень. Костыли двигаются последними или одновременно с оперированной ногой. При спуске по лестнице первыми следует двигать костыли, затем оперированную ногу, и, наконец, неоперированную. Следовательно, вначале поставьте костыли и оперированную ногу на нижележащую ступеньку. Опираясь на костыли, согните в суставах неоперированную ногу и, поддерживая равновесие, приставьте ее рядом с оперированной ногой.
Попробуем дать некоторые советы. Если у Вас заменён один сустав, то при движении вверх начинать подъем следует с неоперированной ноги. Опираясь на костыли, перенесите неоперированную ногу на вышестоящую ступеньку. Оттолкнитесь костылями, перенесите вес тела на неоперированную ногу. Затем движется оперированная нога — поднимите и приставьте ее на эту же ступень. Костыли двигаются последними или одновременно с оперированной ногой. При спуске по лестнице первыми следует двигать костыли, затем оперированную ногу, и, наконец, неоперированную. Следовательно, вначале поставьте костыли и оперированную ногу на нижележащую ступеньку. Опираясь на костыли, согните в суставах неоперированную ногу и, поддерживая равновесие, приставьте ее рядом с оперированной ногой.
Если у Вас заменены оба тазобедренных сустава, то при подъеме первой начинает двигаться более устойчивая нога, затем, как описывалось ранее, менее устойчивая и костыли. При спуске также первыми следует опускать костыли, затем слабую ногу, и, наконец, сильную.
Если есть возможность, используйте вместо одного костыля перила. Итак, еще раз повторим общие правила движения по лестнице — здоровая нога всегда находится на вышерасположенной ступеньке, больная нога всегда снизу, на нижерасположенной ступеньке. Трость или костыли остаются для опоры на одной ступеньке с больной ногой.
В дальнейшем избегайте резких движений, прыжков на оперированной ноге. Рекомендуется ходьба, плавание, спокойная езда на велосипеде и спокойная ходьба на лыжах, игра в кегли, теннис.
Обычно при полном восстановлении функции конечности у пациентов возникает желание продолжить занятия любимым спортом.
Но, учитывая особенности биомеханики искусственного сустава, желательно избегать тех видов спортивной активности, которые связаны с подъемом или ношением тяжестей, резкими ударами по оперированной конечности. Поэтому мы не рекомендуем такие виды спорта, как верховая езда, бег, прыжки, тяжёлая атлетика и т.п.
Брошюра для пациентов с эндопротезированием тазобедренного сустава
Данная брошюра посвящена людям, которым предстоит операция по эндопротезированию тазобедренного сустава. Вам установлен диагноз, который указывает на поражение тазобедренного сустава. Вы длительное время проходили консервативное лечение, использовали все возможные препараты для обезболивания. Вы надеялись, что сможете вернуться к привычному образу жизни.
На самом деле чудес не бывает. Наступает момент, когда жизнь становится невыносимой и Вы не можете жить без боли, ходить без боли, движения в суставе ограничиваются. Вы уже не можете выполнять повседневные дела, чувствуете собственную ограниченность в обыденной жизни. Это, как правило, сопровождается сильными болями и ограничением подвижности в тазобедренном суставе. Основываясь на этих симптомах, а также на данных медицинского обследования, врачи рекомендуют Вам имплантацию искусственного сустава. Целью нашей брошюры является ознакомление Вас с возможностями, особенностями и преимуществами операции по тотальномуэндопротезированию тазобедренного сустава. Мы постараемся помочь Вам подготовиться к операции и избежать лишнего беспокойства во время пребывания в стационаре.
Конечно, эта информация не заменит консультации с Вашим врачом, хирургом-ортопедом, реабилитологом и другим медицинским персоналом. Если у Вас имеются какие-либо вопросы или неуверенность в чем-либо, следует обсудить это со специалистами. Помните! Результат лечения будет зависеть от четкого выполнения всех рекомендаций лечащего врача и Вашей настроенности на выздоровление.
Чтобы лучше разобраться в возможных операциях, попробуем представить себе анатомию тазобедренного сустава.
Итак, тазобедренный сустав – это шаровой шарнирный сустав. Он окружен мышцами и связками и позволяет выполнять движения бедра и всей нижней конечности во всех плоскостях. В здоровом суставе гладкий хрящ покрывает головку бедренной кости и вертлужную впадину тазового отдела сустава. С помощью окружающих мышц Вы не только можете удерживать свой вес при опоре на ногу, но и двигаться. При этом головка легко скользит внутри вертлужной впадины. В больном суставе пораженный хрящ истончен, имеет дефекты и больше не выполняет функццию своеобразной «прокладки». Измененные болезнью суставные поверхности трутся друг о друга при движениях, перестают скользить и приобретают поверхность как у наждачной бумаги. Измененная головка бедра с большим трудом вращается в вертлужной впадине, при этом возникает боль. Вскоре, стремясь избавиться от боли, человек начинает ограничивать движения в суставе. Это в свою очередь ведет к укорочению мышц, связок и еще большей контрактуре. Увеличивается давление, производимое мышцами на головку бедра, за длительное время происходит «сминание» ослабленной кости, изменение её формы, уплощение. В результате нога становится короче. Вокруг сустава образуются костные разрастания (так называемые оссификаты или остеофиты). Измененный сустав больше не может полноценно выполнять свою функцию.
Что такое тотальное эндопротезирование тазобедренного сустава
Радикально прервать всю эту цепь болезненных процессов может лишь операция по полной замене больного сустава или тотальное эндопротезирование тазобедренного сустава.
В принципе, тотальное эндопротезирование – это замена поврежденного сустава на искусственный эндопротез. Тотальное эндопротезирование – одно из главных достижений этого столетия. Много десятилетий тому назад сравнительно простая конструкция тазобедренного сустава вдохновила врачей и медицинских техников на создание искусственной копии. Со временем исследования и совершенствование техники операции и используемых материалов привели к огромным достижениям в области тотального эндопротезирования тазобедренного сустава. Конструкция эндопротезов идеально повторяет человеческую анатомию. Эндопротез состоит из двух основных частей: чашки и ножки. Шаровидная головка располагается на ножке и вставляется в чашку эндопротеза. Материалы, используемые для искусственного сустава – это специальные сплавы металлов, сверхпрочный полиэтилен и керамика, разработанные специально для эндопротезирования. Они обеспечивают отличную тканевую совместимость, абсолютно безболезненное движение, максимальную прочность и долговечность эндопротеза. Обычно поверхности эндопротеза, контактирующие друг с другом, включают керамическую или металлическую головку, установленную в полиэтиленовую чашку. Они могут быть также полностью металлическими или полностью керамическими.
Выделяют в основном три типа фиксации эндопротезов:
Эндопротез с бесцементной фиксацией, в котором и чашка, и ножка эндопротеза закрепляются в кости без использования костного цемента. Длительная фиксация достигается путем прорастания окружающей костной ткани в поверхность эндопротеза.
Эндопротез с цементной фиксацией, при которой и чашка, и ножка фиксируются при помощи специального костного цемента.
Гибридный (комбинированный) эндопротез, в котором чашка с бесцементной фиксацией, а ножка с цементной фиксацией (т.е. фиксируется в кости при помощи специального костного цемента.) Существует очень широкий диапазон моделей для всех типов эндопротезов, производящихся в необходимой гамме размеров. Выбор необходимого типа эндопротеза определяется физиологическими особенностями, медицинскими показаниями, а также возрастом, весом и степенью физической активности пациента. Правильность выбора в большой степени способствует успеху операции. Травматолог-ортопед проведет предоперационное планирование, при котором будет определен необходимый размер, модель эндопротеза и расположение его частей. Однако в ходе операции он должен иметь возможность установки эндопротеза другого размера, внося изменения в первоначальный план. (Это зависит от индивидуальных особенностей пациента, структуры и плотности костного вещества, конкретных условий и задач производимой операции.)
До операции
Решение в пользу операции в основном лежит на пациенте. Во многих случаях сильные боли и прием огромного количества анальгетиков (обезболивающих препаратов) делают жизнь человека настолько невыносимой, что операция становится жизненно необходимой. Точное время операции необходимо обсудить с учетом всех необходимых факторов и особенностей. Необходимо правильно подготовиться к имплантации эндопротеза. До операции Вы можете способствовать благоприятному течению послеоперационного периода , а именно:
- Отказаться от курения.
- Нормализовать собственный вес. Если у Вас выраженное ожирение, лечащий врач может отсрочить операцию, чтобы дать Вам время для уменьшения веса (индекс массы тела больше 35 является относительным противопоказанием для эндопротезирования из-за высокого риска послеоперационных осложнений).
- Необходима санация полости рта и других возможных очагов хронической инфекции. Такая предварительная подготовка уменьшит риск инфицирования раны, который сопровождает любое оперативное вмешательство.
- Если у Вас есть какие-либо хронические заболевания, обязательно пройдите все необходимые дообследования, чтобы было время корригировать их лечение.
- Во время операции по тотальному эндопротезированию тазобедренного сустава всегда имеется определенная потеря некоторого количества крови. Это может вызвать необходимость ее переливания. Для того, чтобы предотвратить иммунологический конфликт или инфицирование, целесообразно заготовить свою собственную кровь для переливания во время операции. Вам следует обсудить эту возможность со своим врачом, и он даст Вам необходимые рекомендации.
Цель операции – наилучшим образом установить эндопротез, получить свободу от боли и восстановить трудоспособность. Тем не менее, свобода от боли и движение без ограничений могут быть гарантированы не всегда. Во некоторых случаях разница в длине конечности может быть частично компенсирована путем подбора оптимального размера эндопротеза. Но иногда это может оказаться невозможным, если, к примеру, общее состояние больного очень тяжелое. Различие в длине конечности может быть скорректировано позднее, например, путем использования специальной ортопедической обуви или удлинением сегмента бедра.
В настоящее время качество искусственных суставов, техника операции достигли очень высокого уровня и позволили значительно снизить риск различных послеоперационных осложнений. Но, несмотря на это, всегда возможны те или иные осложнения, связанные с воспалением тканей вокруг сустава или с ранним расшатыванием элементов эндопротеза. Точное соблюдение рекомендаций врача позволит снизить риск развития осложнений.
День операции
Операция может проходить под общей, комбинированной или регионарной анестезией (обезболиванием). Регионарная анестезия нижней конечности влияет на общее состояние в меньшей степени и тем самым является предпочтительной. В добавление к анестезии Вам будет введено седативное (успокаивающее) средство. Во время операции Вы не будете испытывать никаких болевых ощущений.
За день до операции врач посетит Вас, чтобы обсудить анестезию и ход операции. Затем он подберет медикаменты, которые вы переносите лучше всего, и наиболее подходящий метод проведения операции. В течение операции пораженный сустав будет удален и заменен искусственным. Имплантация потребует проведения разреза на коже около 15 см в длину. Таким образом, хирург сможет подойти к тазобедренному суставу, убрать пораженную головку бедра и поврежденную вертлужную впадину и заменить их на искусственную чашку и ножку с шаровидной головкой. После установки чашки и ножки искусственный сустав проверяется на подвижность, а затем производится зашивание операционной раны. Дренаж, введенный в рану, предотвращает накопление просачивающейся крови. После операции накладывается давящая повязка (бандаж) и производится первая контрольная рентгенография.
Вся операция обычно занимает 1,0-1,5 часа.
Процедура имплантации искусственного сустава является обычной операцией. По этой причине следующая информация о возможных осложнениях не должна быть причиной для беспокойства, и ее следует рассматривать лишь как общую информацию для пациентов. Описанные ниже возможные осложнения относятся непосредственно к процедуре имплантации искусственного сустава. Общий риск, который существует при проведении любой операции, здесь не упоминается.
Гематомы (синяки)
Они могут проявляться после операции и, как правило, проходят через несколько дней. Ранее упоминаемые дренажи устанавливаются для предупреждения больших кровоизлияний, т.е. для эвакуации крови.
Тромбозы
К тромбозу (образованию кровяных сгустков) может привести повышенная свертываемость крови (кровяные сгустки могут воспрепятствовать току крови в венах конечностей), что может привести к легочной эмболии (когда кровяной сгусток достигает легких). Для уменьшения риска тромбоза назначаются специальные препараты, в виде таблеток или инъекций, до и после операции, а также эластичные чулки или тугое бинтование голени и стопы и лечебная физкультура.
Инфекция
Инфекция в области операционной раны – довольно редкое осложнение, и обычно успешно лечится с помощью антибиотиков. Тем не менее, глубокая инфекция может привести к потере эндопротеза и необходимости повторной операции. По этой причине особое внимание уделяется стерильности и защите от бактерий. В добавление к этому до и после операции назначаются антибиотики.
Дислокация (смещение), вывих
Они возникают довольно редко (в основном в раннем послеоперационном периоде, пока не зажили мягкие ткани) и обычно встречаются только в случаях чрезвычайной двигательной активности или падений. Как правило, в этом случае врач проводит вправление смещенного эндопротеза под анестезией. Врач должен точно информировать Вас об объеме движений, которые допустимы в различное время в ходе реабилитации.
Аллергия
В очень редких случаях возможно развитие тканевых реакций при контакте с искусственным суставом. Эта реакция может быть вызвана хромо – никелевой аллергией. При использовании современных сплавов, доступных сегодня, риск аллергии сведен до минимума.
После операции
Когда Вы проснетесь, необходимо выполнять несколько упражнений, которые снижают отек конечности и предотвращают образование тромбов в сосудах. Выполнять их нужно, лежа в постели.
1. Дыхательные упражнения. Поднять руки вверх, сделать глубокий вдох. Опустить руки через стороны вниз, сделать глубокий энергичный выдох. Это упражнение необходимо повторять 5-6 раз в день
2. Ножной насос. Когда вы лежите в постели (или, позднее, когда вы будете сидеть в кресле) медленно двигайте стопами вверх и вниз. Делайте это упражнение несколько раз каждые 5 или 10 минут.
Первые дни после операции самые ответственные. Ваш организм ослаблен операцией, Вы еще не полностью восстановились после наркоза, но уже в первые часы после пробуждения постарайтесь чаще вспоминать об оперированной ноге, следить за ее положением. Как правило, сразу после операции оперированная нога укладывается в отведенном положении. Между ног пациента помещается подушка, обеспечивающая их умеренное разведение. Первые сутки Вы будете лежать в постели. Если потребуются какие-либо медицинские манипуляции или обследования, Вас будут возить на каталке. В течение 6-8 недель после операции Вам придется носить компрессионный трикотаж (бинтовать ноги эластичными бинтами или надевать компрессионные чулки). Также Вам необходимо запомнить, что:
- Спать в первые дни после операции необходимо только на спине, желательно с подушкой или валиком между ног
- Поворачиваться можно только на оперированный бок, но не ранее чем через 7 дней после операции
- При повороте в постели необходимо подкладывать подушку между ног
Чтобы уменьшить риск вывиха эндопротеза, нельзя сгибать оперированную ногу в тазобедренном суставе больше 90 градусов, вращать ногу в оперированном суставе, поворачивая ее носком внутрь и наружу. Т. е., Вам ЗАПРЕЩЕНО:
- Сидеть на низких стульях, креслах или кроватях
- Садиться на корточки
- Наклоняться ниже уровня талии, поднимать с пола предметы
- Натягивать на себя одеяло в кровати с ног
- Надевать одежду (носки, чулки, обувь), наклоняясь к ногам
- Спать на здоровом боку без подушки между ног
- Сидеть со скрещенными ногами, забрасывать ногу на ногу
- Поворачиваться в сторону корпусом без одновременного поворота ног
Воспользуйтесь рекомендациями для облегчения повседневной жизни:
- Сидя в постели или посещая туалет после операции, нужно строго следить, чтобы в оперированном суставе не было чрезмерного сгибания. Когда вы садитесь на стул, он должен быть высоким. На обычный стул следует подкладывать подушку для увеличения его высоты. Следует избегать низких, мягких сидений (кресел).
- У некоторых пациентов с запущенным процессом определенные трудности сохраняются при одевании носков. Мы рекомендуем при этом применить простое устройство в виде палки с прищепкой на конце, либо специальный зажим, продающийся в протезно-ортопедических предприятиях.
- Обувь надевайте при помощи рожка с длинной ручкой, старайтесь приобретать обувь без шнурков
- Кладите одеяло рядом с собой или пользуйтесь специальным устройством для натягивания одеял.
- Мойтесь в душе на нескользящем коврике с использованием мочалки с длинной ручкой и гибкого душа.
- Посвящайте большую часть свободного времени занятиям лечебной физкультурой.
Первая цель лечебной физкультуры – улучшение циркуляции крови в оперированной ноге. Это очень важно, чтобы предупредить застой крови, уменьшить отеки, ускорить заживление послеоперационной раны. Следующая важная задача лечебной физкультуры – восстановление силы мышц оперированной конечности и восстановление нормального объема движений в суставах, опорности всей ноги. Помните, что в оперированном суставе сила трения минимальна. Он представляет собой шарнирное соединение с идеальным скольжением, поэтому все проблемы с ограничением объема движения в суставе решаются не с помощью его пассивной разработки по типу раскачивания, а за счет активной тренировки окружающих сустав мышц.
В первые дни после операции лечебная физкультура проводится лежа в постели. Все упражнения надо выполнять плавно, медленно, избегая резких движений и чрезмерных напряжений мышц. Во время занятий лечебной физкультурой важное значение имеет правильное дыхание – вдох обычно совпадает с напряжением мышц, выдох – с их расслаблением.
Первое упражнение – для икроножных мышц. Это упражнение Вы уже использовали в день операции. Отклоняйте с легким напряжением Ваши стопы на себя и от себя. Упражнение надо выполнять обеими ногами по несколько минут до 4-5 раз в течение часа.
Вращение в голеностопном суставе: Вращайте стопой прооперированной ноги сначала по часовой стрелке, потом в противоположном направлении. Вращение осуществляется только за счет голеностопного сустава, а не коленного! Повторите упражнение по 5 раз в каждом направлении.
Упражнение для четырехглавой мышцы бедра: Напрягите мышцу на передней поверхности бедра, попытайтесь выпрямить колено, прижав заднюю поверхность ноги к кровати. Удерживайте в напряжении в течение 5 – 10 секунд.
Повторите это упражнение 10 раз для каждой ноги (не только для прооперированной)
Сгибание колена с поддержкой пятки: Двигайте пятку по направлению к ягодицам, сгибая колено и касаясь пяткой поверхности кровати. Не позволяйте Вашему колену поворачиваться по направлению к другой ноге и не сгибайте тазобедренный сустав более 90 градусов. Повторите это упражнение 10 раз.
Если сначала Вам трудно выполнить описанное выше упражнение в первые сутки после операции, то вы можете повременить с ним. Если трудности будут возникать и позже, то Вы можете использовать ленту или свернутую простыню, чтобы помочь подтянуть Вашу стопу.
Сокращения ягодиц: Сожмите мышцы ягодиц и удерживайте их напряженными в течение 5 секунд. Повторите упражнение не менее 10 раз.
Упражнение отведения: Максимально отведите прооперированную ногу в сторону и верните ее назад. Повторите это упражнение 10 раз. Если сначала Вам трудно выполнить это упражнение в первые сутки после операции, то вы можете повременить с ним. Очень часто это упражнение в первые дни после операции не получается.
Поднимание выпрямленной ноги: Напрягите мышцы бедра так, чтобы колено лежащей на кровати ноги было полностью выпрямлено. После этого поднимите ногу на несколько сантиметров от поверхности кровати. Повторите это упражнение 10 раз для каждой ноги. Если сначала Вам трудно выполнить это упражнение в первые сутки после операции, то вы можете повременить с ним. Как и предыдущее, очень часто это упражнение в первые дни после операции не получается.
Продолжайте все эти упражнения и позже, в последующие вторые, третьи и так далее сутки после операции эндопротезирования тазобедренного сустава.
Первые шаги
В первые дни после операции Вы должны научиться вставать с кровати, стоять, сидеть и ходить так, чтобы Вы смогли проделывать это безопасно сами. Надеемся, что наши простые советы помогут Вам в этом.
Сразу необходимо запомнить, что перед тем как садиться или вставать, Вы должны забинтовать ноги эластическими бинтами или одеть специальные эластические чулки для профилактики тромбоза вен нижних конечностей!!!
Как встать с кровати
Как правило, вставать разрешают на третий день после операции. Первый раз встать на ноги Вам поможет инструктор по лечебной физкультуре или лечащий врач. В это время Вы еще чувствуете слабость, поэтому первые дни кто-то обязательно должен помогать Вам, поддерживая Вас. Вы можете ощущать легкое головокружение, однако постарайтесь опираться на свои силы настолько, насколько это возможно. Помните, чем быстрее Вы встанете, тем быстрее начнете сами ходить. Медперсонал может лишь помочь Вам, но не более. Прогресс полностью зависит от Вас.
Итак, вставать с постели следует в сторону оперированной ноги. Сядьте на край постели, держа оперированную ногу прямо и впереди. Перед тем как встать, проверьте, не скользкий ли пол. Поставьте обе ноги на пол. Вы можете вставать и в сторону здоровой ноги при условии, что не будете сгибать оперированное бедро больше 90 градусов и не приводить его к средней линии тела. Опираясь на костыли и на неоперированную ногу, постарайтесь встать.
Если Вы хотите лечь в кровать, все действия совершаются в обратном порядке: сначала необходимо класть на кровать здоровую ногу, затем оперированную.
Как правильно пользоваться костылями
Необходимо вставать и выставлять костыли вперед на длину шага и в сторону пальцев ноги. Слегка согнув локоть, прямо удерживайте бедра насколько это возможно. При ходьбе крепко держитесь за ручки костылей. При ходьбе нужно касаться оперированной ногой пола. Затем увеличьте нагрузку на ногу, пытаясь наступать на нее с силой, равной весу вашей ноги или 20 % веса Вашего тела. Определить нагрузку можно с помощью обыкновенных весов, на которые нужно встать оперированной ногой с необходимой нагрузкой. Запомните ощущение и постарайтесь при ходьбе наступать на ногу с этой нагрузкой.
Внимание: основной вес должен удерживаться ладонями, а не подмышками!
Если Вам разрешили пользоваться только одним костылем, то костыль должен быть со стороны здоровой ноги.
Как правильно садиться и вставать
Чтобы присесть идите к стулу повернувшись спиной пока не почувствуете его край. Переставьте оба костыля в сторону здоровой ноги. Сядьте на стул опираясь на подлокотники и вытянув оперированную ногу.
Сгибайте ноги под маленьким углом и сидите прямо. Чтобы встать со стула, скользите вперед. Ухватитесь руками за подлокотники стула, чтобы встать на здоровую ногу, слегка вытянув еще оперированную ногу. Затем берите костыли обеими руками, чтобы встать на оперированную ног.
1-4 день после операции
Цели
- Научиться самостоятельно вставать с постели и ложиться в нее.
- Научиться самостоятельно ходить с костылями или с ходунками.
- Научиться самостоятельно садиться на стул и вставать с него.
- Научиться самостоятельно пользоваться туалетом.
- Научиться выполнять упражнения.
Опасности
- Выполнять правила, предотвращающие вывих эндопротеза: соблюдать правило прямого угла, спать с подушкой между колен.
- Не лежите на прооперированном боку. Если вы хотите лечь на бок, то ложитесь только на здоровый бок, при этом обязательно положите между колен подушку или валик.
- Когда вы лежите на спине, не подкладывайте постоянно под колено подушку или валик – часто так хочется сделать и небольшое сгибание в колене уменьшает боль, но если держать колено все время согнутым, то потом очень трудно восстановить разгибание в тазобедренном суставе, будет трудно начать ходить.
Реабилитация
- Тренировка передних мышц бедра (подъем прямой ноги)
- Тренировка других мышц бедра (сжимание подушки между ног)
- Тренировка ягодичных мышц (сжимание ягодиц)
- Работа мышцами голени (движения стопой)
- Когда стоите – полностью выпрямляйте ногу
- Длительность и частоту ходьбы с костылями постепенно увеличивают. К 4-5 дню после операции хорошим результатом считаются прогулки по 100-150 метров 4-5 раз в день.
- Нужно стремиться к симметричной нагрузке на левую и правую ногу (если такую нагрузку на ногу вам разрешит врач)
- Старайтесь не хромать – пусть шаги будут короче и медленнее, но это будут нехромающие шаги.
- К 4-5 дню перейдите от «догоняющей» походки к нормальной (т.е. при ходьбе ставьте прооперированную ногу дальше вперед неоперированной)
КАК ПОДНИМАТЬСЯ И СПУСКАТЬСЯ ПО ЛЕСТНИЦЕ
Внимание: не делайте свои первые шаги по лестнице самостоятельно!
Через 4-5 дней после операции нужно научиться ходить по лестнице. Передвижение по лестнице требует и подвижности сустава, и силы мышц, так что, по возможности, его стоит избегать до полного выздоровления. Но для многих из нас это не возможно, ведь даже к лифту во многих домах нужно подняться по лестнице. Если Вам приходится пользоваться лестницей, возможно, Вам понадобится посторонняя помощь. Всегда при передвижении по лестнице опирайтесь на перила рукой, противоположной прооперированному суставу, и делайте по одному шагу.
Подъем по лестнице:
1. Сделайте шаг вверх здоровой ногой.
2. Затем переставьте прооперированную ногу на одну ступеньку выше.
3. Наконец переставьте на эту же ступеньку свой костыль и/или трость.
Спуск по лестнице, все в обратном порядке:
1. Поставьте свой костыль и/или трость на нижележащую ступеньку.
2. Сделайте шаг вниз прооперированной ногой.
3. Наконец, переставьте вниз здоровую ногу.
Запомните основное правило: ЗДОРОВАЯ НОГА ВСЕГДА НАХОДИТСЯ ВЫШЕ БОЛЬНОЙ!
Когда Вы научитесь вставать и устойчиво стоять, можно расширить комплекс лечебной физкультуры. Выполняя эти упражнения в положении стоя, держитесь за надежную опору (спинка кровати, стол, стена или прочный стул). Повторяйте каждое упражнение по 10 раз во время каждого занятия 3 раза в день.
Поднимание колена в положении стоя: Поднимите колено прооперированной ноги. Не поднимайте колено выше уровня талии. Удерживайте ногу в течение двух секунд, на счет “три” опустите ее.
Выпрямление в тазобедренном суставе в положении стоя: Медленно отведите прооперированную ногу назад. Старайтесь удерживать спину прямой. Удерживайте ногу в течение 2 или 3 секунд, затем верните ее обратно на пол.
Отведение ноги в положении стоя: Убедитесь, что бедро, колено, и стопа направлены строго вперед. Держите корпус прямо. Следя за тем, чтобы колено было направлено все время вперед, отведите ногу в сторону. После медленно опустите ногу обратно, чтобы стопа встала обратно на пол.
ПОСЛЕ ВЫПИСКИ
- Выполнение Вами указаний лечащего врача имеет очень большое значение для скорейшего выздоровления:
- Если при ходьбе Вы будете пользоваться ходунками или костылями, спросите своего врача, какой весом можно нагружать прооперированную ногу. Не следует забывать, что, скорее всего, Вы будете уставать быстрее, чем ранее. Вам следует предусмотреть 30 – 60 минутные периоды отдыха в течение дня.
- Легче и безопаснее садиться и вставать со стула, прикладывая основной вес на руки. Недопустимо садиться на низкие и мягкие кресла или кровати. Чтобы сидеть на достаточной высоте можно подложить диванные или спальные подушки.
- Достаточной высоты сиденье унитаза поможет снизить нагрузку на тазобедренный и коленный сустав при вставании и усаживании на унитаз.
- Полочка, привинченная в душе на уровне груди, поможет избежать необходимости наклонов для доставания туалетных принадлежностей при приеме душа.
- Сиденье (лавка) в ванной позволит Вам безопасно и удобно принимать ванну в сидячем положении.
- Для мытья нижних частей ног следует пользоваться мочалкой с длинной ручкой. Женщинам для бритья ног применять специальный удлинитель для бритвы.
- Нельзя подметать, мыть и пылесосить пол. Чтобы мыть высоко или низкорасположенные предметы можно воспользоваться шваброй с длинной ручкой.
- Поездки в автомобиле не возбраняются, но при посадке и высадке из транспортного средства следует соблюдать инструкции. Чтобы увеличить высоту сиденья, можно положить на него подушку. При поездке старайтесь максимально отодвинуть сиденье назад, приняв полуоткинутую позицию.
- Скорее всего, врач пропишет Вам болеутоляющие таблетки. Обязательно следует соблюдать предписания врача о приеме этих медикаментов.
- Небольшой отек тканей вокруг послеоперационной раны отклонением не является. Поэтому, чтобы не допустить давления на рану, следует носить удобную и свободную одежду. Расспросите врача или другого квалифицированного медицинского работника о том, как следует обрабатывать операционную рану.
К 4-5 неделе после операции мышцы и связки срастаются уже достаточно крепко, и это именно тот срок, когда пора увеличить нагрузку на мышцы, восстановить их силу, способность балансировки, которая невозможна без согласованной работы всех мышц, окружающих тазобедренный сустава.
Все это нужно для того, чтобы перейти от костылей к трости и затем начать ходить полностью самостоятельно. Отказаться от костылей раньше, когда мышцы еще не способны полноценно удерживать сустав и тем более реагировать на возможные нестандартные ситуации (например, резкий поворот), нельзя.
Упражнения с эластичной лентой (с сопротивлением). Эти упражнения должны выполняться утром, днем и вечером по 10 раз. Один конец эластичной ленты закрепляется вокруг лодыжки прооперированной ноги, другой конец – к запертой двери, тяжелой мебели или шведской стенке. Для удержания равновесия стоит держаться за стул или спинку кровати.
Сгибание в тазобедренном суставе с сопротивлением: встаньте спиной к стене или тяжелому предмету, к которому прикреплена эластичная лента, слегка отставив прооперированную ногу в сторону. Поднимайте ногу вперед, держа колено выпрямленным. После медленно верните ногу в исходное положение.
Разгибание в тазобедренном суставе с сопротивлением: встаньте лицом к стене или тяжелому предмету, к которому прикреплена эластичная лента, слегка отставив прооперированную ногу в сторону. Разгибайте ногу в тазобедренном суставе, держа колено выпрямленным. После медленно верните ногу в исходное положение.
Отведение ноги с сопротивлением в положении стоя: встаньте здоровым боком к двери или тяжелому предмету, к которому присоединяется резиновая трубка, и отводите прооперированную ногу в сторону. Медленно верните ногу в исходное положение.
Ходьба: Пользуйтесь тростью, пока Вы не будете уверены в своем равновесии. Вначале ходите по 5-10 минут 3-4 раза в день. Когда Ваша сила и выносливость увеличатся, Вы сможете ходить по 20-30 минут 2-3 раза в день. Как только Вы полностью поправитесь, продолжайте регулярные прогулки по 20-30 минут 3-4 раза в неделю, чтобы поддержать достигнутую мышечную силу. Трость используйте только со стороны здоровой ноги.
СОВЕТЫ НА БУДУЩЕЕ
- Примерно через 6-8 недель после операции врач может разрешить Вам водить машину и расскажет об особенностях вождения. Если Ваш автомобиль не оборудован автоматической коробкой передач, то обсудите с врачом вызванные этим ограничения вождения машины. Перед тем, как выехать на дорогу, следует убедиться, что торможение автомобиля не вызывает у Вас дискомфорта.
- У пациентов после оперативного вмешательства часто возникают запоры. Это вызвано низкой подвижностью и приемом обезболивающих препаратов. Обсудите с врачом рацион питания. Если у доктора нет возражений, то в меню следует включить свежие фрукты и овощи, а также каждый день выпивать восемь полных стаканов жидкости.
- Следите за своим весом – каждый лишний килограмм ускорит износ Вашего сустава. Помните, что нет специальных диет для больных с замененным тазобедренным суставом. Ваша пища должна быть богата витаминами, всеми необходимыми белками, минеральными солями. Ни одна из пищевых групп не имеет приоритета по сравнению с другими, и только все вместе они могут обеспечить организм полноценной здоровой пищей.
- Ваш искусственный сустав – сложная конструкция из металла, пластмассы, керамики, поэтому если Вы собираетесь путешествовать самолетом – позаботьтесь о получении справки о произведенной операции, т.к. это может пригодиться при прохождении контроля в аэропорту. В дальние поездки берите с собой паспорт эндпротеза.
- Помните, что Ваш сустав содержит металл, поэтому нежелательны глубокие прогревания, проведение УВЧ -терапии на область оперированного сустава по поперечной методике.
- Обычно при полном восстановлении функции конечности у пациентов возникает желание продолжить занятия любимым спортом. Но, учитывая особенности биомеханики искусственного сустава, желательно избегать тех видов спортивной активности, которые связаны с подъемом или ношением тяжестей, резкими ударами по оперированной конечности. Поэтому мы не рекомендуем верховую езду, бег, прыжки, тяжелую атлетику и т.п. Рекомендуется ходьба (обычная и скандинавская), плавание, спокойная езда на велосипеде и ходьба на лыжах.
- Избегайте простудных заболеваний, хронических инфекций, переохлаждений – Ваш искусственный сустав может стать тем самым «слабым местом», которое подвергнется воспалению.
Реабилитация на амбулаторно-поликлиническом этапе
Каждому пациенту требуется индивидуальная программа с учетом сопутствующей патологии. Цель реабилитации – формирование правильной походки и устранение мышечного дисбаланса.
В этот период может быть рекомендовано:
- Физиолечение:
- Магнитотерапия области тазобедренного сустава и нижней конечности
- Электрофорез кальция на область тазобедренного сустава
- Электростимуляция ягодичных, четырехглавой мышц бедра (ДДТ, СМТ, Миоритм, ИФТ)
- Фонофорез гепарина на область гематом (при их наличии)
- Водолечение, плавание (после полного заживления послеоперационной раны)
- Теплолечение (после 6 недель)
- Массаж оперированной конечности (разрешается с 12-14 дня после снятия послеоперационных швов).
- Лечебная физкультура
- Продолжать упражнения, которые Вы делали до этого.
- Специальная гимнастика лежа на боку (неоперированном), на животе, стоя с опорой.
- Велотренировки
- Дозированная ходьба
Срок «безотказной» службы Вашего нового сустава во многом зависит от прочности его фиксации в кости. А она, в свою очередь, определяется качеством костной ткани, окружающей сустав. К сожалению, у многих больных, подвергшихся эндопротезированию, качество костной ткани оставляет желать лучшего из-за имеющегося остеопороза. Под остеопорозом понимают потерю кости своей механической прочности. Во многом развитие остеопороза зависит от возраста, пола больного, режима питания и образа жизни. Особенно подвержены этому недугу женщины после 50 лет. Но независимо от пола и возраста целесообразно избегать так называемых факторов риска развития остеопороза. К ним относятся малоподвижный образ жизни, применение стероидных гормонов, курение, злоупотребление алкоголем. Для профилактики развития остеопороза мы рекомендуем пациентам отказаться от высоко газированных напитков типа пепси-колы, фанты и т.п., обязательно включить в свой пищевой рацион продукты, богатые кальцием, например: молочные продукты, рыбу, овощи. Если же у Вас появились симптомы остеопороза, то необходимо срочно обсудить с Вашим лечащим врачом оптимальные пути его лечения.
Помните, что Ваш искусственный сустав не вечен. Средний срок службы нормального эндопротеза составляет 15-20 лет, в лучших случаях он достигает 25 лет. Безусловно, не следует постоянно думать о неизбежности повторной операции (тем более что большинству пациентов удается ее избежать). Ваш новый сустав «любит» внимательное, аккуратное отношение. Очень важно, чтобы Вы помнили об этом, все время оставались в хорошей физической форме и на ногах. Учитывая некоторые предостережения, о которых мы говорили выше, Вы сможете полностью восстановиться и вернуться к нормальной активной жизни, к любимой работе или хобби.
ГКБ №31 – Эндопротезирование тазобедренного сустава
Для эндопротезов крайне важен химический состав всех его компонентов. Ведь вживленный искусственный сустав должен будет служить человеку многие годы. Сегодня существует много различных моделей эндопротезов: цементные, бесцементные, с различными вариантами головок и чашек сустава (керамика, пластмасса, металл). Какой протез подойдет пациенту может решить только опытный хирург-ортопед.
Эндопротезирование – чрезвычайно сложная и высокотехнологичная операция, которая длится около двух часов и требует от врача высочайшего профессионализма. Хирург во время операции использует порядка 80 различных инструментов. При цементной фиксации – протез приклеивается к кости пациента, при бесцементной – кость со временем будет в него прорастать.Особенно важен период восстановительного лечения больных после эндопротезирования. Он должен проходить только под контролем опытных специалистов по лечебной физкультуре и врачей-физиотерапевтов. Конечно, несколько недель после операции придется походить на костылях. Но здесь торопливость не уместна.
Насколько эффективна операция по эндопротезированию тазобедренного сустава?
Тотальное эндопротезирование тазобедренного сустава является одним из наиболее клинически и экономически эффективных медицинских вмешательств: в 2010 году в США было выполнено более 453 000 таких процедур. В период с 2000 по 2010 год частота выполнения оперативных вмешательств по эндопротезированию тазобедренного сустава повысилась на 49%, что отчасти связано с научными достижениями в области создания протезов, повышением квалификации хирургов, а также растущим числом пациентов, нуждающихся в подобного рода операциях. Долей успешных оперативных результатов по прошествии 10 лет после выполнения данного вмешательства составляет 90-95%.
Частота успешного выполнения оперативного вмешательства
По данным Американской академии хирургов-ортопедов более 95% всех случаев тотального эндопротезирования тазобедренного сустава, ежегодно выполняемых в США, являются успешными, приводят к купированию болевого синдрома и не требуют проведения ревизионной хирургии. Показатель эффективности эндопротезирования тазобедренного сустава через 10 лет после операции составляет 90 – 95%, а через 20 лет – 80-85%. Проведение ревизионной операции может потребоваться как при износе, так и при нестабильности протеза. Импланты из современных материалов, производимые с помощью компьютерных технологий, могут иметь более продолжительный срок эксплуатации – до 30 лет.
Кому производится эндопротезирование тазобедренного сустава?
В США частота выполнения оперативных вмешательств пациентам в возрасте старше 65 лет составляет 48%, а в возрасте 45-64 лет – 34%. Наиболее значимым фактором, определяющим необходимость в эндопротезировании тазобедренного сустава, является артроз тяжелой степени. Однако другие состояния, такие как ревматоидный артрит (хроническое воспалительное заболевание, вызывающее скованность, отек и боль в области суставов), остеонекроз (или асептический некроз – гибель костной ткани, вызванная недостаточностью кровоснабжения), синдром бедренно-вертлужного соударения – импиджмент-синдром (состояние, обусловленное аномалией формы костей, образующих тазобедренный сустав), травмы, переломы и опухоли костей могут привести к разрушению тазобедренного сустава и необходимости проведения эндопротезирования тазобедренного сустава. Боль при артрите тазобедренного сустава обычно локализована в паху и ягодицах и является основным показанием к протезированию тазобедренного сустава. После выполнения эндопротезирования купирование болевого синдрома, обусловленного артритом, происходит немедленно, а полное купирование послеоперационного болевого синдрома обычно происходит уже через неделю. Кроме купирования болевого синдрома эндопротезирование тазобедренного сустава также приводит к выраженному увеличению объема движений и может заметно повысить качество жизни. Новые технологии и развитие хирургической техники позволили значительно снизить риски, связанные с эндопротезированием тазобедренного сустава.
Реабилитация как составляющая успешного лечения
В то время как частота успешного выполнения эндопротезирования тазобедренного сустава очень высока, успех процедуры в целом во многом определяет период послеоперационной реабилитации. Успех эндопротезирования тазобедренного сустава во многом зависит от участия пациента в процессе реабилитации. Важность данного этого этапа лечения невозможно переоценить!
Реабилитация после проведения эндопротезирования тазобедренного сустава начинается практически сразу же. В послеоперационном периоде к работе с пациентом приступает физиотерапевт. На ранних этапах реабилитации акцент делается на поддержании двигательной активности в протезированном суставе и на достижении уверенности в возможности безопасного передвижения пациента.
Самой распространенной проблемой в послеоперационном периоде является вывих бедра. Поскольку размер искусственного шаровидного сустава и вертлужной впадины, как правило, меньше естественных, а мышцы становятся слабее, при определенных положениях бедра головка протеза может подвергнуться смещению из вертлужной впадины. Наиболее опасными положениями являются наружная и внутренняя ротация и поднимание колен к грудной клетке.
Что следует ожидать от протезированного тазобедренного сустава?
При успешном проведении операции по эндопротезированию тазобедренного сустава пациент не испытывает боли, однако это не означает того, что тазобедренный сустав восстановлен в полной мере. Большинство пациентов не испытывают болезненных ощущений. Однако у ряда пациентов периодически развивается болевой синдром и ощущение «чужеродности» сустава. Большинство сможет вернуться к прежнему уровню двигательной активности, однако интенсивные нагрузки и бег не рекомендованы. Рекомендованы: игра в гольф, прогулки, поднимание дополнительного веса, парная игра в теннис, танцы, езда на велосипеде и плавание. Более опасные виды физической активности, такие как верховая езда, катание на лыжах и водных лыжах, возможны, но представляют определенный риск для сустава. Падение может привести к вывиху бедра или перелому окружающей имплант кости. Указанные виды физической активности не рекомендуется за исключением случаев, когда пациент занимается ими профессионально.
Когда требуется проведение ревизионной операции на тазобедренном суставе?
Ревизионная хирургия предполагает удаление и замену исходно установленного протеза обычно в связи с развитием осложнений при первичном эндопротезировании тазобедренного сустава. Ревизионное эндопротезирование тазобедренного сустава выполняется относительно редко. Наиболее частыми причинами ревизионных операций являются:
- Повторные случаи вывиха протезированного тазобедренного сустава
- Механические причины (износ импланта, нестабильность, поломка)
- Инфекционные осложнения
К счастью, множества факторов, предрасполагающих к необходимости проведения ревизионной хирургии протезированного сустава, можно избежать при внимательном к нему отношении и предупреждении избыточных нагрузок как на имплант, так и на окружающие мышечные ткани.
Как избежать необходимости в проведении ревизионной операции?
- Следовать рекомендациям своего лечащего врача по реабилитации в послеоперационном периоде;
- Изучать и выполнять реабилитационные физические упражнения в соответствии с указаниями.
- Разрабатывать сустав, избегая при этом чрезмерных, в том числе осевых, нагрузок
Естественный износ протеза, как правило, не причиняет боли пациенту. Следовательно, очень важно регулярно обследовать протезированный тазобедренный сустав. Необходимо выполнять простой медицинский осмотр и рентгенографию в назначенные лечащим хирургом сроки.
Каковы риски отсрочки выполнения операции по эндопротезированию тазобедренного сустава?
Только пациент может принять решение о собственной готовности к выполнению оперативного вмешательства. Врачи и хирурги дают рекомендации, но окончательное решение принимает пациент. Что произойдет, если пациент примет решение мириться с болевым синдромом и отсрочить проведение операции? Как и в других медицинских ситуациях, рекомендации своего хирурга пациенту следует воспринимать всерьез. В случае, когда хирург рекомендует проведение операции, отсрочка ее выполнения влечет за собой такие риски, как дальнейшее повреждение сустава, усиление болевого синдрома и потеря подвижности в суставе. Не следует упускать из виду и то, что менее инвазивные хирургические методики, такие как поверхностное эндопротезирование тазобедренного сустава, уже не смогут быть применены.
В случае, если степень поражения сустава не является тяжелой, врач сперва может порекомендовать первоначальное проведение консервативной терапии. При неэффективности указанных мероприятий, а также отсутствии показаний к их проведению, врач может порекомендовать выполнение тотального эндопротезирования тазобедренного сустава. Какова интенсивность болевого синдрома и насколько она оправдывает решение о согласии на проведение хирургического вмешательства – с ответами на данные вопросы пациент должен определиться самостоятельно. Существует ряд клинических ситуаций, при которых врач может порекомендовать отсрочить выполнение операции. Однако при ухудшении состояния пациента и прогнозировании повышения интенсивности болевого синдрома отсрочка проведения оперативного вмешательства несет определенные риски.
Наибольший риск, связанный с отсрочкой выполнения операции, представляет дальнейшее повреждение тканей, образующих сустав, и прогрессирование заболевания. При прогрессировании артрита поврежденный сустав будет продолжать подвергаться разрушению. Это, в свою очередь, повышает вероятность развития болевого синдрома и деформации сустава. У молодых пациентов с заболеванием тазобедренного сустава этот риск может быть еще выше. В течение определенного периода на более ранних стадиях развития артрита у пациентов с поражением тазобедренного сустава может быть выполнено поверхностное протезирование, однако в дальнейшем применимость данного варианта становится менее вероятной.
Риск отсрочки операции особенно высок у пациентов, которые стали вынуждены вести сидячий образ жизни и не могут выполнять повседневные задачи. Невозможность играть в теннис четыре раза в неделю может не являться основанием для выполнения операции по эндопротезированию тазобедренного сустава, но неспособность пациента спокойно подняться с кресла и сходить в ванную может послужить таковым. Важно, чтобы пациенты, ведущие сидячий образ жизни вследствие поражения суставов, консультировались с лечащим врачом.
Исследования указывают на то, что может существовать оптимальное время для выполнения операции эндопротезирования тазобедренного сустава. Например, результаты операции у пациентов, состояние опорно-двигательного аппарата которых до выполнения вмешательства было лучшим, зачастую превосходят таковые пациентов, состояние опорно-двигательного аппарата которых ухудшилось в связи с отсрочкой операции. В статье, опубликованной Торонтским университетом*, отмечается: «значимость сроков проведения операции может быть выше, чем предполагалось ранее, и выполнение вмешательства на ранних этапах функциональных нарушений может привести к лучшим исходам». Иными словами, раннее выполнение операции обычно лучше, чем позднее.
По мнению доктора Ian Clark – исследователя и основателя Трибологической лаборатории имени Петерсона, занимающейся изучением проблемы протезирования суставов при университете Лома Линда – большинство пациентов откладывают операцию по причине следующих проблем восприятия:
- страха перед неизвестным;
- страха перед операцией;
- страха «потери» части тела;
- страха перед послеоперационной болью;
- страха, что их состояние после операции может ухудшиться в сравнении с исходным.
Однако после выполнения операции по протезированию тазобедренного сустава большинство пациентов выражают сожаление, что вмешательство не было проведено ранее. Доктор Кларк указывает: «Чаще всего мне приходится слышать от пациентов следующее: «Если бы я только знал тогда то, что знаю сейчас, я бы сделал это много лет назад».
Почему так важно получить заключение нескольких специалистов при решении вопроса о необходимости проведения тотального эндопротезирования тазобедренного сустава?
При выборе хирурга для выполнения операции по протезированию тазобедренного сустава пациенту следует выбирать из двух или даже трех специалистов. Тотальное протезирование тазобедренного сустава приводит к значительным временным затратам (период восстановления может занять до двух месяцев), изменению образа жизни и, как правило, финансовым затратам. Получение заключения второго специалиста помогает пациенту получить более полное представление о заболевании, возможных консервативных методах лечения и о конкретной хирургической методике, являющейся в его случае наиболее оптимальной. Иногда после протезирования тазобедренного сустава требуется проведение ревизионной хирургии, однако если пациенту удается найти хорошего хирурга, необходимости в ее проведении может не возникнуть.
Это важное решение в жизни пациента требует тщательного обдумывания. При подготовке к операции по протезированию тазобедренного сустава пациенту следует сформировать представление о возможных вариантах лечения. Например, тотальное протезирование тазобедренного сустава может быть не лучшим выбором для пациентов более молодого возраста. При поверхностном протезировании тазобедренного сустава сохраняется больше костной ткани, что позволяет отдалить необходимость выполнения тотального эндопротезирования тазобедренного сустава.
Даже если пациент вместе с хирургом пришли к консенсусу о необходимости проведения тотального эндопротезирования тазобедренного сустава, по-прежнему следует учитывать, что различные хирурги могут иметь разное представление о лечении заболевания в каждом конкретном случае. Хирурги используют различные подходы и имеют различные предпочтения относительно материалов изготовления имплантов, подбора размера головок протеза и способов его фиксации – цементного, либо бесцементного (опосредованного прорастанием костной ткани в протез). Кроме того, некоторые специалисты охотнее принимают новые технологии и методики, в то время как другие более консервативны в своих взглядах. По всем этим и другим причинам мнение нескольких специалистов в области позволяют пациенту сформировать лучшее представление для принятия решения по поводу выполнения протезирования.
Пациенту следует взять с собой список заранее подготовленных вопросов на консультацию к потенциальным хирургам. Пациенту необходимо не только «узнать» врача, но также осведомиться о его хирургическом опыте. Хирурги должны нормально относиться к вопросам, касающимся результатов их работы. Пациенту необходимо внимательно выслушать каждого специалиста прежде, чем сделать выбор.
При записи на консультацию, следует иметь в виду, что у востребованных хирургов очередь на консультацию может достигать шести месяцев. Поэтому записаться лучше заранее.
Вопросы, которые следует обсудить с потенциальным хирургом:
- Имеется ли у вас специализация/квалификация?
- Сколько всего подобных операций вы выполнили в прошлом и сколько выполняете в год? (Исследования показали, что хирурги, выполняющие большое количество операций, при хорошем оснащении операционных, демонстрируют более низкую частоту осложнений. «Большим количеством» считается более 200 операций по тотальному эндопротезированию тазобедренного сустава в год на одного хирурга. Новые технологии, такие как компьютерная навигация и роботизированная хирургия, позволяет некоторым первоклассным хирургам выполнять до 400-600 операций по протезированию ежегодно).
- Какой тип импланта будет использоваться? Каков его срок службы? Что еще мне нужно знать о нем?
- Как долго вы устанавливаете данный вид протезов и каковы причины его выбора?
- Какова частота инфекционных осложнений у ваших пациентов? (0,5% и менее – хороший показатель)
- Каковы существующие риски и вероятность их наступления?
- Какова частота ранних осложнений – вывихов, раневых инфекций у ваших пациентов?
- Какова частота поздних осложнений – инфекций, нестабильности и поломок протеза, издания протезом шумов, нелокализуемой боли, необходимости выполнения дополнительных манипуляций у ваших пациентов?
- Какой вид анестезии будет применяться? Каковы ее риски?
- Какой хирургический доступ для выполнения протезирования вы предпочитаете (задний, боковой/передне-боковой, передний прямой, малоинвазивные методики с/без применения робототехники)? Почему?
- Как долго я буду находиться в больнице?
- Сколько длится процесс восстановления?
- Буду ли я испытывать сильную боль? Если да, то какие методы обезболивания вы сможете мне предложить?
- Возникнет ли необходимость в проведении физиотерапии? На какой срок?
- Будут ли рекомендованы послеоперационные ограничения повседневной активности? На какой срок?
- Каких положительных изменений следует ожидать от операции?
Реабилитация после эндопротезирования тазобедренного сустава
Эндопротезирование тазобедренного сустава – хирургическая процедура, целью которой является восстановление утраченной функции конечности, избавление от боли, и, как следствие, возвращение к нормальному, активному образу жизни.
Наиболее частыми показаниями к проведению эндопротезирования тазобедренного сустава являются следующие заболевания и состояния:
-
первичный коксартроз (деформирующий артроз тазобедренного сустава)
-
посттравматический артроз тазобедренного сустава
-
ревматоидный артрит
-
некроз головки бедренной кости (асептический или аваскулярный некроз)
-
перелом шейки бедренной кости в пожилом возрасте
-
дисплазия тазобедренного сустава
Главными задачами, которые врачи-реабилитологи ставят перед собой, начиная заниматься с пациентами уже на первые-вторые сутки после операции, являются:
Первостепенная цель после операции эндопротезирования – снизить отечность сустава и болевой синдром, для чего используется локальная криотерапия (охлаждение оперированного сегмента) и возвышенное положение конечности.
Второй важной задачей является восстановление нормального объема движений в суставе, для чего наши специалисты используют пассивную ручную мобилизацию, а чаще всего – пассивную непрерывную мобилизацию тазобедренного сустава. Данная процедура выполняется специальным аппаратом, который практически без боли (без участия пациента) совершает движения в суставе достаточно продолжительное время.
В большинстве случаев мобилизация длится около двух-трех часов ежедневно.
Третьей задачей реабилитации после эндопротезирования тазобедренного сустава является восстановление опороспособности пациента, т.е. человек должен научиться правильно ходить и впоследствии быть готовым выполнять базовые задачи, которые он ставит перед собой. Практически всегда ходьба начинается со вторых суток от момента проведения операции, и врачи-реабилитологи ECSTO учат пациента правильно опираться на оперированную конечность с полной нагрузкой.
Обычно первое время после эндопротезирования пациент при ходьбе использует костыли для баланса, уверенности, а также для снижения болевого синдрома.
В большинстве случаев пациенты проводят в нашей клинике после подобных операций около недели. За этот период сотрудникам отделения восстановительной медицины ECSTO удается научить человека передвигаться по горизонтальной плоскости, ходить по лестнице и обслуживать себя.
Первичную реабилитационную программу после эндопротезирования тазобедренного сустава можно считать законченной, когда разработан адекватный объем движений в суставе, пациент не испытывает боли и прекрасно представляет себе программу лечебной гимнастики, которой ему будет необходимо следовать в ближайшие месяцы. Комплекс реабилитационных процедур составляется специалистами отделения реабилитации ECSTO.
Во всем мире все больше людей активно занимаются спортом, включая пациентов, перенесших эндопротезирование тазобедренного сустава. Мы очень рады, что наши пациенты также стремятся к высокой активности, и гордимся возможностью наших специалистов разрабатывать для них индивидуальные спорт-специфичные программы.
Также следует помнить о том, что после эндопротезирования сустава пациентам не рекомендуются занятия ударными и прыжковыми видами спорта с высокой осевой нагрузкой на оперированную конечность.
Оценить
Средняя: 5,00 (2 оценки)
Ваша оценка:
ОтменитьСостояния после эндопротезирования тазобедренных и коленных суставов
Состояния после эндопротезирования тазобедренных и коленных суставов
Эндопротезирование тазобедренного или коленного суставов – это замена поврежденного сустава или его элементов искусственными имплантами. Целью данной операции является восстановление функции сустава и уменьшение болевого синдрома.
По типу фиксации протезы бывают:
– бесцементные;
– цементируемые.
Вид протеза подбирается врачом, исходя из индивидуальных особенностей патологии пациента.
Показаниями к эндопротезированию суставов являются следующие состояния:
– дегенеративно-дистрофические артрозы и артриты;
– посттравматические артрозы;
– ревматоидные артриты;
– болезнь Бехтерева;
– асептический некроз головки бедра;
– диспластические артрозы;
– ложные суставы шейки бедра;
– неправильно сросшиеся внутрисуставные переломы;
– поврежденный связочный аппарат коленного сустава с выраженными изменениями суставных концов костей.
Абсолютными показаниями к эндопротезированию тазобедренного сустава являются: остеоартроз, ревматоидный артрит, перелом шейки бедра, костная опухоль и остеонекроз.
Пациенты с данными заболеваниями основной жалобой указывают боль в области тазобедренного или коленного сустава, которая не купируется принятием обезболивающих препаратов или вынужденным положением и не стихает во время полного отсутствия нагрузки на тазобедренный (коленный) сустав. Больным тяжело подниматься по лестнице, вставать со стула и кровати, ходьба также сопровождается болевым синдромом, происходит тугоподвижность и снижение амплитуды движений в суставе.
Перед операцией по эндопротезированию производится осмотр, сдача анализов и назначаются следующие диагностические исследования:
– рентгенография;
– компьютерная томография;
– УЗИ;
– магнитно-резонансная визуализация;
– лабораторные анализы крови и суставной жидкости.
Главной задачей после операции является восстановление навыков ходьбы и вставания. Посредством специальных упражнений на укрепление мышц и связок нижних конечностей мы помогаем организму быстрее вернуться к нормальному образу жизни. Важно в первые недели реабилитации аккуратно и постепенно подбирать нагрузку. Опытные инструкторы наших центров на каждом занятии составят программу упражнений, соответствующую индивидуальным особенностям каждого пациента. В течение курса реабилитации врач проводит повторные осмотры для коррекции программы и назначения дополнительных методов восстановления, таких как: массаж, физиотерапия, остеопатия, мануальная терапия (кроме оперированного сустава). Это помогает снять мышечные спазмы и отёки, вызванные постоперационным состоянием, улучшить крово- и лимфообращение как самого сустава, так и всего организма, что способствует активному восстановлению нормальных функций.
Также в наших центрах проводится предоперационная подготовка пациента. Главной задачей в этом периоде является подготовка мышечно-связочного аппарата к пост-операционной реабилитации. У человека с достаточно тренированным опорно-двигательным аппаратом постоперационная реабилитация займет намного меньше времени и пройдёт легче, чем у человека, который не занимался ЛФК перед операцией. Кроме того, предоперационная лечебная физическая нагрузка улучшает общее кровообращение, функции дыхательной системы и психо-эмоциональное состояние пациента. Всё это создаёт длительный и даже отложенный эффект, благоприятно влияющий на организм как до, так и после операции.
Как выглядит жизнь после замены бедра?
Во время операции по замене тазобедренного сустава, также называемой тотальной артропластикой тазобедренного сустава, части тазобедренного сустава, поврежденные болезнью, удаляются и заменяются металлическими, пластиковыми или керамическими частями. Самая частая причина повреждения сустава – остеоартроз.
Операция по замене тазобедренного сустава занимает несколько часов. Обычно пациенты уходят домой в тот же или на следующий день. Это сильно отличается от того, когда я начинал три десятилетия назад.Затем пациенты приходили за день или два до операции и оставались на две недели после нее.
Боль после операции, но вы очень быстро чувствуете себя лучше. Возможно, вам понадобится использовать трость или костыли в течение недели или двух, но восстановление обычно происходит быстро.
После операции вам потребуется реабилитация и физиотерапия, хотя она менее обширна, чем при многих других типах операций по замене суставов. Самая важная причина для работы с физиотерапевтом заключается в том, что он может помочь убедиться, что вы правильно располагаете бедро.
Стандартный протокол для пациентов – это две недели восстановления и реабилитации дома, а затем амбулаторная физиотерапия в течение от двух до четырех недель. Обычно этого достаточно.
Во время пандемии COVID-19 люди все чаще проводят физиотерапию с помощью телемедицины. Меня впечатлило, насколько хорошо пациенты справляются с этой формой физиотерапии.
Однако лучшая терапия после замены тазобедренного сустава – это ходьба. Для вас важно вставать и много двигать бедром.Вам также следует регулярно менять позу, когда вы сидите.
Я не накладываю на пациентов много ограничений. После трех месяцев выздоровления я призываю их вести активный образ жизни – ходить в походы, кататься на велосипеде, плавать. Единственная физическая активность, к которой я не в восторге, – это бег. Заменяемые суставы работают очень хорошо, но это не родные суставы. Они не предназначены для марафонцев. Если вы относитесь к ним с уважением, они прослужат вам всю оставшуюся жизнь.
После того, как пациенты выздоравливают после операции, они часто говорят мне, что им жаль, что они не ждали так долго, чтобы сделать операцию.А если у них артрит обоих бедер, что является обычным явлением, им обычно делают операцию на второй стороне гораздо раньше. Восстановление после операции на втором бедре также проходит легче, потому что у вас уже есть новое бедро с первой стороны, чтобы помочь вам.
Д-р Матиас Бостром – Начальник службы реконструкции и замены суставов у взрослых и почетный глава службы бедренной кости в HSS. He – специалист в хирургии тазобедренного и коленного суставов, особенно в сложных реконструкциях и лечении опорно-двигательного аппарата.
Качество жизни и функциональность после тотального эндопротезирования тазобедренного сустава: долгосрочное катамнестическое исследование | BMC Musculoskeletal Disorders
Salaffi F, Carotti M, Grassi W: Связанное со здоровьем качество жизни пациентов с остеоартритом тазобедренного или коленного сустава: сравнение универсальных инструментов и инструментов для лечения конкретных заболеваний. Clin Rheumatol. 2005, 24: 29-37. 10.1007 / s10067-004-0965-9.
Артикул PubMed Google Scholar
Mangione CM, Goldman L, Orav EJ, Marcantonio ER, Pedan A, Ludwig LE, Donaldson MC, Sugarbaker DJ, Poss R, Lee TH: Связанное со здоровьем качество жизни после плановой операции: измерение продольных изменений. J Gen Intern Med. 1997, 12: 686-697. 10.1046 / j.1525-1497.1997.07142.x.
CAS Статья PubMed PubMed Central Google Scholar
Марш Л., Кросс М., Трайб К., Лэпсли Н., Куртенэ Б., Брукс П.: Стоимость операции по замене сустава при остеоартрите: взгляд пациентов.J Rheumatol. 2002, 29: 1006-1014.
PubMed Google Scholar
Nilsdotter AK, Petersson IF, Roos EM, Lohmander LS: Предикторы релевантного для пациента результата после тотального эндопротезирования тазобедренного сустава по поводу остеоартрита: проспективное исследование. Ann Rheum Dis. 2003, 62: 923-930. 10.1136 / ard.62.10.923.
Артикул PubMed PubMed Central Google Scholar
Этген О., Брюйер О., Ричи Ф., Дарденн С., Регинстер Дж. Я.: Качество жизни, связанное со здоровьем, при тотальном эндопротезировании тазобедренного сустава и коленного сустава.Качественный и систематический обзор литературы. J Bone Joint Surg [Am]. 2004, 86: 963-974.
Google Scholar
Cushnaghan J, Coggon D, Reading I, Croft P, Byng P, Cox K, Dieppe P, Cooper C: Долгосрочный результат после тотального эндопротезирования тазобедренного сустава: контролируемое продольное исследование. Ревматоидный артрит. 2007, 57: 1375-1380. 10.1002 / арт.23101.
Артикул PubMed Google Scholar
Laupacis A, Bourne R, Rorabeck C, Feeny D, Tugwell P, Wong C: Сравнение тотального эндопротезирования тазобедренного сустава с цементом и без него: рандомизированное исследование. J Bone Joint Surg [Am]. 2002, 84: 1823-1828.
Google Scholar
Havelin LI, Fenstad AM, Salomonsson R, Mehnert F, Furnes O, Overgaard S, Pedersen AB, Herberts P, Kärrholm J, Garellick G: Nordic Arthroplasty Register Association: уникальное сотрудничество между 3 национальными артропластиками тазобедренного сустава реестров на 280, 201 THR.Acta Orthop. 2009, 80: 393-401. 10.3109 / 174536709544.
Артикул PubMed PubMed Central Google Scholar
Страх Дж, Хиллман М., Чемберлен М.А., Теннант А: Распространенность проблем с тазобедренным суставом у населения в возрасте 55 лет и старше: доступ к специализированной помощи и будущий спрос на эндопротезирование тазобедренного сустава. Br J Rheumatol. 1997, 36: 74-76. 10.1093 / ревматология / 36.1.74.
CAS Статья PubMed Google Scholar
Apolone G, Mosconi P: Итальянское исследование состояния здоровья SF-36: перевод, проверка и нормирование. J Clin Epidemiol. 1998, 51: 1025-1036. 10.1016 / S0895-4356 (98) 00094-8.
CAS Статья PubMed Google Scholar
Harris WH: Травматический артрит бедра после вывиха и переломов вертлужной впадины: лечение артропластикой с помощью плесени. Исследование конечных результатов с использованием нового метода оценки результатов. J Bone Joint Surg [Am].1969, 51: 737-755.
CAS Google Scholar
Salaffi F, Leardini G, Canesi B, Mannoni A, Fioravanti A, Caporali R, Lapadula G, Punzi L: Надежность и валидность индекса остеоартрита университетов Западного Онтарио и Макмастера (WOMAC) у итальянских пациентов с остеоартритом колена. Хрящевой артроз. 2003, 11: 551-560. 10.1016 / S1063-4584 (03) 00089-X.
CAS Статья PubMed Google Scholar
Groll DL, To T, Bombardier C, Wright JG: Разработка индекса коморбидности с физической функцией в качестве результата. J Clin Epidemiol. 2005, 58: 595-602. 10.1016 / j.jclinepi.2004.10.018.
Артикул PubMed Google Scholar
Apolone G, Mosconi P, Ware JE: Questionario sullo stato di salute SF-36. Manuale d’uso e guida all’interpretazione dei risultati. 1997, Милан: Guerini e Associati
Google Scholar
Шарма С., Шах Р., Дравирадж К. П., Бхамра М. С.: Использование телефонных интервью для наблюдения за пациентами после полной замены тазобедренного сустава. J Telemed Telecare. 2005, 11: 211-214. 10.1258 / 1357633054068883.
Артикул PubMed Google Scholar
Либерман Дж. Р., Хоукер Дж., Райт Дж. Г.: Функция тазобедренного сустава у пациентов старше 55 лет: эталонные значения населения. J Артропластика. 2001, 16: 901-904. 10.1054 / арт.2001.26593.
CAS Статья PubMed Google Scholar
Крофт П., Льюис М., Винн Джонс С., Коггон Д., Купер С. Состояние здоровья пациентов, ожидающих замены тазобедренного сустава по поводу остеоартрита. Ревматология. 2002, 41: 1001-1007. 10.1093 / ревматология / 41.9.1001.
CAS Статья PubMed Google Scholar
Нильсдоттер А.К., Ломандер Л.С.: Возраст и время ожидания как предикторы исхода после тотального эндопротезирования тазобедренного сустава при остеоартрите. Ревматология. 2002, 41: 1261-1267. 10.1093 / ревматология / 41.11.1261.
Артикул PubMed Google Scholar
Ng CY, Ballantyne JA, Brenkel IJ: Качество жизни и функциональный результат после первичной тотальной замены тазобедренного сустава. Пятилетнее наблюдение. J Bone Joint Surg [Br]. 2007, 89: 868-873. 10.1302 / 0301-620X.89B7.18482.
CAS Статья Google Scholar
Soohoo NF, Vyas RM, Samimi DB, Molina R, Lieberman JR: Сравнение чувствительности SF-36 и WOMAC у пациентов, перенесших тотальную артропластику тазобедренного сустава.J Артропластика. 2007, 22: 1168-1173. 10.1016 / j.arth.2006.10.006.
Артикул PubMed Google Scholar
Nilsdotter AK, Aurell Y, Siösteen AK, Lohmander LS, Roos HP: Радиографическая стадия остеоартрита или пол пациента не позволяют прогнозировать результат через год после тотальной артропластики тазобедренного сустава. Ann Rheum Dis. 2001, 60: 228-232. 10.1136 / ard.60.3.228.
CAS Статья PubMed PubMed Central Google Scholar
Nilsdotter AK, Isaksson F: Соответствующий пациенту исход через 7 лет после тотального эндопротезирования тазобедренного сустава по поводу ОА – проспективное исследование. BMC Musculoskelet Disord. 2010, 11: 47-10.1186 / 1471-2474-11-47.
Артикул PubMed PubMed Central Google Scholar
Rat AC, Guillemin F, Osnowycz G, Delagoutte JP, Cuny C, Mainard D, Baumann C: Полная замена тазобедренного или коленного сустава при остеоартрите: среднее и долгосрочное качество жизни. Arthritis Care Res.2010, 62: 54-62. 10.1002 / acr.20014.
Артикул Google Scholar
Franzén H, Johnsson R, Nilsson LT: ухудшение качества жизни через 10–20 лет после первичной артропластики тазобедренного сустава. J Артропластика. 1997, 12: 21-24. 10.1016 / S0883-5403 (97)
-5.Артикул PubMed Google Scholar
Брокельман Р.Б., ван Лун С.Дж., Рейнберг В.Дж.: Удовлетворенность пациента и хирурга после тотальной артропластики тазобедренного сустава.J Bone Joint Surg [Br]. 2003, 85: 495-498.
CAS Google Scholar
Söderman P, Malchau H, Herberts P, Zügner R, Regnér H, Garellick G: Результат после тотальной артропластики тазобедренного сустава: Часть II. Наблюдение за конкретным заболеванием и Шведский национальный регистр тотальной артропластики тазобедренного сустава. Acta Orthop Scand. 2001, 72: 113-119. 10.1080 / 000164701317323345.
Артикул PubMed Google Scholar
Суарес Дж., Аргуэльес Дж., Косталес М., Аречага С., Кабеса Ф., Виянде М.: Факторы, влияющие на возвращение к работе пациентов после замены тазобедренного сустава и реабилитации. Arch Phys Med Rehabil. 1996, 77: 269-272. 10.1016 / S0003-9993 (96)
CAS Статья PubMed Google Scholar
Bohm ER: Влияние тотального эндопротезирования тазобедренного сустава на занятость. J Артропластика. 2010, 25: 15-18. 10.1016 / j.arth.2008.11.011.
Артикул PubMed Google Scholar
Hulleberg G, Aamodt A, Espehaug B, Benum P: Клиническое и рентгенографическое 13-летнее контрольное исследование 138 артропластических операций тазобедренного сустава по Чарнли у пациентов в возрасте 50-70 лет: сравнение данных университетской больницы и данных реестра. Acta Orthop. 2008, 79: 609-617. 10.1080 / 17453670810016614.
Артикул PubMed Google Scholar
Манкусо К.А., Сальвати Э.А., Йохансон Н.А., Петерсон М.Г., Чарлсон М.Э .: Ожидания и удовлетворенность пациентов тотальной артропластикой тазобедренного сустава.J Артропластика. 1997, 12: 387-396. 10.1016 / S0883-5403 (97)
CAS Статья PubMed Google Scholar
Herberts P, Malchau H: Долгосрочная регистрация улучшила качество замены тазобедренного сустава: обзор шведского регистра THR, сравнивающий 160 000 случаев. Acta Orthop Scand. 2000, 71: 111-121. 10.1080 / 000164700317413067.
CAS Статья PubMed Google Scholar
Замена четверного сустава – двустороннее эндопротезирование тазобедренного и коленного суставов • Ортопедический центр Нью-Гэмпшира
Замена тазобедренного и коленного суставов впервые начала выполняться в Соединенных Штатах в начале 1970-х годов.Сейчас они считаются одной из самых распространенных и успешных ортопедических операций. Ежегодно выполняется более миллиона замен суставов, и, по оценкам, более 7 миллионов человек в США в настоящее время живут с искусственными бедрами или коленями. Это примерно два процента населения этой страны! Частота замены суставов увеличивается с возрастом. Подсчитано, что из людей старше 80 лет десять процентов перенесли замену коленного сустава и пять процентов – бедра.
У скольких людей с артритом одного бедра или колена будет артрит другого сустава?
Двусторонний артрит – довольно распространенное явление. Это имеет смысл, поскольку одни и те же факторы, увеличивающие риск артрита (за исключением травм), одинаково влияют на обе стороны. Например, индекс массы тела более 35 увеличивает риск развития артрита коленного сустава в четыре с половиной раза. Это должно одинаково повлиять как на правую, так и на левую сторону. Одно исследование пациентов, перенесших замену суставов, показало, что рентгенологический артрит двусторонних суставов встречается у более чем 80 процентов пациентов.
И как часто заменяют оба бедра и оба колена?
Пациенты часто спрашивают, каковы шансы на необходимость замены второго сустава. Одно недавнее исследование показало, что после замены тазобедренного сустава почти 30 процентов пациентов заменили контралатеральное бедро в течение 20 лет. После замены коленного сустава у 45 процентов было заменено контралатеральное колено. Однако риск замены тазобедренного сустава после замены коленного сустава (или наоборот) был намного ниже, всего от двух до шести процентов.
Почему замена бедра и обоих колен проводится гораздо реже?
Большинство людей с артритом нескольких суставов имеют системную причину артрита, например ревматоидный артрит (РА). В прошлом пациенты с РА часто имели тяжелые, калечащие деформации с изнурительным артритом нескольких суставов. Замена суставов чудесным образом вернула подвижность пациентам, которые часто были зависимы от инвалидных колясок. Многим из этих пациентов потребовалась замена тазобедренного и коленного суставов.Сегодня лекарства резко снизили тяжесть артрита у пациентов с РА. В настоящее время несколько необычно видеть тяжелый нелеченый ревматоидный артрит, за исключением стран третьего мира.
Следовательно, в настоящее время также довольно редко можно увидеть пациента, которому требуется замена обоих бедер и обоих колен. Хотя было подсчитано, что у восьми с половиной процентов пациентов с заменой сустава было заменено по крайней мере одно бедро и одно колено, нет данных о количестве пациентов, у которых были заменены оба бедра и оба колена.Для тех пациентов, которым требуется четырехкратная замена суставов, операция может восстановить подвижность и функцию и значительно улучшить качество их жизни.
Восстановление геометрии бедра после двухэтапного обмена с промежуточной резекционной артропластикой по поводу перипротезной инфекции сустава
Циммерли В., Трампуз А. и Охзнер П. Э. Инфекции протезных суставов. N. Engl. J. Med. 351 , 1645–1654.https://doi.org/10.1056/NEJMra040181 (2004).
CAS Статья PubMed Google Scholar
Kurtz, S. M. et al. Инфекционная нагрузка при эндопротезировании тазобедренного и коленного суставов в США. J. Артропластика 23 , 984–991. https://doi.org/10.1016/j.arth.2007.10.017 (2008).
Артикул PubMed Google Scholar
Пулидо, Л., Ганем, Э., Джоши, А., Пуртилл, Дж. Дж. И Парвизи, Дж. Инфекция перипротезного сустава: частота, время и предрасполагающие факторы. Clin. Ортоп. Relat. Res. 466 , 1710–1715. https://doi.org/10.1007/s11999-008-0209-4 (2008).
Артикул PubMed PubMed Central Google Scholar
Мероллини, К. М., Кроуфорд, Р. В., Уайтхаус, С. Л. и Грейвс, Н. Профилактика инфекций в области хирургического вмешательства после тотального эндопротезирования тазобедренного сустава в Австралии: анализ экономической эффективности. Am. J. Infect. Контроль 41 , 803–809. https://doi.org/10.1016/j.ajic.2012.11.015 (2013).
Артикул PubMed Google Scholar
Bozic, K. J. et al. Использование ресурсов больницы для первичного и ревизионного тотального эндопротезирования тазобедренного сустава. J. Bone Joint Surg. Являюсь. 87 , 570–576. https://doi.org/10.2106/jbjs.d.02121 (2005).
Артикул PubMed Google Scholar
Сегава, Х., Цукаяма, Д. Т., Кайл, Р. Ф., Беккер, Д. А. и Густило, Р. Б. Инфекция после тотального эндопротезирования коленного сустава. Ретроспективное исследование лечения 81 инфекции. J. Bone Joint Surg. Являюсь. 81 , 1434–1445 (1999).
Парвизи, Дж., Герке, Т. и Чен, А. Ф. Труды международного консенсуса по перипротезной инфекции суставов. Bone Joint J. 95-B , 1450–1452, DOI: https: //doi.org/10.1302/0301-620X.95В11.33135 (2013).
Леонард, Х. А., Лиддл, А. Д., Берк, О., Мюррей, Д. В. и Пандит, Х. Одно- или двухэтапная ревизия при инфицированном тотальном эндопротезе тазобедренного сустава? Систематический обзор литературы. Clin. Ортоп. Relat. Res. 472 , 1036–1042. https://doi.org/10.1007/s11999-013-3294-y (2014).
Артикул PubMed Google Scholar
Мэтьюз, П. К., Берендт, А. Р., МакНалли, М.А. и Байрен И. Диагностика и лечение инфекций протезных суставов. BMJ 338 , b1773. https://doi.org/10.1136/bmj.b1773 (2009 г.).
Артикул PubMed Google Scholar
Гомес, М. М., Тан, Т. Л., Манрике, Дж., Дейрменджиан, Г. К. и Парвизи, Дж. Судьба спейсеров в лечении перипротезной инфекции суставов. J. Bone Joint Surg. Являюсь. 97 , 1495–1502. https: // doi.org / 10.2106 / JBJS.N.00958 (2015).
Артикул PubMed Google Scholar
Лангенмайр, Э. Р., Константинидис, Л., Судкамп, Н. П. и Хельвиг, П. Инфекция протезного сустава после тотального артропластики тазобедренного сустава: результаты онлайн-опроса о текущих диагностических и терапевтических процедурах в 107 немецких больницах. Z. Orthop. Unfall. 155 , 310–317. https://doi.org/10.1055/s-0043-100098 (2017).
Артикул PubMed Google Scholar
Чой, Х. Р., Фрейберг, А. А., Мальчау, Х., Рубаш, Х. Э. и Квон, Ю. М. Судьба незапланированной фиксации протезных шарнирных спейсеров для инфицированного тотального эндопротезирования бедра и коленного сустава. J. Артропластика 29 , 690–693. https://doi.org/10.1016/j.arth.2013.07.013 (2014).
Артикул PubMed Google Scholar
Stockley, I., Mockford, B.J., Hoad-Reddick, A. & Norman, P. Использование двухэтапной обменной артропластики депо антибиотиками при отсутствии длительной антибиотикотерапии при инфицированном тотальном эндопротезировании тазобедренного сустава. J. Bone Joint Surg. Br. 90 , 145–148. https://doi.org/10.1302/0301-620X.90B2.19855 (2008).
CAS Статья PubMed Google Scholar
Berend, K. R. et al. Двухэтапное лечение инфекции перипротезного сустава связано с высоким уровнем инфекционного контроля, но высокой смертностью. Clin. Ортоп. Relat. Res. 471 , 510–518. https://doi.org/10.1007/s11999-012-2595-x (2013).
Артикул PubMed Google Scholar
Oussedik, S. I., Dodd, M. B. & Haddad, F. S. Результаты ревизионного эндопротезирования тазобедренного сустава на предмет инфекции после классификации в соответствии со стандартным протоколом. J. Bone Joint Surg. Br. 92 , 1222–1226. https://doi.org/10.1302/0301-620X.92B9.23663 (2010).
CAS Статья PubMed Google Scholar
Girdlestone, G. R. Острый гнойный артрит бедра: операция, обеспечивающая свободный доступ и эффективное дренирование. Clin. Ортоп. Relat. Res. 466 (258–263), 2008 г. https://doi.org/10.1007/s11999-007-0082-6 (1943).
Артикул Google Scholar
Марчак, Д. et al. Двухэтапное ревизионное эндопротезирование тазобедренного сустава при перипротезной инфекции сустава. Сравнительное исследование: с использованием прокладки или без нее. Внутр. Ортоп. DOI: https: //doi.org/10.1007/s00264-017-3500-8 (2017).
Jahoda, D. et al. [Двухэтапная реимплантация с использованием спейсеров – метод выбора при лечении инфекций, связанных с протезами тазобедренного сустава. Сравнение с методами, использовавшимися с 1979 по 1998 гг.]. Acta Chir. Ортоп. Traumatol. Чех. 70 , 17–24 (2003).
Langlais, F. Можем ли мы улучшить результаты ревизионного эндопротезирования при замене инфицированного тазобедренного сустава? J. Bone Joint Surg. Br. 85 , 637–640 (2003).
Артикул Google Scholar
Кабрита, Х. Б., Крочи, А. Т., Камарго, О. П. и Лима, А. Л. Проспективное исследование лечения инфицированных артропластических суставов тазобедренного сустава с использованием или без использования цементного спейсера, содержащего антибиотики. Clinics (Сан-Паулу) 62 , 99–108 (2007).
Артикул Google Scholar
Duncan, C.P. и Beauchamp, C. Временная система замены суставов, содержащая антибиотики, для лечения сложных инфекций бедра. Orthop. Clin. North Am. 24 , 751–759 (1993).
CAS Статья Google Scholar
Petis, S. M. et al. Спейсеры с антибиотиками после тотальной артропластики тазобедренного и коленного суставов: высокая частота осложнений. J. Артропластика 32 , 3510–3518. https://doi.org/10.1016/j.arth.2017.05.053 (2017).
Артикул PubMed Google Scholar
Нельсон, К. Л., Джонс, Р. Б., Вингерт, Н. К., Фольцер, М. и Боуэн, Т. Р. Обработка антибиотических спейсеров ультразвуком предсказывает неудачу во время двухэтапной ревизии при инфекциях протеза коленного и тазобедренного суставов. Clin. Ортоп. Relat. Res. 472 , 2208–2214. https://doi.org/10.1007/s11999-014-3571-4 (2014).
Артикул PubMed PubMed Central Google Scholar
Sorli, L. et al. Взаимосвязь между микробиологическими результатами во второй из двухэтапных процедур замены с использованием цементных прокладок и результатом после ревизии полной замены сустава на инфекцию: использование ультразвуковой обработки для помощи в бактериологическом анализе. J. Bone Joint Surg. Br. 94 , 249–253. https://doi.org/10.1302/0301-620x.94b2.27779 (2012).
CAS Статья PubMed Google Scholar
Сальвати, Э. А., Чекофски, К. М., Браузе, Б. Д. и Уилсон, П. Д. Младший. Реимплантация при инфекции: 12-летний опыт. Clin. Ортоп. Relat. Res. 170 , 62–75 (1982).
Google Scholar
Clegg, J. Результаты псевдоартроза после удаления инфицированного тотального протеза бедра. J Bone Joint Surg Br 59 , 298–301 (1977).
CAS Статья Google Scholar
Гарсиа-Рей, Э., Круз-Пардос, А. и Мадеро, Р. Клинический результат после преобразования резекционного эндопротезирования по Гирдлстоуну в полную замену тазобедренного сустава: ретроспективное исследование с сопоставимым методом случай-контроль. Костный сустав J. 96-B , 1478–1484, DOI: https: //doi.org/10.1302/0301-620X.96B11.33889 (2014).
Чарльтон, В. П., Хозак, В. Дж., Телокен, М. А., Рао, Р. и Биссет, Г. А. Осложнения, связанные с реимплантацией после эндопротезирования поясничного камня. Clin. Ортоп. Relat. Res. 407 , 119–126 (2003).
Артикул Google Scholar
Dallari, D. et al. Тотальное эндопротезирование тазобедренного сустава после эксцизионного эндопротезирования: показания и ограничения. Hip Int. 21 , 436–440 (2011).
Артикул Google Scholar
Abolghasemian, M. et al. Смещение центра вращения бедра после артропластики дисплазии Кроу III и IV: радиологическое и биомеханическое исследование. J. Артропластика 28 , 1031–1035. https://doi.org/10.1016/j.arth.2012.07.042 (2013).
Артикул PubMed Google Scholar
Асаяма, И., Чамнонгкич, С., Симпсон, К. Дж., Кинси, Т. Л. и Махони, О. М. Реконструкция положения тазобедренного сустава и силы отводящих мышц после тотального эндопротезирования тазобедренного сустава. J. Артропластика 20 , 414–420. https://doi.org/10.1016/j.arth.2004.01.016 (2005).
Артикул PubMed Google Scholar
Delp, S. L. & Maloney, W. Влияние расположения центра бедра на способность мышц генерировать момент. J. Biomech. 26 , 485–499 (1993).
CAS Статья Google Scholar
Делп, С. Л., Виксон, Р. Л., Коматту, А. В. и Кокмонд, Дж. Х. Как верхнее расположение суставного центра при артропластике тазобедренного сустава влияет на отводящие мышцы. Clin. Ортоп. Relat. Res , 137–146 (1996).
Flecher, X., Ollivier, M. & Argenson, J. N. Длина и смещение нижней конечности при тотальном эндопротезировании тазобедренного сустава. Orthop. Traumatol. Surg. Res. 102 , S9-20. https://doi.org/10.1016/j.otsr.2015.11.001 (2016).
CAS Статья PubMed Google Scholar
Sariali, E., Klouche, S., Mouttet, A. & Pascal-Moussellard, H. Влияние модификации смещения бедренной кости на походку после тотального эндопротезирования тазобедренного сустава. Acta Orthop. 85 , 123–127. https://doi.org/10.3109/17453674.2014.889980 (2014).
Артикул PubMed PubMed Central Google Scholar
Кэссиди, К. А., Нотичевала, М. С., Маколей, В., Ли, Дж. Х. и Геллер, Дж. А. Влияние смещения бедренной кости на боль и функцию после тотальной артропластики тазобедренного сустава. J. Артропластика 27 , 1863–1869. https://doi.org/10.1016/j.arth.2012.05.001 (2012).
Артикул PubMed Google Scholar
Mahmood, S. S., Mukka, S. S., Crnalic, S., Wretenberg, P. & Sayed-Noor, A. S. Связь между изменениями в общем смещении бедренной кости после тотального эндопротезирования тазобедренного сустава и функцией, качеством жизни и силой отводящих мышц. Проспективное когортное исследование 222 пациентов. Acta Orthop. 87 , 36–41, DOI: https: //doi.org/10.3109/17453674.2015.1091955 (2016).
Остин, М. С., Хозак, В. Дж., Шарки, П. Ф. и Ротман, Р. Х. Стабильность и равенство длины ног при тотальном эндопротезировании тазобедренного сустава. J. Артропластика 18 , 88–90. https://doi.org/10.1054/arth.2003.50073 (2003).
Артикул PubMed Google Scholar
Мэлони У. Дж. И Кини Дж. А. Несоответствие длины ног после тотального эндопротезирования тазобедренного сустава. J. Arthroplasty 19 , 108–110 (2004).
Артикул Google Scholar
О’Брайен, С., Кернохан, Г., Фицпатрик, К., Хилл, Дж. И Беверленд, Д. Восприятие навязанного неравенства длины ног у нормальных субъектов. Hip Int. 20 , 505–511 (2010).
Артикул Google Scholar
Barrack, R. L. et al. Точность положения вертлужного компонента при эндопротезировании тазобедренного сустава. J. Bone Joint Surg. Являюсь. 95 , 1760–1768. https://doi.org/10.2106/jbjs.l.01704 (2013).
Артикул PubMed Google Scholar
Karachalios, T., Hartofilakidis, G., Zacharakis, N. & Tsekoura, M. Последующее рентгенологическое исследование после артропластики с низким коэффициентом трения по Чарнли. Роль центра вращения. Clin. Ортоп. Relat. Res , 296 , 140–147 (1993).
Литтл, Н. Дж., Буш, К. А., Галлахер, Дж. А., Робек, К. Х. и Борн, Р. Б. Износ полиэтилена в вертлужной впадине, наклон вертлужной впадины и смещение бедренной кости. Clin. Ортоп. Relat. Res. 467 , 2895–2900.https://doi.org/10.1007/s11999-009-0845-3 (2009).
Артикул PubMed PubMed Central Google Scholar
Сакалкале, Д. П., Шарки, П. Ф., Энг, К., Хозак, В. Дж. И Ротман, Р. Х. Влияние смещения бедренного компонента на износ полиэтилена при тотальном эндопротезировании тазобедренного сустава. Clin. Ортоп. Relat. Res. 388 , 125–134 (2001).
Артикул Google Scholar
Schmalzried, T. P. et al. Премия Джона Чарнли. Износ – это функция использования, а не времени. Clin. Ортоп. Relat. Res. 381 , 36–46 (2000).
Биканик, Г., Делимар, Д., Делимар, М. и Печина, М. Влияние положения вертлужной впадины на нагрузку на бедро во время артропластики при дисплазии бедра. Внутр. Ортоп. 33 , 397–402. https://doi.org/10.1007/s00264-008-0683-z (2009).
Артикул PubMed Google Scholar
Папроски, В. Г., Грейданус, Н. В. и Антониу, Дж. Результаты ревизионного эндопротезирования тазобедренного сустава на ножки с широким пористым покрытием за 10 лет. Clin. Орто. Relat. Res. 369 , 230–242. https://doi.org/10.1097/00003086-199
0-00024 (1999).Артикул Google Scholar
Папроски, В. Г., Перона, П. Г. и Лоуренс, Дж. М. Классификация дефектов вертлужной впадины и хирургическая реконструкция при ревизионной артропластике.Последующая оценка через 6 лет. J. Arthroplasty 9 , 33–44, DOI: https: //doi.org/10.1016/0883-5403 (94)
-x (1994).
Патель, С. Р., Томс, А. П., Рехман, Дж. М. и Вимхерст, Дж. Исследование надежности измерительных инструментов, доступных на стандартных рабочих станциях системы архивирования изображений и связи для оценки рентгенограмм бедра после артропластики. J. Bone Joint Surg. Являюсь. 93 , 1712–1719. https://doi.org/10.2106/jbjs.j.00709 (2011).
Артикул PubMed Google Scholar
R Основная группа. R: Язык и среда для статистических вычислений. R Фонд статистических вычислений, Вена, Австрия. 2014. URL http://www.R-project.org
Sigmund, I.K. et al. Осложнения резекционного эндопротезирования при двухэтапной ревизии при лечении перипротезной инфекции тазобедренного сустава. J. Clin. Med. https://doi.org/10.3390/jcm8122224 (2019).
Артикул PubMed PubMed Central Google Scholar
Konyves, A. & Bannister, G.C. Важность несоответствия длины ног после тотального эндопротезирования тазобедренного сустава. J. Bone Joint Surg. Br. 87 , 155–157. https://doi.org/10.1302/0301-620x.87b2.14878 (2005).
CAS Статья PubMed Google Scholar
Малик А., Махешвари А. и Дорр Л. Д. Удар с полным протезированием тазобедренного сустава. J. Bone Joint Surg. Являюсь. 89 , 1832–1842. https://doi.org/10.2106/jbjs.F.01313 (2007).
Артикул PubMed Google Scholar
Komiyama, K. et al. Уменьшает ли высокий центр бедра диапазон движений при тотальном эндопротезировании бедра? Компьютерное моделирование исследования. J. Артропластика 31 , 2342–2347.https://doi.org/10.1016/j.arth.2016.03.014 (2016).
Артикул PubMed Google Scholar
Liebs, T. R., Nasser, L., Herzberg, W., Ruther, W. & Hassenpflug, J. Влияние смещения бедренной кости на качество жизни, связанное со здоровьем, после тотальной замены тазобедренного сустава. Bone Joint J. 96-b , 36–42, DOI: https: //doi.org/10.1302/0301-620x.96b1.31530 (2014).
Hirakawa, K. et al. Влияние положения и ориентации вертлужной впадины при цементированном тотальном эндопротезировании тазобедренного сустава. Clin. Ортоп. Relat. Res. 388 , 135–142 (2001).
Артикул Google Scholar
O’Brien, C. et al. Воздействие трабекулярного металла на центр вращения тазобедренного сустава при ревизии и сложном первичном эндопротезировании тазобедренного сустава, рентгенологический обзор. Hip Int. 27 , 500–504. https: // doi.org / 10.5301 / hipint.5000503 (2017).
Артикул PubMed Google Scholar
Дастане, М., Дорр, Л. Д., Тарвала, Р. и Ван, З. Смещение бедра при тотальном эндопротезировании тазобедренного сустава: количественное измерение с навигацией. Clin. Ортоп. Relat. Res. 469 , 429–436. https://doi.org/10.1007/s11999-010-1554-7 (2011).
Артикул PubMed Google Scholar
Schroder, J., Saris, D., Besselaar, P.P. и Marti, R.K. Сравнение результатов ложного сустава Girdlestone с реимплантацией тотального эндопротезирования тазобедренного сустава. Внутр. Ортоп. 22 , 215–218 (1998).
CAS Статья Google Scholar
Руководство по физиотерапии для полной замены тазобедренного сустава (артропластика)
Руководство по выбору PT
Тотальное эндопротезирование тазобедренного сустава (артропластика) – это обычное хирургическое вмешательство, которое проводится при тяжелом артрите или переломе бедра, когда консервативные методы лечения неэффективны.Цель операции по полной замене тазобедренного сустава – облегчить боль, улучшить подвижность суставов, а также восстановить или улучшить способность человека безопасно выполнять функциональные действия, такие как ходьба, стояние, подъем по лестнице или бег. Физиотерапевты работают с людьми, которым была проведена полная замена тазобедренного сустава, чтобы укрепить их мышцы и восстановить максимальный потенциал движения.
Физиотерапевты – это эксперты в области движений, которые улучшают качество жизни с помощью практического ухода, обучения пациентов и предписанных движений.Вы можете напрямую связаться с физиотерапевтом для оценки. Чтобы найти физиотерапевта в вашем районе, посетите раздел «Поиск терапевта».
Найдите ПТ рядом с вами!
Что такое полная замена тазобедренного сустава (артропластика)?
Операция по полной замене тазобедренного сустава удаляет поврежденные кости и хрящи, которые могут быть причиной болезненных дисфункций тазобедренного сустава, и заменяет поврежденное бедро протезом (искусственным).
Тазобедренный сустав шаровидный. Шарик является частью бедренной кости (бедренной кости), а лунка – частью бедренной кости / тазовой кости. Тип выполняемой операции по замене тазобедренного сустава зависит от физического состояния каждого человека.
Есть 2 типа операций по замене тазобедренного сустава:
Тотальное эндопротезирование тазобедренного сустава (эндопротезирование)
При тотальном эндопротезировании тазобедренного сустава (артропластика) и шарнир, и лунка заменяются искусственными частями. Полная замена тазобедренного сустава выполняется для лечения таких состояний, как:
Частичная замена тазобедренного сустава (гемиартропластика)
При частичной замене тазобедренного сустава (гемиартропластика) заменяется только подушечка тазобедренного сустава; бедренная впадина остается прочной и не требует замены.Гемиартропластика проводится при повреждении только «бедренной» или бедренной части тазобедренного сустава. Это в основном выполняется у пожилых и слабых пациентов, а также при переломах шейки бедра или бедренной кости.
Каково это?
Перед операцией люди, решившие пройти полную замену тазобедренного сустава, могут описать сильную боль в бедре и паху, которая может распространяться вниз по бедру.Боль может существенно повлиять на способность человека ходить, подниматься по лестнице, садиться или вставать, выполнять повседневные дела и спать на пораженной стороне.
Сразу после операции по замене тазобедренного сустава вы почувствуете скованность в бедре и ноге и мышечную слабость. Первоначально боль купируется в первую очередь с помощью лекарств. Ваш физиотерапевт также может порекомендовать пакеты со льдом, чтобы уменьшить дискомфорт и отек, и научит вас мягким упражнениям и движениям, которые помогут улучшить ваши движения и силу.
Как это диагностируется?
Для того чтобы пройти полную замену тазобедренного сустава, большинство пациентов уже были осмотрены медицинским работником. Ваш врач назначит рентген, чтобы оценить, есть ли изменения в костях и хрящах бедра. Если вы упали, рентген также поможет лечащим специалистам в области здравоохранения определить, есть ли перелом и требуется ли операция для восстановления вашей функции.Физиотерапевт оценит ваш диапазон движений, силу и то, насколько боль в бедре влияет на вашу функциональную подвижность. Факторы могут включать в себя то, как вы ложитесь и встаете с постели, садитесь и встаете, приседаете, ходите и перемещаетесь по лестницам и бордюрам. Результаты этих обследований помогут определить, может ли вам помочь операция по замене тазобедренного сустава.
Эндопротезирование тазобедренного сустава чаще всего выполняется у взрослых в возрасте от 60 до 80 лет. Ваша медицинская бригада поможет вам определить, подходите ли вы для операции, на основе вашего рентгеновского снимка и вашего физического состояния.Будут приняты во внимание факторы риска, которые могут помешать вашему выздоровлению, такие как пожилой возраст, ожирение, курение или чрезмерное употребление алкоголя в анамнезе.
Чем может помочь физиотерапевт?
Перед операцией
Ваш физиотерапевт расскажет вам, чего ожидать от операции, и даст вам упражнения для подготовки вашего тела перед операцией.
При подготовке к операции ваш физиотерапевт может научить вас:
- Упражнения на гибкость и укрепление нижних конечностей
- Как использовать ходунки или костыли для ходьбы и перемещения по ступеням
- Меры предосторожности после операции
Ваш физиотерапевт также может порекомендовать вам внести изменения в свой дом, чтобы повысить безопасность и помочь вашему выздоровлению, в том числе использовать приподнятое сиденье для унитаза, поручни на лестнице, поручень кровати и сиденье для ванны или поручни в душе. .В идеале эти изменения следует внести до операции, чтобы ваш дом был подготовлен к вашему возвращению.
После операции
В первый или второй день после операции физиотерапевт придет к вашей постели, чтобы начать послеоперационное лечение. Ваш физиотерапевт рассмотрит все послеоперационные меры предосторожности, которые необходимо предпринять, чтобы предотвратить повторные травмы и помочь восстановить ваше полноценное функционирование.
В зависимости от вашего конкретного случая / хирургической процедуры вас могут попросить ограничить вес, который вы кладете на хирургическую ногу.Это может быть всего лишь прикосновение пальца ноги или нагрузка, которую вы можете выдержать. Ваш физиотерапевт научит вас правильно переносить вес на пораженную ногу и порекомендует вспомогательное устройство, например ходунки или костыли, чтобы свести к минимуму дискомфорт, когда вы работаете над восстановлением своих физических функций.
Во время восстановления после неотложной помощи (первые 3-5 дней после операции) ваш физиотерапевт будет работать с вами, чтобы безопасно помочь вам:
- Повернитесь в постели и примите положение сидя.
- Встаньте с кровати, встаньте и пересядьте на стул.
- Ходите со вспомогательным устройством (ходунками или костылями) на короткие расстояния.
- Выполняйте мягкие упражнения на увеличение объема движений и укрепляющие упражнения в постели.
После операции ваш физиотерапевт может посоветовать , а не по номеру:
- Согните новое бедро более чем на 90 °.
- Наклонитесь вперед более чем на 90 ° (например, какое-то время вы не сможете наклониться, чтобы надеть носки и обувь).
- Скрестите ногу, положив новое бедро на другую ногу.
- Поверните ногу с новым бедром внутрь.
Физиотерапия будет продолжаться в течение нескольких недель после операции. В зависимости от вашей общей ситуации вам может потребоваться восстановление в учреждении краткосрочной реабилитации. Некоторые пациенты выписываются к себе домой без ухода из дома престарелых, в зависимости от помощи, доступной дома, и их способности оставаться в безопасности. Ваш физиотерапевт поможет вам принять это решение.
По мере вашего выздоровления вы продолжите работать над:
- Ходьба и восхождение по лестнице
- Баланс – после операции ваше равновесие может быть нарушено, что может привести к падению.
- Переход к кровати, стулу и машине
- Полное движение вашей ноги и нового бедра (например, надевание носков и обуви)
- Специальные упражнения для укрепления мышц для улучшения вашей способности стоять и ходить безопасно и независимо
Когда вы сможете выполнять эти действия без помощи или руководства, вы будете готовы к полноценной работе дома.Однако вам все равно может потребоваться продолжить физиотерапию в амбулаторной клинике.
Амбулаторные сеансы физиотерапии продолжат вашу работу по расширению диапазона движений (движений) и упражнениям на растяжку, а также нагрузкам с отягощением, чтобы восстановить ваши функции до максимально возможного уровня. На этом этапе ваша физиотерапия будет сосредоточена на реабилитации, связанной с конкретными видами деятельности, для достижения ваших конкретных целей, таких как возвращение к работе или спорту. Ваш физиотерапевт предложит упражнения, имитирующие эти действия.Ваш режим упражнений может включать в себя подъемные техники, толкание, тягу тележек, подъем по лестницам, упражнения на ловкость или легкий бег трусцой, в зависимости от ваших конкретных целей, вашего прогресса в восстановлении и уровня вашей активности.
Можно ли предотвратить эту травму или состояние?
Можно предотвратить или замедлить развитие остеоартрита, состояния, при котором может потребоваться полная операция по замене тазобедренного сустава, путем выбора здорового образа жизни, например, регулярных физических упражнений и здорового питания.Ваш физиотерапевт может научить вас упражнениям на кондиционирование, укрепление и гибкость, которые помогут вам поддерживать максимальную физическую форму на протяжении всей жизни.
Более 95% переломов бедра вызваны падениями. Лучший способ предотвратить необходимость в незапланированной операции по замене тазобедренного сустава – это предотвратить падение. Ваш физиотерапевт может помочь вам снизить вероятность падения, оценив риск падения и назначив упражнения на равновесие и регулярные упражнения с весовой нагрузкой. Ваш физиотерапевт также может порекомендовать изменения в вашей домашней обстановке для повышения вашей безопасности, например, устранение опасностей, связанных с путешествием, таких как нестабильные коврики, или установка поручней в ванной.
Какой физиотерапевт мне нужен?
Все физиотерапевты подготовлены на основе образования и опыта для лечения различных состояний или травм. Когда вы ищете физиотерапевта, вы можете учитывать следующее:
- Физиотерапевт, имеющий опыт лечения пациентов с ортопедическими или опорно-двигательными заболеваниями.
- Физиотерапевт, имеющий опыт лечения пациентов после полной замены сустава.
- Физиотерапевт, сертифицированный специалист по ортопедии.
Вы можете использовать инструмент онлайн-поиска Find PT, расположенный на веб-сайте Американской ассоциации физиотерапии, чтобы найти физиотерапевта в вашем районе.
Общие советы при поиске физиотерапевта (или любого другого поставщика медицинских услуг):
- Получите рекомендации от семьи и друзей или от других поставщиков медицинских услуг.
- Когда вы обращаетесь в клинику физиотерапии для записи на прием, спросите об опыте физиотерапевтов в проведении тотальной операции по замене тазобедренного сустава.
- Во время первого посещения физиотерапевта будьте готовы описать свои симптомы как можно подробнее.
- Вы также можете спросить совета у друзей или родственников, посещали ли они физиотерапию в прошлом.
Найдите ПТ рядом с вами!
Дальнейшее чтение
Американская ассоциация физиотерапии (APTA) считает, что потребители должны иметь доступ к информации, которая могла бы помочь им принимать решения в области здравоохранения, а также подготовить их к посещению врача.
APTA определила, что следующие статьи предоставляют одни из лучших научных доказательств тотального эндопротезирования тазобедренного сустава. В статьях сообщается о последних исследованиях и дается обзор стандартов практики лечения как в Соединенных Штатах, так и за рубежом. Заголовки статей связаны либо с рефератом статьи в PubMed *, либо со свободным доступом к полной статье, чтобы вы могли прочитать ее или распечатать копию и принести с собой к своему врачу.
Фонд артрита.
Цибулка М.Т., Блум, штат Нью-Джерси, Энсеки К. и др. Боль в бедре и нарушение подвижности – остеоартрит бедра: редакция 2017 г. J Orthop Sports Phys Ther. 2017; 47 (6): A1-A37. Бесплатная статья.
Нанаку М., Цубояма Т., Акияма Х. и др. Предоперационный прогноз амбулаторного статуса через 6 месяцев после тотального эндопротезирования тазобедренного сустава. Физика . 2013; 93: 88–93. Резюме статьи в PubMed.
Slaven EJ. Прогноз функционального результата через шесть месяцев после тотального эндопротезирования тазобедренного сустава. Физика . 2012; 92: 1386-1394. Резюме статьи в PubMed.
Vissers MM, Bussmann JB, Verhaar JA. Восстановление физического функционирования после тотального эндопротезирования тазобедренного сустава: систематический обзор и метаанализ литературы. Физика . 2011; 91: 615-629. Резюме статьи в PubMed.
* PubMed – это бесплатный онлайн-ресурс, разработанный Национальным центром биотехнологической информации (NCBI). PubMed содержит миллионы ссылок на биомедицинскую литературу, в том числе цитаты из базы данных MEDLINE Национальной медицинской библиотеки.
Отредактировано Jennifer Halvaksz, PT, DPT, сертифицированным клиническим специалистом по ортопедической физиотерапии. Автор: Пранджали Сате, PT, DPT, , сертифицированный клинический специалист по ортопедической физиотерапии . Рецензия редколлегии .
Артропластика | Johns Hopkins Medicine
Что такое артропластика?
Артропластика – это хирургическая процедура по восстановлению функции сустава.А сустав можно восстановить путем шлифовки костей. Искусственный сустав (называемый протез).
Различные типы артрита могут поражать суставы. Остеоартроз или дегенеративное заболевание суставов, потеря хряща или подушки в сустав, и является наиболее частой причиной артропластики.
Зачем мне может понадобиться артропластика?
Артропластика может использоваться, когда лечение перестает быть эффективным. снять боль в суставах и инвалидность.Некоторые медицинские процедуры для Остеоартрит, который можно использовать перед артропластикой, включает:
- Противовоспалительные препараты
- Обезболивающие
- Ограничение болезненных действий
- Вспомогательные приспособления для ходьбы (например, трость)
- Физиотерапия
- Инъекции кортизона в коленный сустав
- Инъекции вязких добавок (для добавления смазки в сустав сделать движения в суставах менее болезненными)
- Снижение веса (для полных людей)
- Упражнения и кондиционирование
У людей, перенесших артропластику, как правило, наблюдается значительное улучшение их боль в суставах, способность выполнять действия и качество жизни.
Большинство операций на суставах затрагивают бедро и колено, с операцией на лодыжке, локоть, плечо и пальцы выполняются реже.
Ваш лечащий врач может порекомендовать артропластика. Пожалуйста, обратитесь к хирургической операции по замене бедра и коленного сустава. процедуры для получения более конкретной информации.
Каковы риски артропластики?
Как и при любой хирургической процедуре, могут возникнуть осложнения. Некоторые возможные осложнения могут включать:
- Кровотечение
- Инфекционное заболевание
- Сгустки крови в ногах или легких
- Расшатывание протезных частей
Нервы или кровеносные сосуды в зоне операции могут быть повреждены.Это результаты при слабости или онемении. Боль в суставах не может быть уменьшена хирургическим вмешательством. и / или полная функция может не возвращаться.
Могут быть и другие риски в зависимости от вашего конкретного состояния здоровья. Быть обязательно обсудите любые проблемы со своим врачом до процедура.
Как подготовиться к артропластике?
- Ваш лечащий врач объяснит вам процедуру и предложит у вас есть возможность задать любые вопросы, которые могут у вас возникнуть по поводу процедура.
- Вам будет предложено подписать форму согласия, которая дает ваше разрешение на сделать процедуру. Внимательно прочтите форму и задавайте вопросы, если что-то не понятно.
- В дополнение к полной истории болезни ваш лечащий врач может: выполнить полный медицинский осмотр, чтобы убедиться, что вы в хорошем состоянии перед процедурой. Вы можете сдать анализ крови или другое диагностические тесты.
- Сообщите своему врачу, если вы чувствительны или страдаете аллергией. к любым лекарствам, латексу, пластырям и анестетикам (местным и Генеральная).
- Сообщите своему врачу обо всех лекарствах (прописанных и без рецепта) и травяных добавок, которые вы принимаете.
- Сообщите своему врачу, если у вас в анамнезе было кровотечение. расстройства или если вы принимаете какие-либо антикоагулянты (разжижающие кровь) лекарства, аспирин или другие лекарства, влияющие на свертываемость крови. Это вам может потребоваться отменить эти лекарства перед процедурой.
- Если вы беременны или подозреваете, что беременны, вы должны уведомить ваш поставщик медицинских услуг.
- Перед процедурой вас попросят голодать в течение 8 часов, как правило. после полуночи.
- Перед процедурой вы можете получить успокаивающее средство, которое поможет вам расслабиться.
- Вы можете встретиться с физиотерапевтом перед операцией, чтобы обсудить: реабилитация.
- Попросите кого-нибудь помочь по дому в течение недели или двух после вас выписывают из больницы.
- В зависимости от вашего состояния здоровья ваш лечащий врач может запросить: другой специфический препарат.
Что происходит во время артропластики?
Артропластика обычно требует пребывания в больнице. Процедуры могут отличаться в зависимости от вашего состояния и практики вашего лечащего врача.
Артропластика может быть сделана, пока вы спите под общим наркозом, или пока вы бодрствуете под местной анестезией. Ваш анестезиолог обсудите это с вами заранее.
Обычно артропластика следует за этим процессом:
- Вас попросят снять одежду и дадут халат.
- Внутривенное (IV) введение может быть введено в вашу руку или руку.
- Вы будете расположены на операционном столе таким образом, чтобы лучший доступ к оперируемому суставу.
- Может быть вставлен мочевой катетер.
- Если на месте операции имеется чрезмерное количество волос, их можно сбрить.
- Анестезиолог будет постоянно контролировать ваш пульс, кровь. давление, дыхание и уровень кислорода в крови во время операции.
- Кожа над местом операции будет очищена антисептиком. решение.
- Врач сделает разрез в области сустава.
- Врач отремонтирует или удалит поврежденные части соединение.
- Разрез закрывают швами или хирургическими скобами.
- Будет наложена стерильная повязка или повязка.
Что происходит после артропластики?
В больницеПосле операции вас отвезут в палату восстановления для наблюдения.Как только ваше кровяное давление, пульс и дыхание стабилизируются и вы оповещение, вас отвезут в вашу больничную палату. Артропластика обычно требует пребывание в больнице в течение нескольких дней.
Важно начать движение нового сустава после операции. Физический терапевт встретится с вами вскоре после операции и спланирует упражнения программа реабилитации для вас. Ваша боль будет контролироваться лекарствами чтобы вы могли участвовать в программе упражнений. Вам будет предоставлено план упражнений, которому нужно следовать как в больнице, так и после выписки.
Вас выпишут домой или в реабилитационный центр. В любом случае, Ваш лечащий врач организует продолжение физиотерапии пока вы не восстановите мышечную силу и хороший диапазон движений.
ДомаКогда вы вернетесь домой, важно содержать операционную в чистоте и сухой. Ваш лечащий врач даст вам конкретные инструкции по купанию. Швы или хирургические скобки будут сняты во время контрольного осмотра. посещение.
Примите обезболивающее в соответствии с рекомендациями врача. Аспирин или некоторые другие обезболивающие могут увеличить вероятность кровотечение. Обязательно принимайте только рекомендованные лекарства.
Сообщите своему врачу о любом из следующего:
- Лихорадка или озноб
- Покраснение, отек, кровотечение или другие выделения из места разреза
- Усиление боли вокруг места разреза
- Онемение и / или покалывание пораженной конечности
Вы можете вернуться к своей обычной диете, если только ваш лечащий врач не посоветует вам по-другому.
Вы не должны садиться за руль до тех пор, пока об этом не скажет врач. Другой могут применяться ограничения активности.
Внесение определенных изменений в ваш дом может помочь вам во время вашего восстановление. Эти модификации включают следующее:
- Правильные поручни вдоль всей лестницы
- Поручни безопасности в душе или ванне
- Скамья или стул для душа
- Поднятое сиденье для унитаза
- Устойчивый стул с твердой подушкой сиденья и устойчивой спинкой на двух подлокотниках.Этот позволит расположить колени ниже бедер
- Губка с длинной ручкой и душевой шланг
- Перевязочная палочка
- Носок помощи
- Рожок для обуви с длинной ручкой
- Дотянуться до палки для захвата предметов
- Прочные подушки для подъема бедер выше колен при сидении
- Удаление незакрепленных ковров и электрических шнуров, из-за которых вы можете споткнуться
Ваш лечащий врач может дать вам дополнительные или альтернативные инструкции после процедуры, в зависимости от вашей конкретной ситуации.
Следующие шаги
Прежде чем согласиться на тест или процедуру, убедитесь, что вы знаете:
- Название теста или процедуры
- Причина, по которой вы проходите тест или процедуру
- Какие результаты ожидать и что они означают
- Риски и преимущества теста или процедуры
- Каковы возможные побочные эффекты или осложнения
- Когда и где вы должны пройти тест или процедуру
- Кто будет проводить тест или процедуру и какова квалификация этого человека находятся
- Что бы произошло, если бы вы не прошли тест или процедуру
- Любые альтернативные тесты или процедуры, о которых стоит подумать
- Когда и как вы получите результат
- Кому звонить после теста или процедуры, если у вас есть вопросы или проблемы
- Сколько вам придется заплатить за тест или процедуру
По данным исследования, пациенты могут жить дольше после замены тазобедренного сустава – ScienceDaily
Операция по замене тазобедренного сустава не только улучшает качество жизни, но также увеличивает продолжительность жизни по сравнению с людьми того же возраста и пола, сообщает исследование Clinical Ортопедия и родственные исследования® (CORR®) , публикация Ассоциации хирургов костей и суставов®.Журнал издается Wolters Kluwer.
По данным исследования Питера Кнудде, доктора медицины, из Шведского регистра артропластики тазобедренного сустава, Гетеборг, и его коллег, через десять лет после операции пациенты, перенесшие плановую тотальную артропластику тазобедренного сустава (THA), имеют немного более высокую выживаемость по сравнению с общей популяцией. Доктор Кнудде комментирует: «Наше исследование показывает, что замена тазобедренного сустава может продлить жизнь на несколько лет, а также на« жизнь к годам », увеличивая шансы на более длительную выживаемость, а также улучшая качество жизни.«
Через десять лет увеличилась выживаемость пациентов, перенесших артропластику тазобедренного сустава
Исследователи проанализировали послеоперационную выживаемость почти 132 000 пациентов, перенесших THA в Швеции с 1999 по 2012 год. Средний возраст замены тазобедренного сустава составлял около 68 лет. В течение среднего периода наблюдения 5,6 лет около 16,5% пациентов умерли.
Выживаемость после THA была дольше, чем ожидалось, по сравнению с людьми того же возраста и пола в общей популяции Швеции.В первый год выживаемость была на один процент выше у пациентов с THA по сравнению с подобранной популяцией.
Разница увеличилась до трех процентов через пять лет, затем уменьшилась до двух процентов через десять лет. К 12 годам выживаемость пациентов с THA больше не отличалась от общей популяции.
Разница в выживаемости была значимой в основном среди пациентов с диагнозом первичный остеоартрит. Это состояние, отражающее возрастной «износ», составляло 91 процент пациентов, перенесших THA.У пациентов с некоторыми другими диагнозами, включая остеонекроз, воспалительный артрит и «вторичный» остеоартрит из-за других состояний здоровья или факторов риска, выживаемость после THA была ниже по сравнению с населением в целом.
Неудивительно, что пациенты с другими сопутствующими заболеваниями (коморбидностью) имели более низкую выживаемость после THA. Более низкий уровень образования и одиночное семейное положение также были связаны с более низкой выживаемостью.
Тотальное эндопротезирование тазобедренного сустава зарекомендовало себя в увеличении подвижности, уменьшении боли и улучшении качества жизни у людей с болью в бедре и дисфункцией.Исследователи отмечают «веские признаки» того, что выживаемость пациентов после THA улучшается, и что пациенты, проходящие THA, как правило, живут дольше, чем соответствующая общая популяция. Новые результаты подтверждают это впечатление, показывая небольшое, но значительное улучшение ожидаемой выживаемости у пациентов, перенесших THA.
«Причины увеличения относительной выживаемости неизвестны, но, вероятно, имеют многофакторный характер», – пишут исследователи. Они отмечают некоторые важные ограничения своего исследования реестра, в том числе тот факт, что для THA отбираются только пациенты с относительно хорошим здоровьем.
«Хотя ни один хирург не будет рекомендовать THA пациентам просто для того, чтобы они жили дольше, но вполне вероятно, что шансы выжить дольше связаны с успешной операцией для пациентов, нуждающихся в замене тазобедренного сустава», – говорит д-р Кнудде. Он отмечает, что это может быть доказано только рандомизированным контролируемым испытанием, которое невозможно провести по этическим причинам. «Таким образом, мы считаем, что данные, собранные регистрами в рамках хорошо проведенного наблюдательного исследования, могут дать эти ответы.«
Согласно прилагаемой статье CORR Insights® Ханнеса А. Рюдигера, доктора медицины, из клиники Шультесс, Цюрих, исследование дает новое представление о пользе для здоровья и экономической ценности THA. Поскольку процедура проводится у более молодых пациентов, важна информация о долгосрочной частоте повторных (ревизионных) операций. Доктор Рюдигер пишет: «Как хирургам, нам нужно больше данных, чтобы посоветовать пациенту, чего можно и чего нельзя ожидать от вмешательства, и как оно повлияет на них в течение всей остальной жизни.«
История Источник:
Материалы предоставлены Wolters Kluwer Health . Примечание. Содержимое можно редактировать по стилю и длине.






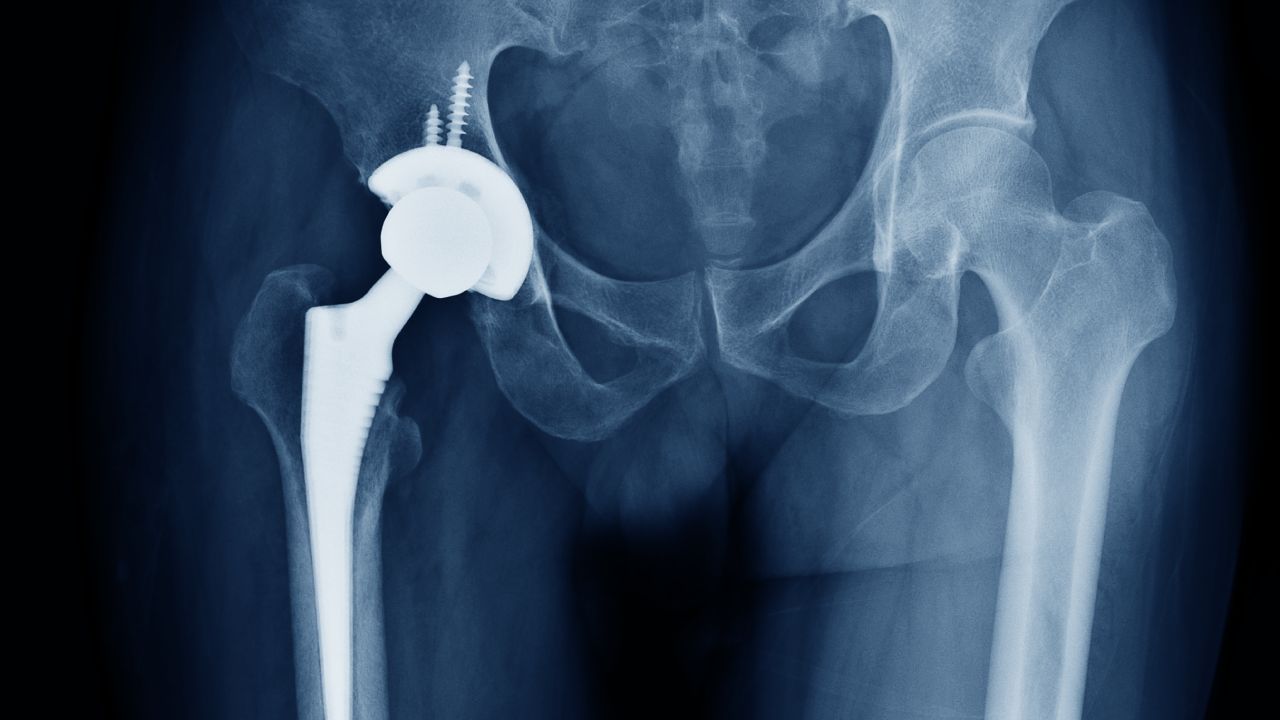 Нагрузка постепенно увеличивается, используются ходунки, костыли, тренажеры. Эта методика позволяет вернуть двигательную функцию.
Нагрузка постепенно увеличивается, используются ходунки, костыли, тренажеры. Эта методика позволяет вернуть двигательную функцию.