Расширение суставной щели голеностопного сустава: Расширение суставной щели голеностопного сустава – Суставная щель голеностопного сустава
Суставная щель голеностопного сустава
Суставная щель голеностопного сустава
Голеностопный сустав образуют кости стопы и голени. Благодаря подвижности этого сустава мы можем совершать различные движения ступнями, нормально ходить и бегать. Строение сустава сложное, так как он соединяет не две кости, а несколько. Наружная часть сочленяющихся костей покрыта гиалиновым хрящом, благодаря которому сами кости не соприкасаются друг с другом при сочленении. Он является как бы прокладкой между концами костей. Кроме того, возможность нормальных движений обеспечивает суставная щель голеностопного сустава. Это расстояние между костями, составляющими этот сустав.
В норме суставная щель полностью обеспечивает суставу возможность выполнять его функции, то есть разнообразные движения.
Мы можем двигать стопой вверх-вниз, вправо-влево, совершать вращательные движения. Сужение суставной щели неизбежно приводит к проблемам в совершении движений. Это происходит, потому что у сочленения костей остается меньшее расстояние для маневра, к тому же, возможна болезненность при движении в суставе, ведь сужение суставной щели происходит по причине заболеваний.
Как определяется размер суставной щели?
Данный параметр является важным показателем здоровья любого сустава, в том числе, голеностопного. Для его определения проводят рентгенографию. На полученном снимке отчетливо видно расстояние между сочленяющимися костями, составляющее суставную щель.Когда врач обнаруживает на снимке суженную суставную щель, он отправляет пациента на подробное обследование, чтобы выяснить причину этого явления. Этот симптом довольно серьезный, он говорит о необходимости срочного лечения. При сильных повреждениях голеностопа патологическим процессом возможно полное отсутствие суставной щели и полное нарушение работы сустава.
Сужение суставной щели сопровождается:
- ограничением подвижности в суставе,
- болями в области сустава.
При каких заболеваниях происходят изменения суставной щели
Заболеваний голеностопного сустава существует несколько, но их можно объединить в две группы:
- воспалительные процессы — артриты,
- дегенеративные процессы — артрозы.
Артрит голеностопного сустава
Артрит представляет собой воспалительный процесс в суставе. Голеностоп чаще всего поражает два вида этого заболевания:
- реактивный артрит,
- подагрический артрит.
Реактивный артрит при поражении голеностопного сустава имеет негнойный характер и развивается при внесуставной инфекции. Весь сустав болит, становится отечным, увеличивается в размерах. Движения становятся скованными. Суставная щель становится меньше, так как воспаленная синовиальная оболочка становится толще и из-за отечности окружающих тканей кости сдвигаются.
Воспалительный процесс при реактивном артрите поддается лечению. Однажды возникшая болезнь может после правильного и своевременного лечения больше не возвращаться, однако артрит может приобрести характер хронической болезни.
Похожее по симптомам, но всегда повторяющееся заболевание голеностопного сустава — подагрический артрит. Он возникает из-за нарушений обмена веществ, когда в крови больного избыток мочевой кислоты. Организм не справляется ее утилизировать, и она откладывается в виде солей в суставах. Кристаллики солей мочевой кислоты раздражают и травмируют сустав, в результате чего развивается воспаление, сопровождающееся сужением суставной щели.
Артроз голеностопного сустава
Суставные поверхности должны быть гладкие и эластичные, именно поэтому они могут беспрепятственно скользить друг по другу, чтобы обеспечить весь спектр движений в суставе. В результате травмы, нарушения обменных процессов хрящ может стать шершавым и утратить эластичность. Из-за этого поверхности при трении друг о друга постоянно травмируются, синовиальная оболочка сустава разрушается. Амортизационные свойства его значительно уменьшаются, а нагрузка на кости возрастает. В прилежащих костях тоже начинается дегенеративно-дистрофический процесс, при котором организм для компенсации «отращивает» костные разрастания (остеофиты) по краям суставной площадки. Разрушение хряща и костные выросты нарушают нормальное строение сустава, в результате суставная щель становится уже, что видно на рентгеновских снимках. Симптомы артроза — это тоже боли в суставах. Они отличаются от болей при артрите тем, что возникают обычно при движениях в суставе. На первых стадиях они быстро проходят после прекращения нагрузки. В дальнейшем суставы болят постоянно, а при движениях боль усиливается.При возникновении болей и скованности в голеностопном суставе не нужно откладывать посещение специалиста. Вовремя начатое лечение поможет избежать неприятных и даже опасных последствий.
Суставная щель голеностопного сустава
Суставная щель голеностопного сустава доступна пальпации лишь на офамиченных участках: спереди между лодыжками в промежутках между сухожилиями разгибателей и сзади между лодыжками и ахилловым сухожилием. Пальпация сзади удается с трудом. Ощупывание проводится кончиком указательного или большого пальца. У здоровых исследование безболезненное, появление боли свидетельствует о воспалении синовиальной оболочки капсулы сустава.
Жидкость в голеностопном суставе пальпаторно определить трудно из-за множества связок, охватывающих сустав со всех сторон и препятствующих растяжению капсулы, а также из-за периартикулярного отека. Лишь при значительном выпоте или при гидрартрозе, при котором нет периартикулярного отека, ее удается определить с передней поверхности сустава между лодыжками, и реже — позади лодыжек Участки с выпотом воспринимаются как эластичное, напряженное тело, иногда удается получить флюктуацию.
При небольшом количестве жидкости и невыраженном периартикулярном отеке врач одной рукой сдавливает заднебоковые отделы суставной капсулы, что приводит к смещению жидкости в переднюю ее часть. Другой рукой выполняет пассивное тыльное сгибание стопы и пальпацию большим пальцем переднего отдела капсулы, где может появиться эластичная припухлость.
Перкуссия голеностопного сустава имеет ограниченное значение. Чаще перкутируются лодыжки, непосредственные удары перкутирующим пальцем наносятся по поверхности лодыжек. У здоровых боли не бывает, она возникает при травмах сустава, воспалении.
Исследования движений в голеностопном суставе проводятся в положении пациента лежа па спине со свешенными с края кушетки еюнами. У здорового человека в таком положении стопа по отношению к голени расположена под прямым углом При определении объема движений в юленосюпном суставе ахиллово сухожилие должно быть расслаблено, для чего нужно ногу умеренно согнуть в колене. В таком положении активное тыльное сгибание возможно в пределах 20—30°, боковые и ротационные движения при этом отсутствуют. Подошвенное сгибание достигает 40—50°, в этом положении в суставе возможны незначительная ротация и едва заметные боковые движения.
Активные движения пациентом
Пассивные движения в голеностопном суставе можно исследовать как при согнутом колене, так и разогнутом. Важно лишь учесть то, что при тыльном сгибании с согнутым коленом амплитуда движения стопы несколько больше, чем при выпрямленной ноге. Для выполнения пассивных движений одна рука врача удерживает стопу за пятку, другая — за дистальный отдел стопы в области плюсны, колено может быть умеренно согнуто, мышцы голени расслаблены. Выполняются тыльное и подошвенное сгибание.
У здорового человека активные и пассивные движения в голеностопных суставах в полном объеме выполняются свободно, они безболезненны, беззвучны. Ограничение объема движений, боль, хруст, щелчки обусловлены патологией сустава. Однако боль и ограничение движений могут быть также связаны с патологией мышц, связок и ахиллова сухожилия.
Функциональное состояние ахиллова сухожилия оценивается по характеру ходьбы, подъему на носки, о чем говорилось выше. Помимо этого используется также прием исследования подошвенного сгибания стопы в условиях сопротивления. Пациент должен лежать на животе со свисающими с кушетки стопами. Врач укладывает руку на дисгальную часть стопы со стороны подошвы и оказывает сопротивление активному подошвенному сгибанию, выполняемому пациентом по команде врача.
При осмотре здоровых рука врача испытывает значительное давление стопы. При патологии ахиллова сухожилия (разрыв, воспаление) давление стопы на руку врача снижается или отсутствует. При этом почти всегда отмечается боль в сухожилии или в месте его прикрепления к пяточной кости.
Что вызывает сужение щели сустава и как это лечить?
Сужение суставной щели — это постепенное нарушение нормального функционирования костного сочленения. Начинается оно с износа и истончения хряща, а закончиться может полной неподвижностью сустава из-за деформации костей. Это состояние не является отдельной болезнью: скорее, это одно из возможных осложнений целого ряда других заболеваний: артрозов, артритов, ревматизма и т.д.

Причины недуга
В норме соприкасающиеся между собой поверхности суставов покрыты хрящевой тканью, которая обеспечивает беспрепятственное сгибание и разгибание костного сочленения. Иногда под влиянием внешних или внутренних факторов хрящевая ткань начинает истираться. Прогрессирующая деградация хряща приводит к оголению костей, нарастанию остеофитов на костной ткани и постепенному снижению подвижности сустава.
 Опасность заключается главным образом в отсутствии симптоматики на ранних стадиях патологии: первые признаки человек начинает ощущать, когда хрящ уже деформирован, а сустав начинает болеть и похрустывать при попытке согнуть или разогнуть его. На этом этапе уже диагностируется гонартроз, а сужение межкостной щели, просматриваемое на рентгеновском снимке, — его неизменный симптом. Выделяют несколько факторов, способных привести к данной суставной патологии:
Опасность заключается главным образом в отсутствии симптоматики на ранних стадиях патологии: первые признаки человек начинает ощущать, когда хрящ уже деформирован, а сустав начинает болеть и похрустывать при попытке согнуть или разогнуть его. На этом этапе уже диагностируется гонартроз, а сужение межкостной щели, просматриваемое на рентгеновском снимке, — его неизменный симптом. Выделяют несколько факторов, способных привести к данной суставной патологии:- Врожденные или наследственные болезни. Если в семейном анамнезе имеются дегенеративные заболевания суставов, риск развития артроза повышается. То же происходит при генетически обусловленных дефектах суставов или сниженной выработке синовиальной жидкости.
- Приобретенные болезни, в частности аутоиммунные, при которых защитная система перестает нормально распознавать клетки собственного организма. Хрящевая ткань при этом страдает одной из первых.
- Пожилой возраст. После 50–60 лет в организме замедляются процессы метаболизма, выработки гормонов и др. Питание хрящевой ткани ухудшается, из-за чего она может начать деформироваться и истираться.
- Избыточный вес. Повышает вероятность сужения суставных щелей главным образом в нижних конечностях, т.к. несоизмеримо вырастает приходящаяся на них нагрузка. Кроме того, лишний вес может спровоцировать некоторые системные заболевания (в т.ч. и гормональной, и аутоиммунной природы), которые отражаются на состоянии хрящей и суставов.
- Тяжелые физические нагрузки. Им подвергаются люди, занятые на сложных физических работах и неспособные выбрать адекватную нагрузку при занятиях спортом.

Чаще всего болезнь затрагивает ноги: коленные, тазобедренные, голеностопные суставы. Это обусловлено интенсивностью нагрузки на ноги по сравнению со всем остальным телом. Однако если причина кроется в каком-то первичном заболевании, то могут пострадать и локти, и пальцы, и другие костные сочленения.
Разновидности патологии
По происхождению различают два вида артроза, сопровождающихся опасным сближением костей:
- первичный, когда заболевание развивается под влиянием внутренних факторов: нарушения обмена веществ, гормонального сбоя или проблем с венозным кровотоком в нижних конечностях;
- вторичный, когда причиной становятся экзогенные факторы: травмы, избыточные физические нагрузки и т.д.
Различают несколько стадий развития данной патологии:
- Начальная стадия характеризуется умеренной симптоматикой: повышение утомляемости сустава, еле ощутимый хруст при попытке согнуть или разогнуть. Существенного сужения на этом этапе еще нет, кости не деформируются.
- Вторая стадия — это появление костных наростов и скопление жидкости в суставе. Проявляется болевыми ощущениями при движении колена (или другого пораженного участка), усиливающимися во время ходьбы или при нагрузке, даже незначительной. Облегчение наступает только в покое, после долгой неподвижности. На снимке в этот период можно увидеть неравномерное сужение щели, хрящ почти полностью деформирован, кости начинают соприкасаться, т.к. расширены в местах образования остеофитов.
- Гонартроз третьей степени — это почти постоянная сильная боль, даже в состоянии покоя, постоянный несознательный поиск удобной позы, чтобы немного облегчить состояние. На рентгене суставная щель практически не просматривается, видна выраженная деформация костей.
- При отсутствии адекватного лечения описанных стадий болезни наблюдается также и четвертая степень. Она характеризуется полной неподвижностью сустава с сильной его деформацией и отчетливым хрустом при любой попытке движения. Из-за двигательной блокады атрофируются близлежащие мышцы, пострадавший участок конечности сильно увеличивается в ширину из-за скопления жидкости и разрастания остеофитов.

Диагностика и лечение
При обращении с жалобой на неприятные ощущения в суставах самая распространенная диагностическая процедура — рентгеновский снимок. Технология позволяет оценить состояние сустава и принять решение о необходимости лечения. Если рентген по какой-то причине не дал полной картины (например, неудачное положение, как часто бывает с тазобедренным суставом), назначают МРТ пораженной области.
По снимку можно оценить размеры суставной щели по отношению к норме. Зависимость прямая: чем больше отклонение, тем сильнее запущена болезнь.

Артроз коленных и других суставов ног почти никогда не начинается симметрично: развитие болезни на одной ноге не означает, что обязательно пострадает и вторая. Но когда речь заходит о пальцах рук, это правило не действует: артроз фаланговых и плюсневых суставов часто бывает симметричным, поэтому в процессе постановки диагноза нужно проверять и вторую руку.

Лечение будет зависеть от окончательного диагноза и определения истоков болезни. Если причиной стали чрезмерные нагрузки или неполноценное питание, больному нужно будет пересмотреть свой образ жизни с учетом состояния здоровья. Если сбор анамнеза подтвердил, что суставная патология спровоцирована каким-то системным нарушением состояния здоровья, усилия в первую очередь следует направить на лечение первичной болезни.
Симптоматическое лечение уже существующей проблемы будет заключаться в следующем:
- прием противовоспалительных и анальгезирующих препаратов для снятия боли и предупреждения скопления жидкости в суставе;
- прием хондропротекторов для улучшения состояния хрящевой ткани;
- коррекция рациона с учетом увеличенной потребности организма в питательных веществах, необходимых для костной и хрящевой ткани;
- физиотерапия: лечебная физкультура, массаж, различные прогревания и другие процедуры, направленные на облегчение боли и возвращение подвижности поврежденному костному сочленению.

В критических случаях, когда болезнь запущена до полной неподвижности, показано хирургическое вмешательство с заменой поврежденного тазобедренного или коленного сустава протезом после операции.

Заключение
Как и прочие болезни, артриты и артрозы намного легче предупредить, чем вылечить. Чтобы избежать сужения промежутка между костями, опасного возможными последствиями, рекомендуется следить за своим здоровьем и не запускать любые обнаруженные болезни.
Кроме того, среди профилактических методов важную роль играют правильное питание, физическая активность с адекватными нагрузками, отказ от вредных привычек, насыщающих организм токсичными веществами.
Когда нарушается суставная щель голеностопного сустава
Голеностопный сустав образуют кости стопы и голени. Благодаря подвижности этого сустава мы можем совершать различные движения ступнями, нормально ходить и бегать. Строение сустава сложное, так как он соединяет не две кости, а несколько. Наружная часть сочленяющихся костей покрыта гиалиновым хрящом, благодаря которому сами кости не соприкасаются друг с другом при сочленении. Он является как бы прокладкой между концами костей. Кроме того, возможность нормальных движений обеспечивает суставная щель голеностопного сустава. Это расстояние между костями, составляющими этот сустав.
В норме суставная щель полностью обеспечивает суставу возможность выполнять его функции, то есть разнообразные движения.
Мы можем двигать стопой вверх-вниз, вправо-влево, совершать вращательные движения. Сужение суставной щели неизбежно приводит к проблемам в совершении движений. Это происходит, потому что у сочленения костей остается меньшее расстояние для маневра, к тому же, возможна болезненность при движении в суставе, ведь сужение суставной щели происходит по причине заболеваний.
Как определяется размер суставной щели?
Данный параметр является важным показателем здоровья любого сустава, в том числе, голеностопного. Для его определения проводят рентгенографию. На полученном снимке отчетливо видно расстояние между сочленяющимися костями, составляющее суставную щель.
Когда врач обнаруживает на снимке суженную суставную щель, он отправляет пациента на подробное обследование, чтобы выяснить причину этого явления. Этот симптом довольно серьезный, он говорит о необходимости срочного лечения. При сильных повреждениях голеностопа патологическим процессом возможно полное отсутствие суставной щели и полное нарушение работы сустава.
Сужение суставной щели сопровождается:
- ограничением подвижности в суставе,
- болями в области сустава.
При каких заболеваниях происходят изменения суставной щели
Заболеваний голеностопного сустава существует несколько, но их можно объединить в две группы:
- воспалительные процессы — артриты,
- дегенеративные процессы — артрозы.
Артрит голеностопного сустава
Артрит представляет собой воспалительный процесс в суставе. Голеностоп чаще всего поражает два вида этого заболевания:
- реактивный артрит,
- подагрический артрит.
Реактивный артрит при поражении голеностопного сустава имеет негнойный характер и развивается при внесуставной инфекции. Весь сустав болит, становится отечным, увеличивается в размерах. Движения становятся скованными. Суставная щель становится меньше, так как воспаленная синовиальная оболочка становится толще и из-за отечности окружающих тканей кости сдвигаются.
Воспалительный процесс при реактивном артрите поддается лечению. Однажды возникшая болезнь может после правильного и своевременного лечения больше не возвращаться, однако артрит может приобрести характер хронической болезни.
Похожее по симптомам, но всегда повторяющееся заболевание голеностопного сустава — подагрический артрит. Он возникает из-за нарушений обмена веществ, когда в крови больного избыток мочевой кислоты. Организм не справляется ее утилизировать, и она откладывается в виде солей в суставах. Кристаллики солей мочевой кислоты раздражают и травмируют сустав, в результате чего развивается воспаление, сопровождающееся сужением суставной щели.
Артроз голеностопного сустава
Суставные поверхности должны быть гладкие и эластичные, именно поэтому они могут беспрепятственно скользить друг по другу, чтобы обеспечить весь спектр движений в суставе. В результате травмы, нарушения обменных процессов хрящ может стать шершавым и утратить эластичность. Из-за этого поверхности при трении друг о друга постоянно травмируются, синовиальная оболочка сустава разрушается. Амортизационные свойства его значительно уменьшаются, а нагрузка на кости возрастает. В прилежащих костях тоже начинается дегенеративно-дистрофический процесс, при котором организм для компенсации «отращивает» костные разрастания (остеофиты) по краям суставной площадки. Разрушение хряща и костные выросты нарушают нормальное строение сустава, в результате суставная щель становится уже, что видно на рентгеновских снимках.
Симптомы артроза — это тоже боли в суставах. Они отличаются от болей при артрите тем, что возникают обычно при движениях в суставе. На первых стадиях они быстро проходят после прекращения нагрузки. В дальнейшем суставы болят постоянно, а при движениях боль усиливается.
При возникновении болей и скованности в голеностопном суставе не нужно откладывать посещение специалиста. Вовремя начатое лечение поможет избежать неприятных и даже опасных последствий.
Расширение суставной щели голеностопного сустава
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…Читать далее »
Содержание статьи:
- Семь причин артроза голеностопного сустава
- Стадии развития и симптомы
- Стадия 1
- Стадия 2
- Стадия 3
- Стадия 4
- Традиционное и народное лечение
- С чего начинать?
- Что назначит врач?
- Лечебная физкультура
- Диета при избыточном весе
- Средства народной медицины
Артроз голеностопного сустава – это постепенно развивающееся, хроническое поражение суставного хряща, при котором хрящ истончается и разрушается. На поздних стадиях недуг приводит к полному нарушению функции голеностопа.
В начале развития болезни симптомы незначительные, непостоянные, практически не беспокоят больного. А не поздних этапах может даже наступить инвалидность, когда человек не сможет ходить.
При патологии происходит поэтапное разрушение хрящевой поверхности сустава: болезнь начинается с уменьшения выработки синовиальной жидкости, которая питает и смазывает хрящ, и заканчивается его истиранием и зарастанием суставной полости. Начавшийся артроз голеностопа, к сожалению, необратим, но замедлить его развитие так, чтобы он никогда не заставил вас сесть в инвалидное кресло, а вы вели полноценный образ жизни – вполне возможно.
Читайте далее обзор болезни: причины, характерные симптомы болезни. К какому врачу идти, и что он может назначить?
Семь причин возникновения артроза голеностопа
Семь главных причин болезни:
Стадии развития и симптомы
От первых симптомов до завершающей стадии болезни (полной неподвижности сустава) проходит много лет. Сколько именно – зависит от изначального состояния организма, времени начала лечения и адекватности проводимой терапии. Вовремя начатое лечение способно «заморозить» артроз голеностопного сустава на одной из ранних стадий, пока хрящ еще не разрушен и может выполнять свои функции.
Стадия 1
Первая стадия артроза не слишком беспокоит больного. Единственные симптомы – это кратковременная утренняя скованность в ногах (не дольше 15 минут), а также боли в голеностопных суставах и утомляемость ног при прохождении дистанции более километра. Сгибания и разгибания стопы могут сопровождаться хрустом.
Рентгенограмма сустава на 1-й стадии артроза не показывает патологических изменений, но процесс разрушения хряща уже идет. Лечение, начатое в этот период, дает наилучшие результаты.
Стадия 2
На второй стадии начальные симптомы усиливаются. Утренняя скованность длится от 30 минут и сопровождается хромотой. Появляются стартовые боли в начале ходьбы. Расстояние, которое человек преодол
Расширение суставной щели голеностопного сустава — Лечение суставов
Рентген голеностопного сустава назначается для исключения травм, диагностики костных заболеваний и их последствий. Метод доказал свою эффективность и во многих случаях служит единственным способом для определения диагноза.
В его основе лежит получение двухмерного снимка с помощью воздействия на костные ткани рентгеновскими лучами. Своевременное проведение позволяет быстро и эффективно приступить к лечению, исключить осложнения.
Содержание статьи:
Показания
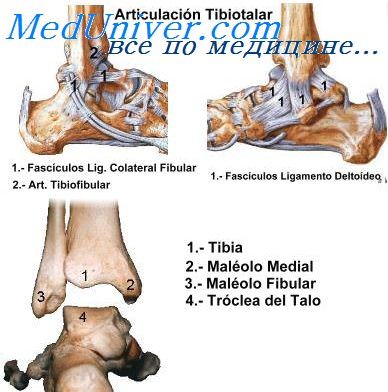
В состав голеностопного сустава входят 3 кости:
- Таранная. По-другому ее называют надпяточной. Она является нижней частью сустава, покрыта хрящевой тканью. Основная функция – распределение веса по стопе.
- Малоберцовая. В нижней части эта тонкая кость соединена с таранной и образует наружную лодыжку.
- Большеберцовая. Крупная кость голени идет от коленного сустава в голеностопный, где образует медиальную лодыжку.
Кроме костных образований, сустав включает связки, сухожилия, мышцы-сгибатели и разгибатели стопы, нервные окончания.

Рентгеновское исследование основано на том, что мягкие ткани пропускают лучи, а твердые — поглощают. В итоге мышцы и кожа на снимках видны как темные образования, а кости – светлые. Способность хорошо отображать особенности костных тканей служит причиной, почему его назначают именно для диагностики костных заболеваний.
В зависимости от патологии, направление на рентген дают хирург, травматолог, ортопед, невропатолог, онколог.
Рентген голеностопного сустава назначается при следующих жалобах:
- болезненные ощущения в суставе;
- снижение объема движений;
- отеки;
- изменение формы сустава.
Все эти признаки дают основание подозревать следующие патологии, для дифференциации которых и проводится исследование:
- Травмы. Во время занятий спортом, на скользком льду, неаккуратном движении происходят перелом или вывих костей, разрыв связок, повреждение мышц. В большинстве случаев при этом пациент жалуется на боль, ограничение движения сустава, отеки. На рентгенограмме видны переломы, смещение костей, признаки разрыва синдесмоза, наружных и внутренних связок.
- Артрит. Воспалительные процессы ведут к сильным болям, появлению отечности. Дополнительными признаками становятся лихорадка и боли в голове.
- Артроз. Болезнь характеризуется разрушением хрящевой ткани. К основным симптомам относят боль, скрип, хруст. Нога часто подворачивается. На снимках отчетливо видно сужение суставной щели, образование остеофитов, остеосклеротические образования.
- Нарушение целостности и плотности костной ткани. При рентгене обнаруживается низкая плотность, жидкость, признаки эрозии, кисты.
- Остеомиелит. На эту болезнь инфекционной природы указывают образования свищей, сильные боли, лихорадка, отеки. На рентгенограмме видны участки мертвых и подвергшихся склеротическим изменениям тканей, полости, в которых скапливается гной.
- Новообразования — на снимках представляют собой очаги круглой формы с ровными краями.
Как лечить периостит большеберцовой кости?
Узнайте, как наложить повязку на голеностопный сустав.
Противопоказания
Лучевая нагрузка при рентгене сустава голеностопа составляет не более 0,01 мЗв, это соответствует менее чем однодневному природному облучению. Максимальная годовая доза нагрузки составляет 150 мЗв. Таким образом, вред от рентгенографии голеностопного сустава минимален.
Однако без крайней необходимости рентген не делают:
- Беременным женщинам. Противопоказание обусловлено отрицательным воздействием лучей на плод и возможным нарушением структуры ДНК и РНК, что может привести к образованию злокачественных опухолей.
- В период лактации. Рекомендуется сцеживать молоко после проведения рентгеновского исследования.
- Детям до 15 лет. Ускоренный обмен веществ, рост клеток делает маленьких детей особенно чувствительными к облучению. При проведении рентгена у грудных детей их полностью закрывают защитными приспособлениями.
- Людям, для определения тактики лечения которых регулярно проводят исследования, основанные на рентгеновском принципе.
Внимание! В день рекомендуется делать не более одного снимка.

Как проводится
Рентген проводится в специальном кабинете. Никакая специальная подготовка не нужна. Продолжительность проведения – примерно 10 минут.
Патология, подозрение на которую является показанием для исследования, влияет на способ проведения рентгена:
- Травма кости. Пациента укладывают на кушетку на спину, ногу сгибают в колене, стопу ставят на поверхность строго перпендикулярно. Это прямая задняя проекция без поворота. Отчетливо видны особенности всех 3 костей, образующих сустав.
- Повреждения сустава, большеберцовой кости. Больной сидит, пораженная нога укладывается на специальную подставку. Проводят исследование в боковой проекции. Однако чаще пациента укладывают на кушетку на бок. Пациент подгибает здоровую ногу к животу, а больную выпрямляет.
- Патологии свода стопы. Человек встает на одну ногу, другую поджимает. В этом случае делается рентген голеностопного сустава в двух проекциях, прямой и боковой.
- Признаки разрыва синдесмоза. Для диагностики этой патологии выполняют снимок в задней проекции с ротацией стопы. Пациент лежит на спине, ноги вытянуты, но поврежденная стопа немного развернута внутрь.
Особенности. Для защиты других органов от облучения используют свинцовые фартуки.
Расшифровка результатов
В процессе диагностики и описания производится сравнение полученных снимков с нормой. Проводится описание следующих структур:
- Поверхность кости. Разрушение является признаком сильного воспаления или злокачественных новообразований. Отслоение позволяет заподозрить периостит. Окостенение хрящевой ткани – признак периостоза.
- Костная ткань. Ее увеличение свидетельствует о воспалении или нарушении циркуляции крови, а уменьшение – об атрофии вследствие недостатка физической нагрузки.
- Структура кости. Нарушение целостности является признаком трещины или перелома. Уменьшение костных балок говорит об остеопорозе. Увеличение плотности свидетельствует об остеосклерозе. Рассасывание или некроз кости говорит об остеолизе.
- Суставная щель. Ее сужение – признак артрита, сращение указывает на анкилоз, наличие остеофита – на артроз, расширение – на разрыв связок.
- Стопа. Угол свода больше или меньше 130°, высота больше или меньше 35 мм свидетельствуют о продольном плоскостопии. О поперечном говорит заворот большого пальца.
- Разрыв, растяжение связок. Проводится в 2 проекциях, часто с обезболивающим. Рентген при повреждении связок голеностопного сустава обнаруживает смещение таранной кости, скопление жидкости на участке повреждения, утолщение связок. При разрыве наблюдаются смещение концов кости, увеличение щели, мягких тканей.

Альтернативные методы
Несмотря на эффективность и точность рентгена, у этого метода есть свои минусы:
- облучение, наносящее вред организму;
- невозможность оценить поражение мышечных тканей, нервных окончаний, сосудов.
В качестве альтернативы врачи предлагают проведение альтернативных исследований:
- Компьютерная томография. В результате диагностики врач получает несколько послойных снимков, которые позволяют увидеть повреждения, опухоли, метастазы, гнойные образования, наполненные жидкостью полости, воспаления, разрушения хрящевой ткани. Иногда для получения лучшего результата вводится контрастное вещество. Среди противопоказаний – беременность, возраст до 12 лет. Использование контраста запрещено кормящим матерям, людям с почечной недостаточностью. Недостаток – высокая цена.
- Магнитно-резонансная томография. Позволяет визуализировать сустав, увидеть особенности кровотока, состояние мышечной ткани, костей, новообразования. Среди других преимуществ – точность, малое количество противопоказаний, быстрота выполнения, неинвазивность. Процедуру не проводят пациентам, страдающим ожирением и клаустрофобией. Недостаток – высокая цена.
- УЗИ. Этот вид исследования проводится с целью оценки состояния суставной жидкости, полости сустава, мягких тканей. Противопоказаний нет.
Узнайте, чем отличается артрит от артроза.
Где делают
В большинстве медицинских учреждений и во всех травмпунктах есть рентгенологические кабинеты. Исследования проводятся там по направлению бесплатно.
В справочниках есть также информация о том, где сделать рентген голеностопного сустава, кроме поликлиник. Обычно это частные клиники, оснащенные рентгенологическим оборудованием.

Заключение
При подозрении на переломы, воспалительные заболевания, опухоли голеностопного сустава проводят рентгенологическое исследование. Оно позволяет быстро обнаружить признаки патологии.
Минусами данного метода считают наличие противопоказаний, невозможность увидеть мягкие ткани. В качестве альтернативы рентгену предлагают УЗИ, МРТ, КТ.
Source: revmatolog.org
Почитайте еще:
Сужение суставной щели голеностопного сустава лечение
Содержание статьи
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…
Читать далее »
Деформирующий остеоартроз голеностопного сустава (ДОА) – тяжёлое заболевание, приводящее к инвалидности, если вовремя не начать лечение. Начальная стадия всегда протекает бессимптомно. ДОА характеризуется разрушением хряща (дегенеративные изменения), воспалением суставной капсулы, разрастанием остеофитов, ослаблением связочного аппарата.
Причины возникновения
Их много, но однозначно задуматься над состоянием своих голеностопных суставов стоит, если в течение жизни они были травмированы. Сильные подвороты ног, ушибы, растяжения связок, травмы в результате физических нагрузок приводят к тому, что в какой-то момент в тканях хряща начинаются дегенеративные процессы.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Другие причины, из-за которых возникает ДОА:
- Избыточные физические нагрузки.
- Нарушение обмена белков в составе хряща.
- Большая масса тела.
- Косолапость, плоскостопие, иные заболевания стоп.
- Наследственность.
- Предшествующие ДОА артриты – псориатический, ревматоидный, подагрический.
Заболевание бывает I, II, III и IV степени. Для каждой свойственны определённые симптомы.
Степени остеоартроза
Существуют определённые общие симптомы, характеризующие заболевание. Это первоначальный болевой синдром. Он появляется после довольно большой нагрузки на сустав и не воспринимается иначе, как обычное переутомление. Хруст, щёлканье, скрип в голеностопе – первый звоночек при деформирующем остеоартрозе.
I и II степени

Первая степень ДОА не диагностируется никак – ни визуально, ни на рентгене нет никаких изменений. Здесь человеку важно найти грамотного специалиста, который проведёт квалифицированный опрос и выяснит, не было ли до обращения к нему каких-то травм или иных обстоятельств, из-за которых объективно в голеностопном суставе могли начаться дегенеративные изменения. Также обязательно нужно сообщить врачу о том, что «кости хрустят», а после длительных пеших прогулок или занятий спортом возникают тянущие боли голени спереди.
Вторая степень ДОА диагностируется как визуально, так и на рентгене. При наружном осмотре заметно увеличение сустава, его движение ограничено, хорошо слышен хруст. На рентгене диагностируется уменьшение суставной щели на 50%. Опытный врач обязательно назначит рентген в боковой проекц

