Хронический остеомиелит пяточной кости лечение – Остеомиелит пяточной кости: симптомы, методы диагностики и лечение
Остеомиелит пяточной кости: симптомы, методы диагностики и лечение
Данное заболевание имеет инфекционную природу и развивается в виде воспалительных процессов, которые уничтожают костные структуры в области своего возникновения, а также смежные мягкие ткани.
Течение гнойно-некротического процесса считается очень опасным для здоровья так как оно распространяется на все костные элементы и может привести к инвалидности. Увеличение количества микроорганизмов приводит к отмиранию больших участков костной ткани. Одним из наиболее распространенных возбудителей патологии считается золотистый стафилококк и другие гноеродные бактерии. Остеомиелит пяточной кости редко развивается интенсивно и не отличается резким проявлением симптомов.
Причины возникновения патологии
Основной фактор что приводит к активизации остеомиелита в пяточной кости это попадание в костные структуры микроорганизмов, которые вызывают гнойные образования. Инфицирование происходит непосредственно контактным путем через травмы нижних конечностей, может возникнуть в результате ранее проведенной операции, в случае переломов в костях, растяжении внутренних тканей. Серьезная физическая травма, полученная при повреждениях способна вызвать нагноение мышечных волокон, которое может проникнуть глубже и начнет воздействовать на пяточную кость.
Повреждения кровеносных сосудов в пределах стопы также могут вызвать гнойное образование. Также воздействуют факторы заболеваний вирусного типа, определенные нарушения, связанные с изменениями в работе различных систем организма.
Чем это опасно
Не вовремя оказанное лечение может спровоцировать длительный воспалительный очаг. Участки костной ткани могут быть серьезно склерозированы и подвержены деформации. Это вызывает более расширенное участие в воспалении мягких тканей стопы.
В дальнейшем образовывается гнойный свищ, который может проходить глубоко в кость, а также довольно обширная полость с гнойным содержимым. Все это делает человека временно нетрудоспособным и серьезно ограничивает передвижение. В некоторых случаях человек может получить инвалидность 3 группы.
Классификация
Различают два основных типа заболевания:
- Острый остеомиелит. Болезнь развивается стремительно, увеличиваются шансы появления абсцессов, воздействие на костную ткань более сильное.
- Хронический остеомиелит. Развитие болезни протекает в постоянной форме, могут возникать патологии крови, при ослаблении иммунитета перерастает в острую форму.
Хроническая форма в свою очередь подразделяется на несколько основных видов:
- Вторичный гнойный остеомиелит.
- Травматический.
- Атипичный (протекающий бессимптомно).
Существует классификация по степени воздействия на кость:
- Легкая форма. Наблюдается отек и подъем температуры тела, возникает начальная интоксикация окружающих тканей.
- Тяжелая форма. Возникает абсцесс и проявляются изменения в тканях, сильные боли с выходом гнойных образований.
- Токсическая. Симптомы усиливаются и развиваются стремительно, без оказания оперативной помощи человек может умереть.
Симптомы
В пяточной области мягкие ткани подвергаются глубокой эрозии, с течением времени она формирует язвенное образование. В центре язвы обычно можно увидеть надкостницу, которая в воспаленном состоянии начинает образовывать большие гнойные массы. Наблюдаются такие симптомы:
- В пятке начинает проявляться болезненность мышц.
- Возникает сильный отек.
- Кожа становится красноватого оттенка.
- Образовывается язва в виде свища с выделяемым гнойным содержимым.
- Может увеличиваться температура тела.
- На больную ногу невозможно опираться.
- Болевой эффект в пятке распирающего характера.
Диагностика
При диагностировании необходимо точно выяснить возбудителя инфекции. Для этого берутся на исследования гнойные выделения в ране и кровь пациента. Необходим общий анализ крови для выяснения количества в ней лейкоцитов и нейтрофилов.
После этого необходимо пройти рентгенографию для ознакомления и проведения анализа состояния пяточной кости. В случае ее склерозирования может быть замечено сужение канала костного типа.
Дополнительно может понадобиться томография всей стопы для уточнения гнойных очагов. Также томография поможет отразить степень поражения и все воспалительные участки.
Лечение
- Ликвидация гнойных очагов. Осуществляется вскрытие для очистки пораженных участков кости и обработки антисептическими препаратами.
- Симптоматическая терапия. Ее задача состоит в устранении последствий инфекции: прием обезболивающих средств, вывод токсинов, использование иммуномодуляторов.
Дополнительно необходим прием витаминных комплексов, воздействие рекомендованных врачом физиопроцедур, соблюдение диеты.
Последствия и осложнения
Тяжелые последствия при остеомиелите пяточной кости и развитие различных осложнений формируются при неполноценном и не вовремя проведенном лечении. Ослабление иммунной системы, болезни внутренних органов и непосредственно возраст пациентов определяют успех восстановления организма. Последствия пяточного остеомиелита:
- Крайняя степень поражения окружающих мягких тканей в виде абсцесса или флегмоны.
- Развитие хрупкости костей и неустойчивость к переломам.
- Возникновение общего заражения крови.
- Развитие кислородного голодания в тканях (кожа сильно бледнеет).
- Утрата подвижности из-за развития контрактуры мышц в стопе.
- Инфекционный артрит.
Профилактика
Лучшим способом предотвращения развития гнойного воспаления это незамедлительное лечение поврежденных тканей. Сюда входит своевременное обращение за профессиональной помощью и строгое соблюдение рекомендаций врачей.
Необходимо знать, что возникновение и пагубность развития инфекции зависят от иммунитета, если организм ослаблен, то он будет восприимчив к новым патологиям. Иммунитет нужно укреплять полноценным питанием и правильным образом жизни. Стремитесь не допускать развития хронических заболеваний и оперативно воздействуйте на любые очаги инфекций в организме (гнойные раны).
Похожие материалы:
sustavos.ru
Остеомиелит пяточной кости симптомы и лечение. Остеомиелит стопы
Что такое остеомиелит
Болезнь поражает костную ткань (остит), вызывает воспаление надкостницы (периостит), действует непосредственно на костный мозг (миелит). Вновь выявленный остеомиелит протекает остро. Если лечение длительное и не приводит к улучшению состояния, болезнь приобретает хроническое течение.
Остеомиелит может развиваться в любой части костной системы, чаще всего это трубчатые кости. Воспалительный процесс позвоночника является опасным для жизни неврологическим состоянием. Асептическое, неинфекционное поражение – это более легкий вариант остеомиелита. При инфекционном заболевании костей позвоночника происходит деформация и разрушение позвонковых тел.
Гнойный остеомиелит составляет около 4% от всех заболевших, причем мужчины болеют в два раза чаще, нежели женщины. По возрастным категориям в группу риска входят дети и люди преклонного возраста. Более всего заболеванию подвержен поясничный отдел позвоночника, реже грудной и шейный отделы. Положительный результат после лечения наблюдается у 60% больных, 30% пациентов переносят рецидивы в течение 5 лет, около 7% заболевших плохо поддаются лечению, молниеносное течение у 3% приводит к смерти.
Антибиотики при остеомиелите
Проблема адекватной антибактериальной терапии заключается в необходимости быстро подобрать эффективный препарат, действующий на максимально возможное количество предполагаемых возбудителей, а также создающий высокую концентрацию в костной ткани.
Остеомиелит чаще всего вызван стафилококками. Наиболее тяжелое течение заболевания связано с инфицированием синегнойной палочкой. В условиях длительного течения остеомиелита, хирургических операций, сопутствующих заболеваний микроорганизмы часто приобретают нечувствительность к антибиотика широкого спектра действия, например, к цефалоспоринам и фторхинолонам.
Поэтому для эмпирической терапии предпочтительно назначать линезолид. Менее удачным выбором будет ванкомицин, так как многие бактерии со временем приобретают устойчивость к нему.
Линезолид вводят внутривенно капельно. Он хорошо переносится. Из побочных эффектов чаще возникают тошнота, жидкий стул и головная боль. Лекарство можно применять у детей любого возраста, у него почти нет противопоказаний. Он выпускается под торговыми наименованиями Зеникс, Зивокс, Линезолид. В формах для приема внутрь выпускаются Амизолид и Роулин-Роутек.
Ванкомицин вводят внутривенно капельно. Он противопоказан в I триместре беременности и во время грудного вскармливания, при неврите слухового нерва, почечной недостаточности, индивидуальной непереносимости. Препарат выпускается под торговыми названиями Ванкомабол, Ванкомицин, Ванкорус, Ванкоцин, Веро-Ванкомицин, Эдицин.
В тяжелых случаях используются самые современные антибиотики – Тиенам или Меропенем. Если в микробной ассоциации, вызвавшей заболевание, присутствуют анаэробные микроорганизмы, к терапии подключают метронидазол.
Продолжительность курса антибиотиков составляет до 6 недель.
Иногда лечение начинают с антибиотиков широкого спектра действия, влияющих на стафилококки:
- защищенные пенициллины;
- цефалоспорины;
- фторхинолоны;
- клиндамицин и другие.
Однако такое лечение обязательно должно быть подкреплено данными о чувствительности выделенных микроорганизмов.
Одновременно с длительной антибактериальной терапией необходимо проводить профилактику кишечного дисбиоза с помощью таких средств, как Линекс, Аципол, кисломолочных продуктов с живыми бактериями. При необходимости назначаются противогрибковые препараты (нистатин).
После лечения остеомиелита в стационаре и выписки больного домой для профилактики перехода в хроническую форму или развития обострения можно использовать некоторые народные рецепты:
- сделать отвар из травы овса (в крайнем случае подойдут овсяные отруби) и делать из него компрессы на больную конечность;
- сделать спиртовую настойку сирени: полную трехлитровую банку цветков или почек залить водкой и настоять в темном месте в течение недели, использовать для компрессов;
- взять 3 кг грецких орехов, удалить из них перегородки и залить эти перемычки водкой, настоять в темном месте 2 недели; принимать по столовой ложке трижды в день в течение 20 дней;
- смазывать пораженный участок соком алоэ или делать компресс из измельченных листьев;
- натереть крупную луковицу, смешать со 100 г хозяйственного мыла; смесь прикладывать к коже возле свища на ночь.
Осложнения
Остеомиелит может вызвать осложнения со стороны окружающих тканей или всего организма. Они связаны с непосредственным распространением инфекции, нарушением кровообращения, интоксикацией, изменением обмена веществ.
Патологический перелом возникает в месте секвестра при незначительной травме. В этом случае больной не может наступить на ногу, появляется ненормальная подвижность костных отломков, возможна боль и отек.
Флегмона – разлитое гнойное воспаление, которое может захватить кость, надкостницу или окружающие мышцы. Заболевание сопровождается лихорадкой, интоксикацией, болью и отеком конечности. Без лечения она может привести к заражению крови – сепсису.
При разрушении концов костей возможен патологический вывих в тазобедренном, коленном, плечевом, локтевом и других суставах. Он сопровождается нарушением формы конечности, болью, невозможностью двигать рукой или ногой.
Одно из частых осложнений остеомиелита – ложный сустав. Свободные края кости, образовавшиеся после операции по удалению гнойного очага, не срастаются, а лишь соприкасаются друг с другом. В этом месте кость остается подвижной. Отмечается нарушение функции конечности, боль в ней, иногда отек. Возникает слабость и атрофия мышц. Лечение ложного сустава довольно долгое. Часто необходимо применение аппарата Илизарова.
Анкилоз возникает при сращении суставных поверхностей костей, пораженных остеомиелитом, например, вследствие долгой неподвижности конечности. Он сопровождается отсутствием движений в суставе.
В результате иссечения свищей, уплотнения окружающих тканей может развиться суставная контрактура – снижение его подвижности.
Патологические переломы, ложные суставы, анкилозы, контрактуры приводят к деформации конечности, невозможности ходить или работать руками.
Может возникнуть аррозивное кровотечение, сопровождающееся постоянной кровопотерей и образованием внутритканевой гематомы. Нагноение окружающих мягких тканей приводит к развитию разлитого гнойного воспаления – флегмоны. Это опасное осложнение в некоторых случаях требует ампутации конечности.
При хроническом остеомиелите значительно страдают проходящие возле кости сосуды и нервы. Ухудшается кровоснабжение конечной (дистальной) части ноги или руки, ткани отекают, испытывают нехватку кислорода. Появляются длительные боли в конечности, возможно онемение и чувство покалывания кожи. Раздражение гнойным отделяемым из свища приводит к развитию дерматита и экземы.
В некоторых случаях на фоне остеомиелита развивается злокачественная опухоль кости – остеосаркома, которая имеет высокую степень злокачественности и быстро растет.
При длительном течении остеомиелита нарушаются процессы обмена веществ в организме. Напряжение компенсаторных механизмов приводят к усилению выработки белка, необходимого для заживления костной ткани. Одновременно могут появляться патологические белковые образования, откладывающиеся в почках и других органах.
Патогенные микроорганизмы из гнойного очага по кровеносным сосудам могут попасть в любой орган, вызвав его воспаление. Одним из частых общих осложнений является пневмония. Поражается также наружная сердечная сумка – перикард. Нередко возникает заражение крови – сепсис.
Профилактика
Если пациент имеет факторы риска остеомиелита, он должен о них знать. Необходимо принимать все меры по предупреждению различных инфекций, избегать порезов, царапин, вовремя обрабатывать повреждения кожи. Людям с диабетом необходимо постоянно следить за состоянием ступней, чтобы не допустить появления кожных язв.
Следует вовремя лечить кариес зубов, хронический тонзиллит, холецистит, пиелонефрит. Чтобы повысить неспецифическую защиту организма, необходимо следить за питанием и физической активностью, вести здоровый образ жизни.
Остеомиелит – воспалительный процесс в костном мозге, распространяющийся на окружающее костное вещество. Он может иметь острое или хроническое течение и проявляется болями в кости, лихорадкой, интоксикацией, образованием полостей и свищей с гнойным отделяемым. Лечение включает операцию и массивную антибактериальную терапию.
Лечение остеомиелита
Необходимо как можно раньше начать антибактериальную, дезинтоксикационную, симптоматическую терапию, назначить прием витаминов, иммуномодуляторов, физиотерапевтические процедуры, соблюдение специальной диеты.
Хронический остеомиелит, не поддающийся консервативному лечению, требует оперативного вмешательства путем трепанации поврежденной кости, удаления секвестров, расширения, промывания диафиза и установки проточного дренажа для выполнения орошения кости антибиотиками в постоперационный период.
Пациента в обязательном порядке помещают в стационар, конечность иммобилизуют. В домашних условиях необходимо уложить человека в горизонтальное положение, обеспечить покой и вызвать скорую помощь.
Самостоятельно принимать антибиотики противопоказано, так как неправильная дозировка лекарственных средств приводит к выработке устойчивости бактериальной микрофлоры к определенной группе препаратов, вызывает нечеткое проявление симптомов, что значительно затрудняет диагностику.
Для снятия острого воспаления применяют антибиотики группы пенициллинов, цефалоспоринов. Уменьшить болевой синдром помогают нестероидные противовоспалительные средства (Нурофен, Диклофенак, Мелоксикам). Одновременно нужно лечить первичное заболевание у профильных специалистов.
Физиотерапия
Дополнительные способы лечения остеомиелита назначают с 7–14 дня после проведения операции. К наиболее эффективным процедурам относится:
- электрофорез;
- УВЧ;
- гипербарическая оксигенация;
- лечебная гимнастика;
- УФ-облучение.
Прогноз остеомиелита костей бедра, голени и стопы зависит от степени тяжести патологии, возраста пациента, вирулентности возбудителя инфекции, своевременно проведенного лечения. Наиболее высокий риск развития осложнений у больных, страдающих хронической формой заболевания, а самый благоприятный — при первичном остром воспалении.
Остеомиелит – это процесс инфекционного прогрессирования, который проникает внутрь кости, и вызывает воспаление. Многие думают, что при этом поражается только кость, однако, страдает так же и костный мозг в целом. Различают как острый остеомиелит, так и хроническую его форму. Существует определенная статистика, в которой указывается, что после травм и операций остеомиелит появляется только в 7% всех заболеваний, которые связаны с опорно-двигательными органами.
Картина заболевания непосредственно зависит от вида и формы остеомиелита, которая и показывает дальнейший ход лечения этого заболевания.
Поскольку классификация остеомиелита очень широка, выделяют несколько сфер, за которыми подразделяют заболевание. Так, прежде всего, распространен специфический и неспецифический остеомиелит. Первый вид характеризуется тем, что возникает он при таких заболеваниях как туберкулез в костях или суставах, сифилисе и других инфекционных заболеваниях. Второй – связан с тем, что заболевание прогрессирует вследствие деятельности бактерий, таких как стафилококк, кишечная палочка, стрептококк.
От того, каким именно способом бактерии приникают в кость, различают гематогенный остеомиелит и экзогенный. На начальных этапах прогрессирования различаются они только по способу происхождения, а далее протекает развитие остеомиелита этих форма идентично.
Когда у ребенка появляется боль в колене родители чаще всего думают об ушибе. Однако и у детей не так уж редко встречается такое серьезное заболевание как артрит. Многие считают, что болеют им только бабушки и дедушки, однако это заблуждение. Воспалением сустава могут страдать как молодые люди, так и дети.
Артрит коленного сустава у детей имеет ряд своих особенностей, в связи с чем диагностика его у детей затруднена. Во-первых, возникнуть он может даже в грудном возрасте. Маленькие дети не могут четко дифференцировать боль, сформулировать и предъявить конкретные жалобы.
Суставы младенца к моменту рождения полностью сформированы, однако костно-мышечная система имеет ряд своих возрастных особенностей, что влияет на возникновение и течение артрита у детей. Кости детей имеют более толстую, по сравнению со взрослыми надкостницу, хорошо кровоснабжаются, хрящи более мягкие, обмен веществ в костях и хрящевой ткани более интенсивный, иннервация несовершенна. На протяжении всего периода роста, у детей происходит такой же интенсивный рост костей, хрящ минерализируется и происходит укрепление связок.
Коленный артрит у детей – это болезнь воспалительного характера, поражающая один из самых крупных суставов – коленный. Болезнь делится на первичное – самостоятельно возникшее воспаление, так и вторичное – сопровождающие какое либо заболевание. По другому, недуг называют еще гонитом.
Причин этого заболевания большое разнообразие. В зависимости от этого выделяют:
- Ревматический артрит
- реактивный (возникший после инфекционной болезни)
- ювенильный ревматоидный артрит
- инфекционный (септический, бактериальный, гнойный)
Инфекционные агенты, проникая из внешней среды или хронического очага внутри организма, способны поражать любые ткани. В костях формируются гнойные расплавления с образованием секвестров – новых измененных фрагментов, обусловленных работой остеокластов. Эти клетки пытаются противостоять микробной агрессии, восстанавливая костные структуры.
В стандарт лечебных мероприятий входит консервативная помощь больному, хирургические способы воздействия на бактериальный процесс. Острое воспаление подразумевает небольшое вмешательство, ограничиваемое локальной трепанацией и налаживанием оттока гнойного содержимого. Протокол операции при хроническом остеомиелите может включать разные методики, вплоть до частичной резекции кости и наложения аппарата Илизарова.
Основные симптомы
Болезнь встречается у детей и взрослых — с самого рождения и до поздней старости. Основная причина остеомиелита – бактерии, которые проникают в костную ткань контактным или гематогенным путем. Среди микроорганизмов этиологическую основу составляют:
- стафилококки, особенно золотистый;
- стрептококки;
- синегнойная палочка;
- спорообразующие бактерии;
- клебсиеллы, легионеллы и более редкие инфекционные агенты.
Более 90% всех остеомиелитов вызывается стафилококками и стрептококками. После проведения оперативных вмешательств на костной ткани по замене протеза при отсутствии надлежащей антисептики в рану попадают условно-патогенные микроорганизмы. Это усложняет выявление этиологического фактора, влияет на выбор антибиотика, так как подобная флора крайне малочувствительна.
Если до появления лечение гематогенного остеомиелита стопы было в основном оперативным и у детей сводилось к разрезам до кости, а у взрослых — к резекциям, то с применением терапии антибиотиками совершенно изменилось течение остеомиелитического процесса и надобность в оперативных вмешательствах почти отпала.
При раннем применении, в первые 2-3 дня, и правильном подборе антибиотиков быстро устанавливается нормальная температура и прекращаются боли. На рентгенограммах либо вообще не обнаруживаются патологические изменения, либо они ограничиваются ничтожными деструктивными очагами и тонкими периостальными наслоениями.
Некрозов и секвестров не бывает. При более позднем применении антибиотиков процесс также удается купировать, но деструктивные очаги в костях оказываются более выраженными, появляются некрозы и даже секвестры, которые при их небольших размерах в большинстве случаев бесследно рассасываются и замещаются новой костной тканью. В общем течение настолько благоприятно, что обычно болезнь заканчивается полным выздоровлением.
При старых хронических, периодически обостряющихся остеомиелитах стопы, если антибиотическая терапия не приносит успеха, приходится прибегать к и экскохлеации пораженного участка кости. При наличии свища рекомендуется перед введение в него раствора метиленовой синьки. Последняя окрашивает свищевой ход и отчасти гнойно-некротический очаг, что облегчает подход к очагу и более радикальное удаление его.
Доступ к очагу отнюдь не должен обязательно проходить через свищ, особенно если он находится на подошве, так как рубцы на опорной поверхности стопы нежелательны. Остающиеся после выскабливания небольшие полости не нуждаются в пломбировке, значительные же размеры полостей пломбируются либо ауто-, либо гомотрансплантатами.
Гнойный процесс, развивающийся в костном мозге – тяжелое заболевание, которое сложно диагностировать в начальном периоде. Воспаление костного мозга опасно для жизни, требует безотлагательной помощи и длительного лечения.
Есть два основных способа лечения остеомиелита – это консервативный и хирургический. Большая часть пациентов обходится без операции. Вовремя начатое лечение, после того как появились первые симптомы, может длиться от шести месяцев до двух лет без операции. Частота рецидивов и осложнения возникает у 14% пациентов.
Причины развития воспалений
Возбудитель может проникнуть внутренним (эндогенным) путем по кровеносным сосудам. Это гематогенный вид передачи инфекции, чаще он встречается у детей и подростков. При экзогенном пути внедрение микроорганизмов происходит из внешней среды, например, во время открытого перелома. Контактный вид развивается в результате инфицирования кости от воспаленных мягких тканей.


Асептическое течение остеомиелита позвоночника наблюдается при закрытых переломах, хирургических операциях.Основным возбудителем гнойного процесса является стафилококк золотистый, иногда кишечная палочка, синегнойная или стрептококк. Причины воспалительного заболевания костей позвоночника могут быть следующие:
- наличие в организме инфекционных очагов – фурункулы, ангина, аденоиды;
- открытые переломы, раны, язвы, проникающие ранения;
- склонность организма к аллергическим реакциям;
- снижение общего иммунитета;
- недостаток питания, физическое истощение;
- почечная и сердечная недостаточность, сахарный диабет;
- неконтролируемый прием стероидов или психотропных препаратов.
Существуют и другие причины, например, использование необработанных инъекционных игл, медицинские катетеры тоже могут служить проводником инфекции. К группе риска относятся пожилые люди, а также лица, имеющие хронические заболевания.
sustaw.top
признаки, причины, лечение — Онлайн-диагностика
Медучреждения, в которые можно обратитьсяОбщее описание
Остеомиелит пяточного бугра (пяточной кости) — это гнойное инфекционное воспаление пяточной кости, поражающее все элементы кости — костный мозг, собственно костную ткань и покровную ткань кости — надкостницу.
В отличие от остеомиелита длинных костей (бедра, голени), которые, как правило, изначально первично острые, и после перенесенного острого остеомиелита развивается хронический свищевой остеомиелит, то остеомиелит пяточного бугра крайне редко бывает острым с бурной клинической картиной острого гнойного воспаления. Более того, остеомиелит пяточного бугра — заболевание вторичное, возникающее на фоне уже существующих в этой области гнойно-воспалительных процессов (диабетических язв, воспаления, возникшего в результате травм пяточной области).
Остеомиелит любой кости всегда вызывается проникновением патогенных микроорганизмов различными путями. Крайне редко остеомиелит не имеет инфекционной природы и воспаление кости протекает на фоне активации иммунной системы.
Причинами, способствующими возникновению остеомиелита пяточной кости, являются:
Симптомы остеомиелита пяточного бугра
При наиболее часто встречающейся первично-хронической форме остеомиелита пяточного бугра заболевание течет медленно. В области пяточного бугра появляется язва на коже, которая со временем увеличивается, углубляется.
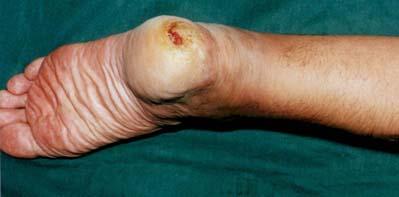 |
| Язва в области пяточного бугра |
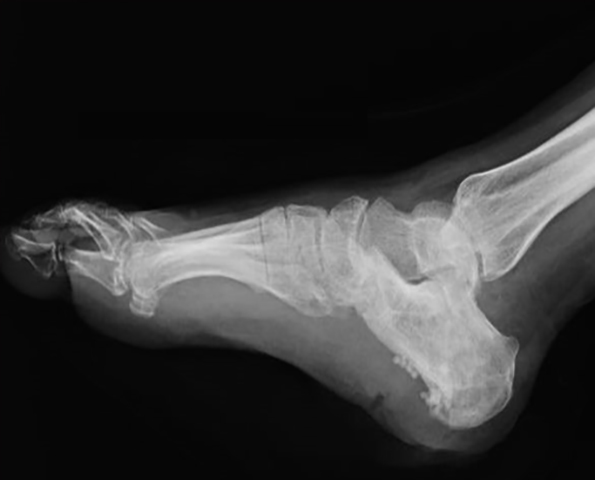
В дне язвы становится видна собственно пяточная кость, которая за счет длительно текущего воспаления начинает разрушаться, и костные секвестры отходят через образовавшуюся язву.
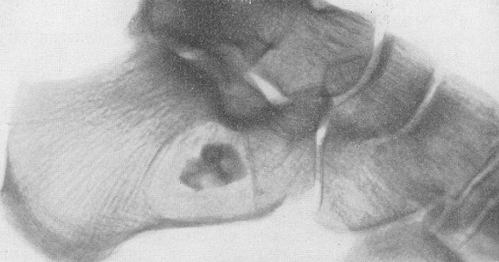 |
| Секвестр пяточной кости на рентгенограмме |
Пациента беспокоят боли в области пяточного бугра, хотя следует отметить, что при наличии сопутствующего сахарного диабета или заболевания периферических нервов, боли могут быть незначительными. Но вне зависимости от болевого синдрома характерным признаком заболевания является потеря опорной функции нижней конечности — пациент начинает прихрамывать, пользоваться вспомогательными опорными приспособлениями.
Диагностика остеомиелита пяточного бугра
- консультация хирурга;
- консультация травматолога;
- компьютерная томография пяточной кости — «золотой» стандарт диагностики;
- лабораторные исследования по показаниям (общий анализ крови, общий анализ мочи, биохимическое исследование крови).
Лечение остеомиелита пяточного бугра
Лечение остеомиелита пяточной кости комплексное, сложное. Большое значение в комплексном лечении остеомиелита пяточного бугра имеет коррекция фонового заболевания, в первую очередь, сахарного диабета.
Применяются различные виды иммобилизации конечности, массивная антибиотикотерапия, оперативное лечение — экономное удаление разрушенных за счет воспаления участков пяточного бугра, хирургическая профилактика распространения инфекции.
Заболеваемость (на 100 000 человек)
| Мужчины | ||||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 0.1 | 1 | 4 | 10 | 10 | 15 | 15 | 0.1 | 1 | 4 | 10 | 10 | 15 | 15 |
Что нужно пройти при подозрении на заболевание
Посев крови на стерильность
Наличие бактерий в крови (бактериемии) может свидетельствовать об остеомиелите.
Биохимический анализ крови
При остемиелите возможно превышение верхней границы нормы щелочной фосфотазы в крови менее чем в 5 раз.
Иммунологические исследования
Для остеомиелита характерно повышение концентрации антистрептолизина-О — маркера наличия стрептококковой инфекции в организме.
Симптомы
online-diagnos.ru
Реконструктивно-пластическое хирургическое лечение хронического остеомиелита пяточной кости, осложненного коллапсом мягких тканей стопы Текст научной статьи по специальности «Клиническая медицина»
© И. А. Пахомов, 2011 УДК 616.718.72-002.2-089.843
Реконструктивно-пластическое хирургическое лечение хронического остеомиелита пяточной кости, осложненного коллапсом мягких тканей стопы
И. А. Пахомов
The reconstructive-and-plastic surgical treatment of calcaneus chronic osteomyelitis complicated by foot soft tissue collapse
I. A. Pakhomov
Федеральное государственное учреждение «Новосибирский научно-исследовательский институт травматологии и ортопедии» Министерства здравоохранения и социального развития Российской Федерации (директор — д. м. н., профессор М. А. Садовой)
Хронический остеомиелит пяточной кости составляет от 7 % до 8 % среди общего числа случаев остеомиелита костей. Встречаются особые его формы, сложные с точки зрения коррекции повреждений. Рассмотрены вопросы, касающиеся разработки и обоснования оригинального реконструктивно-пластического метода хирургического лечения, повышающие его эффективность при опасности необратимого рубцового сморщивания покровных тканей над дефектом костного вещества пяточной кости. Ключевые слова: остеомиелит, пяточная кость, лечение.
Chronic calcaneus osteomyelitis makes up 7-8 % of the all cases of bone osteomyelitis, and there are its special forms, which are difficult from correction point of view. The problems related to development and substantiation of the original reconstructive-and-plastic method of surgical treatment which increase its effectiveness in case of the risk of irreversible scarry corrugation of integumentary tissues above calcaneus bone defect are considered in the work.. Keywords: osteomyelitis, calcaneus, treatment.
Хронический остеомиелит пяточной кости составляет от 7 % до 8 % среди общего числа случаев остеомиелита костей [6, 12], и до сих пор его лечение — это трудная задача для ортопеда-травматолога. Особенности кровоснабжения пяточной кости, беззащитность вследствие отсутствия мышечного покрова, ранимость окружающих ее мягких тканей объясняют тяжесть протекания остеомиелита пяточной кости с формированием полостей, источающих гной, незаживающих ран с исходом в трофические язвы. Нередки случаи пара-травматической экземы, чередующейся с флегмонами стопы [13].
Безусловно, самыми тяжелыми для лечения случа -ями, имеющими неблагоприятный прогноз, являются те, при которых формируются дефекты костного вещества в пяточной кости, достигающие тотального и субтотального размера. В исторической ретроспективе лечение остеомиелита костей хоть и являлось комплексным (медикаментозным, консервативным и оперативным), но ключевую роль играло радикальное оперативное вмешательство, направленное на эрадикацию гнойного процесса в области пяточной кости путем хирургической санации гнойного очага, которое предусматривало экскохлеацию полости [4, 9] с последующей ультразвуковой обработкой гнойных полостей и промывным дренированием [25]. Весьма значимым этапом лечения стало замещение дефекта пяточной кости собственными тканями или искусственными материалами [3, 7] с закрытием
трофических язв полнослойными и расщепленными местными и свободными васкуляризируемыми лоскутами [24, 18].
Однако в редких случаях, когда имели место разрушения формообразующей функции пяточной кости, наличие фонового сахарного диабета и (или) снижения периферического кровотока, что требовало новых подходов в лечении таких пациентов, были предложены операции парциальной [17] и тотальной калканеоэк-томии [15, 25], эффективность которых возросла при использовании «рассекающего» пяточного доступа [16]. Успех лечения считался достигнутым, когда после радикального вмешательства на очаге деструкции пяточной кости гнойный процесс был полностью купирован [5]. Несомненно, в основе успехов хирургического лечения хронического остеомиелита пяточной кости были достижения в диагностике патогенной ми-кробиоты и совершенствовании антибактериальной терапии [8, 22, 23].
По мере накопления клинического материала и обобщения результатов субтотальной и тотальной кал-канеоэктомии появились признаки неоднозначности результатов лечения, несмотря на надежное купирование гнойного процесса в пяточной кости, что потребовало поисков новых эффективных методов коррекции рассматриваемой патологии, что и послужило целью нашего исследования.
Цель исследования: разработка и обоснование реконструктивно-пластического метода хирургического лечения остеомиелита пяточной кости.
МАТЕРИАЛЫ И МЕТОДЫ
В данном исследовании приведены результаты комплексного хирургического лечения 2 пациентов мужского пола, 27 и 26 лет, страдавших хроническим посттравматическим остеомиелитом, свищевой формой. У обоих пациентов отмечались явления паратравматической экземы в течение минимум 2,5 лет. Критерием для отбора была форма заболевания, характеризующаяся субтотальным дефектом пяточной кости и потенциальным необратимым коллапсом мягких тканей пяточной области. Ни в одном случае не отмечено поражения суставов и сахарного диабета. Результаты лечения прослежены в течение 5 лет (табл. 1). Пациенты были обследованы: проведены рентгенологическое обследование, МСКТ пяточных костей, анализ раневой микробиоты.
Причиной субтотального поражения мягких тканей стопы у одного из пациентов послужило ранение стопы гвоздем с последующим инфицированием S. aureus, у второго — инфекция области хирургического вмешательства после операции по поводу перелома, с инфицированием Ps. aeuroginosa.
Пациентам проведено двухэтапное лечение, включающее в рамках первого этапа хирургическую санацию гнойного очага, имплантацию цементного спейсе-ра в область дефекта пяточной кости. Вторым этапом было проведено удаление металлического спейсера и выполнена костная пластика пяточной кости комбинированными трансплантатами. Проводимое исследование было одобрено на заседании локального этического комитета, пациенты дали добровольное согласие на участие в исследовании до начала последнего.
Метод хирургического лечения. Для лечения остеомиелита пяточной кости предложен метод, направленный на одновременную эрадикацию гнойного процесса и профилактику коллапса мягких тканей пяточной кости, а также обеспечивающий профилактику коллапса и рубцового сморщивания покровных тканей и жировой подушки пяточной области. Эта обусловлено тем, что, определив объем и форму дефекта после некросекве-стрэктомии, формируют имплантат по форме и объему дефекта пяточной кости ex tempогe из костного цемента с антибиотиками на стадии его полимеризации, обрабатывают ложе, укладывают в него сформированный имплантат, устанавливают активный трубчатый дренаж после завершения стадии полимеризации цемента, ушивают послойно мягкие ткани над имплантатом, проводят в послеоперационном периоде лечебные и реабилитационные мероприятия, удаляют имплантат после купирования гнойного процесса и осуществляют костную аутопластику в спокойном периоде в условиях отсутствия явлений гнойного воспаления. На данный метод получен патент РФ (Приоритетная справка РФ № 2009120897 от 01.06.2009, решение о выдаче патента от 06.07.2010.). Предложенное оперативное вмешательство проводят в положении пациента «на животе». Производят наложение артериального резинового мягкого жгута в нижней трети голени, следуя правилам (подкладочный материал, хронометраж, и т. д.). Раствором бриллиантового зеленого прокрашивают зону поражения через функционирующие свищи. Доступ к пяточной кости осуществляют по Цинцинатти и производят хирургическую санацию
остеомиелитического очага. В результате радикального вмешательства получают выраженный дефект пяточной кости (костные структуры представлены подтаранным отделом и передним отростком) и избыток мягких тканей, формирующий полость вокруг остатка пяточной кости. Полость многократно обрабатывают раствором антисептиков, производят интраоперационный сеанс фонофоре-за с антибиотиками. Полость тампонируют салфетками с перекисью водорода. Учитывая объем и форму секвестра пяточной кости, конфигурацию линии опорной поверхности пяточной кости и предварительно оцененный по КТ объем ее дефекта, согласно методике подготавливают костный цемент с антибиотиками. Полученной цементной массе на стадии полимеризации придают форму утраченной части пяточной кости и укладывают ее на предварительно обработанное перекисью водорода и просушенное сухими салфетками ложе. По окончании полимеризации устанавливают активный трубчатый дренаж, производят послойное ушивание мягких тканей над спейсером. В послеоперационном периоде проводят перевязки, физиолечение, антибактериальную терапию согласно результатам посева раневого отделяемого на патогенную микробиоту. После заживления осуществляют гипсовую иммобилизацию в течение 6 недель. После снятия гипса пациенты начинают дозированную нагрузку на ногу, продолжают реабилитационное лечение, состоящее в массаже, ЛФК, физиолечении. Пациенты используют стельки-супинаторы, им рекомендуют лечебное плавание в бассейне. Через 1 год проводят оперативное удаление спейсера и при отсутствии противопоказаний выполняют костную аутопластику пяточной кости в благоприятных условиях купированного воспаления и сохраненного объема покровных мягких тканей опорной пяточной области.
Клинический пример. Пациент В., 33 года, и/б №1593/2005, обратился за амбулаторной помощью в Новосибирский НИИТО с признаками остеомиелита пяточной кости правой стопы посттравматического ге-неза (рис. 1). Проведенное пациенту обследование с вы-
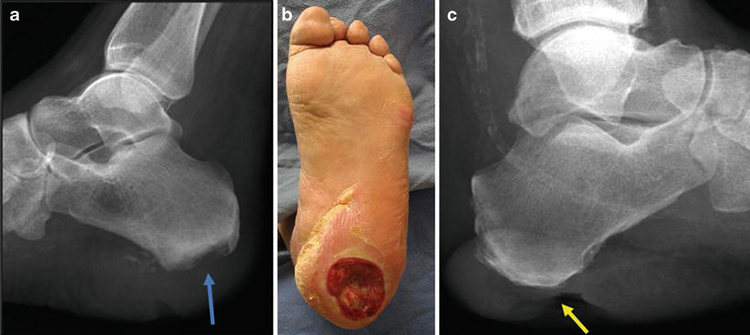
Рис. 1. Внешний вид пораженной части стопы пациента В., 33 лет. Видны выраженная паратравматическая экзема и функционирующий свищ в центре пяточной зоны
Рис. 2. Боковая (а), аксиальная (б) рентгенограммы, плантарный МСКТ-срез пяточной кости (в) пациента В., 33 лет: видны остемиелити-ческая полость и дефект костного вещества тела, фрагменты инородного тела (гвоздя)
полнением забора биоматериала и бактериологического посева выявило присутствие штамма Staphylococcus aureus с множественной антибиотикоустойчивостью. Проведенная рентгенография пяточной кости в двух проекциях позволила диагностировать остеомиелит пяточной кости (рис. 2).
На рисунке 2, в показан плантарный срез, полученный в ходе проведения МСКТ-исследования, на котором видны остеомиелитическая полость и дефект костного вещества тела пяточной кости, фрагменты инородного тела (гвоздя), секвестр в остеомиелитиче-ской полости правой стопы.
С учетом данных МСКТ и лучевой диагностики пациенту был установлен окончательный диагноз: посттравматический остеомиелит, свищевая форма, хроническая стадия; паратравматическая экзема кожных покровов. Это явилось основой для определения показаний к выполнению купирования явлений экземы и последующего хирургического лечения в объеме: хирургическая санация остеомие-литического очага, некросеквестрэктомия, пломбировка санированной полости имплантатом из костного цемента.
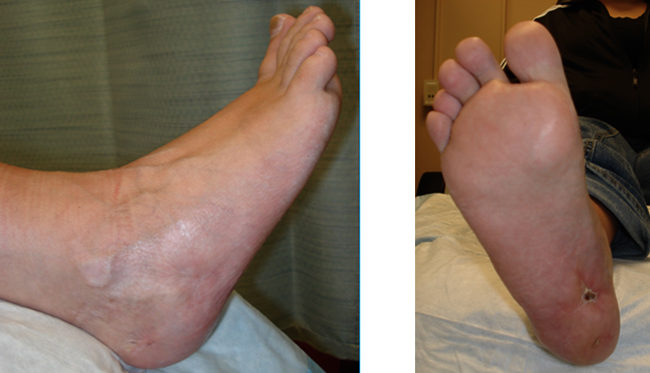
У пациента наступило заживление раны и была достигнута цель первого этапа лечения —предотвращение коллапса мягких тканей пяточной области. Через год после заживления раны пациенту был про-
Рис. 3. Контрольные послеоперационные рентгенограммы пяточной области правой стопы пациента В., 33 лет, в боковой и аксиальной проекциях. Виден цементный имплантат, замещающий дефект пяточной кости и предотвращающий необратимый коллапс мягких тканей
веден окончательный этап хирургического лечения в объеме: удаление цементного имплантата и комбинированная алло- и аутопластика дефекта пяточной кости (рис. 3).
Спустя год после завершения хирургического лечения было проведено контрольное обследование, в ходе которого выполнено рентгенологическое исследование стоп, позволившее подтвердить достигнутое купирование гнойного процесса и восстановление анатомии пяточной области стопы с полным восстановлением ее опорности, что позволило оценить результат лечения как «хороший» (рис. 4).
Рис. 4. Контрольные боковая (а) и аксиальная (б) рентгенограммы пяточной кости пациента В. 33 лет, через 1 год после костной аутопластики пяточной кости. Достигнута окончательная перестройка имплантатов
б
а
ДИСКУССИЯ
Задний отдел пяточной кости является анатомической зоной, к которой предъявляются особые требования опорности, подвижности, способности менять жесткость во время фаз шага. Планируя лечение даже такого тяжелого заболевания как остеомиелит пяточной кости, недопустимо закладывать тяжелые биомеханические нарушения, гарантирующие инвалидность. Особую актуальность это имеет при тех формах остеомиелита, которые неизбежно ведут к грубому дефекту с нарушением «контурности» пяточной кости. Таким образом, есть необходимость использования методик восстановления дефекта пяточной кости, из которых наиболее эффективна операция калканеоге-неза, предложенная Г. А. Илизаровым. Однако длительный срок госпитализации и невозможность полного восстановления формы пяточной кости и жировой подушки пяточной области являются причинами, ограничивающими ее применение.
По мере накопления клинического материала и обобщения результатов субтотальной и тотальной калканеоэктомии появились признаки неоднозначности результатов лечения. Клинические проявления ортопедических последствий калканеоэктомии оказались столь тягостны для пациента, что потребовали эффективного решения. [4]. Оказалось, что нарушается формообразующая функция пяточной кости и возникает необратимый коллапс мягких тканей пяточной области, что вызывает отсутствие опоры под таранной костью и неопорность всей стопы [10, 20]. Существующие методы лечения не способны обеспечить восстановления не только необходимого объема коллабированных мягких тканей покровной и опорной области пяточной кости, но и жировой подушки пяточной области — этого уникального анатомического образования и высокоэффективного амортизатора [10, 11]. Сложность патологии вынудила ряд исследователей предложить съемный протез пяточной кости [1, 2, 10], но в течение последних десятилетий были предложены различные реконструктивно-пластические подходы, из которых даже с помощью наиболее эффективной операции — калканеогенеза — невозможно восстановить исходную форму и функцию пяточной кости в длительные сроки [20, 14].
Причиной неудач современных методов лечения хронического остеомиелита пяточной кости является разделение лечения на 2 этапа: во-первых, купирование гнойного процесса, во-вторых, исправление ортопедических последствий на фоне коллапса и фиброза мягких тканей, укрывающих пяточную область.
Улучшение результатов лечения данной категории больных можно достигнуть путем объединения этих методов воедино: купирования гнойного процесса и сохранения формы (вместительности) мягких тканей заднего отдела стопы. Решение поставленной задачи позволяет достичь желаемого результата: лечебный эффект заключается в создании условий для эрадикации гнойного процесса и замещении утраченной формообразующей функции путем использования цементного спейсера, повторяющего форму утраченной части пяточной кости, изготовленного ех temporе. Прерывание гнойного процесса на фоне спейсера позволяет хирургу получить возможность произвести реконструктивно-пластическую операцию в благоприятный период затухшего воспаления в отдаленные сроки на фоне сохранного объема мягких тканей пяточной области и полностью восстановить форму пяточной кости, что определяет максимальную реабилитацию пациента.
Анализ существующих методов лечения позволил нам предложить собственный метод, который позволяет предотвратить коллапс и рубцовое перерождение мягких тканей пяточной области, в результате чего стала возможна полноценная костная пластика пяточной кости в условиях сохранного объема мягких тканей и отсутствия инфекционного процесса. Таким методом стало использование цементного спейсера. Естественно, использование цементного спейсера нельзя назвать новым методом лечения, поскольку спейсе-ры используются в хирургии эндопротезов длительное время, но предложенный спейсер имеет важные особенности — он опирается на сохраненные мягкие ткани, включая жировую подушку пяточной области. Таким образом, двухэтапное лечение с использованием опорного спейсера на первом этапе представляется эффективным методом лечения хронического остеомиелита пяточной кости с ее грубыми дефектами и нарушением формообразующей функции.
ВЫВОДЫ
Разработанный метод двухэтапного реконструк-тивно-пластического вмешательства позволяет эффективно устранить повреждения мягких тканей и костных структур, развившихся вследствие остеомиелита пяточной кости.
Фактором обеспечения эффективности предложенного модифицированного вмешательства является восстановление формообразующей функции и необходимого объема коллабированных мягких тканей покровной и опорной области пяточной кости.
ЛИТЕРАТУРА
1. Майко В. М. Костная пластика при ампутациях и реампутациях нижней концовки: автореф. дис… канд. мед. наук. Винница, 2001. 20 с. (укр.)
2. Протезирование и ортезирование. Протезирование при частичной ампутации стопы. URL: http://ortoped-tehnik. ru/
3. Никитин Г. Д., Агафонов И. А. Трансмиопластика полостей в пяточной кости // Повреждения и заболевания стопы: респ. сб. науч. работ. Л., 1979. Вып. IV. С 54-57.
4. Кернерман Р. П. Кожно-мышечная пластика гнойных костных полостей голени, области голеностопного сустава и предплюсны: метод. рекомендации. Новосибирск,1981. С. 15-23.
5. Сулима В. С. Костно-пластическое лечение больных на хронический остеомиэлит (экспериментально-клиническое исследование): автореф. дис… д-ра мед. наук. Киев, 2003. 36 с. (укр.)
6. Несвободная пластика осевыми мышечными лоскутами при остеомиелите стопы: (обзор лит.) / Р. М. Тихилов [и др. ] // Травматология и ортопедия России. 2009. N 2 (52) С. 136-143.
7. Фархан Махмуд Махмуд Применения гвдроксилапатитно! керамики, обогащенной ионами серебра, для пластики костных пустот (экспериментально-клиническое исследование): автореф. дис… канд. мед. наук. Харьков, 2001. 20 с.
8. Способ лечения хронического остеомиелита с дефектом кости: пат. 2097001 Рос. Федерация. .№ 94025796/14; заявл. 07. 12. 94; опубл. 27. 11. 97 (по данным на 07. 09. 2007 прекратил действие).
9. Черкес-Заде Д. И., Каменев Ю. Ф. Хирургия стопы. Изд. 2-е. М. : Медицина, 2002. С. 181-182.
10. Шаповалов С. Г. Экспандерная дермотензия в системе реабилитации пациентов, перенесших ожоги // Медико-биол. и соц.-псих. проблемы безопасности в чрезвычайных ситуациях. 2010. № 4, ч. 1. С. 24-26.
11. Новые технологии восстановительного лечения больных с остеомиелитом пяточной кости / Юркевич В. В. [и др. ] // Успехи современного естествознания. 2004. № 2. С. 35.
12. Antoniou D, Conner AN. Osteomyelitis of the calcaneus and talus // J. Bone Jt. Surg. 1974. Vol. 56-A, No 2. P. 338-345.
13. Bhattacharyya A., Das R. Gaenslen’s split heel approach for the treatment of chronic osteomyelitis of the calcaneus: a series of three cases // The Foot and Ankle Online Journal. 2010. Vol. 3, No 11. P. 3.
14. Calcaneogenesis / M. R. Brinker [et al. ] // J. Bone Jt. Surg. 2009. Vol. 91-B, No. 5, P. 662-665.
15. Crandall R. C., Wagner F. W. Jr. Partial and total calcanectomy. A review of thirty-one сonsecutive cases over a ten-year period // J. Bone Jt. Surg. 1981. Vol. 63-A. P. 152-155.
16. Gaenslen F. J. Split-heel approach in osteomyelitis of os calcis // J. Bone Jt. Surg. 1931. Vol. 13-A. P. 759-772.
17. Horwitz T. Partial resection of the os calcis and primary closure in the treatment of resistant large ulcers of the heel with or without osteomyelitis of the os calcis // Clin. Orthop. 1972. Vol. 84. P. 149-153.
18. Isenberg J. S., Costigan W. M., Thordarson D. B. Subtotal calcanectomy for osteomyelitis of the os calcis: a reasonable alternative to free tissue transfer // Ann. Plast. Surg. 1995. Vol. 35. P. 660-663.
19. Ilizarov G. A. Transosseus Osteosynthesis. Berlin; Heidelberg: Springer-Verlag, 1992. P. 626-629.
20. Jahss M. H. Disorders of the foot and ankle: medical and surgical management. Philadelphia: Saunders, 1991. 2nd ed. P. 2326-2353.
21. Calcaneal osteomyelitis: an analysis of aetiology and pathogenic organisms / R. T. Laughlin [et al. ] // Foot Ankle Surg. 1999. Vol. 5, No 3, P. 171177.
22. Carek P. J., Dickerson L. M., Sack J. L. Diagnosis and management of osteomyelitis // Am. Fam. Physician. 2001. Vol. 63, No 12. P. 2413-2420.
23. Experimental evaluation of the antibiotic carrying capacity of a muscle flap into a fibrotic cavity / R. C. Russell // Plast. Reconstr. Surg. 1988. Vol. 81, No 2. P. 162-170.
24. WolI T. S., Beals R. K. Partial calcanectomy for the treatment of osteomyelitis of the calcaneus // Foot Ankle. 1991. Vol. 12. P. 31-34.
Рукопись поступила 21. 02. 11. Сведения об авторе:
Пахомов Игорь Анатольевич — Новосибирский научно-исследовательский институт травматологии и ортопедии Федерального агентства по высокотехнологичной медицинской помощи, ст. н. с., руководитель функциональной группы подиатрии при отделении эндопротезиро-вания и эндоскопической хирургии суставов, к. м. н., e-mail: IPahomov@niito. ru.
cyberleninka.ru
Хронический остеомиелит костей нижних конечностей
Остеомиелит – это гнойно-некротическое воспаление кости, костного мозга, окружающих мягких тканей. Патологию вызывают гноеродные бактерии, чаще всего возбудителем является золотистый стафилококк, гемолитический стрептококк, кишечная, синегнойная палочка, при контактном типе заболевания в очаге бактериемии высевается смешанная флора. Наиболее распространен остеомиелит бедра, большеберцовой кости, а также встречается множественное поражение опорно-двигательного аппарата, приводящее к склерозированию тканей и необратимой деформации скелета.
Причины и факторы риска


Недуг развивается при непосредственном попадании гноеродных микроорганизмов в кости нижних конечностей. Инфекция распространяется гематогенным, контактным путем, возникает после перенесенных оперативных вмешательств, получения открытых переломов, огнестрельных ранений, глубокого нагноения окружающих мягких волокон.
Причиной гнойного поражения костей может послужить туберкулез, бруцеллез, сифилис, разрыв, сдавливание периферических кровеносных сосудов, термические ожоги, обморожения, перенесенный грипп, вирусные заболевания. Патология встречается у новорожденных младенцев вследствие внутриутробного заражения бактериальной инфекцией от больной матери.
Факторы риска появления острого и хронического остеомиелита бедренной кости:
- длительное голодание, соблюдение строгой диеты;
- кахексия;
- ослабленный иммунитет;
- наличие хронических источников инфекции в организме: кариес, тонзиллит, панариций, абсцесс;
- сахарный диабет;
- частые стрессы, переутомление;
- склонность к аллергическим реакциям.
При эндогенном пути распространения инфекции бактерии проникают в костные структуры вместе с током крови из очагов бактериемии, при экзогенном – внедряются извне через открытые раны, после проведения остеосинтеза, эндопротезирования.
Классификация
По характеру течения разделяют острый, хронический и атипичный остеомиелит. С учетом пути инфицирования – эндогенный и экзогенный. В зависимости от вида возбудителя заболевание делят на специфическое и неспецифическое.
В первом случае причиной воспаления является золотистый стафилококк, стрептококк, кишечная палочка, протеи, реже – простейшие грибки и смешанная флора. Неспецифический остеомиелит развивается при наличии в организме палочки Коха, бледных спирохет, бруцелл и т. п.
Классификация остеомиелита в зависимости от тяжести течения:
- Легкая форма (местный) – симптомы выражены умеренно.
- Тяжелая (септико-пиемический) развивается стремительно, проявляется остро.
- Адинамическая форма (токсический) отличается молниеносным течением, признаки токсикоза возникают уже через сутки.
По распространенности патологического процесса различают моноосалльный и полиосалльный остеомиелит.
Классификация патологии по фазам клинического течения:
- активная характеризуется образованием свища;
- фаза обострения – присутствуют признаки местного и общего воспаления;
- фаза стойкой ремиссии – нет свищей, симптомов воспалительного процесса.
На ранних этапах патология имеет различные проявления, клиническая картина зависит от способа заражения костей и мягких тканей, на более поздних стадиях недуг протекает одинаково.
Хронический остеомиелит кости


У большинства пациентов заболевание выявляют в острой форме, оно заканчивается полным выздоровлением, если было вовремя проведено лечение.
При осложненном характере патология становится рецидивирующей (в 30% случаев), течение болезни характеризуется периодами ремиссий и обострений. Сроки перехода колеблются от 4 недель до 2 месяцев.
При инфицировании костной ткани организм начинает усиленно вырабатывать иммунные комплексы, лейкоциты скапливаются у основного очага, выделяют литические ферменты для разрушения стенок бактерий, но вместе с этим происходит растворение костной структуры. Поврежденные ткани гноятся, некротические массы попадают в костный мозг, кровеносные сосуды. Больного беспокоят ноющие боли в ноге, появление единичных или множественных незакрывающихся свищей на коже.
Через месяц образуется секвестр – полость из отмерших фрагментов внутри здоровой кости, заключенная в покровные ткани. Таким образом, формируется хронический гнойный очаг, который при создании благоприятных условий рецидивирует. Латентное течение может наблюдаться от нескольких недель до нескольких лет. Перед обострением свищевые отверстия закрываются, снова нарастают интенсивные боли, воспаление, гипертермия.
Отсутствие острого воспаления на начальном этапе встречается при атипичных видах остеомиелита: склерозирующем, альбуминозном, антибиотическом, абсцессе Броди или при выраженном иммунодефиците.
Острый остеомиелит
Признаки острого остеомиелита нарастают постепенно. Заболеванию предшествует простуда, механическая травма конечности, перелом или хирургическое вмешательство. Первые изменения на рентгенографических снимках обнаруживаются только спустя 2–3 недели после инфицирования костей нижних конечностей и окружающих мягких тканей. По результатам диагностического исследования выявляется отслойка надкостницы, разрежение и деминерализация тканей.
Степень проявления клинических симптомов зависит от пути проникновения инфекции, вирулентности возбудителя, распространенности воспалительного процесса, возраста человека и состояния его иммунной системы.
Гематогенный
При остром гематогенном остеомиелите очаг бактериемии локализуется в метафизе, эпифизарной области трубчатых костей бедра и оттуда распространяется по всей костной ткани. Такая форма заболевания встречается наиболее часто, по данным медицинской статистики, в 70–80% диагностируется у маленьких детей.
У ребенка до 1 года наблюдается деструкция зон роста, патологический процесс чаще всего прогрессирует в дистальных отделах бедренной, проксимальных большеберцовой, костях стопы и таза. Первичной причиной может послужить заражение кожи, откуда бактерии попадают в кровь и разносятся по организму.
Посттравматический


Такая форма остеомиелита развивается после получения открытых и оскольчатых механических травм конечности. В рану проникают болезнетворные микроорганизмы из-за сильного загрязнения, неудовлетворительной антисептической обработки, в группе риска находятся пациенты с ослабленным иммунитетом, страдающие хроническими заболеваниями, получившие травму с раздроблением кости, повреждением мышц, связок, кровеносных сосудов и нервных окончаний.
Посттравматический остеомиелит большеберцовой кости протекает в рецидивирующей форме. Когда воспалительный процесс распространяется на костные структуры, у пациента нарастают симптомы интоксикации, беспокоит лихорадка, слабость. Однако зона воспаления в большинстве случаев ограничивается областью перелома и редко распространяется на дальние отделы костей.
Огнестрельный
После получения ранения в области повреждения формируется гнойно-некротический очаг, края тканей гиперемированы, отечные, покрыты серым налетом, гнойного экссудата может не быть.
Размножению гнилостной микрофлоры способствует сильное загрязнение раны землей, образование некротизированных карманов. Постепенно патологический процесс затрагивает надкостницу, трубчатые кости и мозговое вещество, формируя очаги хронической инфекции.
В случае перелома после огнестрельного ранения в ране вокруг костных осколков, инородных тел скапливаются некротические массы, мозговой канал не повреждается. Это происходит на фоне стремительного гнилостного распада, выраженного отека ноги, высокой температуры, сильной боли.
Послеоперационный
Симптомы хронического послеоперационного остеомиелита костей голени, коленных суставов, ТБС могут диагностироваться после проведенного ранее хирургического вмешательства. Провоцирует развитие патологического воспаления нарушение правил асептики, плохая обработка раневой поверхности, установка аппарата Илизарова, эндопротезирование.
Нагноение локализуется в области, где выполнялась операция, по ходу металлических спиц, штифтов, пластин, болтов. Формируется абсцесс, после вскрытия которого остается свищевое отверстие, обеспечивающее отток гноя. Перфорация нарыва приводит к улучшению общего самочувствия больного, уменьшению отечности, но свищи самостоятельно не закрываются.
Контактный


Такой остеомиелит протекает в острой форме, первичным инфекционным очагом служат мягкие ткани, трофические язвы, пролежни и т. п. Гнойный процесс довольно долго наблюдается в подкожной клетчатке, мышцах, при поражении костей нарастает отек, гиперемия дермы, нарушается общее состояние больного, образуются свищи, беспокоят сильные боли в ноге.
Контактный остеомиелит чаще всего затрагивает пальцы стоп, нижние конечности, фаланги находятся в неестественном положении, их подвижность ограничена из-за болевого синдрома и мышечного спазма.
Заболевание может поражать поверхностные слои скелета, имеет четкую локализацию, генерализованная инфекция встречается в единичных случаях.
Симптомы
Местная форма гематогенного остеомиелита характеризуется повышением температуры тела до 39°, состояние больного средней тяжести, признаки общей интоксикации выражены умеренно. Под мягкими тканями прощупывается поднадкостичный абсцесс, кожа сверху красная, горячая на ощупь. Со временем гнойник вскрывается, образуя свищевые ходы, межмышечную флегмону.
При септической форме гематогенного остеомиелита температура сразу поднимается до очень высоких отметок, тошнота, рвота, понос, общая слабость появляются с первых дней болезни. Развивается острый болевой синдром, конечность находится в неестественном положении, движения резко ограничены.
Быстро нарастает отек, который распространяется на другие отделы ноги, кожа гиперемирована, горячая на ощупь. Если поднадкостичный абсцесс вскрывается и гнойное отделяемое истекает в мягкие ткани, нередко развивается реактивный артрит близлежащих суставов. Довольно часто патология сопровождается атипичными переломами, вывихами. У детей в дальнейшем может происходить деформация костей, нарушение роста конечности.
Токсическая форма остеомиелита прогрессирует молниеносно, интоксикация организма проявляется в первые сутки. Отмечаются признаки тяжелого токсикоза: обморок, потеря сознания, судороги, менингеальные симптомы, гипотермия. Местное гнойное воспаление образоваться не успевает, больной погибает в течение нескольких дней из-за осложнений со стороны внутренних органов.
Остеомиелит бедра
При гнойном воспалении костей бедра в патологический процесс вовлекается тазобедренный сустав: конечность отекает, человеку больно ходить, совершать любые движения. Дискомфортные ощущения локализуются по всей передней и внутренней поверхности бедренной, ягодичной области.
Прием обезболивающих препаратов не дает результата, постоянно держится повышенная температура от 37,5 до 39,5° в зависимости от формы недуга.
Если остеомиелит костей тазобедренного сустава протекает в запущенной стадии, формируются единичные или множественные свищи в паховой области живота, на ягодицах. После вскрытия абсцессов состояние пациента улучшается.
Костей голени


Остеомиелит голени – это гнойное воспаление большеберцовой и малоберцовой кости. В 80% патология поражает один из отделов, а затем распространяется на всю поверхностей скелета голени, коленный сустав и голеностоп.
Больной не может опираться на поврежденную конечность: любые движения вызывают сильную боль, заставляют принимать специфические позы. По мере формирования поднадкостичного абсцесса на ноге становятся видны участки уплотнения, покраснения кожи, одновременно нарастают симптомы общей интоксикации организма.
Если лечение остеомиелита не было проведено на ранней стадии, гнойник вскрывается, а его содержимое выходит наружу через свищевые ходы.
Заболевание переходит в хроническую стадию, периодически случаются рецидивы с развитием острых симптомов.
Бедренной кости
Остеомиелит бедренных костей чаще всего диагностируется у детей дошкольного возраста и подростков 10–15 лет, протекает в острой форме и составляет около 10% всех форм болезни. Болевые ощущения распространяются на коленный сустав, наблюдается развитие реактивного артрита. Нередко случаются дистензионные вывихи из-за растяжения синовиальной капсулы и скопления большого количества серозной жидкости.
Патологические процессы развиваются очень стремительно, через 1–2 месяца могут наблюдаться необратимые деструктивные изменения в плотных тканях, атипичные переломы.
Большеберцовой кости
При остеомиелите костей берцовых гнойное воспаление распространяется на голеностопный сустав. Конечность в области икр сильно отекает, краснеет, попытка опереться или совершить вращательные движения вызывают нестерпимую боль. Свищи могут открываться гораздо ниже основного очага, после перфорации абсцессов припухлость уменьшается, общее состояние больного становится удовлетворительным.
Коленного сустава
Остеомиелит колена вызывает образование сильного отека в синовиальном соединении, развитие признаков инфекционного артрита со скоплением серозного или гнойного экссудата. Подвижность в суставе ограничена, кожа сверху блестящая, гладкая, горячая на ощупь, красного или синюшного оттенка с выраженным сосудистым рисунком.
При хроническом течении могут поражаться большеберцовые кости, появляться свищи в области колена, выше и ниже очага инфекции. Вместе с гнойными массами выходят секвестры, скопившаяся синовиальная жидкость.
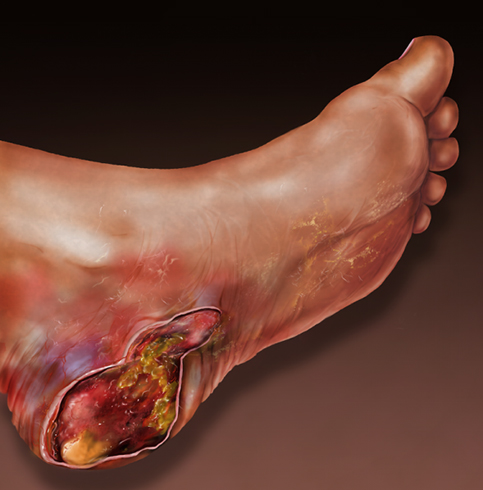
Пяточной кости


Остеомиелит пятки чаще всего протекает в хронической форме и может не иметь первичных острых симптомов. Причиной патологии служат диабетические язвы стоп, тромбофлебит, атеросклеротическое повреждение сосудов, механические травмы, алкогольная интоксикация.
Проявляется остеомиелит кости и мягких тканей пяточной области образованием глубокой эрозии, постепенно превращающейся в язву. На ее дне видна надкостница, после воспаления которой начинают скапливаться гнойные массы, способные поразить более глубокие слои костных тканей, диафиз.
Выраженных болей может не быть, особенно у пациентов с сахарным диабетом, облитерирующими заболеваниями нижних конечностей, страдающих снижением чувствительности ног, нарушением проходимости сосудов. Поэтому очаг патологии замечают, только когда он начинает гноиться, на стопе, голени формируются свищи, воспаляются голеностопные и более мелкие суставы.
Остеомиелит плюсневой кости
Воспалительный процесс локализуется с подошвенной стороны стопы, у основания пальцев. Патология диагностируется при сахарном диабете и сосудистых заболеваниях нижних конечностей.
Первичные гнойные язвы мягких тканей способствуют проникновению инфекции в костные структуры, развитию остеомиелита.
Стопа сильно отекает, большой палец принимает вид «сосиски», краснеет, на коже формируются множественные свищи, из которых выделяются зловонные массы.
Методы диагностики
Установить правильный диагноз бывает сложно, особенно при септической и адинамической форме заболевания. Нередко пациентов лечат от ревматизма, пневмонии, артритов, неврологических расстройств.
При осмотре больного врач проводит пальпацию пораженной конечности, отмечает усиление болей, мышечные контрактуры при попытке совершить какие-либо движения. Важное значение имеет рентгенография. На начальных стадиях остеомиелита (14–21 день) снимки фиксируют утолщение и деформацию мягких тканей, позже выявляются абсцессы, межмышечные флегмоны, полости в костях, окруженные склерозированными структурами, сужение мозгового канала.
Рентген не всегда позволяет получить достоверную клиническую картину заболевания, поэтому дополнительно проводят компьютерную томографию. Данный метод диагностики помогает выявить и оценить степень распространенности воспаления, определить наличие и локализацию секвестров.
Для распознавания возбудителя инфекционного процесса делают бактериологический посев гнойного отделяемого. По результатам анализа подбирают наиболее эффективные антибиотики, к которым чувствительны болезнетворные микроорганизмы.
Лечение остеомиелита


Необходимо как можно раньше начать антибактериальную, дезинтоксикационную, симптоматическую терапию, назначить прием витаминов, иммуномодуляторов, физиотерапевтические процедуры, соблюдение специальной диеты.
Хронический остеомиелит, не поддающийся консервативному лечению, требует оперативного вмешательства путем трепанации поврежденной кости, удаления секвестров, расширения, промывания диафиза и установки проточного дренажа для выполнения орошения кости антибиотиками в постоперационный период.
Первая помощь при подозрении на остеомиелит
Пациента в обязательном порядке помещают в стационар, конечность иммобилизуют. В домашних условиях необходимо уложить человека в горизонтальное положение, обеспечить покой и вызвать скорую помощь.
Самостоятельно принимать антибиотики противопоказано, так как неправильная дозировка лекарственных средств приводит к выработке устойчивости бактериальной микрофлоры к определенной группе препаратов, вызывает нечеткое проявление симптомов, что значительно затрудняет диагностику.
Медикаментозная терапия
Для снятия острого воспаления применяют антибиотики группы пенициллинов, цефалоспоринов. Уменьшить болевой синдром помогают нестероидные противовоспалительные средства (Нурофен, Диклофенак, Мелоксикам). Одновременно нужно лечить первичное заболевание у профильных специалистов.
Антибактериальная терапия остеомиелита не всегда позволяет купировать воспалительный процесс. Добиться лучших результатов позволяет хирургическое дренирование абсцессов: следует удалить отмершие части кости, секвестры, свищи, ввести антибиотики непосредственно в мозговой канал.
Физиотерапия


Дополнительные способы лечения остеомиелита назначают с 7–14 дня после проведения операции. К наиболее эффективным процедурам относится:
- электрофорез;
- УВЧ;
- гипербарическая оксигенация;
- лечебная гимнастика;
- УФ-облучение.
Прогноз остеомиелита костей бедра, голени и стопы зависит от степени тяжести патологии, возраста пациента, вирулентности возбудителя инфекции, своевременно проведенного лечения. Наиболее высокий риск развития осложнений у больных, страдающих хронической формой заболевания, а самый благоприятный — при первичном остром воспалении. Запущенный остеомиелит может стать причиной сепсиса, почечной недостаточности, приводит к инвалидности, поражению сердечно-сосудистой системы, деформации и нарушению роста конечности, летальному исходу.
noginashi.ru
Остеомиелит пяточной кости лечение народными средствами. Все методы могут иметь противопоказания
Заболевание при котором поражается не только кость, но и мозг внутри нее носит название остеомиелита. Вариантов этого заболевания много и каждый имеет свои характерные клинические проявления.
Но перед тем, как использовать методы народной медицины в лечении столь грозного заболевания как остеомиелит, необходимо проконсультироваться с врачом. Самостоятельно методики не могут дать положительного результата и являются вспомогательными элементами наравне с традиционными способами.
В случае первых подозрений на заболевание необходимо немедленно обратиться на прием к специалисту, в противном случае хронического варианта течения болезни не избежать.
Если лечение было проведено неадекватно, инфекция может на протяжении длительного времени находиться в кости, но как только появятся благоприятные условия для ее развития, симптоматика вновь возвращается и нередко с большей силой.
Особую ценность при лечении остеомиелита имеют перегородки и ядра грецкого ореха
Для приготовления настойки потребуется пол-литра водки и 200 грамм ореховых перегородок. Настоять все необходимо на протяжении двух недель в темном и прохладном месте. После настойку процеживают и употребляют по одной столовой ложке три раза в день на протяжении дня. Лечиться при помощи этого рецепта необходимо до тех пор, пока не пройдет боль.
Использовать можно и компресс из грецкого ореха, для которого потребуется тридцать ядер, их мелко нарезают и заливают литром медицинского спирта (его лучше разбавить в соотношении 1:1). Настаивают, как и предыдущий рецепт на протяжении двух недель в темном и прохладном месте, после все процеживают. На больное место ставится компресс, который повторяют на протяжении одного месяца.
Использовать для компресса можно спирт, который разбавляют в соотношении 1:1, в противном случае есть риск развития ожога. Можно также использовать водку.
Использование трав и некоторых растений
Есть множество трав, которые помогают уменьшить проявления остеомиелита. К примеру, можно приготовить настой тысячелистника, для которого потребуется ложка цветков этого растения и половина литра кипятка. Настаивают все на протяжении 15 минут, а после процедить. Все количество настоя делится на четыре порции, которые выпивают на протяжении всего дня. Перед тем, как принимать настой, в каждую порцию добавляют пол чайной ложки пажитника.
Использовать как средство в борьбе с остеомиелитом можно и цветки сирени. Для его приготовления потребуется банка объемом в один литр, которая неплотно утрамбовывается цветами этого растения. Все заливается водкой до верха, настаивается на протяжении 10 дней, а после процеживается. Принимают все по тридцать капель на протяжении трех раз в день. Можно делать компрессы, которые прикладывают к месту поражения остеомиелитом.
Для приготовления следующего средства потребуется ветка крапивы и смородины, которые помещаются в ведро и должны занимать в нем не более трети. Все наполняется водой, чтобы она скрыла растения и добавляется половина килограмма соли, после чего все ставится в духовку на медленном огне на 8 часов. Получившийся раствор выливается в ванну, в него помещается участок с местом поражения и одновременно производятся массирующие движения. Принимается ванна каждый день до тех пор, пока болезнь не отступит.
Применить можно и сок подорожника, который можно приготовить дома или купить в аптечной сети. Принимают сок по чайной ложке на протяжении трех раз в день (утром, днем и вечером). Чтобы достичь большего эффекта, желательно использовать и мумие, которое разводится в количестве пяти грамм на половина литра воды и принимается по одной столовой ложке перед едой по утрам.
Травы и растения от остеомиелита
Подорожник Сирень Смородина Крапива Пажитник Тысячелистник
Домашние средства
В лечении можно применить и лук из которого готовится компресс. Для его приготовления потребуется одна луковица которую необходимо мелко нарезать или натереть на терке с крупными отверстиями.
Некоторые рецепты предполагают использование хозяйственного мыла в качестве лекарства.
Дополнительно потребуется сто грамм обычного хозяйственного (стирального) мыла в котором нет добавок. Все перемешивается и укладывается на место поражения остеомиелитом перед сном на ночь. Заболевание отступит скорее, если производить эту процедуру каждый день.
Использовать в качестве народного средства можно рыбий жир и куриное яйцо. Утром и вечером необходимо выпивать столовую ложку рыбьего жира и яйцо в сыром виде. Этот способ поможет укрепить организм и повысить его защитные свойства.
Использование последнего рецепта целесообразно и у детей, но только необходимо постоянно следить за тем, чтобы количество рыбьего жира соответствовало возрасту ребенка. В противном случае будет наблюдаться передозировка витамина Д. В свою очередь, количество потребляемого яйца должно соответствовать порции жира.
Использование меда, ржаной муки, масла и желтка
Желток – один из компонентов компресса от остеомиелита
Для приготовления компресса потребуются средства, которые можно найти на полке у любой хозяйки. Потребуется килограмм сливочного масла и столько же ржаной муки, а также натурального меда. Приготовить необходимо 10 желтков куриного яйца. Мед растапливают на водяной бане, температура воды при этом равняется примерно сорока градусам. Желтки параллельно хорошо взбиваются, а после эти два компонента перемешиваются между собой. Добавляется масло и мука и перемешивается до состояния теста.
Масса, которая получилась, должна стать большой лепешкой, ее нужно уложить на ночь на больное место. Поверх всего укладывается полиэтилен и утеплитель, которые фиксируются при помощи эластичного бинта. Применяя процедуру ежедневно, можно добиться того, что вытечет гной, а после болезнь пройдет и раны заживут.
Лечение ванночками
В качестве компонента ванночек можно использовать золу осиновых поленьев.
Эффект дадут и ванночки, для приготовления которых есть разнообразные рецепты. Для первого варианта ванночки понадобится зола, которая образуется после сгорания осиновых поленьев. Потребуется примерно триста грамм золы, которые помещаются в ведро с водой, все доводится до кипения, а после необходимо дать раствору настояться. В таком составе на протяжении пятнадцати минут производят ванночки. Температура такой ванночки равна примерно тридцати восьми градусам. Максимального эффекта можно достичь, если делать процедуру перед сном.
Принимать ванночки необходимо через день, а курс лечения состоит из десяти процедур. Заранее готовить раствор для ванночки не стоит, польза будет только от свежеприготовленного.
После использования раствора на ранку наносится мазь, которую можн
edema-no.ru
Остеомиелит пятки – причины развития, симптомы и лечение
Содержание:
 Остеомиелит пятки (пяточной кости) – гнойное инфекционное заболевание, при котором поражается не только костная ткань, но и надкостница, и костный мозг.
Остеомиелит пятки (пяточной кости) – гнойное инфекционное заболевание, при котором поражается не только костная ткань, но и надкостница, и костный мозг.
В отличие от остеомиелита других костей, в частности, бедра или голени, которые чаще всего бывают острыми, и только при отсутствии лечения переходят в хроническую стадию с обострениями, остеомиелит пятки очень редко протекает бурно, с острыми проявлениями.
В основном нагноение этой кости возникает на фоне других воспалительных заболеваний, например, диабетической язвы, воспалительных процессов, травм пяточной области. Здесь будут и свои особенности в лечении. Следует обязательно найти первичный очаг инфекции, который следует просанировать и полностью излечить.
В самых редких случаях остеомиелит пятки возникает на фоне нарушенного иммунитета. Тогда говорят, что воспаление не имеет инфекционной природы. Использовать антибиотики при лечении этой формы не имеет смысла – эффективным будет только восстановление иммунитета.
Причины
Что может стать причиной заболевания? В первую очередь это инфекция, которая проникает в кость гематогенным путём, то есть по крови. Но провоцирующими факторами могут стать такие патологии, как:
- Атеросклероз сосудов нижних конечностей.
- Хроническая алкогольная интоксикация.
- Сахарный диабет.
- Иммунодефицит.
- Травмы пятки.
Установить причину болезни самостоятельно довольно просто, но для уточнения следует обязательно обратиться к врачу, так как это одно из самых опасных заболеваний, которое без лечения может привести к инвалидности.
Симптомы
При первично-хронической форме остеомиелит пятки протекает относительно медленно, что и приводит к позднему обращению к специалисту. Первый и самый главный симптом – появление язвы на пятке, которая не заживает. Постепенно язва увеличивается в размерах и углубляется, а лечение мазями не приносит желаемого результата.
На дне такой язвы становится видна пяточная кость. Она постепенно разрушается, что становится заметно по количеству отделяемого из раны. Разрушение кости происходит из-за длительно текущего воспаления инфекционной природы.
Основной симптом – боль, которая возникает не только во время движения, но и в полном покое. Но при наличии сахарного диабета, либо при наличии язвы, возникшей при поражении периферических нервов, болевой синдром остаётся незначительным.
Другой важный признак – невозможность передвигаться самостоятельно. Поэтому пациенты чаще всего не могут передвигаться без вспомогательных средств – костылей, ходунков, или инвалидного кресла.
Диагностика
В основе диагностики – использование рентгенографии. После проведения этого исследования пациент должен обязательно посетить хирурга или травматолога. Но для полной картины заболевания рентгена часто оказывается недостаточно. Для точной диагностики используется так называемая фистулография.
Важна и дифференциальная диагностика, так как симптомы очень напоминают опухоль.
Как избавиться
 Лечение остеомиелита пятки проводится в стационаре. Оно идет в двух направлениях – приём ударной дозы антибитиков, а также симптоматическая терапия, позволяющаяся избавиться от имеющихся симптомов — отёков, боли, не заживающей раны.
Лечение остеомиелита пятки проводится в стационаре. Оно идет в двух направлениях – приём ударной дозы антибитиков, а также симптоматическая терапия, позволяющаяся избавиться от имеющихся симптомов — отёков, боли, не заживающей раны.
Антибиотики вводятся только внутривенно. Выбор препарата полностью зависит от того, какой тип микроорганизмов вызвал воспаление. Для этого проводится тест на чувствительность к антибиотикам, по результатам которого и назначается то или иное лечение. Чаще всего лечение проводится при помощи:
- Цефуроксима.
- Цефотаксима.
- Цефтриаксона.
- Оксациллина.
- Гентамицина.
- Линкомицина.
- Рифампицина.
- Клиндамицина.
- Ванкомицина.
- Цефотаксим.
При необходимости и по показаниям может быть назначено дезинтоксикационное лечение, которое включает в себя переливание плазмы и кровезаменителей. Витаминотерапия и введение препаратов для улучшения иммунитета также являются обязательными.
Чем лечить остеомиелит пятки, кроме перечисленных средств? Для этого обязательно используется покой для поражённой конечности – на неё накладывается гипсовая повязка, которая носится на протяжении полного курса терапии.
При необходимости проводится оперативное лечение. Обязательно делается дренаж, который помогает отводить из раны гной. При наличии запущенного очага, а также флегмоны обязательно местное промывание антибиотиками и антисептиками.
vashaspina.ru

