Ревматизм у детей лечение: Ревматизм у детей – причины, симптомы, диагностика и лечение
До середины 20 века ревматизм (или ревматическая лихорадка) у детей был довольно распространен даже в развитых странах. Нередко такое состояние приводило к смерти или структурным изменениям сердечного органа. В настоящее время болезнь встречается преимущественно в развивающихся странах. В цивилизованном мире уже научились предотвращать развитие ревматизма, но все равно болезнь еще диагностируется достаточно часто.
Ревматизм у детей
Ревматизм развивается в виде осложнения на фоне инфекционных процессов в горле, вызванных деятельностью стрептококков. В медицине это диагноз называется ревматической лихорадкой. Наиболее опасным состоянием является ревматизм сердца у детей. Считается, что это иммунный ответ на длительные тонзиллиты. Хотя точный патогенез остается не выясненным.
При ревматической лихорадке организм начинает нападать на собственные ткани, в результате во всех органах и системах развивается воспаление.
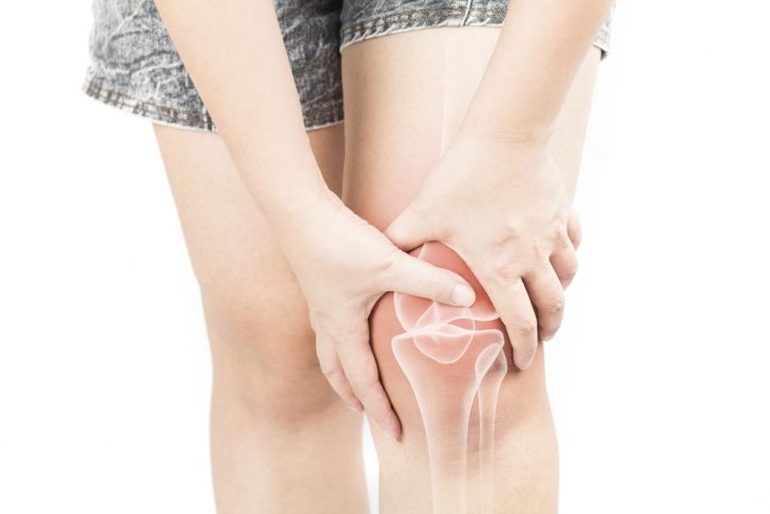
Причины ревматизма у детей
Ревматизм – это аллергоинфекционная болезнь системного характера. Поддаются воздействию воспалительных процессов многие системы организма – соединительные ткани ЦНС, сердце, легкие, почки, печень, сосуды и т.д. Повлиять на развитие ревматизма могут следующие факторы:
- Генетическая предрасположенность, нередко болезнь передается от родителей к своим детям по наследству.
- Проникновение в организм гемолитического стрептококка. В результате его деятельности могут развиться такие болезни, как ангина, тонзиллит, ОРЗ, скарлатина, фарингит. По мере прогрессирования этих заболеваний в организме ребенка происходит сбой иммунной системы. В результате иммунные клетки начинают вырабатывать антитела против своих же соединительнотканных клеток.
- Присутствие хронических заболеваний.
- Склонность организма к частым простудам.
- Инфицирование стрептококковой инфекцией еще в утробе матери.
В качестве провокаторов развития ревматизма выступают переохлаждения, стрессовые ситуации.
Симптомы
Проявляется болезнь у всех по-разному. Чаще всего ревматизм диагностируется у школьников, реже у дошкольников, и практически не встречается у детей младше 3 лет. Бывает двух течений – активный и неактивный. Если неактивный ревматизм характеризуется длительным отсутствием симптомов, то активный проявляется более выраженно:
- Болезнь обычно начинается с лихорадочного состояния и признаков интоксикации. Это боль в голове, быстрая утомляемость, сонливость и общая слабость. Суставная боль появляется через 2-3 недели после перенесенной ангины или фарингита.
- У 60-100% заболевших ревматизмом ранним признаком недуга являются боли в суставах. Врачи называют такое состояние ревматоидным артритом.
- Ревматоидный артрит начинается остро, в воспалительный процесс вовлекаются преимущественно крупные суставы – коленный, локтевой, голеностопный и т.д.
- У 70-85 % пациентов выявляются признаки поражения сердечной мышцы. Если сердечные нарушения выраженные, то ребенок будет жаловаться на боли в этой области, учащенное сердцебиение и появление одышки.
- В начале болезни у многих детей развиваются астенические нарушения – общее недомогание, повышенная утомляемость, вялость.
В редких случаях развивается аннулярная сыпь и ревматические узелки.
Аннулярная сыпь или кольцевидная эритема представляет собой бледно-розовые высыпания в виде ободка или кольца. Выступают они над кожной поверхностью и при надавливании на время исчезают. Такая сыпь присутствует у 7-10 % заболевших на пике ревматизма и носит нестойкий характер.
Подкожные ревматоидные узелки – это плотные, безболезненные образования, которые локализуются в области крупных суставов, сухожилий или остистых отростках позвонков. Такие узелки могут быть единичными или множественными. В настоящее время данный симптом практически не встречается, так как он развивается на пике заболевания и проходит спустя несколько дней или сохраняется на протяжении 1-2 месяца.
В тяжелых случаях, что к счастью сейчас встречается крайне редко, происходит поражение почек, печени, желудка и других органов.
Лечение ревматизма у детей
Лечение нужно начинать как можно раньше. Комплексный подход применяется для достижения трех основных целей:
- Предотвращение развития стрептококковой инфекции.
- Остановка воспалительного процесса в организме.
- Предупреждение развития или прогрессирования порока сердца.
Терапия будет проходить поэтапно по следующей схеме:
- Первый этап – лечение в стационаре.
- Второй этап – закрепление результата в кардиоревматологических санаториях.
- Последний этап – диспансерное наблюдение в условиях местной поликлиники.
На первом этапе проводятся следующие лечебные мероприятия:
- Лекарственная терапия – применение антибиотиков, НПВП, возможное назначение гормональных препаратов, лечение хинолинами.
- Коррекция питания.
- Лечебная физкультура.
- При необходимости производят устранение хронических очагов инфекции оперативным путем, например делается удаление миндалин.
Второй этап предполагает достижение полной ремиссии и восстановление функциональных способностей сердечно-сосудистой системы. Все мероприятия осуществляются в рамках специализированного санатория.
На третьем этапе проводится поддерживающая терапия с назначением антибиотиков пенициллинового ряда, дважды в год проводится амбулаторное обследование ребенка. Спустя 5 лет после последней ревматоидной атаки без вовлечения сердечных нарушений проводится бициллинопрофилактика. А в весенне-осенний период проводится месячная профилактика препаратами противовоспалительного характера (НПВП).
Возможные осложнения
Ревматизм коварен тем, что может приводить к опасным осложнениям, среди них:
- Развитие сердечного порока с закрытием клапанов и поражением перегородок.
- Появление эндокардита.
- Тромбоэмболия.
- Сбои в сердечном ритме.
- Сердечная недостаточность застойного типа.
- Инфаркты различных локализаций.
- Нередко ревматизм приводит к инвалидности.
- Может нарушиться кровообращение.
- Появление ишемии головного мозга.
К какому врачу обращаться?
Лечением ревматизма у детей занимается врач ревматолог. Но так как проявление болезни бывает разнообразным, понадобится помощь и других специалистов – кардиолога, стоматолога, отоларинголога и других.
Советы родителям
Если лечением занимаются врачи, то родители должны проследить за питанием ребенка, так как диета является неотъемлемой частью терапии заболевания. Она соблюдается на всех этапах лечения ревматизма, даже в период диспансерного наблюдения. План питания назначается в зависимости от многих обстоятельств – возраста пациента, фазы развития болезни, наличия дополнительных недугов и т.д.
Основная цель диетического питания при ревматизме – поддержание водно-солевого баланса и нормализация обменных процессов в организме.
Врач предоставит список разрешенных и запрещенных продуктов, задача родителей следить за правильностью приема пищи своего ребенка.
Еда подается в отварном или паровом виде. Количество приемов пищи должно быть разделено на 5-6 раз в день.
Противопоказания
При ревматизме существует ряд продуктов, которые противопоказаны больным детям:
- Крепкие чай и кофе.
- Соленая и острая пища.
- Различные экстракты в питании.
- Соусы и приправы.
Родители не должны отчаиваться, если у ребенка диагностирован ревматизм. Большинство детей при своевременно начатом лечении полностью выздоравливают. Лишь в 15-18% случаев у маленьких пациентов развиваются клапанные пороки сердца с митральной недостаточностью. Но это при условии позднего диагностирования болезни.
Чтобы вообще избежать развития данного заболевания, стоит заниматься первичной профилактикой ревматизма. А именно – повышать сопротивляемость организма малыша различным болезням, вовремя устранять инфекционные вспышки, в особенности стрептококковой направленности. А если в семье были случаи ревматизма, то необходимо своевременно поставить своего ребенка на учет в поликлинике и регулярно проводить его диспансеризацию.
 Загрузка…
Загрузка…Ревматизм у детей: симптомы и лечение
Ревматизм у детей, несмотря на современные и эффективные методы лечения, продолжает являться основной причиной развития приобретённых пороков сердца. Опасность этого заболевания в том, что маскируясь под обычную респираторную инфекцию, оно затем приобретает затяжное течение. В его основе одновременно лежит инфекция и аллергическая реакция – сочетаясь, они приводят к массивному повреждению основных тканей организма.
Эта болезнь поражает в основном младших школьников – попадая в новый коллектив, им приходится контактировать с большим количеством сверстников. Именно в этот период происходит их инфицирование стрептококком – бактерией в форме цепочки. В норме они обитают в носоглотке каждого человека, но ревматизм вызывает его особый вид, способный повреждать слизистую оболочку горла. Клинически это проявляется признаками ангины или фарингита, которые переносил практически каждый.
Но симптомы ревматизма в форме воспаления сердца и суставов (кардит и артрит), проявляются далеко не у всех. Сейчас врачи предполагают наследственную причину болезни, связывая её с нарушением работы иммунной системы. Знание механизмов и симптомов заболевания у ребёнка необходимо знать каждому родителю, чтобы обеспечить малышу здоровое детство и будущее.
Поражение тканей
Чтобы ревматизм у детей смог развиться, необходимо сочетание двух факторов – перенесённой ангины и формирование аллергической реакции в ответ. Если одного из звеньев не будет, то поражение тканей станет невозможным. Поэтому не у всех детей формируется это заболевание – только в редких случаях происходит неблагоприятное стечение обстоятельств. Их обусловливают два процесса, становящихся активаторами воспаления:
- Стрептококк имеет одну неприятную особенность – благодаря особым веществам он может проникать в кровеносное русло. Там он продолжает выделять эти ферменты, к которым очень чувствительна соединительная ткань сердца и суставов. Если иммунная система работает хорошо, то до поражения этих органов дело не доходит.
- Пусковой кнопкой для ревматизма становится изменение работы иммунитета. Белки стрептококка очень похожи на ткани, расположенные в сердце и суставах человека. Поэтому иммунные клетки могут перепутать их, и начать атаковать здоровые ткани, провоцируя в них развитие воспаления. Ревматизм из-за этого развивается именно у детей – работа их иммунитета ещё несовершенна, и допускает ошибки.
Если поражение сердца и других органов бывает сложно заметить, то артрит (особенно суставов ног) становится настоящим «маячком» для родителей и врача.
Сердечная система
Поражение этой ткани происходит в самом начале заболевания – это связано с интенсивной работой и хорошим кровоснабжением сердца. Так как оно имеет три слоя, состоящие из различной ткани, то происходит их поочерёдное поражение:
- Первой мишенью для иммунитета служат мышечные клетки, образующие среднюю оболочку – миокард. Именно их белки похожи на компоненты стрептококков, что приводит к их повреждению иммунными клетками.
- Они атакуют мышечный слой, приводя к образованию участков воспаления вдоль сосудов. Это усугубляет ситуацию, так как снижается доставка питательных веществ и кислорода.
- Следующим этапом поражаются клапаны сердца – на них формируются специфические узелки, которые затем замещаются рубцом. Этот процесс и приводит к развитию пороков – рубцовая ткань резко изменяет подвижность и эластичность клапанов.
В тяжёлых случаях может поражаться сердечная сумка – перикард, после чего в её полости начинает накапливаться жидкость, мешающая нормальным сокращениям.
Соединительная ткань
Воспаление ткани суставов и кожи выходит на передний план у детей – это связано с их быстрым ростом и развитием. Поражаются преимущественно крупные и средние сочленения рук и ног, так как в них имеется хорошее кровоснабжение. Внутрь сустава иммунные клетки попасть не могут, поэтому начинается всё с окружающих оболочек:
- Мишенью становится синовиальная оболочка, образующая внутрисуставную жидкость – она имеет достаточно сосудов.
- Её клетки также имеют сходство с белками стрептококков, что сразу провоцирует агрессивный иммунитет на её уничтожение.
- Воспаление сначала вызывает усиление работы – в полости накапливается избыток жидкости, растягивая стенки.
- Постепенно процессы разрушения начинают преобладать, что проявляется отёком – с этого момента возникает артрит.
- Но воспаление отличает короткая продолжительность – в течение нескольких дней оно может перемещаться между руками и ногами. Это связано с большими размерами скелета – иммунные клетки не могут понять, какое сочленение стоит атаковать.
Несмотря на выраженные признаки, артрит у детей при ревматизме никогда не оставляет после себя осложнений – он резко возникает, и также внезапно исчезает.
Нервная ткань
Затем наблюдаются признаки поражения головного мозга – в его отдельных участках также имеются специфические белки. Но это расположения для ревматизма является самым редким, так как нервная ткань защищена от кровеносного русла специальными барьерами. Поэтому воспаление развивается только в случае разрушения этих преград:
- В процесс вовлекается лишь один участок ткани, отвечающий за поддержание мышечного тонуса – он расположен в основании мозга.
- Иммунные агрессивные клетки сначала преодолевают стенку сосуда, создавая в ней воспаление – так легче преодолевается барьер.
- Сделав своё «чёрное дело», агрессивные лейкоциты уходят, оставляя необратимые изменения. Любые повреждения нейронов завершаются их гибелью, а на их месте вырастают лишь опорные клетки.
Поэтому центральные формы ревматизма являются самыми неблагоприятными для прогноза – признаки остаются на всю жизнь, не устраняясь даже интенсивным лечением.
Симптомы
Ревматизм у детей протекает в форме острой лихорадки – внезапно начинаясь с повышения температуры тела. Его связь с ангиной проследить трудно – первые симптомы возникают минимум через две недели после перенесённой инфекции. Поэтому родители могут не обращаться к врачу, считая эти признаки возвращением болезни. Для картины заболевания характерно многообразие, что требует индивидуального подхода к диагностике:
- Первые дни у ребёнка будет высокая лихорадка с подъёмом температуры выше 38 градусов, в сочетании с горячей и красной кожей тела. Этот период связан с началом агрессии иммунитета – его клетки начинают атаковать здоровые ткани.
- Затем (через несколько дней) присоединяются основные симптомы, связанные с поражением сердца или суставов ног – они могут сочетаться или возникать по отдельности.
- Если изменения в работе сердца заметить сложно, то артрит всегда будет заметен невооружённым глазом. Ребёнок сразу же пожалуется на боли в крупных суставах ног – болят колени или голеностопные суставы.
- Присоединение специфичных признаков – поражения нервной системы и кожи наблюдаются редко. Их возникновение зависит от индивидуальных особенностей иммунитета ребёнка.
Болезнь имеет неприятную особенность – при отсутствии лечения она приобретает затяжной характер. Выздоровление не становится окончательным, что подвергает детей риску повторного развития симптомов.
Артрит
Diverse situations
Поражение суставов ног всегда наблюдается при первой ревматической лихорадке – затем на первый план входят симптомы поражения сердца. Воспалительный процесс имеет характерные особенности, позволяющие отличить его от других заболеваний:
- Начинается болезнь всегда с крупных сочленений ног – обычно местом старта служит артрит коленного сустава.
- Воспаление поражает максимум до трёх сочленений, расположенных на руках или ногах. Происходит это не симметрично, что отличает ревматизм от многих системных заболеваний.
- Ревматическая атака всегда начинается с боли – резкой, ноющей, приводящей к ограничению подвижности. Эти симптомы сразу скажутся на активности ребёнка – боли в ногах станут для него нестерпимым ограничением для игр.
- Через сутки возникает отёк вокруг сустава – кожа становится красной и припухшей. Одновременно усиливается ограничение подвижности, что для детей становится главной проблемой.
- Поражение имеет мигрирующий характер (мигрирующий артрит) – под влиянием лечения или без него симптомы в течение нескольких дней исчезают. Но одновременно признаки воспаления появляются в других суставах рук и ног – до этого абсолютно здоровых.
При развитии поражения лишь одного сочленения ноги можно спутать болезнь с банальной травмой, что требует внимательного расспроса ребёнка.
Воспаление хорошо устраняется современными противовоспалительными препаратами – но это лишь симптоматическое лечение, не устраняющее причины. Родители готовы давать детям таблетки, которые с успехом принимают сами. Но в этом случае самолечением можно только смазать картину болезни, что затруднит её выявление.
Кардит
При первой атаке ревматизма признаки этого грозного состояния могут «прятаться» на фоне поражения скелета. Но именно сердечные осложнения обусловливают основные причины инвалидности у таких детей. Внешне заподозрить поражение сердца сложно, но всё же возможно:
- От уменьшения сердечного выброса у ребёнка будет наблюдаться слабость, бледность, снижение интереса к играм и учёбе, повышенная сонливость. Важно именно сочетание этих признаков с повышением температуры и поражением суставов ног.
- Сердцебиение и колющие боли могут стать причиной беспокойства детей, о чём они немедленно сообщат своим родителям.
- При осмотре малыша обнаруживают тахикардию – ускорение ритма сокращений, а также перебои в работе сердца, возникающие в результате воспаления.
Если симптомы выражены незначительно, то они совершенно не повлияют на состояние ребёнка. Опасность представляют повторные атаки ревматизма – каждое обострение будет постепенно разрушать клапаны сердца. Поэтому для своевременной диагностики используют УЗИ сердца, которое позволяет оценить все внутренние структуры.
Прочие симптомы
При развитии первой лихорадки у некоторых детей возникают редкие признаки, связанные с поражением нервной системы или кожных покровов. Сейчас их наблюдают редко – это связано с изменением подхода к лечению болезни. Но их обнаружение может стать ценной информацией для постановки диагноза:
- Итогом поражения головного мозга является малая хорея, развивающаяся через месяц после лихорадки. Она включает в себя нарушения мышечного тонуса и проблемы с психикой. У детей наблюдается непроизвольное подёргивание конечностей, которое нарушает их речь и почерк. Неустойчивость настроения проявляется чрезмерной раздражительностью или плаксивостью. Во время сна симптомы полностью исчезают.
- Покраснение в форме кольца на коже отмечается на высоте лихорадки, возникая на туловище или конечностях. Оно может иметь множественный характер, исчезая на одних участках и появляясь на других. После выздоровления на коже не оставляет изменений – зуда, шелушения или корочек.
- Раньше часто встречались узелки – подкожные уплотнения, определяемые в области поражённых суставов, на лодыжках или затылке. Они твёрдые на ощупь и безболезненные, отличаются слабой подвижностью.
Их возникновение характерно и для других болезней – для ревматической лихорадки значимым признаком является их сочетание с основными симптомами.
Лечение
В настоящее время лечение ревматизма у детей приобрело профилактическую направленность – врачи стараются предотвратить развитие болезни. Это достигается своевременной терапией детей с ангиной, являющейся главным источником болезни:
- При развитии острого воспаления малышей стараются направить в стационар, чтобы наблюдать за течением болезни. Там им назначаются антибиотики и полоскания горла, которые позволяют уничтожить патогенных бактерий в ротоглотке. После выписки за ребятами продолжают наблюдение в течение месяца, чтобы как можно раньше начать лечение при развитии ревматизма.
- При хроническом тонзиллите – воспалении нёбных миндалин, выполняются профилактические курсы антибиотика, которые дети получают два раза в год. Они позволяют предотвратить сезонные обострения, которые преследуют школьников в холодное время года.
Если контролировать болезнь не удаётся, то решают вопрос о хирургическом лечении – удалении миндалин. Вместе с ними устраняется и причина заболевания – патогенный стрептококк. Всем подряд больным детям операция не выполняется, так как любой орган человека всё же является незаменимой частью целого механизма.
Основное лечение
Помощь при острой ревматической лихорадке всегда осуществляют в стационаре, чтобы создать для больного ребёнка постельный режим. В полном покое малыш находится в течение двух или трёх недель, после чего переходит к ограниченной активности. За этот период он получает следующее лечение:
- Главное, для больного ребёнка – это правильное питание, поэтому диета для них содержит большое количество белков и витаминов. Его сочетают с обильным питьём, которое позволяет удалять из кровотока продукты разрушения тканей.
- На причину болезни действуют только антибиотики – пенициллины. В самом начале они назначаются в максимальных дозах несколько раз в сутки, когда признаки начинают стихать – переходят к длительно действующим формам.
- При развитии симптомов кардита – назначают гормональные средства (преднизолон). Их используют в полной дозе в течение первых двух недель, после чего её постепенно уменьшают. Такой короткий курс не будет иметь последствий для здоровья малыша, зато обезопасит его от сердечных и нервных осложнений.
- Противовоспалительные средства применяют в любых формах (таблетки, уколы, мази). Их назначение позволяет быстро снимать симптомы артрита, что сразу же улучшает состояние детей.
- Для улучшения «питания» сердца применяют препараты калия и магния (аспаркам), а также стимуляторы (инозин, мельдоний).
После выписки ребёнка наблюдают не меньше одного года – если имелись осложнения, то этот срок продлевают до совершеннолетия. Дети регулярно посещают педиатра, проходя полноценное обследование сердца и нервной системы.
Вторичная профилактика
Лечение ревматизма у детей не заканчивается на этапе поликлиники – помимо обследования, они получают профилактическую терапию. Все мероприятия направлены на предотвращение повторной ревматической атаки, которая может закончиться непредсказуемыми последствиями. Поэтому выздоровевшие дети должны соблюдать следующие рекомендации:
- Общие мероприятия включают снижение риска повторного заражения – регулярное и полноценное питание, нормальный режим, исключение стрессов и переохлаждений. При вспышках ангины дома или в школе таким ребятам рекомендуется носить маску, чтобы немного защитить свои дыхательные пути.
- Медикаментозная профилактика выполняется по назначению врача, когда существует высокий риск развития болезни. Для этого используют продлённые формы пенициллина, которые вводятся раз в три недели. Достаточная концентрация антибиотика позволяет уничтожить стрептококков уже в области входных ворот – на слизистой миндалин.
Но соблюдение всех предписаний должно контролироваться родителями – сам ребёнок ещё не понимает их важность. Поэтому им нужно привить малышу здоровый образ жизни, чтобы улучшить сопротивляемость его организма. Именно хорошее питание и достаточная активность (а не антибиотики) создают условия для полного выздоровления детей, перенёсших ревматизм.
- Новости и блоги
- Главная страница
- Новости медицины
- Здравоохранения
- Спецтема
- Новости клиник
- Блоги
- Инфографика
- Гиды по здоровью
- Аллергии
- Анемии
- Артериальная гипертензия
- Бессонница и расстройства сна
- Болезни артерий, вен и лимфатических сосудов
- Болезни глаз
- Болезни желудочно-кишечного тракта
- Болезни зубов
- Болезни легких, бронхов и плевры
- Болезни ног и стоп
- Болезни сердца
- Болезни уха, горла и носа
- Болезни щитовидной железы
- Боль в спине
- Бронхиальная астма
- Витамины и микроэлементы
- ВИЧ / СПИД
- Восстановительная медицина
- Генитальный герпес
- Гепатит А
- Гепатит В
- Гепатит С
- Головная боль и мигрень
- Грипп
- Заболевания, передающиеся половым путем (ЗППП)
- Изжога и гастроэзофагеальная рефлюксная болезнь
- Лейкемии
- Остеоартрит
- Пищевые расстройства
- Простуда
- Приготовление здоровой пищи
- Псориаз
- Рак
- Рак кожи и меланома
- Рак лёгких
- Рассеянный склероз
- Ревматоидный артрит
- Рецепты здорового питания
- Сахарный диабет
- Синдром раздраженного кишечника
- Трансплантация органов и тканей
- Фибромиалгия
- Холестерин
- Экзема
- Физиотерапия
- Обязательное медицинское страхование в России
- Здоровье от А до Я
- Энциклопедия
- Ангиология
- Боли
- Венерология
- Врожденные пороки (тератология человека)
- Гастроэнтерология
- Гематология
- Генетика
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Комунальная гигиена
- Косметология
- Маммология
- Научные статьи
- Неврология
- Онкология
- Паразитарные болезни
- Патологическая анатомия
- Педиатрия
- Первая медицинская помощь
- Психическое здоровье
- Радиология
- Ревматология
- Скорая и неотложная медицинская помощь
- Стоматология
- Токсикология и Наркология
- Урология
- Эндокринология
- Другое о здоровье
- Видеогалерея А-Я
- Первая помощь от А до Я
- Тесты от А до Я
- Заболевания А-Я
- Лечение заболеваний А-Я
- Анатомия человека А-Я
- Врачебные специальности А-Я
- Анализы А-Я
- Медицинские термины А-Я
- Советы астролога
- Сексуальный гороскоп
- Лекарства
- Справочник лекарств
- Комплексные биологические препараты
- Витамины и БАДы
- АТХ (АТС) – Классификация
- Каталог производителей
- Ароматерапия (ароматы и эфирные масла)
- Лекарственные растения и гомеопатия
- Здоровая жизнь
- Женское здоровье
- Беременность и роды
- Бесплодие и репродуктивный статус
- Контрацепция (контроль рождаемости)
- Экстракорпоральное оплодотворение (ЭКО)
- Красная волчанка
- Рак молочной железы (рак груди)
- Рак яичников
- Недержание мочи у женщин
- Гинекология
- Маммология
Рекомендации ортопеда и ревматолога…
Ревматизм у детей является воспалительным инфекционным заболеванием, развитие которого провоцируют патогенные бактерии — стрептококки. Основная опасность данного заболевания — риск развития приобретенного порока сердца.
Ревматизм относят к инфекционно-аллергическим болезням, поражающим сердце и сосуды. Он активно прогрессирует, часто возникают рецидивы, так как иммунная система ребенка еще неустойчива. Детский ревматизм — это системная болезнь соединительной ткани, поэтому он поражает весь организм в целом и имеет выраженные симптомы.
Причины развития
информация для прочтения
Основная причина развития ревматизма у детей — несвоевременное и неправильное лечение предшествующей стрептококковой инфекции (ангины, скарлатины, тонзиллита и др.). Заболевание развивается всего у 0,3-3% детей, при этом обязательно наличие сбоев в работе иммунной системы.
Основные факторы, провоцирующие развитие ревматизма у детей:
- Неправильное питание, дефицит белков и витаминов.
- Переохлаждение.
- Переутомление, неправильный режим сна.
- Генетическая предрасположенность к ревматизму.
Порок сердца — это самое опасное последствие ревматизма. Ребенок может больше не вернуться к нормальной жизнедеятельности и остаться инвалидом.
Читатели часто изучают вместе с этим материалом:- Болит височно-нижнечелюстной сустав: как быстро избавиться от боли?
- Симптомы синовиомы, причины, методы лечения
Как протекает ревматизм?
загрузка…
У заболевания есть 2 фазы, которые имеют несколько степеней. Отличаются они выраженностью симптомов, а также наличием воспалительного процесса после перенесенного заболевания.
Неактивная фаза намного проще лечится. Ребенок остается жизнерадостным, ощущает себя здоровым, сложно заметить какие-либо изменения. Только при высоких физических нагрузках можно обнаружить признаки ревматизма у ребенка. После выздоровления редко возникает рецидив, чаще всего исход лечения положительный.
Важно! Никогда не пренебрегайте плановым приемом у врача, а также сдачей анализов, особенно если ребенок перенес тяжелое инфекционное заболевание.
Активная фаза делится на несколько степеней:
- I — минимальная активность. Клинические симптомы ревматизма у ребенка выражены слабо, заболевание обнаруживается после сдачи анализов. Прогноз лечения благоприятный.
- II — умеренная активность. Все признаки заболевания (клинические, лабораторные, рентгенологические, ЭКГ) выражены нерезко.
- III — сильная активность. Все симптомы и признаки заболевания ярко выражены. Электрокардиограмма и рентгенография показывают наличие нарушений. Может возникать лихорадка. Данные лабораторных анализов резко изменены и демонстрируют наличие воспалительного процесса.
| Таблица 2. Классификация и номенклатура ревматизма (ВНОР, 1990} | ||||
| Фаза болезни | Клинико-морфологическая характеристика поражений | Характер течения болезни | Недостаточность кровообращения. стадии | |
| сердца | других органов и систем | |||
| Активная | Ревмокардит | Полиартрит | Острое | Но |
| I. II. Ill степень активности | первичный | Полиартралгии | Подострое | Н I |
| возвратный(без порока сердца) | Малая хорея | |||
| выраженный | Абдоминальный синдром | |||
| умеренный | и другие серозиты | Затяжное | Н IIА | |
| слабый | Кольцевидная эритема | Рецидивирующее | Н IIБ | |
| Ревмокардит возвратный | Ревматические узелки | |||
| (с пороком сердца) | Ревматическая пневмония | Латентное | Н III | |
| Неактивная | Порок сердца (какой) М иока рдиосклероз Без сердечных изменений | |||
Течение ревматизма:
- Острая форма. Быстро развивается и так же быстро лечится. Длительность заболевания до 3 месяцев.
- Подострая форма. Протекает более плавно, возможны периоды обострения. Общее течение болезни достигает от трех месяцев до полугода. Прогноз лечения благоприятный, однако есть риск перехода в другую форму.
- Затяжная форма. Длится более полугода, при этом минимальная и умеренная активность сменяются периодами обострений, ремиссии непродолжительны. Тяжело лечится, прогресс неустойчивый, легко переходит в более тяжелую форму.
- Волнообразная форма. Характеризуется яркими периодами ремиссии и обострения, однако длится более одного года. Уже на данном этапе образуются устойчивые изменения в питании сердечной мышцы, развиваются осложнения.
- Хроническая форма. Ее еще называют скрытой (латентной). Диагноз ставится уже на основании приобретенного порока сердца, имеются необратимые изменения. Процесс неактивный, однако лечение проходит очень тяжело.
Ранее мы уже писали о лечении ревматизма ног и рекомендовали добавить эту статью в закладки.
Ревматическая лихорадка имеет выраженные симптомы, при этом у ребенка очень сильно страдают суставы. Видоизменения заметны при осмотре и пальпации.
Редактор нашёл для вас ещё два интересных материала:- Дисплазия тазобедренного сустава у новорожденных – почему появляется и чем опасна?
- Причины появления гигромы запястья и методы устранения патологии без операции
Симптоматика ревматизма
загрузка…
Ревматизм у детей поражает соединительные ткани всего организма, поэтому симптомы заболевания многогранны. Нет поражения только одной системы: страдает сразу весь организм. Принято различать 3 формы ревматизма, в зависимости от преобладающих поражений и симптомов:
- Суставной ревматизм.
- Сердечный ревматизм.
- Нервный ревматизм (малая хорея).
Суставной ревматизм
У ребенка повышается температура и опухают суставы. Движения затруднены, боли возникают в различных частях тела, при этом самостоятельно проходят и перемещаются на другой сустав. Преимущественно страдают крупные суставы, однако во время болезни не происходит их необратимой деформации. При излечении функции и подвижность суставов полностью восстанавливаются.
Диагностируется суставной ревматизм довольно трудно, потому что зачастую ребенок ощущает лишь боли в суставах. Обнаружить болезнь можно только после полного обследования, так как основным симптомом является поражение сердечной мышцы. Именно поэтому ревматизм быстро переходит из острой стадии в подострую и развивается дальше.
Ревматоидные узелки располагаются на крупных суставах. Часто их можно прощупать на локтевом суставе или на пальцах рук.
Сердечный ревматизм
Симптоматика связана с работой сердечно-сосудистой системы, поэтому диагностируется достаточно быстро. Начинается с острой стадии, затем при прогрессировании переходит в хроническую, поэтому наиболее важно распознать ревматизм у детей на начальных этапах, чтобы избежать последствий.
Основной симптом сердечного ревматизма — повышенная утомляемость. Ребенку тяжело подниматься по лестнице, он становится менее активным, может испытывать нехватку воздуха. При осмотре врач отмечает учащение пульса, нарушение ритма сердца и шумы при прослушивании.
Нервный ревматизм
При ревматическом поражении нервной системы ухудшается координация движений. Ребенок становится рассеянным, у него выпадают предметы из рук, ему трудно завязывать шнурки и играть с мелкими предметами.
В тяжелых случаях происходит поражение речевого аппарата: родители не могут понять, что говорит малыш. Ребенок становится капризным, часто плачет, ухудшается сон. В крайней степени развития развивается паралич.
Пораженные ревматизмом суставы увеличиваются в размерах, так как происходит воспаление суставной сумки. При этом незначительные изменения наблюдаются и в хряще, но он полностью восстанавливается при грамотном лечении.
Лечение
Для лечения ревматизма необходимо запастись терпением и выполнять все рекомендации врача. Сначала проводится лечение в стационаре (антибиотикотерапия, применение НПВС и кортикостероидов). Затем ребенка следует отправить в санаторий для реабилитации. После этого необходимо регулярно посещать врача для контроля состояния и проведения бициллинопрофилактики.
Важно! Ревматизм у детей лечится долго, иногда в течение длительного времени врач не замечает улучшений. Родителям стоит выполнять все предписания и следить за ребенком на всех этапах лечения.
Лечебная гимнастика очень важна для восстановления двигательной активности суставов. Она проводится только под контролем специалиста в мягкой и комфортной форме.
Комплексное лечение ревматизма у ребенка может занимать несколько лет. При этом нельзя пропускать ни одного этапа. Ребенку необходим покой, оздоровительные процедуры и правильное питание: врач обязательно назначает специальную диету. Только в этом случае можно надеяться на полное восстановление организма.
загрузка…

Здравствуйте, уважаемые читатели блога Медицина и здоровье. Сегодня нам предстоит обсудить тему Коварные осложнения ревматизма у детей Как известно, под ревматизмом многие понимают заболевание суставов.
Однако это далеко не так. В конце XIX века русский ученый Г. И. Сокольский и французский врач Жан Батист Буйо установили связь ревматизма с поражением сердца. Высказывалось также предположение о роли инфекции в развитии болезни.
Так как обычно она появлялась после перенесенной ангины, протекала с высокой температурой, что сближало ее с другими инфекционными заболеваниями.
Коварное осложнение ревматизма
Сегодня установлена точная причина болезни бета-гемолитический стрептококк группы А (БГСА), и заболевание, которое он вызывает, называется острая ревматическая лихорадка.
Возникает недуг как осложнение после ангины или фарингита с развитием воспаления сердечной мышцы кардита. Сопровождается болью, артритом, припуханием суставов (чаще коленных), непроизвольными подергиваниями мышц (хорея), на коже появляются покраснения в виде колец (кольцевидная эритема).
Чаще всего острая ревматическая лихорадка поражает детей и подростков, но встречается и у взрослых. В прошлом веке распространенность болезни была близка к эпидемиологической. И лишь создание антибиотиков позволило успешно бороться с недугом.
Однако стрептококк, как и многие другие микроорганизмы, способен вырабатывать устойчивость к противомикробным препаратам, поэтому вспышки острой ревматической лихорадки случаются даже в эру антибиотиков.
Профилактика осложнений ревматизма у детей

Напомнить об этом заболевании я хочу по нескольким причинам. Во-первых, мамы и бабушки, к сожалению, недостаточно закаливают детей, а зимой укутывают ребенка так, что он порой не может двигаться.
Во-вторых, не только малыши, но и подростки мало бывают на свежем воздухе, не занимаются подвижными и спортивными играми, что снижает их восприимчивость к любой инфекции. Наконец, даже при незначительной простуде бесконтрольное использование антибиотиков приводит к тому, что они перестают работать, и инфекция празднует победу.
Вот почему так важны своевременная диагностика и адекватная противомикробная терапия БГСА-тонзиллита или фарингита, Дело в том, что боль в горле ребенка может быть вызвана вирусной инфекцией, при которой антибиотики не эффективны.
Кроме того, на БГСА действуют не все антибиотики, а лишь определенные группы. Поэтому надо точно определить, какой именно микроб стал причиной заболевания.
Первые признаки осложненного ревматизма

Острая ревматическая лихорадка может привести к различным нежелательным реакциям. В частности, к изменению нормальной флоры кишечника, которую потом придется восстанавливать, в противном случае нарушится проницаемость кишечной стенки.
Могут возникнуть и другие, более серьезные заболевания. Не зря в народе говорят: «Лихо споро не скинешь скоро». Поэтому, заметив, что ребенок простудился и недомогает, не занимайтесь самолечением,а обратитесь к врачу, чтобы сделать мазок из зева и выявить возбудитель инфекции.
Помните, что неправильно леченная или не долеченная острая ревматическая лихорадка чревата развитием пороков сердца, которые в последующие годы приведут к сердечной недостаточности, операциям для коррекции клапанного аппарата сердца.
Назову симптомы, на которые следует обратить внимание после перенесенной ангины, чтобы предотвратить ее последствия.
- Сохранение субфебрильной температуры.
- Снижение активности ребенка.
- Жалобы на неприятные ощущения в области сердца, боль в суставах, их припухание.
- Появление одышки при активных движениях.
- Покраснения на коже в виде колец.
- Непроизвольные движения (тики) головой или руками.
Если вы заметили у ребенка эти проявления, не откладывая, сходите в поликлинику, сделайте анализ крови. Если он выявит ускорение СОЭ, повышенное число лейкоцитов, снижение гемоглобина, необходимо сделать электрокардиограмму и эхокардиограмму, чтобы своевременно обнаружить нарушения в миокарде и клапанном аппарате сердца.
Отечественная ревматология основана на трехэтапном лечении острой ревматической лихорадки: первый этап стационарное лечение острого периода с обязательным использованием лечебной гимнастики, второй
- долечивание в амбулаторных условиях и третий
- санаторное лечение для окончательного восстановления ребенка .
Дети, перенесшие ангину, должны наблюдаться у педиатра постоянно, так как не исключены рецидивы болезни или формирование порока сердца.
Чем таблетки лучше чай с малиной

Напоследок напомню простые, но очень важные истины.
- Не перекармливайте детей и внуков, отучайте их от фастфудов, давайте сезонные фрукты, а не привозные,обработанные химикатами для длительного хранения.
- Заставляйте подростков активно двигаться, не просиживать часами за компьютером. Хорошо, если есть возможность, посещать какую-либо спортивную секцию.
Пусть зимой дети больше времени проводят на катке или лыжне, а летом гоняют мяч, катаются на велосипедах, самокатах. Замечательно, если вы составите им компанию. Так веселее!
И еще при каждом, даже незначительном повышении температуры не пичкайте детей антибиотиками, вызовите врача. Если это обычная простуда, используйте народные средства с жаропонижающим и потогонным действием.
Народные рецепты

- Давайте ребенку перед сном чай с малиновым вареньем, медом и лимоном.
- Полезны сок клюквы с медом, лимонная или клюквенная вода, а также настой листьев или ягод черной смородины (1 ст. ложка сырья на 2 стакана кипятка, заварить в термосе). Принимать по 0,5 стакана в теплом виде 3 раза в день.
- Смешайте в равных пропорциях цветки липы, ромашки аптечной, листья подорожника большого и плоды шиповника. Залейте 1 -2 ст. ложки сбора 2 стаканами кипятка, настаивайте 30 минут, процедите, добавьте мед. Давайте по 0,5 стакана 3-4 раза в день.
- Для полоскания горла готовьте настои ромашки, шалфея лекарственного, тысячелистника, чабреца, календулы. Сырье можно брать отдельно или в сборе с другими травами в равных пропорциях. Настой готовьте из расчета 3 ст. ложки сырья на 0,5 л кипятка. Полощут горло 3-4 раза в день.
При повышенной температуре обтирайте ребенка яблочным уксусом. Используя травы, не забывайте о возможности аллергической реакции на некоторые из них.
Заключение
Зная какие бывают осложнения ревматизма у детей, вы можете обеспечить своевременную профилактику недуга, соблюдая предписания врача и вышеизложенные рекомендации. Берегите свое и здоровье ваших детей!
Автор: Римма Балабанова, профессор, доктор медицинских наук
 Загрузка…
Загрузка…Перед назначением антибиотика необходимо определить чувствительность микрофлоры, вызвавшей заболевание к нему. Способ применения и дозы зависят от стадии ревматического заболевания, его местоположения, возраста пациента и других индивидуальных особенностей его организма. Дозировка назначается врачом.
Лечение может длиться от 5 до 10 дней. В особо тяжелых случаях терапия продлевается до двух недель.Для достижения эффективных результатов может быть назначено комплексное лечение, то есть применение нескольких препаратов различных фармакотерапевтических групп и форм выпуска. После приема антибиотиков пациенту назначают препараты для восстановления микрофлоры кишечника, препараты, содержащие живые бактерии.
 [26], [27], [28], [29], [30]
[26], [27], [28], [29], [30]
Антибиотики при ревматизме суставов
Воспалительные поражения суставов, возникающие на фоне многих инфекций, – это ревматизм. Лечение этой патологии основано на подавлении возбудителя и восстановлении двигательной активности.Антибиотики при ревматизме суставов лучше других препаратов справляются с этой задачей.
Эта патология, как правило, носит инфекционно-аллергический характер и характеризуется разрушением соединительной ткани мышц, суставов, внутренних органов и даже сердечно-сосудистой системы. Первые признаки заболевания проявляются в подростковом возрасте и начинаются с дискомфорта и хруста в суставах. Очень часто на такие симптомы не обращают внимания, и они начинают прогрессировать. Чаще всего обострение начинается с наступления холодного сезона, поскольку переохлаждение является одним из факторов, провоцирующих патологию.
Основные симптомы ревматизма суставов:
- Резкое повышение температуры тела до 39 ° С.
- Увеличение слабости и потливости.
- Болезненные ощущения и хруст в суставах.
- Покраснение и отек кожи над суставом.
- Жесткость движений.
- Деформация мелких суставов.
Заболевание характеризуется симметричным поражением крупных суставов: колена, локтя, голеностопного сустава. Самый первый и самый важный этап лечения – медикаментозная терапия.
Рассмотрим наиболее эффективные антибиотики при суставном ревматизме:
- Амоксициллин
Бактерицидный антибиотик из группы полусинтетических пенициллинов. Обладает широким спектром действия против грамположительных и грамотрицательных микроорганизмов. Кислотоустойчив, быстро и полностью всасывается в кишечнике. Он доступен в форме таблеток с энтеросолюбильным покрытием, капсул, раствора и суспензии для перорального применения, сухого вещества для инъекций.
- Показания к применению: инфекции, вызванные чувствительными к препарату бактериями, бронхит, пневмония, пиелонефрит, воспаление мочеиспускательного канала и тонкой кишки, гонорея.
- Способ применения: дозировка устанавливается индивидуально для каждого пациента. Пациентам взрослого возраста и детям старше 10 лет назначают по 500 мг 2-3 раза в день. Для детей до 10 лет и весом менее 40 кг 250-125 мг 2-3 раза в день.
- Побочные эффекты: кожные аллергические реакции, конъюнктивит, боль в суставах, лихорадка, тошнота, рвота, нарушения стула.В редких случаях возможно развитие суперинфекции.
- Противопоказания: непереносимость пенициллина, инфекционный мононуклеоз. С особой осторожностью препарат назначают во время беременности и кормления грудью, с тенденцией к аллергическим реакциям на цефалоспорины.
- Ампициллин
Полусинтетический антибиотик, не разрушается в кислой среде и хорошо всасывается после приема внутрь. Влияние на грамположительные микроорганизмы, чувствительные к бензилпенициллину.Также активен в отношении ряда грамотрицательных микроорганизмов. Может использоваться при заболеваниях, вызванных смешанной инфекцией. Выпускается в форме таблеток и капсул для приема внутрь, порошка для приготовления суспензии.
- Показания к применению: пневмония, бронхопневмония, тонзиллит, перитонит, холецистит, сепсис, инфекции мочевыводящих путей, гнойные поражения и другие воспалительные реакции, вызванные чувствительными к лекарствам микроорганизмами.
- Применение: для взрослых по 500 мг 4-6 раз в день, для детей по 100 мг / кг.Продолжительность лечения, как правило, занимает 5-10 дней, но при тяжелых инфекциях препарат занимает 2-3 недели.
- Побочные эффекты: кожные аллергические реакции, в редких случаях – анафилактический шок. Для их устранения необходима десенсибилизирующая терапия.
- Противопоказания: повышенная чувствительность к пенициллинам, печеночная недостаточность, бронхиальная астма, поллиноз.
- Бензатин пенициллин
Бактерицидное средство пролонгированного действия. Действует на чувствительные микроорганизмы, активен в отношении стафилококков, трепонем, стрептококков.Он доступен в виде сухого вещества для инъекций, в комплекте со специальным растворителем.
- Показания к применению: лечение и профилактика обострений ревматизма, скарлатины, рожи, сифилиса, тонзиллита, раневых инфекций, инфекционных осложнений при тонзиллэктомии и после удаления зубов.
- Способ применения: препарат вводят внутримышечно. При ревматизме пациентам старше 12 лет назначают 1-2 инъекции по 1,2 миллиона единиц каждые 4 недели.Пациентам моложе 12 лет по 1-2 инъекции по 0,6 млн. ЕД каждые 4 недели.
- Побочные эффекты: различные аллергические реакции, стоматит, дерматит, мультиформная эритема, местные реакции.
- Противопоказания: повышенная чувствительность к антибиотикам пенициллина. С осторожностью препарат назначают пациентам с непереносимостью цефалоспоринов и аллергическими реакциями в анамнезе.
- Binoclar
Полусинтетический антибиотик из группы макролидов.Обладает бактерицидным и бактериостатическим действием. Активен в отношении грамположительных и грамотрицательных бактерий, анаэробов и внутриклеточных микроорганизмов.
- Показания: инфекционно-воспалительные заболевания, синусит, средний отит, тонзиллофарингит, инфекции нижних дыхательных путей, инфекции кожи и мягких тканей, микобактериальные инфекции. Дозировка индивидуальна для каждого пациента, поэтому назначается врачом.
- Противопоказания: тяжелые поражения печени, гепатит, порфирия, ранняя беременность, повышенная чувствительность к активным компонентам препарата.
- Побочные эффекты: тошнота, рвота, стул, стоматит, боль в животе, желтуха, головокружение и головные боли, бессонница, кожные аллергические реакции. Также возможно временное изменение вкусовых ощущений.
- Бруфен (не антибиотик)
НПВП с анальгетическими, анальгетическими, противовоспалительными и жаропонижающими свойствами. Механизм его действия основан на ингибировании синтеза простагландинов. Препарат выпускается в форме таблеток с энтеросолюбильной оболочкой, драже, капсул, крема и ректальных суппозиториев.
- Показания к применению: ревматоидный артрит, остеоартрит, суставной синдром, неревматический ревматизм, мягкие ткани, сухожилия, связки, синдром умеренной боли, зубные и послеоперационные боли, мигрень, лихорадка, полимиозит, артроз, воспаление мягких тканей и суставов, люмбаго, спортивные травмы, растяжки. Дозировка
- : взрослым по 1,2-1,8 г в несколько приемов, максимальная суточная доза не должна превышать 2,4 г. Детям назначают 20 мг / кг массы тела в нескольких дозах.В тяжелых случаях ювенильного ревматоидного артрита дозу можно увеличить до 40 мг / кг в сутки несколькими дозами. Курс лечения занимает 2-3 недели.
- Побочные эффекты: расстройства пищеварения, кожные аллергические реакции, желудочно-кишечные кровотечения, нефротический синдром, тромбоцитопения.
- Противопоказания: язвенная болезнь желудка и двенадцатиперстной кишки, бронхиальная астма, бронхоспазм, ринит, крапивница, беременность и период лактации. С осторожностью назначают пациентам с заболеваниями почек и печени, сердечной недостаточностью.
- Бутадион (не антибиотик)
Обезболивающее, противовоспалительное и жаропонижающее. Он доступен в форме таблеток с энтеросолюбильным покрытием. Используется при ревматизме, инфекционном неспецифическом полиартрите, малой хорее, болезни Бехтерева, узловой эритеме. Препарат принимают по 100-150 мг 2-4 раза в день, длительность курса лечения 2-5 недель.
Побочные эффекты проявляются в виде болей в животе, кожных высыпаний, анемии. Также изъязвление слизистой оболочки желудочно-кишечного тракта, гематурия.Бутадион противопоказан при язвенной болезни желудка и двенадцатиперстной кишки, нарушениях функции печени и почек, повреждении кроветворных органов, аритмии и недостаточности кровообращения.
- Вольтарен (не антибиотик)
Противовоспалительные, анальгетические и жаропонижающие средства из группы НПВП. Содержит действующее вещество – диклофенак. Механизм его действия связан с нарушением метаболизма арахидоновой кислоты и снижением синтеза простагландинов.Он имеет несколько форм выпуска: инъекция, кишечно-растворимые таблетки и ректальные свечи.
- Показания к применению: остеоартроз, боли в позвоночнике, ревматоидный артрит, спондилит, подагра, ревматические заболевания внесуставных мягких тканей, первичная дисменорея и другие гинекологические заболевания, приступы мигрени. Дозировка подбирается индивидуально для каждого пациента.
- Побочные эффекты: различные нарушения со стороны желудочно-кишечного тракта, кожные аллергические реакции, головная боль и головокружение, повышение уровня печеночных ферментов, артериальная гипертензия, тахикардия, нарушения сухости и зрения, изменения вкуса.
- Противопоказания: повышенная чувствительность к компонентам препарата, непереносимость анальгина, язвенные поражения желудка, нарушения работы системы кроветворения, бронхоспазм, поздняя беременность, пациенты до 6 лет, тяжелые нарушения функции почек, печени, сердечно-сосудистой системы. система.
- Передозировка: боль в эпигастральной области, тошнота, рвота, судороги. Для их устранения показан прием энтеросорбентов, промывание желудка и дальнейшая симптоматическая терапия.
- Диклофенак (не антибиотик)
Нестероидный противовоспалительный агент из фармакотерапевтической группы производных фенилуксусной кислоты. Обладает выраженными противовоспалительными, болеутоляющими и жаропонижающими свойствами. Эффективно ослабляет болевые ощущения, возникающие в состоянии покоя и движения при ревматических заболеваниях суставов. Стойкий лечебный эффект развивается после 10-14 дней использования. Он доступен в форме раствора для инъекций.
- Показания к применению: ревматизм, анкилозирующий спондилит, ревматоидный артрит, воспаление мягких тканей и суставов, травм опорно-двигательного аппарата, артроза, подагры, бурсит, синдром послеоперационной боли, радикулита, невралгии, невриты, первичной дисменореи.
- Способ применения: пациентам взрослого возраста назначают внутримышечно по 75 мг 1-2 раза в день. Для детей старше 6 лет дозировка составляет 2 мг / кг 2-3 раза в сутки. Курс лечения 4-5 дней.
- Побочные эффекты: различные диспепсические расстройства, сонливость, повышенная раздражительность, головные боли и головокружение, кровотечение в желудочно-кишечном тракте и эрозивно-язвенные поражения. Также возможны местные реакции, флебит, ощущение жжения при приеме препарата, некроз жировой ткани. В случае передозировки эти эффекты усиливаются.
- Противопоказания: язвенная болезнь желудка и двенадцатиперстной кишки, желудочно-кишечные кровотечения, заболевания почек и печени, третий триместр беременности и лактации, повышенная чувствительность к компонентам препарата, крапивница, ринит, пациенты до 6 лет.
- Ибупрофен (не антибиотик)
Препарат с болеутоляющими, жаропонижающими и противовоспалительными свойствами. Механизм его действия основан на ингибировании биосинтеза простагландинов путем ингибирования фермента циклооксигеназы. Он доступен в форме таблеток с энтеросолюбильным покрытием. После приема внутрь препарат быстро всасывается из пищеварительного тракта. Максимальная концентрация в плазме крови развивается через 1-2 часа. Активные компоненты накапливаются в синовиальной жидкости и метаболизируются в печени.Период полураспада составляет 1,5-2 часа. Он выводится почками в неизмененном виде.
- Показания к применению: ревматоидный артрит, подагра, остеоартрит, невралгия, бурсит, радикулит, анкилозирующий спондилит, миалгия, аднексит, проктит, ЛОР заболевания, головную боль и зубная боль, травматические воспаления мягких тканей и опорно-двигательного аппарата.
- Применение: при ревматоидном артрите назначают 800 мг 3 раза в день, при остеоартрите и анкилозирующем спондилите 400-600 мг 2-4 раза в день, при ювенильном ревматоидном артрите, 40 мг / кг массы тела в день, при умеренной интенсивности боль 400 мг 3 раза в день.
- Побочные эффекты: тошнота, рвота, нарушения стула, головные боли и головокружение, нарушения сна, кожные аллергические реакции, кровотечение из желудочно-кишечного тракта, бронхоспазм.
- Противопоказания: возраст пациентов младше 6 лет, повышенная чувствительность к компонентам препарата, нарушения кроветворения, нарушения функции почек и печени, заболевания зрительного нерва, язвенный колит, эрозивно-язвенные поражения желудочно-кишечного тракта.
- Передозировка: боль в животе, тошнота и рвота, отсталость, сонливость, головные боли, шум в ушах, гипотония, тахикардия, брадикардия, острая почечная недостаточность.Для лечения показаны промывание желудка, прием энтеросорбентов и дальнейшая симптоматическая терапия.
Терапия начинается с применения антибиотиков широкого спектра действия, НПВП, витаминов и десенсибилизирующих препаратов. Для борьбы с инфекцией могут быть назначены антибиотики серии пенициллинов: амоксициллин, карбенициллин, пиперациллин или макролиды: биноклар, вильпрафен, грунамицин. Курс применения антибиотиков длится 5-10 дней. Многие врачи утверждают, что в течение 5 лет после постановки диагноза заболевания пациент должен периодически принимать широкий спектр препаратов.
Важным компонентом лекарственной терапии являются нестероидные противовоспалительные препараты, например, диклофенак и ибупрофен. Они уменьшают тяжесть воспалительного процесса. Если воспалительный процесс сопровождается отеками, то принимают диуретики, то есть диуретики: акрипас, буфенокс и другие. Для снятия сильной боли используются антибиотики: нимесил, ибупрофен, диклофенак и другие.
Продолжительность лечения и дозировка устанавливаются врачом для каждого пациента индивидуально.После медикаментозной терапии могут быть назначены дополнительные процедуры: парафиновые аппликации для разогрева пораженных суставов, УВЧ, подогрев инфракрасными лучами, электрофорез. Физиотерапия позволяет закрепить результаты основной терапии, устранить болевые синдромы и улучшить двигательную активность.
 [31], [32], [33], [34], [35], [36]
[31], [32], [33], [34], [35], [36]
Антибиотики при ревматизме сердца
Некоторые стрептококковые инфекции приводят к ревматическим поражениям сердечно-сосудистой системы. Чаще всего ревматическая болезнь сердца развивается после тонзиллита, фарингита, синусита и заболеваний носоглотки.В этом случае, если заболевание протекает в острой форме, то ревматизм сердца возникает у 5% пациентов. Попадая на сердечную мембрану, инфекция вызывает патологические изменения, которые приводят к изменениям в функционировании всего сердечного аппарата.
Основные поражения:
- Миокардит – поражаются мышечные ткани.
- Перикардит – это оболочка наружной ткани.
- Панкардит – поражены все ткани сердца.
- Эндокардит – это поражение внутренней тканевой мембраны.
В зависимости от того, какая оболочка была заражена, выберите определенные антибиотики. При ревматизме сердца можно назначать такие препараты:
- Вильпрафен
Антибиотик из группы макролидов. Он обладает бактериостатическими свойствами, которые основаны на ингибировании синтеза белка бактериями. Создает высокие концентрации в очаге воспаления, обеспечивая бактерицидную активность. Высокоактивен в отношении внутриклеточных микроорганизмов, грамположительных и грамотрицательных аэробных бактерий и некоторых анаэробов.Препарат имеет несколько форм выпуска: таблетки и суспензия для перорального применения.
- Показания к применению: инфекционные и воспалительные заболевания, вызванные чувствительными к препарату микроорганизмами. Отит, синусит, бронхит, пневмония, гингивит, дифтерия, скарлатина, рожистое воспаление, инфекции мочевыводящих путей и половых органов, повреждение суставов и мягких тканей. Дозировка индивидуальна для каждого пациента, поэтому назначается лечащим врачом.
- Препарат противопоказан при повышенной чувствительности к макролидам и компонентам препарата, при тяжелых нарушениях функции печени.
- Побочные эффекты: отсутствие аппетита, тошнота, рвота, нарушение слуха, кандидоз, повышение активности печеночных трансаминаз, нарушение оттока желчи. Подобные реакции наблюдаются при передозировке. Симптоматическая терапия показана для их устранения.
- аспирин кардио
Антибиотик с активным веществом – ацетилсалициловая кислота.Он относится к категории нестероидных противовоспалительных препаратов, действие которых основано на блокировании простагландин-синтетазы и торможении воспалительных гормонов. После приема таблетки быстро и полностью всасываются, еда замедляет этот процесс.
- Показания к применению: заболевания с высоким риском тромбоза, нестабильной стенокардии, ревматического кардита, инфаркта миокарда, операций на сердце и сосуде. Неврологические патологии, преходящие нарушения мозгового кровообращения, церебральная ишемия, инфаркт легкого.
- Способ применения: таблетки следует принимать перед едой, питьевую воду по 100-300 мг в сутки. Как правило, препарат принимают в течение 1-2 дней, но при необходимости курс лечения можно продлить.
- Побочные эффекты: различные нарушения со стороны желудочно-кишечного тракта, гепатит, панкреатит, головокружение и головные боли, кожные аллергические реакции, снижение экскреторной функции почек, бронхоспазм.
- Противопоказания: непереносимость НПВП, тромбоцитопения, астма, язвенная болезнь, беременность, период лактации, почечная и печеночная недостаточность.С осторожностью препарат назначают пациентам с заболеваниями мочеполовой системы, подагрой, гепатитом, бронхиальной астмой.
- Передозировка: тошнота, рвота, диарея, аллергические реакции. Для лечения показаны гемодиализ, пероральные сорбенты и дальнейшая симптоматическая терапия.
- Бициллин
Антимикробный агент, который по своему механизму действия похож на бензилпенициллин. Выпускается во флаконах по 300 000 штук и 600 000 штук.
- Используется при заболеваниях, вызванных микроорганизмами, чувствительными к препарату.Бициллин эффективен при лечении и профилактике ревматизма, сифилиса и гонореи.
- Рекомендуемая дозировка составляет 2 400 000 единиц 2 раза в месяц. Для профилактики ревматизма 60000 единиц вводится один раз в неделю, инъекции повторяются 6 раз. Инъекции сочетаются с приемом ацетилсалициловой кислоты и других НПВП. Детям назначают один раз в неделю из расчета 5000-10 000 единиц / кг или 20 000 единиц / кг 2 раза в месяц.
- Противопоказания: бронхиальная астма, аллергические заболевания, непереносимость препаратов бензилпенициллина, поллиноз.Побочные эффекты проявляются в виде различных аллергических реакций.
- Грунамицин
Антибиотик из группы макролидов, обладает бактериостатическими свойствами. Механизм его действия основан на разрушении пептидных связей между молекулами аминокислот и блокировании синтеза белков микроорганизмов. Высокие дозы препарата оказывают бактерицидное действие. Обладает широким спектром действия: грамположительные, грамотрицательные микроорганизмы.
Содержит действующее вещество – эритромицин.Он доступен в форме таблеток, гранул для приготовления пероральной суспензии, лиофилизата для приготовления раствора для внутривенного введения, ректальных суппозиториев и порошка для приготовления раствора для инъекций.
- Показания к применению: различные бактериальные инфекции, вызванные лекарственно-чувствительными возбудителями. Инфекции мочеполовой системы, поражение ЛОР-органов, коклюш, дифтерия, трахома, инфекционные и воспалительные заболевания кожи, мягких тканей, костей и суставов, инфицированные раны, пролежни, ожоги, обострение стрептококковой инфекции.
- Способ применения и дозы: разовая доза для взрослых и детей старше 14 лет по 250-500 мг каждые 6 часов. Продолжительность лечения 5-14 дней.
- Противопоказания: непереносимость компонентов препарата, беременность, снижение слуха. С осторожностью назначают при почечной или печеночной недостаточности, кормлении грудью, желтухе, аритмии, удлинении интервала QT.
- Побочные эффекты: тошнота, рвота, нарушения стула, головные боли и головокружение, снижение остроты зрения и слуха, кожные аллергические реакции.Для лечения показан тщательный мониторинг состояния дыхательной системы, приема энтеросорбентов и промывания желудка.
- Индометацин (не антибактериальный агент)
Активные НПВП, сильный ингибитор биосинтеза простагландинов. Обладает сильным обезболивающим действием. Выпускается в форме таблеток, капсул, ректальных суппозиториев и раствора для инъекций.
- Показания к применению: ревматоидный артрит, периартрит, спондилит, тромбофлебит, остеоартрит.Нефротический синдром, боли в позвоночнике, невралгия, миалгия, травматическое воспаление мягких тканей, ревматизм, диффузные заболевания соединительной ткани, инфекционные и воспалительные заболевания ЛОР-органов, цистит, аднексит, простатит.
- Способ применения: препарат рекомендуется после еды, начальная дозировка 25 мг 2-3 раза в день с постепенным увеличением до 100-150 мг в 3-4 приема в день.
- Побочные эффекты: головные боли и головокружение, сонливость, тошнота, рвота, нарушения стула.Симптоматическая терапия показана для лечения.
- Противопоказания: непереносимость компонентов препарата, язвенная болезнь желудка и двенадцатиперстной кишки, бронхиальная астма, беременность и кормление грудью.
- Кетанол (не антибактериальный агент)
Препарат с противовоспалительными, жаропонижающими и обезболивающими свойствами. Выпускается в форме капсул и таблеток для перорального применения, раствора для инъекций, суппозитория.
- Показания к применению: ревматоидный артрит, псориатический и реактивный артрит, подагра, бурсит, спондилоартрит, тендинит, сильный болевой синдром с альгодисменозом, после операции и травмы.Дозировка и форма препарата индивидуальны для каждого пациента, поэтому назначаются лечащим врачом.
- Побочные эффекты: различные диспепсические расстройства, головные боли и головокружение, подавление кроветворения, анемия, бронхоспазм, бессонница, астения, нарушение зрения и шум в ушах, нарушения работы печени и почек.
- Противопоказания: непереносимость компонентов препарата, язвенная болезнь желудка и двенадцатиперстной кишки, неязвенная диспепсия, кровотечение, почечная и печеночная недостаточность, приступы астмы, беременность и период лактации, пациенты до 14 лет.
- Передозировка: различные нарушения пищеварительного тракта, спутанность сознания, нарушение функции почек. Лечение состоит из промывания желудка и приема сорбентов.
- Мелоксикам (не антибактериальное средство)
Препарат из фармакотерапевтической группы оксикамов. НПВП обладают выраженным противовоспалительным действием. Он имеет несколько форм выпуска: таблетки для перорального применения и ампулы для внутримышечных инъекций.
- Показания к применению: ревматоидный артрит, болезнь Бехтерева, хронический полиартрит, обострения артроза.Таблетки принимают один раз в день по 15 мг. Курс лечения индивидуален для каждого пациента.
- Побочные эффекты: расстройства крови, изменения остроты зрения, головные боли и головокружение, шум в ушах, тошнота, рвота, боли в эпигастральной области, сердечно-сосудистые нарушения, кожные аллергические реакции.
- Противопоказания: язвы в пищеварительной системе, непереносимость компонентов препарата, желудочно-кишечные кровотечения, беременность и кормление грудью, возраст пациентов до 15 лет, тяжелая почечная или печеночная недостаточность, цереброваскулярное кровотечение.
- Передозировка: тошнота, рвота, повышенная сонливость, боли в животе. Для лечения показана симптоматическая терапия, промывание желудка, прием энтеросорбентов.
- Naise (не является антибактериальным средством)
Противовоспалительное средство с анальгетическими и антиагрегантными свойствами. Подавляет образование простагландина в очаге воспаления. Выпускается в форме таблеток, диспергируемых капсул, суспензии и геля 1%.
- Показания к применению: остеоартроз, бурсит, остеоартрит, тендовагинит, ревматизм, боль в мышцах, посттравматический болевой синдром, боль в позвоночнике, инфекционные и воспалительные заболевания, лихорадка, невралгия, миалгия.С дегенеративных и воспалительных заболеваний опорно-двигательного аппарата, гель чаще всего используется.
- Способ применения: 100 мг в сутки, при необходимости суточная доза может быть увеличена до 400 мг. Гель наносится на кожу, равномерно распределяется по болезненному пятну. Процедуру можно проводить 3-4 раза в день. Курс лечения до 10 дней.
- Побочные эффекты: сонливость, головокружение, тошнота и рвота, изжога, изъязвление слизистой оболочки желудочно-кишечного тракта, пурпура, анемия, лейкопения, высокая активность печеночных трансаминаз, кожные аллергические реакции.При использовании геля могут возникнуть местные аллергические реакции.
- Противопоказания: желудочно-кишечная язва, повышенная чувствительность к компонентам препарата, печеночная недостаточность, астма, застойная сердечная недостаточность, беременность и лактация, сахарный диабет 2 типа, артериальная гипертензия.
- Передозировка: нарушение функции почек, печеночная недостаточность, раздражение желудочно-кишечного тракта, судороги, повышение артериального давления, угнетение дыхания. Противоядия не существует. Гемодиализ и диурез не приносят желаемых результатов.
Ревматический кардит классифицируется в зависимости от тяжести течения. Заболевание имеет несколько форм: острое, подострое, длительное и скрытое. В этой острой стадии имеет место внезапное начало и серьезные симптомы. Инкубационный период затяжной формы длится около 12 месяцев. Скрытая форма никак не проявляется, поэтому диагностировать ее очень сложно. Именно эта форма ведет к развитию порока.
 [37], [38], [39], [40], [41]
[37], [38], [39], [40], [41]
У Зои Ли был диагностирован палиндромный ревматизм пять лет назад, но путь к постановке диагноза был непростым.
«Все началось с мучительной боли и припухлости в лодыжках и запястьях, но каждый раз, когда мне удавалось записаться на прием к врачу, этого не было. Я думаю, что это была одна из тех вещей, где это было для них чем-то серым.
«Я провел некоторое исследование об артрите сам, и они просто продолжали говорить мне, что я был слишком молод.Это продолжалось и продолжалось до тех пор, пока однажды утром у меня не была такая опухшая рука, что казалось, что меня укусил паук.
«Врач общей практики только взглянул на меня и сказал:« Вам нужно пойти и сделать несколько анализов крови, я думаю, что нам придется направить вас к ревматологии ».
«Когда я вернулся на четыре недели после приема напроксена и гидроксихлорохина, я почувствовал себя лучше, чем когда-либо, и подумал, что, возможно, он собирается меня выписать. Но он усадил меня и сказал, что у меня палиндромный ревматизм.
«Я помню, что они говорили мне о анализах крови, рентгеновских снимках и риске A, B, C и D. Я не мог все это принять. Я был убежден, что это собирался уйти, и мне не пришлось с этим жить.
«В конечном итоге меня начали принимать метотрексат, и я решил, что у меня будет маленький мальчик. С ним все стало еще хуже. Когда вы беременны, все возвращается на круги своя, и вы почти не знаете, что у вас артрит. затем он вернулся с удвоенной силой после того, как я получил его, и они предупредили меня, что, вероятно, это произойдет.
«Если у меня вспышка, лучше всего постараться продолжать двигаться, и боль, как правило, уменьшается намного быстрее. Иногда это может быть трудно, так как мои вспышки часто происходят в ранние часы, но вы делаете все возможное, чтобы справиться с ситуацией.
«У меня иногда бывают слезы, но мой маленький мальчик не может постоять за себя. Он думает, что это здорово, когда мне приходится спускаться по лестнице на заднице!
«Когда кто-то говорит мне:« Где у тебя артрит? » Я говорю: «У меня странный вид, который просто переходит с сустава на сустав».Одна неделя могла быть моим запястьем, на следующей неделе это могли быть мои колени, у меня могли быть две недели абсолютно нормального, даже не думать об этом, и тогда это могли быть мои бедра.
«Хотелось бы, чтобы я пошел к врачу общей практики с проведенным мною исследованием и, возможно, помог им понять, что я достаточно взрослый, что нет никаких возрастных ограничений для артрита и что это может случиться с кем угодно в любом возрасте.
«Я изо всех сил старался не допустить, чтобы это повлияло на мою жизнь. Но теперь я обнаружил, что я мама, управляю домом, работаю и пытаюсь жить нормальной жизнью, иногда это мешает.Но, верьте или нет, хорошие дни действительно перевешивают плохие ».
Воспалительный ревматизм описывает ряд заболеваний, которые вызывают боль и воспаление вокруг суставов, сухожилий и костей.
Ревматические состояния, как правило, вызывают боль в суставах. Некоторые люди используют термин «воспалительный ревматизм» для обозначения ревматических заболеваний, которые включают воспаление.
Ревматизм – это слово, которое врачи исторически использовали для лечения заболеваний суставов. Врачи больше не используют этот термин.Вместо этого – поскольку существует множество типов ревматических заболеваний с разными причинами – они подчеркивают, что людям следует поставить конкретный диагноз, чтобы врач мог назначить правильное лечение.
Воспалительные ревматические расстройства включают в себя:
В этой статье рассматриваются различные виды воспалительного ревматизма, как врачи диагностируют их, и как их лечить.
Многие ревматические заболевания также являются аутоиммунными заболеваниями. Аутоиммунные заболевания возникают, когда иммунная система атакует здоровые клетки и ткани организма.Другие ревматические расстройства, такие как подагра, возникают в результате избытка мочевой кислоты.
Большинство форм воспалительного ревматизма имеют системные эффекты, то есть они могут поражать все части тела, а не только суставы.
Это приводит к появлению симптомов вне суставов, в зависимости от состояния, которое может включать в себя:
Люди с воспалительными ревматическими заболеваниями более подвержены риску определенных состояний, таких как болезни сердца, заболевания легких или инсульт. Это связано с последствиями системного воспаления.
Воспалительные ревматические заболевания могут повлиять на повседневную деятельность человека и качество его жизни. Тем не менее, эффективное лечение может помочь облегчить симптомы и снизить риск осложнений. Раннее лечение теперь может предотвратить необратимое повреждение суставов.
Ревматоидный артрит (РА) является распространенным типом воспалительного ревматизма.
RA – это аутоиммунное заболевание, которое возникает, когда иммунная система ошибочно атакует здоровые ткани в синовиальных суставах. Симптомы возникают, когда иммунные клетки атакуют синовиальные суставы и выделяют воспалительные белки, называемые цитокинами.
Цитокины не только вызывают воспаление в суставах, но могут повредить ткани и со временем разрушить синовиальную мембрану и окружающий хрящ.
Человек с РА может испытывать скованность, боль и припухлость в суставах. РА обычно поражает мелкие суставы, расположенные в:
- кистях
- запястьях
- колен
- голеностопных суставов
- футов
Симптомы РА включают в себя:
- боль в суставах, отек и скованность, особенно по утрам
- мышечные боли
- потеря веса
- снижение силы захвата
- лихорадка
- усталость
Врачи не знают точной причины РА, и на это сложное заболевание могут влиять многие факторы, такие как:
- генетика и семейная история
- возраст
- воздействие окружающей среды
- ожирение
- курение
Псориатический артрит (ПСА) является еще одной формой воспалительного артрита.Этим аутоиммунным заболеванием страдают около 15% людей с псориазом. В редких случаях PsA может поражать людей, у которых нет псориаза.
PsA вызывает опухшие, болезненные суставы. Он может поражать только один или несколько суставов и чаще встречается у:
- крупных суставов
- пальцев рук и ног
- задних
- крестцово-подвздошных суставов в области таза
Врачи не знают точной причины PSA, но это связано с генетикой и семейной историей.Люди могут также развить PsA после инфекции, которая вызывает иммунную систему, такую как острый фарингит.
Узнайте о различиях между РА и ПА здесь.
Анкилозирующий спондилит – это воспалительное ревматическое заболевание, которое в первую очередь поражает позвоночник. Со временем кости в позвоночнике постепенно начинают срастаться в процессе, называемом анкилозом.
На ранних стадиях анкилозирующего спондилита люди могут испытывать боль и воспаление в суставах СИ, расположенных в малом тазу.Эти суставы служат для соединения подвздошной кости (таза) с крестцом, который является самой нижней частью позвоночника. Состояние также может повлиять на другие суставы, такие как:
- плечи
- бедра
- реже, колени
Врачи считают, что анкилозирующий спондилит вызван как генетическими факторами, так и факторами окружающей среды, хотя для того, чтобы найти что это.
Хотя это заболевание встречается редко, оно может вызывать осложнения, связанные с сердцем, легкими, глазами и нервной системой.
Системная красная волчанка (SLE) является еще одним аутоиммунным заболеванием, которое вызывает воспаление в суставах.
Волчанка может оказывать широкое воздействие на весь организм и может влиять на:
- кожа
- почки
- кровь
- мозг
- сердце
- легкие
В отличие от других видов воспалительного ревматизма, волчанка встречается у детей и взрослые, по данным Американского колледжа ревматологии.
Приступ волчанки может произойти внезапно, вызывая непредсказуемые симптомы, которые отличаются от человека к человеку.
Симптомы волчанки могут включать:
- боль в суставах и мышцах
- лихорадка
- сыпь и чувствительность к солнцу
- чувствительность к искусственному свету
- усталость
- анемия
- проблемы с почками
- боль в груди
- выпадение волос
- рот болячки
При отсутствии лечения инфекции воспаления горла или скарлатины могут перерасти в ревматизм или стрептококковое заболевание группы А, которое является незаразным состоянием.
Иммунная система организма реагирует на первоначальную инфекцию, создавая генерализованную воспалительную реакцию, которая может поражать здоровые клетки.
Хотя у людей любого возраста может развиться ревматическая лихорадка, это заболевание обычно встречается у детей в возрасте 5–15 лет.
Симптомы ревматизма включают:
- лихорадка
- усталость
- опухшие лимфатические узлы
- болезненные или болезненные суставы
- боль в груди
- одышка
В редких случаях у людей могут развиться безболезненные комки под кожей или розовая кольцевидная кожная сыпь.
Share on PinterestPeople может уменьшить вспышки подагры, избегая продуктов с высоким содержанием пуринов, таких как моллюски.Подагра является распространенным типом артрита, который вызывает скованность и боль в суставах. Это происходит, когда избыток кристаллов мочевой кислоты накапливается в суставах, вызывая воспаление.
Подагра не является аутоиммунным заболеванием.
Подагра возникает, когда организм менее способен справиться с накоплением мочевой кислоты, чем обычно. Почки отфильтровывают избыток мочевой кислоты из организма, поэтому нарушение функции почек может привести к подагре.
В начале подагра обычно вызывает боль в суставах большого пальца ноги. Со временем это может повлиять на суставы ног, рук и ног.
Кристаллы мочевой кислоты, которые вызывают подагру, могут образовывать камни в почках и твердые комочки под кожей.
Мочевая кислота поступает из пуринов, вещества, которое содержится в некоторых продуктах, таких как:
- моллюск
- анчоус
- мясо
- алкоголь
Люди могут уменьшить вспышки подагры, избегая продуктов с высоким содержанием пурина.Лекарства могут уменьшить боль и частоту приступов подагры.
Национальный институт артрита и костно-мышечной и кожных заболеваний состояния, что приступы подагры длиться в течение 3-10 дней, и часто происходят из-за:
- стресс алкоголем или потребления наркотиков
- других заболеваний
Центры по болезни Контроль и профилактика (CDC) оценивают, что 54,4 миллиона взрослых в Соединенных Штатах получили диагноз той или иной формы артрита.
В общем, ревматические расстройства могут поражать людей любого возраста. Тем не менее, определенные условия могут возникать чаще в определенных возрастных диапазонах, чем другие.
Многие виды воспалительных ревматических заболеваний вызывают неспецифические симптомы, которые могут означать, что врачам иногда бывает сложно поставить диагноз.
Врач осмотрит историю болезни человека и текущие симптомы. Затем они могут порекомендовать дальнейшее тестирование, прежде чем ставить диагноз.
Тесты, которые помогают диагностировать типы воспалительных ревматических заболеваний, включают в себя:
- анализы крови для измерения количества антител и выявления избыточных уровней мочевой кислоты
- анализы совместной жидкости для выявления бактерий, лейкоцитов, белков и мочевой кислоты в синовиальной жидкости
- культуральных тестов для поиска конкретных бактерий
- визуализирующие тесты, такие как рентген, МРТ и ультразвук для визуализации суставов и оценки характера повреждений
Варианты лечения могут различаться в зависимости от типа воспалительного ревматизма у человека есть.Люди могут работать с врачами, которые специализируются на воспалительных ревматических заболеваниях, для разработки индивидуального плана лечения.
Как правило, лечение направлено на уменьшение воспаления и устранение боли. Варианты лечения включают рецептурные стероиды и нестероидные противовоспалительные препараты (НПВП).
Врачи назначают иммунодепрессанты для лечения многих типов воспалительного артрита. Эти препараты могут прерывать воспалительную реакцию организма, помогая снять болезненное воспаление.Тем не менее, эти лекарства также снижают способность организма бороться с инфекциями.
Изменения образа жизни и питания также могут помочь облегчить симптомы. Например, подагра может вспыхнуть, когда человек ест много продуктов, богатых пурином, таких как мясо, моллюски и алкоголь.
Люди могут улучшить качество своей жизни, регулярно занимаясь физическими упражнениями и избегая продуктов, вызывающих воспаление.
Воспалительные ревматические заболевания могут вызывать болезненные отеки в суставах.Многие из них также являются аутоиммунными состояниями, которые влияют на другие органы и системы организма.
Воспалительный ревматизм может поражать людей всех возрастов. Тем не менее, некоторые условия могут возникать чаще в определенных возрастных группах, чем другие. Наличие семейного анамнеза хронических воспалительных расстройств может повысить риск воспалительного ревматизма у человека.
При хронических ревматических заболеваниях ранняя диагностика и лечение могут помочь облегчить симптомы и предотвратить необратимое повреждение тканей.
Диагноз
В целом, ребенку не следует ставить диагноз синдрома дефицита внимания / гиперактивности, если основные симптомы СДВГ не начинаются в раннем возрасте – до 12 лет – и не создают серьезных проблем дома и в школе. постоянной основе.
Специального теста для СДВГ не существует, но постановка диагноза, вероятно, будет включать:
- Медицинский осмотр, , чтобы помочь исключить другие возможные причины симптомов
- Сбор информации, , такой как любые текущие медицинские проблемы, личная и семейная история болезни и школьные записи
- Интервью или вопросники для членов семьи, учителей вашего ребенка или других людей, которые хорошо знают вашего ребенка, таких как воспитатели, няни и тренеры
- ADHD критериев из Диагностического и статистического руководства по психическим расстройствам DSM-5 , опубликованного Американской психиатрической ассоциацией
- ADHD рейтинговых шкал , чтобы помочь собрать и оценить информацию о вашем ребенке
Диагностика СДВГ у маленьких детей
Несмотря на то, что признаки СДВГ могут иногда появляться у дошкольников или даже младших детей, диагностировать расстройство у очень маленьких детей сложно.Это связано с тем, что проблемы развития, такие как языковые задержки, можно принять за ADHD .
Таким образом, дети дошкольного или младшего возраста, подозреваемые на наличие СДВГ , с большей вероятностью нуждаются в обследовании у специалиста, такого как психолог или психиатр, логопед или педиатр с развитием.
Другие состояния, которые напоминают СДВГ
Ряд медицинских состояний или их лечение могут вызывать признаки и симптомы, аналогичные тем, которые возникают у СДВГ .Примеры включают в себя:
- Проблемы с обучением или языком
- расстройства настроения, такие как депрессия или тревога
- Судорожные расстройства
- Проблемы со зрением или слухом
- Расстройство аутистического спектра
- Проблемы со здоровьем или лекарства, которые влияют на мышление или поведение
- Нарушения сна
- Травма головного мозга
Лечение
Стандартные методы лечения СДВГ у детей включают медикаменты, поведенческую терапию, консультации и образовательные услуги.Эти методы лечения могут облегчить многие симптомы СДВГ , но они не излечивают это. Может потребоваться некоторое время, чтобы определить, что лучше всего подходит для вашего ребенка.
Стимулирующие препараты
В настоящее время стимуляторы (психостимуляторы) являются наиболее часто назначаемыми препаратами для СДВГ . Стимуляторы, кажется, повышают и уравновешивают уровни химических веществ мозга, называемых нейротрансмиттерами. Эти лекарства помогают улучшить признаки и симптомы невнимательности и гиперактивности – иногда эффективно за короткий промежуток времени.
Примеры включают в себя:
- амфетаминов. К ним относятся декстроамфетамин (декседрин), декстроамфетамин-амфетамин (Adderall XR, Mydayis) и лиздексамфетамин (Vyvanse).
- Метилфенидаты. К ним относятся метилфенидат (Concerta, риталин, др.) И дексметилфенидат (фокалин).
Стимулирующие препараты выпускаются в формах короткого и длительного действия. Имеется пластырь метилфенидата длительного действия (Daytrana), который можно носить на бедре.
Правильная доза варьируется от ребенка к ребенку, поэтому может потребоваться некоторое время, чтобы найти правильную дозу. И доза может потребоваться скорректировать, если происходят значительные побочные эффекты или по мере взросления вашего ребенка. Спросите своего доктора о возможных побочных эффектах стимуляторов.
Стимулирующие препараты и определенные риски для здоровья
Некоторые исследования показывают, что использование СДВГ стимулирующих препаратов с определенными проблемами с сердцем может быть проблемой, и риск некоторых психиатрических симптомов может быть увеличен при использовании стимулирующих препаратов.
- Проблемы с сердцем. Стимулирующее лекарство может вызвать повышение артериального давления или частоты сердечных сокращений, но повышенный риск серьезных побочных эффектов или внезапной смерти все еще не доказан. Тем не менее, врач должен оценить состояние вашего ребенка на наличие сердечно-сосудистых заболеваний или семейных анамнезов, прежде чем назначать стимуляторы, и контролировать ребенка во время его использования.
- Психиатрические проблемы. Стимулирующие препараты могут редко увеличивать риск возбуждения или психотических или маниакальных симптомов при использовании стимулирующих препаратов.Немедленно свяжитесь с врачом, если у вашего ребенка внезапно появилось новое или ухудшающееся поведение, или он видит или слышит то, что нереально во время приема стимулирующих препаратов.
Другие лекарства
Другие лекарства, которые могут быть эффективными при лечении СДВГ включают в себя:
- Атомоксетин (Страттера)
- Антидепрессанты, такие как бупропион (Wellbutrin SR, Wellbutrin XL, другие)
- Гуанфацин (Интунив)
- Клонидин (Катапрес, Капвай)
Атомоксетин и антидепрессанты работают медленнее, чем стимуляторы, и может пройти несколько недель, прежде чем они дадут полный эффект.Это может быть хорошим вариантом, если ваш ребенок не может принимать стимуляторы из-за проблем со здоровьем или если стимуляторы вызывают серьезные побочные эффекты.
Риск самоубийства
Хотя это остается недоказанным, были высказаны опасения, что может быть слегка повышенный риск суицидального мышления у детей и подростков, принимающих нестимулирующие препараты СДВГ или антидепрессанты. Свяжитесь с врачом вашего ребенка, если вы заметили какие-либо признаки суицидального мышления или другие признаки депрессии.
Безопасный прием лекарств
Очень важно убедиться, что ваш ребенок принимает правильное количество прописанных лекарств. Родители могут быть обеспокоены стимуляторами и риском злоупотребления и зависимости. Стимулирующие препараты считаются безопасными, когда ваш ребенок принимает лекарства в соответствии с предписаниями врача. Ваш ребенок должен регулярно посещать врача, чтобы определить необходимость корректировки лекарства.
С другой стороны, есть опасения, что другие люди могут злоупотреблять или злоупотреблять стимулирующими препаратами, предписанными для детей и подростков с СДВГ .Чтобы сохранить лекарства вашего ребенка в безопасности и убедиться, что ваш ребенок получает правильную дозу в нужное время:
- Дайте лекарства осторожно. Дети и подростки не должны самостоятельно принимать лекарства ADHD без надлежащего контроля.
- Дома храните лекарства запертыми в недоступном для детей контейнере. И храните лекарства в недоступном для детей месте. Передозировка стимулирующих препаратов является серьезной и потенциально смертельной.
- Не отправляйте запасы лекарств в школу вместе с ребенком. Доставьте любое лекарство самостоятельно школьной медсестре или в офис здравоохранения.
поведенческая терапия СДВГ
Дети с СДВГ часто получают выгоду от поведенческой терапии, обучения социальным навыкам, обучения навыкам родителей и консультирования, которые могут быть предоставлены психиатром, психологом, социальным работником или другим специалистом по психическому здоровью. У некоторых детей с СДВГ могут быть и другие состояния, такие как тревожное расстройство или депрессия.В этих случаях консультирование может помочь как СДВГ , так и сопутствующей проблеме.
Примеры терапии включают в себя:
- Поведенческая терапия. Учителя и родители могут выучить изменяющие поведение стратегии, такие как системы поощрений с помощью жетонов и тайм-ауты, для работы в трудных ситуациях.
- Обучение социальным навыкам. Это может помочь детям освоить соответствующие социальные поведения.
- Обучение навыкам воспитания. Это может помочь родителям выработать способы понять и руководить поведением своего ребенка.
- Психотерапия. Это позволяет детям старшего возраста с СДВГ говорить о проблемах, которые их беспокоят, исследовать негативные модели поведения и изучать способы борьбы с их симптомами.
- Семейная терапия. Семейная терапия может помочь родителям и братьям и сестрам справиться со стрессом жизни с кем-то, у кого СДВГ .
Наилучшие результаты достигаются при использовании командного подхода, когда учителя, родители, терапевты и врачи работают вместе.Узнайте о СДВГ и доступных услугах. Работайте с учителями вашего ребенка и направляйте их к надежным источникам информации, чтобы поддержать их усилия в классе.
Новое медицинское устройство
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США утвердило новое медицинское устройство для лечения детей с СДВГ , которым от 7 до 12 лет и которые не принимают СДВГ по рецепту . Она доступна только по рецепту и называется внешней системой стимуляции тройничного нерва (eTNS) Monarch.
Устройство размером eTNS размером с сотовый телефон может использоваться дома под присмотром родителей, когда ребенок спит. Устройство генерирует низкоуровневую электрическую стимуляцию, которая перемещается через провод к маленькому пятну на лбу ребенка, посылая сигналы в области мозга, связанные с вниманием, эмоциями и поведением.
Если рассматривается вопрос eTNS , важно обсудить меры предосторожности, ожидания и возможные побочные эффекты. Получите полную информацию и инструкции от своего врача.
Текущее лечение
Если вашего ребенка лечат от СДВГ , он или она должны регулярно посещать врача, пока симптомы не улучшатся, а затем, как правило, каждые три-шесть месяцев, если симптомы стабильны.
Позвоните врачу, если у вашего ребенка есть побочные эффекты от приема лекарств, такие как потеря аппетита, проблемы со сном или повышенная раздражительность, или если симптомы вашего ребенка СДВГ не показали значительного улучшения при начальном лечении.
Образ жизни и домашние средства
Поскольку СДВГ является сложным и каждый человек с СДВГ уникален, трудно дать рекомендации, которые подойдут для каждого ребенка. Но некоторые из следующих предложений могут помочь создать среду, в которой ваш ребенок сможет добиться успеха.
детей на дому
- Покажите своему ребенку много любви. Дети должны слышать, что их любят и ценят. Сосредоточение внимания только на негативных аспектах поведения вашего ребенка может нанести вред вашим отношениям и повлиять на уверенность в себе и чувство собственного достоинства. Если вашему ребенку трудно принять вербальные признаки привязанности, улыбка, похлопывание по плечу или объятия могут показать вашу заботу. Поищите поведение, за которое вы можете регулярно делать комплименты своему ребенку.
- Найдите способы повысить самооценку. Дети с СДВГ часто преуспевают в художественных проектах, уроках музыки или танца или занятиях по боевым искусствам.Выбирайте виды деятельности исходя из своих интересов и способностей. У всех детей есть особые таланты и интересы, которые можно развивать. Небольшие частые успехи помогают построить чувство собственного достоинства.
- Используйте простые слова и демонстрируйте, когда вы даете ребенку указания. Говорите медленно и тихо, будьте очень конкретны и конкретны. Дайте одно направление за один раз. Остановитесь и установите зрительный контакт с вашим ребенком до и во время направления.
- Определите сложные ситуации. Старайтесь избегать ситуаций, которые являются сложными для вашего ребенка, например, сидя на длинных презентациях или совершая покупки в торговых центрах и магазинах, где множество товаров может быть огромным.
- Используйте таймауты или соответствующие последствия для дисциплины. Начните с твердой, любящей дисциплины, которая поощряет хорошее поведение и препятствует негативному поведению. Время ожидания должно быть относительно коротким, но достаточным для того, чтобы ваш ребенок смог восстановить контроль. Идея состоит в том, чтобы прервать и разрядить неконтролируемое поведение.Можно также ожидать, что дети примут результаты своего выбора.
- Работа по организации. Помогите своему ребенку организовать и вести дневник заданий и заданий, а также следить за тем, чтобы у вашего ребенка было тихое место для учебы. Группируйте предметы в детской комнате и храните их в четко обозначенных местах. Постарайтесь помочь вашему ребенку поддерживать порядок в своей среде.
- Постарайтесь соблюдать регулярный график приема пищи, сна и сна. Дети с СДВГ с трудом принимают и приспосабливаются к изменениям. Используйте большой календарь, чтобы отмечать специальные мероприятия, которые будут выполняться, и повседневные дела. Избегайте или хотя бы предупреждайте детей о внезапных переходах от одного занятия к другому.
- Поощрение социального взаимодействия. Помогите своему ребенку выучить социальные навыки, моделируя, распознавая и поощряя позитивное взаимодействие со сверстниками.
- Принять привычки здорового образа жизни. Убедитесь, что ваш ребенок отдохнул.Постарайтесь не допустить переутомления вашего ребенка, потому что усталость часто ухудшает симптомы СДВГ. Для здорового развития важно, чтобы ваш ребенок придерживался сбалансированной диеты. В дополнение к пользе для здоровья регулярные физические упражнения могут оказывать положительное влияние на поведение при добавлении к лечению.
Дети в школе
Узнайте все, что вы можете о СДВГ и о возможностях, которые помогут вашему ребенку быть успешным.Вы лучший защитник своего ребенка.
- Спросите о школьных программах. Школы обязаны по закону иметь программу, обеспечивающую детям, имеющим инвалидность, которые мешают обучению, получать необходимую им поддержку. Ваш ребенок может иметь право на дополнительные услуги, предлагаемые в соответствии с федеральными законами: раздел 504 Закона о реабилитации 1973 года или Закона об образовании для лиц с ограниченными возможностями (IDEA). Они могут включать оценку, корректировку учебной программы, изменения в настройках классной комнаты, измененные методы обучения, обучение навыкам обучения, использование компьютеров и расширение сотрудничества между родителями и учителями.
- Поговорите с учителями вашего ребенка. Поддерживайте тесную связь с учителями и поддерживайте их усилия, чтобы помочь вашему ребенку в классе. Убедитесь, что учителя внимательно следят за работой вашего ребенка, дают положительные отзывы, проявляют гибкость и терпение. Попросите, чтобы они были очень ясно о своих инструкциях и ожиданиях.
Нетрадиционная медицина
Существует небольшое исследование, которое показывает, что альтернативные лекарства могут уменьшить симптомов СДВГ .Прежде чем рассматривать какие-либо альтернативные вмешательства, поговорите с врачом, чтобы определить, безопасна ли терапия. Некоторые альтернативные методы лечения, которые были опробованы, но еще не полностью доказаны с научной точки зрения, включают:
- Йога или медитация. Регулярные занятия йогой или медитации и техники расслабления могут помочь детям расслабиться и научиться дисциплине, что может помочь им справиться с симптомами СДВГ .
- Специальные диеты. Большинство диет, рекомендуемых для СДВГ , включают исключение продуктов, которые, как считается, повышают гиперактивность, таких как сахар, и распространенных аллергенов, таких как пшеница, молоко и яйца. Некоторые диеты рекомендуют избегать искусственных пищевых красителей и добавок. До настоящего времени исследования не обнаружили постоянной связи между диетой и улучшением симптомов СДВГ , хотя некоторые неофициальные данные свидетельствуют о том, что изменения в диете могут иметь значение у детей с определенной чувствительностью к еде. Употребление кофеина в качестве стимулятора для детей с СДВГ может иметь опасные последствия и не рекомендуется.
- Витаминные или минеральные добавки. Хотя определенные витамины и минералы из продуктов питания необходимы для хорошего здоровья, нет никаких доказательств того, что дополнительные витамины или минералы могут уменьшить симптомы СДВГ . «Мегадозы» витаминов – дозы, которые значительно превышают рекомендуемую диету (RDA) – могут быть вредными.
- Травяные добавки. Нет никаких свидетельств того, что растительные лекарственные средства помогают при СДВГ , а некоторые могут быть вредными.
- Запатентованные составы. Это продукты, изготовленные из витаминов, микроэлементов и других ингредиентов, которые продаются как возможные лечебные добавки для детей с СДВГ . Эти продукты практически не исследовались и не подлежат надзору со стороны Управления по контролю за продуктами и лекарствами, что делает их, возможно, неэффективными или потенциально вредными.
- Незаменимые жирные кислоты. Эти жиры, которые включают омега-3 масла, необходимы для правильной работы мозга.Исследователи все еще исследуют, могут ли они улучшить симптомы СДВГ .
- Обучение нейробиоуправлению. Также называемый электроэнцефалографической (ЭЭГ) биологической обратной связью, на этих сессиях ребенок сосредотачивается на определенных задачах, используя машину, которая показывает образцы мозговых волн. Необходимы дополнительные исследования, чтобы увидеть, работает ли это.
Помощь и поддержка
Уход за ребенком с СДВГ может быть сложной задачей для всей семьи.Родители могут пострадать от поведения своего ребенка, а также от того, как другие люди реагируют на него. Стресс от работы с СДВГ может привести к семейному конфликту. Эти проблемы могут усугубляться финансовым бременем, которое ADHD может поставить на семьи.
Братья и сестры ребенка с СДВГ также могут иметь особые трудности. На них может повлиять брат или сестра, которые требовательны или агрессивны, и им также может быть уделено меньше внимания, потому что ребенку с СДВГ требуется так много времени родителей.
Ресурсы
Доступно много ресурсов, таких как социальные службы или группы поддержки. Группы поддержки часто могут предоставить полезную информацию о том, как справиться с ADHD . Спросите врача вашего ребенка, знает ли он или она какие-либо группы поддержки в вашем районе.
Существуют также отличные книги и руководства для родителей и учителей, а также интернет-сайты, посвященные исключительно СДВГ . Но будьте осторожны с веб-сайтами или другими ресурсами, которые фокусируются на рискованных или недоказанных средствах или тех, которые противоречат рекомендациям вашей команды здравоохранения.
Стратегии преодоления стресса
Многие родители замечают закономерности в поведении своего ребенка, а также в своих собственных реакциях на это поведение. Возможно, вам и вашему ребенку потребуется изменить поведение. Но замена новых привычек на старые требует большой кропотливой работы.
Будьте реалистичны в своих ожиданиях на улучшение – как своих, так и своего ребенка. И помните стадию развития вашего ребенка. Установите небольшие цели для себя и своего ребенка и не пытайтесь вносить много изменений одновременно.
- Сохраняйте спокойствие и подайте хороший пример. Действуйте так, как вы хотите, чтобы ваш ребенок действовал. Старайтесь сохранять терпение и контроль – даже когда ваш ребенок выходит из-под контроля. Если вы говорите тихо и спокойно, ваш ребенок, скорее всего, тоже успокоится. Изучение методов управления стрессом может помочь вам справиться с собственными разочарованиями.
- Найдите время, чтобы насладиться своим ребенком. Постарайтесь принять и оценить те стороны личности вашего ребенка, которые не так сложны.Один из лучших способов сделать это – просто проводить время вместе. Это должно быть время без отвлечения других детей или взрослых. Старайтесь уделять ребенку больше позитива, чем негатива каждый день.
- Стремитесь к здоровым семейным отношениям. Отношения между всеми членами семьи играют большую роль в управлении или изменении поведения ребенка с СДВГ . Пары с сильной связью часто сталкиваются с проблемами родительского воспитания легче, чем те, чья связь не такая сильная.Партнерам важно выделять время для развития своих отношений.
- Дай себе перерыв. Дайте себе отдохнуть сейчас и потом. Не испытывайте чувства вины за то, что провели несколько часов отдельно от вашего ребенка. Вы будете лучшим родителем, если вы отдохнете и расслабитесь. Не стесняйтесь обращаться к родственникам и друзьям за помощью. Удостоверьтесь, что няни или другие лица, осуществляющие уход, осведомлены о СДВГ и достаточно зрелы для выполнения этой задачи.
Подготовка к вашему приёму
Скорее всего, вы начнете с того, что отведете ребенка к семейному врачу или педиатру.В зависимости от результатов первоначальной оценки, ваш врач может направить вас к специалисту, такому как педиатр с поведенческим развитием, психолог, психиатр или детский невролог.
Что вы можете сделать
Чтобы подготовиться к встрече с ребенком:
- Составьте список любых симптомов и трудностей , которые возникают у вашего ребенка дома или в школе.
- Подготовьте ключевую личную информацию, , включая любые серьезные стрессы или недавние изменения в жизни.
- Составьте список всех лекарств, витаминов, трав или других добавок, которые принимает ваш ребенок, и дозировок.
- Принесите все прошлые оценки и результаты формального тестирования, , если они у вас есть, и школьные табели успеваемости.
- Составьте список вопросов , чтобы спросить доктора вашего ребенка.
Вопросы, которые следует задать врачу вашего ребенка, могут включать:
- Помимо СДВГ , каковы возможные причины симптомов моего ребенка?
- Какие виды тестов нужны моему ребенку?
- Какие процедуры доступны и какие вы рекомендуете?
- Какие альтернативы первичному подходу вы предлагаете?
- У моего ребенка другие проблемы со здоровьем.Как я могу лучше всего справиться с этими условиями вместе?
- Должен ли мой ребенок обратиться к специалисту?
- Есть ли общая альтернатива лекарству, которое вы прописываете моему ребенку?
- Какие виды побочных эффектов мы можем ожидать от лекарства?
- Могу ли я иметь какие-либо печатные материалы? Какие сайты вы рекомендуете?
Не стесняйтесь задавать вопросы каждый раз, когда вы чего-то не понимаете.
Чего ожидать от вашего врача
Будьте готовы ответить на вопросы, которые может задать ваш врач, например:
- Когда вы впервые заметили проблемы с поведением вашего ребенка?
- Возникают ли тревожные поведения постоянно или только в определенных ситуациях?
- Насколько серьезны трудности у вашего ребенка дома и в школе?
- Что, по крайней мере, ухудшает поведение вашего ребенка?
- Что, по-вашему, улучшает поведение вашего ребенка?
- Ваш ребенок потребляет кофеин? Сколько?
- Какие часы сна у вашего ребенка?
- Как в настоящее время и в прошлом успеваемость вашего ребенка?
- Ваш ребенок читает дома? У него или нее есть проблемы с чтением?
- Какие методы дисциплины вы использовали дома? Какие из них эффективны?
- Опишите, кто живет дома и типичный распорядок дня.
- Опишите социальные отношения вашего ребенка дома и в школе.
Ваш врач или специалист по психическому здоровью задаст дополнительные вопросы, основываясь на ваших ответах, симптомах и потребностях. Подготовка и предварительные вопросы помогут вам максимально использовать свое время с врачом.
,
