Остеоартроз стопы 2 степени лечение: Артроз стопы | Энциклопедия заболеваний
Полезная информация об артрозе стоп (посттравматический артроз голеностопного сустава, подошвенный фасцеит и др.)
Причинами боли в стопе могут быть:
- острые и повторяющиеся травмы, болезни или их сочетание. Это можно наблюдать в спорте, при особых условиях трудовой деятельности, связанных с физической активностью и большими нагрузками на стопу.
- неудачное биомеханическое положение, такое как ошение тесной обуви и туфель на высоких каблуках может вызвать боль в подушечках стопы. Плотно зашнурованная обувь может стать причиной боли или синяков в подъеме стопы.
Некоторые виды травм
Такие повреждения стопы как надрыв связок, растяжение мышцы, ушибы и переломы случаются внезапно (остро). Надрывы, растяжения, переломы, ушибы могут быть результатом одиночного или комбинированного стресса стопы. Растяжение стопы или лодыжки происходит при чрезмерном натяжении и надрыве тканей связок, соединяющих кости. Стопа болит и при слабых связках суставов.
Бурса мышцы или фасция стопы могут быть растянуты при перенапряжении, большой нагрузке, ушибе или порезе (например, если наступить на острый предмет). Тендинит ахиллова сухожилия -распространенная травма сухожилия, которое крепится на задней части пятки.
Повреждение костей и суставов стопы может быть вызвано одним ударом, подворачиванием ноги или также многократными травмами, которые могут привести к перелому. Травмы тупой силы, например, когда кто-то наступит на ногу, могут вызвать не только ушиб или синяк, но и повреждение мышц и связок. Непосредственный удар по стопе может вызвать ушиб, разрыв кожи или даже перелом костей. Метатарзалгия – боль в плюсневом отделе стопы.
Термином “каменный ушиб” обычно называют конкретную локализованную боль и болезненность в нижней части стопы. У спортсменов в результате большой нагрузки часто происходит растяжение связок у основания большого пальца. Травма ногтя может сопровождаться кровоизлиянием под ноготь и потерей ногтя. В результате частых травм и ушибов костей, мышц, связок стопы может развиться разрастание кости, известное как шпора или костный нарост.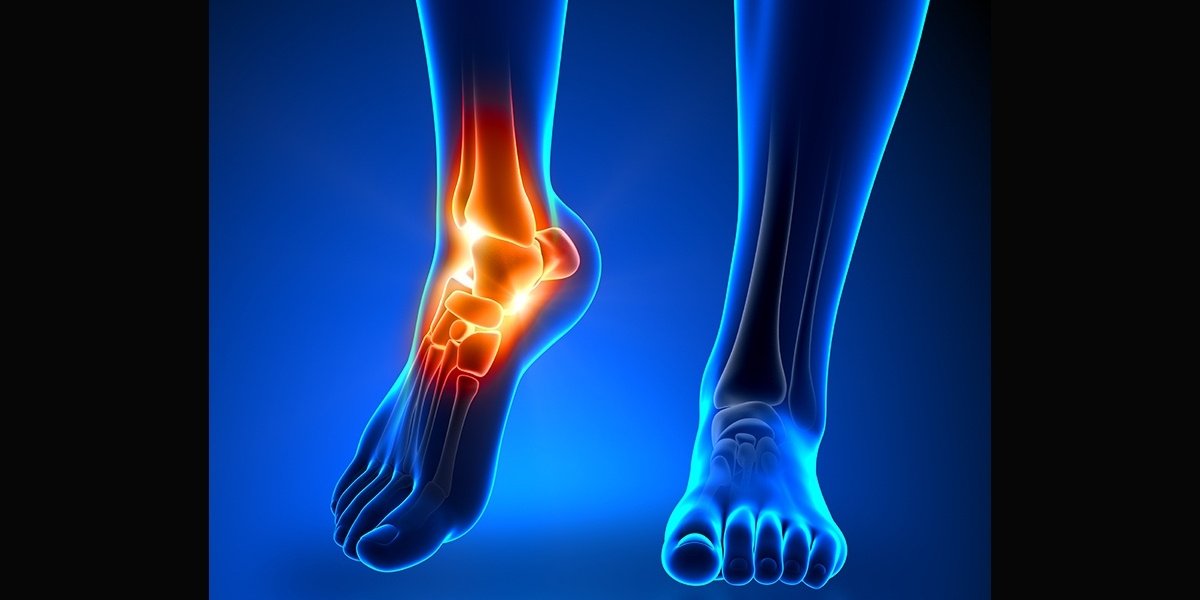
Некоторые виды инфекций
Стопа болит также при вирусной и грибковой инфекции. Сахарный диабет, болезнь Хансена, артрит, подагра и общие заболевания также могут стать причиной болей в стопе. Расстройства нервов на ногах может вызвать онемение и ощущение жжения в стопе, это явление известно как периферическая нейропатия.
Причиной раздражения и боли в стопе могут стать подошвенные бородавки, вызванные инфекцией. Стопа атлета – грибковое заболевание, причиняющее немало страданий. Если стопа болит, следует осмотреть ногти, возможно причина тому вросший ноготь. Вросший ноготь – это процесс врастания ногтевой пластинки в ткани кожи, сопровождающийся воспалением и вызывающий боль.
Чувство трения или жжения на поверхности стопы, как правило, первые признаки мозолей. Зуд и жжение между пальцами или по всей стопе признак инфекции или грибкового заболевания (стопа атлета). Боль и покраснение в области ногтя говорит о врастании ногтя.
Когда следует обратиться к врачу?
Если стопа болит и это мешает нормальным движениям, если движение причиняет боль, следует обратиться к врачу. Необходимо лечение стопы, если: имеется видимая деформация, нарушены функции стопы, возникает болезненность, боль сопровождается отеком или изменением цвета кожи, пальцев стопы, повышается температура в травмированной области стопы, к больному месту невозможно дотронуться и вы не можете передвигаться обычным способом.
Необходимо лечение стопы, если: имеется видимая деформация, нарушены функции стопы, возникает болезненность, боль сопровождается отеком или изменением цвета кожи, пальцев стопы, повышается температура в травмированной области стопы, к больному месту невозможно дотронуться и вы не можете передвигаться обычным способом.
У врача
Специалист осмотрит визуально и физически состояние стопы в покое, при движении с нагрузкой или без нее.
Врач прощупает подошву и свод стопы, чтобы определить явную деформацию, болезненность, любые нарушения и изменения в костях стопы и ее свода.
Проверит, как функционируют мышцы. Этот осмотр может включать ощупывание стопы, поворачивание ее руками, движение против сопротивления, возможно, вас попросят пройтись или пробежаться.
Врач проверит чувствительность подошвы, чтобы определить, не повреждены ли нервы.
Чтобы установить, имеются ли повреждения или какие-либо нарушения костей или мягких тканей, назначают рентген или МРТ.
Затем в соответствии с причиной боли в стопе назначается лечение.
СОВЕТЫ для облегчения своего состояния до похода к врачу:
- дайте ноге отдых,
- приложите лед,
- наложите тугую повязку,
- держите ноги в приподнятом положении.
- можно принять обезболивающие лекарства, которые продаются в аптеках без рецепта.
Медицинское лечение
Как только определены причины, отчего стопа болит, и оценена тяжесть, назначается лечение, коррекционные и реабилитационные меры.
Использование квалифицированным медицинским персоналом физиотерапии такой , как ультразвук, различные виды электростимуляции, свето терапия (лазер), и / или мануальная терапия для снятия боли, улучшения кровообращения в травмированной области стопы, что способствует заживлению.
Ограничения двигательной активности.
Замена двигательной активности, усугубляющей боль. Бег нежелателен, т.к. телу приходится испытывать толчки при соприкосновении с землей. Заменой ему могут быть велосипедная езда, эллиптические тренажеры, плавание, лыжный тренажер, – они минимизируют нагрузку и способствуют поддержанию физической формы стопы.
Заменой ему могут быть велосипедная езда, эллиптические тренажеры, плавание, лыжный тренажер, – они минимизируют нагрузку и способствуют поддержанию физической формы стопы.
Коррекционные профилактические меры
Замена обуви или использование других супинаторов.
Тщательный правильный подбор обуви, включая комбинацию носков и шнурков, чтобы избежать трения и сдавливания стопы.
Дополнительная поддержка для стопы, используемая в обуви: супинаторы, подушечки, ортопедические стельки, помогающие поддерживать стопу в нужном положении.
Спортивная обувь по мере использования и старения теряет эластичность подошв. Опыт показывает, что обувь следует менять раз в полгода, а если она используется постоянно, то и чаще. Использование сменных стелек улучшает поглощение энергии и поддержку стопы. Идеально, если стельки будут изготовлены индивидуально для вас
Биомеханику стопы можно улучшить и с помощью свободно продающихся ортопедических средств.
Укрепление функций мышц
Иногда для укрепления травмированной области и улучшения стабильности назначают физические упражнения.
Упражнения на повышение гибкости поддерживают длину мышцы. Гибкие и тренированные мышцы легче уберечь от травм.
Иногда необходимо использование соответствующих лекарственных средств для снятия воспаления и симптомов болезни.
Возможно и хирургическое вмешательство в некоторых случаях.
ВАЖНО! Постоянное наблюдение врача вплоть до полного выздоровления.
После окончания лечения необходимо наблюдение врача, регулярные проверки, рентген.
ПРЕДОСТЕРЕЖЕНИЕ!
Прежде, чем приступить к физическим упражнениям, необходимо принять во внимание некоторые моменты. Насколько крепко ваше здоровье? В первую очередь, необходимо посоветоваться с врачом, он оценит состояние вашей сердечно-сосудистой системы, возможные противопоказания, нежелательные медицинские проблемы. Если у вас есть такие заболевания, как подагра, сахарный диабет, артрит и невропатия, то предварительно необходимо лечение.
Правильно подобрать комплекс тренировок вам помогут специалисты спортивной медицины, ортопеды, физиотерапевты. До начала тренировок предварительная подготовка может помочь сократить риск боли. При любом виде деятельности важно соблюдение техники, это поможет правильно выполнять упражнения и избежать травм. При этом важна роль инструктора, с его помощью вы разовьете хорошую биомеханику и сможете избавиться от боли в стопе.
До начала тренировок предварительная подготовка может помочь сократить риск боли. При любом виде деятельности важно соблюдение техники, это поможет правильно выполнять упражнения и избежать травм. При этом важна роль инструктора, с его помощью вы разовьете хорошую биомеханику и сможете избавиться от боли в стопе.
По мере снятия боли и восстановления мышечной силы и гибкости стопы можно постепенно возвращаться к обычным нагрузкам. При возобновлении физической активности после лечения стопы необходимо учитывать те же факторы, что и при первоначальных тренировках. Боль в стопе может быть вызвана слишком большой нагрузкой и выполнением какого-либо движения слишком быстро. Если стопа болит, игнорировать боль не следует, так как это может привести к усугублению проблемы. В разное время года и боль в стопе может быть разной.
Стресс стопы всегда связан с нагрузками на нее. Если ноги не тренированы и не готовы к увеличению нагрузок в начале нового сезона, мышечные растяжения, расколотая голень, тенденит – дистрофия сухожилий – неизбежны.
Если стопа болит, оптимальную программу физической тренировки необходимо начинать с осмотра и совета специалиста и разумного планирования.
Программа физической тренировки должна включать такие компоненты, как укрепление мышц пресса, основных мышц, упражнения на гибкость в соответствии с целями тренировки или видом спорта.
КОРОТКО О ГЛАВНОМ
- Стопа – сложный анатомический механизм, подверженный влиянию внутренних заболеваний организма или заболевания самой стопы.
- 2. Свод стопы первым принимает на себя нагрузку и регулирует силу, передаваемую телу при столкновении тела с землей.
- Если стопа болит и эта боль препятствует привычным движениям, необходимо обратиться к врачу.
- Лечение стопы зависит от причины, вызывающей боль, и может включать медикаментозное лечение, укрепление, растяжение и использование физиотерапии.
__________________________________________________________________________
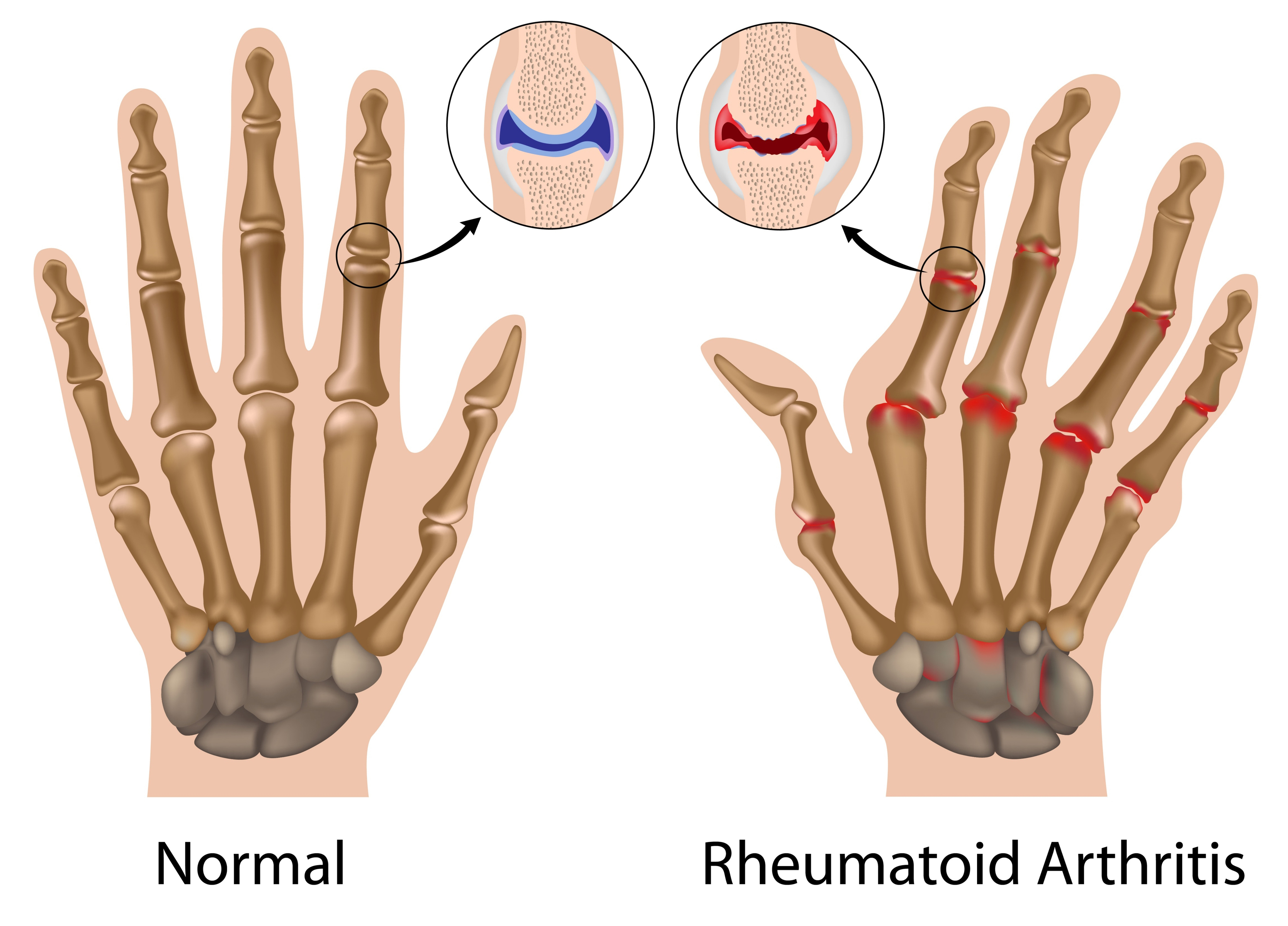
Посттравматический артроз голеностопного сустава – это форма артроза голеностопного сустава, который был вызван непосредственной травмой. Симптомы артроза могут проявиться через годы после полученной травмы.
Симптомы артроза могут проявиться через годы после полученной травмы.
Симптомы этого заболевания включают:
Боль
Болезненность
Отек вокруг сустава
Неподвижность голеностопного сустава
Деформация сустава
Нестабильность
Костные шпоры, формирующие шишки вокруг сустава
Как узнать, есть ли у меня это заболевание?
Лечение посттравматического артроза голеностопного сустава проводится только под наблюдением врача
Может потребоваться хирургическое вмешательство, когда не инвазивные методы лечения при артрозе перестают быть эффективными.
Операции включают:
Артроскопию. Делаю небольшие разрезы, хирург может удалить костные шпоры или участки поврежденной поверхности кости.
Артродез (соединение). Хирург полностью соединяет кости сустава, делая одну длинную кость.
Артропластика (замена сустава). Поврежденный голеностопный сустав заменяется искусственным имплантатом.
________________________________________________________________________________
Подошвенный фасцеит
Своды стопы амортизируют все нагрузки при движении, ходьбе, беге. Повреждения подошвенной фасции часто являются причиной боли свода стопы. Подошвенная фасция – широкий фиброзный тяж, идущий от пяточной кости к передней части стопы и поддерживающий свод. При повреждении подошвенной фасции возникающее воспаление вызывает боль в своде стопы. Высокий подъем или плоскостопие тоже могут вызвать боль вследствие деформации стопы.
Повреждения подошвенной фасции часто являются причиной боли свода стопы. Подошвенная фасция – широкий фиброзный тяж, идущий от пяточной кости к передней части стопы и поддерживающий свод. При повреждении подошвенной фасции возникающее воспаление вызывает боль в своде стопы. Высокий подъем или плоскостопие тоже могут вызвать боль вследствие деформации стопы.
Повторное перенапряжение одной и той же структуры стопы может вызвать усталостные переломы, тендинит, подошвенный фасциит и острый или хронический остеоартрит.При растяжении подошвенной фасции ощущается боль в нижней части стопы от пятки до основания пальцев. Растяжение свода стопы также может усилить или уменьшить боли в подошвенной фасции.
В легких случаях подошвенного фасциита боль может уменьшиться при «разогреве» мягких тканей стопы; однако она снова может усилиться при повышении нагрузки на стопу. В более серьезных случаях подошвенного фасциита при перенапряжении свода стопы боль усиливается. При подошвенном фасциите стопа особенно болит по утрам, пока она не “разогрета” ходьбой. Если стопа болит ночью, это может быть не только признаком подошвенного фасцита, но и некоторых других заболеваний.
Если стопа болит ночью, это может быть не только признаком подошвенного фасцита, но и некоторых других заболеваний.
Основные Симптомы и Способы Лечения Артроза Стопы
В данной статье подробно рассмотрена такая распространенная и тяжело переносимая болезнь, как артроз стопы. Кроме того, освещены симптомы и лечение недуга.
Артроз стопы – это дегенеративная болезнь суставов, которая наряду с поражением хрящей сосредотачивается в мышечных и костных волокнах. Чаще всего недуг проявляется в плюснефаланговой части большого пальца. При этом происходит деформация, являющаяся причиной последующих отрицательных перемен в строении ступни.
Специфика заболевания заключаются в особой конфигурации стопы, которая складывается из значительного количества маленьких суставов, сплетения нервов и сосудистой системы. Как правило, пациентам, страдающим от этого заболевания, около 45 лет.
Чем отличается артроз от артрита?
И артрит, и артроз являются недугами, которые поражают человеческие суставы, что приводит к значительному ухудшению образа жизни пациента. Несмотря на созвучность названий, эти две болезни имеют кардинальные различия.
Артроз – это патология суставного хряща и находящейся рядом костной ткани, приводящий к планомерной дегенерации сустава под действием рабочих физических нагрузок. Болезнь преимущественно характерна для старшего поколения. Среди множества причин прогрессирования остеоартроза – это травматические поражения и чрезмерная физическая нагрузка, имевшие место до начала дегенеративного процесса.
Артроз нельзя назвать воспалением. Однако сегодня множество специалистов утверждает, что воспалительный процесс является одним из факторов появления и прогрессирования артроза. Сустав и находящиеся рядом ткани с течением времени перестраиваются благодаря наличию нагрузок, которые они более не в состоянии выдержать. Данное отклонение имеет очень медленное развитие.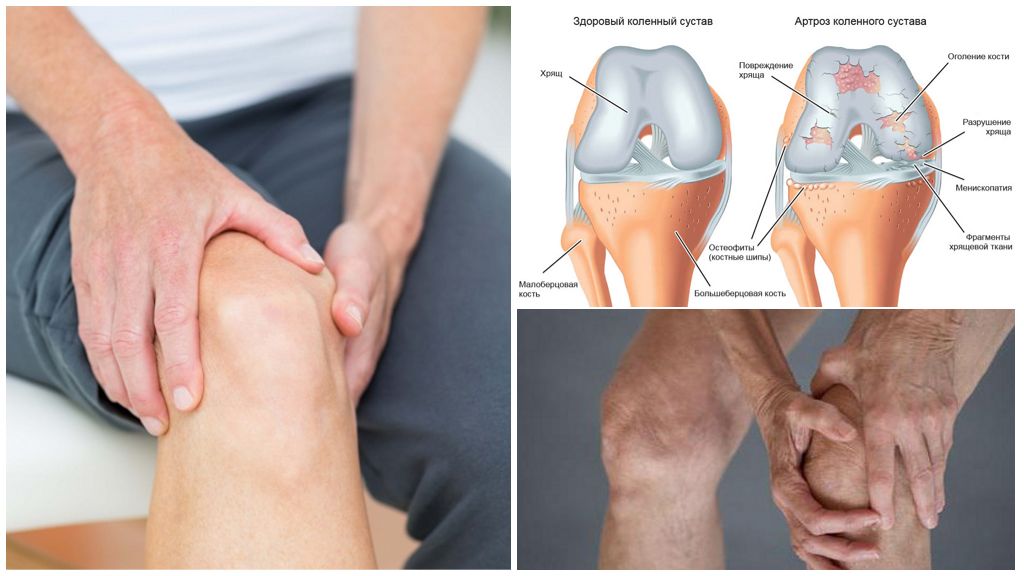
Артрит представляет собой воспалительный процесс в суставе. Во время развития патологии происходит деструкция суставного хряща под действием воспалительных агентов и иммунной системы. Эта болезнь распространена среди наиболее работоспособных и молодых людей.
Чаще всего артрит прогрессирует благодаря аутоиммунным факторам, что заключается в поражении иммунной системой тканей собственного организма. Это происходит в результате генетических патологий или инфекционных поражений.
Инфекция играет ключевую роль в возникновении артрита, поскольку под воздействием бактерий, антигены которых похожи на человеческий белок, осуществляется синтез антител, поражающих свои же ткани. Обычно негативному воздействию подвергаются не только суставы, но также сердце и почки.. Именно поэтому нужно лечить или же избавляться от миндалин при постоянно повторяющейся ангине, чтобы не допустить дальнейших осложнений на сердце и другие органы.
В отличие от артроза стопы, артрит имеет острое течение с ярко выраженными клиническими проявлениями. У пациентов наблюдается температура, местный отек тканей, сильные боли в месте недомогания и другие сопутствующие симптомы.
У пациентов наблюдается температура, местный отек тканей, сильные боли в месте недомогания и другие сопутствующие симптомы.
Сценарий дальнейшего развития зависит от разновидности артрита. Преимущественно, после острого старта, заболевание останавливается, но приобретенные анатомические перемены в суставах остаются, увеличивая вероятность дальнейшего прогрессирования остеоартроза. Иногда имеют место рецидивы острой фазы с болевыми ощущениями в суставах, повышенной температурой и т. п.
Поскольку остеоартрит – это воспалительная болезнь, ее можно остановить приемом противовоспалительных препаратов. Остеоартроз же вылечить довольно сложно, поскольку он заключается в хронических, постепенно прогрессирующих деструктивных изменениях суставов.
Причины артроза суставов стопы
Причины артроза суставов стопы – это преимущественно плохой кровоток, изношенность опорных тканей по причине травм или возрастных перемен.
Для эффективного лечения нужно знать, от чего бывает артроз стопы. Ниже описаны главные его первопричины:
Ниже описаны главные его первопричины:
- Индивидуальные особенности ступни: большая ширина, кривизна пальцев, плоскостопие. Кроме того, причиной может быть различная длина ног.
- Чрезмерная механическая загруженность конечностей, характерная для людей, предпочитающих изнурительный физический труд или некоторые виды спорта.
- Травматические поражения ног, растяжение мышц.
- Постоянное действие холода.
- Слишком большой вес, усиливающий давление на суставы ног.
- Изношенность костной и хрящевой ткани с годами.
- Генетическая предрасположенность.
- Ношение высоких каблуков.
Кроме того, выделяют следующие причины артроза стопы:
- гормональные и эндокринные нарушения в организме;
- нехватка полезных и жизненно важных элементов;
- хронические инфекционные поражения конечностей;
- аллергия и аутоиммунные заболевания;
- смещение или врожденная неправильная форма тазобедренной кости.

Излечить такой недуг в полной мере не представляется возможным, но существенно повысить жизненные качества больного, остановив дальнейшие дегенеративные тенденции, – вполне реально. В связи с этим, артроз стопы ноги необходимо лечить после выявления первичных признаков заболевания.
Симптомы артроза суставов стопы
Для всех медиков очень важным является вопрос: «Как определить артроз стопы?».
Болезнь выдает себя наличием следующих симптомов:
- Болевой синдром в результате долгой ходьбы, нахождения в вертикальном положении, а также после сильных нагрузок.
- Отечность или краснота кожных покровов в пораженном сегменте. Иногда возможно также повышение температуры тела.
- Сустав болезненно реагирует на перемену погоды, а также на взаимодействие с холодной водой.
- Стопы хрустят (явление характерно на второй стадии заболевания).
- Ноги быстро устают.
- Скованность в стопах по утрам.
- На подошве стопы возникают мозоли.

Поскольку патология является причиной деформации суставов, в дальнейшем у пациента, как правило, наблюдается нарушение походки.
Вдобавок, заболевание артроз стопы отличается следующими признаками:
- болевыми ощущениями – могут быть зудящими или приобретать характер жжения;
- наличием костных разрастаний в виде остеофитов;
- утолщением пальцевых костяшек.
Поскольку данная болезнь поражает не только хрящево-костные волокна, но и мышечные ткани, то признаки артроза стопы также включают изменения в структурах мышц и их фиброзирование.
Классификация болезней стоп
Как было отмечено выше, стопа состоит из множества маленьких суставов. По этой причине разрушительная тенденция возможна в любом ее месте. По своей локализации артроз стопы подразделяется на различные виды. В частности:
- заболевание подтаранной связки;
- болезнь кубовидно-пяточного сустава;
- патология в плюснефаланговом суставе и связках;
- пальцевой артроз.

Кроме того, согласно источнику, по степени развития артроз подразделяют на следующие типы:
- Первичный. Появляется в результате патологии самой стопы или при ее повреждении.
- Вторичный. Возникает благодаря заболеваниям, не имеющим непосредственного отношения к недугам ног. При этом источником болезни могут быть гормональные и прочие нарушения.
- Полиартроз. Такое заболевание охватывает сразу несколько суставов.
Согласно типу деструкции сустава врачом подбирается конкретный комплекс мер.
Типы развития болезни артроз
Чтобы ликвидация артроза стопы прошла успешно, патологию нужно верно определить. Каждый этап прогресса болезни предполагает свой комплекс терапевтических мер. В частности, выделяется три стадии прогрессирования:
- Характеризуется быстрой утомляемостью ног и возникновением болей после постоянного хождения или значительных физических перегрузок. Преимущественно на первом этапе пациент не ощущает каких-либо затруднений в перемещениях, поэтому не посещает врача, осложняя дальнейшее лечение.

- Симптомы проявляются острее – длительные и сильные боли. Наблюдаются утолщения костяшек, возникают мозоли на пятках.
- Имеет место серьезное изменение конфигурации стопных суставов. Больной постоянно хромает. В то же время двигательные способности сустава существенно сокращаются. Рентгенография данного этапа заболевания показывают значительное уменьшение или исчезновение межсуставных щелей.
Диагностика артроза стопы состоит из таких процедур:
- изучение анамнеза болезни, учитывая все его жалобы;
- рентгенологические обследования в целях анализа состояния сустава и определения типа дегенеративных изменений в нем;
- обследования, позволяющие кроме хрящевых и костных тканей оценить структуру мышц;
- лабораторные анализы – позволяют оценить характер воспаления.
Кроме того, проводится измерение размеров стопы.
Лечение артроза суставов стопы
Окончательно излечить этот недуг на данный момент медицине не под силу.
При лекарственном лечении применяются следующие препараты:
- Противовоспалительные нестероидные. Они не только с успехом побеждают воспаление, но и предотвращают появление боли. Как правило, такие средства назначают курсами. Врач определяет дозировку и длительность приема.
- Обезболивающие – используют при возникновении острых болей. При невыносимых болях страдающему болезнью может быть сделан укол кортикостероидов. Такие инъекции можно проводить не чаще одного раза в неделю и не более нескольких раз за год.
- Хондропротекторы – находятся в числе основных лекарств, используемых при лечении суставного артроза. Выполняют восстановительную функцию для поврежденных хрящей и защищают их от дальнейшего разрушения.
- Средства на базе гиалуроновой кислоты, вводимые в поврежденный недугом сустав. Подобные уколы увеличивают подвижность сустава и уменьшают трение.

- Антиартрозные мази и кремы, имеющие улучшающее питание воздействие.
Наряду с лекарственными средствами в медицине широко используются немедикаментозные способы борьбы с болезнью:
- Гипсовый «сапожок». Эффективен при тяжелом течении патологии – если нужно полное купирование любых движений стопы.
- Ношение ортопедических стелек и супинаторов, повышающих кровоток в суставе, а также тканевой обмен веществ.
- Массажные процедуры. Можно осуществлять с особой осторожностью и только после периода обострения. Применять подобный метод позволительно на различной стадии заболевания.
- Лазерная и магнитная терапия, фонофорез, УВЧ. Данные способы повышают эффективность лечения медикаментами.
- Грязелечение. Такой метод позволяет снабдить сустав нужными «строительными» материалами и убрать напряженность в движениях.
- Оперативное вмешательство. Применяется, если болезнь перешла в последнюю стадию, когда иные способы не приносят желаемого эффекта.
 Хирургия предлагает абсолютное сращивание или смену некоторых частей сустава. В первом случае стопа не будет подвижной, но второй способ предполагает сохранение двигательной активности, но с изменением формы конечности.
Хирургия предлагает абсолютное сращивание или смену некоторых частей сустава. В первом случае стопа не будет подвижной, но второй способ предполагает сохранение двигательной активности, но с изменением формы конечности.
Лечебная физкультура (ЛФК). Это способ является полезным на любой стадии развития болезни. Необходимо помнить, что гимнастика – это залог излечения и профилактики артроза ступни. Поэтому подобные процедуры обязательны для пациентов с таким диагнозом.
Профилактика мер для оздоровления стопы
Артроз суставов стопы представляет собой сложную болезнь, имеющую специфические симптомы и лечение. Успех медицинских процедур зависит от ведения пациентом правильного образа жизни. Во-первых, нужно исключить алкоголь, вредные продукты, а также перестать курить. Принимать пищу необходимо в небольших дозах, при этом наилучшим будет пятиразовое питание. В сутки больной должен выпивать не менее полутора литра жидкости.
Профилактические меры предполагают несложную гимнастику, которая окажет на опорно-двигательный аппарат укрепляющее воздействие.
Кроме того, медицина рекомендует ряд профилактических мер, препятствующих возникновению и дальнейшему развитию артроза. В частности:
- снижения веса тела, а значит и уровня нагруженности суставов;
- повышение защитных свойств организма, препятствующих появлению инфекционных поражений и воспалений;
- снижение употребления соли;
- своевременное устранение хронических отклонений в работе организма;
- защита от травм, ушибов, успешное восстановление после хирургических вмешательств;
- ношение исключительно подходящей по размеру обуви с небольшим подъемом. Модели должны выполняться из качественных материалов, их величина и параметры полностью подходить под особенности ноги;
- осторожность при ношении высоких каблуков – необходимо помнить, что от их высоты зависит нагрузка на суставы;
- каждодневная зарядка дляног;
- передвижение босиком по земле или песку.
Данная болезнь может существенно испортить жизнь любому человеку, нередко приводя к инвалидности. Но значительно повысить возможности пациента может только профилактика заболевания и его своевременное лечение.
Но значительно повысить возможности пациента может только профилактика заболевания и его своевременное лечение.
Деформирующий остеоартроз: диагностика и лечение
Как вернуть подвижность суставам?
Как восстановить свой опорно-двигательный аппарат, если костные соединения скелета претерпели катастрофические модификации? Симптомы остеоартроза наблюдаются у 35% всего населения планеты. Среди украинцев болезнь диагностируется у 6,5 % жителей страны. В молодом возрасте она свойственна мужчинам, получившим травмы опорно-двигательного аппарата. А в пожилом возрасте этим недугом страдают, в основном, женщины. Степень деформирующего артроза усиливается в зависимости от тяжести деформации суставов.
Факт. Единственный сустав человеческого тела, который способен совершать круговое вращение на 360 градусов, — это плечо.
Этиология заболевания остается неясной и по сегодняшний день. Но существуют определенные факторы риска.
Факторы риска
- наследственная предрасположенность к повышенному травматизму,
- увеличение массы тела,
- возрастные изменения,
- принадлежность к специфическим профессиям, требующим дополнительной физической нагрузки на скелет,
- инфекционные болезни,
- гормональный дисбаланс,
- суставные травмы,
- процесс распада в соединительной ткани.
Факт. Состав костной ткани человека:
52% — вода
22% — неорганические соединения
12% — органические соединения
14% — жировые соединенияКостная ткань заново восстанавливается каждые 7 лет.
Причины развития деформирующего артроза
- наличие перенесенных травм;
- воспаления с попаданием в сустав патогенных микроорганизмов;
- воспалительные заболевания, в частности, аутоимунного характера по типу ревматоидного артрита;
- болезни, связанные с нарушением костеобразования (болезнь Пертеса, болезнь Кёнига, болезнь Шляттера).

Факт. Самая небольшая кость скелета человека – это стремечко, после рождения только ушные косточки остаются без изменений. А самая крупная кость в теле человека – полая, бедренная кость.
Симптоматика деформирующего остеартроза суставов
На начальных стадиях – наблюдаем воспалительный процесс, который сопровождается отеком, а на более поздних стадиях сустав становится “сухим”.
Сбиваются процессы клеточного питания мягких тканей в зоне деформирующего артроза, неврологические нарушения. Хруст в суставах, они цепенеют. Например, часто искажается коленный сустав в варусной деформации (происходит внутреннее смещение костей конечностей по отношению к срединной линии тела). Человек зачастую испытывает утреннюю скованность длительностью до получаса.
Движение в суставе ограничивается. Капсула, которая покрывает суставную поверхность, становится более тугоподвижной, атрофируются мышцы, появляется больший риск травматизма. Остеоартроз, прежде всего, дает о себе знать сильной болью. Болезненный синдром возникает неоднородно. Механизм его появления таков.
Болезненный синдром возникает неоднородно. Механизм его появления таков.
Суставная щель сужается из-за дистрофических изменений в покровном хряще и в суставной костной ткани. Форму суставной поверхности изменяют периферические образования костно-хрящевого характера. Остеофиты (костные наросты) вызывают раздражение суставной капсулы, периартикулярных (окружающих сустав) мышц и связок, синовиальной оболочки (внутренний слой костно-фиброзного канала или суставного канала).
Различают даже определенные разновидности проявления боли:
- стартовые боли — продолжаются в общей сложности — 15-20 минут, возникают, когда человек начинает двигаться после пребывания в состоянии покоя
- механические — появляются при физических нагрузках и исчезает во время отдыха
- блокадные — возникают резко, внезапно лишают сустав подвижности, связаны с защемлением волокон хряща.
В зависимости от характера боли определяем стадии патологии:
- При деформирующем остеоартрозе 1-й степени сустав вызывает болезненные ощущения при сильных физических нагрузках и в период спокойствия.

- При деформирующем остеоартрозе 2-й степени пациент наблюдает боли даже при незначительных физических нагрузках и опять-таки в состоянии покоя.
- При деформирующем остеоартрозе 3-й степени боль возникает в любое время дня и ночи вне зависимости от физических нагрузок.
В зависимости от локации дифференцируют остеоартроз:
- коленных суставов — гонартроз
- тазобедренных суставов — коксартроз
- суставов кисти, которые расположены между проксимальной и дистальной фалангами
Где вам окажут грамотную помощь?
В Медицинском доме Odrex врачи проведут полное обследование вашего организма с помощью профессионального оборудования. Здесь вам не понадобится много времени на диагностику, и вместе с тем вы получите предельно точный результат мониторинга вашего здоровья. Итог диагностики послужит основой для назначения вам последующей, индивидуально подобранной терапии.
Диагностика
На начальной стадии заболевания врачи используют такой метод диагностики как ультразвуковое исследование суставов.
На более поздних стадиях применяется рентгенография — она передает изображение трансформаций суставной поверхности, может показать появление костных шипов.
Самыми оптимальными методами обследования являются КТ (компьютерная томография — изучение структуры костной ткани с помощью рентгеновских лучей) и МРТ (магнитно-резонансная томография — с помощью электромагнитных волн наблюдаем изменения в мягких тканях).
Лечение деформирующего остеоартроза
На ранних стадиях деформирующего артроза применяются консервативные методы терапии. На более поздних — только оперативные.
Терапевтический курс может начаться с медикаментозного консервативного лечения. Оно предусматривает применение противовоспалительных препаратов, кортикостероидов (стероидных гормонов, продуцируемых корой надпочечников), препаратов гиалуроновой кислоты, а также внутрь сустава врач может назначить введение насыщенной тромбоцитами плазмы.
Данная лекарственная терапия направлена на:
- уменьшение трения суставных поверхностей;
- остановку воспалительного процесса в синовиальной оболочке, которому сопутствует также болевой синдром и скопление жидкости в суставной полости.

При острых болевых синдромах травматолог назначает нестероидную противовоспалительную терапию и окисгенотерапию (вдыхание газовой смеси с повышенной концентрацией кислорода). А также подбирает индивидуальный медикаментозный курс.
Факт. Кость человека в два с половиной раза превышает характеристики гранита. Костный блок размером в спичечный коробок может выдержать 9 тонн гранитной плиты. Костная ткань даже более упругая, чем дубовая кора.
Если лекарства не оказывают должного эффекта, то понадобится оперативное лечение в виде:
- исправления деформации оси конечности,
- радикальное оперативное вмешательство — эндопротезирование. Это замена компонентов сустава имплантатами. Данный способ помогает полностью восстановить функционирование конечности даже при тяжелых стадиях заболевания. После операции у пациента есть возможность возобновить свои трудовые навыки и улучшить качество жизни.
Пребывание в стационаре после операции занимает примерно сутки-двое. А на реабилитационный период приходится в общей сложности до 2-х месяцев.
А на реабилитационный период приходится в общей сложности до 2-х месяцев.
Вопрос-ответ
При эндопротезировании сколько может послужить протез пациенту?
Современные протезы рассчитаны на 15-20 лет. После износа их меняют.
Собираются ли соли в суставах при остеоартрозе?
Нет, это миф. Соли в суставах не откладываются. Единственное заболевание, при котором наблюдается концентрация солей мочевой кислоты в суставах, это — подагра.
Надо ли сохранять покой при деформирующем остеоартрозе?
Нет, не совсем так, чем больше вы двигаетесь, тем лучше (за исключением бега и резких движений). Иначе сустав «застаивается» и его функциональные способности тяжело вернуть. Именно благодаря движению происходит питание и смазка сустава. Самый оптимальный вид активности — это ходьба и плавание (максимальный объем движений — при минимальной нагрузке).
Лечение остеоартроза – лечение деформирующего остеоартроза, лечение остеоартроза коленного сустава в Нижнем Новгороде в клинике Тонус
Одной из наиболее эффективных групп препаратов для внутрисуставного введения являются препараты гиалуроновой кислоты.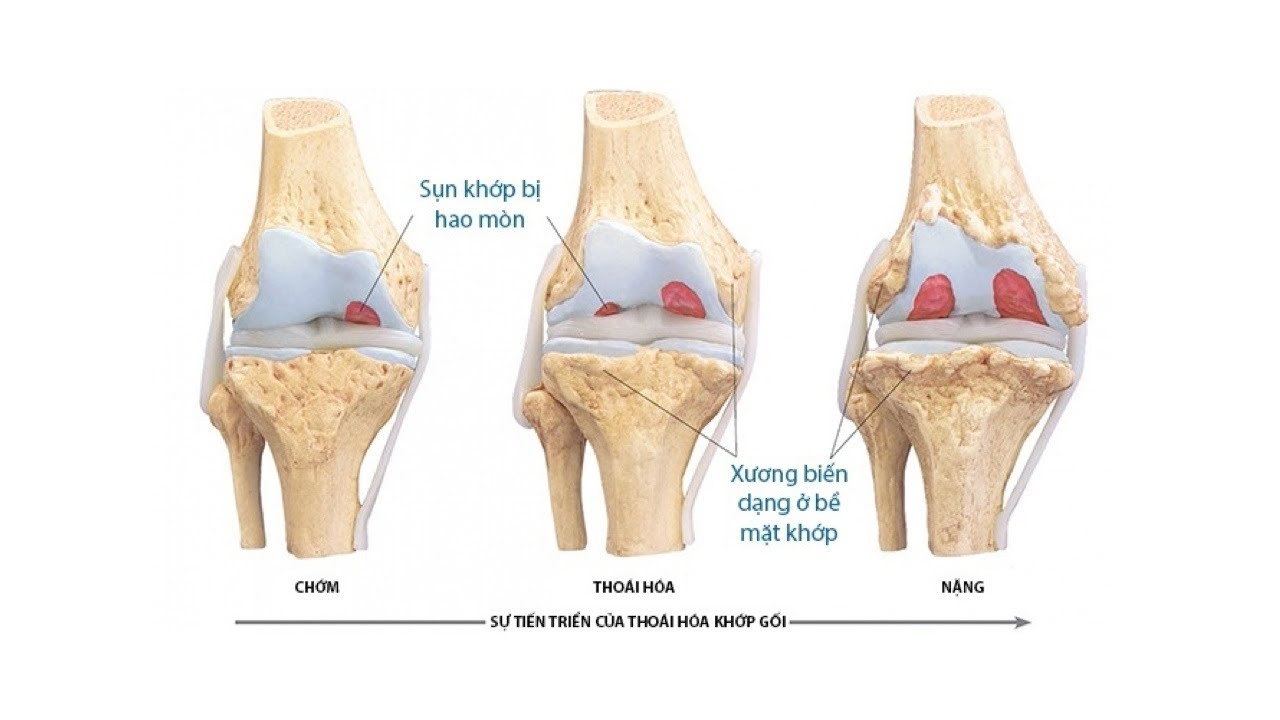 Полимерные молекулы гиалуроновой кислоты входят в состав нормальной синовиальной жидкости и определяют её вязко-эластичные свойства.
Полимерные молекулы гиалуроновой кислоты входят в состав нормальной синовиальной жидкости и определяют её вязко-эластичные свойства.
При остеоартрозе состав и свойства синовиальной жидкости нарушается, что является одним из звеньев патологического процесса.
Искусственно синтезированные препараты, на основе стабилизированных полимерных молекул гиалуроновой кислоты – позволяют создавать «вязко-эластичный протез» синовиальной жидкости, улучшающий питание хряща и играющий роль “смазки” в поврежденном суставе.
За счет высокой молекулярной массы препарат длительное время остается в суставе и оказывает лечебное действие. Это приводит к длительному уменьшению болей, облегчению движений в суставе, улучшения питания хряща.
Одним из представителей класса гиалуронатов, используемых для лечения деформирующего остеоартроза является препарат «Синвиск» компании «Sanofi».
Наиболее широко зарекомендовал себя этот препарат в лечении остеоартроза коленных суставов.
Внутрисуставное введение препарата «Синвиск» уменьшает боль в суставах, увеличивает объем движений, улучшает функцию сустава и качество жизни пациентов, а также, является достойной альтернативой протезированию!
Лекарственный препарат «Гиалюкс» («AZAD Pharma AG») – это новый вязкий протез синовиальной жидкости в основе которого – активный ингридиент гиалуронат натрия. Вещество также вводится внутрисуставно, с целью замещения естественной синовиальной жидкости, работая как своеобразное «смазочное вещество» для ваших суставов.
Оба препарата обладают доказанной эффективностью и подбираются индивидуально для каждого пациента.
Кратность введения определяет специалист после осмотра пациента и оценки результатов инструментальных методов исследования, таких как рентгенография и УЗИ коленных суставов. Лечение остеоартроза с помощью препаратов «Синвиск» и «Гиалюкс» дает замечательные результаты.
Артроз стопы и его лечение, терапия артроза пятки
Артроз стопы является хроническим заболеванием суставов, что влечет за собой разрушение суставного хряща и деформацию кости.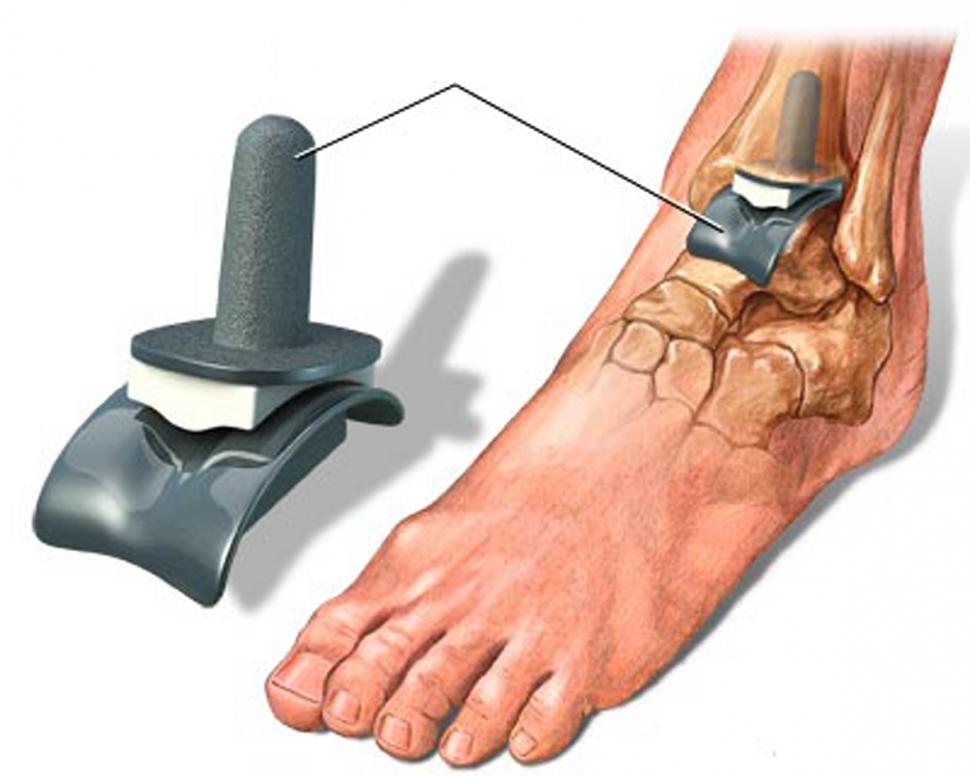 Носит дегенеративно-дистрофический характер и проявляется болезненностью при ходьбе, ограничением движений и резким снижением опорной функции ноги. Так же отличается увеличением сустава за счет стабильного отека мягких тканей. Частота заболевания увеличивается с возрастом. Для статистики – первичные или вторичные артрозы стопы, лечение которых требуется незамедлительно, обнаруживают при обследовании у 85% женщин и мужчин. Возрастная группа – после 55 лет.
Носит дегенеративно-дистрофический характер и проявляется болезненностью при ходьбе, ограничением движений и резким снижением опорной функции ноги. Так же отличается увеличением сустава за счет стабильного отека мягких тканей. Частота заболевания увеличивается с возрастом. Для статистики – первичные или вторичные артрозы стопы, лечение которых требуется незамедлительно, обнаруживают при обследовании у 85% женщин и мужчин. Возрастная группа – после 55 лет.
Этиология артроза суставов стопы ног
Выделяют два типа артрозов:
- Первичный. Появляется вследствие нарушения обменных процессов в хрящевой ткани и сопровождается расстройством функций ее основных клеток – хондроцитов.
- Вторичный. Вызывается аномалией развития суставной и костной тканей, травмами, метаболическими, эндокринными и другими факторами и заболеваниями, повреждающими суставной хрящ.
Когда требуется лечение артроза стопы: факторы риска
- Генетическая предрасположенность.

- Приобретенные (пожилой возраст, лишний вес, воспалительные и иные заболевания костей, операции на суставах, постоянное переохлаждение ног, нерациональное питание).
- Внешние (чрезмерная нагрузка, травмы, вывихи, внутрисуставные переломы, ношение тесной обуви на высоких каблуках).
Симптоматика артроза стопы
Симптоматика заболевания разнообразна. Степень ее выраженности может отличаться в зависимости от стадии недуга: от слабо выраженной болезненности при продолжительной работе стоя до искривления пальцев и заметного изменения походки.
Самые распространенные симптомы при артрозе стоп:
- Хрусты или скрипы при движении (крепитация).
- Отек, покраснение кожных покровов в месте патологии;
- Болевые ощущения во время физических нагрузок, которые теряют свою выраженность во время отдыха.
- Метеозависимость: тупые боли в суставах при изменении погоды.
- Деформация суставов стопы ног, увеличение их размера.
- Изменение походки, обусловленное естественным стремлением больного разгрузить пораженный сустав.
- Повышенная температура.
- Ухудшение работоспособности, повышение утомляемости, образование характерных мозолей.
- При запущенном заболевании — значительная деформация суставов, что становится заметным уже при внешнем осмотре ноги.
Если вы обнаружили у себя данные симптомы, рекомендуем записаться к врачу, чтобы пройти осмотр и соответствующее лечение артроза суставов стопы или пятки.
Диагностика
Для правильного лечения артроза стопы или пятки требуется медицинское обследование. Доктор при осмотре обращает внимание на деформацию стопы, на специфические изменения большого пальца и степень ограниченности движений в суставах. Важно исключить иные заболевания (подагра, охроноз, нейрогенная артропатия, плоскостопие 2 степени и др.). Для этого назначается развернутый общий анализ крови и иногда проводится диагностическая аспирация.
Обязательным методом диагностики является рентгенография стопы. Процедура позволяет выявить костные деформации, разрастания, краевые дефекты поверхностей суставов, уменьшение суставных щелей, склероз субхондральной кости, кистовидные образования, позволяет провести дифференциальную диагностику.
Лечение артроза стопы: препараты и необходимые процедуры
Лечение артроза стопы – комплекс лечебных и профилактических мероприятий, которые назначает доктор после обследования. Основные способы лечения включают следующие процедуры и препараты:
- Физическая реабилитация, физиотерапия, мед. массаж, лечебная физкультура, механотерапия. Полезны езда на велосипеде и плавание в бассейне.
- Лекарственная терапия. Назначают нестероидные ПВП: индометацин, ибопруфен, пироксикам, ортофен и другие. Делают внутрисуставные инъекции стероидных препаратов.
- В особо серьезных случаях назначается хирургическое вмешательство.
Важное значение имеет профилактика болезни: своевременное устранение способствующих развитию заболевания факторов, снижение нагрузок на пораженный сустав, избавление от лишнего веса.
В нашей клинике проводится точная диагностика болезни и назначается грамотное и действенное лечение артроза стопы, пятки и суставов. Не затягивайте с обращением к специалистам. Своевременная терапия поможет быстро решить проблему здоровья.
Артроз стопы – лечение и диагностика артроза стопы, цена в клинике СОЮЗ
Артроз пальцев стопы
Проявления — боль при ходьбе, деформация пальцев и изменения кожи от трения об обувь. Особняком стоит артроз первого пальца стопы. При нём ходить бывает очень трудно из-за боли, сам первый палец нередко принимает очень неудобное положение и почти теряет подвижность.
При артрозе пальцев стопы лёгкой степени бывает эффективно консервативное лечение. Однако при наличии существенной деформации пальцев облегчение может принести только операция. Могут быть показаны хейлотомия, артропластика, артродез и эндопротезирование. После операции и исправления деформации восстановление функции происходит быстро – от нескольких дней до нескольких недель.
Артроз в области плюсны
В случаях поражения артрозом суставов плюсны заболевание может длительно себя никак не проявлять. Это обусловлено небольшой амплитудой движения в них. Проявления могут ограничиться дискомфортом при длительной ходьбе или несильными болями при нагрузках. Вот почему лечение артроза стоп иногда “запаздывает”.
Лишь когда возникнут достаточно сильные изменения или вырастают костные “шипы” – остеофиты, появляется более веский повод обратиться к врачу. В случае лёгкой степени консервативное лечение артроза стоп может дать хороший эффект. При наличии больших остеофитов в области поражённого сустава применяют оперативное лечение. Самыми частыми вариантами операций являются хейлотомия и артродез.
Артроз предплюсны
Суставы заднего отдела стопы – это суставы между крупными костями, например, таранной, пяточной, ладьевидной, кубовидной. При поражении этих суставов боль возникает, в основном, в области ниже лодыжек и может возникать при каждом шаге.
Артроз в данном случае важно отличать от других заболеваний – например, асептического некроза или нераспознанного своевременно перелома, а также от патологии голеностопного сустава. Для этого иногда нужны дополнительные исследования. Лечение артроза стопы в случае поражения этого отдела производится по общепринятым методам лечения: консервативное на ранних стадиях и оперативное при выраженных изменениях. Наиболее частые операции при артрозе – артродез поражённого сустава.
Артроз суставов: лечение, симптомы. Степени артроза.
Артроз – это хроническое дегенеративно-дистрофическое заболевание, поражающее все части сустава: хрящ, суставную оболочку, связки, капсулу, околохрящевые кости и околосуставные мышцы и связки.
По данным европейских врачей, на заболевание артрозом приходится почти 70% всех ревматологических болезней. Больше всего подвержены артрозу суставов люди в возрасте 40-60 лет. Этому способствуют как недостаток движения, так и длительные перегрузки, неправильное питание и, конечно же, травмы.
1Рентгенография
2Диагностика артроза суставов
3Диагностика артроза суставов
Что же такое сустав
Обычно сустав человека состоит из 2-х и более соединяющихся костей. Все рабочие поверхности сустава имеют защитное покрытие и постоянно смазываются синовиальной жидкостью для наилучшего скольжения. Сама полость сустава герметично закрыта суставной капсулой.
В нашем организме множество суставов, которые «отвечают» за те или иные виды движений, могут испытывать разнообразные нагрузки и имеют различный запас прочности.
Объем движения в суставах зависит от строения сустава, связочного аппарата, который ограничивает и укрепляет сустав, и различных мышц, прикрепленных к костям с помощью сухожилий.
Причины артроза суставов
Нормальная работа суставов возможна при постоянном самообновлении хрящевой ткани. В молодом возрасте скорость отмирания отживших суставных клеток равняется скорости рождения новых клеток. С годами процесс обновления клеток замедляется, и хрящевая ткань начинает истончаться. Также уменьшается выработка синовиальной жидкости. В результате этого суставной хрящ начинает истончаться и разрушаться, что приводит к артрозу.
Кроме того, существуют и другие причины артроза суставов:
- повышенная физическая нагрузка. Артроз суставов – частый спутник избыточного веса. В результате перегрузки в суставах образуются микротравмы. У спортсменов появляются повреждения суставов при увеличенных нагрузках на «непрогретые» суставы;
- травмы суставов;
- врожденные или приобретенные деформации опорно-двигательного аппарата (рахит, кифоз, сколиоз, неправильное сращивание костей после травм с появлением деформации конечностей: О-образная и Х-образная деформация ног).
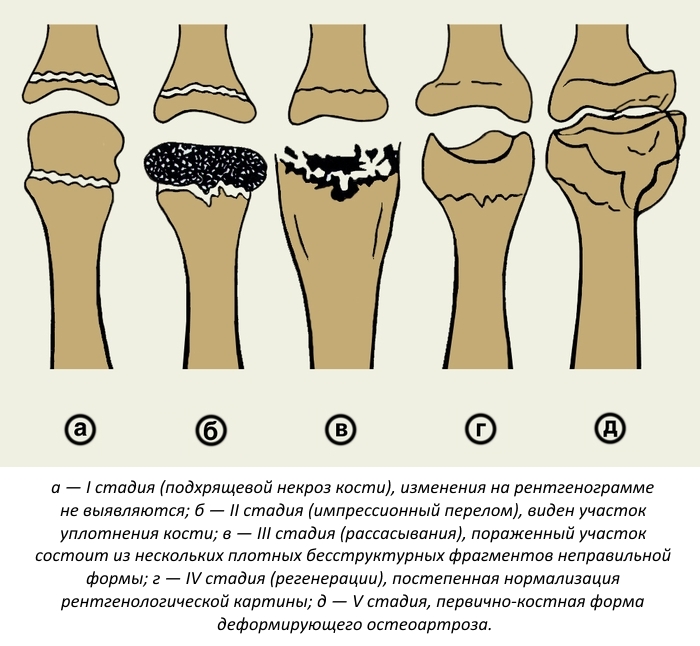
Стадии артроза
В зависимости от степени разрушения хрящевой ткани, можно различать различные стадии или степени артроза.
Степени и симптомы артроза
Артроз 1 степени характеризуется периодической болью в суставах особенно при повышенной физической нагрузке. После отдыха боль, как правило, исчезает. Объем движений в суставе не ограничен, мышечная сила в поврежденной конечности не изменена. С помощью рентгена можно увидеть минимальные признаки повреждения суставов.
Артроз 2 степени проявляется болезненными ощущениями не только при интенсивном физическом напряжении, но и при незначительных нагрузках. Даже во время отдыха болезненность в суставах может не стихать. Эта степень характеризуется скованностью в движениях, ограничением подвижности в суставах. В конечном счете это ведет к атрофии мышц. Рентгенограмма может показать деформацию сустава, уменьшение суставной щели, появление костных разрастаний рядом с этой щелью.
Артроз 3 степени – любое движение причиняет человеку большую боль. Боль в суставе присутствует даже в состоянии покоя. Поэтому человек старается как можно меньше двигаться, чтобы болезненность была минимальной. В ряде случаев передвижение требует использования костылей или каталки. Иногда происходит сращивание костей – анкилоз (как при болезни Бехтерева).
При деформирующем артрозе происходят необратимые изменения в хрящевой ткани сустава и полностью нарушаются его функции и строение. В основе деформирующего артроза суставов – появление дисфункции в образовании гиалинового хряща и синовиальной жидкости.
Диагностика артроза суставов
Основной метод диагностики суставов – это рентгенография. При артрозе можно наблюдать изменения со стороны суставов, неровную поверхность суставов и сужение суставной щели.
Какие суставы чаще страдают артрозом
Наиболее подвержены артрозу суставы конечностей: тазобедренные и коленные, плечевые, локтевые и кистей рук.
При артрозе тазобедренного сустава сначала человек может почувствовать небольшой дискомфорт в области ног после бега или ходьбы. Со временем боль усиливается, появляется ограниченность и скованность в движении. При 3 степени заболевания пациент оберегает ногу и старается по возможности на нее не наступать.
Артроз коленного сустава проявляется болезненностью в коленном суставе после сгибания и разгибания ног. Чаще всего причиной артроза коленного сустава являются травмы, полученные в прошлом. В результате этих повреждений нарушается скольжение суставных поверхностей и происходит их быстрое изнашивание. В некоторых случаях сустав может постепенно утратить свою подвижность.
1Диагностика артроза суставов
2Диагностика артроза суставов
3Рентгенография
Артроз голеностопного сустава проявляется в виде отека, боли в лодыжке ноги. Причиной артроза голеностопного сустава могут стать: деформации, переломы лодыжек и таранной кости, вывихи, плоскостопие, хронические травмы голеностопного сустава у спортсменов и балерин. У них, кстати, часто встречается и артроз стопы.
Артроз плечевого сустава и локтевого, лучезапястного суставов чаще всего появляется в результате травм, ушибов, вывихов, внутрисуставных переломов. Для артроза плечевого сустава характерны давящие, ломящие, тупые боли, которые отдают в предплечье и кисть. Боль чаще всего появляется по ночам. При артрозе рук боль сопровождается нарушением функций кисти.
Лечение артроза
Основные средства лечения артроза – медикаментозное лечение, использование физиотерапии и хирургическое лечение.
Медикаментозное лечение
Использование лекарственных препаратов помогает улучшить кровообращение в поврежденных суставах, восстановить свойства хряща, обладает обезболивающим и противовоспалительным действием.
Нестероидные противовоспалительные препараты
При артрозе может появиться отек сустава, сустав начинает болеть и объем движения снижается. При приеме противовоспалительных препаратов (НПВП) боль снижается, останавливается цепная воспалительная реакция и ускоряется процесс восстановления хряща.
Чаще всего используются следующие препараты: диклофенак, нимесулид, индометацин, парацетамол. Их можно применять в виде таблеток, ректальных свечей и порошка. Но помните, что самолечение недопустимо, подбор и дозу лечебного препарата от артроза осуществляет врач-ревматолог.
Обезболивающие препараты центрального действия
Препараты опиоидного ряда снижают болевой порог чувствительности у пациента. Прием подобных препаратов возможен строго по рецепту и только под контролем врача!
Препараты-хондопротекторы
Препараты-хондопротекторы являются структурными элементами самого хряща, поэтому активно восстанавливают эту ткань и препятствуют ее дальнейшему разрушению. Лечение эффективно на начальных стадиях заболевания. Когда сустав уже полностью разрушен, вернуть первоначальную форму деформированных костей или нарастить новый хрящ, не представляется возможным.
Однако на 1- 2 стадиях артроза хондропротекторы могут принести пациенту значительное облегчение. Комбинированные препараты, в составе которых входит и глюкозамин, и хондроитин сульфат, по сравнению с однокомпонентным препаратом, дают лучший результат.
Хондроитин сульфат и глюкозамин сульфат
Данные лекарства способствуют процессу замедления воспалительной реакции в тканях, помогают уменьшить повреждение хряща и снизить болевой синдром. Чаще всего эти 2 препарата используют в лечении вместе, так как они обладают аккумулирующим действием, но принимать их надо в течение 3- 6 месяцев.
Гиалуроновая кислота
Обеспечивает вязкость и эластичность синовиальной жидкости. Помогает хорошему скольжению суставов. Поэтому врачи часто назначают инъекции с гиалуроновой кислотой в пораженный сустав.
Физиотерапевтические методы лечения
Среди физиотерапевтических методов лечения могут применяться:
- УВЧ-терапия;
- магнитотерапия;
- лазерное облучение низкой интенсивности;
- электрофорез с лекарственными препаратами;
- фонофорез (использование ультразвука для введения лекарственного средства в очаг воспаления).
Хирургическое лечение артроза
2Хирургическое лечение артроза
3Хирургическое лечение артроза
Хирургическое лечение
Хирургическое лечение применяется с целью восстановления и улучшения подвижности суставов, а также для того, чтобы удалить часть хряща или поврежденные мениски.
К хирургическому лечению артроза прибегают уже в крайних случаях, когда лечение медикаментами не дает результатов, при появлении сильной боли, частичной или полной неподвижности в суставах.
Во время артроскопической операции возможно удаление части пораженного артрозом хряща, его шлифовка для придания гладкой поверхности, удаление фрагментов и наростов хряща, срезание части поврежденных связок.
Протезирование коленного сустава
С помощью этой операции происходит замена суставных поверхностей коленного сустава на металлические или комбинированные протезы. Подготовленные пластины повторяют поверхность суставного хряща. Такие протезы изготавливаются из специальных сплавов, у пациентов они не вызывают реакцию отторжения, не окисляются и не травмируют окружающие ткани.
Хирургия тазобедренного сустава при артрозе
При данной операции производится частичное удаление хрящевой и костной ткани тазовой и бедренной кости. Обычно, головка бедренной кости и суставная поверхность тазовой кости удаляются и замещаются протезом из металла или металлокерамики.
Диета при артрозе
Избыточная масса тела – большой враг ваших суставов. Большинство пациентов, страдающих от артрозов тазобедренного и коленного суставов, имеют излишек веса.
Поэтому при артрозах рекомендуется правильно подобранная диета. Считается, что при артрозе полезен холодец, приготовленный на хрящевом бульоне. В нем много коллагена и структурных компонентов хряща, помогающие восстановлению хрящевых тканей.
Полезны молочные продукты, белок и кальций. Животный белок содержится в нежирных сортах мяса и рыбы, растительный – в гречневой каше, фасоли и чечевице. Очень полезны блюда отварные, тушеные и приготовленные на пару.
Самая лучшая диета для суставов – это питание с небольшим преобладанием углеводов (желательно сложных углеводов), фруктов и овощей, достаточным количеством белка и кальция.
Профилактика артроза
Профилактика артроза, как это ни банально, заключается в здоровом образе жизни. По возможности, старайтесь бывать на свежем воздухе, двигаться, ходить босиком по песку, зеленой траве, и просто земле. Такая ходьба улучшает работу мышц и увеличивает кровообращение в стопах.
Использование лечебной физкультуры с различными взмахами рук и ног, поворотами, наклонами даст посильную поддержку вашим суставам.
Часто пациенты спрашивают, возможно ли народное лечение артроза? Да, народные средства могут помочь на начальных стадиях заболевания, снизить боль и улучшить общее состояние больного. Но оно не заменяет выполнения предписаний вашего лечащего врача.
Артроз стопы и голеностопного сустава
Для просмотра содержимого на этой странице требуется Javascript. Пожалуйста, включите поддержку джаваскрипта в вашем браузере.Что такое остеоартрит?
Остеоартрит – это заболевание, характеризующееся разрушением и, в конечном итоге, потерей хрящевой ткани в одном или нескольких суставах. Хрящ (соединительная ткань на концах костей в суставах) защищает и смягчает кости во время движения. Когда хрящ разрушается или теряется, развиваются симптомы, которые могут ограничивать способность легко выполнять повседневные действия.
Остеоартрит также известен как дегенеративный артрит, что отражает его характер развития как часть процесса старения. Остеоартрит, как наиболее распространенная форма артрита, поражает миллионы американцев. Некоторые люди называют остеоартрит просто артритом, хотя существует множество различных типов артрита.
Остеоартрит возникает в различных суставах по всему телу, включая руки, ноги, позвоночник, бедра и колени. В стопе заболевание чаще всего возникает в области большого пальца стопы, но также часто встречается в средней части стопы и лодыжке.
Причины
Остеоартрит считается болезнью, связанной с износом, потому что хрящ в суставе изнашивается при повторяющихся нагрузках и использовании с течением времени. По мере того, как хрящ разрушается и истончается, кости теряют защитное покрытие и в конечном итоге могут тереться, вызывая боль и воспаление сустава.
Травма также может привести к остеоартриту, хотя для развития состояния могут пройти месяцы или годы после травмы. Например, остеоартрит большого пальца ноги часто возникает из-за удара ногой, защемления пальца ноги или падения чего-либо на палец ноги.Остеоартрит средней части стопы часто возникает из-за падения на него чего-либо, растяжения связок или перелома. В голеностопном суставе остеоартрит обычно вызывается переломом, а иногда и сильным растяжением связок.
Иногда остеоартрит развивается в результате неправильной механики стопы, например, плоскостопия или высокого свода стопы. Плоскостопие снижает стабильность связок (полос ткани, соединяющих кости), что приводит к чрезмерной нагрузке на суставы, что может вызвать артрит. Высокая дуга жесткая и лишена подвижности, что приводит к защемлению суставов, что увеличивает риск артрита.
Симптомы
Люди с остеоартрозом стопы или голеностопного сустава в различной степени испытывают одно или несколько из следующих:
- Боль и скованность в суставе
- Припухлость в суставе или около него
- Затруднение при ходьбе или сгибание сустава
У некоторых пациентов с остеоартритом также развивается костная шпора (костный выступ) в пораженном суставе. Давление обуви может вызвать боль в месте костной шпоры, а в некоторых случаях на ее поверхности могут образовываться волдыри или мозоли.Костные шпоры также могут ограничивать подвижность сустава.
Диагностика
При диагностике остеоартрита хирург стопы и голеностопного сустава тщательно исследует стопу, выявляя припухлость в суставе, ограниченную подвижность и боль при движении. В некоторых случаях может отмечаться деформация и / или увеличение (шпора) сустава. Для оценки степени заболевания может быть назначен рентген.
Нехирургическое лечение
Чтобы облегчить симптомы, хирург может начать лечение остеоартрита одним или несколькими из следующих нехирургических подходов:
- Пероральные препараты. Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, часто помогают уменьшить воспаление и боль. Иногда требуется рецепт на стероидные препараты для адекватного уменьшения симптомов.
- Ортопедические приспособления. Нестандартные ортопедические приспособления (стельки для обуви) часто назначают для поддержки, улучшения механики стопы или амортизации, чтобы уменьшить боль.
- Распорка. Ортез, ограничивающий движения и поддерживающий сустав, может уменьшить боль во время ходьбы и предотвратить дальнейшую деформацию.
- Иммобилизация. Для того, чтобы воспаление исчезло, может потребоваться защита стопы от движения с помощью гипса или съемного гипсового ботинка.
- Инъекции стероидов. В некоторых случаях в пораженный сустав делают инъекции стероидов для доставки противовоспалительного лекарства.
- Физиотерапия. Упражнения для укрепления мышц, особенно при остеоартрозе голеностопного сустава, могут дать пациенту большую стабильность и помочь ему избежать травм, которые могут ухудшить его состояние.
Когда нужна операция?
Когда остеоартрит значительно прогрессирует или не удается вылечить нехирургическим лечением, может быть рекомендовано хирургическое вмешательство. В запущенных случаях единственным вариантом может быть операция. Цель операции – уменьшить боль и улучшить функцию. Хирург стопы и голеностопного сустава учитывает ряд факторов при выборе процедуры, наиболее подходящей для состояния и образа жизни пациента.
Симптомы и лечение остеоартроза стопы
Остеоартрит может поражать суставы любой части тела, включая стопу.Ранняя диагностика и лечение помогают людям с остеоартритом стопы справиться с симптомами.
Pixelfit / Getty ImagesПричины
Остеоартроз – дегенеративное заболевание суставов. Хрящ, который служит защитным покровом и подушкой для концов костей, образующих сустав, постепенно изнашивается. Это связано с механическим износом суставов стопы.
Травма также может вызвать развитие остеоартрита даже спустя годы после травмы.Тяжелые растяжения или переломы могут привести к остеоартриту.
Аномальная структура стопы и, как следствие, аномальная механика стопы также могут вызывать развитие остеоартрита. Люди с плоскостопием или высоким сводом стопы подвержены большему риску развития остеоартрита стопы.
Диагностика
При диагностике остеоартроза стопы врач должен дифференцировать остеоартрит от других типов артрита. Врач рассмотрит вашу историю болезни и ваше описание симптомов.Врач задаст вопросы, которые помогут сформулировать ваш диагноз, например:
- Когда началась боль?
- Боль постоянная или приходит и уходит?
- Вы повредили ногу? Если да, то когда и как лечили?
- Симптомы усиливаются ночью или после нагрузок (например, ходьбы, бега)?
- Симптомы связаны с одной или обеими стопами?
Ваш врач также проведет медицинский осмотр.Ваша стопа будет обследована на предмет отека, костных шпор или других деформаций, ограниченного диапазона движений и боли, возникающей при движении. Анализ походки может быть выполнен для оценки вашей походки при ходьбе и силы ваших ног.
Наконец, вероятно, будут выполнены визуализирующие исследования костной структуры пораженной стопы. Данные рентгена, компьютерной томографии или МРТ могут использоваться для диагностики остеоартрита стопы.
Симптомы
Обычные симптомы, связанные с остеоартрозом стопы, включают:
- Боль и скованность в пораженной стопе
- припухлость возле пораженного сустава
- Ограниченный диапазон движений и трудности при ходьбе
- костные выступы (шпоры)
В стопе человека 28 костей и более 30 суставов.Суставы стопы, которые чаще всего поражаются остеоартритом, включают:
- голеностопный сустав (большеберцовый сустав)
- 3 сустава задней части стопы (таранно-пяточный сустав, таранно-ладьевидный сустав, пяточно-кубовидный сустав)
- средний отдел стопы (плюсневой сустав)
- большой палец стопы (первый плюснефаланговый сустав)
Лечение
Варианты лечения остеоартроза стопы направлены на облегчение симптомов. Есть нехирургические и хирургические варианты.Ваш врач, скорее всего, сначала порекомендует один или несколько нехирургических вариантов. Безоперационные варианты включают:
- Нестероидные противовоспалительные препараты или анальгетики (для снятия боли и отека)
- Вставки для обуви (для дополнительной поддержки или дополнительной амортизации)
- Ортопедия (обувь или опоры на заказ)
- Подтяжки (для ограничения движений или предотвращения деформации)
- Физическая терапия или упражнения (для улучшения диапазона движений и устойчивости)
- Инъекции стероидов (для доставки противовоспалительных препаратов непосредственно в сустав)
- БАД
Если нехирургические варианты неэффективны, ваш врач может предложить операцию.В зависимости от пораженного сустава может быть рассмотрена артроскопия, артродез (слияние) или артропластика (замена сустава). Цель операции на стопе – облегчить боль и восстановить функцию.
Остеоартрит: симптомы, причины, диагностика, лечение
Артрит – это общий термин, обозначающий воспаление суставов. Остеоартрит, широко известный как артрит износа, является наиболее распространенным типом артрита. Это связано с разрушением хрящевой ткани в суставах и может возникнуть практически в любом суставе тела.Обычно это происходит в несущих нагрузку суставах бедер, колен и позвоночника. Это также влияет на пальцы, большой палец, шею и большой палец ноги.
Остеоартрит, также называемый остеоартрозом, обычно не влияет на другие суставы, за исключением случаев перенесенной травмы, чрезмерного напряжения или основного заболевания хряща.
Хрящ – это твердый эластичный материал, который покрывает концы костей в нормальных суставах. Его основная функция – уменьшить трение в суставах и служить «амортизатором».«Амортизация нормального хряща обусловлена его способностью изменять форму при сжатии (сплющивании или сжатии).
Остеоартрит приводит к тому, что хрящ в суставе становится жестким и теряет свою эластичность, что делает его более восприимчивым к повреждениям. со временем хрящ может стираться в некоторых областях, что значительно снижает его способность действовать как амортизатор. По мере разрушения хряща сухожилия и связки растягиваются, вызывая боль. При ухудшении состояния кости могут тереться друг о друга.
Кто болеет остеоартрозом?
Остеоартрозом страдают около 27 миллионов американцев. Вероятность развития заболевания увеличивается с возрастом. Большинство людей старше 60 лет в той или иной степени страдают остеоартритом, но его тяжесть бывает разной. Даже люди в возрасте от 20 до 30 лет могут заболеть остеоартритом, хотя часто есть основная причина, такая как травма суставов или повторяющееся напряжение суставов из-за чрезмерного использования. Среди людей старше 50 лет остеоартрозом чаще страдают женщины, чем мужчины.
Каковы симптомы остеоартрита?
Симптомы остеоартрита чаще всего развиваются постепенно и включают:
- Боль в суставах и болезненность, особенно при движении
- Боль после чрезмерного использования или после длительного периода бездействия
- Скованность после периодов отдыха
- Костные разрастания в середине и конце суставы пальцев (которые могут или не могут быть болезненными)
- Отек суставов
Что вызывает остеоартрит?
Есть несколько факторов, которые увеличивают вероятность развития остеоартрита.К ним относятся:
- Наследственность. У некоторых людей есть наследственный дефект одного из генов, ответственных за образование хряща. Это вызывает дефект хряща, что приводит к более быстрому разрушению суставов. Люди, рожденные с аномалиями суставов, с большей вероятностью заболеют остеоартритом, а те, кто родился с аномалиями позвоночника (например, сколиозом или искривлением позвоночника), с большей вероятностью разовьются остеоартритом позвоночника.
- Ожирение . Ожирение увеличивает риск остеоартрита колена, бедра и позвоночника.Поддержание идеального веса или потеря лишнего веса могут помочь предотвратить остеоартрит этих областей или снизить скорость прогрессирования после того, как остеоартрит установлен.
- Травма. Травмы способствуют развитию остеоартроза. Например, спортсмены с травмами коленного сустава могут подвергаться более высокому риску развития остеоартрита коленного сустава. Кроме того, люди с тяжелой травмой спины могут быть предрасположены к развитию остеоартрита позвоночника. Люди, у которых сломана кость около сустава, склонны к развитию остеоартрита в этом суставе.
- Совместное чрезмерное использование. Чрезмерное использование определенных суставов увеличивает риск развития остеоартрита. Например, люди, выполняющие работу, требующую многократного сгибания колена, подвергаются повышенному риску развития остеоартрита коленного сустава.
- Прочие болезни. Люди с ревматоидным артритом, вторым по распространенности типом артрита, более склонны к развитию остеоартрита. Кроме того, некоторые редкие состояния, такие как перегрузка железом или избыток гормона роста, увеличивают вероятность развития ОА.
Как диагностируется остеоартрит?
Диагноз остеоартрита основывается на сочетании следующих факторов:
- Ваше описание симптомов
- Местоположение и характер боли
- Физический осмотр
- Рентген
Продолжение
Ваш врач может использовать Рентген, чтобы подтвердить диагноз и убедиться, что у вас нет другого типа артрита. Рентген показывает, насколько сильно поврежден сустав. МРТ может потребоваться, чтобы лучше рассмотреть сустав и окружающие ткани, если результаты рентгеновского исследования не указывают на артрит или другое заболевание.
Иногда проводят анализы крови, чтобы определить, есть ли у вас другой тип артрита.
Если в суставах скопилась жидкость, ваш врач может удалить часть жидкости (так называемая совместная аспирация) для исследования под микроскопом, чтобы исключить другие заболевания.
Как лечить остеоартрит?
Остеоартрит обычно лечится с помощью комбинации методов лечения, включая упражнения, потерю веса, если необходимо, лекарства, физиотерапию с упражнениями для укрепления мышц, горячие и холодные компрессы на болезненный сустав, удаление суставной жидкости, инъекции лекарств в сустав, и использование поддерживающих приспособлений, таких как костыли или трости.Хирургическое вмешательство может помочь облегчить боль, когда другие варианты лечения оказались неэффективными.
Тип лечения будет зависеть от нескольких факторов, включая ваш возраст, занятия и род занятий, общее состояние здоровья, историю болезни, локализацию вашего остеоартрита и тяжесть состояния.
Как вес и физические упражнения влияют на остеоартрит?
Поддержание рекомендованного веса помогает предотвратить остеоартрит коленей, бедер и позвоночника, снижает нагрузку на эти несущие суставы и уменьшает боль в уже пораженных суставах.Если у вас остеоартрит, похудение также может уменьшить напряжение и боль в коленях.
Упражнения важны для улучшения подвижности суставов и укрепления мышц, окружающих суставы. Рекомендуются легкие упражнения, такие как плавание или ходьба по ровным поверхностям, поскольку они меньше нагружают суставы. Избегайте занятий, которые усиливают боль в суставах, например бега трусцой или аэробики с высокой ударной нагрузкой. Упражнения, укрепляющие мышцы, уменьшают боль у пациентов с остеоартрозом, особенно с остеоартрозом колена.
Какие лекарства используются для лечения остеоартрита?
Первым шагом к лечению часто являются безрецептурные обезболивающие, если это необходимо. К ним относятся ацетаминофен (тайленол), ибупрофен (адвил, мотрин) и напроксен (алев). Не принимайте безрецептурные лекарства более 10 дней без консультации с врачом. Прием их дольше увеличивает вероятность побочных эффектов. Если безрецептурное лечение неэффективно, ваш врач может назначить более сильное противовоспалительное средство или другое лекарство, чтобы облегчить боль.Некоторые лекарства в виде кремов, растираний или спреев можно наносить на кожу пораженных участков для облегчения боли. Некоторым людям, которые страдают от постоянной боли, несмотря на эти таблетки или кремы, стероиды можно вводить непосредственно в сустав. Эти инъекции можно делать несколько раз в год, хотя некоторые эксперты считают, что в конечном итоге это может ускорить повреждение суставов.
Продолжение
Инъекции гиалуроновой кислоты непосредственно в коленный сустав могут облегчить боль у некоторых людей с остеоартритом.
Когда боль при остеоартрите сильна и другие методы лечения не работают, некоторые врачи прописывают более сильные обезболивающие, например, наркотики.
К сожалению, ни один из них не может обратить вспять или замедлить прогрессирование повреждения суставов, вызванного остеоартритом.
Есть ли альтернативные методы лечения остеоартрита?
Хотя недавние исследования поставили под сомнение их полезность, некоторые медицинские исследования показали, что добавки глюкозамина и хондроитина могут облегчить боль у некоторых людей с остеоартритом, особенно в коленях.Нет никаких доказательств того, что глюкозамин может помочь восстановить хрящевую ткань. SAMe – еще одна добавка с потенциальными преимуществами при остеоартрите. Фактически, некоторые исследования показали, что он может быть таким же эффективным противовоспалительным средством. Не забывайте всегда сообщать своему врачу о любых добавках, которые вы принимаете, потому что они могут иметь побочные эффекты и взаимодействовать с лекарствами.
Иглоукалывание также оказывает значительное и немедленное облегчение боли у некоторых людей с остеоартритом.
Какие поддерживающие устройства доступны для лечения остеоартрита?
Поддерживающие или вспомогательные устройства могут помочь снизить давление на суставы при остеоартрите.Коленные опоры могут быть полезны некоторым людям для стабилизации связок и сухожилий и уменьшения боли. Трости или костыли могут быть полезны для снятия нагрузки на определенные суставы.
В дополнение к обезболиванию вспомогательные устройства улучшают работу и предотвращают падения. Необходим лицензированный физиотерапевт или другой специалист в области здравоохранения, чтобы порекомендовать вам, какие устройства лучше всего подходят.
Существует также множество доступных устройств, которые помогут вам выполнять рутинные повседневные действия, которые могут быть трудными, например, работу по дому или приготовление пищи.Попросите врача поговорить с эрготерапевтом, чтобы он поделился с вами идеями о том, какие устройства могут помочь.
Есть ли операция по поводу остеоартрита?
Когда боль при остеоартрите не контролируется другими методами лечения или когда боль мешает вам участвовать в вашей обычной деятельности, вы можете рассмотреть возможность операции.
Есть несколько видов хирургии остеоартрита. К ним относятся:
- Артроскопия для очистки поврежденного хряща или восстановления тканей.Чаще всего выполняется на коленях и плечах. Последние данные ставят под сомнение его эффективность при остеоартрите.
- Операция по замене поврежденного сустава на искусственный. Операция по замене сустава должна рассматриваться, когда тяжесть боли в суставах значительно влияет на функции и качество жизни человека. Даже при самых благоприятных обстоятельствах операция не может вернуть сустав в нормальное состояние (искусственные суставы не обладают всеми движениями нормального сустава), но движение и функция значительно улучшаются.Кроме того, искусственный сустав значительно уменьшит боль. Чаще всего заменяются два сустава – тазобедренный и коленный. Теперь также доступны искусственные суставы для замены плеч, пальцев, локтей и лодыжек для лечения сильной боли, не поддающейся лечению другими методами.
- Сращивание сустава для удаления поврежденного сустава и сращивания двух костей с каждой стороны сустава. Чаще это делается в тех областях, где замена сустава неэффективна.
Продолжение
Поговорите со своим врачом, чтобы определить, подходит ли вам какой-либо из этих вариантов лечения.
Советы ортопедов по лечению боли в ногах при артрите
«Стопы – лучшее средство для лечения артрита», – говорит Дуг Тюмен, DPM, ортопед с сертификатом, автор книги Ask The Foot Doctor и партнер-основатель Hudson Valley Foot Associates. На каждой ступне 26 костей и 33 сустава – вместе ступни содержат более 25 процентов костей всего тела. Он объясняет, что артрит в любом из этих 66 суставов может создать серьезные проблемы в вашей повседневной жизни, не говоря уже о том, чтобы вызвать долгосрочные и необратимые повреждения.
Остеоартрит – наиболее распространенный тип артрита, поражающий стопы, но многие виды артрита могут повлиять на здоровье и комфорт вашей стопы, – говорит Иоланда Рагланд, врач-ортопед, ортопед и основательница Fix Your Feet. На самом деле, боль в ногах – важный ключ к тому, как люди обнаруживают, что у них артрит, – говорит она. (Прочтите о том, как одна женщина ошибочно диагностировала боль в ноге, на самом деле это был псориатический артрит.)
«Остеоартрит разрушает хрящ между костями.Хрящ действует как подушка или буфер; без хряща происходит измельчение кости о кость, что может вызвать жесткость, боль и, в конечном итоге, неподвижность сустава », – объясняет д-р Рагланд. Она добавляет, что воспалительные типы артрита также могут вызывать скованность, боль и неподвижность в ногах, поражая соединительные ткани и вызывая воспаление в суставах.
Но хотя артрит является основной причиной боли в ногах, хорошие новости заключаются в том, что существует множество методов лечения и вариантов, которые помогут вам оставаться в движении и контролировать ваш артрит.- говорит Тюмень. Вот почему важно серьезно относиться к любой боли, отеку, жесткости и воспалению в ногах и сразу же обращаться к врачу. А пока есть много вещей, которые вы можете сделать прямо сейчас, чтобы защитить свои ноги. Вот что рекомендуют ортопеды для защиты ног от артрита:
Используйте ноги как подсказки о здоровье
1. Обратите внимание, если ваша обычная обувь больше не подходит по размеру.
Артрит может вызвать незначительное изменение формы или положения пальцев ног.Вы можете не заметить этого, глядя на них, но вы, скорее всего, почувствуете разницу в том, как сидит ваша обувь, – говорит София Соломон, DPM, сертифицированный ортопед, практикующий в Нью-Йорке. Например, «ревматоидный артрит может вызвать отклонение пальцев ног наружу, к мизинцу», – объясняет она. По ее словам, если ваша повседневная обувь становится неудобной, вы испытываете давление в новых местах или вам действительно трудно найти удобную обувь, пора обратиться к врачу.
2.Не игнорируйте мозоли на большом пальце ноги
По словам доктора Соломона, одним из первых суставов, в которых проявились симптомы артрита, стал большой палец ноги. «Большому пальцу ноги требуется 65 градусов тыльного сгибания [движение стопы вверх, чтобы ступня была ближе к голени], чтобы продвинуть тело вперед при нормальной походке. Артрит может ограничивать это движение, вызывая состояние, которое называется «hallux limitus», или жесткость большого пальца ноги », – объясняет она. Но вам не нужен транспортир, чтобы измерить угол сгибания пальца ноги, чтобы понять, является ли это вашей проблемой.По ее словам, обратите внимание на «защемленную» мозоль на внутренней стороне большого пальца ноги, так как это может быть признаком этого заболевания.
3. «Колбасные пальцы» – это ненормально
Детские пальцы ног могут выглядеть как очаровательные маленькие венские сосиски, но взрослые пальцы должны быть довольно тонкими и костлявыми. По словам доктора Соломона, если ваши пальцы на ногах опухают и выглядят как хот-дог, возможно, у вас дактилит – частый симптом псориатического артрита. Узнайте о других симптомах псориатического артрита здесь.
4. Не игнорируйте боль в пятке
В то время как суставы пальцев ног обычно поражаются артритом, артрит также может проявляться в лодыжке и пятке.- говорит Рэгланд. Многие люди ошибочно принимают этот тип боли за спортивную травму или растяжение, но если боль не проходит в течение недели или часто повторяется, вам нужно обратиться к врачу, чтобы проверить ее, говорит она. Боль в пятке может быть вызвана так называемым энтезитом или воспалением, при котором соединительные ткани (связки и сухожилия) проникают в кости. Это связано с воспалительными типами артрита, такими как псориатический артрит и анкилозирующий спондилит. Ахиллово сухожилие на пятке – частое место возникновения энтезита.
5. Обратите внимание на бугорки
Так называемые «молотковые» пальцы – частые проблемы со стопами, но это не значит, что они безвредны, – говорит доктор Соломон. Они случаются, когда мышцы пальцев ног выходят из равновесия и оказывают давление на сустав, в результате чего пальцы ног сгибаются вниз в суставе. Молоточковые пальцы могут быть симптомом артрита или, если их не лечить, могут вызывать остеоартрит, поэтому, по ее словам, важно лечить их как можно раньше.
6. Остерегайтесь подагры
Многие люди признают, что подагра – накопление кристаллов мочевой кислоты, часто в суставе большого пальца ноги – является распространенной, но болезненной проблемой.Чего они обычно не понимают, так это того, что подагра – это тип артрита, для которого есть много хороших вариантов лечения, – говорит доктор Соломон. Если у вас есть боль, отек, покраснение и / или болезненность в основании сустава большого пальца ноги – или эти другие симптомы подагры – проверьте это. Обычно лучше всего начать с лечащего врача, хотя ревматологи также лечат подагру, особенно в случаях, когда лекарства первой линии не поддаются лечению.
Получите правильное медицинское обслуживание
7. Больным артритом недостаточно врача-ортопеда
«Ортопеды могут лечить все типы боли в ногах, но если ваш врач подозревает воспалительное артритное состояние, такое как ревматоидный или псориатический артрит, очень важно обратиться к ревматологу в дополнение к врачу по стопам», -Соломон говорит. Ортопед может помочь вам справиться с симптомами боли в ногах, но ревматолог необходим для лечения основного заболевания, что снижает риск необратимого повреждения ваших ног, говорит она.
8. Не бойтесь задавать вопросы
Боль в стопе может быть симптомом многих основных заболеваний, включая рак, диабет, рассеянный склероз и, конечно же, артрит. Ортопеды хорошо осведомлены об этом и могут предложить дополнительные анализы, такие как анализ крови, или посоветовать вам обратиться к дополнительным поставщикам медицинских услуг.- говорит Рэгланд. Если они этого не делают, и вы чувствуете, что ваши симптомы усиливаются, не стесняйтесь спрашивать о дальнейших тестах или направлении к другому врачу, – добавляет она. Второе мнение всегда полезно.
9. Будьте осторожны со стероидами
Инъекции кортикостероидов в пальцы ног, стопы или пятки могут быть чудом, когда дело касается боли в ногах. По словам доктора Рэгланда, они могут помочь уменьшить воспаление, но они лечат только симптомы, а не основное заболевание. Вы должны быть осторожны, чтобы не злоупотреблять ими, поскольку частые инъекции в одну и ту же область могут ослабить кости, связки и сухожилия, поэтому врачи ограничивают частоту уколов стероидов в конкретный сустав.Инъекционные стероиды вообще не следует использовать при энтезите, потому что стероид может полностью разорвать сухожилие или связку, добавляет она.
10. Спросите о рентгеновских снимках
Если вы обратитесь к врачу из-за боли в ногах, он не должен пропускать диагностическое сканирование, говорит доктор Рагланд. «На рентгеновском снимке, вместо того, чтобы видеть здоровую кость с чистым пространством между суставами, я могу увидеть сужение суставной щели или ее полное отсутствие», – говорит она. «Я также могу видеть дополнительные костные образования, такие как костные шпоры и фрагменты кости, окружающие сустав, что также может указывать на артрит.”
Упражнение с умом
11. Избегайте упражнений на цементе
«Наши предки жили в сельскохозяйственном мире, где поля и почва были поверхностью земли. Сейчас бетон и цемент – это обычные поверхности, по которым можно ходить, но наши ступни не предназначены для длительного пребывания на этих поверхностях », – говорит д-р Тюмен. По его словам, чтобы свести к минимуму износ суставов, придерживайтесь более мягких поверхностей, особенно во время тренировок. Ищите прорезиненные или мягкие полы в спортзале или ковер в помещении; трава, грязь или дерн на улице.Даже асфальт лучше действует на стыки, чем бетонные тротуары.
12. Ежедневно растягивайте ноги и ступни
Плотные сухожилия и мышцы могут вызывать и усугублять боль в стопе от артрита, – говорит доктор Рэгланд. «Я рекомендую своим пациентам ежедневно делать легкую растяжку, чтобы расслабить эти области», – говорит она. Особенно эффективны растяжки, нацеленные на подколенные сухожилия, икры, свод стопы и пятку. Поговорите с физиотерапевтом о том, какие растяжки подходят для вашего конкретного состояния.
Рекомендуется выполнять упражнения, направленные на то, чтобы обеспечить полный диапазон движений лодыжек и ступней.По словам доктора Рэгланда, это одна из ваших лучших защит от скованности и блокирования суставов из-за артрита. «Мобильность – ключ к непрерывной работе», – объясняет она. Вот несколько примеров упражнений на диапазон движений при артрите.
13. Упражнение для пальцев ног
Вы не можете пойти в спортзал и подумать: «Настал день!» но не забывайте регулярно тренировать свои пальцы, – говорит доктор Рэгланд. Укрепление и растяжение пальцев ног может помочь уменьшить боль и увеличить диапазон движений.Попробуйте выполнять упражнения для пальцев ног, например поднимать пальцами ног мочалку, указывать и сгибать ступни и ходить босиком по песку.
14. Пропустить упражнения с высокой отдачей
Суставы со временем неизбежно изнашиваются, но вы можете замедлить этот процесс, особенно если у вас уже есть остеоартрит, – это ограничить степень воздействия, которому вы их подвергаете. Это не значит, что вам не следует заниматься спортом. Скорее, «выбирайте упражнения с меньшей ударной нагрузкой, такие как ходьба вместо бега или эллиптический тренажер вместо аэробики с высокой ударной нагрузкой», – сказал доктор.- говорит Тюмень. Плавание – отличный выбор для людей с артритом.
15. Занимайтесь йогой по телефону
Упражнения для всего тела, которые включают в себя растяжку и укрепление, минимизируя воздействие на суставы, идеально подходят, – говорит доктор Тюмен. Он рекомендует йогу и пилатес для людей с артритом как способ сохранить гибкость и подвижность суставов и уменьшить боль. И, что удивительно, хотя йога и пилатес, как правило, не нацелены конкретно на ваши ступни и пальцы ног, они отлично справляются и с тем, и с другим.Каждый раз, когда вам нужно балансировать, вы автоматически используете ноги. Для начала ознакомьтесь с этими восстанавливающими упражнениями йоги.
Выберите подходящую обувь
16. Не выбирайте самую дешевую обувь
Избегайте недорогой обуви с тонкой подошвой, особенно если вы собираетесь в ней тренироваться или носить ее долгое время, советует доктор Тюмен. По его словам, самое главное, что нужно искать, – это хорошая, толстая, мягкая подошва, похожая на ту, которую часто можно найти в спортивной обуви более высокого класса.Вот еще несколько советов, как купить хорошую обувь при артрите.
17. Избегайте босых ног
Босоногие или минималистичные движения обуви могут иметь значение, но если у вас артрит, это одна из тенденций, которую вам определенно следует пропустить, – говорит доктор Тюмен. «Я рекомендую своим пациентам с артритом носить обувь дома», – говорит он. «Подойдут сабо или легкая обувь без шнуровки».
18. Совершенно нормально увеличивать размер обуви на один или два
Многие взрослые зацикливаются на том, каким, по их мнению, «должен» быть размер их обуви.Но помните, что ваши ноги со временем меняются, как и размер обуви. По словам доктора Соломона, неподходящая обувь является частой причиной проблем со стопами и может усугубить симптомы артрита стоп. Чтобы избежать этого, покупайте обувь большего размера и ищите более широкую, чтобы не давить на больные места, – говорит она.
19. Покупайте чаще новую обувь
Обувь, особенно с мягкой или ортопедической подошвой, рассчитана на определенное количество миль использования. Использование обуви после этого момента может привести к отсутствию поддержки и дополнительному давлению.Замените старую обувь, даже если она не выглядит изношенной, – говорит доктор Тюмен. «Обувь может износиться в течение года или раньше, если вы ведете активный образ жизни», – объясняет он. Также рекомендуется не носить одну и ту же пару пару дней подряд. «Ежедневная смена обуви может принести пользу вашим ногам».
20. Пропустить высокие каблуки
Если вам нравится внешний вид высоких шпилек, вы должны знать, что ваш выбор обуви может способствовать развитию артрита пальцев ног и ног или ухудшать его, – говорит доктор Рагланд. Кроме того, ношение каблуков в течение длительного времени является одной из основных причин возникновения костно-мозговых суставов и пальцев стопы.Любой ценой избегайте высоких каблуков – они не стоят боли, – говорит она.
21. Квартиры тебе тоже не друзья
Многие люди выбирают туфли на плоской подошве, думая, что симпатичные балетки или сандалии – это здоровая, но все же симпатичная альтернатива каблукам. К сожалению, по словам доктора Соломона, многие туфли на плоской подошве могут быть почти такими же плохими, как высокие каблуки, поскольку они оставляют ваши ноги без опоры и в неестественном положении. Хуже того, у многих нарядных плоских фасонов есть маленькие коробочки для пальцев ног, которые давят на суставы пальцев ног и увеличивают риск образования бурситов и молоточков.Вместо этого выберите широкую, удобную обувь с поддержкой обуви с небольшим подъемом на пятке.
Позаботьтесь о своих зубах
22. Худей, чтобы помочь ногам
Ваши ноги несут на себе весь вес вашего тела – весь день, каждый день. «Невозможно переоценить влияние вашего веса на суставы и соединительные ткани ног», – говорит доктор Тюмен. «Очень важно следить за своим весом. Даже потеря всего от 5 до 10 фунтов может снизить нагрузку на суставы и помочь с симптомами артрита », – объясняет он.
23. Попробуйте надеть носок, чтобы уменьшить боль
Носок – это маленькие «рукава» из геля или компрессионной ткани, которые закрывают и поддерживают палец. Они не излечивают артрит пальцевого сустава, но могут помочь уменьшить боль и давление во время обострения и предотвратить натирание мозолей и их ухудшение.
24. Не стоит недооценивать силу RICE
При дактилите и энтезите начните со старого, но хорошего лечения РИСОМ, – говорит доктор Рагланд. «Отдых, лед, сжатие и возвышение – первая линия защиты от любого воспалительного процесса, включая артрит», – объясняет она.Нестероидные противовоспалительные препараты (НПВП) также хорошо помогают уменьшить симптомы боли в ногах. Однако, если вы обнаружите, что ваши симптомы плохо поддаются лечению RICE и / или вы принимаете НПВП чаще, чем от случая к случаю, вам следует обратиться к врачу, чтобы выяснить, что происходит, и обсудить более агрессивные варианты лечения.
25. Лечить бурсит рано
Косточка – это бугорок, который образуется на внутренней стороне сустава большого пальца ноги. По словам доктора Соломона, бурситы часто встречаются при артрите. Необработанный бурсит может вызвать нагрузку на сустав, что в свою очередь приведет к остеоартриту.Верно и обратное: несколько типов артрита могут способствовать формированию бурсита. По ее словам, независимо от причины, лечить бурсит бурсит на ранней стадии, пока они не стали болезненными. «Есть консервативные методы лечения, которые вы можете попробовать, но как только косточка большого пальца станет болезненной, вам, вероятно, потребуется операция для исправления деформации», – объясняет она.
26. Проверить арочные опоры
Д-р Тюмен говорит, что опорыArch, которые вы ставите в свою обувь, могут принести облегчение и защиту. «Есть много разных видов, и это может сбивать с толку», – говорит он.«Начните с качественной вставки, отпускаемой без рецепта, и если это не поможет, подумайте о специальном устройстве от ортопеда».
27. Рассмотрим нестандартные вставки
По словам доктора Соломона, нестандартные ортопедические изделиямогут быть большим подспорьем в защите и поддержке болезненных или артритных суставов, предотвращении ухудшения бурсита и уменьшении давления на мозоли. Добавление поддерживающей вставки в обувь может сделать пару обуви удобной и функциональной. Поговорите с ортопедом о типе, подходящем для ваших конкретных симптомов.
28. Держите под рукой упаковку подушечек для гребня
Доктор Соломон говорит, что один простой способ вылечить молоточковые пальцы и уменьшить боль в пальцах при одновременной стабилизации суставов – это носить подушечку Crest. Это силиконовая прокладка, которая надевается на пальцы ног, помогая вернуть их в нормальное положение и закрепляется кольцом вокруг пальцев ног. Вы можете носить их отдельно или в обуви.
29. Примите ванну с английской солью для ног
Замачивание ноющих ног может показаться роскошью, на которую у вас нет времени, но если у вас артрит в ногах, это одно из лучших действий, которое вы можете сделать, доктор.Соломон говорит. Теплая вода облегчает боль и снимает отек, а магний в соли помогает расслабить мышцы. Просто почувствуйте ванну с горячей (не обжигающей!) Водой и добавьте пригоршню английской соли. Выдержите не менее 15 минут.
Продолжайте читать
Остеоартрит: современные концепции диагностики и лечения
1. Лоуренс Р.К., Хохберг MC, Келси JL, Макдаффи, Медсгер Т.А. Младший, Войлок WR, и другие.Оценки распространенности отдельных артритов и заболеваний опорно-двигательного аппарата в США. Дж. Ревматол . 1989; 16: 427–41 ….
2. Фелсон Д. Т., Чжан Ю. Обновленная информация об эпидемиологии остеоартрита коленного и тазобедренного суставов с целью профилактики. Rheum артрита . 1998; 41: 1343–55.
3. Пеллетье JP, DiBattista JA, Рафли П., Макколлум Р., Мартель-Пеллетье Дж. Цитокины и воспаление при деградации хряща. Rheum Dis Clin North Am . 1993; 19: 545–68.
4. Malemud CJ. Роль факторов роста в метаболизме хрящей. Rheum Dis Clin North Am . 1993; 19: 569–80.
5. Альтман Р., Аларкон Г, Аппельрут Д., Блох Д, Боренштейн Д, Брандт К., и другие. Критерии Американского колледжа ревматологии для классификации остеоартрита бедра и сообщения о нем. Rheum артрита .1991; 34: 505–14.
6. Альтман Р., Аш Э, Блох Д, Боле Д, Боренштейн К, Брандт К., и другие. Разработка критериев классификации и отчетности по остеоартриту. Классификация остеоартроза коленного сустава. Rheum артрита . 1986; 29: 1039–49.
7. Альтман Р., Аларкон Г, Аппельрут Д., Блох Д, Боренштейн К, Брандт К., и другие.Критерии Американского колледжа ревматологии для классификации остеоартрита кисти и сообщения о нем. Rheum артрита . 1990; 33: 1601–10.
8. Hochberg MC, Альтман Р.Д., Брандт К.Д., Кларк Б.М., Дьепп PA, Гриффин MR, и другие. Рекомендации по лечению остеоартрита. Часть II. Артроз колена. Американский колледж ревматологии. Rheum артрита . 1995; 38: 1541–6.
9. переулок СВ, Томпсон Дж. М.. Управление остеоартритом в учреждениях первичной медико-санитарной помощи: научно обоснованный подход к лечению. Am J Med . 1997; 103: 25С – 30С.
10. Hochberg MC, Альтман Р.Д., Брандт К.Д., Кларк Б.М., Дьепп PA, Гриффин MR, и другие. Рекомендации по лечению остеоартрита. Часть I. Артроз бедра. Американский колледж ревматологии. Rheum артрита .1995; 38: 1535–40.
11. Лориг К.Р., Мазонсон П.Д., Холман HR. Фактические данные, свидетельствующие о том, что санитарное просвещение для самостоятельного ведения пациентов с хроническим артритом имеет устойчивые преимущества для здоровья при одновременном снижении затрат на здравоохранение. Rheum артрита . 1993; 36: 439–46.
12. Лориг К.Р., Любек Д, Крайнес РГ, Селезник М, Холман HR. Результаты обучения самопомощи для пациентов с артритом. Rheum артрита .1985; 28: 680–5.
13. Вайнбергер М., Тирни ВМ, Каупер П.А., Кац Б.П., Booher PA. Экономическая эффективность увеличения телефонного контакта с пациентами с остеоартрозом. Рандомизированное контролируемое исследование. Rheum артрита . 1993; 36: 243–6.
14. Ковар П.А., Allegrante JP, Маккензи CR, Петерсон М.Г., Гутин Б, Чарлсон МЭ. Фитнес-ходьба под наблюдением пациентов с остеоартрозом коленного сустава.Рандомизированное контролируемое исследование. Энн Интерн Мед. . 1992; 116: 529–34.
15. Переулок СВ. Физические упражнения: причина остеоартрита. Дж. Ревматол . 1995; 22 (приложение 43): 3–6.
16. Малая MA, Hewett JE, Вебель Р.Р., Андерсон СК, Кей ДР. Эффективность физических упражнений у пациентов с ревматоидным артритом и остеоартритом. Rheum артрита . 1989; 32: 1396–405.
17. Блаунт В.П.Не выбрасывайте трость. Хирургия костного сустава J [Am] . 1956; 38: 695–8.
18. Фелсон Д.Т., Андерсон Дж. Дж., Наймарк А, Уокер AM, Минан РФ. Ожирение и остеоартроз коленного сустава. Фрамингемское исследование. Энн Интерн Мед. . 1988; 109: 18–24.
19. Фелсон Д.Т., Чжан И, Энтони Дж. М., Наймарк А, Андерсон Дж. Дж. Снижение веса снижает риск симптоматического остеоартрита коленного сустава у женщин.Фрамингемское исследование. Энн Интерн Мед. . 1992; 116: 535–9.
20. Морреале П., Манопуло Р., Галац М, Бокканера L, Сапонати Г, Бокки Л. Сравнение противовоспалительной эффективности хондроитинсульфата и диклофенака натрия у пациентов с остеоартрозом коленного сустава. Дж. Ревматол . 1996; 23: 1385–91.
21. Мюллер-Фассбендер Х, Бах Г.Л., Хаазе В, Ровати, г. Сетникаб И. Сульфат глюкозамина по сравнению с ибупрофеном при остеоартрозе коленного сустава. Хрящевой артроз . 1994; 2: 61–9.
22. Амадио П., Каммингс Д.М. Оценка ацетаминофена при лечении остеоартроза коленного сустава. Curr Ther Res . 1983; 34: 59–66.
23. March L, Ирвиг Л, Шварц Дж, Симпсон Дж, Колодка C, Брукс П. n из 1 исследования, в котором сравнивали нестероидные противовоспалительные препараты с парацетамолом при остеоартрите. BMJ . 1994; 309: 1041–5.
24. Уильямс Х.Дж., Уорд-младший, Эггер MJ, Нойнер Р, Брукс Р.Х., Клегг Д.О., и другие. Сравнение напроксена и ацетаминофена в двухлетнем исследовании лечения остеоартроза коленного сустава. Rheum артрита . 1993; 36: 1196–206.
25. Брэдли Дж. Д., Брандт К.Д., Кац Б.П., Каласинский Л.А., Райан С.И. Сравнение противовоспалительной дозы ибупрофена, анальгетической дозы ибупрофена и ацетаминофена при лечении пациентов с остеоартрозом коленного сустава. N Engl J Med . 1991; 325: 87–91.
26. Furst DE. Есть ли различия между нестероидными противовоспалительными препаратами? Сравнение ацетилированных салицилатов, неацетилированных салицилатов и неацетилированных нестероидных противовоспалительных препаратов. Rheum артрита . 1994; 37: 1–9.
27. Лихтенштейн Д.Р., Сингал S, Вулф ММ. Нестероидные противовоспалительные препараты и желудочно-кишечный тракт. Обоюдоострый меч. Rheum артрита .1995; 38: 5–18.
28. Hawkey CJ, Карраш JA, Щепанский Л., Уокер Д.Г., Баркун А, Суоннелл AJ, и другие. Сравнение омепразола с мизопростолом при язве, связанной с приемом нестероидных противовоспалительных препаратов. Омепразол в сравнении с мизопростолом в исследовательской группе по лечению язв, индуцированных НПВП (OMNIUM). N Engl J Med . 1998. 338: 727–34.
29. пер. СВ. Обезболивание при остеоартрите: роль ингибиторов ЦОГ-2. Дж. Ревматол . 1997; 24 (прил. 49): 20–4.
30. Саймон Л.С., Lanza FL, Липский ЧП, Хаббард Р.С., Талуокер С, Шварц Б.Д., и другие. Предварительное исследование безопасности и эффективности SC-58635, нового ингибитора циклооксигеназы 2: эффективность и безопасность в двух плацебо-контролируемых испытаниях при остеоартрите и ревматоидном артрите, а также исследованиях воздействия на желудочно-кишечный тракт и тромбоциты. Rheum артрита . 1998; 41: 1591–602.
31. Скотт Л.Дж., Баранина HM. Рофекоксиб. Наркотики . 1999; 58: 499–505.
32. Эрих Э.В., Шнитцер Т.Дж., Макилвейн H, Леви Р, Вулф Ф, Вайсман М, и другие. Эффект специфического ингибирования ЦОГ-2 при остеоартрите коленного сустава: 6-недельное двойное слепое плацебо-контролируемое пилотное исследование рофекоксиба. Дж. Ревматол . 1999; 26: 2438–47.
33. Альтман Р.Д., Ауэн А, Холмбург CE, Пфейфер Л.М., Мешок М, Молодой GT.Крем с капсаицином 0,025% в качестве монотерапии остеоартрита: двойное слепое исследование. Семин Артрит Rheum . 1994; 23 (приложение 3): S25–33.
34. Сделка CL, Шнитцер Т.Дж., Липштейн Э, Зайболд-младший, Стивенс Р.М., Леви MD, и другие. Лечение артрита капсаицином для местного применения: двойное слепое испытание. Клин Тер . 1991; 13: 383–95.
35. Фрейдман Д.М., Мур МЕНЯ. Эффективность внутрисуставных стероидов при остеоартрите: двойное слепое исследование. Дж. Ревматол . 1980; 7: 850–6.
36. Dieppe PA, Sathapatayavongs B, Джонс ХЭ, Бэкон П.А., Кольцо EF. Внутрисуставные стероиды при остеоартрозе. Rheumatol Rehabil . 1980; 19: 212–7.
37. Ломандер Л.С., Дален Н, Englund G, Хамалайнен М, Дженсен Э.М., Карлссон К., и другие. Внутрисуставные инъекции гиалуронана в лечении остеоартроза коленного сустава: рандомизированное двойное слепое плацебо-контролируемое многоцентровое исследование.Многоцентровая испытательная группа гиалуроновой кислоты. Энн Рум Дис . 1996; 55: 424–31.
38. Адамс М.Э., Аткинсон MH, Люсье AJ, Шульц Д.И., Симинович К.А., Уэйд Дж. П., и другие. Роль вязко-добавки с hylan G-F 20 (Synvisc) в лечении остеоартрита коленного сустава: канадское многоцентровое исследование, сравнивающее только хилан G-F 20, гилан G-F 20 с нестероидными противовоспалительными препаратами (НПВП) и только НПВП. Остеоартроз и хрящ . 1995; 3: 213–25.
39. Баквалтер Я.А., Ломандер С. Оперативное лечение остеоартроза. Текущая практика и будущее развитие. Хирургия костного сустава J [Am] . 1994; 76: 1405–18.
Причины, симптомы, диагностика и варианты лечения
Что такое остеоартрит?
Остеоартрит – это заболевание, характеризующееся разрушением и, в конечном итоге, потерей хрящевой ткани в одном или нескольких суставах.Хрящ (соединительная ткань на концах костей в суставах) защищает и смягчает кости во время движения. Когда хрящ разрушается или теряется, развиваются симптомы, которые могут ограничивать способность легко выполнять повседневные действия.
Артроз сустава большого пальца стопы с потерей хряща и шпор маргинальной кости
Остеоартрит также известен как дегенеративный артрит, что отражает его характер развития как часть процесса старения. Остеоартрит возникает в различных суставах по всему телу, включая ступни и лодыжки.В стопе заболевание чаще всего встречается в большом пальце ноги, хотя оно также часто встречается в 2 nd MTPJ, средней части стопы и лодыжке.
Причины
Остеоартрит считается болезнью, связанной с износом, потому что хрящ в суставе изнашивается при повторяющихся нагрузках и использовании с течением времени. По мере того, как хрящ разрушается и истончается, кости теряют защитное покрытие. В конце концов, эти две кости трутся друг о друга и вызывают боль и воспаление сустава.
Травма также может привести к остеоартриту, известному как травматический артрит. Это может занять месяцы или годы после травмы. Например, остеоартрит большого пальца ноги может быть вызван ударами или защемлением пальца ноги во время занятий спортом. Остеоартрит средней части стопы может быть вызван падением чего-либо на него, растяжением или переломом (перелом-вывих «Лисфранка»). В голеностопном суставе наиболее частыми причинами образования хряща являются острые или хронические травмы, такие как растяжение связок, вывихи, переломы или нестабильность.
Иногда остеоартрит развивается в результате неправильной механики стопы, например, плоскостопия или высокого свода стопы. Плоскостопие снижает стабильность связок (полос ткани, соединяющей кости), что приводит к чрезмерной нагрузке на суставы, что приводит к артриту. Высокая дуга жесткая и лишена подвижности, что приводит к защемлению суставов, что увеличивает риск артрита.
Симптомы остеоартрита / повреждения хряща
Люди с повреждением хряща или остеоартритом стопы или голеностопного сустава в различной степени испытывают одно или несколько из следующих:
- Боль и скованность в суставе
- Припухлость в суставе или около него
- Тупая или ноющая боль в глубине сустава
- Воспаление
- Слабость
- Ограниченная подвижность
- Ощущение запирания или захвата
- Затруднение при ходьбе или сгибание сустава
У некоторых пациентов также появляется костная шпора (костный выступ) в пораженном суставе, или дряблое тело, или кусок суставного хряща.Давление обуви может вызвать боль в месте костной шпоры, а в некоторых случаях на ее поверхности могут образовываться волдыри или мозоли. Костные шпоры также могут ограничивать подвижность сустава.
Диагностика
При диагностике остеоартрита и повреждений хряща хирург стопы и голеностопного сустава тщательно исследует стопу, выявляя припухлость в суставе, ограниченную подвижность и боль при движении. В некоторых случаях может отмечаться деформация и / или увеличение (шпора) сустава. Для оценки степени заболевания может быть назначен рентген.Как правило, для просмотра анатомии костей стопы и лодыжки назначают рентгеновский снимок с опорой на весовую нагрузку (стоя). Рентген покажет, есть ли серьезный артрит или повреждение, которое проникает глубоко в кость. Однако в случаях субаренды потребуется МРТ для более детального обзора сустава, чтобы определить, есть ли какие-либо костно-хрящевые травмы или дефекты.
МРТчаще всего показаны молодым пациентам или спортсменам с упорной болью или отеком в суставе, которые не поддаются консервативному лечению с использованием RICE (покой, лед, компрессия, подъем) и иммобилизации.
Костно-хрящевой дефект на МРТ
Консервативное / консервативное лечение
Варианты лечения различаются в зависимости от степени остеоартрита и наличия повреждения хряща. Кроме того, необходимо учитывать такие факторы пациента, как возраст, вес, состояние здоровья и работоспособность.
Чтобы облегчить симптомы, хирург может начать лечение повреждений хряща и остеоартрита одним или несколькими из следующих нехирургических подходов:
Пероральные препараты.Нестероидные противовоспалительные препараты (НПВП) часто помогают уменьшить воспаление и боль.
Ортопедические приспособления. Ортопедические приспособления (вставки для обуви), изготовленные по индивидуальному заказу, часто изготавливаются для обеспечения поддержки, улучшения механических свойств стопы или амортизации, чтобы минимизировать боль.
Распорка. Фиксация, которая ограничивает движения и поддерживает сустав, может уменьшить боль во время ходьбы и помочь предотвратить дальнейшую деформацию.
Иммобилизация. Чтобы воспаление исчезло, может потребоваться защита стопы от движения с помощью гипса или съемного гипсового ботинка.
Инъекции стероидов. В некоторых случаях в пораженный сустав делают инъекции стероидов для введения противовоспалительного лекарства.
Физиотерапия. Упражнения для укрепления мышц, особенно при остеоартрозе голеностопного сустава, могут дать пациенту большую стабильность и избежать травм, которые могут ухудшить его состояние.
Внутрисуставные инъекции, такие как инъекции обогащенной тромбоцитами плазмы, могут рассматриваться как краткосрочный вариант уменьшения воспаления, облегчения боли и ускорения заживления, если имеется повреждение хряща.
Хирургическое лечение
Если консервативное лечение безуспешно или поражение хряща переросло в стадию заживления, может потребоваться хирургическое вмешательство для восстановления повреждения. Кроме того, необходимо устранить любые предрасполагающие факторы, такие как деформация стопы или слабость суставов, чтобы предотвратить рецидив, защитить и облегчить восстановление. Цель операции – уменьшить боль и улучшить функцию. Хирург стопы и голеностопного сустава учитывает ряд факторов при выборе процедуры, наиболее подходящей для состояния и образа жизни пациента.
Артроскопия голеностопного сустава
Артроскопическая операция на стопе и голеностопном суставе может использоваться как диагностическая или лечебная процедура, либо как и то, и другое. Небольшой инструмент, называемый артроскопом, проникает в кожу через небольшие разрезы. Через артроскоп можно вставить крошечные камеры, что позволит хирургу точно увидеть область и / или повреждение. Другие небольшие инструменты также могут быть введены через артроскоп для хирургической коррекции.
Артроскопическое удаление синовита голеностопного сустава при хроническом воспалении
Частичное снятие облицовки швов, завершено
Артроскопия голеностопного сустава, оценка хряща
Задний осмотр голеностопного сустава, небольшие разрезы хорошо заживают
Поскольку артроскопия менее инвазивна и травматична, чем традиционная хирургия, она снижает риск инфекции и отека и позволяет значительно ускорить заживление и выздоровление.Большинство артроскопических операций на стопе и голеностопном суставе проводится в амбулаторных условиях в тот же день с использованием местного анестетика.
Травмы голеностопного сустава могут вызвать повреждение гладких хрящевых поверхностей в суставе, будь то простое растяжение связок или перелом кости. Наиболее частым повреждением хряща является костно-хрящевой дефект (ОКР) таранной кости (пола) или большеберцовой кости (потолка сустава). Повреждения купола талара обычно вызваны травмой, например растяжением связок голеностопного сустава. Если после травмы хрящ не заживает должным образом, он размягчается и начинает отламываться.Иногда сломанный кусок поврежденного хряща и кости будет плавать в лодыжке. Признаки и симптомы включают хроническую боль глубоко в лодыжке, которая обычно усиливается при переносе веса на стопу, особенно во время занятий спортом и реже во время отдыха; время от времени ощущение щелчка или защемления в щиколотке при ходьбе; ощущение блокировки или выдавливания лодыжки; и эпизоды отека голеностопного сустава, возникающие при переносе веса и спадающие в состоянии покоя. Цель операции – удалить ослабленный или поврежденный хрящ с лодыжки и заменить его более здоровой хрящевой поверхностью, чтобы восстановить гладкую поверхность для правильного и безболезненного скольжения сустава.
Голеностоп, обнаружение дефекта хряща
Голеностопный эндоскоп, очистка дефекта хряща
Ювенильный хрящевой трансплантат при дефекте хряща голеностопного сустава
Микротрещины таранной кости (голеностопного сустава) с разрастанием волокнистого хряща
Артроскопическое удаление шпоры голеностопного сустава с помощью фрезы
Микротрещины / стимуляция костного мозга
Простейший вид восстановления хрящевой ткани с небольшими простыми повреждениями хряща называется микропереломом или стимуляцией костного мозга.Эта амбулаторная операция выполняется с помощью малоинвазивной артроскопии с использованием небольших камер и артроскопических инструментов. Этот метод микропереломов используется для ускорения развития хряща и облегчения заживления.
Во время артроскопической хирургии, воспаления, называемого синовитом, фрагменты и обломки удаляются или «очищаются», а ослабленные или поврежденные участки кости и ткани удаляются, образуя устойчивый кратер. Затем с помощью небольшого инструмента, который напоминает кирку или шило, создаются крошечные отверстия на поверхности кости.Это высвобождает комбинацию крови и костного мозга снизу, чтобы сформировать сгусток крови, который покрывает кость и заполняет кратер, и в течение следующих нескольких месяцев будет стимулировать развитие фиброзного хряща.
При небольших костно-хрящевых травмах этот тип восстановления может дать отличные результаты, позволяя пациентам вернуться к своей деятельности до травмы, включая бег и спорт.
Трансплантация ювенильного аллотрансплантата
Трансплантация ювенильного аллотрансплантата, иногда известная как имплантация натурального тканевого трансплантата DeNovo, выполняется для замены поврежденного хряща в голеностопном суставе хрящом от донора.Натуральный тканевый трансплантат DeNovo является альтернативой другим вариантам лечения хряща в голеностопном суставе, где он часто используется в качестве основного варианта лечения поражений размером более одного квадратного сантиметра или в качестве варианта вторичного лечения по сравнению с предыдущими процедурами восстановления хряща, которые не дали результатов. Трансплантация ювенильного аллотрансплантата получила свое название, потому что здоровая хрящевая ткань, используемая для процедуры, берется от доноров в возрасте до 13 лет.
Натуральный тканевый трансплантат DeNovo – это стандартный тканевый аллотрансплантат человека, содержащий фрагменты ювенильного гиалинового хряща с жизнеспособными хондроцитами и предназначенный для восстановления повреждений суставного хряща за один этап.Поскольку ювенильная ткань содержит большее количество хондроцитов или здоровых хрящевых клеток, чем взрослая ткань (в 10 раз больше), это дает пациентам больше шансов на заживление сустава.
Трансплантация ювенильного аллотрансплантата выполняется как малоинвазивный метод в сочетании с артроскопией голеностопного сустава. Операция проводится под сумеречным наркозом в день операции. Это альтернатива более инвазивному лечению хряща, поскольку устраняет необходимость сбора ткани из областей неповрежденного хряща и позволяет избежать остеотомии голеностопного сустава (хирургических переломов).Иногда процедуру можно сочетать с субхондропластикой. Процедура субхондропластики® – это минимально инвазивная процедура с рентгеноскопическим контролем, направленная на устранение дефектов субхондральной кости, иногда называемых поражениями костного мозга, которые могут быть связаны с поражениями хрящей. Обычно это выполняется вместе с артроскопией для визуализации и лечения находок внутри сустава. Повреждение заполнено материалом для инъекций костного заменителя AccuFill®, который представляет собой заменитель костного трансплантата, который рассасывается и заменяется новой костью в процессе заживления.Наконец, любая обнаруженная до операции слабость связок решается хирургическим путем во время трансплантации DeNovo, чтобы обеспечить стабильное и естественное функционирование голеностопного сустава. В целом, основная цель этой процедуры – облегчить боль и восстановить нормальную подвижность и функцию голеностопного сустава.
Костно-хрящевой трансплантат / OATS / Моазикопластика
Для более крупных повреждений хряща или в определенных ситуациях, когда анатомия препятствует применению ювенильного хряща, существует другой хирургический вариант.Может быть проведена процедура OATS, костно-суставная система переноса или мозаичная пластика. Это операция по поводу изолированных хрящевых дефектов голеностопного сустава (таранной или большеберцовой кости). В ходе операции используется здоровый хрящ из неповрежденных участков колена для замены поврежденных участков голеностопного сустава. Цилиндр из кости и вышележащего хряща из собственного колена пациента или из трупа помещается в дефект хряща голеностопного сустава, который уже был вырублен, чтобы восстановить гладкую поверхность. Это открытая процедура, и доступ к дефекту голеностопного сустава обычно достигается путем рассечения (остеотомии) одной из костей голеностопного сустава (медиальной или боковой лодыжки), чтобы обнажить поражение хряща.В конце процедуры трансплантации также лечится перелом голеностопного сустава.
ProChondrix CR Криоконсервированный свежий костно-хрящевой аллотрансплантат
Дефекты хряща и травмы мелких суставов имеют меньшее количество вариантов из-за расположения и анатомии суставов. При небольших поражениях, например, на лодыжке, микропереломы остаются приемлемым вариантом. Однако для более крупных поражений возможности становятся более ограниченными из-за очень тонкой природы пораженного хряща. Для этих суставов может быть использован костно-хрящевой трансплантат ProChondrix, например, в 2-м плюсневом фаланговом суставе и .Этот сустав часто поддерживает более крупный костно-хрящевой дефект, требующий хирургического вмешательства.
ProChondrix CR представляет собой криоконсервированный свежий костно-хрящевой аллотрансплантат, который содержит живые клетки и другие биологические компоненты для восстановления поврежденных хрящевых тканей. Prochondirx CR может использоваться в различных реконструктивных процедурах для восстановления суставного хряща. Этот трансплантат предназначен для поддержки структуры клеточной миграции и адгезии, сохраняя при этом факторы роста, тем самым поддерживая здоровый хрящ и способствуя функциональности хондроцитов.Было показано, что эти жизнеспособные хондроциты присутствуют и могут способствовать восстановлению хряща, способствуя хондрогенезу или росту нового хряща.
Удаление дефекта хряща | Дефект хряща, исправленный хрящевым трансплантатом |
Плазменная терапия, обогащенная тромбоцитами
Плазма, обогащенная тромбоцитами, инъекции PRP – это метод лечения, при котором для стимуляции заживления используются компоненты собственной крови организма.Тромбоциты известны своей ролью в свертывании крови. Они также содержат сотни белков, называемых факторами роста. Эти факторы роста, согласно недавним исследованиям, могут способствовать заживлению и укреплению поврежденных тканей. PRP представляет собой плазму с концентрацией в 5-10 раз большей, чем обычно, этих производных от тромбоцитов факторов роста, тем самым активируя, способствуя и ускоряя процесс заживления.
Состояния, леченные инъекциями PRP
Инъекции плазмы, богатой тромбоцитами, могут использоваться для лечения широкого спектра ортопедических состояний, в том числе:
- Артрит
- Хронический тендинит
- Острое растяжение или разрыв связок
- Послеоперационное заживление после восстановления сухожилий или связок
Процедура PRP
Процедура проводится в нашем офисе.Для разработки препарата PRP у пациента берут кровь. Затем кровь вращается в центрифуге для отделения и концентрации тромбоцитов от других клеток крови. Затем этот обогащенный тромбоцитами концентрат вводится в область травмы с помощью ультразвукового исследования. Иногда перед инъекцией эту область можно обезболить местным анестетиком. Большинство пациентов испытывают незначительный дискомфорт от инъекции или не испытывают его совсем. В течение 24-48 часов после инъекции может наблюдаться некоторая болезненность воспаления после инъекции.В зависимости от местоположения и травмы, которую лечат, может потребоваться период иммобилизации.
Преимущества инъекций PRP
Эффект от процедуры может занять до 6 недель. Использование PRP-терапии дает несколько преимуществ. К ним относится тот факт, что вводимая плазма, обогащенная тромбоцитами, является аутологичной (поступает от пациента). Инъекции PRP очень малоинвазивны. Наконец, инъекции PRP способствуют заживлению как острых, так и хронических травм.
Аспират костного мозга
Концентрат аспирата костного мозга (BMAC) производится из жидкости, взятой из собственного костного мозга пациента. Аспират помещается в центрифугу, производящую биологический продукт, богатый стволовыми клетками и факторами роста. Костный мозг обычно забирают через большеберцовую или пяточную кость (пяточную кость). Затем BMAC можно ввести во время хирургической процедуры в стопу или лодыжку для увеличения и ускорения заживления. BMAC или стволовые клетки могут быть использованы для заживления костей и хрящей.Обычно BMAC используется для лечения отсроченного сращения или несращения переломов, дефектов / травм хряща, сложных сращений, хронических проблем с сухожилиями или хронических ран. Обычно боль в месте сбора урожая, если она присутствует, проходит через 5-7 дней.
4 стадии остеоартрита
Остеоартрит – это наиболее часто диагностируемый тип артрита суставов. Это настолько распространено, что теперь врачи говорят, что у 1 из 2 человек в какой-то момент в течение жизни разовьется какой-либо тип симптоматического ОА (остеоартрит).
Это проблема, связанная с суставами, поэтому она может поражать бедра, руки или плечи, но чаще всего встречается в коленях. К счастью, остеоартроз становится все более излечимым, особенно если его диагностировать на ранних стадиях.
Давайте рассмотрим четыре стадии ОА и некоторые подходящие методы лечения на каждой стадии…
Стадия 1 – НезначительнаяЭто наименее тяжелая стадия ОА. У пациентов на стадии 1 разовьется незначительный износ суставов, но обычно они не чувствуют боли в пораженной области.Если у вас не было ОА в анамнезе, врач, скорее всего, оставит ваши симптомы без лечения, но может посоветовать вам принимать добавки или изменить режим упражнений.
Стадия 2 – легкаяЭто когда рентгеновские лучи начинают показывать более заметные разрастания костной шпоры (разрастания, которые часто развиваются там, где кости встречаются в суставе). После долгого малоподвижного образа жизни пораженный участок начинает ощущаться скованным, и ему становится некомфортно. Ваш врач может посоветовать более строгий режим тренировок или подходящую скобу для ношения.
Стадия 3 – СредняяНа стадии 3 хрящ в пораженной области начинает разрушаться и сужать промежуток между костью и суставом. Сустав воспаляется и начинает доставлять дискомфорт при обычной повседневной деятельности. Некоторые методы лечения включают безрецептурные обезболивающие, болеутоляющие, отпускаемые по рецепту, а в тяжелых случаях – инъекции гиалуроновой кислоты.






 Хирургия предлагает абсолютное сращивание или смену некоторых частей сустава. В первом случае стопа не будет подвижной, но второй способ предполагает сохранение двигательной активности, но с изменением формы конечности.
Хирургия предлагает абсолютное сращивание или смену некоторых частей сустава. В первом случае стопа не будет подвижной, но второй способ предполагает сохранение двигательной активности, но с изменением формы конечности.