Воспалилось колено – причины и характерные симптомы патологии, лечение препаратами и показания к операции, рецепты народной медицины и реабилитация
Воспаление коленной чашечки | Суставы
Почему болит чашечка колена при сгибании или в покое?
 Боль в области колена – явление частое, знакомое как детям и подросткам, так и представителям старшего поколения. Коленный сустав вынужден выдерживать массу тела человека, а при занятиях спортом и активном образе жизни — испытывать повышенные нагрузки. Боли в суставе вызываются различными причинами, для выяснения которых необходимо знание его анатомического устройства.
Боль в области колена – явление частое, знакомое как детям и подросткам, так и представителям старшего поколения. Коленный сустав вынужден выдерживать массу тела человека, а при занятиях спортом и активном образе жизни — испытывать повышенные нагрузки. Боли в суставе вызываются различными причинами, для выяснения которых необходимо знание его анатомического устройства.
 В колене крупные кости соединены связками и сухожилиями, помещенными в суставную сумку со множеством сосудов и нервов. Между ними находятся межсуставные хрящи – мениски, за счет которых сустав способен свободно двигаться при сгибании. Хрящи смазываются при помощи суставной жидкости, находящейся в специальных мешочках (бурсах). Подобная конструкция обладает хорошими амортизирующими свойствами.
В колене крупные кости соединены связками и сухожилиями, помещенными в суставную сумку со множеством сосудов и нервов. Между ними находятся межсуставные хрящи – мениски, за счет которых сустав способен свободно двигаться при сгибании. Хрящи смазываются при помощи суставной жидкости, находящейся в специальных мешочках (бурсах). Подобная конструкция обладает хорошими амортизирующими свойствами.
Классификация болей
Боль, возникшая в колене без видимых причин или периодически дающая о себе знать, указывает на определенные проблемы, диагностика которых начинается с определения характера болевых ощущений. При наличии идентичных симптомов характер боли позволит выяснить причину болезни.
Болит в чашечке, под ней и сверху:
Тендинит. Возникает при повреждении сухожилий, при длительной сильной нагрузке, травмах, инфекциях, ревматических болезнях, аллергии на определенные препараты, а также из-за определенных анатомических особенностей, ослабленных или неправильно развитых сухожилий, нарушений осанки. Характеризуется упорными длительными болями, иногда внезапными, но чаще нарастающими вместе с воспалением.
Повреждение мениска. Его разрыв часто трудно диагностируется и возникает как в виде продольного повреждения, так и изнутри до внешней части. Иногда происходит отрыв хряща или его раздавливание костями сустава. Травма сопровождается гемартрозом и невозможностью при сгибании выпрямить ногу в колене. Если процесс разрыва происходит постепенно, то наблюдается тянущая боль и незначительный отек. Часто гемартроз в течение недели рассасывается, и человек к врачебной помощи не прибегает, но периодически повторяющееся ущемление вызывает деформирующий артроз, при котором удаление мениска оказывается неэффективным.
Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО «Московская поликлиника».Задать вопрос>>

В движении

Бурсит. Возникает при воспалении суставной сумки и проявляется в отеке и покраснении колена, чувствительности и боли над коленом, ограниченном сгибании. Хроническая форма болезни опасна возникновением спаек, удаляющихся только при помощи оперативного вмешательства.

Причиной патологии выступает повышенная нагрузка или повреждение, сопровождающееся натяжением связки надколенника. Часто встречается у спортсменов-подростков с 13 до 15 лет. Проявляется в виде боли и припухлости в районе бугристости большой берцовой кости.
Синдром подвздошно-большеберцового тракта
Проявляется в виде боли внешней поверхности колена сверху по причине воспаления места прикрепления большеберцовой кости. Тракт задействуется не при сгибании ноги, а выполняет роль стабилизатора для предотвращения ротации конечности внутрь.
Повреждения связок. Возникают после травм и падений. Разрыв передней крестовидной связки характеризуется хрустом в области колена с последующей выраженной болью, отеком, гемартрозом и ограниченностью движения при сгибании. Как правило, страдает одно колено – левое или правое. При полном разрыве пропадает устойчивость, колено утрачивает способность удерживать вес тела и принимает неестественное положение.
Расширение коленного сустава. При данной патологии наблюдается расширение колена и его сгибание в обратную сторону. Сопровождается отеком и опасно разрывом связок.
Септический или ревматический артрит. Вызывает деформацию сустава, при которой отмечается непроходящее недомогание, лихорадочное состояние и скованность движений.
Остеопороз. Его появление связано с возрастом, при этом хрящ утрачивает эластичность, сустав перестает нормально функционировать и болит с разной интенсивностью.
Подагра. Характеризуется внезапным усилением болевых ощущений, гиперемией, признаками отека с ярко-красной кожей над коленом. Боль часто невыносима при сгибании, а при любом прикосновении — нестерпима. Состояние может продолжаться от нескольких часов до 5-10 дней, после чего симптомы утихают. Вызывается нарушением обменных процессов, из-за которых наблюдается избыточная концентрация в крови мочевой кислоты.
Слева или справа

Смещение коленной чашечки, которая отходит к наружной стороне сочленения в положение, перпендикулярное природному состоянию, что вызывает затруднения в разгибании ноги и характеризуется выраженным отеком.
Хондромаляция коленной чашечки – состояние, характеризующееся болью в центре колена, слева или справа от него и являющееся следствием нарушения структуры хряща – он размягчается и утрачивает физиологическую упругость. Часто данный вид патологии возникает у профессиональных спортсменов или при врожденных особенностях организма – высоком положении надколенника или слабости связочного аппарата.
Диагностика
Причин боли в коленном суставе достаточно много, и при первых ее проявлениях нужно обращаться к врачу. Для правильной постановки диагноза потребуется детальная информация о локализации боли. После выяснения характера болевых ощущений врач может прибегнуть к следующим мерам диагностики:
- Рентген. Главный метод исследования при болях в колене. Выявляет специфические изменения, характеризующие конкретное заболевание – деформации, переломы, трещины, вывихи, разрывы и повреждения связок, наличие кисты, артрита и артроза, остеопороза и других изменений коленного сустава.
- Компьютерная томография. Позволяет установить артриты, онкологические заболевания, артрозы, состояние суставной щели и особенности травм колена.
- Магнитно-резонансная томография (МРТ). Позволяет максимально точно рассмотреть костную ткань на предмет опухолей, ушибов, переломов и наличия инфекции, показать дефекты хрящей, связок и сухожилий.
- Анализ крови, который включает следующие исследования:
- Общий анализ, при котором выявляется лейкоцитоз, повышенная СОЭ в случае ревматоидного артрита или болезни Бехтерева, возможная анемия.
- Биохимический, выявляющий повышение уровня мочевой кислоты при подагре.
- Пункция сустава. Проводится методом введения иглы в суставную полость и извлечения небольшого количества экссудата для обследования на прозрачность, содержание белка и кровяных клеток, специфических микроорганизмов.
Независимо от причины, вызвавшей боль в колене, нужно немедленно снизить нагрузку на него. В большинстве случаев при острых болевых ощущениях пациенту рекомендуют постельный режим, а во время ходьбы — пользоваться тростью или костылями и ортопедической обувью. Часто проблема решается при помощи консервативного лечения, которое выполняет задачу купирования боли и устранения отека во время острых проявлений болезни, после чего восстанавливают устойчивость и подвижность сустава.
Консервативные методы лечения предполагают применение следующих методов:
- Медикаментозный, при котором применяют следующие группы препаратов:

- Нестероидные противовоспалительные средства и анальгетики, которые при сильной боли вводятся в сустав, что обеспечивает длительное устранение неприятного ощущения и сохранение функций сустава. Если боль проявляется при сгибании, вместе с НПВС применяют аппликации и местные средства.
- Хондропротекторы. Вводятся внутрь колена с целью восстановления эластичности и целостности мениска.
- Физиотерапия
Независимо от причины патологии в коленном суставе, физиотерапия является составной частью комплексного лечения и обеспечивает следующие лечебные эффекты:
- Регенерирующий;
- Противовоспалительный;
- Обезболивающий;
- Улучшающий и нормализующий кровообращение в пораженной области.
Для этого применяются:

- Фонофорез и ультразвуковое лечение;
- Электрофорез;
- Лазерное и магнитолазерное воздействие;
- ДМВ-лечение;
- Магнитотерапия.
Когда необходимо хирургические вмешательство?
Лечение колена методом оперативного вмешательства проводится после травм, последствия которых не могут быть устранены медикаментозным способом, или после малоэффективных консервативных методов. Как правило, это необходимо на третьей стадии остеоартроза со следующими показаниями:
- Разрушение большей части хрящевой ткани.
- Сильная боль, возникающая в состоянии покоя.
- При неэффективности обезболивающих средств.
Врач-ревматолог — городская поликлиника, Москва. Образование: ФГБНУ НИИР им.В.А.Насоновой, Астраханская государственная медицинская академия.
Почему болит колено под чашечкой
Ноги испытывают постоянную нагрузку. Часто люди жалуются на боль в колене под чашечкой при ходьбе. Боль возникает также при сгибании коленного сустава.
Причины, вызывающие боль разнообразны. Часто причинами становятся механические повреждения, чрезмерные нагрузки на коленные суставы.
Основные причины
Боли в колене под чашечкой возникают по причинам:
- Механические повреждения в виде ударов, ушибов.
- Растяжения сухожилий, связок;
- Изгибы колена.
Реже боли вызывают переломы, вывихи сустава. Чтобы ноги в колене перестали болеть, следует обратиться к хирургу. Профессионал назначит единственное правильное лечение.
Если не пройти соответствующее лечение, результатом станут сложные заболевания:

Воспаление лимфоузлов, абсцессы, ведущие к полной неподвижности коленного сустава, соответственно, к инвалидности.
Иногда колено болит сзади. Это говорит о нагрузке на нижние конечности, вызванной:
- Ходьбой по лестнице ежедневно;
- Бегом;
- Регулярными, чрезмерными тренировками на велотренажере.
Если на коленный сустав постоянно действует сильная нагрузка, возникает воспаление, как суставов и сухожилий, так и лимфоузлов и кровеносных сосудов.
Кроме механических повреждений есть заболевания с болью в коленном суставе под чашечкой.
Если болит колено под чашечкой, это говорит о заболеваниях:
- Остеоартрит. Болевые ощущения, дискомфорт присутствуют с утра или после отдыха ног. Затем постепенно проходят. Боль ноющая, распространяется с поражённого колена на ногу. Боль сопровождается онемением колена, судорогами. Лечат, назначенной врачом, комплексной терапией. Лечение включает приём анаболических препаратов, помогающих наращиванию хрящевой и косной ткани, приём препаратов с содержанием кальция и фосфора.


Не стоит игнорировать хруст
Часто, при движении, слышен отчётливый звук в суставе колена ноги под чашечкой, боли нет. Здоровым ногам явление не характерно. Хруст в колене — признак начавшихся проблем с суставами. Запишитесь на консультацию к врачу. Он назначит обследование, даст направления для сдачи анализов.
Если колени хрустят и болят — это признаки развивающегося остеоартроза. Заболевание протекает медленно, при постепенном разрушении суставов. Части сустава разрушаются, меняют привычные формы, при движении происходят несвойственные трения, вызывающие хруст.
Лечение пройдет качественнее, если быстро диагностировать причину хруста в колене под чашечкой. Соблюдайте правила, избегая развитие остеоартроза. Занимайтесь профилактической лечебной физкультурой, соблюдайте сбалансированное питание, контролируйте вес. В организм должно поступать достаточное количество питательных веществ, микроэлементов, витаминов.
Если колено болит в области чашечки, обратитесь к участковому терапевту, который после установки предварительного диагноза направит к другому врачу. Лечение боли в различных случаях осуществляют:
- Ревматолог;
- Физиотерапевт;
- Травматолог;
- Массажист;
- Инфекционист;
- Массажист;
- Ортопед.
Нет единственно верного способа купировать боль под чашечкой. Важно правильно поставить диагноз. Зная причины, вызывающие боль, назначают лечение. Правила, требующие соблюдения:
- Минимизируйте нагрузку на коленный сустав. Если боль сильная, наложите тугую повязку.

Профилактика
Лучшее лечение – профилактика заболевания. Правила, помогающие не столкнуться с болезнями колена долгое время:
- Избегайте травм, повреждений.
- Внимательно относитесь к здоровью, при первых болях отправляйтесь к врачу на консультацию.
- Питание должно быть сбалансированным и здоровым.
- Регулярные умеренные физические нагрузки не дадут суставам потерять эластичность и форму.
- Чтобы сохранить жизненные силы, чаще гуляйте на свежем воздухе, принимайте водные процедуры.
Важно относиться к здоровью внимательно. Такое отношение поможет долгие годы оставаться здоровым.
Часто человек не ищет причины боли в колене, откладывает лечение, надеясь, что боль пройдет. Это неправильно, поступать так не стоит. Обращайтесь к врачу, который проведёт необходимое обследование, поставит точный диагноз, подберет лечение.
Заниматься самостоятельным диагностированием и лечением не стоит. Это ведёт к усложнению заболевания, развитию дополнительных проблем. Здоровое колено – залог нормальной полноценной жизни человека.
Болезни коленных суставов, их симптомы и лечение
С болезнями коленных суставов и их последствиями в той или иной степени, рано или поздно сталкиваются все. Заболеть может каждый, независимо от возраста, пола, веса и вида деятельности. Однако зачастую большинство людей игнорируют начальные симптомы, указывающие на достаточно серьёзные заболевания коленного сустава, и обращаются за лечением слишком поздно, когда патологический процесс уже приобрёл все признаки необратимости.
Как показывает статистика, высокий процент потери трудоспособности связан с болезнями суставов колена.
Классификация
До настоящего момента единой общепринятой классификации по заболеваниям суставов коленей не принято. Тем не менее разграничить их по определённым признакам всё же можно. С учётом ряда особенностей патологического процесса выделяет четыре основных группы. Какие бывают болезни коленного сустава, исходя из причины и характера их течения:
- Воспалительные.
- Дегенеративно-дистрофические.
- Травматические поражения.
- Опухоли.
Оценкой клинических симптомов и диагностикой болезней коленных суставов, а также их лечением должен заниматься исключительно врач-специалист.
Воспалительная патология

Среди всех заболеваний коленного сустава воспалительная патология встречается примерно в половине случаев. Более 30% пациентов составляют дети. Статистические данные демонстрируют, что большинство больных артритом колена являются женщины среднего и старшего возрастов. Однако цифры могу существенно разниться в зависимости от вида артрита. Например, гонорейное поражение суставов, как правило, характерно для мужчин. К факторам риска воспалительных заболеваний коленного сустава относят:
- Старший возраст. Риск заболеть артритом возрастает с возрастом.
- Пол. Как уже ранее упоминалось, достоверно неизвестно почему, но женщины болеют чаще.
- Ожирение. Лишний вес оказывает негативное воздействие на состояние суставов несколькими способами. Во-первых, большая масса тела – это дополнительная нагрузка на суставы, которая способствует их быстрому «изнашиванию». Во-вторых, жировая ткань продуцирует особые белки, которые могут спровоцировать патологическое воспаление вокруг и внутри суставов.
- Травмы. Как острая, так и хроническая травматизация колена создаёт все условия для дальнейшего развития воспалительного процесса.
- Некоторые виды профессиональной деятельности, сопряжённые с повышенной нагрузкой на колени.
- Другие заболевания. Сахарный диабет, подагра, ревматизм существенно повышают ваши шансы на развитие артрита коленей.
Клиническая картина

Как правило, в зависимости от того, какая разновидность воспалительной болезни коленей развилась (ревматоидный, реактивный, инфекционный, псориатический или подагрический артрит), таковыми будут и их клинические симптомы. Наряду с этим, отмечаются общие признаки, характерные для всех видов артритов. Типичная клиническая картина практически при любой воспалительной патологии суставов:
- Боль различной интенсивности, которая зачастую усиливается после физических нагрузок и в ночное время суток.
- Отёчность.
- Покраснение и местное повышение температуры над поражённым суставом.
- Нередко наблюдается скопление жидкости в суставной полости. При этом может наблюдаться симптом плавающей коленной чашечки. Когда при ровной ноге надавить на надколенник, то он погружается в суставную полость. Если же прекратить надавливать, то коленная чашечка как бы «всплывает».
- В результате напряжения мышц колено может принимать вынужденное полусогнутое положение.
- Ограничение выполнения сгибания, разгибания и круговых движений голенью.
Практически весь список болезней суставов колена отражается на нормальном функционировании ног, существенно затрудняя выполнения даже самых обычных повседневных действий.

Практически для всех воспалительных заболеваний суставов при их правильной диагностике можно использовать единую схему лечения. За исключением одного нюанса, который состоит в том, что если причиной артрита была инфекция, то необходимо обязательно включать антибактериальные препараты. Общие принципы лечения артритов состоят в следующем:
- Снять воспалительный процесс помогут нестероидные противовоспалительные средства (Ибупрофен, Напроксен, Диклофенак).
- Обезболивающие мази (Вольтарен, Диклофенак, Апизартрон).
- Внутрисуставное введение кортикостероидов (Гидрокортизон, Кеналог).
- Для стимуляции и поднятия иммунитета назначают иммуностимуляторы (Левамизол, Метилурацил).
- Хондропротекторы предотвратят разрушение и поспособствуют восстановлению хрящевой ткани (Хондроитинсульфат, Глюкозамин, Румалон).
- Лечебный массаж и ЛФК в подострый период.
- Физиотерапия (фонофорез, парафиновые аппликации, лазеротерапия, ультразвук).
Независимо от того наблюдается ли у вас воспаление связки коленной чашечки, мениска или всего сустава в целом, подбором оптимальной схемы лечения занимается врач.
Дегенеративно-дистрофическая патология
Хроническая прогрессирующая болезнь колен, которая характеризуется разрушением суставных хрящей и также их деформацией вследствие дегенеративно-дистрофических процессов, называется артрозом. По некоторым данным, на долю артрозов приходится более 60% всей суставной патологии. Стоит отметить, что эти заболевания часто приводят к ранней инвалидности и существенному ухудшению качества жизни. Какие выделяют факторы риска:
- Различные травмы колена, которые нередко становятся причиной развития артроза в достаточно молодом возрасте.
- Повышенные физические нагрузки, особенно в старшем возрасте, способствуют быстрому изнашиванию суставных хрящей и дегенеративно-дистрофическому их перерождению.
- Ожирение. Восстанавливать функциональность коленного сустава после травмы, особенно менисков, всегда довольно-таки сложно. Если ещё отмечается излишняя масса тела, то создается дополнительная нагрузка, с которым колено часто не может справиться. Шансы на развития артроза ещё больше повышаются, если, кроме ожирения, ещё имеется варикозное расширение вен на ногах.
- Слабость сухожильно-связочного аппарата, которая часто приводит к нестабильности колена и постоянной микротравматизации внутрисуставных структур, в частности, хрящей.
- Другая суставная патология. Зачастую хронические воспалительные болезни колен (различные виды артритов) провоцируют дегенеративно-дистрофические процессы в суставных хрящах.
Без должного лечения артроз будет продолжать прогрессировать, пока не приведёт к инвалидности.
Клиническая картина

Как ни странно, но женщины чаще страдают артрозом, чем мужчины. Может наблюдаться как одно-, так и двустороннее поражение (одно или оба колена). Для артроза коленного сустава будут характерны следующие клинические симптомы, по выраженности которых и наличии деструктивных изменений будет определяться дальнейшее лечение:
- Боль, возникающая, как правило, постепенно и усиливающаяся при физических нагрузках. С прогрессированием заболевания болевые ощущения появляются всё чаще и даже в покое.
- Боли могут распространяться по бедру и на голень.
- Видимая деформация сустава определяется на более поздних стадиях.
- Появление жидкости в суставной полости.
- При 2–3 степени тяжести отмечается характерный хруст, сопровождающийся болевыми ощущениями.
- Ограничение подвижности сустава различной выраженности. Если заболевания перейдёт в 3-ю степень тяжести, то может наблюдаться полное обездвиживание колена.
В последнее время участились случаи развития посттравматических тендопатий коленного сустава, когда отмечается дегенеративное поражение сухожилия мышц в местах их прикрепления к кости.

Подход к лечению дегенеративно-дистрофических изменений носит комплексно-индивидуальный характер. На ранних стадиях стараются применить все доступные консервативные терапевтические методы, чтобы остановить прогрессирование заболевания, ликвидировать клинические симптомы и обеспечить естественное восстановление суставных хрящей. Программа лечения артроза включает следующее:
- Сбалансированная диета и умеренный режим физических нагрузок, соответствующий текущему состоянию пациента.
- Анальгетики и нестероидные противовоспалительные препараты (Ибупрофен, Кетопрофен, Диклофенак).
- Противовоспалительные и обезболивающие наружные средства (Финалгель, Фастум, Вольтарен).
- Хондропротекторы, способствующие восстановлению суставных хрящей (Структум, Дона, Артра, Алфлутоп).
- Жидкость из суставной полости выводят с помощью пункции. После этой манипуляции обычно проводят внутрисуставное введение кортикостероидов.
- Массаж.
- Лечебная гимнастика.
- Физиотерапевтические процедуры (электрофорез, магнитотерапия, ультразвук и др.).
Если консервативное лечение оказывается неэффективным, или наблюдается тяжёлая деформация колена, применяют хирургическое вмешательство (от артроскопических операций до замены на искусственный сустав).
Болезни вспомогательного аппарата колена

Кроме воспалительных и дегенеративно-дистрофических поражений колена, могут развиваться заболевания отдельных элементов сустава, таких как мениски, синовиальная сумка, связки, сухожилия, коленные чашечки и т. д. Список некоторых болезней вспомогательного аппарата коленного сустава:
- Бурсит. Характеризуется воспалительным процессом капсулы, окружающей сустав, и появлением жидкости (экссудата) в его полости. При этом не отмечается поражение других суставных структур.
- Тендинит – острое или хроническое воспаления сухожилий.
- Воспаление менисков.
- Разрыв внутрисуставных связок.
- Вывих коленной чашечки.
- Киста Беккера – бурсит подколенной ямки.
На ранних стадиях и при адекватном лечении для большинства заболеваний суставов колена прогноз достаточно благоприятный. Единственное, что вам надо сделать – это своевременно обратиться к врачу-ортопеду.
Источники:
Почему болит чашечка колена при сгибании или в покое?
http://otnogi.ru/simptomy/boli/pochemu-bolit-koleno-pod-chashechkoj.html
http://moyskelet.ru/nogi/kolennyj-sustav/bolezni-kolennyx-sustavov-ix-simptomy-i-lechenie.html
Воспаление колена: причины, симптомы, лечение
Текст: Карина Шайтарова
Фото: TS/Fotobank.ru
Воспаление колена чаще всего относят к такому заболеванию как артрит. Степень тяжести воспаления может выражаться по-разному. Важно знать причину возникновения воспаления колена и немедленно приступать к лечению.
Причины воспаления колена
На сегодняшний день воспаление колена может беспокоить не только пожилых людей, но и молодых. Причина кроется в том, что сейчас люди стали очень посредственно относиться к своему здоровью и не уделять ему должного внимания. При первых признаках воспаления колена необходимо обращаться к врачу за помощью – лечение может быть длительным. Так, на первом этапе боли могут длиться недолго и сильно не беспокоить, а при отсутствии должного лечения каждое движение может приносить боль, и колено может ныть даже в состоянии покоя.
Воспаление колена часто сопровождается отеком, покраснением, болями и жжением в пораженном суставе. При этом боли могут быть настолько сильными, что существенно изменят и скуют движения и походку.
Острый артрит характеризуется практически теми же симптомами. Болевые ощущения постепенно усиливаются, а область воспаления увеличивается и становится горячей. Обострение хронической формы артрита протекает примерно также. В любом из описанных случаев необходимо в срочном порядке обращаться к врачу. Если воспаление колена не пролечить вовремя, то чтобы вернуть его подвижность понадобится оперативное вмешательство.
Причинами воспаления колена могут быть:
- не долеченные травмы суставов, в том числе полученные в детстве;
- инфекция;
- сильное переохлаждение;
- укус некоторых видов насекомых.
Как лечить воспаление колена?
Если воспаление колена — результат полученной травмы, то снять его можно наложением холодного компресса. Следите, чтобы лед не соприкасался с кожей, поэтому лучше положить лед в пакет или в полотенце.
Если вы испытываете сильные болевые ощущения, то можете принять обезболивающие препараты, соблюдая дозировку. В первые дни после травмы избегайте термического воздействия на воспаленное колено, то есть, нужно отказаться от приема ванн и не прикладывать горячие компрессы. А вот смазывать сустав такими препаратами как «Быструмгель», «Троксевазин» или «Кетанол», наоборот, даже рекомендуется.
Если же травму вы не получали, а воспаление колена налицо, и сопровождается оно болью и отеканием, у вас вполне может быть артрит или даже артроз. В этом случае нужно стазу обращаться к врачу. Если вы это сделали вовремя, то воспаление колена и скопившуюся в суставе жидкость убирают при помощи противовоспалительных препаратов — индометациона, анальгина и прочих. При сильном воспалении колена может потребоваться пункция. Отек при этом спадает, подвижность сустава возвращается. При этом продолжается комплексное лечение для активизации обменных процессов, для этого применяются хондопротекторы и улучшающие гемодинамику препараты.
Воспаление колена запускать нельзя. Существует большой риск развития хронического артрита или артроза. Чем дольше вы оттягиваете поход к врачу и сопутствующее лечение, тем быстрее возрастает шанс на образование серьезных проблем с суставами. Лечение предполагается весьма длительное, а артроз на запущенной стадии почти никогда полностью не вылечивается.
Воспаление коленного сустава: симптомы и лечение
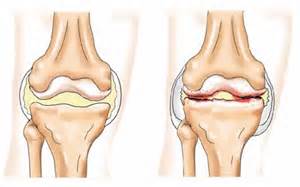 Коленный сустав является сложно устроенным. Он состоит из четырех костей – бедренной, большеберцовой и малоберцовой, а также надколенника. Все кости соединены друг с другом посредством связок, которые позволяют всем образованиям сустава функционировать как единое целое. Чтобы смягчать удары, которые возникают в процессе движения, кости соединены друг с другом посредством менисков – латерального и медиального, которые представляют собой хрящевые образования. Также имеются и суставные сумки. Учитывая такое строение, коленный сустав может легко повреждаться в результате воздействия различных повреждающих факторов. Наиболее часто встречается воспаление коленного сустава. Поговорим об этом патологическом состоянии и о том, как его лечить, более подробно.
Коленный сустав является сложно устроенным. Он состоит из четырех костей – бедренной, большеберцовой и малоберцовой, а также надколенника. Все кости соединены друг с другом посредством связок, которые позволяют всем образованиям сустава функционировать как единое целое. Чтобы смягчать удары, которые возникают в процессе движения, кости соединены друг с другом посредством менисков – латерального и медиального, которые представляют собой хрящевые образования. Также имеются и суставные сумки. Учитывая такое строение, коленный сустав может легко повреждаться в результате воздействия различных повреждающих факторов. Наиболее часто встречается воспаление коленного сустава. Поговорим об этом патологическом состоянии и о том, как его лечить, более подробно.
Причины воспаления коленного сустава
Какие же причины могут обуславливать развитие воспалительного процесса коленного сустава? Все причинные факторы принципиально разделять на две основные группы. Первая – это воспаление, связанное с различными микроорганизмами, а вторая группа – это аутоиммунное воспаление (оно не связано с микробными агентами). В последнем случае иммунная система человека начинает не правильно работать, то есть клетки собственного организма она воспринимает как чужеродные. Поэтому против них образуются антитела и цитотоксические клетки, повреждающие их. Так изменить реактивность иммунитета могут различные факторы, к которым относятся:
- частые инфекционное процессы в организме
- отягощенная наследственность (выявляются определенные гены, которые и отвечают за развитие аутоиммунных процессов)
- гормональные нарушения в организме (например, в период полового созревания, климактерический период, во время беременности и т.д.)
- общие заболевания организма
- травматическое повреждение сустава и т.д.
Если говорить о микробном воспалении коленного сустава, то его могут вызывать:
- бактерии (хламидии, микоплазмы, уреаплазмы и другие)
- вирусы (герпес вирусы, вирус Эпштейна-Бар и другие)
- простейшие (токсоплазмы и другие).
Все рассмотренные выше причинные агенты способны приводить к повреждению различных структур коленного сустава. Это могут быть:
- хрящевая ткань
- связки
- синовиальные сумки
- капсула
Симптомы воспалительного процесса коленного сустава
Клиническая картина будет определяться активностью воспалительного процесса. Поэтому для воспаления колена характерны все 5 признаков, описанных еще Гиппократом. Итак, симптомы:
- боль
- отек
- покраснение
- местное повышение температуры тела
- нарушение функции
Теперь рассмотрим все эти симптомы применительно к коленному суставу. Боль обычно связана с образованием определенных классов простагландинов (это особые вещества, которые образуются при воспалении). Она беспокоит человека в покое, а усиливается при различных движениях. В отличие от остеоартроза при физической нагрузке боль не проходит, а наоборот, становится еще интенсивнее. Поэтому пациент щадит пораженную конечность, и на этом фоне появляется хромота, которую можно снять противовоспалительным лечением.
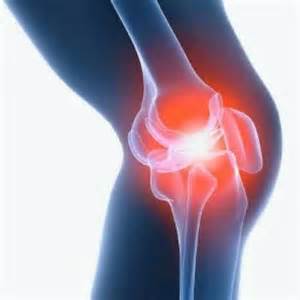 Отечность возникает в результате повышенной проницаемости сосудистой стенки. В итоге часть внутрисосудистой жидкости выходит в интерстициальное пространство. Отек легко диагностируется во время осмотра. Для объективной оценки измеряют окружность коленного сустава, особенно при одностороннем процессе, так как легко выявить разницу между правым и левым коленом. Надавливая на кожу колена, можно заметить, что остается ямка, которая рассасывается не сразу. Все эти симптомы являются признаками отечности.
Отечность возникает в результате повышенной проницаемости сосудистой стенки. В итоге часть внутрисосудистой жидкости выходит в интерстициальное пространство. Отек легко диагностируется во время осмотра. Для объективной оценки измеряют окружность коленного сустава, особенно при одностороннем процессе, так как легко выявить разницу между правым и левым коленом. Надавливая на кожу колена, можно заметить, что остается ямка, которая рассасывается не сразу. Все эти симптомы являются признаками отечности.
Покраснение, выявляемое над суставом, обычно говорит о поражении синовиальных сумок, капсулы сустава, то есть образований, которые снаружи покрывают сустав. Происхождение этого симптома можно объяснить расширением сосудов, развивающемся при воспалении. Его физиологический смысл заключается в том, чтобы отграничить патологический процесс и не дать ему распространиться дальше. Вазодилатация (расширение сосудов) приводит также к повышению температуры над пораженным суставом. Для того, чтобы определить этот симптом, необходимо тыльной стороной ладони прикоснуться к коже и сравнить температуру с другим участком тела.
Нарушение функции коленного сустава проявляется в том, что на фоне воспалительного процесса снижается объем движений в суставе. Человек старается щадить больную ногу, так как повышенная нагрузка на нее приводит к появлению боли. Иногда из-за выраженного отека не удается согнуть или разогнуть ногу в колене.
Таким образом, суставной синдром при воспалительном поражении коленного сустава легко выявляется. Поэтому диагностика этого патологического состояния не вызывает затруднений. Однако для того, чтобы поставить окончательный диагноз и назначить соответствующее лечение, требуется проведение дополнительных методов исследования. Их основная цель – определить, какое из анатомических образований коленного сустава повреждено (суставные сумки, связки, хрящ), а также природу патологического процесса.
Из дополнительных методов диагностики можно использовать следующие:
- рентгенологическое исследование
- пункция коленного сустава и последующее цитологическое исследование (особенно показано при бурсите, то есть воспалении сумки сустава)
- компьютерная томография
- общеклинический анализ крови
- серологические реакции или ПЦР-диагностика наиболее частых инфекций
Лечение воспалительного поражения коленного сустава
Коленный сустав выполняет важную функцию в организме, поэтому при развитии воспалительного процесса необходимо его правильно и своевременно лечить. Промедление и ошибки в этом процессе могут привести к различным негативным последствиям. Например, это может быть хромота, отсутствие движений в суставе, постоянные боли, контрактуры и т.д.
Лечение воспалительного процесса основано на следующих принципах:
- создание покоя пораженному суставу, чтобы снять боль
- применение нестероидных противовоспалительных средств, которые снижают активность воспалительного процесса (особенно эффективны при поражении суставной сумки)
- использование антикоагулянтов местного действия, которые улучшают микроциркуляцию
- если повреждается хрящевая ткань, то необходимо применение хондропротекторов
- при аутоиммунном происхождении воспалительного процесса необходимо использовать глюкокортикостероиды, которые способны справиться с повреждением собственных тканей иммунной системой
- если подтверждена микробная природа воспалительного процесса, то необходимо использовать антибиотики
Лечение на первом этапе, как правило, начинается с лекарственных форм для местного применения (мази, кремы, гели). Если они оказываются неэффективными, то требуется применение препаратов системного действия. Исключение составляют антибиотики, которые с самого начала назначаются в виде таблеток или инъекций.
Из нестероидных противовоспалительных средств чаще всего применяются Диклофенак, Ибупрофен, Индометацин и другие. Их наносят два-три раза в день на кожу пораженного сустава. Эти препараты уменьшают чувство боли и способствуют купированию воспалительного процесса. Лечение ими проводят до ликвидации основных симптомов.
Антикоагулянты (например, Лиотон) предупреждают образование тромбов, поэтому улучшают рассасывание воспалительного экссудата. В итоге это приводит к скорейшему выздоровлению. Лиотон применяется с первых дней заболевания. В этом случае он обладает наибольшей эффективностью и хорошо лечит суставной синдром.
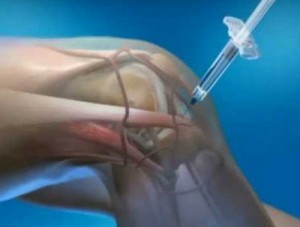 Хондропротекторы могут использоваться как в виде мазей, так и в виде системных форм. Курс лечения ими обычно длительный – от трех-шести месяцев до года-двух. Преимущество этих препаратов в том, что они практически не имеют противопоказаний и способствуют восстановлению хрящевой ткани. Они не показаны при лечении патологического процесса суставной сумки.
Хондропротекторы могут использоваться как в виде мазей, так и в виде системных форм. Курс лечения ими обычно длительный – от трех-шести месяцев до года-двух. Преимущество этих препаратов в том, что они практически не имеют противопоказаний и способствуют восстановлению хрящевой ткани. Они не показаны при лечении патологического процесса суставной сумки.
Глюкокортикоиды необходимо вводить внутрь сустава, так как это повышает их эффективность, быстро купирует симптомы и снижает частоту побочных эффектов. Лечение ими обычно не превышает двух недель.
В заключение необходимо отметить, что воспаление коленного сустава может быть различного происхождения. Это учитывается врачом при назначении лечения, так как только устранение причины поражения способно привести к полному излечению и восстановлению функции сустава. Диагностика данного патологического процесса не вызывает трудностей, при этом основная задача должна сводиться к точному выяснению его причины. Для этого используются различные методы дополнительного исследования. Только после этого назначается соответствующая терапия, носящая комплексный характер.

