Деформация колена – Деформация колена, причины и лечение
Вальгусная деформация коленных суставов: фото, причины, лечение
Болезни костей и суставов широко распространены в мире. Они могут развиться в любом возрасте, чаще им подвержены пожилые люди. Однако существует группа заболеваний, которые являются врожденными или приобретенными в раннем детстве. Примером служит вальгусная деформация коленных суставов. Выраженное искривление ног видно невооруженным глазом, оно затрудняет передвижение и приводит к инвалидности. Деформация коленей в детском возрасте поддается лечению. Поэтому заболевание стоит диагностировать на ранних стадиях. Лечением данной болезни занимается хирург-ортопед.
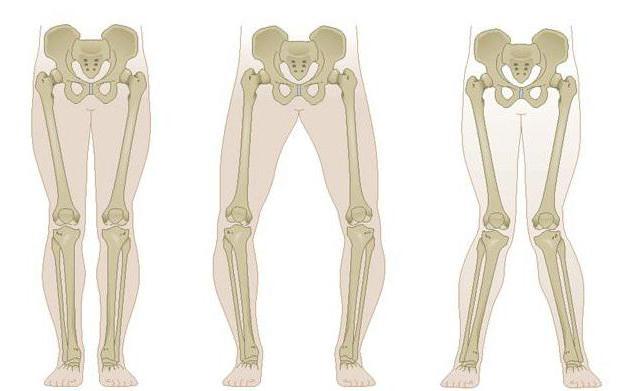
Что такое вальгусная и варусная деформация коленных суставов
Искривление коленей – это одно из самых распространенных патологических явлений среди ортопедических заболеваний. Оно может быть 2 видов: Х- и О-образной. В большинстве случаев деформация происходит во время роста костной ткани, то есть в детском возрасте. Иногда колени искривляются у пожилых людей. Это связано с повышенной нагрузкой на костно-суставную систему и развитием остеопороза. Своевременное лечение искривления дает положительный результат. Однако если не принять мер, болезнь может привести к инвалидности. Искривление ног в виде буквы «Х» называется вальгусной деформацией. Она может быть как двух-, так и односторонней. Диагноз выставляется на основании осмотра и измерения расстояния между ногами. При вальгусном искривлении оно составляет не менее 5 см. Пациент должен максимально свести ноги и стоять ровно во время измерения расстояния.
Варусная деформация – это О-образное искривление коленей. Причина его развития в слабости костной системы. Как и вальгусное искривление, варусная деформация может произойти в любом возрасте. При обеих патологиях требуется лечение у ортопеда.
Причины возникновения вальгусной деформации у детей
Вальгусная деформация коленных суставов – это не самостоятельное заболевание, а следствие какого-то патологического состояния. Искривление всегда возникает на фоне патологии костей. К причинам развития деформации колен относятся:
- Врожденные аномалии сустава.
- Нехватка витамина Д.
- Повышенные физические нагрузки в период роста костей.
- Травмы колена.
- Дефицит кальция в организме.
- Хронические болезни суставов.
- Лишний вес.
Вальгусная деформация коленных суставов у детей часто возникает на фоне рахита. Эта болезнь характеризуется недостаточным поступлением в организм холекальциферола – витамина Д. Из-за дефицита этого вещества костная ткань становится не до конца окрепшей. В результате любые физические нагрузки в детском возрасте приводят к искривлению крупных суставов, особенно – коленного сочленения. Чаще всего деформация становится заметной к 2-3 годам, когда походка малыша уже сформирована.
К врожденным аномалиям относят укорочение бедренных мышц, искривление костей голени и недоразвитие коленного сустава. При выявлении этих пороков развития необходимо своевременно начать лечение у ортопеда и контролировать физические нагрузки, чтобы деформация не прогрессировала.
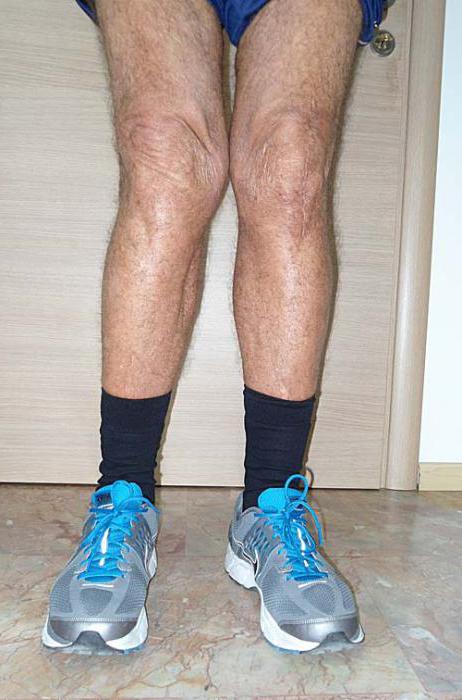
Из-за большого давления на коленные суставы искривление может возникнуть и у детей, не страдающих рахитом и аномалиями развития. Дело в том, что хрящевая и мышечная ткань растет медленнее, чем кости. Поэтому скелетная мускулатура и связочный аппарат оказываются слабее. Постоянные нагрузки приводят к постепенной деформации костей голени и бедра.
Искривление коленей у взрослых
В некоторых случаях может возникнуть вальгусная деформация коленных суставов у взрослых. Чаще это происходит у людей, страдающих гипотрофией мышц бедра. Слабость мускулатуры ног может возникнуть после перенесенных неврологических патологий, таких как инсульт.
У женщин деформация коленей чаще возникает в период постменопаузы. В пожилом возрасте из-за недостатка половых гормонов развивается остеопороз. Эта патология связана с «вымыванием» кальция. Вследствие его дефицита костная ткань становится разряженной и ломкой. Поэтому привычные физические нагрузки могут привести к искривлению опорных суставов. В большинстве случаев деформация возникает у людей, имеющих повышенную массу тела.
Факторами риска развития вальгусного искривления коленей являются патологии суставов и костей. Среди них – хронические воспаления коленного сочленения (артриты). Чаще всего они возникают на фоне травм или инфекционных поражений. Еще одна распространенная патология, приводящая к деформации, это гонартроз. Она характеризуется изменением структуры хрящевой ткани. К специфическим патологиям, вызывающим деформацию коленей, относят подагру, болезни Бехтерева, ревматоидный артрит и другие системные поражения соединительной ткани.
Стадии вальгусного искривления
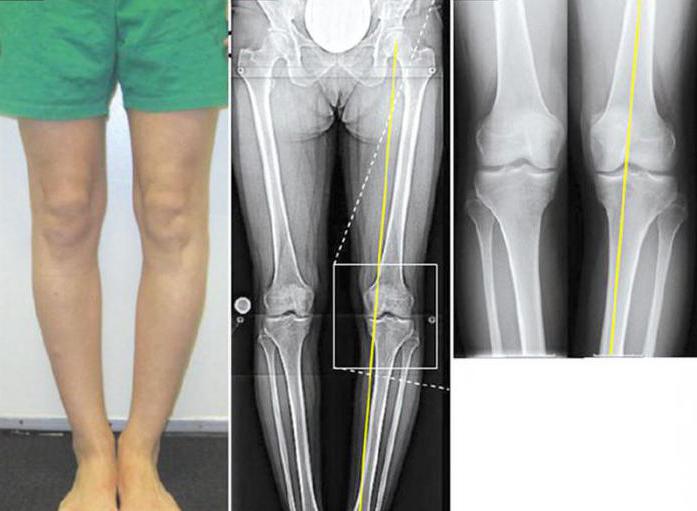
Вальгусная деформация коленных суставов подразделяется на несколько стадий. Это зависит от расположения механической оси относительно латерального мыщелка. Установить степень искривления можно по рентгенологической картине. Кроме того, врач замеряет: на сколько градусов голень отклонена кнаружи. Выделяют следующие стадии деформации:
- Легкая степень. Характеризуется тем, что механическая ось, проведенная вдоль всей ноги, расположена вдоль центра латерального мыщелка бедренной кости. Голень при этом отклонена кнаружи на 10-15 градусов. Кроме того, механическая ось проходит через середину наружной половины мыщелка большой берцовой кости.
- Средняя степень. Механическая ось ноги затрагивает наружную часть латерального мыщелка бедра. Угол отклонения голени составляет 15-20 градусов. Кроме того, ось касается наружного мыщелка большеберцовой кости только с краю.
- Тяжелая степень. Характеризуется тем, что коленный сустав остается за пределами прохождения механической оси ноги. Голень отклонена кнаружи более чем на 20 градусов.
Установление стадии вальгусной деформации колена необходимо. От степени выраженности искривления зависит лечебная тактика.
Симптомы деформации коленей у детей
Родители часто задают вопрос о том, когда начинает проявляться вальгусная деформация коленных суставов у детей? Возраст ребенка важно учитывать при постановке диагноза. Ведь у детей до 2 лет небольшая деформация коленей считается вариантом нормы. Это объясняется возрастными особенностями мышечной системы. К симптомам вальгусной деформации коленей относят:
- Искривление ног по типу «Х». Для уточнения диагноза стоит измерить расстояние между щиколотками. При патологии оно превышает 5 см.
- Быстрая утомляемость при ходьбе. Дети, страдающие искривлением коленных суставов, постоянно просятся на руки.
- Дискомфорт в ногах при ходьбе. Дети могут жаловаться на боль в области колена.
Важно вовремя заметить, что у ребенка имеется вальгусная деформация коленных суставов. Фото подобного искривления можно увидеть на медицинских сайтах или в литературе по детской хирургии и ортопедии. Если изменение формы ног напоминают наблюдаемую на изображениях патологию, стоит обратиться к врачу.
Кроме перечисленных признаков, отмечаются симптомы основного заболевания. При рахите у детей раннего возраста наблюдается облысение затылочной области, уплощение живота и грудной клетки. Большой родничок на голове долгое время не зарастает. Рахит часто сочетается с анемией, проявляющейся побледнением кожного покрова, слабостью. Вальгусной деформации больше подвержены дети, имеющие повышенную массу тела.
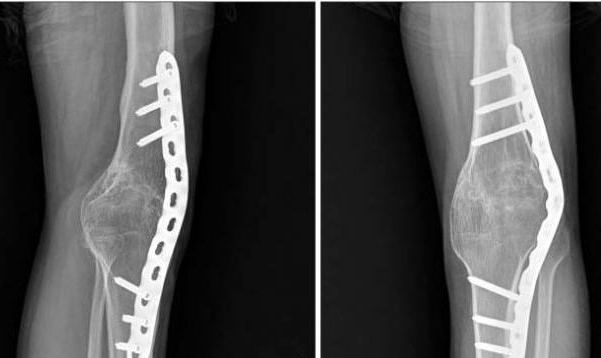
Диагностика вальгусного искривления коленей
Каким образом выявляется вальгусная деформация коленных суставов? Рентген считается основным методом диагностики искривления ног. После получения снимков врач проводит механическую ось ноги и определяет ее положение. Если линия отклонена от середины коленного сустава, значит, имеется искривление. Чтобы заподозрить патологию, достаточно посмотреть на форму ног ребенка и измерить расстояние между щиколотками при сомкнутых голенях и стопах. По рентгенологической картине измеряется еще один показатель – угол отклонения костей. Если он составляет более 10 градусов, то искривление имеется.
Помимо выявления деформации следует установить ее причину. Для этого проводят лабораторную диагностику. Важно определить уровень кальция и фосфора. Для исключения суставных патологий выполняют биохимический анализ крови. Оценивают такие показатели, как наличие С-реактивного белка, ревматоидного фактора, уровень мочевой кислоты.

Вальгусная деформация коленного сустава: лечение патологии
Своевременная помощь врача при вальгусной деформации может привести к полному исправлению формы ног и остановить дальнейшее искривление. При выраженном отклонении коленей выполняют хирургическое вмешательство. К консервативным методам лечения относят:
- Массаж и ЛФК.
- Физиотерапевтические процедуры.
- Ношение ортопедической обуви и специальных фиксаторов коленного сустава.
Кроме того, важна этиотропная терапия. Дети до 3 лет должны получать витамин Д и проводить время на солнце. Взрослым, у которых отмечается дефицит кальция, назначают этот минерал в виде таблеток.
Массаж при искривлении коленей у детей
Одним из главных методов лечения является массаж. Вальгусная деформация коленных суставов на ранних стадиях у детей способна полностью исчезнуть благодаря механическому воздействию на мышцы и ЛФК. Курс массажа должен составлять 2-3 недели. Затем делают перерыв на 1-2 месяца. После чего курс процедур снова повторяют. Массаж заключается в поглаживании и растирании поясницы, крестцового отдела, задней поверхности голени и бедра. Затем выполняются различные пассивные движения в ноге, направленные на изменения положения сустава. Во время массажа необходимо особое внимание уделять внутреннему мыщелку. Следует стараться постепенно привести его в нормальное положение.
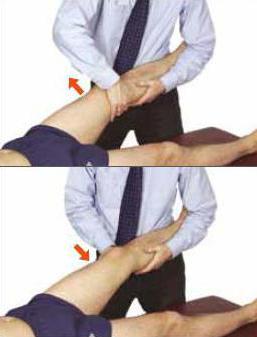
Лечебная физкультура при искривлении коленей
Физические упражнения играют важную роль при такой патологии, как вальгусная деформация коленных суставов у детей. Лечение дает положительный эффект. В комплекс упражнений входят: активные сгибательные и разгибательные движения в суставах, вращение ног. Рекомендуется ходить на носочках, приседать с разведенными коленями, сидеть по-турецки. Регулярные упражнения и массаж приводят к исправлению формы ног к 4-5 годам.
Хирургическое лечение деформации
Оперативное лечение показано при тяжелой степени деформации. Подобный метод выполняют, если другие способы не дали результата. Хирургическое лечение заключается в искусственном переломе кости и фиксации сустава в нужном положении. Однако подобные операции нельзя выполнять в период интенсивного роста.
Профилактика искривления коленных суставов
Чтобы вальгусная деформация коленных суставов не развилась, стоит соблюдать профилактические меры. К ним относятся:
- Употребление продуктов питания и витаминных комплексов, богатых кальцием.
- Введение профилактической дозы витамина Д с 1 месяца до 3 лет.
- Ежедневные прогулки с ребенком.
- Рациональные физические нагрузки.
Взрослым рекомендуется контролировать массу тела, при появлении болей в суставах обратиться к врачу.
fb.ru
Вальгусная деформация коленных суставов у детей и взрослых
Вальгусная деформация коленных суставов — аномалия развития наследственного характера. При внешнем осмотре взрослого или ребенка ортопедом наблюдается Х-образное искривление ног. Одним из симптомов патологии становится боль в коленях, усиливающаяся после длительной ходьбы или подъема тяжестей. На рентгенографических снимках хорошо визуализировано нарушение процессов окостенения, а наружный мыщелок бедра выглядит скошенным.

Вальгусная деформация у взрослых часто сопровождается коксартрозом или гонартрозом, поэтому проводится дополнительное рентгенологическое обследование тазобедренного сустава. В терапии заболевания 1-2 степеней используются консервативные методы — массаж, физиопроцедуры, лечебная гимнастика, ношение ортопедической обуви. Пациентам с тяжелыми аномалиями показано хирургическое вмешательство, обычно остеотомия бедренной кости. Операции проводятся и в пожилом возрасте, поскольку являются единственным методом предотвращения развития артроза.
Характерные особенности патологии
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует…” Читать далее…
Развитие внутренних бедренных мыщелков происходит несколько быстрее внешних, поэтому для бокового искривления ног характерно формирование открытых наружных углов между бедрами и голенями. Результатом становится расширение внутренней суставной щели, сужение наружной. Патологический процесс негативно отражается на состоянии связочно-сухожильного аппарата. Соединительнотканные структуры растягиваются; для стабилизации сочленения человек во время ходьбы вынужден широко расставлять ноги.
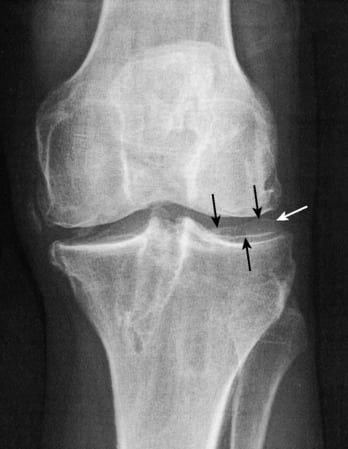
При нормальном состоянии здоровья центры головок бедренных костей и голеностопных суставов объединены биомеханическими осями, которые проходят через середину коленей. Возникающие нагрузки равномерно распределяются между обоими феморо-тибиальными отделами, границей между которыми являются мениски. Если механическая ось отклоняется наружу или внутрь, то происходит смещение силового вектора, увеличение нагрузки, как на латеральные, так и на медиальные мыщелки. Такое состояние называется синдромом гиперпрессии. Последствием избыточной нагрузки на определенные мыщелки является повышение уровня напряжения в костных, мышечных, хрящевых тканях, связках, сухожилиях. Из-за возникшего дисбаланса анатомические элементы сустава быстро изнашиваются, что становится причиной развития деформирующего артроза даже у совсем молодых людей.
Вальгусная деформация коленей у детей
Ортопеды определяют, патологическое ли искривление ног у маленького пациента, при помощи обычного измерения. Они просят ребенка встать и плотно прижать колени друг к другу. Нормальным состоянием считается расстояние между лодыжками не более 5 см. Многие новорожденные появляются на свет с вальгусной деформацией коленных суставов из-за латеропозиции четырехглавой мышцы (ее отклонения наружу). Это считается временным дефектом, исчезающим по мере роста и формирования опорно-двигательного аппарата. Несмотря на то, что незначительное искривление принимается за физиологическую норму, ребенок ставится на учет у детского ортопеда. Он контролирует процесс окостенения, чтобы своевременно провести лечение при прогрессировании вальгуса.
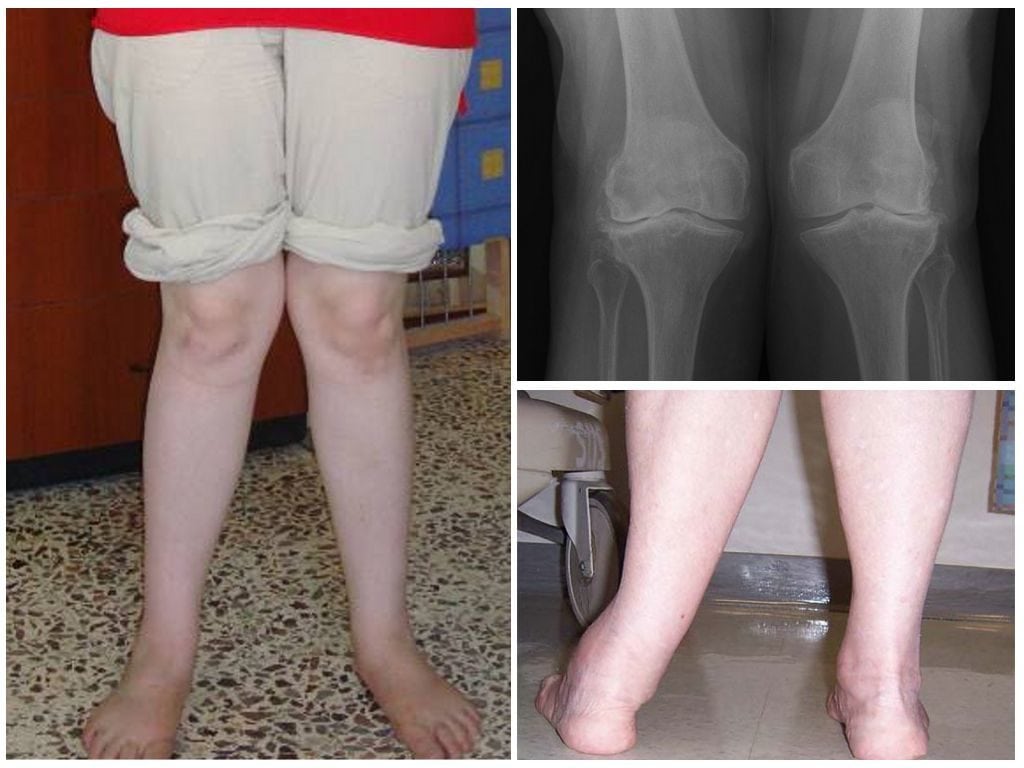
В медицинской литературе описаны случаи рождения детей с деформацией коленей. Аномалия внутриутробного развития сочетается с такими патологическими состояниями:
- искривлением бедренной шейки;
- вальгусной установкой голеностопа;
- плоскостопием.
У ребенка может диагностироваться односторонний или двусторонний вальгус в зависимости от аномального развития одного или сразу двух коленных сочленений. Обычно патология выявляется в возрасте года, когда ребенок начинает уверенно передвигаться. К терапии приступают незамедлительно, пока связочно-сухожильный аппарат не подвергся необратимым изменениям.
Причины
Спровоцировать развитие вальгусной деформации у ребенка может слишком раннее начало самостоятельного передвижения. Связки, мышцы, сухожилия еще окончательно не сформировались, а сустав уже подвергается нагрузке. Чтобы удержаться в вертикальном положении, ребенок инстинктивно широко раздвигает ноги. Постепенно связки и сухожилия растягиваются, утрачивают способность стабилизировать сустав. Что еще может стать причиной искривления ног:
- нарушение пролиферации клеток хрящевых колонок в эпифизарной пластинке и роста трубчатых костей;
- суставные заболевания: псориатический, ювенильный, ревматоидный артрит, подагра, остеоартроз;
- перенесенный или имеющийся рахит, дефицит витамина D, нарушения его биосинтеза или абсорбции;
- болезнь Эрлахера-Блаунта, или искривление большеберцовой кости в ее верхней части;
- параличи ног любого происхождения;
- некоторые сердечно-сосудистые, эндокринные патологии;
- приводящая контрактура (ограничение движений) тазобедренного сочленения.
Все пожилые люди и старики входят в группу риска. В этом возрасте снижается продуцирование коллагена, а костные ткани становятся более хрупкими. Спровоцировать развитие суставных патологий, приводящих к деформированию колена, может избыточная масса тела, чрезмерная двигательная активность или, наоборот, малоподвижный образ жизни.
Вальгусная деформация коленных суставов иногда является последствием постравматического артроза коленного сустава. Неправильное сращивание костных отломков снижает функциональную активность сустава. Хрящи быстро изнашиваются, разрастаются костные ткани. В совокупности это приводит к деформации колена, искривлению конечности.

Деформация по причине артроза.
Клиническая картина
Ортопед выставляет диагноз уже при внешнем осмотре маленького или взрослого пациента по Х-образной форме ног. Чтобы выбрать оптимальный метод лечения, устанавливается степень вальгусной деформации. Для начальной степени характерно отклонение голени в сторону не более чем на 15°. При вальгусе второй степени — 15°-20°. Искривление третьей, самой высокой степени тяжести, сопровождается отклонением голени наружу на 20° и более.
“Врачи скрывают правду!”
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>Деформированное колено довольно быстро приспосабливается к перераспределению нагрузок, поэтому возникают только слабовыраженные болезненные ощущения. Их интенсивность нарастает после долгой ходьбы. При прогрессировании патологии меняется походка человека в результате появления плоскостопия. Больной, стараясь стабилизировать вертикальное положение тела, начинает шаркать, наклоняться в противоположную сторону. Со временем позвонки смещаются относительно друг друга — развивается сколиоз.
Методы лечения
Практикуется комплексный подход к лечению вальгусной деформации коленных суставов у детей и взрослых. В терапии используются ортопедические приспособления, физиопроцедуры, массаж, ЛФК. В большинстве случаев применения этих методик достаточно для полного выздоровления детей и взрослых. Хорошо поддается консервативному лечению вальгус 1 (иногда 2) степени у взрослых.
Медикаментозная терапия обычно не проводится. Для устранения болезненных ощущений могут быть назначены нестероидные противовоспалительные средства в таблетках или мазях (Найз, Ибупрофен, Кеторол).
Ортопедические приспособления
Ношение ортопедических изделий маленькими детьми позволяет довольно быстро справиться с искривлением ног. Это могут быть жесткие ортезы для фиксирования конечности в анатомически правильно положении. Врачи рекомендуют также ношение специальной обуви, обычно изготавливаемой на заказ, для устранения и профилактики плоскостопия. Ортопедические приспособления помогают равномерно распределять нагрузку на коленные суставы, предотвратить дальнейшее искривление ног.
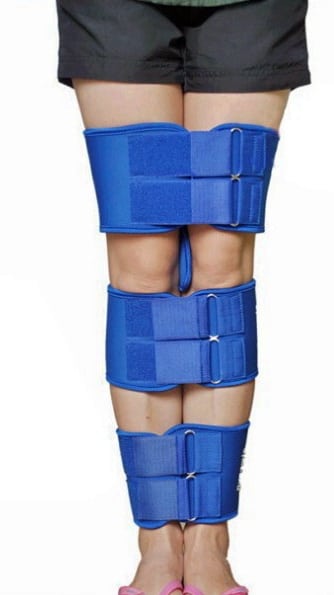
При заболевании любой степени у детей и подростков практикуется использование фиксирующих шин, корригирующих накладок. Они устанавливаются только на ночь, снимаются в утренние часы. Противопоказаниями к такому методу лечения являются нарушения кровообращения.
Физиотерапевтические процедуры
В лечении вальгуса коленных суставов у детей и взрослых используются различные физиотерапевтические мероприятия: магнитотерапия, фонофорез, лазеротерапия, ударно-волновая терапия. Для нормализации кровообращения и ускорения процессов метаболизма больным назначается 10-15 сеансов озокеритовых и парафиновых аппликаций. Рекомендовано бальнеолечение минеральными водами, грязями. Но ведущим методом терапии явялется электростимуляция. Воздействие на сочленение импульсов электрического тока помогает достичь следующих результатов:
- нарастить мышечный объем, не изменяя при этом длину мышечных волокон;
- снизить выраженность болезненных ощущений;
- повысить адаптационные возможности, укрепить скелетную мускулатуру;
- ускорить движение лимфы, выводящей из сустава метаболиты;
- улучшить иннервацию, в том числе мышечных тканей.
Под влиянием электрических импульсов мышечные волокна поочередно сокращаются и расслабляются. Это особенно актуально для больных с 3 степенью вальгуса, определенные группы мышц которых могут постепенно атрофироваться. Укрепление мышечного корсета бедра, голеностопа, колена способствует поддержанию ног в анатомически правильном положении при ходьбе.
Массажные процедуры
Классический массаж показан пациентам для укрепления мышц и связочно-сухожильного аппарата. Его проводят на протяжении всего лечения с небольшими перерывами. Интенсивное воздействие полностью исключено — руки массажиста двигаются в усредненном ритме, а состояние пациентов контролируется. Как проводится массаж:
- сначала используются поглаживающие движения бедер, ягодиц, коленей, голеней для расслабления мышц, подготовки пациента к процедуре;
- затем область мышц разминается, растирается, сдавливается. Для укрепления мускулатуры массажист производит вибрирующие движения с различной амплитудой;
- на последующем этапе переходят к рубящим движениям, бедра и голени слегка поколачиваются и похлопываются;
- массаж завершается легким разминанием с поглаживанием.
Оздоравливающие процедуры показаны для снижения тонуса излишне напряженных, а иногда и спазмированных, мышечных волокон, укрепления ослабленных связок, сухожилий, мышц.
Лечебная физкультура и гимнастика
Комплекс упражнений для устранения искривления ног разрабатывает врач ЛФК. Тренировки должны быть систематичными 1-3 раза в день. Во время выполнения упражнений следует избегать повышенных нагрузок на колени, не заниматься дольше 30-40 минут. Какие движения терапевтически наиболее эффективны:
- лечь на твердую поверхность, выпрямить ноги, поочередно сгибать их, подтягивая колени к корпусу;
- лежа на спине, сводить/разводить прямые ноги, выполняя упражнение «ножницы»;
- сидя на табурете, пытаться ухватить стопами и удержать небольшой предмет, например, карандаш, мяч, деталь конструктора;
- приседать как можно ниже, сохраняя параллельное расположение стоп, стараясь не отрывать их от пола.
Ортопеды рекомендуют приобрести специальные коврики для устранения намечающегося или уже имеющегося плоскостопия. Они составлены из нескольких частей, каждая из которых имитирует какую-либо природную поверхность: песок, траву, мелкую и крупную гальку. Хождение по такому коврику детей можно скомбинировать с познавательными играми.
Хирургическое вмешательство практикуется при неэффективности консервативной терапии и диагностировании вальгусной деформации коленей у пациентов с остеоартрозом. Во время проведения операции часть берцовой кости удаляется, а затем происходит ее дальнейшее сращение. Хирургическое вмешательство при вальгусе у детей и подростков заключается сразу в придании ноге анатомического положения. Вальгусная деформация относится к прогрессирующим патологиям, поэтому результативность лечения зависит от своевременного обращения к врачу.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
sustavlive.ru
Деформация коленного сустава: лечение, причины
Деформация коленного сустава бывает двух видов – вальгусной и варусной. Каждый вид деформации нуждается в индивидуальном лечении. Давайте подробнее рассмотрим каждый вид патологии, а также разберёмся, как проводится лечение у детей и взрослых.

Вальгусные патологии в коленных суставах
При вальгусной деформации коленных суставов они искривляются на бок. Появляется открытый наружу угол между голенью и бедром. Искривление в свою очередь может произойти как в области одного колена, так и сразу в двух. При двухсторонней патологии человек приобретает Х-образную форму ног.
У новорожденных детей очень часто встречается вальгусное положение ножек. Если физиологическое состояние не выходит за медицинские рамки, значит, такое положение не считается опасным и патологическим. Физиологическая норма деформации у детей, следующая: голени отведены в разные стороны, а колени сведены вместе. Между внутренними лодыжками наблюдается промежуток не более пяти сантиметров.
Правильная форма ног – это когда условно можно провести прямую линию от головки бедра к первому промежутку между пальцами ножек. Прямая линия при этом ещё должна проходить через середину колена. Если есть патология коленного сустава, значит невозможно провести прямую линию между описанными точками. Выправленные щиколотки должны находиться на расстоянии не больше двух сантиметров от сведённых ножек. Если расстояние больше – ребёнка нужно срочно показать доктору.
Причины появления вальгусной деформации суставов у детей заключаются в большой нагрузке на ножки из-за быстрого роста костей, когда связочный и мышечный аппарат ещё не достаточно сильный. Часто вместе с деформацией коленных суставов встречается и вальгусное плоскостопие, для которого характерно сильное отклонение пятки наружу.
Чтобы ребёнок в дальнейшем имел красивую походку важно своевременно предпринимать меры по устранению дефектов. Если заболевание запустить, оно может привести к быстрой утомляемости ребёнка, серьёзным искривлениям позвоночника и к сильным болям в ногах.
Диагностика патологии
Вальгусная деформация коленных суставов у детей диагностируется с помощью рентгена ног и тазобедренного сустава. Если обследование проводится у взрослого человека, на снимке врач может обнаружить развитие коксартроза или артроза коленных суставов.
Лечим вальгусную деформацию суставов
Лечение вальгусной деформации нуждается в настойчивости и терпении, как родителей, так и самих маленьких пациентов. Следите, чтобы малыш слишком широко не расставлял ножки, много не стоял на ногах, не ходил на дальние расстояния пешком.
Вальгусная деформация коленных суставов лечится следующим образом:
- Ребёнку нужно покупать специальную ортопедическую обувь. Посоветуйтесь с врачом-ортопедом по поводу модели обуви;
- Дополнительно рекомендуется вставлять в ботиночки или сандалики специальные ортопедические стельки, которые изготавливаются индивидуально для каждого ребёнка по его ножке;
- Лечение патологии иногда проводится путём применения специальных ночных шин;
- Если заболевание находится в тяжёлом виде, доктор вынужден прибегнуть к хирургическому вмешательству;
- Вовремя лечения патологии полезно делать массаж. Курс должен длиться не меньше двадцати дней. Затем можно сделать перерыв на месяц и снова повторить курс. Важно чтобы массаж нравился ребёнку. Если он плачет, и манипуляции массажиста пациенту предоставляют боль, лучше от массажа отказаться на некоторое время;
- Полезно делать парафиновые обёртывания. Такие физические процедуры рекомендуется проводить сразу же после массажа;
- После парафиновых обёртываний рекомендуется выполнить вместе с малышом комплекс упражнений со сгибанием и разгибанием ножек в голеностопных суставах. Интенсивно повращайте стопами малыша. Полезно также учить кроху хватать стопами и пальчиками маленькие мячики или карандашики;
- Научите кроху ходить на носочках, потягиваться, приседать с разведёнными коленками.
Массаж при вальгусной патологии коленного сустава
Массажные процедуры должны проводиться не больше двадцати сеансов с перерывами в один месяц. Массаж рекомендуется проводить таким образом:
- Погладьте и разотрите от центра кнаружи поясницу;
- Круговыми поглаживаниями, растиранием, разминанием, поколачиванием и поглаживанием пройдитесь по ягодицам;
- Заднюю поверхность бедра интенсивно разотрите от коленного сустава вверх по бедру. Погладьте указанную область;
- Растирать и разминать внутреннюю часть голени нужно интенсивными движениями, а наружную область – мягкими.
Описанный курс массажа стимулирует внутренние мышцы и расслабляет наружные, благодаря чему правильно устанавливается стопа и коленной сустав.
Если к лечению патологии отнестись серьёзно и своевременно даже самые трудные случаи деформации можно исправить до достижения ребёнком четырёх лет.
Варусные патологии в коленных суставах
Варусная деформация коленных суставов характерна при О-образной форме голеней. Основные причины образования такой формы следующие:
- Перенесённый в детском возрасте рахит;
- Рано сделанные первые шаги.
При данной патологии коленной сустав неравномерно развивается. При росте и формировании организма данное явление становится настоящей патологией, которую исправить очень сложно.
По разным причинам расширяется суставная щель с наружной стороны и уменьшается с внутренней. Затем начинают растягиваться связки с наружной стороны сустава.
При перерастяжении мышц колено начинает сильно болеть. Внутренние мышцы подвергаются гипотрофическим изменениям. Описанные изменения в организме приводят к нарушению физического развития ребёнка, а также к патологическому развитию внутренних органов.
Патология диагностируется также с помощью рентгена. Если её не лечить, в дальнейшем может развиться прогрессирующий деформирующий артроз, формирование анкилозов и тяжёлых контрактур.
Лечение варусной деформации коленных суставов происходит благодаря таким действиям:
- Лечебному массажу и ЛФК;
- Ношению специальной ортопедической обуви;
- Корригирующей укладке в тяжёлых случаях.
Если консервативные методы лечения не принести результата, проводят вальгирующую остеотомию. При такой операции выпиливается фрагмент клиновидной формы из большеберцовой кости. Далее косточки соединяются с помощью зажимов или винтов. В качестве реабилитации после хирургического вмешательства проводится массаж, который закрепляет полученный медицинский эффект.
Для установки правильного строения ног полезно плавать, ездить на велосипеде, ходить босиком по песку, травке или гальке, а также играть в футбол, заниматься на шведской стенке, лазить по лестницам.
Профилактические меры
В качестве профилактики варусной деформации коленей важно регулярно посещать ортопеда, чтобы своевременно диагностировать заболевание. Также профилактические меры заключаются в следующем:
- Нужно покупать правильную обувь для повседневного ношения;
- Важно сбалансировано питаться;
- Каждый день нужно выполнять посильные физические упражнения.
Благодаря таким простым методам профилактики можно снизить риск возникновения варусной деформации коленных суставов.
Читайте далее:
binogi.ru
Деформация коленных суставов у взрослых
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Болезнь Осгуда Шлаттера – заболевание, которым часто страдают «спортивные» дети и некоторые взрослые. Заболевание чаще всего возникает у детей и у подростков, занимающихся активными видами спорта – например, бегом, футболом, баскетболом, фигурным катанием и др.
Заболевание характеризуется припухлостью нижней коленной чашечки, вызывающей заметную болезненность в ноге. Эта припухлость связана с воспалением кости, хряща или сухожилия в верхней части берцовой кости (голени) – там, где сухожилие прикрепляется к коленной чашечке.
Причины недуга
Причинами заболевания, по всей видимости, являются высокие нагрузки в области колен. В связи с этим заболевание имеет еще одно, бытовое название – «узловатое колено».
Врачи обычно расходятся во мнениях относительно механики процесса, вызывающего заболевание, но утверждают, что болезнь Шляттера у детей однозначно вызывается чрезмерными физическими нагрузками.
Болезнь Шляттера коленного сустава часто встречается и у обычных молодых людей, проходящих через период полового созревания и испытывающих всплеск физического роста. Заболевание чаще встречается у мальчиков в возрасте от 13 до 14 лет и у девочек от 11 до 12 лет. Это возрастное различие объясняется тем, что девочки в этом возрасте физически развиваются быстрее, чем мальчики. Мальчики болеют этим заболеванием чаще, но этот разрыв постепенно сокращается, т.к. все больше девочек принимает участие в различных спортивных состязаниях. Всплески детского и юношеского роста делают детей более уязвимыми к высоким физическим нагрузкам, так как их кости, мышцы и сухожилия растут неравномерно и часто не способны органично компенсировать нагрузки в разных точках сустава и окружающих его тканей.
Из-за физических упражнений высокой интенсивности различия в размере и силе между группами мышц вызывают места необычного напряжения на «пластине роста» (в верхней части большеберцовой кости). Пластина роста представляет собой слой хряща вблизи конца кости, где происходит большая часть костного роста. Пластина роста слабее обычной кости и обычно более подвержена травмам, чем остальная костная часть.
В ходе спортивных состязаний происходит большое количество двигательной активности или динамических нагрузок на суставы, четырехглавую мышцу бедра, может сильно тянуть сухожилия, которые соединяют коленную чашечку с берцовой костью. Эта нагрузка приводит к тому, что сухожилие слегка отделяется от берцовой кости, что вызывает существенные боли и тканевые отеки. Иногда организм пытается ликвидировать этот «пробел» с помощью наращивания кости. Это, в свою очередь, провоцирует костное уплотнение, нарост и шишку в травмированном месте.
Отличительные симптомы
Большинство родителей обращаются к врачу после того, как их ребенок начинает жаловаться на периодические боли в течение нескольких месяцев. В первую очередь заболевание вызывает болевой синдром в области колен. Сила болевых ощущений довольно широко варьируется – иногда это только умеренная боль при некоторых видах движений, исчезающая при отдыхе сустава, в других случаях боль становится постоянной и сильной.
Болевой синдром обычно возникает только в области одного колена, но иногда заболевание развивается в обеих ногах.
Дискомфорт от бо
sustav-med.ru
Деформирующий артроз коленного сустава – как лечить болезнь, эндопротезирование
Причины, из-за которых проявляется деформирующий артроз коленного сустава, могут быть разными – от неправильного питания до неудобной работы. Степень выраженности симптомов влияет на выбор терапии заболевания. Опасность болезни состоит в том, что ее несвоевременное лечение может повлечь серьезные изменения в хрящевой и костной ткани коленей, привести к ограничению свободы движений пациента и даже к инвалидности.
Статьи по темеЧто такое деформирующий артроз коленного сустава
Заболевание представляет собой поражение хрящевой ткани, которое ведет к дегенеративным, дистрофическим и деформирующим суставным изменениям. Артроз коленного сустава начинается с молекулярного уровня, далее постепенно увеличивает зону поражения, изменяя физико-химические характеристики хряща. Деформирующее заболевание способно «разъесть» хрящ до степени обнажения костной ткани. Структура хряща теряет упругость, он слоится и трескается. Артроз может быть двусторонним, когда происходит разрушение хрящевой ткани обоих коленей.
Причины артроза
Запустить процесс деформации хрящевой ткани может несколько основных причин. Появлению артроза способствуют факторы:
-
Травма. При падениях, переломах или вывихах конечность нуждается в обездвиживании на период, пока длятся процессы регенерации. Кровоснабжение сустава временно выходит из нормы, что инициирует процесс деструкции хрящевой ткани. Особенно опасны травмы менисков.
- Избыточные физические нагрузки. Регулярное давление на сустав во время спортивных нагрузок создает постепенно нарастающий эффект травмы. Особенно высок риск таких нагрузок у возрастных групп населения.
- Избыточный вес. Нагрузка избыточных килограмм веса на мениск приводит к его деформации и артрозу. Если на этом фоне присутствует варикозное расширение вен, то развивается тяжелая форма заболевания.
- Слабые «от природы» связки. Человек при этом может легко выполнять упражнения недоступные большинству, и, не задумываясь, начинает злоупотреблять физической активностью, накапливая микротравмы.
- Суставные болезни. Характер поражений при артрите отражается на хрящевой ткани, запуская процессы деформации.
Симптомы
Артроз коленного сустава – это болезнь, подкрадывающаяся незаметно, поэтому очень важно при констатации у себя малейших признаков, преодолеть лень и занятость и обратиться к врачу. Сигналы надвигающихся проблем:


Стадии артроза коленного сустава
Официальная медицина выделяет три стадии проявления деформирующего гонартроза колена, отличающиеся признаками:
-
Промежуток между первыми симптомами до появления костных деформаций. Первичный артроз характеризуется изменением формы колена, синовитом (накопление синовиальной жидкости в суставе). Боль, скованность возникает при движении.
- Неприятные ощущения возникают уже при малейших нагрузках. В симптомы входит хруст в коленях, уменьшение подвижности сустава, сужение суставной щели.
- Хрящевой ткани внутри уже практически нет, при тяжелой форме кости срастаются, что приводит к обездвиженности. Человек не может ходить без палки или костылей.
Диагностика
Выявить артроз колена можно только при специализированной диагностике, которую нужно провести сразу после обнаружения у пациента симптомов предполагаемой болезни. На ранних стадиях заболевание выражено не ярко, поэтому диагноз ставят с использованием следующих методов:
-
МРТ – магнитно-резонансная томография по фото позволяет установить деформирующие микроповреждения, патологии питания хряща, на клеточном уровне, истончения тканей, отечность.
- УЗИ – ультразвуковое исследование на фото помогает выявить истончение хрящевой ткани, исключить увеличение жидкости внутри.
- Рентгенография коленных суставов – с помощью фото врач видит костные деформации, уплотнения, ширину суставной щели.
Лечение
Комплексным является лечение артроза коленного сустава. Для повышения эффективности терапии используют следующие методы и способы:
-
медикаментозное лечение – прием препаратов, облегчающих состояние пациента и восстанавливающих костную ткань;
- немедикаментозная терапия – включает лечебный массаж, мануальные процедуры, физиотерапию;
- народная медицина – помогает на ранних стадиях течения болезни;
- диета, гимнастические упражнения, прием БАД;
- в запущенных случаях показана хирургическая операция по замене пораженного сустава.
Медикаментозные препараты
Устранить симптомы артроза коленного сустава и нормализовать самочувствие пациента помогут следующие группы препаратов:
-
Нестероидные противовоспалительные препараты (НПВП) – снижают и постепенно устраняют боли и деформирующие воспаления. К популярным относятся Диклофенак, Кетопрофен.
- Сосудорасширяющие препараты – устраняют болевой синдром, препятствуют развитию варикозных узлов, приводят к улучшению кровообращения. Относятся Трентал, Вазонит.
- Внутрисуставные инъекции гиалуроновой кислоты – применяются на первых двух стадиях болезни, восполняют нормальное количество воды в клетках.
- Кортикостероидные гормоны – устраняют отеки, воспаления.


Хондропротекторы при артрозе коленного сустава
Группа сильных препаратов, снимающая боль при артрозе и воздействующая на хрящевую ткань – это хондопротекторы. Они содержат глюкозамин и хондроитин сульфат, которые проникают в хрящевую ткань и восстанавливают ее изнутри. Популярными средствами являются:
-
Дона – капсулы, инъекции, порошок. Содержит глюкозамин, принимается внутрь или в виде уколов, лучше их сочетать.
- Хондролон – участник построения костной и хрящевой ткани, блокирует действие ферментов, разрушающих ткани, влияет на выработку суставной жидкости.
- Хондроксид – таблетки, мазь. Последняя наносится на колено для снижения боли.
Диета
Деформация коленного сустава и остеоартроз отчасти происходят из-за неправильного питания и нарушения обмена веществ. Несбалансированный рацион, переедание становятся причинами избыточного веса. Для нормализации самочувствия больного требуется соблюдать правила приема пищи:
-
включите в рацион больше зелени, овощей, каш, рыбы, орехов;
- исключите из питания сладкие газированные напитки, полуфабрикаты, жирные блюда, острые специи, капусту, томаты, сладкий перец, апельсины, лимоны, бананы, виноград;
- ешьте больше студенистых продуктов, холодца, желе – входящий в них коллаген восстанавливает ткани;
- в день выпивайте до двух литров воды.
Гимнастика в домашних условиях
Физические упражнения предназначены для восстановления подвижности колена. Следующие занятия следует проводить регулярно, выполнять медленно, аккуратно, не допуская растяжения связок, повреждений:
-
Лежа на животе, медленно поднимайте прямые ноги, напрягая мышцы в верхней точке. Усложните подъемом ноги, согнутой в колене.
- Лежа на животе, поднимите прямые ноги вверх, разведите в стороны, сведите.
- Лягте на бок, согните лежащую на полу ногу, другую медленно поднимайте, задерживаясь в верхней точке.
Физиотерапевтическое лечение
В стационаре или дома (некоторые процедуры) можно проводить физиотерапевтическое лечение, состоящие из следующих направлений:
-
Озонотерапия – воздействие озоном в виде инъекций или наружной обработки. Процедура оказывает обезболивающее, противовоспалительное действие, ускоряет кровообращение.
- Ударно-волновая терапия – воздействие на пораженную область аппаратом, испускающим радиальные акустические волны. За счет этого стимулируются процессы восстановления тканей.
- Фонофорез – сочетание ультразвука и воздействия лекарств, помогает усилить проникновение препаратов за счет разогрева тканей коленного сустава.
Хирургическое лечение
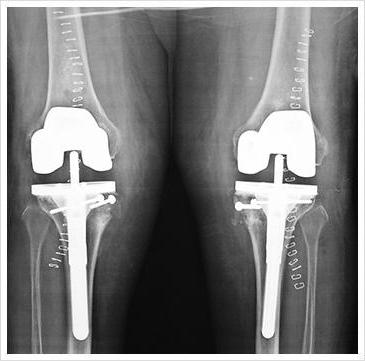
Лечение коленных суставов может быть и радикальным, если дело дошло до третьей степени или методы консервативной терапии не помогли. Операция – это сложный, длительный процесс с долгим восстановлением и иногда тяжелыми последствиями. Хирургические вмешательства разделяются на виды:
-
Замена коленного сустава искусственным – эндопротезирование. Оно показано при артрозах, запущенных форм болезней, старых переломах, разрыве связок, подагре. В ходе операции вскрывается полость сустава, суставные поверхности обнажаются, частично или полностью удаляется костная ткань, устанавливаются искусственные накладки.
- Использование коллагеновой мембраны для пластики дефектов (артроскопия коленного сустава). Хирург раскрывает сустав, удаляет поврежденные участки хряща, делая рая гладкими, накладывает материал, накрывает мембраной, фиксирует ее клеем или швами. Показаниями являются нормальный неповрежденный хрящ, возраст 18-55 лет, маленькая площадь дефекта.


Лечение народными средствами
Коленный артроз на первых двух стадиях поддается лечению методами народной медицины. С помощью них можно проводить профилактику появления признаков болезни. Популярным рецептами являются:
-
измельчите корни хрена на терке, распарьте в воде, положите на ткань, приложите к больному месту на 15-20 минут, повторяйте 10 дней;
- смешайте равные пропорции 5% раствора йода, 10%-ного нашатырного спирта, меда, медицинской желчи и глицерина, настаивайте в темном месте 10 дней, делайте компрессы на ночь;
- выжмите сок из капусты, пропитайте им кусочек шерстяной ткани, прикладывайте к больному суставу по вечерам.
Профилактика
Чтобы предотвратить появление артроза деформирующего типа, возьмите на заметку меры профилактики:
-
не носите длительное время обувь на высоких каблуках, тесную, неудобную;
- избегайте постоянной нагрузки – не бегайте слишком много, выберите не стоячую работу, не сидите нога на ногу;
- правильно питайтесь, соблюдайте водный баланс;
- занимайтесь зарядкой, принимайте витаминно-минеральные комплексы.
Видео
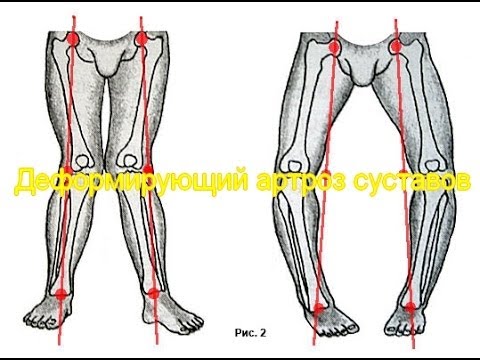 Деформирующий артроз суставов: лечение, профилактика. Как дают инвалидность.
Деформирующий артроз суставов: лечение, профилактика. Как дают инвалидность.
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям:sovets.net

