При болях в коленях какие принимать лекарства: ТОП-10 препаратов от боли в коленях
ТОП-10 препаратов от боли в коленях
При боли в колене каждый шаг дается с трудом, и больше всего хочется вообще не двигаться. При этом правильное движение – лучшее лекарство! Нужно разобраться, в чем причина дискомфорта и как проявляют себя заболевания коленных суставов.
Для уточнения, что вызвало дискомфорт, нужно обратиться к врачу. Специалист назначит комплексное обследование и на основании полученных результатов разработает индивидуальную медикаментозную терапию. В запущенных случаях без хирургического вмешательства не обойтись.
Классификация препаратов от боли в коленях
При острых травмах коленного сустава первое, что нужно сделать, это противодействовать отеку и снизить нагрузку на сустав. Холод заставляет кровеносные сосуды сжиматься, и гематома не продолжает расти. С помощью тугой повязки можно стабилизировать коленный сустав.
Остальные случаи требуют использования медикаментозных средств. Лекарства разработаны для решения определенной проблемы.
Таблица – Лекарственные средства: назначение и эффективность
|
Группа препаратов |
Эффективность |
Особенности применения |
|
НПВП (нестероидные противовоспалительные препараты): Ацетилсалициловая Кислота, Ибупрофен, Напроксен или Диклофенак |
Оказывают обезболивающее и противовоспалительное действие. Проконсультируйтесь с врачом или фармацевтом относительно дозировки и применения. |
Люди с язвой желудка не должны принимать болеутоляющие средства из группы НПВП. |
|
Кортикостероиды: Кортизон, Дипроспан |
Гормональные противовоспалительные средства подавляют воспаление, боль и отеки. |
Востребованы при лечении суставных заболеваний благодаря быстрому и прямому действию. Курс – не более 5 инъекций. |
|
Хондропротекторы: Хондроитин, Глюкозамин |
Обязательное составляющее терапии при остеоартрозе. Показаны для снятия симптоматики и восстановления суставных структур. Эффективность заключается в сохранении влаги в клетках хряща, угнетении ферментативного действия и остановке дегенеративного процесса. |
Хорошо переносятся, практически не вызывая побочных реакций. Курс лечения длится в среднем 6 месяцев. |
|
Антибактериальные средства: Азитромицин, Цефотаксим |
Назначаются препараты широкого спектра действия (бактериостатические или бактерицидные). |
Могут серьезно навредить при ослабленных защитных функциях организма. Как правило, назначаются только после интерпретации результатов проведенной диагностики. |
|
Ненаркотические анальгетики: Анальгин, Сульгиприн, Кеторолак |
Назначаются для купирования болевого синдрома с ярко выраженными проявлениями |
Большинство лекарств, входящих в данную группу, имеют высокую стоимость. |
|
Наркотические анальгетики: Промедол, Трамадол |
Показаны тем пациентам, которые не испытывают должного облегчения при использовании других медикаментов. Комбинируются с НПВС и ненаркотическими анальгетиками. |
Отпускаются только по рецепту врача. Наркотические анальгетики предназначены для проведения кратковременной терапии. |
|
Опиоидного действия: Налбуфин |
Воздействуют на мозговые рецепторы, не относятся к психотропным препаратам и не вызывают привыкания. |
Эффективность схожа с действием анальгетиков наркотического типа. |
|
Миорелаксанты: Мидокалм, Баклофен, Сирдалуд |
Направлены на снижение мышечного спазма, снимая дискомфорт и боль, улучшая кровообращение и нормализуя процессы поступления кислорода. |
Назначаются преимущественно в комплексном лечении артроза. Имеют целый список побочных реакций. Поэтому использовать рекомендуется только после консультации с врачом. |
|
Препараты гиалуроновой кислоты: Остенил, Интраджект |
Является важным компонентом суставной смазки и соединительной ткани и строительным блоком стекловидного тела. Обеспечивает плавные и безболезненные движения суставов. |
Проводится от 3 до 5 инъекций с интервалом в неделю. Хотя впрыскиваемая гиалуроновая кислота разрушается организмом, ее действие должно сохраняться в течение длительного периода времени. |
Причины болей в коленях
Коленный сустав является самым большим в теле и помогает ходить, стоять, бегать и прыгать. Когда человек двигается, кратный вес его тела ложится на эту конструкцию. Колени – это гениальный аппарат из связок, костей и амортизаторов. Они имеют важную функцию в повседневной жизни.
Конечно, боль в коленной чашечке очень неприятна. Существует несколько причин, вызывающих дискомфорт. Для каждой из них присущи определенные патологические изменения в организме и характерная симптоматика.
Существует несколько причин, вызывающих дискомфорт. Для каждой из них присущи определенные патологические изменения в организме и характерная симптоматика.
Причины боли идентичны практически во всех случаях: дисфункции со стороны мышцы и фасции. В связи с этим создается сильное напряжение, из-за которого хрящ сжимается и разрушается. В виде боли тело сигнализирует, что колено повреждено, и нужно принимать меры для устранения патологических изменений.
Киста Бейкера (подколенная киста)
Боль и неприятное ощущение напряжения в коленной чашечке могут указывать на кисту Бейкера. Она расположена в коленной чашечке и представляет собой образование, заполненное жидкостью.Исследователи обнаружили, что киста Бейкера часто является следствием других заболеваний:
- ревматизм;
- повреждение мениска;
- повреждение хряща.
Большинство подростков жалуется на чувство давления в области коленной чашечки. Дискомфорт и раздражение часто возникают при полном разгибании или сгибании нижних конечностей, а также после непривычно сильной нагрузки.

Для лечения кисты часто назначаются лекарства, вызывающие нежелательные побочные эффекты, например кортизон. Неправильная медикаментозная терапия может также ухудшить состояние связок и сухожилий, что чревато быстрыми разрывами. С другой стороны, без лекарств не обойтись, т. к. заболевание быстро прогрессирует и приводит к серьезным осложнениям.
Именно поэтому выбирать лекарственный препарат должен врач. Специалист оценит общее состояние организма больного и степень прогрессирования заболевания. На основании медицинского заключения врач подберет максимально безопасное и эффективное средство.
Травмы связок
В коленной чашечке находится задняя крестообразная связка. Сухожилие прикрепляется изнутри к продолжению бедренной кости и проходит наискосок к противоположной стороне голени. Задняя крестообразная связка является самой сильной в колене и состоит из множества пучков волокон.
При несчастных случаях (обычно дорожно-транспортных происшествиях) или во время занятий спортом задняя крестообразная связка может быть разорвана или повреждена. Футбольные вратари особенно часто страдают от этой травмы.
Футбольные вратари особенно часто страдают от этой травмы.
Симптомы сначала не кажутся особенно впечатляющими. Обычно колено имеет легкий отек, а пострадавшие испытывают вполне терпимую боль. В зависимости от силы повреждения на поверхности кожи могут присутствовать ссадины. Через несколько дней образуется видимая гематома в области коленной чашечке или на голени. Крестообразные связки обеспечивают необходимую стабильность ноги при ходьбе. Поэтому, если одна из связок (например, задняя крестообразная), разорвана, наблюдается неуверенная и шаткая походка.
В обычной медицине разрыв крестообразной связки лечится либо операциями, либо физиотерапией по наращиванию мышц. Преобладает мнение, что крестообразная связка не может регенерировать сама по себе. С помощью медикаментов удается значительно уменьшить или даже полностью устранить боль в колене.
Артрит коленного сустава
Стоит на первом месте по количеству случаев инвалидности. Патология поражает все элементы коленного сустава – синовиальную мембрану, капсулу, хрящ. Без надлежащего лечения артрит приводит к потере нормальной способности человека к движению.
Без надлежащего лечения артрит приводит к потере нормальной способности человека к движению.Существуют различные формы артрита:
- ревматоидный – форма патологии, причины которой не полностью поняты;
- посттравматический – патология, развивающаяся на фоне травм;
- реактивный – заболевание, возникающее из-за инфекции тканей после отравления организма;
- подагрический – заболевание, вызванное аномалиями в метаболизме организма.
Различают также первичный артрит, возникающий в результате травмы непосредственно в суставе, и вторичный артрит, при котором воспалительный процесс начинается в любой ткани организма и поступает в коленный сустав с потоком лимфы или крови.
Гонартроз (остеоартрит)
Приводит к воспалительному процессу в организме, что чревато разрушением хрящевой ткани колена. Сопровождается деформацией и дисфункцией. Преимущественно заболевание развивается у женщин пожилого возраста.
Триггерным механизмом возникновения патологии могут быть ассоциированные заболевания – артрит, переломы костей суставов, опухолевые процессы.
Патология развивается постепенно, и основным симптомом гонартроза может быть сначала только легкая боль, возникающая после состояния покоя. При движении боль проходит, но появляется снова после перерыва. При гонартрозе обычно образуются остеофиты, над которыми трутся хрящевые ткани при движении. Из-за трения в области колена происходит воспалительный процесс, кожа становится красной и образуются отеки.
Бурсит
Воспаление слизистого мешка возникает в результате травмы колена, а также при постоянной активности суставов из-за сильных физических нагрузок. Воспалительный процесс может быть следствием инфекционного заболевания. В результате бурсита в синовиальном мешке скапливается жидкость с опасной микрофлорой. Постепенно появляются боли в коленном суставе, при оказании давления на область колена человек также испытывает дискомфорт, ощущение скованности при движении. Вокруг сустава заметная припухлость, размер которой может достигать 10 см.
Вокруг сустава заметная припухлость, размер которой может достигать 10 см.Пациенты с воспалением слизистого мешка отмечают:
- потерю аппетита;
- недомогание;
- повышение температуры тела.
Симптомы воспаления слизистого мешка очень похожи на проявления других заболеваний коленного сустава, особенно артрита. Однако существует одно важное различие между этими двумя патологиями. При воспалении слизистых мешков остаются двигательная активность и способность выполнять сгибательные и разгибательные движения.
Другие причины боли в колене
Также следует обратить внимание на следующие возможные причины:- Тромбоз вен ног: как довольно редкая причина боли в колене. Возникает отек в коленной чашечке. Вены отчетливо видны и имеют голубоватый цвет.
-
Боль роста: дети постоянно испытывают дискомфорт в коленной чашечке во время всплесков роста. Эти боли происходят в детском саду и младшем школьном возрасте, и обычно уходят сами по себе через некоторое время.

- При подагре: содержание мочевой кислоты в крови резко повышается. Ее избыток накапливается в суставах, раздражая и повреждая внутреннюю хрящ. Подагра часто проявляется в колене с очень болезненным отеком и чрезмерным нагреванием.
- Пателлофеморальный болевой синдром: пострадавшие при этом чувствуют боль в области коленной чашечки. Причины этого часто неясны. Иногда за этим стоит неправильное положение коленной чашечки, воспаление сухожилий или слизистых мешков.
Боль в колене может иметь много разных причин. Помимо травм, к ним относятся чрезмерные и неправильные нагрузки на сустав. Но дискомфорт также может возникать, если коленный сустав используется слишком редко, а связанные с ним мышцы утрачивают тонус. Кроме того, боль в колене может быть вызвана износом, нарушениями обмена веществ аутоиммунными заболеваниями и инфекциями.
Когда нужно обратиться к врачу?
Очевидные причины боли в колене, такие как поверхностные ссадины, легкие ушибы или деформации коленного сустава, обычно не требуют медицинской помощи. В этом случае допустимо самолечение. При более глубоких ранах визит к врачу крайне необходим. Это необходимо, так как могла повредиться суставная капсула. Тогда существует риск того, что возбудители болезни будут иметь беспрепятственный доступ внутрь.
В этом случае допустимо самолечение. При более глубоких ранах визит к врачу крайне необходим. Это необходимо, так как могла повредиться суставная капсула. Тогда существует риск того, что возбудители болезни будут иметь беспрепятственный доступ внутрь.
Если такие инфекции, а также серьезные травмы не лечатся вовремя, то функция сустава может быть частично или полностью потеряна. Обратитесь к врачу, даже если есть вероятность повреждения менисков, связок или хрящей в колене.
Следует также проконсультироваться с врачом в следующих случаях:
- боль в колене очень сильная;
- выраженный дискомфорт сохраняется в течение нескольких дней;
- покраснение, отек и чрезмерное нагревание сустава;
- кровоподтеки, ограниченная подвижность сустава;
- повышение температуры тела.
Рейтинг препаратов от болей в суставах
Самостоятельно подобрать лучшее лекарство от болей в коленях невозможно. Это обусловлено тем, что необходимо для начала выяснить истинную причину симптоматики и определить тип патологических нарушений в организме.
Это обусловлено тем, что необходимо для начала выяснить истинную причину симптоматики и определить тип патологических нарушений в организме.Предлагаем рейтинг лучших препаратов при болях в коленях, основанный на эффективности, безопасности и соотношении цена-качество. предварительная консультация с врачом – залог скорейшего выздоровления и отсутствия побочных реакций и осложнений.
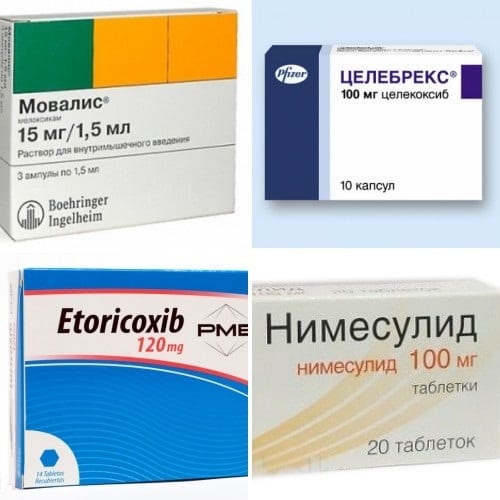
№1 – «Найз» (Dr. Reddy’s Laboratories, Индия).
НПВП класса сульфонанилидов. Помогает бороться с воспалением, обладает выраженным жаропонижающим и анальгезирующим действием. Лучшие таблетки от боли в коленях назначаются при ревматоидном, псориатическом артрите, воспалении связок, остеохондрозе. Помогают купировать болевой синдром различного генеза.
№2 – «Вольтарен» (Novartis Pharma, Швейцария).
Разработан на основе диклофенака. Нестероидное противовоспалительное средство эффективно устраняет боли в суставах при остеоартрозе и ревматоидном артрите. Гель для наружного применения выпускается в тубах по 50 и 150 г.

№3 – «Кетонал» (Lek d.d., Словения).
Выпускается в форме капсул, таблеток и крема. НПВП оказывает противоотечное, противовоспалительное и обезболивающее действие. Не оказывает негативного воздействия на суставной хрящ. Назначается в качестве симптоматической терапии в комплексе с другими препаратами.
№4 – «Артра МСМ» (Eagle Nutritionals, США).
Биологически активная добавка, которая представляет собой источник гиалуроновой кислоты и хондроитина. Восстанавливает соединительную ткань и восстанавливает амортизационные свойства суставного хряща, способствуя улучшению подвижности сустава. Помогает справиться с дискомфортом и болевыми ощущениями, защищая хрящ от разрушения.
№5 – «Терафлекс» (Нижфарм, Россия).
Крем для наружного применения является стимулятором репарации тканей и нестероидным противовоспалительным средством. Выпускается в форме крема и капсул. Обладает комбинированным действием – обезболивает и замедляет дегенеративно-дистрофические процессы при остеохондрозе и остеоартрозе.
№6 – «Аркоксиа» (Merck & Co., США).
Лучшее средство от болей в коленных суставах, разработанное на основе эторикоксиба. Нестероидное противовоспалительное средство улучшает состояние, снимая боль. Также способствует улучшению подвижности.
№7 – «Артра» (Unipharm, США).
Препарат предназначен для лечения костно-мышечной системы. Разработан на основе глюкозамина и хондроитина. Относится к группе стимуляторов регенерации тканей. Восстанавливает хрящевую ткань, предотвращая процессы разрушения и способствуя образованию хрящевого матрикса.
№8 – «Дона» (Роттафарм Лтд., Италия).
Разработан на основе глюкозамина. Оказывает влияние на обменные процессы в хрящевой ткани. Представляет собой стимулятор репарации тканей, оказывая обезболивающий и противовоспалительный эффект. Назначается при спондилоартрозе, остеохондрозе и остеоартрите.
№9 – «Мовалис» (Boehringer Ingelheim, Германия).
Нестероидный противовоспалительный препарат обладает антипиретическим, анальгетическим и противовоспалительным действием. Назначается для симптоматического лечения при появлении болей в коленях, вызванных остеоартритом и другими дегенеративными заболеваниями.
№10 – «Диклофенак» (Синтез ОАО, Россия).
Лучшее средство от болей в коленях, завершающее рейтинг. Выпускается в форме геля для наружного применения и таблеток, покрытых пленочной оболочкой. Представляет собой производное фенилуксусной кислоты. Обладает анальгезирующим, противовоспалительным и жаропонижающим действием. Назначается для лечения дегенеративных и воспалительных заболеваний опорно-двигательного аппарата.
Выводы
В качестве основной причины боли в колене следует выделить односторонние движения и, как следствие, слишком высокое напряжение в мышцах и фасциях. Для купирования дискомфорта можно использовать медикаментозные препараты. Лекарственная терапия должна быть комплексной. Медикаментозное средство следует подбирать в зависимости от причины заболевания. К врачу рекомендуется обратиться при появлении первичной симптоматики. Чем раньше будут приняты меры, тем скорее наступит выздоровление.
Чтобы повысить их эффективность рекомендуется вести активный образ жизни и выполнять физические упражнения. Это позволяет нормализовать мышечно-фасциальное напряжение и снять воспалительный процесс. В результате суставные поверхности в колене не сжимаются так сильно, что воспринимаются рецепторами в нашем теле и передается в мозг. Соответственно устраняется и тревожная боль.
Список литературы:
https://www.rlsnet.ru/mkb_index_id_5467.htm
https://www.rlsnet.ru/articles_460.htm
https://www.vidal.by/patsientam/entsiklopediya/terapiya/reaktivnyy-artrit.html
https://aif.ru/boostbook/bol-v-sustavakh.html
Как эффективно избавиться от боли в суставах?
Кто из нас не подшучивал над знакомыми «весь скрипишь, суставы болят, крутит, скоро, смотри, и рассыплешься»? Так, проблемы с суставами мы привыкли ассоциировать с почтенным возрастом, однако первые признаки могут проявляться и в молодости [1]. В данной ситуации крайне важно максимально рано оказать необходимую помощь суставам, чтобы предотвратить ухудшение состояния. Какой препарат мог бы уверенно, без сомнений порекомендовать посетителю первостольник с этой целью — безопасный, эффективный и доступный, чтобы не только устранить болевые ощущения и воспаление, но и защитить суставную ткань? Детально о решении этой задачи рассказала заведующая аптекой № 9 «Эксимед» Антонина Мельник.Заболевания опорно-двигательного аппарата, в первую очередь суставов, опасны своим прогрессирующим развитием, которое может привести к нарушению возможности нормально передвигаться, к нетрудоспособности и даже инвалидизации. Кроме того, лечение подобных заболеваний продолжается если не всю жизнь, то многие годы, а это повышает риск развития побочных эффектов от долгосрочного приема различных препаратов в дополнение ко всем негативным последствиям самой болезни [2]. «В течение дня в аптеку обращается очень много пациентов, которые жалуются на боль в суставах. Причем все чаще такими пациентами являются и молодые люди. К сожалению, возможно, в силу ментальности, люди обращаются за помощью только тогда, когда боль становится сильной», — отмечает А. Мельник.
КАК ЛЕЧИТЬ?
Существует два основных направления лечения заболеваний суставов: устранение симптомов (симптом-модифицирующая терапия) и торможение процессов разрушения хрящевой ткани и ее защита (болезнь-модифицирующая терапия) [3]. Как правило, к первому виду терапии относят нестероидные противовоспалительные препараты (НПВП). Они уменьшают выраженность боли и воспаления, однако при продолжительном лечении могут поражать слизистую оболочку желудочно-кишечного тракта (ЖКТ), вызывая диспепсию, язву желудка и двенадцатиперстной кишки, а иногда — и опасные кровотечения [4–5].
«Конечно же, при лечении боли в суставах в первую очередь необходимо устранить воспаление. Однако нельзя забывать и о защите суставов, чтобы дальше не разрушалась хрящевая ткань и чтобы состояние пациента не ухудшалось», — подчеркнула специалист.
Многие клиенты могли слышать о препаратах, которые содержат глюкозамин и хондроитин — хондропротекторы (болезнь-модифицирующая терапия). Несмотря на широкое применение этих препаратов, уверенности в их эффективности у специалистов нет. Даже рекомендации такой значимой организации, как Международная ассоциация изучения остеоартроза, свидетельствуют о том, что «эффект от применения именно этих хондропротекторов является сомнительным и неопределенным» [6].
ЧТО ЖЕ ПОСОВЕТОВАТЬ?
«СУСТАМАР® я могу смело назвать препаратом № 1 сегодня, ведь он действенно защищает хрящевую ткань от деструкции, а противовоспалительные и обезболивающие свойства делают его незаменимым для пациентов с хроническими заболеваниями суставов», — отмечает А. Мельник.
СУСТАМАР® в Украине является единственным высококонцентрированным (480 мг) монопрепаратом мартинии душистой (Harpagophytum procumbens)*. Производит его компания Еsparma GmbH, Aristo group (Германия). Важно отметить, что СУСТАМАР® обладает подтвержденным в европейских исследованиях противовоспалительным и обезболивающим эффектами, а также оказывает хондропротекторное действие. «По моему личному наблюдению, СУСТАМАР® также помогает эффективно избавиться от отечности вокруг суставов. Это очень важно, ведь отек доставляет человеку значительный дискомфорт и боль, а его устранение поможет «вернуться к жизни» гораздо быстрее», — сообщила А. Мельник. Многовекторное действие СУСТАМАРА® как раз и позволяет эффективно применять его как в качестве монотерапии, так и в составе комплексного лечения широкого спектра острых и хронических заболеваний опорно-двигательного аппарата. Например, остеоартроза, остеохондроза, воспалительных заболеваний опорно-двигательного аппарата (тендинит, тендовагинит). Препарат можно также применять для предупреждения поражений суставов при интенсивных нагрузках [4, 7, 8].
«Благодаря своей эффективности и отсутствию негативного влияния на ЖКТ препарат на основе экстракта мартинии широко используется за рубежом, а теперь и Украина может присоединиться к мировому опыту. По моему мнению, СУСТАМАР® можно рассматривать в качестве лучшего и однозначно более безопасного дополнения или даже альтернативы НПВП», — подчеркнула А. Мельник. И действительно, результаты клинических исследований свидетельствуют о том, что прием экстракта мартинии позволяет сократить прием НПВП, а в 60% случаев и вовсе от них отказаться [4, 9].
Рекомендация препарата СУСТАМАР® позволит обеспечить посетителя необходимой эффективной и безопасной помощью
Нельзя оставить без внимания и профиль безопасности препарата СУСТАМАР®. Даже при очень длительном применении (наблюдения продолжались до года) побочные эффекты при его применении развивались достаточно редко [4, 9]. Подтверждением хорошей переносимости лечения служат данные европейского исследования, в ходе которого изучали приверженность пациентов к лечению препаратом мартинии душистой (СУСТАМАР®). Она составила 96%. При этом переносимость лекарственного средства была оценена врачами как «очень хорошая» и «хорошая» у 98% пациентов [4; 9].
Необходимо отметить, что для препарата СУСТАМАР® характерен лучший профиль переносимости не только по сравнению с классическим НПВП диклофенаком, но и с более безопасными селективными ингибиторами циклооксигеназы-2 (ЦОГ-2) [4].
КОМУ МОЖНО РЕКОМЕНДОВАТЬ СУСТАМАР
®?«Могу выделить несколько типов посетителей, которые обращаются в аптеку с болью в суставах: те, кто пришел в аптеку с вопросом «чем спастись?», и те, кто, прихрамывая, приходит в аптеку за НПВП, — отметила А. Мельник. — В обоих случаях СУСТАМАР® будет отличной рекомендацией для клиента, ведь является средством 2-в-1: позволит устранить симптомы и защитить сустав. Даже если при выраженной острой боли такому пациенту необходимы НПВП, принимать длительно их нельзя из-за высокой токсичности. Кроме того, эти лекарственные средства не оказывают необходимого защитного действия на сустав. Поэтому если обстоятельства складываются таким образом, что врач вынужден рекомендовать больному НПВП, то лучше сразу же добавить к нему препарат СУСТАМАР®. Это позволит обеспечить более эффективное лечение, постепенно снизить дозу НПВП и в дальнейшем отказаться от их приема, продолжив поддерживающую монотерапию только СУСТАМАРОМ®».
Благоприятный профиль безопасности препарата СУСТАМАР® позволяет применять его длительно и очень длительно [4; 9], что особенно важно при хронических заболеваниях суставов. Продолжительность курса лечения зависит от тяжести проявлений заболевания в каждом конкретном случае [8]. Если состояние суставов не требует постоянного приема, то СУСТАМАР® принимают курсами несколько раз в год, например, весной и осенью.
«Еще одним, так сказать, бонусом является доступная цена СУСТАМАРА®. Это крайне важно для наших посетителей, учитывая, что лечение проблемы суставов длится месяцы, а то и годы. Предлагая СУСТАМАР®, можно быть уверенным, что советуешь достойный препарат от уважаемого немецкого производителя, доступный для многих посетителей аптеки. Тот препарат, который проверил на себе или своих родных и уверен в нем на 100%.
Приятно отметить, что многие люди, использовавшие СУСТАМАР® единожды, возвращаются за ним снова. А кто, как не благодарные посетители, на собственном опыте ощутившие уменьшение выраженности болезненных симптомов ненавистного заболевания, станут индикатором действенности лечения?», — подчеркнула А. Мельник.
Таким образом, рекомендация препарата СУСТАМАР®, который выгодно выделяется своим противовоспалительным, обезболивающим и хондропротекторным действием, позволит обеспечить посетителя необходимой эффективной и безопасной помощью. А безупречное немецкое качество и доступная цена помогут завоевать благодарного клиента, который будет приходить в аптеку снова.
«СУСТАМАР® — настоящая мечта суставов!»
Пресс-служба «Еженедельника АПТЕКА»
*Согласно данным Государственного реестра лекарственных средств по состоянию на 06.11.2017 г.
СПИСОК ИСПОЛЬЗОВАННОЙ ЛИТЕРАТУРЫ
1. Пасиешвили Л.М. Состояние и роль адипоцитокинов в течении остеоартроза у молодых пациентов с ожирением // Актуальные вопросы совершенствования медицинской помощи и профессионального медицинского образования: сборник тезисов медицинского форума. — 2017. — С. 172–173.
2. Крюкова А.І., Владимирова І.М. Аналітичний огляд сучасних засобів рослинного походження, що застосовуються при захворюваннях опорно-рухового апарату // SCIENCERISE. — 2015. — № 4 (15). — С. 24–31.
3. Коршунов Н.И., Ершова О.Б. Современные подходы к фармакотерапии остеоартроза // Consilium medicum. — 2006. — Т. 8. — № 2. — С. 38–41.
4. СУСТАМАР® (экстракт мартинии) — альтернатива нестероидным противовоспалительным средствам // Біль. Суглоби. Хребет. — 2017. — Т. 7. — № 1.
5. Moura Mdel G., Lopes L.C., Biavatti M.W. et al. Brazilian oral herbal medication for osteoarthritis: a systematic review protocol / Syst Rev. — 2016 — V. 5. Numb. of publ. — 86.
6. Physician Summary: Non-Surgical Treatment of Osteoarthritis of the Knee. Osteoarthritis Research Society International (OARSI). — 2014 (www.oarsi.org).
7. Савуст’яненко А.В. Застосування екстрактів мартинії запашної (harpagophytum procumbens) при суглобовому болю внаслідок остеоартриту, остеоартрозу, неспецифічному поперековому болю та фіброміалгії: результати метааналізів та оглядів // Біль. Суглоби. Хребет. — 2016. — № 1 (21).
8. Інструкція для застосування препарату СУСТАМАР®.
9. Chrubasik J.E., Roufogalis B.D., Chrubasik S. Evidence of effectiveness of herbal antiinflammatory drugs in the treatment of painful osteoarthritis and chronic low back pain. Phytother Res. — 2007. — Vol. 21.— № 7. — P. 675–683.
Цікава інформація для Вас:
Лекарства для суставов и позвоночника
{{/if}} {{each list}} ${this} {{if isGorzdrav}}Удалить
{{/if}} {{/each}} {{/if}}В каталоге сайта «Горздрав» вы можете заказать средства для лечения суставов и позвоночника по выгодной цене. Удобная система фильтрации позволяет быстро найти нужное лекарство, сравнить стоимость в разных аптечных пунктах сети и заказать покупку онлайн. Для поддержания здоровья на сайте представлен большой выбор хондропротекторов в различных формах выпуска: таблетки, растворы, мази, суппозитории, гели. На странице каждого препарата выводится подробная инструкция.
Заказать препараты для суставов
Сеть аптек «Горздрав» работает в Москве и Санкт-Петербурге и насчитывает более 750 отделений. Оформляя заказ на сайте, вы можете сразу посмотреть цену, ознакомиться с показаниями и противопоказаниями к применению и узнать о более дешевых аналогах препарата. Для быстрого поиска средства от суставной боли предусмотрена специальная фильтрация по действующему веществу. Оплатить лекарство для суставов нужно будет уже при получении в удобном для вас аптечном пункте. Мы сотрудничаем только с сертифицированными марками, поэтому все препараты для лечения артроза, артрита или травм связок обладают сертификатом качества.
Применение лекарства для суставов
Наиболее распространенным заболеванием суставов является артрит. Под это определение попадают болезни, поражающие синовиальную оболочку, хрящ, капсулу и другие суставные элементы. В зависимости от расположения больного сустава выделяют различные разновидности артрита[1].
Для лечения в первую очередь применяются обезболивающие средства. На ранних стадиях развития заболевания можно обойтись без инвазивных методов. Выделяют 4 группы препаратов для лечения суставов:
- Нестероидные противовоспалительные средства. Назначаются коротким курсом, позволяют снять боль и уменьшить воспаление.
- Миорекласанты. Используются для снятия напряжения в мышцах из-за защемления нервов.
- Стероидные гормоны. Применяются при тяжелых формах поражения сустава. Он оказывает сильное воздействие на работу организма, поэтому прием препаратов проходит только под наблюдением врача.
- Хондропротекторы. Обладают накопительным действием, помогая наращивать хрящевую ткань. Применяются в качестве профилактики остеохондроза.
Формы выпуска
Наиболее популярными средствами для лечения болезней суставов являются противовоспалительные препараты, которые вы можете приобрести в виде:
- гелей,
- мазей,
- таблеток,
- капсул,
- ампул с раствором для инъекций,
- эмульсий,
- кремов,
- бальзамов.
Для кого
Лекарства подбираются врачом в зависимости от причин возникновения заболевания:
- для пожилых людей обычно выписывают НПВС, которые легче переносятся организмом;
- для спортсменов назначают хондропротекторы и обезболивающие препараты для устранения болей в суставах из-за травм;
- для пациентов с острой формой артрита или остеохондроза выписывают гормональные средства, а также проводят оперативное лечение.
Противопоказания
Ознакомиться с подробным списком противопоказаний по каждому средству для суставов вы можете в инструкции на сайте. Особое внимание стоит уделить при наличии:
- индивидуальной непереносимости компонентов;
- заболеваний ЖКТ;
- болезней сердца;
- почечной недостаточности.
Сертификаты
Некоторые сертификаты товаров, представленных в нашем каталоге.
ПЕРЕД ПРИМЕНЕНИЕМ ПРЕПАРАТОВ НЕОБХОДИМО ОЗНАКОМИТЬСЯ С ИНСТРУКЦИЕЙ ПО ПРИМЕНЕНИЮ ИЛИ ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ.
Список литературы:
- [1] Популярная медицинская энциклопедия. Более 1000 самых распространенных заболеваний, различного рода патологий, симптомов и синдромов. — Москва: Эксмо, 2015. — 864 с.
- болеутоляющий;
- противовоспалительный;
- жаропонижающий.
- Аспирин
- Ибупрофен (Адвил, Мотрин, Нуприн)
- Напроксен (Алев, Анапрокс, Напросин)
- Кортикостероиды уменьшают воспаление и облегчают боль, и вводятся непосредственно в колено. Эти инъекции не являются постоянными решениями, и вам, возможно, придется возвращаться для повторных инъекций каждые несколько месяцев (но не более четырех инъекций в один и тот же сустав в год).
- Viscosupplementation – это инъекция гиалуроновой кислоты, которая смазывает ваш сустав, чтобы уменьшить боль в коленях и увеличить подвижность.Для завершения терапии необходима серия из трех-пяти еженедельных инъекций. Эти инъекции полезны, если у вас ранняя стадия артрита, и если у вас неэффективность приема пероральных препаратов.
- Превышение нормы
- Остеоартрит, обычно называемый OA
- Ревматоидный артрит
- Превышение веса
- Изношенный хрящ
- Разрыв сухожилия или связки
- Прочие травмы
- Безрецептурные обезболивающие. Лучшими решениями при отеках являются общие обезболивающие, которые уменьшают воспаление и не содержат стероидов. Эти обезболивающие чрезвычайно распространены и включают ибупрофен (Advil®, Motrin®), напроксен (Aleve®) и аспирин.Безрецептурные обезболивающие могут помочь уменьшить боль, боли и / или воспаление. Если вы принимаете другие лекарства, обязательно проконсультируйтесь с фармацевтом, прежде чем принимать какие-либо безрецептурные болеутоляющие.
- Местные методы лечения. Доступные в форме крема, спрея, втира или геля, местные болеутоляющие средства наносятся на кожу пораженного участка, чтобы уменьшить боль и отек.
- Горячая или холодная терапия. Горячие и холодные процедуры могут помочь уменьшить воспаление, боль и скованность. Тепловая терапия включает в себя сухое тепло (грелки) и влажное тепло, например, горячую ванну или душ, улучшает кровообращение и расслабляет мышцы. Холодная терапия, такая как пакет со льдом или холодный компресс, помогает уменьшить отек.
- Витамины и пищевые добавки. Глюкозамин или хондроитинсульфат – распространенные добавки, которые содержат вещества, обнаруженные в суставах, которые могут способствовать регенерации. Антиоксиданты, которые часто содержатся в добавках, также могут помочь предотвратить и лечить боль в суставах, уменьшая воспаление. Омега-3 содержатся в рыбьем жире и регулируют функции организма, связанные с воспалением. Зеленый чай также является естественным противовоспалительным и антиоксидантным средством.
Обезболивающие препараты при болях в суставах: эффективные медика
Все препараты из группы нестероидных противовоспалительных средств вызывают сходные эффекты:
К таким препаратам относится Тералив, который содержит в качестве основного компонента Напроксен натрия — один из наиболее популярных и изученных НПВС. Тералив используется как обезболивающее противовоспалительное при болях в суставах и позвоночнике, невралгии, миалгии, остеоартрите, ревматоидном артрите, суставном синдроме при обострении подагры, травматическом повреждении мягких тканей и опорно-двигательного аппарата.
Самая частая причина суставных болей — остеоартроз, или, как правильнее его называть, остеоартрит. При остеоартрите страдают все ткани сустава, в первую очередь — хрящевая, которая постепенно разрушается, вплоть до полного исчезновения.
Пациенты испытывают боли в суставах, ограничения при движении, суставы деформируются. Поэтому при лечении остеоартрита невозможно обойтись без НПВС. В этом случае Тералив может стать надежным помощником, так как по силе анальгетического действия он сравним с самыми сильными анальгетиками — опиоидными.
Самое главное при лечении остеоартрита — остановить разрушение хряща. Для этого применяют хондропротекторы, среди которых доказана эффективность комбинации глюкозамина и хондроитина в составе препарата Терафлекс. В частности, в крупных международных и российских клинических исследованиях подтверждено, что сочетание глюкозамина и хондроитина при систематическом применении может не только затормозить разрушение хряща, но и уменьшить симптомы остеоартрита — боль и скованность. Важно помнить, что глюкозамин и хондроитин эффективны только в достаточных (терапевтических) дозах и только при курсовом применении. Поэтому, используя Терафлекс, следует тщательно следовать инструкции по применению.
Разумеется, любое лечение суставного синдрома должно носить комплексный характер и включать в себя не только лекарственные средства, но, при необходимости, физические упражнения, физиотерапию, хирургические методы. Что точно не следует делать —заниматься самолечением до установления диагноза специалистом.
Хронические боли колена у атлетов » Медвестник
Восстановление «растревоженного» сустава в таких случаях чаще всего ограничивается локальным решением проблемы: снятием болевого синдрома, воздействием на поврежденную область и «укреплением» мышц дополнительными физическими упражнениями. Однако для разных видов физической активности характерны повреждения различных сегментов колена. Логично предположить, что и лечение должно строиться в соответствии с особенностями локации.
Как правильно подходить к диагностике, реабилитации и предотвращению рецидивов заболеваний коленного сустава у любителей и профессионалов самого массового вида легкой атлетики – бега – попробуем разобраться.
Боль в колене: с чего все начинается
В начале спортивной карьеры ребенок редко ограничивает себя одним видом спорта. Как правило, дети «перебирают» разные направления, постепенно выбирая одно из них для профессионального роста. С годами, в ходе тренировок, у спортсмена накапливается усталость: переоцениваются собственные возможности, теряется внимательность, что неизбежно приводит к падениям, ушибам, растяжениям и микротравмам. Незначительные повреждения копятся, появляются боли в местах прикрепления наиболее перегруженных мышц, боли в коленных суставах. «По-быстрому» подлечив их, а по сути, сняв только острые симптомы, профессиональный атлет торопится вернуться к привычному активному образу жизни и возобновить тренировки.
Спортсмены-любители, которые начали активно тренироваться после 40, сталкиваются с ситуацией другого рода. Отсутствует серьезная «школа» – базовая техническая подготовка в подростковом возрасте и в юношестве – отсюда неготовность скелетно-мышечной системы к высоким физическим нагрузкам, которая становится причиной перегрузок, вызывающих боли разной локации, в том числе и в колене.
Одно из самых распространенных заболеваний у профессиональных спортсменов – пателлофеморальный болевой синдром, в спортивной медицине называемый «коленом бегуна». Это болезненное состояние коленного сустава, которое поражает в первую очередь легкоатлетов-марафонцев. Как правило, боль возникает в передней части колена, в области коленной чашечки.
С возрастом проблемы коленного сустава усугубляются – сустав стирается и у профессионалов, и у любителей. Как показывают исследования британских ученых, у профессионального бегуна после 15–20 лет тренировок хондромаляция (повреждения хряща коленного сустава, разрушение его хрящевого покрова) в подавляющем числе случаев наступает в полном объеме. Страдают от такой патологии и возрастные непрофессионалы, активно занимающиеся бегом.
Активнее работаем руками!
Диагностика патологии коленного сустава требует комплексного подхода с применением современных методик, позволяющих не только выявить, но и оценить характер травмы для выбора оптимального метода лечения.
На сегодняшний день в практической медицине существуют простые и информативные клинические тесты для определения дисфункций коленного сустава. К сожалению, эти тесты не всегда применяются в ежедневной практике спортивных врачей и врачей-реабилитологов.
«Сейчас молодые врачи мало работают руками и больше доверяют аппаратным методам диагностики, – говорит спортивный врач с сорокалетним стажем, мастер спорта по марафонскому бегу Владимир Нечаев. – Между тем, мануальная работа быстрее, эффективнее и дешевле для пациента».
Не призывая отказаться от рентгенографии, МРТ, компьютерной томографии и других аппаратных методов диагностики, доктор Нечаев рекомендует коллегам чаще использовать в клинической практике набор проверенных и хорошо зарекомендовавших себя мануальных тестов:
Тест на хондромаляцию пателлы: доктор пальцами, заведенными под пателлу до хряща, должен нащупать, есть ли болезненность пателлы по краям. Если есть воспаление, значит, пациент будет чувствовать боль.
Тест Кларка: доктор смещает коленную чашечку пациента, лежащего на спине, в сторону стопы, прижимая ее вниз, и просит пациента приподнять ногу или сократить четырехглавую мышцу бедра. Из-за того, что коленная чашечка прижата к трохантерам, происходит движение коленной чашечки, и, если она шероховата и воспалена, возникает сильный болевой синдром.
Тест, позволяющий выявить не только наличие истирания хряща, но и его локализацию. Пациент лежит на спине, одна нога выпрямлена, обследуемая нога согнута в колене и стоит на стопе на кушетке. Пациенту предлагается менять угол наклона колена на 30, 60, 90, 120 градусов с одновременным сокращением четырехглавой мышцы бедра. Когда появляется боль, врач должен отодвинуть пателлу в медиальную сторону. Если боль исчезает, значит, в этой зоне поврежден хрящ.
К клиническим проявлениям «колена бегуна» относится боль глубоко под чашечкой без четкой локализации («болит где-то здесь») при сидении в стесненном состоянии – в самолете или в автомобиле. Боли связаны в основном с микронадрывами в мышцах в местах сочленения мышечных и сухожильных волокон. Травмы чаще всего происходят при так называемой «уступающей» работе, например, при беге под гору, когда четырехглавая мышца бедра должна одновременно сократиться и расслабиться. Приземление на одну ногу и удержание тела в равновесии за счет этой мышцы приводит к сильнейшим болям и травмам.
Фармакопея VS Ортопедия: кто кого?
Согласно рекомендациям Европейского сообщества по лечению болей в колене 2019 года, алгоритм терапии должен включать и фармакологические, и немедикаментозные методы лечения.
На первом этапе предлагается фармакотерапия (парацетамол, глюкозамина/хондроитина сульфаты и т.д.). При неэффективности подобной терапии – местные стероиды, капсаицин, другие лекарственные средства в сочетании с ортопедической коррекцией нарушений. Если все это не дает желаемого результата, рекомендуются хирургические методы лечения с заменой сустава.
По мнению Владимира Нечаева, связка «лекарственные препараты–ортопедическое воздействие на стопу» в России используется недостаточно. Врачи, работающие с болями, часто отдают предпочтение исключительно медикаментозным методам, занимаясь симптоматической терапией для снижения болезненности и воспаления. При этом подключение к терапии ортопедических средств коррекции может значительно улучшить состояние пациента, а также прогноз на будущее.
Да, если спортсмен прибежал к финишу с нестерпимой болью в колене, врач обязан оказать скорую помощь: массаж льдом и использование любых противовоспалительных мазей. Однако профилактика таких состояний должна начинаться задолго до старта. На тренировках необходимо уделять особое внимание растяжке, разминке и заминке ног.
Большую роль в профилактике заболеваний суставов у бегунов играет правильно подобранная обувь. На соревнования лучше выходить в удобных старых кроссовках, в которых тренировались несколько недель перед стартом. Вопреки бытующему мнению, никакие диеты не являются эффективным средством лечения мышечных и суставных болей. Единственное, что может дать, например, голодание и безуглеводная диета – это некоторое облегчение болевого синдрома.
При наличии анатомических деформаций тела, например, «короткой» ноги или Hallux Valgus («шишки» у основания большого пальца стопы) рекомендуется использовать ортопедические стельки, в идеале – ортезы полного контакта, изготовленные под индивидуальные изгибы и особенности конкретной стопы.
Из множества брендов, которые занимаются такими ортезами, доктор Нечаев выделяет медицинскую систему ФормТотикс. Разработана она в Новой Зеландии и вот уже больше 40 лет пользуется высоким авторитетом у любителей спорта, профессиональных спортсменов и спортивных врачей всего мира.
«Использование типовых стелек из магазина или аптеки – бесперспективное направление. Такие стельки часто не только неэффективны с точки зрения лечения, но могут вызывать и дополнительные повреждения опорно-двигательного аппарата. Ортезы стопы из Новой Зеландии изготавливаются индивидуально, каждая пара формуется из заготовки, наиболее подходящей по жесткости, и учитывает все особенности стоп и пожелания конкретного пациента, – рассказывает , исполнительный директор Лиги содействия развитию подиатрии. – В нашей стране по этой медицинской системе работает уже более 1500 подиатров, ортопедов, специалистов по спортивной и реабилитационной медицине. Многие спортсмены российских национальных сборных, в том числе победители мировых соревнований по лыжам, используют эти ортезы на протяжении многих лет. Значит, ортезы работают и помогают побеждать».
Парацетамол при лечении людей с остеоартритом тазобедренного или коленного сустава
Актуальность
Остеоартрит тазобедренного или коленного сустава является прогрессирующим инвалидизирующим заболеванием, которым страдают многие люди во всём мире. Несмотря на то, что парацетамол широко применяется в лечении этого заболевания, недавние исследования поставили под сомнение эффективность этого обезболивающего средства.
Дата поиска
Обзор включает все клинические испытания, опубликованные до 3 октября 2017 года.
Характеристика исследований
Мы включили рандомизированные клинические испытания (в которых людей в случайном порядке определяют в одну из двух групп лечения), в которых изучали эффекты парацетамола у людей с болью при остеоартрите тазобедренного или коленного сустава, в сравнении с плацебо («сладкая таблетка», не содержащая лекарства, которую используют для имитации лечения участника исследования). Мы нашли 10 клинических испытаний с участием 3541 человека. В среднем, возраст участников был от 55 до 70 лет, и у большинства был остеоартрит коленного сустава. Доза парацетамола, принимаемая участниками исследования, составляла от 1,95 г/день до 4 г/день, период наблюдения за участниками был от одной до 12 недель во всех исследованиях, кроме одного, в котором за участниками наблюдали до 24 недель. Шесть клинических испытаний финансировались компаниями, производящими парацетамол.
Основные результаты
В результате приема парацетамола в сравнении с плацебо участники получили незначительную пользу при оценке через 12 недель.
Боль (более низкие баллы означают меньше боли)
Боль уменьшилась на 3% (от 1% до 5% уменьшения боли) или на 3,2 балла (уменьшение боли на 1 – 5,4 баллов) по 100-балльной шкале (от 0 до 100 баллов).
• Люди, принимавшие парацетамол, сообщили, что их боль уменьшилась на 26 баллов.
• Люди, принимавшие плацебо, сообщили, что их боль уменьшилась на 23 балла.
Физическая функция (более низкие оценки соответствуют лучшей функции)
Улучшилась на 3% (от 1% до 5% улучшения) или на 2,9 балла (улучшение функции от 1,0 до 4,9 баллов) по 100-балльной шкале (от 0 до 100 баллов).
• Люди, принимавшие парацетамол, сообщили, что их функция улучшилась на 15 баллов.
• Люди, принимавшие плацебо, сообщили, что их функция улучшилась на 12 баллов.
Побочные эффекты (в периоде от 12 до 24 недель)
Число людей с побочными эффектами в группе парацетамола было не больше, чем в группе плацебо (от 3% больше до 3% меньше), или побочные эффекты возникали у того же числа людей из 100 в группе парацетамола и группе плацебо.
• 33 из 100 человек, принимавших парацетамол, сообщили о побочных эффектах.
• 33 из 100 человек, принимавших плацебо, сообщили о побочных эффектах.
Серьёзные побочные эффекты (в периоде от 12 до 24 недель)
На 1% больше людей, принимавших парацетамол, имели серьёзные побочные эффекты (от 0% меньше до 1% больше), то есть на одного человека больше из 100.
• двое из 100 человек, принимавших парацетамол, сообщили о серьёзных побочных эффектах.
• один из 100 человек, принимавших плацебо, сообщил о серьёзном побочном эффекте.
Выбывание по причине неблагоприятных событий (в периоде от 12 до 24 недель)
На 1% людей больше, принимавших парацетамол, выбыло из испытания (от 1% меньше до 3% больше), то есть на одного человека больше из 100.
• восемь из 100 человек, принимавших парацетамол, выбыли из испытания.
• семь из 100 человек, принимавших плацебо, выбыли из испытания.
Патологические показатели тестов функции печени (в периоде от 12 до 24 недель)
На 5% больше людей, принимавших парацетамол, имели патологические показатели тестов функции печени (что означает наличие небольшого воспаления или повреждения печени) (от 1% больше до 10% больше), то есть на пять человек больше из 100.
• у семи из 100 человек, принимавших парацетамол, были патологические результаты тестов функции печени.
• у двух из 100 человек, принимавших плацебо, были патологические результаты тестов функции печени.
Качество доказательств
Доказательства высокого качества показали, что парацетамол приводит только к минимальным улучшениям в отношении боли и функции у людей с остеоартритом тазобедренного или коленного сустава, без увеличения риска неблагоприятных событий в целом. Ни в одном из исследований не измеряли качество жизни. Вследствие малого числа событий, мы менее уверены в том, что использование парацетамола увеличивает риск серьёзных побочных эффектов, увеличивает выбывание из исследования из-за побочных эффектов или изменяет частоту возникновения патологических показателей тестов функции печени. Несмотря на то, что у людей, принимающих парацетамол, более вероятны патологические показатели тестов функции печени, клиническое значение этих нарушений остается неизвестным.
Краткий справочник по ревматизму – Venäjän kielinen reuma-aapinen
Краткий справочник по ревматизму
на русском языке
перевод сведений о ревматических заболеваниях сделан со страницы:
Suomen Reumaliitto Ry
http://www.reumaliitto.fi/reuma-aapinen/reumataudit/
1. ФИБРОМИАЛГИЯ, 2. ПАДАГРА, 3. ДЕТСКИЙ РЕВМАТИЗМ, 4. ЛАЙМБОРЕЛЛИОЗ, 5. СИСТЕМНОЕ ЗАБОЛЕВАНИЕ СОЕДИНИТЕЛЬНОЙ ТКАН, 6. ПСОРИАЗ СУСТАВОВ, 7. СУСТАВНОЙ РЕВМАТИЗМ, 8. СУСТАВНОЙ РЕВМАТИЗМ II, 9. ГИПЕРПОДВИЖНОСТЬ СУСТАВОВ, 10. ОСТЕОПОРОЗ, 11. РЕВМАТИЧЕСКАЯ ПОЛИМИАЛГИЯ,12. ПОЛИМИОЗИТ, 13. РЕАКТИВНЫЙ АРТРИТ И СИНДРОМ РЕЙТЕРА , 14. РЕВМАТИЗМ ПОЗВОНОЧНИКА И БОЛЕЗНЬ БЕХТЕРЕВА 15. НАСЛЕДСТВЕННОЕ ЗАБОЛЕВАНИЕ СОЕДИНИТЕЛЬНОЙ ТКАНИ 16. СИНДРОМ ШЕГРИНА 17. СЕРОНЕГАТИВНЫЙ СПОНДИЛОАРТРИТ 18. СИСТЕМНЫЙ LUPUS ERYTEMATOSUS (SLE) 19. СИСТЕМНЫЙ СКЛЕРОЗ (СИСТЕМНАЯ СКЛЕРОДЕРМИЯ) 20. ВАСКУЛИТ
1. ФИБРОМИАЛГИЯ (МЫШЕЧНЫЙ РЕВМАТИЗМ)
Фибро – значит соединительная ткань, а миалгия – боль в мышцах. Фибромиалгия вызывает боль в мышцах, соединительных и внесуставных мягких тканях. Помимо болей в опорно-двигательном аппарате, пациенты страдают различными нарушениями сна: поверхностный сон, частые пробуждения по ночам, чувство разбитости и физического истощения по утрам. К тому же у них наблюдаются различные типы психических и неврологических симптомов, которые могут быть очень разнообразными.
Чаще заболеванием страдают женщины среднего и пожилого возраста. Согласно оценкам фибромиалгией заболевает от 2 до 5% населения, у детей и молодежи заболевание встречается редко.
Причины
Причины возникновения фибромиалгии до сих пор не совсем ясны. На возникновение симптомов влияют многие факторы, вследствие которых болезнь развивается в виде различных изменений со стороны центральной нервной системы (ЦНС). У многих пациентов симптомы проявляются вместе с инфекцией, травмой или в других ситуациях, сопровождающихся болью. Иногда местные боли переходят в общую болевую чувствительность. Некоторые пациенты страдают от гиперподвижности суставов, у других к симптомам присоединяются социальные или психические проблемы. Часто у больных фибромиалгией встречаются другие сопутствующие болезни.
Одной из причин возникновения фибромиалгии является долговременный стресс, вызывающий плохое настроение и чувство угнетения. Причиной стресса может быть многократно повторяющийся и продолжительный внешний раздражитель: работа, чувство неудовлетворённости, спешка, движение, шум, человеческие отношения, денежные проблемы или безработица. У больных фибромиалгией подтверждены такие же гормональные изменения, как у людей, страдающих от долговременного стресса. Ещё неизвестно, является ли причиной возникновения фибромиалгии стресс или депрессия и беспокойство, скорее результат, чем причина фибромиалгии.
Другая причина болезни – недостаток сна или его плохое качество. Во время глубокого сна гипофиз вырабатывает гормон роста, который имеет анаболическое действие (укрепляющее ткани). Если происходит нехватка глубокого сна, гормон роста не выделяется. У больных подтверждено уменьшение выделения гормона роста. В то же время, похожие на фибромиалгию симптомы были выявлены в лабораторных условиях, когда у исследуемых людей был просто нарушен нормальный сон.
Стресс, нарушения сна и другие причины, влияющие на нарушения выделения гормонов, могут влиять на ЦНС таким образом, что боли усиливаются. Больные часто испытывают личностное и социальное давление, проявляющееся в виде физических симптомов, часто в виде боли.
Симптомы
Важнейшим симптомом фибромиалгии являются продолжительные боли в разных частях тела, на характер которых влияют различные внешние раздражители. Пациенты описывают боли: щиплющая, жгучая, режущая, ноющая, глубинная, изнуряющая, монотонная. Боль усиливают холод, влага, сквозняки и психические стрессы. В сауне боли уменьшаются, но после сауны вновь усиливаются.
Для больных фибромиалгией также характерны: усталость, утомляемость, слабость, отеки и чувство одеревенения. В добавление к болям опорно-двигательного аппарата, могут возникать головные боли, боли в животе, боли при месячных и при мочеиспускании. Многие пациенты чувствуют опухание суставов, хотя врач не диагностирует это. Больные быстро устают при нагрузке. И почти все пациенты жалуются на не дающий отдыха сон.
Диагностика
Диагностика фибромиалгии основана на жалобах пациента и врачебных клинических исследованиях. Для подтверждения заболевания берут во внимание большую группу других заболеваний, которые также вызывают болевые симптомы. Другие болезни не исключают возможности заболевания фибромиалгией.
В беседе с пациентом врач обращает особое внимание как на характер болей в разных ситуациях, так и на качество сна. При врачебном обследовании отмечают болевую реакцию в известных чувствительных точках на теле. Некоторые участки тела очень болезненны. При фибромиалгии нет изменений в анализах крови.
При необходимости проводят дополнительные исследования для исключения других болезней, вызывающих утомляемость и боли, такие как анемия, нарушения функции щитовидной железы, мышечные боли или симптомы, вызванные климаксом. Гиперподвижность суставов также требует обследования.
Часто у больных фибромиалгией имеются сопутствующие болезни, которыми могут быть, например, воспаление кишечника, мочевого пузыря, эндометриоз, головные боли, признаки утомляемости и депрессия. Особенно у пожилых людей фибромиалгия может проявляться одновременно с заболеванием коронарных сосудов, диабетом, повреждением суставов и суставным ревматизмом. Это называется секундарной фибромиалгией.
Лечение
У фибромиалгии нет единого, всем подходящего и приносящего результаты лечения, т.к. причины болезни различны. Очень важно собственное мнение пациента о результатах лечения.
Планирование, осуществление и наблюдение за результатами лечения – основная предпосылка тесной и доверительной совместной работы пациента и врача. Важно прекратить дальнейшие ненужные дополнительные исследования, которые в худшем случае приводят к напрасным хирургическим вмешательствам. Лечить пациента с фибромиалгией лучше всего способен врач поликлиники, который хорошо знает его проблемы.
Получение знаний о фибромиалгии – основа лечения. По возможности на ранней стадии пациенту следует пройти курс реабилитации, предназначенный для пациентов с фибромиалгией. Обычно удаётся совмещать его с трудовой деятельностью. Хорошие результаты даёт групповое обучение. На курсах помогают уменьшить утомляемость, сопутствующую заболеванию, поддерживают самолечение и тренинг. Избегание стресса и повышение настроения с помощью тёплых ванн, массажа и других способов физиотерапии, а также обсуждение в группах и психологическая поддержка, являются единой лечебной линией. Некоторым подходит закаливание организма (купание в проруби, холодные камеры) и постепенное увеличение физической нагрузки.
Физкультуру следует вводить осторожно. Подходящие виды спорта: ходьба, ходьба с палками, аква–аэробика, велосипед, танцы и лыжи. Физическая нагрузка направлена на включение организмом собственных защитных механизмов, облегчающих боль.
Специального лекарства для лечения фибромиалгии ещё нет. В качестве медикаментозного лечения можно попробовать лекарства, улучшающие качество сна и настроения, например, амитриптилин. Лечение следует начинать небольшими дозами для уменьшения побочных эффектов. Польза такого лечения наблюдается лишь спустя несколько недель. От обычных обезболивающих средств эффекта немного, иногда помогает парацетамол. Польза медикаментозного лечения должна превышать его побочные эффекты. Для снятия болей нервного происхождения некоторым пациентам подходят лекарства, влияющие на ЦНС. Если к фибромиалгии присоединяется длительная бессонница, депрессия или другие психические симптомы, больному необходима психиатрическая помощь.
Прогноз
Прогноз благоприятный, хотя улучшающего лечения нет. Симптомы фибромиалгии сохраняются годами и десятилетиями, но повреждения органов или тканей организма не происходит и заболевание вполне совместимо с жизнью. Многие выходят на пенсию раньше срока по другим причинам. В настоящее время чиновники, решающие пенсионные вопросы, не считают фибромиалгию причиной потери трудоспособности и выхода на пенсию.
2. ПАДАГРА (греч. podos – нога, греч. agra – захват, дословно “нога в капкане”)
Падагрой заболевают чаще мужчины среднего возраста. В Финляндии падагрой болеет примерно 30000 человек. Появление заболевания может быть обусловлено изменением жизненных привычек и увеличением потребления алкоголя, небольших доз аспирина и диуретиков.
Падагра – заболевание, обусловленное нарушениями пуринового обмена, приводящего к повышению уровня мочевой кислоты (уратов) в крови и отложению их в тканях, в суставных хрящах, эпифизах костей, околосуставных тканях, почках и других органах. Увеличение показателей мочевой кислоты (гиперурекемия) может вызывать почечную недостаточность.
На фоне падагры могут возникать нарушения деятельности энзимов, передающиеся по наследству. Причиной болезни могут быть нарушения питания, переедание, употребление алкоголя, особенно пива, ожирение, сахарный диабет, высокие показатели жиров крови и артериальная гипертония. Падагра также может развиваться как побочное заболевание при приёме диуретиков и аспирина. Иногда падагра проявляется вместе с почечной недостаточностью или заболеваниями крови.
Симптомы
Первым симптомом падагры является острое воспаление в суставе большого пальца ноги. Позже воспаляются другие суставы – колени, шейный отдел позвоночника и суставы пальцев рук. Падагра вызывает постоянные суставные изменения и кристаллизацию мочевой кислоты в мягких тканях (тофусы), к ним могут присоединяться заболевания почек. В настоящее время падагра очень редко приводит к инвалидности.
Симптомы проявляются чаще при нагрузке на воспаленный сустав или при приёме алкоголя и пуриносодержащей пищи. Сустав становится горячим, красным и очень болезненным. Картина болезни не всегда типичная. В течение недели воспаление проходит само по себе, но при лечении – быстрее.
Диагностика
При диагностике падагры врач выявляет типичные симптомы и изменения питания пациента. Диагноз подтверждается на основе исследования суставной жидкости, в которой под микроскопом видны кристаллы уратов. У больных падагрой показатели мочевой кислоты обычно высокие. С другой стороны, они могут быть высокими и у здоровых людей. Низкие показатели также не исключают возможности заболевания падагрой. При исследованиях важно проверить работу почек, чтобы исключить нарушение их деятельности.
Лечение
В качестве лечения острого приступа падагры используют холод, обезболивающие и противовоспалительные лекарства, покой. Интенсивное лечение при остром приступе падагры – внутрисуставное введение кортизона.
Важнейшим элементом лечения является сбалансированность приёма лекарств, образа жизни и особенно питания пациента. При планировании лечения также необходима консультация врача–диетолога. При необходимости правильным питанием можно поддержать умеренное похудание.
Диету следует соблюдать уже после первого приступа падагры. Диета запрещает продукты питания, из-за которых образуется мочевая кислота и с её помощью можно значительно снизить приём основных лекарств.
Но иногда одной диеты недостаточно для лечения. Тогда после третьего приступа падагры начинают медикаментозное лечение, которое снижает синтез мочевой кислоты в крови. В таких случаях эффективен аллопуринол. Лечение аллопуринолом можно начинать только после подтверждения диагноза падагры. Его побочным эффектом могут быть нарушения работы печени и изменения картины крови, поэтому лечение проводится под контролем анализов крови. Если в течение года на фоне лечения не было приступов, можно прекращать приём препарата.
Прогноз
При грамотном лечении прогноз при падагре хороший, но если по каким-то причинам нельзя использовать аллопуринол могут возникнуть проблемы. Причиной неудачи лечения также может быть несоблюдение диеты.
Диета
Больным падагрой необходимо иметь список различных продуктов питания, содержащих пурин. Его можно найти в аптеках и в интернете. Ниже кратко о важнейших продуктах питания.
Полностью запрещены продукты, содержащие довольно много пурина:
рыба
мясо
горох, бобы, соя, грибы, спаржа
Другие вредные вещества:
все алкогольные напитки (препятствуют выведению мочевой кислоты), особенно пиво
аспириносодержащие жаропонижающие лекарства
Разрешённые продукты питания, содержащие небольшое количество пурина:
зерновые
молочные продукты
яйца, жиры, сахар
фрукты, почти все овощи, картофель
кофе, чай, какао, приправы
икра осетровых рыб
3. ДЕТСКИЙ РЕВМАТИЗМ
Детским ревматизмом называют воспаление суставов, возникающее по неизвестным причинам у детей до 16-летнего возраста, и которое длиться больше шести недель. Определение болезни условное, т.к. причины её возникновения неизвестны, такие же симптомы болезни могут возникать и после 16 лет. Заболевшие в детстве позднее сохраняют первоначальный диагноз.
Детский ревматизм в настоящее время делится на семь подтипов. Для всех видов используют название детский ревматизм или ювенальный идиопатический артрит. Ежегодно в Финляндии заболевает 100-150 детей, половина из которых – до 5 лет.
Причины
Причины возникновения неизвестны. Возможно, их несколько, а наследственные факторы увеличивают риск заболевания какой-либо формой ревматизма. Детский ревматизм напрямую не передаётся по наследству, и не ведёт себя так, как инфекционное заболевание. К детскому ревматизму относят детские болезни (олигоартрит) или формы, похожие на заболевания взрослых (суставной ревматизм, суставной псориаз, ревматизм позвоночника).
Симптомы
Обычно первым симптомом детского ревматизма является утренняя негибкость суставов, которую сразу замечают родители. Негибкость может проявляться либо во всех, либо только в больных суставах. Из-за болей дети хромают или оберегают суставы. Также у них могут быть проблемы со сном. Однако маленькие дети не всегда могут описать боль словами. Часто боль проявляется скверным настроением и обереганием больного сустава. Иногда колено или другой сустав так сильно опухает, что это легко заметить. Жар и слабое кожное воспаление на теле являются начальными опознавательными симптомами детского ревматизма.
Течение болезни
Сложность детского ревматизма в его переменчивости. Болезнь затягивается и разъедает хрящи суставов, кости и суставные связки. Вследствие этого суставы опухают, и их работа ограничена. В настоящее время полное окостенение суставов не встречается. Воспаление глаз могут протекать незаметно, вплоть до полной потери зрения.
У больных детским ревматизмом могут проявляться также задержки развития. Рост может замедлиться вследствие тяжёлого протекания болезни или лечения кортизоном в больших дозах. В опухшем суставе начинается избыточный рост костей, например, в нижней челюсти, ногах, голеностопах, запястьях и пальцах. Особенно в коленях это может проявляться несимметричной длиной конечности или её неправильным положением. При отсутствии лечения детский ревматизм может вызвать воспаления сердца и заболевания почек, угрожающие жизни.
Диагностика
Основной признак детского ревматизма – опухание одного или нескольких суставов, длящееся свыше шести недель. Ребёнок чувствует себя уставшим, плачет, у него может быть кожная сыпь и температура. Показатели воспаления в крови и CRP могут повышаться. При постановке диагноза также исследуют ревматический фактор и наличие антител в крови. Если анализ крови на антитела положительный, то с большой вероятностью речь идёт уже о детском ревматизме или системном заболевании соединительной ткани. Так как наследственность является важным фактором, необходимо выяснить у родителей, были ли в роду заболевания суставов или псориаз.
Лечение
Детский ревматизм диагностируется и наблюдается в университетских больницах и ревматологической больнице в г.Хейнола врачом–специалистом. Лечение и реабилитация больных проводятся в детском отделении ревматологической больницы.
Цель лечения – уменьшение симптомов и нормализация показателей воспаления в крови (СОЭ, CRP), которые достигаются путём подбора индивидуального медикаментозного лечения и лечебной физкультурой в повседневной жизни. В сложных случаях требуется более серьезное лечение.
Обычно в лечении детского ревматизма используют комплексный подход. Благодаря применению сильных лекарственных средств, результаты наступают быстрее, и время лечения можно сократить.
Детский ревматизм лечат теми же лекарствами, что и взрослый. При длительном лечении используют метотрексат – лекарственное вещество, влияющее на рост клеток. В настоящее время детский ревматизм можно лечить биологическими ТНФ – альфа-лекарствами. Поддерживающая терапия – препараты кортизона.
Лечение детского ревматизма направлено на обеспечение нормального роста ребёнка. Правильному положению конечностей можно помочь наложением лангет и шин. У маленьких пациентов наблюдают за ростом нижней челюсти и зубов и регулярно обследуют глаза. Физиотерапевт разрабатывает индивидуальные программы по поддержанию подвижности суставов и укреплениию мышц. В программу реабилитации входит обеспечение условий для получения ребёнком начального образования.
Прогноз
Современные методы лечения значительно улучшают прогноз детского ревматизма. Пожизненная инвалидность и преждевременная смертность редки. Амилоидоз (нарушение белкового обмена организма) больше не встречается. Большая часть больных способна с помощью лечения вести нормальную трудовую жизнь.
Классификация детского ревматизма
Обычный детский ревматизм
Ø жар, кожное воспаление, воспаление лимфатических узлов, симптомы внутренних болезней
Олигоартрит (воспаление редких суставов)
Ø от 1 до 4-х больных суставов
Серонегативный полиартрит
Ø в крови нет ревматического фактора, больных суставов 5 или больше
Суставной ревматизм взрослого типа
Ø «серопозитивный полиартрит»
Ø в крови присутствует ревматический фактор, больных суставов 5 или больше
Суставный псориаз
Ø кожный псориаз и воспаление суставов
Ø выражены псориатические изменения ногтей без кожных симптомов, сосискообразное воспаление пальцев рук и ног, псориаз у ближайших родственников
Ревматизм позвоночника
Ø «к энтеситу присоединяющийся артрит»
Ø воспаление суставов и энтесит (поражение связочного аппарата). Если из этих симптомов представлен только один, то должно быть также ещё два из нижеследующих признаков: боли в области крестца и поясницы, позитивный антиген HLA-B27, ревматизм позвоночника у кого-нибудь из близких родственников, воспаление глаз, мальчик старше 8 лет.
Другие формы заболевания
Ø детский ревматизм, который не входит в другие групп
4. ЛАЙМБОРЕЛЛИОЗ (болезнь Лайма или клещево́й боррелио́з)
Болезнь Лайма – инфекционное заболевание, передающаяся через укус клеща. Возбудитель Borrelia burgdorferi бактерия, входящая в класс спирохет. У болезни Лайма нет никакой связи с детским ревматизмом или ревматическими болезнями.
В Финляндии природные очаги болезни Лайма находятся главным образом на островах и на побережьях, хотя клещи также живут по всей стране, включая Лапландию. Но далеко не все клещи являются переносчиками Borrelia-бактерии. В среднем, укус только одного клеща из 50-100 случаев вызывает болезнь. Ежегодно в Финляндии заболевает от укусов клещей примерно 3000 человек, а 10-20% из них – болезнью Лайма. Заболевание может проявляться быстро проходящим кожным воспалением.
Профилактика
Болезнь Лайма можно предотвратить, если избегать укусов клещей. Клещи селятся во влажных местах, в которых часто играют дети, поэтому их кожу надо осматривать по вечерам. Это касается и взрослых, живущих в природных очагах. Клещи удаляются из кожи, например, клещевым пинцетом, приобретённым в аптеке. Лучший способ удаления – захватить клеща по возможности близко к коже и аккуратно, круговыми движениями тащить наружу.
Симптомы
Большая часть укусов клещей бессимптомна. Если человека укусил клещ, его необходимо быстро удалить из кожи, т.к. он может быть переносчиком Borrelia-бактерии. В этом случае вокруг укуса через несколько дней появляется покраснение кожи, которое распространяется по кругу от места укуса (кольцевидная эритема). Попавшие в организм бактерии могут вызвать заболевание, похожее на простуду, к которому присоединяются жар, усталость и боли в мышцах. Эта начальная стадия болезни Лайма, для лечения которой используют антибиотики.
Течение заболевания
При отсутствии лечения заболевание может проявиться в разных частях тела спустя месяцы или даже годы после заражения. Это могут быть симптомы поражения опорно-двигательного аппарата (мышечные боли и тугоподвижность), отёк одного или нескольких суставов, в тяжёлых случаях – симптомы поражения ЦНС: лицевой паралич и паралич различных нервов, менингит, неврологические болевые симптомы. Длительные мышечные боли напоминают сложную фибромиалгию. При заболевании, вызванном Borrelia-бактерией, можно наблюдать хроническое воспаление кожи, глаз и сердечной мышцы.
Диагностика
Начальная фаза болезни Лайма подтверждается воспалением кожи вокруг места укуса клеща, которое не проявляется на более поздних стадиях. Единственным симптомом может быть, например, опухание коленных суставов. На этой стадии врач пытается исключить другие болезни и подтвердить бореллиоз с помощью анализов крови. Изучение результатов лабораторных исследований иногда требует экспертизы в инфекционном отделении районной больницы. В диагностике очень помогают сведения о предыдущих укусах клещей, например, месячной давности.
Лечение
Простой укус клеща не требует никакого лечения. Если вокруг укуса распространяется воспаление, следует немедленно обратиться к врачу. После явного укуса для лечения бореллиозного кожного воспаления назначается приём антибиотиков в течение двух недель. Инфекция поддается лечению хорошо и поздние симптомы не появляются. Если начальная фаза остается без лечения, и пациент заболевает настоящей болезнью Лайма, тогда требуется длительное и изнурительное лечение антибиотиками, которое чаще всего осуществляется в больничных условиях.
Прогноз
Как правило, от болезни Лайма пациенты излечиваются. При этом заболевании воспаление суставов доброкачественное и не приводит к их разрушению, но боли могут длиться долго. У маленьких детей болезнь протекает тяжелее. Годами длящиеся симптомы воспаления ЦНС встречаются редко. Они могут напоминать симптомы фибромиалгии.
5. СИСТЕМНОЕ ЗАБОЛЕВАНИЕ СОЕДИНИТЕЛЬНОЙ ТКАНИ
У больных системным заболеванием соединительной ткани наблюдаются симптомы многих ревматических заболеваний. Они могут напоминать системный склероз, аутоиммунное заболевание или полимиозит и воспаления суставов. Многие заболевания могут начинаться с симптомов, похожих на системное заболевание соединительной ткани, которые позднее необходимо уточнить. Большинство пациентов – женщины старше 40 лет.
Причины
Причины неизвестны, но на возникновение болезни влияет наследственность.
Симптомы
Обычно болезнь начинается с общих симптомов, таких как усталость, жар, боли в мышцах и суставах. Почти у всех пациентов выражен симптом Рейно (побледнение пальцев рук). Руки могут отекать так, что пальцы приобретают форму сосисок. Кожа рук уплотняется и позднее атрофируется. У пациента могут быть кожные воспаления и отёки в суставах, похожие на суставной ревматизм.
Течение болезни
Болезнь обычно или исчезает или переходит в какое-нибудь явно выраженное заболевание – суставной ревматизм, системный склероз, иммунное заболевание или полимиозит. Заболевание вызывает изменения во внутренних органах, таких как лёгкие, сердце и почки.
Диагностика
Диагностика проводится на основании анамнеза пациента и анализов крови.
Лечение
Лечение назначается индивидуально согласно симптомам пациента. В качестве лечения используются препараты кортизона и противоревматические препараты метотрексат, гидроксиклорокин. Если у пациента наблюдается побледнение пальцев, рекомендуются сосудосуживающие препараты, например, нифедепин, но лучше всего руки держать в тепле.
Прогноз
Симптомы проявления болезни могут длиться годами. Прогноз зависит от направления развития болезни. Если заболевание не затрагивает внутренние органы, прогноз благоприятный.
6. ПСОРИАЗ СУСТАВОВ (псориатический артрит)
Псориаз (чешуйчатый лишай) – хронический дерматоз, характеризующийся шелушащимися высыпаниями на коже. Псориазом болеет примерно 2% финского населения. Из них лишь у 10% наблюдается воспаление суставов. У половины, страдающих сложной формой кожного псориаза, имеется также псориаз суставов. Встречается как у женщин, так и у мужчин. Иногда картина заболевания схожа с псориазом суставов и диагностируется у пациентов, у которых нет кожного воспаления. Болезнь передаётся по наследству.
Причины
Причины возникновения псориаза неизвестны, и не исследовано, почему у больных кожными заболеваниями часто проявляются суставные симптомы. При псориазе нарушается регуляция иммунологических защитных сил организма, и появляются кожные воспаления, например, после инфекции, при повреждениях кожи или после ожогов.
Псориаз – наследственное заболевание. Если оба родителя больны псориазом, риск развития заболевания у ребёнка около 50%. Если только один – риск развития заболевания снижается до 20%. Псориаз суставов встречается намного реже.
Симптомы
Выделяют 4 различных формы псориаза суставов. Наиболее часто встречаемая форма – воспаление нескольких суставов с симптомами заострения первых фаланг пальцев конечностей, которые могут проявляться и самостоятельно. Другая форма заболевания проявляется реже, как правило, это воспаление большого сустава. Это может быть только воспаление одного колена без других суставных симптомов. Заболевание, напоминающее ревматизм позвоночника, встречается редко.
При суставном псориазе опухают пятка или ахилессово сухожилие, иногда палец руки или ноги опухает в виде сосиски (дактилит, сосискообразный палец). Симптомы заострения фаланговых суставов пальцев проявляются совместно с псориатическим изменением ногтей.
Течение болезни
У больного псориазом заболевание суставов развивается с течением времени. Часто кожный псориаз подтверждается лишь в том случае, если человек обращается к врачу из-за суставных симптомов или изменения ногтей. Обычно суставные симптомы проявляются в 30-50 лет, хотя кожное воспаление в данном случае уже длилось много лет. Суставной псориаз бывает и у детей, но довольно редко.
Диагностика
Псориаз суставов можно заподозрить, если у пациента обнаружены кожный псориаз и воспаление одного или нескольких суставов. Кожное воспаление может быть довольно обширным или ограничиваться только ногтями. Иногда проявляется на коже головы в виде шелушащихся пятен.
При псориазе суставов в анализах крови нет повышенных показателей воспаления (СОЭ, CRP) и ревматического фактора, как при суставном ревматизме.
На рентгене в суставах отмечены такие же эрозивные изменения, как и при суставном ревматизме. У больных заостренные фаланги суставов пальцев разъедаются. Мутилирующий, обезображивающий артрит, обусловленный разрушением костной ткани фаланг пальцев, встречается довольно редко.
Лечение
Своевременное лечение кожных проявлений заболевания и солнечный свет облегчают также и суставные симптомы. В качестве начального лечения подходит укрепление физического состояния суставов и мышц. Для получения дополнительной помощи можно обратиться в отделение реабилитации больницы.
Для облегчения болевых симптомов применяют парацетамол или противовоспалительные и болеутоляющие препараты. Если воспаление суставов затягивается или на рентгене выявлены изменения суставов, в качестве лечения используются те же лекарства, что и при начальном лечении суставного ревматизма. Метотрексат эффективен при кожных воспалениях, и для лечения суставного псориаза он подходит лучше, чем для лечения суставного ревматизма. Подобное лекарство нового поколения – лефлуномид. При лёгком суставном псориазе, для устранения суставных симптомов, следует сначала попробовать сульфасалицилаты. Циклоспорин подходит для лечения, как сложных кожных воспалений, так и для лечения воспаления суставов. Инъекции кортизона используют для лечения опухших суставов. При мутилирующем, обезображивающем артрите делают операции артропластику или эндопротезирование.
Сложный суставной и кожный псориаз также можно лечить биологическими ревматическими лекарствами. В настоящее время в Финляндии используют ингибиторы (блокаторы) ФНО α: инфликсимаб, адалимумаб, этанерсепт. Они быстро снимают воспаление. Адалимумаб и этанерсепт пациент может колоть себе сам. Инфликсимаб вводится пациенту внутривенно–капельно в стационаре.
Прогноз
В среднем, псориаз суставов более лёгкое заболевание, чем ревматизм суставов. Долговременный прогноз чаще всего очень хороший. Лечение сложных, вызывающих изменения в суставах заболеваний, следует проводить как можно быстрее. Лечебная терапия в начальной стадии заболевания более эффективна. Без лечения псориаз суставов может привести к инвалидности, разрушению суставов или тугоподвижности позвоночника.
7. СУСТАВНОЙ РЕВМАТИЗМ
Суставной ревматизм (ревматоидный артрит, arthritis rheumatoides) – обычное воспалительное заболевание суставов. Ежегодно им заболевает 1700 финнов, обычно женщины 60-70 лет, реже молодые мужчины. В Финляндии больных суставным ревматизмом насчитывается примерно 35000 человек.
Причины
Причины возникновения суставного ревматизма неизвестны, но он входит в, так называемые, аутоиммунные заболевания, при которых иммунологическая защита организма направлена против своих же тканей. Суставной ревматизм не является наследственной болезнью, а восприимчивость к ней передаётся по наследству слабо. Курение, послеродовый период, всевозможные инфекции, психические факторы и травмы суставов способствуют возникновению суставного ревматизма. Явных связей между питанием и возникновением болезни не замечено, но при лечении следует обращать внимание на здоровое питание.
Сначала изменения в организме могут начинаться не в суставах, а в других местах. При воспалении суставная оболочка уплотняется, в ней вырастают новые кровеносные сосуды, в тканях циркулируют воспалительные клетки. Активные воспалительные клетки выделяют в окружающую среду иммунные комплексы (интерлейкины, простагландины, Tnf-alpha), которые вызывают в организме воспаление: усталость, жар, повышенные показатели крови и CRP.
Воспалённая ткань растёт и расширяется по поверхности суставных хрящей и костей. Она постепенно разъедает здоровые хрящи, кости и суставные связки. В связи с этим структура сустава разрушается, и его работа нарушается.
Симптомы
Суставной ревматизм начинается с небольшой боли в суставе, которая проявляется по утрам в виде болезненности и негибкости пальцев рук или подушечек ног. Видимый симптом – отёк сустава, возникает при увеличении количества суставной жидкости и утолщении суставной оболочки. При сильном воспалении сустав краснеет и становится горячим. Отёк начинается чаще всего в пальцах рук и запястьях. Суставной ревматизм обычно симметричное заболевание суставов пальцев ног и рук, но оно может распространяться на все суставы конечностей, а также на челюстные суставы и шейный отдел позвоночника. Не проявляется обычно в первых фалангах пальцев и пояснице. В начальной стадии болезнь вызывает ухудшение общего состояния, чувство недомогания, усталость и негибкость суставов по утрам.
Течение болезни
Если сопротивляемость организма побеждает болезнь, симптомы суставного ревматизма исчезают совсем или не проявляются длительное время. Чаще всего суставной ревматизм – это десятилетиями длящееся заболевание. Разъедание хрящей начинается уже через несколько месяцев с начала заболевания. С годами эрозии расширяются и захватывают большее количество суставов.
Сильнее всего пациенты страдают при повреждении крупных суставов конечностей (тазобедренного, колена, плечевого сустава) и шейного отдела позвоночника. Движение суставов затрудняется, но пациенты гораздо больше страдают от болей. Боль проявляется повышенной чувствительностью суставов, однако, в начальной стадии она не очень значительная.
При продолжительном суставном ревматизме симптомы проявляются также в других органах. Длительное воспаление высушивает ткани: кожа становится тоньше, мышцы отмирают, кости ломаются, и гемоглобин крови снижается. Сухость слизистых оболочек глаз, рта и половых органов происходит от синдрома Шенгрена. От трения в локтях, пальцах рук и ног могут вырастать ревматические шишки. Побледнение пальцев или симптом Рейно является сигналом заболевания сосудов. В лёгких развивается плеврит, ревматические узлы и иногда происходят серьёзные лёгочные изменения. Амилоидоз (нарушение белкового обмена) возникает, как следствие длительного активного воспаления, но поражение почек, вызываемое им, в настоящее время встречается редко.
Диагностика
В начале заболевания суставной ревматизм сложно диагностировать. При подозрении на суставной ревматизм, пациент направляется к врачу – специалисту. Симптомами заболевания являются явные отёки суставов, особенно пальцев и запястьев, чувствительность подушечек стопы, в крови повышенные показатели воспаления (СОЭ, CRP) и ревматический фактор. Суставной ревматизм оценивается по семи критериям. При наличии четырёх критериев из семи, пациенту ставится диагноз суставной ревматизм, и активное лечение следует начинать как можно раньше.
Симптомы иммунологических нарушений подтверждает находящийся в крови ревматический фактор, а иногда и антитела. Ревматический фактор выявлен не у всех больных суставным ревматизмом. Он также может быть найден у больных другими заболеваниями или у совершенно здоровых людей. Следовательно, диагноз суставного ревматизма радикально не зависит от наличия ревматического фактора.
Классификация суставного ревматизма:
утренняя негибкость суставов, по меньшей мере, в течение часа
опухание, по меньшей мере, трёх суставов
отёк сустава руки
симметричный отёк сустава
ревматические шишки
ревматический фактор в крови
видимые на рентгене повреждения в суставах
Лечение
Лечение суставного ревматизма должно быть многосторонним. Больным хроническими заболеваниями важно больше знать о болезни и возможностях её лечения.
Течение суставного ревматизма не позволяет влиять на него иными средствами, кроме как лекарствами. Иногда для предотвращения инвалидности требуется операции и физиотерапия. Эффективное медикаментозное лечение особенно значимо на начальной стадии, и когда разрушение суставов прогрессирует.
На начальной стадии в лечение входят, прежде всего, препараты, замедляющее течение болезни. В комплексном лечении суставного ревматизма используют метотрексат, сульфасалицилат, гидроксиклорокин, препараты золота, лефлуномид и циклоспорин, можно попробовать биологические лекарства. Несмотря на побочные эффекты, приносимая ими польза намного больше, чем вред. Лечение, начатое на ранней стадии, даёт большей эффект.
Большинству пациентов требуется болеутоляющие препараты (парацетамол, противовоспалительные лекарства). Они не тормозят развитие болезни, но хорошее обезболивание улучшает качество жизни. Препараты кортизона используют в качестве поддерживающей терапии для уменьшения болей, а также для поддержания работы суставов. Инъекции кортизона непосредственно в сустав временно снимают отёк и значительно улучшают подвижность. У лечащего врача должны быть наготове необходимые пациенту шприцы с кортизоном.
Операционным лечением можно убрать из сустава или из сухожилия воспалённые ткани, не восприимчивые к лекарствам, а также исправить уже повреждённый сустав. Часто с помощью искусственного сустава можно предотвратить развитие инвалидности.
Физиотерапией лечат боли и сохраняют двигательную активность суставов с помощью специальных упражнений. В активной фазе нужно поддерживать подвижность суставов и физическое состояние мышц.
Специальный врач обучает щадящим двигательным навыкам. Различными шинами пробуют уменьшить боли в суставах и предотвратить их неправильное положение.
Реабилитация поддерживает трудовую и двигательную активность. На курсах реабилитации, сразу после выявления болезни, пациенты получают информацию о заболевании и его влиянии на повседневную жизнь. Следует уделить достаточно внимания профессиональной реабилитации работоспособного населения и молодёжи. KELA организует реабилитацию в особо тяжёлых случаях.
Прогноз
На начальной стадии суставного ревматизма делать прогноз довольно сложно. Поэтому даже к слабовыраженным симптомам суставного ревматизма нужно относиться серьёзно. В настоящее время большая часть больных живёт нормальной жизнью, заводит семью и сохраняет работоспособность. Хотя улучшающее лечение есть, суставной ревматизм прогрессирует десятилетиями и разрушает суставы, но угрозы полной потери двигательной активности нет.
8. СУСТАВНОЙ РЕВМАТИЗМ II
Артроз или остеоартрит распространённое заболевание суставов. Оно связано с увеличением среднего возраста населения. Почти у каждого пенсионера обнаружен остеоартрит, но только части из них он наносит значительный вред здоровью. Из-за неспособности пожилых людей самостоятельно передвигаться, общество несёт значительные расходы. Для сохранения двигательной способности пожилых людей, в Финляндии ежегодно делаются тысячи операций по замене тазобедренных и коленных суставов.
Чаще артроз проявляется в межпальцевых суставах стопы, первом плюснефаланговом суставе кисти, в суставах позвоночника, но наибольший вред здоровью приносит артроз тазобедренных и коленных суставов.
Причины
Возникновению артроза больших суставов способствуют пожилой возраст, тяжёлая работа, спорт с нагрузкой на суставы, ожирение, травмы и воспаления суставов, наследственность. Большая проблема – увеличение веса, которая вызывает и всегда осложняет большую часть коленных артрозов. Артроз пальцев стопы и кисти является, по большей части, наследственным заболеванием.
Симптомы
На начальной стадии артроза важнейшим симптомом является боль, которая усиливается при начале движения после отдыха (стартовая боль). Первичная боль возникает при спуске по лестнице вниз, в дальнейшем к ней присоединяется и боль при подъёме вверх. При развитии болезни уменьшается амплитуда движения сустава. Колени разворачиваются в стороны, и появляется кривоногость. В пальцах, на месте суставов, разрастаются костные шишки. Неровные хрящевые поверхности суставов хрустят при движении.
Артроз ухудшается постепенно, с течением лет. Проблемы зависят от поражённого сустава. Артроз позвоночника приводит к образованию костных шпор и сдавливанию выходящих из спинного мозга нервов, вследствие чего спинная боль переходит в ноги (ишиас). Артроз тазобедренных и коленных суставов осложняет движения и может вызывать сильные боли.
Течение болезни
В начале возникновения артроза гладкий хрящ, покрывающий поверхность сустава, начинает разлагаться. На это организм реагирует разрастанием костной ткани хряща. Суставы становятся твёрдыми и соприкасаются друг с другом, объём их движения уменьшается. Обычно сустав принимает вынужденное положение. Постепенно внутренняя поверхность, покрывающая суставную оболочку повреждённого сустава, раздражается и воспаляется. В суставе появляется жидкость, и он может покраснеть. Сустав воспаляется, и артроз прогрессирует.
Диагностика
Врач ставит диагноз артроза на основании симптомов и рентгена. Тем не менее, множественный артроз может ошибочно лечиться, как подагра или суставной ревматизм. Анализ крови не диагностирует артроза.
Лечение
Артроз нельзя вылечить. В качестве обезболивания применяют, в первую очередь, парацетамол и при необходимости противовоспалительные лекарства. Некоторым помогает глюкозамин. Противоревматические гелиевые мази, содержащие противовоспалительные лекарства, помогают при артрозе пальцев рук. В раздражённые и отёчные суставы врач может вводить препараты кортизона. Артроз коленей можно лечить инъекциями гиалуроната. Сложные и болезненные артрозы тазобедренных и коленных суставов лечат оперативным путём.
Следует предотвращать слишком большую нагрузку на больные суставы. Палочка или роллатор и стулья на высоких ножках облегчают повседневную жизнь. Также следует прекратить перенос тяжестей.
Контроль веса – важная часть лечения, т.к. лишний вес, в первую очередь, нагружает суставы. Работоспособность суставов поддерживается движением, а состояние мышц – регулярной лечебной физкультурой. Для выпрямления тазобедренных и коленных суставов нужно упражняться. Для выпрямления коленей можно упражняться сидя на стуле. Если чувствуется боль, выпрямительные движения можно делать лёжа на спине, подушка под коленями. Холодный компресс в острой фазе успокаивает воспалённые и болезненные суставы. В спокойной фазе заболевания согревание суставов приносит чувство облегчения. При лечении артроза пальцев рук регулярные упражнения сохраняют их подвижность.
Прогноз
Большая часть пациентов хорошо справляется со своей болезнью. Мучительнее протекают болезни, начинающиеся в молодом возрасте и в нескольких суставах одновременно. Артроз вызывает ухудшение нормальной жизни. Увеличение избыточного веса населения – причина возникновения артроза в будущем. Операцией по замене суставов можно избежать возникновения инвалидности у пациента.
9. ГИПЕРПОДВИЖНОСТЬ СУСТАВОВ
Гиперподвижность суставов – это совокупность симптомов, при которых у суставов аномально широкая амплитуда движения. Гиперподвижность суставов особенно выражена у детей и молодых женщин. У пожилых людей встречается редко. Для некоторых профессий (музыкант, акробат) выгодна широкая амплитуда движения суставов, но она может причинять вред суставам.
Причины
Ослабление или натяжение суставных связок у людей различны. Вероятно, в строении связующего белка, коллагена, соединительной ткани есть отличия. Часто гиперподвижность суставов – наследственная. Её трудно отличить от синдрома Элерса-Данлоса (гиперэластичность кожи).
Симптомы
Гиперподвижность суставов не обязательно вызывает вредные последствия. Частым симптомом является боль, которая локализуется в суставах (тазобедренный, колено, плечо, запястье) или спине. Обычные болевые состояния легко трактуют, как фибромиалгию, одной из причин которой может быть гиперподвижность какого-либо сустава. В сложных формах заболевания суставы могут легко выворачиваться. К совокупности симптомов могут присоединиться также грыжа, варикозное расширение вен, нарушение венозного кровообращения, опущение матки и проблемы мочеиспускания. Гиперподвижность может привести к артрозу.
Диагностика
Гиперподвижность суставов определяется по шкале Бейгтона. Если у человека имеются пять критериев из одиннадцати, суставы считаются гиперподвижными.
Шкала Бейгтона
пассивное тыльное сгибание мизинца руки более 90° (левая и правая рука)
пассивное приведение большого пальца руки к сгибательной поверхности предплечья (левая и правая рука)
переразгибание локтевых суставов более 10° (левая и правая рука)
переразгибание коленей более 10°(левая и правая нога)
наклон вперед, не сгибая коленей, с касанием пола ладонями
Лечение
Пациент должен знать о происхождении симптомов. Полного лечения нет, но симптомы можно облегчить с помощью лечебной физкультуры для суставов и мышц. Следует прекратить виды деятельности, увеличивающие риски и приводящие к широкой амплитуде движения суставов и вывихам. Обычные обезболивающие препараты уменьшают боли. Гиперподвижность суставов следует учитывать при выборе профессии.
Прогноз
С возрастом амплитуда движения суставов уменьшается. Это улучшает долговременный прогноз.
10. ОСТЕОПОРОЗ
Остеопороз — прогрессирующее уменьшение плотности костей, приводящее к снижению их прочности и увеличению вероятности перелома. После 30 лет плотность костей начинает медленно уменьшаться. У пожилых людей увеличивается риск переломов костей в результате падения. В Финляндии более 400000 людей страдают остеопорозом, из них большая часть женщины старше 50 лет.
Причины
Возрастное уменьшение плотности костей является нормальным физиологическим процессом. Но резкое уменьшение плотности костной ткани приводит к заболеванию остеопорозом.Чаще остеопороз встречается у женщин, чем у мужчин. Риск заболевания у женщин увеличивается в климактерический период, когда уменьшается выработка женских половых гормонов (эстрагенов), регулирующих обмен веществ в костной ткани и предотвращающих остеопороз. Короткий период половой зрелости (позднее начало и раннее окончание месячных ) тоже является причиной остеопороза.
Худощавое телосложение, недостаток физкультуры, витамина D (солнечный свет) и/или кальция, курение, излишнее потребление соли, заболевания кишечника, ревматизм, диабет, заболевания почек, а также некоторые лекарства (кортизон, противоэпилептические препараты) увеличивают риск развития остеопороза. Избыточный вес хоть и является опасным заболеванием, но в какой-то мере защищает от остеопороза. Предрасположенность к остеопорозу является наследственной.
Симптомы
Остеопороз протекает бессимптомно. Проблемы возникают при переломах костей, самые распространённые из которых–переломы позвонков. В этом случае рост уменьшается и осанка изменяется. Сложными считаются переломы шейки бедра. За последние 15 лет в Финляндии количество переломов верхней части шейки бедра удвоилось. Хотя переломы, вызванные остеопорозом, лечатся оперативным методом, качество жизни пожилых людей ослабевает.
Диагностика
Опытный врач сможет быстро поставить диагноз пожилому человеку, измерив его рост. Если с годами рост уменьшился более чем на 5 сантиметров, и осанка стала сутулой, диагоз поставлен правильно.
Плотность костей можно измерить. Измерение делается на основании анализа костей спины и верхней части бедренной кости.
В больницах и в частных клиниках есть приборы для обследования остеопороза. На основании международных критериев, у женщин диагоз констатируется при плотности костей ниже 2,5 ед. стандартного отклонения (standard deviation), чем в молодом возрасте. У мужчин граница – 3 ед. стандартного отклонения.
По обычному рентгеновскому снимку костей можно оценить начальную стадию остеопороза. На рентгеновском снимке хорошо виден перелом костей позвоночника. Плотность измеряют ультразвуковым исследованием пяточных костей, но таким способом невозможно установить точное место перелома.
Профилактика
Появление остеопороза можно предупредить. Молодые девушки должны повышать плотность костной ткани и наращивать костную массу, которая с возрастом защищала бы от возможных переломов.
Предотврати остеопороз:
Ÿ Постоянно двигайся
Ÿ Худей осторожно и избегай резкого падения веса
Ÿ Чаще бывай на свежем воздухе, таким образом получишь витамин D
Ÿ В рацион должны входить молоко, сыр, лесные грибы и рыба
Ÿ Не кури
Ÿ Потребляй ограниченное количество соли
Ÿ Заваривай чай, в состав которого входит флорид, укрепляющий кости
Ÿ Женщинам после 40 лет рекомендуется делать обследование на наличие эстрогенов
Ÿ В тёмное время года людям после 50 лет рекомендуется принимать витамин D и кальций
Ÿ В пожилом возрасте особенно опасны падения, поэтому рекомендуется носить специальную защищающую кости одежду.
Лечение
Остеопороз трудно лечится, потому что костная ткань медленно обновляется. Лечение кортизоном назначается людям, у которых были переломы и плотность костных тканей постоянно уменьшается.
Лечение предусматривает достаточное получение витамина D и кальция. Ежедневная норма кальция 800 мг, она содержится, например, в трёх стаканах молока или кефира. Сыр и другие молочные продукты тоже являются хорошими источниками кальция.
Витамин D человек получает, находясь под солнцем, а также из продуктов питания, например, рыба и грибы богаты витамином D. Людям старше 70 лет рекомендуется принимать витамин D по15 микрограмм в день (600 единиц). Такое количество трудно получить из продуктов питания, поэтому пожилым людям его назначают в виде пищевых добавок.
Лечение остеопороза лекарственным методом постоянно развивается. Лечение продолжительное и достаточно дорогое. Важной лекарственной группой являются бифосфонаты (алендронат, этидронат, резидронат и ибандроновая кислота). В настоящее время дозировка лекарственных препаратов расчитана так, что их нужно принимать не чаще, чем раз в неделю или месяц. Лекарственные препараты есть в форме спрея для носа. Также женщины могут принимать препараты с содержанием гормона эстрогена или лекарственные препараты действующие таким же образом (ралоксифен). В трудных случиях используются стронтиум и терипаратид.
11. РЕВМАТИЧЕСКАЯ ПОЛИМИАЛГИЯ
Полимеалгия – достаточно распространённое заболевание, которое вызывает мышечные боли. «Поли»- означает много, «миалгия» – мышечные боли.
Причины
Причины болезни не выяснены, но спровоцировать заболевание может вирусная инфекция. Чаще всего полимиалгией болеют женщины после 50 лет.
Симптомы
Симптомы болезни проявляются достаточно медленно. Появляются боли и онемение (окостенелость) в мышцах шеи, плеч, поясницы и бёдер. Мышцы становятся чувствительными и болезненными при движении и от прикосновения. Отёчность суставов наблюдается редко. Из-за появления мышечных и суставных болей затрудняется утренний подъём. Также у пациента может быть усталость и повышенная температура. В анализе крови повышены показатели воспаления, поэтому ранее здоровый и бодрый человек чувствует себя серьёзно больным.
Часто к мышечной форме ревматизма присоединяется воспаление артерий. Воспаление височной артерии вызывает боль в висках или в щеках, например, при разжёвывании пищи. Воспалённую артерию иногда можно увидеть в области виска, она напряжена и увеличена. Пульс в артерии может отсутствовать. Важно вовремя обнаружить воспаление височной артерии (темпоральный артерит), потому что ответвление височной артерии идёт в основания глаз. Непроходимость височной артерии может привести к потере зрения.
Диагностика
Врач ставит диагноз на основании симптомов заболевания, возраста пациента, болей, общего состояния и анализа крови. Пожилым людям назначают и другие виды обследования. При подозрении на воспаление височной артерии, пациента направляют в Центральную больницу на обследование.
Лечение
Для лечения полимиалгии назначают препараты кортизона. Лечение длится минимум год и доза кортизона постепенно снижается на основании наблюдений за течением болезни, симптомами, формулой крови. Также для лечения используются и другие препараты, например, метотрексат. Воспаление височной артерии лечится в больнице.
Прогноз
Прогноз полимиалгии хороший. При правильном подходе к лечению, через несколько лет почти ко всем заболевшим здоровье возвращается.
12. ПОЛИМИОЗИТ
Полимиозит – это достаточно редкое воспалительное заболевание мышц, которое проявляется как вместе с ревматизмом, так и самостоятельным заболеванием соединительной ткани. Также к заболеванию относятся кожный и инклюзивный миозиты.
В Финляндии ежегодно заболевает около 20 человек. Чаще болеют взрослые люди, но кожная форма миозита встречается и у детей.
Причины
Причины возникновения миозита неизвестны, но очевидно, речь идёт о нарушении функции аутоимунной системы, как и при других cистемных заболеваниях соединительных тканей. Воспаление мышц может проявляться легкой формой суставного ревматизма, заболеванием Шегрина или симптомами SLE. Кожная форма миозита может возникать на фоне рака.
Симптомы
Важным симптомом полимиозита является слабость мышц. Обычно симптомы проявляются медленно, и сначала боли появляются в бедренных, тазобедренных и плечевых мышцах. Появляются трудности при вставании и при поднятии рук вверх. Так же у пациентов появляются трудности при глотании пищи. При кожной форме миозита появляются симптомы на коже рук и лица. Инклюзивный миозит проявляется медленнее, чем другие формы миозита. У детей после воспаления кальций откладывается в рубцевую ткань. Воспаление вызывает усталость, снижение веса и лихорадку.
Диагностика
Диагноз миозита ставят на основании анализа крови. Также делается биопсия. При необходимости делается электроневромиография (ENMG) и магнитно-резонансная томография. Пожилые люди, при необходимости проходят дополнительное обследование.
Лечение
Лечение начинается в больнице достаточно большими дозами кортизона. Если лечения кортизоном не достаточно, то назначается метотрексат. В трудных случаях назначаются новые биологические ревматические препараты.
Лечение длится годами, поэтому важно поддерживать тонус мышц в форме.
Профилактика
Раньше миозит был опасным заболеванием, но сейчас от него можно полностью излечится.
13. РЕАКТИВНЫЙ АРТРИТ И СИНДРОМ РЕЙТЕРА
Инфекционные заболевания кишечника, мочевыводящих путей или венерические инфекции могут быть причиной воспаления суставов. В дальнейшем это приводит к реактивному воспалению суставов (артрит), то есть иммунологической реакции организма на инфекцию. При синдроме Рейтера у пациентов могут быть воспаления на слизистой глаз, кожи или рта, половых органах или мочевыводящих путей.
Причины
Оболочка сустава реагирует воспалением на бактерии-инфекции. Организм вырабатывает антитела (иммунная реакция) против самого себя. Реактивное воспаление суставов начинается, например, с хламидии, сальмонеллы или обычным расстройством кишечника. Велик риск заболевания кишечными инфекциями в больших туристических центрах жарких странан.
У заболевания есть наследственная предрасположенность. У большой части пациентов обнаружен HLA-B27-антиген. Реактивный артрит в основном проявляется у молодых людей.
Симптомы
Симптомы реактивного артрита начинаются через неделю после кишечной или венерической инфекции и проявляются болями и отёками суставов. Первоначальная инфекция, как правило, уже проходит. Заболевание проявляется воспалением нескольких суставов. Обычно нижние конечности поражаются чаще, чем верхние. А также крестец и подвздошная кость становятся болезненными.
Реактивный артрит и синдром Рейтера вызывают шелушащиеся кожные покраснения на стопах, пальцах ног и на слизистой половых органов (баланит). Также у больных могут быть покраснения слизистой глаз или воспаление мочеточников. Повышенная температура и усталость являются обычными симптомами заболевания. Анализ крови свидетельствует о наличии инфекции в организме.
Диагностика
Диагносцировать реактивный артрит достаточно просто, если у пациента недавно была венерическая или кишечная инфекция. Иногда симптомов инфекции мало или нет вообще. Тогда причины инфекции выясняются посевом или анализом крови на антитела. Иногда возникает необходимость исключить другие заболевания, как, например, начинающийся суставной ревматизм.
Также делается ЭКГ , потому что есть риск воспаления сердца.
Лечение
Инфекция, вызвавшая воспаление суставов, лечится антибиотиками. Также назначается лечение хламидии. Назначаются противовоспалительные, обезболивающие и иногда кортизоносодержащие лекарственные препараты в виде инъекций в поражённый сустав или в виде таблеток. Отёкшие суставы нельзя перенагружать, но поддерживающая физкультура не противопоказана.
Также можно использовать лечение холодом, например, пакет со льдом, которое облегчает воспаление и боль.
Если в течение нескольких месяцев воспаление суставов не проходит, то назначаются ревматические препараты, один из них сульфасалацин.
Повторное воспаление можно избежать безопасными сексуальными контактами, соблюдением гигиены и правильным питанием.
Профилактика
Обычно реактивный артрит лечится за несколько месяцев, но суставные боли могут продолжаться длительное время. После венерической инфекции заболевание лечится труднее, чем после кишечной инфекции. У лиц, имеющих в наследственности антиген HLA- B 27, риск повторного заболевания повышен.
У некоторых больных реактивный артрит переходит в хроническую форму ревматизма спондилатропатию (болезнь Бехтерева), например, при ревматизме позвоночника.
14. РЕВМАТИЗМ ПОЗВОНОЧНИКА И БОЛЕЗНЬ БЕХТЕРЕВА
Ревматизм позвоночника – это длительное воспалительное заболевание позвоночника, иногда проявляющееся и в суставах конечностей. К тому же может вызывать воспаления в местах крепления сухожилий и в глазах. Иногда воспаление может быть в сердце или на стенках аорты. Ревматизм позвоночника относится к спондилатропатии.
Ревматизм позвоночника встречается одинаково часто как у мужчин, так и у женщин, но у мужчин заболевание протекает в более серьёзной форме. В большей части пациентами больницы являются мужчины. Почти все женщины, заболевшие ревматизмом позвоночника, не знают о своей болезни. Наследственность является фактором риска. В Финляндии около 10000 пациентов, страдающих ревматизмом позвоночника, нуждаются в лечении. Но по статистике больные ревматизмом позвоночника могут составлять один процент от общего населения.
Причины
Причины возникновения заболевания неизвестны, но одним из факторов является инфекционные заболевания. Ревматизм позвоночника может появиться после перенесёного реактивного артрита. У 95% заболевших ревматизмом позвоночника обнаружен наследственный антиген HLA-B27.
Симптомы
Молодой человек, который начинает просыпаться по ночам от болей в поясничной области, является типичным пациентом. Боль может отдавать в заднюю часть бедра. По утрам спина не гнётся, но небольшая зарядка облегчает боль. У половины пациентов также воспаляются суставы рук и ног, опухают колени, голени и бёдра. Иногда заболевание начинается с отёков суставов рук и ног, реже с воспаления глаз. Достаточно часто заболевание сопровождается болью грудной клетки.
Симптомы ревматизма позвоночника могут быть кратковременными. Иногда заболевание проявляется через какое-то время снова. Появляются боли в позвоночнике при наклоне вперёд. Между позвонками растут костные мосты. Меняется осанка, и уменьшается гибкость позвоночника. Также поражаются суставы рук и ног. Особенно страдают суставы бёдер, колен и плеч.
На следующей стадии заболевания у некоторых пациенов появляется воспаление глаз – ирити. Один или два из ста больных ревматизмом позвоночника в дальнейшем заболевают воспалением сердца.
Диагностика
В связи с тем, что боли в спине являются обычным явлением, диагноз ревматизм позвоночника очень легко пропустить. На начальной стадии заболевания гибкость позвоночника сохраняется в хорошой форме, но со временем спина немеет, и гибкость позвоночника ухудшается. Иногда диагноз ревматизма позвоночника можно поставить только через пять или даже десять лет после проявления первых симптомов заболевания.
Заболевание подтверждается рентгеновским снимком крестцового отдела позвоночника, на котором видны воспалительные изменения. На ранних стадиях можно сделать магнитный снимок. Позже между позвонками видны костные мосты (синдесмофиты). В анализе крови отмечаются высокие показатели воспаления и низкий гемоглобин. В некоторых случиях анализ крови может быть нормальным. В крови нет ревматического фактора. Назначается исследование на наличие антигена HLA-B27.
Лечение
Важным в лечении ревматизма спины является занятие физкультурой. Ревматизм поражает позвоночник, и формируется осанка с наклоном вперёд. Ежедневными занятиями спортом можно поддерживать хорошую осанку и гибкость позвоночника. Хотя бы раз в день нужно выпрямлять спину. Это можно сделать, подойдя стене, прижав к ней пятки, ягодицы и плечи. Грудную клетку можно поддерживать в хорошем состоянии, делая глубокие вдохи и выдохи. Желательно направить пациента на занятия физкультурой и объяснить, что нужно делать для поддержания тела в хорошой форме. Занятия с профессиональным инструктором особенно важно для молодых пациентов.
При лёгких формах заболевания назначаются болеутоляющие и противовоспалительные лекарства. Сульфасалацин назначают для предотвращения развития заболевания в позвоночнике. Также назначаются и другие лекарственные препараты. Например, новые биологические антиревматические препараты, которые являются эффективными в лечении ревматизма. Если ревматизм поражает суставы бёдер и колен, то пациентам делают операции по протезированию суставов.
Боль и покраснение глаз может быть признаком воспаления, для этого рекомендуется консультация окулиста.
Профилактика
Хорошее лечение – это профилактика. Ревматизм позвоночника не лечится, но его можно предотвратить. Острый период заболевания редко проявляется у людей старше 40 лет. У большинства людей сохраняется рабочая способность, и только небольшая часть заболевших получает инвалидность.
15. НАСЛЕДСТВЕННОЕ ЗАБОЛЕВАНИЕ СОЕДИНИТЕЛЬНОЙ ТКАНИ
Соединительная ткань связывает все ткани в организме, она состоит из клеток, волокон, воды и межклеточного вещества. Волокна соединительной ткани – это белок или протеины, строение которых передаётся по наследству от отца и матери. Если в генах родителей была ошибка, то и в новом, рождённом гене тоже будет ошибка, что и приведёт к появлению заболевания.
Коллаген – это протеин организма. Это крепкие волокна, которые выдерживают растяжения. Сухожилия, связки и мышечные оболочки образуются из коллагена, также коллаген есть и в других тканях. Существует много видов коллагена. Коллаген I есть в костной ткани, коллаген II – в хрящевой ткани.
Эластин – это волокна, которые тянутся, как резина. Эластиновые волокна обвивают фибриллины так, как колготки в сеточку обвивают женскую ногу. Во всех протеиновых волокнах могут проявиться наследственные заболевания, вызванные ошибкой в генах.
Синдром Элерса-Данлоса (EDS)
В Финляндии около 1000 пациентов больны EDS- синдромом.
Причины
Причиной заболевания является наследственность. Если родители ребёнка больны синдромом Элерса-Данлоса, то вероятность болезни ребёнка возрастает на 50%. Но возможно, что поражённый ген одного из родителей так и не приведёт к заболеванию. Если гены поражены у обоих родителей, то возможность заболевания ребёнка составляет один к четырём. Синдром Элерса–Данлоса – это группа наследственных заболеваний соединительных тканей, которая поражает кожу, суставы и кровеносные сосуды, вызывая их повышенную растяжимость. При этом синдроме в строении коллагенов присутствуют нарушения.
Симптомы
Симптомы заболевания разнообразны: легко повреждаемая эластичная кожа, гиперподвижные суставы, варикозное расширение вен, грыжи, разрывы стенок кровеносных сосудов, воспаление дёсен и выпадение зубов. Симптомы зависят от типа заболевания.
В восстановительном центре Апила организованы курсы для EDS-пациентов, где людям с данным заболеванием помогают справиться со своими трудностями и проблемами: боли, гибкость суставов, проблемы с зубами, мышечная слабость, синяки и кровотечения, медленное заживление ран и образование рубцов, проблемы кишечника, вывихи, усталость и отёчность. У женщин – предотвращение выкидышей.
Виды EDS-синдрома
В настоящее время EDS-синдром делится на разные формы заболевания.
Сверхповышенная подвижность – гипермобильность (раньше тип III)
Основным симптомом гипермобильного типа является повышенная подвижность в крупных и мелких суставах, иногда вывихи и боли. Кожа тянущаяся и бархатистая. Заболевание может проявляется у родственников.
Классическая форма EDS (раньше формы I и II)
При классической форме заболевания у пациентов кожа мягкая и бархатистая, выраженная растяжимость кожи, склонность к повреждению при незначительной травме, а также к образованию кровоподтеков или гематом, рубцов, подкожных псевдоопухолей, повышенная подвижность в крупных и мелких суставах, частое варикозное расширение вен. У пациентов также встречаются паховые и диафрагмальные грыжи, синяки, мышечная слабость, геморои и воспаления дёсен. Заболевание является наследственным.
Сосудистая форма (раньше форма IV)
У пациентов эта форма заболевания проявляется гиперподвижностью суставов. Сосуды легко повреждаются, потому что стенки сосудов слабые, что является васкулитом , то есть воспалением стенок сосудов.
Кожа у этих людей тонкая, прозрачная с просвечивающими сосудами. Легко появляются синяки.
Кифосколиоз EDS( раньше тип VI)
Кифосколиоз является редким заболеванием, но в настоящее время поражённый ген тщательно исследуют. Этим заболеванием страдают около 60 человек на Земле. У них сильно выраженная мышечная слабость, которая приводит к неправильной осанке позвоночника – сколиозу. В некоторых случаях может быть повышенная ранимость глаз и утончение роговицы.
Артрохалазия тип EDS (раньше типы VII A и VII В)
В редкой форме артрохалазии типа EDS проявляются сильные изменения в соединительных тканях, которые ослабляют суставы, делают кожу легко повреждаемой, приводят к воспалениям суставов, ломкости костей и ортопедическим проблемам. На Земле болеют около 30 человек.
Дерматоспараксис EDS (раньше тип VII C)
Выраженная ранимость кожи и её повышенная эластичность. Создаётся впечатление, что кожи много. Распространено образование рубцов и грыж. Беременных женщины подвержены риску преждевременных родов из-за слабой оболочки плода.
Лечение
Изменить ген и устранить причину заболевания невозможно. Лечение направлено на уменьшение симптомов и предотвращение их ухудшения.
Важно определить причину заболевания и сообщить пациенту полную информацию о болезни. Зная о характере болезни, больной сам планирует свою жизнь так, чтобы болезнь не влияла на неё. Выбирая профессию, молодые люди должны принимать своё заболевание во внимание.
При болях в суставах можно принимать парацетамол и противовоспалительные препараты. При больших поражениях суставов делаются операции по имплонтации суставов.
Перед операцией EDS-пациентам нужно рассказать хирургу о своей болезни, чтобы избежать осложнений при заживлении ран.
В повседневной жизни EDS-пациентам могут помочь разные средства. Избегая опасных ситуаций, можно сохранить суставы целыми. На суставы можно надевать поддерживающие эластичные повязки. Мышцы нужно укреплять. Кожу надо увлажнять кремами. Рекомендуется ношение поддерживающих колготок и гольф для профилактики варикозного расширения вен. Постоянные посещения зубного врача помогут избежать проблем с зубами.
Пациенты сами знают, как важно получать информацию о характере заболевания. Спокойная жизнь, отдых и расслабление, а также поддержка близких помогают преодолеть жизненные трудности. Нужно избегать резких движений, использовать тугие повязки для суставов, систематически принимать лекарства, правильно питаться, попробовать Рэйки–лечение, йогу, зонатерапию и лимфомассаж. Стараться делать всё, что можешь и умеешь.
Другие повреждения строения коллагена
Синдром Стиклера является достаточно распространённым заболеванием, которое вызывается нарушением строения коллагена типа II. Заболевание часто проявляется в лёгкой форме. Синдром Стиклера — комплекс наследственных аномалий глаз и суставов. Первые симптомы появляются в детстве: врожденная выраженная близорукость, нередко слепота, в ослепшем глазу развиваются катаракта, вторичная глаукома, хронический увеит, кератопатия, сморщивание глазного яблока. Суставы становятся гиперподвижными, болезненными и предрасположены к переломам. В отдельных случаях отмечается нарушения в строении лица: маленький подбородок, расщепление челюстей.
Дисплазия соединительной ткани (MED) вызывана нарушением строения коллагена типа IX. Эти нарушения строений суставных хрящей ведут к задержке развития роста и разрушению суставов.
Остеогенезис имперфекта является заболеванием костей, вызванным мутацией коллагена типа I, которое может вызвать смерть зародыша ещё в матке. В лёгкой форме заболевания кости слабые и легко ломаются. Помимо этого могут быть проблемы в соединительной оболочке глаз, проблемы со слухом и глухота.
Другие генетические проблемы волокон протеина
Синдром Вильямса – синдром, возникающий как следствие хромосомной патологии эластина. Эластин и коллаген образуют волокнистый белок, с помощью которого стенки сосудов, лёгкие и другие органы способны растягиваться. Этим заболеванием болеет один ребёнок из 20000. У них появляются проблемы в сердечно-сосудистой системе. Аорта и лёгочная артерия суживаюся уже в детском возрасте, позже появляются проблемы с кровяным давлением. Дети рождаются маленького размера, появляются проблемы кормления, колики. Также появляются изменения строения зубов (большие промежутки между зубами), слабые мышцы, гиперподвижность суставов. У взрослых суставы менее подвижны.
Синдром Марфана вызывается изменением фибриллина типа I. Фибриллин – это волокнистый белок.
В соединительной ткани он образует защитную сетку вокруг эластина. Помимо характерных изменений в органах опорно-двигательного аппарата (удлинённые кости скелета, гиперподвижность суставов), наблюдается патология в органах зрения и сердечно-сосудистой системе.
16. СИНДРОМ ШЕГРИНА
Синдром Шегрина является системным аутоиммунным заболеванием, характеризующимся сухостью слизистой глаз, рта и половых органов, вызванной поражением слёзных, слюнных и половых желез. Чаще всего болеют женщины. Синдромом Шегрина заболевают люди старше 50 лет. О заболевании нет достоверных сведений, но по оценкам специалистов 3-4% взрослых людей страдают синдромом Шегрина.
Причины
Основой механизмов развития болезни считаются аутоиммунные нарушения, при которых имунная система противостоит своим же тканям. Синдром может развиваться самостоятельно (primaarinen) или вместе с другими ревматическими аутоимунными заболеваниями, в частности, суставным ревматизмом (sekundaarinen). Одной из причин заболевания считается изменение половых гормонов, потому что большей частью заболевших являются женщины.
Симптомы
При синдроме Шегрина появляется сухость слизистых оболочек. Первыми признаками заболевания является раздражение и сухость в глазах. Появляется сухость во рту и трудности проглатывания пищи, возникает необходимость запивания еды. Садится голос. Из-за уменьшения слюноотделения, на зубах образуется кариес и воспаляются дёсны. Может возникнуть воспаление слюнных желёз. Сухость кожи вызывает зуд. Появляется сухость в носу и сухой кашель. У женщин появляется сухость слизистых половых органов. Нарушения работы желёз желудка и кишечника вызывает нарушения всасывания железа и витамина B12.
При синдроме Шегрина появляется усталость, боли в суставах напоминают фибромиалгию, появляются раздражения на коже и лихорадка. Возможны заболевания почек, отёк лимфатических желёз и нарушения со стороны нервной системы.
При синдроме Шегрина возрастает риск заболевания раком лимфатических желёз (лимфома). При сильном отёке лимфатических и слюнных желёз возникает необходимость в их обследовании.
Диагностика
Синдром Шегрина определяется по типичной для этого заболевания сухости слизистых оболочек. Слёзоотделение измеряется тестом Ширмера, при котором рассматривается скорость намокания впитывающей бумажки за нижним веком. Выделение слюнной жидкости измеряется сбором слюны. Микроскопическое исследование губ указывает на наличие воспалительного процесса. Показатели воспаления в крови повышены. Почти у всех пациентов в крови присутствует ревматический фактор синдрома Шегрина и антитела.
У пожилых людей сухость слизистых оболочек является возрастным показателем и не является симптомом болезни Шегрина.
Лечение
Если во вторичный синдром Шегрина входит ревматизм суставов или другое заболевание ревматизма, то оно лечится обычным способом. Нарушение работы желёз при синдроме Шегрина неизлечимо, но увлажнением можно облегчить сухость слизистых оболочек.
Увлажняющие капли для глаз и защитные очки предотвращают сухость глаз. Воздух в помещении не должен быть очень сухим. Увлажняющие капли закапывают регулярно через равные промежутки времени. Употребление жевательной резинки с ксилитолом, а также лекарственные препараты как пилокарпин и бромгексидин, увеличивают выделение слюны. Нужно следить за состоянием зубов. Грибковые инфекции рта и половых органов необходимо лечить противогрибковыми лекарствами. Женские половые органы обрабатываются специальными увлажняющими средствами.
Первичный синдром Шегрина лечится малыми дозами кортизона. В трудных случаях назначают метотрексат и другие новые ревматические лекарства.
Профилактика
Синдром Шегрина не лечится. Лечение замедляет развитие болезни, но с заболеванием нужно научиться жить. Инвалидность, вызванная болезнью, появляется редко. На профилактику больше влияет характер протекания первичного заболевания или ревматизма, чем сухость слизистых оболочек.
17. СЕРОНЕГАТИВНЫЙ СПОНДИЛОАРТРИТ
Спондилоартрит определяет группу заболеваний, точный диагноз не всегда можно определить. Речь идёт о серонегативном ревматизме позвоночника, при спондилоартрите в крови отсутствует ревматический фактор, но существует тенденция вызывать воспаления в суставах позвоночника.
К спондилоартритам относят:
ревматизм позвоночника (Spondylarthritis ancylopoetica, болезнь Бехтерева)
реактивное воспаление суставов и болезнь Рейтера
язвенное воспаление толстого кишечника и болезнь Кронина
часть детского ревматизма
суставной псориаз и воспаление позвонков
Все эти заболевания могут вызывать воспаления в суставах конечностей и позвоночника. Особенностью этих заболеваний является воспаление промежуточного сустава между крестцовой и подвздошной костью (сакроилит). При обследовании у больных обнаруживается наследственный антиген HLA-B27. Обычно эти заболевания развиваются в молодом возрасте, появляются воспаления глаз (ирит), сердца и стенок аорты. Одновременно все симптомы проявляются редко. В начале заболевания воспаления суставов приносят проблемы и боли, но в дальнейшем они могут исчезнуть даже без лечения.
Спондилоартрит проявляется как и другие ревматические заболевания. Возможно причиной является перенесённая кишечная или венерическая инфекция, как и при реактивном воспалении суставов. Большое значение имеет наследственный фактор.
Финны живут в холодном климате и наличие у них антигена HLA-B27 достаточно распространено. У 15% финнов присутствует антиген HLA-B27, тогда как у жителей центральной Европы всего у 8%, у японцев 1% и у индейцев Южной-Америки ещё меньше. У людей, в организме которых обнаружен антиген HLA-B27, риск заболеть спондилоартритом в сто раз выше, чем у других.
Спондилоартрит является длительным заболеванием, но он редко приводит к инвалидности. В лёгких формах заболевания пациент обходится небольшими дозами лекарственных препаратов. В трудных случаях назначаются биологические ревматические препараты.
18. СИСТЕМНЫЙ LUPUS ERYTEMATOSUS (SLE)
Системный lupus erytematosus (SLE) – это системное аутоимунное заболевание соединительной ткани. Организм вырабатывает антитела, которые вместо того чтобы защищать, наоборот нападают на соединительные ткани организма. Признаки заболевания проявляются в различных частях организма. В Финляндии насчитывается около 2000 заболевших SLE, 90% из которых женщины. Половина из них в возрасте до 30 лет. У пожилых людей заболевание протекает в лёгкой форме.
Причины
Причины заболевания неизвестны. У женщин в зрелом половом возрасте на заболевание влияют половые гормоны. Наследственность тоже влияет на заболевание. Некоторые лекарства (гидралазин, прокаинамид), химикаты и ультрафиолет увеличивают риск заболевания SLE.
Симптомы
Общими симптомами SLE- заболевания являются усталость, потеря веса и повышенная температура. На открытых частях тела появляются кожные высыпания, вызванные воздействием солнечных лучей. На лице вокруг носа появляется красная сыпь в форме бабочки. Боли и воспаление суставов, выпадение волос, язвы во рту, заболевания почек, воспаление оболочек лёгких и сердца, а также неврологические заболевания. Боли или ревматические воспаления в суставах проявляются почти у всех пациентов, кожные высыпания – у достаточно большой части заболевших, а заболевания почек – почти у половины. Суставы не разрушаются, но могут деформироваться. Симптомы заболевания у разных людей проявляются по- разному. Чаще заболевание протекает в лёгкой форме и не влияет на образ жизни заболевшего. Выявить форму заболевания достаточно сложно.
Диагностика
Диагноз заболевания ставится на основании симптомов и лабораторных исследований. Существует 11 критериев заболевания. Если в заболевании проявились 4 или более критериев, то диагноз системный lupus erytematosus поставлен верно. Подсчёт критериев имеет больше теоретическое значение. В анализе крови повышаются показатели воспаления, но как и при других заболеваниях ревматизма ЦРБ не повышен. Почти у всех пациентов в крови присутствуют антитела. По количеству и качеству антител можно оценить стадию болезни и результат лечения. Лейкоциты и тромбоциты могут быть понижены. Возможна анемия.
Лечение
При лёгких формах SLE- заболевания лечение не требуется. Заболевший сам заботится о себе, избегая солнечных лучей и пользуясь защитными кремами. Достаточно обойтись слабыми лекарственными препаратами, например, малыми дозами кортизона и гидроксиклорокина. В трудных случаях пациенту назначаются большие дозы кортизона.
Беременность может вызвать проблемы. О наблюдении и лечении SLE- заболевания во время беременности рекомендуется консультация врача–ревматолога. Инфекции также могут вызвать осложнения. Причину повышения температуры нужно обязательно выяснить, чтобы знать, чем она вызвана – инфекцией или обострением SLE-заболевания. Лечение направлено на поражённый орган. Почти всегда напоминает лечение остеопороза.
Профилактика
Профилактика системного lupus erytematosus постоянно развивается. Болезнь опасна для людей с серьёзными заболеваниями почек, лёгких или центральной-нервной системы. С возрастом болезнь затихает. SLE- заболевание, вызванное лекарственными препаратами, проходит при их отмене.
SLE- критерии:
1. Красная сыпь в форме бабочки на носу и щеках
2. Шелушащиеся покраснения на коже
3. Покраснения кожи под воздействием солнечных лучей
4. Язвы во рту
5. Воспаление суставов
6. Воспаление оболочек лёгких и сердца
7. Заболевания почек
8. Неврологическте симптомы (судороги или психозы)
9. Изменения крови (анемия, уменьшения лейкоцитов или тромбоцитов)
10. Иммунные изменения крови (DNA, ошибочно позитивный кардиолипини-тест)
11. Антитела
19. СИСТЕМНЫЙ СКЛЕРОЗ (СИСТЕМНАЯ СКЛЕРОДЕРМИЯ)
Системный склероз это ревматическое заболевание соединительных тканей. Одна из форм заболевания – склеродермия (склеро – твёрдый, дерма – кожа). При этом заболевании грубеет кожа. Также соединительная ткань внутренних органов рубцуется, но этот признак встречается редко. В Финляндии ежегодно заболевает 20-50 человек, из них большая часть женщины. Дети болеют редко.
Причины
Причины заболевания системным склерозом неизвестны, но заболевание могут вызывать многие химикаты. Например, в 1981 году в Испании прошла волна этого заболевания, вызванная некачественным растительным маслом. Некачественный триптофан, продаваемый как натуральный продукт, вызвал вторую эпидемию в конце того же десятилетия. Также угольная и кварцевая пыль, винилхлорид, триклоритилен и другие химикаты могут вызывать заболевание. Одной из подозреваемых причин являются силиконовые имплонтанты. У большинства больных причины заболевания неизвестны.
Симптомы
Заболевание начинается с нарушения кровообращения пальцев рук и ног. Появляется симптом Рейно, когда сосуды сокращаются так сильно, что пальцы становятся белыми при прохладной температуре окружающей среды. На пальцах рук появляются кожные изменения. Кожа пальцев набухает и уплотняется. Кожные морщины и складки пропадают. С годами кожа становится тонкой и натянутой, иногда в коже откладывается кальций. Симптомы могут распространяться и по всему телу, кожа уплотняется и деформируется. Мышцы лица становятся неподвижными, рот сокращается. Видны расширенные подкожные сосуды.
Склеродермия может поражать не только кожу, но и внутренние органы. При поражении пищевода появляются проблемы при глотании. При поражении лёгких, почек и кишечника появляются серьёзные проблемы со здоровьем. К этим заболеваниям относятся и такие необычные формы заболевания, как эозинофильный фаскит. Когда воспаление проходит, кожа рубцуется и напоминает апельсиновую кожуру.
Распространённой формой системного склероза является CREST (от calcinosis – закальцевание кожи), симптом Рейно, эсофагус (рубцевание пищевода), склеродактилия и телеагниэктазия, то есть расширение подкожных сосудов.
Диагностика
Диагноз ставится на основании картины заболевания. В крови пациента обнаруживаюся показатели ревматизма и антитела. При CREST обнаруживаются антитела, свойственные этому заболеванию.
Лечение
Лечение системного склероза трудное, потому что нет достаточно действенного лекарства. Пациенту надо защищать кожу от холода. Необходимо бросить курить. Назначаются сосудорасширяющие препараты (нифедипин). Для предотвращения сухости кожи используют увлажняющие крема. Для сохранения подвижности пальцев необходимо делать гимнастику для рук.
Ревматические лекарственные препараты тестируются, но их действие остаётся незначительным. Широко используются пенисилламин и циклоспорин. При лечении внутренних органов назначаются симптоматические лекарственные препараты.
Профилактика
Важным значением в профилактике системного склероза является ограничение заболевания на кожной стадии, когда другие органы ещё не поражены. Со временем кожа смягчается и заболевание переходит в лёгкую форму. Но поражение лёгких и почек остаётся серьёзным заболеванием.
20. ВАСКУЛИТ
Васкулит это воспаление стенок сосудов. Последствия васкулита зависят от количества поражённых сосудов и мест воспалений. В трудных случаях васкулит вызвает затруднения кровообращения. Это приводит к кровотечениям или омертвению тканей.
Васкулит классифицируется на основании размера поражённых сосудов. Васкулит поражает височную артерию, кожный васкулит малые кровеносные сосуды. При темпоральном артериите в стенке височной артерии под микроскопом видны большие и многоядерные клетки, из-за которых заболевание получило второе название – гигантоклеточный артериит.
Часто васкулиты проявляются редкими заболеваниями, как нодозный полиартериит. А также пурпура Шенлейна-Геноха, синдром Чарга-Штраусс, болезнь Кавасаки, гранулематоз Вегенера и артериит Такаяси.
Причины
Причинами заболевания могут быть инфекции, повреждения тканей, инородные вещества, которые вызывают иммунные реакции в организме. Механизм появления васкулита не определён. Наследственность тоже имеет значение. Васкулит может быть как самостоятельным заболеванием, так и относиться к группе ревматизмов, таких как суставной ревматизм или SLE-заболевание.
Симптомы
Васкулиту свойственны повышение температуры тела и потеря веса. Из-за заболеваний сосудов появляются кожные высыпания различного типа. Типичными симптомами заболевания являются мышечные и суставные боли, нарушения работы переферической нервной системы, носовые кровотечения, кашель с кровью, кровь в моче и боли в животе.
Особенности
У половины пациентов с диагнозом васкулит и темпоральный артериит проявляются симптомы полимиалгии. Симптомами артериита являются головные боли в височной области и боль в скулах при жевании. При заболевании возможен риск закупорки глазной артерии и потеря зрения, поэтому лечение необходимо начать как можно быстрее. В основном заболевают пожилые люди.
Болезнь Такаяси поражает аорту и исходящие из неё кровеносные сосуды. Основным симптомом заболевания является нарушение кровообращения. Поставить диагноз трудно. В основном заболевают молодые женщины.
Нодозный полиартериит является редким заболеванием, при котором на стенках артерий образуются воспалительные бляшки. Проявляется у молодых людей. Встречаются серьёзные изменения внутренних органов, диагноз выясняется в процессе операции.
Начальными симптомами гранулематоза Вегенера являются нарушения в верхних дыхательных путях, воспаление пазух носа, заложенность носа и носовые кровотечения. Также могут быть воспаления среднего уха и глухота, ослабление зрения. К сложным формам относятся поражения почек и лёгких. Некоторые формы заболевания протекают достаточно лёгко. В крови присутствуют ANCA-антитела.
При вторичном васкулите в сочетании с другими аутоимунными заболеваниями, симптомы начинаются с поражения мелких кожных сосудов. На коже голеней или рук образуются раны и некрозы.
Диагностика
Постановка диагноза осуществляется на основании симптомов заболевания и биопсии кожи. Рентген кровеносных сосудов (ангиография) выявляет васкулит. Также постановка диагноза опирается на лабораторные исследования. ЦРБ повышено.
Лечение
Лечение направлено на устранение причины возникновения васкулита. Сначала снимается воспаление кровеносных сосудов лекарственными препаратами. После его прекращения основное заболевание лечится эффективнее. Назначается кортизон. Часто вместе с ним применяют цитостатические средства. В критических ситуациях назначают большие дозы кортизона. Хорошие результаты дают биологические лекарственные препараты.
Профилактика
Прогноз васкулита улучшается с развитием методов лечения. У большой части пациентов симптомы улучшаются. Хотя иногда болезнь может перейти в тяжёлую форму. Обширные поражения внутренних органов дают плохой прогноз заболевания и срочную госпитализацию.
© 2016 Lappeenrannan reumayhdistys ry.
Что можно предпринять для облегчения боли
Первое, что нужно попробовать при боли в коленях, – это обычно РИС: отдых, лед, сжатие и приподнятие. Что, если этого недостаточно, чтобы тебе стало лучше?
Если у вас сильная боль или вы не можете пошевелить коленом, вам следует позвонить своему врачу. Если все не так уж плохо – например, резкие боли или боли от старой травмы – у вас есть другие варианты.
Некоторые лекарства можно купить без рецепта. В других случаях вам придется обратиться к врачу. Что бы вы ни использовали, обязательно следуйте инструкциям.Если у вас есть вопросы, спросите своего врача или фармацевта.
Лекарства от боли
Ацетаминофен снимает легкую и умеренную боль. Он содержится в более чем 6000 продуктах отдельно и вместе с другими лекарствами. Если вы примете слишком много, он может нанести вред вашей печени. Поэтому проверяйте этикетку на всем, что вы принимаете, чтобы случайно не передозировать.
Модуль: слайд-шоуКремы, гели или пластыри с капсаицином снижают количество химического вещества в организме, которое посылает в мозг сообщения о боли.Продукт может ужалить или гореть, поэтому вам необходимо регулярно наносить его на кожу, чтобы он продолжал работать.
Лекарства, снимающие воспаление
Это так называемые НПВП – нестероидные противовоспалительные препараты. К ним относятся:
Ваш врач может назначить более сильные дозы, чем вы можете получить в магазине, а также препараты с отсроченным высвобождением и формы с пролонгированным высвобождением напроксена.
Все эти НПВП имеют схожие побочные эффекты, в том числе повышают вероятность сердечного приступа или инсульта. Если принимать их слишком долго, у вас могут появиться язвы, кровотечение или дыры в желудке.
Диклофенак, еще один НПВП, отпускаемый по рецепту, выпускается в виде геля (Вольтарен) и в виде жидкости (Пеннсаид), которую вы наносите на кожу.
Уколы: следующий шаг
Ваш врач может сделать вам укол в колено, после того как онемеет, чтобы доставить лекарство прямо в сустав.
Кортикостероиды – это не тот тип стероидов, который наращивает мышцы.В лучшем случае они могут уменьшить воспаление и облегчить боль на месяцы. Вероятно, вы не будете делать больше двух или трех прививок стероидов в год.
Может пройти от 2 до 3 дней, прежде чем вы почувствуете эффект. Большинство людей могут вернуться на работу или домой сразу после укола.
Продолжение
У некоторых людей возникает так называемая «стероидная вспышка», прилив боли в области инъекции продолжительностью до 48 часов.
Гиалуроновая кислота похожа на густую жидкость, которая должна смазывать сустав.Некоторые люди, которым вводили его в колено, могли двигаться легче и меньше болели в течение 6 месяцев.
Обратной стороной является то, что ни один из этих типов снимков не поможет всем. Они также могут вызвать обесцвечивание кожи в местах укола, инфекции и ослабление сухожилий, которые соединяют мышцы с костями.
Рассмотрите и другие способы лечения
Физическая терапия может помочь укрепить мышцы вокруг колен. Трудотерапия показывает, как делать повседневные движения безопаснее для колена.
Некоторым людям может помочь дополнительная медицина, такая как иглоукалывание или добавки с глюкозамином.
Лекарства, снимающие боль в коленях
Лекарства от боли в коленях, отпускаемые по рецепту
Лекарства, отпускаемые по рецепту, обычно являются более сильным обезболивающим, чем те, которые продаются без рецепта. К ним относятся НПВП, отпускаемые по рецепту, и ингибиторы ЦОГ-2 (предназначенные для уменьшения побочных эффектов со стороны желудочно-кишечного тракта, таких как желудочное кровотечение). Эти препараты обычно используются, если уровень боли считается умеренным или сильным.Единственный ингибитор ЦОГ-2, представленный в настоящее время на рынке, – это целекоксиб (Целебрекс). Рофекоксиб (Виокс) и другие были сняты с продажи, поскольку было обнаружено, что они приводят к повышенному риску сердечных осложнений.
Баргар говорит, что, хотя данные не были полностью ясными, было принято решение удалить с рынка Vioxx и валдекоксиб (Bextra), оба ингибитора ЦОГ-2, из-за связанных с этим сердечных проблем. Целебрекс не показал значительного увеличения риска сердечных заболеваний.«Я не думаю, что [ингибиторы ЦОГ-2] работают лучше стандартных противовоспалительных средств, у них просто нет побочных эффектов со стороны желудочно-кишечного тракта», – говорит он. «Я бы прописал Селебрекс тем, кто не переносит обычные НПВП из-за побочных эффектов со стороны желудочно-кишечного тракта».
Баргар также советует людям с болями в коленях, которые регулярно принимают большие дозы ибупрофена, каждые четыре месяца сдавать анализы крови для проверки на токсичность почек и анемию.
Инъекционные лекарства от боли в коленях
Введение лекарств для уменьшения боли в коленях обычно является шагом между пероральным приемом лекарств и заменой артрита коленных суставов хирургическим вмешательством.Кортикостероиды или добавки с гиалуроновой кислотой можно вводить, когда боль в коленях становится сильной.
«Вся концепция добавления вязкости была разработана ревматологами для смазывания суставов, но я обнаружил, что это не очень хорошо работает», – говорит Баргар. «Это тоже дорого, но многие люди попробуют его перед операцией».
Если у вас умеренная боль в коленях, вызванная простым растяжением, попробуйте безрецептурные лекарства.Если у вас сильная боль или травма в колене, обратитесь к врачу за рецептом лекарства, которое может улучшить ваше конкретное состояние.
Как лучше всего избавиться от боли при артрите коленного сустава? – Основы здоровья от клиники Кливленда
Эта ноющая боль, легкая припухлость и жесткость в колене после бездействия? Это остеоартрит. И это обычное дело, особенно с возрастом.
Клиника Кливленда – некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию.Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Таким образом, это может быть привычным делом достать флакон с нестероидными противовоспалительными препаратами (НПВП), такими как ибупрофен (Motrin ® , Advil ® ) или напроксен (Aleve ® ), чтобы попытаться контролировать ваши симптомы.
Хотя при остеоартрите коленного сустава можно принимать обезболивающие, их следует использовать с осторожностью и только как часть более комплексного подхода.«Каждый человек уникален, поэтому мы должны разработать индивидуальный план лечения», – говорит специалист по спортивной медицине Карли Дэй, доктор медицины.
Самая важная часть головоломки
Если у вас избыточный вес или ожирение, наиболее эффективным методом лечения является снижение веса. В этом нет ничего удивительного. Каждый лишний фунт веса добавляет от двух до четырех фунтов избыточного давления на ваши колени.
«Похудение, вероятно, самая сложная часть головоломки лечения, но также и самая важная», – говорит д-р.День.
Программа похудания должна включать как диету, так и упражнения. Некоторым людям трудно выполнять упражнения, чтобы похудеть, потому что у них болят колени. Но любые упражнения могут помочь, даже укрепить верхнюю часть тела.
Роль физиотерапии в этом процессе
Физическая терапия определенно полезна. «Улучшение диапазона движений и силы в коленях полезно, но физиотерапия остеоартрита коленного сустава уделяет большое внимание укреплению бедер», – объясняет д-р.День.
Слабые бедра оказывают большее давление на колени. Если у вас сильные бедра, когда вы встаете со стула или поднимаетесь и спускаетесь по лестнице, вашим коленям становится меньше работы.
По словам доктора Дэя, каждому, кто страдает остеоартрозом коленного сустава, следует проконсультироваться с физиотерапевтом. Мало того, что вас научат правильным видам упражнений, физиотерапевт также даст ценные инструкции по использованию вспомогательных устройств (таких как трость или ходунки) и изменению действий (например, подъем по лестнице или посадка и выход из машины), чтобы уменьшить боль.
Как двигаться каждый день
Помимо физиотерапии, очень важно включить в свой распорядок дня регулярные упражнения.
«Суставы созданы, чтобы двигаться, – говорит д-р Дэй. Данные показывают, что люди, которые менее активны, болеют артритом чаще, чем люди, которые занимаются физическими упражнениями. Выбирайте занятия с меньшей нагрузкой, такие как езда на велосипеде, плавание или занятия в бассейне.
Поговорите со своим врачом о коленном бандаже
Часто помогает коленный бандаж.«Есть свидетельства того, что даже простой компрессионный рукав может уменьшить боль», – говорит доктор Дэй. Это хороший способ начать, потому что вы можете купить его в аптеке.
Вы также можете поговорить со своим врачом о более индивидуализированной скобе разгрузчика. Они снимают давление с части сустава. Подходящий для вас бандаж будет зависеть от тяжести и локализации артрита, будь то в первую очередь внутренняя или внешняя сторона сустава или коленная чашечка.
Добавки для людей с умеренной болью
Для людей с умеренной болью Dr.Дэй предлагает попробовать добавки, такие как комбинация глюкозамина и хондроитина или куркумы.
Доказательства наличия глюкозамина и хондроитина неоднозначны, но они безопасны. Так что, возможно, стоит попробовать. Однако люди с аллергией на моллюсков могут их не переносить. Никакой эффект не сработает сразу. Доктор Дэй рекомендует попробовать его в течение шести-восьми недель. «Если вы заметили улучшение – отлично; если нет, то прекратите », – говорит она.
Куркума обладает противовоспалительными свойствами, и есть некоторые доказательства ее полезности при болезненном артрите коленного сустава.Вы можете добавлять куркуму в пищу или принимать ее в качестве добавки. Он может разжижать кровь, поэтому людям, принимающим препараты для разжижения крови, не следует использовать куркуму.
Как правильно принимать обезболивающие
Существует два типа безрецептурных обезболивающих, которые можно использовать при остеоартрите. Ацетаминофен (Тайленол ® ) является болеутоляющим, но не противовоспалительным. Это может помочь при легкой боли в коленях.
НПВП могут быть более эффективными, потому что они снимают боль и уменьшают воспаление.Однако они имеют потенциальные побочные эффекты и риски. НПВП могут раздражать слизистую оболочку желудка, что может привести к язве или другим проблемам с желудком. Они также могут нарушить функцию почек. Некоторые НПВП могут повышать артериальное давление. И они были связаны с повышенным риском сердечных заболеваний.
Из-за рисков доктор Дэй предостерегает от регулярного использования НПВП в течение длительного времени. Вместо этого она использует НПВП для своих пациентов двумя способами. Во-первых, люди, у которых наблюдается обострение боли, могут принимать их регулярно (то есть каждые четыре-шесть часов, в зависимости от препарата) в течение трех-пяти дней, а затем прекратить.Во-вторых, их можно использовать в течение длительного времени, но только изредка, возможно, пару раз в неделю по мере необходимости.
Если вы принимаете НПВП несколько раз в день в течение длительного периода времени, доктор Дэй советует сократить их использование, максимально используя другие стратегии лечения. Она также предлагает попробовать местные НПВП, такие как диклофенак (Voltaren Gel ® , Pennsaid ® ), которые имеют меньше потенциальных побочных эффектов.
Опиоидные болеутоляющие не рекомендуются для длительного лечения хронической боли в коленях.«Более мягкое наркотическое средство трамадол может быть подходящим для эпизодического использования у некоторых людей», – говорит д-р Дэй.
Инъекции – еще один вариант с низким уровнем риска
Если другие стратегии не приносят достаточного облегчения, инъекционная терапия – вариант с низким риском.
Инъекция кортикостероидов включает доставку этого противовоспалительного препарата непосредственно в колено. Преимущества обычно недолговечны. Но это варьируется от человека к человеку. «Я говорю своим пациентам, что обезболивание может длиться от недели до года», – говорит д-р.День. Одно предостережение при приеме кортикостероидов – это способность повышать уровень сахара в крови, что беспокоит людей с неконтролируемым диабетом.
Для возможно более длительного эффекта можно попробовать инъекцию гиалуроновой кислоты (также называемую вязкой добавкой). «Гиалуроновая кислота – это вещество, которого в здоровых суставах много, а в коленях – нет», – говорит доктор Дэй. Чтобы начать действовать, нужно больше времени, чем после инъекции кортикостероидов, но часто эффект сохраняется от шести месяцев до года.
Два других инъекционных метода лечения – это плазма, обогащенная тромбоцитами (PRP), и стволовые клетки, ни один из которых не покрывается страховкой. PRP включает в себя забор крови, вращение ее в центрифуге и введение части крови в колено. «В настоящее время больше научных данных, подтверждающих эффект PRP, чем стволовых клеток», – говорит доктор Дэй.
По ее словам, если вы не можете контролировать свои симптомы с помощью комбинации этих мер, возможно, пришло время поговорить с врачом об операции.
Эта статья впервые появилась в Cleveland Clinic Arthritis Advisor .
Лечение боли в коленях: лекарства
Боль в колене может быть вызвана чрезмерным использованием, травмой или повреждением коленного сустава, хряща или окружающих мышц в результате основного заболевания, такого как артрит. Это может значительно повлиять на способность человека выполнять повседневные задачи, такие как ходьба, подъем и спуск по лестнице, а также сидение и стояние в течение длительных периодов времени.
Для облегчения боли в коленях можно использовать несколько различных типов лекарств, как безрецептурных, так и рецептурных.Их можно вводить перорально, принимая таблетку, местно, нанося лекарство на кожу, или внутрисуставно, вводя непосредственно в коленный сустав.
НАУЧНАЯ ФОТОБИБЛИОТЕКА / Getty Images
НПВП
Лекарства, отпускаемые без рецепта
Безрецептурные обезболивающие, такие как парацетамол (тайленол) и ибупрофен (адвил), или противовоспалительные препараты, такие как напроксен натрия (алев), могут помочь уменьшить боль в коленях, отек и воспаление в коленном суставе.
Лекарства, отпускаемые по рецепту
Если симптомы достаточно серьезны, ваш врач может назначить более высокую дозу нестероидного противовоспалительного препарата (НПВП), чтобы уменьшить боль в коленях, чтобы вы могли сидеть, стоять и ходить с меньшим дискомфортом.
Местные методы лечения
Лекарства, отпускаемые без рецепта
Безрецептурные кремы и мази, особенно те, которые содержат капсаицин, экстракт перца чили, можно наносить местно на колено, чтобы облегчить боль за счет уменьшения интенсивности болевых сигналов, посылаемых по нервным путям.
Кремы по рецепту
Кремы, отпускаемые по рецепту, в гелеобразной или жидкой форме, которые содержат диклофенак, можно наносить местно на колено для облегчения боли. Существуют различные препараты, которые содержат 1%, 1,5% или 2% диклофенака в зависимости от силы необходимого лекарства, которая будет определена вашим лечащим врачом.
Местное лечение может помочь облегчить боль людям, которые не могут или не хотят принимать пероральные обезболивающие.Местное лечение особенно полезно для людей, которые принимают другие лекарства, поскольку пероральные обезболивающие могут взаимодействовать с другими лекарствами. Оральные обезболивающие также могут вызывать язву желудка и кровотечение, что делает местные обезболивающие более подходящими для людей с желудочно-кишечными проблемами.
Болевые пластыри
Лечащий врач может назначить пластыри с лидокаином, чтобы облегчить боль в коленях. Лидокаин – это местный анестетик, который помогает облегчить боль, блокируя нервы от передачи болевых сигналов.Лекарство доставляется трансдермально через кожу, которая абсорбирует лекарство на липкой стороне пластыря.
Пластырь с лидокаином можно наносить непосредственно на кожу один раз в день на срок до 12 часов. Вы можете нанести пластырь на область, где вы испытываете наибольшую боль, но не следует класть его непосредственно на коленный сустав. Пластырь нельзя наносить при наличии порезов или разрывов на коже.
Обезболивающие, отпускаемые по рецепту
Кортикостероиды
Кортикостероиды, такие как кортизон и преднизон, могут быть назначены для уменьшения боли, отека и воспаления в организме, чтобы уменьшить боль в коленях.Кортикостероиды следует использовать с осторожностью, поскольку длительное использование кортикостероидов может вызвать ослабление мышц, сухожилий и связок, окружающих колено, и увеличивает риск развития определенных состояний, таких как остеопороз и синдром Кушинга.
Опиоидные обезболивающие
Опиоидные препараты, такие как оксикодон, гидрокодон, морфин и трамадол, могут быть прописаны вашим врачом для облегчения боли в коленях, если НПВП, отпускаемые без рецепта или по рецепту, не эффективны.
Инъекции
Кортикостероиды
Кортикостероиды или инъекции кортизона – это противовоспалительные препараты, которые можно вводить непосредственно в коленный сустав, чтобы уменьшить боль, отек и воспаление. Они являются наиболее часто используемым типом инъекций в колено для лечения боли в коленях от остеоартрита.
Согласно рекомендациям Американского колледжа ревматологии и фонда артрита по лечению остеоартрита коленного сустава, инъекции кортикостероидов рекомендуются по сравнению с любыми другими инъекциями из-за улучшения результатов и эффективности в облегчении симптомов.
Инъекции кортикостероидов выполняются под местной анестезией, когда вы будете бодрствовать для процедуры, но ваше колено онемеет. Небольшое количество анестезии будет введено в ваше колено перед кортикостероидом, который обычно начинает действовать через два-три дня.
Инъекции кортикостероидов могут помочь облегчить боль и уменьшить симптомы в период от шести недель до шести месяцев после процедуры, хотя инъекции эффективны не для всех. Обычно вам не разрешают делать более двух или трех инъекций в год.
Инъекции кортикостероидов не могут быть рекомендованы пациентам с диабетом или другими проблемами с уровнем сахара в крови, поскольку кортикостероиды могут повышать уровень сахара в крови.
Гиалуроновая кислота
Вязкие добавки, иногда называемые инъекциями геля, включают инъекции гиалуроновой кислоты в колено для уменьшения боли и улучшения подвижности суставов. Гиалуроновую кислоту, используемую для инъекций, получают из куриных сот.
Гиалуроновая кислота представляет собой гелеобразное вещество, которое естественным образом встречается в синовиальной жидкости в каждой суставной капсуле, окружающей все суставы.Гиалуроновая кислота служит смазкой, которая позволяет костям плавно двигаться в суставе и обеспечивает амортизацию, уменьшая давление и трение в суставах. Со временем уровень гиалуроновой кислоты в суставах снижается, особенно когда суставы изнашиваются из-за остеоартрита.
Если вы решите пройти это лечение, вы можете получить от одной до пяти инъекций. Если в коленном суставе наблюдается чрезмерный отек и скопление жидкости, врач с помощью иглы откачивает или удаляет жидкость перед инъекцией гиалуроновой кислоты.Вам следует избегать длительного стояния, ходьбы, бега, бега или подъема тяжестей в течение первых 48 часов после инъекции гиалуроновой кислоты.
Для заметного улучшения может потребоваться до четырех недель, а длительный эффект может варьироваться от двух до шести месяцев. Инъекции гиалуроновой кислоты можно повторять примерно раз в шесть месяцев.
Однако нет никаких доказательств того, что инъекции гиалуроновой кислоты обеспечивают значительное облегчение боли в коленях, и они не рекомендуются для лечения остеоартрита коленного сустава в соответствии с рекомендациями Американского колледжа ревматологии и фонда артрита.
Гиалуроновая кислота может быть рекомендована пациентам с диабетом, страдающим остеоартрозом коленного сустава, поскольку инъекции гиалуроновой кислоты не повышают уровень сахара в крови, в отличие от кортикостероидов.
Местные анестетики
В колено можно ввести местный анестетик, чаще всего лидокаин. Лидокаин обладает онемением и противовоспалительным действием, что может снизить интенсивность болевых сигналов. Недавние исследования показывают, что эффект может длиться три месяца и более.
Лидокаин также часто вводят в колено перед инъекцией кортикостероидов, чтобы обезболить пораженную область и сделать инъекцию менее неудобной. Лидокаин может вызвать немедленное краткосрочное облегчение боли в колене, но часто проходит через несколько часов после инъекции, поскольку для подготовки к инъекции кортикостероидов используется меньше лидокаина, чем для отдельной инъекции лидокаина.
Ботокс
Ботулинический токсин, широко известный как ботокс, представляет собой природный токсин, вырабатываемый бактериями, которые обычно используются для разглаживания морщин на лбу и уменьшения мышечной спастичности при неврологических состояниях путем паралича нервов.
Предварительные исследования показывают, что инъекции ботокса можно использовать для лечения остеоартрита коленного сустава, парализуя нервы, которые посылают в мозг сигналы хронической боли. Для достижения полного эффекта может потребоваться до четырех недель, а обезболивание может длиться до шести месяцев.
Плазма, обогащенная тромбоцитами
Инъекции богатой тромбоцитами плазмы состоят из вашей собственной плазмы крови, которая содержит высокую концентрацию тромбоцитов, также называемых тромбоцитами, которые представляют собой маленькие клетки крови, участвующие в свертывании крови.Тромбоциты выделяют вещества, называемые факторами роста, которые стимулируют заживление после травмы. При введении в колено богатая тромбоцитами плазма может помочь заживлению поврежденного хряща, но это еще не доказано.
Ваш врач с помощью шприца наберет небольшое количество крови из вены на руке и с помощью центрифуги отделит плазму от тромбоцитов. Центрифугирование крови занимает около 15 минут для разделения компонентов крови. Затем врач введет плазму, содержащую тромбоциты, прямо в коленный сустав.Ультразвук может быть использован для определения точности инъекции.
DMARD
Модифицирующие заболевание противоревматические препараты (DMARD) специально назначаются при ревматоидном артрите и других ревматических и аутоиммунных состояниях. БПВП уменьшают воспаление во всем теле, изменяя реакцию иммунной системы.
Поскольку DMARD снижают реакцию вашей иммунной системы, вы можете подвергаться повышенному риску заражения при приеме этих лекарств. Обязательно поговорите со своим врачом о рисках и преимуществах приема лекарств DMARD.
Есть ли «лучшее» обезболивающее при остеоартрите?
АРХИВНОЕ СОДЕРЖАНИЕ: В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного содержимого. Обратите внимание на дату публикации или последнего рецензирования каждой статьи. Никакой контент на этом сайте, независимо от даты, никогда не должен использоваться вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Остеоартрит (ОА) поражает десятки миллионов американцев и является основной причиной инвалидности и снижения качества жизни во всем мире.Кроме операции по замене сустава, не существует известного «лекарства» от ОА, и большинство методов лечения направлено на облегчение таких симптомов, как боль. Часто первым шагом являются немедикаментозные подходы, такие как физиотерапия, упражнения и потеря веса. Однако большинство пациентов в конечном итоге будут использовать обезболивающие, такие как нестероидные противовоспалительные препараты (НПВП). Другие виды лекарств, такие как опиоиды, также были протестированы в качестве лечения ОА, и продолжаются споры о том, какие методы лечения являются лучшими.
НПВП против опиоидов: был ли явный победитель?
В недавнем исследовании сравнивали пероральные НПВП и пероральные опиоиды для облегчения боли при остеоартрите. Исследователи из Гарвардской больницы Brigham and Women’s Hospital провели метаанализ (то есть объединили и обобщили результаты многочисленных опубликованных исследований). Они включали клинические испытания, в которых пациенты с остеоартритом коленного сустава (КОА) выбирались случайным образом для получения лечения, которое длилось не менее 2 месяцев.
Исследователи тщательно выбрали, какие исследования включить, и два члена команды независимо проанализировали каждое исследование и извлекли данные.Они выбрали исследования, в которых использовался общепринятый, хорошо проверенный и общепринятый метод измерения боли (шкала WOMAC, которая оценивает боль по шкале от 0 до 100). Были включены данные более чем 5 500 пациентов, и исследователи обнаружили, что в среднем пероральное лечение НПВП уменьшало боль примерно на 18 баллов по шкале WOMAC. Лечение менее сильнодействующими пероральными опиоидами (такими как трамадол) также уменьшало боль примерно на 18 баллов, а сильнодействующие пероральные опиоиды (такие как оксикодон) уменьшали боль примерно на 19 баллов по шкале WOMAC.Поскольку в среднем пациенты начинали с оценкой боли около 50-60 из 100, каждое из этих лекарств приводило к снижению боли пациентов примерно на 30%.
Короче говоря, все эти лекарства помогали уменьшить боль, и их эффекты были примерно одинаковыми. Обнаружение уменьшения боли примерно на 30% очень согласуется с исследованиями многих методов лечения хронической боли. Хотя мы довольно хорошо справляемся с острой болью, многие состояния с хронической болью, такие как ОА, боль в пояснице и другие, труднее лечить.Многие исследователи в этой области считают, что многопрофильная команда (в которую входят поставщики медицинских услуг с разным опытом), работающие вместе над использованием ряда различных подходов к управлению болью, предлагает наиболее эффективный способ лечения хронической боли. И есть убедительные доказательства эффективности такого лечения. Например, пациент с тяжелым KOA может: получать НПВП, прописанные ее лечащим врачом; обратитесь к физиотерапевту для работы над укреплением и подготовкой мышц ног; время от времени делайте уколы стероидов в колено, чтобы облегчить воспаление и боль в суставе; и обратитесь к диетологу, который поможет с диетой и похуданием, что снизит нагрузку на сустав и может значительно уменьшить боль в коленях.
Работа над индивидуальным подходом к обезболиванию
Этот метаанализ не может сказать нам, какие из этих типов лекарств (если таковые имеются) следует прописать конкретному пациенту. Никакое исследование не может. От человека к человеку эффективность любого лечения KOA огромна. Один пациент может получить почти полное облегчение боли, а другому совсем не помочь. Эти результаты действительно дают клиницистам ориентир для «типичного» обезболивания, которое можно ожидать от этих лекарств, и предполагают, что, поскольку они работают примерно одинаково хорошо, выбор того, какой из них использовать, будет зависеть от других факторов, помимо эффективности. .Медицинские работники и те, кто страдает хронической болью, также должны взвесить возможные побочные эффекты. Лечение (особенно длительное) пероральными НПВП может привести к проблемам с желудком, таким как кровотечение, язва и расстройство желудка, а также к высокому кровяному давлению и проблемам с почками. Опиоиды могут иметь побочные эффекты, такие как запор, тошнота и сонливость. Как вы, вероятно, также знаете, опиоиды также связаны с риском серьезной передозировки и зависимости.
Многие из нас, занимающихся обезболиванием, надеются, что в конечном итоге мы сможем более эффективно «персонализировать» лечение боли на основе характеристик человека и его или ее вероятной реакции на конкретное лечение.Стоит отметить, что немедикаментозные методы лечения, такие как упражнения, снижение веса и улучшение диеты, обычно имеют мало побочных эффектов или не имеют их, а их преимущества выходят за рамки облегчения боли в коленях (например, улучшения здоровья сердца). Для большинства людей эти методы лечения должны быть включены в их многопрофильную программу лечения боли, независимо от рассматриваемых вариантов лечения.
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента.Обратите внимание на дату последнего обзора или обновления всех статей. На этом сайте нет контента, независимо от даты, никогда не следует использовать вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Комментарии для этой публикации закрыты.
Что на самом деле снимает боль в коленях? Ответ может вас удивить
Таблетка, которую чаще всего назначают от боли в коленях – парацетамол – может вообще не помочь, сообщили исследователи в понедельник.
Новое исследование того, что работает при артрите боли в колене, дало некоторые удивительные результаты.Наиболее распространенные методы лечения часто не помогают, и даже инъекция соленой воды в виде плацебо обеспечивает большее облегчение боли, чем любая таблетка.
Результаты идут вразрез с тем, во что многие врачи долгое время верили, хотя они не удивили опытных хирургов, которые знают, что обезболивание сильно различается от пациента к пациенту.
«Все виды лечения, кроме парацетамола, показали клинически значимое улучшение по сравнению с исходной болью».
Доктор Равендхара Баннуру и его коллеги из Медицинского центра Тафтс недалеко от Бостона рассмотрели тысячи исследований различных методов лечения боли в коленях, включая ацетаминофен – действующее вещество в Тайленоле – к ибупрофену для инъекций стероидов.
Найти научную истину непросто. У фармацевтических компаний нет особого стимула тестировать непатентованные лекарства, отпускаемые без рецепта, такие как напроксен, а также нет особых причин сравнивать инъекции стероидов с дженериками, такими как гиалуроновая кислота, своего рода смазка для суставов.
Но команда провела 137 исследований, охватывающих 33000 человек, которые соответствовали некоторым высоким стандартам – они были ослеплены, то есть врачи не знали, какое лечение на самом деле получал пациент, поскольку они оценивали боль, жесткость и диапазон движений.
И большинство сравнивает лечение с плацебо – пустышка или пустышка.
Результаты их удивили. «Все виды лечения, кроме парацетамола, показали клинически значимое улучшение по сравнению с исходной болью», – написали они в своем отчете, опубликованном в Annals of Internal Medicine.
«Вопреки распространенному мнению, наши результаты показали, что целекоксиб (отпускаемый по рецепту лекарственный препарат под торговой маркой Celebrex) не превосходит ацетаминофен».
И фиктивная инъекция соленой воды сработала лучше, чем любая таблетка, хотя и не лучше, чем инъекция стероида или лубриканта.
Это могло быть из-за суперплацебо-эффекта, или могло случиться так, что инъекция любой жидкости в колено, называемая вязкой добавкой, обеспечивает, по крайней мере, временное облегчение, сказали Баннуру и его коллеги.
В любом случае, это большая проблема для многих людей, которая требует огромных денег, – сказала доктор Лиза Мандл из Медицинской школы Вейл Корнелл в Нью-Йорке и Елена Лосина из Бригама и женской больницы в Бостоне.
«Мировой рынок добавок для вязкости оценивается в 2 доллара.5 миллиардов долларов к 2017 году, а рынок глюкозамина оценивается в 12 миллиардов долларов к 2020 году », – написали они в редакционной статье.
«Почти 40 процентов населения США старше 45 лет в той или иной степени страдает остеоартритом коленного сустава, а предполагаемый риск развития коленного сустава (артрита) в течение жизни составляет 14 процентов», – добавили они.
Команда Тафтса не рассматривала альтернативные методы лечения, такие как добавки глюкозамина и хондроитинсульфата. И Американский совет по внутренней медицине, и Американская академия хирургов-ортопедов заявляют, что они не работают.
«Несмотря на это, пациенты по-прежнему нуждаются в этих методах лечения», – отметили Мандл и Лосина.
«Когда мы вводим что-то в колено, состояние пациентов улучшается как минимум на четыре недели».
Это исследование может объяснить, почему. Ясно, что трудно сказать, какие методы лечения лучше всего подходят для лечения боли в коленях и снятия боли, может быть очень субъективным.
Доктор Дэвид Евсевар, хирург-ортопед в Медицинской школе Дартмута и председатель Комитет по качеству и ценностям Американской академии хирургов-ортопедов (AAOS), основанный на фактических данных, говорит, что трудно судить о боли при артрите коленного сустава, потому что она приходит и уходит.
«Пациенты с остеоартритом коленного сустава обычно не испытывают боли каждый день», – сказал NBC News Евсевар, не участвовавший в исследовании.
«У них бывают хорошие и плохие дни. Если вы ничего не сделаете, 60 процентов пациентов поправятся из-за приливов и отливов остеоартрита. Когда мы вводим что-то в колено, состояние пациентов улучшается как минимум на четыре недели ».
Одним из выводов, с которым не согласен Евсевар, было утверждение команды Тафтса о том, что гиалуроновая кислота облегчает боль.AAOS особо этого не рекомендует.
«Это дорого», – сказал Евсевар. «Это может стоить от 700 до 1000 долларов за инъекцию. Это большие деньги за то, что не приносит вам долгосрочной выгоды ». Евсевар считает, что анализ Тафтса был ошибочным, потому что он установил слишком низкую планку для измерения обезболивания.
Вместо этого, Евсевар говорит, что его организация рекомендует действовать медленно и в первую очередь использовать самое дешевое и наименее инвазивное лечение. Это может означать потерю веса – это действительно работает – и лед.Упражнения тоже могут помочь, если они правильные и не напрягают колено. Плавание и езда на велосипеде подходят под эти требования. Также может помочь физиотерапия.
Далее идут безрецептурные препараты, в том числе ацетаминофен для многих людей, потому что он нетоксичен в рекомендуемых дозах и не вызывает желудочного кровотечения, как другие лекарства, такие как аспирин и ибупрофен. Далее идут инъекции стероидов, но только если обезболивающие не помогают.
«Мы считаем, что фармакологическое вмешательство важно для пациентов, которые могут его переносить», – сказал Евсевар.«Мы считаем, что операция – это последнее средство».
По крайней мере, одно исследование показало, что операция не лучше лекарств и физиотерапии для облегчения боли и скованности при умеренном или тяжелом артрите.
Ваш справочник по безрецептурному обезболиванию суставов
Ощущаете ли вы ее в коленях, бедрах, локтях или где-либо еще, боль в суставах может отвлекать до такой степени, что доминирует в любой момент вашего бодрствования. Это нормально – хотеть облегчения – и хотеть его быстро.
«Есть много способов справиться с хронической болью и дискомфортом в суставах, включая отдых, укрепление, упражнения и хирургическое вмешательство», – говорит доктор.Мэтью МакЭлрой, специалист по спортивной медицине компании Geisinger. «Но лекарства, отпускаемые без рецепта, являются одними из самых распространенных методов лечения, с которых обычно начинают».
Однако есть много вариантов на выбор. Вот с чего начать.
Почему болят суставы?
В вашем теле от 250 до 350 суставов, которые обеспечивают поддержку и помогают двигаться. Когда вы повреждаете свои суставы – будь то из-за травмы, чрезмерного использования или основного заболевания – вы не сможете двигаться с комфортом.
Боль или дискомфорт могут мешать вашей повседневной жизни. «Эта боль в суставах может быть временной или постоянной», – объясняет доктор МакЭлрой.
Болезненные суставы возникают в результате многих видов травм или состояний. Боли в суставах могут возникать у людей любого возраста и уровня активности. Ваша боль может быть результатом:
А как насчет похудения?
Снижение веса от легкой до умеренной может значительно уменьшить боль в суставах и замедлить прогрессирование артрита, особенно в сочетании с упражнениями с низкой нагрузкой и укрепляющими упражнениями для основных групп мышц.
Поговорите со своим врачом или тренером по фитнесу, чтобы узнать, какие упражнения лучше всего подходят для вас.
Что является хорошей добавкой от боли в суставах?
Прежде чем запастись аптечкой, вот краткое изложение наиболее широко используемых безрецептурных препаратов.
Если у вас нет отека или воспаления, может помочь ацетаминофен (Тайленол®). Однако будьте осторожны, чтобы не употреблять алкоголь во время приема ацетаминофена, поскольку он может вызвать повреждение печени.
«Лекарства, которые наносятся непосредственно на больную область, могут включать противовоспалительные средства, содержащие ментол или камфору, которые противодействуют восприятию боли. К ним относятся такие продукты, как Icy Hot® и Biofreeze® ».
Ключевые ингредиенты, активные в этих лекарствах, включают капсаицин и салицилаты.
Доктор МакЭлрой добавляет: «Капсаицин – это химическое вещество в перце чили, которое придает им« тепло »и взаимодействует с вашими нейронами для облегчения боли, в то время как салицилаты имеют те же эффекты, что и аспирин.”
«В дополнение к традиционным лекарствам, для облегчения боли в суставах также можно использовать грелки и прокладки, которые не вызывают серьезных побочных эффектов», – говорит д-р.МакЭлрой.
Недостаток витамина D также может привести к боли в суставах.
«Важно, чтобы при лечении боли в суставах с помощью традиционных лекарств вы также использовали природные средства», – говорит доктор МакЭлрой. «Получение большего количества солнечного света – с солнцезащитным кремом, конечно, – это один из лучших способов помочь себе, если вы мало выходите из дома».
Тип боли определит наиболее подходящее лечение. Обязательно поговорите со своим врачом, прежде чем начинать какое-либо новое лечение, и выясните, как могут взаимодействовать принимаемые вами лекарства.
Следующие шаги:
Запишитесь на прием к Мэтью МакЭлрою, DO
Получите помощь при боли в суставах


 Назначаются в виде внутрисуставных инъекций
Назначаются в виде внутрисуставных инъекций
 При ревматоидном артрите не назначаются, т. к. при хроническом рецидивирующем течении не дают должного результата.
При ревматоидном артрите не назначаются, т. к. при хроническом рецидивирующем течении не дают должного результата.