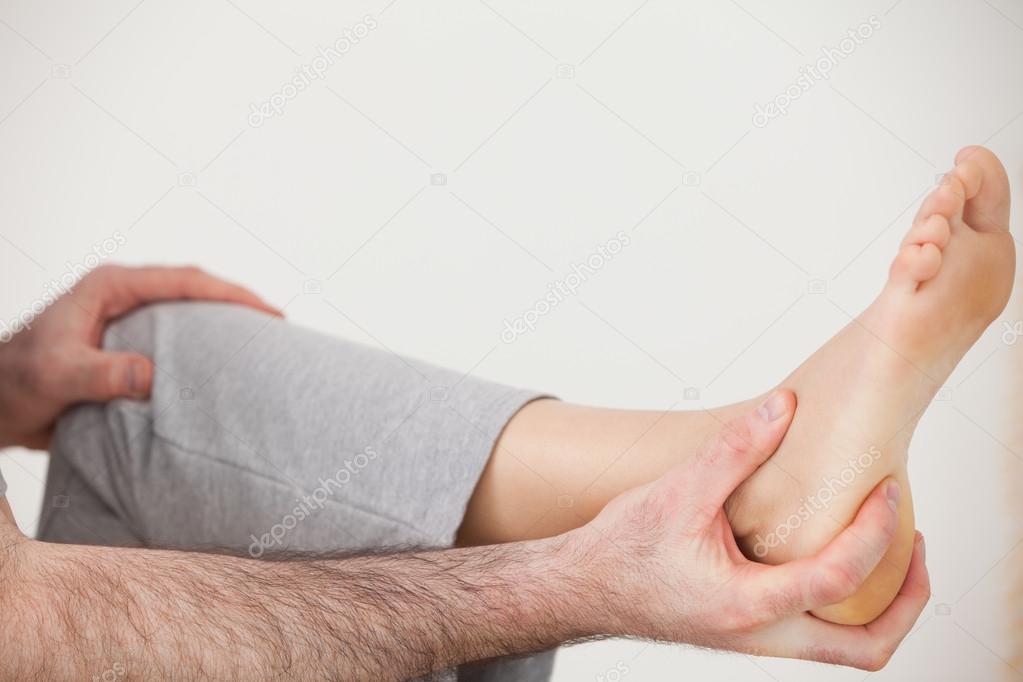
Болит нога в голеностопе больно ходить: Боль в стопе – причины и лечение
Как вылечить боль в стопе и пятке?
Содержание
- Что делать при боли в стопе?
- Когда необходимо обращаться к врачу?
- Боль в стопе и пятках у спортсменов-бегунов:
Ахиллодиния, пяточная шпора, маршевый перелом, бурсит - Боль в стопе у женщин:
Нерома Мортона, поперечное плоскостопие, плюсне-вальгусная деформация - Боль в стопе у людей пожилого возраста: Плосковальгусная деформация, ревматический артрит, подагра, артроз
- Боль в стопе у детей и подростков:
Боли роста, остеохондроз, деформации свода ступни, остеохондрома таранной кости - Часто задаваемые вопросы
Боль в стопе – это биологически важный предупредительный сигнал, который указывает на патологии ступни. Боль в стопе появляется вследствие перенагрузки, деформации, переломов, патологий сухожилий и суставов либо общих заболеваний, вызванных нарушением обмена веществ.
Для того, чтобы установить правильный диагноз, специалистам клиники Gelenk-Klinik в г.
Как избежать боль в стопе?
При внезапных или хронических болях не стоит ждать до последнего. Прежде чем боль в стопе обострится и приведет к непоправимым повреждениям, обратитесь к специалисту.
Боль в стопе можно рассматривать поэтапно: Боль в пятках либо в ахилловом сухожилии характерна для заднего отдела стопы, а боль ступни, подъёма стопы и внутренняя боль сбоку для среднего отдела.
Боль пальцев ног, зачастую как следствие поперечного плоскостопия, наблюдается в переднем отделе ступни.
С данными жалобами не всегда нужно обращаться к врачу: Иногда для того, чтобы успешно вылечить боль в стопе необходимо лишь менять обувь, уменьшать нагрузки в ступне или изменить технику ходьбы.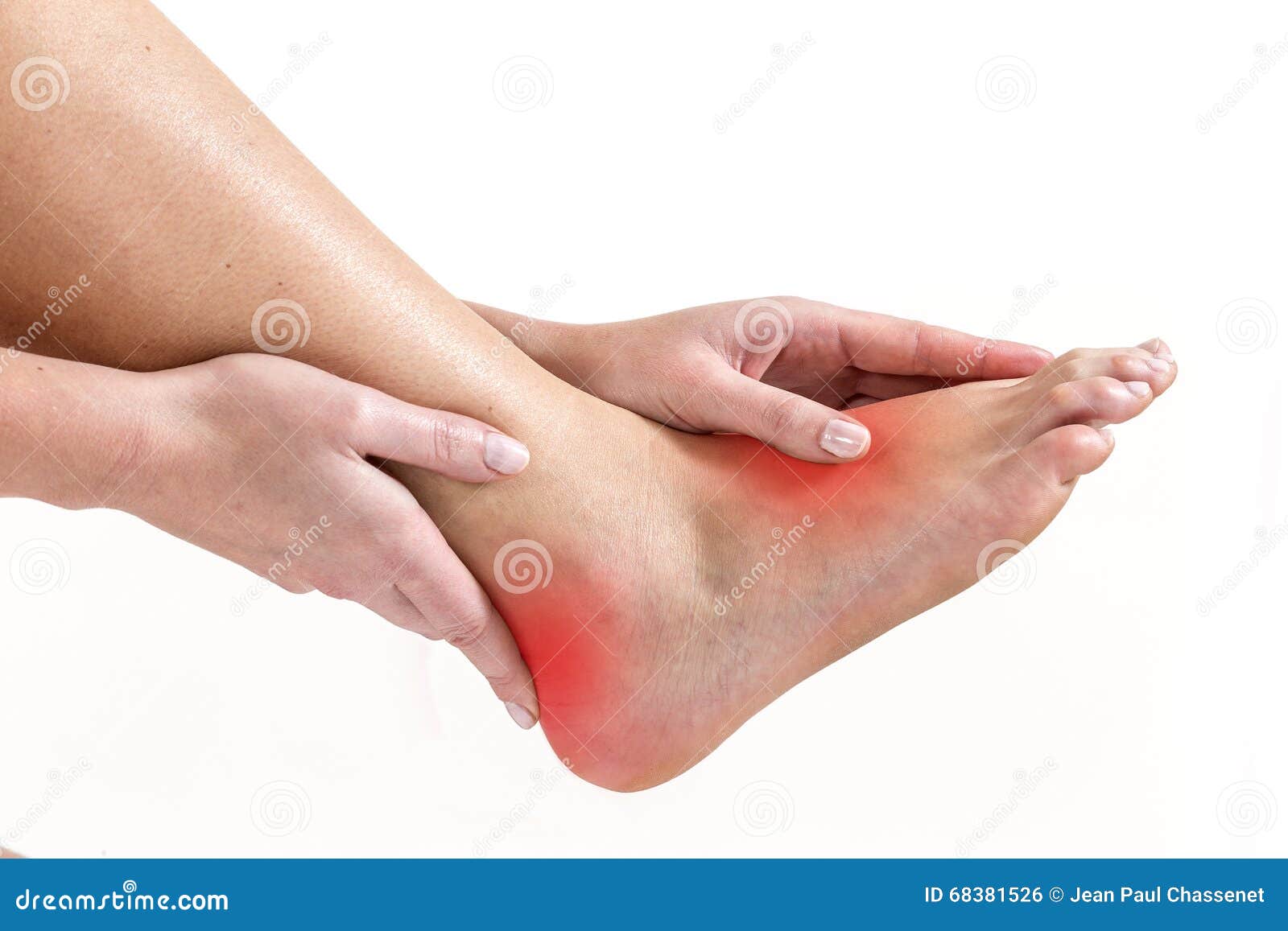
Когда нужно обращаться к специалисту?
- При болезненной отечности в стопе или голеностопном суставе, длительностью более пяти дней.
- При открытых и гнойных ранах.
- При наличии колющей и режущей боли.
- При повторных жалобах.
- Если боль в стопе продолжается несколько недель подряд.
- Если помимо рези в стопе у Вас повышенная температура.
- При структурных изменениях в стопе, пяточной кости или голеностопного сустава.

Боль в стопе и пятках у спортсменов-бегунов
У спортсменов, занимающихся активными видами спорта, боль в стопе имеет ортопедические основания. “Ортопедические” означает повреждения костей, суставов, сухожилий, мышц и связок. Во время тренировок и соревнований нагрузке более всего подвержены ноги, что и интерпретируется как основание большинства травм в стопе. При этом тяжесть приходится на все ткани в стопе: сухожилия, кости, хрящи и околосуставную сумку (бурса). Чрезмерные или неправильные занятия могут привести к переломам в стопе, воспалению сухожилий и разрывам мышц.
Как лечится боль в стопе у спортсменов-бегунов?
Не только усиленные тренировки, но и деформация пяточной кости может являться причиной перенагрузки ахиллова сухожилия. Неправильное положение изменяет ход сухожилий закрепленного на пяточной кости (см. рис. справа). Результат – скрученность, которая приводит к чрезмерной тяжести на некоторые отделы сухожилия. © Dr. Thomas Schneider Не только спортсменам, но и другим пациентам, страдающим патологиями в стопе, рекомендуется прислушиваться к своему организму и прекратить либо сократить нагрузки если появляется боль в стопе. Квалифицированные специалисты-ортопеды советуют сначала проконсультироваться с врачом прежде чем принимать болеутоляющие препараты. Таким образом, человек может предотвратить продолжительные заболевания и боль в стопе. При болях сухожилий ни в коем случае нельзя принимать обезболивающие, сохраняя прежнюю нагрузку в стопе. Соревнования и силовые тренировки под приемом болеутоляющих препаратов могут нанести серьёзный ущерб на воспаленное ахиллово сухожилие.
Квалифицированные специалисты-ортопеды советуют сначала проконсультироваться с врачом прежде чем принимать болеутоляющие препараты. Таким образом, человек может предотвратить продолжительные заболевания и боль в стопе. При болях сухожилий ни в коем случае нельзя принимать обезболивающие, сохраняя прежнюю нагрузку в стопе. Соревнования и силовые тренировки под приемом болеутоляющих препаратов могут нанести серьёзный ущерб на воспаленное ахиллово сухожилие.Заболевания сухожилий: Воспаление ахиллова сухожилия (ахиллодиния)
Симптомы ахиллодинии- Колющая боль в стопе в начале движения.
- Утолщение в 3 cм. над местом крепления сухожилия.
- Покраснения и перегрев кожи.
- Крепитация – хруст сухожилий.
- Ранняя стадия: Боль в стопе под нагрузкой.
- Поздняя стадия: Боль в стопе в состоянии покоя/постоянная боль.
Ахиллово сухожилие закрепляется по всей ширине пяточной кости и отвечает за передачу нагрузки от икроножных мышц к заднему отделу стопы.
Ахиллодиния зачастую проявляется в пятках как колющая боль в стопе в начале движения либо в начале тренировки. Однако- это довольно обманчиво: Даже если во время самой тренировки боль в стопе проходит, ахиллово сухожилие всеравно подвергаается нагрузке и становится более хрупким, что, рано или поздно, приведет к его разрыву.
Как лечится Ахиллодиния?
Сократите нагрузки в стопе. При острых воспалениях используйте обезболивающие противоревматические препараты (напр. Ибупрофен).
- Состояние покоя и «разгрузка» ахиллова сухожилия
- Противовоспалительные препараты
- Специальные стельки (увеличение подъема в стопе, защита от избыточной пронации)
- Физиотерапия: упражнения для минимизации отклонений осей нижних конечностей
- Специальные упражнения на растяжение икроножных мышц
- Ударно-волновая терапия
- Оперативное удаление воспаленных тканей
- Операция по восстановлению разрыва пяточного сухожилия: пластика ахиллова сухожилия
Пяточная шпора: подошвенный апоневроз и воспаление ахиллова сухожилия на пяточной кости
Симптомы пяточной шпоры- Колющая боль в стопе
- Боль в стопе в начале движения
- Боль, зависящая от интенсивности тренировок
- Отсутствие боли в стопе в состоянии покоя
- Верхняя пяточная шпора: Боль в пятке
- Нижняя пяточная шпора: Подошвенная пяточная боль и окостенение нижней части пятки
Для нижней пяточной шпоры характерна режущая боль в стопе на подошве в области пятки. Чаще всего некачественная обувь или перенапряжение в стопе являются основами воспалительных процессов в плантарном сухожилии.
Чаще всего некачественная обувь или перенапряжение в стопе являются основами воспалительных процессов в плантарном сухожилии.
Во время тренировок боль в стопе уменьшается либо исчезает вовсе.
Область крепления подошвенного сухожилия при пяточной шпоре очень чувствительна при давящей боли. Кроме того, подошвенное сухожилие представляет собой сухожильную пластинку, которая проходит от пяточной кости под подошвой ступни. Нижняя пяточная шпора возникает зачастую у людей с лишним весом или у людей высокого роста. Спортсмены-бегуны, а также люди, увлекающиеся другими видами спорта, часто жалуются на колющую боль в подошвенной области ступни.
Для верхней пяточной шпоры характерна боль в области пятки. Ахиллово сухожилие, которое берет свое начало в области соединения медиальной и латеральной головок икроножной и камбаловидной мышц, воспаляется и вызывает давящую боль в стопе при ношении неправильной обуви.
При помощи рентгена специалисты по лечению боли в стопе могут незамедлительно определить болезненное утолщение плантарного либо ахиллова сухожилия.
Как лечится пяточная шпора?
Спортсменам, страдающим воспалением плантарных (пяточных) сухожилий рекомендуется снизить нагрузки в стопе и не тренироваться, ощущая боль. Упражнения на растяжение пяточных сухожилий в стопе предотвращают это заболевание и ускоряют выздоровление. Специальные стельки освобождают место крепления сухожилия на пятке от нагрузок. Ударно-волновая терапия ускоряет лечение данной патологии.
- Супинаторы, уменьшающие тяжесть на свод ступни.
- Ударно-волновая терапия
- Биологическое восстановление клетки (ЯКЕ®-Матричная регенерационная терапия)
- Упражнения на растяжение и физиотерапия.
- Инъекции ботулотоксина
- Эндоскопия
Воспаление сухожильного влагалища (тендовагинит) – это причина боли в подъеме стопы
Воспаление синовиального влагалища сухожилий, движущихся от передней большеберцовой мышцы вдоль тыльной часть стопы и соединенных с пальцами. Эти сухожилия могут воспалиться и опухнуть вследствие перенагрузок. © Grays Anatomy Симптомы тендовагинита
© Grays Anatomy Симптомы тендовагинита- Колющая/тянущая боль в стопе
- Покраснения и перегрев кожи
- Хруст в сухожилиях (крепитация)
Иногда, во время ходьбы ощущается боль в тыльной стороне стопы. Целый ряд сухожилий проходит от большеберцовых мышц через её тыльную часть и снабжает каждый палец. Чрезмерные нагрузки могут стать причиной воспалений в сухожилиях.
Боль в стопе, а именно на её тыльной части, очень похожа на маршевый (усталостный) перелом при котором пациент ощущает колющую боль вовремя опускание ноги на пятку. Сухожильное влагалище также воспаляется из-за неправильной обуви или длительных тренировок. Неправильная и слишком узкая обувь, а также чрезмерные спортивные нагрузки, являются главными причинами воспалений сухожильного влагалища.
Как вылечить воспаление сухожилий в стопе?
- Охлаждающий компресс
- Электротерапия
- Физиотерапия
- Обезболивающие (Ибупрофен)
- Фиксация ортезом
- Оперативное лечение
Людям, занимающимся спортом, рекомендуется приостановить тренировки и заменить обувь на более удобную, пока боль в стопе полностью не пройдет.
Экзостоз пяточной кости (Экзостоз Хаглунда): колющая боль заднего отдела стопы
Симптомы экзостоза пяточной кости- Отёчность и покраснения на пятках
- Дявящая боль в стопе
- Гипертермия, покраснения
Помимо пяточной шпоры и ахиллодинии существуют и другие причины колющей и давящей боли в заднем отделе стопы. У спортсменов – это, например, кроссовки с зауженными пяточными вкладышами. Такая обувь сильно давит на верхнюю поверхность пяточной кости и является началом целого ряда отклонений в стопе. При ношении неподходящих туфель в стопе могут проявиться и другие дефекты, о которых пациент мог и не знать. Таким образом, полая стопа часто приводит к деформации пятки и образованию выроста на ней. Поэтому, у людей, с данной деформацией хрящевой вырост на пятке образуется чаще, чем у других.
Как лечиться Экзостоз Хаглунда?
Чаще всего данным заболеванием страдают спортсмены-бегуны. Пациентам рекомендуется приостановить тренировки и снизить нагрузки в стопе. Экзостоз пяточной кости лечится при помощи следующих методов:
- Пяточные вкладыши
- Ортопедические стельки
- Физиотерапия
- Антиревматические лекарства
- Операция (напр. удаление околосуставной слизистой сумки)
Перенагрузки как следствие усталостных (маршевых) переломов плюсневой кости
Симптомы маршевого перелома- Колющая боль плюсны стопы
- Отёчность в стопе
Чрезмерные либо интенсивные тренировки могут привести к болезненным маршевым переломам плюсневых костей в стопе. Фрактуры вследствие перенагрузки образуются не только в стопе, но и на других перегруженных участках. Чаще всего усталостные переломы наблюдаются в стопе поскольку она несет на себе всю массу тела. Кроме того, такие повреждения плюсневой (метатарзальной) кости среднего отдела стопы наблюдаются в зоне второй плюсневой кости. При этом большой палец стопы, который удерживается приводящей мышцей, начинает смещаться кнаружи.
При этом большой палец стопы, который удерживается приводящей мышцей, начинает смещаться кнаружи.
В большинстве случаев стрессовые переломы в стопе пациенты принимают за растяжения суставов либо за ушибы. Однако при данной патологии вследствие перенагрузок нарушается структура плюсневой кости. Характерным для усталостного перелома является колющая боль в стопе под нагрузкой.
Как вылечить маршевый перелом?
- Незамедлительное снижение нагрузки
- Противоотёчное лечение:(ЯКЕ®-Матричная регенерационная терапия, Лимфодренаж)
- Противовоспалительные препараты
- Иммобилизация стопы, снижение нагрузки
Прекратите занятия спортом пока не пройдет боль в стопе. Противовоспалительные лекарственные средства ускоряют процесс снижения отечности в стопе. Снижение тяжести на переднюю часть стопы при помощи специальной обуви ускоряет восстановление. При маршевом переломе в стопе смещения костей не наблюдается. В большинстве случаев повреждается только кортикальный слой кости.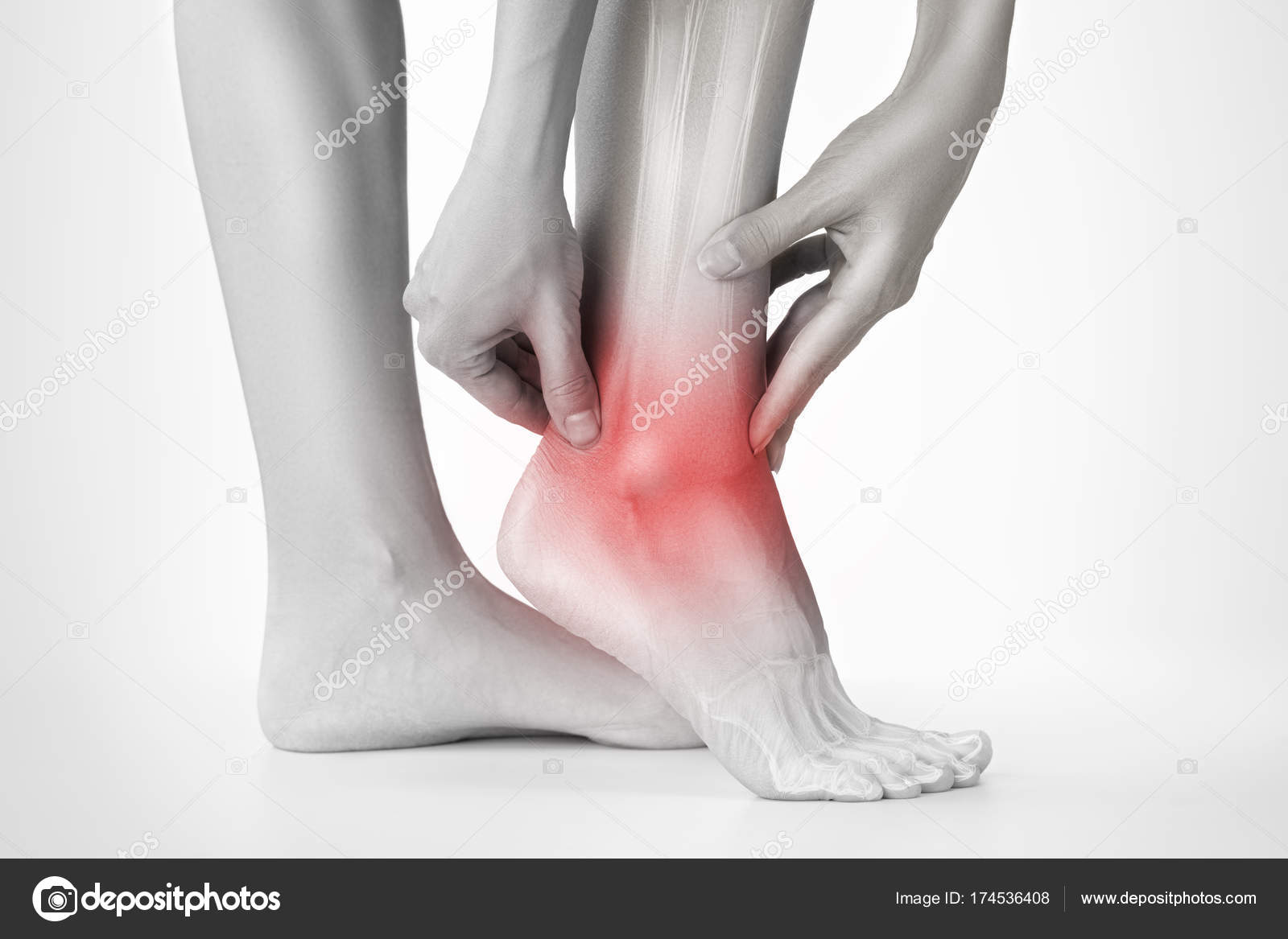 Из этого следует, что полное обездвиживание стопы не является необходимым. Процесс восстановления длится до шести недель. Именно столько больному рекомендуют держать стопу в состоянии покоя.
Из этого следует, что полное обездвиживание стопы не является необходимым. Процесс восстановления длится до шести недель. Именно столько больному рекомендуют держать стопу в состоянии покоя.
Задний пяточный бурсит и воспаление синовиальной сумки, окружающей ахиллово сухожилие (Ахиллобурсит)
Симптомы Ахиллобурсита- Отечность пятки
- Покраснения и перегрев кожи
- Колющая боль в пятке при каждом шаге
Болезненные воспаления суставной сумки (бурсит) Так же могут вызвать боль в стопе. Синовиальная околосуставная сумка – это утолщенная полость, содержащая синовиальную жидкость, отвечающая за подвижность сухожилий и мышц. Кроме того, они защищают мягкие ткани от давления и ушибов.
Одним из признаков бурсита является боль заднего отдела стопы. Ахиллово сухожилие образуется в результате слияния плоских сухожилий задних мышц голени – икроножной мышцы и камбаловидной мышцы и крепится к бугру пяточной кости. Кроме того, ахиллово сухожилие находится между двумя синовиальными сумками, которые могут воспалиться при чрезмерных нагрузках. Довольно часто ахиллобурсит взывает боль в заднем отделе стопы.
Довольно часто ахиллобурсит взывает боль в заднем отделе стопы.
Как вылечить задний пяточный бурсит?
- Снижение нагрузки в стопе, охлаждающие компрессы, иммобилизация
- НПВП – нестероидные противовоспалительные препараты (напр. Ибупрофен)
- Пункция воспаленной бурсы (синовиальная сумка)
- Оперативное удаление синовиальной сумки
Обувь с зауженными пяточными вкладышами необходимо заменить на более удобную с ортопедическими амортизирующими стельками. Противовоспалительные препараты помогают вылечить от боль в стопе и облегчить симптомы заболевания. Для того, чтобы немного “разгрузить” стопу, пациентам рекомендуется приостановить занятия спортом. В запущенных случаях проводится оперативное удаление синовиальной сумки заднего отдела стопы.
Межплюсневый бурсит – воспаление синовиальной сумки переднего отела стопы
Боль в стопе появляется так же и вследствие меж плюсневого бурсита. Воспаление синовиальной сумки переднего отела стопы может наступить вследствие силовых упражнений и ношения узкой обуви, сдавливающей пальцы. Так как при каждом движении значительная часть нагрузки приходится на фаланги пальцев и кости плюсны, стопа может деформироваться. Таким образом, патологии в стопе, а именно поперечное плоскостопие или вальгусная деформация могут привести к перераздражению синовиальной сумки переднего отела стопы.
Так как при каждом движении значительная часть нагрузки приходится на фаланги пальцев и кости плюсны, стопа может деформироваться. Таким образом, патологии в стопе, а именно поперечное плоскостопие или вальгусная деформация могут привести к перераздражению синовиальной сумки переднего отела стопы.
Довольно часто специалисты-ортопеды наблюдают у пациентов бурсит первого плюснефалангового сустава (плюснефаланговый бурсит). Вследствие уже резвившейся деформации большого пальца стопы обувь в этой области начинает давить еще больше. Смещение первого пальца стопы зачастую приводит к бурситу и болезненной отечности. Синовиальные сумки между другими плюсневыми костями воспаляются во время усиленных занятий спортом.
Как лечиться бурсит переднего отдела стопы?
- Стельки от поперечного плоскостопия
- Нестероидные противовоспалительные препараты (напр. Ибупрофен)
- Оперативное удаление синовиальной сумки
Противовоспалительные препараты снижают боль и отечность в стопе в стопе. Силовые спортивные нагрузки пациентам необходимо сократить в срочном порядке. Стельки от поперечного плоскостопия помогут уменьшить нагрузку на переднюю часть стопы в области фаланг пальцев.
Силовые спортивные нагрузки пациентам необходимо сократить в срочном порядке. Стельки от поперечного плоскостопия помогут уменьшить нагрузку на переднюю часть стопы в области фаланг пальцев.
Мышечная боль в стопе: Воспаление мышцы, отводящей большой палец стопы (Musculus abductor hallucis)
Симптомы воспаления мышц внутренней части стопы- Колющая боль в стопе
- Отечность
- Покраснение и перегревание кожи
В стопе появляется и мышечная боль: Мышца отводящая большой палец стопы (Musculus abductor hallucis) занимает медиальное положение в подошвенной части стопы. Кроме того, эта мышца отвечает за процесс сгибания отвода большого пальца. Колющая боль в стопе является одним из признаков патологии мышцы, отводящей свод стопы.
Как вылечить воспаление мышцы отводящей большой палец стопы?
- НПВП – нестероидные противовоспалительные препараты
- Состояние покоя
- Упражнения на растяжение мышц
Колющую боль разгибателя большого пальца можно перепутать с болью в плантарном (пяточном) сухожилии либо с маршевым (усталостным) переломом. Упражнения на растяжение мышц способствуют поддержанию здоровой формы стопы.
Упражнения на растяжение мышц способствуют поддержанию здоровой формы стопы.
Воспаление или разрыв сухожилий малоберцовых мышц
Симптомы воспаления сухожилий малоберцовых мышц- Боль в голениl
- Боль в латеральной лодыжке
- Давящая боль по всему сухожилию малоберцовой мышцы
- Отечность, покраснения
- Щелканье сухожилия с наружной части лодыжки
Сухожилия малоберцовых мышц соединяют мускулатуру голени (короткая малоберцовая мышца/длинная малоберцовая мышца) с костями предплюсны: с клиновидными внутри стопы и плюсневыми снаружи. Обе кости окружают стопу с медиальной и латеральной сторон. Малоберцовые мышцы способствуют разгибанию стопы и пальцев (подошвенное сгибание).
Голеностопный сустав и малоберцовые сухожилия: длинными малоберцовым сухожилиями управляют икроножные мышцы, расположенные парно – с внутренней и внешней стороны голеностопного сустава – и закрепленные в области предплюсны. При чрезмерных нагрузках и отсутствии регенерации возможны воспаления сухожильного влагалища и разрывы малоберцовых сухожилий. © Bilderzwerg @ fotoliaМалоберцовые сухожилия и мышцы зачастую воспаляются вследствие перенагрузки, усиленных занятий спортом, отсутствия разминки или деформаций в стопе (тендит малоберцовых сухожилий). Критическим моментов в данной ситуации является внезапное изменение общей нагрузки: У людей, начинающих с увеличенного объема тренировки, могут образоваться разрывы мышечных волокон, а также воспаления малоберцовых мышц. Боль в стопе, вызванная воспалением малоберцовых мышц и сухожилий, начинается в икроножных мышцах и через сухожилия отдаёт в стопу. Прежде всего начинает болеть внешняя лодыжка. При подворачивании стопы наружу боль в малоберцовых мышцах усиливается, так как сухожилие продолжает растягиваться. Так же и в области сухожилий, которые проходят поперечно под голеностопным суставом, могут возникнуть воспаления (тендит). Следствием тендита малоберцового сухожилия является болезненное воспаление, а также отечность, боль в стопе и в голеностопном суставе.
Узкая спортивная обувь, ограничивающая плавный перекат стопы, так же вызывает болезненные воспаления малоберцовых сухожилий. При деформациях в стопе отсутствует необходимый объем нагрузки на мышцы голени, что вызывает к боль и перенагрузки некоторых отделов стопы.
Воспалительный процесс может привести к разрыву малоберцового сухожилия. Кроме того, опухшее малоберцовое сухожилие может послужить сдавлению нервов тарзального (плюсневого канала), вследствие чего пациент ощущает зуд, онемение и нарушения чувствительности в стопе.
Лечение воспалений малоберцовых сухожилий
- Снижение нагрузки и состояние покоя в стопеe
- Охлаждение острых воспалений в стопе
- Противовоспалительные препараты (напр. Ибупрофен)
- Физиотерапия, упражнения на растяжение икроножных мышцr
- Ортопедические стельки
- Операция на стопе
- Удаление омертвевших (некротизированных) тканей с помощью острого скальпеля
- Выравнивание костных структур малоберцового сухожилия
Частая боль в стопе у женщин
Не существует таких патологий в стопе, которые касаются только женщин. Однако боль в переднем отделе стопы возникает у женщин в 10 раз чаще, чем у мужчин. Причиной этому является тот факт, что соединительные ткани у женщин слабее. Гормональные изменения, например, беременность или менопауза, так же могут изменить структуру соединительных тканей. Кроме того, женщины любят носить красивую обувь на высоком каблуке, что приводит искривлению мышц в стопе. Очень часто, вместо того, чтобы плавно перекатывать стопу с пятки на носок, основной вес приходится на передний отдел стопы, что приводит к деформации мышц.
Боль в большом пальце стопы: Метатарзалгия (боль плюсневых костей) при поперечном плоскостопии
Симптомы метатарзалгии- Понижение поперечной дуги переднего отдела стопы
- Расширение передней части стопы
- Согнутое положение большого пальца
- Боль в стопе под нагрузкой
- Мозоли на фалангах пальцев (натоптыш))
При метатарзалгии (боль плюсневых костей) пациенты ощущают боль в плюснефаланговом суставе на уровне подушечек стопы обеих ног, которые расположены прямо под пальцами. На эту область в стопе оказывается наиболее сильное давление, чем на другие. Вследствие поперечного плоскостопия понижается поперечный свод стопы и увеличивается нагрузка на подошвенную фасцию. Во время переката стопы с пятки на носок перенос веса тела на пол происходит при помощи подушечек стопы. Слабость соединительных тканей или не достаточно тренированные ноги – это две наиболее значимые причины, по которым пациенты начинают чувствовать боль в стопе. Если человек каждый день носит неудобную обувь с зауженным носком, риск заболевания значительно увеличивается.
А если туфли еще и на высоком каблуке, увеличивается нагрузка на подушечки стопы и соединительные ткани. Пациентам рекомендуется учесть эти факты и обратить внимание на то, что стопа человека по своей природе не способна переносить такие нагрузки. После нескольких лет ношения подобной обуви у многих наблюдается сильная боль в стопе, а также уплощение свода стопы и поперечное плоскостопие, при котором передние отделы стопы распластываются, а первый палец отводится кнаружи.
Как вылечить боль в плюсневой части стопы?
- Ортопедические стельки для укрепления поперечного свода стопы
- Упражнения для стопы и гимнастика
- Обувь на низкой подошве, не сужающая пальцы
- Operation (Weil-Osteotomie: Korrektur des Spreizfußes)Остеотомия (операция Вейля: коррекция поперечного плоскостопия)
Методика лечения патологии будет зависеть от причин, по которым началась боль в стопе. Однако, в любом случае врачи рекомендуют заменить обувь наиболее удобную. Иногда помогают гимнастические упражнения, способствующие укреплению переднего отдела стопы. При деформациях в стопе, вследствие поперечного плоскостопия используются стельки со специальными клиновидными элементами. В таких стельках на пятке делается выемка, а в области поперечного свода стопы устанавливают метатарзальную подушечку. Данная конструкция позволяет выпрямить поперечный свод стопы и снизить нагрузку в стопе.
Неврома Мортона: боль среднего отдела стопы вследствие ущемления нервов
Неврома Мортона – это патологическое утолщению общепальцевого нерва стопы вызывающее боль в стопе между третьим и четвертым пальцем. Данное заболевание, для которого характерна колющая боль в стопе, а также онемение и чувство жжения в пальцах, может быть спровоцировано поперечным плоскостопием. © Dr.Thomas Schneider Симптомы Невромы Мортона- Коющая боль в пальцах и переднем отделе стопы
- Онемение пальцев
- Чувство, что Вы как будто наступаете на горошину
- Уменьшение болевого синдрома после снятия обуви
Заболевание Неврома Мортона Неврома Мортона проявляется в форме болезненного отека нервной оболочки между плюсневыми костями, а поперечное плоскостопие ускоряет ее развитие. Снижение переднего поперечного свода стопы при поперечном плоскостопии оказывает негативное влияние на состоянии переднего отдела стопы. В результате первый плюснефаланговый сустав находится прямо на полу, а область между костями плюсны сужается. Во время ходьбы плюсневые кости сдавливают срединный нерв (Nervus medianus), вследствие чего опухает соединительная ткань, образующая оболочки нерва.
В результате выше указанного отека усиливается давление на нервные окончания в стопе. Пациенты чувствуют сильную колющую боль в стопе, а иногда жжение либо онемение. Таким образом, затронута практически вся область кровоснабжения нервов в стопе.
Если у Вас есть чувство, что Вы как будто наступаете на горошину или гальку при ходьбе, то у вас скорее всего Неврома Мортона.
Как лечится Неврома Мортона?
- Обувь на низкой подошве, не сужающая пальцы
- Гимнастика для стоп
- Местная анестезия
- Оперативная декомпрессия – уменьшение степени сжатия плюсны
- Остеотомия костей плюсны
- Неврэктомия – оперативное иссечение воспаленного нерва
После того, как пациент снимает обувь, боль в стопе, вызванная Невромой Мортона сразу проходит. Узкие лыжные ботинки также могут спровоцировать боль в стопе.
Чтобы, боль в стопе, вызванная Невромой Мортона, прошла как можно быстрее рекомендуется отказаться от остроконечной обуви на высоком каблуке. Однако в некоторых случаях, при воспалении и уплощении нерва помогает только хирургическое лечение Невромы Мортона.
Вальгусная деформация – «шишка» или искривление пальцев ног
Симптомы вальгусной деформации- Искривление первого пальца стопы кнаружи
- Отклонение внутрь стопы большого пальца
- Отечность, покраснение, перенагревание и давящая боль в стопе
- Боль в среднем отделе стопы (метатарзалгия)
Вальгусная деформация – это типичная женская проблема. Женщины страдают данным заболеваем в 10 раз чаще, чем мужчины. Для вальгусной деформации характерно болезненное увеличение косточки первого пальца стопы с внутренней стороны, а также отечность, покраснения и боль в стопе при нагрузке. Однако не у всех пациентов с вальгусной деформацией наблюдается боль в стопе.
При воспалении слизистых сумок в области суставов (бурсит) боль в стопе чувствуется при каждом шаге, а выносливость большого пальца значительно снижается. Бурсит большого пальца стопы формируется вследствие скопления, что в синовиальной лишней жидкости, которая иногда является гнойной.
В самых сложных случаях оказание чрезмерной нагрузки на малые пальцы в стопе может привести к стрессовым переломам, то есть к нарушению целостности костей.
Как лечится вальгусная деформация?
При сильной боли в стопе необходимо квалифицированное лечение. В большинстве вылечить боль в стопе помогает только оперативное лечение вальгусной деформации по выпрямлению деформации большого пальца стопы.
Hallux rigidus – артроз первого плюснефалангового сустава
Симптомы артроза первого плюснефалангового сустава- Отечность большого пальца
- Ограничения подвижности большого пальца
- Боль, зависящая от интенсивности движений в первом плюснефаланговом суставе
- Шум трения в суставе
Артроз может наступить и вследствие оказания чрезмерной нагрузки на первый плюснефаланговый сустав. В таком случае специалисты рассматривают заболевание Hallux rigidus или другими словами жесткий (ригидный) палец. Одной из наиболее важных причин появления артроза первого плюснефалангового сустава является деформация большого пальца (вальгусная деформация) (Hallux valgus). Другими причинами болезни могут быть травмы, повреждения либо чрезмерно интенсивные нагрузки.
При артрозе боль в стопе усиливается, а большой палец становится ригидным, отчего и пошло определение Hallux rigidus. У пациентов отмечается ограниченность в движениях и сильная боль в стопе. Для того, чтобы уменьшить боль в стопе, при перекате стопы человек переносит вес тела на соседние малые пальцы, что является причиной появления переходной метатарзалгии (боль плюсневых костей вследствие переноса тяжести тела).
Лечение артроза первого плюснефалангового сустава
- НПВП – нестероидные противовоспалительные препаратыli>
- Инфильтрация – инъекция болеутоляющих препаратов (напр. кортизон)
- Ортезы для иммобилизации сустава
- Ортопедические стельки или обездвиживание больного сустава
- Хейлэктомия – удаление костных разрастаний вокруг сустава
- Остеотомия – укорочение первой плюсневой кости
- Артродез (обездвиживание) первого плюснефалангового сустава
- Протезирование
Лечение Hallux rigidus должно предотвратить или хотя бы приостановить развитие артроза. При этом целесообразно использование специальных стелек для ослабления нагрузки на сустав. Противовоспалительные медикаменты (НПВП) помогут уменьшить боль в суставе и снизить вероятность износа суставного хрящ.
Артроз может изменить всю структуру первого плюснефалангового сустава: Вследствие повышенного давления вокруг сустава образуются костные шпоры, ускоряющие износ суставного хряща. Во время хэйлектомии – малоинвазивной операции на суставе (хэйлектомия) хирург удаляет эти костные разрастания и таким образом, сохраняет жизнеспособность сустава.
Если вследствие артроза суставный хрящ был полностью изношен, то единственным методом лечения является обездвиживание (артродез) первого плюснефалангового сустава. Специалисты-ортопеды Геленк-Клиники проведут данное вмешательство без особых рисков ограничения для подвижности и спортивных способностей пациента. После артродеза пациент может вернуться и в большой спорт.
Деформация Тейлора («стопа портного»): отклонение V плюсневой кости и образование «шишки» у основания мизинца
Симптомы деформации Тейлора- Согнутое положение мизинца
- Давящая боль в стопе. вследствие воспаления суставной сумки
- Мозоли (натоптыши) на подошве стопы
- Расширение поперечного свода стопы
Деформация Тейлора или «стопа портного» – это схожее по симптоматике с артрозом первого плюснефалангового сустава, заболевание мизинца, при котором пятый палец стопы отклоняется кнутри и перекрывает соседние пальцы. При этом воспаляется область 5-го плюснефалангового сустава, вследствие чего пациент ощущает сильную боль в стопе. Причиной «стопы портного», как и при вальгусной патологии, является поперечное плоскостопие. Частое ношение обуви на высоком каблуке с зауженным носком усиливает деформацию и боль в стопе.
Как лечится Деформация Тейлора?
- Обувь на низкой подошве, не сужающая пальцы
- Отказ от высоких каблуков
- Силиконовые вкладыши в под дистальный отдел стопы
- Хирургическое вмешательство
Ношение свободной обуви предотвращает прогрессирование деформации. При сбалансированном распределении нагрузки на стопу, процесс перенагрузки соединительных тканей и разрушения переднего свода стопы останавливается сразу. Силиконовые подушечки под дистальный отдел стопы способствуют предотвращению существующих воспалений и деформаций в стопе.
В сложных случаях проводится операция по выпрямлению «стопы портного». Данное вмешательство возвращает мизинец в прежнее положение, что способствует сужению стопы.
Боль в стопе у людей средней и старшей возрастной группы
В то время как у молодых людей боль в стопе наступает вследствие перенагрузок и травм, то у людей средней и старшей возрастной категории боль в стопе может возникнуть вследствие безобидных деформаций в стопе, которые не причиняют молодым и малейших неудобств. У людей более старшего возраста такие деформации проявляются намного быстрее и приводят к анкилозу (неподвижность) в суставах и артрозу. Причиной этому являются изменения в процессе обмена веществ под воздействием гормональных препаратов, которые оказывают негативное влияние на мышечное равновесие и сухожилия в стопе. Износ сустава приводит к артрозу в стопе или плюснефаланговом суставе.
Плосковальгусная деформация в стопе: болезненное уплощение продольного свода стопы на рентгеновском снимке.© Gelenk-doktor.deПлосковальгусная деформация стопы
Симптомы плосковальгусной деформации стопы- Отечность медиальной лодыжки
- Быстрая усталость в стопе при ходьбе
- Боль с наружного края стопы
- Боль в стопе, отдающая в голень
- Плоскостопие
- Нарушение процесса переката стопы при ходьбе
- Боль в стопе при перекате стопы с пятки на носок
Плосковальгусная деформация – это одна из самых часто встречающихся и болезненных деформаций в стопе. Данное определение описывает две основные патологии в стопе, которые появляются одновременно: Вальгусная стопа – это Х-образное искривлением оси пятки, а плоскостопие снижение продольного свода стопы до пола.
При подъеме продольного свода стопы прозводится активная дейятельность задних мышц голени. Совместно с икроножной и камбаловидной мышцами задняя большеберцовая мышца осуществляет подошвенное сгибание в стопе. Также она участвует в супинациии приведении стопы. При слабости или нестабольности большеберцовой мышцы продольный свод стопы опускается.
Все обстоятельства, снижающие работоспособность мышц, могут стать причиной ослабления продольного свода стопы. Кроме мышечной слабости к таким патологиям относятся заболевания, вызванные нарушением обмена веществ, а так же ревматизм, подагра и стероидные гормональные средства. Читатайте подробнее о причинах плосковальгусной деформации стопы (pes planovalgus).
Пациенты, страдающие плосковальгусной деформацией чувствуют боль в стопе под нагрузкой. При данном заболевании сокращается дистанция «безболевой ходьбы», а медиальная лодыжка часто опухает. При патологиях задней большеберцовой мышцы, боль в стопе может отдавать прямо в голень. Данная деформация в стопе заметна и по обуви пациента: Внутренние края выглядят очень изношеными, так как перекат стопы ощуествляется не через большой палец, а через внутренний край стопы. При этом пальцы стопы отклоняются кнаружи.
Лечение болезненной плосковальгусной деформации в стопе
Плосковальгусная деформация стопы почти всегда лечится консервативно. Спортивные тренировки и болевая терапия помогают вылечить боль в стопе. Специальные ортопедические стельки поддерживают продольный свод стопы и улучшают походку.
Если при повреждениях и разрывах большеберцовой коллатеральной связки физитерапия не принесла желаемого результата, а боль осталась, специалисты нашей клиники проводят операцию на стопе.
Во время оперативного лечения большеберцовая коллатеральная связки укорачивается и очищается от воспалений.
Другим методом лечения дегеративных изменений большеберцовой коллатеральной связки является аутогенная трансплантация.
Кроме того, существует возможность проведения костной пластики для нормализации положения пяточной кости. Данное вмешательство является необходимым при контранктуре мышц и плосковальгусной деформации в стопе.
Артроз предплюсны: Износ плюсневого сустава (Артроз в суставе Лисфранка)
Артроз плюсневого сустава чаще всего образуется в области большого пальца и поражает другие суставы и кости предплюсны. Износ плюсневого сустава является причиной боли в подъеме стопы. © Dr. Thomas Schneider Симптомы артроза плюсневого сустава- Боль в тыльной части стопы
- Отечность и боль в подъеме стопы
- Изменение нагрузки в стопе
- Боль в стопе при перекате с пятки на носок
- Усиленная боль в стопе во время подъёма по лестнице
- Боль в стопе в начале движения
Для артроза плюсневого сустава характерна боль над продольным сводом стопы в подъеме ноги. Кости предплюсны (тарзальные кости) находятся между костями плюсны и таранной костью. Они образуют переход между предплюсной и длинной костью плюсны. В медицине такой процесс называют суставом Лисфранка.
Зачастую боль и артроз плюсневого сустава появляются вследствие травм: Предшедствующие переломы костей предплюсны только усиливают боль в стопе. Однако, в некоторых случаях причина неясна. Тогда специалисты рассматривают проблему идиопатического износа в плюсневом суставе.
Довольно часто боль и артроз в плюсневом суставе возникает наряду с отечностью и перенагреванием тыльной части стопы. Поврежденные суставы в задней части стопы ортопеды определяют во время пальпаторного обследования.На ранней стадии заболевания артроз плюсневого сустава и связанную с ним боль в стопе специалисты лечат при помощи специальных ортопедических стеле, которые поддерживают продольный свод стопы.. Если боль в стопе усиливяется, проводится артродез сустава Лисфранка.
Как лечится артроз плюсневого сустава?
- Противовоспалительные обезболивающие
- Ортопедические стельки для поддержания продольного свода стопы
- Артродез сустава Лисфранка
Иногда боль в стопе, связанную с артрозом, можно вылечить при помощи противовоспалительных препаратов. В более запущенных случаях боль в стопе устраняется во время артродеза сустава Лисфранка. Хирургичческое обездвиживание не имеет негативного влияния на работоспособноть стопы и стабильность сустава Лисфранка. Пониженная подвижность сустава Лисфранка после операции играет лишь второстепенную роль.
Диабетическая стопа: Боль в стопе, вызванная диабетической невропатией и нарушением кровоснабжения
Симптомы диабетической стопы- Отсутствие чувствительности в стопе
- Измененное восприятие давления, холода и тепла
- Боль и зуд в стопе и в голени
- Деформация мышц в стопе и в голени
Боль может чувствоваться в нескольких отделах стопы, однако в редких случаях она возникает по ортопедическим причинам. Как правило боль в стопе связана с нарушениями метаболизма.
Диабет – это одна из основных причин, по которым появляется боль в стопе. Периферическая невралгия – особенно боль в стопе – является одним из наиболее распространенных сопутствующих осложнений диабета. Диабетическая невропатия (поражение периферических нервов) сопровождается нарушением чувствительности и боли в стопе. Кроме того, для данной патологии характерна боль в пятке, онемение подошвы стопы, а также изменение восприятия тепла и холода. Боль и нарушения чувствительности в стопе увеличивают риск травматических повреждений. Язвенные образования и воспаления в стопе являются опасными, так как зачастую остаются незаметными.
Лечение диабетической полиневропатии
- Улучшенный контроль уровня сахара в крови
- Болевая терапия антидепрессантами
- Отказ от алкоголя и никотина
- Медикаменты, стимулирующие кровообращение
Невропатическая боль в стопе лечится не у специалиста-ортопеда: С такой патологией необходимо обращаться к семейному врачу или к терапевту. Главными причинами невропатической боли в стопе и диабета являются лишний вес, курение, употребление алкоголя и неправильное питание.
Нарушение метаболизма мочевой кислоты является причиной подагры и колющей боли в стоп
Одним из признаков подагры может быть боль в стопе, сопровождающаяся покраснениями на коже и болезненностью при надавливании. Для начальной стадии подагры характерна внезапная колющая боль в стопе у основания большого пальца. Зачастую пациенты, страдающие этой патологией, просыпаются ночью и чувствуют сильную боль в большом пальце. Сустав при этом опухает и перенагревается.
Подагра возникает вследствие отложения кристаллов мочевой кислоты в суставе. Из этого следует, что причиной подагра является нарушение метаболизма мочевой кислоты.
Для нормального выведения мочи из организма, ограничьте себя в употреблении мясных продуктов и алкогольных напитков.
Лечение подагры (гиперурикемии)
- Питание: Меньше мяса и алкоголя
- Похудение
- Обезболивающие против острых приступов подагры
- Больше жидкости (способствует выделению мочевой кислоты)
- Уростатики (медикаменты, задерживающие производство мочевой кислоты)
Нарушение обмена веществ можно вылечить путем изменения режима питания. Для нормального выведения мочи из организма, ограничьте себя в употреблении мясных продуктов и алкогольных напитков.
Ревматоидная стопа: Ревматоидный артрит является причиной болезненной отечности и перегрева в стопе
Симптомы ревматоидного артритаРевматоидный артрит (ревматизм) – это болезненное, воспалительное заболевание мягких тканей и суставов, для которого характерна боль в стопе.
Возбудителем болезни являются аутоиммунные патологии, при которых воспалительная реакция организма направлена против собственных тканей. Даный факт является причиной износа суставного хряща. Диагностика артрита проходит при помощи биохимического анализа крови. Колющая боль в стопе, отечность и перенагревания рассматриваются как последствия ревматоидного артрита.
Как вылечить ревматоидный артрит?
- Медикаменты: НПВП – нестероидные противовоспалительные препараты
- Физиотерапия
- Лечебная физкультура
- Редко: Инъекции кортизона
- Дьявольский коготь (лекарственное растение)
- Оме́га-3-полиненасыщенные жиирные кислоты (ПНЖК)
- Оперативное лечение вальгусного плоскостопия, вальгусной деформации и молоткообразных пальцев
Диагностическая визуализация (напр. УЗИ, ренген, МРТ) помогает отличить ревматоидный артрит от других заболеваний в стопе. Лечение данного заболевания связано с рядом сложностей, так как проводится при помощи антиревматических противовопалительных препаратов. Лечение ревматита рекомендуется проходить у высококвалифицированных врачей-ревматологов. При осложненных деформациях проводится хирургическая коррекция голеностопного сустава.
Синдром тарзального канала: Колющая боль и онемение в стопе вследствие защемления большеберцового нерва голеностопного сустава. © Dr. Thomas SchneiderСиндром тарзального канала: Боль с внешней стороны стопы вследствие защемления большеберцового нерва
Симптомы синдрома тарзального канала::- Зуд и онемение в передней части подошвы стопы
- Жгучая боль в плюсневой части стопы
- Неприятные ощущения или острая боль с тыльной части стопы
- Боль в стопе ночью и в состоянии покоя
- Боль в стопе, отдающая в голень
Синдром тарзального канала возникает вследствие защемления (компрессии) нервов, так же, как и Неврома Мортона. При этом поперечные связки голеностопного сустава сдавливают большеберцовый нерв. В свою очередь жгучая и тупая боль в стопе распространяется до ягодичной области по задней поверхности ноги, и затем усиливается при разгибании стопы. Иногда при компрессионной (туннельной) невропатии боль наступает в зависимости от интенсивности нагрузки в стопе в состоянии покоя. Многие пациенты сталкиваются с проблемой невропатии заднего большеберцового нерва после ношения лыжной обуви.
Металлические стержни лыжных ботинок растягивают связки голеностопного сустава, вследствие чего пациент начинает чувствовать боль и онемение в стопе. Довольно часто отечность и боль в стопе вызывает синдром тарзального канала – например, у диабетиков или при опухоли мягких тканей и голеностопного сустава. В результате увеличивается давление в стопе, а связки, в свою очередь, ограничивают пространство для нервов, которые проходят внутри сустава.
Диагностика заболевания основана на его клинических проявлениях и предварительном опросе пациента. В зависимости от результатов обследования пациентам предлагают два типа лечения – консервативное и хирургическое.
Как вылечить синдром тарзального канала?
- Болеутоляющие и противовоспалительные препараты
- Мобилизация голени и голеностопного сустава
- Инъекции кортизона
- Ортезы
- Ортопедические стельки
- Хирургическое расширение тарзального туннеля (декомпрессия)
При помощи нестероидных противовоспалительных препаратов (НПВП) либо кортизона проводится консервативное лечение синдрома тарзального канала.
Хирургическое расширение туннельного канала – как и в случае синдрома запястного канала кистевого сустава – проводится с целью устранения сдавления (декомпрессии) нервов. После успешной операции все симптомы туннельной невралгии постепенно проходят.
Боль в стопе у детей и подростков
Боль в стопе у детей наступает по разным причинам. Как правило, дети жалуются на боль в стопе при незначительных травмах – например, когда подворачивают ногу или ударяются пальцами стопы. Подошвенные бородавки на подошве стопы, также являются причинами появления боли.
Если ребёнок жалуется на боль в костях, мышцах и суставах, рекомендуется обратит внимание на другие факторы.
Если боль в стопе настолько сильна, что ребенок не может ступить на ногу, необходимо обратиться в отделение экстренной медицинской помощи. Во время диагностического обследования квалифицированные медики определят наличие структурных повреждений либо переломов в стопе.
Боль в стопе вследствие островоспалительного процесса, проявляющего во время роста человек (апофизит)
- Боль в пятке, усиливающаяся при нагрузке
- Хромота при выполнении физической нагрузки
- Давящая боль в стопе
- Отечность и покраснение пятки
Боль в стопе у детей и подростков, как правило, не связана со структурными изменениями костей, сухожилий и суставов.
Зачастую боль в стопе возникает вследствие дисбаланса между ростом скелета и ростом мышц. Вследствие процесса роста наблюдаются раздражения сухожильных оснований – например инсерционная тендинопатия, энтезопатия и тендит. В стопе данная патология затрагивает место прикрепления ахиллова сухожилия к пятке. У детей здесь расположена зона роста кости, а именно костное сращение, в котором происходит рост стопы. Прежде всего боль в пятках, а именно у основания ахиллова сухожилия пяточной кости, является одним из признаков роста ребенка.
Как вылечить боль роста у детей и подростков?
- Физический покой
- Силиконовые вкладыши под пятку
- Ортопедические стельки под подъём стопы
- Похудение
- Болеутоляющие препараты
У подростков, активно занимающихся спортом, боль в стопе и в пятке может быть связана с заболеванием Экзостоз Хаглунда.
После ортопедического обследования и правильного диагноза жалобы на боль в стопе у подростков можно вылечить путем физио- и мануальной терапии
Боль в голеностопном суставе вследствие рассекающего остеохондрита (болезнь Кёнига)
- Боль в голеностопом суставе на фоне физической нагрузки
- Защемления/блокады в суставе
- Боль в стопе вследствие воспаления синовиальной оболочки сустава (синовит)
Рассекающий остеохондрит или расслаивающий остеохондроз – это нарушение обмена веществ в хрящевой и костной ткани прямо под хрящевой плоскостью. Поражены, как правило, участки таранной кости, наиболее подверженные физической нагрузке. Именно поэтому, рассекающий остеохондрит в стопе отмечается у спортивно-активных детей и подростков.
Для данного заболевания характерна потеря кровообращения в отдельном участке кости под суставом. На первой стадии заболевания появляется незначительная боль в стопе неопределенной локализации и устанавливается очаг остеонекроза. На второй стадии усиливается боль в стопе и появляется синовит.
На третьем этапе происходит неполное отделение некротизированного тела, что приводит к защемлению сустава и образованию так называемой суставной мыши. На последней стадии некротизированное тело отделяется полностью, а боль в стопе усиливается.
Лечение рассекающего остеохондроза у подростков
- Иммобилизация, запрет на занятия спортом
- Уменьшение нагрузки в стопе при помощи локтевых костылей
- Нормализация метаболизма кальция при помощи Витамина Д3
- Операция: Артроскопия голеностопного сустава
- Хирургическое просверливание области остеохондроза в кости
- Костная трансплантация (спонгиопластика)
- Рефиксация отделенного костного фрагмента
Если врач-ортопед ставит диагноз «Рассекающий остеохондроз», то, как правило, пациенту запрещается заниматься спортом долгое время. У детей остеонекроз кости проходит при соблюдении всех предписаний врача. С возрастом уменьшаются шансы пациента вылечить боль в стопе консервативно и поэтому начиная с 18-ти лет рассекающий остеохондроз лечится хирургическими методами. При отделении костных фрагментов необходима операция рассекающего остеохондроза. Аутогенная трансплантация (замена костной ткани) – путем взятия трансплантата из подвздошного гребня тазовой кости способствует полному излечению пациента.
Боль и деформации в стопе вследствие костных срастаний: тарзальные коалиции
- Частое подворачивание ноги
- Боль и ограниченность движения в голеностопном суставе
- Плосковальгусная деформация стопы у детей.
Плоско-вальгусная деформация стоп у детей это одна з стадий развития. Однако родители воспринимают ее как деформацию в стопе и начинают активные поиски специалиста. Путем естественного развития продольный свод стопы у детей выпрямляется до 4-6 лет. Нормальному развитию в стопе, также способствуют активность и хождение босиком.
Если же при плосковальгусной установке стоп дети жалуются на боль в стопе и мышечный спазм, отдающий в голень, родителям необходимо заняться поисками квалифицированного ортопеда. Часто боль в стопе ограничивает подвижность ребенка во время ходьбы и является причиной преждевременной усталости. При наличии данных симптомов существует опасность срастания костей в стопе, которые, как правило, должны развиваться отдельно. Боль в стопе, появившаяся вследствие костных срастаний отмечается у детей с 12-ти лет. Причиной этому служит спазмированная плоская стопа (плосковальгусная деформация), не выпрямившаяся во время процесса развития стопы ребенка
Стопа человека состоит из 26-ти костей. В заднем отделе стопы и предплюсне эти кости стабильны и соединены между собой. Неправильное развитие костей, а именно их срастание во время роста стопы могут привести к серьёзным осложнениям. Согласно статистике, примерно у 1% детей наблюдаются такие тарзальные коалиции.
В силу своего опыта специалисты Геленк Клиники во Фрайбурге отмечают регулярность следующих срастаний:
- Срастание ладьевидной и таранной костей: талонавикулярная коалиция (Coalition talonavicularis) у 70% пациентов
- Срастание пяточной и таранной костей: синостоз (Coalition talocalcanearis) у 30 % пациентов
- Срастание пяточной и ладьевидной костей: пяточно-ладьевидное соединение (Coalitio calcaneonavicularis)
Мышечный спазм является одним из самых распространненых проявлений тарзальной коалиции. Для быстрого устранения проблемы, необходимо выполнять рекомндации лечащего врача.
Диагностика тарзальных коалиций основана на клинических обследованиях и использовании различных визуализирующих методов. Рентген стопы предназначен для более точного определения степени развития патологии а цифровая объемная томография (DVT) способствует получению трехмерного изображения костей, что являтся оптимальным методом диагностики тарзальной коалиции.Как вылечить коалицию костей в стопе под голеностопным суставом?
- Хирургическое разделение костного сращения предплюсны
- При неоходимости – подтаранный артродез для восстановления продольного свода стопы
Тарзальные коалиции в стопе у детей – это порок развития костей стопы, вылечить который можно хирургическими методами. Проведение операции перед переходным возрастом ребенка необходимо для восстановления нормального процесса роста в стопе.
Во время операции хирург разделяет срощенные кости в стопе. Если хирургическое вмешательство проводится уже после завершения процесса роста стопы пациента, существует большая вероятность появления артроза нижнего (талонавикулярного) голеностопного сустава , либо артроза костей предплюсны, что вызывает дополнительную боль в стопе.
Варусная стопа, косолапость и конская стопа: Деформации и боль в стопе у детей
Косолапость – это врожденная деформация в стопе, которая встречается у 0,1 % всех новорожденных. Ввиду специфической формы стоп, данная патология определяется сразу после рождения ребенка. Лечение косолапости проводится еще в грудном возрасте при помощи фиксирующих гипсовых бинтов.
При конской стопе происходит деформация, которая проявляется в виде стойкого подошвенного сгибания и характерной установки стопы. Довольно часто у детей наблюдается двойная деформация в стопе – косолапость и конская стопа. Как и косолапость, конская стопа обнаруживается сразу после рождения ребенка либо еще до его рождения при помощи УЗИ. Нередко конская стопа имеет неврологический характер: повреждения нервов либо икроножных мышц могут послужит возникновению данной патологии.
Как вылечить синдром «конской стопы» у детей?
Физиотерапия является главным методом лечения синдрома «конской стопы» у ребенка.
Хрящевой экзостоз/Остеохондрома (доброкачественная опухоль кости) у детей
Хрящевой экзостоз – это доброкачественное костно-хрящевое разрастание на поверхности кости, которое образуется из окостеневающей хрящевой ткани. Как правило данный процесс заканчивается после прекращения роста стопы пациента. Оперативное вмешательство необходимо лишь в том случае, если остеохондрома вызывает боль в стопе и поражает нервные окончания и суставы. © Dr.Thomas SchneiderОстеохондрома в голеностопном суставе – это доброкачественное разрастание хрящевой ткани в метафизе кости предплюсны, за счет которого происходит рост кости в длину в детском и юношеском возрасте. Костно-хрящевой экзостоз вызывает у детей боль на поверхности стопы. В таком случае необходимо обратиться к специалисту, который успешно проведет операцию по удалению данного разрастания в стопе.
Лечение хрящевого экзостоза
- Терпение и наблюдение
- Если появляется боль в стопе: хирургическая резекция нароста
Оперативное лечение патологии проводится в том случае, если костно-хрящевые разрастания проходят через нервы и кровеносные сосуды либо образуют защемления сустава предплюсны и боль в стопе.
Часто задаваемые вопросы
Боль в пальцах стопы
Боль в пальцах стопыБоль в плюснефаланговых суставах появляется вследствие нарушения контакта суставных поверхностей и нарушения биомеханики в стопе. Это приводит к травмам синовиальной оболочки и остеоартрозу суставного хряща, а также к подвывихам суставов.
Боль в пальцах ног возникает из-за вальгусной деформации Hallux valgus первого пальца стопы.При этом воспаляется околосуставная сумка внутреннего свода стопы. Воспаленная суставная сумка первого плюснефалангвого сустава отекает и начинет болеть при надавливании.
Боль внешнего свода стопы возникает вследствие пронации малых пальцев. В медицине существует такое понятие как варусное отклонение мизинца (деформация Тейлора) или «стопа портного» (Digitus quintus varus). Варусная деформация пятой плюсневой кости может протекать безболезненно, а иногда пациенты даже не замечают ее.
Аутоиммунные заболевания, например ревматит или такие нарушения обмена веществ, как подагра вызывают сильную боль в стопе.
После усиленной физической нагрузки, беговых тренировок или туристических походов могут образоваться маршевые (усталостные) переломы метатарзальных костей (костей плюсны), которые вызывают сильную колющую боль в стопе и в пальцах.
Как появляется боль с внешней стороны стопы?
Защемления большеберцового нерва в области голеностопного сустава могут вызвать давящую боль в стопе и нарушения чувствительности с внешней стороны стопы (Синдром тарзального канала). Также невропатия большеберцового нерва вызывает колющую боль и онемение в стопе.
Деформация пятого плюснефалангового сустава стопа портногоможет быть причиной боли в области внешнего свода стопы.
В некоторых случаях боль с внешней стороны стопы может быть вызвана такой патологией как плосковальгусная деформация.
Боль с тыльной стороны стопы
Боль с тыльной стороны стопыУ спортсменов боль в стопе возникает вследствие воспаления сухожильного влагалища (Тендовагинит) .
Следующей причиной, по которой появляется боль у основания стопы является артроз сустава Лисфранка. Колющая боль в стопе во время каждого шага может привести к отечности в тыльной части стопы.
Защемление нерва в голеностопном суставе может вызвать передний синдром тарзального каналаи колющую боль в стопе.
При сильной нагрузке собственным весом либо продолжительном нахождении в положении «стоя» боль с внешней стороны стопы может появиться и без фонового заболевания.
Боль с внутренней стороны стопы
Боль внутри стопыБоль с внутренней стороны стопы является следствием деформации большого пальца (Hallux valgus). При этом кость первого пальца стопы начинает отклоняться от привычного положения и опухает вследствие воспаления околосуставной сумки (Бурсит).
После продолжительной ходьбы или туристических походов также возникает боль в стопе, а именно с ее внутренней стороны. При недостаточной регенерации может воспалиться (длинный разгибатель большого пальца) проходящий по внутренней части стопы.
Такие деформации как плосковальгусная стопа также вызывают боль с внутренней стороны стопы. При перекатывании подошвы вдоль внутреннего края стопы голеностопный сустав воспаляется, и пациенты начинают чувствовать боль в стопе.
Боль в пятке
Боль в пятке: причиныБоль в пятке имеет несколько причин.
Например, боль в пятке и в стопе. после травмы, аварии или падения с высоты может быть связана с переломом пяточной кости.
Заболевания сухожилий вызывают колющую боль в пяточной кости (пяточная шпора) под подошвой, что приводит к ощутимому дискомфорту в стопе. При нижней пяточной шпоре затронуто основание подошвенного сухожилия пяточной кости, а при верхней пяточной шпоре – основание ахиллова сухожилия. .
Колюща боль в пятке и в стопе сверху может указывать и на различные патологии ахиллова сухожилия..
При костных разрастаниях в области пяточного бугра, приводящих к воспалениям мягких тканей в пятке и болевому синдрому в стопе, ставится диагноз «Болезнь Хаглунда». Данная проблема усугубляется при воспалении околосуставной сумки (бурсит) перед ахилловым сухожилием или за ним.
Боль в стопе после отдыха или утром после сна
Боль в стопе утром после снаБоль в стопе в начале движения, которая появляется утром после сна или после длительного нахождения стопы в состоянии покоя, имеет точные причины. Боль в стопе в начале движения, которая появляется утром после сна или после длительного нахождения стопы в состоянии покоя, имеет точные причины. Боль в стопе и в других суставах в начале движения – это один из признаков артроза, который поражает голеностопные и таранно-предплюсневые суставы. После разминки сустава боль в стопе проходит, однако после некоторого времени безболевой ходьбы боль в стопе появляется снова. Чаще всего встречается артроз верхнего голеностопного сустава.
Артроз нижнего голеностопного сустава (пяточно-таранный сустав) вызывает боль в стопе при передвижении по неровной поверхности.
Боль голеностопного сустава в начале движения может спровоцировать (артроз сустава Лисфранка).
Боль в переднем отделе стопы в начале движения вызывает артроза первого плюснефалангового сустава. (Hallux rigidus).
Кроме того, боль в стопе в начале движения может быть связана с различными воспалительными процессами. При воспалениях в области крепления связок и сухожилий к костям (энтезопатия) и воспалениях сухожильного влагалища (тендовагинит) в начале тренировки и после состояния покоя появляется колющая боль в стопе, которая сразу исчезает после разминки. Врачи не рекомендуют терпеть такую боль в стопе. Если человек чувствует вышеописанную боль в стопе, то ему необходимо пройти обследование и заняться лечением.
Боль в стопе утром после снc встречается при таком заболевании как ахиллодиния..
Также это касается и боли при нижней пяточной шпоре (Плантарный фасциит), котрая после нескольк шагов проходит.
Боль в процесе переката стопы
Очень часто при болях в стопе человек подворачивает ногу во внутрь, вследствие чего увеличивается объем нагрузки на сухожилия пяточной кости (ахиллово и пяточное сухожилия) и образуется пяточная шпора. В результата появляется боль в стопе при каждом шаге.
Артроз нижнего голеностопного сустава причиняет колющую боль в области между голеностопным суставом и пяткой при перекате стопы с носка на пятку. Сустав, который находится между таранной и пяточной костью отвечает за передвижение стопы по неровной поверхности.
Если пациент ощущает боль в пальцах при перекате стопы, то поражен первый плюснефаланговый сустав, на который приходится основная часть нагрузки. После длительных тренировок могут воспалиться и околосуставные сумки между плюсневыми костями и флангами пальцев ног. В таком случае специалисты по лечению стопы рассматривают такую патологию как интерметатарзальный бурсит. При перекате стопы с пятки на носок и наоборот, в воспаленных участках стопы чувствуется давящая боль.
Боль в подошвенной части стопы
В данном случае речь идет о разрыве пяточного сухожилия. Болевой очаг находится на переднем крае подошвенной фасции.
Такие заболевания как подагра, диабет и ревматизм вызывают боль и дискомфорт в стопе.
Защемление латерального и медиального подошвенного нерва приводит к болезненным ощущениям в пальцах (Неврома Мортона). Пациенты, страдающие этим заболеванием чувствуют, что как будто наступают на горошину или гальку при ходьбе. Чаще всего пациенты рассказывают о наличии инородного тела в стопе, а про боль забывают.
Боль в стопе ночью сопровождается зудом, жжением и потерей чувствительности, а также защемлением других нервов – например большеберцового. В этом случае специалисты рассматривают такое заболевание как СТК или невралгическая боль заднего большеберцового нерва в стопе.
Что делать, если голеностопный сустав опухает и болит
Существует несколько причин, которые способны привести к болям в голеностопном суставе. Это могут быть как хронические заболевания, так и травмы. Если причиной отека стало застарелое воспаление, то необходимо устранить заболевание его вызывавшее. Более интересен второй случай, так как не всегда есть возможность сразу после возникновения боли обратиться к врачу. Расскажем более подробно, что делать, если голеностопный сустав опухает и болит.
Виды травм и действия при них
Если вы почувствовали резкую боль в голеностопе, то осмотрите место ее место локализации. Как правило, сразу после получения травмы визуально не видно отека. Он нарастает постепенно. Чем сильнее травма, тем быстрее увеличится диаметр голени. Первым действием при травме является обращение в ближайший пункт, где вам могут сделать рентгенографию. Дальнейшие действия зависят от обнаруженного повреждения:
- При переломе накладывают гипс на поврежденный участок. Предварительно может потребоваться смещение костей хирургическим путем.
- Вывих предварительно вправляют, а затем накладывают гипсовую повязку или ортез с жесткими боковыми частями. Это не дает развиться отеку и фиксирует ногу в правильном положении.
- При растяжении накладывается фиксирующая повязка или мягкий ортез.
Главное правило при любых болях в голеностопе – снизить нагрузку на поврежденную конечность. Повязки помогут не дать отеку развиться, но полностью восстановить функции сустава они не помогут. Для этого нужно применять другие методы лечения.
Методы лечения голеностопа
При некоторых травмах и хронических недугах больному прописывают комплекс препаратов, который может в себя включать антигистаминные, обезболивающие, противовоспалительные средства, антибиотики (при попадании инфекции в область голеностопа через открытую рану).
Обезболивающие будут полезны не только при травмах, они нередко назначаются при подагре или артрите. Антигистаминные средства назначаются при воспалительных процессах внутри тканей лодыжки. Если замечены нарушения кровообращения в этом суставе, то стоит использовать гель Троксевазин. Хорошим средством от отеков является Гипотиазид.
При любой причине болей и отека голеностопного сустава необходимо принимать витаминные комплексы, включающие кальций и витамин D3. Они помогают восстановить костные ткани, предотвратить их разрушение и переломы.
Способы нетрадиционной терапии
Большинство врачей рекомендуют при болях и отеке голеностопа пройти курс физиотерапевтических процедур. После травм они помогут тканям быстрее восстановиться, а хронические воспалительные процессы переведут в стадию длительной ремиссии. Чаще всего используются следующие процедуры:
- грязевые обертывания;
- серные ванны;
- электролитическое воздействие;
- гидромассаж.
Если лодыжка опухает и болит при незначительных физических нагрузках или по вечерам, то это явный признак недостатка активности. Такое встречается у людей, которые в течение дня практически не ходят либо длительное время придерживаются постельного режима. В этом случае неплохо использовать массаж области голеностопного сустава, но проводить его может только профессионал, самостоятельное воздействие не рекомендуется.
При растяжении впору использовать народную медицину. В частности, хорошо помогают компрессы из сырого белка куриного яйца, оставленный на пораженном суставе на ночь. Можно сделать примочки из пропитанной теплым молоком марли, их держать нужно около 20 минут. Эти рецепты не помогут при хронических воспалениях, они эффективным только при повреждении связок.
Источник: https://stopynog.ru
Отеки ног, судороги, боль в ногах или о чем “гудят” ноги?
Синдром усталых ног
Ноги «гудят»…..Тяжесть и ноющая боль в ногах, преходящие отеки ног, судороги в икроножных мышцах, чувство жжения и онемения в голенях и стопах – все это признаки синдрома усталых ног. Почему отекают ноги? Что делать, чтобы не допустить развития болезни и вовремя определить ее причины? На эти вопросы нельзя ответить однозначно. Чаще всего с этими проблемами сталкиваются представительницы прекрасного пола, но поначалу не придают им особого значения, списывая на обычную усталость. На работе весь день на ногах, с сумками и пакетами из магазина, вечером – каблуки, а дома на посту у плиты – все это обычный жизненный ритм большинства женщин. Однако, со временем, симптомы прогрессируют, становятся более тягостными и болезненными. Известно много случаев, когда незначительная боль в ноге ниже колена со временем перерастала в серьезную проблему. Синдром усталых ног встречается у 75% женщин после 30 лет и у 25% мужчин после 40 лет. Причин развития этого состояния несколько, но основная заключается в несоответствии венозного и лимфатического оттока нагрузкам на ноги. Поэтому, в ряде случаев, это состояние может быть первым предвестником наступающей венозной недостаточности и варикозной болезни вен. Еще одной причиной, связанной с возникновением этого синдрома, является врожденное или приобретенное плоскостопие. Приобретенное уплощение стопы развивается вследствие статических нагрузок на ногу, избыточного веса, длительного стояния. В норме свод стопы призван амортизировать нагрузки на ногу. В случае плоскостопия нарушается нормальная работа сухожилий и мышц голени и стопы, что приводит к изменениям в работе вен голени, находящихся в толще этих мышц, вены при этом будут работать со значительной перегрузкой. В венах голени возрастает давление, развивается венозный застой, продукты обмена всасываются и вызывают болевые ощущения. Вследствие высокого давления разрушаются клапаны соединительных вен, возни варикозное расширение подкожных вен, появляются судороги в икроножных мышцах – «замкнутый круг». Именно поэтому нельзя игнорировать синдром усталых ног, так как он может быть первым сигналом развития варикозной болезни. Если у пациента уже сформировалась варикозная болезнь, основные методы лечения сводятся к различным вариантам хирургического вмешательства. На этапе же формирующегося варикоза возможна профилактика, коррекция консервативными или миниинвазивными методами, то есть пресловутое «лечение варикоза без операции». В этой ситуации оно будет эффективным и поможет предотвратить развитие болезни. Какие же основные признаки синдрома усталых ног?
- тяжесть и боль в ногах (в голенях, стопах)
- чувство жжения, ползания мурашек
- судороги или тянущая боль в икрах ног
- ноющая боль в мышцах и суставах ног
- жжение в пальцах или ступнях ног
- гудение ног- онемение ног
- отеки ног.
Если Вам знакомы эти признаки, первое, что нужно сделать – это диагностика, то есть обследовать вены ног методом ультразвукового дуплексного сканирования. Такое обследование поможет выяснить, насколько выражены изменения в кровотоке по венам, и какой вид коррекции Вам необходим. Поскольку изменения в венах на этой стадии, как правило, минимальны, распознать и оценить их сможет только опытный специалист ультразвуковой диагностики. В идеале, если специалист ультразвуковой диагностики является одновременно и сосудистым хирургом, Вам сразу же будут даны обоснованные рекомендации. Кроме того, Вам необходимо обследоваться на предмет наличия плоскостопия. Такая диагностика проводится методами плантографии (получения графического «отпечатка» подошвенной поверхности стопы), планотоскопии (визуальная экспресс-диагностики состояния сводов стопы) или плантоскантрования (получение изображения стоп пациента на экране монитора методом сканирования). В случае выявленного плоскостопия необходимо предпринять меры к его коррекции.
В ряде случаев Вам может быть рекомендована консультация невропатолога, вертебролога, так как часто боли в нижних конечностях могут быть обусловлены патологией поясничного отдела позвоночника.
На начальных стадиях развития синдрома усталых ног лечение направлено на устранение венозного и лимфатического застоя и коррекцию плоскостопия, чтобы разорвать «порочный круг». Прежде всего, необходимо задуматься об удобной одежде и обуви. По возможности, избегайте ношения тесных, узких, плотно облегающих брюк – они могут передавливать венозные и лимфатические сосуды, особенно в области естественных складок (под коленом, паховая складка и т.д.). Каблук должен быть около 3-4 см, особенно если приходится целый день проводить на ногах. Старайтесь не привыкать к сидению в положении «нога на ногу». Если в конце дня есть такая возможность, полежите 15-30 мин. на спине с приподнятыми вверх ногами, что улучшит кровоток, поможет снять ощущение тяжести. Старайтесь контролировать массу тела. При избыточном весе значительно увеличивается нагрузка на кости стопы, мышцы, связки, сосуды голеней, что приводит к развитию лимфовенозной недостаточности. Необходимо следить за водно-солевым балансом. Злоупотребление соленой пищей приводит к избыточной задержке жидкости и возникновению отеков. Недостаточное же поступление жидкости в организм может привести к сгущению крови и стать причиной возникновения тромбов в венах. Не забывайте ходить! Для Ваших ног гораздо полезнее ходить, чем стоять или сидеть, ведь при ходьбе сокращаются мышцы голеней, «выдавливая» застоявшуюся кровь. Поэтому, если Вы офисный работник, не забывайте раз в 40-50 мин. встать из-за компьютера и пройти хотя бы по кабинету. Очень полезно для ног плаванье. Этот вид физической активности оптимально сочетает в себе все положительные влияния на нижние конечности и рекомендован при различных заболеваниях вен. Упражнения для ног, которые Вы можете выполнять самостоятельно:
- В положении стоя «переминаться с ноги на ногу»
- В положении сидя или положении лежа двигать стопами, имитируя нажатие на педали
- В положении сидя поднимать стопами с пола небольшие предметы;
Кроме того полезно делать массаж стоп, чаще ходить босиком. Из лечебных процедур эффективно использование компрессионного трикотажа, ношение индивидуальных ортопедических стелек, пневмопрессотерапия. Ношение компрессионного трикотажа способствует уменьшению отечности нижней конечности и задержки жидкости в ногах, повышает эффективность работы мышц голени по перекачиванию венозной крови и, таким образом, уменьшает застой крови и лимфы. Неоспоримое преимущество над эластичными бинтами имеет компрессионный трикотаж, как за счет удобства ношения, так и за счет четко градуированной компрессии. Необходимо знать, что лечебный эффект от ношения компрессионного трикотажа зависит от тщательностиподбора его по размеру и степени компрессии. В идеале, трикотаж должен подбираться индивидуально, и его подбору должно предшествовать снятие мерок с ноги. Эффективность эластической компрессии повышается при назначении ее в комплексе с медикаментозными препаратами – венотониками. Пневмопрессотерапия – это метод аппаратной физиотерапии, представляющий собой способ механического воздействия на ткани нижних конечностей, в результате чего происходит вытеснение венозной крови из мышечных «карманов», где она застаивается, а также излишков внеклеточной жидкости. Это своего рода «выжимающий массаж», выполняемый не вручную, а с помощью специальной аппаратуры, позволяющей дозировать воздействия в зависимости от плотности и проницаемости тканей. Всего одна такая процедура заменяет 20-30 сеансов ручного массажа. Кроме лечебного воздействия на венозные и лимфатические сосуды, пневмопрессотерапия также оказывает положительное влияние с точки зрения косметологии, помогая бороться с целлюлитом, устранять дряблость кожи, делая ее более упругой. Электромиостимуляция – это процедура, при которой с помощью аппарата стимулируется робота мышц голеней. Аппарат вызывает ритмичные сокращения мышц, во время которых из последних «выдавливается» застоявшаяся кровь. Таким образом, улучшается венозный и лимфатический отток от мягких тканей. Такая процедура может быть использована как в комплексе с пневмопрессотерапией и эластической компрессией, так и при трудностях с ношением компрессионного трикотажа (очень полные ноги, изменения на коже, жаркое время года и др.). Коррекция плоскостопия. Самым действенным методом являются ортопедические стельки. Особенно важно носить обувь со стельками, если работа связана с вынужденным длительным пребыванием на ногах. В идеале, стельки должны быть изготовлены индивидуально и впоследствии откорректированы при необходимости. Правильно выполненная коррекция плоскостопия поможет Вам не только при синдроме усталых ног, но и при болях в коленных и тазобедренных суставах, поясничном отделе позвоночника.
Эту страницу ищут по таким запросам: отеки ног причины, отекают ноги что делать, отеки ног лечение, боли в ногах лечение, боль в мышцах ног, боль в пальцах ног, отекают ноги причины, боль в ступнях ног, боль в ногах лечение, тянущая, ноющая боль в ноге, боль в суставах ног, синдром усталых ног, варикозная болезнь, лечение варикоза без операции.
Боли в голеностопном суставе причины
Что может стать причиной появления боли в голеностопном суставе? Давайте разберемся! Прежде всего, причина может таиться в таранной, большеберцовой и малоберцовой кости. Голеностопный сустав двигается за счет тыльного и подошвенного сгибания. В случае если у вас наблюдался ушиб, вывих, перелом или разного вида растяжения, то это может привести к появлению боли в голеностопе, а если эту проблему вовремя не устранять, то она перерастет в артрит или артроз. Если у вас до возникновения боли, наблюдался артрит, то выявить корень проблемы не составит труда. Всему виной будут протекающие воспалительные процессы, которые начинают поражать другие суставы и вызывать в них воспаления. Голеностоп начинает опухать, в особенности в ночное время и мучить сильной болью.
Формирование проблемы
Когда боль в голеностопном суставе возникает впервые, больные начинают задаваться вопросом: в чем причина и почему боль поразила именно ваши суставы. В большинстве случаев, причиной выступает какое-то заболевание, последствием которого может быть боль в данной области тела.
К таким заболеваниям можно отнести:
- Травмы голеностопного сустава, ушибы стопы, переломы, растяжения;
- Наличие патологий в суставах, характеризующихся воспалительными процессами;
- Дисфункциональные проблемы с суставами;
- Следствие повреждений ахилловых сухожилий.
Такого рода боли, конечно, в 99,9% случаев являются причиной серьезных травм данной области. Если вы страдали от частых растяжения связок, имели переломы, вывихи, то, скорее всего данный недуг является последствием. Проблемы с подвывихами, которые также вызывают постоянную боль в голеностопе, преследуют людей с большим весом и людям, имеющим очень слабый связочный аппарат. У таких людей подворачивание ноги вполне стандартный процесс, без которого не обходится практически не один поход на дальние расстояния. Из-за этого они испытывают постоянный дискомфорт, проявляется отечность, которая остается на длительный срок. При таком частом подворачивании голеностопа, начинает формироваться артроз, а хрящи в данной области просто повреждаются и не поддаются восстановлению. Начинает формироваться хроническая боль, перерастающая в серьезные осложнения, а в следствии она усиливается с каждым днём все больше и больше.
Если вовремя не начать лечение, не пройти обследование у врача, то происходит деформация артроза сустава. Данная проблема является гораздо сложнее, она вызывает ряд сопутствующих симптомов, появляется серьезная опухоль, человек не может двигаться, производить активность, наступать на больную ногу и чувствует невыносимую боль в мышцах, поэтому, очень важно начать своевременное лечение и соблюдать правильную терапию.
При этом, боль в мышцах голеностопного сустава может возникать не только по причине частых травм или вывихов, она может говорить и о наличии прочих серьезных заболеваний. Провоцировать проблему может лишний вес, беременность на последних месяцах, укус насекомого, заболевание склеродермия, а также длительная стоячая работа, неудобная обувь, нарушение питания и многое другое. Многие факторы могут послужить развитию такого уровня боли, но очень важно вовремя начать лечение, чтобы не довести до нарушений опорно-двигательной системы.
Симптомы заболевания
Болеть голеностопный сустав может совершенно по разным причинам, но проявляется это всегда при ходьбе, при этом уровень боли может быть разным. Если боль возникает вследствие растяжения, то помимо боли, появляется ещё и опухлость в данной области. При прикосновении к опухшему месту, больной испытывает резкую, неприятную боль. При боли в голеностопе из-за перелома, боль выражается также как и в первом случае, но если сломаны обе лодыжки одновременно, то в данном случае начнут увеличиваться суставы. Человек становиться практически неподвижным в данной области, а также чувствует серьезную боль во время ходьбы.
Если была поражена пятка, то она начинает, утолщаться, и выглядит, как будто выворачивается наружу. Ступня начинает расти в размерах, встать на неё становиться невозможно, это вызывает серьезную, невыносимую боль, в особенности при нажатии на пятку. Если же наблюдался перелом в плюсневых костях, то на голеностопе появляется гематома, нога опухает, появляется сильная боль в передней части стопы.
Когда происходит вывих или подвывих, болит вся лодыжка, происходит утолщение сустава, он меняет свою форму и вызывает глубокую боль. Помимо этого на противоположной стороне лодыжки формируется огромная гематома. При слабости суставных связок, появляется опухлость голеностопного сустава, отек и начинается серьезный воспалительный процесс в месте подвывиха.
Также при боли в голеностопном суставе можно говорить о наличии у больного артроза, при котором поражается вся опорно-двигательная система. Главными признаками артроза в данном случае является припухлость всего голеностопа, боль в мышцах данной области, невозможность двигаться, изменение походки. Боли в стопе сопровождают человека все время, в движении и в спокойном состоянии, в данном случае стоит немедленно обратиться к врачу за помощью, пройти качественное обследование и начать лечение.
Диагностика заболевания
Если вас мучает боль в голеностопном суставе, то вам следует не откладывать поход к врачу и сразу обратиться за помощью. Боль не проходит на протяжении нескольких дней, появилась припухлость, отечность, ходить стало невероятно больно? Тогда вам пора к травматологу и ортопеду. Для начала врач производит полный осмотр больного, чтобы выявить проблему. Далее назначает комплекс необходимых обследований. Прежде всего, вам потребуется сделать рентген проблемной зоны, а также обязательную компьютерную томографию. При необходимости также будет назначена магнитно-резонансная томография. Когда вы пройдете, весь список необходимых обследований, доктор подведет итоги, оценит ситуацию и подберет оптимальный вариант лечения. Здесь все будет зависеть от сложности установленного недуга, стадии протекания, возраста, веса больного и прочих индивидуальных особенностей.
Лечение болей в голеностопном суставе
Данная боль может значительно отразиться на качестве жизни. Так как голеностоп отвечает за все основные функции передвижения человека, имея такую проблему человек, становится беспомощным. Он не может работать, делать элементарную работу по дому и даже просто сходить в магазин. Поэтому лечение стоит начинать незамедлительно. Причиной возникновения могут быть разные индивидуальные особенности человека, их вам установит врач при обследовании. После этого назначит курс лечения. Самым первым врач выписывает специальные препараты, улучшающие циркуляцию крови и уменьшающие проницаемость стенок сосудов. Также врачу очень важно подобрать для вас хороший препарат, который будет отвечать за улучшение качества тонуса вен и устранения экссудата.
На первых этапах лечения, чтобы снять сильную боль можно использовать специальные гели и обезболивающие мази. Они быстро устранят болевой синдром и помогут начать передвигаться. Если больной имеет такие проблемы как артрит или артроз, то лучше подбирать нестероидные мази.
При наличии травмы лечение происходит совершенно другим путем. Врач должен оказать пациенту первую, неотложную помощь. Прежде всего, необходимо обездвижить ногу, наложить холодный компресс. Если имеется растяжение, без травмы, то необходимо обязательно использовать тугую повязку и плотно наложить её на больную область. Повязка будет держать ногу в одном положении, чтобы уменьшить приток крови.
Обращаясь за помощью к специализированному врачу, он быстро снимет вам отечность, поможет избавиться от боли, а также диагностирует наличие проблемы.
Как происходит лечение у специалиста:
- Проводится диагностика травмы, проблемы, ушиба, растяжения.
- Выписываются обезболивающие;
- Назначается режим минимальной подвижности, поврежденная конечность должна как можно дольше находиться без движения в специальной повязке.
- Если обнаруживается перелом, то проводится экстренная операция.
- Назначаются необходимые мероприятия для быстрого срастания кости.
- Также возможно придется проходить физиотерапию.
- Прописываются специальные мази для заживления проблемы.
- Курс препаратов для правильной регенерации клеток и исключения инфекции.
Соблюдение рекомендаций врача должно помочь в лечении проблемы и устранения недуга навсегда. Но что делать, если даже после лечения боль иногда возникает и вызывает серьезный дискомфорт? В этом случае врачи рекомендуют различные народные средства, для лечения проблемы, которые вы можете использовать в домашних условиях. Это могут быть различные компрессы на кефире, луке, промывание голеностопа специальным мально-солевым раствором и многое другое. Также не лишним будет посещение массажиста, прохождение фонофореза или магнитотерапии. Наш интернет магазин предлагает вам специальные массажные средства и аппараты по самым приятным ценам. Проводите правильный массаж голеностопа и вы быстро избавитесь от любых болей.
Боль в голеностопном суставе, болит голеностоп
Голеностопный сустав является подвижным соединением трёх костей и отличается сложным строением. Когда болит голеностоп, приходится отказываться от занятий спортом, модельной обуви и других привычных вещей. Стоит ли удивляться тому, что избавиться от них хочется как можно быстрее? Узнать причины и пройти лечение боли в голеностопном суставе можно в Клинике боли ЦЭЛТ. Мы располагаем всем необходимым для того, чтобы диагностировать заболевание, из-за которого вы испытываете боль в голеностопном суставе, и направить все свои усилия на его устранение!
Причины боли в голеностопе
Причины боли в голеностопном суставе могут быть разными, точно так же, как и сама симптоматика может иметь разный характер. Нередко она сигнализирует о патологиях хрящей, сухожилий или костей, нередко возникает на фоне патологий позвоночника или компрессии нервных корешков.
В ЦЭЛТ вы можете получить консультацию специалиста-алголога.
- Первичная консультация – 4 000
- Первичная консультация заведующего Клиникой боли – 4 500
Травмы голеностопа и стопы
Такие происшествия, как неудачное «приземление» на пятки при падении с высоты, подвёртывание стопы могут привести к следующим травмам:
- растяжение связок голеностопа — боли имеют резкий характер, появляется отёк, пальпация под лодыжками вызывает сильную болезненность;
- переломы лодыжек с подвывихом стопы — резкое увеличение сустава в объёме, сильная болезненность при попытках пошевелить ногой, смещение стопы внутрь, наружу или назад в зависимости от вида подвывиха;
- вывихи стопы — нередко комбинируются с лодыжечными переломами и характеризуются аномальным поворотом пятки внутрь, деформированием и утолщением сустава, появлением гематомы с тыльной стороны стопы;
- переломы заднего края большеберцовой кости;
- переломы костей предплюсны, переломы фаланг пальцев стопы — появление гематомы на тыльной стороне стопы, её утолщение и наличие резкой боли при пальпации;
- переломы пяточной кости — резкое увеличение объёма пятки и её выворачивание наружу, невозможность стать на ногу из-за сильной боли в голеностопе.
Деформирующий артроз голеностопа
Деформирующий артроз голеностопного сустава — это патология хронического характера, при которой происходят дегенеративные изменения хряща, которые приводят к его деструкции. По мере того как патология развивается, она охватывает суставную капсулу, кости и связочный аппарат, вызывая боли связок в голеностопе.
Первая стадия развития заболевания характеризуется недостаточно ярко проявленными симптомами, которые становятся заметными только при оказании сильной нагрузки на сустав. Что касается второй стадии развития патологии, то для неё характерны следующие клинические проявления:
- сильные боли по утрам и при нагрузках на сустав;
- хруст и скрипы при движениях голеностопом;
- искривление оси голени;
- ослабление суставов и, как результат, частые вывихи;
- ощущение скованности;
- отёк и локальное повышение температуры при наличии воспаления.
Подробнее об остеоартрозе
Другие причины
Помимо вышеперечисленного, болевая симптоматика в голеностопном суставе может быть обусловлена следующим:
Наши врачи
Специалист по лечению боли, анестезиолог-реаниматолог, заведующий Клиникой Боли, кандидат медицинских наук
Стаж 18 лет
Записаться на приемДиагностика боли в голеностопе
Перед тем как назначить лечение боли в голеностопном суставе, специалисты Клиники боли ЦЭЛТ проводят диагностические исследования, позволяющие выявить причину, которая их вызвала. Помимо клинического осмотра и сбора анамнеза, может проводиться:
Лечение боли в голеностопном суставе
Тактика лечения боли в голеностопе напрямую зависит от причины, которая её вызвала. В случае, если она ярко выражена, специалисты ЦЭЛТ прежде всего направляют свои усилия на снижение болевых симптомов. Травмы, в частности разрыв связок голеностопа нуждается в наложении гипса и проведении реабилитационных процедур.
При артрозе задача враче заключается в облегчении болевых ощущений, улучшении двигательных функций и исключении возможности развития воспалительных процессов в хрящевой ткани. Для этого больному назначают обезболивающие и противовоспалительные средства, а также медицинские препараты, которые позволяют улучшить кровообращение. Возможно применение гелей и мазей, которые уменьшают боли в суставах.
Если причина боли — артрит, то оправданным будет прохождение физиотерапевтических процедур и применение препаратов, останавливающих воспалительные процессы.
В Клинике боли ЦЭЛТ для вас разработают индивидуальную программу лечения, включающую массаж, рефлексотерапию, систематическую терапию, которые позволят восстановить ваше здоровье и вернуть радость жизни!
Боль в стопе: откуда она берется и как ее избежать :: Здоровье :: РБК Стиль
© Peter Dazeley/Getty
Автор Евгения Зайцева
27 августа 2020
После летних туристических вылазок осенью могут обостриться боли в стопах. Обычно им уделяется мало внимания, и большинство людей не знают, о каких проблемах они могут сигнализировать. Разбираемся в вопросе перед началом сезона неудобной офисной обуви.
Автор статьи Евгения Зайцева — ортопед-хирург с 20-летним опытом лечения заболеваний опорно-двигательного аппарата, действительный член Общества Ордена врачей Италии.
Причины появления боли в стопе
По данным Центра гигиенического образования населения Роспотребнадзора, среди заболеваний стоп плоскостопие занимает одну из лидирующих позиций [1]. В здоровой стопе нагрузка распределяется между тремя опорными точками: задний отдел пятки, большой палец плюс головка плюсневой кости и наружный край стопы. Когда стопа по тем или иным причинам деформируется, происходит разбалансировка нагрузки, изменение строения костно-связочного аппарата, а как следствие, возникают боли, ведущие к развитию различных болезней.
Что касается людей, которые не были генетически предрасположены к плоскостопию и не заработали его еще в молодости, у них заметные изменения начинают происходить после 40 лет. Организм уже не так устойчив к чрезмерным нагрузкам, в том числе на суставы, происходят гормональные изменения, повышается изнашиваемость костно-связочного аппарата, увеличивается риск набора лишнего веса, что неблагоприятно сказывается на стопах.
С возрастом суставные и костные структуры не могут в полном объеме выполнять свои функции: ходьба и амортизация нагрузки. Поэтому причинами боли у вполне здорового человека могут стать усталость, продолжительная физическая нагрузка, неправильно подобранная обувь при занятиях спортом.
К немеханическим причинам болей в стопе можно отнести наличие следующих заболеваний: метаболическое расстройство, подагра, сахарный диабет, варикозное расширение вен [2] и другие сосудистые заболевания, посттравматические изменения (неправильно вылеченные подвывихи ног и прочее).
Рассмотрим основные ситуации, связанные с болью в стопе:
Горит стопа и подушечки пальцев
Причиной, вероятнее всего, стала неудобная обувь. Нагрузка распределена неправильно, из-за чего подушечки под плюсневыми костями начинают воспаляться и болеть. Снять симптоматику можно расслабляющей ванночкой для ног и легким самомассажем. Но за лечением нужно обращаться к врачу. Скорее всего, вы услышите диагноз «Метатарзалгия».
Болят суставы в области подушечек пальцев
Этот симптом характерен для невромы Мортона [3]. Неприятные ощущения связаны с раздражением нерва, проходящего между головками плюсневых костей третьего и четвертого пальцев.
На начальной стадии болезни боль может быть слабой, позже может усугубиться ощущением жжения, начнет «простреливать», а стопе будет некомфортно практически в любой обуви с закрытым носом.
Болит пятка
Самая частая причина — костный нарост на пятке, или пяточная шпора. Она возникает вследствие воспаления подошвенной фасции [4] из-за ошибочно подобранной обуви и неправильного распределения нагрузки в ней. Шпора дает боль при нагрузке на пятку, из-за чего человек невольно перекидывают нагрузку на другие отделы стопы, в результате нарушаются осанка и равновесие. Образование пяточной шпоры и появление болей в ней говорит о хроническом процессе. Откладывать лечение однозначно не стоит.
Тыльная часть стопы
Причина боли — деформация плюсневой кости у большого пальца и развитие бурсита. Сама кость не болит, неприятные ощущения причиняет воспаленная суставная сумка. Из-за выпирающей косточки обувь становится тесной и натирает, что и приводит к воспалениям.
Пятая плюсневая кость (внешняя часть стопы)
Боль в этой части стопы говорит о развитии варусной деформации [5] (пятой плюсневой кости). Это так называемая шишка на стопе рядом с мизинцем. Чаще всего причиной развития этого нарушения становится плоскостопие, косолапие или изменение формы голеней («ноги колесом»). Из-за чрезмерной нагрузки на внешнюю часть происходит уплощение пятой плюсневой кости.
Болит над пяткой (боль в ахилловом сухожилии)
Ахиллово сухожилие находится там, где чаще всего натирает верх задника обуви. Именно из-за частого трения и чрезмерного давления возникает воспаление. Для лечения и профилактики рекомендуется подбор правильной обуви и защита этого слабого места путем поднятия пятки выше (с помощью стельки, подкладки под пятку), чтобы ахиллово сухожилие не испытывало давления.
Боль в голеностопе
Голеностоп выполняет опорную функцию. Разные подвывихи и травмы (в том числе неправильно пролеченные) могут спровоцировать воспаление и самой капсулы сустава, и связочного аппарата.
© Sorrorwoot Chaiyawong / EyeEm/Getty
Межпальцевые мозоли
Основная причина их возникновения — слишком узкая неудобная обувь. Лучше не оставлять эту проблему без внимания. Можно залепить мозоль пластырем, механические повреждения кожи это предотвратит, но частое ношение неудобной обуви повлечет более серьезные нарушения в строении стопы и в исправном функционировании суставов.
Натоптыши
Нас должны настораживать натоптыши, ведь они имеют защитную функцию. Организм начинает защищаться и вырабатывает ороговелости, возникает гиперкератоз — огрубение кожи стоп.
Натоптыши и мозоли появляются в тех частях стопы, на которые выпадает большая нагрузка. И если сейчас нет никаких болевых проявлений, высок риск их заработать. Следует скорректировать давление на стопу ортопедическими стельками, которые можно носить как с кроссовками, так и с модельной обувью.
Лечение боли в стопе
Основной совет — внимательно относиться к своим стопам. Если вы заметили натоптыши, мозоли, чувствуете усталость или жжение, организм сам сообщает вам о том, что ему нужен отдых и нагрузку надо скорректировать. Также важно своевременно реагировать на болевые ощущения в голени и коленных суставах. Нередко они говорят о том, что нарушен баланс давления. Вернуть ситуацию в норму поможет как минимум осмотр ортопеда и подбор индивидуальных стелек.
Не сидеть нога на ногу и избегать других нефизиологичных положений ног и стоп, нарушающих работу кровеносной системы.
В случае набора веса (в том числе во время беременности) носить ортопедические стельки. Стопа не готова к резким увеличениям нагрузки, и ей буквально необходима дополнительная поддержка.
Подбирать обувь для спортивных занятий. Важно учитывать характер активности (бег или занятия со снаряжением), а также систематически менять кроссовки, так как амортизаторы в них со временем изнашиваются.
Сократить время ношения неудобной обуви: с узким носом, на высоких каблуках, на плоской подошве. Если неудобная обувь — постоянная часть вашего гардероба, постарайтесь уменьшать нагрузку, подбирая для второй половины дня комфортную пару.
Ходить босиком по песку, траве, земле. Это можно назвать натуральным массажем рефлексогенных точек стоп, благодаря которому поднимается мышечный тонус и улучшается кровообращение.
Делать самомассаж. В конце дня снять усталость и восстановить кровообращение можно с помощью самомассажа и прокатки стоп на ролике (из подручных средств можно использовать бутылку).
Косточка на ноге: почему не помогли биркенштоки?
Что делать, если подвернул ногу
Для начала определимся с терминами. В медицине нет понятия «подвернул ногу», а вот «травма голеностопного сустава» есть.
От того, какие именно повреждения получил сустав и окружающие его ткани, зависит дальнейшая реабилитация. Поэтому важно понимать, что именно у вас заболело после неловкого шага.
Что болит, когда подвернул ногу
Голеностопный сустав — один из наиболее уязвимых механизмов в человеческом теле. Как понятно из названия, он соединяет кости голени и стопы. Кости, в свою очередь, фиксируются эластичными связками.
Проблема в том, что на голеностоп возложены противоречивые функции. С одной стороны, чтобы мы могли ходить и бегать, он должен обеспечивать высокую подвижность стопе. Поэтому голеностоп состоит из кучи некрупных косточек, которые образуют сложную и довольно хрупкую систему.
С другой, голеностоп держит на себе массу всего тела. А когда мы идём или бежим, эта нагрузка только усиливается. Амортизировать давление помогают связки. Зачастую — ценой собственной целостности.
Итак, вы подвернули ногу — неосторожно поставили стопу на ребро и нагрузили собственным весом. В зависимости от того, насколько сильной была эта нагрузка, может произойти:
- Растяжение связок. Связки выдержали нагрузку и уберегли голеностоп от разрушения, но в ткани образовались микроразрывы. И они будут не очень сильно болеть, пока не заживут.
- Надрыв или разрыв связок. Связки не выдержали, их ткань порвалась, однако кости остались целы. Как правило, такая травма сопровождается щелчком, а боль при этом сильнее, чем при растяжении.
- Вывих или перелом голеностопа. Связки, даже разорвавшись (впрочем, разрыв не обязателен), не смогли уберечь кости. Сустав голеностопа сместился, а часть костей, возможно, была поломана. Такая травма сопровождается характерным хрустом и прочими симптомами перелома. Боль настолько сильная, что не позволяет встать на травмированную ногу.
Когда надо срочно обращаться к врачу
Как уже понятно, последствия травмы могут быть самыми разными — от лёгких до довольно серьёзных. Как можно быстрее обратитесь в травмпункт или к хирургу, если:
- Вы не можете встать на повреждённую ногу.
- Сустав «гуляет», есть ощущение неустойчивости.
- Вы чувствуете сильное онемение или покалывание в области голеностопа, которое не проходит даже через несколько часов.
- Сильная боль не проходит час и дольше.
- Место травмы продолжает болеть спустя сутки после травмы, при этом виден сильный отёк и гематомы.
- Кожа в месте травмы покраснела и стала горячей на ощупь. Это может говорить об инфекции.
- Голеностоп уже страдал от вывихов, переломов или серьёзного растяжения связок, и теперь вы наблюдаете похожие симптомы.
Не тяните время. Если речь идёт о переломе или вывихе, промедление может привести к тому, что ваш голеностоп надолго потеряет устойчивость, а вы приобретёте хронические боли.
Что делать, если подвернул ногу
Но если вам повезло и пугающих симптомов нет, скорее всего, речь идёт лишь о растяжении связок. Это состояние не нуждается в каком-то специфическом лечении и, как правило, проходит само собой.
Чтобы ускорить выздоровление, медики советуют применять так называемую RICE-терапию.
- R — Rest — отдых. Дайте повреждённой ноге отдохнуть. Первые день-два после травмы постарайтесь меньше ходить, а в идеале — вообще полежите дома.
- I — Ice — лёд. Чтобы уменьшить боль и снять отёк, прикладывайте к пострадавшему суставу что-нибудь холодное. Это может быть замотанный в тонкое полотенце пакет со льдом или замороженными овощами или грелка, наполненная ледяной водой.
- C — Compress — компрессия. Наденьте на ногу что-то плотное, например компрессионные гольфы, или наложите на сустав тугую повязку. Это поможет снять отёк. Только следите, чтобы не нарушался кровоток.
- E — Elevate — подъём. Сразу после травмы постарайтесь хотя бы полчаса (лучше — больше) полежать на спине, подняв пострадавшую стопу выше уровня сердца. Для этого подложите под пятку подушку. Такая процедура тоже поможет снять отёк и ускорит выздоровление.
Чтобы избавиться от боли, примите ибупрофен, парацетамол или аспирин.
Чего нельзя делать, если подвернул ногу
Для более быстрого восстановления связок запомните несколько «не» :
- Не занимайтесь спортом, который нагружает голеностоп, пока болит нога.
- Не принимайте тёплые ванны и не пытайтесь «вылечить» голеностоп горячими компрессами или походом в баню в первые 2–3 дня после травмы. Повышенная температура может увеличить отёк.
- Не массируйте голеностоп первые 2–3 дня после травмы. Есть риск наставить себе синяков и спровоцировать воспаление.
- Не залёживайтесь. Если первые 1–2 дня после травмы покой ноге даже показан, то затем надо вновь начинать двигаться (разумеется, не в случае вывиха и перелома). Мягко и постепенно увеличивая нагрузку на сустав, вы ускорите его восстановление.
Читайте также 🦵🏻😬
При ходьбе болят ноги
Четыре причины боли в ногах, которые могут повлиять на вас при ходьбе
Если ходьба должна быть полезной, почему у вас должны быть боли в ногах? А что вызывает боль в ногах при ходьбе? Эксперты по фитнесу подчеркивали преимущества тяжелых аэробных упражнений, которые заставляют вас тяжело дышать и заставляют ваше сердце биться чаще. Но сообщение изменилось на умеренное после того, как ряд исследований показал, что гораздо менее обременительная физическая активность связана с более низкими показателями сердечных заболеваний, некоторых видов рака и ряда других заболеваний – если это делать регулярно.Обычная старая ходьба обычно возглавляет список упражнений средней интенсивности, потому что она проста, удобна и бесплатна и требует минимального оборудования – удобной пары обуви.
Беда в том, что ходить не всем так легко. Действительно, для многих боль в ноге является агонией. И забудьте о «быстром» темпе от трех до четырех миль в час, рекомендованном для здоровья и фитнеса.
С возрастом, а иногда и без него, ряд заболеваний может вызывать боли в ногах после ходьбы и затруднять ходьбу.Некоторые из них очень знакомы, например, артрит, от которого скрипят колени и бедра; другие, такие как заболевание периферических артерий, нет.
В этой статье рассматриваются четыре неартритических состояния, которые вызывают боль в ногах и могут повлиять на ходьбу, а также некоторые способы их лечения и контроля – не нужно хромать и терпеть!
Причины и состояния боли в ноге
Мы обсуждаем эти состояния, которые могут вызывать боль в ногах отдельно, но у людей может быть два или более из них одновременно, что усложняет диагностику и лечение.
1. Болезнь периферических артерий
Заболевание периферических артерий – это форма атеросклероза, состояния, которое приводит к большинству инсультов и сердечных приступов. Заполненная жиром и холестерином бляшка сужает артерии, и на бляшке могут скапливаться сгустки крови, еще больше сужая их. При заболевании периферических артерий артерии, пораженные атеросклерозом, как правило, являются артериями, снабжающими мышцы ног. Факторы риска аналогичны факторам риска сердечных заболеваний и инсульта: курение, высокий уровень холестерина, высокое кровяное давление и особенно диабет.
Классический симптом – спазматическая боль, ощущаемая в мышцах «ниже по течению» от суженной артерии. Это может произойти в ягодицах, бедре, икре или стопе, но чаще всего возникает в икре. Боль обычно возникает при ходьбе, усиливается, пока человек не перестает ходить, и проходит при отдыхе. Как и при стенокардии, боль, вызванная заболеванием периферических артерий, исходит от работающих мышечных клеток, которым «не хватает» кислорода из-за затрудненного кровотока. Медицинский жаргон для обозначения этого вида боли – перемежающаяся хромота, от латинского claudicatio для обозначения хромоты.Однако у многих людей с заболеванием периферических артерий есть и другие виды боли. Иногда их ноги тяжелые или они легко устают. И люди часто сокращают уровень своей активности, не осознавая этого, что может замаскировать проблему.
Признаки заболевания периферических артерий включают снижение пульса ниже суженной артерии, царапины и синяки на голени, которые не заживают, а также бледную и прохладную кожу. Диагноз обычно зависит от лодыжечно-плечевого индекса, который сравнивает артериальное давление в лодыжке с артериальным давлением в руке.Обычно они примерно такие же, но если есть закупорка в ноге, артериальное давление в лодыжке будет ниже из-за низкого кровотока.
Артерии, суженные из-за атеросклероза, оставляют мышцы ног без кислорода. |
Заболевание периферических артерий само по себе может быть серьезным и изнурительным, но оно также может служить важным предупреждением о еще более серьезных проблемах. Атеросклероз ног часто означает наличие атеросклероза в другом месте, а вероятность сердечного приступа, инсульта или транзиторной ишемической атаки у людей с заболеванием периферических артерий в шесть-семь раз выше, чем у людей без него.Диагноз заболевания периферических артерий должен побудить к согласованным усилиям по сдерживанию факторов риска сердечно-сосудистых заболеваний.
Ходьба больно, поэтому отношение к упражнениям «просто делай» бесполезно. Но исследователи обнаружили, что четко структурированные контролируемые программы упражнений могут помочь людям увеличить время ходьбы до того, как у них начнется боль в ноге. Эти программы обычно включают ходьбу до тех пор, пока она не заболеет (что может длиться всего несколько минут), отдых до тех пор, пока не начнется боль. боль уходит, а затем снова ходьба.Эти занятия ходьбой-отдыхом-ходьбой наиболее эффективны, если люди занимаются ими около 30 минут, по крайней мере, несколько дней в неделю.
Низкие дозы аспирина (от 75 мг до 81 мг) часто рекомендуются для снижения риска сердечного приступа и инсульта. Клопидогрель (Плавикс), еще один препарат, который снижает вероятность образования тромбов, делая тромбоциты менее липкими, является альтернативой для людей с аллергией на аспирин. Цилостазол (Плетал) может помочь людям безболезненно ходить на большие расстояния.
В серьезных случаях заболевания периферических артерий могут возникать боли в ногах, даже если человек не ходит.Эта «боль в состоянии покоя» чаще всего возникает в ногах. Еще более серьезными являются случаи, когда состояние приводит к отмиранию тканей и гангрене.
Если заболевание периферической артерии серьезное или не улучшается с помощью упражнений и лекарств, врачи могут повторно открыть заблокированную артерию с помощью ангиопластики или использовать часть кровеносного сосуда из другого места тела, чтобы перенаправить кровообращение вокруг закупорки. Но послужной список этих процедур реваскуляризации неоднозначен, и некоторые исследования показывают, что результаты структурированной программы упражнений могут быть такими же или даже лучшими.
2. Хроническая венозная недостаточность
Подобно заболеванию периферических артерий, хроническая венозная недостаточность – это состояние плохого кровообращения, но оно включает в себя вены и обратный путь крови к сердцу и легким.
Наши артерии упругие и помогают продвигать кровь, но наши вены относительно пассивные участники кровообращения. В частности, в ногах, это мышцы, окружающие вены, которые обеспечивают насосную мощность, которая дренирует сосуды у поверхности кожи, а затем выталкивает кровь вверх через «более глубокие» сосуды, идущие к сердцу.Крошечные клапаны внутри вен выравнивают давление и не дают крови течь назад.
У людей с хронической венозной недостаточностью клапаны повреждены, поэтому кровь имеет тенденцию скапливаться в ногах и ступнях, а не перемещаться «на север» к сердцу. Часто это порочный круг: если клапаны не работают, давление крови, собирающейся в венах, увеличивается, поэтому вены растягиваются. В результате клапаны не закрываются должным образом, поэтому еще больше крови течет назад, увеличивая давление.
Симптомы включают отек, воспаление кожи (дерматит) и соединительной ткани под ней (целлюлит), а также изъязвленные открытые раны на костных «бугорках» лодыжки. Ноги могут быть болезненными или тяжелыми. А когда люди ходят, они могут чувствовать плотную, «распирающую» боль, чаще всего в паху или бедре. Боль в ногах прекратится после отдыха, но может потребоваться больше времени, чтобы ослабить боль, чем боль при заболевании периферических артерий.
Поврежденные клапаны в венах означает, что кровь может течь назад и скапливаться в венах. |
Симптомы легкого случая хронической венозной недостаточности можно облегчить, лежа на спине и используя подушку, чтобы поднять ноги, чтобы кровь стекала вниз к сердцу. Если вы сидите долгое время, несколько раз поднимите и опустите пальцы ног, чтобы согнуть мышцы ног, накачивающие вены.
Более серьезные случаи необходимо лечить с помощью компрессионных чулок, которые сильнее сжимают лодыжку, чем колено. Чтобы чулки работали, они должны быть намного плотнее, чем чулки «против эмболии», которые люди обычно носят в больнице.Но из-за того, что они такие тугие, людям часто бывает трудно их надеть. Помочь может стирка новой пары. Некоторые люди покрывают кожу тальком или носят под ней тонкие обычные чулки. Устройства, называемые «проводниками», удерживают чулки открытыми, чтобы люди могли засовывать в них ступню или ногу.
Специфических лекарств для лечения венозной недостаточности не существует. С годами хирургические процедуры значительно улучшились. В настоящее время терапия варикозного расширения вен очень далеко ушла от старомодного удаления подкожных вен.Эта процедура включала в себя разрез в паху и ноге, введение устройства для снятия изоляции в вену и вытягивание вены из тела. Обычно это требовало общей анестезии, ночевки в больнице и недель выздоровления.
Сегодня врачи обычно закрывают вену навсегда, а не удаляют ее. Они используют один из нескольких малоинвазивных методов, выполняемых через катетеры, вводимые в вены под ультразвуковым контролем. Эти процедуры проводятся в амбулаторных условиях под местной анестезией, и пациент может ходить сразу после лечения.
3. Стеноз поясничного отдела позвоночника
Стеноз (произносится как ste-NO-sis) – медицинский термин для обозначения любого вида сужения. Спинальный стеноз может возникать в любом месте позвоночника в результате ударов позвонков, дисков между ними или их поддерживающих структур в трубчатый позвоночный канал, удерживающий спинной мозг и корешки нервов, которые от него ответвляются. Боль возникает из-за механического давления, а также, возможно, из-за нарушения кровотока в нервах.
Поясничный отдел позвоночника состоит из пяти больших позвонков, образующих поясницу.Симптомом стеноза позвоночного канала в поясничной области может быть боль в пояснице, но чаще всего поражаются ноги. Боль может напоминать боль, вызванную заболеванием периферических артерий: спазмы, которые усиливаются при ходьбе, хотя часто ощущаются в бедре, а не в икре. Ноги также могут ощущаться слабостью и онемением.
В прошлом боль в ногах, вызванная стенозом поясничного отдела позвоночника, называлась псевдокладиацией, потому что она не была связана с закупоркой артерий, и врачи не понимали, что это может быть вызвано проблемами с позвоночником.Сейчас предпочтительным медицинским термином кажется нейрогенная (что означает происходящая из нервной системы) хромота.
Позвонки, диски и другие части позвоночника задевают спинной мозг и нервы, отходящие от него. |
Диагноз начинается с обсуждения симптомов и истории болезни. Один важный ключ к разгадке заключается в том, облегчается ли боль, когда спина сгибается вперед или сгибается. Эта поза имеет тенденцию снимать давление с поясничной области, и именно по этой причине некоторым людям со стенозом поясничного отдела позвоночника легче ходить, опираясь на тележку с продуктами или ходунки.
Для подтверждения диагноза часто назначают МРТ или компьютерную томографию, но не следует использовать визуализационные исследования для его постановки. У многих людей стеноз позвоночного канала выявляется при визуализации, но не вызывает никаких симптомов.
Лечение обычно начинается с физиотерапии и упражнений, направленных на укрепление мышц спины и живота. Могут помочь обезболивающие. Все большее число пожилых пациентов получают инъекции кортикостероидов в позвоночник, что беспокоит некоторых экспертов. Свидетельства того, что выстрелы эффективны, неоднозначны.
Если боль не проходит, можно сделать операцию. Самая распространенная процедура – ламинэктомия, при которой отсекают часть позвонка, чтобы освободить место для спинного мозга и нервов. Костные шпоры, части дисков и фасеточные суставы также можно удалить, чтобы уменьшить давление. Результаты исследования хирургии неясны. Кажется, что большинство пациентов чувствуют себя лучше в течение первого года или около того, но преимущество перед нехирургическим подходом, похоже, исчезает через несколько лет. Иногда требуется вторая операция.С другой стороны, для некоторых операция значительно снижает боль и дискомфорт.
4. Диабетическая невропатия
Люди с диабетом склонны к повреждению нервов или невропатии. Точно неясно, почему. Высокий уровень сахара в крови может повредить крошечные кровеносные сосуды, снабжающие нервы, вызывая «нервные удары»: нервы испытывают недостаток кислорода (ишемические) из-за повреждения сосудов. Диабет также может истощать запасы нейротрофических пептидов в организме – химических веществ, которые обычно восстанавливают и регенерируют нервную ткань.
Кровеносные сосуды (показаны красным), снабжающие нервные клетки, могут быть повреждены высоким уровнем сахара в крови. |
Диабетическая невропатия поражает верхние и нижние конечности по-разному. В верхней части ноги боль от ишемических нервов может возникнуть внезапно и ощущаться только в одной ноге. В нижних конечностях и ступнях, где это встречается чаще, обычно проявляются онемение или покалывание, которые примерно одинаково ощущаются на обеих ногах.Онемение часто притупляет болезненные ощущения, поэтому язвы на ногах остаются незамеченными и ухудшаются. Диабетическая невропатия может затруднить ходьбу, но боль в ногах может уменьшиться после упражнений.
Люди с диабетом могут снизить свои шансы на развитие невропатии, снижая уровень сахара в крови. Меньше уверенности в том, что жесткий контроль уровня сахара в крови полезен при повреждении нервов. Тем не менее, это важная цель по многим другим причинам. Обезболивающие, трициклические антидепрессанты (амитриптилин, дезипрамин, дулоксетин) и противосудорожные препараты (карбамазепин, габапентин, прегабалин) используются для контроля жжения и покалывания при невропатии.
изображение: © lzf | Dreamstime.com
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента. Обратите внимание на дату последнего обзора или обновления всех статей. На этом сайте нет контента, независимо от даты, никогда не следует использовать вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Клиники неотложной ортопедической помощи, спортивной медицины и оздоровления
У вас болит лодыжка, трудно ходить.Вы предпочитаете другую ногу. Боль в лодыжке имеет множество причин. Не пытайтесь ставить себе диагноз; пора к специалисту.
Наш сертифицированный хирург-ортопед, врач по опорно-двигательной и регенеративной медицине в клинике Urgently Ortho в Скоттсдейле, штат Аризона, знает, как без промедления диагностировать боль в лодыжке, чтобы вы получили надлежащее лечение и предотвратили дальнейшее повреждение ваших тканей и / или костей.
Ниже приведены четыре распространенных причины боли в лодыжке. Ваш врач определяет, вызвана ли ваша боль одним из этих состояний или чем-то еще, и начинает курс лечения, который вернет вас в игру.
Растяжение связок голеностопного сустава
В центре Urgently Ortho мы наблюдаем множество растяжений и деформаций голеностопного сустава у детей и взрослых. Растяжение связок означает, что вы повредили связки – жесткие, похожие на веревку полосы ткани, – которые соединяются с костями лодыжки.
Эти трудолюбивые связки легко растянуть. Когда вы гуляете или бегаете, вы можете любоваться пейзажем; вы не заметите вмятин или выбоин в земле. Неровная поверхность заставляет вашу ногу скручиваться под вами, а лодыжка поворачивается под неудобным углом.Ношение высоких каблуков или занятия спортом увеличивают риск растяжения связок голеностопного сустава.
Растяжение связок может быть легким, то есть растянутой связкой, умеренным (частичный разрыв) или тяжелым (полный разрыв). Растяжения легкой или средней степени тяжести редко требуют хирургического вмешательства. Используйте метод RICE (покой, лед, компрессия, подъем), пока не увидите одного из наших врачей Urgently Ortho.
Деформация голеностопного сустава
Растяжение лодыжки похоже на растяжение связки голеностопного сустава, за исключением того, что на этот раз вы растянули или разорвали сухожилие или мышцу вокруг лодыжки.Воспалена мышца или сухожилие; как растяжение связок голеностопного сустава, у вас появляется боль и припухлость в этом месте, и вам больно ходить.
Три кости образуют голеностопный сустав. Каждая кость имеет хрящ, мягкую ткань, которая помогает смягчить пространство между костями, чтобы они плавно работали вместе, когда вы двигаетесь. С возрастом стареет и хрящ. Он может истончиться и истончиться, и вы почувствуете боль, когда кости начнут тереться друг о друга. У вас остеоартрит голеностопного сустава.
Боль в лодыжке и / или стопе может быть признаком ревматоидного артрита, хронического аутоиммунного заболевания.Эта форма артрита часто поражает параллельные суставы; если болят обе лодыжки и иначе вы не повредили себя, важно выяснить, не является ли причиной ревматоидный артрит.
Если вы ранее получали травму лодыжки, например вывих или перелом, у вас в семь раз больше шансов заболеть посттравматическим артритом, чем у людей, не имевших такой травмы. Тот же принцип применим и к другим суставам вашего тела, например к колену.
Тендинит ахиллова сухожилия
Тендинит ахиллова сухожилия – это чрезмерное повреждение икроножных мышц.Если вы бегаете или занимаетесь спортом, например, теннисом или ракетболом, на выходных, причиной боли в лодыжке может быть ахиллов тендинит. Ахиллово сухожилие проходит от икроножных мышц до пяточной кости, поэтому при этой травме может возникнуть боль в лодыжке. При этой травме необходимо сразу же дать лодыжке отдохнуть, чтобы предотвратить разрыв сухожилия, который может потребовать хирургического вмешательства.
Есть несколько причин, помимо этих четырех, у боли в лодыжке. Позвоните в Urgently Ortho, чтобы записаться на прием сегодня, или забронируйте его онлайн, если у вас болит лодыжка и для всех ваших опорно-двигательного аппарата.Мы здесь для вас.
причин, домашних средств, лечения и профилактики
Обзор
Обзор
Что такое боль в лодыжке?
Боль в лодыжке относится к любому виду боли или дискомфорта, затрагивающему любую часть лодыжки. Боль в лодыжке может возникнуть по многим причинам.Наиболее частые причины включают травмы, артрит и нормальный износ. В зависимости от причины вы можете почувствовать боль или скованность в любом месте вокруг лодыжки. Ваша лодыжка также может опухнуть, и вы не сможете нагружать ее.
Обычно боль в щиколотке проходит после приема отдыха, льда и безрецептурных обезболивающих. Медицинские работники могут лечить травмы и артрит. Часто состояния можно вылечить без хирургического вмешательства. Однако, если травма серьезная, например, перелом лодыжки, или когда боль в лодыжке не проходит нехирургическим лечением, необходимо хирургическое вмешательство.Если у вас была травма лодыжки или операция, план физиотерапии (ФТ) также может помочь вам выздороветь. PT укрепляет мышцы, поддерживающие ступни и лодыжки. Терапия может облегчить боль и предотвратить будущие травмы.
Какие части голеностопного сустава?
Ваши лодыжки являются частью опорно-двигательного аппарата. Они поддерживают вес вашего тела и помогают вам стоять, балансировать и двигаться. Гибкий голеностопный сустав позволяет указывать, сгибать, вращать и перемещать ногу из стороны в сторону.
Кости голени (большеберцовая и малоберцовая) соединяются вместе, чтобы встретиться с костью стопы (таранной костью), образуя лодыжку.Связки скрепляют эти кости. Сложная структура сухожилий, мышц и других мягких тканей позволяет стопе и лодыжке двигаться. Лодыжка особенно подвержена травмам из-за этой сложности.
Насколько распространена боль в лодыжке?
Боль в лодыжке и травмы лодыжки очень распространены. У вас больше шансов заболеть лодыжкой, если вы:
- Возраст старше 65 лет
- Занимайтесь спортом или выполняйте действия, связанные с прыжками, движениями из стороны в сторону или быстрой сменой направления.
- Переносите лишний вес или страдаете ожирением.
Возможные причины
Каковы наиболее частые причины боли в лодыжке?
Боль в лодыжке может быть следствием нескольких травм и состояний. Некоторые из наиболее распространенных травм, вызывающих боль в лодыжке, включают:
- Бурсит: Мешочки, наполненные жидкостью, называемые сумками, смягчают ваши кости при движении.Бурсит возникает, когда эти мешочки раздражаются и воспаляются.
- Переломы: Несчастный случай или травма могут стать причиной перелома (перелома) костей. Переломы лодыжки варьируются от легких до тяжелых. Сломанные лодыжки могут поражать кости в любой части голеностопного сустава. Сломанная лодыжка вызывает отек и боль в лодыжке.
- Растяжение связок: Растяжение связок голеностопного сустава – частая причина боли в лодыжке. Растяжение связок голеностопного сустава происходит при растяжении или разрыве связок. Вывихнутые или скрученные лодыжки возникают, когда лодыжка с силой выкатывается из своего нормального положения.
- Тендинит: Раздраженные воспаленные сухожилия – это повреждение мягких тканей, которое называется тендинитом. Сухожилия соединяют мышцы с костями. Иногда может произойти разрыв сухожилия (например, разрыв ахиллова сухожилия). Разорванное сухожилие может потребовать хирургического вмешательства.
Многие болезни, расстройства и состояния также могут вызывать боль в лодыжке. К ним относятся:
- Артрит: Боль и скованность в голеностопном суставе могут быть результатом артрита голеностопного сустава. Артрит возникает, когда хрящ (ткань в суставах, которая смягчает кости) разрушается.Разрушение приводит к трению костей друг о друга. Травмы и чрезмерное использование могут привести к артриту, и он чаще встречается у людей старше 65 лет. Несколько типов артрита могут поражать лодыжки. Общие типы включают ревматоидный артрит и остеоартрит.
- Плоскостопие : Очень низкий свод стопы (или полное отсутствие дуги) может вызвать боль и отек в лодыжках и стопах. Иногда арочные дуги у детей не развиваются нормально по мере взросления, что приводит к заболеванию.
- Подагра: Тип артрита, подагра возникает в результате накопления мочевой кислоты по всему телу.Обычно мочевая кислота покидает организм с мочой. Избыток мочевой кислоты создает кристаллы, которые оседают в суставах. Подагра в лодыжке может быть очень болезненной.
- Инфекция: Несколько типов инфекции, включая целлюлит, могут вызывать отек и боль в голеностопном суставе. Инфекция костей, называемая остеомиелитом, может быть результатом стафилококковой инфекции.
Как врач определит причину боли в лодыжке?
Ваш врач осмотрит вашу лодыжку и стопу. Медицинские работники проверяют наличие отека, боли и синяков.Обследование зависит от локализации боли и от того, были ли вы недавно травмы. Ваш поставщик медицинских услуг может заказать визуализацию, такую как рентген, КТ или МРТ. Эти тесты создают изображения костей и мягких тканей, чтобы ваш врач мог проверить их на наличие повреждений.
Если ваш врач считает, что у вас инфекция, вам может потребоваться биопсия. Ваш врач берет образец ткани и отправляет его в лабораторию для проверки на наличие бактерий.
Уход и лечение
Что я могу сделать, чтобы уменьшить боль в лодыжке?
Большинство болей в лодыжках уменьшаются после отдыха, льда и безрецептурных обезболивающих.Следуйте инструкциям врача по домашнему лечению боли в лодыжке. Ваш врач может порекомендовать метод RICE (отдых, лед, сжатие и подъем). Если боль сильная или ваша лодыжка все еще болит после нескольких дней домашнего ухода, обратитесь к своему врачу.
Наиболее распространенные домашние средства от боли в лодыжке:
- Отдых: Если вы получили травму, например, растяжение связок, вам следует некоторое время не стоять на ногах. Поговорите со своим врачом о том, как долго вам следует отдыхать.Костыли или ботинки для ходьбы помогут вам передвигаться, не перегружая лодыжку.
- Лед: Чтобы уменьшить отек, прикладывайте лед или холодный компресс к пораженному участку на 15–20 минут каждые несколько часов.
- Компрессия: Спросите своего врача, можно ли наложить эластичную повязку на лодыжку, чтобы уменьшить воспаление. Будьте осторожны, не заворачивайте его слишком туго.
- Высота: Отдых с поднятой лодыжкой над сердцем уменьшает отек.Вы также можете попробовать спать с приподнятой ногой ночью.
- Безрецептурные обезболивающие: Нестероидные противовоспалительные препараты (НПВП) могут облегчить боль и уменьшить отек. Поговорите со своим врачом, прежде чем принимать какие-либо лекарства.
- Поддерживающая обувь: Убедитесь, что ваша обувь обеспечивает адекватную поддержку ступней и лодыжек. Избегайте слишком свободных шлепанцев, сандалий и обуви. При занятиях спортом особенно важно носить подходящую обувь.Такие занятия, как баскетбол и волейбол, могут привести к травмам лодыжки, особенно без правильной обуви.
Как медицинские работники лечат боль в лодыжке?
Большинство травм голеностопа заживают в домашних условиях. Более серьезные травмы могут потребовать хирургического вмешательства. Лечение зависит от того, что вызывает боль в лодыжке. Общие методы лечения боли в лодыжке включают:
- Подтяжки и шины: Ортез на голеностопный сустав может облегчить боль и стабилизировать вашу лодыжку. Некоторые подтяжки лучше подходят для определенных видов деятельности.Попросите своего врача порекомендовать тот, который лучше всего подходит для вашего образа жизни.
- Аспирация сустава: Во время этой процедуры врач вводит иглу в сустав и удаляет лишнюю жидкость. Совместные устремления снимают боль и отек.
- Лекарства: Несколько типов лекарств могут уменьшить воспаление и облегчить боль в лодыжке. Препараты для лечения артрита и подагры позволяют значительно уменьшить боль и отек.
- Ортопедические вставки: Ортопедические вставки – это вставки, которые подходят к вашей обуви.Вы можете купить их в магазине или изготовить их специально для ваших ног. Ортопедические приспособления поддерживают и стабилизируют стопу, обеспечивая при этом правильное выравнивание.
- Физическая терапия (PT): Индивидуальная программа PT поможет вам улучшить гибкость и укрепить мышцы, поддерживающие вашу лодыжку. Ваш физиотерапевт составит план тренировок с упражнениями и растяжками, разработанными специально для вас. Обязательно регулярно выполняйте предписанные упражнения и выполняйте растяжку.
- Стероидные инъекции: Ваш врач с помощью иглы вводит противовоспалительное лекарство прямо в ваш сустав.Уколы кортизона уменьшают воспаление и боль.
- Хирургия: Широкий спектр хирургических вмешательств на голеностопном суставе позволяет восстановить разорванные связки или сухожилия. Некоторые варианты облегчают боль при артрите или исправляют плоскостопие. Операция по замене голеностопного сустава может облегчить боль и восстановить функциональность.
Как предотвратить боль в лодыжке?
Не всегда можно предотвратить боль в лодыжке. Но вы можете сохранить прочность своих костей, связок и сухожилий, поддерживая хорошее здоровье. Чтобы предотвратить боль в щиколотке, вызванную травмами, необходимо:
- Поддерживайте здоровый вес: Избыточный вес оказывает чрезмерное давление на суставы, в том числе на лодыжки.
- Укрепите другие мышцы: Поддерживая другие мышцы сильными, вы поддерживаете лодыжки и уменьшаете риск травм.
- Остановитесь, если почувствуете боль: Не игнорируйте боль. Если движение или деятельность вызывает дискомфорт, сделайте перерыв. Обратитесь к врачу, если боль не проходит. Продолжение упражнений из-за боли может усугубить травмы.
- Правильно разминитесь: Растянитесь перед тренировкой. Мышцы и мягкие ткани (например, связки и сухожилия) с меньшей вероятностью будут повреждены, когда они теплые.
Когда звонить доктору
Когда мне следует позвонить своему врачу по поводу боли в лодыжке?
Позвоните своему врачу, если:
- Боль в щиколотке сильная или не проходит после двух-трех дней лечения в домашних условиях.
- Боль и опухоль появляются внезапно.
- Область красная или теплая на ощупь, либо у вас жар, что может быть признаком инфекции.
- Вы не можете нагружать лодыжку.
Записка из клиники Кливленда
Боль в лодыжке – симптом многих травм и состояний. Отек, скованность и боль могут затруднить или сделать невозможным ходьбу. Большинство травм лодыжки проходит после лечения, которое вы можете проводить дома, например, поднять ногу и много отдыхать. Боль в лодыжке обычно не требует хирургического вмешательства.Если боль сильная, у вас сильный отек или боль не проходит через несколько дней, обратитесь к врачу. Несколько неинвазивных методов лечения помогут вам снова встать на ноги.
Боль в нижней части ноги: симптомы, причины и лечение
Заболевание периферических артерий (ЗПА)
При заболевании периферических артерий (ЗПА) кровоток в ноге нарушается из-за сужения одной или нескольких артерий ноги.
Симптомы
ЗПА ассоциируется со спазматической болью в икре, бедре или ягодице, которая возникает при физической активности и проходит в покое.
Помимо спазматической боли, ЗПА может привести к похолоданию и часто бледности конечностей, которые имеют повышенную чувствительность к боли. Другие признаки заболевания периферических артерий включают незаживающие раны, изменения ногтей на ногах, блестящую кожу и потерю волос около пораженной области ноги.
Причины
Сужение артерии происходит в результате накопления жировых отложений (так называемого атеросклероза) в стенках артерии.
Факторы, повышающие вероятность развития ЗПА, включают:
Диагноз
Если ваш врач подозревает ЗПА, он сначала проведет медицинский осмотр, в ходе которого он осмотрит ваши ноги и исследует ваш пульс.Чтобы подтвердить диагноз ЗПА, ваш врач проведет тест, называемый лодыжечно-плечевым индексом (ЛПИ), который измеряет кровяное давление в вашей лодыжке.
Визуализирующие обследования, такие как ультразвук, также можно использовать для более тщательного изучения кровеносных сосудов в ногах.
Лечение
Лечение является многофакторным и включает изменения образа жизни, такие как отказ от курения, начало ежедневной программы ходьбы и прием лекарств для разжижения крови, таких как аспирин или плавикс (клопидогрель).Это также включает в себя контроль основных заболеваний, таких как диабет, высокое кровяное давление и высокий уровень холестерина, с помощью лекарств.
В более тяжелых случаях может быть выполнена ангиопластика (когда закупорка артерии открывается с помощью надутого баллона) с последующим стентированием (когда в артерию помещается трубка, чтобы она оставалась открытой). Также может быть рассмотрена операция шунтирования (когда трансплантат используется для перенаправления кровотока из заблокированной артерии).
Проблемы с голеностопом – Травмы мышц, костей и суставов
Проблемы с голеностопом могут вызывать ряд симптомов, включая боль, отек и скованность.
Во многих случаях новые или обострения давних проблем с голеностопным суставом должны исчезнуть в течение 6 недель без необходимости посещения медицинского работника.
Когда обращаться за помощью
Как можно скорее обратитесь к врачу, если:
- получена серьезная травма, например, падение с высоты или прямой удар по лодыжке
- ваша лодыжка деформирована
- теленок горячий, опухший и нежный
- вам трудно поставить вес на ногу
- у вас усиливается боль
Что вызывает проблемы с голеностопом?
Проблемы с лодыжкой довольно распространены и могут быть вызваны травмами, такими как спотыкание или перегиб лодыжки.
Слабость мышц вокруг щиколотки также может время от времени вызывать обострение проблем с лодыжкой. Это также может быть связано с обострением существующей проблемы.
Может ли это вызвать проблемы где-нибудь еще?
Вы можете почувствовать некоторую боль в мышцах голени и стопы. Это должно улучшиться, когда проблема с лодыжкой станет лучше.
Проблемы с голеностопом также могут стать причиной хромоты. Если хромота сильная, может помочь трость с противоположной стороны от проблемы с лодыжкой.
Как пользоваться тростью
Самопомощь
Поддержание активности – важная часть вашего лечения и выздоровления, а также лучшее, что вы можете сделать для своего здоровья.
Быть физически активным может:
- поддерживать свой текущий уровень физической подготовки – даже если вам придется изменить то, что вы обычно делаете, любая деятельность лучше, чем никакая
- сохраняет силы и гибкость других мышц и суставов
- предотвратить повторение проблемы
- поможет вам достичь здоровой массы тела
Избегайте занятий спортом или подъема тяжестей, пока вы не почувствуете меньше дискомфорта и не сможете нормально двигаться. Не забывайте разминаться перед занятиями спортом.
Упражнения при проблемах с голеностопом
Отдыхаете или двигаетесь?
В течение первых 24-48 часов с момента возникновения проблемы с голеностопным суставом вы должны попытаться:
- держите лодыжку в приподнятом положении, но избегайте длительных периодов отсутствия движения
- осторожно двигайте лодыжкой в течение 10-20 секунд каждый час, когда вы бодрствуете
Через 48 часов:
- попробуйте больше использовать ногу – упражнения действительно помогают вашей лодыжке и могут облегчить боль
- делайте то, что обычно, и оставайтесь на работе или возвращайтесь к работе – это важно и является лучшим способом поправиться
- при подъеме по лестнице ведите здоровой ногой, чтобы снизить нагрузку на лодыжку
- ведите проблемную ногу при спуске по лестнице, чтобы снизить нагрузку на лодыжку
- используйте поручень (если есть) при подъеме и спуске по лестнице
Обезболивающие
Обезболивающее может помочь уменьшить боль и помочь вам двигаться более комфортно, что может помочь вашему выздоровлению.
Поговорите со своим местным фармацевтом или другим медицинским работником о приеме лекарств или других методах обезболивания. Важно регулярно принимать лекарства.
Подробнее о обезболивающих
Работа
Во время выздоровления рекомендуется как можно скорее оставаться на работе или возвращаться к ней. Чтобы вернуться к работе, вам не нужно избавляться от боли или симптомов.
Справка и поддержка
Если после этого совета проблема с лодыжкой не улучшилась в течение 6 недель, может оказаться полезным направление к физиотерапевту или ортопеду.
Горячая линия по опорно-двигательному аппарату (MSK), если таковая имеется в вашем отделении здравоохранения, может направить вас к медицинскому работнику, если вам это необходимо.
Почему болит лодыжка | 9 причин боли в лодыжке
9 причин боли в лодыжке
Причины боли в лодыжке можно разделить на две основные категории – травмы или травмы и состояния здоровья, включая инфекцию. Ниже перечислены наиболее частые причины боли в лодыжке.
Причина травмы или связанной с травмой боли в лодыжке
Боль в лодыжке может быть вызвана травмой или повреждением области.
- Растяжения, деформации и переломы: Это наиболее частые причины боли в лодыжке. Все это может произойти, если человек внезапно изменит свое положение при движении. Несчастные случаи также могут быть виноваты. Падение или столкновение с другим человеком или предметами может привести к травме лодыжки. Этой причине больше подвержены спортсмены.
- Разрыв ахиллова сухожилия : Ахиллово сухожилие прикрепляет икроножную мышцу к пяточной кости, известной как пяточная кость.Если это сухожилие оторвется от кости, это вызовет сильную боль, отек, ахилловый отек и синяк в лодыжке.
Дополнительные причины сильной боли в лодыжке
Травмы лодыжки в результате различных переломов, растяжений или разрывов ахиллова сухожилия могут вызвать сильную боль в лодыжке. Травмы лодыжки – одна из самых частых причин, по которым люди обращаются в отделение неотложной помощи.
- Отрывной перелом: Связка или сухожилие отрывается от места прикрепления к кости, унося с собой фрагмент кости.
- Перелом малоберцовой кости: Малоберцовая кость – меньшая из двух костей голени. Разрыв чуть выше лодыжки может вызвать сильную боль в лодыжке.
- Стресс-перелом: Это трещина или серьезный синяк в мелких костях лодыжки, возникшие в результате чрезмерного использования и / или ослабления из-за потери минералов.
Причины боли в лодыжке по медицинским показаниям
Болезни в лодыжке могут быть вызваны заболеваниями или другими заболеваниями, например следующими.
- Ревматоидный артрит: Это хроническое воспалительное и аутоиммунное заболевание суставов, обычно поражающее голеностопный сустав.Иммунная система атакует синовиальную оболочку, которая действует как защитная мембрана, выстилающая суставы. Это вызывает сильное воспаление и боль.
- Подагра: Повышенный уровень мочевой кислоты в организме вызывает отложение кристаллов в суставе. Это очень больно.
- Инфекция: Бактериальное воспаление суставов – серьезное заболевание, вызывающее сильную боль в голеностопном суставе. Это часто называют септическим артритом. Бактерии попадают в сустав и вызывают серьезное разрушение хряща и повреждение костей.Если не лечить, это может привести к септическому шоку.
Другие причины сильной боли в лодыжке
Другие состояния могут в конечном итоге привести к сильной боли в лодыжке.
- Столкновение с голеностопным суставом: Это костный рост в передней части лодыжки, где он встречается с большеберцовой костью. Это ограничивает диапазон движений лодыжки и вызывает боль.
- Нарушения обмена веществ: Это может включать накопление минеральных кристаллов в суставах, часто в большом пальце ноги или лодыжке.Это вызывает сильную боль и небольшой отек. Накопление может быть вызвано либо кристаллами мочевой кислоты у людей с подагрой, либо кристаллами дигидрата пирофосфата кальция у людей с псевдоподагрой.
Причины редкой и необычной боли в лодыжке
Редкие и необычные причины, которые могут привести к сильной боли в лодыжке, включают:
- Потеря кровоснабжения кости: Это может быть следствием травмы, закупорки кровеносных сосудов или определенных заболеваний, и вызывает повреждение костей и боль.
- Опухоли: Они могут образовываться внутри и вокруг голеностопного сустава, вызывая боль и отек.
Если вы очень активны или проводите большую часть ночей на диване, травма лодыжки может случиться с кем угодно. Если вы обнаружите, что лодыжка не работает, самое время заняться лечением.
Артрит голеностопного сустава
Артрит просто означает воспаление суставов. Поскольку ступни и лодыжки имеют множество мелких суставов и несут на себе вес тела, они часто являются первым местом, где появляется артрит.
Артрит возникает из-за разрушения защитного хряща на конце каждого сустава, в результате чего кости начинают изнашиваться друг относительно друга, и сустав становится жестким и болезненным.Эта поломка может быть вызвана простым износом; повреждение; или от ревматоидного артрита, аутоиммунного заболевания, которое заставляет организм разрушать собственный хрящ.
Симптомы включают отек, тепло и покраснение в суставе, а также боль при движении или при надавливании на сустав.
Диагноз ставится на основании истории болезни пациента, физического осмотра и визуализации, такой как рентген, компьютерная томография или МРТ.
Лекарства от артрита нет, но лечение важно, потому что симптомы можно контролировать, чтобы предотвратить дальнейшее повреждение, облегчить боль и улучшить качество жизни.Лечение включает физиотерапию, прием обезболивающих и иногда хирургическое вмешательство для восстановления поврежденных суставов.
Редкость: Нечасто
Основные симптомы: опухшая лодыжка, опухшая стопа, скованность суставов, боль в одной лодыжке, жесткость голеностопного сустава
Срочность: Самолечение
0 Перелом лодыжки 6
9 перелом одной или нескольких костей лодыжки.Редкость: Обычный
Основные симптомы: трудности при ходьбе, постоянная боль в лодыжке, опухшая лодыжка, боль в одной лодыжке, боль в лодыжке из-за травмы
Симптомы, которые всегда возникают при сломанной лодыжке: боль в одной лодыжке , опухшая лодыжка, боль в лодыжке из-за травмы, постоянная боль в лодыжке
Срочно: Приемное отделение больницы
Растяжение связок голеностопного сустава
Связки голеностопного сустава, соединяющие кости друг с другом, стабилизируют голеностопный сустав.Растяжение связок – это повреждение связок, вызванное скручивающим движением сустава.
Редкость: Часто
Основные симптомы: боль в одной лодыжке, боль в лодыжке от травмы, опухшая лодыжка, ушиб лодыжки, скручивание лодыжки
Симптомы, которые всегда возникают при растяжении связок голеностопного сустава: , боль в одной лодыжке боль в лодыжке из-за травмы
Срочность: Телефонный звонок или личный визит
Фибромиалгия
Фибромиалгия – это набор хронических симптомов, которые включают постоянную усталость, диффузную болезненность при прикосновении, скелетно-мышечную боль и обычно некоторую степень депрессии.
Причина неизвестна. Фибромиалгия появляется обычно после стрессового физического или эмоционального события, такого как автомобильная авария или развод. Он может включать генетический компонент, при котором человек обычно ощущает боль.
Почти 90% больных фибромиалгией – женщины. Любой человек, страдающий ревматическим заболеванием, таким как ревматоидный артрит или волчанка, может быть более предрасположен к фибромиалгии.
Плохой сон часто является симптомом наряду с туманным мышлением, головными болями, болезненными менструальными периодами и повышенной чувствительностью к теплу, холоду, яркому свету и громким шумам.
Стандартного теста на фибромиалгию не существует. Диагноз обычно ставится, когда вышеуказанные симптомы продолжаются в течение трех или более месяцев без видимой причины.
Фибромиалгия не проходит сама по себе, но и не ухудшается.
Редкость: Часто
Основные симптомы: усталость, артралгии или миалгии, беспокойство, депрессивное настроение, головная боль
Симптомы, которые всегда возникают при фибромиалгии: артралгии или миалгии
Рассекающий остеохондрит
Рассекающий остеохондрит, также называемый ОКР, является заболеванием суставов.Это происходит, когда в конце кости под защитным хрящом отсутствует достаточный кровоток. Эти слои кости начинают отмирать и отделяются от основной кости, унося с собой хрящ.
Точная причина неизвестна. Это может быть связано с перетренированием молодого человека до того, как кость полностью созреет, что может нарушить кровоснабжение.
Наиболее уязвимы дети и подростки. Заболевание чаще всего встречается только в одном суставе, обычно в голеностопном, коленном или локтевом.Однако может быть поражен любой сустав, а их может быть больше одного.
Симптомы включают припухлость и боль в суставе во время упражнений, а иногда и «блокировку» сустава. Рассекающий остеохондрит может привести к остеоартриту, если его не лечить.
Диагноз ставится на основании анамнеза пациента, физического осмотра и визуализации.
В первую очередь лечение включает отдых, потому что у детей, которые еще растут, кости и хрящи могут зажить спонтанно. Если в суставе есть незакрепленные фрагменты кости, может потребоваться операция.
Редкость: Редко
Основные симптомы: Боль в одном колене, жесткость колена, нестабильность колена, боль в колене, усиливающаяся во время бега, треск в колене
Срочность: Врач первичной медико-санитарной помощи
Задний tibialis teninopathy
Сухожилие задней большеберцовой мышцы прикрепляет икроножную мышцу к костям на нижней стороне стопы. Обеспечивает стабильность и поддержку свода стопы. Если это сухожилие повреждено, стопа может стать плоской и нестабильной.
Тендинопатия задней большеберцовой мышцы – это чаще всего спортивная травма, при которой сухожилие воспаляется или разрывается в результате чрезмерного использования или сильного удара.
Симптомы включают боль в голеностопном суставе и стопе, иногда с отеком. Боль усиливается при любой активности, даже при стоянии или ходьбе. В положении стоя свод стопы пациента будет сжатым и плоским, а передняя часть стопы будет направлена наружу. Пациент не сможет встать на травмированную стопу и поднять пятку.
Диагноз ставится на основании анамнеза пациента, физического осмотра и визуализации, такой как рентген, компьютерная томография или МРТ.
Лечение включает отдых, безрецептурные болеутоляющие средства, ортопедические приспособления (подушечки для обуви), а иногда и инъекции стероидов в поврежденное сухожилие. Можно попробовать операцию, но она обычно сложна и не всегда может полностью восстановить сухожилие.
Редкость: Очень редко
Основные симптомы: опухшая стопа, боль в одной ступне, хромота, боль в одной лодыжке, спонтанная боль в голеностопе
Симптомы, которые никогда не возникают при тендинопатии задней большеберцовой мышцы: недавняя травма пореза
Срочно: Врач первичной медико-санитарной помощи
Синяк на лодыжке
Синяк – это повреждение кровеносных сосудов, возвращающих кровь к сердцу (капилляры и вены), что вызывает скопление крови.Это объясняет синий / фиолетовый цвет большинства синяков. Ушибы лодыжки – обычное дело, часто из-за незначительной травмы.
Редкость: Редко
Основные симптомы: постоянная боль в лодыжке, боль в одной лодыжке, боль в лодыжке из-за травмы, недавняя травма лодыжки, опухшая лодыжка
Симптомы, которые всегда возникают при ушибе лодыжки: боль в лодыжке травма, недавняя травма лодыжки, постоянная боль в лодыжке
Срочность: Самолечение
Подагра
Подагра – это форма артрита, которая вызывает внезапную боль, скованность и опухоль в суставе.Часто поражается большой палец ноги.
Редкость: Обычная
Основные симптомы: опухшие пальцы ног
Срочность: Врач первичной медико-санитарной помощи
Целлюлит
Целлюлит – это бактериальная инфекция глубоких слоев кожи. Он может появиться где угодно на теле, но чаще всего встречается на ступнях, голенях и лице.
Состояние может развиться, если бактерии стафилококка попадают в поврежденную кожу через порез, царапину или существующую кожную инфекцию, такую как импетиго или экзема.
Наиболее восприимчивы люди с ослабленной иммунной системой, например, от кортикостероидов или химиотерапии, или с нарушением кровообращения из-за диабета или любого сосудистого заболевания.
Симптомы возникают постепенно и включают болезненную, покрасневшую кожу.
Если не лечить, инфекция может стать серьезной, образовать гной и разрушить ткани вокруг него. В редких случаях инфекция может вызвать заражение крови или менингит.
При появлении симптомов сильной боли, лихорадки, холодного пота и учащенного сердцебиения следует немедленно обратиться к врачу.
Диагноз ставится на основании медицинского осмотра.
Лечение состоит из антибиотиков, поддержания чистоты раны и иногда хирургического вмешательства по удалению мертвых тканей. Целлюлит часто рецидивирует, поэтому важно лечить любые основные заболевания и укреплять иммунную систему отдыхом и полноценным питанием.
Редкость: Нечасто
Основные симптомы: лихорадка, озноб, покраснение лица, опухшее лицо, боль в лице
Симптомы, которые всегда возникают при целлюлите: покраснение лица, покраснение кожи
Врач первичной медико-санитарной помощи
Почему больно при ходьбе?
Все мы знаем, что ходьба – один из самых безопасных и простых видов упражнений, так зачем вам беспокоиться о рисках?
Если игнорировать невинную боль в ступнях или ногах, они могут стать хронической проблемой.Даже самые умные ходунки могут получить затруднения из-за боли, вызванной ходьбой, или из-за давних травм от физических упражнений, которые усугубились при ходьбе.
Какой бы неприятной ни была первоначальная проблема, реальный ущерб – это то, что происходит дальше. Вы перестаете тренироваться, теряете мотивацию и теряете мышечный тонус. Чтобы убедиться, что изнурительная травма при ходьбе не мешает вам достичь ваших целей в фитнесе, мы попросили ведущих экспертов дать совет о том, как избежать болей и вылечить наиболее распространенные боли при ходьбе.
Присоединяйтесь к виртуальной прогулке по профилактике 1 мая 2021 года! Зарегистрируйтесь бесплатно и делайте свои 5K где угодно. Мы с нетерпением ждем прогулки «с вами»!
1. Подошвенный фасциитКаково это: Болезненность пятки или подошвы стопы
Что это такое: Подошвенная фасция – это полоса ткани, которая проходит от пяточной кости до пяточной кости. подушечка стопы. Когда этот амортизатор двойного назначения и опора стопы подвергаются натяжению, образуются небольшие разрывы, и ткань становится жесткой в качестве защитной реакции, вызывая боль в стопе.
«Ходунки могут переутомить участок, когда стучат по тротуару, особенно когда вы носите жесткую обувь по бетону, потому что ступня очень мало уступает», – говорит Тереза Шуэманн, сертифицированный физиотерапевт в Proaxis Therapy в Форт-Коллинзе. CO.
Воспаление также может быть результатом резкого изменения или увеличения вашего обычного режима ходьбы. Особенно восприимчивы люди с высоким сводом стопы или люди, которые ходят на внутренней стороне стопы (это называется пронацией). Вы узнаете, что у вас подошвенный фасциит, если утром первым делом чувствуете боль в пятке или своде стопы, потому что ночью фасция затвердевает.Если не лечить проблему, это может вызвать накопление кальция, что может вызвать болезненный костный нарост вокруг пятки, известный как пяточная шпора.
✔️ Что с этим делать: При первых признаках скованности в нижней части стопы расслабьте ткань, выполнив эту растяжку: сядьте так, чтобы лодыжка травмированной стопы попала на противоположное бедро. Подтяните пальцы ног к голени рукой, пока не почувствуете растяжение дуги. Проведите противоположной рукой по подошве стопы; вы должны почувствовать тугую полоску ткани.Сделайте 10 растяжек, задерживая каждое по 10 секунд. Затем встаньте и помассируйте ногу, катая ее по мячу для гольфа или полной бутылке с водой.
Ортопедические средства для снятия боли при подошвенном фасциите
Доктора Шолля amazon.com12,97 $
Чтобы уменьшить боль, всегда носите поддерживающую обувь или сандалии с контурной стелькой. Выбирайте обувь для ходьбы, которая не слишком гибкая посередине. «Они должны сгибаться в мяч, но обеспечивать жесткость и поддержку арки», – говорит Мелинда Райнер, D.П.М., ортопед из Сиракуз, штат Нью-Йорк, бывший вице-президент Американской ассоциации женщин-ортопедов.
Стандартные ортопедические стельки (например, от Dr. Scholl’s или Vionic) или пара, изготовленная на заказ, могут помочь поглотить часть воздействия ходьбы, особенно на твердых поверхностях. Пока вы не научитесь безболезненно ходить, придерживайтесь ровных, устойчивых, уступающих дорожек (например, ровной грунтовой дороги) и избегайте тротуара, песка и неровной земли, которые могут вызвать слишком большой прогиб арки, – говорит Филлип Уорд, Д.П.М., ортопед в Пайнхерсте, Северная Каролина. Если ваш подошвенный фасциит обострится, попросите ортопеда назначить ночную шину, чтобы стабилизировать вашу стопу в слегка согнутом положении, что будет противодействовать сжатию во время сна.
2. Вросший ноготь на ногеКаково это: Болезненность или припухлость по бокам пальцев ног
Что это такое: Боль в пальцах ног может развиться, когда углы или стороны ногтей на ногах отрастают вбок, а не вперед, оказывая давление на окружающие мягкие ткани и даже врастая в кожу.По словам доктора Уорда, у вас может быть больше шансов развить вросшие ногти на ногах, если ваша обувь слишком короткая или слишком тесная, что вызывает повторные травмы пальца ноги при ходьбе. Если чрезмерное давление будет продолжаться слишком долго, например, во время долгого похода или благотворительной прогулки, под ногтем может возникнуть кровотечение и – извините, ех! – ноготь на ноге может со временем отпасть.
✔️ Что с этим делать: Оставьте место для маневра в обуви. При покупке кроссовок вам, возможно, придется увеличить их вдвое, потому что ноги отекают во время упражнений.Используйте кусачки для ногтей (не кусачки для ногтей или ножницы), чтобы обрезать прямо поперек, а не закруглять углы, когда вы делаете себе педикюр.
«Люди, которые излишне прогуливаются при ходьбе, могут усугубить существующие проблемы с большими пальцами ног», – говорит д-р Уорд, который предлагает использовать вкладыши для уменьшения пронации (ходьба внутренней частью стопы). Если у вас диабет или какое-либо нарушение кровообращения, обратитесь к ортопеду для лечения вросших ногтей на ногах.
3. Бурсит большого пальца стопыКаково это ощущение: Боль в области большого пальца ноги
МасанянкаGetty Images
Что это: Бурсит большого пальца стопы развивается, когда кости сустава на внешней стороне большого или мизинца смещаются, образуя болезненную опухоль.У людей, ходящих с плоскостопием, заниженным сводом стопы или артритом, может развиться бурсит большого пальца стопы.
✔️ Что с этим делать: «Носите более широкую обувь, особенно в области носка», – говорит доктор Уорд. Если вы не хотите тратиться на новую обувь, попросите мастера по ремонту обуви растянуть старую. Укрепление косточки безрецептурными подушечками может принести облегчение, а нанесение льда в течение 20 минут после ходьбы приведет к онемению этой области. Ультразвук или другие физиотерапевтические процедуры могут уменьшить воспаление. В тяжелых случаях может потребоваться операция по удалению костного выступа и выравниванию сустава пальца.
4. Тендинит ахиллова сухожилияКаково это: Боль в задней части пятки и голени
Что это такое: Ахиллово сухожилие, соединяющее икроножную мышцу с пяткой, может быть раздражаетесь, если слишком много ходите, особенно если вы к этому не привыкли. Повторяющееся сгибание стопы при ходьбе вверх и вниз по крутым холмам или по неровной местности также может привести к растяжению сухожилий, вызывая боль в голени.
✔️ Что с этим делать: В легких случаях уменьшите пробег или замените занятия, не связанные с весом, например плавание или силовые тренировки верхней части тела, если они не усугубляют боль.
«Избегайте ходьбы в гору, потому что это увеличивает растяжение сухожилия, раздражает его и делает его слабее», – говорит д-р Шуэманн. Регулярная растяжка икр также может помочь предотвратить тендинит ахиллова сухожилия, говорит Майкл Дж. Мюллер, доктор медицинских наук, профессор физиотерапии Медицинской школы Вашингтонского университета в Сент-Луисе. В тяжелых случаях ограничьте или прекратите ходьбу и прикладывайте холодные компрессы к травмированному участку на 15–20 минут, до 3–4 раз в день, чтобы уменьшить воспаление и боль. Когда вы вернетесь к ходьбе, придерживайтесь плоских поверхностей, чтобы ступня оставалась в нейтральном положении, и постепенно увеличивайте расстояние и интенсивность.
Каково это: Боль в средней и нижней части спины
Getty Images
Что это: Ходьба обычно не вызывает боли в пояснице, но повторяющиеся движения могут усугубить имеющуюся травму поясницы. Когда сухожилия и связки позвоночника перегружены, легко «выбросить спину». Артрит или воспаление окружающих нервов также могут вызывать боль в этой области.
✔️ Что с этим делать: Для общей профилактики болей в спине держите мышцы туловища сильными. Во время прогулки напрягите пресс, потянув пупок к позвоночнику, как если бы вы пытались приплюснуть живот, чтобы застегнуть молнию в узких джинсах.
«Избегайте сгибания в пояснице – тенденции, когда вы идете быстро или в гору», – говорит д-р Шуэманн. «Вместо этого держите позвоночник вытянутым и слегка наклоняйте все тело вперед от щиколоток».
Упражнение на короткую тягу также может предотвратить опускание вниз за счет изменения осанки.Вы можете делать это даже во время прогулки! Просто скрестите руки на запястьях перед талией и поднимите руки, как если бы вы натягивали рубашку через голову. По мере того как вы поднимаетесь, становитесь выше, затем опускайте руки, позволяя плечам опуститься на место. Узкие подколенные сухожилия и сгибатели бедра также могут вызывать искажения осанки, оказывающие давление на нижнюю часть спины, поэтому убедитесь, что эти области тоже остаются гибкими.
6. НевромаКаково это: Боль в подушечке стопы или между пальцами
Что это: Если ткань, окружающая нерв у основания пальцев, утолщается, это может вызвать покалывание, онемение или боль, которые иррадируют в окружающие области.Может показаться, что вы ступаете на мрамор. Это состояние, известное как неврома Мортона, часто развивается между основанием третьего и четвертого пальцев стопы. Это в пять раз чаще встречается у женщин, чем у мужчин, возможно, потому, что женские ступни устроены по-другому и потому что женщины, как правило, носят узкие, высокие или очень плоские туфли. «Если у вас неврома Мортона, ходьба может вызвать раздражение», – говорит доктор Уорд.
✔️ Что с этим делать: Лечение варьируется от простого ношения более просторной обуви до операции, в зависимости от тяжести невромы.Обратитесь к ортопеду при первых признаках боли в стопе, так как это состояние может быстро ухудшиться. Убедитесь, что в вашей обуви для ходьбы есть просторный носок. Ограничьте время, которое вы проводите на каблуках, и, если вам необходимо их носить, путешествуйте в удобной обуви, такой как поддерживающие балетки, а затем наденьте более стильную пару. Также могут помочь безрецептурные стельки или прокладки, снимающие давление и поглощающие удары.
7. Покрытие голениКаково это: Скованность или болезненность в голенях
lzfGetty Изображений
Что это такое: Ваши голени должны выдерживать вес, в шесть раз превышающий ваш вес во время тренировки, поэтому такие тяжелые нагрузки, как ходьба и бег, могут вызвать проблемы для мышц и окружающих тканей и вызвать воспаление.Растяжение и боль в ногах возникают из-за того, что сильные икры неоднократно тянут более слабые мышцы около голени.
Получите * неограниченный * доступ к Профилактике
«Ходунки, которые ходят слишком много, слишком рано или слишком быстро, слишком рано, или которые поднимаются на много холмов, подвержены этой травме, потому что ступням приходится с каждым шагом больше сгибаться, что перегружает мышцы голени», – объясняет Фрэнк Келли. , Доктор медицины, хирург-ортопед в Итонтоне, штат Джорджия.Слишком много часов ходьбы по бетону также может привести к такому виду воспаления. Сильная или точечная боль в голени также может быть стрессовым переломом большеберцовой кости.
✔️ Что с этим делать: Сократите ходьбу на три-восемь недель, чтобы дать тканям время для заживления. «Если вам больно ходить, избегайте этого», – говорит Джоэл Пресс, доктор медицины, главный физиотерапевт больницы специальной хирургии в Нью-Йорке и профессор реабилитационной медицины в Медицинском колледже Вейл Корнелл.Вам могут потребоваться противовоспалительные препараты, такие как ибупрофен, или холодные компрессы, чтобы уменьшить отек и облегчить боль. А пока поддерживайте форму, занимаясь кросс-тренингом с упражнениями с низкой нагрузкой, такими как плавание или езда на велосипеде. Вы также должны укрепить мышцы передней части голени (передняя большеберцовая мышца), чтобы предотвратить рецидив.
Используйте это простое упражнение: стоя, поднимите пальцы ног к голеням 20 раз. Выполните до трех подходов и, по мере того, как вы станете сильнее, положите на пальцы ног груз весом 2 или 3 фунта, чтобы добавить больше сопротивления.
Когда вы снова будете готовы начать идти, выберите грунтовую дорожку и идите 20 минут в умеренном темпе. Каждую неделю немного увеличивайте расстояние или скорость. «Если ваши голени начинают болеть, отдохните день или два, а когда вы снова тренируетесь, делайте это еще медленнее», – говорит Байрон Рассел, PT, доктор философии, директор факультета физиотерапии в Университете Среднего Запада. в Глендейле, штат Аризона.
Каково это: Болезненность на внешней стороне бедер
Что это такое: Хотя существует множество потенциальных причин боли в бедре, это обычное явление для мешочков, заполненных жидкостью (bursae), которые смягчают воспаление тазобедренного сустава при повторяющихся нагрузках.Люди, у которых одна нога немного длиннее другой, более подвержены этой боли в бедре. Слишком долгая ходьба без подготовки также может быть причиной.
✔️ Что с этим делать: Вместо того, чтобы ходить пешком, кататься на велотренажере, плавать или заниматься другими видами деятельности без нагрузки в течение нескольких недель, говорит д-р Келли, который также предлагает безрецептурные антибиотики. – противовоспалительные препараты для облегчения дискомфорта. «Когда вы снова начнете ходить, не делайте шаг назад с того места, где вы остановились.Начинайте постепенно: сначала гуляйте через день. Первые 5 минут разогревайтесь медленной ходьбой, а последние 5 минут делайте медленнее, успокаиваясь », – говорит он. В более тяжелых случаях вам может временно понадобиться трость или костыли, чтобы снизить давление.
9. Колено бегунаКаково это: Пульсация перед коленной чашечкой
Что это такое: Каждый раз, когда ваша обувь касается земли, ваше колено ощущает это. В конце концов, коленная чашечка может начать тереться о бедренную кость (кость, соединяющую колено с бедром), вызывая повреждение хряща и тендинит.Ходунки с смещенной коленной чашечкой, предыдущей травмой, слабыми или несбалансированными мышцами бедра, мягким коленным хрящом или плоскостопием, а также те, кто просто слишком много ходит, подвергаются большему риску заболеть коленом бегуна. Боль в коленях обычно возникает, когда вы идете вниз, сгибаетесь в коленях или длительное время сидите.
✔️ Что с этим делать: Переключитесь на другой тип упражнений, пока боль в коленях не утихнет, обычно от 8 до 12 недель. Сделайте упражнения на четверные, чтобы выровнять коленную чашечку и усилить опору вокруг колена: сядьте спиной к стене, согните правую ногу, поставьте ступню на пол и оставьте ногу прямо перед собой.Сожмите квадрицепсы и поднимите левую ногу, сохраняя стопу согнутой. Повторить 12 раз; проработайте до трех подходов на каждую ногу. Стоя, оберните петлю вокруг обеих ног и сделайте шаг в сторону от 12 до 15 раз вправо, затем снова налево. При ходьбе или спуске с горы делайте шаги поменьше и старайтесь не слишком сильно сгибать колени или попробуйте ходить боком, чтобы проработать боковые мышцы бедра.
10. Стресс-перелом Каково это ощущение: Острая боль в стопе или голени
ПутешествияПарыGetty Images
Что это: Если вы чувствуете нежность или боль при нажатии на место на ступне или голени, у вас может быть стрессовый перелом – крошечная трещина в кости.Чаще всего они возникают в голени, они возникают, когда мышцы ноги перегружаются из-за повторяющихся нагрузок, потому что толчок поглощается костью, а не мышцами. Это может произойти, например, если вы не обращаете внимания на шину на голень, потому что продолжающаяся нагрузка на мышцы и ткани в конечном итоге переместится на кости.
Ходьба с большей вероятностью приведет к стрессовому перелому, если вы будете ходить слишком долго, не накапливая его, особенно если у вас высокий свод стопы или жесткое плоскостопие. Женщины могут быть более уязвимыми, потому что их меньшая мышечная масса и плотность костей не всегда действуют как адекватные амортизаторы.
✔️ Что с этим делать: Откиньтесь назад и позвольте боли в ступне или ноге зажить в течение нескольких недель. «Вам нужно встать с ног, чтобы не нагружать кости», – говорит Шейла Дуган, доктор медицины, физиотерапевт и временно исполняющий обязанности заведующего кафедрой физической медицины и реабилитации в Медицинском колледже Раша. Замените ходьбу плаванием, водной аэробикой или тренировками с отягощениями верхней части тела.
Когда вы вернетесь к своему обычному режиму, остановитесь, прежде чем почувствуете дискомфорт.«Если вы пройдете 1 милю и снова почувствуете симптомы, снизьте скорость и начните ходить четверть мили, и потребуется несколько недель, чтобы преодолеть большее расстояние», – говорит Рассел.
Замените обувь для ходьбы, когда внутренняя амортизация износилась, чтобы обеспечить адекватную амортизацию. Чтобы улучшить здоровье костей, дважды в неделю выполняйте силовые тренировки для нижней части тела и ешьте продукты, богатые кальцием, такие как йогурт, сыр и зелень, например капусту, или принимайте добавки, если врач считает, что они вам нужны. Вам следует стремиться к потреблению 1000 мг кальция в день (1200 мг, если вам 51 год и старше).
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
.