Если болят суставы к какому врачу обратиться – ~ К каким врачам идти при болях и осложнениях
К какому врачу обращаться при болях в суставах рук или ног
Боль – это не только постоянный спутник большинства суставных патологий, но и важный диагностический критерий. По характеру и локализации болевого синдрома можно поставить предварительный диагноз, который затем подтверждается результатами обследования.
Боль в суставах – артралгия – может возникать в уже поврежденном сочленении или предварять развитие различных заболеваний. В некоторых случаях артралгия является первичной и никаких патологических изменений в суставе нет. Боль обусловлена раздражением ноцицепторов, расположенных в суставной сумке.
Суставы могут поражаться из-за нарушения обмена веществ или иммунного статуса. Причиной болей нередко становятся различные инфекции и аллергические реакции. При воспалении суставов рук и ног диагностируют артрит. Этим термином обозначаются все воспалительные процессы, которые происходят в сочленениях.
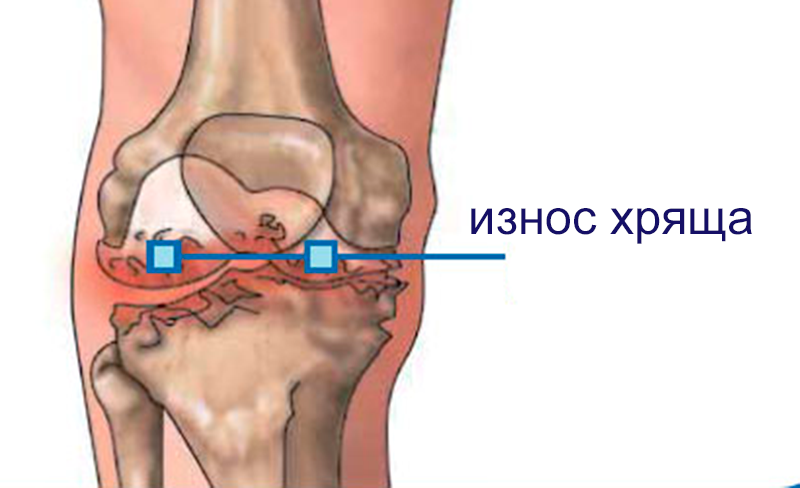
В старшем возрасте чаще развивается артроз. Его основная причина – ухудшение питания суставных структур вследствие нарушения метаболизма. Хрящевая ткань постепенно утрачивает влагу, иссушается и истончается, что приводит к трению между костями и нарастающему дискомфорту. Чем дольше протекает артроз, тем ярче его симптомы.
Когда нужно идти к специалисту: тревожные признаки
Поводом для визита к доктору являются следующие симптомы:
- дискомфорт и болезненность, которые появляются к вечеру или после физических нагрузок;
- неприятные ощущения по ночам, вынуждающие искать наиболее удобное положение;
- тугоподвижность и скованность в суставах рук или ног по утрам;
- припухлость, отек, покраснение и повышение температуры кожи над суставом;
- трудности при ходьбе по лестнице, прихрамывание;
- резкие болевые ощущения, при которых сустав «заклинивает» в одном положении;
- характерный треск и щелчки при сгибании-разгибании сустава;
- болевой синдром держится более трех суток.
Если есть хотя бы один из описанных выше признаков, необходимо обязательно обратиться за медицинской помощью. Важно знать, что применять народные средства без консультации врача запрещается. Нельзя прогревать сустав или самостоятельно назначать себе лечение. В крайнем случае, допускается выпить таблетку противовоспалительного или болеутоляющего лекарства.
Читайте также:
К какому врачу обращаться
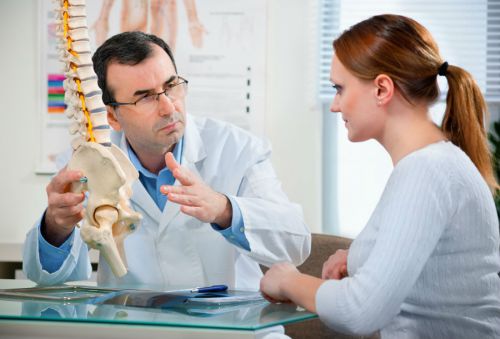
При болях в суставах можно сначала обратиться к терапевту. Он определит возможную причину и выпишет направления на обследование. При необходимости терапевт направит к узкому специалисту.
Когда болят суставы, может потребоваться комплексное лечение с привлечением узких специалистов. Возможно, сразу нескольких. Выяснить, кто именно нужен в данном случае, помогут результаты лабораторных анализов и инструментальных исследований.
Ревматолог
В компетенцию этого врача входит диагностика и лечение не только ревматизма, но и большинства болезней суставов. К ним относятся все виды артритов: подагрический, ревматоидный, инфекционный, реактивный, аллергический и др.
Ревматология – это наука о ревматических заболеваниях. Предметом ее изучения являются дегенеративно-дистрофические и воспалительные процессы в суставах, а также системные патологии соединительных тканей.
Ревматолог выявляет и лечит патологии периартикулярных тканей, окружающих сустав – связок и мышц. К нему обращаются при бурсите, синовите, артрозе и различных заболеваниях соединительных тканей.
Справка: ревматолог есть не в каждой поликлинике, и его функции часто берут на себя терапевты.
Ортопед
Ортопеды занимаются лечением патологий опорно-двигательного аппарата. К ним направляются больные со второй стадией артроза, при которой нарушается функция суставов, и они начинают деформироваться.
Терапия артроза основывается на выполнении лечебной гимнастики. В острой фазе болезни назначаются препараты из группы нестероидных противовоспалительных (НПВП). Выраженный болевой синдром снимают более сильными средствами, включая наркотические анальгетики.
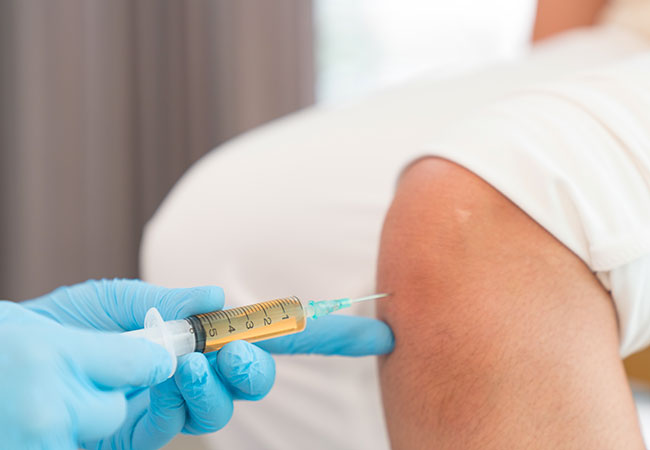
При артрозе колена и других крупных суставов уколы могут делать не только внутримышечно, но и внутрисуставно. Такая процедура должна проводиться исключительно в условиях стационара.
Травматолог или хирург
Если болят суставы после травмы – ушиба, растяжения, вывиха или перелома, а также после проведенного оперативного вмешательства, следует обращаться к хирургу или травматологу. Иногда прием травмированных пациентов ведет ортопед-травматолог, совмещающий обе специальности.
Травматологи, хирурги и хирурги-ортопеды помогают восстановить утраченную двигательную способность. Лечение может быть как консервативным, так и хирургическим. Заболевшему человеку могут назначаться фиксирующие ортезы (например, при повреждении коленного и голеностопного сустава), физиопроцедуры, скелетное вытяжение.

Если сустав заболел после травмы, поможет травматолог или хирург.
К этим специалистам обращаются при запущенных стадиях суставных заболеваний, когда артрит или артроз уже разрушил суставы. В таких случаях возникают необратимые деформации, и движения становятся практически невозможными.
Для восстановления функции сустава могут проводиться как щадящие органосохраняющие операции, так и эндопротезирование с полной заменой поврежденного сустава.
Артролог
Найти такого специалиста – большая удача. Как и ревматологи, артрологи принимают далеко не везде. Артролог проводит диагностику и лечение различных по природе суставных заболеваний, при которых поражается синовиальная оболочка, капсула, хрящевые и костные ткани.
Поводом к обращению к артрологу служат те же признаки, что описаны в разделе «ревматолог». Это, в первую очередь, типичные симптомы воспаления – боль, покраснение и опухание, – а также ограничение движений.
Справка: если болят суставы ног или рук, возможно незначительное повышение температуры тела.
Инфекционист
Инфекционист обязательно подключается к лечению при артритах бактериального, грибкового, вирусного или паразитарного происхождения. В острой фазе заболевания терапия проводится, как правило, в стационаре.
Инфекционные артриты имеют достаточно выраженную симптоматику и быстро прогрессируют. В зависимости от причины их зачастую лечат несколько специалистов – инфекционист, травматолог, хирург, фтизиатр и венеролог.
Невролог
Иногда боль в суставе может быть следствием неврологического поражения, возникшего на фоне болезни позвоночника – остеохондроза, межпозвоночной грыжи, спондилеза и пр. Из-за смещения позвонков или дисков происходит защемление нервных корешков, что влечет за собой неприятные ощущения в одном или нескольких суставах.
Как правило, повреждаются спинномозговые нервы, которые отходят от позвоночника в области поясницы. Если зажатым оказ
ался бедренный или седалищный нерв, боль может возникать во всей ноге или ее отдельных частях, включая тазобедренный, коленный и голеностопный суставы.
О возможной компрессии нервных окончаний могут свидетельствовать следующие симптомы:
- слабость в одной или обеих ногах, затрудненная ходьба;
- частичное или полное онемение в конечности, жжение, покалывание;
- острая боль в паховой зоне, нарастающая при движениях;
- тугоподвижность при сгибании-разгибании колена, в положении лежа трудно согнуть или разогнуть ногу в тазобедренном суставе;
- при длительном течении заболевания может наблюдаться мышечная атрофия и уменьшение ноги в размерах.
Справка: в большинстве случаев защемляется только один из парных нервов, двустороннее поражение встречается крайне редко.
При наличии одного или нескольких вышеперечисленных признаков следует обращаться к неврологу.
Онколог
Понять самому, что нужным специалистом является именно онколог, достаточно сложно. Кроме того, злокачественные опухоли суставов встречаются очень редко, всего в 1% случаев. Чаще всего поражаются крупные суставы – тазобедренный и коленный.
Если опухоль доброкачественная, то она развивается медленно и может не проявляться годами. Злокачественные новообразования прогрессируют быстро, особой агрессивностью отличается саркома.
Онкологический процесс сопровождается специфическими и общими симптомами, которые трудно пропустить. К общим признакам относятся:
- снижение массы тела больше чем на 10% без видимых причин;
- ухудшение аппетита, периодически возникающая или постоянная тошнота;
- нарушение сна;
- быстрая утомляемость, вялость;
- повышение потоотделения и температуры тела.
Основным и зачастую единственным специфическим симптомом злокачественной опухоли является болевой синдром, который не стихает даже в состоянии покоя и постепенно нарастает. Второй характерный признак – наличие самой опухоли.
Раковые образования плотные, неподвижные и болезненны при надавливании. Если они образуются в суставе или рядом с ним, двигательная активность существенно снижается.
Справка: в группе риска – молодые мужчины в возрасте до 45 лет. Пожилые люди чаще сталкиваются с костно-суставными метастазами из других органов.
Если есть сомнения, какой врач нужен, следует идти на прием к терапевту. Иногда даже при наличии типичных признаков сложно поставить предварительный диагноз. Для его уточнения могут назначаться анализы крови и синовиальной жидкости, рентген, УЗИ, компьютерная или магнитно-резонансная томография. В отдельных случаях требуется артроскопия.
sustavik.com
К какому врачу следует обращаться при болях в суставах

К какому врачу обращаться при болях в суставах? Этот вопрос волнует более 30% взрослого населения Земли. Именно такое число людей подвержено этой патологии. С учётом того, что в статистические данные попадают лишь обратившиеся за помощью, реальное распространение заболевания намного шире. Продолжительность жизни неуклонно возрастает, население «стареет», а заболевания, наоборот, с каждым годом «молодеют» из-за ухудшения экологии и тотальной индустриализации мест проживания.
После сорока лет процент заболеваемости увеличивается до 50%, а после семидесяти – до 90%, то есть можно говорить уже об «эпидемии». Такое количество людей, ограниченных в движениях, не просто лишены нормальной жизни – они ложатся обузой на остальное население и систему здравоохранения, вынужденных обеспечивать для них должное лечение и приемлемый образ жизни.
Боль как симптом для ранней диагностики
Наш организм – это идеальный комплекс систем жизнеобеспечения, который до сих пор не под силу скопировать ни одной, самой передовой, науке. И как хорошо отлаженный механизм, он имеет свою систему оповещения в случае неполадок, чаще всего это болевой синдром. Поэтому мы должны быть благодарны боли за то, что причиняя дискомфорт и страдания, она зачастую спасает жизнь, вовремя сигнализируя об опасности.
Кроме боли о нарушении нормальной работы суставов могут свидетельствовать:
- Хруст в суставах при движении;
- Скованность или патологическое сгибание суставов;
- Неожиданное заклинивание;
- Отек околосуставных тканей;
- Гиперемия кожных покровов разной интенсивности;
- Повышение температуры в области воспаления;
- Деформация сустава.

Если неожиданно заклинило сустав — это может быть одним из признаков нарушения его работы
Большинство людей, и это понятно, не любят обращаться к врачам. Они предпочитают травить себя убойными дозами обезболивающих препаратов, зарабатывая новые болячки, нежели обратиться к специалисту. Возможно, отчасти это объясняется тем, что многие просто не знают к какому врачу обращаться, если болят суставы. А некоторые даже не в состоянии отличить боли в суставах от воспалённых тканей рядом с ними.
Артрит – столикий враг
Сустав – это очень сложная структура, состоящая из подвижного сочленения двух или нескольких костей и целой системы хрящей, связок и сухожилий, обеспечивающих его движение. Соответственно, и суставных заболеваний тоже немало. Все они составляют большую группу с общим определением – артриты.
Вызванные различными причинами, все артриты являются воспалительными процессами в тканях сустава, выраженными в острой боли, покраснении, отёчности и ограничении подвижности сочленения.
При поражении одного сустава речь идёт о моноартрите, до трёх об олигоартрите, а заболевание более трёх суставов носит название – полиартрит. Наиболее коварны формы артрита, вызванные инфекциями. Когда боли возникают у человека, образ жизни которого связан с повышенными физическими нагрузками он, как правило, обращается к врачу, полагая, что тяжёлая работа могла сказаться на суставах. Но инфекционный артрит может возникнуть без видимой причины, и многие пациенты оттягивают визит в больницу, принимая болеутоляющие.
Болезни суставов – диагностика
Если человек задумался, к какому врачу обратиться при боли в суставах, а не начал лечение по принципу: « у Вали было также, ей помогло вот это» – уже хорошо. Ещё лучше, когда ему известна узкая специальность нужного доктора. Но такие знания даёт либо медицинское образование, либо печальный опыт длительного лечения. Для первичного обращения с любыми болезненными проявления предназначена терапия.
Врачи терапевты получают универсальное образование, что позволяет им из огромного количества данных составить правильную картину возникновения и протекания болезни. Грамотный терапевт легко отличит боли в суставах происходящие из-за ущемления нерва от тех, причиной которых стало инфекционное поражение. К тому же, связав симптоматику, результаты анализов и анамнез, врач может сделать заключение о возможности системного заболевания или осложнения, вследствие перенесённого гриппа или другой инфекции.

Впервые обратившись в больницу с жалобами на боли в суставах, человек направляется на обследование включающее:
- Исследование мочи;
- Исследование крови;
- Биохимическое исследование;
- Рентген больного органа.
После чего терапевт выставляет предварительный диагноз, назначает лечение или в случае необходимости направляет к узкому специалисту.
В последнее время при возникновении вопроса, к какому врачу обращаться, когда болят суставы, есть возможность выбрать между участковым терапевтом и семейным врачом. Как и терапевт, семейный врач обследует пациента в целом. Однако полномочия семейного врача шире. Он может лечить лёгкие проявления многих заболеваний суставов. А к помощи узкого специалиста прибегает в случае затруднений с постановкой диагноза или неэффективности терапевтического лечения.
При наблюдении всех членов семьи, врачу легче выявить наследственные заболевания, которые могут влиять на здоровье суставов и определить причину недуга.
Причины возникновения и виды артритов
Когда у человека болят суставы, к какому врачу он бы ни обратился – это лучше, чем снимать симптоматику самостоятельно, не понимая природы заболевания. Причина боли может быть гораздо серьёзнее и опаснее, чем кажется на неискушённый взгляд человека без медицинского образования.
В списке причин, вызывающих болезни суставов, могут быть рак, гемохроматоз, подагра и другие не менее опасные заболевания, определить которые без врачебной практики невозможно, а тем более сориентироваться во всём спектре артритов.
Остеоартрит – самое распространённое заболевание среди артритов. Изменение качественных характеристик хрящей, связок и сухожилий приводящее к дисфункции сустава. Характерная локализация остеоартрита: колени, кисти рук, позвоночник. Проявляется заболевание через повышенную чувствительность суставов, болевой синдром, костные наросты. Кроме медикаментозного лечения, полезно обратиться к правильному питанию и по возможности снизить вес, для разгрузки суставов.
Ревматоидный артрит – этот вид артрита помогает диагностировать такая особенность, как симметричное поражение органов. Он вызывает боль, отёчность, ограничение подвижности и общую слабость. Считается, что причиной этого смертельно опасного заболевания могут быть вирусы, заставляющие иммунную систему атаковать органы собственного организма. Успешное лечение ревматоидного артрита во многом зависит от ранней постановки диагноза и интенсивности лечения. Эти факторы способствуют продлению жизни пациента и предотвращению инвалидности.
Височный артериит – воспалительный процесс сосудов головного мозга и глаз вызывающий невыносимую головную боль. Без лечения осложняется приступами ишемии, кровоизлиянием в головной мозг, полной и необратимой потере зрения. Височный артериит часто сопровождает ревматическая полимиалгия.

Височный артериит без должного лечения может привести к негативным последствиям и усугубить состояние больного
Ревматическая полимиалгия – воспаление крупных суставов: плечевых, бедренных. В начале заболевания единственным симптомом, указывающим на болезнь может быть лишь сильная слабость, позже человек может резко похудеть, утратить подвижность суставов и часто наблюдать у себя повышенную температуру. Природа обоих этих заболеваний пока устанавливается. Одной из причин считается атака собственной иммунной системы, спровоцированная вирусами.
Фибромиалгия – до сих пор не было ни одного случая излечения этой болезни. Она считается хронической и проявляется множеством болезненных очагов на толе, слабостью и нарушением сна. Травматические причины возникновения этой болезни исключены, но точная природа пока неизвестна. Одни видят причину в дисбалансе эндокринной системы, другие во врождённой патологии нервных клеток связанной с гиперчувствительностью. Лечение симптоматическое.
Депрессия – не сезонное понижение тонуса, связанное с подавленным настроением, а серьёзное заболевание, сопровождаемое, в том числе и необъяснимыми болями в суставах. Поэтому при подозрении на депрессию, необходимо обратиться к врачу.
Специализация врачей
Как уже говорилось, к узкому специалисту даёт направление терапевт. Но это не значит, что совсем не надо знать какой врач должен заниматься вашей проблемой.
Хирург-травматолог помогает избавиться от болей в суставах, вызванных травматизмом
- Артролог. Остеоартроз, бурсит и другие воспалительные изменения околосуставных тканей. В особо сложных случаях может осуществлять хирургическое вмешательство.
- Венеролог. Патологии суставов обусловленные венерическими инфекциями. Проводит терапию болезни суставов наряду с основным заболеванием, которое явилось её причиной.
- Инфекционист. Вторичные артриты после гепатита, волчанки и других вирусных инвазий. Назначает курс лечения, включающий мази, таблетки, уколы.
- Невропатолог. Боли в суставах, связанные с ущемлением нервных окончаний, при деформации позвоночника или воспалениях. Проводит консервативное лечение причины болей.
- Ревматолог. Ревматические, ревматоидные и псориатические артриты. Диагностирует и назначает лечение в форме мазей, таблеток, инъекций.
- Ортопед. Артроз на второй стадии. Массажи, ЛФК, таблетки, мази, инъекции.
- Хирург или ортопед-травматолог. Посттравматические боли в суставах. Оперативное вмешательство с целью восстановления двигательной функции сустава, либо замены его на протез.
- Эндокринолог. Болезни суставов, вследствие нарушения обмена веществ. Лекарственная терапия.
Иногда, пациент проходит лечение у нескольких врачей.
Выводы
Какой бы информативной ни была статья в интернете, она не может служить основанием для самодиагностики и самолечения.
При появлении боли любого характера, а тем более в суставах, необходимо обязательно обратиться к участковому терапевту или семейному доктору.
mysustavy.ru
Проблемы с суставами: к какому врачу идти?
Болезнями суставов занимаются разные врачи: хирург, травматолог артролог, ортопед, ревматолог. Рассказываем, как определить, какой специалист нужен.
Прежде чем начать лечение боли, необходимо определить ее причину. Самая частая из них — травма. Ушибы и растяжения связок — неизбежные спутники активного образа жизни. Обычно они вскоре проходят, но если боль в суставе сохраняется длительное время — это безусловный повод навестить врача. Если болезненные ощущения появились в результате удара, падения, растяжения или подворачивания ноги, обращаться нужно к врачу-травматологу.
Обычные симптомы суставных травм — боль, отек и ограничение движений. Для уменьшения отека надо начать охлаждать поврежденный сустав как можно скорее после получения травмы.
Важно позаботиться о неподвижности травмированной части тела. Порой возможна патологическая подвижность — сустав становится похожим на расклеившийся шип в мебели. Это также повод посетить травматолога.
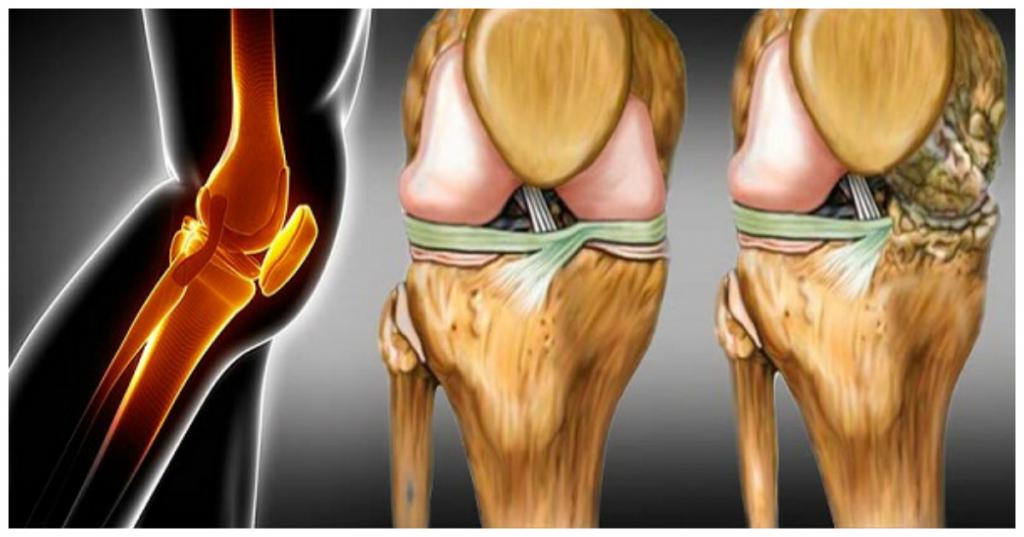
Значительно коварнее заболевания, начинающиеся без видимой причины и протекающие малозаметно. В первую очередь это артроз — постепенное разрушение сустава без воспаления. Более трети случаев суставных болезней приходится на артроз. Его причиной является повреждение и последующее истончение хряща. В конце концов расшатывается весь сустав. Болезнь всегда связана с деформацией костной ткани: после исчезновения хрящевой прослойки кости начинают тереться друг о друга.
В начале заболевания боль появляется лишь после интенсивной физической нагрузки.
Если суставы начинают беспокоить вас только на 2-м часу бега или после длительного подъема по лестнице — это первый звонок прогрессирующего артроза.
Важно уловить этот момент и как минимум перейти на щадящий режим тренировок: усиленные нагрузки могут лишь ускорить течение болезни и спровоцировать воспаление сустава. Первичный артроз сопровождается артериальной гипертензией и атеросклерозом. Если вы заметили у себя вышеперечисленные симптомы, то вам к хирургу.
Именно он проводит первичный прием пациентов, которых беспокоит боль в суставах. Хирург может самостоятельно поставить диагноз и провести лечение, но в сложных случаях почти наверняка отправит вас к более узкому специалисту, например — ревматологу. Этот врач лечит заболевания суставов и соединительной ткани без оперативного вмешательства. В основном он занимается воспалительными про
blog.docdoc.ru
К какому врачу обратиться, если болят суставы, доктор, лечащий боль в ногах
Если у человека появилась болезненность в суставах, не всегда пациенты знают, к какому врачу необходимо идти. Среди множества специалистов выбрать своего доктора не просто. Если болят суставы, многое зависит от происхождения боли, порой выявить ею могут специалисты различных направлений. Пациенту далеко не всегда понятно, какие же именно причины спровоцировали дискомфорт и к какому специалисту желательно попасть в первую очередь.
В медицинской науке не существует специальностей, которые занимались бы исключительно «своими» заболеваниями. Человеческий организм является сложной саморегулирующейся системой, все процессы в нем взаимосвязаны. Это проявляется во всех сферах жизнедеятельности, в том числе и при лечении заболеваний опорно-двигательного аппарата.
Суставные сочленения выдерживают высочайшую нагрузку – ежедневно человек совершает тысячи малых и объемных движений, каждое из которых требует координации многих систем и органов. При возникновении заболеваний суставов в патологический процесс вовлекаются не только сами суставы, но и окружающие ткани. Поэтому при выборе врача пациентам не просто определиться, какая же именно помощь будет им нужна.
Если при сахарном диабете происходит поражение стопы, которое и получило соответствующее название – диабетическая стопа, то для лечения пациента обязательно привлекается врач-эндокринолог. В первую очередь доктор нормализует состояние больного по диабету, а уже параллельно с этим будет работать и врач, специализирующийся по суставным патологиям.
Терапевт
При появлении дискомфортных ощущений в ногах врачи рекомендуют проконсультироваться на начальном этапе с терапевтом. Это доктор, который произведет начальный осмотр больного, даст выписку о состоянии пациента, укажет все необходимые антропометрические данные, а также даст заключение о хронических заболеваниях.
Работа доктора терапевтического направления чрезвычайно важна, ведь порой при подагре врачу узкой специальности достаточно посмотреть на пораженный сустав и на анализ крови с выпиской, полученной из лаборатории.
В биохимическом анализе крови будет повышена мочевая кислота. Именно этот показатель и будет интересовать доктора и даст направление на общий анализ крови именно врач-терапевт. Кроме этого, доктор может проконсультировать больного и по другим вопросам.
К консультации медика стоит обращаться при следующих жалобах:
- если с утра пациенту неприятно и болезненно наступить на ноги, ощущается некоторая скованность и проблемы с физической активностью;
- если наблюдается деформация в области ступни или голеностопного сочленения;
- при частых отеках, которые особенно усиливаются по вечерам;
- при появлении судорожных приступов, охватывающих нижние конечности, болезненности в суставах.
Все эти признаки являются иллюстрацией патологий, лечением которых занимаются врачи терапевты. Чтобы избавиться от болезни, не стоит откладывать визит к специалисту. Это может привести к опасным последствиям. К какому врачу обратиться далее, подскажет именно терапевт.
В зависимости от предполагаемого заболевания врач терапевт назначает как лекарственные средства, так и физиопроцедуры. Пациенту обязательно будет дана консультация по диетическому питанию. Это также входит в компетенцию терапевта. Если также показана зарядка, доктор покажет упражнения, которые пациенту необходимо будет выполнять каждое утро.
Хирург
Если по какой-либо причине возможности попасть к терапевту нет, необходимо идти к доктору хирургу. Этот доктор занимается терапией таких патологий:
- травматических повреждений – вывихов и переломов конечностей;
- патологическими процессами в сочленении;
- воспалительными заболеваниями, поражающими костную ткань и мускулатуру;
- некрозом тканей.
В ряде случаев патологии имеют такую специфику, что пациентом займется несколько узкопрофильных специалистов. Если болят суставы ног, может потребоваться как обследование и лечение у хирурга, так и у ортопеда. Если поверхность кожи при лечении больного существенно страдает от трофических язв, свищей, аллергической сыпи, то может понадобиться консультация дерматолога.
Ангиохирург
Если пациенты заболевают патологиями сосудов нижних конечностей, им обязательно по этому вопросу необходимо проконсультироваться с ангиохирургом. Это специалист, который занимается такими патологиями, как варикоз, тромбоз и другими сосудистыми заболеваниями. Если пациент заметил у себя на ногах звездочки из сосудов (ангиоэктазии) или на теле выступили синие вены, необходимо срочно обращаться к сосудистому хирургу. Лечение этих заболеваний не требует отлагательств.
СПРАВКА! Этот специалист поможет не только обследовать сосуды, но и вылечить на раннем этапе сложные заболевания. Врачи этой специальности владеют многими методиками, в частности, склеротерапией, когда сосуды склеиваются, и это не дает возможности расширятся им патологическим образом.
Сосудистый хирург проведет тщательное исследование, а также назначит необходимые препараты для пациентов, страдающих указанными заболеваниями. Врач нужен и для того, чтобы больной поменял препараты по различным причинам. Делать это можно только после разрешения доктора. К ангиохирургу обращаются в следующих случаях:
- если в нижних конечностях появилась усталость;
- если ноги покрылись сосудистыми сеточками;
- при ощущении болезненности и чувства жжения в пальцах ног;
- при уплотнениях на коже и появлении плотных грубых очагов.
Ревматолог
Ревматология является медицинским направлением, которое специализируется на изучении патологий соединительной ткани. Они могут быть как врожденными, так и приобретенными. Это напрямую относится к элементам суставных сочленений, которые и являются этой самой соединительной тканью. В большинстве случаев ревматологи помогают пациентам вылечить воспалительные повреждения суставов – артриты.
СПРАВКА! Артриты бывают острыми и хроническими. Вызываются артриты как бактериальной или вирусной инфекцией, так и по асептическим причинам. Реактивные артриты являются осложнением имеющегося поражения патогенными микроорганизмами.
Задача ревматолога при остром артрите – снять воспаление, которое доставляет сильные боли пациенту. Справиться с хроническим артритом намного труднее, однако и здесь врачи-ревматологи могут затормозить патологические процессы и способствовать стабилизации состояния больного.
Сложнее всего ревматологу справиться с аутоиммунными заболеваниями. Если иммунная система человека отвергает хрящевую ткань и атакует ее как чужеродную, то такой артрит лечится прежде всего воздействием на иммунитет, а не на сами суставные сочленения.
Читайте также:
Травматолог-ортопед
Врач травматолог-ортопед – доктор, которого чаще всего посещают пациенты с проблемами суставов. Специалист этого профиля не только диагностирует и лечит травматические повреждения, он занимается такими патологиями, как деформирующий артроз, аномальная кривизна позвоночника, плоскостопие. Доктор поможет вылечить травмированное колено и даст рекомендации при необходимости устранения патологии в суставах рук.

Преимущественно патологиями суставов занимается травматолог-ортопед
Обычно доктора используют для лечения суставного сочленения противовоспалительные и гормональные средства. Травматолог также поможет посоветовать и подберет необходимые больному лекарственные средства, которые снимут боль и не будут действовать негативным образом на желудок. Травматолог пользуется методами массажа и лечебной физкультуры. Такой врач может без труда показать упражнения для восстановления после сложного заболевания.
Доктор при наличии показаний осуществит хирургическое вмешательство на конечностях. Это может быть как самое простое вмешательство, так и сложное, например, эндопротезирование сустава. Если болят суставы ног, доктора-ортопеды помогут подобрать пациенту специальную обувь и стельки, учесть необходимость покупки носков и чулок компрессионного типа, различных средства для иммобилизации конечностей при необходимости.
Говоря о проблемах с суставами, справедливо стоит вспомнить врача-ревматолога. Это доктор, который лечит заболевание соединительной ткани и суставные патологии. В практической деятельности врача чаще всего появляются пациенты с воспалительными заболеваниями органов и тканей.
Доктор поможет поставить такие диагнозы, как ревматоидный артрит, реактивный артрит, аутоиммунные патологии, воспалительные инфекции, осложненные нарушением обмена веществ. Зачастую эти недуги провоцируют сильные боли, но многие пациенты просто не знают, с чего начать лечение и к какому врачу идти.
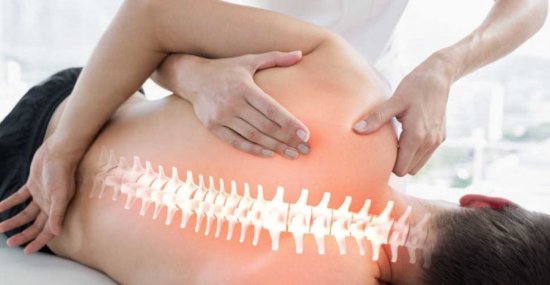
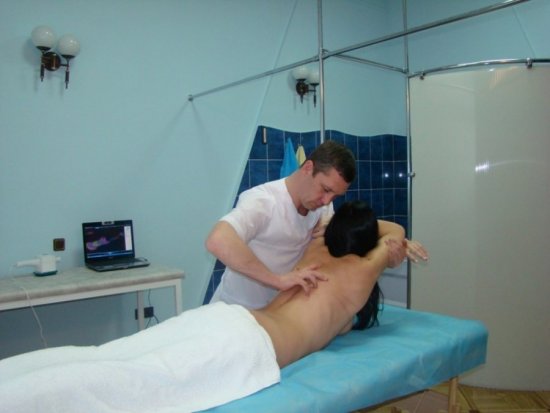
Мануальный терапевт
Большой популярностью при лечении патологий суставов пользуются мануальные терапевты. К ним обращаются пациенты всех возрастов с различными суставными патологиями. Сама по себе мануальная терапия означает лечение суставных патологий посредством воздействия руками врача. Мануальная терапия лечит боль в суставах жесткими, но продуктивными приемами. Внешне можно подумать, что доктор делает массаж, но на самом деле специалист прощупывает проблемы сквозь толщу мышц и непосредственно влияет на саму патологию.
Мануальный терапевт может справляться с патологиями на позвоночнике, на шее, а также в тазовой зоне, в области верхних и нижних конечностей. Перед тем как определить диагноз, мануальный терапевт всегда тщательно изучают состояние больного, может назначить ему необходимые анализы. Обращаться к таким специалистам можно после консультации у врачей другой специальности.
ВАЖНО! Для мануального терапевта очень важны рентгеновские снимки. Без них ему тяжело работать. Лишь только после того как терапевт сделает необходимые для себя выводы, он идет лечить пациента.
Работают мануальные терапевты несколько сеансов. За одно посещение у доктора результатов не добиться и от болезни не избавиться. Мануальные терапевты действует довольно осторожно, не производя опасных действий для здоровья пациента. В процессе лечения патологии врач постоянно следит за больным, спрашивает о его самочувствии.
Мануальные терапевты могут справиться с такими патологиями:
- ортопедические проблемы и проблемы позвоночника, ступни;
- неправильная осанка, ощущение тяжести в грудине;
- профессиональные заболевания.
К сожалению, мануальный терапевт не всегда справляется с патологиями в сочленении, которые вступили в последнюю или предпоследнюю фазу своего развития. На этой стадии мануальная терапия может только навредить и вызвать осложнения основного заболевания.
При лечении патологий суставов лучше всего начать с терапевта. Он сориентирует пациента в дальнейшем и даст направления на анализы.
elemte.ru
К какому врачу обращаться при болях в суставах, какой врач лечит, как называется
Артроз все чаще встречается у людей достаточно молодого возраста (20-25 лет). В усиленном развитии заболевания специалисты винят плохую экологию и не совсем правильный образ жизни.
Введение
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует…” Читать далее…
Большое количество людей совершенно не придают значения первичным симптомам, напрямую свидетельствующим о начале артроза, и даже не задумываются о посещении врача. Это большое упущение, ведь такое заболевание без лечения способно приводить к потере трудоспособности и даже инвалидности.
Но часто причина — не лень, а простое отсутствие информации о том, какой врач лечит суставы. Лечением суставов занимаются специалисты нескольких категорий: в каждой конкретной ситуации развития заболевания требуется врач, занимающийся лечением специфических патологий.
Симптомы, сообщающие о необходимости обращения к врачу
Безотлагательного обращения к врачу требует наличие определенных симптомов:
- Дискомфорт в области сочленения, постепенно переходящий в постоянную, достаточно сильную боль.
- Ощущение резких приступов боли, с невозможностью двигать пораженными частями тела.
- Отечность и краснота кожи, хруст в суставах ног, рук или пальцев.
- Изменение формы.

Причины болей:
- воспалительные процессы в организме;
- инфицирование через открытые раны около сустава;
- травмы;
- нарушение обмена веществ.
Какой специалист лечит суставы
Болезни суставов имеют два вида развития:
- Дегенеративно-дистрофический – нарушается активное питание хрящевой ткани.
- Воспалительный — развиваются серьезные воспалительные процессы, включая синовиальные оболочки, хрящи, связочный аппарат.
Именно по этиологии и механизму поражения определяют, к какому врачу следует обратиться.

Ревматолог
Это врач терапевтического профиля, работает исключительно с начальными стадиями заболеваний на фоне вирусных инфекций. При обнаружении легкой болезненности сочленений, повышенной усталости вследствие нагрузок необходимо проконсультироваться с врачом–ревматологом. Специалист назначит все необходимые исследования, после того как узнает причины боли в суставах рук и ног:
- УЗИ;
- рентген;
- ревмопробы.
Важно определить наличие или же отсутствие вирусов в организме. После проведения всех диагностических мероприятий врач поставит точный диагноз, даст рекомендации по дальнейшему лечению. Лечение ревматолога — только консервативное, с применением внутрисуставных инъекций, физиопроцедур, массажа или ЛФК. При более осложненных стадиях болезни он направит к нужному специалисту.

Ортопед-травматолог
“Врачи скрывают правду!”
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>Когда лечение консервативными методами не приносит результата, болезнь принимает более сложную форму, тогда нужно обратиться к ортопеду-травматологу. Врач занимается хирургическими методами восстановления функций суставов. Основные симптомы для обращения к этому специалисту:
- Полное или частичное разрушение сочленения.
- Деформация, вплоть до полной потери двигательной способности.
- Болезненные ощущения присутствуют постоянно, даже в ночное время.
Травматолог-ортопед проводит несколько видов хирургического вмешательства:
- Органосохраняющие операции (резекция сустава, артропластика, артродез) – вмешательство такого типа способствует устранению болезненности, восстановлению естественных функций, сохраняя как можно больше собственной ткани пациента.
- Эндопротезирование – такой вид операции проводят при самых тяжелых формах артроза, при полном разрушении сустава. Происходит полная замена сустава протезом для обеспечения полноценной двигательной активности.
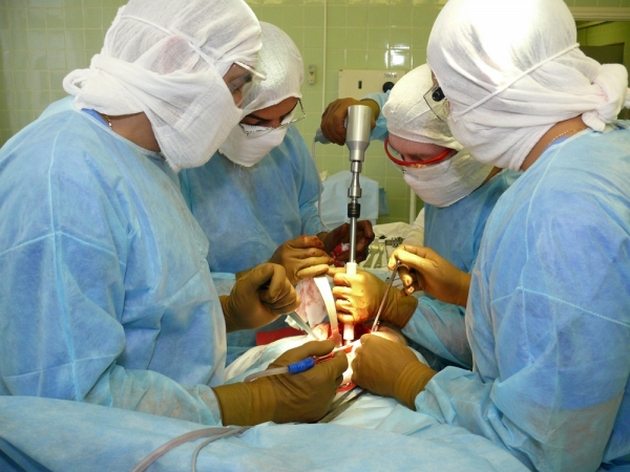
Чаще всего протезирование проводится на коленных и тазобедренных сочленениях. Цель — восстановить нормальное течение жизни, избежать инвалидности.
Невропатолог
Естественно, мало кто отправится с суставными болями за консультацией к невропатологу, но роль этого специалиста достаточно велика в лечении болей, в том числе болей в суставах рук, ног и пальцев. Существует вероятность неврологических причин развития заболевания – это защемление нерва позвоночником или воспалительный процесс нервного окончания. Именно с такими поражениями поможет бороться невропатолог.
Эндокринолог
Врач такого профиля способен помочь при артрите, связанным с нарушением обмена веществ: многие болезни появляются на фоне стресса и неправильного питания. Из-за нарушенного обмена веществ происходит активное наслоение солей на суставы, которые быстро теряют эластичность, подвергаются риску нарушения функциональности. Эндокринолог поможет восстановить обменные процессы в организме, предупредить развитие артрита.

Какой врач лечит остеохондроз
Чтобы определить, какой врач лечит суставы позвоночника, нужно знать некоторые особенности.
Остеохондроз – патологическое изменение позвоночника. Развитие болезни имеет два фактора:
- Изменение костных и хрящевых тканей позвонков.
- Воспаление и защемление корешков позвоночника.
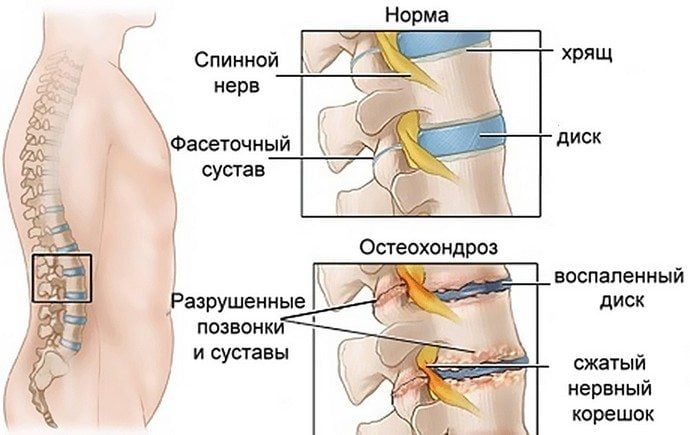
Поэтому лечением заболевания занимаются врачи двух специальностей:
- Ортопед – назначает лечение для восстановления эластичности межпозвонковых дисков, проводит терапию остеопороза костных тканей;
- Невролог – занимается лечением остеохондроза, причина которого — ущемление спинномозговых корешков. Определяет точное место развития заболевания.
Когда поражения позвоночника требуют оперативных вмешательств, такая задача ложится на плечи нейрохирургов.

Некоторые заболевания суставов и какой врач занимается их лечением
Некоторые заболевания суставов, их виды, симптомы, какой врач лечит:
- Бурсит – воспаление суставного мешочка с последующим скоплением жидкости. Сопровождается сильнейшими болями, отечностью, покраснением воспаленной области. Чаще всего встречается бурсит коленного и локтевого сочленений. При бурсите необходимо обратиться к ревматологу или ортопеду.
- Киста Бейкера коленного сустава – водянистое образование; киста локализуется только под коленной чашечкой. Заболевание было обнаружено доктором У. Бейкером, названо в честь него. Киста Бейкера сопровождается болями в области колена, припухлостью. Лечением патологии занимаются травматолог и ортопед. В некоторых случаях диагностировать это заболевание могут терапевты и ревматологи.
- Синовит – процесс воспаления, локализующийся внутри синовиальной оболочки колена или локтя. Проявляется в виде сильного опухания, редко болезненного. Синовит чаще поражает локтевое и коленное сочленения. В основном человека направляют к хирургу, иногда пострадавший сразу идет на прием к травматологу.
- Гонартроз коленных суставов – полное разложение хрящевой ткани сочленений не воспалительного характера. Гонартроз сопровождается болью в колене при хождении. Пациент может быть направлен к травматологу-ортопеду, ревматологу, а в более легких случаях артроза — даже к терапевту.
При малейшем подозрении на наличие данных заболеваний срочно обращайтесь к врачу!
На сегодня все, дорогие читатели; поделитесь в комментариях своим мнением о статье.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
sustavlive.ru
К какому врачу обратиться если болят суставы? Наш опыт и опыт знакомых
Какой врач лечит суставы? Этот вопрос задают довольно часто, вижу это и по комментариям и сам с этим сталкивался, когда начинал свои походы по медучреждениям. Если у вас болят суставы, то вы вероятно задавались вопросом к какому врачу идти. Ответ на этот вопрос не однозначен, ведь причин от чего могут болеть суставы довольно много.
Суставами занимается доктор артролог. Но начинать необходимо с терапевта. Так советуют все врачи. Далее вас могут направить либо к ревматологу, либо к артрологу. В зависимости от мнения терапевта в конкретном вашем случае.
Суставы могут болеть и по причине каких-то вирусных инфекций
Поэтому, вас могут направить и к вирусологу. Также вас могут направить к хирургу. Но, повторим, первым, к кому вам надо обратиться это терапевт.
Болят суставы — идите к хирургу

Еще знаем, что в небольших больницах специалиста по суставам может и не быть. Тогда можете идти сразу к хирургу. Но это лишь в небольших лечебных учреждениях. Еще может быть полезным сразу пойти к ревматологу. Специализаций у врачей сейчас много. Также советуем сдать общий анализ крови. И если у вас обнаружат повышенное содержание мочевой кислоты, то это признак надвигающейся подагры. И с этим надо не затягивать, а срочно лечить.
Врач ревматолог и ревмапробы

Жена у меня, когда обращалась за консультациями по поводу проблем в позвоночнике, пошла в специализированную клинику. Там ей сказали, что надо сдать анализ крови на ревмапробы. Это было нужно, чтобы исключить возможность ревматизма. Ревмапробы у нее оказались в пределах нормы, у верхней границы. Значит ревматолог ей был не нужен. Это важно. Ведь ревматизм — это проблемы с суставами именно вирусной природы.
Доктор остеопат занимается суставами
Так что ее после сдачи анализов направили ко врачу остеопату. Он специализируется именно на невирусных проблемах с костной и хрящевой тканью. Врач осмотрел жену, просмотрел анализы и назначил лечение.
Врач травматолог может помочь при проблемах с суставами

Если проблемы с суставами связаны с какими-то нарушениями внезапного характера. Например, ушибами, вывихами, переломами, то в этом случае следует обращаться либо к травматологу, либо к хирургу. Часто хирург сочетает в себе и травматолога, особенно, если речь идет о небольших клиниках.
Доктор невропатолог и суставы
Кстати, невропатолог тоже может помочь, особенно, если ваши боли в суставах именно нервенной природы. А так тоже бывает, например если отдает в сустав колена, может быть дело в позвоночнике, а там защемление. Или от переохлаждения идет воспаление нерва, который, в свою очередь, сигналит по суставу. После консультации с невропатологом можно получить достаточно четкую картину по причине болей. Врач направит вас к специалисту по профилю, если по его части ничего не обнаружится.
Итак, алгоритм похода по врачам с суставами такой
Терапевт — анализы — конкретный специалист. Или в специализированной клинике, но там первичный прием у специалиста — анализы — назначение курса. В любом случае сейчас диагноз ставят только после тщательного анализа показателей состояния вашего организма. Лечиться дома можно уже зная, что именно лечить! Это важно!
Выводы
Суставы нас порой не беспокоят, но дегенеративные процессы идут и они нарастают исподволь. А потом бац — и проблема серьезная всплыла. Сейчас уже медицина далеко вперед ушла и надо брать на заметку новые тенденции. То есть не отворачиваться от специалистов, а доверять им. Мы с этим сами имеем дело, поэтому проблема и наша тоже. Так что делимся своими наработками и знанием.
Строение и заболевания суставов
Дополнительно здесь же даю основы по строению и заболеваниям, которым подвергаются наши суставы.
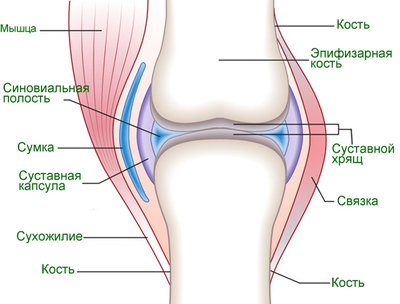
Сустав — место где соединяются кости человека. Суставы необходимы для обеспечения подвижности соединений костей, а также они обеспечивают механическую поддержку.
Образованы поверхностями эпифизов костей, которые покрыты гиалиновым хрящем, суставной полостью, в которой содержится небольшое количество синовиальной жидкости, а также суставной сумкой и синовиальной оболочкой. Кроме того, коленный сустав содержит мениски, которые представляют собой хрящевые образования, обладающие амортизирующим эффектом.
Суставные поверхности имеют покрытие, состоящее из гиалинового или волокнистого суставного хряща, толщина которого составляет от 0,2 до 0,5 мм. Гладкость достигается за счёт постоянного трения, при этом хрящ играет роль амортизатора.
Суставная капсула (суставная сумка) покрыта наружной фиброзной мембраной и внутренней синовиальной мембраной и имеет соединение с соединяющимися костями у краев суставных поверхностей, при этом она закрывает герметично суставную полость, тем самым защищая ее от внешних воздействий.
Наружный слой суставной капсулы намного прочнее внутреннего, так как состоит из плотной волокнистой соединительной ткани, волокна которой расположены продольно. В некоторых случаях суставная капсула имеет соединение при помощи связок.
Внутренний слой суставной капсулы состоит из синовиальной мембраны, ворсинки которой вырабатывают синовиальную жидкость, которая обеспечивает увлажнение сустава, уменьшает трение и питает сустав. В данной части сустава больше всего нервов.
Суставы окружают околосуставные ткани, к которым относят мышцы, связки, сухожилия, сосуды и нервы.
Связки суставов состоят из плотной ткани, они необходимы для контроля амплитуды движения суставов и располагаются на наружной стороне суставной капсулы, за исключением коленного и тазобедренного суставов, где связи находятся также внутри, обеспечивая дополнительную прочность.
Кровоснабжение суставов происходит по суставной артериальной сети, в которую входит от 3 до 8 артерий.
Существует три вида суставов по структурной классификации:
Волокнистые суставы — имеют плотную регулярную соединительную ткань, богатую коллагеновыми волокнами.
Хрящевые суставы — соединения образованы хрящевой тканью.
Синовиальные суставы — кости в данном типе суставов имеют полости и соединяются плотной нерегулярной соединительной тканью, образующей суставную капсулу, которая как правило имеет дополнительные связки.
Функциональная классификация суставов делит суставы на следующие типы:
Синартрозные суставы — суставы, которые почти полностью лишены подвижности. Большинство из синартрозных суставов это волокнистые суставы. Они например соединяют кости черепа.
Амфиартрозные суставы — суставы, которые обеспечивают умеренную подвижность скелета. К таким суставам можно отнести например межпозвоночные диски. Данные суставы являются хрящевыми суставами.
Диартрозные суставы — суставы, которые обеспечивают свободное движение соединений. К таким суставам относят плечевой сустав, бедренный сустав, локтевой сустав и другие подобные. Данные суставы имеют синовиальное соединение.
При этом диартрозные суставы подразделяются на шесть подгрупп в зависимости от типа движения: шаровидные суставы, ореховидные (чашеобразные) суставы, блоковидные (шарнирные) суставы, поворотные суставы, мыщелковые суставы, суставы, соединяющие по взаимной рецепции.
Также суставы делятся по количеству осей движения: моноосевые суставы, двухосевые суставы имногоосевые суставы. Делятся суставы также по одной, двум и трем степенями свободы. Также суставы делят по типу суставных поверхностей: плоские, выпуклые и вогнутые.
Суставы делят на простые и сложные, все зависит от количества костей, которые участвуют в строении сустава.
Простой сустав — имеет две подвижные поверхности. К простым суставам можно отнести плечевой сустав и тазобедренный сустав.
Сложный сустав — сустав, который имеет три или более подвижные поверхности. К такому суставу можно отнести лучезапястный сустав.
Сложносочлененный сустав — данный сустав имеет две или более подвижные поверхности, а также суставной диск или мениск. К такому суставу можно отнести коленный сустав.
Болезни суставов
Когда расстройство суставов сопровождается воспалением одного или нескольких суставов это называется артритом. При этом когда в воспалительный процесс включаются несколько суставов, заболевание носит название полиоартрит, а когда воспаляется один сустав это называется моноартрит.
Главной причиной инвалидности у людей старше 55 лет являются артриты. Наиболее распространенной формой артрита является остеоартрит или дегенеративное заболевание суставов, которое возникает в результате травмы сустава, его инфицирования, либо в результате старости.
Другие формы артрита, такие как ревматоидный артрит и псориатический артрит являются результатом аутоиммунных заболеваний.
Септический артрит вызывается инфекцией суставов.
Подагрический артрит вызывается отложением кристаллов мочевой кислоты в суставе, что вызывает последующее воспаление сустава.
Наш скелет в течение жизни выдерживает большие нагрузки, складывающиеся из веса нашего тела и всех тех тяжестей, которые мы на себе носим. И максимальная нагрузка приходится на подвижные части скелета — суставы и позвоночник.
Любые травмы, активные занятия спортом – все это стачивает суставы и может привести к артриту (воспалению сустава), либо бурситу (воспалению суставной сумки со скоплением в ней жидкости), а в дальнейшем уже и к необратимым последствиям – артрозу (разрастанию костной ткани в суставе).
Суставы женщин подвержены болезням намного сильнее, чем мужские. Женские связки намного слабее, а нагрузки, которые ложатся на хрупкие плечи современной женщины, увы, очень велики и порой не уступают мужским.
В молодости все люди достаточно активны, занимаются спортом, много ходят и очень редко задумываются о суставах своего тела. В большей мере, конечно, это касается суставов ног – тазобедренный, коленный и голеностопный — ведь именно на них приходится весь вес нашего тела. Наиболее подвержены травматизации коленные суставы.
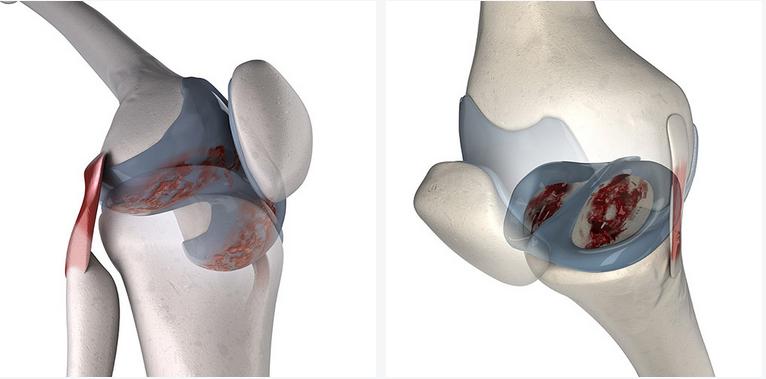
И наиболее неприятная проблема, которая может возникнуть в молодом возрасте – это ущемление коленного мениска, когда мениск сдвигается со своего положенного места и защемляется краями двух костей. Основной симптом этой неприятности – резкая боль при попытке выпрямить ногу в коленном суставе.
К ущемлению мениска могут приводить травмы, большие нагрузки, растяжение связок и мышц нижних конечностей. Поначалу болезненность может резко возникать и так же резко проходить. Не стоит закрывать на это глаза – следует незамедлительно обратиться к травматологу-ортопеду.
На начальных этапах возможна коррекция при помощи комплекса упражнений по укреплению связок коленного сустава и ношения ортеза (устройство, которое контролирует объем движения в суставе и степень нагрузки на сустав). В более запущенных случаях лечение только оперативное – частичное или полное удаление мениска.
Следующая, не менее распространенная проблема – это артрит. После травмы, переохлаждения, на фоне вирусной или инфекционной патологии, после активных занятий спортом многие из нас испытывали болезненные ощущения в одном или нескольких суставах.
Они могут быть достаточно кратковременными и быстро заканчиваться, а могут и перетекать в серьезную проблему – воспаление сустава или суставной сумки. Если вы периодически ощущаете боли в одном или нескольких суставах – это уже повод обратиться к врачу.
Если же боли сопровождаются покраснением кожи над суставом, местным повышением температуры кожи в области сустава, отечностью, значит, развился артрит либо бурсит, что требует незамедлительной консультации и лечения у хирурга при помощи введения препаратов в сустав.
Хруст в суставах может свидетельствовать о патологии хрящевой ткани. Существует ряд препаратов, восстанавливающих структуру хрящей (хондроитин сульфат и его аналоги), которые назначаются и принимаются под контролем врача.
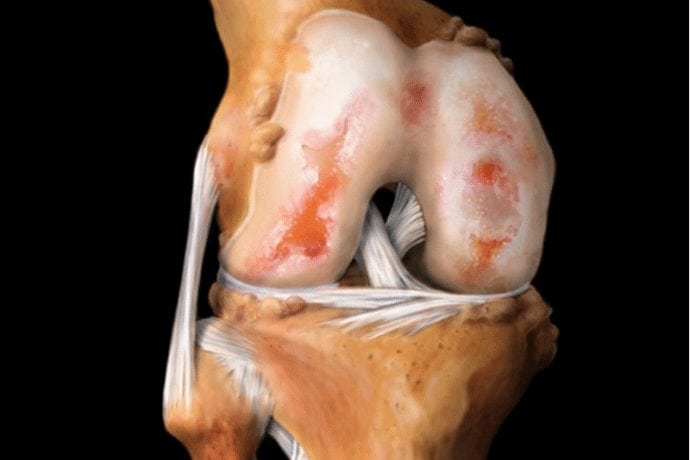
Ну и, наконец, артроз – серьезная проблема, которая чаще все-таки затрагивает людей пожилого возраста, но, если не лечить или неправильно лечить вышеописанные проблемы, либо при частых вывихах или травмах он может возникать и у молодых людей.
Увы, артроз – это неизлечимая патология и если он начался в каком-либо суставе, то его развитие в этом суставе уже неизбежно и может быть только приостановлено путем приема лекарств, ношением ортезов и соблюдением двигательного режима. При сильно выраженном артрозе – оперативное лечение по замене сустава.
Почему хрустят суставы
Щелкают суставы чаще всего по таким причинам:
Заболевания печени и желчного пузыря. Данные органы отвечают за выработку коллагена, который обеспечивает прочность и эластичность хрящей и сухожилий. В свою очередь, нарушение их функций приводит к уменьшению синтеза этого вещества.
Болезни почек. Этот орган отвечает за все жидкости организма, за синовиальную жидкость в том числе. При его поражении выделение суставной смазки сильно уменьшается, провоцируя трение.
Артроз. Характеризуется изнашиванием суставов, зачастую поражает пожилых людей, но иногда встречается и в молодом возрасте.
Артрит – воспаление сустава, которое возникает в результате попадания в него инфекции.
Остеоартроз – поражение хрящевой ткани, причиной которого выступает нарушение в ней процесса обмена веществ. Особенно часто болезнь встречается у людей, которые страдают от избыточного веса, поскольку в их случае хрящи и суставы испытывают чрезмерные нагрузки.
Бурсит – воспаление суставной сумки.
Тенденит – воспаление сухожилий, которое зачастую развивается вследствие постоянных физических нагрузок.
Подагра – характеризуется отложением уратов в суставах организма. Как правило, этой болезни наиболее подвержены люди, регулярно принимающие в пищу мясо, печень и почки животных, а также любители крепкого черного чая, кофе, какао. Порой возникновение подагры провоцируют некоторые медикаменты.
Болезни, появляющиеся вследствие нарушения в организме обменных процессов. К ним относятся сахарный диабет, дефицит кальция и витамина D.
Также причиной хруста по всему телу или в отдельной его части может быть:
Травмы – при трещинах или переломах костей прилегающие к суставу ткани и сосуды также повреждаются, в результате чего происходит воспаление, затрудняющее движение суставов.
Недостаток или переизбыток физических нагрузок. Малоподвижный образ жизни часто приводит к тому, что мышцы ослабевают и атрофируются. В результате страдают связки и суставный аппарат в целом. Если же человек регулярно подвергается чрезмерным физическим нагрузкам, например, во время занятий спортом или при работе, которая предусматривает постоянное нахождение на ногах или ношение тяжестей, то это также может спровоцировать появление хруста в суставах.
Нерациональное питание – люди, которые злоупотребляют мясом, шоколадом, крепким чаем или кофе, острыми или солеными продуктами и сладостями, могут наблюдать у себя появление хруста.
Избыток солей в суставах – часто является проблемой людей, проживающих в местности, где питьевая вода содержит повышенное количество минеральных солей.
Гипермобильность суставов – слишком высокая их подвижность, чаще всего наблюдающаяся у молодых женщин и связанная с выработкой в их организме измененного белка соединительной ткани – коллагена.
Иногда, если начали хрустеть все суставы, это не является причиной для беспокойства. Об этом можно судить, если звук не сопровождается болевыми ощущениями.
Это может происходить оттого, что в синовиальной жидкости скапливается растворенный газ, который, увеличиваясь в объеме, издает щелчок. Интервал между такими звуками должен составлять минимум 15 – 20 минут.
Еще одна причина нормального хруста кроется в задевании связкой или сухожилием выдающегося вперед фрагмента кости. При этом раздается глухой щелчок.
Если вас мучает хруст по всему телу
Звуки, которые издают суставы, по своей сути являются сигналом об их разрушении и наличии риска развития артрита и подобных ему заболеваний.
Как правило, поражение суставов происходит в конкретной части тела, но бывает и так, что все тело начинает периодически хрустеть.
Это обычно является следствием суставной гипермобильности и обусловлено генетической наследственностью.
В том случае, когда треск слышится постоянно, ему сопутствует боль, припухлость, скованность суставов, необходимо срочно обратиться к врачу.
Хруст в разных частях тела сообщает о наличии в этом участке проблем. Различают:
Неприятные звуки в плече. Зачастую причиной этого явления становится избыток движения, в результате которого развивается гипермобильность сустава. Связки слабеют, появляются болезненные щелчки. Этот фактор передается на генном уровне, поэтому избавиться от него невозможно. Единственным решением данной проблемы является соблюдение мер профилактики, которые заключаются, в основном, в избегании перегрузок и перерастяжения связок. Также хруст может возникать вследствие артрита или других суставных болезней.
Щелчки в тазобедренном суставе. Если причиной хруста не была травма, то это может говорить об артрозе сустава. В результате этой болезни происходит отвердение и отмирание суставных тканей, а также ограничение их подвижности. Также причиной щелчков в тазобедренном суставе может стать коксит или коксартроз, то есть воспаление или дегенерация хрящевой ткани.
Щелкают суставы в коленях. В норме этот участок тела не должен издавать хруста. Наличие же этого симптома говорит о проблемах со здоровьем. Важно вовремя установить причину возникновения в суставах посторонних звуков и начать правильное лечение.
Причиной хруста в колене, сопровождающегося болью, может быть травма, избыточный вес, генетическая предрасположенность, вирусные инфекции, проблемы с эндокринной системой, физические перегрузки, обувь на высоких каблуках, малоподвижный образ жизни. Сопровождение каждого движения ноги болью и хрустом в колене может говорить о заболевании суставов.
Болят и хрустят суставы рук. Многие практикуют вредную привычку – хрустеть пальцами. На первый взгляд – это довольно безобидная привычка, но это не совсем так. Понятное дело, что после рабочего дня или во время психологического напряжения хочется размять пальцы.
Довольно часто от этого наступает облегчение. Но регулярное применение такого принудительного восстановления подвижности сустава со временем приводит к тому, что хрящ повреждается и начинает развиваться артроз. Поэтому намного полезнее будет сделать массаж рук или простые физические упражнения, чем заставлять пальцы хрустеть.
Патологический звук в спине обычно возникает при оказании на сустав силового воздействия, превышающего сопротивление мышц и связок. Это нормальное явление. Но если щелчки приобретают регулярный характер, это может быть признаком того, что мышцы постоянно пребывают в напряжении и не справляются со своей задачей. Происходит это, как правило, вследствие физических перегрузок, инфекции, неправильного питания.
Постоянно находясь в одном положении, мышцы спины со временем теряют способность самостоятельно расслабляться, снижается их сила, позвонки приобретают излишнюю подвижность, в результате чего позвоночник поражает кратковременная «простреливающая» боль.
Как избавиться от суставного хруста
Что можно и нужно сделать, если в течение дня у вас хрустят суставы.
Во время сидения нужно почаще менять позы, хотя бы раз в полтора часа необходимо подниматься с места и выполнять головой и ладонями несколько простых упражнений. Два – три раза в неделю должны происходить занятия спортом.
Если хруст возник после травмы или болезни суставов, то нужно срочно обратиться к ортопеду-травматологу. Для постановки диагноза он назначит рентген, УЗИ сочленений костей и компьютерную томографию, и подскажет, как должно происходить лечение.
Воспаление сустава
Если хрустят воспаленные суставы, то решение о том, как лечить заболевания в таком случае должен исключительно врач. В таких случаях:
Назначаются анальгетики для устранения болевого синдрома.
При наличии воспалений и припухлостей врач назначает прием нестероидных противовоспалительных мазей – Ибупрофена, Диклофенака, Фастум геля.
При необходимости внутренне принимаются хондропротекторы — препараты, направленные на восстановление хрящевой структуры. К ним относятся сульфаты глюкозамина и хондроитина. Курс лечения при этом занимает довольно много времени. Стоит учесть, что хондропротекторы действуют эффективнее на ранней стадии заболевания, когда еще нет ощущения боли.
Больные суставы нужно регулярно разгружать, обеспечивая им покой. Для этого используются эластичные бинты и специальные фиксаторы.
Если причиной щелкающих звуков стала болезнь, то проводится соответствующее лечение:
При артрозе нужно максимально освободить суставы от нагрузки, носить удобную, а лучше всего ортопедическую обувь. При наличии у пациента лишнего веса целесообразным будет избавиться от него, потому как при этом суставы и сосуды ног будут меньше нагружаться. В случае активного прогрессирования болезни необходимо сделать операцию, в ходе которой будет заменен сустав. Обычно эта процедура проводится на коленном и тазобедренном костных соединениях.
При наличии у больного подагры лечение включает в себя соблюдение диеты и усиленного питьевого режима. При этом больной должен потреблять минимум два-три литра жидкости.
Пациентам, страдающим от артрита, полезно будет исключить из своего рациона мучное и сладкое, а также животные жиры. Полезно есть продукты кисломолочного происхождения и растительную пищу.
Возможные и частые осложнения
Если обращение за помощью к врачу будет несвоевременным, то хруст в суставах, в конечном итоге, может привести к развитию таких заболеваний, как остеоартроз, артрит, артроз, бурсит.
Также изменяется биомеханика позвоночника, возникает грыжа межпозвонковых дисков и прочие осложнения.
В конечном итоге, больной может стать инвалидом, потеряв способность к самообслуживанию или самостоятельному передвижению.
Профилактика
Для того, чтобы предупредить неприятные звуки в суставах, необходимо соблюдать такие меры:
Есть больше овощей и фруктов, а употребление жирных мясных блюд сократить.
Полезными для организма будут продукты, выступающие источником кальция и фосфора: морская рыба, молочные продукты.
Вместо красного мяса полезнее употреблять белое.
Жареные и копченые блюда лучше заменить на тушеные или запеченные, а вместо сладостей использовать морсы, фруктовое желе.
Полезно употреблять семечки подсолнуха, тыквы и кунжута, растительное масло.
В день нужно выпивать не менее 6 стаканов воды для того, чтобы разжижать кровь в организме и препятствовать образованию тромбов.
В течение дня необходимо больше двигаться, при сидячей работе почаще менять позы, подниматься с места и разминаться.
Езда на велосипеде, прогулки и плавание благотворно влияют на здоровье суставов.
По мере возможности следует избегать сильных физических нагрузок, приводящих к травмам, разрушениям хрящевой ткани, воспалениям.
Подводя итог, можно сказать, что хрустящие суставы – предвестник серьезных суставных болезней. Очень важно своевременно поставить диагноз, выяснив причину этого звука, и начать адекватное лечение.
lechenie-sustavov.com
К какому врачу обращаться при болях в суставах ног, локтя, плеча
Болезни часто подстерегают нам там, где мы вовсе того не ждем. То вирусная инфекция разовьется, то воспалительный процесс, бывает, зимой в гололед неудачно упадем. С некоторыми болячками мы справляемся сами, а более серьезные требуют участия профессионального врача, причем узкой специализации.
Часто пациенты посещают нескольких специалистов даже на этапе диагностики, не говоря уже о лечении патологии.

Самое неприятное, когда болят суставы. Теряется подвижность, чувствительность мышц, передвигаться становится трудно. Среди причин самыми распространенными бывают инфекции, воспаление, проблемы с иммунитетом, нарушение обменных процессов, травма, недостаточное количество витаминов, микроэлементов (кальция, магния).
Болевые ощущения испытывают люди разных возрастов и рода деятельности. Современный малоподвижный образ жизни, неправильно организованное питание, большие нагрузки, стрессы – все это негативно отражается на двигательной функции костных соединений.
Однозначно объяснить человеку, к какому врачу обратиться, сразу сказать невозможно. Надо сначала знать точный диагноз, стадию развития заболевания. Можно только порекомендовать приблизительно, на основании жалоб пациента.
Самыми распространенными болезнями суставов являются артрит и остеоартроз. Первый характеризуется болью при воспалении, а другой – дегенеративными изменениями. Вирусы и микроорганизмы провоцируют развитие ревматоидного артрита.
Дело даже не в том, что трудно выбрать, к кому идти – к терапевту или травматологу. Просто узкоспециализированных врачей, например, артрологов, нейрохирургов, очень мало, по всей стране их насчитывается несколько десятков человек. И записи к ним иногда совсем нет или записываться на прием приходится за 2-3 месяца.
Важно! Первым делом, конечно, надо пойти к терапевту, который подскажет к кому можно обратиться или выпишет направление к ревматологу, ортопеду, невропатологу, остеопату.
СодержаниеСвернуть
Когда болят суставы ног
Если заболевание находится в начальной стадии развития, то надо записаться на прием к врачу-ревматологу. Признаками являются быстрая утомляемость нижних конечностей, незначительные боли, которые беспокоят только при интенсивном движении или большой нагрузке на сустав.

Специалист проведет визуальный осмотр, поинтересуется, что именно беспокоит пациента, проведет тестирование. Понадобиться пройти рентгенологическое обследование или МРТ. Затем по итогам проведенных исследований ревматолог назначит лечебные процедуры и лекарственные препараты.
Ревматолог специализируется суставными заболеваниями, имеющими вирусную природу. Чтобы выявить причину болевого синдрома, нужно проверить наличие болезнетворных бактерий в организме.
Когда боль становится продолжительной, беспокоит даже в спокойном состоянии, нога с трудом сгибается и выпрямляется, требуется помощь хирурга.
На второй стадии болезни боль усиливается, ощущается сдавливание в суставе, затруднено сгибание ноги. Такие патологии лечит ортопед. Он назначает массаж, упражнения ЛФК, медикаменты. К ортопеду-травматологу обращаются те, кто страдает артритом, подагрой, получил вывих или сильный ушиб.
Проблемы с нарушением обмена веществ внутри сустава решает эндокринолог. При повреждении мягких тканей в результате травмы ухудшается кровоток, костная ткань начинает недополучать питательные вещества и разрушаться.
При употреблении молочных продуктов в большом количестве и дефиците прочих микроэлементов в организме происходит отложение солей кальция. Суставы становятся менее подвижными, мышцы эластичными. Спровоцировать болезнь может также стресс. Продукты с высокой кислотностью, очищенные (рафинированные) вредны для тканей и хряща. А ягоды, овощи, фрукты делают суставы здоровыми.
Важно! Если вести нормальный образ жизни, испытывать оптимальные физические нагрузки, избегать затяжных стрессов, рационально питаться, то можно предупредить развитие многих болезней.
Если болит локтевой сустав
Часто локти болят при поднятии тяжестей, резких рывках рукой, неудачном повороте конечности. Это не должно вызывать опасений, непродолжительные боли проходят сами. В других случая боль свидетельствует о развитии патологии. Синдром сопровождается ограничением подвижности сустава.

Причин болезненности в локте может быть несколько:
- эпикондилит – развивается после травмирования или систематического физического воздействия, которое разрушает структуру сухожилий и связок. Дискомфорт чувствуется при вращении рукой. Боль чувствуется в предплечье, пальцы рук немеют, удержать в руке тяжелый предмет становится нелегко. При отсутствии нагрузки боль стихает;
- бурсит – воспаление внутри суставной сумки, возникает при травме, боль сильная и резкая;
- подагра – при этом полость сустава заполняется мочевой кислотой, которая потом преобразуется в солевое отложение, причина – излишнее употребление жирной пищи, спиртного;
- артрит – поражает ткани, локоть болит по утрам, рука распрямляется с трудом, видна припухлость сустава;
- артроз – слышится хруст при разгибании и сгибании руки, движения сковываются, при нагрузке возникает сильная боль;
- ушиб – вызывает образование гематомы, которая со временем превращается в синяк.
Сначала надо будет посетить терапевта, который определит наличие проблемы и направит к нужному врачу.
Какие врачи по суставам лечат проблему с болями в локтевом суставе:
- ушибами занимается травматолог;
- разрушение тканей костей, мышц, защемление нервных окончаний лечит невролог;
При болях в плечевом суставе
Частой патологией является остеоартроз сустава, который сопровождается дегенеративными изменениями, разрушением хрящевой ткани, воспалением. При этом функции конечности утрачиваются. Плечо травмируется при переносе тяжестей, выполнении определенного вида работ, перенапряжении в ходе спортивных тренировок.
Первым страдает хрящ, становясь более тонким и менее эластичным. Затем патология распространяется на головку плечевой кости, начинают расти остеофиты. Дискомфортное состояние принято называть «замороженным плечом». По утрам или после долгого нахождения плеча в одном положении пациенты испытывают скованность во время движений, область плеча отекает, припухает. Физические нагрузки вызывают боль.
Причинами боли являются разные болезни (печени, сердца, пневмония, аллергия, нейропатия, артроз, стенокардия, ревматизм, миофасциальный синдром) и еще целый ряд факторов:
- малоподвижная жизнь;
- искривление осанки;
- неудобная поза во время сна;
- травма плеча в далеком прошлом;
- большая нагрузка.
В зависимости от причин заболевания вам могут понадобиться ревматолог, кардиолог, аллерголог, онколог, невролог, ортопед, травматолог.
Врач по тазобедренному суставу
Однозначный ответ о лечащем враче дать невозможно. Сначала надо пройти предварительное обследование, чтобы выявить причины патологии. Затем можно будет начать комплексное лечение под руководством специалиста.

В специализированных центрах и клиниках проблему лечат несколько врачей разной специализации – мануальные терапевты, травматологи-ортопеды и другие.
Консервативным медикаментозным лечением занимается ревматолог. К нему обращаются при возникновении первых симптомов дегенеративных или воспалительных болезней суставов. Он соберет историю патологий, осмотрит пораженный участок, затем выпишет направление в лабораторию на сдачу анализов и диагностику с помощью рентгена, МРТ, ультразвука. В обязательном порядке проводится биохимический анализ суставной жидкости и другие виды исследований. По итогам принимается решение о способе лечения.
Если пациент обратился за медицинской помощью поздно или консервативная терапия была неэффективной, то понадобится оперативное лечение. Проблему со значительным разрушением суставов, деформацией костей, полным обездвиживанием сочленения решает травматолог-ортопед.
Хирургическое вмешательство осуществляет хирург-ортопед или травматолог, а также вертебролог. Проводится артропластика, вертебропластика, артродез с сохранением целостности здоровых костных тканей, или эндопротезирование – замена разрушенного сустава имплантатом. Это помогает вернуть больного к прежней жизни, восстановить функции сустава, работоспособность человека.
Коленный сустав
Современная медицина накопила богатый опыт в области лечения патологий коленного сустава, выпускается современное лечебное оборудование, обучаются узкие специалисты, применяются новаторские методики.

Поначалу выбрать врача будет довольно сложно. Понадобится провести комплексное обследование, после чего моно уже сказать более конкретно, какой специалист лечит тот или иной дефект. Это может быть терапевт, ортопед, а при запущенной болезни – хирург.
Важно! Для успешного лечения суставов нужно обращаться к врачу вовремя, пока не произошли необратимые изменения и можно полностью восстановить функции сочленения.
Существуют врачи, которые излечивают артрит без оперативного вмешательства с помощью метода мануальной терапии.
Больному назначается комплекс процедур – лечебный массаж или остеопатия, лечебная физкультура или акупунктура. После прохождения курса лечения пациенты избавляются от боли, двигательная активность к ним возвращается. При этом пациенту рекомендуется определенная диета для поступления в организм питательных веществ, микроэлементов, белков, то есть строительного материала для восстановления тканей хряща и костей сустава.
Мануальный терапевт лечит также боли в коленях, возникающие после травмы. При помощи новых методов он пробуждает процесс регенерации в тканях, устраняет боль. после лечения проводится курс реабилитации, включающий лечебные упражнения и массаж.
Главное условие эффективного восстановления суставов – своевременное обращение за медицинской помощью. На ранней стадии можно не только остановить процесс разрушения, но и полностью вернуть работоспособность конечности. Будьте внимательны к своему здоровью, не откладывайте визит в клинику на потом. Если боль вас беспокоит – пройдите обследование.
orchid-questions.ru































 Может ли мануальный терапевт вылечить межпозвоночную грыжу
Может ли мануальный терапевт вылечить межпозвоночную грыжу Методы воздействия на активные точки
Методы воздействия на активные точки Сеанс у мануалиста
Сеанс у мануалиста Посещение специалиста
Посещение специалиста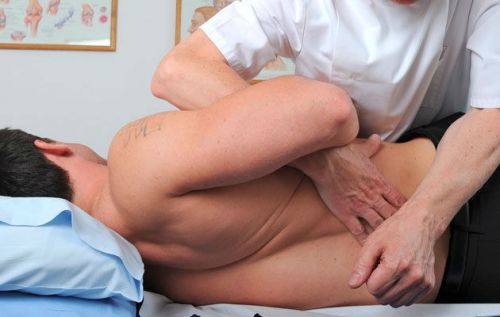



 Читайте также:
Читайте также:









 Минаева Елена Юрьевна, Врач-невролог, врач высшей категории, руководитель Центра лечения боли клиники “Энерго”:
Минаева Елена Юрьевна, Врач-невролог, врач высшей категории, руководитель Центра лечения боли клиники “Энерго”:
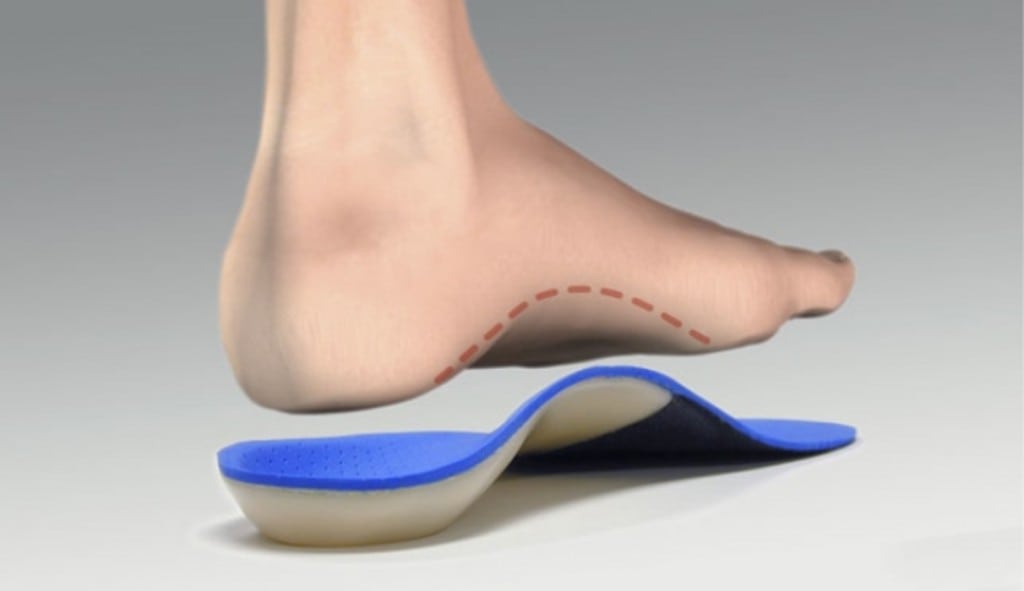
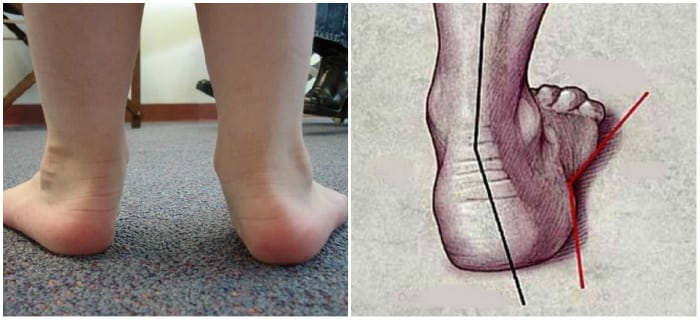
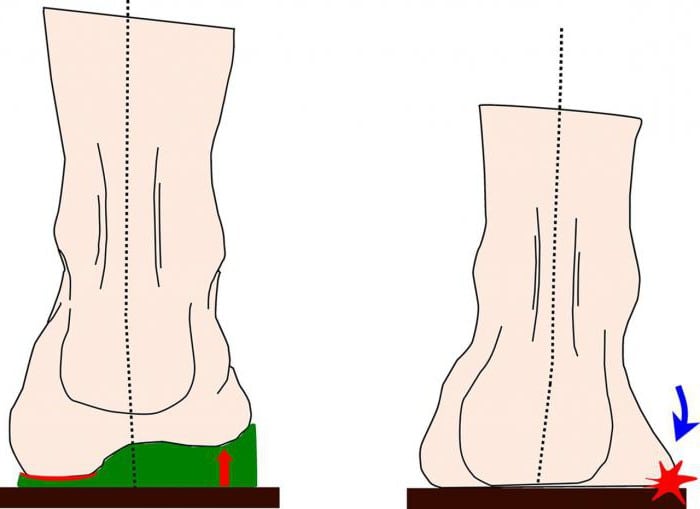
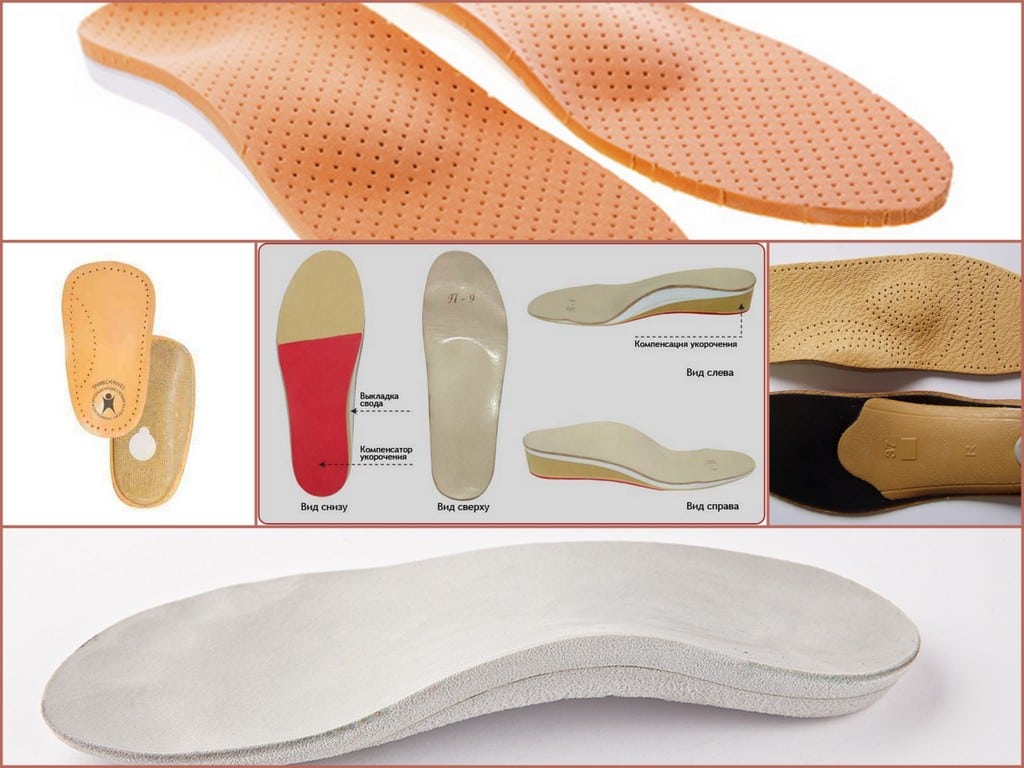



 Выяснилось, что термокорк натуральный материал, его делают из коры пробкового дуба и если я ничего не путаю, то даже используют в строительстве как утеплитель в помещениях, да он и выглядит как обивка для стен, если посмотреть на стельки со стороны подошвы то можно рассмотреть детально – то ли пробка для закупоривания бутылок, то ли строительный утеплитель.
Выяснилось, что термокорк натуральный материал, его делают из коры пробкового дуба и если я ничего не путаю, то даже используют в строительстве как утеплитель в помещениях, да он и выглядит как обивка для стен, если посмотреть на стельки со стороны подошвы то можно рассмотреть детально – то ли пробка для закупоривания бутылок, то ли строительный утеплитель. 

 Опыт использования:
Опыт использования:

















 А вот для устранения вальгусной стопы на начальной стадии (незначительное смещение подошвы) рекомендуется вообще использовать просто мягкую обувь, без ортопедической основы.
А вот для устранения вальгусной стопы на начальной стадии (незначительное смещение подошвы) рекомендуется вообще использовать просто мягкую обувь, без ортопедической основы.

 Данная статья Школьного портала расскажет о лечебной физкультуре (ЛФК), которая рекомендуется для профилактики и лечения такого распространенного заболевания, как сколиоз. Здесь мы обоснуем основную мысль реферата и презентации, которые Вы можете скачать по ссылке выше.
Данная статья Школьного портала расскажет о лечебной физкультуре (ЛФК), которая рекомендуется для профилактики и лечения такого распространенного заболевания, как сколиоз. Здесь мы обоснуем основную мысль реферата и презентации, которые Вы можете скачать по ссылке выше. Проявление сколиоза и его развитие является процессом многофакторным, результатом взаимодействия различных влияний, нарушающих вертикальную позицию позвоночника. А способность квалифицированно корректировать протекание сколиотической болезни — основная проблема консервативного лечения, прежде всего, средствами лечебной физкультуры (ЛФК) во время роста и формирования скелета детского организма.
Проявление сколиоза и его развитие является процессом многофакторным, результатом взаимодействия различных влияний, нарушающих вертикальную позицию позвоночника. А способность квалифицированно корректировать протекание сколиотической болезни — основная проблема консервативного лечения, прежде всего, средствами лечебной физкультуры (ЛФК) во время роста и формирования скелета детского организма. В реферативной работе и презентации «ЛФК при сколиозе» подробно рассмотрены понятия, связанные с самой болезнью — сколиоз. Это и определение заболевания, классификация его разновидностей по происхождению, по локализации искривления, клиническая картина, последствия сколиоза, способы его обнаружения и диагностики.
В реферативной работе и презентации «ЛФК при сколиозе» подробно рассмотрены понятия, связанные с самой болезнью — сколиоз. Это и определение заболевания, классификация его разновидностей по происхождению, по локализации искривления, клиническая картина, последствия сколиоза, способы его обнаружения и диагностики.







 Одним из наиболее эффективных методов лечения сколиоза, на начальных стадиях заболевания, является ЛФК (лечебная физическая культура). Исправить искривление позвоночного столба при помощи комплекса физических упражнений можно в случае приобретённого сколиоза , когда болезнь стала следствием длительного пребывания тела в неправильном положении. При диагностировании врождённого сколиоза, вызванного аномальным развитием органов и структур тела, следует с осторожностью отнестись к такого рода лечению, получив для начала консультацию врача. В отдельных ситуациях физкультура может быть полностью противопоказана.
Одним из наиболее эффективных методов лечения сколиоза, на начальных стадиях заболевания, является ЛФК (лечебная физическая культура). Исправить искривление позвоночного столба при помощи комплекса физических упражнений можно в случае приобретённого сколиоза , когда болезнь стала следствием длительного пребывания тела в неправильном положении. При диагностировании врождённого сколиоза, вызванного аномальным развитием органов и структур тела, следует с осторожностью отнестись к такого рода лечению, получив для начала консультацию врача. В отдельных ситуациях физкультура может быть полностью противопоказана. При 1 и 2 степени болезни можно ожидать существенных улучшений и достижения полного выздоровления, при 3 и 4 степени упражнения могут не принести желаемого эффекта. Сколиотическая дуга составляющая более 50 градусов обычно лечится уже хирургическими методами. Сколиоз характеризующийся s-образной формой, имеет две дуги (Z — 3 дуги) и поэтому для его корректировки нужны специальные упражнения, отличающиеся от стандартных. В период активного развития ребёнка, в возрасте 10-15 лет гораздо легче исправить искривление, так как формирование организма ещё полностью не завершено, но это не значит, что более взрослые люди должны недооценивать возможности лечебной физкультуры. Очень многое зависит от самого человека, его решимости, воли и твёрдого настроя на выздоровление.
При 1 и 2 степени болезни можно ожидать существенных улучшений и достижения полного выздоровления, при 3 и 4 степени упражнения могут не принести желаемого эффекта. Сколиотическая дуга составляющая более 50 градусов обычно лечится уже хирургическими методами. Сколиоз характеризующийся s-образной формой, имеет две дуги (Z — 3 дуги) и поэтому для его корректировки нужны специальные упражнения, отличающиеся от стандартных. В период активного развития ребёнка, в возрасте 10-15 лет гораздо легче исправить искривление, так как формирование организма ещё полностью не завершено, но это не значит, что более взрослые люди должны недооценивать возможности лечебной физкультуры. Очень многое зависит от самого человека, его решимости, воли и твёрдого настроя на выздоровление. Комплекс ЛФК при сколиозе состоит из разминки, основных упражнений и заключительной части. Все предложенные упражнения являются базовыми и симметричными. Для выполнения лечебной физкультуры в домашних условиях лучше всего подойдут именно такие упражнения, так как они оказывают меньшее воздействие на деформированный позвоночник, что снижает риск получения травмы при их неправильном выполнении. Асимметричные виды упражнений способны оказать больший лечебный эффект, но они должны подбираться исключительно лечащим врачом.
Комплекс ЛФК при сколиозе состоит из разминки, основных упражнений и заключительной части. Все предложенные упражнения являются базовыми и симметричными. Для выполнения лечебной физкультуры в домашних условиях лучше всего подойдут именно такие упражнения, так как они оказывают меньшее воздействие на деформированный позвоночник, что снижает риск получения травмы при их неправильном выполнении. Асимметричные виды упражнений способны оказать больший лечебный эффект, но они должны подбираться исключительно лечащим врачом. Возьмите твёрдую подушку, положите на пол и лягте на неё животом. Сцепите за спиной руки в замок. Начинайте производить подъём тела вверх на максимально возможную высоту, но при этом не перегружайте позвоночник. У вас должны быть задействованы мышцы поясничного отдела спины. Сделайте 10 таких подъёмов. (рис. №4)
Возьмите твёрдую подушку, положите на пол и лягте на неё животом. Сцепите за спиной руки в замок. Начинайте производить подъём тела вверх на максимально возможную высоту, но при этом не перегружайте позвоночник. У вас должны быть задействованы мышцы поясничного отдела спины. Сделайте 10 таких подъёмов. (рис. №4) Лёжа на спине согните ноги в коленях и прижмите их друг к другу, руки нужно развести в стороны, перпендикулярно телу. Теперь начинайте поворачивать голову в левую сторону, а колени наклоните в правую, затем поменяйте направления (голову — вправо, колени — влево). Упражнение задействует шейные и поясничные мышцы, выполнить его нужно 7 раз. (рис. №7)
Лёжа на спине согните ноги в коленях и прижмите их друг к другу, руки нужно развести в стороны, перпендикулярно телу. Теперь начинайте поворачивать голову в левую сторону, а колени наклоните в правую, затем поменяйте направления (голову — вправо, колени — влево). Упражнение задействует шейные и поясничные мышцы, выполнить его нужно 7 раз. (рис. №7)
 Идеальным выбором будет плавание, которое используется для профилактики и лечения множества заболеваний позвоночника. Занятия плаванием позволяют расслабиться, укрепить мышечный корсет спины и улучшить координацию движений. Полезны также будут катание на велосипеде и лыжах, но только с умеренной активностью. В профилактике имеется ряд рекомендаций, позволяющих избегать асимметричной нагрузки на мышцы спины, что поможет поддерживать позвоночник в анатомически правильном положении. Выделим наиболее важные из них:
Идеальным выбором будет плавание, которое используется для профилактики и лечения множества заболеваний позвоночника. Занятия плаванием позволяют расслабиться, укрепить мышечный корсет спины и улучшить координацию движений. Полезны также будут катание на велосипеде и лыжах, но только с умеренной активностью. В профилактике имеется ряд рекомендаций, позволяющих избегать асимметричной нагрузки на мышцы спины, что поможет поддерживать позвоночник в анатомически правильном положении. Выделим наиболее важные из них: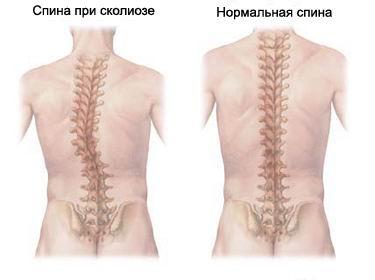
 Как не дать мозоли загноиться?
Как не дать мозоли загноиться?
 При появлении гноя может наблюдаться его проникновение в кровь, что провоцирует развитие:
При появлении гноя может наблюдаться его проникновение в кровь, что провоцирует развитие:
 Для обеспечения результативности терапии патологического процесса рекомендовано использовать мази, которые производятся на основе антибиотика. Перед нанесением препаратов рекомендуется проведение гигиенических процедур.
Для обеспечения результативности терапии патологического процесса рекомендовано использовать мази, которые производятся на основе антибиотика. Перед нанесением препаратов рекомендуется проведение гигиенических процедур.

















 Деформирующий остеоартроз голеностопного сустава проявляется болью. При нагрузках на сустав боль усиливается и исчезает в состоянии покоя. Дискомфорт и тупые ноющие болевые ощущения могут беспокоить пациента и ночью. Это объясняется застоем венозной крови в пораженной костной ткани.
Деформирующий остеоартроз голеностопного сустава проявляется болью. При нагрузках на сустав боль усиливается и исчезает в состоянии покоя. Дискомфорт и тупые ноющие болевые ощущения могут беспокоить пациента и ночью. Это объясняется застоем венозной крови в пораженной костной ткани. Лечение лекарственными препаратами заключается в назначении нестероидных противовоспалительных средств. Эти медикаменты устраняют признаки воспаления, уменьшают боль, однако не оказывают воздействия на непосредственную причину остеоартроза.
Лечение лекарственными препаратами заключается в назначении нестероидных противовоспалительных средств. Эти медикаменты устраняют признаки воспаления, уменьшают боль, однако не оказывают воздействия на непосредственную причину остеоартроза. Упражнение № 2
Упражнение № 2




 Деформирующий остеоартроз голеностопного сустава очень опасен и причиняет неимоверную боль, поэтому необходимо в срочном порядке начать лечение и придерживаться всех рекомендаций врача.
Деформирующий остеоартроз голеностопного сустава очень опасен и причиняет неимоверную боль, поэтому необходимо в срочном порядке начать лечение и придерживаться всех рекомендаций врача.




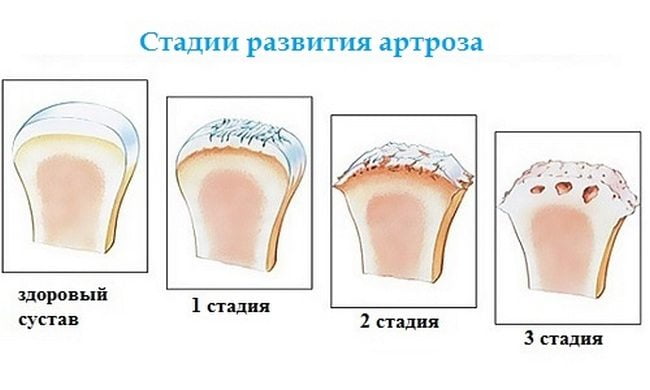






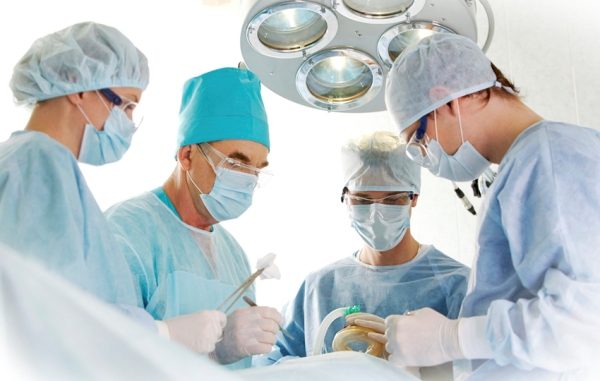




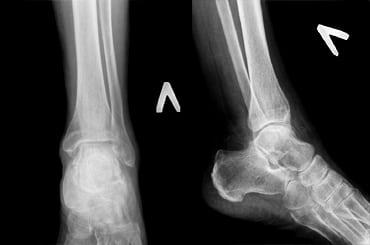

 Избавиться от артроза не так просто, полностью он не лечится. Если обратиться к врачу на ранних стадиях заболевания, то получится быстро купировать боль, и продлить жизнь больных суставов на долгие годы. Для этого придется регулярно проходить комплексное лечение, при котором нужно принимать лекарства, заниматься лечебной физкультурой и посещать физиолечение.
Избавиться от артроза не так просто, полностью он не лечится. Если обратиться к врачу на ранних стадиях заболевания, то получится быстро купировать боль, и продлить жизнь больных суставов на долгие годы. Для этого придется регулярно проходить комплексное лечение, при котором нужно принимать лекарства, заниматься лечебной физкультурой и посещать физиолечение. Диагностикой и лечением заболевания занимаются врачи ортопеды, травматологи, артрологи и ревматологи. При первых жалобах люди обычно обращаются к терапевту, который выдает направление к узкому специалисту. На первом приеме у врача он осматривает больной сустав, остеоартроз голеностопного сустава проявляется себя сразу, появляется видимое увеличение в размерах, отек, а при нажатии боль.
Диагностикой и лечением заболевания занимаются врачи ортопеды, травматологи, артрологи и ревматологи. При первых жалобах люди обычно обращаются к терапевту, который выдает направление к узкому специалисту. На первом приеме у врача он осматривает больной сустав, остеоартроз голеностопного сустава проявляется себя сразу, появляется видимое увеличение в размерах, отек, а при нажатии боль. Физиопроцедуры помогают быстрее восстановить хрящевую ткань и улучшить двигательную активность. Какую именно процедуру будет посещать пациент, выбирает физиотерапевт, на основании жалоб и поставленного диагноза. Также важную роль в лечение играет ЛФК, который проводится в период ремиссии, а также диета при артрозе, она поможет сбросить вес и насытить организм полезными веществами.
Физиопроцедуры помогают быстрее восстановить хрящевую ткань и улучшить двигательную активность. Какую именно процедуру будет посещать пациент, выбирает физиотерапевт, на основании жалоб и поставленного диагноза. Также важную роль в лечение играет ЛФК, который проводится в период ремиссии, а также диета при артрозе, она поможет сбросить вес и насытить организм полезными веществами.
 Чтобы избежать возникновения артроза голеностопного сустава, необходимо вести здоровый образ жизни, питаться правильно и регулярно заниматься гимнастикой. Также стоит исключить повышенные нагрузки на стопы, особенно, если есть наследственная предрасположенность к возникновению заболевания, носить удобную обувь. Если присутствует лишний вес, нужно постараться его сбросить.
Чтобы избежать возникновения артроза голеностопного сустава, необходимо вести здоровый образ жизни, питаться правильно и регулярно заниматься гимнастикой. Также стоит исключить повышенные нагрузки на стопы, особенно, если есть наследственная предрасположенность к возникновению заболевания, носить удобную обувь. Если присутствует лишний вес, нужно постараться его сбросить.












 Выполнение упражнений для тренировки диафрагмы является неотъемлемой частью реабилитации пациентов с ГЭРБ. Гимнастика способствует полноценному восстановлению организма после перенесенного заболевания.
Выполнение упражнений для тренировки диафрагмы является неотъемлемой частью реабилитации пациентов с ГЭРБ. Гимнастика способствует полноценному восстановлению организма после перенесенного заболевания. При ГЭРБ лечебная гимнастика исключает излишнюю динамичность, утяжеления, наклоны и упражнения для брюшного пресса. Начинать занятия рекомендуется под присмотром опытного тренера, имеющего соответствующие сертификаты.
При ГЭРБ лечебная гимнастика исключает излишнюю динамичность, утяжеления, наклоны и упражнения для брюшного пресса. Начинать занятия рекомендуется под присмотром опытного тренера, имеющего соответствующие сертификаты. В комплекс упражнений при лечении ГЭРБ должны быть обязательно включены дыхательная гимнастика, езда на велосипеде или тренажере, бег трусцой, энергичная ходьба. Прекрасным методом борьбы с эзофагитом является плавание, различные упражнения на брусьях и турнике. При этом исключаются перевороты и наклоны вперед.
В комплекс упражнений при лечении ГЭРБ должны быть обязательно включены дыхательная гимнастика, езда на велосипеде или тренажере, бег трусцой, энергичная ходьба. Прекрасным методом борьбы с эзофагитом является плавание, различные упражнения на брусьях и турнике. При этом исключаются перевороты и наклоны вперед. Каждое из упражнений данного комплекса выполняется на стадии вдоха. Гимнастика предполагает следующие действия:
Каждое из упражнений данного комплекса выполняется на стадии вдоха. Гимнастика предполагает следующие действия: Исходное положение – лежа на спине, как всегда на твердой поверхности, я предпочитаю на полу, ноги сомкнуть, а руки положить вдоль тела. Расслабьтесь: расслабьте плечи, бедра, подколенные мышцы – и ваше тело само расслабится.
Исходное положение – лежа на спине, как всегда на твердой поверхности, я предпочитаю на полу, ноги сомкнуть, а руки положить вдоль тела. Расслабьтесь: расслабьте плечи, бедра, подколенные мышцы – и ваше тело само расслабится. Исходное положение – лёжа лицом вниз на жесткой поверхности. Ноги сомкнуты вместе, руки вытянуты вдоль тела, пальцы рук сжаты в кулаки.
Исходное положение – лёжа лицом вниз на жесткой поверхности. Ноги сомкнуты вместе, руки вытянуты вдоль тела, пальцы рук сжаты в кулаки.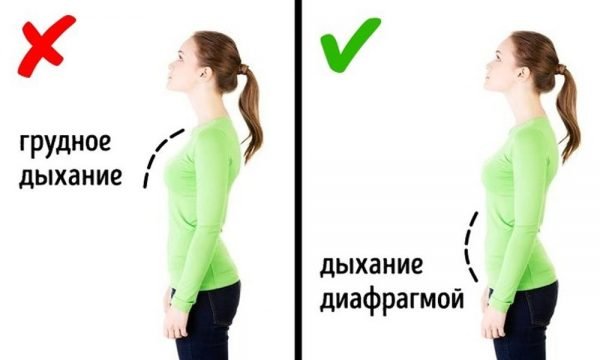
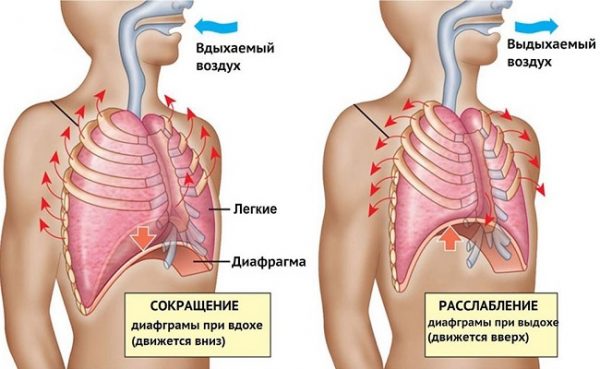










 Полезно подтягиваться на турниках, отжиматься на брусьях. Тренировки со своим весом укрепляют диафрагмальные мышцы и связки.
Полезно подтягиваться на турниках, отжиматься на брусьях. Тренировки со своим весом укрепляют диафрагмальные мышцы и связки. Во время занятия на велотренажере учащается сердцебиение и дыхание, органы насыщаются кислородом, тормозится активность окислительных процессов. Улучшения моторики пищевода наблюдаются уже через 2-3 тренировки.
Во время занятия на велотренажере учащается сердцебиение и дыхание, органы насыщаются кислородом, тормозится активность окислительных процессов. Улучшения моторики пищевода наблюдаются уже через 2-3 тренировки.
 Онемение конечностей – характеризуется неприятным ощущением потери чувствительности и гибкости конечности, часто сопровождается покалываниями, жжением, зябкостью и стягиванием кожи.
Онемение конечностей – характеризуется неприятным ощущением потери чувствительности и гибкости конечности, часто сопровождается покалываниями, жжением, зябкостью и стягиванием кожи.


 покалывание в нижних конечностях, которое возникает во время ходьбы, чаще всего проявляется после долгого сидения;
покалывание в нижних конечностях, которое возникает во время ходьбы, чаще всего проявляется после долгого сидения;


