Адамова яблока – что такое, состав маклюры, польза и вред, правила применения и противопоказания к использованию растения
Фрукт адамово яблоко или маклюра, лечебные свойства и применение
Адамово яблоко – это фрукт, который растёт на дереве маклюра оранжевая. У него много разных названий: лжеапельсин, китайский или индийский апельсин. Сам плод непригоден в пищу и является ядовитым, но откуда же тогда столько шума вокруг него? А всё потому, что фрукт имеет целебные свойства. Так давайте же подробнее разберёмся, что такое адамово яблоко и чем оно так полезно для человека.
Как выглядит и где растет адамово яблоко
Маклюра оранжевая, на которой растёт фрукт адамово яблоко, стройное листопадное дерево семейства Тутовых, вырастающее до 20 метров. Имеет раскидистую крону, иголки, которые прячутся в листьях. Цветки маклюры мелкие, собранные в серёжки светло-зелёного цвета. Преображается дерево, когда на нём вырастают 15 сантиметровые плоды с узорчатой кожицей зелёного или жёлто-салатового цвета. По форме и внешнему виду похожие на апельсин. На вкус фрукт горький, а вот запах имеет приятный — огуречный. Собирают урожай плодов адамового яблока в перчатках, а хранят до полугода.
Родина дерева – США, точнее распространено в Центральном Техасе. Сейчас маклюра или адамово яблоко произрастает в Узбекистане, Казахстане, Туркмении, на Кавказе. В России растёт в Краснодарском и Ставропольском крае, Крыму. Дерево очень устойчиво к засухе и ветру и может прекрасно расти в таких условиях, а также выдерживает мороз до широты Воронежа.
Плод адамова яблока
При разрезе фрукта выделяется липкая жидкость, которая ядовита и называется млечным соком. Этим веществом пропитаны все части дерева. Но кроме яда, в адамовом яблоке присутствуют полезные компоненты. Состав плода схож с нашей шелковицей. Свойства адамового яблока оказались очень ценными для человека. Оно полезно для суставов, применяется при заболеваниях кожи, сердца и сосудов, повышает иммунную систему. Ещё китайский апельсин очень эффективен для лечения рака и гриппа. Из плодов адамового яблока делают мази, настойки, экстракты. Широкое применение фрукт приобрёл в нетрадиционной медицине, потому что в обычной его свойства пока мало изучены.
Состав
Яблоко адама имеет в своём составе:
- Флавоноиды;
- Тритерпеновые сапонины;
- Изофлавоны;
- Желчные, жирные, а также лимонная кислоты;
- Стерины;
- Сахар и пектины.
Особенности характеристик адамового яблока в том, что оно очень ценный фрукт, но всё же ядовитый, поэтому перед применением лекарственных препаратов на основе данного плода, следует посоветоваться с врачом.
Свойства
Чаще всего для изготовления лекарственных препаратов используют именно сок плода, который входит в состав растения. Опасно-полезный фрукт – адамово яблоко имеет такие лечебные свойства:
- Обладает противовирусным действием. С помощью адамового яблока лечат грипп и простудные заболевания. Средства с маклюрой в составе являются природным антибиотиком, защищают иммунитет и убивают болезнетворные микробы.
- Фрукт является мощным антиоксидантом благодаря флавоноидам. Ещё они препятствуют развитию склероза кровеносных сосудов и имеют противоканцерогенное действие, благоприятно влияют на укрепление стенок сосудистой системы и работу сердца.
- Интересно, что ядовитый сок адамового яблока в небольших количествах оказывает противоположный эффект. Он борется со шлаками и выводит токсины из организма.
- При кашле помогает разжижать мокроту и способствует отхаркиванию с помощью входящих в состав сапонинов. Ещё эти вещества помогают быстрее усвоить полезные компоненты, стимулируют работу организма.
- Адамово яблоко нормализует обменные процессы в организме и способен обезболивать.
- Обладает регенерирующими, ранозаживляющими, бактерицидными, противовоспалительными и успокаивающими свойствами.
- Помогает остановить рост опухолей. А также предупреждает их развитие.
- Помогает восстановить подвижность суставов.
- Устраняет отёчность.
- Адамово яблоко рекомендуют применять при таких болезнях: остеохондроз, радикулит, ревматизм, отложение солей, суставные боли, сильные ушибы, подагра, варикоз, заболевания вен, полиартрите, частичный паралич после инсульта, гипертония, экзема, дерматит, мозоли, аденома простаты, геморрой, раковые опухали, простуда, сниженный иммунитет, миома, мастопатия, межпозвоночная грыжа, отравления.
Как применять
Адамово яблоко имеет обширное применение в народной медицине.
Экстракт на основе масла используют при болезнях кожных покровов: экземе, дерматите, ожогах, ранах, рубцах, гематомах. Он обладает заживляющим, антибактериальным, противовоспалительным эффектом. Чтобы приготовить масляный экстракт нужно два спелых, хорошо вымытых плода адамового яблока нарезать соломкой и залить стаканом любого растительного масла. Настаивать в стеклянном сосуде в тёмном прохладном помещении. Через 10 дней процедить от жмыха и залить в тёмную стеклянную бутылку. Жмых подойдёт для примочек против мозолей, бородавок, грибков и фурункулов.
Настойку из фрукта советуют принимать при заболеваниях сердца, нервной системы, болезнях сосудов, гипертонии, усталости, от подагры и других заболеваниях. Также используют при позвоночной грыже или боли в суставах, правда, как дополнение в комплексе с медицинским лечением.
- Внутрь. Для нормализации общего состояния здоровья, при опухолях начинать приём по 3 капли в день утром, увеличивая приемы на один каждую неделю. То есть вторую неделю 2 раза по 3 капли, третью – 3 раза. Всего принимать месяц, а после полугода приём можно сделать ещё раз. Важно точно отмерять количество капель, так как увеличение дозы может спровоцировать отравление и ухудшение самочувствия. Настойку растворить в воде и выпить за пол часа до еды.
- Второй способ заключается во втирании препарата в поражённые места. Пропитать ватку настойкой и протирать. Руки после использования помыть, укутать больное место тёплым одеялом и отдыхать. Процедуру лучше проводить на ночь. Если человек болен остеохондрозом, у него болят суставы, артрит, имеются ушибы, то нужно сделать компресс. При грыжах настойка втирается в больное место трижды в день. При экземе, мастопатии, аденоме простаты нужны двухчасовые примочки. Ещё они являются средством в борьбе с бородавками и жировиками.
Мази чаще всего применяют, когда болят суставы, растяжениях, геморрое. Её можно сделать из заспиртованного жмыха адамового яблока. Просто смешать мякоть с любым растительным маслом или свиным жиром один к одному и взбить блендером. Не рекомендуется изготавливать мазь на огне, так как при нагревании полезные свойства теряются. Ещё мазь делают с помощью аптечной основы. Просто смешать глицериновую или цинковую основу с настойкой плода. Этой смесью пользуются для заживления ран, при нарывах и других заболеваниях кожного покрова.
Для суставов
Адамово яблоко эффективно в лечение суставов. Правда, борется маклюра лишь с симптомами, а не с причиной. Но зато, приготовив целебную настойку, вы сможете вернуть подвижность суставов, снять воспаление и боль.
Для настойки стоит выбирать лишь созревшие плоды. Они немного с желтоватым оттенком. Собирать их нужно в перчатках и не раньше октября.
Сделать настойку несложно. Нужно взять спелые плоды, хорошо помыть, натереть на тёрке и добавить к ним водку или спирт. Пропорции 1:1. И хорошо взять маленькие баночки, которые нужно заполнить доверху, чтобы не ухудшилось качество лекарства из-за окисления полифенолов. Следите, чтобы в банку не попал воздух и ежедневно переворачивайте её. Чтобы спирт не жёг кожу в лекарство добавляют жир. Это может быть любое растительное масло. Чтобы препарат не получился слишком жидким, то можно добавлять свиной жир. Настойку нужно хранить в тёмном прохладном месте. Идеально выдержать год, но если нужно быстрее, то через 2 недели возможно уже применять препарат. Процеживать настойку нужно через марлю, а из жмыха сделать целебную мазь. Срок хранения настойки 10 лет.
Для суставов лучше всего подойдут компрессы. Втирают настойку в поражённое место и накрывают одеялом или платком для увеличения согревательного эффекта. Держать от двух часов или всю ночь.
Рецепты для приема внутрь
Внутрь принимают настойку на основе адамового яблока. Она долго готовится, но имеет отличные лечебные свойства.
Рецепт настойки очень прост:
- Фрукт хорошо вымойте щёткой, так как из-за липкого сока на кожуре может быть много прилипшей грязи.
- 3 спелых адамовых яблока порежьте на части.
- Наполните ими любой стеклянный сосуд и залейте спиртом или водкой.
- Настаивайте в помещении, где темно и прохладно.
Такая настойка будет пригодна минимум через 2 месяца, но лучше она раскроет свои лечебные свойства только через полгода.
Целебное средство лечит заболевания сердца и сосудов, аритмию, гипертонию и даже раковые опухоли. А ещё укрепляет иммунитет.
Противопоказания
Плод адамово яблоко токсичен. Перед применением обязательно нужно получить одобрение у лечащего врача. Кроме того средства для лечения на основе адамова фрукта в основном делаются на спирту. И есть ряд противопоказаний к его применению:
- Кормящие и беременные женщины не могут принимать адамово яблоко из-за алкоголя, его токсичности и не изученности этого фрукта.
- Больные сахарным диабетом, из-за большого содержания сахара в адамовом яблоке.
- При приёме других антибиотиков и алкоголе, потому что фрукт с ними не совместим и даёт чрезмерную нагрузку на печень.
- Если больной проходит химиотерапию.
- Детям также нельзя использовать лекарства на основе лжеапельсина.
- Если у больного удалён желчный пузырь.
- Аллергических реакциях на фрукт.
Если использовать адамово яблоко с умом в умеренном количестве, то оно способно творить чудеса и если не излечить, то однозначно облегчить состояние болезни и улучшить здоровье.
fructify.ru
Адамово яблоко — рецепты приготовления настойки, применение, лечебные свойства
Адамово яблоко – что оно лечит? Рецепты применения и способы лечения
Говорят, что в райском саду Еву соблазнило не обычное яблоко, а плод маклюры. И, вполне возможно, именно поэтому его второе название – адамово яблоко или божье дерево – до сих пор служит напоминанием о человеческом грехопадении.
Салатово-зеленые соплодия адамова яблока по форме очень похожи на апельсины, только более рельефные, что привело к появлению других названий – лжеапельсин, китайский или индийский апельсин.
Но на самом деле, родина дерева – Америка, и только в XIX веке оно было привезено в Россию.
Несмотря на то, что адамово яблоко привлекательно выглядит и приятно пахнет свежим огурцом, оно из-за горького вкуса (вплоть до легкого онемения языка) абсолютно несъедобно. Впрочем, люди быстро научились извлекать пользу из статного, 20-метрового растения семейства тутовых – его древесина ценится за прочность и красивый янтарный оттенок, а млечный сок плодов адамова яблока славится массой лекарственных свойств.
Благодаря неприхотливости дерева ареал его обитания быстро расширился, и сегодня адамово яблоко можно часто встретить в Крыму, Узбекистане, Адыгее, Туркмении и на Кавказе.
Адамово яблоко — состав и лечебные свойства
Если плод маклюры рассечь, из него обильно выделится липкая жидкость – это и есть сырье для приготовления множества целебных снадобий. С ним нужно быть осторожным – концентрированный сок, как и сухие колючки, ядовит. Однако он содержит также и большое количество биоактивных веществ, по виду и количеству сходных с тутовыми ягодами (шелковицей):
- тритерпеновые сапонины – выступают в роли антиоксидантов, дают противовоспалительный, адаптогенный и седативный эффект;
- флавоноиды (преимущественно кемпферол) – необходимы при нарушении работы мочевыделительной системы, проявляют антисептическую и Р-витаминную активность, имеют ряд противоопухолевых качеств;
- изофлавоны (осайин) – подобно рутину укрепляют сосуды и мельчайшие капилляры, нормализуют метаболизм, являются натуральными фитоэстрогенами;
- сахара, пектины, жирные кислоты – питательные вещества, используемые организмом в качестве источника энергии и строительного материала для тканей.
Что лечит адамово яблоко? Доказательной медициной лечебные свойства маклюры малоизученны, зато применение настойки адамова яблока широко представлено в народной медицине. Целители рекомендуют ее для терапии кожных заболеваний – дерматитов, экзем, ран и язв различной этиологии.
В комплексном лечении маклюру можно использовать при онкозаболеваниях кожи, радикулита, ревматизма, гипертонии, геморроя. Кроме этого, благодаря внутреннему приему средств адамова яблока подавляются болезнетворные микроорганизмы и укрепляются собственные защитные силы.
Адамово яблоко – лечебные рецепты
Как бы ни был полезен лжеапельсин, следует не забывать о его ядовитости в определенных концентрациях. Поэтому все средства нужно готовить, строго соблюдая пропорции, и принимать согласно указанным дозировкам. Оптимальный вариант – перед их употреблением проконсультироваться со специалистом, способным проанализировать состояние человека, учесть все сопутствующие заболевания и назначить комплекс мероприятий, направленных на полное устранение проблемы.
Наиболее часто адамово яблоко находит применение в виде мази, растирки или настойки. Существуют также рецепт масляного эстрагирования из плодов.
Прямыми противопоказаниями к их применению является беременность, лактация, детский возраст, аллергическая реакция, сахарный диабет и одновременный прием антибиотиков.
Настойку адамова яблока также нельзя совмещать с употреблением спиртных напитков, однако допустимо сочетать ее с овощными соками и травяными отварами (за исключением сильноядовитых – болиголова, аконита, волчьего лыка и т. д.).

Адамово яблоко – рецепт настойки для суставов наружный
Свежий плод маклюры нужно вымыть и натереть на средней стороне терки. Массу переложить в стеклянную емкость и залить спиртом в таком же объеме (пропорция 1:1). Емкость закупорить и оставить в неосвещаемом месте (подойдет закрытая верхняя полка кухни). Ежедневно ее содержимое нужно активно встряхивать. Через 14 дней растиркой уже можно пользоваться – натирать пораженные места на ночь и тепло их укутывать.
Согревающее воздействие спирта и противовоспалительный эффект адамова яблока поможет унять боль при ревматизме, артрите и артрозе, шейном остеохондрозе и мышечном дискомфорте. Однако такое лечение является симптоматическим и способно только на время уменьшить страдания. Чтобы остановить развитие недуга и убрать патологический процесс, необходима профессиональная медикаментозная терапия.
Рецепт настойки адамова яблока – для применения внутрь
В отличие от растирки, настойка адамова яблока для суставов принимается вовнутрь. Чтобы не навредить организму, лечение нужно начинать с малой дозы, постепенно ее увеличивая и добиваясь стойкого терапевтического эффекта, при этом не пропуская время приема.
Наиболее безопасным способом лечения на дому является покупка готовых аптечных средств, имеющих четкую инструкцию употребления. Однако найти их в продаже достаточно сложно, поэтому можно воспользоваться рецептом собственноручного приготовления снадобья.
Плоды адамова яблока (при их сборе рекомендуется пользоваться перчатками) вымыть и мелко измельчить. Кусочки поместить в банку подходящего размера – они должны ее заполнить полностью. После этого залить доверху спиртом (лучше 70%, но допустимо и 40%), самогоном, качественной водкой.
Закрыть банку крышкой и настаивать содержимое минимум 2 месяца, когда оно примет янтарный оттенок. Оптимальное время настаивания – полгода, а то и год. Настойка со временем только накапливает полезные свойства, и срок ее годности может достигать 10 лет.
Схема применения настойки адамова яблока внутрь
Такой способ рекомендуется при хронических формах заболеваний суставов, сердечнососудистой системы, а также при опухолях.
Начинать прием настойки стоит с 3 капель единожды в день за полчаса до еды. Через неделю нужно увеличить количество приемов в день до двух, еще через неделю – до трех. Затем схема предполагает постепенное увеличение количества капель на прием до 10 с максимальной дозой 30 капель в сутки (для человека старше 30 лет). Точно так же нужно убавлять ежедневную дозировку, убирая в неделю по 1 капле.
Следовательно, схема приема выглядит таким образом:
| Неделя | Количество капель на 1 прием | Количество приемов в день |
| 1 | 3 | 1 |
| 2 | 3 | 2 |
| 3 | 3 | 3 |
| 4-10 | 4-10 | 3 |
| 11 | 9 | 3 |
| 12 | 8 | 3 |
| 13 | 7 | 3 |
| 14 | 6 | 3 |
| 15 | 5 | 3 |
| 16 | 4 | 3 |
| 17 | 3 | 3 |
| 18 | 3 | 2 |
| 19 | 3 | 1 |
По окончанию курса необходимо сделать перерыв, чтобы проанализировать результаты фитотерапии и проконсультироваться по их поводу с врачом. При необходимости и с согласия специалиста курс можно повторить.
Как приготовить мазь из адамова яблока
Однако не только целебной настойкой известна маклюра – адамово яблоко также эффективно в виде мази, помогающей при растяжении мышц, суставных болях, лечении геморроя и воспаленных лимофоузлов.
При наличии готовой настойки ее можно сделать за несколько минут. Для этого жировую основу (смалец, домашнее сливочное масло, детский крем, синтомициновая мазь) требуется смешать с настойкой в пропорциях на 500 мл жира – 250 мл настойки. Смесь заливается в банку и хранится в холодильнике.
Второй способ более трудоемкий, однако мазь из адамова яблока, изготовленная таким образом, имеет однородную консистенцию и является гораздо насыщеннее активными веществами.
Смалец (чтобы быть уверенным в его качестве, лучше своими руками перетопить его из свиного сала) нужно выложить в стеклянную емкость слоем около 1,5–2 см. Далее на него насыпать где-то 1 см ломтиков очищенного плода. Такую очередность следует соблюдать до заполнения банки, причем верхний слой должен быть жировым.
Полную емкость нужно закрыть герметичной крышкой (как вариант – обмазать обычную крышку для закатки крутым тестом) и сутки потомить ее содержимое на водяной бане или в духовке. После этого его переливают в меньшую емкость, подобранную таким образом, чтобы она была наполнена до краев, без образования воздушного пространства. Закрытую банку рекомендовано также хранить в холодильнике.
Использовать эту мазь можно для компрессов: разогретой ложкой набрать смесь и распределить ее по лоскуту чистой натуральной ткани. Лоскут приложить к пораженному месту и обвязаться теплым шерстяным пледом (шарфом). Продолжительность аппликации – 4 часа, по истечению которых ее нужно снять. Повторять процедуру стоит через день на протяжении двух месяцев.
Чтобы унять геморрагическую боль, из холодной мази адамова яблока рекомендуется сделать и поставить свечку в 2 см длиной и 1 см в диаметре. При мастопатии ошпаренный и немного отбитый капустный или лопуховый лист смазывается мазью и на ночь прикладывается к груди. Не следует пугаться начавшихся гнойных выделений – так проявляется действие снадобья.
Масляный экстракт из плодов адамового яблока

Человек, изучающий различные рецепты лечение адамовым яблоком, наверняка заинтересуется еще одним, в котором экстрагентом служит масло. Такой способ позволяет добыть нерастворимые в спирте активные вещества. Масло адамова яблока с ценными компонентами полезно использовать при ожогах (на этапе заживления), экземах, псориазе, прочих заболеваниях, сопровождающихся зудом и высыпаниями.
Как и в настойке, плоды адамова яблока режутся и заливаются любым растительным маслом – оливковым, льняным, кукурузным, подсолнечным. Подогревать его при этом не нужно. Смесь необходимо выдержать 10 дней, после чего необходимо отжать жмых и перелить жидкость в темный сосуд. Примочки с ним придутся кстати при укусах насекомых и лишайных дерматозах.
https://organicfact.ru/steviya-polza-i-vred-zamenitel-sahara/
Жмых, оставшийся после приготовления масла, не стоит выбрасывать – он может пригодиться для компрессов против грибка или мозолей на ногах. Массу нужно поместить в полиэтиленовый пакет, надеть его на ступни так, чтобы жмых обволакивал больное место и сверху надеть носки. Процедуру необходимо проводить на ночь в течение недели. Нужно учитывать, что средство оставляет следы на коже. Таким же образом безболезненно устраняются бородавки и фурункулы.
Если подытожить, грамотное применение адамово яблока в лечебных целях действительно способно облегчить состояние человека. Однако пренебрежение правилами приема, а также использование только одного терапевтического средства взамен комплексной программы может навредить здоровью и повлечь усугубление болезни. Поэтому использовать даже такие ценные дары природы, как адамово яблоко, нужно с умом.
Источник
ДРУГИЕ ЗАПИСИ
organicfact.ru
Адамово яблоко или маклюра, что это такое, едят или нет, свойства
Растение яблоко адама или маклюра оранжевая плодоносит фруктом, обладающим целебным действием. Не пригодные для пищевых блюд плоды имеют особые целительные свойства, за что почитаемы известными знахарями. Адамово яблоко – фрукт для эффективной терапии различных заболеваний. Из целебного растения готовят настои и всевозможные растирки. Особенно ценен фрукт в лечении суставного аппарата и болезней позвоночника.
Адамово яблоко или маклюра
Маклюра – дерево из рода Тутовых. Адамово яблоко имеет простонародное название, люди кличут растение китайским несъедобным апельсином. У дерева разветвленная раскидистая листопадная крона. Изогнутые ветки имеют колючие побеги, листья – продолговатые, соцветия – невзрачные. В природе встречаются и деревья маклюры с отсутствием колючек.
Что такое адамовы яблоки? Так называют плоды дерева маклюры. Они прячутся в листве и имеют специфическую форму кожуры. Соцветия дерева достаточно мелкие, собираются в зеленоватые гроздья-серёжки. В процессе цветения дерево украшают зеленоватые гроздья соцветий. Плоды имеют специфический тонкий запах и горький привкус. Из-за ядовитых веществ их не употребляют для готовки еды. Сбор урожая осуществляется в плотных перчатках, что позволяет избежать царапин о колючие ветви растения. Плоды хранят около полугода для приготовления лекарственных средств.
Фрукты являются очень ценными для здоровья человека. Их широко используют в лечении суставных болезней, для укрепления иммунитета и костей, для борьбы с гриппом и инфекциями. Фрукт широко используют народные лекари, однако его целебные свойства мало изучены учёными.
Как выглядит и где растет
По форме яблоко соответствует зеленому апельсину. В диаметре оно достигает около 15 сантиметров. Кожица фрукта зернисто-узорчатая и толстая. Дерево адамово яблоко выдерживает сильные морозы и приспосабливается к различным климатическим условиям. Когда фрукт разрезают, из его мякоти выделяется липкая влага. Она является ядовитой. Данным млечным соком пропитано всё дерево. При сборе урожая требуется быть особенно внимательным, чтобы не пораниться о колючие ветки. Важно также не допустить попадание ядовитого сока на слизистые оболочки. По составу ценных веществ плод похож на всем привычную шелковицу.

Произрастает дерево в Южной Америке. Встретить плоды растения адамово яблоко можно на широтах Северной Америки, Азии, Европы, Кавказа. Урожаи китайского апельсина собирают на землях Казахстана, Узбекистана, Туркмении. Многих людей интересует вопрос, где растёт адамово яблоко в России? Растение встречается на территории Черноморского побережья, Ставропольской и Краснодарской областей.
Когда созревает адамово яблоко? Плоды готовы к сбору в середине осенней поры. С середины октября их можно заготавливать для приготовления различных народных средств.
Лечебные свойства
Целебное воздействие плодовой мякоти обуславливаются составом. В плодах много мощных антиоксидантов, которые помогают организму противостоять различным недугам. Именно поэтому маклюра является дополнительным средством в ликвидации онкологического заболевания. В плодах также присутствуют полезные желчные кислоты, сапониновые соединения, флавоноиды, изофлавоны вещества, лимонная кислота, стерин.
Адамово яблоко в организме человека:
- убивает вредных микробов;
- препятствует развитию аллергии;
- предотвращает склеротические изменения в сосудах;
- улучшает деятельность сердечнососудистой системы;
- стабилизирует сахар в кровотоке;
- регенерирует клетки;
- успокаивает нервы;
- заживляет раны;
- препятствует кровотечениям;
- активно борется с вредными бактериями
Чем полезно адамово яблоко? При регулярном употреблении средств из плодов нормализуется обмен веществ, укрепляется иммунитет, активизируются восстановительные процессы. Фрукт восстанавливает эластичность сосудов, препятствует развитию варикоза, ревматоидных артритов, опухолей. Плоды помогают ликвидировать воспаление внутри организма, хорошо выводят токсины из организма.
Как применять маклюру и лекарства из нее
При кожной экземе помогает эффективный экстракт на основе масла растения. Продукт оказывает ранозаживляющее действие. Природный антисептик уничтожает патогенную флору и прекращает жизнедеятельность болезнетворных бактерий. Масло маклюры – отличное противовоспалительное средство. Чтобы его получить, адамово яблоко режут тонкой соломкой, заливают стаканом растительного масла. Смесь настаивают в тёмной стеклянной таре, процеживают от жмыха и хранят в погребе. Маслом после смазывают бородавки, им лечат фурункулы и мозоли. Средство избавляет от грибкового поражения.
Полезен также приём внутрь адамова яблока, применение в народной медицине данным способом помогает укрепить общий иммунитет и победить онкологическую болезнь. Для устранения новообразования из фруктовой мякоти готовят капли. Средство употребляют по 3 капли в день, далее число увеличивают. Принимают капли курсом в 1 месяц. Нужно с осторожностью проводить лечение, чтобы не спровоцировать отравление организма ядовитыми веществами растения.
Важно следовать правилам приготовленных рецептов – как приготовить настойку для суставов из адамова яблока требуется изучить заранее. Соблюдают и условия хранения, как хранить адамово яблок в свежем виде, можно отыскать в разных источниках. Ядовитые яблоки хранят в плотно закрытых банках в холодильнике. Не следует допускать окисления мякоти.
Из фруктов готовят настои и отвары, которые втирают в поражённые болезнью места. Кусочек ваты пропитывают настоем и прикладывают к больному участку тела. Такую процедуру проделывают при лечении грыжи, жировика, суставов, артрита, ушиба. Примочки хорошо помогают бороться с экземой, кожным грибком и дерматитом.
Мази из экстракта плодов готовят на основе свиного сала или растительного масла. При приготовлении средства нельзя перегревать ингредиенты, иначе они утратят свои целебные свойства. Мякоть сырья взбивают с жиром в блендере. Полученную смесь наносят на больные колени, втирают в рану.
Для суставов
С помощью плодовой мякоти можно устранить воспаление в поражённых артритом суставах. В мякоти продукта содержатся вещества, которые улучшают состав синовиальной жидкости и запускают нужные регенерационные процессы.
Как настаивать адамово яблоко? В лечении суставного аппарата немаловажную роль играет настойка адамова яблока на спирту, применение данного средства помогает обезболить поражённое воспалением место.
Средство следует готовить только из зрелых яблок. Фрукты моют и натирают на терке вместе с кожурой. Далее в сырьё добавляют 250 мл медицинского спирта. Средство настаивают в тёмном месте около 2-х недель. Его ежедневно аккуратно взбалтывают, а после приготовления отжимают жмых. Применение адамовых яблок для суставов позволяет ликвидировать симптоматику артрита.
Применять адамово яблоко в лечении суставов целесообразно в виде согревающих компрессов. Настойку втирают на ночь в поражённое воспалением место, сверху компресс утепляют шерстяным платком. Его можно оставить на всю ночь. Утром сустав обретет былую подвижность и перестанет беспокоить. Спиртовое средство хранят около десяти лет. Она сохраняет все свои целебные свойства долгий период.
Настойку можно готовить и другим способом – десять штук плодов разрезают на четыре части, складывают их в большую стеклянную банку и заливают водкой. Алкоголя берут в два раза больше по объёму, чем растительного сырья. Настаивают средство 2 месяца в темном прохладном месте. Идеальным для этой цели станет погреб или лоджия.
Для лечения суставов используют домашнюю мазь на основе растительного продукта и жира. Присутствующие в мякоти фруктов органические кислоты улучшают обменные процессы в структуре суставной сумки. Фитонциды-антиоксиданты фруктов улучшают микроциркуляцию крови в суставе, возвращают ему подвижность. Различные фенольные соединения плодов выступают в качестве обезболивающих. После втирания мази в больное место исчезает скованность, болезненность и ломота.
Мазь приготавливают известным способом – измельчают яблоки до однородной массы. Далее добавляют масло из виноградных косточек. Если такого ингредиента нет, используют любое очищенное растительное масло или свиной топлёный жир. Ингредиенты тщательно размешивают и не сильно нагревают в течение 5 минут, применяя водяную баню. После остывания смеси получается жирная целебная мазь. Мазью на ночь смазывают больные колени, поясницу, поражённый остеохондрозом позвоночник. Лечит суставы маклюра эффективно. Фрукт стимулирует обменные процессы в ткани изменённого хряща и восстанавливает структуру костей.
Рецепты для приёма внутрь
Лекарство из адамова яблоко разрешается принимать в минимальных дозировках внутрь организма. Для приёма внутрь применяют отвары и настойки из продукта маклюры. Целебные свойства Яблока адама известны издавна. Плоды заливают водкой или медицинским спиртом и настаивают 2 месяца в темном месте. Лечение проводят не меньше месяца. Его основной особенностью является увеличение объёма приёма средства:
- 1-я неделя – 3-4 капли настойки утром во время еды;
- 2-я неделя – 3 капли дважды в день;
- 3-я неделя – 3-4 капли трижды в день;
- 4-я неделя – 4 капли 4 раза в день
Терапию маклюрой повторяют через полгода. Перед употреблением настойку взбалтывают. В ложку наливают небольшое количество воды, в которую добавляют 3-4 капли лекарственного средства. Согласно инструкции важно постепенно увеличивать приём капель. Только после достижения максимальной дозы средства терапию можно прекратить. Знахари рекомендуют в обратном порядке постепенно снижать дозировку капель.
В день разрешается употреблять не более 25 капель растительной настойки. Плод содержит ядовитые вещества, поэтому нельзя усердствовать с его приёмом. Продукт употребляется в минимальных дозировках и только взрослыми людьми. Из адамова яблока настойку следует готовить правильно.
Противопоказания
Можно ли есть адамово яблоко?
Плоды не употребляются в пищу из-за высокого содержания в них тритерпенового спирта и кемпферола.
Последний придаёт фруктам оранжевую окраску. В минимальных количествах тритерпеноиды не могут вызвать отравление организма. Растение применяется только для приготовления лекарственных мазей и настоек.
Нельзя применять лечение плодами маклюры в детском и юношеском возрасте. Лекари рекомендуют использовать продукт только после 30 лет. Чтобы яблоко адама принесло пользу, иммунная система человека должна быть прочной и зрелой.
При лечении фруктами маклюры необходимо уделить внимание работе печени. Лучше одновременно применять гепатопротекторы, чтобы поддержать работу печени во время лечебного курса ядовитым растением.
Основными противопоказаниями к применению растения являются:
- детский возраст;
- беременность;
- грудное вскармливание;
- аллергия;
- сахарный диабет
Несовместим приём фрукта в сочетании с алкоголем. Такой подход к лечению является не правильным и может только усугубить состояние больного человека. Также фрукт не применяют в лечении, если у человека удалён желчный пузырь. В подобной ситуации нежелательно употребление плодовой настойки внутрь. Адамово яблоко – продукт специфический, при неправильном применении он может не принести пользы. Не применяют плоды, если пациент в данный момент проходит химиотерапию.
Не используется маклюра при индивидуальной непереносимости. После приёма настойки требуется внимательно следить, как организм отреагирует на компоненты средства. Если развивается аллергическая реакция, продукт не используют в лечении болезни.
fructberry.ru
Полезные свойства адамова яблока: лучшие рецепты для лечения суставов, отзывы


Лжеапельсин либо индийский апельсин, плод божьего дерева и маклюра – и это все названия одного и того же растения. Впрочем, вам оно может быть известно еще под одним именем – адамово яблоко. Относится оно к семейству Тутовых, плоды дерева богаты ценными растительными веществами. Как выглядит это самое адамово яблоко, лечебные свойства и применения, рецепты и рекомендации – об этом расскажем интересно и подробно.
Ботаническое описание
Адамовым яблоком называют фрукт, что растет на дереве под названием «маклюра оранжевая». Самое интересное, что в пищу этот фрукт совершенно не пригоден, более того, он считается ядовитым. А вот в домашней аптечке плод может пригодиться.


Маклюра – листопадное дерево, которое может вырасти до 20 м. У него раскидистая крона, прячущиеся в листве иголочки, мелкие, сформированные сережками цветки. Другой вид приобретает дерево, когда на нем поспевают плоды: зеленые либо желто-салатовые, с необычной кожицей, на которой виднеются мелкие узоры. По форме плод напоминает апельсин, а по запаху – огурец. А вот по вкусу он просто горький. Из-за ядовитости растения собирать плоды принято в перчатках.
Родиной маклюры считается США. Многим интересно, прижилась ли в Европе и Азии маклюра, где растет на постсоветском пространстве. Узбекистан, Туркмения, Казахстан, а также Кавказ, Крым, Ставропольский и Краснодарский край – вот где можно встретить это растение. Оно хорошо чувствует себя в подобных условиях.
Если плод разрезать, из него выделится липкая, но что еще хуже, ядовитая жидкость. Ее называют млечным соком. И этот сок пропитывает все части дерева. Однако не было бы речи об этом фрукте, если бы кроме яда в нем ничего не было. Ценных веществ в адамовом яблоке тоже достаточно. Его состав отчасти схож с составом шелковицы.
Химический состав
Что лечит адамово яблоко, определяет состав растения.
Во фрукте обнаружены:
- эфирные масла – они известны седативными свойствами, а также способностью снижать активность бактерий и вирусов;
- пектины – благотворно сказываются на работе кишечника, мягко устраняют запоры, вступают в «схватку» с канцерогенами;
- жирные кислоты – оздоравливающе действуют на кровеносную систему, укрепляют сосудистые стенки;
- тритерпеновые спирты – укрепляют иммунитет, снижают онкологические риски;
- флавоноиды – мощные антиоксиданты, не дающие канцерогенам разрушать органы и ткани.
Итак, что такое маклюра, каков ее плод и что в нем содержится, мы узнали. А теперь стоит рассказать, как именно фрукт демонстрирует свои возможности.
О пользе маклюры рассказывает Геннадий Малахов.
Лечебные свойства
Адамово яблоко считается сильным антиоксидантом, противовоспалительным и противовирусным средством. Оно демонстрирует и антимикробные свойства, и бактерицидные, и антигистаминные, болеутоляющие, антиканцерогенные.


5 главных свойств адамова яблока – от чего помогает:
- Усиливает защитные свойства организма, повышает иммунитет. Это дает возможность человеку защитить себя во время эпидемий и снизить риски заболеваемости в «сезон простуд». Если же человек уже заболел, средство помогает восстановиться.
- Восстановление после операции. Адамово яблоко улучшает регенерации тканей, снижает риск развития осложнений (в том числе и гнойных).
- Терапия дерматологических заболеваний. А если конкретнее, полезны плоды маклюры при обострении псориаза, трофических ранах.
- Лечение болезней суставов и позвоночника. Фрукт становится растительным лекарством, которое снижает болевой синдром при патологиях опорно-двигательной системы.
- Лечение сердечнососудистых заболеваний. Активные вещества в составе фрукта помогают очистить сосуды от атеросклеротических бляшек, повысить сосудистый тонус, улучшить кровообращение. Считается, что растение снижает риск инфарктов, инсультов, тромбоза.
В гинекологии адамово яблоко тоже используется (именно в контексте народных рецептов). Млечный сок может помочь в избавлении от кистозных образований, полипов в яичниках, миоме и фиброме матки.
Противопоказания и побочные действия
Так как растение ядовитое, его нужно использовать с максимальной осторожностью, со строгим соблюдением дозировки. Если эти правила нарушены, у больного могут проявиться признаки отравления – диарея, тошнота и рвота.
Абсолютными противопоказаниями к приему этого лекарственного растения будут:
- аллергические реакции;
- беременность и кормление грудью;
- детский возраст;
- сахарный диабет;
- индивидуальная непереносимость.
Если больной лечится медпрепаратами адамова яблока, прием спиртного и антибиотиков исключен.
Применение в народной медицине
Чтобы целебные свойства маклюры не навредили вам, согласовывайте и такое, домашнее лечение с врачом. Как именно принимать, и стоит ли это делать, скажет доктор. Даже так называемые народные рецепты следует оговаривать с медиками, так как не исключена негативная реакция в случае совмещения растительного средства и фармпрепарата (и простые таблетки от головной боли могут стать противопоказанием к параллельному лечению фитотерапией).
Настойка на водке
Для настойки достаточно одного зрелого плода маклюры. Его следует измельчить (делать это лучше в перчатках), переложить в чистую трехлитровую банку. Далее в эту банку доверху заливается спирт. Банку сразу закройте, чтобы воздух туда не попадал. Минимальный срок настаивания – полгода. Готовая настойка должна быть коричневого цвета.


При каких заболеваниях показана:
- ревматизм;
- остеохондроз;
- отложение солей;
- восстановление после переломов, растяжений, вывихов;
- варикоз;
- геморрой.
Лечиться нужно длительным курсом, с тенденцией к повышению дозировки. Нельзя резко прекращать прием лекарства. На первой неделе принимать настойку нужно 1 раз в сутки по 3 капли. На второй неделе добавляется второй прием. На третьей неделе настойку уже нужно пить трижды в день. А потом каждую неделю разовая дозировка повышается на 1 каплю. Более 30 капель в день дозировка не должна достигать. Далее идет отсчет в обратную сторону, каждый день нужно убавлять по капле.
Внимание! Неправильный прием внутрь чреват тяжелейшим отравлением с последующим развитием некроза поджелудочной железы.В сети можно найти немало рецептов с адамовым яблоком при раке. Такое самолечение рискованно, очень опасно, может усугубить состояние пациента. Ядовитое растение не подходит для самолечения. Перед применением обязательно проконсультируйтесь с доктором.
Настойка на спирту


Спиртовая настойка из меклюры
Интересный рецепт – настойка на листьях и молодых ветках маклюры. Нарежьте ветки, листья, залейте спиртом в отношении 1:5. Спиртовой настой в течение 2 недель нужно выдержать, после чего он процеживается, а потом наполовину разбавляется водкой.
Этот рецепт используется строго для растирания проблемных зон. Ревматизм, радикулит, остеохондроз чаще всего лечат таким спиртовым настоем. После растирания эту часть тела нужно укутать шерстяным шарфом.
При появлении любой негативной реакции на коже, ухудшении самочувствия следует прекратить лечение. Если состояние не улучшилось, обратитесь к врачу. Растирать больное место нужно не обильно, достаточно нескольких капель средства на ватном диске.Настойка на спирту для наружного применения
Собственно, рецепт повторяет способ настаивания для приема внутрь. Один свежий плод измельчить, отправить в трехлитровую банку, залить спиртом и выдерживать в темном месте. Только настоять такое средство можно не за полгода, а за 3 недели. Вот как просто приготовить настойку для суставов из адамова яблока.
Как только возникли болезненные ощущения в суставах, разотрите этой настойкой больное место. Альтернатива растираниям – компрессы. Отрез стерильной марли обмакните в настой, закрепите на больном участке, накройте целлофаном, утеплите шарфом или шерстяным платком. Вся процедура занимает 2 часа.Следуя этому рецепту, настойку из адамова яблока для суставов можно использовать при обострениях, для того чтобы снять боль, не дать ей усилиться.
Настойка от варикоза


Мякоть вместе с кожурой нужно порезать на мелкие части (чем меньше – тем больше эффективности). И эти части фрукта следует залить спиртом (7:1) или водкой (4:1). На каждый литр жидкости должно приходиться на 5 г красного перца. Все составляющие смешать, поставить в холод на неделю (но не в холодильник).
Применять только наружно для растираний. Порой предлагается настаивать маклюру, чтобы готовый состав выливать в лечебные ванны. Но многие специалисты предостерегают – такое лечение опасно, реакция организма может быть негативной.
Мазь из адамова яблока
Возьмите плоды, вымойте, нарежьте кубиками. В удобную стеклянную емкость выложите растопленный свиной жир, а потом и измельченный фрукт. Выкладывать компоненты рекомендовано слоями в 1,5 см, пока емкость не будет наполненной. Завершающим слоем должен быть жир.


Емкость загерметизируйте, сутки она должна простоять на водяной бане. Затем профильтруйте, остудите, отправьте в холодильник. Чтобы облегчить боль при грыже и суставных патологиях, достаточно подогреть одну ложку мази. Затем этот состав наносится на натуральную ткань.
И снова средство прикладывается к больному участку, утепляется, и так выдерживать состав нужно в течение 5 часов. Противопоказанием к процедуре будут кожные патологии, открытые ранки и царапинки, аллергическая реакция на месте растирания.
Аптечные формы выпуска


Фармпромышленность также учитывает полезные свойства этого ядовитого растения, и выпускает на его основе лекарства. Так, готовую настойку маклюры можно купить в аптеке – за 100 г средства вы отдадите порядка 250 р. Экстракт маклюры и вовсе считают природным антибиотиком и антиоксидантом. Он стоит около 170 р. (за 100 г). А еще в аптеке можно приобрести мазь во флаконах по 50 мл (290 р.)
Еще один фарм-вариант лекарства – гель-бальзам на основе адамова яблока. Это средство в тюбике стоит около 450 р., принимают его в основном для растирания суставов.
Аптечные средства выигрывают у домашних тем, что их состав фармакологически точен, безопасен при условии применения строго по инструкции. Если же вы сами на своем участке решили выращивать маклюру, а потом и лечиться ею, можете сэкономить на аптечных продуктах. Но это априори более опасно, самому правильно готовить лекарство очень ответственно.
Отзывы


Адамово яблоко – лечение суставов, рецепт, отзывы:
Анна Антоновна: Адамово яблоко – плод, о котором я ничего не знала, пока как-то родня не привезла его из Азии. И оказалось, это очень действенное средство для растирания больных суставов. У меня был аутоиммунный полиартрит, который оставил последствия в виде раз в месяц воспаляющихся суставов. Раньше дней 5-6 я сидела на порошках. Потом я узнала про адамово яблоко, как приготовить его, и стала натираться настоем. На второй день обострения боль утихает, на третий она слабая, на четвертый я уже на ногах!
Владислава: Самодельных лекарств я очень опасаюсь. Потому узнав о чудодейственном адамовом яблоке, пошла в аптеку и купила гель-бальзам. У меня больной сустав, еще в школе была травма, собирали по кусочкам. Не хотелось сидеть на таблетках всю жизнь, стала искать наружные средства. Адамово яблоко – четвертая попытка, и она удалась. Из 10 баллов ставлю ему твердые 8. Главное, не переусердствуйте, нужно наносить состав строго по инструкции.
Применение маклюры, адамова яблока, возможно, не самое известное в фитотерапии и народной медицине лечение. Оно может помочь при суставных болях, ревматизме, геморрое, варикозе и многих других патологиях. Убедитесь, что противопоказаний нет, что используете вы безопасный рецепт, и что действуете строго по инструкции. В случае ухудшения здоровья сразу же обратитесь к врачу.

 Автор статьи Катерина Иванова: «Еще во время учебы в ВУЗе я увлеклась научно-исследовательской работой в области медицинской психологии. И уже 15 лет тема ЗОЖ интересует меня и как исследователя, и как сторонника здорового образа жизни. Фитотерапия, правильное питание (но не диеты!), физические нагрузки (ЛФК, кардио-тренировки, фитнес), забота о психологическом здоровье, активный отдых – это то, что есть в моей жизни».
Автор статьи Катерина Иванова: «Еще во время учебы в ВУЗе я увлеклась научно-исследовательской работой в области медицинской психологии. И уже 15 лет тема ЗОЖ интересует меня и как исследователя, и как сторонника здорового образа жизни. Фитотерапия, правильное питание (но не диеты!), физические нагрузки (ЛФК, кардио-тренировки, фитнес), забота о психологическом здоровье, активный отдых – это то, что есть в моей жизни».
Статью прочитали: 370
naturopiya.com
Адамово яблоко – что лечит, применение, рецепт от суставов

Говорят, что в райском саду Еву соблазнило не обычное яблоко, а плод маклюры. И, вполне возможно, именно поэтому его второе название – адамово яблоко или божье дерево – до сих пор служит напоминанием о человеческом грехопадении.
Салатово-зеленые соплодия адамова яблока по форме очень похожи на апельсины, только более рельефные, что привело к появлению других названий – лжеапельсин, китайский или индийский апельсин.
Но на самом деле, родина дерева – Америка, и только в XIX веке оно было привезено в Россию.
Несмотря на то, что адамово яблоко привлекательно выглядит и приятно пахнет свежим огурцом, оно из-за горького вкуса (вплоть до легкого онемения языка) абсолютно несъедобно. Впрочем, люди быстро научились извлекать пользу из статного, 20-метрового растения семейства тутовых – его древесина ценится за прочность и красивый янтарный оттенок, а млечный сок плодов адамова яблока славится массой лекарственных свойств.
Благодаря неприхотливости дерева ареал его обитания быстро расширился, и сегодня адамово яблоко можно часто встретить в Крыму, Узбекистане, Адыгее, Туркмении и на Кавказе.
Состав и лечебные свойства адамова яблока
Если плод маклюры рассечь, из него обильно выделится липкая жидкость – это и есть сырье для приготовления множества целебных снадобий. С ним нужно быть осторожным – концентрированный сок, как и сухие колючки, ядовит. Однако он содержит также и большое количество биоактивных веществ, по виду и количеству сходных с тутовыми ягодами (шелковицей):
- тритерпеновые сапонины – выступают в роли антиоксидантов, дают противовоспалительный, адаптогенный и седативный эффект;
- флавоноиды (преимущественно кемпферол) – необходимы при нарушении работы мочевыделительной системы, проявляют антисептическую и Р-витаминную активность, имеют ряд противоопухолевых качеств;
- изофлавоны (осайин) – подобно рутину укрепляют сосуды и мельчайшие капилляры, нормализуют метаболизм, являются натуральными фитоэстрогенами;
- сахара, пектины, жирные кислоты – питательные вещества, используемые организмом в качестве источника энергии и строительного материала для тканей.
Что лечит адамово яблоко? Доказательной медициной лечебные свойства маклюры малоизученны, зато применение настойки адамова яблока широко представлено в народной медицине. Целители рекомендуют ее для терапии кожных заболеваний – дерматитов, экзем, ран и язв различной этиологии.
В комплексном лечении маклюру можно использовать при онкозаболеваниях кожи, радикулита, ревматизма, гипертонии, геморроя. Кроме этого, благодаря внутреннему приему средств адамова яблока подавляются болезнетворные микроорганизмы и укрепляются собственные защитные силы.
Адамово яблоко – лечебные рецепты
Как бы ни был полезен лжеапельсин, следует не забывать о его ядовитости в определенных концентрациях. Поэтому все средства нужно готовить, строго соблюдая пропорции, и принимать согласно указанным дозировкам. Оптимальный вариант – перед их употреблением проконсультироваться со специалистом, способным проанализировать состояние человека, учесть все сопутствующие заболевания и назначить комплекс мероприятий, направленных на полное устранение проблемы.
Наиболее часто адамово яблоко находит применение в виде мази, растирки или настойки. Существуют также рецепт масляного эстрагирования из плодов.
Прямыми противопоказаниями к их применению является беременность, лактация, детский возраст, аллергическая реакция, сахарный диабет и одновременный прием антибиотиков.
Настойку адамова яблока также нельзя совмещать с употреблением спиртных напитков, однако допустимо сочетать ее с овощными соками и травяными отварами (за исключением сильноядовитых – болиголова, аконита, волчьего лыка и т. д.).

Адамово яблоко – рецепт настойки для суставов наружнный
Свежий плод маклюры нужно вымыть и натереть на средней стороне терки. Массу переложить в стеклянную емкость и залить спиртом в таком же объеме (пропорция 1:1). Емкость закупорить и оставить в неосвещаемом месте (подойдет закрытая верхняя полка кухни). Ежедневно ее содержимое нужно активно встряхивать. Через 14 дней растиркой уже можно пользоваться – натирать пораженные места на ночь и тепло их укутывать.
Согревающее воздействие спирта и противовоспалительный эффект адамова яблока поможет унять боль при ревматизме, артрите и артрозе, шейном остеохондрозе и мышечном дискомфорте. Однако такое лечение является симптоматическим и способно только на время уменьшить страдания. Чтобы остановить развитие недуга и убрать патологический процесс, необходима профессиональная медикаментозная терапия.
Рецепт настойки адамова яблока – для применения внутрь
В отличие от растирки, настойка адамова яблока для суставов принимается вовнутрь. Чтобы не навредить организму, лечение нужно начинать с малой дозы, постепенно ее увеличивая и добиваясь стойкого терапевтического эффекта, при этом не пропуская время приема.
Наиболее безопасным способом лечения на дому является покупка готовых аптечных средств, имеющих четкую инструкцию употребления. Однако найти их в продаже достаточно сложно, поэтому можно воспользоваться рецептом собственноручного приготовления снадобья.
Плоды адамова яблока (при их сборе рекомендуется пользоваться перчатками) вымыть и мелко измельчить. Кусочки поместить в банку подходящего размера – они должны ее заполнить полностью. После этого залить доверху спиртом (лучше 70%, но допустимо и 40%), самогоном, качественной водкой.
Закрыть банку крышкой и настаивать содержимое минимум 2 месяца, когда оно примет янтарный оттенок. Оптимальное время настаивания – полгода, а то и год. Настойка со временем только накапливает полезные свойства, и срок ее годности может достигать 10 лет.
Схема применения настойки адамова яблока внутрь
Такой способ рекомендуется при хронических формах заболеваний суставов, сердечнососудистой системы, а также при опухолях.
Начинать прием настойки стоит с 3 капель единожды в день за полчаса до еды. Через неделю нужно увеличить количество приемов в день до двух, еще через неделю – до трех. Затем схема предполагает постепенное увеличение количества капель на прием до 10 с максимальной дозой 30 капель в сутки (для человека старше 30 лет). Точно так же нужно убавлять ежедневную дозировку, убирая в неделю по 1 капле.
Следовательно, схема приема выглядит таким образом: [показать]
Следовательно, схема приема выглядит таким образом: [спрятать]
| Неделя |
Количество капель на 1 прием |
Количество приемов в день |
| 1 | 3 | 1 |
| 2 | 3 | 2 |
| 3 | 3 | 3 |
| 4-10 | 4-10 | 3 |
| 11 | 9 | 3 |
| 12 | 8 | 3 |
| 13 | 7 | 3 |
| 14 | 6 | 3 |
| 15 | 5 | 3 |
| 16 | 4 | 3 |
| 17 | 3 | 3 |
| 18 | 3 | 2 |
| 19 | 3 | 1 |
По окончанию курса необходимо сделать перерыв, чтобы проанализировать результаты фитотерапии и проконсультироваться по их поводу с врачом. При необходимости и с согласия специалиста курс можно повторить.
Как приготовить мазь из адамова яблока
Однако не только целебной настойкой известна маклюра – адамово яблоко также эффективно в виде мази, помогающей при растяжении мышц, суставных болях, лечении геморроя и воспаленных лимофоузлов.
При наличии готовой настойки ее можно сделать за несколько минут. Для этого жировую основу (смалец, домашнее сливочное масло, детский крем, синтомициновая мазь) требуется смешать с настойкой в пропорциях на 500 мл жира – 250 мл настойки. Смесь заливается в банку и хранится в холодильнике.
Второй способ более трудоемкий, однако мазь из адамова яблока, изготовленная таким образом, имеет однородную консистенцию и является гораздо насыщеннее активными веществами.
Смалец (чтобы быть уверенным в его качестве, лучше своими руками перетопить его из свиного сала) нужно выложить в стеклянную емкость слоем около 1,5–2 см. Далее на него насыпать где-то 1 см ломтиков очищенного плода. Такую очередность следует соблюдать до заполнения банки, причем верхний слой должен быть жировым.
Полную емкость нужно закрыть герметичной крышкой (как вариант – обмазать обычную крышку для закатки крутым тестом) и сутки потомить ее содержимое на водяной бане или в духовке. После этого его переливают в меньшую емкость, подобранную таким образом, чтобы она была наполнена до краев, без образования воздушного пространства. Закрытую банку рекомендовано также хранить в холодильнике.
Использовать эту мазь можно для компрессов: разогретой ложкой набрать смесь и распределить ее по лоскуту чистой натуральной ткани. Лоскут приложить к пораженному месту и обвязаться теплым шерстяным пледом (шарфом). Продолжительность аппликации – 4 часа, по истечению которых ее нужно снять. Повторять процедуру стоит через день на протяжении двух месяцев.
Чтобы унять геморрагическую боль, из холодной мази адамова яблока рекомендуется сделать и поставить свечку в 2 см длиной и 1 см в диаметре. При мастопатии ошпаренный и немного отбитый капустный или лопуховый лист смазывается мазью и на ночь прикладывается к груди. Не следует пугаться начавшихся гнойных выделений – так проявляется действие снадобья.
Масляный экстракт из плодов адамового яблока

Человек, изучающий различные рецепты лечение адамовым яблоком, наверняка заинтересуется еще одним, в котором экстрагентом служит масло. Такой способ позволяет добыть нерастворимые в спирте активные вещества. Масло адамова яблока с ценными компонентами полезно использовать при ожогах (на этапе заживления), экземах, псориазе, прочих заболеваниях, сопровождающихся зудом и высыпаниями.
Как и в настойке, плоды адамова яблока режутся и заливаются любым растительным маслом – оливковым, льняным, кукурузным, подсолнечным. Подогревать его при этом не нужно. Смесь необходимо выдержать 10 дней, после чего необходимо отжать жмых и перелить жидкость в темный сосуд. Примочки с ним придутся кстати при укусах насекомых и лишайных дерматозах.
Жмых, оставшийся после приготовления масла, не стоит выбрасывать – он может пригодиться для компрессов против грибка или мозолей на ногах. Массу нужно поместить в полиэтиленовый пакет, надеть его на ступни так, чтобы жмых обволакивал больное место и сверху надеть носки. Процедуру необходимо проводить на ночь в течение недели. Нужно учитывать, что средство оставляет следы на коже. Таким же образом безболезненно устраняются бородавки и фурункулы.
Если подытожить, грамотное применение адамово яблока в лечебных целях действительно способно облегчить состояние человека. Однако пренебрежение правилами приема, а также использование только одного терапевтического средства взамен комплексной программы может навредить здоровью и повлечь усугубление болезни. Поэтому использовать даже такие ценные дары природы, как адамово яблоко, нужно с умом.
100trav.su
польза и вред, особенности применения
Маклюра – это американское тутовое плодовое растение, которое все чаще встречается на востоке и юге Европы. В простонародье зеленые плоды называют Адамово яблоко. Продукт используется в традиционной и народной медицине как лекарство от многих заболеваний. Несмотря на подобность с яблоками, фрукт запрещен к употреблению.
Как выглядит и где растет адамово яблоко?


Маклюра – это округлые плоды зеленого цвета, диаметром 10-15 см. Внешне фрукт напоминает сочетание яблока с апельсином из-за цвета и морщинистой поверхности.
Адамово яблоко состоит из множества маленьких сухих ягод, схваченных одной остью. В сердцевине находятся серые семена и белую субстанцию липкой консистенции. При надрезе плода чувствует огуречный запах.
Родиной необычного фрукта является Южная Америка. Адамово яблоко можно наблюдать в Средней Азии, Америке, Туркмении, Узбекистане. Также маклюра прорастает на полуострове Крым и юге Российской Федерации.
Витаминный состав
Маклюра – это натуральное лекарство, применяемое при многих болезнях. В лечебных целях используют только созревшие плоды. Продукт имеет богатый состав:
- микроэлементы;
- пектин;
- жирные кислоты;
- витамин Р;
- антиоксиданты;
- сахара;
- лимонная кислота;
- ферменты;
- флавоноиды.
Адамово яблоко содержит самые главные компоненты для нормальной работы всего организма.
Свойства
Уникальный состав маклюры делает его незаменимым при лечении простуд, заболеваний сердечной и костной систем. Основные свойства растения:
- противовоспалительное;
- обезболивающее;
- антибактериальное;
- противовирусное;
- антисклеротическое;
- противокарцерогенное;
- детоксикационное.
Фрукт эффективно укрепляет защитные функции организма, препятствуя развитию вирусных болезней.
Чем полезно
Маклюра содержит много полезных веществ, антиоксиданты оказывают противокарцерогенный эффект. Настойки на основе растения помогают снять токсический синдром, усталость и повысить защитные функции.
Состав фрукта благотворно воздействует на центральную нервную и сердечную системы. Полезно принимать адамово яблоко при раке на постоянной основе.
Растирки и мази улучшают состояние при недугах суставов, варикозе, ревматизме, полиартрите, подагре. Масло избавляет от проблем с кожей. Плоды часто применяются при онкологии.
Важно! Медикаменты на основе маклюры помогают бороться с недугом даже при наличии метастаз.
Вред и противопоказания
Маклюра – это очень токсичный продукт. При неправильной дозировке и при внутреннем применении появляется расстройство стула, онемение полости рта, мигрень, тошнота и рвотные позывы. При возникновении любого из симптомов необходима срочная помощь специалистов.
Несмотря на большой список полезных свойств, продукт и медикаменты на его основе имеют ряд противопоказаний. Растение в любом виде запрещено при данных состояниях и недугах:
- вынашивание ребенка;
- сахарный диабет;
- детский и подростковый возраст;
- индивидуальная непереносимость:
- аллергические реакции.
При лечении медицинскими препаратами на основе адамова яблока стоит исключить прием антибиотиков и алкоголя.
Способы применения
Из плодов и листвы растения можно сделать масла, настойки и крем самостоятельно дома. Эти лекарства применяются при многих недугах наружным или внутренним способом. Для улучшения эффекта маклюры, фрукт комбинируют с другими продуктами как овощные соки, свиной жир.


Настойка из листьев
Листва маклюры насыщена эфирными маслами, клетчаткой, витаминами. Эту часть растения используют для изготовления настойки. Весной до появления соцветий на дереве собираются листва и побеги.
Сырье измельчается, помещается в стеклянную тару и заливается спиртом. Настойка настаивается в защищенном от света помещении длительностью в 14 дней. По истечении этого времени смесь фильтруется с помощью марли, и жидкость смешивается с водкой в одинаковой пропорции.
При простуде лекарство средством натирается область груди, после чего необходимо закутаться на 2 часа или всю ночь. Настойка назначается для растирания при варикозном расширении вен, шпоре, грыжовые образования на позвоночнике, папилломах. Лекарство из листьев помогает при остеохондрозе и других проблемах с позвоночником.
Внутренний прием лекарства предусмотрен при состояниях:
- пониженный иммунитет;
- простуда;
- недугах печени, почек;
- сердечно-сосудистые болезни.
Средство принимается раз в день, предварительно смешав 1 ст. л. воды и 2 капли настойки.
Плодовая настойка
Наиболее полезной для лечения является настойка из плодов маклюры. Лекарство прописывается при суставных и мышечных разрывах, эпикондилите, растяжениях, переломах. Средство ускоряет выздоровление после приступов, оперативного вмешательства, травм. Чем дольше выдерживается настой, тем он эффективней.
Для изготовления лечебного препарата требуется нарезать плод кубиками, положить в стеклянную тару, залить спиртом и поместить в затемненное помещение на 6 месяцев. Готовая настойка прописывается при:
- гипертензии;
- мастопатии;
- воспалении суставов;
- нарушении обмена веществ;
- натоптышах, шпорах;
- миоме;
- патологиях мозговой деятельности.
По истечении полугода средство готово к применению, но стоит учитывать, то плод токсичен. В лечебных целях кастой используется ежедневно на протяжении 40 дней. В первый день в 1 ст. л. воды разбавляется 1 капля лекарства, во второй – 2 капли, в третий – 3 капли.
Число капель повышается пока не достигнет 20, а потом счет идет в обратную сторону до 1. Курс можно повторять лишь после перерыва в 1 месяц. Для профилактической цели и терапии рака женских половых органов применяется иная установка.
В сутки выпивается по 2 капли настойки с 1 ст. л воды. Курс длится месяц, потом недельный перерыв и терапия повторяется. При гайморите пробки из ваты смачиваются в растворе, смешанном с водой в пропорции 1:5 и помещаются в ноздри на четверть часа. Процедура проводится 7 дней по 2 раза в день.
Важно! Препарат хранится в стеклянной таре, избегая прямых ультрафиолетовых лучей и влаги. Срок хранения средства составляет до 5 лет.
Лечебный крем
Наиболее востребованным средством с маклюрой считается мазь. Для самостоятельного изготовления препарата понадобится лишь жир и адамово яблоко. Мазь позволяет бороться с угревой сыпью, аденомой, артритом, псориазом, эрозией шейки матки и пр. Лекарство наносится на кожный покров или используется в виде суппозиторий.
Рецепт лечебного крема:
- Для изготовления мази понадобится подготовить зрелый фрукт с оранжевой, а не зеленой кожицей.
- Плоды нарезаются небольшими частями после чего помещаются в огнеупорную емкость.
- Маклюра заливается предварительно растопленным свиным жиром в соотношении 1:5.
- Сверху смесь покрывается тестом, изготовленным из воды и муки. Емкость отправляется в духовую печь на сутки при минимальном огне.
- Мазь перекладывается в стеклянную тару, хранится в прохладном помещении или холодильнике.
Существует еще один способ изготовления средства, но немного проще. Настой из маклюры смешивается с животным жиром в соотношении 1:2. Первый и второй вариант используется при грыже межпозвоночной, мастопатии, раке кожного покрова, миоме.
Мазь наносится на материал, накладывается на больной участок и поверх укутывается толстым материалом. Компресс удерживается до 12 часов. Лечебный курс длится через день на протяжении 3 месяцев.
При мастопатии и раке молочной железы дополнительно используются капустные листья. Они пропариваются несколько минут в кипятке и поверх них наносится лечебная мазь. Компресс прикладывается к груди и плотно обматывается. Процедура проводится в течение 3 месяцев через день.
При геморрое, эрозии шейки матки или маховой грыже из крема делаются суппозитории. Из средства и плотной нити формируются свечи и помещаются в холодильник. Продукт вводится перед сном. Терапевтический курс составляет 2 месяца.
Внимание! Для улучшения эффективности мази свиной жир заменяется рыбьим.
Масло маклюровое
Адамово яблоко широко распространено не только в медицине, но и в косметологии. Свойства маклюры снимают воспаление, очищают кожный покров, уменьшают проявления пигментации и питают волосяные фолликулы. Рецепт приготовления масла:
- Фрукт с кожицей нарезается кубиками, помещается в стеклянную тару.
- Сырье заливается маслом: подсолнечное, кунжутное, оливковое, косточек авокадо или пшеничных зародышей.
- Банка плотно закрывается и помещается в темное место на 15 дней.
- Смесь фильтруется, переливается в другую тару.
Средство прописывается при акне, экземе, псориазе, дерматозе. Не советуется использовать масло чаще 3 раз в неделю.
Растирка
Адамово яблоко измельчается на терке, перекладывается в банку и заполняется спиртом в одинаковом соотношении. Хорошо закрытая емкость ставится в темное место на 2 недели. Ежедневно средство необходимо встряхивать.
Растирка применяется почти при всех заболеваниях суставов как остеохондроз, артроз, артрит и пр. Рекомендуется сочетать народное с медикаментозным лечением.
Вытяжка из адамова яблока
Средство используется при заболеваниях мышц, кожи и суставов. Чтобы получить вытяжку из фрукта понадобится нарезать маклюру на маленькие кусочки, поместить в любую емкость, заполнив ее наполовину.
Продукт доверху наполняется оливковым маслом, закрывается крышкой и отставляется на 2 недели. Затем смесь фильтруется и переливается в банку с темного стекла. Хранится масляная вытяжка в холодильнике.
Адамово яблоко при онкологии и метастазах
Плод прекрасно борется с бактериями, снимает воспалительный процесс, унимает боль, уничтожает вирусы, успокаивает. При раке фрукт замедляет рост образований, препятствует образованию метастазов. Маклюра применяется в профилактических и лечебных целях при онкологии разной степени тяжести.
Растение используется при раке в виде мази и настойки. Для изготовления лекарства понадобится мелко измельчить фрукт (3 кг) и переложить его в банку из стекла. Кусочки заливаются спиртом доверху и плотно закрываются крышкой. Сырье настаивается не менее 6 месяцев, до образования коричневого цвета.
Настойка разводится в незначительном количестве воды и выпивается до еды. Схема употребления адамово яблока при наличии онкологии:
- первые 7 дней принимается раз в день по 3 капли настойки;
- в следующую неделю количество подходов повышается до 2 раз в сутки;
- на третьей неделе терапии прием проводится трижды на день;
- с 22 по 28 день используется по 4 капли раз в сутки.
Необходимо дойти до 30 капель в день и продолжить в противоположном порядке. Лечение проводится двумя курсами, между которыми делается перерыв в 2 месяца.
Применение адамова яблока для профилактики
Настойка на основе маклюры широко распространена в качестве профилактики онкологических болезней. Каждый день необходимо принимать по 1 капле раствора до и после приема пищи, но только в первой половине суток.


Каждую неделю порция увеличивается на одну каплю. После 7 недели, схема изменяется в другую сторону и каждую последующую неделю убирается 1 капля настоя.
Возможные побочные эффекты
При повышенной чувствительности и аллергии к компонентам адамового яблока могут возникнуть негативные проявления. Это трудности с дыханием, головокружение, рвотные позывы, тошнота.
Одновременное употребление фрукта или медикаментов с маклюрой с алкоголем ухудшит состояние человека из-за сильной интоксикации. Возможны непредсказуемые опасные для жизни реакции.
Растение маклюра используется в изготовлении краски желтого цвета, мебели, корма для шелкопряда. Но чаще адамово яблоко применяется в медицине и косметологии. Фрукт очень токсичен и при неправильном лечении могут возникнуть побочные эффекты.
Чтобы плод принес организму только пользу необходимо предварительно проконсультироваться с лечащим врачом. Терапия проводится строго по схемам.
vsepolezno.com
применение рецепта настойки для суставов
В статье обсуждаем растение адамово яблоко. Вы узнаете о полезных свойствах и о том, какие заболевания можно лечить с помощью средств на его основе. Мы рассмотрим лечебные рецепты с адамовым яблоком и расскажем о противопоказаниях к их применению.
Адамово яблоко
Адамово яблоко — плод маклюры оранжевой или яблоконосной (лат. Maclura pomifera). Это листопадное дерево семейства Тутовые (лат. Moraceae), которое известно под названиями: красильная шелковица, индийский апельсин, лжеапельсин.
Как выглядит
 Внешний вид адамова яблока.Маклюра оранжевая достигает в высоту 20 метров. Ствол дерева прямостоячий, покрыт темной корой с трещинами. Крона раскидистая с множеством веток.
Внешний вид адамова яблока.Маклюра оранжевая достигает в высоту 20 метров. Ствол дерева прямостоячий, покрыт темной корой с трещинами. Крона раскидистая с множеством веток.
В пазухах листьев спрятаны колючие побеги. Длина заостренных яйцевидных листьев достигает 12 см, ширина — 7 см. Поверхность листовой пластинки темно-зеленая, глянцевая. Снизу лист матовый и более светлый.
Мелкие светло-зеленые цветки собраны в соцветия: женские — в форме сережек, мужские — в виде шарообразных головок. Цветение продолжается с мая по июнь.
Плод дерева по форме и цвету напоминает апельсин. В период плодоношения достигает 15 см в диаметре. Плоды бывают оранжевого или светло-зеленого цвета. Их и называют адамово яблоко. Внутри плода находится мякоть и семена, которые похожи на орешки.
Маклюра оранжевая отличается высокой скорость роста в первые 20 лет жизни.
Где растет
Этот тутовый представитель впервые появился на юго-востоке США. Самый большой ареал произрастания находится в Техасе. Светолюбивое растение не прихотливо к качеству почвы, приживается даже на засоленных участках.
В конце 19 века в Италии и Румынии начали культивировать это теплолюбивое растение. Сегодня оно встречается в Краснодарском крае, на Кавказе, в Крыму, на территории Средней Азии и даже в Индии.
Плод адамова яблока
Морщинистый плод растения достаточно крупный и очень похож на апельсин. В разрезе напоминает яблоко. Растение в большом количестве содержит млечный сок молочного цвета, который часто применяют в народной медицине.
Плод адамова яблока ядовит, поэтому его нельзя употреблять в пищу.
Химический состав
Полезный состав адамова яблока:
- тритерпеновые сапонины;
- желчные кислоты;
- стерины;
- лимонная кислота;
- флавоноиды;
- пектиновые вещества;
- изофлавоны;
- жирные кислоты.
Лечебные свойства
 Для лечения суставов в медицине используют настойку, мазь и экстракт из адамова яблока.Официальная медицина недостаточно изучила лечебные свойства адамова яблока, поэтому растение чаще используют в рамках народной медицины. В качестве основного лечебного компонента выступает млечный сок растения. С его помощью лечат различные кожные заболевания, нарушения в работе костно-мышечного аппарата и сердечно-сосудистой системы.
Для лечения суставов в медицине используют настойку, мазь и экстракт из адамова яблока.Официальная медицина недостаточно изучила лечебные свойства адамова яблока, поэтому растение чаще используют в рамках народной медицины. В качестве основного лечебного компонента выступает млечный сок растения. С его помощью лечат различные кожные заболевания, нарушения в работе костно-мышечного аппарата и сердечно-сосудистой системы.
Растения проявляет противовирусное свойство, поэтому его часто используют для лечения гриппа и ОРВИ. Средства, на основе маклюры, подавляют болезнетворные микроорганизмы, укрепляют иммунитет, а также их используют как природный антибиотик.
Флавоноиды, которые входят в химический состав растения, проявляют себя как мощные антиоксиданты. Благодаря им, средства на основе адамова яблока обладают противоканцерогенным и противосклеротичсеким действиями, укрепляют сосуды и капилляры.
Адамово яблоко нормализует обмен веществ и обладает обезболивающим действием.
Как собирать
Для лечебных целей собирают созревшие плоды маклюры. Период сбора урожая длится с сентября по октябрь. Плоды выделяют клейкую маслянистую жидкость, которая прилипает к рукам и является ядовитой, поэтому заготовку сырья производят в защитных перчатках.
Собранные плоды хранят достаточно длительное время — около полугода.
Как применять
Адамово яблоко получило широкое применение в фитотерапии за его многочисленные полезные свойства. На его основе изготавливают мази, экстракты и настойки.
Мазь с адамовым яблоком избавляет от суставной боли, поэтому ее часто используют для лечения артрита, ревматизма и радикулита. Кроме того, она эффективна при растяжении мышц и лечении геморроя.
Масляный экстракт адамова яблока обладает противовоспалительным и антибактериальным действиями, поэтому незаменим при заболеваниях кожи — дерматите, экземе, псориазе. Средство используют для заживления ран и восстановления кожи после ожогов. Экстракт устраняет синяки, гематомы, рубцы и шрамы.
Настойку маклюры также применяют внутрь для избавления от вышеперечисленных недугов. Также с ее помощью лечат заболевания сердечно-сосудистой и нервной системы. Средство снимает усталость, помогает при гипертонии и проблемах с сосудами.
Одним из самых важных лечебных свойств растения является способность устранять раковые опухоли. Настой помогает рассасывать как доброкачественные, так и злокачественные новообразования, в том числе с метастазами.
Для суставов
Для устранения суставной боли или межпозвонковой грыжи применяют растирку с настоем адамового яблока. Правда такое средство борется не с причиной заболевания, а только с симптомами, поэтому необходимо сочетать его с медикаментозной терапией.
Растирка для суставов
Ингредиенты:
- Плод адамова яблока — 1 шт.
- Медицинский спирт — 250 мл.
Как приготовить: Вымойте плод адамова яблока, потрите на терке, залейте спиртом, чтобы жидкость полностью покрывала его. Настаивайте в темном и прохладном месте в течение 2 недель. При этом настой необходимо ежедневно встряхивать.
Как использовать: Вотрите готовое средство в эпицентр боли, затем утеплите шерстяным платком. Лечебный компресс можно оставить на всю ночь.
Результат: После процедуры больной сустав приобретает двигательную активность. Согревающее воздействие настойки помогает снять болевой синдром.
Рецепты для приема внутрь
Для внутреннего применения можно приготовить настойку на основе адамового яблока. Этот процесс достаточно длительный — занимает от полугода и более. Настой применяют для лечения болезней сердца, нервных расстройств, онкологических заболеваний.
Настойка адамова яблока
Ингредиенты:
- Плоды адамового яблока — 3 шт.
- Медицинский спирт (водка) — 500 мл.
Как приготовить: Нарежьте плоды на дольки или кубики, поместите их в стеклянную банку и залейте водкой или разбавленным до 60 градусов спиртом. Уберите банку в темное и прохладное место. Минимальный срок настаивания — 2 месяца. Средство приобретает максимальную биологически активную пользу после полугода настаивания.
Как использовать: Для лечения заболеваний сердечно-сосудистой системы принимайте настой по схеме:
- 1 неделя — 3 капли один раз в день до приема пищи.
- 2 неделя — 3 капли дважды в день.
- 3 и последующие недели — постепенно увеличивайте количество препарата на 1 каплю. При этом максимальная разовая доза — 10 капель.
Для лечения онкологических заболеваний принимайте средство по 3 капли 5 раз в день, при этом настой необходимо разбавлять столовой ложкой воды. Курс приема средства — 1 месяц, затем перерыв на неделю и повтор курса.
Результат: Этот народный рецепт помогает при гипертонии, аритмии и нарушениях работы сосудов. Настойка обладает успокаивающим действием и борется с онкологическими новообразованиями.
Настойка адамова яблока
Средство подходит как для наружного применения, так и для приема внутрь. Для настоя используют свежие плоды адамового яблока, поэтому лучше всего начать приготовление средства осенью, в период сбора урожая.
Во время настоя препарата жидкость будет менять цвет — это характерная особенность маклюры. Средство настаивают от 2 месяцев до года. Оптимально — полгода. Если настой приобрел янтарный оттенок — значит лекарственное средство готово.
Настой необходимо процедить, а вот сырье рекомендуем не выбрасывать, так как оно содержит большое количество биологически-активных веществ и его можно использовать в качестве лечебных компрессов и растирок для суставов.
Общие рекомендации по применению настойки адамового яблока:
- Начинайте прием с 2−3 капель препарата.
- Перед приемом средства разбавляйте водой нужное количество капель.
- Постепенно увеличивайте количество капель настойки согласно инструкции.
- После того, как достигнете максимальной дозировки, начинайте плавно снижать прием препарата по две капли в день.
- После окончания курса сделайте перерыв в течение недели, после чего можно возобновить прием средства.
Максимальная суточная норма настойки — 30 капель, при этом возраст больного должен быть выше 30. Для людей моложе 20 лет максимальная дозировка составляет 20 капель.
Мазь из адамова яблока
Для наружного применения можно приготовить лечебную мазь на основе адамова яблока в домашних условиях. Она устраняет мышечную боль, снимает воспаления с лимфатических узлов и успокаивает больные суставы. Нередко мазь используют в качестве местного средства для лечения геморроя.
Мазь из адамового яблока
Ингредиенты:
- Растопленное свиное сало (смалец) — 300 мл.
- Плоды адамового яблока — 3 шт.
Как приготовить: Очистите плод адамового яблока и нарежьте кубиками. Выложите слой (1,5−2 см) свиного жира на дно стеклянной банки, сверху положите слой адамового яблока (1 см). Чередуйте слои пока не заполните банку полностью. Сверху должен быть жир.
Закройте банку крышкой. Для герметичности намажьте края крышки тестом. Поставьте банку на водяную баню и томите на медленном огне в течение суток. Готовую мазь переложите в другую банку, заполните ее до краев, чтобы не попадал воздух. Храните средство в холодильнике.
Как использовать: При мышечной и суставной боли: разотрите мазью участки боли, оберните шерстяным шарфом и оставьте на всю ночь. При геморрое: сделайте из холодной мази ректальную свечку длиной 2 см и вставьте в задний проход.
Результат: Этот полезный рецепт помогает снять болевой синдром и воспаления.
Масляной экстракт из адамова яблока
Из плодов адамового яблока можно получить масляный экстракт, который эффективен при лечении кожных заболеваний, помогает от укусов насекомых и устраняет грибок. Его часто применяют как массажное масло или компонент для омолаживающей маски для лица.
Масляной экстракт от кожных заболеваний
Ингредиенты:
- Масло виноградных косточек — 100 мл.
- Плод адамового яблока — 1 шт.
Как приготовить: Измельчите плод маклюры, положите на дно стеклянной емкости и залейте виноградным маслом. Настаивайте в темном месте в течение двух месяцев. Готовое масло процедите, а жмых используйте для приготовления компрессов или в качестве средства от мозолей.
Как использовать: Обрабатывайте пораженные участки кожи масляным экстрактом дважды в день.
Результат: Средство оказывает общеукрепляющее действие на организм, избавляет от очагов инфекции и грибков на коже.
Еще об использовании адамова яблока вы узнаете из следующего видео:
Противопоказания
Так как растение ядовито, то применять средства на его основе следует исключительно под контролем специалиста. Существует ряд противопоказаний к применению:
- беременность и кормление грудью;
- сахарный диабет;
- аллергическая реакция;
- детский возраст до 5 лет;
- прием антибиотиков;
- употребление алкоголя.
Классификация
Адамово яблоко относится к роду Маклюра (лат. Maclura), который насчитывает более десятка видов растений. Семейство Тутовые (лат. Moraceae), к которому принадлежит адамово яблоко, объединяет 37 родов. Маклюра относится к порядку Розоцветные, класс Двудольные, отдел Цветковые.
Разновидности
Род Маклюра объединяет 11 видов растений, но самое знаменитое из них, это Маклюра оранжевая или Маклюра яблоконосная, которая также известна как Адамово яблоко.
Адамово яблоко инфографика
Фото адамова яблока, его полезные свойства и применение Инфографика по адамову яблоку
Инфографика по адамову яблоку
Что запомнить
- Адамово яблоко высоко ценится за свои лечебные свойства в народной медицине.
- Средства на его основе применяют для лечения заболеваний кожи, сердечно-сосудистой системы, при мышечных и суставных болях.
- Растение является ядовитым, поэтому перед применением необходимо обратиться за консультацией к специалисту и строго соблюдать схему приема препарата.
zdoroviebl.ru









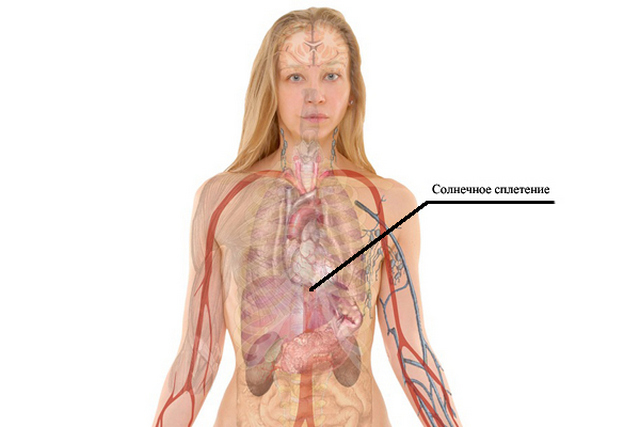


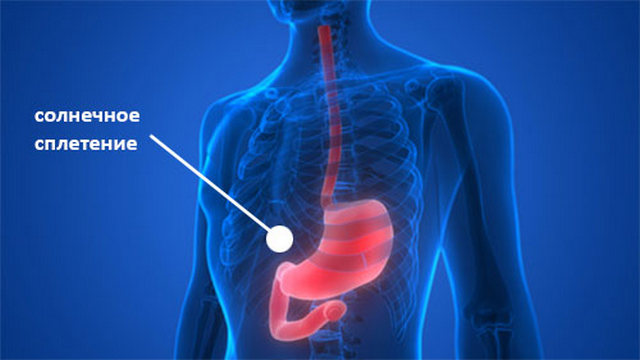












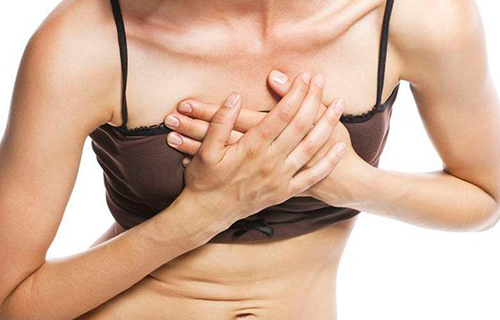
 Загрузка…
Загрузка…



 3 теста при боли в груди. Как узнать, что болит за грудиной
3 теста при боли в груди. Как узнать, что болит за грудиной Мы попросили Ларису Третьякову, гастроэнтеролога, врача высшей категории, заведующую отделением Клиники «ФармМед», рассказать, что чаще всего болит в области эпигастрия, как разобраться в собственных ощущениях и какие диагностические процедуры в данном случае необходимы.
Мы попросили Ларису Третьякову, гастроэнтеролога, врача высшей категории, заведующую отделением Клиники «ФармМед», рассказать, что чаще всего болит в области эпигастрия, как разобраться в собственных ощущениях и какие диагностические процедуры в данном случае необходимы..jpg) Иллюстрация: Роман Борисов
Иллюстрация: Роман Борисов








 Обезболивающие мази при ушибах, растяжениях, вывихах назначаются квалифицированными врачами.
Обезболивающие мази при ушибах, растяжениях, вывихах назначаются квалифицированными врачами. Все мази для снятия боли при ушибах, делят на несколько видов:
Все мази для снятия боли при ушибах, делят на несколько видов:



 Гонартроз коленного сустава 2-3 степени. Лечение ударно волновой терапией (УВТ).
Гонартроз коленного сустава 2-3 степени. Лечение ударно волновой терапией (УВТ).
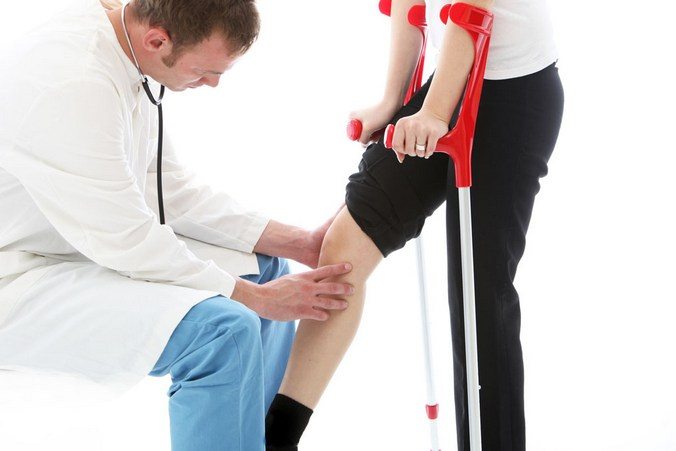
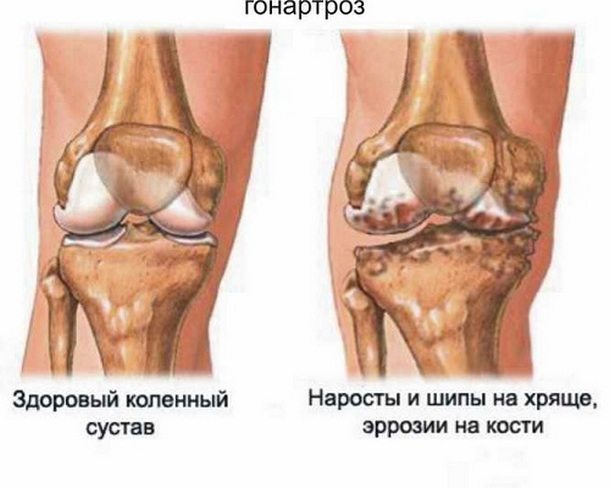
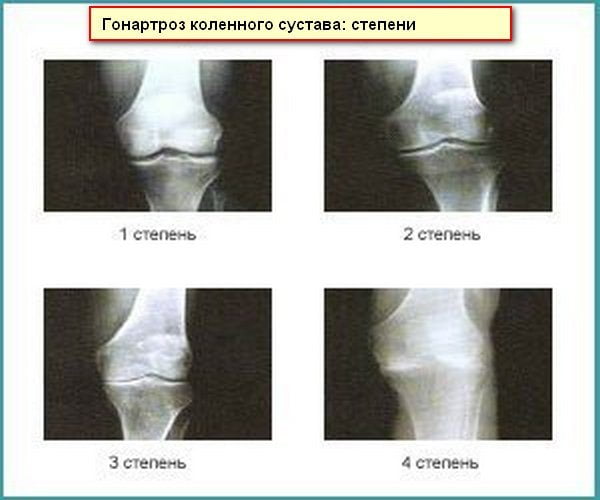


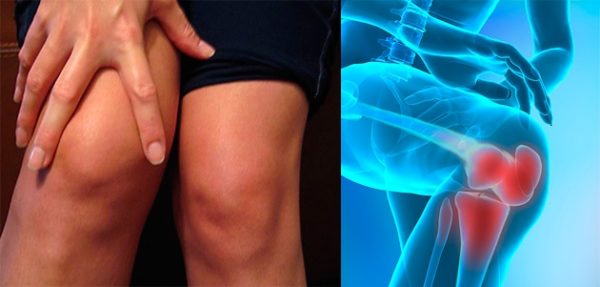
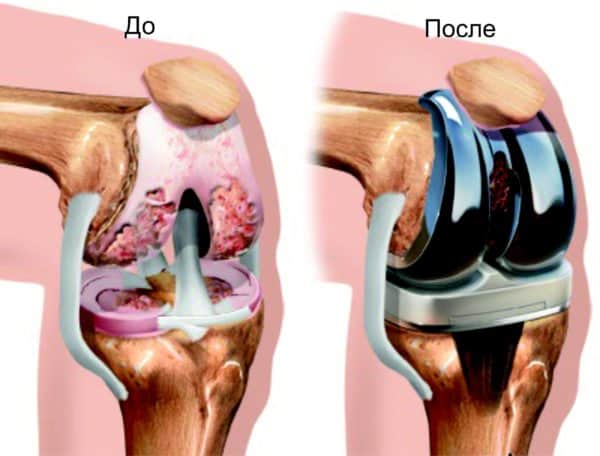


 Болевые ощущения не проходят даже в неподвижном состоянии.
Болевые ощущения не проходят даже в неподвижном состоянии. Аппаратные исследования установят степень повреждения суставов и связок.
Аппаратные исследования установят степень повреждения суставов и связок. Препарат снимает боль и воспаление.
Препарат снимает боль и воспаление. Во время процедуры клетки насыщаются полезными веществами.
Во время процедуры клетки насыщаются полезными веществами. Коррекция рациона питания — неотъемлемая часть лечения.
Коррекция рациона питания — неотъемлемая часть лечения. Спиртовые растирки и компрессы улучшают циркуляцию крови.
Спиртовые растирки и компрессы улучшают циркуляцию крови.
























 Чаще всего человек обращается к врачу на второй стадии болезни, когда симптомы нарастают. Становится трудно ходить, а «гудение» в коленях появляется после небольших физических нагрузок.
Чаще всего человек обращается к врачу на второй стадии болезни, когда симптомы нарастают. Становится трудно ходить, а «гудение» в коленях появляется после небольших физических нагрузок. Вторая или третья группа инвалидности назначается в зависимости от структурных повреждений. Если деформирующий гонартроз находится в хронической стадии и полностью вылечить его невозможно, то могут определить первую группу, однако это происходит редко. Для подтверждения диагноза потребуется предоставить рентгенографическое исследование (на фото видны изменения хряща), артроскопию и биохимический анализ крови.
Вторая или третья группа инвалидности назначается в зависимости от структурных повреждений. Если деформирующий гонартроз находится в хронической стадии и полностью вылечить его невозможно, то могут определить первую группу, однако это происходит редко. Для подтверждения диагноза потребуется предоставить рентгенографическое исследование (на фото видны изменения хряща), артроскопию и биохимический анализ крови.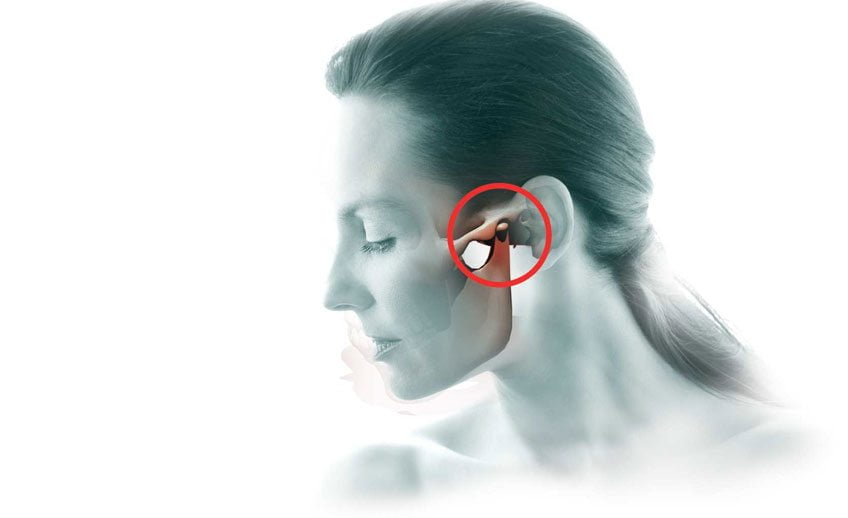
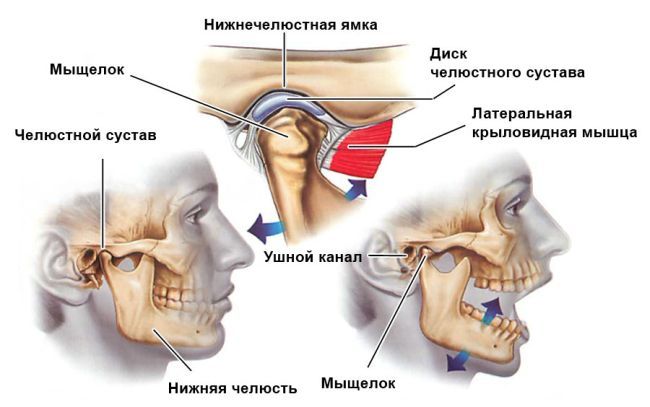

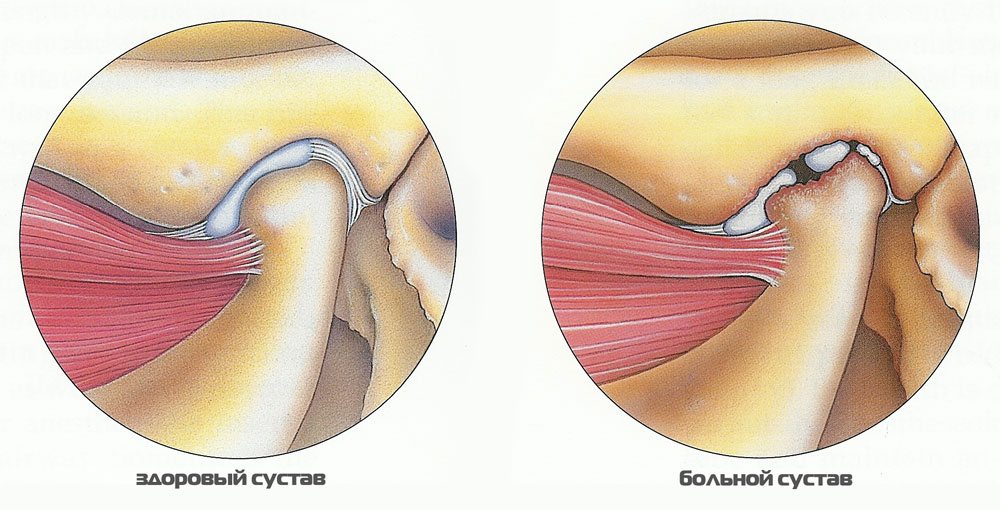


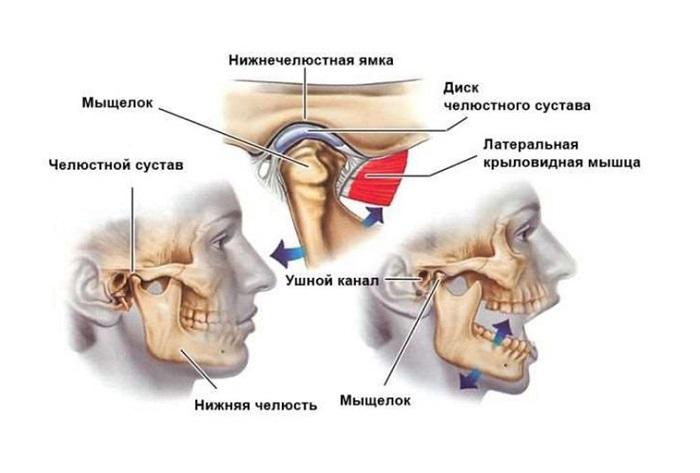

.png)
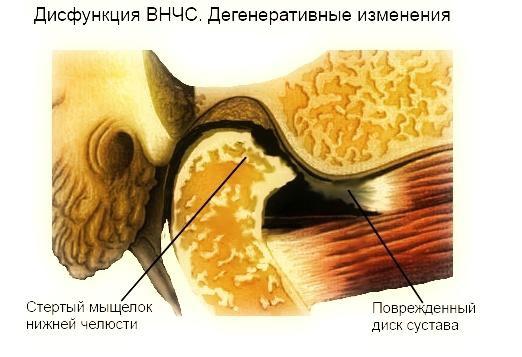
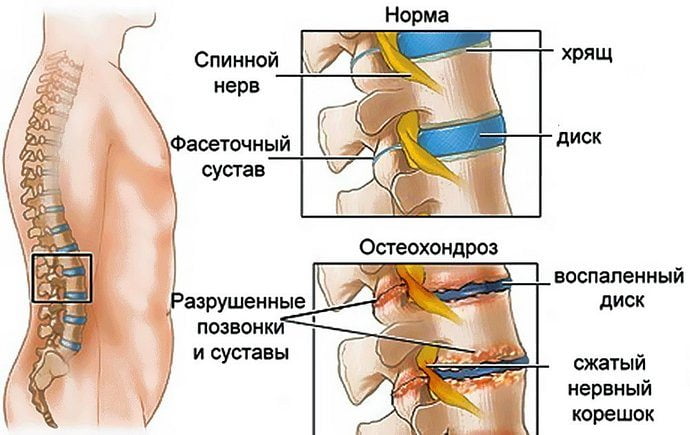
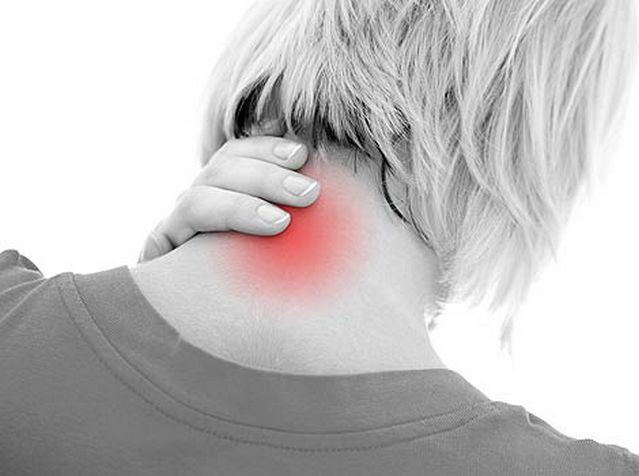
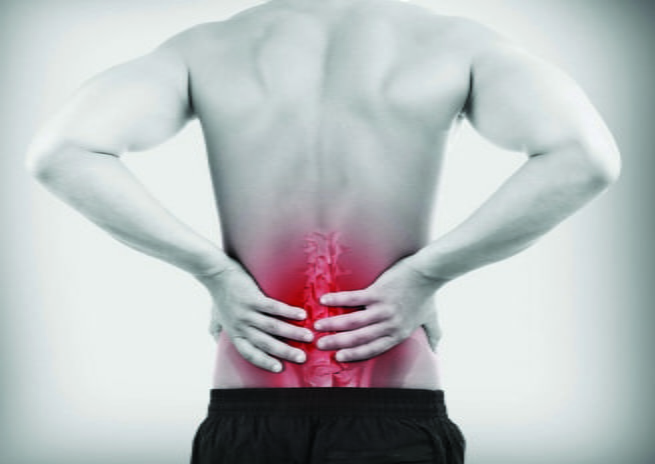





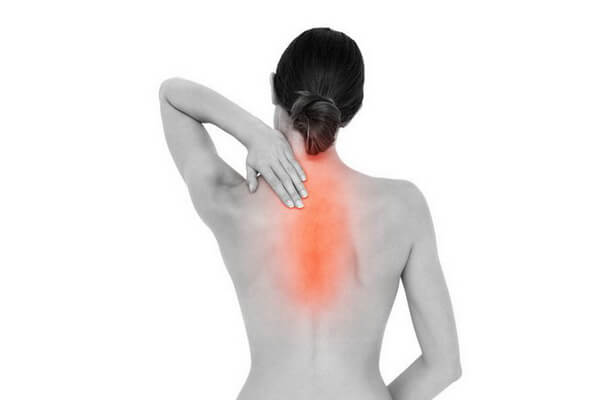
 Многие симптомы заболевания можно перепутать с другими болезнями.
Многие симптомы заболевания можно перепутать с другими болезнями. Заболевание спины можно лечить разными способами, в зависимости от степени тяжести поражения. Методы лечения и другие направления оздоровления и профилактики подбирает специалист, который предварительно проводит диагностические мероприятия. Лечение остеохондроза носит комплексный подход. В первую очередь, основной целью становится купирование болевого синдрома, распределение нагрузки на позвоночник.
Заболевание спины можно лечить разными способами, в зависимости от степени тяжести поражения. Методы лечения и другие направления оздоровления и профилактики подбирает специалист, который предварительно проводит диагностические мероприятия. Лечение остеохондроза носит комплексный подход. В первую очередь, основной целью становится купирование болевого синдрома, распределение нагрузки на позвоночник. Остеохондроз можно лечить в комплексе с выполнением специально подобранных упражнений лечебной физкультуры. Определенные упражнения с дозированной нагрузкой на нужные участки тела позволят укрепить мышцы и создать мышечный корсет для позвоночника. Таким образом, нормализуется обмен веществ, кровообращение, восстанавливается питание межпозвоночных дисков. Заболевание остеохондроз прекращает развитие после курса лечебной физической культуры.
Остеохондроз можно лечить в комплексе с выполнением специально подобранных упражнений лечебной физкультуры. Определенные упражнения с дозированной нагрузкой на нужные участки тела позволят укрепить мышцы и создать мышечный корсет для позвоночника. Таким образом, нормализуется обмен веществ, кровообращение, восстанавливается питание межпозвоночных дисков. Заболевание остеохондроз прекращает развитие после курса лечебной физической культуры. Всем давно известно, что здоровое питание — это залог здоровья, но не все понимают, в чем связь питания и заболевания опорно-двигательного аппарата. Для того, чтобы предотвратить дальнейшее прогрессирование заболевания и появление осложнений, необходимо соблюдать диету. В связи с тем, что лишний вес оказывает нагрузку на пораженный позвоночник, необходимо контролировать употребление и вывод жидкости, продуктов питания, контролировать вес.
Всем давно известно, что здоровое питание — это залог здоровья, но не все понимают, в чем связь питания и заболевания опорно-двигательного аппарата. Для того, чтобы предотвратить дальнейшее прогрессирование заболевания и появление осложнений, необходимо соблюдать диету. В связи с тем, что лишний вес оказывает нагрузку на пораженный позвоночник, необходимо контролировать употребление и вывод жидкости, продуктов питания, контролировать вес.
 Еще пару десятилетий назад боль и дискомфорт в пояснице считались проблемой исключительно пожилых людей, но сейчас ситуация существенно изменилась. Многие болезни, в том числе, и остеохондроз, ощутимо «помолодели», а значит, возросло и количество обращений к специалистам с подобными симптомами. Пациентам в таких случаях требуется медикаментозная терапия и специальные физиопроцедуры, но параллельно рекомендуется и лечение поясничного остеохондроза в домашних условиях с применением рецептов народной медицины, годами подтверждающих свою эффективность.
Еще пару десятилетий назад боль и дискомфорт в пояснице считались проблемой исключительно пожилых людей, но сейчас ситуация существенно изменилась. Многие болезни, в том числе, и остеохондроз, ощутимо «помолодели», а значит, возросло и количество обращений к специалистам с подобными симптомами. Пациентам в таких случаях требуется медикаментозная терапия и специальные физиопроцедуры, но параллельно рекомендуется и лечение поясничного остеохондроза в домашних условиях с применением рецептов народной медицины, годами подтверждающих свою эффективность.
 Польза гимнастики в борьбе с остеохондрозом неоспорима — взяв за правило ежедневно выполнять специальные упражнения, пациенты могут добиться значительного улучшения самочувствия и избавиться от многих симптомов болезни, затормозив ее развитие. Еще один важный плюс лечебной физкультуры состоит в том, что ею можно без проблем заниматься дома, выделив для этого не более получаса в любое удобное для себя время.
Польза гимнастики в борьбе с остеохондрозом неоспорима — взяв за правило ежедневно выполнять специальные упражнения, пациенты могут добиться значительного улучшения самочувствия и избавиться от многих симптомов болезни, затормозив ее развитие. Еще один важный плюс лечебной физкультуры состоит в том, что ею можно без проблем заниматься дома, выделив для этого не более получаса в любое удобное для себя время.




 Остеохондроз позвоночника – это заболевание, вызванное разрушением костной и хрящевой тканей шейного, грудного и поясничного отделов позвоночника.
Остеохондроз позвоночника – это заболевание, вызванное разрушением костной и хрящевой тканей шейного, грудного и поясничного отделов позвоночника.
 В лечении остеохондроза позвоночника применяются консервативная и хирургическая методики. Цель обеих – устранить болевой синдром и предупредить дальнейшее прогрессирование деформации позвоночника.
В лечении остеохондроза позвоночника применяются консервативная и хирургическая методики. Цель обеих – устранить болевой синдром и предупредить дальнейшее прогрессирование деформации позвоночника.
 Изменения тазобедренного сустава, характерные для коксартроза. Нажмите на фото для увеличения
Изменения тазобедренного сустава, характерные для коксартроза. Нажмите на фото для увеличения Строение тазобедренного сустава
Строение тазобедренного сустава Стадии коксартроза. Нажмите на фото для увеличения
Стадии коксартроза. Нажмите на фото для увеличения Симптомы коксартроза: 1 – боли в тазобедренном суставе; 2 – скованность по утрам; 3 – боли могут распространяться вниз по бедру
Симптомы коксартроза: 1 – боли в тазобедренном суставе; 2 – скованность по утрам; 3 – боли могут распространяться вниз по бедру Сравнение рентгенограмм здорового сустава и сустава, пораженного коксартрозом
Сравнение рентгенограмм здорового сустава и сустава, пораженного коксартрозом Специальный пояс на тазобедренный сустав и бедро со вкладышем для пакета со льдом
Специальный пояс на тазобедренный сустав и бедро со вкладышем для пакета со льдом Примеры упражнений при коксартрозе
Примеры упражнений при коксартрозе
 Компоненты для компресса из капусты и меда
Компоненты для компресса из капусты и меда


 кровообращения сустава. Подобные сбои в состоянии привести к скоплению в суставах особых веществ, что в состоянии повысить выработку ферментов, что также негативно сказывается на общем состоянии суставов;
кровообращения сустава. Подобные сбои в состоянии привести к скоплению в суставах особых веществ, что в состоянии повысить выработку ферментов, что также негативно сказывается на общем состоянии суставов;
 начальная стадия разрушительного коксартроза тазобедренного сустава, сталкивается с такими неприятными факторами, как боли в области бедра, особенно выраженные после упражнений и легкой нагрузки. Выраженной хромоты и деформации на данной стадии не отмечается.
начальная стадия разрушительного коксартроза тазобедренного сустава, сталкивается с такими неприятными факторами, как боли в области бедра, особенно выраженные после упражнений и легкой нагрузки. Выраженной хромоты и деформации на данной стадии не отмечается.




 замена сустава возвращает человеку возможность естественного передвижения, можно достаточно быстро купировать постоянную боль и устранить воспаление. Протезированию может подлежать не только сама головка бедра, но также все остальные элементы.
замена сустава возвращает человеку возможность естественного передвижения, можно достаточно быстро купировать постоянную боль и устранить воспаление. Протезированию может подлежать не только сама головка бедра, но также все остальные элементы. лечить коксартроз тазобедренного сустава 1 степени, можно особое внимание обратить на массаж и процедуры современной физиотерапии.
лечить коксартроз тазобедренного сустава 1 степени, можно особое внимание обратить на массаж и процедуры современной физиотерапии.
 блюда;
блюда;










 кровообращения сустава. Подобные сбои в состоянии привести к скоплению в суставах особых веществ, что в состоянии повысить выработку ферментов, что также негативно сказывается на общем состоянии суставов;
кровообращения сустава. Подобные сбои в состоянии привести к скоплению в суставах особых веществ, что в состоянии повысить выработку ферментов, что также негативно сказывается на общем состоянии суставов;
 начальная стадия разрушительного коксартроза тазобедренного сустава, сталкивается с такими неприятными факторами, как боли в области бедра, особенно выраженные после упражнений и легкой нагрузки. Выраженной хромоты и деформации на данной стадии не отмечается.
начальная стадия разрушительного коксартроза тазобедренного сустава, сталкивается с такими неприятными факторами, как боли в области бедра, особенно выраженные после упражнений и легкой нагрузки. Выраженной хромоты и деформации на данной стадии не отмечается.




 замена сустава возвращает человеку возможность естественного передвижения, можно достаточно быстро купировать постоянную боль и устранить воспаление. Протезированию может подлежать не только сама головка бедра, но также все остальные элементы.
замена сустава возвращает человеку возможность естественного передвижения, можно достаточно быстро купировать постоянную боль и устранить воспаление. Протезированию может подлежать не только сама головка бедра, но также все остальные элементы. лечить коксартроз тазобедренного сустава 1 степени, можно особое внимание обратить на массаж и процедуры современной физиотерапии.
лечить коксартроз тазобедренного сустава 1 степени, можно особое внимание обратить на массаж и процедуры современной физиотерапии.
 блюда;
блюда;

























 «Мовасин»
«Мовасин» Выбор дозировки
Выбор дозировки Выбор аналога
Выбор аналога




















































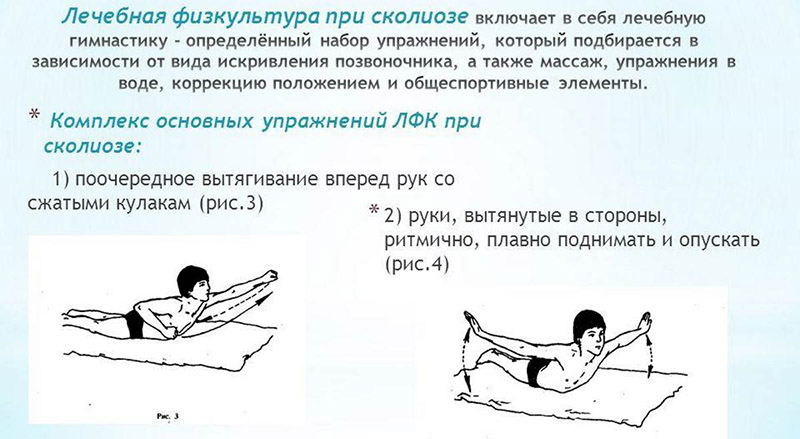







 Очень важно в процессе подбора элементов ЛФК учитывать специфику сколиозного процесса. Например, для грудной и поясничной деформации показаны тренировки мышечных тканей именно этих отделов. Подобный подход поможет восполнить дефект кривизны и придать устойчивость позвоночному столбу.
Очень важно в процессе подбора элементов ЛФК учитывать специфику сколиозного процесса. Например, для грудной и поясничной деформации показаны тренировки мышечных тканей именно этих отделов. Подобный подход поможет восполнить дефект кривизны и придать устойчивость позвоночному столбу.
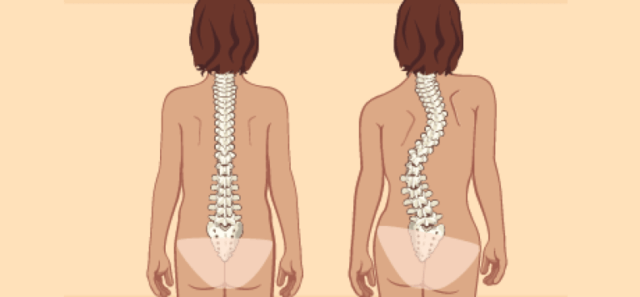


 Одним из наиболее эффективных методов лечения сколиоза, на начальных стадиях заболевания, является ЛФК (лечебная физическая культура). Исправить искривление позвоночного столба при помощи комплекса физических упражнений можно в случае приобретённого сколиоза, когда болезнь стала следствием длительного пребывания тела в неправильном положении. При диагностировании врождённого сколиоза, вызванного аномальным развитием органов и структур тела, следует с осторожностью отнестись к такого рода лечению, получив для начала консультацию врача. В отдельных ситуациях физкультура может быть полностью противопоказана.
Одним из наиболее эффективных методов лечения сколиоза, на начальных стадиях заболевания, является ЛФК (лечебная физическая культура). Исправить искривление позвоночного столба при помощи комплекса физических упражнений можно в случае приобретённого сколиоза, когда болезнь стала следствием длительного пребывания тела в неправильном положении. При диагностировании врождённого сколиоза, вызванного аномальным развитием органов и структур тела, следует с осторожностью отнестись к такого рода лечению, получив для начала консультацию врача. В отдельных ситуациях физкультура может быть полностью противопоказана. При 1 и 2 степени болезни можно ожидать существенных улучшений и достижения полного выздоровления, при 3 и 4 степени упражнения могут не принести желаемого эффекта. Сколиотическая дуга составляющая более 50 градусов обычно лечится уже хирургическими методами. Сколиоз характеризующийся s-образной формой, имеет две дуги (Z — 3 дуги) и поэтому для его корректировки нужны специальные упражнения, отличающиеся от стандартных. В период активного развития ребёнка, в возрасте 10-15 лет гораздо легче исправить искривление, так как формирование организма ещё полностью не завершено, но это не значит, что более взрослые люди должны недооценивать возможности лечебной физкультуры. Очень многое зависит от самого человека, его решимости, воли и твёрдого настроя на выздоровление.
При 1 и 2 степени болезни можно ожидать существенных улучшений и достижения полного выздоровления, при 3 и 4 степени упражнения могут не принести желаемого эффекта. Сколиотическая дуга составляющая более 50 градусов обычно лечится уже хирургическими методами. Сколиоз характеризующийся s-образной формой, имеет две дуги (Z — 3 дуги) и поэтому для его корректировки нужны специальные упражнения, отличающиеся от стандартных. В период активного развития ребёнка, в возрасте 10-15 лет гораздо легче исправить искривление, так как формирование организма ещё полностью не завершено, но это не значит, что более взрослые люди должны недооценивать возможности лечебной физкультуры. Очень многое зависит от самого человека, его решимости, воли и твёрдого настроя на выздоровление. Комплекс ЛФК при сколиозе состоит из разминки, основных упражнений и заключительной части. Все предложенные упражнения являются базовыми и симметричными. Для выполнения лечебной физкультуры в домашних условиях лучше всего подойдут именно такие упражнения, так как они оказывают меньшее воздействие на деформированный позвоночник, что снижает риск получения травмы при их неправильном выполнении. Асимметричные виды упражнений способны оказать больший лечебный эффект, но они должны подбираться исключительно лечащим врачом.
Комплекс ЛФК при сколиозе состоит из разминки, основных упражнений и заключительной части. Все предложенные упражнения являются базовыми и симметричными. Для выполнения лечебной физкультуры в домашних условиях лучше всего подойдут именно такие упражнения, так как они оказывают меньшее воздействие на деформированный позвоночник, что снижает риск получения травмы при их неправильном выполнении. Асимметричные виды упражнений способны оказать больший лечебный эффект, но они должны подбираться исключительно лечащим врачом. Возьмите твёрдую подушку, положите на пол и лягте на неё животом. Сцепите за спиной руки в замок. Начинайте производить подъём тела вверх на максимально возможную высоту, но при этом не перегружайте позвоночник. У вас должны быть задействованы мышцы поясничного отдела спины. Сделайте 10 таких подъёмов. (рис. №4)
Возьмите твёрдую подушку, положите на пол и лягте на неё животом. Сцепите за спиной руки в замок. Начинайте производить подъём тела вверх на максимально возможную высоту, но при этом не перегружайте позвоночник. У вас должны быть задействованы мышцы поясничного отдела спины. Сделайте 10 таких подъёмов. (рис. №4) Лёжа на спине согните ноги в коленях и прижмите их друг к другу, руки нужно развести в стороны, перпендикулярно телу. Теперь начинайте поворачивать голову в левую сторону, а колени наклоните в правую, затем поменяйте направления (голову — вправо, колени — влево). Упражнение задействует шейные и поясничные мышцы, выполнить его нужно 7 раз. (рис. №7)
Лёжа на спине согните ноги в коленях и прижмите их друг к другу, руки нужно развести в стороны, перпендикулярно телу. Теперь начинайте поворачивать голову в левую сторону, а колени наклоните в правую, затем поменяйте направления (голову — вправо, колени — влево). Упражнение задействует шейные и поясничные мышцы, выполнить его нужно 7 раз. (рис. №7)
 Идеальным выбором будет плавание, которое используется для профилактики и лечения множества заболеваний позвоночника. Занятия плаванием позволяют расслабиться, укрепить мышечный корсет спины и улучшить координацию движений. Полезны также будут катание на велосипеде и лыжах, но только с умеренной активностью. В профилактике имеется ряд рекомендаций, позволяющих избегать асимметричной нагрузки на мышцы спины, что поможет поддерживать позвоночник в анатомически правильном положении. Выделим наиболее важные из них:
Идеальным выбором будет плавание, которое используется для профилактики и лечения множества заболеваний позвоночника. Занятия плаванием позволяют расслабиться, укрепить мышечный корсет спины и улучшить координацию движений. Полезны также будут катание на велосипеде и лыжах, но только с умеренной активностью. В профилактике имеется ряд рекомендаций, позволяющих избегать асимметричной нагрузки на мышцы спины, что поможет поддерживать позвоночник в анатомически правильном положении. Выделим наиболее важные из них:






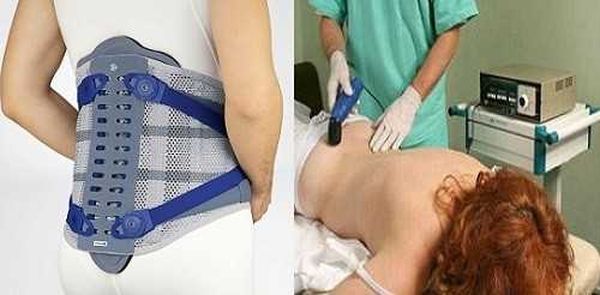
 [47], [48], [49], [50], [51], [52]
[47], [48], [49], [50], [51], [52]