Пупочный послеоперационный грыжевой бандаж – Бандажи противогрыжевые и послеоперационные. Секреты выбора
Бандажи противогрыжевые и послеоперационные. Секреты выбора

Дорогие друзья, здравствуйте!
К сожалению, мы иногда болеем.
Иногда болеют наши родные.
А иногда болезнь требует операции.
И встает вопрос: как выбрать ПОСЛЕОПЕРАЦИОННЫЙ бандаж? Их много, и все они такие разные!
На что нужно при этом обращать внимание?
Иногда вас спрашивают о ПОСЛЕРОДОВОМ бандаже.
А иногда о бандаже при ПУПОЧНОЙ или ПАХОВОЙ грыже.
Возможно, в ассортименте вашей аптеки имеются также бандажи на грудную клетку. Какие они бывают? Когда и кому их предложить?
Обо всем об этом мы сейчас и поговорим.
Но сначала пару слов о том, что такое грыжа, и чем она опасна.
Что такое грыжа живота?
По латыни слово «грыжа» звучит совсем непристойно: «HERNIA».
В 19-м веке военные врачи часто ставили этот диагноз деткам «богатеньких Буратино», чтобы тех не забирали в армию.
Поэтому выражение «страдать х…й», прости, Господи, 🙂 означало иметь грыжу.
И каждый пятый призывник в России в конце 19-го века «страдал»… этим самым недугом.
Но в русском языке слово «грыжа» привязали к другому слову «грызть»: мол, грыжа «прогрызает» брюшную стенку, и содержимое брюшной полости выпячивается.
Грыжа – это выпячивание внутренних органов через какие-либо дефекты в передней брюшной стенке.
Дефекты могут быть врожденными или приобретенными.
Содержимым грыжевого мешка чаще всего являются петли кишечника.
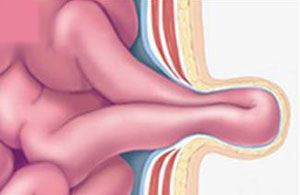
Почему возникают грыжи живота?
Вы спросите: «Что же их, в смысле, петли кишечника, заставляет выпячиваться? «Лежали» они себе в брюшной полости, «лежали», и вдруг решили выпятиться?»
Конечно, это происходит не вдруг.
Передняя брюшная стенка – прочное образование, состоящее из кожи, подкожно-жировой клетчатки, фасций (футляров для мышц), мышц живота и соединительнотканных волокон, которые обладают высоким запасом прочности.
В норме она превосходно выдерживает многократные повышения внутрибрюшного давления, которые возникают в процессе нашей обычной жизни: подъем тяжестей, кашель, запоры, роды у женщин и т.д.
Но когда эти факторы повторяются изо дня в день, когда у женщины было несколько родов, когда брюшной пресс слабый, когда организм стареет, то мышцы живота теряют свою эластичность и упругость, соединительнотканные волокна передней брюшной стенки растягиваются, и любой поход в туалет или поднятие тяжести может привести к образованию грыжи живота.
Чаще всего встречаются паховые, пупочные грыжи и грыжи белой линии живота.
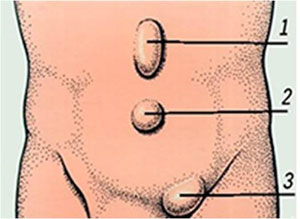
На этом рисунке под номером 1 — грыжа белой линии живота, под номером 2 — пупочная грыжа, под номером 3 — паховая.
При паховой грыже отмечается припухлость в области паха, где проходит паховый канал. У мужчин она бывает намного чаще, чем у женщин из-за особенностей строения пахового канала.
Выпячивание увеличивается при подъеме тяжести, натуживании, при этом в месте грыжи могут быть болевые ощущения.
Пупочная грыжа часто встречается у младенцев.
В норме, после того, как пуповинный отросток отпадает, пупочное кольцо, которое представляет собой дефект в белой линии живота, быстро закрывается волокнами соединительной ткани.
Но если есть врожденная слабость соединительной ткани, этот процесс может задержаться, и у ребенка формируется пупочная грыжа, то есть выпячивание в области пупка. Оно увеличивается, когда малыш плачет, тужится.
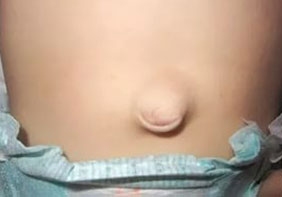
Пупочная грыжа у младенца, как правило, никаких болевых ощущений не вызывает.
Она может возникать и у взрослых, чаще у женщин после родов, когда резко возрастает внутрибрюшное давление, и мышцы передней брюшной стенки растягиваются и ослабевают.
Белая линия живота – это полоска сухожилия, которая находится между прямыми мышцами живота. Посмотрите:
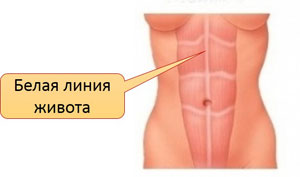
Причины грыжи белой линии живота – это ожирение, травмы, беременность, запоры, асцит, хронический кашель, то есть все ситуации, при которых повышается внутрибрюшное давление.
И у нас осталось рассмотреть еще послеоперационную грыжу, а затем мы перейдем к бандажам.
Послеоперационная грыжа возникает в результате того, что целостность передней брюшной стенки нарушена. Во время операции были рассечены кожа, подкожно-жировая клетчатка, фасции, возможно, мышцы живота. И даже, несмотря на то, что все это по окончании операции зашили, слабое место осталось.
А дальше человеку разрешили вставать, и при каждом вставании с постели повышается внутрибрюшное давление.
А если у него запоры, то в туалете опять повышается внутрибрюшное давление.
А если у него есть проблемы с органами дыхания (например, ХОБЛ – хроническая обструктивная болезнь легких, одна из «любимых» болячек курильщика), то он кашляет, и это тоже повышает внутрибрюшное давление.
А бывает, он что-нибудь поднимает весом более 2-3 кг в первый месяц после операции.
И все это может привести к выходу петель кишечника через слабое место в передней брюшной стенке в области послеоперационного шва, то есть к образованию послеоперационной грыжи.
При любой грыже у взрослых, помимо выпячивания, могут быть болевые ощущения, которые усиливаются после приема пищи или после подъема тяжестей.
Чем опасна грыжа?
Самым серьезным осложнением грыжи является ее ущемление – сдавление органа, который вышел через дефект в передней брюшной стенке, в так называемых грыжевых воротах, то есть в месте дефекта.
Это может случиться в любой момент в результате поднятия тяжести, кашля или натуживания.
И тогда кровоснабжение грыжи, которая чаще всего есть не что иное, как петли кишечника, прекращается, и возникает ее некроз, то есть омертвение.
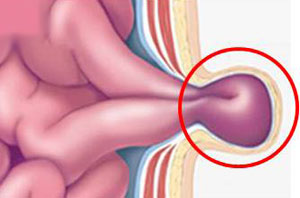
А дальше – кишечная непроходимость, перитонит и смерть.
Признаки ущемления грыжи – это резкая боль в животе, которая возникла при любой ситуации, сопровождающейся повышением внутрибрюшного давления. Возможна рвота.
И если раньше грыжа спокойно вправлялась самостоятельно или рукой, когда человек ложился, то при ущемлении она не вправляется.
В этом случае нужна срочная операция.
Теперь переходим непосредственно к бандажам.
Бандаж послеоперационный
Он может быть абдоминальный, то есть для живота, и торакальный, то есть для грудной клетки.
Бандаж абдоминальный

Этот бандаж надевается на живот («abdomen» в переводе с латинского означает «живот») и имеет 3 показания:
- Состояние после операции на органах брюшной полости.
- Вправимая грыжа живота небольшого размера.
- Послеродовый период.
Раньше, когда бандажей у нас в стране еще и в помине не было, после операции использовали обычное полотенце и фиксировали его булавкой.
Задача бандажа – взять на себя часть нагрузки, которую несет на себе передняя брюшная стенка, и защитить послеоперационный шов от расхождения даже при незначительном повышении внутрибрюшного давления (подъем с кровати, наклон, чтобы надеть обувь, запоры, кашель, чихание и др.).
Какому бандажу отдать предпочтение?
Чтобы понять, какой абдоминальный бандаж лучше, пусть каждый из вас представит себя на месте хирурга.
Итак, допустим, я хирург. Я только что прооперировала больного, наложила на послеоперационный шов марлевую наклейку, и теперь я буду ежедневно делать перевязку и смотреть, как идет заживление.
Каким требованиям должен отвечать абдоминальный бандаж?
- Марлевая наклейка может мокнуть, поскольку из шва часто выделяется сукровица (все-таки сколько тканей рассечено!), поэтому мне нужно, чтобы непосредственно к шву прилегал хлопок, который хорошо впитывает влагу и быстро сохнет. Мне не нужно, чтобы под бандажом скапливался экссудат, который может инфицироваться. И тогда придется заниматься еще и борьбой с инфекцией.
- Мне нужно, чтобы никакого раздражения кожи у больного не было, т.е. ткань бандажа должна быть гипоаллергенной. Зачем мне лишняя головная боль?
- Бандаж должен захватывать с лихвой весь шов, то есть ширина бандажа должна быть соответствующей.
- Может так случиться, что возникнут гнойные осложнения, и мне нужен такой бандаж, чтобы в нем легко было сделать надрез и вывести дренажную трубку, чтобы обеспечить отток гноя из раны. (Посмотрите на конструкцию бандажа выше. Видите, здесь чередуются широкие и узкие полоски? Вдоль одной из узких полосок можно сделать разрез. Это было бы сложно сделать, если панель была бы сплошной).
- Мне нужно, чтобы больной носил бандаж столько, сколько скажу, и не жаловался, что ему жарко, или что бандаж постоянно скручивается.
- Если больной полный, очень удобны бандажи, которые имеют двойную панель для поддержки передней брюшной стенки.

А если спросить больного, который уже поносил какое-то время бандаж, то его требования будут такими:
- Чтобы в нем было не жарко.
- Чтобы он не скручивался при ходьбе.
- Чтобы он не превратился в тряпочку после 2-3 стирок и не потерял своих свойств.
- Чтобы он не вызывал раздражения и зуда.
Исходя из этого, у меня получились следующие требования к абдоминальному бандажу, чтобы он устраивал и хирурга, и больного:
- Он выполнен из тонкого, «дышащего» материала.
- Передняя панель, которая прилегает к шву, с содержанием хлопка.
- В составе нет латекса!!! (В бандажах многих производителей он есть, но латекс очень часто дает аллергию).
- Конструкция бандажа позволяет легко сделать разрез для выведения дренажа, при этом разрез не мохрится, не расползается.
- Содержание хлопка в составе небольшое. В противном случае такой бандаж не будет отличаться хорошей износостойкостью после стирки.
- По окружности бандажа имеются жесткие вставки, которые предупреждают его скручивание.
- На упаковке указано, что этот бандаж зарегистрирован Федеральной службой по надзору в сфере здравоохранения как изделие медицинского назначения.
- Для полного пациента лучше выбрать бандаж с двойным фиксирующим клапаном.
Теперь внимательно рассмотрите бандажи послеоперационные, которые есть у вас в аптеке, почитайте информацию на упаковках. Ну, как? Соответствуют?
Чего в них не хватает?
Подбор размера бандажа
Обычно он не представляет затруднений. Нужно измерить окружность талии.
Но часто к вам приходят родственники больного. Не продавайте бандаж «на глаз». Пусть родственники проведут измерение больного и придут к вам повторно.
Пусть они заодно поинтересуются у врача, бандаж какой ширины подойдет?
Ширина зависит от размера шва, от роста пациента.
И еще несколько коротких вопросов и ответов.
Как надевать абдоминальный бандаж?
В положении лежа.
Сколько его нужно носить?
Длительность ношения зависит от скорости заживления шва, возраста больного, образа жизни.
В среднем 1,5-2 месяца, но если работа связана с подъемом тяжестей, то и до полугода.
Как за ним ухаживать?
Стирать бандаж, как правило, производители рекомендуют вручную. Не использовать порошки с хлорсодержащими веществами и др. отбеливателями. Температура воды до 40 градусов. Не отжимать, не выкручивать (промокнуть в полотенце), на батарее не сушить.
Есть ли противопоказания?
Да. Это невправимые грыжи живота, беременность и индивидуальная непереносимость материалов, из которых изготовлен бандаж.
Другие показания к применению
Как я уже сказала, послеоперационный бандаж можно использовать также при небольших грыжах белой линии живота или пупочных грыжах у взрослых.
ВПРАВИМЫХ!!!
Как это узнать? Очень просто. Когда человек ложится, грыжа вправляется самостоятельно или с помощью руки.
Вопросы покупателю
Когда у вас спрашивают бандаж родственнику после операции задайте вопросы:
- После какой операции? (чтобы выяснить, какой бандаж нужен: грудной или абдоминальный)
- Врач сказал, какой ширины нужен бандаж?
- Окружность талии знаете?
- Ваш родственник полный? (с одним клапаном давать или с двумя?)
Разумеется, последний вопрос задаете, если у вас в ассортименте есть бандажи с двойным клапаном.
Комплексная продажа
Если у вас покупают 2 длинных эластичных бинта («мне для операции») или противоэмболический трикотаж, поинтересуйтесь, какая предстоит операция, и если вам говорят, что на органах брюшной полости или грудной клетки, выясните, «послеоперационный бандаж купили?»
Послеоперационный бандаж может использоваться также как послеродовый, хотя на этот случай бывают и специальные послеродовые бандажи. Но это не принципиально.
Чтобы быстрее восстановить тонус мышц живота после родов, нужны упражнения на укрепление мышц брюшного пресса.
Обычно хватает 2-3 месяцев, чтобы привести в порядок свой живот.
Если в ассортименте аптеки есть гимнастические мячи диаметром 45-55 см, предложите к бандажу мяч для более быстрого восстановления. Упражнения можно найти в ютубе, если набрать «фитбол после родов».
Бандажи на грудную клетку (торакальные)
Они назначаются в следующих ситуациях:
- Состояние после операции на органах грудной клетки.
- Межреберная невралгия,
- Ушиб грудной клетки,
- Перелом 1-2 ребер
Разберем более детально.
Состояние после операции на органах грудной клетки.
Здесь речь идет, прежде всего, об операции на сердце.
Зачем в этом случае нужен бандаж? Ведь петель кишечника в грудной клетке нет, и послеоперационная грыжа вряд ли возникнет.
Дело в том, что для доступа к сердцу во время операции рассекается грудина, а иногда и ребра.
После операции половинки грудины чаще всего соединяют специальной проволокой. Реже – металлическими конструкциями. Они остаются в теле человека на всю оставшуюся жизнь
Бандаж на грудную клетку в этом случае нужен, чтобы обеспечить покой грудине, ребрам и самому послеоперационному шву, чтобы быстрее шло сращение костей и заживление шва.
Поэтому торакальный послеоперационный бандаж должен быть выполнен из нерастяжимых материалов.
Или нерастяжимой, в крайнем случае, должна быть та часть его, которая будет находиться непосредственно на грудине.
Посмотрите, к примеру, на этот бандаж.

Здесь верхняя часть его сделана из нерастяжимого материала, а нижняя – из эластичного.
Благодаря такой конструкции бандаж переводит грудной тип дыхания в брюшной, и создаются благоприятные условия для заживления раны.
К тому же он удобен тем, что не будет елозить по телу вверх-вниз, потому что сделан в виде майки.
Если у вас в ассортименте есть торакальный бандаж, материал которого тянется, то после операции на сердце он не подойдет — фиксация не та.
Предлагайте его при ушибе грудной клетки, переломе 1-2 ребер или межреберной невралгии. Впрочем, для этих случаев подойдет любой бандаж на грудную клетку.

Межреберная невралгия возникает в результате сдавления, воспаления, раздражения межреберных нервов на фоне заболеваний позвоночника, некоторых инфекций, травм.
Как ее узнать?
Боль очень сильная, чаще односторонняя, локализуется в области ребер, усиливается при малейших движениях туловища и даже на вдохе-выдохе.
Торакальный бандаж уменьшает экскурсии грудной клетки, и боль становится менее интенсивной.
Как подобрать размер?
Измеряют окружность грудной клетки.
Как ухаживать за ним?
Так же, как и за абдоминальным бандажом.
Какой бандаж лучше рекомендовать?
- Материал тонкий, «дышащий».
- В составе не должно быть латекса.
- На указано, что это изделие медицинского назначения.
- Бандаж в форме майки, на мой взгляд, удобнее.
Бандажи противогрыжевые
Бандаж при паховой грыже
Такой бандаж, как правило, покупают пожилые мужчины, которым по каким-то причинам противопоказана операция.
Он должен быть сделан из гипоаллергенной ткани (без латекса) и иметь кармашки с жесткими вставками (пелотами).
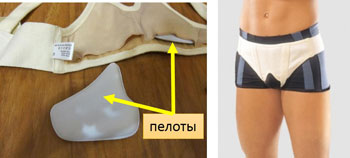
Бывает односторонний и двусторонний.
В последнем случае при односторонней грыже один пелот вынимается.
Главная задача такого бандажа – не допустить ущемления паховой грыжи при подъеме тяжестей, кашле, запорах. Бандаж надевается после вправления грыжи так, чтобы пелот располагался над ней.
Носят такой бандаж днем постоянно.
Если спрашивают паховый бандаж для женщины, то этот бандаж тоже подойдет.
Пупочный бандаж для детей

Возможно, вы знаете, что для лечения пупочной грыжи раньше использовали пятак и гипоаллергенный пластырь.
Пятак располагали над грыжей, он удерживал грыжевое выпячивание, а пластырь фиксировал монетку.
И обязательным элементом лечения пупочной грыжи у младенцев был заговОр. 🙂 А может, и есть.
Посмотрела в Интернете, как выглядит сей обряд, и не удержалась от смеха. Это происходит так:
«Маме необходимо утром легонько прикусить грыжу малыша и таким образом произнести следующие слова: « грыжа, грыжа, я тебя грызу, у тебя один зуб, у меня – семь, и я тебя съем». И так три раза. А после каждой молитвы необходимо сплевывать через левое плечо».
Почему у мамы всего 7 зубов, остается для меня тайной, но больше всего понравилась приписка:
«Первые результаты видны уже через несколько месяцев».
(Они и без этих премудростей будут видны через несколько месяцев).
Как лечат пупочную грыжу цивилизованным способом: используют специальный пупочный пластырь или пупочный бандаж, который представляет собой эластичную полоску с содержанием хлопка, в центре которой находится пелот – прототип того самого пятака.
Пелот располагается над грыжей. Пупочный бандаж находится на животике малыша постоянно. Снимается только на время купания и массажа.
В лечении пупочной грыжи важно еще укреплять мышцы живота ребенка, поэтому врач рекомендует маме делать массаж живота по часовой стрелке и специальные упражнения. А если у вас есть в ассортименте мячи большого диаметра, то в комплексе с пупочным бандажом предлагайте и мяч. Фитбол для детей можно найти на ютубе. Упражнения на мяче с младенцем ускорят закрытие пупочного кольца.
Обычно оно закрывается к 1,5-2 годам, но бывает чуть позже.
Если дефект сохраняется, примерно после 5 лет врач делает операцию.
Детский бандаж изготовлен из гипоаллергенной ткани, которая не вызовет раздражения нежной кожи малыша в отличие от пластыря.
Фух. 🙂 Это все, что я вам хотела сегодня сказать. Как вам понравилась статья, друзья?
Остались ли у вас какие вопросы? Пишите их в окошечке комментариев ниже.
Досконально разобраться в ортопедических изделиях вам поможет мой базовый курс для сотрудников аптек. Приобрести его можно здесь.
До новой встречи на блоге для трудяг фармбизнеса!
С любовью к вам, Марина Кузнецова
nikafarm.ru
Послеоперационный грыжевой бандаж пупочный – советы экспертов
Пупочная грыжа – распространенное заболевание, которое появляется не только у младенцев, но и у взрослых. На определенных стадиях появления новообразования, а также для профилактики часто используется грыжевой бандаж. Каково его назначение? Какие виды подобных аксессуаров существуют? Как правильно выбрать и носить приобретенную модель? И существуют ли противопоказания для использования бандажа?
Зачем нужен пупочный бандаж

От 5 до 10% взрослого населения планеты находятся в группе риска. У них потенциально возможно появление грыжи. Патология, при которой внутренние органы проходят через брюшную стенку и выпирают в околопупочной области, возникает по разным причинам:
- избыточный вес, в том числе ожирение;
- сахарный диабет и дисфункция иммунной системы;
- сердечно-сосудистые заболевания;
- беременность.
Функции бандажей для грыжи различны. Одни изделия используются при наличии грыжи для удержания новообразования и предотвращения его выпячивания и ущемления, другие – после хирургического вмешательства для снижения рисков возникновения послеоперационных грыж.
Современные врачи рекомендуют взрослым не затягивать с операцией по удалению грыжи. При появлении новообразования бандаж способен лишь немного смягчить ситуацию, но его ношение не приведет к тому, что грыжа самоликвидируется. Чаще всего ортез используется для предотвращения ущемления, чтобы пациент мог спокойно дождаться операции.
Виды бандажей
В зависимости от состояния пациента ему может быть назначен тот или иной вид бандажа. Их конструкции похожи, а вот функции различаются.

Профилактический
Выполненный в виде широкого эластичного пояса с более плотной передней стенкой универсальный бандаж рекомендуется к ношению при предрасположенности к образованию грыж, в том числе при больших физических нагрузках. Такой бандаж оказывается воздействие на всю брюшную полость, улучшая мышечный тонус и кровоснабжение.
В продаже также можно встретить профилактический бандаж для пупочной грыжи мужской и женский. Это тазовый пояс, который назначается для предотвращения образования грыж мужчинам при больших нагрузках на пресс и область брюшины, а женщинам – на ранних сроках беременности.

Лечебный
Другой вариант – более узкий пояс также из эластичный ткани, но имеющий отдельные жесткие элементы. В его конструкции есть пелот – специальная подушка, которая воздействует на пупочное кольцо. Одновременно изделие за счет ребер жесткости может оказывать поддерживающую функцию для позвоночника и улучшать мышечную тонус, что помогает удерживать грыжу и снижать скорость ее роста.

Абдоминальный
Послеоперационный грыжевой пупочный бандаж применяется на этапе восстановления после хирургического вмешательства на органы брюшины, в том числе и после удаления грыжи. Он не позволяет на месте удаленных грыж появиться новым и защищает послеоперационные швы, препятствуя их расхождению и ускоряя процесс заживления.
Показания и противопоказания к применению

Ситуаций, при которых врач может рекомендовать ношение противогрыжевого бандажа, достаточно много:
- послеоперационный период при расположенности пациента к грыжам;
- начальные стадии появления грыжи;
- беременность, когда отсутствует возможность провести операцию;
- в младенческом возрасте.
Запрещается использовать бандаж на последних стадиях развития заболевания, когда грыжа не вправляется, а также при ее ущемлении. В последнем случае следует очень быстро обратиться за медицинской помощью. К другим противопоказаниям относят сердечную недостаточность и кожные заболевания типа дерматита с очагами воспаления в местах прилегания бандажа к коже, а также непереносимость наркоза.
Какой бандаж выбрать

Перед покупкой любого ортопедического ортеза необходимо получить консультацию специалиста и, конечно, у вас на руках должен быть диагноз, а в голове – осознание того, для каких целей вы приобретаете бандаж. Лечащий врач рекомендует вам определенный вид грыжевого бандажа, а вы сможете выбрать оптимальное по цене и качеству изделие в ассортименте того или другого производителя, потому что, в общем-то, ортезы против пупочных грыж не значительно отличаются по внешнему виду.
Неправильно подобранный противогрыжевой бандаж в лучшем случае окажется бесполезен, а в худшем нанесет непоправимый урон здоровью, вплоть до отмирания тканей и развития хронический заболеваний внутренних органов.
Для профилактики используются широкие эластичные пояса, для лечения – более узкие модели с пелотами.
Наиболее распространенный способ крепления бандажа – липучки, которые иногда могут заменяться или дополняться другими видами креплений. Перед покупкой внимательно изучите изделие и убедитесь, что все замки работают исправно и не расстегиваются самопроизвольно.
Пояс должен быть выполнены из гипоаллергенной и воздухопроницаемой ткани даже в случае, если вы будете надевать его только для профилактики. Если ткань обработана антисептическими пропитками, то это дополнительный «плюс».
Обязательно примерьте выбранную модель, чтобы убедиться, что она действительно комфортна, швы не натирают, а если изделие с аппликатором, что он располагается в нужном месте. Не стесняйтесь проверить у продавца сертификаты и разрешительные документы, даже если вы покупаете бандаж в ортопедическом салоне с хорошей репутацией.
Важно правильно подобрать размер бандажа. Для подбора модели следует знать объем талии – именно этот параметр в сантиметрах обычно ложится в основу размерной линейки большинства производителей.
Как правильно носить бандаж от пупочной грыжи

Послеоперационный бандаж для живота после удаления пупочной грыжи следует носить постоянно, но не более 2 месяцев и делая регулярные перерывы каждые 3-4 часа. Превышение двухмесячного срока или отсутствие перерывов в течение дня может негативно сказаться на мышцах – они перестанут работать самостоятельно, и все действия по устранению грыжи могут пойти насмарку. Слабые мышцы не будут удерживать внутренние органы, которые вновь попытаются выйти через грыжевые ворота.
На ночь бандаж следует снимать, если другое не показано врачом.
Если у пациента есть избыточный вес, то ему придется носить бандаж постоянно до момента, пока невозможно будет провести операцию.
Для профилактического воздействия надевать взрослый бандаж нужно только в моменты больших физических нагрузок, в том числе, если профессиональная деятельность пациента связана с поднятием тяжестей (строители, такелажники и др.).
Надевается пояс только лежа. Лучше всего делать это сразу после пробуждения. Предварительно проводится легкий массаж околопупочной области, после которого грыжа заправляется. На ранних стадиях делать это можно и самостоятельно после обучающего курса, проведенного лечащих врачом. На место новообразования накладывается плотная область бандажа или пелот, а затем изделие оборачивается вокруг талии и застегивается впереди на липучки или другие застежки. Надевать грыжевой бандаж лучше на хлопчатобумажное белье.
Грыжевой пояс-бандаж нельзя использовать, если грыжа не вправляется.
Специалисты расходятся во мнении по вопросу эффективности грыжевого пупочного бандажа. Некоторые медики убеждены, что не стоит оттягивать неизбежность и рекомендуют удалять грыжу хирургически, а не пытаться ее постоянно вправлять или стремится замедлить скорость ее роста. Операция по удалению грыжи достаточно проста, особенно если речь идет о ранних стадиях, а пациенты после нее быстро восстанавливаются и могут использовать противогрыжевой пупочный бандаж лишь для профилактических целей.
2orto.ru
Носить бандаж после операции грыжи: сколько и как?
Все что нужно знать о грыжевом бандаже.
Бандаж грыжевой – приспособление (эластичный пояс или бельё с ремнями для фиксации и вставками), которое поддерживает мышцы живота, оказывая равномерное давление на проблемную зону.
Бандаж не избавит от грыжи, но он может замедлить или остановить развитие заболевания, поможет восстановиться в послеоперационный период.
Для чего нужен бандаж.
Основная функция бандажа:
поддержать и зафиксировать органы;
предупредить прогрессирование заболевания;
Врачи назначают бандаж для грыжи для избежания осложнений:
защемлений;
увеличения размера образования;
Бандаж играет роль естественной мышечной поддержки. Благодаря ему соединительные ткани не растягиваются, а грыжевые ворота не увеличиваются в размерах.
Области применения.
Носить грыжевой бандаж необходимо в случае:
во время беременности и при больших физических нагрузках.
после хирургического удаления грыжи для профилактики рецидивов, а также облегчения болевого синдрома.
для профилактики при имеющейся предрасположенности организма к возникновению патологического состояния.
Нельзя носить грыжевой бандаж на последней стадии заболевания, а также при ущемлении грыжи. В этом случае корсет ослабит стенки живота, что станет причиной увеличения размера образования.
Функции корсетов.
Профилактическая. Оказывается полное воздействие на область брюшной полости. Пояс повышает тонус мышц и кровоснабжение органов.
Лечебная. Наличие пелотов – специальных подушечек, локально воздействующих на грыжевую опухоль обеспечивают лечебный эффект. Изделия, имеющие ребра жесткости оказывают дополнительное поддерживающее действие на позвоночник, улучшают тонус мышц, удерживают грыжу и замедляют скорость ее увеличения.
Восстановительная. Обеспечивает облегчение реабилитационного периода после хирургических операций на органы брюшины, включая удаление пупочной грыжи. Воздействуя на проблемный участок, элементы бандажа не позволяют появляться новой грыже, защищают послеоперационные швы от расхождения.
Разновидности бандажей.
Каждый вид грыжи требует использования определенного бандажа.
Существует несколько видов отличающихся конструкцией:
Брюшной бандаж изготавливают из эластичной ткани более плотной в зоне прилегания к животу. Этот широкий пояс показан после хирургического удаления грыжи, а также в профилактических целях.
Паховый бандаж представляет собой неширокий эластичный пояс с ремешками и кармашками, в которые вставляются пелоты. Это изделие можно применять в лечебных и профилактических целях. Универсальность конструкции позволяет использовать бандаж при лево- и правостороннем расположении грыжи. Бандаж женский отличается от изделий для мужчин формой (имеется расстегивающаяся ластовица). Благодаря поясу обеспечивается компрессия пахового и бедренного каналов, что предупреждает выход органов.
Пупочный бандаж. Это оснащенный ремнями и замочками плотный эластичный пояс шириной 20 см. Применяется в качестве профилактики образования грыжи, ее ущемления и для реабилитации после операции. Современные изделия изготавливаются из материалов, не вызывающих аллергию и пропускающих воздух.
Бандаж при грыже у беременных (дородовый) поддерживает живот и вправляет дефект, не влияя на течение беременности.
Послеоперационный бандаж имеет специальную застежку, которая фиксирует конструкцию на груди, чтобы избежать дополнительного воздействия на живот. При ношении такого бандажа уменьшаются боли и нагрузка на операционные швы, предупреждаются рецидивы.
Детский бандаж служит для лечения и профилактики грыж у маленьких пациентов. Корсет изготавливается из гипоаллергенных тканей и не причиняет малышу дискомфорта. Производятся модели для новорожденных и дошкольников.
Бандаж тазовый представляет собой узкий пояс с паховыми ремнями. Изделие оказывает большой профилактический эффект и снижает болевые ощущения.
Паховые бандажи запрещено носить при защемлении и когда грыжа не вправляется ручным способом.
Советы по выбору бандажа.
Покупать любой бандаж нужно только после визита к специалисту.
Учитывая особенности течения заболевания, врач назначит необходимый вид бандажа.
Важными факторами являются:
сила давления,
ширина пояса,
степень фиксации.
Покупая бандаж необходимо помнить несколько правил:
Все замки, крепления должны быть исправны. Не допускается их самопроизвольное расстегивание.
Материал пояса должен быть воздухопроницаемым. Антисептическая пропитка является «плюсом».
Ширина изделия должна соответствовать телосложению. Слишком широкий пояс будет плохо фиксировать выпячивание, а узкий – сдавливать живот.
Перед покупкой нужно примерить бандаж и удостовериться, что модель комфортно ложится на тело, швы не будут натирать, а пелот находится в правильном месте. Лучше примерить несколько моделей и выбрать наиболее удобный.
Важная характеристика – незаметность под одеждой. Такими качествами обладают корсеты в виде плавок.
Размер бандажа должен быть подобран правильно. Необходимо знать объем талии и бедер. По этим показателям определяется размерная линейка изделий. Особенно важно учитывать габариты при выборе пахового бандажа.
В магазине следует ознакомиться с правилами ухода за изделием. Если стирка запрещена, то нужно дополнительно купить чехол, который защитит от загрязнений. Он также должен быть выполнен из тканей, приятных для тела.
Даже в специализированном салоне с отличной репутацией следует требовать у продавца документы, подтверждающие качество изделия (сертификаты производителя и т.д.).
Как надевать и носить бандаж.
Бандаж надевают в положении лежа, т.к. мышцы наиболее расслабленны, а грыжа уменьшена в размерах.
Нужно сделать легкий поглаживающий массаж, положить на грыжу уплотненную часть бандажа и аккуратными массирующими движениями вправить опухоль.
Поясом обматываются вокруг тела фиксируют конструкцию на передней стороне живота застежками.
Носят бандаж днем несколько часов. После снятия пояса необходимо сделать легкий массаж кожи, не затрагивания область выпячивания.
Срок службы грыжевых бандажей составляет 12 месяцев активного использования. По истечении этого времени, ткань теряет эластичность, замки смещаются и приспособление перестает оказывать нужный эффект.
Мнение специалистов.
Среди врачей нет четкого мнения по поводу эффективного использования бандажа при грыже.
Многие специалисты убеждены – оперативное вмешательство должно произойти как можно раньше, а попытки замедлить скорость роста оттягивает неизбежное. Поэтому целесообразнее удалить грыжу на ранних сроках, а бандаж использовать в профилактических целях.
hi-po.ru
как правильно подобрать и использовать
Бандаж грыжевой – приспособление в виде эластичного пояса или белья с ремнями для фиксации и вставками, которые поддерживают мышцы живота, оказывая равномерное давление на проблемную зону. Устройство не избавит от грыжи, но оно может замедлить или остановить развитие заболевания, поможет восстановиться в послеоперационный период.
Для чего нужен бандаж
Основная функция бандажа – поддержать и зафиксировать выпадающие органы, а также предупредить прогрессирование заболевания.
Как правило, врач назначает бандаж для грыжи во избежание осложнений, таких как защемление и увеличение размера образования при напряжении брюшной стенки. Мягко вправляя органы, бандаж играет роль естественной мышечной поддержки. Благодаря этому соединительные ткани не растягиваются, а грыжевые ворота не увеличиваются в размерах.
Области применения
Носить грыжевой бандаж необходимо в следующих случаях:
- для профилактики при имеющейся предрасположенности организма к возникновению патологического состояния.
- во время беременности и при больших физических нагрузках.
- после хирургического удаления грыжи для профилактики рецидивов, а также облегчения болевого синдрома.
Использовать корсет запрещено при наличии у пациента:
- повреждений кожных покровов в зоне наложения бандажа;
- дерматологических заболеваний;
- проблем с сердцем;
- онкологических процессов.
Нельзя носить грыжевой бандаж на последней стадии заболевания, а также при ущемлении грыжи. В этом случае корсет ослабит стенки живота, что станет причиной увеличения размера образования.
Функции корсетов
- Профилактическая. Оказывается полное воздействие на область брюшной полости. Пояс повышает тонус мышц и кровоснабжение органов.
- Лечебная. Наличие пелотов – специальных подушечек, локально воздействующих на грыжевую опухоль обеспечивают лечебный эффект. Изделия, имеющие ребра жесткости оказывают дополнительное поддерживающее действие на позвоночник, улучшают тонус мышц, удерживают грыжу и замедляют скорость ее увеличения.
- Восстановительная. Обеспечивает облегчение реабилитационного периода после хирургических операций на органы брюшины, включая удаление пупочной грыжи. Воздействуя на проблемный участок, элементы бандажа не позволяют появляться новой грыже, защищают послеоперационные швы от расхождения.
Разновидности бандажей
Каждый вид грыжи требует использования определенного бандажа. Существует несколько видов изделий, отличающихся конструкцией.
- Пупочный бандаж. Это оснащенный ремнями и замочками плотный эластичный пояс шириной 20 см. Применяется в качестве профилактики образования грыжи, ее ущемления и для реабилитации после операции. Современные изделия изготавливаются из материалов, не вызывающих аллергию и пропускающих воздух.
- Паховый бандаж представляет собой неширокий эластичный пояс с ремешками и кармашками, в которые вставляются пелоты. Это изделие можно применять в лечебных и профилактических целях. Универсальность конструкции позволяет использовать бандаж при лево- и правостороннем расположении грыжи. Бандаж женский отличается от изделий для мужчин формой (имеется расстегивающаяся ластовица). Благодаря поясу обеспечивается компрессия пахового и бедренного каналов, что предупреждает выход органов.
- Брюшной бандаж изготавливают из эластичной ткани более плотной в зоне прилегания к животу. Этот широкий пояс показан после хирургического удаления грыжи, а также в профилактических целях.
- Бандаж при грыже у беременных (дородовый) поддерживает живот и вправляет дефект, не влияя на течение беременности.
- Послеоперационный бандаж имеет специальную застежку, которая фиксирует конструкцию на груди, чтобы избежать дополнительного воздействия на живот. При ношении такого бандажа уменьшаются боли и нагрузка на операционные швы, предупреждаются рецидивы.
- Бандаж тазовый представляет собой узкий пояс с паховыми ремнями. Изделие оказывает большой профилактический эффект и снижает болевые ощущения.
- Детский бандаж служит для лечения и профилактики грыж у маленьких пациентов. Корсет изготавливается из гипоаллергенных тканей и не причиняет малышу дискомфорта. Производятся модели для новорожденных и дошкольников.
Важно! Паховые бандажи запрещено носить при защемлении и когда грыжа не вправляется ручным способом.
Советы по выбору бандажа
Покупать любой бандаж нужно только после визита к специалисту. Учитывая особенности течения заболевания, врач назначит необходимый вид корсета от грыжи, так как важными факторами являются сила давления, ширина пояса, степень фиксации. Покупая изделие, пациенту необходимо помнить несколько правил:
- Все замки, крепления должны быть исправны. Не допускается их самопроизвольное расстегивание.
- Материал пояса должен быть воздухопроницаемым. Антисептическая пропитка является «плюсом».
- Ширина изделия должна соответствовать телосложению. Слишком широкий пояс будет плохо фиксировать выпячивание, а узкий – сдавливать живот.
- Перед покупкой нужно примерить бандаж и удостовериться, что модель комфортно ложится на тело, швы не будут натирать, а пелот находится в правильном месте. Лучше примерить несколько моделей и выбрать наиболее удобный.
- Важная характеристика – незаметность под одеждой. Такими качествами обладают корсеты в виде плавок.
- Размер бандажа должен быть подобран правильно. Необходимо знать объем талии и бедер. По этим показателям определяется размерная линейка изделий. Особенно важно учитывать габариты при выборе пахового бандажа.
- В магазине следует ознакомиться с правилами ухода за изделием. Если стирка запрещена, то нужно дополнительно купить чехол, который защитит от загрязнений. Он также должен быть выполнен из тканей, приятных для тела.
- Даже в специализированном салоне с отличной репутацией следует требовать у продавца документы, подтверждающие качество изделия (сертификаты производителя и т.д.).
Неправильно подобранная конструкция, в лучшем случае, окажется бесполезной, а в худшем, станет причиной серьезнейших осложнений и прогрессирования заболевания.
Как надевать и носить бандаж
Бандаж надевают в положении лежа, когда мышцы наиболее расслабленны, а грыжа уменьшена в размерах. Сначала нужно сделать легкий поглаживающий массаж околопупочной зоны, положить на грыжу пелот или уплотненную часть бандажа и аккуратными массирующими движениями вправить опухоль. Затем поясом обматываются вокруг тела фиксируют конструкцию на передней стороне живота застежками.
Носят бандаж днем, но несколько часов. После снятия пояса необходимо сделать легкий массаж кожи, не затрагивания область выпячивания.
Курс лечения назначает специалист. Перед операцией бандаж носят постоянно, а сразу после удаления грыжи – не более двух месяцев, каждые 3-4 часа снимая конструкцию. В противном случае, мышцы ослабнут и перестанут удерживать органы брюшной полости, которые снова будут стремиться попасть в грыжевые ворота.
Срок службы грыжевых бандажей составляет 12 месяцев активного использования. По истечении этого времени, ткань теряет эластичность, замки смещаются и приспособление перестает оказывать нужный эффект.
Мнение специалистов
Среди врачей нет четкого мнения по поводу эффективного использования бандажа при грыже. Многие специалисты убеждены, что оперативное вмешательство должно произойти как можно раньше, а попытки замедлить скорость роста грыжевого образования лишь оттягивают неизбежное. Поэтому целесообразнее удалить грыжу на ранних сроках, а бандаж использовать в профилактических целях. Длительное ношение корсета необходимо при непереносимости наркоза.
gryzhainfo.ru
Бандаж после операции пупочной грыжи
Что представляет собой изделие
Противогрыжевый бандаж Т-1442 производства компании Оrlett представляет собой специальное приспособление в виде эластичного пояса, изготовленного из экологически чистых материалов. Ткань обладает высокой воздухопроницаемостью, легко впитывает пот, не вызывает аллергии.
Для фиксации пояса на теле используются липучки велкро. Наличие специальных ребер жесткости внутри изделия предотвращает его сворачивание и не позволяют поясу отвиснуть. Размер пояса по длине варьируется от 60 до 140 см. Средняя ширина (высота) составляет 20 – 30 см.
Бандаж для лечения пупочной грыжи – это специальное приспособление в виде эластичного пояса, изготовленного из экологически чистых материалов. Ткань обладает хорошей проницаемостью, легко впитывает пот, не вызывает аллергии.
Для фиксации пояса на теле используются липучки или застежки. Наличие специальных ребер жесткости внутри изделия предотвращает его сворачивание и обеспечивают надежную фиксацию. Размер пояса варьируется от 60 до 140 см. Средняя ширина составляет 20 – 30 см.
По латыни слово «грыжа» звучит совсем непристойно: «HERNIA».
В 19-м веке военные врачи часто ставили этот диагноз деткам «богатеньких Буратино», чтобы тех не забирали в армию.
Поэтому выражение «страдать х…й», прости, Господи, 
 означало иметь грыжу.
означало иметь грыжу.
Виды девайса
Противогрыжевой пупочный бандаж имеет несколько вариаций. Классифицируется изделие в зависимости от назначения. Различают профилактический, лечебный и абдоминальный (вентральный) бандаж.
Профилактический

![]()
Профилактический бандаж – это изделие в виде плотного пояса, имеющего более плотную структуру передней стенки. Такое устройство применяется для профилактики развития грыж. Рекомендуется использовать людям, занимающимся силовыми видами спорта и другими видами деятельности, связанными с нагрузками на область живота. Пояс повышает мышечный тонус, усиливает кровообращение.
Лечебный
Лечебный бандаж схож с профилактическим, но оснащен жесткими элементами. Пояс обязательно включает пелот – лечебную подушку (ограничитель) на пупок. Размер пупкового ограничителя подбирает врач, исходя из размеров грыжевого выпячивания, с таким расчетом, чтобы пелот перекрывал зону выпячивания 3-4 мм по окружности и 2-3 мм у ребенка.
Абдоминальный
Устройство используется после оперативного лечения. Бандаж помогает предотвратить повторное развитие грыж, снизить болевой синдром, исключить расхождение швов. Абдоминальный бандаж оказывает равномерное действие на пупок и всю область брюшной стенки, устраняя нагрузку с мышц, что способствует быстрому заживлению ран, предотвращению осложнений.
Самостоятельно разрешается использовать первый вид устройства – лечебный и абдоминальный бандаж применяется по назначению врача.

Детский бандаж от пупочной грыжи значительно отличается от бандажа взрослого человека. Они похожи на очень мягкие, легко растягивающиеся пояса с аппликатором ограничителем.
Такой пояс не причиняет ребенку дискомфорта, ведь это широкая эластичная лента. Лента гипоаллергенная и устойчива к разрыву.
Она укрепляет слаборазвитые мышцы пресса, предупреждает рецидивы после лечения, легко и в то же время достаточно плотно обхватывает пояс, чем предупреждает выпячивание, ускоряет зарастание пупочного канала.
В зависимости от состояния пациента ему может быть назначен тот или иной вид бандажа. Их конструкции похожи, а вот функции различаются.
Выполненный в виде широкого эластичного пояса с более плотной передней стенкой универсальный бандаж рекомендуется к ношению при предрасположенности к образованию грыж, в том числе при больших физических нагрузках. Такой бандаж оказывается воздействие на всю брюшную полость, улучшая мышечный тонус и кровоснабжение.
В продаже также можно встретить профилактический бандаж для пупочной грыжи мужской и женский. Это тазовый пояс, который назначается для предотвращения образования грыж мужчинам при больших нагрузках на пресс и область брюшины, а женщинам – на ранних сроках беременности.
Бандаж при грыже белой линии живота для взрослых и детей сильно отличается. Детский более мягкий и больше похож на эластичный пояс.
Особый материал не вызывает раздражения кожи и не стесняет движений. В качестве застежки на детской модели используется лента липучка.


Такой противогрыжевой пупочный бандаж способствует укреплению мышц живота, заращению кольца и профилактике защемления грыжи. Детский бандаж снабжен подвижной подушечкой, которая должна размещаться непосредственно на грыже после ее вправления.
Бандаж при пупочной грыже для взрослых может иметь совершенно разную форму. Выбор зависит от индивидуальных особенностей больного и его состояния.
Некоторые модели достаточно узкие и только в области выпячивания имеют расширение. Другие представляют собой полноценный корсет для поддержания мышц живота и спины.
При беременности используется специальный женский бандаж, который позволяет менять размеры в соответствии с увеличивающимся животом.
Послеоперационный бандаж шире и плотнее стандартных моделей
После операции применяется особый вид бандажа. Он подбирается врачом исходя из состояния пациента. Как правило, такой пояс более плотный, широкий, иногда он представляет собой одно целое с нижним бельем. Учитывая, что первые дни пояс должен надежно фиксировать мышцы живота, его носят практически постоянно, а медицинские манипуляции по обработке швов проводят черед специальные отверстия.
Учитывая большое количество моделей, выбирать бандаж следует только после посещения врача. Кроме того, первое применение также должно осуществляться под врачебным контролем.
Противогрыжевой пупочный бандаж имеет несколько вариаций. Классифицируется изделие в зависимости от действия. Различают профилактический, лечебный и абдоминальный бандаж.
Бандаж для профилактики и лечения пупочной грыжи
Это изделие в виде пояса, имеющего более плотную структуру передней стенки. Такое устройство применяется для профилактики развития грыж. Рекомендуется использовать людям, занимающимся силовыми видами спорта и другой деятельностью, связанной с нагрузками на область живота. Пояс повышает мышечный тонус, усиливает кровообращение.
Женский и мужской бандаж несколько отличаются по строению. Изделие для мужчин рассчитано на предупреждение грыж при интенсивных физических нагрузках. Женщинам устройство показано на поздних сроках беременности для предупреждения заболевания из-за растущего живота.
Лечебный бандаж схож с профилактическим, но оснащен жесткими элементами. Пояс обязательно включает пелот – лечебную подушку (ограничитель) в области пупочного кольца. Размер подбирается врачом с учетом диаметра грыжевого выпячивания. Такое изделие предупреждает выпадение внутренних органов, оказывает профилактическое воздействие при заболеваниях спины.
Устройство, используемое после проведения операций. Бандаж помогает предотвратить повторное развитие грыж, снизить болевой синдром, исключить расхождение швов. Он оказывает равномерное действие на пупок и всю область брюшины, устраняя нагрузку с мышц, что способствует быстрому заживлению ран, предотвращению осложнений.
Самостоятельно разрешается использовать первый вид устройства, лечебный и абдоминальный бандаж применяется по назначению врача.
Существует два основных способа удаления пупочной грыжи: Герниопластика или классическая пластика и применение сетчатых имплантатов. Выбор между ними определяется в процессе операции. Все зависит от размера отверстия пупочного кольца.
Классическая пластика пупочной грыжи применяется в ходе операции, если пупочная грыжа не достигла больших размеров. Так же, этот способ применяют, если у пациента маленький размер отверстия завязи, так как зашивание большого отверстия может вызвать повторную грыжу при разрыве.
Герниопластика имеет более длительный период реабилитации. Больному придется носить бандаж, придерживаться специального режима питания и исключить физические нагрузки почти на год иначе есть вероятность рецидива. Пластика пупка осуществляется под общим наркозом, после которого организму труднее восстановиться.
Применение сетчатых имплантантов.
При применении сетчатых имплантантов, реабилитация будет проходить намного легче. Носить бандаж придется около месяца, это так же коснется нагрузок и питания. Данный метод удаляет пупочную грыжу навсегда. Вероятность рецидива грыжи минимальна. Наркоз может применяться любой.
Детские бандажи.
Детский бандаж представляет собой эластичный пояс, который можно легко застегнуть на животике ребенка. Для его изготовления используется специальный не вызывающий кожную аллергию материал с полужестким пелотом, который находится чуть выше пупка малыша. Бандаж для детей применяется как для лечения уже образовавшейся грыжи, так и для профилактики возможного выпячивания у детей не старше 7 лет.
Детям до года рекомендуют узких специалистов посещать раз в три месяца, таким образом терапевт, ортопед или хирург сможет вовремя обнаружить у малыша пупочную грыжу или предрасположенность к ней. Если специалист рекомендует носить бандаж на зону пупка, то он объясняет какой именно приобрести бандаж, определяет размер, так же объсняет как правильно его одевать и сколько носить.
Категорически запрещено самостоятельно принимать решение по поводу применения бандажа для ребенка.
Если вы заметили что бандаж создает дискомфорт ребенку, он пытается его снять или после снятия на коже ребенка замечены покраснения, раздражение — не надевайте бандаж, пока не проконсультируетесь с врачом.
Бандажи противогрыжевые для женщин.
Бандаж на брюшную стенку.
Бандаж применяют для удержания грыжевого выпячивания, такие модели бандажа помогают фиксировать переднюю и боковую брюшные стенки и поясничные области, обеспечивая локальное давление на область грыжи.
профилактики развития послеоперационных грыж,уменьшения боли в области рубца,восстановления тонуса мышц брюшной полости.
Производители бандажей на брюшную стенку предлагают их в следующих вариантах: высота 15, 20 и 25 см.
Размер бандажа определяется объемом талии. Предлагаются следующие размеры в сантиметрах: 60-80, 80-100, 100-120, 120-140.
На упаковке производитель указывает не только конкретный размер изделия, но и полную таблицу всех возможных размеров.
белый,черный,бежевый (телесный).
Современные технологии позволяют изготавливать бандажи из высококачественной эластичной ткани с мягкими вставками, также может прилагаться съемный полужесткий аппликатор, который при необходимости можно вытащить из бандажа.
состав,размер,назначение,уход за изделием,противопоказания.
Производители изделий медицинского назначения стараются максимально исключить материалы вызывающие аллергию, но существует еще и понятие персональной не переносимости. Обращайте на это внимание.
Бандаж паховый.
Паховые бандажи применяют для предупреждения выхода и удержания грыжевого выпячивания при паховой и бедренной, компрессии пахового и бедренного каналов.
односторонние,двухсторонние.
Конструкция односторонних бандажей такова, что его можно использовать как для правостороннего так и левостороннего использования.
Если грыжевые выпячивания с двух сторон, применяют двусторонний бандаж.
Размер пахового бандажа определяется из расчета обхвата бедер в сантиметрах.
В комплект бандажа входит один (для одностороннего) и два (для двустороннего) съемных аппликатора, которые часто называют пелотами.
Брюшной бандаж — эластичный пояс высотой от 15 до 25 см, который позволяет зафиксировать брюшную полость с помощью регулируемой застежки. Ребра жесткости вшитые в пояс не дают бандажу сгибаться в положении сидя.Паховый бандаж — бывает односторонний и двухсторонний. Бандаж предназначен для предупреждения выхода и удержания грыжевого выпячивания.
Размер бандажа определяется из расчета объема бедер мужчины в сантиметрах: 88-92, 92-96, 96-100, 100-104, 104-108, 108-112, 112-116.
Двухсторонняя модель выполнена в виде высоких трусов, необходимо точно определить свой размер.
Cколько носить бандаж после операции?
Бандаж после грыжи имеет очень хороший поддерживающий эффект. Он равномерно распределяет нагрузку по телу, в зависимости от пораженного места. Ведь пояс после грыжи имеет много характеристик и широкий выбор, в зависимости от потреб человека.
Эффект поддержки создается за счет материала, который создан из упругих и эластичных волокон. Материал также создает такую компрессию, которая помогает равномерно распределить давление внутренностей на брюшину. В результате это помогает скорейшему заживлению и формированию рубца.
После вентральной грыжи бандаж крепиться на талии человека и фиксируется при помощи специальной ленты на липучке. Как правило, подобные устройства одеваются на белье, а не на голое тело. Это позволяет снизить вероятность потертостей и высыпки.
Носят такой пояс от одного часа до восьми часов в сутки. Все зависит от стадии заболевания, величины послеоперационного рубца, склонность к осложнениям.
Носят его не постоянно. Он рекомендован, как профилактическое средство от рецидива недуга в первый (ранний) период после удаления грыжевого образования.
Также носят его в острый период заболевания или во время физических нагрузок, чтобы не ухудшить состояние.
Любое хирургическое вмешательство сопровождается нарушением целостности кожи и лежащих под ней тканей. Внешне после операции остаётся лишь тонкий рубец, который редко превышает несколько сантиметров по своей протяжённости. Но проблема заключается не в объёме разрушенных тканей – небольшой разрез приводит к достаточно быстрому заживлению кожи.
Основные же неприятности связаны с тем, что во время операции рассекаются сразу несколько тканевых слоёв, между которыми в норме имеются естественные барьеры. Срастаются они также с разной скоростью, что иногда приводит к выходу некоторых внутренних органов и структур через дефекты во внешних оболочках – формируется грыжа.
Но как быть, если само вмешательство проводилось относительно этого заболевания?
Он может быть абдоминальный, то есть для живота, и торакальный, то есть для грудной клетки.
Бандаж абдоминальный
Этот бандаж надевается на живот («abdomen» в переводе с латинского означает «живот») и имеет 3 показания:
- Состояние после операции на органах брюшной полости.
- Вправимая грыжа живота небольшого размера.
- Послеродовый период.
Раньше, когда бандажей у нас в стране еще и в помине не было, после операции использовали обычное полотенце и фиксировали его булавкой.
Задача бандажа – взять на себя часть нагрузки, которую несет на себе передняя брюшная стенка, и защитить послеоперационный шов от расхождения даже при незначительном повышении внутрибрюшного давления (подъем с кровати, наклон, чтобы надеть обувь, запоры, кашель, чихание и др.).
Какому бандажу отдать предпочтение?
Чтобы понять, какой абдоминальный бандаж лучше, пусть каждый из вас представит себя на месте хирурга.
Итак, допустим, я хирург. Я только что прооперировала больного, наложила на послеоперационный шов марлевую наклейку, и теперь я буду ежедневно делать перевязку и смотреть, как идет заживление.
Каким требованиям должен отвечать абдоминальный бандаж?
Бандаж — лучшее средство профилактики пупочных грыж
Очень часто хирургическое вмешательство при грыжевом выпячивании запрещено. Это может быть связано со множеством противопоказаний: сахарный диабет, ожирение, болезни сердца и сосудов, сложные патологии, возраст. Но заболевание не ждет, и требуется решение, которое может предотвратить осложнения. Нередко самым лучшим решением является бандаж для пупочной грыжи.
Главный признак пупочной грыжи у взрослых — это выпячивание в области пупка. Иногда оно почти незаметное, а иногда очень большое. Если положить на грыжу палец и кашлянуть или напрячь пресс, можно ощутить, что она подвижна. Прощупывая пупок, можно заметить, он неплотный, а полый внутри. Иногда близ пупка слышится звук лопающихся пузырьков.
Показания и противопоказания к применению
Ситуаций, при которых врач может рекомендовать ношение противогрыжевого бандажа, достаточно много:
- послеоперационный период при расположенности пациента к грыжам;
- начальные стадии появления грыжи;
- беременность, когда отсутствует возможность провести операцию;
- в младенческом возрасте.
Запрещается использовать бандаж на последних стадиях развития заболевания, когда грыжа не вправляется, а также при ее ущемлении. В последнем случае следует очень быстро обратиться за медицинской помощью. К другим противопоказаниям относят сердечную недостаточность и кожные заболевания типа дерматита с очагами воспаления в местах прилегания бандажа к коже, а также непереносимость наркоза.
Бандаж грыжевой пупочный одевается только в дневное время. Во время сна его следует снимать. Сразу после пробуждения, не поднимаясь с кровати, следует одеть пояс. Аппликатор при этом должен точно приходиться на выпячивание.
Использовать бандаж рекомендуется после массажа с вправлением пупочной грыжи
При необходимости предварительно проводится массаж и вправление грыжи и только после этого фиксируется корсет.
После того как бандаж для грыжи одет, следует убедиться в том, что он достаточно плотно облегает тело. При этом он не должен перетягивать кожу или давить на органы.
Особенно внимательно следует отнестись к ощущениям пациентам, перенесшим операцию. Пояс не должен травмировать швы.
При этом если пояс для профилактики защемления носится постоянно, то послеоперационный бандаж используется определенное время, которое указывается врачом исходя из тяжести состояния и вида хирургического вмешательства.
Пупочная грыжа может быть и у детей младшего возраста. Носят в этом случае пояс постоянно, снимая только на ночь. Одевать его следует только после того, как заживет пупок. При грамотном сочетании массажа, гимнастики и корсета удается избавиться от грыжи без операции.
Детский бандаж имеет конструкцию со специальной подушечкой
Показания и противопоказания
Ношение бандажа назначают при наличии следующих состояний у взрослых и детей:
- начальная стадия формирования пупочного выпячивания;
- наличие грыж различных размеров;
- пациентам, имеющим противопоказания к операции;
- врожденные грыжи у детей;
- период реабилитации после хирургического вмешательства.
Запрещено использовать устройство пациентам с осложнениями патологии, при открытых ранах на коже, аллергических высыпаниях. Не рекомендуется лечение с помощью пояса пациентам, имеющим заболевания внутренних органов брюшины, при почечной, печеночной, сердечной недостаточности.
Ношение бандажа назначают при следующих состояниях у взрослых и детей:
- начальная стадия формирования пупочного выпячивания;
- наличие грыж различных размеров;
- пациентам, имеющим противопоказания к операции;
- период беременности;
- врожденные грыжи у детей;
- период реабилитации после хирургического вмешательства.
Бандаж нельзя одевать на открытые раны, места ранений, порезов и потертостей.Бандаж не рекомендуется одевать: на коже обнаружен дерматит или другие кожные заболевания.Запрещено носить бандаж — при сердечной недостаточности.При ущемлении и невправляемой грыже бандаж носить не рекомендуется, поскольку он может усугубить болезнь и привести к неисправимым последствиям.
Питание во время реабилитации
После проведения любой операции, важно помнить о правильном питании. Насколько бы легкой не была операция, следует помнить, что это вмешательство в организм человека и нарушение целостности кожи. Это говорит о том, что организму и внутренним органам необходим спокойный режим, чтобы справиться со стрессом и вернуться в свое привычное состояние.
Во время восстановления, привычный рацион питания придется изменить. Необходимо полностью исключить из своего рациона острые блюда. К употреблению будут полезные, натуральные здоровые продукты, легкие каши, супы. Все это будет размягчать стул, чтобы каловые массы без затруднений выходили из организма. Ни в коем случае нельзя допускать запоров!
Первые два дня с момента хирургического вмешательства, больному можно употреблять, только жидкую пищу. Постепенно в рацион можно добавлять, новые и новые продукты, дабы желудок привыкал к нормальной пище.
sustaw.top
лечение грыжи, послеоперационный период, подбор бандажа, правила ношения
Грыжа – это выпадение жировой клетчатки или внутренних органов под кожу живота или паха. Данное состояние становится опасным после ущемления выпавших фрагментов сухожилиями и мышцами. В этом случае возможен некроз и общее заражение крови. Терапия осуществляется только оперативным путем, консервативное лечение в данном случае неэффективно. Патология может поразить человека любого возраста и пола.
Причины грыжи
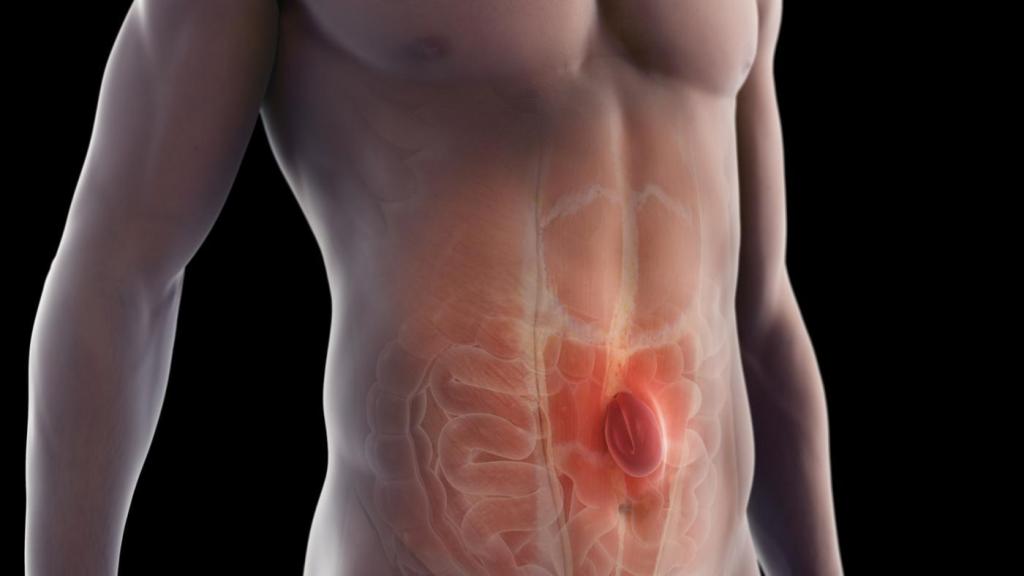
Грыжа возникает по причине сильно возросшего внутрибрюшного давления с одновременным ослаблением стенки живота или паховых мышц. Такая ситуация возникает при поднятии тяжестей, сильном и длительном кашле, а у детей во время продолжительного крика.
Симптоматические проявления
Проявлениями грыжи являются мягкие на ощупь образования на передней стенке живота или в паху. На животе грыжа может появиться не только вокруг пупка, что называется пупочной грыжей, но и на стыке сухожилий, так называемой белой линии живота. Она начинается под грудиной и заканчивается над лобком. Проходит через середину живота.

Обычная грыжа безболезненная, но если выпавшую в грыжевой мешок кишку зажимают сухожилия, то она превращается в ущемленную. В этом случае у человека возникает сильнейшая боль в районе выпадения.
Необходимость применения бандажа

Понятно, что при острой защемленной грыже больному оказывается экстренная медицинская помощь в виде внеочередной срочной операции. Для тех же больных, у которых патология только начала себя проявлять, был создан специальный пояс.
Бандаж для грыжи живота не дает перейти грыжевому образованию в фазу защемления или увеличиться до больших размеров. Это значительно облегчает жизнь человека. Бандаж для грыжи живота помогает вправить образование и не допускает его появления даже при значительном росте внутреннего давления в брюшной полости.
Но надо понимать, что это не панацея, приспособление может даже ухудшить ситуацию. Например, бандаж при грыже белой линии живота вызывает расслабление сухожилий, что в итоге приводит к выпадению еще большего по-размеру образования. Носится он всего несколько дней или недель. То есть бандаж для грыжи живота – это временная мера, позволяющая пациенту спокойно дождаться своей очереди на операцию.
Противопоказания

При всем удобстве и простоте использования, бандаж для грыжи живота нельзя носить в ряде ситуаций.
В первую очередь это открытые раны от порезов или потертостей. Также не рекомендуется применять бандаж при кожных заболеваниях, для которых характерна сыпь и прыщи на животе и в паху.
Нельзя надевать бандаж больным с сердечной недостаточностью, так как он может пережать какие-то сосуды и вызвать нарушение кровообращения. И, конечно, бандаж при грыже живота у взрослых и детей не применяется при ущемленной грыже.
Виды бандажей

Сколько существует видов грыж, столько же разработано и бандажей. Более того, выполняются они из различных материалов, позволяя пациенту подбирать тот, что ему наиболее комфортен.
- Пупочный бандаж, представляет собой эластичный пояс с регулируемой застежкой на спине шириной 20 см. Применяется не только при пупочной грыже, но и для ее профилактики, например, при сильных физических нагрузках.
- Бандаж для грыжи живота женский от мужского внешне не отличается, а вот паховый – это трусики из эластичных лент, отвечающие анатомическим особенностям женского организма.
- Бандаж паховый мужской представляет собой набор эластичных лямок с креплениями для пелотов. Применяется при левосторонней и правосторонней паховой грыже.
- Бандаж при вентральной грыже живота – патологии, возникающей в местах хирургических операций на брюшной полости – выглядит как широкий эластичный пояс. Ширина его может достигать 40 см. Данное устройство, по сути, бандаж после грыжи белой линии живота, а применяется после операции как часть поддерживающей терапии, так и в профилактических целях.
- Для беременных женщин разработан дородовой бандаж. Его задача поддерживать живот женщины и предотвращать развитие пупочной грыжи или грыжи белой линии. Ведь в период беременности сухожилия живота женщины подвергается экстремальным нагрузкам. Данное устройство представляет собой широкие эластичные ленты с регулируемыми застежками.
- Детский бандаж. Это устройство, выполненное из гипоаллергенных материалов, представляет собой пояс с кармашком для пелота, расположенного напротив пупка. Детский бандаж не утягивает живот, не стесняет движений и не мешает дышать. Малыш иногда даже не замечает его на себе. Но нужно помнить, что правильный выбор модели может сделать только врач-педиатр.
Послеоперационный период

Лечение грыжа имеет только одно – хирургическое удаление. В ходе операции грыжевой мешок вскрывается и его содержимое либо вправляется обратно в брюшную полость, либо удаляется, если начался некроз. После грыжевые ворота ушиваются и закрываются кожей. Но грыжа – это такое заболевание, для которого характерны рецидивы. Поэтому тем более актуален в применении бандаж после удаления грыжи живота. Он помогает удержать сухожилия и грыжевые ворота до их полного заживления, тем самым снижая риск появления рецидива.
Современная медицина применяет различные методы проведения операции по удалению образования. Так что больной проводит в стационаре 2-3 дня, и если нет осложнений, после операции отправляется домой.
Именно в это время ему предписывается носить послеоперационный бандаж. Вызвано это тем, что человеческий организм регенерирует свои ткани с разной скоростью. А так как операция предполагает рассечение различных слоев кожи и мышц, то и срастание их будет протекать по-разному. Этот процесс станет удачным, если все это время больной будет носить утягивающий бандаж. Обычно период реабилитации после операции занимает 2-3 недели. После пациент начинает курс физиотерапии и лечебной гимнастики. В ходе такого лечения сухожилия и мышцы обретают необходимую упругость и силу, поэтому необходимость в бандаже отпадет.
Для того чтобы не подвергать свои мышцы пресса критическим нагрузкам, больной сразу после операции должен тщательно выполнять требования врача. А именно – не подвергать себя физическим нагрузкам, не бегать и не поднимать тяжести. Обязательно придерживаться предписанной диеты, в которую входят продукты, нормализующие работу желудочно-кишечного тракта. То есть снижается риск появления запоров.
Обязательно в послеоперационный период нужно отказаться от курения и употребления алкоголя. Эти пагубные привычки снижают работу иммунной системы, даже может развиться сепсис.
В медикаментозный курс лечения в послеоперационный период входят антибиотики, снижающие воспаление, обезболивающие препараты, витаминные комплексы. Все назначения делает лечащий врач.
Как правильно выбрать бандаж

Цена бандажа для грыжи живота варьируется в зависимости от материалов и качества данного изделия.
Понятно, что тип бандажа определяет врач. Он же может посоветовать производителя и материал, из которого должен быть изготовлен бандаж. Если же человек сам решил выбрать для себя назначенный бандаж, то он должен обратить внимание на ряд обязательных условий при его подборе.
- Ткань изделия должна быть эластичной во всех направлениях. То есть тянутся как вдоль, так и поперек.
- Нужно подбирать изделие по размеру своей талии. Слишком маленький не налезет, а большой не будет утягивать с должной силой.
- Материал изделия не должен вызывать аллергию. Для того чтобы убедится в его гипоаллергенности, следует пробовать его приложить к оголенному участку кожи на несколько минут. У многих людей бывает аллергия на латекс, но они этого не знают, пока не сталкиваются с данным материалом.
- Особое внимание нужно обратить на качество креплений устройства. Ведь если оно сломается на улице, то и грыжа может выпасть.
Желательно покупать данное устройство на специализированных сайтах или в магазинах. Они имеют все сертификаты качества на само изделие и на материалы, из которых изготовлено.
Правила ношения бандажа. Как надеть?
Если, несмотря на факт ношения бандажа, боль в области грыжи усиливается, а сама она увеличивается в размерах, нужно немедленно обратиться к врачу. Это означает, что бандаж подобран неправильно, и он не работает.
При надевании изделия нужно внимательно слушать советы врача, а лучше, если первый раз он сам покажет, как это правильно делать. Ведь нужно не только закрепить устройство на теле человека, но и предварительно вправить грыжу. Делается это лежа, так, чтобы грыжевой мешок находился сверху. Пальцами следует мягко вправить содержимое грыжи в грыжевую щель, и только после этого надевать бандаж. Понятно, что не каждый человек сможет это проделать правильно с первого раза.
Помните, что правильно подобранный бандаж носится хорошо, не создает неприятных ощущений, и часто человек даже забывает, что он на нем.
Заключение и выводы
Подбор бандажа – дело индивидуальное, поэтому не надо пытаться делать это самостоятельно, не ознакомившись со всеми рекомендациями профессионалов. Особенно, если это необходимо в рамках профилактических мероприятий против грыжи живота. Ведь такое изделие придется носить довольно длительное время.
fb.ru
Пупочная грыжа после операции: диета, ЛФК, бандаж
Операция при пупочной грыже — это обязательная мера, и назначается она всем без исключения. Удаление выполняется методом натяжной или ненатяжной герниопластики, и в каждом случае будут свои особенности реабилитационного периода. После операции по удалению пупочной грыжи есть риск развития осложнений и рецидива заболевания, потому пациентам назначается специальный режим, позволяющий минимизировать риски.

Иссечение пупочной грыжи у взрослых выполняется планово. Перед операцией проводится санация организма, исключаются противопоказания. У детей до 6 лет еще предпринимаются попытки вправления пупка без операции, но в таком случае высок риск появления грыжи уже во взрослом возрасте на фоне высокой физической нагрузки и патологий желудочно-кишечного тракта.
Реабилитация после удаления пупочной грыжи включает такие основные мероприятия, как ношение бандажа, занятия лечебной физкультурой, профилактику патологий ЖКТ, исключение высокой физической нагрузки.
Осложнения после операции на пупочной грыже возникают преимущественно у пациентов, игнорирующих правила реабилитации. Но еще чаще последствия грыжесечения касаются ошибок хирурга во время подготовки к вмешательству и его проведения.
Реабилитация после удаления грыжи
Через неделю пациенту снимают швы, и после полного заживления рубца назначаются различные восстановительные процедуры. Маленьким детям и взрослым в поздний период реабилитации показаны массаж, лечебная гимнастика, лекарственные средства для обезболивания и физиотерапевтические процедуры по назначению. После снятия шва назначается послеоперационный бандаж, в котором нужно ходить по несколько часов в день до восстановления поврежденной мышечной ткани. Это занимает обычно около двух месяцев, но у каждого человека этот процесс индивидуальный.

Сократить период реабилитации позволяет соблюдение всех назначений врача, куда входит диета, сокращение физической активности, полноценный отдых и ограничение стрессовых ситуаций.
Возникает пупочная грыжа и после операции, чему способствуют плохое заживление рубца, несоблюдение профилактических мер и врожденные аномалии соединительной ткани. Рецидив заболевания чаще наблюдается у пациентов, которые рано отказываются носить бандаж, не следуют лечебному рациону и дают на мышцы передней брюшной стенки высокие физические нагрузки.
В ранний послеоперационный период крайне важно правильно питаться. Диета строиться на том, чтобы предупредить давление кишечника на оперируемую область. Достичь этого можно исключением из рациона закрепляющих и газообразующих продуктов.
Послеоперационный бандаж одевают пациенту не сразу, а только после заживления раны, но в редких случаях делают исключения, что будет зависеть от выбора лечащего врача.
В ранний период после операции пупочной грыжи больному можно самостоятельно передвигаться, но делать это только в поддерживающем корсете.
Выписывается пациент на 2-3 день при проведении лапароскопической операции и на 3-7 день после открытой герниопластики.

Особенности восстановления в первые недели после операции на пупочную грыжу:
- после удаления грыжи у мужчин регулярно проводится осмотр у уролога, ведь после операции могут беспокоить проблемы со стороны мочеполовой системы;
- диета после удаления пупочной грыжи одна у женщин и мужчин, строгой она будет первые дни, а при осложнениях — недели, затем питание разбавляется и дополняется;
- после грыжесечения шрам можно убрать лазерным методом лишь после полного заживления раны и восстановления тканей;
- после операции по устранению одновременно нескольких патологий ЖКТ диета подбирается индивидуально, ведь она отличается в зависимости от оперируемого органа;
- лечебные мероприятия назначает исключительно лечащий врач и реабилитолог, а в домашних условиях можно лишь следовать назначениям и применять методы, одобренные специалистом;
- физкультура и физическая работа допустимы после того, как сформируется рубец, но при этом еще в течение года нужно ограничивать нагрузки, ведь заживление тканей процесс длительный, и при неполном восстановлении всегда есть риск появления рецидива или развития послеоперационной грыжи.
Возможные осложнения после операции
Расхождение швов и развитие вентральной грыжи — это частые, но не единственные последствия грыжесечения. Осложнения после операции возникают вследствие ошибок пациента, и чаще хирурга.
Что может случиться после иссечения пупочной грыжи:
- употребление пищи не по графику способствует появлению запоров, которые станут фактором появления послеоперационной грыжи или рецидива пупочной;
- раннее возвращение к нагрузкам приведет к нарушению шва и рецидиву;
- отказ от пупочного бандажа может закончиться расхождением мышц и повторным возникновением патологии в том же месте;
- игнорирование необходимости посещение врача для перевязок и профилактического осмотра грозит воспалением раны, ее нагноением, что усугубит состояние и отсрочит восстановление организма.
Массаж и физиотерапия
В послеоперационный период массаж назначается преимущественно маленьким детям, которые перенесли врожденную пупочную грыжу. Взрослым также рекомендован курс лечебного массажа для ускорения заживления раны за счет стимуляции обменных процессов. Процедуру может выполнять только профессиональный массажист, ознакомившийся с историей заболевания. В домашних условиях массаж допустим уже после полного восстановления организма.

Физиотерапия будет не обязательной, но полезной мерой.
Пациенту могут назначить лекарственный электрофорез, магнитотерапию, лечение токами. Из нетрадиционных методик лечения безопасными после операции будет иглоукалывание, гирудотерапия, апитерапия.
ЛФК и бандаж
Лечебная физкультура будет полезной мерой профилактики рецидива патологии у всех пациентов без исключения. Гимнастика назначается после заживления рубца, и когда пациент избавляется от болезненных ощущений. Обязательным условием начала занятий будет отсутствие воспалительного процесса любой локализации.
Упражнения выполняются в домашних условиях. Комплекс подбирается сначала с врачом, затем корректируется самим пациентом, зависимо от ощущений. Допустимо делать простые гимнастические упражнения, направленные на расслабление и укрепление мышц живота, спины, ягодиц.

Ежедневно рекомендуется делать зарядку. Комплекс упражнений лучше разделять на несколько подходов, уделяя каждому по 10-20 минут.
Выполняемые движения не должны причинять боли и дискомфорта. Если же появляются неприятные ощущения, следует рассказать об этом лечащему врачу. Изменение состояния в худшую сторону может указывать на возникновение осложнений.
Послеоперационный бандаж назначается на несколько недель. В нем нужно заниматься повседневными делами, выходить на улицу, то есть надевать пояс в моменты физической активности. На ночь и во время отдыха корсет снимается. Носить его нужно столько времени, сколько скажет врач. Если злоупотреблять его применением, в дальнейшем это приведет к мышечной слабости.
gryzhalis.ru











 Прежде всего, необходимо определиться с причиной этого симптома. Увеличение пальца в объёме может быть признаком многих, в том числе инфекционных, заболеваний. Правильная диагностика — ключ к грамотному и своевременному лечению, которое позволит забыть о проблеме если и не навсегда, то надолго.
Прежде всего, необходимо определиться с причиной этого симптома. Увеличение пальца в объёме может быть признаком многих, в том числе инфекционных, заболеваний. Правильная диагностика — ключ к грамотному и своевременному лечению, которое позволит забыть о проблеме если и не навсегда, то надолго.

 При появлении отёка пальцев рук нужно обратиться к ревматологу или терапевту. На приёме врач уточнит жалобы, соберёт анамнез, проведёт тщательный осмотр пальцев и назначит необходимые исследования:
При появлении отёка пальцев рук нужно обратиться к ревматологу или терапевту. На приёме врач уточнит жалобы, соберёт анамнез, проведёт тщательный осмотр пальцев и назначит необходимые исследования:











 Если заболевание прогрессирует, то на колене появляются характерные шишки.
Если заболевание прогрессирует, то на колене появляются характерные шишки. Врач может направить больного на ультрасонографию.
Врач может направить больного на ультрасонографию. В лечебных целях на колено нужно надевать бандаж.
В лечебных целях на колено нужно надевать бандаж. Кроме основных методов физиотерапии, может использоваться ударно-волновая терапия.
Кроме основных методов физиотерапии, может использоваться ударно-волновая терапия. Болезнь Осгуда-Шляттера связана с нарушением кровообращения в колене, из-за чего начинается постепенное разрушение ядра коленной кости. Из-за плохого поступления крови начинается воспаление хряща и большеберцовой кости.
Болезнь Осгуда-Шляттера связана с нарушением кровообращения в колене, из-за чего начинается постепенное разрушение ядра коленной кости. Из-за плохого поступления крови начинается воспаление хряща и большеберцовой кости. Воспалительный процесс в колене может также вызывать реактивный синовит коленного сустава, лечение которого важно начать вовремя и под присмотром врача.
Воспалительный процесс в колене может также вызывать реактивный синовит коленного сустава, лечение которого важно начать вовремя и под присмотром врача. увеличивается при наличии в истории больного травм колена.
увеличивается при наличии в истории больного травм колена. Но если заболевание прогрессирует, а консервативные методы оказываются бессильны, приходится применить хирургическое вмешательство, а именно механическое изъятие опухоли. Если необходимо, изымается весь участок сустава, поражённого дистрофическим процессом.
Но если заболевание прогрессирует, а консервативные методы оказываются бессильны, приходится применить хирургическое вмешательство, а именно механическое изъятие опухоли. Если необходимо, изымается весь участок сустава, поражённого дистрофическим процессом.
 Основными факторами риска развития болезни Осгуда-Шляттера является возраст, пол и участие в спортивных состязаниях.
Основными факторами риска развития болезни Осгуда-Шляттера является возраст, пол и участие в спортивных состязаниях.







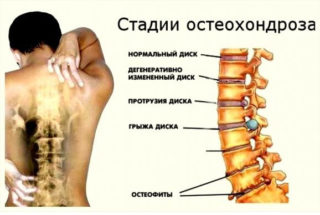







 Боль в груди бывает вызвана разными причинами. Одна из них – это защемление нерва в грудном отделе. С подобной проблемой люди сталкиваются не очень часто. Эта болезнь скорее характерна для шейного и поясничного отделов позвоночника. Люди, старше 30 лет, больше подвержены вероятности развития такой патологии.
Боль в груди бывает вызвана разными причинами. Одна из них – это защемление нерва в грудном отделе. С подобной проблемой люди сталкиваются не очень часто. Эта болезнь скорее характерна для шейного и поясничного отделов позвоночника. Люди, старше 30 лет, больше подвержены вероятности развития такой патологии.





















 Выполните пальцами обеих рук массаж кромки волосистой части головы по всему периметру, начиная со лба и заканчивая основанием черепа. При этом на кожу не давите, но вращайте ее по- и против часовой стрелки – минуту.
Выполните пальцами обеих рук массаж кромки волосистой части головы по всему периметру, начиная со лба и заканчивая основанием черепа. При этом на кожу не давите, но вращайте ее по- и против часовой стрелки – минуту. Головокружение является следствием нарушения деятельности вестибулярного аппарата, который отвечает за ориентацию человека в пространстве. Головокружение при шейном остеохондрозе сопровождается нарушением кровоснабжения головного мозга. При несвоевременном обращении в медицинские учреждения может появиться хроническая форма, что приведет к:
Головокружение является следствием нарушения деятельности вестибулярного аппарата, который отвечает за ориентацию человека в пространстве. Головокружение при шейном остеохондрозе сопровождается нарушением кровоснабжения головного мозга. При несвоевременном обращении в медицинские учреждения может появиться хроническая форма, что приведет к: Многих людей, страдающих ШОХ, интересует такой вопрос: могут ли у них быть головокружения? Да, и причин для этого несколько:
Многих людей, страдающих ШОХ, интересует такой вопрос: могут ли у них быть головокружения? Да, и причин для этого несколько: Тошнота является предвестником рвоты, ощущается внутри глотки. Тошнота возникает в головном мозгу в рвотном центре. Помимо тошноты человек испытывает вялость, повышенное потоотделение и слюноотделение. Чтобы избавиться как можно быстрее от тошнотворного чувства можно:
Тошнота является предвестником рвоты, ощущается внутри глотки. Тошнота возникает в головном мозгу в рвотном центре. Помимо тошноты человек испытывает вялость, повышенное потоотделение и слюноотделение. Чтобы избавиться как можно быстрее от тошнотворного чувства можно: Массаж плеч и шеи также эффективен при шейном остеохондрозе. Благодаря ему происходит облегчение болей и нормализуется кровообращение, а также расслабляются мышцы. Массаж можно делать самостоятельно или обратиться за помощью к специалисту. Массаж нужно выполнять легкими движениями, чтобы не причинять боль пациенту.
Массаж плеч и шеи также эффективен при шейном остеохондрозе. Благодаря ему происходит облегчение болей и нормализуется кровообращение, а также расслабляются мышцы. Массаж можно делать самостоятельно или обратиться за помощью к специалисту. Массаж нужно выполнять легкими движениями, чтобы не причинять боль пациенту. Для лечения шейного остеохондроза применяют аппликатор Кузнецова, который помогает:
Для лечения шейного остеохондроза применяют аппликатор Кузнецова, который помогает:

 В борьбе с шейным остеохондрозом необходимо соблюдать правила здоровой жизни и питания. Из меню следует исключить:
В борьбе с шейным остеохондрозом необходимо соблюдать правила здоровой жизни и питания. Из меню следует исключить:






 Рекомендации, что делать, если кружится голова:
Рекомендации, что делать, если кружится голова:



 Из-за того, что сам остеохондроз имеет довольно выраженную симптоматику, признаки развития спондилоартроза могут быть незамеченными ни пациентом, ни специалистами. К тому же остеохондроз часто осложняется синдромом позвоночной артерии. Точно определить, по какой причине появляется боль и другие симптомы, трудно. Как трудно и дифференцировать одну патологию и ее осложнения от другой. Часто это заболевание диагностируется только во время контрольного аппаратного исследования ОДА.
Из-за того, что сам остеохондроз имеет довольно выраженную симптоматику, признаки развития спондилоартроза могут быть незамеченными ни пациентом, ни специалистами. К тому же остеохондроз часто осложняется синдромом позвоночной артерии. Точно определить, по какой причине появляется боль и другие симптомы, трудно. Как трудно и дифференцировать одну патологию и ее осложнения от другой. Часто это заболевание диагностируется только во время контрольного аппаратного исследования ОДА.
















 Спровоцировать развитие болезни может неправильная осанка.
Спровоцировать развитие болезни может неправильная осанка. При таком заболевании человеку проблематично повернуть шею.
При таком заболевании человеку проблематично повернуть шею. Последняя стадия болезни — спондилез — коррекции не поддается.
Последняя стадия болезни — спондилез — коррекции не поддается. Если есть сдавление сосудов, то показаны препараты, препятствующие сгущению крови.
Если есть сдавление сосудов, то показаны препараты, препятствующие сгущению крови. Массаж поможет в снятии неприятных симптомов болезни и улучшит обменные процессы в тканях.
Массаж поможет в снятии неприятных симптомов болезни и улучшит обменные процессы в тканях. Люди, проводящие большую часть дня за компьютером, долгое время находятся в специфической позе. Из-за того, что корпус тела наклонен вперед создается добавочное давление на шейный отдел позвоночника. Это провоцирует развитие шейного спондилоартроза.
Люди, проводящие большую часть дня за компьютером, долгое время находятся в специфической позе. Из-за того, что корпус тела наклонен вперед создается добавочное давление на шейный отдел позвоночника. Это провоцирует развитие шейного спондилоартроза.



















































































































 Рисунок 1. Схематическое изображение паховой грыжи Паховая грыжа (ПГ) – это заболевание, при котором образуется выпячивание органов брюшной полости под кожу через естественные отверстия в паховой области живота. Это всего лишь одна из разновидностей грыж, но по частоте встречаемости она занимает лидирующее место у лиц среднего и старшего возраста. (Рис. 1)
Рисунок 1. Схематическое изображение паховой грыжи Паховая грыжа (ПГ) – это заболевание, при котором образуется выпячивание органов брюшной полости под кожу через естественные отверстия в паховой области живота. Это всего лишь одна из разновидностей грыж, но по частоте встречаемости она занимает лидирующее место у лиц среднего и старшего возраста. (Рис. 1) Рисунок 2. Анатомическая структура грыжи Анатомическая структура грыжи (Рис. 2) состоит в следующем:
Рисунок 2. Анатомическая структура грыжи Анатомическая структура грыжи (Рис. 2) состоит в следующем: Рисунок 3. Скользящая грыжа
Рисунок 3. Скользящая грыжа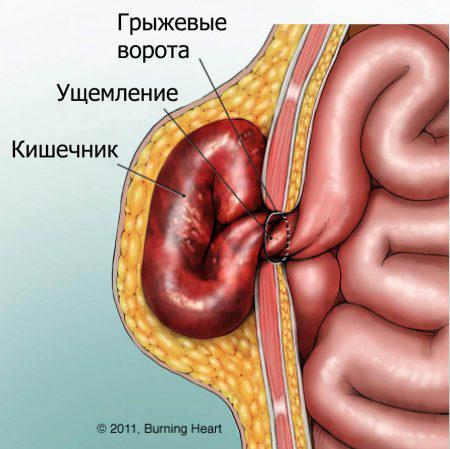 Рисунок 4. Ущемленная паховая грыжа
Рисунок 4. Ущемленная паховая грыжа Рисунок 5. Эффективность бандажного пояса для лечения паховой грыжи очень низкая Очень часто мужчинам рекомендуют использовать бандажный пояс для паховой грыжи, которому ошибочно приписывают огромный лечебный эффект. Но его нужно использовать только в том случае, когда операция противопоказана, например, при онкологической патологии, тяжелой сопутствующей патологии нервной, сердечно-сосудистой системы. При невправимых грыжах применение бандажа противопоказано. (Рис. 5)
Рисунок 5. Эффективность бандажного пояса для лечения паховой грыжи очень низкая Очень часто мужчинам рекомендуют использовать бандажный пояс для паховой грыжи, которому ошибочно приписывают огромный лечебный эффект. Но его нужно использовать только в том случае, когда операция противопоказана, например, при онкологической патологии, тяжелой сопутствующей патологии нервной, сердечно-сосудистой системы. При невправимых грыжах применение бандажа противопоказано. (Рис. 5)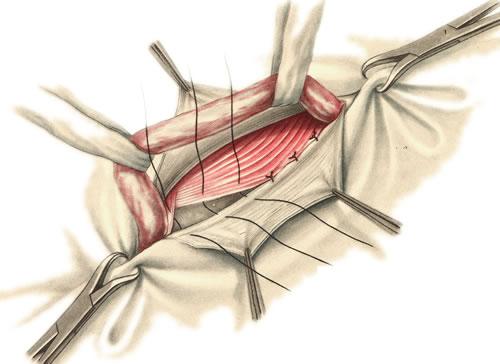 Рисунок 6. Метод Бассини
Рисунок 6. Метод Бассини Рисунок 7. Метод Постемпского
Рисунок 7. Метод Постемпского Рисунок 8. Метод Шоулдайса
Рисунок 8. Метод Шоулдайса Рисунок 9. Метод Лихтенштейна
Рисунок 9. Метод Лихтенштейна Рисунок 10. Метод plug and patch
Рисунок 10. Метод plug and patch Рисунок 11. Система Prolene hernia
Рисунок 11. Система Prolene hernia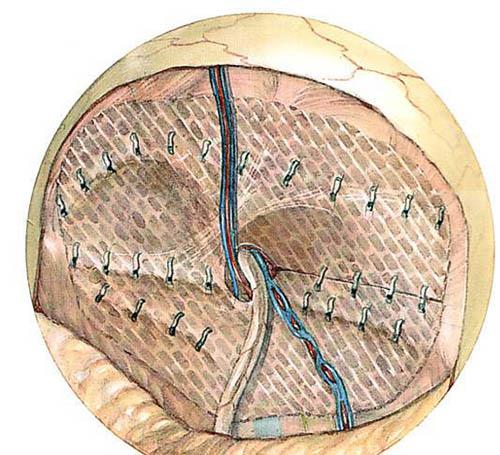 Рисунок 12. Внутрибрюшинный метод
Рисунок 12. Внутрибрюшинный метод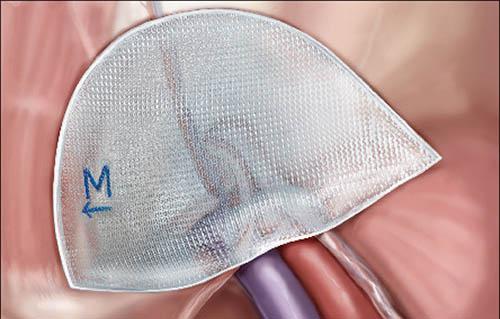 Рисунок 13. Внебрюшинный метод
Рисунок 13. Внебрюшинный метод



 Паховая грыжа – довольно распространенное заболевание, при котором происходит выпячивание участка брюшины в паховый канал.
Паховая грыжа – довольно распространенное заболевание, при котором происходит выпячивание участка брюшины в паховый канал.




 Паховая грыжа — патологическое выпячивание брюшины в полость пахового канала
Паховая грыжа — патологическое выпячивание брюшины в полость пахового канала Сильный длительный плачь грудного ребенка – предрасполагающий фактор паховой грыжи
Сильный длительный плачь грудного ребенка – предрасполагающий фактор паховой грыжи Косая и прямая паховые грыжи
Косая и прямая паховые грыжи Основной симптом паховой грыжи – округлое выпячивание в области паха, доставляющее боль и дискомфорт
Основной симптом паховой грыжи – округлое выпячивание в области паха, доставляющее боль и дискомфорт Операция при паховой грыже открытым способом
Операция при паховой грыже открытым способом Лапароскопическая операция при паховой грыже
Лапароскопическая операция при паховой грыже Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности “Лечебное дело”.
Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности “Лечебное дело”.











 Отличие здорового и пораженного артрозом суставов.
Отличие здорового и пораженного артрозом суставов. Травмирование — самая частая причина опухания суставов.
Травмирование — самая частая причина опухания суставов. Причиной припухлости может служить дисфункция одного из внутренних органов человека.
Причиной припухлости может служить дисфункция одного из внутренних органов человека. Для каждого пациента специалист подберет соответствующий комплекс упражнений.
Для каждого пациента специалист подберет соответствующий комплекс упражнений.