Боль в колене сзади – что это, чем лечить, какой врач лечит
что это, чем лечить, какой врач лечит
На боли в колене, особенно когда болит нога под коленкой сзади, приходится около 1/3 всех обращений за медицинской помощью на фоне скелетно-мышечных проблем. Большинство лиц, которые сталкиваются с проблемой, ведут активный образ жизни, когда на коленный сустав и окружающие его ткани ложится повышенная нагрузка.
1. Киста Бейкера
При заболевании возникает жидкостное образование в подколенной области. Развивается нарушение по причине вытекания в нее синовиальной жидкости. Размеры образования различны. Чем оно крупнее, тем ярче выражена сильная боль в задней части колена. Нарушение отмечается у детей до 7 лет и у взрослых старше 40 лет. Патология имеет место у 50% пожилых людей, так как их суставы на фоне возрастных изменений постепенно разрушаются. Часто заболевание сочетается с артритом колена. Проблема преимущественно односторонняя.
Причины
По травматическим причинам заболевание может появляться в любом возрасте. Способствовать образованию кисты могут повреждения мениска. Основными же провоцирующими нарушение факторами являются:
В некоторых случаях киста может развиваться и при отсутствии видимых причин. Даже современное обследование не всегда их выявляет.

Симптомы
В начале развития образование проявляется неприятными ощущениями под коленом в слабой степени, или полностью бессимптомно. По мере того как киста увеличивается в размерах, она сдавливает ткани под коленом и появляется боль. Пострадавший не может нормально ходить и сгибать ногу. Если лечение отсутствует, при ходьбе боль сзади коленного сустава нарастает. При прощупывании кисты не сильный болевой синдром возникает уже на начальном этапе болезни.
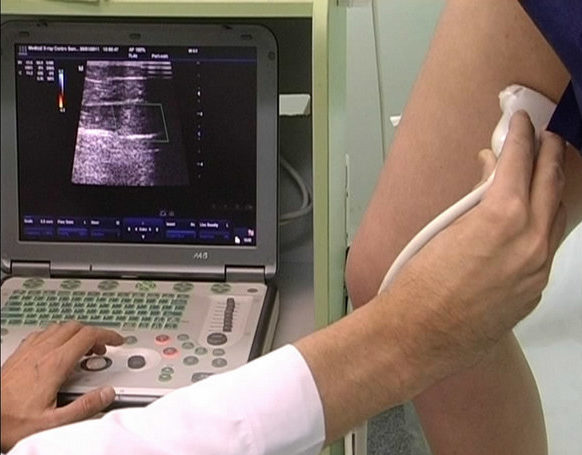
Для диагностики нарушения, кроме внешнего осмотра, назначаются УЗИ и МРТ больного колена.
Лечение
При не сильном нарушении осуществляется пункция проблемной области. Если такого лечения оказывается недостаточно, то необходимо хирургическое вмешательство. В этом случае под кистой делается небольшой разрез, и через него проводится прошивание и перевязывание канала, через который вытекает жидкость, после чего образование удаляется полностью. Период восстановления достаточно длительный, и к операции прибегают в крайнем случае.
2. Киста мениска
Эта киста представляет собой полость, которая заполняется суставной жидкостью и находится внутри мениска. Большинство больных – это лица трудоспособного возраста. Возникает проблема на фоне травм колена. В редких случаях она проходит сама без терапии.
Симптомы
Вначале боль присутствует только внутри колена. Если лечение не начато, то она перемещается, и уже болит под коленом при ходьбе и любых сгибательно-разгибательных движениях ногой. Для диагностики применяется УЗИ и МРТ коленного сустава. Внешнего осмотра больной ноги для определения патологии недостаточно.
Лечение
Если киста не крупная, то рекомендуется снижение нагрузок на колено и принятие нестероидных противовоспалительных препаратов. Когда эта терапия не приносит должного результата или киста крупная, проводится операция, при которой удаляется мениск. Метод вмешательства преимущественно эндоскопический.
3. Разрыв мениска
Разрыв мениска – одна из частых причин боли сзади под коленом. Острая боль появляется непосредственно в момент травмы и локализуется внутри колена, а после перемещается в подколенную область. Сзади колена болевой синдром может быть различной интенсивности. Повреждение всегда имеет травматическую природу и потому возникает у лиц, ведущих активный образ жизни.
Симптомы
В первые дни после травмы боль не имеет чёткой локализации. Из-за этого больной может ощущать её не только сзади колена, но и внутри сустава, а также по его передней стороне. Максимум через неделю неприятные ощущения перемещаются непосредственно в область под коленом. Они особенно выражены в момент резкого сгибания и разгибания сустава. Ходьба и даже несильные движения ногой начинают представлять затруднение. При отсутствии терапии состояние больного ухудшается, и дискомфорт усиливается по причине воспаления.
Лечение
При не сильном повреждении предпочтение отдается консервативному лечению. При нём делается пункция, при помощи которой удаляется скопление воспалительной жидкости, а далее вводится раствор новокаина. Далее проводится физиотерапия и назначается лечебная физкультура.

Если травма серьёзная, или консервативное лечение не принесло ожидаемого результата, показана операция. При ней в большинстве случаев осуществляется полное или частичное удаление повреждённого мениска. Когда травма незначительная, то при операции может быть осуществлено восстановление тканей мениска. После проведения терапии болетьноги под коленями сзади могут еще до 2 месяцев, что связано с необходимостью определенного времени на восстановление тканей.
4. Воспаление подколенных связок (тендинит)
Воспаление связок возникает под воздействием различных факторов. Оно является причиной того, что появляется острая боль в ноге под коленом сзади, из-за которой движение конечностью практически невозможно. Игнорировать проблему больные не могут. Боли строго локализованы сзади колена, так как очаг воспаления находится именно там.
Причины
Несколько причин воспаления связок медики считают основными:
- Физическая перегрузка коленного сустава наиболее часто провоцирует тендинит. На фоне перегрузки связки получают микротравмы, которые и вызывают воспалительный процесс.
- Травмы. Происходят при неправильном или слишком резком движении ноги. При отсутствии своевременного лечения воспалительный процесс переходит на мышцы, что ещё более ухудшает состояние больного.
- Локальное воспаление по причине проникновения в ткани инфекции. Обычно происходит вследствие некачественного лечения инфицированной раны. После её заживления под коленом может развиваться острая боль сзади, которая быстро нарастает. В ряде случаев также возможно образовании сзади коленного сустава нарыва.
Редко патология может появляться из-за нарушенного обмена веществ и системных заболеваний. Причина проблемы устанавливается врачом в процессе диагностики заболевания.
Симптоматика
Боль – это основное проявление болезни. Она локализуется с задней стороны колена в подколенной ямке и не распространяется на окружающую область. Подвижность коленного сустава резко снижается. Любое движение отзывается болью, которая не проходит в течение длительного времени. Если лечение не начинают, то развивается более интенсивное воспаление, при котором отмечается краснота кожи. Коленный сустав может отекать.
Лечение
Для устранения воспалительного процесса и снятия боли под коленным суставом необходимо обеспечить больному колену покой. После фиксирования поражённой конечности необходимо применение нестероидных противовоспалительных средств для перорального использования и местного нанесения.
Также больным после снятия острого состояния показано проведение физиотерапии и лечебной физкультуры, которые направлены на ускорение восстановления повреждений связок. После того как патология будет устранена, болевой синдром сзади коленки может сохраняться до месяца, постепенно утихая. Это явление нормальное.
В том случае если при тендините имеет место особенно сильная боль, выписываются обезболивающие средства. Для большинства больных хватает не рецептурных препаратов, которые отлично купируют болевой синдром. Тяжёлые лекарства, отпускаемые только по рецепту, требуются в исключительных случаях.
5. Травмы колена
Встречается проблема не редко. Колено принимает на себя значительную нагрузку и повреждается чаще остальных суставов. Основные травмы, из-за которых появляется боль на сгибе сзади колена, – это растяжения связок и ушибы подколенной ямки. Травма получена может быть как при активных занятиях спортом, так и при неудачном падении.
В большинстве случаев у пострадавшего сразу появляется острая боль и нарушение подвижности колена. Если этого не наблюдается, то неприятные ощущения проходят в течение нескольких минут, но уже через несколько часов боль под коленом сзади возвращается и заставляет начать лечение.
Терапия
В первые несколько часов на пострадавший сустав надо приложить холод и обеспечить ноге покой. Далее колено фиксируется при помощи эластичного бинта, и периодически сустав растирают противовоспалительными мазями. Если болевые симптомы не проходят в течение нескольких дней, требуется обращение за врачебной помощью.
В ряде случаев сзади колена может образовываться гематома по типу кисты. В такой ситуации своими силами с нарушением не справиться и необходимо проведение пункции. Облегчение после процедуры наступает почти сразу.
6. Разрыв связок колена
Разрыв связок коленного сустава – распространённое нарушение, чаще происходящее в правой ноге, при котором, в зависимости от того имеют место надрыв или полный разрыв, боль возникает от умеренной до острой нестерпимой. Иногда при травме на поврежденной ноге мышца болит тоже.
Причины
Спровоцировать травму могут такие причины:
- удары колена;
- падение, при котором имеет место упор на ногу, согнутую в колене;
- боковое подворачивание голени;
- прыжок с большой высоты с упором на колено;
- резкий поворот телом вокруг оси при выраженной зафиксированности голени.
После осмотра врач назначает необходимое лечение боли в ноге сзади колена. В первое время ее снимают при помощи анальгетиков, без которых обойтись пациент не может.
Лечение
При полном разрыве необходима операция, тянуть с которой нельзя. Если имеет место только надрыв связок, то показаны фиксация больной ноги и обеспечение ей полного покоя. Для лечения используются системные противовоспалительные препараты и проводится физиотерапия. После окончания терапии при ходьбе колено может болеть еще некоторое время при сгибании сустава травмированной ноги.
7. Тромбоз подколенной вены
При тромбозе подколенной вены кровоток в ней может быть сильно осложнен или вовсе невозможен, если просвет перекрывается полностью. Патология представляет серьёзную угрозу для жизни больного. Без своевременного лечения она становится причиной некротических изменений в тканях ноги, а также легко провоцирует тромбоэмболию лёгочной артерии, которая в большинстве случаев приводит к смерти больного.
Причины
Основными факторами, которые значительно повышают вероятность появления патологии, являются:
- длительная фиксация ноги в одном положении;
- развитие опухоли в мягких тканях около колена;
- длительное пребывание в очень неудобной сидячей позе при перелёте или переезде;
- варикоз;
- травма подколенной ямки или непосредственно самой вены;
- длительное применение гормональных препаратов 3 поколения для контрацепции;
- повышенная вязкость крови;
- тяжёлое ожирение;
- васкулит;
- инфекционные процессы в тканях ноги, при которых развивается флегмона, абсцесс или гангрена;
- необходимость постельного режима в течение длительного времени;
- параличи;
- преклонный возраст.
Многократно повышает вероятность появления проблемы злоупотребление алкоголем и курение.
Симптомы
Если тромб небольшой, то у больного симптомов не возникает. Когда же кровообращение нарушается серьёзно, то развивается выраженная симптоматика. Возникают такие жалобы:
- распирающая нарастающая боль под коленом сзади, которая через некоторое время начинает утихать, и симптом исчезает;
- чёткое просматривание вен под коленом, которые переполняются кровью из-за отключения из кровообращения закупоренной вены;
- резкое снижение подвижности колена по причине боли и отёка тканей;
- синюшность и не естественный блеск кожи;
- общая интоксикация – наблюдается не у всех.
Точно определить тяжесть состояния больного и назначить грамотную терапию может только врач. Самостоятельно лечить боль сзади колена при тромбозе больной правильно не сможет.

Терапия
Притромбозеего причины и лечение всегда определяются специалистом. Когда закупорка сосуда не полная, применяют методы консервативной терапии. Они направлены на локальное разжижение крови и растворение сгустка. В ряде случаев, кроме мазей и гелей для нанесения непосредственно на больное место, могут быть прописаны и составы для разжижения крови системного действия для перорального применения.
При тяжёлом состоянии проводится экстренная операция. При ней восстанавливают проходимость сосуда и нормализуют кровообращение. Какая операция будет применена, для каждого конкретного больного определяется врачом.
8. Защемление подколенного нерва
Защемление нерва коленного сустава хорошо известно медикам, хотя нельзя сказать, что это – причина боли под коленом, которая встречается часто. Обычно нарушение возникает вследствие травматических повреждений, которые могут быть как свежими, так и произошедшими уже достаточно давно. Кроме механических повреждений, вызвать защемление и стать причиной такой боли под коленом может ожирение, из-за которого на коленную область оказывается особенно сильное давление, нарушающее положение костей относительно друг друга.
Причины
Спровоцировать развитие защемления нерва могут такие факторы:
- неправильное положение ноги в течение длительного времени, когда на колено оказывается особенно интенсивная нагрузка;
- образование костных наростов в полости сустава;
- артрит колена;
- интенсивные физические нагрузки, при которых колено повторяет монотонные ритмичные действия;
- период беременности;
- наследственные врожденные аномалии в строении коленного сустава.
Чтобы ни стало причиной защемления нерва в коленном суставе, симптоматика нарушения будет единой во всех случаях.
Проявления
О том, что нервное окончание зажато между костями в коленном суставе, свидетельствуют такие ощущения:
- резкое онемение ноги ниже колена;
- острая жгучая боль вначале внутри колена, а уже через несколько минут в области сзади сустава и голени. Болевой синдром продолжает нарастать достаточно длительное время, после чего становится монотонным интенсивным, переходящим в ноющую боль под коленкой сзади;
- покалывания в подколенной области;
- резкая слабость в ноге, которая пострадала от нарушения.
Часто человек в момент защемления нерва не может стоять на ногах и падает как подкошенный из-за особенно сильной боли в колене.
Лечение
Чем лечить острую боль, решит медик. Обычно для ее снятия сразу проводится блокада колена. После этого назначаются лекарственные средства для устранения последствия защемления. Основные лекарства, которые прописываются при данной проблеме, следующие:
Если после проведения терапии на протяжении 3 недель нет улучшений, и по-прежнему болит очень сильно под коленкой, необходимо хирургическое лечение. Без него в этом случае не обойтись.
Выводы
Причин, почему болит под коленками, много и они самые разнообразные. Только специалист сможет правильно определить, что могло вызвать нарушение и провести необходимое лечение.
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
pillsman.org
Чем лечат, когда болит под коленом сзади и тянет, возможные заболевания
Коленные суставы отвечают за сгибание и разгибание ног. От их состояния напрямую зависит качество жизни. Люди часто говорят о боли в колене, но локализоваться она может с разных сторон. Боль тянущего характера сзади опасна для здоровья. Она может развиваться в любом возрасте, даже у детей. Если болит под коленом сзади и тянет – чем лечить, назначает врач. У ребенка или подростка такое состояние чаще свидетельствует об активном росте, но тогда сопровождается болями в спине, особенно в пояснице, а вот у взрослых – о серьезной патологии, требующей диагностики и лечения.
 Тянущая боль за коленом
Тянущая боль за коленомКак устроена подколенная ямка
Выявление причины развития тянущих болей за коленом затруднено по причине специфического строения подколенной ниши. Дно впадины формируется из внутренней поверхности кости бедра и задней стенки капсулы, которая заключена в корсет из мышц и связок.
Сверху и снизу сустав ограничен сухожилиями голени и бедра, мышцами. Центральная часть – это кровеносные сосуды, оплетающие нерв. С краев расположена подкожно-жировая ткань с нервными волокнами, лимфоузлы.
В чем причина боли
Однозначно ответить на вопрос, почему тянет ногу под коленом, не получится. Боль может локализоваться как в правой, так и в левой ноге, становится сильнее после длительного сидения. Существует масса причин патологии в колене, особенно когда болезненность развивается сзади. Вместе с ней может проявляться хруст, дискомфорт, жжение и т. д. Человек жалуется на боль при ходьбе или в покое. Такой симптом сопровождает следующие разновидности патологических состояний:
- заболевания суставов;
- заболевания околосуставной ткани;
- травмы, спровоцированные падениями, ударами;
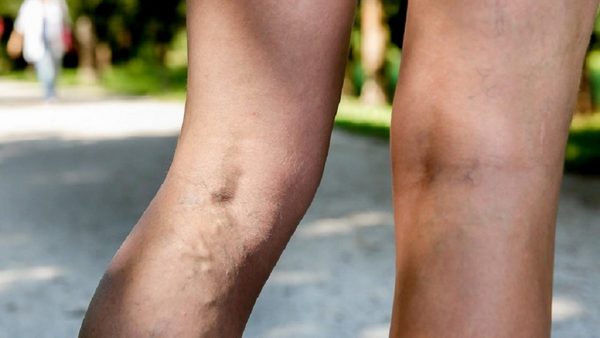
- патологии, которые не затрагивают скелет и мышечные структуры, например варикоз, при котором поражаются вены на ногах.
 Причины болей
Причины болейНекоторые люди в силу своего здоровья или профессии больше других подвержены проблемам с коленями. К таковым относятся:
- Профессиональные спортсмены. Заболевания коленных суставов – настоящая проблема для этих людей. Со временем суставы сильно изнашиваются под влиянием огромных нагрузок. Особенно опасно это для теннисистов, хоккеистов и футболистов.
- Люди, профессия которых связана с большими физическими нагрузками. Непосильные нагрузки провоцируют разрушение сустава колена, которое сильно ускоряется, провоцируя опасные проблемы и даже инвалидность.
- Люди после операций или инфекций.
Кистозное образование Бейкера
Заболевания суставов часто становятся причиной болей за коленом. К таковым относится и киста Бейкера. Она представляет собой опухоль доброкачественного характера, которая не склонна к перерождению, ее можно увидеть по внешним изменениям.
Обычно болезнь проявляется у людей после 40 лет, чаще у женщин, организм которых испытывает большие физические нагрузки.
Первый признак – постоянная ноющая боль за коленом, возникают сложности с распрямлением ноги. Условия развитие и прогрессирование заболевания – это воспаление синовиальной оболочки, возникающее из-за остеопороза, артрита.
Воспаление завершается формирование кисты с жидкостью внутри. Начинает тянуть под коленкой сзади на левой, правой ноге. Опухать начинает на задней стороне ноги, это хорошо видно в положении стоя. Размер кисты может изменяться от незаметного до 0,3 см, по форме она округлая. Если новообразование продолжает расти, то ухудшается двигательная активность конечности, становится больно выпрямлять ее. Часто киста Бейкера поражает сразу обе ноги, убрать ее можно только при помощи операции, но сохраняются высокие риски рецидива.
Кистозное образование в области мениска
Киста в мениске появляется реже по сравнению с предшествующей патологией. Она незаметна невооруженным глазом, но провоцирует острые боли за коленом, особенно во время сгибания.
При кисте в мениске начинает тянуть сзади колена во время ходьбы и сгибания. Киста представляет скопление жидкости сзади мениска. Для её диагностики требуется рентгенография.
Поражение большеберцового нерва
Большеберцовый нерв располагается на дне подколенной ямки. Воспалительный процесс в нем вызывает резкую боль во время ходьбы и сгибании колен. С течением времени болевые ощущения отдают в ступню. Иногда отмечается опухоль, краснота зоны колена и за коленом, мышцы пульсируют, доставляя дискомфорт. Лечится патология только посредством хирургической операции.
Симптоматика
Конкретная клиническая картина будет соотноситься с диагнозом:
- Кисты Бейкера вызывают слабые, ноющие боли сзади за коленом. Чаще поражаются две ноги одновременно, поэтому болит сразу под двумя коленями. Киста видна визуально, так как возвышается над ямкой колена, характеризуется округлой формой.
- Киста мениска – отличается острой болью под коленом, но киста не видна, не выступает над кожей.
- Разрывы и травмы мениска – характеризуются сильными болями, которые локализуются сзади во время сгибания ноги в колене. Иногда способность сгибать и разгибать полностью утрачивается по причине нестерпимой боли. Кроме того, присутствуют другие признаки воспалительного процесса: припухлость, краснота.
- Патологические процессы в структурах рядом с коленным суставом почти не проявляются, если не учитывать слабую тянущую боль за коленом, дискомфорт во время ходьбы. Но в тяжелом случае состояние сопровождается интоксикацией, головными болями, температурой и сильной слабостью.
- Артрит. Данная патология всегда проявляется 3 основными симптомами: болью за коленом во время ходьбы, ухудшением работы сустава, краснотой с опухолью в месте поражения.
 Артрит
Артрит- Болезни сосудов. Помимо болей сзади колена развивается общая интоксикация, могут появляться судороги в икре на пораженной ноге.
Не получится самостоятельно купировать боль, можно только сделать хуже. Важно при первых подозрительных нарушениях обратиться к специалисту.
Диагностика
Множество структур, которые прикрыты слоем подкожной клетчатки, в колене осложняют постановку верного диагноза. Когда врач при локализации неприятных ощущений сзади колена провел только визуальный осмотр и сразу назначил лечение, лучше отправиться к другому специалисту.
Для полноценной диагностики нарушения требуется комплексное обследование:
- компьютерная томография и МРТ;
- УЗИ;
- рентген;
- лабораторные анализы мочи и крови;
- реже сцинтиграфия костей, артроскопия и т. п.
Процесс диагностики начинается с осмотра и консультации у профильного специалиста – ортопеда или хирурга. При болях у ребенка требуется помощь детского ортопеда или педиатра.
На первом приеме врач устанавливает характер жалоб и период, как давно они начали проявляться. Проводится подробный сбор анамнеза, ставится предполагаемый диагноз, реализуется пальпация. Затем на основе полученных данных больного делают рентген, который дает возможность определения присутствия дегенеративных процессов в структурах костей и костной ткани.
В исключительных случаях для оценки состояния сустава назначается артроскопия. Из-за высокой цены МРТ и КТ реализуются реже, несмотря на хорошую информативность. Анализы крови и мочи помогают установить картину воспаления.
Методы лечения
При боли за коленом используются такие способы лечения:
- физиотерапия;
- лечебная гимнастика;
- постельный режим – требуется лежать, сохраняя неподвижность ноги установленное доктором время;
- медикаментозная терапия;
- операция;
- компрессы на отварах трав по рецептам народной медицины – только по согласованию с врачом.
Из препаратов обычно назначаются противовоспалительные лекарства, местно-раздражающие мази и гели. Самые эффективные обезболивающие и противовоспалительные средства:
- Вольтарен;
- Ибупрофен;
- Диклофенак;
- Кетопрофен;
- Индометацин.
Одним из самых сильных анальгетиков является Кетанов, но у него почти отсутствует противовоспалительное действие.
Дополнительно обязательно нужно лечить заболевание суставов хондропротекторами. Они помогают нормализовать обмен веществ в синовиальной оболочке, хряще, отвечают за поступление полезных веществ – все эти действия в совокупности позволяют восстановить подвижность суставов. Лечение хондропротекторами помогает только приостановить дегенеративные процессы, но ткань не будет возобновляться. Также есть местные хондропротекторы, которыми нужно мазать место поражения.
 Лазерное воздействие для лечения колена
Лазерное воздействие для лечения коленаК наиболее действенным методам физиотерапии относятся: лазерное и ультразвуковое воздействие. Они помогают восстановить нормальное кровообращение, обменные процессы в тканях сустава колена, блокируют боль и разрушают отложения солей.
Операции назначаются на последних стадиях патологий или когда нет других способов оказания помощи. Современная медицина, в основном, предлагает малоинвазивные методики посредством артроскопа. Способ безболезненный и минимально травмоопасный.
Профилактика
Многие люди сталкиваются с проблемами возникновения тянущих болей за коленом. Как известно, любой недуг легче предупредить. Чтобы патологическая симптоматика не начала развиваться, нужно следовать таким простым правилам:
- держать ноги в тепле, по возможности стараться избегать переохлаждений;
- следить за весом – лишние килограммы увеличивают нагрузку на колени, лишний вес может сильно деформировать суставы, в связи с чем рекомендуется проследить, чтобы масса тела не превышала 90 кг;
- спорт полезен, но для правильной организации упражнений и тренировок важно правильно распределять нагрузки, применять наколенники и повязки, если планируется большая нагрузка на ноги;
- следить за рационом;
- вести активный образ жизни, при сидячей работе постоянно проводить разминки;
- после 40 лет требуется дополнительное укрепление мышц ног – приседания, выпады;
 Использование накладок и повязок для тренировок
Использование накладок и повязок для тренировокИзвестно множество заболеваний, которые приводят к болям тянущего характера в коленях с задней стороны. Только опытный врач точно диагностирует причину и поможет подобрать по-настоящему эффективное лечение, даст рекомендации относительно питания и образа жизни. Главное – вовремя обратиться к доктору, не тянуть и не пытаться предпринимать самостоятельные действия.
lechisustavv.ru
Боль под коленкой сзади – что это? Причины и лечение
 Привычными и вполне понятными для людей считаются боли в голове, в низу живота у женщин или в области желудка после некачественной пищи. Если же появляется боль под коленкой сзади – что это может быть?
Привычными и вполне понятными для людей считаются боли в голове, в низу живота у женщин или в области желудка после некачественной пищи. Если же появляется боль под коленкой сзади – что это может быть?
При таком симптоме рекомендуется обратить внимание на свое здоровье и выяснить причину патологии, которая может доставлять человеку как легкий дискомфорт, так и нестерпимые боли. От заболеваний коленного сустава страдает около 15% людей, но немногие знают, что лечить подобные состояния нужно обязательно.
Строение подколенной ямки
Подколенную впадину сверху и снизу окружает коленное сухожилие, а также мышцы, тянущиеся от бедра и голени. На дне находится бедренная кость, а посередине проходят коленный нерв, артерия и вена. Свободное пространство заполнено подкожно-жировой клетчаткой. Не стоит забывать и про лимфоузлы, которые служат барьером от инфекции в области стопы и голени.
Такое сложное строение затрудняет диагностику заболеваний.
Кроме того, нервы в подколенной ямке могут передавать болевые ощущения еще и от нижних отделов позвоночника.

Причины
Что вообще может болеть под коленом? В большинстве случаев, самостоятельно определить причину сложно и для этого потребуется консультация врача и дополнительные методы диагностики.

Возможная причина боли под левым или правым коленом может скрываться в:
- Патологии самого коленного сустава;
- Околосуставных воспалительных и инфекционных процессах;
- Состояниях, не связанных с опорно-двигательным аппаратом.
Провоцирующие факторы
Почему у одних людей проблемы с суставами появляются очень рано, а другие до самой старости ведут активный образ жизни?
Можно выделить несколько категорий людей, предрасположенных к заболеваниям костной или соединительной ткани:
- Профессиональные спортсмены. Суставы и растяжение связок – большая проблема таких людей. Их суставы переносят не только большую нагрузку, но и чрезмерную активность, что приводит к преждевременному изнашиванию. Мышцу спортсмена часто сводит судорога и она дергается. По статистике, реже поражается левая нога;
- Рабочие с тяжелым физическим трудом. Сильная нагрузка разрушает суставы и ускоряет патологический процесс. Если проблема появилась, а причина не устранена, это может привести к инвалидности;
- Люди после операций или инфекционных заболеваний. Боли тянущего характера в области подколенной ямки могут появиться в результате иннервации нервных окончаний из других очагов воспаления.
Болезни суставов
 Если воспалилось колено, болевые ощущения будут возникать при сгибании и разгибании колена.
Если воспалилось колено, болевые ощущения будут возникать при сгибании и разгибании колена.Боль под коленной чашечкой может появиться в результате:
- Кистозных образований. Известное заболевание, киста Бейкера, чаще поражает женщин после 35 лет. Заболевание возникает вследствие уже существующих артроза и остеопороза, представляя собой хронический воспалительный процесс в синовиальной оболочке. Возможны также кистозные поражения менисков;
- Травмы мениска. Разрыв часто происходит после чрезмерной нагрузки на сустав. Такое состояние требует немедленной медицинской помощи, иначе травма приведет к инвалидности.
Околосуставные патологии
Если воспалились или механически повреждены сухожилия, связка, мышца, суставная сумка, может быть ощущение, что болит подколенная ямка. Если воспалилась задняя часть сустава, можно предположить наличие бурсита, при котором уплотнение не пропадает при надавливании, а боль может отдавать в поверхность бедра.
Не ортопедические заболевания
Способствовать появлению болезненных ощущений под коленом могут:
- Новообразования, преимущественно опухоль нервных окончаний. В этом случае, сильная ноющая или острая боль в задней части колена также дублируется и в икре;
- Поражения кровеносных структур, например, аневризма подколенной артерии или тромбоз вены (одно из осложнений варикоза, когда вена вздулась и в ней образовался тромб). Может быть заметно, что пораженное место распухло и чувствуется пульсация или появился синяк без ушиба;
- Инфицированные раны ниже сустава могут привести к гнойным заболеваниям левой или правой подколенной ямки. При этом наблюдается воспаление лимфоузлов и усиление боли при сгибе ноги.
Симптомы
Подколенные боли могут иметь разный характер, например:
- При кисте Бейкера у взрослого беспокоят тянущие, не сильные боли. Ноет, как правило, одна нога. Киста, или грыжа, заметна даже внешне – она выглядит как припухлость, которая находится в середине подколенной ямке. Если пациент заметил, что в этом месте у него опухло, значит, там скопилась лишняя жидкость, которая перемещается в чашечку при надавливании;
- Поражение кистой мениска, наоборот, характеризуется сильной и резкой болью;
- Поражение околосуставных структур проявляется болью средней интенсивности и ограничением подвижности. При этом на колене появляется отек и оно опухает;
- Артрит легко распознать по характерному набору симптомов: ограничение движения ног и колен, боль, отёк;
- Сосудистые заболевания вызывают не только местную симптоматику, поэтому человека, кроме боли в коленном суставе будет беспокоить общая интоксикация, онемение конечностей, ощущение мурашек.
 Ушиб коленного сустава
Ушиб коленного сустава  Сосудистые заболевания
Сосудистые заболевания  Травма меникса
Травма меникса  Киста Бейкера
Киста БейкераДиагностика
При появлении дискомфорта или шишки под коленками пациент может обратиться к:
- Терапевту. Он предположит, почему могут болеть колени при растяжке или ходьбе, а затем направит к специалисту узкого профиля;
- Если ребенка беспокоит боль в ногах, нужно идти к педиатру;
- Ортопеду – специалисту по заболеваниям опорно-двигательного аппарата;
- Хирург;
- Невропатологу.
После опроса о характере боли и давности ее появления, врач может отправить пациента сделать рентген или УЗИ, чтобы увидеть наличие патологии или разрушительных процессов.
Лечение

Учитывая множество причин, от которых болят ноги под коленями, чем лечить такое состояние должен определять врач. Если боль тянущая – лечение может быть одно, если резкая или явно видна шишка – совершенно другое. Самостоятельно не стоит предпринимать никаких мер или лекарственных препаратов.
В лечении отдается предпочтение консервативным методам. Однако, в большинстве случаев, они лишь уменьшают симптомы, но не устраняют причину заболевания.
Из медикаментов назначаются:
- Негормональные противовоспалительные средства. Применяются не дольше недели, помогают уменьшить боль, воспаление и отек;
- Анальгетики. Облегчают состояние больного, снимают болевые ощущения;
- Гормоны. Назначаются в тяжелых случаях, когда неэффективна более легкая терапия. Быстро снимают зуд, воспаление и отек;
- Хондропротекторы. В отличие от других средств, воздействуют на причину, восстанавливая хрящевую ткань и замедляя процесс дегенерации;
- Антибиотики.
В случае гнойных поражений, разрыва мениска, аневризмы сосудов рекомендуется хирургическое вмешательство. Уменьшить нагрузку и замедлить патологический процесс помогут специальные подколенники для больных суставов. По возможности, нужно проводить лечение основного заболевания (например, остеоартроза).
Видео — лечим боль в колене
Народное лечение

Терапия народными средствами менее эффективна, чем медикаментозная, однако широко применяется при ортопедических болях.
В основном, она включает наружное лечение на ноге:
- Сырье одуванчика, сирени и каштана заливают стаканом водки и настаивают 2 недели. В настое нужно смочить кусок марли и делать примочки к больной области;
- Из меда и мумие можно приготовить мазь, которую втирают со стороны чашечки и подколенного сухожилия;
- Смесь из поваренной соли, соды и горчицы эффективно убирает отек и уменьшает болевые ощущения. В качестве основы для смеси также берут мед.
Если вы не знаете, как называется место, в котором появились ощущения дискомфорта, сходите на очный прием к врачу.
Если ощущается тяжесть, жжение, колено припухло или тянет – причины самостоятельно найти будет очень сложно. Бывает, что острые коленки – лишь косметическая особенность, а бывает, что коленная чашечка начинает болеть при нажатии спереди и свидетельствует о патологии.
Небольшой ушиб внизу колена у детей не должен вызывать опасений, даже если он жжет и печет. Если же воспалился лимфоузел или у малыша пульсирует выше подколенной ямки, возможно, наличие сосудистых патологий.
sustavoved.com
Боль под коленом сзади: причины и методы лечения
Боль под коленом сзади может как возникнуть внезапно, так и долгое время мучить человека. В статье поговорим о том, почему такой дискомфорт появляется, а также как правильно от него избавляться.
Боль под коленом сзади: причины
Строение подколенной области
Подколенная область снаружи представлена субпателлярной фасцией, под которой находится субпателлярное углубление в виде ромба. Ограничивается данное углубление мышечными структурами: сухожилием двуглавой бедренной мышцы сверху, семимембранозной мышцей сверху и внутри, наружной головкой икроножной и подошвенной мышц – сверху и снаружи (дальше от срединной плоскости) и внутренней головкой снизу и внутри.
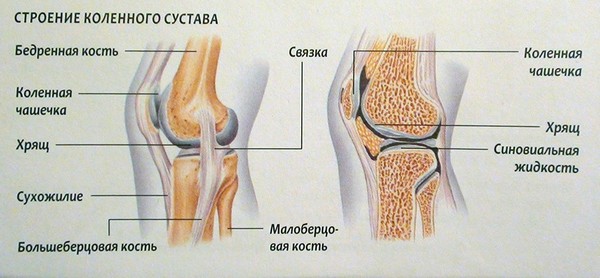
Строение подколенной области
Дно ямки субпателлярной области образовано:
- подколенной плоскостью, представляющей собой часть бедренной кости, образованной неровными расходящимися линиями;
- постериальной частью сумки коленного сустава и дугообразной связкой, которая её закрепляет;
- субпателлярной мышцей.
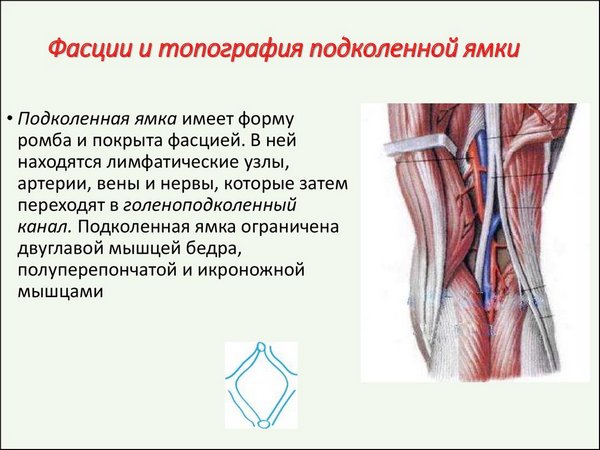
Подколенная ямка
Содержимое ямки представлено субпателлярной подкожной жировой тканью, в которой проходит нервно-сосудистый пучок. Элементы нейроваскулярного пучка находятся в следующем расположении: наиболее поверхностно и по срединной линии проходит большеберцовый (тибиальный) нерв, чуть глубже – субпателлярная вена. Около кости расположена субпателлярная артерия.
Интересно! От неё в пределах ромбовидного углубления на задней поверхности колена отходят ветки: верхние наружная и внутренняя и нижние соответственно, а также средняя пателлярная.
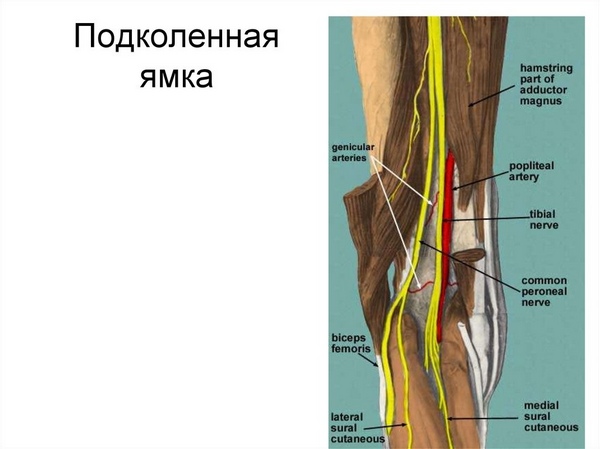
Строение подколенной ямки
Помимо основного пучка, в субпателлярном углублении располагаются лимфоузлы.
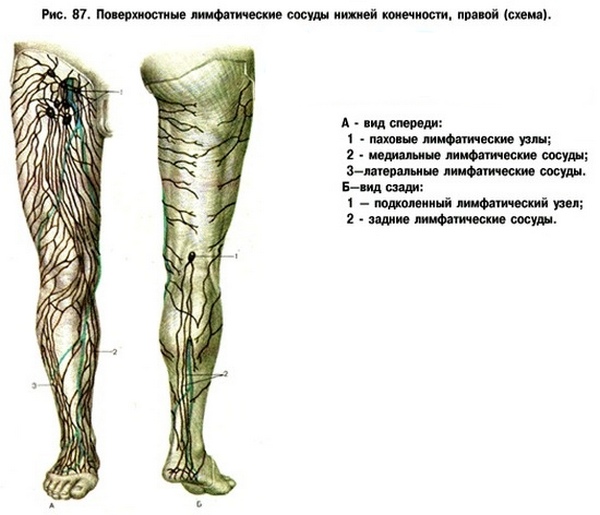
Также в этой области находятся лимфоузлы
В подколенной ямке находится еще одно углубление – Жоберова ямка. Через неё осуществляется доступ к субпателлярным сосудам.

Жоберова ямка
Патология каждой из вышеперечисленных структур может привести к болям в этой области.
Риск-факторы
Некоторые группы людей подвержены большему риску проявления боли в подколенной области. К таким относятся спортсмены, у которых нередко возникают травмы. Особенно это касается профессиональных спортсменов. Например, у футболистов к основным причинам любого рода повреждения коленного сустава можно отнести необходимость длительного бега в сочетании с мгновенной остановкой, внезапным поворотом тела и подачей паса. Медиальная коллатеральная связка, находящаяся на внутренней части колена, растягивается после удара при любой контактной игре: футболе, баскетболе, хоккее и др.

Боль под коленом может возникнуть при активном занятии спортом
В хоккее возможно растяжение подколенного сухожилия при внезапном старте во время катания на коньках. Такое растяжение характеризуется резкой пронзающей иррадиирущей болью.
Важно! Снизить риск спортивных травм позволят специальные укрепления, предназначенные для конкретного вида спорта. Однако полной гарантии безопасности такие приспособления не дают.
Другими факторами риска считаются недавно перенесённые операции, инфекции и тяжёлый физический труд.

Спортивные травмы часто сопровождаются болью в этой области
Причины боли
Важно понимать: как и боль любой другой локализации, подколенная боль не является отдельным заболеванием. Она лишь индикатор какой-либо патологии. Все причины боли можно поделить на три группы.
- Локальные патологии коленного сустава.
- Околосуставные патологии.
- Патологии, не связанные с костными и мышечными патологиями.

Причин такой проблемы множество
Суставные патологии
Киста Бейкера
Самая распространённая патология коленного сустава, которая проявляется в виде боли в области подколенной ямки, – киста Бейкера. Она, как и болезненные симптомы, является индикаторами других заболеваний, чаще всего системных: ревматизм, остеоартрит, ревматоидный артрит, подагра. Киста может проявиться у людей с гонартрозом, избыточной массой тела либо у тех, кто регулярно подвержен большим физическим нагрузкам.
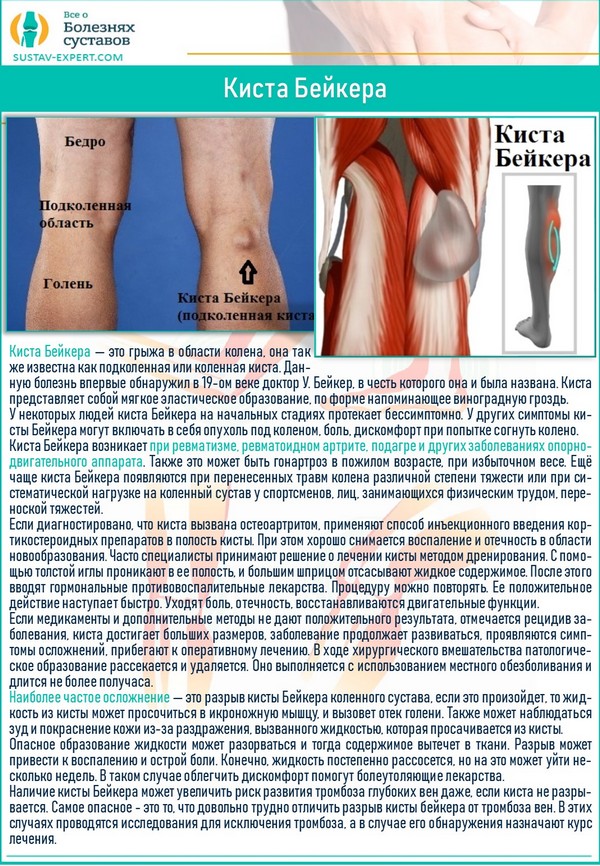
Киста Бейкера
Киста не изолирована от суставной бурсы коленного сустава. Она соединена соустьем. Ток синовиальной жидкости регулируется клапанным механизмом.
Важно! Обратный ток жидкости из кисты в синовиальную бурсу затруднён.
Однонаправленный ток связывают с несколькими причинами: сдавливание соустья большими размерами самой кисты либо сухожилиями, играющими роль клапанов. Возможно обтурационное блокирование оттока жидкости из кисты к сумке из-за скапливания фибриновых масс и клеточного детрита. Обтурацию могут вызвать хондромные тела (результат хрящевого перерождения синовиальной оболочки), находящиеся в кисте Бейкера.
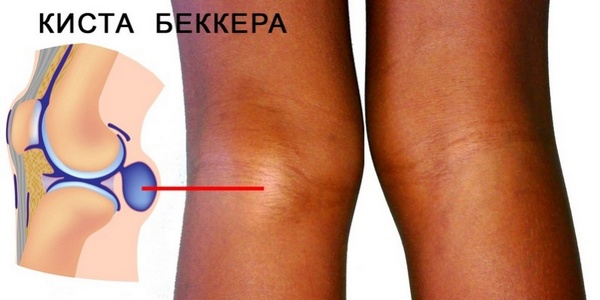
Киста Бейкера
Образование подколенных кист чаще всего ассоциируется с системными поражениями, которые затрагивают синовиальные оболочки (например, остеоартроз), и с посттравматическими процессами в коленном суставе.
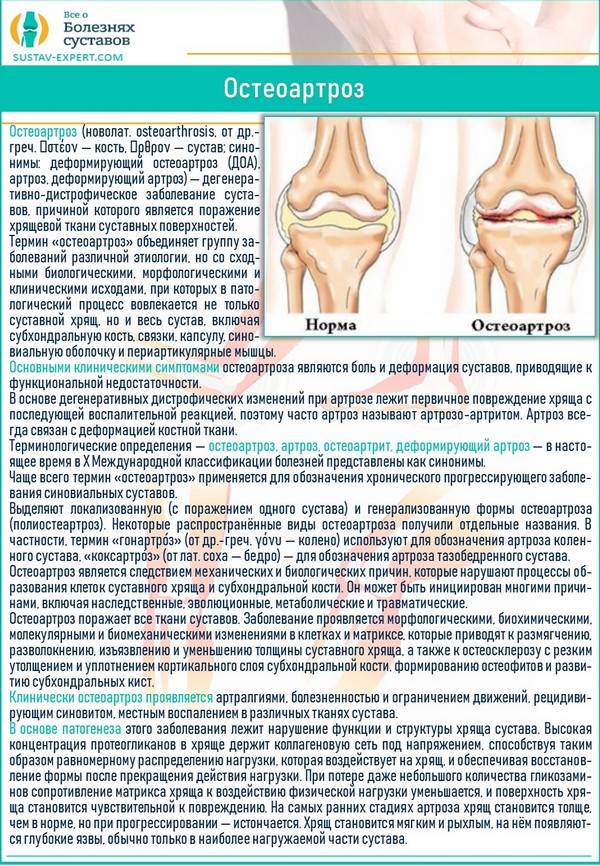
Остеоартроз
Симптоматика кисты может не проявляться, если размер образования незначительный. При малых объёмах киста может даже не пальпироваться, однако большие кисты видны невооружённым глазом. Они ощущаются как плотное эластичное образование во внутренней части подколенного участка. Иногда мешает сгибанию конечности в коленном суставе, приводят к боли и нарушают чувствительность задней поверхности голени при подъёме, спуске по лестнице и других подобных активностях.
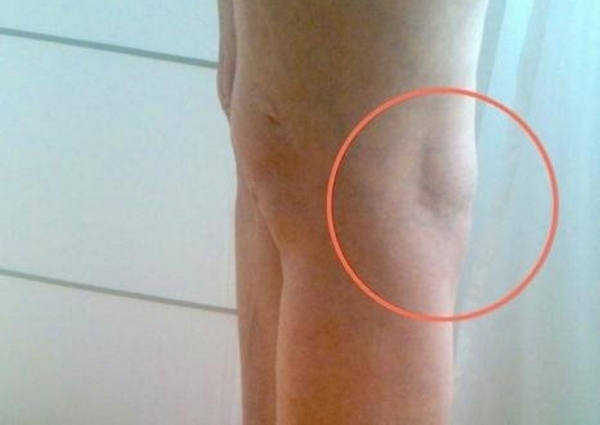
При такой патологии человеку тяжело сгибать ногу в колене
Интересно! Вышеперечисленная клиника может проявляться изолированно либо на фоне симптомов тех заболеваний, из-за которых киста образовалась.
В качестве инструментального диагностического метода применяется УЗИ. Данное исследование необходимо не только для оценки размеров, состояния стенки кисты и внутрисуставных элементов, но и для исключения таких серьёзных патологий, как тромбофлебит глубоких вен, злокачественные новообразования и мышечные разрывы.

Для диагностики патологии используют УЗИ
Кисты Бейкера намного чаще формируются у женщин. При хронических синовитах на фоне системных заболеваний, затрагивающих опорно-двигательную систему, киста Бейкера подвержена хронизации. При хронической кисте часть суставной жидкости резорбцируется, что приводит к затруднению аспирации содержимого. При быстрой аккумуляции экссудата в полость кисты целостность стенки может разрушиться, а содержимое – вылиться в межфасциальные пространства голени.
Интересно! При хроническом течении такой исход редок.
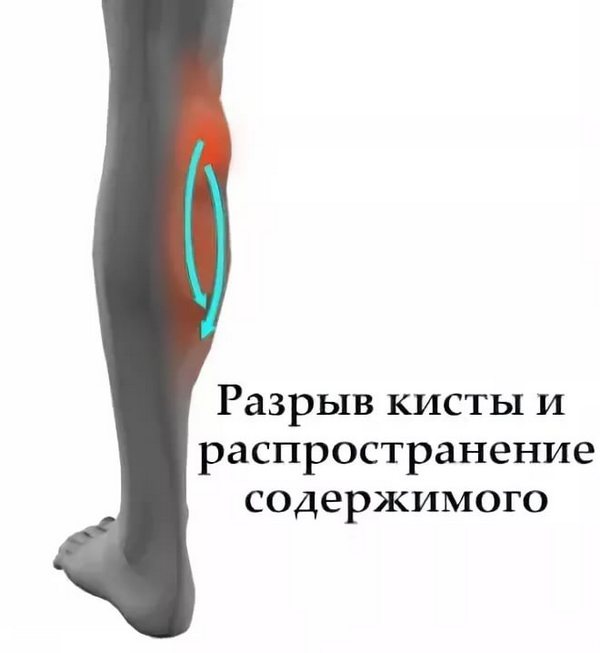
При разрыве кисты может возникнуть септическое воспаление
Разрыв кисты может стать причиной септического воспаления в суставе. В таком случае необходимы лабораторные, в том числе и микробиологические, методы диагностики. При подтверждении диагноза септического артрита пациента необходимо в обязательном порядке перевести в гнойное травматолого-ортопедическое отделение. Трудность представляет дифференциальная диагностика тромбоза глубоких вен с кистой. Лечение кисты может быть консервативным и радикальным. К консервативным методам относятся: местные аппликации НПВС и воздействие тепла, магнитного поля и других физических факторов на новобразование. Правда, данные методы малоэффективны.
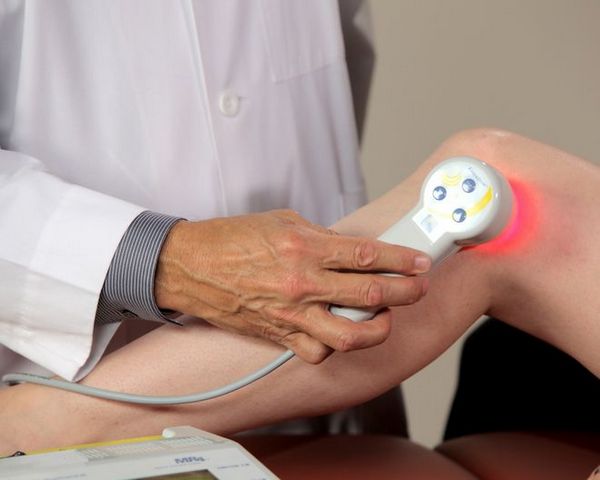
Лечат такую проблему с помощью физиотерапии
Производят интрасуставное введение глюкокортикоидов верхним латеральным доступом. Киста может значительно уменьшиться уже после одной инъекции. При плотном продолжительно застоявшемся в полости экссудате необходима эвакуация жидкости. Если пункция и предварительная инъекция глюкокортикоидов не дали удовлетворительных результатов, проводится полное артроскопическое устранение.
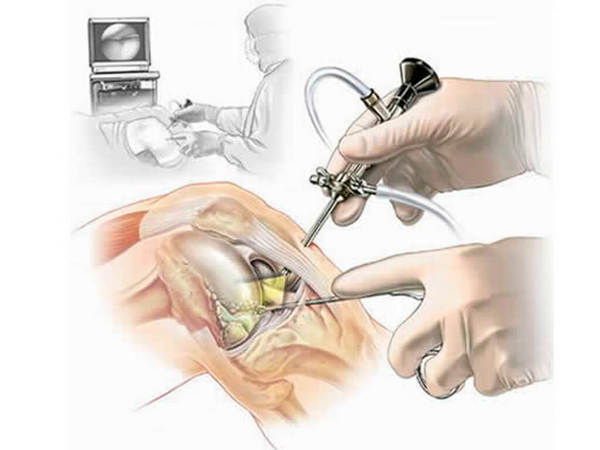
Артроскопия
Киста мениска
Боль в подколенном участке вызывают и кисты менисков. Киста данного хрящевого образования представляет собой заполненное жидкостью пространство внутри менисков. Основным риск-фактором такой патологии считается систематическая неадекватная нагрузка на коленный сустав. Частота повреждения внешнего мениска намного выше, чем внутреннего.
Интересно! Киста больше характерна для людей молодого возраста.
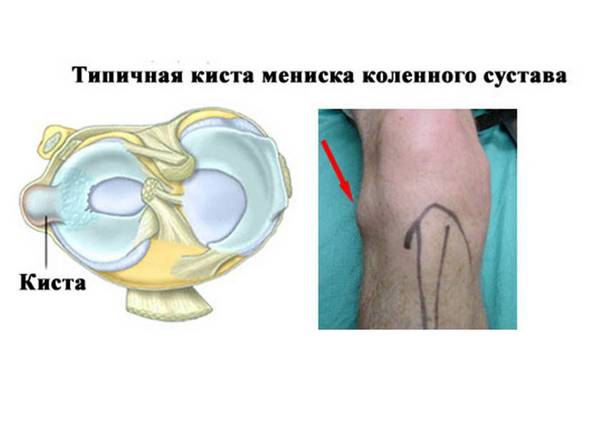
Киста мениска
Основным симптомом патологии является боль в районе суставной щели коленного сустава. При этом дискомфорт усиливается при повышенном воздействии, а при расслаблении – исчезает.
При пальпации нащупывается плотное безболезненное образование. Затянутое наличие жидкостных полостей в менисках может привести к развитию деформирующего артроза (остеоартроза), вызванного дегенеративными изменениями в костной ткани.
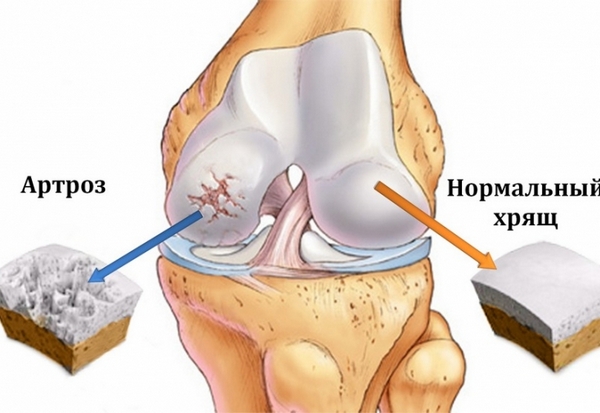
Такая патология может привести к развитию остеоартроза
Диагностируется кистозное образование в мениске артроскопией, МРТ, УЗИ коленного сустава. Признаки остеоартроза различают с помощью рентгенографии. Для данного осложнения характерен симптом Раубера-Ткаченко (патологический дегенеративный процесс в мыщелке большеберцовой кости).

Симптом Раубера-Ткаченко
Лечение основывается на соблюдении режима труда, при котором нагрузка на коленный сустав будет максимально уменьшена. Боль купируют НПВП.
Интересно! Полное излечение возможно только после проведения операции.
Эффективным является извлечение мениска в ходе эндоскопической артроскопии.
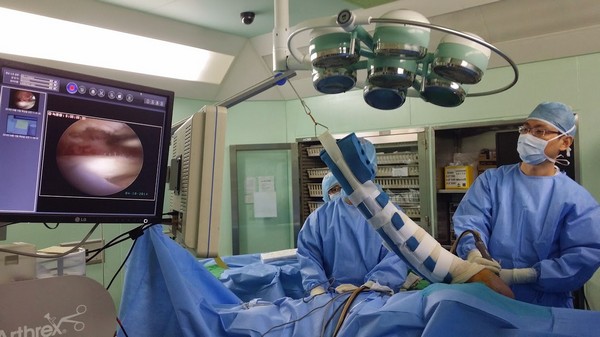
Эндоскопическая артроскопия
Артрит
К еще одной локальной причине возникновения боли в подколенной области относят артрит, однако данная патология может проявляться в виде моноартрита коленного сустава либо быть частью полиартрита.
Моноартрит коленного сустава
Артрит коленного сустава представляет собой воспаление коленного сустава хронического либо острого течения.
Интересно! Чаще всего оно характерно для лиц от сорока до шестидесяти лет.
Гонартрит может быть как первичным, так и следствием травм. В таком случае причины боли в подколенной области относятся к болям локального происхождения. Однако гонартрит может быть вызван также ревматоидными и инфекционными процессами.
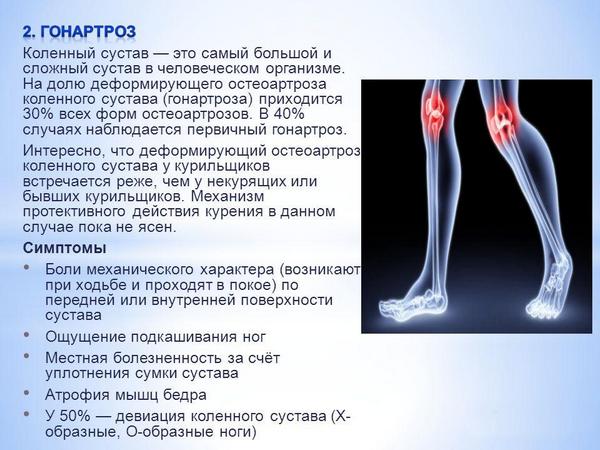
Гонартроз
К общим симптомам всех форм относятся артралгии различного характера, усиливающиеся при физических нагрузках (в состоянии покоя боли тоже характерны). Боли сочетаются со скованностью движения сустава. Поражённая воспалительным процессом область гиперемированная, опухшая. Локально повышена температура. При достаточном количестве экссудативного выпота наблюдается симптом баллотирования надколенника.
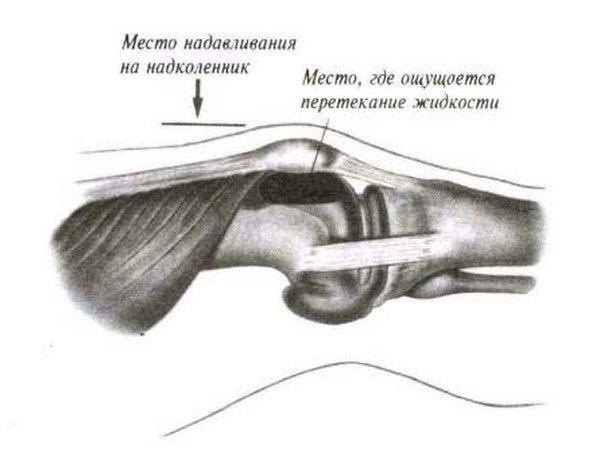
Баллотирование надколенника
Длительный гонартрит приводит к таким осложнениям, как существенное ограничение движения в суставе, дегенеративные процессы костных элементов сустава. Если гонартрит – проявление системного заболевания, локальные симптомы дополняются внесуставными проявлениями.
Интересно! При гнойном артрите местные симптомы проявляются на фоне общих симптомов: лихорадка, миалгия, головные боли.
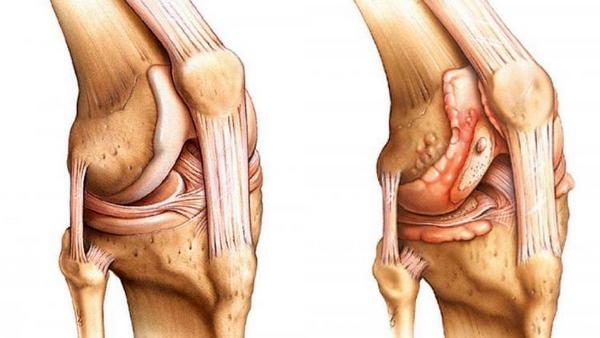
Гнойный артрит
Гонартрит – проблема мультипрофильного характера. Диагностика производится ревматологом, венерологом, фтизиатром, травматологом, артрологом. Особое значение имеет полный осмотр пациента и детальный сбор анамнеза для выявления внесуставных симптомов. Внимание уделяется сопутствующим заболеваниям.
Для диагностики используются лабораторные методы, например, иммунологический анализ. Из основных инструментальных методов используются рентгенография и МРТ, УЗИ коленного сустава.
Для диагностики используют МРТ
Лечение пациента с гонартритом основывается на иммобилизации сустава для снижения нагрузки. Медикаментозное лечение заключается в использовании НПВП, хондропротекторов. Применяется физиотерапия. Другие методы специфичны и зависят от этиологии воспаления сустава.
Интересно! При неэффективности консервативных методов эффективны хирургические: эндопротезирование, артротомия, артроскопическая санация и т.д.
Пациенту может быть показан прием НПВП, хондропротекторов
Околосуставные патологии
Боль в подколенной области при болезнях сопутствующих структур характеризуется сравнительно лучшим прогнозом. К таким относятся поражения сухожилий, мышц и суставной сумки. Мягкие ткани могут повреждаться в результате дегенеративных либо воспалительных процессов, в некоторых случаях боль может быть связана с длительным нахождением в одном положении, что приводит к перенапряжению конечности, воспалению и растяжению связок и сухожилий.
Иногда боль под коленом связана с долгим нахождением в одном положении
При наличии на голени либо стопе микротрещин существует риск инфицирования и развития гнойного лимфаденита. Данная патология может привести к абсцессу подколенной ямки.
Интересно! Поскольку лимфоузлы находятся довольно глубоко, кроме боли других симптомов может не быть, что усложняет диагностику.
Гнойный лимфаденит
Околосуставные заболевания могут быть не связаны с патологиями основного нейроваскулярного пучка. К таким относятся следующие болезни.
- Невропатия большеберцового нерва. Встречается редко, однако симптоматика довольно яркая. Характеризуется болью в подколенной области уже на ранних стадиях.
- Поражения кровеносных сосудов. Аневризмы субпателлярной артерии. Тромбоз вен.

Тромбоз вен
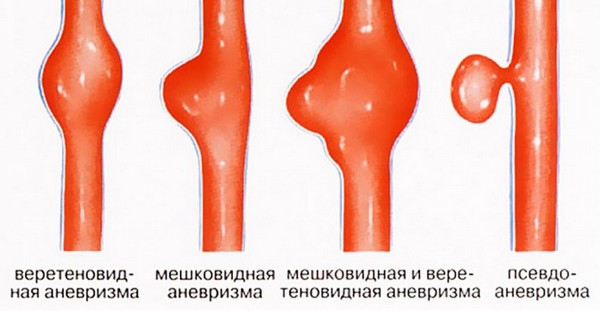
Аневризма представляет собой расширение стенки сосуда. Патогенез связан с утратой эластичности стенки артерии. Никак не проявляется, если расширение незначительно. При больших аневризмах характерны видимые образования, ощутимая пульсация, бледность кожи на ногах, боли и судороги, язвочки на пальцах ног, чувство слабости в ногах.
К этиологическим факторам аневризмы подколенного сосуда относят атеросклероз, курение, генетические болезни, травмы, воспалительные заболевания, возрастные изменения.
Аневризма бедренной артерии
Диагностировать данную патологию можно с помощью инструментальных методов: УЗИ, МРТ, ангиография, дуплексное ультразвуковое сканирование (сочетание УЗИ и допплерографии).
Дуплексное ультразвуковое сканирование
Лечение производится хирургическим путём в тех случаях, когда аневризма достигла больших размеров и может осложниться образованием тромбов. Все оперативные методы в зависимости от доступа делятся на открытые и эндоваскулярные. К открытым относят удаление аневризмы и шунтирование на месте удаления либо установку протеза. К эндоваскулярным относят стентирование.
Удаление аневризмы
Тромбоз подколенной вены – наличие тромба в системе глубоких вен. В патогенезе образования тромба в венозной системе играет роль триада Вирхова:
- замедление тока крови, например, при сдавливании вен либо длительной иммобилизации конечности;
- дисбаланс между протромбическими факторами, ингибиторами свёртывания крови и фибринолитическими факторами в сторону протромбических факторов, например, при врождённых патологиях;
- повреждение стенки сосудов в результате травмы либо оперативного вмешательства.
Тромбоз подколенной вены
Опасность тромбоза глубоких вен заключается в незначительном клиническом проявлении. Боль может чувствоваться при ходьбе. Возможны отёки конечности (следует сравнить с другой конечностью). Характеризуется при нажатии болезненностью и гиперсенситивностью, потеплением конечности, расширением поверхностных вен, субфебрилитетом из-за воспалительных процессов в тромбированной вене, иногда болью в конечности в состоянии покоя и редко болью в голени при тыльном сгибании стопы.
Интересно! Осложниться патология может тромбоэмболией лёгочной артерии, периферической эмболией и инсультом.
Осложнением такой патологии является инсульт
Диагностика производится специальной шкалой клинической оценки вероятности тромбоза. Используют лабораторные методы (определение D-димера, креатинина) и инструментальные: ангио-КТ, ангио-МРТ, венография.
Венография
Тактика лечения зависит от риска кровотечения, общих физических показателей пациента, наличия либо отсутствия тяжёлых клинических симптомов. При благоприятных клинико-диагностических показателях лечение проводится в домашних условиях компрессионным методом с целью предотвращения вышеописанных осложнений. Большинству пациентов проводят раннюю иммобилизацию, которая заключается в том, что в день постановки диагноза и начала лечения гепарином пациенту предписан постельный режим с поднятой конечностью. На следующий день накладываются компрессионные повязки, и больному рекомендуется интенсивная ходьба.
Интересно! Также применяется лечение градационной компрессией, антикоагулянтная и тромболитическая терапии.

Тромболитическая терапия
К хирургическому лечению обращаются в том случае, если консервативные методы неэффективны либо противопоказаны. К нему относится установка фильтра в нижней полой вене.
Самостоятельно определить причину боли в подколенной области практически невозможно. Кроме того, некоторые патологии могут приводить к серьёзным и опасным для жизни осложнениям, поэтому при наличии такого симптома необходимо обратиться к ортопеду либо травматологу.
Видео — О боли под коленом на примере
sustav-expert.com
что это, как избавиться, какой врач лечит
1. Бурсит коленного сустава
При данном заболевании воспалительный процесс затрагивает синовиальную сумку суставного соединения, от чего и появляется тянущее ощущение. Почему в колене достаточно часто возникает такой патологический процесс, объясняется тем, что перегрузки сустава не редкость. Часто, тянущие боли сзади под коленкой связаны именно с бурситом.
Причины
Провоцируется бурсит колена многими факторами, основными из которых являются:
- тяжёлые грипп и ОРВИ, когда воспаление развивается как их осложнение;
- инфицированные глубокие раны колена, правильного лечения которых не проводилось;
- травма колена;
- чрезмерные перегрузки сустава, в особенности при которых происходит компрессия колена из-за подъёма значительного веса;
- растяжение сухожилий колена;
- системные аутоиммунные патологии;
- серьёзные гормональные нарушения, особенно со стороны щитовидной железы;
- полиартрит ревматоидный;
- тяжёлые интоксикации;
- отложения солей в коленном суставе.
В ряде случаев установить причину появления бурсита не удаётся. Это чаще бывает, если незначительная травма колена была давно, человек о ней уже забыл, а признаки этого повреждения полностью исчезли.
Симптомы
Первым проявлением нарушения является тянущая боль позади под коленом, которая появляется в момент значительной нагрузки. По мере прогрессирования патологии тянущий болевой синдром усугубляется и уже отмечается даже в состоянии покоя. Прочие проявления нарушения следующие:
- местное ограниченное повышение температуры кожи над областью воспаления;
- покраснение кожи в области колена;
- отёчность сустава;
- снижение подвижности колена;
- общее недомогание.
При запущенном воспалении повышение температуры не локальное, а общее. Болевой синдром интенсивный тянущий, не проходящий после отдыха. В такой ситуации может требоваться даже госпитализация.

Лечение
Терапия проводится чаще амбулаторно. Больному колену требуется обеспечить покой. Врач назначает нестероидные противовоспалительные препараты, антибиотики и анальгетики. Также входят в комплекс лечения и физиопроцедуры. Тянущие боли проходят не сразу и могут в незначительной степени сохраняться ещё несколько недель после выздоровления.
2. Тендинит колена
Патология представляет собой воспаление сухожилий коленного сустава. Из-за этого развивается тянущая боль различной интенсивности. Спровоцировать тендинит могут самые разные причины. Чаще всего проблема возникает у лиц, которые занимаются спортом профессионально, но может появиться и у тех, кто ведёт совсем не активный образ жизни.
Причины
Вызывать воспалительный процесс в связках коленного сустава и как следствие тянущую боль могут такие причины:
- перегрузка колена и в особенности та, при которой выполняются монотонные сгибательные и разгибательные движения;
- артрит, лечение которого не проводится;
- постоянное хождение в анатомически неправильной обуви;
- различные патологии стопы, из-за которых давление на колено распределяется неправильно;
- травма колена.
За помощью при возникновении заболевания обратиться следует к ортопеду или травматологу.
Симптомы
Лечить проблему надо сразу с момента её возникновения. Если заболевание запустить, то полноценное функционирование колена восстановить удаётся не всегда. Кроме тянущей боли под ним, о том, что имеет место воспаление коленных связок, свидетельствуют следующие явления:
- усиление тянущей боли на смену погоды;
- снижение подвижности сустава;
- отёчность колена и его болезненность в момент прощупывания;
- переход тянущей боли в очень острую, стреляющую в момент резкого распрямления ноги.
Симптоматика постепенно нарастает по мере прогрессирования патологии. В тяжёлых случаях сильная тянущая боль не проходит даже при комфортном положении колена, а лишь немного ослабевает. Больной чувствует, что связки тянет и под коленом сзади болит постоянно. При особо сильном нарушении у больных происходит полный разрыв связок колена и тогда боль не тянущая, а острая режущая.
Лечение
Лечение при начальной стадии болезни медикаментозное. Больному колену необходим покой и снятие нагрузок, из-за чего пациенту приходится передвигаться с костылями. На коленный сустав накладывается гипсовая повязка или лангета. Тянущие боли часто уже с первого дня терапии становятся слабее.
Из лекарственных препаратов прописывается приём нестероидных противовоспалительных препаратов, анальгетиков, антибиотиков. Обязательным является и комплекс физиотерапии.
3. Поражения большеберцового нерва
Проблема эта относится к серьёзным патологиям, которые требуют обязательного медицинского вмешательства. Возникновение болей тянущего характера под коленом сзади является первым симптомом заболевания, к которому присоединяются и прочие признаки.
Причины
Причины, из-за которых появляется патология, могут быть различными. Провоцирует болезнь чаще всего следующее:
- травмы голени, при которых сдавливается нерв или нарушается его целостность;
- перелом большой берцовой кости;
- вывих голеностопа;
- травмы сухожилий колена;
- растяжения связок стопы;
- различные деформации стопы;
- длительное пребывание ноги в неудобном положении, при котором на неё оказывается давление;
- ревматоидный артрит колена;
- тяжёлые формы сахарного диабета;
- отравления свинцом;
- тяжёлые вирусные инфекции;
- почечная недостаточность.
Для определения причины развития нарушения, из-за которого и появились тянущие боли под коленом с задней стороны ноги, врач проводит полное обследование больного.
Симптомы
Симптоматика, в зависимости от индивидуальных особенностей организма, может несколько различаться у разных больных. В качестве же общих признаков болезни все врачи выделяют, кроме тянущей подколенной боли, и такие проявления патологии:
- отёчность ног;
- судороги икроножных мышц;
- затруднения при ходьбе, если болевой синдром распространился на стопу.
Самостоятельно, без помощи врача поставить себе диагноз человек обычно не может. В ряде случаев, у больного стопа болит и сильно тянет ногу под коленом с первых же дней развития патологии. В этом случае вероятнее всего имеет место острое воспаление нерва.
Лечение
Необходимое лечение определяется специалистом в зависимости от того, что стало причиной болезни и насколько сильно она запущенна. Лечение назначается чаще амбулаторное.
4. Аневризма подколенной артерии
Это опасное состояние приводит к нарушению кровообращения в тканях ноги ниже колена и развитию их ишемии. Боль тянущая появляется как один из первых признаков. Причиной патологии является слабость сосудистой стенки, из-за чего образуется выпячивание. Особая опасность болезни в том, что пока имеются не сильные тянущие боли под коленом, почти все больные не обращаются за врачебной помощью. В результате отсутствия терапии нарушение прогрессирует и приводит к тяжёлым последствиям.
Симптомы
До развития острой симптоматики о наличии аневризмы можно догадаться только по тянущим болям в подколенной ямке. Когда же возникает ишемия тканей ноги, у больного наблюдаются такие проявления состояния:
- острая тянущая боль от любого движения, которая постепенно стихает, если нога находится в покое;
- выраженная зябкость больной ноги ниже колена;
- острая слабость ноги;
- бледность кожи ноги ниже колена, которая вначале просто бледная, а через небольшое время уже с синюшным оттенком;
- падение чувствительности конечности.
Нельзя игнорировать уже первые признаки патологии, когда только начало тянуть ногу под коленом. Она вызывает тяжёлые осложнения, вплоть до ампутации ноги из-за омертвления тканей. В ряде случаев развивается сепсис, приводящий в 98% случаев к летальному исходу.
Лечение
Лечение заболевания проводится исключительно хирургическим путём. Во время операции патологический участок артерии заменяется искусственным или проводится наложение лигатур. Метод определяет врач.
5. Тромбоз подколенной вены
Заболевание характеризуется образованием в подколенной вене тромба, который значительно нарушает кровообращение. Тянущие боли под коленом – это первый признак патологии. Также явление может быть ответом, почему тянет икру, так как неприятные ощущения возникают из-за нарушения кровообращения. По мере её развития добавляются и прочие нарушения состояния больного. Медлить с лечением нельзя. Без своевременной терапии, возможно развитие тяжёлых осложнений заболевания вплоть до летальных.
Причины
В пожилом возрасте риск появления тромбоза значительно возрастает. У женщин он больше, чем у мужчин. Спровоцировать развитие сгустка в вене могут такие причины:
- хирургические вмешательства;
- перелом ноги, из-за чего она в течение продолжительного времени находилась в вынужденном положении;
- варикоз;
- раковые заболевания;
- недостаток физической активности;
- тяжёлые затяжные роды;
- длительное сдавливание ноги;
- применение ряда гормональных препаратов;
- употребление менее 3 литров воды в день;
- патологии сердца;
- курение;
- злоупотребление алкоголем;
- ожирение;
- длительное переохлаждение ноги.
Если человек находится в группе риска относительно болезни, он должен проявлять особое внимание к своему самочувствию и при первых же признаках патологии обращаться за врачебной помощью.
Симптомы
Не сильная тянущая боль под коленом сзади является первым признаком развития тромбоза, на который сразу же надо обратить внимание. В этот момент лечение, как правило, не представляет сложностей, и восстановить удовлетворительное состояние получается в короткий срок.
О том, что развивается тромбоз подколенной вены, свидетельствуют такие симптомы нарушения:
- боль в области голени при попытке сгибания стопы на себя – у части больных неприятные ощущения распространяются и на область подколенной ямки;
- отёчность больной ноги ниже колена;
- бледность кожи;
- чувство распирания под коленом.
У части больных вена просматривается под кожей. Она становится интенсивно синей.
Лечение
Если состояние больного не критическое, то применяется не хирургическое, а медикаментозное лечение. При нём используются препараты, которые способствуют разжижению крови в сосудах и растворению тромбов. Они наносятся в виде мазей на больную область или принимаются перорально. Возможно также сочетание обоих видов препаратов.
В большинстве случаев в период лечения рекомендовано соблюдение постельного режима. Это позволяет снизить нагрузку на больную вену и повысить скорость растворения тромба.
6. Киста Бейкера
Жидкостное образование в подколенной ямке, которое в начале нарушения приводит к тянущим болям под коленом, которые в дальнейшем переходят в острые. Явление достаточно распространённое и из-за него, под коленным суставом возникает тянущая боль в 30% случаев.
Причины
Беспричинно патология развивается крайне редко. В большинстве случаев проблема появляется из-за хронических заболеваний коленного сустава. Также причиной для развития кисты служат и травмы колена как значительные, так и мелкие. Они сразу или впоследствии приводят к подтеканию суставной жидкости в подколенную ямку, от чего возникает мягкое образование, которое болезненно при прощупывании.
Симптомы
Тянущие боли – это симптом, который появляется, когда киста становится достаточно большой. Основные проявления болезни следующие:
- жидкостное образование под коленом;
- ноющая боль в ногах, которая значительно усиливается в ночное время;
- сдавливающие боли при значительном размере кисты в момент движения;
- снижение подвижности коленного сустава;
- периодическая временная блокада коленного сустава, из-за которой больной в течение нескольких минут не может полноценно пользоваться ногой;
- распирающие ощущения под коленом;
- распространение отёка на наружную часть коленного сустава при прогрессировании болезни.
Лечение надо проводить при появлении первичных признаков заболевания, так как это позволит предотвратить серьёзное разрушение сустава, из-за которого восстановить его полноценное функционирование окажется невозможно. При особенно большой кисте, человек чувствует в ноге под коленом сильную тянущую боль, которая нарушает нормальный ритм жизни.
Терапия
Если киста незначительная, то применяется для терапии пункция. После того как скопившаяся жидкость удалена, вводится лекарственный препарат для предотвращения воспаления после вмешательства.
При объёмной кисте проводится операция. Во время нее прошивается и ушивается канал, через который происходит подтекание жидкости. Объём необходимой операции определяется лечащим врачом.
7. Воспаление подколенного лимфоузла
Явление встречается не очень часто. При нем среди прочих симптомов нарушения присутствуют также и тянущие ощущения под коленом. Обращать внимание на данное явление следует сразу же после возникновения проблемы. Явление чаще двухстороннее и потому, болезненность тянущего характера под коленками, беспокоит на обеих ногах.
Причины
Воспаление лимфатических узлов под коленом могут вызывать:
Также проблема появляется на фоне воспаления суставов по причине системных болезней. Не редкость увеличение лимфатических узлов из-за сильного переохлаждения ног и травмы.
Симптомы
Проявляется нарушение постоянной тянущей болью под коленом, выраженной болезненностью при прощупывании больной области и видимым увеличением узла. Даже самостоятельно больной может определить, что лимфоузел под коленом увеличен.
Лечение
Что делать в конкретном случае, для каждого больного, определяет лечащий врач. Всё зависит от степени воспаления и интенсивности патологического процесса. В ряде случаев необходимо проведение комплексного обследования в условиях стационара.
Выводы
При появлении тянущих болей под коленом необходимо сразу же обратиться к врачу. Заниматься самолечением при возникновении нарушения недопустимо, так как это может стать причиной серьёзных проблем со здоровьем. Точно, определить причины тянущей боли под коленом может только специалист.
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
pillsman.org
Причины боли под коленом сзади, при сгибании
Точное определение причины боли в задней части колена может быть похоже на решение головоломки. Много различных условий могут вызвать боль в этой области, некоторые гораздо более распространены, чем другие. В то время как боль в задней части колена может указывать на что-то простое, например, на мышечное напряжение, также могут быть виноваты более серьезные проблемы, такие как сгусток крови или опухоль. Происхождение и характер боли, и любые сопутствующие симптомы помогают сузить список возможных причин. Физический осмотр, исследования и другие тесты помогают сделать окончательный диагноз. В этой статье рассмотрим причины боли под коленом сзади, при сгибании.

Возможные причины боли под коленом сзади, при сгибании
Мышечная травма.
Растяжение или разрыв в одной из мышц, которые пересекаются под коленом, — подколенное сухожилие, икроножные и подколенные мышцы — могут вызывать боль сзади. Хотя любой может травмировать эти мышцы, люди, которым не хватает гибкости или не удается правильно разогреться перед тренировками, подвергаются более высокому риску. Растяжение могут возникать внезапно или постепенно развиваться с течением времени, что обычно приводит к тупой, мучительной боли. Как лечить растяжение задней поверхности бедра?
Мышцы задней поверхности бедра особенно активны во время бега и спортивных игр. Растяжение подколенного сухожилия обычно имеют боль в задней части колена или бедра. Такие действия, как сгибание колена, ног или бег, могут усугубить боль.
Икроножная мышца, или мышцы голени, помогает продвигать вас вперед во время ходьбы или бега. Напряжение в верхней части икроножной мышцы вызывает боль в задней части колена, которая ухудшается с изгибом колена или когда вы поднимаетесь на цыпочки.
Подколенная мышца помогает стабилизировать коленный сустав во время движения. Травма этой мышцы может быть сложной для диагностики. В дополнение к боли в задней части колена и болезненности, может быть боль, стоя на слегка согнутом колене или при перемещении ноги вперед во время ходьбы.
Киста и Бурсит.

Подколенная киста, также известная как киста Бейкера, возникает, когда избыточная жидкость в суставах выступает наружу в задней части коленного сустава. Условие чаще всего развивается постепенно, из-за артрита или другого расстройства, вызывающего воспаление коленного сустава. Менее часто, подколенная киста возникает быстро из-за повреждения хрящей коленного сустава, мышц или связок. Эта киста часто вызывает видимый комок в задней части колена, сопровождающийся болью в ногах. При сгибании или полном распрямлении колена может возникать боль или затруднение движения. Также может произойти щелчок, блокировка или изгиб колена. Как лечить кисту Бейкера?
Коленные бурсы представляют собой заполненные жидкостью мешочки, которые предотвращают трение между движущимися частями сустава. Повторяющиеся действия — такие, как езда, на велосипеде, бег или приседания — могут воспламенить одну или несколько бурс в задней части колена. Воспаление этих мешков, известное как бурсит, обычно развивается постепенно. Боль начинается с тупой боли и нарастает по мере того, как воспаление ухудшается. Боль усиливается повторяющимися, провоцирующими действиями. Участвующая область, как правило, болезненна.
Травма связки.
Причины боли под коленом сзади, при сгибании из-за травмы связки. Задняя крестообразная связка и задние боковые угловые структуры колена обеспечивают стабильность сустава. Травмы этих связочных структур могут приводить к боли в задней части колена и обычно возникают из-за внезапного травматического инцидента.
Задняя крестообразная связка обычно повреждается, когда направленное назад усилие прикладывается к передней части колена — например, такое, как падение, на колено или удара коленом о приборную панель автомобиля во время ДТП. Отеки и утомляемость коленного сустава могут возникать при более сильных растяжениях, но это не всегда так. Многие люди с легкими или умеренными травмами задней крестообразной связки могут ходить, хотя коленный сустав может чувствовать себя жестким и нестабильным.
Задние боковые угловые структуры колена, включая мышцы, связки и другие структуры, которые придают устойчивость наружной части задней поверхности колена. Эти структуры чаще всего повреждаются чрезмерным скручиванием на посаженной ноге или когда удар наносят на переднюю часть коленного сустава. В зависимости от тяжести травмы, может возникнуть значительная нестабильность колена, затрудняющая ходьбу. Задняя крестообразная связка и задний боковой угол колена часто повреждаются одновременно. Виды травм колена.

Заболевания кровеносных сосудов.
Тромбоз глубоких вен (ТГВ) относится к спонтанному образованию сгустка крови в глубокой вене. ТГВ чаще всего поражает глубокие вены голени, колена и бедра. Формирование тромба может привести к болезненности в икре или позади колена и может сопровождаться покраснением, отеком и теплотой в области. К факторам риска тромбоза глубоких вен относятся курение, недавняя травма или операция, длительная иммобилизация или постельный режим, а также использование женской гормональной терапии или контрацепции. Тромбоз глубоких вен может привести к потенциально опасным для жизни осложнениям и требует неотложного медицинского лечения.
Менее распространенное состояние, называемое синдром захвата подколенной артерии, может вызвать заднюю боль в колене наряду с онемением и покалыванием в нижней части ноги и стопы. Состояние развивается из-за сдавливания подколенной артерии, которая проходит за коленом и обеспечивает обогащенную кислородом кровь к голени. Изменения цвета или холодность стопы и пальцев стопы часто возникают при защемлении подколенной артерии.
Ослабление подколенной артерии может вызвать ее вздутие, состояние, известное как подколенная аневризма. Это состояние часто не вызывает никаких симптомов, если в аневризме не образуется сгусток или он не разрушается. Среди тех, кто испытывает признаки и симптомы, возможности включают боль в задней части колена, отеки в нижней части ноги и стопы и незаживающие язвы на ноге. Разрыв подколенной аневризмы очень редок, но потенциально опасен для жизни, требуя неотложной медицинской помощи.
Тендинит икроножной мышцы.
Тендинит — воспаление или дистрофия сухожилия икроножной мышцы, вызывая боль в задней части колена. Это чрезмерное травма, которая чаще встречается у бегунов и спринтеров. Симптомы включают постепенное начало боли в задней части колена. Болезненность будет ощущаться по икроножной мышце, и боль воспроизводится при сгибе колена. Боль также может появляться при подъеме прямой ногой, или в прыжке на больной ноге. Иногда делать растяжку икры будет больно, но не всегда.
Тендинит икры является чрезмерной травмой. Термин тендинит часто используется, для указания на воспаление. Это более вероятно, если травма является недавней или острой. Если это происходит постепенно, то возможно, что травма является скорее дегенерацией сухожилия, а не острым воспалением. Методы лечения тендинита.
Тендиноз или тендинопатия.
Мышцы задней поверхности бедра состоят из двуглавой мышцы бедра, полусухожильной и полуперепончатой мышцы. Эти мышцы используются, чтобы согнуть колено и разогнуть обратно. Воспаление сухожилия в точке где соединяется с костью может быть результатом частичного разрыва, который не излечился должным образом или чрезмерное использование, особенно от ускоряющих и замедляющих действий. Чаще всего речь идет о сухожилии двуглавой мышцы бедра. Это одна мышца подколенного сухожилия, которая прикрепляется к внешней стороне задней части колена.
Термин тендинит чаще всего используется, однако обычно это не является строго определяющим. Тендинит относится к острому воспалению сухожилия, где на самом деле, есть травма совсем недавняя, боль более вероятна из-за более длительного срока использования и дегенерации сухожилия. Более широкий и более точный термин для этого типа повреждения сухожилия — тендиноз или тендинопатия.
Разрыв мениска. Внезапное перекручивание колена или даже длительное чрезмерное употребление может вызвать разрыв мениска, который представляет собой два хребта в форме полумесяца, найденные в колене. Разрыв мениска может вызвать боль в колене, а также «запирающееся» ощущение, отек и затруднение с расширением колена. В то время как консервативное лечение обычно достаточно, некоторые люди могут потребовать хирургического вмешательства.
Остеоартрит (ОА) — это дегенерация хряща, которая обеспечивает протирание между костями суставов. Хрящ между коленным суставом необходим для смягчения сильных ударов, которые происходят на регулярной основе. Без этой защиты оба набора костей будут постоянно тереться друг против друга, вызывая боль в колене и это одна из причины боли под коленом сзади, при сгибании.
Ревматоидный артрит (РА) — Это происходит, когда иммунная система организма атакует синовиальную оболочку суставов. Это может быть общей проблемой в колене. Симптомы включают боль, которая хуже по утрам, отек и жесткость. Аутоиммунное воспаление в конечном итоге приведет к разрушению сустава, если не будут применены антиревматические препараты, модифицирующие болезнь и другое лечение. Лечение ревматоидного артрита.
Подагра. Известно, что эта болезнь увеличивает содержание мочевой кислоты в крови. В результате кристаллы могут образовывать отложения в суставах, что приводит к боли. Мочевая кислота — это отходы, которые обычно выводятся из организма. Когда организм не способен выводить достаточное количество или производит слишком много мочевой кислоты, кристаллы начинают формироваться и оседать в суставы, такие как колено. Это может привести к тому, что колено станет опухшим, красным и теплым, что вызовет боль в колене.
Опухоль — Хотя они редко вызывают боль за коленом, липосаркомы, остеосаркомы и остеохондрома — это опухоли, которые можно найти за коленом. Липосаркомы и остеосаркомы злокачественны, а остеохондрома — доброкачественная опухоль.
Другие причины боли под коленом сзади, при сгибании
Боли в задней части колена редко может быть вызвана другими состояниями, такими как опухоль, радикулит или другие проблемы с нервами. Раковые и не раковые опухоли, возникающие из костей или других тканей в колене, могут потенциально привести к боли в коленном суставе. Боль из-за опухолей колена часто начинается как тупая боль, которая может прогрессировать в серьезности с течением времени. Раковые опухоли могут сопровождаться ночной потливостью, лихорадкой или непреднамеренной потерей веса и входят в причины боли под коленом сзади, при сгибании.
Седалищные нервы протекают с каждой стороны нижнего отдела позвоночника и снабжают мышцы питанием и сенсорную иннервацию каждой ноги. Радикулит описывает сжатие седалищного нерва, который вызывает боль в ягодице, задней части бедра и задней части колена. Обычно это происходит только с одной стороны и становится хуже, когда вы сидите. Это может также сопровождаться онемением и покалыванием в этих же областях.
В некоторых случаях проблемы в области тазобедренного сустава могут вызвать боль, отраженную в задней части колена из-за общих нервных окончаний. Повреждение нервов в ногах — из-за диабета, токсических веществ или других состояний — может также вызывать боль, онемение или покалывание в этой области, хотя это редко ограничивается только задним коленным суставом. Лечение радикулита упражнениями.
Советы по лечению и профилактике боли под коленом сзади
Когда вы испытываете боль в колене, которая не исчезает в течение дня или двух, вам следует серьезно подумать о медико-санитарной помощи. Вот несколько советов по защите вашего колена в ситуациях, когда у вас может быть небольшая травма колена или опыт повторения проблем с коленом, или другие причины боли под коленом сзади, при сгибании.
Предупреждения и меры предосторожности
Любая новая, необъяснимая или обостряющаяся боль в задней части колена должна рассматриваться серьезно и немедленно сообщаться врачу. Это особенно важно, если боль является результатом травмы, и вы испытываете затруднения при ходьбе или если она представляет факторы риска или признаки или симптомы тромбоз глубоких вен или опухоли. Обратитесь за неотложной медицинской помощью, если у вас возникла боль в колене, сопровождаемая: одышкой; быстрое, стучащее или нерегулярное сердцебиение; головокружение или обморок; внезапный кашель или кашель с кровью. Причины боли под коленом сзади, при сгибании смотрите выше.
Смотрите также: Лечение травм связок колена.
zdorsustav.ru
чем лечить, причины болей тянущего характера
Если у человека болит под коленом сзади и тянет, то причины патологического процесса не всегда сразу выявляются, поскольку подколенная ямка сложно устроена. Дно ямки сформировано внутренней поверхностью бедра, задней стороной суставной капсулы, закрытой мышечными тканями и связками. По центру расположены нейроны, сосудистые ткани.
Подкожный жировой слой с лимфоузлами предотвращают внедрение патогенных микроорганизмов из ноги в организм. Патологические изменения могут поразить разные тканевые структуры, поэтому возникает болезненность, тянет под коленом сзади.
Вид болей и причины
Болевой синдром под коленкой может быть:
- тянущего характера;
- ноющим;
- резким;
- сильным;
- терпимым.
Боли в ноге могут тревожить человека тогда, когда он сгибает или разгибает нижнюю конечность. При нарушенной микроциркуляции возникает тянущая боль. Тянуть ноги под коленями будет при процессах дегенерации сустава и окружающих его тканевых структур. Почему позади коленных суставов по нижним конечностям возникают болевые ощущения?
Болевой синдром будет проявляться из-за того, что сустав травмирован, а также, если пациент страдает:
- Кистой Бейкера, кистой мениска.
- Тендовагинитом, тендинитом.
- Лимфаденитом.
- Варикозным расширением венозных сосудов подколенной зоны.
- Невропатией, онкологией большеберцового нерва.
- Плоскостопием.
- Остеопорозом.
- Остеохондрозом и иными заболеваниями.
Киста Бейкера
При этой патологии воспаляется синовиальная оболочка, которая выстилает сустав. Воспалительный процесс приведет к накоплению большого объема ликвора, происходит сдавливание внутреннего слоя суставной сумки, возникает тянущее болевое ощущение в левой или правой ноге. Зачастую патология проявится у тех, кому за 40, кроме боли, ногу будет покалывать, она онемеет, отечет.
При консервативной терапии удаляют лишний объем синовиального ликвора, устраняют с помощью лекарств воспаление, показано применение специальных наколенников, эластического бинта. Требуется не перегружать пораженное колено. Если патологические изменения долго не лечить, то они прогрессируют, поэтому требуется хирургическое вмешательство, новообразование удаляется.
Травма мениска
Если сильно вращать голенью, а ступня останется неподвижной, то мениск травмируется. Возникает тянущий болевой синдром из-за повреждения внутреннего мениска: разрыва его заднего рога.
Пораженное коленное сочленение при травмированном мениске блокируется, пациент ощущает, что коленный сустав подгибается
Такое травмирование бывает тогда, когда колено перегружено, нарушена трофика хрящей. В тяжелых случаях применяется хирургическое лечение. Если больной не сильно травмировался, то консервативными методами устраняют воспалительный процесс, колено туго бинтуют, носится наколенник.
Киста мениска
Тянущие болевые ощущения с задней стороны колен во время ходьбы бывают при кистозном новообразовании мениска, вызываются формированием ликвора внутри суставной полости. Опухоль вызывается перегрузкой коленного сустава, дистрофией суставных хрящей. Во время первичного осмотра даже при пальпировании такая киста не замечается. Применяется консервативная терапия, при отсутствии эффекта новообразование удаляется хирургически.
Патологии тканей около суставов
При поражении сухожилий со связками, сухожильными сумками также наблюдается тянущая болезненность под коленями с задней стороны. Причиной патологических процессов является изнурительный, длительный физический труд с однообразной двигательной активностью, длительным пребыванием в нефизиологической позиции.
Возникают хронические микротравмы, воспаляются сухожильные ткани с сумками, оболочками. Если надавить на пораженный участок, то отек не уменьшится. Связки увеличатся в размере, поэтому будут ущемляться, появится воспаление с болью. Когда воспалены сухожильные сумки с сухожилиями, то воспаляться также могут миоволокна. Кроме болевого синдрома с гиперемией, пораженный участок отекает, колено будет хрустеть во время ходьбы.
Чем лечить колени? Показана консервативная терапия с применением нестероидных средств, снимающих воспаление, обезболивающих препаратов, физиотерапевтических процедур. По показаниям применяют гормонотерапию. При гнойной форме тендинита показано оперативное вмешательство.
Гнойное воспаление
Проявится при травме, сопровождающейся геморрагией, тканевые структуры разорваны. Гной в пораженной области возникает из-за того, что лимфоузлы воспаляются.
Если раневая поверхность не была обработана правильно или лимфоузлы воспалены хронически, то в ямке под коленом появится гнойное воспаление. При гнойной форме лимфаденита с гнойным расплавлением лимфатических узлов в ямке под коленом начнется абсцесс.
Отечность с гиперемией может отсутствовать, пораженная зона будет немного припухать, боли усилятся тогда, когда сустав разогнется, а также когда на ямку под коленом надавить. Проводят оперативное вмешательство, в ходе которого гнойник вскрывают, дренируют, применяются антибактериальные средства с физиотерапевтическими процедурами.
Тромбофлебит
Тромбозные изменения ямки под коленом возникают из-за того, что венозный сосуд закупоривается, поэтому микроциркуляторные процессы нарушаются. Пораженный сустав:
- Отекает.
- Нога синеет, бледнеет, появляются судороги.
- В икре проявится тянущая болезненность.
Варикозные изменения наблюдаются из-за эндокринной дисфункции, когда женщина беременна и у нее увеличена масса тела или ходит в обуви на высоком каблуке. Тромб удаляют хирургическим способом, проводят эндоваскулярную катетерную тромбоэктомию, после операционного лечения применяют специальный бандаж.

Если женщины носят обувь с высоким каблуком, то у них могут со временем возникнуть варикозное расширение вен, проблемы с суставами
Новообразования большеберцового нерва
При онкологических процессах, когда поражен большеберцовый нерв с артериальными, венозными сосудами под коленом будет интенсивно болеть с иррадиацией боли в ступню. Изменяется чувствительность голенной, коленной зоны с мышечным тонусом и сухожильными рефлексами. Показана хирургическая операция, после которой применяют анальгетики и симптоматическую терапию.
Точная причина онкологических процессов, поражающих большеберцовый нерв, не установлена.
Аневризма
При аневризме артериального сосуда, находящегося под коленным суставом, сосудистая ткань расслаивается, формируется мешкоподобное выпячивание. Болевой синдром тянущий, пульсирующий, именно пульсация, выявляемая пальпаторно, отличает аневризму от кисты Бейкера.
Часто происходит одностороннее поражение артерии. Показано оперативное вмешательство, если лечебные меры не проводить, то возникнет массивная геморрагия даже тогда, когда больной слегка травмировался. До того как будет проведена операция, пациент должен носить эластичный бинт.
Артрит, артроз
При воспалениях ревматоидной природы, дистрофических, дегенеративных изменениях суставов ограничена подвижность колена, сочленение опухает, болит. Поражение проявляется с одной или с двух сторон утром, ночью.
Гонартрозные изменения чаще наблюдаются после сорокалетнего возраста. Болевой синдром интенсивный с суставным хрустом проявится во время ходьбы. На начальных этапах патологического процесса симптоматика не наблюдается, потом нижние конечности интенсивно ноют, боль имеет тянущий характер.
Мышечная слабость
Когда человек сгибает ногу, возникают болевые ощущения, то причиной может являться слабость миоволокон, нарушены функции мышечных тканей. Болевой синдром проявится при резком движении, а также если миоволокна долго перенапряжены статически, из-за чего нарушается микроциркуляция, обменные процессы. Коленная чашечка перегружается, сдавливает колено. Болезненность имеет тупой характер, мучает человека постоянно.
Остеохондроз
Остеохондрозные изменения вызываются нарушенным водно-солевым метаболизмом, происходят процессы дистрофии, дегенерации в дисках, находящихся между позвонками. Происходит ущемление нервов, поэтому болит поясничный сегмент и под коленным суставом.

Остеохондрозные изменения возникнут из-за «сидячей», «стоячей», изнурительной физической работы
Помощь врача
Врачебная помощь требуется человеку тогда, когда:
- Болевой синдром мучает пациента несколько суток или неделю, становится резким, терпеть его невозможно.
- Боли усиливаются, появляются иные симптомы.
- Разогнуть и согнуть колено становится труднее, человеку дискомфортно тогда, когда он сидит, ходит.
- Суставы сильно отекают.
- Наблюдается деформация суставов.
Читайте также:
Лечение
При болевом синдроме в коленях придерживаются поэтапного плана терапии. Сначала устраняется воспаление, отеки, локализованные на коленном, голеностопном суставе. Применяют холодовые компрессы, пораженная мышца туго фиксируется эластичным бинтом, показано ношение специальных ортезов.
Воспаление устраняется Ибупрофеном, Диклофенаком, Ортофеном. Если присоединяется бактериальная инфекция, то показаны антибиотики. Для нормализации трофики хрящевых тканей лечат хондропротекторными препаратами. Лечат Артроном, Хондроксидом, гиалуроновой кислотой.
По показаниям лечат глюкокортикостероидными препаратами, показано применение Гидрокортизона с Дексаметазоном, Депостатом, Дипроспаном. Отеки устраняются мочегонными средствами, лечатся Лазиксом, Фуросемидом. Витаминные препараты улучшат проводимость в нейронах.
Народные способы
Нетрадиционные методы применяются дополнительно к основной терапии, перед применением этих способов требуется проконсультироваться с лечащим врачом. Дискомфортные ощущения можно устранить с помощью теплой ванны, в которую добавлена ромашка, морская соль.
С помощью контрастного душа стимулируются микроциркуляторные процессы, омолаживается кожа на ногах. Стоять под таким душем можно не более 7–10 минут. Восстановит микроциркуляцию лед из ромашкового, чередового отвара. Боль устраняется лопуховым компрессом, лопух должен быть свежим, обливают листки кипящей водой, ворсистым краем прикладывают к суставу, фиксируют целлофановой пленкой, эластичным бинтом. Лучше применять такой компресс перед сном.
Смешивают 300 г измельченных каштанов с водкой 500 мл. Хранят в банке 14 суток в месте, где темно, прохладно, потом растирают пораженную область перед тем, как лечь спать. Чтобы не было варикозных изменений надо встать на носки, находиться в такой позиции не более 20 секунд. Через 7 суток проявится положительный результат.

Если приходится долго ходить, бегать, то коленные суставы лучше фиксировать повязкой или применяют наколенник
Профилактика
Чтобы ноги не болели надо не переохлаждаться, надо контролировать свою массу тела, так как избыточный вес негативно влияет на сосуды, суставы. Надо правильно распределять нагрузку на суставы, тогда они не будут перенапрягаться, травмироваться. Если приходится долго сидеть в одной позиции, то требуется периодически делать гимнастику, кататься на велосипеде.
Важно понимать, когда начался болевой синдром под коленом, то надо не заниматься самолечением, а обращаться за медицинской помощью, иначе патологический процесс перейдет в хроническую форму, возникнут осложненные состояния, которые не всегда полностью излечиваются.
sustavik.com































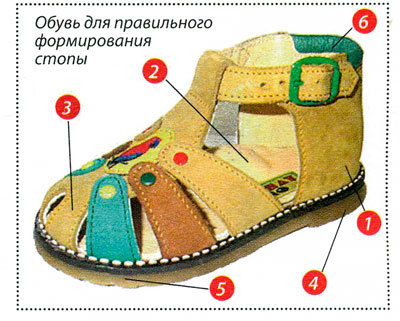


 Содержание:
Содержание:
 При помощи одной руки потянуть вверх мизинец, а посредством другой — опустить безымянный палец, после чего поменять их расположение в обратном направлении. Данным движениям необходимо подвергнуть все пальцы в количестве 10 раз.
При помощи одной руки потянуть вверх мизинец, а посредством другой — опустить безымянный палец, после чего поменять их расположение в обратном направлении. Данным движениям необходимо подвергнуть все пальцы в количестве 10 раз.

 Распознать у ребенка плоскостопие можно двумя способами:
Распознать у ребенка плоскостопие можно двумя способами:














































 Более того, Димексид обладает способностью проникать в клетки вредителей и уничтожать их.
Более того, Димексид обладает способностью проникать в клетки вредителей и уничтожать их.







 Более того, Димексид обладает способностью проникать в клетки вредителей и уничтожать их.
Более того, Димексид обладает способностью проникать в клетки вредителей и уничтожать их.


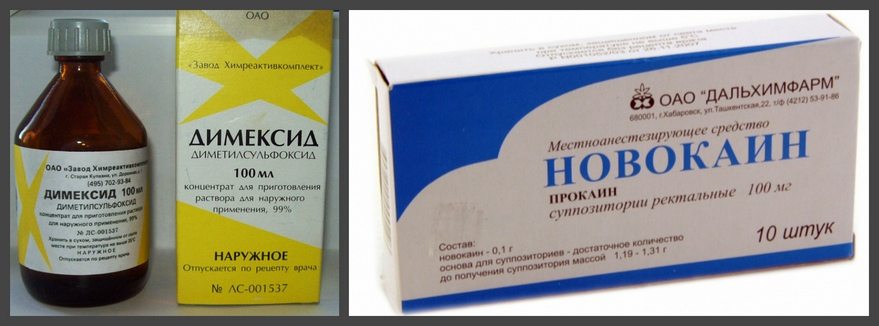




















 На сегодняшний день Димексид нашел широкое применение в лечение различных недугов опорно-двигательного аппарата, его используются в качестве основной составляющей лечебных компрессов. Димексид в комбинации с новокаином довольно быстро купирует болевой синдром, устраняет активный воспалительный процесс, который наблюдается при ряде патологий суставов. Попробуем разобраться, насколько действенным является постановка компресса на основе Димексида, Новокаина, Гидрокортизона при лечении заболеваний крупных и мелких суставов, какие особенности применения.
На сегодняшний день Димексид нашел широкое применение в лечение различных недугов опорно-двигательного аппарата, его используются в качестве основной составляющей лечебных компрессов. Димексид в комбинации с новокаином довольно быстро купирует болевой синдром, устраняет активный воспалительный процесс, который наблюдается при ряде патологий суставов. Попробуем разобраться, насколько действенным является постановка компресса на основе Димексида, Новокаина, Гидрокортизона при лечении заболеваний крупных и мелких суставов, какие особенности применения. Непосредственно перед тем, как заняться постановкой компресса, необходимо провести тест на чувствительность к лекарственным средствам. Для этого потребуется смочить ватный диск или ватку в приготовленный ранее раствор и нанести его на кожный покров (небольшой участок). Если через некое время не будет выявлена какая-либо локальная реакция (не наблюдались приступы тошноты с позывами к рвоте, нарушение дыхания, гиперемия кожного покрова и сильный зуд) лечение можно начинать без опасения. При проявлении побочных реакций кожный покров необходимо тщательно промыть проточной водой.
Непосредственно перед тем, как заняться постановкой компресса, необходимо провести тест на чувствительность к лекарственным средствам. Для этого потребуется смочить ватный диск или ватку в приготовленный ранее раствор и нанести его на кожный покров (небольшой участок). Если через некое время не будет выявлена какая-либо локальная реакция (не наблюдались приступы тошноты с позывами к рвоте, нарушение дыхания, гиперемия кожного покрова и сильный зуд) лечение можно начинать без опасения. При проявлении побочных реакций кожный покров необходимо тщательно промыть проточной водой. Методы использования
Методы использования






 Загрузка…
Загрузка… Возможно вас заинтересуют следующие БЕСПЛАТНЫЕ материалы от врача ЛФК и спортивной медицины – Александры Бониной:
Возможно вас заинтересуют следующие БЕСПЛАТНЫЕ материалы от врача ЛФК и спортивной медицины – Александры Бониной:
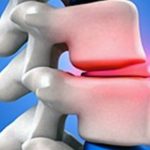
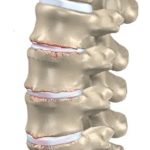
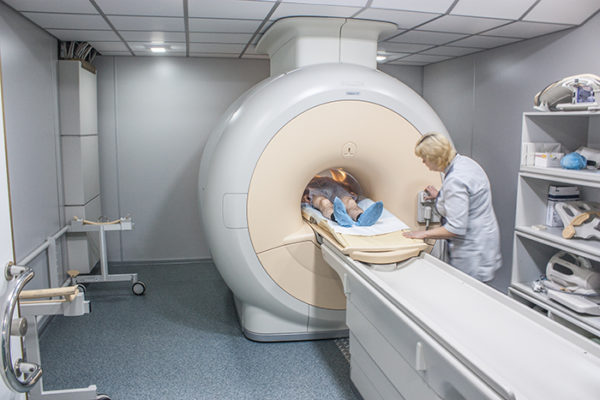
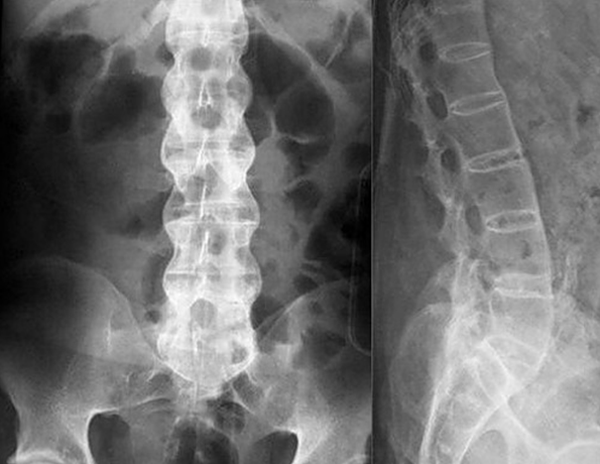







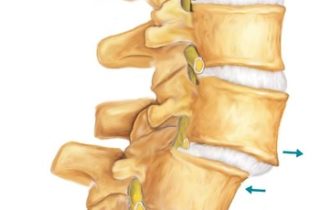
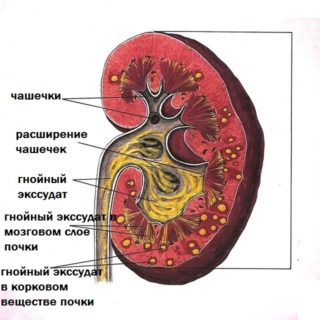























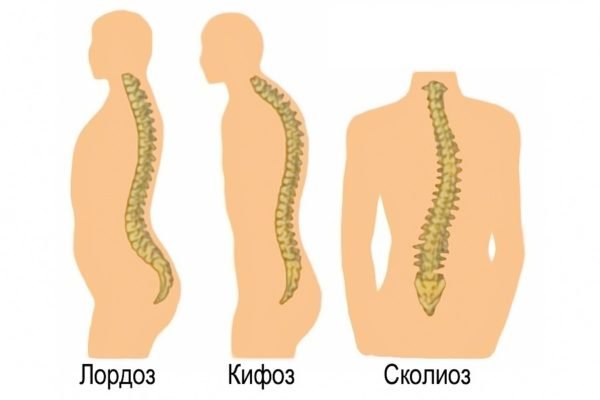
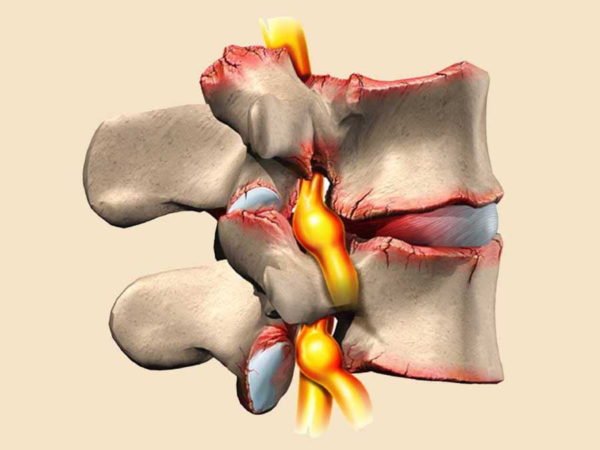
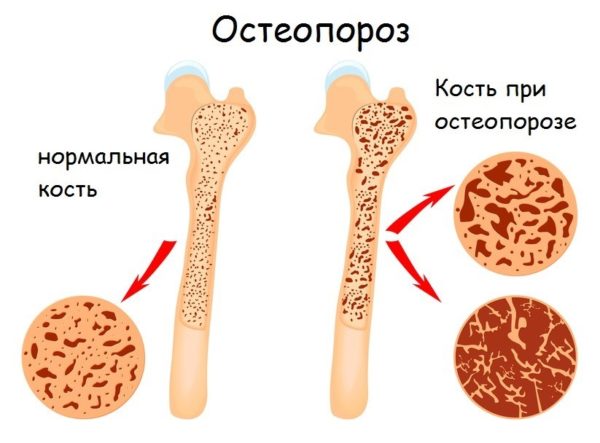
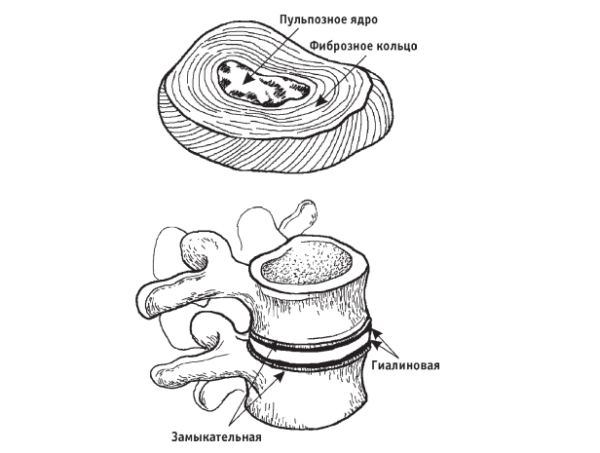
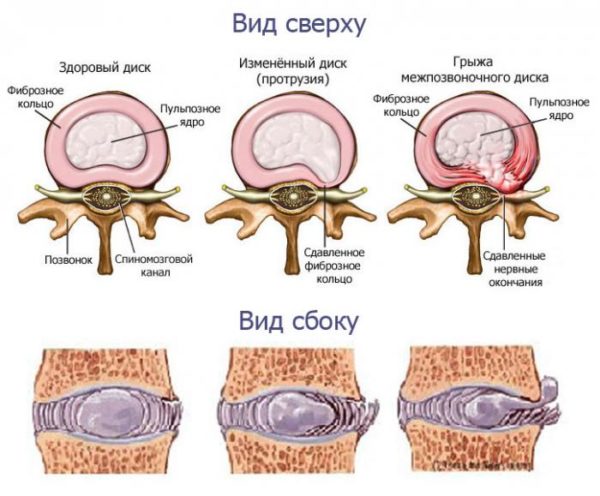


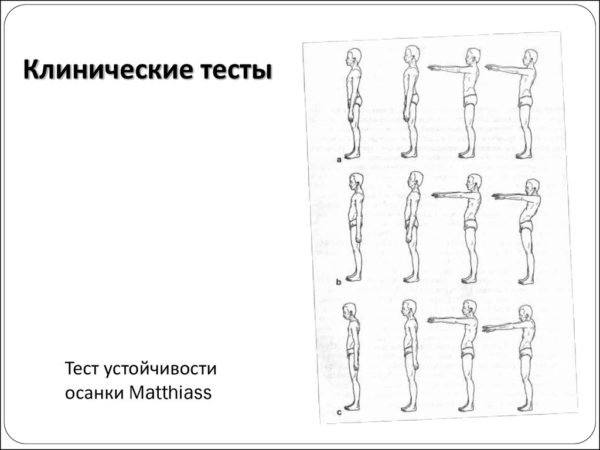

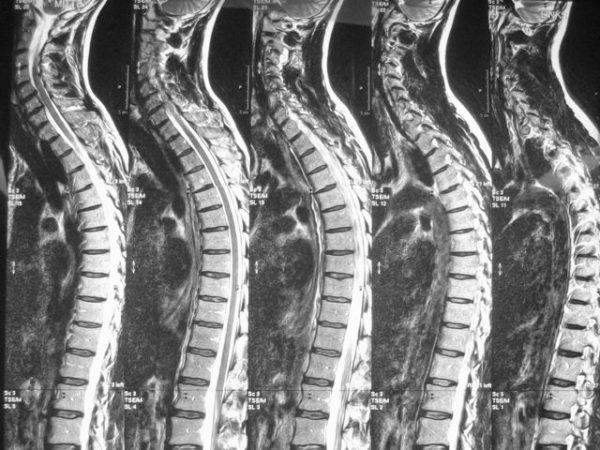
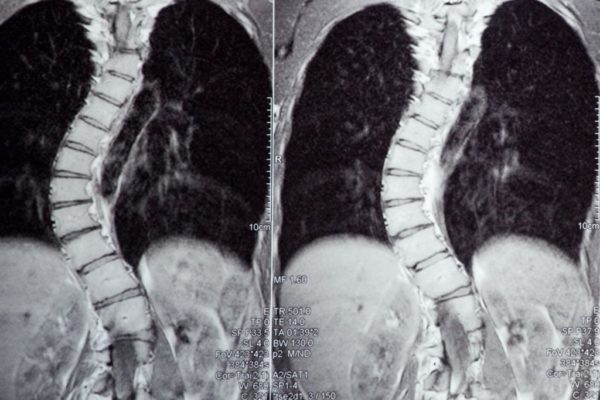



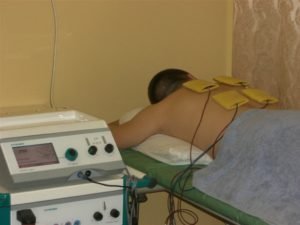












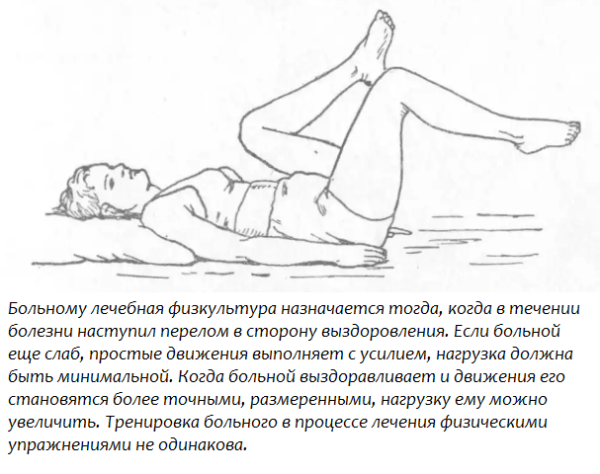

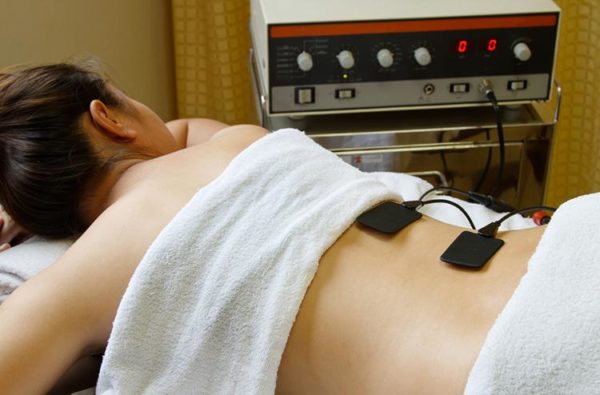
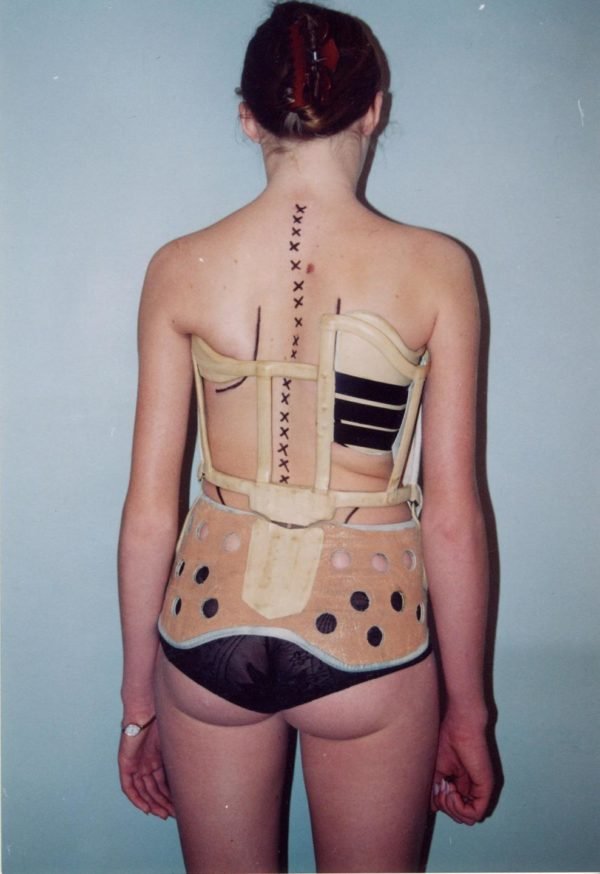





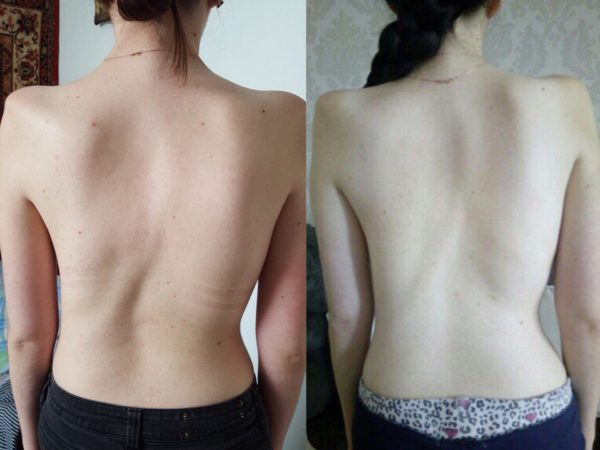


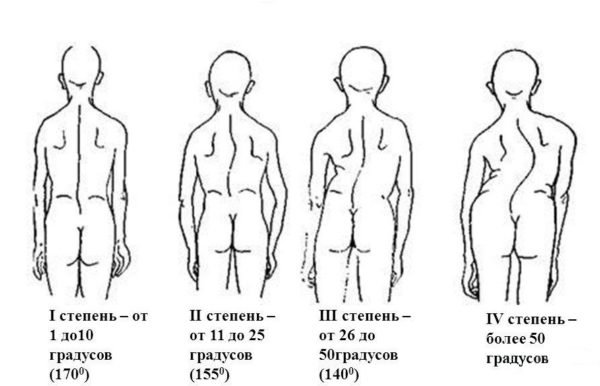
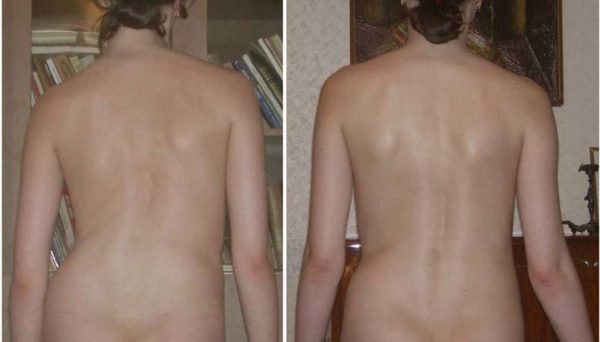
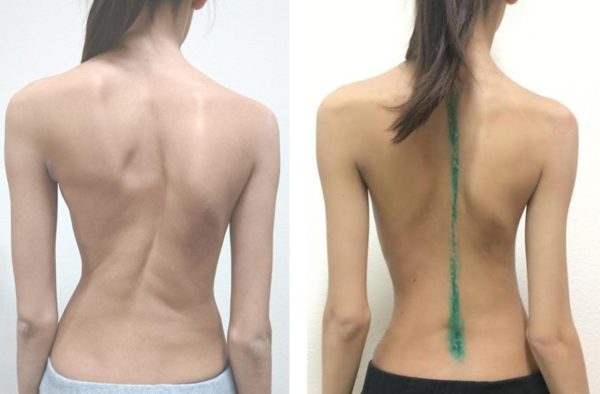
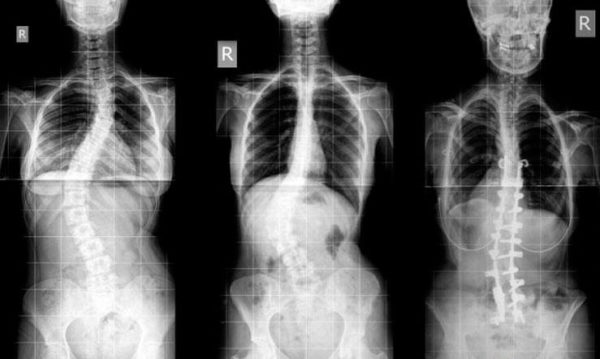

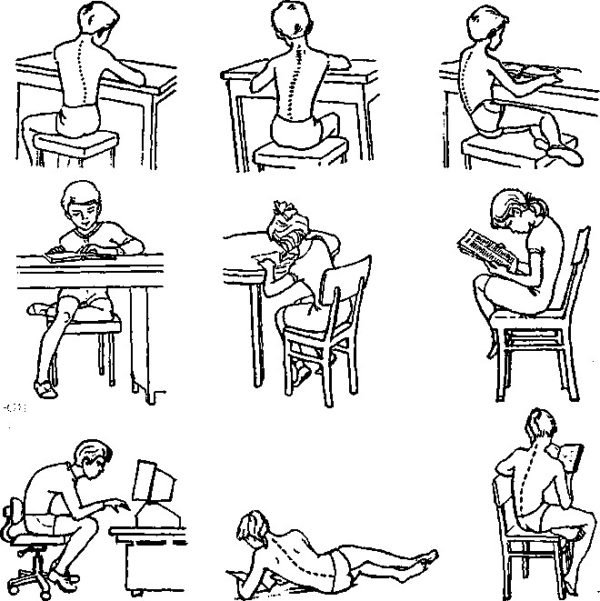

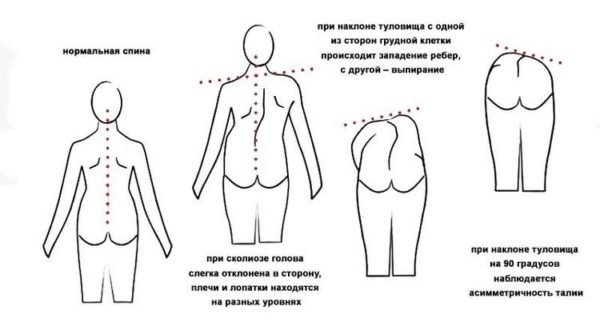
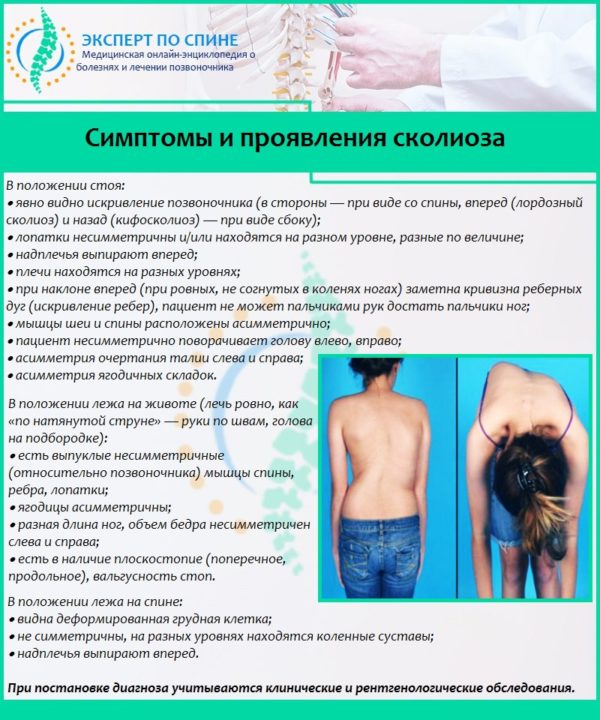
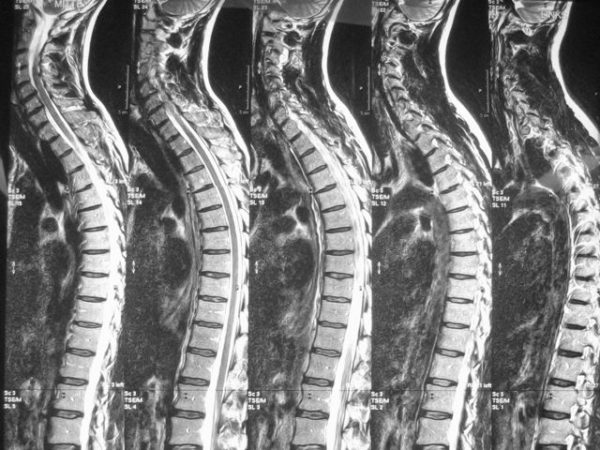
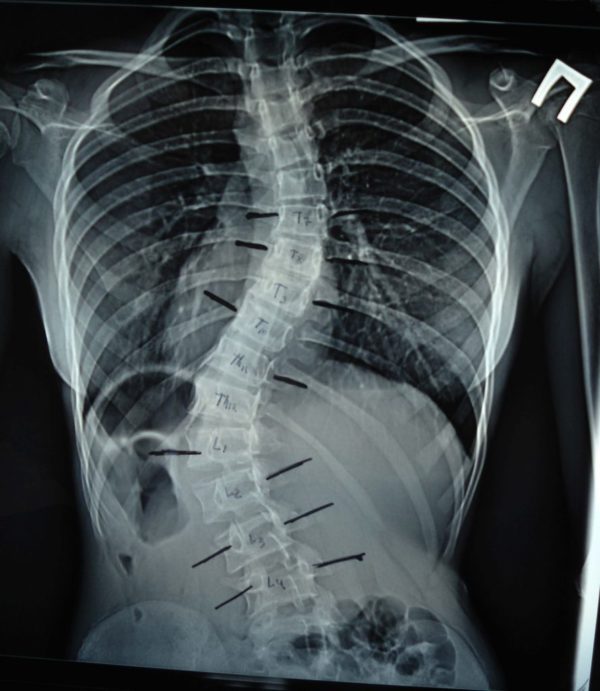







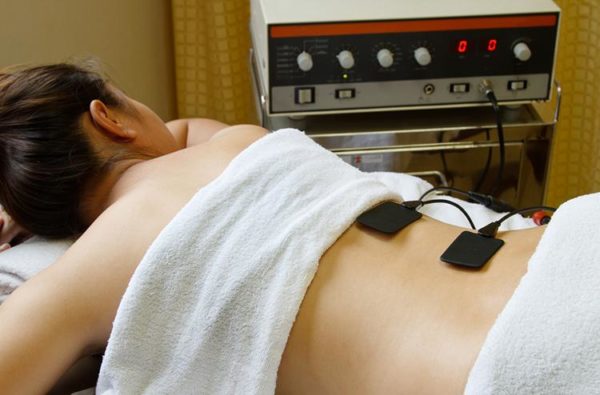

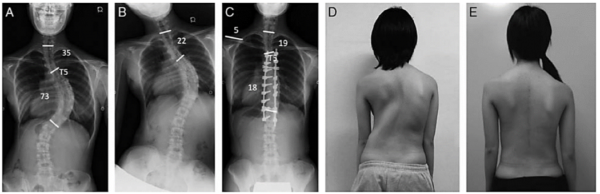











 Рентгенограмма позволяет увидеть:
Рентгенограмма позволяет увидеть:
 Компьютерная томография или КТ проводиться с использованием рентгеновского излучения. Отличительной его особенность является возможность получения послойных снимков тканей, увидеть воспаления, опухоли, грыжи на позвоночнике. Длится процедура не более 20 минут, подготовки не требует. Беременным женщинам противопоказана.
Компьютерная томография или КТ проводиться с использованием рентгеновского излучения. Отличительной его особенность является возможность получения послойных снимков тканей, увидеть воспаления, опухоли, грыжи на позвоночнике. Длится процедура не более 20 минут, подготовки не требует. Беременным женщинам противопоказана. Сложнее дело обстоит с лечением сколиоза 2 степени у пациентов после 25 лет. Тут надо учитывать факт его прогрессирования. И, для начала, стабилизировать процесс, не дать развиться более тяжёлым формам болезни. В 20% случаев желаемого результата достичь так и не удалось. Но в этой печальной статистике есть исключения, когда пациенты тратили от 1.5 до 2х лет на комплексное лечение без хирургических вмешательств и добивались отличных результатов при условии ежедневных занятий и комплекса процедур.
Сложнее дело обстоит с лечением сколиоза 2 степени у пациентов после 25 лет. Тут надо учитывать факт его прогрессирования. И, для начала, стабилизировать процесс, не дать развиться более тяжёлым формам болезни. В 20% случаев желаемого результата достичь так и не удалось. Но в этой печальной статистике есть исключения, когда пациенты тратили от 1.5 до 2х лет на комплексное лечение без хирургических вмешательств и добивались отличных результатов при условии ежедневных занятий и комплекса процедур. На позвоночнике лежит большая нагрузка, внутренние органы, мышцы, голова подстраиваются под него. В шейном отделе могут быть сдавлены нервные корешки, являясь причиной головных болей и нарушений сна. Если при этом расслабляются мышцы, не подвергаясь должным нагрузкам, организм страдает от нарушения обмена веществ, ухудшается пищеварение.
На позвоночнике лежит большая нагрузка, внутренние органы, мышцы, голова подстраиваются под него. В шейном отделе могут быть сдавлены нервные корешки, являясь причиной головных болей и нарушений сна. Если при этом расслабляются мышцы, не подвергаясь должным нагрузкам, организм страдает от нарушения обмена веществ, ухудшается пищеварение.

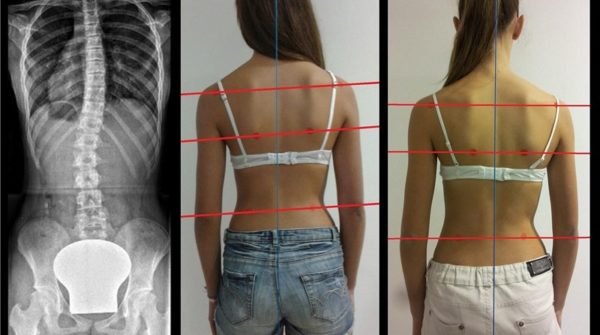

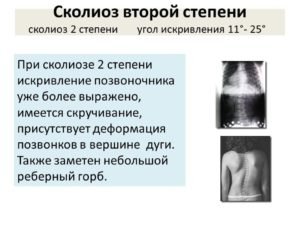
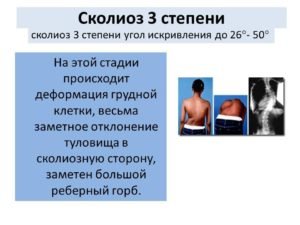


























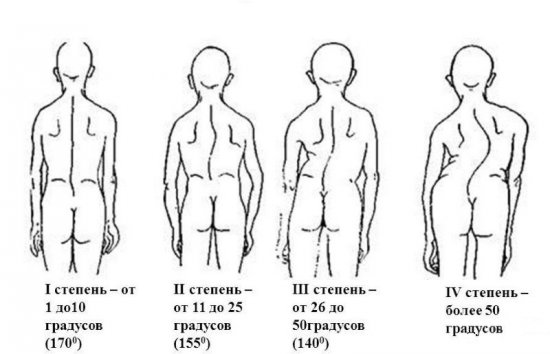



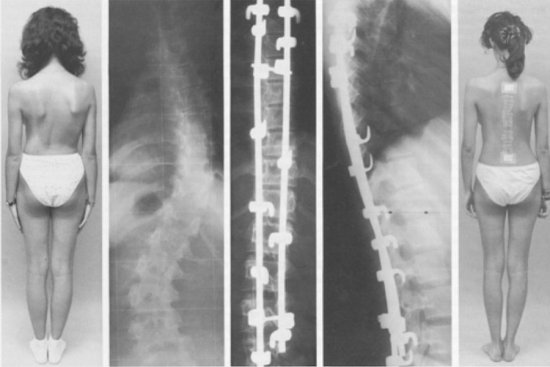










 Противовоспалительный пластырь не перегревает, но может спровоцировать аллергию. Самая экологичная трансдермальная система — отражённое тепло. В её состав не входят действующие вещества. Лечение заключается в отражении и накоплении тепла, которое вырабатывает организм.
Противовоспалительный пластырь не перегревает, но может спровоцировать аллергию. Самая экологичная трансдермальная система — отражённое тепло. В её состав не входят действующие вещества. Лечение заключается в отражении и накоплении тепла, которое вырабатывает организм.
 Костный. Изготавливается из муравьев. Эффективен от боли. Не назначают в период беременности, при открытых ранках.
Костный. Изготавливается из муравьев. Эффективен от боли. Не назначают в период беременности, при открытых ранках. составом;
составом;

























 Многие люди жалуются на боль в верхней конечности от плеча до локтя. Ее порождают разные причины.
Многие люди жалуются на боль в верхней конечности от плеча до локтя. Ее порождают разные причины.




 Заболевания, затрагивающие сердце и сосудистую сеть уже на начальном этапе развития нарушения имеют специфическую картину симптоматических ощущений. К ним относят состояния, которые изменяют нормальное функционирование сердечной деятельности, поражают сосудистую сеть, клапанную систему сердца и его мускульную ткань.
Заболевания, затрагивающие сердце и сосудистую сеть уже на начальном этапе развития нарушения имеют специфическую картину симптоматических ощущений. К ним относят состояния, которые изменяют нормальное функционирование сердечной деятельности, поражают сосудистую сеть, клапанную систему сердца и его мускульную ткань. ревматоидные нарушения;
ревматоидные нарушения;


 Кратковременное чувство онемения в пальцах рук опасным не считается. Внимание следует обратить на стойкий симптом, особенно, при наличии головокружений, головной боли, потери сознания. О причинах и необходимом лечении читайте здесь.
Кратковременное чувство онемения в пальцах рук опасным не считается. Внимание следует обратить на стойкий симптом, особенно, при наличии головокружений, головной боли, потери сознания. О причинах и необходимом лечении читайте здесь. Это воспалительное заболевание мышц, которое возникает под воздействием различных факторов и проявляется болью, мышечной слабостью и атрофией мышц.
Это воспалительное заболевание мышц, которое возникает под воздействием различных факторов и проявляется болью, мышечной слабостью и атрофией мышц.

 Об авторе:
Об авторе:
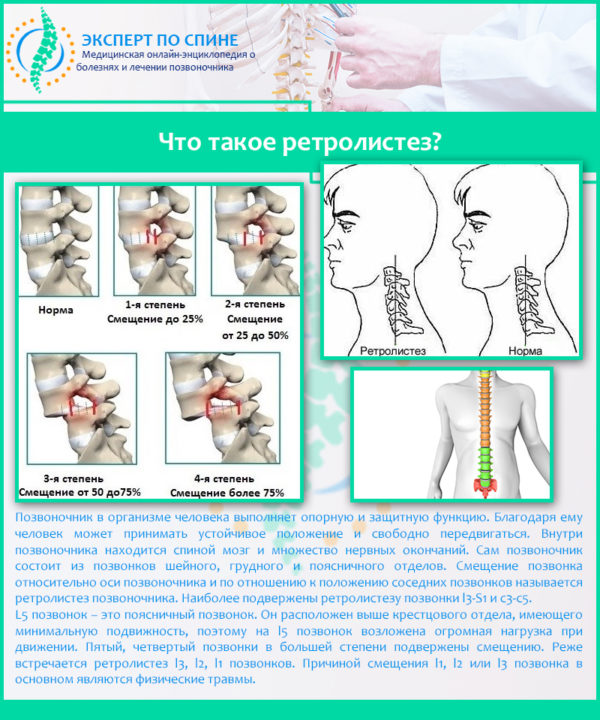
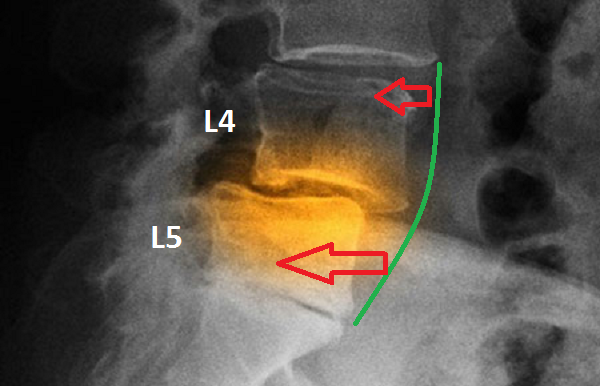









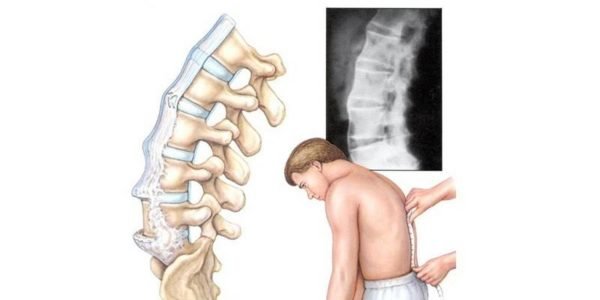

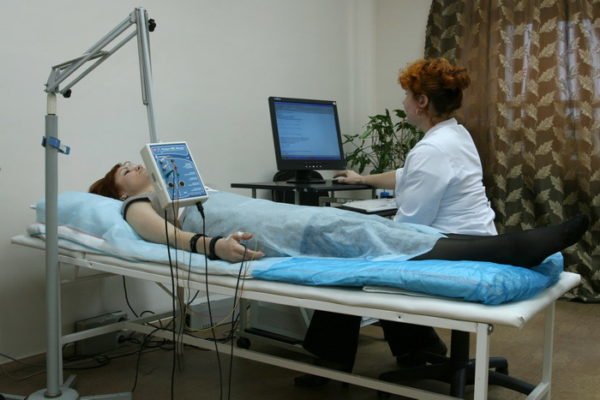




















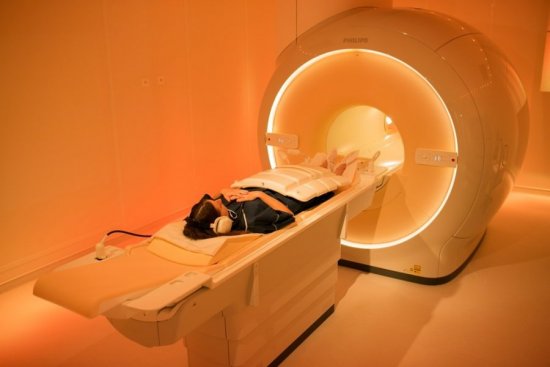
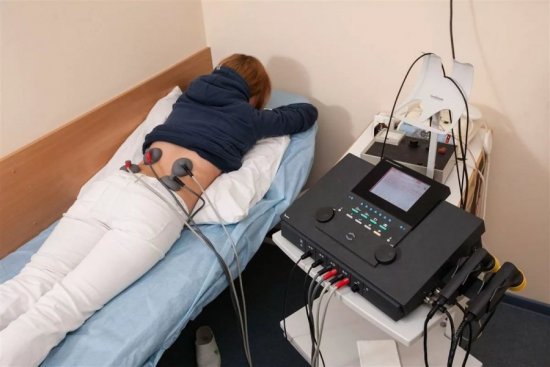
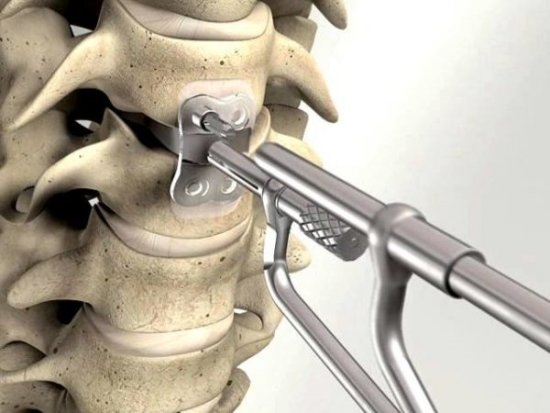





























 Загрузка…
Загрузка…

 Каждый ненужный телу килограмм дает серьезную нагрузку на функционирование опорно-двигательного аппарата. На стопы человека оказывается серьезное давление, которое вызывает деформацию. Если вы своевременно сможете оказать комплексное воздействие на проблему, вам удастся не допустить развития каких-либо серьезных осложнений.
Каждый ненужный телу килограмм дает серьезную нагрузку на функционирование опорно-двигательного аппарата. На стопы человека оказывается серьезное давление, которое вызывает деформацию. Если вы своевременно сможете оказать комплексное воздействие на проблему, вам удастся не допустить развития каких-либо серьезных осложнений. Кроме того, аптечную желчь можно применять для приготовления различных мазей. Они гораздо удобнее в нанесении, при этом позволяют ускорить проникновение активных компонентов в организм. Для приготовления такого лекарства нужно взять 0.5 литра чистого медицинского спирты, 15 грамм хины и 260 – желчи животного. Тщательно перемешайте смесь, после чего оставьте ее на 3 дня в любом теплом месте. Наносите средство на большие пальцы каждый день в течение 2 месяцев.
Кроме того, аптечную желчь можно применять для приготовления различных мазей. Они гораздо удобнее в нанесении, при этом позволяют ускорить проникновение активных компонентов в организм. Для приготовления такого лекарства нужно взять 0.5 литра чистого медицинского спирты, 15 грамм хины и 260 – желчи животного. Тщательно перемешайте смесь, после чего оставьте ее на 3 дня в любом теплом месте. Наносите средство на большие пальцы каждый день в течение 2 месяцев.





 Впечатляющих результатов можно добиться и при использовании средства против роста косточки на ноге, изготовленного на основе йода. Оно помогает избавиться от болевых ощущений. В результате больной на долгое время забудет о дискомфорте при ходьбе.
Впечатляющих результатов можно добиться и при использовании средства против роста косточки на ноге, изготовленного на основе йода. Оно помогает избавиться от болевых ощущений. В результате больной на долгое время забудет о дискомфорте при ходьбе.






 Нанесение сетки из йода на увеличенную косточку.
Нанесение сетки из йода на увеличенную косточку.











 Достаточно высокого положительного эффекта можно добиться посредством применения специальных фиксаторов или шины, что прикладывается непосредственно на косточку стопы. Подобные приспособления можно без особых проблем приобрести в аптеках в специальных ортопедических отделах.
Достаточно высокого положительного эффекта можно добиться посредством применения специальных фиксаторов или шины, что прикладывается непосредственно на косточку стопы. Подобные приспособления можно без особых проблем приобрести в аптеках в специальных ортопедических отделах.




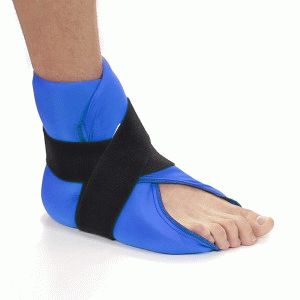

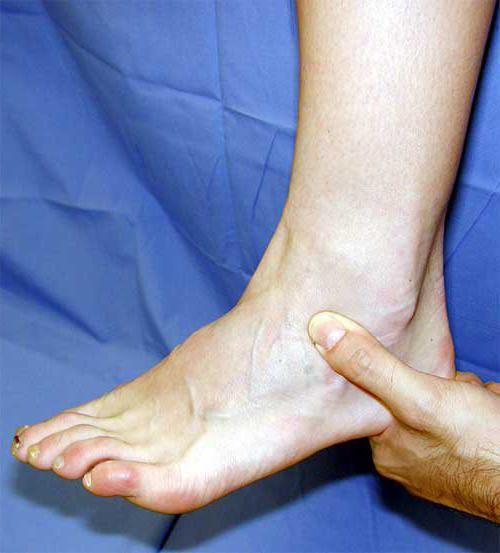













 Перед транспортировкой больного в травмпункт нужно приложить к конечности холод.
Перед транспортировкой больного в травмпункт нужно приложить к конечности холод. Если травма легкая, то нужно наложить повязку из эластичного бинта.
Если травма легкая, то нужно наложить повязку из эластичного бинта. Спустя несколько суток после получения травмы можно пройти магнитотерапию.
Спустя несколько суток после получения травмы можно пройти магнитотерапию. В состав лечебного компресса нужно добавить сок алоэ.
В состав лечебного компресса нужно добавить сок алоэ.