Суставная впадина – суставная впадина – это… Что такое суставная впадина?
суставная впадина – это… Что такое суставная впадина?
- суставная впадина
1) glene
2) glenoide
Русско-итальянский медицинский словарь с указателями русских и латинских терминов. – М.: “Руссо”. C.C. Прокопович. 2003.
- сустав Лисфранка
- суставная губа
Смотреть что такое “суставная впадина” в других словарях:
ВПАДИНА ЛОПАТКИ СУСТАВНАЯ — (glenoid cavity), ВПАДИНА СУСТАВНАЯ (glenoid fossa) напоминающее по внешнему виду грушу углубление в латеральном углу лопатки, в которую входит головка плечевой кости … Толковый словарь по медицине
Впадина Лопатки Суставная (Glenoid Cavity), Впадина Суставная (Glenoid Fossa) — напоминающее по внешнему виду грушу углубление в латеральном углу лопатки, в которую входит головка плечевой кости. Источник: Медицинский словарь … Медицинские термины
Кости верхней конечности — … Атлас анатомии человека
Пояс верхней конечности — (cingulum membri superioris) образован парными костями ключицы (clavicula) (рис. 20, 21) и лопатки (scapula) (рис. 20, 22А, 22Б, 22В). Ключица представляет собой длинную трубчатую кость S образной формы. Верхняя поверхность тела ключицы (corpus… … Атлас анатомии человека
Соединения в свободной части верхней конечности — Соединения в скелете свободной части верхней конечности представлены плечевым суставом (articulatio humeri), локтевым (articulatio cubiti), проксимальным и дистальным лучелоктевыми суставами (articulatio radioulnaris proximalis и articulatio… … Атлас анатомии человека
Соединения костей верхней конечности — … Атлас анатомии человека
Дисплазия тазобедренного сустава — Врождённый вывих бедра … Википедия
Врожденный вывих бедра — Врожденный вывих бедра. МКБ 10 Q65. МКБ 9 … Википедия
Врождённый вывих бедра — Врожденный вывих бедра. МКБ 10 Q65. МКБ 9 … Википедия
Лопатка — Лопатка, scapula, плоская кость. Располагается между мышцами спины на уровне от II до VIII ребер. Лопатка имеет треугольную форму и соответственно в ней различают три края: верхний, медиальный и латеральный, и три угла: верхний, нижний и… … Атлас анатомии человека
ЛОПАТКА — (scapula) принадлежит к костям пояса верхних или передних конечностей. У человека она представляет плоскую, широкую и очень истонченную кость треугольной формы, прилегающую к дорсальн. поверхности грудной клетки от Идо VII ребра. Три угла ее:… … Большая медицинская энциклопедия
суставная впадина – Glenoid cavity
Суставная полость или суставная ямка лопатки является частью плеча . Это представляет собой неглубокая, грушевидные суставная поверхность, которая расположена на боковой угле на лопатке . Он направлен в боковом направлении и вперед и сочленяется с головкой из плечевой кости ; она шире , ниже , чем выше и его вертикальный диаметр является самым длинным.
Эта полость образует плечевой сустав вместе с плечевой костью . Этот тип соединения классифицируется как синовиальный , шаровой шарнир . Плечевая удерживается на месте внутри суставной полости с помощью длинной головки двуглавой сухожилия. Это сухожилие берет свое начало от верхнего края суставной впадины и петель через плечо, крепление плечевой кости против полости. Вращающая манжета также усиливает это соединение более конкретно с надостным сухожилием , чтобы держать голова плечевой кости в суставной полости.
Поверхности полости покрыта хрящом в свежем состоянии, и его края, слегка приподняты, дает прикрепление к относящимся к волокнистой хрящевой ткани структуре, суставной губе , который углубляется полостью. Этот хрящ очень восприимчив к разрыву. Когда разорвано, наиболее широко известные как SLAP повреждение , которое , как правило , вызванное повторяющимися движениями плеча.
По сравнению с вертлужной впадиной (в тазобедренном суставе) суставная полость является относительно неглубокой. Это делает плечевой сустав склонен к дислокации (вывих). Сильные плечевые связки и мышцы предотвращают вывих в большинстве случаев.
Будучи таким мелкой суставной впадины позволяет плечевого сустава иметь наибольшую подвижность всех суставов в организме, что позволяет 120 градусов без посторонней помощи сгибания . Дополнительный диапазон движения в плече сгибания ( как правило , до 180 градусов в организме человека) также достигается большой подвижности лопатки (лопатки) с помощью процесса , известного как плечелопаточный ритм.
эволюция
Интерпретации ископаемых остатки австралопитеки africanas (STS 7) и А. афарского (AL 288-1, он же Люся ) предполагает , что суставная ямка была ориентирована более краниально в этих видах , чем у современных людей. Это отражает важность накладных поз конечностей и предполагает сохранение древесно адаптации в этих гоминоидах приматов, в то время как поперечная ориентация суставного в современных людях отражает типичное опущенное положение рычага.
В динозаврах
В динозаврах основные кости плечевого пояса были на лопатке (лопатка) и коракоид , оба из которых непосредственно сочлененной с ключицей . Место на лопатке , где сочлененный с плечевой кости (верхняя кость передней конечности) называется суставной. Гленоидная важна , поскольку она определяет диапазон движения плечевой кости.
Дополнительные изображения
Смотрите также
Заметки
Рекомендации
Эта статья включает в себя текст в общественном достоянии от страницы 207 в 20 – м издании Анатомия Грей (1918)
Рекомендации
внешняя ссылка
<img src=”https://en.wikipedia.org//en.wikipedia.org/wiki/Special:CentralAutoLogin/start?type=1×1″ alt=”” title=””>ru.qwertyu.wiki
Соединения в свободной части верхней конечности
Соединения в скелете свободной части верхней конечности представлены плечевым суставом (articulatio humeri), локтевым (articulatio cubiti), проксимальным и дистальным лучелоктевыми суставами (articulatio radioulnaris proximalis и articulatio radioulnaris distalis), лучезапястным суставом (articulatio radiocarpea) и суставами скелета кисти — среднезапястным, запястно-пястными, межпястными, пястно-фаланговыми и межфаланговыми суставами.
Плечевой сустав (рис. 31, 32) образован соединением суставной впадины лопатки с головкой плечевой кости. Суставную впадину лопатки окружает суставная губа
Головка плечевой кости, по форме представляющая треть шара, обеспечивает большую подвижность сустава вокруг всех трех осей, а также дает возможность круговых движений. Толщина хряща, покрывающего суставные поверхности, уменьшается от центра к краям. Суставная капсула, или сумка (capsula articularis) (рис. 31, 32), прикрепляется на лопатке вдоль наружного края суставной губы, а на плечевой кости по ее анатомической шейке, оставляя вне полости сустава большой и малый бугорки плечевой кости.
Капсула сустава укрепляется связками, являющимися утолщенными участками ее фиброзного слоя; наибольшее значение имеет клювовидно-плечевая связка (lig. coracohumerale) (рис. 32), проходящая от основания клювовидного отростка. Большая часть ее волокон вплетена в капсулу, меньшая часть достигает большого бугорка.
С наружной стороны спереди и сзади к капсуле сустава прилегают мышцы и сухожилия мышц плеча и плечевого пояса. С нижнемедиальной стороны капсула сустава не имеет укрепляющих ее мышц, вследствие чего высока вероятность возникновения в суставе нижнемедиальных вывихов.
Синовиальная оболочка сустава (состоящая из субсиновиального и синовиального слоев) образует три заворота, расширяющие полость сустава. Самый большой из них — recessus axillaris — находится в нижнем отделе сустава и хорошо заметен при приведении плеча (рис. 31).
Локтевой сустав — сложный сустав, образованный соединением в общей капсуле плечевой кости с локтевой и лучевой.
В локтевом суставе различают три сочленения: плечелоктевое, плечелучевое и проксимальное лучелоктевое.
Блоковидное плечелоктевое сочленение образуют блок плечевой кости (рис. 33, 34) и блоковидная вырезка локтевой кости (рис. 33). Шаровидный плечелучевой сустав составляют головка мыщелка плечевой кости и головка лучевой кости (рис. 34). Проксимальный лучелоктевой сустав соединяет суставную окружность головки лучевой кости с лучевой вырезкой локтевой кости (см. раздел “Кости предплечья”).
Плечелоктевой сустав обеспечивает сгибание и разгибание руки в локте. Верхний лучелоктевой сустав цилиндрической формы позволяет производить только вращательные движения, то есть движения вокруг вертикальной оси — пронацию и супинацию (при этом вращается лучевая кость вместе с ладонью).
Фиброзные волокна капсулы локтевого сустава прикрепляются к надкостнице плечевой кости впереди над лучевой и венечной ямками, сзади над локтевой ямкой, в боковых отделах к основанию обоих надмыщелков. На костях предплечья суставная капсула фиксируется по краям суставного хряща на локтевой кости, а на лучевой крепится на ее шейке. Сзади капсула локтевого сустава менее прочная.
Сустав укрепляется лучевой (lig. collaterale radiale) и локтевой (lig. collaterale ulnare) коллатеральными связками (рис. 34, 35), которые проходят от надмыщелков плечевой к локтевой кости.
Проксимальный лучелоктевой сустав образован лучевой вырезкой локтевой кости, расположенной на латеральной стороне ее верхнего эпифиза, и головкой лучевой кости. Кольцевая связка лучевой кости (lig. annulare radii), прикрепленная к локтевой кости, охватывает шейку лучевой кости, фиксируя таким образом это соединение.
Дистальный лучелоктевой сустав (рис. 36) вращательный, цилиндрической формы. Образующие его локтевая вырезка лучевой и суставная окружность головки локтевой костей разделены хрящевым суставным диском треугольной формы. Вершиной диск прикреплен к шиловидному отростку головки локтевой кости, а основанием — к локтевой вырезке лучевой кости. Сустав обеспечивает приведение и отведение кисти (ее движение в сагиттальной плоскости).
Лучезапястный сустав (рис. 36) эллипсовидный, соединяет нижний эпифиз лучевой кости и суставной диск (discus articularis) (рис. 36) локтевой кости с костями проксимального ряда запястья. Поскольку головка локтевой кости находится на некотором расстоянии от запястья, свободное пространство заполнено хрящом (fibrocartilago triangularis), служащим суставной поверхностью для трехгранной кости. Запястная суставная поверхность лучевой кости и дистальная поверхность суставного диска образуют суставную ямку лучезапястного сустава, а его головкой являются ладьевидная, полулунная и трехгранная кости запястья. Примерно в 40% случаев хрящ имеет щель, через которую лучезапястный сустав может сообщаться с нижним лучелоктевым.
Движения в суставе происходят вокруг двух осей: кисть может двигаться в сагиттальной плоскости (в сторону лучевой или локтевой кости), а также сгибаться и отгибаться, вращаясь вокруг фронтальной оси лучезапястного сустава.
Укрепляют суставную капсулу ладонная лучезапястная связка (lig. radiocarpale m. palmare), лучезапястная связка тыльной стороны ладони (lig. radiocarpale m. dorsale), локтевая и лучевая коллатеральные связки (lig. collaterale carpi ulnare и lig. collaterale carpi radiale).
В кисти насчитывается шесть видов соединений: среднезапястный, межзапястные, запястно-пястные, межпястные, пястно-фаланговые и межфаланговые суставы (рис. 37, 38).
Среднезапястный сустав (articulatio mediocarpalis), имеющий S-образную суставную щель, разделяет кости дистального и проксимального (кроме гороховидной кости) рядов запястья. Сустав функционально объединен с лучезапястным и позволяет несколько расширить степень свободы последнего. Движения в среднезапястном суставе происходят вокруг тех же осей, что и в лучезапястном. Оба сустава укреплены одними и теми же связками.
Межзапястные суставы (articulationes intercarpales) соединяют между собой боковые поверхности запястных костей дистального ряда, и укрепляется соединение лучистой связкой запястья (lig. carpi radiatum) (рис. 38).
Запястно-пястные суставы (articulationes carpometacarpales) соединяют основания пястных костей с костями дистального ряда запястья. За исключением сочленения трапециевидной кости с пястной костью большого (I) пальца, все запястно-пястные суставы плоские, степень их подвижности небольшая. Соединение же трапециевидной и I пястной костей трапециевидное и обеспечивает значительную подвижность большого пальца. Капсула запястно-пястного сустава укреплена ладонными и тыльными запястно-пястными связками (ligg. carpometacarpea palmaria et dorsalia) (рис. 37, 38).
Межпястные суставы (articulationes intermetacarpales) плоские, с малой подвижностью. Они составляются боковыми суставными поверхностями оснований пястных костей (II—V), укрепляются ладонными и тыльными пястными связками (ligg. metacarpea palmaria et dorsalia) (рис. 37, 38).
Пястно-фаланговые суставы (articulationes metacarpophalangeales) (рис. 37) эллипсовидные, соединяют основания проксимальных фаланг и головки соответствующих пястных костей, укреплены коллатеральными (боковыми) связками (ligg. collateralia) (рис. 37, 38). Эти суставы позволяют производить движения вокруг двух осей — в сагиттальной плоскости (отведение и приведение пальца) и вокруг фронтальной оси (сгибание-разгибание).
Межфаланговые суставы (articulations interphalangeales) блоковидные, соединяют головки вышерасположенных фаланг с основаниями нижерасположенных. Межфаланговые суставы обеспечивают сгибание-разгибание пальцев и укрепляются коллатеральными связками.
Головки пястных костей между собой суставного соединения не имеют; они связаны (с ладонной стороны) глубокой поперечной пястной связкой (lig. metacarpeum transversum profundum) (рис. 38).
anatomy_atlas.academic.ru
Связки и суставы стопы
Суставы
Плечевой сустав
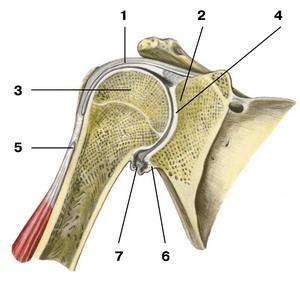
Соединения в скелете свободной части верхней конечности представлены плечевым суставом (articulatio humeri), локтевым (articulatio cubiti), проксимальным и дистальным лучелоктевыми суставами (articulatio radioulnaris proximalis и articulatio radioulnaris distalis), лучезапястным суставом (articulatio radiocarpea) и суставами скелета кисти — среднезапястным, запястно-пястными, межпястными, пястно-фаланговыми и межфаланговыми суставами. Плечевой сустав образован соединением суставной впадины лопатки с головкой плечевой кости. Суставную впадину лопатки окружает суставная губа (labrum glenoidale), которая имеет волокнисто-хрящевое строение. Суставная губа увеличивает относительно небольшой (сравнительно с головкой плечевой кости) размер суставной впадины лопатки, а также служит для амортизации возможных резких движений в суставе. Головка плечевой кости, по форме представляющая треть шара, обеспечивает большую подвижность сустава вокруг всех трех осей, а также дает возможность круговых движений. Толщина хряща, покрывающего суставные поверхности, уменьшается от центра к краям. Суставная капсула, или сумка (capsula articularis), прикрепляется на лопатке вдоль наружного края суставной губы, а на плечевой кости по ее анатомической шейке, оставляя вне полости сустава большой и малый бугорки плечевой кости. Синовиальная оболочка сустава (состоящая из субсиновиального и синовиального слоев) образует три заворота, расширяющие полость сустава. Самый большой из них — recessus axillaris — находится в нижнем отделе сустава и хорошо заметен при приведении плеча. Фронтальный разрез: 1 — капсула сустава; 2 — суставная впадина лопатки; 3 — головка плечевой кости; 4 — суставная полость; 5 — сухожилие длинной головки двуглавой мышцы плеча; 6 — суставная губа; 7 — нижний заворот синовиальной оболочки сустава
Локтевой сустав
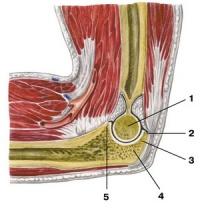
Локтевой сустав — сложный сустав, образованный соединением в общей капсуле плечевой кости с локтевой и лучевой. В локтевом суставе различают три сочленения: плечелоктевое, плечелучевое и проксимальное лучелоктевое. Блоковидное плечелоктевое сочленение образуют блок плечевой кости и блоковидная вырезка локтевой кости. Шаровидный плечелучевой сустав составляют головка мыщелка плечевой кости и головка лучевой кости. Проксимальный лучелоктевой сустав соединяет суставную окружность головки лучевой кости с лучевой вырезкой локтевой кости. Плечелоктевой сустав обеспечивает сгибание и разгибание руки в локте. Верхний лучелоктевой сустав цилиндрической формы позволяет производить только вращательные движения, то есть движения вокруг вертикальной оси — пронацию и супинацию (при этом вращается лучевая кость вместе с ладонью). Вертикальный разрез: 1 — блок плечевой кости; 2 — полость сустава; 3 — локтевой отросток; 4 — блоковидная вырезка локтевой кости; 5 — венечный отросток локтевой кости. Фиброзные волокна капсулы локтевого сустава прикрепляются к надкостнице плечевой кости впереди над лучевой и венечной ямками, сзади над локтевой ямкой, в боковых отделах к основанию обоих надмыщелков. На костях предплечья суставная капсула фиксируется по краям суставного хряща на локтевой кости, а на лучевой крепится на ее шейке. Сзади капсула локтевого сустава менее прочная.
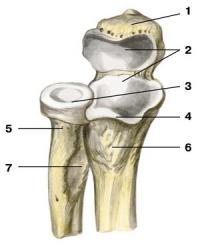
Коленный сустав
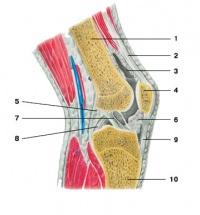
С утолщенными наружными краями менисков прочно сращена суставная капсула (capsula articularis). Таким образом, полость сустава (cavitas articulare) делится на два отдела: бедренно-менисковый и большеберцово-менисковый. На костях суставная капсула прикрепляется на передней стороне бедренной кости — на 4–5 см выше суставного хряща, с боков проходит между мыщелками и надмыщелками, оставляя последние свободными, а сзади достигает суставной поверхности мыщелков, проходя непосредственно по краю хряща. Капсула сустава прикреплена также по краям хрящевой поверхности надколенника, а на большеберцовой кости прикрепляется ниже мыщелков по краю суставного хряща. Сращение фиброзного и синовиального слоев суставной капсулы прерывается в области верхушки надколенника, где они разделены скоплением жировой ткани, образующим крыловидные складки (plisa alaris). Кроме того, в местах перехода синовиальной оболочки с составляющих сустав костей образуется порядка 12–13 синовиальных сумок; большинство, находясь под сухожилиями мышц, снижает их трение о кость; через некоторые из этих сумок между собой сообщаются передние и задние отделы полости сустава. Помимо поперечной связки, внутри сустава находятся передняя (lig. cruciatum anterius) и задняя (lig. cru-ciaum posterius) крестообразные связки, проходящие под фиброзным слоем суставной сумки, но вне ее синовиальной оболочки, которая, начинаясь с мыщелков бедра, захо- дит на переднюю поверхность крестообразных связок, охватывая их спереди и с боков (тем самым синовиальная оболочка разделяет наружный и внутренний отделы коленного сустава). Крестообразные связки соединяют бедренную и большеберцовую кости. Передняя крестообразная связка, начинаясь от внутренней поверхности латерального мыщелка бедренной кости, прикрепляется перед межмыщелковым возвышением большеберцовой кости. Задняя крестообразная связка начинается от наружной поверхности медиального мыщелка бедренной кости и прикрепляется позади межмыщелкового возвышения. Вертикальный разрез: 1 — бедренная кость; 2 — суставная капсула; 3 — суставная полость; 4 — надколенник; 5 — медиальный мениск; 6 — крыловидная складка; 7 — передняя крестообразная связка; 8 — задняя крестообразная связка; 9 — связка надколенника; 10 — большеберцовая кость Большеберцовая коллатеральная связка (lig. collaterale tibiale) — веерообразная связка, укрепляющая сустав с медиальной стороны. Она сращена с капсулой и медиальным мениском сустава; начинаясь от медиального надмыщелка бедренной кости, эта связка веерообразно прикрепляется к медиальному мыщелку большеберцовой кости. Малоберцовая коллатеральная связка (lig. collaterale fibulare) по форме веретенообразная, укрепляет сустав с латеральной стороны. С капсулой сустава не связана. Соединяет латеральный надмыщелок бедренной кости с головкой малоберцовой кости. Связка надколенника (lig. patellaes), которая является частью сухожилия четырехглавой мышцы бедра, фиксируясь на бугристости большеберцовой кости, укрепляет коленный сустав спереди. Сзади суставную капсулу укрепляют подколенные связки — дугообразная и косая.
Тазобедренный сустав

Фронтальный разрез: 1 — круговая зона; 2 — связка головки бедренной кости; 3 — связка вертлужной впадины; 4 — суставная сумка Связки, укрепляющие тазобедренный сустав, делятся на внутрисуставные и внесуставные. Внутрисуставная связка представлена треугольной связкой головки бедренной кости (lig. capitis femoris), которая начинается от краев вырезки вертлужной впадины и идет ко дну ямки головки бедренной кости. Эта связка, вопреки своему названию, проходит не внутри капсулы сустава, она всего лишь со всех сторон окружена синовиальной оболочкой. Связка служит амортизатором, предупреждая проломы дна вертлужной впадины. Над вырезкой вертлужной впадины натянута поперечная связка вертлужной впадины (lig. transversum acetabuli). В глубоких слоях капсулы тазобедренного сустава находится связка, охватывающая шейку бедренной кости и составляющая основу фиброзного слоя суставной сумки, — круговая зона (zona orbicularis). Ее пучки прикрепляются на нижней передней подвздошной ости. С прилежащими участками тазовых костей круговая зона соединяется при помощи седалищно-бедренной и лобково-бедренной связок.
Акромиально-ключичный сустав
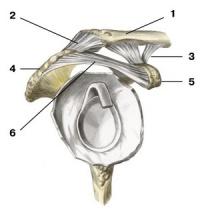
1 — акромиальный конец ключицы; 2 — акромиально-ключичная связка; 3 — клювовидно-ключичная связка; 4 — акромион лопатки; 5 — клювовидный отросток; 6 — клювовидно-акромиальная связка. Акромиально-ключичный сустав (articulatio acromioclavicularis) плоский по форме, с незначительной свободой движений. Этот сустав образуют суставные поверхности акромиона лопатки и акромиального конца ключицы. Укреплен сустав мощной клювовидно-ключичной (lig. coracoclaviculare) и акромиально-ключичной (lig. acromioclaviculare) связками.
Дистальные эпифизы лучевой и локтевой костей
Массивный дистальный эпифиз лучевой кости нижней своей поверхностью сочленяется с костями запястья. На медиальной стороне дистального эпифиза лучевой кости находится локтевая вырезка, посредством которой лучевая кость сочленяется с локтевой костью. Соединения нижних эпифизов локтевой и лучевой костей образуют дистальный лучелоктевой сустав (articulatio radio-ulnaris distalis). 1 — передняя часть; 2 — шиловидный отросток лучевой кости; 3 — головка локтевой кости; 4 — запястная суставная поверхность; 5 — шиловидный отросток локтевой кости; 6 — задняя часть.
Проксимальные эпифизы лучевой и локтевой костей:
1 — локтевой отросток; 2 — блоковидная вырезка; 3 — суставная окружность локтевой кости; 4 — венечный отросток; 5 — шейка лучевой кости; 6 — бугристость лучевой кости; 7 — бугристость локтевой кости Кости предплечья представлены длинными трубчатыми локтевой и лучевой костями трехгранной формы. Эти кости соприкасаются своими проксимальными и дистальными эпифизами, в то время как их диафизы изогнуты в противоположные стороны, образуя межкостное пространство предплечья, заполненное прочной фиброзной межкостной перепонкой предплечья (membrana interossea antebrachii). Массивный проксимальный эпифиз локтевой кости имеет блоковидную вырезку (incisura trochlearis), поверхность которой покрыта суставным хрящом. Блоковидная вырезка ограничена сверху локтевым отростком (olecranon), а снизу венечным отростком (processus coronoideus). Бугристость, расположенная на передней поверхности кости ниже венечного отростка, называется бугристостью локтевой кости (tuberositas ulnae).
Связки локтевого сустава
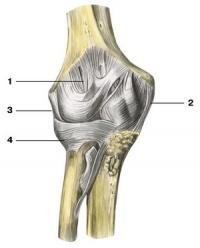
Сустав укрепляется лучевой (lig. collaterale radiale) и локтевой (lig. collaterale ulnare) коллатеральными связками, которые проходят от надмыщелков плечевой к локтевой кости. Проксимальный лучелоктевой сустав образован лучевой вырезкой локтевой кости, расположенной на латеральной стороне ее верхнего эпифиза, и головкой лучевой кости. Кольцевая связка лучевой кости (lig. annulare radii), прикрепленная к локтевой кости, охватывает шейку лучевой кости, фиксируя таким образом это соединение. 1 — суставная капсула; 2 — локтевая коллатеральная связка; 3 — лучевая коллатеральная связка; 4 — кольцевая связка лучевой кости
Суставы и связки кисти

Дистальный лучелоктевой сустав вращательный, цилиндрической формы. Образующие его локтевая вырезка лучевой и суставная окружность головки локтевой костей разделены хрящевым суставным диском треугольной формы. Вершиной диск прикреплен к шиловидному отростку головки локтевой кости, а основанием — к локтевой вырезке лучевой кости. Сустав обеспечивает приведение и отведение кисти (ее движение в сагиттальной плоскости). Тыльная поверхность: 1 — локтевая кость; 2 — лучевая кость; 3 — дистальный лучелоктевой сустав; 4 — суставной диск; 5 — лучезапястный сустав; 6 — среднезапястный сустав; 7 — межзапястные суставы; 8 — запястно-пястные суставы; 9 — межпястные суставы; 10 — пястные кости Лучезапястный сустав эллипсовидный, соединяет нижний эпифиз лучевой кости и суставной диск (discus articularis) локтевой кости с костями проксимального ряда запястья. Поскольку головка локтевой кости находится на некотором расстоянии от запястья, свободное пространство заполнено хрящом (fibrocartilago triangularis), служащим суставной поверхностью для трехгранной кости. Запястная суставная поверхность лучевой кости и дистальная поверхность суставного диска образуют суставную ямку лучезапястного сустава, а его головкой являются ладьевидная, полулунная и трехгранная кости запястья. Примерно в 40% случаев хрящ имеет щель, через которую лучезапястный сустав может сообщаться с нижним лучелоктевым.
Локтевая кость
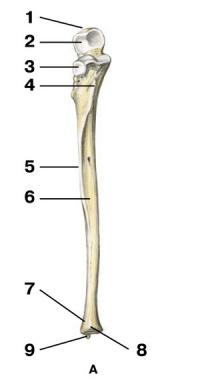
Верхний и нижний эпифизы локтевой кости соединяются с соответствующими эпифизами лучевой кости. На латеральной стороне верхнего эпифиза локтевой кости находится лучевая вырезка (incisura radialis), суставная поверхность которой сочленяется с головкой лучевой кости, образуя проксимальный лучелоктевой сустав (articulatio radioulnaris proximalis). Нижний эпифиз локтевой кости — головка локтевой кости (caput ulnae) — имеет суставную окружность (circumferentia articularis) для сочленения с локтевой вырезкой лучевой кости. Заднемедиальный отдел дистального эпифиза локтевой кости заканчивается шиловидным отростком (processus styloideus), такой же отросток есть и на латеральной стороне дистального эпифиза лучевой кости.Лучевая кость Вид спереди: 1 — локтевой отросток; 2 — блоковидная вырезка; 3 — лучевая вырезка; 4 — бугристость локтевой кости; 5 — межкостный край; 6 — передняя поверхность; 7 — дистальный эпифиз локтевой кости; 8 — суставная окружность локтевой кости; 9 — шиловидный отросток локтевой кости.
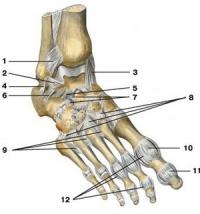
Дистальные эпифизы большеберцовой и малоберцовой костей голени соединяются передней и задней межберцовыми связками (ligg. tibiofibularia anterius et posterius). Голеностопный сустав (articulatio talocruralis) образован нижней суставной поверхностью большеберцовой кости, а также медиальной и латеральной лодыжками, охватывающими боковые поверхности блока таранной кости. Сустав блоковидный, вращение в нем происходит вокруг фронтальной оси. Обширная суставная сумка прикрепляется по краю хрящевой поверхности образующих сустав костей. Голеностопный сустав укрепляется прочными связками и сухожилиями, которые окружают его со всех сторон. Дельтовидная связка (lig. deltoideum) наиболее прочная, укрепляет сустав с внутренней стороны. Связка проходит веерообразно от медиальной лодыжки к ладьевидной, таранной и пяточной костям. Тыльная поверхность: 1 — передняя межберцовая связка; 2 — передняя таранно-малоберцовая связка; 3 — дельтовидная связка; 4 — пяточно-малоберцовая связка; 5 — межкостная таранно-пяточная связка; 6 — боковая таранно-пяточная связка; 7 — раздвоенная связка; 8 — тыльные предплюсне-плюсневые связки; 9 — тыльные плюсневые связки; 10 — капсула плюснефалангового сустава; 11 — капсула межфалангового сустава; 12 — коллатеральные связки Пяточно-малоберцовая (lig. calcaneofibulare), передняя таранно-малоберцовая (lig. talofibulare anterius)и задняя таранно-малоберцовая (lig. talofibulare posterius) связки укрепляют сустав с наружной стороны. Все три связки проходят от латеральной лодыжки соответственно к пяточной кости и к переднему и заднему краям таранной кости. Подтаранный, таранно-пяточно-ладьевидный, пяточно-кубовидный и клиноладьевидный суставы соединяют соответствующие кости предплюсны.
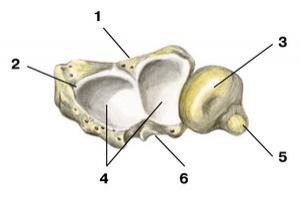
Лопатка
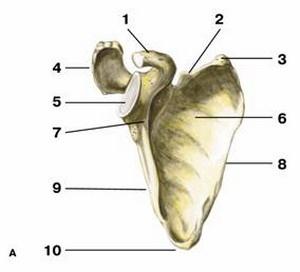
Вид спереди; 1 — клювовидный отросток; 2 — верхний край; 3 — верхний угол; 4 — акромион; 5 — суставная впадина; 6 — подлопаточная ямка; 7 — шейка лопатки; 8 — медиальный край; 9 — латеральный край; 10 — нижний угол; 11 — вырезка лопатки; 12 — надостная ямка; 13 — ость лопатки; 14 — подостная ямка Лопатка представляет собой плоскую кость треугольной формы, несколько выгнутую назад. Передняя (вогнутая) по-верхность лопаточной кости прилегает на уровне II–VII ребер к задней поверхности грудной клетки, образуя подлопаточную ямку (fossa subscapularis). В подлопаточной ямке прикреплена одноименная мышца. Вертикальный медиальный край лопатки (margo medialis) обращен к позвоночнику. Горизонтальный верхний край лопатки (margo superior) имеет вырезку лопатки (incisura scapulae), через которую проходит короткая верхняя поперечная связка лопатки. Латеральный угол лопатки, с которым сочленяется верхний эпифиз плечевой кости, заканчивается неглубокой суставной впадиной (cavitas glenoidalis), имеющей овальную форму. По передней поверхности суставная впадина отделяется от подлопаточной ямки шейкой лопатки (collum scapulae). Выше шейки от верхнего края лопатки отходит изогнутый клювовидный отросток (processus coracoideus), выступающий над плечевым суставом спереди. По задней поверхности лопатки, почти параллельно верхнему ее краю проходит относительно высокий гребень, называемый остью лопатки (spina scapulae). Над плечевым суставом ость образует широкий отросток — акромион (acromion), который защищает сустав сверху и сзади. Между акромионом и клювовидным отростком проходит широкая клювовидно-акромиальная связка, защищающая плечевой сустав сверху. Углубления на задней поверхности лопатки, расположенные выше и ниже ости, называются соответственно надостной и подостной ямками и содержат одноименные мышцы.
studfile.net
польза, последствия, средства, у взрослых
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…Читать далее »
Содержание:
- Причины
- Проявления
- Диагностика
- Как избавиться
Суставная мышь – патологическое состояние, при котором внутри полости сустава находится небольшой осколок кости. Эта косточка нередко застревает между суставными поверхностями, что вызывает сильные болевые ощущения. Именно этот осколок и носит название мышь, причём размеры её могут быть самыми разными, и чаще всего диагностируется она именно в колене.
Причины
Известно довольно много причин данного состояния, и самая частая из них – любое повреждение коленного сустава, будь то перелом, вывих, резкое движение, ушиб. При этом происходит не только растяжение мышечной ткани, но и отрыв небольшой части кости или хряща.
Вторая причина – одно из множества дегенеративно-дистрофических заболеваний, которым страдают в основном пожилые люди. В результате этого появляется костный нарост. То же самое может случиться и при сильном воспалительном процессе, когда хрящевая ткань под воздействием микроорганизмов начинает разрушаться, и её частички попадают в синовиальную жидкость.
Третья причина – длительная и сильная физическая нагрузка, при которой кости получают постоянные микротравмы, которые в основном остаются незамеченными. Но это приводит к медленному их разрушению. Через некоторое время какая-то часть косточки просто отмирает и попадает в суставную сумку.
И, наконец, ещё одна причина – артроз. При этой патологии образуется фибрин, который собирается в один комочек, сюда же присоединяются и ворсины синовиальной оболочки. Именно такое сочетание и следует считать суставной мышью.
Проявления
Симптомы суставной мыши коленного сустава могут быть самыми разными. Есть такой вариант при котором заболевание никак не даёт о себе знать. Обнаружить патологию можно только во время рентгенологического исследования. В этом случае мышь прячется в районе заворота синовиальной оболочки.
Иногда происходит блокировка сустава, то есть он остаётся в одном положении — либо согнутом, либо разогнутом. Это вызывает сильные болевые ощущения и невозможность передвигаться самостоятельно. При смене положения тела боль может пропасть сама по себе. Всё это сопровождается отёком и воспалением. Если такое повторяется практически каждый день, то начинает сильно страдать хрящевая ткань, которая даже может начать разрушаться, что может закончиться инвалидностью.
Если такое случилось после травмы, то в большинстве случаев все проявления списывают на растяжение связок, и никто не задумывается, проблема гораздо серьезнее. Только после того, как происходит блокада сустава, начинается настоящая диагностика и проводится правильное лечение.
Бывали и такие случаи, когда в суставе обнаруживалось не одна, а две мыши, и даже больше, поэтому при появлении первых же симптомов следует обязательно обратиться к врачу.
Диагностика
Суставная мышь коленного сустава диагностируется довольно просто — для этого следует всего лишь провести рентгенологическое исследование. Также поставить правильный диагноз поможет УЗИ, а при довольно трудных случаях лучше всего получить направление на КТ или МРТ.
Как избавиться
Лечение проводится только у врача травматолога либо ортопеда. После правильно проведённой диагностики и определения причин можно начинать терапию. Следует понимать, что избавиться от этого заболевания при помощи лекарств, массажа или средствами народной медицины не получится. Облегчить состояние может только оперативное вмешательство.
Перед началом операции обязательно уточняются симптомы и сопутствующие заболевания. Причём артротомия в каждом случае может быть разной. Первое, что сделает врач – вскроет суставную полость. После чего мышь будет удалена, а затем обязательно проводится пластика тканей, которые оказались повреждёнными. После этого нога фиксируется гипсовой повязкой. После снятия швов обязательно приводятся реабилитационный мероприятия, которые включают в себя лечебную физкультуру и физиотерапию. В каждом случае всё строго индивидуально.
Лечение может проводиться и при помощи артроскопии. При этом суставная мышь коленного сустава удаляется при помощи специального прибора – артроскопа, без проведения травмирующего вскрытия суставной сумки. Така
belrest.ru
Перелом суставной впадины лопатки – лечение, симптомы, причины, диагностика
Суставная впадина или розетка лопатки представляет собой впадину в костной структуре лопатки, в которой располагается шарообразная головка плечевой кости. Плечо имеет три сустава. Один из этих суставов(плечевой) образован суставной впадиной и головкой плечевой кости.Этот сустав позволяет осуществлять свободную ротацию головки плечевой кости. Сустав и комплекс сухожилий и мышц, позволяют выполнять верхней конечности различные движения такие подъем,толкание, тягу.Поэтому,повреждение суставной впадины резко снижают объем движений в плече. В то время как головка и розетка суставов, таких как тазобедренный сустав, может выдерживать весовую нагрузку, плечевой сустав имеет меньшую прочность, но больший диапазон движений. Повышение подвижности в плечевом суставе связано с более тонкими сухожилиями и связками в плече. Кроме того, головка плечевой кости пропорционально гораздо больше, чем суставная впадина, что значительно повышает риск дислокаций.
Как суставная впадина, так и головка плечевой кости покрыты хрящевой тканью, что позволяет осуществлять движения в суставе практически без трения. Хрящ также помогает укрепить небольшую полость сустава. В плечевом суставе, хрящ покрывающий головку плечевой кости более толстый в точке, где она попадает в центр полости. Кроме того, суставная впадина имеет хрящевой воротник, который называют губой. Верхняя губа огибает утолщенную часть головки плечевой кости, что также усиливает стабильность сустава.
Наиболее распространенные травмы суставной впадины это трещины (переломы) впадины, повреждения верхней губы или вывих сустава. В результате перелома суставной впадины возникает боль и отек, что заставляет пациента избегать подъема руки или выпрямления руки. Боль и резкое снижение объема движений возникают также при вывихе плеча, но это вид травмы достаточно хорошо определяется визуально.
Причины
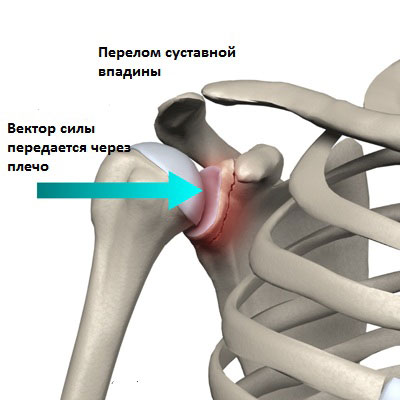
 Косвенная травма может привести к перелому розетки и происходит, когда нагрузка передается векторно через вытянутую руку.
Косвенная травма может привести к перелому розетки и происходит, когда нагрузка передается векторно через вытянутую руку.
Прямая травма возникает от удара или при падении.
Тракционные травмы возникают при избыточной тяге на мышцы и связки, что также может вызвать перелом суставной впадины (например, при резкой пытке поднять тяжесть).
Типы переломов суставной впадины
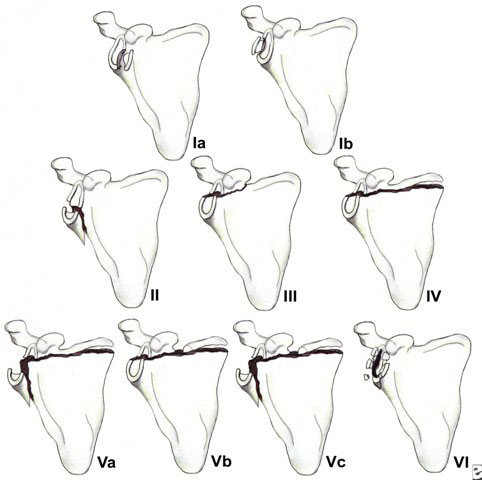
Существующая классификация переломов суставной впадины различает 6 типов переломов:
IA – Переднее разрушение обода; IB – Заднее разрушение обода; II – линия перелома проходит через суставную впадину и выходит по боковой границе лопатки; III – линия перелома проходит через суставную ямку и выходит на верхний край лопатки; IV – линия перелома проходит через суставную ямку и выходит на медиальный край лопатки; VA – сочетание типов II и IV; VB – сочетание типов III и IV; VC – сочетание типов II, III, IV и, VI – оскольчатый перелом
Симптомы
Симптомы перелома суставной впадины аналогичны симптомам при других травмах плеча и включают в себя:
- Боль, как правило, при подъеме руки
- Щелканье в суставе, блокировка
- Иногда боль в ночные часы или при выполнении повседневных нагрузок
- Чувство нестабильности в плече
- Уменьшение диапазона движения
- Снижение силы
Диагностика
При наличии болей в плече и перенесенной травмы врач может заподозрить перелом суставной впадины. Имеет также значение характер болей и их связь с движением руки и, поэтому врач проводит функциональные тесты. Кроме осмотра врач назначает рентгенографию для визуализации изменений в костных тканях плеча. Но если есть подозрения на повреждения мягких тканей, то назначается МРТ или КТ. И в том и другом случае обследование лучше проводить с контрастированием, что позволит диагностировать даже небольшие повреждения, как в хрящевой ткани, так и в мышцах и связках. Иногда приходится проводить диагностическую артроскопию и визуально оценивать имеющиеся повреждения.
Надрывы могут располагаться как выше середины суставной розетки, так и ниже ее.
При SLAP повреждении имеется разрыв хрящевого кольца выше середины розетки, который может сопровождаться и повреждением сухожилия бицепса.
Надрыв хрящевого кольца ниже суставной впадины, сопрождающийся повреждением нижней плечевой связки, называют травмой Банкарта.
Надрывы хрящевого кольца вокруг суставной розетки бывают и при других травмах, особенно при дислокациях плеча (полный или частичный вывих).
Лечение
После постановки диагноза врач травматолог в зависимости от характера травмы назначает лечение. Решение о выборе метода лечения необходимо принимать достаточно быстро, так как через 6 часов после перелома неадекватное лечение может привести к развитию таких осложнений, как травматический шок. Кроме того, многие ткани теряют эластичность и труднее сопоставлять разорванные ткани. Консервативное лечение возможно при незначительных повреждениях суставной ямки и заключается в иммобилизации, приеме НПВС, холоде на область плеча. Но в большинстве случаев при переломе суставной впадины требуется хирургическое лечение. В настоящее время применяются малоинвазивные атроскопические методики, позволяющие с минимальным риском послеоперационных осложнений восстановить целостность как костных структур плеча таки мягких тканей.
Реабилитация
После перелома, как при консервативном лечении, так и после операции необходима иммобилизация в шине в течение 3-4 недель. Но обязательно необходимо осуществлять в этот период времени пассивные (безболезненные) движения в плече для того, чтобы не развился синдром «замороженного « плеча. После снятия шины необходимо начинать лечебную гимнастику для разработки сустава. Через 6 недель после травмы можно начинать упражнения с нагрузками. Полное восстановление функции сустава и плеча, как правило, требует 3-4 месяцев.
www.dikul.net
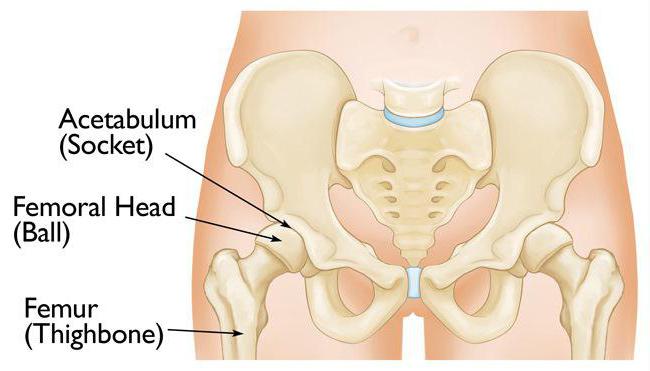
Вертлужная впадина тазовой кости – анатомия. Последствия травм вертлужной впадины :: SYL.ru
Вертлужная впадина – одна из составных частей тазобедренного сустава. Он по праву считается самым крупным и сильным в организме человека, так как на него приходится наибольшая нагрузка. Более чем сорок процентов всех движений, совершаемых человеком, выполняется с использованием этого сустава.
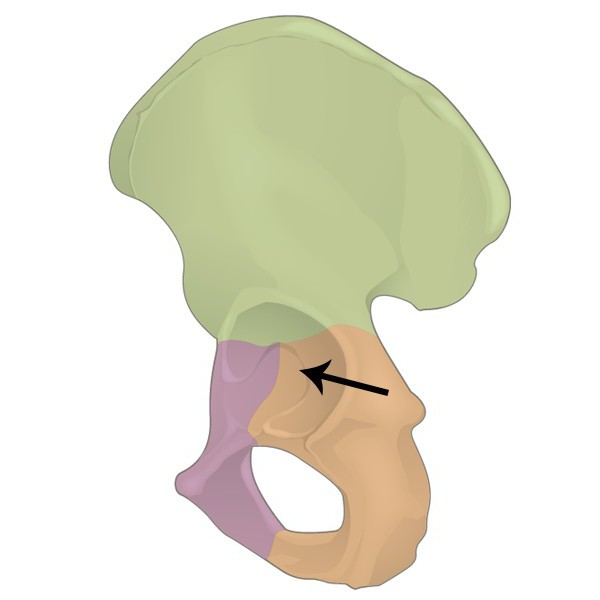
Костные и хрящевые структуры
Вертлужная впадина и головка бедренной кости являются опорными костями сустава. Эта впадина представляет собой углубление в месте соединения костей таза. По форме оно похоже на полумесяц. Размеры этого углубления рассчитаны точно по величине головки бедренной кости так, чтобы можно было свободно совершать активные и пассивные движения, но в то же время ограничивать их амплитуду и не допускать вывихов.
Место соприкосновения тазовой и бедренной кости покрыто хрящом. Это необходимо для защиты от трения и лучшего скольжения поверхностей относительно друг друга.
Связочный аппарат
Вертлужная впадина, благодаря своей специфической форме, обеспечивает возможность движения сразу в нескольких плоскостях. Но для того, чтобы удерживать головку бедренной кости в суставе, костных образований недостаточно. Поэтому для стабилизации сустава существуют связки. Анатомы выделяют пять парных соединительнотканных тяжей:
- связка головки бедренной кости;
- седалищно-бедренная связка;
- подвздошно-бедренная;
- лобково-бедренная;
- круговая.
Как видно, связки тянутся от сустава к каждой тазовой кости отдельно, кроме того, толстый пласт ткани удерживает кости циркулярно. Такое строение позволяет свести к минимуму угрозу повреждения при ходьбе или беге. Помимо связок, для движений в суставе необходимы мышцы. Основную работу выполняют передняя и задняя группа мышц бедра.
Другие элементы сустава
Рассматриваемая впадина и головка бедренной кости образуют тазобедренный сустав, в котором, помимо ключевых структур, есть еще не такие сильные и крепкие, но не менее важные элементы:
- Синовиальная оболочка. Она обеспечивает необходимое количество жидкости для смазки поверхностей сустава, питает его и предоставляет иннервацию.
- Синовиальные сумки – это удвоения синовиальной оболочки, формирующие углубления, в которых скапливается жидкость. Их задача – уменьшить трение между костными элементами.
- Сосуды. Питание головки бедренной кости обеспечивает соответствующая артерия. Она берет на себя все заботы о питании сустава и в случае перелома шанс, что кровоснабжение вернется к норме, крайне мал. Кроме того, в районе сустава пролегают крупные артериальные стволы, что делает травмы в этой области особенно опасными.
- Нервные окончания. В данном случае это веточки седалищного, запирательного и бедренного нерва. Именно поэтому при поражении сустава боли не будет непосредственно в месте патологического процесса, а она будет иррадиировать в крестец, пах или ногу.
Физиология
Тазобедренный сустав благодаря сферической конструкции своих суставных поверхностей может без особых затруднений выполнять сложные движения. К ним относятся:
- отведение ноги в бок и обратно;
- сгибание и разгибание;
- вращение в суставе.
Связки и суставная капсула несколько ограничивают амплитуду движений, чтобы не допустить переразгибания ноги и вывихов.
Особенностью анатомии вертлужной впадины является наличие анатомических опор (или колонн) для головки бедренной кости. Выделяют:
- Переднюю колонну – она располагается от подвздошной кости к лобковому сочленению.
- Заднюю колонну – между седалищной вырезкой и бугристостью седалищной кости.
- Наружную – образует крыша вертлужной впадины.
- Внутренняя колонна – это дно суставной впадины.
Патология
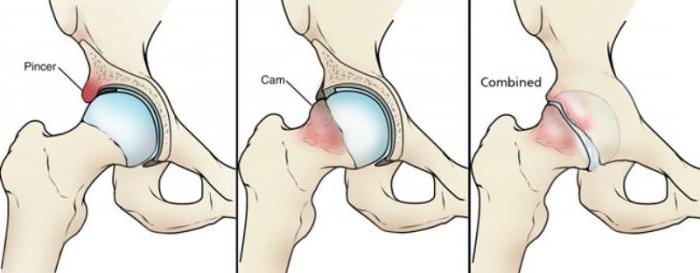
Тазобедренный сустав при всех свои достоинствах имеет и наибольшую склонность к травматизму, так как на него постоянно давит весь вес тела человека. Одним из распространенных является синдром бедренно-вертлужного соударения, иначе называемый импинджемент-синдромом. Механизм образования этого заболевания довольно прост: при выполнении движений происходит соприкосновение шейки бедренной кости с краем вертлужной впадины. Это возможно только в том случае, если хрящи сустава сильно утолщены или имеют неровную поверхность.
В травматологии выделяют два типа этого синдрома:
- Эксцентрический, когда причиной соприкосновения является неправильная конфигурация головки бедренной кости. На ней могут быть бугорки, выступы или другие дефекты.
- Пинсер-тип связан с патологическим увеличением хрящевого покрытия впадины.

Диагностика
Вертлужная впадина тазовой кости – сложная для диагностики область, так как из-за мощных мышц и обилия тканей доступ к ней органичен. Поэтому, в первую очередь, врачи прибегают к оспросу пациента. Они выясняют характер болевых ощущений, их продолжительность, связь с физической нагрузкой и распространение.
При первом типе боль будет остро ощущаться при вращении и сгибании ноги в суставе. Во втором случае для появления неприятных ощущений необходимо выполнить большие по амплитуде движения.
Из инструментальных методов используют компьютерную или магнитно-резонансную терапию, рентгеноскопию в нескольких проекциях.
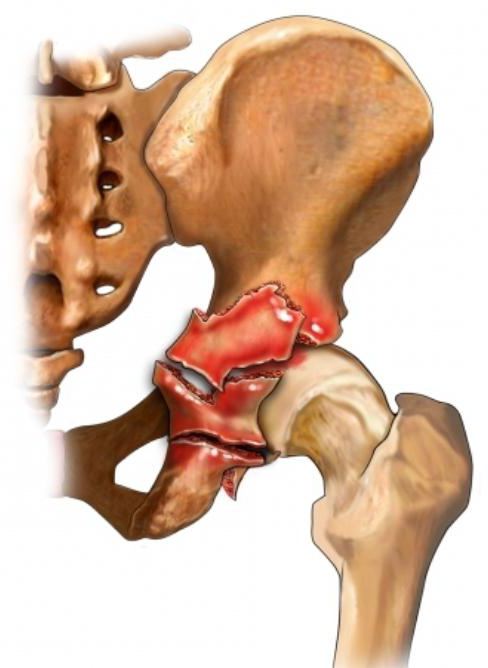
Травма вертлужной впадины
Наиболее часто переломы элементов тазобедренного сустава встречаются у пострадавших в дорожно-транспортных происшествиях или при падении человека со значительной высоты. Все травмы этого участка можно условно разделить на простые, когда повреждены передние колонны, задняя и/или передняя стенка, и на сложные. Во втором случае повреждено дно вертлужной впадины, излом проходит сразу через несколько тазовых костей и захватывает соседние области.
Основными симптомами перелома вертлужной впадины являются:
- боль в паховой области и в проекции сустава;
- укорочение ноги;
- невозможность выполнять произвольные (активные) движения ногой;
- патологический поворот ноги.
При определении типа перелома выбирается соответствующее лечение. Если травма простая, без смещения отломков, то накладывается стандартная шина и нога помещается на вытяжение сроком в тридцать дней. Если же перелом сложный, оскольчатый, со смещением костей, то производится скелетное вытяжение на металлических спицах. Длительность этого метода может колебаться от полутора месяцев и более.
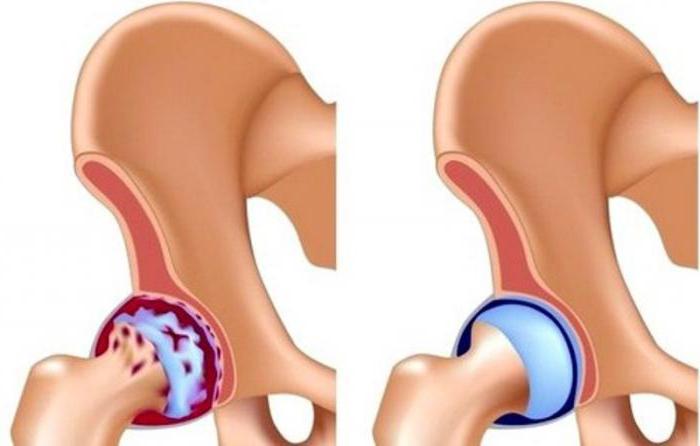
Артроз тазобедренного сустава
Угол наклона вертлужной впадины зависит от правильного анатомического строения и взаиморасположения элементов сустава. Если в суставе наблюдаются хронические воспалительные явления, то конфигурация его поверхностей может изменяться и, как следствие, угол наклона – тоже.
Из-за вялотекущего воспалительного процесса на суставных поверхностях образуется грубая соединительная ткань, которая мешает свободному движению и истончает хрящевую и скелетную часть сустава. Причинами такого состояния могут быть:
- атрофия хряща;
- нарушения кровоснабжения и иннервации сустава;
- генетическая склонность и врожденные аномалии тазобедренных суставов;
- привычные вывихи;
- длительная гиподинамия, повышенная масса тела;
- переломы в анамнезе.
Для лечения используется лечебная физкультура, массажи, физиотерапия. Болевой синдром снимается приемом нестероидных противовоспалительных препаратов.
Болезнь Отто
Наравне с другими органами и частями тела, которые имеют свои именные симптомы и синдромы, успела отличиться и вертлужная впадина. Анатомия и физиология тазобедренного сустава несколько отличается у людей с болезнью Отто. Эта патология была описана еще в начале девятнадцатого века, причем исключительно у женщин. Проявляется заболевание укорочением ног и ограничением подвижности в суставах. Болевых проявлений у пациенток не наблюдалось.
Причины заболевания пока остаются в тайне. Известно только, что оно передается по наследству. Для того чтобы подтвердить диагноз, врач-травматолог или ортопед назначает прицельный рентген тазобедренных суставов, УЗИ и МРТ.
Существует лечение этой болезни. Это операция, которая включает в себя вправление вывиха, коррекцию суставных поверхностей, длительное вытяжение, а в тяжелых случаях замена сустава на протез. Для детей применяются такие способы, как массаж, тугие пеленания, гимнастика и физкультура.
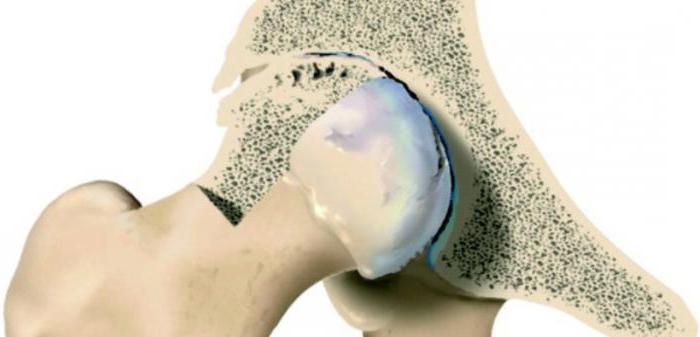
Коксартроз
Это один из видов дистрофического изменения, которому подвергается вертлужная впадина тазовой кости и головка бедренной кости. Болезнь поражает людей среднего и пожилого возраста. Развитие патологии происходит медленно, поэтому симптомы могут быть не заметны для человека.
Причинами появления болезни могут быть частые вывихи бедра, некроз головки бедренной кости, хроническое воспаление этой области, сколиоз, кифоз и плоскостопие. Кроме того, способствовать формированию патологии могут перманентные стрессы, гормональные сдвиги (менопауза у женщин) или нарушения обмена веществ.
Выделяют следующие симптомы заболевания:
- боль в паховой области и бедре;
- боль при ходьбе, при вставании со стула или кровати;
- отчетливый хруст в суставе;
- хромота, ограничение движений;
- видимая «на глаз» атрофия мышц.
Заболевание не имеет обратного развития, поэтому лечение лучше начинать как можно раньше, чтобы сохранить функцию сустава. В запущенных случаях возможно радикальное хирургическое вмешательство. Терапия начинается с приема противовоспалительных лекарств и ходропротекторов, миорелаксантов, согревающих компрессов и мазей, а также физиопроцедур. Это позволяет затормозить процесс разрушения сустава, но полностью остановить его все равно не получится.
На поздних стадиях болезни помочь может только замена своего сустава искусственным. Это плановая операция, которая дает гарантию полного восстановления функции конечности. При соблюдении всех рекомендаций человек может прожить с протезом больше двадцати лет.
www.syl.ru

