Невралгия коленного сустава – Невралгия коленного сустава симптомы и лечение. Защемление нерва в коленном суставе: лечение, симптомы, причины
Невралгия коленного сустава: симптомы и лечение, причины
Содержание статьи:
Невралгия коленного сустава — это тяжелое заболевание, в результате которого поражаются периферические отделы нервной системы. Патология, согласно статистике, чаще возникает у женского пола и проявляется выраженными симптомами.
Причины болезни
Невралгия колена
Точных причин, из-за чего возникает невралгия, установить сложно. Но врачи выделяют некоторые предрасполагающие факторы, которые отрицательно воздействуют на нервные окончания и повышают риски проявления такой болезни.
К ним относят:
- Патологии позвоночного столба.
- Наличие различных заболеваний нервной системы.
- Аллергические процессы.
- Механическое воздействие на нервы вследствие травм, ушибов, сильных ударов и падения.
- Инфекционные заболевания.
- Нарушение функции мышц.
- Патологические процессы, связанные с нарушением витаминного обмена.
- Болезни сосудистой системы и плохое кровообращение.
- Воздействие токсинов на нервные окончания (алкоголизм и наркотики).
- Неправильная постановка внутримышечных инъекций.
- Сахарный диабет и другие патологии, связанные с нарушением обменных процессов.
Симптомы патологии
В зависимости от степени поражения нервных окончаний, симптомы невралгии коленного сустава обладают различной выраженностью. Основными признаками данной патологии являются:
- Болевой синдром — частый и главный симптом невралгии колена. Боль при болезни острая, сильная, возрастает при любых попытках к движению.
- Отмечается нарушение двигательной активности.
- Мышцы немеют, покалывают, теряется их чувствительность. Они ослабевают и болезненны на ощупь.
- Возможно, припухлость и отечность коленного сустава.
- Кожа в области коленного гиперемирована, повышается местная температура тела.
- Может быть повышенное потоотделение, общая слабость и недомогание.
Методы лечения невралгии
Медикаментозное лечение самое эффективное при невралгии колена
Симптомы и лечение невралгии коленного сустава взаимосвязаны между собой, поэтому тактика терапии основана на выраженности признаков болезни.
Главным и основным способом лечения болезни считаются медикаменты.
Пациентам при поражении нервной системы назначают следующие группы препаратов:
- Нестероидные противовоспалительные средства.
- Обезболивающие препараты.
- Антибиотики.
- Противосудорожные лекарственные средства.
- Седативные препараты.
- Лекарства для повышения защитных функций организма.
НПВС при невралгии коленного сустава
Лекарства группы НПСВ — это главные средства для борьбы с выраженными симптомами патологии. Такие средства направлена на снижение воспалительного процесса, боли и способствуют понижению местной температуры. Используются в различных формах, чаще в таблетках, растворах для инъекционного введения, в виде геля и мази.
Самыми популярными нестероидными противовоспалительными средствами для лечения невралгии колена, считаются:
- Кетопрофен — действенное противовоспалительное средство, отпускается в виде геля или мази. Они имеют бесцветную или желтоватую однородную консистенцию. Помогают снимать болевые ощущения, воспаление и обладают жаропонижающим действием. Помимо таких форм выпуска, Кетопрофен выпускается в виде таблеток и раствора для парентерального введения.
Средство эффективно при различных суставных заболеваниях и отлично помогает в лечении неврологических патологий. Противопоказано детям до 12 лет, беременным и кормящим женщинам, людям с повышенной гиперчувствительностью и при наличии нарушения целостности кожных покровов. - Индометацин — тоже отпускается в различных лекарственных формах. Основными фармакологическими свойствами препарата являются противовоспалительное, обезболивающее, антиагрегационное и жаропонижающее.
Главные показания к приему лекарства — это суставные, мышечные заболевания. Благодаря воздействию активных компонентов на очаг болезни, удается восстановить двигательную активность пораженного сустава и купировать выраженные признаки. Использовать данное лекарство необходимо по показанию врача. - Диклофенак — распространенное нестероидное противовоспалительное средство. При лечении невралгии колена применяют препарат в форме раствора, таблеток и геля. При его грамотном использовании удается эффективно устранять боль, воспаление и предупреждать прогрессирование болезни. Как и другие препараты, применяется только по показанию врача.
Согревающие мази
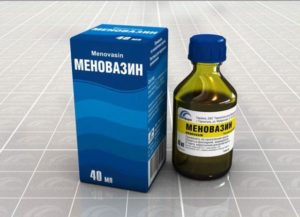
Меновазин
Тоже необходимы при возникновении невралгии. Их механизм действия направлен на ускорение кровообращения, вследствие чего уменьшаются болевые ощущения, улучшается питание тканей и нервных окончаний.
Распространенными препаратами согревающего действия являются:
- Меновазин — действенное средство при различных мышечных, костных и суставных патологиях. Представляет собой спиртовой раствор с ярким запахом ментола. Отпускается из аптеки по 100 мл. Используется место в виде растираний в пораженную область. Оказывает антисептическое, успокаивающее, раздражающее действие и снимает зуд.
- Камфорный спирт — это водно-спиртовой раствор главным ингредиентом которого считается камфора. Отпускается в 2 и 10% концентрации. Обладает выраженным антисептическим и местно раздражающим действием, отлично согревает и улучшает кровообращение. Используется местно в виде мази.
- Скипидарная мазь — тоже часто применяется в лечении невралгии коленного сустава и других заболеваний мышц, костей и суставов. Главными фармакологическими свойствами мази являются антисептическое, согревающее и местно раздражающее. Благодаря этому, кровеносные сосуды расширяются, кровоток ускоряется, поэтому боль и воспалительные процессы понижаются.
Народные методы для лечения невралгии

Кора ивы
Помимо традиционного метода лечения, невралгия коленного сустава также поддается нетрадиционной терапии. Поэтому соблюдая все рекомендации, можно самостоятельно в домашних условиях устранить выраженные симптомы болезни и предупредить ее дальнейшее развитие.
Основными популярными рецептами для лечения невралгии являются:
- Отвар ивы — для приготовления средства измельчают 10 гр коры дерева и заливают 200 мл горячей воды. Далее, смесь ставят на огонь и кипятят 20 минут. После раствор процеживают, остужают и применяют внутрь. Дозировка составляет 1 ст. ложка 4 раза в сутки до еды.
- Домашняя мазь
- Отвар ромашки — обладает выраженным успокаивающим действием. Для приготовления берут свежие или сухие цветки, заливают водой. В течение 10 минут отвар варят на медленном огне. После его остужают до приемлемой температуры, цедят и принимают по стакану перед едой.
Невралгия коленного сустава симптомы и лечение. Защемление нерва в коленном суставе: лечение, симптомы, причины
При защемлении нерва в тазобедренном суставе пациент испытывает боли в этой области, которые постепенно распространяются ниже. Справиться с дискомфортом удается, восстановив естественное положение зажатого нерва и устранив причину такого явления.
Защемление в тазобедренном суставе вызвано следующими факторами:
Остеохондрозом. По мере прогрессирования данного заболевания межпозвонковые диски перестают выполнять свои амортизационные функции. Это приводит к разрастанию костной ткани, в результате чего нервы оказываются зажаты новыми образованиями. Межпозвонковые диски при этом не только изнашиваются, сокращается расстояние между ними. Вследствие этого нерв может быть ими и зажат.
Травмами. При повреждении мышечной ткани наблюдаются кровоизлияния, смещения частей скелета. Такое нарушение их естественного состояния сказывается и на нервах в области тазобедренного сустава.
Опухолями. Влияние этого фактора не зависит от того, является ли новообразование доброкачественным или нет. сдавливает нерв, провоцируя воспалительные процессы.
У пациентов с защемлением отмечается появление острой , может быть заметно покраснение и онемение отдельных участков. В зависимости от характера сдавливания нерва неприятные ощущения концентрируются в конкретной части бедра или распространяются в район голени. При защемлении пациенты не могут подниматься из положения лежа, так как испытывают сильную боль. Сгибать бедро в большинстве случаев им также не удается.
Если защемлен седалищный нерв, появляется синдром грушевидной мышцы. Он подразумевает жгучий характер боли. Поворот бедра внутрь при таком синдроме сопровождается неприятными ощущениями.
После клинической диагностики защемления нерва проводится лечение обезболивающими и противовоспалительными препаратами. Оперативное вмешательство необходимо, если сдавливание вызвано , опухолями и внешними повреждениями. Важно также восстановить кровообращение в пораженном суставе. Для этого назначаются специальные препараты. После устранения болевого синдрома проводятся занятия лечебной физкультурой и сеансы массажа.
Защемление нерва в плечевом суставе
Данное явление в большей степени характерно для правой руки и в медицине известно, как невралгия. Его причиной может стать другое заболевание, что осложняет диагностику. Устранение внешних проявлений защемления нерва будет неэффективно, если не бороться с фактором, вызвавшим его. Травмы, механические повреждения, повышенная физическая нагрузка – вот что тоже может быть причиной воспаления в этой области.
Боль в данном случае имеет различный характер и является главным симптомом. У пациентов с защемлением в этой области также наблюдаются мышечные спазмы, изменение оттенка кожи: она бледнеет или напротив покрывается красными пятнами. В тяжелых случаях теряется чувствительность пораженных участков плечевого сустава. Все движения в нем затруднены.
Лечение защемления нерва включает медикаментозную терапию в качестве общего метода, иглотерапию, массаж, физические упражнения. Прежде всего, следует устранить болевой синдром. Только после этого можно переходить к сеансам массажа и лечебной гимнастике.
В результате резкого удара локтем о твердую поверхность в суставе возникают сильные боли, которые распространяются до кисти. Аналогичные ощущения вызывает сдавление нерва в этой области.
Его причинами становятся следующие:
Многократное осуществление монотонных движений в локтевом суставе и существенная физическая нагрузка на него, например, во время жима штанги лежа;
Колени являются той частью тела, которые чаще всего подвержены самым разнообразным травмам:
- Ударам
- Растяжениям
- Толчкам и т.д.
Боль в коленном суставе может возникнуть по причине физического перенапряжения, перенесенных в прошлом травмах, хронических заболеваниях. Поэтому, при появлении подобной боли необходимо выявить ее причину.
Причины боли в коленном суставе
 Их условно можно разделить на несколько групп.
Их условно можно разделить на несколько групп.
- Воспаления, дегенеративные патологии, особенность строения коленного сустава:
- Синовит . Воспаление, возникшее в синовиальной оболочке, довольно часто является осложнением артрита, гонартроза, бурсита. При гнойном синовите возникает жгучая боль, опухание сустава.
- Хондроматоз – образование различного количества хрящевых узелков в полости сустава. Симптомом является ограниченная активность сустава и его обезображивание, сильная боль по причине защемления тканей.
- Гонартроз (деформирующий артроз сустава колена). С этой патологией связана большая часть жалоб на боль в коленях. Данному заболеванию свойственно очень длительное и медленное развитие. На первом этапе боль в состоянии покоя отсутствует, и дает о себе знать лишь во время подъема по лестнице, при нагрузке, продолжительной ходьбе. Отмечается , ощущение сжатия сустава, происходит снижение подвижности, которое усиливается по мере старения организма. В дальнейшем происходит изнашивание тканей гиалиновых хрящей, уменьшение расстояния между костями, ущемление сосудов и нервов.
- Менископатия . Боль в коленном суставе может возникнуть по причине старой травмы, при постоянных и чрезмерных нагрузках или повреждениях колена. При обострении болевые ощущения становятся сильными, пульсирующими, резкими. Менископатия может вызвать воспаление в синовиальных сумках, присоединение гонартроза.
- Артрит (гонартрит) . Это воспалительное заболевание, возникающее как с
Воспаление коленного сустава – симптомы, причины и лечение
Методы диагностики
Чтобы выявить симптомы воспаления седалищного, бедренного или большеберцового нерва, снять острую боль и провести лечение, необходимо проконсультироваться с врачом-невропатологом. Доктор проводит осмотр и опрашивает больного. Делаются рентгеновские снимки поврежденной конечности в разных проекциях, может понадобиться проведение магниторезонансной томографии.
В целях диагностики ишиаса, невралгии проводят тест Ласега или проверяют «симптом натяжения». Суть методики основана на выявлении спастических сокращений мышц при защемлении нервных корешков. Когда при сгибании выпрямленной ноги в тазобедренном суставе происходит натяжение седалищного, бедренного и большеберцового нерва, пациент ощущает острую боль в ноге, пояснице, бедре.
Выявить воспаление нервов помогают симптомы Леррея. Больного просят подняться из положения лежа с прямыми ногами. Резкий болевой синдром указывает на поражение бедренного, седалищного или большеберцового нерва. Защемление позвонков определяют методом Бехтерева. Больному поднимают здоровую ногу, при этом боль появляется в пораженной конечности.
Дополнительно пациенту может понадобиться консультация ревматолога, нейрохирурга, вертебролога, онколога, травматолога и сосудистого хирурга. Специалисты помогут правильно установить диагноз и назначить лечение.
Воспаление провоцирует ограничение функций конечности и приводит к скованности в движении. Боль заставляет человека ограничивать нагрузку на ногу, что приводит к большому дискомфорту. Отек также приводит к проблемам с подвижностью. В этом случае обнаружение очага воспаления и постановка предварительного диагноза не вызовет проблем.
После проведения дополнительного соответствующего анализа врач может поставить окончательный диагноз и назначить лечение. Дополнительная диагностика заключается в определении рода анатомического изменения сустава колена и природы его патологии.
Такая диагностика дает возможность достоверно определить причину воспаления и назначить необходимую терапию.
Опасность отсутствие лечения
Симптомы инфекционных невритов седалищного, большеберцового, бедренного и коленного нервов можно снять с помощью приема антибактериальных препаратов. Дополнительно назначается лечение нестероидными, противовоспалительными, противовирусными средствами, миорелаксантами, витаминотерапией.
Если симптомы невралгии вызваны расширением кровеносных сосудов, ишемией, тромбофлебитом, назначают лечение сосудорасширяющими препаратами. При травмах конечность фиксируют, если необходимо накладывают гипсовую или тугую повязку.
Больному показан постельный режим, спать нужно на жестком матраце. Чтобы снять боль, отечность конечность следует лечить мазями и гелями, содержащими анестетики, прописывают также диуретики.
Если болевой синдром слишком сильный, купировать его приходится новокаиновой или гормональной блокадой.
После снятия острых симптомов пациенты проходят лечение физиотерапевтическими процедурами: массаж, электрофорез, ЛФК, УВЧ, электромиостимуляция, мануальная терапия. При тоннельном синдроме вводят лекарственные средства непосредственно в пораженный канал.
Когда лечение медикаментами, проведение физиотерапевтических процедур не помогает снять боль, состояние больного ухудшается, проводят хирургическое вмешательство. Таким образом выполняют декомпрессию защемленного бедренного или большеберцового нерва.
При необратимых процессах в нервных волокнах нейрохирург выполняет сшивание или пластику тканей. Лечить хирургическим путем необходимо разрыв мениска в колене, переломы со смещением, грыжи позвоночного столба.
Воспаление седалищного, бедренного, большеберцового и малоберцового нерва у молодых людей хорошо поддается терапии, лечение имеет положительные прогнозы. У пациентов пожилого возраста, страдающих сахарным диабетом, заболевание носит прогрессирующий характер, возможно развитие паралича мышечных тканей, деформации суставов стопы.
Без своевременного лечения воспаления коленного сустава человек подвергает себя большой опасности. Патология может закончиться деформацией сустава, ограничением функциональности ноги и даже инвалидностью.
Другие заболевания практически не влияют на деформацию суставов (ревматизм, реактивный артрит, волчанка), но есть опасность поражения сторонних систем организма, которые могу привести к летальному исходу.
Нозологическое воспаление в прочих проявлениях часто заканчивается контрактурами и деформацией. Несвоевременное лечение провоцирует развитие сгибательных и разгибательных контрактур колен, деформацию ног Х- или О-подобным образом. В последнем случае восстановление полноценной функции ноги невозможно без протезирования.
Последовательность и характер лечения определяется происхождением заболевания. Основными составляющими терапии является лечебная гимнастика, соблюдение режима активности и отдыха, частичная иммобилизация и принятие препаратов для снятия воспаления.
Консервативный подход
К традиционным составляющим консервативного подхода относятся следующие меры:
- Избавление от лишнего веса;
- Исключение интенсивных физических нагрузок, смена вида спортивных занятий;
- Физиотерапия. Комплекс спортивных занятий, направленных на укрепление мышц каркаса сустава, восстановление двигательной функции, а также увеличение их гибкости;
- Лечение воспаления коленного сустава медикаментами предполагает использование средств нескольких групп, действие которых устраняет патогенетическую причину заболевания и симптомы воспаления;
- Иммобилизация посредством поддерживающих аксессуаров, к которым относятся костыли и трость, ортопедические стельки, коленные рукава и бандаж.
Средства, снимающие воспаление
Противовоспалительные препараты являются основой медикаментозного лечения, поскольку они купируют болевую симптоматику и снижают активность очага воспаления. Подобные средства назначают при бурсите, синовите и любых видах гонартроза.
- Нестероидная группа противовоспалительных медикаментов используется на первых этапах. Длительная терапия требует использования селективных препаратов, которые не воздействуют негативно на работу ЖКТ. В качестве примера можно привести Мовалис, Диклофенак и на его основе Ибупрофен (Мотрин, Адвил), Мелоксимак, Кетопрофен, Бутадоин. Нестероидные средства не рекомендуется применять долго, поскольку они сокращают выработку природных веществ – протеогликанов, отвечающих за приток жидкости к хрящам, что провоцирует разрушение тканей.
- Хорошо справляются с выраженными болями препараты на основе блокатора ЦОГ-2, например, Целекоксиб (Целебрекс). Сочетание с другими нестероидными воспалительными может привести к нежелательным последствиям. При назначении лечения обязательно необходимо сообщить врачу обо всех имеющихся и перенесенных заболеваниях – инфаркт или инсульт, стенокардия или гипертония, аллергия на аспирин и другие компоненты препарата.


Длительное использование противовоспалительных неселективных препаратов может спровоцировать раздражение слизистой ЖКТ, что приведет к тошноте и коликам.
После того, как пациента больше не будет беспокоить вопрос о том, чем снять воспаление в коленном суставе, можно переходить к использованию хондропротекторов и физиотерапевтическим процедурам, которые включают массаж и лечебную гимнастику.
Лечение хондропротекторами
В организме человека вырабатываются природные вещества (гликозамин и хондроитинсульфан), которые питают и защищают хрящевую ткань. Первоначальное лечение хондропротекторами заключается в возобновлении структуры ткани хрящей, приостановке процесса разрушения. Только после длительных 2-3 курсов приема препарата можно получить положительный эффект.
В основном полный цикл лечения составляет год-полтора. Необходимая концентрация препарата (от 1000 до 1500 мг в сутки) должна соблюдаться на протяжении всего курса лечения.
Среди существующих трех поколений хондропротекторов действие препаратов первого поколения приравнивается к эффекту плацебо.
Полиартроз коленного сустава симптомы и лечение — Невралгия
Полиартроз – группа дистрофических заболеваний суставов. Особенностью недуга является его медленное прогрессирование — пациент может даже не замечать наличия у себя заболевания на его первых стадиях. Это болезни, которые поражают оболочки суставов, суставной хрящ и капсулу. Полиартроз встречается не только у пожилых людей, но и у молодёжи. Конечно, у молодых мужчин и женщин заболевание протекает легче.
Этиология
Заболевание возникает по самым разнообразным причинам. В зависимости от вида недуга его предпосылки отличаются.
- усиленная физическая нагрузка. Это причина появления полиартроза у людей с избыточным весом. Дело в том, что их суставы не в состоянии выдерживать большой вес тела. Из-за этого происходит повышенное сдавливание коленных суставов, которое наблюдается у людей с третьей стадией ожирения. Как следствие, происходят микротравмы хрящей. Это ухудшает скользящие способности хрящей и уменьшает подвижность суставов;
- травмы суставов и деформации опорно-двигательного аппарата. Неважно, какой характер носят эти деформации: врождённый либо приобретённый. Деформированный хрящ приводит к неправильному соприкосновению суставных поверхностей костей. Из-за этого во время движения нагрузка распределяется по суставной поверхности неравномерно. В тех местах, где наблюдается усиленное сдавливание, образуются микротравмы;
- неадекватное самообновление хрящевой ткани. Развивается и прогрессирует из-за воспалительных процессов в организме, неправильного кровообращения, гормональных нарушений. В результате всего этого хрящевая ткань истончается;
- медленное образование синовиальной жидкости во внутренней части сустава. Нехватка синовиальной жидкости приводит к травмированию трущихся поверхностей. Из-за этого поверхности суставов быстро изнашиваются и воспаляются.
Стадии
Проявления этого недуга отличаются в зависимости от того, насколько сильно разрушен сустав. Прогрессирующее разрушение приводит к появлению новых симптомов. Полиартроз имеет несколько стадий развития:
- первая стадия. Человек испытывает дискомфорт при сильной физической нагрузке. Как только он отдохнёт, все неприятные ощущения пропадают. При этом мышечная сила конечностей не меняется. Выявить минимальные признаки повреждения поверхностей суставов можно только рентгенологическим путём. Если при первых признак заболевания сразу же обратиться к врачу, то лечение будет наименее затратным и проблематичным;
- вторая стадия. Неприятные ощущения появляются не только при продолжительных физических нагрузках, но и во время обычных движений. После отдыха человек не чувствует себя лучше. Более того, во время передышки боль в суставах может и не прекращаться. Больной не может свободно двигаться. Пытаясь оградить себя от боли, он старается не нагружать суставы, например, кистей рук или суставы ног. В результате этого соответствующие мышцы атрофируются. Рентгенологическое обследование выявляет явные признаки полиартроза: костные разрастания
Боль под коленом. Невралгия коленного сустава симптомы и лечение
Радикулит (воспаление нервного корешка) или, как его называют в народе, защемление нерва в пояснице в сегодняшнее время является распространенной патологией. Оно знакомо и пожилым пациентам и молодым. Бывает так: нагнулся человек шнурки на ботинках завязать, а вот разогнуться уже не может. Причиной этого явления может быть и банальный остеохондроз, а может и что-нибудь посерьезнее, например, грыжа межпозвоночного диска в поясничном отделе. Значит, и метод лечения будет определяться патологией, вызвавшей этот недуг.
Защемление нерва – это сдавление нервного корешка в месте его выхода в межпозвоночном канале.
Дегенеративные заболевания позвоночника (остеохондроз, спондилез, межпозвоночная грыжа, опухоль позвоночника и тому подобные).
- При остеохондрозе защемление нерва развивается постепенно по мере нарастания отека в воспаленных тканях и развития мышечного спазма. Воспаление развивается на фоне дегенеративного процесса и нарушений обмена в соединительной ткани. Спровоцировать данный процесс может переохлаждение, повышенная нагрузка и другие факторы.
- Грыжа диска — это выпячивание внутренних структур межпозвоночного хряща (студенистого пульпозного ядра) через дефект в оболочке (фиброзное кольцо). Если это выпячивание расположено рядом с выходом поясничных нервов, то при неловком движении или по мере увеличения грыжи в размерах происходит ущемление корешка нерва.
- При спондилезе по краям позвонков могут развиваться костные выросты, напоминающие шипы — остеофиты. Если они появляются в области межпозвоночного канала, то защемление приобретает хронический характер. При этом ощущение, словно заклинило спину, может остаться с вами надолго. Часто без операции в таких случаях не обойтись.
- Спондилолистезом называется смещение вышестоящего позвонка вперед по отношению к нижестоящему. Это происходит при разрушении межпозвоночного диска. Межпозвоночные каналы при этом сужаются с обеих сторон, и отмечается двустороннее сдавление нервных корешков.
Миофасциальный синдром.
При миофасциальном синдроме боль обусловлена мышечным спазмом, при этом защемление нерва в поясничном отделе отмечается уже по выходе из межпозвоночного канала.
Посттравматические осложнения.
При вывихах, компресссионных переломах и других травмах часто защемляются нервные волокна, при этом симптомы будут зависеть от того, какой именно корешок зажат: двигательный или чувствительный.

Симптомы защемления нервных волокон
Если защемило нерв в пояснице, вы сразу почувствуете боль, нередко отдающую в ногу. Боль может быть резкой, например, после неловкого движения при межпозвоночной поясничной грыже, или ноющей постоянной — при хроническом процессе. Болевой приступ может быть сильным по типу прострела (люмбаго, люмбалгия), режущим, вплоть до того, что позвоночник искривляется, и спина принимает компенсаторное положение.
Ноющая постоянная боль тянущего характера характерна для опухолевидных образований больших размеров, прием противовоспалительных средств приносит лишь временный эффект. Такая боль может быть жгучей, колющей или режущей.
Ноющая приступообразная боль, иррадиирующая в ягодицу или ногу, называется ишиас или ишиалгия. Она наблюдается при одновременном защемлении поясничного и седалищного нервов.
При защемлении поясничного нерва кроме боли могут наблюдаться еще такие симптомы, как нарушение чувствительности в нижней конечности на стороне поражения (онемение, «ползание мурашек»), учащение мочеиспускания или наоборот его задержка, тяжесть в ноге. В тяжелых случаях могут наблюдаться симптомы нарушения иннервации кишечника: запоры или, наоборот, недержание кала.
Если ущемляется вегетативный нерв, то больной может жаловаться на боли в желудке.
При травмах очень важно сразу обездвижить человека, уложив его в физиологическое положение на носилки. Иначе может произойти разрыв нерва, в результате нарушится функция иннервируемых им органов и тканей, что грозит серьезными осложнениями.

Что делать, если защемило нерв в пояснице? Этот вопрос часто можно услышать на приеме невролога. Все зависит от причины возникновения данного симптома.
Если причиной недуга является воспаление, то назначают противовоспалительные препараты нестероидного ряда в мазях, таблетках или инъекциях. Хороший эффект имеют гормональные мази и инъекции стероидных препаратов паравертебрально, так называемые блокады. По мере стихания воспалительного процесса назначаются специальные упражнения для укрепления мышечного корсета и профилактики возможного обострения процесса в будущем.
Защемление нерва устраняется различными мануальными и остеопатическими техниками. При устранении блока болевой синдром купируется.
Расслабление мышц, усиление кровотока, улучшение обменных процессов достигается с помощью физиотерапевтических методов (электрофорез, миостимуляция, магнитотерапия, электромассаж и тому подобных). Хорошо помогает точечный и сегментарный массаж и иглоукалывание. Иногда достаточно единственного сеанса акупрессуры для устранения болевого синдрома.
В некоторых случаях требуется хирургическое вмешательство, например, при межпозвоночной грыже — микродискэктомия. Ведь важно не только устранить защемление, но и восстановить функции вовлеченных в патологический процесс тканей.
Травмы позвоночника требуют иммобилизации и нередко операции по восстановлению целостности костных структур.
Помощь во время защемления нерва в шейном отделе: основные симптомы
 Нередко в районе шейного отдела позвонка возникают неприятные ощущения, мешающие нормальной работе организма. Чаще всего подобные симптомы появляются при защемлении нервных корешков в шее. Такой недуг является распространенным, спровоцировать развитие которого вполне может и травма.
Нередко в районе шейного отдела позвонка возникают неприятные ощущения, мешающие нормальной работе организма. Чаще всего подобные симптомы появляются при защемлении нервных корешков в шее. Такой недуг является распространенным, спровоцировать развитие которого вполне может и травма.
- Что такое иннервация нервных корешков?
- Почему возникает защемление нерва в ше
Невралгия коленного сустава симптомы и лечение. Защемление нерва в коленном суставе: лечение, симптомы, причины
Краткое содержание: Боль под коленом наиболее часто связано с поражением поясничного отдела позвоночника или связочного аппарата коленного сустава. При наличии варикозного расширения вен боль может быть связана с тромбозом.
Боль под коленом: что это такое и есть ли повод для беспокойства?
Колено является самым крупным суставом нашего тела. Травмы и повреждения колена весьма распространены. Оно состоит из костей, которые могут сломаться или сместиться, а также из хряща, связок и сухожилий, которые могут растянуться или порваться.
Некоторые травмы колена могут зажить сами по себе, другие требуют операции или медицинского лечения. Иногда боль под коленом может быть симптомом хронического заболевания, такого как артрит. Боль под коленом также может быть вызвана защемлением нерва в поясничном отделе позвоночника.
Причины боли под коленом
1. Ишиас
Седалищный нерв образуется из корешков спинного мозга на уровне поясничного отдела позвоночника, проходит через бёдра и ягодицы и затем спускается в ноги. Седалищный нерв является самым длинным нервом нашего тела и одним из самых важных. Он напрямую влияет на нашу возможность контролировать и чувствовать нижние конечности. Если этот нерв защемлён, то возникают симптомы ишиаса.
Сам по себе ишиас – это не отдельное заболевание, а комплекс симптомов. Защемление седалищного нерва может приводить к боли различной интенсивности в спине, ягодицах и ногах. Кроме того, Вы можете ощущать онемение и слабость в этих областях. Ишиас – это симптом, вызванный повреждением седалищного нерва или области, соприкасающейся с седалищном нервом, например, позвонка или межпозвонкового диска.
Ишиасом чаще всего страдают люди в возрасте от 30 до 50 лет.
Симптомы ишиаса
Типичные симптомы ишиаса включают боль, иррадиирующую в ягодицы и нижние конечности. К другим симптомам ишиаса относятся:
- боль, усиливающаяся при определённых движениях;
- онемение или слабость в ногах или стопах по ходу седалищного нерва;
- покалывания в ягодицах, ногах и стопах;
- недержание мочи или кала (при синдроме конского хвоста).
Каковы причины ишиаса?
Ишиас может быть вызван целым рядом заболеваний и болезненных состояний, а также травмами и опухолью.
К распространённым причинам ишиаса относятся:
- грыжа межпозвонкового диска;
- стеноз позвоночного канала;
- спондилолистез;
- синдром грушевидной мышцы.
Лечение ишиаса может быть либо консервативным (вытяжение позвоночника, массаж, гимнастика), либо хирургическим. Как правило, пациенты с ишиасом хорошо отвечают на консервативные методы лечения.
Наиболее частая причина ишиаса- межпозвонковая грыжа. При этом боль под коленом может быть изолированным симптомом грыжи межпозвонкового диска (редко), наиболее часто при грыже диска боль под коленом сочетается с болью в пояснице, бедре, голени или в стопе. При таких симптомах необходимо срочно сделать МРТ поясничного отдела позвоночника и обратиться к врачу.
2. Спазм в ногах
Спазм – это сжатие мышцы. Наиболее распространёнными причинами спазма являются тренировки и беременность. Другие возможные причины включают:
- проблемы с нервами ноги;
- обезвоживание;
- инфекции, например, столбняк;
- токсины, такие как свинец или ртуть;
- заболевания печени.
Во время спазма Вы ощущаете внезапное болезненное сокращение мышцы. Боль при спазме может длиться от нескольких секунд до 10 минут.
3. “Колено прыгуна”
“Колено прыгуна” – это повреждение сухожилия, то есть тяжа, который соединяет коленную чашечку с большеберцовой костью. Альтернативное название “колена прыгуна” – тендинит надколенника. Основной причиной “колена прыгуна” является прыжок со сменой направления, например, во время игры в волейбол или баскетбол.
Эти движения могут вызвать крошечные разрывы в сухожилии. В конечном счёте сухожилие отекает и ослабевает.
“Колено прыгуна” вызывает боль ниже коленной чашечки. Боль усиливается со временем. Другие симптомы включают:
- слабость;
- скованность;
- проблемы при выпрямлении и сгибании колена.
4. Тендинит двуглавой мышцы бедра (травма подколенного сухожилия)
Подколенное сухожилие состоит из трёх мышц, расположенных с задней стороны бедра:
- полусухожильной мышцы;
- полуперепончатой мышцы;
- двуглавой мышцы бедра.
Эти три мышцы отвечают за сгибание колена.
Повреждение одной из этих мышц называется растяжением или разрывом подколенного сухожилия. Растяжение подколенного сухожилия происходит в том случае, ког
Невралгия коленного сустава симптомы и лечение. Что такое неврит. Защемление нерва в коленном суставе
Некоторые считают, что между невралгией и невритом нет никакой существенной разницы. Но это большая ошибка. Неврит – это воспаление самого нерва, при этом могут наблюдаться двигательные нарушения, невралгия же характеризуется острой и жгучей болью в том месте, за иннервацию которой тот отвечает.
Почему появляется
Симптомы болезни не появляются просто так. Для этого всегда есть свои причины и их много:
Каковы симптомы невралгии тройничного нерва
Несомненно, основным и практически единственным симптомом невралгии тройничного нерва является боль. Боль в тригеминальной области длится несколько секунд и может повторяться несколько раз в день в течение нескольких дней, недель или месяцев. Боль срабатывает в течение дня, за любое действие, которое вы совершаете, например, разговариваете или едите. Это редко случается, когда вы спите.
С чем снять боль тройничного нерва
- Это очень сильная боль, резкая и резкая, почти невыносимая.
- Она воздействует на одну сторону лица, на уровне челюсти или щеки.
- В предыдущие дни вы можете ощущать покалывание или онемение в этом районе.
Теперь, как удалить боль от тройничного нерва?- Переохлаждение.
- Воспалительные болезни.
- Травмы.
- Опухоли.
- Интоксикация организма.
- Стресс.
- Грыжа.
- Нарушение кровоснабжения.
- ОРЗ или грипп.
- Подагра.
- Остеохондроз.
- Алкогольное отравление.
Болезнь поражает любой нерв. Но всё же основная причина этого болезненного состояния — это ущемление нерва в узком канале, по которому он проходит. При этом отдельно стоит выделить постгерпетическую невралгию, которая развивается после опоясывающего лишая.
Возьмите лепесток уха с болевой стороны между большим и указательным пальцами. Нажмите на выступ над ним, между пальцами на несколько секунд. Повторяйте столько раз, сколько необходимо. Таким образом, вы можете легко и быстро лечить невралгию тройничного нерва.
Дайте ему согреться, процедить и выпить от 2 до 3 чашек в день, чтобы облегчить вашу боль в тройничном отделе. Макара горстка листьев гуанабаны в чашке оливкового масла в течение 12 часов. Положите десять листьев мудреца с листьями мирта в пол-литра воды. Отварить в течение нескольких минут. Дайте тепло и сделайте теплые тампоны с препаратом для лечения невралгии тройничного нерва.
Проявления
Чаще всего пациенты обращаются к врачу-невропатологу с невралгией тройничного нерва. И основной симптом этого недуга – это сильная болезненность, которая, по мнению человека, просто «несовместима с жизнью». Она при этом бывает только односторонней и только в одной определённой части лица. Болевые ощущения сопровождаются и такими неприятными симптомами, как слезотечение, слюнотечение, покраснением болезненного участка. Чаще всего боль усиливается в несколько раз при жевании, разговоре и даже всего лишь от прикосновения к лицу во время бритья. Заболевание иногда длится долгие годы с периодами обострения и ремиссии.
Естественное лечение тригеминальной невралгии
Поместите две столовые ложки коры сосны с двумя корой кипариса в два литра воды. Отварить до полного литра. Дайте остыть и вымойте голову с помощью этой подготовки, чтобы избавиться от невралгии тройничного нерва. Хотя обычная медицина предлагает фармакологические и даже хирургические альтернативы, вам будет интересно узнать, какие варианты естественного лечения у вас есть. Имейте в виду, что интенсивность боли такова, что в некоторых случаях мало что может сделать для вас естественные болеутоляющие средства.
Не менее часто встречается и межрёберная невралгия, симптомы которой очень специфичны, а правильное лечение должен назначить только врач-невпропатолог. Основное проявление болезни – это жгучая, острая боль в области рёбер, которая проявляется в виде приступов. Она в несколько раз усиливается при вдохе, а это мешает нормально дышать. Нередко приступы могут сопровождаться обильным потоотделением, покалыванием в груди. В некоторых случаях болевые ощущения могут отдавать в область сердца, что некоторыми ошибочно принимается за инфаркт.
Тем не менее, вы можете использовать следующие альтернативные методы лечения для лечения невралгии тройничного нерва. Если вы страдаете от невралгии тройничного нерва, вы можете прибегнуть к этой альтернативе, гораздо менее инвазивному, чем


Что делать, если защемило нерв в пояснице? Этот вопрос часто можно услышать на приеме невролога. Все зависит от причины возникновения данного симптома.
Если причиной недуга является воспаление, то назначают противовоспалительные препараты нестероидного ряда в мазях, таблетках или инъекциях. Хороший эффект имеют гормональные мази и инъекции стероидных препаратов паравертебрально, так называемые блокады. По мере стихания воспалительного процесса назначаются специальные упражнения для укрепления мышечного корсета и профилактики возможного обострения процесса в будущем.
Защемление нерва устраняется различными мануальными и остеопатическими техниками. При устранении блока болевой синдром купируется.
Расслабление мышц, усиление кровотока, улучшение обменных процессов достигается с помощью физиотерапевтических методов (электрофорез, миостимуляция, магнитотерапия, электромассаж и тому подобных). Хорошо помогает точечный и сегментарный массаж и иглоукалывание. Иногда достаточно единственного сеанса акупрессуры для устранения болевого синдрома.
В некоторых случаях требуется хирургическое вмешательство, например, при межпозвоночной грыже — микродискэктомия. Ведь важно не только устранить защемление, но и восстановить функции вовлеченных в патологический процесс тканей.
Травмы позвоночника требуют иммобилизации и нередко операции по восстановлению целостности костных структур.
Помощь во время защемления нерва в шейном отделе: основные симптомы
 Нередко в районе шейного отдела позвонка возникают неприятные ощущения, мешающие нормальной работе организма. Чаще всего подобные симптомы появляются при защемлении нервных корешков в шее. Такой недуг является распространенным, спровоцировать развитие которого вполне может и травма.
Нередко в районе шейного отдела позвонка возникают неприятные ощущения, мешающие нормальной работе организма. Чаще всего подобные симптомы появляются при защемлении нервных корешков в шее. Такой недуг является распространенным, спровоцировать развитие которого вполне может и травма.
- Что такое иннервация нервных корешков?
- Почему возникает защемление нерва в ше
Невралгия коленного сустава симптомы и лечение. Защемление нерва в коленном суставе: лечение, симптомы, причины
Краткое содержание: Боль под коленом наиболее часто связано с поражением поясничного отдела позвоночника или связочного аппарата коленного сустава. При наличии варикозного расширения вен боль может быть связана с тромбозом.
Боль под коленом: что это такое и есть ли повод для беспокойства?
Колено является самым крупным суставом нашего тела. Травмы и повреждения колена весьма распространены. Оно состоит из костей, которые могут сломаться или сместиться, а также из хряща, связок и сухожилий, которые могут растянуться или порваться.
Некоторые травмы колена могут зажить сами по себе, другие требуют операции или медицинского лечения. Иногда боль под коленом может быть симптомом хронического заболевания, такого как артрит. Боль под коленом также может быть вызвана защемлением нерва в поясничном отделе позвоночника.
Причины боли под коленом
1. Ишиас
Седалищный нерв образуется из корешков спинного мозга на уровне поясничного отдела позвоночника, проходит через бёдра и ягодицы и затем спускается в ноги. Седалищный нерв является самым длинным нервом нашего тела и одним из самых важных. Он напрямую влияет на нашу возможность контролировать и чувствовать нижние конечности. Если этот нерв защемлён, то возникают симптомы ишиаса.
Сам по себе ишиас – это не отдельное заболевание, а комплекс симптомов. Защемление седалищного нерва может приводить к боли различной интенсивности в спине, ягодицах и ногах. Кроме того, Вы можете ощущать онемение и слабость в этих областях. Ишиас – это симптом, вызванный повреждением седалищного нерва или области, соприкасающейся с седалищном нервом, например, позвонка или межпозвонкового диска.
Ишиасом чаще всего страдают люди в возрасте от 30 до 50 лет.
Симптомы ишиаса
Типичные симптомы ишиаса включают боль, иррадиирующую в ягодицы и нижние конечности. К другим симптомам ишиаса относятся:
- боль, усиливающаяся при определённых движениях;
- онемение или слабость в ногах или стопах по ходу седалищного нерва;
- покалывания в ягодицах, ногах и стопах;
- недержание мочи или кала (при синдроме конского хвоста).
Каковы причины ишиаса?
Ишиас может быть вызван целым рядом заболеваний и болезненных состояний, а также травмами и опухолью.
К распространённым причинам ишиаса относятся:
- грыжа межпозвонкового диска;
- стеноз позвоночного канала;
- спондилолистез;
- синдром грушевидной мышцы.
Лечение ишиаса может быть либо консервативным (вытяжение позвоночника, массаж, гимнастика), либо хирургическим. Как правило, пациенты с ишиасом хорошо отвечают на консервативные методы лечения. Наиболее частая причина ишиаса- межпозвонковая грыжа. При этом боль под коленом может быть изолированным симптомом грыжи межпозвонкового диска (редко), наиболее часто при грыже диска боль под коленом сочетается с болью в пояснице, бедре, голени или в стопе. При таких симптомах необходимо срочно сделать МРТ поясничного отдела позвоночника и обратиться к врачу.
2. Спазм в ногах
Спазм – это сжатие мышцы. Наиболее распространёнными причинами спазма являются тренировки и беременность. Другие возможные причины включают:
- проблемы с нервами ноги;
- обезвоживание;
- инфекции, например, столбняк;
- токсины, такие как свинец или ртуть;
- заболевания печени.
Во время спазма Вы ощущаете внезапное болезненное сокращение мышцы. Боль при спазме может длиться от нескольких секунд до 10 минут.
3. “Колено прыгуна”
“Колено прыгуна” – это повреждение сухожилия, то есть тяжа, который соединяет коленную чашечку с большеберцовой костью. Альтернативное название “колена прыгуна” – тендинит надколенника. Основной причиной “колена прыгуна” является прыжок со сменой направления, например, во время игры в волейбол или баскетбол.
Эти движения могут вызвать крошечные разрывы в сухожилии. В конечном счёте сухожилие отекает и ослабевает.
“Колено прыгуна” вызывает боль ниже коленной чашечки. Боль усиливается со временем. Другие симптомы включают:
- слабость;
- скованность;
- проблемы при выпрямлении и сгибании колена.
4. Тендинит двуглавой мышцы бедра (травма подколенного сухожилия)
Подколенное сухожилие состоит из трёх мышц, расположенных с задней стороны бедра:
- полусухожильной мышцы;
- полуперепончатой мышцы;
- двуглавой мышцы бедра.
Эти три мышцы отвечают за сгибание колена.
Повреждение одной из этих мышц называется растяжением или разрывом подколенного сухожилия. Растяжение подколенного сухожилия происходит в том случае, ког
Невралгия коленного сустава симптомы и лечение. Что такое неврит. Защемление нерва в коленном суставе
Некоторые считают, что между невралгией и невритом нет никакой существенной разницы. Но это большая ошибка. Неврит – это воспаление самого нерва, при этом могут наблюдаться двигательные нарушения, невралгия же характеризуется острой и жгучей болью в том месте, за иннервацию которой тот отвечает.
Почему появляется
Симптомы болезни не появляются просто так. Для этого всегда есть свои причины и их много:
Каковы симптомы невралгии тройничного нерва
Несомненно, основным и практически единственным симптомом невралгии тройничного нерва является боль. Боль в тригеминальной области длится несколько секунд и может повторяться несколько раз в день в течение нескольких дней, недель или месяцев. Боль срабатывает в течение дня, за любое действие, которое вы совершаете, например, разговариваете или едите. Это редко случается, когда вы спите.
С чем снять боль тройничного нерва
- Это очень сильная боль, резкая и резкая, почти невыносимая.
- Она воздействует на одну сторону лица, на уровне челюсти или щеки.
- В предыдущие дни вы можете ощущать покалывание или онемение в этом районе.
- Переохлаждение.
- Воспалительные болезни.
- Травмы.
- Опухоли.
- Интоксикация организма.
- Стресс.
- Грыжа.
- Нарушение кровоснабжения.
- ОРЗ или грипп.
- Подагра.
- Остеохондроз.
- Алкогольное отравление.
Болезнь поражает любой нерв. Но всё же основная причина этого болезненного состояния — это ущемление нерва в узком канале, по которому он проходит. При этом отдельно стоит выделить постгерпетическую невралгию, которая развивается после опоясывающего лишая.
Возьмите лепесток уха с болевой стороны между большим и указательным пальцами. Нажмите на выступ над ним, между пальцами на несколько секунд. Повторяйте столько раз, сколько необходимо. Таким образом, вы можете легко и быстро лечить невралгию тройничного нерва.
Дайте ему согреться, процедить и выпить от 2 до 3 чашек в день, чтобы облегчить вашу боль в тройничном отделе. Макара горстка листьев гуанабаны в чашке оливкового масла в течение 12 часов. Положите десять листьев мудреца с листьями мирта в пол-литра воды. Отварить в течение нескольких минут. Дайте тепло и сделайте теплые тампоны с препаратом для лечения невралгии тройничного нерва.
Проявления
Чаще всего пациенты обращаются к врачу-невропатологу с невралгией тройничного нерва. И основной симптом этого недуга – это сильная болезненность, которая, по мнению человека, просто «несовместима с жизнью». Она при этом бывает только односторонней и только в одной определённой части лица. Болевые ощущения сопровождаются и такими неприятными симптомами, как слезотечение, слюнотечение, покраснением болезненного участка. Чаще всего боль усиливается в несколько раз при жевании, разговоре и даже всего лишь от прикосновения к лицу во время бритья. Заболевание иногда длится долгие годы с периодами обострения и ремиссии.
Естественное лечение тригеминальной невралгии
Поместите две столовые ложки коры сосны с двумя корой кипариса в два литра воды. Отварить до полного литра. Дайте остыть и вымойте голову с помощью этой подготовки, чтобы избавиться от невралгии тройничного нерва. Хотя обычная медицина предлагает фармакологические и даже хирургические альтернативы, вам будет интересно узнать, какие варианты естественного лечения у вас есть. Имейте в виду, что интенсивность боли такова, что в некоторых случаях мало что может сделать для вас естественные болеутоляющие средства.
Не менее часто встречается и межрёберная невралгия, симптомы которой очень специфичны, а правильное лечение должен назначить только врач-невпропатолог. Основное проявление болезни – это жгучая, острая боль в области рёбер, которая проявляется в виде приступов. Она в несколько раз усиливается при вдохе, а это мешает нормально дышать. Нередко приступы могут сопровождаться обильным потоотделением, покалыванием в груди. В некоторых случаях болевые ощущения могут отдавать в область сердца, что некоторыми ошибочно принимается за инфаркт.
Тем не менее, вы можете использовать следующие альтернативные методы лечения для лечения невралгии тройничного нерва. Если вы страдаете от невралгии тройничного нерва, вы можете прибегнуть к этой альтернативе, гораздо менее инвазивному, чем


