Опух голеностопный сустав с внешней стороны: Голеностопный сустав опухает и болит: причины, диагностика, как лечить
Опух голеностопный сустав с внешней стороны после прыжков
Как вылечить ушиб стопы в домашних условиях?
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…Читать далее »
В повседневной жизни многим приходилось сталкиваться с ушибами.
Самой распространенной травмой считается ушиб стопы, получить который можно при неудачном падении на ногу, прыжке, ударе.
Большинство подобных неприятностей происходит из-за собственной невнимательности и неосторожности. Важно уметь оказывать своевременно первую медицинскую помощь таким пострадавшим, чтобы удалось избежать нежелательных осложнений.
Что происходит при ушибе?
Ушиб представляет собой повреждение, которое не сопровождается нарушением целостности кожного покрова, как это зачастую происходит при переломе стопы.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Но при этом травмируются мелкие кровеносные и лимфатические сосуды, приводящие к кровоизлиянию в поврежденной области. В зависимости от тяжести ушиба, возникает синяк или даже большая гематома. В районе травмы заметно уплотнение. Функция мышц, которые патологически сокращаются, нарушены.
Факторы, которые провоцируют травму
Так как стопа активно участвует в движении, а ее функциональные возможности весьма разнообразны, именно эта часть тела подвергается травмированию чаще всего.
Причины ушиба могут быть следующие:
- удар по стопе тяжелым тупым объектом;
- удар о какой-нибудь предмет;
- сдавливание стопы;
- падение человека с высоты;
- падение на ногу какого-либо предмета;
- неудачный прыжок.
Зонирование травмы на стопе
Принято выделять такие основные группы ушиба стопы:
- Ушиб пальцев самая распространенная травма в этой области. Возникает она вследствие удара тупым предметом. Довольно часто можно получить повреждение такого характера летом, когда люди носят открытую обувь. Травму сопровождает повреждение мягких тканей. Характерные признаки: появление припухлости, изменение цвета в районе травмы, резкая острая боль, ограничение двигательной функции. Нередко происходит повреждение ногтевой пластины. Диагностируя ушиб пальцев стопы, важно исключить разрыв капсулы и внутрисуставный перелом.
- Ушиб мягких тканей тыла и травма подошвы стопы происходит в результате сдавливания стопы, падения человека с высоты, наезда на ногу автотранспорта, падения на стопу тяжелых объектов и т.п. Характерные признаки: припухлость, болевые ощущения, расстройство двигательной функции. Кровоподтеки заметны не сразу, они появляются только на 2-3 день после повреждения. Визуально их можно заметить на тыльной поверхности, а вот на подошве они наблюдаются редко. В то время, когда формируются напряженные гематомы, ощущается онемение стопы, чувство тяжести в районе повреждения, ограничение движений – так называемый гипертензионный ишемический синдром.
Признаки травмы: как отличить от перелома
Незамедлительно проявляются симптомы ушиба стопы:
- сильная боль возникает
Опухла лодыжка с внешней стороны и болит: что делать, причины
Многие пациенты обращаются с жалобами на то, что у них опухают щиколотки и ступни ног. Это явление может быть как нормой при некоторых физиологических состояниях, так и симптомом опасных патологий сосудов и внутренних органов. При диагностике отечности важно, появляется она только на одной ноге или затрагивает обе конечности. Кроме того, обязательно собирают данные анамнеза о травмах. Имеют значение не только недавние повреждения — суставы могут отекать даже спустя длительное время после перелома или растяжения щиколотки.
Возможные причины отека
Для начала лечения необходимо выяснить, что спровоцировало опухание лодыжки. В первую очередь обследуют пораженную область на наличие болевой чувствительности. Если боль проявляется — это свидетельствует о повреждении мягких тканей или патологий суставов. Безболезненные отеки могут быть симптомом болезней сосудов или внутренних органов, при которых нарушается кровообращение или выведение лишней жидкости из организма.
Основные причины, почему лодыжка опухла только с одной стороны:
- местные воспалительные реакции инфекционного или аллергического происхождения;
- односторонние заболевания голеностопного сустава;
- варикоз или тромбоз вен, при котором нарушается отток крови от нижних участков конечности;
- укусы насекомых, которые могут сопровождаться аллергическими реакциями и воспалением.
В некоторых случаях лодыжки могут распухать одинаково на двух ногах. Это явление спровоцировано одним из следующих факторов:
- ношение тесной неудобной обуви или длительное хождение на каблуках;
- долгое пребывание в вынужденном положении без движения;
- малоподвижный образ жизни;
- избыточный вес;
- период беременности;
- заболевания сердца или мочевыделительной системы;
- хроническое повышение артериального давления;
- прием некоторых групп препаратов, которые провоцируют застой жидкости в организме.
Если опухла лодыжка после травмы, обязательно проверяют целостность костей, связок и сухожилий. Однако, отек может иметь и нетравматическое происхождение. Дело в том, что при нарушении выведения жидкости из организма она накаливается в подкожной клетчатке. Чаще всего процесс начинается с нижних участков из-за давления лишней воды. В первую очередь отекают ступни и щиколотки, затем отеки могут подниматься выше.
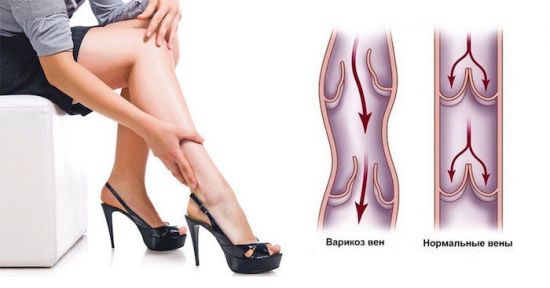
Обувь на высоком каблуке может быть причиной варикозного расширения вен или тромбофлебита у женщин
Сосудистые заболевания
Одна из наиболее распространенных причин, почему могут опухнуть лодыжки —варикозное расширение вен. Это хроническое заболевание, при котором снижается прочность и эластичность сосудистых стенок, и они не могут выполнять свою функцию. Кровь застаивается в нижних отделах, поскольку давления крови становится недостаточно, чтоб она двигалась по направлению к сердцу. Механизм развития этой патологии включает несколько составляющих:
- снижение тонуса вен;
- застой крови и ее постепенное загустение;
- расширение просвета сосудов и образование в них карманов;
- появление тромбов.
Основной симптом варикоза — лодыжка опухла и болит в конце дня. На наружной (латеральной) или внутренней (медиальной) стороне голени могут просматриваться воспаленные сосуды, которые имеют синий или фиолетовый оттенок. Кроме того, кожа в поврежденных участках начинает болеть, на ней появляются трещины.
Патологии внутренних органов
При заболеваниях внутренних органов ступни ног отекают без причины. Такие отеки могут и не болеть, просто в результате нарушения выведения жидкости из организма она будет скапливаться в просвете сосудов и выходить наружу в подкожную клетчатку. Существует несколько систем органов, которые прямо или косвенно участвуют в процессах выведения излишков воды.
По внешнему виду опухших лодыжек и другим симптомам можно определить причину патологии:
- почечные отеки — имеют плотную консистенцию, не исчезают после отдыха, часто сопровождаются отечностью в области лица;
- проявления заболеваний сердца — нога опухает после нагрузок, отек уменьшается после отдыха, кожа может приобретать красный оттенок;
- при заболеваниях щитовидной железы отеки имеют плотную консистенцию, при нажатии на них пальцем след сразу сглаживается;
- при нарушениях лимфооттока — припухлость напоминает валик, который расположен с внутренней стороны или снаружи щиколотки.
Лечение и рекомендации врача, что делать, будут зависеть от результатов обследования внутренних органов. Сердечные и почечные отеки могут иметь схожую симптоматику. Однако применение мочегонных препаратов позволит избавиться от отечности в области щиколотки и стопы и начать направленное лечение. В некоторых случаях прием препаратов необходим на постоянной основе, если заболевания оказываются хроническими и требуют поддерживающей терапии.
Травмы и механические повреждения тканей
Различные травмы в большинстве случаев сопровождаются отечностью. Это один из признаков повреждения мягких тканей и кровеносных сосудов, вследствие чего свободная жидкость и содержимое сосудов выходят в подкожную клетчатку. Это может быть как легкий ушиб в области стопы или голеностопного сустава, так и более серьезные повреждения:
- переломы и трещины костей;
- растяжения и разрывы мышц, связок и сухожилий;
- травмы суставной капсулы или хряща.
Подвернуть ногу можно во время занятий спортом или в быту. Боль ощущается непосредственно в момент травмы, а отечность развивается спустя некоторое время. Кроме того, поврежденная конечность может продолжать беспокоить пациента спустя длительное время. Боль и отек часто появляются затем после бега, интенсивных нагрузок или просто после длительных пеших прогулок.

Отеки лодыжки сопровождают ушибы, растяжения мышц или связок, а также трещины и переломы костей
Кроме этого, отек может возникать и на противоположной ноге. Это явление связано с увеличением нагрузки на нее при невозможности распределять вес равномерно на две конечности. Например, при переломе левой ноги мышцы правой будут находиться в постоянном напряжении. В таком случае правая нога к концу дня припухает, может ощущаться боль и усталость.
Болезни суставов
Еще одна причина, почему могут опухать ноги — это острые и хронические заболевания суставов. К ним относят артриты и артрозы. Артритом называют воспалительные патологии хряща и околосуставных тканей, которые приводят к отечности и сопровождаются болезненными ощущениями. Боль усиливается во время движения и после нагрузок. Артрит может иметь разное происхождение:
- посттравматический — возникает непосредственно после травмы или спустя длительное время;
- инфекционный — связан с попаданием бактериальной микрофлоры в суставную полость;
- подагрический — развивается вследствие отложения солей в тканях суставов;
- ревматоидный — имеет аутоиммунное происхождение и связан с патологической реакцией иммунной системы на ткани собственного организма.
Артроз — это невоспалительное заболевание суставов, но может также проявляться в комплексе с артритом. Оно связано с постепенным разрушением суставного хряща из-за нарушения его питания и кровоснабжения. Первый симптомы болезни — это утренняя скованность в суставах. В отличие от артрита, боль усиливается не после нагрузок, а после длительного отдыха. Лечение комплексное, но в большинстве случаев удается только остановить развитие болезни, а не восстановить сустав.
Укусы ядовитых животных и насекомых
Если опухла нога после укусов животных и насекомых — это может быть признаком аллергической реакции. При попадании ядовитой слюны под кожу появляется болезненная отечность, усиливается кожный зуд. Укусы насекомых с внутренней или с внешней стороны лодыжки или стопы требуют особого лечения.
Есть несколько правил, которые следует выполнять, если опухла и болит лодыжка после укуса:
- не расчесывать воспаленные участки даже при наличии сильного зуда;
- можно приложить компресс из разведенного уксуса — он обладает успокаивающим действием и уменьшает воспаление;
- аналогично будут действовать слабый раствор соды и настойки на спирту.
Снять боль можно приемом антигистаминных препаратов. Они блокируют течение аллергических реакций, тем самым снимая их основные симптомы — боль и воспаление. Особенность отечности ног вследствие укусов — нога опухает очень быстро и не менее быстро возвращается в нормальное состояние после приема лекарств.
Отечность при беременности
Если при беременности опухли ноги в районе щиколоток, это считается нормальным явлением. Причина этого симптома — неправильное распределение жидкости в организме и нарушения ее выведения. Кроме того, многие беременные женщины ведут малоподвижный образ жизни и питаются вредной пищей в больших количествах.
При здоровом течении беременности отеки практически не проявляются. Есть несколько советов специалистов, которые позволят предотвратить отечность ног:
- пить большое количество минеральной воды без газа;
- питаться здоровой пищей, приготовленной в домашних условиях;
- ограничить потребление соли, сладостей и газированных напитков;
- не есть непосредственно перед сном;
- ежедневно уделять время пешим прогулкам в комфортном темпе.
После рождения ребенка организм постепенно приходит в норму. Однако в этот период также следует соблюдать рекомендации врачей. Если правильно питаться, уделять внимание физической активности и следить за весом — ноги отекать не будут.

В прохладной воде быстро проходят отеки, вызванные усталостью в течение дня
Слоновая болезнь
Слоновьей болезнью называют заболевание, связанное с нарушением оттока лимфы. Основная ее причина — слабость лимфатических сосудов, что ведет к развитию застойных явлений в нижних конечностях. Болезнь развивается медленно, но остановить ее развитие сложно. Среди причин и предрасполагающих факторов можно выделить:
- наследственность;
- оперативные вмешательства в области нижних конечностей;
- действие радиации и других факторов внешней среды;
- новообразования;
- ожоги или обморожения в анамнезе;
- инфекционные заболевания лимфатической системы.
Чаще всего слоновья болезнь развивается у женщин после беременности. Это связано с изменениями в организме и замедлением обменных процессов. Также играет роль избыточный вес. При своевременном начале лечения заболевание можно остановить, а стенки сосудов укрепить до начального состояния.
Лечение
Схема лечения будет зависеть от причины отечности ног. Для временного устранения симптомов рекомендуется принять горизонтальное положение и поставить ступни на возвышенность. Также полезно сделать ванночку с прохладной водой или холодный компресс. Холод сужает сосуды и приводит их в тонус, вследствие чего отток жидкости уменьшается.
В ходе лечения могут понадобиться препараты разных групп:
- диуретики — мочегонные средства для выведения жидкости;
- сердечные препараты;
- венотоники — мази или гели, которые способствуют укреплению стенок сосудов;
- раздражающие и противовоспалительные медикаменты.
При запущенном варикозе и тромбофлебитах назначают операцию. Таким образом можно уделить воспаленный участок сосуда, избавиться от карманов и расширений. Однако если в дальнейшем не следить за состоянием здоровья, болезнь может проявляться заново.
Методы профилактики
В большинстве случаев, если отечность ног не носит постоянный характер, от нее можно избавиться простыми способами профилактики. Эти советы не менее полезны и в комплексе с медикаментозным лечением. Чтобы предотвратить опухание ног, стоит соблюдать несколько рекомендаций врачей:
- следить за весом;
- правильно питаться, по возможности исключить жирные, соленые, копченые или сладкие блюда;
- носить удобную обувь на невысоком каблуке;
- уделять внимание пешим прогулкам и спорту, но давать ногам отдохнуть;
- выпивать в день не менее 2 литров воды.
Отеки в области щиколотки чаще встречаются у женщин. Это связано с особенностями гормонального фона, склонностью к набору веса, более низкой физической активностью и изменениями в организме во время беременности. Однако этот симптом может проявляться у пациентов любого пола и возраста. Лечение будет зависеть от причины опухания ног. При разовом проявлении этого симптома достаточно дать ногам отдохнуть и сделать прохладный компресс.
причины и лечение отека в клинике Стопартроз в Москве
Содержание
Причины опухолей
Статическая и динамическая нагрузки предельно нагружают нижние конечности. При неосторожном движении, выполнении скручивающих движений в спортзале часто случаются вывихи. Проблему может спровоцировать и компрессионный перелом пяточной, плюсневой или предплюсневой кости при падении с высоты или сильном ударе. Смещение подошвенных костей, разрыв суставной капсулы, связок приводят:
-
к деформации стопы;
-
кровоизлиянию и гематоме;
-
нарушению оттока жидкости;
-
увеличению объемов в области щиколотки.
Тендинит ахиллова сухожилия
Болезнь появляется из-за воспаления синовиальных сухожильных оболочек и дистрофии ткани после хронических перегрузок икроножных мышц. Постоянное перенапряжение ног приводит к сильному отеку в месте прикрепления сухожилия к кости. Явление характерно для профессиональных спортсменов, у которых мускулы всегда в тонусе.
У людей 40- 60 лет такое случается из-за продолжительного пребывания к неудобной позе, гиподинамии. Из-за сокращенной амплитуды движения развивается ригидность сухожилий, частичная атрофия, снижается подвижность. У начинающих спортсменов при беге или занятиях фитнесом осевая нагрузка травмирует связочных аппарат.
Подошвенный фасцит
Если опух сустав, проблема обусловлена воспалительно-дегенеративными изменениями в фиброзной ткани нижней части стопы. Она формируется из-за чрезмерного внешнего давления при беге по асфальту, пронации подошвы. Реже пяточная шпора развивается после травматизации костными разрастаниями. Явление характерно для людей с ожирением, у которых под тяжестью веса меняется анатомия предплюсны и плюсны.
Подагра
В 50 % случаев проблемы в щиколотке возникают вследствие специфических заболеваний. Наряду с растяжениями и травмами к проблеме с выводом жидкости приводят патологии обмена веществ. Воспаление большого пальца на стопе может спровоцировать высокая концентрация мочевой кислоты в крови. Вместо того чтобы уходить с мочой, она трансформируется в кристаллы, откладывается на хрящах, вызывая отечность.
Артриты
Заболевание сопровождается катаральным процессом во всем организме, вызванном инфекциями, отклонениями в работе иммунной системы или нарушении метаболизма. За редким исключением артриты разной этиологии развиваются у людей предпенсионного возраста.
-
Причиной может стать псориатический артрит. Он поражает пальцы на руках и на ногах, из-за избыточности жидкости в тканях провоцирует увеличение объемов.
-
Септический вызван попаданием этиологических агентов – Staphylococcus aureus, Neisseria gonorrhoeae, грамотрицательных и положительных аэробов, грибков.
-
Припухлость и долгосрочный катаральный процесс провоцирует ревматоидный артрит. Это аутоиммунное заболевание, когда из-за сбоев в защитной системе поражаются здоровые клетки.
К аномалиям такого рода относят болезнь Бехтерева, системную склеродермию. Они сопровождаются специфическими симптомами, присущими каждой из них.
Артроз
Дегенеративно-дистрофическая патология возникает из-за износа хряща. Избыточные нагрузки приводят к разрушению и воспалению тканей, синдрому гипермобильности суставов. Аномалия чаще случается у молодых людей:
Только 8% всех первичных артрозов развивается без видимых причин. При подъеме со стула человек ощущает боль, пропадающая при движении. При этом суставы опухают теряют стабильность и маневренность. У человека меняется походка, во время движений слышен хруст.
Повреждение венозных клапанов и варикоз
При движениях в сосудах создается отрицательное давление. При нормальном дренировании кровь оттекает вниз, при повреждении клапанов уходит в поверхностные слои и мешковидно расширяет сосуды. Повышенное давление в венах ослабляет тонус стенок, выдавливает воду в мягкие ткани, что приводит к застою жидкости. Признаки венозных нарушений – тяжесть в конечностях, изменение цвета кожа, ночные судороги. Из-за расширения артерий появляются ноющие боли в лодыжках.
Лимфостаз (лимфодерема)
Припухлости на одной или обеих ногах вызывают нарушения в оттоке лимфы от капилляров и периферических узлов до главных коллекторов. Обычно она скапливается после травматических окклюзий, операций, метастатического блока лимфатических сосудов. К заболеванию часто присоединяются инфекции. В придачу наблюдается истечение лимфы через кожные трещины, появление тропических язв. Иногда болезнь носит адиопатический характер, и ее происхождение установить не удается.
Существуют и другие патологические факторы, приводящие к набуханию тканей в области щиколотки. Они вызваны аномалиями в экскреторной, сердечно-сосудистой и эндокринной системах. Проблемы возникают из-за печеночных патологий, сердечной недостаточности, гипотиреоза. Если вовремя установить причину и начать лечение голеностопа, вероятно:
-
остановить воспалительный процесс;
-
разрушение костных тканей;
-
сохранить подвижность суставов;
-
привести показатели мочевой кислоты в норму и восстановить пуриновый обмен.
Когда нужно обратиться к специалистам клинки Стопартроз
Травму без боли можно лечить дома. При более серьезных повреждениях, сопровождающихся острой болью, гиперемией необходима срочная медицинская помощь и диагностика. Если после травмы не проходят отек и болезненные ощущения в течение 12 дней, тоже необходим осмотр профильного специалиста. При раннем обращении к ортопеду и хирургу больше шансов на полное выздоровление.
В нашей клинике работают вертебрологи, артрологи, травматологи с 15-летним стажем. Они готовы предложить пациентам около 20 эффективных методик безоперационного лечения отеков голеностопных суставов разного происхождения. В зависимости от проблемы больным назначают
-
консервативные схемы;
-
аппаратные методики;
-
тейпирование связок;
-
физиопроцедуры.
В день обращения после первичного осмотра врачи снимают острые ощущения, назначают инструментальную диагностику. Для устранения проблем у пожилых и молодых людей в каждом случае специалисты составляют индивидуальный лечебный план.
Методы диагностирования
При опухолях назначают компьютерную томографию. Сканирование мягких тканей, пяточной, большеберцовой кости, фасции и связочного аппарата подтверждают или опровергают первичный диагноз. Рентгенография оси лодыжки по Зальцману и под нагрузкой помогают установить степень деформации подошвы. Эмисионный метод SPECT позволяет оценить ценить кровоснабжение и метапластические изменения клеток.
Если припухлость в щиколотке не спровоцирована травмой, назначают:
-
Биохимию крови.
-
ЭКГ для исследования работы сердечной мышцы.
-
Ультразвуковое дуплексное сканирование, флебографию, реовазографию.
Последние 3 метода позволяют оценить диаметры сосудов, проницаемость стенок, скорость кровотока, работу венных клапанов. Если месяц не проходит опухоль, для биохимического анализа проводят диагностическую пункцию. С помощью абсолютно безболезненного метода за 15 минут берут жидкость для анализа, удаляют ее из суставной сумки, снимают напряжение с ног.
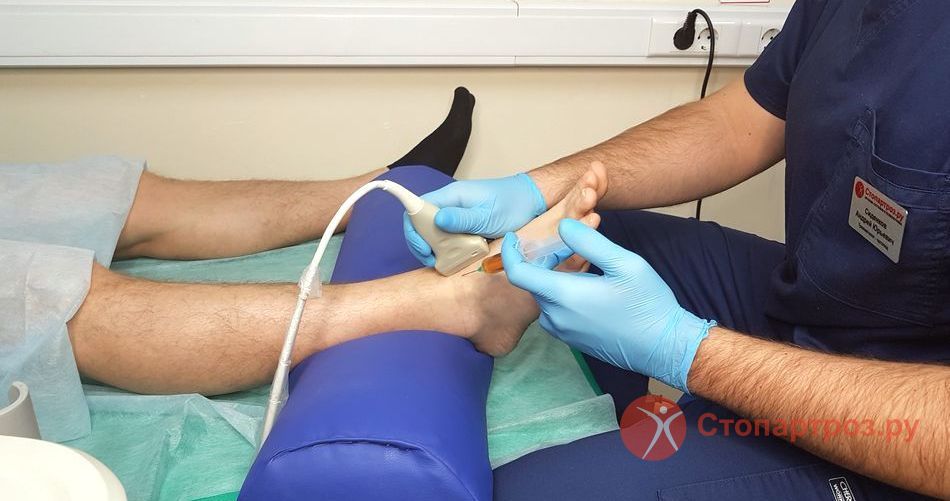
|
| Укол в голеностопный сустав при отеке |
Отек сустава голеностопа с внешней стороны
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Повреждение связок голеностопного сустава случается при неаккуратном движении, при ходьбе по неровностям, при подвороте стопы внутрь и ее изгибе в направлении подошвы.
Любое воспаление сегодня далеко не редкость. Организм реагирует на плохую экологию, постепенно слабеет иммунитет населения, сидячий образ жизни провоцирует появление заболеваний. Устранить воспаление связок помогает врач-травматолог, который назначает необходимую терапию после травмы.
Травмы капсульно-связочного аппарата голеностопа занимают особое место среди всех видов повреждений голеностопного сустава.
Речь, в частности, идет о разрыве наружных боковых связок голеностопа. В последнее время проводятся эффективные операции по восстановлению капсульно-связочного аппарата. Операции производят в стартовые часы после травмирования и заключаются в ревизии области травмы, удалении сгустков крови с дальнейшим восстановлением капсульно-связочного аппарата.
Анатомические характеристики
Фиксация голеностопа осуществляется тремя группами связок.
С внешней стороны сустава располагаются пяточно-малоберцовая, передне — задний таранно-малоберцовый связочный аппарат, проходящие снаружи лодыжки и удерживающие при этом таранную кость от сдвига вбок.
На внутренней стороне сустава находится дельтовидная связка, которая является двуслойной, состоит из глубокого и поверхностного слоев. 1-ый прикрепляется внутри таранной кости, а 2-ой — к ладьевидной и таранной костям. Дельтовидная проходит веером с локализации ее исхода на большеберцовой кости, закрепляется на ладьевидной кости по внутреннему краю суставной связки и фиксирует малый отросток пяточной кости. Дельтовидная связка не имеет крепления с таранной костью. Травма дельтовидной связки бывает крайне редкой ситуацией.
Третья группа связочного аппарата – межберцовый синдесмоз, задняя поперечная, задняя и передняя межберцовые связки, которые осуществляют соединение берцовых костей между собой.
В основном распространено воспаление и травмирование наружного связочного аппарата – больше других повреждается передняя таранно-малоберцовая связка.
Степени травмирования и симптомы
В медицине выделяют 3 степени травмирования связок голеностопа:
- При первой степени травмирования происходит срыв или разрыв определенных тканей связочного аппарата. Подобное повреждение, как правило, рассматривается как растяжение связки, хотя связки растягиваться в прямом смысле этого слова не могут.
- Вторая степень характеризуется частичным разрывом связки. Происходит разрыв значительной части связки, однако она не теряет своей функции.
- При третьей степени случается абсолютный разрыв связки либо ее срыв с локализации прикрепления.
Первая степень повреждения связок голеностопного сустава вызывае
Внешняя боль и отек лодыжки | Причины опухшей лодыжки
5 Причины опухшей внешней лодыжки
Артрит голеностопного сустава
Артрит просто означает воспаление суставов. Поскольку ступни и лодыжки имеют множество мелких суставов и несут на себе вес тела, они часто являются первым местом, где возникает артрит.
Артрит возникает из-за разрушения защитного хряща на конце каждого сустава, в результате чего кости начинают изнашиваться друг относительно друга, и сустав становится жестким и болезненным.Эта поломка может быть вызвана простым износом; травмы; или от ревматоидного артрита, аутоиммунного состояния, которое заставляет организм разрушать собственный хрящ.
Симптомы включают отек, тепло и покраснение в суставе, а также боль при движении или давлении на сустав.
Диагноз ставится на основании анамнеза пациента, физического осмотра и визуализации, такой как рентген, компьютерная томография или МРТ.
Лекарства от артрита нет, но лечение важно, потому что симптомы можно контролировать, чтобы предотвратить дальнейшие повреждения, облегчить боль и улучшить качество жизни.Лечение включает физиотерапию, прием обезболивающих и иногда хирургическое вмешательство для восстановления поврежденных суставов.
Редкость: Нечасто
Основные симптомы: опухшая лодыжка, опухшая стопа, скованность суставов, боль в одной лодыжке, жесткость голеностопного сустава
Актуальность: Самолечение
Сухожилие задней большеберцовой кости Задняя сухожилия большеберцовой кости
прикрепляет икроножную мышцу к костям на нижней стороне стопы. Он обеспечивает стабильность и поддержку свода.Если это сухожилие повреждено, стопа может стать плоской и нестабильной.Тендинопатия задней большеберцовой мышцы – это чаще всего спортивная травма, при которой сухожилие воспаляется или разрывается в результате чрезмерного использования или сильного удара.
Симптомы включают боль в области голеностопного сустава и стопы, иногда с отеком. Боль усиливается при любой активности, даже при стоянии или ходьбе. В положении стоя свод стопы пациента будет сжатым и плоским, а передняя часть стопы будет направлена наружу. Пациент не сможет встать на травмированную стопу и поднять пятку.
Диагноз ставится на основании анамнеза пациента, физического осмотра и визуализации, такой как рентген, компьютерная томография или МРТ.
Лечение включает отдых, безрецептурные болеутоляющие средства, ортопедические приспособления (подушечки для обуви), а иногда и инъекции стероидов в поврежденное сухожилие. Можно попробовать операцию, но она обычно сложна и не всегда может полностью восстановить сухожилие.
Редкость: Очень редко
Основные симптомы: опухшая стопа, боль в одной ступне, хромота, боль в одной лодыжке, спонтанная боль в голеностопном суставе
Симптомы, которые никогда не возникают при тендинопатии задней большеберцовой мышцы: недавняя травма пореза
Срочность: Врач первичной медико-санитарной помощи
Ревматоидный артрит
Артрит – это общий термин для обозначения нескольких состояний, вызывающих болезненное воспаление и скованность во всем теле.Ревматоидный артрит (РА) – это хроническое заболевание, которое является аутоиммунным по своей природе. Это означает, что иммунная система организма, которая обычно защищает его, защищает …
Целлюлит
Целлюлит – это бактериальная инфекция глубоких слоев кожи. Он может появиться где угодно на теле, но чаще всего встречается на ступнях, голенях и лице.
Заболевание может развиться, если бактерии стафилококка попадают в поврежденную кожу через порез, царапину или существующую кожную инфекцию, такую как импетиго или экзема.
Наиболее восприимчивы люди с ослабленной иммунной системой, например, от кортикостероидов или химиотерапии, или с нарушением кровообращения из-за диабета или любого сосудистого заболевания.
Симптомы возникают постепенно и включают болезненную, покрасневшую кожу.
Если не лечить, инфекция может стать серьезной, образовать гной и разрушить ткани вокруг него. В редких случаях инфекция может вызвать заражение крови или менингит.
При симптомах сильной боли, лихорадки, холодного пота и учащенного сердцебиения следует немедленно обратиться к врачу.
Диагноз ставится на основании медицинского осмотра.
Лечение состоит из антибиотиков, поддержания чистоты раны и иногда операции по удалению мертвых тканей. Целлюлит часто рецидивирует, поэтому важно лечить основные заболевания и укреплять иммунную систему отдыхом и полноценным питанием.
Редкость: Нечасто
Основные симптомы: лихорадка, озноб, покраснение лица, опухшее лицо, боль в лице
Симптомы, которые всегда возникают при целлюлите: покраснение лица, область покраснения кожи
Срочность: Врач первичной медико-санитарной помощи
Рассекающий остеохондрит
Рассекающий остеохондрит, также называемый ОКР, является заболеванием суставов.Это происходит, когда в конце кости под защитным хрящом отсутствует достаточный кровоток. Эти слои кости начинают отмирать и отделяются от основной кости, унося с собой хрящ.
Точная причина неизвестна. Это может быть связано с перетренированием молодого человека до того, как кость полностью созреет, что может нарушить кровоснабжение.
Наиболее уязвимы дети и подростки. Это заболевание чаще всего встречается только в одном суставе, обычно в голеностопном, коленном или локтевом.Однако может быть поражен любой сустав, а их может быть больше одного.
Симптомы включают припухлость и боль в суставе во время упражнений, а иногда и «блокировку» сустава. Рассекающий остеохондрит может привести к остеоартриту, если его не лечить.
Диагноз ставится на основании истории болезни пациента, физического осмотра и визуализации.
В первую очередь лечение включает отдых, поскольку у детей, которые еще растут, кости и хрящи могут зажить спонтанно. Если в суставе есть незакрепленные фрагменты кости, может потребоваться операция.
Редкость: Редко
Основные симптомы: Боль в одном колене, жесткость колена, нестабильность колена, боль в колене, усиливающаяся во время бега, треск в колене
Срочность: Врач первичной медико-санитарной помощи
.Растяжение лодыжки – OrthoInfo – AAOS
Почти все растяжения связок голеностопного сустава можно вылечить без хирургического вмешательства. Даже полный разрыв связки может зажить без хирургического вмешательства, если он правильно иммобилизован.
Трехфазная программа направляет лечение всех растяжений голеностопного сустава – от легких до тяжелых:
- Этап 1 включает отдых, защиту лодыжки и уменьшение отека.
- Фаза 2 включает восстановление диапазона движений, силы и гибкости.
- Этап 3 включает упражнения по уходу и постепенное возвращение к занятиям, не требующим поворачивания или выкручивания лодыжки. Позже за этим последует способность выполнять действия, требующие резких, резких поворотов (режущие действия), например, теннис, баскетбол или футбол.
Эта трехэтапная лечебная программа может занять всего 2 недели при незначительных растяжениях или от 6 до 12 недель при более серьезных травмах.
Домашние процедуры
При более легких растяжениях врач может порекомендовать простое домашнее лечение.
Протокол RICE. Следуйте протоколу RICE как можно скорее после травмы:
- Поддержите лодыжку, не наступая на нее.
- Ice следует применять немедленно, чтобы уменьшить опухоль. Его можно использовать от 20 до 30 минут три или четыре раза в день. Не прикладывайте лед непосредственно к коже.
- Compression повязки, бинты или бинты обездвиживают и поддерживают травмированную лодыжку.
- Поднимайте лодыжку над уровнем сердца как можно чаще в течение первых 48 часов.
Лекарства. Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен и напроксен, могут помочь контролировать боль и отек. Поскольку они улучшают функцию, уменьшая отек и контролируя боль, они являются лучшим вариантом при легких растяжениях, чем наркотические обезболивающие.
Нехирургическое лечение
Некоторые растяжения требуют лечения в дополнение к протоколу RICE и лекарствам.
Костыли. В большинстве случаев отек и боль длятся от 2 до 3 дней.В это время может быть трудно ходить, и ваш врач может порекомендовать вам при необходимости использовать костыли.
Иммобилизация. На ранней стадии заживления важно поддерживать лодыжку и защищать ее от резких движений. При растяжении связок 2 степени поддержку может обеспечить съемное пластиковое приспособление, такое как литой ботинок или скоба с воздушным стременем. Растяжение связок 3 степени может потребовать наложения короткой повязки на ногу или гипсовой повязки в течение 2–3 недель.
Ваш врач может посоветовать вам немного нагружать лодыжку, пока она защищена.Это может помочь в исцелении.
Физиотерапия. Реабилитационные упражнения используются для предотвращения скованности, увеличения силы голеностопного сустава и предотвращения хронических заболеваний голеностопного сустава.
- Раннее движение. Чтобы предотвратить скованность, ваш врач или физиотерапевт предложит вам упражнения, которые включают в себя диапазон движений или контролируемые движения вашей лодыжки без сопротивления.
- Укрепляющие упражнения. Как только вы сможете переносить вес без повышенной боли или отека, к вашему плану лечения будут добавлены упражнения для укрепления мышц и сухожилий передней и задней части ноги и ступни.Водные упражнения можно использовать, если наземные укрепляющие упражнения, такие как поднятие пальцев ног, слишком болезненны. Упражнения с сопротивлением добавляются по мере переносимости.
- Тренировка проприоцепции (баланса). Плохой баланс часто приводит к повторным растяжениям и нестабильности голеностопного сустава. Хороший пример упражнения на равновесие – стоять на пораженной стопе с поднятой противоположной стопой и закрытыми глазами. На этом этапе реабилитации часто используются балансировочные доски.
- Упражнения на выносливость и ловкость. Когда вы избавитесь от боли, можно добавить другие упражнения, например, упражнения на ловкость. Бег с постепенно уменьшающейся восьмеркой отлично подходит для ловкости и силы икр и лодыжек. Цель состоит в том, чтобы увеличить силу и диапазон движений по мере улучшения баланса со временем.
Хирургическое лечение
Хирургическое лечение растяжения связок голеностопного сустава проводится редко. Хирургия предназначена для травм, которые не поддаются консервативному лечению, а также для пациентов, у которых наблюдается стойкая нестабильность голеностопного сустава после нескольких месяцев реабилитации и консервативного лечения.
Хирургические варианты могут включать:
- Артроскопия. Во время артроскопии ваш врач использует небольшую камеру, называемую артроскопом, чтобы заглянуть внутрь вашего голеностопного сустава. Миниатюрные инструменты используются для удаления любых незакрепленных фрагментов кости или хряща, а также частей связки, которые могут попасть в сустав.
- Реконструкция. Ваш врач может исправить разрыв связки с помощью швов или наложения швов. В некоторых случаях он или она реконструируют поврежденную связку, заменяя ее тканевым трансплантатом, полученным из других связок и / или сухожилий, обнаруженных на стопе и вокруг лодыжки.
Иммобилизация. Обычно после операции по поводу растяжения связок голеностопного сустава наступает период иммобилизации. Ваш врач может наложить гипс или защитную обувь для защиты отремонтированной или реконструированной связки. Обязательно следуйте инструкциям врача о том, как долго следует носить защитное устройство; если вы удалите ее слишком рано, простая ошибка может привести к повторному разрыву фиксированной связки.
Реабилитация. Реабилитация после операции требует времени и внимания для восстановления силы и диапазона движений, чтобы вы могли вернуться к состоянию до травмы.Продолжительность времени, которое вы можете рассчитывать на восстановление, зависит от степени травмы и количества проведенных операций. Реабилитация может занять от нескольких недель до месяцев.
,10 Причины опухших лодыжек
Отек – распространенный симптом, который часто проходит самостоятельно с помощью простых средств, таких как лед, тепло и отдых. Как таковой может быть проигнорирован многими людьми. Одно из самых частых отеков у людей – лодыжки. Многие факторы могут привести к воспалению или опуханию лодыжек, некоторые из которых более серьезны, чем другие.
Варикозное расширение вен
Одной из основных причин отека лодыжек является повреждение вен на ногах, по которым кровь от ног течет обратно к сердцу.В венах есть небольшие створки, называемые клапанами, по которым кровь движется к сердцу. Иногда эти вены повреждаются. Когда это происходит, кровь и жидкость могут скапливаться в голени и лодыжках. Это приводит к отеку икр и лодыжек, особенно после длительного сидения или стояния. Ношение компрессионных чулок и приподнятие ног помогает уменьшить отек лодыжек от варикозного расширения вен. Если состояние становится слишком неудобным, доступны методы лечения.

Беременность
Большинство беременных женщин в какой-то момент во время родов испытывают отеки в лодыжках и ступнях.На это есть несколько причин. Многие люди предполагают, что это происходит из-за увеличения веса, но, хотя это может быть незначительный фактор, это не основная причина. Во время беременности организм удерживает больше жидкости, чем обычно, что приводит к задержке воды. Кроме того, по мере роста матки она может оказывать давление на вены, что, в свою очередь, замедляет кровоток обратно к сердцу. Это может вызвать отек стоп, лодыжек и ног. Многие врачи рекомендуют беременным женщинам по возможности держать ноги приподнятыми.

Лекарства
Некоторые лекарства могут вызывать опухание лодыжек, хотя побочный эффект наблюдается не у всех, кто принимает определенные лекарства.Распространенными виновниками являются противовоспалительные препараты и стероиды, а также лекарства от диабета. Некоторая гормональная терапия, блокаторы кальциевых каналов и антидепрессанты также могут вызывать отеки стоп или лодыжек. Люди, которые испытывают этот побочный эффект от лекарств, могут поговорить со своим врачом об альтернативных вариантах лечения.

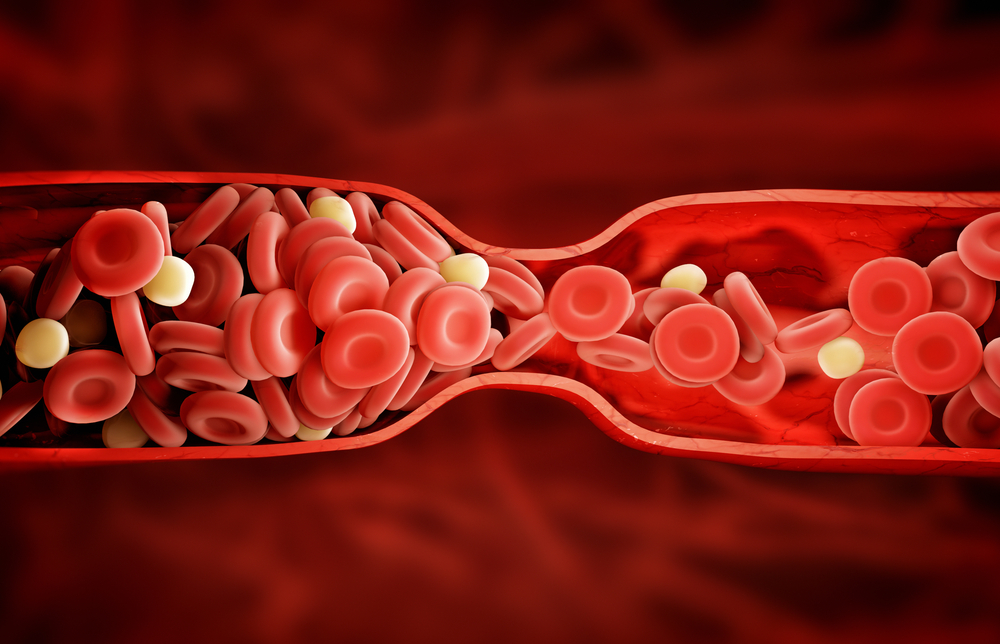
Сгустки крови
Сгустки крови, закупорка кровеносных сосудов, по которым кровь возвращается к сердцу, являются еще одной причиной отека лодыжек.Эти закупорки также позволяют жидкости вытекать из сосудов, что может привести к отеку по мере продвижения жидкости в ткани. Сгустки крови могут иметь серьезные последствия, поэтому важно следить за любыми дополнительными симптомами этой проблемы. Людям, у которых наблюдается отек только на одной ноге, особенно отек, связанный с болью или спазмами, следует немедленно обратиться к врачу, чтобы исключить образование тромба.
 .
.Растяжение связок голеностопного сустава: признаки, лечение и восстановление
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем заработать небольшую комиссию. Вот наш процесс.
Высокое растяжение связок голеностопного сустава – это растяжение верхних связок голеностопного сустава, выше самого голеностопного сустава. Эти связки прикреплены к малоберцовой и большеберцовой коже, стабилизируя всю область для таких действий, как бег и ходьба.
Когда вы повреждаете или разрываете эти связки – часто из-за поворота или выкручивания лодыжки – вы испытываете сильное растяжение связок.Этот тип растяжения встречается не так часто, как растяжение нижней части лодыжки.
Низкое растяжение связок голеностопного сустава – наиболее распространенный тип растяжения связок голеностопного сустава. Они случаются, когда вы поворачиваете или выкручиваете лодыжку по направлению к внутренней стороне ноги, в результате чего связки на внешней стороне лодыжки рвутся или растягиваются.
Высокое растяжение связок голеностопного сустава может произойти, если у вас перелом лодыжки. Иногда это может произойти при разрыве дельтовидных связок, связок на внутренней стороне лодыжки.Вы можете почувствовать боль в дельтовидной области, в связках высокой лодыжки или даже в малоберцовой кости.
Высокое растяжение связок голеностопного сустава также называется синдесмотическим растяжением голеностопного сустава по названию пораженных костей и связок.
Расположение высокого растяжения связок голеностопного сустава
На этой модели показана область кости и связок, пораженная высоким растяжением голеностопного сустава.
Наряду с типичными симптомами растяжения связок голеностопного сустава, такими как боль и отек, здесь есть особенности, на которые следует обратить внимание в случае высокого растяжения связок голеностопного сустава.
Если вы испытали высокое растяжение связок голеностопного сустава, вы могли бы перенести вес на ногу и лодыжку, но, вероятно, у вас будет боль выше лодыжки, между малоберцовой и большеберцовой костью.
Вы, вероятно, будете испытывать больше боли при подъеме или спуске по лестнице или при выполнении каких-либо действий, из-за которых кости лодыжки сгибаются вверх.
Высокое растяжение связок голеностопного сустава также может привести к перелому малоберцовой кости.
Если вы сломали одну из костей лодыжки вместе с высоким растяжением лодыжки, вы не сможете перенести вес на эту ступню.
Высокое растяжение связок голеностопного сустава часто случается, когда вы скручиваете или поворачиваете лодыжку. В большинстве случаев поворот стопы к внешней стороне ноги является причиной сильного растяжения.
Эти типы растяжений обычно возникают во время контактных или тяжелых спортивных занятий и занятий спортом, поэтому спортсмены подвергаются наибольшему риску их развития.
Если вам кажется, что у вас высокое растяжение связок голеностопного сустава, обратитесь к врачу. Они могут диагностировать тип перенесенного растяжения.
Ваш врач попросит вас показать им, где вы испытываете боль в лодыжке. Затем врач осмотрит вас, чтобы определить, относится ли ваша боль к другой области стопы, лодыжки или ноги.
Они могут зажать вашу ногу под коленом или повернуть ногу и лодыжку наружу.
Местоположение вашей боли поможет вашему врачу определить, где на самом деле находится растяжение. Боль в верхних связках голеностопного сустава, как правило, означает, что у вас высокое растяжение связок.
Ваш врач также может сделать рентгеновский снимок вашей лодыжки и ноги, чтобы исключить переломы костей или другие травмы. В некоторых случаях у вас может быть перелом голени, малоберцовой кости или кости в лодыжке.
Если ваш врач подозревает, что у вас может быть дальнейшее повреждение связок в верхней части лодыжки, он может назначить МРТ или компьютерную томографию.
Высокое растяжение связок голеностопного сустава обычно требует больше времени для заживления, чем более распространенное растяжение. Вот шаги, которые вы можете предпринять в процессе заживления.
- Лед. Во-первых, ваш врач может посоветовать вам наносить лед на лодыжку каждые несколько часов в течение примерно 20 минут за раз.
- Сжатие. Обертывание ноги легкой давящей повязкой и ее поднятие, помимо обледенения, также могут помочь уменьшить боль и отек.
- Противовоспалительное и обезболивающее. Прием противовоспалительных лекарств, отпускаемых без рецепта, таких как напроксен (Алив) или ибупрофен (Адвил), может помочь уменьшить воспаление и боль в месте повреждения.
- Остальное. Вам нужно будет не переносить вес на травмированную лодыжку и наложить ленту или наложить шину на поврежденную область. Иногда высокое растяжение связок голеностопного сустава может означать, что вам нужно использовать костыли или носить ботинки, которые позволяют ходить на ноге, а также правильно располагать лодыжку и ступню для заживления.
- Усиление. Во многих случаях также необходима физиотерапия. Терапия может укрепить ваши сухожилия и предотвратить повторение травм этого типа.
Исцеление от высокого растяжения связок голеностопного сустава может занять от шести недель до трех месяцев, а иногда и больше.Время заживления зависит от того, насколько сильно вы повредили мягкие ткани и были ли повреждения костей.
Чтобы определить, достаточно ли зажила ваша лодыжка, чтобы вы могли вернуться к занятиям спортом, ваш физиотерапевт или врач оценит вашу ходьбу и способность выдерживать вес. Они также могут попросить вас запрыгнуть на эту ногу.
Вам может потребоваться рентгеновский снимок или другое диагностическое изображение, чтобы определить, завершилось ли заживление.
Если, например, между большой и малоберцовой костью слишком большое расстояние, врач может порекомендовать корректирующую операцию.В этом случае вам придется носить гипс или ботинки в течение примерно трех месяцев, пока вы выздоравливаете, а затем вернитесь к физиотерапии.
Обычно отдаленный результат – высокое растяжение связок голеностопного сустава. Ваша лодыжка может быть жесткой и трудно двигаться в течение длительного периода времени – больше, чем при типичных, более распространенных растяжениях. Артрит также может развиться, если не лечить дальнейшее разделение костей.
Высокое растяжение связок голеностопного сустава является более сложной травмой, чем типичное растяжение связок голеностопного сустава, которое происходит ниже и снаружи голеностопного сустава.
Для их заживления может потребоваться больше времени, а иногда требуется более трех месяцев, чтобы разрешиться с помощью таких процедур, как шинирование, ношение ботинок или ходунков, а также физиотерапия.
Однако при правильном лечении высокое растяжение связок голеностопного сустава может полностью излечиться. Если вы спортсмен (или даже не спортсмен), возможно, вам придется продолжать фиксировать или фиксировать ленточку на лодыжке, чтобы избежать повторения травмы.
.
