Коленного сустава внутрисуставные связки: Связки колена — 24Radiology.ru
Связки колена — 24Radiology.ru
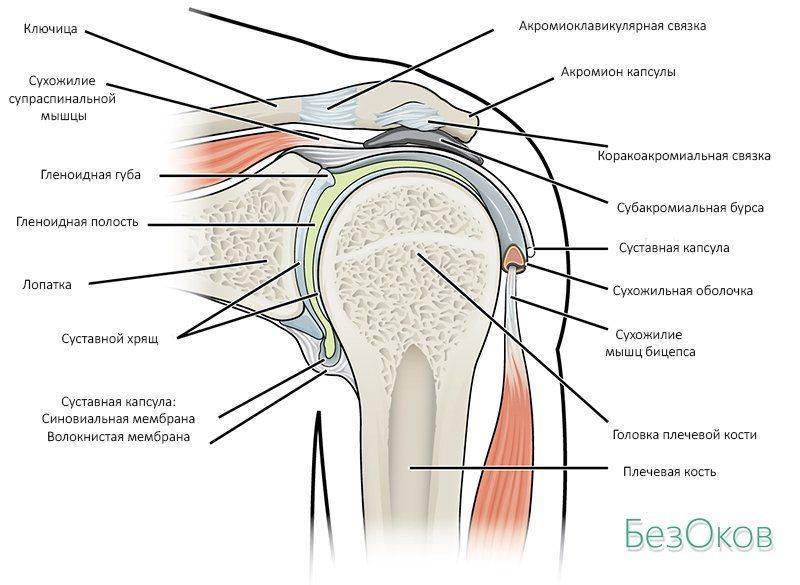
Коле́нный сустав, колено (лат. articulatio genus) — сустав, соединяющий бедренную кость, большеберцовую кость и надколенник.
В передней части сустава расположен надколенник (коленная чашечка). Надколенник и четырёхглавая мышца бедра соединены сухожилием, продолжением которого является связка надколенника. В связочный аппарат входят:
- боковые(малоберцовая и большеберцовая коллатеральные)
- задние(подколенная, дугообразная, связка надколенника, медиальная и латеральная поддерживающие)
- внутрисуставные (крестообразные, поперечная связка колена(между менисками)
Крестообразные связки находятся в полости коленного сустава. К разрывам их приводят запредельные движения в коленном суставе.
- Передняя крестообразная связка (лат. lig. cruciatum anterius) начинается от задневерхней части внутренней поверхности наружного мыщелка (костного выступа) бедренной кости, пересекает полость коленного сустава и прикрепляется к передней части передней межмыщелковой ямки большеберцовой кости также в полости сустава.

- Задняя крестообразная связка коленного сустава (лат. lig. cruciatum posterius) начинается от передневерхней части боковой поверхности внутреннего мыщелка бедра, пересекает коленный сустав и прикрепляется к задней межмыщелковой ямке большеберцовой кости. Она стабилизирует коленный сустав, и удерживает голень от смещения назад. Суставные поверхности костей покрыты хрящом. Между сочленяющимися поверхностями бедренной и большеберцовой костей имеются внутренний и наружный мениски, представляющие собой серповидные(формы полулуний) хрящи.
Коленный сустав имеет несколько синовиальных сумок:
- наднадколенниковая
- глубокая поднадколенниковая
- подсухожильная портняжной мышцы
- подкожная преднадколенниковая
- подколенное углубление
Их число и размеры индивидуально варьируют. Находятся преимущественно между, под, около сухожилий. Синовиальная мембрана образует несколько складок, содержащие жировую ткань. Является сложным (несколько суставных поверхностей), комплексным(содержит мениски). По форме является мыщелковым.
Находятся преимущественно между, под, около сухожилий. Синовиальная мембрана образует несколько складок, содержащие жировую ткань. Является сложным (несколько суставных поверхностей), комплексным(содержит мениски). По форме является мыщелковым.
У человека коленное сочленение допускает движения сгибания и разгибания (фронтальная ось) — общий объём движений 150 градусов, а при согнутом положении, вследствие расслабления коллатеральных связок — и вращение вокруг оси. Общий объём вращений составляет 15 градусов, пассивное вращение — 35 градусов. Связки играют роль ограничения движений сустава.
Смотри также мениски – анатомия
Источник:
- Radiopaedia – Frank Gaillard
- Wikipedia
Внесуставные связки коленного сустава
Коленный сустав – articulatio genus
малоберцовая коллатеральная связка (lig.
 collaterale fibulare)
collaterale fibulare)большеберцовая коллатеральная связка (lig. collaterale tibiale)
косая подколенная связка (lig. popliteum obliquum)
дугообразная подколенная связка (lig. popliteum arcuatum
)связка надколенника (lig. patellae)
медиальная и латеральная поддерживающие связки надколенника (retinaculum patellae mediale et laterale)
Мышцы задней группы предплечья (лучевая группа):
плечелучевая мышца (m.
 brachioradualis)
brachioradualis)длинный лучевой разгибатель запястья (m. extensor carpi radialis longus)
короткий лучевой разгибатель запястья (m. extensor carpi radialis
Слабые места (треугольники) диафрагмы:
Билет №4
Анатомические структуры тела бедренной кости
Бедренная кость (femur):
тело бедренной кости (corpus)
головка бедренной кости (caput femoris)
ямка головки бедренной кости (fovea capitis ossis femoris)
шейка бедренной кости (collum femoris)
большой вертел (trochanter major)
вертельная ямка (fossa trochanterica)
малый вертел (trochanter minor)
-
межвертельная линия (linea intertrochanterica)
межвертельный гребень (crista intertrochanterica)
шероховатая линия (linea aspera)
медиальная и латеральная губы (labium mediale et laterale)
ягодичная бугристость (tuberositas glutea)
гребенчатая линия (linea pectinea)
подколенная поверхность (facies poplitea)
медиальный и латеральный мыщелки (condylus medialis et lateralis)
межмыщелковая ямка (fossa intercondylaris)
медиальный и латеральный надмыщелки (epicondylus medialis et lateralis)
надколенниковая поверхность (facies patellaris)
Связки локтевого сустава
Локтевой сустав (articulatio cubiti)
локтевая коллатеральная связка (lig.
 collaterale ulnare)
collaterale ulnare)лучевая коллатеральная связка (lig. collaterale radiale )
кольцевая связка лучевой кости (lig. annulare radii)
квадратная связка (lig. quadratum)
Поверхностные мышцы спины:
трапециевидная мышца (m. trapezius)
широчайшая мышца (m. latissimus dorsi)
мышца, поднимающая лопатку (m. levator scapulae)
малая и большая ромбовидные мышцы (mm.
 rhomboidei minor et major)
rhomboidei minor et major)верхняя задняя зубчатая мышца (m. serratus posterior superior)
Стенки и сообщения подмышечной ямки
Подмышечная ямка (fossa axillaris) –
спереди – складка кожи, соответствующая нижнему краю большой грудной мышцы
сзади – кожная складка, покрывающая нижний край широчайшей мышцы спины и круглой мышцы
медиально – передние зубчатые мышцы
латерально – плечевая кость
Остеоартроз коленного сустава | Медицинский центр MedSwiss
Остеоартроз коленного сустава (деформирующий остеоартроз, ДОА) представляет собой системное дегенеративное заболевание суставных и околосуставных тканей.
Причины развития остеоартроза разнообразны. К основным факторам риска следует отнести избыточную массу тела, курение, системные и эндокринные заболевания (ревматоидный артрит, подагру, сахарный диабет и др.), постоянные тяжелые физические нагрузки (например, профессиональные занятия спортом), а также наличие в анамнезе травм и ортопедических операций на нижних конечностях.
По разным данным деформирующим остеоартрозом страдают 7–22 % людей.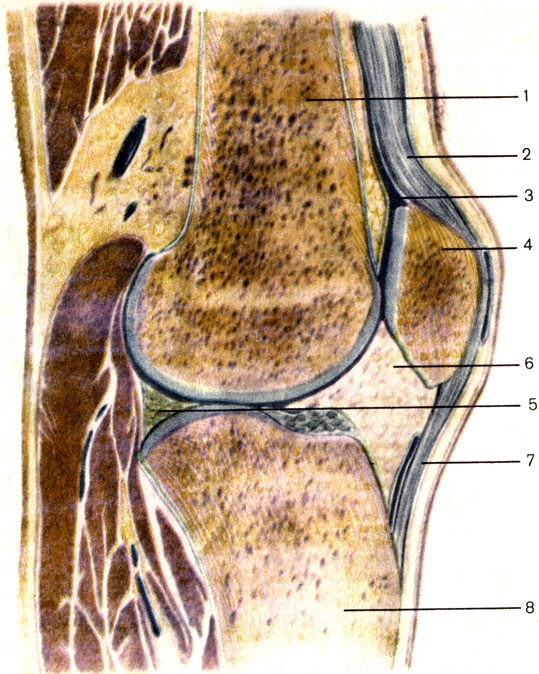 Заболеванию чаще подвержены женщины 40–60 лет, при этом у 25 % из них развиваются выраженные нарушения функциональной активности. Однако в последние годы наблюдаются случаи болезни и в более молодом возрасте. Также ДОА часто встречается у людей пожилого возраста, что связано со старением организма и нарушением питания хрящевой ткани.
Заболеванию чаще подвержены женщины 40–60 лет, при этом у 25 % из них развиваются выраженные нарушения функциональной активности. Однако в последние годы наблюдаются случаи болезни и в более молодом возрасте. Также ДОА часто встречается у людей пожилого возраста, что связано со старением организма и нарушением питания хрящевой ткани.
Наиболее ранними симптомами остеоартроза являются боли при физических нагрузках и скованность в пораженных суставах.
Болезнь развивается постепенно. Поначалу в коленном суставе появляются боли после длительной ходьбы, при ходьбе по лестнице и физических нагрузках. Характерно усиление болей в холодную и влажную погоду. С течением времени они становятся более сильными, приобретают постоянный характер.
Нередко при заболевании развивается реактивный безмикробный воспалительный процесс внутренней оболочки сустава (синовит). При этом может наступить резкое обострение болей. Коленный сустав увеличивается в размерах, припухает. Затем процесс стихает и возобновляется снова при неблагоприятных условиях.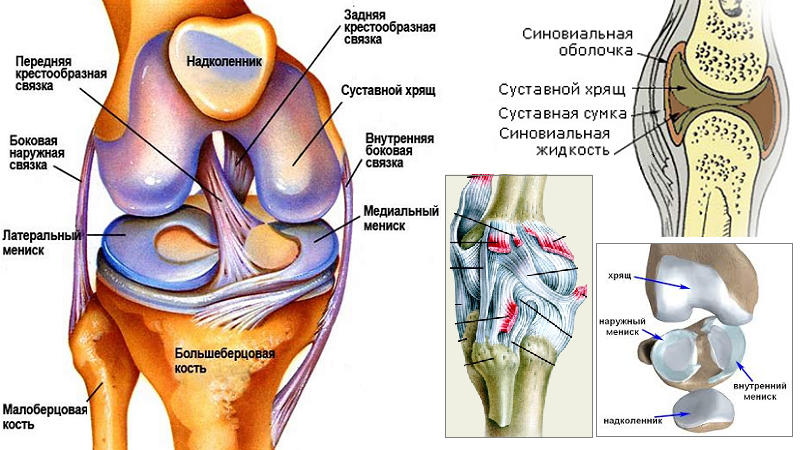 Пациенты жалуются на хруст, скрип в коленном суставе. При прощупывании он болезненный, боль усиливается при попытке смещения надколенника.
Пациенты жалуются на хруст, скрип в коленном суставе. При прощупывании он болезненный, боль усиливается при попытке смещения надколенника.
При дальнейшем прогрессировании остеоартроза коленного сустава постепенно ограничивается функция ходьбы. Расстояние, которое может пройти больной сокращается. Пациент вынужден опираться на трость. В поздней стадии развития заболевания в результате сокращения и укорочения мышц образуются контрактуры, при которых голень согнута в коленном суставе. В зависимости от большего или меньшего поражения она может быть подвернута внутрь или наружу, придать нормальное положение ноге пациент не может. В конечном итоге движения в коленном суставе резко ограничиваются или утрачиваются совсем.
При прогрессировании остеоартроза страдает не только хрящевой покров сустава, но и остальные внутрисуставные анатомические структуры. Более чем у половины пациентов, обращающихся за медицинской помощью, он сочетается с разрывами менисков, реже — с повреждением крестообразных связок.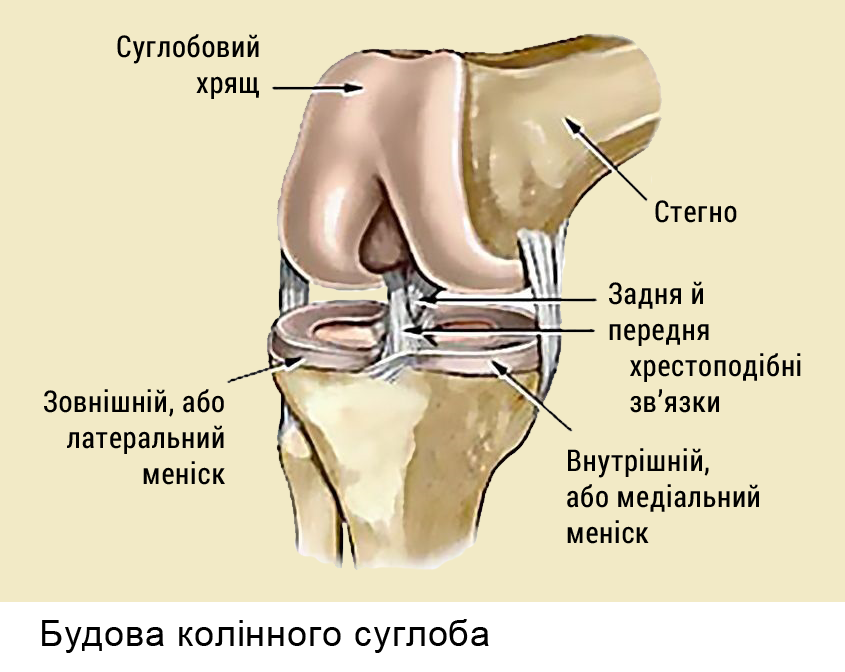 У части пациентов течение деформирующего артроза сопровождается образованием свободных внутрисуставных тел.
У части пациентов течение деформирующего артроза сопровождается образованием свободных внутрисуставных тел.
При обследовании пациента с остеоартрозом наиболее информативными являются рентгенограммы и магнитно-резонансная томография. На снимках можно выявить сужение суставной щели и деформацию суставных поверхностей. Однако информацию о степени истончения хрящевого покрова, сопутствующих повреждениях менисков и/или связочного аппарата сустава можно получить только при выполнении МРТ.
Существующим диагностическим критериям гонартроза, в том числе и МРТ, свойственен недостаток: большая частота потенциальных ошибок. Она особенно велика на ранних стадиях. Случается, что при наличии клинической симптоматики остеоартроза он не подтверждался даже на МРТ, но выявлялся при диагностической артроскопии. Очевидно, что избежать значительных ошибок в диагностике может только прямая визуализация суставного хряща.
При артроскопическом исследовании коленного сустава при остеоартрозе выявляются размягчение и дегенеративное изменение суставного хряща (хондромаляция) различной степени выраженности:
- I степень — поверхностные разрушения суставного хряща;
- II степень — глубокие разрушения суставного хряща
- III степень — разрушения, доходящие до субхондральной кости;
- IV степень — разрушения с формированием дефекта хряща и обнажением подлежащей кости.

Рис. 1. Артроскопическая картина ОА I ст. Хрящевой покров неровный, дегенеративно измененный.
Рис. 2. Артроскопическая картина ОА II ст. Выявляется разволокнение и растрескивание хряща.
Рис. 3. Артроскопическая картина ОА III ст. Глубокие изменения и выраженное истончение хряща.
Рис. 4. Артроскопическая картина ОА IV Полнослойный хрящевой дефект с обнажением подлежащей кости.
Лечение остеоартроза (деформирующего артроза) патогенетическое. На ранних этапах заболевания хороший эффект дает комплексное консервативное лечение, включающее дозированные физические нагрузки, курсы физиотерапевтического лечения, нестероидную противовоспалительную терапию, курсовой прием хондропротекторов — препаратов, содержащих строительный материал для хряща (хондроитин и глюкозамин). Хороший терапевтический эффект в комплексе с таким лечением имеет внутрисуставное введение гиалуроновой кислоты. Однако даже такая терапия далеко не всегда приносит пациенту значимое облегчение.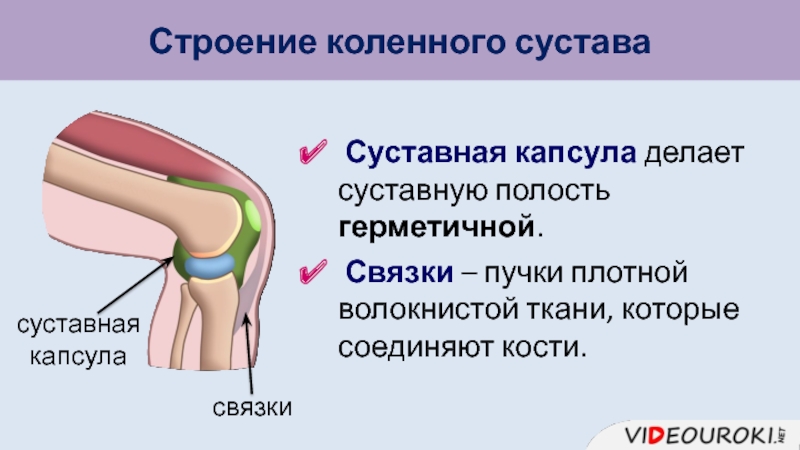
При неэффективности консервативного лечения рассматривается вопрос о хирургическом вмешательстве. Наиболее приемлемым методом является артроскопия. Это малоинвазивная техника, позволяющая осуществить некоторые хирургические операции на колене. Иногда она используется просто для диагностического исследования.
При артроскопии хирург проводит тщательную диагностику и осмотр всех отделов сустава. В зависимости от выявленных нарушений выполняются лечебные манипуляции. Неровности хрящевого покрова шлифуются при помощи специального инструмента (абразивная хондропластика), разрушенные фрагменты менисков и внутрисуставные тела удаляются из сустава. Конечной целью артроскопической операции при остеоартрозе является устранение нестабильных фрагментов менисков и суставного хряща и создание условий для движения без повышенного трения суставных поверхностей. Выполнение артроскопии на ранних стадиях заболевания является достаточно эффективным способом лечения.
После артроскопии не требуется наложение гипсовых повязок или ходьбы на костылях.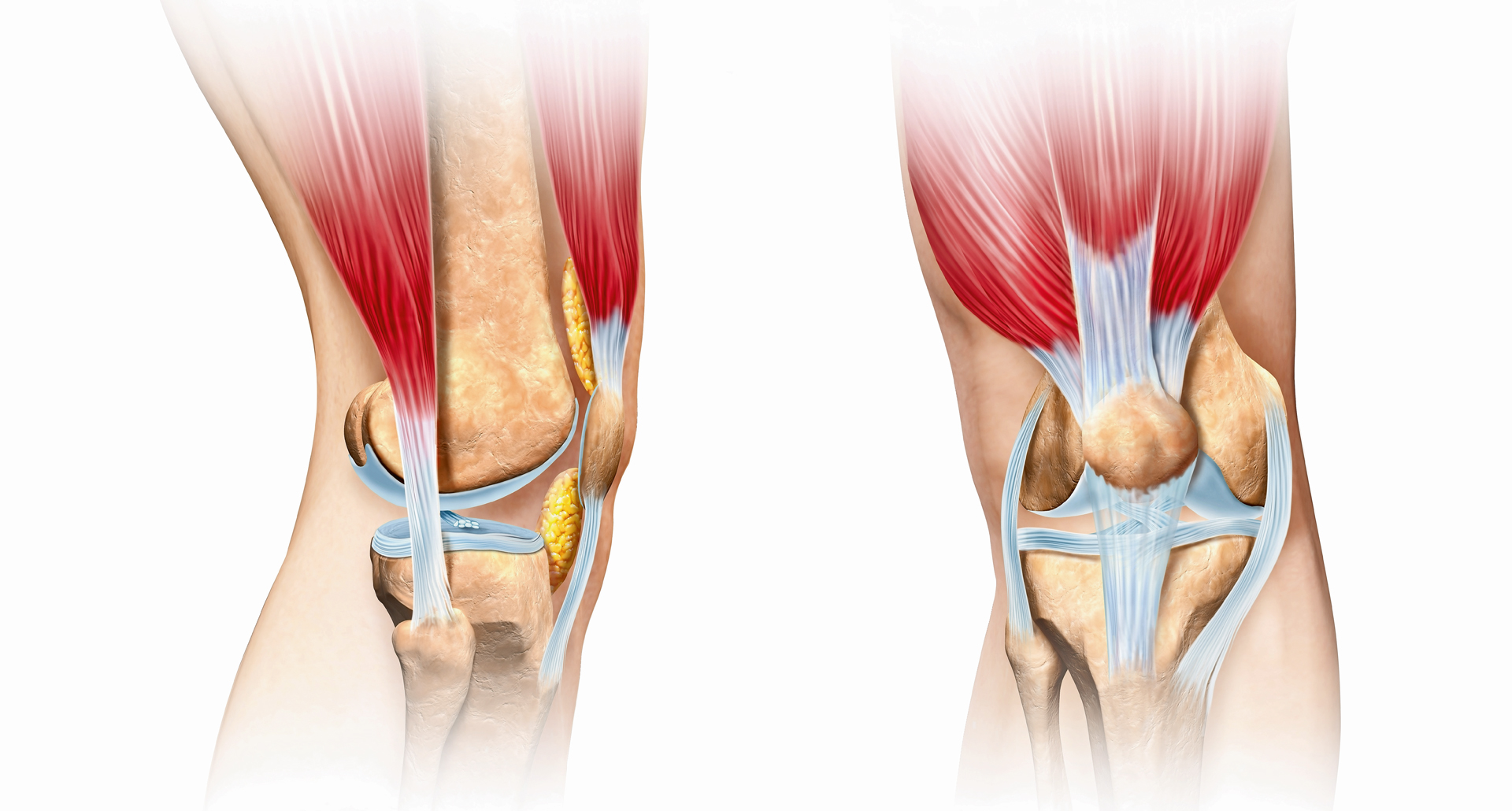 Передвижение с полной опорой на оперированную конечность возможна с первых суток. Пациент выписывается на 2–3 сутки после операции. Средние сроки стационарного лечения составляют 4–5 дней.
Передвижение с полной опорой на оперированную конечность возможна с первых суток. Пациент выписывается на 2–3 сутки после операции. Средние сроки стационарного лечения составляют 4–5 дней.
В раннем послеоперационном периоде пациентам рекомендуется ограничение физических нагрузок и длительной ходьбы в течение 3–4 недель. Рекомендованы упражнения на увеличение амплитуды движений. Через 7–10 дней снимаются швы и назначается курс физиотерапевтического лечения. В дальнейшем рекомендованы внутрисуставные инъекции препаратов гиалуроновой кислоты и прием хондропротекторов. Консервативное лечение после артроскопии направлено на увеличение длительности эффекта от операции и на замедление процессов износа сустава.
Синовит — заболевание сустава, характеризующееся воспалением синовиальной (внутренней) оболочки, что сопровождается избыточным накоплением синовиальной (внутрисуставной) жидкости.
Синовиальная оболочка является самым чувствительным индикатором состояния коленного сустава. Выделяют несколько типов ее поражений:
Выделяют несколько типов ее поражений:
- Первичные синовиты (связаны с системными заболеваниями и нарушением обмена веществ).
- Реактивные синовиты (возникают при повреждении хряща или менисков).
- Травматические повреждения синовиальной оболочки.
- Посттравматические изменения синовиальной оболочки.
Причины синовита коленного сустава могут быть разными:
- Травмы колена, ушибы, ранения.
- Артрит, артроз коленного сустава.
- Ревматизм.
- Аутоиммунные заболевания, гемофилия.
- Нарушения обмена веществ, сахарный диабет, подагра.
- Инфекционные заболевания — сифилис, гонорея, бруцеллез, туберкулез, а также вирусы (грипп, ангина и др.). Инфекция может попасть в сустав при переломах и ранениях колена, при несоблюдении правил оказания помощи.
- Реактивный синовит может развиться в ответ на повреждения хряща, менисков, связочного аппарата.
Также в медицинской практике есть ряд случаев, когда установить истинную причину синовита коленного сустава так и не удалось.
Основной задачей врача при лечении пациентов этой группы является поиск и установление причины воспаления в суставе. Зачастую обследование бывает длительным и сопровождается консультациями специалистов смежных специальностей (ревматолога, терапевта, уролога, инфекциониста).
При установлении диагноза хронического (рецидивирующего) синовита показано консервативное лечение, включающее курс нестероидных противовоспалительных средств, внутрисуставное введение кортикостероидов.
Такая тактика лечения возможна только при отсутствии сопутствующих травматических изменений в суставе.
Устранение причин синовита:
- Повреждения хряща. Нередко дегенеративные изменения хрящевого покрова сустава сопровождаются синовитом. Артроскопическое лечение этой патологии подробно описано в соответствующем разделе.
- Нестабильность. При этом показано восстановление связок колена. Подробно лечение таких пациентов описано в разделе, посвящённом повреждению крестообразных связок коленного сустава.

- Свободные внутрисуставные тела. Также могут быть причиной синовита. Лечение заключается в артроскопическом удалении внутрисуставного тела.
При выявлении первичного синовита, не поддающегося консервативному лечению, показана артроскопическая синовэктомия. Эта операция направлена на удаление части измененной синовиальной оболочки с обязательным отправлением удаленных тканей на гистологическое и патологоанатомическое исследование. После синовэктомии пациенту рекомендуется ходьба на костылях в течение 4–6 недель без нагрузки на оперированную конечность.
Привычный (рецидивирующий) вывих надколенника
Привычный (рецидивирующий) вывих надколенника — патологическое состояние, при котором возникают повторяющиеся наружные (латеральные) вывихи надколенника (коленной чашечки).
Впервые возникший у пациента вывих надколенника чаще всего является следствием травмы — прямого удара или резкого сгибания в коленном суставе. При этом происходит разрыв медиальной поддерживающей связки (или медиальной пателлофеморальной связки, МПФС, MPFL). Эта структура ответственна за удерживание коленной чашечки в правильном положении. При верном консервативном лечении в большинстве случаев повторные вывихи не происходят. Однако при наличии у пациента предрасполагающих факторов (например, дисплазии) или при отсутствии грамотной терапии может возникнуть ситуация, когда МПФС перестает выполнять свою функцию вследствие перерастяжения, что приводит к повторам вывихов или подвывихов надколенника.
Эта структура ответственна за удерживание коленной чашечки в правильном положении. При верном консервативном лечении в большинстве случаев повторные вывихи не происходят. Однако при наличии у пациента предрасполагающих факторов (например, дисплазии) или при отсутствии грамотной терапии может возникнуть ситуация, когда МПФС перестает выполнять свою функцию вследствие перерастяжения, что приводит к повторам вывихов или подвывихов надколенника.
Привычным вывихам надколенника наиболее подвержены молодые девушки, однако патология иногда встречается и у юношей.
Патологическая подвижность и повторные вывихи надколенника ведут к значимым повреждениям хрящевого покрова коленного сустава, что в свою очередь приводит к появлению стойкого болевого синдрома и снижению физической активности пациентов.
Диагностика рецидивирующего вывиха надколенника чаще всего не представляет трудностей. Наличие у пациента при нагрузочных тестах выраженной боязни повторного вывиха позволяет заподозрить эту патологию при обычном осмотре травматологом-ортопедом.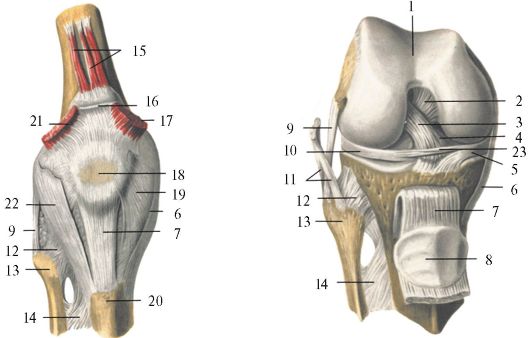 Для подтверждения диагноза рекомендуется выполнение магнитно-резонансной томографии коленного сустава. На МРТ выявляются признаки повреждения МПФС и хрящевого покрова, надколенник нередко находится в состоянии подвывиха.
Для подтверждения диагноза рекомендуется выполнение магнитно-резонансной томографии коленного сустава. На МРТ выявляются признаки повреждения МПФС и хрящевого покрова, надколенник нередко находится в состоянии подвывиха.
Лечение привычного вывиха надколенника оперативное. Наличие у пациента в анамнезе только одного вывиха коленной чашечки еще не является поводом для операции, но повторяющиеся эпизоды — прямое показание к хирургической стабилизации надколенника. В настоящее время существует большое количество операций при привычном вывихе надколенника. Наиболее современным и эффективным методом является пластика медиальной пателлофеморальной связки (МПФС) в сочетании с артроскопией коленного сустава.
Неоспоримым плюсом является воссоздание нормальной анатомии сустава за счет замещения утраченной МПФС сухожильным трансплантатом.
Схема артроскопической пластики МПФС
Артроскопия — это малоинвазивная техника, позволяющая осуществить некоторые хирургические операции на колене. Через 2 прокола под видеоконтролем выполняется визуальный осмотр всех отделов сустава, при необходимости шлифуются поврежденные участки хряща.
Через 2 прокола под видеоконтролем выполняется визуальный осмотр всех отделов сустава, при необходимости шлифуются поврежденные участки хряща.
Далее через 2 дополнительных разреза подкожно проводится и фиксируется сухожильный трансплантат, заменяющий утраченную поддерживающую связку надколенника.
После артроскопической пластики МПФС оперированный сустав обездвиживается при помощи ортопедического тутора, пациенту рекомендуется ходьба на костылях без нагрузки на оперированную конечность на срок 3 недели с момента операции. После возможно передвижение с полной осевой нагрузкой в специальном ортезе (наколеннике) с латеральной поддержкой. Длительность пребывания в стационаре в среднем составляет 5–7 суток. Швы снимаются на 10 сутки после операции амбулаторно. После снятия ортопедического тутора рекомендован курс реабилитационного лечения, включающий лечебную физкультуру под контролем реабилитолога или врача ЛФК, физиотерапевтические процедуры и прием хондропротекторов. Пациенту рекомендуется воздержаться от спортивных и тяжелых физических нагрузок в течение 6 месяцев после операции.
Повреждения крестообразных связок коленного сустава.
Передняякрестообразнаясвязка (ПКС) – главный стабилизатор колена, который удерживает голень от смещения кпереди.
При повреждении (разрыве) передней крестообразной связки возникает патологическая передне-задняя подвижность, что сопровождается ощущениями неустойчивости и болями в коленном суставе.
Причиной разрыва передней крестообразной связки чаще всего является спортивная или бытовая травма, связанная с вращением бедра относительно голени — разворот корпуса при фиксированной стопе. Наиболее характерным это повреждение является для травм, полученных при падении на горных лыжах и при занятиях контактными и игровыми видами спорта (борьба, футбол, хоккей, волейбол и т. д.).
Для разрыва передней крестообразной связки характерен выраженный болевой синдром в момент получения травмы, отек коленного сустава в первые сутки после травмы. Нередко первые несколько недель пациент не отмечает неустойчивость, однако в дальнейшем она нарастает, проявляясь сначала при спортивных, а потом и при повседневных бытовых нагрузках.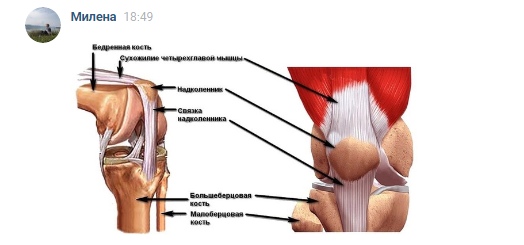 Если человек долго не получает необходимого лечения, патологическая подвижность в суставе приводит к развитию остеоартроза и необратимых изменений хрящевого покрова.
Если человек долго не получает необходимого лечения, патологическая подвижность в суставе приводит к развитию остеоартроза и необратимых изменений хрящевого покрова.
Диагностика. Разрыв передней крестообразной связки подтверждается результатами магнитно-резонансной томографии коленного сустава. Рентгенография не является информативным методом исследования при разрыве ПКС, поскольку мягкие ткани, связки и хрящевые структуры не видны на рентгеновских снимках. На МРТ возможно выявить признаки повреждения не только ПКС, но и менисков, хрящевого покрова сустава.
Лечение разрывов ПКС только оперативное. При выявлении у пациента признаков передне-задней нестабильности коленного сустава или МРТ признаков разрыва ПКС показано выполнение артроскопической пластики поврежденной связки.
Схема артроскопической пластики ПКС
Артроскопия — малоинвазивная техника, позволяющая осуществить некоторые хирургические операции на колене. Через 2 прокола под видеоконтролем выполняется визуальный осмотр всех отделов сустава, при необходимости проводится резекция (т. е. удаление поврежденной части) менисков, шлифуются поврежденные участки хряща.
е. удаление поврежденной части) менисков, шлифуются поврежденные участки хряща.
Разорванные волокна поврежденной ПКС удаляются из сустава, через дополнительно сформированную систему костных тоннелей проводится сухожильный трансплантат, заменяющий утраченную переднюю крестообразную связку.
Артроскопическая картина проведения трансплантата ПКС
После артроскопической пластики передней крестообразной связки оперированный сустав обездвиживается при помощи ортопедического тутора. Пациенту рекомендуется ходьба на костылях без нагрузки на оперированную конечность на срок 3 недели с момента операции. Передвижение с полной осевой нагрузкой в ортезе (наколеннике) с боковыми шарнирами возможна через 3 недели после операции. Длительность пребывания в стационаре в среднем составляет 5–7 суток. Швы снимаются на 10 сутки после операции амбулаторно. После снятия ортопедического тутора рекомендован курс реабилитационного лечения, включающий лечебную физкультуру под контролем реабилитолога или врача ЛФК, физиотерапевтические процедуры и прием хондропротекторов. Пациенту рекомендуется воздержаться от спортивных и тяжелых физических нагрузок в течение 6 месяцев после операции.
Пациенту рекомендуется воздержаться от спортивных и тяжелых физических нагрузок в течение 6 месяцев после операции.
Задняя крестообразная связка (ЗКС) удерживает голень от смещения в коленном суставе назад. Её повреждения являются следствием тяжелой травмы. Разрыв и повреждение задней крестообразной связки возникают гораздо реже, чем повреждение ПКС.
Диагноз повреждения ЗКС ставится при наличии у пациента клинических признаков задней нестабильности коленного сустава и при подтверждении разрыва связки на МРТ.
При подтвержденном разрыве ЗКС пациенту показано оперативное лечение. Пластика ЗКС также выполняется артроскопически, однако является более трудоемкой, чем пластика ПКС.
Схема пластики ЗКС
Под артроскопическим видеоконтролем удаляются поврежденные волокна ЗКС:
Далее формируется система костных тоннелей в бедренной и большеберцовой костях:
Далее в сустав проводится сухожильный трансплантат, формирующий ЗКС:
После операции коленный сустав обездвиживается специальным заднестабилизирующим ортопедическим тутором.
Дальнейшие сроки реабилитации и сроки пребывания в стационаре такие же, как при повреждении ПКС.
К наиболее тяжелым травматическим повреждениям коленного сустава относится одномоментный разрыв обеих крестообразных связок, что приводит к значительному ограничению физической активности пациента и стойкому болевому синдрому. На наш взгляд, наиболее адекватным методом лечения является одномоментная артроскопическая пластика обеих связок.
Артроскопическая картина конечного результата одномоментной пластики обеих крестообразных связок
В случае выполнения пластики ПКС и ЗКС одним этапом длительность иммобилизации (обездвиживания сустава) и ходьбы на костылях увеличивается до 6 недель с момента операции. В остальном сроки лечения и реабилитации остаются теми же, что и при изолированной пластике одной из крестообразных связок коленного сустава.
Характеристика строения коленного сустава | Статья в журнале «Молодой ученый»
Библиографическое описание: Слесаренко, Д. Ю. Характеристика строения коленного сустава / Д. Ю. Слесаренко. — Текст : непосредственный // Молодой ученый. — 2019. — № 40 (278). — С. 176-179. — URL: https://moluch.ru/archive/278/62614/ (дата обращения: 04.06.2021).
Ю. Характеристика строения коленного сустава / Д. Ю. Слесаренко. — Текст : непосредственный // Молодой ученый. — 2019. — № 40 (278). — С. 176-179. — URL: https://moluch.ru/archive/278/62614/ (дата обращения: 04.06.2021).
Хорошая подвижность коленного сустава необходима для стояния, ходьбы и бега. Для понимания возможных проблем с коленом нужно знать строение коленного сустава и каким образом его составляющие работают совместно, обеспечивая нормальную функцию.
Ключевые слова: сустав, связка, коленный сустав, надколенник, мениск, мыщелок.
Сустав — это подвижное соединение костей скелета, разделенных щелью, покрытых синовиальной оболочкой и суставной сумкой и обеспечивающее скольжение суставных поверхностей относительно друг друга. Это движение совершается с помощью соответствующих мышц.
Коленный сустав — сустав, соединяющий бедренную кость, большеберцовую кость и надколенник.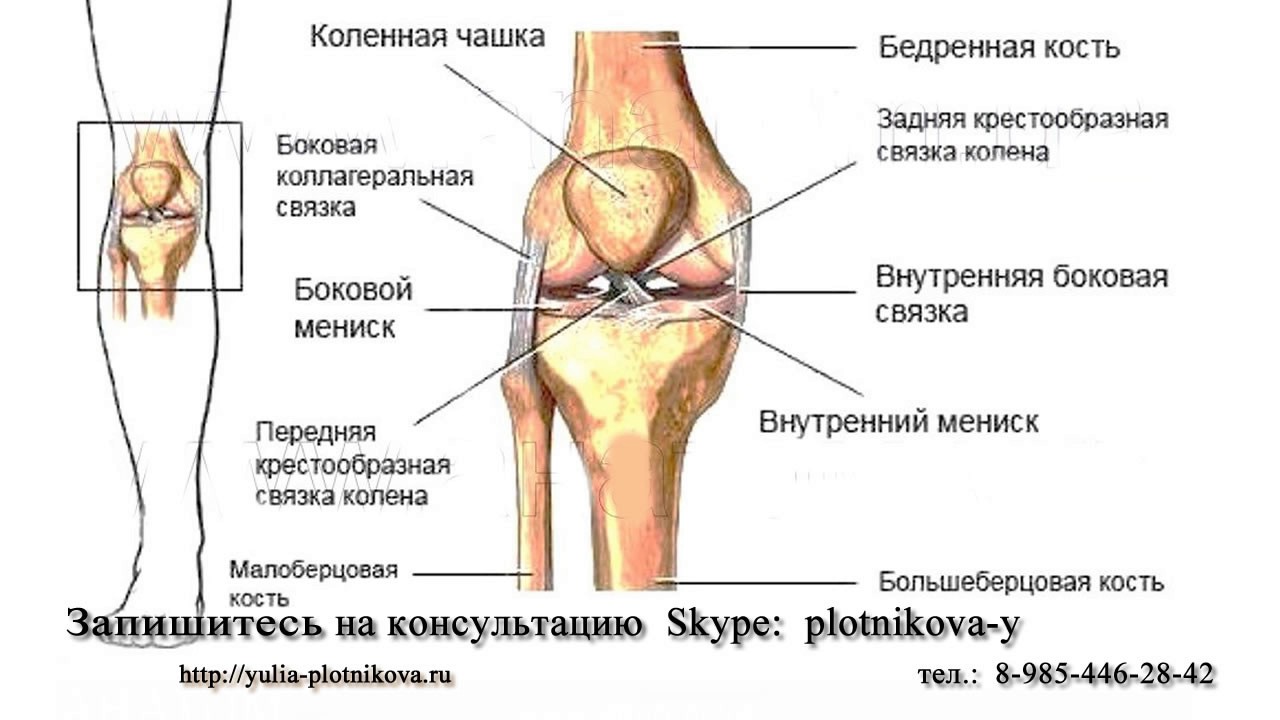 Является сложным, так как имеет несколько суставных поверхностей и считается комплексным — содержит мениски. Относится к двухосному мыщелковому суставу.
Является сложным, так как имеет несколько суставных поверхностей и считается комплексным — содержит мениски. Относится к двухосному мыщелковому суставу.
Мыщелковый сустав — это переходный тип сустава от блоковидного к эллиптическому.
Рис. 1. Схема мыщелкового сустава
Комплексный сустав — сустав, который содержит внутрисуставной хрящ (мениск либо диск), разделяющий сустав на две камеры, например коленный сустав.
В различных суставах, в зависимости от строения сочленяющихся поверхностей, движения могут совершаться вокруг различных осей. В биомеханике суставов выделяют следующие оси вращения: фронтальную, сагиттальную и продольную. В коленном суставе движения возможны вокруг поперечной и продольной оси, а одновременно по двум осям только при согнутом колене.
Важные структуры коленного сустава можно разделить на семь категорий: кости, суставы, связки, сухожилия, мышцы, нервы и кровеносные сосуды.
Рис. 2. Обобщенный план строения коленного сустава
2. Обобщенный план строения коленного сустава
Коленный сустав — место соединения бедренной и большеберцовой костей. Этот сустав синовиальный. В синовиальных суставах есть: суставные капсула и синовиальная жидкость внутри сустава, обеспечивающая его смазку. Коленный сустав образуется сверху дистальной части бедренной кости и верхней части большеберцовой кости. На конце бедренной кости находятся два округлых мыщелка, расположенных на относительно плоских мыщелках большеберцовой кости. Снаружи, дальше от центральной линии (вертикальной оси), находится плоский латеральный мыщелок большеберцовой кости. С внутренней стороны располагается плоский медиальный мыщелок большеберцовой кости. Надколенник располагается в специальном отделении между мыщелками бедра под названием надколенниковая поверхность бедренной кости. Меньшая из костей голени — малоберцовая кость — образует с большеберцовой костью небольшой сустав за пределами коленного сустава. В месте контакта кости на их поверхности есть суставной хрящ. Он относительно толстый и упругой консистенции. Суставный хрящ делает возможным скольжение суставных поверхностей без сопутствующих повреждений. Функции суставного хряща — обеспечение чрезвычайно гладкой поверхности для облегчения движения. В суставах хрящ находится на подвижных друг относительно друга поверхностях. В коленном суставе хрящом покрыты дистальная часть бедренной кости, вверх большеберцовой кости и задняя часть надколенника.
Он относительно толстый и упругой консистенции. Суставный хрящ делает возможным скольжение суставных поверхностей без сопутствующих повреждений. Функции суставного хряща — обеспечение чрезвычайно гладкой поверхности для облегчения движения. В суставах хрящ находится на подвижных друг относительно друга поверхностях. В коленном суставе хрящом покрыты дистальная часть бедренной кости, вверх большеберцовой кости и задняя часть надколенника.
Связки — плотное соединительнотканное образование, соединяющие кости между собой. Коленный сустав имеет внутрисуставные и внесуставные связки. К внутрисуставным относятся: передняя и задняя крестообразная, поперечная связка колена. К внесуставным относятся: большеберцовая коллатеральная, малоберцовая коллатеральная, связка надколенника, косая подколенная связка, дугообразная подколенная. Связки играют роль ограничения движений сустава. Две важные связки располагаются с наружных сторон коленного сустава. Внутренняя боковая медиальная коллатеральная связка и наружная боковая латеральная коллатеральная связка.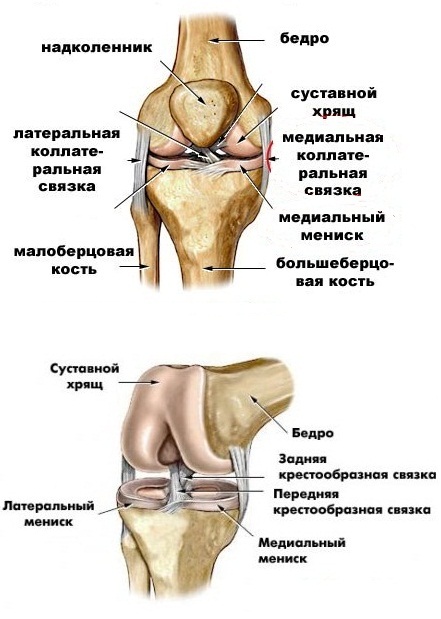 Другие две важные связки расположены внутри сустава между бедренной и большеберцовой кости. Передняя крестообразная связка спереди и задняя крестообразная связка сзади. Наружные и внутренние боковые связки предотвращают чрезмерное движения колена из стороны в сторону. Передняя крестообразная связка и задняя крестообразная связка стабилизируют колено в переднем и заднем направлении. Передняя крестообразная связка не дает колену соскальзывать слишком далеко вперёд, задняя крестообразная связка предотвращает соскальзывание назад. При совместной работе передней крестообразной связки и задний крестообразной связки контролируется движение вперёд и назад. Связки колена — элемент, обеспечивающий стабильность сустава. Между бедренной и большеберцовой костями есть два важных связующих образования — мениски.
Другие две важные связки расположены внутри сустава между бедренной и большеберцовой кости. Передняя крестообразная связка спереди и задняя крестообразная связка сзади. Наружные и внутренние боковые связки предотвращают чрезмерное движения колена из стороны в сторону. Передняя крестообразная связка и задняя крестообразная связка стабилизируют колено в переднем и заднем направлении. Передняя крестообразная связка не дает колену соскальзывать слишком далеко вперёд, задняя крестообразная связка предотвращает соскальзывание назад. При совместной работе передней крестообразной связки и задний крестообразной связки контролируется движение вперёд и назад. Связки колена — элемент, обеспечивающий стабильность сустава. Между бедренной и большеберцовой костями есть два важных связующих образования — мениски.
Мениски дополняют суставой хрящ в колене и выполняют важные функции. Первая — распределяет нагрузку в суставе по большой площади, вторая — помогает связкам обеспечивать стабильность колена.
Если представить коленный сустав в виде шара, лежащего на плоской поверхности, то шар — мыщелок бедра,а плоская поверхность — мыщелок большеберцовой кости. Мениск позволяет шару оставаться на плоской поверхности. Без мениска в любой момент времени одна из точек поверхности бедренной кости контактировала бы с другой точкой на поверхности большеберцовой кости. Наличие мениска позволяет распределить давление по всей поверхности. Подобное распределения давления необходимо для предотвращения чрезмерных нагрузок на суставной хрящ. Без мениска чрезмерная нагрузка на суставной хрящ может привести к его дегенерации. Благодаря клиновидной форме менисков, утолщенных с внешнего края, обеспечивается стабильность выпуклых мыщелков бедренной кости на относительно плоской поверхности большеберцовой кости.
Совместно связки и мениски обеспечивают стабильность коленного сустава. Без крепких связок и менисков коленный сустав был бы слишком подвижным. В отличие от других суставов, в коленном нет костных стабилизаторов.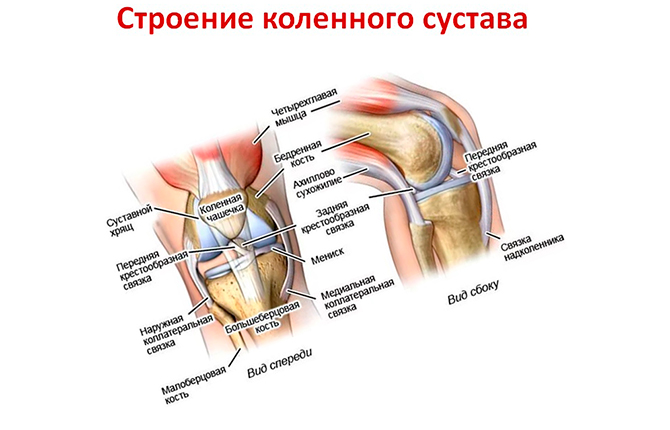 Сухожилия похожи на связки, но они соединяют мышцы с костями. Сухожилия четырехглавой мышцы соединяют большую четырехглавую мышцу с верхней частью надколенника. Это сухожилие проходит через надколенник и продолжается до его соединения с большеберцовой костью. Соединение надколенника и большеберцовой кости называется связкой надколенника. Мышцы задней поверхности бедра прикрепляются сухожилиями в разных местах вокруг коленного сустава и помогают связкам стабилизировать сустав.
Сухожилия похожи на связки, но они соединяют мышцы с костями. Сухожилия четырехглавой мышцы соединяют большую четырехглавую мышцу с верхней частью надколенника. Это сухожилие проходит через надколенник и продолжается до его соединения с большеберцовой костью. Соединение надколенника и большеберцовой кости называется связкой надколенника. Мышцы задней поверхности бедра прикрепляются сухожилиями в разных местах вокруг коленного сустава и помогают связкам стабилизировать сустав.
Механизм, разгибающий коленный сустав состоит из надколенника, связки надколенника, сухожилия четырехглавой мышцы и четырёхглавой мышцы. При сокращении все четыре головки четырехглавой мышцы выпрямляют коленный сустав — например, при вставании из положения приседания. Надколенник соответствует по форме надколенной ямке бедра и скользит в ней, увеличивая силу, которую производит четырехглавая мышца при выпрямлении коленного сустава. При сокращении крупных мышц задней поверхности бедра происходит сгибание коленного сустава.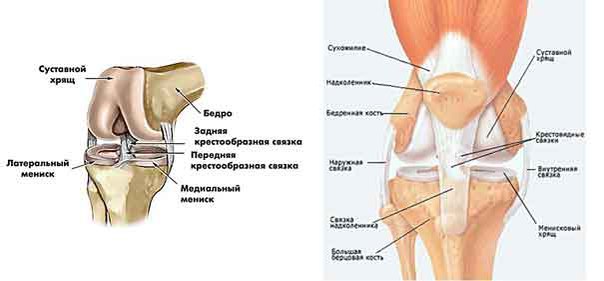
Наиболее важные нервы, проходящие сзади от коленного сустава — большеберцовый и общий малоберцовый. Эти нервы отвечают за контроль ощущений и сокращение мышц в голени и стопе. Большеберцовый и общий малоберцовый нервы образуются при разветвлении седалищного нерва непосредственно над коленным суставом. Большеберцовый нерв идет вдоль задней поверхности голени, общий малоберцовый нерв спускается по наружной передней поверхности голени на стопу.
Оба нерва могут повреждаться при травмах колена.
Основные кровеносные сосуды проходят рядом с большеберцовым нервом в задней части коленного сустава. Подколенная артерия и вена — наибольшие сосуды, питающие голень и стопу. При повреждении подколенной артерии, не позволяющее её восстановление, велика вероятность отмирания голени и стопы. По подколенной артерии кровь идёт к голени и стопе, а по подколенной вене кровь возвращается от стопы и голени к сердцу.
Заключение:
У коленного сустава весьма нестабильное строение, при этом он вынужден выдерживать нагрузку практически всей массы тела,особенно значительны при ходьбе или беге.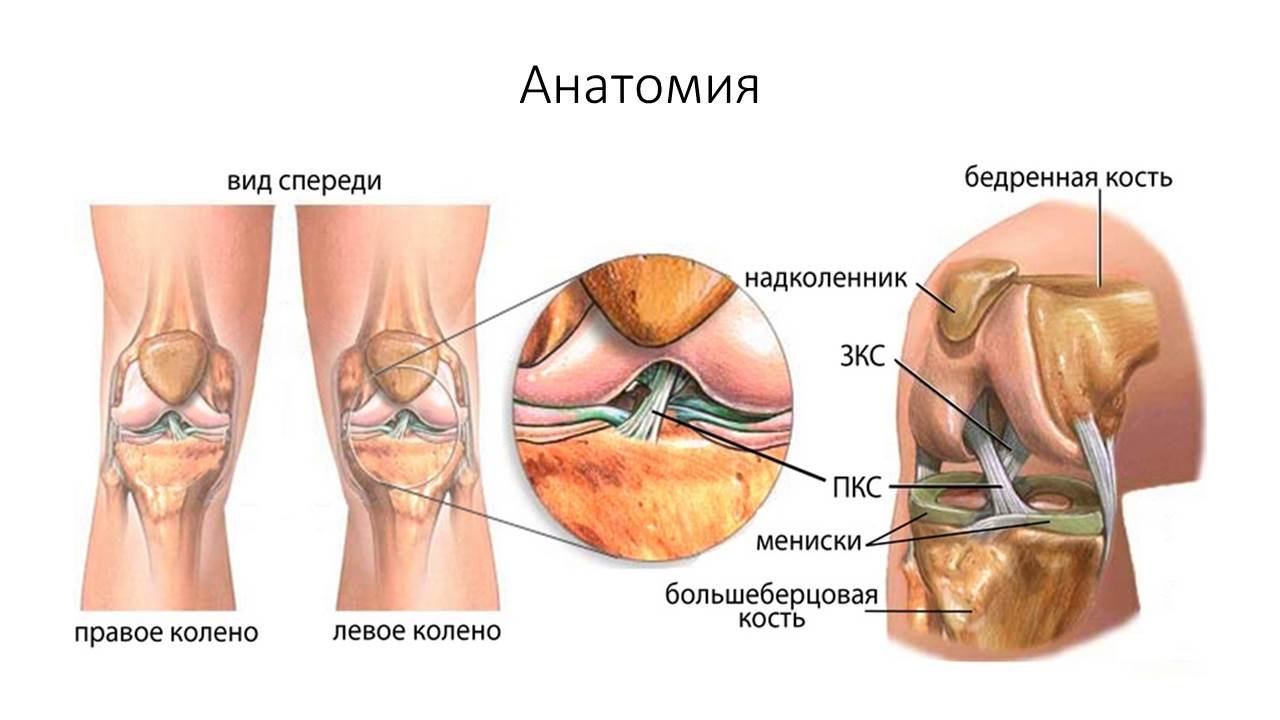 Поэтому, проблемы с коленными суставами широко распространены среди людей всех возрастов. Знания основных частей, из которых состоит коленный сустав, позволяет лучше понять что произойдет в случае проблем с коленом.
Поэтому, проблемы с коленными суставами широко распространены среди людей всех возрастов. Знания основных частей, из которых состоит коленный сустав, позволяет лучше понять что произойдет в случае проблем с коленом.
Литература:
- https://ru.wikipedia.org/wiki/ %D0 %A1 %D1 %83 %D1 %81 %D1 %82 %D0 %B0 %D0 %B2 // Википедия (дата обращения: 24.09.2019).
- https://howlingpixel.com/i-ru/ %D0 %A1 %D1 %83 %D1 %81 %D1 %82 %D0 %B0 %D0 %B2 // (дата обращения: 24.09.2019).
- Резанова Е. А., Антонова И. П., Резанов А. А. Биология человека. — М.: Издат-Школа, 1998. — 208 с.
Основные термины (генерируются автоматически): коленный сустав, большеберцовая кость, бедренная кость, сустав, четырехглавая мышца, передняя крестообразная связка, плоская поверхность, связка, суставной хрящ, задняя крестообразная связка.
Растяжение и разрыв связок коленного сустава: диагностика и лечение
В сети клиник “Столица” для ускорения восстановления после повреждения связок, сухожилий, хряща, синовиальной оболочки, при артрозах можно пройти высокотехнологичное лечение собственной обогащённой тромбоцитами плазмой (PRP терапию).
Растяжение связок коленного сустава возникает при чрезмерной или необычной для коленного сустава амплитуде и направлении движений, при которых нарушается целостность связочного аппарата (появляются микроразрывы, но связка сохраняет целостность). При интенсивном воздействии и массивном повреждении говорят о разрыве связок коленного сустава.
Разрыв связок коленного сустава может включать следующие повреждения: разрыв крестообразных связок колена (передней и/или задней), разрыв боковых связок (внутренней и\или наружной) и разрыв связки надколенника.
Разрыв боковых связок коленного сустава
Боковые (коллатеральные) связки расположены на боковых поверхностях коленного сустава. Страдают обычно при спортивной или бытовой травме (поскальзывании, резких поворотах или остановке во время движения, ударах по мячу). Внутренняя связка повреждается чаще, обычно вместе с внутренним мениском. Полные разрывы связок могут осложняться отрывом фрагмента кости, к которой крепится связка.
Клиника разрыва связок коленного сустава зависит от степени повреждения. При неполных разрывах избыточной подвижности в суставе не наблюдается и удлинения (растяжения) ее волокон не происходит. Всегда наблюдают боль и отек в проекции связки, иногда – гемартроз (кровоизлияние в сустав). Полный разрыв связки вызывает нестабильность в коленном суставе и избыточное отклонение голени в противоположную разрыву сторону. Боль, отек и гемартроз более выражены.
Тактика лечения разрыва связок коленного сустава находится в прямой зависимости от степени повреждения. Частичный разрыв подлежит консервативной терапии (иммобилизация лонгетой на 2-3 недели и физиотерапия), а при полном разрыве показано сшивание связки с последующей иммобилизацией 1,5 мес. Клинические проявления и обычная рентгенография малоинформативны. Ошибка в диагностике приводит к нестабильности коленного сустава в отдаленные сроки и необходимости пластики связки.
Сеть клиник «Столица» круглосуточно располагает возможностями компьютерной томографии и магнитно-резонансного томографа (КТ и МРТ), которые визуализируют степень повреждения связки и исключают диагностические ошибки. При необходимости оперативного лечения анестезиолог центра проводит общее обезболивание в дневное время.
При необходимости оперативного лечения анестезиолог центра проводит общее обезболивание в дневное время.
Разрыв крестообразных связок колена
Крестообразные связки (передняя и задняя) являются внутрисуставными и стабилизируют коленный сустав, не давая голени чрезмерно смещаться вперёд или назад.
Механизм разрыва крестообразных связок колена связан с прямой травмой – ударом по опорной голени, вследствие чего она может сместиться кпереди или кзади. Разрыв крестообразных связок колена часто сочетается с вывихом голени. Разрыв передней крестообразной связки является одним из симптомов «несчастной триады» (одновременное повреждение внутреннего мениска, большеберцовой боковой и передней крестообразной связок). Разрыв задней крестообразной связки колена происходит в драке, контактных видах спорта, футболе при ударе ногой по опорной голени спереди.
Клиника разрыва крестообразных связок колена всегда сопровождается выраженной болью, отеком коленного сустава и гемартрозом. Классическим считается «симптом выдвижного ящика», когда согнутая в колене голень, как бы, выдвигается вперед или назад (патологически подвижна). Внутрисуставные повреждения связок коленного сустава сложны для диагностики. Разрывы крестообразных связок часто сочетаются с повреждением менисков, боковых связок, отрывом кортикальных слоев кости в местах прикрепления. Обычная рентгенография не информативна.
Классическим считается «симптом выдвижного ящика», когда согнутая в колене голень, как бы, выдвигается вперед или назад (патологически подвижна). Внутрисуставные повреждения связок коленного сустава сложны для диагностики. Разрывы крестообразных связок часто сочетаются с повреждением менисков, боковых связок, отрывом кортикальных слоев кости в местах прикрепления. Обычная рентгенография не информативна.
Тактика лечения разрыва связок коленного сустава при внутрисуставных повреждениях чаще оперативная. Консервативно ведут пострадавших, у которых гемартроз является единственным внутрисуставным признаком патологии.
В сети клиник «Столица» вы можете пройти КТ и МРТ диагностику (круглосуточно) и диагностическую артроскопию (в дневное время), диагностика позволяет визуализировать повреждения, уточняя диагноз. Оперативное лечение проводят под общим обезболиванием в дневное время. После хирургического лечения конечность иммобилизируют на полтора месяца.
Разрыв связки надколенника
Связка надколенника удерживает надколенник, не даёт ему смещаться при движениях в коленном суставе. Связка рвется поперечно при ударе по колену или при падении на согнутое колено. Клинически и рентгенологически хорошо виден симптом смещения надколенника вверх при попытке разогнуть голень.
Связка рвется поперечно при ударе по колену или при падении на согнутое колено. Клинически и рентгенологически хорошо виден симптом смещения надколенника вверх при попытке разогнуть голень.
Консервативно ведут неполные разрывы связки. При полном разрыве связку сшивают матрацными швами и иммобилизируют конечность лонгетой на месяц. Затем приступают к разработке движений, подключают массаж и физиопроцедуры. Сеть клиник «Столица» располагает всеми видами физиофункциональных процедур, которые необходимы для реабилитации больных травматологического профиля.
При любых травмах коленного сустава обращайтесь к травматологам сети клиник «Столица». У нас Вы получите диагностическую и лечебную помощь в полном объёме и сможете сократить срок восстановления после травмы.
Повреждение, разрыв передней крестообразной связки — Колено — Лечение — Персональный сайт врача ортопеда-травматолога Дедова Сергея Юрьевича
Повреждение передней крестообразной связки коленного сустава
Передняя крестообразная связка (ПКС) является одним из главных внутрисуставных стабилизаторов коленного сустава.
Механизм повреждения ПКС:
Наиболее частым механизмом разрыва ПКС является ротационный подворот в колене при фиксированной голени, т.е. происходит скручивание в колене. Такая ситуация не редкость при занятиях игровыми видами спорта (футбол, баскетбол, волейбол). С каждым годом растет частота повреждения ПКС при занятиях горнолыжным спортом: падение-разворот в колене – лыжа не отстегнулась…
Другой причиной травмы ПКС является боковой удар в колено (например, в футболе или в контактном виде спорта (карате)).
Достаточно часто во время травмы передней крестообразной связки пациенты отмечают слышимый хруст в колене. Как таковой боли разорванная передняя крестообразная связка не дает. Болевой синдром в коленном суставе связан с травмой других внутрисуставных структур (разрыв менисков, внутрисуставные переломы и т.д.), которые могут быть в комбинации с повреждением ПКС.
В ортопедической практике часто встречается так называемая триада: повреждение передней крестообразной связки + повреждение внутренней боковой связки + повреждение медиального мениска.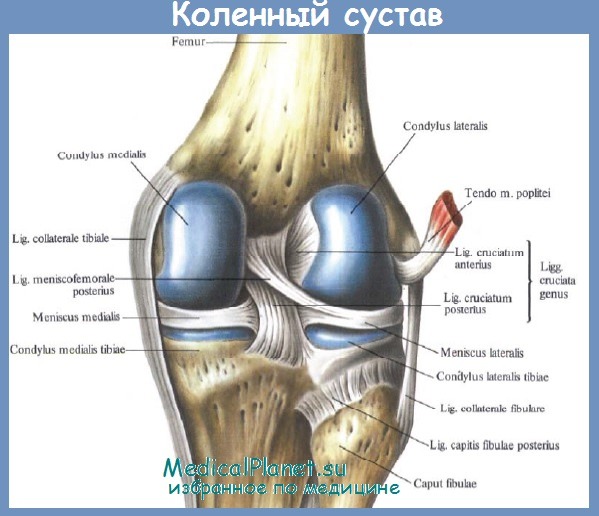
Что делать сразу после травмы колена:
- Постараться адекватно оценить ситуацию.
- Ни в коем случае не надо продолжать занятия спортом, это может повлечь за собой дополнительную травматизацию в коленном суставе.
- Ограничить движение в коленном суставе, не наступать на ногу.
- Зафиксировать колено хотя бы эластичным бинтом.
- Обязательны холодовые аппликации: надо положить на колено лёд или другой замороженный продукт. Холодовые аппликации надо делать по 20-30 минут, несколько раз с интервалом – 1 час.
- Обязательно обратиться к врачу!!!!
Клиническая картина
При разрыве передней крестообразной связки точный диагноз поставит только опытный врач, который непосредственно занимается травмами коленного сустава. Иногда в поликлиниках ставят обычный ушиб колена и отправляют домой, что является недопустимым…
Врач тщательным образом должен провести клинический осмотр коленного сустава. Обязательно оценивается наличие отека колена, выпота (жидкости) в коленном суставе. Поверяются менисковые тесты, связочные тесты.
Обязательно оценивается наличие отека колена, выпота (жидкости) в коленном суставе. Поверяются менисковые тесты, связочные тесты.
Для клинической оценки повреждения передней крестообразной связки используются тест Лахмана и тест «передний выдвижной ящик».
При любой травме колена в обязательном порядке проводится рентгенография коленного сустава. На рентгенограмме передняя крестообразная связка не визуализируется, видны только костные структуры. Рентген проводится только целью исключения костной травмы (перелом).
УЗИ – совершенно неэффективный метод диагностики повреждения передней крестообразной связки.
Наиболее оптимальным методом диагностики разрыва передней крестообразной связки является магнитно-резонансная томография (МРТ) коленного сустава.
Лечение:
Практика показывает, что многие пациенты, получив разрыв крестообразной связки коленного сустава, не сразу обращаются к врачу, считая, что само пройдет… Но не проходит: сохраняется отек сустава, боли, нестабильность колена. В большинстве случаев обращение к специалисту происходит через 1-2 месяца после полученной травмы коленного сустава.
В большинстве случаев обращение к специалисту происходит через 1-2 месяца после полученной травмы коленного сустава.
Некоторые пациенты пытаются проводить консервативное лечение, которое заключается в закачивании мышц бедра, тем самым отмечая, что колено становится стабильным… Но это самообман.
Какие бы не были накаченные мышцы бедра, внутрисуставная нестабильность коленного сустава сохраняется. К сожалению, констатирую факт: разрыв передней крестообразной связки самостоятельно не срастается!!! Поврежденная передняя крестообразная связка не выполняет свои функции, и это приводит к хронической передней нестабильности коленного сустава, что в свою очередь влечет за собой появление артроза с постоянной болью и необратимым разрушением коленного сустава.
Оперативное лечение направлено на стабилизацию коленного сустава и заключается в проведении артроскопической пластики передней крестообразной связки.
Артроскопическая реконструкция передней крестообразной связки – высокотехнологичная операция.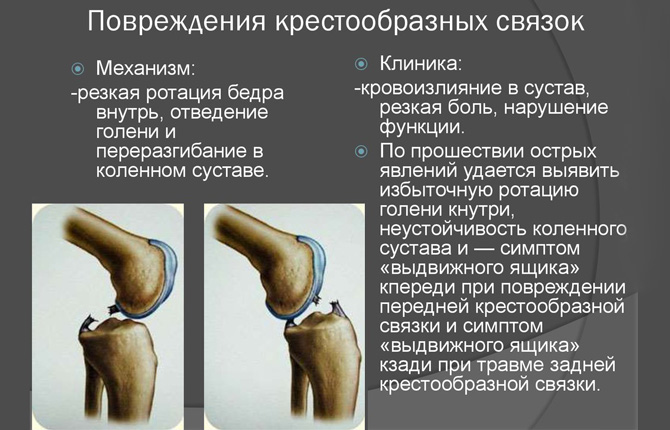
Во время операции изначально проводится артроскопическая диагностика коленного сустава с целью оценки состояния передней крестообразной связки. Наиболее часто выявляется отрыв передней крестообразной связки от бедренной кости. Наряду с диагностикой ПКС проводится тщательный осмотр всего сустава и оценивается состояние менисков, задней крестообразной связки, суставного хряща и т.д.
При подтвержденном разрыве ПКС приступают ко второму этапу операции – непосредственно пластики передней крестообразной связки. Целесообразно заметить, что сшить поврежденную связку невозможно, необходима реконструкция ПКС, т.е. создание новой передней крестообразной связки.
Для этого используют трансплантаты передней крестообразной связки. Существуют аутотрансплантаты (из своих собственных тканей) и аллотрансплантаты (синтетические).
На сегодняшний день в артроскопической хирургии отдают предпочтение аутотрансплантатам. Существует несколько видов аутотрансплантатов: из связки надколенника (BTB), из сухожилия четырехглавой мышцы бедра, из сухожилий подколенной и нежной мышц (HAMSTRING).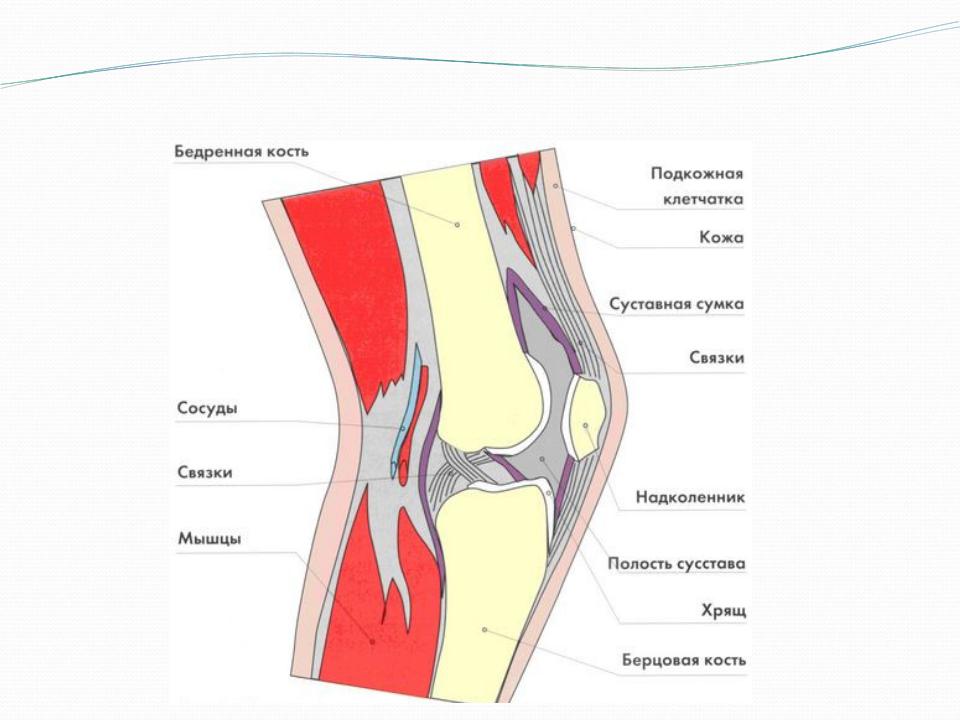 В своей практике предпочтение отдаем аутотрансплантату ПКС из сухожилий подколенной и нежной мышц, поскольку данный трансплантат соответствует всем прочностным характеристикам связки, возможны различные варианты фиксации, и это наименее травматичный метод реконструкции передней крестообразной связки.
В своей практике предпочтение отдаем аутотрансплантату ПКС из сухожилий подколенной и нежной мышц, поскольку данный трансплантат соответствует всем прочностным характеристикам связки, возможны различные варианты фиксации, и это наименее травматичный метод реконструкции передней крестообразной связки.
После забора трансплантата с помощью специальных направителей формируются каналы в большеберцовой и бедренной кости. Через созданные костные каналы проводится новая связка и производится ее фиксация. Для фиксации используем различные конструкции: ENDO-BUTTON, система RIGID-FIX, система BIO-INTRAFIX, интерферентные винты BIO-RCI.
После стабилизации трансплантата обязательно проводится артроскопический контроль изометричности новой связки.
Длительность операции 1,5-2 часа, операция заканчивается дренированием коленного сустава (вакуумная дренажная система Редон (B.BRAUN)) , на послеоперационные раны накладываем косметический шов.
С целью тромбопрофилактики обязательно фиксируем нижние конечности или эластичными бинтами или используем послеоперационный компрессионный трикотаж. Оперированное колено фиксируем ортезом (тутором). Ходьба разрешена только с помощью костылей без нагрузки на оперированную ногу.
Оперированное колено фиксируем ортезом (тутором). Ходьба разрешена только с помощью костылей без нагрузки на оперированную ногу.
Нахождение в стационаре клиники – 2 суток. Стационарное лечение проводится под круглосуточным динамическим контролем врачей ортопедов, реаниматологов, терапевтов и заключается в проведении антибактериальной, противовоспалительной, антикоагуляционной и симптоматической терапии.
Дальнейшее наблюдение и лечение проводится амбулаторно.
РЕКОМЕНДАЦИИ ПАЦИЕНТУ ПОСЛЕ АРТРОСКОПИЧЕСКОЙ ПЛАСТИКИ ПЕРЕДНЕЙ КРЕСТООБРАЗНОЙ СВЯЗКИ
- Ходьба без нагрузки на ногу с помощью костылей – до 5 суток после операции.
- Дозированная нагрузка на ногу с опорой на костыли – с 5 суток до 3 недель после операции.
- Полная нагрузка на ногу (без костылей) – через 3 недели после операции.
- Фиксация коленного сустава ортезом (шиной) – 2-3 недели после операции, в дальнейшем – разработка движений в коленном суставе.
- Антибактериальная терапия
- Противовоспалительная терапия
- При болевом синдроме: аналгетики
- С целью профилактики тромбоэмболических осложнений: эластичное бинтование нижних конечностей или использование компрессионного послеоперационного трикотажа + антикоагулянты.

- Холодовые аппликации на колено (для уменьшения отека колена)
- Перевязки: потребуются 2-3 перевязки (необходимо подъехать в клинику).
- Снятие швов – через 14 дней после операции.
- Через 3 недели после операции – активная реабилитация: восстановление полноценных движений в колене и гипотрофии мышц бедра (возможна реабилитация на дому (ORTHORENT) или в реабилитационном центре).
- Начало спортивных нагрузок (бег) – через 3 месяца после операции.
- Спорт без ограничений – через 5-6 месяцев после артроскопической пластики передней крестообразной связки.
Лечение заболеваний коленного сустава в Хабаровске
Коленный сустав один из крупных суставов человеческого организма. Представляет подвижное соединение бедренной и большеберцовой кости. Так же в формировании сустава участвует самая крупная сесамовидная кость нашего организма – надколенник (patella, лат. ). суставные поверхности костей покрыты гиалиновым хрящом. Формируют сустав капсула сустава, связочный аппарат (передняя и задняя крестообразные связки, медиальная и латеральная коллатеральные связки), медиальный и латеральный мениски, жировая подушка тело Гоффа, а так же сухожилия мышц бедра и голени.
). суставные поверхности костей покрыты гиалиновым хрящом. Формируют сустав капсула сустава, связочный аппарат (передняя и задняя крестообразные связки, медиальная и латеральная коллатеральные связки), медиальный и латеральный мениски, жировая подушка тело Гоффа, а так же сухожилия мышц бедра и голени.
Рисунок 1. Схематическое строение коленного сустава
Коленный сустав подвержен травмам и заболеваниям
Чаще всего встречаются ушибы и частичные повреждения капсульно-связочного аппарата. Иногда подобные травмы сопровождаются кровоизлиянием в полость сустава (гемартрозом). Обследование рентгенография, УЗИ, осмотр травматолога-ортопеда. Лечение как правило консервативное.
Повреждения менисков. Как правило повреждения менисков происходит в сочетании с повреждением связок (несчастная триада). Иногда сопровождается блокадой сустава (заклинивание сустава, ограничение разгибания голени).
Рисунок 2. Повреждение мениска.
При подозрении на повреждение мениска необходим осмотр врача травматолога-ортопеда, рентгенография коленного сустава в двух проекциях, МРТ коленного сустава.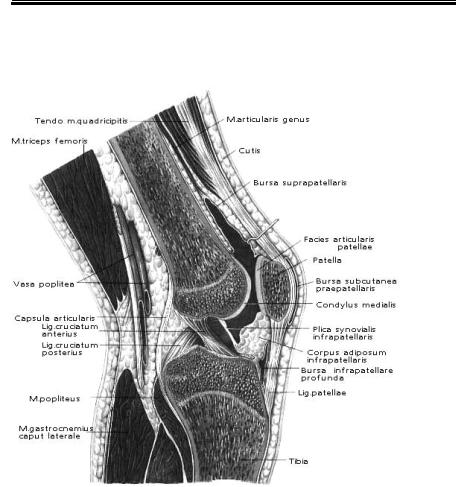 Лечение может быть консервативным, а может потребуется хирургическое лечение. В настоящее время используется эндоскопическая техника (артроскопия). При этом может быть выполнен шов (фиксация поврежденного мениска с помощью специальных фиксаторов) либо частичное удаление поврежденной части мениска. Метод определяет врач.
Лечение может быть консервативным, а может потребуется хирургическое лечение. В настоящее время используется эндоскопическая техника (артроскопия). При этом может быть выполнен шов (фиксация поврежденного мениска с помощью специальных фиксаторов) либо частичное удаление поврежденной части мениска. Метод определяет врач.
Рисунок 3 . Артроскопия коленного сустава. Пластика передней крестообразной связки
У людей увлекающихся спортом, ведущих подвижный образ жизни, а так же при высокоэнергетических травмах (автоавария) нередко возникает повреждение передней и реже задней крестообразной связки. При несвоевременном лечении эта травма может привести к неприятному чувству неустойчивости сустава, а при длительном не лечении к развитию посттравматического остеоартроза коленного сустава. Диагностика проводится с помощью рентгенографии, МРТ травмированного коленного сустава, осмотра ортопеда. Лечение назначает врач. Реже назначается консервативное лечение. Как правило требуется хирургическое лечение, шов или пластика повреждённой крестообразной связки. В настоящее время операция выполняется эндоскопически. После операции требуется реабилитация, восстановительное лечение.
В настоящее время операция выполняется эндоскопически. После операции требуется реабилитация, восстановительное лечение.
Рисунок 4. Остеоартроз.
Так же коленный сустав подвержен различного рода заболеваниям. Пальму первенства он делит с тазобедренным суставом по частоте возникновения остеоартроза. Остеоартроз (остеоартрит, osteoarthritis) это заболевание сопровождающееся разрушением гиалинового хряща с вовлечением капсулы, связок и костных структур. При длительном течении подобного заболевания происходит значительное ухудшение функции сустава, развитие тугоподвижности сустава, и все это сопровождается болями различной интенсивности. Диагностика проводится при осмотре врача ортопеда, рентгенографии коленного сустава. В некоторых случаях (определяемых врачом) назначается дообследование (МРТ, КТ, рентгеногрфия коленного сустава в положении стоя, с нагрузкой). Может дополнительно потребоваться консультация врача-ревматолога. Лечение при начальных стадиях заболевания консервативное.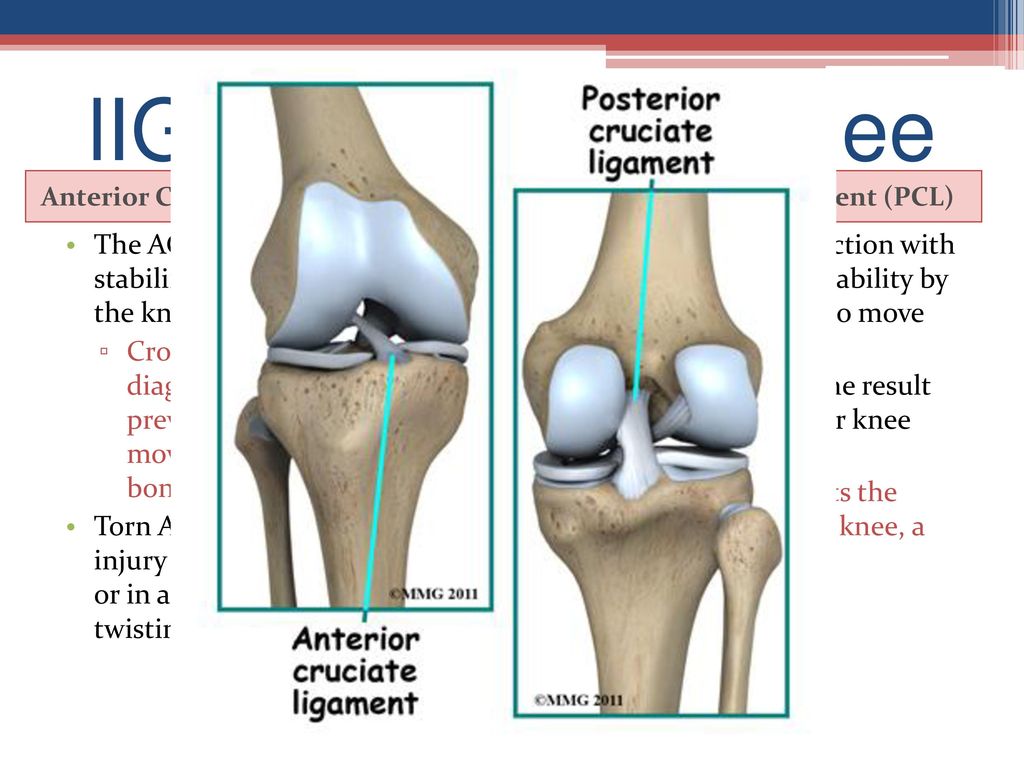 Специфическое лечение – внутрисуставные инъекции гиалуроновой кислоты, PRP терапия (platelet rich plasma, плазма обогащенная факторами роста) с целью сохранения целостности хрящевых структур.
Специфическое лечение – внутрисуставные инъекции гиалуроновой кислоты, PRP терапия (platelet rich plasma, плазма обогащенная факторами роста) с целью сохранения целостности хрящевых структур.
Среди других ревматических заболеваний нередки проявления ревматоидного артрита (РА), микрокристаллические артропатии (в том числе подагра), псориатическая артропатия. Подобные заболевания как правило лечат несколько специалистов вместе (ревматолог, ортопед, нефролог). В качестве лечебного средства используется пункция коленного сустава, удаление избыточного количества жидкости, введение глюкокортикоидных гормонов (ГКС) для уменьшения воспаления в суставе. Необходимость подобной процедуры определяет врач (ортопед, ревматолог).
При прогрессировании ОА может потребоваться хирургическое лечение, диагностическая, санационная артроскопия, различные виды остеотомий при развитии деформации суставов. Подобные процедуры позволяют сохранить функцию больного сустава, избавить человека от боли и отсрочить выполнение более серьезного хирургического вмешательства.
Рисунок 5. Остеотомия большеберцовой кости
При значительной утрате функции сустава, выраженных болях прибегают к тотальному эндопротезированию коленного сустава, то есть замену живого, но изрядно больного сустава на искусственный.
В нашем центре оказывается медицинская помощь при травмах и заболеваниях коленного сустава.
- Прием врача травматолога-ортопеда
- Прием врача ревматолога
- УЗИ коленных суставов
- Внутрисуставное введение препаратов в том числе под контролем УЗИ
- Диагностические пункции суставов (удаление жидкости, цитологическое исследование, посев на УПФ)
- PRP терапия (platelet rich plasma, плазма обогащенная факторами роста)
- Диагностическая и санационная артроскопия коленного сустава
- Операции при острых и застарелых повреждениях менисков
- Операции при повреждении передней крестообразной связки
Морфология внутрисуставных структур и гистология менисков коленного сустава
Int J Appl Basic Med Res. Апрель-июнь 2018 г .; 8 (2): 96–99.
Моника Гупта
Отделение анатомии Адешского института медицинских наук и исследований, Батинда, Индия
Пармод Кумар Гоял
1 Отдел судебной медицины, Адешский институт медицинских наук и исследований, Батинда, Индия
Пунам Сингх
2 Отделение анатомии, Медицинский колледж и больница Даянанда, Лудхиана, Пенджаб, Индия
Ану Шарма
2 Отделение анатомии, Медицинский колледж и больница Даянанд, Пенджаб , Индия
Отделение анатомии, Адешский институт медицинских наук и исследований, Батинда, Индия
1 Отдел судебной медицины, Адешский институт медицинских наук и исследований, Батинда, Индия
2 Кафедра анатомии, Медицинский колледж и больница Даянанда, Лудхиана, Пенджаб, Индия 9 0008
Адрес для корреспонденции: Dr.Пармод Кумар Гоял, отдел судебной медицины, Адешский институт медицинских наук и исследований, Батинда, Пенджаб, Индия. E-mail: moc.liamg@layogdomraprdПоступила в редакцию 6 ноября 2017 г .; Принято 20 ноября 2017 г. , настраивать и развивать работу в некоммерческих целях при условии, что предоставлен соответствующий кредит и новые разработки лицензируются на идентичных условиях.
Abstract
Введение:
Мениски и крестообразные связки являются внутрисуставными структурами колена, и повреждение этих структур является обычным явлением. Морфометрические данные, полученные в ходе исследования, помогут проанализировать различия между людьми и сопоставить их с возможностью, расположением и типом травм, а также лучше интерпретировать структуры во время магнитно-резонансной томографии и артроскопии, что в дальнейшем поможет при реконструктивных операциях на колене.
Материалы и методы:
Ширина и толщина медиального мениска (MM), латерального мениска (LM), а также максимальная длина и ширина передней крестообразной связки (ACL) и задней крестообразной связки (PCL) были измерены на двадцати коленях.Проведено гистологическое исследование менисков.
Результаты:
Ширина ММ составляла 0,601–0,700 см на переднем роге (AH) в 45% случаев, 1.000–1.500 см на заднем роге (PH) в 60% случаев и 1.000–1.500 см на теле в 60% случаев. 30% случаев. Толщина ММ на AH (45%) и PH (40%) составляла 0,401–0,500 см, а у тела (35%) – 0,501–0,600 см. Ширина LM при AH (35%) составляла 0,801–0,900 см, при PH (45%) составляла 0,901–1,000 см, а на теле (35%) составляла 1,000–1,500 см. Толщина LM на AH (45%) составила 0,301–0.400 см, при PH (50%) было 0,401–0,500 см, а на теле (40%) было 0,601–0,700 см. Длина ПКС у максимального процента особей (55%) составляла 3,01–3,50 см. Ширина ПКС у 25% образцов составляла 0,801-0,900 см, а у других 25% образцов – 1,001-1,500 см. Длина ПКЛ в максимальном проценте экземпляров (50%) составила 3,51-4,00 см. Ширина ПКЛ у 80% образцов составляла 1,001–1,500 см. Гистологическое исследование менисков показало фиброзный хрящ (внешние две трети) и гиалиновый хрящ (внутренняя треть). Ориентация волокон была круговой с перемешанными радиальными волокнами.Фибробласты, хондроциты и неклассифицированные клетки располагались одиночными, парными или рядами вдоль направления волокон, за исключением гиалинизированной части. Кровеносные сосуды присутствовали по направлению к периферической части.
Выводы:
Максимальная ширина MM была на уровне PH, а для LM – на теле. Максимальная толщина была у корпуса как для MM, так и для LM. Ширина PCL была больше по сравнению с ACL.
Ключевые слова: Крестообразные связки , мениск , морфология
Введение
Коленный сустав представляет собой сложную составную кондиллоидную разновидность сустава.Он состоит из двух отдельных суставов, т. Е. Бедренно-пателлярного сустава, который представляет собой турецкий сустав, и бедренно-большеберцового сустава, который представляет собой двояковыпуклый сустав. Последний в дальнейшем частично разделен менисками между соответствующими суставными поверхностями. Неуклюжие движения, падения, столкновения, резкие повороты, чрезмерная сила и чрезмерное использование могут привести к целому ряду травм этого сустава и поддерживающих его структур. Стабильность сустава зависит от нескольких мышц (четырехглавой мышцы и подколенного сухожилия), медиальных менисков и боковых менисков (MM и LM) и связок (передняя крестообразная связка [ACL], задняя крестообразная связка [PCL], большеберцовая коллатеральная и малоберцовая связки. залог).Из них ACL, PCL, MM и LM являются внутрисуставными структурами []. Крестообразные связки лежат внутри капсулы коленного сустава, но не внутри синовиальной оболочки. Они берут начало от поверхностей мыщелков бедренной кости, обращенных к межмыщелковой ямке, вставляются на большеберцовое плато и пересекаются друг с другом, как конечности буквы «X». Мениски представляют собой два клиновидных полулунных участка фиброзно-хрящевой ткани между мыщелками бедренной кости и тибиальными плато, прикрепленными спереди и сзади к межмыщелковым областям.Они являются несущими конструкциями, увеличивают конгруэнтность суставов, стабилизируют сустав, улучшают питание суставного хряща, способствуют вращению противоположных суставных поверхностей сустава во время движений фиксированного положения и играют значительную роль в амортизации и смазке наряду с передачей веса тела от бедренная кость к большеберцовой кости. Мениски далее делятся на переднюю треть или передний рог (AH), среднюю треть (тело) и заднюю треть или задний рог (PH). Большинство частей мениска бессосудистые (белая зона), но самые внешние 20% мениска имеют кровоснабжение (красная зона).[1] Морфометрические параметры в настоящем исследовании помогут проанализировать различия между людьми и сопоставить их с возможностью, местоположением и типом травм, а также лучше интерпретировать структуры во время магнитно-резонансной томографии и артроскопии, что в дальнейшем поможет при реконструктивных операциях. колена.
Макро-анатомические особенности внутрисуставных структур коленного сустава
Материалы и методы
Для проведения исследования было взято по сорок менисков и крестообразных связок каждого из них путем рассечения двадцати трупных коленных суставов человека.Ширина и толщина MM и LM были измерены в трех точках – AH, body и PH. Были взяты максимальные длина и ширина ACL и PCL []. Все измерения производились в сантиметрах (см) штангенциркулем. Для гистологического исследования (под световой микроскопией) были взяты срезы из периферической и медиальной большей части менисков. Некоторые срезы также были взяты на стыке наружных двух третей и медиальной трети. Окрашивание тканей гематоксилином и эозином проводили с использованием нисходящей серии спирта, ксилола и других реагентов.Слайды исследовали под тринокулярным исследовательским микроскопом Nikon Model-E-200 при увеличении × 100 и × 400 [].
Результаты
Ширина ММ у 45% образцов находилась в диапазоне 0,601–0,700 см при AH, тогда как в 60% случаев она находилась в диапазоне 1,000–1,500 см при PH и тела в 30% случаев. Это были максимальные значения. Статистически недостоверными оказались различия средних значений ширины ММ при АГ (0,707 ± 0,091 см), PH (1,109 ± 0,240 см) и тела (0,826 ± 0,252 см).
Толщина ММ в 45% образцов при AH и в 40% случаев при PH была в максимальном диапазоне, то есть 0,401–0,500 см, по сравнению с телом, где максимальные случаи были в диапазоне 0,501–0,600 см. . Различия средних значений толщины ММ при АГ (0,483 ± 0,103 см), PH (0,458 ± 0,084 см) и тела (0,583 ± 0,129 см) оказались статистически недостоверными.
Ширина LM у 35% образцов при AH находилась в диапазоне 0,801–0,900 см, ширина PH в 45% случаев находилась в диапазоне 0.901–1000 см, а у тела максимальные случаи (35%) наблюдались в диапазоне 1.000–1.500 см. Разница средних значений ширины LM статистически не значима при AH (0,835 ± 0,0891 см), PH (0,872 ± 0,0842 см) и туловище (0,928 ± 0,158 см).
Толщина LM на AH в максимальном процентном отношении образца (45% случаев) была замечена в диапазоне толщин 0,301–0,400 см. Толщина PH в 50% образцов находилась в диапазоне 0,401–0,500 см, а 40% образцов были обнаружены в диапазоне толщин 0.601–0,700 см у тела. Среднее значение толщины LM при AH (0,358 ± 0,087 см), PH (0,516 ± 0,079 см) и туловище (0,594 ± 0,119 см) не показало статистически значимой разницы.
Длина ПКС у максимального процента особей (55%) составляла 3,01–3,50 см. Ширина ПКС у 25% образцов составляла 0,801-0,900 см, а у других 25% образцов – 1,001-1,500 см.
Длина ПКЛ в максимальном проценте особей (50%) составляла 3,51-4,00 см. Ширина ПКЛ у 80% образцов составляла 1,001–1,500 см.Статистическая разница в значениях длины и ширины ACL и PCL оказалась статистически значимой.
Гистологические данные
Поперечные срезы менисков, взятые из наружных двух третей, имели большое количество фиброзной ткани. Основная ориентация волокон была круговой с перемешанными радиальными волокнами. Эти радиальные волокна расходились в различных направлениях по отношению к окружным волокнам, которые, как было видно, проходили по длине мениска [].На вертикальных срезах, сделанных в средней части менисков, наблюдались срезы периферических волокон с промежуточными радиальными волокнами. Клетки на этих слайдах показали различный вид при малом увеличении. Они были замечены вставленными в переплетенную сеть коллагеновых волокон. Чаще всего обнаруживались клетки, похожие на фибробласты, с исключительно небольшим количеством хондроцитов между ними. Большинство клеток находилось в одиночных рядах. Эти клетки имели удлиненную или веретеновидную форму.У них не было ни перицеллюлярного матрикса, ни лакун []. Ядра клеток также наблюдались в виде небольших, удлиненных или веретенообразных тел. В фиброзном матриксе также наблюдались некоторые клетки округлой формы. Это оказались типичные хрящевые клетки с перицеллюлярным матриксом. При большом увеличении было ясно видно, что эти округлые клетки лежат в лакунах. Эти клетки присутствовали одиночными, парными или рядами вдоль направления волокон []. На нескольких слайдах также были видны срезы кровеносных сосудов, показывающие его сосудистую природу.
Поперечный разрез мениска, показывающий периферические волокна, радиальные волокна и веретенообразные клетки
Поперечный разрез, показывающий овальные клетки, расположенные как одиночные (одна черная стрелка), парные, ряды, гиалинизированная область (две черные стрелки) и волокнистая область (красная стрелка)
Несколько срезов, взятых из соединения между внешними двумя третями и медиальной одной третью, показали большое количество волокон, встроенных в матрицу. Он имел оба типа клеток, то есть фибробластоподобные клетки, а также хрящевые клетки округлой формы с перицеллюлярным матриксом.
Срезы, взятые из большей части медиальной части, обычно выглядели как гиалиновый хрящ []. Они имели однородный вид. Никаких волокон различить не удалось. Клетки гомогенного матрикса имеют овальную или округлую форму и лежат в лакунах. Эти лакуны были четко различимы при большем увеличении. Они присутствовали поодиночке или парами, но не рядами. Они валялись как попало. Ни на одном из слайдов в этой области не было видно кровеносных сосудов, что свидетельствует о его бессосудистой природе.
На двух участках менисков картина клеток в основном нетипичная. Эти атипичные клетки было трудно отличить ни от фибробластов, ни от хондроцитов. Они были без лакун, а форма напоминала хондроциты.
Обсуждение и выводы
Максимальная ширина MM была на уровне PH, а для LM – на теле. Результаты были аналогичны результатам Erbagci и др. . [2], но отличаются от результатов Almeida и др. . [3] Максимальная толщина была на теле для MM, а также LM в соответствии с Almeida и др. .[3], но он отличался от такового у Эрбагчи и др. . [2] Это различие могло быть связано с расовыми различиями. Статистическая разница в значениях AH, PH и body относительно ширины и толщины трех частей менисков оказалась несущественной. Длина ACL соответствовала выводам Оденстена и Гиллквиста [4], но отличалась от таковой Кеннеди и др. . [5] и Гиргис и др. . [6] Причина могла быть связана с измерением длины ACL в разных положениях.Длина ПКС соответствовала данным Inderster и др. . [7] но была больше, как наблюдали Гиргис и др. . [6] Максимальная ширина ПКС и ПКС в настоящем исследовании была меньше по сравнению с открытие Girgis и др. . [6] Наши записи ширины PCL были аналогичны медиолатеральному диаметру того же диаметра, измеренному Inderster и др. . [7] Значение ширины PCL было больше по сравнению с ACL. Статистическая разница в значениях длины и ширины ACL и PCL оказалась статистически значимой.
Мы наблюдали три типа клеток, такие как фибробласты, хондроциты и промежуточные клетки. Эти промежуточные типы клеток было трудно классифицировать по сравнению с хондроцитами или фибробластами. Веретенообразные или веретенообразные клетки без лакун, которые напоминали фибробласты, присутствовали больше на периферических двух третях и уменьшались по мере продвижения к внутреннему вогнутому краю. Круглые или овальные клетки, лежащие в лакунах, напоминающие хрящевые клетки, были вкраплены вместе с фиброцитами, больше в веществе и по направлению к внутреннему краю.Большинство наших результатов соответствуют предыдущим исследованиям. [8,9]
Финансовая поддержка и спонсорство
Нет.
Конфликт интересов
Конфликта интересов нет.
Ссылки
1. Уильямс А., Ньюэлл Р.Л., Колено. В кн .: Анатомия Грея, анатомические основы клинической практики. 39-е изд. Стандринг С., Берковиц Б.К., Борли Н.Р., Кроссман А.Р., Дэвис М.С., Фитцджеральд М.Дж. и др., Редакторы. Филадельфия: Эльзевьер Черчилль Ливингстон; 2005. С. 1471–88.[Google Scholar] 2. Эрбагчи Х., Гумусбурун Э., Байрам М., Каракурум Г., Сирикчи А. Нормальные мениски: In vivo МРТ. Хирург Радиол Анат. 2004; 26: 28–32. [PubMed] [Google Scholar] 3. Алмейда СК, Де Мораес А.С., Таширо Т., Невес С.Е., Тоскано А.Е., Де Абреу Р.Р. Морфометрическое исследование менисков коленного сустава. Int J Morphol. 2004; 22: 181–4. [Google Scholar] 4. Оденстен М., Гиллквист Дж. Функциональная анатомия передней крестообразной связки и обоснование реконструкции. J Bone Joint Surg Am.1985. 67: 257–62. [PubMed] [Google Scholar] 5. Кеннеди Дж. К., Вайнберг Х. В., Уилсон А. С.. Анатомия и функция передней крестообразной связки. По данным клинико-морфологических исследований. J Bone Joint Surg Am. 1974; 56: 223–35. [PubMed] [Google Scholar] 6. Гиргис Ф.Г., Маршалл Дж.Л., Монажем А. Крестообразные связки коленного сустава. Анатомо-функциональный и экспериментальный анализ. Clin Orthop Relat Res. 1975. 10: 216–31. [PubMed] [Google Scholar] 7. Inderster A, Benedetto KP, Klestil T, Künzel KH, Gaber O.Ориентация волокон задней крестообразной связки: экспериментальное морфологическое и функциональное исследование, часть 2. Clin Anat. 1995; 8: 315–22. [PubMed] [Google Scholar] 8. Месснер К., Гао Дж. Мениски коленного сустава. Анатомо-функциональные характеристики и обоснование клинического лечения. J Anat. 1998; 193: 161–78. [Бесплатная статья PMC] [PubMed] [Google Scholar] 9. Гоял Н., Гупта М. Исследование изменений морфологии остеоартрита суставного хряща с использованием компьютерного анализа изображений. J Histol 2013.2013 Идентификатор статьи 981305. doi: 10.1155 / 2013/981305. [Google Scholar]Коленный сустав: анатомия, связки и движения
Автор:
Гордана Сендик
• Рецензент:
Деклан Темпани Бакалавр (с отличием)
Последний раз отзыв: 3 июня 2021 г.
Время чтения: 24 минуты
Коленный сустав – синовиальный сустав, соединяющий три кости; бедренная кость, большеберцовая кость и надколенник. Это сложный шарнир, состоящий из двух сочленений; Бедренно-большеберцовый сустав и пателлофеморальный сустав .Бедренно-большеберцовый сустав – это сустав между большеберцовой и бедренной костью, а надколенник-бедренный сустав – это сустав между надколенником и бедренной костью.
Коленный сустав – это самый большой и, возможно, наиболее напряженный сустав в теле. Расположение костей в суставе обеспечивает точку опоры, которая передает действия мышц сгибателей и разгибателей колена. Расположение экстракапсулярных и интракапсулярных связок, а также расширение мышц, пересекающих сустав, обеспечивают столь необходимую стабильность, которая противодействует значительному биомеханическому стрессу, оказываемому на сустав.Как шарнирный шарнир , коленный сустав в основном допускает движение вдоль одной оси с точки зрения сгибания и разгибания колена в сагиттальной плоскости. Он также допускает небольшое вращение медиально во время сгибания и последней стадии разгибания колена, а также латеральное вращение при «разблокировке» колена.
| Тип | Бедренно-большеберцовый сустав. : Синовиальный шарнир; одноосный Пателлофеморальный сустав : Плоский сустав |
| Суставные поверхности | Бедренно-большеберцовый сустав : латеральный и медиальный мыщелки бедра, большеберцовые плато Пателлофеморальный сустав : поверхность надколенника бедра, задняя поверхность надколенника |
| Связки и мениски | Экстракапсулярные связки : связка надколенника, медиальная и латеральная ретинакула надколенника, большеберцовая (медиальная) коллатеральная связка, малоберцовая (латеральная) коллатеральная связка, косая подколенная связка, дугообразная подколенная связка, переднебоковая связка (ALL) Внутричерепная связка (ALL) (ACL), задняя крестообразная связка (PCL), медиальный мениск, латеральный мениск |
| Иннервация | Бедренный нерв (нерв, ведущий к медиальной широкой мышце бедра, подкожный нерв), большеберцовый и общий малоберцовый (малоберцовый) нервы, задний отдел запирательного нерва |
| Кровоснабжение | Коленные ветви боковой огибающей бедренной артерии, бедренной артерии, задней большеберцовой артерии, передней большеберцовой артерии и подколенной артерии |
| Обращения | Разгибание, сгибание, медиальное вращение, поперечное вращение |
В этой статье мы обсудим анатомию и функцию коленного сустава.
Суставные поверхности
Бедренно-большеберцовый сустав
Бедренно-большеберцовый сустав – это соединение между латеральным и медиальным мыщелками дистального конца бедренной кости и большеберцовой плато, оба из которых покрыты толстым слоем гиалинового хряща.
Латеральные и медиальные мыщелки представляют собой два костных выступа, расположенных на дистальном конце бедренной кости, которые имеют гладкую выпуклую поверхность и разделены сзади глубокой бороздой, известной как межмыщелковая ямка.Медиальный мыщелок больше, более узкий и выступает дальше, чем его латеральный аналог, что составляет угол между бедренной и большеберцовой костью. Шероховатая внешняя поверхность медиального и латерального мыщелков определяется как медиальный и латеральный надмыщелки соответственно. Вдоль задней части дистального отдела бедренной кости есть парные неровные возвышения над медиальным и латеральным надмыщелками, известные как медиальный и латеральный надмыщелковые гребни .
Большеберцовые плато представляют собой две слегка вогнутые верхние поверхности мыщелков, расположенных на проксимальном конце большеберцовой кости и разделенных костным выступом, известным как межмыщелковое возвышение.Медиальная суставная поверхность большеберцовой кости имеет несколько овальную форму по переднезадней длине, в то время как латеральная суставная поверхность имеет более округлую форму
Суставные поверхности тибио-бедренного сустава обычно неконгруэнтны, поэтому совместимость обеспечивается медиальным и боковым мениском . Это фиброзно-хрящевые структуры в форме полумесяца, которые позволяют более равномерно распределять бедренное давление на большеберцовую кость.
Пателлофеморальный сустав
Пателлофеморальный сустав – это седловидный сустав, образованный сочленением поверхности надколенника бедренной кости (также известной как трохлеарная борозда бедренной кости) и задней поверхности надколенника.Поверхность надколенника бедра представляет собой бороздку на передней стороне дистального отдела бедренной кости, которая простирается кзади в межмыщелковую ямку.
Надколенник – это кость треугольной формы с изогнутым проксимальным основанием и заостренной дистальной вершиной. Его суставная поверхность определяется медиальной и латеральной фасетками, которые представляют собой вогнутые суставные поверхности, покрытые толстым слоем гиалинового хряща и разделенные вертикальным гребнем. Медиальнее медиальной фасетки находится третья малая фасетка, известная как «странная» фасетка, в которой отсутствует гиалиновый хрящ.
Являясь сесамовидной костью, надколенник плотно встроен и удерживается на месте сухожилием четырехглавой мышцы бедра. На дистальной части надколенника продолжение сухожилия четырехглавой мышцы бедра образует центральную полосу, называемую связкой надколенника. Это прочная толстая связка, которая простирается от вершины надколенника до верхней части бугристости большеберцовой кости.
Суставная капсула
Суставная капсула коленного сустава имеет сложную природу, в основном образована мышечными сухожилиями и их расширениями, образующими толстую связочную оболочку вокруг сустава.Капсула относительно слабая и прикреплена к краям бедренной и большеберцовой суставных поверхностей. В передней части капсулы имеется отверстие, края которого примыкают к краям надколенника. Вторая щель также присутствует в латерально-задней части капсулы, через которую проходит сухожилие подколенной мышцы.
Капсула образована из внешнего фиброзного слоя (который является непрерывным с соседними сухожилиями) и внутренней синовиальной мембраны, которая смазывает суставные поверхности, уменьшая трение в дополнение к питанию хряща.Суставная капсула образует несколько заполненных жидкостью мешочков, называемых сумками, которые уменьшают трение в коленном суставе. Известные сумки коленного сустава включают:
- Супрапателлярная сумка – расположена выше надколенника между бедренной костью и сухожилием четырехглавой мышцы
- Prepatellar bursa – Лежит перед надколенником между надколенником и кожей
- Инфрапателлярная бурса – Расположена под надколенником между связкой надколенника и большеберцовой костью
Связки и мениски
Связки коленного сустава можно разделить на две группы; экстракапсулярные связки и внутрикапсулярные связки .Эти связки соединяют бедренную и большеберцовую кость, удерживая их на месте, обеспечивая стабильность и предотвращая смещение.
Экстракапсулярные связки находятся вне капсулы сустава и включают связку надколенника, малоберцовые (латеральные) и большеберцовые (медиальные) коллатеральные связки, а также косые и дугообразные подколенные связки. Внутри капсулы сустава находятся внутрикапсулярные связки, при этом крестообразные связки являются наиболее известными из этой подгруппы.
Связка надколенника
Связка надколенника – это прочная толстая фиброзная связка, которая является дистальным продолжением сухожилия четырехглавой мышцы бедра.Он находится на поверхности / кпереди от надколенечной сумки и простирается от вершины надколенника до бугорка большеберцовой кости.
По своему внешнему краю связка надколенника сливается с медиальной и латеральной ретинакулами надколенника, которые являются продолжением мышц широкой мышцы бедра и латеральной мышцы соответственно, а также вышележащей фасции. Связка надколенника играет важную роль в , стабилизируя надколенник и предотвращая ее смещение.
Боковая (малоберцовая) коллатеральная связка
Малоберцовая коллатеральная связка – это прочная связка, которая берет начало от латерального надмыщелка бедренной кости, сразу позади проксимального прикрепления подколенной кости, и продолжается дистально, прикрепляясь к боковой поверхности головки малоберцовой кости.
При прикреплении к головке малоберцовой кости связка разделяет сухожилие двуглавой мышцы бедра на две части. Коллатеральная связка малоберцовой кости находится глубоко в латеральном удерживании надколенника и поверхностно по отношению к сухожилию подколенной мышцы, которое отделяет связку от латерального мениска.
Медиальная (большеберцовая) коллатеральная связка
Коллатеральная связка большеберцовой кости – это прочная плоская связка медиальной части коленного сустава. Коллатеральная связка большеберцовой кости, в дополнение к своей малоберцовой двойке, защищает коленный сустав и предотвращает чрезмерное движение вбок, ограничивая внешнее и внутреннее вращение вытянутого колена.Коллатеральную связку большеберцовой кости в литературе иногда делят на поверхностную и глубокую:
- Поверхностная часть : начинается проксимальнее медиального надмыщелка бедренной кости. Эта связка имеет две точки крепления; проксимальное прикрепление на медиальном мыщелке большеберцовой кости и дистальное прикрепление на медиальном стержне большеберцовой кости. Спереди поверхностная часть сливается с медиальным удерживателем надколенника и медиальной надколенниковой связкой, которая проходит от медиального мыщелка бедренной кости и прикрепляется к медиальному краю надколенника.
- Глубокая часть : вертикальное утолщение капсулы коленного сустава, расположенное под поверхностной частью большеберцовой коллатеральной связки. Он берет начало в области дистального отдела бедренной кости, затем прикрепляется к медиальному мениску и заканчивается на проксимальном отделе большеберцовой кости. Эти две части связки определяются как мениско-бедренная и мениско-тибиальная связки (см. Ниже).
Косая подколенная связка
Косая подколенная связка (связка Bourgery) представляет собой расширение сухожилия полуперепончатой мышцы, которое начинается кзади от медиального мыщелка большеберцовой кости и отражается вверху и латерально для прикрепления к латеральному мыщелку бедренной кости.
Косая подколенная связка , охватывающая межмыщелковую ямку, укрепляет заднюю часть суставной капсулы и сливается с ее центральной частью.
Дугообразная подколенная связка
Дугообразная подколенная связка – это толстая фиброзная связка, которая возникает на задней поверхности головки малоберцовой кости и сводится кверху и медиально и прикрепляется к задней стороне суставной капсулы колена. Дугообразная подколенная связка укрепляет заднебоковую часть суставной капсулы и вместе с косой подколенной связкой предотвращает чрезмерное растяжение коленного сустава.
Крестообразные связки
Парные крестообразные связки получили свое название из-за того, что они пересекаются друг с другом наискосок в суставе, что напоминает крест (латинское = crux) или букву X. Они пересекаются внутри суставной капсулы, но остаются внешними по отношению к ней. синовиальная полость. Крестообразные связки делятся следующим образом:
- Передняя крестообразная связка : возникает из передней межмыщелковой области большеберцовой кости сразу за местом прикрепления медиального мениска и простирается заднебоковой и проксимально, прикрепляясь к задней части медиальной поверхности латерального мыщелка бедренной кости.Пересекаясь с другой стороной коленного сустава, связка проходит под поперечной связкой (см. Ниже) и сливается с передним рогом бокового мениска. Передняя крестообразная связка важна для предотвращения перекатывания кзади и смещения мыщелка бедренной кости во время сгибания, а также для предотвращения гиперэкстензии коленного сустава.
- Задняя крестообразная связка : возникает из задней межмыщелковой области большеберцовой кости и проходит в переднемедиальном и проксимальном направлениях, прикрепляясь к передней части боковой поверхности медиального мыщелка бедренной кости.Эта связка почти вдвое прочнее и кровоснабжает лучше, чем передняя крестообразная связка. Задняя крестообразная связка выполняет функцию, противоположную функции передней крестообразной связки, и служит для предотвращения перекатывания вперед и смещения мыщелка бедренной кости при разгибании, а также для предотвращения гиперфлексии коленного сустава.
Мениски
Мениски представляют собой фиброзно-хрящевые пластинки в форме полумесяца, расположенные между суставными поверхностями бедра и большеберцовой кости и служащие для обеспечения их конгруэнтности и поглощения ударов.Мениски толстые и васкуляризированы в их внешней одной трети, в то время как их внутренние две трети тоньше и бессосудистые. Кроме того, две внутренние трети содержат радиально организованные пучки коллагена, тогда как внешняя треть содержит более крупные пучки, расположенные по окружности. Таким образом, считается, что внутренняя часть более приспособлена для несения нагрузки и сопротивления сжимающим силам, в то время как внешние части подходят для противодействия силам растяжения. Мениски делятся следующим образом:
- Медиальный мениск : С-образная, почти полукруглая фиброзно-хрящевая пластинка, которая покрывает поверхность медиального плато большеберцовой кости.Его передний рог прикрепляется к передней межмыщелковой области большеберцовой кости и сливается с передней крестообразной связкой. Его задний рог прикрепляется к задней межмыщелковой области большеберцовой кости, между прикреплениями латерального мениска и задней крестообразной связки.
- Боковой мениск : почти круглая фиброзно-хрящевая пластинка, которая покрывает поверхность латерального плато большеберцовой кости. Его передний рог также прикрепляется к передней межмыщелковой области большеберцовой кости и частично сливается с передней крестообразной связкой.Точно так же его задний рог прикрепляется к задним межмыщелковым областям перед задним рогом медиального мениска.
Мениски удерживаются на месте несколькими связками, в том числе поперечной связкой, мениско-бедренной связкой и мениско-большеберцовой (коронарной) связкой. Стабилизируя мениски, эти связки также косвенно участвуют в предотвращении смещения коленного сустава.
- Поперечная связка : соединяет мениски, идущие от переднего края латерального мениска к переднему рогу медиального мениска.Его точная роль неизвестна, но считается, что эта связка стабилизирует мениски во время движений колена и снижает напряжение, возникающее в продольных окружных волокнах.
- Мениско-бедренные связки : верхние части дистальной большеберцовой коллатеральной связки, идущие от заднего рога латерального мениска до латеральной поверхности медиального мыщелка бедренной кости. Они разделены на две связки; передняя мениско-бедренная связка (Хамфри), проходящая впереди задней крестообразной связки; и задняя мениско-бедренная связка (Wrisberg), идущая кзади от задней крестообразной связки.
- Мениско-большеберцовые (коронарные) связки : нижние части дистальной большеберцовой коллатеральной связки, проходят между краем латерального мениска и периферической областью мыщелков большеберцовой кости. Он состоит из медиальной и латеральной мениско-большеберцовой (коронарной) связки.
- Пателломенисковая связка : состоит из медиальной и латеральной пателломенисковой связки, часто описываемой как просто медиальная и латеральная связки. Эти связки идут от нижней трети надколенника и вставляются в переднюю часть медиального и латерального мениска соответственно.
Связки прочие
Некоторые другие известные связки коленного сустава включают слизистую связку, подколенно-фибулярную и фабеллофибулярную связки.
- Слизистая связка : состоит из двух крыловых складок, которые прикрепляются к подколеночной жировой подушечке, удерживая ее на месте. Эта структура представляет собой эмбриональный остаток, разделяющий медиальный и латеральный отделы колена.
- Подколенно-малоберцовая связка : расположена на заднебоковой стороне коленного сустава, простирается от подколенной мышцы до медиальной части малоберцовой кости.
- Фабеллофибулярная связка : возникает из небольшой сесамовидной кости на задней поверхности латерального надмыщелкового гребня бедренной кости и прикрепляется дистально к заднебоковому краю шиловидного отростка малоберцовой кости.
Иннервация
Коленный сустав получает иннервацию от бедренного нерва через подкожный нерв и мышечные ветви. В сустав также входят большеберцовый и общий малоберцовый (малоберцовый) нервы и задний отдел запирательного нерва.
Кровоснабжение
Коленный сустав имеет богатую васкуляризацию, происходящую от коленного анастомоза, образованного несколькими артериальными кровеносными сосудами. В формировании коленного анастомоза участвуют примерно десять артерий:
Однако в последние годы исследование Sabalbal et al. отказался от традиционного описания коленного анастомоза в учебниках, описанного выше. Во время исследования десяти нижних конечностей трупов они обнаружили, что «надежных прямых связей между ветвями бедренной и подколенной артерий не существует», и что сосудистая сеть этой области подвержена индивидуальным различиям.
Обращения
Являясь шарнирным суставом, основными движениями в коленном суставе являются сгибание и разгибание колена в сагиттальной плоскости. Он также допускает ограниченное внутреннее вращение , в согнутом положении и на последней стадии разгибания, а также боковое вращение , при «разблокировке» и сгибании колена. В отличие от локтевого сустава, коленный сустав не является настоящим шарниром, поскольку он имеет вращательный компонент, дополнительное движение, которое сопровождает сгибание и разгибание, поэтому его называют модифицированным шарнирным суставом.
Степень возможного сгибания колена зависит от положения тазобедренного сустава и от того, является ли движение активным или пассивным. Когда бедро согнуто, максимальная степень сгибания в коленном суставе достигает 140 °, тогда как при вытянутом бедре допускается только 120 °. Это связано с тем, что подколенные сухожилия одновременно являются разгибателями бедра и сгибателями колена, поэтому они теряют часть своей эффективности при сгибании колена при разгибании бедра, и наоборот. Кроме того, более широкий диапазон движений в коленном суставе достигается при пассивном сгибании колена, увеличивая его до 160 °.Контакт задней части ноги (икры) с бедром является основным ограничивающим фактором сгибания колена. Кроме того, капсульный рисунок коленного сустава в большей степени ограничен сгибанием и разгибанием в меньшей степени.
Как видите, коленный сустав обманчиво прост, но имеет сложную анатомию. Вместо того, чтобы пассивно читать и перечитывать об этом, начните использовать активный отзыв для закрепления деталей и более эффективного просмотра!
Во время движения колена от сгибания к разгибанию мыщелки бедренной кости катятся и скользят назад по большеберцовым плато из-за большей площади суставной поверхности.Заднее скользящее движение важно, потому что без него бедренная кость просто скатится с большеберцовой кости до полного разгибания. Кроме того, поскольку суставная поверхность латерального мыщелка бедренной кости меньше его медиального аналога, заднее скольжение медиального мыщелка во время последних степеней разгибания приводит к медиальной ротации бедренной кости на большеберцовой кости.
Во время последних нескольких градусов разгибания мыщелок бедренной кости поворачивается медиально на на плато большеберцовой кости, «блокируя» колено.Это называется «механизм завинчивания», который позволяет длительное время выдерживать нагрузку без помощи мышц колена. Полное разгибание колена вместе с медиальным вращением мыщелка бедренной кости помещают колено в так называемое «плотно упакованное положение», в котором дополнительные движения невозможны. Для того чтобы снова согнуть колено, колено должно быть «разблокировано» сокращением подколенной кости, что вызывает боковое вращение бедренной кости на большеберцовой кости. Сгибание колена переводит его в «положение открытого сжатия», которое менее стабильно и имеет большую расслабленность, чем положение «положение плотного сжатия».
В пателлофеморальном суставе основное движение – это скольжение задней поверхности надколенника по поверхности надколенника бедренной кости до межмыщелковой вырезки. Основная функция надколенника заключается в обеспечении большей силы момента для четырехглавой мышцы бедра, которая представляет собой расстояние между осью мышцы и центром сустава. Он действует как шкив для четырехглавой мышцы бедра, увеличивая его механические преимущества и обеспечивая большую угловую силу.
Некоторые дополнительные движения в коленном суставе возможны, но зависят от положения колена. Например, приведению и отведению препятствует блокировка бедренной кости и
мыщелки большеберцовой кости, а также коллатеральные связки и крестообразные связки при полностью разогнутом колене. С другой стороны, когда колено слегка согнуто, возможны ограниченное приведение и отведение. На движения по продольной оси, как при медиальном и латеральном вращении, одинаково влияет степень сгибания сустава, и они возможны, если коленный сустав слегка согнут.
Дополнительные видеоролики, статьи, иллюстрации и викторины, объясняющие работу коленного сустава, см. Ниже:
Мышцы, действующие на коленный сустав
| Сгибание | Двуглавая, полусухожильная и полуперепончатая мышца бедра; инициирован подколенной линией; при содействии gracilis и sartorius |
| добавочный номер | Четырехглавая мышца бедра (прямая мышца бедра, латеральная широкая мышца бедра, медиальная широкая мышца бедра и средняя широкая мышца бедра) с помощью тензорных широких фасций |
| Медиальное вращение | Popliteus, semimembranosus и semitendinosus с помощью портняжника и грацилиса. |
| Боковое вращение | Двуглавая мышца бедра |
Основными сгибателями коленного сустава являются двуглавая мышца бедра, полусухожильная и полуперепончатая мышца, тогда как подколенная мышца инициирует сгибание «заблокированного колена», а тонкая мышца и портняжник помогают в качестве слабых сгибателей.
Основным разгибателем коленного сустава является четырехглавая мышца бедра, которому помогает напрягающая широкая фасция. Quadriceps femoris четырех мышечных брюшков; Прямая мышца бедра, латеральная широкая мышца бедра, медиальная широкая мышца бедра и промежуточная широкая мышца бедра – все они иннервируются бедренным нервом.
Медиальное вращение, как обсуждалось ранее, происходит, когда колено находится в последней стадии разгибания, а некоторые также возникают, когда колено сгибается. Это в первую очередь вызвано действиями подколенной, полуперепончатой и полусухожильной мышц, которым помогают портняжная мышца и тонкая мышца. Боковое вращение производится двуглавой мышцей бедра, а также при сгибании колена.
Клиническое значение
Поскольку коленный сустав представляет собой сложную структуру, ежедневно подвергающуюся значительным биомеханическим нагрузкам, это частое место травм.Поскольку оно в основном стабилизируется упомянутыми выше связками, любое неестественное движение колена, такое как скручивание, поворот, резкое изменение направления или сильный удар, может вызвать повреждение этих структур. Общие условия включают:
- Тендинит надколенника : воспаление связки надколенника из-за чрезмерной нагрузки на пателлофеморальный сустав. Его также называют «коленом прыгуна», потому что он часто встречается в таких видах спорта, как баскетбол или волейбол, когда игроки внезапно ударяют по суставу при приземлении после прыжка.Это также чаще встречается у людей с избыточным весом, поскольку колено подвергается большей нагрузке.
- Травма передней крестообразной связки (ПКС) : от легкого растяжения связки до полного разрыва связки, эта травма часто встречается у спортсменов, занимающихся контактными видами спорта, такими как футбол или футбол, возникающая из-за внезапной смены направления или неправильного приземления после Прыгать. Травма ПКС вызывает боль, отек и нестабильность коленного сустава.
- Разрыв боковой связки : эти травмы чаще всего возникают в контактных видах спорта из-за удара в колено.Коллатеральная связка большеберцовой кости может быть повреждена прямым ударом по боковой стороне колена, который толкает колено внутрь. И наоборот, разрыв коллатеральной связки малоберцовой кости происходит из-за прямого удара по внутренней стороне колена.
- Ужасная триада : травма колена, характеризующаяся разрывом крестообразной связки, коллатеральной связки большеберцовой кости и медиального мениска. Обычно это вызвано боковым ударом по колену, когда ступня стоит на земле. Эта травма часто возникает в таких видах спорта, как регби или футбол.
Коленный сустав – суставы – движения – травмы
Коленный сустав – синовиальный сустав шарнирного типа, который в основном обеспечивает сгибание и разгибание (а также небольшую степень вращения в медиальном и латеральном направлениях). Он образован сочленениями между надколенником, бедренной и большеберцовой костью.
В этой статье мы рассмотрим анатомию коленного сустава – его суставные поверхности, связки и сосудисто-нервное кровоснабжение.
Рис. 1. Бедренная кость, большеберцовая кость и надколенник коленного сустава.[/подпись]Поверхности сочленения
Коленный сустав состоит из двух сочленений – бедренно-большеберцовой и надколенниковой. Поверхности суставов выстланы гиалиновым хрящом и заключены в единую полость сустава.
- Бедренно-большеберцовая – медиальный и латеральный мыщелки бедренной кости сочленяются с мыщелками большеберцовой кости. Это несущий компонент коленного сустава.
- Пателлофеморальный – передняя часть дистального отдела бедренной кости сочленяется с надколенником.Он позволяет вставлять сухожилие четырехглавой мышцы бедра (разгибатель колена) непосредственно над коленом, повышая эффективность мышцы.
Поскольку надколенник сформирован и находится внутри q сухожилия uadriceps femoris , он обеспечивает точку опоры для увеличения силы разгибателя колена и служит стабилизирующей структурой, которая снижает силы трения, воздействующие на мыщелки бедренной кости.
Рис. 2. Более подробный вид костных поверхностей.Показана нижняя поверхность бедра и верхняя поверхность большеберцовой кости. [/ Caption]Нейроваскулярное снабжение
Кровоснабжение коленного сустава осуществляется через коленные анастомозы вокруг колена, которые кровоснабжаются коленными ветвями бедренной и подколенной артерий.
Подача нервов, согласно закону Хилтона, обеспечивается нервами, которые питают мышцы, пересекающие сустав. Это бедренный, большеберцовый и общий малоберцовый нервы .
Мениски
Медиальный и латеральный мениски – это фиброзно-хрящевые структуры в коленном суставе, которые выполняют две функции:
- К углубляют на суставную поверхность большеберцовой кости, тем самым повышая стабильность сустава.
- Действует как амортизатор за счет увеличения площади поверхности для дальнейшего рассеивания сил.
Они имеют С-образную форму и прикрепляются с обоих концов к межмыщелковой области большеберцовой кости.
Помимо межмыщелкового прикрепления, медиальный мениск фиксируется к большеберцовой коллатеральной связке и суставной капсуле. Повреждение коллатеральной связки большеберцовой кости обычно приводит к разрыву медиального мениска.
Боковой мениск меньше по размеру и не имеет дополнительных приспособлений, что делает его довольно мобильным.
Рис. 3 – Задний вид коленного сустава с удаленной суставной капсулой. Обратите внимание на тесную связь большеберцовой коллатеральной связки и медиального мениска [/ caption] Рис. 4. Мениски коленного сустава.Верхняя поверхность большеберцовой кости [/ caption]Бурсы
Бурса – это мешок, заполненный синовиальной жидкостью, который находится между движущимися структурами в суставе с целью уменьшения износа этих структур. В коленном суставе четыре сумки:
- Supra бурса надколенника – расширение синовиальной полости колена, расположенное между четырехглавой мышцей бедра и бедренной костью.
- Pre бурса надколенника – находится между верхушкой надколенника и кожей.
- Инфра бурса надколенника – разделена на глубокую и поверхностную. Глубокая сумка находится между большеберцовой костью и связкой надколенника. Поверхность лежит между связкой надколенника и кожей.
- Semimembranosus bursa – расположена кзади в коленном суставе, между полуперепончатой мышцей и медиальной головкой икроножной мышцы.
Связки
Основные связки коленного сустава:
- Связка надколенника – продолжение сухожилия четырехглавой мышцы бедра дистальнее надколенника. Крепится к бугристости большеберцовой кости.
- Коллатеральные связки – две ленточные связки. Они действуют, чтобы стабилизировать шарнирное движение колена, предотвращая чрезмерное медиальное или боковое движение.
- Большеберцовая (медиальная) коллатеральная связка – широкая и плоская связка, находится на медиальной стороне сустава.Проксимально он прикрепляется к медиальному надмыщелку бедренной кости, дистально – к медиальному мыщелку большеберцовой кости.
- Малоберцовая (латеральная) коллатеральная связка – более тонкая и округлая, чем большеберцовая коллатеральная, прикрепляется проксимально к латеральному надмыщелку бедренной кости, дистально прикрепляется к углублению на боковой поверхности головки малоберцовой кости.
- Крестообразные связки – эти две связки соединяют бедренную и большеберцовую кости. При этом они пересекаются друг с другом, отсюда и термин «крестообразный» (на латыни «как крест»)
- Передняя крестообразная связка – прикрепляется к передней межмыщелковой области большеберцовой кости, где она сливается с медиальным мениском.Он поднимается вверх и прикрепляется к бедренной кости в межмыщелковой ямке. Это предотвращает передний вывих большеберцовой кости на бедренную кость.
- Задняя крестообразная связка – прикрепляется к задней межмыщелковой области большеберцовой кости и поднимается кпереди, чтобы прикрепиться к переднемедиальному мыщелку бедренной кости. Это предотвращает задний вывих большеберцовой кости на бедренную кость.
Обращения
Коленный сустав допускает четыре основных движения:
- Расширение : образуется четырехглавой мышцей бедра, которая входит в бугристость большеберцовой кости.
- Сгибание : производятся подколенными сухожилиями, тонкой мышцей, портняжной и подколенной мышцами.
- Боковое вращение : Производится двуглавой мышцей бедра.
- Медиальное вращение : Производится пятью мышцами; semimembranosus, semitendinosus, gracilis, sartorius и popliteus.
NB: Боковое и медиальное вращение может происходить только тогда, когда колено согнуто (если колено не согнуто, медиальное / латеральное вращение происходит в тазобедренном суставе).
[старт-клиника]
Клиническая значимость: травма коленного сустава
Коллатеральные связкиТравма коллатеральных связок – наиболее частая патология коленного сустава.Это вызвано силой, прикладываемой к стороне колена, когда ступня стоит на земле.
Повреждение коллатеральных связок можно оценить, попросив пациента повернуть ногу на медиально, и латерально повернуть ногу. Боль при вращении медиально указывает на повреждение медиальной связки, боль при вращении в сторону указывает на повреждение боковой связки.
Если повреждена медиальная коллатеральная связка, более чем вероятно разрыв медиального мениска из-за их прикрепления.
Крестообразные связкиПередняя крестообразная связка (ACL) может быть разорвана гиперэкстензией коленного сустава или приложением большой силы к задней части колена с частично согнутым суставом. Чтобы проверить это, вы можете выполнить тест с передним выдвижным ящиком, при котором вы пытаетесь потянуть большеберцовую кость вперед, если она двигается, связка разорвана.
Наиболее распространенным механизмом повреждения задней крестообразной связки (ЗКС) является «травма приборной панели».Это происходит, когда колено согнуто , и большая сила прилагается к голени, толкая большеберцовую кость назад. Это часто наблюдается в автомобильных авариях, когда колено ударяется о приборную панель. Задняя крестообразная связка также может быть разорвана при перерастяжении коленного сустава или при повреждении верхней части бугристости большеберцовой кости.
Чтобы проверить повреждение PCL, выполните тест заднего натяжения. Здесь врач удерживает колено в согнутом положении и толкает большеберцовую кость кзади.Если есть движение, связка разорвана.
БурситТрение между кожей и надколенником вызывает воспаление препателлярной сумки, вызывая припухлость на передней стороне колена. Это называется колено горничной .
Точно так же трение между кожей и большеберцовой костью может вызвать воспаление надколеночной сумки, что приводит к так называемому колену священнослужителя (обычно вызывается священнослужителями, стоящими на коленях на твердых поверхностях во время молитвы).
Несчастная триада (раздувание колена)Поскольку медиальная коллатеральная связка прикреплена к медиальному мениску, повреждение любой из них может повлиять на функции обеих структур. Боковое воздействие на вытянутое колено, такое как снаряжение для регби, может привести к разрыву медиальной коллатеральной связки и повреждению медиального мениска. ACL также затронут, что завершает «несчастную триаду».
[окончание клинической]
Внутрисуставное – обзор | Темы ScienceDirect
17.3.2 Аппликации для связок
Из клинических соображений связки часто классифицируют по их положению относительно суставной капсулы, которую они стабилизируют. Внутрисуставные связки, такие как передняя крестообразная связка (ACL), действуют как первичные стабилизаторы, тогда как внесуставные связки, такие как медиальная коллатеральная связка (MCL), действуют как дополнительные поддерживающие структуры, способствующие стабильности суставов. Учитывая их разное анатомическое расположение, внутрисуставные и внесуставные связки, по-видимому, также имеют врожденные различия, в первую очередь с внутренним лечебным потенциалом (Matsumoto et al., 2012). ПКС является наиболее часто травмируемой связкой колена (Freeman et al., 2011), при этом ежегодно в Соединенных Штатах регистрируется около 200 000 повреждений ПКС и более 175 000 операций на ПКС (Leong et al., 2014; Vunjak-Novakovic et al., 2004 г.). Современные подходы к хирургическому лечению включают реконструкцию аутотрансплантатами или аллотрансплантатами. «Золотой стандарт» лечения тяжелых случаев использует аутотрансплантат кость-надколенник-сухожилие-кость для замещения поврежденной ПКС (Leong et al., 2014; Von Porat, 2004; Gianconi et al., 2009). Из-за недостатков, связанных с аутотрансплантатами и аллотрансплантатами, за последние несколько десятилетий были предприняты огромные усилия по разработке передовых тканевых вариантов восстановления ACL. Недавняя работа исследовала использование как натуральных, так и синтетических саморассасывающихся материалов. Синтетические материалы, включая PGA, PLLA, поли (молочная co -гликолевая кислота) (PLGA) и PCL, продемонстрировали свой потенциал для регенерации связок (Cooper et al., 2005, 2007; Lu et al., 2005; Nishimoto et al. др., 2012; Цзян и др., 2015). Использование природных полимеров, таких как альгинат, коллаген, хитозан и шелк, также показало потенциал для регенерации связок (Fan et al., 2008a; Liu et al., 2008a; Moshaverinia et al., 2014; Altman et al., 2002). ; Chen et al., 2008; Shao et al., 2010a, b, 2014; Shen et al., 2014).
В недавней попытке разработать подходящий каркас из натурального полимерного биоматериала для регенерации ACL, Goh и его коллеги разработали каркас из микропористой шелковой губки. Используя технику вязания и вязальную машину для создания шелковой сетки, они объединили волокнистые шелковые губки с шелковой сеткой, чтобы создать комбинаторную платформу для регенерации ткани связок (рис.17,5).
Рисунок 17.5. (а) Изображение шелковой эшафоты. (b) Сканирующая электронная микроскопия (СЭМ) каркаса, показывающая пористую микроструктуру. (c) СЭМ-визуализация каркасов, засеянных мезенхимальными стволовыми клетками (MSC), показывающая клеточную морфологию MSC ( белые стрелки, ) во время взаимодействия с элементами каркаса. (d) Конфокальная микроскопия каркасов, засеянных МСК, окрашенных диацетатом флуоресцеина (зеленый) для визуализации жизнеспособности клеток. (e) Изображение свернутой подмости.(f) Изображение свернутого каркаса с засеянным MSC. (g) Вид коленного сустава кролика с обнаженной нативной передней крестообразной связкой (ACL) ( черная стрелка ). (h) Вид реконструкции ПКС с имплантированным каркасом ( черная стрелка ).
Фан, Х., Лю, Х., Вонг, Э.Дж., Тох, С.Л., Го, Дж.К., 2008b. Исследование in vivo регенерации передней крестообразной связки с использованием мезенхимальных стволовых клеток и шелкового каркаса. Биоматериалы 29, 3324–3337.Предварительные результаты in vitro показали, что каркас способен поддерживать рост МСК и продукцию коллагена (Fan et al., 2008a; Лю и др., 2008b). Кроме того, каркас был способен активировать несколько генов, специфичных для связок, с течением времени. Тестирование in vivo на модели реконструкции ACL новозеландского белого кролика продемонстрировало возможность использования засеянного МСК каркаса. К 24 неделям имплантации гистологический анализ показал, что МСК были распределены по каркасу и имели удлиненную фибробластическую морфологию. Кроме того, основные компоненты ВКМ связок, такие как коллаген типов I и III и тенасцин-C, активно продуцировались во время регенерации.Дальнейший анализ показал, что области прикрепления кость-связка имели признаки отчетливой кости, минерализованного волокнистого хряща, волокнистого хряща и областей связок. Присутствие образования четырех отдельных областей, наблюдаемых в нативной структуре ACL, способствовало тому, что каркас имел лучший механический ответ на растяжение, чем контрольные каркасы без засева (Fan et al., 2008b) (2012) разработали каркас из PLLA в форме стента (рис. 17.6). Каркас состоял из трикотажных волокон, собранных в петлю, один конец которой был связан термокомпрессией.
Рисунок 17.6. (а) Микрофотография каркаса медиальной коллатеральной связки (MCL). (b) Схема, показывающая реконструкцию MCL с использованием каркаса из поли (l-молочной кислоты) в форме стента на модели кролика. В этой модели бедренный конец трансплантата фиксировали швом, а большеберцовый конец фиксировали интерференционными винтами. (c) Имплантированный каркас через 4 недели после имплантации. F и T обозначают бедренную и большеберцовую стороны трансплантата соответственно. черные стрелки указывают на то, что каркас покрыт гладкой соединительной тканью.
Нисимото, Х., Кокубу, Т., Инуи, А., Мифунэ, Ю., Нисида, К., Фудзиока, Х., Йокота, К., Хива, К., Куросака, М., 2012. Регенерация связок с использованием рассасывающегося каркаса из поли-L-молочной кислоты в форме стента на модели кролика. Int. Ортоп. 36, 2379–2386.В исследовании на кроликах с дефектом MCL Nishimoto et al. (2012) исследовали биосовместимость и механическую реакцию каркаса. Контрольные группы включали MCL, восстановленные с использованием сухожилий длинного сгибателя пальцев.Результаты показали, что через 4 недели после имплантации веретеновидные клетки, характерные для фибробластов, присутствовали внутри каркасов. К 8 неделям было обнаружено, что волокна коллагена выровнены параллельно связкам. К 16 неделям волокна стали более зрелыми и плотными. Кроме того, было обнаружено, что выравнивание волокон и морфология фибробластов значительно увеличиваются с течением времени, а экспрессия коллагена типа I повышается через 8 и 16 недель после имплантации. Эти параметры также сопровождались заметным увеличением предельной разрушающей нагрузки группы строительных лесов.Наконец, не наблюдалось статистической разницы между группой нативных MCL и каркасной группой через 16 недель после имплантации.
Коленный сустав
Коленный сустав (лат. articulatio genus ) – это шарнирный сустав, который образуется между тремя костями: бедренной, большеберцовой и надколенником. Коленный сустав – самый сложный и один из самых прочных суставов человеческого тела.
Коленный сустав состоит из двух сочленений:
- Бедренно-большеберцового сочленения, где суставная поверхность медиального и латерального мыщелков бедренной кости сочленяется с суставной поверхностью верхнего медиального и латерального мыщелков большеберцовой кости.
- Пателлофеморальное сочленение, при котором поверхность надколенника бедренной кости сочленяется с суставной поверхностью надколенника.
Поверхности, образующие коленный сустав , покрыты тонким слоем хрящевой ткани, каждая из которых известна как мениск. В коленном суставе есть два мениска – медиальный мениск полукруглой формы и боковой мениск почти круглой формы. Мениски обеспечивают гладкую поверхность и защищают кости от повреждений.
Коленный сустав окружен суставной капсулой, которая обеспечивает прочность и смазку. Синовиальная оболочка заполняет пустое пространство между костями, она производит маслянистую синовиальную жидкость, которая смазывает колено для уменьшения трения. Синовиальная оболочка образует несколько сумок вокруг коленного сустава . Бурса – это мешок, заполненный синовиальной жидкостью между движущимися структурами сустава. Есть четыре сумки, которые сообщаются с полостью коленного сустава , а именно:
- Бурса ансерина – отделяет ногу anserinus от большеберцовой кости и большеберцовой коллатеральной связки.
- Супрапателлярная сумка – между бедренной костью и сухожилием четырехглавой мышцы бедра
- Икроножная сумка – впереди сухожилия медиальной головки икроножной мышцы.
- Подколенная сумка – между сухожилием подколенной мышцы и латеральным мыщелком большеберцовой кости.
Другие сумки коленного сустава следующие:
- Подкожная сумка препателлы – между кожей и передней поверхностью надколенника.
- Подсухожильная сумка преднадколенника – расположена глубоко в сухожилии.
- Субфасциальная преднадколенниковая сумка – расположена глубоко в фасции.
- Подкожная надколеночная сумка – между кожей и бугристостью большеберцовой кости.
- Глубокая инфрапателлярная сумка – между связкой надколенника и передней поверхностью большеберцовой кости.
Коленный сустав скреплен волокнистой соединительной тканью, связками, которые удерживают сустав на месте. Существует две группы связок, стабилизирующих коленный сустав : внутрикапсулярные и экстракапсулярные связки.
Есть три внутрикапсулярные связки:
- Поперечная связка колена (латиница: lig.transversum genus ) находится спереди между медиальным и латеральным менисками.
- Передняя крестообразная связка (латинское: lig. Cruciatum anterius ) проходит от внутренней поверхности латерального мыщелка бедренной кости до передней межмыщелковой области большеберцовой кости.
- Задняя крестообразная связка (лат. lig. Cruciatum posterius ) проходит от боковой поверхности медиального мыщелка бедренной кости до задней межмыщелковой области большеберцовой кости.
Экстракапсулярные связки продолжаются с внешней поверхностью капсулы коленного сустава . В коленном суставе семь экстракапсулярных связок :
- Коллатеральная связка большеберцовой кости (лат. lig. Collaterale tibiale ) проходит от медиального надмыщелка бедренной кости к медиальному мыщелку и поверхности тела большеберцовой кости.
- Малоберцовая коллатеральная связка (латинское: lig. Collaterale fibulare ) проходит от латерального надмыщелка бедренной кости к латеральной стороне головки малоберцовой кости.
- Косая подколенная связка (лат. lig.popliteum obliquum ) находится на задней поверхности и простирается от латерального мыщелка бедренной кости до медиального мыщелка большеберцовой кости.
- Дугообразная подколенная связка (лат. lig. Popliteum arcuatum ) находится на задней поверхности и проходит от головки малоберцовой кости до косой подколенной связки.
- Медиальный ретинакулум надколенника (лат. retinaculum patellae mediale ) состоит из волокон медиальной широкой мышцы бедра.
- Латеральный ретинакулум надколенника (лат. retinaculum patellae laterale ) образован волокнами латеральной широкой мышцы бедра.
- Связка надколенника (lig. Patellae) является продолжением сухожилия четырехглавой мышцы бедра.
Коленный сустав позволяет четыре движения: сгибание и разгибание, внешнее и внутреннее вращение ноги.
Что такое внутрисуставные связки колена?
Внутрисуставные связки: передняя крестообразная связка ( ACL ), задняя крестообразная связка ( PCL ) и задняя мениско-бедренная связка .(См. Изображение ниже.) Коленный сустав, вид спереди. Связка надколенника – передняя связка коленного сустава.
Люди также спрашивали, что такое внутрисуставная связка?
Также необходимо знать, что такое внутрисуставная связка? ( Intra – суставная связка , обозначенная слева внизу.) Эта связка является гомологом конъюгированной связки , присутствующей у некоторых млекопитающих и объединяющей головки противоположных ребер, через заднюю часть межпозвонкового хряща.
Также знаете, какие основные связки колена? Четыре основных связки в колене соединяют бедренную кость (бедренную кость) с большеберцовой костью (большеберцовой костью) и включают следующее:
какая связка колена является внутрисуставной и экстрасиновиальной?При дифференцировке мыщелка бедренной кости мигрирует кзади. У взрослой формы передняя крестообразная связка в среднем имеет длину около 4 см и ширину 1 см.Это полностью внутри – суставной , но вне синовиальной оболочки внутри его синовиальной оболочки.
Вы спросите, Какие связки препятствуют латеральному перемещению коленного сустава?
Медиальная пателлофеморальная связка (MPFL)
Какая связка колена самая важная?
Передняя крестообразная связка (ACL) тянется от латерального мыщелка бедренной кости до передней межмыщелковой области. ACL критически важен, потому что он предотвращает выдвижение большеберцовой кости слишком далеко вперед по отношению к бедренной кости.Часто рвется при скручивании или сгибании колена.Какая самая длинная связка в организме человека?
подошвенная связкаКакие движения делают связки?
Связка – это прочная волокнистая ткань, которая соединяет одну кость с другой костью, образуя сустав. Их основная функция – предотвратить движение, которое может повредить сустав. Связки относительно эластичны, поэтому при необходимости они могут растягиваться и сокращаться, чтобы поглотить удары при нагрузке.Что находится в суставной капсуле?
Медицинское определение суставной капсулы: связочный мешок, который окружает суставную полость свободно подвижного сустава, прикрепляется к костям, полностью охватывает сустав и состоит из внешней фиброзной оболочки и внутренней синовиальной оболочки.- называется также суставной капсулой, капсульной связкой.Какие 4 связки колена?
В колене 4 основных связки: Передняя крестообразная связка (ACL). Эта связка контролирует вращение и движение вперед большеберцовой кости (голени). Задняя крестообразная связка (ЗКС). Медиальная коллатеральная связка (MCL). Боковая коллатеральная связка (LCL).Какие суставные кости колена?
Коленный сустав Шарнирный сустав. К сочленениям относятся бедренная и большеберцовая кость (надколенник не считается частью сустава, как и малоберцовая кость).Какова анатомия колена?
Колено – один из самых крупных и сложных суставов тела. Колено соединяет бедренную кость (бедренную кость) с большеберцовой костью. Кость меньшего размера, которая проходит вдоль большеберцовой кости (малоберцовой кости) и коленной чашечки (надколенника), – это другие кости, составляющие коленный сустав.Внесуставные структуры находятся на внешней стороне или на периферии сочленения между бедренной и большеберцовой костью. Внутрисуставные структуры находятся между бедренной и большеберцовой областями сочленения.Каковы внесуставные структуры колена?
Какая связка поддерживает заднюю часть колена?
задняя крестообразная связкаЧто является основным стабилизатором колена?
Стабильность обеспечивается комбинацией статических и динамических структур, которые работают вместе, чтобы предотвратить чрезмерное движение или нестабильность, присущую различным травмам колена. Передняя крестообразная связка (ACL) является основным стабилизатором колена, обеспечивая как поступательное, так и вращательное ограничение.крестообразных связок | Колено Doc
Передняя крестообразная связка (ПКС) отходит от медиальной поверхности латерального мыщелка бедренной кости кзади в межмыщелковой вырезке в виде сегмента круга. Связка проходит кпереди, дистально и медиально по направлению к большеберцовой кости. Волокна связки по всей длине слегка вращаются наружу. Средняя длина связки составляет 38 мм, а средняя ширина – 11 мм. Прикрепление к большеберцовой кости представляет собой широкую вдавленную область кпереди и латеральнее медиального бугорка большеберцовой кости в межмыщелковой ямке.Прикрепление к большеберцовой кости более надежное, чем прикрепление к бедренной кости. Имеется хорошо заметное скольжение к переднему рогу бокового мениска. Морфологически считается, что ПКС состоит из двух полос: переднемедиального и заднебокового.
При разгибании заднебоковая связка ACL натянута, а переднемедиальная связка ослаблена, тогда как при сгибании переднемедиальная связка натянута, а заднебоковая связка относительно расслаблена.
ACL – это основная статика, которая стабилизирует переднее смещение большеберцовой кости на бедренную кость, составляя до 86% от общей силы сопротивления переднему натяжению.



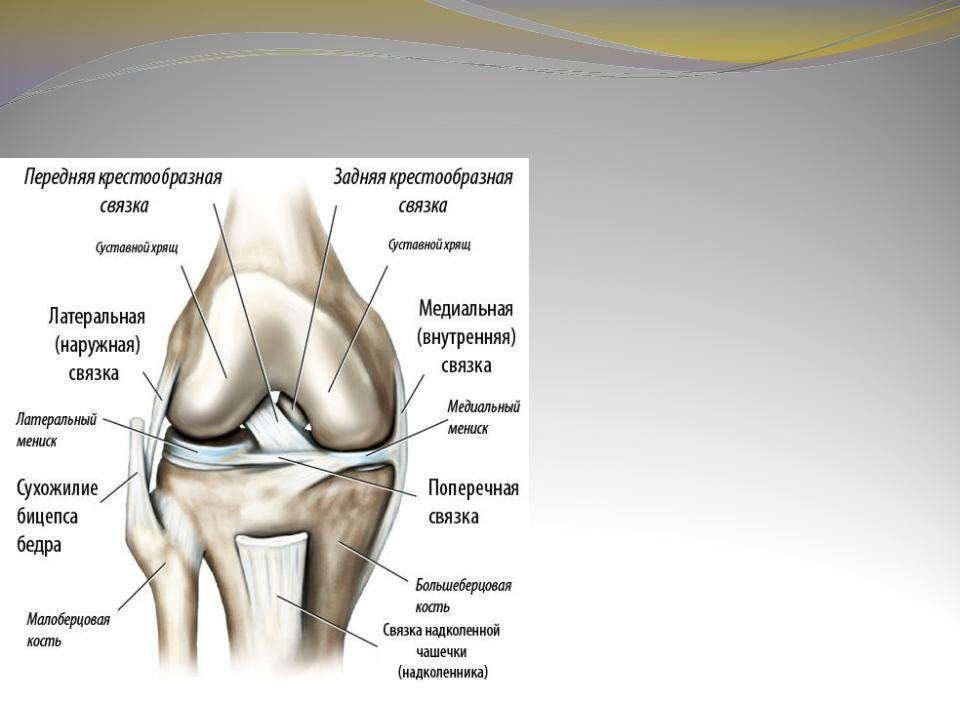 collaterale fibulare)
collaterale fibulare) brachioradualis)
brachioradualis) collaterale ulnare)
collaterale ulnare) rhomboidei minor et major)
rhomboidei minor et major)