Википедия остеохондроз позвоночника: Остеохондроз позвоночника — Википедия – Остеохондроз позвоночника — Википедия
Остеохондроз позвоночника – это… Что такое Остеохондроз позвоночника?
Остеохондро́з (новолат. osteochondrosis: др.-греч. ὀστέον — кость + χόνδρος — хрящ + лат. -ōsis) позвоно́чника (более точное название — межпозвонковый остеохондроз) — полифакториальное дегенеративное заболевание позвоночно-двигательного сегмента, поражающее первично межпозвонковый диск, а вторично — другие отделы позвоночника, опорно-двигательного аппарата и нервную систему[1][2].
Общие сведения
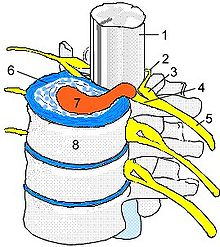 Общая схема позвоночно-двигательного сегмента: 1 — Cпинной мозг; 2 — Задний корешок; 3 — Спинальный ганглий — Ganglion spinale; 4 — Передний корешок — Radix ventralis; 5 — Спинномозговой нерв; 6 — Межпозвоночный диск; 7 — Грыжа диска; 8 — Тело позвонка
Общая схема позвоночно-двигательного сегмента: 1 — Cпинной мозг; 2 — Задний корешок; 3 — Спинальный ганглий — Ganglion spinale; 4 — Передний корешок — Radix ventralis; 5 — Спинномозговой нерв; 6 — Межпозвоночный диск; 7 — Грыжа диска; 8 — Тело позвонкаПод термином «остеохондроз позвоночника» понимают первичный дегенеративный процесс в межпозвонковых дисках, который, в свою очередь, ведет к вторичному развитию реактивных и компенсаторных изменений в костно-связочном аппарате позвоночника.
[3]
В результате сложных биохимических, сосудистых и других процессов фиброзное кольцo разрыхляется, пульпозное внедряется в него и, в конечном итоге, прорывает фиброзное кольцо. Чаще всего страдает наиболее нагружаемые нижнепоясничный и нижнешейные сегменты. Так образуется т. н. грыжа диска.
Грыжа диска может сдавливать корешки спинного мозга или сам спинной мозг, а также его конечный отдел, именуемый конским хвостом. Чаще всего грыжа диска вызывает боль в спине, а затем уже в ноге. При этом раздражаются нижнепоясничные и крестцовый корешки спинальных нервов, из которых и образуется самый мощный седалищный нерв (лат. ishiadicus). Отсюда и старое название болезни — ишиас.
Компрессионные синдромы остеохондроза позвоночника составляют только одну треть проявлений остеохондроза позвоночника. Большинство же его проявлений — многочисленные рефлекторные синдромы. Для удобства их разделили на три большие группы: мышечно-тонические, нейро-дистрофические, вегетативно-сосудистые синдромы.
Остеохондроз позвоночника — это заболевание человека как биологического вида, «болезнь цивилизации», связанная с прямохождением и с условиями «эксплуатации позвоночника» в условиях современной жизни. Яков Юрьевич Попелянский (1917—2003), профессор, известный невропатолог, автор теории и термина «остеохондроз позвоночника» так определяет общебиологический аспект этого заболевания:
«Ортоградная поза homo sapiens обеспечивает условия приспособления среды к человеку, а не только человека к среде… Он поднялся над землей, и эта антигравитационная функция обслуживается новой студенистой системой — сложно построенным межпозвонковым пульпозным комплексом. Сходство этого комплекса со студенистым ядром животного — лишь внешнее». [4][1].
Заболеваемость
По данным Национального центра статистики здоровья населения США en:National Center for Health Statistics, люди в возрасте до 45 лет чаще всего ограничивают свою активность из-за постоянных болей в спине и шее, а распространеность хронической боли в спине составляет 26-32 % взрослого населения.[2] Патология позвоночника занимает 5 место среди причин госпитализации и 3 место среди причин хирургического лечения
Терминология
Остеохондроз (от греч. остео…- кость и chóndros — хрящ) это группа преимущественно воспалительных заболеваний подхрящевого (субхондрального) отдела длинных трубчатых костей и апофизов коротких костей скелета, возникающих в результате специфической (туберкулёз и др.) или (реже) неспецифической гнойной инфекции костей и суставов. Если речь идет о позвоночнике, то следует применять термин «межпозвонковый остеохондроз», так как речь идет о заболевании межпозвонкового диска и прилежащих к нему костных структур позвоночника. Основная причина остеохондроза — хронические микротравмы при физических перегрузках и при повседневных нагрузках на позвоночник с плохой биомеханикой. Термин «остеохондроз позвоночника» и теория остеохондроза позвоночника — достижение советской и постсоветской медицины.
В России традиционно применяется термин «остеохондроз позвоночника», предложенный Hildebrandt в 1935 г. Он отражает состояние первичного дистрофического очага в межпозвонковом «хряща» и в смежных позвонках. [7]
Ни в одной из развитых стран мира, ни в одной медицинской классификации дегенеративно-дистрофических заболеваний нет нозологической единицы «остеохондроз позвоночника». Лишь в прежней германской классификации «остеохондроз» ранее обозначал классическую «грыжу Шморля». В «Американском словаре английского языка» Уэбстера остеохондроз позвоночника даже не упоминается, также как и в медицинских английских словарях.[8].
Теория остеохондроза позвоночника является наиболее корректной с позиции современного представления о патологии. Нет противоречия в том, что подавляющая доля болей в спине при нагрузках и перегрузках статического и динамического характера возникает как следствие дистрофических изменений позвоночника, из которых наиболее часто встречаются остеохондроз и спондилоартроз. При этом возможен различный характер формирования клинических синдромов: параллельное или многоступенчатое развитие с наложением и переплетением патогенетических и саногенетических реакций организма. Однако до настоящго времени нет полного единства у представителей разных медицинских специальностей и у представителей различных систем здравоохранения. Это связано с исторически сложившейся терминологией для обозначения этого процесса, отличной у невропатологов и ортопедов, у представителей постсоветской и западной медицины.
История термина
Начиная со второй половины XVIII века в зависимости от понимания характера патологических процессов вместо привычного нам «остеохондроз позвоночника» использовали термины ишиас (Cotunnius, 1770), радикулит (Dejerine, 1896), в последующем — синдромально — люмб (цервик-
В первой половине XX столетия была доказана связь болей в спине, радикулитов с дегенерацией межпозвоночного диска и потребовался термин, обозначающий связь корешковых нарушений с соответствующим типом патологии позвоночника. В этот период был сделан крен в направлении патологоанатомического (Ch.G.Schmorl) и рентгеноанатомического (Косинская Н. С., 1961) изучения многообразия вертебральной патологии. Много раньше R.Beneke (1897) отметил дистрофические изменения в позвоночнике и собирательно обозначил их довольно удачным термином «спондилез». Позже Ch.G.Schmorl, тщательно исследовав патоморфологические изменения в межпозвонковом диске и прилежащих к нему телах позвонков, предложил называть их межтеловым остеохондрозом (osteochondrosis intercorporalis), а предложенный R.Beneke термин «
спондилез» Ch.G.Schmorl использовал для обозначения изменений в зоне передней продольной связки.С этого времени понятие «остеохондроз» стало применяться для обозначения дегнеративного заболевания позвоночника. Так, И. Л. Клионер (1957) расширил «владения» остеохондроза, распространив этот термин из межтеловой области (osteochondrosis intercorporalis) также и на задние отделы позвоночника — межпозвонковые суставы, модифицировав на «межпозвонковый остеохондроз» (osteochondrosis intervertebralis). В последующем более широкое трактование остеохондроза предложил Я. Ю. Попелянский (1983[9]:
«полифакториальное дегенеративное заболевание двигательного сегмента, поражающее первично межпозвонковый диск, а вторично — другие отделы позвоночника, опорно-двигательного аппарата и нервную систему».
Терминология отечественной медицины
Остеохондроз позвоночника является нейро-ортопедическим заболеванием, то есть его лечением занимаются и невропатологи, и ортопеды, и, на определённой стадии, нейрохирурги и мануальные терапевты. На III Всесоюзном съезде травматологов ортопедов (1976 год) было достигнуто согласие в том, что же понимать под термином «остеохондроз»:
«Первично это заболевание позвоночника, и значительная часть его клинических проявлений носит характер ортопедических синдромов (вертебральные синдромы, по Я. Ю. Попелянскому). Методы лечения остеохондроза при этом преимущественно ортопедические, дальнейшее развитие процесса приводит к воздействиям на нервные образования (и на питающие их сосуды) в позвоночном канале и межпозвонковых отверстиях, обусловливая неврологические синдромы — их компрессии или ишемии (синдромы, вертеброгенные по происхождению, но неврологические по своему характеру). Они требуют преимущественно неврологического (консервативного) или нейрохирургического лечения (декомпрессии). Наконец, вертеброгенные воздействия нередко затрагивают магистральные сосуды головного мозга — поэвоночные артерии, вызывая очень сложные расстройства мозгового кровообращения. Иногда вертебральные и вертеброгенные синдромы сочетаются у одного и того же больного — в этих случаях необходимы комбинированные воздействия.»
[10]
Остеохондроз позвоночника в англоязычной литературе
В англоязычной литературе обычно используют термины:
- «грыжа диска» en:Spinal disc herniation herniated disc, en:herniated disk,
- дегенеративное заболевание межпозвонкового диска en:degenerative disk disease, en:Degenerative disc disease(DDD),
- боль в спине en:Back pain, боль в пояснице en:low back pain (LBP), боль в шее en:neck pain,
- спондилоз en:spondylosis
- повреждение диска en:annular tear, internal en:disc disruption syndrome,
- дискогенная боль en:discogenic pain, и т. д.
В Англии, например, традиционно используют некорректный термин «спондилоз». В США вместо привычного для нас термина «остеохондроз позвоночника» применяют термин «грыжа диска» или «повреждение диска». Этот термин применяют ортопеды и нейрохирурги. Боль в спине (синоним — дорсалгия) обычно используют врачи общей практики, хиропрактики и остеопаты. Термин «Ишиас» применяется в неврологии. Целый ряд неврологических симптомов дегенеративного заболевания позвоночника скрывается под термином «миофасциальная боль» en:Myofascial pain syndrome. Связь всех этих заболеваний с дегенерацией межпозвонкового диска конечно же не отрицается, но обозначения единого заболевания, объединяющего все эти симптомы до сих пор нет. И лишь в последнее время американские радиологи включили это понятие в свой официальный терминологический словарь по патологии поясничного диска. Радиологи определили термин «остеохондроз позвоночника», как патологический процесс, в отличие от термина «спондилоз», как инволютивный дегенеративный процесс [3].
Остеохондроз позвоночника в МКБ-10
В международной классификации десятой редакции (МКБ-10) остеохондроз позвоночника шифруется в категории заболевания скелетно-мышечной системы и соединительной ткани, в разделе «дорсопатия[11]», (Diseases of the musculoskeletal system and connective tissue) а именно в подразделе «другие дорсопатии»:
M50-M54) Other en:dorsopathies — Другие дорсопатии
В подразделе «деформирующие дорсопатии» есть термин «остеохондроз позвоночника у взрослых», но нет места для «остеохондроза позвоночника» в российском понимании этого термина:
(M40-M43) Deforming en:dorsopathies — Деформирующие дорсопатии
Российский вариант МКБ-10 был введён в 1998 году без должной проработки и грамотного медицинского перевода (приказ Министерства Здравоохранения Российской Федерации № 170 от 27.05.97 года и № 3 от 12.01.98 года) и учреждения здравоохранения России должны были перейти на Международную классификацию болезней десятого пересмотра (МКБ-10). В этой классификации остеохондроз (М-42) был ошибочно отнесен к группе так называемых деформирующих дорсопатий (диапазон М-40 — М-43), однако потребность «быть как все» и необходимость адаптации к последней «Международной статистической классификации болезней и проблем, связанных со здоровьем», заставили и врачей, и научных работников, к большому сожалению, подчиниться новым «веяниям»[12]. Вероятно предполагалось заменить термин «остеохондроз позвоночника» термином «дорсопатия».
И лишь несколько лет спустя появились методические пособия [13], указывающие на необходимость использования кодов в подразделе «другие дорсопатии» (диапазон М-50-М54), что более менее, соответствует российскому «остеохондрозу позвоночника».
Термин «остеохондроз» в англоязычной литературе
Остохондроз (osteochondrosis) в англозычной литературе используют для обозначения дегенеративного процесса в одном или более центрах окостенения у детей (Osteochondrosis — A disease of the growth or ossification centers in children, which begins as a degeneration or necrosis, followed by regeneration or recalcification):
В отечественной литературе для этих заболеваний применяют термин «остеохондропатии» Таким образом, термин «остеохондроз позвоночника» в англоязычной и в отечественной литературе — это совершенно различные заболевания.
Клинические проявления и диагностика
Клиничеcкие проявления остеохондроза позвоночника многообразны: от сильнейшей боли в спине при острой грыже дистрофически измененного диска до ощущения дискомфорта в спине. Провоцирующими факторами боли в спине чаще всего являются мышечное перенапряжение, подъем тяжестей и неловкое движение, длительная неудобная поза, переохлаждение, натуживание и др. К факторам риска развития остеохондроза позвоночника относятся постуральный и двигательный дисбаланс (неправильная осанка, снижение растяжимости, силы и выносливости мышц, патологический двигательный стереотип), дисплазии позвоночника, конституциональная гипермобильность, дистрофические изменения опорно-двигательного аппарата. Они создают предпосылки для развития функциональных нарушений в различных звеньях опорно-двигательной системы и срыва компенсации естественных возрастных дистрофических процессов под воздействием провоцирующих факторов. Вторичная профилактика болей в спине основана на компенсации или коррекции отмеченных факторов риска путем формирования оптимального постурального и двигательного стереотипа, увеличения растяжимости, увеличения силы и выносливости мышц, повышения толерантности к физической нагрузке, усиления процессов регенерации и репарации, устранение психоэмоциональных нарушений[14]. Различают вертебральные (связанные непосредственно с нарушением функционирования одного или нескольких позвоночно-двигательных сегментов) и эктравертебральные (связанных с патологической импульсацией из пораженного сегмента позвоночника)проявления (синдромы)[15].
Вертебральные синдромы остеохондроза позвоночника
Формы дегенеративного поражения позвоночника по-разному представлены морфологами, рентгенологами и клиницистами. И. М. Иргер (1971) предложил пользоваться следующей морфологической классификацией остеохондроза позвоночника.
- Межпозвонковый остеохондроз
- внутренние дегенеративно-дистрофического характера изменения межпозвонковых дисков с сохранением или потерей стабильности двигательного позвоночного сегмента
- смещение межпозвонковых дисков с возникновением их протрузии или пролапса в просвет позвоночного канала
- передние и боковые протрузии и пролапсы дисков
- центральные пролапсы дисков (грыжи Шморля)
- рубцовые изменения межпозвонковых дисков и окружающих тканей как заключительная фаза дегенеративно-дистрофических процессов, что в ряде случаев приводит к развитию фиброзного анкилоза двигательного позвоночного сегмента.
- Реактивные изменения позвоночника
- деформирующий спондилез – краевые костные разрастания тел позвонков
- спондилоартроз – изменения в суставах позвоночника, характеризующиеся сужением суставной щели, склерозом субхондральной кости и образованием краевых остеофитов
- дегенеративные изменения желтых и межостистых связок
Все эти формы являются различными видами дегенеративного процесса в межпозвонковых дисках и реакции на него со стороны прилегающих позвонков.
Клинические проявления остеохондроза позвоночника в шейном, грудном и пояснично-крестцовом отделах имеют настолько существенные отличия, что их следует рассматривать отдельно.
Главным признаком вертебрального синдрома является нарушение функции одного или нескольких позвоночно-двигательных сегментов.
Это выражается в изменением конфигурации позвоночника (уплощением или усилением лордоза, кифозом, сколиозом, кифо-или лордосколиозом), а также нарушением подвижности (ограничение подвижности в результате миофиксации или псевдоспондилолистеза).
Вторым признаком является локальная боль и болезненность при активных и пассивных движениях. Эти симптомы обусловлены раздражением рецепторов возвратного (синувертебрального) нерва.
Третий признак — утрата рессорной функции позвоночного сегмента, снижение способности позвоночника противостоять привычным нагрузкам. Это сопровождается ощущением «усталости позвоночника» и дискомфортом в спине.
Заметное ограничение движений и вынужденное положение головы, шеи, туловища, асимметрия контуров мышц свидетельствуют о наличии спазма паравертебральных мышц. Пальпаторно определяются напряжение отдельных мышц шеи и спины, их болезненность при пальпации в триггерных точках, а также болезненность остистых отростков, межостистых связок, области дугоотростчатых суставов, крестцово-подвздошных сочленений. Специальные тесты позволяют обнаружить непаретическую дисфункцию различных мышц, функциональные блокады суставов позвоночника и крестцово-подвздошных суставов.
Признаки поражения различных отделов позвоночника
| Возможная локализация грыжи диска | Локализация боли | Снижение чувствительности | Сниженный рефлекс | Парез |
|---|---|---|---|---|
| C4—C5 | Наружная поверхность плеча, медиальная часть лопатки | Верхняя часть наружной поверхности плеча (над дельтовидной мышцей | Рефлекс с двуглавой мышцы | Отведение и наружная ротация плеча, частично — сгибание предплечья |
| C5—C6 | Боковая поверхность предплечья и кисти, I—II пальцы | Боковая поверхность предплечья и кисти, I—II пальцы | Рефлекс с двуглавой мышцы | Сгибание и внутренняя ротация предплечья, частично — разгибание кисти |
| C6—C7 | Задняя поверхность плеча и предплечья до II—III пальцев | II—III пальцы, задняя поверхность кисти и предплечья | Рефлекс с трехглавой мышцы | Разгибание плеча, разгибание кисти и пальцев, частично — сгибание кисти |
| C7—Th2 | Внутренняя поверхность предплечья, кисти до IV—V пальцев | IV—V пальцы, внутренняя поверхность кисти и предплечья | Нет | Сгибание и разведение пальцев |
| Th2—Th3 | Внутренняя поверхность плеча и подмышечная область | Внутренняя поверхность плеча и верхней части предплечья, подмышечная впадина | Нет | Разведение пальцев |
| L2—L3 | Передняя поверхность бедра и колена | Передняя поверхность нижней части бедра и колена | Нет | Сгибание и приведение бедра, разгибание голени |
| L3—L4 | Внутренняя поверхность колена и верхняя часть голени | Внутренняя поверхность колена и верхняя часть голени | Коленный рефлекс | Разгибание голени и отведение бедра |
| L4—L5 | Наружная поверхность ноги до I пальца | Наружная поверхность голени и внутренняя поверхность стопы | Нет | Тыльное сгибание большого пальца или стопы, внутренняя ротация стопы |
| L5—S1 | Задняя поверхность ноги до V пальца и пятки | Наружная поверхность стопы, подошва | Рефлекс с ахиллова сухожилия | Подошвенное сгибание большого пальца и стопы |
Экстравертебральные синдромы остеохондроза позвоночника
Патологическая импульсация из пораженного отдела позвоночника распространяется по соответствующим склеротомам в определенные части тела. По локализации боли эти синдромы получили название: краниалгия, торакалгия, брахиалгия, ишиалгия, круралгия, кальканео-, ахилло-, кокцигодиния. Кроме того болевые ощущения могут иррадиировать по обширной вегетативной сети в висцеральную сферу (сердце, лёгкие, плевру, печень, поджелудочную железу, кишечник…) — висцеральные симптомы. Особую группу составляют болевые синдромы, возникающие при компрессии корешков, конского хвоста и иных отделов периферической нервной системы. Все названные варианты «иррадиирующих» и отраженных болей формируют удивительное многообразие экстравертебральных нейрососудистых, мышечно-тонических, нейродистрофических, вертебро-висцеральных и невральных синдромов.
Традиционно с 1981 г. в нашей стране применяется предложенная И. П. Антоновым классификация болезней периферической нервной системы, в которую был включен «остеохондроз позвоночника». В ней имеются два положения, принципиально противоречащие международной классификации:
- болезни периферической нервной системы и болезни костно-мышечной системы, к которым относятся дегенеративные заболевания позвоночника, являются самостоятельными и различными классами заболеваний
- термин «остеохондроз» применим только к дегенерации диска, и им неправомерно называть весь спектр дегенеративных заболеваний позвоночника.
Классификация заболеваний периферической нервной системы по И. П. Антонову, 1984, 1985[16]:
I. Вертеброгенные поражения (имеются ввиду неврологические проявления остеохондроза позвоночника).
- 1. Шейный уровень.
- 1.1. Рефлекторные синдромы
- 1.1.1. Цервикалгия
- 1.1.2. Цервикокраниалгия
- 1.1.3. Цервикобрахиалгия с мышечно-тоническими или вегетативно-сосудистыми, или нейродистрофическими проявлениями.
- 1.2. Корешковые синдромы
- 1.2.1. Дискогенное (вертеброгенное) поражение (радикулит)… корешков (указать, каких именно)
- 1.3. Корешково-сосудистые синдромы
- 1. Шейный уровень.
- 2. Грудной уровень.
- 2.1. Рефлекторные синдромы.
- 2.1.1. Торакалгия с мышечно-тоническими или вегетативно-висцеральными, или нейродистрофическими проявлениями.
- 2.2. Корешковые синдромы.
- 2.2.1. Дискогенное (вертеброгенное) поражение (радикулит)… корешков (указать, каких именно)
- 2.1. Рефлекторные синдромы.
- 3. Пояснично-крестцовый уровень.
- 3.1. Рефлекторные синдромы.
- 3.1.1. Люмбаго (прострел) — допускается использовать как первоначальный диагноз в амбулаторской практике.
- 3.1.2. Люмбагия.
- 3.1.3. Люмбоишиалгия с мышечно-тоническими или вегетативно-сосудистыми, или нейродистрофическими проявлениями.
- 3.2. Корешковые синдромы.
- 3.2.1. Дискогенное (вертеброгенное) поражение (радикулит)… корешков (указать, каких именно, исключая синдром конского хвоста).
- 3.3. Корешково-сосудистые синдромы (радикулоишемия).
- 3.1. Рефлекторные синдромы.
Отдаленный прогноз остеохондроза позвоночника
Примечания
- ↑ Попелянский Я. Ю. Вертеброгенные заболевания нервной системы. Т. 1: Вертебральные синдромы поясничного остеохондроза. — Казань: Изд-во Казан. ун-та, 1974
- ↑ Попелянский Я. Ю. Вертеброгенные заболевания нервной системы. Т.2: Пельвиомембральные синдромы поясничного остеохондроза. — Йошкар-Ола: Марийское кн. изд-во., 1983.
- ↑ Иргер И. М. Нейрохирургия. М., Медицина, 1971, с.360
- ↑ Попелянский Я. Ю. «О вертеброневрологичеком и биологическом аспектах остеохондроза»// Неврологический вестник.-1999.- т.31, № 1-4, с.5-9
- ↑ Богачева Л. А. Современной состояние проблемы боли в спине по материалам 8 Всемирного Конгресса по болям. Неврологический журнал, 3, 1997, 59-63
- ↑ Корнилова Л. Е. Метод внутрикостных блокад в лечении клинических проявлений поясничного, шейного и грудного остеохондроза. Автореф. диссертации на соискание ученой степени доктора медицинских наук 2007
- ↑ Попелянский Я. Ю. «О вертеброневрологическом и биологическом аспектах остеохондроза»// Неврологический вестник.-1999.- т.31, № 1-4, с.5-9;
- ↑ В. А. Челноков Особенности трактовки современной теории патогенеза остеохондроза позвоночника в спортивной медицине Теория и практика физической культуры, 2004 № 1 http://lib.sportedu.ru/press/tpfk/2004n1/p12-15.htm
- ↑ Алтунбаев Р. А. «Остеохондроз» или «радикулит»? (опыт подхода к терминологической дилемме) // Неврологический вестник. — 1996. — Т. XXVIII, вып. 1-2. — С.44-50 http://www.infamed.com/nb/1-2_1996_13.html
- ↑ А. И. Осна Ортопедические проявления остеохондроза позвоночника и их лечение Труды III Всесоюзного съезда травматологов-ортопедов,М., ЦИТО, 1976, с.228
- ↑ Дорсопатия (лат. dorsum — спина) — собирательный термин, применяющийся для обозначения не только всех возможных вариантов патологии позвоночника, но и поражений мягких тканей спины (паравертебральных мышц, связок и т. д.). Основные проявления — боли в спине и ограничение подвижности позвоночника.
- ↑ Челноков В. А. Остеохондроз позвоночника: перспективы применения физических упражнений. Теория и практика физической культуры, 2005,№ 1, с 11-16 http://lib.sportedu.ru/press/tpfk/2005N1/p11-16.htm
- ↑ Использование Международной статистической классификации болезней и проблем, связанных со здоровьем, десятого пересмотра (МКБ-10) в практике отечественной медицины Методическое пособие Москва 2002 http://www.zdrav.spb.ru/official_documents/other/mkb.doc
- ↑ Богачева Л. А., Снеткова Е. П., Дорсалгии: классификация, механизмы патогенеза, принципы ведения. Опыт работы специализированного отделения боли. Неврологический журнал, 1996, 2, 4-8 http://www.vipmed.ru/index.sema?a=articles&pid=6&id=224
- ↑ Богоявленский В. Ф., Веселовский В. П., Попелянский А. Я. и др. Вопросы дифференциальной диагностики вертеброгенных заболеваний нервной системы. Методические рекомендации для студентов и врачей-курсантов, Казань,1980, с32
- ↑ Антонов И. П. Классификация заболеваний периферической нервной системы и формулировка диагноза // Журнал невропатологии и психиатрии им. С. С. Корсакова. — 1985. — Т.85, № 4. — С. 481—487
Ссылки
Остеохондроз позвоночника – Вики
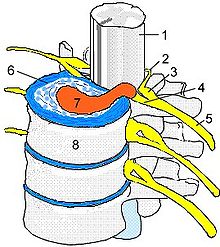 Общая схема позвоночно-двигательного сегмента: 1 — Спинной мозг; 2 — Задний корешок; 3 — Спинальный ганглий — Ganglion spinale; 4 — Передний корешок — Radix ventralis; 5 — Спинномозговой нерв; 6 — Межпозвоночный диск; 7 — Грыжа диска; 8 — Тело позвонка
Общая схема позвоночно-двигательного сегмента: 1 — Спинной мозг; 2 — Задний корешок; 3 — Спинальный ганглий — Ganglion spinale; 4 — Передний корешок — Radix ventralis; 5 — Спинномозговой нерв; 6 — Межпозвоночный диск; 7 — Грыжа диска; 8 — Тело позвонкаПод термином «остеохондроз позвоночника» понимают первичный дегенеративный процесс в межпозвонковых дисках, который, в свою очередь, ведет к вторичному развитию реактивных и компенсаторных изменений в костно-связочном аппарате позвоночника.[4]
В результате сложных биохимических, сосудистых и других процессов фиброзное кольцо разрыхляется, пульпозное ядро внедряется в него и, в конечном итоге, прорывает фиброзное кольцо. Чаще всего страдают наиболее нагружаемые нижнепоясничный и нижнешейные сегменты. Так образуется т. н. грыжа диска.
Грыжа диска может сдавливать корешки спинного мозга или сам спинной мозг, а также его конечный отдел, именуемый конским хвостом. Чаще всего грыжа диска вызывает боль в спине, а затем уже в ноге. При этом раздражаются нижнепоясничные и крестцовый корешки спинальных нервов, из которых и образуется самый мощный седалищный нерв (лат. ishiadicus). Отсюда и старое название болезни — ишиас (термин введён итальянским врачом Д. Котуньо в 1764 году[5]).
Компрессионные синдромы остеохондроза позвоночника составляют только одну треть проявлений остеохондроза позвоночника. Большинство же его проявлений — многочисленные рефлекторные синдромы. Для удобства их разделили на три большие группы: мышечно-тонические, нейро-дистрофические, вегетативно-сосудистые синдромы.
Остеохондроз позвоночника — это заболевание человека как биологического вида, «болезнь цивилизации», связанная с прямохождением и с условиями «эксплуатации позвоночника» в условиях современной жизни. Яков Юрьевич Попелянский (1917—2003), профессор, известный невропатолог, автор теории и термина «остеохондроз позвоночника» так определяет общебиологический аспект этого заболевания:
«Ортоградная поза homo sapiens обеспечивает условия приспособления среды к человеку, а не только человека к среде… Он поднялся над землёй, и эта антигравитационная функция обслуживается новой студенистой системой — сложно построенным межпозвонковым пульпозным комплексом. Сходство этого комплекса со студенистым ядром животного — лишь внешнее». [6][1].
Обсуждение:Остеохондроз — Википедия
Ссылка на литературу без автора[править код]
Есть ли данные – кто автор этого труда “Как победить остеохондроз позвоночника”? –AKA MBG 07:02, 4 июня 2007 (UTC)
Тема не раскрыта[править код]
Остеохондроз – это патоморфологический термин, который по-разному понимается представителями русской и западной медицинской школы. Например, остеохондроз позвоночника – термин введенный Попелянским, это не то же самое, что остеохондроз позвоночника в англоязычной литературе. В российском понимании остеохондроз позвоночника это группа остеохондропатий позвоночника. Также и с другими остеохондрозами. Это должна быть или подробная аргументированная критическая статья с изложением позиций представителей медицинских школ (мне представляется, что это вызовет непродуктивную дискуссию), или ее нужно вообще снять. –Василий Угнивенко 17:45, 28 сентября 2008 (UTC) Виды остеохондроза: Остеохондроз бывает шейным, грудным, поясничным. Если при этом в болезнь вовлекаются нервные корешки, то появляются корешковые симптомы. Если грыжа межпозвонкового диска сдавливает спинной мозг, то соответственно появляются спинальные синдромы (это самые тяжелые случаи!). Самыми частыми (или самыми заметными!) бывают вегетативные расстройства (боли в сердце, в области желудка, в правом подреберье, в области аппендикса). Боли эти являются не проявлением поражения сердца, желчного пузыря или аппендикса, а синдромами остеохондроза и всегда с ним связаны (боль в позвоночнике появляется или при движении, или в положении лежа па спине). источник Виды остеохондроза гульназ 78.138.171.67 10:00, 2 июля 2009 (UTC)
Противоречие с переводом[править код]
В первом абзаце говорится:
Следует обратить внимание на то, что в англоязычной медицинской литературе термином osteochondrosis обозначают совершенно другую группу ортопедических заболеваний, которые в русском языке называют остеохондропатиями.
Тем не менее в списке языков статьи английская ссылка именно на osteochondrosis, а так же в словарях переводы остеохондропатии выглядят как osteochondropathy и osteochondropathia. Так что, он, получается, лишний? –Kip2 06:28, 23 января 2010 (UTC)
Источник, причины остеохондроза[править код]
Информация о причинах остеохондроза опубликована согласно источника источника88.81.232.37 09:22, 14 сентября 2010 (UTC)
“Первопричина остеохондроза является прямохождение” – откуда такое утверждение? Чтож его не находят, например, в домашних животных?
84.18.157.167 22:06, 13 марта 2012 (UTC) Alexandr
Остеохондроз в МКБ-10 M91.-M94. То есть это http://en.wikipedia.org/wiki/Chondropathy ?? Talam0nal А это тогда что? http://en.wikipedia.org/wiki/Osteochondropathy Это что какие то причуды отечественной медицины по типу ВСД? Необходимо исправить интервики, чтобы данные патологии по МКБ совпадали. В этой статье нашёл кое-какие объяснения и окончательно запутался http://ru.wikipedia.org/wiki/%D0%9E%D1%81%D1%82%D0%B5%D0%BE%D1%85%D0%BE%D0%BD%D0%B4%D1%80%D0%BE%D0%B7_%D0%BF%D0%BE%D0%B7%D0%B2%D0%BE%D0%BD%D0%BE%D1%87%D0%BD%D0%B8%D0%BA%D0%B0
Отсутствие прямой связи в описаний и ссылкой[править код]
Между основным текстом описывающим (Цитата “Первопричиной остеохондроза позвоночника является прямохождение.”) и ссылкой в слове “прямохождение” она переводит на статью “Ходьба” и это может как то относится к этому, но в нем во первых нет нечего такого про прямохождение даже поясняющий что прямохождение и есть ходьба но не в том причина а в том что я так и не понял как прямохождение может быть причиной остеохондроза. Вообще для простого человека желающего понять что есть что и как не понятно ничего разве что врачам и кандидатом наук все и без того ясно. Совсем не желаю оскорбить автора но я так и не понял как прямохождение является причиной?–109.187.61.54 05:54, 4 ноября 2011 (UTC)
Остеохондроз, боль в спине, дорсопатия[править код]
Товарищи! Тут полный бардак с терминологией и статьями!
Как выше заметили, термин Остеохондроз — типичный ложный друг переводчика и в России под этим термином понимают совершенно не то, что за рубежом.
У нас это одновременно и изменения в костно-хрящевой системе, и боль в спине.
В англовики статья «Боль в спине» en:Back pain ссылается в карточке на болезнь «Досопатия», и имеет на себя соответствующую итальянскую интервики «Дорсопатия» it:Dorsopatia. В других языковых разделах есть соответствующие английской статьи «Боль в спине».
У нас есть статья «Остеохондроз позвоночника», которая имеет признаки копивио, но зато более полно описывает термин Остеохондроз, понимаемый в России. Но не содержит раздела Методы лечения, которые есть в этой статье.
Зато и в этой статье, и в «Остеохондроз позвоночника» целый раздел описывает трактовку термина Остеохондроз.
Пока я поставил интервики на английскую «Боль в спине», как более подходящую по другим языковым разделам, и выделил отдельно Осеохондропатии.
Мне кажется, что эту статью стоит посвятить именно тонкостям трактовки терминов, а всё, что относится к Остеохондрозу позвоночника, объединить с соответствующей статьёй (предварительно проверив её на копивио, а то удалят в самый неподходящий момент), и желательно создать статьи «Боль в спине» и «Дорсопатия». Ilis 18:13, 8 января 2013 (UTC)
Остеохондроз – боль в спине. это – описание так называеммой болезни.[править код]
как дилетант дилетантам. нет такого заболевания, болезни как остеохондроз, есть ряд заболеваний, комплекс болезней, связанный с болезнями суставов, артриты, артрозы, межпозвоночные грыжи, и т.д. и вот чтобы не выяснять, какая в реальности болезнь у пациента, ему ставят диагноз “Остеохондроз” и выписывают лечение – противовоспалительные, обезболивающие. все на этом лечение закончено. и неважно, что по факту, у пациента артроз или артрит, или грыжа, важно, ничего не делая получать деньги за лечение, и считаться специалистом в своей профессии. — Эта реплика добавлена участником Otyybrjdhfcntn (о • в)
- Вы во многом правы (за исключением того, что остеохондроз все же существует, но на Западе этот термин означает совсем не то, что в России, и является гораздо более узким). Но для того, чтобы об этом написать в статье, нужны авторитетные источники. V for Vendetta (обс.) 07:02, 21 июля 2017 (UTC)
ОСТЕОХОНДРОЗ ПОЗВОНОЧНИКА – это… Что такое ОСТЕОХОНДРОЗ ПОЗВОНОЧНИКА?
- ОСТЕОХОНДРОЗ ПОЗВОНОЧНИКА
- мед.
Остеохондроз позвоночника — заболевание, характеризующееся развитием дегенеративного поражения хряща межпозвонкового диска и реактивных изменений со стороны смежных тел позвонков и окружающих тканей.Частота
• Каждый второй человек в течение жизни испытывает характерные боли в спине или шее
• Не менее 95% случаев шейных и поясничных болей обусловлены остеохондрозом позвоночника
• Остеохондроз позвоночника — одна из наиболее частых жалоб при первичном обращении к врачу. Преобладающий возраст — 25-45 лет.Факторы риска
• Аномалии позвоночника
• Люмбализация или, наоборот, сакрализация
• Асимметричное расположение суставных щелей межпозвонковых суставов
• Врождённая узость позвоночного канала
• Спондилогенные.соматические (отражённые боли при заболеваниях внутренних органов и сосудов) и мышечные (отражённые, миофасциальные) боли
• Физическое перенапряжение
• Вибрация, например, при вождении транспортных средств
• Психосоциальные факторы
• Малоподвижный образ жизни
• Курение
• Ожирение.Этиология и патогенез
• Под влиянием неблагоприятных статодинамических нагрузок упругое студенистое ядро, играющее амортизирующую роль и обеспечивающее гибкость позвоночника, начинает терять свои физиологические свойства в первую очередь за счёт деполимеризации полисахаридов. Оно теряет воду и со временем секвестрируется
• Под влиянием механических нагрузок фиброзное кольцо диска, потерявшего упругость, выпячивается, а в последующем через его трещины выпадают фрагменты студенистого ядра: протрузия сменяется пролапсом — грыжей диска (см. Грыжа межпозвонкового диска поясничного отдела позвоночника, Грыжа межпозвонкового диска шейного и грудного отделов позвоночника)
• В условиях нестабильности позвоночного сегмента возникают реактивные изменения в смежных телах позвонков и в суставах (сопутствующий остеохондрозу спондилоартроз)
• Предполагают, что в ЦНС зона, воспринимающая импульсы от позвоночных сегментов, совпадает с зоной рецепции от ног (рук). При гипервозбудимости нейронов, вызванной болевой стимуляцией позвоночника, нормальный чувствительный поток от конечностей воспринимается как боль. Классификация, Посиндромный принцип — в зависимости от того, на какие нервные образования оказывают патологическое действие поражённые структуры позвоночника, различают компрессионные, рефлекторные и миоадаптивные синдромы
• Компрессионные — натяжение, сдавление и деформация корешка, сосуда или спинного мозга (соответственно корешковые, сосудистые, спинальные синдромы)
• Рефлекторные — рефлекторное напряжение иннервируемых мышц: мышечнотонические нарушения, сосудистые, дистрофические
• Миоадаптивные.
Локализация поражения. Наиболее часто поражаются нижнепоясничные и нижнешейные отделы позвоночника. Соответственно различают поясничные и шейные синдромы поражения позвоночника.
• Поясничные поражения
• Поясничные рефлекторные синдромы (боль в спине)
• Острые вертеброгенные поясничные боли (люмбаго)
• Подострые и хронические вертеброгенные поясничные боли (люмбалгия)
• Болевые и рефлекторные проявления, обусловленные остеохондрозом, распространяющиеся с поясничной на ягодичную область и ногу (люмбоишиалгия).
• Поясничные компрессионные синдромы: грыжа поясничного межпозвонкового диска.
• Синдром грушевидной мышцы.
• Подколенный синдром.
• Кокцигодиния.
• Шейные синдромы
• Шейные компрессионные синдромы
• Синдром компрессии спинного мозга и его сосудов
• Спондилогенная шейная миелопатия <> Синдромы корешковой компрессии.
• Шейные рефлекторные синдромы (цервикобрахиалгии)
• Основной вертебральный синдром проявляется в форме прострелов — острых, подострых и хронических
• Плечелопаточный периартроз
• Синдром плеча и кисти
• Эпикондилит
• Синдром передней лестничной мышцы
• Синдром малой грудной мышцы.
• Задний шейный симпатический синдром.Клиническая картина
• Поражение на поясничном уровне.
• Люмбаго
• Поясничные боли при физическом напряжении, неловком движении, длительном напряжении или охлаждении, а иногда и без видимой причины.
+ Внезапно или в течение нескольких минут или часов появляется резкая боль, часто простреливающего характера. Боль усиливается при движении, сидении, стоянии, поднятии тяжестей, наклонах и поворотах, кашле, чихании.
• Боль проходит в состоянии покоя (в положении лёжа).
• Нормальная двигательная активность; чувствительность и рефлексы не изменены.
+ Объём движений в поясничном отделе снижен, поясничная область болезненна при пальпации, обычно наблюдают спазм паравертебральной мускулатуры, уплощение поясничного лордоза или кифоз, нередко со сколиозом.
• Симптомы натяжения нервных корешков обычно отрицательны. Поднятие прямой ноги и другие пробы, вызывающие движения позвоночника, могут усиливать поясничные боли, но не боли в ноге.
• Люмбалгия возникает не остро, а в течение нескольких дней.Клиническая картина
напоминает люмбаго.
• Люмбоишиалгия
• Жалобы на боли в спине в области поясницы с возможной иррадиацией в ягодицы и по задней поверхности бёдер, не достигая стоп.
• > Вазомоторные нарушения: нарушение кровенаполнения, изменение окраски и температуры кожи ноги, ощущение зябкости и жара и т.д.
• Поясничные компрессионные синдромы.
+ Компрессии грыжей диска может подвергнуться любой поясничный корешок.
+ Характерны стреляющие боли, дерматомная гипалгезия, периферический парез, ослабление или выпадение глубоких рефлексов.
+ Корешковые боли усиливаются при кашле, чихании, движениях, особенно при наклонах туловища.
• Поражение на шейном уровне. Компрессии подвергаются не только корешки и их аретрии, но и спинной мозг (с его сосудами), а также позвоночная артерия.
• При первых атаках болезни (цервикобрахиалгия, цервикалгия):
• Боли в шее с иррадиацией в затылок, надплечье; усиливаются при движениях в шее или, наоборот, при продолжительном пребывании в одной позе.
• Напряжение шейных мышц, вынужденное положение головы, выпрямление шейного лордоза. При глубокой пальпации обнаруживают болезненность отдельных остистых отростков.
• Часто выявляют симптомы спондилопериартроза.
• Характерно формирование, рефлекторных тонических реакций со значительным вовлечением мышц, расположенных позади и впереди позвоночника.
• В случае развития грыжи диска и сдавления одного из корешков боль распространяется в руку, лопатку или на переднюю поверхность грудной клетки.
• Признаки сопутствующих состояний — аномалии краниовертебрального перехода (синдром Арнольда-Киари, базилярная импрессия, платибазия), спондилоартроз, унковертебральный артроз, синдром позвоночной артерии.Лабораторные исследования
• Общий анализ крови — повышение СОЭ
• Щелочная и кислая фосфатазы
• Уровень кальция сыворотки — понижение
• Протеинограмма.Специальные исследования
• Рентгенологическое исследование
• Изменение конфигурации данного сегмента
• Сдвиг смежных тел позвонков (псевдоспондилолистез)
• Деформация замыкающих пластинок смежных тел позвонков
• Уплощение межпозвонкового диска
• Симптом распорки — в прямой проекции обнаруживают неодинаковую высоту межпозвонкового диска, обусловленную асимметричным напряжением мышц
• Сканирование костной системы (сцинтиграфия)
• Накопление фосфора, меченого “”Тс, отражает процесс активной минерализации костей
• Позволяет исключить опухоль, травму или инфекцию
• МРТ, КТ, миелография показаны только при персистирующей симптоматике или развитии неврологического дефицита.Дифференциальный диагноз
• Дисгормональная споидилопатия
• Спондилолистез
• Воспалительные процессы
• Анкилозирующий спондилит, связанные с ним воспалительные спондилопатии и поражение крестцовоподвздошного сочленения
• Инфекция — остеомиелит позвоночника и воспаление дисков
• Ревматоидный артрит
• Неопластические процессы: первичные опухоли, метастазы
• Ортопедические -остеоартрит тазобедренного сустава
• Переломы
• Отражённые боли (заболевания внутренних органов и сосудов) — желудочно-кишечные (язвенная болезнь желудка и двенадцатиперстной кишки, хронический панкреатит, синдром раздражённой толстой кишки, дивертикулит), мочеполовые (пиелонефрит, мочекаменная болезнь, простатит), гинекологические (беременность, эндометриоз, кисты яичника, воспалительные процессы в полости малого таза), сердечно-сосудистые (аневризма брюшной аорты, перемежающаяся хромота).Лечение:
Тактика ведения
• В начале лечения — кратковременный постельный режим в течение 2-3 дней (пассивный покой)
• Тракция поражённого позвоночного сегмента
• Укрепление мышечного корсета (ЛФК)
• Воздействие на патологические рефлекторные процессы — мышечно-тонические и миофасциальные. Консервативная терапия
• Инфильтрация мышц2% р-ром новокаина
• Анальгетики короткого действия
• НПВС в течение 10 дней, затем — по необходимости
• Десенсибилизирующие средства
• Витаминотерапия (витамин В12 по 3-5 мг я/к)
• В затяжных случаях — амитриптилин, транквилизаторы
• Физиотерапия
• Мануальная терапия
• Массаж
• Постизометрическая релаксация
• Иглорефлексотерапия. Хирургическое лечение. Метод выбора при спондилогенной шейной миелопатии. Абсолютные показания к операции
• Острое развитие картины сдавления конского хвоста с двигательными, чувствительными нарушениями, нарушениями функций тазовых органов
• Острое или подострое сдавление спинного мозга.Течение и прогноз
• Болевые вертеброгенные синдромы протекают в виде обострений и ремиссий
• Люмбаго и шейные прострелы длятся 1-2 нед
• Благоприятному исходу могут помешать вторично присоединившиеся заболевания
• Часто наблюдаются повторные приступы, протекающие часто более длительно с присоединением новых синдромов
• Больные с тяжёлым течением заболевания, со стойкими болевыми и
другими проявлениями признаются временно нетрудоспособными сроком до 4 мес
• При отсутствии улучшения больного направляют на МСЭК для решения вопроса об инвалидности. Профилактика
• Прекращение курения
• Нормализация массы тела
• Улучшение общего физического состояния
• Следует избегать провоцирующих условий, например поднятия тяжестей, наклонов, поворотов, быстрых движений или их комбинации.
См. также. Грыжа межпозвонкового диска поясничного отдела
позвоночника, Грыжа межпозвонкового диска шейного и грудного отделов позвоночника. Синдром боли психогенной, Травма позвоночно-спинномозговаяМКБ
М54.5 Боль в низу спиныЛитература
Остеохондроз и другие дистрофические изменения у
взрослых и детей. Жарков ПЛ. М.: Медицина, 1994
Справочник по болезням. 2012.
- ОСТЕОСКЛЕРОЗ И ОСТЕОПЕТРОЗ
- ОСТЕОХОНДРОПАТИИ
Смотреть что такое “ОСТЕОХОНДРОЗ ПОЗВОНОЧНИКА” в других словарях:
Остеохондроз позвоночника — Остеохондроз (новолат. osteochondrosis: др. греч. ὀστέον кость + χόνδρος хрящ + лат. ōsis) позвоночника (более точное название межпозвонковый остеохондроз) полифакториальное дегенеративное заболевание позвоночно двигательного сегмента … Википедия
остеохондроз позвоночника — (osteochondrosis vertebralis) хроническая болезнь позвоночника, обусловленная дистрофией и истончением межпозвоночных дисков и характеризующаяся разрастанием остеофитов тел позвонков, артрозом межпозвоночных суставов, часто грыжами диска, что… … Большой медицинский словарь
Остеохондроз позвоночника — Хронический дегенеративно дистрофический процесс в позвоночнике, проявляющийся, в частности, снижением гидрофильности и деструкцией межпозвоночных дисков, их протрузией, грыжевым выпячиванием, разрастанием остеофитов, артрозом дугоотростчатых… … Энциклопедический словарь по психологии и педагогике
Остеохондроз позвоночника (Лечение) — Болевые синдромы в спине (дорсалгии) часто встречаются в лечебной практике врачей различных специальностей: неврологов, травматологов ортопедов, ревматологов, семейных и участковых терапевтов, физиотерапевтов, иглорефлексотерапевтов, мануальных… … Википедия
Остеохондроз — Остеохондроз … Википедия
ОСТЕОХОНДРОЗ, ВЕРТЕБРАЛЬНАЯ ПАТОЛОГИЯ — НАРУШЕНИЯ ОСАНКИКалькареа фосфорика, 6, 12 и бвр ригидность и онемение головы, шеи. Болезненность в крестцово подвздошной области. Тугоподвижность в конечностях, их онемение. Ощущение ползания мурашек и холода.Натриум муриатикум, 3, 6 и бвр… … Справочник по гомеопатии
ОСТЕОХОНДРОЗ — (от остео… и греческого chondros хрящ), дистрофический процесс в костной и хрящевой ткани, преимущественно межпозвоночных дисков. Проявляется болями и другими симптомами, зависящими от локализации процесса в шейном, грудном или поясничном… … Современная энциклопедия
Остеохондроз — (от остео… и греческого chondros хрящ), дистрофический процесс в костной и хрящевой ткани, преимущественно межпозвоночных дисков. Проявляется болями и другими симптомами, зависящими от локализации процесса в шейном, грудном или поясничном… … Иллюстрированный энциклопедический словарь
Остеохондроз — I Остеохондроз (osteochondrosis: греч. osteon кость + chondros хрящ + ōsis) дистрофическое поражение суставного хряща и подлежащей костной ткани. Термин «остеохондроз» ранее использовали для обозначения большой группы костно суставных заболеваний … Медицинская энциклопедия
ГРЫЖА МЕЖПОЗВОНКОВОГО ДИСКА ПОЯСНИЧНОГО ОТДЕЛА ПОЗВОНОЧНИКА — мед. Грыжа межпозвонкового диска поясничного отдела позвоночника выпячивание или выпадение фрагментов межпозвонкового диска поясничного отдела в позвоночный канал, возникающее в результате остеохондроза позвоночника (спон дилёза), травмы и… … Справочник по болезням
Книги
- Остеохондроз позвоночника Детальные рентгенограммы, Епифанов В. Епифанов А.. По данным ВОЗ, от остеохондроза страдает более 80% населения России. Хронические боли в спине и конечностях, спазмы мышц, высокий риск осложнений, в том числе межпозвонковых грыж, и… Подробнее Купить за 642 руб
- Остеохондроз позвоночника + детальные рентгенограммы, Епифанов В.А.. По данным ВОЗ, от остеохондроза страдает более 80% населения России. Хронические боли в спине и конечностях, спазмы мышц, высокий риск осложнений, в том числе межпозвонковых грыж, и… Подробнее Купить за 563 руб
- Остеохондроз – не приговор! Грыжа позвоночника – не приговор!, Сергей Бубновский. Известный врач Бубновский Сергей Михайлович в своей книге предлагает принципиально новый подход к решению проблемы остеохондроза и грыжи позвоночника без операции. Так ли невинны незаметные… Подробнее Купить за 267 руб
Остеохондроз — Википедия
Остеохондро́з (от др.-греч. ὀστέον «кость» + χόνδρος «хрящ» + -ωσις «боль») — это (по данным разных авторов):
- Дегенеративно-дистрофическое мультифакториальное, хроническое, рецидивирующее заболевание (в соответствии с МКБ[2] код – M42[3] входит в группу 6 – деформирующих дорсопатий XIII класса болезней костно-мышечной системы и соединительной ткани), начинающееся с пульпозного ядра межпозвонкового диска, распространяющееся на фиброзное кольцо, затем на другие элементы позвоночного двигательного сегмента (ПДС), проявляющееся в определённых условиях полиморфными (рефлекторными, компрессионными, компрессионно-рефлекторными и рефлекторно-компрессионными) неврологическими синдромами.
- Ускоренное изнашивание, преждевременное старение костносуставного аппарата, которое может быть локальным или генерализованным.
- Патология в результате механического повреждения, которое заканчивается морфологическими и гистологическими изменениями
- Отклоняющаяся от нормы клеточно-опосредованная реакция на прогрессирующую за счёт физических и биологических механизмов структуральную несостоятельность, что напрямую связано с нестабильностью и болью.
Причины
До настоящего времени нет точных данных о причинах дегенеративных заболеваний позвоночника. Существует лишь ряд теорий, рассматривающих в качестве причин развития дегенеративных поражений позвоночника различные факторы: инволютивные, дизонтогенетические, механические, иммунные, гормональные, дисметаболические, сосудистые, инфекционные, функциональные и наследственные.
Наиболее распространенной является инволютивная теория, согласно которой происходит локальное преждевременное старение хряща и кости в результате предшествовавших повреждений — механических, воспалительных и тому подобных. Согласно этой теории, развитие инволютивных дегенеративных изменений в позвоночнике предопределено генетически, а возникновение дегенерации как болезни, с соответствующими клиническими проявлениями, обусловлено влиянием различных эндогенных и экзогенных факторов. Если причину остеохондроза удается установить не всегда, то его патогенез достаточно хорошо исследован. Хотя и в данном разделе изучения остеохондроза имеются дискуссионные моменты. Дегенерация межпозвонкового диска развивается, когда катаболизм протеинов матрикса начинает преобладать над процессом их синтеза. Важнейшим пусковым моментом для этого может быть нарушение условий питания диска. Межпозвонковый диск представляет собой наиболее аваскулярную ткань в организме человека. По мере роста МПД его васкуляризация снижается, поэтому снижается и поступление питательных веществ в ткани. Это уменьшает способность клеток диска синтезировать новый матрикс, ограничивает их пролиферативный потенциал, что приводит с возрастом к снижению их плотности в диске. Результаты гистологических исследований показывают, что причина начала инволютивных и/или дегенеративных изменений межпозвонковых дисков — нарушение питания на фоне исчезновения кровеносных сосудов в замыкательных пластинках позвонков . На молекулярном уровне дегенерация диска проявляется уменьшением диффузии питательных веществ и продуктов катаболизма, снижением жизнеспособности клеток, накоплением фрагментов клеток (вследствие апоптоза) и дегенерированных макромолекул матрикса, уменьшением синтеза протеогликанов, повреждением нормального коллагенового каркаса. Данные изменения являются причиной дегидратации (из-за снижения концентрации хондроитинсульфатов). При этом пульпозное ядро теряет гидростатические свойства, то есть утрачивает способность распределять вертикальные нагрузки равномерно по всему объёму и перестаёт предохранять фиброзное кольцо от несвойственных его природе сил компрессии.
Фиброзное кольцо становится объектом постоянных механических воздействий, вследствие чего в нем развиваются патологические изменения: дезорганизация нормальной слоистой структуры в результате повреждения коллагенового матрикса, что приводит к возникновению трещин и разрывов фиброзного кольца. При развитии таких изменения межпозвонковый диск становится уязвимым для разрушающего воздействия биомеханических влияний, возникающих в условиях нагрузок и усилий человека при его нормальной активности. В результате уменьшения давления в диске напряженность волокон фиброзного кольца уменьшается, нарушаются фиксационные свойства диска, появляется патологическая подвижность в позвоночнодвигательном сегменте. Таким образом, идеология данного представления о патогенезе остеохондроза заключается в том, что патологическая подвижность выступает следствием, а вовсе не причиной дегенерации диска. Еще одним моментом в патогенезе дегенеративных изменений МПД — врастание в фиброзное кольцо межпозвонкового диска нервов и кровеносных сосудов, что является важной особенностью структурно разрушенных дисков. Врастание внутрь возникает ввиду потери гидростатического давления, которое свойственно внутренним областям неповрежденных дисков. Снижение содержания протеогликанов в дегенерированных дисках также облегчает врастание нервов и капилляров. Однако наличие сосудов и нервных волокон не могут влиять на регенераторные способности клетки, так как архитектоника, в которой они нормально функционировали, и ультраструктурные взаимодействия утрачены.
Жалобы, которые предъявляет пациент, разнятся в зависимости от формы остеохондроза: компрессионный или некомпрессионный. При компрессионных формах основными жалобами являются боль, онемение и мышечная слабость в зоне иннервируемой спинномозговым корешком; может быть скованность движений, нарушение функций тазовых органов. Выраженность болевого синдрома и неврологического дефицита зависит от степени и длительности компрессии. При некомпрессионных формах остеохондроза жалобы пациента очень вариабельны: локальный болевой синдром, рефлекторный болевой синдром, ангиодистонический синдром, висцеральный синдром и так далее. Манифестация заболевания может возникать как остро с выраженным болевым синдромом, так и прогредиентно с длительным хронизирующимся болевым синдром.
Диагностика
Установление предварительного диагноза осуществляется при первичном осмотре пациента. Осмотр обычно проводит врач-невролог в связи с жалобами больного на местные изменения, которые могут проявляться болевым синдромом, деформацией или ограничением подвижности. Позвоночник исследуют в положении больного стоя, сидя и лежа, как в покое, так и в движении. Уровень поражения позвоночника определяют путем отсчета числа позвонков от определённых анатомических ориентиров или по специальной схеме. При осмотре спины обращают внимание на осанку, особенности строения туловища, отмечают линию остистых отростков (срединная борозда спины), нижние углы лопаток, гребни подвздошных костей, боковые контуры талии и шеи, положение надплечий, отклонение межъягодичной борозды от вертикали, выявляют выпячивание остистых отростков, обращают внимание на рельеф мышц, расположенных рядом с позвоночником. Ощупывание позвоночника позволяет дополнить данные осмотра (наличие или отсутствие деформации), определить локализацию, степень и характер болезненности. При ощупывании отмечают также напряжение мышц, расположенных рядом с позвоночником, поскольку большинство травм и заболеваний позвоночника сопровождается повышением мышечного тонуса. Сгибание позвоночника используется с целью определения амплитуды движений в различных отделах позвоночника. Основную роль в исследовании позвоночника отводят рентгенографии, компьютерной томографии и магнитно-резонансной томографии, с помощью которых определяется уровень поражения, уточняется и конкретизируется диагноз, выявляются скрытые патологии. Данные диагностики позволяют лечащему врачу определить тактику лечения и выбрать наиболее эффективные методы лечения.
Лечение
Лечение остеохондроза и его осложнений проводят с помощью консервативных методов, направленных на устранение болевого синдрома, нарушений функции спинномозговых корешков и предупреждение прогресса дистрофических изменений в структурах позвоночника.
При неэффективности консервативного лечения и по специальным показаниям проводится оперативное (хирургическое) лечение, объём которого зависит от уровня поражения и клинических проявлений заболевания.
Длительность лечения остеохондроза и его осложнений в основном зависит от тяжести заболевания, возрастных изменений, применяемых методов лечения, а также добросовестного выполнения назначений и рекомендаций лечащего врача. Как показывает практика, активная фаза лечения в большинстве случаев длится 1-3 месяца при применении консервативных методов, а восстановительный период после операции — около 1 года. В начале лечения у некоторых пациентов возможно усиление болевого синдрома, связанное с реакцией мышечной системы и других образований на непривычные для организма воздействия. Болевые ощущения купируются в короткие сроки применением физиотерапевтических процедур, медикаментозных препаратов, а также специальных физических упражнений. Результат лечения во многом зависит от поведения самих пациентов, от которых требуется терпение, упорство, настойчивость, определённая сила воли, а также желание выздороветь. Наибольшую эффективность консервативной терапии и реабилитации после хирургического вмешательства можно достичь в условиях специализированных медицинских центров и санаториев, оснащённых современной диагностической и лечебной базой, а также высококвалифицированными практикующими специалистами, применяющими комплексное лечение заболеваний опорно-двигательного аппарата.
Комплексное консервативное лечение включает[источник не указан 955 дней] в себя лечебную физкультуру, физиотерапию, массаж и медикаментозную терапию.
Лечебная физическая культура (ЛФК), кинезитерапия — основной метод консервативного лечения заболеваний опорно-двигательного аппарата. Заключается в создании дозированных нагрузок, направленных на декомпрессию нервных корешков, коррекцию и укрепление мышечного корсета, увеличение объёма и выработки определённого стереотипа движений и правильной осанки, придание связочно-мышечному аппарату необходимой гибкости, а также на профилактику осложнений. Это достигается регулярными занятиями на реабилитационном оборудовании и суставной гимнастикой. В результате выполнения упражнений улучшается кровообращение, нормализуется обмен веществ и питание межпозвонковых дисков, увеличивается межпозвонковое пространство, формируется мышечный корсет и уменьшается нагрузка на позвоночник.
Физиотерапия — метод лечения, в котором используются физические факторы: токи низкой частоты, магнитные поля, ультразвук, лазер и др. Применяется для снятия болевого синдрома, воспалительных процессов, реабилитации после травм и операций. При использовании методов физиотерапии сокращаются сроки лечения многих заболеваний, повышается эффективность применения медикаментов и снижение их дозировки, отсутствуют побочные эффекты, свойственные медикаментозному лечению.
Массаж — это совокупность приемов механического дозированного воздействия в виде трения, давления, вибрации, проводимых непосредственно на поверхности тела человека руками. Эффективно снимает мышечное напряжение, мышечные боли, улучшает кровообращение, обладает общеукрепляющим действием.
Мануальная терапия — индивидуально подобранное мануальное воздействие на костно-мышечную систему для снятия острых и хронических болей в позвоночнике и суставах, а также увеличения объёма движений и коррекции осанки.
Вытяжение (тракция) позвоночника — эффективный метод лечения болевых синдромов в позвоночнике, и суставах с использованием индивидуально подобранной нагрузки с использованием специального оборудования. Процедура направлена на увеличение межпозвонкового пространства, снятие боли и восстановление анатомически правильной формы позвоночника.
Медикаментозная терапия показана в период обострения заболевания, направлена на купирование болевого синдрома, снятие воспалительного процесса и усиление обменных процессов путём приёма или введения лекарственных средств с помощью внутримышечных или внутривенных инъекций.
Хотя каждый из выше перечисленных методов является высокоэффективным[источник не указан 955 дней], всё-таки стойкий терапевтический эффект можно получить только при сочетании их с занятиями на реабилитационном оборудовании, то есть при создании полноценного мышечного корсета.
См. также
Примечания
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Приказ Минздрава РФ от 27.05.97 № 170 (ред. от 12.01.98) «О переходе органов и учреждений здравоохранения Российской Федерации на Международную статистическую классификацию болезней и проблем, связанных со здоровьем X пересмотра». zakonbase.ru (1997).
- ↑ International Classification of Diseases 10th Revision (англ.). World Health Organization (2010).
Ссылки
ОСТЕОХОНДРОЗ — Большая Медицинская Энциклопедия
ОСТЕОХОНДРОЗ (osteochondrosis; греч. osteon кость + chondros хрящ + -osis) — дистрофическое заболевание суставного хряща и подлежащей костной ткани. Ранее этим термином обозначали большую группу костно-суставных заболеваний. С современных позиций часто их рассматривают как остеохондропатии (см.), а термином «остеохондроз» обозначают только дегенеративно-дистрофическое заболевание позвоночника, в первую очередь межпозвонковых дисков, сопровождающееся их деформацией, уменьшением высоты, расслоением. Дистрофические изменения в диске при Остеохондрозе называют диск-артрозом. Наиболее часто Остеохондроз локализуется в нижнешейных, верхнегрудных и нижнепоясничных отделах позвоночника. Распространен Остеохондроз очень широко и к 40-летнему возрасту обнаруживается у большинства людей в той или иной степени.
Этиология, патогенез
Этиология Остеохондроза недостаточно выяснена. Наибольшее значение придают наследственной предрасположенности, возрастным изменениям в межпозвонковых дисках, их острой или хронической травме, нарушениям сегментарного кровообращения. В патогенезе Остеохондроза важную роль играют изменения пульпозного ядра, в частности его дегидратация. Последняя ведет к потере диском амортизационных функций, изменению условий нагрузки на фиброзное кольцо и к его постепенному разрушению.
Анатомо-клиническая периодизация
В развитии О. различают несколько периодов. Каждый из них характеризуется определенными анатомо-морфол. изменениями в диске, смежных телах позвонков и в межпозвонковых суставах. В первом периоде образуются трещины во внутренних слоях фиброзного кольца и в студенистом ядре. Последнее начинает проникать в эти трещины и раздражать нервные окончания в периферических слоях фиброзного кольца и в сдавленной задней продольной связке. Клинически этот период проявляется болями в пораженном отделе позвоночника, более или менее постоянными (люмбалгия, цервикалгия), либо прострелами — люмбаго (см.). Этому периоду свойствен ряд рефлекторно-болевых синдромов: плечелопаточный болевой синдром (см. Периартрит), синдром передней лестничной мышцы (см. Лестничной мышцы синдром), синдром грушевидной мышцы (см. Пириформис-синдром), синдром судорожного стягивания икроножных мышц — крампи, боли в области сердца и т. д.
Второй период связан с дальнейшим разрушением фиброзного кольца и ухудшением фиксации позвонков между собой. Появляется несвойственная позвоночнику подвижность — псевдоспондилолистез в поясничном отделе, подвывих — в шейном. В целом это состояние характеризуется как нестабильность позвоночника. В клин, картине преобладают боли в том или ином отделе позвоночника, усиливающиеся при неудобных или длительно сохраняемых позах, чаще физических нагрузках, ощущение дискомфорта.
Затем следует период разрыва фиброзного кольца (третий период). Студенистое ядро выдавливается (пролабирует) за пределы фиброзного кольца, и образуется грыжа диска. Пролабирование происходит чаще в сторону позвоночного канала, при этом сдавливаются корешки спинномозговых нервов, сосуды, спинной мозг (см. Дискоз), что раздражающе действует на рецепторы задней продольной связки. Патол, импульсация из данной зоны, как и на других стадиях процесса, приводит к мышечно-тоническим, нервно-сосудистым и дистрофическим рефлекторным проявлениям заболевания. Им способствует и импульсация из соответствующих межпозвонковых суставов, в к-рых развивается дистрофический процесс в условиях сближения смежных позвонков и возникает Спондилоартроз (см.). Клин, синдром в этот период характеризуется то выраженной фиксированной деформацией пораженного отдела в форме кифоза, лордоза или сколиоза, то недостаточной фиксацией что сопровождается более четкими явлениями выпадения со стороны сдавливаемых корешков, сосудов или спинного мозга.
Четвертый (заключительный) период характеризуется распространением дегенеративного процесса на желтые связки, межостистые связки и другие образования позвоночника. Продолжается процесс уплощения межпозвонкового диска, в нем начинается рубцевание и в конечном счете может наступить его фиброз. Продолжается развитие деформирующего артроза в межпозвонковых и унковертебральных (полулунных) суставах. Эпидуральная жировая ткань превращается в жировую клетчатку, аналогичную подкожной жировой клетчатке, между желтыми связками и твердой оболочкой спинного мозга развиваются рубцы. Клин, картина в этот период может быть достаточно пестрой, поскольку отдельные диски поражены в разной степени. При неосложненном течении О. фиброз диска может означать достаточно стойкую ремиссию в течении заболевания. О. на разных стадиях может сочетаться с проявлениями деформирующего спондилеза (см.).
Неврологические проявления в какой-то степени зависят от периода О., а также развиваются в связи с рядом иных вертебральных и особенно экстравертебральных факторов. В течении заболевания различают стадии обострения и ремиссии. Стадия обострения, в свою очередь, делится на фазу прогрессирования, стационарную фазу и фазу регрессирования. В острой стадии возникают острые боли с последующей иррадиацией в руку, поясницу или ногу. Компрессионные синдромы, формирующиеся на поясничном уровне чаще за счет разрыва диска, обусловлены сдавлением корешков (см. Радикулит), дополнительных радикуломедуллярных артерий (см. Спинной мозг). Синдромы сдавления на шейном уровне чаще формируются за счет задних и заднебоковых унковертебральных разрастаний и обусловлены сдавлением корешков спинномозговых нервов и позвоночной артерии с ее симпатическим позвоночным сплетением (см. Барре — Льеу синдром).
Для шейного О. характерны боли сдавливающего, рвущего, иногда жгучего характера, локализующиеся в шее, затылке, в области плеча и лопаток. Наряду с этим могут наблюдаться нарушения чувствительности и двигательные расстройства в зоне иннервации соответствующих шейных корешков. Шейная миелопатия (см.), возникающая при нарушении кровообращения в спинном мозге, чаще всего проявляется синдромами амиотрофического бокового склероза (см.) или спинального глиоза.
При грудном О. вертеброгенные, в частности дискогенные корешковые и спинальные, синдромы наблюдаются редко. Межреберные невралгии чаще возникают в результате других патол, процессов (опоясывающего лишая, опухоли позвоночника и др.). При грудной, так же как и при нижней шейной локализации О. могут быть псевдоангинозные боли в области сердца за грудиной с типичной иррадиацией.
При поясничном О. наиболее частыми неврол, проявлениями являются боли (люмбалгии), люмбаго (прострел), корешковые боли и расстройства чувствительности в ногах, часто снижение сухожильных рефлексов и вегетативно-трофические расстройства. В нек-рых случаях возможны синдромы поражения эпиконуса, конуса, конского хвоста.
Рефлекторные проявления О. формируются во всех периодах О. и наиболее часто выражаются следующими синдромами. 1. Вертебральные синдромы — острые шейные или поясничные боли (прострелы), подострые или хрон, боли (цервикалгия и люмбалгия) с нередкой контрактурой паравертебральных мышц и изменением физиол, изгибов. К ним относится и пояснично-тазобедренная разгибательная ригидность (фиксированный лордоз и ограничение сгибания в тазобедренных суставах), а на шейном уровне — вынужденное положение головы за счет асимметричной контрактуры позвоночных мышц, как нижнешейных, так и верхнешейных, особенно нижней косой мышцы головы. Болезненны капсулы межпозвонковых суставов, а на шейном уровне — и места прикрепления лестничных мышц к поперечным отросткам позвонков (надэрбовские точки). 2. Синдромы контрактуры мышц, начинающихся на позвоночнике и прикрепляющихся к другим костям, напр, скаленус-синдром или пириформис-синдром. 3. Синдромы контрактуры мышц плечевого пояса, таза или конечностей — мышечно-тонические, цервико- и пельвиомембральные; напр., синдром плечелопаточного периар-троза (с конт.рактурой мышц, приводящих плечо, — грудных и большой круглой). 4. Рефлекторные нейроваскулярные синдромы, чаще с вазоспазмом и реже с вазодилатации. Проявляются чувством зябкости и парестезиями в конечности, изменением ее окраски, отечностью. Сюда следует включить и подгрушевидный синдром перемежающейся хромоты: боли в ноге, усиливающиеся при ходьбе (за счет вазоспастической ишемии ноги при воздействии напряженной грушевидной мышцы на симпатические волокна нижней ягодичной артерии и седалищного нерва). К данной группе относится и упомянутый выше синдром позвоночной артерии. На грудном уровне дискогенные компрессионные синдромы редки, а вертеброгенные боли в грудной клетке (синдром передней грудной стенки, лопаточно-реберный и другие болевые синдромы) обусловлены чаще раздражением капсул позвоночно-реберных и поперечно-реберных суставов.
Диагноз
Диагностика О. и его синдромов в типичных случаях не представляет особых трудностей, но требует полного неврологического, ортопедического и рентгенологического обследования. При обследовании больного выявляют особенности позы, в частности наличие анталгических наклонов туловища, напряжение мышц спины, болезненные точки при пальпации, ограничение движений. Для диагностики грыжи диска показана спинномозговая пункция (см.), при синдроме позвоночной артерии и миелопатии производят вертебральную ангиографию (см.) и венографию позвоночного сплетения (см. Флебография) .
 Рис. 1. Боковая рентгенограмма шейного отдела позвоночника больного шейным остеохондрозом: небольшое сужение (1) межпозвонкового хрящевого диска между VI и VII позвонками; склероз смежных за мыкающих пластинок (2) тел позвонков; передние краевые остеофиты (3).
Рис. 1. Боковая рентгенограмма шейного отдела позвоночника больного шейным остеохондрозом: небольшое сужение (1) межпозвонкового хрящевого диска между VI и VII позвонками; склероз смежных за мыкающих пластинок (2) тел позвонков; передние краевые остеофиты (3).  Рис. 2. Боковая рентгенограмма поясничного отдела позвоночника больного поясничным остеохондрозом: сужение (указано стрелкой) межпозвонкового хрящевого диска между III и IV позвонками, замыкающие пластинки тел позвонков склерозированы.
Рис. 2. Боковая рентгенограмма поясничного отдела позвоночника больного поясничным остеохондрозом: сужение (указано стрелкой) межпозвонкового хрящевого диска между III и IV позвонками, замыкающие пластинки тел позвонков склерозированы.Рентгенол, исследование позвоночника при О. дает возможность установить локализацию, характер и степень распространенности патол, процесса. Лежащий в основе О. дегенеративно-дистрофический процесс в межпозвонковых дисках рентгенологически проявляется уменьшением высоты межпозвоночного пространства; в связи с этим но мере прогрессирования О. смежные поверхности тел позвонков значительно сближаются. Возникающие в диске изменения влекут за собой перестройку структуры смежных поверхностей тел позвонков; они уплотняются и утолщаются. По краям поверхностей тел позвонков образуются костные разрастания, имеющие форму бахромы, клювов или мостиков (рис. 1). Костные разрастания развиваются и на задней поверхности тел позвонков, нередко выступая в сторону позвоночного канала. На фоне измененной замыкающей пластинки тел позвонков определяются полукруглой формы вдавления, образующиеся в результате пролабирова-ния фрагментов межпозвонкового диска,— хрящевые грыжи Шморля (см. Шморля узелки). Вокруг вдавлений развивается реакция в виде ободка склероза. В выраженных случаях О. наблюдается смещение позвонков, обычно не превышающее 1 см, на рентгенограмме в прямой проекции видно смещение в сторону, а на рентгенограмме в боковой проекции — в переднезаднем направлении (рис. 2). В отличие от истинного спондилолистеза (см.) смещение позвонка при О. называют псевдоспондилолистезом.
Для определения степени дисфункции межпозвонкового диска показано так наз. функциональное рентгенологическое исследование (в положении максимально возможного сгибания, разгибания и в среднем положении). При функц, исследовании в норме наблюдается физиол, смещение 2—3 позвонков по отношению друг к другу до 2—3 мм. В отличие от этого при О. псевдоспондилолистез выявляется в пределах 2 позвонков. Нарушение нормальной функции межпозвонкового диска проявляется в виде нестабильности (повышенной смещаемости — более 3 мм) позвонков или, наоборот, функц, блока. Пневмомиелография (см.) и миелография (см.) позволяют выявить выпячивания дисков в сторону позвоночного канала, вдавления и смещения стволов или корешков спинномозговых нервов. Дискография (см.) дает возможность обнаружить изменения в студенистом ядре, уточнить направление и степень его смещения.
Рентгенологически дифференциальную диагностику О. проводят с теми процессами, к-рые приводят к уменьшению высоты межпозвонковых пространств,— с туберкулезным и неспецифическим спондилитом (см.). При О. отмечается уплотнение и утолщение замыкающих пластинок тел позвонков, а не разрушение их, как при воспалительных процессах. Кроме того, О. необходимо дифференцировать с опухолевым процессом, болезнью Кальве (см. Кальве болезнь) и последствиями повреждения дисков.
Лечение
Лечение должно проводиться с учетом периода заболевания. В первом периоде показаны массаж, леч. физкультура, подводное вытяжение, физиотерапия. Во втором и третьем периодах задача иммобилизации позвоночника становится основной, и в леч. комплекс включают ношение корсета (см. Ортопедические аппараты). При продолжающихся болях во втором периоде иногда производят операцию фиксации позвоночника — передний или задний спондилодез (см.), в третьем периоде — внутридисковое введение папаина, а иногда оперативное удаление грыжи диска (см. Дискэктомия). Прямые показания к дискэктомии возникают при сдавлении конского хвоста или грубом сдавлении спинного мозга. Леч. тактика при неврол. проявлениях, связанных с компрессией, и экстравертебральных рефлекторных нарушениях определяется стадией процесса (ремиссия или обострение) и фазой обострения (прогрессирования, стабилизации или регрессирования), а также неврологическими синдромами.
При болевых контрактурах и вазоспастических явлениях назначают тепло, анальгетики, введение новокаина в болевые зоны, аппликации новокаина с диметилсульфоксидом, воздействие на биологически активные точки с помощью электропунктуры (см. Иглоукалывание), когерентного монохроматического излучения — лазера (см.). Из физиотерапевтических процедур применяют местное УФ-облучение в эритемной и субэритемной дозе, синусоидальные модулированные диадинамические токи (см. Импульсные токи), электрофорез новокаина (см. Электрофорез) или лекарственных обезболивающих смесей с помощью гальванического или импульсных токов, эуфиллинэлектрофорез синусоидальными модулированными токами, ультразвукам.) и ультрафонофорез анальгина, эуфиллина, гидрокортизона. При синдроме позвоночной артерии предпочтительнее применять электрофорез, синусоидальные модулированные и диадинамические токи. В острой стадии выраженного корешкового синдрома показаны дегидратация, эпидуральные новокаиновые блокады, вытяжение (см.). При спаечных процессах назначают лидазу, бийохинол, стекловидное тело, экстракт алоэ. Уже в стадии обострения (в фазах стационарной и регрессирования) назначают леч. физкультуру и массаж (см.), а в стадии ремиссии — леч. физкультуру и профилактические курсы аппликационной терапии, различные ванны (см.) — сульфидные, скипидарные (при явлениях ангиоспазма), радоновые, хлоридные натриевые; грязи — иловые, торфяные, сапропелевые (см. Грязи лечебные). В стадии неполной и полной ремиссии применяют и физиотерапевтические средства: электрофорез различных лекарственных средств, постоянное магнитное поле, переменное магнитное поле низкой частоты (см. Магнитотерапия), дециметровые волны (см. Микроволновая терапия), индуктотермию (см.), электрическое поле УВЧ в постоянном и импульсном режиме.
Прогноз
Прогноз при своевременно начатом и рациональном лечении обычно благоприятный. В запущенных случаях возможна инвалидизации из-за нарушения опороспособности позвоночника и неврол, расстройств.
Библиография: Антонов И. П. Современное состояние проблемы так называемых радикулитов, Клин, мед., т. 55, № 9, с. 10, 1977; он же, К патогенезу и диагностике заболеваний пояснично-крестцового отдела периферической нервной системы, Журн, невропат, и психиат., т. 79, № 4, с. 385, 1979; Антонов И. П. и Кашицкий Э. С. Грязелечение больных с заболеваниями периферической нервной системы, Вопр, курортол., физиотер., № 4, с. 68, 1979; Асс Я. К. Пояснично-крестцовый радикулит, с. 203, М., 1971; Богородинский Д. К. и др. Спондилогенный пояснично-крестцовый радикулит, Кишинев, 1975; Бротман М. К. Неврологические проявления поясничного остеохондроза, Киев, 1975; Верещагин A. П., Данилова Л. А. и Дрейер А. Л. Остеохондроз межпозвоночных дисков, Сов. мед., № 9, с. 30, 1973; Демичев Н. П. Ультразвуковая диэскэктомия при межпозвонковом остеохондрозе, Вестн, хир., т. 118, №2, с. 75, 1977, библиогр.; Клионер И. Л. Старческие и дегенеративные изменения в суставах и позвоночнике, с. 106, М., 1962; он же, О клиническом значении остеохондроза шейного и грудного отделов позвоночника, Сов. мед., № 3, с. 97, 1975; Косинская Н. С. Дегенеративно-дистрофические поражения костно-суставного аппарата, с. 101, K., 1961; Медицинская генетика и наследственные болезни человека, под ред. Л. О. Бадаляна, с. 148, М., 1976; Михеев В. В. и др. Поражения спинного мозга при заболеваниях позвоночника, М., 1972; Осна А. И. Принципиальные вопросы стабилизации и декомпрессии в лечении поясничного остеохондроза, Науч. труды Новосиб. науч.-исслед, ин-та травмат. и ортоп., в. 10, с. 101, 1976; Остеохондроз позвоночника, под. ред. А. И. Осны, Л., 1975; Палло Л. Н. Распространенный остеохондроз, Здравоохр. Белоруссии, №4, с. 48, 1977; Попелянский Я.Ю. Шейный остеохондроз, Компрессионные и рефлекторные синдромы, М., 1966; он же, Вертеброгенные заболевания нервной системы, т. 1—3, Казань — Йошкар-Ола, 1974—1980; Рейнберг С. А. Рентгенодиагностика заболеваний костей и суставов, кн. 2, с. 495, М., 1964; Синдромы позвоночного остеохондроза, под ред. B. Ф. Богоявленского, Казань, 1978; Справочник по физиотерапии, под ред. А. Н. Об-росова, с. 245, М., 1976; Стрелкова Н. И. Достижения в лечении физическими методами больных пояснично-крестцовым радикулитом, Вопр, курортол., физиотер., Ка 3, с. 1, 1977; Tагер И. Л. и Дьяченко В.А. Рентгенодиагностика заболеваний позвоночника, с. 344, М., 1971; Хвисюк Н. И. и Пухачева С. С. Особенности остеохондроза поясничного отдела позвоночника у детей и юношей, Ортоп, и травмат., № 3, с. 5, 1977; Цивьян Я. Л. и Райхинштейн В. Е. Межпозвонковые диски, с. 165, Новосибирск, 1977; Юмашев Г. С. Отдаленные результаты оперативного лечения остеохондроза позвоночника, Хирургия, № И, с. 3, 1974; Юмашев Г.С. и Фурман М.Е. Остеохондрозы позвоночника, М., 1973; Воllet Сh. et Kahn М. F. Lombalgies, lombos-ciatiques discales et reclassement profes-sionnel, Readaptation, t. 236, p. 22, 1977; Brocher J. E. W. Die Wirbelsaulenlei-den und ihre Differentialdiagnose, S. 295, Stuttgart, 1962; Decking D. u. Gutmann G. Die Vergleichbarkeit von Ront-genbildern der Halswirbelsaule, Fortschr. Rontgenstr., Bd 122, S. 368, 1975; Hagen J. Die Entwicklung des Hals-Wirbel-saulen-Syndroms in den letzten 15 Jahren, Marburg, 1971; Judoviсh B. a. Bates W. Pain, syndromes, Philadelphia, 1954; Lewit K. Manuelle Therapie in Rahmen der arztlichen Rehabilitation, Lpz., 1973; Reisсhauer F. Untersuchungen iiber den lumbalen und cervicalen Wirbel-bandscheibevorfall, Stuttgart, 1949.
А. И. Казьмин; М. К. Климова (рент.), Я. Ю. Попелянский (невр.), Н. И. Стрелкова (физиотер.).
Остеохондроз позвоночника Википедия
 Общая схема позвоночно-двигательного сегмента: 1 — Спинной мозг; 2 — Задний корешок; 3 — Спинальный ганглий — Ganglion spinale; 4 — Передний корешок — Radix ventralis; 5 — Спинномозговой нерв; 6 — Межпозвоночный диск; 7 — Грыжа диска; 8 — Тело позвонка
Общая схема позвоночно-двигательного сегмента: 1 — Спинной мозг; 2 — Задний корешок; 3 — Спинальный ганглий — Ganglion spinale; 4 — Передний корешок — Radix ventralis; 5 — Спинномозговой нерв; 6 — Межпозвоночный диск; 7 — Грыжа диска; 8 — Тело позвонкаПод термином «остеохондроз позвоночника» понимают первичный дегенеративный процесс в межпозвонковых дисках, который, в свою очередь, ведет к вторичному развитию реактивных и компенсаторных изменений в костно-связочном аппарате позвоночника.[4]
В результате сложных биохимических, сосудистых и других процессов фиброзное кольцо разрыхляется, пульпозное ядро внедряется в него и, в конечном итоге, прорывает фиброзное кольцо. Чаще всего страдают наиболее нагружаемые нижнепоясничный и нижнешейные сегменты. Так образуется т. н. грыжа диска.
Грыжа диска может сдавливать корешки спинного мозга или сам спинной мозг, а также его конечный отдел, именуемый конским хвостом. Чаще всего грыжа диска вызывает боль в спине, а затем уже в ноге. При этом раздражаются нижнепоясничные и крестцовый корешки спинальных нервов, из которых и образуется самый мощный седалищный нерв (лат. ishiadicus). Отсюда и старое название болезни — ишиас (термин введён итальянским врачом Д. Котуньо в 1764 году[5]).
Компрессионные синдромы остеохондроза позвоночника составляют только одну треть проявлений остеохондроза позвоночника. Большинство же его проявлений — многочисленные рефлекторные синдромы. Для удобства их разделили на три большие группы: мышечно-тонические, нейро-дистрофические, вегетативно-сосудистые синдромы.
Остеохондроз позвоночника — это заболевание человека как биологического вида, «болезнь цивилизации», связанная с прямохождением и с условиями «эксплуатации позвоночника» в условиях современной жизни. Яков Юрьевич Попелянский (1917—2003), профессор, известный невропатолог, автор теории и термина «остеохондроз позвоночника» так определяет общебиологический аспект этого заболевания:
«Ортоградная поза homo sapiens обеспечивает условия приспособления среды к человеку, а не только человека к среде… Он поднялся над землёй, и эта антигравитационная функция обслуживается новой студенистой системой — сложно построенным межпозвонковым пульпозным комплексом. Сходство этого комплекса со студенистым ядром животного — лишь внешнее». [6][1].

