Тубуло ворсинчатая аденома – что это такое, с дисплазией 1, 2, 3 степени, с низкой интраэпителиальной (эпителиальной умеренной) неоплазией, ворсинчатая, тубуло-виллезная, папиллярная
Тубулярная (ворсинчатая) аденома толстой кишки с дисплазией
Людям, относящимся к группе повышенного риска заболеваемости, стоит детальнее ознакомиться с тем, что представляет собой тубулярная аденома толстой кишки, а также изучить причины, симптомы и лечение заболевания.
Новообразования, возникающие в тканях желудочно-кишечного тракта (ЖКТ) обычно называют полипами. К подобным образованиям относятся ворсинчатая опухоль, тубулярная аденома с дисплазией или без, а также тубуло-ворсинчатая аденома. Преобладающее число диагностированных полипов на слизистых кишечника склонны к перерождению в злокачественную форму.
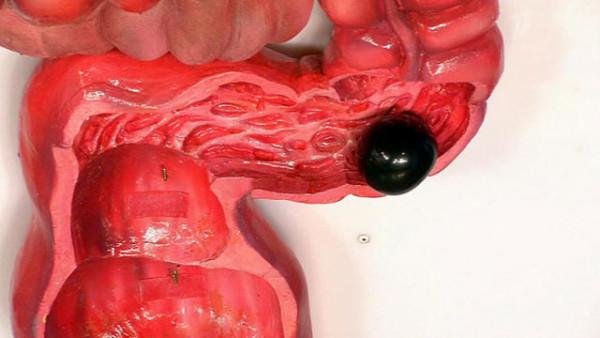

Что такое тубулярная аденома толстой кишки
В медицине тубулярными аденомами толстой кишки называются доброкачественные образования, происходящие из тканей эпителия и клеток слизистых оболочек, имеющие предрасположенность к перерождению в злокачественные новообразования. Выделяют разные виды желудочных аденом, имеющие разные особенности:
- Тубулярная аденома — это новообразование имеющее красный окрас и размеры до 10 мм. По мере разрастания возвышается на тонкой ножке над поверхностью слизистой.
- Ворсинчатая аденома прямой кишки — образование, растущее вдоль кишки, и способное разрастаться до внушительных размеров.
- Тубулярно ворсинчатая аденома — опухоль сочетает в себе свойства ворсинчатой и тубулярной аденом и часто формируется в области толстого кишечника. Размеры новообразования способны достигать 30 мм. По мере течения болезни опухоль может переродиться в злокачественную форму.
Когда диагностируют развитие аденомы с дисплазией, это говорит о начале трансформации этой опухоли в злокачественное раковое образование. Даже незначительное количество недифференцированных элементов может спровоцировать рак кишечника. Если есть подозрения на наличие болезни, стоит немедленно обратиться за медицинской помощью и пройти обследование в условиях стационара. При выявлении опухоли, доктор обязательно расскажет детально, что это такое, и как в дальнейшем проводится диагностика и лечение, при котором обычно назначают хирургическое вмешательство.


Причины
Несмотря на многолетние исследования в этой области, точных причин, почему может формироваться тубулярная аденома прямой кишки, пока не доказано. Но все же, некоторые факторы которые могут спровоцировать разрастание клеток опухоли, выявить удалось. В первую очередь формирование образований связывают с наличием соматических заболеваний, возникающих посредством внешних факторов. Также опухоли еще возникают по причине наследственности. Развитие опухоли могут спровоцировать и другие факторы:
- Неправильное режим питания — при длительном употреблении канцерогенов и высококалорийных продуктов с маленьким объемом клетчатки ухудшается работа кишечника, что приводит к изменениям в микрофлоре, которые могут спровоцировать появление опухолевых образований.
- Профессиональная деятельность, подразумевающая контакт с вредными веществами так же может привести к появлению полипов.
- Наличие вредных привычек, в частности курение и злоупотребление спиртным.
- Хронические болезни ЖКТ.
- Ожирение.
- Дефицит подвижности, который может возникать вследствие долгого нахождения в сидячем положении.


Все выше перечисленные факторы не могут точно вызывать развитие новообразования, но они нередко наблюдаются у пациентов с этим заболеванием.
Виды
Тубулярная аденома желудка бывает одиночной и множественной. Исходя из внешних особенностей, выделяют следующие виды полипов:
- Тубулярная — наиболее распространенный вид новообразований, характеризующийся красным окрасом, плотной структурой и невыпуклыми формами. Обычно размеры такого новообразований не превышают 1 см, но в некоторых случаях диагностируют опухоли 2-3 см и более. Тубулярные аденомы слизистой оболочки кишечника имеют наиболее благоприятные прогнозы для пациентов.
- Ворсинчатая (виллезная) — самый опасный вид заболевания, имеющая 40% риск злокачественного перерождения. Ворсинчатые аденомы толстой кишки характеризуются обширным разрастанием и неплотной структурой. В преобладающем количестве случаев размеры этих аденом превышают 3 см, а ворсистая поверхность придает им вид похожий на морскую капусту.
- Тубуло-ворсинчатая (тубуло-папиллярная) — это смешанная форма новообразований, которую часто называют псевдоопухолью. Размеры этих опухолей достигают 3 см и более, при этом образования сочетают в себе особенности характера тубулярной и ворсинчатой аденом.
- Зубчатая (сосочковая) — полипообразное новообразование, которое характеризуется наличием дисплазии в приповерхностных областях и зазубренностью эпителиальной поверхности.
Обычно практически все тубулярные аденомы толстой кишки диагностируются с дисплазией. Независимо от того, какой вид аденомы был обнаружен — тубулярная, ворсинчатая, зубчатая аденома толстой кишки или аденома сигмовидной кишки — прогнозы для пациентов точно дать может исключительно лечащий доктор после проведения детального осмотра и назначения дальнейшего лечения.
Степени дисплазии
Чаще всего течение заболевания, особенно тубуло ворсинчатая аденома кишечника, сопровождаются дисплазией, прогрессирование которой разделяют на три стадии:
- Слабо выраженная (1 степени) — имеет незначительное утолщение эпителиального слоя. Вследствие митотической активности клеток наблюдается воспалительный процесс.
- Средняя (2 степень) — клетки опухолей с умеренной дисплазией 2 степени приобретают разные размеры и формы.
- Тяжелая (3 степени) — большую половину клеток эпителия составляют измененные клетки, у которых еще больше различий форм и размеров.
Также дисплазия может быть высокодифференцированной и низкодифференцированной. Ворсинчатая аденома с дисплазией является предраковым состоянием, в связи с чем, ее нередко путают со злокачественным процессом.
Симптомы
В зависимости от вида аденомы кишечника зависит ее морфологическое строение и клинические симптомы и лечение. На ранних этапах развития симптомы тубулярной аденомы толстой кишки никак себя не проявляют, поэтому выявление опухоли часто происходит либо на поздних стадиях прогрессирования, либо в процессе случайного обследования, когда больной обращается по другим причинам.


По мере развития опухоли, когда ее размеры достигают 2 см и более, у больного могут возникнуть следующие признаки:
- болевой синдром во время акта дефекации;
- боли в брюшной полости и ощущение наличия постороннего тела в области кишечника;
- наличие зуда в области ануса;
- слизистые кровяные примеси в фекалиях;
- наличие запоров, которые возникают поочередно с диареей.
Развитие опухоли приводит к сужению кишечного просвета, что может вызвать серьезные осложнения.
Диагностика
Своевременная диагностика заболевания представляет некоторые трудности, обусловленные тем, что тубулярная, ворсинчатая или тубуло-ворсинчатая аденома могут на протяжении многих лет развиваться не вызывая каких-либо проявлений. Иногда удается обнаружить опухоль при случайном обследовании. Наиболее информативными исследованиями при диагностировании тубулярной аденомы являются:
- Колоноскопия — эндоскопический способ, позволяющий выявить новообразование на слизистой оболочке. В дальнейшем проводится биопсия, во время которой берутся биоматериалы опухоли для дальнейшего морфологического исследования.
- Ирригоскопия — рентгенографическое обследование толстого кишечника с применением рентгеноконтрасных веществ. Благодаря этой процедуре можно выявить контуры слизистой кишки в области расположения полипа. При назначении ирригоскопии важно выяснить все возможные аллергии пациента, так как рентгеноконтрасные средства представляют собой мощные аллергены.

Для назначения оптимальной и эффективной терапии, результаты проведенных исследований должен расшифровывать только опытный врач-онколог.
Лечение
После того, как пациенту была диагностирована аденома толстого кишечника, ее лечение может проводиться посредством двух способов:
- Электрокоагуляция;
- Иссечение полипа посредством проведения операции.
Терапия без оперативного вмешательства не способна полностью избавить пациента от заболевания, так как все равно остается вероятность злокачественного перерождения клеток опухоли. Полная резекция является наиболее результативным способом излечения болезни, так как операция может практически полностью избавить пациента от возникшей опухоли.
После проведения операции возможно дальнейшее гистологическое изучение удаленных полипов для постановления точного диагноза, благодаря чему можно определить начало развития злокачественного роста.
Электрокоагуляция проводится только при выявлении большого количества полипов, так как из-за обширного поражения большой части кишечника, резекцию проводить не рационально. Но даже в этом случае, образования, которые вызывают больше подозрений, могут быть иссечены посредством биопсии.
Прогноз
Если у пациента было проведено удаление опухоли, размер которой 2 см и более, ему обязательно проводят колоноскопию, для исключения вероятности остатков тканей опухоли. После проведения терапии пациенты каждые полгода должны проходить контрольное обследование, так как возможен рецидив после удаления новообразования. При эффективно проведенной операции или электрокоагуляции, вероятность повторного возникновения аденомы сводится к 10%.
Вероятность возникновения подобных опухолей в здоровом организме гораздо ниже, поэтому для профилактики заболевания стоит избавиться от вредных привычек и вести здоровый образ жизни.
Тубулярная аденома — стадии развития опухоли, диагностика и лечение
Новообразования кишечника могут долго никак себя не проявлять. Из-за этого и обнаруживают их уже после значительного увеличения размеров. Такое возможно и с аденомой тубулярного типа. Это доброкачественное новообразование, которое встречается у 5% пациентов с подобной опухолью. Аденома опасна, поскольку может становиться злокачественной.
Что такое тубулярная аденома
Многие внутренние органы человека состоят из железистого эпителия. Из этой ткани может формироваться аденома – доброкачественное новообразование размером от небольшого полипа до крупной плоской опухоли. В кишечнике чаще возникает тубулярный тип. Образование имеет гладкую поверхность, четкие границы, широкое основание и красный оттенок.
Такая аденома еще называется полипоидной, поскольку часто ее развитию предшествуют множественные полипы.
Опухоль может поражать разные отделы кишечника:
- прямую кишку;
- сигмовидную;
- тонкую;
- толстую.

Последний отдел кишечника поражается аденомой чаще остальных. В основе механизма развития лежит гиперплазия – избыточный рост клеток слизистой оболочки кишечника. Этот процесс начинается под действие воспалительных процессов в этом органе, которые со временем вызывают атрофию тканей.
Чем опасна тубулярная аденома толстой кишки
Основной риск, которые несет в себе такое новообразование – это вероятность перерождения в колоректальный рак. Все зависит от размеров аденомы. Если ее диаметр не превышает 1 см, то риск развития рака низкий. Большие новообразования в 40% случаев имеют очаги малигнизации.

Причины образования аденомы
Точная этиология развития такой опухоли в кишечнике до сих пор не выяснена. Врачи лишь приводят список факторов риска, которые могут спровоцировать начало активного деления клеток.
Главной причиной здесь считается воспаление слизистой кишечника из-за инфекционных заболеваний.
Другие факторы риска опухоли тубулярного типа:
- гастрит, язва и другие патологии ЖКТ;
- работа с токсинами или в запыленном помещении;
- плохая экологическая обстановка;
- недостаток физической нагрузки;
- воздействие радиации;
- стрессовые ситуации;
- пожилой возраст;
- неправильное питание, обилие животных жиров;
- наследственность;
- лишний вес;
- застойные явления в малом тазу;
- перенесенная холецистэктомия;
- сахарный диабет 2 типа;
- атеросклероз, высокий уровень холестерина.

Классификация полипоидных аденом
В зависимости от количества, новообразования могут быть одиночными или множественными. По основной классификации аденому делят на виды с учетом размеров, внешнего вида и риска перерождения в злокачественную опухоль. В процессе диагностики важно установить тип полипа, поскольку это влияет на тактику лечения: будет ли оно медикаментозным или хирургическим. Кроме того, определив вид опухоли, часто удается избежать ее перерождения в рак.
Доброкачественная тубулярная аденома
Этот тип полипа состоит из клеток в виде ветвящихся или продолговатых трубочек, окруженных соединительной тканью. Он чаще представлен маленькими новообразованиями, которые состоят из небольших округлых желез. Хоть опухоль и доброкачественная, в большинстве случаев она трансформируется в ворсинчатый полип, который имеет высокий риск развития рака.
Тубулярно-ворсинчатая

Такую опухоль еще называют папиллярной. Сочетает в себе характеристики 2 типов аденомы: тубулярной и ворсинчатой. При гистологическом исследовании обнаруживаются трубчатые клетки и участки фиброза. Диаметр новообразования может превышать 30 мм.
Такая опухоль встречается очень редко, но значительно повышает риск развития рака толстой кишки.
Ворсинчатая аденома толстой кишки
Это самый опасный вид опухоли такого типа, поскольку в 40% случаев она становится злокачественной, из-за чего считается предраковым состоянием. Диаметр аденомы достигает 100 мм, ее структура мягкая, а поверхность бархатистая. Сама опухоль формируется из ворсинок, выстилающих слизистую толстой кишки. Внешне новообразование имеет сходство с морской капустой.

Аденома прямой кишки с дисплазией
В этой области кишечника развивается тубулярная, тубулярно-ворсинчатая или ворсинчатая аденома. Она может иметь разную степень дисплазии. Это обратимый патологический процесс, который может привести к малигнизации (озлокачествелению).
Наличие дисплазии говорит о том, что доброкачественная опухоль начинает перерождаться в злокачественную.
При тубулярном полипе такого процесса нет, но для ворсинчатого клеточные перестройки характерны. С учетом их была выделена следующая классификация:
- Тубулярная аденома с дисплазией эпителия 1 степени, которая отражает относительно нормальное деление клеток. Изменения тканей не являются ярко выраженными.
- Аденома с умеренной дисплазией. Атипичных клеток становится все больше, они отличаются гиперхромностью. Патологический процесс обратим, границы между слоями тканей еще не так различимы.
- С гиперплазией 3 степени. Это предраковое состояние с минимальной вероятностью обратного развития патологического процесса. На терминальной стадии пациенту необходимо постоянное наблюдение онколога.
Стадии развития патологии
Формирование аденомы начинается с безобидного полипоидного образования. Его рост до значительных размеров может занимать 3–4 года, после чего может произойти преобразование клеток в раковые. Всего выделяют 3 стадии развития аденомы:
- Первая. Из-за дольчатой поверхности полипозное образование внешне и по размерам схоже с ягодой малины. Нарушений работы кишечника нет, поскольку диаметр опухоли небольшой.
- Вторая. Опухоль разрастается до диаметра в 10 мм и более. На этой стадии у пациента появляются неприятные симптомы в виде проблем с пищеварительным трактом.
- Третья. Диаметр опухоли превышает 30 мм, опухоль начинает перерождаться в раковую. Могут быть поражены другие органы: головной мозг, легкие, печень. В тяжелых случаях развивается перитонит.
Симптомы тубулярной аденомы
Как и многие опухолевые заболевания, такой тип аденомы на ранней стадии протекает практически незаметно. Пациенты с низкой степенью дисплазии тканей не ощущают никакого дискомфорта. Симптомы появляются, когда новообразование достигает значительных размеров и нарушает пищеварение.
При диаметре в 10 мм уже могут возникнуть кровотечения, не связанные с геморроидальными шишками. В каловых массах появляются кровяные полоски светло-алого цвета, что со временем приводит к анемии. Из-за роста опухоли появляются проблемы с опорожнением кишечника. Дальнейшие потуги провоцируют еще большее разрастание полипа, поэтому состояние только ухудшается. Другие характерные признаки аденому тубулярного типа:
- хроническое вздутие кишечника;
- неприятные ощущения и зуд в области анального отверстия;
- ощущение инородного тела в кишечнике;
- появление слизи в кале;
- боль при опорожнении кишечника;
- нестабильность стула, чередование запоров и диареи;
- кишечная непроходимость.

Диагностика
Тубулярная аденома сигмовидной кишки и других отделов кишечника требует комплексного обследования. Первый этап диагностики после изучения анамнеза – пальпация. Во время осмотра врач может уточнить предварительный диагноз, определить консистенцию и размеры новообразования. Для подтверждения своих предположений специалист назначает следующие исследования:
- Ректороманоскопию. Необходима для оценки состояния нижних отделов кишечника. В анальное отверстие пациента вводят специальный прибор, оснащенный камерой. Во время исследования специалист берет часть эпителия для биопсии.
- Колоноскопия. Проводится так же, как ректороманоскопия, но помогает изучить состояние более глубоких отделов кишечника. По окончании колоносокопии тоже берут материал для биопсии.
- Ирригоскопия. Это метод рентгенологического исследования. В прямую кишку пациента вводят бариевую взвесь, которая выполняет функцию контрастного вещества. Когда раствор заполняет весь кишечник, выполняют несколько его снимков.

Если у больного есть противопоказания к проведению эндоскопических исследований (ирригоскопии или ректороманоскопии), ему назначают МРТ и УЗИ. Они помогают визуализировать опухоль, определить ее локализацию и размеры. Дополнительно пациенту назначают еще несколько процедур:
- анализ крови;
- исследование кала;
- анализ крови на онкомаркеры.
Поддается ли тубулярная аденома лечению

Если у пациента 1 степень неоплазии, то врачи выбирают наблюдательную тактику. Специалисты отслеживают динамику развития патологии. Одновременно проводится терапия, которая предотвращает дальнейшее разрастание полипов. Прогноз лечения зависит от того, на какой стадии была обнаружена опухоль. Чем раньше она была диагностирована, тем больше процент полного выздоровления.
Своевременное проведение операции и дальнейшее нахождение на учете в диспансере помогают уменьшить риск рецидива до 10%.
На исход влияет вид аденомы. Тубулярно-ворсинчатая чаще перерождается в рак, поэтому имеет менее благоприятный прогноз терапии. Оперативное лечение – единственный возможный способ избавиться от аденомы. Медикаментозное лечение проводится для улучшения состояния пациента. В схему терапии включают следующие лекарства:
- Витамины A, C, Е4 и фолиевую кислоту.
- Пробиотики: Линекс, Бифиформ, Нормобакт.
- Препараты кальция: Кальций Д3 Никомед, СупраВит.
Удаление новообразования
При аденоме тубулярного типа показано иссечение новообразования, иногда вместе с частью кишечника. Операцию проводят после гистологического исследования, которое подтверждает или опровергает наличие раковых клеток.
Удаление аденомы обязательно, если диаметр опухоли превысил 1 см.
При 2 степени дисплазии возможно малоинвазивное вмешательство – электрокоагуляция, т. е. прижигание патологических тканей. Полипы больших размеров иссекают частями. Возможные способы удаления новообразования:
- Лапароскопия. Это удаление опухоли через небольшие проколы в передней брюшной стенке.
- Трансанальное иссечение. Показано только при аденомах прямой кишки, расположенных возле ануса.
- Лапаротомия. Это открытая операция, при которой опухоль удаляют через разрез на брюшной стенке.
- Полная резекция аденомы. Показана при подозрении на рак или если полип имеет явно злокачественный характер. Чаще полное иссечение проводят, когда обнаружена аденома с дисплазией 3 степени.

Методы нетрадиционной медицины при тубулярной аденоме
Перед применением народных средств нужно обязательно проконсультироваться с врачом. При наличии противопоказаний или неправильном подходе состояние может только ухудшиться. Если врач разрешит, можно использовать один из следующих народных рецептов:
- Смешать 200 г зелени петрушки и 100 г расторопши. Залить 3 л кипятка, оставить на 1 неделю в темном месте. Процедить и перелить в бутылки. Пить по 50 г 3 р./сут. Повторять процедуру, пока длится официальное лечение.
- Взять несколько грибов веселки, залить водкой в пропорции 0,4 л на 1 шт. Спирт использовать нельзя, поскольку он убьет полезные микроорганизмы. Настаивать средство 30 дней. Каждое утро пить по 1 ст. л. настоя. Продолжать лечение на протяжении всего курса официальной терапии.
Лечение рака сигмовидной кишки народными средствами
Если доброкачественное новообразование перешло в рак, необходимо радикальное удаление пораженной части кишечника в сочетании с лучевой и химиотерапией. При необходимости пациенту создают искусственное анальное отверстие – колостому. Народные методы могут применяться только в качестве дополнения к официальной терапии для повышения иммунитета и исключительно с разрешения врача.
Профилактика новообразований
Чтобы исключить развитие заболеваний кишечника, важно правильно питаться. В рационе должны присутствовать кисломолочные продукты, свежие фрукты и овощи. Острая и жирная пища полностью исключается, поскольку она раздражает слизистую пищеварительного тракта. Для профилактики аденомы кишечника необходимо придерживаться еще нескольких правил:
- регулярно посещать врача;
- вести активный образ жизни;
- отказаться от вредных привычек;
- отказаться от частого приема обезболивающих;
- держать вес в норме;
- исключить переохлаждения.
Видео
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Что такое тубулярная аденома толстой кишки и других локализаций? Ее типы, причины, симптомы и лечение
Опухолевые клетки, которые поражают тот или иной участок кишечника, – тубулярная аденома. Процесс носит преимущественно доброкачественный характер, но иногда может перерождаться рак.
Чаще всего новообразование поражает прямой и сигмовидный отдел толстой кишки – напоминает совокупность нескольких красноватых полипов на ножке. Возникает заболевание в среднем возрасте, определенной половой приверженности выявлено не было. Лечением патологии должен заниматься исключительно врач-онколог, который подберет оптимальную схему борьбы с опухолью. Затягивание с консультацией либо самолечение приводит к развитию тяжелых осложнений, вплоть до летального исхода.
Понятие тубулярной аденомы

Характеризуя тубулярную аденому с дисплазией, специалисты подразумевают, что их клеток эпителия и слизистой оболочки кишечных петель сформировался патологический очаг. Визуально он представлен как локальное пятно с красным оттенком и размером до 10 мм. Поверхность его шероховатая, состоит из нескольких полиповидных образований на единой платформе.
Сама по себе тубулярная аденома несет угрозу здоровью людей, так как в ее структуре присутствуют низкодифференцированные элементы. При негативных провоцирующих факторах они в любой момент могут трансформироваться в раковую ткань.
За последние десятилетия число выявленных кишечных новообразований выросло в несколько раз. В качестве объяснения этой патологии специалисты указывают изменение питания населения – склонность к фастфуду, продуктам с канцерогенами, тогда как количество свежих овощей с фруктами уменьшается. К тому же локализация опухолевого очага – кишечные петли – не предрасполагает к ранней диагностике, поскольку до определенного времени человек не ощущает существенных изменений в своем самочувствии.

Лечение патологии в первую очередь строится на оперативном вмешательстве – хирургическом иссечении первичного очага с последующим применением лучевой либо химиотерапии. Своевременное удаление аденомы позволяет повысить шансы на выздоровление больного, а также снизить риск рецидива заболевания.
Локализация опухоли
Протяженность кишечника в организме человека составляет несколько метров, и строение его тканей изменяется незначительно. Поэтому формирование аденомы, преимущественно доброкачественной опухоли, может произойти в любом его отделе – от пищевода до ампулы прямой кишки.

Тем не менее практика онкологов показывает, что склонность к опухолевому процессу имеют клетки желудка, а также дистального отдела кишечных петель – сигмовидной, толстой кишки. Этому предрасполагает характер пищеварительного процесса человеческого организма, а также функциональные особенности органа.
Локализация патологического очага имеет огромное значение для его своевременного выявления и проведения дифференциальной диагностики, последующего комплексного лечения. Безусловно, в прямой кишке проще визуализировать опухоль, она доступнее для осмотра. При новообразованиях, расположенных выше, требуется проведение иных диагностических процедур, которые не всегда дают требуемую специалисту информацию о развившейся метаплазии.
Типы тубулярной аденомы

Как и многие доброкачественные опухолевые процессы, кишечная метаплазия может протекать в нескольких формах. В медицинской практике принято выделять следующие виды тубулярной аденомы прямой кишки:
- наиболее распространенной является непосредственно тубулярная форма – с характерным красным окрасом очага и плотной невыпуклой структурой, как правило, по размерам не превышает 1 см, но редко достигает 2–2,5 см, благоприятны по течению;
- самым опасным по злокачественности называют тип тубуло-виллезной аденомы – более половины выявленных новообразований перерождаются в рак кишечника, при этом ворсинчатые опухоли характеризуются большими площадями поражения с неплотной структурой, визуально они напоминают цветную капусту;
- смешанная форма кишечной опухоли – тубуло-папиллярная аденома, ее еще именуют псевдоопухолью, по размерам может достигать 2,5–3 см, при этом она сочетает в себе признаки двух вышеперечисленных вариантов заболевания;
- зубчатая/сосочковая форма – полипообразный очаг на поверхности кишечной петли, который отличается от окружающих тканей своей зазубренностью.

Важный диагностический критерий – степень злокачественности клеток новообразования:
- слабовыраженная – незначительное утолщение в эпителиальном слое, больше напоминает локальный воспалительный процесс;
- средневыраженная – клеточные структуры с умеренной дисплазией, которая выражается в их разных размерах и формах;
- тяжелая степень злокачественности – больше половины из числа эпителиальных элементов в очаги имеют признаки атипии.
После проведения дифференциальной диагностики специалисты принимают решение о необходимости проведения оперативного иссечения очага.
Причины развития

Многолетние медицинские исследования не приблизили специалистов к разгадке, почему у людей начинает развиваться кишечная неоплазия, даже доброкачественного течения. Тем не менее провоцирующие тубуло-ворсинчатую аденому факторы ими были выделены:
- уже имеющиеся у человека хронические поражения кишечных петель, к примеру проктит, илеит;
- негативная наследственная предрасположенность – в семье уже были опухолевые заболевания той или иной кишечной области;
- внешние повреждения – перенесенные оперативные вмешательства на структурах брюшной полости;
- плохо скорректированное питание – склонность к употреблению продуктов с высокой концентрацией канцерогенов, малое количество блюд из свежих овощей/фруктов;
- трудовая деятельность с вынужденным контактированием с токсичными веществами, которые накапливаются в тканях организма;
- пагубные личные привычки – злоупотребление табачной, а также алкогольной продукцией;
- гиподинамия, которая становится первопричиной ожирения, запоров.

В 20–30% диагностированных случаях тубулярная аденома возникла без предполагающих к тому причин и факторов. Тактика ее лечения определяется врачом согласно имеющимся стандартам терапии опухолей.
Признаки и симптомы заболевания
На раннем этапе формирования распознать тубулярную аденому толстой кишки маловозможно. Очаг метаплазии в силу малых размеров никак себя не проявляет, человек продолжает вести привычный для себя стиль жизни. Ранняя диагностика новообразования – это чаще всего итог аппаратных исследований, которые были рекомендованы врачом по иным причинам.

Однако по мере прогрессирования опухолевых изменений симптоматика тубулярно-ворсинчатой аденомы толстой кишки становится ярче и характернее:
- нарастание болевого синдрома, особенно при посещении туалетной комнаты для опорожнения кишечника;
- ощущение инородного предмета в проекции кишечной петли;
- периодический, а затем постоянный зуд в районе ануса;
- преобладание в каловых массах слизистых, посторонних включений;
- чередование диареи с упорными запорами.
Каждого человека должны настораживать изменения моторики и пищеварительной деятельности его кишечника – ухудшение аппетита, постоянный метеоризм, снижение веса без видимых к тому причин, изменение характера стула.

При отсутствии у человека внимания к собственному здоровью опухолевый очаг разрастается и захватывает все новые ткани, перерождается в рак. Самочувствие больного резко ухудшается: упорные запоры могут переходить в непрерывную диарею, в каловых массах присутствуют прожилки и даже полоски крови, они имеют отталкивающий гнилостный запах. Вес постоянно уменьшается, вплоть до кахексии. В области живота можно пропальпировать уплотнение – болезненное, с четкими границами.
Диагностические мероприятия
Наиболее информативными для выявления тубулярной аденомы с интраэпителиальной неоплазией специалисты признают визуализирующие диагностические процедуры:
- колоноскопия – эндоскопическая методика, в ходе которой проводят осмотр слизистой ткани кишечных петель на расстоянии 30–40 см от ануса, при необходимости специалист берет ткани с очага для гистологического изучения;
- ирригоскопия – рентгенологическая методика, при которой в просвет кишечника вводят контрастный раствор, а затем выполняют снимки, они позволяют обнаружить патологический очаг.

Дифференциальная диагностика тубулярной аденомы толстой кишки с дисплазией – это биопсия. Процедура заключается во взятии биоматериала с поверхности полипа и изучение клеток под микроскопом.
Дополнительные методы обследования – лабораторные анализы, а именно:
- анализы крови – общий с биохимическим;
- копрограмма;
- анализ кала на скрытое присутствие крови;
- кровь на онкомаркеры;
- ультразвуковой осмотр органов брюшной полости;
- рентгенография грудной клетки.

Они дают врачу общее представление о состоянии здоровья человека, а также позволяют исключить вторичное метастазирование, если аденома успела перерасти в очаг рака.
Эффективное лечение
Практически единственный способ полностью избавиться от аденомы в петлях кишечника – это удалить ее оперативным путем. Хирургическое лечение может быть выполнено двумя методами – стандартным полостным иссечением участка неоплазии либо прижиганием его с помощью электрического тока.

Оба варианта имеют свои показания и противопоказания к проведению. Наилучшую тактику удаления новообразования определяет врач-онколог, который учитывает всю информацию о больном.
К примеру, если очаг превышает размерами 30 мм, целесообразнее провести полостную операцию, которая позволит иссечь его, а также ближайшие участки слизистой, чтобы исключить риск рецидива болезни.
Электрокоагуляция – это методика, которая эффективна при небольших аденомах без признаков малигнизации. Ее часто применяют врачи, которые проводят колоноскопию: сразу же прижигают кишечный полип, если предварительно было получено гистологическое заключение о доброкачественности новообразования.
При позднем обращении больного за медицинской помощью иссечение опухоли выполняют с паллиативной целью, чтобы облегчить самочувствие человека. Химиотерапевт дополнительно подбирает медикаменты, чаще всего для обезболивания и повышения качества жизни.
В целом прогноз для кишечной тубулярной аденомы благоприятный. Ее доброкачественное течение позволяет не торопиться с проведением оперативного вмешательства. Тем не менее полностью выздороветь человек может только после хирургического иссечения полиповидного образования.
Значительно ниже риск формирования подобного заболевания в здоровом организме. Поэтому предупредить опухолевое поражение можно, если правильно питаться, заниматься физическими упражнениями, следить за своевременностью стула и отказаться от пагубных индивидуальных привычек.
Тубулярная аденома толстой кишки: виды, симптомы и лечение
Тубулярная аденома толстой кишки – это доброкачественное разращение полипов в слизистой оболочке. Величина достигает диаметра в 1 см. Крупными размерами не отличаются. Опухоль отнесена к опасной категории. Со временем способна видоизмениться в рак, расширяясь по всем органам. Заболевание имеет код по МКБ-10 D12.
Тубулярной аденомой называют группу мелких полипов. Формируются они из материала эпителия. Полипы размещаются на малой узкой ножке. Данная болезнь становится главной причиной развития колоректальной опухоли.
Виды
Аденома прямой кишки разделяется на 4 типа. Классификация зависит от величины, внешнего облика и предрасположенности к превращению в злокачественный рак. Определить вид патологии важно в период проведения диагностики. Это поможет выбору правильного лечения и предупредит мутацию. В гистологии различают 3 степени новообразования со слабой дисплазией желёз, с умеренной и с тяжёлой (high grade). Вид «low grade» – слабо разграничивающийся тип опухоли.
Тубулярная аденома толстой кишки с дисплазией 1 степени – самая частая разновидность. Второе название – трубчатая. Для указанного типа характерна гладкая наружность с красным оттенком и обширным основанием. Границы чётко очерчены. Нормальный размер составляет 11 мм. Рост до 3 см – редкость.
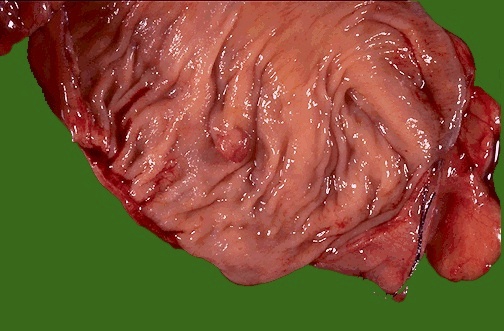

Тубулярная аденома кишечника в разрезе
Ворсинчатая аденома формируется на кишечной поверхности. На ощупь отличается мягкой структурой, а в строме отмечают воспаления. Внешний вид похож на цветную капусту. Комбинация с эпителиальной частью, слизистой и фиброзной ткани становится основой для образования опухоли. Чаще всего рак распространяется по всему верхнему слою кишки. Стандартная величина – до 2-3 см, изредка – 9 см (один из опаснейших видов аденом). В 40% событий она видоизменяется в злокачественную.
Тубуло-ворсинчатая аденома носит другое наименование – виллёзная, или папиллярная. Она объединяет характеристики предыдущих типов. Опухоль имеет микропрепарат полипа и содержит плоскую основу. Величина составляет 20-30 мм. Вероятность мутирования средняя. Форма встречается в 10% случаев.
Зубчатую аденому называют сосочковая. Это своеобразное смешение аденоматозного и гиперпластического полипа. Верхний слой эпителия похож на небольшие зубчатые доли. Поверхность подвержена дисплазии. Отмечается формирующаяся плена тканевого материала. Размер достигает 1 см, в иных случаях – более 2 см. Дисплазия повышает риски преобразования в злокачественную опухоль. Требуется обследование.
Причины
Аденома толстой кишки исследуется уже давно. Но учёные не могут установить конкретные причины её формирования. Удалось определить ряд факторов, провоцирующих расширение злокачественных клеток. Основной движущей силой считается попадание инфекции. Болезнь близка с интраэпителиальной неоплазией.
Она распространяется по поверхности всей слизистой оболочки. Сильное влияние на развитие заболевания оказывает соматика. Внешние факторы различны. Важна анатомия и наследственная предрасположенность. Самая редкая локализация – в слепой кишке.
- Нездоровое питание способствует ухудшению работы кишечника. Это искажает микрофлору, и появляется раковая клетка.
- Работа, связанная напрямую с химическими веществами.
- Вредные привычки: курение и алкоголь.
- Хронические заболевания ЖКТ.
- Избыточный вес.
- Недостаток движения, возникающий из-за непрерывного сидения.
Патологический след в семье отличается высокой вероятностью заболевания. У подобных пациентов нередко формируется доброкачественный нарост. Причиной сбоя в работе желудка и кишечника становится и неподходящая диета. Она связана с хроническим воспалением и провоцирует инфекционный процесс.
Плохая экология ослабляет иммунитет. Организм отравляется и накапливает внутри вредные токсины. Это приводит к изменениям в составе клеток и образованию аденом. Похожее действие оказывает рабочая среда, окружённая ядовитыми веществами в непроветриваемом помещении.
При нарушенном обмене веществ организму трудно усваивать витамины и минералы. Снижается защита, развиваются болезни. В группе риска находятся люди с избыточным весом. Важно постоянное движение. Отсутствие активности провоцирует застойные процессы. Тем не менее, указанные причины не влияют на образование опухоли напрямую, исключительно повышают вероятность её формирования.
Симптомы
Симптомы различаются зависимо от строения аденомы. На начальных ступенях развития заметить признаки опухоли трудно. Новообразование выявляется на поздних этапах. Обычно подобное происходит при осмотре других заболеваний.


Первый симптом проявляется при величине нароста в 2 см. У пациентов возникают определённые жалобы. Каждый случай индивидуален. Аденома характеризуется:
- Болевым чувством во время дефекации.
- Жжением в районе ануса.
- Вздутием живота и болью внутри (при поражении поперечно-ободочной кишки).
- Выделением крови.
- Осязанием постороннего тела в кишечнике.
- Чередованием запоров с диареей.
Маленький размер аденомы не доставляет неудобств. В процессе возрастания опухоль уменьшает стенки кишечника. В результате развивается непроходимость. Высока вероятность прогрессирования патологий.
Диагностика и лечение
Ни один лекарственный препарат не способен остановить распространение рака. Задача лекарств – в снимании неприятных симптомов и улучшении самочувствия больного. Первые этапы развития аденомы требуют применения криодеструкции, диатермокоагуляции, лазерного удаления. Их эффект достигается при величине новообразования не более 1 см.
При сложных случаях методы хирургического вмешательства объединяют. Используют полное иссечение и электрокоагуляцию. Чаще полип устраняют вторым способом. Метод безопасен, пациенты быстрее восстанавливаются.
Диагностика
После обращения больного с жалобой врач осматривает анальную область. Выявляется гиперемия ануса и нарушение тканевого покроя. Специалист определяет количество кала и газов в кишечнике. Для этого делают пальпацию передней брюшной стенки. Признаками считают вздутие и болезненные ощущения.


Пальпация осуществляется через ректальное исследование. Оно помогает обнаружить новообразование, определить его величину и местоположение. С помощью упомянутого исследования устанавливаются противопоказания к проведению процедур. Результаты анализов не считаются достаточными. Дополнительно прибегают к способам обследования:
- Ректороманоскопия. Оцениваются нижние отделы толстого кишечника. Через задний проход вводят камеру. Действенна при расположении рака в прямой или сигмовидной кишке. Для анализа берутся фрагменты эпителия.
- Колоноскопия. Похожа на предыдущий метод: оценивает ситуацию в толстой кишке, доходя до труднодоступных участков. В конце изымается кусочек ткани для патоморфологического обследования.
- Ирригоскопия. Применяется для рентгена. Внутрь вливается контрастное вещество, заполоняющее пространство кишечника. Затем делают рентгеновские снимки.
При повреждении двенадцатиперстной кишки назначают УЗИ и МРТ. С их помощью можно установить величину тубулярной аденомы и общую картину заболевания. Но методов недостаточно для получения точного диагноза. Необходим патоморфологический анализ для описания характера поведения новообразования. Диагностика требует указания семейного анамнеза для изучения генетической предрасположенности.
Лечение
Для лечения ворсистой аденомы подходит исключительно хирургическое вмешательство. Другие случаи поддаются медикаментозной терапии. Врачи предпочитают проведение операции. Вмешательство уменьшает вероятность возобновления заболевания. Для устранения нароста назначают эндоскопическую процедуру. Её применяют при нахождении полипа в прямой кишке.
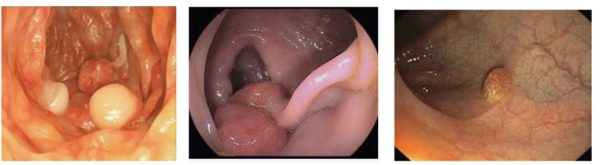

Разновидности аденом в кишечнике
Опухоль может поразить нижнюю часть кишечника. Удаляют её анальным путём: прибегают к оборудованию эндоскопии. На животе делают маленький разрез.
Мелкие полипы хорошо поддаются прижиганию. Специальным ножом врач вырезает ножку опухоли, прижигая электродом. Крупную аденому стоит убрать без ножки. Доктор поочередно устраняет поражённые клетки. Операция по удалению проводится под местным наркозом. Пациент не почувствует дискомфорта и боли. Различают 3 метода хирургического вмешательства:
- Эндомикрохирургия – опухоль искореняют трансанально.
- Петлевая электрокоагуляция – применяется при количестве полипов менее 3-х.
- Трансанальная резекция поврежденной части.
Неправильный алгоритм хирургического процесса вызывает кровотечение. Нужно уметь отличать послеоперационное выделение крови и возникновение осложнения. Побочным эффектом считается и повреждение целостности стенок кишечника, возникающее после электрокоагуляции. Вероятность онкологии после операции называют слабой. Но возобновление раковых клеток не исключено. Для предупреждения рецидива раз в пару лет проводят ректороманоскопию.
Риск тубулярной аденомы снижается, если составить правильный рацион. Жирная и жареная пища, дефицит клетчатки считают благоприятной основой для развития онкологических заболеваний в желудке. Онкологию провоцируют курение и алкогольные напитки. В ежедневное меню добавьте продукты с малой долей витаминов Е и С. Если в роду зафиксированы раковые болезни, регулярно обследуйтесь. Полип возникает внезапно, его признаки обнаружить сложно.


Прогноз
Прогноз зависит от времени, прошедшего от формирования аденомы до её обнаружения. Раннее нахождение способствует полному выздоровлению. Пациент должен иметь абсолютное представление о тубулярной аденоме. Заболевание может представлять опасность.
Для удачной терапии выявляются факторы, негативно влияющие на здоровье больного. Фиксируется динамика развития и поведения полипа. Доктор просчитывает предрасположенность к видоизменению в злокачественность. Своевременное оказание помощи и проведение операции способствуют избавлению от борьбы с тяжёлой формой.
После удаления аденомы размером более 20 мм пациенту назначается колоноскопия. Это необходимо для полного уничтожения злокачественных клеток. После лечения пациентам рекомендовано обследоваться раз в полгода. Регулярная проверка предупреждает развитие рецидива. Эффективная операция характеризуется низкой вероятностью рецидива с очаговой минимизацией.
Не гарантирует лечение и отсутствия осложнений. Среди возможных называется кровотечение. Способно возникнуть через пару недель после операции. Не лечите народными средствами. В этом случае предписано незамедлительное обращение к врачу.
Аденома кишечника: лечение, удаление, симптомы, причины
Аденома кишечника – опасный тип новообразований. Это полипы, которые локализуются в разных отделах органа пищеварения. Патологию требуется лечить, поскольку она часто становится причиной рака. Карцинома прямой кишки трансформируется из доброкачественных слизистых оболочек и может быстро привести к угасанию пациента.

Патология часто становится причиной рака.
Механизм развития
Доброкачественное уплотнение выглядит, как полип, и представляет собой нарост на тканях слизистых оболочек. Оно состоит из клеток эпителия и часто имеет тонкую ножку, которой крепится к кишечнику. Обычно этот вид утолщений медленно увеличивается в размерах и редко превышает 1 см в диаметре. Если это происходит, вероятность трансформации доброкачественных клеток в злокачественные увеличивается в несколько раз.

Представляет собой нарост на тканях слизистых оболочек.
Полипы постоянно травмируются, когда через пищеварительный тракт проходят переваренные остатки еды. Поэтому они ухудшают состояние человека, снижают иммунитет. Если новообразование достигает большого размера, то затрудняет и прохождение каловых масс, что провоцирует запоры.
Причины возникновения
Врачи не установили точные причины того, почему возникает папиллярная аденома толстой кишки или тонкой. Выявили факторы риска, при которых увеличивается вероятность развития патологии:
- наследственный фактор. Если у кого-то из родителей хотя бы раз образовались полипы, риск того, что они появятся у ребенка, в несколько раз выше. Если опухолей было много (полипоз), то в большинстве случаев детям поставят тот же диагноз;
- неправильное питание, в котором преобладают жирные блюда, отсутствуют овощи и фрукты;

Неправильное питание.
- злоупотребление спиртными напитками и курение сигарет повышают риск;
- проживание в неблагополучной экологической обстановке, работа на вредном производстве;
- лишний вес и малоподвижный образ жизни;
- гормональные нарушения, сахарный диабет и проч.;

Диабетики подвержены риску.
- очаги воспаления в органах желудочно-кишечного тракта, при которых слизистые раздражаются;
- удаление желчного пузыря;
- поражение бактериальными инфекциями;
- раковые поражения молочных желез.
Локализация и опасность
Новообразования появляются в разных отделах органа пищеварения. Часто образуется аденома толстой, тонкой, прямой кишки.
Тонкая кишка

На тонком кишечнике нечасто образуются полипы.
Этот отдел органа пищеварения – наиболее длинный. Здесь нечасто образуются полипы. В общей сложности их не более 3 – 4 процентов от всех случаев. Уплотнение не беспокоит пациента, пока не увеличивается до 1,5 – 2 см в диаметре. Когда это происходит, появляются очень болезненные ощущения.
Прямая кишка
Аденома в прямой кишке – более опасный вид формирований. Ее ткани часто трансформируются в злокачественные. Это происходит даже тогда, когда утолщение незначительно увеличилось. Кистозное образование диаметром от 1 см провоцирует неприятные симптомы. Возникает непроходимость кишечника, развивается очаг воспаления.
Аденома толстой кишки — что это такое?
Аденома в толстом кишечнике проявляется в одном из трех его отделов, например, в слепом (хотя реже). Этот тип новообразований также имеет расположенность к трансформации доброкачественных клеток в злокачественные.
Поэтому важно своевременно диагностировать патологию. К сожалению, пациенты часто игнорируют проблему и обращаются в больницу уже на поздних этапах. Если сделать это раньше, то существует вероятность предотвратить развитие карциномы толстой кишки.
В 10 – 15% всех случаев опухоль перерождается в злокачественную. Это зависит от ее типа. При этом размер не имеет значения. Даже маленькие полипы представляют серьезную угрозу.
Симптомы
Аденома сигмовидной кишки либо иных отделов пищеварительного органа редко проявляет себя. На ранних стадиях она достигает нескольких миллиметров, поэтому не мешает пациенту. Утолщения, которые увеличиваются до 1 – 1,5 см, могут проявляться характерной симптоматикой:

Постоянное вздутие живота, метеоризм.
- во время посещения туалета человек испытывает боль. Это происходит в процессе дефекации, но ощущения могут сохраняться и после;
- в том отделе, где локализуется новообразование, появляется дискомфорт;
- наблюдается постоянное вздутие живота, метеоризм;
- нарушается процесс пищеварения. Это проявляется либо запором, либо диареей. Состояния могут чередоваться;
- в области заднего прохода возникает жжение, зуд;
- при значительном росте опухоли в брюшной полости четко ощущается присутствие инородного тела. Если аденома располагается в прямой кишке, то это ощущение распространяется на область анального отверстия, сфинктера;
- во время опорожнения кишечника пациенты отмечают появление посторонних примесей в каловых массах. В них присутствуют кровяные сгустки, слизь. Кал может приобретать черный оттенок;
- в некоторых случаях из анального отверстия начинаются кровотечения. Если они повторяются часто, то человек столкнется с дефицитом железа в крови.
В зависимости от того, в каком отделе локализуется аденома кишечника, она может иметь дополнительные характерные особенности и проявления.
Разновидности аденом
Есть классификация доброкачественной опухоли, основанная на нескольких факторах. Учитывают то, какого размера достигает утолщение, риск его трансформации в злокачественное и степень дисплазии эпителия. На внутренних тканях появляется один полип или сразу несколько, объединенных в одно образование.
Зубчатая
Особенностью этого типа является то, что уплотнение сочетает в себе характеристики аденомы и гиперпластического полипа. Клетки имеют особенную, неправильную форму с зазубренными краями. Из-за этого поверхность капсулы напоминает небольшие зубчатые деления. Обычно ножка, которой полип крепится к слизистой, широкая. Но иногда она бывает зауженной.

Клетки имеют неправильную форму с зазубренными краями.
Зубчатая аденома ободочной или иной кишки редко превышает 1 – 2 см. Если это происходит, то в несколько раз увеличивается риск ее трансформации в злокачественное новообразование. Чем больше поражаются слизистые оболочки, тем выше эта вероятность. Поэтому при постановке диагноза требуется немедленное лечение.
Тубулярная
Это наиболее распространенный тип опухолей. У тубулярноого образования гладкая поверхность, плотная структура и четко выраженные границы. Визуализируется утолщение, как железистая ткань с многочисленными ответвлениями. При этом ее ограничивает соединительная ткань.

Гладкая поверхность, плотная структура и четко выраженные границы.
Полипы обычно не увеличиваются больше 1 см. В редких случаях вырастают до 3 см. Если это происходит, то внешний вид изменяется. Капсула приподнимается на ножке, приобретает малиновый цвет. Крупные кистозные образования часто перерождаются в злокачественные.
Ворсинчатая
Аденома кишечника этого типа представляет собой мягкое уплотнение. По структуре это полип, который состоит из фиброзных ворсинок эпителиальной ткани органа пищеварения.

Состоит из фиброзных ворсинок эпителиальной ткани.
Может крепиться целой стенкой к слизистой кишечника либо иметь тонкую ножку. В последнем случае она может увеличиваться до 3 см в диаметре. Но обычно ворсинчатые новообразования достигают 2 см. Если капсула стелющегося типа, то она практически не выступает над поверхностью.
У этого типа утолщений высокий риск раковых трансформаций. В 40% случаев отсутствие лечения приводит к появлению злокачественной опухоли.
Тубулярно-ворсинчатая
Тубуло-виллезная аденома объединяет в себе особенности предыдущих типов. В основном она состоит из ворсинок, которые выстилают слизистую кишки. Тубулярно-ворсинчатые типы чаще достигают большого размера, чем остальные. Они увеличиваются до 2 и более сантиметров в диаметре. Крепятся на плоском расширенном основании либо имеют тонкую ножку.

Увеличиваются до 2 и более сантиметров в диаметре.
Объем ворсинок в их тканях достигает 3/4. Как и у тубулярного уплотнения, здесь присутствует зубчатая структура эпителиального слоя. Дисплазия преобладает на поверхности тканей. По ней определяют, насколько серьезные изменения спровоцировало новообразование.
Возможные осложнения
Самое тяжелое последствие появления полипов – риск развития раковых процессов. Предрасположенность к раку при опухолях кишечника в несколько раз выше, чем при остальных типах. Поэтому их стремятся удалять сразу после диагностики.
Кроме вероятности развития рака аденома провоцирует серьезные нарушения деятельности пищеварительного тракта. В некоторых случаях развивается кишечная непроходимость. Если ткани капсулы травмируют каловые массы, формируется очаг воспаления, вызывающий симптомы интоксикации и ухудшение состояния человека.
Методы диагностики
Если у кого-то из родителей выявили аденому, показаны регулярные осмотры у врача с назначением необходимых методов диагностики. Это позволит на ранней стадии выявить новообразование, чтобы удалить его до перерождения в раковую опухоль.
Но в большинстве случаев пациент обращается в больницу уже после появления первых симптомов. В этом случае уплотнение уже достигает большого размера. Врач опрашивает человека, интересуется тем, что его беспокоит. Путем пальпации он попытается установить, присутствует ли в брюшной полости инородное тело.
Кроме того, назначают дополнительные исследования для уточнения диагноза:

Зонд проникает внутрь и позволяет определить наличие патологии.
- анализ кала делают для выявления кровяных сгустков в нем. Иногда это не видно;
- проводят ректороманоскопию. Это обследование, при помощи которого вводят зонд в анальное отверстие. Он проникает внутрь кишечника на 25 см и позволяет определить наличие патологии;
- колоноскопия – похожая процедура. Отличие состоит в том, что этот метод позволяет рассмотреть слизистые оболочки всей толстой кишки;
- в процессе проведения обследования могут взять материал для отправления на гистологическое исследование. Анализ определяет, присутствуют ли в тканях раковые клетки;
- иногда выявить опухоль помогает рентгенография или КТ;
- анализы крови и мочи нужны для того, чтобы уточнить наличие очага воспаления.
Лечение
Поскольку увеличение размеров аденомы приводит к развитию раковых процессов, требуется ее обязательное удаление. Если назначают медикаменты, то они нужны для уменьшения боли и прочих неприятных ощущений. Обезболивающие препараты используют при восстановлении в послеоперационный период. Кроме того, пациент принимает пробиотики и пребиотики, витамины, комплексы с содержанием микроэлементов.
Если новообразование небольшое, то его обычно удаляют при проведении ректороманоскопии либо колоноскопии. В ходе операции прижигают ножку, которой полип крепится к слизистой, и удаляют его. Если же опухоль стелется по поверхности, то вмешательство проводят в несколько шагов.

В ходе операции прижигают ножку и удалют полип.
Кроме стандартных методов могут назначить следующие типы операций:
- лапароскопия. Этот способ предусматривает совершение точечных проколов в брюшной полости, через которые удаляют уплотнение. Вмешательство назначают, если диаметр полипа превышает 2 см. Восстановление происходит быстро;
- лапаротомия предусматривает иссечение брюшной стенки и используется при крупных размерах аденомы. В некоторых случаях требуется вывести поврежденную область наружу;
- резекция отдела кишечника – сложный метод, который применяют в серьезных случаях. Он предусматривает удаление не только полипа, но и части кишки, на которой он крепится. Концы сшивают между собой. Обычно этот способ используют, когда доброкачественные клетки переродились в раковые.

После операции около недели находятся в стационаре.
После любого типа вмешательств пациенту нужно некоторое время находиться в стационаре под контролем врачей. Реабилитация занимает от одного до нескольких месяцев. Длительность восстановления зависит от типа операции. В течение всего периода пациенту требуется прием препаратов, которые назначает лечащий врач.
Специалисты предупреждают, что нельзя заниматься самолечением при этой разновидности кистозных образований.
Народные методы не помогут уменьшить аденому и не замедлят ее рост. В большей части случаев такое лечение даже вредит. Если же врач согласует народные средства, то их можно применять на ранних стадиях развития новообразования либо в период восстановления после оперативного вмешательства. Обычно используют лекарственные травы, уменьшающие воспаление.
Профилактика
Поскольку точные причины появления аденомы двенадцатиперстной кишки и прочих отделов не изучены, не существует специфических профилактических мер. Врачи рекомендуют придерживаться общих правил, которые помогут снизить риск развития новообразования.

Нужно избавиться от вредных привычек.
В первую очередь необходимо избавиться от вредных привычек. Речь идет о злоупотреблении алкоголем и курении. Важно вести активный образ жизни с умеренными физическими нагрузками. Активность нужна в том случае, если у вас сидячая работа или вы постоянно находитесь в одном и том же положении. Делайте частые перерывы с небольшими разминками.
Правильно питайтесь, ограничьте присутствие в рационе вредной, жирной, острой пищи. Ешьте больше овощей и фруктов, богатых клетчаткой. Следите за тем, чтобы вес находился в пределах допустимых значений. Не переохлаждайтесь и регулярно посещайте врача, даже если вас ничего не беспокоит.
Аденома органов пищеварения – один из наиболее опасных типов доброкачественных опухолей. Она очень часто трансформируется в злокачественную, поэтому требует обязательного удаления.
Тубуло ворсинчатая аденома сигмовидной кишки. Тубулярная аденома желудка: причины, симптомы и лечение
Представляет собой новообразование, которое прорастает на широкой ножке на поверхности слизистой и в просвете органа. Как правило, по клиническим проявлениям имеет вид доброкачественной аденомы. Среди всех аденом ворсинчатые оказываются наиболее распространенными. Впервые ворсинчатая аденома в прямой или толстой кишке была диагностирована в 1948 году. Это одиночное образование, которое в редких случаях имеет множественный характер.





 Наталья Александровна Вязникова
Наталья Александровна Вязникова




