Стопа уплощенная – Плоскостопие. Причины, симптомы, степени, диагностика плоскостопия. Плоскостопие у детей – как определить плоскостопие? Продольное и поперечное плоскостопие. Лечение плоскостопия – массаж, обувь и стельки при плоскостопии, упражнения :: Polismed.com
Уплощение стоп – признаки, особенности и лечение
Содержание:
 Уплощение стоп, или плоскостопие – патология опорно-двигательного аппарата, опасная многими значительными изменениями. Появляются осложнения, которые сильно влияют на то, как человек будет ходить. Изменения происходят и в коленях, бёдрах и позвоночнике.
Уплощение стоп, или плоскостопие – патология опорно-двигательного аппарата, опасная многими значительными изменениями. Появляются осложнения, которые сильно влияют на то, как человек будет ходить. Изменения происходят и в коленях, бёдрах и позвоночнике.
Плоскостопие можно обнаружить у 50% населения планеты, и чаще оно встречается у женщин. В 3% случаев заболевание обнаруживается у новорожденных. Это позволяет сказать, что оно бывает не только приобретённым, но и врождённым.
Признаки
Уплощение свода стопы имеет свои симптомы, которые и приводят пациента к врачу. Начинается всё ещё с детского возраста, затем проявления усиливаются в подростковом возрасте, а при отсутствии лечения переходят и во взрослый возраст.
Первое проявление – быстрая утомляемость ног, приводящая к общей быстрой усталости. В дальнейшем это может вызвать такое опасное состояние, как синдром хронической усталости.
В стопах постоянно присутствуют боли, которые не проходят даже после длительного отдыха. Затем они начинают возникать в мышцах колени, в коленях и бёдрах.
При выборе обуви возникают значительные трудности. Подобрать ботинки, кроссовки или туфли получается с большим трудом.
В икроножных мышцах имеется постоянное напряжение, а по вечерам замечен сильный отёк стоп.
Ещё одно проявление плоскостопия, которое помогает быстро поставить диагноз и начать лечение – появление натоптышей, утолщение кожи в области большого пальца, а также дискомфорт во время ходьбы.
Причины
Все причины патологии можно разделить на два типа – внешние и внутренние. Так, к внутренним факторам относится слабость соединительной ткани, что является причиной поперечного плоскостопия.
К другим провоцирующим факторам относятся наследственность, индивидуальные анатомические особенности стопы, врождённые заболевания конечностей.
К внешним факторам следует отнести тяжёлые физические нагрузки, постоянное нахождение на ногах, беременность, ношение тяжестей, неправильно подобранную обувь.
Чем опасно
Уплощение свода стопы у ребенка приводит к развитию её деформации, что выражается в появлении вросшего ногтя, появление косточек на мизинце. При длительном отсутствии лечения может развиться деформирующий артроз колена, повреждение мениска, разболтанность колена.
Другие довольно частые осложнения:
- Коксартроз.
- Болезни позвоночника.
- Сколиоз.
- Радикулит.
- Остеохондроз.
- Варикозное расширение вен.
- Пяточная шпора.
Чтобы предотвратить их развитие, родители должны как можно раньше показать ребёнка ортопеду. Также обследование ребёнок должен пройти в первый месяц после рождения, чтобы своевременная диагностика заболевания позволила его успешно вылечить.
Особенности диагностики
Уплощение стопы у ребенка может быть диагностировано и родителями. В первую очередь заметна стоптанная обувь, особенно внутренняя часть подошвы и каблуки. Один ботинок будет истоптан намного сильнее, чем второй.
После подвижных игр дома или на улице ребёнок предъявляет жалобы на боли в ногах. Их нельзя оставлять без внимания и обязательно надо обратиться к специалисту, ведь это первый признак плоскостопия.
При осмотре стопы малыша можно заметить уплощение её свода. Особенностью этой патологии следует считать отсутствие каких-либо проявлений, пока ребёнок не начнет самостоятельно ходить. Да и низкий свод до 3 лет считается вполне нормальным.
Лечение
 Лечение уплощённого свода стопы, а это заболевание по МКБ будет иметь код М.21.4, проводится консервативным методом. Если заниматься регулярно, то через некоторое время можно добиться полного выздоровления.
Лечение уплощённого свода стопы, а это заболевание по МКБ будет иметь код М.21.4, проводится консервативным методом. Если заниматься регулярно, то через некоторое время можно добиться полного выздоровления.
В основе лечения – массаж и физиотерапия. Массаж хорошо помогает на всех стадиях плоскостопия, но особенно он полезен в самом начале. С его помощью можно снять болевые ощущения, улучшить кровообращение, нормализовать тонус мышц.
Из физиопроцедур особенно рекомендуется ударно-волновая терапия, электрофорез, озокеритовые аппликации. Применяются они также на всех стадиях заболевания. Помогают восстановить подвижность в суставах, улучшают обмен в тканях.
Однако, чтобы избавиться от заболевания, терапия должна быть только комплексной с использованием различных методик. Важно каждый день использовать ортопедическую обувь или носить ортопедические стельки, подобрать которые может врач.
Лишь при неэффективности обычного лечения, а также при наличии других патологий стопы может применять операция. Она проводится и при тяжёлом течении заболевания с наличием грубых осложнений.
У взрослых консервативное лечение практически всегда оказывается малоэффективным, особенно при наличии второй или третьей стадии заболевания. Основное лечение в таких случаях – операция.
Продольно-поперечное плоскостопие: причины, степени, лечение
Продольно-поперечное плоскостопие формируется в случае уплощения двух сводов стопы (продольного и поперечного). Определяется во время внешнего осмотра стопы. Врач чётко замечает расширение ступни, нарушения походки.
Патогенез болезни
При плоской стопе подошвенная фасция и сгибатели пальцев не функционируют нормально. У больных возникает продольное уплощение свода. Головки плюсневых костей опускаются. Происходит смещение большого пальца. Нарушается распределение нагрузки во время ходьбы.
Одновременно происходит деформация костей и суставов. Отдельные суставы стопы не способны функционировать в полноценном объёме. Происходит уплощение стопы в боковой проекции.
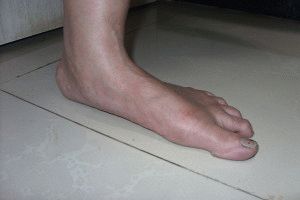

Уплощённая стопа
Причины возникновения продольно-поперечного плоскостопия
Продольно-поперечное плоскостопие бывает врождённым и приобретённым. Приблизительно в трёх процентах случаев возникает по генетическим причинам. Как правило, развитие болезни в указанном случае возникает постепенно. Врачи немедленно после рождения устанавливают физиологические нарушения в детской стопе.
Приобретённое плоскостопие развивается преимущественно в возрасте после 35 лет. Наиболее уязвимы – женщины, часто носящие обувь на высоком каблуке. Она сильно поднимает поперечный свод стопы. Сокращение подошвенной фасции приводит в конечном итоге к тому, что плюсневая связка напрягается сильнее.
Длительное ношение обуви на высоком каблуке опасно, у больного формируется искривление большого пальца стопы снаружи. Продольно-поперечное плоскостопие формируется интенсивнее, если человек носит узкую обувь, у пациента потеют ноги, больной страдает ожирением.
Плоскостопие развивается по причинам:
- Эндокринные болезни;
- Системные заболевания;
- Деформация стопы в результате нехватки витамина Д;
- Паралич мышц, поддерживающих свод стопы;
- Перенесённые травмы.


Травма стопы
Клиническая картина заболевания
Смешанная форма плоскостопия не обнаруживает специфической выраженной картины. Пациента беспокоят симптомы, характерные при прочих патологических состояниях опорно-двигательного аппарата. У детей первые симптомы способны не проявляться, дети могут не высказывать жалоб.
Перечислим характерные симптомы плоскостопия:
- Появление ноющих болей при длительной физической нагрузке.
- Утомляемость ног и чувство тяжести. У больного часто возникает желание «размять ноги». У детей появляются боли во время ходьбы, ребёнок плохо переносит продолжительную ходьбу. Дети плачут, отказываются ходить и бегать.
- Отёк ног к вечеру. Иногда бывает выраженным. Пациента беспокоит тяжесть в области поясницы.
- Больной отмечает трудности с ношением повседневной обуви. Только ортопедические виды обуви улучшают ситуацию с ногами.
- Обувь интенсивнее стаптывается. У детей явление менее заметно.
- Появляются мозоли на ногах.
- Ступня деформируется (становится длиннее и шире). Особенно заметно у лиц старше сорока лет.
- У человека изменяется походка: ноги – широко расставлены и подсогнуты в больших суставах. Большую нагрузку на ноги в указанном случае перехватывает тазобедренный сустав.
Клиническая картина различается в зависимости от степеней продольного плоскостопия.


Плоскостопие
Степени плоскостопия
Поперечно-продольное плоскостопие выделяет три стадии.
- На первой стадии болезни клинические изменения минимальны. Пациенты не обращаются за врачебной помощью. И напрасно – на указанной стадии лечебные и реабилитационные мероприятия оказываются максимально действенными. Для предотвращения осложнений и дальнейшего развития болезни детей показывают врачу ежегодно, а взрослые проходят осмотры не реже раза в два – три года.
- Вторая стадия болезни характеризуется появлением сильных болей в ногах. Изменения в походке незначительны. Человек обычно обвиняет в симптомах некачественную обувь, использует ортопедические стельки, индивидуальная обувь помогает больному.
- На третьей стадии жалобы пациента нарастают. Нарушается осанка, заметно изменяется походка. Человек попадает в поле зрения врача-ортопеда. Иногда на приём пациента направляют невропатологи, терапевты и ревматологи.
Лечение плоскостопия
Лечение болезни происходит с участием травматолога после тщательной диагностики. Различают консервативное и оперативное лечение.
Консервативное лечение заключается в ограничении нагрузки на больные стопы, ношении ортопедических стелек и супинаторов. Важно снизить вес (ликвидировать лишние килограммы). При наличии симптомов воспаления суставной сумки врач назначает анальгетики и нестероидные противовоспалительные средства.
Часто назначается физиотерапия. Физиотерапевтическое лечение снижает нагрузку на стопы, уменьшает повышенный мышечный тонус стопы.
Консервативные способы лечения направлены на снижение болевых ощущений, замедление прогрессирования болезни. При неэффективности консервативного лечения назначается операция.
Операция рекомендована при сильных головных болях. Новейшие методики оперативного лечения минимизируют послеоперационный стресс для пациента и значительно сокращают время, необходимое для реабилитации. Нет необходимости применять гипсовые повязки и костыли.
Домашнее лечение плоскостопия
Лечение плоскостопия в домашних условиях показывает результат у взрослых и детей. Возможно использовать варианты лечения болезни в домашних условиях.
- Укрепление стопы обеспечивает естественный массаж стопы и избавляет от операции. Полезно ходить босиком – по траве, гальке, по неровной земле. Полезно плавание – оно укрепляет мышцы тела.
- В домашних условиях показаны умеренные физические нагрузки. Помните, именно умеренные. При отёках и болях занятия физкультурой недопустимы – важно принять меры для снятия неприятных симптомов.
- Гимнастика – способ лечения плоскостопия в домашних условиях. Наиболее подходящие комплексы упражнений подбирает врач.


Массаж для оздоровления
- В домашних условиях обязательно делать массаж. Он полезен детям, тонизирует мышцы, улучшает кровоснабжение. Необходимо массировать голень по направлению к стопе, непосредственно стопы. Среди массажных движений нужно делать разминания, поглаживания.
- И детям, и взрослым важно выработать правильную походку. При ходьбе важно задействовать наружный край стопы.
О ношении ортопедических стелек
Ортопедические стельки и супинаторы помогают избежать прогрессирования болезни и операции. Стельки помогают уменьшать нагрузку на стопы, суставы нижних конечностей и позвоночник. Супинаторы и ортопедические стельки смещают стопу внутрь, поддерживают нормальное положение тела. Их легко и удобно носить в домашних условиях.
Ортопедические стельки обеспечивают:
- Поддержку всех сводов стоп;
- Стельки создают защиту при длительной ходьбе и стоянии;
- Нормализируют кровообращение;
- С ортопедическими стельками возникает ощущение лёгкости в теле;
- Предупреждают развитие артрозов и ранних нарушений позвоночника;
- Уменьшают боли.
Ортопедические стельки полезны детям, когда происходит интенсивное формирование опорно-двигательного аппарата. Неокрепшие мышцы – главный патогенный фактор в развитии плоскостопия. Правильно подобранные стельки помогут избежать заболевания.
Профилактика плоскостопия
Чтобы избежать развития болезни, требуется:
- Следить, чтобы углы обуви не оказались узкими;
- Заниматься физкультурой;
- Следить за питанием и не допускать ожирения;
- Проходить профилактические медицинские осмотры, особенно важно для детей;
- Делать разминку при длительном стоянии и статической нагрузке;
- Носить качественную обувь;
- Лечить нарушения опорно-двигательного аппарата на ранних стадиях;
- Вести здоровый образ жизни.
Внимательное отношение к здоровью помогает избежать болезней опорно-двигательного аппарата и позволяет поддерживать его в здоровом состоянии. И получится избежать плоскостопия и осложнений, опасных для здоровья.
Продольное и поперечное плоскостопие – как определить, фото, лечение
Стопа человека образована большим количеством связок, костей и мышц. Возможность прямохождения обеспечивается особым ее строением. В стопе выделяют два свода – поперечный и продольный. Соответственно, могут возникнуть два вида деформации. Продольное и поперечное плоскостопие образуются при уплощении соответствующих сводов стопы.
Суть патологии
Плоскостопием называют результа уплощения свода стопы, что приводит к потере ее амортизирующих функций. Это ортопедическое заболевание, которое в отсутствии лечения приводит к искривлению позвоночника и дисфункции внутренних органов. Выделяют два вида плоскостопия в зависимости от того, какой свод оказался деформированным:
- Продольное;
- Поперечное.
Редко наблюдается смешанное плоскостопие, когда деформации подвергаются оба свода. Это наиболее тяжелый вариант заболевания.
Важно!
Каким бы ни было плоскостопие, его обязательно нужно лечить. Терапия будет более успешной на ранних стадиях заболевания.


Продольное и поперечное плоскостопие
Причины возникновения
Классические виды плоскостопия спровоцированы следующими причинами:
- Беременность;
- Лишний вес;
- Профессия, связанная с длительным нахождением на ногах;
- Тяжелая физическая работа;
- Слабость мышечно-связочного аппарата стопы;
- Неправильное питание в раннем детском возрасте;
- Рахит;
- Наследственная предрасположенность;
- Ношение неподходящей обуви.
Все это относится к факторам риска развития приобретенного плоскостопия. Крайне редко заболевание бывает врожденным. Оно возникает из-за воздействия на плод негативных факторов.
К приобретенным видам заболевания относят травматическое и паралитическое плоскостопие. Травматическое возникает вследствие повреждения костей и связок подошвы. Паралитическое обусловлено нарушением иннервации. Обычно это следствие перенесенного полиомиелита.


Причины развития плоскостопия
Симптомы разных видов
Признаки разных видов плоскостопия различаются в зависимости от механизма деформации. Чем отличается продольное плоскостопие от поперечного, рассмотрим подробнее.
Продольное
Процесс формирования продольного плоскостопия заключается в опущении стопы по ее длине, вследствие чего она полностью соприкасается с полом своим внутренним краем. Основной признак такого вида – косолапость.
Различают три стадии данной формы болезни:
- При первой степени отсутствует видимая деформация стопы. Симптомы первой степени только субъективные – чрезмерная утомляемость ног, отеки по вечерам, болевые ощущения при надавливании на ногу;
- При второй степени начинается постепенное сглаживание свода стопы. Симптоматика становится более выраженной. Болевые ощущения усиливаются, распространяются на голень и подколенную ямку. Изменяется походка;
- Третья степень характеризуется полным уплощением свода. Боли становятся очень сильными, появляется дискомфорт в пояснице, головная боль. Ноги постоянно отечные. Наблюдается повышенная утомляемость при ходьбе. Хождение в обычной обуви становится невозможным.
Чаще наблюдается у детей и молодых людей.


Признаки продольного плоскостопия
Поперечное
При таком виде плоскостопия происходит расхождение костей, формирующих поперечный свод стопы. В результате длина ее уменьшается. Основным признаком является отклонение в стороны и деформация пальцев ноги.
Процесс формирования плоскостопия также проходит в три этапа:
- Первая степень характеризуется незначительными изменениями. Большой палец стопы отклоняется не более чем на 20° от физиологичного положения. На остальных пальцах образуются натоптыши. Длительная физическая нагрузка приводит к появлению болей в стопе;
- При второй степени наблюдаются умеренные изменения. Большой палец отклоняется на 35° от нормы. Даже небольшие нагрузки приводят к появлению болевых ощущений. Пальцы становятся распластанными и полностью покрыты натоптышами;
- При третьей степени большой палец значительно отклонен, остальные сильно распластаны. Значительно изменяется форма подошвы. Боли становятся постоянными, часто развиваются бурситы и артриты.


Симптомы поперечного плоскостопия
Эта форма более характерна для людей среднего возраста.
Важно!
Прогрессирование поперечного плоскостопия ускоряется при наличии избыточного веса.
Как определить поперечное и продольное плоскостопие на начальных стадиях – существуют некоторые признаки, позволяющие заподозрить формирование плоской стопы:
- Повышенная утомляемость и болезненность в ногах;
- Быстрое изнашивание обуви;
- Увеличение размеров подошвы, требующее смены обуви.
Диагноз подтверждается специальными методиками — плантометрия, подометрия, рентгенография стопы.
Любое плоскостопие приводит к развитию осложнений:
- Распространение болевых ощущений на весь скелет;
- Хронические головные боли;
- Нарушение осанки;
- Деформация внутренних органов;
- Появление вросших ногтей;
- Заболевания непосредственно стоп: пяточные шпоры, натоптыши, артроз, воспалительные процессы.
Важно!
Чем быстрее начато лечение, тем ниже риск развития осложнений.
Ниже представлено фото продольного и поперечного плоскостопия.
Методы лечения
Цель лечения заключается в устранении болевых ощущений и укреплении мышечно-связочного аппарата стопы. Осуществляется лечение консервативными и хирургическими методами, в зависимости от степени прогрессирования болезни. Полностью восстановить физиологическую форму стопы возможно только в том случае, если лечение было начато в детском возрасте. У взрослых возможно только замедлить прогрессирование заболевания.
Ортопедическая обувь
Такая обувь необходима для придания стопе естественного положения. Достигается это путем ношения стелек-супинаторов. Они имеют возвышения в тех местах, где должны проходить своды стопы. Благодаря этому восстанавливается физиологичная форма стопы. Для разных видов плоскостопия используют соответствующие стельки. Изготавливают их из полимера или силикона, что обеспечивает их прочность и легкость. При тяжелых формах болезни рекомендуют носить ортопедические ботинки со сплошной подошвой.
Важно!
Вся обувь должна изготавливаться индивидуально для пациента, по слепкам его ноги.
Лечебная гимнастика и массаж
Назначают для устранения утомляемости и болевых ощущений. Примерный комплекс лечебных упражнений:
- Лежа на спине, поджимать и разгибать пальцы ног поочередно, по 10-12 подходов;
- Лежа на спине, сгибать и разгибать стопу, поочередно по 20-30 раз;
- Выполнять круговые движения в голеностопе — 15-20 раз на каждую ногу;
- Поднимать пальцами ног мелкие предметы;
- Сидя на стуле, перекатывать стопой теннисный мяч или гимнастическую палку;
- Хождение на носочках, пятках, внутренней и наружной поверхности стопы поочередно.
Эти упражнения способствуют укреплению мышц и связок, рекомендуется выполнять их ежедневно.
По вечерам делают расслабляющие ванночки для ног с растительными отварами, а после этого проводят интенсивный массаж стоп. Это позволяет устранить спазм мышц.
Полезны для устранения болевых ощущений физиопроцедуры: ультрафиолетовое облучение, УВЧ, электрофорез или фонофорез.


Способы лечения плоскостопия
Хирургическое лечение
Показано при тяжелых деформациях стопы. Более эффективно хирургическое вмешательство при поперечном плоскостопии. Во время операции удаляют деформированные кости и производят пластику суставной капсулы. При необходимости подшивают или пересаживают связки. Операция достаточно травматичная и не всегда эффективная.
Современная методика оперативного вмешательства — коррекция сводов стопы с помощью пластики костей. В результате уменьшается нагрузка на связки и плоскостопие выравнивается.
Большое значение имеет профилактика заболевания. Гораздо легче предупредить формирование плоскостопия, чем исправлять его последствия. Заниматься профилактическими мероприятиями необходимо с самого раннего возраста, когда ребенок только учится ходить. Но профилактика нужна и взрослым людям, особенно тем, у которых наблюдается много факторов риска.
Профилактические мероприятия заключаются в регулярном хождении босиком, проведении лечебной гимнастики. Важно поддерживать оптимальную массу тела и избегать тяжелых физических нагрузок.
Продольное и поперечное плоскостопие развивается в любом возрасте. Это основная причина болезней стопы, нарушения осанки и внутренних патологий. Лечение достаточно сложное и не всегда эффективное, особенно у взрослых людей. Поэтому так важно регулярно проводить профилактику заболевания.
Плоскостопие у детей и подростков: симптомы, лечение, причины
Стопа ребенка отличается от взрослой, поэтому плоскостопие у детей формируется несколько иным образом, чем у их родителей. При изучении анатомической структуры детской ножки определяется ряд особенностей.


В чем особенности детского плоскостопия
У новорожденного свод стопы выглядит плоским. Только это не свидетельствует о патологии. С течением времени его ступня при нормальном развитии приобретет дугообразную форму как у взрослых. Конечно, если к 4 годам этого не произойдет, придется лечить заболевание медицинскими методами.
Метаморфоз осуществляется за счет эволюционирования в процессе жизни детской стопы, а структура костей постепенно преобразуется из хрящевой ткани в костную. Тем не менее под влиянием различных провоцирующих факторов ее физиологическое развитие может нарушаться.
В отличие от взрослых детское плоскостопие лечить можно эффективнее, так как сухожильно-связочный аппарат и кости у ребенка модернизируются в процессе развития и приобретают костную структуру постепенно. При грамотной терапии даже комбинированное (продольно-поперечное) уплощение свода в возрасте до 7 лет полностью восстанавливается. Главное – своевременное выявление заболевания.

 Схема нормальной стопы детей в различном возрасте/
Схема нормальной стопы детей в различном возрасте/Особенностью строения стопы в молодом возрасте является наличие жировой прослойки, которая постепенно разрушается при ходьбе. Данное анатомическое образование создано природой для поддержания формирующейся ступни со слабыми связками и мышцами в правильном положении.
Когда в 2 года малыш начинает ходить, жировые клетки рассасываются. В 3 года его стопа уже приобретает очертания, подобные взрослой. Если сделать ее отпечаток в 1 год и в более позднем возрасте, увидите, что сразу после рождения ступня полностью плоская. Однако это не вызывает типичные симптомы болезни: боль, воспалительные изменения и отечность. Да и признаков плоскостопия не наблюдается.
У взрослых в этом случае врачи бы диагностировали 4-ю степень продольного уплощения стопы и в большинстве ситуаций приступили бы к хирургическому устранению деформации.
Несмотря на высокие резервные и восстановительные способности детского организма, плоскостопие все же развивается. Определить его на рентгенограмме можно с 4 лет. В 1 год нет необходимости в коррекции свода, а в 7 лет – невозможно полное излечение заболевания.
Как определить плоскостопие в раннем возрасте

 Отпечаток подошвы при разных степенях уплощения.
Отпечаток подошвы при разных степенях уплощения.
Определить уплощение стопы у сына или дочки родители могут, когда детям исполняется 2 года. Иногда жировой слой рассасывается в 1 год и в это время уже можно выявить и исправить некоторые погрешности формирования ступни.
Какие изменения ступни свидетельствуют о патологии:
- Если визуально провести вертикальную линию между ступнями, носки ног при ходьбе должны быть обращены к ней. Конечно, в 1 год данный признак не может быть использован, так как малыш еще не умеет ходить.
- В 2 года уже можно заподозрить патологию стоп по косолапости (малыш при попытке ходить выворачивает наружу носки). Если он самостоятельно наступает на большие пальцы – это нормально. Совсем другое дело, когда малыш не может удержать ноги в правильном положении.
- Второй существенный признак – прогибание стопы внутрь. Для выявления симптома необходимо представить себе веревку, которая опускается вертикально от середины колена к полу. Если ось при ходьбе совпадает с данной линией, уплощения свода у малыша не существует. Однако данная «веревка» искривляется также при изменениях в голеностопном суставе.
Если обнаружены вышеописанные симптомы, желательно обратиться к ортопеду, он назначит ношение специальных ботинок с ортопедической подошвой, позволяющей нормализовать структуру ступни.
С 2 лет определить наличие продольного плоскостопия можно с помощью специального теста. Для его проведения следует обмазать подошву жирным кремом и сделать отпечаток ступни на бумаге. В норме средняя часть стопы малыша будет занимать не больше 1/3 всей ширины подошвы. В 2 года жировая прослойка еще может сохраниться, поэтому наблюдается искажение отпечатков.
Выявление уплощенного свода в 1 год не требует медицинского вмешательства. Мать может обучиться специальному расслабляющему массажу и ежедневно проводить его ребенку. В 2 года кроме ортопедических ботинок детям необходима лечебная физкультура, укрепляющая мышечную систему. В 7 лет ребенку назначается полноценное лечение как у взрослых.
Какие виды плоскостопия встречаются у подростков:
- поперечное;
- вальгусная стопа;
- комбинированное;
- продольное.
Диагностика заболевания в условиях медицинского учреждения строится на основе проведения рентгенографии стопы. Желательно ее выполнять после 12 лет, но если риск осложнений болезни превышает опасность для здоровья, врачи назначают снимок с 7 лет.
Поскольку до 4-летнего возраста свод достаточно маленький, а многие кости еще не отображаются на рентгенограмме из-за хрящевой структуры, врачам удается достоверно диагностировать плоскостопие по рентгенограмме у детей с 4 лет.
Какие причины влияют на формирование плоскостопия
Наследственная слабость связочного аппарата встречается лишь в 3% случаев. Слабость мышц и неправильное расположение таранной кости часто сопровождает врожденную патологию. При этом у большей части детей с патологией прослеживаются вальгусные стопы.
В школьном возрасте у подростков патология появляется на фоне неправильного выбора обуви, травм ступни, а также избыточного веса.
Конечно, заболевание может возникнуть из-за неврологической патологии, но в этом случае лечить приходится по большей части болезнь, которая вызвала детское плоскостопие.
В результате многочисленных экспериментов установлено, что уплощение свода по большей части возникает у детей, живущих в городах. Его признаки появляются с раннего возраста (в 2 года) и с большим трудом поддаются лечению. Это свидетельствует о важности ходьбы босиком по камням и голой земле.
Что должны знать родители детей с уплощением свода


Медики определили, что правильность формирования свода с 2 лет значительно зависит от нагрузки, которая приходится на костно-суставной аппарат ступни. Чем меньше малыш двигается, тем больше вероятность развития у него плоской стопы. В эпоху высоких технологий дети все меньше играют на улице, а большую часть своего времени проводят за компьютером.
С 7 лет существенно возрастает вероятность нарушения осанки, сколиоза и продольного плоскостопия. К этому приводит неправильная посадка за школьной партой.
У подростков возможно формирование плоскостопия на фоне интенсивных занятий в спортивных секциях, а также неправильного подбора кроссовок. Патология, развившаяся из-за постоянных нагрузок, лечится сложнее.
Родителям малышей следует знать, что выбирать обувь для детей 1 года следует на небольшом каблуке (до 0,5 см). Желательно, чтобы она имела мягкий супинатор и жесткий задник. В данном случае супинатор играет роль жесткой опоры (имитация камней под ногами).
В целях экономии финансовых средств родители часто предлагают детям донашивать обувь за старшими братьями и сестрами. Этого делать нельзя, так как поношенная обувь будет деформирована.
Искривленная пятка или стоптанный каблук будет служить провоцирующим фактором, который изменит точки фиксации подошвы о горизонтальную поверхность. Определить, когда наступит деформация, в такой ситуации невозможно, поэтому ортопеды рекомендуют всегда носить новую обувь с ортопедической структурой свода.
«Учебная обувь» должна применяться только во время обучения малыша ходьбе. Конечно, ее нельзя носить в 1 год. Когда маленький человечек научится ходить, ему уже требуются правильные ботиночки с укрепленным задником и ортопедической основой.
Не следует возить ребенка в коляске, так как отсутствие движений в необходимое для этого время приводит к неполноценному развитию суставно-связочного аппарата.
Как лечить уплощение свода после 2 лет


Вылечить плоскостопие у детей можно, в отличие от взрослых, у которых терапия лишь предотвращает дальнейшее развитие заболевания. Однако следует заметить, что лечение доставит много хлопот как детям, так и их родителям.
Чтобы исправить патологию придется длительное время бороться с недугом физиотерапевтическими методами, гимнастическими упражнениями, медицинскими препаратами и даже хирургическими вмешательствами.
Снижение амортизирующей функции ступни устраняется укреплением мышц подошвы. Если не выполнять комплекс специальных гимнастических упражнений, признаки плоскостопия у детей дополнятся сколиозом позвоночника. Без рессорной функции все удары подошвы о горизонтальную поверхность будут передаваться на тазобедренные и коленные суставы, а также позвоночник.
На фоне такой картины даже у детей развиваются артрозы, определить которые можно только с течением времени. Чтобы исключить прогрессирование патологии, следует в первую очередь нормализовать питание.
При докорме после 1 года детям при плоскостопии рекомендуется употреблять больше творога, нежирной рыбы, а также животного холодца. Данные продукты богаты кальцием и фосфором, которые необходимы для нормального формирования скелета человека.
Если после длительной ходьбы у подростков возникает отечность в области стопы, рекомендованы физиотерапевтические процедуры, призванные устранить воспалительные изменения. Электрофорез с новокаином является прекрасным средством для обезболивания стопы.
Для повышения сократительных способностей мышечной ткани хорошим эффектом будет обладать массаж ступни. Желательно, чтобы специалист, который будет его выполнять, владел методикой прямого стимулирования рефлекторных точек у детей. Детская стопа меньше взрослой, а неграмотный массаж может усилить воспалительные изменения.
Существуют отдельные методики массажных процедур для ребятишек в 1 год, 2, 7 лет и подростков. Также в каждом конкретном случае необходимо опираться на особенности патологических изменений ступни. Определить их может только квалифицированный ортопед.
Совет мамам и папам – выберите врача для своего ребенка сразу после рождения и постоянно обращайтесь только к нему. Такой специалист быстрее сможет определить возможную патологию, так как будет знать особенности развития маленького пациента.
Ежедневная профилактика плоскостопия в юном возрасте


Чтобы лечение было максимально эффективным, родителям не следует забывать о ежедневных процедурах профилактики осложнений при плоскостопии у детей:
- используйте правильную обувь, купите подокорректоры или ортопедические стельки;
- полностью исправить плоскостопие можно до 7 лет, поэтому рекомендуем постоянно следить за стопой ребенка. Если удалось определить отклонения, обратитесь к специалисту;
- после 2 лет при уплощении свода покупайте обувь с жесткой подошвой, фиксированным задником без супинаторов. В норме они не нужны, так как нет необходимости в поддержке стопы;
- запрещайте детям с уплощением стопы ходить по паркету, ламинату и другим жестким покрытиям. Замечательно, когда малыш часто бегает босиком по камешкам;
- для хождения по дому детям не следует приобретать тряпичные тапочки. Конечно, их можно использовать детям с идеальной стопой, но рисковать нет необходимости;
- кеды для школьников и подростков при плоскостопии должны быть с фиксированным голеностопным суставом, мягкой подошвой. Кроссовки с супинатором лучше амортизируют и поддерживают свод.
Лучшее лечение плоскостопия у детей – это его профилактика. Если вовремя определить патологию, можно избежать множества последующих осложнений.
Плоскостопие у детей: виды, причины, симптомы, лечение
Плоскостопие у детей – считается довольно распространённым патологическим состоянием, для которого характерно уплощение сводов стопы, что чревато развитием нарушения походки и невозможности носить обычную обувь. Заболевание развивается на фоне самых разнообразных причин. Примечательно то, что зачастую они носят физиологический характер, т. е. не имеют отношения к протеканию какого-либо иного недуга. Вторичное развитие плоскостопия отмечается редко.
Распознать недуг можно при помощи свойственной ему характерной симптоматики, среди которой быстрое утомление ног, боли при пальпации стопы, трудности во время ходьбы, изменение внешнего вида дистальных отделов нижних конечностей, а также нарушение походки.
На основании подобной симптоматики устанавливается правильный диагноз, однако также важную роль в диагностировании играет физикальный осмотр и специфические диагностические мероприятия.
Ответ на вопрос, можно ли вылечить плоскостопие у детей – положительный. Избавление от недуга достигается путём использования консервативных методов, в частности ношения специализированной обуви. Крайне редко в качестве единственного способа терапии выступает хирургическая операция.
Согласно международной классификации болезней десятого пересмотра, такое отклонение обладает отдельным шифром. Таким образом, код по МКБ-10 будет – М21.4.
Этиология
Зачастую плоскостопие у ребёнка носит вторичный характер, т. е. развивается после появления ребёнка на свет. Врождённая поперечная или продольная деформация костей встречается менее чем в 5% ситуаций.
Основные причины возникновения плоскостопия у детей представлены:
- наследственной предрасположенностью – зная это, можно полностью предупредить формирование патологии. Для этого необходимо лишь с детства носить обувь с супинатором, регулярно проходить курс лечебного массажа и не пропускать посещения педиатра или детского ортопеда;
- присутствием лишней массы тела;
- ношением неудобной обуви, неподходящей по размеру;
- постоянной физической нагрузкой на ноги;
- повышенной гипермобильностью или гибкостью суставов стоп;
- перенесённым в младенчестве полиомиелитом или рахитом;
- протеканием детского церебрального паралича;
- широким спектром травм стоп;
- неправильным сращиванием костей вследствие перелома лодыжки или стопы;
- врождённой слабостью мышечно-связочного аппарата нижних конечностей;
- профессиональным занятием подростков тяжёлыми видами спорта, например, пауэрлифтингом;
- недостатком физической активности.
Помимо этого, повлиять на развитие подобного расстройства может тот факт, что родители поощряют ранее начало ходьбы малышей.
Приобретённое вальгусное плоскостопие у детей имеет такую степень распространённости:
- с самого рождения – менее 3%;
- от 2 до 4 лет – диагностируется примерно у каждого третьего ребёнка;
- дошкольный и младший школьный возраст – 40%;
- у 12 годам – присутствие деформации стопы отмечается у каждого второго подростка.
Классификация
Виды плоскостопия у детей в зависимости от этиологического фактора:
- врождённое;
- рахитическое;
- паралитическое, как следствие полиомиелита;
- травматическое – ответ организма на переломы и неправильное сращение костей лодыжки и стоп;
- статическое – представляет собой наиболее распространённую разновидность патологии, поскольку формируется на фоне таких причин – слабость мышц и связок ног, наличие какой-либо стадии ожирения, а также ношение неудобной обуви.
Опираясь на локализацию поражённого свода стопы, недуг делится на:
- продольное плоскостопие у детей – наблюдается увеличение поверхности подошвы, соприкасающейся с полом;
- поперечное плоскостопие у детей – происходит разрастание кости, расположенной возле большого пальца.
Вышеуказанные типы заболевания имеют собственные классификации, отличающиеся по тяжести протекания. Таким образом, существуют следующие степени плоскостопия у детей поперечного характера:
- начальная – выражается в утолщении кожи в области бокового сустава, при этом степень отклонения составляет лишь 20 градусов, тогда, как нормой считается 10 градусов. Смещения пальцев не наблюдается;
- умеренная – происходит незначительное отклонение большого пальца ноги в сторону. Сустав значительно видоизменён, что вызывает образование «косточки». Градус деформации достигает отметки 40;
- среднетяжелая – смещение большого пальца приводит к тому, что сдавливается второй палец ноги. При отсутствии терапии изменения достигнут третьего и четвёртого пальца;
- тяжёлая – угол отклонения выше 40 градусов, что чревато изменением походки, она становится «утиной».
Этапы прогрессирования продольного типа деформации стопы:
- плоскостопие 1 степени у детей – патологические изменения выражены слабо, отчего незаметны вооружённому глазу. Поставить диагноз может только клиницист, на основании данных специфических диагностических мероприятий. При этом высота продольного свода будет составлять 25-35 миллиметров, а угол свода стопы – от 131 до 140 градусов;
- плоскостопие 2 степени у детей – в клинической картине присутствует быстрая утомляемость ног и болевые ощущения различной степени интенсивности. Стоит отметить то, что наблюдается уменьшение высоты продольного свода до 17-24 миллиметров, но в то же время угол свода стопы увеличивается до 141-155 градусов;
- плоскостопие 3 степени у детей – искривление стопы выражено ярко, а единственным способом терапии будет хирургическое вмешательство. Значения высоты продольного свода будут менее 17 миллиметров, а угол свода стопы возрастёт до 155 градусов.
Отличительной чертой протекания подобного недуга у детей является то, что у пациентов одновременно диагностируется смешанная деформация стопы.

Степени плоскостопия у детей
Симптоматика
Симптоматическая картина болезни будет диктоваться разновидностью протекания патологического процесса.
По мере развития поперечного плоскостопия отмечается присутствие таких признаков:
- усиление болей;
- утолщение кожи возле бокового сустава;
- покраснение и отёчность кожного покрова в зоне «косточки»;
- изменение объёмов «шишки» в большую сторону;
- нарушение осанки и походки;
- трудности при выборе обуви, поскольку ноги не помещаются в стандартную для того или иного возраста обувку;
- судороги нижних конечностей;
- распространение болевых ощущений на колено, тазобедренный сустав и в область поясницы;
- снижение двигательной активности;
- ограничение подвижности.
Симптомы плоскостопия у детей при его продольном течении:
- быстрая утомляемость нижних конечностей;
- расстройство плавности походки;
- отёчность ног;
- появление болевых ощущений при пальпации стопы;
- ярко выраженное уплощение ног;
- удлинение стопы;
- иррадиация болезненности на голень и поясницу;
- необходимость в ношении специальной ортопедической обуви с супинаторами.
Диагностика

Диагностика плоскостопия у детей
Поскольку плоскостопие имеет специфическую и ярко выраженную симптоматику, то процесс диагностирования начинается с таких манипуляций, выполняемых детским ортопедом или педиатром:
- ознакомление с историей болезни не только несовершеннолетнего пациента, но и его родителей – поможет установить факт об отягощённой наследственности, а также определить влияние того или иного этиологического фактора;
- анализ анамнеза – это позволит клиницисту установить, какие именно предрасполагающие источники стали причиной продольной или поперечной деформации;
- тщательный осмотр и пальпация нижних конечностей. Чтобы врач оценил походку, пациенту нужно будет пройтись;
- детальный опрос родителей больного – это укажет на степень выраженности признаков и тяжесть течения недуга.
Для подтверждения поперечного плоскостопия необходимы такие инструментальные обследования:
- рентгеноскопия ног;
- КТ и МРТ мягких тканей и костей ног.
Специфические дополнительные диагностические мероприятия продольной разновидности плоскостопия представлены:
- плантографией – эта процедура, заключающаяся в том, что на подошвенную поверхность наносят красящее вещество, после чего оценивают отпечаток стопы на листе;
- подометрией – суть такого диагностического способа заключается в том, что клиницист вычисляет подометрический индекс путём применения методики Фриланда. Для этого замеряют высоту стопы – от вершины свода и поверхности, на которой стоит пациент, а также длину стопы – от края пятки до конца большого пальца. После этого первое значение нужно умножить на 100 и разделить на второе. Полученный результат – это и есть подометрический индекс, норма которого составляет 29-31, а какое-либо уменьшение указывает на присутствие деформации и определяет её степень;
- рентгенографией ног – подразумевает выполнение снимков в прямой и боковой проекции. Первая укажет на отклонения от нормы ширины стопы, а вторая – будет фиксировать высоту и уплощение угла стопы.
Касательно лабораторных изучений биологических жидкостей, то в диагностике продольного или поперечного плоскостопия у детей в них нет необходимости, поскольку не имеют диагностической ценности.
Лечение
На сегодняшний день поперечное или продольное плоскостопие у ребёнка считается необратимым дефектом, а это значит, что его невозможно устранить путём применения только лишь консервативных терапевтических методик. Однако при их помощи можно остановить процесс деформации.
Неоперабельная тактика терапии направлена на:
- лечебный массаж при плоскостопии у детей;
- постоянное ношение ортопедических стелек;
- ходьбу без обуви по неровной поверхности;
- выполнение упражнений комплекса лечебной физкультуры, который составляется больному индивидуально с учётом разновидности и степени тяжести течения патологии;
- физиотерапевтические процедуры, а именно: магнитотерапия, парафиновые, озокеритовые и грязевые аппликации, индуктотермия, иглорефлексотерапия, магнитотерапия, электрофорез и фонофорез;
- пероральный приём противовоспалительных медикаментов.
Принципы того, как лечить плоскостопие у детей при помощи хирургического вмешательства:
- операция на связках, мягких тканях и костях;
- пересадка сухожилий;
- остеотомия – показана в случаях травматического и рахитического происхождения недуга.
После этого, пациентам необходимо:
- носить ортезы или гипсовый сапог;
- обеспечивать покой нижним конечностям;
- носить специализированную обувь;
- проходить массаж и выполнять гимнастику.
После операции проводится лечение плоскостопия у детей в домашних условиях. Помимо вышеуказанных методик, комплексное лечение может включать в себя применение народной медицины, однако такая терапия должна быть одобрена лечащим врачом.
Возможные осложнения
Перечень того, чем грозит плоскостопие у ребёнка, включает в себя:
Профилактика и прогноз

Как правильно выбирать детскую обувь
Характерной особенностью является то, что существует специфическая профилактика плоскостопия у детей. Предупредить и избежать развития недуга можно при помощи:
- ведения в меру активного образа жизни;
- регулярных прогулок босиком по неровной поверхности;
- ношения обуви с ортопедическими стельками. Очень важно, чтобы обувка подходила по размеру;
- удержания в норме массы тела;
- регулярного выполнения самомассажа и гимнастики для стоп.
Помимо этого, родителям не следует забывать о том, что ребёнок несколько раз в год должен проходить полное обследование у всех детских специалистов.
Исход болезни в подавляющем большинстве ситуаций благоприятный – консервативные методы терапии не дают прогрессировать плоскостопию, а после хирургического вмешательства отмечается быстрое восстановление пациента.
Поперечное плоскостопие – причины, симптомы, диагностика и лечение

Поперечное плоскостопие – это патология, при которой наблюдается поперечное распластывание стопы и отклонение I пальца кнаружи. Основной причиной является недостаточность связочного аппарата стопы. Наряду с внешней деформацией поперечное плоскостопие проявляется болями в стопах, болью и жжением в мышцах стоп и голеней после физической нагрузки. Диагноз выставляется на основании осмотра и данных рентгенографии. Проводится симптоматическая консервативная терапия, при выраженной деформации выполняются корригирующие операции.
Общие сведения
Поперечное плоскостопие – патологическое состояние, при котором передние отделы стопы распластываются, а I палец отклоняется кнаружи. Патология широко распространена, женщины страдают примерно в 20 раз чаще мужчин. Обычно выявляется у женщин среднего и пожилого возраста, реже встречается у мужчин (как правило – пожилых), в отдельных случаях обнаруживается у детей и подростков. В травматологии и ортопедии нередко наблюдается сочетание поперечного и продольного плоскостопия – комбинированное плоскостопие.
Обычно сопровождается более или менее выраженным болевым синдромом, тяжестью в стопах и быстрой утомляемостью при ходьбе. Со временем возникает тугоподвижность плюснефаланговых суставов, прогрессирующие деформации в области I и II пальцев. Причиной обращения к врачу, наряду с болями, нередко становится выраженный косметический дефект и проблемы при подборе удобной обуви. Лечение поперечного плоскостопия осуществляют травматологи-ортопеды.

Поперечное плоскостопие
Причины
Поперечное плоскостопие – полиэтиологическое заболевание, возникающее под влиянием различных факторов, к числу которых относят неудобную узкую обувь, высокие каблуки, длительное пребывание на ногах, лишний вес, предшествующие травмы стопы и т. д. Однако основной причиной формирования поперечного плоскостопия является врожденная слабость связочного аппарата стоп. В настоящее время данную патологию рассматривают, как необратимую деформацию, которую невозможно скорректировать консервативными методами, поскольку не существует лекарственных препаратов или ортопедических приспособлений, способных повлиять на восстановление тонуса и прочности соединительнотканных образований стопы.
Патогенез
В норме плюсневые кости удерживаются в анатомически правильном положении, благодаря межкостной фасции и подошвенному апоневрозу. При слабости перечисленных соединительнотканных структур в 30% случаев все кости плюсны веерообразно расходятся. В 27% случаев наблюдается отклонение I плюсневой кости в медиальную сторону, а остальные плюсневые кости сохраняют нормальное положение. В 5-6% случаев поперечник стопы увеличивается за счет отклонения V и IV плюсневых костей. В остальных случаях наблюдаются комбинации перечисленных вариантов.
Отклонение плюсневых костей – не единственное патологическое изменение, возникающее при поперечном плоскостопии. I плюсневая кость нередко поворачивается вокруг своей оси и приподнимается. Происходит перераспределение нагрузки: I плюснефаланговый сустав становится малоопорным, а наружные отделы стопы постоянно страдают от перегрузки. Из-за изменения нормальных соотношений между элементами стопы и тяги мышц I палец стопы «уходит» кнаружи. I плюснефаланговый сустав деформируется.
На внутренней поверхности стопы образуется «косточка», которая может представлять собой как экзостоз (костно-хрящевой нарост), так и сочетание экзостоза с выпирающим искривленным I плюснефаланговым суставом. Из-за избыточного давления обуви на I плюсневую кость в области сустава возникает бурсит, сопровождающийся локальным отеком и покраснением кожи. Развивается артроз I плюснефалангового сустава, что обуславливает усиление болевого синдрома. Объем движений в суставе снижается.
Искривленный I палец «заходит» на II палец. Со временем нередко формируется молоткообразная деформация II, реже – II-III пальцев, на подошвенной поверхности образуются натоптыши. Плюснефаланговые суставы «уходят» в состояние подвывиха. Все перечисленное становится причиной интенсивных болей, создает выраженные неудобства при ношении обычной, а иногда – и ортопедической обуви, приводит к вынужденному ограничению подвижности и трудоспособности.
Симптомы поперечного плоскостопия
Больные предъявляют жалобы на ноющие, тянущие, колющие или жгучие боли в стопах, преимущественно – в области I-II плюснефаланговых суставов. Боли усиливаются после продолжительного пребывания на ногах, могут сопровождаться чувством тяжести в стопах и жжением в мышцах. К вечеру может возникать отечность стоп и области лодыжек. Пациентки отмечают выраженные трудности при ходьбе на высоких каблуках, а также проблемы при выборе обуви – стопа становится слишком широкой и не входит в стандартную обувь.
Визуально определяется вальгусная деформация I пальца (Hallux valgus). Передние отделы стопы расширены. В запущенных случаях выявляется молоткообразное искривление II-III пальцев. Кожа в области I плюснефалангового сустава утолщена, гиперемирована. На внутренней и подошвенной поверхности в передних отделах стопы видны натоптыши и омозолелости. Объем движений в плюснефаланговых суставах ограничен. При пальпации возможна болезненность.
Диагностика
Диагноз поперечное плоскостопие выставляется на основании данных внешнего осмотра и результатов рентгенографии стопы. Для получения полной картины заболевания обычно назначают рентгенографию I, II и III плюснефаланговых суставов. В процессе описания снимков рентгенолог оценивает выраженность вальгусной деформации I пальца с учетом угла между I пальцем и II плюсневой костью и угла между I и II плюсневыми костями. Выделяют три степени деформации:
- 1 степень – угол между I пальцем и II плюсневой костью не превышает 25 градусов, угол между I и II плюсневыми костями не превышает 12 градусов.
- 2 степень – угол между I пальцем и II плюсневой костью не превышает 35 градусов, угол между I и II плюсневыми костями не превышает 18 градусов.
- 3 степень – угол между I пальцем и II плюсневой костью превышает 35 градусов, угол между I и II плюсневыми костями превышает 18 градусов.
Кроме того, при изучении рентгенограмм обращают внимание на наличие артроза, о котором свидетельствует деформация суставной площадки, сужение суставной щели, остеосклероз субхондральной зоны и краевые разрастания. При необходимости для детального изучения плотных структур стопы пациента направляют на КТ кости, для оценки состояния мягких тканей – на МРТ.

Рентгенография стопы. Поперечное плоскостопие. Угол между 1-й и 2-й плюсневой костью 11,1 град. (1-й ст.).
Лечение поперечного плоскостопия
Консервативное лечение
Тактика лечения определяется в зависимости от выраженности патологии, интенсивности болевого синдрома и косметических запросов больного. Стоит заметить, что современной медицине неизвестны безоперационные способы устранения деформации I плюснефалангового сустава, и все предложения «убрать косточку без операции» являются всего лишь рекламными трюками. Консервативная терапия поперечного плоскостопия направлена на уменьшение болей и замедление прогрессирования болезни.
На ранних стадиях пациентам рекомендуют носить межпальцевые валики и индивидуальные ортопедические стельки. При тяжелых деформациях изготавливают ортопедическую обувь по индивидуальным меркам в соответствии с рекомендациями врача-ортопеда. Кроме того, назначают массаж, ножные ванночки, специальный комплекс упражнений для укрепления мышц и связок стопы, а также физиотерапевтические процедуры: магнитотерапию, УВЧ, электрофорез с тримекаином или новокаином, фонофорез с гидрокортизоном, индуктотермию, парафин и озокерит. При болях и признаках воспаления рекомендуют НПВС местного и общего действия.
Хирургическое лечение
Операции осуществляются при грубых деформациях стопы и интенсивном болевом синдроме. Поводом для хирургического вмешательства у молодых женщин нередко становится косметический дефект при умеренно выраженной вальгусной деформации I пальца. В зависимости от особенностей патологии применяются оперативные вмешательства на мягких тканях, на костях, а также комбинированные вмешательства на мягких тканях и костях. Лечение проводится после необходимого обследования, в плановом порядке, в условиях ортопедического или травматологического отделения.
При операциях на мягких тканях выполняют отсечение или перемещение сухожилий для восстановления равномерности тяги мышц, отводящих и приводящих I палец. К числу паллиативных вмешательств, устраняющих внешнюю деформацию, но не влияющих на порочное положение I плюсневой кости относят иссечение подкожной сумки и экзостоза в области I плюснефалангового сустава. Такие операции позволяют уменьшить косметический дефект и облегчить пользование стандартной обувью, однако со временем их эффект часто исчезает из-за дальнейшего прогрессирования деформации.
Для того, чтобы устранить отклонение I плюсневой кости кнутри, в настоящее время обычно применяют Scarf остеотомию или шевронную остеотомию – операции, в ходе которых ортопед удаляет фрагмент кости и восстанавливает ее анатомически правильное положение. После хирургического вмешательства в течение 6 недель используют специальные ортезы. В последующем пациенту рекомендуют не перегружать стопу, носить удобную широкую обувь, делать самомассаж и выполнять специальные упражнения для укрепления мышц стопы.
Лечение плоскостопия у взрослых: оперативное и консервативное
Анатомическое строение стопы и наличие двух ее сводов не случайное, потому что именно такое строение стопы обеспечивает человеку амортизацию при ходьбе и физических нагрузках. При уплощении стопы развивается деформация, которая приводит к плоскостопию и потере ее естественных физиологических функций. Многие люди не обращают внимания на наличие у них плоскостопия, а зря. В каких случаях нужно проводить лечение плоскостопия у взрослых?
Содержание статьи
Особенности и виды заболевания
Поперечный свод стопы расположен между пальцами, а продольный — по внутреннему ее краю. В связи с этим выделяют несколько разновидностей плоскостопия:
- поперечное;
- продольное;
- комбинированное, когда у человека имеется сразу два вида плоскостопия.
Заболевание бывает врожденным и приобретенным, и встречается не только у взрослых, но и у детей. К сожалению, наличие этой проблемы у детей волнует родителей больше, чем появление плоскостопия у них самих. Редко кто из взрослых считает эту деформацию заболеванием, а ведь именно плоскостопие приводит к возникновению многих осложнений, связанных с опорно-двигательным аппаратом.
Имеются также 3 степени плоскостопия, отличием которых являются такие факторы, как степень уплощения стопы и наличие жалоб со стороны пациента. Возникновение этого заболевания у взрослых часто связывают:
- с лишним весом;
- слабостью мышц и связок стопы;
- перенесенным в детстве рахитом;
- а также с профессиональной деятельностью.
1 — нормальная стопа. 2 — «полая» стопа (продольный свод чрезмерно высок). 3 — вальгусная стопа (продольный свод уплощен). 4 — уплощенная стопа (продольный и поперечный свод уплощены). 5 — плоско-вальгусная стопа (продольный и поперечный своды отсутствуют).
В каких случаях нужно лечить
Перед тем, как исправить плоскостопие у взрослого человека, врач должен определить разновидность, форму и степень заболевания. В каких случаях нужно лечить плоскостопие? Мнения врачей по этому поводу несколько отличаются. Одни считают, что лечить заболевание нужно обязательно, а другие высказывают мнение о том, что без жалоб со стороны пациента можно не проводить никаких лечебных мероприятий. Кто из них прав? В этом вопросе можно разобраться, если подходить к нему логически.
Посудите сами, ведь развитие плоскостопия ведет к изменению биомеханики движения стопы, что, в свою очередь, вызывает перераспределение нагрузки в ногах и усиление напряжения мышечно-связочного аппарата. Перенапряжение в суставах ног может вызывать такие осложнения, как вальгусная деформация (косточки на стопах), артроз коленного и тазобедренного суставов, сколиоз позвоночника и остеохондроз.
В ортопедии применяются как консервативное, так и оперативное лечение плоскостопия.
- Консервативные методы, как правило, содержат целый комплекс мероприятий и применяются в начальных стадиях заболевания.
- К операции у взрослых людей прибегают в тех случаях, когда болезнь запущена, а больной практически не может двигаться.
С другой стороны, если плоскостопие есть, но у больного нет затруднения движений и других жалоб, то можно лечение не проводить, тем более что полностью исправить положение стопы у взрослых все равно не получится.
Лечение
Ношение ортопедических стелек при плоской стопе — обязательно и эффективно.
Целью консервативной терапии у взрослых является укрепление связок и мышц стопы, голени, спины, а также приостановление процессов деформации в стопе. Эти меры особенно актуальны в начальных стадиях заболевания при поперечном плоскостопии. В этом случае кости стопы расходятся, а смещение внутренней части большого пальца кнаружи вызывает появление болезненной шишки (косточки) на стопе. Если при такой деформации не начать лечение в начальной стадии болезни, то консервативное лечение поперечного плоскостопия у взрослых оказывается неэффективным, а помочь может только операция.
Консервативное
- Отказ от неудобной или тесной обуви, а также туфель с высоким каблуком. Небольшой каблук поможет перераспределить нагрузку в ногах.
- Ограничение больших физических нагрузок, обеспечение покоя (на время лечения) и наложение холодного компресса на стопу. Покой и холодный компресс снимают отек и болезненные ощущения.
- Моделирование нужного свода стопы с помощью стелек от плоскостопия или ортопедической обуви. Стельки-супинаторы, которые вставляются ближе к передней части стопы, оказывают хороший лечебный эффект при продольном плоскостопии. Для уменьшения нагрузки на пятку в обувь вставляют специальные задники, а при отклонении большого пальца можно носить межпальцевые вкладыши.
- Прием медикаментов, которые снимают болевые ощущения и симптомы воспаления. К ним относятся нестероидные противовоспалительные препараты (диклофенак, ибупрофен) и кортикостероиды, которые при сильных болях вводят внутрь сустава.
- Применение массажа, зарядки и ЛФК при плоскостопии.
Кроме этого, комплекс мер должен быть направлен на устранение основной причины заболевания. Профилактика остеопороза и остеохондроза, нормализация веса, повышенная двигательная активность — все эти меры обеспечивают не только системный подход в лечении, но и гарантируют успешный результат.
Оперативное
Оперативное вмешательство у взрослых проводят в тяжелых ситуациях, когда только операция может помочь снять болевые ощущения и вернуть стопу в исходное положение. В этих случаях применяют следующие виды операций.
- Остеотомия — при которой методом рассечения связок исправляют деформацию.
- Иссечение деформированной кости или костной шпоры.
- Синовэктомия — при которой удаляется суставная оболочка.
- Артродез — операция, целью которой является фиксация костей к связкам и мышцам. После операции показано носить специальные стельки — ортодезы, которые помогают фиксировать стопу в нужном положении.
- Транспозиция сухожилия (пластика деформированного сухожилия здоровым участком сухожилий).
Когда лучше применять ЛФК
Физиотерапевтические методы лечения, которые хорошо укрепляют связки и мышцы, способствуют сохранению подвижности в ногах и других суставах организма.
- Лечебная физкультура при плоскостопии, применяемая в начальных стадиях болезни, может предотвратить появление осложнений и оказывает хороший лечебный эффект при продольном плоскостопии. Для этого достаточно выполнять различные упражнения по 10-15 минут 3-4 раза в день.
- Упражнения при плоскостопии у взрослых направлены на сгибание и разгибание стоп, захват пальцами ног небольших предметов, перекатывание стопы с носка на пятку и катание стоп на скалке (подойдет любой овальный предмет). Больным с плоскостопием полезно ходить пешком по траве или теплой земле, а также изменять нагрузку на отдельные части стопы. Для этого нужно в течение 2-3 минут ходить сначала на носках, затем на пятках или наружному краю стоп.
- Для массажа при плоскостопии не обязательно ходить к массажисту, достаточно приобрести несколько массажных ковриков и разместить их в тех частях дома, где человек бывает чаще всего. Массаж стоп улучшает микроциркуляцию и укрепляет связки и мышцы. Физиотерапевтические методы лечения оказывают свой эффект не только в ранних стадиях заболевания, но и после операции.
В заключение хочется напомнить о том, что плоскостопие является серьезным заболеванием, которое в запущенных случаях может привести к осложнениям. Но этот диагноз еще не приговор, а профилактика плоскостопия — лучшее лекарство.
Post Views: 7 584


