Продленная проводниковая блокада: Продленная проводниковая блокада ветвей тройничного нерва с помощью катетера – Здоровье полости рта – Продленная проводниковая блокада – меню, причины и диагностика, продукты, проявления
Продленная проводниковая блокада ветвей тройничного нерва с помощью катетера – Здоровье полости рта
Анестезия подбородочного нерваКак самостоятельная методика почти не используется, является дополнительной при хирургических вмешательствах на фронтальном отделе альвеолярного отростка нижней челюсти. Являясь частью нижнелуночкового нерва, подбородочный нерв выходит из кости в середине отрезка между нижним краем челюсти и альвеолярным отростком на уровне второго премоляра. Вкол делают в переходную складку между вторым премоляром и первым моляром, продвигая иглу на глубину 1-2 см до соприкосновения с костью. На этой глубине выпускают 2-3 мл анестетика, который затем диффундирует в зону подбородочного отверстия и частично – подбородочного канала. Зона анестезии соответствует фронтальному участку тканей нижней челюсти: выключается болевая чувствительность мягких тканей половины нижней губы со стороны инъекции, слизистой оболочки преддверия рта от второго премоляра до первого резца противоположной стороны, а также зубы и кость альвеолярного отростка на стороне анестезии. Различают внеротовой и внутриротовой способы блокады подбородочного нерва. Раньше, когда в стоматологической практике имелись препараты только с низкой анестетической активностью, для создания высокой концентрации раствора рекомендовали вводить иглу в подбородочное отверстие. Для блокады резцовой ветви нижнего луночкового нерва введение иглы в отверстие с последующим ее погружением на несколько миллиметров также считалось необходимым. Чтобы погрузить иглу, необходимо было ориентировать ее по ходу канала. Для более точного определения его направления были проведены тщательные анатомические исследования с учетом половых различий и сторон расположения (Freitas et al., 1976). Было выявлено, что канал направлен назад и вверх, причем под таким углом, при котором внутриротовой способ введения становился неудобным из-за необходимости сильно отводить щеку в сторону, поэтому предпочтение отдавалось вне-ротовому способу. В настоящее время высокоэффективные местноанестезирующие препараты позволяют достигать достаточного обезболивания без введения иглы в канал, инфильтрируя ткани возле подбородочного отверстия. Благодаря этому удается значительно снизить травма-тичность анестезии, а также использовать внутриротовой способ введения и не придерживаться строго направления ориентации иглы, что упрощает технику. Интересно отметить предложение S.F. Malamed (1997), который рекомендует следующий прием для увеличения эффективности блокады не только подбородочного нерва, но и резцовой ветви. * После введения кончика иглы в область, расположенную напротив подбородочного отверстия, создают пальцем мягкое давление на эту область. Надавливание может осуществляться либо на слизистую – при расположении пальца внутри рта, либо на кожу- при расположении пальца вне ротовой полости. Поддерживая это давление, осуществляют инъекцию местноанестезирующего раствора. В этих условиях вздутие тканей в месте инъекции будет значительно меньше. По мнению S.F. Malamed, при надавливании пальцем раствор будет распространяется внутрь канала через подбородочное отверстие, что позволит создать высокую концентрацию анестетика вокруг не только подбородочного нерва, но и резцовой ветви нижнего луночкового нерва. После окончания инъекции и выведения иглы из тканей давление сохраняют в течение еще не менее 2 минут для предотвращения вытекания введенного раствора из отверстия. Еще через 3 минуты развивается анестезия тканей, иннервируемых этими нервами. Таким образом, с использованием усовершенствования, предложенного S.F. Malamed, эффективная блокада нервов у подбородочного отверстия может быть достигнута при значительном упрощении техники и снижении травматичности обезболивания.
Регионарная (стволовая) анестезияАнестезия у наружного основания черепа в практической стоматологии называется стволовой, так как обезболивающий раствор вводится в подвисочную ямку, откуда распространяется в крылонебную, и выключает вторую ветвь тройничного нерва; проходя ниже, он воздействует и на третью ветвь тройничного нерва у овального отверстия. При этом наступает обезболивание большой области иннервации, что соответствует понятию регионарной анестезии. Классическим способом анестезии второй и третьей ветвей тройничного нерва является подскулокрыловидный подход по Вайсблату, который следует выполнять в горизонтальном или полугоризонтальном положении больного. При этом способе иглу вводят непосредственно под нижним краем скуловой дуги и продвигают ее через вырезку ветви нижней челюсти по направлению к основанию наружной пластинки крыловидного отростка. Кпереди от крыловидного отростка расположена крылонебная ямка, по которой проходит ствол второй ветви тройничного нерва, а кзади от крыловидного отростка находится овальное отверстие, через которое выходит из полости черепа третья ветвь тройничного нерва. Ориентиром для правильного направления иглы служит наружная пластинка крыловидного отростка. Ее проекция на кожу находится на середине расстояния от козелка ушной раковины до нижненаружного угла глазницы. Для проведения анестезии берется 10-граммовый шприц с иглой б см длиной и 5 мм диаметром. После обработки кожи спиртом на середине расстояния по нижнему краю скуловой кости и перпендикулярно к поверхности производят вкол иглы, продвигая ее перед подачей раствора вглубь до упора в кость, что соответствует наружной пластинке крыловидного отростка. Отметив глубину иглы, ее выводят до подкожной клетчатки и отклонив кпереди на 20-25 градусов вновь вводят на то же расстояние, достигая входа в крылонебную ямку, куда медленно выпускают из шприца 8-10 мл анестетика, пропитывая ткани. Этим достигается обезболивание второй ветви тройничного нерва. Подобным же образом поступают при анестезии третьей ветви тройничного нерва, только иглу под таким углом направляют кзади. Зона обезболивания охватывает выключение болевой чувствительности половины нижней челюсти, половины языка, щечного нерва, ушно-височного и двигательных ветвей тройничного нерва. Для устранения воспалительного сведения нижней челюсти (тризма) применяют
СПИСОК ИСПОЛЬЗОВАННОЙ ЛИТЕРАТУРЫ
“Обезболивание в условиях стоматологической клиники”, Бизяев А.Ф.,Иванов С.Ю., Лепилин А.В., Рабинович С.А., -М: ГОУ ВУМНЦ МЗ РФ, 2002.-144с.:ил
Source: StudFiles.net
Столяренко, Павел Юрьевич – Продленная проводниковая блокада в челюстно-лицевой хирургии – : Монография
Поиск по определенным полям
Чтобы сузить результаты поисковой выдачи, можно уточнить запрос, указав поля, по которым производить поиск. Список полей представлен выше. Например:
author:иванов
Можно искать по нескольким полям одновременно:author:иванов title:исследование
Логически операторы
Оператор AND означает, что документ должен соответствовать всем элементам в группе:
исследование разработка
author:иванов title:разработка
оператор OR означает, что документ должен соответствовать одному из значений в группе:исследование OR разработка
author:иванов OR title:разработка
оператор NOT исключает документы, содержащие данный элемент:исследование NOT разработка
author:иванов NOT title:разработка
Тип поиска
При написании запроса можно указывать способ, по которому фраза будет искаться. Поддерживается четыре метода: поиск с учетом морфологии, без морфологии, поиск префикса, поиск фразы.
По-умолчанию, поиск производится с учетом морфологии.
Для поиска без морфологии, перед словами в фразе достаточно поставить знак “доллар”:
$исследование $развития
Для поиска префикса нужно поставить звездочку после запроса:исследование*
Для поиска фразы нужно заключить запрос в двойные кавычки:“исследование и разработка“
Поиск по синонимам
Для включения в результаты поиска синонимов слова нужно поставить решётку “#” перед словом или перед выражением в скобках.
В применении к одному слову для него будет найдено до трёх синонимов.
В применении к выражению в скобках к каждому слову будет добавлен синоним, если он был найден.
Не сочетается с поиском без морфологии, поиском по префиксу или поиском по фразе.
Группировка
Для того, чтобы сгруппировать поисковые фразы нужно использовать скобки. Это позволяет управлять булевой логикой запроса.
Например, нужно составить запрос: найти документы у которых автор Иванов или Петров, и заглавие содержит слова исследование или разработка:
author:(иванов OR петров) title:(исследование OR разработка)
Приблизительный поиск слова
Для приблизительного поиска нужно поставить тильду “~” в конце слова из фразы. Например:
бром~
При поиске будут найдены такие слова, как “бром”, “ром”, “пром” и т.д.Можно дополнительно указать максимальное количество возможных правок: 0, 1 или 2. Например:
бром~1
По умолчанию допускается 2 правки.Критерий близости
Для поиска по критерию близости, нужно поставить тильду “~” в конце фразы. Например, для того, чтобы найти документы со словами исследование и разработка в пределах 2 слов, используйте следующий запрос:
“исследование разработка“~2
Релевантность выражений
Для изменения релевантности отдельных выражений в поиске используйте знак “^” в конце выражения, после чего укажите уровень релевантности этого выражения по отношению к остальным.
Чем выше уровень, тем более релевантно данное выражение.
Например, в данном выражении слово “исследование” в четыре раза релевантнее слова “разработка”:
исследование^4 разработка
По умолчанию, уровень равен 1. Допустимые значения – положительное вещественное число.Поиск в интервале
Для указания интервала, в котором должно находиться значение какого-то поля, следует указать в скобках граничные значения, разделенные оператором TO.
Будет произведена лексикографическая сортировка.
author:[Иванов TO Петров]
Будут возвращены результаты с автором, начиная от Иванова и заканчивая Петровым, Иванов и Петров будут включены в результат.author:{Иванов TO Петров}
Такой запрос вернёт результаты с автором, начиная от Иванова и заканчивая Петровым, но Иванов и Петров не будут включены в результат.Для того, чтобы включить значение в интервал, используйте квадратные скобки. Для исключения значения используйте фигурные скобки.
Проводниковая анестезия — Википедия
Материал из Википедии — свободной энциклопедии
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 14 января 2018; проверки требуют 3 правки. Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 14 января 2018; проверки требуют 3 правки.Проводниковая анестезия — обратимая блокада передачи нервного импульса по крупному нервному стволу (нерв, сплетение, узел) введением раствора местного анестетика в параневральное пространство. Этот прием можно использовать как средство диагностики невралгии. Необратимая блокада проведения нервного импульса возникает при повреждении нерва.
В 1884 году хирург Уильям Холстед использовал открытый в 1860 году Альбертом Нейманном кокаин для блокады плечевого сплетения, полового и большеберцового нервов, а также внутрикожной инфильтрационной анестезии.
Проводниковая блокада используется как компонент современной анестезии, например, при травматологических операциях, либо как терапевтическое средство у пациентов с хроническим болевым синдромом (ишиас, невралгия тройничного нерва, грыжа межпозвонкового диска и прочее).
Временная блокада достигается введением раствора содержащего местный анестетик рядом с нервным волокном. В качестве дополнительных компонентов (адъювантов) могут быть использованы адреналин, стероидные препараты или опиоиды (морфин, фентанил). Адреналин приводит к спазму регионарного сосудистого русла, что замедляет абсорбцию местного анестетика и удлиняет клинический эффект блокады. Стероиды — это один из важнейших противовоспалительных препаратов, а опиоиды обладают анальгетическими свойствами. Блокировать нерв можно однократным введением раствора местного анестетика или установкой стерильного катетера для продленной анестезии.
На верхней конечности, в зависимости от предстоящей операции, выбирают одну из нескольких методик:
На нижней конечности, также в зависимости от предстоящего вмешательства, используют:
Методика терапевтического нейролизиса идентична методике обратимой блокады нерва, но предполагает разрушение нервной ткани введением препаратов, содержащих фенол или спирт, криоанальгезией или радиочастотной аблацией.
Проводниковая блокада это процедура проводимая в стерильных условиях любого медицинского стационара. В современных условиях в зависимости от оборудования клиники поиск нерва осуществляется с использованием нейростимулятора или под ультразвуковым контролем.
Проводниковая анестезия, как и любая другая медицинская манипуляция, не лишена риска осложнений. В зависимости от типа выполняемой процедуры и локализации нервного ствола осложнения могут включать:
- Ранение соседних кровеносных сосудов
- Пневмоторакс
- Ранение нерва
- Разрыв грудного лимфатического протока
- Инфицирование места пункции
- Токсическое действие местного анестетика
- Аллергические реакции на местные анестетики и адъюванты
Билет № 9.
1. Дезинфекция инструментов. Методы
Дезинфекция – уничтожение патогенных или условно- патогенных микроорганизмов – вирусов, бактерий, грибов в окружающей среде, на изделиях и инструментах медицинского назначения при помощи дез. средств и соответствующего борудования.
Дезинфекция стомат инструментов.Мед. лоток с использованным инструментами после лечения сразу же подлежат дезинфекции. Непосредственно в стомат кабинете использованные инструменты, не допуская высыхания на них следов крови, остатков пломбировочных материалов, погружают в ёмкость с крышкой на 30 минут.Дезинфекция боров и эндодонтического инструментария.Сразу после использования боры и эндодонт. инструм., помещают в стеклянную ёмкость с дез. раствором малой концентрации, на время предусмотренное инструкцией .Методы:1. Кипячение.
– в 2% р-ре двууглекислого натрия (питьевая сода) – 15 мин.;
2. Паровой (в автоклаве)
110*С – 20мин. под давл.0.5 атм.
3. Воздушный ( в сухожаровом шкафу)
120*С – 45 мин.
4. Химический:
Используются следующие химические агенты:
– 3% р-р хлорамина – время выдержки 60 мин.
– 6% р-р перекиси водорода – 60 мин.
– 6% р-р перекиси водорода + 0.5%р-р моющего средства – 60 мин.
– 4% р-р формалина – 60 мин.
– 4% р-р перекиси водорода – 90 мин.
После дезинфекции весь мед. инструментарий промывают проточной водой.
Требования к корневой пломбе.
Материалы, применяемые для пломбирования к.к., должны удовлетворять ряду требований:
1.Легко вводиться в к/к; — эффективное охлаждение тканей;
2, Хорошо прилегать к стенкам канала, обеспечивать герметизм на границе корневая пломба / ткани зуба;
3. Обладать медленным отверждением;
4. После отверждения образовывать плотную, однородную массу, не имеющую пор;
5. Не рассасываться в просвете к/к и рассасываться в случае выведения за верхушку;
6. Быть рентгеноконтрастными;
7. Обладать антисептическими и противовоспалительными св – ми, способствовать регенерации патологически измененных периапикальных тканей;
8. При необходимости легко извлекаться из канала;
9. Не вызывать раздражение тканей периодонта;
10. Не обладать токсическим, аллергическим, мутагенным, канцерогенным действием;
11. Не окрашивать ткани зуба;
12. Не нарушать адгезии, краевого прилегания и отверждения постоянных пломбировочных материалов.
3. Продленная проводниковая блокада в челюстнолицевой хирургии. Показания. Техника.
4. Искусственные зубы применяемые в ортопедической стоматологии и требования предъявляемые к ним.
Искусственные зубы применяют для устранения деектов в зубном ряду.
По материалу разделяют на: фарфоровые, пластмассовые, металлические и комбинированные.
По месту расположения в зубном ряду: фронтальные (передние) и боковые (жевательные).
По способу крепления фароровые зубы подразделяются на крампонные, диаторические и трубчатые.
Искусственные зубы должны иметь правильную анатомическую форму для выполнения функции и соответствовать косметическим признакам интактного зубного ряда. При расстановке их в базис протеза должны обладать прочностью, особенно в процессе разжевывания пищи. Не подвергаться химическому воздействию пищевых веществ и слюны. Иметь окраску цвета эмали естественных зубов. Прочно и монолитно соединятся с базисом протеза. Не изменять цвета от пищевых красителей, не оказывать вредного воздействия на органы полости рта. Легко поддаваться механической обработке, шлифовке, полировке. Быть дешевыми и простыми в изготовлении.Зубы искусственные в мостовидном протезе – касательные и висячие. Из косметических соображений искусственные зубы во фронтальной части мостовидного протеза моделируют так. чтобы они касалисьдесны, жевательные зубы моделируют нанекотором расстоянии от десны. седловидной формы промежуточную часть делать не рекомендуется, из-за ретенции пищи и образовании пролежней.Зубы искусственные из пластмассы – одноцветные или двухцветные. Фронтальные – по 6 зубов, верхние и нижние. Коренные по 16 зубов. Окраска соответствует принятым стандартам.Двухцветные зубы изготавливают гарнитурами по 28 зубов.Зубы изготавливают из смеси порошка полиметилметакрилата и жидкости – полиметилметакрилата. Для укрепления зубов требуется базис из той же пластмассы.Искусственные зубы из стали – каркасы – заводские заготовки или индивидуальное литье для фасеток. Применяются для изготовления мостовидных протезов, или для постедующей фиксации на них пластмассы (фасеток).Зубы искусственные из фарора – диаторические (дырчатые) – применяют для восстановления жевательных зубов, по форме повторяют коронковую часть естественных зубов – премоляров и моляров.Зубы искусственные из фарора – крампонные – применяют для устранения дефекта в области передних зубов. Различают крампоны пуговчатые и цилиндрические. Крампоны удерживают зубы в базисе протеза.
3.Подскулокрыловидный путь анестезии по Вайсблату.
Проводниковыми называют такие методы местной анестезии, при которых анестетик подходит к нервному стволу и, осуществляя его блокаду, вызывает обезболивание определенной области, иннервируемой этим нервом. Проводниковая анестезия у основания черепа — базальная анестезия, а в области выхода периферических ветвей тройничного нерва — проводниковая периферическая анестези
Подсукловой способ раздельной анестезии второй и третьей ветвей тройничного нерва (подскулокрыловидный по Вайсблату).
Для раздельной анестезии второй или третьей ветвей тройничного нерва наиболее целесообразно использовать подскуловой способ. Целесообразность его применения обусловливается сравнительной легкостью и безопасностью его выполнения.
При этом способе иглу вводят непосредственно под нижним краем скуловой дуга и продвигают через вырезку ветви нижней челюсти по направлению к основанию наружной платинки крыловидного отростка. Впереди от крыловидного отростка расположена крылонебная ямка, в которой проходит ствол верхнечелюстного иерва, а кзади от крыловидного отростка нахо-щтся_овальное отверстие, через которое выходит из полости черепа ниж-нечелгостной нерв. Для того чтобы блокировать вторую ветвь тройничного нерва (верхнечелюстной нерв),иглу, через которую вводят анестезирующий раствор, нужно провести кпереди от крыловидного отростка к входу в кры-лонебную ямку, а для анестезии третьей ветви (нижнечелюстной нерв) -позади крыловидного отростка к овальному отверстию. Ориентиром для правильного направления иглы при этом способе является наружная пластинка крыловидного отростка. Ее проекция на кожу находится на середине расстояния от основания козелка ушной раковины до нижненаружного угла глазницы (Вайсблат).
Техника инъекции
После обработки кожи лица больного спиртом стерильной линейкой с нанесенными на ней сантиметровыми и миллиметровыми делениями под скуловой дугой измеряют расстояние от основания козелка ушной раковины до наружного края глазницы у нижненаружного ее угла и отмечают середину этого расстояния на коже. На иглу длиной 6 см нанизывают стерильный резиновый кружок диаметром около 5 мм и иглу надевают на 10 – граммовый шприц. В отмеченной точке производят вкол иглы и, предпосылая раствор новокаина, продвигают ее перпендикулярно поверхности кожи до упора в наружную пластинку крыловидного отростка. Отметив глубину погружения иглы резиновым кружочком (сдвинув кружок до кожи), ее выводят примерно на половину отмеченного расстояния. Для анестезии второй ветви тройничного нерва (верхнечелюстной нерв) иглу направляют кпереди под углом 20-25 , не изменяя ее положения в горизонтальной плоскости ( при анестезии у круглого отверстия). Продвинув на глубину, которая была отмечена резиновым кружком, достигают входа в крылонебную ямку, где выпускают 8-10 мл 2% раствора новокаина. Зона обезболивания распространяется на соответствующую половину верхней челюсти.
Подобным же образом поступают при анестезии третьей ветви тройничного нерва (нижнечелюстной нерв), только иглу под таким же углом на отмеченную глубину продвигают кзади. Для выключения болевой чувствительности здесь достаточно ввести 5-6 мл 2% раствора новокаина. Зона обезболивания охватывает соответствующую половину нижней челюсти и половину языка ( при анестезии у овального отверстия).
Паранефральная блокада по а.В. Вишневскому
Показания: почечная печеночная колика, холецистит, дискинезия желчных путей, панкреатит, динамическая кишечная непроходимость, облитерирующий эндартермит (начальная стадия), шок при тяжелых травмах нижних конечностей.
Техника: положение больного на здоровом боку, под поясницу подкладывают валик. Вкол иглы производят в вершине угла, образованного XII ребром и наружным краем мышцы-выпрямителя (рис. 69). После внутрикожной анестезии, перпендикулярно к поверхности тела вводят длинную иглу (до 14 см), соединенную со шприцем. Легким постоянным нажатием на поршень шприца посылают впереди иглы раствор новокаина. Игла проходит через мышцы, задний листок почечной фасции и попадает в околопочечную клетчатку, что определяется по «проваливанию» поршня при поступлении новокаина в рыхлую ткань и по прекращению обратного вытекания раствора из иглы при снятом с нее шприце. В околопочечную клетчатку с одной стороны вводят 60-80 мл 0,25% раствора новокаина, при этом наступает вначале блокада почечного сплетения, в связи с тем, что оно имеет тесную связь с вегетативными сплетениями (чревным, верхним и нижним брыжеечным, аортальным) рефлекторно включаются и эти сплетения. Кроме того, новокаин по связям околопочечного клетчаточного пространства распространяется в пароаортальное пространство и непосредственно подходит и воздействует на указанные вегетативные сплетения. Блокаду производят с одной или двух сторон.
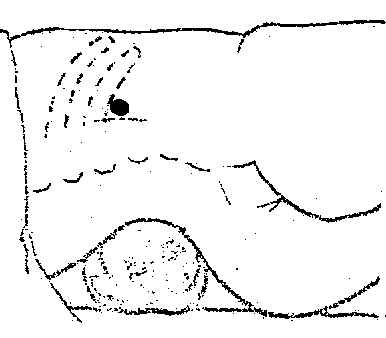
Рис. 69. Точка введения новокаина при выполнении паранефральной блокады по А.В. Вишневскому.
Осложнения: повреждения паренхим почки и введение новокаина под собственную ее капсулу, повреждения сосудов почки, проникновение иглы в просвет восходящей или нисходящей ободочной кишки. В случае появления крови в игле необходимо немного подтянуть иглу назад до прекращения поступления крови и продолжить введение новокаина.
Проекции артерий и нервов промежности
Внутренние половые сосуды и половой нерв (a., v.pudenda interna et n.pudendus) проецируется по медиальному краю седалищного бугра (имеют направление сзади кпереди и несколько снаружи кнутри) (рис. 70).
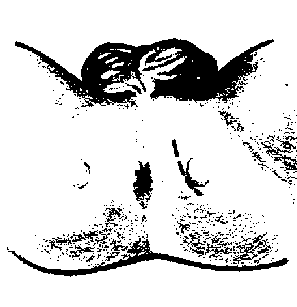
Рис. 70. Проекции внутренних половых сосудов и полового нерва.
Внутритазовая блокада по Школьникову-Селиванову
Показания: профилактика и борьба с шоком при повреждениях костей таза, нижних конечностей.
Техника: на стороне повреждения, на 1 см кнутри от передне-верхней подвздошной ости, после анестезии кожи, вводят иглу длиной 14-15 см, направляя ее спереди назад к внутренней поверхности крыла подвздошной кости и вводят 400-500 мл 0,25% раствора новокаина (рис. 71). Раствор попадает в клетчатку, где проходят ветви поясничного и крестцового сплетений.
Осложнения: повреждение толстой или тонкой кишки.
Блокада срамного нерва. (n.Pudendus).
Показания: оперативные вмешательства в области промежности и задней стенки влагалища, хирургическая обработка ран промежности.

Рис. 71. Точка введения новокаина при блокаде по Школьникову-Селиванову.
Техника: после анестезии кожи на 1,5-2,0 см кнутри от седалищных бугров вводят длинную иглу и продвигают ее в глубину седалищно-прямокишечной ямки (рис. 72), посылая впереди иглы порции новокаина. В каждую ямку вводят по 50-60 мл 0,25% раствора новокаина, в клетчатке которой проходят ветви срамного нерва.
МЕТОДИКА БЛОКАДЫ НЕРВОВ ПРИ УРОЛОГИЧЕСКОЙ ОПЕРАЦИИ
18.09.13
ОБОРУДОВАНИЕ И ПРЕПАРАТЫ
При проведении блокады нервов необходимы следующие принадлежности:
1) интубационная трубка для борьбы с обструкцией дыхательных путей;
2) дыхательный мешок и маска для искусственного дыхания;
3) прибор для измерения АД и пульса;
4) набор для сердечно-легочной реанимации;
5) диазепам по 2,5 мг и раствор фенобарбитала для внутривенного введения на случай судорог;
6) антигистаминные препараты на случай легких аллергических реакций и адреналин – на случай тяжелых;
7) 5-30 мг эфедрина на случай гипотензии при угнетении сердечно-сосудистой деятельности, при этом нижним конечностям придают возвышенное положение и внутривенно вводят жидкости.
Контролируют АД и, если возможно, записывают ЭКГ. Целесообразен также контроль цвета кожи, пульса, дыхания и потоотделения.
МЕСТНАЯ АНЕСТЕЗИЯ
Водно-масляную эмульсию (1:1) лидокаина и прилокаина гидрохлорида можно применять в виде крема для местной анестезии. Например, эмульсию наносят на кожу и слизистую оболочку перед меатотомией и разделением сращений половых губ (за 1 ч).
МЕЖРЕБЕРНАЯ БЛОКАДА
Рис.1. Анатомические взаимоотношения
Анатомические взаимоотношения. Межреберные нервы проходят под соответствующим ребром снаружи от внутренней грудной фасции. После прохождения угла ребра нерв направляется в реберной борозде между наружными и внутренними межреберными мышцами, располагаясь ниже межреберной артерии и вены.
Техника. Больного укладывают на бок, руку на стороне обезболивания заводят за голову. Пальпируют нижний край ребра сразу после реберного угла. Вводят тонкую иглу вертикально, пока она не упрется в нижнюю половину ребра. Свободной рукой оттягивают кожу вместе с введенной иглой вниз, пока не появится ощущение, что конец иглы соскальзывает с ребра. Проводят иглу еще на 3 мм – до ощущения щелчка. Затем направляют иглу кверху на 2-3 см под нижним краем ребра. Оттягивают поршень шприца, чтобы исключить попадание иглы в сосуд или плевральную полость. Вводят 5 мл анестетика, предпочтительно 0,5% раствор бупивакаина с адреналином. Если ребро трудно пальпируется или если ввести иглу слишком глубоко, может возникнуть пневмоторакс, вплоть до напряженного.
БЛОКАДА НЕРВОВ ПОЛОВОГО ЧЛЕНА
Блокаду нервов полового члена применяют при операциях на нем. Блокада предотвращает также эрекцию, которая наблюдается при общем обезболивании (Seftel et al., 1994).
Рис.2. Правый и левый дорсальные нервы полового члена отходят от полового нерва
Правый и левый дорсальные нервы полового члена отходят от полового нерва, проходят под лобковым симфизом, пенетрируют подвешивающую связку полового члена и располагаются под глубокой фасцией (фасция Бака).
Техника. Пальпируют лобковый симфиз. Вводят короткую иглу 22-го калибра по одну сторону от срединной линии в точке, соответствующей 10 ч условного циферблата, до достижения нижнего края симфиза. Иглу оттягивают назад и проводят под ним. Протыкают фасцию Бака. После контрольного оттягивания поршня вводят 10 мл 1% раствора лидокаина. Аналогичным образом вводят раствор в направлении на 2 ч.
БЛОКАДА ПОДВЗДОШНО-ПАХОВОГО, ПОДВЗДОШНО-ПОДЧРЕВНОГО, БЕДРЕННО-ПОЛОВОГО НЕРВОВ ПРИ ОРХИПЕКСИИ И ПЛАСТИКЕ ГРЫЖИ
Обычно отбирают больных старше 16 лет. Больной не должен принимать пищу или жидкость в течение 12 ч до операции. Желательно побрить операционное поле и ввести препарат в предоперационной, чтобы он успел подействовать.
Рис.3. Анатомические взаимоотношения
Анатомические взаимоотношения. Подвздошно-подчревный нерв происходит из сегментов ТХц и Lt и выходит через поперечную мышцу живота медиальнее от передней верхней подвздошной ости. Подвздошно-паховый нерв происходит из сегмента Lb проходит несколько ниже и параллельно подвздошно-подчревному нерву и направляется между наружной и внутренней косой мышцами живота. Бедренно-половой нерв берет начало из сегментов Lt и Ln, проходит по поверхности большой поясничной мышцы и над паховой связкой делится на половую и бедренную ветви. Половая ветвь входит в паховый канал позади семенного канатика.
Для интракорпоральной блокады полового члена на его основание накладывают жгут, вводят 20-25 мл 1% раствора лидокаина в пещеристое тело с помощью венозной иглы-бабочки. Через 1 мин жгут снимают.
Рис.4. Перед блокадой подвздошно-подчревного и подвздошно-пахового нервов при операциях
Техника. Перед блокадой подвздошно-подчревного и подвздошно-пахового нервов при операциях на мошонке пальпируют передне-верхнюю подвздошную ость, отмечают точку, расположенную на 2,5-3 см медиальнее и на 2-3 см ниже ее. По игле 22-го калибра длиной 4 см, проведенной до касания внутренней поверхности подвздошной кости, вводят 5-7 мл 1% раствора бупивакаина (или смесь из равных частей 0,5% бупивакаина и 1% лидокаина). Раствор продолжают вводить, вытягивая иглу. Инъекцию повторяют более медиально, вводя 5-7 мл раствора под фасцию 3 мышечных слоев.
Для блокады бедренно-полового нерва в качестве ориентира пальпируют лобковый бугорок и вводят 5-7 мл раствора анестетика в мышцы латеральнее, медиальнее и краниальнее от него. Дополнительно инфильтрируют подкожную клетчатку латеральнее до паховой складки и медиальнее до срединной линии для анестезии кожи, иннервируемой половым нервом и промежностными ветками заднего кожного нерва бедра.
В качестве альтернативы можно выполнить проводниковую блокаду подчревного и подвздошно-пахового нервов, вводя на уровне подвздошного гребня 0,5% раствор бупивакаина с помощью 8-сантиметровой иглы 22-го калибра для люмбальной пункции. Вводят 10 мл анестетика в область внутреннего пахового кольца в точке, расположенной на 2 см медиальнее и на 2 см каудальнее передневерхней подвздошной ости. Иглой протыкают апоневроз наружной косой мышцы живота (что ощущается как щелчок), оттягивают поршень шприца, чтобы убедиться, что игла не попала в сосуд. Половину раствора вводят над апоневрозом, другую половину – под апоневроз.
БЛОКАДА НЕРВОВ ЯИЧКА
Для блокады нервов яичка нужно встать справа от больного. Яичко подтягивают вниз, чтобы расслабить поднимающую его мышцу. Левой рукой захватывают семенной канатик, расположив большой палец спереди, а указательный – сзади у основания мошонки. Семенной канатик инфильтрируют 1% раствором лидокаина без адреналина иглой 25-го калибра длиной 5 см, которую продвигают в направлении указательного пальца. В качестве альтернативы семенной канатик инфильтрируют над лобковым симфизом по выходе его из наружного пахового кольца.
БЛОКАДА ПОЛОВОГО НЕРВА
Рис.5. Половой нерв выходит из сегментов SII, SIII, Sff, проходит латеральнее
Анатомические взаимоотношения. Половой нерв выходит из сегментов SII, SIII, Sff, проходит латеральнее и дорсальнее седалищной ости и крестцово-остистой связки и делится на нижний прямокишечный и промежностные нервы. Блокаду полового нерва следует выполнять на уровне седалищной ости.
Рис.6. Больного укладывают, как для литотомии, вводят указательный палец в прямую кишку
Техника. Больного укладывают, как для литотомии, вводят указательный палец в прямую кишку и пальпируют седалищную ость. Делают желвак на коже на 2-3 см кзади и медиальнее седалищного бугра. Вводят иглу 20-го калибра длиной 12-15 см с 10-миллилитровым шприцем в заднелатеральном направлении, чтобы проткнуть ею крестцово-остистую связку. Положение конца иглы, ее соприкосновение с седалищным бугром контролируют указательным пальцем. Оттягивают поршень шприца и, убедившись в том, что игла не в просвете сосуда, вводят 5-10 мл местного анестетика латерально и под седалищный бугор для блокады нижней ветви полового нерва. Затем продвигают иглу медиальнее седалищного бугра и вводят 10 мл местного анестетика. Далее иглу продвигают на 2-3 см в седалищно-прямокишечную ямку и вводят 10 мл анестетика, после чего направляют иглу назад и латерально к седалищному бугру, протыкают седалищно-остистую связку и, убедившись, что игла не в сосуде, вводят 5-10 мл анестетика. Аналогичным образом выполняют блокаду на другой стороне.
ТРАНССАКРАЛЬНАЯ БЛОКАДА
Рис.7. В пространстве между двумя листками, выстилающими крестцовый канал
Анатомические взаимоотношения. В пространстве между двумя листками, выстилающими крестцовый канал, располагается богато васкуляризированная жировая ткань. Это пространство является продолжением поясничного эпидурального; оно содержит задние ветви крестцовых нервов, которые выходят из задних крестцовых отверстий и иннервируют ягодицы, и передние, выходящие из передних крестцовых отверстий и иннервирующие промежность и отчасти ноги.
Техника (см. раздел, посвященный имплантации электростимулятора мочевого пузыря). После премедикации больного укладывают на живот, под таз подкладывают подушку. Пальпируют и помечают обе задние верхние подвздошные ости. Из точки, отстоящей на 1,5 см медиальнее и на 1,5 см краниальнее той, которая соответствует локализации 1-го крестцового отверстия, проводят линию вдоль наружного края промежуточного крестцового гребня. Остальные 3 крестцовых отверстия располагаются по этой линии с интервалом 2 см от 1-го отверстия.
Рис.8. После премедикации больного укладывают на живот
Подкожно вводят анестетик до образования желвака. Иглой для люмбальной пункции 22-го калибра длиной 12 см с мандреном прокалывают кожу перпендикулярно поверхности до соприкосновения с краем выбранного отверстия. Резиновую метку на игле отводят от кожи на 1,5 см. Слегка оттягивают иглу и вводят ее под углом 45е каудально и медиально, чтобы она проникла в отверстие до уровня резиновой метки на глубину 1,5 см. Вводят 1,5-2 мл местного анестетика. Для полной каудальной анестезии вводят 15-25 мл. К возможным осложнениям относятся введение анестетика в субарахноидальное пространство или в крупное венозное сплетение.
БЛОКАДА НЕРВОВ ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ ПОД КОНТРОЛЕМ УЗИ (по Нэшу-Шинохаре [Nash-Shinohara])
Рис.9. Сосудисто-нервные пучки проникают в предстательную железу в заднем отделе
Анатомические взаимоотношения. Сосудисто-нервные пучки проникают в предстательную железу в заднем отделе ее основания в точках, примерно соответствующих 5 и 7 ч условного циферблата.
Техника. Больного укладывают на бок. Готовят 10-миллилитровый шприц с иглой для люмбальной пункции 22-го калибра длиной 16 см. Набирают раствор, состоящий из равных частей (50:50) 1% раствора лидокаина и 0,5% раствора бупивакаина. Под контролем УЗИ в двухмерном режиме ректальным датчиком раствор анестетика вводят в область сосудисто-нервного пучка у основания предстательной железы, латеральнее места ее соединения с семенными пузырьками с каждой стороны.
Комментарий У. Маккея (W. McKay)
В этом кратком и легко читаемом разделе представлены сведения, которые трудно найти в какой-либо одной книге. В большинстве руководств в разделах, посвященных блокаде нервов, вопросы анатомии мочеполовой системы обычно не рассматриваются. Становится все более очевидным, что проводниковая анестезия не только позволяет выполнить операцию, но и снимает боль после нее на длительное время. Появляется все больше данных о том, что больные, перенесшие операцию под проводниковой анестезией, значительно легче переносят боль после повторных операций. Возможно, это связано с подавлением структур в задних рогах спинного мозга, которые активируются болевыми импульсами и «запоминают» боль. Я все больше убеждаюсь в том, что больные, которым операция была выполнена под проводниковой анестезией, легче переносят послеоперационный период и испытывают меньший дискомфорт, чем оперируемые под общей анестезией. Это подтверждают также данные литературы.
Хотелось бы добавить еще один штрих к сказанному о проводниковой анестезии. Вы укрепите доверие больного к вам и повысите шансы на успешное проведение блокады нервов, если сделаете первый укол безболезненно. Для этого я пользуюсь иглами самых малых калибров, например 27-го или 30-го, а также изменяю pH раствора в зависимости от местного анестетика. Так, при использовании лидокаина к 10 мл раствора анестетика добавляю 1 мл натрия бикарбоната (из расчета 1 ммоль на 1 мл). Этого нельзя делать при выборе бупивакаина, так как он выпадает в осадок при добавлении натрия бикарбоната. В этом случае можно сначала использовать щелочной раствор лидокаина для инфильтрации, а затем выполнить блокаду бупивакаином.
Если желаете поделиться данными этой статьи с друзьями, опубликуйте ссылку на него на своей странице, выбрав кнопку нужной соцсети:

