Перелом головки лучевой кости со смещением: Перелом головки лучевой кости — Травматология и ортопедия
Перелом головки и шейки лучевой кости.
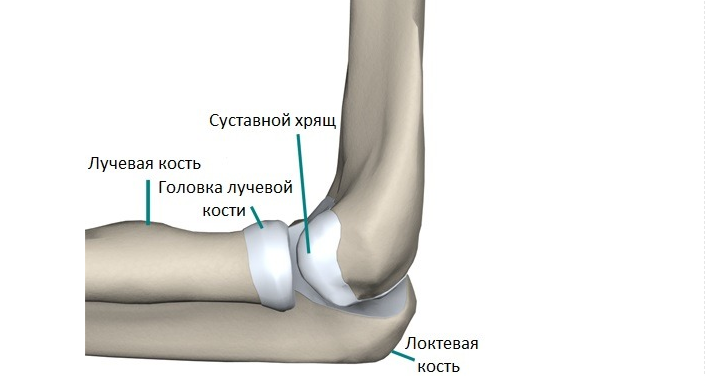
Этот вид травм составляет около 2% от всех переломов костей. Чаще всего такая травма возникает по причине падения на вытянутую руку, в следствие чего может повреждаться хрящ головчатого возвышения плечевой кости.
Изолированные переломы шейки обычно характерны для детей от восьми до двенадцати лет, а вот раздробление головки лучевой кости у них встречается крайне редко.
Симптомы:
В основном при таком переломе наблюдаются следующие симптомы:
- боль в локтевом суставе,
- травмированная рука согнута в локтевом суставе, предплечье в положении пронации (поворотное движение верхних или нижних конечностей внутрь )
Из анамнеза ясно, что травме предшествовало падение на вытянутую руку.
Ограничение возможности сгибать и разгибать локоть. Однако, наблюдается полная невозможность вращать локтем, это движение вызывает острую боль.
При осмотре и пальпации самая острая боль локализуется ниже бокового мыщелка плечевой кости, с наружной стороны сухожилия двуглавой мышцы.
При вывихах головки она пальпируется по передне-боковой поверхности локтевого сустава.
Нетложная помощь
При получении травмы прежде всего, до приезда скорой помощи или до обращения в травмпункт необходимо зафиксировать поврежденный сустав и принять обезболивающие.
Обезболивание проводится нестероидными, противовоспалительными препаратами. Руку необходимо зафиксировать подручными средствами (шиной или повязкой) в том положении, в котором она оказалась непосредственно после получения травмы.
Лечение:
Лечение такого перелома будет разным в зависимости от степени поражения. В случае, если перелом лучевой кости, ее шейки или головки произошел без смещения обломков – то после обезболивания места перелома, накладывается повязка из гипса от фаланговых суставов пальцев до чуть выше середины плеча, причем рука при этом сгибается в локте на 90 градусов, а кисть повернута ладонью к телу.
В случае перелома со смещением шейки лучевой кости необходимо также произвести вправление (репозицию) отломков кости. В положении разгибания доктор осуществляет тягу по оси предплечья, надавливая при этом на головку кости (внутрь и назад), при этом предплечье согнуто на 90 градусов, и фиксируют гипсовой шиной на 3-6 недель. Если контрольная рентгенограмма показала, что отломки сместились, то их могут зафиксировать спицей на 2-3 недели.
При раздробленном или краевом переломе, при смещении отломков кости, проводится оперативное лечение. Проводят резекцию головки кости, используя задненаружный доступ. Головку удаляют полностью даже при краевых переломах, оставляя при этом кольцевую связку. После операции проводят иммобилизацию руки гипсовыми повязками на 3-4 недели. Детям головку лучевой кости не удаляют, чтобы не удалить и зону роста.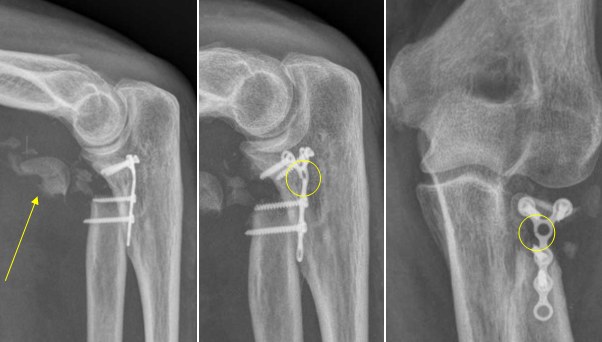 Молодым людям одновременно с резекцией проводят и эндопротезирование, после чего фиксируют с помощью гипса на 1 месяц.
Молодым людям одновременно с резекцией проводят и эндопротезирование, после чего фиксируют с помощью гипса на 1 месяц.
После снятие гипсовых повязок назначается физиотерапевтическое лечение, специальная физкультура, массаж и различные тепловые процедуры.
Публикации в СМИ
Переломы костей предплечья составляют 11,5–30,5% от общего числа закрытых повреждений.
Классификация •
Перелом локтевого отростка • Причины: прямая травма, резкое сокращение трёхглавой мышцы плеча • Клиническая картина: припухлость локтевого сустава, рука выпрямлена, свисает; пассивные движения причиняют боль, активное разгибание при переломе со смещением невозможно, треугольник Хютера деформирован, вершина локтевого отростка находится выше линии, соединяющей надмыщелки плеча • Лечение •• Переломы без смещения: гипсовая повязка на 3–4 нед в положении сгибания предплечья в локтевом суставе на 90–110°, в среднем положении между пронацией и супинацией •• Перелом со смещением более 5 мм — остеосинтез •• ЛФК.
Перелом венечного отростка • Причина: падение на согнутый локтевой сустав • Клиническая картина: припухлость и гематома на передней поверхности локтевого сустава, ограничено максимальное сгибание предплечья, локальная болезненность внутренней поверхности локтевой ямки • Лечение. Гипсовая лонгета в положении сгибания под прямым углом на 3–4 нед, при больших отломках — остеосинтез.
Перелом головки и шейки лучевой кости • Причина: падение на вытянутую руку • Клиническая картина: припухлость и болезненность над плечелучевым суставом, ограничено разгибание, резкая болезненность при ротации предплечья кнаружи и осевой нагрузке • Лечение. При переломах без смещения — гипсовая лонгета в положении сгибания предплечья на 90–100° на 3 нед. При смещении — остеосинтез или удаление головки лучевой кости (при неэффективности репозиции, раздроблении головки).
Изолированный перелом диафиза локтевой кости • Причина: прямая травма • Клиническая картина. Деформация, припухлость, локальная болезненность, патологическая подвижность, резкая болезненность при осевой нагрузке и сдавлении с боковых поверхностей предплечья, активные движения в локтевом суставе ограничены • Лечение. Гипсовая повязка на 4–6 нед в положении сгибания предплечья под прямым углом в среднем положении между супинацией и пронацией. При смещении отломков — предварительная репозиция, фиксация до 6 нед.
Деформация, припухлость, локальная болезненность, патологическая подвижность, резкая болезненность при осевой нагрузке и сдавлении с боковых поверхностей предплечья, активные движения в локтевом суставе ограничены • Лечение. Гипсовая повязка на 4–6 нед в положении сгибания предплечья под прямым углом в среднем положении между супинацией и пронацией. При смещении отломков — предварительная репозиция, фиксация до 6 нед.
Изолированный перелом диафиза лучевой кости • Причина: прямая травма • Клиническая картина. Деформация, припухлость, локальная болезненность, патологическая подвижность, резкая болезненность при осевой нагрузке, ротации и сдавлении с боковых поверхностей предплечья, отсутствие активной пронации и супинации •
 Иммобилизация в течение 4–5 нед. При смещении отломков — предварительная репозиция, фиксация до 6 нед.
Иммобилизация в течение 4–5 нед. При смещении отломков — предварительная репозиция, фиксация до 6 нед. Перелом обеих костей предплечья • Частота — 53% всех переломов костей верхней конечности • Причина: прямая и непрямая травмы • Патоморфология. Характерно сближение отломков лучевой и локтевой кости из-за сокращения межкостной мембраны • Клиническая картина. Больной фиксирует повреждённую руку здоровой рукой. Характерна деформация и укорочение конечности, резкая болезненность при пальпации, осевой нагрузке, сжатии предплечья на удалении от перелома, патологическая подвижность • Лечение •• При переломах без смещения — лонгетно-циркулярная гипсовая повязка в среднем положении предплечья между супинацией и пронацией, тыльном сгибании кисти под углом 25–35° до 8 нед •• При переломах со смещением — одномоментная репозиция ручным способом или с помощью дистракционного аппарата, фиксация гипсовой повязкой на 8–10 нед, чрескостный компрессионно-дистракционный остеосинтез •• При переломах в верхней трети руку иммобилизируют в положении максимальной супинации, в средней трети — в положении полупронации, в нижней трети — вправление в положении пронации, затем переводят в положение полупронации •• Оперативное лечение (остеосинтез) показано при интерпозиции мягких тканей, смещении отломков более чем на половину диаметра, вторичном и угловом смещении костей.

Перелом локтевой кости с вывихом головки лучевой кости (перелом Монтеджа) • Причины: падение на руку, отражение удара поднятым вперёд и вверх согнутым под прямым углом предплечьем • Патоморфология. Различают сгибательный (головка лучевой кости смещена кпереди, отломки локтевой кости — кзади; образуется угол, открытый кпереди) и разгибательный (головка лучевой кости вывихнута кзади и кнаружи, отломки локтевой кости смещены кпереди; образуется угол, открытый кзади) переломы • Клиническая картина. Характерная деформация (западение со стороны локтевой кости и выбухание со стороны лучевой), укорочение конечности, обнаружение при пальпации перелома локтевой и вывихнутой головки лучевой костей, отсутствие активных движений, боль и пружинящее сопротивление при пассивном сгибании. Возможно повреждение лучевого нерва.
Перелом лучевой кости с вывихом головки локтевой кости (перелом Галеацци) •
 Надавливание на головку лучевой кости вызывает вправление, при прекращении давления головка снова вывихивается. Необходимо проводить в обязательном порядке рентгенографию с захватом лучезапястного сустава • Лечение: репозиция, гипсовая повязка на 8–10 нед, при неэффективности консервативного лечения — открытая репозиция и остеосинтез лучевой кости, открытое вправление головки локтевой кости.
Надавливание на головку лучевой кости вызывает вправление, при прекращении давления головка снова вывихивается. Необходимо проводить в обязательном порядке рентгенографию с захватом лучезапястного сустава • Лечение: репозиция, гипсовая повязка на 8–10 нед, при неэффективности консервативного лечения — открытая репозиция и остеосинтез лучевой кости, открытое вправление головки локтевой кости.Перелом лучевой кости «в типичном месте» — перелом лучевой кости на 2–3 см проксимальнее суставной поверхности • Частота. 15–20% всех переломов. У пожилых женщин возникает в 2–3 раза чаще, чем у мужчин • Причины: падение на вытянутую руку с согнутой кистью • Патоморфология •• При падении на кисть в положении разгибания возникает разгибательный перелом Коллиса — дистальный отломок смещается в тыльную и лучевую сторону и супинирует, центральный смещается в ладонно-локтевую сторону •• При падении на кисть в положении ладонного сгибания возникает сгибательный перелом Смита — дистальный отломок смещается в ладонную сторону и пронирует, центральный — в тыльную сторону и супинирует • Клиническая картина: вилкообразная или штыкообразная деформация, при переломе Коллиса пальпируется на тыльной поверхности дистальный отломок, на ладонной — проксимальный, при переломе Смита дистальный отломок пальпируется на ладонной поверхности, проксимальный — на тыльной; резкая болезненность при пальпации лучевой кости и шиловидного отростка, осевой нагрузке.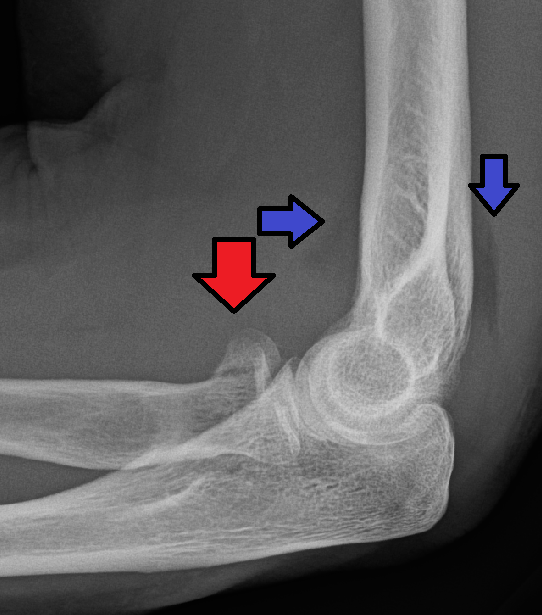 Часто повреждаются срединный нерв, межкостные ветви срединного и лучевого нервов (неврит Турнера) — резкие боли, парестезии, зоны анестезии, остеопороз костей кисти, ограничение движения IV пальца • Лечение •• Перелом без смещения — гипсовая лонгета (предплечье в среднем положении между супинацией и пронацией, кисть — лёгкое тыльное сгибание) на 3–4 нед •• Переломы со смещением — ручная или аппаратная репозиция, гипсовая повязка на 4–5 нед •• Неврит Турнера — витамины группы В, неостигмина метилсульфат, анаболические гормоны, тиреокальцитонин, прокаин внутрикостно.
Часто повреждаются срединный нерв, межкостные ветви срединного и лучевого нервов (неврит Турнера) — резкие боли, парестезии, зоны анестезии, остеопороз костей кисти, ограничение движения IV пальца • Лечение •• Перелом без смещения — гипсовая лонгета (предплечье в среднем положении между супинацией и пронацией, кисть — лёгкое тыльное сгибание) на 3–4 нед •• Переломы со смещением — ручная или аппаратная репозиция, гипсовая повязка на 4–5 нед •• Неврит Турнера — витамины группы В, неостигмина метилсульфат, анаболические гормоны, тиреокальцитонин, прокаин внутрикостно.
МКБ-10 • S52 Перелом костей предплечья
Особенности реабилитации больных с переломами головки лучевой кости после реконструктивных оперативных вмешательств Текст научной статьи по специальности «Клиническая медицина»
I
Лкарю, що практикуе
To General Practitioner
Травма
УДК 616. 717.51-001.5-089.168:615.825 КУР1ННИЙ 1.М., СТРАФУН О.С.
717.51-001.5-089.168:615.825 КУР1ННИЙ 1.М., СТРАФУН О.С.
ДУ «1нститут травматологи та ортопедн НАМН Укра’ни», м. Кив
ОСОБЛИВОСТ РЕАБШТАЦП ХВОРИХ ¡3 ПЕРЕЛОМАМИ ГОЛОВКИ ПРОМЕНЕВО1 ЮСТКИ ПЮЛЯ РЕКОНСТРУКТИВНИХ ОПЕРАТИВНИХ ВТРУЧАНЬ
Резюме. Переломи длянки лктьового суглоба становлять близько 4,3 % вд загальноI клькосл перелом/в. Лктьовий суглоб схильний до розвитку контрактур пюля травм, I переломи його кюток часто можуть при-зводити до ¡стотних функцональних порушень. У роботI поданI розроблен рекомендацП з реаб/л/тацИ’ пац/ент/в пюля реконструктивних оперативних втручань на головц! променево1 юстки. Проанал/зовано в!ддален! результати лкування пац/ент/в пюля реконструктивних оперативних втручань ¡з приводу перелому проксимальних вддл/в променево1 юстки. Загальна юльюсть спостережень — 46: 18 чолов/юв та 28 жнок. Вкхворихколивався вд 7до 62 рок/в та в середньому становив 30,03 ± 12,66 року. Права юнц!вка страждала в 29 випадках, л!ва — в 17.
Права юнц!вка страждала в 29 випадках, л!ва — в 17.
Реаб1л1тац1я хворих пюля юрурпчного лкування перелом/в головки променево1 юстки мае важливе значен-ня, II характер та ¡нтенсивнють залежать вд типу юрурпчного втручання та часу, що минув пюля операцИ Важливими в1хами в досягненн повного об’ему рух1в у лктьовому суглобI ми вважаемо: ппсування хворих у пюляоперац/йному пер/од/ в положенн1 розгинання в лктьовому суглоб¡; початок активноI реабШац/йноI програми з 1-го дня пюля оперативного втручання; застосування змнних ¡ммобл/зац/йних шин для ли<тьового суглоба в положеннях максимального згинання та розгинання ли<тьового суглоба з поступовою к зам/ною при досягненнI б1льшого кута.
Розроблена нами система пюляоперац/йноI реабШаци лктьового суглоба дозволила отримати 80 % до-брих та вдмнних результат/в л/кування у груп пац/ент/в ¡з переломами головки променевоIюстки. Ключов слова: перелом головки променевоI юстки, реаб1л1тац1я, контрактура лктьового суглоба.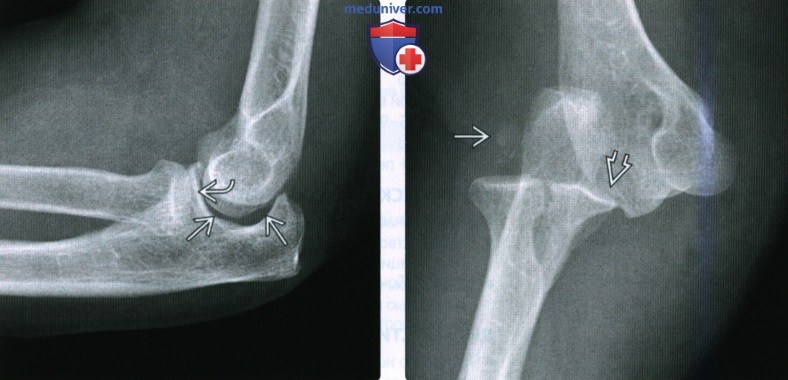
Актуальнють
Переломи длянки лктьового суглоба становлять близько 4,3 % вщ загально! илькосп перелом1в. Лктьовий суглоб схильний до розвитку контрактур тсля травм, 1 переломи його исток часто можуть призводити до 1сготних функцюнальних порушень [8]. Довол1 часто тяжка травма лктьового суглоба може супроводжуватись швалщизаць ею патента, але також може вщбуватися й практично по-вне вщновлення функцй суглоба, 1 ключовим моментом у цьому питант е рання адекватна реабштацш [9].
Реабштацш лктьового суглоба може розпочинатись наступного дня тсля травми чи оперативного втручання й тривати протягом усього перюду исткового зрощення та ремоделювання. И метою е застосування доцшних ре-абштацшних заход1в та засоб1в у та перюди регенераторного процесу, коли вони будуть максимально ефективш та доречт 1 в инцевому наслщку призведуть до повного вщновлення румв та функцй лктьового суглоба [8].
У лиературних джерелах немае одностайносл з приводу оптимального реабштацшного протоколу для по-передження розвитку тслятравматичних контрактур у лктьовому суглоб1 [8]. Тому розробка рекомендацш 1з ре-
абштацй пащенпв тсля реконструктивних оперативних втручань на головт променево! истки стала першочерго-вим завданням нашо! роботи.
Матер1али та методи
Нами проанал1зовано вщдалет результати лкування патент тсля реконструктивних оперативних втручань i3 приводу перелому проксимальних вщдшв променево! истки. Загальна кшьисть спостережень — 46: 18 чоловь ив та 28 жшок. Вк хворих коливався вщ 7 до 62 роив та в середньому становив 30,03 + 12,66 року. Права интвка страждала у 29 випадках, л1ва — в 17.
Час надходження тсля травми мае важливе значения, оскшьки впливае на спос1б мрурпчного л1кування та инцевий результат. Пац1енти надходили до нашого вщдь лу в р1зт строки п1сля травми — вщ 3—4 д1б до 6 м1с. При зверненн1 у терм1ни понад 2 м1сяц1 п1сля травми у вск пац1ент1в вщшчалися згинально-розгинальн1 та прона-
Пац1енти надходили до нашого вщдь лу в р1зт строки п1сля травми — вщ 3—4 д1б до 6 м1с. При зверненн1 у терм1ни понад 2 м1сяц1 п1сля травми у вск пац1ент1в вщшчалися згинально-розгинальн1 та прона-
© Куршний 1.М., Страфун О.С., 2014 © «Травма», 2014 © Заславський О.Ю., 2014
Рисунок 1
цшно-сушнацшш контрактури в лiкгьовому суглоб!, що значно ускладнювало подальше в!дновно-реконструктив-не лшування.
Не менш важливим аспектом, що впливае на тактику хiрургiчного лшування й результат, е тяжисть ушкоджен-ня. Користувались класифiкацiею Mason — Johnston, за якою переломи головки променево! истки подляються на 4 групи (табл. 1, рис. 1).
Показаниями до оперативного лшування були переломи 2-4-го типу за класифшащею Mason — Johnston. При переломах 2-го типу iз змщенням уламкзв понад 2 мм ви-конували остеосинтез фрагмент1в мiиi-гвинтами шсля ре-тельно! репозицй. При багатоуламкових переломах головки (3-й тип) для остеосинтезу застосовували реконсгрукгивнi пластини. Якщо ж перелом був iз масивним руйнуванням, iмпакцiею к!стково! тканини або ж був застартим, здйсню-вали видалення к!сткових фрагментiв та ендопротезування головки променево! кустки. Особливу складшсть у лiкуваннi становили переломи 4-го типу, що в закордоннш лнератда називають «нещасливою трiадою л1ктьового суглоба» [12], коли перелом головки променево! истки супроводжувався вивихом передпл!ччя та переломом вшцевого виростка л!к-тьово! к!стки. Так! ушкодження призводять до порушення стабiлiзацi! лштьового суглоба, i навiть при усуненнi виви-ху к!сток передпл!ччя е небезпека рецидиву вивиху. Тому металоостеосинтез головки променево! к!стки обов’язково доповнювали остеосинтезом вшцевого виростка л!ктьово! к!стки та вщновленням зв’язкового апарату л!ктьового суглоба.
При переломах 2-го типу iз змщенням уламкзв понад 2 мм ви-конували остеосинтез фрагмент1в мiиi-гвинтами шсля ре-тельно! репозицй. При багатоуламкових переломах головки (3-й тип) для остеосинтезу застосовували реконсгрукгивнi пластини. Якщо ж перелом був iз масивним руйнуванням, iмпакцiею к!стково! тканини або ж був застартим, здйсню-вали видалення к!сткових фрагментiв та ендопротезування головки променево! кустки. Особливу складшсть у лiкуваннi становили переломи 4-го типу, що в закордоннш лнератда називають «нещасливою трiадою л1ктьового суглоба» [12], коли перелом головки променево! истки супроводжувався вивихом передпл!ччя та переломом вшцевого виростка л!к-тьово! к!стки. Так! ушкодження призводять до порушення стабiлiзацi! лштьового суглоба, i навiть при усуненнi виви-ху к!сток передпл!ччя е небезпека рецидиву вивиху. Тому металоостеосинтез головки променево! к!стки обов’язково доповнювали остеосинтезом вшцевого виростка л!ктьово! к!стки та вщновленням зв’язкового апарату л!ктьового суглоба. При такому вар!анп лкування немае необхщност! в черезсуглобовому проведенш спиць, а реабштац!я почина-еться з першо! доби шсля операцй.
При такому вар!анп лкування немае необхщност! в черезсуглобовому проведенш спиць, а реабштац!я почина-еться з першо! доби шсля операцй.
При застартих переломах (як правило, рашше не опе-рованих) вщламаш фрагменти головки синтезували фак-тично так само, як i при св!жих випадках. З таею р!зницею,
що при задавненш травм! необх!дно ретельно готувати поверхню фрагменпв для остеосинтезу, а в випадках !х неправильного зрощення фрагменти в!д’еднувались та фшсувались у правильному положенш.
Загалом у данш груш хворих було виконано 41 опе-рацш з металоостеосинтезу (89 %) та 5 ендопротезувань головки променево! к!стки (11 %). Додатково в 27 хворих (40 % випадк!в) виконували артрол!з лштьового суглоба та вилучення металевих фшсатор!в.
Реабштац!я пащенлв шсля реконструктивних втру-чань на лштьовому суглоб! та безпосередньо на головц променево! к!стки мае важливе значення в досягненш до-брих фуикцiональних результат.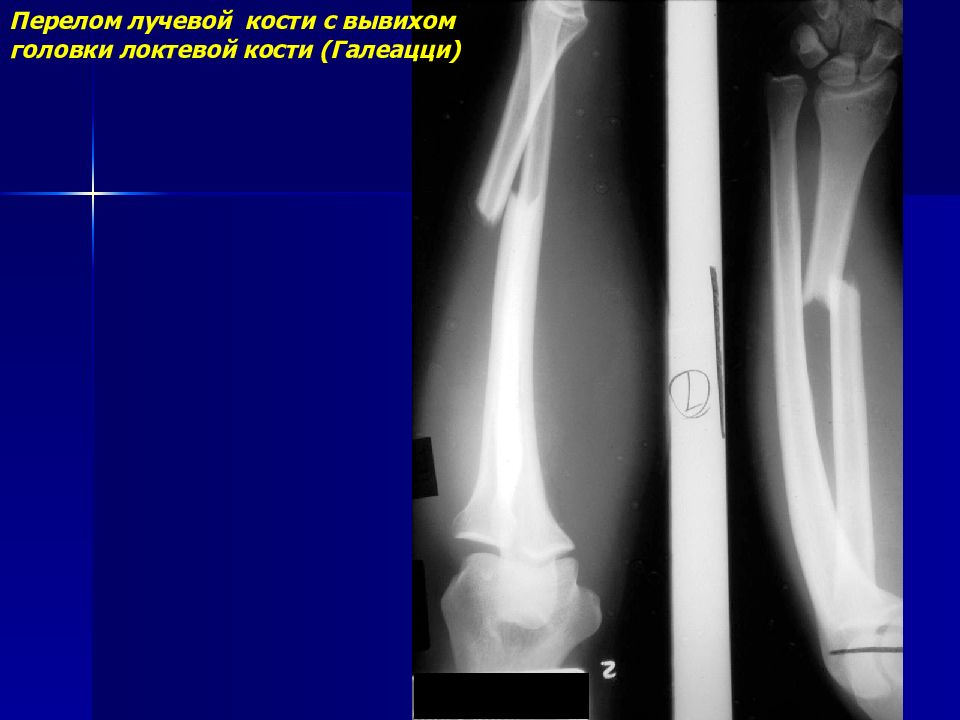
Важливим моментом початку реабштац!! е фшсац!я лштьового суглоба в положенш розгинання одразу шсля операц!!. У випадках свгжоо! травми, а також у випадках, коли шсля операц!! досягали повного обсягу розгинання, ми фшсували верхню инщвку в заднй гшсовш шин! в положенш повного розгинання лштьового суглоба. Якщо об’ем руив у лштьовому суглоб! був обмежений, гшсову шину накладали в положенш максимально можливого розгинання лштьового суглоба. На наступний день шсля операц!! гшсову шину зшмали, повтьно згинали лштьо-вий суглоб i фшсували инщвку на косиночнш пов’язщ в положенш згинання лштьового суглоба 90° протягом 30— 60 хв. Якщо згинання лштьового суглоба супроводжувало-ся больовим синдромом, косиночну пов’язку накладали в положенш згинання, комфортному для пащента, i протягом 20—30 хвилин поступово згинали лштьовий суглоб до кута 90°. У подальшому з кожним днем тривалють згинання в лштьовому суглоб! збтьшували на 30—60 хв. Зам!сть косиночно! пов’язки пащентам у ряд! випадк!в зручшше використовувати другу гшсову пов’язку в положенш згинання лштьового суглоба 90—100°.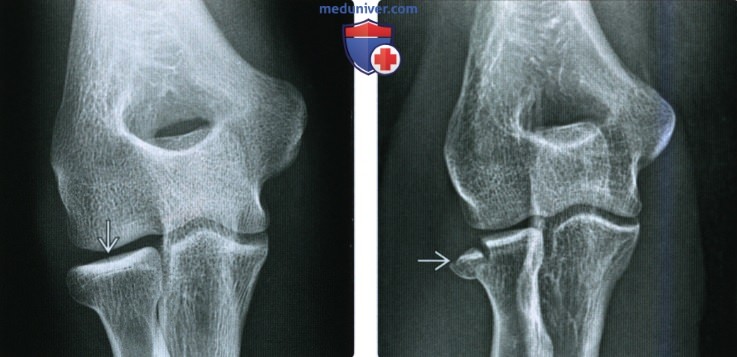 Особливо це стосуеться пащенпв шсля остеосинтезу.
Особливо це стосуеться пащенпв шсля остеосинтезу.
У табл. 2 подан! основш реабштацшш заходи, !х три-валють та послщовшсть. Реабштацшна програма роз-подлена на 3 перюди, тривалють яких залежить в!д виду мрурпчного втручання. Шсля остеосинтезу тривал!сть кожного перюду бтьша, це обумовлено часом консоль дац!! перелом!в та наступним ремоделюванням исток та капсульно-зв’язкового апарату суглоба. Шсля мобшзую-чих втручань перюди реабштац!! скорочеш та л!м!говаш часом ремоделювання капсульно-зв’язкового апарату.
У хворих з усунутим вивихом к!сток передпл!ччя в тих випадках, коли е небезпека рецидиву вивиху при повному розгинанш лштьового суглоба, гшсову шину накладали в положенш розгинання 30—35°. Через 3—4 тижш замшю-вали шину на таку ж, проте з бтьшим розгинанням. Цю процедуру повторювали до досягнення повного розги-нання. Так само змшш шини застосовували в пащенпв з обмеженим розгинанням при наслщках травм.вання
Фiзiопроцедури Магытотератя, електростимупящя м’язiв передплiччя Фонофорез гщрокортизону, електро-форез лiдази Парафiн, грязьо-ве лiкування
Медикаментозне лiкування НПЗП, L-лiзину есци-нат, солкосерил Протизапальнi гелевi та мазевi засоби, препарати кальцю Препарати кальцiю (Ca Vitrum), хондро-протектори
Примаки: * — протягом 2-3 тижнiв тсля остеосинтезу та 1 тижня тсля моб!л1зацИл/ктьового суглоба терм/н знаходження л1ктьового суглоба в згинанн/ зм!нюються вд одноразового згинання протягом 30-60хвилин у першу добу (весь ¡нший час рука ф/ксована в шиш в роз/гнутому положенн!) до 12-годинного згинання л/ктьового суглоба (рука в шин! або на косинцi) та 12-годинноi ф/ксацИ в положенн розгинання.
При проведенш реабштацшних заходiв уникали pÍ3-ких pyxiB, виконували згинання-розгинання повтьно i, насильки це можливо, безболюно.
Результата та обговорення
Вiддaленi результати лкування проаналiзованi нами у Bcix пацieнтiв у термiни вщ 7 мсяцш до 3,5 року тсля останнього етапу xiрургiчного лiкування. Результати ль кування оцiнювали за системою Mayo Elbow Performance Score (MEPS), що враховуе обсяг руxiв у лктьовому сугло-6i, вираженiсть больового синдрому, стабтьшсть суглоба та виконання п’яти основних побутових навичок. Максимальна сума балiв дорiвнюe 100, понад 90 вважаеться вщ-мшним результатом, 75—89 — добрим, 60—74 — задовть-ним i менше 60 — незадовiльним.
При оцшщ вщщлених результатiв лiкування вста-новлено, що в представленш групi пащентав вiдмiннi результати були отримаш в 15 хворих (32,6 %), добрi — у 22 (47,8 %), задовтьш — у 8 випадках (17,4 %) та в 1 хворого (2,2 %) було отримано незадовтьний результат лiкування (табл. 3).
При обговоренш xiрургiчного лiкування переломiв головки променево! кiсгки варто визначити илька питань. Перш за все, чи варто виконувати остеосинтез головки
променево! истки, чи можна обiйтись бтьш простим втручанням — видаленням головки. Вщповщь на таке питания неоднозначна.
Традицшний пщхщ до лiкувания таких пащентав часто включае вилучення зламано! головки променево! истки [2, 3, 7, 11]. У результата такого лкування розвиваються контрактури та несгабiльнiсть лктьового суглоба. Зро-зумто, що при вщсутноста необхщних умов зламану головку можна вилучати. Але треба розумии, що головка променево! истки е важливим сгабiлiзатором лiкгьового суглоба i пiсля !! вилучення обов’язково виникне бiчна не-стабiльнiсть лжтьового суглоба [12].
У випадках переломiв головки, що супроводжуються вивихом лктьового суглоба з рiзними механiзмами, категорично не радимо робити таку операцiю. Тому що в таких випадках е висока ймовiрнiсть рецидиву вивиху кусток передплiччя з переходом у хрошчний стан.вання за MEPS
Вщмшш Добрi Задовшьш Незадовiльнi Усього
МОС 13 19 8 1 41
Ендопротезування 2 3 5
Усього 15 22 8 1 46
Шсля того як пащент потрапив до спецiалiзовано-го центру, де йому було виконано адекватне оперативне втручання, розпочинаеться доволi тривалий процес його пiсляоперацiйноï реабiлiтацiï, що може тривати протягом 5—7 мюящв i е чи не найважлившою ланкою в досягненнi повного об’ему руив у лiктьовому суглобi. Якщо прове-дення вищеозначено! реабiлiтацiï неможливе, лiкування краще не розпочинати.
Багато авторiв звертають увагу на надзвичайну ефек-тивнiсть змшних iммобiлiзацiйних (гiпсових) шин у роз-робцi руив у лiктьовому суглобi в тих випадках, коли ви-никае потреба захистити вщновлеш анатомiчнi структури та полегшити загоення ран [14]. зазвичай рекомендують iммобiлiзувати руку в положенш 90° i в рщких випадках — у невеликому розгинанш до 110° [13]. Хоча в нашш практищ методика ранньо! розробки рух1в у пiсляоперацiйному перюд саме з положення розгинання зарекомендувала себе як вкрай ефективна.
Також звертають на себе увагу постшш дебати в ль тературних джерелах про термiни початку змщнюючих реабiлiтацiйних вправ пiсля перелому исток лштьового суглоба. Закачування мускулатури, як правило, потрiбно уникати, якщо це може розхитати зону консолщац!! перелому. Прогресивш вправи iз закачування м’язiв усiеï верхньо’!’ кiнцiвки можуть бути iнiцiйованi пiсля зняття гшсово! пов’язки при простих неускладнених переломах. Розпочинати можна зi змiцнюючих вправ для м’язiв верхньо!’ юнщвки, з подальшим додаванням iзометричних навантажень на м’язи лштьового суглоба та передплiччя в мiру зменшення больового синдрому. При складних переломах закачування м’язiв можна розпочинати лише шсля 8-12-го тижня пiсля оперативного втручання [4]. оскшьки це може призвести до пошкодження тканин та спричинити розвиток запального процесу [14].
Проте, незважаючи на усi нашi реабштацшш заходи та ранню розробку рух1в у лiктьовому суглобi, у деяких пацiентiв вiдмiчаеться розвиток стiйких згинально-роз-гинальних контрактур. Пов’язано це з внутршньосугло-бовим розташуванням головки променево!’ истки, тому будь-яю похибки остеосинтезу або реабштаци супрово-джуються обмеженням руив рiзного ступеня, що може потребувати в подальшому оперативно! корекци, а саме
мобшзац!! л1ктьового суглоба. Це великий роздт xipypriï лштьового суглоба, але в контексг1 лшування перелом1в головки променево! кютки можна зауважити, що мобш-зац1ю, як правило, варто виконувати i3 латерального доступу та мобшзувати переднш, задн1й вщдли л1ктьового суглоба.
Альтернативою операцй’ може бути методика лшування контрактур лштьового суглоба, запропонована Р. Bonutti та сшвавторами [5], як! проводили лшування хворих, яю не вщновили повний об’ем руив у лштьово-му суглоб1, шляхом застосування методики статичного прогресивного розтягування. Для цього використовували спец1альн1 ортези (мехашзоваш шини), що зд1йснювали прогресивний статичний тиск на сум!жш щодо л1ктьового суглоба делянки. У результат! в пащенпв, як! лшувались за даною методикою, об’ем рух!в у лштьовому суглоб! зрю у середньому на 17° при розгинанш та на 14° при згинан-ш [5]. Причому на контрольному огляд! через 1 р!к п!сля припинення лшування не було в!дм!чено зменшення об’ему руив, а це може свщчити про те, що пластична де-формац1я та подовження м’яких тканин збереглися протягом тривалого часу [14].
Що стосуеться протезування головки променево! кют-ки, то виконання цього втручання нескладне, потребуе на-явносп набору протез!в, виконання правильного доступу та адекватно! постановки протеза. Реабштащя шсля тако! операцй’ стандартна й може проводитись у загальних умо-вах [1]. Тому ми вважаемо ендопротезування операц!ею вибору при тяжких багатоуламкових переломах головки променево! истки (3-й тип за Mason — Johnston), коли ви-конати адекватний металоостеосинтез головки техн!чно вкрай тяжко i вщ хирурга вимагаеться величезний досв!д та фшгранне володння техн!кою остеосинтезу малих исток.
Висновки
Реабштац1я хворих п!сля мрурпчного л!кування пере-лом!в головки променево! истки мае важливе значення, !! характер та штенсившсть залежить в!д типу мрурпчного втручання та часу, що минув шсля операцй’. Важливими в!хами в досягненн! повного об’ему руив у л!ктьовому суглоб! ми вважаемо:
1) гшсування хворих у шсляоперацшному перюд! в положенш розгинання в лштьовому суглоб!;
2) початок активно! реабштацшно! програми з 1-го дня шсля оперативного втручання;
3) застосування змшних ¡ммобшзацшних шин для лштьового суглоба в положеннях максимального згинання та розгинання лштьового суглоба з поступовою !х за-мшою при досягненн! бшшого кута.
Розроблена нами система пюляоперацшно! реабштаци’ л!ктьового суглоба дозволила отримати 80 % добрих та вщмшних результат!в л!кування в груш пащенпв ¡з переломами головки променево! кютки.
Список лгсератури
1. Жабин Г.И., Федюнина С.Ю., Амбросенков А.В., БояровА.А.
Замещение головки лучевой кости биполярным эндопро-
тезом // Травматология и ортопедия России. — 2011. —
№ 1(59). — С. 42-46.
2. Скляренко 6. Т. Травматологiя та ортопедiя. — К..:
Здоров ‘я, 2005. — 382 с.
3. Шаповалов В.М., Грицанова А.И., Ерохова АН. Травмато-
логия и ортопедия. — СПб.: Фолиант, 2004. — 543 с.
4. Badia A, Stennett C. Sports-related injuries of the elbow //
J. Hand Ther. — 2006. — № 19(2). — Р. 206-26.
5. Bonutti P.M., Windau J.E., Ables B.A, Miller B.G. Static
progressive stretch to reestablish elbow range of motion // Clin. Orthop. Relat Res. — 1994. — № 303. — Р. 128-134.
6. Ikeda M, Sugiyama К, Kang С, Takagaki Т., Oka Y.
Comminuted Fractures of the Radial Head. Comparison of Resectionand Internal Fixation // J. Bone Joint Surg. Am. — 2005. — № 87. — Р. 76-84.
7. Janssen R.P.A, Vegter J. Resection ofthe radial head after Mason
type-3 fractures of the elbow. Follow-up at 16 to 30 years // J. Bone Joint Surg. — 1998. — № 80-B. — P. 231-233.
8. MacDermid J.C., Vincent J.I., KiefferL, Kieffer A, Demaiter J.,
MacIntosh S. A Survey of Practice Patterns for Rehabilitation Post Elbow Fracture // The Open Orthopaedics Journal. — 2012. — Vol. 6. — Р. 429-439.
9. Nance J., Lazaro R, Umphred D. The effect of early
physical therapy intervention following elbow fractureon a postmenopausal female with multiplemedical problems // J. Phys. Ther. Sci. — 2004. — 16(2). — 159-64.
10. Pires R, Rezende F.L., Mendes E.C., Carvalho A, Almeida I.A., Reis F.B., Andrade M. Radial Head Fractures: Mason Johnston’s Classification Reproducibility // Malaysian Orthopaedic Journal. — 2011. — Vol 5, № 2. — P. 6-10.
11. Soeur R. Fractures of the limbs. The relationship between mechanism and treatment. — Bruxelles: La Clinique Orthopedique, 1981. — P. 465-478.
12. Stanley D., Trail I. Operative elbow surgery. — Elsevier, 2012. — 791 p.
13. Wilk K.E., Reinold M.M., Andrews J.R. Rehabilitation ofthe thrower’s elbow// Clin. Sports Med. — 2004. — № 23. — P. 765-801.
14. WolffA Elbow fractures and dislocations//Cioppa-Mosca J., Cahill
J.B., TuckerC.Y., Eds. Postsurgical rehabilitation guidelines for the orthopedic clinician. — St. Louis, Mo.: Mosby Elsevier, 2006.
OmpuMaHO 25.02.14 □
КуриннойИ.Н., Страфун А.С.
ГУ «Институт травматологии и ортопедии НАМН Украины», г. Киев
ОСОБЕННОСТИ РЕАБИЛИТАЦИИ БОЛЬНЫХ С ПЕРЕЛОМАМИ ГОЛОВКИ ЛУЧЕВОЙ КОСТИ ПОСЛЕ РЕКОНСТРУКТИВНЫХ ОПЕРАТИВНЫХ ВМЕШАТЕЛЬСТВ
Резюме. Переломы области локтевого сустава составляют около 4,3 % от общего количества переломов. Локтевой сустав склонен к развитию контрактур после травмы, и переломы его костей часто могут приводить к существенным функциональным нарушениям. В работе представлены разработанные рекомендации по реабилитации пациентов после перенесенных оперативных вмешательств на головке лучевой кости.
Проанализированы отдаленные результаты лечения пациентов после реконструктивных оперативных вмешательств по поводу перелома проксимальных отделов лучевой кости. Общее количество наблюдений — 46: 18 мужчин и 28 женщин. Возраст больных колебался от 7 до 62 лет и в среднем составлял 30,03 ± 12,66 года. Правая конечность была поражена в 29 случаях, левая — в 17.
Реабилитация больных после хирургического лечения переломов головки лучевой кости имеет огромное значение в достижении положительных результатов лечения. Ее характер и интенсивность зависят от типа оперативного вмешательства и времени, прошедшего после операции. Важными вехами в достижении полного объема движений в локтевом суставе мы считаем: гипсование больных в послеоперационном периоде в положении разгибания в локтевом суставе; начало активной реабилитационной программы с 1-го дня после оперативного вмешательства; использование сменных иммобилизующих шин для локтевого сустава в положении максимального сгибания и разгибания локтевого сустава с постепенной их заменой при достижении большего угла.
Разработанная нами система послеоперационной реабилитации локтевого сустава позволила получить 80 % хороших и отличных результатов лечения в группе пациентов с переломами головки лучевой кости.
Ключевые слова: перелом головки лучевой кости, реабилитация, контрактура локтевого сустава.
Kurinny I.M., Strafun O.S.
State Institution «Institute of Traumatology and Orthopedics of National Academy of Medical Sciences of Ukraine», Kyiv, Ukraine
PECULIARITIES OF REHABILITATION OF PATIENTS WITH RADIAL HEAD FRACTURES AFTER RECONSTRUCTIVE SURGERIES
Summary. The article deals with the use of modern markers of inSummary. About 4.3 % of all fractures are fractures ofbones of the elbow region. Elbow joint is disposed to contractures development after injuries and fractures of its bones can often lead to significant functional impairment. This paper presents recommendations about rehabilitation of patients after radial head reconstructive surgeries, that where designed in our clinic.
We analyzed long-term results of treatment in patients after reconstructive surgeries for proximal radius fractures. The total number of observations was 46: 18 men and 28 women. The age of patients ranged from 7 to 62 years and in average was 30.03 ± 12.66 years. The right extremity was injured in 29 cases, the left — in 17.
Rehabilitation of patients after surgical treatment of radial head fractures is very important in achieving positive treatment outcomes. Its nature and intensity depends on the type of surgery and the time elapsed after surgery. Important milestones in achieving of full range of motion in the elbow, we believe are: plastering of patient in the position of maximal extension at the elbow postoperatively; the beginning of an active rehabilitation program from the 1st day after surgery; use of changeable immobilization splints for elbow joint in the position of maximum flexion and extension of the elbow joint with their gradual replacement when the angle is larger.
Developed system of postoperative elbow rehabilitation allowed getting 80 % of good and excellent results of treatment in patients with radial head fractures.
Key words: radial head fractures, rehabilitation, elbow contracture.
Лучевая диагностика. Рентгенография локтевого сустава
Рентгенографическое изображение является проекционным, и в связи с этим на снимке мы получаем суммарную картину всех тканей на пути рентгеновского луча.
Такие условия получения изображений дают самый главный минус рентгенограмм – ложные тени. Из-за суммации изображения тени образуются благодаря нормальным костным бороздам, неровностям поверхности кости, уплотнениям и оссификациям мягких тканей, а интенсивность и плотность этих теней зависит от угла попадания рентгеновского луча на неровность.
Таким образом, ложные тени затрудняют постановку правильного диагноза, имитируя, либо скрывая патологические изменения. Именно поэтому не стоит пренебрегать остальными методами диагностики, даже если рентгенологическая картина “ясна”. Так же не рекомендуется клиническим врачам-травматологам пренебрегать мнением рентгенологов и опираться только лишь на свой опыт интерпретации рентгенограмм, так как нередко это приводит к неправильной постановке диагноза и необоснованным оперативным вмешательствам.
Костно-травматические изменения на рентгенограмме определяются как линейное просветление, перерыв кортикальной пластинки, дополнительными признаками могут быть изменение конфигурации кости, деформация кортикальной пластинки, неровность контуров, наслоение дополнительных теней. Стоит напомнить – просветление на негативе рентгенограммы темное, а затенение – светлое.
Перелом локтевого отростка без смещения
Внутрисуставной перелом головки лучевой кости без смещения
Импрессионный перелом головки лучевой кости. На боковой рентгенограмме проявляется деформацией кортикальной пластинки (стрелка), на прямой рентгенограмме линейный участок просветления (круг)
Несостоятельность системы остеосинтеза на фоне дефекта металлической пластины (круг) со смещением оскольчатых фрагментов головки лучевой кости (стрелка)
Оценить статью:( оценили на 0 из 5)
Fractures of the ulna combined with posterior dislocation of the radial head in children | Gorenshtein
Перелом локтевой кости с вывихом головки луча кзади встречается редко, особенно у детей.
Мы наблюдали 5 мальчиков и 2 девочек с такими повреждениями (возраст — от 4 до 12 лет). Все пострадавшие, за исключением одного, обратились со свежей травмой. Преобладало повреждение левой конечности (у 5). Больных с повреждением Монтеджи заднего типа с метафизарным переломом локтевой кости было 3, с повреждением заднего типа с диафизарным переломом локтевой кости — 4. Отломки локтевой кости во всех случаях были смещены под углом, направленным вершиной кзади и кнаружи. У мальчика И., 4 лет, был еще сочетанный вколоченный перелом шейки лучевой кости. Ни у одного из детей не было повреждений головки лучевой кости, в отличие от взрослых, у которых отрыв фрагмента головки луча является характерным компонентом повреждения Монтеджи с задним вывихом.
Механизм травмы при переломе метафиза и переломе диафиза локтевой кости был различным. У больных с метафизарным переломом травма возникла в результате падения с высоты с опорой на ладонь. В момент удара под действием силы, направленной по оси предплечья, и силы тяжести туловища, действующей изнутри кнаружи, происходит перелом локтевой кости в области метафиза со смещением отломков, направленным под углом кзади и кнаружи. Головка лучевой кости смещается в том же направлении, разрывая при этом кольцевидную связку и капсулу сустава. У больных с диафизарным переломом травма наступила в момент падения на спину с опорой на выпрямленную и супинированную руку. Происходящие при этом переразгибание и чрезмерная супинация предплечья приводят к заднему вывиху головки луча с одновременным переломом диафиза локтевой кости.
Клиническая картина также была различной в зависимости от уровня перелома локтевой кости. При метафизарных переломах имелся сильный отек в области локтевого сустава, из-за которого не удавалось пальпировать смещенную кзади головку луча. При диафизарных переломах отек в области сустава меньше, головка лучевой кости обычно легко определялась кзади от наружного надмыщелка плеча. Имелась также болезненная припухлость в средней трети предплечья, соответствующая месту перелома локтевой кости. Вывих головки луча приводит к почти полному ограничению движений в локтевом суставе: активные движения отсутствуют, пассивное сгибание — разгибание возможно в пределах 30°, ротация равна 0. Признаки травматического повреждения нервных стволов конечности не выявлены ни у одного больного.
Рентгенологическое исследование предплечья и локтевого сустава в переднезадней и боковой проекциях имеет решающее значение в постановке правильного диагноза. Могут встретиться затруднения при выявлении вывиха головки луча, особенно у детей младшего возраста. В этих случаях следует исходить из положения, что на рентгенограммах нормального локтевого сустава независимо от угла сгибания продольная ось лучевой кости обязательно проходит через середину головчатого возвышения плечевой кости.
Методом выбора при лечении этих повреждений являлась закрытая репозиция. Техника репозиции: путем тракции супинированного и разогнутого предплечья вправляли вывих головки луча, при этом обычно устранялось и смещение отломков локтевой кости, иногда требовалось дополнительное пальцевое давление на вершину деформации. Конечность фиксировали тыльным гипсовым лонгетом от верхней трети плеча до пястно-фалангеальных сочленений в положении супинации предплечья и сгибания под углом 90—100°. Срок иммобилизации — 2—3 недели в зависимости от характера перелома и возраста больного.
Исход травмы в ближайшие сроки (1—3 месяца) прослежен у 5 больных со свежим повреждением; во всех случаях он был удовлетворительным. Результаты, проверенные у 2 больных в сроки 5—12 лет, показали полное восстановление анатомии и функции конечности.
Хирургия локтевого сустава. Часть 1
ТравматологияОб анатомии локтевого сустава, зачем он нужен, какие кости его составляют, какие движения в нем возможны.
Локтевой сустав нужен человеку, прежде всего, для позиционирования кисти в пространстве. Без нормальной работы локтевого сустава абсолютно невозможен ручной труд, особенно высокоспецифическая работа, то есть локтевой сустав очень необходим в жизни человека.
Коснёмся немного анатомии сустава. Локтевой сустав составляет три кости: плечевая кость, локтевая кость и лучевая кость. Локтевой сустав является блоковидным, движение в нём возможно сгибание и разгибание, и плюс вращение предплечья. Вообще, локтевой сустав достаточно стабильный сустав, нестабильность в нём достаточно редкое явление. Прежде всего, стабильность локтевому суставу обеспечивает особая форма костей. Нижний конец плечевой кости имеет достаточно сложное строение, там есть блок плечевой кости и головка плечевой кости. Также локтевая кость состоит из локтевого отростка, венечного отростка и головки лучевой кости. Вокруг сустава имеются очень прочные связки, они находятся по бокам от сустава, так называемые коллатеральные связки. Они как раз и обеспечивают основную стабильность в этом суставе.
Вообще, локтевой сустав, если рассматривать с точки зрения хирургии, достаточно сложный для операций, так как в зоне локтевого сустава проходят очень важные сосуды и нервы, без которых функция кисти при их повреждении практически невозможна. Из основных нервов здесь проходит лучевой нерв, локтевой нерв и срединный нерв. Также проходит очень важная плечевая артерия, которая питает как раз нижележащие отделы верхней конечности, это предплечье и кисть.
Кроме связок, стабильность суставу обеспечивают, в том числе, так называемые динамические стабилизаторы – это мышцы. Вообще, нормальный объём движений в суставе – это полное разгибание в суставе и сгибание. Сгибание достигает примерно 150 °. Также в суставе за счёт особого сочленения между локтевой и лучевой костью возможно вращение предплечья. То есть, мы можем поставить ладонь вверх или вниз, такие движения возможны только в локтевом суставе при его нормальной работе. В медицине это называется пронация и супинация. Вообще, сустав локтевой не опорный, артроз, например, его поражает достаточно редко, в основном это является следствием каких-либо ревматологических заболеваний; когда он поражается, происходит его постепенная дегенерация.
Травмы локтевого сустава
Травмы локтевого сустава у человека находятся примерно на третьем месте после травм коленного и плечевых суставов. Работая в обычной городской больнице, мы встречаемся чаще всего с переломами в области локтевого сустава. Перелом, который чаще всего мы видим, чаще всего лечим, оперируем – это перелом локтевого отростка. Обычно он происходит при падении на руку: часть локтевого отростка отрывается, сюда крепится мышца, трицепс, которая его утягивает наверх. Это достаточно частая травма в травматологии, не только в России, но и во всём мире, её научились эффективно лечить. Таких пациентов на данном этапе развития медицины сразу же оперируют при поступлении, внедряют специальные спицы или, при тяжёлых переломах, пластину по этой зоне. Через примерно шесть недель перелом срастается, схватывается, и человек уже может, практически, в полном объёме пользоваться своей верхней конечностью.
Принципы лечения суставов, и локтевого сустава в частности. Реабилитация
Если говорить отдельно о принципах лечения локтевого сустава на данном этапе развития медицины, медицина считает, что при каких-либо повреждениях в области сустава нужно как можно меньше неподвижности, снизить его иммобилизацию, то есть фиксацию. Если раньше, например, перелом в области локтевого сустава лечили гипсом, человека заковывали в гипсовую повязку, от трех до шести, до восьми недель, то сейчас такой подход является, можно даже сказать, ошибочным. Сейчас в хирургии, в травматологии, ортопедии принято переломы в области суставов лечить внутренним остеосинтезом. Сразу проводить операцию, и после операции, на следующий день буквально, после небольшого снижения послеоперационной боли, отёка, начинать разработку движения в суставе.
Локтевой сустав, хочется отметить, в отличие от многих крупных суставов организма человека, очень подвержен развитию контрактур. То есть, если мы после травмы или после операции сразу же не дадим движение, не будем разрабатывать движение, больной не будет заниматься лечебной физкультурой, то в суставе наступит тугоподвижность. К сожалению, во многих случаях нам приходится видеть людей, где были какие-то, может быть, недостатки в реабилитации пациентов или после травмы, или после операции. У таких пациентов, к сожалению, наступает контрактура, тугоподвижность, обычно человек не может полностью разогнуть сустав и до конца его согнуть. В принципе, может быть, такие движения не так важны для жизни человека, настолько большой объём движений. Учёные посчитали, что человеку достаточно, буквально, амплитуды движений в 100 градусов сгибания-разгибания в локтевом суставе для выполнения повседневной деятельности. Но ограничение движения достаточно сильно психологически влияет на человека. Иногда даже приходится делать повторные операции, чаще всего малоинвазивные, чтобы увеличить разгибание в суставе, или наоборот, его сгибание.
Диагностика травм локтевого сустава. Методы визуализации при диагностике
Сейчас, на данный момент, в Москве во всяком случае, очень развита диагностика и методы визуализации переломов и травм. Сейчас пациент с любой травмой локтевого сустава, попадая к нам, может даже в ночное время быть полностью обследован в нашей клинике, в городской больнице может быть полностью обследован. Кроме стандартного рентгена, который рутинно выполняется при каких-либо мягкотканных травмах, особенно костной травмы в области локтевого сустава, мы имеем возможность сделать МРТ, в том числе компьютерную томографию.
Вообще, хочется заметить, что на рентгене, на компьютерной томографии, как одной из разновидностей рентгенологического исследования, очень хорошо видны кости. Мы можем увидеть их структуру, расположение, если это перелом костных фрагментов, отломков. С помощью компьютерной томографии мы можем построить 3D модель повреждённого сустава, что очень важно для планирования операций, для подбора металлоконструкций, для операций планирования доступов. Именно на МРТ мы очень хорошо можем увидеть мягкие ткани. Такой метод, я бы сказал упрощённо, позволяет нам увидеть все мягкие ткани в области сустава. Если повреждены коллатеральные связки, мышцы, сухожилия, которые находятся в области сустава, то при МРТ-исследовании очень хорошо можем это увидеть, и, соответственно, лечить. Потому что, например, повреждение хрящевой ткани в области сустава, мы, к сожалению, на обычном рентгене увидеть не можем.
В локтевом суставе много сухожилий. Какие бывают их повреждения?
В области локтевого сустава проходят некоторые сухожилия, которые тоже часто повреждаются. Основные сухожилия, находящиеся в области локтевого сустава, это сухожилия трехглавой мышцы, которая расположена в области плеча и прикрепляется крупным сухожилием к локтевому отростку. На передней поверхности находится двуглавая мышца, в простонародье называемая бицепс, которая крепится к бугристости лучевой кости. Эти сухожилия, трицепс рвется достаточно редко у человека, чаще всего это дегенеративные повреждения у пожилых пациентов. У активных пациентов, которые занимаются спортом или тяжёлым физическим трудом, очень часто повреждается дистальное сухожилие двуглавой мышцы. Это достаточно мощное сухожилие, оно начинается широким прикреплением к бугристости лучевой кости. Основная функция этого сухожилия, если Вы, может, видели, как занимаются спортсмены в спортзале или рабочие, это сгибание в локтевом суставе. Сгибание и супинация, это движение наружу. Если мы диагностируем у человека подобные повреждения, то, если он занимается спортом, сила сгибания в локтевом суставе у него очень сильно нарушится. Про подобные повреждения нельзя сказать, что они очень частые, требуют оперативного лечения. К сожалению, поскольку они не очень частые, врачи, в основном, в амбулаторном звене, не слишком научены его диагностировать и частенько пропускают. Поэтому чаще всего мы встречаемся в стационаре уже с несколько застарелыми случаями, когда лечение становится более сложным.
Переломы в локтевом суставе и сложности их лечения.
Существует определённая группа переломов. Кроме локтевого отростка, это переломы дистального отдела, или нижнего отдела плечевой кости. Эта зона, особенно суставная часть, этот блок, головка, имеет очень сложное строение. Поэтому, если происходит перелом в этой зоне, а он обычно многооскольчатый, очень сложный, то обратно вернуть форму и обеспечить функцию локтевого сустава достаточно сложно.
Если рассматривать эти операции по сложности, то операции при переломах мыщелков плечевой кости являются одними из самых сложных вообще в травматологии и ортопедии. Обычно их выполняют врачи с высокой квалификацией, так как в этой зоне проходит локтевой нерв. Вы все, наверное, ощущали, когда случайно ударяетесь локтем о какое-нибудь препятствие, или о стол чаще всего, Вы чувствуете очень сильную боль, которая как раз происходит из-за локального ушиба этого нерва. Боль быстро проходит, но нерв находится под кожей и даже при некоторых видах переломов может тоже повреждаться. Поэтому перелом в этой зоне достаточно опасный. В том числе здесь проходит лучевой нерв, он пересекает плечевую кость, выходит на наружную поверхность предплечья. При некоторых травмах он также может повреждаться, в том числе, при операциях нам приходится его выделять, чтобы он не повредился, не был ущемлён пластиной, винтом. Иногда бывают даже неврологические расстройства после переломов. То есть, повреждение этих нервов влечёт за собой нарушение функции кисти, что очень важно для человека. Поэтому к переломам такого вида мы относимся с очень большой настороженностью.
Также ещё очень часто встречаемый перелом – это перелом головки лучевой кости. Головка лучевой кости и ее функция достаточно важна, она является стабилизатором сустава. При нагрузке в разные стороны может происходить девиация сустава. Если ломается головка и шейка лучевой кости, то наружная опора в суставе теряется, сустав начинает разбалтываться, возникает его хроническая нестабильность. Подобная нестабильность в суставе, к сожалению, приводит к повреждению хряща, связок и очень неприятному болевому синдрому в этой зоне. Раньше подход к лечению переломов головки лучевой кости был такой, что очень часто людям просто убирали осколки, вырезали их, и, грубо говоря, человек жил без головки. Но возникала нестабильность, и через какое-то время, обычно от трёх до семи лет, у человека возникали болезненные ощущения в области сустава, которые иногда даже приводили к инвалидности.
Применение малоинвазивной медицины в лечении локтевого сустава.
Сейчас подход к лечению подобных переломов значительно изменился. В свете развития новых технологий в случае очень крупных многооскольчатых переломов, серьёзных, которые мы не можем соединить с помощью пластин, винтов, мы производим эндопротезирование головки. То есть, в нашей клинике, по ОМС, мы убираем осколки, подбираем головку по размеру, в зависимости от комплекции пациента, его возраста и пола, и имлантируем на специальном костном цементе эту головку. Соответственно, у человека в этой зоне проблемы купируются. Так как это, всё-таки, не очень опорный участок скелета человека, такие операции дают большое количество отличных и хороших результатов в последующем, в будущем. Как раз на переломах головки лучевой кости очень хорошо видно развитие малоинвазивный медицины локтевого сустава.
Хочется сказать, что, вообще, подход к лечению суставов в последние десятилетия значительно изменился. Мы можем выполнять операции без широких разрезов. Конечно, в случае перелома мыщелка делается, действительно, большой разрез, через который мы выделяем отломки, суставные площадки, всё сопоставляем, накладываем специальные пластины. Если это касается переломов, например, в области головки лучевой кости или, например, венечного отростка локтевой кости, различных хрящевых повреждений в области сустава, то такие травмы мы можем лечить эндоскопически. То есть, мы не производим большие разрезы, а делами небольшие проколы в области сустава, в сустав вводится специальная видеокамера, или эндоскоп, наш специальный артроскоп. С латыни это переводится, как инструмент, через который мы видим внутренности сустава. В хирургии, например, брюшной полости, это лапараскоп, то есть осмотр брюшной полости.
В чем преимущества эндоскопической хирургии, кроме отсутствия больших разрезов?
Обычно мы через трёх-четырёхмиллиметровый разрез кожи в области сустава вводим видеокамеру и, перемещая артроскоп внутри сустава, можем полностью осмотреть весь сустав изнутри. Через артроскоп изображение передаётся на специальную видеокамеру, стоят большие мониторы в операционной, и мы можем видеть, что там, внутри сустава. Так как эти операции производятся под жгутом или под турникетом, то там нет крови, мы видим практически 95-99 % всех, даже самых незначительных повреждений внутри сустава. Это имеет очень большое значение, потому что, во-первых, улучшается диагностика, визуализация в области сустава, видно даже лучше, чем при проведении открытой операции. Плюс к тому, так как нет больших разрезов в области сустава, то соответственно, меньше риск развития контрактуры и тугоподвижности в этой зоне. Также есть ещё некоторые плюсы, так как в области сустава проходит большое количество сосудов и нервов, то при малоинвазивном подходе, более направленном, локальном, мы можем избежать повреждения этих структур, что очень важно.
Также есть некоторые зоны, например, венечный отросток, который обеспечивает очень высокую стабильность суставу. Часто при травмах его отломок уходит из своего места крепления и сустав теряет свою стабильность. Если мы, например, пойдём доступом спереди, большим, открытым, то здесь мы увидим и плечевую артерию, и срединный нерв, и несколько подкожных нервов, всех их нам придётся обойти. Некоторые, возможно, даже могут ущемиться случайно во время операции, манипуляции какими-либо инструментами. Мы можем только таким способом, открыто зафиксировать обратно этот венечный отросток. А эндоскопически мы через прокол можем увидеть его внутри, в суставе, специальными инструментами его подвести к месту перелома, месту прежней фиксации, зафиксировать малоинвазивно винтами. Практически для человека это будет его реабилитация, будет, фактически, заживление кожных проколов, которых всего три-четыре в области локтевого сустава.
Какая техника, инструменты используются при малоинвазивной хирургии?
Разработаны специальные инструменты, они зарубежного производства, мини-инструменты, которые мы вводим в сустав и можем определённым образом манипулировать отломками или производить определённые действия в области сустава. Специально придуманы определённые аппараты, достаточно инновационные, например, аппарат холодно-плазменной абляции. Это специальный аппарат, он используется во многих отраслях медицины, лечении межпозвоночных грыж, межпозвоночных дисков, в суставах. Это прибор, на электроде которого, введённого внутрь сустава, образуется локально участок холодной плазмы. С помощью холодной плазмы можно специальным образом обрабатывать, например, хрящи, заглаживать их повреждения. Или, например, можем буквально сжечь повреждённую ткань внутри сустава и убрать из сустава. Также есть специальные приспособления, так называемые артроскопический шейвер, который мы можем ввести в сустав и он будет высасывать оттуда повреждённые ткани. Там есть специальная насадка, которая сбривает повреждённые ткани и эвакуирует их из полости сустава.
Техника исполнения малоинвазивной операции локтевого сустава.
Чтобы в суставе было видно всё хорошо, мы должны его перед операцией раздуть. Для этого раньше использовали газы какие-нибудь, например, как в хирургии брюшной полости. В артроскопии, в лечении суставов таким способом мы используем обычно воду. Нагнетается физиологический раствор, и мы видим, грубо говоря, как в аквариуме, всю внутреннюю поверхность сустава. Введя эндоскоп, мы видим перелом, обычно таким способом лечатся не очень серьёзные, не очень многооскольчатые переломы. Специальными инструментами мы можем эти кусочки соединить и через кожу спицами зафиксировать. Для этих спиц на данный момент разработаны специальные винты, они используются в хирургии стопы, во многих отраслях медицины, очень тонкие. Мы прямо по спице, через кожу, вводим их в область перелома и фиксируем, практически, этот перелом. Когда-то лечили без винтов, просто, как ёжик, проводили множество спиц в разных плоскостях, перелом фиксировался и потихонечку человек в специальной ортезе разрабатывал руку. Потом перелом срастался, таким способом можно было вылечить подобную патологию.
Артроскопическим способом можно очень хорошо лечить переломы головки лучевой кости, венечного отростка и головки, или головчатого возвышения плечевой кости. Также у детей часто лечат переломы наружного мыщелка. Очень часто таким эндоскопическим способом можно помочь пациентам. Это очень важно, потому что у ребёнка разрезы в области сустава ещё менее благоприятны для прогноза, так как проходят зоны роста кости. Если мы будем проводить какие-то агрессивные, грубые мероприятия в этой зоне, то возможно, что эти зоны роста закроются, и наступит проблема с ростом конечности.
Эндопротезирование локтевого сустава
Эндоскопическая, артроскопическая, малоинвазивная хирургия, эндопротезирование – это горячие, основные темы в медицине, если можно выразиться. Эндопротезы придуманы уже для многих частей организма. В локтевом суставе наиболее развито эндопротезирование головки кости. Существуют различные протезы всего локтевого сустава, чаще всего они требуются при каких-либо дегенеративных заболеваниях локтевого сустава. Обычно это артроз, это артрит, ревматоидный артрит или подагра, или псевдоподагра. При таких заболеваниях организм разрушает свои собственные суставы. Если поражается локтевой сустав, нарушается его функция, то в некоторых странах достаточно активно устанавливаются подобные протезы. Но, пока ещё не накоплено очень большого опыта использования подобных протезов локтевого сустава, операция не так хорошо отработана, как, например, эндопротезирование тазобедренного, коленного, плечевого сустава. Поэтому можно сказать, что это область хирургии локтевого сустава, которая очень активно развивается. Я думаю, через какое-то время, может быть, через пять лет, это будет также повсеместно, как и эндопротезирование других крупных суставов.
Вывихи локтевого сустава
Среди травм локтевого сустава иногда бывают вывихи. Вывихи локтевого сустава, конечно, гораздо реже, чем вывихи плеча, обычно это происходит при падении человека на прямую руку. При таком падении очень часто предплечье уходит кзади, то есть локтевой отросток смещается кзади, а плечевая кость кпереди. Обычно это задние вывихи, бывают передние, менее выраженные вывихи, и иногда бывают переломы вместе с вывихами.
Иногда бывают наружные вывихи. Такие вывихи сопровождаются обычно повреждением коллатеральных связок, это связки, которые идут по бокам от локтевого сустава. При неправильном лечении подобных вывихов у человека может возникнуть нестабильность сустава в будущем. Обычно таких пациентов привозят на скорой помощи, вывих в локтевом суставе достаточно болезненное состояние. Мы проводим небольшую диагностику, рентген обычно, даём или краткий наркоз, или устраняем вывих под местной анестезией.
Иногда бывает, что вывихи у человека возникают ещё и вместе с переломами, конечно, лечение таких переломов, вывихов области локтевого сустава гораздо более серьёзная проблема, чаще всего подобные повреждения лечатся оперативно. Мы таких пациентов готовим к операции, иногда даже в тот же день оперируем, фиксируем переломы пластинами или спицами, вывих устраняем.
Иногда, при некоторых повреждениях предплечий, например, при повреждении Монтеджи, может вывихиваться, например, только головка лучевой кости. Здесь есть определённая связка, которая разрывается, и головка лучевой кости сдвигается кпереди. Такие травмы обычно мы лечим консервативно или проводим небольшую операцию по фиксации подобного вывиха спицами. Обычно при повреждении Монтеджи производим остеосинтез сломанной кости в области предплечья. Вообще, после вывихов на какое-то время показана иммобилизация; обычно рвётся латеральная связка, чаще всего коллатеральная, она зарастает. Если человек не занимается большим спортом или тяжелым физическим трудом, то у таких пациентов особенно функция, нестабильность локтевого сустава не чувствуется и повторной операции не требуется. Хотя, иногда бывает так, что человек не очень удовлетворён функцией своего локтевого сустава.
Какие виды спорта наиболее травматичны для локтевого сустава?
В спорте обычно локтевой сустав, как и плечевой, больше всего участвует в метательных видах спорта. Наши зарубежные коллеги, американцы, любят давать разные крылатые названия различным заболеваниям. Например, в локтевом суставе, это «теннисный локоть», «локоть гольфиста», «локоть метателя копья». Для человека, который метает постоянно копьё или мяч в американском в бейсболе локтевое движение очень важное. Чаще всего медиальная связка может повреждаться со временем, если человек очень долго, в течение жизни занимается таким видом спорта. После травмы, если мы не восстановим подобную связку, то человек, к сожалению, из спорта может уйти. Поэтому у спортсменов-метателей очень часто мы оперируем медиальную коллатерального связку, но и такие люди, в основном, могут обратно вернуться в спорт.
Какие ещё травмы локтевого сустава можно лечить эндоскопически?
Иногда в области сустава начинают образовываться свободные внутрисуставные тела. Например, после травмы, или после вывиха, или после очень сильного ушиба, иногда бывает так, что с суставных поверхностей в области локтевого сустава откалываются небольшие кусочки хряща и образуются свободные внутрисуставные тела. Так как полость сустава замкнута, то этот маленький кусочек при движениях перемещается по суставу, разрушает хрящ, вызывает боль в области сустава. Иногда даже возникают блокады, когда человек в какую-то секунду чувствует сильнейшую боль и не может ни согнуть, ни разогнуть локтевой сустав, потому что кусочек попадает где-то между суставными поверхностями и блокирует работу сустава. Такие травмы тоже очень хорошо лечатся артроскопическим способом; мы эндоскопически входим в сустав, видим свободные внутрисуставные тела и удаляем их через небольшие проколы.
Повреждения суставного хряща
Повреждения суставного хряща, будь они травматические или дегенеративные, достаточно большая проблема, вообще, медицины и локтевого сустава, в частности. Суставной хрящ, или гиалиновый хрящ, или жемчужный хрящ иногда называют – это специальный хрящ, он очень гладкий, скользкий, покрывает суставные поверхности костей, которые сочленяются в суставе. Артроз – это заболевание, повреждение хряща. Хрящ у молодых людей очень гладкий, скользкий, достаточно плотный, более твёрдый, у него есть функция амортизации нагрузки в суставе. С возрастом хрящ начинает повреждаться, нарушается его структура, он становится не таким гладким, движение в суставе становится болезненным и запускается определённый порочный круг. Чаще всего это в коленных, тазобедренных суставах, то есть опорных суставах. У человека начинает возникать боль.
При артроскопических операциях мы можем заходить в область сустава. Медицина ещё не придумала способы, чтобы при артрозе вернуть былой вид хряща, но есть определённые методы хондропластик, когда мы, при использовании специальных приспособлений, инструментов, можем несколько загладить хрящ, специальным образом обработать его повреждённые участки. В этой зоне со временем образуется подобие хряща, которое уменьшит боль у пациента.
Бурсит локтевого сустава
Очень частое заболевание в области локтевого сустава, это локтевой бурсит. Очень многие люди его испытывали, многие знают о нём, даже если у них его не было. В области локтевого отростка, где, практически кожа и кость, начинает образовываться пузырь, в котором собирается жидкость. Он на вид очень непрезентабельный и вызывает дискомфорт у пациента. Раньше говорили, что это болезнь студентов, то есть от длительного сидения за столом, опоры на локти у человека возникала травматизация этого места, возникало воспаление бурсы.
Вообще, бурса, их очень много в организме, это специальная синовиальная сумочка, которая находится между трущимися частями, анатомическими структурами по организме. Например, между кожей, между костью и сухожилием или между костью и кожей. Это небольшой пузырёк, в котором находится синовиальная жидкость, и когда, например, сухожилие двигается в области кости, то уменьшается трение в этой области и гладкость, сухожилие не травмируется. Но при некоторых условиях эта сумка начинает воспаляться, в ней образуется повышенная продукция жидкости, болезненность, она увеличивается в размерах. Конечно, такая сумка уже не нужна человеку, её нужно или хирургическим способом устранять, или консервативно лечить.
Бурситы чаще всего бывают в области локтевого сустава, в области коленного сустава. Этим страдают, например, люди, которые очень часто находятся на коленях. Например, строители, плиточники, которые постоянно на коленях, у них постоянно травмируется область надколенника, там тоже есть бурса, которая у человека может воспаляться. Так же и в области локтевого сустава. Иногда подкожная локтевая бурса может воспаляться не только в результате травмы или повышенной нагрузки на эту область, но и в следствие каких-либо ревматологических заболеваний, в том числе, ревматоидного артрита или подагры. Редко, мы не встречаем, встречают наши коллеги, гнойные хирурги, даже может возникнуть гнойный процесс в этой сумке. Если возникает гной вместо жидкости, тогда это точно требует уже хирургического лечения.
Методы лечения локтевого бурсита
Лечение локтевых бурситов мы начинаем с консервативных методов. Консервативные методы, в основном, включают в себя эвакуацию жидкости, чаще всего введение глюкокортикоидов – гормональных препаратов, которые уменьшают локальное воспаление. При определённом лечении, ношении специальной повязки в течение какого-то времени, явления бурсита могут быть купированы. Но, если несколько раз мы таким образом попытаемся полечить пациента, проводим противовоспалительную терапию, но происходят рецидивы подобного заболевания – опять надувается пузырёк, они иногда бывают очень большие, может быть с кулак ребёнка, то есть косметически это выглядит не очень хорошо и вызывает неприятные, тянущие, болезненные ощущения в области локтевого сустава, то мы прибегаем к операции. Чаще всего, всё-таки открытые операции, через небольшой разрез локализуется воспалённая бурса и удаляется. Даже иногда бывает, что приходится удалять небольшой фрагмент кости, потому что бурса находится на кости, прорастает, образуются калицификаты, мы убираем. Иногда мы лечим артроскопически при больших размерах, через проколы входим в пузырёк и специальным аппаратом, шейвером, сбриваем все повреждённые ткани до здоровых, через прокол вылечиваем пациентов.
Что такое «теннисный локоть»?
Из очень распространённых заболеваний хотелось бы отметить так называемый теннисный локоть, в медицине это называется латеральный эпикондилит в области локтевого сустава. Эпикондилит – это воспаление надмыщелка. Если мы посмотрим на анатомию плечевой кости, то мы видим мыщелок и два надмыщелка – латеральный надмыщелок и медиальный, по-русски говоря, наружный и внутренний. Надмыщелок – это участок кости, к которому присоединяются сухожилия мышцы. То есть, от этих областей идут сухожилия, переходящие в мышцы. К латеральному надмыщелку крепятся сухожилия мышц разгибателей кисти, запястья. При определённых условиях в зоне инсерции сухожилий возникает воспалительный процесс. Достаточно болезненные ощущения для пациента, в англоязычный литературе это называют «локоть теннисиста». Заболевание в конце XIX века открыл доктор; он заметил, что у многих теннисистов большого тенниса от длительных, монотонных, рутинных, постоянно повторяющихся движений ракеткой происходит воспаление в этой области, дегенерация, воспаление, изменение структуры ткани. Потом заметили, что этой болезни подвержены не только теннисисты, сейчас даже говорят, что из всех больных только 10-15% составляют теннисисты. К людям, у которых развиваются такие воспаления, относятся люди рабочих специальностей, монотонно выполняющие определённые движения в области локтевого сустава.
Лечение «теннисного локтя»
Лечение таких пациентов обычно начинается с консервативных методов. В этой зоне мы проводим противовоспалительное лечение, иногда вводим гормоны, глюкокортикоиды, которые также снимают воспаление. Из более современных методов мы проводим инъекции PRP, сейчас достаточно популярный метод, он используется во многих отраслях медицины, косметологии, стоматологии. Это лечение обогащённой тромбоцитами плазмой, мы берём собственную. Очень биологичный метод, их существует несколько, есть PRP и, тоже на слуху, российский аналог метода PRP, называется плазмолифтинг. Очень часто можно увидеть рекламу, в основном, в косметологическом деле. Мы берём кровь пациента из вены в специальную пробирку, специально изготовленную, она определённой формы, наподобие песочных часов. Вводим кровь в эту пробирку и крутим её примерно около 8 минут в специальной центрифуге. За счёт ротационных движений в центрифуге кровь начинает разделяться на несколько слоёв. Это форменные элементы, эритроциты, красная кровь, плазма, и между эритроцитами и плазмой образуется участок плазмы беловатого, плотного цвета, в котором находится большое количество тромбоцитов. Кроме тромбоцитов там находится большое количество различных факторов роста, которые при введении в очаг воспаления или в область артроза запускают определённые процессы, что очень важно, процессы самого организма. В результате них происходит определённое улучшение и питание тканей, и может, даже какая-то регенерация. Такие инъекции делаются в область воспаления в области надмыщелка. Действительно, многим людям это очень хорошо помогает, опять же, это не какие-то гормональные препараты, к которым некоторые люди относятся очень, даже психологически, не просто, а собственный биологичный препарат из собственной крови.
Иногда бывает так, что мы лечим PRP-гормонами, определёнными физиолечениями, противовоспалительная терапия, но, к сожалению, явления болезненности в области надмыщелка сохраняются. В таких случаях, это примерно 15 % от всех пациентов, мы прибегаем к оперативному лечению. Раньше больше лечили открыто, делали разрез, определённым образом обрабатывали эту зону, что было не очень приятно для пациента, болезненно, оставались рубцы, был риск развития осложнений, артрозы. Сейчас мы такие операции делаем также эндоскопически. Мы входим в сустав, видим зону, где произошли воспалительные явления, дегенерация сухожилий, её специальным образом обрабатываем, и человеку становится значительно легче.
Операции по эндопротезированию локтевого сустава впервые выполнены в ГКБ 81
За последний месяц в 20-м травматологическом отделении Городской клинической больницы № 81 впервые выполнены две операции по эндопротезированию головки лучевой кости при её оскольчатых переломах. Такие операции выполнялись ранее в ведущих медицинских учреждениях Москвы, теперь они стали более доступны для жителей севера столицы.
Локтевой сустав – это один из сложнейших суставов в организме человека. Помимо того, что сам локоть формируют три кости, обеспечивающие его полноценное функционирование, он является центром, где соединяется большое количество мышц. Локтевой сустав осуществляет три вида движения: сгибание, разгибание, вращение. Травматические повреждения локтевого сустава занимают 2-е место среди прочих суставов.
По сравнению с другими типами переломов, которые встречаются в травматологии, при оскольчатых переломах возрастает вероятность интерпозиции мягких тканей (вклинивание тканей между отломками), сдавления или повреждения сосудов и нервов. Гипсовая повязка не позволяет должным образом сопоставить или удержать отломки, поэтому вследствие перечисленных проблем и осложнений при таких повреждениях часто показано хирургическое вмешательство. Лечением оскольчатых переломов занимаются травматологи. Перелом головки лучевой кости является показанием для эндопротезирования.
Современная травматология стремится бережно относиться к суставным поверхностям, а значит, сегодня головка лучевой кости сохраняется даже с повреждениями, при которых ранее её удаляли. Первоначально её фиксировали спицами, затем винтами и мини-винтами, а так же минипластинами.
При оскольчатых переломах со смещением внедряются протезы головки и шейки лучевой кости из различных материалов. Наиболее активно применяют металлические протезы.
Обе пациентки, которым были проведены операции по эндопротезированию локтевого сустава, были доставлены в больницу скорой помощью после падения. После проведения необходимых процедур они были прооперированы. Послеоперационный период прошёл без осложнений, больные выписывались практически с полным объёмом движений в поврежденных локтевых суставах.
Коротко опереломах: переломы головки лучевой кости
Clin Orthop Relat Res. 2010 Март; 468 (3): 914–916.
, MD 1 and, MD 2Nick Pappas
1 Отделение ортопедической хирургии, Пенсильванский университет, Филадельфия, США
Джозеф Бернштейн
2 Филадельфийская больница для ветеранов Ортопедическая хирургия, Университет Пенсильвании, Филадельфия, Пенсильвания 19104 США
1 Отделение ортопедической хирургии, Университет Пенсильвании, Филадельфия, Пенсильвания, США
2 Больница для ветеранов Филадельфии, Отделение ортопедической хирургии, Пенсильванский университет, Филадельфия, PA 19104 USA
Автор, ответственный за переписку.Авторское право © Ассоциация хирургов костей и суставов® 2009 Эта статья цитируется в других статьях в PMC.Введение
Переломы головки лучевой кости являются обычным явлением [4], составляя примерно одну треть всех переломов локтя. Эти переломы обычно возникают при приложении осевой нагрузки к предплечью, в результате чего головка лучевой кости ударяется о головку плечевой кости. Тяжесть этих травм варьируется от минимально смещенных переломов, требующих минимального лечения, до переломов с большим смещением или измельчением, требующих хирургической фиксации, удаления или замены.
Строение и функции
В локте лучевая кость сочленяется с головкой плечевой кости и проксимальным отделом локтевой кости. Эти сочленения позволяют сгибать-разгибать локоть и пронацию-супинацию предплечья.
Самым проксимальным аспектом головки лучевой кости является ямка, чашеобразное углубление, выстланное суставным хрящом, образующим дистальную половину радиокапителлярного сустава. Здесь важно плавное скольжение; таким образом, переломы суставов при посттравматическом артрозе могут вызвать механическое и симптоматическое затруднение движений.
Головка лучевой кости является важным вторичным стабилизатором локтя от вальгусной нагрузки. Вальгусные силы в локте, конечно, оказывают натяжение на медиальную коллатеральную связку, но также сжимают головку лучевой кости. Коллапс головки лучевой кости может привести к потере радиальной длины и сопутствующей вальгусной нестабильности.
Переднебоковая часть головки лучевой кости содержит дугу кости, которая не соединяется ни с плечевой, ни с локтевой костью. Пластины или винты можно разместить в том месте, которое не будет мешать движению предплечья.
Диагностика и классификация
Стандартная рентгенографическая оценка переломов головки лучевой кости включает переднюю и боковую проекцию локтя. Из-за типичного механизма травмы (нагрузка, прикладываемая от дистального к проксимальному), осмотр запястья обычно рекомендуется и, конечно, обязательно, если есть симптомы на запястье.
Часто перелом головки лучевой кости без смещения невозможно увидеть непосредственно на рентгенограммах. В этих случаях единственной подсказкой может быть увеличенная задняя жировая прослойка, видимая сбоку.Поскольку задняя жировая подушечка является внутрикапсулярной, но внесиновиальной, видимая задняя жировая подушечка указывает на наличие жидкости (например, крови) в суставе. При травме предполагается наличие скрытого перелома головки лучевой кости. Хотя дополнительные виды (например, радиокапителлярный вид, снимок с предплечьем в нейтральном вращении и луч под углом 45 ° к цефале) могут быть полезны, если исходные снимки отрицательны, разумно просто эмпирически диагностировать перелом без смещения на основе анамнеза и наличие признака задней жировой подушечки.
Исторически переломы головки лучевой кости классифицируются в соответствии с классификацией Мейсона [3], из которых существует три типа: несмещенные; перемещены, но без измельчения, и измельчены. (Четвертый тип был добавлен для обозначения перелома головки лучевой кости с сопутствующим вывихом локтя.)
Травмы, связанные с переломами головки лучевой кости, включают поражение Эссекса-Лопрести (разрыв межкостной перепонки, разрыв дистального лучевого сустава) и так называемые Ужасная триада локтя (вывих локтя, перелом короноида и перелом головки лучевой кости).
Физикальное обследование травм локтя всегда должно включать запястье, потому что травма головки лучевой кости также может затрагивать дистальный лучевой сустав. Если запястье нестабильно, эта нестабильность может потребовать не только прямого лечения, но и повлиять на выбор лечения в локтевом суставе; когда существует риск проксимальной миграции в сочетании с повреждением дистального лучевого сустава, иссечение головки лучевой кости (без замены) может быть противопоказано.
Лечение
Переломы головки лучевой кости без смещения и с минимальным смещением можно лечить с помощью повязки или шины в течение нескольких дней с последующей ранней ROM [6].Лечение переломов со смещением зависит от степени смещения и размера отломков. Если перелом достаточно ровный, иммобилизации может хватить. Варианты хирургического вмешательства включают открытую репозицию и внутреннюю фиксацию [5] (рис.), Иссечение фрагмента или замену головки лучевой кости. Лечение оскольчатых переломов головки лучевой кости в целом схоже, хотя консервативное лечение выбирается редко и чаще рекомендуется резекция или замена головки лучевой кости, поскольку оскольчатые фрагменты не поддаются фиксации [1, 2].
( A ) Переднезадняя и ( B ) боковая рентгенограммы показывают перелом головки лучевой кости со смещением. ( C ) Переднезадняя и ( D ) боковая рентгенограммы показывают перелом после лечения с открытой репозицией и внутренней фиксацией.
Оперативная фиксация или замена переломов головки лучевой кости обычно выполняется через заднебоковой (по Кохеру) доступ к локтю, между локтевым разгибателем запястья и мышцей конической кости. Пронация предплечья отодвинет задний межкостный нерв от раны и защитит ее.
Исходы
Как и в случае многих переломов, результат обратно пропорционален количеству поглощенной энергии. При своевременной мобилизации переломы головки лучевой кости без смещения обычно очень хорошо переносятся. Смещенные переломы также могут хорошо развиваться при условии достижения анатомической репозиции со стабильной фиксацией, что является необходимым условием для раннего смещения. Некоторые пациенты, которым проводилось иссечение лучевой головки, плохо себя чувствуют; эти пациенты сообщают о вальгусной нестабильности и боли.Тем не менее, это может зависеть от тяжести травмы, а не от выбора лечения, и поэтому удаление остается вариантом для большинства хирургов.
Если выбрана замена головки лучевой кости, металлические имплантаты обладают лучшими биомеханическими свойствами и биологической совместимостью, чем такие альтернативы, как силикон.
Five Pearls
Видимая задняя жировая прослойка на боковой проекции локтя является признаком скрытой внутрисуставной патологии.
Раннее ПЗУ колена необходимо для предотвращения жесткости.Если вы зафиксировали перелом, но недостаточно хорошо, чтобы двигать локтем, вы не исправили его.
«Безопасная зона» для размещения оборудования на головке лучевой кости находится в промежутке между шиловидным отростком и бугорком Листера.
При осмотре всех травм локтя осмотрите запястье; перелом головки лучевой кости может сопровождаться разрывом межкостной перепонки и разрывом дистального лучевого сустава.
Задний межкостный нерв (управляющий палец и разгибание запястья) может быть поврежден в результате травмы головы лучевой кости или хирургического вмешательства, проведенного для лечения перелома.Поэтому задокументируйте функциональное состояние до операции.
Сноски
Каждый автор удостоверяет, что он или она не имеет коммерческих ассоциаций (например, консалтинговых компаний, владения акциями, долей участия, патентных / лицензионных соглашений и т. Д.), Которые могут представлять конфликт интересов в связи с представленной статьей.
Список литературы
1. Esser RD, Davis S, Taavao T. Переломы головки лучевой кости, леченные внутренней фиксацией: поздние результаты в 26 случаях. J Orthop Trauma.1995; 9: 318–323. DOI: 10.1097 / 00005131-199509040-00008. [PubMed] [CrossRef] [Google Scholar] 2. Гочкис Р.Н. Смещенные переломы головки лучевой кости: внутренняя фиксация или иссечение? J Am Acad Orthop Surg. 1997; 5: 1–10. [PubMed] [Google Scholar] 3. Мейсон Х.Л. Некоторые наблюдения о переломах головки лучевой кости с обзором ста случаев. Br J Surg. 1954. 42: 123–132. DOI: 10.1002 / bjs.18004217203. [PubMed] [CrossRef] [Google Scholar] 4. Пайк JM, Athwal GS, Faber KJ, King GJ. Переломы головки лучевой кости: обновленная информация.J Hand Surg Am. 2009; 34: 557–565. DOI: 10.1016 / j.jhsa.2008.12.024. [PubMed] [CrossRef] [Google Scholar] 5. Кольцо D, Quintero J, Юпитер JB. Открытая репозиция и внутренняя фиксация переломов головки лучевой кости. J Bone Joint Surg Am. 2002; 84: 1811–1815. [PubMed] [Google Scholar] 6. Розенблатт Y, Athwal GS, Faber KJ. Актуальные рекомендации по лечению переломов головки лучевой кости. Orthop Clin North Am. 2008. 39: 173–185. DOI: 10.1016 / j.ocl.2007.12.008. [PubMed] [CrossRef] [Google Scholar] Коротко опереломах: переломы головки лучевой кости
Clin Orthop Relat Res.2010 Март; 468 (3): 914–916.
, MD 1 and, MD 2Nick Pappas
1 Отделение ортопедической хирургии, Пенсильванский университет, Филадельфия, США
Джозеф Бернштейн
2 Филадельфийская больница для ветеранов Ортопедическая хирургия, Университет Пенсильвании, Филадельфия, Пенсильвания 19104 США
1 Отделение ортопедической хирургии, Университет Пенсильвании, Филадельфия, Пенсильвания, США
2 Больница для ветеранов Филадельфии, Отделение ортопедической хирургии, Пенсильванский университет, Филадельфия, PA 19104 USA
Автор, ответственный за переписку.Авторское право © Ассоциация хирургов костей и суставов® 2009 Эта статья цитируется в других статьях в PMC.Введение
Переломы головки лучевой кости являются обычным явлением [4], составляя примерно одну треть всех переломов локтя. Эти переломы обычно возникают при приложении осевой нагрузки к предплечью, в результате чего головка лучевой кости ударяется о головку плечевой кости. Тяжесть этих травм варьируется от минимально смещенных переломов, требующих минимального лечения, до переломов с большим смещением или измельчением, требующих хирургической фиксации, удаления или замены.
Строение и функции
В локте лучевая кость сочленяется с головкой плечевой кости и проксимальным отделом локтевой кости. Эти сочленения позволяют сгибать-разгибать локоть и пронацию-супинацию предплечья.
Самым проксимальным аспектом головки лучевой кости является ямка, чашеобразное углубление, выстланное суставным хрящом, образующим дистальную половину радиокапителлярного сустава. Здесь важно плавное скольжение; таким образом, переломы суставов при посттравматическом артрозе могут вызвать механическое и симптоматическое затруднение движений.
Головка лучевой кости является важным вторичным стабилизатором локтя от вальгусной нагрузки. Вальгусные силы в локте, конечно, оказывают натяжение на медиальную коллатеральную связку, но также сжимают головку лучевой кости. Коллапс головки лучевой кости может привести к потере радиальной длины и сопутствующей вальгусной нестабильности.
Переднебоковая часть головки лучевой кости содержит дугу кости, которая не соединяется ни с плечевой, ни с локтевой костью. Пластины или винты можно разместить в том месте, которое не будет мешать движению предплечья.
Диагностика и классификация
Стандартная рентгенографическая оценка переломов головки лучевой кости включает переднюю и боковую проекцию локтя. Из-за типичного механизма травмы (нагрузка, прикладываемая от дистального к проксимальному), осмотр запястья обычно рекомендуется и, конечно, обязательно, если есть симптомы на запястье.
Часто перелом головки лучевой кости без смещения невозможно увидеть непосредственно на рентгенограммах. В этих случаях единственной подсказкой может быть увеличенная задняя жировая прослойка, видимая сбоку.Поскольку задняя жировая подушечка является внутрикапсулярной, но внесиновиальной, видимая задняя жировая подушечка указывает на наличие жидкости (например, крови) в суставе. При травме предполагается наличие скрытого перелома головки лучевой кости. Хотя дополнительные виды (например, радиокапителлярный вид, снимок с предплечьем в нейтральном вращении и луч под углом 45 ° к цефале) могут быть полезны, если исходные снимки отрицательны, разумно просто эмпирически диагностировать перелом без смещения на основе анамнеза и наличие признака задней жировой подушечки.
Исторически переломы головки лучевой кости классифицируются в соответствии с классификацией Мейсона [3], из которых существует три типа: несмещенные; перемещены, но без измельчения, и измельчены. (Четвертый тип был добавлен для обозначения перелома головки лучевой кости с сопутствующим вывихом локтя.)
Травмы, связанные с переломами головки лучевой кости, включают поражение Эссекса-Лопрести (разрыв межкостной перепонки, разрыв дистального лучевого сустава) и так называемые Ужасная триада локтя (вывих локтя, перелом короноида и перелом головки лучевой кости).
Физикальное обследование травм локтя всегда должно включать запястье, потому что травма головки лучевой кости также может затрагивать дистальный лучевой сустав. Если запястье нестабильно, эта нестабильность может потребовать не только прямого лечения, но и повлиять на выбор лечения в локтевом суставе; когда существует риск проксимальной миграции в сочетании с повреждением дистального лучевого сустава, иссечение головки лучевой кости (без замены) может быть противопоказано.
Лечение
Переломы головки лучевой кости без смещения и с минимальным смещением можно лечить с помощью повязки или шины в течение нескольких дней с последующей ранней ROM [6].Лечение переломов со смещением зависит от степени смещения и размера отломков. Если перелом достаточно ровный, иммобилизации может хватить. Варианты хирургического вмешательства включают открытую репозицию и внутреннюю фиксацию [5] (рис.), Иссечение фрагмента или замену головки лучевой кости. Лечение оскольчатых переломов головки лучевой кости в целом схоже, хотя консервативное лечение выбирается редко и чаще рекомендуется резекция или замена головки лучевой кости, поскольку оскольчатые фрагменты не поддаются фиксации [1, 2].
( A ) Переднезадняя и ( B ) боковая рентгенограммы показывают перелом головки лучевой кости со смещением. ( C ) Переднезадняя и ( D ) боковая рентгенограммы показывают перелом после лечения с открытой репозицией и внутренней фиксацией.
Оперативная фиксация или замена переломов головки лучевой кости обычно выполняется через заднебоковой (по Кохеру) доступ к локтю, между локтевым разгибателем запястья и мышцей конической кости. Пронация предплечья отодвинет задний межкостный нерв от раны и защитит ее.
Исходы
Как и в случае многих переломов, результат обратно пропорционален количеству поглощенной энергии. При своевременной мобилизации переломы головки лучевой кости без смещения обычно очень хорошо переносятся. Смещенные переломы также могут хорошо развиваться при условии достижения анатомической репозиции со стабильной фиксацией, что является необходимым условием для раннего смещения. Некоторые пациенты, которым проводилось иссечение лучевой головки, плохо себя чувствуют; эти пациенты сообщают о вальгусной нестабильности и боли.Тем не менее, это может зависеть от тяжести травмы, а не от выбора лечения, и поэтому удаление остается вариантом для большинства хирургов.
Если выбрана замена головки лучевой кости, металлические имплантаты обладают лучшими биомеханическими свойствами и биологической совместимостью, чем такие альтернативы, как силикон.
Five Pearls
Видимая задняя жировая прослойка на боковой проекции локтя является признаком скрытой внутрисуставной патологии.
Раннее ПЗУ колена необходимо для предотвращения жесткости.Если вы зафиксировали перелом, но недостаточно хорошо, чтобы двигать локтем, вы не исправили его.
«Безопасная зона» для размещения оборудования на головке лучевой кости находится в промежутке между шиловидным отростком и бугорком Листера.
При осмотре всех травм локтя осмотрите запястье; перелом головки лучевой кости может сопровождаться разрывом межкостной перепонки и разрывом дистального лучевого сустава.
Задний межкостный нерв (управляющий палец и разгибание запястья) может быть поврежден в результате травмы головы лучевой кости или хирургического вмешательства, проведенного для лечения перелома.Поэтому задокументируйте функциональное состояние до операции.
Сноски
Каждый автор удостоверяет, что он или она не имеет коммерческих ассоциаций (например, консалтинговых компаний, владения акциями, долей участия, патентных / лицензионных соглашений и т. Д.), Которые могут представлять конфликт интересов в связи с представленной статьей.
Список литературы
1. Esser RD, Davis S, Taavao T. Переломы головки лучевой кости, леченные внутренней фиксацией: поздние результаты в 26 случаях. J Orthop Trauma.1995; 9: 318–323. DOI: 10.1097 / 00005131-199509040-00008. [PubMed] [CrossRef] [Google Scholar] 2. Гочкис Р.Н. Смещенные переломы головки лучевой кости: внутренняя фиксация или иссечение? J Am Acad Orthop Surg. 1997; 5: 1–10. [PubMed] [Google Scholar] 3. Мейсон Х.Л. Некоторые наблюдения о переломах головки лучевой кости с обзором ста случаев. Br J Surg. 1954. 42: 123–132. DOI: 10.1002 / bjs.18004217203. [PubMed] [CrossRef] [Google Scholar] 4. Пайк JM, Athwal GS, Faber KJ, King GJ. Переломы головки лучевой кости: обновленная информация.J Hand Surg Am. 2009; 34: 557–565. DOI: 10.1016 / j.jhsa.2008.12.024. [PubMed] [CrossRef] [Google Scholar] 5. Кольцо D, Quintero J, Юпитер JB. Открытая репозиция и внутренняя фиксация переломов головки лучевой кости. J Bone Joint Surg Am. 2002; 84: 1811–1815. [PubMed] [Google Scholar] 6. Розенблатт Y, Athwal GS, Faber KJ. Актуальные рекомендации по лечению переломов головки лучевой кости. Orthop Clin North Am. 2008. 39: 173–185. DOI: 10.1016 / j.ocl.2007.12.008. [PubMed] [CrossRef] [Google Scholar] Коротко опереломах: переломы головки лучевой кости
Clin Orthop Relat Res.2010 Март; 468 (3): 914–916.
, MD 1 and, MD 2Nick Pappas
1 Отделение ортопедической хирургии, Пенсильванский университет, Филадельфия, США
Джозеф Бернштейн
2 Филадельфийская больница для ветеранов Ортопедическая хирургия, Университет Пенсильвании, Филадельфия, Пенсильвания 19104 США
1 Отделение ортопедической хирургии, Университет Пенсильвании, Филадельфия, Пенсильвания, США
2 Больница для ветеранов Филадельфии, Отделение ортопедической хирургии, Пенсильванский университет, Филадельфия, PA 19104 USA
Автор, ответственный за переписку.Авторское право © Ассоциация хирургов костей и суставов® 2009 Эта статья цитируется в других статьях в PMC.Введение
Переломы головки лучевой кости являются обычным явлением [4], составляя примерно одну треть всех переломов локтя. Эти переломы обычно возникают при приложении осевой нагрузки к предплечью, в результате чего головка лучевой кости ударяется о головку плечевой кости. Тяжесть этих травм варьируется от минимально смещенных переломов, требующих минимального лечения, до переломов с большим смещением или измельчением, требующих хирургической фиксации, удаления или замены.
Строение и функции
В локте лучевая кость сочленяется с головкой плечевой кости и проксимальным отделом локтевой кости. Эти сочленения позволяют сгибать-разгибать локоть и пронацию-супинацию предплечья.
Самым проксимальным аспектом головки лучевой кости является ямка, чашеобразное углубление, выстланное суставным хрящом, образующим дистальную половину радиокапителлярного сустава. Здесь важно плавное скольжение; таким образом, переломы суставов при посттравматическом артрозе могут вызвать механическое и симптоматическое затруднение движений.
Головка лучевой кости является важным вторичным стабилизатором локтя от вальгусной нагрузки. Вальгусные силы в локте, конечно, оказывают натяжение на медиальную коллатеральную связку, но также сжимают головку лучевой кости. Коллапс головки лучевой кости может привести к потере радиальной длины и сопутствующей вальгусной нестабильности.
Переднебоковая часть головки лучевой кости содержит дугу кости, которая не соединяется ни с плечевой, ни с локтевой костью. Пластины или винты можно разместить в том месте, которое не будет мешать движению предплечья.
Диагностика и классификация
Стандартная рентгенографическая оценка переломов головки лучевой кости включает переднюю и боковую проекцию локтя. Из-за типичного механизма травмы (нагрузка, прикладываемая от дистального к проксимальному), осмотр запястья обычно рекомендуется и, конечно, обязательно, если есть симптомы на запястье.
Часто перелом головки лучевой кости без смещения невозможно увидеть непосредственно на рентгенограммах. В этих случаях единственной подсказкой может быть увеличенная задняя жировая прослойка, видимая сбоку.Поскольку задняя жировая подушечка является внутрикапсулярной, но внесиновиальной, видимая задняя жировая подушечка указывает на наличие жидкости (например, крови) в суставе. При травме предполагается наличие скрытого перелома головки лучевой кости. Хотя дополнительные виды (например, радиокапителлярный вид, снимок с предплечьем в нейтральном вращении и луч под углом 45 ° к цефале) могут быть полезны, если исходные снимки отрицательны, разумно просто эмпирически диагностировать перелом без смещения на основе анамнеза и наличие признака задней жировой подушечки.
Исторически переломы головки лучевой кости классифицируются в соответствии с классификацией Мейсона [3], из которых существует три типа: несмещенные; перемещены, но без измельчения, и измельчены. (Четвертый тип был добавлен для обозначения перелома головки лучевой кости с сопутствующим вывихом локтя.)
Травмы, связанные с переломами головки лучевой кости, включают поражение Эссекса-Лопрести (разрыв межкостной перепонки, разрыв дистального лучевого сустава) и так называемые Ужасная триада локтя (вывих локтя, перелом короноида и перелом головки лучевой кости).
Физикальное обследование травм локтя всегда должно включать запястье, потому что травма головки лучевой кости также может затрагивать дистальный лучевой сустав. Если запястье нестабильно, эта нестабильность может потребовать не только прямого лечения, но и повлиять на выбор лечения в локтевом суставе; когда существует риск проксимальной миграции в сочетании с повреждением дистального лучевого сустава, иссечение головки лучевой кости (без замены) может быть противопоказано.
Лечение
Переломы головки лучевой кости без смещения и с минимальным смещением можно лечить с помощью повязки или шины в течение нескольких дней с последующей ранней ROM [6].Лечение переломов со смещением зависит от степени смещения и размера отломков. Если перелом достаточно ровный, иммобилизации может хватить. Варианты хирургического вмешательства включают открытую репозицию и внутреннюю фиксацию [5] (рис.), Иссечение фрагмента или замену головки лучевой кости. Лечение оскольчатых переломов головки лучевой кости в целом схоже, хотя консервативное лечение выбирается редко и чаще рекомендуется резекция или замена головки лучевой кости, поскольку оскольчатые фрагменты не поддаются фиксации [1, 2].
( A ) Переднезадняя и ( B ) боковая рентгенограммы показывают перелом головки лучевой кости со смещением. ( C ) Переднезадняя и ( D ) боковая рентгенограммы показывают перелом после лечения с открытой репозицией и внутренней фиксацией.
Оперативная фиксация или замена переломов головки лучевой кости обычно выполняется через заднебоковой (по Кохеру) доступ к локтю, между локтевым разгибателем запястья и мышцей конической кости. Пронация предплечья отодвинет задний межкостный нерв от раны и защитит ее.
Исходы
Как и в случае многих переломов, результат обратно пропорционален количеству поглощенной энергии. При своевременной мобилизации переломы головки лучевой кости без смещения обычно очень хорошо переносятся. Смещенные переломы также могут хорошо развиваться при условии достижения анатомической репозиции со стабильной фиксацией, что является необходимым условием для раннего смещения. Некоторые пациенты, которым проводилось иссечение лучевой головки, плохо себя чувствуют; эти пациенты сообщают о вальгусной нестабильности и боли.Тем не менее, это может зависеть от тяжести травмы, а не от выбора лечения, и поэтому удаление остается вариантом для большинства хирургов.
Если выбрана замена головки лучевой кости, металлические имплантаты обладают лучшими биомеханическими свойствами и биологической совместимостью, чем такие альтернативы, как силикон.
Five Pearls
Видимая задняя жировая прослойка на боковой проекции локтя является признаком скрытой внутрисуставной патологии.
Раннее ПЗУ колена необходимо для предотвращения жесткости.Если вы зафиксировали перелом, но недостаточно хорошо, чтобы двигать локтем, вы не исправили его.
«Безопасная зона» для размещения оборудования на головке лучевой кости находится в промежутке между шиловидным отростком и бугорком Листера.
При осмотре всех травм локтя осмотрите запястье; перелом головки лучевой кости может сопровождаться разрывом межкостной перепонки и разрывом дистального лучевого сустава.
Задний межкостный нерв (управляющий палец и разгибание запястья) может быть поврежден в результате травмы головы лучевой кости или хирургического вмешательства, проведенного для лечения перелома.Поэтому задокументируйте функциональное состояние до операции.
Сноски
Каждый автор удостоверяет, что он или она не имеет коммерческих ассоциаций (например, консалтинговых компаний, владения акциями, долей участия, патентных / лицензионных соглашений и т. Д.), Которые могут представлять конфликт интересов в связи с представленной статьей.
Список литературы
1. Esser RD, Davis S, Taavao T. Переломы головки лучевой кости, леченные внутренней фиксацией: поздние результаты в 26 случаях. J Orthop Trauma.1995; 9: 318–323. DOI: 10.1097 / 00005131-199509040-00008. [PubMed] [CrossRef] [Google Scholar] 2. Гочкис Р.Н. Смещенные переломы головки лучевой кости: внутренняя фиксация или иссечение? J Am Acad Orthop Surg. 1997; 5: 1–10. [PubMed] [Google Scholar] 3. Мейсон Х.Л. Некоторые наблюдения о переломах головки лучевой кости с обзором ста случаев. Br J Surg. 1954. 42: 123–132. DOI: 10.1002 / bjs.18004217203. [PubMed] [CrossRef] [Google Scholar] 4. Пайк JM, Athwal GS, Faber KJ, King GJ. Переломы головки лучевой кости: обновленная информация.J Hand Surg Am. 2009; 34: 557–565. DOI: 10.1016 / j.jhsa.2008.12.024. [PubMed] [CrossRef] [Google Scholar] 5. Кольцо D, Quintero J, Юпитер JB. Открытая репозиция и внутренняя фиксация переломов головки лучевой кости. J Bone Joint Surg Am. 2002; 84: 1811–1815. [PubMed] [Google Scholar] 6. Розенблатт Y, Athwal GS, Faber KJ. Актуальные рекомендации по лечению переломов головки лучевой кости. Orthop Clin North Am. 2008. 39: 173–185. DOI: 10.1016 / j.ocl.2007.12.008. [PubMed] [CrossRef] [Google Scholar] Коротко опереломах: переломы головки лучевой кости
Clin Orthop Relat Res.2010 Март; 468 (3): 914–916.
, MD 1 and, MD 2Nick Pappas
1 Отделение ортопедической хирургии, Пенсильванский университет, Филадельфия, США
Джозеф Бернштейн
2 Филадельфийская больница для ветеранов Ортопедическая хирургия, Университет Пенсильвании, Филадельфия, Пенсильвания 19104 США
1 Отделение ортопедической хирургии, Университет Пенсильвании, Филадельфия, Пенсильвания, США
2 Больница для ветеранов Филадельфии, Отделение ортопедической хирургии, Пенсильванский университет, Филадельфия, PA 19104 USA
Автор, ответственный за переписку.Авторское право © Ассоциация хирургов костей и суставов® 2009 Эта статья цитируется в других статьях в PMC.Введение
Переломы головки лучевой кости являются обычным явлением [4], составляя примерно одну треть всех переломов локтя. Эти переломы обычно возникают при приложении осевой нагрузки к предплечью, в результате чего головка лучевой кости ударяется о головку плечевой кости. Тяжесть этих травм варьируется от минимально смещенных переломов, требующих минимального лечения, до переломов с большим смещением или измельчением, требующих хирургической фиксации, удаления или замены.
Строение и функции
В локте лучевая кость сочленяется с головкой плечевой кости и проксимальным отделом локтевой кости. Эти сочленения позволяют сгибать-разгибать локоть и пронацию-супинацию предплечья.
Самым проксимальным аспектом головки лучевой кости является ямка, чашеобразное углубление, выстланное суставным хрящом, образующим дистальную половину радиокапителлярного сустава. Здесь важно плавное скольжение; таким образом, переломы суставов при посттравматическом артрозе могут вызвать механическое и симптоматическое затруднение движений.
Головка лучевой кости является важным вторичным стабилизатором локтя от вальгусной нагрузки. Вальгусные силы в локте, конечно, оказывают натяжение на медиальную коллатеральную связку, но также сжимают головку лучевой кости. Коллапс головки лучевой кости может привести к потере радиальной длины и сопутствующей вальгусной нестабильности.
Переднебоковая часть головки лучевой кости содержит дугу кости, которая не соединяется ни с плечевой, ни с локтевой костью. Пластины или винты можно разместить в том месте, которое не будет мешать движению предплечья.
Диагностика и классификация
Стандартная рентгенографическая оценка переломов головки лучевой кости включает переднюю и боковую проекцию локтя. Из-за типичного механизма травмы (нагрузка, прикладываемая от дистального к проксимальному), осмотр запястья обычно рекомендуется и, конечно, обязательно, если есть симптомы на запястье.
Часто перелом головки лучевой кости без смещения невозможно увидеть непосредственно на рентгенограммах. В этих случаях единственной подсказкой может быть увеличенная задняя жировая прослойка, видимая сбоку.Поскольку задняя жировая подушечка является внутрикапсулярной, но внесиновиальной, видимая задняя жировая подушечка указывает на наличие жидкости (например, крови) в суставе. При травме предполагается наличие скрытого перелома головки лучевой кости. Хотя дополнительные виды (например, радиокапителлярный вид, снимок с предплечьем в нейтральном вращении и луч под углом 45 ° к цефале) могут быть полезны, если исходные снимки отрицательны, разумно просто эмпирически диагностировать перелом без смещения на основе анамнеза и наличие признака задней жировой подушечки.
Исторически переломы головки лучевой кости классифицируются в соответствии с классификацией Мейсона [3], из которых существует три типа: несмещенные; перемещены, но без измельчения, и измельчены. (Четвертый тип был добавлен для обозначения перелома головки лучевой кости с сопутствующим вывихом локтя.)
Травмы, связанные с переломами головки лучевой кости, включают поражение Эссекса-Лопрести (разрыв межкостной перепонки, разрыв дистального лучевого сустава) и так называемые Ужасная триада локтя (вывих локтя, перелом короноида и перелом головки лучевой кости).
Физикальное обследование травм локтя всегда должно включать запястье, потому что травма головки лучевой кости также может затрагивать дистальный лучевой сустав. Если запястье нестабильно, эта нестабильность может потребовать не только прямого лечения, но и повлиять на выбор лечения в локтевом суставе; когда существует риск проксимальной миграции в сочетании с повреждением дистального лучевого сустава, иссечение головки лучевой кости (без замены) может быть противопоказано.
Лечение
Переломы головки лучевой кости без смещения и с минимальным смещением можно лечить с помощью повязки или шины в течение нескольких дней с последующей ранней ROM [6].Лечение переломов со смещением зависит от степени смещения и размера отломков. Если перелом достаточно ровный, иммобилизации может хватить. Варианты хирургического вмешательства включают открытую репозицию и внутреннюю фиксацию [5] (рис.), Иссечение фрагмента или замену головки лучевой кости. Лечение оскольчатых переломов головки лучевой кости в целом схоже, хотя консервативное лечение выбирается редко и чаще рекомендуется резекция или замена головки лучевой кости, поскольку оскольчатые фрагменты не поддаются фиксации [1, 2].
( A ) Переднезадняя и ( B ) боковая рентгенограммы показывают перелом головки лучевой кости со смещением. ( C ) Переднезадняя и ( D ) боковая рентгенограммы показывают перелом после лечения с открытой репозицией и внутренней фиксацией.
Оперативная фиксация или замена переломов головки лучевой кости обычно выполняется через заднебоковой (по Кохеру) доступ к локтю, между локтевым разгибателем запястья и мышцей конической кости. Пронация предплечья отодвинет задний межкостный нерв от раны и защитит ее.
Исходы
Как и в случае многих переломов, результат обратно пропорционален количеству поглощенной энергии. При своевременной мобилизации переломы головки лучевой кости без смещения обычно очень хорошо переносятся. Смещенные переломы также могут хорошо развиваться при условии достижения анатомической репозиции со стабильной фиксацией, что является необходимым условием для раннего смещения. Некоторые пациенты, которым проводилось иссечение лучевой головки, плохо себя чувствуют; эти пациенты сообщают о вальгусной нестабильности и боли.Тем не менее, это может зависеть от тяжести травмы, а не от выбора лечения, и поэтому удаление остается вариантом для большинства хирургов.
Если выбрана замена головки лучевой кости, металлические имплантаты обладают лучшими биомеханическими свойствами и биологической совместимостью, чем такие альтернативы, как силикон.
Five Pearls
Видимая задняя жировая прослойка на боковой проекции локтя является признаком скрытой внутрисуставной патологии.
Раннее ПЗУ колена необходимо для предотвращения жесткости.Если вы зафиксировали перелом, но недостаточно хорошо, чтобы двигать локтем, вы не исправили его.
«Безопасная зона» для размещения оборудования на головке лучевой кости находится в промежутке между шиловидным отростком и бугорком Листера.
При осмотре всех травм локтя осмотрите запястье; перелом головки лучевой кости может сопровождаться разрывом межкостной перепонки и разрывом дистального лучевого сустава.
Задний межкостный нерв (управляющий палец и разгибание запястья) может быть поврежден в результате травмы головы лучевой кости или хирургического вмешательства, проведенного для лечения перелома.Поэтому задокументируйте функциональное состояние до операции.
Сноски
Каждый автор удостоверяет, что он или она не имеет коммерческих ассоциаций (например, консалтинговых компаний, владения акциями, долей участия, патентных / лицензионных соглашений и т. Д.), Которые могут представлять конфликт интересов в связи с представленной статьей.
Список литературы
1. Esser RD, Davis S, Taavao T. Переломы головки лучевой кости, леченные внутренней фиксацией: поздние результаты в 26 случаях. J Orthop Trauma.1995; 9: 318–323. DOI: 10.1097 / 00005131-199509040-00008. [PubMed] [CrossRef] [Google Scholar] 2. Гочкис Р.Н. Смещенные переломы головки лучевой кости: внутренняя фиксация или иссечение? J Am Acad Orthop Surg. 1997; 5: 1–10. [PubMed] [Google Scholar] 3. Мейсон Х.Л. Некоторые наблюдения о переломах головки лучевой кости с обзором ста случаев. Br J Surg. 1954. 42: 123–132. DOI: 10.1002 / bjs.18004217203. [PubMed] [CrossRef] [Google Scholar] 4. Пайк JM, Athwal GS, Faber KJ, King GJ. Переломы головки лучевой кости: обновленная информация.J Hand Surg Am. 2009; 34: 557–565. DOI: 10.1016 / j.jhsa.2008.12.024. [PubMed] [CrossRef] [Google Scholar] 5. Кольцо D, Quintero J, Юпитер JB. Открытая репозиция и внутренняя фиксация переломов головки лучевой кости. J Bone Joint Surg Am. 2002; 84: 1811–1815. [PubMed] [Google Scholar] 6. Розенблатт Y, Athwal GS, Faber KJ. Актуальные рекомендации по лечению переломов головки лучевой кости. Orthop Clin North Am. 2008. 39: 173–185. DOI: 10.1016 / j.ocl.2007.12.008. [PubMed] [CrossRef] [Google Scholar]перелом головки лучевой кости | Ассоциация ортопедических травм (OTA)
Базовая анатомия
Локоть – это сустав между плечом и предплечьем.Он состоит из нескольких стыков. Один из них называется лучево-головной сустав. Дискообразная головка лучевой кости движется и вращается относительно круглой части плечевой кости, называемой головкой. Когда ваша лучевая головка движется к головке головы, это позволяет вам поворачивать ладонь вверх (супинация) и вниз (пронация), а также позволяет вам сгибать и выпрямлять локоть. Локоть позволяет вам перемещать руку в пространстве и класть ее туда, куда вы хотите. Радиальная головка – ключ к этому движению.
Локтевой сустав окружен толстой капсулой.Существует множество связок (тканей, соединяющих кость с костью), которые делают локоть стабильным, а не «гибким». К кости с обеих сторон локтевого сустава прикреплено множество мышц, но самые толстые части мышц находятся не у самого локтя. Вот почему, когда вы дотрагиваетесь до локтя, вы легко чувствуете кости под кожей. Это также означает, что можно легко сломать локоть, потому что набивки не так много.
Есть также нервы и кровеносные сосуды, которые пересекают локоть. Они расположены в основном в передней части локтя и внутри.Локтевой нерв расположен на внутренней стороне локтя рядом с костью. Когда вы попадаете в этот нерв, это очень болезненно, и это обычно называют ударом по своей «забавной кости».
Рисунок 1: Модель скелета, показывающая локтевой сустав и три кости, образующие сустав. Синие стрелки указывают на головку лучевой кости. Рисунок 2: Рентгеновские снимки нормального локтя, показывающие локтевой сустав и кости, образующие сустав. Белые прямоугольники окружают головку лучевой кости.Механизм и эпидемиология
Большинство переломов локтя, включая переломы головки лучевой кости, случаются, когда вы падаете на вытянутую руку.Когда вы пытаетесь поймать себя, удар распространяется вверх по костям, от запястья к предплечью, к локтю и вверх по плечевой кости к плечу. В какой-то момент кости могут перестать сопротивляться весу и сломаться. Обычно это происходит в области головы или шеи лучевой кости. Другие несчастные случаи, такие как прямые удары или защемление руки чем-либо, могут привести к поломке лучевой головки или шеи.
Рисунок 3: Красная стрелка указывает на трещину в головке лучевой кости. Поверхность кости, покрытая хрящом, больше не выравнивается. Рисунок 4: Иногда головка лучевой кости сломана во многих местах или сломана и находится не на своем месте (вывих или подвывих). Синяя стрелка указывает на то место, где должна быть головка лучевой кости. Желтая линия указывает, где находится лучевая головка. Головка лучевой кости обведена красными линиями.Начальное лечение
Если вы сломаете голову лучевой кости, вы, как правило, обратитесь в отделение неотложной помощи. Боль и припухлость после этого обычно настолько сильны, что даже при попытке пошевелить локтем будет больно.Вам будет назначен рентген, чтобы посмотреть на ваш локоть. Иногда разрыв головки или шеи лучевой кости может не сдвинуться с места и его трудно увидеть. В других случаях разрыв может быть разбит на множество частей, и его легко увидеть. Многие переломы головки лучевой кости можно вылечить без хирургического вмешательства.
Врач отделения неотложной помощи может захотеть проверить, не блокирует ли сломанный кусок кости движение вашего локтевого сустава. Это может быть критически важной информацией, чтобы определить, нужна вам операция или нет. Для этого в локтевой сустав вводят иглу, чтобы удалить кровь и ввести обезболивающее.Онемение обычно снимает вашу боль на короткое время, поэтому врач может осторожно пошевелить вашим локтем, чтобы увидеть, не блокируют ли сломанные кости движение. Если сломанные части ограничивают движение вашего локтя, вам может потребоваться операция, чтобы исправить это, и вам следует как можно скорее обратиться к хирургу-ортопеду, который лечит сломанные кости.
Вам могут дать повязку, чтобы вам было удобнее, вас попросят не поднимать ничего тяжелого, и вас могут назначить на прием к врачу или хирургу-ортопеду.Важно записаться на прием, чтобы выяснить, каким будет ваше долгосрочное лечение.
Общее лечение
Большинство переломов головки лучевой кости лечат без хирургического вмешательства. Это требует, чтобы части были хорошо выстроены и хорошо двигались в локтях. Безоперационное лечение обычно означает короткий период отдыха в перевязке с последующими легкими движениями. Подъем, толкание и подтягивание более чем на несколько фунтов с травмированной рукой ограничено в течение 6-12 недель. В зависимости от уровня боли вы сможете вернуться к легкой деятельности, например, к вводу текста на ранней стадии процесса заживления.Ваш врач, как правило, получит рентгеновские снимки, когда вы последуете за ним, чтобы убедиться, что разрыв зажил или, по крайней мере, не сдвинулся. Вам могут выписать рецепт на физиотерапию, чтобы помочь восстановить движение.
Если ваши кости не выровнены или сломанные части блокируют движение локтевого сустава, и / или если ваша кость состоит из нескольких частей, вам может потребоваться операция. Это делается с помощью разреза или разреза на внешней стороне локтя. Как правило, если кости можно восстановить, их фиксируют винтами, пластиной и винтами или очень маленькими проволоками.Ваш хирург позаботится о том, чтобы ваши кости хорошо выстроились, а пластины и винты не ограничивали движение локтя. Если лучевая головка разбита на множество мелких частей, это может быть не исправимо. В этих случаях может использоваться замена головки лучевой кости. Здесь удаляются фрагменты головки лучевой кости и помещается металлический заменитель, который заменяет часть кости, которая была удалена.
После операции можно использовать шину или бандаж для ограничения движений. Толчки, тяги и подъемы более чем на 5 фунтов ограничены в течение 6–12 недель, чтобы кости и рана зажили.Ваш хирург может порекомендовать физиотерапию, чтобы предотвратить жесткость локтя. Скорее всего, вы будете посещать хирурга несколько раз после травмы, чтобы убедиться, что вы поправляетесь.
Рисунки 5-7: Трещины радиальной головки, зафиксированные различными способами (сверху вниз): только винтами, пластинами и винтами, а также заменой радиальной головки.Послеоперационный уход
После операции вам могут наложить шину или гипсовую повязку, чтобы защитить локоть во время заживления.В какой-то момент это будет удалено. Что вам разрешено и когда вы можете это делать, зависит от вашей конкретной травмы и совета хирурга. После травмы локтя обычно рано начинают физиотерапию, чтобы предотвратить скованность. Скорее всего, пройдет от нескольких недель до месяцев, прежде чем вы сможете поднимать, толкать или тянуть более 1–3 фунтов. Однако многие люди могут вернуться к легким занятиям, таким как письмо и набор текста, раньше. Ваш хирург увидит вас, чтобы убедиться, что ваше состояние улучшается.Рентген будет периодически делаться для проверки заживления.
Долгосрочные
Долгосрочные проблемы после перелома головки лучевой кости включают скованность, артрит и боль. Скованность очень распространена. Возможно, вам не удастся выпрямить локоть или согнуть его так сильно, как другую сторону. К счастью, обычная жесткость не сильно влияет на использование руки.
Артрит может образоваться в любом суставе, который имел перелом или травму. Боль может быть вызвана либо скованностью, либо артритом.Иногда после перелома головки лучевой кости вокруг локтя образуется лишняя кость. К счастью, такое случается редко, если только у вас нет более обширных травм. Чаще встречается при травме нескольких костей локтя. Если это произойдет, это может повлиять на движение вашего локтя. Может потребоваться операция или терапия. Замены радиальной головки могут со временем изнашиваться и, возможно, потребуется заменить или удалить.
Дополнительная информация
—
Christopher Domes, MD
Отредактировано Комитетом по обучению пациентов OTA и Стивеном Паппом, MD (руководитель секции).Купол и Кристофер Доро, доктор медицины
Переломы и вывихи лучевой головки: история вопроса, анатомия, патофизиология
Автор
Стивен И. Рабин, доктор медицины Доцент кафедры ортопедической хирургии и реабилитации, Университет Лойолы, Медицинская школа Чикаго Стритч; Медицинский директор, Служба опорно-двигательного аппарата, Медицинская клиника Драйера
Стивен Рабин, доктор медицины, является членом следующих медицинских обществ: Американской академии хирургов-ортопедов, Американского колледжа института судебно-медицинских экспертов, Американского колледжа хирургов, Американской ассоциации переломов, Американской ортопедической ассоциации , Фонд АО, Столичное общество травматологии Чикаго, Ассоциация хирургов-ортопедов Иллинойса, Общество удлинения и реконструкции конечностей, Среднеамериканская ортопедическая ассоциация, Ассоциация ортопедических травм
Раскрытие информации: не раскрывать.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
N Ake Nystrom, MD, PhD Доцент кафедры ортопедической хирургии и пластической хирургии, Медицинский центр Университета Небраски
Раскрытие: Ничего не разглашать.
Главный редактор
Томас М. ДеБерардино, доктор медицины Хирург-ортопед, Ортопедическая группа Сан-Антонио; Профессор ортопедической хирургии Медицинского колледжа Бейлора в качестве содиректора Объединенного медицинского колледжа Бейлора и ортопедической группы Сан-Антонио, Техасская стипендия спортивной медицины; Медицинский директор Исследовательского института ортопедии Беркхарта (BRIO) Ортопедической группы Сан-Антонио; Хирург-консультант, спортивная медицина, артроскопия и реконструкция колена, бедра и плеча
Томас М. ДеБерардино, доктор медицины, является членом следующих медицинских обществ: Американской академии хирургов-ортопедов, Американской ортопедической ассоциации, Американского ортопедического общества спортивной медицины, артроскопии Ассоциация Северной Америки, Общество Геродика, Международное общество артроскопии, хирургии коленного сустава и спортивной ортопедической медицины
Раскрытие информации: Служить (d) в качестве директора, должностного лица, партнера, сотрудника, советника, консультанта или попечителя для: Arthrex, Inc.; МОГ; Эскулап; Литейный завод, Котера; ABMT; Conmed;
Получил грант на исследования от: Arthrex, Inc .; МОГ.
Дополнительные участники
Майкл Кларк, доктор медицины Доцент кафедры ортопедической хирургии, Медицинский факультет Университета Миссури-Колумбия
Майкл Кларк, доктор медицины, является членом следующих медицинских обществ: Американской академии хирургов-ортопедов, Ассоциации артроскопии Северная Америка, Американская академия педиатрии, Американская ассоциация хирургии кисти, Американский колледж хирургов, Американская медицинская ассоциация, Клиническое ортопедическое общество, Ортопедическое общество Средних и Центральных штатов, Медицинская ассоциация штата Миссури
Раскрытие: Ничего не разглашать.
Переломы головки лучевой кости Coeur локтевого сустава, MO
Что такое переломы головки лучевого локтя?
Локоть – это место соединения предплечья и плеча. Локтевой сустав состоит из трех костей, а именно плечевой кости плеча, которая соединяется с лучевой и локтевой костями предплечья. Локтевой сустав необходим для движения рук и выполнения повседневных дел.Головка лучевой кости имеет чашевидную форму и соответствует сферической поверхности плечевой кости. Травма головки лучевой кости вызывает нарушение функции локтя. Переломы головки лучевой кости очень распространены и встречаются почти в 20% случаев острых травм локтя. Вывихи локтя обычно связаны с переломами головки лучевой кости. Переломы головки лучевой кости чаще встречаются у женщин, чем у мужчин, и чаще встречаются в возрастной группе 30-40 лет.
Каковы причины переломов головки лучевой кости
Самая частая причина перелома лучевой головки – падение с вытянутой рукой.Переломы головки лучевой кости также могут возникать из-за прямого удара о локоть, скручивания, растяжения связок, вывиха или растяжения.
Симптомы перелома головки лучевой кости
Симптомы перелома головки лучевой кости включают сильную боль, отек в локте, затруднение движения руки, видимую деформацию, указывающую на вывих, синяк и скованность.
Как диагностируются переломы головки лучевой кости?
Ваш врач может порекомендовать рентген для подтверждения перелома и оценки смещения кости.Иногда ваш врач может предложить компьютерную томографию, чтобы получить более подробную информацию о переломе, особенно о суставных поверхностях.
Каковы варианты лечения переломов головки лучевой кости?
Лечение перелома зависит от типа перелома.
- Переломы 1 типа обычно очень маленькие. Кость кажется потрескавшейся, но остается соединенной. Врач может использовать шину (повязку) для фиксации кости, и вам, возможно, придется носить повязку в течение нескольких дней.Если трещина становится интенсивной или перелом становится глубоким, врач может порекомендовать хирургическое лечение.
- Переломы 2 типа характеризуются смещением костей и переломами костей на большие части и могут лечиться хирургическим путем. Во время операции ваш врач исправит травмы мягких тканей и вставит винты и пластины, чтобы надежно скрепить смещенную кость. Небольшие кусочки кости могут быть удалены, если они мешают нормальному движению локтя.
- Переломы 3 типа характеризуются множественными переломами костей.Хирургическое вмешательство считается обязательным лечением для исправления или удаления сломанных частей кости, иногда включая головку лучевой кости. Для улучшения функции локтя может быть установлена искусственная лучевая головка.

