Парциальный разрыв передней крестообразной связки – признаки патологии и как ставится правильный диагноз, реабилитация после травмы и лечебные мероприятия, особенности правильного питания и помощь народных средств
Патологии передней крестообразной связки коленного сустава
Разрыв передней крестообразной связки коленного сустава представляет собой достаточно распространённую патологию опорно-двигательного аппарата, чаще всего встречающуюся у профессиональных спортсменов и тех людей, которые работают в условиях ударных физических нагрузок на нижние конечности.
Повреждения связочного аппарата
Термин повреждение передней крестообразной связки коленного сустава подразумевает под собой целый ряд травматических проблем вышеуказанной локализации. Какие основные виды повреждений существуют?
В первую очередь – это, конечно же, растяжения, наиболее частый вид патологии притом не только у спортсменов, но также у детей и взрослых людей, занимающихся обычным физическим трудом, например, поднятием тяжестей с их переносом.
Помимо этого существуют также надрывы и разрывы крестов колена, являющиеся осложненным видом повреждения одного из основных элементов коленного сустава.Отдельным подтипом повреждений можно считать дистрофические изменения крестообразных связок коленного сустава, выступающих чаще всего хроническими патологиями, развивающимися постепенно на фоне недолеченных травм и с присутствием ряда осложняющих обстоятельств.
Разрыв передней крестообразной связки колена
Разрыв передних крестообразных связок коленного сустава также бывает различной и диагностируется как по степени тяжести, так и по характеру самой патологии. В частности подобный вид проблемы может быть частичным, сопровождаться расслаиванием эластичных структур либо же непосредственно полным отрывом всей связки, требующим проведения операции по замене на соответствующий имплантат методом хирургического вмешательства.
Парциальный разрыв
Под термином парциальный разрыв передней крестообразной связки профильные специалисты обычно подразумевают частичный надрыв данной структуры с сохранением его функциональности в стадии компенсации. Притом само повреждение может носить микроскопический характер с поперечным проявлением патологических изменений эластичной структуры.
В большинстве случаев для восстановления работоспособности коленного сустава оперативное вмешательство не требуется, а достаточно лишь консервативной терапии и определённого периода реабилитации, включающего в себя необходимые физиопроцедуры, массаж и прочие действия по необходимости.
Застарелый разрыв
Под термином застарелый разрыв передней крестообразной связки современные диагносты подразумевают наличие частичного либо полного разрыва соответствующих структур, частично восстановившихся самостоятельно без квалифицированного лечения. При этом с предполагаемой даты получения травмы прошло более нескольких недель.
Основной проблемой застарелых разрывов передних крестообразных связок является зачастую их неправильное сращивание, которое ограничивает подвижность сустава в целом и работоспособность нижней конечности в частности.
В ряде случаев застарелые микротравмы данного типа могут спровоцировать повторное проявление патологии уже при гораздо меньшем физическом усилии, при этом они часто выступают провоцирующими факторами дистрофических изменений эластичных компонентов в среднесрочной перспективе.
Субсиновиальный разрыв
Субсиновиальный разрыв передних крестообразных связок обычно формируются при повреждениях латеральных коллатеральных связок в месте их прикрепления к малоберцовой кости.
Зачастую проблема сопровождает патологии сухожилий подколенной мышцы, обычно на фоне хронических застарелых разрывов эластичных структур, патологий мениска и так далее.
Субсиновиальные разрывы имеют собственную градацию по тяжести, от небольших повреждений в виде надрыва единичного пучка до полного отрыва всей структуры с четкой визуализацией патологии на МРТ.
Интерстициальный разрыв
Под термином интерстициальный разрыв передней крестообразной связки обычно подразумевается частичный надрыв эластичной структуры с её расслаиванием.
Встречается такая травма исключительно «в свежем виде», при этом считается острой патологией. На более поздних этапах интерстициальный разрыв переходит в застарелый тип патологии с образованием субжировых структур и соединительных тканей вторичного типа, обычно указывающих на отсутствие лечения проблемы.
Этополезно
знать!
Надрыв передней крестообразной связки
Надрыв переднего креста коленного сустава представляет собой типичную патологию повреждения соответствующего связочного аппарата, формирующегося в результате слишком сильных или ударных физических нагрузок на указанные локализации.
Надрыв переднего креста колена чаще всего формируется при ударе по колену, в результате резкого сгибания сустава.
Проблема характеризуется появлением резкой и достаточно сильной боли в колене, отечностью сустава, увеличением сустава в размерах, иногда с нарушением его двигательной функции.
Помимо этого кожные покровы гипертермичны. В отдельных ситуациях при полном разрыве соответствующей структуры базовый сустав нестабилен и человек попросту не может сделать нормальную упор на повреждённую ногу.
В рамках первичного обследования у врача последний производит визуальный осмотр и пальпацию проблемной зоны, визуально определяет изменение формы сустава и проводит обнаружения его нестабильности в виде теста «на выдвижной ящик» и прочих процедур. В качестве дополнения назначают процедуры рентгенографии, УЗИ и МРТ.
Длительность терапии надрыва переднего креста коленного сустава зависит от тяжести полученной травмы, сроков обращения пациента с проблемой, а также других обстоятельств.
Растяжение связки колена
Растяжение передних крестов колена считается наиболее частым видом травмы соответствующей локализации, которая часто сопровождает спортсменов, занимающихся активными видами спорта, а также лиц, работающих в условиях тяжёлых физических нагрузок на нижние конечности.
Растяжение передних крестообразных связок коленного сустава не имеет специфической симптоматики и может различно проявляться в зависимости от тяжести полученной травмы.
К общим признакам обычно относят наличие болевого синдрома, особенно при повышенной физической активности, отечность, появление щелчков и хруста в суставе. Общая нестабильность сустава проявляется редко, поскольку связана она преимущественно с отрывом крестов коленного сустава, но не их растяжением. Подавляющее большинство случаев растяжений не требует оперативного вмешательства.Однако в рамках проведения диагностики с выполнением рентгенографии, УЗИ, МРТ и КТ при наличии патологической симптоматики на протяжении длительного периода времени и отсутствия четко визуализированной картинки травмы врач может порекомендовать выполнение диагностической артроскопии, представляющей собой малоинвазивный эндоскопический метод мониторинга полости сустава.
В рамках терапии растяжения связочного аппарата используются стандартные схемы лечения в виде охлаждения локализации в первые сутки после получения травмы, назначения постельного режима, ограничения подвижности суставов (ортеза, иногда брейс).
Помимо этого рекомендуется использование лекарственных препаратов в виде нестероидных противовоспалительных средств, как таблеток, так и мазей, а также достаточно длительный период реабилитации, включающий в себя массаж, физиопроцедуры и динамический комплекс ЛФК.
Отек передней крестообразной связки
Строго говоря, понятие отека крестообразных связок не существует с медицинской точки зрения. Подданным термином обычно подразумевает разбухание колена в местонахождении соответствующих структур, которое может быть вызвано двумя основными факторами:
- Острый воспалительный процесс. Может быть следствием вторичной бактериальной инфекции либо же непосредственно свежей травмы с повреждением крестов колена и близлежащих мягких тканей;
- Наполнение суставной полости. Обозначенная структура может наполняться синовиальной жидкостью либо же кровью на фоне гемартроза. При этом патология сопровождает как непосредственно в саму травму осложнённого типа, так и реабилитационный период после оперативного вмешательства с развитием соответствующих проблем.
Проблема с формирующейся отечностью может быть решена несколькими способами:
- Радикальный. Проведение прямой пункции для создания канала вывода накопившейся жидкости из внутрисуставной полости;
- Консервативный. Назначение противовоспалительных средств в местной и системной форме, ограничение подвижности методом иммобилизации сустава и прочие мероприятия с временным отказом от физиопроцедур, массажа и ЛФК. Выполняется только в тех ситуациях, когда отечность носит неинфекционный характер и не связана с заполнением жидкостью внутрисуставного пространства. При вторичных бактериальных инфекциях будет назначен курс антибиотиков широкого спектра и иных лекарственных препаратов по необходимости.
Дистрофические изменения
Дистрофические изменения передней крестообразной связки коленного сустава в большинстве случаев являются следствием застарелых микротравм соответствующих структур, которые прогрессирует на фоне ряда неблагоприятных обстоятельств, в виде профессионального занятия спортом, ударных физических нагрузках на нижние конечности и так далее.
При этом длительный период времени симптоматика данного вида патологии может не проявляться вовсе либо иметь смазанные признаки.
Признаки могут быть в виде небольшой боли в колене, усиливающиеся после нагрузки на него, легкой припухлости в месте сустава, ухудшения его разгибательной или сгибательной функции, прочее.
Существует несколько разновидностей дистрофических изменений крестообразных связок колена. В частности к ним относят мукоидную дегенерацию, тендинит, лигаментит и интралигаментозное повреждение.
Мукоидная дегенерация
Под термином мукоидная дегенерация передней крестообразной связки современные врачи подразумевают начальную фазу патологического изменения соединительных тканей связочного аппарата, которые характеризуется накоплением и неправильным перераспределением в структуре мукополисахаридов и белков плазмы.
Мукоидная дегенерация развивается постепенно, связки при этом утолщены, но не разволокнены.
Также могут наблюдаться осложнение в виде поражения медиального мениска, остеоартроза с нарушением функции волокон, а также гонартроза. Вышеописанные проблемы влияют на сгибательную и разгибательную способность сустава, а также создают предпосылки к разрыву связочных волокон в дальнейшем из-за снижения их эластичности.Интралигаментозное повреждение
Под термином интралигаментозное повреждение передней крестообразной связки профильные специалисты подразумевает процесс необратимого замещения тканей связочный структур хрящевыми компонентами, что провоцирует отложение солей кальция и окостенения структуры в целом.
Сопутствующее нарушение двигательной функции коленного сустава оказывает патологическое влияние на весь опорно-двигательный аппарат.
Чаще всего лигаментоз проявляется в виде отечности и сильного покраснения колена, наличия тупой боли в месте поражения связок.
На процедурах инструментальной диагностики оценивается структурные изменения эластичного компонента, определяется зона окостенения и отложения кальциевых солей, выявляется побочное либо вторичное заболевание коленного сустава, провоцирующего дальнейшее развитие проблемы.В рамках комплексной терапии чаще всего требуется не только консервативное лечение и классическая физиотерапия с массажем и ЛФК, но также хирургическое вмешательство по удалению пораженных связок с их заменой на соответствующие синтетические либо донорские протезы.
Лигаментит
Лигаментит передней крестообразной связки коленного сустава в современной медицинской интерпретации является воспалительным процессом в связочном аппарате, развивающемся на фоне различных инфекционных заболеваний либо травм. К основной симптоматике данного патологического процесса относят болезненность в области сустава, его высокая чувствительность, регулярные появления контрактур, снижение суставной подвижности, появление отечности.
К развитию лигаментита могут приводить хронические инфекционные процессы в мягких тканях, травмы, регулярные ударные длительные нагрузки на нижнюю конечность наличие ряда системных заболеваний, в частности сахарного диабета, подагры и ревматоидного артрита.
В зависимости от тяжести развития патологии и его формы могут использоваться консервативные и оперативные методы лечения. В подавляющем большинстве случаев хирургическое вмешательство не требуется
Тендинит
Термин тендинит в отношении передней крестообразной связки коленного сустава имеет вторичное значение и обычно указывает на острые либо хронические воспалительные процессы в близлежащих сухожилиях. Несмотря на некоторую функциональную схожесть, эти два вида компонентов сустава являются различными структурами.
Если связки состоят из соединительной ткани и фиксируют суставную сумку, предотвращая чрезмерную подвижность колена, то сухожилия в основном выполняют функцию крепления, являясь, по сути, продолжениями мышц, с помощью которых последние фиксируются у кости.
Тендинит развивается постепенно и является хронической патологией, проявляется в виде болевого ощущения во время движения, локальными отеками, характерным хрустом во время активизации работы сустава, гипертермией кожных покровов.
Процедура лечения тендинита переднего креста коленного сустава полностью соответствует терапии сухожилий данного состояния. Преимущественно используется консервативный подход с использованием иммобилизации, холода, применяются нестероидные противовоспалительные средства, физиотерапии, массаж и иных манипуляции при необходимости по назначению хирурга, травматолога, ортопеда.
Реабилитация после травмы сустава
После правильной диагностики проблемы, проведения консервативной терапии, при необходимости оперативного вмешательства, начинается курс реабилитации по восстановлению функциональности колена, который включает в себя комплексные мероприятия по восстановлению связок в частности и коленного сустава в целом.
Основные мероприятия могут включать в себя:
- Массаж. Комплексы массажа производятся ежедневно и направлены сначала на улучшение кровоснабжения околосуставных структур, а позже — улучшение разгибательной, сгибательной и вращательной активности соответствующей структуры;
- Физиотерапия. Профильным специалистом назначается широкий спектр терапевтических мероприятий, включающих в себя криотерапию, ультразвук, УВЧ, магнитотерапию, бальнеологические процедуры, электрофорез и иные действия по необходимости в рамках прописанной терапевтической схемы;
- ЛФК. Лечебная физкультура является неотъемлемым и важным этапом восстановление работоспособности сустава в целом и передних крестов в частности. Сначала осуществляются лишь пассивные мероприятия в виде разгибания колена, его сгибание, скольжения по стене и прочих мероприятий. Далее комплекс ЛФК существенно расширяется, нагрузки динамическим образом увеличиваются вплоть до нормальных для здорового человека;
- Иммобилизация. На период реабилитации врач назначает частичную иммобилизацию сустава путем ношение ортеза либо же тейпирования области передних крестообразных связок колена. Следует понимать, что в данной ситуации речь идёт не о полной фиксации, об ограничении двигательной активности. При этом иммобилизационные мероприятия актуальны лишь в повседневной деятельности, на период же проведения ЛФК, физиопроцедур и иных реабилитационных действий, соответствующие приспособления снимаются.
МРТ диагностика
Одним из наиболее полных информативных методов неинвазивного исследования коленного сустава в отношении травм и повреждений передних крестов является магнитно-резонансная томография. Основные его достоинство заключается не только в высокой информативности и безопасности, но также в возможности полного обследования состояний сопутствующих структур, в частности менисков, сухожилий, внутрисуставной сумки. Отсутствие визуально видимых отклонений от норм (отсутствие визуализации, очаговая неоднородность, искривления структуры, патологическое положение оси, изогнутость хода, наличии дегенеративно-дистрофических процессов и так далее) является нулевой степенью классификации.
Помимо этого выделяют также три основных критерия выраженности степени тяжести повреждения передних крестообразных связок.
- Первая степень. Разрыв отдельных волокон структур;
- Вторая степень. Частичный разрыв всех связок в стадии компенсации, не нарушающий основную функцию состава;
- Третья степень. Полный разрыв либо отрыв передних крестообразных связок с формированием разболтанности суставов.
Другие виды исследований
Достаточно часто, магнитно-резонансная томография назначается лишь для окончательного подтверждения диагноза травмы передней крестовой связки коленного сустава, поскольку процедура является достаточно дорогостоящей. В рамках первичной постановки диагноза и при отсутствии признаков осложненной патологии могут назначаться следующие виды исследований:
- Первичный приём. Врач травматолог собирает анамнез пострадавшего, фиксирует субъективные жалобы, производит визуальный осмотр колена с пальпации, проводит тест на выявление стабильности сустава;
- Рентгенография. Проводится в нескольких проекциях для базового анализа структуры костей колена и выявление переломов, трещин и так далее;
- Ультразвуковое исследование. Позволяет осуществить мониторинг внутрисуставной полости и состояния мягких тканей;
- Компьютерная томография. Базово визуализирует структуры коленного сустава, в том числе хрящи, связки и сухожилия;
- Артроскопия. Малоинвазивный способ хирургической диагностики с произведением пункции коленного сустава, введением во внутрисуставную полость соответствующего оборудования в виде артроскопа.
Возможные последствия
Травмы коленного сустава могут провоцировать развитие ряда осложнений. Они формируются за счет внешних факторов, неудачно проведенной операции, недостаточности и неполноты квалифицированной медицинской помощи, прочее.
Еще одним, достаточно неблагоприятными патологическим явлением считается несвоевременное обращение пострадавшего к врачу
. Зачастую человек готов переждать период самостоятельного восстановления, не подозревая о серьезности проблемы.Внешняя симптоматика патологии временно уходит, однако создаются предпосылки к различным рецидивам травмы передних крестообразных связок, в результате чего могут развиваться дегенеративно-дистрофические процессы эластичных структур, требующие в ряде случаев обязательного хирургического вмешательства с целью их удаления и замены имплантатами.
Наиболее типичное осложнение включает в себя:
- Системное нарушение кровообращения в суставе и близлежащих мягких тканях;
- Острый гонартроз;
- Комплексное нарушение общей двигательной активности повреждённой нижней конечности с развитием вторичных заболеваний опорно-двигательного аппарата;
- Артриты и прочие патология.
Тейпирование поврежденного сустава
Процедура тейпирования является одним из альтернативных вариантов частичной иммобилизации коленного сустава в рамках реабилитационного периода. В ряде ситуаций ним заменяют стандартное ношение ортеза, гипса и прочих приспособлений.
Под общим термином «тейпирование» профильные специалисты подразумевает накладывания на колено ряда клейких лент определённого типа, которое позволяет частично обездвижить сустав. В чём основные особенности данного процесса?
В первую очередь подобная процедура является щадящим способом иммобилизации и формирует лишь частичную неподвижность нижней конечности с поврежденным суставом.
При этом сами тейпы изготавливается из высококачественных материалов, например хлопка. Они имеют прочную клейкую сторону, обеспечивающую хорошее крепление к эпителию, отлично растягиваются, структура волокна легко пропускает воздух, что позволяет коже дышать.Тейпирование является щадящим механизмом снижения механических нагрузок на поврежденное колено в целом и переднего креста коленного сустава в частности. Техник наложения тейпов достаточно много и все они базово происходят от основных перевязочных процедур.
Общие рекомендации включает в себя:
- Предварительную обработку кожных покровов, в отношении которых будет проводиться тейпирование. Эпителий очищается от волос и обезжиривается с помощью спиртовых растворов;
- Продольная накладка лент. Тейпы накладывается вдоль мышц, при этом необходимо обязательно соизмерять силу натяжения, чтобы устройство не пережимало сосуды, а сами приспособления не слетали.
Разрыв передней крестообразной связки, повреждение ПКС: причины и лечение
Повреждения связочного аппарата
Термин повреждение передней крестообразной связки коленного сустава подразумевает под собой целый ряд травматических проблем вышеуказанной локализации. Какие основные виды повреждений существуют?
В первую очередь – это, конечно же, растяжения, наиболее частый вид патологии притом не только у спортсменов, но также у детей и взрослых людей, занимающихся обычным физическим трудом, например, поднятием тяжестей с их переносом.
Помимо этого существуют также надрывы и разрывы крестов колена, являющиеся осложненным видом повреждения одного из основных элементов коленного сустава.
Отдельным подтипом повреждений можно считать дистрофические изменения крестообразных связок коленного сустава, выступающих чаще всего хроническими патологиями, развивающимися постепенно на фоне недолеченных травм и с присутствием ряда осложняющих обстоятельств.
Причины
Анатомические особенности строения ПКС уже предрасполагают к большей частоте повреждений – она намного длиннее и тоньше задней крестовидной связки. Сказывается также её функция – предотвращать переразгибание голени. И если сгибание назад ограничено бедром, то отсутствие преграды впереди при чрезмерной нагрузке приводит к частому растяжению и надрыву ПКС. Имеется 4 механизма возникновения разрыва.
- При согнутом колене выполняется резкая попытка разгибания, но сустав отклоняется в наружную сторону. Это чаще всего встречается при поднятии тяжестей, например, у тяжелоатлетов.
- Появляется опять же при резком напряжении ПКС, но происходит подгибание голени с падением на колено. Характерно для падения с небольшой высоты на прямые ноги или в состоянии алкогольного опьянения.
- Как следствие чрезмерного разгибания – встречается обычно при беге, когда люди пытаются резко затормозить.
- Возникает после сильного удара по передней поверхности колена тяжелым предметом. Типично для повреждений на производстве и автомобильных аварий.
Разрыв передней крестообразной связки колена
Разрыв передних крестообразных связок коленного сустава также бывает различной и диагностируется как по степени тяжести, так и по характеру самой патологии. В частности подобный вид проблемы может быть частичным, сопровождаться расслаиванием эластичных структур либо же непосредственно полным отрывом всей связки, требующим проведения операции по замене на соответствующий имплантат методом хирургического вмешательства.
Парциальный разрыв
Под термином парциальный разрыв передней крестообразной связки профильные специалисты обычно подразумевают частичный надрыв данной структуры с сохранением его функциональности в стадии компенсации. Притом само повреждение может носить микроскопический характер с поперечным проявлением патологических изменений эластичной структуры.
В большинстве случаев для восстановления работоспособности коленного сустава оперативное вмешательство не требуется, а достаточно лишь консервативной терапии и определённого периода реабилитации, включающего в себя необходимые физиопроцедуры, массаж и прочие действия по необходимости.
Застарелый разрыв
Под термином застарелый разрыв передней крестообразной связки современные диагносты подразумевают наличие частичного либо полного разрыва соответствующих структур, частично восстановившихся самостоятельно без квалифицированного лечения. При этом с предполагаемой даты получения травмы прошло более нескольких недель.
Основной проблемой застарелых разрывов передних крестообразных связок является зачастую их неправильное сращивание, которое ограничивает подвижность сустава в целом и работоспособность нижней конечности в частности.
В ряде случаев застарелые микротравмы данного типа могут спровоцировать повторное проявление патологии уже при гораздо меньшем физическом усилии, при этом они часто выступают провоцирующими факторами дистрофических изменений эластичных компонентов в среднесрочной перспективе.
Субсиновиальный разрыв передних крестообразных связок обычно формируются при повреждениях латеральных коллатеральных связок в месте их прикрепления к малоберцовой кости.
Зачастую проблема сопровождает патологии сухожилий подколенной мышцы, обычно на фоне хронических застарелых разрывов эластичных структур, патологий мениска и так далее.
Субсиновиальные разрывы имеют собственную градацию по тяжести, от небольших повреждений в виде надрыва единичного пучка до полного отрыва всей структуры с четкой визуализацией патологии на МРТ.
Под термином интерстициальный разрыв передней крестообразной связки обычно подразумевается частичный надрыв эластичной структуры с её расслаиванием.
Встречается такая травма исключительно «в свежем виде», при этом считается острой патологией. На более поздних этапах интерстициальный разрыв переходит в застарелый тип патологии с образованием субжировых структур и соединительных тканей вторичного типа, обычно указывающих на отсутствие лечения проблемы.
Этополезно
знать!
Растяжение передних крестов колена считается наиболее частым видом травмы соответствующей локализации, которая часто сопровождает спортсменов, занимающихся активными видами спорта, а также лиц, работающих в условиях тяжёлых физических нагрузок на нижние конечности.
Растяжение передних крестообразных связок коленного сустава не имеет специфической симптоматики и может различно проявляться в зависимости от тяжести полученной травмы.
К общим признакам обычно относят наличие болевого синдрома, особенно при повышенной физической активности, отечность, появление щелчков и хруста в суставе.
Общая нестабильность сустава проявляется редко, поскольку связана она преимущественно с отрывом крестов коленного сустава, но не их растяжением. Подавляющее большинство случаев растяжений не требует оперативного вмешательства.
Однако в рамках проведения диагностики с выполнением рентгенографии, УЗИ, МРТ и КТ при наличии патологической симптоматики на протяжении длительного периода времени и отсутствия четко визуализированной картинки травмы врач может порекомендовать выполнение диагностической артроскопии, представляющей собой малоинвазивный эндоскопический метод мониторинга полости сустава.
В рамках терапии растяжения связочного аппарата используются стандартные схемы лечения в виде охлаждения локализации в первые сутки после получения травмы, назначения постельного режима, ограничения подвижности суставов (ортеза, иногда брейс).
Помимо этого рекомендуется использование лекарственных препаратов в виде нестероидных противовоспалительных средств, как таблеток, так и мазей, а также достаточно длительный период реабилитации, включающий в себя массаж, физиопроцедуры и динамический комплекс ЛФК.
Существует ряд специальных тестов, в основе которых лежит выявление патологических движений, возникающих исключительно после надрыва ПКС.
Проба «переднего выдвижного ящика» делается в положении лежа, с согнутой в колене ногой. Врач садится на стопу поврежденной конечности и, обхватывая голень в верхней части двумя руками, потягивает её на себя. В норме ПКС будет препятствовать этому движению, но при разрыве голень сдвигается вперед.
- Проба Лахмэна выполняется также лежа на спине, но конечность более разогнута в колене. Одной рукой врач обхватывает бедро, а другую подводит под коленный сустав, потягивая его на себя. При надрыве ПКС под коленной чашечкой появится шишечка под кожей (большеберцовая кость).
- Тест с подвижным надколенником выполняется лёжа с выпрямленными ногами. Врач большими пальцами надавливает сверху на коленную чашечку, сдвигая её. В норме она плавно смещается, а при разрыве передней крестовидной связки появляется ощущение её проваливания и «всплытия». Это связано с кровотечением из надрыва в полость сустава и увеличением давления внутри него.
Симптомы
Разделяются на общие (внешние) проявления и выявляемые специальными приёмами. Диагностические методы позволяют достоверно определить наличие надрыва ПКС.
Внешние признаки неспецифичны и могут сопровождать любую травму коленного сустава (от ушиба до разрыва).
- Резкая боль внутри сустава, которая затем распространяется на бедро и голень.
- Подвижность в колене резко ограничивается или полностью отсутствует, нога находится в вынужденном разогнутом положении.
- Мышцы на передней поверхности бедра напряжены.
- Кожа вокруг сустава сильно отекает, что заметно по сглаживанию контуров коленной чашечки.
Надрыв передней крестообразной связки
Надрыв переднего креста коленного сустава представляет собой типичную патологию повреждения соответствующего связочного аппарата, формирующегося в результате слишком сильных или ударных физических нагрузок на указанные локализации.
Надрыв переднего креста колена чаще всего формируется при ударе по колену, в результате резкого сгибания сустава.
Проблема характеризуется появлением резкой и достаточно сильной боли в колене, отечностью сустава, увеличением сустава в размерах, иногда с нарушением его двигательной функции.
Помимо этого кожные покровы гипертермичны. В отдельных ситуациях при полном разрыве соответствующей структуры базовый сустав нестабилен и человек попросту не может сделать нормальную упор на повреждённую ногу.
В рамках первичного обследования у врача последний производит визуальный осмотр и пальпацию проблемной зоны, визуально определяет изменение формы сустава и проводит обнаружения его нестабильности в виде теста «на выдвижной ящик» и прочих процедур. В качестве дополнения назначают процедуры рентгенографии, УЗИ и МРТ.
Длительность терапии надрыва переднего креста коленного сустава зависит от тяжести полученной травмы, сроков обращения пациента с проблемой, а также других обстоятельств.
Лечение
В зависимости от того, полным был разрыв или частичным выбираются разные методы терапии. Если имеет место надрыв, то выполняются только консервативное лечение и непродолжительная реабилитация. При полном повреждении ПКС необходимо срочное проведение операции с последующим длительным восстановлением.
Крестообразные связки в силу своего строения имеют незначительную способность к восстановлению. Это связано с растяжением концов сухожилия после надрыва, а, так как они не соприкасаются, образования рубцовой ткани между ними не происходит. Немалую роль играет повреждение синовиальной оболочки – основного источника питания ПКС. Поэтому без операции можно обойтись только в случае её частичного повреждения. Варианты терапии:
- Производится адекватное обезболивание с помощью уколов анальгетиков или новокаиновых блокад. За счёт расслабления напряженных мышц крестообразные связки перестают растягиваться.
- На область коленного сустава прикладывается пакет со льдом, обернутый полотенцем или повязка с хлорэтилом. Холод оставляют на 2 часа, после этого делают перерыв 30 минут и затем повторяют. Положительный эффект заключается в уменьшении отёка и объёма кровоизлияния в суставную сумку.
- Создается неподвижное положение конечности (в разогнутом положении) с помощью гипсовой повязки до паховой складки. Гипс можно снимать через 2 недели.
- Выполняются пункции сустава с целью удаления лишней жидкости и сгустков крови из его полости.
- В виде уколов или таблеток применяются стимуляторы восстановления тканей (афлутоп, актовегин, солкосерил, хондроитин с глюкозамином).
Для проведения операции необходимо наличие четких показаний. Они разделяются на две основные группы: для периода после травмы и отдаленные. Непосредственно после повреждения операция выполняется в случае:
- Полного разрыва сухожилия в точке прикрепления с участком кости.
- Абсолютной неподвижности в суставе и неэффективности других методов лечения при этом.
Хирургическое вмешательство является пластическим, то есть направлено на восстановление поврежденной крестовидной связки. Его суть заключается в удалении остатков и замене ПКС на искусственное сухожилие. В месте её прикрепления делаются отверстия на кости и с помощью винтов «обновленная» связка закрепляется.
После операции создаётся неподвижное положение для коленного сустава ортезом с шарниром или гипсовой повязкой на срок до 6 недель. В настоящее время большинство таких вмешательств делается артроскопически, то есть через небольшие отверстия. Это значительно упрощает уход за больным и уменьшает длительность восстановления.
Отек передней крестообразной связки
Строго говоря, понятие отека крестообразных связок не существует с медицинской точки зрения. Подданным термином обычно подразумевает разбухание колена в местонахождении соответствующих структур, которое может быть вызвано двумя основными факторами:
- Острый воспалительный процесс. Может быть следствием вторичной бактериальной инфекции либо же непосредственно свежей травмы с повреждением крестов колена и близлежащих мягких тканей;
- Наполнение суставной полости. Обозначенная структура может наполняться синовиальной жидкостью либо же кровью на фоне гемартроза. При этом патология сопровождает как непосредственно в саму травму осложнённого типа, так и реабилитационный период после оперативного вмешательства с развитием соответствующих проблем.
Проблема с формирующейся отечностью может быть решена несколькими способами:
- Радикальный. Проведение прямой пункции для создания канала вывода накопившейся жидкости из внутрисуставной полости;
- Консервативный. Назначение противовоспалительных средств в местной и системной форме, ограничение подвижности методом иммобилизации сустава и прочие мероприятия с временным отказом от физиопроцедур, массажа и ЛФК. Выполняется только в тех ситуациях, когда отечность носит неинфекционный характер и не связана с заполнением жидкостью внутрисуставного пространства. При вторичных бактериальных инфекциях будет назначен курс антибиотиков широкого спектра и иных лекарственных препаратов по необходимости.
Реабилитация после травмы сустава
После правильной диагностики проблемы, проведения консервативной терапии, при необходимости оперативного вмешательства, начинается курс реабилитации по восстановлению функциональности колена, который включает в себя комплексные мероприятия по восстановлению связок в частности и коленного сустава в целом.
Основные мероприятия могут включать в себя:
- Массаж. Комплексы массажа производятся ежедневно и направлены сначала на улучшение кровоснабжения околосуставных структур, а позже — улучшение разгибательной, сгибательной и вращательной активности соответствующей структуры;
- Физиотерапия. Профильным специалистом назначается широкий спектр терапевтических мероприятий, включающих в себя криотерапию, ультразвук, УВЧ, магнитотерапию, бальнеологические процедуры, электрофорез и иные действия по необходимости в рамках прописанной терапевтической схемы;
- ЛФК. Лечебная физкультура является неотъемлемым и важным этапом восстановление работоспособности сустава в целом и передних крестов в частности. Сначала осуществляются лишь пассивные мероприятия в виде разгибания колена, его сгибание, скольжения по стене и прочих мероприятий. Далее комплекс ЛФК существенно расширяется, нагрузки динамическим образом увеличиваются вплоть до нормальных для здорового человека;
- Иммобилизация. На период реабилитации врач назначает частичную иммобилизацию сустава путем ношение ортеза либо же тейпирования области передних крестообразных связок колена. Следует понимать, что в данной ситуации речь идёт не о полной фиксации, об ограничении двигательной активности. При этом иммобилизационные мероприятия актуальны лишь в повседневной деятельности, на период же проведения ЛФК, физиопроцедур и иных реабилитационных действий, соответствующие приспособления снимаются.
Травмы коленного сустава могут провоцировать развитие ряда осложнений. Они формируются за счет внешних факторов, неудачно проведенной операции, недостаточности и неполноты квалифицированной медицинской помощи, прочее.
Еще одним, достаточно неблагоприятными патологическим явлением считается несвоевременное обращение пострадавшего к врачу
. Зачастую человек готов переждать период самостоятельного восстановления, не подозревая о серьезности проблемы.
Внешняя симптоматика патологии временно уходит, однако создаются предпосылки к различным рецидивам травмы передних крестообразных связок, в результате чего могут развиваться дегенеративно-дистрофические процессы эластичных структур, требующие в ряде случаев обязательного хирургического вмешательства с целью их удаления и замены имплантатами.
Наиболее типичное осложнение включает в себя:
- Системное нарушение кровообращения в суставе и близлежащих мягких тканях;
- Острый гонартроз;
- Комплексное нарушение общей двигательной активности повреждённой нижней конечности с развитием вторичных заболеваний опорно-двигательного аппарата;
- Артриты и прочие патология.
Процедура тейпирования является одним из альтернативных вариантов частичной иммобилизации коленного сустава в рамках реабилитационного периода. В ряде ситуаций ним заменяют стандартное ношение ортеза, гипса и прочих приспособлений.


Под общим термином «тейпирование» профильные специалисты подразумевает накладывания на колено ряда клейких лент определённого типа, которое позволяет частично обездвижить сустав. В чём основные особенности данного процесса?
В первую очередь подобная процедура является щадящим способом иммобилизации и формирует лишь частичную неподвижность нижней конечности с поврежденным суставом.
При этом сами тейпы изготавливается из высококачественных материалов, например хлопка. Они имеют прочную клейкую сторону, обеспечивающую хорошее крепление к эпителию, отлично растягиваются, структура волокна легко пропускает воздух, что позволяет коже дышать.
Тейпирование является щадящим механизмом снижения механических нагрузок на поврежденное колено в целом и переднего креста коленного сустава в частности. Техник наложения тейпов достаточно много и все они базово происходят от основных перевязочных процедур.
Общие рекомендации включает в себя:
- Предварительную обработку кожных покровов, в отношении которых будет проводиться тейпирование. Эпителий очищается от волос и обезжиривается с помощью спиртовых растворов;
- Продольная накладка лент. Тейпы накладывается вдоль мышц, при этом необходимо обязательно соизмерять силу натяжения, чтобы устройство не пережимало сосуды, а сами приспособления не слетали.
Основной целью всех мероприятий является восстановление нормальной подвижности коленного сустава. Применяются упражнения лечебной физкультуры (ЛФК) и физиопроцедуры.
- Уже на 3 день после наложения гипса можно вставать и ходить с помощью костылей, немного опираясь на поврежденную ногу. Упражнения являются изометрическими (напряжение мышц бедра в положении лежа без движений в конечности).
- С 3 недели необходимо заменить гипс на ортез или повязку эластичным бинтом. Ходить можно полностью опираясь на ногу или с тростью. Лечебная физкультура включает постепенное увеличение нагрузки и направлена на восстановление сгибания голени.
- Через 6 недель после травмы занятия ЛФК приобретают вид спортивных. Укрепление мышц бедра достигается ежедневным плаванием, использованием тренажеров или велосипеда.
- Через 3 месяца наблюдается полное восстановление, но тренировки необходимо продолжать. Идеальным является бег на расстояния не менее 3 километров. Перед пробежкой или другой физической нагрузкой всегда необходимо надевать мягкий наколенник.
Разрыв Передней Крестообразной Связки (ПКС)-операция
Дистрофические изменения
Дистрофические изменения передней крестообразной связки коленного сустава в большинстве случаев являются следствием застарелых микротравм соответствующих структур, которые прогрессирует на фоне ряда неблагоприятных обстоятельств, в виде профессионального занятия спортом, ударных физических нагрузках на нижние конечности и так далее.
При этом длительный период времени симптоматика данного вида патологии может не проявляться вовсе либо иметь смазанные признаки.
Признаки могут быть в виде небольшой боли в колене, усиливающиеся после нагрузки на него, легкой припухлости в месте сустава, ухудшения его разгибательной или сгибательной функции, прочее.
Существует несколько разновидностей дистрофических изменений крестообразных связок колена. В частности к ним относят мукоидную дегенерацию, тендинит, лигаментит и интралигаментозное повреждение.
Под термином мукоидная дегенерация передней крестообразной связки современные врачи подразумевают начальную фазу патологического изменения соединительных тканей связочного аппарата, которые характеризуется накоплением и неправильным перераспределением в структуре мукополисахаридов и белков плазмы.


Мукоидная дегенерация развивается постепенно, связки при этом утолщены, но не разволокнены.
Также могут наблюдаться осложнение в виде поражения медиального мениска, остеоартроза с нарушением функции волокон, а также гонартроза. Вышеописанные проблемы влияют на сгибательную и разгибательную способность сустава, а также создают предпосылки к разрыву связочных волокон в дальнейшем из-за снижения их эластичности.
Под термином интралигаментозное повреждение передней крестообразной связки профильные специалисты подразумевает процесс необратимого замещения тканей связочный структур хрящевыми компонентами, что провоцирует отложение солей кальция и окостенения структуры в целом.
Сопутствующее нарушение двигательной функции коленного сустава оказывает патологическое влияние на весь опорно-двигательный аппарат.
К типичным причинам развития подобного состояния относят регулярные микротравмы передних связок, возрастное замедление обменных процессов с ухудшением кровообращения в них, воспалительные патологии в колене, а также наличие фонового деформирующего остеоартроза.
Чаще всего лигаментоз проявляется в виде отечности и сильного покраснения колена, наличия тупой боли в месте поражения связок.

На процедурах инструментальной диагностики оценивается структурные изменения эластичного компонента, определяется зона окостенения и отложения кальциевых солей, выявляется побочное либо вторичное заболевание коленного сустава, провоцирующего дальнейшее развитие проблемы.
В рамках комплексной терапии чаще всего требуется не только консервативное лечение и классическая физиотерапия с массажем и ЛФК, но также хирургическое вмешательство по удалению пораженных связок с их заменой на соответствующие синтетические либо донорские протезы.
Лигаментит
Лигаментит передней крестообразной связки коленного сустава в современной медицинской интерпретации является воспалительным процессом в связочном аппарате, развивающемся на фоне различных инфекционных заболеваний либо травм. К основной симптоматике данного патологического процесса относят болезненность в области сустава, его высокая чувствительность, регулярные появления контрактур, снижение суставной подвижности, появление отечности.
К развитию лигаментита могут приводить хронические инфекционные процессы в мягких тканях, травмы, регулярные ударные длительные нагрузки на нижнюю конечность наличие ряда системных заболеваний, в частности сахарного диабета, подагры и ревматоидного артрита.
В зависимости от тяжести развития патологии и его формы могут использоваться консервативные и оперативные методы лечения. В подавляющем большинстве случаев хирургическое вмешательство не требуется
Тендинит
Термин тендинит в отношении передней крестообразной связки коленного сустава имеет вторичное значение и обычно указывает на острые либо хронические воспалительные процессы в близлежащих сухожилиях. Несмотря на некоторую функциональную схожесть, эти два вида компонентов сустава являются различными структурами.
Если связки состоят из соединительной ткани и фиксируют суставную сумку, предотвращая чрезмерную подвижность колена, то сухожилия в основном выполняют функцию крепления, являясь, по сути, продолжениями мышц, с помощью которых последние фиксируются у кости.


Тендинит развивается постепенно и является хронической патологией, проявляется в виде болевого ощущения во время движения, локальными отеками, характерным хрустом во время активизации работы сустава, гипертермией кожных покровов.
Процедура лечения тендинита переднего креста коленного сустава полностью соответствует терапии сухожилий данного состояния. Преимущественно используется консервативный подход с использованием иммобилизации, холода, применяются нестероидные противовоспалительные средства, физиотерапии, массаж и иных манипуляции при необходимости по назначению хирурга, травматолога, ортопеда.
МРТ диагностика
Одним из наиболее полных информативных методов неинвазивного исследования коленного сустава в отношении травм и повреждений передних крестов является магнитно-резонансная томография. Основные его достоинство заключается не только в высокой информативности и безопасности, но также в возможности полного обследования состояний сопутствующих структур, в частности менисков, сухожилий, внутрисуставной сумки.
Помимо этого выделяют также три основных критерия выраженности степени тяжести повреждения передних крестообразных связок.
- Первая степень. Разрыв отдельных волокон структур;
- Вторая степень. Частичный разрыв всех связок в стадии компенсации, не нарушающий основную функцию состава;
- Третья степень. Полный разрыв либо отрыв передних крестообразных связок с формированием разболтанности суставов.
Другие виды исследований
Достаточно часто, магнитно-резонансная томография назначается лишь для окончательного подтверждения диагноза травмы передней крестовой связки коленного сустава, поскольку процедура является достаточно дорогостоящей. В рамках первичной постановки диагноза и при отсутствии признаков осложненной патологии могут назначаться следующие виды исследований:
- Первичный приём. Врач травматолог собирает анамнез пострадавшего, фиксирует субъективные жалобы, производит визуальный осмотр колена с пальпации, проводит тест на выявление стабильности сустава;
- Рентгенография. Проводится в нескольких проекциях для базового анализа структуры костей колена и выявление переломов, трещин и так далее;
- Ультразвуковое исследование. Позволяет осуществить мониторинг внутрисуставной полости и состояния мягких тканей;
- Компьютерная томография. Базово визуализирует структуры коленного сустава, в том числе хрящи, связки и сухожилия;
- Артроскопия. Малоинвазивный способ хирургической диагностики с произведением пункции коленного сустава, введением во внутрисуставную полость соответствующего оборудования в виде артроскопа.
Интралигаментарное повреждение передней крестообразной связки


Причины
Анатомические особенности строения ПКС уже предрасполагают к большей частоте повреждений – она намного длиннее и тоньше задней крестовидной связки. Сказывается также её функция – предотвращать переразгибание голени. И если сгибание назад ограничено бедром, то отсутствие преграды впереди при чрезмерной нагрузке приводит к частому растяжению и надрыву ПКС. Имеется 4 механизма возникновения разрыва.
- При согнутом колене выполняется резкая попытка разгибания, но сустав отклоняется в наружную сторону. Это чаще всего встречается при поднятии тяжестей, например, у тяжелоатлетов.
- Появляется опять же при резком напряжении ПКС, но происходит подгибание голени с падением на колено. Характерно для падения с небольшой высоты на прямые ноги или в состоянии алкогольного опьянения.
- Как следствие чрезмерного разгибания – встречается обычно при беге, когда люди пытаются резко затормозить.
- Возникает после сильного удара по передней поверхности колена тяжелым предметом. Типично для повреждений на производстве и автомобильных аварий.
Чем опасно повреждение?
Крестовидная связка – это важный стабилизирующий элемент, который обеспечивает функционирование коленного сустава, они расположены в его центральной части и являются осью вращения. Именно две перекрещенные связки обеспечивают отсутствие избыточного смещения суставных структур по поверхности плато большой берцовой кости. Они же поддерживают физиологическое движение коленного сустава.
Основная опасность при повреждении – нарушение стабильности коленного сустава. В результате возникшей нестабильности происходит смещение структур колена, что приводит к нарушению функции передвижения, резкому ограничению объема движений в суставах нижней конечности.
Из-за разрыва сильно перегружаются функциональные элементы колена. Статистика приводит следующие данные:
- 70% случаев повреждения ПКС ведет к травмированию мениска.
- 64% всех случаев травма мениска происходит именно в момент разрыва связки.
- У женщин подобная травма случается чаще, чем у мужчин.
Разрыв, растяжение и другое травмирование – эти патологические изменения часто наблюдаются у спортсменов. Лечение может быть консервативным или оперативным. Хирургическая операция часто применяется экстренно при получении спортивной травмы. Структуру ПКС восстанавливают не путем сшивания разрыва, а путем пластики с использованием фрагментов других сухожилий и связок. В процессе постоперационной реабилитации используются специальные упражнения.
Симптомы повреждения ПКС
Крестовые связки при повреждении дают характерные симптомы, на которые нужно обратить внимание. Нельзя откладывать посещение врача. Характерными признаками являются следующие нарушения:
- При травмировании появляется резкая боль в колене, часто сопровождающаяся хрустом. Постепенно боли уменьшаются, возобновляясь при нагрузках.
- Ощущение патологического смещения голени и бедра друг относительно друга.
- Выраженное нарушение двигательной функции колена.
- Отек особенно выражен в остром периоде травмы, в дальнейшем отечность уменьшается, но при нагрузке вновь нарастает.
- Скопление крови в суставе (определяется при пункции).
- Нестабильность в коленном суставе. Если этот симптом игнорировать возможно развитие воспалительного процесса.
Для того чтобы лечение прошло удачно, сразу же после травмы необходимо принять следующие меры:
- Обездвиживание колена (иммобилизация). Нагрузку нужно ограничить, для этого при ходьбе использовать костыли. Если их нет, то опираться на ногу можно очень осторожно, стараясь не вызывать усиления боли.
- Уменьшение болевого синдрома. Для этого можно сделать ледовый компресс на ногу. Холод можно прикладывать на протяжении 10-15 минут 4 раза за день. Если есть медикаменты, то можно использовать их. Оптимальный вариант, если нет противопоказаний – «Аркоксия».
- Восстановление подвижности. Есть целый комплекс упражнений, которая можно проводить сразу же после травмирования. Тут важна техника исполнения упражнений, которые можно проводить только под врачебным контролем. Самостоятельно осуществлять подобные упражнения не стоит, ведь можно навредить пораженному участку.
Лечение травмы зависит от давности разрыва (растяжения), бывают такие варианты патологии:
- Свежий разрыв (острая травма) – этот период охватывает несколько дней после травмы, именно тот срок пока есть сильная боль, ограниченность подвижности, гемартроз (скопление крови в полости колена). В этот период меры лечения направлены на снятие отечности и болевого синдрома.
- Несвежий разрыв (подострый период) – он охватывает 3-5 недель после травмирования. Жалобы пациент будет предъявлять те же самые, но они выражены не так интенсивно. Задача лечения – купировать боль и восстановить подвижность.
- Застарелый разрыв (хроническое течение). По завершении предыдущих 3-5 недель происходит постепенное утихание симптомов. Теперь преобладает недостаточность функционирования сустава – формируется его нестабильность. В этом случае необходимо оперативное вмешательство, то есть реконструкция связки.
Процесс лечения
Задаваясь вопросом, как лечить патологию, стоит понять, механизм получения травмы и степень поражения суставных и периартикулярных тканей. Существуют 2 метода — консервативный и хирургический.
Разделяются на общие (внешние) проявления и выявляемые специальными приёмами. Диагностические методы позволяют достоверно определить наличие надрыва ПКС.
Внешние признаки неспецифичны и могут сопровождать любую травму коленного сустава (от ушиба до разрыва).
- Резкая боль внутри сустава, которая затем распространяется на бедро и голень.
- Подвижность в колене резко ограничивается или полностью отсутствует, нога находится в вынужденном разогнутом положении.
- Мышцы на передней поверхности бедра напряжены.
- Кожа вокруг сустава сильно отекает, что заметно по сглаживанию контуров коленной чашечки.
Разрыв передней крестообразной связки колена
Существует ряд специальных тестов, в основе которых лежит выявление патологических движений, возникающих исключительно после надрыва ПКС.
Проба «переднего выдвижного ящика» делается в положении лежа, с согнутой в колене ногой. Врач садится на стопу поврежденной конечности и, обхватывая голень в верхней части двумя руками, потягивает её на себя. В норме ПКС будет препятствовать этому движению, но при разрыве голень сдвигается вперед.
- Проба Лахмэна выполняется также лежа на спине, но конечность более разогнута в колене. Одной рукой врач обхватывает бедро, а другую подводит под коленный сустав, потягивая его на себя. При надрыве ПКС под коленной чашечкой появится шишечка под кожей (большеберцовая кость).
- Тест с подвижным надколенником выполняется лёжа с выпрямленными ногами. Врач большими пальцами надавливает сверху на коленную чашечку, сдвигая её. В норме она плавно смещается, а при разрыве передней крестовидной связки появляется ощущение её проваливания и «всплытия». Это связано с кровотечением из надрыва в полость сустава и увеличением давления внутри него.
Разрыв передних крестообразных связок коленного сустава также бывает различной и диагностируется как по степени тяжести, так и по характеру самой патологии. В частности подобный вид проблемы может быть частичным, сопровождаться расслаиванием эластичных структур либо же непосредственно полным отрывом всей связки, требующим проведения операции по замене на соответствующий имплантат методом хирургического вмешательства.
Парциальный разрыв
Под термином парциальный разрыв передней крестообразной связки профильные специалисты обычно подразумевают частичный надрыв данной структуры с сохранением его функциональности в стадии компенсации. Притом само повреждение может носить микроскопический характер с поперечным проявлением патологических изменений эластичной структуры.
В большинстве случаев для восстановления работоспособности коленного сустава оперативное вмешательство не требуется, а достаточно лишь консервативной терапии и определённого периода реабилитации, включающего в себя необходимые физиопроцедуры, массаж и прочие действия по необходимости.
Застарелый разрыв
Под термином застарелый разрыв передней крестообразной связки современные диагносты подразумевают наличие частичного либо полного разрыва соответствующих структур, частично восстановившихся самостоятельно без квалифицированного лечения. При этом с предполагаемой даты получения травмы прошло более нескольких недель.
Основной проблемой застарелых разрывов передних крестообразных связок является зачастую их неправильное сращивание, которое ограничивает подвижность сустава в целом и работоспособность нижней конечности в частности.
В ряде случаев застарелые микротравмы данного типа могут спровоцировать повторное проявление патологии уже при гораздо меньшем физическом усилии, при этом они часто выступают провоцирующими факторами дистрофических изменений эластичных компонентов в среднесрочной перспективе.
Субсиновиальный разрыв передних крестообразных связок обычно формируются при повреждениях латеральных коллатеральных связок в месте их прикрепления к малоберцовой кости.
Зачастую проблема сопровождает патологии сухожилий подколенной мышцы, обычно на фоне хронических застарелых разрывов эластичных структур, патологий мениска и так далее.
Субсиновиальные разрывы имеют собственную градацию по тяжести, от небольших повреждений в виде надрыва единичного пучка до полного отрыва всей структуры с четкой визуализацией патологии на МРТ.
Под термином интерстициальный разрыв передней крестообразной связки обычно подразумевается частичный надрыв эластичной структуры с её расслаиванием.
ЭтоВстречается такая травма исключительно «в свежем виде», при этом считается острой патологией. На более поздних этапах интерстициальный разрыв переходит в застарелый тип патологии с образованием субжировых структур и соединительных тканей вторичного типа, обычно указывающих на отсутствие лечения проблемы.
полезно
знать!
Растяжение передних крестов колена считается наиболее частым видом травмы соответствующей локализации, которая часто сопровождает спортсменов, занимающихся активными видами спорта, а также лиц, работающих в условиях тяжёлых физических нагрузок на нижние конечности.
Растяжение передних крестообразных связок коленного сустава не имеет специфической симптоматики и может различно проявляться в зависимости от тяжести полученной травмы.
К общим признакам обычно относят наличие болевого синдрома, особенно при повышенной физической активности, отечность, появление щелчков и хруста в суставе.
Общая нестабильность сустава проявляется редко, поскольку связана она преимущественно с отрывом крестов коленного сустава, но не их растяжением. Подавляющее большинство случаев растяжений не требует оперативного вмешательства.
Однако в рамках проведения диагностики с выполнением рентгенографии, УЗИ, МРТ и КТ при наличии патологической симптоматики на протяжении длительного периода времени и отсутствия четко визуализированной картинки травмы врач может порекомендовать выполнение диагностической артроскопии, представляющей собой малоинвазивный эндоскопический метод мониторинга полости сустава.
В рамках терапии растяжения связочного аппарата используются стандартные схемы лечения в виде охлаждения локализации в первые сутки после получения травмы, назначения постельного режима, ограничения подвижности суставов (ортеза, иногда брейс).
Помимо этого рекомендуется использование лекарственных препаратов в виде нестероидных противовоспалительных средств, как таблеток, так и мазей, а также достаточно длительный период реабилитации, включающий в себя массаж, физиопроцедуры и динамический комплекс ЛФК.
Лечение
В зависимости от того, полным был разрыв или частичным выбираются разные методы терапии. Если имеет место надрыв, то выполняются только консервативное лечение и непродолжительная реабилитация. При полном повреждении ПКС необходимо срочное проведение операции с последующим длительным восстановлением.
Крестообразные связки в силу своего строения имеют незначительную способность к восстановлению. Это связано с растяжением концов сухожилия после надрыва, а, так как они не соприкасаются, образования рубцовой ткани между ними не происходит. Немалую роль играет повреждение синовиальной оболочки – основного источника питания ПКС. Поэтому без операции можно обойтись только в случае её частичного повреждения. Варианты терапии:
- Производится адекватное обезболивание с помощью уколов анальгетиков или новокаиновых блокад. За счёт расслабления напряженных мышц крестообразные связки перестают растягиваться.
- На область коленного сустава прикладывается пакет со льдом, обернутый полотенцем или повязка с хлорэтилом. Холод оставляют на 2 часа, после этого делают перерыв 30 минут и затем повторяют. Положительный эффект заключается в уменьшении отёка и объёма кровоизлияния в суставную сумку.
- Создается неподвижное положение конечности (в разогнутом положении) с помощью гипсовой повязки до паховой складки. Гипс можно снимать через 2 недели.
- Выполняются пункции сустава с целью удаления лишней жидкости и сгустков крови из его полости.
- В виде уколов или таблеток применяются стимуляторы восстановления тканей (афлутоп, актовегин, солкосерил, хондроитин с глюкозамином).
Для проведения операции необходимо наличие четких показаний. Они разделяются на две основные группы: для периода после травмы и отдаленные. Непосредственно после повреждения операция выполняется в случае:
- Полного разрыва сухожилия в точке прикрепления с участком кости.
- Абсолютной неподвижности в суставе и неэффективности других методов лечения при этом.
Хирургическое вмешательство является пластическим, то есть направлено на восстановление поврежденной крестовидной связки. Его суть заключается в удалении остатков и замене ПКС на искусственное сухожилие. В месте её прикрепления делаются отверстия на кости и с помощью винтов «обновленная» связка закрепляется.
После операции создаётся неподвижное положение для коленного сустава ортезом с шарниром или гипсовой повязкой на срок до 6 недель. В настоящее время большинство таких вмешательств делается артроскопически, то есть через небольшие отверстия. Это значительно упрощает уход за больным и уменьшает длительность восстановления.
Тейпирование поврежденного сустава
После правильной диагностики проблемы, проведения консервативной терапии, при необходимости оперативного вмешательства, начинается курс реабилитации по восстановлению функциональности колена, который включает в себя комплексные мероприятия по восстановлению связок в частности и коленного сустава в целом.
Основные мероприятия могут включать в себя:
- Массаж. Комплексы массажа производятся ежедневно и направлены сначала на улучшение кровоснабжения околосуставных структур, а позже — улучшение разгибательной, сгибательной и вращательной активности соответствующей структуры;
- Физиотерапия. Профильным специалистом назначается широкий спектр терапевтических мероприятий, включающих в себя криотерапию, ультразвук, УВЧ, магнитотерапию, бальнеологические процедуры, электрофорез и иные действия по необходимости в рамках прописанной терапевтической схемы;
- ЛФК. Лечебная физкультура является неотъемлемым и важным этапом восстановление работоспособности сустава в целом и передних крестов в частности. Сначала осуществляются лишь пассивные мероприятия в виде разгибания колена, его сгибание, скольжения по стене и прочих мероприятий. Далее комплекс ЛФК существенно расширяется, нагрузки динамическим образом увеличиваются вплоть до нормальных для здорового человека;
- Иммобилизация. На период реабилитации врач назначает частичную иммобилизацию сустава путем ношение ортеза либо же тейпирования области передних крестообразных связок колена. Следует понимать, что в данной ситуации речь идёт не о полной фиксации, об ограничении двигательной активности. При этом иммобилизационные мероприятия актуальны лишь в повседневной деятельности, на период же проведения ЛФК, физиопроцедур и иных реабилитационных действий, соответствующие приспособления снимаются.
Травмы коленного сустава могут провоцировать развитие ряда осложнений. Они формируются за счет внешних факторов, неудачно проведенной операции, недостаточности и неполноты квалифицированной медицинской помощи, прочее.
Еще одним, достаточно неблагоприятными патологическим явлением считается несвоевременное обращение пострадавшего к врачу
. Зачастую человек готов переждать период самостоятельного восстановления, не подозревая о серьезности проблемы.
Внешняя симптоматика патологии временно уходит, однако создаются предпосылки к различным рецидивам травмы передних крестообразных связок, в результате чего могут развиваться дегенеративно-дистрофические процессы эластичных структур, требующие в ряде случаев обязательного хирургического вмешательства с целью их удаления и замены имплантатами.
Наиболее типичное осложнение включает в себя:
- Системное нарушение кровообращения в суставе и близлежащих мягких тканях;
- Острый гонартроз;
- Комплексное нарушение общей двигательной активности повреждённой нижней конечности с развитием вторичных заболеваний опорно-двигательного аппарата;
- Артриты и прочие патология.
Процедура тейпирования является одним из альтернативных вариантов частичной иммобилизации коленного сустава в рамках реабилитационного периода. В ряде ситуаций ним заменяют стандартное ношение ортеза, гипса и прочих приспособлений.


Под общим термином «тейпирование» профильные специалисты подразумевает накладывания на колено ряда клейких лент определённого типа, которое позволяет частично обездвижить сустав. В чём основные особенности данного процесса?
В первую очередь подобная процедура является щадящим способом иммобилизации и формирует лишь частичную неподвижность нижней конечности с поврежденным суставом.
При этом сами тейпы изготавливается из высококачественных материалов, например хлопка. Они имеют прочную клейкую сторону, обеспечивающую хорошее крепление к эпителию, отлично растягиваются, структура волокна легко пропускает воздух, что позволяет коже дышать.
Тейпирование является щадящим механизмом снижения механических нагрузок на поврежденное колено в целом и переднего креста коленного сустава в частности. Техник наложения тейпов достаточно много и все они базово происходят от основных перевязочных процедур.
Общие рекомендации включает в себя:
- Предварительную обработку кожных покровов, в отношении которых будет проводиться тейпирование. Эпителий очищается от волос и обезжиривается с помощью спиртовых растворов;
- Продольная накладка лент. Тейпы накладывается вдоль мышц, при этом необходимо обязательно соизмерять силу натяжения, чтобы устройство не пережимало сосуды, а сами приспособления не слетали.
Основной целью всех мероприятий является восстановление нормальной подвижности коленного сустава. Применяются упражнения лечебной физкультуры (ЛФК) и физиопроцедуры.
- Уже на 3 день после наложения гипса можно вставать и ходить с помощью костылей, немного опираясь на поврежденную ногу. Упражнения являются изометрическими (напряжение мышц бедра в положении лежа без движений в конечности).
- С 3 недели необходимо заменить гипс на ортез или повязку эластичным бинтом. Ходить можно полностью опираясь на ногу или с тростью. Лечебная физкультура включает постепенное увеличение нагрузки и направлена на восстановление сгибания голени.
- Через 6 недель после травмы занятия ЛФК приобретают вид спортивных. Укрепление мышц бедра достигается ежедневным плаванием, использованием тренажеров или велосипеда.
- Через 3 месяца наблюдается полное восстановление, но тренировки необходимо продолжать. Идеальным является бег на расстояния не менее 3 километров. Перед пробежкой или другой физической нагрузкой всегда необходимо надевать мягкий наколенник.
Разрыв Передней Крестообразной Связки (ПКС)-операция
Повреждения связочного аппарата
Термин повреждение передней крестообразной связки коленного сустава подразумевает под собой целый ряд травматических проблем вышеуказанной локализации. Какие основные виды повреждений существуют?
В первую очередь – это, конечно же, растяжения, наиболее частый вид патологии притом не только у спортсменов, но также у детей и взрослых людей, занимающихся обычным физическим трудом, например, поднятием тяжестей с их переносом.
Помимо этого существуют также надрывы и разрывы крестов колена, являющиеся осложненным видом повреждения одного из основных элементов коленного сустава.
Отдельным подтипом повреждений можно считать дистрофические изменения крестообразных связок коленного сустава, выступающих чаще всего хроническими патологиями, развивающимися постепенно на фоне недолеченных травм и с присутствием ряда осложняющих обстоятельств.
Надрыв передней крестообразной связки
Надрыв переднего креста коленного сустава представляет собой типичную патологию повреждения соответствующего связочного аппарата, формирующегося в результате слишком сильных или ударных физических нагрузок на указанные локализации.
Надрыв переднего креста колена чаще всего формируется при ударе по колену, в результате резкого сгибания сустава.
Проблема характеризуется появлением резкой и достаточно сильной боли в колене, отечностью сустава, увеличением сустава в размерах, иногда с нарушением его двигательной функции.
Помимо этого кожные покровы гипертермичны. В отдельных ситуациях при полном разрыве соответствующей структуры базовый сустав нестабилен и человек попросту не может сделать нормальную упор на повреждённую ногу.
В рамках первичного обследования у врача последний производит визуальный осмотр и пальпацию проблемной зоны, визуально определяет изменение формы сустава и проводит обнаружения его нестабильности в виде теста «на выдвижной ящик» и прочих процедур. В качестве дополнения назначают процедуры рентгенографии, УЗИ и МРТ.
Длительность терапии надрыва переднего креста коленного сустава зависит от тяжести полученной травмы, сроков обращения пациента с проблемой, а также других обстоятельств.
Отек передней крестообразной связки
Строго говоря, понятие отека крестообразных связок не существует с медицинской точки зрения. Подданным термином обычно подразумевает разбухание колена в местонахождении соответствующих структур, которое может быть вызвано двумя основными факторами:
- Острый воспалительный процесс. Может быть следствием вторичной бактериальной инфекции либо же непосредственно свежей травмы с повреждением крестов колена и близлежащих мягких тканей;
- Наполнение суставной полости. Обозначенная структура может наполняться синовиальной жидкостью либо же кровью на фоне гемартроза. При этом патология сопровождает как непосредственно в саму травму осложнённого типа, так и реабилитационный период после оперативного вмешательства с развитием соответствующих проблем.
Проблема с формирующейся отечностью может быть решена несколькими способами:
- Радикальный. Проведение прямой пункции для создания канала вывода накопившейся жидкости из внутрисуставной полости;
- Консервативный. Назначение противовоспалительных средств в местной и системной форме, ограничение подвижности методом иммобилизации сустава и прочие мероприятия с временным отказом от физиопроцедур, массажа и ЛФК. Выполняется только в тех ситуациях, когда отечность носит неинфекционный характер и не связана с заполнением жидкостью внутрисуставного пространства. При вторичных бактериальных инфекциях будет назначен курс антибиотиков широкого спектра и иных лекарственных препаратов по необходимости.
Дистрофические изменения
Дистрофические изменения передней крестообразной связки коленного сустава в большинстве случаев являются следствием застарелых микротравм соответствующих структур, которые прогрессирует на фоне ряда неблагоприятных обстоятельств, в виде профессионального занятия спортом, ударных физических нагрузках на нижние конечности и так далее.
При этом длительный период времени симптоматика данного вида патологии может не проявляться вовсе либо иметь смазанные признаки.
Признаки могут быть в виде небольшой боли в колене, усиливающиеся после нагрузки на него, легкой припухлости в месте сустава, ухудшения его разгибательной или сгибательной функции, прочее.
Существует несколько разновидностей дистрофических изменений крестообразных связок колена. В частности к ним относят мукоидную дегенерацию, тендинит, лигаментит и интралигаментозное повреждение.
Под термином мукоидная дегенерация передней крестообразной связки современные врачи подразумевают начальную фазу патологического изменения соединительных тканей связочного аппарата, которые характеризуется накоплением и неправильным перераспределением в структуре мукополисахаридов и белков плазмы.
Мукоидная дегенерация развивается постепенно, связки при этом утолщены, но не разволокнены.
Также могут наблюдаться осложнение в виде поражения медиального мениска, остеоартроза с нарушением функции волокон, а также гонартроза. Вышеописанные проблемы влияют на сгибательную и разгибательную способность сустава, а также создают предпосылки к разрыву связочных волокон в дальнейшем из-за снижения их эластичности.
Под термином интралигаментозное повреждение передней крестообразной связки профильные специалисты подразумевает процесс необратимого замещения тканей связочный структур хрящевыми компонентами, что провоцирует отложение солей кальция и окостенения структуры в целом.
Сопутствующее нарушение двигательной функции коленного сустава оказывает патологическое влияние на весь опорно-двигательный аппарат.
К типичным причинам развития подобного состояния относят регулярные микротравмы передних связок, возрастное замедление обменных процессов с ухудшением кровообращения в них, воспалительные патологии в колене, а также наличие фонового деформирующего остеоартроза.
Чаще всего лигаментоз проявляется в виде отечности и сильного покраснения колена, наличия тупой боли в месте поражения связок.
На процедурах инструментальной диагностики оценивается структурные изменения эластичного компонента, определяется зона окостенения и отложения кальциевых солей, выявляется побочное либо вторичное заболевание коленного сустава, провоцирующего дальнейшее развитие проблемы.
В рамках комплексной терапии чаще всего требуется не только консервативное лечение и классическая физиотерапия с массажем и ЛФК, но также хирургическое вмешательство по удалению пораженных связок с их заменой на соответствующие синтетические либо донорские протезы.
Лигаментит
Лигаментит передней крестообразной связки коленного сустава в современной медицинской интерпретации является воспалительным процессом в связочном аппарате, развивающемся на фоне различных инфекционных заболеваний либо травм. К основной симптоматике данного патологического процесса относят болезненность в области сустава, его высокая чувствительность, регулярные появления контрактур, снижение суставной подвижности, появление отечности.
К развитию лигаментита могут приводить хронические инфекционные процессы в мягких тканях, травмы, регулярные ударные длительные нагрузки на нижнюю конечность наличие ряда системных заболеваний, в частности сахарного диабета, подагры и ревматоидного артрита.
В зависимости от тяжести развития патологии и его формы могут использоваться консервативные и оперативные методы лечения. В подавляющем большинстве случаев хирургическое вмешательство не требуется
Тендинит
Термин тендинит в отношении передней крестообразной связки коленного сустава имеет вторичное значение и обычно указывает на острые либо хронические воспалительные процессы в близлежащих сухожилиях. Несмотря на некоторую функциональную схожесть, эти два вида компонентов сустава являются различными структурами.
Если связки состоят из соединительной ткани и фиксируют суставную сумку, предотвращая чрезмерную подвижность колена, то сухожилия в основном выполняют функцию крепления, являясь, по сути, продолжениями мышц, с помощью которых последние фиксируются у кости.
Тендинит развивается постепенно и является хронической патологией, проявляется в виде болевого ощущения во время движения, локальными отеками, характерным хрустом во время активизации работы сустава, гипертермией кожных покровов.
Процедура лечения тендинита переднего креста коленного сустава полностью соответствует терапии сухожилий данного состояния. Преимущественно используется консервативный подход с использованием иммобилизации, холода, применяются нестероидные противовоспалительные средства, физиотерапии, массаж и иных манипуляции при необходимости по назначению хирурга, травматолога, ортопеда.
МРТ диагностика
Одним из наиболее полных информативных методов неинвазивного исследования коленного сустава в отношении травм и повреждений передних крестов является магнитно-резонансная томография. Основные его достоинство заключается не только в высокой информативности и безопасности, но также в возможности полного обследования состояний сопутствующих структур, в частности менисков, сухожилий, внутрисуставной сумки.
Помимо этого выделяют также три основных критерия выраженности степени тяжести повреждения передних крестообразных связок.
- Первая степень. Разрыв отдельных волокон структур;
- Вторая степень. Частичный разрыв всех связок в стадии компенсации, не нарушающий основную функцию состава;
- Третья степень. Полный разрыв либо отрыв передних крестообразных связок с формированием разболтанности суставов.
Другие виды исследований
Достаточно часто, магнитно-резонансная томография назначается лишь для окончательного подтверждения диагноза травмы передней крестовой связки коленного сустава, поскольку процедура является достаточно дорогостоящей. В рамках первичной постановки диагноза и при отсутствии признаков осложненной патологии могут назначаться следующие виды исследований:
- Первичный приём. Врач травматолог собирает анамнез пострадавшего, фиксирует субъективные жалобы, производит визуальный осмотр колена с пальпации, проводит тест на выявление стабильности сустава;
- Рентгенография. Проводится в нескольких проекциях для базового анализа структуры костей колена и выявление переломов, трещин и так далее;
- Ультразвуковое исследование. Позволяет осуществить мониторинг внутрисуставной полости и состояния мягких тканей;
- Компьютерная томография. Базово визуализирует структуры коленного сустава, в том числе хрящи, связки и сухожилия;
- Артроскопия. Малоинвазивный способ хирургической диагностики с произведением пункции коленного сустава, введением во внутрисуставную полость соответствующего оборудования в виде артроскопа.
Повреждение, разрыв передней крестообразной связки — Колено — Лечение — Персональный сайт врача ортопеда-травматолога Дедова Сергея Юрьевича
 Повреждение передней крестообразной связки коленного сустава
Повреждение передней крестообразной связки коленного сустава
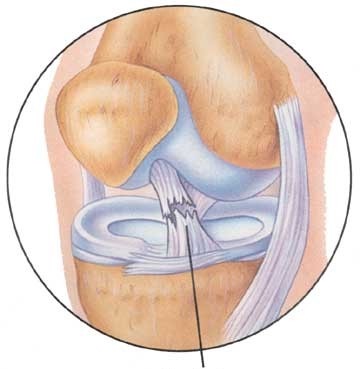
Передняя крестообразная связка (ПКС) является одним из главных внутрисуставных стабилизаторов коленного сустава.
Механизм повреждения ПКС:
Наиболее частым механизмом разрыва ПКС является ротационный подворот в колене при фиксированной голени, т.е. происходит скручивание в колене. Такая ситуация не редкость при занятиях игровыми видами спорта (футбол, баскетбол, волейбол). С каждым годом растет частота повреждения ПКС при занятиях горнолыжным спортом: падение-разворот в колене – лыжа не отстегнулась…
Другой причиной травмы ПКС является боковой удар в колено (например, в футболе или в контактном виде спорта (карате)).


Достаточно часто во время травмы передней крестообразной связки пациенты отмечают слышимый хруст в колене. Как таковой боли разорванная передняя крестообразная связка не дает. Болевой синдром в коленном суставе связан с травмой других внутрисуставных структур (разрыв менисков, внутрисуставные переломы и т.д.), которые могут быть в комбинации с повреждением ПКС.
В ортопедической практике часто встречается так называемая триада: повреждение передней крестообразной связки + повреждение внутренней боковой связки + повреждение медиального мениска.
Что делать сразу после травмы колена:
- Постараться адекватно оценить ситуацию.
- Ни в коем случае не надо продолжать занятия спортом, это может повлечь за собой дополнительную травматизацию в коленном суставе.
- Ограничить движение в коленном суставе, не наступать на ногу.
- Зафиксировать колено хотя бы эластичным бинтом.
- Обязательны холодовые аппликации: надо положить на колено лёд или другой замороженный продукт. Холодовые аппликации надо делать по 20-30 минут, несколько раз с интервалом – 1 час.
- Обязательно обратиться к врачу!!!!
Клиническая картина
При разрыве передней крестообразной связки точный диагноз поставит только опытный врач, который непосредственно занимается травмами коленного сустава. Иногда в поликлиниках ставят обычный ушиб колена и отправляют домой, что является недопустимым…
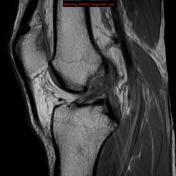 Врач тщательным образом должен провести клинический осмотр коленного сустава. Обязательно оценивается наличие отека колена, выпота (жидкости) в коленном суставе. Поверяются менисковые тесты, связочные тесты.
Врач тщательным образом должен провести клинический осмотр коленного сустава. Обязательно оценивается наличие отека колена, выпота (жидкости) в коленном суставе. Поверяются менисковые тесты, связочные тесты.
Для клинической оценки повреждения передней крестообразной связки используются тест Лахмана и тест «передний выдвижной ящик».
При любой травме колена в обязательном порядке проводится рентгенография коленного сустава. На рентгенограмме передняя крестообразная связка не визуализируется, видны только костные структуры. Рентген проводится только целью исключения костной травмы (перелом).
УЗИ – совершенно неэффективный метод диагностики повреждения передней крестообразной связки.
Наиболее оптимальным методом диагностики разрыва передней крестообразной связки является магнитно-резонансная томография (МРТ) коленного сустава.
Лечение:
Практика показывает, что многие пациенты, получив разрыв крестообразной связки коленного сустава, не сразу обращаются к врачу, считая, что само пройдет… Но не проходит: сохраняется отек сустава, боли, нестабильность колена. В большинстве случаев обращение к специалисту происходит через 1-2 месяца после полученной травмы коленного сустава.
Некоторые пациенты пытаются проводить консервативное лечение, которое заключается в закачивании мышц бедра, тем самым отмечая, что колено становится стабильным… Но это самообман.
Какие бы не были накаченные мышцы бедра, внутрисуставная нестабильность коленного сустава сохраняется. К сожалению, констатирую факт: разрыв передней крестообразной связки самостоятельно не срастается!!! Поврежденная передняя крестообразная связка не выполняет свои функции, и это приводит к хронической передней нестабильности коленного сустава, что в свою очередь влечет за собой появление артроза с постоянной болью и необратимым разрушением коленного сустава.
Оперативное лечение направлено на стабилизацию коленного сустава и заключается в проведении артроскопической пластики передней крестообразной связки.
Артроскопическая реконструкция передней крестообразной связки – высокотехнологичная операция.
Во время операции изначально проводится артроскопическая диагностика коленного сустава с целью оценки состояния передней крестообразной связки. Наиболее часто выявляется отрыв передней крестообразной связки от бедренной кости. Наряду с диагностикой ПКС проводится тщательный осмотр всего сустава и оценивается состояние менисков, задней крестообразной связки, суставного хряща и т.д.
При подтвержденном разрыве ПКС приступают ко второму этапу операции – непосредственно пластики передней крестообразной связки. Целесообразно заметить, что сшить поврежденную связку невозможно, необходима реконструкция ПКС, т.е. создание новой передней крестообразной связки.
Для этого используют трансплантаты передней крестообразной связки. Существуют аутотрансплантаты (из своих собственных тканей) и аллотрансплантаты (синтетические).
На сегодняшний день в артроскопической хирургии отдают предпочтение аутотрансплантатам. Существует несколько видов аутотрансплантатов: из связки надколенника (BTB), из сухожилия четырехглавой мышцы бедра, из сухожилий подколенной и нежной мышц (HAMSTRING). В своей практике предпочтение отдаем аутотрансплантату ПКС из сухожилий подколенной и нежной мышц, поскольку данный трансплантат соответствует всем прочностным характеристикам связки, возможны различные варианты фиксации, и это наименее травматичный метод реконструкции передней крестообразной связки.
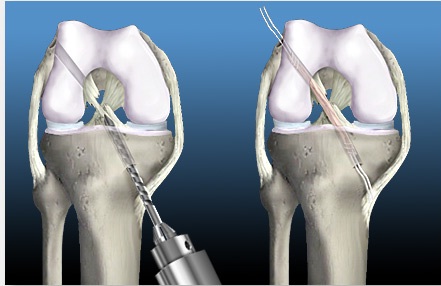 После забора трансплантата с помощью специальных направителей формируются каналы в большеберцовой и бедренной кости. Через созданные костные каналы проводится новая связка и производится ее фиксация. Для фиксации используем различные конструкции: ENDO-BUTTON, система RIGID-FIX, система BIO-INTRAFIX, интерферентные винты BIO-RCI.
После забора трансплантата с помощью специальных направителей формируются каналы в большеберцовой и бедренной кости. Через созданные костные каналы проводится новая связка и производится ее фиксация. Для фиксации используем различные конструкции: ENDO-BUTTON, система RIGID-FIX, система BIO-INTRAFIX, интерферентные винты BIO-RCI.
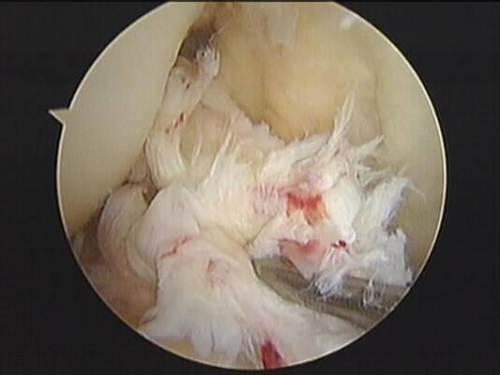
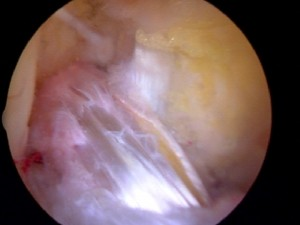
После стабилизации трансплантата обязательно проводится артроскопический контроль изометричности новой связки.
Длительность операции 1,5-2 часа, операция заканчивается дренированием коленного сустава (вакуумная дренажная система Редон (B.BRAUN)) , на послеоперационные раны накладываем косметический шов.
С целью тромбопрофилактики обязательно фиксируем нижние конечности или эластичными бинтами или используем послеоперационный компрессионный трикотаж. Оперированное колено фиксируем ортезом (тутором). Ходьба разрешена только с помощью костылей без нагрузки на оперированную ногу.
Нахождение в стационаре клиники – 2 суток. Стационарное лечение проводится под круглосуточным динамическим контролем врачей ортопедов, реаниматологов, терапевтов и заключается в проведении антибактериальной, противовоспалительной, антикоагуляционной и симптоматической терапии.
Дальнейшее наблюдение и лечение проводится амбулаторно.
 РЕКОМЕНДАЦИИ ПАЦИЕНТУ ПОСЛЕ АРТРОСКОПИЧЕСКОЙ ПЛАСТИКИ ПЕРЕДНЕЙ КРЕСТООБРАЗНОЙ СВЯЗКИ
РЕКОМЕНДАЦИИ ПАЦИЕНТУ ПОСЛЕ АРТРОСКОПИЧЕСКОЙ ПЛАСТИКИ ПЕРЕДНЕЙ КРЕСТООБРАЗНОЙ СВЯЗКИ
- Ходьба без нагрузки на ногу с помощью костылей – до 5 суток после операции.
- Дозированная нагрузка на ногу с опорой на костыли – с 5 суток до 3 недель после операции.
- Полная нагрузка на ногу (без костылей) – через 3 недели после операции.
- Фиксация коленного сустава ортезом (шиной) – 2-3 недели после операции, в дальнейшем – разработка движений в коленном суставе.
- Антибактериальная терапия
- Противовоспалительная терапия
- При болевом синдроме: аналгетики
- С целью профилактики тромбоэмболических осложнений: эластичное бинтование нижних конечностей или использование компрессионного послеоперационного трикотажа + антикоагулянты.
- Холодовые аппликации на колено (для уменьшения отека колена)
- Перевязки: потребуются 2-3 перевязки (необходимо подъехать в клинику).
- Снятие швов – через 14 дней после операции.
- Через 3 недели после операции – активная реабилитация: восстановление полноценных движений в колене и гипотрофии мышц бедра (возможна реабилитация на дому (ORTHORENT) или в реабилитационном центре).
- Начало спортивных нагрузок (бег) – через 3 месяца после операции.
- Спорт без ограничений – через 5-6 месяцев после артроскопической пластики передней крестообразной связки.
Частичный разрыв передней крестообразной связки
Частичный разрыв передней крестообразной связки — это одна из самых распространенных травм коленного сочленения. В большинстве случаев она рвется полностью, но бывает и частичный разрыв. Порой непросто решить вопрос о необходимости хирургического лечения частичного разрыва передней крестообразной связки.
Причины разрывов
- резкая остановка во время бега
- вращение голени при неподвижной стопе
- неправильное приземление при прыжке
- удар по колену, выше или ниже него
- внезапная смена направления при движении
Такая травма возможна не только у спортсменов, но и у пожилых людей с дегенеративными поражениями суставных тканей. Стоит знать, что после частичного повреждения связка становится не такой прочной, и гораздо проще получить ее повторную травму.
Признаки
- боль в момент травмы
- припухлость
- болезненность движений в суставе
- боли при резких или неловких движениях, ощущение нестабильности колена при них
- возможен гемартроз
Блокирование коленного сустава. Это симптом похож на блокады при разрыве мениска. Дело в том, что передняя крестообразная связка включает два пучка, и при травме может порваться один из них полностью, а второй – остаться целым. Оторвавшийся пучок способен блокировать колено.
В дальнейшем отек уменьшается, болевые ощущения могут не беспокоить, и травмированная связка может беспокоить при физических нагрузках. Иногда развивается нестабильность сустава, хотя при частичном разрыве – это редкость. Обычно оставшаяся целой часть связки успешно поддерживает стабильность коленного сустава. Но все же, в некоторых случаях пациент может жаловаться на «вылетание» колена, на подкашивание ноги. Из-за хронической нестабильности травмируется хрящевое покрытие сустава, мениски, есть риск развития артроза.
Врач выясняет механизм травмы и осматривает колено в сравнении со здоровым суставом, проводит тесты на стабильность связок, пальпирует. При наличии гемартроза он выполняет пункцию и откачивает содержимое из суставной полости. Если доктор заподозрит перелом, назначит рентгенографию. А для визуализации всех мягкотканых составляющих коленного сустава понадобится магнитно-резонансная томография. После этого исследования травматолог на основании выявленных им при осмотре клинических данных и снимков ставит точный диагноз. Нужно сказать, что травма передней крестообразной связки может сопровождаться разрывом боковой связки или мениска.
Первая помощь.
Может быть интересно
Если произошла травма колена, не нужно опираться на ногу, пытаться самостоятельно двигаться, иначе, если связка порвалась частично, ее целостность может нарушиться полностью. Следует придать ноге возвышенное положение, зафиксировать сустав эластичным бинтом или бандажом и наложить холод на 10-15 минут. Далее рекомендуется обратиться к врачу.
Лечение.
Выбор тактики лечения частичного разрыва передней крестообразной связки зависит от многих критериев, самые важные из них:
- Возраст пациента. У пожилых людей нет необходимости в оперативном вмешательстве, даже если имеются признаки нестабильности сустава. Им проводится консервативная терапия и рекомендуется избегать подъема тяжестей, неудобной обуви, резких движений. Качество жизни таких пациентов обычно не страдает, так как нестабильность при частичном разрыве легкая.
- Сопутствующее повреждение других связок или менисков. Как уже говорилось, совместно с передней крестообразной связкой могут страдать мениски (внутренний, наружный или оба сразу), одна или обе боковые связки, задняя крестообразная. Если у пациента наблюдается нестабильность сустава, болевой синдром, «блокады», то консервативное лечение не даст результата. Проводится оперативное вмешательство, устраняются данные проблемы, и, если это необходимо, заодно хирург может выполнить пластику передней крестообразной связки.
- Давность повреждения. Если травма свежая, можно начать с консервативного лечения и курса реабилитации. При отсутствии должного эффекта, хирург с пациентом обсуждают вопрос об операции.
Лечебный процесс включает два периода:
1. Острый период. Первые дни после травмы необходима иммобилизация — обездвиживание коленного сустава. Для этой цели применяются специальные ортопедические жесткие ортезы, или туторы. Они позволяют исключить нестабильность колена, а также регулировать угол его сгибания и разгибания. Первые сутки периодически стоит прикладывать холод, использовать нестероидные противовоспалительные препараты внутрь или местно (мази, гели).
Режим – щадящий: исключение физических нагрузок. С 3-4-го дня после повреждения доктор может рекомендовать физиотерапевтические процедуры (магнитотерапия, лазеротерапия, элеткрофорез и другие) и лечебную физкультуру. В остром периоде нужно выполнять сгибания, разгибания, вращения в смежных суставах и изометрические упражнения (напряжение передних мышц бедра). Лечебная гимнастика позволит не допустить серьезной гипотрофии мышц, а физиотерапия и противовоспалительные средства помогут снять посттравматическое воспаление, улучшить кровоток и рассосать кровоизлияние в мягких тканях.
2. Постиммобилизационный период. Иммобилизация длится от 3х до 5-ти недель. Но уже спустя 10-14 дней, когда пройдут боли, отрез нужно периодически снимать и восстанавливать движения в суставе, выполнять лечебную гимнастику с увеличивающейся амплитудой. Но если повреждены еще и мениски или боковые связки, тактика лечения несколько другая, период иммобилизации длится дольше. В этом периоде продолжается физиотерапия, также назначается массаж.
После окончательного снятия ортеза врач снова оценивает состояние коленного сустава. Пациент должен продолжать восстановительные мероприятия по тренировке мышщ бедра, так как они способны частично взять на себя роль связки. Если после всех проведенных мероприятий имеется нестабильность, проводится оперативное лечение частичного разрыва передней крестообразной связки.
На всех этапах полезным будет применение медицинской пленки полимедэл, которая ускоряет регенерацию тканей, за счет того, что она восстанавливает кровоснабжение в поврежденном участке тканей, что обеспечивает полноценное их питание. Использование пленки элементарно: прикладывайте её как только возможно чаще, сидя за компьютером, телевизором или лежа в постели. Противопоказания — только онкология.

