Остеокальцин понижен – особенности проведения исследований, норма в крови, повышенный и пониженный уровень, причины отклонения у мужчин и женщин, лечение нарушения
Остеокальцин – это… Что такое Остеокальцин?
Остеокальцин — это наиболее информативный маркер формирования кости. Он высвобождается остеобластами в процессе остеосинтеза и частично поступает в кровоток. Для определения его уровня используют сыворотку или плазму крови, взятой натощак. Получена хорошая корреляция между уровнем остеокальцина в крови и данными инвазивных методов оценки состояния процесса формирования кости при различных метаболических поражениях скелета.
Уровень остеокальцина в крови повышен при:
- остеомаляции
- болезни Педжета
- гипертиреозе
- первичном гиперпаратиреозе
- почечной остеодистрофии
- хронической почечной недостаточности
- активных процессах формирования кости (в том числе и опухолевых)
- активных процессах роста (подростковый возраст)
- метастазировании опухолей различного происхождения в костную ткань
Пониженные уровни остеокальцина отмечаются при:
- гипопаратиреозе
- беременности
- дефиците соматотропина
- продолжительной терапии кортикостероидами
При остеопорозе уровень остеокальцина может быть повышенным или нормальным, в зависимости от выраженности процессов остиосинтеза. Нужно иметь в виду, что уровень остеокальцина в крови подвержен большим суточным колебаниям.
| Не-эндокрин. железы | Гастроэнтеропанкреатическая эндокринная система: Желудок: гастрин · грелин · 12-перстная: CCK · GIP · секретин · мотилин · Вазоактивный интестинальный пептид (VIP) · Подвздошная кишка: энтероглюкагон · Печень/другое: Инсулиноподобный фактор роста (IGF-1, IGF-2) Жировая ткань: лептин · адипонектин · резистин Скелет: Остеокальцин Почки: JGA (ренин) · перитубулярные клетки (EPO) · кальцитриол · простагландин Сердце: натрийуретический пептид (ANP, BNP) |
|---|
dic.academic.ru
Остеокальцин что это такое: расшифровка, маркер костей
Нередко у людей возникает вопрос, остеокальцин что это такое, когда врач назначает сдавать анализ уровень этого вещества в крови. Это важное исследование, которое помогает оценить состояние костной ткани, а именно – быстроту формирования костной ткани, и вовремя принять меры при обнаружении каких-либо нарушений.
Как формируется кость
Если говорить о том, что такое остеокальцин, нельзя не упомянуть о процессах, происходящих в костях. Кость – это твердая, упругая соединительная ткань организма, из которой состоит большая часть скелета человека. Кость является живущей, развивающейся тканью, клетки которой меняются со скоростью 10% в год. Чтобы поддерживать здоровую структуру, они постоянно перестраиваются в течение всей жизни человека.
Состоят кости главным образом из коллагена, что являет собой белковую сеть, дающую костям упругую и гибкую несущую конструкцию, а также фосфата кальция, минерализированного комплекса, который делает костную ткань тверже. Сочетание коллагена и кальция придает костям твердость и жесткость. Но при этом кости остаются достаточно гибкими для того, чтобы выдерживать значительный вес и переносить перегрузки. Также следует заметить, что более 99% кальция в организме человека содержится в костях и зубах. Оставшийся процент циркулирует в крови.
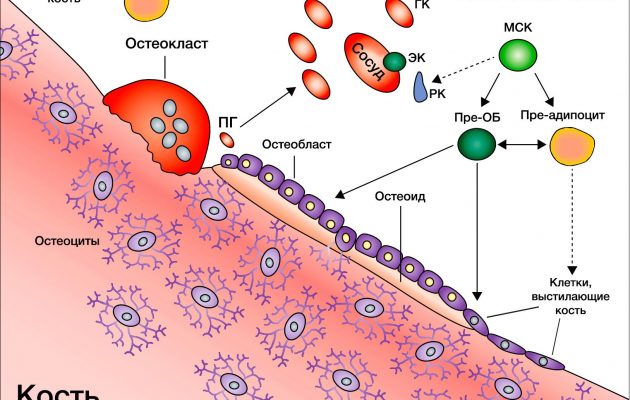

В костной ткани содержится два основных типа клеток, остеобласты и остеокласты. Остеобласты – это клетки, которые закладывают начало новой кости, но перед этим они запускают процесс резорбции, стимулируя остеокласты, что растворяют небольшие количества старой костной ткани в областях, нуждающихся в укреплении (резорбция). С этой целью остеокласты применяют кислоты и энзимы, растворяющие коллагеновую протеиновую сеть.


 Какие существуют анализы крови?1807
Какие существуют анализы крови?1807Запустив остеокласты, остеобласты начинают формировать новую костную ткань, выделяя различные вещества, формирующие протеиновую сеть, которая затем минерализуется кальцием и фосфатом. Этот процесс перестройки костей продолжается постоянно и поддерживает кости в живом и крепком состоянии.
Во время раннего детства и подросткового периода новые кости образуются, а старые удаляются на большой скорости. В результате костная система становится больше, тяжелее, её ткань уплотняется. Формирование костей в этот период происходит быстрее, чем костная резорбция до того времени, когда человек не достигнет максимального веса костной ткани. В это время кости наиболее плотные и сильные. Обычно это происходит между 25 и 30 годами.
После этого пикового периода резорбция костей начинает происходить быстрее, чем формирование новой костной ткани. При этом начинается потеря в первую очередь коллагеновой сети. Возраст, в котором человек начинает ощущать первые симптомы потери ткани костей, зависит от количества костной ткани, что развилась в молодом возрасте и от скорости резорбции.
Обычно у женщин эти процессы начинаются раньше, чем у мужчин, поскольку у них не развивается такого количества костей в пиковый период. Кроме того, после менопаузы исчезновение костной ткани усиливается. Еще одним достаточно редким проявлением является остеопороз при беременности, когда могут возникнуть трещины в позвоночнике и тазобедренном суставе. Возможная причина – понижен кальций в организме или генетическая предрасположенность.
Особенности маркеров костей
Некоторые заболевания и состояния организма могут привести к дисбалансу между резорбцией и образованием новых костей. Анализы на различные костные маркеры позволяют выявить этот дисбаланс и потерю тканей, поскольку могут обнаружить вещества, появляющиеся при изменении формы костей.
Эти маркеры дают ценную информацию врачу про скорость резорбции и/или формировании аномальных образований, которые могут превратиться в заболевания. Костные маркеры можно использовать, чтобы определить риск трещины и переломов костей у пациента. При этом может проводиться анализ на остеопороз и болезнь Паджета.

Чаще всего маркеры используются для выявления остеопороза, анализы которого включают такие его разновидности, как возрастной и вторичный остеопороз. Кроме того, потеря костной ткани возможна при:
- ревматоидном артрите;
- гиперпаратироидизме;
- болезни Кушинга;
- хронической болезни почек;
- множественной миеломе;
- в результате продолжительного употребления лекарств, таких как антиэпилептические средства, глюкокортикоиды и литий.
У детей костные маркеры используются для помощи в диагностике нарушений обменных процессов в костях и мониторинга лечения этих заболеваний. Примером таких заболеваний является рахит, ювенильнв болезнь Паджета, несовершенство остеогенеза, сопровождаемое ломкостью костей.
Виды обследований
Для определения дисбаланса в резорбции и образовании костной ткани обычно используются один или несколько маркеров костей. Эти маркеры часто используются вместе с исследованиями плотности костей. Это помогает оценить потерю костной ткани и выявить некоторые заболевания костей.
У взрослых маркеры нередко используются для мониторинга реакции на антирезорбционную терапию. При этом проводятся анализы крови на остеопороз, а также ля определения дозировки лекарства. У детей маркеры прежде всего применяют для выявления расстройств обмена веществ в костной ткани, что возникают при остеопорозе, рахите, ювенильной болезни Паджета и дефектном остеогенезе.
Анализы маркеров костной ткани могут определить соотношение резорбции и образования гораздо быстрее, чем диагноз, определяемый при помощи рентгеновского сканирования, направленного на определение плотности костей. Объясняется это тем, что для качественной рентген-диагностики требуется обычно от полугода до двух лет. Благодаря этому терапия, направляемая анализами костных маркеров, производится вовремя и корректируется, если реакция организма на лечение не такая, как ожидалось.


Согласно рекомендациям международных организаций, наиболее применимыми для диагностики костных заболеваний является два типа анализов крови. Первый – С-телопептид (С-терминальный телопептид типа 1 коллагена (СТх). Так называется один из маркеров резорбции. Он является пептидным компонентом карбоксильного терминального окончания протеиновой матрицы. Используется при антирезорбционной терапии бисфосфонатами, а также гормональной заместительной терапии. Также его применяют у женщин после климакса и у пациентов с пониженной костной массой (остеопения).
Второй анализ – P1NP (проколлаген типа 1 N-терминального пропептида). Это маркер формирования костной ткани, который образуется в остеобластах. Его количество зависит от скорости формирования коллагеновой сети и образования костной ткани.
Анализ маркера P1NP может проводиться совместно с маркерами резорбции такими, как C и N-телопептитдами. P1NP является наиболее чувствительным маркером формирования костей и особенно применимым во время мониторинга терапии формирования костной ткани и антирезорбционной терапии. Тест на этот маркер обычно проводят перед тем, как лечить остеопороз как повторный – через 3-6 месяцев.
Помимо вышеупомянутых, есть немало других анализов, и одним из них является тест на остеокальцин. Это протеин костей GLA, которой формируется остеобластами и является частью неколлагеновой костной структуры. Некоторое количество остеокальцина поступает в кровоток, а его уровень в крови отражает скорость формирования костной ткани. Поэтому остеокальцин является полезным индикатором этой функции остеобластов. На результаты этого теста могут повлиять разжижающие кровь лекарства, такие как варфарин.
Расшифровка результатов
Тестирование маркеров костей проводится совместно с другими анализами на кальций, витамин Д, анализов щитовидной железы и паращитовидных гормонов. Назначают в ситуациях, когда потеря костной ткани была зафиксирована на обследовании плотности костей с помощью сканирования и/или если у пациента есть история неожиданных переломов костей.



 Норма показателя СОЭ у детей2651
Норма показателя СОЭ у детей2651Повышенная норма одного или нескольких маркеров в моче и/или крови дает основания предполагать увеличение скорости резорбции и/или образования костной ткани, но это не указывает на причину этого процесса. Поэтому необходимы будут дальнейшие исследования. Увеличения значений костных маркеров бывают при таких заболеваниях, как:
- Остеопороз.
- Болезнь Паджета.
- Рак, распространившийся на кости.
- Гиперпаратиреоидизм (увеличенная выработка паратгормона).
- Гипертиреоидизм (увеличенная выработка гормонов щитовидной железы).
- Остеомаляция (размягчение костей) у взрослых и рахит у детей, вызванные недостатком минерализации, чаще всего витамина Д или кальция.
- Хроническая болезнь почек (ренальная остеодистрофия).
- Увеличенное употребление повышенных доз глюкокортикоидов или синдром Кушинга.
Пониженный или нормальный уровень костных тканей говорит про отсутствие или легкую степень дисбаланса резорбции/формирования костей. При мониторинге терапии эти значения говорят про успешность лечения.
При проведении анализов костных маркеров в их расшифровке необходима доля осторожности. Это вызвано тем, что значения этих маркеров в крови и моче меняются не только изо дня в день, так и на протяжении суток, в зависимости от пола и возраста. Большинство костных маркеров имеют наибольшие значения сутра, а на некоторые, особенно на щелочную фосфатазу, оказывает воздействие принятие пищи. Поэтому интерпретация этих маркеров довольно относительного характера и необходимо сделать не один тест, а провести серию исследований.
1diagnos.ru
Общая характеристика гормонального исследования на Остеокальцин. Кому и зачем назначается анализ на остеокальцин .
Общая характеристика гормонального исследования на Остеокальцин.
Остеокальцин – это гормон, который отражает характер метаболизма костной ткани. Он синтезируется молодыми клетками костной ткани остеобластами, при этом основная его часть находится в составе костного матрикса, и лишь незначительный его процент попадает в кровь. Он отражает степень активности остеобластов.
Этот гормон также влияет и на резорбцию костей по принципу обратной связи: чем выше уровень остеокальцина в крови, тем активнее идет процесс разрушения старой костной ткани. Выводится он почками, поэтому на концентрацию его в крови влияет и функциональное состояние мочевыделительного аппарата. В обмене остеокальцина в организме участвуют витамины К и D и гормоны щитовидной железы. Из этого следует, что концентрация данного гормона в организме зависит от состояния костной ткани, эндокринной системы и почек.
Кому и зачем назначается этот анализ.
Данное обследование с диагностической целью назначается следующим категориям пациентов:
- женщинам в период менопаузы для раннего выявления остеопороза;
- людям с нарушением функции почек;
- пациентом с патологией эндокринной системы;
- детям, страдающим рахитом;
- пациентам с подозрением на онкологию.
Также обследование проходят пациенты, получающие антирезорбтивную терапию, цель анализа в этом случае – оценка эффективности лечения. При этом анализ проводится минимум через 3 месяца от начала приема препаратов. Еще один контингент – это лица, получающие кортикостероидную терапию. Им анализ назначается для выявления побочного эффекта терапии – подавления синтеза костной ткани.
Как проводится сбор анализа.
Для проведения анализа осуществляют забор венозной крови натощак с утра. За час до анализа следует воздержаться от курения, физических нагрузок, при этом можно пить воду без газа.
Расшифровка результатов.
Для женщин:
- 20-50 лет – 11-43 нг/мл
- старше 50 лет – 15-46 нг/мл
Для мужчин:
- 20-30 лет – 24-70 нг/мл
- 30-50 лет – 14-42 нг/мл
- старше 50 лет – 14-46 нг/мл
Для детей:
- до 6 лет – 48-98 нг/мл
- 6-10 лет – 40,2-108 нг/мл
- 10-14 лет – 35,8-166 нг/мл
Трактовка результатов анализа.
Повышенный уровень остеокальцина в крови наблюдается в следующих ситуациях:
- остеопроз, остеомаляция;
- гиперпаратиреоз, диффузный токсический зоб;
- опухоли костной ткани либо метастазы опухолей иных локализаций в костную ткань;
- хроническая почечная недостаточность.
Физиологическое повышение гормона отмечается у подростков в период активного роста.
Пониженный уровень остеокальцина в крови обнаруживается в таких случаях, как:
- гипопаратиреоз;
- гиперкортицизм;
- цирроз печени.
- прием глюкокортикостероидов.
Физиологическое понижение уровня гормона в крови бывает у беременных, особенно в случае многоплодной беременности.
medcentr-endomedlab.ru
Остеопороз и витамин К – KOD жизни

Последнее десятилетие принесло целый взрыв исследований, раскрывающих множество полезных функций витамина D, который играет существенную роль в поддержании нашего здоровья.
Но есть новое для нас вещество – витамин К, который может оказаться “следующим витамином D” по его влиянию на наше тело, и сегодня ученые находят, что некоторые преимущества витамина D значительно усиливаются в сочетании с этим витамином.
Много новых исследований нацелены на взаимодействие между витамином K (в частности, одной из его форм – витамином К2) и витамином D3, особенно с точки зрения прочности костей и здоровья сердечно-сосудистой системы.
Функции витамина K
Витамин K, скорее всего, также важен для нас, как и витамин D. Так как исследования этого вещества продолжаются, то сегодня можно осветить только растущий список его преимуществ для вашего здоровья. Сегодня по своему влиянию витамин K находится примерно там, где был и витамин D, в связи с его жизненно важной ролью для нашего здоровья и обладает гораздо большими преимуществами, чем мы первоначально думали.
И, по словам ведущих ученых, изучающих сегодня витамин К, почти все люди, как и в случае с витамином D, обладают дефицитом витамина К. Большинство из вас получает необходимую норму этого витамина для поддержания нормальной свертываемости крови, но явно недостаточную для защиты от следующих проблем со здоровьем:
- Проблемы со здоровьем мозга, в том числе деменции
- Обызвествление артерий, сердечно-сосудистые заболевания и варикозное расширение вен
- Остеопороз
- Кариес
- Рак простаты
- Рак легких
- Рак печени
- Лейкоз
- Пневмония
Витамин К существует в двух основных формах: К1 и К2

- Витамин K1 – найден в зеленых овощах, и поступает из пищи прямо в печень, чтобы поддерживать нормальную систему свертывания крови. (Кстати, зачастую младенцам помогают в предотвращении нарушения свертываемости крови.)
- Витамин K2 – этот тип витамина производится бактериями в кишечнике, поэтому там этого витамина содержится в больших количествах. Но, к сожалению, он не полностью усваивается в кишечнике и выводится вместе с калом. Усвоенная часть витамина К2 поступает прямо в кровеносные сосуды, кости и ткани, минуя печень.
Если рассмотреть все известные формы витамина К, то они бывают МК4, МК7, МК8, МК9. Для нашего здоровья наибольшее значение имеет форма МК7, поэтому большинство биологических добавок с витамином К изготавливаются в форме МК7.
При выработке формы витамина МК7 происходит его извлечение из японского ферментированного соевого продукта под названием натто. Вы могли бы получить огромное количество МК7, если бы употребляли в пищу натто, так как этот продукт относительно недорог и доступен в большинстве азиатских магазинах и рынках. Однако многие люди не слишком хорошо переносят его запах и слизистую текстуру, поэтому большинство людей, которые находят натто невкусным, предпочитают принимать биологические добавки. Вы также можете получать МК7, употребляя в пищу ферментированные (твердые) сыры.
Витамины D и K – как сторож и гаишник
Одним из существенных преимуществ витамина D является его помощь в улучшении костной ткани, помогая усваивать кальций. Это не новость … вам, вероятно, давно известно о витамине D и усвоение кальция.
Но есть новые доказательства того, что именно витамин K (в частности, витамин К2) направляет кальций в кости скелета, предотвращая накопление кальция в органах, сосудах и артериях. Известно, что большая часть артериальной бляшки (атеросклероз) состоит из отложений кальция, отсюда и возник термин “уплотнение артерий”.
Витамин К2 активирует гормон под названием остеокальцин, вырабатываемый клетками костей – остеобластами, который необходим для связывания кальция в матрицу кости. Остеокальцин также необходим, чтобы предотвращать откладывание кальция в артериях.
Можно представить эти витамины следующим образом – витамин D ведет себя, как сторож, который контролирует, какой орган будет получать этот витамин, а витамин K ведет себя, как гаишник, направляя движение туда, куда должно поступить это полезное вещество. Если же есть много витамина D, то есть много движении, но нет в достаточном количестве витамина К – гаишника, то это означает давку, хаос и закупорку везде. И тогда, такой полезный витамин D, может начать работать против нас, он начинает стимулировать поступление кальция в наши коронарные артерии, а не в наши кости.
Есть даже доказательства того, что сохранность витамина D зависит от витамина K, и что токсичность витамина D (хотя это бывает в очень редких случаях с формой D3) на самом деле вызвана дефицитом витамина К2.
Витамин K, витамин D и сердечно-сосудистые заболевания
 Когда повреждаются мягкие ткани тела, то они реагируют в виде воспалительного процесса, что может привести к отложению кальция в поврежденной ткани. Когда это происходит в ваших сосудах, то это может привести к накоплению кальциевого налета и увеличить риск возникновения инфаркта.
Когда повреждаются мягкие ткани тела, то они реагируют в виде воспалительного процесса, что может привести к отложению кальция в поврежденной ткани. Когда это происходит в ваших сосудах, то это может привести к накоплению кальциевого налета и увеличить риск возникновения инфаркта.
Витамин K и витамин D работают вместе, чтобы увеличить матриксный GLA-белок, ответственный за защиту кровеносных сосудов от отложения солей. У здоровых артерий GLA-белок собирается вокруг эластичных волокон артериальной подкладки, и охраняют сосуды от образования кристаллов кальция. Матриксный GLA-белок настолько важен, что он часто используется в качестве лабораторных анализов о состоянии сердечно-сосудистой системы.
По словам ученых: “Единственный механизм для артерий, который помогает их защитить от отложения солей, это активность витамин К-зависимых белков GLA. Это вещество является самым мощным ингибитором кальцификации мягких тканей и, в настоящее время известно, что количество GLA-белка явно недостаточно у современных взрослых людей. Зачастую его уровень находится в пределах около 30% от необходимой нормы. К примеру, только 70% молодого здорового населения в США показывает достаточный уровень GLA-белка, и это показатель постоянно снижается по мере увеличения возраста».
Поэтому многие научные исследования подтверждают, что повышение потребления витамина K2, действительно, снижает риск развития ишемической болезни сердца:
- В 2004 году в Роттердаме было проведено исследование, которое стало первым, продемонстрировавшим увеличение продолжительности жизни от воздействия витамина К2. Люди, которые обладали повышенным уровнем витамина K2 показывали снижение на 50% риска смерти от ишемической болезни сердца и кальцификации артерий, чем люди с самым низким уровнем витамина К2.
- В более позднем исследовании примерно 16000 человек наблюдались в течение 10 лет. Ученые обнаружили, что каждые дополнительные 10 мкг витамина K2 из продуктов питания приводили к уменьшению на 9% развитие сердечных приступов.
- Исследования на животных показывают, что витамин К2 не только предотвращает затвердение артерий, но может помочь повернуты вспять кальцификацию сильно кальцинированных артерий путем активации GLA-белка.
- Люди с тяжелыми признаками кальцинатов в артериях показывали высокий процент неактивного гормона остеокальцина в крови, что свидетельствует об общем дефиците витамина К2.
Принимая кальций, вы увеличиваете риски сердечного приступа
Если вы принимаете кальций и витамин D, но обладаете дефицитом витамина K, то вам может становиться только хуже, чем, если бы вы не принимали эти добавки вообще. К такому выводу пришли ученые, которые недавно провели большой мета-анализ множества исследований по связи кальция с сердечными приступами. Это исследование нашло, что люди, принимающие добавки кальция были более склонны к сердечным приступам. Однако, это не значит, что именно препараты кальция вызвали сердечные приступы.
Этот мета-анализ, рассматривал людей, принимавших кальций без дополнительных питательных веществ, таких как магний, витамин D и витамин K, которые помогают удерживать наше тело в равновесии. В отсутствие других важных кофакторов, прием кальция может привести неблагоприятным последствиям, например, кальцификации коронарной артерии и вызвать сердечные приступы.
Если вы собираетесь принимать кальций, то необходимо сбалансировать его с витамином D и витамином К, по крайней мере. Важно и то, что вы получаете достаточное количество магния, кремния, Омега-3 жирных кислот, а также практикуете достаточное количество физических упражнений, которые являются важными для здоровья костей.
Плотные кости не обязательно крепкие кости
 Одна из главных проблем в здоровье женщин в период менопаузы является остеопороз. Остеопения (снижение плотности костной ткани) и остеопороз диагностируется с помощью приборов денситометрии, где определяется какую конкретно плотность имеют кости скелета, или определяется степень минерализации костей.
Одна из главных проблем в здоровье женщин в период менопаузы является остеопороз. Остеопения (снижение плотности костной ткани) и остеопороз диагностируется с помощью приборов денситометрии, где определяется какую конкретно плотность имеют кости скелета, или определяется степень минерализации костей.
Ваши кости состоят из минералов в матрице коллагена. Минералы придают кости прочность и плотность, а коллаген придает кости гибкость. Без хорошей гибкости, они становятся хрупкими и легко ломаются. Именно поэтому плотность не равна силе костей!
Специальные лекарства, например Фосамакс, позволяют добавить много много минералов и сделать наши кости очень плотными при изучении их на приборах денситометрии, но на самом деле, эти кости очень хрупкие и подвержены разрушению, поэтому было зафиксировано много случаев перелома шейки бедра среди людей, принимающих эти лекарства.
Бисфосфонаты, которые лежат в основе подобных лекарств, представляют собой яды, которые разрушают ваш остеокласты. Эти препараты мешают вашему нормальному процессу ремоделирования кости. Вы гораздо лучше сможете укрепить ваши кости с помощью физических упражнений и лечебного питания, гормонов, таких как прогестерон, и витаминов D и К.
Миф кальция: пересмотр теории минерализации костей
Страны с наивысшим уровнем потребления кальция имеют самые высокие показатели остеопороза, в частности, США, Канада и Скандинавские страны. Этот факт называется – “парадоксом кальция”. Подобное происходит потому, что принципы питания жителей этих стран основаны на неправильной теории минерализации костей.
Когда вы берете неправильную форму кальция, или когда способность вашего организма по направлению кальция в нужные места будет нарушена (например, при недостатке витамина K), то кальций начинает откладывается там, где его не должно быть. Эти отложения кальция могут быть серьезными факторами и даже причинами развития следующих состояний:
- Старение
- Камни в желчном пузыре
- Рак толстой кишки
- Болезнь Крона
- Ишемическая болезнь сердца
- Атеросклероз
- Атеросклероз
- Зубной налет
- Кисты яичников
- Гипотериоз
- Катаракта
- Глаукома
- Дегенерация желтого пятна глаза
- Ожирение и диабет
- Боль в суставах
- Артроз
- Рак костей
- Болезнь Альцгеймера
- Рак молочной железы
- Фиброзно-кистозная мастопатия
Как Витамин K защищает ваши кости от формы «кораллового рифа»
Усложняет проблему отложения кальция – бактерии, которые используют этот минерал в свою пользу, формируя твердые оболочки фосфата кальция, которые служат в качестве защиты этих бактерий от иммунной системы вашего организма, как коралловый риф защищает моллюска от его врагов.
Когда скорлупа из фосфата кальция твердеет, то токсины, такие как ртуть, пестициды, пластмассы, попавшие в эти капсулы, могут находиться там достаточно длительно. Вот почему бывает так трудно избавиться от токсинов. Это инкапсулированное пространство также представляет собой отличное место для того, чтобы там скрывались условно-патогенные вирусы, бактерии и грибки.
Чрезмерное потребление кальция создает и другие недостатки и минеральные дисбалансы. Вся Западная цивилизация значительно превышает нормы потребления кальция. Поэтому получение адекватного количества витаминов D и K поможет им работать, помогая друг другу, чтобы направить кальций туда, куда необходимо, и не дадут накапливать кальций там, где это не нужно.
Что же реально повышает прочность костей?
Как выясняется, необходимо сочетание нескольких растительных минералов для крепких костей. Ваши кости фактически составлены из не менее десятка минералов. Если вы просто сосредоточитесь на кальции, то вы, вероятно, ослабите кости и повысите риск возникновения остеопороза.
Более вероятно, что ваш организм будет использовать кальций правильно, если он будет получать производные кальция из растений. Хорошие источники такого кальция включают сырое молоко от коров, которые пасутся на пастбищах и употребляют в пищу много растений, а не стоят на фермах, зеленые листовые овощи, кожица цитрусовых, плодов рожкового дерева.
Но кроме этого вам также нужны источники кремнезема и магния, которые, как показывают некоторые исследования, ферментативно “трансмутируются” в организме в виде полезного кальция. Эта теория впервые была выдвинута французским ученым Луи Kevran, номинантом на Нобелевскую премию, который потратил годы на изучение того, как связаны кремний и кальций. Хорошим источником кремнезема являются огурцы, болгарский перец, помидоры, и ряд трав, в том числе хвощ, крапива, овес и люцерна. Абсолютно лучший источник магния – это сырые органические какао.
Чтобы улучшить здоровье своих костей
Для того, чтобы добиться наилучшего здоровья, вы должны выработать план воздействия с разных углов. Эти действия будут синергически помогать сохранять ваше сердце, сосуды, органы и кости здоровыми.
- Довести поступление витамина D по оптимальных значений с помощью воздействия солнечного света или биодобавок. Регулярно проверять уровень этого витамина в крови.
- Улучшить поступление витамина K благодаря сочетанию продуктов питания (листовые зеленые овощи, кисломолочные продукты, как натто, сырое молоко, ферментированные сыры и др.) и биологических добавок витамина К2. Хотя точная доза приема этого витамина еще не определена, но некоторые врачи уже рекомендует принимать до 185 мкг в день для взрослых. Необходимо соблюдать осторожность при более высоких дозах, если вы принимаете антикоагулянты, но если вы здоровы, то прием 150-300 мкг вполне приемлем.
- Добейтесь регулярного выполнения физических упражнений с весовой нагрузкой, которые имеют серьезные преимущества для вашего скелета и сердечно-сосудистой системы. Подобная тренировка, особенно с динамической нагрузкой, будет стимулировать остеобласты в костях для создания новой костной ткани.
- Употребляйте в пищу разнообразные свежие местные продукты, включая овощи, фрукты, орехи, семена, фермерское мясо и яйца, а также сырые молочные продукты (не прошедшие пастеризацию). Чем больше ваш рацион будет содержать сырые продукты, тем полезнее и лучше для здоровья вы будете питаться. Сведите к минимуму поступление с пищей сахара и белой муки мелкого помола.
- Принимайте добавки или включите в диету морепродукты, как источники Омега-3 жирных кислот.
- Постройте свой сон так, чтобы регулярно получать достаточно длительный и крепкий сон.
- Научитесь справляться со стрессом в вашей жизни, так как стресс оказывает значительное влияние на ваше физическое и психическое состояние.
Источники информации
www.westonaprice.org
www.grassrootshealth.net
www.nutraingredients.com
www.ncbi.nlm.nih.gov
www.bmj.com
Информация на этом сайте не была оценена какой либо медицинской организацией. Мы не стремимся диагностировать и лечить любые болезни. Информация на сайте предоставляется только в образовательных целях. Вы должны проконсультироваться с врачом, прежде чем действовать исходя из полученной информации из этого сайта, особенно, если вы беременны, кормящая мать, принимаете лекарства, или имеете любое заболевание.
Оцените эту статью
Среднее 5 Всего голосов (1)kodelife.ru
Остеокальцин | Анализы на EUROLAB
Навигация по статье:
Что такое Остеокальцин?
Остеокальцин – это наиболее информативный маркер формирования кости. Он высвобождается остеобластами в процессе остеосинтеза и частично поступает в кровоток. Для определения его уровня используют сыворотку или плазму крови, взятой натощак. Получена хорошая корреляция между уровнем остеокальцина в крови и данными инвазивных методов оценки состояния процесса формирования кости при различных метаболических поражениях скелета.
Остеокальцин – витамин К-зависимый неколлагеновый белок костной ткани – локализуется преимущественно во внеклеточном матриксе кости и составляет 25% неколлагенового матрикса. Остеокальцин синтезируется зрелыми остеобластами и является индикатором метаболизма костной ткани и крови. 1.25(ОН)2D3 стимулирует синтез остеокальцина в остеобластах и повышает его уровень в крови. Остеокальцин – чувствительный маркер метаболизма костной ткани, причем изменения его концентрации в крови отражают метаболическую активность остеобластов костной ткани.
Как проходит Остеокальцин?
Кровь берут в охлажденную пробирку, немедленно центрифугируют (3000-3500 об/мин) и замораживают при -200С, или кровь помещают в воду со льдом и тотчас доставляют в лабораторию.
Прибор – Microlab Star ELISA.
Требование к пробе: сыворотка или плазма (с гепарином или ЭДТА). Хранить на льду, 30 дней при -20 0С.
Единицы измерения в лаборатории ЕВРОЛАБ: нг/мл
Материал для сдачи Остеокальцина
Материал – плазма с гепарином
Срок выполнения Остеокальцина
Повышения нормы наблюдаются при следующих заболеваниях Остеокальцина
Уровень остеокальцина в крови повышен при: остеомаляции
- болезни Педжета
- гипертиреозе
- первичном гиперпаратиреозе
- почечной остеодистрофии
- хронической почечной недостаточности
- активных процессах формирования кости (в том числе и опухолевых)
- активных процессах роста (подростковый возраст)
- метастазировании опухолей различного происхождения в костную ткань
Понижения нормы наблюдаются при следующих заболеваниях Остеокальцина
Пониженные уровни остеокальцина отмечаются при: г
- ипопаратиреозе
- беременности
- дефиците соматотропина
- продолжительной терапии кортикостероидами
К каким докторам следует обращаться для консультаций по Остеокальцину?
www.eurolab.ua


