Осложнения люмбальная пункция – Спинномозговая пункция: показания, противопоказания, техника проведения
Осложнения после пункции спинного мозга
Пункция спинномозговой жидкости в медицинской терминологии обозначена как люмбальная пункция, а сама жидкость называется ликвор. Люмбальная пункция – один из сложнейших методов, который преследует диагностические, анестезиологические и лечебные цели. Процедура представляет собой введение специальной стерильной иглы (длина составляет до 6 см) между 3-им, а также 4-ым позвонком под паутинную оболочку спинного мозга, причем, сам мозг при этом совершенно не затрагивается, и потом извлечение определенной дозы ликвора. Именно эта жидкость позволяет получить точную и полезную информацию. В лабораторных условиях ее исследуют на содержание клеток и различных микроорганизмов для выявления белков, разного рода инфекции, глюкозы. Врачом также оценивается прозрачность ликвора.
Спинномозговую пункцию чаще всего применяют при подозрении на инфекции центральной нервной системы, вызывающие такие заболевания, как менингит и энцефалит. Рассеянный склероз очень трудно поддается диагностике, поэтому без люмбальной пункции не обойтись. В результате проведенной пункции ликвор исследуют на предмет наличия антител. Если антитела в организме присутствуют, диагноз рассеянного склероза практически установлен. Пункция применяется для дифференциации инсульта и выявления характера его возникновения. Ликвор набирают в 3 пробирки, позже сравнивая кровяную примесь.
С применением люмбальной пункции диагностика помогает выявить воспаление головного мозга, субарахноидальное кровотечение или определить грыжу межпозвонковых дисков с помощью введения контрастного вещества, а также измерить давление жидкости спинного мозга. Помимо сбора жидкости для исследования специалисты обращают внимание и на скорость вытекания, т.е. если одна прозрачная капля появляется в одну секунду, пациент не имеет проблем в этой области. В лечебной практике пункция спинного мозга, последствия которой порой могут быть весьма серьезными, назначается для того, чтобы вывести лишний ликвор и тем самым снизить внутричерепное давление при доброкачественной гипертензии, проводится для введения лекарственных препаратов при различных заболеваниях, например, хронической нормотензивной гидроцефалии.
Противопоказания к люмбальной пункции
Применение люмбальной пункции противопоказано при травмах, заболеваниях, образованиях и некоторых процессах в организме:
• отеки, объемные образования головного мозга;• внутричерепная гематома;
• водянка с объемным образованием в височной или лобной доле;
• ущемление ствола мозга;
• пролежни пояснично-крестцовой зоны;
• обильное кровотечение;
• кожные и подкожные инфекции в области поясницы;
• тромбоцитопения;
• крайне тяжелое состояние больного.
В любом случае врач сначала проводит ряд анализов, чтобы убедиться в острой необходимости назначения пункция спинного мозга. Последствия ее, как уже отмечалось, могут быть весьма и весьма серьезными, поскольку процедура рискованная, и она сопряжена с определенными рисками.
Пункция спинного мозга и её последствия
Первые несколько часов (2-3 часа) после процедуры ни в коем случае нельзя вставать, необходимо лежать на ровной поверхности на животе (без подушки), позже можно лежать на боку, в течение 3-5 дней сле
lechim-nogi.ru
подготовка и противопоказания, осложнения, техника выполнения
 Люмбальная пункция — это процедура, которая нередко выполняется в отделении неотложной помощи или нейрохирургии для получения информации о давлении и составе спинномозговой жидкости (ликвора). Хотя обычно пункция используется в диагностических целях, чтобы исключить потенциально опасные для жизни состояния (например, бактериальный менингит или субарахноидальное кровоизлияние), также иногда она используется в терапевтических целях (например, при лечении отека головного мозга или для введения химиопрепаратов). Анализ спинномозговой жидкости также может помочь в диагностике различных патологических состояний (например, демиелинизирующих заболеваний и карциноматозного менингита).
Люмбальная пункция — это процедура, которая нередко выполняется в отделении неотложной помощи или нейрохирургии для получения информации о давлении и составе спинномозговой жидкости (ликвора). Хотя обычно пункция используется в диагностических целях, чтобы исключить потенциально опасные для жизни состояния (например, бактериальный менингит или субарахноидальное кровоизлияние), также иногда она используется в терапевтических целях (например, при лечении отека головного мозга или для введения химиопрепаратов). Анализ спинномозговой жидкости также может помочь в диагностике различных патологических состояний (например, демиелинизирующих заболеваний и карциноматозного менингита).
Оглавление: Показания к применению люмбальной пункции Противопоказания к люмбальной пункции Профилактика осложнений люмбальной пункции Подготовка пациента к люмбальной пункции Анализ спинномозговой жидкости - Цитологическая оценка - Количество белка - Оценка уровня глюкозы - Оценка кровотечения 6. Осложнения при люмбальной пункции
Обратите внимание
Люмбальная пункция должна проводиться только после неврологического осмотра, но никогда не должна тормозить потенциально спасительные вмешательства, такие как введение антибиотиков и стероидов пациентам с подозрением на бактериальный менингит.
Показания к применению люмбальной пункции
Поясничная пункция должна проводиться по следующим показаниям:
- подозрение на менингит;
- подозрение на субарахноидальное кровоизлияние;
- диагностика заболеваний центральной нервной системы (ЦНС), таких как синдром Гийена-Барре и карциноматозный менингит;
- облегчение состояния при водянке головного мозга.
Противопоказания к люмбальной пункции
Абсолютными противопоказаниями для люмбальной пункции являются наличие инфицированной кожи над участком входа иглы и наличие неравного давления между супратенториальным и инфратенториальным отделами нервной системы. Последний обычно определяется из следующих характерных выводов по компьютерной томографии (КТ) головного мозга.
Относительные противопоказания к люмбальной пункции включают следующее:
Показания к выполнению компьютерной томографии головного мозга перед люмбальной пункцией у пациентов с подозрением на менингит включают следующее, а это:
- возраст старше 60 лет;
- пациенты с ослабленным иммунитетом;
- лица с известными поражениями ЦНС;
- пациенты, у которых был приступ в течение 1 недели до посещения врача;
- взрослые или дети с ненормальным уровнем сознания;
- пациенты с очаговыми неврологическими симптомами при неврологическом обследовании.
У всех пациентов с подозрением на внутричерепные кровоизлияния следует провести КТ-сканирование черепа перед люмбальной пункцией, чтобы диагностировать явное внутричерепное кровотечение или любой значительный внутричерепной дефект.
Профилактика осложнений люмбальной пункции
Для минимизации осложнений люмбальной пункции необходимо принять следующие меры:
 Объяснить процедуру, преимущества, риски, осложнения и альтернативные варианты для пациента или его представителя и получить подписанное информированное согласие.
Объяснить процедуру, преимущества, риски, осложнения и альтернативные варианты для пациента или его представителя и получить подписанное информированное согласие.- Перед выполнением люмбальной пункции нужно убедиться, что пациент получал достаточно жидкости, чтобы избежать проблем с получением жидкости.
- Чем меньше игла, используемая для люмбальной пункции, тем ниже риск возникновения у пациента головной боли после вмешательства. Каких-либо дополнительных мер реабилитации не требуется.
Подготовка пациента к люмбальной пункции
Для люмбальной пункции применяется местная анестезия. Пациент ложится на бок, поджимая ноги. Его бедра, колени и подбородок должны быть максимально согнуты приведены к груди, чтобы открыть межпозвонковые пространства.
Обратите внимание
Положение сидя может быть полезной альтернативой, особенно у пациентов с ожирением, потому что это облегчает определение места введения иглы. Чтобы открыть межпозвоночные пространства, пациент должен наклониться вперед и опираться на край стула, или другого человека.
Прокол проводится в самом широком месте между промежутком L3-L4 (поясничная зона), L2-L3 или L4-L5. Используя тампоны и антисептический раствор для очистки кожи, врач обработает место прокола, чтобы не занести инфекцию. Затем проводится местная анестезия, введение раствора обезболивающих препаратов в кожу и подкожную клетчатку.
Этот процесс обезболивает всю непосредственную область процедуры, так что, если необходимо перенаправление спинальной иглы, человек не будет ощущать боли.
Врач вставляет иглу под углом, направляя ее к пупку, продвигает иглу медленно, но плавно. Для измерения давления спинномозговой жидкости пациент должен находиться в лежачем положении на боку. После того, как жидкость начнет капать из иглы, подсоединяют манометр и отмечают высоту столба жидкости. Ноги пациента должны быть выпрямлены во время измерения, иначе будет получено ложно повышенное давление. Затем врач берет образцы спинномозговой жидкости для анализов. Если поток CSF слишком медленный, он попросит пациента кашлять или прижимать руки к животу, чтобы усилить кровоток.
Анализ спинномозговой жидкости
Если CSF был собран в стерильных условиях, теперь могут быть выполнены микробиологические исследования. Кроме того, могут определяться титры антител: последние имеют особое значение при хронических заболеваниях, например, сифилисе и болезни Лайма. Дополнительные тесты могут быть назначены в зависимости от клинической ситуации. Все образцы должны быть незамедлительно доставлены в лабораторию для предотвращения гемолиза и искажения результатов.
Отдельные образцы должны быть отправлены для микроскопического исследования и для центрифугирования. Последнее должно быть сделано быстро, потому что эритроциты гемолизируются в течение нескольких часов. Количество лимфоцитов в нормальном CSF может достигать 5/мкл.
Цитологическая оценка
Большее, чем обычно, количество лейкоцитов предполагает инфекцию или, реже, лейкозную инфильтрацию. Хотя бактериальные инфекции традиционно связаны с преобладанием полиморфно-ядерных лейкоцитов, во многих случаях вирусного менингита и энцефалита также наблюдается высокий процент белых клеток в острой фазе заболевания (когда выполняется большинство люмбальных пункций). Кроме того, воспаление любого отдела нервной системы (например, васкулит сосудов мозга) может поднять количество лейкоцитов.
Количество белка
Оценка уровня белка в ликворе, хотя и неспецифическая, может быть ключом к выявлению некоторых неврологических заболеваний. Высокие уровни белка при демиелинизирующих полиневропатиях или постинфекционных состояниях могут быть основой диагноза. Травма спины может внести белок в ликвор.
Оценка уровня глюкозы
Уровень глюкозы в ликворе приблизительно равен 60% уровня глюкозы в периферической крови во время забора анализа. Рекомендуется одновременное измерение уровня глюкозы в крови (особенно если уровень глюкозы в крови спинномозговой жидкости, вероятно, низкий).
Низкий уровень глюкозы обычно связан с бактериальной инфекцией (вероятно, из-за ферментативного торможения, а не из-за фактического потребления глюкозы бактериями). Это открытие также наблюдается при инфильтрации опухоли и может быть одним из признаков менингеального карциноматоза, даже с отрицательными цитологическими данными. Высокий уровень глюкозы в CSF не имеет специфического диагностического значения и чаще всего является следствием повышенного уровня глюкозы в крови.
Оценка кровотечения
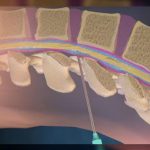 Лучший способ различить эритроциты, связанные с внутричерепным кровотечением, — это изучить центрифугированный ликвор на предмет ксантохромии (желтого цвета). Хотя ксантохромия может быть подтверждена визуально, ее более точно идентифицируют и количественно определяют в лаборатории. Хотя ксантохромия может быть вызвана побочным эффектом от очень высокого уровня билирубина в сыворотке (> 15 мг/дл), у пациентов с тяжелой гипербилирубинемией (например, от желтухи или известных заболеваний печени), она обычно известна до люмбальной пункции. За этим исключением, ксантохромия в только что полученном образце свидетельствует о наличии крови в субарахноидальном (подоболочечном) пространстве. Ксантохромия может сохраняться в течение нескольких недель после субарахноидального кровоизлияния (пока рассасывается гематома). Таким образом, он обладает большей диагностической чувствительностью, чем компьютерная томография (КТ) головы без контраста, особенно если гематома возникла более чем за 3-4 дня до КТ.
Лучший способ различить эритроциты, связанные с внутричерепным кровотечением, — это изучить центрифугированный ликвор на предмет ксантохромии (желтого цвета). Хотя ксантохромия может быть подтверждена визуально, ее более точно идентифицируют и количественно определяют в лаборатории. Хотя ксантохромия может быть вызвана побочным эффектом от очень высокого уровня билирубина в сыворотке (> 15 мг/дл), у пациентов с тяжелой гипербилирубинемией (например, от желтухи или известных заболеваний печени), она обычно известна до люмбальной пункции. За этим исключением, ксантохромия в только что полученном образце свидетельствует о наличии крови в субарахноидальном (подоболочечном) пространстве. Ксантохромия может сохраняться в течение нескольких недель после субарахноидального кровоизлияния (пока рассасывается гематома). Таким образом, он обладает большей диагностической чувствительностью, чем компьютерная томография (КТ) головы без контраста, особенно если гематома возникла более чем за 3-4 дня до КТ.
В некоторых случаях ликвор может быть другого цвета, который настоятельно предлагает диагноз. Например, псевдомонадный менингит может быть связан с ярко-зеленым ликвором.
Осложнения при люмбальной пункции
Возможные осложнения, связанные с люмбальной пункцией, включают следующее:
- пост-пункционную головную боль;
- кровотечение из места пункции;
- утечку ликвора;
- инфекцию;
- кровоизлияние в область спинномозгового канала;
- дизестезию;
- постуральную пункцию церебральной грыжи.
Головная боль является наиболее распространенным осложнением люмбальной пункции, наблюдаемым у 20-70% пациентов. Обычно она начинается через 24-48 часов после процедуры и чаще встречается у молодых людей. Вероятной этиологией является продолжающаяся утечка ликвора из места прокола. Головная боль обычно является лобно-затылочной и улучшается в положении лежа на спине. Это состояние обычно длится до 7 дней и лечится анальгетиками и кофеином (300-500 мг каждые 4-6 часов). Тяжелые случаи можно лечить с помощью эпидурального пластыря, накладываемого врачом.
Целлюлит, кожные абсцессы, эпидуральные абсцессы, спинальные абсцессы или дисцит могут возникнуть в результате инфицирования спинномозговой иглы. Соблюдение правил процедуры дезинфекция кожи должны минимизировать этот риск.
Эпидуральные, субдуральные и субарахноидальные кровоизлияния являются редкими осложнениями, которые могут возникать у людей с нарушениями свертывания крови. Люмбальную пункцию следует откладывать у пациентов с низким количеством тромбоцитов (<50000 / мкл) или у пациентов с другими коагулопатиями (например, гемофилией) до коррекции аномалии.
Раздражение нервов или нервных корешков спинномозговой иглой может вызывать дизестезии конечностей. Резкое изъятие иглы из тканей вызвать аспирацию нервной или арахноидальной ткани в эпидуральное пространство.
Парецкая Алена, врач, медицинский обозреватель
73 просмотров всего, 3 просмотров сегодня
 Загрузка…
Загрузка… okeydoc.ru
Люмбальная пункция [Поясничная] — методы, исследование, обследование, способы, как, вики — Wiki-Med
Основная статья: Методы исследования в неврологииСодержание (план)
Показания к люмбальной пункции
Показания к поясничной (люмбальной) пункции (ЛП, поясничный прокол) могут быть диагностические и терапевтические. При таких заболеваниях, как субарахноидальное кровоизлияние, гнойный менингит, моментальная визуальная оценка спинномозговой жидкости (СМЖ) может иметь решающее значение для своевременного диагноза и максимально раннего начала адекватного лечения.
Противопоказания к люмбальной пункции
Абсолютным противопоказанием к люмбальной пункции являются местные гнойные процессы (фурункулез, эпидурит и др.), дислокационные явления со стороны мозгового ствола. По-видимому, при современных диагностических возможностях (магнитно-резонансная томография прежде всего) опухоли задней черепной ямки следует считать противопоказанием к люмбальной пункции.
У больных, получающих гепарин, люмбальная пункция может проводиться только спустя 6-8 ч после его отмены, а возобновление его введения осуществляется через несколько часов после люмбальной пункции. В ургентной ситуации гепарин не отменяется, но перед люмбальной пункцией внутривенно вводится замороженная плазма. Больным с тромбоцитопенией, в случае необходимости люмбальной пункции, предварительно вводится тромбоцитарная масса.
Техника люмбальной пункции
Введение иглы осуществляется ниже окончания спинного мозга, т.е. между LII-LIII, либо LIII-LIV позвонками. Больной лежит на боку на краю кушетки, спиной к врачу, с подогнутыми к животу ногами и согнутой головой («утробная поза»).
Целесообразно дать больному внутрь, а при необходимости парентерально транквилизаторы, так как больной должен быть расслаблен. Больным с психомоторным возбуждением вводятся нейролептики (аминазин, галоперидол) либо высокие дозы диазепама.
Для люмбальной пункции выбирают иглы относительно небольшого диаметра, снабженные мандреном. Это в значительной степени предупреждает и уменьшает внезапный перепад давления в системе желудочки мозга — мозжечково-мозговая цистерна — поясничная цистерна, что является известной профилактикой постпункционного синдрома.
Игла вводится по средней линии между остистыми отростками позвонков и направляется вглубь и слегка вверх (к голове больного). При этом ощущается этапность прохода иглы: первое сопротивление (кожа, межостная связка) — провал, второе сопротивление (желтая связка)— провал. После первою провала игла попадает в эпидуральное пространство (этот этап может быть использован для введения с лечебной целью лекарств: при эпидуритах — антибиотиков и при продуктивных процессах — лидазы, при тяжелых болевых синдромах у больных с компрессионной радикулопатией — новокаина, лидокаина). На втором этапе ЛП игла попадает в поясничную ликворную цистерну (субарахноидально). После второго провала игла может сразу не достичь субарахноидального пространства, и тогда ее осторожно продвигают по 1-2 мм с последующими извлечениями мандрена.
Затруднения при ЛП возникают при ожирении пациента, когда трудно прощупываются костные ориентиры и значительно увеличивается пункционный путь. Упор иглы в кость возникает при небольшой глубине продвижения иглы — в остистый отросток вышележащего позвонка в связи со слишком косым направлением иглы вверх, при большей глубине вкола — в дужку нижележащего позвонка при слишком малом уклоне иглы. При отсутствии истечения СМЖ не следует пытаться продвигать иглу дальше, до упора в образование передней стенки позвоночного канала, так как здесь находится венозное сплетение, которое травмируется иглой, в результате чего через иглу поступает кровь или спинномозговая жидкость с примесью крови.
Для отличия так называемой путевой крови от истинно кровянистой спинномозговой жидкости применяют «трехпробирочную пробу», т.е. спинномозговая жидкость собирают последовательно в 3 пробирки. Равномерное кровянистое окрашивание всех 3 порций спинномозговой жидкости свидетельствует о кровоизлиянии, а последовательное «просветление» — о травматической примеси крови к спинномозговой жидкости при проведении пункции.
Отсутствие истечения спинномозговой жидкости («сухая» пункция) может быть связано с прилежанием среза иглы к ткани, например корешку. Иглу следует осторожно слегка повращать, повторно вставить и удалить мандрен. Отсутствие истечения спинномозговой жидкости через иглу может быть обусловлено и низким ликворным давлением. В этом случае можно осторожно посадить больного (если нет противопоказаний), при этом давление в поясничной цистерне возрастает (в норме со 120 до 200 мм вод. ст.). Истинная «сухая» пункция характерна для опухолей поясничного отдела позвоночного канала.
Низкое давление спинномозговой жидкости может наблюдаться при тяжелых астенических синдромах, в некоторых случаях— при черепно-мозговой травме, наличии препятствий для циркуляции спинномозговой жидкости, и проявляется оно главным образом постуральной головной болью. Материал с сайта http://wiki-med.com
Повышение давления спинномозговой жидкости бывает следствием увеличения ее секреции и уменьшения резорбции (менингиты, черепно-мозговая травма и пр.), наиболее часто — результатом увеличения внутричерепного содержимого: при затруднении оттока венозной крови из черепа (сердечно-легочная недостаточность, венозный тип дисциркуляторной энцефалопатии и пр.), либо ятрогенного происхождения (большие дозы производных никотиновой кислоты и других препаратов, увеличивающих емкость церебральных вен у лиц с церебральной сосудистой дистонией), либо, наконец, объемных внутричерепных образований (травматические гематомы, опухоли, артериовенозные аневризмы, абсцессы и др.).
После люмбальной пункции необходимо в течение суток соблюдение больным строгого постельного режима.
Осложнения люмбальной пункции
Наиболее частым неблагоприятным последствием люмбальной пункции бывает постпункционная головная боль со всеми признаками постуральной (отсутствие в положении лежа), объясняемая продолжающимся истечением спинномозговой жидкости через пункционное оболочечное отверстие. Ее вероятность значительно уменьшается при соблюдении названных выше условий (относительно небольшой диаметр иглы, мандрен, порционное | извлечение СМЖ), также необходим более длительный постельный режим.
Другими преходящими осложнениями могут быть боль в поясничной области (травма иглой надкостницы или фиброзного кольца диска), а также возникающая во время люмбальной пункции поясничная боль, иррадиирующая в ногу (травма корешка). Наиболее серьезное, нередко угрожающее жизни осложнение — дислокационные явления со стороны мозгового ствола. Возникают они при объемных внутричерепных образованиях, а поэтому чрезвычайно важно строго учитывать перечисленные выше противопоказания.
На этой странице материал по темам:33. методика люмбальной пункции.
люмбальная пункция при эпидурите
люмбальная пункция показания и противопоказания
мембральная пункция
люмба шалпия
wiki-med.com
Люмбальная пункция – для чего она делается? Показания

Люмбальная пункция – диагностическая процедура, которая включает забор и исследование ликвора. Она позволяет определить редкие патологии позвоночника и назначить эффективную схему лечения. Впервые процедура была проведена более ста лет назад. Чаще всего люмбальная функция необходима для диагностики некоторый инфекционных процессов. Процедура болезненная, но ее результаты – информативны.
Показания к проведению
Люмбальная пункция – высокоточный диагностический метод, который на ранних стадиях позволяет определить множество отклонений. Он применяется в исключительных случаях, когда врачу нужно отличить одно заболевание от другого. Люмбальная пункция необходимо для изучения внутренней среды спинномозговой жидкости – имеются ли в ней инфекционные агенты.
 Данная процедура проводится:
Данная процедура проводится:
- Для определения уровня ликворного давления;
- Для выявления внутренних инфекций;
- Для определения проходимости трубчатых костей в спинном мозгу.
При лечении инфекционного процесса может потребоваться введение антибактериальные препараты.
Учитывайте, что это весьма опасная процедура, которая имеет определенные противопоказания. Их необходимо строго соблюдать.
Люмбальная пункция показана при диагностике:
- Истечения ликворной жидкости;
- Инфекционных поражениях ЦНС;
- Излиянию крови в паутинную оболочку;
- Злокачественных новообразований, которые затрагивают спинной мозг.
Для более точного диагностирования люмбальная пункция проводится у людей с рассеянным склерозом, системными отклонениями, эмболией сосудов, лихорадкой, перенесенной в детском возрасте. Лечащий врач решает, проводить ли эту процедуру или нет. Достаточно часто она назначается недоношенным детям для определения гидроцефалии. Этот метод способен диагностировать воспалительный процесс еще до появления первых признаков недуга.
Противопоказания
Назначать проведение люмбальной пункции может только квалифицированный лечащий врач. Это довольно опасный метод исследования, может нанести человеку серьезную травму опасную для здоровья. Именно из-за этого многие специалисты стараются по минимуму обращаться к люмбальной пункции. Категорически запрещено проводить данную процедуру:
- При окклюзионной гидроцефалии;
- При отечности оболочки головного мозга;
- При резко повышаемом внутричерепном давлении;
- При наличии новообразований в головном мозгу.

Если проигнорировать эти ограничения, у человека может произойти осевое вклинение – опущение части головного мозга в затылочное отверстие. Это угрожает функционированию всех органов и систем – крайне опасное состояние, приводящее к негативным последствиям. При отсутствии своевременной помощи человек легко может умереть. Вероятность такого последствия значительно увеличивается при использовании большой иглы или же заборе обильного количества спинномозговой жидкости.
Если без люмбальной пункции для диагностики обойтись невозможно, то ее необходимо проводить после уменьшения объема спинномозговой жидкости. Если во время процедуры возникают первые признаки вклинения, ее необходимо незамедлительно прекратить. Врачу нужно ввести забранный материал или его заменитель в спинной мозг, после чего аккуратно извлечь иглу. Проводить люмбальную пункцию нельзя при следующих состояниях:
- Во время беременности;
- При гнойничковых образованиях около поясницы;
- При проблемах со скоростью свертываемости крови;
- Вов время прием антикоагулянтов;
- При кровоизлиянии аневризмы;
- При блокаде спинного мозга.
 Данные противопоказания — относительные. Если диагностика требует обязательного проведения люмбальной пункции, то она проводится с особой осторожностью.
Данные противопоказания — относительные. Если диагностика требует обязательного проведения люмбальной пункции, то она проводится с особой осторожностью.
Врач учитывает возможность развития осложнений, поэтому забирает спинномозговую жидкость небольшими порциями.
Если у пациента имеются веские противопоказания к люмбальной пункции, то она все равно проводится. Данное обследование запрещено проводить при менингите, однако с его помощью вы сможете определить точный тип возбудителя инфекции. Это позволит подобрать максимально эффективный препарат, благодаря чему пациент начнет идти на поправку значительно быстрее. Допускается проведение пункции у беременных женщин, если имеющееся состояние приносит серьезную опасность для ее жизнедеятельности.
Люмбальная пункция при рассеянном склерозе
Суть люмбальной пункции заключается в детальном изучении состава и консистенции спинномозговой жидкости. При рассеянном склерозе она содержит большое количество иммуноглобулинов – антител, которые иммунитет вырабатывает против собственных клеток. Диагностируются специфические белки, которые возникают при распаде меланина. Наличие двух этих фракций позволяет сделать вывод о прогрессирующем аутоиммунном заболевании спинного или головного мозга. Это характеризуется тем, что организм вырабатывает клетки, которые его и уничтожают.
В 90% случаев диагностировать рассеянный склероз удается по наличию олигоклональных скоплений в спинномозговой жидкости.
Врачу нужно учитывать, что повышенное количество иммуноглобулинов в крови и присутствует олигоклональной полосы в жидкости не является признаками заболевания, они лишь играют важную роль во время диагностики. Их отсутствие не может исключить данную патологию из списка возможных. Это требует более детального изучения.
Нужно учитывать, что люмбальная пункция не является определяющей при диагностике рассеянного склероза у пациентов. Некоторые отклонения в составе спинномозговой жидкости могут возникать и при безобидных патологических процессах. Статистика показывает, что состав спинномозговой жидкости не меняется у 10% людей, страдающих от рассеянного склероза. Специалисту необходимо комплексно оценить клиническую картину, направить пациента на сопутствующие диагностические исследования.
Схема проведения пункции
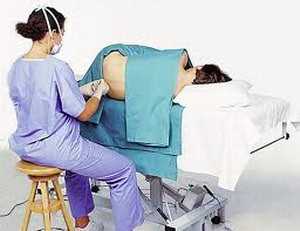
Люмбальная пункция – процедура, которая всегда проводится по единому стандарту. Несмотря на различные показания или особенности, схема воздействия приблизительно одинаковая. Забор спинномозговой жидкости производится на операционном столе в условиях амбулатории: сделать такую операцию в домашних условиях невозможно, помещение в стационар не имеет смысла. Очень важно справиться с психологическим дискомфортом, который мешает многим пациентам. Не стоит настраиваться, что это больно и неприятно. Просто максимально расслабьтесь и думайте о чем-то приятном.
- Пациенту необходимо лечь набок, колени максимально подмять под себя. Чтобы снизить болезненные ощущения, спину необходимо максимально выгнуть. Обхватите свою спину двумя руками, плотно прижимайте конечности к телу. В некоторых случаях люмбальная пункция проводится в сидячем положении. Такая поза позволяет увеличить просвет между позвонками, что облегчает забор материала для изучения.
- Прежде чем вводить иглу, специалисту необходимо обработать близлежащий кожный покров антисептиком. Точка, через которую будет проходить игла, помечается маркером.
- Процедура проводится без наркоза, но при повышенной возбудимости может вводиться укол новокаина. Его вводят послойно, каждые 2 миллиметра пути иглы. В редких случаях для проведения процедуры показана общая анестезия.
- По линии между отростками позвоночника специалист вводит специальную иглу, которая гораздо длиннее и толще обычной инъекционной. Она вводится на 4-5 сантиметров вглубь, до тех пор, пока специалист не почувствует резкого провала.
- Спинномозговая жидкость находится под давлением, поэтому ее забор не доставляет никаких трудностей. Она самостоятельно затекает в иглу.
- После взятия необходимого количества материала врач аккуратно и медленно достает иглу Бира, после чего обрабатывает кожный покров антисептиком и заклеивает рану пластырем.
- После процедуры пациенту необходимо полежать в течение нескольких часов, чтобы оставшийся объем спинномозговой жидкости равномерно распределился по всему пространству. Если этого не сделать, диски пересыхают, возникает сильнейший дискомфорт.

Нормальные показатели
Первые результаты исследования специалист сможет оценить уже через час после забора. Однако полноценный бактериологический анализ занимает 3-5 дней, так как необходимо взрастить флору без использования усилителей роста, которые могут повлиять на них. У полностью здорового человека лимфа характеризуется следующим образом:
- Цвет – прозрачный, без примесей;
- Белок – 0.15-33 г/литр;
- Глюкоза – 0.5 от нормы в периферических клетках;
- Хлориды – 130-180 ммоль/литр;
- Эритроциты – не выявлены;
- Клетки-лейкоциты: у детей до 15 капель/микролитр, у взрослых – до 10;
- Реакция Нонне-Апельта, Панди – отрицательные.
Осложнения
Люмбальная пункция – достаточно травматичный метод исследования, который требует от врача крайне аккуратных действий. При несоблюдении некоторых правил существует риск развития осложнений. Они встречаются в 0.5% случаев. Обычно негативные последствия заключаются:
- В осевом вклинении – происходит смещение структур головного мозга, из-за чего они начинают давить на костное кольцо. Такое осложнение встречается крайне редко, ведь процедура проводится под контролем нескольких аппаратов УЗИ.
- В менингизме – состояние, при котором оболочки головного мозга раздражаются. Это приводит к сильной головной боле, головокружению, тошноте и рвоте, резкому напряжению мышц спины.
- В инфицировании нервной системы – при несоблюдении правил антисептики микробы могут попасть в спинной канал, из-за чего происходит воспалительный процесс. Такое состояние возникает крайне редко.
- В сильных головных болях – причин, почему они появляются, до сих пор не удалось. Многие врачи списывают это на нарушение циркуляции лимфатической жидкости.
- В корешковых болях – возникают при повреждении нервных волокон иглой для пункции.
- В кровотечениях – при терапии антикоагулянтами или низкой свертываемости крови пациент может столкнуться с внутренним кровотечением.
- В эпидермоидной кисте – в церебральный канал организма происходит попадание клеток эпидермиса, из-за чего он разрастается и образует новообразование.
- В менингеальной реакции – из-за изменения химического состава ликвора происходят мощные процессы в головном мозгу.
Люмбальная пункция – наиболее точный метод исследования при некоторых типах заболевания.
С ее помощью удается поставить точный диагноз, так как врач воздействует непосредственно на нервную систему. Диагностическая ценность этой процедуры крайне высока. Проводить ее должен только квалифицированный специалист, так вероятность развития осложнений будет крайне низкой. После процедуры рекомендуется на несколько дней обеспечить себе покой.
mysustavy.ru
Что такое люмбальная пункция и когда необходимо ее проведение
Люмбальная пункция, или поясничный прокол — это диагностическая или терапевтическая процедура, выполняемая в амбулаторных условиях с применением местного обезболивания. Целью диагностической люмбальной пункции является взятие пробы спинномозговой жидкости, лабораторное исследование которой позволит подтвердить или исключить подозрение на какой-либо диагноз.
С лечебной целью, забор определенного объема спинномозговой жидкости, чаще всего, используется для снижения внутричерепного давления или введения лекарственных препаратов.
Содержание статьи:Некоторые анатомические характеристики строения спинного мозга и его оболочек
Спинной мозг является основным каналом передачи информации, соединяющим головной мозг и периферическую нервную систему, иннервирующую все органы и ткани, располагающиеся ниже основания черепа. Орган заключен в спинномозговом канале, проходящем внутри костной основы позвонков. Характерной особенностью спинного мозга является то, что его длина гораздо короче позвоночного столба. Спинной мозг берет свое начало в качестве продолжения продолговатого мозга и достигает второго поясничного позвонка, где заканчивается в виде волокнистого расширения, носящего название концевых нитей или «конского хвоста».
Общая протяженность спинного мозга у взрослого человека, независимо от его роста, составляет:
- у мужчин — 45 см;
- у женщин — около 43 см.
В области шейного и поясничного отделов позвоночного столба спинной мозг образует характерные утолщения, откуда отходят большие количества нервных сплетений, обуславливающие отдельную иннервацию грудных и тазовых конечностей соответственно.
Находясь в просвете спинномозгового канала, спинной мозг достаточно защищен от внешних физических воздействий толщей костей позвоночного столба. Кроме того, на всем протяжении орган окутан тремя последовательными слоями тканей, обеспечивающих его дополнительную безопасность и функциональные задачи.
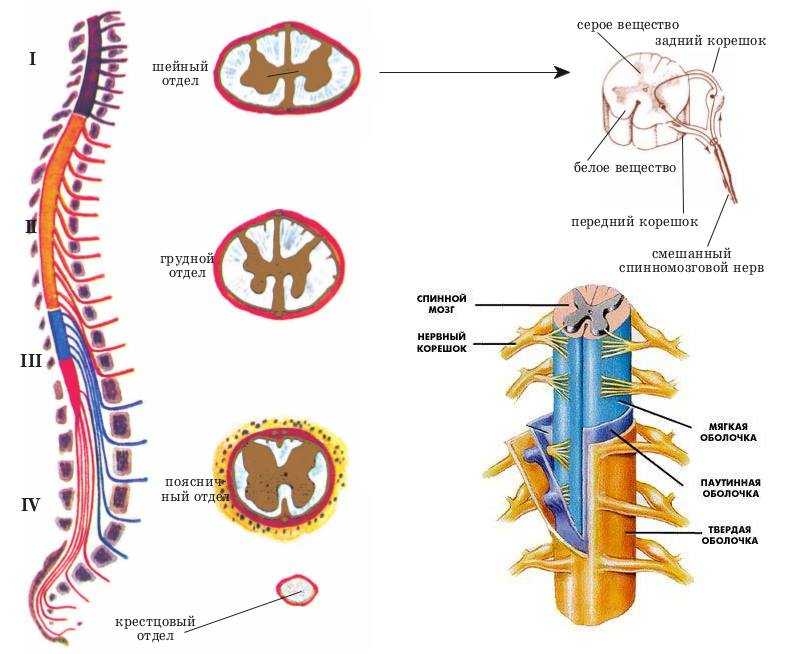
- Твердая мозговая оболочка является внешним слоем, выстилающим спинномозговой канал, к которому она прилегает неплотно — между оболочкой и стенками канала образована полость, называемая эпидуральным пространством. Эпидуральное пространство большей частью заполнено жировой тканью и пронизано широкой сетью кровеносных сосудов, что обеспечивает амортизационные и трофические потребности близлежащих тканей, в том числе и спинного мозга.
- Паутинная или арахноидальная мозговая оболочка является средним слоем, покрывающим спинной мозг.
- Мягкая мозговая оболочка. Между паутинной и мягкой мозговой оболочкой образовано так называемое субарахноидальное или подпаутинное пространство, которое заполнено120-140 мл спинномозговой жидкости (ликвором субарахноидального пространства) у взрослого человека, оно обильно пропитано сетью мелких кровеносных сосудов. Стоит отметить, что субарахноидальное пространство напрямую связано с одноименным в черепе, что обеспечивает постоянный обмен жидкостью между черепными и спинномозговыми полостями, границей между которыми считается отверстие четвертого желудочка головного мозга.
- В месте окончания спинного мозга нервные корешки «конского хвоста» свободно плавают в спинномозговой жидкости.
Биологически, паутинная оболочка представлена сетью переплетающихся нитей соединительной ткани, внешне напоминающей паутину, что и обуславливает ее название.
Крайне редко объединяют паутинную и мягкую мозговые оболочки, давая им общее называние лептоменинкс, а твердую мозговую оболочку выделяют как отдельную структуру, пахименинкс.
В каких случаях необходимо делать люмбальную пункцию?
Люмбальная пункция проводится из просвета субарахноидального пространства между твердой мозговой и паутинной оболочками спинного мозга в поясничном отделе позвоночного столба, где спинной мозг завершает свою протяженность. Эта область позволяет снизить риски, связанные с физическим повреждением спинного мозга.
Взятие ликвора с диагностическими показаниями проводится ввиду исключения инфекционных, воспалительных и опухолевых патологий, способных оказывать пагубное воздействие на центральную нервную систему.
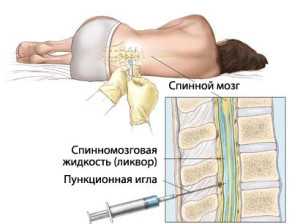
Чаще всего причиной забора может послужить подозрение на менингит, для диагностики которого не существует более надежного способа, нежели чем лабораторное исследование спинномозговой жидкости.
Большие концентрации колоний трипаносом (микроорганизмов), взывающих достаточно редкое, но очень тяжелое инфекционное заболевание человека, известного, как сонная болезнь или африканский трипаносомоз, содержится именно в спинномозговой жидкости.
У новорожденных зачастую проводят люмбальную пункцию с целью исключения осложнений в виде менингизмов, при выявлении лихорадки неуточненной этиологии и генеза.
Кроме того, в любом возрасте ряд заболеваний могут быть подтверждены или исключены с помощью лабораторного исследования спинномозговой жидкости.
- Субарахноидальное кровоизлияние.
- Рассеянный склероз.
- Гидроцефалия.
- Доброкачественная внутричерепная гипертензия и другие патологии незаразного ряда.
Одним из наиболее частых показаний для спинномозговой пункции является подозрение на злокачественные течения онкогенеза в области центральной нервной системы. Карциноматозный менингит и медуллобластомы зачастую обуславливают наличие свободноплавающих метастатических образований в спинномозговом ликворе.
Терапевтический спектр показаний для люмбального прокола несколько уже. Часто в просвет субарахноидального пространства вводят антибиотики при патологиях инфекционного ряда с целью скорейшей доставки препарата к патологическому очагу и накоплением его в достаточной концентрации. При некоторых злокачественных онкопатологиях головного и спинного мозга используют спинномозговую жидкость в роли доставки, чтобы обеспечить необходимыми дозировками химиотерапии вокруг опухоли.
Кроме того, прокол используют при спинальной анестезии, когда требуется проведение хирургического вмешательства в области позвоночного столба.
Откачивание необходимого количества спинномозговой жидкости зачастую показано при повышенном внутричерепном давлении, возникающем, как правило, вследствие криптококковых менингитов или гидроцефалиях с нормальным внутричерепным давлением.
Комментарий Малышева Анатолия Владимировича, нейрохирурга:
Люмбальная пункция носит лечебно-диагностический характер.
Как у взрослых, так и у детей, её должен выполнять врач, имеющий достаточный опыт в проведении данной манипуляции.
Даже при такой безобидной, на первый взгляд, манипуляции, можно оставить больного глубоким инвалидом.Методика выполнения, как правило, стандартная, но у тучных больных ориентиры сложно найти (на помощь приходит так называемый ромб Михаэлиса).
Противопоказания для люмбальной пункции
Категорическим противопоказанием для люмбальной пункции являются любые типы отклонений в расположении головного мозга.
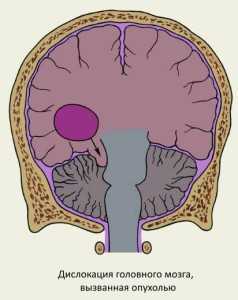
Данное патологическое состояние характеризуется отдельными смещениями некоторых церебральных областей относительно нормологического их расположения. Такое явление происходит вследствие повышенного внутричерепного давления, когда физические силы стимулируют впячиванию, вклинению или ущемлению паренхимы головного мозга и, как следствие, его патологическому контактированию с анатомическими особенностями черепных костей. Чаще всего наблюдаются эффекты образования грыжевых ущемлений головного мозга в заполненные спинномозговой жидкостью отдельные полости, которые физиологически служат в качестве ликворного резервуара.
Забор спинномозговой жидкости способствует снижению внутричерепного давления, и такая ситуация может непредсказуемо сказаться на смещениях головного мозга, что в преобладающем большинстве случаев приводит к скоропостижному летальному исходу.
Таким образом, люмбальную пункцию в качестве терапевтического эффекта при повышенном внутричерепном давлении проводят с большой осторожностью, предварительно полностью исключив феномен церебральной дислокации.
Каковы факторы риска для люмбальной пункции?
- Возраст пациента старше 65 лет.
- Низкое количество баллов — менее 10 по шкале комы Глазго.
- Очаговые неврологические симптомы.
- Эпилептические проявления любой сложности.
- Геморрагический диатез.
- Коагулопатия — пониженная свертываемость крови.
- Общее снижение тромбоцитов — менее 50×109/л.
- Дерматиты инфекционной или неуточненной этиологии в месте прокола.
- Общий сепсис.
- Инфекционные заболевания на момент проведения пункции.
- Дисфункции дыхательной и сердечной деятельности неуточненной этиологии и генеза.
- Деформация позвонков — сколиозы или кифозы — в области точки прокола.
Техника проведения пункции спинномозговой жидкости
Техника проведения пункции не представляет особой сложности, однако к процедуре допускаются специалисты, имеющие опыт пунктирования либо прошедшие стажировку на искусственных эмуляторах.
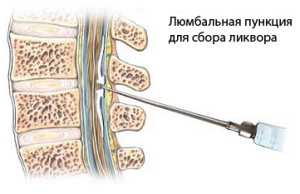
Пункция проводится в амбулаторных условиях. Проведение в домашних условиях строго запрещено по причине отсутствия реанимационных возможностей в случае неудачного прокола.
Перед пункцией не требуется дополнительной подготовки пациента, кроме психологической, поскольку сам факт глубокого прокола в области позвоночника достаточно тяжел для эмоционального восприятия.
Существует определенный порядок проведения процедуры.
- Пациента помещают в положение «лежа» на боку или «сидя».
- Независимо от положения, спина должна быть максимально согнута, что обеспечивается плотным прижатием обоих колен к животу и обхватом их руками. Такое положение способствует организации максимально большого пространства для продвижения иглы, исключая риск ее зажатия телами позвонков.
- Точкой введения иглы является межпозвоночное пространство между третьим и четвертым либо вторым и третьим поясничными позвонками — местом, где заканчивается длина спинного мозга и образовано расширение для «конского хвоста». Это место пункции характерно для взрослых людей, а детям, в силу недостаточной длины позвоночного столба, пункцию проводят под третьим поясничным позвонком.
- Общего обезболивания не требуется. Зачастую используют 1-2% раствор новокаина с целью местного обезболивания, когда препарат вводят послойно, примерно через каждые 1-2 мм глубины ввода иглы, выдавливая небольшое количество раствора.
- Игла Бира напоминает собой классическую инъекционную иглу, однако гораздо большей длины и диаметра внутреннего отверстия. Иглу вводят строго по средней линии позвоночного столба между остистыми отростками указанных позвонков до ощущения провала на глубине около 4-7 см у взрослых и 2 см у детей, что обуславливает проникновение в подпаутинное пространство.
- Спинномозговая жидкость находится под давлением, что дополнительно обеспечивается положением спины во время пункции, поэтому использование отсасывающих манипуляций не требуется.
- До и после прокола его место обрабатывается антисептическими средствами, а по завершении запечатывается стерильным лейкопластырем.
- Пациента просят лечь на живот и стараться сохранять максимально возможную статичность в течение 2 часов, что обеспечит равномерное распределение спинномозговой жидкости взамен забранной. При введении лекарственных средств состояние покоя обеспечит синхронизацию давления в субарахноидальном пространстве по всей его полости, а также равномерное воздействие препарата, что снижает уровень побочных эффектов после пункции.
Возможные последствия и осложнения проводимой процедуры
Учитывая столь активное вмешательство в функциональность ликвора, спинного мозга, а также его прямой анатомо-физиологический контакт с головным мозгом, люмбальная пункция может дать значительное количество побочных эффектов и осложнений.

Очень сильный болевой эффект в области поясницы, сопровождающийся тошнотой — довольно частое явление после пункции, что объясняется специфическим воздействием анальгетиков, попавших в спинномозговую жидкость и непосредственно влияющих на нейроны спинного и головного мозга. Внутривенное введение кофеина часто способствует подавлению этого побочного эффекта, однако препарат применяется в отсутствие противопоказаний к нему, которых бывает достаточно много.
Контакт иглы с корнем спинномозгового нерва нередко вызывает ощущение потери двигательных функций нижних конечностей и довольно сильные болевые ощущения, о чем пациент должен быть предупрежден заранее. Этот феномен носит временный характер и, при условии отсутствия повреждения на корешках, не причиняет вреда.
Головная боль — постоянный спутник пациента после люмбальной пункции в течение 5-7 последующих дней. Такой эффект вызван понижением или повышением уровня внутричерепного давления вследствие соответствующих изменений объемов спинномозговой жидкости.
Головные боли могут сопровождать пациента гораздо более продолжительный период и характеризоваться, как мучительные, если пункция была проведена в сидячем положении. Причина феномена кроется в избыточном выделении спинномозговой жидкости через канал прокола в связочные ткани или под кожу. Канал пункции остается открытым довольно длительное время, так как спинномозговая жидкость, приникшая в его просвет, не несет в своем составе сгущающих элементов, способствующих закупориванию отверстия. В некоторых случаях опытные специалисты после получения необходимого количества ликвора во время вывода иглы вводят небольшие количества свежей крови пациента, взятой из вены заранее. Такой метод позволяет организовать закупорку канала, однако является несколько опасным, ведь сгустки крови не должны попасть в субарахноидальное пространство.
Серьезные осложнения вследствие правильно выполненной люмбальной пункции встречаются крайне редко. Но они есть.
- Спинальное или эпидуральное кровотечение.
- Арахноидиты.
- Травмирования паренхимы спинного мозга или его корешков, что может привести к потере чувствительности в области таза, нарушениям актов мочеиспускания и дефекации, а также частичным или полным параличам.
В некоторых случая, индивидуальные особенности строения твердой мозговой оболочки обуславливают ее довольно жесткое состояние и обильное обеспечение кровеносными сосудами с повышенным в них давлением. В этом случае прокол может вызвать осложненное эпидуральное кровотечение.
www.operabelno.ru
Люмбальная пункция: показания и противопоказания. Техника выполнения, осложнения +Фото

 Люмбальная пункция — известная процедура, которая существует уже более 100 лет и положительно себя зарекомендовала.
Люмбальная пункция — известная процедура, которая существует уже более 100 лет и положительно себя зарекомендовала.
Результаты исследования позволят составит точный диагноз болезней.
Прочитав статью, вы узнаете о технике проведения процедуры, показаниях, советах и значениях результатов.
Благодаря проведению спинномозгового прокола многие люди сохранили свое здоровье. Узнайте и вы как!
О люмбальной пункции
Люмбальная пункция — это процедура, при которой врач извлекает спинномозговую жидкость для обследования на наличие заболеваний.
С помощью результатов можно выяснить точное состояние головного и спинного мозга, а так же выявить причину заболеваний того или иного рода.
Исследование ликвора (жидкости) позволяет узнать о содержании белков, глюкозы и прочих компонентах.
Выполнения люмбальной пункции
Алгоритм
Люмбальная пунккция известна еще с 1891 года, именно тогда ее выполнили в первый раз.
ВАЖНО: Спинномозговая пункция позволяет диагностировать множество опасных для человека болезней. Врачи крайне не рекомендуют пренебрегать данной процедурой, если вы столкнулись с подобным состоянием.
Техника выполнения процедуры не является сложной. Обычно спинномозговой прокол связан с рентгенологическим исследованием. Для этого пациенту нужно специально подготовиться. Прежде чем начать процедуру, нужно очистить кишечник. Но если рентген не понадобился, то и подготовку проводить тоже не нужно.
Люмбальную пункцию обычно проводят в двух положениях: в первом случае пациент лежит на боку с подогнутыми ногами к груди, во втором — в положении сидя.

Первым делом врач должен вымыть с особой тщательностью руки и только затем начать обрабатывать кожу спины антисептиком. Всегда важно помнить, что для процедуры забора ликвора врач обязан использовать исключительно стерильные одноразовые иглы.
Проведение пункция происходит между третьего и четвертого позвонка. Через тонкую иглу, проведенную врачом вводится обезболивающие. После этого вместо тонкой иглы вводится толстая, специально созданная для пункции игла с острым стержнем. И только тогда начинается забор жидкости. Обычно процедура длится недолго и не заберет много времени.
Люмбальный прокол может предоставить неприятные ощущения во время проведения процедуры, но благодаря обезболивающему сильных болей, как правило, не бывает.
Осложнения после люмбальной пункции
К сожалению, за долгое время вокруг исследования появилось множество мифов. И поэтому большинство людей не соглашаются на проведение столь эффективной процедуры. Существует даже мнение о том, что при заборе жидкости в спинной мозг может попасть инфекция.

Естественно, риски есть всегда, но врачи всегда применяют антисептики и используют стерильные иглы, так что шанс на негативный исход крайне мал. Так же считается, что проведение прокола может повредить спинной мозг.
Но, как мы писали выше, прокол производится между 3 и 4 позвонком, а у взрослых спинной мозг расположен на высоте 2 позвонка. Из этого можно сделать вывод, что шансы нанести вред спинному мозгу сводятся к нулю.
Показания
Показания для проведения спинномозгового прокола делятся на два типа: абсолютные и относительные.
Абсолютные
Включают в себя любые подозрения даже на малейшую инфекцию в ЦНС (центральная нервная система):
 энцефалит,
энцефалит,- вентрикулит,
- рассеянный склероз и
- менингит.
- Дополнительно сюда входит гидроцефалия.
Относительные
К показаниям относят:
- красную волчанку;
- воспалительные невропатические синдромы;
- эмболию сосудов;
- лихорадку у младенцев.
Назначение процедуры детям и новорожденным
Процедура назначается, в основном, при подозрении у детей на менингит для того, чтобы узнать какая именно инфекция могла спровоцировать опасное заболевание.
Дополнительно люмбальную пункцию советуют для выявления информации и содержании объема красных кровяных телец и белка, малый объем которых может вызвать различные инфекционные заболевания.
Противопоказания
 Проводить процедуру не рекомендует при признаках на отек мозга и внутричерепной гипертензии.
Проводить процедуру не рекомендует при признаках на отек мозга и внутричерепной гипертензии.
Стоит понимать, что извлечение спинномозгового ликвора при заболеваниях, указанных выше, может привести к отеку мозговых структур. Конечно, если не выходит заменить процедуру ее аналогами, в таком состоянии прокол осуществляют только в крайнем случае.
ВНИМАНИЕ: Люмбальный прокол является опасным для беременных женщин. Процедура может являться причиной выкидыша или преждевременных родов, а также привести к развитию болезней сердца и мозга у будущей мамы.
Уход за пациентом после люмбальной пункции
По окончанию процедуры пациенту назначается:
- условия покоя;
- постельный режим минимум на 1 день;
- обильное теплое питье;
- отдых и горизонтальное положение;
- в особых случаях внутривенно вводятся плазмозаменители.
Если больного после процедуры мучают головные боли, онемения или дискомфортные ощущения в области шеи, следует срочно обратиться к доктору за проведением консультации.
Результаты
После того как спинномозговой ликвор получен, его отправляют на проведение исследований.
Сама жидкость может иметь следующие значения:
- Если жидкость прозрачная, значит все в норме.
- Серый или зеленый цвет является «звоночком» на опухоль головного мозга.
- Желтоватый оттенок говорит о давних болезнях, таких как хронические гематомы и нарушение обмена жидкости в субархноидальной области.
- Красный цвет обусловлен наличием геморрагических заболеваниях.
Что может повлиять на результаты?
Перед проведением прокола пациента осведомляют о том, что нужно обязательно находиться в состоянии неподвижности, иначе результат окажется неточным и, скорее всего неправильным.
Дополнительно исследования могут затруднить наличие следующих заболеваний у человека: артрит, ожирение, недостаток жидкости в организме и ранее проведенные операции на позвоночник.

artritsystavov.ru
Парестезии при проведении люмбальной пункции

 по материалам статьи “Парестезии при субарахноидальной и эпидуральной анестезии. Клинический и анатомический анализ” M.A. Reina, J. De Andres, J.M. Hernández, R.A. Navarro, J. Pastor, A. Prats-Galino, Испания
по материалам статьи “Парестезии при субарахноидальной и эпидуральной анестезии. Клинический и анатомический анализ” M.A. Reina, J. De Andres, J.M. Hernández, R.A. Navarro, J. Pastor, A. Prats-Galino, ИспанияВведение. Мы достаточно часто, по данным разных авторов, от 4,5 до 18% в зависимости от различных факторов, сталкиваемся с парестезиями при проведении люмбальной пункции с диагностической, терапевтической или анестетической целью. Хотя истинную частоту этого феномена достаточно сложно оценить из-за того, что доктора не всегда отражают факт возникновения парестезии в медицинской документации. По той же причине, довольно сложно оценить последствия данных парестезий, так как пациентов обычно не обследуют после выписки. Только систематические электрофизиологические обследования данной группы пациентов могут помочь оценить последствия парестезий. А на данный момент такие исследования проводятся лишь иногда и по показаниям, т.е. не являются рутинной процедурой.
Дефиниция. Когда мы выполняем люмбальную пункцию, то достаточно часто прикасаемся кончиком иглы к аксонам нейронов, а иногда даже травмируем их. Это вызывает деполяризацию аксонов, что пациентом воспринимается как электрический импульс, в соответствующих дерматомах, а мы называем это парестезиями. Парестезии могут охватывать правую или левую ногу, или перианальную область.
Таким образом, парестезия – это ответ на аномальный тип стимуляции, выражающийся в виде эктопических импульсов, вследствие асинхронного разряжения в разных частях сенсорного волокна, и приводящий к необычным ощущениям. Источником этих эктопических импульсов является середина нервного волокна, при этом в норме потенциалы действия в этой точке не генерируются никогда. В обычном состоянии, узловые области волокна ответственны за передачу потенциала действия, а межузловые промежутки создают этот потенциал действия.
 Парестезии [1] крайне неприятны для пациента, поэтому их необходимо избегать. Еще одной причиной является [2] возможный тяжелый неврологический дефицит.
Парестезии [1] крайне неприятны для пациента, поэтому их необходимо избегать. Еще одной причиной является [2] возможный тяжелый неврологический дефицит.
Природа парестезий. Контакт кончика иглы с нервом – это достаточный стимул, для того чтобы вызвать ответ – механическую парестезию. Пока не ясно вызывает ли травма только сенсорные нарушения или приводит также к моторному ответу. Также неизвестно, какие именно точки аксона активируются и распространяют стимул, воспринимаемый пациентом, как парестезия. Одни из исследователей, предполагают что это nervi nervorum, однако, у этой гипотезы не слишком много доказательств, так как nervi nervorum – это немиелинизированные афферентные волокна, с низкой скоростью проведения импульса, а мы ожидаем быстрого распространения механической парестезии.

 В ряде случаев парестезия вызвана пункцией конуса спинного мозга. Поясничную пункцию следует делать ниже уровня конуса. Однако, здесь обнаруживается следующая проблема: вариабельность нижней границы спинного мозга внутри позвоночного канала. Линия между гребнями подвздошных костей (линия Тюфье), не соответствует определенной точке спинного мозга. Поэтому, если ориентироваться на эту линию при люмбальной пункции, то можно ошибиться на один уровень, вследствие индивидуальной вариабельности положения конуса спинного мозга, значимо увеличив вероятность непреднамеренной пункции конуса спинного мозга, особенно если для пункции выбран уровень L2 – L3.
В ряде случаев парестезия вызвана пункцией конуса спинного мозга. Поясничную пункцию следует делать ниже уровня конуса. Однако, здесь обнаруживается следующая проблема: вариабельность нижней границы спинного мозга внутри позвоночного канала. Линия между гребнями подвздошных костей (линия Тюфье), не соответствует определенной точке спинного мозга. Поэтому, если ориентироваться на эту линию при люмбальной пункции, то можно ошибиться на один уровень, вследствие индивидуальной вариабельности положения конуса спинного мозга, значимо увеличив вероятность непреднамеренной пункции конуса спинного мозга, особенно если для пункции выбран уровень L2 – L3.
Так как на поверхности нервных корешков есть небольшие капилляры, артерии или вены, то также существует вероятность формирования интраневральной гематомы при их ранении иглой. Кроме того к локальному фиброзу и нарушению проведения возбуждения по некоторым аксонам может привести воспалительный процесс с последующим соединительно-тканным замещением.
 [увеличить] При парестезиях, возникших вследствие травмы, последствия зависят от размера иглы, типа ее заточки и глубины введения иглы в нервное волокно. Вероятно, повреждение тем больше, чем плотнее нерв или при неаккуратном продвижении иглы, но так как мы не видим структуры внутри позвоночного канала, то не можем определить размер нервного волокна, к котором прикасаемся иглой. Используя иглы меньше 25 G, можно даже пронзить нерв насквозь, без каких-либо ощущений со стороны врача. К счастью, такие возможности очень сложно реализовать “in vivo” ([!!!] непосредственно “in vivo” очень сложно повредить нерв: при медленном введении иглы волокно будет отодвигаться в сторону), однако при наличии некоторого натяжения нервов (при избыточном сгибании позвоночника или при ранении нерва вблизи межпозвонкового отверстия) шанс поведения возрастает, так как волокну некуда сместиться, уходя от контакта с иглой. Подобная ситуация возможна если игла внутри дурального мешка продвигается в передне-латеральном направлении, т.е. туда где расположены нервные корешки.
[увеличить] При парестезиях, возникших вследствие травмы, последствия зависят от размера иглы, типа ее заточки и глубины введения иглы в нервное волокно. Вероятно, повреждение тем больше, чем плотнее нерв или при неаккуратном продвижении иглы, но так как мы не видим структуры внутри позвоночного канала, то не можем определить размер нервного волокна, к котором прикасаемся иглой. Используя иглы меньше 25 G, можно даже пронзить нерв насквозь, без каких-либо ощущений со стороны врача. К счастью, такие возможности очень сложно реализовать “in vivo” ([!!!] непосредственно “in vivo” очень сложно повредить нерв: при медленном введении иглы волокно будет отодвигаться в сторону), однако при наличии некоторого натяжения нервов (при избыточном сгибании позвоночника или при ранении нерва вблизи межпозвонкового отверстия) шанс поведения возрастает, так как волокну некуда сместиться, уходя от контакта с иглой. Подобная ситуация возможна если игла внутри дурального мешка продвигается в передне-латеральном направлении, т.е. туда где расположены нервные корешки.
Морфология и распределение нервных корешков. На уровне «конского хвоста» диаметр нервных корешков составляет от 0,5 до 2,3 мм. Задние корешки спинного мозга больше передних. Размер передних корешков увеличивается на поясничном уровне (с 1,1 до 1,8 мм) и уменьшается на крестцовом (с 1,9 до 0,5 мм). Задние корешки соответственно имеют диаметр от 1,3 до 2,1 мм на поясничном уровне, и от 2,3 до 1 мм, на крестцовом. На уровне L5 – S1 корешки достигают максимальных размеров. Аксоны собираются в пучки, которые становятся фасцикулами периферических нервов. Общее число миелинизированных аксонов внутри нервного волокна может варьировать от 4500 до 7900 единиц.
[нажмите, чтобы смотреть макропрепараты конского хвоста]


увеличить [рис.1] [рис.2]
Другим важным моментом является распределение нервных корешков внутри дурального мешка. Интересно отметить, что они нечасто располагаются в задней области, а это очень важно при проведении люмбальной пункции, так как мы можем продвигать иглу на несколько миллиметров внутри мешка без риска вызвать парестезии. Следует помнить, что расположение нервных волокон на разных анатомических уровнях не случайно, а организовано в соответствии с определенными принципами. Это зависит от локализации межпозвонковых отверстий и расстояния между ними.
Моторный и чувствительный корешок – это две независимые структуры, которые возникают вследствие слияния 7 – 8 веточек от заднелатеральной части спинного мозга (в случае чувствительного корешка) и 4 – 6 веточек от переднелатеральной части (в случае двигательного корешка). Как только они покидают спинной мозг, то идут независимо друг от друга, хотя и очень близко, достигая внутренней поверхности дурального мешка. Дистальнее конуса спинного мозга моторные и чувствительные корешки локализуются центрально.
При гистологическом анализе сечений спинного мозга на разных уровнях, начиная со второго поясничного позвонка, обнаруживается прогрессивное смещение нервных корешков внутри дурального мешка в латеральную сторону при движении вниз. Чем ближе нервные корешки к выходу из дурального мешка, тем более латерально и кпереди они смещаются. На поясничном уровне, трабекулы арахноидальной оболочки удерживают разные нервные корешки вместе, при это возможно лишь небольшое смещение при изменении положения тела пациента.
Как выяснилось при исследовании каждого позвонкового уровня при помощи анатомических сечений или МРТ-сканограмм, одни корешки могут быть причиной парестезий с большей вероятностью, чем другие: чаще всего кончик иглы контактирует с нервами в задней части дурального мешка. Нервы, до которых можно достать иглой на каждом позвоночном уровне, различны, так как они изменяют свое положение от L2 к L5.
Когда мы проводим люмбальную пункцию, игла проникает в дуральный мешок и проходит несколько миллиметров, не встретив нервного корешка. При дальнейшем продвижении мы можем прикоснутся к нерву в задней части дурального мешка, т.е. к нервам, расположенным центрально (при строго сагиттальном вводе иглы) или латерально (в случае если игла отклонилась от средней линии). У пациентов с нормальной анатомией позвоночника парестезии могут возникать вследствие неправильной укладки пациента, обычно это небольшая ротация позвоночного столба.
Кроме того, при прохождении различных тканей, кончик иглы может отклоняться. Использование интродьюсеров уменьшает степень этого отклонения. Кроме того, у острых игл, по сравнению с иглами карандашного типа, и иглами маленького диаметра, степень отклонения меньше. Но даже иглы 22G или 25G могут отклоняться на 1 мм каждый сантиметр пути в тканях. У пациентов с патологией позвоночника шанс получить парестезию выше. При сколиозе всегда существует некоторая ротация тел позвонков. У таких пациентов ввод иглы в перпендикулярной коже плоскости может привести к проникновению иглы в латеральную часть дурального мешка, что чревато возникновением парестезий.
Положение тела пациента во время проведения пункции. Необходимо помнить об анатомических деталях, связанных с положением нервных волокон внутри дурального мешка при проведении поясничной пункции при различных положениях тела пациента. Следует направлять иглу так, чтобы вероятность повреждения нервных корешков была минимальной. Обычно производят пункцию в положении сидя или лежа на боку. Пункция в положении сидя сравнительно проще, так как мы избегаем избыточной ротации позвоночника, которая может быть в положении лежа на боку (однако ротация опозвоночника возможна у пациентов со сколиозом). К тому же в положении сидя парестезии возникают реже, чем при пункциях в положении лежа на боку, особенно если ноги, с фиксированными коленями, поместить на высокую подставку. Такое положение обеспечивает смещение корешков внутри дурального мешка вперед, что увеличивает пространство для продвижения иглы. Пунктировать в положении лежа на боку безопаснее пациентов, предрасположенных к вегетативным реакциям (и невозможны иные позиция у пациентов, которые находятся в тяжелом состоянии, препятсвующем ветикализации).
 Рекомендации. С целью снижения вероятности возникновения парестезий, люмбальную пункцию имеет смысл проводить как можно каудальнее. Принимая во внимание распределение нервных корешков внутри спинно-мозгового мешка, вероятность их травмы на уровне L2 – L3 выше, чем L5 – S1. Кроме того, риск гораздо выше при проведении иглы в латеральной части дурального мешка. В случае наличия ротации позвоночника или сколиоза, рекомендуется ознакомится с рентгенограммой позвоночного столбы с целью выявления наилучшей точки вкола и угла ввода иглы. Чем выше уровень пункции, тем больше вероятность парестезии. У пациентов, находящихся в состоянии седации (в т.ч. в состоянии угнетения сознания, обусловленных патологией) по многим вопросам нет единого мнения, так как заметить парестезию достаточно сложно, поэтому вероятность травмы нервного волокна возрастает. Положения тела пациента также влияет на частоту парестезий: при положении лежа на боку, вероятность парестезий выше в сравнении с положением сидя. При возникновении парестезии мы должны извлечь иглу и убедиться в отсутствии утечки ликвора. В случае любых спорных ситуаций – начать процедуру с самого начала.
Рекомендации. С целью снижения вероятности возникновения парестезий, люмбальную пункцию имеет смысл проводить как можно каудальнее. Принимая во внимание распределение нервных корешков внутри спинно-мозгового мешка, вероятность их травмы на уровне L2 – L3 выше, чем L5 – S1. Кроме того, риск гораздо выше при проведении иглы в латеральной части дурального мешка. В случае наличия ротации позвоночника или сколиоза, рекомендуется ознакомится с рентгенограммой позвоночного столбы с целью выявления наилучшей точки вкола и угла ввода иглы. Чем выше уровень пункции, тем больше вероятность парестезии. У пациентов, находящихся в состоянии седации (в т.ч. в состоянии угнетения сознания, обусловленных патологией) по многим вопросам нет единого мнения, так как заметить парестезию достаточно сложно, поэтому вероятность травмы нервного волокна возрастает. Положения тела пациента также влияет на частоту парестезий: при положении лежа на боку, вероятность парестезий выше в сравнении с положением сидя. При возникновении парестезии мы должны извлечь иглу и убедиться в отсутствии утечки ликвора. В случае любых спорных ситуаций – начать процедуру с самого начала.
 читать (скачать) статью (источник): “Парестезии при субарахноидальной и эпидуральной анестезии. Клинический и анатомический анализ” в формате PDF [читать]
читать (скачать) статью (источник): “Парестезии при субарахноидальной и эпидуральной анестезии. Клинический и анатомический анализ” в формате PDF [читать]laesus-de-liro.livejournal.com


 Объяснить процедуру, преимущества, риски, осложнения и альтернативные варианты для пациента или его представителя и получить подписанное информированное согласие.
Объяснить процедуру, преимущества, риски, осложнения и альтернативные варианты для пациента или его представителя и получить подписанное информированное согласие. Комментарий Малышева Анатолия Владимировича, нейрохирурга:
Комментарий Малышева Анатолия Владимировича, нейрохирурга: энцефалит,
энцефалит,