Опухоли спинного мозга и позвоночника – Федеральное государственное бюджетное учреждение «Федеральный центр нейрохирургии»Министерства здравоохранения Российской Федерации (г. Тюмень)
Опухоли спинного мозга – причины, симптомы, диагностика и лечение
Опухоли спинного мозга — новообразования первичного и метастатического характера, локализующиеся в околоспинномозговом пространстве, оболочках или веществе спинного мозга. Клиническая картина спинальных опухолей вариабельна и может включать корешковый синдром, сегментарные и проводниковые сенсорные расстройства, одно- или двусторонние парезы ниже уровня поражения, тазовые нарушения. В диагностике возможно применение рентгенографии позвоночника, контрастной миелографии, ликвородинамических проб и исследования ликвора, но ведущим методом является МРТ позвоночника. Лечение осуществляется только хирургическим путем, химиотерапия и лучевое воздействие имеют вспомогательное значение. Операция может заключаться в радикальном или частичном удалении спинального новообразования, опорожнении его кисты, проведении декомпрессии спинного мозга.
Общие сведения
Наиболее часто опухоль спинного мозга диагностируется у людей в возрасте от 30 до 50 лет, у детей встречается в редких случаях. В структуре опухолей ЦНС у взрослых на долю новообразований спинного мозга приходится около 12%, у детей — около 5%. В отличие от опухолей головного мозга, спинномозговые опухоли имеют преимущественно внемозговое расположение. Только 15% из них берут свое начало непосредственно в веществе спинного мозга, остальные 85% возникают в различных структурах позвоночного канала (жировой клетчатке, оболочках спинного мозга, сосудах, спинномозговых корешках). Вертеброгенные, т. е. растущие из позвонков, новообразования относятся к опухолям костей.
Опухоли спинного мозга
Классификация
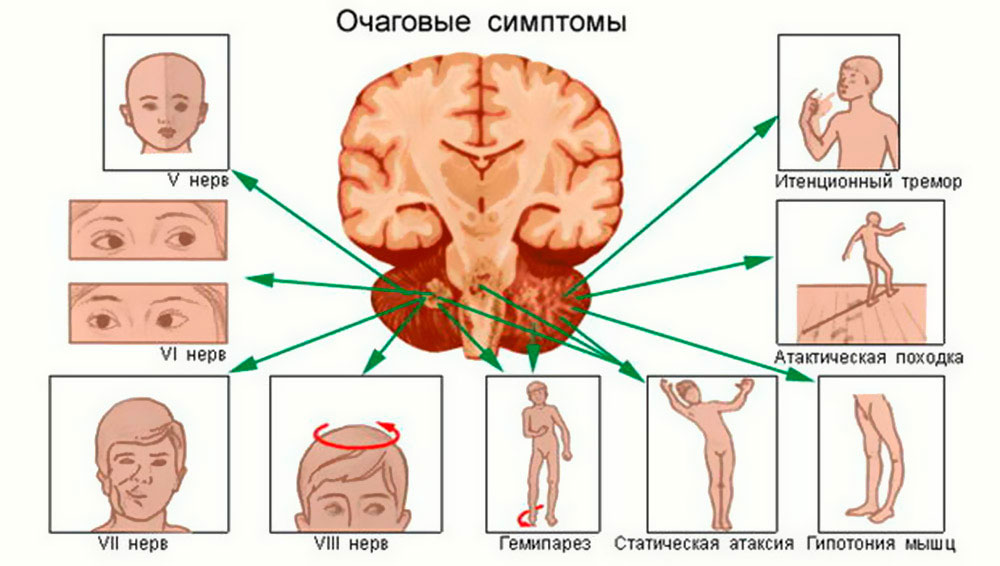
Современная клиническая нейрохирургия и неврология используют в своей практике несколько основных классификаций спинномозговых новообразований. По отношению к спинному мозгу опухоли подразделяют на экстрамедуллярные (80%) и интрамедуллярные (20%). Опухоль спинного мозга экстрамедуллярного типа развивается из тканей, окружающих спинной мозг. Она может иметь субдуральную и эпидуральную локализацию. В первом случае новообразование изначально находится под твердой мозговой оболочкой, во втором — над ней. Субдуральные опухоли в большинстве случаев имеют доброкачественный характер. 75% из них составляют невриномы и менингиомы. Невриномы возникают в результате метаплазии шванновских клеток задних корешков спинного мозга и клинически дебютируют корешковым болевым синдромом. Менингиомы берут свое начало в твердой мозговой оболочке и крепко срастаются с ней. Экстрадуральные опухоли имеют весьма вариативную морфологию. В качестве таких новообразований могут выступать нейрофибромы, невриномы, лимфомы, холестеатомы, липомы, нейробластомы, остеосаркомы, хондросаркомы, миеломы.
Интрамедуллярная опухоль спинного мозга растет из его вещества и поэтому манифестирует сегментарными расстройствами. Большинство таких опухолей представлено глиомами. Следует отметить что спинномозговые глиомы имеют более доброкачественное течение, чем глиомы головного мозга. Среди них чаще встречается эпендимома, на долю которой приходится 20% всех спинальных новообразований. Обычно она располагается в области шейного или поясничного утолщений, реже — в области конского хвоста. Менее распространены склонная к кистозной трансформации астроцитома и злокачественная глиобластома, отличающаяся интенсивным инфильтративным ростом.
Исходя из локализации опухоль спинного мозга может быть краниоспинальной, шейной, грудной, пояснично-крестцовой и опухолью конского хвоста. Примерно 65% спинномозговых образований имеют отношение к грудному отделу.
По своему происхождению опухоль спинного мозга может быть первичной или метастатической. Спинальные метастазы могут давать: рак пищевода, злокачественные опухоли желудка, рак молочной железы, рак легких, рак простаты, почечно-клеточный рак, зернисто-клеточная карцинома почки, рак щитовидной железы.
Симптомы опухоли спинного мозга
В клинике спинномозговых новообразований различают 3 синдрома: корешковый, броунсекаровский (поперечник спинного мозга поражен наполовину) и полное поперечное поражение. С течение времени любая опухоль спинного мозга, независимо от ее местонахождения, приводит к поражению его поперечника. Однако развитие симптоматики по мере роста интра- и экстрамедуллярной опухоли заметно отличается. Рост экстрамедуллярных образований сопровождается постепенной сменой стадий корешкового синдрома, броунсекаровского синдрома и тотального поражения поперечника. При этом поражение спинного мозга на начальных этапах обусловлено развитием компрессионной миелопатии, а уже потом — прорастанием опухоли. Интрамедуллярные опухоли начинаются с появления на уровне образования диссоциированных сенсорных нарушений по сегментарному типу. Затем постепенно происходит полное поражение спинального поперечника. Корешковый симптомокомплекс возникает на поздних стадиях, когда опухоль распространяется за пределы спинного мозга.
Корешковый синдром характеризуется интенсивной болью корешкового типа, усиливающейся при кашле, чихании, наклоне головы, физической работе, натуживании. Обычно нарастание боли в горизонтальном положении и ее ослабление при сидении. Поэтому пациентам зачастую приходится спать полусидя. Со временем к болевому синдрому присоединяется сегментарное выпадение всех видов сенсорного восприятия и расстройство рефлексов в зоне иннервации корешка. При перкуссии остистых отростков на уровне спинномозговой опухоли возникает боль, иррадиирующая в нижние части тела. Дебют заболевания с корешкового синдрома наиболее типичен для экстрамедуллярной опухоли спинного мозга, особенно для невриномы. Подобная манифестация заболевания нередко приводит к ошибкам в первичной диагностике, поскольку корешковый синдром опухолевого генеза клинически не всегда удается дифференцировать от радикулита, обусловленного воспалительными изменениями корешка при инфекционных болезнях и патологии позвоночного столба (остеохондрозе, межпозвоночной грыже, спиндилоартрозе, сколиозе и т. п.).
Синдром Броун-Секара представляет собой сочетание гомолатерального центрального пареза ниже места поражения спинного мозга и диссоциированных сенсорных расстройств по проводниковому типу. Последние включают выпадение глубоких видов — вибрационной, мышечно-суставной — чувствительности на стороне опухоли и снижение болевого и температурного восприятия на противоположной стороне. При этом, кроме проводниковых сенсорных нарушений на стороне поражения, отмечаются сегментарные расстройства поверхностного восприятия.
Тотальное поражение спинального поперечника клинически проявляется двусторонними проводниковым выпадениями как глубокой, так и поверхностной чувствительности и двусторонними парезами ниже уровня, на котором расположена опухоль спинного мозга. Отмечается расстройство тазовых функций, угрожающее развитием уросепсиса. Вегетативно-трофические нарушения приводят к возникновению пролежней.
Клиника опухоли в зависимости от локализации
Краниоспинальные опухоли экстрамедуллярного расположения манифестируют корешковыми болями затылочной области. Симптомы поражения вещества мозга весьма вариабельны. Неврологический дефицит в двигательной сфере бывает представлен центральным тетра- или трипарезом, верхним или нижним парапарезом, перекрестным гемипарезом, в чувствительной сфере — варьирует от полной сенсорной сохранности до тотальной анестезии. Могут наблюдаться симптомы, связанные с нарушением церебральной ликвороциркуляции и гидроцефалией. В отдельных случаях отмечается тройничная невралгия, невралгия лицевого, языкоглоточного и блуждающего нервов. Краниоспинальные опухоли могут прорастать в полость черепа и церебральные структуры.
Новообразования шейного отдела, расположенные на уровне C1-C4, приводят к проводниковым расстройствам чувствительности ниже этого уровня и спастическому тетрапарезу. Особенностью поражение уровня C4 является наличие симптомов, обусловленных парезом диафрагмы (одышки, икоты, затрудненного чиханья и кашля). Образования области шейного утолщения характеризуются центральным нижним и атрофическим верхним парапарезом. Опухоль спинного мозга в сегментах C6-C7 проявляется миозом, птозом и энофтальмом (триада Горнера).
Опухоли грудного отдела дают клинику опоясывающих корешковых болей. На начальной стадии вследствие нейрорефлекторного распространения боли пациентам зачастую диагностируют острый холецистит, аппендицит, панкреатит, плеврит. Затем присоединяются проводниковые сенсорные и двигательные нарушения, выпадают брюшные рефлексы. Верхние конечности остаются интактными.
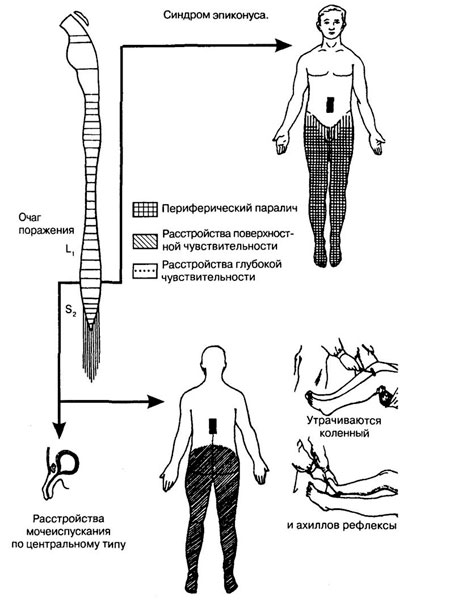
Новообразования пояснично-крестцового отдела, расположенные в сегментах L1-L4, проявляются корешковым синдромом, атрофией передней группы мышц бедра, выпадением сухожильных коленных рефлексов. Опухоли эпиконуса (сегменты L4-S2) — периферическими парезами и гипестезией в области ягодиц, задней бедренной поверхности, голени и стопы; недержанием мочи и кала. Опухоли конуса (сегменты S3-S5) не приводят к парезам. Их клиника состоит из тазовых нарушений, сенсорных расстройств аногенитальной зоны и выпадения анального рефлекса.
Опухоли конского хвоста отличаются медленным ростом и, благодаря смещаемости корешков, могут достигать крупных размеров, имея субклиническое течение. Дебютируют резким болевым синдромом в ягодице и ноге, имитирующим невропатию седалищного нерва. Типичны асимметричные сенсорные нарушения, дистальные вялые парезы ног, выпадение ахилловых рефлексов, задержка мочеиспускания.
Диагностика
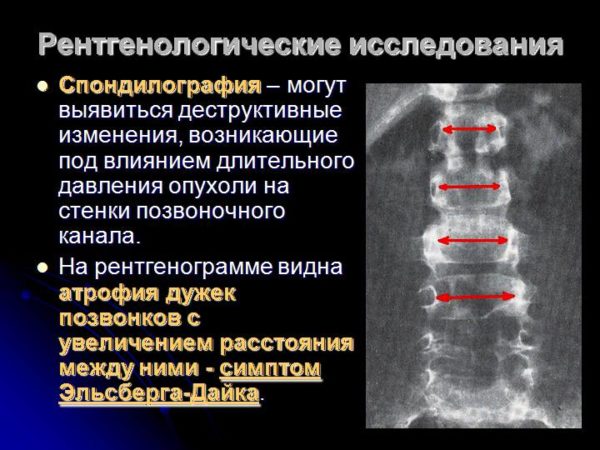
Выявленные в ходе неврологического осмотра нарушения позволяют неврологу лишь заподозрить органическое поражение спинальных структур. Дальнейшая диагностика проводится при помощи дополнительных методов обследования. Рентгенография позвоночника информативна только в развернутой стадии заболевания, когда опухолевый процесс приводит к смещению или разрушению костных структур позвоночного столба.
Определенную диагностическую роль имеет забор и исследование цереброспинальной жидкости. Проведение в ходе люмбальной пункции ряда ликвородинамических проб позволяет выявить блок субарахноидального пространства. При заполнении опухолью спинального канала в области пункции, во время исследования ликвор не вытекает (т. н. «сухая пункция»), а возникает корешковая боль, обусловленная попаданием иглы в ткань опухоли. Анализ ликвора свидетельствует о белково-клеточной диссоциации, причем гиперальбуминоз зачастую настолько выражен, что приводит к сворачиванию ликвора в пробирке. Обнаружение опухолевых клеток в цереброспинальной жидкости является достаточно редкой находкой.
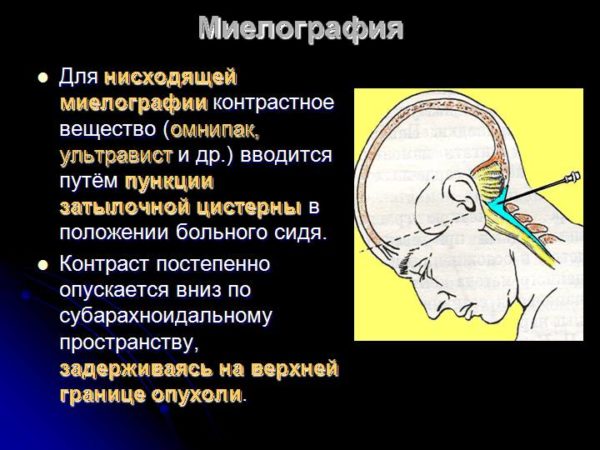
В последние годы большинство специалистов отказались от применяемых ранее изотопной миелографии и пневмомиелографии в виду их малой информативности и существенной опасности. Обозначить уровень спинального поражения, а также предположить экстра- или интрамедуллярный тип опухоли позволяет контрастная миелография. Однако ее результаты далеко неоднозначны, а проведение связано с определенными рисками. Поэтому миелография используется сейчас только при невозможности применения современных нейровизуализирующих исследований.
Наиболее безопасным и эффективным способом, позволяющим диагностировать опухоль спинного мозга, выступает МРТ позвоночника. Метод дает возможность послойно визуализировать расположенные в позвоночном столбе мягкотканные образования, проанализировать объем и распространенность опухоли, ее локализацию по отношению к веществу, оболочкам и корешкам спинного мозга, сделать предварительную оценку гистоструктуры новообразования.
Полная верификация диагноза с установлением гистологического типа опухоли возможна только после морфологического исследования образцов ее тканей. Забор материала для гистологии обычно производится во время операции. В ходе диагностического поиска необходимо дифференцировать опухоль спинного мозга от дискогенной миелопатии, сирингомиелии, миелита, артериовенозной аневризмы, фуникулярного миелоза, бокового амиотрофического склероза, гематомиелии, нарушений спинномозгового кровообращения, туберкуломы, цистицеркоза, эхинококкоза, гуммы третичного сифилиса.
Лечение спинальных опухолей
Основным эффективным методом лечения выступает хирургический. Радикальное удаление возможно при доброкачественных экстрамедуллярных спинальных опухолях. Удаление невриномы корешка и удаление менингиомы осуществляются после предварительной ламинэктомии. Изучение спинного мозга на микроскопическом уровне свидетельствует о том, что его поражение за счет сдавления экстрамедуллярным образованием полностью обратимо на стадии синдрома Броун-Секара. Частичное восстановление спинальных функций может произойти и при удалении опухоли в стадии полного поперечного поражения.
Удаление интрамедуллярных опухолей весьма затруднительно и зачастую влечет за собой травмирование спинномозгового вещества. Поэтому, как правило, оно проводится при выраженных спинальных нарушениях. При относительной сохранности спинномозговых функций осуществляется декомпрессия спинного мозга, опорожнение опухолевой кисты. Есть надежда, что внедряющийся в практическую медицину микронейрохирургический метод со временем откроет новые возможности для хирургического лечения интрамедуллярных опухолей. На сегодняшний день из интрамедуллярных опухолей радикальное удаление целесообразно лишь при эпендимоме конского хвоста, однако в ходе удаления эпедимомы существует риск повреждения конуса. Лучевая терапия применительно к интрамедуллярным опухолям сегодня считается малоэффективной, она практически не действует на низкодифференцированные астроцитомы и эпендимомы.
Из-за своего инфильтративного роста злокачественные опухоли спинного мозга не доступны хирургическому удалению. В отношении их возможна лучевая и химиотерапия. Неоперабельная опухоль спинного мозга, протекающая с интенсивным болевым синдромом, является показанием к проведению противоболевой нейрохирургической операции, заключающейся в перерезке спинномозгового корешка или спинально-таламического пути.
Прогноз
Ближайший и отдаленный прогноз спинальной опухоли определяется ее видом, расположением, структурой, сроком существования компрессии спинного мозга. Удаление экстрамедуллярных опухолей доброкачественного характера в 70% приводит к полному исчезновению существующего неврологического дефицита. При этом восстановительный период варьирует от 2 мес. до 2 лет. Если спинальная компрессия длилась больше 1 года, добиться полного восстановления не удается, пациенты получают инвалидность. Смертность лиц, прошедших удаление экстрамедуллярных арахноэндотелиом не превышает 1-2%. Интрамедуллярные и злокачественные спинальные опухоли имеют неблагоприятную перспективу, поскольку их лечение является лишь паллиативным.
виды, симптомы, диагностика и лечение
Опухоль спинного мозга – это новообразования, возникающие в области позвоночника и на самом спинном мозге (код по МКБ-10 С72.0). Характер новообразования спинного мозга: доброкачественная, злокачественная. Вид практически не имеет значения, ведь новообразование неизменно одинаково воздействует на организм человека. Оно может привести к параличу или неврологическим заболеваниям. Указанный тип рака редкий и опасный, однако, не настолько опасен, как поразивший головной мозг. Поэтому важно обнаружить новообразование на ранних стадиях развития. Требуется знать симптоматику заболевания, развивающегося у детей и взрослых. Важно отметить, что подобными заболеваниями занимается наука – неврология.
Однозначное определение раку спинного мозга дать непросто, как и многим типам раковых опухолей. Известно, что недуг спинномозгового отдела обнаруживает спектр проявлений через различные симптомы. Зависит от запущенности и стадии развития образования. Локализоваться может в области позвоночника или спинного мозга.
Новообразование может появиться и в спинномозговом отделе, и за пределами ЦНС. Пол не играет роли, заболеваемость мужчин, женщин по статистике одинакова. Относительно часто пациенты с обнаруженным раком выживали, но это сказывается на дальнейшей жизни больного.
Причины появления
Учёными-онкологами не выяснено, что со 100% долей вероятности влияет на развитие указанного вида раковых опухолей. Однако исследователи смогли найти факторы, теоретически повышающие риск заболеть. Эти факторы делят на экзогенные и эндогенные. Экзогенные – оказывают внешнее влияние, а эндогенные – влияют изнутри.

Липома спинного мозга
Экзогенные:
- Нахождение в месте с неблагоприятной экологической средой.
- Нахождение под воздействием опасных химических соединений, наносящих вред. Это происходит, к примеру, на химзаводах.
- Нахождение под воздействием радиационного излучения, как во время лечения, так и при нахождении недалеко от мест с повышенной радиацией.
Эндогенные:
- Появление проблем с иммунитетом, соответствующие заболевания.
- Генетические заболевания.
- Наследственное влияние. К примеру, у ближайших родственников диагностировано раковое заболевание.
- При наличии либо ранее вырезанной раковой опухоли у больного.
- При наличии у человека болезни Гиппеля-Линдау. При патологии гемангиобластомы мозжечка согласовываются с ангиомами спинномозговой части и большим количеством уже находящихся там кистозных образований, локализующихся в поджелудочной железе и почках. У четвёртой части пациентов обнаруживается почечная карцинома со множеством новообразований. Симптоматику болезни можно обнаружить у больных, достигших двадцатилетнего возраста. Часто цереброретинальный ангиоматоз проявляется кровоизлиянием в глаз либо в затылочную часть черепа с симптомами гипертензии внутри мозговой области, либо расстройством мозжечка. У 70% пациентов в цереброспинальной жидкости посредством анализа диагностируют повышенное значение белка.
Классификация
Выделяется ряд критериев разбиения раковых опухолей спинного мозга на группы онкопоражений.
По месту происхождения
По указанному критерию новообразования делятся на две группы: первичный и вторичный тип. Первичные появляются в самом веществе спинномозгового отдела. Вторичные развиваются вне спинного мозга. Опухоли возникают в соседних органах либо тканях, затем распространяют метастазы в пространство спинномозгового канала.

Метастазы раковой клетки
По местонахождению
По данному критерию опухоли в спинном мозге делят на 3 группы:
- Экстрадуральные. Сюда попадают раковые новообразования, начавшие развиваться вне этой области.
- Интрадуральные. Появляются в одной из защитных оболочек спинного мозга. Указанному виду сопутствует спинномозговая компрессия.
- Интрамедуллярные. Зарождаются внутри спинномозговой структуры, увеличивая данную часть в размерах и вызывая потерю функционала.
Несмотря на наличие других классификаций, современные учёные различают рак спинномозговой структуры на гистологический, топографический.
Гистологический характеризуется подвидами:
- Менингиома – местонахождение: оболочка спинного мозга.
- Липома – может располагаться в соседних жировых тканях.
- Ангиома, гемангиома – может встречаться в ближайших сосудах.
- Саркома – образуется в тканях, выполняющих соединительную функцию.
- Гипобластома – может образовываться в нервных тканях.
Топографический тип новообразований выделяется в зависимости от местонахождения новообразований:
- шейного отдела;
- грудного отдела;
- поясничного отдела;
- в нижней части позвоночника.
Опасная опухоль – экстрамедуллярная, она развивается намного быстрее остальных типов, разрушает позвоночник, с трудом поддаётся лечению.
Интрамедуллярная опухоль спинного мозга – редко встречающийся тип рака спинного мозга. Упомянутые опухоли образуются внутри спинного мозга.
Стоит рассмотреть подтипы интрамедуллярных новообразований подробнее:
- Интрадуральные менингиомы. Симптомы: диагностируются у женщин преклонного возраста, медленно растут, склонны к обызвествлению.
- Интрадуральные невриномы. Симптоматика: образуется множество опухолей; растут через межпозвонковое отверстие.
Проявляющиеся симптомы
В 90% случаев рак удаётся найти не сразу. Это есть частая причина неизлечимости рака, так как обнаруживается уже на поздних стадиях развития, на этапе метастазирования. Проявление симптоматики зависит от следующих параметров: свойства опухоли, скорость роста, локализация.
Важно знать, что процедура развития первой раковой опухоли может занимать до пяти лет и быть медленной. Порой рак в спинном мозге образовывался за пару месяцев. Однако вторичная или последующие опухоли либо метастатический ряд новообразований развиваются 2-3 месяца, это крайне быстрый исход.
Симптоматика
Самым ярким проявлением того, что в спинномозговом отделе образовалась опухоль, считаются болевые ощущения. Боль наступает, когда новообразование уже достигло настолько больших размеров, что давит на органы данной области. Чем больше образование, тем сильнее возникающая боль. Часто она настолько сильная, что отдаёт в части человеческого организма: в соседние органы либо удалённые от поражённого участка.
Остальные симптомы:
- Понижается мышечная подвижность из-за возникшего сдавливающего эффекта.
- Снижается или исчезает чувствительность конечностей по той же причине.
- Начинаются проблемы с передвижением. От раскоординации до полной невозможности двигаться.
- Утрачивается тактильная восприимчивость.
- Утрачивается способность чувствовать разницу в температуре.
- Паралич разных частей тела.
- Проблемы с мочевыделительной системой, желудочно-кишечным тактом.
Затем начинаются серьёзные, опасные симптомы:
- Атрофия мышц.
- Проблемы с проводимостью нервов.
- Развитие корешкового синдрома.
- Нестандартное внутричерепное давление.
- Полное или частичное исчезновение суставных рефлексов.
- Отказ органов желудочно-кишечного тракта, системы мочевыделения.
Стоит отметить, что раковые заболевания проще излечить, если выявить на раннем этапе развития. Лучше, если диагностика произойдет на первой стадии разрастания опухоли. Если возникло 3-4 симптома из данного перечня, нужно немедленно сходить к врачу и провести диагностирование организма на наличие раковых новообразований.


Корешковые и оболочечные признаки
Если раковое образование спинного мозга относится к интрамедуллярному виду, группа симптомов появится уже, когда болезнь окажется в запущенном состоянии. Если к экстрамедуллярному – в самом начале. Нервные корешки делятся на задние, передние, чувствительные и двигательные. Классификация влияет на симптоматику. Важно отметить, что поражение нервного корешка проходит в два этапа:
- Начнётся блокировка поступления крови к органу. Последствие – боль, которая может отдавать в другие органы и возникать в поражённой области. Данная боль не будет длиться с одинаковой продолжительностью. Болевые ощущения могут продолжаться от пары минут и дольше. При наклонах вперед, лежании, физической нагрузке этого места боль усиливается.
- На втором этапе корешок утрачивает процесс нормального функционирования из-за оказания сильного сдавливания. Рефлексы, связанные с корешком, утрачивают функционал, а затем и вовсе исчезают. Аналогичное случается с чувствительностью в месте сдавливания: происходит снижение, а потом полная пропажа чувствительности в данной области. Теряется способность чувствовать перемены температуры и прикосновения.
Важно отметить оболочечные симптомы новообразований в спинном мозге. Корешковая боль может появиться после нажима на яремные вены, находящиеся на шее. Это называется симптом ликворного толчка. Это происходит из-за ухудшения оттока крови, когда возникает надавливание, поэтому внутричерепное давление повышается.
Диагностика
После появления подозрений на присутствие опухоли следует провёсти комплексное обследование. Для опровержения или доказательства наличия болезни требуется выяснить местоположение и структуру опухоли, степень, тяжесть. Необходимо пройти ряд анализов и диагностик:
- Доскональное обследование неврологической системы.
- Обязательное прохождение магниторезонансной терапии (МРТ).
- Обязательное прохождение томографии.
- Прохождение рентгена.
- Биопсия диагностируемого места.
- УЗИ.
- Анализы.
- Пункция спинномозговой жидкости.

Забор спинномозговой жидкости
После диагностики врачами выносится прогноз.
Лечение
Главное – по статистике 85% раковых опухолей подлежит лечению. Включая спинномозговые опухоли. Чтобы вылечить рак, необходимо своевременное обнаружение. Далее нужно пройти диагностику, правильно подобрать способ лечения. Если говорить об опухолях в спинном мозге, любое находящееся там новообразование – операбельно. Если обнаружить образование у больного раньше начала распространения метастазов по организму, возможно излечиться от раковой болезни. Но нужно понимать, что не любое удаление образования закончится удачно. На вероятность удачного проведения хирургического вмешательства влияет ряд факторов: форма, местоположение, степень тяжести, возраст.
Чтобы не сильно навредить организму, если болезнь обнаружена на ранних стадиях, применяется терапия: если опухоль разрастается медленно.
Ультразвуковая аспирация
Каждая проводимая операция отрицательно влияет на организм человека. Простейший вред – разрез тканей. Поэтому применяется ультразвуковая аспирация. Это способ разрушения раковых опухолей воздействием на поражённое место интенсивным лазерным лучом без операции. Воздействие происходит без использования хирургических методов. Лазер на расстоянии от человека воздействует на него. Дополнительный плюс описанного метода лечения заключается в терапии, не вызывающей побочных воздействий, вредящих здоровью больного.
Лучевая терапия
Сложно назвать метод терапией. Этот способ не используется как единственный. Лечение применяют после операции или ультразвуковой аспирации. Данный способ излечения нужен, чтобы постараться удалить оставшиеся раковые клетки в организме. Для этого используется направленное радиоактивное излучение на поражённую раком часть организма.
Однако не часто, но врачами применятся и как главный метод. Лучевая терапия применяется, когда до опухоли невозможно добраться путём хирургического вмешательства или новообразование считается неоперабельным, или нужно удалить из организма вторичные образования.
Важно понимать, что процедура может вызывать побочные эффекты, способные негативно повлиять на жизнь человека: лучевые болезни, проблемы с кожей, органами. Но указанные последствия несопоставимы с теми, которые влечёт раковое заболевание.
Химиотерапия
Самый распространённый вид лечения раковых опухолей и даже в спинномозговых тканях. Как понятно из названия, используются химические препараты, которые воздействуют на раковые клетки, не давая последним развиваться.
Но данный метод может образовывать побочные эффекты – выпадение волос, снижение иммунитета, что ведёт к большей вероятности заразиться инфекционными болезнями. Во время данной процедуры может вводиться несколько или одно вещество. По словам учёных-онкологов, первый вариант лучше, если правильно рассчитать процедуру лечения. Это зависит от типа онкологического заболевания.
Стереотаксическая радиотерапия
Эта процедура – новый способ лечения раковых опухолей. Применяют для пациентов, которых невозможно прооперировать в связи с размером опухоли, местоположения.
Главная «фишка» стереотаксической радиотерапии – возможность воздействовать на раковые клетки посредством направленного распространения гамма-излучения. Это поможет разрушить опухоль, но, не затрагивая здоровые ткани. Главное отличие от лучевой терапии – излучение действует в глубину на ДНК раковых клеток, после чего они перестают размножаться и погибают. Даже на поздних стадиях развития рака данная операция может помочь, если правильно выстроить лечение.
Любой вид лечения рака спинного мозга сложен и относительно эффективен. Нелегко сказать, поможет терапия в конкретном случае или нет. Если болезнь диагностирована вовремя, шансы на выздоровление повышаются. Чтобы снизить вероятность заболевания раком, нужно вести здоровый образ жизни и систематически навещать врача, проверяться, сдавать анализы для выявления опухоли на ранней стадии, когда терапия ещё сможет помочь.
Опухоли позвоночника и спинного мозга
С патологоанатомической точки зрения к опухолям спинного мозга относятся новообразования, исходящие из его вещества. С клинической точки зрения в эту группу включают и первичные и метастатические опухоли, исходящие из мягких тканей и локализующиеся в эпи- и субдуральном пространстве. От опухолей спинного мозга следует отличать первичные или метастатические опухоли позвонка, врастающие в позвоночный канал, сдавливающие мозг и его корешки, а также расположенные в пределах позвоночного канала гранулемы, сдавливающие спинной мозг или его корешки. Соотношение опухолей спинного мозга и опухолей головного мозга выражается примерно 1:6.
Опухоли спинного мозга делятся на интрамедуллярные, возникающие в веществе спинного мозга, и экстрамедуллярные, развивающиеся из образований, окружающих спинной мозг (корешки, сосуды, оболочки, эпидуральная клетчатка).
В свою очередь экстрамедуллярные опухоли делятся на субдуральные (расположенные под твердой мозговой оболочкой) и эпидуральные (расположенные над этой оболочкой). Среди первичных опухолей спинного мозга преобладают экстрамедуллярные; из них субдуральные встречаются примерно в 2 1/2 раза чаще эпидуральных.
Большинство экстрамедуллярных опухолей составляют менингиомы и невриномы, а из интрамедуллярных опухолей чаще встречаются эпендимомы и значительно реже – другие глиомы (астроцитомы). Реже наблюдаются ангиомы и гемангиомы, саркомы и гранулемы, хордомы.
Из экстрамедуллярных опухолей спинного мозга наиболее часто встречаются менингиомы, которые, как правило, располагаются субдурально. Менингиомы относятся к опухолям оболочечно-сосудистого ряда, исходят из мозговых оболочек или их сосудов и чаще всего плотно фиксированы к твердой мозговой оболочке.
Среди экстрамедуллярных опухолей спинного мозга невриномы занимают второе место после менингиом, составляя примерно 40%. Невриномы, развивающиеся из шванновских элементов корешков спинного мозга, представляют собой плотной консистенции опухоли, обычно овальной формы, окруженные тонкой и блестящей капсулой. В ткани неврином часто обнаруживаются регрессивные изменения с распадом и образованием кист различной величины.
Дооперационный диагноз опухоли, расположенной в шейном отделе спинного мозга, основывается на:1) выявлении симптомов компрессии спинного мозга; 2) наличии блока ликворных путей при проведении миелографии, данных МРТ и редко эрозии прилегающих костных образований.
Диагностика опухоли, расположенной в грудном отделе спинного мозга, основывается на: клинической картине раздражения корешка или компрессии спинного мозга, исследовании ликвора и миелографии. Эрозия прилегающих костных образований почти не встречается.
Неврологическая картина опухолей спинного мозга складывается из прогрессивно развивающегося синдрома поперечного поражения спинного мозга или корешков конского хвоста, механической блокады субарахноидального пространства и очаговых симптомов, особенности которых зависят от локализации опухоли и ее характера.
При эксрамедуллярных доброкачественных опухолях синдром прогрессирующего частичного или полного поперечного поражения спинного мозга является следствием его сдавления опухолью, истончения и атрофии спинного мозга, оттеснения его с образованием дефекта.
Для экстрамедуллярных опухолей характерны раннее возникновение корешковых болей, объективно выявляемые расстройства чувствительности только в зоне пораженных корешков, снижение или исчезновение сухожильных, периостальных и кожных рефлексов, дуги которых проходят через пораженные корешки, локальные парезы с атрофией мышц соответственно поражению корешка. По мере сдавления спинного мозга присоединяются проводниковые боли и парестезии с объективными расстройствами чувствительности. У некоторых животных наблюдается самопогрызание.
При расположении опухоли на латеральной, кранеолатеральной и дорсолатеральной поверхностях спинного мозга в случае преимущественного сдавления его половины в определении стадии развития заболевания нередко удается выявить классическую форму или элементы синдрома Броун – Секара. С течением времени проявляется симптоматика сдавления всего поперечника мозга и этот синдром сменяется парапарезом или параплегией. Снижение силы в конечностях и объективные расстройства чувствительности обычно вначале проявляются в дистальных отделах тела и затем поднимаются вверх до уровня пораженного сегмента спинного мозга.
Метастатические опухоли располагаются, как правило, экстрадурально. При метастазах рака в позвоночник или спинномозговой канал при любой локализации поражения проводниковая симптоматика часто проявляется вначале вялыми (а не спастическими) парапарезами и параплегиями, что связано с быстротой развития сдавления мозга и токсическими влияниями на него. В дальнейшем появляются элементы спастики.
Клинические явления, наблюдающиеся при метастатических опухолях позвоночника, обусловлены не только непосредственной компрессией корешков и спинного мозга опухолью, а являются следствием также токсических воздействий опухоли на спинной мозг, сдавлением опухолью артерий, с развитием сосудистых нарушений в спинном мозге, ишемического характера. В этих случаях может отмечаться несоответствие между уровнем расстройства чувствительности и локализацией опухоли.
Ламинэктомия – основная операция при экстрамедуллярной опухоли спинного мозга, с последующим радикальным её удалением.
Ганглиоглиома у собаки породы мопс.
Микроскопическое изучение спинного мозга показало, что структурные изменения, наступающие в нем даже при выраженном сдавлении экстрамедуллярной опухолью, обратимы. В стадии половинного сдавления спинного мозга с клиническими проявлениями синдрома Броун – Секара морфологические изменения в спинном мозге сводятся лишь к обратимым функционально-динамическим нарушениям кровообращения, а изменения в проводящих путях – к легкому уменьшению миелина по периферии вентральных и боковых столбов. При дальнейшем сдавленнн поперечника спинного мозга, в стадии полного паралича, возникают более заметные структурные изменения. Интрамедуллярная опухоль длительное время только сдавливает и истончает окружающее белое вещество, не вызывая его разрушения. При этих опухолях очень важно уточнение ее характера, расположения, степени сдавления спинного мозга и блокады субарахноидального пространства. Если при экстрамедуллярных доброкачественных опухолях удаление их показано во всех стадиях заболевания, как только установлен диагноз, то при интрамедуллярных опухолях, не выходящих за пределы спинного мозга, операция показана только в стадии резко выраженных нарушений функций спинного мозга. Объясняется это тем, что успех такого вмешательства достигается в относительно редких случаях, а показания к декомпрессии возникают только при развитии частичного или полного ликворного блока.
Результаты хирургического лечения опухолей спинного мозга зависят прежде всего от их гистологической структуры, локализации, радикальности операции и ее техники.
Среди опухолей позвоночника, которые могут вызвать компрессию спинного мозга и его корешков, различают первичные и метастатические опухоли. К первичным опухолям относятся: доброкачественные (гигантоклеточные опухоли, костные кисты, гемангиомы, остеомы, хондромы, миеломы) и злокачественные (остеосаркомы, хондросаркомы). Среди вторичных злокачественных опухолей позвоночника первое место по частоте занимают метастазы рака молочной железы у собак.
Заподозрить опухоль позвоночника можно на основании появления местной болезненности, а также симптомов сдавления спинного мозга и его корешков. Уточняют характер опухоли с помощью рентгенологического исследования, а в ряде случаев – аспирационной биопсии.
Оперативные вмешательства при опухолях позвоночника, вызывающих сдавление спинного мозга, ставят целью: 1) декомпрессию спинного мозга и его корешков; 2) удаление опухоли; 3) ликвидацию болей.
Декомпрессия спинного мозга достигается вскрытием позвоночного канала (ламинэктомия). Если доброкачественная опухоль поражает только дорсальную полудугу позвонка и при ламинэктомии удаляют все пораженные опухолью ткани, достаточная декомпрессия достигается и без вскрытия твердой мозговой оболочки. Однако у большинства пациентов опухоль поражает тело позвонка, распространяясь нередко и на латеральную часть его дуги, вызывая компрессию спинного мозга вентрально и латерально. В этих случаях удаления дорсального полукольца позвонка при ламинэктомии оказывается недостаточно, и возникают показания к более радикальной операции.
При метастатических опухолях, вызывающих сдавление спинного мозга, полное или частичное удаление опухолевого очага для ликвидации этого сдавления показано в тех случаях, когда спинальная симптоматика является доминирующей в клинической картине. Экстрадуральные метастатические или первично злокачественные опухоли, прорастающие позвоночный канал, почти никогда не проникают в твердую мозговую оболочку. В этих случаях следует проводить декомпрессию спинного мозга.
При интрамедуллярных опухолях этот синдром обусловлен сдавлением изнутри макроскопически утолщенного мозга, нередко с прорастанием мозговой ткани опухолевыми элементами. Если давление опухоли на нервные клетки и волокна возрастает, в них вначале возникают функционально-динамические нарушения с блокадой проведения импульсов, а затем необратимые микроструктурные изменения с отеком и дегенерацией нервных клеток и волокон в нисходящих и восходящих системах.
При метастазах остеосаркомы и других опухолей возможно развитие патологических переломов тел позвонков. Патологические переломы являются наиболее частым осложнением опухолевого поражения позвоночника. Патологическими считаются переломы, произошедшие под воздействием незначительной травмирующей силы или даже физиологических нагрузок на кость, измененную каким-нибудь предшествующим заболеванием [Ревел П.А. 1993.]. В структуре причин, приводящих к развитию слабости костной ткани, опухоли занимают ведущее место.
Механизм взаимодействия неопластической ткани и кости представляет собой сложный многоэтапный процесс. Опухоль оказывает механическое давление на костные трабекулы, приводя к их ишемии и резорбции. При этом сначала поражается губчатая, а впоследствии и кортикальная кость [ Риггз Б.Л. 2000]. Растущая неопластическая ткань продуцирует большое число различных факторов, активирующих остеокласты (в том числе интерлейкина (ИЛ)-1, макрофагального колониестимулирующего фактора и ИЛ-6, напрямую или опосредованно способствующих резорбции кости) или изменяющих гормональный фон организма животного с развитием распространенного остеопороза [Ревел П.А. 1993. Риггз Б.Л. 2000, Asdourian P.L 1997].
В ответ на опухолевую инвазию в костной ткани происходит активация репаративных процессов, причем считается, что их активность обратно пропорциональна биологическому потенциалу опухоли. Быстро растущие агрессивные опухоли ассоциируются с минимальной репаративной реакцией костной ткани и рентгенологически характеризуются как литические. Менее агрессивные образования, сопровождающиеся активизацией процессов восстановления структуры кости, рентгенологически проявляются как бластические.
Изменение активности новообразования на протяжении периода роста характеризуется смешанным типом репаративной регенерации кости. В этих случаях рентгенологическая картина может быть представлена бластическим и литическим процессами одновременно, как в очагах разных локализаций (например, при множественном метастатическом поражении), так и в пределах одного очага. В ходе гистологических исследований качественных различий в реакции костной ткани при литическом и бластическом процессах не обнаружено, выявлены только количественные различия, отражающие интенсивность восстановительных процессов [Milch R.A.– 1956]. Поскольку риск патологического перелома кости весьма высок при литических опухолях, можно полагать, что вероятность их развития определяется типом ответа костной ткани на опухолевую инвазию [Asdourian P.L. 1997].
Среди основных факторов риска возникновения патологического перелома указывают размер опухоли. Так, опухоль, поражающая 50% тела позвонка, приводит к выраженному смещению силовых линий в радиальном направлении, изменению (повышению) внутрикостного давления, и, следовательно, слабости самой кости, в то время как размеры литической опухоли, не превышающие 25% тела позвонка, существенно не влияют на его прочность [Asdourian P.L. 1997].
Патологические переломы являются грозным и нередко фатальным осложнением опухолевого поражения. Продолжительность развития неопластического процесса, высокие прочностные характеристики кости и анатомо-биомеханические особенности обуславливают длительную компенсацию опорно-двигательной системы на фоне развития заболевания. Это является причиной того, что патологический перелом с функциональными нарушениями позвоночника является чуть ли не первым признаком патологии, выходит на передний план клинических проявлений заболевания и требует существенной коррекции терапии онкологического процесса. И часто продолжение противоопухолевого лечения становится невозможным. Например, при патологических переломах позвоночника тяжелые неврологические осложнения в виде плегии. Проблема оказания помощи пациентам состоит в том, что при выборе тактики лечения необходимо учитывать множество таких факторов, как вид опухоли, ее локализацию, распространенность процесса, возраст и соматическое состояние животного, проводимую до возникновения перелома терапию. В зависимости от этого хирургическое лечение может носить радикальный или паллиативный характер. Следует помнить, что сами по себе оперативные вмешательства представляют серьезное испытание для пациента, сопровождаются риском интра- и послеоперационных осложнений. Поэтому при выборе методики хирургического лечения больного животного необходимо решить несколько первоочередных вопросов: возможно ли радикальное удаление опухоли, сможет ли операция существенно улучшить качество его жизни, не приведет ли вмешательство к декомпенсации онкологического заболевания и какой объем операции перенесет пациент.
Изучение клинико-рентгенологических особенностей опухолевого поражения позвоночника показывает, что характер распространения процесса в позвонке в основном зависит от вида опухоли и резистентности тканей позвоночника. Первоначально страдает губчатая кость тела позвонка. Межпозвонковый диск никогда не вовлекается в неопластический процесс. Прогрессирование синдрома поперечного поражения мозга продолжается на протяжении от нескольких недель до нескольких месяцев, выражаясь двигательными, чувствительными, трофическими нарушениями.
В целом характер распространения процесса и компенсаторные возможности позвоночного столба определяет длительный латентный период заболевания и его позднюю диагностику у всех пациентов [Gelb D.E.,1997].
По мере роста опухоли и сдавления спинного мозга постепенно развивается частичная или полная блокада субарахноидального пространства с прекращением свободной ликвороциркуляции на уровне блокады. В случае развития блокады в ликворе возникает белково-клеточная диссоциация, заключающаяся в повышенном количестве белка при нормальном цитозе. В большинстве случаев при субдуральной локализации опухоли увеличение белка обычно более значительное, чем при эпидуральной. Примерно в 1/3 случаев полной блокады обнаруживается также ксантохромия, т. е. окрашивание ликвора в желтоватый или желтовато-бурый цвет вследствие гемолиза эритроцитов из вен опухоли или сдавленных вен спинного мозга. При развитии вблизи опухоли реактивного арахноидита в ликворе появляется небольшой плеоцитоз, что чаще наблюдается при субдурально расположенных злокачественных опухолях.
Несмотря на высокую информативность современных лучевых и нелучевых методов диагностики, в подавляющем большинстве случаев они не позволяют не только определить вид опухолей, но и с высокой степенью вероятности отнести их к той или иной группе патологии (доброкачественным, первично-злокачественным или MTS). Для проведения дифференцированного лечения онкологических пациентов на современном этапе требуется гистологическая верификация процесса. По этой причине ведущая роль в исследовании принадлежит морфологической оценке результатов биопсии или операционного материала. Несмотря на то, что информативность биопсии, по данным исследователей, составляет около 75 – 80,6%, предпочтение отдается именно этому методу исследования в предоперационном периоде, по сравнению с открытой биопсией, из-за малой инвазивности [Пташников Д.А., Усиков В.Д., Магомедов2004, Weinstein J.N. 1991]. Но и ее рекомендуется использовать только в последнюю очередь для решения вопроса о тактике лечения животного, а не с целью быстрого получения данных о клеточном составе опухоли [Levine A.M. 1997].
При определении направления диагностического поиска необходимо учитывать, что на фоне развития нестабильности позвоночного столба и неврологического дефицита время обследования пациентов ограниченно. Поэтому если ведущим клиническим проявлением является вертебральный синдром (боль и статико-динамические расстройства), а неврологические проявления незначительны, рекомендуется полноценное обследование животного с целью верификации опухоли и оценки его соматического состояния. У пациентов с тяжелыми неврологическими нарушениями успех лечения зависит от своевременности декомпрессивной операции, поэтому их обследование ограничивается определением объема вмешательств и профилактики осложнений [ Weinstein J.N. 1991].
Лечение опухолей позвоночника
Основными задачами лечения являются восстановление утраченных функций позвоночного столба, а именно его опороспособности и регресс неврологической симптоматики. При этом следует признать, что возможности консервативной терапии при развившейся нестабильности позвоночника весьма ограниченны.
Единственным широко доступным способом лечения является «лекарственная» декомпрессия, основанная на проведении противоотечной терапии, улучшении реологии крови и микроциркуляции. Для базисной терапии используются глюкокортикоиды (в частности дексаметазон) как высокими дозами препарата (100 мг первоначально и затем по 24 мг каждые 6 часов в течение 4-х дней), так и низкими (по 4 мг каждые 6 часов на протяжении 4–6 дней) с постепенным снижением дозы до 8 и 4 мг в сутки постоянно.
На этом фоне в качестве вспомогательной терапии применяют осмотические диуретики и салуретики; препараты, улучшающие реологические свойства крови, микроциркуляцию и кровоток; антиоксиданты и нестероидные противовоспалительные препараты в стандартных схемах. Однако, учитывая множественные побочные эффекты и осложнения глюкокортикоидной терапии, они не могут использоваться длительное время. Причем риск осложнений резко увеличивается после 3-х недель терапии этими препаратами. В настоящее время дексаметазон при компрессии спинного мозга у пациентов с опухолью позвоночника рекомендуется для стабилизации неврологического статуса больного животного на период диагностики причины заболевания в предоперационном периоде или в комбинации с лучевой или химиотерапией для ранней декомпрессии невральных образований [Levine A.M. 1997].
Учитывая многогранность рассматриваемой проблемы, формирование тактики хирургического лечения пациентов с первичными и метастатическими опухолями позвоночника, ее сочетания с лучевой и лекарственной терапией должно охватывать ключевые ортопедические, нейрохирургические и онкологические аспекты, в основе которых лежит восстановление функции позвоночника, декомпрессия спинного мозга и резекция опухоли.
В лечении доброкачественных опухолей хирургический метод общепризнанно является ведущим [Воронович И.Р. 2000]. Такой распространенный объем вмешательства, как удаление опухоли по частям или кюретаж, сопровождается рецидивом процесса в большинстве случаев. Только в результате радикальной резекции опухоли с корпор- или спондилэктомией (удаление тела или всего позвонка блоком) рецидива неопластического процесса можно избежать, что позволяет настоятельно рекомендовать эти операции у этой категории пациентов.
У животных со злокачественными опухолями позвоночника хирургический метод является ведущим в лечении новообразований, не чувствительных к комбинированной терапии. При этом успех прямо пропорционален своевременности выполнения радикальной операции [Ардашев И.П., Tomita K.– 1997].
У пациентов с первично-злокачественными новообразованиями реконструктивно-стабилизирующие вмешательства носят радикальный характер только при одномоментной резекции опухоли со спондилэктомией, где отмечены единичные случаи рецидивов. Следует сказать, что выполнение данного объема вмешательства в два этапа даже при удалении опухоли на первом существенно повышает риск рецидива. В остальных случаях операции имеют исключительно паллиативный характер и часто сопровождаются рецидивом заболевания.
Таким образом, главными составляющими тактики хирургического лечения животных с первичными опухолями позвоночника должны быть ранняя диагностика новообразования, определение его гистологической принадлежности до начала лечения и радикальная резекция опухоли. В противном случае операции являются лишь частью паллиативной помощи пациентам.
Совершенно другая тактика лечения животных с метастатическими опухолями позвоночника. Характерные общие черты развития процесса на позвоночнике, паллиативные цели вмешательств и необходимость их сочетания с комбинированной терапией позволяют рассмотреть эту группу в едином аспекте. Учитывая особенности этих пациентов перед началом лечения, необходимо определить целесообразность операции, показания к ней, сроки, объем, сочетание с лучевой и лекарственной терапией.
Разрушение 6-8 грудного позвонка у овчарки. Нарушение прохождения контраста.
Показаниями к оперативному лечению пациентов с метастатическими опухолями позвоночника являются: интенсивный болевой синдром, резистентный консервативным способам лечения; прогрессирующие неврологические нарушения; резистентность опухоли к лучевой и лекарственной терапии; грубая нестабильность позвоночника или значительное разрушение его костной структуры.
Учитывая травматичность оперативного вмешательства и связанные с ним риски, оно должно выполняться только в том случае, если сможет существенно улучшить качество жизни животного, а не подвергнет его новым страданиям.
Отбор пациентов с метастатическими опухолями для оперативного лечения зависит от вида опухоли, распространенности процесса, возраста и их соматического статуса. Для планирования объема вмешательства необходимо учитывать такой субъективный фактор, как прогноз для жизни пациентов. Для его оценки важно выявить наличие метастазов в позвоночнике и другой локализации, особенно в жизненно важных органах (головной мозг, печень, легкие) и возможность их удаления; гистологический вид опухоли и степень выраженности неврологических осложнений со стороны спинного мозга.
На сегодняшний день современные хирургические технологии позволяют эффективно оказать помощь больному животному в независимости от уровня и тяжести поражения позвоночника. При этом основными составляющими вмешательств у пациентов с нестабильными патологическими переломами являются декомпрессия спинного мозга и стабилизация позвоночника.
Эффективность декомпрессии спинного мозга зависит от ее своевременности, тяжести неврологических расстройств и продолжительности компрессии.
Наиболее полный регресс неврологической симптоматики отмечается при выполнении вмешательства в течение первых 3–4 недель с момента появления первых признаков сдавления.
Так как компрессия именно вентральных отделов спинного мозга имеет наиболее тяжелые последствия (из-за развития двигательных расстройств), основной задачей является устранение именно этого фактора. Поэтому наилучшие результаты достигаются при вентральной декомпрессии из вентрального доступа и «циркулярной» – из дорсального. Ранее распространенная изолированная ламинэктомия зарекомендовала себя как порочная методика у данной категории пациентов. Ее эффективность в ближайшем послеоперационном периоде характеризуется улучшением симптоматики у половины пациентов.
Хирургическая стабилизация позвоночника рекомендуется, если коллапс позвонка превышает 50% его высоты, при поражении более 50% позвонка, резорбции ножки дуги или вовлечении всех дорсальных элементов. Если после резекции позвонка образуется дефект, превышающий размеры половины его тела, или удаляется часть дуги вместе с суставными отростками, то выполнение пластики дефекта и стабилизирующая операция должны являться неотъемлемой частью хирургического вмешательства [ Пташников Д.А., Усиков В.Д. – 2005]. Применение дополнительной внутренней фиксации при помощи металлических имплантатов значительно улучшает результаты лечения и сокращает сроки реабилитации за счет первичной стабилизации позвоночника в раннем послеоперационном периоде.
Разрушение 5-6 поясничного позвонка. 5 степень неврологических расстройств. (слева)
Метастаз опухоли молочной железы. (справа)
Неотъемлемой частью обеспечения надежной стабильности позвоночного столба является замещение обширных дефектов позвоночника, образовывавшихся в результате удаления опухоли и резекции позвонков.
В качестве пластического материала наиболее часто используется костный цемент. После операций восстановление гомеостаза организма происходит за 3-4 недели, в некоторых случаях восстановление происходит в более короткие сроки, что позволяет начинать химиотерапию уже через 2–3 недели после вмешательства, даже несмотря на не совсем благоприятный соматический статус.
Результатом своевременного и рационального оперативного лечения является стойкий полный или частичный регресс болевой и неврологической симптоматики у большинства животных.
Таким образом, рациональное хирургическое лечение позволяет быстро и эффективно оказать помощь пациентам с нестабильными патологическими переломами позвоночника на фоне опухолевого процесса и позволить начать своевременное противоопухолевое лечение.
симптомы, классификация, прогноз, методы лечения и реабилитации
 Опухолью спинного мозга называют раковое новообразование, которое возникает в около-спинно-мозговом пространстве, его внутренних оболочках или веществе. Оно может быть доброкачественным и злокачественным, возникать первично или вторично в следствии метастазирования.
Опухолью спинного мозга называют раковое новообразование, которое возникает в около-спинно-мозговом пространстве, его внутренних оболочках или веществе. Оно может быть доброкачественным и злокачественным, возникать первично или вторично в следствии метастазирования.
Хотя в клинической практике заболевание встречается не часто, но считается коварным и очень опасным по своей природе. На начальных этапах оно может протекать практически бессимптомно, а после значительного разрастания опухоли помочь человеку становится труднее.
Причины заболевания
 Ученые и медики из области неврологии до сих пор не могут прийти к единому мнению, что становится главной причиной заболевания.
Ученые и медики из области неврологии до сих пор не могут прийти к единому мнению, что становится главной причиной заболевания.
- Нахождение в зонах повышенной радиационной активности. В нашей стране ярким примером служат места вблизи случившейся аварии на Чернобыльской АЭС и химкомбинате «Маяк» в закрытом городе Челябинск-40 (ныне Озерск).
- Длительное облучение ультрафиолетовыми лучами.
- Влияние высоковольтных линий.
- Предположительно факторами риска могут стать:
- Излучение от современных электроприборов и электроники (индукционные плиты, микроволновая печь, мобильные телефоны).
- Плохие экологические условия.
- Потребление не экологичных продуктов питания (с применением химикатов, ГМО), загрязненной воды.
- Плохая наследственность (случаи раковых заболеваний среди близких родственников).
Исходя из происхождения и локализации, все новообразования современная неврология разделяет на определенные виды и типы.
Задайте свой вопрос врачу-неврологу бесплатноИрина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО \”Московская поликлиника\”.Задать вопрос>>
Классификация по структуре
Была введена в медицинскую практику неврологии исходя из локализации опухолей относительно твердой мозговой оболочки.
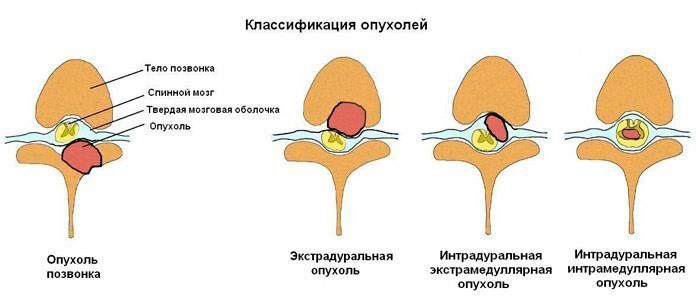
Экстрадуральные
Отличаются быстрым ростом и прогрессированием, с постепенным разрушением всех отделов позвоночного столба и присоединению стойкой неврологической симптоматики. Патологический процесс берет начало из тела позвоночника или твердых тканей мозговых оболочек. Данный тип регистрируется более чем в 45-55% всех случаев заболевания и характеризуется наиболее тяжелым течением.
- Сюда относятся:
- Миелоидная хлорома, (саркома, хлоролейкоз).
- Ангиолипома позвонков
- Первичные опухоли позвоночника (саркома, остеома, остеобластома) — наиболее редкий вид.
- Метастатические новообразования.
Интрадуральные
- Их разделяют на внемозговые и внутримозговые.
- Экстрамедуллярные (внемозговые) берут рост из паутинной или мягкой оболочки, корешков и окружающей ткани. Сюда относятся минингиомы, нейрофибромы.
- Интрамедуллярные (внутримозговые) образования представлены глиальной тканью (глиомы). Располагаются в спинномозговом веществе. Наблюдаются в пяти процентах всех случаев заболевания. Сюда относятся: астроцитомы и эпендитомы.
Классификация по локализации
Данная классификация представлена исходя из места развития патологического процесса. Успешно используется в неврологии.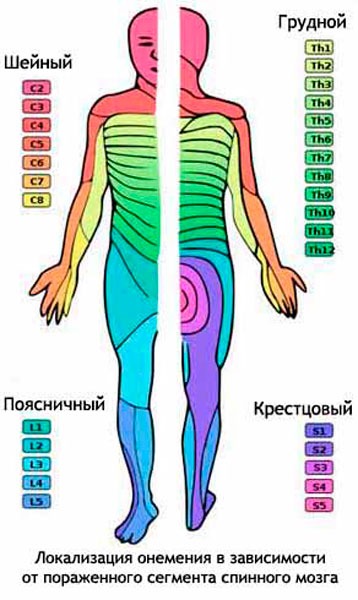
Краниоспинальные опухоли
Берут начало в затылочном отверстии, а после могут проходить через черепную заднюю ямку к каналу позвоночника. Сюда относятся: бульбоспинальные, спиномедуллярные и другие раковые образования. Могут подразделяться на экстрамедуллярные, интрамедуллярные и интраэкстрамедуллярные. Развитие процесса и симптомы будут исходить от направления роста, локализации и гистологической структуры.
Поражение шейного отдела
Чаще встречается среди детей, чем у людей среднего и преклонного возраста. Как правило, новообразование врастает внутрь канала позвоночника и приводит к возникновению пареза, снижению чувствительности, блокаде рефлексов. Симптомы нарастают по мере его роста. Неврология обширна. Поражение C1-C4 сегментов становится следствием тетрапареза, стойких расстройств чувствительности. Согласно описанию в принятой классификации, поражение сегмента Civ чревато парезом грудной диафрагмы, что проявляется икотой, одышкой, учащением сердцебиения.
Новообразования грудного отдела
Наиболее часто встречающийся тип в классификации. Образуется из клеточных элементов, оболочек, корешков позвоночного столба. Практически всегда маскируется под другие заболевания, что затрудняет правильную диагностику. Может разрастаться стремительно или на протяжении нескольких лет с постепенным нарастанием симптомов. При сильном разрастании тканей у пациентов отмечается нарушение чувствительности, а после — парез, паралич.
Новообразования пояснично-крестцового отдела
Приводят к расстройствам работы внутренних органов (импотенции, энурезу), снижению чувствительности, болевому синдрому в спине и другим неприятным проявлениям.
- Согласно классификации в неврологии наблюдаются синдромы:
- Синдром эпиконуса — развивается в результате повреждения L4 – S2 спинномозговых сегментов. Проявляется нарушением чувствительности. Пациент полностью (или частично) не может согнуть ноги в коленях, поворачивать стопы и ноги в области тазобедренных суставов. Возможна задержка мочи и стула (на рефлекторном уровне), нарушение потоотделения, импотенция. Неврология обширна.
- Синдром конуса — развивается при поражении S3 – S5 спинномозговых сегментов. Для него характерны: вялый паралич, задержка мочи, энурез, импотенция.
Поражение в области конского хвоста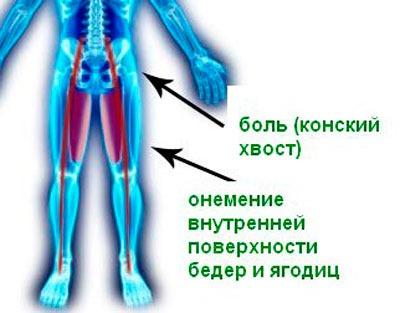 Ввиду физиологических закономерностей организма часто характеризуется медленным развитием с длительным отсутствием симптоматики. После разрастания тканей появляются характерные признаки. Сильная боль, отдающая в ногу и ягодицы (иногда ее путают с первыми признаками радикулита). Боль нарастает в лежачем положении и при кашле. Характерны снижение рефлексов в коленных суставах, двигательные нарушения (парезы, параличи), рефлекторная задержка мочеиспускания.
Ввиду физиологических закономерностей организма часто характеризуется медленным развитием с длительным отсутствием симптоматики. После разрастания тканей появляются характерные признаки. Сильная боль, отдающая в ногу и ягодицы (иногда ее путают с первыми признаками радикулита). Боль нарастает в лежачем положении и при кашле. Характерны снижение рефлексов в коленных суставах, двигательные нарушения (парезы, параличи), рефлекторная задержка мочеиспускания.
Признаки спинномозговых опухолей
Симптомы различаются исходя от тяжести заболевания, локализации патологического процесса, размеров и темпа роста новообразования. Как правило, в клинической картине преобладают сегментарные, проводниковые, корешковые расстройства.
- Корешковые — присущие экстрамедуллярным образованиям и характерны для неврином, формирующихся в оболочке задних корешков. Проявляются невралгией, признаками радикулита, длительными болями разной степенью тяжести. При корешковых расстройствах боль может быть опоясывающая, стягивающая, стреляющая.
- Сегментарные — очень типичны для интрамедуллярных новообразований. Они представлены двигательными нарушениями (парезы, параличи), а также нарушениями чувствительности и вегето-сосудистыми проявлениями.
- Проводниковые — характеризуются возникновением параличей и парезов, а также изменениями чувствительности, различающиеся исходя из структуры образования и его локализации.
Важным симптомом является изменения в спинном мозге, происходящие со стороны жидкости. Разрастание патологических тканей постепенно приводит к блокаде субарахноидального пространства. Для выявления этой патологии используют пробу Квеккенштедта и Пуссеппа.
Опухоли головного мозга
Это заболевание, представляющее собой обширную гетерогенную группу внутричерепных злокачественных и доброкачественных новообразований.
Происхождение
- Опухоли головного мозга можно разделить по следующим признакам:
- Исходя из гистологической структуры: менингиомы, невриомы черепных нервов, метастатические, глиомы (наиболее часто встречающиеся), врожденные и другие.
- По отношению к внутримозговому веществу — внутримозговые (глиома) и внемозговые (невриома, менингиома).
- По локализации — полушарные, параселлярные, субтенториальные и супратенториальные.
Стоит отметить, что значительная часть образований в детском возрасте имеют локализацию в мозжечке.
Симптомы
Симптоматика заболевания складывается исходя из гистологии и локализации патологического процесса в полости черепа.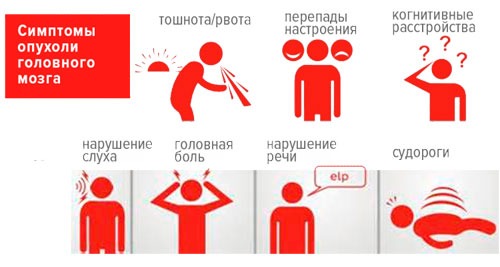
Очаговая симптоматика (первичная)
- Связана с разрушением, сдавливанием мозговых тканей. Очаговые симптомы зависят от места возникновения патологического процесса:
- Теменная область — нарушения чувствительности, двигательные расстройства, судороги.
- При левостороннем поражении возникают речевые нарушения в виде афазии.
- Затылочная доля — нарушения зрительного анализатора, судорожные припадки.
- Височная доля — зрительные нарушения, афазия, эпилепсия.
- Лобная доля — нарушения памяти, эпилепсия, психические и речевые расстройства.
- Мозжечок — расстройства координации движения, невозможность удержания позы тела в нужном положении.
- Гипофиз — увеличение размера турецкого седла, нейроэндокринные расстройства.
Общемозговая симптоматика
Возникают при сдавливании структур мозга и повышении внутричерепного давления. По мере утяжеления процесса и разрастания новообразования симптомы склонны к усугублению. Сюда относятся: боль в голове, тошнота, головокружения. К ним могут добавиться слабость, эмоциональная и физическая утомляемость. Часто клиническая картина заболевания формируется на протяжении длительного времени — от 2-3 месяцев до нескольких лет.
Расскажем, что такое вертеброгенная люмбалгия и как её лечить.
О чём может говорить боль в левом подреберье, отдающая в спину.
Тут выясняем все причины сильных болей в пояснице.
Методы диагностики
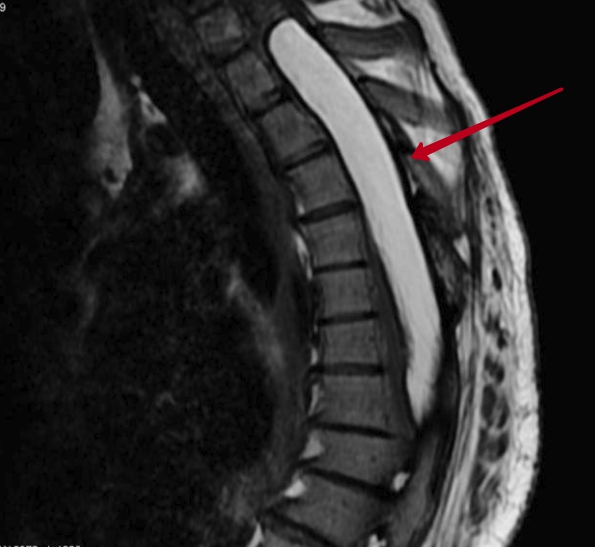
- МРТ — наиболее современный и информативный метод диагностики, позволяющий точно отследить изменения структуры позвоночника, и обнаружить опухоль спинного мозга. Более подробно описание метода представлено на интернет-портале википедия.
- Компьютерная томография — заключается в проведении точного послойного рентгенографического снимка. Съемка выполняется на специальном современном аппарате, позволяющего за несколько минут обработать серию снимков и показать целостную картину интересующих областей.
- Современные диагностические методики позволяют выявить локализацию патологического процесса, его рост.
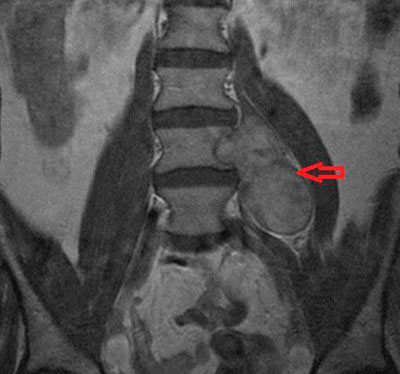
- Рентгенографические снимки — нашли широкое применение в области диагностики заболеваний позвоночника. Данный метод позволяет обнаружить разрушение, смещение и изменение позвонков. Рентген может выполняться с введением контрастного вещества (миелография).
- Неврологическое исследование — осмотр пациента, во время которого врач проверяет сохранность рефлексов, проводит специальные пробы (Ромберга, например).
Хирургическое лечение и прогноз
Оперативный метод играет главную роль. Чем скорее будут обнаружены опухоли головного и спинного мозга и проведена плановая операция, тем выше шансы на выздоровление. В медицине практикуется также назначение медикаментозных препаратов, но они лишь помогают временно купировать неприятные симптомы.
Доброкачественные новообразования
Общего плана лечения для пациентов с доброкачественными образованиями нет. Он подбирается индивидуально для каждого больного после тщательной диагностики и зависит от многих факторов: общего физического состояния, возраста, хронических болезней, клинических проявлений, локализации и развития патологического процесса.
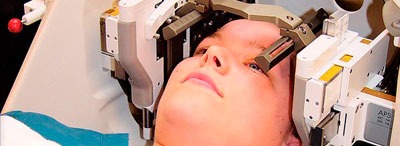 Удаления опухолей головного мозга производятся с помощью краниотомии (вскрытия черепа) с последующим назначением лучевой терапии. Возможно проведение протонной терапии, которая считается безопасной и высокоэффективной в лечении доброкачественных образований. После нее редко возникают осложнения, а процесс реабилитации проходит быстрее.
Удаления опухолей головного мозга производятся с помощью краниотомии (вскрытия черепа) с последующим назначением лучевой терапии. Возможно проведение протонной терапии, которая считается безопасной и высокоэффективной в лечении доброкачественных образований. После нее редко возникают осложнения, а процесс реабилитации проходит быстрее.
Альтернативным методом лечения метастазов считается также применение радиохирургии (киберножа). Из медикаментов больном назначаются общеукрепляющие препараты, кортикостероиды и другие.
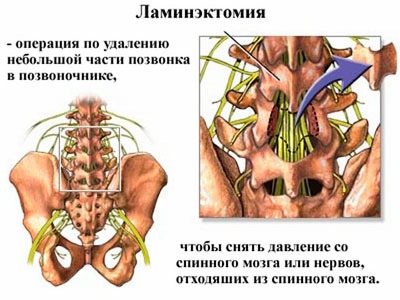 Доступ к спинному мозгу осуществляется посредством ламинэктомии (резекция позвоночных дужек и островков над локализацией образования). Для подхода к вентральным новообразованиям шейного отдела требуется наиболее трудоемкая хирургическая работа. Особую трудность представляет иссечение тканей, распространяющихся экстрадурально по ходу корешка и за пространство канала позвоночника, а также шейного отдела.
Доступ к спинному мозгу осуществляется посредством ламинэктомии (резекция позвоночных дужек и островков над локализацией образования). Для подхода к вентральным новообразованиям шейного отдела требуется наиболее трудоемкая хирургическая работа. Особую трудность представляет иссечение тканей, распространяющихся экстрадурально по ходу корешка и за пространство канала позвоночника, а также шейного отдела.
Прогноз
Оперативное лечение доброкачественных опухолей дает положительные результаты. Большая часть пациентов возвращаются к активному образу жизни после реабилитации и сохраняют трудоспособность. Для благоприятного прогноза очень важна своевременная диагностика и назначение для проведения операции.
Злокачественные новообразования
При злокачественных новообразованиях хирурги так же проводят попытку радикального удаления опухоли с последующим проведением рентгенотерапии. Это поможет приостановить рост клеток и вызвать уменьшение невропатологических симптомов. При злокачественных образованиях проводится курс химиотерапии. Срок реабилитации обычно более длительный.
Прогноз
Зависит от локализации, тяжести течения заболевания, первичного или вторичного образования. Своевременное оперативное вмешательство может привести к полному выздоровлению.
Реабилитация после оперативного вмешательства
После проведения операции пациенты нуждаются в постоянном наблюдении, приеме медикаментозных средств, восстановлении кровоснабжения в спинном мозге. Особое внимание уделяется профилактическим мероприятиям, направленным на максимальное восстановление функциональных возможностей пациента.
- На протяжении многих лет после операции пациентам нужно регулярно приходить на профилактические приемы, которые включают: консультацию, осмотр, неврологическое исследование, МРТ, КТ, рентгеновские снимки.
- Возможно назначение некоторых анализов.
- При необходимости врач может назначить курс массажа, лечебную физкультуру (ЛФК), прием некоторых медикаментозных средств, чье действие может быть направлено на укрепление организма, профилактику опухолевых заболеваний, снятия болевых и других симптомов.
- Некоторым пациентам после операции может потребоваться профилактика пролежней.
- Особое внимание следует отвести ведению здорового образа жизни, правильному питанию, отдыху и сну, занятиям спортом (если нет противопоказаний), исключению стрессовых факторов.
Опухоли головного и спинного мозга считаются одними из самых опасных и коварных заболеваний. Несмотря на это, современные методы диагностики и лечения позволяют успешно с ним справиться. Правильная реабилитация и соблюдения всех профилактических мир помогут восстановить функциональные возможности пациента и снизить риск повторного возникновения проблемы. Будьте здоровы!
Опухоль (рак) спинного мозга: симптомы и лечение
Онкологических заболеваний существует множество разновидностей. В этом обширном перечне рак спинного мозга – один из самых редких. Онкопатология в спинном мозге крайне опасна, но не настолько, как в головном. Если диагноз поставить рано, при проведении адекватной интенсивной терапии, в большинстве случаев наступает выздоровление. Вот почему важно знать симптомы недуга и своевременно обратить на них внимание.

Опухоль (рак) спинного мозга
Этиологические теории
Как и со многими видами рака, этиология онкообразований в спинном мозге не имеет четкой формулировки. Известно, что это опухолевидное образование, имеющее разнообразные и многогранные проявления, в зависимости от стадии и иных значимых факторов.
Локализация опухоли – позвоночник (все его костные фрагменты) или точно зона сосредоточения спинного мозга.
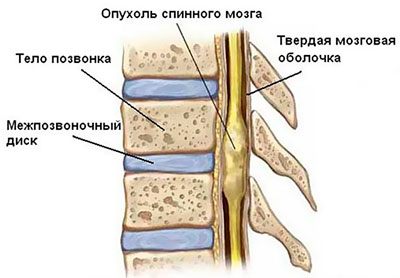
Кстати. Важный элемент ЦНС-структуры – спинной мозг – расположен в полом желобе, носящем название канал. Его защищают от воздействий извне одна твердая и одна мягкая оболочка. Дополнительно между ними еще «защита» – жидкий ликвор.
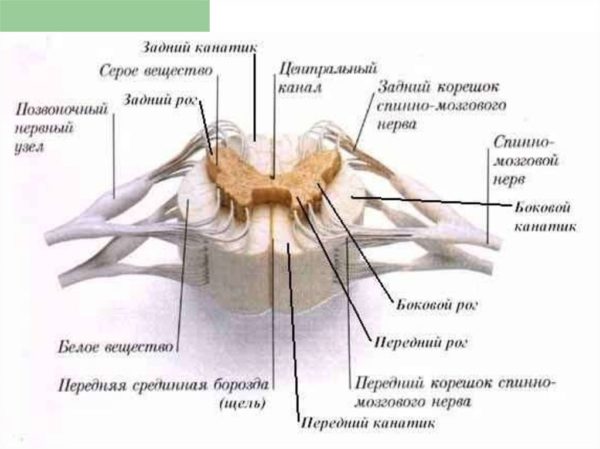
Анатомия спинного мозга
Опухоль может зародиться как внутри спинномозгового канала, так и снаружи. Заболевание поражает одинаково как пациентов-мужчин, так и женщин. Далеко не во всех случаях это приговор, но, разумеется, болезнь не может не сказаться отрицательно на качестве жизни пациента.
Причин возникновения, названных с точной достоверностью, нет. Поэтому медицина выделяет длинный перечень факторов, способных, во всяком случае, теоретически, вызвать спинномозговую раковую опухоль. Эти факторы делят на две группы.
Таблица. Факторы, провоцирующие спинномозговой рак.
| Экзогенные | Эндогенные |
|---|---|
| Ухудшенная и продолжающаяся ухудшаться экологическая среда. Воздействие на человеческий организм химпрепаратов, которое наносит вред, в том числе труд на химзаводах. Воздействие радиации, как при радиологическом лечении, так и при жизни или нахождении рядом с радиоактивными объектами, работе на предприятиях, где присутствует радиоизлучение. | Потеря или снижение иммунитета, иммунные нарушения. Генетические патологии, в том числе и те, этиология которых неизвестна. Наследственность, когда у родителей или других близких родственников было диагностировано онкологическое заболевание. Онкология, перенесенная пациентом ранее. Первая и вторая степень нейрофиброматоза. Заболевание Гиппеля-Линдау. |

Болезнь Гиппеля — Линдау
Классификация
Когда речь идет об опухолях спинного мозга, чтобы разграничить онкопоражения, необходимо их строго классифицировать. Есть различные показатели, позволяющие отнести рак к тому или иному типу.
По способу происхождения
Делятся на первичные и вторичные. Первые зарождаются и развиваются непосредственно в веществе спинного мозга. Вторые поражают его извне, возникая в других, близких к позвоночнику, или даже отдаленных от него, органах, и метастазируя в спинной мозг, несмотря на его защиту.
По местоположению
В зависимости от его местоположения спинномозговой рак делят на три вида.
- Экстрадуральные опухоли. К данной группе относят все образования, начавшие рост извне, с наружной стороны оболочки спинного мозга. Им характерно метастазирование за пределами ЦНС.
- Интрадуральные образования – вырастают в оболочке. Обычно данный вид сопровождает спинномозговая компрессия.
- Интрамедуллярные образования – начинаются непосредственно в мозговой структуре, вызывая разбухание позвоночника и утрату его функций.
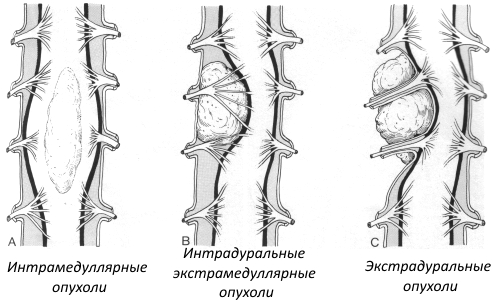
Виды опухолей
Современная классификация спинномозгового рака называет тип гистологический и топографический.
Первый – клеточный, имеет ряд подтипов:
- менингиома – развивается внутри спинномозговой оболочки;
- липома – образуется в жировых тканях;
- ангиома и гемангиома – растут в сосудах;
- саркома – выбирает местом развития соединительные ткани;
- глиобластома, медуллобластома и эпендимома – селятся в нервных тканях.

Наиболее часто встречаются эпендимомы
Второй тип выделяется в зависимости от локализации опухолевидного образования по отношению к зонам:
По типу клеток
Это разделение зависит от типа раковых клеток.
- Хондросаркома – наиболее распространенный тип, диагностируется в 80% эпизодов. Грудная зона позвоночника – частое место локализации опухоли.

Хондросаркома
- Хондрома – еще один распространенный тип, относится к первичным опухолям, диагностируется у взрослых.
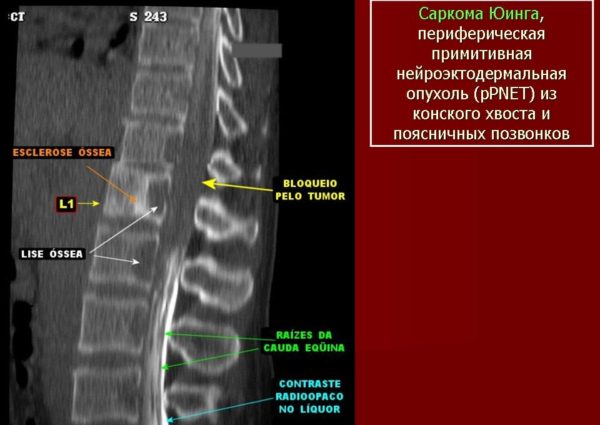
- Саркома Юинга – этот тип спинномозгового рака распространен среди детей.

Саркома Юинга
- Множественная миелома – опухолевидное образование первичного характера, которое возникает в костной ткани, обычно в позвоночнике, но возможно появление и в других костях.
- Остеосаркома – самый редкий вид, который образуется в пояснично-крестцовой зоне.

Остеосаркома
- Одиночная плазмоцитома – в отличие от множественной миеломы (хотя тоже относится к миеломам и поражает позвонки) имеет гораздо лучший прогноз.
Важно! Наиболее злокачественными и с трудом поддающимися терапии являются экстрадуральные образования. Они растут быстрее всех других опухолей, полностью разрушая позвоночный столб.
Интрамедуллярная опухоль – самый редко встречающийся вид, при котором образование зарождается и развивается непосредственно в спинномозговом веществе.

Интрадуральные менингиомы
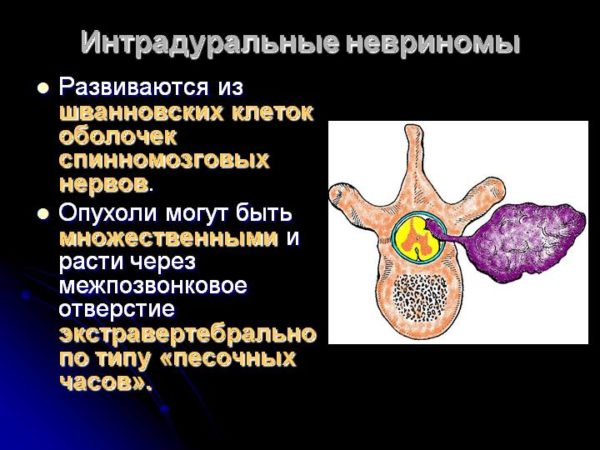
Интрадуральные невриномы
Описание симптоматики
Клинические демонстрации патологии, к сожалению, обнаруживаются не сразу. Разумеется, и симптомы, и течение заболевания зависят в большей степени от природы опухоли и ее свойств, скорости развития процесса и места локализации. Но основной причиной не абсолютного излечения рака в большинстве случаев является его позднее диагностирование, именно из-за отсутствия на ранних стадиях явной симптоматики.

Клиника опухолей спинного мозга
Кстати. Если зародилась первичная опухоль, процесс ее развития может быть крайне медленным и занять годы (хотя фиксировались случаи, когда первичный спинномозговой рак развился за пару месяцев). Если образование вторичное и метастазирует из иных органов, максимальный срок развития – несколько месяцев, но в основном оно происходит в считанные недели.
Боль и другие симптомы
Первый в списке прямой и однозначный симптом, указывающий на любой патологический процесс – болевой синдром. При спинномозговом раке боль возникает, когда разрастающаяся опухоль начинает сдавливать спинной мозг, то есть далеко не сразу с момента образования. По мере роста и увеличения сдавливания, болевой синдром усиливается.
Характерные признаки образовавшегося спинномозгового рака
- Болевые ощущения разного характера и силы в спинной или позвоночной зоне, иррадиирующие в иные части тела.
- Сниженная мышечная активность, возникающая как следствие сдавливания спинного мозга.
- Частичное ограничение или полная утрата чувствительности конечностей, поскольку сдавленными оказываются спинные корешки.
- Утрата способности двигаться либо раскоординация и падение.
- Утрата тактильной восприимчивости.
- Неспособность ощущать перемену температуры.
- Параличи и парезы, которые могут возникнуть абсолютно в любой точке тела.
- Дисфункция мочевыделительной и кишечной системы.
Если вы хотите более подробно узнать, как правильно определить заболевание рак позвоночника, а также рассмотреть симптомы и проявления, вы можете прочитать статью об этом на нашем портале.

Клиника интрамедулярных опухолей
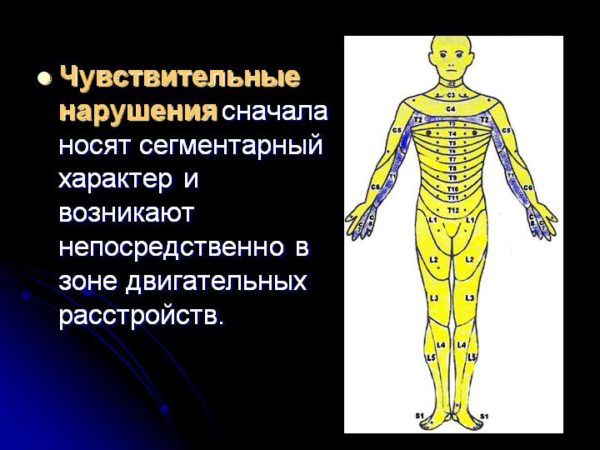
Чувствительные нарушения
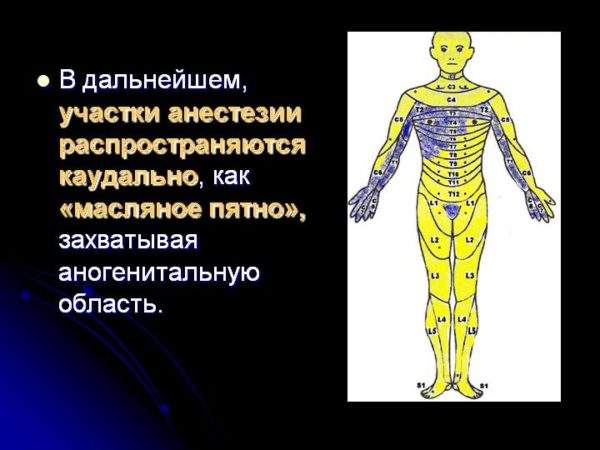
В дальнейшем распространение
Когда заболевание прогрессирует, симптомы прогрессируют тоже, и к ним добавляются новые.
- Ярко выраженная атрофия всех мышц.
- Нарушение нервной проводимости.
- Возникновение корешкового синдрома.
- Повышение внутричерепного давления.
- Отсутствие суставных рефлексов.
- Отказ органов, расположенных в малом тазу, мочевыделительной и кишечной систем.
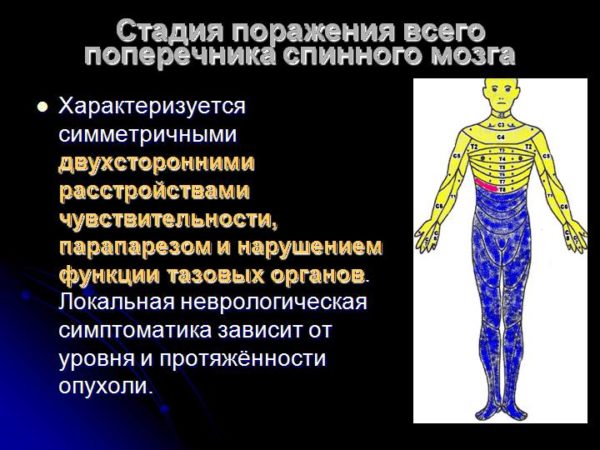
Стадия поражения всего поперечника спинного мозга
Совет. Заболевание любой природы гораздо легче вылечить, если оно диагностировано на ранней стадии. При возникновении даже нескольких из первичных симптомов и их повторении необходимо посетить онколога и провести скрупулезную диагностику.
Диагностика
При обращении к врачу с признаками, вызывающими подозрения на вероятность наличия опухоли, начинается диагностический процесс, в основе которого – комплексное обследование. Необходимо, для подтверждения диагноза, выявить с точностью до миллиметра местоположение опухоли, ее структуру, степень и потенциал развития.
В рамках исследовательского комплекса выполняются следующие тесты.
- Полное неврологическое обследование.
- МРТ органа или участка, в котором предполагается локализация раковых клеток.
- Компьютерная томография поврежденного участка.
- Рентгенография той зоны позвоночника, где присутствует болевой синдром.

Рентгенологические исследования
- Биопсия и гистологическое исследование взятых образцов ткани пораженного органа.
- Всевозможные анализы биологических жидкостей.
- Пункция жидкости спинного мозга.
- Аппаратное исследование спинномозговых каналов, которое поможет выявить патологические изменения – миелография (КТ или рентген с контрастным веществом).

Миелография

Дополнительные методы исследования
Лечение
Всеобщее мнение, что рак не лечится – заблуждение прошлого века. Современная медицина успешно справляется с большинством видов рака, в число которых входят и злокачественные опухоли спинного мозга. Главное – точная диагностика и выбор правильной тактики лечения, назначенного по результатам комплексного исследования.
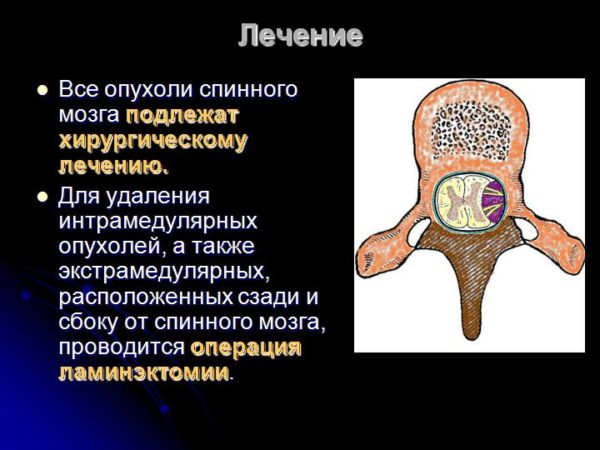
Лечение
Хирургическая операция
Если патология развивается медленно или средними темпами может быть применен один из терапевтических методов. При быстром разрастании опухоли показана радикальная хирургия.
Кстати. Самым эффективным способом остановить рак считается хирургическая операция. Ее успех зависит от многих факторов. Важна форма опухолевидного образования, место его расположения, стадия распространения и возрастные показатели пациента.
Существуют обстоятельства, когда операция проводиться не может. Одно из них – наличие множественных метастаз, с которыми рак считается неоперабельным. В данном варианте развития заболевания применяются иные терапевтические методы.
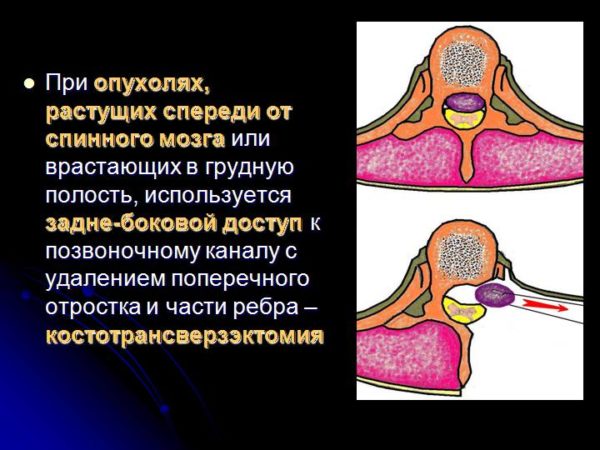
Костотрансверзэктомия

Результаты хирургического лечения
Ультразвуковая аспирация
Если хирургическое вмешательство всегда инвазивно, деструкция рака лазерным потоком высокой интенсивности таковой не является. Применяется метод в качестве альтернативы хирургическому, когда оно невозможно. Лазерный поток из аппарата воздействует на клетки опухоли дистанционно. Он имеет высокую эффективность и практически не дает побочных эффектов, несущих серьезную опасность здоровью.
Лучевая терапия
Это не лечение в чистом виде, скорее терапия постфактум, которую используют после основного лечения (например, операции), чтобы уничтожить не удаленные клетки рака.
Осуществляется лучевая терапия и для лечения опухолей, от которых нельзя избавиться хирургически. Также метод с успехом используется в терапии вторичных опухолей.
У способа есть ряд побочных эффектов, которые нельзя назвать улучшающими качество жизни пациента, такие как повреждение тканей, кожи, лучевые реакции.

Что такое лучевая терапия?
Химиотерапия
Метод применяется давно и считается эффективным, причем для лечения спинномозгового рака разного вида. Химические препараты, в ходе их воздействия на клетки-мутанты, уничтожают последние, локализуя опухоль и не давая ей распространяться.
У метода множество побочных эффектов – выпадают волосы, снижается иммунитет, а с ним и готовность организма противостоять инфекционным заболеваниям.

Как проводится химиотерапия при онкологии
Стереотаксическая радиотерапия
Этот способ считается современным и лучшим из всех известных медицине на сегодняшний день. Он назначается пациентам, опухоли которых неоперабельны.
Суть лечения в том, чтобы целенаправленным формированным потоком гамма-излучения вызвать деструкцию опухоли, не затрагивая при этом здоровых клеток. В отличие от лучевой терапии, этот метод воздействует вглубь, на ДНК клеток-мутантов, в результате чего они прекращают деление и погибают. Даже при большом ареале распространения спинномозговой опухоли данный способ эффективен, если лечение проводится в несколько этапов.
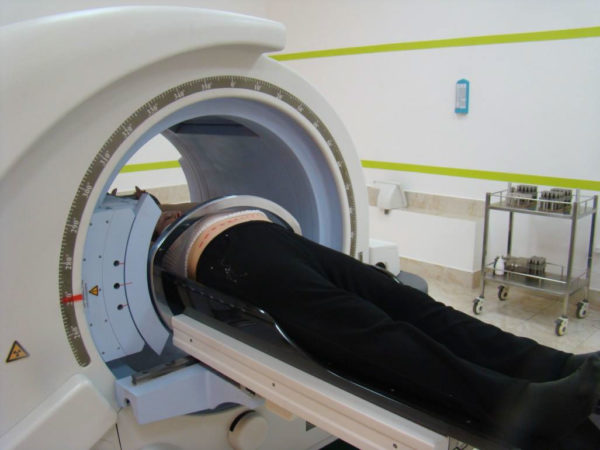
Стереотаксическая радиотерапия
Разумеется, все способы лечения спинномозгового рака сложны, и нет стопроцентной уверенности в том, что они помогут. Но при раннем диагностировании и предпринятом вовремя лечении большая часть прогнозов благоприятна. Чтобы не пополнять печальную статистику раковых пациентов, недостаточно стандартных профилактических мер. Тем не менее, здоровый образ жизни и полноценные профилактические осмотры, проводимые регулярно, повышают шансы не заболеть раком или выявить болезнь на стадии, когда лечение окажется эффективным.
Видео – Лечение опухоли (рака) спинного мозга
Опухоли спинного мозга и позвоночника.
Опухоли спинного мозга встречаются в 6 раз реже, чем опухоли головного мозга, но дают более тяжелые параличи, до полной обездвиженности больного, т.о. своевременная их диагностика имеет важное значение.
КЛАСИФИКАЦИЯ. К опухолям спинного мозга относят опухоли, которые внедряются или расположены в спинномозговом канале и сдавливают спинной мозг и его корешки, чем может являться любая опухоль. Различают первичные опухоли спинного мозга и его оболочек и вторичные опухоли спинного и его оболочек, которые могут распространятся из эпидуральной клетчатки, тел позвонков.
КЛИНИЧЕСКАЯ И АНАТОМИЧЕСКАЯ КЛАССИФИКАЦИЯ.
А. Экстрамедуллярные опухоли (вне спинного мозга):
Эпидуральные опухоли – лежат снаружи от твердой мозговой оболочки: это опухоли тела, дужек позвонков, эпидуральной клетчатки и др.
Субдуральные опухоли – под твердой мозговой оболочкой.
Б. Интрамедуллярные опухоли – лежат в толще спинного мозга и непосредственно воздействуют на серое вещество и проводящие пути.
ГИСТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ.
А. Оболочечные (сосудистые) опухоли: чаще это минингиомы (растут из твердой мозговой оболочки), еще встречаются невриномы (экстрамедуллярная опухоль, растущая из корешков мозга, точнее из их шванновской оболочки), невринома имеет особенность роста в виде песочных часов при прорастании через межпозвоночные отверстия, и в шейном отделе такой узел можно пропальпировать.
Б. Опухоли глиального ряда (злокачественные): наиболее часто из них встречаются эпендимомы, астроцитомы, многоформные глиобластомы, которые чаще располагаются интрамедуллярно, в отличие от оболочечных (экстрамедуллярно), при которых терапия малоэффективна. Эпендимома, прорастая из конской нити, может сдавливать корешки спинного мозга. Метастатическая опухоль из медуллобластомы мозжечка может переноситься ликвором.
ВТОРИЧНЫЕ ОПУХОЛИ ПОЗВОНОЧНИКА – чаще бывают саркомами (растут из эпидуральной клетчатки): ангиолимфосаркомы. Туберкулезные гранулемы. Метастазы рака в тело или в дужку позвонка с вторичным сдавлением спинного мозга. Возможны и первичные опухоли позвоночника: остеомы, гемангиомы.
Кроме механического действия на мозг, опухоли могут сдавить корешки и сосуды, вызвав инфаркт. В этом случае удаление опухоли не несет облегчения. Симптомы интоксикации бывают лишь в редком случае.
КЛИНИЧЕСКАЯ КАРТИНА. Суммируется из симптомов очагового поражения соответствующего сегмента и симптомов поражения проводящих путей. Кроме того, опухоль, переходя на субарахноидальное пространство спинного мозга, вызывает нарушения лимфокровообращения белково-клеточную диссоциацию. Экстрамедуллярные опухоли – доброкачественные (например, субдуральные опухоли), синдромы сдавления опухолью спинного мозга нарастают медленно (годы).
Стадии:
Первая стадия: характеризуется появлением корешковых болей, что более характерно для неврином – это стреляющие, спонтанные боли, провоцируются кашлем (ликворная волна), имеют корешковый тип распространения: по ходу межреберных нервов, например, часто диагносцируют межреберную невралгию, шейно-поясничный радикулит и лечат витаминами, физиопроцедурами, что лишь ускоряет рост опухоли. На этой стадии можно лишь заподозрить опухоль.
Вторая стадия: появляется синдром Броун-Секара (половинного повреждения спинного мозга). Но уже до перехода первой стадии во вторую имеется нарушение чувствительности, т.к. по мере роста опухоли и заполнения ею арахноидального пространства оказывается давление на боковые спиноталкмические пути (по закону Флотау вначале нарушается чувствительность в дистальных частях конечностей и на противоположной стороне тела). По мере роста опухоли граница нарушений распространяется вверх до уровня пораженного сегмента. Т.о. на второй стадии возникают центральные параличи и нарушение глубокой чувствительности на стороне опухоли, а на противоположной стороне теряется болевая и температурная чувствительность по проводниковому типу
Третья стадия: полное поперечное поражение спинного мозга, вследствие прогрессирующего роста. Мозг прижимается противоположной стороной к позвонку, сдавливается и другая его половина: возникают параплегии, паранестезии и присоединяются симптомы нарушения функции тазовых органов по центральному типу. В зависимости от локализации процесса, картина разная:
Локализация опухоли в верхнем шейном отделе дает спастический тетрапарез или тетраплегаю с тазовыми нарушениями центрального типа и анестезию с уровня поражения (мочевой пузырь работает автоматически по императивным позывам).
Локализация в шейном утолщении: периферический паралич рук и анестезия с уровня поражения, центральный паралич ног, нарушение тазовых функций по центральному типу.
Поясничные утолщение: периферический паралич ног и анестезия ниже уровня поражения и нарушение тазовых функций по центральному типу.
Локализация в области конского хвоста: длительно держится болевой синдром, сочетающийся с симптомами напряжения корешков, а на более поздних стадиях, когда корешки полностью сдавлены, возникают симптомы выпадения функции: вялые параличи в дистальных отделах конечностей, анестезия по корешковому типу в промежности и конечностях, и тазовые нарушения – истинное недержание мочи и кала.
Повреждение конуса мозга (S3-S5): здесь лежат тазовые парасимпатические центры, при их повреждении возникает изолированное нарушение тазовых функций – периферическое недержание мочи и кала с анестезией в области промежности в виде седла.
В связи с постепенным сдавлением мозга экстрамедуллярной опухолью, больные обращаются к врачу на стадии парестезий, а нарушения функции тазовых органов еще нет. При этом имеются зоны просветления: при анестезии нижней половины тела есть области более хорошей чувствительности, иннервируемые кресцовыми сегментами, это связано с тем, что данные волокна лежат наиболее медиально в спиноталамическом пути и повреждаются опухолью в самом конце.
ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ:
1. Чтобы исключить метастаз в позвоночник делают обзорные рентгеновские снимки. На них можно видеть: метастаз, патологические переломы, расширение межпозвоночных отверстий, часто виден симптом Эльсберга-Дайка. т.к. опухоль дает остеопороз.
2. Меилография. Ее 2 вида: нисходящая и восходящая. Используют специальный контраст –амнипак (а не верографин и др., вызывающие ожог спинного мозга и симптомы миелита). При восходящей миелографии: делают люмбальную пункцию, вводят контраст, ноги поднимают вверх и смотрят, где контраст остановится (по рентгенограмме). Но ниже опухоли могут лежать спайки, тормозящие контраст, поэтому для выяснения истинной ее локализации проводят и нисходящую миелографию: субокципитальная пункция с введением амнипака сидя. Сравнивают результаты.
3. Изотопная миелография: вводят в субарахноидальное пространство 1 мл родона с -излучением, дозиметром определяют распространение его по спинномозговому каналу.
4. Наиболее ценен метод интраскопии: компьютерная томография и ЯМР. ЯМР может дать любые распилы тела (в том числе и сагиттальный), а томография – только поперечный.
5. Ликворологическое исследование: т.к. опухоль растет из субарахноидального пространства, следовательно изменяются пробы на проходимость ликвора: проба Квиккенштедта и др. – медсестра передавливает v. jugularis и тем повышает давление в манометре, после отпускания вены давление восстанавливается, если повышение давления происходит – проба «–», есть блок в субарахнондальном пространстве. Проба Пуссепа – приведение подбородка к груди, но смысл ее тот же. Белково-клеточная диссоциация: увеличение белка до 5-10 г/л – ликвор сворачивается в пробирке как кистозная жидкость.
КЛИНИКА ИНТРАМЕДУЛЛЯРНЫХ ОПУХОЛЕЙ.
Опухоль растет из мозга (например, эпендимома – из центрального канала). Нарушается чувствительность по нисходящему типу: вначале сдавливаются задние рога и наступает первая стадия роста опухоли – сегментарные нарушения чувствительности и движений. Потом сдавливается и белое вещество (спиноталамические пути) – это вторая стадия – полное поперечное поражение мозга. Третьей стадии нет. Тазовые функция нарушаются на первой стадии (рано) и нет зоны просветления в S1-S5 областях – опухоль достигает корешков спинного мозга и его оболочек. Темп роста быстрый.
Дополнительные методы исследования: т.к. опухоль растет в центре спинного мозга, то белково-клеточная диссоциация мала или ее нет, нет симптома Эльсберга-Дайка. В последних стадиях, когда проба Квинккенштедта отрицательна, показана миелографня.
ЭКСТАРДУРАЛЬНЫЕ ОПУХОЛИ.
Это те опухли, которые связаны с оболочками мозга, с эпидуральным пространством или с костями. Характерна локальная болезненность остистых отростков, иногда в виде местного миотоиического рефлекса – дефанса мышц спины. Если опухоль – саркома, т.е. связана с твердой мозговой оболочкой, то имеются симптомы натяжения: Нери, Лассега и др. Часто опухоль растет в области спинномозговых корешков и вокруг позвонка (даже снаружи виден валик). Обзорная рентгенограмма: видна тень опухоли или литическое повреждение позвоночника, остеопороз. Часто бывают патологические переломы: выглядят как обычный компрессионный перелом, хотя в анамнезе травмы не было. Обязательно делают рентгеноконтрастную миелографию.
ДИФДИАГНОСТИКА ОПУХОЛЕЙ:
1. Наследственная спастическая параплегия Штрюмпеля. Передается по аутосомно-доминантному типу, т.е. встречается и у ближайших родственников. Начало болезни – в 90% до 18 лет. Прогрессривание медленное. Вначале проявляются спастические параличи (а не слабость, не болевой синдром). Больной не может быстро ходить, рано появляются патологические рефлексы – симметрично!!! Нет чувствительных нарушений.
2. Рассеянный склероз. Диагностируется с трудом. Чаще бывает у женщин до 35 лет. Характерным для симптомов является их рассеянность (то есть, то нет). В первую очередь поражаются зрительные нервы, однако возможно первичное поражение и спинного мозга. Часто наблюдается нарушение тазовых функций при нормальной чувствительности и движениях. Далее появляется слабость в ногах, далее – спастические синдромы. Течение: эпизоды улучшения и ухудшения в зависимости от времени года, лечения. Часто присоединяются поражения и других отделов НС: мозжечка, зрительных нервов, т.е. топика симптомов разная. Эйфоричность больных, слабоумие. При ЯМР видна полиочаговость поражения НС.
3. Поперечный миелит спинного мозга. Это инфекционное заболевание. Развивается остро – в течении нескольких дней, или часов (острейшее). Проявляется симптомами общей интоксикации: высокой температурой, тяжелым самочувствием. После непродолжительных корешковых болей на стороне поражения, происходит полное поперечное поражение спинного мозга и быстрые трофические расстройства. Характерен анализ ликовра.
4. Боковой амиотрофический склероз (БАС). Изменения – в пирамидных путях и передних рогах спинного мозга (дистрофия). Быстро наступает полное поперечное поражение спинного мозга на каком-либо уровне. Нет изменений ликвора и пробы на его проходимость – положительны. Нет нарушения тазовых функций. Сочетаются симптомы периферических и центральных параличей (на фоне атрофии мышц и фасцикуляций присоединяется спастика, повышение рефлексов и патологические знаки).
5. Спинальный инсульт: моментальное развитие (часы) и клиническая картина проявляется сразу. Наступает полное обездвижение.
6. Сирингомиелия: характерны дистрофические черты развития личности. Сочетание нарушения движений с трофическими (ВНС) и чувствительными расстройствами. Характерна динамика симптомов: в первую очередь выпадает температурная чувствительность, далее – болевая (по сегментам). И лишь в последнюю стадию наступает полное поперечное повреждение (проводниковый тип расстройств). Течение длительное.
7 .Фуникулярный миелоз: повреждаются задние и боковые столбы серого вещества. Присутствует анемический синдром различной этиологии:
смотрят анализ крови. Наступает неврологический дефицит в данных столбах.
ЛЕЧЕНИЕ. В первую очередь – операция (как и для опухолей головного мозга). При экстрамедуллярных опухолях (менингиома, невринома, которые только сдавливают спинной мозг) операция радикальна, иногда с удалением одного корешка (что не дает нарушений, т.к. на периферии идет наложение дерматомов от разных корешков). В течение 1 года после операции все полностью восстанавливается. Интрамедуллярные опухоли не излечиваются радикально, т.к. поражено большинство проводящих путей и хуже, и часто такие опухоли злокачественные – игра не стоит свеч. Тактика: декомпрессирующая операция: удаление дужек позвонков, вскрытие твердой мозговой оболочки (биопсия, если надо) и зашивают. После этого сосуды расширяются, проводимость белого вещества улучшается и длительность жизни немного продляется. Если узлы выявляются на протяжении – часть их удаляют, далее – лучевая терапия (есть опасность радионекроза спинного мозга с ухудшением проводимости). Кроме того, если не известна гистология, то не известна и радиочувствительность опухоли.
Операции на спинном мозге: делают через ламинэктомию (метод доступа) – полное удаление остистых отроспсоа и дужек позвонков (а это – задний стабилизатор тел позвонков), появляется нестабильность, смешение позвонков относительно друг Друга и спинного мозга, поэтому операцию дополняют ортопедической операцией: или металлическими пластинами, или костными (от трупа или аутокость). После операции – постельный режим, чтобы правильно сформировались рубцы.
Если находят метастаз тела позвонка и сдавление им спинного мозга – это уже Т4 стадия, оперативному лечению не подлежит, если не удален основной очаг. Поэтому лечат консервативно: химио-, лучевая терапия.
Удаление опухолей позвоночника и спинного мозга
Периодическая боль в спине – это распространенная проблема. Большинство случаев возникновения боли является результатом обычных нагрузок и растяжений или дегенеративных изменений, появляющихся с возрастом. Но иногда причиной боли может стать спинальная опухоль – злокачественное или доброкачественное новообразование, развивающееся в спинном мозге, его оболочках или в костях позвоночника.
В большинстве органов доброкачественные опухоли не представляют большой опасности. Но в отношении спинного мозга все может происходить по-другому. Спинальная опухоль или любая разновидность новообразования может поражать нервы, что приводит к появлению боли, неврологическим нарушениям, а иногда и к параличу.
Спинальная опухоль, злокачественная или доброкачественная, может угрожать жизни и вызывать инвалидность. Однако достижения в лечении спинальных опухолей предлагают варианты лечения, ранее не доступные для пациентов с таким заболеванием.
Симптомы
Боль в спине, является самым распространенным симптомом как доброкачественной, так и злокачественной спинальной опухоли. Боль часто может усиливаться по ночам или при пробуждении. Она также может распространяться через позвоночник к бедрам, ногам, ступням или рукам и может усиливаться со временем, несмотря на лечение.
В зависимости от локализации и типа опухоли могут развиваться другие признаки и симптомы, особенно в процессе роста и воздействия злокачественной опухоли на спинной мозг или на нервные корешки, на кровеносные сосуды или кости позвоночника.
Спинальные опухоли прогрессируют с различной скоростью. В целом, злокачественные опухоли растут быстро, в то время как доброкачественные опухоли могут развиваться медленно, иногда существуя по нескольку лет до появления проблем.
Разновидности спинальных опухолей
Спинальные опухоли подразделяются в соответствии с их расположением в позвоночнике.Эпидуральные опухоли
Большинство опухолей, поражающих позвонки, распространяются (распространяют метастазы) на позвоночник из другого места организма, часто из простаты, молочной железы, легкого или почек. Хотя первичный рак обычно диагностируется до развития значительных проблем, связанных со спиной, боль в спине может быть первым симптомом заболевания у пациентов с метастазирующими спинальными опухолями.
Раковые опухоли, берущие начало в костях позвоночника – менее распространенное явление. К ним относятся остеосаркомы (остеогенные саркомы), самый распространенный тип рака кости у детей и саркома Юинга, особенно агрессивная опухоль, поражающая молодых людей. Множественная миелома – это раковое заболевание костного мозга – пористой внутренней части кости, которая продуцирует кровяные клетки – наиболее часто развивающееся у взрослых пациентов.
Доброкачественные опухоли, такие как остеоид-остеомы, остеобластомы и гемангиомы также могут развиваться в костях позвоночника, вызывая продолжительную боль, искривление позвоночника (сколиоз) и неврологические нарушения.
Субдуральные опухоли
Эти опухоли развиваются в твердой мозговой оболочке спинного мозга (менингиомы), в нервных корешках, выходящих из спинного мозга (шванномы и нейрофибромы) или у основания спинного мозга (эпендимомы). Менингиомы чаще всего развиваются у женщин в возрасте от 40 лет и старше. Они практически всегда бывают доброкачественными, их несложно удалить, но иногда они могут рецидивировать. Опухоли корешков нервов являются обычно доброкачественными, хотя нейрофибромы, при длительном росте и больших размерах опухоли, могут перерасти в злокачественные. Эпендимомы, расположенные в конце спинного мозга, часто имеют большой размер, их лечение может быть осложнено сращением опухоли с корешками конского хвоста, расположенного в этой области.
Интрамедуллярные опухоли
Эти опухоли берут начало внутри спинного мозга. Большинство из них является астроцитомами ( чаще всего они развиваются у детей и подростков) или эпендимомами, самым распространенным типом опухолей спинного мозга у взрослых. Часто интрамедуллярными опухолями являются сосудистые гемангиобластомы спинного мозга. Интрамедуллярные опухоли могут быть либо доброкачественными, либо злокачественными и, в зависимости от их расположения, они могут вызывать онемение, потерю чувствительности или изменения в работе кишечника или мочевого пузыря. В редких случаях опухоли из других частей тела могут метастазировать в спинной мозг.
Когда следует обращаться к врачу
Чаще боли в спине не связаны со спинальной опухолью. Но поскольку ранняя постановка диагноза и лечение являются важными аспектами проблем, связанных со спиной, обращайтесь к врачу, если у вас возникла постоянная боль в спине, не имеющая отношение к вашей активности, усиливающаяся по ночам и не уменьшающаяся при приеме болеутоляющих средств. Такие признаки и симптомы, как прогрессирующая мышечная слабость или онемение в ногах, изменения в работе кишечника или мочевого пузыря, требуют немедленного оказания медицинской помощи.
Обследование и постановка диагноза
Спинальные опухоли иногда можно не диагностировать, поскольку они являются редким явлением и их симптомы напоминают симптомы более распространенных заболеваний. По этой причине особенно важно, чтобы врач собрал полный анамнез и провел физикальное и неврологическое обследование. При подозрении на спинальную опухоль врач может назначить проведение одного или нескольких указанных ниже исследований, чтобы подтвердить диагноз и выявить расположение опухоли:
Магнитно-резонансная томография (МРТ). Вместо радиационного излучения в МРТ используются мощные магнитные и радиоволны для получения изображения поперечного сечения позвоночника. МРТ четко отображает спинной мозг и нервы, обеспечивает лучшее изображение опухолей костей, чем компьютерная томография (КТ). Вам могут ввести в вену кисти или предплечья контрастное вещество, которое помогает выявить некоторые опухоли. Кроме этого, используют сканеры с высокой интенсивностью сигнала для выявления небольших опухолей, которые можно не заметить.
Компьютерная томография (КТ). Это исследование использует узкие рентгеновские лучи для получения подробного изображения поперечного сечения позвоночника. Иногда при этом вводят контрастное вещество для более отчетливого выявления патологических изменений в позвоночном канале или спинном мозге. Хотя исследование не является инвазивным, оно подвергает пациента большему воздействию радиации, чем обычный рентген.
Миелография. При проведении миелографии пациенту в позвоночный канал вводят контрастное вещество. Затем контрастное вещество проходит через спинной мозг и спинальные нервы, оно выглядит белым на рентгеновских снимках и изображениях КТ. Поскольку этот тест предполагает больше рисков, чем МРТ или традиционная КТ, миелография обычно не является первым выбором для постановки диагноза, но ее могут использовать для выявления сдавленных нервов.
Биопсия. Единственный способ определить, является ли опухоль доброкачественной или злокачественной – это исследовать небольшой образец ткани (биопсия) под микроскопом. Способ получения образца зависит от состояния здоровья пациента и расположения опухоли. Врач может использовать тонкую иглу, чтобы взять немного ткани или образец может быть получен во время операции.
Лечение
В идеале цель лечения спинальной опухоли – это полное ее удаление, но эта цель осложнена риском необратимого поражения окружающих нервов. Врачи должны учитывать возраст пациента, общее состояние здоровья, разновидность опухоли, является ли она первичной или распространилась в позвоночник из других органов (метастазировала).
Варианты лечения для большинства спинальных опухолей включают:
Операция
Часто это первый шаг в лечении опухоли, которую можно удалить с приемлемым риском поражения нервов.
Новые методы и инструменты позволяют нейрохирургам находить доступ к опухолям, которые ранее были недоступны. Мощные микроскопы, используемые в микрохирургии, делают возможной дифференциацию между опухолью и здоровой тканью. Врачи могут исследовать различные нервы во время операции с помощью электродов, что уменьшает возможность неврологического поражения. В некоторых случаях врачи могут использовать ультразвуковой аспиратор — прибор, который ультразвуком разрушает опухоль и удаляет оставшиеся фрагменты.
Даже учитывая современные достижения в лечении опухолей, не все они могут быть удалены полностью. Хирургическое удаление – это лучший вариант для многих интрамедуллярных и субдуральных опухолей, но крупные эпендимомы, расположенные в конечном отделе позвоночника, бывает невозможно удалить из-за большого количества нервов, находящихся в этой области. И хотя доброкачественные опухоли в позвонках обычно можно удалить полностью, метастазирующие опухоли обычно не являются операбельными.
Восстановление после операции на позвоночнике может занять недели или месяцы, в зависимости от операции. У вас может быть временная потеря чувствительности или другие осложнения, включая кровотечение и поражение нервной ткани.
Лучевая терапия
Эта терапия используется после операции для уничтожения остатков тканей, удаление которых невозможно, или для лечения неоперабельных опухолей. Обычно этот метод лечения является терапией первого ряда для метастазирующих опухолей. Облучение также может применяться для облегчения боли или если операция несет в себе слишком большой риск.
Химиотерапия
Стандартный метод лечения для многих видов рака – химиотерапия не доказала своих преимуществ для лечения многих спинальных опухолей. Однако могут быть исключения. Врач определит, поможет ли вам одна химиотерапия или химиотерапия в комбинации с лучевой терапией.


 Расскажем, что такое вертеброгенная люмбалгия и как её лечить.
Расскажем, что такое вертеброгенная люмбалгия и как её лечить.