Мр картина дегенеративно дистрофических изменений пояснично крестцового – Заключение: МРТ картина дегенеративно-дистрофических изменений пояснично-крестцового отдела позвоночника.Грыжа диска L5/S1 – Неврология
Дегенеративно-дистрофические изменения в пояснично-крестцовом отделе позвоночника: признаки, причины
Дегенеративно-дистрофические изменения в пояснично-крестцовом отделе – это в первую очередь следствие старения организма. Возрастные изменения являются ведущими причинами, по которым практически каждого человека старше 50 лет начинают беспокоить боли в позвоночнике, в области поясницы и крестца. Возникают они и у людей более молодого возраста, но спровоцированы преимущественно иными факторами. Возрастные патологии лечить довольно трудно, поскольку запущены необратимые процессы старения, поэтому для недопущения развития таких заболеваний профилактика должна проводиться уже в молодом возрасте.
Позвоночный столб человека имеет между каждым позвонком специальную хрящевую прокладку – межпозвоночный диск. Основная роль дисков – амортизация при движении и обеспечение защиты спинного мозга, нервных окончаний, кровеносных сосудов.
Состоят диски из хрящевой ткани, которая чрезвычайно восприимчива к воздействию внешних и внутренних факторов. Поэтому межпозвоночные диски защищены своеобразным фиброзным кольцом, внутри которого содержится пульпа. Межпозвоночные диски обеспечивают комфортные и плавные движения позвонков по отношению друг к другу.
Огромную роль в поддержании правильного взаиморасположения позвонков играют мышцы. При сильных мышцах спины позвонки расположены физиологично, они в полной мере обеспечиваются всеми необходимым питательными веществами. При ослаблении мышечного корсета позвонки не выдерживают нагрузку собственного позвоночного столба, поскольку создается аномальное давление, не предусмотренное природой.
В результате этого страдают в первую очередь межпозвоночные диски, которые уже не обеспечивают правильное взаиморасположение позвонков. Диски деформируются, нарушается питание хрящевой ткани, поскольку сдавление позвонков приводит к уменьшению межпозвонковой щели и сдавлению сосудов, обеспечивающих хрящевую ткань. В дальнейшем ситуация ухудшается и развиваются различные патологии, основной причиной которых являются дегенеративно-дистрофические изменения пояснично-крестцового отдела позвоночника. Спровоцировать их могут не только возрастные изменения, но и травмы.
Причины
Если говорить о причинах появления дегенеративно-дистрофических изменений в пояснично-крестцовом отделе, то необходимо понимать, что появление начальных изменений неизбежно, однако человек может значительно отсрочить как время их возникновения, так и объемы. Для того, чтобы как можно в меньшей степени ощущать на себе проблемы с позвоночником, необходимо обратить внимание на следующие факторы риска:
- подъем тяжестей;
- сидячая работа, гиподинамия;
- воспалительные процессы;
- занятие тяжелыми видами спорта профессионально;
- воздействие на спину в области поясницы сквозняков и холода;
- резкие изменения гормонального фона;
- метаболические нарушения;
- травмы позвоночного столба, компрессионные переломы;
- возрастной фактор.
Механизм развития
Пояснично-крестцовая зона является одной из наиболее уязвимых в позвоночном столбе, поскольку большая часть напряжения приходится именно на эту область. По статистике, метаболические нарушения чаще всего регистрируются в пояснице и крестце. Хрящевая ткань здесь подвергается изменениям, страдает ее эластичность, а регенерационные процессы происходят довольно слабо.
Фиброзное кольцо, которое защищает межпозвоночные диски, становится хрупким и уязвимым, а ядро пульпы, расположенное внутри кольца, теряет жидкость и уменьшается в размере. При сохранении высокой нагрузки в пояснично-крестцовом отделе пространство между дисками становится все меньше и меньше, в результате чего диски не находят себе места и просто выдавливаются из своей ниши, выходя за границы позвоночного столба. Такой эффект в медицине получил название протрузия.
Если фиброзное кольцо и дальше испытывает действие негативного фактора, то в какой-то момент оно теряет свою целостность и просто разрывается. В этом момент пульпа продолжает двигаться под напряжением и действием нагрузки, и в результате она с диском выходит из позвоночника. Эта патология называется грыжа межпозвоночных дисков, и она является следствием протрузии.
И при возникновении протрузии, и при возникновении грыжи сдавливаются нервные окончания и у человека возникает сильнейшая боль в пояснице. Для того, чтобы патологический процесс купировать, организм пытается ограничить место возникновения боли отеками. В результате включения в процесс иммунных защитных факторов развивается воспалительный процесс, который и мучает пациента, заставляя его обращаться в клинику к специалисту.
Основная проблема в том, что дегенеративно-дистрофические изменения пояснично-крестцового отдела позвоночника развиваются чрезвычайно медленно: многие годы больные даже могут и не знать, что у них уже появляются нарушения на микроуровне, в то время как появление боли может еще долго не тревожить пациентов. И уже с возникновением сильного болевого синдрома человек идет в клинику, где ему и ставят соответствующий диагноз – протрузия или грыжа.
При своевременном обращении врачи сталкиваются с протрузией, а грыжа еще не появилась. Если же пациенты долгое время терпят боль и ничего не предпринимают в качестве терапии, да и вообще не обращаются к специалистам, то уже в ходе консультации такие пациенты чаще всего имеют типичные признаки грыжи.
Читайте также:
Признаки и стадии
Поскольку симптоматика дегенеративно-дистрофических изменений развивается медленно, то начальные изменения пациенты вообще не ощущают и не подозревают о своей патологии.

Грыжевое выпячивание провоцирует боль и дискомфорт в районе поясницы
Поскольку сам дегенеративный процесс не провоцирует никаких признаков, и лишь при появлении осложнений появляются сигналы о том, что с пояснично-крестцовым отделом не все в порядке.
О появлении патологии говорят следующие признаки:
- болезненность в области поясницы, которая может иметь ноющий, колющий или жгучий характер;
- возникновение дискомфорта и боли после физической нагрузки на поясницу;
- дискомфорт, онемение внизу спины после длительного пребывания в одном положении;
- слабость в ногах;
- отечность и покраснение кожного покрова в области поясницы;
- трудность в выполнении поворотов, наклонов;
- трудности по утрам, скованность;
- нарушение симметрии, явная наклонность одной половины в сторону, что легко прослеживается по плечам.
Дегенеративно-дистрофические изменения происходят в своем развитии четыре стадии:
- на первой стадии симптомы почти не появляются. Лишь изредка пациентов мучает скованность, чувство онемения спины, умеренные боли. В большинстве случаев пациенты не придают этому особого значения и грешат на усталость, длительно сидение за компьютером и т.д.; второй этап – это уже появление первых признаков патологии. Помимо скованности появляются трудности в движениях. Спину словно заклинивает, возникают время от времени прострелы в пояснице, отдающие в тазовую область и нижние конечности. Могут ощущаться мурашки по телу;
- третий этап развития патологии отмечается острыми признаками ее проявления. Уже на этом этапе страдают кровеносные сосуды, которые защемляются, серьезно ухудшаются метаболические процессы в поясничной зоне, боли в ногах становятся сильнее, ноги немеют, возникают судорожные приступы, развиваются признаки ишемии;
- наиболее тяжелым этапом развития дегенеративно-дистрофических изменений является четвертый этап, когда спинной мозг и нервные корешки подвергаются деформации. Если не остановить патологические процесс, то у пациента может парализовать нижнюю половину туловища.
Диагностика
Для диагностики дегенеративно-дистрофических изменений проводят полное исследование состояния здоровья пациента. При первичном осмотре больного составляется общая история болезни и указывается, когда появились первые признаки дискомфорта в пояснице.
СПРАВКА! С целью определения степени дегенерации тканей у больного анализируются подвижность, мышечная сила, состояние кожного покрова в месте локализации болезненности.
Обязательным является проведение магнитно-резонансной диагностики, которая подтвердит наступление дистрофических изменений. Признаками дегенерации является:
- деформация межпозвоночных дисков;
- явление начальной деформации, что означает потерю жидкости дисками;
- при разрешении фиброзного кольца можно говорить о начале разрушения и гибели хрящевой ткани;
- при явном разрыве фиброзного кольца и выпячивании наружу пульпозного ядра ставится диагноз грыжа.
Дополнительно пациенту назначают анализ крови, компьютерную томографию, рентген. К рентгеновскому снимку врачи относятся довольно скептически, поскольку далеко не всегда на рентгене можно обнаружить одну из стадий дегенеративно-дистрофических процессов. КТ и МР картины более информативны, например, МРТ дает возможность безошибочно рассмотреть спондилоартроз даже в начальной стадии.
Лечение
Если заболевание обнаружено на ранней стадии, то врачи начинают терапию с консервативных способов лечения. Больному назначаются:
- обезболивающие препараты;
- согревающие мази и гели;
- лечебная физкультура;
- иглоукалывание;
- массаж;
- мануальная терапия.
Огромное значение в лечении принадлежит нестероидным противовоспалительным препаратам. Они помогут вернуть подвижность пациенту и сохранить работоспособность. Эффективными в данном отношении будут препараты Найз, Мовалис и Диклофенак.
К обезболивающим препаратам также прибегают при возникновении грыжи, поэтому назначают больным Кетанов, Кеторол. Способ приема лекарственных препаратов – наружно, местно, – а также возможно инъекционное введение. При мышечном напряжении больным рекомендованы миорелаксанты Мидокалм и Сирдалуд – они помогут снять скованность. Длительное применение миорелаксантов запрещено, поскольку они негативно воздействуют на мышечный корсет.

Для стабилизации положения позвонков после удаления грыжи в процессе операции ставятся металлические стрежни
В процессе лечения важно активизировать кровообращение в пораженной зоне и восстановить метаболические процессы. Наилучшим образом для этого подходит массаж и лечебная физкультура. Проводятся они исключительно специалистом-реабилитологом в лечебном учреждении и имеют свои особенности, поскольку любая самодеятельность в этом отношении может навредить больному. Также в процессе терапии больным с лишним весом посоветуют похудеть, чему и поможет лечебная физкультура.
Если грамотно восстановить мышечный корсет на начальной стадии заболевания, то справиться с дегенеративно-дистрофическими изменениями вполне реально. Это позволит достичь ключевого эффекта в лечении – увеличить расстояние между позвонками и освободить кровеносные сосуды и нервные окончания от излишнего давления. Очень полезно выполнять лечебные мероприятия в воде, поскольку вода уменьшает давление, но в то же время не блокирует мышечную активность.
Оперативное лечение назначается пациентам на поздней стадии, когда они обращаются к доктору уже с выраженными признаками межпозвоночной грыжи. При этом заболевание должно прогрессировать, что и будет веским основанием для проведения оперативного вмешательства. Врачи предпочитают всегда искать возможности для консервативной терапии, нежели проводить операцию. Показаниями к оперативному вмешательству являются:
- нарушение иннервации в пояснично-крестцовой зоне;
- отсутствие эффекта от проводимого консервативного лечения.
Оперативное вмешательство заключается в установке специальной конструкции, которая будет поддерживать позвонки и не давать им возможности проседать и уплотняться, прижимаясь друг к другу. В результате снимается давление и на межпозвоночные диски, и на кровеносные сосуды, и на нервные окончания. Таким способом лечится протрузия с сохранением целостности фиброзного кольца. Если появилась грыжа и пульпа уже вышла за границы фиброзного кольца, то она удаляется, поскольку является нефункциональной.
ВАЖНО! Любое оперативное вмешательство всегда имеет риски для здоровья, хотя врачи и пытаются их минимизировать.
При оперативном вмешательстве у пациентов с грыжевым выпячиванием межпозвоночного диска у пациентов могут возникнуть следующие осложнения:
- рецидивы, появление болезненности в тех же местах;
- спайки и рубцевания;
- паралич нижних конечностей;
- эпидурит;
- остеомиелит;
- нарушение функций мочевыведения, дефекации.
Новейшей методикой оперативного вмешательства является лазерная реконструкция, при помощи которой можно избежать многих осложнений заболевания. Проводится такое вмешательство при помощи спинальной анестезии. Время пребывания в стационаре – 1-2 дня, после чего показана двухнедельная реабилитация, прохождение курса лечебной физкультуры.
Малоинвазивной процедурой является нуклеопластика, при которой в небольшое отверстие в проекции к грыжевому выпячиванию вводится специальное вещество или фактор, который способствует втягиванию пульпы внутрь, при этом часть диска разрушается. Нуклеопластика проводится довольно быстро, но эффект от такого вмешательства может быть недолгим.
Дегенеративно-дистрофические изменения в пояснично-крестцовом отделе развиваются без особых признаков, поэтому пациентам необходимо тщательно следить за своим здоровьем, заниматься физкультурой, побольше двигаться, а при появлении первых признаков дискомфорта в области поясницы – пройти обследование у вертебролога. Ранняя диагностика поможет избежать развития тяжелых заболеваний.
Дистрофические изменения пояснично крестцового отдела позвоночника
Как лечить дегенеративно дистрофические изменения поясничного отдела?
Сегодня наиболее распространенными являются заболевания позвоночника. Сидячая работа, малоподвижный образ жизни, неправильное питание, чрезмерные физические нагрузки — все это ведет к появлению дегенеративно дистрофических изменений пояснично крестцового отдела позвоночника. Необходимо рассмотреть подробнее, что это такое.
Такое состояние наблюдается при патологии межпозвонкового диска, которая сопровождается болью в пояснице. Межпозвоночный диск не имеет кровеносных сосудов, следовательно, не снабжается кровью. По этой причине он не может восстанавливаться так, как это делают другие ткани организма. Несмотря на серьезность данного состояния, оно встречается у 30% людей в возрасте после 30 лет. Хотя не исключены более ранние случаи. Такое повреждение позвоночника не всегда сопровождается болевым синдромом. После 60 лет дистрофические изменения пояснично крестцового отдела позвоночника являются уже закономерностью.
Если вовремя не лечить данное состояние, то это приведет к осложнениям. Из-за ущемления межпозвоночных каналов повреждаются нервы. Затем нервные окончания отекают, снижается их проводимость (поэтому возникают онемение конечностей, чувство усталости в спине). Позвонки изменяют схему роста: чтобы уменьшить нагрузку, они расширяются. Это ведет к остеохондрозу и большему защемлению нервов. Если к данному процессу добавляется инфекция (бактерии, грибки), то развиваются такие заболевания, как артроз, артриты, остеохондропатия. Дегенеративные изменения мышц ведут к сколиозу, смещению позвонков. Тяжелые состояния сопровождаются ишемией, нарушением кровообращения, парезами, параличом конечностей. Человек может стать инвалидом.
Существует несколько причин появления данного синдрома:
Характерные изменения в позвоночнике при разных заболеваний позвоночника
Сидячий образ жизни. В здоровом организме нагрузка на позвоночник распределяется равномерно. Но в связи с малоподвижным образом жизни мышечный корсет слабеет. Мышцы не создают надежной опоры позвоночнику, вследствие чего даже малая нагрузка может быть чревата смещением и разрушением позвонков. Активные занятия спортом. Не только отсутствие нагрузки может привести к появлению дегенеративно дистрофических изменений поясничного отдела позвоночника. Чрезмерные нагрузки также негативно сказываются на состоянии здоровья. Многие спортсмены имеют проблемы с суставами. Травмы. В молодом возрасте наличие таких заболеваний, как артроз, ущемление нерва, межпозвонковая грыжа, обычно связано с получением травмы. Сюда относятся и родовые травмы. Дегенеративные изменения часто связаны с процессом старения организма. В этом случае изменения необратимы. И лечение не подразумевает кардинальных мер (операции): проводится только поддерживающая терапия. Неправильное питание. Вследствие нарушенного метаболизма клетки организма не получают достаточного питания. Ограничение тех или иных продуктов сказывается на состоянии всего организма. Злоупотребление вредной пищей ведет к ожирению. Это создает дополнительную нагрузку на позвоночник. Воспалительные заболевания позвоночника. Например, артрит, болезнь Бехтерева. Переохлаждение.
Причинами боли являются 2 фактора:
Мр картина дегенеративно дистрофических изменений поясничного отдела


Общая характеристика
Довольно часто медики объясняют появление болей, прострелов в пояснице, онемение и слабость, судороги в нижних конечностях, и даже сбои в работе органов малого таза дегенеративными изменениями в позвоночнике.
Чтобы понять такую взаимосвязь, попытаемся разобраться, что это такое – дистрофические изменения поясничного отдела позвоночника.
Для предотвращения трения и обеспечения амортизации позвонки, которые оберегают от внешнего воздействия спинной мозг и обеспечивают опору и движение туловища, разделены прослойками фиброзного хряща – межпозвонковыми дисками.
Движение и гибкость зависят от состояния позвоночных отростков, формирующих суставы, которые выстланы хрящевой тканью.
.Медики не считают ДДЗП заболеванием именно поясничного отдела позвоночника дегенеративно дистрофического характера. Обычно разрушаются хрящи одновременно и в других отделах. Дегенеративные процессы затрагивают также суставы рук и ног.
Но если при поражении суставов конечностей речь идет о болезнях артрит, артроз, бурсит, то при разрушении позвоночных хрящей развивается:
- остеохондроз – снижение высоты дисков с клювовидным разрастанием позвонков и образованием позвоночных грыж, протрузий;
- спондилез в виде краевых костных разрастаний, охватывающих диск;
- спондилоартроз – разрушение межпозвонковых суставов.
Механизм развития таких болезней напрямую связан с дистрофическими изменениями в дисках, хрящах суставов, которые обезвоживаются, усыхают и уплотняются, что приводит к проседанию фиброзного кольца, разрастанию костных тканей.
Как развиваются дегенеративно-дистрофические изменения
ДДЗП поясничного отдела позвоночника возникают вследствие воздействия следующих факторов:
- чрезмерные нагрузки на поясничную область;
- повреждения позвоночного столба травматического характера;
- сидячий образ жизни;
- лишняя масса тела;
- болезни инфекционного характера, которые провоцируют нарушение гормонального фона;
- нездоровый и несбалансированный рацион;
- вредные привычки;
- преклонный возраст;
- генетическая предрасположенность.
Человеческий организм создан таким образом, чтобы равномерно распределять нагрузки на позвоночник. При нормальной осанке и крепком мышечном корсете он может выдержать сильные нагрузки без вреда для здоровья. Но беда в том, что большинство современных людей ведут малоподвижный образ жизни. Это приводит к ослаблению мышц и связок. По статистике, позвоночник многих людей 80% времени в течение дня проводит в неестественном состоянии.
Большинство случаев дистрофических изменений связано с разрушением межпозвоночных дисков. Из-за длительного пребывания в одном положении или при больших физических нагрузках они истончаются, теряют влагу, на них появляются трещинки и микроразрывы. Внутри дисков нет кровоснабжения, поэтому они восстанавливаются очень медленно. Из-за этого даже небольшая травма приводит к дегенерации.
Позвонки в таких условиях испытывают большие нагрузки, поэтому тоже подвергаются изменениям. Внутрь поврежденной зоны позвоночника проникают соли из кровотока. Начинается кальцификация. Причем чаще всего такие дегенеративные процессы протекают в поясничном отделе. Ведь самая большая нагрузка во время стояния и сидения приходится именно на поясницу. По статистике, более 30% людей старше 30 лет имеют какие-либо дистрофические заболевания поясничного отдела позвоночника.

Дистрофические изменения в области поясницы встречаются сейчас даже у молодых людей
Дегенеративные изменения считаются уже масштабными, если появляются чётко выраженные симптомы с постоянными болями. Процесс, к сожалению, необратим, состояние будет ухудшаться или заболевание перейдёт в хроническую форму.
Позвоночный столб постоянно подвергается нагрузкам, большая часть которых приходится на область поясницы. Из-за воздействия внешних факторов начинается деформация межпозвоночных дисков.
Патогенез развивается поэтапно:
- В первую очередь, ухудшается питание хрящевых тканей. Следует знать, что позвонок не получает напрямую питательные вещества, так как не имеет кровеносных сосудов. Из-за появившихся отклонений мягкие ткани позвоночника теряют эластичность и начинают разрушаться.
- Затем появляются дистрофические процессы. Становится тонкой и слабеет хрящевая ткань. Эти изменения уменьшают высоту позвонков.
- Продолжением дистрофии является возникновение протрузий или образование грыж. В местах смещения дисков фиброзная оболочка начинает разрушаться, что вызывает разрыв кольца, которое держит фиброзное ядро. Вытекание студенистой жидкости образует грыжу. Естественно, возникают защемления корешков и нарушения пропорций позвоночника.
- На патогенный процесс организм отвечает аномальной активностью иммунной системы. Усиливается синтез простагландинов, которые контролируют воспалительные процессы. Они мгновенно повышают интенсивность кровообращения, что вызывает отёки вокруг позвоночника. Затем в поясничном отделе возникает боль и скованность.
Дегенеративно-дистрофические изменения протекают медленно, что способствует развитию хронических заболеваний и проявлению осложнений. Повреждение хрящевых тканей нередко вызывает остеохондроз, радикулит и другие патологии позвоночника.
Причины заболевания и группа риска
На состояние хрящевой ткани воздействуют различные факторы, поэтому выделить единственную причину дистрофический изменений практически невозможно.
Среди самых распространенных можно выделить:
- Нарушение питания хрящевых тканей. Связано со старением организма, недостаточным поступлением питательных веществ с продуктами питания, обменными нарушениями на фоне гормональных сбоев и эндокринных заболеваний.
- Чрезмерную нагрузку на позвоночник. Факторы риска – занятия спортом, нагрузки на поясницу, связанные с профессиональной и трудовой деятельностью, лишний вес.
- Отсутствие двигательной активности. Пассивный образ жизни, длительное пребывание в обездвиженном состоянии в силу других заболеваний, нахождения в невесомости приводят к обезвоживанию хрящевых тканей и их разрушению.
- Травмы позвоночника, в том числе родовые. Для молодого или растущего организма травматические состояния становятся толчок для развития дистрофии тканей.
- Воспалительные заболевания аутоиммунного, инфекционного и пр. характера.
Самой распространенной причиной дистрофии называют все-таки возраст. На МР картине дегенеративно дистрофические изменения пояснично-крестцового отдела позвоночника различной степени отмечаются у 80% пожилых людей.
Причины такого состояния
Такие патологические процессы поясничного отдела позвоночника могут быть вызваны разными причинами. Поэтому развиваются они независимо от возраста и образа жизни человека. Чаще всего эти изменения провоцируют такие явления:
- активное занятие спортом с большими нагрузками на поясницу;
- резкие нагрузки, например, поднятие тяжести;
- травмы позвоночника, мышц и связок, даже микротравмы вследствие постоянных перегрузок;
- воспалительные заболевания, инфекции, гормональные сбои;
- неправильное питание, приводящее к недостатку питательных веществ;
- лишний вес;
- вредные привычки;
- малоподвижный образ жизни, из-за которого мышцы и связки ослабляются;
- старение организма, приводящее к нарушению питания тканей;
- генетическая предрасположенность.
Методы диагностики
К сожалению, человек не подозревает о заболевании, пока не появляется боль в пояснице, которая ограничивает трудоспособность. Дегенеративный процесс сам себя не проявляет, симптомы указывают на его осложнения.
Нужно обязательно посетить невролога, если появляются следующие ощущения:
- Тупые или колющие боли в районе поясницы.
- Болевой синдром после длительного нахождения в неудобной позе.
- Болезненные ощущения после физических нагрузок.
- Появление слабости в нижних конечностях.
- Трудности с наклонами и поворотами.
- Скованность позвоночника в утреннее время.
- Запоры и проблема с мочеиспусканием.
- Холодная кожа в районе поясницы.
- Нарушилась симметрия тела.
- Отёки и покраснение кожного покрова в нижнем отделе позвоночника.
| 1 этап | Симптомы появляются крайне редко. Иногда тупая боль появляется после нагрузок, но обычно, это списывается на чувство усталости. |
| 2 этап | Симптомы уже возникают. Бывает трудно согнуться, иногда спину «простреливает». Сдавленные нервные окончания вызывают покалывание в зоне таза. |
| 3 этап | Считается острым. Повреждаются кровеносные сосуды, нарушается метаболизм в поясничных мышцах, начинает развиваться ишемия. Болевой синдром усиливается, немеют ноги и возникают судороги. |
| 4 этап | Может возникнуть паралич ног, так как спинной мозг уже деформирован. |
Симптомы проявляются наиболее ярко во время обострения. Когда дистрофические процессы принимают хроническую форму, то признаки болезни характеризуются приглушённым дискомфортом.
Определить дегенеративный процесс в начальной стадии развития очень сложно. Обычно он обнаруживается только во время планового медицинского обследования. Но если визит в клинику вызван болью в пояснице, то заболевание уже прогрессирует.
Важно обнаружить проблему раньше появления первых осложнений. Для этого используют различные методы диагностики, охватывающих широкий спектр раздражителей. Но первоначально проводится осмотр неврологом. Затем врач назначит дополнительные исследования, для уточнения диагноза.
Обычно проводят следующие процедуры: рентгенография, компьютерная томография, МРТ.


Рентген самый доступный метод, но малоинформативный. Он определяет заболевание на поздней стадии. КТ и МРТ являются более приоритетными. Они позволяют более точно определить место локализации, а также степень повреждения.
МРТ наиболее достоверно указывает на присутствие дегенеративных изменений.
Результаты МРТ о наличии дистрофических процессов:
- Диск разрушен больше 50%.
- Обезвоживание диска. На МРТ он выглядит темнее.
- Точно определяет присутствие протрузий и грыж.
- Выявляет эрозию хрящевой пластинки, через которую клетки внутри диска получают питание.
Иногда требуется провести электронейромиографию, чтобы понять, где и как поражён нерв. Естественно, сдаётся кровь на анализ, чтобы обнаружить эндокринные нарушения и возможные инфекции.
Диагностику изменений позвоночника начинают с общего врачебного осмотра с целью определения места локализации боли. Результат осмотра может стать поводом для проведения общего анализа крови, рентгена позвоночника, компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ). Современная медицина рассматривает два последних из вышеперечисленных методов как наиболее надежные и точные. Они позволяют выявить патологию даже на ранних стадиях заболевания. МР картина показывает даже те изменения, которые физически почти не дают о себе знать.
Медики применяют различные прямые и дифференциальные методы диагностики, позволяющие не только выявить изменения, но и исключить наличие заболеваний, схожих по симптоматике.
Но для оценки картины дистрофических изменений пояснично-крестцового отдела позвоночника таких методов недостаточно.
Подтвердить предварительный диагноз можно только после проведения инструментальных обследований:
- Рентген покажет проседание дисков, наличие костных наростов, смещения позвонков.
- КТ раскрывает патологическую картину более детально в 3-мерном изображении, позволяет по косвенным признакам диагностировать наличие грыж, протрузий.
- Для изучения состояния мягких тканей, поврежденных нервов и сосудов врачи назначают МРТ. Этот метод считается наиболее информативным и безопасным. Существенным недостатком является стоимость такого обследования.
Компьютерные снимки отображают разрывы (грыжи) и выпячивания (протрузии) фиброзного кольца.
Как и почему развивается патология?
На основании результатов обследования и поставленного диагноза врач выбирает самые эффективные методы терапии. Лечение должно быть направлено на снятие болевых ощущений, замедление дистрофических процессов, укрепление мышц, восстановление хрящевых и костных тканей, а также на улучшение подвижности позвоночника. Для этого используются разные методы лечения.
В остром периоде применятся вытяжение позвоночника, а также ограничение его подвижности с помощью специальных ортопедических бандажей. Показана медикаментозная терапия. Кроме таблеток НПВП, применяются новокаиновые блокады или инъекции гормональных средств. В период ремиссии показан массаж, ЛФК, физиопроцедуры. А при отсутствии результата после консервативного лечения и продолжающихся сильных болях применяют хирургическое вмешательство.
Лечение таких процессов в области поясницы должно быть комплексным. Обязательно соблюдать особую диету, богатую витаминами, кальцием и желеобразными продуктами. Всем рекомендациям врача нужно следовать. Но все равно продолжается такое лечение несколько месяцев. А если оно начато вовремя, пациент был терпелив и все делал правильно, за год можно полностью восстановить позвоночник.

Лечение назначается в зависимости от особенностей заболевания
Она обязательно назначается для снятия болевых ощущений. Это могут быть анальгетики или нестероидные противовоспалительные препараты. Применяются также миорелаксанты, снимающие мышечные спазмы.
Кроме того, назначаются средства, улучшающие кровообращение, седативные препараты, а также витамины группы В.
В период ремиссии при отсутствии острых болей и воспаления применяются различные методы физиотерапии:
- массаж улучшает кровообращение и обменные процессы;
- мануальная терапия восстанавливает правильное положение позвонков;
- электрофорез, магнитотерапия, УВЧ, иглоукалывание и другие процедуры снимают боли и воспаление, ускоряют выздоровление.


Массаж и лечебная физкультура помогут восстановить подвижность позвоночника
Специально подобранный комплекс упражнений помогает пациенту сохранить подвижность позвоночника. ЛФК выполняет такие функции:
- замедляет дегенеративные процессы;
- улучшает кровообращение и обмен веществ;
- возвращает правильную осанку;
- укрепляет мышечный корсет;
- сохраняет эластичность сегментов позвоночника и повышает его подвижность.
Существуют ли осложнения?

 Отсутствие своевременного лечения может привести к воспалительному процессу в седалищном нерве.
Отсутствие своевременного лечения может привести к воспалительному процессу в седалищном нерве.Если не проводить своевременную терапию дегенеративно-дистрофических изменений пояснично-крестцового отдела позвоночного столба, есть риск появления межпозвонковой грыжи. Этот недуг представляет собой смещение деформированного диска, которое в большинстве ситуаций не обходится консервативным лечением и требует проведения хирургического вмешательства.
При запущенных дегенеративных изменениях в поясничном отделе позвоночника возможно развитие серьезных осложнений:
- межпозвоночных грыж;
- остеохондропатий;
- потери чувствительности и двигательных способностей нижних конечностей;
- частичного или полного паралича ног;
- недержания мочи и кала;
- половой дисфункции.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl Enter. Мы обязательно её исправим, а Вам будет к карме
Меры профилактики
Такие заболевания, связанные с дегенеративно-дистрофическими изменениями в поясничном отделе позвоночника, сейчас очень распространены. Поэтому каждый человек должен знать, что делать, чтобы предотвратить такие процессы и сохранить активность до самой старости. Это возможно при соблюдении таких правил:
- предохранять спину от переохлаждения и влажности;
- избегать резких нагрузок на поясницу;
- регулярно выполнять упражнения, укрепляющие мышцы спины;
- не находиться длительное время в одной позе, при сидячей работе периодически вставать и делать разминку;
- следить, чтобы рацион питания был богат витаминами и минеральными веществами.
Необходимо вовремя обращаться к врачу при появлении дискомфорта в пояснице. Только внимательное отношение к состоянию своего позвоночника поможет сохранить его здоровым и предотвратить разрушение.
Не существуют препараты, которые предотвратят возрастные изменения в организме пациента. Но замедлить эти процессы вполне под силу каждому человеку. Различные профилактические меры позволяют уберечь спину от дегенеративных и дистрофических изменений и болей в пояснице на протяжении долгих лет.
К рекомендациям по профилактике можно отнести:
- физические упражнения для укрепления мышц спины;
- ровное положение спины, особенно во время сидения за столом или компьютером;
- сон на качественном ортопедическом матрасе;
- борьба с лишним весом;
- отказ от тяжелых физических нагрузок;
- прогулка на свежем воздухе.
Внимательное отношения к своему здоровью и условиям работы, своевременное устранение болевых синдромов в пояснице, пища богатая витаминами не позволят возрастным изменениям проявить себя преждевременно и воспрепятствовать обычному образу жизни.
Дегенеративно дистрофические изменения в пояснично-крестцовом отделе: лечение
Причины патологических изменений позвоночника
Мнения специалистов в этом вопросе разделилось, так как трудно найти единую причину, что могла бы спровоцировать развитие болезни во всех случаях. Кроме того, многократные исследования доказали наличие небольшой генетической предрасположенности к этой патологии. Тем не менее, с полной уверенностью можно сказать, что причины возникновения ДДИП имеют мультифакторальную ориентацию.
Что это значит? Существует несколько факторов, сочетание или наличие которых может привести к проявлению синдрома. Как вариант можно рассматривать влияние травм на течение процесса. Но все же здесь речь будет идти о пролонгированном патологическом воздействии на межпозвоночный диск. Кстати, это очень упругая и в тоже время уязвимая часть позвоночника, которая нуждается в особом внимании.
Межпозвоночный диск представляет собой тело, образованное фиброзным кольцом и пульпозным ядром. Исходя из анатомии, становиться ясно, что диск лишен собственной системы кровообращения, а значит, не может регенерироваться как некоторые другие ткани организма. Следовательно, минимальные повреждения приводят к усугублению, течения заболевания, медленно прогрессируя.
Вот наиболее «агрессивные» причины возникновения дегенеративно-дистрофических изменений позвоночника, которые нередко накладываются друг на друга, приводя к отягощению процесса:
- Воспалительные процессы. При нарушении целостности фиброзного кольца, содержимое диска попадает в межпозвоночное пространство. Таким образом, белковые структуры раздражают мягкие ткани, вызывая тем самым отек и воспаление. Типичные признаки «корешкового синдрома» (сдавливание нервов) не заставят себя долго ждать.
- Патологическая подвижность костных структур в позвоночном сегменте, вызванная деструктивными изменениями самого диска. В силу наличия пограничных нагрузок, возрастных изменений студневидного тела и прочих факторов, диск «высыхает», становиться менее эластичным и уже не может заполнять собой все дисковое пространство. Появляются просветы или позвоночник «съезжает». Это описан принцип «дегенеративного каскада».
Ко всему вышеизложенному можно добавить еще неправильное питание, сидячий образ жизни, отсутствие спорта в любом его проявлении. Тем не менее, любые физические нагрузки должны иметь дозированный характер и не спеша «приучать» организм к спорту.
Самой распространенной причиной болей в спине, а в т.ч. и в пояснично-крестцовом отделе, на сегодняшний день считают хроническое заболевание под названием остеохондроз. Оно имеет невоспалительный характер и может поражать как позвонки (спондилез) так и межпозвоночные диски (дискоз). Поэтому остеохондроз может выступать причиной дегенеративно-дистрофических изменений в пояснично-крестцовом отделе.
Узнайте подробнее о болях в пояснице.
Группы и факторы риска
Здоровый позвоночник способен выдержать различные нагрузки. Но таковым он может оставаться только при условии наличия крепкого мышечного корсета. Большинство людей, в современном мире, мало двигаются и много сидят, что ведет к атрофии корсета. Изменения данного отдела позвоночника зачастую и происходят как результат данной атрофии.
К факторам, провоцирующим бурное развитие патологии, относятся:
- Большая нагрузка на спину.
- Гиподинамия.
- Инфекции и гормональные изменения.
- Нарушения питания.
- Преклонный возраст.
- Наследственность.
- Травмы.
В основную группу риска попадают те, кто практически весь день проводит сидя на стуле, и те, чей вес превышает норму.
Клиническая картина дегенеративно-дистрофических изменений позвоночника
Что же касается симптоматики этого патологического процесса, то здесь имеется широкий набор жалоб и объективных данных. Типичным симптомом болезни позвоночника является постоянная боль в спине, которая по ощущениям терпима, но могут наблюдаться кратковременные обострения, длительностью до пяти дней и более. Вариации сочетания симптомов могут быть самыми разнообразными и зависят главным образом от индивидуальных особенностей организма, а также локализации процесса.
- Иррадиирущая боль, которая отдает в область нижних конечностей.
- Боли, которую описывают, как продолжительная, изнуряющая, длиться порядка пяти и более недель. Пациент даже может привыкнуть к ее наличию, осознавая серьезность ситуации лишь в моменты обострений.
- Подвижность человека резко нарушена в силу наличия постоянной болезненности в области низа спины (поясницы).
- Постоянное сидячее положение провоцирует усиление боли. Это связано с тем, что поврежденный ранее диск, подвергается интенсивному давлению со стороны позвоночного столба в течение длительного времени, вызывая приступ усиления дискомфорта.
- Если у пациента имеется сформированная межпозвоночная грыжа, может наблюдаться «корешковая» симптоматика: «ватные ноги», онемение конечностей и прочие нарушения чувствительности.
- Нередко солидное грыжевое выпячивание способствует передавливанию нервного корешка, что в свою очередь чревато развитием интенсивной боли в ногах.
Не стоит забывать о том, что нервы, исходящие из позвоночного столба служат также для иннервации органов малого таза, брюшины и грудной клетки. Поэтому появление ущемления может привести к нарушению работы всех органов и систем. Так, например, могут возникнуть проблемы с мочеиспусканием и не только. Такое состояние нуждается в компетентном и срочном медицинском вмешательстве.
Заболевания
Изменения в пояснично-крестцовом отделе позвоночника провоцируют развитие ряда заболеваний:
- Спондилез проявляется в виде образования патологических костных наростов.
- Остеохондроз – уменьшение высоты и изменение формы дисков.
- Спондилоартроз является разрушением суставов между позвонками.
Чтобы остановить процессы разрушения, необходимо вовремя начать лечение.
Главным симптомом всех изменений являются различной интенсивности тянущие боли в пояснице, особенно в положении сидя, или при длительном стоянии, наклонах, разворотах корпуса.
Могут проявляться такие симптомы, как затекание ног, ограничение подвижности хребта, чрезмерное пересыхание кожи, головокружение, нечувствительность.
Наглядно картина дистрофических изменений пояснично-крестцового отдела представлена на фото.
Профилактика дегенеративно-дистрофических заболеваний позвоночника не требует много усилий, но зато позволит сохранить его здоровье и подвижность как можно дольше. Мы не можем полностью исключить нагрузку на позвоночник и остановить старение костей и хрящей. Но в силах каждого замедлить процесс дегенерации позвоночника и всего опорно-двигательного аппарата.
Минимальные меры профилактики:
- Будьте активны! Без движения неиспользуемые мышцы атрофируются, а связки теряют эластичность. Ежедневная зарядка – это необходимое условие для здоровой спины.
- Укрепляйте мышцы спины. Помимо общей активности, нужно целенаправленно развивать мышечный корсет. Здесь помогут силовые упражнения в спортзале и плавание.
- Избегайте резкой нагрузки на позвоночник: не поднимайте тяжестей, не прыгайте с большой высоты без группировки, даже с кровати рекомендуется вставать на обе ноги, чтобы не было резкого удара.
- Держите спину всегда прямо, следите за осанкой.
- Выберете хороший матрас, чтобы одновременно обеспечить спине нужно поддержку и дать ей расслабиться.
Современная диагностика дегенеративно-дистрофических изменений
Диагностируют изменения возможно путем комплексного обследования.
- Обследование пациента и изучение истории болезни.
- Рентген.
- Компьютерная томография.
- Общие анализы.
- УЗИ.
- МРТ.
Первоначальный осмотр позволяет поставить предварительный диагноз и выбрать виды инструментального обследования для его подтверждения или опровержения.
Рентген является самым доступным, но при этом не самым информативным методом. Он выявляет проседание дисков, смещения и костные наросты.
Более инновационными и информативными являются томографии, которые позволяют выявить даже слабо выраженные изменения.
Важным элементом проведения диагностических мероприятий является сбор и анализ жалоб пациента, с акцентом на характер боли, периодичности ее возникновения, локализации и т.д. Можно узнать проводилось ли симптоматическое или какое-либо другое лечение недуга, и какие результаты оно дало.


Непосредственно на приеме, врач осматривает пациента, выявляя у него признаки дегенеративных изменений межпозвоночного диска. Пальпация спины позволит определить наиболее болезненные участки, а также служит для оценки тонуса мышц спины.
Если раньше о наличии патологии позвоночника можно было узнать уже непосредственно на стадии явных клинических изменений, то сегодня развитие патологического процесса можно предотвратить на ранней стадии. Пошаговая тщательная диагностика должна проводиться с использованием специального медицинского оборудования, учитывая анамнестические данные пациента и результаты объективного исследования.
Что же касается аппаратной диагностики, то здесь впору использовать современные методы, например МРТ пояснично-крестцового отдела позвоночника. Сканирование проблемной зоны позволит не только выявить дегенерацию тканей диска, но и детализирует степень разрушения. Проанализировать результаты МРТ может лечащий врач.
Для правильной диагностики дегенеративно-дистрофического заболевания позвоночника необходимо составить полную клиническую картину: выявить местные симптомы, понять место локации процесса, получить данные рентгенодиагностики и лабораторных исследований.
При первичном врачебном осмотре с большой вероятностью ставить диагноз ДДЗП можно при следующих симптомах:
- Острые боли в шее с распространением в голову, в области спины, в конечностях, в грудной клетке. Особенно боль возникает при физической нагрузке, неловких движениях, переохлаждении.
- Острые боли в поясничном отделе и нижних конечностях, плохо разгибается большой палец стопы, низкая чувствительность в голенях и стопах.
- Боль в шее, надплечье, руке, слабость в мышцах рук, снижение их чувствительности.
- Двусторонняя боль в позвоночнике, которая обостряется при разгибании и повороте корпуса, и уменьшается в покое.
- Постоянная ноющая боль в спине, руках и ногах, грудной клетке.
- Боль в одной или обеих ногах во время ходьбы выше или ниже колена либо распространенная по всей конечности. Боль уменьшается при наклоне вперед.
- Боли в спине или шее не наблюдается, зато есть стабильный корешковый синдром (болевые ощущения в руке или ноге, снижение чувствительности конечностей, слабость и гипотрофия мышц, снижение рефлексов). Боль появляется или при вертикальной нагрузке на позвоночник или при наклоне в больную сторону.
До 95% случаев боль в спине и конечностях вызвана физической нагрузкой на фоне дегенеративного поражения позвоночника. Поэтому при диагностике в первую очередь необходимо исключить более серьезные причины боли, которые требуют быстрого вмешательства (травмы позвоночника, опухоли позвоночника и спинного мозга, воспаление, заболевания костного мозга и др).
https://www.youtube.com/watch?v=XF4pIorAx8Y
Чтобы уточнить локализацию дегенеративного процесса и узнать насколько серьезно пострадали межпозвоночные диски и позвонки, применяют инструментальную диагностику. Самые информативные методы – рентген, компьютерная томография и магнитно-резонансная томография. Электронейромиография помогает понять, где и каким образом поражен нерв.
Также необходимо провести анализ крови пациента, чтобы выявить возможные инфекции в организме и эндокринные нарушения.
О секвестрированной грыже позвоночника читайте здесь.
ВРАЧИ РЕКОМЕНДУЮТ!
Боли и хруст в спине со временем могут привести к страшным последствиям — локальное или полное ограничение движений, вплоть до инвалидности.Люди, наученные горьким опытом, чтобы вылечить спину и суставы пользуются натуральным средством, которые рекомендуют ортопеды…
Для диагностики дегенеративно-дистрофических изменений проводят полное исследование состояния здоровья пациента. При первичном осмотре больного составляется общая история болезни и указывается, когда появились первые признаки дискомфорта в пояснице.
СПРАВКА! С целью определения степени дегенерации тканей у больного анализируются подвижность, мышечная сила, состояние кожного покрова в месте локализации болезненности.
Обязательным является проведение магнитно-резонансной диагностики, которая подтвердит наступление дистрофических изменений. Признаками дегенерации является:
- деформация межпозвоночных дисков;
- явление начальной деформации, что означает потерю жидкости дисками;
- при разрешении фиброзного кольца можно говорить о начале разрушения и гибели хрящевой ткани;
- при явном разрыве фиброзного кольца и выпячивании наружу пульпозного ядра ставится диагноз грыжа.
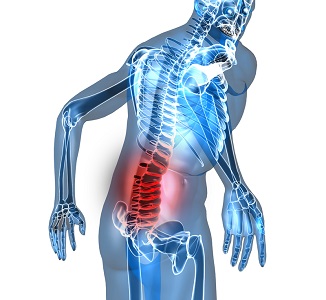

Дополнительно пациенту назначают анализ крови, компьютерную томографию, рентген. К рентгеновскому снимку врачи относятся довольно скептически, поскольку далеко не всегда на рентгене можно обнаружить одну из стадий дегенеративно-дистрофических процессов. КТ и МР картины более информативны, например, МРТ дает возможность безошибочно рассмотреть спондилоартроз даже в начальной стадии.
Инструментальное обследование проводится с целью верификации диагноза, точного определения локализации процесса и выраженности структурных изменений позвонков и их соединений. Для этого используются методы рентгенодиагностики (томография, рентгенография).
Чем опасны такие изменения?
Дегенеративные изменения пояснично-крестцового отдела позвоночника способны развиться в сложные формы с серьезными последствиями. Это деформации тканей, сколиоз и другие виды искривления.
При прогрессирующей дегенерации возможно образование межпозвоночных грыж, остеохондропатии. А подобные формирования способны привести к ущемлению не только нервов, но и спинного мозга.
Происходит нарушение кровообращения, ноги становятся нечувствительны, появляются сложности передвижения, наступает паралич.
Можно избежать таких страшных последствий, но для этого необходима квалифицированная медицинская помощь. Только врач сможет правильно диагностировать заболевание и лечить его. Только начинающиеся изменения могут не причинять практически никакого дискомфорта и не проявлять себя симптомами, а потому необходимо периодически посещать невролога в целях профилактики и обращаться в больницу даже при малейших болях в пояснице.
Заключение
Если у вас начинает регулярно болеть спина, это повод для беспокойства. Помните о том, что рано или поздно наш организм начнет стареть, а позвоночник часто принимает на себя первый удар этого естественного процесса. Не рекомендуется оттягивать посещение врача, поскольку безобидные симптомы могут развиться в тяжелые заболевания.
Дегенеративно-дистрофические изменения необратимы, но вовремя оказанная врачебная помощь может замедлить или остановить процесс и позволит вам наслаждаться гибкостью и подвижностью много лет.
Дегенеративно-дистрофические изменения в позвоночнике диагностируются у 80% населения планеты. Патологические изменения в позвоночнике усугубляются современным образом жизни, плохой экологией, неправильным рационом и вредными привычками.
Каждый из нас может столкнуться (а может быть уже столкнулся) с такой проблемой, поэтому важно помнить о нескольких важных факторах, касающихся ДДИ:
- Дегенеративно-дистрофические изменения бывают трех типов: остеохондроз, спондилоартроз и спондилёз. Каждое из этих заболеваний вызывает деформацию и разрушение хрящевой и костной ткани, а также появление болезненных ощущений;
- Причин, вызывающих появление ДДИ, бессчетное множество. Именно поэтому важно внимательно относиться к своему здоровью и обращаться за помощью при первых симптомах;
- Для того, чтобы устранить ДДИ, нужно первым делом определить точный диагноз. Только ясная и подробная клиническая картина позволить подобрать эффективное комплексное лечение;
- Единого лечебного комплекса для ДДИ не существует. В зависимости от конкретной клинической картины подбирается индивидуальный терапевтический курс. Обычно лечебный комплекс включает в себя медикаментозную терапию, физиотерапию, лечебную гимнастику. В редких случаях прибегают к помощи хирурга;
- Важно не только вовремя лечить патологии, но и заниматься профилактикой. Выполнение простых профилактических мероприятий поможет избежать появления проблем в будущем или усугубления уже имеющихся нарушений.
Дегенеративно-дистрофические изменения в позвоночнике – это серьезная патология, которая требует обязательной медицинской консультации и назначения адекватной терапии. Самолечение без точно установленного диагноза грозит еще большим повреждением межпозвоночных дисков, ухудшением двигательных способностей и параличом нижних конечностей
Ддзп пояснично-крестцового отдела – проблема, которой можно избежать, если помнить о своем здоровье, следить за питанием, больше двигаться и не допускать возникновения избыточного веса. Своевременное лечение даже незначительных болевых ощущений в пояснице поможет избежать развития необратимых процессов.
Как остановить дегенеративно-дистрофические изменения в позвоночнике?
Единой терапевтической системы, устраняющей дегенеративно-дистрофические патологии, на сегодняшний день не существует. В зависимости от типа патологии подбирается лечение. Лечение является комплексным и включает в себя несколько методик: медикаментозную терапию, лечебную физкультуру, физиотерапевтические процедуры, реже хирургическое вмешательство.
| НПВС (нестероидные противовоспалительные средства) | Эти препараты созданы для устранение болевого синдрома |
| Миорелаксанты | Препараты из этой группы снимают мышечные спазмы, отёки, налаживают кровообращение |
| Новокаиновые блокады | Применяются только в случае невыносимой боли |
| Стероидные противовоспалительные средства | Применяются в том случае, когда НПВС и анальгетики бессильны |
| Хондропротекторы | Особые препараты, способные запустить регенерацию хрящевой ткани |
| Витаминные комплексы | Обязательный пункт любой медикаментозной терапии. Эти препараты созданы для поддержания нормального обмена веществ в организме, а также для нормализации питания тканей и мышц |
Это стандартный набор медикаментов, применяющийся в различных дегенеративно-дистрофических заболеваниях. В зависимости от конкретного диагноза и клинической картины список может корректироваться лечащим врачом.
Лечебная гимнастика является ведущим методом борьбы с дегенеративно-дистрофическими изменениями в позвоночнике. Лечебная физкультура применяется практически при всех заболеваниях опорно-двигательного аппарата.
Важно! Комплекс упражнений должен подбираться только лечащим врачом с учетом индивидуальной клинической картины пациента. Выполнять комплекс следует только после того, как острый кризис заболевания миновал и болевой синдром несколько угас.
Примерный комплекс упражнений (исходное положение — лежа на спине):
- Руки вытяните вдоль корпуса, нога сомкните вместе. Медленно вдыхайте и на вдохе начинайте разводить руки в стороны. На выдохе возвращайтесь в исходное положение;
- Вновь вытяните руки вдоль корпуса, а ноги сожмите вместе. Сожмите и разожмите пальцы в кулак, одновременно сгибая и разгибая стопы;
- Руки вытяните вдоль туловища, ноги держите вместе. Согните ноги в коленях, не отрывая при этом стопы от пола. Затем медленно вернитесь в исходное положение, скользя стопами по полу;
- Руки разведите в разные стороны, ноги поставьте на ширину плеч. Сделайте медленный вдох и соедините ладони слева от корпуса. На выдохе соедините руки с другой стороны;
- Вновь вытяните руки вдоль корпуса, ноги держите вместе. Делайте медленный вдох и попеременно и плавно поднимайте выпрямленные ноги под прямым углом. На выдохе спокойно опускайте;
- Руки держите вдоль туловища, ноги вместе. Теперь поднимайте вверх согнутые в коленях ноги, задерживайтесь в таком положении на 5-10 секунд, а затем на счет 2, 3, 4 медленно опускайтесь в исходное положение. Не стоит поднимать ноги слишком высоко. После того, как Вы выполните упражнение, отдохните 10-15 секунд;
- Кисти рук подтяните к плечами, локти соедините перед грудной клеткой. Теперь разводите локти в разные стороны и медленно вдыхайте. Затем выдыхайте и соединяйте локти перед грудной клеткой;
- Руки разведите в стороны, ноги соедините вместе. Теперь согните и разогните левую ногу, стараясь при этом максимально притянуть колено к животу (если тяжело, можете помочь себе руками). Аналогично проделать с правой ногой;
- Лягте на бок. Правую руку положите под голову, левой упритесь в пол перед грудной клеткой. Сгибайте выпрямленную левую ногу в тазобедренном суставе, а затем присоединяйте к ней правую. После медленно опускайте ноги. Стопы следует при этом держать согнутыми (угол сгиба должен быть прямой). Аналогично повторить с противоположной стороной;
- Правую руку держите над головой, левую вытяните вдоль туловища. Ноги согните и вдохните. Теперь поднимайте левую руку вверь, выпрямляя при этом ноги, и, выдыхая, тянитесь.
Профилактика
Чтобы избежать раннего развития патологических изменений пояснично-крестцового отдела, необходимо соблюдать простые меры профилактики:
- Не пренебрегать зарядкой по утрам.
- Помнить об осанке.
- Спать на ортопедических поверхностях.
- Контролировать вес.
- Не надрывать спину.
- Избегать травм.
Предупредить заболевание всегда проще, чем в будущем лечить его и бороться с последствиями.
Поскольку дегенеративно-дистрофические изменения являются распространенным явлением, то уберечь себя от них нужно на ранних этапах.
Профилактика, как известно, гораздо эффективнее любого лечения, так что, чтобы избежать проблем в настоящем и в будущем, постарайтесь выполнять простые правила:
- Держите спину в тепле и сухости. Чрезмерная влага и переохлаждение незамедлительно приведут к воспалению;
- Постарайтесь избегать сильных физических нагрузок;
- Займитесь гимнастикой. Подберите несложный комплекс упражнений и выполняйте его хотя бы через день;
- Если Ваша работа заставляет Вас постоянно находиться в статичной позе, то старайтесь менять положение как можно чаще. Если есть возможность, то старайтесь делать перерывы и разминаться каждые 1-1,5 часа по 10-15 минут;
- Наладьте свой рацион и избавьтесь от вредных привычек;
- Старайтесь как можно чаще дышать свежим воздухом и гулять;
- Подберите качественный ортопедический матрас и ортопедическую подушку. Здоровый сон также сохранит Вас от дегенеративно-дистрофических изменений в будущем.
Дегенеративно дистрофические изменения в пояснично-крестцовом отделе: симптомы, лечение
Ранее заболевания пояснично-крестцового отдела считались возрастными, и чаще всего встречались у тех, кто старше пятидесяти лет. Сегодня болезнь помолодела. Треть населения в возрасте от тридцати лет имеет подобные проблемы. Причиной тому неблагоприятная экологическая ситуация и образ жизни.
Что это такое?
Пояснично-крестцовый отдел представляет собой комплекс следующих органов:
- поясничная часть позвоночника,
- крестец,
- копчик,
- мышцы, связки, сосуды спины и ягодиц,
- нижний отдел мозга спины,
- нервные окончания.
Поясничный отдел состоит из пяти крупных позвонков, на которые приходится максимальная нагрузка. Крестец также формируется из пяти позвонков, значительно меньших по размеру.
Одел отвечает за прямохождение и повороты, распределение нагрузки, поддержание туловища, защиту спинного мозга.
Заболевания пояснично-крестцового отдела в основном представлены неврологическими и ортопедическими отклонениями.
Дегенеративно-дистрофические изменения пояснично-крестцового отдела позвоночника являются непрерывным и медленным разрушением дисков из-за потери их эластичности. Позвонки становятся толще, а хрящи разрушаются и деформируются. В итоге защемляется нерв, и патология дает о себе знать болями в пояснице.
к содержанию ↑Группы и факторы риска
Здоровый позвоночник способен выдержать различные нагрузки. Но таковым он может оставаться только при условии наличия крепкого мышечного корсета. Большинство людей, в современном мире, мало двигаются и много сидят, что ведет к атрофии корсета. Изменения данного отдела позвоночника зачастую и происходят как результат данной атрофии.
К факторам, провоцирующим бурное развитие патологии, относятся:
- Большая нагрузка на спину.
- Гиподинамия.
- Инфекции и гормональные изменения.
- Нарушения питания.
- Преклонный возраст.
- Наследственность.
- Травмы.
В основную группу риска попадают те, кто практически весь день проводит сидя на стуле, и те, чей вес превышает норму.
к содержанию ↑Заболевания
Изменения в пояснично-крестцовом отделе позвоночника провоцируют развитие ряда заболеваний:
- Спондилез проявляется в виде образования патологических костных наростов.
- Остеохондроз – уменьшение высоты и изменение формы дисков.
- Спондилоартроз является разрушением суставов между позвонками.
Чтобы остановить процессы разрушения, необходимо вовремя начать лечение.
Главным симптомом всех изменений являются различной интенсивности тянущие боли в пояснице, особенно в положении сидя, или при длительном стоянии, наклонах, разворотах корпуса.
Могут проявляться такие симптомы, как затекание ног, ограничение подвижности хребта, чрезмерное пересыхание кожи, головокружение, нечувствительность.
Наглядно картина дистрофических изменений пояснично-крестцового отдела представлена на фото.

Чем опасны такие изменения?
Дегенеративные изменения пояснично-крестцового отдела позвоночника способны развиться в сложные формы с серьезными последствиями. Это деформации тканей, сколиоз и другие виды искривления.
При прогрессирующей дегенерации возможно образование межпозвоночных грыж, остеохондропатии. А подобные формирования способны привести к ущемлению не только нервов, но и спинного мозга.
Происходит нарушение кровообращения, ноги становятся нечувствительны, появляются сложности передвижения, наступает паралич.
Можно избежать таких страшных последствий, но для этого необходима квалифицированная медицинская помощь. Только врач сможет правильно диагностировать заболевание и лечить его. Только начинающиеся изменения могут не причинять практически никакого дискомфорта и не проявлять себя симптомами, а потому необходимо периодически посещать невролога в целях профилактики и обращаться в больницу даже при малейших болях в пояснице.
к содержанию ↑Диагностика
Диагностируют изменения возможно путем комплексного обследования.
- Обследование пациента и изучение истории болезни.
- Рентген.
- Компьютерная томография.
- Общие анализы.
- УЗИ.
- МРТ.
Первоначальный осмотр позволяет поставить предварительный диагноз и выбрать виды инструментального обследования для его подтверждения или опровержения.
Рентген является самым доступным, но при этом не самым информативным методом. Он выявляет проседание дисков, смещения и костные наросты.
Более инновационными и информативными являются томографии, которые позволяют выявить даже слабо выраженные изменения.
к содержанию ↑Лечение
Полноценное и эффективное лечение дегенеративно-дистрофических изменений пояснично-крестцового отдела позвоночника не только помогает снять симптомы, которые мешают нормальной жизни пациента, но и закрепить результат надолго.
Основные цели медиков:
- Уменьшение или снятие болей.
- Снятие мышечного напряжения.
- Улучшение циркуляции крови.
- Восстановление чувствительности.
- Снятие воспалительного процесса или его уменьшение.
Для достижения таких результатов медики используют различные консервативные методы: медикаментозный, ЛФК и массаж, физиопроцедуры. Если консервативное лечение не дает ожидаемых результатов, принимается решение о проведении оперативного вмешательства.
к содержанию ↑Препараты
Чтобы вернуть пациенту возможность двигаться, необходимо снять болевые ощущения. В этом помогут следующие препараты:
- Противовоспалительные, такие как: Найз, Диклофенак.
- Обезболивающие в форме таблеток, уколов и мазей, например, Кетанов или Кетанол.
- Для расслабления мышц назначаются миорелаксанты, к таким относится Медокалм.
- Для восстановления хрящей – хондропротекторы.
Используют различные формы препаратов как отдельно, так и комплексно. В экстренных случаях прописывается блокада пояснично-крестцового отдела.
Для расслабления мышц назначаются миорелаксанты, для восстановления хрящей – хондропротекторы.
Восстановиться и окрепнуть организму помогут комплексы витаминов и минералов, в состав которых входит витамин В.
к содержанию ↑Хирургические операции
Случаи лечения оперативным путем достаточно редкие, и применяются лишь в случае неэффективности других методов. Суть ее состоит в установке поддерживающих позвоночник устройств, с целью снижения нагрузки на позвонки и предотвращения дальнейшей деформации.
к содержанию ↑Физиотерапия
Результаты лечения физиотерапевтическими методами идентичны результатам лечения препаратами. Но воздействие на организм осуществляется механическое, электромагнитное или электрическими токами. УВЧ, магнитная терапия и электрофорез улучшают кровообращение, расслабляют мышцы, снимают воспаление и боли
к содержанию ↑Массаж (пояснично-крестцовый отдел)
Профессиональный массаж мягких тканей показан пациентам на начальных стадиях патологии. Массаж поможет вытянуть мышцы, восстановить кровообращение и обеспечить проблемный участок питательными веществами.
Но массаж не безопасен в случаях наличия грыж, протрузий, блокировки нервов и защемлений спинного мозга. Также недопустимо массирование поясницы на стадиях обострения.
Потому назначать и проводить процедуру может только врач.
к содержанию ↑ЛФК (пояснично-крестцовый отдел)
Помочь в восстановлении подвижности позвоночника может ЛФК. Физкультура направлена на остановку процесса изменений и снятие болей. Ее эффективность зависит от правильности выбора комплекса упражнений. В него входят занятия на вытяжение позвоночного столба, закачку корсетных мышц.
Противопоказаны интенсивные упражнения, прыжки, сворачивания, особенно при грыже.
Чаще всего врачи рекомендуют плавание, аквааэробику, вытяжение на поверхности или перекладине.
Любая методика лечения пояснично-крестцового отдела может быть эффективной, но выбирать и назначать ее должен специалист в каждом случае индивидуально.
к содержанию ↑Не стоит заниматься самолечением и испытывать на себе народные средства, обычно это не эффективно и забирает драгоценное время.
Профилактика
Чтобы избежать раннего развития патологических изменений пояснично-крестцового отдела, необходимо соблюдать простые меры профилактики:
- Не пренебрегать зарядкой по утрам.
- Помнить об осанке.
- Спать на ортопедических поверхностях.
- Контролировать вес.
- Не надрывать спину.
- Избегать травм.
Предупредить заболевание всегда проще, чем в будущем лечить его и бороться с последствиями.
к содержанию ↑Заключение
Ддзп пояснично-крестцового отдела – проблема, которой можно избежать, если помнить о своем здоровье, следить за питанием, больше двигаться и не допускать возникновения избыточного веса. Своевременное лечение даже незначительных болевых ощущений в пояснице поможет избежать развития необратимых процессов.
Признаки дегенеративно дистрофических изменений поясничного отдела это
Как развиваются дегенеративно-дистрофические изменения
ДДЗП поясничного отдела позвоночника возникают вследствие воздействия следующих факторов:
- чрезмерные нагрузки на поясничную область;
- повреждения позвоночного столба травматического характера;
- сидячий образ жизни;
- лишняя масса тела;
- болезни инфекционного характера, которые провоцируют нарушение гормонального фона;
- нездоровый и несбалансированный рацион;
- вредные привычки;
- преклонный возраст;
- генетическая предрасположенность.
Человеческий организм создан таким образом, чтобы равномерно распределять нагрузки на позвоночник. При нормальной осанке и крепком мышечном корсете он может выдержать сильные нагрузки без вреда для здоровья. Но беда в том, что большинство современных людей ведут малоподвижный образ жизни. Это приводит к ослаблению мышц и связок. По статистике, позвоночник многих людей 80% времени в течение дня проводит в неестественном состоянии.
Большинство случаев дистрофических изменений связано с разрушением межпозвоночных дисков. Из-за длительного пребывания в одном положении или при больших физических нагрузках они истончаются, теряют влагу, на них появляются трещинки и микроразрывы. Внутри дисков нет кровоснабжения, поэтому они восстанавливаются очень медленно. Из-за этого даже небольшая травма приводит к дегенерации.
Позвонки в таких условиях испытывают большие нагрузки, поэтому тоже подвергаются изменениям. Внутрь поврежденной зоны позвоночника проникают соли из кровотока. Начинается кальцификация. Причем чаще всего такие дегенеративные процессы протекают в поясничном отделе. Ведь самая большая нагрузка во время стояния и сидения приходится именно на поясницу. По статистике, более 30% людей старше 30 лет имеют какие-либо дистрофические заболевания поясничного отдела позвоночника.



Дистрофические изменения в области поясницы встречаются сейчас даже у молодых людей
Признаки дегенеративно-дистрофических изменений пояснично-крестцового отдела
Дегенеративные изменения поясничного отдела позвоночника дают о себе знать уже, когда изменилась структура позвонков. Синдром может протекать годами и ничем себя не выдавать. Признаками, при которых нужно обратить внимание на позвоночник, являются:
- Боли ноющего типа в области поясницы. Интенсивность болевого эффекта возрастает, когда организм подвергается физическим нагрузкам. Ночью, когда организм отдыхает, болевой эффект заметно стихает. Боли ноющего типа могут возникнуть в положении сидя или стоя на протяжении длительного промежутка времени, так как в такие моменты поясница испытывает высокую нагрузку.
- Болевой синдром может отдавать от поясницы в ягодицы и в ноги.
- Может произойти нарушение работы органов малого таза, как следствие этого трудности в мочеиспускании, запоры.
- Отёки, покраснения и холодная кожа в области поясницы.
- Нарушение симметрии тела.


- болевой синдром в зоне поясницы;
- появление болевых ощущений после физической активности;
- боль после длительного нахождения в одном положении;
- скованность движений;
- слабость нижних конечностей;
- запор или нарушение процесса мочеиспускания;
- холодный кожный покров в поясничной зоне;
- нарушение подвижности в утреннее время;
- асимметрия туловища;
- отечность и покраснение кожного покрова поясницы.
Группы и факторы риска
Риск приобрести заболевание спины в первую очередь велик для людей с травмами спины или с неправильным образом жизни:
- перегруз организма тяжестями в быту или в спорте;
- малоактивный тип жизни;
- различные стадии ожирения, как следствие давления избыточного веса на разные отделы позвоночника.
К менее значимым, но так же влияющим факторам риска можно отнести:
- сидячая работа;
- неправильное питание;
- нарушения обменных процессов;
- холод и сквозняки.
Вероятность получения указанного заболевания в разы возрастает после 60 лет. Причём больше в группу риска попадает женский пол из-за гормональных сбоев в организме.
Диагностические мероприятия
Если у пациента появляется болевой синдром в поясничном отделе позвоночника, ему следует как можно скорее обратиться в больницу. Изначально доктор проведет опрос больного и узнает, насколько давно появились боли и какие дополнительные симптомы присутствуют. Затем медик приступает к прощупыванию пораженного участка поясничного столба, изучает силу мышечной ткани. В заключение диагностики человека отправляют на следующие обследования:
- рентгенографию;
- КТ или МРТ.


Если у человека действительно наблюдаются дегенеративные изменения пояснично-крестцового отдела позвоночника, «МР картина» будет следующей:
- разрушение фиброзного кольца;
- деформацию межпозвонковых дисков;
- полный разрыв кольца, из-за чего пульпозное ядро покидает межпозвоночный диск.
Комплекс обследований достаточно прост и осуществляется в рамках трех распространенных этапов.
- Составление общей истории заболевания. В этом случае уделяется внимание симптоматике болезни и общим условиям, в рамках которых начался приступ.
- Осмотр пациента. На этой стадии специалист проверяет характерные признаки дегенерации, исследует степень подвижности, определяет мускульную силу и область, в которой локализуется очаг поражения.
- Проведение магнитно-резонансной томографии. Данное мероприятие служит обнаружению доказательной базы к дистрофическим изменениям и причинным факторам развития патологии.
В качестве дополнительных анализов для того чтобы определить дистрофические изменения позвоночника, могут использоваться и прочие меры. Это анализ крови, рентген, КТ. Но не каждое из этих мероприятий в состоянии продемонстрировать симптомы патологии на раннем этапе. Наиболее глубинными методиками обследования являются такие меры, как КТ, МРТ. Но к ним пациенты прибегают в случае, когда поражение поясничного отдела уже начало активно развиваться.
Как проходит лечение?
Поскольку ДДЗП поясницы вызывают мощный болевой синдром, в первую очередь пациенту прописывают нестероидные противовоспалительные лекарства, которые позволяют избавить человека от боли и унять воспалительные процессы. Преимущественно прибегают к помощи «Ибупрофена» и «Диклофенака». Не обходится терапия патологического состояния и без использования миорелаксантов, которые позволяют расслабить напряженную мышечную ткань. Наиболее популярный медикамент этой группы — «Мидокалм».
Прописывают больному и хондропротекторы, которые способствуют восстановлению пораженных суставов и хрящей. Для улучшения общего состояния организма используются лекарства, в состав которых входят витамины группы B. Если же болевой синдром не удается унять при помощи перечисленных выше медпрепаратов, прибегают к помощи новокаиновых блокад. Фармпрепарат вводят непосредственно в область спинного мозга, что позволяет быстро купировать боль.
Существуют ли осложнения?


Если не проводить своевременную терапию дегенеративно-дистрофических изменений пояснично-крестцового отдела позвоночного столба, есть риск появления межпозвонковой грыжи. Этот недуг представляет собой смещение деформированного диска, которое в большинстве ситуаций не обходится консервативным лечением и требует проведения хирургического вмешательства.
Профилактические мероприятия
В связи с обширными масштабами, в рамках которых происходит распространение этих изменений, необходимо соблюдать некоторые профилактические меры. Они позволят уберечься от утраты трудоспособность в молодом возрасте, а также продлить время активности до самой старости. Для улучшения МР картины дегенеративно-дистрофических изменений пояснично-крестцового отдела и улучшения общего самочувствия в настоящем и дальнейшем времени стоит предпринять определенные действия:
- Поддержание спины в постоянной сухости и тепле. Чрезмерная влага и холод – самые ярые враги спины.
- Избегание интенсивных нагрузок физического характера.
- Выполнение специальных упражнений, нацеленных на развитие спинных мышц, позволит избежать состояния ДДПП.
- Если работа предполагает постоянное или длительное пребывание в статичной позе, важно производить смену положения как можно чаще.
- Если вы работаете в офисном пространстве, необходимо регулярно откидываться на спинку стула. Специалисты рекомендуют делать это каждые 30 минут.
- Каждые 1–1.5 ч нужно вставать со стула и делать проходы в течение 5–10 минут.
Это серьезное заболевание, требующее незамедлительного принятия терапевтических мер. Грамотный подход к его лечению гарантирует сохранение подвижности и хорошего самочувствия до самой старости. Наилучшим способом избавления от этого недуга является своевременное принятие профилактических мер.
Чтобы избежать появления дегенеративно-дистрофических изменений позвоночника, медики рекомендуют людям придерживаться простых правил. В первую очередь следует вести активный образ жизни, каждое утро заниматься зарядкой. Немаловажными являются и специальные физические упражнения, которые позволяют укрепить мышечную ткань спины.
Уберечь спину от дистрофических изменений поможет и правильно подобранный матрас, который не должен быть сильно твердым или мягким. Доктора рекомендуют использовать и ортопедические подушки, ширина которых должна соответствовать расстоянию плеч. Если же у пациента наблюдается чрезмерная масса тела, важно ее сбросить, поскольку лишний вес создает дополнительную нагрузку на позвоночный столб и провоцирует его деформацию.
Механизм появления
Межпозвоночный диск – ключевая фигура и важный структурный элемент позвоночного столба. Именно диск служит амортизатором, своеобразной упругой прокладкой между позвонками, позволяя им сохранять физиологическое расстояние между собой для обеспечения нормального функционирования организма.
СПРАВКА! Диск имеет сложное строение, в центре диска находится пульпозное ядро, а по окружности оно ограничено и защищено фиброзной оболочкой.
При сильном давлении на позвоночный столб его элементы – позвонки – начинают расходиться, смещаясь друг относительно друга. При этом межпозвоночный диск ощущает наибольшее давление от позвонков со всех сторон – снизу и сверху. Давление костной ткани настолько велико, что диск не выдерживает такого натиска и начинает разрушаться, изменения происходят как в пульпе, так и в самой фиброзной оболочке.
Все эти заболевания, так или иначе, связаны с патологией дисков. В пояснично-крестцовом отделе межпозвоночные диски страдают часто, поскольку на эти отделы распределяется большая нагрузка. Межпозвоночные диски лишены кровоснабжения, поэтому они восстанавливаются из собственных клеток соединительной ткани. Питание здесь происходит опосредованно, поэтому дегенеративно-дистрофические изменения протекают гораздо медленнее.
Есть несколько причинных факторов дегенеративно-дистрофических изменений в пояснично-крестцовом отделе:
- Ведение сидячего стиля жизни. Если тело здоровое, в нем наблюдается равномерное распределение нагрузки по позвоночнику. Но недостаточная подвижность приводит к чрезмерной слабости мышечного корсета и к ослаблению мышц. Поэтому даже минимальный фактор нагрузки может повлечь за собой смещение позвонков.
- Чрезмерная физическая нагрузка. Привести к патологии, может, и обратное положение вещей, когда человек интенсивно занимается спортом, не щадя собственных мышц. Статистика показывает, что заболевания суставов встречаются у 90% спортсменов.
- Травматические явления. Если речь идет о пациентах молодого возраста, то к подобным патологиям (артрозу, нервному ущемлению, грыже) чаще всего приводят травмы, включая родовые процессы.
- Старение – это еще один процесс, который вызывает необратимые изменения. В лечебном процессе не может идти речи об операции, поскольку дистрофия носит естественный характер. Приемлемой считается только поддерживающая терапия.
- Нерациональное питание. Из-за проблем с метаболическими реакциями организменные клетки не получают должного качества питания. Это оказывает негативное влияние на состояние всего организма и создает лишнюю нагрузку.
- Воспалительные процессы. Изменения могут происходить на фоне воспаления. Например, наиболее частыми возбудителями подобных состояний являются артриты, болезнь Бехтерева.
Так, дегенеративные изменения поясничного отдела позвоночника могут проявляться по различным причинным факторам. Для точного их установления необходимо нанести визит лечащему специалисту.
Самое важное
Дегенеративно-дистрофические изменения в пояснично-крестцовой области позвоночного столба происходят постепенно и долгое время не дают о себе знать. Причиной патологии преимущественно становятся воспалительные заболевания либо травматические повреждения. В большинстве случае патологии проявляются такими заболеваниями, как остеохондроз, спондилез, спондилоартроз, протрузия и грыжа межпозвоночного диска.
https://www.youtube.com/watch?v=8WxfMFdnDx4
Диагностика проводится при помощи рентгена, но решающее значение имеет МРТ. По результатам исследований назначается лечение – медикаментозная терапия, физиотерапия и ЛФК. Важную роль играет профилактика нарушений.
Дегенеративно-дистрофические изменения пояснично-крестцового отдела
Такой патологией, как дегенеративно-дистрофические изменения пояснично-крестцового отдела позвоночника, страдает большое количество людей. В процессе ее прогрессирования происходит постепенное разрушение межпозвоночных дисков в зоне поясницы. Со временем они перестают получать требуемое питание, поэтому обезвоживаются и теряют былую эластичность.

Почему развивается патология?
ДДЗП поясничного отдела позвоночника возникают вследствие воздействия следующих факторов:
- чрезмерные нагрузки на поясничную область;
- повреждения позвоночного столба травматического характера;
- сидячий образ жизни;
- лишняя масса тела;
- болезни инфекционного характера, которые провоцируют нарушение гормонального фона;
- нездоровый и несбалансированный рацион;
- вредные привычки;
- преклонный возраст;
- генетическая предрасположенность.
Признаки дегенеративно-дистрофических изменений пояснично-крестцового отдела
На начальных этапах развития дегенеративно-дистрофические изменения позвоночного столба практически не имеют симптомов. Симптоматика присуща не самому патологическому состоянию, а его последствиям и осложнениям. Если у пациента наблюдаются следующие признаки дегенеративно-дистрофических изменений, важно как можно скорее обратиться в медицинское учреждение:
 Слабость в нижних конечностях – признак болезни.
Слабость в нижних конечностях – признак болезни.- болевой синдром в зоне поясницы;
- появление болевых ощущений после физической активности;
- боль после длительного нахождения в одном положении;
- скованность движений;
- слабость нижних конечностей;
- запор или нарушение процесса мочеиспускания;
- холодный кожный покров в поясничной зоне;
- нарушение подвижности в утреннее время;
- асимметрия туловища;
- отечность и покраснение кожного покрова поясницы.
Диагностические мероприятия
Если у пациента появляется болевой синдром в поясничном отделе позвоночника, ему следует как можно скорее обратиться в больницу. Изначально доктор проведет опрос больного и узнает, насколько давно появились боли и какие дополнительные симптомы присутствуют. Затем медик приступает к прощупыванию пораженного участка поясничного столба, изучает силу мышечной ткани. В заключение диагностики человека отправляют на следующие обследования:
- рентгенографию;
- КТ или МРТ.
На начальных этапах развития патологического состояния рентген не сможет показать полную картину деформаций.
 При ДДИ данных отделов на снимке МРТ будут видны характерные изменения в позвонках и дисках.
При ДДИ данных отделов на снимке МРТ будут видны характерные изменения в позвонках и дисках.Если у человека действительно наблюдаются дегенеративные изменения пояснично-крестцового отдела позвоночника, «МР картина» будет следующей:
- разрушение фиброзного кольца;
- деформацию межпозвонковых дисков;
- полный разрыв кольца, из-за чего пульпозное ядро покидает межпозвоночный диск.
Как проходит лечение?
Медикаментозная терапия
Поскольку ДДЗП поясницы вызывают мощный болевой синдром, в первую очередь пациенту прописывают нестероидные противовоспалительные лекарства, которые позволяют избавить человека от боли и унять воспалительные процессы. Преимущественно прибегают к помощи «Ибупрофена» и «Диклофенака». Не обходится терапия патологического состояния и без использования миорелаксантов, которые позволяют расслабить напряженную мышечную ткань. Наиболее популярный медикамент этой группы — «Мидокалм».
Прописывают больному и хондропротекторы, которые способствуют восстановлению пораженных суставов и хрящей. Для улучшения общего состояния организма используются лекарства, в состав которых входят витамины группы B. Если же болевой синдром не удается унять при помощи перечисленных выше медпрепаратов, прибегают к помощи новокаиновых блокад. Фармпрепарат вводят непосредственно в область спинного мозга, что позволяет быстро купировать боль.
Вернуться к оглавлениюЛечебная физическая культура и массаж
 Оздоровить эти отделы позвоночного столба поможет ЛФК.
Оздоровить эти отделы позвоночного столба поможет ЛФК.Когда у пациента диагностированы дегенеративно-дистрофические изменения поясничного отдела позвоночника, в обязательном порядке прописывают ЛФК. С помощью физкультуры удается улучшить обменные процессы и кровообращение в зоне поясницы. Помимо этого, гимнастика поможет сбросить лишний вес, если таковой имеется. Комплекс упражнений подбирается лечащим доктором, который учитывает тяжесть течения патологического состояния и физические данные больного. На начальных этапах терапии упражнения потребуется выполнять под пристальным контролем врача ЛФК. В дальнейшем гимнастику допустимо проводить в домашних условиях, когда пациент учтет все возможные ошибки.
Что же касается массажа, то благодаря ему улучшается кровообращение, возвращается былой мышечный тонус, расслабляются мышцы. Важно учитывать, что массажные процедуры должен проводить специалист, который знает, какие движения принесут максимальную пользу и не навредят пораженному пояснично-крестцовому отделу позвоночника. Перед проведением массажа медики рекомендуют принимать горячую ванну или душ.
Вернуться к оглавлениюХирургическое вмешательство
Операцию назначают, если медикаментозное лечение, а также сеансы массажа и лечебная физическая культура не приносят требуемого терапевтического эффекта и дегенеративно-дистрофические изменения позвоночника продолжают прогрессировать. Кроме этого, к хирургическому вмешательству прибегают и в той ситуации, когда у больного диагностирована межпозвонковая грыжа. Во время оперативного вмешательства хирург устанавливает специальные устройства, которые позволяют поддерживать пояснично-крестцовый отдел позвоночного столба. Благодаря этому удается достичь снижения давления на позвоночник и не допустить последующего процесса деформации межпозвоночных дисков.
Вернуться к оглавлениюСуществуют ли осложнения?
 Отсутствие своевременного лечения может привести к воспалительному процессу в седалищном нерве.
Отсутствие своевременного лечения может привести к воспалительному процессу в седалищном нерве.Если не проводить своевременную терапию дегенеративно-дистрофических изменений пояснично-крестцового отдела позвоночного столба, есть риск появления межпозвонковой грыжи. Этот недуг представляет собой смещение деформированного диска, которое в большинстве ситуаций не обходится консервативным лечением и требует проведения хирургического вмешательства. Кроме этого, ДДЗП могут спровоцировать воспаление седалищного нерва, а также сбои в деятельности мочеполовой системы. Наиболее часто встречаемое нарушение — проблемы с мочеиспусканием.
Вернуться к оглавлениюПрофилактические мероприятия
Чтобы избежать появления дегенеративно-дистрофических изменений позвоночника, медики рекомендуют людям придерживаться простых правил. В первую очередь следует вести активный образ жизни, каждое утро заниматься зарядкой. Немаловажными являются и специальные физические упражнения, которые позволяют укрепить мышечную ткань спины. Если человек занят трудовой деятельностью, предполагающей постоянное сидячее положение, важно время от времени делать перерывы, во время которых совершать простые упражнения на растяжку и разминку.
Уберечь спину от дистрофических изменений поможет и правильно подобранный матрас, который не должен быть сильно твердым или мягким. Доктора рекомендуют использовать и ортопедические подушки, ширина которых должна соответствовать расстоянию плеч. Если же у пациента наблюдается чрезмерная масса тела, важно ее сбросить, поскольку лишний вес создает дополнительную нагрузку на позвоночный столб и провоцирует его деформацию.
ВАЖНО ЗНАТЬ! Даже ‘запущенные’ суставы можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Валентин Дикуль читать рекомендацию…
Судя по тому, что вы сейчас читаете эти строки – победа в борьбе с воспалением хрящевой ткани пока не на вашей стороне…
И вы уже думали о стационарном лечении? Оно и понятно, ведь боли в суставах – очень опасный симтом, который при несвоевременном лечении может закончиться ограниченной подвижностью. Подозрительный хруст, скованность после ночного отдыха, кожа вокруг проблемного места натянута, отеки на больном месте… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать статью о современных методах лечения суставов… Читать статью >>

