Классификация перелом плечевой кости – 4. Переломы плечевой кости. Классификация. Механогенез травмы. Переломы в области локтевого сустава. Клиника, диагностика. Осложнения. Выбор способа лечения. Реабилитация.
4. Переломы плечевой кости. Классификация. Механогенез травмы. Переломы в области локтевого сустава. Клиника, диагностика. Осложнения. Выбор способа лечения. Реабилитация.
Переломы плечевой кости
Второе место по частоте у детей занимают повреждения плечевой кости (16%). Различают переломы в области проксимального метаэпифиза, диафизарные переломы кости и переломы в области дистального метаэпифиза.
В проксимальной части плечевой кости различают переломы в области хирургической шейки (подбугорковые), переломы по ростковой линии (так называемые эпифизеолизы и остеоэпифизеолизы, или чрезбугорковые) и надбугорковые переломы.
Механизм повреждения плечевой кости в проксимальной части непрямой. Повреждение возникает также в результате травмы, у взрослых приводящей к перелому ключицы или травматическому вывиху плечевой кости.
Наиболее частые и характерные виды повреждения у детей — перелом в области хирургической шейки и остеоэпифизеолиз (эпи- физеолиз) проксимального конца плечевой кости, причём типично смещение дистального фрагмента кнаружи с углом, открытым кнутри.
Переломы дистального конца плечевой кости в детском возрасте встречают часто. Они составляют 64% всех переломов плечевой кости.
Переломы шейки плечевой кости
Переломы шейки плечевой кости подразделяют на следующие виды: вколоченные, поднадкостничные и переломы со смещением отломков, которые делят на абдукционные (когда периферический отломок смещён кнутри, а центральный — кнаружи) и аддукцион- ные (при них периферический отломок смещён кнаружи).
Рука свисает вдоль туловища, её отведение резко ограничено. Характерны боль в области плечевого сустава и верхней трети плеча, припухлость, напряжение дельтовидной мышцы. При значительном смещении (абдукционный перелом) в подмышечной впадине пальпируется периферический отломок. При пальпации и движении возможно определение крепитации костных отломков, однако эта манипуляция нежелательна в связи с тем, что она приводит к дополнительному смещению костных отломков, усилению болей и, главное, может вызвать травму сосудисто-нервного пучка. Диагноз уточняют при рентгенографии в двух проекциях
ЛечениеПри отсутствии смещения, особенно при вколоченных переломах, фиксируют консчность гипсовой лонгетой от внутреннего края противоположной лопатки до головок пястных костей в срелнефизио- логическом положении.
При переломах в области шейки плечевой кости, эпифизеолизах и остеоэпифизеолизах производят одномоментную закрытую репозицию. При абдукционных переломах после репозиции руку фиксируют в среднефизиологическом положении (рис. 8-16). При аддук- ционном переломе не всегда удаётся обычной репозицией сопоставить костные отломки, в связи с чем целесообразен метод вправления, разработанный Уитменом и Громовым. Под периодическим рентгенологическим контролем и общим обезболиванием выполняют репозицию отломков с максимальным отведением руки. Один из помощников фиксирует надплечье, а другой осуществляет постоянную тягу по длине конечности кверху. Хирург в это время устанавливает отломки в правильное положение, надавливая пальцем на их концы. Руку фиксируют гипсовой лонгетой, переходящей на туловище, в том положении, в котором было достигнуто правильное положение отломков (рис. 8-17). Срок первичной фиксации в гипсовой лонгете в таком положении составляет 2 нед (время, необходимое для образования первичной костной мозоли). На 14—15-й день снимают торакобра-
В последние годы широкое распространение получил метод интра- медуллярного остеосинтеза репонированных отломков упругими спицами (тенами) по методике Ассоциации остеосинтеза. Для этого после сопоставления отломков по методике Уитмена—Громова чрескожно в дистальном отделе плечевой кости, над локтевой ямкой, шилом выполняют остеоперфорацию кортикального слоя. В образованный канал интрамедуллярно в проксимальном направлении вводят спицу, которую проводят за линию перелома в метаэпифиз плечевой кости. Для обеспечения дополнительной стабильности можно проводить дополнительную спицу. Это позволяет перевести руку в среднефизиологическое положение без угрозы смещения отломков с последующей иммобилизацией конечности гипсовой лонгетой. Через 2—3 дня ребёнка выписывают на амбулаторное долечивание. Спицы удаляются через 4 нед.
Прогноз
Прогноз при этом виде перелома благоприятный, функции восстанавливаются полностью. Однако при эпифизеолизах и остеоэпифн »е- олизах со значительным повреждением ростковой зоны в отдалённые сроки возможны нарушения роста кости в длину. Больных с таким видом повреждения берут под диспансерное наблюдение на 1,5-2 юда.
Переломы диафиза плечевой кости
Переломы диафиза плечевой кости возникают достаточно редко. Они бывают поперечными, косыми, винтообразными и оскольчагыми.
Клиническая картина и диагностика
Для переломов со смещением характерны деформация плеча, его укорочение, патологическая подвижность и крепитация отломков. Малейшее движение причиняет боль. Переломы в средней трети плечевой кости опасны из-за возможности повреждения лучевого нерва, который на этом уровне огибает плечевую кость, поэтому смещение отломков может привести к травматическому парезу или (в тяжёлых случаях) нарушению целостности нерва. Поэтому тщательно проверяют двигательную и чувствительную функции верхней конечности.
Лечение
Применяют метод одномоментной закрытой репозиции с последующей фиксацией руки в гипсовой лонгете или метод скелетного вытяжения за проксимальный метафиз локтевой кости. Если при последующем рентгенологическом контроле обнаруживают вторичное смещение отломков, его устраняют наложением корригирующих тяг. Лейкопластырное вытяжение на отводящей шине менее эффективно, так как не обеспечивает достаточной тяги.
Консолидация отломков происходит в сроки от 3 до 5 нед в зависимости от характера перелома и стояния отломков после репозиции. Прогноз благоприятный. При лечении обращают внимание на правильную ось плечевой кости. Смещение костных отломков по длине в пределах до 2 см хорошо компенсируется, в то время как угловые деформации и ротационные смещения в процессе роста не устраняются.
Над- и чрезмыщелковые переломы плечевой кости
Плоскость перелома при надмыщелковых переломах проходит через дистальный метафиз плечевой кости и не проникает в полость сустава (5% всех повреждений). При чрезмыщелковых переломах плоскость перелома проходит через сустав, сопровождается разрывом суставной сумки и связочно-капсульного аппарата (95% всех повреждений).
Механизм повреждения типичен — падение на вытянутую или согнутую в локтевом суставе руку. В первом случае дистальный отломок смещается кзади (разгибательный над- или чрезмыщелковый перелом), во втором случае — кпереди (так называемый сгибательный перелом). В результате значительного смещения отломков при чрез- и надмыщелковых переломах плечевой кости возможны повреждения сосудов и нервов (рис. 8-18).
Клиническая картина и диагностика
Пассивные движения в локтевом суставе резко ограничены и болезненны. Отмечают значительную припухлость в дистальной части плеча с переходом на локтевой сустав. Нередко появляется гематома, которая со временем становится более отчётливой.
Смещение дистального отломка может происходить в трёх плоскостях: кпереди (при сгибательном переломе), кзади (при разгибатель- ном переломе), кнаружи в радиальную сторону или кнутри в ульнар- ную; также возможна ротация отломка вокруг оси. Уточняют диагноз рентгенографией локтевого сустава в двух проекциях (рис. 8-19, 8-20).
Лечение
При смещении костных отломков необходима репозиция. Её выполняют под общим обезболиванием или (реже) местной анестезией. Введение прокаина в область перелома не обеспечивает достаточной анестезии и релаксации мышц, что затрудняет манипуляции, связанные с сопоставлением отломков и удержанием их во вправленном положении. Репозицию обычно производят под периодическим рентгенологическим контролем Помощник фиксирует руку в верхней трети плеча и осуществляет противотягу. Хирург одной рукой держит предплечье за дистальный конец и осуществляет тракцию по длине, другая рука лежит на нижней трети плеча, а большой палец — на дистальном отломке плечевой кости (по задней поверхности). Порядок устранения всех трёх смешений таков: сначала устраняют боковое смещение в ульнарную или радиальную сторону, затем поворотом предплечья (супинация — при внутренней ротации, пронация — при наружной ротации) устраняют ротационное смещение и в последнюю очередь — смещение кзади.
После сопоставления костных отломков обязателен контроль за пульсом, так как возможно сдавление плечевой артерии отёчными мягкими тканями. Накладывают глубокую заднюю гипсовую лонгету в том положении руки, в котором удалось зафиксировать костные отломки.
Консолидация происходит в течение 14—21 дня. Проводят периодический рентгенологический контроль, так как обычно отёк с 5— 6-го дня начинает уменьшаться, что может привести к вторичному смещению костных отломков. Для своевременного устранения вторичного смещения проводят этапную дополнительную корригирующую репозицию.
При значительных отёках и неудаче одномоментной закрытой репозиции можно воспользоваться методом скелетного вытяжения за локтевую кость. Спицу Киршнера проводят через проксимальный метафиз локтевой кости и накладывают груз от 2 до 4 кг (в зависимости от возраста ребёнка и степени смещения отломков). Однако в подобных случаях, особенно при скошенных чрезнадмыщелковых переломах плечевой кости, когда возникают проблемы с удержанием репонированных костных отломков, наиболее целесообразно воспользоваться чрескожным остеосинтезом перекрещенными спицами Киршнера или Бека по методике Жюде. Стабильный остеосинтез предохраняет от вторичного смещения отломков после спадения отёка мягких тканей и позволяет иммобилизировать травмированную конечность в среднефизиологическом положении, а также способствует нормализации периферического кровообращения.
При неудаче консервативного лечения и недопустимом смещении отломков может возникнуть необходимость открытой репозиции. Операцию проводят в крайних случаях: при безуспешной попытке закрытой репозиции, интерпозиции сосудисто-нервного пучка между отломками с угрозой образования ишемической контрактуры Фолькманна, открытом переломе. Операцию выполняют с применением доступа по Лангенбеку (продольный разрез по задней поверхности локтевого сустава). Проводят ревизию области перелома, сосудов и нервов, репозицию, остеосинтез спицами Киршнера. После операции конечность фиксируют к задней гипсовой лонгете.
После снятия гипсовой лонгеты приступают к умеренным физиотерапевтическим процедурам и ЛФК (без насилия и боли).
Осложнения
Из осложнений этого вида переломов можно назвать оссифици- рующий миозит и оссификацию суставной сумки. Чаще всего они возникают у детей, которым проводят повторные репозиции, сопровождающиеся разрушением грануляций и первичной костной мозоли. Оссификация суставной сумки, по мнению Н.Г. Дамье, развивается у детей со склонностью к образованию келоидных рубцов.
Лечение оссифицирующего миозита состоит в прекращении активных гимнастических упражнений и тепловых процедур. Руке обеспечивают покой. Эффективны фонофорез с гидрокортизоном, электрофорез с гиалуронидазой, инъекции алоэ. Массаж области сустава во всех случаях противопоказан.
Другое осложнение — деформация, возникающая при неустранён- ном смещении дистального отломка кнаружи или кнутри. Более неблагоприятно смещение этого отломка кнутри, так как в дальнейшем отмечают тенденцию к нарастанию отклонения оси предплечья кнутри, что приводит к варусной деформации. Cubitus varus, превышающий 20°, устраняют оперативным путём (производят чрезмыщелковую клиновидную корригирующую остеотомию), так как косметический дефект значителен, хотя движения в локтевом суставе обычно возможны в достаточном объёме.
Перелом надмыщелковых возвышений плечевой кости
Перелом надмыщелковых возвышений плечевой кости — характерное повреждение детского возраста (наиболее часто встречают в возрасте 8—14 лет), относимое к апофизеолизам, так как в большинстве случаев плоскость перелома проходит по апофизарной хрящевой зоне. Переломы и апофизеолизы внутреннего надмыщелка плечевой кости обычно возникают во время падения на вытянутую руку, при чрезмерном разгибании руки в локтевом суставе и значительном вальгировании предплечья. Отрыв медиального надмыщелка и его смещение связаны с натяжением внутренней боковой связки и сокращением большой группы мышц, прикрепляющихся к надмыщелку.
Нередко отрыв внутреннего надмыщелка плечевой кости у детей возникает при вывихе предплечья в локтевом суставе.
Внутренний надмыщелок расположен вне суставной капсулы, поэтому его отрыв относят к околосуставным переломам. Однако при отрывном переломе медиального надмыщелка с вывихом костей предплечья возникает разрыв связочно-капсульного аппарата, при этом смещённый костный отломок может внедриться в полость локтевого сустава, что приводит к ущемлению апофиза между суставными поверхностями плечевой и локтевой костей.
Клиническая картина и диагностика
При отрыве внутреннего надмыщелка плечевой кости с вывихом костей предплечья превалируют симптомы вывиха. Локтевой сустав деформирован, движения в нём полностью отсутствуют. Нарушен треугольник Гюнтера (рис. 8-22). При вывихе костей предплечья практически не удаётся диагностировать отрыв надмыщелка из-за грубых изменений, не связанных с вывихом. Несвоевременная диагностика оторванного надмыщелка в полость сустава приводит к тяжёлым последствиям, так как нарушаются движения в плечелоктевом сочленении. Развиваются тугоподвижность, гипотрофия мышц предплечья и плеча вследствие частичного выпадения функций руки. Возможен поздний неврит локтевого нерва, поэтому после вправления вывиха выполняют рентгенографию локтевого сустава и тщательно изучают снимки, выполненные без гипсовой повязки.
Лечение
При ущемлении внутреннего надмыщелка в полости сустава возможна попытка закрытого его извлечения из полости сустава методом повторного вывихивания костей предплечья в локтевом суставе или методом B.JI. Андрианова: под общим обезболиванием повреждённую руку в разогнутом положении вальгируют в локтевом суставе, что приводит к расширению суставной щели с медиальной стороны; лёгкими качательными движениями предплечья и толчкообразным давлением по продольной оси конечности внутренний надмыщелок выталкивают из сустава, после чего проводят репозицию. Однако консервативные методы извлечения надмыщелка из полости сустава могут привести к дополнительной травматизации капсульно-свя- зочного аппарата сустава и повреждению суставного хряща. Во всех случаях ущемления внутреннего надмыщелка и при его отрыве со значительным смещением (особенно ротационным) целесообразно оперативное вмешательство, в ходе которого выполняют ревизию полости сустава, репозицию надмыщелка и металл ооетеос и нтез шурупом или спицами Киршнера.
Эпифизеолиз и метаэпифизеолиз головки мыщелка плечевой кости
Эпифизеолиз и метаэпифизеолиз головки мыщелка плечевой кости у детей — внутрисуставные переломы, наиболее часто происходящие в возрасте от 4 до 10 лет. Перелом обычно связан с непрямым механизмом травмы: ребёнок падает на кисть вытянутой руки, и основная сила удара передаётся на локтевой сустав по продольной ос я лучевой кости. Головка этой кости упирается в головку мыщелка плечевой кости и откалывает большую или меньшую часть дистального метаэпифиза с наружной стороны, происходит смещение костною отломка. Если плоскость перелома проходит только через рост ковую зону, речь идёт об эпифизеолизе головки мыщелка плечевой koci и. но «чистый» эпифизеолиз возникает достаточно редко. Чаще плоскость перелома проходит в косом направлении через дистальн и и мс таэпифиз плечевой кости (снаружи и сверху, книзу и кнутри).
Клиническая картина и диагностика
Перелом наружной части дистального мыщелка плечевой кос i и всегда бывает внутрисуставным и сопровождается надрывом или разрывом суставной капсулы и кровоизлиянием в сустав. Смешение костного отломка, как правило, происходит кнаружи и книзу {реже кверху), а также нередко наблюдают ротацию головки мыщелка плечевой кости до 90° (иногда и до 180°). В последнем случае косгный отломок своей хрящевой поверхностью бывает обращён к плоскости излома плечевой кости. Столь значительное вращение зависит от направления силы удара и тяги при кре п л я ю ше й с я к наружному нал- мыщелку большой группы мышц — разгибателей предплечья.
Лечение
При переломах головки мыщелка плечевой кости (эпифизеолизе, метаэпифизеолизе) с небольшим смещением и ротацией костного отломка до 45—60° проводят попытку консервативного вправления. Во время репозиции (с целью раскрытия суставной щели) локтевому суставу придают варусное положение, после чего давлением на костный отломок снизу вверх и снаружи кнутри выполняют вправление. Адаптация костных отломков должна быть точной, в противном случае нарушенные движения в плечелучевом суставе могут закончиться стойкой контрактурой локтевого сустава. Смещение головки мыщелка плечевой кости более чем на 0,3 см приводит к псевдоартрозу. В связи с этим показания к оперативному вмешательству при переломах головки мыщелка плечевой кости расширены. Открытая репозиция без попытки закрытого вправления показана при смещении и ротации костного отломка более чем на 60°, так как попытка вправления в подобных случаях почти всегда безуспешна. Кроме того, во время ненужных манипуляций усугубляются уже существующие повреждения связочно-капсульного аппарата и прилежащих мышц, излишне травмируются эпифиз и суставные поверхности костей, образующих локтевой сустав.
У-2 54
механизм, классификация, симптомы, диагностика, лечение консервативное, операции
Код МКБ-10: S42.2 — Перелом верхнего конца плечевой кости.
Переломы проксимального метаэпифиза плечевой кости составляют 4–5% всех переломов и 80% переломов плечевой кости. У лиц старше 60 лет они составляют 17% от всех переломов. Среди переломов проксимального конца плечевой кости наиболее часто встречаются переломы хирургической шейки.
Частые переломы в данной области объясняются тем, что кортикальный слой этого участка тоньше и хирургическая шейка является местом перехода фиксированной части плеча (места прикрепления мышц, связок) в менее фиксированную.
 |  |
При оперативном лечении переломов данной локализации частота осложнений достигает 48%.
Важное влияние на результаты лечения оказывает сосудистая анатомия головки плеча. Основным источником кровоснабжения головки является a. circumflexa humeri anterior, которая отдает ветвь – a.arcuata, проходящую в области межбугорковой борозды и внедряющуюся в головку. Эта артерия обеспечивает кровоснабжение 2/3 эпифиза плеча. Из-за такого типа артериального кровоснабжения, переломы, проходящие по линии анатомической шейки, могут приводить к деваскуляризации фрагмента головки, содержащего суставную поверхность и его аваскулярному некрозу.
Механогенез повреждения
Переломы проксималыюго отдела плеча возникают при прямом ударе по наружной поверхности плечевого сустава либо при падении на локоть или кисть.
По линии расхождения фрагментов переломы хирургической шейки делят на приводящие (аддукционные) и отводящие (абдукционные).
Абдукционные переломы возникают при падении с упором на вытянутую отведенную руку: центральный отломок приведен и ротирован кнутри, между отломками образуется угол, открытый кнаружи и кзади.
Аддукционные переломы возникают при падении с упором на вытянутую приведенную руку: центральный отломок отведен и ротирован кнаружи. Отломки образуют угол, открытый кнутри и кзади.
Классификация
Наиболее простой и применяемой в повседневной практике является классификация, предложенная Neer в 1970 году. Она основана на выделении четырех основных фрагментов – суставной фрагмент, диафиз, бугорки. Тяжесть повреждения увеличивается от двухк четырехфрагментарным переломам. Переломо-вывихи плечевой кости выделены в отдельную группу.
По Neer, фрагменты считаются смещенными лишь при их наклоне более чем на 45° или сдвиге более чем на 1 см.
Клиническая картина
При переломах без смещения определяется местная болезненность, усиливающаяся при осевой нагрузке и ротации плеча, функция плечевого сустава возможна, но ограничена. При пассивном отведении и ротации плеча головка следует за диафизом. При переломах со смещением отломков основными признаками являются резкая боль, в области плечевого сустава имеются припухлость и кровоизлияние, нарушение функции плечевого сустава, патологическая подвижность на уровне перелома, укорочение и нарушение оси плеча.
Характер перелома и степень смещения отломков уточняют при помощи рентгенограммы. Необходимо помнить о том, что перелом хирургической шейки плеча может осложниться повреждением сосудисто-нервного пучка как в момент травмы, так и при неумелой репозиции.
Диагностика
Основными клиническими признаками повреждения являются боль, отечность и гематома. Для уточнения диагноза необходимо рентгенологическое исследование, выполняемое как минимум в двух взаимоперпендикулярных проекциях. Наиболее распространенными стандартными проекциями являются следующие:

Подробнее…
− передне-задняя проекция плечевого сустава: пациент поворачивается на 30° в больную сторону так, чтобы лопатка находилась параллельно кассете с пленкой. Луч рентген-аппарата наклоняется на 20° каудально. При этом полностью раскрывается суставное пространство плечевого сустава;
− аксиальная проекция плеча: пациент сидит с отведенным плечом, предплечье располагается на столе рентген-аппарата, кассета подкладывается под плечевой сустав на стол. При этом четко выявляется положение головки плеча в суставной впадине, а также смещения большого бугорка кзади и малого – медиально.
Кроме рентген-исследования, для диагностики повреждений проксимального отдела плеча используется КТ-исследование. Данное исследование позволяет определить вдавленные переломы хряща плечевой кости или отрывные переломы края суставной впадины лопатки. КТ-исследование уточняет картину перелома бугристости. Для уточнения диагноза повреждения мягкотканных структур проксимального отдела плеча – ротаторной манжеты, капсулы плечевого сустава, повреждение Банкарта, Хилл-Сакса, повреждение SLAP – используется МРТ-исследование.

Подробнее…
Повреждение Банкарта (Bankart) обозначает отрыв капсулы и суставной губы от суставной впадины плеча.
Повреждение Хилл-Сакса (Hill-Sachs) – костное повреждение задне-наружной части головки плеча при ударе о край суставной впадины после вывиха.
Повреждение СЛЭП (SLAP) – отрыв места прикрепления длинной головки бицепса, от верхней части суставной губы и суставной впадины лопатки. При отрыве сухожилие тянет суставную губу за собой. КТ-исследование должно быть стандартным. Повреждение сосудисто-нервных структур. Переломы проксимального отдела плеча, особенно переломо-вывихи, могут осложняться травмой подмышечного нерва, подмышечной артерии, шейно-плечевого сплетения.
Диагностика повреждения подмышечного нерва: паралич дельтовидной мышцы – невозможность отвести руку; потеря кожной и болевой чувствительности в области наружной поверхности плеча;
Диагностика повреждений подмышечной артерии: снижение кожной температуры; побледнение кожных покровов; плотный отек плеча и предплечья; ослабление пульса на артериях предплечья; обширные подкожные гематомы в нади подключичных областях.
Клиника брахиоплексопатий зависит от локализации уровня повреждения плечевого сплетения.
Лечение
Принципы лечения переломов проксимального метаэпифиза плечевой кости:
1. Выбор оперативного метода лечения должен основываться на дифференциальном подходе, учитывающем как характер перелома, так и качество костной ткани. Оперируют такие переломы приблизительно в 20% случаев.
2. Необходимо использовать имплантаты, обеспечивающие стабильную фиксацию и создающие биомеханическое равновесие в системе «кость – имплантат – сегмент».
3. Блокируемые пластины позволяют выполнить стабильный остеосинтез метафизарных переломов в условиях снижения плотности костной ткани.
4. Интрамедуллярный блокирующий остеосинтез ипсилатеральных переломов проксимального отдела и диафиза создаёт условия для адекватной фиксации костных отломков, заживления перелома и восстановления функции конечности.
5. Многооскольчатые высокоэнергетические внутрисуставные переломы являются показанием для первичного эндопротезирования плечевого сустава.
6. Остеосинтез, выполненный с учётом морфологии перелома, качества кости, биомеханики сегмента и обеспечивающий сохранение местного кровообращения позволяет проводить реабилитацию параллельно с процессом заживления перелома. Пользуясь классификацией по Neer, выделяют: − переломы без смещения. Невзирая на количество фрагментов и линию излома, такие переломы целесообразно лечить консервативно, выполняя еженедельное рентген-обследование для контроля положения фрагментов;
− двухфрагментарные переломы: тактика лечения зависит от компонентов перелома:
отрывные переломы бугорка лечатся консервативно, если смещение фрагмента <5 мм для молодых пациентов и <1 см – для пациентов старше 60 лет. При смещении бугорка на расстояние, превышающее вышеуказанный промежуток, рекомендовано оперативное лечение, заключающееся в фиксации фрагмента винтом из короткого разреза или использование серкляжной проволоки в качестве стягивающей петли;
перелом на уровне анатомической шейки вызывает потерю кровоснабжения суставного фрагмента и может привести к аваскулярному некрозу головки. Консервативное лечение такого перелома заключается в репозиции при смещении и наложении функциональной повязки или повязки Дезо. Возможна фиксация такого перелома пластиной с угловой стабильностью. При наличии ЭОПа предпочтительней использование малоинвазивной техники остеосинтеза пластиной из латерального доступа;
переломы на уровне хирургической шейки возможно лечить консервативно-функциональной повязкой или повязкой Дезо при успешной закрытой стабильной репозиции перелома. Репозицию в этом случае следует выполнять под внутривенной или проводниковой анестезией. При наличии ЭОПа стабильность перелома проверяется следующим образом: врач производит пассивные движения за поврежденную конечность в плечевом суставе в пределах 30° отведения, сгибания и разгибания. Перелом считается стабильным, если эти движения не вызывают потери репозиции.
Показанием для оперативного лечения двухфрагментарных переломов проксимального отдела плеча является неудовлетворительная репозиция или нестабильность после репозиции перелома, повреждение сосудисто-нервных структур, бифокальные повреждения; флотирующее плечо.
Трехфрагментарные переломы. Наилучшее лечение таких переломов состоит в открытой репозиции и фиксации погружной металлоконструкцией. При трехфрагментарном переломе один из бугорков остается с суставным фрагментом перелома, обеспечивая кровоснабжение головки.
Четырехфрагментарные переломы. Наиболее сложные переломы. Ввиду потери кровоснабжения головки плечевой кости, возрастает риск аваскулярного некроза головки. В лечении данных переломов нет единого мнения. В странах с развитой системой страховой медицины данный перелом принят в качестве прямого показания для эндопротезирования. Важным параметром является величина фрагментов. Крупные фрагменты, как правило, легче поддаются репозиции и фиксации, нежели мелкие. Для лечения может быть использован метод открытой репозиции и фиксации погружным металлофиксатором (чаще – пластиной). Выбор тактики лечения в сторону консервативного или оперативного лечения основан на ряде факторов: характере перелома, состоянии костной ткани, общем соматическом состоянии пациента, ожидании пациента дальнейшей функции после травмы сустава.
Консервативное лечение
Консервативное лечение переломов проксимального отдела плеча включает в себя закрытую репозицию отломков (или нет) и фиксацию конечности при помощи повязки Дезо или функциональной повязки.
Использование консервативных методов лечения пострадавших предполагает наличие хорошего контакта врача и пациента: необходимый уровень контроля перелома и состоятельности фиксирующего элемента, а также выполнение пациентом рекомендаций лечащего врача.

Подробнее…
Иммобилизация повязкой Дезо. Преимущество лечения: снижение риска послеоперационных осложнений. Недостатки: возможность несращения или замедленного сращения перелома. Длительное обездвиживание плечевого и локтевого суставов может привести к тугоподвижности.
Использование повязки Дезо в лечении переломов группы рекомендовано не более 4–5 недель. Счетвертой недели повязку Дезо можно заменить на повязку типа косыночной и начинать разработку в плечевом суставе с постепенным наращиванием амплитуды движений по индивидуальной программе. После этого рекомендуется пройти курс реабилитации или активно разрабатывать плечевой и локтевой сустав согласно рекомендациям лечащего врача.
Функциональная повязка. Метод основан на репозиции перелома под собственным весом конечности. Для репозиции и дальнейшего сращения перелома имеет большое значение целостность мягких тканей сустава. Пациенту рекомендована ранняя мобилизация плечевого сустава (маятникообразные движения в повязке, начиная с 3–4-й недели).
Данный метод лечения предполагает осознанное выполнение пациентом рекомендаций лечащего врача. Не рекомендуется применение этого метода в случае наличия у пациента психических расстройств или пренебрежения к рекомендациям врача.
Преимущество данного метода заключаются в его малой травматичности и возможности ранней мобилизации в смежных суставах. Недостатки: болевой синдром при ношении повязки в первые 2 недели после травмы; большая степень риска вторичного смещения, в сравнении с повязкой Дезо; необходимость постоянного тщательного наблюдения за пациентом. Рекомендованный срок ношения повязки – 4–6 недель.

Описание локальных статусов по травматологии. Наиболее часто всречающиеся повреждения. Status localis.
Подробнее…

Начните с фразы, описывающей положение пациента (на спине, на животе, полубоком, с рукой на приставном столике и т.д.)
Подробнее…
Источник: Травматология и ортопедия : пособие для студентов лечебного и педиатрического факультетов / под ред. В.В. Лашковского. – Гродно
doclvs.ru
Внимание! информация на сайте не является медицинским диагнозом, или руководством к действию и предназначена только для ознакомления.
  Материал применяется только с целью обучения и ознакомления, и используется в рамках цитирования и/или как объект обсуждения.
Классификация переломов и вывихов плечевого сустава: клиника, ключица и кости
Структурные нарушения плечевого сустава встречаются в семи процентах случаев от общего количества травм костей скелета. На основе анализа локализации, выраженности симптомов патологии составлена классификация переломов и вывихов плеча. Она помогает в постановке правильного диагноза, оказании квалифицированной медицинской помощи.
Особенности повреждений
Нарушение стабильности плеча ярко выражено интенсивной болью, ограничением движений, потерей функций плечевого сустава.
Открытые травмы плеча отражают разрывы кожного покрова, мышц, выступающие фрагменты кости. Пострадавшему грозит потеря сознания от болевого шока.
 При закрытых повреждениях проявляются признаки:
При закрытых повреждениях проявляются признаки:
- сильная отечность;
- гематомы;
- крепитация в области разлома кости;
- частичная утрата чувствительности плеча;
- укорачивание конечности;
- деформация плеча.
Перелом, сопутствующий вывих сустава, надрыв сухожилий создает неестественное положение руки. Важно различать перелом ключицы и плеча, распознавать симптоматику разных травм.
Признаком внутрисуставного повреждения является гемартроз — накопление крови в суставной капсуле вследствие разрыва сосудов.
Точную клиническую картину повреждения устанавливают после проведения рентгенографии в разных проекциях, ультразвуковых исследований, магниторезонансной, компьютерной томографии. Дополнительно рекомендуют проведение диагностической пункции для уточнения особенностей патологии. Комплексное обследование дает подробную информацию о нарушении нервных волокон, суставных капсул.
Постановке правильного диагноза помогает разработанная классификация — перелом плечевой кости локально может наблюдаться в областях:
- проксимальной — связанной с плечевым суставом;
- диафизарной — в средней (основной) трети плеча;
- дистальной — входящей в локтевой сустав.
Проксимальные, дистальные переломы считают тяжелыми формами повреждений, так как сложная структура (несколько осколков) связана с нарушениями смежных суставов. Диафизарные травмы чаще носят простой характер.
Отдельно рассматривают переломы по признаку повреждения капсулы сустава:
- внутрисуставные;
- внесуставные.
Локальная детализация
 Анатомическая структура плечевого образования представляет собой полушарие, формирующее вверху суставное образование, соединенное с лопаткой.
Анатомическая структура плечевого образования представляет собой полушарие, формирующее вверху суставное образование, соединенное с лопаткой.
Структурными элементами данной области являются:
- головка;
- шейка;
- бугорки — места прикрепления мышц;
- хирургическая шейка — в зоне костного сужения.
Нижняя часть плечевого образования включает головку мыщелка, сочленение с костью локтевой, лучевой.
Верхний отдел
Наиболее частыми повреждениями верхней части являются травмы анатомической, хирургической шейки вследствие большой нагрузки на отведенную руку, локтевой сустав. Встречаются разрушения головки, отрыв бугорков. Травмы различаются подбугорковой и надбугорковой локальностью.
Средний отдел
Клиника перелома плечевой кости выражена в следующих формах повреждения:
- косых;
- винтообразных;
- поперечных;
- оскольчатых.
Травмы спровоцированы падениями на вытянутые руки, сильными ударами по плечу. Типичные осложнения после повреждения диафизарного участка связаны с разрывами лучевого нерва, вен, артерий.
Нижний отдел
Классификация переломов плечевой кости подразделяет разрушения нижнего отдела по особенностям:
- внутрисуставные — межмыщелковые, чрезмыщелковые переломы, нарушения целостности головчатого возвышения, переломы блока;
- внесуставные — надмыщелковые патологии.
Клинические проявления травм выражены сильной отечностью, острой болью. Мыщелковые повреждения сопряжены с развитием гемартроза — наполнением кровью суставной капсулы. Повреждения надмыщелковой зоны связаны с образованием вывиха предплечья.
Разновидности вывихов сустава
Образование вывиха происходит под воздействием большой физической нагрузки на сустав, внешних усилий — головка кости плеча выходит за пределы гленоидальной впадины. Повреждение носит обратимый характер, успешно лечится.
 Согласно классификации различают вывихи:
Согласно классификации различают вывихи:
- врожденные — относятся к редким повреждениям, характерным для родовых травм. Диагностику и лечение врожденных вывихов проводят непосредственно после рождения ребенка;
- приобретенные — возникают вследствие повреждения (травматические) или заболевания (нетравматические).
Нетравматические разновидности носят произвольный либо хронический характер, с осложнениями в виде разрыва сухожилий, сосудов, переломовывихов. Затяжную патологию отражают повторяющиеся, привычные вывихи.
 Травматические разновидности различают:
Травматические разновидности различают:
- осложненные — открытые, с повреждениями нервных пучков, сосудов, сухожилий;
- неосложненные — без побочных травм, вовлечения тканевых структур вокруг удара.
Множество сопутствующих повреждений повышает риск последствий вывиха для организма пациента:
- повреждения сосудов, нервов;
- травмирование сухожилий;
- переломы хрящевых, костных образований — переломовывихи.
На основе учета давности получения травмы различают:
- свежие вывихи — не более трех суток;
- несвежие — от четырех суток до трех недель;
- застарелые — свыше трех недель.
Причины застарелых травм зачастую кроются в незначительной боли, исчезающей впоследствии. Отсутствие лечения приводит к атрофированию мышц, связок, вследствие чего происходит ограничение свободы движений.
Отдельного внимания требуют патологически повторяющиеся нарушения — привычные вывихи. Истоки данного явления кроются в разрывах нервно-сосудистого пучка, дефекта суставной впадины. Провоцировать возникновение привычного вывиха может неправильное лечение повреждения.
 Точность диагноза во многом зависит от квалификации специалиста, данных рентгенографии.
Точность диагноза во многом зависит от квалификации специалиста, данных рентгенографии.
Классификация переломов плечевого сустава, вывихов указывает на различия следующих видов травмы:
- передняя — головка кости плеча смещена в сторону ключицы, под лопатку. Встречается в большинстве случаев;
- задняя — отрыв головки от сухожилий, связок нарушает полностью структуру сочленений. Травма редкая, 2% вывихов сустава, возникает при ударе корпуса на вытянутую руку;
- нижняя — смещение головки происходит вниз. Возникает вынужденное положение поднятой руки над головой, которую невозможно опустить. Встречается до 8% случаев.
 Хирургическое вмешательство становится необходимым, если происходит открытая форма вывиха — с разрывом тканей, повреждением сосудов, сухожилий.
Хирургическое вмешательство становится необходимым, если происходит открытая форма вывиха — с разрывом тканей, повреждением сосудов, сухожилий.
Переломовывих лечится консервативно, хотя относится к тяжелым патологиям. Врач производит репозицию кости параллельно с вправлением вывиха. Невозможность сопоставления отломков приводит к оперативному методу лечения.
Сложные формы патологических вывихов возникают по причине заболеваний соединительной ткани, костей, что приводит к утрате эластичности, прочности структур.
Классификация повреждений с учетом локальной детализации, патологии структур, костной ткани, сухожилий, сосудов способствует точной диагностике и адекватному лечению.
Перелом плечевой кости | ДКБ им. Семашко на ст. Люблино ОАО РЖД
Перелом плечевой кости — нарушение анатомической целостности плечевой кости, чаще возникающее в результате прямого удара или падения на руку.
Различают переломы верхнего (проксимального) конца плечевой кости, переломы диафиза плечевой кости, а также преломы нижнего (дистального) конца плечевой кости. Одним из часто встречающихся видов перломов является перелом хирургической шейки плечевой кости, который не редко возникает в поджилом возрасте на фоне остеопороза.
Прелом плечевой кости проявляется выраженной болезненностью в области травмы, отеком, ограничением движений в плечевом суставе (при переломах проксимального конца плечевой кости) или в локтевом суставе (при переломах дистального конца кости), патологической подвижностью и крепитацией костных отломков. При переломах со смещением отломков может отмечаться деформация и укорочение поврежденной конечности.
Консервативное лечение переломов плечевой кости целесообразно при переломах проксимального или дистального ее концов без смещения отломков.
Классификация переломов плечевой кости
1. Переломы проксимального отдела плечевой кости.
А = Внесуставные переломы монофокальные
- А1Внесуставной монофокальный перелом большого бугорка
- А2 Внесуставной монофокальный вколоченный перелом метафиза
- A3 внесуставной монофокальный не вколоченный перелом
В = Внесуставные бифокальные переломы
- В1 Внесуставной бифокальный вколоченный перелом с импакцией
- В2 Внесуставной бифокальный невколоченный перелом
- ВЗ Внесуставной бифокальный перелом со смещением суставной поверхности
С = Внутрисуставные переломы
- С1 Внутрисуставной перелом с незначительным смещением
- С2 Внутрисуставной вколоченный перелом с заметным смещением
- СЗ Внутрисуставной перелом со смещением
2. Переломы диафиза плечевой кости.
А = простые переломы
- А1 Простой спиральный перелом
- А2 Простой косой перелом (> 30°)
- A3 простой поперечный перелом (<30°)
В = Переломы с клиновидным фрагментом
- В1 Перелом со спиральным клиновидным фрагментом
- В2 Переломы со сгибательным клиновидным фрагментом
- ВЗ Перелом с оскольчатым клиновидным фрагментом
С = Сложные переломы
- С1 Сложный спиральный перелом
- С2 Сложный сегментарный перелом
- СЗ Сложный неправильный (раздробленный) перелом
3. Переломы дистального отдела плечевой кости.
А = Внесуставные переломы
- А1 Внесуставной перелом, отрыв апофиза
- А2 Внесуставной простой метафизарный перелом
- A3 Внесуставной оскольчатый метафизарный перелом
В = Частично внутрисуставные переломы
- В1 Частично внутрисуставной медиальный сагитальный перелом
- В2 Частично внутрисуставной медиальный сагитальный перелом
- ВЗ Частично внутрисуставной, фронтальный перелом
С = Полные внутрисуставные переломы
- С1 Внутрисуставной простой, метафизарный простой
- С2 Внутрисуставной простой, метафизарный многооскольчатый
- СЗ Внутрисуставной многооскольчатый перелом
При неэффективности или нецелесообразности консервативного лечения выполняется остеосинтез. Учитывая недостаточную прочность кортикального слоя плечевой кости, остеосинтез винтами применяется редко, потому что не обеспечивает стабильной фиксации отломков. Поэтому переломы плечевой кости правильнее фиксировать блокированными стержнями или пластинами.
При отрыве большого бугра плечевой кости со смещением котных отломков остеосинтез рекомендуется выполнять с применением спонгиозных винтов или методом 8-образного серкляжа. Для выполнения стабильного остеосинтеза переломов шейки плеча применяют Т или Г-образные пластины.
Остеосинтез переломов проксимального отдела плеча пластиной
Остеосинтез диафиза плеча производят обычно при неэффективности репозиции при поперечных, косых или оскольчатых переломах, переломах с повреждением сосудов и нервов, а также открытых переломах
Остеосинтез диафиза плеча пластиной
Остеосинтез переломов дистального отдела плечевой кости относят к сложным видам операции. При переломах типа А1, В1, В2, ВЗ фиксацию фрагментов производят винтами.
Остеосинтез перелома дистального отдела плеча винтами
При сложных внутрисуставных переломах типа С операцию следует начинать с формирования суставной поверхности, точно идентифицировать отломки и поместить их на свои места. Окончательную стабилизацию производят винтами, затем сопоставляют отломки с проксимальным концом и фиксируют пластиной.
Остеосинтез переломов плечевой кости пластинами
При открытых переломах плечевой кости целесообразно выполнение внешнего остеосинтеза с применением стержневых или спице-стержневых аппаратов.
Принцип внешней фиксации плечевой кости аппаратом
Необходимость и сроки иммобилизации при переломах плечевой кости зависят от вида перелома, метода лечения, индивидуальных особенностях организма. после снятия гипса назначается курс восстановительного лечения, включающий физиотерапевтические процедуры и лечебную гимнастику.
ПЕРЕЛОМЫ ДИАФИЗА ПЛЕЧЕВОЙ КОСТИ
Причины. Удар по плечу или падение на локоть.
Признаки. Деформация плеча, укорочение его и нарушение функции. На уровне перелома определяются: кровоизлияния, резкая болезненность при пальпации и поколачивании по согнутому локтю, патологическая подвижность и крепитация. Характер перелома и степень смещения отломков уточняют по рентгенограммам.
При переломах диафиза в верхней трети, ниже хирургической шейки плечевой кости, центральный отломок тягой надостной мышцы отведен и смещен кпереди с наружной ротацией, периферический отломок тягой грудной мышцы приведен с проксимальным смещением и внутренней ротацией. При переломах диафиза на границе верхней и средней третей центральный отломок под влиянием тяги большой грудной мышцы находится в положении приведения, периферический отломок вследствие тяги дельтовидной мышцы подтянут вверх и слегка отведен
(рис. 41).
При переломе диафиза в средней трети, ниже прикрепления дельтовидной мышцы, последняя отводит центральный отломок. Для периферического отломка характерно смещение вверх и кнутри. При переломах плечевой кости в нижней трети диафиза тяга трехглавой мышцы и супинатора вызывает смещение периферического отломка кзади, а двуглавая мышца смещает отломки по длине. При переломах плечевой кости в средней и нижней третях необходимо проверить состояние лучевого нерва, который на этом уровне соприкасается с костью. Первичное его повреждение отломками наблюдается в 10,1% случаев. Клинически это проявляется в отсутствии активного разгибания пальцев и кисти, а также в нарушении чувствительности в соответствующей зоне. Наиболее опасно ущемление лучевого нерва между отломками.
Лечение. Первая помощь заключается в иммобилизации конечности транспортной шиной и введении анальгетиков.
Переломы диафиза в верхней трети лечат на отводящей шине (90°) с выведением плеча кпереди до 40-45° и вытяжением по оси (клеевым или скелетным). В область перелома с наружной поверхности плеча вводят 30-40 мл 1% раствора новокаина. Больного усаживают на табурет. Один из помощников осуществляет тягу по оси плеча за согнутое в локтевом суставе предплечье, другой осуществляет противотягу за полотенце, проведенное в подмышечную впадину. По мере вытяжения плечо отводят до 90°, ротируют кнаружи и выводят кпереди на 4045°. Травматолог сопоставляет отломки и устраняет их угловое смещение. Достигнутое положение конечности фиксируют отводящей шиной. При правильной оси акромион, большой бугорок и наружный мыщелок плеча находятся на одной линии.
Для лечения переломов диафиза плеча в средней и нижней третях применяют скелетное вытяжение (рис. 42) и торако-брахиальную гипсовую повязку. Наложение гипсовой повязки начинают с фиксации плеча Y-образной гипсовой лонгетой. Она покрывает наружную поверхность плеча, начиная от предплечья, затем через локтевой сустав переходит на внутреннюю поверхность плеча и дальше, выполняя подмышечную впадину с вложенным туда ватно-марлевым валиком, переходит на боковую поверхность грудной клетки. Наложенную указанным образом лонгету фиксируют круговыми гипсовыми бинтами. Во время ее наложения помощник продолжает вытяжение кпереди до 30-40° и наружной ротации до 20-30°. После затвердения повязки проверяют стояние отломков (рентгенологически). При отсутствии смещения повязку превращают в торакобрахиальную. Допустимым смещением отломков можно считать смещение на /з поперечника и угловое искривление, не превышающее 1 0 – 1 5 ° (рис.
43).
Длительность иммобилизации – 2-3 мес. Последующая реабилитация – 4-6 нед. Восстановление трудоспособности – через 31/2-4 мес.
Показания к операции. Неудавшаяся репозиция, вторичное смещение отломков плечевой кости, повреждение лучевого нерва. Для фиксации отломков используют внутренний остеосинтез (стержни, пластинки, винты) или аппараты наружной фиксации (рис. 44, 45). После стабильной фиксации внутренними или наружными конструкциями иммобилизации гипсовыми повязками не требуется. Реабилитация начинается сразу после операции. Сроки восстановления трудоспособности сокращаются на 1 – 1/5 мес.
41.Типичные с м е щ е н и я отломков при переломах диафиза плечевой кости на различных уровнях.
42.Скелетное вытяжение за локтевой отросток при переломах диафиза плечевой кости.
43.Варианты лечебной иммобилизации переломов плечевой кости.
а- лонгетная У-рбраэная повязка; б-по Беяеру; в-повязка по Крупно: г-торакобрахиальная повязка (I-IV -этапы наложения повязки).
44. Остеосинтез при переломе плечевой кости. а – пластиной, 6 – шурупами.
45. Варианты (а – в) чрескостной фиксации отломков плечевой кости.
ПЕРЕЛОМЫ ПЛЕЧЕВОЙ КОСТИ В ДИСТАЛЬНОМ ОТДЕЛЕ
Причины. Надмыщелковые (внесуставные) переломы делят на разгибательные, возникающие при падении на вытянутую руку, и сгибательные – при падении на резко с о г н у т ы й локоть. К внутрисуставным переломам относятся чрезмыщелковые переломы, Т- и V- образные переломы мыщелков, перелом головки мыщелка плечевой кости (рис. 46).
Признаки: деформация локтевого сустава и нижней трети плеча, предплечье согнуто, переднезадний размер нижней трети плеча увеличен, локтевой отросток смещен кзади и кверху, над ним имеется западение кожи. Спереди над локтевым сгибом прощупывается твердый выступ (верхний конец периферического или нижний конец центрального отломка плечевой кости). Движения в локтевом суставе болезненны. Положителен симптом В.О.Маркса (нарушение перпендикулярности пересечения оси плеча с линией, соединяющей надмыщелки плеча – рис. 47). При внутрисуставных переломах, помимо деформации, определяются патологическая подвижность и крепитация отломков. Дифференцировать эти переломы следует от вывихов предплечья. Обязателен контроль за целостью плечевой артерии и периферических нервов! Окончательный характер повреждений определяют по рентгенограммам.
46. Варианты переломов дистального метаэпифиза плечевой кости. 1, 4 – латеральный и медиальный переломы мыщелка;
2 -перелом головки мыщелка; 3, 5- V- и Т-образные переломы;
6, 7 – разгибательный и сгибательный надмыщелковые переломы; 8 – чрезмыщелковый перелом.
47. Признак В.О.Маркса. а -в норме; б-при надиыщелковом переломе плечевой кости.
48.Репозиция отломков при надмыщелковых переломах плечевой кости. а -при сгибательных переломах; б-при разгибательных переломах.
Лечение. Первая помощь – транспортная иммобилизация конечности шиной или косынкой, введение анальгетиков. Репозицию отломков при надмыщелковых переломах производят после анестезии путем сильного вытяжения по оси плеча (в течение 5-6 мин) и дополнительного давления на дисталь-ный отломок: при разгибательных переломах кпереди и кнутри, при сгибательных – кзади и кнутри (предплечье должно быть в положении пронации). После репозиции конечность фиксируют задней гипсовой лонгетой (от пястно-фаланговых суставов до верхней трети плеча), предплечье сгибают до 70° (при разгибательных переломах) или до 110° (при сгибательных – рис. 48).
Руку укладывают на отводящую шину. Если репозиция не удалась (рентгенологический контроль!), то накладывают скелетное вытяжение за локтевой отросток. Срок иммобилизации гипсовой шиной – 4-5 нед. Реабилитация – 4-6 нед. Трудоспособность восстанавливается через 2 /2-3 мес. При этих переломах имеется опасность повреждения плечевой артерии с последующим нарушением питания мышц, что ведет к развитию ишемической контрактуры Фолькмана.
Применение аппаратов наружной фиксации значительно повысило возможности закрытой репозиции отломков и реабилитации пострадавших (рис. 49). Прочную фиксацию обеспечивает накостный остеосинтез (рис. 50).
При внутрисуставном переломе без смещения отломков накладывают гипсовую лонгету по задней поверхности конечности в положении сгибания в локтевом суставе под углом 90-100°. Предплечье находится в среднем физиологическом положении. Срок иммобилизации – 3-4 нед, затем – функциональное лечение (4-6 нед). Трудоспособность восстанавливается через 2-2*/2 мес.
При смещении отломков применяют скелетное вытяжение за локтевой отросток на отводящей шине. После устранения смещения по длине отломки сдавливают и накладывают U- образную лонгету по наружной и внутренней поверхностям плеча через локтевой сустав, не снимая вытяжения. Последнее прекращают через 4-5 нед, иммобилизация -8-10 нед, реабилитация – 5-7 нед. Трудоспособность восстанавливается через 21/2-3 мес. Применение аппаратов наружной фиксации сокращает сроки восстановления трудоспособности на 1- 1*/2 мес
(рис. 51).
Открытое вправление отломков показано при нарушении кровообращения в конечности и иннервации ее. Для фиксации отломков используют стержни, спицы, винты, болты, аппараты внешней фиксации. Конечность фиксируют задней гипсовой лонгетой на 4-6 нед. Реабилитация – 3-4 нед. Трудоспособность восстанавливается через 21/2-3 мес.
49.Наружный остеосинтез при переломах мыщелков плечевой кости.
50.Внутренний остеосинтез при переломах мыщелков плечевой кости.
51.Наружный остеосинтез при внутрисуставных переломах плечевой кости.
ПЕРЕЛОМЫ МЫЩЕЛКА ПЛЕЧЕВОЙ КОСТИ У ПОДРОСТКОВ наблюдаются при падении на кисть отведенной руки. Чаще повреждается латеральная часть мыщелка.
Признаки: кровоизлияния и отек в области локтевого сустава, движения и пальпация его болезненны. Нарушен треугольник Гютера. Диагноз уточняют при рентгенологическом обследовании.
Лечение. При отсутствии смещения отломков конечность иммобилизуют лонгетой в течение 3-4 нед в положении сгибания предплечья до 90°. Реабилитация – 2-4 нед. При смещении латерального отломка мыщелка после обезболивания производят тягу по оси плеча и отклоняют предплечье кнутри. Травматолог давлением на отломок вправляет его. При репозиции медиального отломка предплечье отклоняют кнаружи. В гипсовой лонгете производят контрольную рентгенограмму. Если закрытое вправление не удалось, то прибегают к оперативному лечению с фиксацией отломков спицей или винтом. Конечность фиксируют задней гипсовой лонгетой на 2-3 нед, затем – ЛФК. Металлический фиксатор удаляют через 5-6 нед. Реабилитация ускоряется при использовании аппаратов наружной фиксации.
ПЕРЕЛОМЫ МЕДИАЛЬНОГО НАДМЫЩЕЛКА.
Причины: падение на вытянутую руку с отклонением предплечья кнаружи, вывих предплечья (оторванный надмыщелок может ущемиться в суставе во время вправления вывиха).
Признаки: локальная припухлость, болезненность при пальпации, ограничение функции
сустава, нарушение равнобедренности треугольника Гютера, рентгенография помогает уточнить диагноз.
Лечение такое же, как и при переломе мыщелка.
ПЕРЕЛОМ ГОЛОВКИ МЫЩЕЛКА ПЛЕЧЕВОЙ КОСТИ.
Причины: падение на вытянутую руку, при этом головка лучевой кости смещается вверх и травмирует мыщелок плеча.
Признаки: припухлость, гематома в области наружного надмыщелка, ограничение движений. Крупный отломок можно прощупать в области локтевой ямки. В диагностике решающее значение имеют рентгенограммы в двух проекциях.
Лечение. Производят переразгибание и вытяжение локтевого сустава с варусным приведением предплечья. Травматолог вправляет отломок, надавливая на него двумя большими пальцами книзу и кзади. Затем предплечье сгибают до 90°, и конечность иммобилизуют задней гипсовой лонгетой на 4-6 нед. Контрольная рентгенография обязательна. Реабилитация – 4-6 нед. Трудоспособность восстанавливается через 3-4 мес.
Оперативное лечение показано при неустраненном смещении, при отрыве небольших фрагментов, блокирующих сустав.
Большой отломок фиксируют спицей на 4-6 нед. Свободные мелкие фрагменты удаляют.
В период восстановления функции локтевого сустава противопоказаны местные тепловые процедуры и активный массаж (способствуют образованию обызвествлений, ограничивающих подвижность). Показаны гимнастика, механотерапия, электрофорез натрия хлорида или тиосульфата, подводный массаж.
Вопрос 46. Классификации по ао/asif переломов плечевой кости. Техника выполнения прямой и боковой рентгенограммы при переломах верхнего перелома плечевой кости.
Плечевая кость делится на 3 сегмента- проксимальный, диафизарный и дистальный. Переломы проксимального отдела делят на внутрисуставные и внесуставные переломы. К внутрисуставным относят переломы головки плечевой кости и переломы анатомической шейки. Они могут быть неоскольчатые, малооскольчатые и многооскольчатые.
К внесуставным переломам проксимальной части относят переломы большого бугорка плечевой кости, переломы хирургической шейки и метафизарные высокие переломы. Они также бывают неоскольчатые, малооскольчатые и многооскольчатые. Переломы диафизарного отдела плечевой кости могут быть одинарные, двойные и тройные (соответственно бывает два, три или четыре отломка), поперечные, косые, косопоперечные и винтообразные. Все они могут быть неоскольчатые, малооскольчатые и многооскольчатые. Переломы дистального отдела плечевой кости могут быть внесуставные и внутрисуставные. Внесуставные- это надмыщелковые поперечные или косые переломы, неоскольчатые, малооскольчатые и многооскольчатые. По направлению углового смещения периферического отломка эти переломыв различают как сгибательные и разгибательные. Внутрисуставные переломы дистального отдела плечевой кости могут быть полные и неполные. Все они могут быть неоскольчаьые, малооскольчаьые и многооскольчатые.
При переломах верхнего конца плечевой кости легко выполняется прямая проекция. Классическая методика выполнения боковой проекции верхнего конца плечевой кости требует отвести руку в сторону, положить кассету, как эполету, сверху на надплечье и сделать снимок, направляя луч аппарата вверх со стороны подмышечной впадины. Но отвести в сторону сломанную руку невозможно, поэтому боковая рентгенограмма не выполняется. Надо поставить больного поврежденным плечом к кассете, поднять за голову здоровую руку и сделать снимок сбоку. На нем на фоне ребер и позвоночника хорошо видны головка и верхняя треть плечевой кости.
Вопрос 47. Клинические признаки переломов основания черепа. Специальные методы исследования. Предупреждение менингита.
К типичным симптомам переломов основания черепа относятследующие:
— нарастающие кровоизлияния вокруг глаз — ≪симптом очков≫ (об этом симптоме
перелома основания черепа через переднюю черепную ямку почему-то знают все). Для
переломов основания черепа через переднюю черепную ямку более характерны возник-
новение≪симптома очков≫ через 6—12—24 часа после травмы и большая выраженность
кровоизлияний на верхних веках. В отличие от этого ≪очки≫, возникающие при пере-
ломах носа, ушибе глазницы, появляются почти сразу и нередко более выражены на
нижних веках;
— нарастающие кровоизлияния за ушами над сосцевидным
— кровотечение из носа (продолжается несколько часов или даже суток) и кровоте-
чение из уха;
— истечение ликвора из ушей или носа. Если больной лежит на стороне, противо-
положной перелому, то в ухе скапливается ≪озерцо≫ светлой жидкости, она может быть
окрашена кровью — ≪симптом озерца≫; если больной лежит на стороне перелома, то на
подушке под ухом возникает двойное сырое пято — центр его красный (кровь), а пери-
ферия желтая (ликвор). Это так называемый симптом ≪двойного пятна≫. Назогемолик-
ворею диагностировать трудно, когда больной заглатывает ликвор или он вытекает вме-
сте с кровью и слизью из носа. О том, что вытекает кровь с ликвором, говорят дли-
тельность истечения отделяемого из носа (2—3 дня и более), постоянное проглатывание
больным ≪чего-то текущего из носа≫ и симптом ≪мягкого платка≫ — если платок послевысыхания остается мягким, то из носа течет кровь с ликвором, если же.после высыхания платок становится жестким, то из носа течет слизь. При незначительной назо-
ликворее, которая может иногда длиться недели и месяцы после травмы, выявить ее
помогает ≪симптом чайника≫: больному предлагается сесть с опущенной между ног головой, держа у носа платок или марлю. В этой ≪провоцирующей≫ позе ликвор вытекает интенсивнее. Если же у врача при этом сохраняется сомнение в характере выделенийиз носа (слизь или ликвор), необходимо собрать несколько капель отделяемого в чистуюпробирку и сделать анализ этой жидкости на сахар. Слизистое отделяемое из носа, вотличие от ликвора, не содержит сахара.
— периферическое поражение черепно-мозговых нервов. Они выходят через есте-
ственные отверстия основания черепа, поэтому когда линия перелома проходит через
естественное отверстие основания черепа, то повреждается проходящий через это от-
верстие нерв. Возникают симптомы выпадения функции соответствующего черепно-
мозгового нерва. Это исчезновение обояния, когда сломана решетчатая кость, исчез-
нование зрения на один глаз, когда перелом проходит через отверстие зрительного не-
рва. Характерным для перелома основания черепа через среднюю черепную ямку является повреждение слухового нерва, которое проявляется снижением или полной потерей слуха. Иногда ему сопутствует повреждение лицевого нерва в канале пирамидкивисочной кости, результатом которого является парез или паралич мышц соответствующей половинылица, включая верхнемимическую мускулатуру;
— пневмоцефалия, видимая на рентгеновских снимках черепа.
— дурашливость, озлобление больного при переломе костей носа (говорит об ушибе
лобных долей).
Специальные методы исследования:
-обзорная краниография
-следующим неотъемлемым методом исследования должна быть люмбальная пункция. Противопоказанием для нее служит лишь тяжелое состояние пострадавшего с нарушением витальных функций (дислокация мозга). При пункции обязательно измеряетсяликворное давление в мм водного столба (а не частотою капель!), сразу оцениваются цвети прозрачность ликвора. Затем в лаборатории исследуют белок, лейкоциты (цитоз) иэритроциты в 1 мм3.
Профилактика менингита
Особое значение имеют профилактика и лечение гнойных внутричерепных ослож-
нений. Сюда входят санация полости рта и наружных слуховых проходов, примене-
ние антибиотиков широкого спектра действия. Эти мероприятия дополняют эндолюмбальные введения канамицина по 30—50 тысяч Ед через 1—2 дня по ликвидацииликвореи.
При лечении уже развившихся гнойных осложнений внутримышечное (внутривенное) введение антибиотиков можно сочетать с эндолюмбальным (люмбальные пункции
делаются через день или ежедневно). После измерения ликворного давления и взятия
ликвора на анализ антибиотик, разведенный физраствором, вводится медленно (предварительно его раствор перемешивается с ликвором путем осторожного насасывания последнего из пункционной иглы в шприц). Для эндолюмбальноговведения применяютсяследующие антибиотики: канамицин (эндолюмбальная доза 50-100 мг), левомицетинсукцинат натрия (50—100 мг), мономицин (50—75 мг), полимиксин М (50—100 тысячЕд). Профилактические их дозы в 2 раза ниже. Оптимальным является подбор антибиотика путем посева на флору ликвора или мазка со слизистой носа.
31. Надмыщелковые переломы плеча. Классификация. Клинико-рентгенологическая характеристика различных видов. Лечение. Осложнения.
У детей при падении с высоты на разогнутую или слегка согнутую в локтевом суставе руку- механизм разгиб Пов, при которых периф отл- кзади и кверху, а центральный – кпереди и книзу. Механизм ротационного смещения отломков при разгибательных Пах зависит от полож конечности в момент травмы
1. Если в момент травмы предплечье было пронировано, а плечо находилось в положении внутренней ротации, то мышцы, ротирующие плечевую кость кнаружи (надостная, подостная и малая круглая), были напряжены. После Па периф отл- в положении внутр ротации, а центральный, тягой мышц, ротир кнаружи.
2. При падении на кисть при супинированном предплечье и ротированном кнаружи плече: периф отл остается в положении наружной ротации, а центральный, освобождаясь после Па от связи с периф благодаря сокращ внутр ротаторов плеча (подлопаточной, б круглой,гр и широкой мышцы спины), ротируется внутрь.
3. В тех случаях, когда больной падает на кисть, а предплечье при этом находится в среднем положении между пронацией и супинацией, тяга ротаторов уравновешивается, и ротационное смещение не возникает.
При каждом виде чрезмыщелковых Пов могут быть боковые смещения периферического отломка кнутри (в сторону локтевой кости) или кнаружи (в сторону лучевой кости), а также угловые смещения в обеих плоскостях плечевой кости.
Клиника При разгибательных рука в разогнутом положении в локтевом суставе под углом 30—50°. предплечье укорочено, над верхушкой локтевого отростка ямка, западение,напоминает задние вывихи костей предплечья,резкий отек локтевого С, распростр на предплечье, кисть. боль, крепитация, нарушение функции.
Для сгибательных Пов кажущ удлин предпл, сгиб в локт суставе под прямым углом,с-м удвоения локтевого отростка, т к выше локтевого отростка по задней поверхности плеча пальпир конец центр отломка.
Характерным
рентгенологическим признаком Пов с
ротационным смещением является
разная ширина тени периферического и
центрального отломков в профильной
проекции. Признак В. О. Маркса:линия оси плеча
перпенд-на линии,провед ч/з мыщелки(при
вывихе-N)Осложнения—ишемическая
контрактура Фолькмана – результат остр артер ишемии кон
вследст поврежд сос или сдавления отеком.
б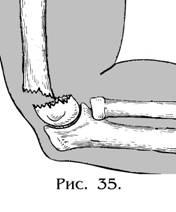 оли,бледность,
похолодание периферического сегмента
конечности, ослабление или исчезновение
периферического пульса, кожной
чувствительности. Если пульс на
лучевой артерии отсутствует, следует
произвести немедленную репозицию
Па
оли,бледность,
похолодание периферического сегмента
конечности, ослабление или исчезновение
периферического пульса, кожной
чувствительности. Если пульс на
лучевой артерии отсутствует, следует
произвести немедленную репозицию
Па
Первая помощь при чрезмыщелковых Пах – иммобилизация шиной Крамера. При этом угол в локтевом суставе иммобилизацией изменять нельзя во избежание сдавления сосудистого пучка.
Лечение. одномоментная ручная репозиция. Вправление разгибательных Пов Б на спине. Ассистент захватывает плечо обеими руками и уст диафиз плеча так, чтобы метафиз || столу, ориентируясь на проекцию малого бугорка. Хирург одной рукой захватывает предплечье в нижней трети его, а другой – область локтевого сустава, уст б палец на локтевой отросток, а четыре остальные – на переднюю поверхность нижней трети плеча. Последовательно устраняются смещения по длина, боковое, угловое, а затем смещение периферического отломка кзади и одновр с ним – ротационное.При ротац смещ : при разгибательно-пронационных Пах предплечье отводить, что приводит к устранению внутренней ротации, а при разгибательно-супинационных – приводить. Оба вида ротационных смещений будут устранены тогда, когда угол между остью предплечья и сагиттальной плоскостью плечевой кости при сгибании руки в локтевом суставе под прямым углом составляет 5-12°, т.е. восстановлены нормальные анатомические взаимоотношения. Для устр смещ периф отломка кзади хирург надавл б пальцем на локт отр кпереди, рука сгибается в локте до острого угла.При таком сгибании натягивается сухожилие трехглавой мышцы плеча и действует как лонгета, способствуя удержанию отломков.. Со второго дня после травмы производятся активные движения пальцами кисти. Вправление сгибательных Пов отличается от разгибательных тем, что периферический отломок смещают кзади и книзу. После вправления Пов во всех случаях производят контрольную рентгенограмму в двух проекциях.Скелетное вытяжение применяется при двукратной безуспешной попытке одномоментной репозиции, а также при многооскольчатых Пах.Операция показана при безуспешности консервативного лечения, при Т – и У-обрааных Пах, открытых и осложненных повреждениях.

