Для чего берут пункцию костного мозга из грудной клетки – Пункция костного мозга: для чего делают трепанобиопсию
Пункция красного костного мозга
Анализ красного костного мозга применяют для диагностики заболеваний крови. Кровь, которая циркулирует в сосудистой системе, не достаточно информативна и порой не позволяет врачу поставить верный диагноз. Из этой статьи вы узнаете, что такое пункция костного мозга, для чего делают и как происходит выполнение этой процедуры.
Порой назначение этой процедуры пугает пациентов и вводит в состояние паники.
Чтобы этого не происходило, мы подробно расскажем в каких случаях делают пункцию костного мозга и для чего она нужна.
Анатомия и гистология
Костный мозг самый важный орган кровеносной системы. Этот орган ответственный за появление, созревание и дальнейшую дифференцировку клеток крови.
Кровь человека состоит из двух неравных частей плазмы и форменных элементов. Плазма это жидкая часть с растворенными в ней белками, минеральными веществами, витаминами и многим другим.
Форменные элементы это специализированные клетки, выполняющие каждая свою функцию:
- эритроциты — переносят кислород и углекислый газ от легких к тканям и обратно;
- лейкоциты — защитная функция от агрессивных факторов внешней среды и микроорганизмов;
- тромбоциты — остановка кровотечений при повреждении сосуда, создание тромба.
Эти клетки имеют срок жизни, через определенный промежуток времени они погибают, а на их смену появляются новые клетки.
Костный мозг представляет собой полужидкую губчатую ткань. Она содержится внутри костей, которые составляют основу скелета. Это единственная ткань во взрослом организме, которая в норме содержит большое количество незрелых, недифференцированных клеток или стволовых клеток, очень похожих на эмбриональные клетки плода.

Красный костный мозг содержится внутри плоских костей:
- грудина;
- подвздошные гребни тазовых костей;
- ребра;
- эпифизы трубчатых костей;
- тела позвонков.
Незрелые клетки красного костного мозга являются абсолютными чужаками для иммунокомпетентных зрелых клеток крови, поэтому они защищены особым барьером. В случае, когда лейкоциты и лимфоциты, циркулирующие в сосудах, контактируют с костным мозгом, то они уничтожают стволовые клетки, при этом развиваются аутоиммунные болезни. Аутоиммунные тромбоцитопении, лейкопении, или апластическая анемия.
Костный мозг состоит из основы — фиброзной ткани и специализированной ткани. В кроветворной ткани выделяют всего пять родоначальных ростков:
- Эритроцитарный — созревают эритроциты.
- Гранулоцитарный — эозинофилы, нейтрофилы, базофилы.
- Лимфоцитарный — лимфоциты.
- Моноцитарный — моноциты.
- Мегакариоцитарный — тромбоциты.
Процесс кроветворения очень сложный и чрезвычайно важный для жизнедеятельности организма. Стволовые клетки чувствительны к ионизирующему излучению, цитостатическим препаратам, и другим факторам.
Для чего делают пункцию

Врач может назначить такой вид исследования по нескольким причинам:
- Нарушенная лейкоцитарная формулы, как в сторону уменьшения, так и в сторону увеличения количества клеток. В эту категорию показаний входит неподдающаяся стандартной терапии анемия, отсутствие причины высокого уровня СОЭ.
- Подозрение заболевания кроветворных органов на фоне некоторых симптомов (лихорадка, снижение массы тела, увеличение лимфоузлов, похудание, сыпь, потливость, частые инфекционные заболевания, кровоизлияния в кожу и слизистые).
- Диагностика болезней накопления (это проявляется накоплением определенного вещества в тканях).
- Длительный подъем температуры (это может указывать на лимфому).
- Исследование для оценки трансплантата.
Какие виды пункции существуют

Из-за удобства расположения пункция костного мозга чаще всего делается в области грудины. Но есть и другие анатомические области и части тела, откуда делается забор материала:
- дужки и гребень подвздошной кости;
- остистые отростки позвонков поясничного отдела;
- пяточная кость — у детей до 2-х лет;
- большеберцовая кость — дети до 2-х лет;
- трепанобиопсия.
В зависимости от возраста пациента, показаний для процедуры и состояния исследуемого человека, врач выбирает оптимальное место прокола. Трепанобиопсия это несколько иной вид исследования.
Трепанобиопсия
Вид игольной биопсии, в основе которой лежит взятие не только костного мозга, но и кусочков кости, для гистологического исследования. Из кости забирают участок компактного губчатого вещества вместе с костным мозгом. Это дает возможность добыть важные сведения не только о составе костного мозга, но и ультраструктурное клеточное строение костной ткани, а именно:
- состав клеток;
- соотношение кроветворной ткани и жировой клетчатки;
- состояние фиброзной основы и питающих сосудов.

В списке показаний для проведения именно трепанобиопсии стоит многие болезни и состояния.
- Цитопения не ясной этиологии — это пониженное количество всех форменных элементов в периферической крови. При стернальной пункции и заборе только костного мозга большая вероятность, что выяснить причину исходного состояния не удастся.
- Болезни не связанные напрямую с костным мозгом, но способные опосредованно на него повлиять. К таким патологиям относят хронические инфекции, эндокринные нарушения, болезни печени, почек, метастазы других опухолей.
- Диагностика гемабластозов — злокачественные заболевания крови.
- Апластическая анемия.
- Остеомиелофиброз.
- Верификация метастазов в костный мозг.
Трепан — устройство для трепанобиопсии похож на бипсийную иглу. Он состоит из полой иглы с мандреном и удобной ручки. Эта ручка соединяется с фрезой-торокаром. Место проведения это определенные части подвздошных костей слева или справа. Процедура требует обезболивания. Полученный материал погружают в фиксирующую жидкость.

Гистологическое исследование подразумевает под собой несколько этапов:
- фиксация;
- декальцинация;
- проведение через спирты;
- заливка в парафин;
- приготовление срезов;
- окраска эозином или азур-эозином.
Получившийся стеклопрепарат, исследуется под микроскопом врачом-гистологом.
Перед процедурой
Человеку, перед тем как пройти эту процедуру врач рассказывает о технике проведения и цели пункции костного мозга. Обязательным является сдача общего анализа крови. Благодаря этому простому анализу медики смогут определить состояние периферической крови и способность организма к заживлению раны. Если анализ покажет низкую свертываемость, пациент может серьезно пострадать во время процедуры.
Собирается подробный анамнез о болезнях, которые сопровождают этого человека в течение жизни. Больше всего интересует наличие аллергических реакций на лекарства, и какие препараты принимаются сейчас.
Так же важны сведения о наличии генерализованный заболеваний костной ткани. Если пациенту ранее проводились, какие либо операции на грудине, он обязательно должен об этом сообщить. В случае приема назначенных врачом препаратов разжижающего кровь, то на несколько дней до проведения пункции и после нее, человек должен отказаться от их приема. При необходимости делается проба на наличие аллергической реакции на тот анестетик, который будет применен.
Утром накануне выполнения процедуры пациенту следует принять гигиенический душ. Мужчины сбривают волосы на верхней части грудной клетки. Последний прием пищи не позднее 3 часов до исследования. Так как манипуляция достаточно опасна, в этот день не следует назначать другие инвазивные методы исследования.
Как выполняется пункция

Проведение отбора костного мозга проводят в условиях стационара. Больному рекомендуется принять легкий завтрак накануне и опорожнить мочевой пузырь и кишечник. Чаще всего пункцию делают из грудины. Это кость на груди в виде пластины, соединяющей ребра. В промежутке между вторым и третьим ребром костная пластина наиболее тонкая. Лежа на спине, пациенту обрабатывают антисептиком кожу на груди.
Затем место, все слои в месте прокола обезболивают с помощью новокаина вплоть до надкостницы грудины. Некоторые специалисты считают, что новокаин может испортить полученный биоптат. Из-за контакта костного мозга с новокаином клетки могут подвергнуться деформации и разрушению.
Ввиду того, что болевой порог у каждого человека разный то стерпеть болевые ощущения, которые возникнут, некоторые люди не смогут.
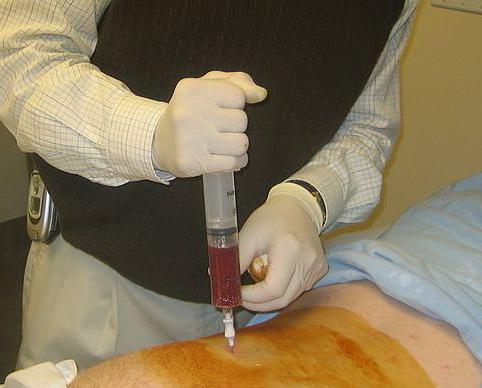
Процедура забора необходимого материала по методу Аринкина производят при помощи иглы Кассирского, которая имеет специальный ограничитель, не позволяющий сделать слишком глубокий прокол. После прохождения кожи жировой клетчатки и кости вынимают мандрен и присоединяют шприц. Набирают в шприц содержимое грудины вместе с попутной кровью. Количество для исследования не более 1 мл. Иглу извлекают, дефект кожи защищают стерильной повязкой.
Как исследуют полученный биоптат

Виды исследований из полученного красного костного мозга:
- мазок для миелограммы;
- цитологическое исследование;
- иммунофенотипизирующее исследование;
- цитогенетическое исследование.
Полученный материал для миелограммы не хранят и незамедлительно готовят из него мазок. Красный костный мозг сворачивается намного быстрей, чем обычная кровь. На предметное стекло под острым углом выливают содержимое шприца, другим стеклом растягивают кровь. Готовят не менее 10 мазков.
Результат может быть готов уже через 4 часа. Другие виды исследования дадут ответ в разные сроки, но не позже чем через месяц. Окончательный вывод по анализу может сделать только лечащий врач.
Уход за местом забора костного мозга
После проведения забора материала накладывают стерильную повязку. Если процедура делалась амбулаторно, то через пару часов, исследуемый может отправляться домой. Возможно, появление боли или чувства дискомфорта в ране. Если ощущения слишком сильные, то врач прописывает обезболивающие. Повязка должна быть сухой в течение суток, иначе возможны осложнения.
Нельзя мыться в душе или принимать ванну. В случае, когда повязка продолжает пропитываться кровью или болевой симптом становиться более интенсивным, необходимо срочно посетить врача. Поводом для обращения так же служит повышение температуры, покраснение и припухлость.
Осложнения пункции костного мозга

Осложнения после выполнения процедуры не специфичны. Правильно выполненная манипуляция, с соблюдением правил, которые позволяют избежать попадания инфекции в рану, исключают возможность осложнений:
- Прокол грудины насквозь в случае стернальной пункции — это возможно у детей, и если у пациента остеопороз.
- Кровотечение — промокание повязки может свидетельствовать о повышенной кровоточивости тканей.
- Инфицирование — попадание в послеоперационную рану инфекции возможна в ряде нарушений, как со стороны пациента в ранний послеоперационный период, так и со стороны врача.
- Аллергическая реакция на обезболивание — если у пациента были случаи аллергического ответа на введения новокаина, необходимо обязательно сообщить врачу.
Противопоказания
Противопоказания делятся на относительные это когда после устранения тех или иных состояний пункцию можно делать:
- инфаркт миокарда;
- тяжелая форма хронической сердечной патологии и сердечной недостаточности;
- декомпенсация сахарного диабета;
- гнойные и воспалительные заболевания кожи в области места забора;
Противопоказания
Абсолютные противопоказание это состояния, при котором выполнение пункции усугубит общее здоровье пациента: тяжелое течение геморрагического диатеза – это заболевание сопровождается повышенной кровоточивостью тканей.Заключение

Проведение пункции красного костного мозга является высокоинформативной диагностической манипуляцией, достаточно простой в исполнении. Риск возникновения осложнений у испытуемого минимальный, болезненность не значительна.
Точно и своевременно установленный диагноз дает хороший шанс для пациента на выздоровление. После проведения соответствующего лечения состояние костного мозга позволяет оценить его эффективность.
Будьте здоровы!
Автор статьи

Врач первой категории, окончила Донецкий Национальный Медицинский Университет имени М. Горького.
На данный момент работает семейным врачом в многопрофильной клинике города Луганска.
Написано статей
Отличная статья 2
ibeauty-health.com
Для чего делают пункцию грудной клетки и больно ли это
Содержание статьи:
Пункция грудной клетки – это медицинская процедура, суть которой заключается в проколе грудной стенки и плевры. Такое мероприятие может быть назначено с целью выявления патологических состояний, а также для терапии. Назначают ее лишь в том случае, если у пациента отсутствуют противопоказания.
Показания и противопоказания
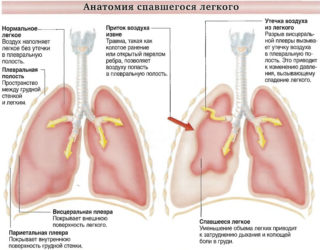
Пневмоторакс
В грудной клетке между наружными и внутренними листками плевры есть полость, которая при нормальной работе организма смягчает и облегчает ход легких во время дыхания. В полости содержится минимальное количество жидкости. При развитии некоторых заболеваний это пространство начинает активно заполняться жидкостью или воздухом, что влечет за собой развитие дыхательной недостаточности. В подобных случаях единственное решение проблемы – проведение плевральной пункции, которая позволяет удалить весь скопившийся воздух или жидкость.
Процедуру могут назначать в диагностических целях. Показания к проведению следующие:
- выявление в плевральной полости воспалительной жидкости, которая в медицине носит название – экссудат или транссудат;
- хилоторакс – скопление лимфатической жидкости;
- гемоторакс;
- эмпием – скопление жидкости, в составе которой содержится гной;
- пневмоторакс.
 Если состояние усугублено внутренним кровотечением, дополнительно требуется проводить пробу-пункцию Ревилуа-Грегуара. Основная задача манипуляции – оценить биохимический состав крови, содержащийся в полости. Если состав однородный, это свидетельствует о прекращении кровотечения. Наличие сгустков, напротив, подтверждает его развитие.
Если состояние усугублено внутренним кровотечением, дополнительно требуется проводить пробу-пункцию Ревилуа-Грегуара. Основная задача манипуляции – оценить биохимический состав крови, содержащийся в полости. Если состав однородный, это свидетельствует о прекращении кровотечения. Наличие сгустков, напротив, подтверждает его развитие.Пункцию из грудной клетки проводят и при следующих состояниях:
- перелом ребер и травмы или падения на грудную клетку;
- новообразования в плевре и легких, развитие плеврита и других болезней, связанных с органами дыхательной системы;
- развитие онкологических заболеваний, в ходе которых метастазы поразили плевру;
- системная красная волчанка, патологии соединительных мягких тканей;
- хроническая сердечная недостаточность (необходимость проведения определяет кардиолог).
В большинстве случаев к пункции из грудной клетки прибегают лишь в том случае, когда манипуляция способна облегчить состояние больного или спасти ему жизнь. В ходе выполнения воздух или жидкость откачиваются, полость обрабатывается антибиотиком или антисептическим раствором.
 Абсолютные противопоказания к проведению пункции отсутствуют. Однако, доктор может отказаться от нее в следующих случаях:
Абсолютные противопоказания к проведению пункции отсутствуют. Однако, доктор может отказаться от нее в следующих случаях:
- больной сам отказывается от проведения процедуры;
- неконтролируемый кашель;
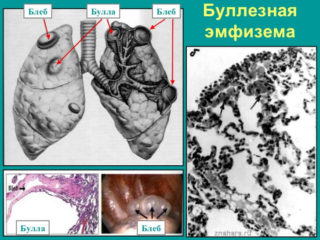
- диагностирована буллезная эмфизема легких;
- анатомические особенности грудной клетки не позволяют провести медицинское мероприятие без развития осложнений;
- нестабильное состояние больного, например, отмечается нарушение сердечного ритма или диагностирована стенокардия, гипоксемия и гипоксия;
- в полости обнаружено минимальное количество воздуха или жидкости;
- состояние отягощено патологиями развития или заболеваниями органов дыхательной системы;
- диагностированы коагулопатия или геморрагические диатезы.
Если было принято решение провести процедуру, требуется тщательно подготовиться, в противном случае может возрасти вероятность развития осложнений.
Подготовка и техника проведения
За 5 дней до проведения процедуры необходимо сдать анализ крови на биохимию
Пункция костного мозга из грудины не относится к категории сложных медицинских процедур, она полностью безопасна, не требует наркоза. Подготовка к ней чрезвычайно проста:
- Приблизительно за 5 дней до предполагаемой даты проведения пункции требуется сдать клинический и биохимический анализ крови, а также ознакомиться с показателями ее свертываемости.
- За два часа до проведения манипуляции нельзя употреблять пищу и пить.
- Перед процедурой важно тщательно опорожнить кишечник и мочевой пузырь.
- Отменяется прием всех лекарственных препаратов, за исключением жизненно необходимых.
- В день проведения пункции любые другие мероприятия проводить нельзя.
Пункцию, как правило, проводят в процедурном или перевязочном кабинете. При наличии заболеваний и травм, которые ограничивают подвижность больного, специалист может прийти непосредственно в палату.
Перед проведением процедуры пациент должен оповестить своего лечащего врача обо всех принимаемых медикаментах, особенно если речь идет о кроверазжижающих препаратах и/или антикоагулянтах.
Процедура предусматривает введение анестетиков, поэтому доктор должен убедиться в отсутствии аллергии на препараты. Пациента требуется оповестить о методе проведения и сути операции, а также предупредить о возможной болезненности во время прокола и последующих мерах предосторожности. Больной должен дать письменное согласие на проведение пункции.

Этапы пункции костного мозга грудной клетки
Алгоритм действий при проведении пункции следующий:
- Пациента укладывают на спину, на кушетку, под лопатки подкладывают валик.
- Место прокола обрабатывают антисептиками, например, этанолом или йодом. У мужчин предварительно требуется удалить волосяной покров.
- Для уменьшения болезненных проявлений используют лидокаин или новокаин. Их вводят в кожный покров, поскольку прокол болезненный, особенно во время прохождения иглы сквозь надкостницу.
- Пункция проводится на уровне крепления к грудной клетке 3 и 4 ребра, по средней линии. Используется во время манипуляции игла Кассирского, которая вводится в кость быстрыми вкручивающимися движениями. При достижении костного мозга ощущается провал.
- После откачивания содержимого игла извлекается, а на место прокола прикладывается салфетка или лейкопластырь. Наложение швов не требуется.
Особые меры предосторожности важно соблюдать при проведении манипуляции у детей. Обусловлено это тем, что кость у них более эластичная и мягкая, поэтому из-за неосторожных действий есть вероятность проколоть грудину насквозь. По возможности тело ребенка требуется надежно зафиксировать, чтобы он был полностью обездвижен.

Игла Кассирского
Особенности проведения пункции из грудной клетки:
- Осуществлять стернальный прокол можно детям старше двух лет.
- Используются специальные иглы с диаметром меньше, чем для взрослых.
- Возможно проведение общей анестезии.
Пожилые люди, которые продолжительное время принимают кортикостероидные медикаменты, подвержены развитию остеопороза. По этой причине к ним также применимы особые меры предосторожности во избежание сквозного прокола.
В редких случаях процедура может проводиться вообще без анестезии, если у пациента есть абсолютные противопоказания к введению анестетика. Для уменьшения болезненности возможно использование анальгетиков и/или транквилизаторов.
Результаты анализа биоматериала, полученного из грудной клетки, можно забирать в этот же день. Если требуется проведение гистологического анализа и других, более сложных в технической реализации исследований, результаты можно ожидать 1-2 недели.
Возможные побочные эффекты и осложнения
При правильном проведении медицинского вмешательства риск возникновения осложнений или побочных реакций минимален.
При несоблюдении всех рекомендаций врача в реабилитационный период возрастает вероятность проникновения через прокол болезнетворных микроорганизмов, а также открытие наружного или внутреннего кровотечения. Это состояние влечет за собой развитие инфекционно-воспалительного процесса.Многие больные боятся этой процедуры и не могут преодолеть свой страх. Если найти квалифицированного специалиста, которому можно доверять, процедура доставит минимум неприятных ощущений. Проводят пункцию в амбулаторных и стационарных условиях, в зависимости от состояния пациента.
nogostop.ru
Стернальная пункция и исследование миелограммы при лейкозах
Казалось бы, о состоянии системы крови можно и нужно судить по общему анализу – с детства известной рутинной медицинской процедуре. Но на самом деле, данные этого анализа — отражение процессов, происходящих в кроветворной системе, и ее главном органе – костном мозге. Поэтому при подозрении на болезнь кроветворной системы анализируют состояние костного мозга. Пункция костного мозга – это вмешательство, которое позволяет получить 0,5-1мл. этой субстанции для дальнейшего исследования.
Что такое костный мозг и зачем его изучают?
Красный костный мозг находится в плоских костях – ребрах, грудине, позвонках, костях черепа и таза – и в эпифизах (концевых частях) трубчатых костей. Он состоит из двух типов клеток – стромы, или, говоря простым языком, основной структуры, и кроветворных ростков из которых, собственно, и формируются форменные элементы: эритроциты, лейкоциты и тромбоциты.

Все элементы крови развиваются из одинаковых стволовых клеток-предшественников. Созревая (в медицине этот процесс называется дифференцировкой), клетки формируют два ростка кроветворения: лимфоидный, из которого потом созревают лимфоциты и миелоидный, создающий остальные форменные элементы. Незрелые клетки крови называются бластами. Обычно 90% всех стволовых клеток находятся в состоянии покоя.
В организме взрослого мужчины в сутки созревает 300г. форменных элементов крови, то есть 9 кг за год и около 7 тонн за 70 лет жизни. Новые клетки формируются взамен состарившихся или погибших по другим причинам (например, в борьбе с инфекциями).
В норме количество вновь созревших клеток строго равно числу погибших. При гемобластозах (лейкозах) клетки кроветворного ростка мутируют, перестают реагировать на регуляторные сигналы организма, и начинают бесконтрольно делиться. Если активность этого процесса настолько велика, что вновь сформированные клетки не успевают созреть, лейкоз называется острым. Если преобладают зрелые формы – хроническим.
Прежде чем выйти в кровоток, измененные лейкозные клетки накапливаются в красном костном мозге. И только инфильтрировав (заполонив) его, поступают сосуды. Изменения в анализе крови далеко не всегда соответствуют происходящему в костном мозге: на некоторых стадиях развития лейкоза количество форменных элементов в крови может не только не увеличиваться, но и уменьшаться.
Если же баланс нарушается в другую сторону, и созревание клеток крови не успевает за их гибелью, формируются анемии, тромбоцитопении, лейкопении. И опять изменения в периферической крови могут «не поспевать» за процессами, происходящими в костном мозге.
Именно по этим причинам пункцию костного мозга и миелограммы выполняют при подозрении на любые болезни кроветворной системы.
Как и для чего выполняют пункцию костного мозга?
Чтобы получить материал для исследования, нужно проткнуть (пунктировать) кость там, где она находится близко к коже. В зависимости от возраста (а количество костного мозга в разных анатомических структурах изменяется со временем), это могут быть:
- у детей младше 2 лет – пяточная или большеберцовая кость;
- у детей старшего возраста – гребень подвздошной кости;
- у взрослых – грудина или гребень подвздошной кости.
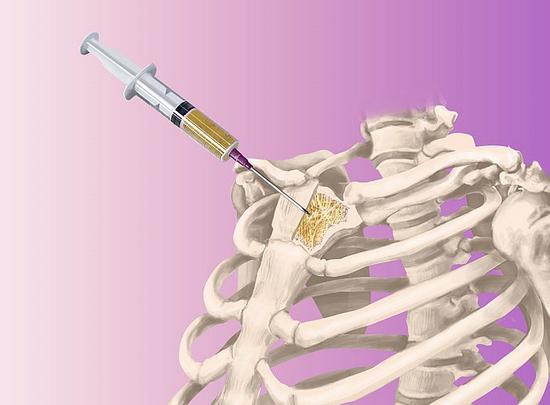
Игла для стернальной пункции
Прокол делают специальной иглой с ограничителем – иглой Кассирского.
Она может выглядеть по-разному. Но суть в том, что ограничитель позволяет зафиксировать глубину прокола.
Методика
Пункцию ребенку обычно делают под общей анестезией, «наркозом». Взрослому – под местной. Обезболивающим «обкалывают» не только кожу, но и надкостницу, тем не менее момент непосредственной аспирации (всасывания) пунктата, довольно болезненный. Из полученного пунктата делают мазки для исследования под микроскопом и пробы для автоматического подсчета клеток.
Иногда полученный материал бывает неинформативен. Тогда (и при некоторых других показаниях) делается трепанобиопсия – метод, при котором специальной толстой иглой одним блоком забирают не только красный костный мозг, но и участок костного фрагмента над ним. Такую биопсию обычно делают в области гребня подвздошной кости.

Место прокола закрывается стерильной повязкой или пластырем. Боль может беспокоить и некоторое время после процедуры. Если нет противопоказаний, можно принять обезболивающие. Место прокола нельзя мочить в течение суток, соответственно, не рекомендуют принимать душ или ванну. Какого-то дополнительного ухода после пункции костного мозга не требуется.
Противопоказания
Процедура эта безопасна, единственное абсолютное противопоказание – тяжелые нарушения свертывающей системы крови, когда любая травма приводит к обширным гематомам. Относительные противопоказания (когда сравнивают возможную пользу и вред), это:
- острый инфаркт миокарда;
- декомпенсированная сердечнососудистая патология;
- декомпенсированный сахарный диабет;
- гнойные поражения кожи в области предполагаемой пункции.
Возможные осложнения
- кровотечение;
- инфицирование;
- аллергия – при непереносимости обезболивающих средств;
- сквозной прокол грудины, перелом (если пункция выполняется из грудины).
Вероятность осложнений невелика – по данным Британского общества гематологов за время с 1995 по 2001 год на 54890 проведенных пункций пришлось 26 осложнений разной степени тяжести.
Расшифровка и оценка результатов: миелограмма.
В первую очередь, в счетной камере подсчитываются мегакариоциты и миелокариоциты.
Миелокариоцитами называют те клетки костного мозга, содержащие ядро, то есть подсчет их – это оценка «клеточности» костного мозга, активности кроветворения. В норме — 8тыс. – 150тыс. в 1 мкл.
Мегакариоциты – это крупные клетки с большими ядрами, предшественники тромбоцитов. Их должно быть более 20, но менее 50 в 1 мкл.
Далее в окрашенных мазках подсчитывают процентные соотношения клеток различных рядов кроветворения. Полученный результат называется миелограммой.
Непосредственно перед подсчетом мазок обязательно рассматривают при небольшом увеличении – это позволяет оценить картину «в целом», увидеть патологические опухолевые клетки.
Итак, отвечая на вопрос «нормальная миелограмма – что это такое», нужно сказать, что это процентное соотношение кроветворных клеток на разной стадии созревания.

Чтобы оценить по миелограмме качество костного мозга, важно знать не только процентное и количественное содержание гемопоэтических (кроветворных) элементов, но и их соотношение. Вот расшифровка некоторых показателей.
Индекс содержания лейко/эритро или соотношение между предшественниками белых и красных кровяных клеток.
В норме 2:1 – 4:1. Если индекс увеличен при «богатом» костном мозге, это, скорее всего, говорит о чрезмерной активности белого ростка (например, развернутой стадии хронического лейкоза). Увеличение индекса при «бедном» костном мозге может стать показателем сниженной активности красного ростка (апластических анемиях). Если индекс снижен при «бедном» костном мозге, это может быть показателем чрезмерной активности красного ростка кроветворения или о снижении активности белого ростка.
Индекс созревания нейтрофилов.
Высчитывается по формуле: (Промиелоциты + миелоциты + метамиелоциты) / (Палочкоядерные + сегментоядерные нейтрофилы). Нормальное значение 0,6 – 0,8.
Повышение индекса при «богатом» костном мозге свидетельствует о задержке созревания нейтрофилов (к примеру, при хроническом миелолейкозе), при «бедном» костном мозге – о чрезмерно активной продукции (и расходе) зрелых клеток и истощении резерва кроветворение – подобная ситуация возможна при тяжелом сепсисе. Снижение индекса при «богатом» костном мозге может означать ускоренное созревание гранулоцитов или их задержку в костном мозге.
Индекс созревания нормобластов.
Формула расчета: (Полихроматофильные + оксифильные нормобласты) / (Все ядросодержащие клетки красного ростка этого пунктата). Норма 0.8 – 0.9 и снижение индекса говорит о чрезмерно медленном наполнении гемоглобином эритроцитов (например, при железодефицитной анемии).
Как и у любого инструментального исследования, референсные значения (нормы) миелограммы могут изменяться в зависимости от лаборатории и используемых аппаратов.
Особенности миелограммы при лейкозах.
Лейкемический клон, активно делясь, нарушает нормальный гемопоэз (выработку и созревание клеток крови). Патологические клетки вырабатывают вещества, подавляющие размножение и дифференцировку других ростков кроветворения. Отягащяющим фактором является то, что эти клетки «захватывают» все ресурсы, и на нормальные форменные элементы резервов организма просто не хватает. Поэтому при любом лейкозе в костном мозге преобладают опухолевые клетки, какие именно – зависит от вида лейкоза, а клетки других ростков кроветворения будут присутствовать в количествах значительно меньших, чем нормальные. При остром лейкозе главный диагностический критерий – 25% и более бластных клеток. При хроническом лейкозе число бластов остается в пределах нормы или незначительно повышено, резко увеличено количество клеток пораженного ростка на разных стадиях созревания. Например, при хроническом лимфолейкозе увеличивается количество лимфоцитов, при миелолейкозе – промиелоцитов, миелоцитов и миелокариоцитов и так далее.
Как при остром, так и при хроническом лейкозе усиленный рост патологических клеток сопровождается уменьшением количества эритроцитов и тромбоцитов на всех стадиях созревания.
Если в миелограмме видны признаки лейкоза, пунктат костного мозга дополнительно проходит иммуногистохимическое, цитохимическое и генотипическое исследования – они нужны чтобы определить характерные особенности мутации опухолевого клона. Это важно для выбора схемы лечения конкретного пациента.
rosonco.ru
Для чего делают пункцию костного мозга из грудины
Что такое пункция костного мозга – опасна ли для здоровья
Технически выполнять пункцию не сложно. Процедура необходима для верификации диагноза, оценки качества лечения. При микроскопическом исследовании пунктата удается определить соотношение разных элементов, что важно для планирования тактики терапии.
Суть процедуры – взятие материала из средней части грудины, бедра. Для этого проводится прокол специальной иглой с ограничителем, исключающим проникновение на большую глубину. Стернальная стерильная игла входит перпендикулярно грудине. После проникновения на определенную глубину проводится отсасывание пунктата костного мозга в объеме около 1 мл. При взятии материала из бедра процедура аналогична, за исключением иного доступа.
После извлечения иглы на место пункции накладывается пластырь. Костномозговой пунктат отправляется в лабораторию для немедленного обследования, так как существует повышенная вероятность сворачивания кровяных клеток. Образовавшиеся излишки крови удаляют фильтровальной бумагой.
Когда пациенты длительно принимают кортикостероиды, увеличивается склонность к остеопорозным изменениям костной ткани. Стернальная пункция в такой ситуации проводится осторожно.
Как правило, осложнений после костномозговой пункции грудины не возникает. Занести инфекцию в полость можно только при грубом нарушении техники безопасности. Вокруг грудины не проходит крупных сосудов, поэтому сильного кровотечения не возникает. Проникновение иглы внутрь грудной полости невозможно из-за наличия ограничителя на игле. Только для пунктирования грудины детей не подходит оборудование, поэтому забор у новорожденных проводится из пяточной кости или верхней части бедра.
Красный костный мозг – это мягкая ткань в которой образуются клетки крови – эритроциты, лейкоциты и тромбоциты. Расположен в полости костей.
Костный мозг состоит из стромы – сети поддерживающих клеток и стволовых клеток, которые пребывают в состоянии покоя или делятся, давая жизнь новым клеткам крови.
У детей до 5-ти лет красный костный мозг заполняет полости всех костей тела, но с возрастом он перемещается в большие трубчатые кости (бедренная, берцовые), в плоские (череп, грудина, ребра, кости таза) и некоторые малые кости (позвонки). В процессе старения костный мозг все активнее заменяется желтым костным мозгом – жировой тканью, в которой кроветворения нет.
Возможные осложнения
Осложнения пункции грудины встречаются редко, зависят от соблюдения правил подготовки и ухода за местом прокола.
- местное кровотечение
- инфицирование раны
- боль в месте пункции
Осложнения после выполнения пункции костного мозга опытным врачом практически никогда не возникают. Иногда в месте прокола пациент может ощущать незначительную боль, которая со временем устраняется.
Если процедура проводится неопытным специалистом или была выполнена неправильная подготовка больного, то возможны следующие нежелательные последствия:
- прокол кости грудины насквозь;
- кровотечение.
В ряде случаев в месте прокола может происходить инфицирование. Избежать такого осложнения процедуры пункции костного мозга возможно путем использования одноразовых инструментов и соблюдения правил ухода за местом прокола.
Особенное внимание должно уделяться пациентам, страдающим остеопорозом. В таких случаях кость утрачивает свою прочность, и ее прокол может провоцировать травматический перелом грудины.
Иногда проведение трепанобиопсии и стернальной пункции костного мозга могут нанести вред здоровью пациента. Самые распространенные осложнения – инфицирование полости и повреждение внутренних органов, которое наблюдается в случае грубейшего нарушения методики проведения данных диагностических мероприятий.
Пункция костного мозга (или стернальная пункция, аспирация, биопсия костного мозга) – это диагностический метод, позволяющий получить образец тканей красного костного мозга из грудины или другой кости путем прокола специальной иглой. После это осуществляется исследование полученных тканей биоптата. Обычно такой анализ выполняется для выявления заболеваний крови, но иногда он проводится для диагностики раковых заболеваний или метастазирования.
Забор материала для его проведения может осуществляться как в амбулаторных, так и в стационарных условиях. Полученные после пункции ткани отправляются в лабораторию для выполнения миелограммы, гистохимического, иммунофенотипизирующего и цитогенетического анализа.
Эта статья предоставит информацию о принципе выполнения, показаниях, противопоказаниях, возможных осложнениях, преимуществах и методе выполнения пункции костного мозга. Она поможет составить представление о такой диагностической процедуре, и вы сможете задать возникшие вопросы своему лечащему врачу.
При правильных действиях врача последствий не должно быть. Они возникают крайне редко, среди них кровотечение, инфицирование или прокол грудины (чаще всего у ребенка).
Особое внимание врач должен обращать, когда делает пункцию детям и больным остеопорозом. В случае с детьми это связано с тем, что у детей тонкая грудина, и существует большая вероятность ее прокола. А в случае со стариками, учитывая наличие остеопороза, при котором кости становятся хрупкими и легко травмируются, возможен травматический перелом грудины. То есть от места прокола могут отойти две поперечных трещины, которые разделят грудину на две части.
Стернальная пункция имеет огромное значение в диагностике заболеваний кроветворной системы. Она дает возможность точно и быстро диагностировать ту или иную патологию. Время ее проведения не займет больше 40 минут. Также стернальная пункция дает возможность оценить функциональное состояние костного мозга и увидеть любые изменения в процессе кроветворения.
Взятие пунктата (биоптата) костного мозга считается безопасной процедурой. Если она выполняется опытным врачом и с соблюдением всех правил, осложнения после нее возникают очень редко. К таким редким последствиям относятся:
- инфицирование места прокола;
- кровотечения;
- сквозной прокол или перелом грудины;
- обморочные и шоковые состояния у истероидных пациентов.
Чтобы избежать возможных последствий, врачу необходимо строго соблюдать все этапы процедуры, а перед ней — провести доверительную беседу с пациентом.
sustavnik.ru
Костный мозг: пункция, как берут и для чего делают, последствия и отзывы, что показывает
Научные исследования и технические разработки постоянно идут вперед, специалисты могут производить узкопрофильные исследования и раннюю диагностику заболеваний. Одним из таких исследований является пункция костного мозга, позволяющая выявить и своевременно принять меры по избавлению от патологий. Из нашей статьи узнаете, для чего делают пункцию костного мозга, и каковы ее последствия.
Общая информация
При помощи данного метода медицинский сотрудник проводит полное исследование. Зачастую диагностика осуществляется для обнаружения отклонений в крови и наличия рака. Чаще всего процедуру производят в районе грудины, поясницы и подвздошной кости. Детям пункцию берут только из кости на пятке.

В процессе биопсии используют стандартные шприцы и особые иглы. Они позволяют легко произвести забор ткани из внутренности кости. Внутри иглы установлен особый стержень, который предотвращает закупорку просвета. Также может иметься блокатор для ограничения проникновения иглы. В случае, когда костный мозг нездоров, он жидкий, поэтому легко отсасывается.
Безопасна ли процедура
Многие пациенты задумываются, опасна ли пункция костного мозга и что произойдет после? Несмотря на ответственность и сложность манипуляции, она вполне простая для пациента.
Биопсия не приводит к негативным изменениям в здоровье, редко может стать причиной осложнений.
Пункцию проводят только высококвалифицированные специалисты, имеющие большой опыт проведения манипуляций этого вида. Некоторые риски касаются только детей, поскольку их костная ткань мягкая, а размеры костей индивидуальны. Но и это не проблема, если задействовать специальные иглы.
Кому следует произвести исследование
Следует знать, в каких случаях делают пункцию костного мозга и дальнейшую диагностику. Чаще всего это следующие позиции:
- для введения в кость лекарственных препаратов;
- для проведения полного анализа крови при нарушении формулы лейкоцитов;
- при подозрении на воспаление костного мозга;
- при патологиях макрофагальной системы;
- в случае диагностики болезней кроветворных органов, если увеличены лимфоузлы, при лихорадке и сыпи во рту;
- если имеется подозрение на лимфому;
- для выявления болезней, связанных с дефицитом ферментов;
- для выявления возможности пересадки костного мозга;
- во время подготовки к химиотерапии;
- чтобы определить, подходит ли ткань донора.
Противопоказания
Процесс биопсии костного мозга считается вполне безопасным, однако существуют противопоказания к ее выполнению.
Абсолютным противопоказанием проведения манипуляции является тяжелое протекание симптоматического геморрагического диатеза.
Пункция костного мозга считается вполне безопасной манипуляцией.

К другим противопоказаниям относятся следующие пункты:
- у пациента наблюдается сердечная недостаточность в декомпенсированной форме;
- пациент перенес инфаркт миокарда;
- кожа, где будут делать прокол, имеет гнойные образования;
- сахарный диабет в декомпенсированной форме;
- острые отклонения кровообращения мозга;
- если результат биопсии не окажет должного эффекта для последующего лечения.
Если пациент или его представитель отказываются от проведения манипуляции, врач не вправе настаивать на этом.
Для чего проводится пункция костного мозга
Костный мозг предназначен для осуществления кроветворения. Поэтому образец этой ткани берут на исследование для определения наличия различных заболеваний.
 Исследование помогает определить увеличение лейкоцитов в крови, анемию, увеличение количества тромбоцитов и диагностировать недостаточность функционирования костного мозга.
Исследование помогает определить увеличение лейкоцитов в крови, анемию, увеличение количества тромбоцитов и диагностировать недостаточность функционирования костного мозга.
Процедура помогает проследить динамику кроветворения, исследовать изменения в клеточной структуре и их общее состояние.
Если у больного обнаружили рак костей, процедура производится при подозрении на его распространение в костном мозге.
Также биопсия выявляет, насколько эффективно назначенное больному лечение, подходят ли препараты, оказывают ли они положительное влияние на возбудителя заболевания и есть ли прогресс в выздоровлении.
Биопсия будет подходящим методом исследования при нейтропении у ребенка. Анализ костных клеток иллюстрирует также, подходит ли больному ионизирующая терапия.
Технология манипуляции
После того как врач исключил все противопоказания и получил согласие пациента, он должен рассказать о принципах проведения исследования. Больному следует предварительно сдать общий анализ крови и анализ крови на свертываемость, рассказать о перенесенных ранее операциях, аллергиях на лекарства и анестезию, наличие или отсутствие остеопороза.
Благодаря анестезии боль во время биопсии пациента не беспокоит.
Следует взять с собой медицинскую карту и назвать медикаменты, которые постоянно принимаются. Если в их число входят разжижающие кровь медикаменты, необходимо отказаться от их приема за несколько дней до биопсии. Врачу нужно сделать пробу на аллергию к анестезии, которая применяется в процессе манипуляции.
Важно! Подготовка пациента к операции заключается в том, что утром он может провести гигиенические процедуры и легко позавтракать. Перед процедурой требуется опорожнить кишечник и мочевой пузырь. Специалисты отмечают, что другие операции в этот день проводить нельзя.
 Пациенты, узнав, как берут пункцию костного мозга из грудины, становятся спокойнее. Ее проводят в больнице или в помещении центра диагностики, в специализированном кабинете.
Пациенты, узнав, как берут пункцию костного мозга из грудины, становятся спокойнее. Ее проводят в больнице или в помещении центра диагностики, в специализированном кабинете.
Незадолго до операции больной принимает обезболивающие медикаменты и успокоительное средство.
После того как специалист обработал антисептиком место будущей манипуляции, он делает местную анестезию, вводя ее под кожу.
Врач определяет, куда колоть и берет необходимую иглу. Игла вводится вращательными движениями при умеренном надавливании. Достигнув цели, игла сама держится в кости. Благодаря анестезии пациент чувствует только небольшое давление, и боль его не беспокоит.
Когда прокол совершен, из иглы убирают внутренность и соединяют ее со шприцем, проводя аспирацию костного мозга. Для исследования будет достаточно небольшого количесвта материала. В момент забора биоптата пациент может почувствовать легкую боль.
После окончания манипуляции игла достается, и врач дезинфицирует место прокола с последующим наложением антисептической повязки на день. Через полчаса пациента отпускают домой с сопровождением.
После операции стоит отказаться от вождения автомобиля и не работать на производстве.
Важно! В течение трех дней после биопсии нельзя принимать ванну и душ, а больное место следует обрабатывать предписанными медикаментами.
Проводиться может как пункция костного мозга из бедра, так и из грудины. Принципиальные отличия состоят лишь в месте забора материала. Правила же подготовки к манипуляции, принцип ее проведения и диагностика являются одинаковыми.
Результат исследования
Многие пациенты интересуются у специалиста, что показывает пункция костного мозга и можно ли сразу определить наличие отклонений.
Специалисты отмечают, что для корректного анализа исследовать костный мозг нужно сразу же. Это вещество свернется намного быстрее крови, поэтому содержимое шприца сразу помещают на стекло для анализа. Всего делается 10 оттисков для получения корректного результата.
После завершения манипуляции необходимо узнать, сколько ждать результат, потому что разные анализы будут готовы через различные временные промежутки. В среднем результаты анализа будут готовы в период от 4 часов до 15 дней.

Каковы последствия
Маловероятны осложнения после пункции костного мозга, если за дело брался опытный врач. Единственным неприятным моментом может быть недолгая боль в месте прокола.
Негативные последствия могут наступить в том случае, если подготовка была некорректной или врач оказался неопытным.
Из всех негативных последствий могут произойти такие:
- начинается кровотечение;
- игла прошла через всю кость грудины.
Иногда в районе прокола может наблюдаться инфицирование. Однако этих последствий можно избежать, если использовать разовые инструменты и соблюдать антисептические правила.
Если пациент страдает остеопорозом, процедура биопсии должна проводиться очень осторожно, поскольку заболевание делает кости хрупкими, действие может привести к перелому.
Отзыв пациента
«У меня было подозрение на рак, и врач посоветовал сделать пункцию костного мозга. Несмотря на простоту операции, не сразу на нее решился. Но умелые манипуляции специалистов были безболезненными. Все прошло на высшем уровне. Врач сказал, что сделал забор легко, несмотря на мой возраст, и в тот же день меня отпустили домой. Спасибо медикам за профессионализм и за хорошую новость: рака у меня нет».
Николай, 62 года, Волгоград.
Заключение
Забор костного мозга является несложной манипуляцией, главное — правильно к ней подготовиться и выбрать профессионала. Решаться на процедуру или нет – дело каждого. Многочисленные положительные отзывы больных, которые прошли через пункцию, говорят о том, что если за дело берется профессионал, то все пройдет без осложнений.
revmatolog.org
Пункция из грудной клетки | 1ANALIZ.RU
Рубрика: Биопсия Опубликовано 22.10.2017 · Комментарии: 0 · На чтение: 3 мин · Просмотры:– 5 827
Пункция – важная диагностическая процедура, с помощью которой можно отобрать образец материала у больного для лабораторного исследования.
Это позволит поставить диагноз, и разработать эффективное лечение. Одновременно в полость органа можно ввести лекарственные средства. Выделяют несколько видов пункций – плевральной и брюшной полостей, а также костного мозга.
Пункция костного мозга
В костном мозге содержатся стволовые клетки крови, из которых формируются форменные элементы.
Основные показания к проведению процедуры:
- Патологии кровеносной системы, при которых в периферической крови появляются молодые клетки. Исследование полученного материала дает возможность подтвердить или опровергнуть подозрение на рак крови.
- Получения костного мозга для пересадки реципиенту.
Материал для исследования у больного удобнее всего отбирать на передней стенке тела грудины, которая является собой слегка вогнутую пластину.
Пункция проводится с помощью иглы Кассирского, которая оснащена специальным ограничителем. Это дает возможность не допустить чрезмерного проникновения иглы вглубь грудины.
Прокол плевральной полости
Торакоцентез делают с диагностической и лечебной целью. Основные показания:
- накопление в полости экссудата, крови, гноя и других патологических жидкостей;
- спонтанный или травматический пневмоторакс;
- хилоторакс;
- эмпиема;
Пункция грудной клетки (стернальная пункция) проводится под местным обезболиванием. Для этого используют новокаин, который вводят в области предполагаемого прокола.
Пациент должен сесть на стул и поднять руку вверх (положить на голову или противоположное плечо). Это позволит расширить межреберные промежутки и снизить риск возникновения осложнений.
Стандартное место проведения прокола — над диафрагмой по задней подмышечной линии. Однако окончательную точку определяет врач после обследования пациента – перкуссии и аускультации.
Полученную жидкость направляют в лабораторию для проведению микроскопического и бактериологического исследования. С целью профилактики присоединения бактериальной флоры показано проведение промывания плевральной полости с последующим введением антибактериальных средств.
Пункция грудной клеткиПункция брюшной полости
Лапароцентез проводится только при наличии острых показаний. К ним относятся скопление большого количества жидкости различной этиологии в брюшной полости (асцит) и необходимость проведения пневмоперитонеума.
Кроме того, сразу по окончанию процедуры через прокол вводят лекарственные средства, предназначенные для устранения причины возникновения патологии и профилактики развития осложнений.
Перед проведением манипуляции больной должен пройти определенную подготовку. Для этого нужно поставить очистительную клизму, а непосредственно перед процедурой – опорожнить мочевой пузырь.
Пункция осуществляется под обезболиванием. Для этого используют Промедол с Кордиамином. Прокол делают с помощью троакара. Вытекающую жидкость отбирают в пробирку для дальнейшего лабораторного исследования.
Чтобы из брюшной полости вытек весь экссудат, живот постепенно стягивают полотенцем и оставляют его в таком положении на некоторое время.
Осложнения после проведения процедуры
При правильном проведении пункции грудной или брюшной полости, а также костного мозга, риск возникновения осложнений минимален.
Однако в некоторых случаях возможно проникновение через прокол патогенных микроорганизмов, а также возникновением кровотечения. В дальнейшем существует риск развития инфекционно-воспалительного процесса.
Основное осложнение после проведения биопсии костного мозга – сквозной прокол. После торакоцентеза возможен обморок, коллапс, пневмоторакс, переход серозного плеврита в гнойный. Лапароцентез грозит повреждением полых и паренхиматозных органов.
– 5 827
1analiz.ru
Стернальная пункция костного мозга. Пункция костного мозга ребенку :: SYL.ru
Костный мозг представлен в виде губчатого мягкого вещества. При развитии и взрослении человека красная субстанция заменяется желтой. Она представлена жировой тканью. Красный костный мозг сохраняется в течение жизни в грудине, ребрах и эпифизах. Он также присутствует в трубчатых, черепных, тазовых элементах. Исследование костного мозга имеет важное диагностическое значение. Оно позволяет получить наиболее полное представление о кроветворной системе. Для оценки ее состояния осуществляется пункция костного мозга и трепанобиопсия. Взятие материала осуществляется разными методами. Далее рассмотрим, что собой представляет пункция костного мозга.
Из какого участка берут материал?
Осуществляется пункция костного мозга из грудины, как правило. В процессе манипуляций пациент должен находиться в положении лежа на спине. Пункция костного мозга ребенку, особенно новорожденному, делается в область пятки либо в верхнюю треть большеберцового скелетного сегмента. Существует также возможность взятия материала из подвздошной области, а также остистых отростков позвонков и ребер. У детей кости грудины отличаются разной толщиной и небольшой плотностью. Поэтому манипуляции в этой области могут быть опасны.
Способ проведения процедуры: общие сведения
Стернальная пункция костного мозга методом Аринкина осуществляют с помощью иглы Кассирского. Она безопасна и удобна, поскольку в ней предусмотрен предохранительный щиток. Он может устанавливаться на необходимую глубину проникновения в соответствии с толщиной подкожной клетчатки и кожи. Щиток-ограничитель предотвращает прокол задней пластинки в грудине. Забор материала осуществляется шприцем. Его емкость – в пределах 10-20 мл. Предварительно специалист удостоверяется, что шприц не пропускает воздух, только так будет обеспечен необходимый вакуум.
Описание процедуры
Многие пациенты интересуются, как проводится пункция костного мозга, больно ли это? Прокол осуществляется в области тела либо рукоятки грудины. Манипуляцию производят на уровне третьего-четвертого ребра по срединной линии. Стенка тела грудины, расположенная спереди, отличается меньшей толщиной, а ее поверхность ровная либо несколько вогнутая, поэтому является наиболее удобным участком для пункции. Кроме прочего, в этой зоне присутствует большое скопление клеток. У детей пункция костного мозга выполняется в области большеберцового скелетного сегмента с внутренней части дистального эпифиза. Забор материала из подвздошного элемента выполняется на 1-2 см кзади от верхней (передней) ости гребешка. Что касается ребер и остистых отростков позвонков, то пункция костного мозга в этих случаях выполняется на уровне 3-4 позвоночного сегмента. При заборе материала пациент должен сидеть, наклонившись вперед. Участок, где будет совершаться прокол, дезинфицируют йодной настойкой и спиртом. Далее с помощью тонкой иглы надкостницу, подкожную клетчатку и кожу инфильтруют двумя миллилитрами 1-2-процентного раствора новокаина. В качестве местной анестезии покрова может быть использован хлорэтил. Когда проводится пункция костного мозга, больно бывает не всем пациентам. Кто-то ощущает лишь небольшой дискомфорт в области прокола. Некоторые больные плохо переносят процедуру.

Выполнение прокола
Пункционная игла и шприц стерилизуются сухим методом либо кипячением. После этого их тщательно просушивают эфиром или спиртом. Непосредственно перед уколом, используя винтовую нарезку, осуществляют установку предохранителя-ограничителя на нужную глубину. Игла направляется к грудине перпендикулярно по срединной линии. Подкожная клетчатка и кожа прокалываются быстрым движением, далее игла проходит в наружную пластинку. В этот момент сопротивление снижается. Игла, проваливаясь, входит в полость и устанавливается неподвижно и вертикально. Если она подвижна, то, не вынимая ее, предохранитель передвигают немного выше. Далее иглу снова продвигают в полость. При этом необходимо помнить, что при наличии миеломной болезни, рака, остеомиелита и прочих остеолитических процессов при попадании в очаг поражения игла встречается с меньшим сопротивлением и недостаточно хорошо фиксируется.
Взятие материала
Когда игла войдет в полость, мандрен вынимают и насаживают плотно шприц. После этого его поршень оттягивают, закачивая костный мозг в объеме не больше 0.5-1 мл. При взятии большего количества в нем может присутствовать много периферической крови. В случае затруднений при взятии материала, не вынимая иглы снимают шприц, вставляют снова мандрен. Иглу (не вынимая) переводят в иное положение – в стороны, ниже либо выше. Далее снова надевают шприц и закачивают пунктат.
Завершение процедуры
После взятия материала, шприц с иглой вытаскивают из грудины. Участок прокола закрывается стерильной наклейкой. Полученный пунктат переносится на часовое стекло. Из него выбирают костный мозг и готовят тонкие мазки. В случае наличия примеси крови ее удаляют при помощи пастеровской пипетки либо фильтрованной бумаги. Если костный мозг слишком жидкий, то, используя метод лейкоконцентрации, осуществляют отделение клеток от плазмы. Мазки в этом случае делают из осадка.
Важный момент
Особое значение имеет грамотное приготовление мазков и ткани пунктата. При неправильном проведении этого этапа примеси периферической крови не позволят получить точного представления о составе материала. В препарате, приготовленном хорошо, расположение клеток густое, но при этом элементы находятся отдельно, а их структура хорошо просматривается. Мазков рекомендовано делать как можно больше, используя при этом весь полученный материал. Приготовление необходимо осуществлять быстро, поскольку высока скорость свертывания костного мозга (выше, чем у периферической крови). При этом происходит значительное повреждение клеток, из-за чего их невозможно дифференцировать.
Дополнительно
На фоне апластических и гипопластических состояний в мазках присутствует небольшой объем клеток (или они отсутствуют вообще). Выявить, является ли это результатом патологического процесса или следствием неверного выполнения пункции, можно лишь при повторной процедуре. Мазки материала фиксируются и окрашиваются так же, как и мазки периферической крови.
Замедление свертывания
В соответствии с рекомендацией В. И. Каро используют специальный прием. На покрытое парафином часовое стекло насыпается перед пункцией тонкий слой порошкообразного цитрата натрия. Материал сразу же помещают поверх него. Цитрат натрия растворяется в жидком компоненте пунктата, замедляя его свертывание. Мельчайшие частицы вещества не мешают при приготовлении мазков и не деформируют клетки.
Трепанобиопсия
Она применяется в случае, когда не удается получить необходимое количество материала в процессе пункции. Гистологический метод имеет особое диагностическое значение при таких патологиях, как остеомиелосклероз, эритремия, лейкозы и прочие. Спонгиозная ткань (трепанат) богата костным мозгом. На фоне апластических процессов тяжелого течения она желтого цвета. Это обусловлено практически полным отсутствием костномозговых компонентов. На фоне всех форм миелофиброза и остеомиелосклероза полученный фрагмент ткани нередко выглядит “сухим”. Из такого материала удается извлечь очень небольшой объем костного мозга для мазков.
www.syl.ru

