Что такое плоскостопие – Плоскостопие. Причины, симптомы, степени, диагностика плоскостопия. Плоскостопие у детей – как определить плоскостопие? Продольное и поперечное плоскостопие. Лечение плоскостопия – массаж, обувь и стельки при плоскостопии, упражнения :: Polismed.com
Плоскостопие Википедия
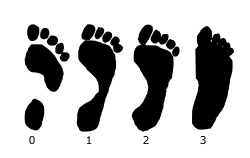 След ноги при разных степенях плоскостопия от нулевой до третьей.
След ноги при разных степенях плоскостопия от нулевой до третьей.Плоскосто́пие — изменение формы стопы, характеризующееся опущением её продольного и поперечного сводов.
Различают первоначальное, поперечное и продольное плоскостопие, возможно сочетание обеих форм. Поперечное плоскостопие в сочетании с другими деформациями составляет 55,23 % случаев, продольное плоскостопие в сочетании с другими деформациями стоп — 29,3 % случаев.
Виды плоскостопия[ | ]
При поперечном плоскостопии уплощается поперечный свод стопы, её передний отдел опирается на головки всех пяти плюсневых костей, длина стоп уменьшается за счёт веерообразного расхождения плюсневых костей, отклонения I пальца наружу и молоткообразной деформации среднего пальца. При продольном плоскостопии уплощён продольный свод, и стопа соприкасается с полом почти всей площадью подошвы, длина стоп увеличивается.
Плоскостопие находится в прямой зависимости от массы тела: чем больше масса и, следовательно, нагрузка на стопы, тем более выражено продольное плоскостопие. Данная патология имеет место в основном у женщин. Продольное плоскостопие встречается чаще всего в возрасте 16—25 лет, поперечное — в 35—50 лет. По происхождению плоскостопия различают врождённую плоскую стопу, травматическую, паралитическую, рахитическую и статическую. Врождённое плоскостопие установить раньше 5—6-летнего возраста нелегко, так как у всех детей моложе этого возраста определяются все элементы плоской стопы. Однако приблизительно в 3% всех случаев плоскостопия плоская стопа бывает врождённой.
Травматическое плоскостопие — последствие перелома лодыжек, пяточной кости, предплюсневых костей.
Паралитическая плоская стопа — результат паралича подошвенных мышц стопы и мышц, начинающихся на голени (последствие полиомиелита).
Рахитическое плоскостопие обусловлено нагрузкой тела на ослабленные кости стопы.
Статическое плоскостопие (встречающееся наиболее часто 82,1 %) возникает вследствие слабости мышц голени и стопы, связочного аппарата и костей. Причины развития статического плоскостопия могут быть различны — увеличение массы тела, работа в стоячем положении, уменьшение силы мышц при физиологическом старении, отсутствие тренировки у лиц сидячих профессий и т. д. К внутренним причинам, способствующим развитию деформаций стоп, относится также наследственное предрасположение, к внешним причинам — перегрузка стоп, связанная с профессией (человек с нормальным строением стопы, 7—8 часов проводящий за прилавком или в ткацком цехе, может со временем приобрести это заболевание), ведением домашнего хозяйства, ношение нерациональной обуви (узкой, неудобной).
При ходьбе на «шпильках» происходит перераспределение на
Плоскостопие – это… Что такое Плоскостопие?
Плоскосто́пие — изменение формы стопы, характеризующееся опущением её продольного и поперечного сводов.
Различают первоначальное, поперечное и продольное плоскостопие, возможно сочетание обеих форм. Поперечное плоскостопие в сочетании с другими деформациями составляет 55,23 %, продольное плоскостопие в сочетании с другими деформациями стоп — 29,3 %.
Виды плоскостопия
При поперечном плоскостопии уплощается поперечный свод стопы, её передний отдел опирается на головки всех пяти плюсневых костей, длина стоп уменьшается за счет веерообразного расхождения плюсневых костей, отклонения I пальца наружу и молотко-образной деформации среднего пальца. При продольном плоскостопии уплощён продольный свод и стопа соприкасается с полом почти всей площадью подошвы, длина стоп увеличивается.
Плоскостопие находится в прямой зависимости от массы тела: чем больше масса и, следовательно, нагрузка на стопы, тем более выражено продольное плоскостопие. Данная патология имеет место в основном у женщин. Продольное плоскостопие встречается чаще всего в возрасте 16—25 лет, поперечное — в 35—50 лет. По происхождению плоскостопия различают врожденную плоскую стопу, травматическую, паралитическую и статическую.
Врожденное плоскостопие установить раньше 5—6-летнего возраста нелегко, так как у всех детей моложе этого возраста определяются все элементы плоской стопы. Однако приблизительно в 3 % всех случаев плоскостопия плоская стопа бывает врожденной.Травматическое плоскостопие — последствие перелома лодыжек, пяточной кости, предплюсневых костей. Паралитическая плоская стопа — результат паралича подошвенных мышц стопы и мышц, начинающихся на голени (последствие Полиомиелита).
Рахитическое плоскостопие обусловлено нагрузкой тела на ослабленные кости стопы.
Статическое плоскостопие (встречающееся наиболее часто 82,1 %) возникает вследствие слабости мышц голени и стопы, связочного аппарата и костей. Причины развития статического плоскостопия могут быть различны — увеличение массы тела, работа в стоячем положении, уменьшение силы мышц при физиологическом старении, отсутствие тренировки у лиц сидячих профессий и т. д. К внутренним причинам, способствующим развитию деформаций стоп, относится также наследственное предрасположение, к внешним причинам — перегрузка стоп, связанная с профессией (женщина с нормальным строением стопы, 7—8 часов проводящая за прилавком или в ткацком цехе, может со временем приобрести это заболевание), ведением домашнего хозяйства, ношение нерациональной обуви (узкой, неудобной).
При ходьбе на «шпильках» происходит перераспределение нагрузки: с пятки она перемещается на область поперечного свода, который её не выдерживает, деформируется, отчего и возникает поперечное плоскостопие.
Основные симптомы продольного плоскостопия — боль в стопе, изменение её очертаний.
Диагностика
Диагноз «плоскостопие» выставляется на основании Рентгенографии стоп в 2 проекциях с нагрузкой (стоя). Предварительный диагноз «плоскостопие» может быть выставлен ортопедом на основании физикального осмотра или анализа изображений полученных при помощи подоскопа. Определяются правильность расположения анатомических ориентиров стопы и голеностопного сустава, объем движений и углы отклонения стопы, реакция сводов и мышц на нагрузку, особенности походки, особенности износа обуви.В целях медицинской экспертизы плоскостопия решающее значение имеют рентгеновские снимки обеих стоп в прямой и боковой проекции, выполненные под нагрузкой (пациент стоит).
Для экспертизы степени выраженности поперечного плоскостопия производится анализ полученных рентгенограмм.
На рентгеновских снимках в прямой проекции для определения степени поперечного плоскостопия проводятся три прямые линии, соответствующие продольным осям I—II плюсневых костей и основной фаланге первого пальца. Ими формируется
- При I степени деформации угол между I—II плюсневыми костями составляет 10—12 градусов, а угол отклонения первого пальца — 15—20 градусов;
- при II степени эти углы соответственно увеличиваются до 15 и 30 градусов;
- при III степени — до 20 и 40 градусов, а при IV степени — превышают 20 и 40 градусов.
Для определения степени выраженности продольного плоскостопия выполняется рентгенография стоп в боковой проекции. На снимке проводятся три линии образующие треугольник тупым углом направленным вверх.
- Первая линия — проводится горизонтально, через точку на подошвенной поверхности бугра пяточной кости, и точку на головке 1 плюсневой кости ;
- Вторая линия проводится от точки касания 1-ой линии с пяточным бугром к нижней точке суставной щели ладьевидно-клиновидного сустава;
- Третья линия проводится от точки касания 1-ой линии с головкой 1 плюсневой кости той же точке что и вторая линия.
В норме угол продольного свода стопы равен 125—130°, высота свода >35 мм. Различают 3 степени продольного плоскостопия.
- 1 степень — угол свода равен 131—140°, высота свода 35—25 мм, деформации костей стопы нет.
- 2 степень — угол свода равен 141—155°, высота свода 24—17 мм, могут быть признаки деформирующего артроза таранно-ладьевидного сустава.
- 3 степень — угол свода равен >155°, высота <17 мм; имеются признаки деформирующего артроза таранно-ладьевидного и других суставов стопы.
Осложнения плоскостопия
 | В этом разделе не хватает ссылок на источники информации. Информация должна быть проверяема, иначе она может быть поставлена под сомнение и удалена. Вы можете отредактировать эту статью, добавив ссылки на авторитетные источники. Эта отметка установлена 12 мая 2011. |
- Боли в стопах, коленях, бедрах, спине.
- Неестественная походка и осанка.
- Легче согнуться, чем присесть на корточки; присев, тяжело удержать равновесие.
- «Тяжёлая» походка.
- Косолапие при ходьбе
- Деформированные стопы (плоская стопа, искривлённые, непропорциональной длины пальцы ног, «косточка» на большом пальце (hallux valgus), безобразно широкая стопа), деформация коленных суставов, непропорциональное развитие мышц ног и голени.
- Плоскостопие предрасполагает к развитию вросшего ногтя.
Военно-врачебная экспертиза
Согласно действующим приказам МО РФ, основанием для освобождения от службы в армии служит продольное или поперечное плоскостопие 2 степени с наличием артроза таранно-ладьевидного сочленения 2 стадии или плоскостопие 3 степени.
Ссылки
См. также
 Приобретённые скелетно-мышечные деформации Приобретённые скелетно-мышечные деформации | |
|---|---|
| Рука | |
| Плечевой пояс и плечо | Крыловидная лопатка • Адгезивный капсулит плеча • Разрыв ротаторной манжеты • Субакромиальный бурсит |
| Локтевой сустав | Варусная деформация локтевого сустава • Вальгусная деформация локтевого сустава |
| Кисть | Свисающая кисть • Деформация по типу «бутоньерки» • Деформация по типу «лебединой шеи» • Косорукость |
| Нога | |
| Нога | Неравная длина ног |
| Бедро | Протрузия вертлужной впадины • Coxa valga • Coxa vara |
| Надколенник | Баллотирование надколенника • Хондромаляция надколенника • Высокое стояние надколенника • Низкое стояние надколенника |
| Стопа | Hallux valgus • Hallux varus • Hallux rigidus • Молоткообразный палец • Свисающая стопа • Плоскостопие • Косолапость |
| Общие термины | |
Вальгусная деформация/Варусная деформация • Скованность сустава • Слабость связочного аппарата | |
Плоскостопие у взрослых: что это, признаки и лечение
Нога человека, а в частности стопа, играет существенную роль в смягчении колебаний при ходьбе, помогает удерживать равновесие и уменьшать нагрузку на спину. При деформации стопы происходит нарушение в работе всей опорно – двигательной системы, что в свою очередь приводит к неправильному функционированию внутренних органов и позвоночника.
Что такое плоскостопие?
Плоскостопие – это дефект стопы, связанный с неправильной ее формой. Проявляется оно в уплощении продольных и поперечных сводов. Вследствие этого происходит неправильная нагрузка на позвоночник, появляются боли в опорном аппарате. Около половины всего населения страдают от этого недуга и чаще всего ему подвержены женщины.
Человек, проводящий много времени в движении, часто связывает болезненные ощущения в ногах с утомлением и усталостью. Однако это может быть и причиной развития патологии стопы.
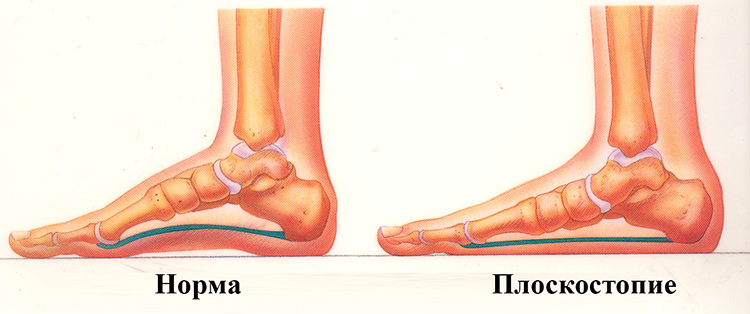
Признаки, указывающие на наличие плоскостопия
На наличие данного дефекта может указывать множество признаков:
- Ноги быстро отекают.
- Возникновение натоптышей у основания большого пальца.
- Быстрый выход из стоя обуви.
- Появление напряженности о болезненности в икрах.
- Мышечные боли.
- Боль в стопе при надавливании.
- Изменение структуры пальцев.
Виды деформации
Данные признаки могут отличаться, и связаны с видом плоскостопия. В зависимости от того, в какой области идет изменение стопы, выделяют поперечное, продольное и комбинированное плоскостопие.
- Поперечное характеризуется деформацией поперечного свода стопы, что в свою очередь ведет к уменьшению стопы и расхождению плюсневых костей. Данный вид патологии ведет к образованию костно-хрящевого нароста на внутренней части стопы. Такой вид деформации чаще встречается во взрослом состоянии. Ему в основном подвержены женщины. Он встречается более чем в 50% случаев.
- При продольном плоскостопии идет полное соприкосновение подошвы с поверхностью. Связано это с деформацией продольного свода стопы. При этом идет увеличение размера ноги. Данный вид поражает молодых людей и составляет более четверти заболеваний.
- Комбинированное плоскостопие соединяет в себя и продольный и поперечный вид. Развивается он в любом возрасте и вне зависимости от пола.
В зависимости от происхождения плоскостопия выделяют:
- Врожденное. Диагностируется не раньше старшего дошкольного возраста. Так как до этого возраста трудно определить данное заболевание в силу анатомической особенности стоп детей.
- Травматическое. Заболевание развивается вследствие травм и переломов стопы.
- Паралитическое. Как следствие паралича мышц голеностопа.
- Статическое. В результате ослабления связок и мышц голени и стопы.
- Рахитическое. В связи с большой нагрузкой тела на слабые ножные мышцы.
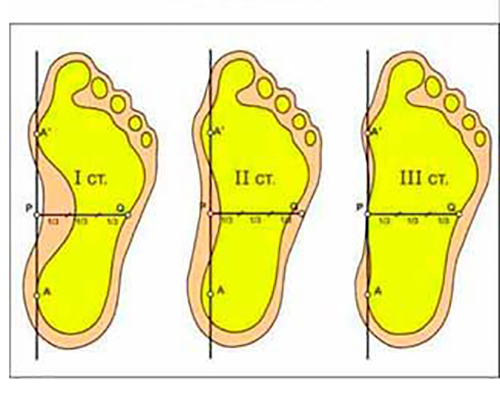
Также плоскостопие различается по степени его проявления. Выделяют 3 степени заболевания:
- Первая степень. Начальная стадия формирования, при которой свод стопы меньше 3,5 см.
- Вторая стадия. Свод стопы ниже 2,5- 1,7 см.
- Третья стадия. Высота свода меньше 1,7 см. Идет деформация пальцев и передних отделов стопы.
Из-за чего возникает плоскостопие?
Причин для развития данной патологии несколько. К ним могут относиться:
- Увеличившийся вес.
- Избыточные физические нагрузки, связанные с деятельностью человека.
- Период беременности.
- Узкая, некачественная обувь.
- Физиологические особенности связок и мышц.
- Наследственная предрасположенность.
Диагностирование и способы борьбы с заболеванием
Диагностировать плоскостопие можно как в домашних условиях, так и на приеме у специалиста.
Для диагностики данного дефекта дома понадобится чистый лист бумаги и красящее, легкосмываемое вещество. Необходимо намазать стопы ног красящим веществом и потом встать на лист бумаги. Становиться нужно всей стопой и прямо. На получившемся отпечатке должна быть выемка, занимающая больше половины стопы посередине. Если данной выемки нет, или она меньше половины – это может свидетельствовать о наличии патологии. Также на наличие дефекта может указывать боль в ногах, изменение формы стопы и стоптанная обувь.
Для определения плоскостопия в лабораторных условиях, помимо осмотра, используются рентгеновские снимки стоп в двух проекциях, а также подометрия (изучение параметров стопы и индексов деформации).
После диагностирования данной патологии необходимо сразу начинать коррекцию, дабы избежать образования более тяжелой стадии. Полное излечение плоскостопия может быть только в детском возрасте. Во взрослом состоянии лечение направлено на торможение заболевания и предотвращения тяжелых форм.
Для борьбы с заболеванием используют:
- Ортопедическая обувь. Данная обувь оснащена стельками с супинатором, которые помогают остановить или замедлить развитие болезни. Данная обувь помогает избежать образования патологии у детей и полностью избавиться от нее до школьного возраста.
- Специальные упражнения. Комплекс занятий включает в себя:
- Поднятие на носки.
- Вращение стопами из положения сидя, вытянув ноги вперед и упершись пятками в пол.
- Ходьба на внутренней и внешней стороне стопы.
- Катание круглого предмета стопой.
- Ходьба по разным поверхностям.
- Держание пальцами ног предметов и их перемещение
- Специализированный массаж.
- Ванночки для ног.
- Физиотерапия (электрофорез, магнитотерапия, индуктотерапия)
Плоскостопием страдает почти каждый второй человек на земле. При этом видно, что на начальном этапе своего развития данная патология практически не беспокоит человека.
Однако если плоскостопие принимает запущенную форму, это влечет за собой развитие более серьезных заболеваний. Поэтому необходимо как можно раньше диагностировать данное заболевание. Тем более , что в домашних условиях это вполне реально. И комплекс упражнений для борьбы с плоскостопием не является особо трудным, главное – это систематическое его выполнение.
Похожие материалы:
Плоскостопие – это… Что такое Плоскостопие?
деформация стопы, характеризующаяся уплощением ее сводов. Уплощение продольного свода стопы приводит к развитию продольного П., а распластанность переднего ее отдела — к поперечному. Часто П. сочетается с другими деформациями.
Различают врожденное и приобретенное П. Врожденное П. (рис. 1) встречается редко, в основном это продольное П. с пронацией стопы — так называемая плосковальгусная стопа.
Причиной врожденного П. являются пороки развития структурных элементов стопы во внутриутробном периоде. Лечение этой деформации консервативное. С первых дней жизни накладывают этапные гипсовые повязки, проводят редрессации, назначают ортопедическую обувь, лечебную гимнастику и массаж. Приобретенное П. наблюдается при нарушении кальций-фосфорного обмена (например, рахите), парезах и параличах мышц нижних конечностей (например, после перенесенного полиомиелита), после повреждений (например, неправильно сросшегося перелома костей голени), а также в результате наследственной предрасположенности, перегрузки нижних конечностей и других неблагоприятных влияний (статическое П.). Рахитическое П. развивается в результате ослабления мышечно-связочного аппарата и остеомаляции под влиянием нагрузки. Лечение консервативное — витамины, лечебная гимнастика, массаж, ортопедические стельки, ортопедическая обувь. Паралитическое П. является следствием вялого пареза или паралича мышц, поддерживающих свод стопы — одной или обеих (передней и задней) большеберцовых мышц. Наиболее часто этот тип П. встречается после перенесенного полиомиелита, реже в результате повреждения большеберцового нерва. Лечение включает назначение ортопедической обуви, физио- и бальнеопроцедуры, массаж. У детей при нефиксированной деформации возможна операция пересадки сухожилия длинной малоберцовой мышцы на внутренний край стопы. Для стабилизации пятки выполняют подтаранный артродез, в тяжелых случаях — клиновидную резекцию стопы, трехсуставной артродез. Посттравматическое П. развивается в результате неправильного сращения переломов лодыжек, костей предплюсны и плюсны, повреждения связочного аппарата стопы. Лечение зависит от выраженности деформации. При небольшой степени уплощения сводов стопы назначают ортопедические стельки, ортопедическую обувь, ЛФК и физиотерапию. При безуспешности консервативных мероприятий показана операция, характер которой также зависит от степени и типа деформации. Наиболее часто встречается статическое П., как продольное и поперечное, так и их комбинации. Приблизительно до 7-летнего возраста у детей происходит естественное формирование продольного свода стопы, поэтому пониженный свод специального лечения не требует, но нуждается в постоянном наблюдении для выявления неблагоприятной динамики его развития. К ранним симптомам продольного П. относится повышенная утомляемость ног, периодические боли в области продольного свода стопы, в голенях, которые возникают при ходьбе и в конце дня. Под действием нагрузки (в положении стоя) продольный свод стопы опускается. С увеличением степени П. боли усиливаются, становятся постоянными, походка теряет эластичность. При выраженном П. продольный свод стопы не определяется, она постепенно принимает вальгусное положение (рис. 2), движения в ее суставах ограничиваются. Поперечное плоскостопие характеризуется распластанностью переднего отдела стоп за счет расхождения плюсневых костей, в результате появляются боли и омозолелость на подошвенной поверхности под головками средних плюсневых костей, костно-хрящевые разрастания по медиальному краю головки I плюсневой кости, отклонение I пальца стопы наружу (hallux valgus) и молоткообразная деформация других ее пальцев. Диагноз ставят на основании осмотра, данных рентгенографии с рентгенометрией, плантографии, подометрии или подографии (Подография). При продольном плоскостопии I степени или слабовыраженном П. больных беспокоят усталость в нижних конечностях и боли в стопах при нагрузках. Опускание продольного свода происходит главным образом при нагрузке. Стопа внешне не деформирована, походка может терять упругость. Затруднений в подборе обуви нет. На плантограмме закрашенная часть распространяется на 1/3 подсводного пространства. На профильной рентгенограмме стоп, произведенной стоя, угол наклона пяточной кости составляет 11—15°, а таранный угол увеличивается до 100°. При II степени продольного П. (умеренно выраженное П.) боли интенсивнее и носят более постоянный характер, их отмечают не только в стопах, но и в голенях. Понижение продольного свода определяют уже и без нагрузки, но стоя оно более выражено. Походка теряет упругость и плавность. Подбор обуви несколько затруднен. На плантограмме закрашенная часть распространяется на 2/3 подсводного пространства. На профильной рентгенограмме стоп угол наклона пяточной кости уменьшается до 6—10°, таранный угол увеличивается до 110°. При III степени П. (резко выраженное продольное П.) имеются жалобы на постоянные боли в стопах, голенях, а также в пояснице, значительно усиливающиеся после нагрузки. Клинически продольный свод стопы не определяется. Пятка округлой формы, контуры ахиллова (пяточного) сухожилия сглажены. Ходьба затруднена. Постепенно нарастает тугоподвижность в суставах стоп и голеностопных суставах. Возможно появление отека стоп и области голеностопных суставов. Подбор обуви затруднен, а иногда и невозможен. На плантограмме закрашенная часть распространяется на все подсводное пространство. На профильной рентгенограмме угол наклона пяточной кости от 5 до 0°. Таранный угол доходит до 125°.Деформация стоп при любой степени продольного П. может быть не фиксированной, если возможна пассивная коррекция, и фиксированной, если она невозможна. Кроме того, продольное П. может сочетаться с вальгусным отклонением заднего отдела или всей стопы, с приведением или отведением переднего ее отдела, а очень редко даже с варусным отклонением заднего отдела или всей стопы. Опускание продольного свода может происходить не только за счет средней части так называемого подсводного пространства, но и за счет главным образом переднего, заднего или обоих отделов стопы. Продольное П. может сочетаться с любой степенью поперечного плоскостопия.
При I степени поперечного П. (слабо выраженное П.) отмечают повышенную утомляемость нижних конечностей после длительной ходьбы или стояния. Возможны периодические боли в переднем отделе стопы. Распластывается передний отдел стоп за счет отклонения I плюсневой кости медиально или V плюсневой кости латерально или веерообразного расхождения всех плюсневых костей. Кожа под головками II, III, IV плюсневых костей грубеет. Отмечают некоторое увеличение медиального края головки I плюсневой кости, огрубение и частое воспаление кожи в этой области. На тыльной поверхности переднего отдела стопы контурируются сухожилия разгибателей пальцев. На плантограмме и рентгенограмме стоп, произведенной в фасной проекции, определяется отклонение I пальца кнаружи до 29°. При II степени поперечного П. (умеренно выраженное П.) при нагрузке появляется боль под головками средних плюсневых костей, чувство жжения, а также боли в области головки I плюсневой кости по медиальному ее краю, в положении стоя, особенно в обуви. Поперечная распластанность становится значительной либо за счет веерообразного расхождения всех плюсневых костей, либо отклонения медиально I плюсневой кости или латерально V плюсневой кости. Встречаются также варианты поперечного П., при котором нормально расположены плюсневые кости, а головки средних плюсневых костей опущены в подошвенную сторону. В этом случае под головками II, III, IV плюсневых костей определяют омозолелость кожи. Головка I плюсневой кости увеличена за счет костно-хрящевых разрастаний по медиальному ее краю, отмечается омозолелость кожи, возможно воспаление подкожных синовиальных сумок (см. Бурсит). Сухожилия разгибателей пальцев на тыле стопы натянуты. Часто развивается молоткообразная деформация II, III, IV пальцев с омозолелостью кожи на межфаланговых суставах, деформация пассивно устраняется. На плантограмме и рентгенограмме определяют отклонение I пальца кнаружи до 39° При III степени поперечного П. (резко выраженное П.) при нагрузке отмечают сильные и постоянные боли под головками плюсневых костей, боли в области деформированных головок первых и возможно пятых плюсневых костей в положении стоя. Резко выражена распластанность переднего отдела стоп. Под головками средних плюсневых костей формируются значительные натоптыши. Головка I плюсневой кости деформируется и выступает медиально, I палец значительно отклонен кнаружи, иногда он находится в положении вывиха (в плюснефаланговом суставе). Часто рецидивируют бурситы в области головок первых плюсневых костей. Сухожилия разгибателей пальцев как и при II степени П., сильно натянуты, II, Ill, IV пальцы молоткообразно деформированы, но деформация уже пассивно не устраняется. Формируются вывихи пальцев. Обычно также наблюдаются болезненные мозоли и бурситы на межфаланговых суставах. На рентгенограмме и плантограмме первые пальцы отклонены кнаружи более чем на 40°.Поперечное плоскостопие любой степени, также как и продольное П., может быть нефиксированным, если при сжатии плюсневых костей в поперечном направлении они легко сближаются, и фиксированным или жестким, если это невозможно.
Следует помнить, что встречается поперечное и продольное плоскостопие со значительным нарушением формы стопы, которое не сопровождается жалобами на боли и нарушение функции стоп.
Лечение плоскостопия, в основном, консервативное. Оно направлено на устранение болевого синдрома, укрепление мышечно-связочного аппарата, улучшение трофики тканей и восстановление функции стоп — лечебная гимнастика, массаж, ножные ванны, физиотерапия, ортопедические стельки, ортопедическая обувь (см. Обувь), корригирующие ортезы (резиновые манжеты с валиком со стороны подошвы, защитники для головки I плюсневой кости. П-образные прокладки из поролона при молоткообразных пальцах). Если консервативное лечение не эффективно и деформация прогрессирует, то показана операция. При продольном плоскостопии к оперативному вмешательству прибегают редко, в основном при резко выраженной плосковальгусной стопе. Выполняют операцию Пертеса (рис. 3), клиновидную резекцию стопы, трехсуставной артродез, серповидную резекцию по Куслику и др. При поперечном плоскостопии выполняют различные реконструктивные операции на переднем отделе стоп, устраняющие не только следствие (hallux valgus), но и основную причину (медиальное отклонение I плюсневой кости) этой многокомпонентной деформации. С целью правильного формирования сводов стоп в детском возрасте необходимо выполнять специальные упражнения, направленные на укрепление мышц и суставно-связочного аппарата стоп, рекомендуют ходьбу босиком по неровной почве, по песку для естественной тренировки мышц голени, активно поддерживающих свод стопы (так называемый рефлекс щажения).При начальных степенях плоскостопия необходимо подбирать рациональную обувь, уменьшать нагрузку на стопы при стоянии и ходьбе, применять массаж и лечебную гимнастику. Кроме того, назначают супинаторы и индивидуально изготовляемую ортопедическую обувь.
Лечебную физкультуру назначают при всех формах П., как одно из средств комплексной терапии, направленной на исправление деформации стоп и закрепление результатов коррекции. Под исправлением деформации стопы понимают уменьшение степени уплощения сводов и пронации пятки. Подбирая для решения этих задач специальные средства ЛФК следует учитывать особенности работы мышц нижних конечностей. Упражнения в начале лечебного курса выполняют из исходных положений сидя и лежа, в которых масса тела не действует на свод стоп. Специальные упражнения чередуют с общеразвивающими для всех мышечных групп. Необходимо добиться восстановления баланса мышц, удерживающих продольный свод стопы в правильном положении, улучшения координации движений.
В основном периоде лечебного курса ведущей задачей является достижение активной коррекции сводов стопы и закрепление ее. Для этого используют упражнения с постепенно увеличивающейся нагрузкой, с сопротивлением, нагрузкой на стопы и с предметами — захват пальцами камешков, шариков, карандашей, мяча, перекладывание их, катание подошвами ног палки, роликов, счет и т.п. Кроме того, используют упражнения в специальных видах ходьбы — на носках, на пятках, на наружной поверхности стоп, с параллельной установкой стоп и др. Для усиления корригирующего эффекта упражнений могут применяться ребристые доски, скошенные поверхности и т.п. (рис. 4).
Все специальные упражнения следует проводить в сочетании с упражнениями, направленными на формирование правильной осанки (Осанка), общеразвивающими упражнениями в соответствии с возрастными особенностями. Благоприятные результаты лечения проявляются в уменьшении или полном исчезновении неприятных ощущений и болей при длительном стоянии и ходьбе, в нормализации походки и установки стоп. Повышению эффективности лечения способствует сочетание применения физических упражнений с массажем и самомассажем нижних конечностей (рис. 5). Коррекция поперечного свода стоп средствами ЛФК невозможна, так как на него мышцы стопы и голени прямого действия не оказывают.При паралитическом плоскостопии ЛФК направлена на укрепление паретичных мышц, а при оперативном его лечении, например при сухожильно-мышечной пластике, на тренировку новой функции пересаженной мышцы.
Профилактику плоскостопия необходимо начинать с первых лет жизни ребенка. Она должна быть направлена на предупреждение развития П. или на предупреждение его прогрессирования: профилактические динамические осмотры детей, общеукрепляющий режим, рациональная обувь, лечебная физкультура. Библиогр.: Корж А.А. и др. Справочник по травматологии и ортопедии, с. 173. Киев, 1980; Лечебная физическая культура, под ред. В.А. Епифанова, М., 1986: Многотомное руководство по ортопедии и травматологии, под ред. Н.П. Новаченко, т. 2, с. 702, М., 1968; Многотомное руководство по хирургии, под ред. Б.В. Петровского, т. 12, с 531, М., 1960; Современные методы лечения контрактур и деформаций суставов, под ред. М.В. Волкова и М.Д. Михельмана, с. 69, М., 1975; Справочник по детской лечебной физкультуре, под ред. М.И. Фонарева, с. 320, Л., 1983; Юмашев Г.С. Травматология и ортопедия, с. 535, 537, М., 1983. вид спереди)”>
вид спереди)”>Рис. 1а). Врожденное плоскостопие (вид спереди).
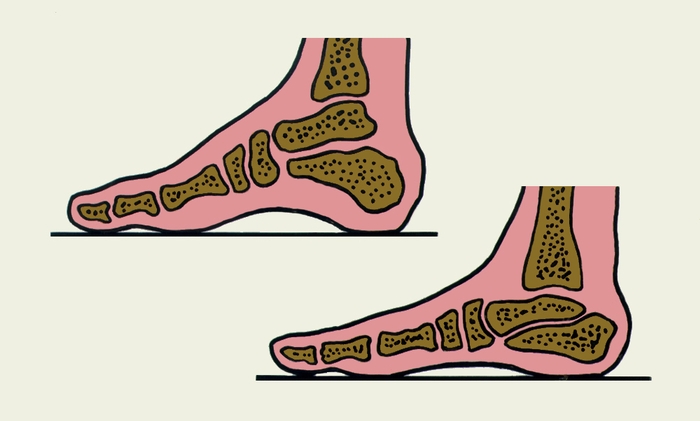
Рис. 2. Взаиморасположение костей стопы в норме (вверху) и при продольном плоскостопии (внизу).
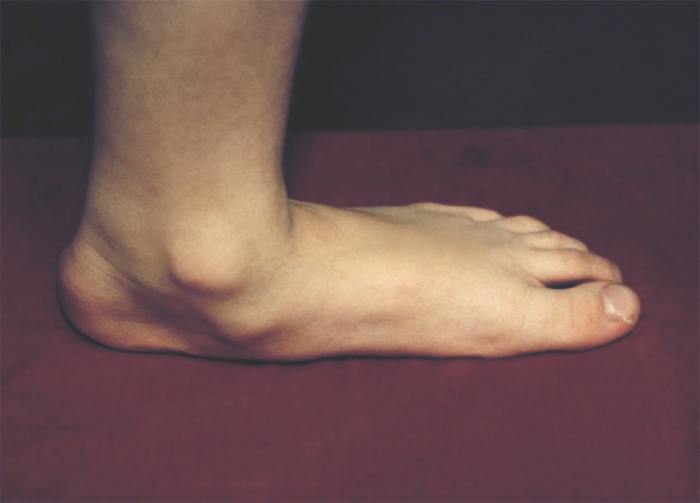
Рис. 1в). Врожденное плоскостопие (с внутренней стороны).
 ходьба по имитированной гальке из вспененного полиэтилена”>
ходьба по имитированной гальке из вспененного полиэтилена”>Рис. 4г). Физические упражнения для укрепления мышц, поддерживающих продольный свод стопы: ходьба по имитированной гальке из вспененного полиэтилена.
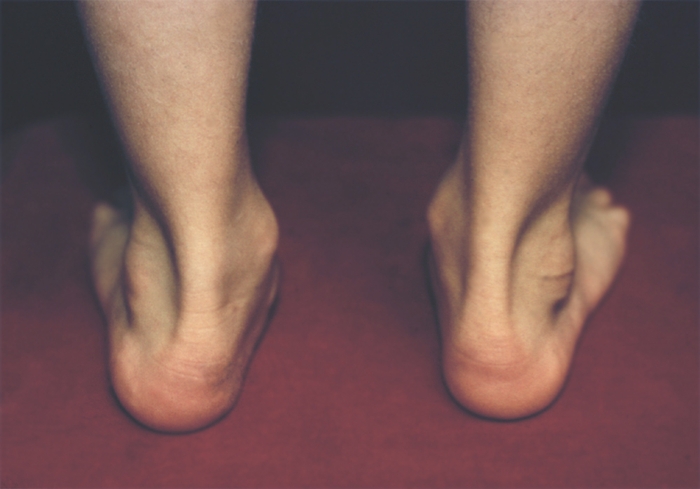
Рис. 1б). Врожденное плоскостопие (вид сзади).

Рис. 5а). Самомассаж стоп при плоскостопии с использованием массажного резинового коврика.

Рис. 4а). Физические упражнения для укрепления мышц, поддерживающих продольный свод стопы: захватывание мяча.

Рис. 5б). Самомассаж стоп при плоскостопии с использованием массажного валика.

Рис. 4б). Физические упражнения для укрепления мышц, поддерживающих продольный свод стопы: катание роликов выгнутых счет подошвенной поверхностью стоп.
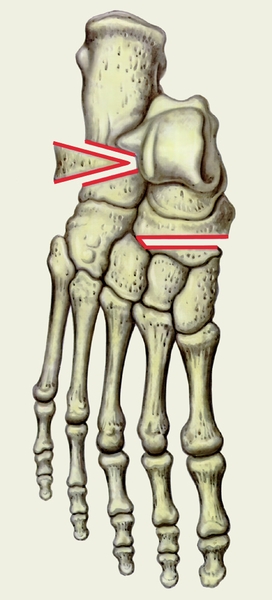
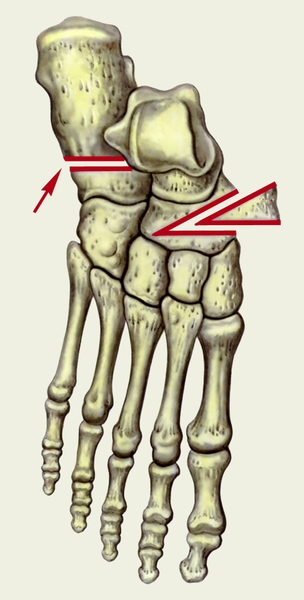
Рис. 3б). Схема основных этапов операции Пертеса при статическом продольном плоскостопии: иссеченный костный клин введен в место остеотомии.

Рис. 4д). Физические упражнения для укрепления мышц, поддерживающих продольный свод стопы: ходьба по скошенной ребристой поверхности.
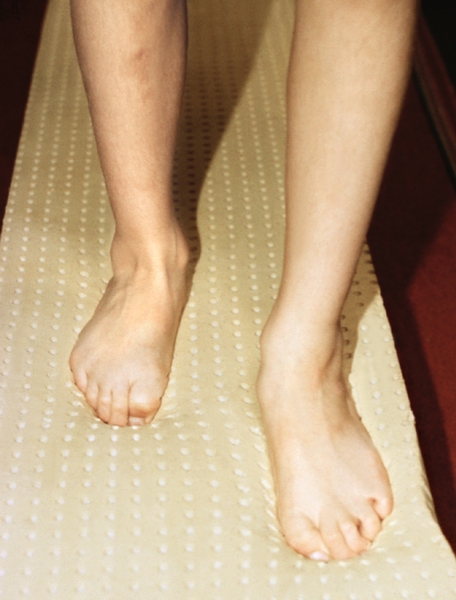
Рис. 4в). Физические упражнения для укрепления мышц, поддерживающих продольный свод стопы: ходьба босиком по толстому мату.
 остеотомия костей плюсны (указано стрелкой) и иссечен костный клин”>
остеотомия костей плюсны (указано стрелкой) и иссечен костный клин”>Рис. 3а). Схема основных этапов операции Пертеса при статическом продольном плоскостопии: проведена остеотомия костей плюсны (указано стрелкой) и иссечен костный клин.
Плоскостопие – это… Что такое Плоскостопие?
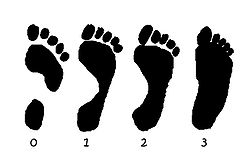
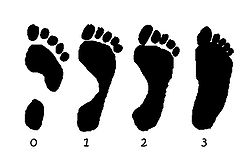 След ноги при различных степенях плоскостопия от нулевой до третьей.
След ноги при различных степенях плоскостопия от нулевой до третьей.Плоскосто́пие — изменение формы стопы, характеризующееся опущением её продольного и поперечного сводов.
Различают первоначальное, поперечное и продольное плоскостопие, возможно сочетание обеих форм. Поперечное плоскостопие в сочетании с другими деформациями составляет 55,23 %, продольное плоскостопие в сочетании с другими деформациями стоп — 29,3 %.
Виды плоскостопия
При поперечном плоскостопии уплощается поперечный свод стопы, её передний отдел опирается на головки всех пяти плюсневых костей, длина стоп уменьшается за счет веерообразного расхождения плюсневых костей, отклонения I пальца наружу и молотко-образной деформации среднего пальца. При продольном плоскостопии уплощён продольный свод и стопа соприкасается с полом почти всей площадью подошвы, длина стоп увеличивается.
Плоскостопие находится в прямой зависимости от массы тела: чем больше масса и, следовательно, нагрузка на стопы, тем более выражено продольное плоскостопие. Данная патология имеет место в основном у женщин. Продольное плоскостопие встречается чаще всего в возрасте 16—25 лет, поперечное — в 35—50 лет. По происхождению плоскостопия различают врожденную плоскую стопу, травматическую, паралитическую и статическую. Врожденное плоскостопие установить раньше 5—6-летнего возраста нелегко, так как у всех детей моложе этого возраста определяются все элементы плоской стопы. Однако приблизительно в 3 % всех случаев плоскостопия плоская стопа бывает врожденной.
Травматическое плоскостопие — последствие перелома лодыжек, пяточной кости, предплюсневых костей. Паралитическая плоская стопа — результат паралича подошвенных мышц стопы и мышц, начинающихся на голени (последствие Полиомиелита).
Рахитическое плоскостопие обусловлено нагрузкой тела на ослабленные кости стопы.
Статическое плоскостопие (встречающееся наиболее часто 82,1 %) возникает вследствие слабости мышц голени и стопы, связочного аппарата и костей. Причины развития статического плоскостопия могут быть различны — увеличение массы тела, работа в стоячем положении, уменьшение силы мышц при физиологическом старении, отсутствие тренировки у лиц сидячих профессий и т. д. К внутренним причинам, способствующим развитию деформаций стоп, относится также наследственное предрасположение, к внешним причинам — перегрузка стоп, связанная с профессией (женщина с нормальным строением стопы, 7—8 часов проводящая за прилавком или в ткацком цехе, может со временем приобрести это заболевание), ведением домашнего хозяйства, ношение нерациональной обуви (узкой, неудобной).
При ходьбе на «шпильках» происходит перераспределение нагрузки: с пятки она перемещается на область поперечного свода, который её не выдерживает, деформируется, отчего и возникает поперечное плоскостопие.
Основные симптомы продольного плоскостопия — боль в стопе, изменение её очертаний.
Диагностика
Диагноз «плоскостопие» выставляется на основании Рентгенографии стоп в 2 проекциях с нагрузкой (стоя). Предварительный диагноз «плоскостопие» может быть выставлен ортопедом на основании физикального осмотра или анализа изображений полученных при помощи подоскопа. Определяются правильность расположения анатомических ориентиров стопы и голеностопного сустава, объем движений и углы отклонения стопы, реакция сводов и мышц на нагрузку, особенности походки, особенности износа обуви.
В целях медицинской экспертизы плоскостопия решающее значение имеют рентгеновские снимки обеих стоп в прямой и боковой проекции, выполненные под нагрузкой (пациент стоит).
Для экспертизы степени выраженности поперечного плоскостопия производится анализ полученных рентгенограмм.
На рентгеновских снимках в прямой проекции для определения степени поперечного плоскостопия проводятся три прямые линии, соответствующие продольным осям I—II плюсневых костей и основной фаланге первого пальца. Ими формируется
- При I степени деформации угол между I—II плюсневыми костями составляет 10—12 градусов, а угол отклонения первого пальца — 15—20 градусов;
- при II степени эти углы соответственно увеличиваются до 15 и 30 градусов;
- при III степени — до 20 и 40 градусов, а при IV степени — превышают 20 и 40 градусов.
Для определения степени выраженности продольного плоскостопия выполняется рентгенография стоп в боковой проекции. На снимке проводятся три линии образующие треугольник тупым углом направленным вверх.
- Первая линия — проводится горизонтально, через точку на подошвенной поверхности бугра пяточной кости, и точку на головке 1 плюсневой кости ;
- Вторая линия проводится от точки касания 1-ой линии с пяточным бугром к нижней точке суставной щели ладьевидно-клиновидного сустава;
- Третья линия проводится от точки касания 1-ой линии с головкой 1 плюсневой кости той же точке что и вторая линия.
В норме угол продольного свода стопы равен 125—130°, высота свода >35 мм. Различают 3 степени продольного плоскостопия.
- 1 степень — угол свода равен 131—140°, высота свода 35—25 мм, деформации костей стопы нет.
- 2 степень — угол свода равен 141—155°, высота свода 24—17 мм, могут быть признаки деформирующего артроза таранно-ладьевидного сустава.
- 3 степень — угол свода равен >155°, высота <17 мм; имеются признаки деформирующего артроза таранно-ладьевидного и других суставов стопы.
Осложнения плоскостопия
 | В этом разделе не хватает ссылок на источники информации. Информация должна быть проверяема, иначе она может быть поставлена под сомнение и удалена. Вы можете отредактировать эту статью, добавив ссылки на авторитетные источники. Эта отметка установлена 12 мая 2011. |
- Боли в стопах, коленях, бедрах, спине.
- Неестественная походка и осанка.
- Легче согнуться, чем присесть на корточки; присев, тяжело удержать равновесие.
- «Тяжёлая» походка.
- Косолапие при ходьбе
- Деформированные стопы (плоская стопа, искривлённые, непропорциональной длины пальцы ног, «косточка» на большом пальце (hallux valgus), безобразно широкая стопа), деформация коленных суставов, непропорциональное развитие мышц ног и голени.
- Плоскостопие предрасполагает к развитию вросшего ногтя.
Военно-врачебная экспертиза
Согласно действующим приказам МО РФ, основанием для освобождения от службы в армии служит продольное или поперечное плоскостопие 2 степени с наличием артроза таранно-ладьевидного сочленения 2 стадии или плоскостопие 3 степени.
Ссылки
См. также
 Приобретённые скелетно-мышечные деформации Приобретённые скелетно-мышечные деформации | |
|---|---|
| Рука | |
| Плечевой пояс и плечо | Крыловидная лопатка • Адгезивный капсулит плеча • Разрыв ротаторной манжеты • Субакромиальный бурсит |
| Локтевой сустав | Варусная деформация локтевого сустава • Вальгусная деформация локтевого сустава |
| Кисть | Свисающая кисть • Деформация по типу «бутоньерки» • Деформация по типу «лебединой шеи» • Косорукость |
| Нога | |
| Нога | Неравная длина ног |
| Бедро | Протрузия вертлужной впадины • Coxa valga • Coxa vara |
| Надколенник | Баллотирование надколенника • Хондромаляция надколенника • Высокое стояние надколенника • Низкое стояние надколенника |
| Стопа | Hallux valgus • Hallux varus • Hallux rigidus • Молоткообразный палец • Свисающая стопа • Плоскостопие • Косолапость |
| Общие термины | |
Вальгусная деформация/Варусная деформация • Скованность сустава • Слабость связочного аппарата | |
причины, симптомы и признаки, виды, методы лечения и профилактики
Человеческая ступня – уникальная по своей структуре часть человеческого организма. Именно благодаря ступням человек может ходить. Амортизационные способности стоп позволяют выдерживать значительные нагрузки на ноги, возникающие при стоянии, ходьбе, беге, прыжках, переноске тяжестей, занятиях спортом, предохраняя другие части скелета и внутренние органы от толчков и сотрясений. Но так происходит до тех пор, пока природные «рессоры» функционируют нормально. При возникновении различных нарушений в их работе, появляется целый ряд серьезных проблем.


Симптомы и лечение плоскостопия
Что такое плоскостопие
Самой распространенной патологией естественных амортизаторов является плоская стопа, или плоскостопие: по данным из разных источников, оно составляет от 40 до 70 процентов от общего числа различных дефектов стопы. Людей, которым поставлен такой диагноз, интересует, что такое плоскостопие, каковы его причины и принцип лечения.
Амортизационные свойства человеческой стопы объясняются подвижным соединением костей, которое обеспечивается за счет системы связок и мелких мышц, а также ее сводчатым строением.
Таких сводов два: продольный проходит по внутреннему краю стопы от пятки к основанию большого пальца, а поперечный – от основания большого пальца к основанию мизинца. Благодаря подобной конструкции, человек при ходьбе, помимо пальцев, опирается на землю не всей подошвой, а только тремя ее точками.
Одна из них расположена в области пяточной кости, другая – чуть дальше от основания мизинца, а третья – немного ниже основания большого пальца. Чтобы увидеть места соприкосновения подошвы с поверхностью, ее нужно хорошо смочить водой и встать на лист белой бумаги: влажные пятна на нем наглядно продемонстрируют их расположение.
Плоскостопие – деформация стопы, характеризующаяся уплощением сводов, при котором расстояние от внутреннего края стопы до поверхности, на которой стоит нога, уменьшается, площадь прикосновения подошвы к ней увеличивается, а продольная и поперечная дуги становятся все менее изогнутыми. В результате стопа лишается способности смягчать толчки, и амортизационная нагрузка ложится на неприспособленные к этому части скелета – суставы и позвоночник. Вследствие этого появляется:
- Повышенная усталость при ходьбе;
- Боль и судороги в ногах;
- Искривление пальцев на ногах;
- Нарушение правильной осанки;
- Боль в спине;
- Искривление позвоночника;
- Преждевременный износ поверхности суставов;
- Развитие артроза и остеохондроза.


Характерные признаки и осложнения плоскостопия
Внимание!
Плоскостопие не является такой уж безобидной патологией, как многие люди полагают. Если его игнорировать, плоскостопие приводит к осложнениям, способным довести человека до серьезных хронических заболеваний, и даже до инвалидности.
Но так происходит только в случае перехода патологии на запущенные стадии. Когда недуг носит приобретенный характер и остается на ранней стадии развития, в подавляющем большинстве случаев он хорошо поддается корректировке и не требует дорогостоящих лекарств либо сложных операций. Массаж и лечебная физкультура – вот основные способы лечения плоскостопия начальной и средней степени тяжести. Человек, страдающий плоскостопием в такой форме, после получения рекомендаций ортопеда может лечиться дома, время от времени консультируясь с врачом.
Виды плоскостопия
Код плоскостопия по мкб 10 (десятому варианту Международной классификации болезней, актуальному на сегодняшний день) зависит от его вида:
- M 21.4 – приобретенное плоскостопие;
- Q 66.5 – врожденное плоскостопие;
- M 21.0 – плосковальгусная деформация стоп;
Два последних варианта в списке классификаций плоскостопия обусловлены патологическими нарушениями внутриутробного развития или наследственностью. Но такие случаи достаточно редки. Гораздо чаще встречается приобретенное плоскостопие, которое делится на:
- Рахитическое плоскостопие;
- Травматическое плоскостопие;
- Статическое плоскостопие;
Причиной первого вида, как заметно из названия, является рахит. Тем, кто слышит это слово, представляется фото голодающих детей Африки с сильно искривленными ногами и выпяченным животом, но в благополучной Европе столь запущенная болезнь уже не встречается. Здесь имеют место быть ее скрытые формы, возникающие из-за неправильного питания, недостатка свежего воздуха и солнечного света.
В условиях мегаполисов с их каменными джунглями, состоящими из лабиринтов многоэтажек, закрывающих друг от друга солнце, они совсем не редкость. В результате в организме возникает дефицит витамина D, способствующего усвоению кальция, от которого зависит прочность костей. Поскольку именно на ступни приходится максимум нагрузки, они в этой ситуации страдают первыми.


Рахитическое, травматическое и статическое плоскостопие
Травматическое плоскостопие возникает как следствие травмирования стопы – вывиха или перелома. Его причиной может стать не только перелом кости, но и повреждение связок либо мышц стопы.
Важно!
«Подвихивание» ноги в области голеностопного сустава также становится предпосылкой к развитию травматического плоскостопия. Если такая ситуация повторяется достаточно часто, это повод обратиться к хирургу-ортопеду и пройти обследование.
Статическое плоскостопие – самый распространенный из всех видов приобретенного плоскостопия у взрослых. Причины возникновения и развития этой разновидности патологии различны: у женщин оно может быть вызвано ношением изящной обуви на высоком каблуке, у мужчин – переноской больших тяжестей. Часто плоскостопие возникает у представителей профессий, требующих длительного пребывания на ногах: рабочий-станочник, ткачиха, продавец, парикмахер. Лишний вес – еще один фактор, провоцирующий «плоскую стопу», поэтому женщины, на которых природа возложила обязанности по вынашиванию детей, страдают плоскостопием чаще, чем мужчины.
Формы и стадии плоскостопия
Симптомы и признаки плоскостопия во многом зависит от его формы. Когда деформируется продольный свод стопы, развивается продольное (вертикальное) плоскостопие. Стопа удлиняется за счет того, что уменьшается расстояние между ее внутренним краем и поверхностью, на которую она опирается. Прогрессируя, продольное плоскостопие проходит три стадии:
- На первой стадии никаких внешних изменений не наблюдается. При длительных нагрузках возникает ноющая боль в ступнях, которая усиливается при нажатии на свод стопы;
- На второй стадии заметна деформация (уплощение) свода стопы, ощущение дискомфорта усиливается, боль распространяется выше – на голеностопный сустав и икроножную мышцу;
- Третья стадия – самая тяжелая: деформация стопы принимает ярко выраженный характер, боль не проходит даже после длительного отдыха. Начинает болеть поясница, меняется походка, становясь «косолапой», снижается работоспособность.
Если деформации подвергся поперечный свод стопы, дефект именуется поперечным, или горизонтальным плоскостопием. В этом случае длина стопы уменьшается, но она становится заметно шире. Большой палец отклоняется в сторону второго, у его основания появляется постепенно увеличивающаяся шишка. Средний палец деформируется, приобретая форму молота. Чаще всего подобные деформации носят возрастной характер и начинают проявляться после 35 лет.


Степени поперечного и продольного плоскостопия
Поперечное плоскостопие также имеет трех стадийное прогрессирование:
- Первая степень проявляется незначительным отклонением большого пальца (на угол примерно в 15-20 градусов), что создает проблемы при носке узкой обуви и вызывает быструю утомляемость ног при стоянии и ходьбе;
- При второй степени появляются натоптыши и сухие мозоли в области плюсневых костей, большой палец может отклониться до 25-28 градусов, боли при ходьбе становятся заметно сильнее;
- Третья степень – большой палец отклоняется до 39-42 градусов, боль принимает постоянный характер. Искривляются другие пальцы, возникает перекрещивание большого пальца со вторым. Передняя часть стопы раздается вширь, нагрузка на нее возрастает, натоптыши увеличиваются в размерах и становятся очень болезненными. Возникают проблемы с ношением обуви.
Важно!
Поперечное плоскостопие в большинстве случаев встречается у женщин, и провоцируется ношением высоких каблуков – от 4 см и выше. Поэтому при первых признаках патологии следует сразу же отказываться от такой обуви.
Существует и еще один вариант – двухстороннее плоскостопие, которое называют также комбинированным. В этом случае происходит одновременное уплощение обоих сводов – продольного и поперечного.
Диагностика, лечение, профилактика
Плоскостопие – одна из немногих патологий, при которых пациент в состоянии самостоятельно поставить себе предварительный диагноз. Для этого нужно смазать подошву жирным кремом и встать на лист белой бумаги. Если на отпечатке видны четкие контуры пяточной кости и пальцев, а с внутренней стороны стопы имеется большая выемка по дуге – все в порядке. Если же выемка начинает уменьшаться, превращаясь из дуги в прямую линию – это серьезный повод для беспокойства. В этом случае следует как можно скорее обратиться к хирургу-ортопеду, который проведет обследование с целью уточнения вида и стадии заболевания. Методик такого обследования несколько:
- Плантография – снятие отпечатка – описана выше, но вместо крема медики смазывают кожу стопы люголем: отпечаток получается более четким и наглядным;
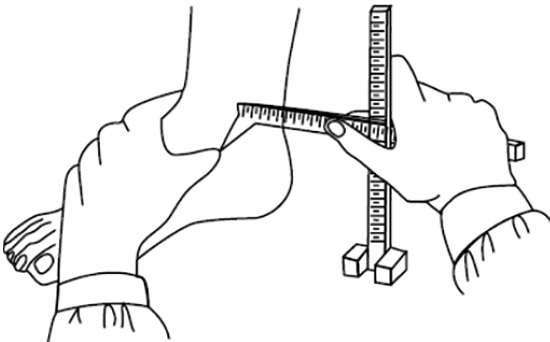
- Метод Фридланда: на основании показателей измерения длины и ширины стопы вычисляется подометрический индекс, исходя из значения которого, врач может судить о том, имеется ли плоскостопие у пациента, и если да, то какова его степень;
- Рентгеновское обследование – наиболее точный метод диагностики, не оставляющий места сомнениям. Снимки стопы делаются сразу в двух проекциях, позволяя ортопеду зрительно определить вид и степень деформации.


Методы диагностики плоскостопия
По результатам проведенных обследований врач решает, что делать при плоскостопии. Помимо лечебных назначений, состоящих из физиопроцедур, массажа и комплекса лечебной гимнастики, которыми пациенту придется заниматься самостоятельно долгое время, иногда – постоянно, большое значение имеет правильный подбор обуви.
Она должна быть достаточно просторной, но не болтаться на ноге, иметь широкий и низкий каблук (не выше 2,5 см), упругую гибкую подошву, умеренно высокие и жесткие бортики и задник, обеспечивающие фиксированное положение стопы. Для улучшения фиксации голеностопа обувь лучше выбирать на шнуровке, застежке или надежной «липучке».
Специалисты рекомендуют также пользоваться ортопедическими стельками, помогающими удерживать стопу в правильном положении. Ключом к выздоровлению становится терпение и настойчивость, и нужно быть готовым к тому, что исправить дефект стопы за короткое время не получится.
Любую болезнь легче предупредить, чем вылечить – эта истина известна всем. Как предупредить плоскостопие? Меры профилактики включают укрепление мышечно-связочного аппарата стопы, занятие физкультурой и спортом – теми его видами, которые не предполагают нагрузки на стопы (плавание), закаливание, хождение босиком по земле, траве, песку и гравию.
Меры профилактики полезны детям и взрослым, которые находятся в группе риска развития патологии. И главное – не оставляйте без внимания сигналы организма, свидетельствующие о начале развития патологического процесса. Своевременная диагностика и лечение позволят избежать развития осложнений и прогрессирования болезни. А здоровье ног – залог полноценной и счастливой жизни.
ПЛОСКОСТОПИЕ — НАТУРАЛЬНАЯ КРАСОТА И ЗДОРОВЬЕ
Что такое «плоскостопие»?
Официальная медицина считает «плоскотопие» неизлечимой болезнью, при котором происходит изменение формы стопы, характеризующееся опущением её продольного и поперечного сводов.
В действительности плоскостопие – это вариант вальгусной деформации стопы, а проще говоря – привычное для человека кривое положения стоп!
Почему плоскостопие стали считать «неизлечимой» болезнью – это тема отдельных и непростых разбирательств. Данная статья – краткое описание современной проблемы, которую все – и врачи и простые люди называют просто – «плоскостопие».
***
Итак, традиционно считается, что плоскостопие – это не только уплощение сводов стопы, но и полная потеря всех её рессорных (амортизирующих) функций.
«Плоскостопие» делят обычно на два вида – врожденное и приобретенное. По этиологии различают пять видов плоской стопы: врожденная, рахитическая, паралитическая, травматическая и статическая.
В действительности же деление «плоскостопия» на две основные группы: врожденное и приобретенное полностью необоснованное, в корне неверное и к тому же очень вредное. Любое «плоскостопие» – это почти исключительно приобретенное явление. Причем именно «явление», а не болезнь!
«плоскостопие» — это анатомические особенности, выраженная вальгусное искривление стопы и нерациональная походкаТак уж повелось, что плоскостопие определяют по методу отпечатков. Именно особенности этого «самого простого метода обследования (метода отпечатков) дали повод постановки такого диагноза как «врожденное плоскостопие».
использование результатов от «метода отпечатков» без учёта вальгусного искривления стопы является безусловной «диагностической ошибкой»!В действительности лишь особенность исключительно одностороннего способа обследования стопы – определение формы стопы по «виду снизу», т.е. без учёта пространственного положения стопы и взаимодействия её со всеми вышележащими отделами нашего опорно-двигательного аппарата (ОДА).
По настоящему «врожденное плоскостопие» встречается исключительно редко и это только случаи действительных выраженных уродств стопы.Правильная позиция врача позволяет оценивать в совокупности сразу несколько диагностических показателей стопы: вид сзади — вальгусную деформацию и вид снизу — форму отпечатка стопы!
В действительности же практически у всех младенцев стопа, находящаяся в свободном положении, имеет форму стопы взрослого человека, а такое явление как «распластывание» сводов стопы появляется только при первых попытках встать на ножки. При этом происходит обыкновенное и самое естественное автоматическое «заваливание» стопы в кривую вальгусную позицию (пронация стопы) и естественное продавливание продольных сводов.
способы диагностики плоскостопияК сожалению, у большинства детей мышечно-связочный аппарат стопы и ног не в состоянии удерживать ни умеренный вальгусный наклон, ни достаточный тонус связочного аппарата сводов стопы. В результате буквально при первых попытках опереться на свои ножки у ребенка автоматически формируется все условия для развития «плоскостопия».
Порочная практика обучения детей «кривым» двигательным навыкам при «лечении плоскостопия»В дальнейшем процесс формирования стопы зависит уже от многочисленных внутренних и наружных факторов. Основополагающими факторами следует признать такие как плоская форма и твердость поверхности опоры – современные плоские полы в наших квартирах.
форма поверхности опоры определяет формирование стопы у детейИменно этот фактор не позволяет запускать самую естественную «анти-плоскостопную» реакцию – приведение стопы наружу (супинация). Этот естественный процесс контролируется механизмами рефлекторной активизации мышечного автоматизма (РАМА) и всем известен – это обыкновенное подворачивание стопы при раздражении ее подошвы или так называемый «врожденный подошвенный рефлекс».
схема типичной рефлекторной дугиИменно этому подошвенному рефлексу человек обязан такой особой форме стопы и своему прямохождению. Именно качество этого рефлекса определяется особенностями нервной системы и интенсивностью работы мышц обеспечивающих супинацию (антивальгусную позицию).Взаимодействие подошвенного рефлекса и мышц ног, отвечающих за супинацию (нормопозицию) стопы
Если по каким-либо причинам, чаще неврологическим, эта мышечная активность низкая, то стопа автоматически «заваливается» во внутрь и фиксируется с помощью кривой блокировки сустава (КБС), причем в своем крайнем варианте предельного амортизационного положения амортизационного сегмента (ПАПАС). Именно эту кривую блокировку голеностопного амортизационного егмента (ГАС) мы и можем наблюдать в виде картины «плоскостопия», вернее плоско-вальгусных стоп.
предельное искривление стопы: «плоско-вальгусные стопы»В данной статье мы не будем подробно рассматривать многие другие факторы, которые способствуют «плоскостопию». Это и форма стопы, особенности походки, форма подошвы и каблуков обуви, скорость ходьбы, наклон туловища при ходьбе и т.д. Однако все эти факторы именно способствуют прогрессирования главной причины «плоскотопия» – выраженной вальгусной позиции (вальгусной деформации) стопы.
Типичные вальгусные искривления у детей и взрослыхТаким образом, если стопа с самых первых шагов при ходьбе и стоянии никогда не разворачивалась в положение нормопозиции (правильное опорное положение – антивальгусное положение), а всегда работала в кривом «режиме рессоры» (в режиме вальгусной деформации), причем с большими перегрузками, то вполне закономерно, что по прошествии нескольких лет «безжалостной эксплуатации» своды и кости стопы деформируются.
При определенных условиях «эксплуатации» стопы и влиянии различных внешних и внутренних факторах развивается «плоскостопие», при других – «полая» или «вальгусная» стопа.Предпосылкой формирования плоскостопия является вальгусная позиция стопы и её индивидуальные анатомические особенностииндивидуальные особенности биомеханики походки- смещение нагрузки и основной точки опоры стопыФункциональная анатомия стопы — «ось пронации-супинации»
К сожалению, «дурная» привычка держать свои стопы в нерациональном кривом вальгусном положении формируется буквально с первых шагов и широко распространена среди современного урбанизированного населения. Выраженные вальгусные деформации выявляются больше чем у половины городского населения, и, к сожалению, с возрастом сами не проходят, а только усиливаются.
Таким образом, диагноз «врожденное плоскотопие» – это изначально ошибочный диагноз, провоцирующий преступную бездеятельность по отношению к стопам наших детей – бездеятельность по отношению к патологическому и постоянному вальгусному искривлению.
И всё же следует признать, что иногда бывают такие состояния, когда «плоскотопие» и вальгус можно назвать «болезнью». Это, например, травматическое плоскостопие, как последствие перелома лодыжек, пяточной кости, предплюсневых костей. Также встречается паралитическая плоская стопа, как результат паралича подошвенных мышц стопы и мышц, начинающихся на голени, например как последствие полиомиелита, и рахитическое плоскостопие, которое обусловлено нагрузкой тела на ослабленные кости стопы.
Однако само «плоскотопие» при этом все же следует считать одним из проявлений каких-либо первичных патологических процессов, т.е. «плоскостопие» в таких случаях – это уже банальное осложнение этих болезней.
Единственный вид «плоскостопия», который можно частично признать – это так называемое «статическое плоскостопие». Традиционно считается плоскостопие возникает именно вследствие «перегрузки стоп», чрезмерной ходьбы или длительного стояния в соединении с ношением тяжестей. Большинство же авторов считают, что оно возникает вследствие какой-то мифической (банальной) слабости мышц и связочного аппарата голени и стопы, которое называют мудрёным словом как «мышечно-связочной недостаточностью».
Однако с ними можно согласиться именно только частично, т.к. обычно (в 99%) «плоскостопые» дети физически ни сколько не отличаются в беге от их «неплоскостопых» сверстников, а иногда даже наоборот показывают более выдающиеся спортивные результаты.
В действительности такие высокие спортивные результаты объясняются свойствами стопы, которая находиться в кривой вальгусной позиции (пронация). Необходимо понимать, что только при вальгусе своды стопы могут изгибаться и с помощью своих упругих свойств выполнять эффективное отталкивание при ходьбе.
Движение стопы называемое пронацией (вальгусным искривлением) – это самый естественный и необходимый процесс при обычной правильной ходьбе.
«Мышечно-связочную недостаточностью» могут объяснить только случаи выраженных вальгусных деформаций, когда про стопы говорят как про «плоско-вальгусные стопы». Именно в этих случаях происходит фиксация кривой блокировки сегмента (КБС) в своём крайнем варианте — в предельном амортизационном положении амортизационного сегмента (ПАПАС)
При этом связки стопы действительно на столько «слабые» и растяжимые, что позволяют подтаранному суставу стопы буквально «вываливаться» наружу. Такие плоско-вальгусные стопы выглядят, конечно, как «жуткие» случаи вальгусных деформаций, и на них действительно больно смотреть без содрогания и сочувствия.
В действительности любое «плоскостопие» – это именно плоско-вальгусная деформация. «Плоскотопия» без вальгуса в принципе не бывает!!!
Тоже самое можно сказать и про так называемое «поперечное плоскостопие» или уширение ширины передней части стопы в районе плюснефаланговых суставов. Такой диагноз появился в результате популярности рентгенологического обследования стопы исключительно (только) в прямой проекции (для человека это как бы «вид сверху»). Отклонение первой плюсневой кости внутрь и загибание большого пальца наружу (вальгусная деформация большого пальца стопы) – вот диагностический критерий поперечного плоскостопия. Такой процесс чаще всего виден у взрослых людей, поэтому традиционно считается возрастным изменением.
Как правило поперечное плоскотопие сочетается с деформацией большого пальца стопы – hallux valgus.
В действительности «поперечное плоскостопие» – это банальный вальгусный наклон стопы в сочетании с компенсаторным отведением наружу плюснефалангового сустава для увеличения площади опоры и компенсации возрастающих механических перегрузок.
«Поперечное плоскостопие» – это тоже не болезнь. Это обычное вальгусное искривление стопы и результат этого постоянного искривления как компенсаторный механизм против перегрузок.
Таким образом, любое «плоскостопие» в действительности – это обыкновенное вальгусное искривление стопы, а не какая-то мифическая и неизлечимая болезнь. И, как и обыкновенный вальгусный наклон (степень вальгусного искривления) степень «плоскостопия» зависит ТОЛЬКО от произвольной работы мышц самого человека, т.е. от его двигательных навыков и привычек удерживать стопу в определённом положении.
Таким образом: любое «плоскостопие» есть результат механических перегрузок продольного свода, когда стопа постоянно находится в кривой вальгусной позиции (пронации).
Любое плоскостопие можно исправить в течение нескольких секунд просто развернув стопу в положение нормопозиции, и ВСЁ!!!
Именно поэтому, например, признавать «негодными к воинской службе» молодых людей из-за того что в детстве ребенка «просто не научили правильно удерживать свою стопу в правильном положении» – это обыкновенное преступление, в первую очередь перед самим человеком (во всем остальном абсолютно здоровом человеком), преступление перед его костно-мышечной системой.
Чтобы предотвратить развитие «плоскостопия» у детей необходимо соблюдать определенные условия. Эти условия – выполнение всех частей «Локомотивной антивальгусной системы».
С Уважением, Алексей Лумпов. (doctor Alex Lu)
© Лумпов А.В., 2018
4 самых простых и полезных упражнений для стопы (при плоскостопии или Hallux valgus)безусловно бесполезные и вредные «способы лечения плоскостопия»
