Остеомиелита челюсти лечение – Остеомиелит челюсти: лечение, препараты, народные средства
Остеомиелит челюсти: лечение, препараты, народные средства
2996
Воспалительный процесс в костной ткани – одна их сложнейших патологий, с которыми приходится сталкиваться ортопедам. Это заболевание может поражать практически все кости в человеческом организме, и структуры черепа не являются исключением.
Воспаление в челюстных костях, к которому присоединилась инфекция, может распространяться на прилегающие ткани и органы, со временем приводя к поражению головного мозга, сепсису и смерти.
Общие сведения
Остеомиелит челюсти представляет собой гнойный процесс инфекционно-воспалительного характера, протекающий в костной ткани.
Его становление происходит следующим образом:
- в костную ткань проникает возбудитель инфекции, которым может быть кишечная палочка, золотистый стафилококк либо иная бактерия;
- иммунной системой организма вырабатывается большое количество лейкоцитов, занимающихся продуцированием антител, вступающих в борьбу с возбудителем инфекции;
- в результате жизнедеятельности патогенных микроорганизмов и их взаимодействия с антителами, происходит постепенное омертвение и разрушение костных структур;
- образовавшиеся крупные полости, заполняются гнойным содержимым;
- лишенная питания кость со временем претерпевает некротические преобразования.
Отсутствие своевременного выявления и терапии патологии влечет за собой распространение процесса воспаления на окружающие мягкие ткани, в результате чего на них образуются фистулы.
Причины возникновения
Эффективной терапии остеомиелита способствует своевременное определение причины развития заболевания, поскольку от нее зависят особенности протекания патологического процесса.
Чаще всего толчком к развитию гнойного процесса в костной ткани становятся следующие факторы:
- наличие глубокого кариеса, вызывающего развитие в теле зуба инфекционного процесса;
- отсутствие своевременного лечения стоматологических заболеваний – пульпита, периодонтита, альвеолита;
- механические травмы челюсти — ушибы, переломы, огнестрельные ранения;
- неудачно проведенное оперативное вмешательство, например, остеосинтез;
- инфекционные болезни – дифтерия, скарлатина, ангина;
- присутствие на лице очагов гнойных поражений.
Помимо перечисленных факторов, огромную роль в прогрессировании остеомиелита играет состояние иммунитета человека.
Инфекция, проникшая в организм, может некоторое время пребывать в дремлющем состоянии, активизировавшись спустя несколько лет при травмах, переохлаждениях, простудах.
Симптомы
Острое развитие остеомиелита имеет ярко выраженную симптоматику, которая проявляется в таких признаках:
- повышение температуры до отметки 38—39 градусов, сопровождающееся ознобом и лихорадкой;
- ощущение слабости, недомогания, потеря аппетита;
- бледность кожных покровов;
- отсутствие сна.
Помимо общих признаков болезни, остеомиелиту характерны выраженные патологические изменения в полости рта:
- покраснение, отечность и болезненность слизистой оболочки;
- болезненность в участке челюстного ряда, где прогрессирует воспалительный процесс, который иррадиирует в височную долю, глаза, суставы;
- шаткость пораженных зубов;
- выделение из десневых карманов гноя;
- снижение чувствительности губ;
- отечность челюсти;
- увеличение лимфатических узлов.
Виды
В зависимости от формы протекания различают четыре разновидности остеомиелита, каждая из которых имеет определенные особенности развития.
Хронический
Развитие хронического остеомиелита связано, как правило, с недостаточно тщательным лечением острой формы заболевания. Длительность этой разновидности патологии может составлять от нескольких месяцев до десятков лет.
Признаками протекания заболевания являются ноющие зубные боли, наличие свищей и постоперационных рубцов.
Выделение гноя сквозь образовавшиеся свищи может приостанавливаться, способствуя затягиванию раны, с дальнейшим скоплением патологического содержимого в мягкой ткани и новой вспышкой заболевания. Помимо этого, происходит отторжение отмерших областей костной ткани.
Самоизлечение при такой форме болезни невозможно, требуется незамедлительная помощь дантиста.
Хронический в стадии обострения
Фаза обострения хронического остеомиелита проявляется в ухудшении состояния больного. У человека наблюдаются признаки общего отравления, то есть увеличивается температура тела, появляется общая слабость, недомогание.
Слизистая оболочка приобретает темно красный оттенок, становится отечной и болезненной. Образуются новые свищи, из которых выделяется гнойное содержимое. Человек испытывает сильную боль.
Периоды обострения могут наблюдать при возникновении различных провоцирующих факторов
Острый
Острая форма заболевания характеризуется внезапным и ярко выраженным появлением симптоматики. Для нее характерно повышение температуры до высоких показателей, возникновение лихорадки и озноба.
Местные признаки остеомиелита проявляются очень быстро. Длительность протекания данной фазы заболевания зачастую не превышает одной — двух недель.
Подострый
Длительность протекания подострого остеомиелита составляет 2—4 недели. Происходит формирование свищей, через которые гной выделяется на поверхность. Начинается формирование секвестров – участков омертвевшей костной ткани.
Общее состояние человека несколько улучшается. Симптоматика заболевания становится менее выраженной.
Классификация
Помимо отличий в протекании заболевания, стоматологи выделяют классификацию остеомиелита по варианту проникновения инфекции в костную ткань.
Травматический
Причиной развития травматической формы остеомиелита является проникновение в кости челюсти инфекции, вследствие повреждения их целостности.
Зачастую таким травмированием становятся открытые переломы, огнестрельные ранения либо повреждение в результате хирургического вмешательства.
После удаления зуба
В некоторых случаях причиной развития остеомиелита может стать удаление зуба. В результате недостаточно тщательной обработки ротовой полости, инфекция проникает в лунку, через которую достигает костной ткани, после чего развивается воспалительный процесс.
Развиваются признаки острого остеомиелита с ярко выраженной симптоматикой, может наблюдаться повышенная подвижность зубов, соседствующих с лункой.
Гематогенный
Заражение при гематогенном остеомиелите происходит через кровь. При помощи сосудов патогенные микробы распространяются по всего организму, в том числе и в область челюсти.
Причиной распространения пагубной микрофлоры могут стать различные инфекционные заболевания – ангина, скарлатина, тонзиллит, либо наличие гнойных очагов – фурункулов.
Лучевой
Развитие лучевого остеомиелита является следствием совокупности двух факторов — облучения ротовой полости и проникновения в нее гнойной инфекции.
В результате такого сочетания происходит зарождение воспалительно-некротических процессов в костной ткани. Этому способствует снижение иммунной защиты организма.
Заболевание сопровождается возникновением острой боли, формированием свищей и секвестров.
Одонтогенный
При данном варианте развития заболевания инфекция проникает в костную ткань через зубные корни и пульпу. Этому способствуют такие заболевания ротовой полости, как кариес, пульпит, периодонтит, альвеолит, сформировавшиеся кисты и гранулемы.
Чаще всего одонтогенный остеомиелит поражает мужчин. Для заболевания характерна локализация на верхней челюсти.
Диагностика
Постановка диагноза остеомиелит челюсти осуществляется на основании жалоб пациента, осмотра его ротовой полости и дополнительных обследований:
- анализ крови позволяет обнаружить повышение уровня лейкоцитов, скорости оседания эритроцитов, что свидетельствует о протекании воспалительного процесса;
- при помощи бактериологического посева специалист выявляет возбудителя инфекции;
- рентгенография и томография позволяют обнаружить секвестральные полости при хроническом протекании патологического процесса.
Осложнения
Несвоевременное выявление патологии либо выбор неверного метода лечения могут привести к прогрессированию патологии с дальнейшим развитием тяжелых осложнений.
Стоматологи называют такие последствия остеомиелита:
- распространение воспалительного процесса на мягкие ткани шеи и лица;
- проникновение гноеродных микроорганизмов и продуктов их жизнедеятельности в кровь – сепсис, что влечет за собой поражение многих важных органов;
- распространение воспалительного процесса в орбитальную область, что грозит потерей зрения;
- гнойное поражение тканей головного мозга, вызывающее развитие менингита.
Терапия
Выбор метода лечения челюстного остеомиелита зависит от тяжести протекания патологии. Однако в каждом случае терапевтические мероприятия имеют двухстороннюю направленность – устранение очага поражения и восстановление строения и функциональности поврежденных структур.
Оперативное хирургическое лечение
Хирургическое вмешательство – обязательный этап терапии одонтогенного остеомиелита, вне зависимости от того, какой челюстной ряд был поражен.
Лечение осуществляется в несколько этапов:
- Удаление зуба, через который произошло проникновение инфекции в костную ткань. Процедура осуществляется с целью вскрытия костномозгового пространства, в результате чего происходит снижение давления и предоставляется возможность оттока гноя.
- Вскрытие имеющего абсцесса либо флегмоны мягкой ткани для устранения гнойного содержимого. Для полного устранения патологической жидкости после рассечения ткани используется метод диализа.
- При образовании обширной раневой поверхности по завершении процесса устранения инфекции может потребоваться наложение на ее края вторичных швов.
- При наличии подвижных зубов специалист проводит процедуру шинирования.
При наличии хронического остеомиелита, оперативное вмешательство требуется с целью устранения омертвевших участков костной ткани.
Секвестрэктомия осуществляется под общим наркозом. Хирург выполняет внутриротовые либо наружные разрезы, через которые удаляет секвестры и разрастания грануляционной ткани. После промывания, просушивания полости и введения в нее антибиотиков, рану зашивают.
При образовании после оперативного вмешательства значительного дефекта кости может потребоваться костная пластика, время проведения которой индивидуально в каждом случае.
Методика хирургического вмешательства при гематогенном остеомиелите практически не отличается от процедуры, осуществляемой во время одонтогенной формы заболевания, с тем различием, что удаление зуба может не потребоваться, при сохранении его целостности.
Физиотерапия
Физиотерапевтические мероприятия при остеомиелите назначаются после устранения основного воспалительного процесса. Чаще всего это происходит не раньше 5—6 дня с начала терапии.
При остеомиелите допускается применение таких мероприятий:
- облучение лунки удаленного моляра при помощи лазера;
- УВЧ-терапия;
- электрофорез с применением антибактериальных либо противовоспалительных препаратов;
- магнитотерапия.
Назначаемые препараты
Для полного устранения воспалительного процесса и ликвидации очага инфекции пациенту с остеомиелитом назначается медикаментозное лечение.
Оно включает в себя следующие направления:
- Антибиотикотерапия, направлена на снятие воспалительных процессов и ликвидацию патогенной микрофлоры. При выборе конкретных препаратов специалисты опираются на результаты бактериологического исследования исходного материала.
Это необходимо для определения средства с максимальной эффективностью против конкретного возбудителя инфекции. Высокой эффективностью обладают такие препараты, как Ципрофлоксацин, Амикацин, Цефтриаксон.
- Дезинтоксикационая терапия. Целью данного мероприятия является выведение из организма токсических веществ, образовавшихся в результате жизнедеятельности патогенной микрофлоры. Специалист подбирает препараты для коррекции метаболических процессов и гемодинамики.
- Десенсибилизирующее лечение. Антигистаминные препараты позволяют снизить проницаемость сосудистой стенки, усилить противовоспалительное действие антибиотиков.
- Назначение иммуномодулирующих препаратов. Ускорение процесса выздоровления и предотвращение в дальнейшем ремиссии заболевания требует повышения общего иммунитета.
Помимо иммуномодуляторов, специалисты назначают прием определенных витаминных комплексов, адаптогенных и стимулирующих средств для общего укрепления организма.
Народные рецепты
Применение рецептов народной медицины при остеомиелите допустимо лишь на этапе восстановления, в качестве дополнения к назначенным специалистом препаратам.
Наибольшую популярность имеют следующие рецепты:
- Спиртовая настойка прополиса. Для приготовления средства небольшой кусочек прополиса помещается в темную стеклянную емкость и заливается 200 мл качественной водки.
Сосуд плотно закупоривается и помещается в холодильник на две недели. В дальнейшем для полоскания ротовой полости две капли настойки добавляются в стакан кипяченой воды. Такое средство способствует заживлению ран и является хорошим антисептиком.
- Солевой раствор. Чайная ложка соли растворяется в стакане кипяченой воды. Полученную жидкость используют для ополаскивания ротовой полости несколько раз в день. Средство способствует устранению изо рта патогенных микроорганизмов и ускорению заживления мягких тканей.
- Травяной отвар. В небольшую емкость всыпают по 10 граммов измельченных высушенных листьев шалфея, крапивы и корня аира, после чего заливают литром кипятка.
Средство настаивается около двух часов, после чего используется для ополаскивания полости рта. Отвар обладает антибактериальным и противовоспалительным эффектом.
Прогноз
При своевременном обращении в лечебное учреждение, диагностике и начале терапии остеомиелита прогноз является положительным.
В зависимости от причины патологии и степени ее прогрессирования специалистам удается не только устранить заболевание, но и сохранить пораженные зубы.
Если начало терапии приходится на переход заболевания в хроническую стадию, ее исход может быть менее благоприятным. В этом случае нередко возникают различные осложнения, особенно при невысоком уровне иммунной защиты.
В видео представлена дополнительная информация о заболевании и лечении хронической его формы.
Отзывы
Специалисты отмечают, что в большинстве случаев эффективность терапии остеомиелита зависит от того, насколько вовремя пациент обратился в лечебное учреждение. Поэтому при первых признаках заболевания необходимо незамедлительно обратиться к специалисту.
Если у вас когда-либо диагностировали остеомиелит челюсти, делитесь особенностями протекания заболевания и способом его терапии в разделе комментариев к статье.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Понравилась статья? Следите за обновлениями
zubovv.ru
Лечение остеомиелита челюсти: антибиотики, хирургия, процедуры
2987
Есть много стоматологических заболеваний. Причем многие из них значительно серьезнее и опаснее привычного и распространенного кариеса.
Одним из таких заболеваний является остеомиелит, который имеет гнойно-инфекционную природу и грозит серьезными осложнениями, если вовремя не начать лечение. Именно на такое поражение челюстей приходится почти треть всех случаев остеомиелита.
Что представляет собой заболевание?
Заболевание одно из самых опасных, поражающих кости. При нем воспалительные и инфекционные процессы захватывают не только все слои кости, но также и окружающие ткани.
Иногда этот процесс приводит к генерализации заболевания. В этом случае разрушительные явления поражают всю костную систему.
Изначально остеомиелит считается воспалением костного мозга. Однако процесс некротизации и воспаления распространяется дальше – захватывает полностью все компоненты структуры костей челюсти и мягкие ткани, которые ее окружают.
Фото: остеомиелит челюсти
Возбудителей у этого заболевания несколько. Среди них:
- золотистый стафилококк;
- кишечная палочка;
- синегнойная палочка;
- грамотрицательные бактерии;
- риккетсии;
- клебсиелла.
Примерно половина всех зарегистрированных случаев челюстного остеомиелита протекали на фоне проникновения в организм и развития различных вирусных заболеваний.
Причины
Для того чтобы проводить адекватное лечение, важно выяснить точную причину возникновения заболевания. Дело в том, что классификация остеомиелита во многом основана именно на причине, вызвавшей болезнь. А лечение в каждом случае отличается.
Наиболее вероятные причины остеомиелита:
- Глубокий кариес, который вызывает инфекционный процесс в зубе.
- Механические травмы челюстей (удары, сильные ушибы и прочее).
- Наличие некоторых хронических заболеваний, например, тонзиллита (воспаление одной или обеих миндалин).
- Общие острые инфекционные заболевания, например, скарлатина или дифтерия.
- Появление в зоне лица гнойных поражений, таких как карбункулы или фурункулы.
- Разного рода нарушения в работе височно-челюстного сустава.
Обязательно нужно сказать о том, что нарушения работы иммунной системы и, соответственно, значительное ослабление естественной защиты организма, является так называемым спусковым крючком для развития остеомиелита.
Поэтому прогноз всегда ухудшается, если пациент страдает заболеваниями крови, сахарным диабетом, онкологическими и подобными болезнями.
Разновидности и классификация
Прежде чем говорить о симптоматике, следует рассказать о том, какие формы принимает заболевание и о его классификации. Каждая форма имеет отдельные признаки и симптомы.
Различают четыре вида форм – хронический, подострый, острый остеомиелит, а также обострение хронической формы. Они же являются стадиями в клиническом течении.
Хронический
При таком течении болезнь обычно длится долгое время – в среднем несколько месяцев. В зависимости от естественной защиты организма и прочих факторов в такой форме остеомиелит протекает от месяца и даже до нескольких лет.
При этом будут внешние улучшения состояния. Однако в то же время болезнь на самом деле усугубляется, может формироваться новый свищ.
Кроме того, отторгаются омертвевшие участки костных тканей. При таком варианте практически никогда не бывает случаев самоизлечения.
Острая форма
Максимальная длительность периода – до двух недель. Заболевание развивается быстро, причем вначале симптомы больше походят на какое-то общее недомогание.
Подострая форма
Длится от двух недель до месяца. Чаще всего, это просто следующий этап острого остеомиелита. Так как до этого болезнь развивалась быстро, то происходят прорывы гноя из тканей кости, а это приводит ко временному улучшению состояния.
На его фоне внешне становится незаметным дальнейшее разрушение, а воспалительный процесс получается «смазанным». После прорыва гноя формируется секвестр – участок, где костная ткань уже является омертвевшей.
Обострение хроники
После улучшения наступает период, когда воспаление становится явно заметным, и весь процесс разрушения идет гораздо быстрее и явственней.
Кроме этого разделения болезни по форме течения, остеомиелит челюсти классифицируется по источнику инфекции.
- Одонтогенный – то есть, исходящий из зуба. Инфекция попадает в костные ткани из гнойного поражения какого-то из зубов. В подавляющем большинстве случаев локализуется процесс на нижней челюсти.
- Гематогенный. В этом случае источником инфекции становится кровь, которой омываются костные ткани.
Это обусловлено происходящими в организме общими процессами инфицирования, то есть имеется хронический инфекционный очаг. Встречается редко. Течение болезни происходит «наоборот» – зубы поражаются уже от зараженной кости.
- Травматический. В данном случае причиной заболевания становятся переломы и другие подобные травмы челюстей. Чаще всего это сложные переломы, осколочные и даже огнестрельные, когда наблюдается обширная травматизация.
Симптомы
Если говорить об острой форме заболевания, то начало характеризуется появлением признаков общего недомогания. Причем они появляются резко и внезапно:
- высокая температура, доходящая до фебрильных (то есть, лихорадочных 38-39°C) значений;
- слабость;
- возникновение ознобов;
- отсутствующий аппетит;
- плохой сон.
Среди обычных симптомов можно перечислить такие:
- покраснение слизистых оболочек во рту;
- воспаление лимфоузлов;
- боль в причинном зубе;
- расшатывание зубов в районе очага инфекции;
- болевые ощущения распространяются далее – на всю челюсть, сустав, виски, глазницы;
- образование гнойных выделений в десневых карманах;
- потеря чувствительности губы, кожи подбородка и преддверия рта.
Кроме того, для каждой формы и вида болезни, а также в зависимости от локализации очага инфекции могут появляться множество дополнительных симптомов и признаков.
Терапия нижней челюсти
Лечение подразумевает множество методик, в том числе и хирургическое вмешательство. Однако это в любом случае будет сложный и чаще всего растянутый во времени процесс.
Независимо от этиологии, то есть конкретных причин возникновения, обязательно применяется комплекс мероприятий, которые направлены не только на устранение самого очага инфекции, но и на остановку всего воспалительного процесса.
Конкретные мероприятия, проводящиеся для лечения, зависят во многом от того, как именно начало развиваться заболевание. Например, при одонтогенной форме обязательно удаляется больной зуб.
Одновременно с этим должны создаваться условия для выхода гноя и полной очистки пораженной зоны, чтобы воспалительный процесс не обострился снова.
Антибактериальные препараты в обязательном порядке назначаются пациентам с острой и хронической формами остеомиелита. А вот антибиотики назначаются параллельно с проведением разного рода хирургических вмешательств. Удаление кости при этом – крайняя мера и к ней прибегают редко.
Современные методики позволяют проводить малоинвазивные вмешательства с дренированием очагов инфекции, удалением отмерших тканей, а также абсцессов и флегмонов, с последующим проведением диализа.
Еще одна современная методика позволяет вводить различные препараты, направленные на уничтожение инфекции, прямо в костные ткани. Название метода – механическая остеоперфорация.
При этом введенные препараты блокируют начавшийся процесс воспаления в определенном участке и не позволяют ему распространиться шире, захватив близлежащие ткани.
Терапия верхней челюсти
Варианты лечения этого заболевания при различной локализации – верхняя или нижняя челюсть – не отличаются. Различными при этом могут быть только последствия и само протекание болезни, то есть ее признаки.
В зависимости от определенной стадии остеомиелита также есть некоторые различия в процессе лечения. Например, острая форма всегда должна лечиться в условиях стационара клиники. Первоначально устраняют очаг, а затем проводят дезинфекционную, противовирусную, стимулирующую и общеукрепляющую терапию.
Также может проводиться иммуностимуляция, прием витаминов, кварцевое облучение и физиотерапевтические процедуры. Все зависит еще и от общего состояния организма и его способности самостоятельно бороться с инфекцией.
Стоит также сказать, что травматический или гематогенный остеомиелит требует несколько иного подхода. Здесь изначально следует устранить причину, то есть либо полностью вылечить полученные травмы, либо провести общую противовирусную терапию.
Кроме того, последствия в виде больного зуба или образованного свища устраняются хирургически, одновременно с общим лечением.
Особенности терапии хронического заболевания
Среди особенностей этой формы можно выделить секвестрацию. Это процесс отторжения некоторых участков тканей, которые омертвели. Именно поэтому в лечение обязательно входит секвестрэктомия.
Это хирургическое вмешательство, при котором отсоединившиеся участки мертвой ткани обязательно подлежат удалению. Проводят такие операции под контролем в виде рентгенограммы.
Кроме этой операции назначают простое удаление зуба, около которого находится гнойное поражение. Создаются такие условия, чтобы гной мог полностью выйти, и очищают этот участок.
Наряду с хирургическим вмешательством должно проводиться антибактериальное лечение и физпроцедуры.
В следующем видео подробно показано хирургическое вмешательство при хроническом остеомиелите:
Антибиотики и противомикробные препараты
Цель: уничтожение патогенной микрофлоры и снятие воспалительного процесса.
При первом обращении пациента назначают ставить высокие дозы антибиотиков, активных в отношении Staphylococcus aureus:
- Оксациллин;
- Нафциллин;
- Цефалоспорин;
- Ванкомицин.
Если врач подозревает наличие грамотрицательных палочек, то прописываются:
- Ампициллин: 2 г каждые 4 ч;
- Цефазолин , Цефуроксим (цефалоспорин второго поколения): 1,5 г каждые 8 ;
- Ципрофлоксацин (фторхинолон): 400 мг каждые 12ч.
При инфекции, вызванной Pseudomonas aeruginosa:
- Тобрамицин: 1,7 мг/кг каждые 8 ч или 5-7 мг/кг 1 раз в сутки.
Совместно с одним из препаратов:
- Тикарциллин: 3 г каждые 4 ч;
- Цефтазидим: 1-2 г каждые 8 ч;
- Азтреонам: 1-2 г каждые 8 ч.
Если болезнь вызвана чувствительными к пенициллинам стафилококками и стрептококками:
- Бензилпенициллин: 3-4 млн ед каждые 4 ч.
Для уничтожения стафилококков чувствительных к метициллину (и устойчивых к бензилпенициллину):
- Нафциллин: 2 г каждые 4ч;
- Оксациллин: 2 г каждые 4ч.
Остеомиелит, вызванный метициллиноустойчивыми штаммами стафилококков:
Если у пациента аллергия к пенициллинам:
- Цефазолин: 1-2 г каждые 8 ч.
Сильные антимикробные препараты взрослым внутрь не назначаются. Для домашней терапии подойдут следующие фторхинолоны, которые не уступают при оральном приеме бета-лактамным антибиотикам, вводимым в/в:
- Ципрофлоксацин: 750 мг каждые 12 ч;
- Офлоксацин: 400 мг каждые 12 ч.
Но эти препараты вызывают устойчивость возбудителей к ним, если лечить остеомиелит, вызванный Staphylococcus aureus или Pseudomonas aeruginosa.
При разновидности болезни, спровоцированной Bacteroides spp, для приема внутрь назначаются:
- Клиндамицин: 300-450 мг каждые 6 ч;
- Метронидазол: 500 мг каждые 8 ч.
Врачи узнают, принимает ли пациент таблетки по схеме, с помощью анализа МБК сыворотки.
Физиопроцедуры
Пациента направляют на процедуры после успешного устранения источника проблемы, т.е. не раньше, чем через неделю. Организму помогают справиться с последствиями болезни несколько методик: магнитотерапия, электрофорез и лазерная терапия.
Низкочастотная магнитотерапия
Низкочастотная магнитотерапия способствует ускорению заживления послеоперационной раны, за счет улучшения микроциркуляции крови в ней и повышения чувствительности микробов к антибиотикам. Было доказано, что благодаря этой процедуре даже совершенствуется строение клеток.
Используются аппараты «Полюс-1» и «Полюс-2». Медсестра ставит на очаг поражения контактные индукторы по поперечной методике. Идет пульсирующее магнитное поле частотой 50 Гц и магнитная индукция 40 мТл.
Сеанс длится от 20 до 30 мин. Требуется 30 раз.
Высокоинтенсивная импульсная магнитотерапия
Стабильная, контактная высокоинтенсивная импульсная магнитотерапия. Цель аналогична низкочастотной методике. Применяются аппараты «АМИТ-01» и «АМТ2 АГС». Выбирается интервал между импульсами 20 мс и магнитная индукция 400-800 мТл.
Сеанс длится от 10 до 15 мин. Требуется 10 раз.
Импульсная магнитная терапия
Для проведения импульсной магнитной терапии настраивают неподвижное магнитное поле частотой 5-10 Гц и интенсивностью 5-10 мТл. Используется аппарат «Полимаг-01».
Сеанс длится от 30 мин. Требуется 15 раз.
Внутритканевый электрофорез с антибиотиками
При гальванизации создается электрическое поле, антибиотики соединяются с белковыми молекулами крови и проникают в проблемную зону. При этом под влиянием гальванического тока капилляры расширяются, благодаря чему проходимость дозы лечебной крови и антибиотиков увеличивается.
Назначенный антибиотик (например, линкомицин или гентамицин) вводится внутривенно с помощью капельницы. Одновременно на проблемное место в кости делают гальванизацию и магнитотерапию по поперечной методике.
Плотность тока 0,01 мА/см2 и интенсивность магнитной индукции 40-60 мТл. Площадь электродов и гидрофильных прокладок 400-600 см2.
Сеанс гальванизации длится 60 мин, магнитотерапии 40 мин, капельница ставится на 60 мин. Курс от 5 до 8 раз.
Электрофорез террамицина, фосфора, цинка, меди
Действие на рану аналогично процедуре с антибиотиками. Сила тока 8-10 мА.
Сеанс длится от 15 до 20 мин. ежедневно или через день. Курс 10 раз.
Инфракрасная лазерная терапия
Лабильное инфракрасное воздействие лазером частой 5-80 Гц на очаг поражения.
Сеанс длится от 10 до 12 мин. Курс 12-15 раз.
Терапия народными средствами
Самостоятельное лечение с использованием народных средств не допускается, так как болезнь обостряется и тогда последствия могут быть серьезными.
Однако народные рецепты и средства можно использовать параллельно с основным лечением. Вот несколько таких рецептов.
- Настойка арники горной. Применяется внутрь, примерно по 35–40 капель за полчаса до еды. Приготовить настойку просто – нужно залить цветы растения спиртом в концентрации 40% и дать выстояться около 10 дней.
- Компресс из лука с мылом. Несколько раз в день на 15–25 минут делают компрессы на больное место из смеси тертого лука и хозяйственного мыла.
- Убрать боль можно с помощью примочки из отварной овсяной соломы, которую плотно привязывают бинтом к болевому очагу.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Понравилась статья? Следите за обновлениями
похожие статьи
www.vash-dentist.ru
Остеомиелит челюсти – причины, симптомы, диагностика и лечение
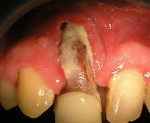
Остеомиелит челюсти – гнойный, инфекционно-воспалительный процесс, захватывающий все структурные компоненты челюстной кости и приводящий к остеонекрозу. Остеомиелит челюсти сопровождается общими симптомами (слабостью, подъемом температуры, ознобом) и локальными признаками (болью, ограничением открывания рта, подвижностью зубов, воспалительной инфильтрацией мягких тканей лица, образованием свищей, секвестров, абсцессов и пр.). Остеомиелит челюсти диагностируется на основании клинических и рентгенологических признаков, исследования гемограммы. Лечение остеомиелита челюсти включает противомикробную и дезинтоксикационную терапию, удаление инфицированного зуба, дренирование поднадкостничного абсцесса, секвестрэктомию.
Общие сведения
Остеомиелит челюсти – гнойно-воспалительное заболевание челюстно-лицевой области, характеризующееся инфицированием и деструктивными изменениями костной ткани челюстей. Остеомиелит челюстей занимает одно из ведущих мест в структуре хирургической стоматологии в числе одонтогенных воспалительных поражений, наряду с острым и хроническим периодонтитом, периоститом челюсти. Среди остеомиелитов различной локализации на долю остеомиелита челюстей приходится около 30% случаев. Одонтогенный остеомиелит челюсти чаще диагностируется в возрасте 20-40 лет, преимущественно у мужчин. Остеомиелит нижней челюсти развивается в 2 раза чаще, чем верхней.
Остеомиелит челюсти
Классификация
С учетом источника и механизма инфицирования остеомиелиты челюстей подразделяются на одонтогенные (связанные с патологией зубов), гематогенные (связанные с заносом инфекции из отдаленных очагов с током крови) и травматические (связанные с прямым повреждением челюстей).
По характеру клинического течения челюстное воспаление может быть острым, подострым или хроническим. В соответствии с преобладанием процессов построения или гибели костного вещества выделяют 3 клинико-рентгенологические формы хронического одонтогенного остеомиелита челюстей: продуктивную (без образования секвестров), деструктивную (с образованием секвестров) и деструктивно-продуктивную.
В зависимости от распространенности гнойно-некротического процесса остеомиелит челюсти бывает ограниченным (локализован в пределах альвеолярного отростка или тела челюсти в области 2-4 зубов) и диффузным (разлитое поражение значительной части или всей челюсти).
Причины остеомиелита челюсти
Одонтогенный (стоматогенный) остеомиелит является наиболее частой разновидностью патологии, встречающейся в 75-80% случаев. Как правило, развитие одонтогенного остеомиелита челюсти этиологически связано с запущенным кариесом, пульпитом, периодонтитом, перикоронаритом, альвеолитом, зубной гранулемой или кистой зуба. При этом проникновение инфекции в челюстную кость происходит через инфицированную пульпу и корень зуба.
Первичным источником инфекции при гематогенном остеомиелите челюсти могут выступать фурункулы и карбункулы челюстно-лицевой области, гнойный отит, тонзиллит, омфалит и пупочный сепсис новорожденных, инфекционные очаги при дифтерии, скарлатине и пр. При гематогенном распространении инфекции сначала поражается челюстная кость, а ткани зубов вовлекаются в гнойно-воспалительный процесс вторично.
Травматический остеомиелит может являться следствием перелома челюсти, огнестрельного ранения, повреждения слизистой оболочки полости носа. В этих случаях в костную ткань инфекция попадает из внешней среды. На долю травматического остеомиелита челюсти приходится 11% случаев, на гематогенный – 9%.
Патогенная микрофлора, вызывающая остеомиелит челюстей может выявляться в виде монокультур или микробных ассоциаций и представлена, главным образом, золотистым стафилококком, стрептококком группы В, кишечной палочкой, клебсиеллой, протеем, фузобактериями, синегнойной палочкой и другими возбудителями.
Определенное значение для развития остеомиелита челюсти имеет состояние общего и местного иммунитета. Остеомиелиту челюсти часто сопутствуют заболевания крови, сахарный диабет, полиартрит, ревматизм, болезни печени и почек.
Симптомы остеомиелита челюсти
Острый остеомиелит челюстной кости манифестирует внезапно, с общих симптомов. Отмечается резкий подъем температуры тела до фебрильных значений, ознобы, общая слабость, разбитость, отсутствие аппетита, нарушение сна.
При одонтогенном остеомиелите челюсти пациента беспокоит боль в области причинного зуба, являющегося источником инфекции. Боль из локальной вскоре становится разлитой, иррадиирующей в ухо, глазницу, висок. Инфицированный зуб, а также соседние с ним интактные зубы становятся подвижными; слизистая оболочка десны – отечной. Из десневых карманов нередко отделяется гнойное содержимое; изо рта больного исходит зловонный гнилостный запах. При распространении инфильтрации на мягкие ткани возникает ограничение открывания рта, боль при глотании, затруднение дыхания. Остеомиелит нижней челюсти протекает с нарушением чувствительности нижней губы (онемением, чувством покалывания, ползания мурашек), слизистой оболочки преддверия рта и кожи подбородка.
При остром остеомиелите челюсти отмечается выраженная воспалительная инфильтрация, отек и гиперемия мягких тканей, регионарный лимфаденит, за счет чего контур лица становится асимметричным. Для острого остеомиелита челюстей типично формирование субпериостальных абсцессов, околочелюстных флегмон, аденофлегмон. Диффузный остеомиелит верхней челюсти может осложняться одонтогенным гайморитом, флегмоной глазницы, тромбофлебитом ветвей лицевой вены.
При подостром течении остеомиелита челюсти улучшается общее состояние, уменьшается воспалительная инфильтрация и гноетечение, однако сохраняется и даже усиливается патологическая подвижность зубов. Хронический остеомиелит челюсти характеризуется затяжным течением и может развиваться как исход острого остеомиелита или как первично-хронический процесс.
Деструктивная форма протекает с симптомами интоксикации и лимфаденитом, на фоне которых формируются свищи с гнойным экссудатом и выбухающими грануляциями, а также крупные секвестры. Хронический деструктивный остеомиелит часто приводит к патологическому перелому челюсти. При деструктивно-продуктивной форме хронического остеомиелита образуются множественные мелкие секвестры. При продуктивной форме за счет преобладания процессов активного построения костного вещества в периосте свищи и секвестры отсутствуют; отмечается деформация челюсти, анкилоз ВНЧС, тризм, инфильтраты мягких тканей.
Диагностика
В острой фазе, ввиду отсутствия или невыраженности рентгенологических признаков остеомиелита челюстей, заболевание диагностируется стоматологом-хирургом или травматологом на основании клинических и лабораторных данных. Отклонения гемограммы при остеомиелите челюсти представлены нейтрофильным лейкоцитозом, лимфо- и эозинопенией, увеличением СОЭ. В биохимическом анализе крови в больших количествах обнаруживается С-реактивный белок, отмечается гиперглобулинемия и гипоальбуминемия; в общем анализе мочи выявляются эритроциты, цилиндры, следы белка. Для идентификации возбудителя показано проведение бактериологического посева отделяемого из очага воспаления.
В подострой и хронической фазах нарастает динамика костных изменений, выявляемая в ходе рентгенографии или томографии челюстей: обнаруживаются участки остеопороза и остеосклероза, грубоволокнистый рисунок кости, очаги секвестрации. При зондировании свищей обнаруживаются неровные контуры костных секвестров. Острый остеомиелит челюсти требует проведения дифференциальной диагностики с гнойным периоститом, острым периодонтитом, нагноившимися челюстными кистами, специфическими поражениями челюстей (туберкулезом, актиномикозом, сифилисом), опухолями челюстей.
Лечение остеомиелита челюсти
Подход к лечению остеомиелита складывается из комплекса местных и общих мероприятий. Первоочередной задачей при остеомиелите челюсти является ликвидация первичного гнойного очага: при одонтогенной форме – удаление зуба, при гематогенной – санация инфекции, при травматической – ПХО инфицированных и ПХО огнестрельных ран. Осуществляется периостотомия, эвакуация гноя, промывание костной полости антисептическими растворами, дренирование резиновым выпускником или ПВХ-трубкой. Подвижные интактные зубы подлежат лечебному шинированию.
Общие мероприятия включают дезинтоксикационную, симптоматическую, иммуномодулирующую, десенсибилизирующую терапию. Назначается массивная антибактериальная терапия цефалоспоринами, полусинтетическими пенициллинами, макролидами. Активно применяется гипербарическая оксигенация, плазмаферез, гемосорбция, лимфосорбция, аутогемотерапия, УФО крови, местные физиотерапевтические процедуры (УВЧ-терапия, ультразвуковая терапия, магнитотерапия).
При хроническом остеомиелите челюсти на основании рентгенологической картины может осуществляться секвестрэктомия – удаление секвестрировавшихся участков кости. После удаления секвестров и грануляций костную полость промывают и заполняют остеопластическими материалами направленного действия с антибиотиками. При угрозе патологических переломов проводится шинирование челюстей.
Прогноз и профилактика остеомиелита челюсти
Своевременная диагностика и правильное ведение острого остеомиелита челюсти в большинстве случаев обеспечивает выздоровление. При неблагоприятном течении остеомиелита челюсти восходящее распространение гнойного процесса может привести к развитию менингита, менингоэнцефалита, абсцесса мозга; нисходящее инфицирование – к абсцессам легкого, медиастиниту и сепсису. Подобные осложнения нередко приводят к летальному исходу.
Исходами хронического остеомиелита нередко служат патологические переломы, анкилозы ВНЧС, ложные суставы, рубцовые контрактуры жевательных мышц. Продуктивные формы хронического остеомиелита челюстей могут осложняться амилоидозом почек и сердца.
Профилактика остеомиелита челюсти предполагает своевременное терапевтическое лечение кариеса, пульпита, периодонтита; санацию гнойных очагов в организме, укрепление иммунитета, предупреждение травм челюстно-лицевой области.
www.krasotaimedicina.ru
Лечение остеомиелита челюсти
Терапия при острой стадии остеомиелита челюсти должна быть комплексной, проводиться в стоматологическом стационаре. Она состоит из оперативного вмешательства — первичной обработки гнойных очагов в надкостнице, кости, прилежащих к ней мягких тканях и противовоспалительной, дезинтоксикационной, общеукрепляющей, стимулирующей, симптоматической терапии. Характер и объем оперативных вмешательств, комплексная лекарственная терапия, физические методы и другие лечебные воздействия при лечении острого остеомиелита челюсти определяются общим состоянием организма, особенностями патогенеза и местной клинической симптоматикой. При местном лечении проводят срочную первичную хирургическую обработку гнойных очагов (удаление зуба — источника инфекции), вскрытие гнойных очагов под надкостницей, в кости и околочелюстных мягких тканей, дренирование и санацию очагов инфекции.
В начальном периоде острого остеомиелита при удалении зуба создаются условия для оттока гноя. Чем раньше удален зуб, тем быстрее стихают воспалительные явления, меньше опасность распространения процесса. Подвижные зубы укрепляют металлической шиной, каппой, брекетной системой. Удаление зуба следует сочетать с одновременным вскрытием гнойных очагов в кости, под надкостницей и в мягких тканях. Разрезы в преддверии рта целесообразно сочетать с перфорацией кости для создания лучшего оттока гноя и улучшения микроциркуляции. Оперативное вскрытие околочелюстных гнойных очагов внутриротовыми или внеротовыми разрезами проводят под общим или местным потенцированным обезболиванием с блокадами растворами анестетиков в изотоническом растворе натрия хлорида (1,8—3,6 мл на 30— 50 мл) с антибиотиком линкомицином. Последние повторяют через день, на курс лечения 3—6, иногда более блокад. У некоторых ослабленных пациентов с сопутствующими заболеваниями удаление зуба может быть отсрочено до ликвидации острых воспалительных явлений или проводится как второстепенное вмешательство (при технических трудностях операции — смещении, затрудненном прорезывании зуба, гиперцементозе корней и др.).
Большое значение необходимо придавать уходу за гнойными ранами с использованием орошения, инсталляции, промывания, местного диализа (применяют различные антисептические растворы, нитрофурановые, антибактериальные и иммунные препараты). Комплекс назначаемого общего лечения строго зависит от воспалительной реакции и протяженности поражения кости, а также от развития осложнений. При нормергическом течении острого остеомиелита челюсти проводят противовоспалительную (антибиотики, сульфаниламиды, нитрофураны, препараты метронидазола), десенсибилизирующую, общеукрепляющую, стимулирующую и симптоматическую терапию. Лекарственные вещества вводят внутримышечно и внутривенно. Активная иммунотерапия, антигенные стимуляторы эффективны в общем комплексе терапии.
При гиперергическом течении острого остеомиелита челюсти, сопровождающегося значительным некрозом кости, а также развитием осложнений, необходима интенсивная терапия. Следует учитывать фазу воспалительного процесса — реактивную, токсическую, терминальную. В соответствии с этим проводят предоперационную подготовку, оперативное вмешательство, послеоперационную интенсивную терапию с коррекцией метаболических процессов, гемодинамики в сочетании с внутриартериальным введением антибиотиков, гемосорбцией, плазмаферезом, лимфосорбцией, подключением донорской селезенки, а также прибегают к терапии, направленной на компенсацию нарушений в системах жизнеобеспечения. Применение антигенных стимуляторов не показано. Иммунотерапия возможна только пассивная. При особой тяжести течения заболевания, особенно у больных с недостаточностью коры надпочечников, назначают глюкокортикоиды. При гипергическом течении острого остеомиелита комплексная терапия должна начинаться с проведения общеукрепляющих и стимулирующих мероприятий. Антибиотики следует назначать только с учетом чувствительности к ним выделенной микрофлоры. Применяют специфическую активную иммунотерапию и антигенные стимуляторы. Иммунные препараты: стафилококковый анатоксин, Т-активин, декарис и др. — назначают только с учетом чувствительности иммунокомпе-тентных клеток и фагоцитоза. Если они подавляют их функцию, то лечебные мероприятия должны быть направлены на детоксикацию организма и стимуляцию защитных реакций.
Лечение диффузных форм острого остеомиелита челюсти у лиц с первичным или вторичным иммунодефицитом осуществляют путем индивидуального планирования комплекса противовоспалительной, десенсибилизирующей, общеукрепляющей и стимулирующей терапии. Антибиоти-котерапию целесообразно сочетать с применением анаболических гормонов. Особое внимание обращают на коррекцию функций отдельных органов и систем. Иммунотерапия может быть только пассивной, антигенные стимуляторы вводят только под контролем их действия. Некоторым больным старческого возраста показаны кортикостероиды. Антибиотики следует назначать с учетом чувствительности к ним микробов, в достаточных терапевтических дозах (этиотропная терапия). Необходимо учитывать особенности распределения препаратов в органах и тканях (эффект наполнения), а также совместимость между собой антибиотиков и других лекарственных средств. При антибиотикотерапии следует помнить о развитии осложнений — аллергических, токсических реакций, дисбактериоза. У больных с острым остеомиелитом челюсти очень важна профилактика этих осложнений, так как болезнь всегда развивается в сенсибилизированном и аллергизированном организме, когда вероятность этих реакций наиболее велика. Подбирая антибактериальные препараты, следует отдавать предпочтение нетоксичным, обладающим иммуномодулирующим эффектом. В первые сутки поступления больного с острым остеомиелитом челюсти лечение антибиотиками начинают до получения результатов бактериологического исследования (эмпирическая терапия). Анамнез, аллергологический статус и сведения об особенностях ранее проводимого лечения антибиотиками являются основанием для выбора антибактериального препарата. Руководствуясь данными о наиболее встречаемых видах микробов и учитывая, что при остеомиелите микрофлора выделяется в ассоциациях и преобладают анаэробы, чаще назначают антибиотики широкого спектра действия. При острых остеомиелитах челюсти наиболее эффективны тер-рамицин, линкомицин, морфоциклин, клиндомицин, фузидин натрия и другие антибактериальные препараты, обладающие тропизмом в костной ткани, а также антибиотики резерва — цефалоспорины, ристомицин, фосфомицин, цефуроксим и др., полусинтетические пенициллины (ампициллин, карбенициллин, ампиокс, оксациллин. гентамицин). Эффективны антибиотики группы макролидов — роамицин, клацид, рулид; цефалоспорины третьего поколения — цефтриаксон, цефодизим (моделид), оказывающие иммунокорригирующее действие. При массивных курсах антибактериальной терапии назначают противогрибковые препараты. После получения данных идентификации возбудителей антибиотикотерапию изменяют с учетом их чувствительности к антибактериальным препаратам (этиотропная терапия). При тяжелом течении проводят замену антибиотиков и вид их введения (ступенчатая антибиотикотерапия). При этом учитывают совместимость препаратов между собой и отдают предпочтение тем, которые суммарно усиливают антибактериальный эффект (В.Н.Царев).
Антибиотики вводят внутримышечно, внутривенно, а в отдельных — наиболее тяжелых случаях течения — внутриартериально, эндолимфально. Учитывая преобладание анаэробной инфекции, рекомендуется использование производных ни-тромидазола — нитазола, метронидазола внутрь или в виде внутривенных инъекций. Назначают сульфаниламиды, нитрофураны и ферменты, учитывая их взаимодействие с антибактериальными препаратами. Комбинированное применение антибиотиков и сульфаниламидов, их чередование дают наибольший эффект, снижают опасность осложнений и развития резистентности к ним микробов. В комплексное лечение включают сульфаниламидные препараты — стрептоцид, норсульфазол, сульфадимезин, этазол по 1 г 4—6 раз в сутки и сульфапиридазин, ортосульфин, сульфадиметоксин по 1 г 2 раза в сутки; ферменты — лизоцим, трипсин, химопсин и др. в виде внутримышечных инъекций; нитрофураны — фуразолидол, фурадонин. Лечение антибиотиками, сульфаниламидами, нитрофуранами, ферментами проводят при ограниченных формах остеомиелита 8—10 дней, при диффузных — 2—3 нед и более до стихания острых воспалительных явлений. Для профилактики осложнений, особенно при применении антибиотиков широкого спектра действия, назначают противогрибковые (леворин, нистатин) и антигистаминные средства, бактериальные полисахариды, адаптогены и биологически активные препараты. В общем комплексе лечения больных с острым остеомиелитом челюсти имеют значение антигистаминные препараты, снижающие интоксикацию и оказывающие противовоспалительное действие, а также улучшающие проникновение лекарственных веществ в очаг воспаления. Целесообразно назначать димедрол, супрастин, диазолин, дипра-зин, гавегил, фенкарол, перитол по 0,025—0,03 г 2—3 раза в день, а также препараты кальция, оказывающие десенсибилизирующее влияние на организм и уменьшающие проницаемость сосудов. Вместе с десенсибилизирующими средствами вводят 5 % и 40 % растворы глюкозы, 10 % раствор кальция хлорида внутривенно, иногда в составе капельных вливаний.
В комплексное лечение входят витамины, особенно витамины С, группы В, антигенные стимуляторы — метилурацил, милайф, пентоксил, натрия оротат, продигиозан; адаптогены — дибазол, женьшень, лимонник китайский и др. Хорошим общестимулирующим действием отличается общее кварцевое облучение — 6—10 раз каждые 2— 3 дня. При интенсивной терапии для коррекции гемодинамики целесообразно применение гемодеза, реополиглкжина, раствора Рингера—Локка и др., а для стабилизации гемокоагуляции в 1 — 4-е сутки лечения — инъекций гепарина.
При диффузных поражениях кости, осложненных остеофлегмонами, и выраженных явлениях эндогенной интоксикации в состав интенсивной терапии включают методы экстракорпоральной детоксикации — гемосорбцию, лимфосорбцию, плазмаферез. В целях стимуляции защитных сил организма применяют аутогемотерапию, начиная с 5—7 мл, через день и постепенно до 15—20 мл. Переливают совместимую кровь, постепенно увеличивая ее дозу, — 50, 75, 100, 125, 150 мл — с перерывами 4—5 дней. Хороший эффект дает переливание плазмы, эритроцитной массы, заменителей крови. Проводят коррекцию нарушений белкового, водно-солевого обмена и баланса всех систем организма. Особое внимание уделяют функции сердечно-сосудистой системы. Для ее тонизирования назначают кофеин, кордиамин, кокарбоксилазу и другие препараты внутрь или в составе капельных введений. Целесообразно применение лекарственных средств, характеризующихся аналгезирующим и противовоспалительным действием: амидопирина, анальгина по 0,25—0,5 г 3—4 раза в день и их сочетания. Физическое лечение в острой фазе одонгогенного остеомиелита челюсти проводят на 3—4-й или 4—6-й день: УФО в аритмической дозе по 7— 10 мин при выходной мощности 5—20 Вт, УФО очага поражения начинают с 4—6 биодоз ежедневно, повышая дозу до 10—12. Хороший эффект дает электрофорез антибиотиков. Физические методы целесообразно сочетать с ГБО при давлении в 2 ата, времени насыщения 45 мин, с периодами компрессии и декомпрессии по 10 мин, всего 5— 10 сеансов. В комплексном лечении применяют обильное питье, лучше минеральной и витаминсодержащей воды. Больной должен получать полноценное питание с высоким содержанием белков и витаминов. При затрудненном открывании рта пища должна быть жидкой и кашицеобразной консистенции. После еды следует проводить туалет полости рта.
В подострой стадии остеомиелита челюсти лечение зависит от достигнутого эффекта предыдущей терапии. В зависимости от этого проводят иммуномодулирующую, общеукрепляющую терапию, физиотерапевтические процедуры. В этой стадии обязательно назначение ЛФК. Осуществляют местное лечение ран лекарственными средствами различного действия, физическими методами. Следует иметь в виду, что при хроническом остеомиелите всегда развивается вторичная иммунологическая недостаточность или усугубляется имеющаяся иммунная патология. Чаще развивается хроническая эндогенная интоксикация II и III степени (Т.Г.Робустова, Е.В.Фомичев). Нарушаются функции многих органов и систем (А.С.Забелин). Лечение хронического остеомиелита челюсти также зависит от общих и местных симптомов заболевания и проведенного ранее лечения. Удаляют зуб, если по каким-либо причинам он не был удален ранее. При задержке оттока гнойного отделяемого рекомендуются расширение ран, свищей или первичная хирургическая обработка поднадкостничных, околочелюстных гнойных очагов, а также активное их лечение (дренирование, промывание, орошение, местный диализ, наложение повязок). Исследуют жизнеспособность пульпы зубов, расположенных в очаге воспаления, по показаниям трепанируют и проводят их лечение. Если это не проведено ранее, подвижные зубы укрепляют шинами.
К курсу общеукрепляющего-стимулирующего, десенсибилизирующего лечения иногда прибегают перед секвестрэктомией. У некоторых больных при обширных поражениях кости, обострениях хронического течения ее сочетают с назначением антибиотиков и других противовоспалительных препаратов. Показаны антибиотики из группы макролидов и цефалоспоринов третьего поколения, обладающие иммуномодулируюшим эффектом. Обязательно в комплекс лечения входят препараты группы нитазола и противогрибковые лекарственные средства. Среди последних эффективен дефлюкан по 150 мг 1 раз в неделю. При гнездной форме остеомиелита челюсти индивидуально под контролем иммунологических тестов назначают иммунные препараты (стафилококковый анатоксин, левомизол, Т-активин, тималин и др.), антигенные стимуляторы. Оперативное вмешательство — удаление секвестрировавшегося участка кости (секвестрэктомия) — осуществляют на основании клинической и рентгенологической картин. При образовании секвестров альвеолярного отростка верхней и нижней челюсти секвестрэктомию проводят со стороны полости рта. Под местным потенцированным обезболиванием отслаивают слизисто-надкостничный лоскут, чаще трапециевидной формы, иссекая одновременно свищи. Из секве-стральной полости острой ложкой удаляют секвестры, выскабливают только вялые грануляции, промывают раствором хлоргексидина, диоксиди-на, грамицидина. Костную полость заполняют биоматериалом, содержащим антибиотик или антисептик (остим-100, полиакридный гель). Если этих препаратов нет, вводят порошок антибиотика тетрациклинового ряда или сульфаниламидного препарата, ферменты, антистафилококковую плазму. Рану зашивают наглухо, оставляя на 1 — 2 сут выпускник. В отдельных случаях костную полость выполняют йодоформной марлей или тампоном, пропитанным маслом облепихи, шиповника, 5—10 % синтомициновой эмульсией, ле-вомиколем. Тампон впервые меняют на 5—6-й день после операции, а затем каждые 3—4 дня.
Секвестры тела верхней челюсти чаще удаляют со стороны полости рта, одновременно проводят вмешательство по типу радикальной операции на верхнечелюстной пазухе. Секвестры верхней челюсти в области нижнеглазничного края и кортикальные секвестры скуловой кости удаляют наружным доступом. Секвестрэктомию в области тела и ветви нижней челюсти осуществляют внеротовым путем. Обычно разрез проводят параллельно нижнему краю нижней челюсти и ниже его на 1,5—2 см; в некоторых случаях можно руководствоваться расположением открывающихся на коже свищевых ходов, иссекая их при этом. Для удаления секвестров иногда необходимо при помощи костных кусачек несколько расширить вход в секвестральную полость, кусачками и ножницами разделить секвестр на несколько фрагментов и удалить его по частям. Грануляции, покрывающие стенки костной полости, обычно не удаляют или осторожно ложкой убирают поверхностно расположенные некровоточащие. Полость заполняют биоматериалом: гидроксилапатитом, гидроксиаполом, деминерализованной костью, морфогенетическим протеином, стимуляторами роста кости, в том числе плазмой крови, обогащенной тромбоцитами со смесью искусственной кости (Т.Г.Робустова). Если биоматериалов нет, то вводят порошки антибиотика или сульфаниламидного препарата (если в ткани не введен новокаин), а также ферменты, антистафилококковую плазму. Рану зашивают послойно, на кожу накладывают швы полиамидной нитью. Между швами оставляют резиновый выпускник, который удаляют на следующий день после операции. Обычно в первые дни послеоперативного вмешательства между наложенными на рану швами по резиновому выпускнику вытекает немного кровяной жидкости. Швы снимают на 7-й день. В послеоперационном периоде назначают анальгетики, десенсибилизирующие препараты, средства, стимулирующие костеобразование и кальци-фикацию, и при определенных клинических, микробиологических и иммунологических показателях — антибактериальные и сульфаниламидные препараты.
При рерафицирующей или гнездной форме хронического остеомиелита под влиянием лечения точечные секвестры могут резорбироваться, оставшаяся в полостях грануляционная ткань медленно замещается остеоидной, а затем костной. У некоторых больных такие внутрикостные очаги заполнены грануляционной тканью и содержат микрофлору, что ведет к обострениям. Таким больным показано оперативное вмешательство — вскрытие костных очагов и выскабливание грануляций (некротомия) с пломбированием полостей биоматериалами, содержащими антибиотики, антисептики.
При длительности заболевания и обширности поражения рекомендуются тщательное клинико-рентгенологическое исследование, определение многих показателей иммунитета и в соответствии с этим проведение каждые 3—4 мес курсов детоксикации организма. При гнездной (рерафицирующей) форме остеомиелита нижней челюсти, когда в кости и прилежащей к ней надкостнице преобладают продуктивно-деструктивные изменения, детоксикацию сочетают со стимулирующей и общеукрепляющей терапией. Детоксикацию проводят с помощью внутривенных капельных инфузий растворов гемодеза, реополиглюкина, кокарбоксилазы, кальция хлорида с витаминами, на курс 6—10 процедур. Одновременно назначают поливитамины с микроэлементами, энтеросорбенты (активированный уголь), обильное питье с настоем лекарственных трав, рыбий жир, адаптогены. Эти препараты применяют в течение 7— 10 дней, курсы повторяют 2—4 раза с промежутком 10 дней. Такое лечение сочетают с гемотерапией: переливанием совместимой цельной крови, плазмы, эритроцитной массы, заменителей крови. После 2—3 или 3—5 курсов лечения в зависимости от иммунологических показателей назначают индивидуально подобранные иммуномодуляторы — стафилококковый анатоксин, левомизол, Т-активин, тималин, актинолизат (Т.Г.Робустова). При гипербластической форме хронического остеомиелита, когда в кости, надкостнице преобладают продуктивные изменения, курсы детоксикации сочетают с десенсибилизирующей терапией. Иммуномодуляторы, особенно специфического действия (стафилококковый анатоксин, актинолизат) назначают осторожно — только на основании определения индивидуальной чувствительности к ним иммунокомпетентных клеток. Стимулирующее и общеукрепляющее лечение в виде гемотерапии не показано. В зависимости от эффективности курсов лечения, нередко продолжительностью 1—2 года, динамики рентгенологических изменений и локализации очагов деструкции в кости, а также расположения избыточных ее участков производят не-кротомию, удаление новообразованной кости. Хороший эффект дает замещение полостей в кости биоматериалом. В послеоперационном периоде назначают антибактериальную терапию. При хроническом остеомиелите применяют те же физические методы лечения, что и при острой фазе, дополняя их ультразвуковой, лазерной терапией, в том числе инфракрасными лучами, электрофорезом цинка, меди, парафинолечением, ГБО.
Прогноз при своевременном и правильном лечении острого остеомиелита челюсти преимущественно благоприятный. В остром периоде гиперергическое течение заболевания, значительная интоксикация могут вести к развитию септического шока, острой дыхательной недостаточности. Распространение гнойного процесса из кости на многие области лица и шеи нередко вызывает флебиты вен лица и синусов твердой мозговой оболочки, восходящее распространение гнойной инфекции и развитие абсцесса мозга, менингита, менингоэнцефалита, нисходящее продвижение инфекции в средостение и образование медиастинита, а также сепсис. Такие осложнения нередко являются причиной летальных исходов. Кроме того, при обширных поражениях кости и недостаточной тканевой реакции для образования секвестральной капсулы может возникать патологический перелом или ложный сустав. С такими формами диффузного остеомиелита связано возникновение деформации челюсти, анкилоза височно-нижнечелюстного сустава и руб-цовой контрактуры жевательных мышц. Гнездные бессеквестральные проявления остеомиелита, гиперпластические формы, особенно на фоне первичных и вторичных иммунодефицитных заболеваний и состояний, могут длиться многие годы, осложняясь хронической септикопиемией, амило-идозом внутренних органов. При острой и подострой стадии остеомиелита челюсти больные нетрудоспособны и после выписки из стационара их наблюдают в кабинетах реабилитации до полного выздоровления. Для секвестрэкто-мии их чаще всего повторно госпитализируют. Больные диффузным остеомиелитом челюсти с длительно текущими гнездными, гиперпластическими поражениями кости должны находиться под диспансерным наблюдением. Нередко эти поражения являются причиной перевода больного на инвалидность. Профилактика остеомиелита челюсти заключается в своевременном и правильном лечении патологических одонтогенных очагов, общем оздоровлении организма, особенно у больных с нарушением иммунитета, иммунодефицитными заболеваниями и состояниями.
Добавить комментарий
stom-portal.ru
Хронический Остеомиелит Челюсти-Особенности Диагностики И Лечения • OHI-S
Остеомиелит челюсти — это инфекционный гнойно-некротический процесс, развивающийся в кости и костном мозге челюсти, а также в окружающих их мягких тканях на фоне предварительной сенсибилизации организма. В прошлой статье речь шла о различных формах острого остеомиелита челюсти, потому теперь рассмотрим хронический остеомиелит челюсти, особенности диагностики и лечения.
Хронический остеомиелит челюсти
Хронический остеомиелит челюсти развивается из невылеченной острой формы заболевания. Такой остеомиелит называется вторично-хроническим. Если же воспалительный процесс изначально протекал вяло и не был так сильно выражен клинически, как острый, — то это первично-хронический остеомиелит.
Хронический остеомиелит, как и острый, может быть инфекционного и неинфекционного происхождения. Первый, в свою очередь, делится на одонтогенный и неодонтогенный.
В соответствии с преобладанием процессов построения или гибели костного вещества выделяют 3 клинико-рентгенологические формы хронического одонтогенного остеомиелита челюстей: продуктивную (без образования секвестров), деструктивную (с образованием секвестров) и деструктивно-продуктивную. Продуктивная форма встречается реже остальных, в основном в молодом возрасте.
Хронический одонтогенный остеомиелит челюсти
Хронический одонтогенный остеомиелит челюсти чаще является вторично-хроническим, рассматривается как осложнение острого одонтогенного остеомиелита. Переход острой стадии заболевания в хроническую в среднем приходится на 4-5 неделю заболевания. К этому времени проявления острого воспаления проходят: спадает отёк окружающих челюсть мягких тканей, количество выделяемого гноя из раны уменьшается, сам гной становится более густым, в ране образуется грануляционная ткань. Общее состояние пациента также нормализуется: температура тела приходит в норму, пациент не жалуется на боль в области поражения, восстанавливается сон и аппетит, анализы крови приближаются к нормальным показателям.

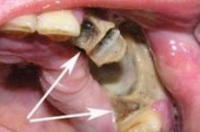
Рисунок 1. Формирование свищевого хода.
Первым клиническим признаком того, что острая стадия не была вылечена, является появление свищей с гноем в области раны. Иногда свищи могут открываться на коже челюстно-лицевой области.
Далее наблюдается образование секвестров, которые в зависимости от размеров либо сами выходят через свищевые ходы (маленькие), либо подлежат удалению челюстно-лицевым хирургом (большие).

Рисунок 2. Образование и отторжение секвестра.
При нарушении оттока гноя и удаления малых секвестров через свищевые ходы хронический процесс обостряется, клиническая картина становится такой же, как и при остром остеомиелите.
Описанная выше картина характерна для деструктивной или деструктивно-продуктивной форм остеомиелита. Для продуктивной формы характерно отсутствие секвестров и увеличение костной ткани в зоне воспаления, встречается только при остеомиелите нижней челюсти.
Диагностика хронического одонтогенного остеомиелита
Диагностика хронического одонтогенного остеомиелита заключается в сборе анамнеза заболевания, осмотре пациента и проведении рентгенографии.
Из анамнеза мы узнаем, что пациент либо болел острым остеомиелитом и не обращался за помощью, либо помощь ему была оказана, но острая форма процесса перешла в хроническую. В обоих случаях проводится дальнейшее обследование пациента.
Клиническая картина очень разнообразна, потому точно охарактеризовать все признаки заболевания тяжело.
 Внешне лицо может быть асимметрично из-за отёка мягких тканей или деформации костной ткани. При продуктивной форме асимметрия может быть вызвана увеличением объёма костной ткани.
Внешне лицо может быть асимметрично из-за отёка мягких тканей или деформации костной ткани. При продуктивной форме асимметрия может быть вызвана увеличением объёма костной ткани.
Открывание рта либо в норме, либо выполняется не в полном объёме, что вызвано воспалительной контрактурой жевательных мышц.
Лимфоузлы в норме или могут быть слегка увеличены и болезненны при пальпации.
При осмотре полости рта определяется воспалительный инфильтрат, гиперемированная слизистая, причинный зуб или лунка удалённого зуба. На слизистой оболочке полости рта или на коже обнаруживаются свищи, через которые зондируются сформированные секвестры. Подвижные при остром остеомиелите зубы менее подвижны в хронической форме заболевания.
Далее проводится рентген-диагностика, предпочтительно ортопантомограмма или рентгенография в двух проекциях (прямой и боковой). При острой форме одонтогенного остеомиелита наблюдается только очаг инфекции – разрежение костной ткани в области верхушки корня причинного зуба. Если заболевание перешло в хроническую форму, на снимке видны секвестры. Но первые проявления заболевания на снимке появляются только к концу 2ой, а иногда и 3ей недели. Выше описана ситуация при деструктивной форме остеомиелита.

Если говорить о продуктивной форме, то секвестрация кости не отмечается. Зато увеличивается количество минерализованной ткани из-за реакции надкостницы. Лицо пациента становится асимметричным, кость в объёме увеличивается.

Хронический одонтогенный остеомиелит нижней челюсти
Хронический одонтогенный остеомиелит нижней челюсти чаще затрагивает только альвеолярную часть кости, реже – тело или ветвь челюсти. Из-за особенностей строения, заболевание протекает тяжело с образованием малых и больших секвестров. Нередко деструкция костной ткани приводит к патологическому перелому (кость ломается при слабом «ударе» по челюсти).
Хронический одонтогенный остеомиелит верхней челюсти
Хронический одонтогенный остеомиелит верхней челюсти развивается быстрее и протекает легче, чем на нижней челюсти. Секвестры образуются за 3-4 недели, в то время как на нижней челюсти – за 6-8 недель. При разлитом характере заболевания возможна деструкция передней стенки гайморовой пазухи или даже нижнего края глазницы.
Лечение хронического одонтогенного остеомиелита челюсти
Лечение хронического одонтогенного остеомиелита челюсти комплексное, включает в себя хирургическое вмешательство и медикаментозное лечение.
I. При обострении хронического остеомиелита сначала снимаются симптомы острого воспаления. Если причинный зуб ранее не был удалён, то он подлежит удалению на этот раз. Рядом стоящие подвижные зубы трепанируются и шинируются, если не удаляются по показаниям (после оценки их жизнеспособности и рентгеновского исследования). Обязательно проводится санация полости рта, удаляются все хронические источники инфекции для предупреждения осложнений во время последующих мероприятий.
Для облегчения оттока гноя расширяются свищи или раны, проводится первичная хирургическая обработка подкостничных и околочелюстных гнойных очагов.
Важная часть хирургического этапа лечения – секвестрэктомия. После оценки рентгенограммы проводят удаление сформированных секвестров. Удаление проводится через внутри- или внеротовой разрез. Большие секвестры в области тела и ветви нижней челюсти, а также в области подглазничного края и скуловой кости удаляются внеротовым способом. Иногда крупные некротизированные участки кости разламывают на несколько частей для удобства их удаления. Разрезы проводятся по естественным складкам лица для лучшей эстетики.
После удаления секвестров уделяют внимание грануляциям и секвестральной капсуле. Кюретажной ложкой или даже фрезой удаляются патологические ткани до признаков здоровой кости: луночковое кровотечение, белый цвет кости, твёрдая костная ткань.
Свободное пространство заполняется биосинтетическим остеотропным препаратом: колапол, колапан, и др. Рану наглухо зашивают, оставляют дренаж. Швы снимают через 7-10 дней.
II. Далее перейдём к медикаментозному лечению. Как и при других гнойных заболеваниях, проводится этиотропное, патогенетическое и симптоматическое лечение.
Для устранения причины заболевания хирург удаляет причинные зубы. Но инфекция остаётся в крови, потому пациенту выписывают антибактериальные препараты: макролиды, цефалоспорины. Также стоит назначить пациенту противогрибковые средства (дефлюкан по 150мг 1 раз в неделю).
Так как иммунитет пациента снижен, рекомендовано назначение иммунных препаратов, таких как тималин, Т-активин, левомизол, стафилококковый анатоксин.
При обширных повреждениях костной ткани пациенту рекомендована щадящая диета для предотвращения патологического перелома челюсти.
Для снижения симптомов воспаления проводится дезинтоксикационная, противовоспалительная терапия. Пациенту индивидуально подбираются упражнения ЛФК и физиотерапия для восстановления функций.
Хронический остеомиелит челюсти. Исходы и осложнения
Исходы:
- Благоприятный — при своевременном обращении пациента к челюстно-лицевому хирургу и адекватном лечении возможно полное выздоровление пациента.
- Неблагоприятный – при недостаточном лечении и позднем обращении пациента к врачу может произойти:
- Обострение заболевания,
- Деформация челюсти,
- Перелом челюсти — происходит при незначительном физическом воздействии, от которого здоровая челюсть не пострадала бы,
- Осложнения остеомиелита:
- Абсцессы и флегмоны мягких тканей лица,
- Тромбоз лицевых сосудов и кавернозного синуса,
- Медиастинит,
- Летальный исход.
Профилактика остеомиелита челюсти
Профилактика остеомиелита челюсти заключается в лечении кариеса и его осложнений как источников инфекции, своевременном обращении к врачу-стоматологу, периодическом посещении стоматолога с целью профосмотра, укреплении общего здоровья пациента.
Статью написал Кульба В. специально для сайта OHI-S.COM. Пожалуйста, при копировании материала не забывайте указывать ссылку на текущую страницу.
ohi-s.com
Острый и хронический остеомиелит челюсти, симптомы и лечение
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
ДЕЙСТВУЮЩИЕ ВЕЩЕСТВА - Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Булимия
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Е] Еюноскопия
- [Ж] Железы .. Жиры
- [З] Заместительная гормональная терапия
- [И] Игольный тест .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Люмбальная пункция
- [М] Магнитотерапия .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Общий анализ крови .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т]
medside.ru
лечение в стоматологии, антибиотики, народные рецепты
Остеомиелит – инфекционное воспаление, развивающееся в костной ткани.
Патология способна поражать любую кость, но в большинстве случаев она развивается в костной ткани челюсти.
Заболевание опасное, но, к счастью, диагностируется редко.
Содержание статьи
Общие сведения
Остеомиелит челюсти – гнойное заболевание, опасное быстрым развитием, проявлением угрожающих для жизни последствий.
Его распространенность среди других видов остеомиелита объясняется тем, что именно заболевания зубов и рта становятся частыми причинами развития в челюсти воспаления ее костной ткани.
Кроме этого, челюсть имеет несколько структурных особенностей, предрасполагающих к этой болезни:
- густая сеть сосудов;
- ее рост при смене зубных единиц;
- наличие объемных гаверсовых каналов;
- тонкие трабекулы в кости.
Наличие этих особенностей ведет к легкому проникновению в костную ткань любого вида инфекции или бактерии.
Причины возникновения
Главным фактором, приводящим к заболеванию, является проникновение в костную ткань и быстрое развитие патогенных микроорганизмов.
Существует несколько состояний, при которых возможно инфицирование:
- Инфекционные и вирусные заболевания.
- Недолеченные болезни зубов и их осложнения.
- Травма челюсти.
- Экстракция зуба.
- Занесение инфекции через плазму крови при инъекциях или переливании.
- Дисфункция височно-челюстного сустава.
Скорость развития заболевания и его проявления напрямую зависят от силы иммунитета. У людей с ослабленной иммунной защитой вероятность развития остеомиелита очень высокая.
Симптомы
К основным признакам заболевания относятся симптомы, напоминающие развитие иных патологий. Поэтому дифференцировать остеомиелит сможет только специалист.
О начале развития заболевания подскажут:
- увеличение шейных лимфоузлов, их болезненность;
- подвижность зубных единиц;
- развитие неприятных ощущений при надавливании;
- гиперемия и отек слизистой;
- боль при движении челюсти.
Если обращение больного к врачу было поздним, могут сформироваться свищи, через которые будет наблюдаться отток гноя.
Типы
В зависимости от характера течения, остеомиелит классифицируется на 4 вида. Каждый из них характеризуется своими специфическими симптомами.
Острый
Развивается внезапно и протекает очень быстро. Он характеризуется 2 видами проявлений: местными (характеризующие начало самой болезни) и общими (неспецифическими, отражающими присутствие воспаления в организме).
К общим проявлениям относятся:
- резкий подъем температуры;
- слабость;
- недомогание;
- усиленное потоотделение;
- бледность кожи и слизистой.
При нарастании общей симптоматики развиваются местные признаки, к которым относятся:
- Сильная нелокализованная зубная боль.
- Переход воспаления на челюстной сустав.
- Расшатывание зубных единиц.
- Резкое отекание слизистой, ее гиперемия и болезненность.
- Спазм жевательных мышц.
- Асимметрия лица.
Подострый
Состояние больного улучшается — боль не такая сильная и проявляется ненадолго. Но подобное улучшение — временное явление. Через время формируется свищ и наблюдается отток гнойной массы и жидкости, возрастает подвижность зубных единиц.
Развивается, спустя 3—4 месяца с момента проявления первых симптомов болезни.
Если на этой стадии лечение так и не было начато, остеомиелит переходит в хроническое состояние и развиваются осложнения.
Хронический
Может длиться несколько месяцев, а в некоторых случаях при сильном иммунитете и отсутствии негативных факторов — не один год. Состояние больного значительно улучшается, но болезнь, на самом деле, только усугубляется. При этом наблюдаются:
- вялость;
- бледность кожи и слизистой;
- формируются новые свищи.
Через время начинается отторжение омертвевших участков костной ткани.
Хронический в период обострения
Последующие изменения связываются с нарушением экссудативного оттока или изменением в реактивности самого организма (обычно под влиянием стресса).
Воспаление обостряется, нередко развиваются абсцессы, флегмоны, ухудшается общее состояние, появляются нестерпимая боль, температура, уплотняются лимфоузлы. У некоторых больных наблюдается перелом самой челюсти.
Классификация
В зависимости от того, каким способом инфекция проникла в организм и каков характер течения остеомиелита, выделяются 5 его типов.
Травматический
Развивается как последствие повреждения челюсти или лицевой кости.
Травмируемая область открыта для проникновения в нее патогенной микрофлоры и развития при создании благоприятных условий воспаления.
Процент проявления остеомиелита при подобном травмировании очень низкий.
После удаления зуба
Заболевание развивается вследствие неполной экстракции нерва при удалении зубной единицы.
Результатом подобной манипуляции является раздражение полости и ее последующее нагноение.
Гематогенный
Редкая патология, характеризуется воспалением, развивающимся при заражении тканей инфекцией, которая была принесена кровотоком.
Гематогенный тип является следствием имеющейся в организме хронической болезни или долго существующей инфекции.
Воспаление развивается как бы в обратном направлении: сначала поражается челюстная кость, а затем только зуб.
Лучевой
Лучевая форма остеомиелита – тяжелое осложнение при получении большой дозировки облучения опухоли и проникновение инфекции к месту воздействия.
По этим причинам в челюсти зарождается гнойно-некротический процесс. Проявление заболевания зависит от иммунитета и устойчивости организма на пагубное воздействие извне.
Одонтогенный
Самый распространенный тип остеомиелита, встречается одинаково часто у взрослых и детей. Развивается на фоне имеющихся серьезных заболеваний зубов, когда инфекция попадает в пульпу через кариозные ткани к корням.
Постепенно она захватывает все близлежащие ткани, вызывает их воспаление, а затем разносится кровотоком и лимфой по организму.
Диагностика
Основывается на изучении врачом:
- Общей клинической картины.
- Результатов проведенного внешнего осмотра.
- Рентгеновского снимка.
- Обследование крови.
При уточнении диагноза больному показано прохождение МРТ, позволяющее четко рассмотреть обширность болезни и визуализировать небольшие очаги гноя.
Для определения возбудителя болезни и его восприимчивости на антибиотики, проводится бактериологическое изучение выходящих из свищей жидкости или гноя с дальнейшей микроскопией этих образцов.
В видео более подробно рассказывается о заболевании и причинах его развития.
Осложнения
При несвоевременно начатом лечении, заболевание приводит к опасным для здоровья осложнениям. Развиваются:
- Флегмона.
- Абсцесс.
- Сепсис.
- Контрактура нижней челюсти.
- Тромбофлебит лицевых вен.
- Менингит.
- Пневмония.
- Необратимая потеря зрения.
Эти осложнения часто приводят к инвалидности и имеют большой процент летальных исходов.
Методы избавления от патологии
Независимо от причинного фактора, приведшего к заболеванию, лечение обязательно включает в себя мероприятия, направленные на устранение инфекции, остановку развития и распространения воспаления.
Оперативное хирургическое
Ход операции зависит от типа остеомиелита, характера его течения и клиники. Выполняются:
- Секвестрэктомия – манипуляция, в ходе которой рассекаются свищевые ходы с находящимися в них секвестрами.
- Секвестрнекрэктомия – удаление погибших тканей в области пораженной кости.
- Костно-пластическая трепанация с последующим восстановлением костномозгового канала – проводится при внутрикостном нахождении гноя.
- Резекция кости – выполняется деструкция костных тканей.
- Трепанация кости с одновременной секвестрнекрэктомией – позволяет получить доступ к секвестру, расположенному в костномозговом канальце.
При остром остеомиелите для создания оттока гнойной массы из кости, проводится срочная операция. Если выявлена одонтогенная патология, первым этапом операции является экстракция зуба, из-за которого и началось воспаление.
Затем вскрывается гнойная полость не только в «проблемном» месте, но и под надкостницей. После удаления гноя проводится местная обработка растворами с антисептиками, антибиотиками. Чтобы гной не скапливался, устанавливается дренаж.
В зависимости от распространенности воспаления и его локализации, операция может проводиться внутри ротовым (на верхней челюсти) или вне ротовым (на нижней челюсти) доступом. Для обезболивания применяется общий или местный наркоз.
При хроническом виде хирургия показана не во всех случаях, а только в определенных ситуациях:
- обострение воспаления;
- секвестры, неспособные к лизису;
- потеря значительного объема кости;
- гнездная форма болезни;
- осложнения.
При подобных показаниях проводится секвестрэктомия. По ее завершении, рана сшивается наглухо, остается только место для установки дренажа. При удачно проведенной операции дренаж удаляется через 4—6 дней.
Процесс секвестрэктомии вы можете посмотреть в видеоматериале.
Народные рецепты
Заболевание лечится только медикаментозно, а предлагаемые народные рецепты помогают организму бороться с болезнью.
- Лук. К больному месту на 10—15 мин прикладывается компресс из смеси перетертого лука и небольшого количества хозяйственного мыла. Процедура выполняется дважды в день 2 недели. Она позволяет уменьшить воспаление и справиться с патогенной микрофлорой.
- Овсяная солома. Уменьшить боль поможет примочка из соломы. Она отваривается 3—5 мин, после остывания прикладывается на проблемный участок на 15 мин. Примочки прикладываются дважды в день в течение 10 дней.
- Мумие — мощный иммуностимулятор, ускоряет процесс заживления и восстановления тканей. Готовится раствор: 2 г мумия залить 1 ст. теплой воды, настаивать около 12 ч. Принимается по 1 ст. л. дважды в день 2 недели.
Необходимо помнить, что использовать в терапии остеомиелита только народные средства, нельзя.
Назначаемые препараты
При медикаментозной терапии рекомендуются к приему препараты:
- Антибиотики. Их прием должен начинаться на начальной стадии болезни, чтобы исключить распространение воспаления и осложнения. Рекомендуются антибиотики, обладающие минимальной токсичностью и аллергенностью: «Ципрофлоксацин», «Гентомицин», «Клиндомицин». Длительность курса до 2 недель, при осложненном течении болезни – до 21 дня.
- Антигистаминные. Рекомендованы: «Фенкарол», «Димедрол», «Диазолин». Они в короткий срок уменьшают интоксикацию организма, усиливают влияние антибиотиков на воспаление, уменьшают проницаемость сосудов, устраняют отек.
- Общеукрепляющие – сочетание приема витаминных комплексов (С, Е, В) адаптогенов («Дибазол», «Экстракт женьшеня», «Лимонник») и стимуляторов («Кокарбоксилаза», «Кофеин»).
Сразу после хирургии назначаются местные антисептики, которые предупреждают повторное воспаление и ускоряют заживление. Это мази «Левосин», «Хинифурил» и растворы «1% Йодопирон», «0,01% Мирамистин».
Физиотерапия
Показана только при стихании острого воспаления и не раньше чем через 4—6 недель после начала общего курса терапии.
В зависимости от состояния пациента и тяжести заболевания, назначаются:
- облучение ультрафиолетом очага воспаления;
- массаж;
- электрофорез с использованием антибактериальных и противовоспалительных препаратов;
- облучение лунки вырванного зуба.
Немаловажное значение в лечении имеет строгое соблюдение постельного режима, щадящего сбалансированного питания.
Прогноз
Всегда положительный при условии, если обращение больного за медицинской помощью было своевременным. Немаловажное значение имеет общее состояние организма и его устойчивость на воздействие патогенных вирусов и бактерий.
Сложно прогнозировать результат лечения, если больной обратился к врачу, когда заболевание перешло в острую стадию. В этом случае могут проявить себя любые осложнения, опасные своим летальным исходом, в лучшем случае, лечение будет долгим.
Отзывы
Несмотря на разработку новых препаратов и методов лечения, остеомиелит челюсти остается опасным и трудноизлечимым заболеванием. Раннее диагностирование болезни, соблюдение назначенного лечения значительно увеличивают шанс на излечение.
Поделиться опытом лечения остеомиелита, эффективностью воздействия на заболевание препаратов и методов лечения, вы можете, оставив комментарий к этой статье.
dr-zubov.ru
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Булимия
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Е] Еюноскопия
- [Ж] Железы .. Жиры
- [З] Заместительная гормональная терапия
- [И] Игольный тест .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Люмбальная пункция
- [М] Магнитотерапия .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Общий анализ крови .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т]


