Болезнь леддерхозе – Деформация Хаглунда-Шинца (Гаглунда, Pump-Bump), болезнь Севера, остеохондропатия Келлера II, болезнь Леддерхозе относятся к достаточно редко-выявляемым болезням стопы
симптомы, варианты лечения, необходимость оперативного вмешательства, советы хирургов
Болезнь Леддерхозе – это патология, при которой на стопе появляются бугорки. Впервые недуг был описан в 1894 году немецким хирургом Георгом Леддерхозе. Узелки на подошве ног причиняют пациенту сильный дискомфорт при ходьбе. Иначе эта патология называется подошвенным фиброматозом. Как избавиться от такого заболевания? Этот вопрос рассмотрен в статье.
Что это такое
Подошвенный фиброматоз – это заболевание, сопровождающееся появлением доброкачественных опухолей на стопе. Они возникают из-за разрастания и уплотнения соединительной ткани в сухожилиях. Опухоли выглядят, как упругие узелки и состоят из коллагеновых волокон.
На начальных стадиях болезнь Леддерхозе не причиняет особых неудобств пациенту. Однако по мере разрастания фибром человек начинает испытывать боль и сильный дискомфорт при наступании на подошву. Кроме этого, больному становится трудно сгибать пальцы ног.
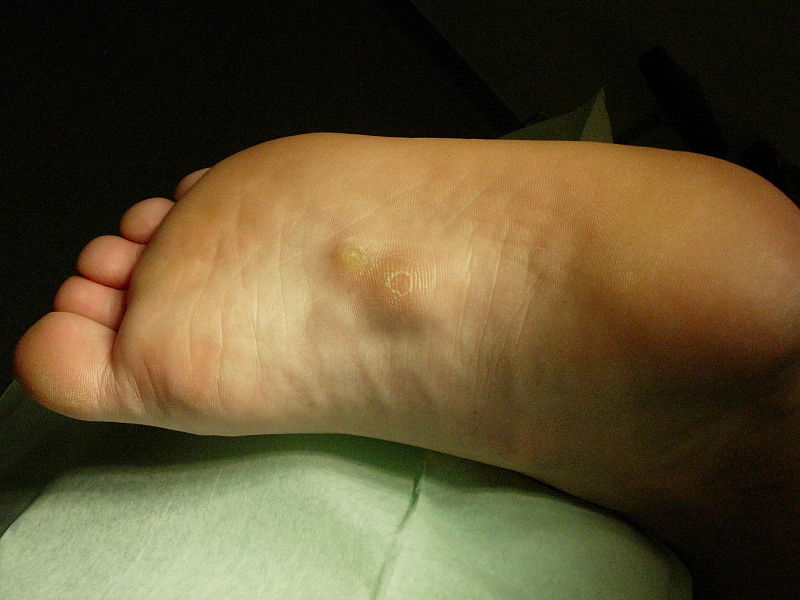
Чаще всего фиброматозные опухоли появляются только на одной стопе. В некоторых случаях патология поражает обе конечности. У левшей узелки обычно образуются на левой стопе. Болезнь Леддерхозе нередко отмечается у мужчин старше 45 – 50 лет.
Причины
Точные причины патологии не установлены. Предполагается, что узелки на сухожилиях образуются вследствие ухудшения кровообращения в стопе, нарушений обмена кальция и гормональных сбоев. В группу риска по возникновению болезни Леддерхозе входят следующие категории пациентов:
- мужчины среднего и пожилого возраста;
- больные сахарным диабетом;
- пациенты, перенесшие травмы ног;
- люди, злоупотребляющие спиртными напитками.
Вероятность образования узелков повышается при регулярных тяжелых нагрузках на ноги. Спровоцировать возникновение патологии может также прием следующих медикаментов:
- противосудорожных средств;
- препарата “Фенитоина”;
- бета-блокаторов;
- некоторых БАДов.
Бывают случаи, когда узелки изначально образуются на ладонях. Такие пациенты тоже имеют повышенный риск появления фибром на подошвах.
Симптоматика
Как проявляется болезнь Леддерхозе? Выделяют несколько этапов патологии:
- 1 стадия. Сначала фибромы практически не видны. Их можно определить только с помощью специальной диагностики. Они не причиняют пациенту никаких неудобств.
- 2 стадия. Узелки разрастаются. На стопе видны бугорки. Они особенно заметны при сгибании пальцев. Возникает боль и дискомфорт при ходьбе.
- 3 стадия. Уплотнение тканей стопы прогрессирует. Узелки начинают давать на мышцы и нервные окончания. Пациенту становится трудно сгибать и разгибать пальцы. Из-за этого возникают тяжелые нарушения походки, развивается хромота.
Диагностика
Как выявить подошвенный фиброматоз? Необходимо обратиться к врачу-ортопеду или хирургу. Специалисты обычно диагностируют это заболевание при наружном осмотре и пальпации стопы.
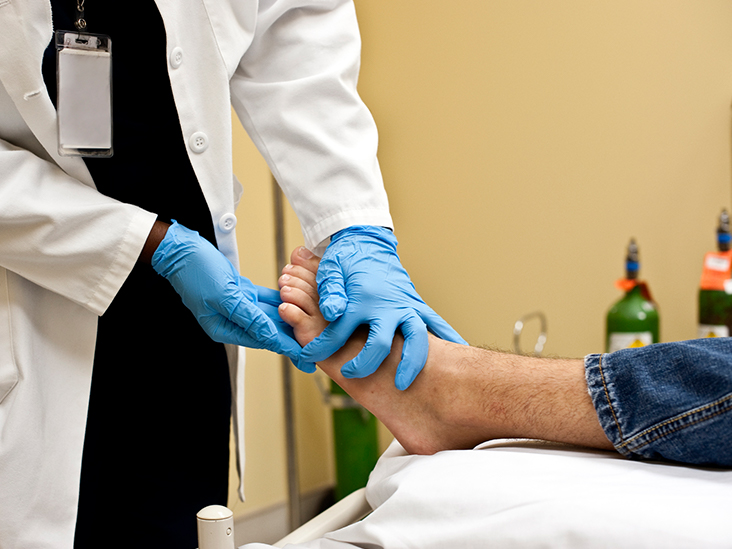
В некоторых случаях необходимо дифференцировать подошвенный фиброматоз от других видов доброкачественных и злокачественных опухолей. С этой целью назначают МРТ стопы. Это обследование позволяет определить структуру новообразования, размеры фибромы и глубину поражения сухожилий.
Необходимо также рассказать врачу о принимаемых препаратах. В ряде случаев подошвенный фиброматоз возникает из-за побочных действий лекарств.
Консервативная терапия
Как лечить болезнь Леддерхозе? На начальных стадиях патологии возможно применение консервативной терапии.
Больным следует снизить нагрузки на ноги. Врачи рекомендуют также пользоваться мягкими стельками для обуви. Это уменьшает дискомфорт при ходьбе.

Для снятия болевого синдрома назначают гормональные мази:
- “Клобетазол”;
- “Дексаметазон”;
- “Триамцинолон”.
В сложных случаях показаны инъекции кортикостероидных препаратов. Однако такое лечение носит симптоматический характер. Глюкокортикоиды помогают купировать боль, но не воздействуют на причину заболевания.
Более перспективным считается лечение болезни Леддерхозе с помощью “Димексида”. Этот препарат накладывают на больное место в виде компресса. Он снимает воспаление и боль, а также способствует постепенному рассасыванию узелковых образований.
Современные методы
В наши дни разработаны новые способы лечения подошвенного фиброматоза. Хорошие результаты дают инъекции препаратов на основе коллагеназы. Это вещество представляет собой фермент, расщепляющий белки соединительной ткани. Его вводят непосредственно в пораженный участок. Это приводит к быстрому рассасыванию коллагеновых узелков, исчезновению боли и восстановлению движений пальцев.
Физиотерапия
В дополнение к медикаментозной терапии пациентам назначают массаж стоп. Однако такую процедуру не следует делать самостоятельно. Лучше довериться опытному массажисту. Воздействие на подошву должно быть очень нежным и аккуратным. Ни в коем случае нельзя давить на бугорки. Во время массажа необходимо осторожно растягивать мышцы стопы. Это вызовет приток крови к пораженному участку и будет способствовать уменьшению боли.
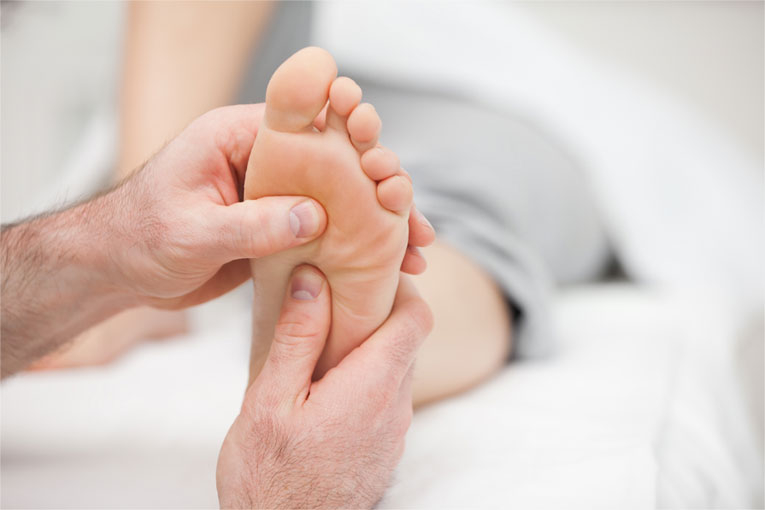
Рекомендуется также лечебная физкультура. Врач индивидуально подбирает упражнения для каждого больного. При выполнении гимнастики необходимо равномерно распределять нагрузку на правую и на левую стопу. Лечение болезни Леддерхозе с помощью ЛФК дает неплохие результаты в комплексе с медикаментозной терапией и массажными процедурами.
Оперативное вмешательство
Показано при запущенных формах подошвенного фиброматоза, а также при отсутствии эффекта от консервативного лечения. Хирургическое вмешательство необходимо и при нарушении сгибания и разгибания пальцев.
Под местной анестезией хирург удаляет фиброму. Ткани отправляют на гистологическое исследование, чтобы определить природу опухоли. Операция длится недолго, но она требует высокой квалификации врача. Ведь узелки располагаются в непосредственной близости от нервов и сосудов.
Реабилитация после удаления фибромы длится около 14 дней. В первое время после операции больному следует пользоваться ходунками. В дальнейшем нормальное движение восстанавливается. Пациенту рекомендуется вкладывать в обувь мягкие стельки для снижения нагрузки на подошву.
Оперативное вмешательство имеет и свои недостатки:
- нередко возникают рецидивы подошвенного фиброматоза;
- может развиться плоскостопие;
- после операции остается болезненный шов, который тоже нужно удалять.
В некоторых случаях после проведенной операции пациентам назначают курс лучевой терапии. Это помогает избежать повторного образования фибром.
Профилактика
Можно ли предотвратить появление подошвенного фиброматоза? Современной медицине неизвестны точные причины появления узелков на сухожилиях стопы. Поэтому специфическая профилактика этого заболевания не разработана. Хирурги дают следующие рекомендации:
- не создавать чрезмерной нагрузки на ноги;
- носить удобную обувь с мягкими стельками;
- отказаться от алкоголя;
- регулярно делать гимнастику для ног;
- вовремя излечивать травмы нижних конечностей;
- не злоупотреблять медикаментам и БАДами.
Эти меры помогут уменьшить риск возникновения узелков на сухожилиях.
Диагностика и лечение болезни Леддерхозе в Германии
Новейшие методики в клинике пластической и реконструктивной хирургии профессора Ноа в Касселе
Болезнь Леддерхозе или подошвенный фиброматоз – крайне редкое заболевание, проявляющееся в образовании на стопах человека небольших плотных узелков, вызывающих дискомфорт и боль. Зачастую лечение проводится консервативно, но при хронической или запущенной форме может потребоваться хирургическое вмешательство.
Узелки на стопах, вызванные болезнью Леддерхозе, обычно небольшие, но просматриваются и прощупываются при пальпации. Часто они расположены в местах изгибов пальцев ног. Структура их плотная, количество постоянно увеличивается. Если не заниматься лечением,те уплотнения, что находятся под пальцами, могут мешать их сгибанию, что сильно сказывается на ходьбе и доставляет массу неудобств человеку.
На ранних этапах новообразования маленькие. Они не доставляют особых неудобств и не мешают движению. По мере их разрастания появляется болезненность, ходить становится все сложнее.
Основная масса пациентов с данным заболеванием – мужчины в пожилом возрасте. Но встречается оно и у женщин. Зачастую узелки расположены только на одной ступне. Поражение сразу двух ступней наблюдается только у четверти пациентов. В данной статье мы более детально рассмотрим специфику заболевания, а также возможные пути его лечения.
Основные причины и симптоматика заболевания
Специалистам до сих пор не удалось установить точные причины появления болезни Леддерхозе. Однако благодаря проведенным исследованиям стало возможным выделить ряд факторов, которые могут стать решающими в развитии подошвенного фиброматоза. Среди них:
- изменения в организме человека, связанные с преклонным возрастом;
- алкоголизм;
- проблемы с кровообращением;
- наличие сахарного диабета;
- регулярные высокие нагрузки на ноги;
- травмы ступней;
- ладонный фиброматоз, который может перейти в форму подошвенного.
У некоторых людей была обнаружена связь появления узелков на стопах с приемом противосудорожных препаратов. Основная причина – такие препараты провоцируют активную выработку коллагена. А именно он и формирует эти новообразования.
Если на самых ранних этапах заболевания оно может не быть ярко выраженным, то уже в скором времени появляются явные симптомы:
- дискомфорт и болезненные ощущения из-за давления на подошву во время ходьбы;
- боль нередко переходит в голеностопный сустав;
- на стопах формируются плотные узелки, со временем увеличивающиеся в размерах;
- подвижность пальцев снижается;
- появляется сильное жжение и фасциальный зуд.
Специалисты выделяют три большие стадии Болезнь Леддерхозе:
- На самой ранней стадии маленькие узелки на ступнях совершенно безболезненные. Большинство пациентов изначально их даже не замечает или обнаруживает случайно.
- Позже узлы увеличиваются, образуя фиброзные тяжи. Проблема становится гораздо более выраженной, пальцы сгибаются хуже, но боль все еще может отсутствовать даже под нагрузкой на ноги.
- Позднее изменениям подвергаются сухожилия. Происходят так называемые индуративные преобразования, мягкие ткани сильно уплотняются, укорачивается апоневроз подошвы, походка становится неестественной и тяжелой. Если довести заболевание до этой стадии, единственно возможный вариант лечения – хирургическая операция.
Большинство пациентов обращается к специалисту на второй стадии, когда проблема становится выразительной, но все еще не критичной. Но лечение гораздо эффективнее и действеннее, если заболевание было обнаружено еще на самой первой стадии. Поэтому людям в группе риска рекомендуется регулярно осматривать и ощупывать стопы на наличие каких-либо уплотнений. И в случае обнаружения не затягивать с посещением квалифицированного специалиста.
Современные возможности лечения Болезни Леддерхозе
Важным этапом является диагностика. Не все узелки, которые образуются на ступнях, являются признаком данного заболевания. Они нередко вызваны плантарным фасциитом, требующим другой техники лечения. Поэтому обязательно проводятся несколько типов исследования: рентгенография, ультразвуковое исследование и другие. Только после этого можно предпринимать конкретные меры по лечению.
По возможности пациенту назначается консервативное лечение, если заболевание не сильно прогрессировало. На ранних и средних этапах консервативное лечение включает в себя:
- применение анальгезирующих средств и гормональных препаратов;
- процедуры растяжения стопы для улучшения эластичности мягких тканей;
- массаж и лечебные растирания, не касаясь к самим узелкам;
- лечебная физкультура, которую назначает только лечащий врач;
- использование обезболивающих мазей и химических растворов.
Нередко даже при выборе консервативного лечения требуется операция по удалению тканей фасциального типа. Более того, во избежание рецидива заболевания некоторым пациентам назначается лучевая терапия.
Если же заболевание находится на поздней стадии или консервативные методы не дают должного эффекта, операция является обязательной. Она заключается в иссечении измененной фасции. Процедура выполняется с использованием самого современного оборудования и инструментов, не является особо травматичной и не влечет рисков для организма. Почти всегда применяются микрохирургические инструменты.
После операции наблюдается стойкий положительный эффект, а риски рецидива минимальны. Тем не менее, нужно понимать, что стопы – это часть тела человека, которая подвергается постоянным и довольно сильным нагрузкам. Особенно у людей, ведущих активный образ жизни, страдающих ожирением, и тех, чья работа связана с серьезными физическими нагрузками. Поэтому период восстановления может быть относительно продолжительным – вплоть до 2-3 недель. В это время пациент должен минимизировать нагрузки и любое механическое воздействие на прооперированные стопы. Передвигаться в основном приходится на костылях. Но уже после реабилитационного периода можно возвращаться к привычному ритму жизни.
Как предупредить развитие заболевания
Как известно, многие болезни гораздо проще предотвратить, чем вылечить. Болезнь Леддерхозе – не исключение. Во избежание появления заболевания рекомендуется следовать ряду советов:
- выбор подходящей обуви, которая не будет создавать дискомфорт во время ходьбы:
- соблюдение правил личной гигиены и здорового образа жизни в целом;
- отказ от курения и алкоголя или как минимум минимизация их употребления;
- снижение нагрузки на ноги и регулярное проведение расслабляющих упражнений для стоп;
- проработка правильного и сбалансированного рациона.
Если же проблема уже обнаружена, не стоит откладывать лечение. И если требуется именно оперативное вмешательство, лучше обращаться к ведущим специалистам. Команда квалифицированных врачей клиники пластической и реконструктивной хирургии профессора Ноа берется даже за самые серьезные случаи и проводит успешное лечение. Клиника принимает пациентов с разных стран и является важным центром медицинского туризма в Германии. Болезнь Леддерхозе – это серьезное заболевание, но его успешное лечение более чем реально.
Лечение контрактуры Леддерхозев Москве, Саранске и Рязани
Контрактурой Леддерхозе называют заболевание, при котором вследствие фиброзно-дегенеративных процессов в подошвенном апоневрозе ограничивается разгибание пальцев стопы. Эта патология имеет невоспалительную природу и характеризуется рубцовым перерождением сухожилия.
Причины болезни
Причины возникновения контрактуры Леддерхозе до сих пор не выявлены. Существуют предположения, что эта патология может возникать вследствие полученных травм стопы, повышенных физических и статических нагрузок на ее сухожилия и мышцы, воздействия неблагоприятных неврогенных факторов или гормонального дисбаланса.
Установлено, что контрактура Леддерхозе имеет наследственную природу и зачастую передается больным генетически. Кроме того, поражение подошвенного апоневроза часто сочетается с фиброзной дегенерацией ладонной фасции, т.е. контрактурой Дюпюитрена. Эти заболевания имеют родственное происхождение и природу, поэтому нередко сопутствуют друг другу.
Выяснено, что рубцовое перерождение подошвенного апоневроза чаще встречается у мужчин среднего возраста, у женщин его регистрируют намного реже, а течение патологии у них благоприятней. Кроме того, при возникновении в молодом возрасте, заболевание протекает тяжелей, быстрее прогрессирует и имеет более неблагоприятные прогнозы.
Симптомы патологии
Контрактура Леддерхозе проявляется аналогично поражению ладонной фасции.
На 1-вой стадии развития заболевания под кожей на подошве стопы появляется мелкий, плотный на ощупь, безболезненный узелок. Часто эта стадия остается незамеченной больными.
Во 2-й стадии, по мере разрастания соединительной ткани узелок увеличивается в размерах, от него начинают отходить плотные фиброзные тяжи, которые делают поверхность подошвы неровной. При сгибании пальцев ног неровность контуров подошвы усиливается, и бугристость становится явно заметной и выраженной.
Прогрессирующее фиброзирование сухожилия постепенно приводит к ограничению разгибания пальцев стопы, вследствие чего происходит нарушение ее функции и затруднение ходьбы. Наличие боли не является обязательным симптомом этой патологии. Согласно статистике, болевой синдром при контрактуре Леддерхозе встречается лишь у 10% больных.
На 3-й стадии индуративные изменения сухожилия становятся все более глубокими, мягкие ткани уплотняются, подошвенный апоневроз укорачивается, развивается стойкая флексия пальцев с ограничением их разгибания, возникает выраженное нарушение походки.
Диагностика болезни
Контрактура Леддерхозе диагностируется травматологом или ортопедом, главным образом, с помощью визуального осмотра и пальпации стопы. Обычно, проведение каких-либо инструментальных или лабораторных исследований для постановки точного диагноза в данном случае не требуется, так как клинические признаки заболевания довольно характерны.
Методы лечения контрактуры Леддерхозе
Консервативное лечение контрактуры Леддерхозе применяется лишь на ранних стадиях ее развития. При этом в пораженную область вводят смесь анестезирующего вещества с гормональными средствами, используют местное лечение и проведение физиопроцедур.
Главным и самым эффективным методом лечения контрактуры Леддерхозе является операция. Суть ее заключается в иссечении измененной фасции и возвращении пальцам подвижности в суставах. В нашем центре такая операция проводится малотравматичным методом с помощью микрохирургических инструментов. Это позволяет добиваться стойкого положительного лечебного результата и максимально сокращать длительность реабилитационного периода у больных после операции.
Деформация Хаглунда-Шинца (Гаглунда, Pump-Bump), болезнь Севера, остеохондропатия Келлера II, болезнь Леддерхозе относятся к достаточно редко-выявляемым болезням стопы
Лечение деформации Хаглунда-Шинца
Деформация Хаглунда-Шинца (в старых источниках – болезнь Гаглунда, в англоязычной литературе –Pump-Bump) это болезненная деформация заднего отдела пяточной кости. В основе заболевания – анатомическая особенность строения пяточной кости: в области бугра есть выступ. От контакта с тесной обувью или при нагрузках, выступ начинает увеличиваться, трется об пяточное (Ахиллово сухожилие), вызывая постоянные боли. Постепенно при деформации Хаглунда-Шинца выступ увеличивается и начинает довольно сильно выпирать из-под кожи на пятке. Пациента начинает беспокоить выступ сбоку пяточной кости. Особенно деформация Хаглунда беспокоит артистов балета и других танцевальных жанров (она у них возникает чаще по профессиональным причинам). Возникают болезненные выступы на пятке, постоянные боли в области Ахиллова сухожилия, ограничивается активность, затрудняется подъем на носки, начинаются затруднения с выбором и ношением обуви. Часто деформация Хаглунда поражает обе стопы сразу.
Консервативные методы лечения фактически бесполезны – они не могут остановить развитие нароста на пяточной кости. В современной хирургии стопы деформацию Хаглунда устраняют оперативным путем. Из небольшого разреза специальным мини-инструментарием выступ удаляется, убирают рубцы и освобождают пяточное сухожилие. Операция длится около 15 минут (можно прооперировать обе стопы сразу). Госпитализация не требуется, передвигаться можно сразу после операции в обычной обуви (при тяжелой степени деформации рекомендуется до недели ходить в разгрузочной обуви). Специальная реабилитация не требуется. В ряде случаев деформацию Хаглунда можно убрать из прокола специальным буром (не разрезая кожу).
Внешний вид деформации Хаглунда (слева),
выступ на пяточной кости рентгенограмма (справа)
Проекция доступа при операции по устранению деформации Хаглунда
Виден измененный болезненный выступ на пяточной кости в глубине раны
Рентгенограммы до и после операции (костный выступ удален, деформация Хаглунда устранена)
Лечение болезни Севера
У ряда пациентов, особенно зрелого и пожилого возраста, возникают острые боли и вырост кзади в области прикрепления пяточного (Ахиллова) сухожилия к пяточной кости. Вначале боли незначительные, но они быстро нарастают и начинает образовываться выпячивание (нарост) практически по центру пяточной кости по направлению кзади. Кажется, что в пяточное сухожилие изнутри впивается острый гвоздь. Боли могут быть жгущего характера и охватывать область всей пяточной кости. Пациент не может носить обувь из-за конфликта выступа с задней частью ботинок или туфель. В этом случае можно заподозрить развитие болезни Севера. По своей природе она сходна с Пяточной шпорой (подробнее). В основе возникновения болезни Севера – хронический воспалительный процесс различной природы в области прикрепления пяточного сухожилия к задней части пяточной кости. Постепенно воспаленное сухожилие у места прикрепления пропитывается солями кальция и этот участок становится видимым на рентгене. Возникает характерный вырост или шип, который проявляется при болезни Севера.
На начальных этапах возможно проведение консервативного лечения (удобная обувь, стельки, физиотерапия). При отсутствии эффекта выполняют блокады болезненной области гормонами, имплантами синовиальной жидкости или препаратами собственной плазмы. Данное лечение снимает на некоторое время боль от пяточной шпоры. Но не может полностью остановить процесс. Постепенно боли становятся все сильнее, привычные средства неэффективны. В таких случаях выполняется эффективная мини-операция по устранению болезни Севера. Операция выполняется из прокола сбоку в коже пятки (без разреза). Под контролем специального прибора (Электронного Оптического Преобразователя) к области выступа подводится минибур и он аккуратно удаляется (буквально стачивается). На прокол накладывают один шов. Госпитализация и перевязки не требуются, пациент может передвигаться сразу после операции в специальном разгрузочном башмаке. Специализированной реабилитации, ношения гипса или пользования костылями – не требуется.
Рентгенограмма с характерным шипом при болезни Севера (слева),
Ход операции – шип устраняется минибуром из прокола (справа)
Болезнь Келлера II (остеохондропатия головки второй плюсневой кости стопы)
У пациентов молодого и среднего возраста могут возникнуть вначале ноющие, затем острые боли в области основания 2 пальца стопы. Боли усиливаются при беге, прыжках и танцах. Постепенно они принимают постоянный характер. Боль возникает только вокруг второго пальца. С течением времени появляется ощущение инородного тела (горошины, бусинки, камешка в области пятки под вторым пальцем). На поверхности стопы в основании второго пальца может возникнуть плотное выпячивание, торчащее из-под кожи. Во всех этих случаях можно заподозрить болезнь (деформацию) Келлера II. Болезнь Келлера II это остеохондропатия головки второй плюсневой кости стопы. При этом головка только второй кости деформируется, приобретая характерную башнеобразную форму с выступами («рогами») по краям. Диагностика не составляет никакого труда для специалиста в области хирургии стопы – изменения сразу видны на обычном рентгене. Консервативное лечение болезни Келлера II неэффективно и может только ускорить разрушение головки второй плюсневой кости. Болезнь Келлера II – один из случаев, когда надо оперировать на ранних стадиях. Современная операция выполняется из небольшого доступа (меньше 1 см) в области головки второй плюсневой кости, головка специально обрабатывается и восстанавливается хрящевое покрытие. Иногда используется один фиксационный минивинт. Боли и деформация уходят. Операция проводится в амбулаторных условиях, не требует реабилитации. Пациент самостоятельно передвигается сразу после вмешательства.
Рентгенограмма правой стопы до операции с характерными признаками болезни Келлера II – изменение головки только второй плюсневой кости;
Послеоперационная рентгенограмма – деформация устранена, восстановлена нормальная форма головки плюсневой кости, фиксация одним минивинтом.
Лечение болезни Леддерхозе
В основе заболевания Леддерхозе – изменения структуры подошвенного апоневроза (мощного широкого сухожилия, идущего от пятки к головкам плюсневых костей). По ряду причин центр этого сухожилия начинает изменяться – волокна уплотняются, сморщиваются, возникают узлы и бугорки по ходу апоневроза – возникает болезнь или контрактура Леддерхозе. У пациента по краю или в центре пятки возникают уплотнения в виде цепочки бусинок, фасолин, горошин. Ходьба сопровождается сильной болью. Пациент буквально ходить по острым камням. Заболевание поражает обе стопы и нередко сочетается с контрактурой Дюпюитрена на ладонях. На начальных стадиях болезни Леддерхозе могут ненадолго помочь мягкие стельки и инъекции специальных рассасывающих препаратов в область уплотнений. В дальнейшем необходима операция – из специального доступа на неопорной поверхности пятки узлы удаляются, сухожилие освобождается. При правильной технике выполнения вмешательства – болезнь Леддерхозе больше не возникнет. Также, как и при лечении предыдущих заболеваний, госпитализация не требуется, пациент может самостоятельно передвигаться после операции.
Характерный вид цепочки узлов на подошвенной поверхности правой стопы при болезни (контрактуре) Леддерхозе
Болезнь леддерхозе на левой стопе лечение
Содержание страницы

Болезнь Леддерхозе – это патология, при которой на стопе появляются бугорки. Впервые недуг был описан в 1894 году немецким хирургом Георгом Леддерхозе. Узелки на подошве ног причиняют пациенту сильный дискомфорт при ходьбе. Иначе эта патология называется подошвенным фиброматозом. Как избавиться от такого заболевания? Этот вопрос рассмотрен в статье.
Что это такое
Подошвенный фиброматоз – это заболевание, сопровождающееся появлением доброкачественных опухолей на стопе. Они возникают из-за разрастания и уплотнения соединительной ткани в сухожилиях. Опухоли выглядят, как упругие узелки и состоят из коллагеновых волокон.
На начальных стадиях болезнь Леддерхозе не причиняет особых неудобств пациенту. Однако по мере разрастания фибром человек начинает испытывать боль и сильный дискомфорт при наступании на подошву. Кроме этого, больному становится трудно сгибать пальцы ног.
Чаще всего фиброматозные опухоли появляются только на одной стопе. В некоторых случаях патология поражает обе конечности. У левшей узелки обычно образуются на левой стопе. Болезнь Леддерхозе нередко отмечается у мужчин старше 45 – 50 лет.
Причины
Точные причины патологии не установлены. Предполагается, что узелки на сухожилиях образуются вследствие ухудшения кровообращения в стопе, нарушений обмена кальция и гормональных сбоев. В группу риска по возникновению болезни Леддерхозе входят следующие категории пациентов:
- мужчины среднего и пожилого возраста;
- больные сахарным диабетом;
- пациенты, перенесшие травмы ног;
- люди, злоупотребляющие спиртными напитками.
Вероятность образования узелков повышается при регулярных тяжелых нагрузках на ноги. Спровоцировать возникновение патологии может также прием следующих медикаментов:
- противосудорожных средств;
- препарата “Фенитоина”;
- бета-блокаторов;
- некоторых БАДов.
Бывают случаи, когда узелки изначально образуются на ладонях. Такие пациенты тоже имеют повышенный риск появления фибром на подошвах.
Симптоматика
Как проявляется болезнь Леддерхозе? Выделяют несколько этапов патологии:
- 1 стадия. Сначала фибромы практически не видны. Их можно определить только с помощью специальной диагностики. Они не причиняют пациенту никаких неудобств.
- 2 стадия. Узелки разрастаются. На стопе видны бугорки. Они особенно заметны при сгибании пальцев. Возникает боль и дискомфорт при ходьбе.
- 3 стадия. Уплотнение тканей стопы прогрессирует. Узелки начинают давать на мышцы и нервные окончания. Пациенту становится трудно сгибать и разгибать пальцы. Из-за этого возникают тяжелые нарушения походки, развивается хромота.
Диагностика
Как выявить подошвенный фиброматоз? Необходимо обратиться к врачу-ортопеду или хирургу. Специалисты обычно диагностируют это заболевание при наружном осмотре и пальпации стопы.

В некоторых случаях необходимо дифференцировать подошвенный фиброматоз от других видов доброкачественных и злокачественных опухолей. С этой целью назначают МРТ стопы. Это обследование позволяет определить структуру новообразования, размеры фибромы и глубину поражения сухожилий.
Необходимо также рассказать врачу о принимаемых препаратах. В ряде случаев подошвенный фиброматоз возникает из-за побочных действий лекарств.
Консервативная терапия
Как лечить болезнь Леддерхозе? На начальных стадиях патологии возможно применение консервативной терапии.
Больным следует снизить нагрузки на ноги. Врачи рекомендуют также пользоваться мягкими стельками для обуви. Это уменьшает дискомфорт при ходьбе.

Для снятия болевого синдрома назначают гормональные мази:
В сложных случаях показаны инъекции кортикостероидных препаратов. Однако такое лечение носит симптоматический характер. Глюкокортикоиды помогают купировать боль, но не воздействуют на причину заболевания.
Более перспективным считается лечение болезни Леддерхозе с помощью “Димексида”. Этот препарат накладывают на больное место в виде компресса. Он снимает воспаление и боль, а также способствует постепенному рассасыванию узелковых образований.
Современные методы
В наши дни разработаны новые способы лечения подошвенного фиброматоза. Хорошие результаты дают инъекции препаратов на основе коллагеназы. Это вещество представляет собой фермент, расщепляющий белки соединительной ткани. Его вводят непосредственно в пораженный участок. Это приводит к быстрому рассасыванию коллагеновых узелков, исчезновению боли и восстановлению движений пальцев.
Физиотерапия
В дополнение к медикаментозной терапии пациентам назначают массаж стоп. Однако такую процедуру не следует делать самостоятельно. Лучше довериться опытному массажисту. Воздействие на подошву должно быть очень нежным и аккуратным. Ни в коем случае нельзя давить на бугорки. Во время массажа необходимо осторожно растягивать мышцы стопы. Это вызовет приток крови к пораженному участку и будет способствовать уменьшению боли.

Рекомендуется также лечебная физкультура. Врач индивидуально подбирает упражнения для каждого больного. При выполнении гимнастики необходимо равномерно распределять нагрузку на правую и на левую стопу. Лечение болезни Леддерхозе с помощью ЛФК дает неплохие результаты в комплексе с медикаментозной терапией и массажными процедурами.
Оперативное вмешательство
Показано при запущенных формах подошвенного фиброматоза, а также при отсутствии эффекта от консервативного лечения. Хирургическое вмешательство необходимо и при нарушении сгибания и разгибания пальцев.
Под местной анестезией хирург удаляет фиброму. Ткани отправляют на гистологическое исследование, чтобы определить природу опухоли. Операция длится недолго, но она требует высокой квалификации врача. Ведь узелки располагаются в непосредственной близости от нервов и сосудов.
Реабилитация после удаления фибромы длится около 14 дней. В первое время после операции больному следует пользоваться ходунками. В дальнейшем нормальное движение восстанавливается. Пациенту рекомендуется вкладывать в обувь мягкие стельки для снижения нагрузки на подошву.

Оперативное вмешательство имеет и свои недостатки:
- нередко возникают рецидивы подошвенного фиброматоза;
- может развиться плоскостопие;
- после операции остается болезненный шов, который тоже нужно удалять.
В некоторых случаях после проведенной операции пациентам назначают курс лучевой терапии. Это помогает избежать повторного образования фибром.
Профилактика
Можно ли предотвратить появление подошвенного фиброматоза? Современной медицине неизвестны точные причины появления узелков на сухожилиях стопы. Поэтому специфическая профилактика этого заболевания не разработана. Хирурги дают следующие рекомендации:
- не создавать чрезмерной нагрузки на ноги;
- носить удобную обувь с мягкими стельками;
- отказаться от алкоголя;
- регулярно делать гимнастику для ног;
- вовремя излечивать травмы нижних конечностей;
- не злоупотреблять медикаментам и БАДами.
Эти меры помогут уменьшить риск возникновения узелков на сухожилиях.
 Сегодня лечение подошвенного фиброматоза в Израиле осуществляется с применением уникальных методик, включающих как консервативную терапию, так и малоинвазивные хирургические вмешательства. Современное оборудование и инновационные препараты позволяют полностью избавиться от дефекта, восстановить походку и вернуть пациентам радость жизни. В сочетании с доступными ценами, это делает клиники Израиля популярным направлением медицинского туризма в области ортопедии во всем мире.
Сегодня лечение подошвенного фиброматоза в Израиле осуществляется с применением уникальных методик, включающих как консервативную терапию, так и малоинвазивные хирургические вмешательства. Современное оборудование и инновационные препараты позволяют полностью избавиться от дефекта, восстановить походку и вернуть пациентам радость жизни. В сочетании с доступными ценами, это делает клиники Израиля популярным направлением медицинского туризма в области ортопедии во всем мире.
Подошвенный фиброматоз (болезнь Леддерхозе) является очень редким заболеванием ступней. Он сопровождается появлением плотных узлов на стопе или сгибательных контрактурах пальцев. Эти образования обладают достаточно плотной структурой, поскольку формируются из коллагеновых волокон. Как правило, они возникают в зоне пятки, постепенно прирастают к пальцам и приводят к тому, что последние со временем перестают сгибаться. На начальных этапах узловые образования не вызывают дискомфорта и не ограничивают двигательные функции ступней, однако постепенно они увеличиваются, вызывая болезненность. Затем пациенту трудно ходить, поскольку каждое движение приводит к характерной боли и дискомфорту. Болезнь Леддерхозе возникает в результате возрастных изменений в организме, частого употребления алкоголя, нарушения кровоснабжения, сахарного диабета, травм стопы и сильных физических нагрузок. Фибринозные нарушения также часто наблюдаются и на фоне приема определенных противосудорожных медикаментов, которые способствуют усиленной выработке коллагена.
Диагностика и лечение подошвенного фиброматоза в Израиле
Для фиксации внутренних изменений в подошвенных участках стопы израильские специалисты проводят высокоточную рентгенографию и магнитно-резонансную томографию. Результаты данных обследований позволят определить причину патологии, ее локализацию и достоверную глубину расположения.
Кроме того, во время диагностики осуществляется проверка:
- наличия и адекватности рефлексов;
- мышечной силы и тонуса;
- чувствительности и координации движений;
- ощущения равновесия.
Только после этого может быть назначена наиболее эффективная схема терапии.
Методика лечения подошвенного фиброматоза в Израиле подбирается, исходя из локализации и размеров узелковых образований. Если болезнь Леддерхозе выявляется на ранних стадиях, пациентам назначают профилактическое лечение, которое направлено на снижение давления, оказываемого на подошвенную часть конечности. Предписывается ношение мягкой обуви с удобными ортопедическими стельками.
Если патологию выявили на более поздней стадии, которая характеризуется наличием больших и слишком выпирающих узлов на ступне, назначается хирургическое лечение. Также данные методы показаны тогда, когда консервативная терапия не дала нужных результатов. Операции проводятся с использованием малоинвазивных лапароскопических техник и применением современного оборудования для интраоперационного контроля. Это позволяет выполнять эффективные вмешательства с минимальными рисками и осложнениями для пациентов. Послеоперационная реабилитация и восстановление занимают обычно не более 2-3 недель. Даже применение современных методик не может на все 100% предотвратить вероятность рецидивов. Осложнения часто включают молоткообразные деформации пальцев ног и плоскостопие.
Уточнить актуальные цены на услуги и получить исчерпывающую консультацию по всем вопросам организации лечения подошвенного фиброматоза в Израиле можно, позвонив нам или оставив заявку на сайте компании «МедЭкспресс».
- Account
- Wishlist
- Checkout
- Cart
- Login
29.07.2019. | Операции на стопе не препятствуют фитнесу и посещению спортзала
27.07.2019. | Пациентка из города Когалым (Ханты-Мансийский АО) прооперирована в нашем Центре
22.07.2019. | Опубликована наша статья о лечении деформации тейлора
Все новости
Отзывы
Библиотека
Карта пациентов
Обратная связь
Фотогалерея
Деформация Хаглунда-Шинца (Гаглунда, Pump-Bump), болезнь Севера, остеохондропатия Келлера II, болезнь Леддерхозе относятся к достаточно редко-выявляемым болезням стопы
Лечение деформации Хаглунда-Шинца
Деформация Хаглунда-Шинца (в старых источниках – болезнь Гаглунда, в англоязычной литературе –Pump-Bump) это болезненная деформация заднего отдела пяточной кости. В основе заболевания – анатомическая особенность строения пяточной кости: в области бугра есть выступ. От контакта с тесной обувью или при нагрузках, выступ начинает увеличиваться, трется об пяточное (Ахиллово сухожилие), вызывая постоянные боли. Постепенно при деформации Хаглунда-Шинца выступ увеличивается и начинает довольно сильно выпирать из-под кожи на пятке. Пациента начинает беспокоить выступ сбоку пяточной кости. Особенно деформация Хаглунда беспокоит артистов балета и других танцевальных жанров (она у них возникает чаще по профессиональным причинам). Возникают болезненные выступы на пятке, постоянные боли в области Ахиллова сухожилия, ограничивается активность, затрудняется подъем на носки, начинаются затруднения с выбором и ношением обуви. Часто деформация Хаглунда поражает обе стопы сразу.
Консервативные методы лечения фактически бесполезны – они не могут остановить развитие нароста на пяточной кости. В современной хирургии стопы деформацию Хаглунда устраняют оперативным путем. Из небольшого разреза специальным мини-инструментарием выступ удаляется, убирают рубцы и освобождают пяточное сухожилие. Операция длится около 15 минут (можно прооперировать обе стопы сразу). Госпитализация не требуется, передвигаться можно сразу после операции в обычной обуви (при тяжелой степени деформации рекомендуется до недели ходить в разгрузочной обуви). Специальная реабилитация не требуется. В ряде случаев деформацию Хаглунда можно убрать из прокола специальным буром (не разрезая кожу).
Внешний вид деформации Хаглунда (слева),
выступ на пяточной кости рентгенограмма (справа)
Проекция доступа при операции по устранению деформации Хаглунда
Виден измененный болезненный выступ на пяточной кости в глубине раны
Рентгенограммы до и после операции (костный выступ удален, деформация Хаглунда устранена)
Лечение болезни Севера
У ряда пациентов, особенно зрелого и пожилого возраста, возникают острые боли и вырост кзади в области прикрепления пяточного (Ахиллова) сухожилия к пяточной кости. Вначале боли незначительные, но они быстро нарастают и начинает образовываться выпячивание (нарост) практически по центру пяточной кости по направлению кзади. Кажется, что в пяточное сухожилие изнутри впивается острый гвоздь. Боли могут быть жгущего характера и охватывать область всей пяточной кости. Пациент не может носить обувь из-за конфликта выступа с задней частью ботинок или туфель. В этом случае можно заподозрить развитие болезни Севера. По своей природе она сходна с Пяточной шпорой (подробнее). В основе возникновения болезни Севера – хронический воспалительный процесс различной природы в области прикрепления пяточного сухожилия к задней части пяточной кости. Постепенно воспаленное сухожилие у места прикрепления пропитывается солями кальция и этот участок становится видимым на рентгене. Возникает характерный вырост или шип, который проявляется при болезни Севера.
На начальных этапах возможно проведение консервативного лечения (удобная обувь, стельки, физиотерапия). При отсутствии эффекта выполняют блокады болезненной области гормонами, имплантами синовиальной жидкости или препаратами собственной плазмы. Данное лечение снимает на некоторое время боль от пяточной шпоры. Но не может полностью остановить процесс. Постепенно боли становятся все сильнее, привычные средства неэффективны. В таких случаях выполняется эффективная мини-операция по устранению болезни Севера. Операция выполняется из прокола сбоку в коже пятки (без разреза). Под контролем специального прибора (Электронного Оптического Преобразователя) к области выступа подводится минибур и он аккуратно удаляется (буквально стачивается). На прокол накладывают один шов. Госпитализация и перевязки не требуются, пациент может передвигаться сразу после операции в специальном разгрузочном башмаке. Специализированной реабилитации, ношения гипса или пользования костылями – не требуется.
Рентгенограмма с характерным шипом при болезни Севера (слева),
Ход операции – шип устраняется минибуром из прокола (справа)
Болезнь Келлера II (остеохондропатия головки второй плюсневой кости стопы)
У пациентов молодого и среднего возраста могут возникнуть вначале ноющие, затем острые боли в области основания 2 пальца стопы. Боли усиливаются при беге, прыжках и танцах. Постепенно они принимают постоянный характер. Боль возникает только вокруг второго пальца. С течением времени появляется ощущение инородного тела (горошины, бусинки, камешка в области пятки под вторым пальцем). На поверхности стопы в основании второго пальца может возникнуть плотное выпячивание, торчащее из-под кожи. Во всех этих случаях можно заподозрить болезнь (деформацию) Келлера II. Болезнь Келлера II это остеохондропатия головки второй плюсневой кости стопы. При этом головка только второй кости деформируется, приобретая характерную башнеобразную форму с выступами («рогами») по краям. Диагностика не составляет никакого труда для специалиста в области хирургии стопы – изменения сразу видны на обычном рентгене. Консервативное лечение болезни Келлера II неэффективно и может только ускорить разрушение головки второй плюсневой кости. Болезнь Келлера II – один из случаев, когда надо оперировать на ранних стадиях. Современная операция выполняется из небольшого доступа (меньше 1 см) в области головки второй плюсневой кости, головка специально обрабатывается и восстанавливается хрящевое покрытие. Иногда используется один фиксационный минивинт. Боли и деформация уходят. Операция проводится в амбулаторных условиях, не требует реабилитации. Пациент самостоятельно передвигается сразу после вмешательства.
Рентгенограмма правой стопы до операции с характерными признаками болезни Келлера II – изменение головки только второй плюсневой кости;
Послеоперационная рентгенограмма – деформация устранена, восстановлена нормальная форма головки плюсневой кости, фиксация одним минивинтом.
Лечение болезни Леддерхозе
В основе заболевания Леддерхозе – изменения структуры подошвенного апоневроза (мощного широкого сухожилия, идущего от пятки к головкам плюсневых костей). По ряду причин центр этого сухожилия начинает изменяться – волокна уплотняются, сморщиваются, возникают узлы и бугорки по ходу апоневроза – возникает болезнь или контрактура Леддерхозе. У пациента по краю или в центре пятки возникают уплотнения в виде цепочки бусинок, фасолин, горошин. Ходьба сопровождается сильной болью. Пациент буквально ходить по острым камням. Заболевание поражает обе стопы и нередко сочетается с контрактурой Дюпюитрена на ладонях. На начальных стадиях болезни Леддерхозе могут ненадолго помочь мягкие стельки и инъекции специальных рассасывающих препаратов в область уплотнений. В дальнейшем необходима операция – из специального доступа на неопорной поверхности пятки узлы удаляются, сухожилие освобождается. При правильной технике выполнения вмешательства – болезнь Леддерхозе больше не возникнет. Также, как и при лечении предыдущих заболеваний, госпитализация не требуется, пациент может самостоятельно передвигаться после операции.
Характерный вид цепочки узлов на подошвенной поверхности правой стопы при болезни (контрактуре) Леддерхозе
Болезнь Леддерхозе: цены в Санкт-Петербурге лечения болезни Леддерхозе в СПб в клинике
В отделении травматологии-ортопедии клиники “АндроМеда” проводится услуга –
Болезнь Леддерхозе
Болезнь Леддерхозе – это редкое заболевание подошвы стопы. Оно связано с наростом соединительных тканей, которые образуют узелки на подошве ног. Сначала узлы не вызывают болезненных ощущений, но при росте начинают доставлять неудобства и боли. При их воспалении болевые ощущения значительно усиливаются. Узлы растут медленно, но со временем рост прекращается.
На сегодняшний день медики не определили точную причину появления заболевания, но весомую роль здесь играет генетика и воздействие окружающей среды. Однако существует перечень факторов, которые повышают риск возникновения болезни. К ним относят употребление алкогольных напитков, заболевания печени, диабет, эпилепсию, травматизм ног, прием лекарств и т.д.
Болезнь Леддерхозе встречается в разных возрастных категориях, но чаще всего от нее страдают люди старшего возраста. У прекрасной половины человечества заболевание встречается реже, чем у мужчин. Кроме этого, если заболевание появляется в молодом возрасте, то его протекание проходит более тяжело и быстро разрастается. Болезнь чаще всего передается наследственным путем, поэтому нужно быть особенно внимательными к своему здоровью людям, которые имеют близких родственников, страдающих данной болезнью.
Симптоматика болезни Леддерхозе
Болезнь Леддерхозе имеет несколько стадий. На первой стадии под кожными покровами на подошве ступни образуется маленький узелок, не вызывающий болезненных ощущений при пальпации. В большинстве случаев начальная стадия остается незамеченной.
Вторая стадия характеризуется стремительным разрастанием соединительных тканей и увеличением узелка, отделением от него фиброзных тяжей. При прогрессе фиброзирования сухожилия происходит ограничение разгибания пальцев стопы, из-за чего затрудняется ходьба. На основе статистических исследований боли при заболевании наблюдаются у 10% больных.
Третья стадия отличается уплотнением мягких тканей, развитием флексии пальцев с ограничением их разгибания, появляется сильное нарушение походки.
Диагностика болезни Леддерхозе
Болезнь Леддерхозе может быть диагностирована врачом с помощью осмотра и пальпации ступней, так как болезнь отличается характерными клиническими признаками.
Чаще всего люди обращаются к специалистам уже при наличии большой фибромы, которая провоцирует возникновение болезненных ощущений при передвижениях. Как правило, до того момента заболевание остается незамеченным.
Болезнь Леддерхозе – лечение в Санкт-Петербурге (СПб)
При фиброматозе используются специальные ортезы, стельки для правильного распределения нагрузки на стопу. Важным советом является выбор правильной ортопедической обуви. Если консервативные методы не дают нужных результатов, то используется хирургическое вмешательство.
Проведение операции отличается следующими недостатками:
- могут возникать рецидивы;
- появляется болезненный рубец, который в будущем также подлежит удалению;
- развивается плоскостопие и молоткообразная деформация пальцев.
Операцию проводит специалист под местным обезболиванием. Проц
Диагностика и лечение болезни Леддерхозе в Германии
Новейшие методики в клинике пластической и реконструктивной хирургии профессора Ноа в Касселе
Болезнь Леддерхозе или подошвенный фиброматоз – крайне редкое заболевание, проявляющееся в образовании на стопах человека небольших плотных узелков, вызывающих дискомфорт и боль. Зачастую лечение проводится консервативно, но при хронической или запущенной форме может потребоваться хирургическое вмешательство.
Узелки на стопах, вызванные болезнью Леддерхозе, обычно небольшие, но просматриваются и прощупываются при пальпации. Часто они расположены в местах изгибов пальцев ног. Структура их плотная, количество постоянно увеличивается. Если не заниматься лечением,те уплотнения, что находятся под пальцами, могут мешать их сгибанию, что сильно сказывается на ходьбе и доставляет массу неудобств человеку.
На ранних этапах новообразования маленькие. Они не доставляют особых неудобств и не мешают движению. По мере их разрастания появляется болезненность, ходить становится все сложнее.
Основная масса пациентов с данным заболеванием – мужчины в пожилом возрасте. Но встречается оно и у женщин. Зачастую узелки расположены только на одной ступне. Поражение сразу двух ступней наблюдается только у четверти пациентов. В данной статье мы более детально рассмотрим специфику заболевания, а также возможные пути его лечения.
Основные причины и симптоматика заболевания
Специалистам до сих пор не удалось установить точные причины появления болезни Леддерхозе. Однако благодаря проведенным исследованиям стало возможным выделить ряд факторов, которые могут стать решающими в развитии подошвенного фиброматоза. Среди них:
- изменения в организме человека, связанные с преклонным возрастом;
- алкоголизм;
- проблемы с кровообращением;
- наличие сахарного диабета;
- регулярные высокие нагрузки на ноги;
- травмы ступней;
- ладонный фиброматоз, который может перейти в форму подошвенного.
У некоторых людей была обнаружена связь появления узелков на стопах с приемом противосудорожных препаратов. Основная причина – такие препараты провоцируют активную выработку коллагена. А именно он и формирует эти новообразования.
Если на самых ранних этапах заболевания оно может не быть ярко выраженным, то уже в скором времени появляются явные симптомы:
- дискомфорт и болезненные ощущения из-за давления на подошву во время ходьбы;
- боль нередко переходит в голеностопный сустав;
- на стопах формируются плотные узелки, со временем увеличивающиеся в размерах;
- подвижность пальцев снижается;
- появляется сильное жжение и фасциальный зуд.
Специалисты выделяют три большие стадии Болезнь Леддерхозе:
- На самой ранней стадии маленькие узелки на ступнях совершенно безболезненные. Большинство пациентов изначально их даже не замечает или обнаруживает случайно.
- Позже узлы увеличиваются, образуя фиброзные тяжи. Проблема становится гораздо более выраженной, пальцы сгибаются хуже, но боль все еще может отсутствовать даже под нагрузкой на ноги.
- Позднее изменениям подвергаются сухожилия. Происходят так называемые индуративные преобразования, мягкие ткани сильно уплотняются, укорачивается апоневроз подошвы, походка становится неестественной и тяжелой. Если довести заболевание до этой стадии, единственно возможный вариант лечения – хирургическая операция.
Большинство пациентов обращается к специалисту на второй стадии, когда проблема становится выразительной, но все еще не критичной. Но лечение гораздо эффективнее и действеннее, если заболевание было обнаружено еще на самой первой стадии. Поэтому людям в группе риска рекомендуется регулярно осматривать и ощупывать стопы на наличие каких-либо уплотнений. И в случае обнаружения не затягивать с посещением квалифицированного специалиста.
Современные возможности лечения Болезни Леддерхозе
Важным этапом является диагностика. Не все узелки, которые образуются на ступнях, являются признаком данного заболевания. Они нередко вызваны плантарным фасциитом, требующим другой техники лечения. Поэтому обязательно проводятся несколько типов исследования: рентгенография, ультразвуковое исследование и другие. Только после этого можно предпринимать конкретные меры по лечению.
По возможности пациенту назначается консервативное лечение, если заболевание не сильно прогрессировало. На ранних и средних этапах консервативное лечение включает в себя:
- применение анальгезирующих средств и гормональных препаратов;
- процедуры растяжения стопы для улучшения эластичности мягких тканей;
- массаж и лечебные растирания, не касаясь к самим узелкам;
- лечебная физкультура, которую назначает только лечащий врач;
- использование обезболивающих мазей и химических растворов.
Нередко даже при выборе консервативного лечения требуется операция по удалению тканей фасциального типа. Более того, во избежание рецидива заболевания некоторым пациентам назначается лучевая терапия.
Если же заболевание находится на поздней стадии или консервативные методы не дают должного эффекта, операция является обязательной. Она заключается в иссечении измененной фасции. Процедура выполняется с использованием самого современного оборудования и инструментов, не является особо травматичной и не влечет рисков для организма. Почти всегда применяются микрохирургические инструменты.
После операции наблюдается стойкий положительный эффект, а риски рецидива минимальны. Тем не менее, нужно понимать, что стопы – это часть тела человека, которая подвергается постоянным и довольно сильным нагрузкам. Особенно у людей, ведущих активный образ жизни, страдающих ожирением, и тех, чья работа связана с серьезными физическими нагрузками. Поэтому период восстановления может быть относительно продолжительным – вплоть до 2-3 недель. В это время пациент должен минимизировать нагрузки и любое механическое воздействие на прооперированные стопы. Передвигаться в основном приходится на костылях. Но уже после реабилитационного периода можно возвращаться к привычному ритму жизни.
Как предупредить развитие заболевания
Как известно, многие болезни гораздо проще предотвратить, чем вылечить. Болезнь Леддерхозе – не исключение. Во избежание появления заболевания рекомендуется следовать ряду советов:
- выбор подходящей обуви, которая не будет создавать дискомфорт во время ходьбы:
- соблюдение правил личной гигиены и здорового образа жизни в целом;
- отказ от курения и алкоголя или как минимум минимизация их употребления;
- снижение нагрузки на ноги и регулярное проведение расслабляющих упражнений для стоп;
- проработка правильного и сбалансированного рациона.
Если же проблема уже обнаружена, не стоит откладывать лечение. И если требуется именно оперативное вмешательство, лучше обращаться к ведущим специалистам. Команда квалифицированных врачей клиники пластической и реконструктивной хирургии профессора Ноа берется даже за самые серьезные случаи и проводит успешное лечение. Клиника принимает пациентов с разных стран и является важным центром медицинского туризма в Германии. Болезнь Леддерхозе – это серьезное заболевание, но его успешное лечение более чем реально.

