Вальгусная стопа мкб 10 – код диагноза для взрослых и детей
код диагноза для взрослых и детей
Деформация стопы
Ортопедическая болезнь нижних конечностей, для которой характерно отклонение или отведение пальца внутрь стопы, вызванная деформацией плюсневых суставов, называется вальгусной деформацией. Заболевание вызывает нарушение всех составляющих стопы – костей, связок, сухожилий и суставов – и приводит к серьезным проблемам с ходьбой.
Международная классификация
Вальгусная деформация стоп код МКБ-10 Q 66, МКБ-10 Q 66.5, МКБ-10 М 21.0, МКБ-10 М 21.4 является одним из наиболее распространенных заболеваний нижних конечностей детей и взрослых. В зависимости от этиологии деформация бывает:
- Врожденная деформация, по МКБ-10 код Q6. Возникает реже, чем приобретенная болезнь, установка диагноза часто происходит в двухлетнем возрасте и старше.
В какой обуви ходить?
- Травматическая. Согласно МКБ-10 код М 21.0. Причины вальгусной деформации – травмы голени, стопы и окружающих мягких тканей, часто заболевают подростки.
- Рахитическая вальгусная деформация. По классификтору МКБ-10 установка диагноза – приобретенные нарушения в результате рахита, которым дети болеют при большом недостатке витамина Д в раннем возрасте.
- Статическая. Заболеванию присвоен код М 21.0 по МКБ-10. Плоско-вальгусная деформация (плоская стопа) является приобретенной, сочетается с неврологическими симптомами и нарушенным метаболизмом соединительных тканей.
- Паралитическая. Вальгусная деформация стопы код по МКБ-10 является приобретенной в результате паралича мышечных тканей, поддерживающих свод стопы, после перенесенного полиомиелита. Дети в 60% случаев получают вальгусную деформацию нижних конечностей.
Плоско-вальгусная стопа (синоним – плоскостопие) может выступать причиной или следствием вальгусной деформации ступни в виде отклонения большого пальца с образованием боковой косточки (шишки, нароста), что характерно для взрослых, особенно женщин, старше 35 лет.
Причины отведенного пальца
Большой палец стопы в зависимости от тяжести заболевания может быть отклонен под разным углом – меньше 20°, 25-35°, больше 35°. Факторы, провоцирующие развитие вальгусной деформации с отведенным пальцем:
- Наследственная предрасположенность, гормональные изменения.
- Ношение неправильно выбранной обуви (узкая, высокий каблук).
- Избыточный вес с увеличением нагрузки на стопу.
- Остеопороз, характеризующийся недостатком кальция.
- Травмы и перенесенные инфекционные заболевания.
- Поперечное и комплексное плоскостопие.
Плоскостопие у детей
Согласно кода М 21.4 МКБ-10, плоско-вальгусная деформация стоп классифицируется на поперечное, смешанное и продольное плоскостопие. Довольно часто вальгусной деформацией страдают дети. Причинами, провоцирующими развитие плоскостопия у детей, являются:
- Недоношенность и внутриутробные патологии.
- Детский церебральный паралич, рахит.
- Заболевания и слабость соединительных тканей.
- Перенесенный инфекционный полиомиелит.
- Травмы стопы, ожирение в детском возрасте.
Врожденная наследственная или патологическая вальгусная деформация стопы у детей МКБ сложно диагностируется, поскольку в возрасте до трех лет у ребенка на нижних конечностях есть все признаки плоской стопы. В трех процентах случаев диагноз неутешительный – врожденная плоско-вальгусная деформация. В будущем подросткам с таким заболеванием потребуется более сложное лечение, чем маленьким детям, поэтому при первых признаках болезни следует обратиться к врачу. Специалист поставит диагноз и выберет наиболее эффективную схему лечения.
Признаки плоской стопы у детей
Своевременно распознать патологию врожденного или приобретенного типа у маленького ребенка достаточно сложно. В основном диагноз деформации плоско-вальгусной ставят детям 5-7 лет. Основные признаки болезни – разворот пятки и пальцев, упор при ходьбе на внутренний или наружный свод стопы, уплотнение подошвы, быстрая утомляемость. Такие же симптомы сопровождают взрослых, но в дополнение к ним может возникнуть отведение большого пальца.
Установка диагноза методом рентгенографии, подометрии и компьютерной плантографии позволяет своевременно выбрать способ лечения, чтобы не допустить хирургического вмешательства. Игнорирование лечения плоскостопия приводит к опасным нарушениям развития и функционирования опорно-двигательного аппарата.
chtonanoge.ru
Плосковальгусная деформация стоп мкб 10
Вальгусная деформация стопы МКБ-10: описание заболевания
Деформация стопы
Ортопедическая болезнь нижних конечностей, для которой характерно отклонение или отведение пальца внутрь стопы, вызванная деформацией плюсневых суставов, называется вальгусной деформацией. Заболевание вызывает нарушение всех составляющих стопы – костей, связок, сухожилий и суставов – и приводит к серьезным проблемам с ходьбой.
Международная классификация
Вальгусная деформация стоп код МКБ-10 Q 66, МКБ-10 Q 66.5, МКБ-10 М 21.0, МКБ-10 М 21.4 является одним из наиболее распространенных заболеваний нижних конечностей детей и взрослых. В зависимости от этиологии деформация бывает:
Плоско-вальгусная стопа (синоним – плоскостопие) может выступать причиной или следствием вальгусной деформации ступни в виде отклонения большого пальца с образованием боковой косточки (шишки, нароста), что характерно для взрослых, особенно женщин, старше 35 лет.
Причины отведенного пальца
Большой палец стопы в зависимости от тяжести заболевания может быть отклонен под разным углом – меньше 20°, 25-35°, больше 35°. Факторы, провоцирующие развитие вальгусной деформации с отведенным пальцем:
- Наследственная предрасположенность, гормональные изменения.
- Ношение неправильно выбранной обуви (узкая, высокий каблук).
- Избыточный вес с увеличением нагрузки на стопу.
- Остеопороз, характеризующийся недостатком кальция.
- Травмы и перенесенные инфекционные заболевания.
- Поперечное и комплексное плоскостопие.
Плоскостопие у детей
Согласно кода М 21.4 МКБ-10, плоско-вальгусная деформация стоп классифицируется на поперечное, смешанное и продольное плоскостопие. Довольно часто вальгусной деформацией страдают дети. Причинами, провоцирующими развитие плоскостопия у детей, являются:
- Недоношенность и внутриутробные патологии.
- Детский церебральный паралич, рахит.
- Заболевания и слабость соединительных тканей.
- Перенесенный инфекционный полиомиелит.
- Травмы стопы, ожирение в детском возрасте.
Врожденная наследственная или патологическая вальгусная деформация стопы у детей МКБ сложно диагностируется, поскольку в возрасте до трех лет у ребенка на нижних конечностях есть все признаки плоской стопы. В трех процентах случаев диагноз неутешительный – врожденная плоско-вальгусная деформация. В будущем подросткам с таким заболеванием потребуется более сложное лечение, чем маленьким детям, поэтому при первых признаках болезни следует обратиться к врачу. Специалист поставит диагноз и выберет наиболее эффективную схему лечения.
Признаки плоской стопы у детей
Своевременно распознать патологию врожденного или приобретенного типа у маленького ребенка достаточно сложно. В основном диагноз деформации плоско-вальгусной ставят детям 5-7 лет. Основные признаки болезни – разворот пятки и пальцев, упор при ходьбе на внутренний или наружный свод стопы, уплотнение подошвы, быстрая утомляемость. Такие же симптомы сопровождают взрослых, но в дополнение к ним может возникнуть отведение большого пальца.
Установка диагноза методом рентгенографии, подометрии и компьютерной плантографии позволяет своевременно выбрать способ лечения, чтобы не допустить хирургического вмешательства. Игнорирование лечения плоскостопия приводит к опасным нарушениям развития и функционирования опорно-двигательного аппарата.
chtonanoge.ru
Плоскостопие (плосковальгусная деформация стопы): код по МКБ—10
Плосковальгусные стопы классифицируются как поперечные, продольные и комбинированные. Причем, по статистике, поперечный тип встречается у 55% пациентов с плоскостопием. Часто встречаются сочетания и продольной, и поперечной разновидности.
Если рассматривать этиологию заболевания, то выделяют врожденную и травматическую патологию. Также существует статический, паралитический и рахитический типы.
артроз
На основании «Положения о военно–врачебной экспертизе» № 123, от 25.02.2003 г., прохождению военной службы и зачисление в военно‑учебные заведения и училища не препятствует людям со следующими нарушениями:
Показанием к лечению ПВС является низкий свод стопы, избыточный вальгус заднего отдела стопы, а также сочетание этих изменений. Основным методом лечения является консервативный. Для коррекции плоскостопия применяют ручной и механический массаж, ЛФК, обувное пособие. Лечение плосковальгусной стопы зависит от характера патологии. В случае врожденной деформации, лечение начинается как можно раньше – вплоть до первых месяцев жизни.
Плоскостопие — деформация, выражающаяся уплощением сводов стоп.
Причины отведенного пальца
На развитие плоскостопия влияют различные как объективные, так и субъективные факторы.
Пока ребенку не исполнилось 5 лет, трудно провести диагностику. У детей в раннем возрасте всегда присутствуют симптомы
chryashik.ru
код по МКБ-10 варусной деформации ног
Правильному развитию пальцев стопы необходимо уделять внимание с самого рождения ребенка. Различные факторы могут влиять на изменение и деформацию ступни, которая в будущем может помешать нормально ходить или совершать иные движения.
Описание, код по МКБ-10
Халюс вальгус – заболевание, в основе которого лежит искривление первого пальца ноги с распространением процесса на плюснефаланговый сустав с отклонением кнаружи.
Hallux valgus и его коды по МКБ 10 (международная классификация болезней) – М20,1, М77,4 – относят к бурситам сочленений стопы и к метатарзалгиям (боли в переднем отделе ступни с области плюсны).
Этиология и патогенез
Деформация большого пальца обусловлена длительным воздействием на первую плюсну, которая связана с плоскостопием или наследственной предрасположенностью к слабости связочного аппарата у детей.
Недугу подвержен женский пол всех возрастов из-за пристрастия к узким туфлям на высоком каблуке.
Ослабление связок ведет к неравномерному распределению мышечной силы, которая отвечает за приведение и отведение пальцев. Из-за вальгусной деформации сустав становится нестабильным, вследствие чего образуется костный нарост сбоку, усугубляющий проблему. В будущем это приводит к артрозу или различным воспалениям сочленения и отклонениям пальца в сторону.


Причины и симптомы
Факторы, ведущие к вальгусной деформации (код по МКБ-10 – М20,1):
- поперечная плоская стопа;
- наследственная предрасположенность;
- эндокринные заболевания;
- вымывание кальция из костей;
- ношение слишком узкой обуви не по размеру;
- осложнения после полиомиелита;
- застарелые травмы ступней.
Пациент нередко жалуется на боль в области пальцев стопы. Неприятные ощущения усиливаются после физической нагрузки или ходьбы, после отдыха болезненность идет на спад. Болевой синдром похож на признаки артрита: сустав плюсны гиперемирован, человек испытывает чувство жжения, постоянной боли ноющего характера в сочленении. Возможна иррадиация боли в коленный сустав. Стопа внешне деформируется, меняет свою форму. Возможен небольшой отек.
Диагностируют болезнь с помощью рентгена, УЗИ, МРТ, КТ. Дополнительно назначается консультация невролога и других узких специалистов.
Схема терапии
Лечение деформации пальца (некоторые пациенты ошибочно именуют недуг хальгусом) комплексное и включает в себя воздействие аптечными препаратами, физиопроцедуры, массаж, ношение ортеза.
Основные принципы:
- Снижение веса: необходимо наладить питание, заниматься физическими упражнениями для уменьшения нагрузки на больное сочленение.
- Специальные тренировки для укрепления связочного аппарата.
- Ношение ортопедической обуви.
- Использование вкладышей между пальцами.
Амбулаторно пациенту назначают согревающие и противовоспалительные мази, гели, а также инъекции в межпальцевой промежуток анальгетиков. Из физиопроцедур наиболее действенны электрофорез с обезболивающими препаратами, магнит, УВЧ, лазер, озокерит и грязевые аппликации.


Народные рецепты:
- Прополис размять и приложить к больному сочленению.
- Таблетки аспирина растолочь и смешать с йодом. Наносить на сустав утром и вечером.
- Варусная ступня поддается лечению с помощью теплых ножных ванночек. В воду можно добавить морскую соль, отвары трав (ромашка). Процедуру можно проводить каждый вечер перед сном.
При отсутствии эффекта от консервативного лечения применяют хирургическое вмешательство – остеотомию деформации и отсечение сухожилия приводящей мышцы с удалением костного нароста.
После операции больной носит ортез или гипс в течение нескольких недель, далее разрабатывает сустав с помощью массажа, физических тренировок. После необходимо несколько месяцев не допускать сдавления ступни и ходить в широкой обуви.
Прогноз без правильного лечения условно неблагоприятный с постоянным ухудшением ситуации, что в результате приводит к разрушению сочленения плюсны и инвалидизации.
Деформация пальца и стопы (hallus) – проблема, которую не стоит игнорировать. Следует обратиться к врачу при первых признаках недуга, чтобы исправить ситуацию консервативным методом и избежать необходимости оперативного вмешательства на нижних конечностях.
( Пока оценок нет )
noginashi.ru
Плоскостопие (плосковальгусная деформация стоп) | Симптомы и лечение плоскостопия
Консервативное лечение плоскостопия
Обычно жалобы родителей на плоскостопие у ребёнка появляются, когда ребенок начинает самостоятельно ходить. Необходимо различать физиологическое уплощение свода стоп ребенка, ещё не достигшего трёхлетнего возраста, и плоско-вальгусную деформацию, требующую наблюдения ортопеда.
Если ось пяточной кости располагается по средней линии, отмечается умеренное уплощение свода стоп при нагрузке у детей младшего возраста, можно ограничиться массажем мышц нижних конечностей и ношением обуви с жестким задником. Если у ребёнка имеется вальгусное отклонение заднего отдела и уплощение свода стоп, необходимо применять комплексное восстановительное лечение.
Лечение плосковальгусной деформации включает массаж внутренней группы мышц голеней и стоп, подошвенных мышц курсами по 15-20 сеансов 4 раза в год, тепловые процедуры (озокерит, парафин, грязевые аппликации), корригирующие упражнения, направленные на формирование свода стоп. Необходимо также ввести в режим дня ребенка упражнения, направленные на укрепление сводоподдерживающих мышц. Этого можно достичь, используя игровую лечебную гимнастику, которая заключается в катании цилиндрического предмета, хождении на носках и наружных отделах стоп, подъём по наклонной доске, кручение педалей велосипеда или велотренажера босиком и др. Хорошие результаты по укреплению мышечной системы достигаются при активных занятиях в бассейне с инструктором по обучению лечебному плаванию. При адекватной реакции ребенка в качестве вспомогательного средства рекомендуется использование электростимуляции сводоподдерживающих мышц стопы.
В тех случаях, когда стопы сохраняют вальгусное положение и без нагрузки, имеется напряжение сухожилий малоберцовой группы мышц и разгибателей стопы, рекомендуется проведение этапных гипсовых коррекций в положении приведения, варуса и супинации стопы в течение 1-2 мес, до выведения стопы в среднее положение. В дальнейшем на время сна, продолжается фиксация стоп гипсовыми лонгетами или туторами в течение 3-4 мес и снабжение больных ортопедической обувью.
Немаловажное значение имеет правильное применение специальных стелек и ортопедической обуви. У детей до трёхлетнего возраста применение ортопедической обуви не всегда целесообразно, так как она ограничивает движения в голеностопном суставе и рекомендуется только при коррекции деформации стоп у больных со средней и тяжелой степенью деформации. При легкой степени деформации пользуются обычной обувью с жестким задником и вкладной стелькой с супинатором под пяткой и выкладкой продольного свода стопы. У больных со средней и тяжелой степенью деформации ортопедическая обувь предусматривает жесткий наружный берц и бочок, супинатор под задний отдел и выкладку продольного свода. Необходимо помнить, что ношение ортопедической обуви требует проведения регулярных занятий по укреплению мышечного аппарата голени и стопы.
Лечение врожденной плосковальгусной деформации стоп тяжелой степени, так называемой стопы-качалки, следует начинать с первых дней жизни ребенка, когда сухожильно-связочный аппарат не ретрагирован и может поддаваться растяжению. Сложность коррекции заключается в том, что таранная кость, располагающаяся практически вертикально в вилке голеностопного сустава, жестко фиксирована. Этапные мануальные коррекции с фиксацией гипсовыми повязками необходимо проводить в специализированных ортопедических центрах.
Смена гипсовых повязок с целью коррекции деформации производится 1 раз в 7 дней до полного исправления. Если деформация устранена, конечность фиксируется в эквино-варусном положении еще на 4-5 мес, и только потом ребенок переводится в специализированную ортопедическую обувь. На время сна ребенок снабжается съемным гипсовым лонгетом или тутором. Проводится длительное восстановительное лечение, направленное на коррекцию свода стопы, массаж сводоподдерживающих мышц, мышц нижних конечностей и туловища. Возможно использование электростимуляции и иглорефлексотерапии мышц стопы и голени.
Врожденная пяточно-вальгусная деформация стопы у детей считается наиболее легко поддающейся консервативному лечению. При данной патологии отмечается значительное напряжение передней большеберцовой мышцы и разгибателей стопы, вальгусное отклонение переднего отдела при резкой слабости трёхглавой мышцы голени. Деформация вызвана неправильным положением стоп в утробе матери. На это указывает пяточное положение стоп при рождении ребенка. Тыл стопы соприкасается с передней поверхностью голени и фиксирован в этом положении.
Консервативное лечение направлено на выведение стопы в положения эквинуса и варуса путем коррекции этапными гипсовыми повязками или же наложением гипсовой лонгеты в положении эквинусной и варусной деформации стопы и приведении переднего отдела. После выведения стопы в эквинусное положение под углом 100-110° продолжается восстановительное лечение: массаж мышц по задней и внутренней поверхности голени, парафиновые аппликации на область голеней и стоп, ЛФК, на время сна продолжается фиксация стопы гипсовым лонгетом под углом 100°. Дети пользуются обычной обувью. Необходимость оперативного лечения возникает редко и направлена на удлинение мышц разгибателей стопы и малоберцовой группы.
 [15], [16], [17], [18], [19]
[15], [16], [17], [18], [19]
Оперативное лечение плоскостопия
Оперативное лечение для исправления деформации проводится редко. Процент оперированных больных по отношению к находившимся под наблюдением составляет не более 7%. При необходимости выполняется пластика сухожилий по внутренней поверхности стопы, дополненная внесуставным артродезом подтаран-ного сустава по Грайсу. У детей подросткового возраста при болевой контрактурной форме плоскостопия форма стопы формируется с помощью трехсуставного артродеза.
Оптимальный возраст для оперативного лечения тяжелой степени врожденной плосковалыусной деформации стоп в случае отсутствия успеха консервативного лечения – 5-6 мес. Выполняются удлинение сухожилий ретрагированных мышц, релиз суставов стопы по наружной, задней, внутренней и передней поверхностям, открытое вправление таранной кости в вилку голеностопного сустава, восстановление правильных соотношений в суставах среднего, переднего и заднего отделов стопы созданием дубликатуры сухожилия задней большеберцовой мышцы.
Эквино-плоско-вальгусная деформация стоп у ребенка
Содержание статьи:
- Что такое — описание заболевания
- Код по МКБ
- Причины и симптомы
- Приведенная стопа у ребенка
- Методы лечения эквино-вальгусной деформации стоп у детей
- Какие могут быть осложнения
- Лечебная физкультура
- Еще несколько рекомендаций
- Диета при вальгусной деформации
- Какую обувь нужно носить при эквинусе вальгусной стопе
- Профилактика
У половины младенцев диагностируют проблемы с ножками из-за неравномерного формирования костей. Чаще всего ставят диагноз плоскостопие и косолапие. Рассмотрим один из видов этой патологии — эквино-плоско-вальгусную деформацию стопы у ребенка.

Что такое — описание заболевания
Эту проблему обнаруживают, когда малыш только начинает ходить. Крохе не удается встать на полную ножку. Является разновидностью косолапия. Возникает из-за неправильной нагрузки, заболеваний мышц, ДЦП, психических отклонений. Это болезнь, которая характеризуется чрезмерным поднятием переднего края стопы и опущение наружного.
Код по МКБ
В РФ Международная классификация болезней 10 принята, как единый документ для контроля и учета заболеваемости пациентов. По МКБ-10 патология имеет код Q66 (врожденные деформации свода). Другое название дефекта — синдром балерины, или хождение на цыпочках. Дополнительно они подразделяются на Q66.0 (конско-варусная косолапость), Q66.1 (пяточно-варусная), Q66.2 (варусная), Q66.3 (другие врожденные патологии), Q66.4 (пяточно-вальгусные), Q66.5 (врожденная плоская), Q66.7 (полая), Q66.9 (неуточненная).
Какой номер по МКБ 10 при эквино-вальгусном заболевании стоп поставит вам врач, вы можете увидеть в больничном листе или карточке пациента.

Причины и симптомы
Рассмотрим, что провоцирует и стимулирует развитие данной проблемы.
Первопричины деформации
- Травмы и повреждения шейного отдела позвоночника, позвонков.
- Укороченные нижние конечности.
- Перенесенный полиомиелит и паралич.
- Разрыв мышц, сухожилий, суставов.
- Последствия инсульта.
- Развивающееся плоскостопие.
- Плохой обмен веществ.
- Ожирение.
- Неправильно подобранная обувь.
- Генетическая врожденная предрасположенность.
- Слабый иммунитет после инфекции.
- Неправильное наложение гипса.
- Рахит.
- ДЦП.
- Другие тяжелые болезни.
Эти проявления легко диагностируются при должном внимании лечащего врача. Их можно поправить, особенно если проблема возникла до года. Лечащий ортопед увидит затруднения по снимкам на УЗИ, МРТ или с помощью визуального осмотра.
Как же родитель должен определять проблему? Рассмотрим далее.
Симптомы
- Неуверенная шаткая походка. Ребенок ступает медленно, не полностью, старается опираться только на носочки.
- Плач и нежелание продолжать ходить.
- Кроха начинает хромать на одну ножку.
- Не желает бегать, только ходит или ползает.
- Подгибает внутреннюю часть свода под себя.
Если вы обнаружили что-то из этого, обратитесь к ортопеду в своей поликлинике, чтобы предотвратить дальнейшие последствия.

Приведенная стопа у ребенка
Это уже врожденная деформация эквино, которая считается разновидностью косолапости. Она проявляется уже в первый год жизни, когда кроху учат ходить. В половине случаев оно проходит самостоятельно до трех лет. Однако это не повод не обращаться к врачу.
Симптомы
Здесь масса тела давит неравномерно, своды не амортизируют вес малыша. Чтобы этот дефект определить, доктор смотрит на следующие признаки:
- поворот пятки — наружу;
- отклонение плюсневой кости внутрь;
- увеличение расстояние между пальцами;
- появление мозолей;
- отечность, покраснение;
- дискомфорт при ходьбе;
- большой палец повернут внутрь.
Самостоятельно родителям не рекомендуется проводить исследование. Лучше диагностировать в больнице. Проявляется заболевание в следующем:
- своды углублены;
- наружная сторона закруглена;
- отсутствует эквинусная установка.
В данном случае ребенок становится на пятку, но криво, опираясь на наружную часть. Малыш будет начинать ходить с внутреннего края, опускаясь на внешний. Шаги будут неуверенные и мелкие.
Что такое приведение плюсны
В большинстве случаях оно наблюдается у грудных детей и до года проходит. Передний отдел свода направлен внутрь. При чем средний и задний остаются на прежнем положении, малыш еще не полностью пытается ходить на носочках.
Но заболевание не пройдет само. Чтобы оно не перешло в плоско- или плано-эквино-вальгусную деформацию стопы, надо обратиться к врачу.
Норма или патология
При постановке диагноза помните, что такое может случиться со всеми. И это считается нормой. Но отсутствие лечение лишит ваших детей нормальной жизнедеятельности и долгой здоровой жизни. Поэтому не отказывайтесь от терапии. В дальнейшем предотвратить развитие болезни может ортопедическая обувь, которую вы найдете в нашем каталоге.

Методы лечения эквино-вальгусной деформации стоп у детей
Терапию определяет лечащий врач. Он должен на первичном осмотре выписать необходимые анализы, провести тесты и отправить на обследования. Если он этого не сделал, обратитесь к другому медику. Не следует проводить безосновательное самолечение (без заключения после дообследования).
Терапия может быть направлена как на первичную корректировку, когда существуют только начальные симптомы, так и на тщательное исправление при запущенных случаях. Ее нужно начинать с года и продолжать до семи лет, когда мышечный аппарат уже укрепится и не будет подвергаться повышенному воздействию.
Методика излечения включает лечебную физкультуру, которая может проводиться как в специальных центрах, так и дома. Закрепляется эффект массажами и физиопроцедурами. Несколько курсов вам могут сделать в поликлинике, но чаще придется просить доктора научить делать самостоятельно в домашних условиях.
Не обойтись и без приобретения ортопедической обуви, которую вы найдете в нашем интернет-магазине Ортопанда. Мы знаем, как важно сохранить здоровье малыша, поэтому предлагает товары из натуральных материалов, проверенные ортопедами.
Если первичное лечение не будет помогать, травматолог должен назначить физиотерапию, ортезы, гипсовые повязки, дополнительно используют дистракционно-компрессионный аппарат. В крайнем случае прибегают к хирургическому вмешательству, когда приходится искривлять или подпиливать косточки. Операцию делают на обе ноги с интервалами в год-полгода.
Если вы пренебрегаете рекомендациями врача, ребенок может остаться инвалидом.
Какие могут быть осложнения
Неправильное развитие нижних конечностей будет провоцировать общее отставание в физическом росте. После диагностики без лечения обеспечено плоскостопие. Коленные суставы с возрастом не смогут выдержать человеческий рост, в результате будут развиваться артриты и артрозы.
Иногда возможно получение инвалидности, когда малыш не сможет передвигаться самостоятельно. Из-за всех внешних дефектов ребенок будет испытывать трудности при общении с детьми, не сможет социализироваться и найти друзей.
Во время подросткового возраста без терапии конечности будут часто травмироваться, возникнут частые переломы кости. Из-за несформированной походки гарантировано искривление позвоночника, сколиоз, а в будущем — остеохондроз. Любые неправильные формирования костей повлекут за собой нарушения в работе внутренних органов.
Чтобы всего этого не произошло, нужна ранняя диагностика недуга. Обязательно прохождение полной терапии под наблюдением врача. Не ставьте сами себе диагнозы и не занимайтесь самолечением, чтобы не навредить своему чаду.
Лечебная физкультура
Все упражнения нужно сочетать с массажем, чтобы расслаблять мышцы и поддерживать тонус. Без него ЛФК может причинить боль. Особенно важно прогревать стопы.
Если малыш еще новорожденный, потребуется самостоятельно делать упражнения. Для тех, кто умеет ходить, подойдут следующие методы:
- балетный шаг;
- хождение на пяточке;
- поднятие пальцами камушков, игрушек;
- хождение спиной вперед;
- приседания у стены.
Полезные упражнения
- Разминка, поднятие каждого пальчика.
- Перекаты ступней. Повторять 5-10 минут.
- Марширование или высокое поднятие колен. Чередуем солдатский шаг, 6 минут.
- Ходьба поперек и вдоль гимнастической палки.
- Приседания, когда нога стоит полностью на полу.
- Поднятие коленей до носа, 20 раз.
Дополнительные упражнения подскажет физиотерапевт.
Еще несколько рекомендаций
При проведении лечебных мероприятий придерживайтесь советов:
- не прекращайте тренировки до полного восстановления;
- занимайтесь каждый день;
- упражнения не должны приносить боль;
- проводить все следует в носках или босиком;
- закрепляйте все плаванием.
И обязательно консультируйтесь с врачом.
Ортопедические приспособления
Популярными считаются фиксаторы из ткани, силикона или шарниров. Медики советуют межпальцевые валики, подушечки для стоп с перегородками и без. На более поздних стадиях заболевания применяются корректоры, фиксирующие в одном положении, силиконовые и тканевые бандажи.
Жесткие варианты используются в ночное время, когда малышу не нужно двигаться, или в очень редких случаях.
Подбор производится индивидуально врачом. Заниматься самолечением не рекомендуется, чтобы не сделать хуже.

Физиотерапия
Специалисты рекомендуют соленые ванны, электрофорез, магнитотерапию. Нельзя самостоятельно назначать себе их, все подберет доктор.
Массаж
Так как часто лечат с помощью гипсования, руками массажист прорабатывает незадействованные зоны. Начинается все со спины и поясницы, потом бедра, колени, голени и стопы. Используется нажатия, пощипывания, растирания.
Процедуру проводят специалисты в кабинете физиотерапии или самостоятельно родители, но только после консультации и постановки диагноза.
Значение лечебного массажа
Он нужен, чтобы расслабить мышцы и связки, укрепить незадействованные. Повышенное внимание уделяется внутренней части, потому что на нее приходится самая большая нагрузка.
Кинезиотейпирование при эквино-вальгусной установке стоп (МКБ 10)
Этот способ лечения предполагает наложение специального эластичного пластыря, который улучшает кровообращение,снижает болевые ощущения. При этом связки и мышцы имеют постоянную поддержку и им не причиняется боль от движения, поэтому не надо употреблять таблетки, использовать мази.
Пластырь остается на месте на срок от 3 до 5 дней, на нем есть специальный гипоаллергенный клей без запаха. Причем наклеивать его можно самостоятельно без посещения врача. Противопоказаниями являются только открытые раны, язвы, повышенная чувствительность кожи и аллергия на акрил.

Медикаменты
Медики назначают лекарства, которые снимают боль и способствуют микроциркуляции крови. Подойдет препарат Неовит, который убирает воспаление. В тяжелых случаях назначается Кетонал, Ибупрофен для обезболивания кожных покровов.
Дополнительно против воспаления и отечности действует Долгит, Хондроксид и Диклофенак. Для циркуляции крови помогает вольтареновый гель, индометацин. Однако самостоятельно выбирать себе мазь не стоит, все должен посоветовать врач с учетом противопоказаний и возраста.
Лечение лазером
В терапии нижних конечностей применяется лазерное низкоинтенсивное излучение. Оно обладает противовоспалительным, противоотечным свойством. Благодаря своим характеристикам может проникать в пораженные ткани для уменьшения отека и заживления ран.
Операционная коррекция
Ее проводят в крайних случаях, причем подбирают вид индивидуально в зависимости от стадии заболевания. Чаще удаляют часть сустава и крепят к кости проволоку с шурупами. В ходе операции используется аппарат Илизарова, для него хирург делает разрезы на кости. Терапия длится до года.
Косточу корректируют иногда без разреза с помощью штифтов и минипластин.
Эквиус наиболее распространен при ДЦП. Из-за недостаточной эффективности стандартных процедур медиками предложено множество операций. Наиболее популярно удлинение икроножной трехглавой мышцы и ахиллова сухожилия. После хирургического вмешательства часто требуется реабилитация и ортезы, ортопедическая обувь.

Народные способы лечения
Помните, что такие методы используют в дополнение к основным коррекциям и считаются только вспомогательными. При возникновении негативной реакции обязательно откажитесь и прекратите.
- Ванночка из очисток сырого картофеля. Добавьте к остаткам картошки воду в соотношении 2 к 3. Поварите немного и процедите отвар, чтобы ноге не было горячо. В нем распарьте стопы, а после приложите очистки к косточке и держите пару часов.
- Добавьте кипятка в листья брусники — ложка на стакан воды. Дайте настояться 12 часов. Поите ребенка им вместо чая. Однако помните, что брусника — очень сильное мочегонное, и ребенок должен получать достаточно жидкости, чтобы не получит обезвоживание.
- Размягчите прополис и приложите к косточке, закрепив тканью. Поверх наденьте шерстяной носок и оставьте на ночь.
- Возьмите картофель в мундире и разотрите его до состояния кашицы. Нанесите на ногу и оставьте на два часа, предварительно надев теплый носок и пакет.
- Растворите 500 г соли в десяти литрах горячей воды и прогрейте ножки. Повторяйте на протяжении двух недель.
- Возьмите нашатырный спирт и порошок из 7 листьев сухого лаврового листа. Соедините ингредиенты и настаивайте 2 недели.Настойку можно использовать в виде компресса.
Важно помнить, что народные методы не помогают в запущенных случаях и их нельзя использовать одиночно без консервативного лечения. Дополнительно проконсультируйтесь у врача, чтобы не сделать хуже.

Диета при вальгусной деформации
Для начала из рациона следует убрать все вредные продукты, которые способствуют застою крови и предотвращают росту кости. Исключаем мучное, жареное и жирное, фастфуд, чаи и кофе, приправы, грибы и быстрые углеводы. Также отказываемся от жирных сортов мяса, лука, сливочного масла, сливы, винограда, шоколада.
Они не дают нужных витаминов А, Е, С, которые помогли бы проницаемости капилляров и укрепляли ткани. А также замедляют обмен веществ.
Желательно создать для малыша дробное правильное питание — 6-7 раз в день, но по чуть-чуть. Иногда придется дополнительно договориться об этом в садике или школе.
Также проследите, чтобы ребенок пил достаточно воды.
Что рекомендуют кушать при лечении эквино-плоско-вальгусной деформации стоп
Ориентируйтесь на зерновые культуры — каши и супы, макароны и вермишель из твердых сортов, нут, овощи, черный зерновой хлеб, молочная и кисломолочная продукция. Также обратите внимание на морепродукты (кроме копченых), белое и красное мясо (тушеное, вареное, в салатах), фрукты, яйца, компоты, соки и квасы.
Какую обувь нужно носить при эквинусе вальгусной стопе
Определимся, от какой стоит отказаться.
- Не выбирайте мягкую подошву, особенно если она высокая. Ступня не должна утопать в основании, потому что нагрузка не будет равномерной.
- Выбросите или продайте маленькие и уже тесные модели — мозоли и потертости только добавят боль и неудобство.
- Синтетические материалы — кожа не дышит в ней и потеет. Отсюда дополнительный дискомфорт. А также возможность получить грибок.
- Низкая и плоская подошва — обеспечат повышенную нагрузку на пятку, центральная часть не получит опоры. Мягкие плоские кроссовки, балетки лучше для здоровья не покупать.
- Шлепки, сланцы и другие варианты без ремешка, когда стопа не будет закреплена. Чтобы не усугублять ситуацию, откажитесь от них.
По-настоящему ортопедическая обувь должна быть изготовлена из качественных натуральных материалов, как в нашем интернет-магазине Ортопанда. Они не вызовут аллергию, и в них кожа будет дышать.

Какой должна быть обувь
Подошва нужна до трех сантиметров, но не плоская. Пяточка жесткая, зафиксирована на месте бортами. Выбирайте варианты с широким носком, в котором пальцы будут чуть приподняты. Голеностоп поддерживается за счет липучек, шнуровки, ремешков.
Модели должны быть оснащены супинаторами с амортизацией. Иногда лучше изготавливать по индивидуальному заказу.
Стельки можно вставлять как в ортопедическую обувь, так и в обычную для замедления прогресса деформации и отсутствия дискомфорта при передвижении. Они могут быть:
- профилактические — для повседневной носки для поддержания мышечной силы свода;
- лечебно-профилактические для начальных симптомов;
- лечебные — жесткие для коррекции патологии, используют вместе с ортопедическими моделями. Дополнительно их рекомендуют хирурги после хирургического вмешательства.
К ним рекомендуются дышащие хлопчатобумажные или из иных натуральных материалов носки, которые не впитывают влагу и спокойно пропускают воздух. Иногда есть и специальные носки-фиксаторы для мягкой коррекции течения болезни. Однако они помогут только в самых ранних этапах, в остальных случаях лучше за них не переплачивать.
Профилактика
Чтобы не допустить ухудшения состояния детей или возвращение патологии, требуется проходить профилактические осмотры у доктора. Дополнительно нужно покупать ребенку ортопедическую обувь, например, как в интернет-магазине Ортопанда.
Также следует не допускать ожирения и соблюдать диету, заниматься плаваньем и ездить на велосипеде. Профилактика и раннее обнаружение помогут не допустить ухудшения здоровья в будущем.
ortopanda.ru
Плоскостопие (плосковальгусная деформация стопы): код по МКБ—10
Плоскостопие – МКБ-10 код рассматривает как М21.0, М21.4 и Q66.5 в зависимости от разновидности – является довольно распространенным заболеванием, при котором утолщается продольный свод, передний отдел приобретает абдукционно-пронационное положение, а задний – вальгусное.
Свод человеческой стопы является амортизирующей конструкцией, которая компенсирует при ходьбе встряхивания тела. Если система связок и мышц в этой области начнет слабеть, стопа, наоборот, начнет изменяться, то есть становиться плотнее. В итоге пружинить стопа уже не сможет. Как результат, начинают проявляться тяжелые последствия со стороны всего двигательного аппарата, но особенно сильно это влияет на позвоночный столб.
Плоскостопие является патологией ортопедического характера. Болезнь способствует деформациям стопы, что приводит к опущению поперечного и продольного свода. Из-за этого больной чувствует боль в ногах и спине, а его походка изменяется.
Патология в Международной классификации болезней
Для каждой отрасли создают классификации, и медицина не является исключением. Для здравоохранения разработана Международная классификация болезней (МКБ-10). Причем этот документ считается базовым для сбора, анализа и хранения статистической информации по здоровью населения всей планеты. Он облегчает работу с такой информацией. В итоге международная разработка стала нормативным документом для всех стран. Он включает не только перечень заболеваний по различным признакам, но и алфавитный указатель для упрощения работы с документом, а также инструкцию. Всего на данный момент выделяют 21 раздел. Пересмотр осуществляется каждые 10 лет, так что всегда вносятся различные изменения и дополнения.

Что касается плоскостопия, то код по МКБ-10 будет не один. Для самого плоскостопия указывается код М 21.4. Если такая патология врожденная, то используется шифр Q66.5. Для плосковальгусной деформации стопы МКБ-10 код указывает такой – М21.0.
Детально эти разделы выглядят следующим образом. М21 учитывает другие приобретенные деформации как нижних, так и верхних конечностей. Но в данном разделе исключается информация про лишение руки или ноги. Если есть деформации пальцев на руках и ногах, то международная классификация относит это к разделу М20. Также исключается аномальное развитие ног и рук человека.
Код М21.0 подразумевает вальгусные деформации, которые не задействованы в других разделах. Под номером М21.1 понимают деформации варусного типа, которые не занесены в другие разделы. М21.2 – это деформации сгибательного характера. Если у пациента обнаружено свисание кисти или стопы (причем патология является приобретенной, а не врожденной), то шифр будет М21.3. Плоская стопа указывается под номером М21.4. Но в данном случае исключается наличие болезней врожденного типа.
Под номером М21.5 понимают кисти когтеобразного типа, косорукость, искривленную или полую стопу (но все патологии приобретенные). Если есть какие-либо другие деформации стоп и лодыжек, которые приобретены в различном возрасте, то указывается шифр М21.6. Если у больного длина конечностей стала разной по различным причинам, то пишется М21.7. Для других уточненных деформаций конечностей применяется раздел М21.8, а если патологии не уточнены, то М21.9.

Что касается раздела Q66, то тут учитываются деформации стоп врожденного характера. К примеру, косолапость конско-варусного типа имеет код Q66.0. Для косолапости пяточно-варусного типа установлен номер Q66.1. Для варусной стопы детей и взрослых пациентов установлен шифр Q66.2. Все прочие варусные изменения врожденного характера обозначаются цифрой 66.3 в этом разделе. Косолапость пяточно-вальгусного типа имеет номер 66.4. Плоская стопа врожденной природы – это номер 66.5. Все остальные вальгусные деформации врожденного характера подписываются с номером 66.6. Если у пациента полая стопа, то используется код Q66.7. Другие деформации стоп – это номер Q66.8, а если они не уточнены, то Q66.9.
Описание заболевания
Плосковальгусные стопы классифицируются как поперечные, продольные и комбинированные. Причем, по статистике, поперечный тип встречается у 55% пациентов с плоскостопием. Часто встречаются сочетания и продольной, и поперечной разновидности.
Если рассматривать этиологию заболевания, то выделяют врожденную и травматическую патологию. Также существует статический, паралитический и рахитический типы.
Кроме того, вальгусная стопа имеет разные степени. Некоторые симптомы и деформации будут общими для всех типов этого заболевания:
- На первой стадии деформации еще слабо выражены. Обычно это пока только дефект косметического характера.
- На второй стадии изменения становятся уже заметными. Кроме того, пациент ощущает дискомфорт и боль в мышцах на ногах. Походка резко изменяется, становится более “тяжелой”.
- На третьей стадии деформации уже сильно заметны, что отражается на функционировании всего опорно-двигательного аппарата. На фоне таких изменений развиваются воспалительные процессы в коленном и тазобедренном суставах. Появляются патологии в позвоночнике. Интенсивность дискомфорта высокая, так что больному уже трудно заниматься спортом и даже просто ходить.
Плосковальгусные стопы продольного типа имеют такие формы болезни:
- При первой степени развития болезни пациент только ощущает усталость и незначительную боль при больших физических нагрузках. Высота свода на данном этапе составляет примерно 25-35 мм, а угол – около 130-140°.
- На второй стадии болезненные ощущения становятся интенсивнее. У пациента появляются проблемы с выбором удобной обуви. Высота свода уже составляет всего 17-24 мм, а угол изменяется до 140-155°. Таранно-ладьевидный сустав изменяется, что уже можно выявить во время осмотра.
- На третьей стадии появляются уже сильные боли не только в стопах, но и в голени, пояснице. Стандартная обувь больному уже совершенно не подходит. Высота свода составляет менее 17 мм, а его угол – больше 155°. Постепенно проявляются симптомы, которые указывают на артроз деформирующего характера в голеностопном суставе.

Плоско-вальгусная стопа поперечного типа имеет такие степени:
- На первой стадии боли регулярно возникают. Угол между первой и второй костями плюсны составляет примерно 10-12°, а угол, на который отклоняется большой палец, – 14-20°.
- На второй стадии болезненные ощущения очень сильные, но они локализуются только в местах плюсневых костей. Угол в этом месте – 15°, а большой палец отклоняется на 30°.
- При третьей стадии развития патологии боли не только интенсивные, но и становятся постоянными. Угол между первой и второй плюсневой костями уже достигает 20°, а большой палец ноги отклоняется на 40°.
Кстати, если волнует вопрос о том, берут ли в армию с такой патологией, то, согласно указу Министерства обороны страны, молодых людей с патологией третьей стадии освобождают от призыва.
Причины развития
На развитие плоскостопия влияют различные как объективные, так и субъективные факторы.

Пока ребенку не исполнилось 5 лет, трудно провести диагностику. У детей в раннем возрасте всегда присутствуют симптомы плоской стопы, но такие анатомические особенности считаются нормальными. Врожденное плоскостопие встречается примерно в 3% всех случаев. Это объясняется неправильным формированием связок и скелета при внутриутробном развитии.
Рахит может привести к появлению деформаций стопы. В таком случае плоскостопие считается рахитическим по своей этиологии. Болезнь стопы развивается медленно. На это влияет недостаток кальция в организме. Своды становятся более плотными из-за стандартной физической нагрузки, которую организм просто не может выдержать.
Плоскостопие травматического характера появляется после того, как пациент пережил перелом пяточной кости. То же касается и костных конструкций предплюсневой зоны. Что касается паралитического типа заболевания, то он связан с параличом мышц голени и стопы. Практически во всех случаях это связано с ранее пережитым полиомиелитом или прочими заболеваниями нейроинфекционного характера.
Статическое плоскостопие развивается в большинстве случаев из-за того, что кости ног очень слабые, как и мышцы, связки. Выделяют несколько факторов, которые провоцируют развитие статической разновидности болезни. Среди них генетическая предрасположенность, использование неудобной обуви, ожирение, малоактивный образ жизни или, наоборот, чрезмерные физические нагрузки.
Плоскостопие является довольно распространенной патологией, которая причиняет немало бед больному. В зависимости от типа заболевания кодов в МКБ-10 применяется несколько. В целом патология может быть поперечной, продольной и комбинированной с разными степенями деформации. По этиологии тоже выделяют несколько разновидностей.
1stones.ru
Халюс вальгус: код по МКБ-10 варусной деформации ног
Правильному развитию пальцев стопы необходимо уделять внимание с самого рождения ребенка. Различные факторы могут влиять на изменение и деформацию ступни, которая в будущем может помешать нормально ходить или совершать иные движения.
Описание, код по МКБ-10
Халюс вальгус – заболевание, в основе которого лежит искривление первого пальца ноги с распространением процесса на плюснефаланговый сустав с отклонением кнаружи.
Hallux valgus и его коды по МКБ 10 (международная классификация болезней) – М20,1, М77,4 – относят к бурситам сочленений стопы и к метатарзалгиям (боли в переднем отделе ступни с области плюсны).
Этиология и патогенез
Деформация большого пальца обусловлена длительным воздействием на первую плюсну, которая связана с плоскостопием или наследственной предрасположенностью к слабости связочного аппарата у детей.
Недугу подвержен женский пол всех возрастов из-за пристрастия к узким туфлям на высоком каблуке.
Ослабление связок ведет к неравномерному распределению мышечной силы, которая отвечает за приведение и отведение пальцев. Из-за вальгусной деформации сустав становится нестабильным, вследствие чего образуется костный нарост сбоку, усугубляющий проблему. В будущем это приводит к артрозу или различным воспалениям сочленения и отклонениям пальца в сторону.
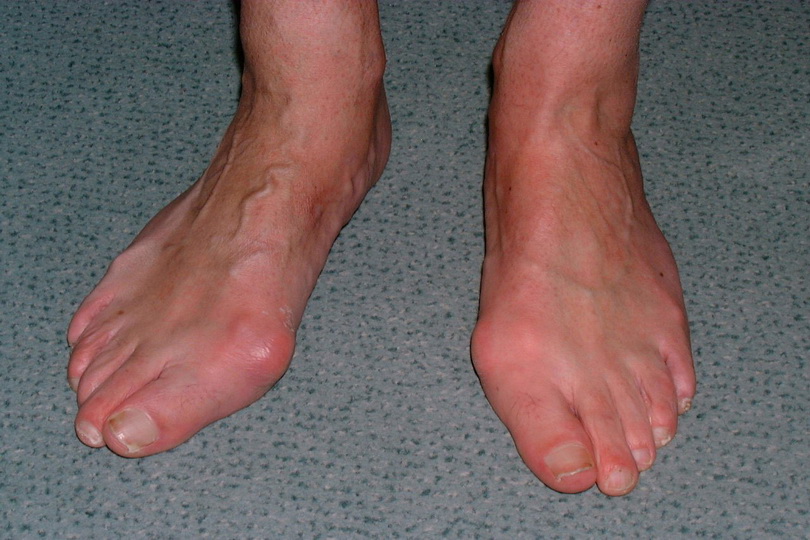
Причины и симптомы
Факторы, ведущие к вальгусной деформации (код по МКБ-10 – М20,1):
- поперечная плоская стопа,
- наследственная предрасположенность,
- эндокринные заболевания,
- вымывание кальция из костей,
- ношение слишком узкой обуви не по размеру,
- осложнения после полиомиелита,
- застарелые травмы ступней.
Пациент нередко жалуется на боль в области пальцев стопы. Неприятные ощущения усиливаются после физической нагрузки или ходьбы, после отдыха болезненность идет на спад. Болевой синдром похож на признаки артрита: сустав плюсны гиперемирован, человек испытывает чувство жжения, постоянной боли ноющего характера в сочленении. Возможна иррадиация боли в коленный сустав. Стопа внешне деформируется, меняет свою форму. Возможен небольшой отек.
Диагностируют болезнь с помощью рентгена, УЗИ, МРТ, КТ. Дополнительно назначается консультация невролога и других узких специалистов.
Схема терапии
Лечение деформации пальца (некоторые пациенты ошибочно именуют недуг хальгусом) комплексное и включает в себя воздействие аптечными препаратами, физиопроцедуры, массаж, ношение ортеза.
Основные принципы:
- Снижение веса: необходимо наладить питание, заниматься физическими упражнениями для уменьшения нагрузки на больное сочленение.
- Специальные тренировки для укрепления связочного аппарата.
- Ношение ортопедической обуви.
- Использование вкладышей между пальцами.
Амбулаторно пациенту назначают согревающие и противовоспалительные мази, гели, а также инъекции в межпальцевой промежуток анальгетиков. Из физиопроцедур наиболее действенны электрофорез с обезболивающими препаратами, магнит, УВЧ, лазер, озокерит и грязевые аппликации.
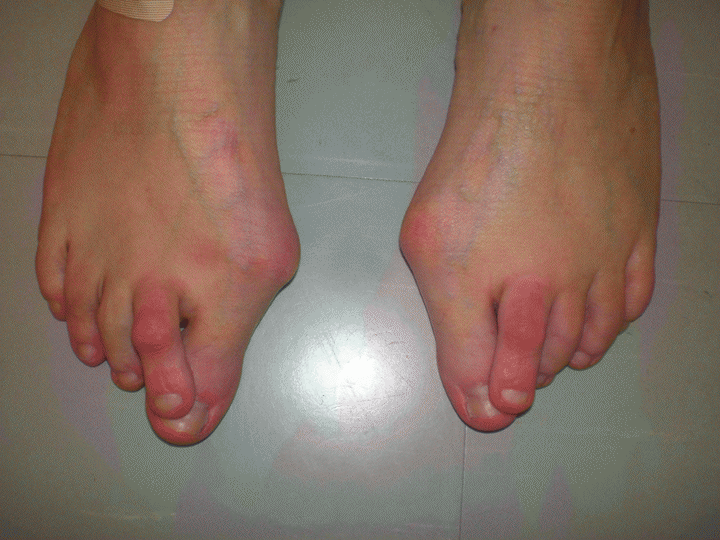
Народные рецепты:
- Прополис размять и приложить к больному сочленению.
- Таблетки аспирина растолочь и смешать с йодом. Наносить на сустав утром и вечером.
- Варусная ступня поддается лечению с помощью теплых ножных ванночек. В воду можно добавить морскую соль, отвары трав (ромашка). Процедуру можно проводить каждый вечер перед сном.
При отсутствии эффекта от консервативного лечения применяют хирургическое вмешательство – остеотомию деформации и отсечение сухожилия приводящей мышцы с удалением костного нароста.
После операции больной носит ортез или гипс в течение нескольких недель, далее разрабатывает сустав с помощью массажа, физических тренировок. После необходимо несколько месяцев не допускать сдавления ступни и ходить в широкой обуви.
Прогноз без правильного лечения условно неблагоприятный с постоянным ухудшением ситуации, что в результате приводит к разрушению сочленения плюсны и инвалидизации.
Деформация пальца и стопы (hallus) – проблема, которую не стоит игнорировать. Следует обратиться к врачу при первых признаках недуга, чтобы исправить ситуацию консервативным методом и избежать необходимости оперативного вмешательства на нижних конечностях.
 Загрузка…
Загрузка…mosspravki.ru

