Статус неврологический при остеохондрозе – Остеохондроз позвоночника: патогенез, неврологические проявления и современные подходы к лечению. Лекция для практических врачей. Часть 1
Статус неврологический при остеохондрозе – О суставах
Содержание
- История болезни по неврологии диагноз остеохондроз
- Комплекс полезных упражнений при остеохондрозе
История болезни по неврологии диагноз остеохондроз
История болезни — Поясничный остеохондроз L6 — S1
Зав. кафедрой Шамуров Ю.С.
Ассистент Свиридова Л.П.
Патехина Владимира Даниловича ( 40 лет )
Клинический диагноз: Поясничный остеохондроз L6 — S1. Грыжа Шморля L2 ? Подозрение на грыжу межпозвоночного диска L6 — S1. Синдром люмбоишиалгии
Куратор Коровина О.В.
1.Патехин Владимир Данилович
2. Год рождения — 1960 (40 лет).
4. Профессия — слесарь.
5. Место работы — ЧМК.
6. Домашний адрес — город Челябинск.
7. Дата и время поступления — 04.02.2000.
8. Дата курации — 08.02.2000
На момент курации
больной предъявлял жалобы на ноющую боль в пояснице слева и в верхнем отделе левой ягодицы в покое, усиливающуюся при движении (наклоны туловища вперед и влево)
Считает себя больным с ноября 1999 года, когда впервые постепенно появилась ноющая боль в пояснице и в верхнем отделе ягодицы слева в покое, усиливающаяся при движении. Лечился самостоятельно теплом (парился в бане) и натиранием, без улучшения. Начало заболевания ни с чем не связывает.В начале декабря 1999 года после наклона возникла стреляющая боль в пояснице с распространением по наружной поверхности бедра, усиливающаяся при кашле, чихании и физической нагрузке. Обратился к неврологу по месту жительства. Лечился амбулаторно, какими именно препаратами назвать затрудняется. Экспертный анамнез: с начала декабря находился на больничном в течение 30 дней, после чего был выписан с улучшением, но окончательного исчезновения болей не отмечает. Продолжил лечение во время отпуска в течение 30 дней. Вышел на работу в начале февраля, после 3 дней работы боли усилились, в связи с чем был госпитализирован 4.02.2000 в неврологическое отделение. На фоне проводимого в стационаре лечения отмечает уменьшение болей. Течение заболевания: регредиентное.
Туберкулез, венерические заболевания, рак, сахарный диабет, психические заболевания, наследственные заболевания у себя и родственников отрицает. Сердечно-сосудистые заболевания у себя отрицает. Из перенесенных заболеваний отмечает детские инфекции и простудные. Простудными заболеваниями болеет редко. Вредные привычки: курит по 10 сигарет в день с 10 лет. Периодически употребляет алкоголь (по праздникам). Родился в 1960 году. Рос и развивался в нормальных социально-бытовых условиях. Учился, по его словам, хорошо. Образование среднее специальное.
Родители живы. Отец перенес инфаркт миокарда. Имеет одного брата и три сестры, которые с его слов здоровы. В возрасте 20 лет перенес аппендэктомию. Травмы: сотрясение головного мозга, колотая рана в поясничной области, в августе 1999 года резаная рана головы. Семейное положение: разведен. Дети: дочь (13 лет), с его слов здорова.
Аллергию, переливание крови и кровезамещающих жидкостей отрицает. В настоящее время условия питания нормальные, социально-бытовые условия хорошие. Работает слесарем (тяжелый физический труд).
Status presens communis
Общее состояние удовлетворительное, сознание ясное положение активное. Выражение лица спокойное. Телосложение правильное. Конституция — нормостеник. Вес — 90 кг. Рост — 182 см.
Кожные покровы чистые, бледно-розовой окраски. Кожа нормальной влажности, тургор не снижен. Видимые слизистые оболочки розовые. Подкожно-жировая клетчатка развита слабо, равномерно распределена по всему телу. Отеков нет.
Лимфатические узлы не увеличены, при пальпации безболезненны, подвижны.
Волосы на голове блестящие. Ногти на руках и ногах имеют овальную форму, блестящие, без исчерченности и повреждений.
Мышцы развиты умеренно, тонус нормальный (отмечается напряжение паравертебральных мыщц больше выраженное слева). При пальпации болезненности и уплотнения не обнаружено.
Костная система: правосторонний сколиоз в поясничном отделе позвоночника. Уплощение грудного кифоза и поясничного лордоза. Болезненности костей при пальпации и поколачивании нет. Суставы обычной формы и конфигурации. Отсутствуют активные движения в поясничном отделе позвоночника влево и ограничены на 1/3 вперед. В остальных суставах активные движения в полном объеме, характерном для каждой пары суставов. При движении шумов и болезненности нет. Симптомы Кушелевского I — III и треножника отсутствуют. Болезненность остистых отростков и паравертебральных зон отсутствует. Симптомы Томайера, Шобера и Отто отсутствуют. Температура тела 36,7.
Дыхание через нос свободное. Форма грудной клетки нормостеническая. Одинаково участвует в акте дыхания. Тип дыхания — брюшной. Частота дыхания 18 раз в минуту. Соотношение вдоха и выдоха 1:2. Дыхание глубокое, ритмичное. Экскурсия грудно
sustav-perelom.ru
Неврология остеохондроза и ее проявления: причины развития
Остеохондроз – это заболевание, которое связано с необратимыми изменениями в позвоночных дисках. Неврология остеохондроза проявляется болью с отдачей в другие части тела, мышечным напряжением, онемением конечностей. Симптомы важно отличать и комплексно подходить к терапии.

Причины развития неврологических симптомов при остеохондрозе
Неврологические симптомы могут возникать при:
- сидячем образе жизни;
- увеличении нагрузки на позвоночник;
- плоскостопии, лишнем весе;
- ношении высоких каблуков;
- травме позвоночника;
- наследственном факторе.
Большинство жалоб основывается на осложнениях по неврологии остеохондроза, которые делятся на 4 стадии.
1 стадия. Появление протрузий межпозвонковых дисков, усиление боли. В медицине болевые синдромы неврологии при остеохондрозе разделяют на:
- приступы боли в шейном отделе – цервикаго;
- болевые ощущения в области грудины – торакалия;
- в поясничной области получила название – люмбаго, частые приступы, носящие постоянный характер получили название – люмбалгия.
2 стадия. Связана с выпадением межпозвонковых дисков при остеохондрозе, что усиливает неприятные ощущения неврологии, защемление нервных окончаний — появление корешкового синдрома. При изменениях неврологического характера появляются болевые ощущения, которые получили название – радикулит, он разделяется на:
- радикулит шейного отдела;
- шейно-грудинный радикулит;
- поясничный;
- радикулит в пояснично-крестцовом отделе;
3 стадия. Проявление патологических изменений сосудисто-корешковых отделов при остеохондрозе. Вследствие нарушается кровообращение спинного нерва и нервных окончаний у корешков. Развиваются патологические процессы в двигательном аппарате, пропадает чувствительность некоторых отделов тела.
4 стадия. Нарушается кровообращение в спинном мозге, что ведет к недостаточности крови в сосудах и ишемическому инсульту.
Когда нужна консультация невролога
Часто при появлении неврологии пациент задумывается, чем она вызвана и что ее спровоцировало. Часто причиной сильной боли может быть не остеохондроз, а другие заболевания:
- межпозвонковые грыжи или радикулит;
- смещение дисков позвоночника;
- утеря чувствительности конечностей, дискомфорт при повороте шеи;
- заболевания внутренних органов;
- нарушение обмена веществ.
Симптомы при таких заболеваниях похожи на остеохондроз. Следует уделять внимание и отмечать очаг боли, учитывать, есть ли иррадирование в конечности. При появлении следующих признаков необходимо обратиться за консультацией к неврологу.
Хондроз шейного отдела имеет следующие симптомы по неврологии:
- появление мигрени, с которой не могут справиться даже сильные обезболивающие средства;
- при повороте шеи может возникнуть сильное головокружение;
- боль может отдавать в руку, плечевой пояс;
- ухудшается зрение и слух, появляются «мушки» перед глазами;
- часто встречается потеря чувствительности языка.
Неврологические проявления остеохондроза грудного отдела:
- зуд и онемение ног;
- чувство сдавленности груди, межреберная невралгия;
- снижение чувствительности конечностей;
- боль между лопатками при резких наклонах;
- при вдохе и выдохе усиление болей в области грудной клетки.
Некоторые симптомы можно спутать со стенокардией. При сильных болевых ощущениях необходимо обратиться к хирургу или лечащему врачу, чтобы подтвердить неврологические проявления остеохондроза в позвоночнике.
При пояснично-крестцовом неврология проявляется следующим образом:
- ноющие или усиливающиеся боли в области поясницы при любом положении, без давления;
- невозможность совершать какие-либо повороты или развороты;
- боль усиливается при чихании и кашле;
При обращении к специалисту пациенту будет назначено обследование с помощью метода КТ или МРТ. Диагностика и обоснование – начальный этап борьбы с патологией. После постановки диагноза и исследовании по критерию — неврологический статус при остеохондрозе, больному будет назначено соответствующее лечение.
Способы устранения неврологических проявлений
При острой стадии остеохондроза на нервной почве основной целью для устранения синдрома болевых ощущений является постельный режим и прием препаратов, снимающих боль.
Хорошо помогают справиться с неврологией и воспалением смежного фактора курсы физиотерапии, которые призваны облегчить болевые ощущения:
- ультразвук;
- магнитное поле;
- УФ облучение;
- ЛФК;
- мануальная терапия;
- применение сосудорасширяющих препаратов.
При возникновении проявлений неврологии остеохондроз считается опасным заболеванием, которое может привести к появлению инвалидности. Если затягивать с консервативным лечением, поздние стадии этой болезни излечить будет невозможно.
Может ли эмоциональное нервное напряжение вызвать обострение остеохондроза и как это устранить
Спина – это орган, который остро реагирует на процессы, происходящие в организме: тревога, стрессы, чувство вины. Очаг появления неврологии может рассказать о проблемах, послуживших развитию болевых ощущений.
Основной реакцией неврологии на стрессовую ситуацию является то, что организм хочет скрыться от нее, мышцы переходят в состояние напряжения.
- Шея. Проблемы в отделе шейных позвонков могут говорить о гибкости внутренней и внешней. Человек мечтает о переменах, никак не может выбраться из рутины. Часто при возросших нагрузках на работе или дома у человека обостряются заболевания шейного отдела.
- Грудной отдел. Несет ответственность за эмоциональное состояние организма. Часто неврология может возникнуть при душевных травмах или потери близкого человека. Возникновение заболевания может спровоцировать стеснительность, неуверенность в себе.
- Остеохондроз поясничного отдела. На этот отдел позвоночника возложена основная нагрузка. При увеличивающихся нагрузках у человека появляется большое количество проблем и забот, возникают страхи за себя и свою семью.
Неврология в области крестца – может быть причиной неудовлетворенности в семейных или сексуальных отношениях, несовместимости с партнером. У человека пропадает чувство свободы, возникают мысли о смерти.
Для лечения таких аспектов неврологии при остеохондрозе следует принимать успокоительные средства. Это могут быть лекарства промышленного производства, народные средства. Какие препараты будут наиболее эффективны для лечения, может решить только грамотный специалист.
Какие успокоительные можно принимать
Успокоительные средства при остеохондрозе и возникшей неврологии благоприятно действуют на человека. При частых и сильных болях у пациента возникает нервозность, чтобы ее заглушить требуется прием седативных средств. В современной медицине существует множество антидепрессивных препаратов. Врачи назначают препараты:
- Настойка валерианы при неврологии остеохондроза обладает мягким успокаивающим эффектом. Прием требуется осуществлять курсовыми методами.
- Пустырник – принцип действия похож на настойку валерианы.
- Элениум – содержит в своем составе хлордиазепоксид, обладает расслабляющими и успокаивающими свойствами при неврологии.
- Новопассит – этот препарат имеет растительное происхождение. Содержит экстракты растений. Помогает при психическом напряжении, тревоге, необоснованных страхах. Выпускается в сиропе и в форме таблеток. Не следует применять при миастении и аллергии на входящие в состав препарат экстракты растений.
- Нозепам – хорошо успокаивает и борется с бессонницей.
- Гидазепам – это успокоительное средство при неврологии, имеющее противосудорожный эффект, оказывает слабовыраженный эффект расслабления мышечной системы. Хорошо действует при неврозах, мигрени, повышенной раздражительности, эмоциональной неустойчивости.
Главная задача приема антидепрессантов при остеохондрозе – борьба с повышенной нервозностью. У таких медикаментозных средств есть свои особенности:
- улучшается сон, при взаимодействии со средствами, способствующими улучшению сна, усиливает их действие;
- уменьшается активность пациента в дневное время;
- уменьшается реакция на раздражители из внешнего мира.
При приеме успокоительных средств врачи советуют отказаться от вождения автомобиля, желательно на работе взять отпуск и уделить время своему здоровью.
Обычно все антидепрессанты хорошо переносятся больными, не способствуют привыканию, единственный минус — может появиться сонливость.
Противопоказаниями к приему антидепрессивных средств являются:
- индивидуальная непереносимость;
- аллергия;
- беременность и кормление грудью;
- заболевания внутренних органов.
Остеохондроз на нервной почве обостряется. Успокоительные препараты при неврологии необходимо принимать по назначению лечащего врача. При увеличении или неправильно подобранной дозе препарата могут возникнуть такие симптомы:
- заторможенность;
- необъяснимая эйфория;
- нарушение координации движения;
- увеличение зрачка;
- снижение мышечного тонуса;
- появление бледности кожи;
- возникновение апатии, вялости.
При таких симптомах больного нужно немедленно показать специалисту.
Неврологические проявления остеохондроза позвоночника опасны. Помимо лекарственных средств, необходимо применять курсы массажа, физических занятий, народных методов. При некорректно составленной схеме лечения заболевание может перейти в такую форму, при которой вызовет большое количество осложнений.
Статья проверена редакциейpozvonochnikpro.ru
Неврологический статус при остеохондрозе описание
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…Читать далее »
История болезни при шейном и поясничном остеохондрозе представляет интерес, так как в ней отражены все изменения в организме человека. Чтобы читатели представляли себе это заболевание полноценно, предлагаем полный обзор стационарной амбулаторной карты пациента.
История заболевания пациента с остеохондрозом состоит из следующих особенностей:
- паспортная часть с указанием контактных данных пациента и его места жительства;
- жалобы больного;
- анамнез;
- объективное исследование;
- данные клинико-инструментальных исследований.
Рассмотрим каждую часть более подробно.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
При поступлении в отделение пациент жалуется на болевые ощущения в области шеи, головокружение, головные боли, онемение верхней конечности. При попытке повернуть голову в одну из сторон усиливается вертебробазилярная недостаточность. Аналогичная клиническая картина наблюдается при поднятии тяжестей.
На момент осмотра человек предъявляет жалобы на ноющие боли в области пальцев кисти. При попытке сгибания руки наблюдается иррадиация болевых ощущений в область левого предплечья.
При сгибании и поворотах головы усиливаются головные боли, появляется вестибулярный синдром. Пациент сообщает, что видит «мушки» перед глазами.
В анамнезе: патология появилась после переохлаждения шейных мышц. Пациент считает, что первые симптомы возникли 4 года назад, когда он работал на улице в зимнее время года. Она проявила себя тупыми болями в шейном отделе позвоночного столба. Через 5-6 месяцев он стал ощущать покалывание в левой руке, утром усиливалось онемение в верхних конечностях.
Анамнез жизни пациента
Пациент родился в Московском районе в 1964 году, был средним ребенком в семье. На протяжении жизни заболеваний не наблюдалось. Хорошо учился в школе, после этого служил в армии. Работает инженером на промышленном предприятии. Личную гигиену тела соблюдает.
Вступил в брак в 26 лет. В семье родилось 2 детей. Их состояние здоровья в норме. Ближайшие родственники дегенеративно-дистрофическими заболеваниями позвоночника не болеют.
Венерические заболевания, туберкулез отрицает. Болезнью Боткина не болел.
Курение и употребление спиртного отрицает.
Аллергии на лекарственные вещества не прослеживается.
Объективное исследование:
- общее состояние удовлетворительное;
- сознание ясное;
- положение активное;
- нормостеническое телосложение;
- вес 90 кг, рост 180 см;
- температура тела в норме;
- кожные покровы розового цвета, их состояние нормальное;
- на коже не отмечается пигментации, кровоизлияний и высыпаний;
- тип оволосения соответствует полу;
- ногти пациента правильной формы, поверхность их ровная, признаков грибкового поражения ногтевой пластинки не наблюдается;
- подкожная жировая клетчатка выражена хорошо;
- периферические лимфатические узлы н
lechenie.taginoschool.ru
Лечение поясничного остеохондроза с неврологическими проявлениями
Остеохондроз позвоночного столба – неврологическое заболевание, для которого характерно разрушение костных структур, суставных хрящей, межпозвоночных дисков и связочного аппарата. Патологический процесс способствует увеличению подвижности позвоночника, что чревато ущемлением нервных окончаний и сосудов, расположенных рядом. Из-за чего появляются неврологические проявления поясничного остеохондроза, и какие меры в данном случае следует предпринять?
Симптоматика остеохондроза
 Самыми распространенными проявлениями поясничного остеохондроза являются неврологические:
Самыми распространенными проявлениями поясничного остеохондроза являются неврологические:
- Резкая боль в области поясницы, возникающая сразу после физических нагрузок или через некоторое время.
- Иррадиирование болевого синдрома в нижние конечности.
- Усиление симптоматики при естественных рефлексах и резких движениях.
- При длительном нахождении в одном положении невозможно встать или повернуться, т. к. возникает сильный спазм.
Для поясничного остеохондроза характерно постоянное мышечное напряжение при переохлаждении появляются прострелы. Ягодичная и бедренная мышца теряет чувствительность, а в нижних конечностях появляются «мурашки». Ноги постоянно мерзнут, и наблюдается нарушение потоотделения. Кожный покров в пораженных местах начинает сохнуть и шелушиться.
Основные причины
Остеохондроз является не столько болезнью, сколько результатов возрастных изменений. Строгая зависимость между тяжестью неврологических расстройств и степенью дегенерации отсутствует. У пожилых людей распространенность остеохондроза увеличивается до максимальной степени.
Что следует предпринять?
Первостепенно важно правильно поставить диагноз. Первопричину развития патологического процесса сможет установить только опытный врач после проведения диагностики. Неврологическая симптоматика заболевания разнится в зависимости от причин и области локализации патологического процесса.
Постановка диагноза
 Медицинское обследование включает в себя:
Медицинское обследование включает в себя:
- Физиологический осмотр.
- Рентгенологическое исследование.
- Компьютерную и магнитно-резонансную томографию.
Врач в обязательном порядке собирает анамнез заболевания и знакомится с историей болезни пациента.
Определение типа остеоартрита
Неврологический статус при таком заболевании, как остеохондроз, имеет общую и местную ориентацию. В первом случае речь идет о болевом синдроме, который является источником патологических импульсов. При этом возникает необходимость в его устранении. Больной в обязательном порядке помещается в стационар неврологического отделения для комплексного лечения и динамического наблюдения.
При местном типе неврологической симптоматике назначается медикаментозная терапия. Больной периодически посещает врача амбулаторно. Пациенту рекомендовано избегать чрезмерных нагрузок и переохлаждения. Для уменьшения дискомфорта назначаются препараты-блокаторы.
Лечебные меры на начальной стадии развития поясничного остеохондроза можно обойтись консервативными методами терапии. В запущенных случаях без хирургического вмешательства не обойтись.
При грыже межпозвоночного диска
 При грыже и протрузии, возникших на фоне остеоартроза, эффективно следующее терапевтическое воздействие:
При грыже и протрузии, возникших на фоне остеоартроза, эффективно следующее терапевтическое воздействие:
- Прием медикаментов.
- Проведение терапевтической блокады.
- Посещение мануального терапевта (корешковая, суставная и мышечная техника).
В запущенных случаях не обойтись без хирургического вмешательства. Наиболее эффективными являются такие методы дискэктомия, микрохирургическое и эндоскопическое удаление, ламинэктомия и дисковая нуклеопластика.
При остеоартрите
Если после проведения исследовательских мероприятий диагноз подтверждается, то врач назначает следующее лечение:
- Инъекции кортикостероидов – для уменьшения боли и отеков.
- Анальгетики – для уменьшения болевого синдрома.
- Нестероидные противовоспалительные препараты.
- Физиотерапия (электрофорез, дарсонваль) и ЛФК – для восстановления мышечных структур и обменных процессов.
На ранних стадиях развития
На начальном этапе прогрессирования поясничного остеохондроза можно обойтись медикаментами. Врач назначает препараты, эффективность которых направлена на устранение болевого синдрома и восстановление обменных процессов. Хороший результат для профилактики прогрессирования заболевания дает лечебная гимнастика.
Рекомендованные препараты
 При схематическом лечении поясничного остеохондроза врач назначает:
При схематическом лечении поясничного остеохондроза врач назначает:
- диуретики;
- гормоны пролонгированного действия;
- нестероидные противовоспалительные препараты;
- инъекции (кортикостероиды).
Можно ли сочетать традиционную медицину с народной?
Для увеличения эффективности медикаментозной терапии рекомендуется использовать нетрадиционное лечение. Многие специалисты утверждают, что такой подход позволяет добиться быстрейшего выздоровления.
Достаточно действенны компрессы, приготовленные на дубовых листьях. Для снятия воспалительного процесса и уменьшения болевого синдрома широко используют полынь, можжевельник и лавровый лист. Компоненты необходимо использовать в сухом виде: размельчить и размешать с вазелином или животным жиром. Способ применения – натирать проблемные участки.
Профилактика остеохондроза
Большое значение имеет ежедневная физическая активность и правильный режим питания. Заниматься лечебной и профилактической гимнастикой рекомендуется под руководством опытного инструктора.
В некоторых случаях врач может назначить ношение специального ортопедического корсета. Изделие обладает поддерживающим и согревающим эффектом. Ортопедические можно использовать как в качестве профилактической меры, так и на ранних стадиях развития заболевания.
Статья принадлежит сайту osteok.ru При копировании активная, индексируемая ссылка на источник обязательна.
osteok.ru
лекарства, побочные эффекты, препараты, причины и диагностика
Локальный статус при остеохондрозе
Елена Малышева: «Остеохондроз уходит мгновенно! Поразительное открытие в лечении остеохондроза».
Частота дыхания 16, одышки и патологического дыхания нет. Аускультативно везикулярное во всех отделах. Хрипов, крепитации, шума трения плевры нет. Перкуторный звук легочный над всей поверхностью легких. Кашля и мокроты нет.
Пульс 80, ритмичный, удовлетворительного наполнения. ЧСС=80. Дефицита пульса нет. АД=140/90, привычное 140/90, максимальное 190/100. Тоны сердца приглушены. Шумов нет. Акцент 2 тона на аорте.
Язык влажный, чистый. Живот правильной формы, мягкий, не напряжен, безболезненный. Хирургические симптомы отрицательные, перистальтика снижена. Печень и селезенка не пальпируются. Рвоты нет. Стул оформленный, 1 раз в сутки.
Поведение спокойное, контактна, чувствительность не нарушена, речь внятная, зрачки D=S, обычные, фотореакция положительная. Нистагма нет. Ассиметрии лица нет. Менингеальные и очаговые симптомы отрицательные. Координаторные пробы выполняет верно. Диурез со слов больной в норме. Симптом поколачивания отрицательный.
— рекомендации по щадящему режиму.
— оставлен актив в поликлинику.
На фоне проведенной терапии состояние больной улучшилось, болевой синдром уменьшился, АД=140/80, пульс 78.
Во время первого приёма пациента врач начинает вести историю болезни. В неё вносится анамнез жизни и заболевания, жалобы, данные диагностических исследований. Затем описывается общий статус (объективные данные при осмотре) и локальный – то есть непосредственные проявления болезни. Чтобы описать локальный статус пациента при остеохондрозе, врач проводит осмотр и пальпацию болезненной области, просит его сделать определённые движения (наклонить голову, поднять руку, пройтись и т. д.), затем записывает результаты в медицинскую карту.
Вам может оказаться полезной наша рекомендация: Секреты лечения поясничного остеохондроза. Бесплатный курс Александры Бониной.
Где связь?
Остеохондроз позвоночника характеризуется различными неврологическими проявлениями, так как он вызывает пережатие или ущемление нервных волокон, которое называется радикулит. Дегенеративно-дистрофический процесс, поражающий позвонки и межпозвоночные хрящевые диски, провоцирует нестабильность позвоночного столба и искривления в нем. Нарушение анатомической целостности и проходимости каналов спинномозговых нервов является причиной развития симптомов напряжения нервов.
ЛФК при остеохондрозе поясничного отдела – выполняем правильно
Клинико-неврологическое исследование больного включает в себя два этапа: изучение.
Расспрос больного нельзя проводить поспешно. Очень важно внимательно, вдумчиво. Обращаться к больному надо по имени и отчеству, не допуская. Форма беседы и метод изучения жалоб должны избираться врачом применительно. При расспросе следует попросить больного конкретно. После того как перечислены все жалобы и из них выделены главные, необходимо. Углубленный анализ одной жалобы боль позволяет предположительно провести.
Например, боль при компрессионных синдромах почти. При характеристике и анализе болевых ощущений. Уточняется локализация боли локальная, ланцинирующая по дерматому — корешковая,. По возможности устанавливается связь с.
Выявляют наличие вынужденного положения больного и позы, при которой возникает. Усиление боли в покое обычно вязано с ухудшением венозного кровоснабжения.
Характер боли также требует уточнения. Корешковые боли — описываются как колющие,. В острых стадиях заболевания,. Уменьшение боли при тепловых процедурах и движениях объясняют за счет улучшения. Боли с компонентом жжения обозначаются как симпаталгические. Глубокие, ноющие боли возникают спонтанно в зоне дегенерации или нейроостеофиброза. Тупая разлитая боль и ощущение быстрой утомляемости спины возникают при перенапряжении.
Выяснение анамнеза трудовой, бытовой, спортивный анамнез преследует цель. В практической работе применяется несколько вариантов. Это наблюдение нередко позволяет увидеть типичные щадящие или анталгические.
При этом он сгибает ногу в тазобедренном,. Плановый осмотр больного проводится при его положении с расслабленной мускулатурой. При этом оценивается симметричность участков тела здоровой. Определяют рост, вес, общую. Выделяют несколько типов осанки: нормальная осанка; плоская спина; круглая. Оценивают форму и длину шеи, симметричность стояния плечевого пояса и их взаиморасположение. Определяют высоту ягодичной складки и вид межягодичной линии, симметричность.
Особое внимание обращают на симметричность. В норме в положении. Определение уровня поражения позвоночника проводится по ориентирам, которыми. Это сосцевидный отросток, угол нижней челюсти, лопатка,.
Для отсчета позвонков по задней поверхности шеи и туловища ориентиром служит. Сустав между атлантом и аксисом располагается. По боковой поверхности поперечный отросток С 2 позвонка находится ниже верхушки.
Остеохондроз – хроническое воспалительно-дегенеративное заболевание позвоночника, проявляющееся дистрофией межпозвоночных элементов и окружающего связочного аппарата, а также патологической деформацией самих позвонков. Проявляется разнообразными симптомами, зависящими от степени произошедших изменений и локализации поражения.
Характер течения длительный, малозаметный. Обычно ощущается не само заболевание, а его последствия. Диагностируется статистически поздно, на стадиях, когда процесс в каких-то участках позвоночника частично или полностью необратим. Каждый отдел по-своему причиняет неудобства и снижает качество жизни. Но остеохондроз грудного отдела особенно неприятен и непредсказуем своими симптомами и близостью тех органов, заболевание которых он имитирует.
Лечение стенокардии, невралгии, мнимого артрита плечевого сустава, почечной колики или приступов панкреатита, и поиск несуществующих заболеваний органов дыхания и желудка приводят рано или поздно к врачу-вертебрологу. Который, поставив правильный диагноз и назначив соответствующее лечение позвоночника, избавляет от надуманных заболеваний органов грудной клетки и верхних конечностей.
Грудной отдел позвоночника анатомически состоит из 12 позвонков, именуемых торакальными и маркированных во всех медицинских документах буквой — «Т». Этот участок позвоночника является менее подвижным, чем шейный и поясничный, из-за особенностей строения скелета и мощного каркаса разнообразных мышц.
Грудные позвонки очень широкие, крупные и мощные, соединяясь с ребрами, образуют монолитную прочную конструкцию. Позвоночный канал в этом отделе очень узок, что делает его более уязвимым при малейшей деформации костно-хрящевого комплекса. Любое незначительное выпячивание межпозвоночного диска или начальный этап формирования остеофита будут иметь ощутимые последствия.
Все симптомы классифицируют на основные группы:
- Дорсаго – резкая, сильная, приступообразная, «кинжальная» боль в грудной клетке, до затруднения дыхания.
- Дорсалгия – локальная невыраженная боль в определенном месте грудного отдела в области 1-2 позвонков, длительная тупая ноющая, ограничивающая движения тела. Сопровождающая заболевание мышечная контрактура, разделяется на: верхнюю (в шейно-грудном отделе) и нижнюю (в пояснично-грудном).
- Пекталгия – тупые локальные боли в области передней грудной стенки, не позволяющие вдохнуть, постоянные и независящие от положения тела. Различат шейные, шейно-грудные и грудные признаки. Боль распространяется по большой грудной мышце.
По механизму проявляющихся нарушений выделяют вертеброгенные синдромы:
- Мышечно-тонические.
- Дистрофические.
- Сосудистые – нейроваскулярные.
Симптомокомплекс – радикулопатия, проявляется, когда патологический процесс уже спровоцировал появление грыжи, которая осуществляет различной силы компрессию на корешки спинномозговых нервов.
- Локализуется боль чаще в нижнем сегменте грудного отдела, более подвижном. Начало вялое и стертое, и в течение нескольких недель симптомы нарастают и усиливаются.
- При поражении верхнего отдела: реберно-позвоночном или реберно-поперечном артрозе, превалируют различные парестетические нарушения в области плечевого пояса и одной или обеих рук. Покалывание онемение кончиков пальцев, ощущение жжения или приливов тепла.
Болевой синдром развивается от перегрузки, после физических занятий или статического напряжения. В зависимости от положения грыжи по оси позвоночника, выделяют различное проявление клинических признаков:
- Срединное расположение – более опасное, так как непосредственно сдавливается участок спинного мозга. Боли медленно нарастают, тянущие изнуряющие. Не зависят от смены положения тела, беспокоят и при движении в покое. Происшедшие морфологические изменения могут носить необратимый характер.
- Боковое расположение – позволяет найти вынужденное положение, при котором боль утихает, она обычно имеет односторонний характер, незначительна и сугубо локальна. Но, может усиливать при глубоком вдохе или покашливании. Потеря чувствительности кожи происходи только в ареале расположения поврежденного позвонка.
Компрессионный миелопатический синдром наблюдается в запущенной стадии заболевания или при наличии, анатомически предрасполагающих, особенностей спинного мозга. Развивается при осложнении грыжи позвоночника, фрагментировании дистрофически-измененного межпозвоночного диска, или полном его выпадении в позвоночный канал.
Встречается редко, и проявляется опоясывающими болями, иррадиирующими в пах и низ живота, онемением полным или частичным нижней половины тела. Слабостью в ногах и потерей контроля при ходьбе – «пошатывающаяся походка» и «подгибающиеся колени». Происходит нарушение функционирования органов таза – простаты, мочевого пузыря и половых органов.
Рефлекторные висцеральные расстройства – проявляются признаками дисфункции внутренних органов. В связи с сочетанием боли и затруднения дыхания, особенно в ночное время, приступ остеохондроза может имитировать стенокардию, сопровождаясь чувством тревоги и беспокойства — псевдоангинальный синдром.
Диагностика хронического не осложненного остеохондроза проводится методом исключения заболеваний, симптомы которых имитирует данное заболевание. Консультации таких смежных специалистов, как: кардиолога, гастроэнтеролога, пульмонолога, маммолога и невролога, просто необходимы. Окончательный диагноз и точную локализацию узнают после компьютерной или магнитно-резонансной томографии, или рентген-снимков в 2-3 проекциях.
Лечение должно быть комплексным и направленным на максимальную реабилитацию пораженного участка позвоночного тракта.
- Хирургическое – в случае наступивших осложнений, когда операция проводится по жизненным показаниям или с целью избежания инвалидизации из-за компрессионных последствий.
- Консервативное преследует два направления – ликвидация болевого синдрома и максимальное восстановление тканей для возвращения физиологического состояния позвоночнику. Вылечить заболевание нельзя, но остановить процесс и воспрепятствовать появлению осложнений возможно и необходимо:
- Медикаментозная помощь – обезболивающие, хондропротекторы.
- Декомпрессия позвоночника.
- Рефлексотерапия аккупунктурная и иглотерапия, моксатерапия (точечное прогревание полынными столбиками).
- Лечебный, сегментный, точечный и баночный массаж.
- Физиотерапевтические методы лечения.
- Лечебная физкультура.
- Мануальная терапия.
В первую очередь, симптомы заболевания напрямую зависят от локализации воспалительного процесса в позвоночнике.
Шейный остеохондроз развивается при монотонной сидячей и малоподвижной работе. Как правило, у таких пациентов слабый мышечный каркас, поддерживающий позвоночник. При этом виде остеохондроза происходят пережатие сосудов и нервов в шейном отделе. В связи с этим пациенты жалуются на частые головокружения, головные боли, вплоть до мигреней.
Грудной остеохондроз наиболее часто вызван искривлением позвоночника – сколиозом, кифозом или лордозом. Поэтому все боли будут ограничиваться проблемами с грудной клеткой и ее внутренними органами. Так, появляются межреберные боли, боли в сердце, которые усиливаются при совершении движений. Наступает быстрая утомляемость организма даже при минимуме физической нагрузке. В конце рабочего дня грудная клетка начинает ныть, появляются тупые разлитые боли.
Появляются проблемы с пищеварением, органами малого таза. При пояснично-крестцовом остеохондрозе пациента беспокоят боли в пояснице, которые могут носить ноющий, колющий или даже распирающий характер. Также могут появиться проблемы с нижними конечностями – боли, хромота, покалывание и онемение.
Причины появления.
Этиология данного заболевания неспецифична, есть скорее способствующие развитию заболевания факторы:
- Нарушения обмена веществ.
- Гормональный дисбаланс.
- Избыточный вес.
- Неудобное положение тела при работе – в офисе и автомобиле.
- Сколиоз или сколиотическая осанка из-за слабого мышечного тонуса.
- Возрастные изменения в организме, в связи с которыми ухудшается эластичность тканей, а костная ткань приобретает хрупкость.
- Травмы различной силы и серьезности, со временем, их рубцовая структура нарушает нормальное соотношение тканей.
- Наследственная предрасположенность к патологии соединительной ткани.
- Врожденные заболевания опорно-двигательного аппарата.
- Нарушенный обмен веществ межпозвоночного диска, изменение водного баланса в меньшую сторону.
- Травмы позвоночника.
- Нарушения осанки.
- Неправильное питание, диеты.
- Гиподинамия и малоподвижный образ жизни.
- Ожирение, сахарный диабет.
- Врожденные аномалии позвоночника, нарушения опорно-двигательного аппарата.
- Рахит, плоскостопие, косолапие.
- Тяжелый физический труд, связанный с поднятием тяжестей.
- Наследственная предрасположенность.
Неврологические проявления остеохондроза позвоночника
и методика обследования больных
Петрозаводск Издательство ПетрГУ
Учебное пособие издается в рамках программы стратегического развития ПетрГУ. Утверждено на учебно-методической комиссии медицинского факультета по терапевтическим дисциплинам. Печатается по решению редакционно-издательского совета Петрозаводского государственного университета.
Составители: к.м.н., доцент кафедры неврологии – Коробков М.Н,; д.м.н., профессорСубботина Н.С.; д.м.н., доцент-
В учебно-методическом пособии представлена классификация, клинические проявления остеохондроза поясничного отдела позвоночника, дана подробная методика исследования больных с патологией позвоночника, исследование неврологического статуса больных.
Пособие адресовано студентам медицинского факультета, врачаминтернам, клиническим ординаторам .
Заболевания периферической нервной системы вызванной патологией
позвоночника, являются самыми распространенными
правильное патогенетическое лечение больных с неврологическими проявлениями остеохондроза позвоночника имеют важное медицинское и социальное значение. В связи с этим необходимо обратить особое внимание на изучение методики обследования этой группы больных, которая позволит своевременно установить наличие деформации позвоночника, сдавление корешковых или корешково-сосудистых элементов и своевременно назначить патогенетическое лечение.
Овладение студентами и врачами всей суммы изложенных сведений значительно повысит их возможности в диагностике патологии у больных с остеохондрозом позвоночника и его неврологическими проявлениями.
Неврологические проявления остеохондроза поясничного отдела позвоночника .
Самой частой формой остеохондроза позвоночника, вызывающей поражение нервной системы в поясничном отделе, являются грыжи межпозвонковых дисков (задняя, заднебоковая). При грыже межпозвонкового диска в поясничном отделе чаще развиваются поясничный и пояснично-крестцовый корешковые синдромы, реже может
быть синдром частичной или полной компрессии корешков конского хвоста, синдром нарушения кровообращения в конусе или эпиконусе спинного мозга.
Поясничный остеохондроз–постоянная причина люмбаго. При деформирующем спондилезе поясничного отдела без поражения нервной системы возможна тупая , ноющая боль в пояснице.
Пояснично-крестцовый корешковый синдром, вызванный грыжей межпозвонкового диска .
Клиническая картина при поясничном остеохондрозе состоит из вертебральных симптомов и симптомов нарушения функции неврологических структур (спинномозговых корешков) и прилежащих к ним образованиям (артерии, вены). Вертебральные симптомы включают изменение статики и динамики поясничного отдела позвоночника.
1) боль незначительная, которая исчезает в покое;
2) боль имеется в покое, усиливается при движениях, но незначительная по выраженности;
3) постоянная боль, периодически усиливающаяся с сенестопатическим оттенком;
4) резкая постоянная боль, требующая срочного применения анальгетиков.
По характеру боли различают несколько ее вариантов: а) локальную боль в области поясницы и крестца (люмбаго, люмбалгия;
б) тупую, ноющую боль в области поясницы и в глубинных тканях в зоне тазобедренного, коленного, голеностопного суставов — склеротомная боль;
в) острая простреливающая боль от поясницы в ягодичную область и по ноге до пальцев (по ходу пораженного корешка)- корешковая. Определяют ее распространение (иррадиацию) на дистальные или проксимальные отделы конечностей, обусловленное поражение связок, суставов, мышц или корешков.
Выявляют наличие вынужденного положения больного и положение, при котором возникает боль, что определяет методы воздействия; а также уточняют, в какой позе боль усиливается — при сгибании или разгибании, наклоне влево или вправо, кашле или чихании.
1) Корешковые боли — простреливающие, колющие, чаще локализуются в зоне данного дерматома. Боль усиливается при наклонах туловища, головы, при кашле, чихании, смехе и других движениях. Часто сопровождаются парестезиями, что нередко является первым признаком поражения корешка.
2) Сенестопатические боли — вегетативные, надсегментарные боли; характеризуются ощущением беспокойства, раздувания, онемения в различных областях.
3) Симпаталгические или вегетативные боли характеризуются ощущением жжения. Обусловлены раздражением синувертебрального нерва и других вегетативных образований соответствующей области позвоночника.
4) Тупые, ноющие боли, как правило, являются дерматомными, миотомными; усиливаются при перемене погоды, охлаждении.
5) Острые боли при движениях — чаще всего суставные.
6) Склеротомные боли — глубокие, мозжащие или жгучие; с трудом локализуются больным, усиливаются при перемене погоды, при волнениях, вибрации, их провоцируют прыжки и другие механические воздействия.
Существуют еще и экстравертебральные боли, обусловленные какой-то другой патологией, и об этом тоже следует помнить.
Затем определяют наличие парестезий (постоянные или приступообразные), их локализацию и характер.
К жалобам вегетативно-сосудистого характера относятся ощущение зябкости больной ноги, судорожного стягивания икроножных мышц и боли сосудистого характера, появляющиеся при ходьбе и прекращающиеся в покое.
Существенной является жалоба на мышечную слабость различной локализации.
При неврологическом исследовании оценивают состояние мышц спины и нижних конечностей (тонус, трофику, силу), а так же чувствительность, трофику кожи, глубокие рефлексы и координацию движений. Подробно
изучают статику и динамику всех отделов позвоночника.
Тонус и трофику длинных мышц спины меняются
1- легкое повышение, при котором пальцы рук
погружаются в мышцы;
2- погружение пальцев в мышцу требует определенного усилия; 3-плотная консистенция мышцы.
1-непостоянное снижение тонуса;
2-постоянное понижение тонуса; 3-резкое снижение тургора или полное отсутствие сопротивления на
Определяют особенности течения болезни начиная с первых признаков: в каком возрасте возникла, каким был дебют — острым или подострым; какой синдром имел место в начальном периоде заболевания; проведенные лечебные мероприятия и их результаты. Важно знать частоту последующих рецидивов, их продолжительность и выраженность клинических проявлений, тип течения рецидивов, степень компенсации, динамику основного синдрома, длительность ремиссий и состояние во время их.
Устанавливают, по возможности, зависимость между причиной боли и провоцирующими факторами. Необходимо уточнить трудовой, бытовой, спортивный анамнез жизни больного. Обязательно выявляют факторы, способствующие развитию заболевания. К ним относятся статико-динамические нагрузки в виде рывкового подъема тяжести, сложного балансирования тела, внезапных разворотов при вставании с постели, продолжительного пребывания в положении сидя при наклоне туловища вперед, в согнутом положении, частых наклонах вперед.
Следует указать наличие других вертеброгенных синдромов, их локализацию, наличие воспалительных процессов в органах брюшной полости и малого таза, патологической экстероцептивной импульсации из рубцов и других очагов в области кожи, а также сопутствующих, перенесенных заболеваний, семейный анамнез (вертеброгенные заболевания у родственников).
Обследование больного начинают с общего осмотра. Определяют рост, вес, конституцию, наличие патологических изменений на коже и со стороны внутренних органов. Затем исследуют вертеброгенный и неврологический статус. К вертеброгенному статусу относят дизрафические черты, положение шеи и поясницы, форму и строение позвоночного столба, тип осанки, рельеф мышц, позу и походку больного, объем движений в позвоночнике.
К неврологическому статусу относят состояние двигательнорефлекторной сферы, чувствительной сферы, наличие болевых точек и симптомов натяжения корешков.
При исследовании позвоночника пользуются тремя взаимоперпендикулярными плоскостями, проходящими по линии центра тяжести человека (через S2 позвонок).
Горизонтальная плоскость располагается в поперечном направлении и в ней возможны ротационные движения.
В группу общих проявлений болезни можно отнести головокружения.Клиническая картина.
Клиническая картина пестрая и разнообразная. Характерным патогномическим признаком является усиление боли при движении, на вдохе и выдохе, поворотах туловища или головы. Хотя сила и интенсивность могут имитировать инфаркт и приступы колик. Парестезия левого плеча и руки – покалывание, жжение, «мурашки», чувство жара и холода.
При левосторонней локализации может потребовать даже электрокардиографии для дифференцировки диагноза. Круговые боли в области ребер с прострелами в лопатку настолько выразительны, что требуют тщательного осмотра невропатологом, для исключения межреберной невралгии. Не редки сильные боли между лопатками до невозможности поднять вверх руки, повернуться и наклониться.
Такие привычные вещи как – одевание одежды и обувание обуви, становятся болезненной проблемой. У женщин симптомы более выражены и негативная эмоциональная окраска ярче. Чувствительность, восприимчивость и базовый статус здоровья оказывают индивидуальное влияние на проявление симптомов и их характеристику. Учитывая то, что боли чаще всего появляются ночью.
Осложнения
Заметно снижаются способности к обучению при сильном поражении нервной системы.В результате длительного передавливания нервных волокон в них нарушается трофика, происходят процессы ишемизации и отмирания нейронов, вследствие этого страдает вся нервная система человека. Если поражение затронуло основные стволы, которые ответственны за выполнение двигательной функции нижних или верхних конечностей, то это может привести к инвалидизации пациента. Из-за остеохондроза шейного отдела страдают когнитивные функции, память и снижается способность к обучению.
- Протрузия
- Грыжа межпозвоночного диска
- Радикулит
- Хронические заболевания внутренних органов
- Нарушение функционирования центральной нервной системы
Стадии заболевания.
Для выбора правильного лечебного комплекса необходимо определить стадию заболевания. Их четыре:
- Межпозвоночные диски теряют свою эластичность, снижается их амортизационная функция, от физиологической компрессии они уплощаются, определяются слабовыраженные протрузии.
- Диск значительно уменьшается в своем длиннике – расплющивается под силой тяжести, в нем появляются трещины, он фрагментируется, и далее появляются первые признаки грыжевого выпячивания. Это стадия появления симптомов корешковой компрессии.
- Контурируется полностью сформированная грыжа, соответствующая клинической картине, того участка и стороны на которой она находится, со всем многообразием симптомов.
- Полная атрофия и исчезновение межпозвоночного комплекса, дистрофия околопозвоночных связок, появление остеофитов на позвонках, начало их разрушения. Отдел позвоночника в этом участке неподвижен, изменения необратимы и все симптомы повреждения нервов и сосудов приводят к миелопатии.
Вам все еще кажется, что вылечить суставы невозможно?
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с воспалением хрящевой ткани пока не на вашей стороне…
И вы уже думали о стационарном лечении? Оно и понятно, ведь боли в суставах — очень опасный симтом, который при несвоевременном лечении может закончиться ограниченной подвижностью. Подозрительный хруст, скованность после ночного отдыха, кожа вокруг проблемного места натянута, отеки на больном месте… Все эти симптомы знакомы вам не понаслышке.
Эффективные уколы для лечения остеохондроза поясничного отдела позвоночника
Фронтальная плоскость делит тело на переднюю и заднюю половины, в ней осуществляются движения в стороны (наклоны вправо — влево).
Необходимо помнить о физиологических искривлениях позвоночника. Для шейного и поясничного отделов характерно искривление вперед — лордоз; для грудного и крестцового отделов — назад — кифоз. Необходимо помнить о том, что с возрастом эти искривления меняются. У детей в возрасте до года позвоночник равномерно кифозирован, к году он приближается к прямой линии, а окончательно изгибы формируются в
период от 6—7 лет до полового созревания и сохраняют эту форму до 40— 45 лет. В старческом возрасте обычно формируется кифоз.
Вначале проводят общий осмотр больного в положении стоя спереди, сбоку, сзади. При этом обращают внимание на отклонение отдельных частей туловища от вертикальной оси позвоночника, определяемой в следующем положении: ноги шире плеч, руки опущены вдоль туловища, позвоночник выпрямлен, мышцы расслаблены, больной дышит спокойно и ровно.
Оценивают конституционные особенности, положение головы (обычное или вынужденное), форму и длину шеи, шеи и плечевого пояса, шеи и рук, головы и грудного отдела позвоночника. Определяют высоту ягодичной складки и вид межягодичной линии, симметричность расположения большой ягодичной мышцы, ромб Михаэлиса (соединяется верхний конец анальной складки, ямки выше задних частей гребня подвздошных костей и остистые отростки позвонков), трофику мышц.
Обращают внимание на положение крыльев подвздошных костей, так как на стороне боли крыло обычно опускается, а на противоположной стороне поднимается. Затем оценивают положение таза; если таз с одной стороны расположен ниже, то часто имеет место разная длина ног. Необходимо осмотреть форму и установку ступней (так как уплощение свода стопы бывает при плоскостопии), наличие наружного или внутреннего поворота, установку колена.
напряжение поверхностных мышц, а в положении лежа — глубоких, так как поверхностные выключаются.
Оценивая тип осанки, отмечают нормальную спину, плоскую спину, круглую спину, сутулую спину. По строению выделяют инфантильный тип позвоночника, когда у больного плоская спина.
У астеников грудная клетка удлинена, поясничный отдел позвоночника подвижен и его позвонки больше похожи на грудные, нередко имеет место переходный позвонок — люмбализация, то есть появление диска между сегментами S1—S2, так называемый «лишний» поясничный позвонок.
У гиперстеников тела всех позвонков более массивные, поясничный отдел более короткий, мало подвижный, часто выявляется «сакрализация», то есть отсутствие диска между L5—S1.
Затем отмечают степень выпячивания или западения остистых отростков, оценивают равномерность межостистых промежутков, а также плавность линии остистых отростков.
Для больных остеохондрозом позвоночника характерно нарушение физиологической кривизны позвоночника —выпрямление или усиление лордозов, появление сколиоза, а при грудном остеохондрозе — усиление кифоза.
Выявляют наличие сколиоза .
Сколиоз — это рефлекторная реакция мышечного аппарата, обеспечивающая придание позвоночнику положения, которое способствует смещению корешка от места максимального выпячивания диска в противоположную сторону (вправо или влево) и уменьшению боли. Сторона формирования сколиоза зависит от локализации грыжи диска, ее размеров, подвижности корешка и характера резервных пространств позвоночного канала.
- паспортная часть с указанием контактных данных пациента и его места жительства;
- жалобы больного;
- анамнез;
- объективное исследование;
- данные клинико-инструментальных исследований.
Рассмотрим каждую часть более подробно.
При поступлении в отделение пациент жалуется на болевые ощущения в области шеи, головокружение, головные боли, онемение верхней конечности. При попытке повернуть голову в одну из сторон усиливается вертебробазилярная недостаточность. Аналогичная клиническая картина наблюдается при поднятии тяжестей.
На момент осмотра человек предъявляет жалобы на ноющие боли в области пальцев кисти. При попытке сгибания руки наблюдается иррадиация болевых ощущений в область левого предплечья.
При сгибании и поворотах головы усиливаются головные боли, появляется вестибулярный синдром. Пациент сообщает, что видит «мушки» перед глазами.
В анамнезе: патология появилась после переохлаждения шейных мышц. Пациент считает, что первые симптомы возникли 4 года назад, когда он работал на улице в зимнее время года. Она проявила себя тупыми болями в шейном отделе позвоночного столба. Через 5-6 месяцев он стал ощущать покалывание в левой руке, утром усиливалось онемение в верхних конечностях.
Согласно показателям статистики, доля шейного остеохондроза составляет 55% случаев.
Основной задачей медикаментозной терапии при обострении поясничного остеохондроза становится улучшение самочувствия пациента. Для устранения боли, отечности, воспаления практикуется парентеральное введение НПВС, глюкокортикостероидов, миорелаксантов. А для закрепления положительной динамики пациентам показаны уколы от остеохондроза поясничного отдела с витаминами группы B и хондропротекторами.
Важное преимущество инфекционных лекарственных форм — высокая биодоступность. Препараты могут быть введены внутримышечно, внутривенно, подкожно, использованы для терапевтических блокад. Независимо от способа применения, большая часть активных ингредиентов проникает в системный кровоток, накапливаясь в нем в максимальной концентрации. В чем еще преимущества лечения поясничного остеохондроза уколами:
- точность дозирования. Врач быстро рассчитывает необходимые конкретному больному суточные и разовые дозировки. Не требуется делать поправки на печеночный метаболизм, трансформацию части компонентов под действием пищеварительных ферментов и едкого желудочного сока;
- минимизация побочных проявлений. Большая распространенность желудочно-кишечных патологий становится препятствием для использования НПВС, глюкокортикостероидов. Их применение в виде инъекций не исключает токсичного воздействия на слизистую желудка, но существенно снижает его интенсивность;
- скорость клинического эффекта. Выраженность болевого синдрома при парентеральном введении обычно снижается через несколько минут.
К плюсам уколов при остеохондрозе поясничного отдела иногда относят их избирательность, то есть воздействие непосредственно на область боли и воспаления. Это утверждение актуально только при введении препаратов в спазмированную мышцу или в участок расположения дисков и позвонков, подвергшихся дегенеративным изменениям.
К недостаткам парентерального введения можно отнести травматичность, особенно при включении в терапевтическую схему сразу нескольких инъекционных препаратов.
В ортопедии, неврологии, травматологии практикуется комплексный подход к терапии. Пациентам назначаются уколы при остеохондрозе поясничного отдела позвоночника для коррекции деструктивного изменения межпозвонковых дисков и позвонков, повышения функциональной активности сосудистой и мышечной систем, связочно-сухожильного аппарата.
Анамнез жизни пациента
Пациент родился в Московском районе в 1964 году, был средним ребенком в семье. На протяжении жизни заболеваний не наблюдалось. Хорошо учился в школе, после этого служил в армии. Работает инженером на промышленном предприятии. Личную гигиену тела соблюдает.
Вступил в брак в 26 лет. В семье родилось 2 детей. Их состояние здоровья в норме. Ближайшие родственники дегенеративно-дистрофическими заболеваниями позвоночника не болеют.
Венерические заболевания, туберкулез отрицает. Болезнью Боткина не болел.
Курение и употребление спиртного отрицает.
Аллергии на лекарственные вещества не прослеживается.
- общее состояние удовлетворительное;
- сознание ясное;
- положение активное;
- нормостеническое телосложение;
- вес 90 кг, рост 180 см;
- температура тела в норме;
- кожные покровы розового цвета, их состояние нормальное;
- на коже не отмечается пигментации, кровоизлияний и высыпаний;
- тип оволосения соответствует полу;
- ногти пациента правильной формы, поверхность их ровная, признаков грибкового поражения ногтевой пластинки не наблюдается;
- подкожная жировая клетчатка выражена хорошо;
- периферические лимфатические узлы не увеличены;
- мышечная система развита умеренно;
- костно-суставная система не имеет деформаций;
- позвоночник подвижен при разгибании и сгибании, за исключением болезненности в шейном отделе при наклоне головы вперед.
sustaw.top
12)Неврологические проявления шейного остеохондроза
Шейный остеохондроз – дегенеративно-дистрофическое заболевание, поражающее межпозвонковые диски в шейном отделе позвоночника. Дегенеративные изменения обычно развиваются в наиболее подвижных отделах позвоночника, поэтому в шейном отделе из-за нарушений в структуре позвонков чаще всего страдают нервные корешки на уровне С5, С6 и С7.
Симптомы шейного остеохондроза:
Рефлекторные симптомы больных беспокоят так называемые прострелы – острая резкая боль, возникающая в шейном отделе позвоночника, усиливающаяся при движении. Возможно появление хруста при поворотах головы, иногда больные принимают вынужденное положение головы из-за сильных болей. Люди, страдающие шейным хондрозом, часто жалуются на головные боли давящего или сжимающего характера, которые могут иррадиировать в виски и глазные яблоки. Иногда может снижаться острота зрения, больные говорят, что перед глазами все плывет. Корешковые синдромы возникают в результате сдавления спинномозгового корешка. Двигательные и чувствительные нарушения, появляющиеся в данном случае, зависят от того, какой нервный корешок пострадал:
С1 – нарушение чувствительности в затылочной области;
С2 – боль в затылочной и теменной областях;
С3 – снижение чувствительности и боль в той половине шеи, где произошло ущемление спинномозгового нерва, возможно нарушение чувствительности языка, нарушение речи из-за потери контроля над языком;
С4 – нарушение чувствительности и боль в плечелопаточной области, снижение тонуса мышц головы и шеи, возможны дыхательные нарушения, боли в области печени и сердца;
С5 – боль и нарушение чувствительности в наружной поверхности плеча;
С6 – боль, распространяющаяся от шеи на лопатку, предплечье, наружную поверхность плеча, лучевую поверхность предплечья к большому пальцу кисти;
С7 – боль, распространяющаяся от шеи на лопатку, заднюю поверхность плеча, предплечье ко II–IV пальцам кисти, нарушение чувствительности в этой области.
С8 – боль и нарушение чувствительности распространяются от шеи на плечо, предплечье к мизинцу.
Лечение шейного остеохондроза
Больным назначаются анальгетики (Кеторол, Баралгин, анальгин). Препарат Мовалис. При лечении шейного остеохондроза показано назначение хондропротекторов (Терафлекс, Артра, Афлутоп) – препаратов, которые замедляют разрушение хрящевой ткани. Применение наружных мазей и гелей, содержащих раздражающие вещества (Финалгон, Апизартрон) или нестероидные противовоспалительные средства (Кетонал, Фастум гель), малоэффективно.
9.Преходящие нарушения мозгового кровообращения. В зависимости от длительности сохраняющегося неврологического дефицита различают Преходящие нарушения мозгового кровообращения(ПНМК) и инсульты. Важнейшим критерием ПНМК является полная обратимость очаговой или диффузной неврологической симптоматики в течении 24 ч. В качестве форм ПНМК выделяют Транзиторные ишемические атаки(ТИА)(1) и гипертонические кризы с церебральными проявлениями(2). 1) ТИА – причины возникновения и механизмы развития ТИА идентичны таковым при развитии ишемического инсульта. Одна из наиболее частых причин – стенозирующее поражение магистральных артерий головы. Нарушения кровотока при ТИА обычно кратковременные, не сопровождаются выраженными деструктивными изменениями мозговой ткани. Однако,по данным МрТ, у ряда больных с ТИА в мозге формируются инфаркт малых размеров. Повторные ТИА, особенно в системе сонных артерий, нередко может оказаться предвестником тяжёлого ишемического инсульта. При ТИА наблюдаются очаговые неврологические симптомы, а менингиальные и общемозговые отсутствуют или не выражены. Клинические проявления ТИА зависят от поражения того или иного сосудистого бассейна и сходны с таковыми при ишемическом инсульте, но чаще бывают ограниченными(захватывают одну конечность или локальный участок лица; возможны парциальные судорожные припадки). Принципиальным отличием является лишь продолжительность неврологической симптоматики, не превышаюшая при ТИА 24 часа с момента появления первого симптома. В случае обратимой компрессии позвоночных артерий при патологии шейного отдела позвоночника(остеохондроз) развиваются приступы резкой мышечной гипотонии и обездвиженности при сохранности сознания, провоцируемые поворотами или запрокидыванием головы(дроп-атаки). Возникновение подобных параксизмов с утратой сознания носит название синдрома Унтерхарншейдта. 2) Гипертонические кризы с церебральными прявлениями – возникают при резком подъёме АД, они могут сопровождаться нарушением проницаемости сосудистой стенки, диффузным отеком мозговых оболочек и повышением внутричерепного давления. Клиническая картина вкл в себя тяжёлую головную боль, головокружение и выраженные вегетативные р-ва: тошнота с повторной рвотой, гипергидроз, гиперемия кожных покровов, тахикардия, одышка, ознобоподобный тремор. Нередко эмоциональные нарушения в виде тревоги, беспокойства или наоборот заторможенности. У некоторых больных возникают генерализованные эпиприпадки.
studfile.net
Глава 15. Неврологические осложнения остеохондроза позвоночника
Позвоночник человека выполняет сложную функцию опорной конструкции и конструкции, обеспечивающей значительную подвижность. Эти функциональные возможности определяются сегментарным строением позвоночника с определенной свободой движений в отдельных его звеньях. Одним из важнейших элементов этой конструкции являются межпозвонковые диски, выполняющие амортизирующие функции и обеспечивающие движения в межпозвонковых суставах.
Патогенез. Межпозвонковые диски состоят из фиброзного кольца и расположенного в центре диска студенистого ядра. Диски в значительной степени определяют высоту позвоночного столба: на их долю суммарно приходится около 1/4 длины позвоночника. Диск связан с выше- и нижележащими позвонками с помощью хрящевых гиалиновых пластинок. Фиброзное кольцо состоит из концентрически расположенных слоев прочных соединительнотканных волокон. Студенистое ядро представляет собой круглое эластичное образование, состоящее из соединительной ткани с большой гидрофильностью. В студенистом ядре взрослого человека содержится до 70% воды. С возрастом содержание воды и эластические свойства диска существенно снижаются.
По передней и задней поверхностям позвоночника проходят мощные продольные соединительнотканные связки, которые делают конструкцию позвоночника еще более прочной. Задняя продольная связка укрепляет обращенную в спинномозговой канал поверхность фиброзного кольца межпозвонкового диска, препятствуя его смещению в этом направлении. В то же время боковые поверхности дисков, особенно в поясничном отделе, где задняя продольная связка сужается, оказываются менее прочными. Эта особенность строения межпозвонковых дисков и связочного аппарата позволяет объяснить механизмы формирования их дегенеративных изменений.
Прочность и подвижность общей конструкции позвоночника обеспечиваются также суставами рядом лежащих позвонков и располагающимися между дужками позвонков желтыми связками. Межпозвонковые диски выполняют роль своеобразных амортизаторов. При вертикальной нагрузке студенистое ядро уплощается и растягивает фиброзное кольцо.
При прекращении нагрузки оно занимает нормальное положение. При поворотах, наклонах, разгибании позвоночника также происходит соответствующая деформация студенистого ядра и фиброзного кольца.
Разные отделы позвоночника испытывают различную нагрузку. Особенно значительная нагрузка приходится на диски поясничного и шейного отделов, поскольку эти отделы наиболее мобильны. Этим в значительной степени объясняется то, что происходящие с возрастом дегенеративные изменения в позвонках, дисках и связочном аппарате наиболее выражены в шейном и поясничном отделах. Следует отметить еще одну особенность межпозвонковых дисков – их кровоснабжение. Мелкие сосуды, кровоснабжающие диски, полностью запустевают уже к 20-30 годам, и обменные процессы в дисках осуществляются путем диффузии и осмоса.
Все перечисленные факторы (постоянная механическая нагрузка, изменения обменных процессов и гидрофильности) неизбежно приводят к дегенеративным изменениям в дисках, самих позвонках и их связочном аппарате. Генетическая предрасположенность, значительная физическая нагрузка, связанная с особенностью жизни и работы, травмы влияют на выраженность структурных изменений в межпозвонковых дисках и определяют возраст, в котором они возникают. Фиброзное кольцо теряет эластичность, в нем образуются трещины, в которые при нагрузке все более и более внедряется студенистое ядро, перемещаясь к периферии диска. Если еще сохраняются наружные слои фиброзного кольца, то в месте его наибольшего истончения диск начинает выпячиваться – возникает так называемая протрузия диска.
При полном разрыве волокон фиброзного кольца содержимое студенистого ядра выходит за его пределы – возникает грыжа студенистого ядра (рис. 15.1, 15.2). Выпавший фрагмент утрачивает связь с пульпозным ядром и может свободно располагаться в просвете спинномозгового канала (секвестрация диска).
Очень важно, в каком направлении происходит выпячивание или выпадение диска. Задняя и передняя поверхности дисков дополнительно укреплены продольными связками позвоночника, поэтому чаще происходит боковое (латеральное) смещение диска в сторону межпозвонкового отверстия, через который проходит спинномозговой корешок. Грыжевое выпячивание (грыжа) межпозвонкового диска обусловливает сдавление соответствующего корешка с развитием болевого синдрома (дискогенная радикулопатия).
Реже диск может выпячиваться в просвет позвоночного канала по средней линии (задние грыжи диска). Неврологические последствия
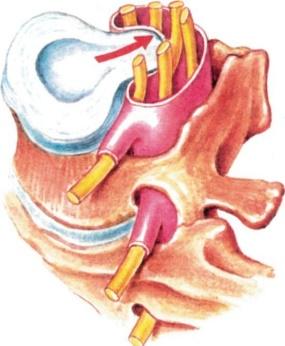
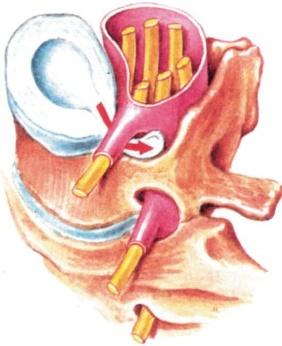
Рис. 15.1. Срединная грыжа межпозвонкового диска
Рис. 15.2. Боковая грыжа межпозвонкового диска, вызывающая сдавление спинального корешка
задних грыж зависят от отдела позвоночника, в которых они возникают (задние, срединные грыжи поясничного отдела могут привести к сдавлению корешков конского хвоста, а крупные шейные грыжи могут стать причиной поражения шейного отдела спинного мозга).
При разрушении прилежащих к позвонкам хрящевых пластинок студенистое ядро может проникать в рядом расположенный позвонок, в результате чего развиваются грыжи Шморля, которые, как правило, бессимптомны и становятся рентгенологической находкой.
Вследствие дегенерации межпозвонковых дисков происходит их склерозирование, нарушается подвижность позвонков, уменьшаются промежутки между ними, т.е. развивается остеохондроз.
Спондилоартроз представляет собой комплекс изменений в позвонках, связочном аппарате, суставах, которые могут стать причиной болевых синдромов. К этим изменениям относится формирование костных остеофитов, вдающихся в позвоночный канал, межпозвонковое отверстие или канал позвоночной артерии. Эти остеофиты формируются по краям суставных поверхностей позвонков, области унковертебрального сочленения. Нередко этому сопутствуют утолщение и оссификация продольной связки, при этом деформированные края позвонков и оссифицирующиеся прилежащие части связок формируют костные скобки (рис. 15.3). С возрастом признаки спондилоартроза обнаруживаются
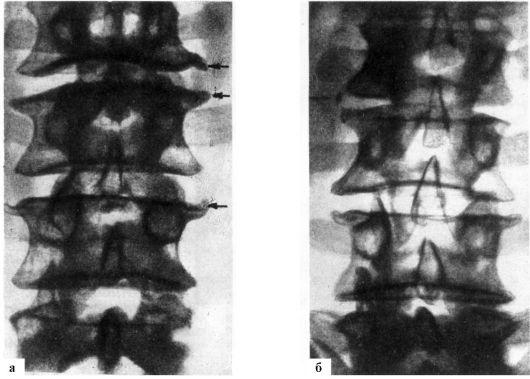 Рис.
15.3. Деформирующий
спондилез и остеохондроз поясничного
отдела позвоночника (а,
б). Изменение
замыкательной пластинки с формированием
«крючковидных» отростков. Рентгенограммы
Рис.
15.3. Деформирующий
спондилез и остеохондроз поясничного
отдела позвоночника (а,
б). Изменение
замыкательной пластинки с формированием
«крючковидных» отростков. Рентгенограммы
у большинства людей (у 90% мужчин старше 50 лет и у 90% женщин старше 60 лет). В большинстве случаев он остается бессимптомным или сопровождается умеренно выраженными болевыми ощущениями, существенно не влияющими на активность и трудоспособность.
Воздействие всех перечисленных факторов на спинной мозг и корешки может быть особенно выраженным у больных с узким спинномозговым каналом. Более раннему клиническому проявлению остеохондроза способствуют врожденные аномалии строения позвоночника. К таким аномалиям относятся незаращение дужек позвонков, сращение V поясничного позвонка с крестцом (сакрализация) или, наоборот, отдельное от крестца стояние I крестцового позвонка (люмбализация), асимметрия длины ног, приводящая к формированию сколиоза. Существует генетическая предрасположенность к заболеванию, связанная с нарушением синтеза коллагена.
Вследствие ослабления связочного аппарата, дегенеративных изменений в дисках могут возникнуть нестабильность позвоночника, сме-
щение одного позвонка по отношению к другому (спондилолистез), что в свою очередь может стать дополнительной причиной травматизации спинного мозга и корешков.
Болевые рецепторы, заложенные в суставном аппарате, при остеохондрозе и спондилоартрозе подвергаются постоянному раздражению. Вследствие этого развивается локальное, часто асимметричное напряжение расположенных в этой области мышц. Стойкий мышечный спазм в свою очередь становится источником болевых ощущений, причиной трофических нарушений в тканях, что рассматривается как рефлекторный мышечно-тонический синдром. Асимметричное напряжение мускулатуры спины, шеи приводит к фиксации нефизиологичного положения позвоночника с закреплением сколиоза, кифоза и иных нарушений осанки с дополнительной травматизацией межпозвонковых дисков.
Клинические проявления дегенеративных изменений позвоночника в значительной степени определяются уровнем поражения. Как было отмечено, чаще эти патологические изменения возникают в шейном и поясничном отделах позвоночника, испытывающих наибольшую нагрузку. В зависимости от степени поражения ПНС выделяют рефлекторные мышечно-тонические синдромы соответствующей локализации и компрессионные дискогенные радикулопатии, которые в некоторых случаях приводят к выраженным морфологическим изменениям в корешках, сопровождаются нарушением функций (парезы, гипестезия) и могут рассматриваться как радикулоишемия. В отдельных случаях имеется компрессия спинного мозга или кровоснабжающих его сосудов смещенными позвонками или крупной грыжей межпозвонкового диска, что знаменует собой развитие миелопатии.
Неврологические синдромы дегенеративного поражения шейного отдела позвоночника. Наибольшая динамическая нагрузка приходится на нижние сегменты шейного отдела, поэтому в большинстве случаев наблюдается поражение дисков между позвонками CV-CVI и СVI-СVII. Помимо возрастных дегенеративных изменений, существенное значение в патологических изменениях шейного отдела позвоночника имеет травма, особенно «хлыстовая», при быстром сгибании и разгибании шеи (такая травма может возникнуть в автомобиле без подголовников при быстром торможении или при столкновении с препятствием).
Рефлекторные мышечно-тонические синдромы шейной локализации (цервикалгия) проявляются болями в области задней и боковой поверхностей шеи, в затылочных и височных областях. Боль провоцируется движением в переднезаднем и боковых направлениях, ротацией. При
осмотре выявляются напряжение, болезненность при пальпации мускулатуры шеи, надплечий (трапециевидные, грудинно-ключично-сосцевидные мышцы), паравертебральных точек. Объем движений в пораженных сегментах ограничен (функциональная блокада). Болезненное напряжение может также развиваться в большой и малой грудных мышцах, вызывая кардиалгии, имитирующие приступы стенокардии. Возможны нейродистрофические изменения в виде периартрита плечевого сустава, трофические изменения в тканях кисти (синдром «пле- чо-кисть»). Болезненный спазм может распространяться на мускулатуру скальпа, проявляясь головной болью.
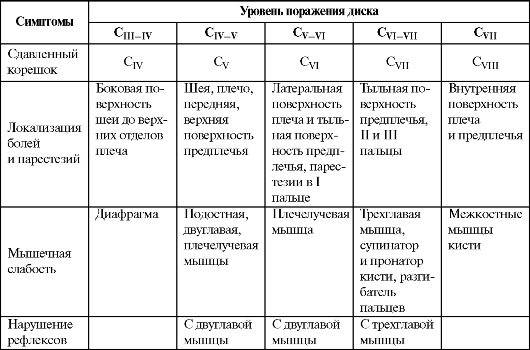
Клинические проявления шейных компрессионных синдромов. В зависимости от локализации грыжи диска и ее размеров (рис. 15.4) могут наблюдаться симптомы сдавления корешка (радикулопатия), спинного мозга (миелопатия) отдельно или в комбинации, относительно реже – компрессия позвоночных артерий.
Неврологический синдром зависит от уровня и локализации выпавшего диска. При латеральных грыжах диска, блокирующих межпозвонковые отверстия, заболевание начинается с острых болей в области шеи, плеча, иррадиирующих соответственно зоне иннервации пораженного корешка. Боли усиливаются при движениях в шейном отделе. Может наблюдаться слабость отдельных мышечных групп, позднее отмечаются признаки их атрофии. Особенности клинической картины корешкового синдрома при грыжах диска разного уровня представлены в табл. 15.1.
В клинической картине цервикальной миелопатии на первый план выступают симптомы поражения проводящих структур спинного мозга ниже уровня сдавления и периферические расстройства на уровне поражения. У больного выявляются нижний спастический парапарез, гипестезия по проводниковому типу, при этом в руках на уровне компрессии спинного мозга имеются признаки вялого пареза – мышечные гипотрофии, гипорефлексия, фибриллярные подергивания.
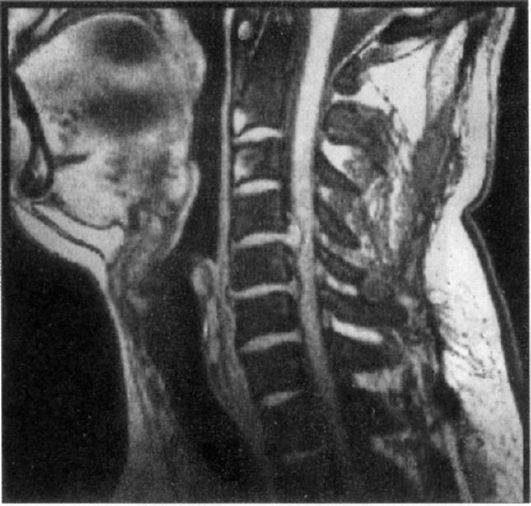 Рис. 15.4. МР-томограмма
шейного отдела позвоночника. Грыжа
диска между CIV и
CV
Рис. 15.4. МР-томограмма
шейного отдела позвоночника. Грыжа
диска между CIV и
CV
Таблица 15.1. Корешковые синдромы при грыжах шейных межпозвонковых дисков
В отдельных случаях возможно развитие синдрома позвоночной артерии вследствие образования остеофитов в просвете канала позвоночной артерии, травмирующих стенку артерии и вызывающих ее спазм. Сдавление одной позвоночной артерии и даже полная ее окклюзия могут быть бессимптомными, но при двустороннем процессе или гипоплазии противоположной артерии у больных возникают симптомы нарушения кровообращения в вертебробазилярном бассейне (головокружение, рвота, атаксия, нарушение зрения, в тяжелых случаях – нарушение витальных функций).
Неврологические синдромы дегенеративного поражения поясничного отдела позвоночника. Рефлекторные болевые синдромы поясничной локализации. Люмбаго возникает на фоне физической нагрузки, при неправильно выполненном движении, редко – спонтанно. Возникают очень интенсивные боли в области поясницы («прострел»), как правило, без иррадиации. Болевой синдром усиливается при попытке движения, при малейшем натуживании, кашле, чиханье. При осмотре отмечается анталгическая поза – сглаженность поясничного лордоза, сколиоз, напряжение (возможно, асимметричное) длинных мышц спины. Выявляется болезненность при пальпации паравертебральных точек в поясничной области.
Люмбалгия возникает после физической работы, переохлаждения, длительного пребывания в неудобном положении. Проявляется локальными болями различной интенсивности в области поясницы, усиливающимися при перемене положения тела, попытке поднятия тяжестей. Наблюдается иррадиация болей в область ягодицы, бедра, паховой складки. Результаты клинического обследования сходны с таковыми при люмбаго. Симптомы натяжения нервных стволов отсутствуют или минимально выражены.
Грыжи межпозвонковых дисков на поясничном уровне. Чаще наблюдаются заднебоковые грыжи, сдавливающие корешок по его выходе из дурального мешка. На поясничном уровне нижний край дуги позвонка располагается выше уровня межпозвонкового диска, поэтому при выпадении грыжи происходит сдавление нижележащего корешка (грыжа LV-SIсдавливает корешок SI). Центральные грыжи могут сдавливать не один, а несколько корешков, поскольку они внедряются в спинномозговой канал на уровне конского хвоста. Чаще повреждаются диски на уровне LV-SJ и LIV-Lv: 95% поясничных межпозвонковых грыж приходится на эти уровни (рис. 15.5). Намного реже наблюдается выпадение грыжи на уровне LIII-LIVи LII-LIII, LI-LII.
Развитие межпозвонковой грыжи сопровождается остро возникающими болями в области поясницы с иррадиацией в зоне иннервации пораженного корешка, чаще – седалищного нерва (область ягодицы, задняя поверхность бедра, задненаружный край голени). Боли резко усиливаются при движениях, наклоне туловища, натуживании. Отмечается искривление позвоночника из-за резкого рефлекторного напряжения мышц (рис. 15.6).
Приступ может быть вызван физической нагрузкой – поднятием тяжести, резким движением. При обследовании наблюдаются болезненность при надавливании на остистые отростки поясничных позвонков, спонтанная или вызванная пальпацией боль по ходу седалищного (реже бедренного) нерва, симптомы натяжения (симптомы Ласега, Нери)
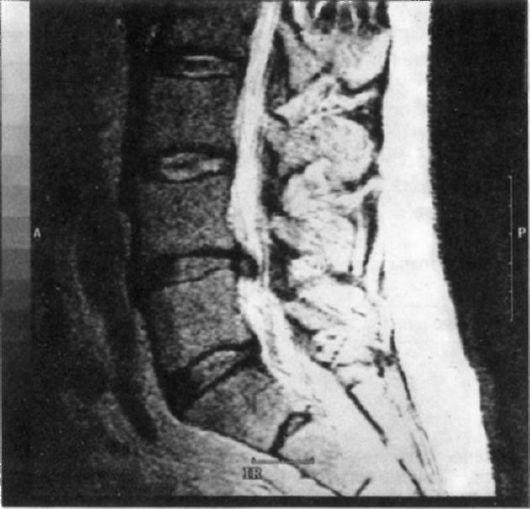 Рис.
15.5. МР-томограмма
позвоночника. Дегенерация дисков LIV-LV,
LV-SI.
Грыжа диска между LIV и
LV
Рис.
15.5. МР-томограмма
позвоночника. Дегенерация дисков LIV-LV,
LV-SI.
Грыжа диска между LIV и
LV
(рис. 15.7, 15.8). Следует отметить, что в происхождении этих симптомов принимает участие не только натяжение нервных стволов, но и болевые реакции растягиваемых мышц. Неврологические симптомы поясничных грыж межпозвонковых дисков различного уровня приведены в табл. 15.2.
Возможны нарушение чувствительности и признаки вялого пареза (выпадение сухожильных рефлексов, мышечная слабость, гипотрофии) в зависимости от локализации выпавшего диска, что свидетельствует о развитии радикулоишемии. В отдельных случаях могут сдавливаться корешки, не соответствующие уровню пораженного диска, если выпавший фрагмент диска (секвестр) смещается в пределах позвоночного канала вверх или вниз.
Срединные грыжи дисков чаще проявляются болями, обусловленными растяжением задней продольной связки и твердой мозговой оболочки. При выпадении большого фрагмента диска могут остро возникнуть симптомы поражения корешков конского хвоста в виде болей в поясничной области и ногах, слабости в ногах, преимущественно в стопах, нарушений чувствительности в них, расстройств функций тазовых органов.
Заболевание обычно ремиттирующее, болевые приступы с признаками сдавления корешка или корешков могут повторяться.
Таблица 15.2. Симптомы латеральных грыж поясничных межпозвонковых дисков
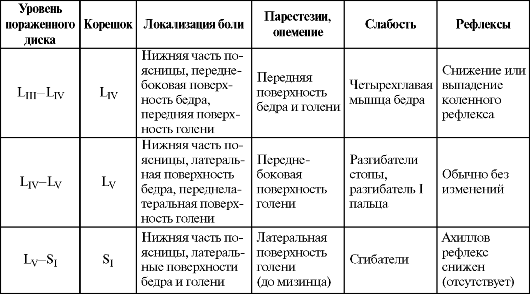
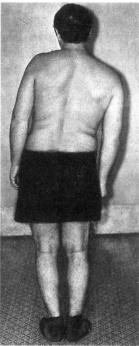
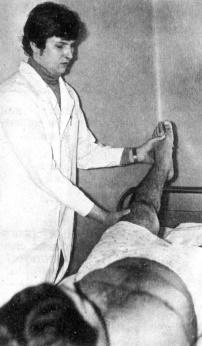
Рис. 15.6. Сколиоз позвоночника при пояснично-крестцовом радикулите
Рис. 15.7. Симптом Ласега
Диагностика и дифференциальная диагностика. Широко используется рентгенография, позволяющая выявить признаки шейного остеохондроза и спондилеза (сужение межпозвонковой щели, остеофиты, грыжи Шморля). Исключительно важна информация о подвижности позвонков при выполнении движения (функциональные пробы). Могут выявляться признаки патологической подвижности позвонков, спондилолистеза или, наоборот, функциональных блоков отдельных позвоночных сегментов. Рентгенография важна как способ диагностики врожденных аномалий скелета.
Более полную и точную информацию о грыже межпозвонкового диска, ее локализации, размерах, степени сдавления спинного мозга и его корешков дают миелография, КТ и МРТ (рис. 15.9). На выбор тактики лечения влияют состояние фиброзного кольца межпозвонкового диска и секвестрация грыжи, целостность связочного аппарата и пр.
Дифференциальная диагностика проводится с заболеваниями позвоночника, которые также могут вызывать болевые синдромы, в том числе
с новообразованиями (метастазы рака в кости, оболочки спинного мозга), воспалительными поражениями позвонков (туберкулезный и неспецифические спондилиты), травматическими поражениями. В этой ситуации исключительную ценность имеют методы визуализации – КТ и МРТ. Причиной локального или корешкового болевого синдрома может быть гормональная спондилопатия с утратой солей кальция костной тканью. Для ее диагностики используется денситометрия.
Рефлекторные болевые синдромы следует отличать от заболеваний внутренних органов: при шейной и шейно-грудной локализации – от приступов стенокардии, заболеваний легких и плевры, при поясничной локализации – от заболеваний органов малого таза, почечной патологии.
Лечение. В остром периоде показано ограничение физической нагрузки (при резко выраженном болевом синдроме – постельный режим на 2-4 сут). Целесообразна иммобилизация пораженного сегмента позвоночника с помощью воротников, корсетов, поясов. Применяют нестероидные противовоспалительные и обезболивающие препараты (пироксикам, индометацин, диклофенак, ибупрофен, реопирин). Выбор препарата, а также способ введения (внутримышечно, трансдермально внутрь)
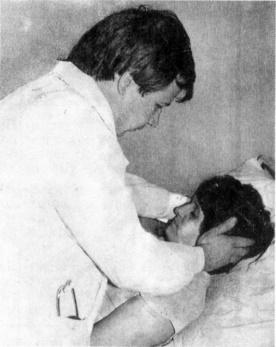
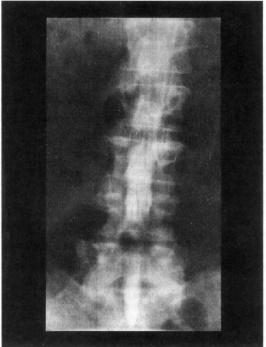
Рис. 15.8. Симптом Нери. Попытка привести подбородок к груди не удается
Рис. 15.9. Миелограмма при грыже диска LIV-LV. Дефект наполнения
определяется интенсивностью болевого синдрома, индивидуальной переносимостью препаратов, противопоказаниями к приему тех или иных лекарственных средств. Так, очень высокий риск желудочных кровотечений при приеме нестероидных противовоспалительных препаратов исключает их применение у больных с язвенной болезнью желудка. Эффективны миорелаксанты (тизанидин, толперизон) и препараты с сочетанным миорелаксирующим и обезболивающим действием (флупиртин). Определенный эффект дают противоотечные средства (фуросемид, диакарб), большие дозы витаминов группы В. Возможно проведение корешковых и эпидуральных блокад комбинациями анальгетиков, кортикостероидов (фенилбутазол, лидокаин, дексаметазон, дипроспан).
Параллельно с этими мероприятиями рекомендуются физиотерапевтическое обезболивание с помощью синусоидально-модулированных токов, переменного магнитного поля, ультразвуковой терапии, электрофоретическое введение анальгетиков, рефлексотерапия. Перед началом физиотерапевтического лечения необходимо исключить неопластические, воспалительные причины болевого синдрома, обязательно следует учитывать патологические изменения внутренних органов (заболевания щитовидной, молочных желез и пр.), которые исключают его проведение.
По мере купирования болевого синдрома (подострая стадия заболевания) применяют физические методы лечения: ЛФК, мануальную терапию, физиотерапию, массаж. Комплекс упражнений ЛФК в подострой стадии заболевания направлен на расслабление мышц, уменьшение сдавления пораженных межпозвонковых дисков и декомпрессию корешков спинного мозга, а в последующем – на укрепление мышечного корсета позвоночника. В этой стадии следует избегать вертикальных нагрузок на позвоночник и упражнений, вызывающих ротацию в пораженном сегменте, как наиболее травмирующих межпозвонковый диск. В отдельных случаях эффективно применение полиферментных препаратов (папаин, лекозим, карипазим). Ферменты, вводимые с помощью электрофореза, оказывают местное избирательное действие на соединительную ткань, в том числе самого диска и грыжевого выпячивания. Они вызывают лизис тканей грыжевого выпячивания, что приводит к уменьшению сдавления корешка нерва.
Если болевой синдром становится хроническим, анальгетики и нестероидные противовоспалительные препараты оказываются неэффективными. Больным требуется назначение антидепрессантов, антиконвульсантов (карбамазепин, габапентин).
В стадии ремиссии проводят лечебно-реабилитационные мероприятия, направленные в первую очередь на преодоление имеющихся дефектов и профилактику рецидивов. Действенными мерами профилактики, позволяющими предупредить развитие тех или иных вертеброгенных синдромов, являются систематические дозированные физические упражнения, направленные на сохранение правильной осанки, поддержание подвижности позвоночника, укрепление его мускулатуры.
Хирургическое лечение. При неэффективности консервативного лечения в течение 3 мес и обнаружении при КТ и миелографии выпавшего диска или остеофита, вызывающего болевой синдром, показана операция. Оперативное лечение больных с неврологическими проявлениями дегенеративных заболеваний позвоночника представлено в соответствующем разделе.
studfile.net

